Bệnh hô hấp
Khó thở là gì ? nguyên nhân và chẩn đoán theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhathuocngocanh.com – Bài viết Khó thở là gì ? nguyên nhân và chẩn đoán theo BMJ. Để tải file PDF, mời các bạn click vào link ở đây.
Tóm tắt
◊ Khó thở là cảm giác chủ quan của người bệnh cảm thấy khó khăn khi thở. Đây là triệu chứng thường gặp, xuất hiện lên tới một nửa số bệnh nhân nhập viện tại tuyến trung ương và ở một phần tư các bệnh nhân ngoại trú.[1] Ngoài ra, cũng có rất nhiều loại cảm giác khó thở; có thể chia thành các nhóm : cảm giác gắng sức hay mệt nhọc, tức nặng ngực hoặc thở nhanh sâu/khó thở vào.[1]
Căn nguyên khó thở gồm rất nhiều bệnh lý đa dạng, từ mức độ tự khỏi, nhẹ cho đến các bệnh lý đe dọa tính mạng. Các bệnh lý về hệ tim mạch, hô hấp, và hệ thần kinh cơ là những căn nguyên thường gặp nhất. Bệnh lý có thể cấp tính (ví dụ: suy tim sung huyết mất bù, thuyên tắc phổi cấp tính, suy van tim cấp tính), bán cấp (ví dụ: hen phế quản cấp, đợt cấp COPD) hoặc mạn tính (ví dụ: COPD giai đoạn ổn định, bệnh phổi kẽ ổn định). Định hướng chẩn đoán và điều trị bệnh khó thở dựa trên biểu hiện lâm sàng, các dấu hiệu qua thăm khám và hỏi bệnh, và kết quả xét nghiệm sơ bộ
Tổng quan
Bệnh căn học
Năm nhóm nguyên nhân chủ yếu của khó thở mạn tính (khó thở trong khoảng thời gian > 1 tháng) là:[2] [3]
• Bệnh phổi
• Bệnh tim mạch
• Rối loạn chức năng cơ hô hấp
• Khó thở tâm căn
• Giảm hoạt động/béo phì.
Phương pháp tiếp cận hữu ích trong chẩn đoán khó thở là hình tượng tất cả các căn nguyên và chẩn đoán theo một danh sách gồm các quá trình sinh lý vận chuyển ôxy trong không khí đến các ti thể.
Các nguyên nhân hô hấp (bao gồm phổi) gây khó thở có thể ảnh hưởng đến mọi vị trí thuộc đường hô hấp, từ lỗ mũi và miệng đến phế nang. Để cơ hô hấp (bị ảnh hưởng bởi bệnh thần kinh và bệnh cơ xương khớp) có thể tạo áp lực âm trong khoang màng phổi (bệnh màng phổi) và kéo theo nhu mô phổi nở (bệnh phổi nhu mô), đòi hỏi hệ thống đường thở (bệnh thanh quản và bệnh khí phế quản) phải đảm bảo thông khí đầy đủ với môi trường xung quanh (trên cao) và cho phép trao đổi oxy.
Hệ tuần hoàn phải đảm bảo khả năng vận chuyển oxy (thiếu máu và bệnh huyết sắc tố) và đưa máu về tim theo một chiều (bệnh tâm nhĩ và bệnh van tim) và tống máu (rối loạn chức năng tâm thu và tâm trương), cũng như mạng lưới mao mạch phân phối (bệnh mạch hệ thống và phổi) để cung cấp oxy cho phổi và các mô đích, ví dụ mô cơ. Tim phải giãn nở để nhận (bệnh màng ngoài tim và bệnh cơ tim hạn chế) và bơm máu vào phổi (bệnh thuyên tắc động mạch phổi và tăng áp lực động phổi), cũng như phân phối máu vào các đơn vị trao đổi thông khí (bất tương xứng thông khí tưới máu và shunt, không đáp ứng với thở oxy) trước khi máu về nhĩ trái (bệnh tắc tĩnh mạch phổi và rối loạn nhịp nhĩ). Tâm nhĩ đưa máu về và tâm thất trái đẩy dòng máu này vào tuần hoàn hệ thống qua một các mạch máu (xơ vữa động mạch và bệnh mạch máu tắc nghẽn khác).
Cuối cùng, oxy cuối cùng khuếch tán từ các mao mạch vào các ty thể (bệnh về cơ và bệnh ty thể). Bệnh Paget, dị dạng buồng nhĩ thất, búi giãn tĩnh mạch di truyền, còn ống động mạch và lỗ bầu dục có thể gây ra shunt tim và ngoài tim.
Sử dụng các loại thuốc làm chậm dẫn truyền nhĩ thất có thể dẫn đến tình trạng tim không đáp ứng đủ nhu cầu cung lượng tim tăng lên khi hoạt động thể chất (giảm khả năng tăng nhịp tim). Tình trạng này có thể biểu hiện dưới dạng khó thở, xỉu và ngất.
Khó thở không đồng nghĩa với thiếu oxy máu; nhiều bệnh nhân khó thở không bị thiếu oxy máu, và tương tự, thiếu oxy máu mạn tính có thể không gây khó thở.
Giảm hoạt động kéo dài dẫn đến khó thở mạn tính và có thể do nằm bất động sau mắc bệnh nội khoa, phẫu thuật (đặc biệt là phẫu thuật chỉnh hình), chấn thương, lối sống tĩnh tại, hoặc ngừng chế độ tập luyện thể dục.
Trường hợp khẩn cấp
Những cân nhắc khẩn cấp
(Xem Chẩn đoán khác biệt để biết thêm chi tiết)
Tất cả bệnh nhân bị bệnh nặng hoặc đang tiến triển xấu cần được đánh giá theo cách tiếp cận ABCDE.[4] Bác sĩ lâm sàng phải đánh giá nhanh đường thở của tất cả các bệnh nhân khó thở và thực hiện mọi biện pháp cần thiết để bảo vệ đường thở. Những biện pháp này bao gồm đặt tư thế bệnh nhân và/hoặc sử dụng các canuyn mũi hoặc miệng phù hợp. Nên hội chẩn với bác sỹ gây mê đối với các bệnh nhân khó thở nặng. Đo bão hòa oxy (SpO2) hoặc khí máu động mạch nên được sử dụng để đánh giá quá trình oxy hóa và chỉ định thở oxy nếu cần. Nếu bệnh nhân nguy kịch, chỉ định thở oxy dòng cao trước trong khi chờ kết quả xét nghiệm. Nếu có thể SpO2, Hiệp hội Lồng ngực Anh khuyến cáo chỉ định thở oxy để đạt SpO2 mục tiêu trong khoảng 94% – 98% đối với phần lớn bệnh nhân mắc bệnh cấp tính hoặc 88% – 92% (hoặc cá thể hóa cho từng bệnh nhân) đối với các bệnh nhân có nguy cơ suy hô hấp tăng CO2 máu.[5]
Nếu khó thở nặng hoặc khó thở khi nghỉ khởi phát đột ngột thì cần hỏi về đau ngực và tiền sử bệnh phổi tắc nghẽn mạn tính (COPD), hen phế quản, bệnh động mạch vành hoặc suy tim sung huyết. Hỏi bệnh ban đầu, các dấu hiệu khám ABCDE và theo dõi lâm sàng có thể giúp xác định chẩn đoán có khả năng nhất, và chỉ định các xét nghiệm cấp và điều trị tiếp theo phù hợp.
Hội chứng vành cấp (ACS)
hội chứng vành cấp thường biểu hiện đau giữa ngực lan ra vai và cổ và thường kèm theo khó thở. Tuy nhiên, có thể biểu hiện không điển hình chẳng hạn như khó thở đơn thuần và không đau ngực hoặc đau không điển hình, đặc biệt là ở phụ nữ và bệnh nhân có tiền sử đái tháo đường.[6] Bệnh mạch vành cấp kèm theo khó thở có tiên lượng xấu.[7]
Bệnh nhân có thể biểu hiện da lạnh và hạ huyết áp. Nghe tim có thể có nhịp ngựa phi S3 hay S4 và nghe phổi có thể có ran. Sự xuất hiện các thay đổi trên điện tim đặc trưng, cùng với các bằng chứng sinh hóa về tổn thương cơ tim (men tim tăng) có giá trị chẩn đoán.[8] [9]Trên lâm sàng, hội chứng vành cấp được chia thành 3 nhóm sau:
1.Nhồi máu cơ tim có ST chênh lên (STEMI): điện tim có hình ảnh đoạn ST chênh lên ổn định tại hai hoặc nhiều chuyển đạo liên tiếp về mặt giải phẫu
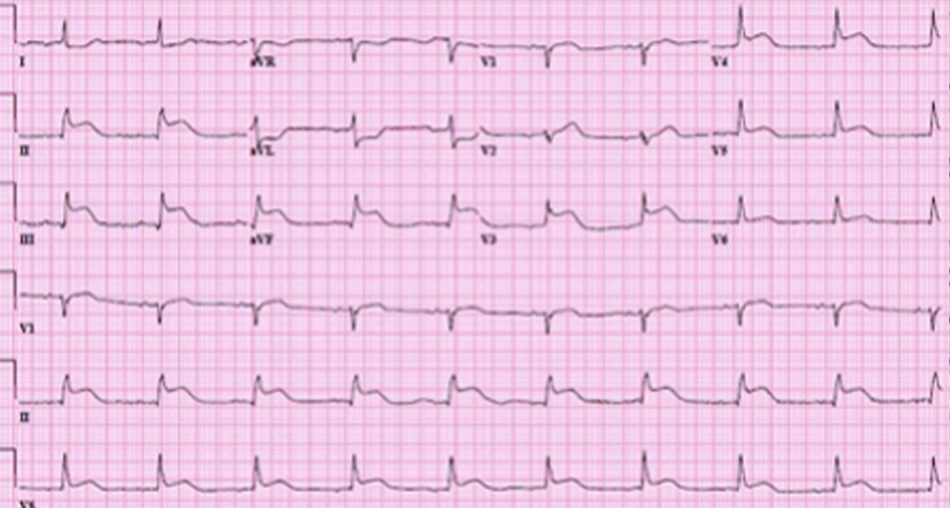
Tư liệu từ bác sĩ Mahi Ashwath; đã được phép sử dụng
2.Nhồi máu cơ tim ST không chênh lên (NSTEMI): điện tim không có đoạn ST bị chênh lên, nhưng men tim tăng. điện tim có thể có những thay đổi thiếu máu cục bộ không đặc hiệu như đoạn ST chênh xuống hoặc sóng T âm.
[Fig-2]3.Đau thắt ngực không ổn định: thay đổi thiếu máu cục bộ không đặc hiệu trên điện tim, nhưng men tim bình thường.
Đánh giá lâm sàng và điện tim kịp thời rất quan trọng trong chẩn đoán hội chứng vành cấp. Trong trường hợp STEMI, liệu pháp tái tưới máu sớm (can thiệp qua da hoặc tiêu sợi huyết) giúp cải thiện tỷ lệsống sót. Aspirin và các thuốc chống ngưng tập tiểu cầu, thuốc chẹn beta, nitrat và thuốc chống động là các thuốc điều trị đầu tiên trong các dạng hội chứng vành cấp (ACS) khác nhau.
Hen suyễn cấp tính
Khó thở khởi phát đột ngột, đặc biệt ở bệnh nhân có tiền sử hen phế quản, có thể là biểu hiện của cơn hen cấp. Khò khè và ho có thể tiến triển nặng dần, mặc dù ở các bệnh nhân hen nặng có thể không xuất hiện khò khè. Hướng dẫn của Hiệp hội Lồng ngực Anh định nghĩa cơn hen cấp mức độ nặng khi có bất kỳ dấu hiệu nào sau đây: lưu lượng đỉnh khi thở ra 33% – 50% giá trị tốt nhất hoặc dự đoán, nhịp thở ≥25/phút, nhịp tim ≥110/phút, nói từng từ.[10] Tiếp xúc với các dị nguyên trong không khí như lông mèo có thể khởi phát cơn hen ở những bệnh nhân tăng cảm. Tiền sử hen nặng khởi phát đột ngột, đặt nội khí quản và thở máy, thường xuyên nhập viện cấp cứu, điều trị tại khoa hồi sức tích cực, sử dụng thường xuyên thuốc giãn phế quản dạng hít, và hiện tại sử dụng hoặc ngưng sử dụng corticosteroid là các dấu hiệu nổi bật của cơn hen nặng và là yếu tố dự đoán cơn hen đe dọa tính mạng. Điều trị ban đầu bằng thuốc giãn phế quản nhóm cường beta 2 dạng hít liều cao, hoặc cường beta 2 kết hợp với một kháng cholinergic,[11] corticosteroid (ở liều thích hợp), và đội khi có thể cần đặt nội khí quản và thở máy.[10]
Bệnh nhân có biểu hiện hen cấp tính cần điều trị ngay lập tức. Các quyết định liên quan đến yếu tố thời gian xét nghiệm ở những bệnh nhân cấp cứu chưa được chẩn đoán hen phụ thuộc vào sự sẵn có của các xét nghiệm và việc xét nghiệm có gây ảnh hưởng đến điều trị cấp cứu hay không.[12] Thông thường hen được chẩn đoán dựa trên đánh giá lâm sàng có hệ thống bao gồm tiền sử điển hình (khó thở từng cơn và khò khè tăng vào ban đêm, khi tiếp nhiễm với các dị nguyên, lạnh, hoặc khói; ho mạn tính), tra cứu hồ sơ bệnh án trước đây, và biểu hiện tắc nghẽn đường thở và khả năng phục hồi.[10] Hướng dẫn của Viện Y tế và Chăm sóc Quốc gia (NICE) năm 2017 về hen khuyến cáo rằng người lớn từ 17 tuổi trở lên nghi ngờ hen phế quản cần được đo FeNO khí thở ra đầu tiên trước khi đo chức năng hô hấp nếu có thể. Nồng độ FeNO >40 phần tỷ được coi là xét nghiệm dương tính.[12] Các xét nghiệm khác bao gồm thử nghiệm kích thích phế quản.
Đợt cấp COPD mức độ nặng
Đợt cấp COPD thường có biểu hiện với khó thở tăng, ho mạn tính tăng và/hoặc tăng lượng đờm và/hoặc xuất hiện đờm mủ. Sử dụng các cơ hô hấp phụ, hô hấp nghịch thường, tím tái, phù ngoại vi mới, huyết động không ổn định và/hoặc ý thức giảm (ví dụ: lú lẫn, li bì, hôn mê) là các dấu hiệu quan trọng đánh giá mức độ nặng của đợt cấp. Bệnh nhân trong đợt cấp tính mạng cần được điều trị tại khoa hồi sức tích cực.
Điều trị ban đầu đối với đợt cấp COPD nặng không đe dọa tính mạng bao gồm cường beta-2 tác dụng ngắn kết hợp kháng cholinergic tác dụng ngắn, thở oxy nếu cần (tuy nhiên cần thận trọng đề phòng tăng carbonic máu), corticosteroid toàn thân và thuốc kháng sinh nếu nghi ngờ nhiễm khuẩn là yếu tố khởi phát. Cần cân nhắc thở máy không xâm nhập (NIV) cho bệnh nhân đợt cấp nặng không đáp ứng thỏa đáng với điều trị ban đầu. Khuyến cáo thở máy NIV là biện pháp thông khí đầu tiên trên bệnh nhân COPD có suy hô hấp cấp, nếu không có chống chỉ định.[13] Báo cáo năm 2018 của Sáng kiến toàn cầu về Bệnh phổi Tắc nghẽn Mạn tính (GOLD) đã đưa ra các chỉ định về NIV và thở máy xâm nhập trên bệnh nhân đợt cấp COPD.[13]
Phản vệ
Phản ứng phản vệ toàn thân có thể xảy ra khi phơi nhiễm với một loại thuốc, thực phẩm hay vết côn trùng đốt. Khó thở khởi phát đột ngột kèm theo các biểu hiện ở da (phát ban, ngứa, nổi mề đay, phù mạch), thay đổi giọng nói, cảm giác nghẹn, phù lưỡi và phù mặt, thở khò khè, mạch nhanh và hạ huyết áp. đội khi, có thể xuất hiện buồn nôn, nôn và tiêu chảy.
Chẩn đoán dựa trên lâm sàng và điều trị kịp thời bao gồm loại bỏ kháng nguyên kích thích, adrenaline (epinephrine) tiêm bắp tại mặt trước ngoài của đùi ngay sau khi chẩn đoán sốc phản vệ, kiểm soát đường thở, và bồi phụ dịch có thể giúp bệnh nhân thoát sốc.[14]
Dị vật đường thở
Tiền sử bị bệnh động kinh, hôn mê, rối loạn ý thức (ví dụ: ngộ độc, hạ đường huyết), hoặc nghẹn và ho sau khi nuốt thức ăn (đặc biệt là các loại hạt) có thể gợi ý hít phải dị vật . Với đường thở có kích thước nhỏ, như ở trẻ em và trẻ vị thành niên, và dị vật mắc ở hạ họng hoặc thanh môn có thể gây tắc nghẽn đe dọa tính mạng, và dẫn đến ngạt.
Có thể biểu hiện tím tái và thở rít, tiếp theo có thể hạ huyết áp và trụy tuần hoàn. Sử dụng thủ thuật Heimlich để làm thông thoáng đường thở cấp cứu. Nếu ở bệnh viện, có thể cố gắng loại bỏ dị vật, trong khi kiểm soát đường thở cấp cứu bằng các biện pháp đặt nội khí quản hoặc mở màng nhẫn giáp.
Ho là triệu chứng thường gặp nhất của ung thư phổi và có thể kèm theo sút cân, ho ra máu, đau ngực, khó thở hoặc khàn tiếng. Tiền sử hoặc đang hút thuốc lá là yếu tố nguy cơ quan trọng nhất gây bệnh ung thư phổi. Chẩn đoán xác định bằng chẩn đoán hình ảnh và giải phẫu bệnh, và điều trị có thể bao gồm phẫu thuật, hóa trị liệu và xạ trị. Các biểu hiện cấp tính cần được điều trị khẩn cấp bao gồm ho ra máu nặng, giảm oxy máu/viêm phổi sau tắc nghẽn và hội chứng tĩnh mạch chủ trên. Bệnh nhân ho ra máu nặng cần lập tức được đặt ở tư thế nằm nghiêng về bên phổi tổn thương chảy máu (nếu đã biết). Có thể đặt nội khí quản chọn lọc vào phế quản gốc không chảy máu hoặc đặt nội khí quản hai nòng để bảo vệ đường thở. Sử dụng các kỹ thuật soi phế quản ống mềm hoặc chụp mạch để kiểm soát chảy máu triệt để.[15]
Điều trị ban đầu viêm phổi sau tắc nghẽn do khối u vị trí trung tâm bao gồm bảo vệ đường thở, tiếp theo là các phương pháp điều trị tại chỗ (soi phế quản ống cứng hoặc can thiệp ) hoặc bên ngoài (xạ áp sát).[16]
Điều trị ban đầu hội chứng tĩnh mạch chủ trên do tắc nghẽn ác tính bằng cách đặt stent tĩnh mạch hoặc xạ trị.[16]
Tắc nghẽn đường hô hấp trên
Có thể do dị vật; khối u đường thở trên gốc lưỡi, thanh quản, thực quản hoặc khí quản; phù nề; rối loạn chức năng các cấu trúc đường thở trên (ví dụ: rối loạn chức năng dây thanh, phù mạch); và chèn ép từ bên ngoài (ví dụ: hẹp dưới thanh môn, bướu giáp sau xương ức, u lympho).
Thường kèm theo khó thở nhiều, thở rít thì hít vào và đội khi thở khò khè khi thở ra, tăng khi gắng sức do tăng dòng khí qua đường thở.
Điều trị ngay lập tức bao gồm việc bảo vệđường thở, cũng như xét nghiệm và điều trị nguyên nhân tiềm ẩn bằng chẩn đoán hình ảnh và nội soi phế quản.
Viêm phổi nặng
Chẩn đoán viêm phổi trên lâm sàng dựa vào tập hợp các dấu hiệu và triệu chứng liên quan đến nhiễm khuẩn đường hô hấp dưới bao gồm khó thở, sốt trên 38ºC (>100ºF), ho, khạc đờm, đau ngực, và các dấu hiệu lấp đầy phế nang. Đặc biệt những bệnh nhân cao tuổi thường không sốt và có thể lú lẫn và làm tình trạng bệnh nền nặng hơn. Có thể sử dụng các thang điểm để đánh giá độ nặng, bao gồm thang điểm PSI[17] và CURB-65 đánh giá viêm phổi cộng đồng (CAP),[18] với số điểm tỉ lệ thuận với tỷ lệ tử vong.
Các hướng dẫn khuyến cáo cần điều trị nội trú đối với các bệnh nhân nghi ngờ CAP sau:[19] [20]
• Bệnh nhân có PSI 71 – 90 điểm (nhóm III) có thể cải thiện sau một thời gian điều trị ngắn.
• Những bệnh nhân mắc viêm phổi với chỉ số PSI cấp IV hoặc cấp V (những người có nguy cơ tử vong 9% và 27% tương ứng)
• Bệnh nhân có CURB-65 ≥3 điểm cần phải nhập viện, và những bệnh nhân 4 – 5 điểm (tỷ lệ tử vong dự đoán lần lượt 15% và 40%) cần được điều trị tại khoa hồi sức tích cực
• Tất cả những bệnh nhân bị giảm oxy huyết (SaO2 <90% hoặc O2 <60 mmHg) hay mất cân bằng huyết động học nghiêm trọng, cần nhập viện bất kể chỉ số mức độ trầm trọng ra sao
• Những bệnh nhân mắc CAP do mầm bệnh nguy cơ cao hoặc những người bị mưng mủ hoặc di căn.[21]
Các bệnh nhân nhập viện cần được điều trị bằng liệu pháp oxy phù hợp và theo dõi SaO2 và FiO2, với mục đích duy trì SaO2 trên 92%. Liệu pháp oxy ở những bệnh nhân COPD suy hô hấp cần được điều chỉnh theo chỉ số khí máu động mạch sau khi đánh giá lại.[19] Những bệnh nhân bị suy hô hấp, mặc dù đã có liệu pháp oxy phù hợp, cần được kiểm soát đường thở khẩn cấp và có thể phải đặt nội khí quản. Bệnh nhân cần được chẩn đoán thiếu dịch, và cần được truyền dịch qua tĩnh mạch nếu cần. Đối với bệnh nhân ốm kéo dài cần hỗ trợ về dinh dưỡng.[19] Sử dụng kháng sinh ban đầu theo kinh nghiệm để điều trị CPA cần tuân thủ các hướng dẫn quốc tế và dịch tễ tại địa phương. Phải xem xét khả năng nhiễm khuẩn huyết vì chẩn đoán và điều trị sớm sẽ cải thiện tiên lượng đáng kể.[22] [23] [24] Nhiễm khuẩn huyết là một tình trạng bệnh trong đó có phản ứng toàn thân và mất điều hòa của vật chủ đối với nhiễm trùng.[25] Thông tin thêm về chẩn đoán và điều trị nhiễm khuẩn huyết, vui lòng xem các chủ đề sau: Nhiễm khuẩn huyết ở người lớn và Nhiễm khuẩn huyết ở trẻ em.
Thuyên tắc động mạch phổi cấp tính
Thuyên tắc phổi (PE) nặng có thể biểu hiện khó thở và đau ngực đột ngột kèm theo mạch nhanh, thở nhanh, hạ huyết áp, thiếu oxy máu và tĩnh mạch cổ nổi. Huyết khối thường xuất phát chủ yếu từ hệ tĩnh mạch sâu chi dưới và tĩnh mạch chậu. Các chất nội sinh hay ngoại sinh xâm lấn vào tĩnh mạch, như mỡ, khí, dịch ối, chất nguồn gốc u, xi măng tạo hình đốt sống, silicon, lưới lọc tĩnh mạch chủ dưới hoặc các thiết bị đặt trong tim là các nguyên nhân gây thuyên tắc phổi ít gặp hơn.[26] [27] [28] [29]
Tiền sử thuyên tắc huyết khối tĩnh mạch, chống động không thỏa đáng, bất động, nhập viện, du lịch, xâm lấn mạch máu hoặc chấn thương chân là yếu tố nguy cơ tiến triển thuyên tắc phổi.
Giá trị dự đoán âm tính của xét nghiệm D-dimer theo phương pháp ELISA, siêu âm doppler chi dưới và chụp xạ hình phổi có giá trị tương tự nhau.[30] Chụp CT ngực dựng mạch là thăm dò tốt nhất để chẩn đoán và loại trừ thuyên tắc phổi. Ở các bệnh nhân đang làm các thăm dò để chẩn đoán xác định PE, cần chăm sóc hỗ trợ và điều trị chống động theo kinh nghiệm (trừ khi có chống chỉ định) không chậm trễ.[31]
Tràn khí màng phổi
Khó thở khởi phát đột ngột kèm theo đau ngực một bên là dấu hiệu của tràn khí màng phổi cấp tính. Tràn khí màng phổi nguyên phát có thể xảy ra ở người cao, gầy yếu do vỡ bóng khí dưới màng phổi, hoặc ở những người hút ma túy đá đá. Tràn khí màng phổi có thể xuất hiện ở bệnh nhân nhiễm HIV. Tràn khí màng phổi thứ phát có thể là biến chứng của bệnh phổi có trước đó như bệnh phổi tắc nghẽn mạn tính (COPD) và bệnh lý u cơ trơn bạch mạch.
Nếu xuất hiện cơ chế tràn khí có van (tràn khí màng phổi áp lực), không khí sẽ lấp đầy khoang màng phổi, chèn ép nhu mô phổi và đẩy lên trung thất. Cơ chế này có thể dẫn đến trụy tuần hoàn hô hấp,và là tình trạng cấp cứu y khoa cần phát hiện và điều trị kịp thời để cứu sống bệnh nhân. Thăm khám thấy mất rì rào phế nang ở một bên và gõ vang cùng bên. Khí quản cũng có thể di lệch xa ra bên phổi tổn thương.
Tràn khí màng phổi áp lực là tình trạng cấp cứu y khoa. Điều trị gồm giảm áp khoang màng phổi ngay lập tức bằng cách đặt một kim nòng lớn vào khoang liên sườn thứ hai tại đường giữa đòn. Thao tác giảm áp này để chuẩn bị cho thủ thuật mở màng phổi đặt dẫn lưu.
Không nên làm thêm các xét nghiệm do tiến triển nhanh của tràn khí màng phổi áp lực, nhưng trong tràn khí màng phổi không áp lực, chụp Xquang ngực cho thấy xẹp phổi hoàn toàn hay một phần và dải sáng một bên phổi.[32]
Suy van tim cấp
Suy van tim cấp do vỡ cơ nhú hoặc dây chằng van tim thường xảy ra một vài ngày sau nhồi máu cơ tim cấp tính do thiếu máu cục bộ van hai lá. Nguyên nhân do đứt van hai lá do viêm nội tâm mạc ít gặp hơn.[33]
Biểu hiện của bệnh là khó thở cấp tính, đi kèm với tiếng thổi tâm thu và dấu hiệu của trụy tuần hoàn cấp tính bao gồm hạ huyết áp, nhịp tim nhanh và tiếng ran ở phổi. Mặc dù các triệu chứng lâm sàng thường nghi ngờ suy van tim cấp, cần siêu âm tim để chẩn đoán xác định
Cần hội chẩn phẫu thuật tim mạch khẩn cấp trong khi duy trì bệnh nhân ổn định bằng các thuốc giãn mạch, đội khi kết hợp với thuốc co mạch, thuốc trợ tim, và bù dịch. Có thể phải sử dụng thiết bị hỗ trợ tuần hoàn cơ học tạm thời hoặc đặt bóng đối xung nội động mạch chủ trong khi chờ phẫu thuật.[34] Tỷ lệ tử vong dự kiến ở bệnh nhân suy van tim cấp tính vẫn cao dù đã được can thiệp những biện pháp này.
Suy tim xung huyết
Phù phổi huyết động là hậu quả của tăng áp lực thất trái cuối tâm trương và biểu hiện khó thở trở tăng khi gắng sức, khó thở khi nằm và khó thở kịch phát về đêm, tĩnh mạch cổ nổi, ứ dịch ngoại biên, và khám thấy nhịp ngựa phi S3 và ran ứ đọng phổi (ran nổ hai đáy phổi). Bệnh nhân có thể có tiền sử suy tim.
Xquang ngực điển hình gồm các dấu hiệu đặc trưng của sung huyết tĩnh mạch phổi và bóng tim có thể to.
[Fig-3]Siêu âm tim có thể thấy rung nhĩ và cho phép phân biệt giữa suy tim tâm thu và tâm trương. Siêu âm tại giường thấy các đường B là dấu hiệu rất có giá trị gợi ý phù phổi cấp với bệnh cảnh lâm sàng phù hợp.[35] [Fig-4]
Nồng độ BNP thấp (<100 ng/L hay ><100 pg/mL) có giá trị chẩn đoán loại trừ suy tim sung huyết.[36]
Tùy thuộc vào căn nguyên cụ thể của suy tim sung huyết, có thể sử dụng kết hợp thuốc lợi tiểu, giảm tiền gánh và hậu gánh bằng nitrat, thuốc ức chế men chuyển và thở máy không xâm nhập .
Bóc tách thành động mạch chủ
Bóc tách thành động mạch chủ thường gặp ở nam giới độ tuổi trung niên trở lên, những người có tiền sử bệnh van tim (chẳng hạn bệnh van động mạch chủ hai lá hoặc hẹp eo động mạch), và những bệnh nhân rối loạn collagen (như hội chứng Marfan hoặc hội chứng Ehlers-Danlos). Biểu hiện điển hình của bệnh là khó thở và đau ngực dữ dội có thể lan tỏa ra lưng. Có thể kèm theo tụt huyết áp. Khám hệ mạch ngoại vi có thể thấy mất mạch ngoại vi, hoặc chênh lệch huyết áp chi trên và chi dưới.
Cần nghi ngờ bóc tách động mạch chủ đoạn lên nếu chụp Xquang ngực có hình ảnh trung thất rộng. Siêu âm tim hoặc chụp CT ngực dựng mạch khẩn cấp để chẩn đoán xác định.
[Fig-5]Điều trị bóc tách thành động mạch chủ phụ thuộc vào vị trí bóc tách. Trong khi bóc tách type A (động mạch chủ đoạn lên) cần phải phẫu thuật cấp cứu, bóc tách type B (động mạch chủ đoạn xuống) được điều trị nội khoa ban đầu. Chỉ định phẫu thuật trong bóc tách type B khi điều trị nội khoa không đáp ứng. Can thiệp nội mạch ngày càng phổ biến trong điều trị ban đầu đối với bóc tách type B.[37]
Chèn ép màng ngoài tim
Chèn ép màng ngoài tim cấp có thể là biến chứng của nhồi máu cơ tim cấp do vỡ thành thất trái, hoặc dò vỡ động mạch vành, bóc tách động mạch chủ hoặc tổn thương do dây dẫn của máy tạo nhịp tim. Khó thở có thể kèm theo tĩnh mạch cổ nổi và phù mặt, sốc, tím đầu chi và nhịp tim nhanh.
Chẩn đoán dựa trên hình ảnh bóng tim to trên phim X-quang ngực và điện thế thấp trên điện tim, và chẩn đoán xác định bằng siêu âm tim. Điều trị bao gồm chọc dẫn lưu màng ngoài tim và/hoặc can thiệp phẫu thuật khẩn cấp .
[Fig-6]Đụng giập phổi
Đụng giập phổi và tràn máu màng phổi có thể là hậu quả của chấn thương ngực kín (ví dụ: tai nạn giao thông, ngã) hoặc vết thương thấu ngực (ví dụ: những vết thương do dao đâm và đạn bắn ). Trong đụng giập phổi, lực nổ hoặc lực quán tính làm rách mô phế nang dẫn đến xuất huyết phế nang, phù phổi, và xuất hiện vết hoặc đám thâm nhiễm trên Xquang hoặc CT ngực. Điều trị mang tính chất hỗ trợ bao gồm theo dõi sát, thở oxy và chăm sóc hô hấp.[38]
Do máu có thể tích tụ nhiều lại trong khoang màng phổi, tràn máu màng phổi có thể biểu hiện kèm khó thở, trụy tuần hoàn và sốc. Chẩn đoán dựa trên phim Xquang ngực và chẩn đoán xác định bằng lấy dịch màng phổi. Điều trị bao gồm bù dịch và mở màng phổi đặt dẫn lưu khoang màng phổi sử dụng ống dẫn lưu nòng lớn. Có thể cần xem xét can thiệp phẫu thuật lồng ngực đối với trường hợp dẫn lưu dai dẳng.
Rối loạn nhịp tim chậm
Rối loạn nhịp tim chậm nặng, bao gồm cả block nhĩ thất hoàn toàn kèm theo nhịp thoátbộ nối chậm có thể biểu hiện dưới dạng khó thở kèm mêṭ mỏi, đau đầu nhẹ hoặc ngất. Sau chẩn đoán trên điện tim, cần loại trừ các nguyên nhân có thể hồi phục (ví dụ: nhồi máu cơ tim cấp thành trước hoặc thành dưới, thuốc, rối loạn điện giải, nhược giáp hoặc suy thượng thận) và cấy máy tạo nhịp.
[Fig-7]Những dấu hiệu cần chú ý
• Bóc tách thành động mạch chủ
• Bệnh phổi tắc nghẽn mạn tính (COPD)
• Suy tim xung huyết
• Hen suyễn
• Hội chứng vành cấp (ACS)
• Các khối u phổi
• Viêm thanh nhiệt
• Phản vệ
• Phù mạch
• Dị vật đường thở
• Các khối u khí phế quản (lành tính hoặc ác tính)
• Bướu giáp sau xương ức
• Rối loạn chức năng dây thanh âm
• Thuyên tắc động mạch phổi (do huyết khối, không khí, dịch ối, khối u)
• Tăng áp lực động mạch phổi
• U trung biểu mô
• Tràn khí màng phổi và tràn khí trung thất
• Rối loạn nhịp tim
• Bệnh van tim mắc phải
• Bệnh tim bẩm sinh
• Thuốc tim mạch
• Bệnh cơ tim (bệnh lý cơ tim, viêm cơ tim)
• Bệnh màng ngoài tim
• Thiếu máu
• Uốn ván
• Ngộ độc thịt
• Sốc
• U tủy thượng thận
Chẩn đoán
Cách tiếp cận chẩn đoán từng bước
Trong biểu hiện cấp hoặc bán cấp, đầu tiên cần đánh giá mức độ nặng của tình trạng lâm sàng theo ABCDE.[4] Xem mục Xem xét khẩn cấp về xử trí ngay lập tức cho các tình trạng cảnh báo nguy hiểm.
Tiền sử lâm sàng
Khai thác tiền sử cẩn thận là bước đầu tiên có giá trị nhất để tìm nguyên nhân khó thở. Khi thiết lập chẩn đoán phân biệt ban đầu cần khai thác kỹ bệnh sử về một số yếu tố.
Thời gian
• Khó thở cấp tính xuất hiện đột ngột hay chỉ trong vài phút. Đây thường là dấu hiệu của các bệnh lý cấp tính và nặng có thể đe dọa tính mạng. Ví dụ các bệnh lý gây ra khó thở khởi phát đột ngột bao gồm thuyên tắc phổi cấp tính, nhồi máu cơ tim, suy van tim cấp, tràn khí màng phổi, phản vệ, dị vật đường thở, phù phổi hoặc ép tim.[39]
• Khó thở bán cấp tiến triển trong vài giờ đến vài ngày. Các nguyên nhân thường gặp bao gồm cơn hen cấp, đợt cấp bệnh phổi tắc nghẽn mạn tính (COPD) hoặc phù phổi. Nguyên nhân ít gặp hơn bao gồm viêm cơ tim, hội chứng tĩnh mạch chủ trên,[40] viêm phổi tăng bạch cầu ái toan cấp tính,[41] hoặc chèn ép tim.[39]
• Khó thở mạn tính tiến triển trong vài tuần đến vài tháng. triệu chứng này liên quan với các bệnh lý mạn tính, chẳng hạn như suy tim sung huyết, COPD, bệnh cơ tim, xơ phổi vô căn, bệnh mạch máu phổi, tăng áp động mạch phổi, bệnh van tim hoặc thiếu máu.[42] Nguyên nhân ít gặp hơn bao gồm loạn dưỡng cơ, gù vẹo cột sống, xơ cứng teo cơ cột bên, tích protein phế nang, viêm phổi tăng bạch cầu ái toan mạn tính, tăng urê huyết hoặc viêm màng ngoài tim co thắt.[41] [43] [44] [45] [46] Khó thở tăng dần cấp/bán cấp trên bệnh nhân có tiền sử bệnh tim mạch, phổi hay thần kinh cơ có thể là biểu hiện của bệnh lý nền tiến triển nặng hoặc xuất hiện một bệnh lý mới.
• Việc xem xét nguy cơ có bệnh động mắc là rất quan trọng. Ví dụ, COPD đi kèm với một số bệnh lý khác, chẳng hạn như bệnh tim mạch, trào ngược dạ dày-thực quản và ung thư phổi, khiến chẩn đoán phân biệt gặp nhiều khó khăn.[13]
• Khó thở tái phát có thể do cơn nhịp nhanh kịch phát hoặc block nhĩ thất hoàn toàn.
Mức độ
• Chưa có phương pháp đánh giá khó thở nào được đồng thuận rộng rãi; hiện có một số thang điểm được sử dụng trong thực hành lâm sàng và nghiên cứu.[47] Dù vâỵ, việc sử dụng các thang điểm đã có trong thực hành lâm sàng vẫn còn hạn chế.
• Triệu chứng khó thở mang tính chủ quan cao, và mức độ khó thở thay đổi rất khác nhau với cùng một mức suy giảm chức năng nhất định.
• Nên sử dụng ba yếu tố: cảm giác-cảm nhâṇ (đánh giá cảm giác); ảnh hưởng của suy hô hấp (đánh giá mức độ suy hô hấp); và ảnh hưởng của triệu chứng (đánh giá mức độ ảnh hưởng đến hoạt động và chất lượng cuộc sống).[1]
• Bộ câu hỏi Veterans Specific Activity Questionnaire (VSAQ) đánh giá khả năng hoạt động chức năng của bệnh nhân và ước tính khả năng hoạt động thể chất tính theo quãng đường.[48] Theo đó có thể đánh giá mức độ khó thở. Phương pháp thăm dò và tiếp cận đối với người 25 tuổi gặp vấn đề khi chạy một dặm trong 8 phút khác với phương pháp áp dụng cho người 80 tuổi gặp vấn đề khi leo cầu thang 12 bậc . VSAQ đánh giá chức năng nền ban đầu và đánh giá khách quan sự tiến triển dọc theo thời gian.
• Các bảng phân loại khác là phân loại chức năng của Hội Tim mạch New York và thang điểm khó thở của Hội đồng Nghiên cứu Y khoa.[49] [50]
• Khó thở nặng thường kèm theo các triệu chứng liên quan và có nhiều khả năng đe dọa tính mạng hơn. Có thể do cơn hen cấp, tràn khí màng phổi áp lực, tắc nghẽn đường thở trên cấp, thuyên tắc động mạch phổi lớn hoặc nhồi máu cơ tim. Khó thở nhẹ có thể là triệu chứng duy nhất và do một nguyên nhân lành tính. Có thể gặp trong COPD giai đoạn ổn định, suy giảm hoạt động, tắc nghẽn đường thở không nguy kịch hoặc tình trạng lão hóa sinh lý.
Các triệu chứng liên quan
• Khó thở thường đi kèm với các triệu chứng khác, dựa vào đó có thể giúp xác định nguyên nhân khó thở do hệ cơ quan nào và giúp thu hẹp chẩn đoán phân biệt .
• Biểu hiện sốt đi kèm khó thở gặp trong nhiều bệnh lý viêm và nhiễm trùng, bao gồm viêm phổi, viêm phế quản, viêm thanh quản, các hội chứng do vi rút (ví dụ: hội chứng phổi Hantavirus và SARS, viêm mạch và nhiễm khuẩn huyết.[51] [52] Khó thở kèm sốt và ho có thể gặp trong viêm phổi cộng đồng hoặc nhiễm trùng cơ hội ở bệnh nhân suy giảm miễn dịch. Cần phải chụp Xquang ngực để loại trừ viêm phổi. Viêm phổi sau tắc nghẽn có thể gặp ở các bệnh nhân dị vật đường thở hoặc ung thư trong lồng ngực.
• Đau ngực ở giữa gợi ý bệnh động mạch vành, thuyên tắc động mạch phổi, tràn khí màng phổi, tràn khí trung thất hoặc dị vật đường thở.[53] Đau ngực kiểu màng phổi có thể gặp trong viêm phổi, tràn khí màng phổi, thuyên tắc động mạch phổi, u xơ đơn độc của màng phổi, hoặc viêm màng phổi.[54] Tràn dịch màng ngoài tim co thắt đặc trưng bởi cơn đau xung quanh tim điển hình lan đến vùng bả vai, tăng lên khi nằm và thay đổi áp lực lồng ngực, và giảm khi nghiêng người về phía trước.
• Đánh trống ngực có thể xuất hiện trong nhịp nhanh kịch phát, thuyên tắc động mạch phổi, bệnh van tim, hoặc các cơn hoảng loạn.
• Ngất có thể đi kèm với khó thở trong loạn nhịp nhanh hoặc thuyên động mạch tắc phổi.[55]
• Khò khè có thể gặp trong hen phế quản, COPD, phù phổi, viêm tiểu phế quản hoặc dị vật đường thở. Ho có thể biểu hiện trong viêm phế quản, viêm phổi nguyên nhân nhiễm trùng cấp tính, viêm phổi tăng bạch cầu ái toan cấp tính, bệnh phổi kẽ, COPD, hen phế quản, giãn phế quản hoặc viêm phổi mạn tính.[41] Ho khạc đờm mạn tính có thể do COPD hoặc giãn phế quản, ho đờm trong số lượng nhiều có thể gặp trong ung thư biểu mô phế quản phế nang.[56]
• Sự thay đổi giọng nói đi kèm khó thở có thể do tràn khí trung thất, trào ngược dạ dày – thực quản, u máu thành sau họng, phình động mạch chủ hoặc ung thư phổi.[57]
• Ho ra máu có thể đi kèm khó thở ở bệnh nhân viêm phế quản, đợt cấp giãn phế quản, ung thư trong lồng ngực, viêm mạch, viêm phổi nhiễm trùng cấp tính, viêm phổi tổ chức hóa vô căn, thuyên tắc động mạch phổi, ngộ độc cocain, lao phổi, hoặc xuất huyết phế nang lan tỏa.[58] [59] [60] [61] [62] [63]
• Nuốt khó hoặc nuốt đau có thể biểu hiện ở bệnh nhân khó thở do viêm thanh quản u hạt, tràn khí trung thất, dị vật đường thở, uốn ván, và viêm nắp thanh môn.[64] [65] [66] Trong viêm nắp thanh môn, khó thở có thể kèm theo cả chảy nước dãi. Nôn và tiêu chảy có thể đi kèm khó thở trong nhiễm độc giáp hoặc ngộ độc botulism.[67] [68] Ợ nóng có thể xảy ra khi hít phải dịch trào ngược dạ dày – thực quản.
• Yếu cơ hoặc đau cơ đi kèm khó thở có thể gặp trong suy giảm vận động, tác dụng không mong muốn của thuốc, loạn dưỡng cơ, xơ cứng teo cơ cột bên, bại liệt cấp hoặc hội chứng sau bại liệt, hội chứng Guillain-Barre, bệnh nhiễm vi-rút Tây sông Nile và các vi-rút khác, nhiễm leptospira, bệnh cơ Cushing hoặc ngộ độc botulism.[43] [52] [67] [69] [70] [71] [72] [73] [74] Rối loạn thị giác có thể xảy ra cùng với khó thở trong bệnh nhược cơ và uốn ván, và đau đầu có thể xảy ra trong ngộ độc CO.[65] [75] [76]
• Đau xương có thể đi cùng với hội chứng ngực cấp do thiếu máu hồng cầu hình liềm hoặc tắc mạch mỡ do gãy xương dài.[77]
• Lo âu có thể là một phản ứng với khó thở do mọi căn nguyên nhưng cũng có thể gây ra khó thở trong các cơn hoảng loạn hoặc lo âu cấp tính.[78] Khó thở đi kèm với stress có thể gặp trong lo âu, tăng thông khí hoặc bệnh cơ tim Takotsubo.[79]
Thay đổi theo tư thế
• Khó thở khi nằm là tình trạng xuất hiện khó thở khi nằm ngửa, giảm khi đứng thẳng. Đây là triệu chứng điển hình trong suy tim sung huyết, nhưng cũng có thể xuất hiện ở bệnh nhân hen phế quản, COPD, các bệnh viêm và thoái hóa thần kinh, trào ngược dạ dày-thực quản, tràn dịch màng tim hoặc liệt cơ hoành hai bên.[43] [80] [81] [82]
• Khó thở khi đứng là tình trạng khó thở tăng khi đứng thẳng, và giảm nhẹ khi nằm. Đây là triệu chứng điển hình của bệnh còn lỗ bầu dục, nhược cơ bụng hoặc hội chứng gan phổi.[83] [84]
• Khó thở khi nằm nghiêng là biểu hiện ít gặp, xuất hiện khó thở khi ở tư thế nằm nghiêng. gặp trong suy tim sung huyết, phình xoang Valsalva, hoặc sau phẫu thuật cắt phổi.[85] [86]
• Khó thở thay đổi theo tư thế cũng có thể gặp ở các khối u tim nguyên phát và di căn.[87] [88]
Kiểu khó thở
• Khó thở xuất hiện trong tuần làm việc và tự hết trong thời gian không làm việc có thể liên quan đến phơi nhiễm nghề nghiệp và gợi ý hen nghề nghiệp .[89] Phơi nhiễm nghề nghiệp cũng có thể liên quan đến bệnh phổi do amiăng và viêm phổi quá mẫn.[90] Cần khai thác kỹ tiền sử phơi nhiễm nghề nghiệp hoặc phơi nhiễm tự nhiên với các dung môi dạng khí, khói, bụi hữu cơ, nấm mốc, và động vật và có thể liên quan đến bệnh phổi kẽ. Khó thở xuất hiện ở các cầu thủ khúc côn cầu có thể do ngộ độc nitơ dioxit hoặc cacbon monoxit từ thiết bị tái tạo mặt sân băng.[91]
• Khó thở theo mùa hoặc liên quan đến thời tiết lạnh, vật nuôi, gắng sức hoặc các tác nhân kích thích không đặc hiệu có thể gợi ý hen phế quản hoặc bệnh đường thở phản ứng.[92]
Tiền sử bệnh lý
• Khó thở có thể đi kèm với béo phì hoặc xảy ra trong thời kỳ mang thai bình thường. Ở những bệnh nhân mang thai, khó thở cũng có thể là biểu hiêêṇ của một bệnh lý nội khoa chưa được chẩn đoán trước đây, chẳng hạn như bệnh van tim, tăng áp lực động mạch phổi, thiếu hụt alpha-1 antitrypsin, thuyên tắc động mạch phổi, tràn khí màng phổi nguyên phát hoặc tràn khí trung thất, dị dạng động tĩnh mạch phổi tiến triển, hoặc nhược cơ tiến triển.[93] [94] [95] [96] [97] [98] [99]
• Ở bệnh nhân đang hoặc vừa mới lao động, khó thở có thể do thuyên tắc động mạch phổi, nhiễm khuẩn huyết hoặc sốc nhiễm độc, thuyên tắc ối hoặc thuyên tắc nguyên bào nuôi, tràn khí màng phổi, hoặc tràn khí trung thất.[26] [100]
• Khó thở trong giai đoạn hậu phẫu có thể do thuyên tắc động mạch phổi, biến cố mạch vành cấp hoặc phù phổi do quá tải dịch. Ít gặp hơn có thể liên quan đến tràn khí màng phổi hoặc loạn dưỡng cơ chưa được chẩn đoán.[101] Các can thiệp ngoại khoa riêng có thể dẫn đến khó thở do tắc mạch do mỡ (hút mỡ, phẫu thuật xương dài), liệt cơ hoành (phẫu thuật van động mạch chủ và phẫu thuật bắc cầu động mạch vành), tổn thương phổi cấp do bột talc (gây dính màng phổi), hoặc hẹp tĩnh mạch phổi (phẫu thuật van hai lá).[27] [102] [103] Tiền sử thuyên tắc huyết khối tĩnh mạch, điều trị chống động không đủ, bất động, nhập viện, di chuyển đường dài, thủ thuật xâm lấn mạch máu hoặc chấn thương chân có thể gây thuyên tắc động mạch phổi dẫn đến biểu hiện khó thở.
• Khó thở trên bệnh nhân có bệnh tự miễn hoặc bệnh khớp đã biết có thể do thuyên tắc động mạch phổi, tăng áp lực động mạch phổi, bệnh phổi kẽ, tràn dịch màng phổi, hoặc xuất huyết phế nang.[104] bệnh lý ác tính đã biết có thể gây khó thở do tắc nghẽn đường thở bởi các khối u nguyên phát hoặc di căn, tràn dịch ác tính, viêm phổi sau tắc nghẽn, thuyên tắc phổi do khối u, di căn phổi qua hệbạch huyết, hoặc tổn thương ngoại tâm mạc hoặc nội tâm mạc.[105] [106] Tiền sử bệnh khớp, ngưng thở khi ngủ do tắc nghẽn chưa điều trị và béo phì có thể gợi ý tăng áp lực động mạch phổi. Viêm phổi tái diễn có thể gợi ý hít phải dịch trào ngược dạ dày-thực quản, dị vật chưa được lấy bỏ, các khối u lành tính hoặc ác tính hoặc dị dạng vòng mạch.[107] [108] [109] Tràn dịch màng phổi có thể kèm theo viêm phổi, suy tim, lao màng phổi, ung thư, bệnh khớp hoặc u trung biểu mô.
• Cần khai thác tiền sử xạ trị bệnh ác tính ở ngực. Khó thở trong viêm phổi do xạ trị thường xuất hiện trong vòng 1 đến 6 tháng sau khi xạ trị.[110]
• Tiền sử đặt nội khí quản trước đây và thở máy kéo dài có thể gợi ý sẹo và hẹp dưới thanh môn.
Tiền sử dùng thuốc
• Các thuốc có thể gây ra hoặc góp phần gây khó thở thông qua nhiều cơ chế, bao gồm một số dạng nhiễm độc phổi (bệnh phổi kẽ, phù phổi, xuất huyết phế nang, bệnh đường thở, tràn dịch màng phổi, các thay đổi mạch máu phổi), gây nhiễm toan chuyển hóa (thuốc ức chế men sao chép ngược nucleoside, topiramate), hoặc gây nhịp chậm và giảm khả năng tăng nhịp tim (digoxin, chẹn kênh canxi, chẹn beta). [Pneumotox on line: patterns – interstitial/ parenchymal lung disease] [111] [112]
• Thuốc chẹn beta có thể làm nặng thêm tình trạng tắc nghẽn đường thở trong COPD và hen phế quản.
Tiền sử xã hội
• Cần khai thác tiền sử hút thuốc và số bao-năm đã hút. Một số bệnh lý liên quan đến hút thuốc bao gồm COPD, ung thư phổi và một số dạng bệnh phổi kẽ, có thể gây nên khó thở.
Khám lâm sàng
Khám lâm sàng tỉ mỉ giúp thu hẹp chẩn đoán phân biệt và chẩn đoán hoặc loại trừ các bệnh lý đe dọa tính mạng. Nhìn chung, khó thở có các dấu hiệu suy hô hấp cấp (‘khó thở do bác sĩ đánh giá’) có diễn biến nặng hơn so với khó thở được bệnh nhân kể lại và thăm khám lâm sàng tương đối bình thường.
Dấu hiệu sinh tồn
• Hạ huyết áp, nhịp tim nhanh và thở nhanh có thể gợi ý nhồi máu cơ tim cấp, thuyên tắc động mạch phổi, bóc tách thành động mạch chủ, suy van tim cấp, chèn ép tim hoặc quá trình nhiễm khuẩn cấp tính có nhiễm trùng huyết.[113]
• Tăng huyết áp trên bệnh nhân khó thở có thể gợi ý suy tim tâm trương liên quan đến tăng huyết áp kèm theo phù phổi, cường giáp hoặc u tủy thượng thận.[114]
• Mạch đảo có thể là dấu hiệu trong hen phế quản, COPD hoặc chèn ép tim.[39]
Khám toàn thân
• Biểu hiện thay đổi ý thức kèm khó thở có thể gặp trong một số bệnh lý, bao gồm suy hô hấp giảm oxy máu hoặc tăng khí cacbonic máu liên quan đến suy tim sung huyết, phù phổi, hen phế quản, COPD, viêm phổi, nhiễm trùng huyết hoặc nhiễm trùng hệ thần kinh trung ương.[115]
• Thở dài thường xuyên có thể đi kèm tăng thông khí và tâm trạng lo âu.[116]
• Tím tái có thể cho thấy tình trạng suy hô hấp cấp do đợt cấp COPD, thuyên tắc động mạch phổi, tắc nghẽn đường thở cấp tính, ngộ độc thuốc cấp tính, bệnh van tim bẩm sinh, hỏng van cơ học, chèn ép tim, dị dạng động tĩnh mạch phổi, viêm phổi hít, hoặc methaemoglobin huyết.[113] [117] [118] [119] [120]
• Vàng da đi kèm khó thở có thể gặp trong suy gan hay bệnh nhiễm leptospira.[73]
• Phù mặt có thể xuất hiện trên bệnh nhân khó thở mắc hội chứng tĩnh mạch chủ trên hoặc sốc phản vệ.
• Bướu giáp có thể đi cùng với bướu giáp sau xương ức gây ra tắc nghẽn đường thở hoặc có thể là dấu hiệu của nhiễm độc giáp trong bệnh Basedow.[121] [122]
• Thanh quản cao 4 cm trở lên hay gặp trong COPD.[123]
• Gù vẹo cột sống, vô căn hoặc do hậu quả của bệnh thần kinh cơ, có thể hạn chế di động lồng ngực và gây khó thở về sau.[44]
• Ngón tay dùi trống có thể biểu hiện trong ung thư phổi, bệnh phổi kẽ, tăng áp cửa phổi hoặc rò động tĩnh mạch phổi.[124] [125] [126] [127]
• Tăng vòng bụng có thể gợi ý suy tim sung huyết, xơ gan kèm cổ chướng và tràn dịch màng phổi, hoặc viêm màng ngoài tim co thắt.[128]
• Phát ban nổi mề đay kèm theo khó thở có thể gặp trong phản vệ toàn thân.[129] Ban xuất huyết có thể gợi ý xuất huyết giảm tiểu cầu huyết khối, nhiễm khuẩn huyết do não mô cầu hoặc viêm mạch.[130]
Khám tim mạch
• Tĩnh mạch cổ nổi có thể biểu hiện trên bệnh nhân khó thở bị suy tim sung huyết, COPD, tràn khí màng phổi, hoặc chèn ép tim. Tĩnh mạch cổ nổi, tiếng tim bất thường (nhịp ngựa phi T3) và ứ dịch gợi ý suy tim sung huyết. Khó thở mạn tính do co thắt và tràn dịch màng ngoài tim có thể kèm theo tĩnh mạch cổ nổi, mạch đảo, tiếng gõ màng ngoài tim, tiếng cọ màng ngoài tim và dấu hiệu Kussmaul.[131]
• Nhịp tim không đều hoặc nhịp nhanh có thể hướng đến chẩn đoán loạn nhịp nhanh hoặc rung nhĩ. Tiếng T2 đanh có thể do tăng áp lực động mạch phổi và bệnh tâm phế. Tiếng thổi tim tâm thu có thể gợi ý hở van tim cấp, hỏng van cơ học hay bệnh van tim do thấp hoặc bẩm sinh.[118]
• Phù chi dưới có thể gợi ý suy tim sung huyết kèm theo phù phổi, quá tải thể tích, thuyên tắc huyết khối phổi, nhồi máu cơ tim, rối loạn nhịp, viêm màng ngoài tim co thắt, tăng áp lực động mạch phổi, huyết khối tĩnh mạch chủ dưới, nhược giáp hoặc khối u tim.[128] [132]
Khám hô hấp
• Thở mím môi có thể gặp ở bệnh nhân COPD.
• Bệnh nhân khó thở có tiếng thở rít thường do tắc nghẽn đường thở trên bởi dị vật, phù nề do nhiễm trùng hoặc do viêm (ví dụ: bệnh bạch hầu, uốn ván, viêm nắp thanh môn, phù mạch),[65] [66] [133] [134] rối loạn chức năng các cấu trúc đường thở trên (rối loạn chức năng dây thanh âm, tetany),[135] [136] các khối u ở thành đường thở (gốc lưỡi, thanh quản, thực quản, khí quản và u nhú đường thở) hoặc giới hạn đường thở do bị chèn ép từ bên ngoài (hẹp dưới thanh môn, Bướu giáp sau xương ức, ung thư tuyến giáp, u lympho).[121] [137] [138] Sốt và khó nuốt đi kèm có thể gợi ý viêm nắp thanh môn, trong khi ho đặc trưng ở trẻ em bị nhiễm trùng đường hô hấp trên có thể gợi ý bạch hầu họng-thanh quản. Khàn tiếng có thể kèm theo khó thở trong viêm thanh quản, khối u thanh quản, viêm đa sụn tái diễn,[64] [139] hoặc liệt dây thanh một bên vô căn và lành tính (phình động mạch chủ, hội chứng Ortner) hoặc liệt dây thanh ác tính.[140]
• Lồng ngực hình thùng (tăng đường kính trước sau) gặp trong khí phế thũng và xơ nang.
• Khí quản có thể di lệch về bên đối diện trong tràn khí màng phổi áp lực hoặc tràn dịch màng phổi nhiều.
• Tiếng gõ đục một bên có thể do tràn dịch màng phổi, xẹp phổi, viêm phổi hít do dị vật, các khối u màng phổi hoặc viêm phổi.[141] Gõ vang có thể gợi ý tràn khí màng phổi hoặc khí phế thũng nặng. Tràn khí dưới da có thể gợi ý tràn khí trung thất.[53]
• Rì rào phế nang giảm hoặc mất một bên phổi có thể do tràn dịch màng phổi, xẹp phổi, viêm phổi hít do dị vật, hoặc tràn khí màng phổi. Tăng áp lực động mạch phổi được gợi ý bởi tiếng T2 đanh. Rì rào phế nang xa xăm gợi ý tràn dịch màng phổi.[142] Khò khè kèm theo khó thở trong hen phế quản, COPD, phản vệ, rối loạn chức năng dây thanh âm, sung huyết và phù phổi, xơ nang, hoặc thuyên tắc động mạch phổi. Trong COPD, khò khè xảy đi cùng với khó thở cấp tính và thanh quản hạ thấp ít nhất 4 cm.[42] Ran ở phổi có thể gợi ý sung huyết phổi (ran nổ ở đáy hai phổi) hay phù phổi, viêm phổi cấp tính hoặc mạn tính hoặc một số bệnh phổi kẽ, bao gồm sarcoidois, viêm phổi tăng cảm hoặc viêm phổi vô căn. Thầy thuốc nếu nghe thấy ran Velcro cần nghi ngờ khả năng bệnh phổi kẽ. Có thể quan sát thấy kỳ thở ra kéo dài ở bệnh hen phế quản, COPD, xơ nang, giãn phế quản hoặc viêm tiểu phế quản.
Khám thần kinh
• Dấu hiệu liệt dây thần kinh sọ não có thể đi kèm khó thở trong ngộ độc botulism.[67]
• Sa mí mắt có thể biểu hiện trong bệnh nhược cơ, loạn dưỡng trương lực cơ hoặc ngộ độc botulism.[67] [75] [101]
Các thăm dò
Kết quả xét nghiệm sơ bộ và chụp phim giúp thu hẹp chẩn đoán và tập trung vào một vài chẩn đoán trong rất nhiều chẩn đoán phân biệt của khó thở. Các thăm dò ban đầu đánh giá khó thở bao gồm:
• Đo độ bão hòa oxy
• Đo lưu lượng đỉnh kế (PEFR)
• ABG
• Công thức máu
• D-dimer
• Peptid lợi niệu loại B (BNP)
• Nồng độTSH
• Điện tim 12 chuyển đạo
• X quang ngực
• Đo FeNO
• Hô hấp ký (bao gồm DLCO) và các xét nghiệm chức năng hô hấp khác
• Nghiệm pháp kích thích phế quản
• Nghiệm pháp gắng sức tim phổi.[143] [144] [145]
Lựa chọn các thăm dò phù hợp dựa trên bệnh sử và các dấu hiệu khám lâm sàng.
Đo độ bão hòa oxy
• Cho phép phát hiện và theo dõi tình trạng thiếu oxy máu cùng và chỉ định thở oxy nếu cần, trong khi làm các xét nghiệm chẩn đoán nguyên nhân.
ABG
• Không phải tất cả bệnh nhân khó thở đều có kết quả khí máu bất thường, và không phải tất cả kết quả khí máu bất thường đều biểu hiện tình trạng khó thở. Tuy nhiên, kết quả khí máu có thể giúp chẩn đoán phân biệt, và có thể được chỉ định cùng với đo bão hòa oxy gắng sức để đánh giá các bất thường trao đổi khí trong các bệnh lý có giảm oxy máu.
• Tăng cacbonic máu (PaCO2 >45 mmHg) có thể đi kèm khó thở ở đợt cấp COPD, bệnh thần kinh cơ, tắc nghẽn đường thở trên hoặc hội chứng giảm thông khí do béo phì.
• Giảm cacbonic máu có thể biểu hiện trong trạng thái lo âu và đi kèm với bất kỳ bệnh lý nào có biểu hiện tăng thông khí, chẳng hạn như thuyên tắc động mạch phổi.
• Giảm oxy máu (PaO2<70 mmHg ở mực nước biển) có nhiều chẩn đoán phân biệt hơn, bao gồm các bệnh lý gây ra shunt (ARDS, viêm phổi, phù phổi, bệnh van tim có tím), bất tương xứng thông khí-tưới máu (COPD, hen phế quản,thuyên tắc động mạch phổi), giảm khuếch tán oxy (bệnh phổi kẽ), hoặc giảm thông khí (đợt cấp COPD, bệnh thần kinh cơ, tắc nghẽn đường thở trên hoặc hội chứng giảm thông khí do béo phì).
• Chỉ số [PEFR x PaO2]/1000 sử dụng trong chẩn đoán phân biệt giữa nguyên nhân gây khó thở do tim và do phổi có độ chính xác đã được báo cáo là 79%.[146]
• Nhiễm toan (pH < 7,36) là yếu tố kích thích hô hấp mạnh và có thể kèm theo khó thở trong giai đoạn muộn của nhiều quá trình bệnh lý có biểu hiện khó thở, bao gồm nhiễm khuẩn huyết, phù phổi, đợt cấp COPD, suy thận và ngộ độc xyanua.[147] Tình trạng này cũng có thể xuất hiện trong nhiễm toan ống thận vô căn hoặc do thuốc và thiếu thiamin.[148] Nhiễm toan có thể do sử dụng các loại thuốc như các thuốc ức chế sao chép ngược nucleoside và topiramate.[111] [112]
• Nhiễm kiềm có thể là hệquả của các cơn hoảng loạn, lo âu, mất nước, thuyên tắc động mạch phổi, hội chứng quá kích buồng trứng hoặc tăng lắng đọng bạch cầu ở phổi.[149] [150]
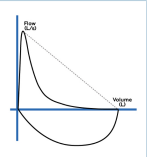
Lưu lượng đỉnh kế (PEFR)
• Xét nghiệm đơn giản tại giường có thể giá trị phân biệt giữa nguyên nhân khó thở do tim và do phổi.
• Mức lưu lượng đỉnh thấp có liên quan với bệnh phổi tắc nghẽn như hen phế quản, COPD và xơ nang.[146]
Công thức máu
• Tăng bạch cầu kèm khó thở có thể gặp trong mọi bệnh nhiễm trùng nào ảnh hưởng đến hệ hô hấp, cũng như nhiễm trùng huyết, bệnh tự miễn, nhiễm ký sinh trùng và bệnh bạch cầu cấp.[149] [151]
• Tăng bạch cầu ái toan trên bệnh nhân khó thở gặp trong nhiễm ký sinh trùng, một số dạng viêm mạch (ví dụ: hội chứng Churg-Strauss), hen phế quản, viêm phổi tăng bạch cầu ái toan hoặc sử dụng cocaine.[151] [152] [153] [154]
• Thiếu máu có thể là nguyên nhân nguyên phát gây khó thở hoặc có thể đi kèm khó thở trong tổn thương phổi do thuốc, giãn mao mạch xuất huyết di truyền, hội chứng ngực cấp của bệnh hồng cầu hình liềm, xuất huyết phế nang hoặc các quá trình nhiễm khuẩn lan rộng.[155] [156]
• Giảm tiểu cầu có thể đi cùng với khó thở trong các bệnh nhiễm vi-rút, bao gồm cúm, SARS, hội chứng phổi Hantavirus.[51] [52] Giảm tiểu cầu cũng có thể là do phản ứng bất lợi với thuốc, đặc biệt là với hóa trị liệu.
Điện giải đồ
• Hạ natri máu có thể kèm theo khó thở trong suy tim sung huyết, bệnh thận mạn tính, suy gan hoặc nhược giáp.
Xét nghiệm chức năng gan
• Bilirubin có thể tăng cao ở bệnh nhân khó thở bị suy gan, suy tim sung huyết, nhiễm leptospira và nhiễm amip trong lồng ngực.[73] [157] [158]
• Transaminase có thể tăng cao trong suy gan, nhồi máu cơ tim cấp, viêm phổi không điển hình (đặc biệt là viêm phổi do Legionella) và các bệnh nhiễm vi-rút như SARS và hội chứng phổi Hantavirus.[51] [52]
Xét nghiệm chức năng thận
• Khó thở kèm theo xét nghiệm có suy thận có thể là do nhiễm toan chuyển hóa, viêm màng phổi tăng urê máu, quá tải thể tích kéo dài bao gồm các tràn dịch màng phổi, viêm phổi và một số dạng viêm mạch cấp.[159] [160] [161] [162]
Men tim
• Troponin I/T, myoglobin và CK-MB tăng có thể gặp trong nhồi máu cơ tim cấp, viêm cơ tim, bệnh cơ tim Takotsubo hoặc nhược giáp.[79] [163]
• Cũng có thể phản ánh bệnh động mạch vành mạn tính kèm theo stress sinh lý chồng lấp (ví dụ: nhiễm trùng huyết).
BNP
• BNP và NT-proBNP tăng có liên quan với suy tim sung huyết, nhiễm trùng huyết, bệnh động mạch vành, thuyên tắc động mạch phổi, COPD có tâm phế mạn, suy thận, xơ gan và cường giáp.[164] [165] [166] [167] [168]
• Độ nhạy cao của các xét nghiệm này rất có giá trị trong các bệnh cảnh lâm sàng cấp tính: nồng độ BNP bình thường thấp (<100 nanograms/L [<100 picogram/mL]) có giá trị chẩn đoán loại trừ suy tim sung huyết. Trong trường hợp khẩn cấp, nồng độ các peptid lợi niệu có thể có giá trị hơn trong việc chẩn đoán loại trừ hơn là chẩn đoán suy tim.[36]
Procalcitonin huyết thanh
• Nồng độ procalcitonin tăng cao gặp trong viêm phổi ở những bệnh nhân khó thở nhập viêṇ khoa cấp cứu.[169]
• Quyết định sử dụng kháng sinh dựa trên procalcitonin tăng có thể làm cải thiện sống sót trong trường hợp này.[170]
X quang ngực
• Kỹ thuật này có giá trị loại trừ tràn khí màng phổi nguyên phát hoặc thứ phát.
• Sung huyết tĩnh mạch phổi và bóng tim to gợi ý suy tim sung huyết.
• Bóng tim to cũng có thể gợi ý bệnh van tim, nang màng ngoài tim hoặc chèn ép tim.[39] [171]
• Khó thở kèm theo thâm nhiễm nhu mô có thể biểu hiện trong viêm phổi do nhiễm trùng, phù phổi, viêm phổi tăng bạch cầu ái toan, viêm phổi do xạ trị,[172] một số bệnh phổi kẽ (sarcoidosis, viêm phổi kẽ thông thường, viêm phổi kẽ không đặc hiệu, viêm phổi kẽ không rõ nguyên nhân, viêm phổi kẽ thâm nhiễm lympho bào, viêm phổi kẽ cấp tính),[173] [174] [175] [176] [177] bệnh bụi phổi (bệnh bụi phổi silic, bệnh bụi phổi amiăng, bụi phổi bông), bệnh phổi do thuốc, bệnh phổi tự miễn (lupus, viêm khớp dạng thấp, xơ cứng bì, viêm đa cơ, viêm mạch) hoặc bệnh phổi di căn.
• Tràn dịch màng phổi có thể gặp trong suy tim sung huyết, suy gan, tăng urê huyết, hội chứng thận hư, bệnh ác tính, viêm phổi, thuyên tắc động mạch phổi hoặc viêm màng phổi.
• Có thể thấy dày màng phổi và nốt màng phổi trong bệnh lý u màng phổi.[54]
• Căng phồng phổi quá mức có thể biểu hiện trong COPD, cơn hen phế quản, hoặc viêm phổi hít do dị vật .
• Cơ hoành một bên dâng cao có thể gợi liệt cơ hoành.
• Khoảng sáng một bên có thể gợi ý tràn khí màng phổi hoặc thoát vị cơ hoành.[178]
• Mạch máu rốn phổi vồng có thể là xuất hiện trong tăng áp lực động mạch phổi.
Chụp Xquang ngực trên màn huỳnh quang
• Hô hấp động (‘nghiệm pháp hít vào’, ‘thử nghiệm hít vào’) trong khi chụp huỳnh quang giúp phát hiện chuyển động nghịch thường của cơ hoành, là dấu hiệu điển hình của liệt dây thần kinh hoành.
ECG
• Điện tim: giúp chẩn đoán nguyên nhân khó thở do hội chứng vành cấp với các biến đổi đoạn ST-T. Xét nghiệm này cũng phát hiện block nhĩ thất hoàn toàn, nhịp tim chậm và loạn nhịp nhanh, và phát hiện những biến đổi gợi ý viêm màng ngoài tim, chèn ép tim (điện thế thấp) và thuyên tắc động mạch phổi.
• Những biến đổi về hình thái sóng P có giá trị chẩn đoán dày nhĩ phải (đặc trưng của bệnh phổi mãn tính) hoặc dày nhĩ trái (đặc trưng trong bệnh van tim).
• Biến đổi trục QRS có thể gợi ý dày thất phải (COPD, tăng áp lực động mạch phổi) hoặc dày thất trái (tăng huyết áp, bệnh van tim).
Siêu âm tim
• Có thể phát hiện bệnh màng ngoài tim và tăng áp lực động mạch phổi.
• Cũng có thể được sử dụng để phát hiện bệnh van tim, đánh giá rối loạn chức năng tâm trương và phân biệt giữa suy tim tâm thu và tâm trương.
• Cần phải siêu âm tim để chẩn đoán bệnh tim co thắt và giới hạn kèm suy tim.
Siêu âm lồng ngực tại giường
• Siêu âm tại giường có hình ảnh đường B trên bệnh nhân có nguy cơ cao gợi ý phù phổi.
• Siêu âm tại giường cũng có thể phát hiện tràn dịch màng phổi hoặc tràn khí màng phổi.
• Kết hợp siêu âm tim và siêu âm lồng ngực tại giường có giá trị khẳng định thêm chẩn đoán phù phổi.[179]
• Không có hình ảnh đường B trên những bệnh nhân có nguy cơ thấp gần như loại trừ chẩn đoán phù phổi.[180]
Theo dõi Holter điện tim
• Theo dõi liên tục nhịp tim trong vài ngày hoặc vài tuần cho phép phát hiện các cơn rối loạn nhịp.
D-dimer
• Xét nghiệm D-dimer âm tính bằng kỹ thuật ELISA có tỷ lệ dự báo âm tính 0,1 đối với thuyên tắc huyết khối tĩnh mạch, tương tự như siêu âm Dopler chi dưới, và kết quả chụp xạ hình phổi bình thường hoặc gần bình thường.[30]
Chụp CT dựng mạch
• Thăm dò tốt nhất để chẩn đoán và loại trừ thuyên tắc động mạch phổi và có thể chỉ định nếu D-dimer bất thường.
• CT ngực cũng có thể phát hiện và xác định mức độ bệnh lý nhu mô phổi (thâm nhiễm do nhiễm trùng và không nhiễm trùng), gợi ý phù phổi, xác định các bất thường đường thở (hẹp lành tính, dị vật, bệnh ác tính) và mạch máu (hẹp mạch máu trong lồng ngực bẩm sinh và mắc phải, phình mạch), chẩn đoán tràn dịch màng phổi, hoặc đánh giá các cấu trúc trong lồng ngực khác (tuyến ức, bướu giáp sau xương ức).
Chụp CT ngực độ phân giải cao
• Cần chụp CT ngực độ phân giải cao để đánh giá bệnh phổi kẽ chưa được loại trừ bằng hình ảnh Xquang ngực bình thường.[181]
• Chụp CT tư thế nằm sấp sẽ giúp loại trừ những tình trạng phụ thuộc vào trọng lực, ví dụ: sung huyết mạch máu.
• Cần chụp cả CT ngực thì thở ra ở bệnh nhân rối loạn thông khí tắc nghẽn và hỗn hợp để chẩn đoán hoặc loại trừ bẫy khí và nhuyễn khí quản.[182]
Chụp thông khí – tưới máu (V/Q)
• Khiếm khuyết tưới máu không tương xứng trên chụp thông khí – tưới máu (V/Q) kèm theo bệnh cảnh lâm sàng phù hợp gợi ý thuyên tắc động mạch phổi.
Kỹ thuật chụp cắt lớp vi tính bức xạ đơn photon (SPECT) ba chiều
• Cải thiện độ nhạy và độ đặc hiệu của chụp thông khí – tưới máu.[183]
Chụp X-quang cột sống cổ nghiêng
• Có thể thấy phì đại nắp thanh quản, ‘dấu hiệu ngón tay cái’, trong bệnh cảnh lâm sàng phù hợp có giá trị gợi ý viêm nắp thanh môn.
Sinh thiết phổi
• Sinh thiết phổi qua nội soi lồng ngực là kỹ thuật nền tảng để chẩn đoán nhiều bệnh viêm phổi kẽ.
• Cũng có thể sử dụng trong chẩn đoán bệnh tự miễn hoặc các bệnh mạch máu phổi.
• Chọc hút kim xuyên thành ngực có thể có giá trị trong chẩn đoán các khối u ác tính trong lồng ngực.
Đo chức năng hô hấp
• Xét nghiệm đơn giản tại phòng khám cho phép phát hiện rối loạn thông khí tắc nghẽn, biểu hiện bởi sự giảm thể tích thở ra gắng sức tại giây thở ra đầu tiên (FEV1) không tương xứng so với dung tích sống gắng sức (FVC).
• Rối loạn thông khí tắc nghẽn là đặc trưng của hen phế quản, khí phế thũng hay viêm phế quản mạn tính.[13]
• FEV1 và FVC giảm đồng đều hơn có thể gợi ý tình trạng rối loạn thông khí hạn chế và cần tiến hành thăm dò hức năng hô hấp toàn diện bao gồm đo dung tích và DLCO.[184]
Đo chức năng hô hấp
• Bao gồm đo hô hấp ký và đánh giá DLCO.
• 2 dạng rối loạn thông khí thường gặp nhất là rối loạn thông khí tắc nghẽn (FEV1/FVC thấp, thể tích khí cặn tăng, TLC tăng) gặp trong hen phế quản, viêm phế quản và khí phế thũng, và rối loạn thông khí hạn chế (FEV1 và FVC giảm đồng đều, FEV1/FVC cao, TLC giảm) gặp trong bệnh phổi kẽ.
• Dạng ít gặp hơn bao gồm giới hạn lưu lượng ngoài lồng ngực cố định hoặc thay đổi gặp trong tắc nghẽn và khối u dây thanh âm, DLCO giảm đơn thuần trong tăng áp lực động mạch phổi và bệnh phổi kẽ, và thông khí tự ý tối đa (MVV) thấp trong bệnh lý thần kinh cơ.
Đo FeNO
• Đo phân suất nồng độ nitric oxit trong khí thở ra (FeNO, đơn vị phần tỷ [ppb]) có thể đóng vai trò như một chất chỉ điểm không xâm lấn để phát hiện viêm phổi tăng bạch cầu ái toan ở đường thở. Nồng độFeNO cao (≥40 ppb) hỗ trợ chẩn đoán hen phế quản.[12]
Nghiệm pháp kích thích phế quản
• Có thể sử dụng nghiệm pháp hít methacholine hoặc histamine với liều lượng tăng dần để phát hiện tăng tính đáp ứng phế quản. Tăng tính đáp ứng phế quản nhạy, nhưng không đặc hiệu đối với hen phế quản.
Thử nghiệm gắng sức tim phổi
• Bao gồm phân tích chi tiết về đáp ứng tim phổi khi gắng sức và cho phép đánh giá chức năng tim, trao đổi khí và thông khí ở phổi, cũng như phát hiện thiếu máu cục bộ ở tim, bệnh phổi tắc nghẽn liên quan gắng sức và suy giảm vận động.[145]
Đo bão hòa oxy vào ban đêm
• Phương pháp không xâm lấn đo bão hòa oxy về đêm qua da cho phép phát hiện giảm thông khí, ngừng thở khi ngủ hoặc bệnh thần kinh cơ.
[VIDEO: Venepuncture and phlebotomy animated demonstration ] [VIDEO: How to perform an ECG animated demonstration ] [VIDEO: Peak flow measurement animated demonstration ] [VIDEO: Needle decompression of tension pneumothorax animated demonstration ]Tổng quan về chẩn đoán khác biệt
| Thường gặp |
| Bệnh phổi tắc nghẽn mạn tính (COPD) |
| Suy tim xung huyết |
| Hen suyễn |
| Viêm phổi (do vi khuẩn, vi-rút, nấm, lao) |
| Hội chứng vành cấp (ACS) |
| Đau thắt ngực ổn định |
| Bệnh phổi kẽ |
| Bệnh giãn phế quản |
| Viêm phổi không do nhiễm trùng (tăng bạch cầu ái toan, tia xạ, hít, viêm phổi tăng cảm) |
| Viêm phế quản cấp |
| Thuyên tắc động mạch phổi (do huyết khối, không khí, dịch ối, khối u) |
| Tràn dịch màng phổi và các u màng phổi |
| Thiếu máu |
| Bệnh trào ngược dạ dày thực quản |
| Cổ trướng |
| Sốc |
| Bệnh tuyến giáp |
| Các cơn hoảng loạn và lo âu |
| Lão hóa sinh lý, giảm vận động và béo phì |
| Không thường gặp |
| Bóc tách thành động mạch chủ |
| Các khối u phổi |
| Bệnh sarcoid |
| Đụng giập phổi |
| Viêm thanh quản |
| Viêm thanh nhiệt |
| Phản vệ |
| Phù mạch |
| Dị vật đường thở |
| Các khối u khí phế quản (lành tính hoặc ác tính) |
| Bướu giáp sau xương ức |
| Rối loạn chức năng dây thanh âm |
| Tăng áp lực động mạch phổi |
| Hội chứng gan phổi |
| Dị dạng động tĩnh mạch phổi |
| Bệnh tắc tĩnh mạch phổi |
| U trung biểu mô |
| Tràn khí màng phổi và tràn khí trung thất |
| Viêm màng phổi |
| Tràn máu màng phổi |
| Rối loạn nhịp tim |
| Bệnh van tim mắc phải |
| Bệnh tim bẩm sinh |
| Thuốc tim mạch |
| Bệnh cơ tim (bệnh lý cơ tim, viêm cơ tim) |
| Bệnh màng ngoài tim |
| Hội chứng tĩnh mạch chủ trên |
| Met-hemoglobin và ngộ độc cacbon monoxit |
| Ban xuất huyết giảm tiểu cầu huyết khối |
| Uốn ván |
| Ngộ độc thịt |
| Liệt dây thần kinh hoành |
| Chứng xơ cứng teo cơ cột bên |
| Bại liệt và các bệnh nhiễm trùng cấp tính sừng trước do vi-rút |
| Hội chứng Guillain-Barre |
| Bệnh nhược cơ |
| Yếu cơ hô hấp |
| Hội chứng nhược cơ cận u |
| Hội chứng Cushing |
| U tủy thượng thận |
| Gù vẹo cột sống và ngực lõm |
| Bệnh bạch hầu |
Chẩn đoán khác biệt
| Thường gặp |
|||
| ◊ Bệnh phổi tắc nghẽn mạn tính (COPD) |
|||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở tiến triển trong thời gian nhiều năm, khả năng gắng sức giảm dần; ho đờm mạn tính (có thể không có đờm) thường nặng hơn vào buổi sáng và sau khi gắng sức; các yếu tố nguy cơ như đang hút thuốc hoặc tiền sử hút thuốc, tiền sử gia đình mắc COPD, viêm đường hô hấp lúc nhỏ, phơi nhiễm nghề nghiệp với khói, hơi, hóa chất; có thể có bệnh đồng mắc; các đợt cấp bao gồm sốt, khó thở tăng bán cấp, tăng lượng đờm, thay đổi tính chất đờm; bệnh mức độ nặng trên bệnh nhân trẻ hoặc tiền sử không hoặc rất ít hút thuốc gợi ý thiếu hụt alpha-1 antitrypsin | Mặt đỏ, tím môi đầu chi, thanh quản cao 4 cm trở lên, thở mím môi, lồng ngực tăng thể tích, thì thở ra kéo dài, ran phế quản và khò khè; có thể xuất hiện ngón tay dùi trống; trường hợp nặng: giảm oxy máu khi tập thể dục hoặc khi nghỉ; có thể có mạch đảo, thay đổi ý thức | »Đo chức năng hô hấp: FEV1 giảm, FEV1/FVC giảm
Cần có để đưa ra chẩn đoán.[13] Rối loạn thông khí tắc nghẽn có hoặc không phục hồi sau khi sử dụng thuốc giãn phế quản. Chỉ số FEV1/FVC sau khi sử dụng thuốc giãn phế quản <0,70 xác nhâṇ rối loạn thông khí tắc nghẽn[13]
GOLD 2018 khuyến cáo đo lại hô hấp ký nếu chỉ số FEV1/FVC từ 0,6 đến 0,8.[13] »Xét nghiệm chức năng phổi: tăng thể tích khí cặn (RV), tăng dung tích phổi toàn phần (TLC), giảm DLCO Bẫy khí (tăng thể tích khí cặn) và căng phổi quá mức (tăng dung tích phổi toàn phần) thường biểu hiện ở những bệnh nhân khí phế thũng. »Khí máu động mạch (ABG): Giảm oxy máu, tăng khí cacbonic máu Cần chỉ định nếu SpO2 <92%.[13] Tăng khí cacbonic máu thường gặp trong các bệnh nhân COPD nặng. |
»X quang ngực: có thể biểu hiện tăng thể tích phổi, cơ hoành nằm ngang Không hữu ích trong chẩn đoán, nhưng có thể hữu ích để loại trừ các bệnh khác hoặc để chẩn đoán các bệnh đồng mắc.[13] Mạch máu rốn phổi nổi xuất hiện trong tăng áp lực động mạch phổi thứ phát kèm theo COPD giai đoạn muộn [Fig-9] |
| ◊ Suy tim xung huyết | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở khi nằm, khó thở kịch phát về đêm, khó thở khi gắng sức, khó thở có thể mạn tính kèm theo đợt mất bù, đau ngực, sưng phù mắt cá chân; suy giảm tim tiến triển nhanh; khó thở xuất hiện chủ yếu trên lâm sàng | Tĩnh mạch cổ nổi, ran nổ hai đáy phổi, vị trí đập mỏm tim thay đổi, nhịp ngựa phi T3, phù ngoại vi, có thể tăng vòng bụng, có thể tím môi đầu chi và thay đổi ý thức | »X quang ngực: tim to, bóng mờ thùy dưới hai phổi, tràn dịch màng phổi, mạch máu rốn phổi đậm , tái phân bố máu thùy trên, dịch trong rãnh liên thùy bé, đường Kerley B
Các dấu hiệu đặc trưng của sung huyết tĩnh mạch phổi. [Fig-3]»Siêu âm tim: bệnh van tim hoặc bất thường vận động thành tim toàn bộ/ từng vùng »Peptid lợi niệu loại B (BNP): Tăng BNP được sản xuất bởi tế bào cơ tâm thất khi chịu sức căng cao. Trong trường hợp khẩn cấp, nồng độ peptid lợi niệu có giá trị trong chẩn đoán loại trừ hơn là chẩn đoán xác định suy tim.[36] Nồng độ BNP bình thường (<100 nanogram/L [<100 picogram/mL]) có giá trị trong việc loại trừ suy tim sung huyết. |
»Điện giải đồ: có thể hạ natri máu
»Siêu âm tại giường: có thể cho thấy hình ảnh các đường B [Fig-4]»ECG: không có hình ảnh đặc hiệu cho suy tim mất bù; có thể thấy sóng Q, đoạn ST chênh xuống, sóng T âm, block nhánh trái và rối loạn nhịp (rung nhĩ và cuồng động nhĩ) »Men tim: có thể tăng cao, phản ánh biến dạng và tổn thương cơ tim Nếu tăng, đây được coi là yếu tố tiên lượng xấu.[189] |
| ◊ Hen suyễn | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khò khè từng cơn, ho, đau tức ngực và khó thở, triệu chứng thay đổi – có thể theo mùa, hoặc sau khi nhiễm vi-rút hoặc phơi nhiễm với các dị nguyên trong không khí, không khí lạnh, hoặc gắng sức; có thể có tiền sử bệnh dị ứng khác; các triệu chứng thường khởi phát khi còn nhỏ | Có thể bình thường giữa các cơn hen cấp, thì thở ra kéo dài, khò khè và ran phế quản; cơn hen cấp mức độ nặng có thể bao gồm: khó thở nhiều (khó thở đến mức không thể thành câu), nhịp thở nhanh, nhịp tim nhanh, phổi câm, tím môi đầu chi, co kéo cơ hô hấp phụ, thay đổi ý thức hoặc hôn mê | »Mức lưu lượng đỉnh khi thở ra (PEFR): có thể giảm; chỉ số đo có thể thay đổi khi thực hiện tại các thời điểm khác nhau trong ngày.
PEFR giảm có thể tiên lượng bệnh hen suyễn tiến triển xấu. Phép đo đơn giản, thuận tiện, hữu ích trong tình huống khẩn cấp. »Đo chức năng hô hấp: FEV1 có thể giảm, chỉ số FEV1/FVC giảm; test phục hồi phế quản có thể dương tính trong những trường hợp rối loạn thông khí tắc nghẽn; có thể bình thường Mức giảm không tương xứng giữa FEV1 và FVC là tình trạng rối loạn thông khí tắc nghẽn điển hình của bệnh hen phế quản. »Xét nghiệm đo phân suất NO khí thở ra (FeNO): FeNO tăng cao (≥40 phần tỷ) ủng hộ chẩn đoán hen phế quản |
»Xét nghiệm kích thích phế quản: tăng tính đáp ứng đường thở
Có độ nhạy cao nhưng không đặc hiệu cho hen phế quản. Methacholine thường được sử dụng làm tác nhân kích thích co thắt phế quản. »Công thức máu: bạch cầu trung tính và/hoặc bạch cầu ái toan bình thường hoặc cao »Xét nghiệm miễn dịch để tìm IgE đặc hiệu với dị nguyên: có thể dương tính với dị nguyên. Có thể được thực hiện để hỗ trợ chẩn đoán và xác định điều trị. »Test lẩy da dị ứng: có thể dương tính với dị nguyên Có thể được thực hiện để hỗ trợ chẩn đoán và xác định điều trị. |
| ◊ Viêm phổi (do vi khuẩn, vi-rút, nấm, lao) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát đột ngột hoặc bán cấp, sốt, gai rét, ho, đau ngực kiểu màng phổi và khó thở; ho thường có đờm mủ, nhưng có thể ho khan ở một số bệnh viêm phổi do vi-rút và viêm phổi do vi khuẩn giai đoạn sớm; viêm phổi do nấm và vi khuẩn lao khởi phát chậm hơn. | Sốt, mạch nhanh, nhịp thở nhanh, ran nổ, có thể có hộichứng động đặc khu trú: gõ đục, giảm di động lồng ngực, tiếng thở phế quản; có thể có các dấu hiệu tràn dịch màng phổi: rì rào phế nang giảm khu trú và rung thanh giảm; vàng da ít gặp hơn; các ca viêm phổi nặng: giảm oxy máu, tím tái, thay đổi ý thức, và suy hô hấp. | »X quang ngực: hình ảnh thâm nhiễm thùy, tạo hang, thâm nhiễm mô kẽ
»Nhuộm Gram và nuôi cấy đờm: có thể phát hiện vi khuẩn gây bệnh Hỗ trợ chẩn đoán viêm phổi do nhiễm trùng và lựa chọn điều trị phù hợp. |
»Procalcitonin (PCT): tăng cao trong viêm phổi do vi khuẩn
Có thể quyết định sử dụng kháng sinh dựa trên nồng độ procalcitonin tăng.[170] »Công thức máu: có thể thấy số lượng bạch cầu tăng cao có/không tăng bạch cầu trung tính và có thể có bạch cầu non trong máu ngoại vi »Xét nghiệm chức năng gan (LFT): có thể thấy transaminase tăng trong viêm phổi không điển hình Transaminase tăng có thể là yếu tố tiên lượng xấu. »ABG: giảm oxy máu và nhiễm kiềm hô hấp có thể xảy ra ở bệnh viêm phổi nặng »Cấy máu: có thể dương tính đối với vi khuẩn gây bệnh Thường lấy máu khi tiến hành chẩn đoán ban đầu, nhưng tỉ lệ dương tính thấp và kết quả ít khi dẫn đến thay đổi điều trị. »Urê huyết hoặc tỷ lệ urê/albumin huyết thanh: nồng độ tăng cao dự báo tiên lượng xấu Nồng độ urê >7 mmol/L (>19,6 mg/dL) được sử dụng trong thang điểm CURB-65 tiên lượng tử vong do viêm phổi.[190] |
| ◊ Hội chứng vành cấp (ACS) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường biểu hiện đau giữa ngực lan ra vai và cổ; có thể gây khó thở đơn thuần trong trường hợp không điển hình (đặc biệt là ở phụ nữ và bệnh nhân đái tháo đường); có thể có yếu tố nguy cơ: hút thuốc, tuổi >45 (nam) hoặc >55 (nữ), tiền sử gia đình mắc bệnh động mạch vành sớm, tăng huyết áp, tăng lipid huyết, đái tháo đường, đột quỵ hoặc bệnh động mạch ngoại biên | Có thể biểu hiện da lạnh và hạ huyết áp; nhịp ngựa phi T3 hay T4 và tiếng ran phổi có thể xuất hiện | »ECG: ST chênh lên hoặc chênh xuống, sóng T âm, và sóng Q.
điện tim ban đầu có thể bình thường trong biểu hiện ‘tối cấp’. Sóng T nhọn có thể là dấu hiệu đầu tiên của tổn thương cơ tim. Tổn thương hoại tử cơ tim thường đi kèm với đoạn ST chênh lên Có thể xuất hiện sóng T âm. Khi ổ nhồi máu tiến triển, đoạn ST có thể bình thường và xuất hiện sóng Q. »Men tim: troponin I/T tăng, creatine kinase (CK) tăng trong nhồi máu cơ tim ST chênh lên (STEMI) và trong nhồi máu cơ tim ST không chênh lên (NSTEMI); không tăng trong đau thắt ngực không ổn định Hiện nay có một số chất chỉ điểm sinh hóa của tổn thương cơ tim. Troponin là chất chỉ điểm được ưa dùng trong việc đánh giá bệnh nhân nghi ngờ mắc hội chứng vành cấp. Myoglobin là chất chỉ điểm không đặc hiệu, với có đỉnh tăng sớm sau tổn thương cơ tim. Các chất chỉ điểm khác có »X quang ngực: có thể bình thường hoặc dấu hiệu của suy tim, chẳng hạn như mờ phế nang |
»Siêu âm tim: bất thường vận động thành tim.
Đánh giá tại giường về chức năng tim cục bộ hoặc toàn bộ cho phép phát hiện các vùng thiếu máu cục bộ cấp. »Chụp mạch vành: STEMI: tắc động mạch vành nghiêm trọng; NSTEMI, đau thắt ngực không ổn định: có thể có bằng chứng hẹp động mạch vành |
| ◊ Đau thắt ngực ổn định | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đau ngực do gắng sức ít hơn 20 phút; đau không tăng nhanh, giảm nhẹ khi dùng glyceryl trinitrate hoặc nghỉ ngơi; có thể không xảy ra cùng với khó thở; có thể có yếu tố nguy cơ: hút thuốc, tuổi tác (nam >45, nữ >55), tiền sử gia đình mắc bệnh động mạch vành sớm, tăng huyết áp, tăng lipid huyết, đái tháo đường, đột quỵ hoặc bệnh động mạch ngoại biên | Khám có thể bình thường hoặc có mạch bất thường nếu mắc bệnh lý mạch máu ngoại biên | »ECG: có thể bình thường/không thay đổi; có thể là thay đổi ST không đặc hiệu và sóng P dẹt
»Men tim: không tăng »X quang ngực: bình thường hoặc tim to |
»Nghiệm pháp gắng sức: đoạn ST chênh xuống hoặc dốc xuống ≥1 mm hoặc đoạn ST chênh lên trong hoặc sau khi gắng sức được coi là dương tính đối với thiếu máu cục bộ cơ tim; bệnh có nguy cơ cao: rối loạn vận động vùng và rối loạn chức năng thất trái
Các phương pháp gắng sức bao gồm tập thể dục hoặc các thuốc, chẳng hạn như adenosine hoặc dobutamine. Các kỹ thuật chẩn đoán hình ảnh bao gồm chụp hạt nhân (chụp CT bằng bức xạ đơn photon – SPECT) hoặc siêu âm tim. »Chụp mạch vành: có thể có bằng chứng hẹp động mạch vành. »Chụp CT mạch vành: |
| ◊ Bệnh phổi kẽ | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường biểu hiện khó thở tiến triển chậm và ho khan mạn tính; có thể có các yếu tố nguy cơ bao gồm hút thuốc, bệnh khớp, phơi nhiễm với dung môi, bụi hữu cơ và nấm mốc, hóa trị và xạ trị, và một số loại thuốc, mặc dù nhiều ca bệnh vô căn | Có thể biểu hiện ran nổ; giảm oxy máu, tím môi đầu chi và ngón tay dùi trống | »X quang ngực: tổn thương lưới nốt lan tỏa, giảm thể tích phổi
»Chụp CT ngực: tổn thương lưới nốt lan tỏa Chụp CT ngực độ phân giải cao có thể thấy các tổn thương gợi ý chẩn đoán bệnh lý cụ thể. [Fig-10] |
»Sinh thiết phổi: viêm phổi mô kẽ
Trong các trường hợp có lâm sàng và tổn thương trên HRCT điển hình, sinh thiết phổi có thể không cần thiết. [Fig-11]»Đo hô hấp ký (PFT): rối loạn thông khí hạn chế; DLCO giảm riêng rẽ có thể là dấu hiệu đầu tiên. |
| ◊ Bệnh giãn phế quản | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện ho mạn tính, ho đờm mủ hàng ngày mạn tính và khó thở; có thể có tiền sử viêm phổi nhiễm trùng hay viêm phổi do vi- rút trước đây khi còn nhỏ | Có thể biểu hiện thì thở ra kéo dài, ran nổ, ran phế quản và khò khè; ngón tay dùi trống, tím môi đầu chi và giảm oxy máu | »X quang ngực: đường thở dày, đám mờ bất thường (chủ yếu ở các vùng dưới), các vùng xẹp phổi
Đường thở dày kèm theo dịch nhầy ảnh hưởng có thể tạo hình ảnh đường ray. [Fig-12]»Chụp CT ngực có độ phân giải cao: đường thở dày, mờ đục bất thường (chủ yếu ở các vùng dưới), các vùng xẹp phổi, giãn phế quản, hình ảnh đường ray, thiếu sự thuôn nhọn của đường thở. Xác nhận kết quả chẩn đoán. [Fig-13]»Xét nghiệm chức năng phổi: rối loạn thông khí tắc nghẽn |
|
| ◊ Viêm phổi không do nhiễm trùng (tăng bạch cầu ái toan, tia xạ, hít, viêm phổi tăng cảm) | |||
| Khám | Xét nghiệm 1 | ||
| Có thể biểu hiện sốt, gai rét, ho (khan hoặc có đờm), và khó thở; đau cơ, đau ngực kiểu màng phổi và đổ mồ hôi đêm; tiền sử xạ trị vùng ngực 1-6 tháng trước khi có biểu hiện trong viêm phổi do xạ trị; các đợt ý thức u ám, nuốt nghẹn và hít sặc trong viêm phổi hít; phơi nhiễm với các kháng nguyên hữu cơ (ví dụ: bồn tắm, chim, cỏ khô) trong viêm phổi tăng cảm | Ran nổ; khò khè và ran phế quản ít gặp hơn; có thể biểu hiện giảm oxy máu và suy hô hấp trong các ca bệnh nặng | »X quang ngực: thâm nhiễm phế nang
Vị trí thâm nhiễm có thể giúp phân biệt giữa các loại viêm phổi không do nhiễm trùng. Thâm nhiễm ưu thế thùy trên gợi ý viêm phổi tăng cảm; thâm nhiễm ưu thế thùy dưới gợi ý viêm phổi hít. »Chụp CT ngực: thâm nhiễm dạng mảng, nốt Vị trí thâm nhiễm có thể giúp phân biệt giữa các loại viêm phổi không do nhiễm trùng. »Rửa phế quản-phế nang: bạch cầu ái toan tăng trong viêm phổi tăng bạch cầu ái toan. Xét nghiệm có giá trị loại trừ căn nguyên nhiễm trùng và thu hẹp chẩn đoán phân biệt . |
»Sinh thiết qua nội soi phế quản: u hạt trong viêm phổi tăng cảm |
| ◊ Viêm phế quản cấp | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có thể biểu hiện các triệu chứng đường hô hấp trên; ho; ho kéo dài và khó thở (đặc biệt là khi tiếp xúc với không khí lạnh, chất kích thích hoặc gắng sức) | Sốt, ho, không thể hít sâu (‘dễ ho’); khám phổi có thể bình thường hoặc nghe thấy ran phế quản và khò khè | »Không có: chẩn đoán lâm sàng.
Chẩn đoán viêm phế quản dựa trên triệu chứng lâm sàng. |
»X quang ngực: có giá trị loại trừ viêm phổi và các nguyên nhân gây ho và sốt khác |
| ◊ Thuyên tắc động mạch phổi (do huyết khối, không khí, dịch ối, khối u) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có thể biểu hiện khó thở và đau ngực khởi phát đột ngột; có thể xỉu hoặc ngất, ho ra máu, đánh trống ngực, có thể không có triệu chứng; có thể có tiền sử thuyên tắc huyết khối tĩnh mạch trước đây, liệu pháp chống động không đủ, bất động, nhập viện, di chuyển, xâm lấn mạch máu, chấn thương chân, bệnh ác tính hoặc sinh đẻ | Mạch nhanh, nhịp thở nhanh, có thể hạ huyết áp, tím tái, giảm oxy máu và tĩnh mạch cổ nổi, có thể biểu hiện cùng với phù chi dưới | »D-dimer: Tăng
Tỷ lệ dự báo âm tính của định lượng D-dimer bằng ELISA là 0,1. »chụp CT mạch máu: có hình ảnh thuyên tắc Kỹ thuật thăm dò tốt nhất để chẩn đoán thuyên tắc động mạch phổi. |
»Chụp V/Q: bất tương xứng thông khí-tưới máu Thiếu hụt tưới máu đáng kể không kèm theo thiếu hụt thông khí tương ứng gợi ý thuyên tắc động mạch phổi.
»ABG: có thể thể hiện giảm oxy máu và giảm cacbonic máu »X quang ngực: thường bình thường, nhưng có thể cho thấy đám mờ hình tam giác ở ngoại vi (bướu Hampton), giảm tưới máu cục bộ (dấu hiệu Westermark) hoặc phình động mạch phổi (dấu hiệu Fleischner); cũng có thể thấy tràn dịch màng phổi »Siêu âm tim: giảm vận động thành thất phải (dấu hiệu McConnell) có thể báo hiệu một thuyên tắc lớn »ECG: có thể cho thấy rối loạn nhịp nhĩ, nhịp tim nhanh, trục lệch phải mới xuất hiện, block nhánh phải mới xuất hiện, sóng S ở chuyển đạo DI, sóng Q và sóng T âm ở chuyển đạo DIII »BNP huyết thanh: có thể tăng hoặc bình thường, không nhạy/không đặc hiệu trong chẩn đoán; có giá trị tiên lượng, có thể dự báo thuyên tắc lớn |
| ◊ Tràn dịch màng phổi và các u màng phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Các triệu chứng phụ thuộc tốc độ tích lũy dịch và thể tích dịch; có thể biểu hiện đau ngực kiểu màng phổi, đau âm ỉ và khó thở | Lồng ngực di động không cân đối, gõ đục như gõ ‘đá’,rung thanh giảm, và rì rào phế nang mất là những biểu hiện điển hình trong tràn dịch màng phổi; trong u màng phổi, khám có thể bình thường | »X quang ngực: từ các góc sườn hoành và đám mờ vùng thấp trong tràn dịch màng phổi; màng phổi dày trong u màng phổi.
Thể tích dịch tối thiểu có thể nhìn thấy trên Xquang ngực là 250-500 mL. |
»Siêu âm tại giường: có thể có dịch giảm âm hoặc các u màng phổi tăng âm |
| ◊ Thiếu máu | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Các triệu chứng phụ thuộc vào mức độ và tính chất cấp tính của thiếu máu; biểu hiện thay đổi từ khó thở gắng sức khởi phát âm ỉ cho đến khó thở nặng khi nghỉ; xuất hiện các triệu chứng kèm theo do giảm khả năng vận chuyển oxy đến các mô (lú lẫn, ngủ gà, ngất, hôn mê) và các cơ chế bù trừ (đánh trống ngực, mạch dội ) | Đặc trưng bởi da xanh và niêm mạc nhợt; vàng da và chứng gan lách to có thể xuất hiện trong thiếu máu tan máu | »Công thức máu: hemoglobin thấp Phân tích chi tiết hemoglobin, hematocrit, số lượng hồng cầu (RBC), thể tích trung bình hồng cầu và độ rộng phân bố hồng cầu có thể thu hẹp chẩn đoán phân biệt . | |
| ◊ Bệnh trào ngược dạ dày thực quản | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện với ợ hơi, trào ngược dịch dạ dày vào họng rõ và khó nuốt; có thể biểu hiện buồn nôn, nuốt đau và đau ngực; triệu chứng thường xảy ra sau ăn, ở tư thế nằm ngửa, và có thể liên quan đến một số thực phẩm nhất định | Điển hình là bình thường | »Nội soi thực quản: viêm thực quản, loét trợt, dị sản niêm mạc
Kết quả bình thường cũng không loại trừ GORD (trào ngược dạ dày thực quản). Thường kết hợp quan sát đại thể qua nội soi thực quản và sinh thiết làm giải phẫu bệnh. |
»Đo pH 24 giờ: có các đợt pH thực quản thấp Các đợt pH thực quản thấp gợi ý có sự trào ngược dịch dạ dày có tính acid vào thực quản. Xét nghiệm này thường được sử dụng sau khi kết quả soi thực quản âm tính và điều trị thử thất bại với các thuốc kháng tiết acid. |
| ◊ Cổ trướng | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện tăng cân và tăng vòng bụng khởi phát âm ỉ ; có thể có tiền sử bệnh gan (ví dụ: viêm gan vi- rút, xơ gan) hoặc lạm dụng rượu | Thường có các dấu hiệu bệnh gan mạn tính (ví dụ: sao mạch, bàn tay son) và vàng da; khám bụng cho thấy bụng trướng dịch và tuần hoàn bàng hệ trên thành bụng. | »Không có: chẩn đoán lâm sàng
Cổ trướng nhiều gây ra khó thở thường dễ phát hiện khi khám lâm sàng, và không cần xét nghiệm đặc hiệu nào. |
»Siêu âm ổ bụng: dịch cổ trướng
Phương pháp chẩn đoán hình ảnh tiết kiệm nhất để chẩn đoán cổ chướng và phát hiện xơ gan hoặc bệnh ác tính. »X quang ngực: tràn dịch màng phổi, cơ hoành nâng cao, thể tích phổi giảm Dịch cổ trướng có thể thẩm thấu qua cơ hoành gây tràn dịch màng phổi, thường xảy ra ở một bên và giới hạn trong khoang màng phổi phải. |
| ◊ Sốc | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có thể có tiền sử nhiễm trùng/nhiễm khuẩn huyết, phản vệ, suy tim, phơi nhiễm với độc tố hoặc giảm thể tích dẫn đến tưới máu mô không đầy đủ và rối loạn chức năng cơ quan cuối; có thể biểu hiện với tiền sử nhiễm khuẩn huyết từ đường tiết niệu, hô hấp hoặc trong o bụng, phơi nhiễm với thuốc và côn trùng đốt, đau ngực do tim hoặc xuất huyết (ví dụ: nôn ra máu, đi ngoài phân đen) | Thường gặp hạ huyết áp, nhịp tim nhanh, thở nhanh, và giảm bão hòa oxy; giảm tưới máu não gây ra giảm ý thức ở các mức độ khác nhau; da xanh tái hoặc sung huyết có thể kèm theo sốc; sốc phân bố dẫn đến các chi ấm và đỏ; sốc tim dẫn đến các chi lạnh và ẩm; phát ban lan tỏa có thể đi kèm vi khuẩn sinh độc tố; có thể biểu hiện ran phế quản, khò khè và ran nổ; tăng cảm giác đau ở vùng bụng có thể phản ánh quá trình nhiễm khuẩn trong ổ bụng hoặc chứng thiếu máu ruột | »Công thức máu: số lượng bạch cầu tăng hoặc giảm, hemoglobin thấp Tăng bạch cầu hoặc giảm bạch cầu thường đi kèm với nhiễm khuẩn huyết và nhồi máu cơ tim cấp.
Chứng thiếu máu có thể là biểu hiện muộn của xuất huyết. Suy thận cấp có thể phản ánh giảm tưới máu thâṇ tương đối »Creatinine huyết thanh: Suy thận cấp có thể phản ánh giảm tưới máu thâṇ tương đối »Bicarbonate huyết thanh: giảm Toan chuyển hoá cấp do giảm tưới máu mô. »Lactate trong huyết thanh: Tăng Phản ánh tình trạng giảm tưới máu mô. »ECG: nhịp tim nhanh, có thể là biến đổi đoạn ST và sóng T Nhịp tim nhanh gần như luôn đi kèm với sốc. Các biến đổi ST-T có thể là dấu hiệu của nhồi máu cơ tim cấp hoặc phản ánh thay đổi thứ phát do giảm tưới máu cơ tim (rối loạn chức năng cơ quan cuối). »X quang ngực: có thể thâm nhiễm một bên, các dấu hiệu của phù phổi Thâm nhiễm một bên có »Cấy máu: có thể dương tính Cấy máu dương tính chẩn đoán xác định nhiễm khuẩn huyết và có thể cho phép xác định vị trí nhiễm trùng và giúp thu hẹp lựa chọn kháng sinh. |
»Troponin huyết thanh: có thể tăng
Có thể là biểu hiện của nhồi máu cơ tim cấp hoặc phản ánh thay đổi thứ phát do giảm tưới máu cơ tim (rối loạn chức năng cơ quan cuối). »Siêu âm tim: có thể có bất thường vận động vùng, rối loạn chức năng cơ tim toàn bộ,̣ cơ tim tăng hoạt động Mất hoặc rối loạn vận động vùng biểu hiện thiếu máu cục bộ cơ tim có thể là nguyên nhân gây ra sốc hoặc thứ phát do sốc. Rối loạn chức năng thất trái toàn bộ có thể do stress liên quan đến sốc. Thất trái tăng hoạt động có thể đi kèm sốc giảm thể tích hoặc sốc nhiễm khuẩn giai đoạn sớm. |
| ◊ Bệnh tuyến giáp | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Nhiễm độc giáp biểu hiện khó thở, giảm khả năng gắng sức, đổ mồ hôi, không chịu được nóng, mệt mỏi, tiêu chảy, tiểu tiện nhiều lần và sụt cân; nhược giáp và giảm chuyển hóa có biểu hiện không chịu được lạnh, táo bón và tăng cân; phụ nữ bị nhược giáp có thể gặp tình trạng thưa kinh hoặc mất kinh; ngủ ngáy có thể xuất hiện hoặc tăng lên với sự tiến triển của nhược giáp | Các dấu hiệu của nhiễm độc giáp bao gồm nhịp tim nhanh (ví dụ rung nhĩ), thở nhanh, mạch nảy chìm sâu, da ấm và ra mồ hôi, lồi mắt, mi mắt chậm chạp và bướu giáp vùng cổ; lo âu, bồn chồn và kích động cũng có thể biểu hiện; các dấu hiệu nhược giáp bao gồm da khô, phù toàn thân, tăng huyết áp và tinh thần suy giảm | »TSH máu: tăng trong nhược giáp, giảm trong cường giáp
TSH giảm là bằng chứng cận lâm sàng đầu tiên của cường giáp. TSH tăng là chất chỉ điểm nhạy nhất của nhược giáp và thường xảy ra trước khi giảm nồng độ hormone tuyến giáp. |
»FT3 và FT4 máu: tăng trong cường giáp, giảm trong nhược giáp |
| ◊ Các cơn hoảng loạn và lo âu | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường gặp nhất ở phụ nữ trẻ tuổi đến trung niên, nhưng có thể gặp ở cả hai giới với mọi độ tuổi; có thể có tiền sử lo âu, sợ hãi và hoảng loạn trước đây; khó thở có thể đi kèm cảm giác mắc nghẹn, cảm giác khó chịu ở các vị trí khác nhau, chóng mặt, và cảm giác sợ hãi | Có thể xuất hiện nhịp tim nhanh, thở nhanh và đổ mồ hôi; bệnh nhân có thể tăng thông khí và thở dài thường xuyên; có thể có dấu hiệu Chvostek và Trousseau | »Không có xét nghiệm ban đầu: thường là chẩn đoán lâm sàng; mặc dù, nếu nghi ngờ chẩn đoán, có thể thực hiện các xét nghiệm để loại trừ các bệnh lý khác | »ABG: Nhiễm kiềm hô hấp
Không có triệu chứng đặc hiệu. |
| ◊ Lão hóa sinh lý, giảm vận động và béo phì | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở thường khởi phát âm ỉ và khi gắng sức, và có thể liên quan đến việc hoạt động thể chất bất thường | Điển hình là bình thường | »Không có: chẩn đoán lâm sàng
Thường được chẩn đoán dựa trên lâm sàng. Các kết quả xét nghiệm đều trong giới hạn bình thường. |
»Thử nghiệm tập luyện: khả năng vận động thấp |
| Không thường gặp | |||
| ◊ Bóc tách thành động mạch chủ | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường biểu hiện đau ngực dữ dội, đột ngột có thể lan ra sau lưng. | Khám có thể bình thường hoặc thấy da xanh tái, nhịp tim nhanh, thở nhanh, hạ huyết áp kèm mạch nảy, và mạch ngoại vi yếu (đặc biệt là chi dưới); có thể nghe thấy tiếng thổi tâm trương trước tim gợi ý tình trạng phụt ngược van động mạch chủ | »Siêu âm tim: tăng kích thước động mạch chủ đoạn lên, lòng đội, vạt bóc tách
Siêu âm nhanh tại giường bệnh có thể cho phép phát hiện bóc tách thành động mạch chủ bao gồm động mạch chủ đoạn lên. »Chụp CT ngực: bóc tách thành động mạch chủ, phình động mạch chủ, lòng giả CT ngực có cản quang cho phép phát hiện phình động mạch chủ và lòng giả, và có thể quan sát vị trí bắt đầu bóc tách. |
|
| ◊ Các khối u phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có thể biểu hiện ho; ho ra máu (thường số lượng ít) có thể xuất hiện trong các khối u trung tâm; đau ngực, khó thở, khàn giọng và đau kiểu màng phổi ít gặp hơn; có thể không.
Có triệu chứng được phát hiện ngẫu nhiên nhờ chụp Xquang ngực; lú lẫn, dấu hiệu thần kinh khu trú và đau xương có thể phản ánh tình trạng di căn ra ngoài ngực |
Khám có thể bình thường hoặc phát hiện khò khè và rì rào phế nang giảm một bên trong trường hợp tổn thương đường thở lớn; có thể có ran nổ và ran phế quản trong trường hợp viêm phổi sau tắc nghẽn; gõ đục và rung thanh giảm có thể gợi ý tràn dịch màng phổi do ung thư | »X quang ngực: khối hoặc nốt
Có nốt trên xquang phổi, đặc biệt là ở người hút thuốc lá, làm tăng nghi ngờ về bệnh ác tính lồng ngực và cần tiến hành chẩn đoán thêm. »Chụp CT ngực: nốt, hạch to Chụp CT ngực giúp xác định vị trí và mức độ xâm lấn của khối u trong lồng ngực. |
»Sinh thiết: Ung thư phổi Cần lấy mẫu mô để chẩn đoán xác định và lập kế hoạch điều trị. |
| ◊ Bệnh sarcoid | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường được chẩn đoán ở giai đoạn không có triệu chứng dựa trên các bất thường trên phim Xquang ngực; ho, khó thở và đau ngực là triệu chứng thường gặp nhất; có thể biểu hiện sốt, đau cơ, nốt dưới da và hồng ban nút | Khám có thể bình thường hoặc có thể thấy khò khè và ran nổ | »X quang ngực: hạch rốn phổi, tổn thương lưới nốt, xơ phổi
Phân loại sarcoidosis dựa trên hình ảnh Xquang. [Fig-14]»ACE huyết thanh: Tăng Tăng ở 75% bệnh nhân mắc sarcoidosis, nhưng không đặc hiệu. |
»Sinh thiết phổi: u hạt hoại tử không động đặc
Có giá trị chẩn đoán xác định. Trong trường hợp có tổn thương ngoài phổi, có thể sinh thiết cơ quan khác. [Fig-15] |
| ◊ Đụng giập phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử chấn thương kín hoặc vết thương xuyên thấu, với biểu hiện khó thở do tổn thương phổi | Dấu hiệu phù phổi | »X quang ngực: thâm nhiễm, có thể dạng mảng hoặc tập trung thành đám; phù phổi | »CT ngực: thâm nhiễm, phù phổi
»Siêu âm tại giường: các dạng hình ảnh đường B và đường C Một số dạng hình ảnh siêu âm tại giường, bao gồm đường B và đường C, có thể do đụng giập phổi.[192] |
| ◊ Viêm thanh quản | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Các triệu chứng đường hô hấp trên; khàn giọng; khó thở; tiền sử sử dụng giọng quá mức, ví dụ như ca sĩ | Có thể thấy hầu họng sung huyết; amiđan phì đại có hoặc không xuất tiết | »Không có: chẩn đoán lâm sàng
Chẩn đoán viêm thanh quản dựa trên các triệu chứng lâm sàng. |
»Soi thanh quản: phù nề và ban đỏ dây thanh âm |
| ◊ Viêm thanh nhiệt | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường gặp nhất ở trẻ nhỏ (3-5 tuổi), nhưng có thể xảy ra ở mọi lứa tuổi; đau họng, sốt, nuốt đau, khó phát âm, chảy nước dãi, khàn giọng và thở rít, các triệu chứng tiến triển nhanh. | Trẻ thường sử dụng tư thế ‘tripod’ (tư thế cổ và đầu nghiêng về phía trước và đặt tay trên đầu gối), khám khoang miệng trước có thể bình thường; tăng cảm giác đau vùng xương móng và cổ trước và cổ bên, soi thanh quản thấy sưng nề; lưu ý: khám đường thở trực tiếp có thể gây tắc nghẽn đường thở | »Soi thanh quản: nắp thanh môn, nếp sụn phễu- nắp thanh môn và sụn phễu sưng | »X-quang cổ nghiêng: nắp thanh môn phì đại- ‘dấu hiệu ngón tay cái’ |
| ◊ Phản vệ | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử phơi nhiễm với thuốc, thực phẩm hay vết đốt của côn trùng; biểu hiện khó thở và khò khè đột ngột đi kèm với cảm giác nghẹn, thay đổi giọng nói, lưỡi sưng, phát ban, và ngứa; có thể biểu hiện buồn nôn, nôn và tiêu chảy | Thì thở ra kéo dài, thở khò khè, mạch nhanh, hạ huyết áp, phù mặt và lưỡi và biểu hiện ở da (nổi mề đay, phù mạch) | »Không có: chẩn đoán lâm sàng
Thường được chẩn đoán dựa trên lâm sàng. |
|
| ◊ Phù mạch | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Sưng nề da hoặc niêm mạc tiến triển nhanh chóng; môi, miệng, thanh quản và ruột thường bị tổn thương nhất; có thể có tiền sử mắc các bệnh dị ứng hoặc sử dụng các thuốc ức chế men chuyển; có thể khó thở nếu thanh quản bị tổn thương | Sưng nề rõ, không đối xứng ở cơ quan bị tổn thương, có thể nổi mề đay; có thể biểu hiện ảnh hưởng hô hấp nếu thanh quản bị tổn thương | »Không có: chẩn đoán lâm sàng
Chẩn đoán phù mạch thường dựa trên các dấu hiệu lâm sàng. |
»Xét nghiệm bổ thể: C4 giảm trong phù mạch mắc phải; chất ức chế C1- esterase giảm trong phù mạch di truyền; C1q bình thường trong phù mạch di truyền và giảm ở phù mạch mắc phải
Các xét nghiệm bổ thể, bao gồm định lượng chất ức chế C1-esterase, các yếu tố C1q và C4, có giá trị chẩn đoán phân biệt giữa bệnh phù mạch di truyền và mắc phải. |
| ◊ Dị vật đường thở | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có thể có tiền sử động kinh, hôn mê, rối loạn ý thức (ví dụ: ngộ độc, hạ đường huyết), hoặc mắc nghẹn và ho sau khi ăn thức ăn (đặc biệt là các loại hạt) có thể gợi ý hít sặc dị vật ; tiền sử mắc nghẹn không phải lúc nào cũng xảy ra, bệnh viêm phổi tái diễn cần nghi ngờ về viêm phổi hít do dị vật . | Tím tái, thở rít, khò khè một bên | »X quang ngực: xẹp phổi hoặc tăng sáng một bên Độ nhạy thấp. Có thể không quan sát được dị vật không cản tia trên Xquang.
»Chụp CT ngực: dị vật đường thở |
»Soi phế quản: thấy có dị vật
Có thể thực hiện để chẩn đoán và điều trị. Có thể cần phải nội soi phế quản ống cứng khi đường hô hấp không đảm bảo hoặc để lấy bỏ các dị vật lớn hơn. |
| ◊ Các khối u khí phế quản (lành tính hoặc ác tính) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện khó thở (không đổi hoặc theo tư thế); ho (thường ho khan) và có thể ho ra máu; tắc nghẽn đường thở có thể dẫn đến viêm phổi, làm nặng thêm các triệu chứng một cách rõ rệt | Có thể biểu hiện khò khè và thở rít; giảm oxy máu là dấu hiệu muộn | »X quang ngực: hẹp khí quản
Giá trị chẩn đoán thấp. »Chụp CT ngực: hẹp khí quản Kỹ thuật được ưu tiên sử dụng khi nghi ngờ tắc nghẽn khí quản. |
»Soi phế quản: Khối u khí quản
Cho phép khám và sinh thiết vùng tổn thương, và cần thiết trong hầu hết các trường hợp. |
| ◊ Bướu giáp sau xương ức | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở và khò khè là những triệu chứng thường gặp nhất; có thể xuất hiện ho; triệu chứng có thể thay đổi theo tư thế; đau ngực, khàn giọng và hội chứng Horner ít gặp hơn; phì đại mô tuyến giáp lạc vị đi kèm với phì đại tuyến giáp, và có thể có tiền sử cắt bỏ tuyến giáp | Khám thấy bướu giáp; có thể biểu hiện thở rít, khó thở, và khò khè (đặc biệt khi hô hấp gắng sức); nghiệm pháp Pemberton (nâng cánh tay thụ động cao hơn đầu trong 1 phút) có thể bộc lộ các triệu chứng do làm mô tuyến giáp đi vào lỗ ngực | »X quang ngực: khí quản hẹp và di lệch, khối trung thất trên
Bướu giáp sau xương ức nhỏ có thể không quan sát thấy trên phim Xquang ngực. »Chụp CT ngực: Bướu giáp sau xương ức kèm theo hẹp khí quản Tránh sử dụng chất cản quang có chứa Iodien để giảm nguy cơ làm nặng thêm cường giáp cận lâm sàng |
»Đo chức năng hô hấp: đường biểu thị thì hít vào và thở ra dẹt trong đồ thị lưu lượng-thể tích |
| ◊ Rối loạn chức năng dây thanh âm | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện khó thở khi gắng sức có thể kèm theo khò khè và thở rít; các triệu chứng có thể chỉ xuất hiện khi ở tư thế nhất định và thường kèm theo mức độ lo âu nhất định | Khám có thể bình thường; thở ra gắng sức hoặc thở sâu liên tục có thể tạo ra âm thanh khò khè/thở rít | »Soi thanh quản: dây thanh khép nghịch thường khi hít vào
Soi thanh quản qua video có thể cho phép phát hiện chuyển động nghịch thường của các dây thanh âm, nhưng xét nghiệm thường âm tính. »Đo chức năng hô hấp: đường biểu diễn thì hít vào phẳng trong đồ thị lưu lượng-thể tích Đo hô hấp ký tại phòng khám cho phép phát hiện giới hạn lưu lượng hít vào do khép dây thanh âm. |
|
| ◊ Tăng áp lực động mạch phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện khó thở khởi phát âm ỉ dẫn đến hạn chế khả năng gắng sức; đau ngực khi gắng sức, ngất khi gắng sức và có thể xuất hiện các triệu chứng của suy tim phải | T2 đanh có thể là dấu hiệu duy nhất; có thể biểu hiện tĩnh mạch cổ nổi, gan to và phù ngoại biên ở các trường hợp nặng | »Siêu âm tim: áp lực động mạch phổi ước tính tăng, rối loạn chức năng thất phải | »Đặt ống thông tim phải: áp lực động mạch phổi tăng
Xét nghiệm cần có để chẩn đoán xác định tăng áp lực động mạch phổi (áp lực động mạch phổi trung bình >25 mmHg). Đo đạc thường kết hợp với thử nghiệm thuốc giãn mạch. |
| ◊ Hội chứng gan phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện điển hình bao gồm khó thở; có thể khó thở khi đứng; tiền sử bệnh gan mạn tính | Giảm oxy máu điển hình với hội chứng platypnoea- orthodeoxia (khó thở và giảm oxy ở tư thế đứng thẳng, cải thiện khi ở tư thế nằm); có thể biểu hiện các dấu hiệu bệnh gan mạn tính (ví dụ: sao mạch), vàng da và cổ trướng. | »ABG: Thiếu ô xy máu
»Siêu âm tim cản âm: shunt ngoài tim Siêu âm tim sử dụng dịch cản âm cho thấy shunt ngoài tim gợi ý giãn mạch máu trong phổi. |
|
| ◊ Dị dạng động tĩnh mạch phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường gặp nhất là biểu hiện giãn mao mạch chảy máu có tính chất di truyền (HHT) theo gen trôị, nhưng có thể biệt lập; các triệu chứng bao gồm chảy máu cam, ho ra máu, khó thở và xuất huyết tiêu hóa; dị tật lớn kèm theo khó thở khi đứng | Các dị dạng mạch nhỏ, màu đỏ, nổi trên da và niêm mạc là biểu hiện điển hình của HHT; có thể biểu hiện giảm oxy máu; khám có thể có kết quả bình thường ở các dị dạng biệt lập, không liên quan đến HHT. | »X quang ngực: nốt ngoại vi phổi
Có thể bình thường nếu dị dạng động tĩnh mạch nhỏ Các dị dạng lớn hơn có thể biểu hiện là nốt ở ngoại vị, thường ở các vùng phổi thấp hơn. »Chụp CT ngực: nốt ngoại vi phổi Dị dạng động tĩnh mạch biểu hiện dưới dạng các nốt ngoại biên có mạch cấp máu. »Siêu âm tim cản âm: Siêu âm tim có dịch cản âm giúp quan sát shunt ngoài tim. »Phép đo phân số shunt: Phân suất shunt tăng cao hơn giá trị bình thường 5%. |
»Chụp xạ hình Tc-99m gắn macroaggregated albumin: có thể cho thấy shunt ngoài tim với hình ảnh tích lũy hợp chất bất thường ở ngoại biên |
| ◊ Bệnh tắc tĩnh mạch phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở tiến triển chậm có thể đi kèm với ho mạn tính, đau ngực, đau bụng hoặc ngất | Tím môi đầu chi, ngón tay dùi trống, tiếng T2 đanh, dày thất phải, sung huyết gan, phù ngoại biên | »X quang ngực: các động mạch phổi đậm, đường Kerley B, tràn dịch màng phổi | »Chụp CT ngực: hình ảnh tổn thương dạng kính mờ kiểu khảm, thâm nhiễm trung tâm tiểu thùy, và tràn dịch màng phổi; đặt ống thông tim phải cho thấy áp lực động mạch phổi tăng nhưng áp lực bít mao mạch bình thường |
| ◊ U trung biểu mô | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Phơi nhiễm với amiăng, thường liên quan đến công việc, với khoảng thời gian tiếp xúc là 20 – 40 năm; khó thở, ho khan không có đờm, đau ngực; triệu chứng không đặc hiệu (như mệt mỏi, sốt, đổ mồ hôi và giảm cân) cũng thường gặp | Rì rào phế nang giảm và gõ đục do tràn dịch màng phổi hoặc tắc nghẽn phế quản bên phổi bệnh | »X quang ngực: tràn dịch màng phổi một bên, màng phổi dày, giảm thể tích phổi
Cũng có thể có tổn thương nhu mô liên quan đến phơi nhiễm amiăng (ví dụ: xơ hóa khoảng kẽ). »Chụp CT ngực: màng phổi dày, mảng màng phổi rải rác, tràn dịch màng phổi hoặc màng ngoài tim; hạch trung thất hoặc rốn phổi; xâm lấn thành ngực Cần chụp CT bổ sung ngoài chụp Xquang ngực nếu nghi ngờ nhiều, vì có nhiều khả năng quan sát được các bất thường nhỏ của màng phổi. |
|
| ◊ Tràn khí màng phổi và tràn khí trung thất | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở và đau ngực một bên khởi phát đột ngột; bệnh nhân có thể có vóc dáng cao và gầy yếu; có thể có tiền sử sử dụng ma túy đá, nhiễm HIV, hoặc bệnh lý u cơ trơn bạch mạch | Rì rào phế nang mất một bên và gõ vang cùng bên ngực trong tràn khí màng phổi; khí quản lệch về phía đối diện trong tràn khí màng phổi áp lực; tràn khí dưới da trong tràn khí trung thất | »Siêu âm tại giường: không có dấu hiệu trượt màng phổi, đường B và mạch phổi.
Bất cứ khi nào có thể, nên tiến hành siêu âm tại giường trước khi chụp Xquang ngực. Không có dấu hiệu trượt màng phổi, đường B và mạch phổi khi siêu âm tại giường là dấu hiệu của tràn khí màng phổi.[193] »X quang ngực: phổi xẹp (toànbộ hoặc một phần) và dải sáng một bên ± trung thất bị đẩy về phía đối diện trong tràn khí màng phổi áp lực Không trì hoãn điều trị tràn khí màng phổi áp lực để chờ chụp Xquang ngực. Điều trị cấp cứu tràn khí màng phổi áp lực bằng đặt catheter dẫn lưu khí qua da tại khoang liên sườn thứ hai trên đường giữa xương đòn. |
|
| ◊ Viêm màng phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường biểu hiện đau ngực một bên tăng khi hít sâu | Có thể biểu hiện bất động thành ngực (ưu tiên di động lồng ngực lành); có thể biểu hiện gõ đục và rì rào phế nang giảm ở bên phổi bệnh khi có tràn dịch màng phổi | »Không có: chẩn đoán lâm sàng
Chẩn đoán viêm màng phổi thường dựa trên các dấu hiệu lâm sàng. »X quang ngực: tù góc sườn hoành và giảm thể tích phổi trong tràn dịch màng phổi; khoang liên sườn hẹp Tù các góc sườn hoành có thể là dấu hiệu tràn dịch màng phổi kèm theo. Các khoang liên sườn hẹp bên phổi bệnh là bằng chứng giảm thể tích phổi. |
|
| ◊ Tràn máu màng phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử chấn thương ngực kín hoặc vết thương thấu ngực | Dấu hiệu thiếu dịch, trụy tuần hoàn và sốc | »X quang ngực: Dịch trong khoang màng phổi với tù góc sườn hoành
Do máu có thể tích tụ một lượng lớn trong khoang màng phổi, tràn máu màng phổi có thể biểu hiện với khó thở, trụy tuần hoàn và sốc. Chẩn đoán dựa trên phim Xquang ngực và xác định bằng chọc dò dịch màng phổi. Điều trị bao gồm bồi phụ dịch và mở màng phổi đặt dẫn lưu cỡ lớn vào khoang màng phổi. Có thể cần đánh giá can thiệp phẫu thuật lồng ngực đối với trường hợp dẫn lưu ra dai dẳng. |
»Siêu âm tại giường: có thể phát hiện dịch tăng âm trong khoang màng phổi, gợi ý tràn máu màng phổi |
| ◊ Rối loạn nhịp tim | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện mêṭ mỏi, đau đầu nhẹ, ngất, đánh trống ngực khởi phát đột ngột; có thể có tiền sử bệnh động mạch vành hoặc rối loạn nhịp | Nhịp tim nhanh hoặc nhịp tim chậm; các dấu hiệu cung lượng tim không đủ (da xanh tái, toát mồ hôi, ý thức giảm); có thể biểu hiện phù ngoại biên và ran ở phổi | »ECG: rối loạn nhịp (rung nhĩ, cuồng động nhĩ, block nhĩ thất hoàn toàn)
Điện tim 12 chuyển đạo cho phép chẩn đoán xác định rối loạn nhịp. đội khi, có thể không phát hiện được các rối loạn nhịp thoáng qua trên điện tim. |
»Đeo Holter: cơn rối loạn nhịp |
| ◊ Bệnh van tim mắc phải | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở khi gắng sức, đau ngực từng cơn, các triệu chứng suy tim sung huyết (tăng cân, khó thở khi nằm, khó thở kịch phát ban đêm, sưng mắt cá chân); có thể có tiền sử sốt do thấp khớp; rối loạn chức năng van tim cấp tính có thể xuất hiện sau biến cố mạch vành | Tiếng thổi bất thường do dòng máu chảy qua ổ van hẹp hoặc phụt ngược; có thể biểu hiện tĩnh mạch cổ nổi, tim loạn nhịp (đặc biệt là rung nhĩ), phù ngoại vi và gan to | »Siêu âm tim Doppler: Hẹp hoặc hở van tim.
Cho phép đánh giá không xâm lấn mức độ hẹp hoặc phụt ngược. |
»X quang ngực: các buồng tim phì đại.
Tùy thuộc vào căn nguyên gây bệnh, có thể phì đại ≥1 buồng tim. |
| ◊ Bệnh tim bẩm sinh | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Nhiều bệnh tim bẩm sinh có tím được phát hiện ở giai đoạn sơ sinh; có thể biểu hiện muộn hơn trong cuộc đời; biểu hiện khó thở và giảm khả năng gắng sức; có thể biểu hiện đau ngực, tăng huyết áp và ngất do gắng sức; các hậu quả của shunt tim (ví dụ áp xe não) ít gặp | Còn ống động mạch đặc trưng bởi sờ thấy mạch ngoại vi nảy mạnh chìm sâu, rung miu mỏm tim mạnh với tiếng thổi liên tục như tiếng máy; hẹp eo động mạch chủ đặc trưng bởi mất mạch chi dưới kèm theo tăng huyết áp ở chi trên; tứ chứng Fallot đặc trưng bởi thổi tâm thu, tiếng T2 mất, tím môi đầu chi; tím môi đầu chi có thể xuất hiện trong hội chứng Eisenmenger | »Siêu âm tim Doppler: phát hiện bất thường đặc hiệu với dị tâṭ tiềm ẩn
Phương pháp chẩn đoán chính. |
»X quang ngực: phì đại các buồng tim, sung huyết mạch máu phổi
Không các dấu hiệu đặc hiệu. |
| ◊ Thuốc tim mạch | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Giảm khả năng tăng nhịp tim có biểu hiện khó thở, xỉu và ngất. | Nhịp tim chậm khi nghỉ | »ECG: Nhịp tim chậm Xuất hiện nhịp chậm cả khi nghỉ ngơi và gắng sức. Có thể giảm dẫn truyền nhĩ thất. | »Thử nghiệm tập luyện: khả năng gắng sức giảm, nhịp tim chậm tương đối
Bệnh nhân có thể không đạt được nhịp tim tối đa dự đoán theo tuổi ngay cả khi gắng sức tối đa. |
| ◊ Bệnh cơ tim (bệnh lý cơ tim, viêm cơ tim) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Các triệu chứng ban đầu gồm mệt mỏi và giảm khả năng gắng sức; có thể biểu hiện các triệu chứng suy tim (phù mắt cá chân, vòng bụng tăng, khó thở khi nằm, khó thở kịch phát ban đêm, đau ngực); viêm cơ tim thường xuất hiện sau nhiễm vi-rút; có thể tình cờ phát hiện bệnh lý cơ tim khi chụp Xquang ngực. | Có thể biểu hiện tim nhịp nhanh, nhịp ngựa phi T3 hoặc T4, tiếng thổi tâm thu của hở van hai lá hoặc ba lá, tĩnh mạch cổ nổi, phù ngoại vi, cổ trướng và gan to | »ECG: những biến đổi ST không đặc hiệu, ngoại tâm thu; ST chênh lên trong viêm cơ tim
»Siêu âm tim: rối loạn chức năng thất, bất thường vận động thành tim toàn bộ/theo vùng Tùy thuộc vào căn nguyên và mức độ,̣ bất thường vận động (giảm, mất hoặc rối loạn vận động) có thể theo vùng hoặc toàn bộ. »Troponin huyết thanh: tăng cao bệnh viêm cơ tim Viêm cơ tim thường kèm theo tăng chất chỉ điểm cơ tim. »X quang ngực: chứng tim to |
|
| ◊ Bệnh màng ngoài tim | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện khó thở và đau ngực; khó thở thường giảm nhẹ khi ngồi và nghiêng người về phía trước; có thể biểu hiện phù cá chân và tăng vòng bụng; bệnh nhân viêm màng ngoài tim co thắt có thể có tiền sử phẫu thuật lồng ngực hoặc xạ vùng ngực | Có thể biểu hiện tim nhịp nhanh, tĩnh mạch cổ nổi, mạch đảo (huyết áp tâm thu giảm >10 mmHg khi hít vào), phù ngoại vi, cổ trướng, gan to đập theo nhịp tim, và tràn dịch màng phổi | »ECG: dấu hiệu luân phiên điện học, QRS điện thế thấp
QRS điện thế thấp được định nghĩa là biên độ QRS tối đa bằng 0,5 mm ở chuyển đạo chi. »Siêu âm tim: Tràn dịch, chèn ép màng ngoài tim Cũng có thể giúp xác định |
»X quang ngực: bóng tim to trong tràn dịch/nang/ chèn ép màng ngoài tim; bóng tim nhỏ trong viêm màng ngoài tim co thắt |
| ◊ Hội chứng tĩnh mạch chủ trên | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện với khó thở, phù mặt, và nặng đầu khởi phát âm ỉ | Mặt đỏ, tĩnh mạch cổ và đầu nổi | »X quang ngực: khối trung thất.
Xuất hiện khối ở rốn phổi hoặc cạnh trung thất phải gợi ý tắc nghẽn tĩnh mạch chủ trên. |
»Chụp CT mạch máu: hẹp tĩnh mạch chủ trên
Có thể do khối u tại chỗ chèn ép từ bên ngoài. |
| ◊ Met-hemoglobin và ngộ độc cacbon monoxit | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Met-hemoglobin biểu hiện dễ mêṭ mỏi và nhức đầu; các triệu chứng có thể tiến triển rối loạn ý thức mù mờ, suy hô hấp và tử vong trong các trường hợp nặng; các triệu chứng có thể xuất hiện sau khi phơi nhiễm với các loại thuốc xác định, do uống (dapsone) hoặc tiếp xúc niêm mạc (lidocaine, benzocaine); ngộ độc cacbon monoxit có thể giống hội chứng do vi-rút (đau đầu, mêṭ mỏi, chóng mặt, buồn nôn) | Met-hemoglobin có thể biểu hiện tím môi đầu chi, khó thở, và các dấu hiệu thần kinh; rối loạn nhịp và thay đổi ý thức từ lú lẫn nhẹ đến co giật và hôn mê thường gặp trong ngộ độc cacbon monoxit; có thể nhận thấy da màu đỏ anh đào trong ngộ độc cacbon monoxit | »CO-Oximetry: tăng tín hiệu methaemoglobin hoặc carboxyhaemoglobin
Đo CO-Oximetry xâm lấn yêu cầu lấy máu động mạch. Các máy đo CO- Oximetry không xâm lấn đang được phát triển. Không thể phát hiện met- hemoglobin và ngộ độc cacbon monoxit bằng máy đo SpO2 không xâm lấn thông thường. »Carboxyhemoglobin máu: trong ngộ độc cacbon monoxit: tăng >3% ở người không hút thuốc và >15% ở những người hút thuốc Lý tưởng là định lượng máu động mạch. Ít tương quan với các kết cục thần kinh. »Lactate trong huyết thanh: Tăng Nồng độ lactat phản ánh sự giảm tưới máu và thiếu máu cục bộ tại các mô ngoại vi. »Troponin huyết thanh: Tăng Tăng do giảm oxy mô cơ tim. »ECG: tim nhịp nhanh, biến đổi đoạn ST và sóng T Biến đổi thiếu máu cục bộ lan rộng phản ánh tưới máu cơ tim kém |
|
| ◊ Ban xuất huyết giảm tiểu cầu huyết khối | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường biểu hiện tiền triệu nhiễm vi-rút (sốt, đau khớp, đau cơ), tiếp theo là ban xuất huyết, triệu chứng thần kinh (đau đầu, lú lẫn) và đau bụng | Khám có thể bình thường hoặc có thể phát hiện sốt, ban và chấm xuất huyết, vàng da, tăng huyết áp, co giật, thay đổi ý thức và lách to | »Công thức máu: tiểu cầu giảm, hemoglobin thấp
Giảm tiểu cầu xảy ở tất cả bệnh nhân và có thể nặng Chứng thiếu máu do mảnh vỡ hồng cầu (thiếu máu tan máu bệnh lý vi mạch). »Bilirubin huyết thanh: tăng bilirubin gián tiếp Phản ánh tan máu nội mạch. »Urê máu: Tăng Suy thận do tổn thương vi mạch. »Creatinine huyết thanh: Suy thận do tổn thương vi mạch. |
»Tổng phân tích nước tiểu: protein niệu, trụ niệu
Phân tích nước tiểu có thể bình thường. Mức độ protein niệu thường nhẹ. |
| ◊ Uốn ván | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử phơi nhiễm với bào tử uốn ván Clostridium qua chấn thương, mắc dị vật, hoặc trong giai đoạn sơ sinh; biểu hiện thay đổi từ co thắt cơ cục bộ ở một chi cho đến co thắt cơ xương gây đau đớn, co cứng trong các ca bệnh nặng; có thể xuất hiện tiền triệu bồn chồn, đổ mồ hôi và nhịp tim nhanh; co thắt cơ do uốn ván có thể ảnh hưởng đến mọi nhóm cơ và bị kích hoạt bởi các tác nhân kích thích không đặc hiệu (ví dụ: ánh sáng, tiếng ồn) | Co cơ mặt dẫn đến cứng hàm hoặc biểu hiện giống như cười mỉa (cười nhăn nhó); co cơ lưng tạo tư thế ưỡn người ra sau; co cứng cơ bụng đặt ra nghi ngờ bụng ngoại khoa | »Không có: chẩn đoán lâm sàng
Thường được chẩn đoán dựa trên lâm sàng. |
|
| ◊ Ngộ độc thịt | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát cấp tính bệnh thần kinh hành tủy hai bên biểu hiện yếu cơ lan xuống đối xứng; có thể có tiền sử ăn phải thực phẩm bị nhiễm bẩn, thực phẩm không được tiêṭ trùng (ngộ độc botulism trong thực phẩm) trong vòng 12 giờ đến 7 ngày trước khi khởi phát triệu chứng, hoặc vết thương nhiễm Clostridium botulinum; buồn nôn, nôn, đau quăṇ bụng và tiêu chảy có thể đi kèm nhìn mờ, nhìn đội và liệt mặt; liệt cơ hô hấp có thể dẫn đến tử vong | Có thể tổn thương dây thần kinh sọ não, dẫn đến nhìn mờ, liệt cơ vận nhãn, nhìn đội, loạn cận ngôn, rung giật nhãn cầu, sụp mí mắt và yếu cơ mặt | »Không có: chẩn đoán lâm sàng
Do bệnh tiến triển nhanh, chẩn đoán ngộ độc botulism thường dựa trên lâm sàng. Cân nhắc điều trị trước khi có kết quả xét nghiệm. |
»Độc tố botulinum C trong huyết thanh: dương tính
Xuất hiện trong máu có giá trị chẩn đoán xác định. »Độc tố botulinum C trong phân: dương tính Xuất hiện trong phân có giá trị chẩn đoán xác định ngộ độc botulinum trong thức ăn. |
| ◊ Liệt dây thần kinh hoành | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Mới phẫu thuật vùng cổ hoặc ngực, chấn thương ngực hoặc cổ gần đây; ở các ca bệnh vô căn, không khai thác thấy tiền sử như trên. | Gõ đục đáy phổi, không có di động hô hấp tại bờ phổi bên dưới | »X quang ngực: cho thấy cơ hoành giãn và nâng cao | »Soi màn huỳnh quang ngực động (‘nghiệm pháp hít’): cho thấy chuyển động ngược (lên trên) của cơ hoành bị ảnh hưởng |
| ◊ Chứng xơ cứng teo cơ cột bên | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện với yếu cơ ở ngọn chi không đối xứng, mất khả năng thực hiện các cử động tay tinh tế, hoặc bàn chân rũ; có thể gặp khó khăn khi bắt đầu cử động và duy trì tư thế đứng thẳng; các thành viên gia đình có thể nhận thấy sự thay đổi tính cách; các triệu chứng có thể gây ra cảm giác khó thở | Có thể xuất hiện các dấu hiệu do bệnh thần kinh vận động trên và dưới (yếu liệt, tăng phản xạ, co cứng, teo cơ, rung cơ cục bộ) và các dấu hiệu tổn thương hành tủy (khó nuốt, loạn cận ngôn); có thể biểu hiện chảy nước dãi và tăng tiết nước bọt; bệnh nhân có thể thể hiện cảm xúc không phù hợp với cười, khóc và giảm khả năng phán xét | »Không có: chẩn đoán lâm sàng
Chẩn đoán dựa trên lâm sàng, và xét nghiệm chỉ có vai trò hỗ trợ. |
»Điện cơ đồ: mất phân bố thần kinh cấp và mạn, điện thế co giật bó cơ
»Thăm dò dẫn truyền thần kinh: bình thường Đo dẫn truyền thần kinh thường có kết quả bình thường. |
| ◊ Bại liệt và các bệnh nhiễm trùng cấp tính sừng trước do vi-rút | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Bệnh bại liệt có biểu hiện liệt không đối xứng (thường ảnh hưởng đến chi dưới nhiều hơn chi trên và cơ gốc chi nhiều hơn cơ ngọn chi) và phản xạ gân sâu giảm; các triệu chứng thần kinh có thể xuất hiện sau các triệu chứng nhiễm vi-rút bao gồm sốt, buồn nôn, mêṭ mỏi và đau họng; liệt cơ tiến triển nhanh chóng và có thể dẫn đến liệt tứ chi và suy hô hấp; các ca nhiễm trùng tế bào sừng trước khác (ví dụ: enteroviruses, vi-rút Tây sông Nile) có các triệu chứng tương tự | Yếu hoặc liệt cơ không đối xứng; khám cảm giác thường bình thường; phản xạ gân sâu yếu | »Chọc dò tủy sống: tế bào tăng với lympho bào chiếm ưu thế, protein tăng Xét nghiệm dịch não tủy cho thấy bệnh cảnh viêm màng não do vi-rút.
»Cấy vi rút: dương tính Có thể phân lập được vi- rút bại liệt từ dịch tiết hầu họng và phân. |
|
| ◊ Hội chứng Guillain-Barre | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện liệt đối xứng tiến triển; liệt cơ thường bắt đầu tại cơ đùi, nhưng có thể ảnh hưởng đến mọi nhóm cơ (ví dụ cơ cánh tay, cơ hành tủy, cơ vận nhãn); bệnh nhân có thể gặp các rối loạn cảm giác (đặc biệt là dị cảm ở tay và chân); có thể bí tiểu và liệt ruột | Yếu cơ đối xứng là dấu hiệu đặc trưng; có thể biểu hiện rối loạn hệ thần kinh tự chủ (nhịp tim nhanh hoặc nhịp tim chậm, huyết áp không ổn định, hạ huyết áp tư thế ); mất hoặc giảm phản xạ gân sâu đặc trưng | »Chọc dò tủy sống: nồng độ protein tăng, tế bào dịch não tủy bình thường hoặc tăng
»Thăm dò dẫn truyền thần kinh: tốc độ dẫn truyền chậm, thoái hóa myelin dạng mảng Các kiểu đáp ứng dẫn truyền thần kinh có sự thay đổi và phân loại thêm hội chứng Guillain-Barre. |
|
| ◊ Bệnh nhược cơ | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường biểu hiện yếu cơ vận nhãn hoặc cơ hành tủy; thường gặp sụp mí mắt, nhìn đội, loạn cận ngôn và khó nuốt; mỏi cơ bao gồm cơ mặt hoặc cơ tứ chi ít gặp hơn | Kết quả khám thay đổi; có thể biểu hiện yếu cơ vận nhãn ngoài (không giới hạn ở dây thần kinh sọ não cụ thể), mất biểu cảm khuôn mặt, hoặc yếu và mỏi cơ ngoại vi (thường ảnh hưởng đến tay nhiều hơn chân); có thể giọng nói nhỏ hoặc không rõ ràng | »Xét nghiệm edrophonium (Tensilon): cải thiện tạm thời tình trạng yếu cơ
Cải thiện tạm thời tình trạng yếu cơ sau khi sử dụng chất ức chế acetylcholinesterase, edrophonium, là xét nghiệm nhạy, nhưng không đủ đặc hiệu cho bệnh nhược cơ. Edrophonium không còn được sản xuất, do đó tầm quan trọng của xét nghiệm đơn giản tại giường này có thể giảm bớt. »Kháng thể kháng thụ thể acetylocholine trong huyết thanh: dương tính Các kháng thể đa dòng kháng thụ thể acetylcholine có mặt trong 80% – 90% các ca bệnh nhược cơ toàn thân. »Điện cơ đồ: đáp ứng giảm dần khi kích thích dây thần kinh lặp lại Kích thích dây thần kinh lặp lại cho thấy đáp ứng giảm dần với các tác nhân kích thích. Điện cơ sợi đơn là xét nghiệm điện sinh lý có độ nhạy cao nhất trong chẩn đoán bệnh nhược cơ. |
»Kháng thể kháng thụ thể tyrosine kinase trong huyết thanh: dương tính Các kháng thể kháng thụ thể tyrosine kinase đặc hiệu với cơ có mặt lên đến 50% bệnh nhân không có kháng thể kháng thụ thể acetylcholine. |
| ◊ Yếu cơ hô hấp | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở có thể khởi phát âm ỉ (liệt cơ hoành vô căn), hoặc liên quan đến tổn thương đã biết (ví dụ: chấn thương, phẫu thuật); trong liệu cơ hoành khó thở thường tăng lên khi nằm so với khi đứng thẳng (khó thở khi nằm) | Có thể khó phát hiện chuyển động nghịch thường của cơ hoành; yếu cơ thành bụng có thể phát hiện dễ, biểu hiện chuyển động ngược chiều, hướng vào trong của thành bụng khi hít vào; yếu cơ không phải cơ hô hấp có thể rõ ràng trong liệt nhẹ hai chi dưới | »X quang ngực: cơ hoành cao một bên, xẹp phổi
Cơ hoành cao có thể là dấu hiệu liệt cơ hoành, xuất hiện dịch tạo vách, xơ hóa phổi, hoặc bị chèn ép bởi các cấu trúc ngoài lồng ngực. »Thử nghiệm hít: cơ hoành chuyển động nghịch thường một bên Sụt giảm đột ngột áp lực khoang màng phổi do hít vào làm cơ hoành nâng lên thay vị hạ xuống (chuyển động nghịch thường cơ hoành). »Xét nghiệm chức năng phổi: FVC giảm, chênh lệch >10% giữa FVC khi nằm ngửa và khi đứng thẳng Chênh lệch FVC theo tư thế của là biểu hiện điển hình và có thể gặp đến 50% bệnh nhân liệt cơ hoành hai bên. |
|
| ◊ Hội chứng nhược cơ cận u | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Biểu hiện yếu cơ cánh chậu và tăng dần dạng tiến triển bệnh vận động; có thể có dấu hiệu ghế đẩu, dễ mêṭ mỏi và chuôṭ rút cơ; tình trạng yếu cơ cải thiện thoáng qua sau khi tập thể dục nhanh (thúc đẩy khi tập thể dục); có thể biểu hiện rối loạn chức năng hệ thần kinh tự chủ (rối loạn cương dương, khô miệng); yếu cơ thắt lưng trên và tổn thương cơ vận nhãn và cơ hành thủy ít gặp hơn. | Yếu cơ ưu thế chi dưới kèm theo mất phản xạ gân xương; các cơ gốc chi thường bị ảnh hưởng nhiều nhất; liệt cơ đối xứng; không có ảnh hưởng cơ hành tủy-vận nhãn | »Các kháng thể kháng kênh calci điện thế: dương tính
Sự hiện diện của các kháng thể này giúp chẩn đoán xác định hội chứng nhược cơ nghi ngờ trên lâm sàng. Kháng thể có thể âm tính ở nhóm nhỏ bệnh nhân. »Xét nghiệm điện sinh lý: dạng đặc trưng của bệnh lý rối loạn thần kinh cơ trước synap |
|
| ◊ Hội chứng Cushing | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tăng cân tiến triển và khó thở gắng sức; chú ý tiền sử giảm khả năng gắng sức do yếu cơ; phụ nữ có thể biểu hiện thưa kinh hoặc mất kinh | Béo phì phân bố trung tâm, mặt tròn, mảng mỡ vùng thượng đòn và sau gáy; da mỏng và dễ bị thâm tím; có thể thấy vết rạn da rõ trên người và các chi; bệnh nhân nữ có thể biểu hiện rậm lông; có thể tăng huyết áp | »Cortisol niệu: Tăng Cortisol được định lượng trong mẫu nước tiểu lấy trong 24 giờ. Nồng độ >3 lần giới hạn trên giá trị bình thường biểu hiện hội chứng Cushing. Tăng nhẹ (trên bình thường, nhưng <3 lần giới hạn trên giá trị bình thường) cần xét nghiệm lặp lại hoặc xét nghiệm bổ sung. | »Xét nghiệm ức chế bằng dexamethasone liều thấp: mất ức chế sản xuất cortisol
Định lượng nồng độ cortisol máu buổi sáng sau khi cho dùng 1 mg dexamethasone vào lúc 11 giờ đêm. Nồng độ cortisol cao (>50 nanomol/L [>1,8 microgram/dL]) trong hội chứng Cushing. |
| ◊ U tủy thượng thận | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường biểu hiện đổ mồ hôi, đau đầu, và nhịp tim nhanh thành cơn; có thể kèm theo khó thở từng cơn và cảm giác hoảng loạn | Kết quả khám giữa các đợt giải phóng catecholamine kịch phát có thể bình thường; một số bệnh nhân tăng huyết áp dai dẳng | »Xét nghiệm metanephrine và catecholamine niệu 24 giờ: Tăng
Nồng độ catecholamine và các sản phẩm chuyển hóa, metanephrine trong nước tiểu tăng có độ nhạy và độ đặc hiệu cao trong chẩn đoán u tủy thượng thận. |
|
| ◊ Gù vẹo cột sống và ngực lõm | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Ngực lõm xuất hiện ở thời kỳ còn rất nhỏ tuổi và có thể gây ra khó thở khi gắng sức; gù vẹo cột sống xuất hiện khi còn nhỏ hoặc ở tuổi vị thành niên và thường gặp nhất là vô căn hoặc có thể do bệnh thần kinh cơ, tổn thương thân đốt sống hoặc rối loạn mô liên kết | Ngực lõm được đặc trưng bởi hõm ức thấp và khả năng giãn nở lồng ngực hạn chế nhẹ, và kèm theo vẹo cột sống trong 15% ca bệnh; gù vẹo cột sống được đặc trưng bởi biến dạng cột sống ra trước và sang bên; có thể không đánh giá đầy đủ mức độ gù vẹo cột do các thay đổi bù trừ ở các cấu trúc xương khác |
»Xquang cột sống: cột sống hoặc xương ức cong bất thường
Khám lâm sàng chưa đánh giá đúng mức độ gù vẹo cột sống. Mức độ vẹo cột sống dự báo nguy cơ suy hô hấp. |
|
| ◊ Bệnh bạch hầu | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Các triệu chứng đường hô hấp trên; có thể xuất hiện khó nuốt, khó nói, khó thở và ho dữ dội ; tiền sử tiêm chủng và đi du lịch có giá trị | Có thể thấy giả mạc màu nâu-xám điển hình trên amiđan và/hoặc hầu họng | »Nuôi cấy vi khuẩn học và soi kính hiển vi: khuẩn lạc màu đen có quầng sáng trên môi trường Tindale, hạt nhỏ biến sắc trên môi trường Loeffler, trực khuẩn đa hình bắt màu bất thường trên kính hiển vi. | |
Hướng dẫn chẩn đoán
| Châu Âu |
| Asthma: diagnosis, monitoring and chronic asthma management
Nhà xuất bản: National Institute for Health and Care Excellence Xuất bản lần cuối: 2017 |
| BTS/SIGN British guideline on the management of asthma
Nhà xuất bản: British Thoracic Society; Scottish Intercollegiate Guidelines Network |
| 2014 ESC guidelines on the diagnosis and management of acute pulmonary embolism
Nhà xuất bản: European Society of Cardiology Xuất bản lần cuối: 2014 |
| Quốc tế |
| GOLD 2018 global strategy for the diagnosis, management and prevention of COPD
Nhà xuất bản: Global Initiative for Chronic Obstructive Lung Disease (GOLD) Xuất bản lần cuối: 2018 |
| Bắc Mỹ |
| ACC/AHA/HFSA focused update of the 2013 ACCF/AHA guideline for the management of heart failure
Nhà xuất bản: American College of Cardiology (ACC); American Heart Association (AHA); Heart Failure Society of America (HFSA) Xuất bản lần cuối: 2017 |
| ACR appropriateness criteria: dyspnea – suspected cardiac origin
Nhà xuất bản: American College of Radiology (ACR) Xuất bản lần cuối: 2016 |
Nguồn trợ giúp trực tuyến
1. Pneumotox on line: patterns – interstitial/parenchymal lung disease (external link)
Các bài báo chủ yếu
• Parshall MB, Schwartzstein RM, Adams L, et al; American Thoracic Society Committee on Dyspnea. An official American Thoracic Society statement: update on the mechanisms, assessment, and management of dyspnea. Am J Respir Crit Care Med. 2012 Feb 15;185(4):435-52. Toàn văn Tóm lược
• DePaso WJ, Winterbauer RH, Lusk JA, et al. Chronic dyspnea unexplained by history, physical examination, chest roentgenogram, and spirometry: analysis of a seven-year experience. Chest. 1991 Nov;100(5):1293-9. Toàn văn Tóm lược
• Mulrow CD, Lucey CR, Farnett LE. Discriminating causes of dyspnea through clinical examination. J Gen Intern Med. 1993 Jul;8(7):383-92. Tóm lược
Câu lâm sàng
Câu 1
Nữ 56 tuổi tới bệnh viện từ một nhà hàng địa phương sau khi đột nhiên thấy khó thở. Vòng thể tích dòng khí hô hấp của bệnh nhân được thể hiện bên dưới:
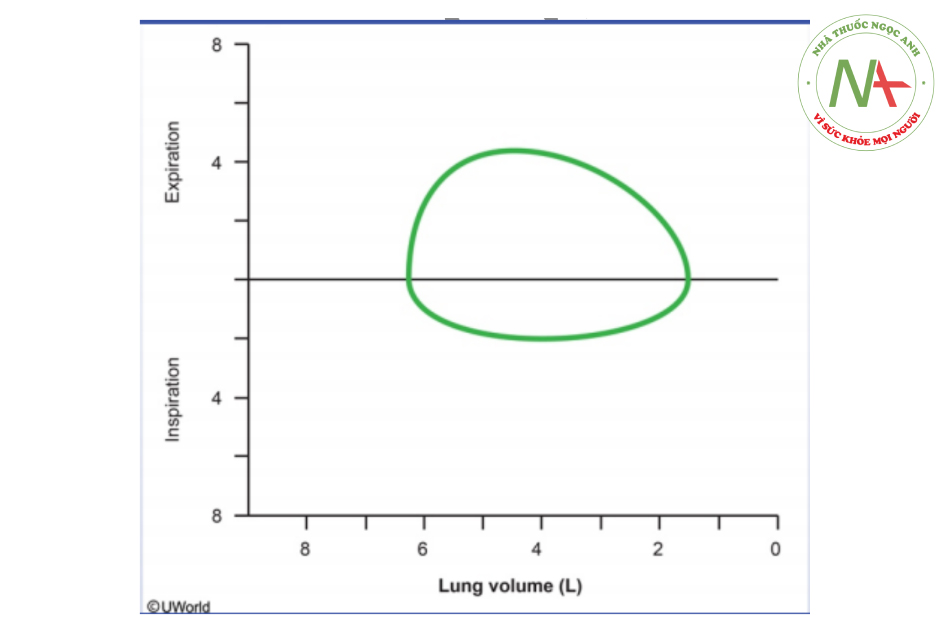
Nguyên nhân của triệu chứng trên của bệnh nhân?
- Cơn hen.
- Phù khí quản.
- Cơn hoảng loạn đáng sợ.
- Tràn khí màng phổi.
- Phù phổi.
Đáp án đúng là B: Vòng thể tích dòng khí hô hấp của bệnh nhân này biểu hiện sự hẹp của đường hô hấp trên. Sự chít hẹp này giới hạn dòng thông khí trong kì hít vào và thở ra làm đỉnh và đáy vòng dẹt. Do triệu chứng của cô ta bắt đầu ở nhà hàng nên bệnh nhân rất có khả năng bị phù khí quản thứ phát sau dị ứng thức ăn. Vì vậy, cô ta nên được điều trị bằng epinephrine, corticosteroid toàn thân và kháng histamine.
Đáp án A: Cơn hen gây tắc nghẽn đường thở trong phổi do chít hẹp phế quản. Nó giảm dòng khí chủ yếu ở kì thở ra, gây vòng hô hấp có dạng “Scooped-out” trong kì thở ra.
Đáp án C: Cơn hoảng loạn đáng sợ sẽ giảm tần số trong kì thở ra hoặc hít vào, vòng dòng khí hô hấp lúc này sẽ bình thường.
Đáp án D và E: Tràn khí màng phổi giảm lưu thông phổi bằng cách ngăn chặn hoàn toàn sự giãn ra của phổi. Phù phổi sẽ giảm thông khí phổi bằng cách giảm sự giãn nở của phổi. Những tình trạng này sẽ gây dấu hiệu hạn chế đặc trưng bởi giảm thể tích phổi với tần số thở ra tăng lien quan tới thể tích phổi.
Tổng kết: Hẹp đường hô hấp trên sẽ làm giảm tần số dòng không khí trong thở ra và hít vào, đỉnh và đáy của vòng hô hấp dẹt đi.
Câu 2
Nam 44 tuổi tới phòng khám do ho và khó thở dai dẳng khi gắng sức trong khoảng 3 tháng nay. Anh ta không sốt, rét run, chảy nước mũi hay ho có đờm. Năm ngoái, bệnh nhân có khó thở tăng dần và không có khả năng ngủ nằm. Anh ta không đau ngực hay vã mồ hôi nhưng đôi khi có đánh trống ngực. Bệnh nhân không dùng thuốc lá, rượu. Anh ta đi tới Mĩ từ đông bắc châu Á 10 năm trước. Thăm khám thấy bệnh nhân tỉnh táo nhưng có rối loạn mức độ nhẹ. Thân nhiệt 36.7 độ C, huyết áp 110/70 mmHg, mạch 100 lần/phút, BMI 34 kg/m2. Tiếng tim nghe xa xăm do thể trạng béo. Phổi có ran ẩm. Xquang thấy hình tim to kèm sung huyết mạch máu. Thân phế quản chính trái lệch lên trên. ECG thấy mạch không đều dạng không đều. Nguyên nhân nhiều khả năng nhất gây ra biểu hiện ở bệnh nhân này là gì?
- Viêm màng ngoài tim cấp.
- Viêm phổi kẽ.
- Ung thư phổi.
- Bệnh thấp tim.
- Sarcoidosis.
Đáp án đúng là D: Bệnh nhân nhiều khả năng mắc suy tim mất bù do hẹp van hai lá (Mitral stenosis, MS). MS thường xảy ra do bệnh thấp tim mà nếu xảy ra ở Mỹ thì thường là những người tới từ Mỹ Latin, Châu Phi, Châu Á.
MS gây ngăn cản dòng máu đi ra khỏi tâm nhĩ trái, dẫn tới tăng áp lực tại tâm nhĩ trái và hệ thống mạch máu phổi. Biểu hiện thường thấy như khó thở khi gắng sức, thường chỉ có ở MS và có thể tiến triển thành phù phổi. Biểu hiện đa dạng từ ho (có đờm hoặc ko, đôi khi ho máu) tới khó thở khi ngủ, khó thở kịch phát khi ngủ, và các dấu hiệu khác của suy tim mất bù (sung huyết mạch, hình tim to). Tăng áp lực tâm nhĩ trái cũng dẫn tới giãn tâm nhĩ trái gây lệch phế quản chính sang trái trên Xquang ngực.
Giãn TNT cũng gây đứt đoạn dẫn truyền điện tại tâm nhĩ trái thường dẫn tới rung nhĩ (đánh trống ngực, mạch không đều dạng không đều). Sự co ko có tổ chức của tâm nhĩ thường dẫn tới suy tim mất bù cấp bởi vì không đủ áp lực để thắng lại sự tăng áp lực tại tâm nhĩ trái và cho phép dòng máu phù hợp đi qua van bị hẹp.
| Hẹp hai lá ở người trưởng thành | |
| Nguyên nhân | -Bệnh thấp tim (ở đa số các trường hợp) -Sự vôi hóa do tuổi tác, do xạ trị |
| Các biểu hiện lâm sàng | -Khó thở khi gắng sức, khó thở khi ngủ, khó thở kịch phát về đêm, ho ra máu
-Phù phổi +/- suy tim phải (phù chi dưới) -Rung nhĩ, tăng nguy cơ thuyên tắc huyết khối |
| Chẩn đoán | -Nghe tiếng mở van kèm rung miu giữa kì tâm trương ở mỏm tim
-Siêu âm tim: tăng vận tốc máu đi qua van |
| Điều trị | -Phẫu thuật thay van qua da hoặc phẫu thuật sửa chữa/thay thế |
Đáp án A: Bệnh nhân mắc Viêm màng ngoài tim cấp có thể xuất hiện tràn dịch màng ngoài tim và chèn ép tim, đi kèm với khó thở, khó thở khi nằm, hình tim to trên Xquang ngực. Tuy nhiên, bệnh nhân không có tiền sử nhiễm khuẩn hoặc đau ngực để gợi ý cho viêm màng ngoài màng tim cấp.
Đáp án B: Viêm phổi kẽ có thể biểu hiện với khó thở khi gắng sức và ho kéo dài. Tuy nhiên, xquang ngực thường thấy tăng đấm mờ hoặc nốt thâm nhiễm kẽ phổi mà không hình tim to đáng kể hoặc sự lệch lên của phế quản chính trái.
Đáp án C: Bệnh phổi ác tính có thể biểu hiện các triệu chứng như mệt mỏi, đau ngực, ho máu, sụt cân, khó thở tăng dần, ho dai dẳng. Tuy nhiên nó thường ít khi thiếu tiền sử hút thucíc và bệnh không giải thích được hình tim to trên xquang ngực.
Đáp án E: Sarcoidosis là bệnh u hạt hệ thống có thể không có triệu chứng hoặc biểu hiện mệt mỏi, sụt cân, ho, khó thở, đau ngực. Xquang ngực thường thấy hạch rốn phổi lớn hai bên và có/ không có đám mờ tại nhu mô phổi.
Tổng kết: Hẹp van hai lá thường xảy ra trên nền bệnh nhân mắc thấp tim và biểu hiện khó thở bằng khó thở khi gắng sức, ho và khó thở khi nằm. Thường thấy tâm nhĩ trái giãn và có thể làm lệch phế quản chính trái lên trên. Rung nhĩ là biến chứng chính và có thể gây suy tim mất bù cấp dù trước đó bệnh nhân ổn định.
Câu 3
Bệnh nhân nam 65 tuổi được theo dõi tại bệnh viện vì cơn khó thở cấp. Bệnh nhân này từng được nhập viện 5 ngày trước vì viêm phúc mạc do thủng ổ loét dạ dày và trải qua phẫu thuật. 1 ống thông tĩnh mạch cảnh trong đường kính lớn được đặt trong cuộc phẫu thuật. Hôm nay, bệnh nhân đã ra được khỏi giường, ngồi lên ghế, và thấy thoải mái với khí phòng. 1 vài phút sau khi rút catheter tĩnh mạch, bệnh nhân có cơn khó thở kịch phát kèm ho. Qua thăm khám, bệnh nhân có suy hô hấp, huyết áp 110/60, mạch 110, nhịp thở 25 lần/phút. Độ bão hòa oxy là 85% tại khí phòng. Tĩnh mạch cảnh nổi. Tiếng phổi 2 bên bình thường và đều nhau. Ngoài bổ sung oxy lưu lượng cao, cần đặt bệnh nhân vào tư thế nào sau đây?
- Nằm nghiêng trái
- Nằm sấp
- Nằm nghiêng phải
- Nằm ngửa đầu tạo góc 45 độ so với thân
- Nằm ngửa
Đáp án đúng là A:
Bệnh nhân với cơn khó thở kịch phát sau khi rút catheter tĩnh mạch trung tâm nhiều khả năng có thuyên tắc tĩnh mạch do khí (VEA); hệ tuần hoàn tĩnh mạch dễ mắc thuyên tắc khí do áp suất thủy tĩnh nội mạch tương đối thấp. VEA lưu thông đến tâm thất phải, tại đây nó gây tắc đường ra thất phải (ĐM phổi), hoặc nó có thể đi xa hơn đến động mạch phổi gây tắc nghẽn lưu thông mao mạch phổi, dẫn tới bất tương hợp thông khí-tưới máu và hạ oxy máu. Sốc tắc nghẽn và ngừng tim có thể xuất hiện.
Bệnh nhân được nghi ngờ VEA nên được đặt ngay vào tư thế nằm nghiêng trái, hoặc nằm nghiêng trái kiểu Trendelenburg (nằm nghiêng trái với đầu cúi thấp), tư thế này khiến VEA cố định tại thành bên thất phải, ngăn ngừa tắc nghẽn đường ra thất phải và thuyên tắc khí ở vòng tuần hoàn phổi. Oxy lưu lượng cao (hoặc trong trường hợp nặng, oxy cao áp) là xử trí cần thiết giúp co nhỏ khối thuyên tắc khí nhờ tăng hấp thụ khí nitơ vào máu.
Ý B: Tư thế nằm sấp giảm thiểu xẹp phổi ở diện phổi phía sau (nơi tập trung chủ yếu nhu mô phổi), và đôi khi được chỉ định nhằm cải thiện thông khí cho bệnh nhân có hội chứng suy hô hấp cấp hoặc giảm oxy huyết kéo dài mặc dù được điều trị thở máy tối ưu.
Ý C: Tư thế nằm nghiêng phải sẽ khiến gia tăng chuyển động của VEA vào đường ra thất phải và có thể làm tồi tệ hơn các triệu chứng của VEA.
Ý D: Tư thế nửa nằm nửa ngồi sẽ làm giảm nguy cơ viêm phổi mắc phải do máy thở ở bệnh nhân đặt nội khí quản chạy máy thở.
Ý E: Bệnh nhân nghi ngờ thuyên tắc khí động mạch nên được đặt vào tư thế nằm ngửa vì nó giúp ngăn ngừa khối thuyên tắc đi đến não gây ra nhồi máu não.
Mục tiêu học tập: VEA hay thuyên tắc khí tĩnh mạch được gợi ý bởi cơn khó thở kịch phát sau khi rút catheter tĩnh mạch trung tâm. Bệnh nhân với nghi ngờ VEA nên được đặt ngay vào tư thế nằm nghiêng trái để chặn cục khí vào thành tâm thất phải và ngăn ngừa tắc đường ra thất phải cũng như thuyên tắc khí vào đường tuần hoàn phổi. Oxy lưu lượng cao cũng quan trọng để thúc đẩy sự hấp thụ cục khí.
Câu 4
Bệnh sử
Bệnh nhân nữ 26 tuổi làm nghề giáo viên tham khảo ý kiến bác sĩ đa khoa của cô ấy về triệu chứng ho dai dẳng. Bệnh nhân muốn uống đợt kháng sinh thứ hai vì đợt kháng sinh đầu amoxicillin không hiệu quả. Ho kéo dài trong 3 tháng từ khi bệnh nhân dạy học tại trường mới. Hiện tại, cơn ho làm gián đoạn giấc ngủ và khiến bệnh nhân mệt mỏi cả ngày. Bệnh nhân dạy trò chơi, cơn ho trở nặng khi ra ngoài sân và khi chạy bộ. Tiền sử bệnh nhân mổ ruột thừa cách đây 3 tháng. Bệnh nhân đã cắt amidan từ khi còn nhỏ, được chẩn đoán các đợt tái diễn viêm phế quản từ lúc 3 đến 6 tuổi. Bệnh nhân không hút thuốc và không uống bất kỳ thuốc gì ngoài thuốc tránh thai. Ba mẹ bệnh nhân vẫn còn sống và khỏe mạnh, bệnh nhân có 2 anh trai trong đó 1 người dị ứng phấn hoa.
Khám lâm sàng
Nhịp thở 18 lần/phút. Khám ngực bình thường và không có bất thường ở mũi hay thanh quản, tim mach, hô hấp và thần kinh.
- Xquang ngực bình thường.
- Hô hấp ký được đo tại phòng phẫu thuật, bệnh nhân được yêu cầu ghi lại lưu lượng đỉnh tại nhà, kết quả tốt nhất trong 3 lần đọc mỗi buổi sáng và mỗi tối trong 2 tuần. Kết quả hô hấp ký:
| Thật sự | Dự đoán | |
| FEV1 (L) | 3.9 | 3.6-4.2 |
| FVC (L) | 5.0 | 4.5-5.4 |
| FER (FEV1/FVC) (%) | 78 | 75-80 |
| PEF (L/min) | 470 | 440-540 |
FEV: thể tích thở ra gắng sức trong 1s; FVC, lưu lượng sống gắng sức; FER, tỷ lệ thở ra gắng sức; PEF, lưu lượng đỉnh thì thở ra.
Lưu lượng đỉnh ghi nhận trong hình dưới.
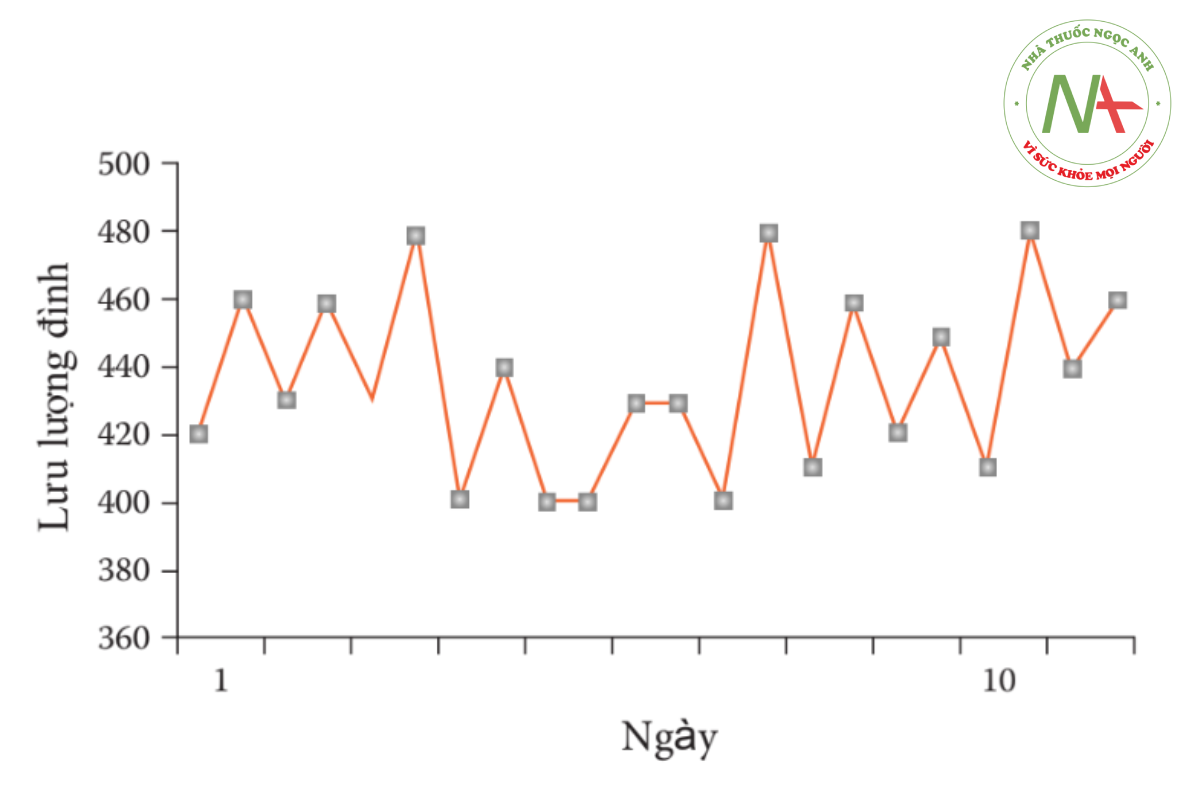
Câu hỏi
- Giải thích các dấu hiệu lâm sàng này?
- Bạn nghĩ chẩn đoán phù hợp là gì và đưa ra điều trị thích hợp?
Trả lời
Lưu lượng đỉnh thay đổi trong ngày. Đây không phải tiêu chuẩn chẩn đoán hen nhưng cũng phải nghi ngờ. Thay đổi trong ngày trung bình trong lưu lượng đỉnh ghi nhận là 36 lần/phút và lưu lượng đỉnh trung bình vào buổi tối là 453 lần/phút, cho rằng dao động trung bình ban ngày là 8%. Có sự thay đổi nhỏ bình thường trong ngày và khi >15% thì chẩn đoán hen. Trên bệnh nhân từng mắc “viêm phế quản” từ khi còn nhỏ có thể gây hen. Tiền sử gia đình có người mắc bệnh dị ứng (anh trai dị ứng phấn hoa) và yếu tố thúc đẩy cơn ho là gắng sức và đi ra ngoài trời lạnh cũng gợi ý tăng phản ứng phế quản trong hen điển hình.
Bệnh nhân ho kéo dài không giải thích được nguyên nhân nên chụp Xquang ngực. Khi Xquang bình thường, có 3 nguyên nhân chính ở người không hút thuốc lá gây ho. Khoảng 1/2 các trường hợp do hen hoặc sẽ diễn tiến thành hen sau nhiều năm tới. 1/2 còn lại do viêm mũi hoặc viêm xoang với chảy dịch mũi sau. Trong 20% trường hợp ho liên quan trào ngược dạ dày thực quản. Một số ít trường hợp gây ra do các nguyên nhân ít gặp như dị vật, u tuyến phế quản, thoái hóa protein (sarcoidosis), viêm phế nang xơ hóa. Ho là tác dụng phụ trên bệnh nhân dùng thuốc ức chế men chuyển (ACE).
Trên bệnh nhân này, chẩn đoán xác định là hen bằng thử nghiệm gắng sức, liên quan giảm 25% FEV sau 6 phút gắng sức tối đa. Các thử nghiệm kích thích phế quản thay thế bao gồm sử dụng methacholine hoặc histamine dạng hít và giảm FeV1 hơn 20%.
Sau thử nghiệm gắng sức, bác sĩ đưa cho bệnh nhân steroide dạng hít, và cơn ho thuyên giảm sau 1 tuần. Ngưng steroide dạng hít sau 4 tuần và thay thế bằng chất chủ vận ỊT để dùng trước khi bệnh nhân gắng sức. Tuy nhiên, ho tái diễn kèm theo khò khè và khó thở, nên thay đổi điều trị bằng cách dùng lại steroide dạng hít với chất chủ vận p2khi cần. Nếu hen chưa thể kiểm soát, bước tiếp theo là kiểm tra kỹ thuật hít vào và tuân thủ điều trị, cân nhắc thêm chủ vận p2 tác dụng kéo dài. Trong một số trường hợp, ho khan dai dẳng do hen cần điều trị tích cực hơn như thế này. Steroide dạng hít ít nhất 1 tháng hoặc thậm chí một đợt steroide uống kéo dài 2 tuần có thể cần thiết để giảm ho. Điều trị thành công ho khan dựa vào chẩn đoán đúng và điều trị tích cực.
Ý chính
- 3 nguyên nhân phổ biến nhất gây ho khan kéo dài trên bệnh nhân có Xquang ngực bình thường là hen (50%), viêm mũi và chảy dịch mũi sau (25%) và viêm thực quản trào ngược (25%).
- Hen có thể biểu hiện dưới dạng ho (hen dạng ho) với ít hoặc không có tắc nghẽn đường thở ban đầu, mặc dù có thể diễn tiến sau đó.
- Ho kéo dài khi khám ngực bình thường thì không chắc nguyên nhân do vi khuẩn hoặc sẽ đáp ứng với kháng sinh.
Tài liệu tham khảo
1. Parshall MB, Schwartzstein RM, Adams L, et al; American Thoracic Society Committee on Dyspnea. An official American Thoracic Society statement: update on the mechanisms, assessment, and management of dyspnea. Am J Respir Crit Care Med. 2012 Feb 15;185(4):435-52. Toàn văn Tóm lược
2. DePaso WJ, Winterbauer RH, Lusk JA, et al. Chronic dyspnea unexplained by history, physical examination, chest roentgenogram, and spirometry: analysis of a seven-year experience. Chest. 1991 Nov;100(5):1293-9. Toàn văn Tóm lược
3. Mulrow CD, Lucey CR, Farnett LE. Discriminating causes of dyspnea through clinical examination. J Gen Intern Med. 1993 Jul;8(7):383-92. Tóm lược
4. Resuscitation Council (UK). Reuscitation guidelines: the ABCDE approach. 2015 [internet publication]. Toàn văn
5. O’Driscoll BR, Howard LS, Earis J, et al; British Thoracic Society Emergency Oxygen Guideline Group; BTS Emergency Oxygen Guideline Development Group. BTS guideline for oxygen use in adults in healthcare and emergency settings. Thorax. 2017;72(Suppl 1):ii1-ii90. Toàn văn Tóm lược
6. Canto JG, Goldberg RJ, Hand MM, et al. Symptom presentation of women with acute coronary syndromes: myth vs reality. Arch Intern Med. 2007 Dec 10;167(22):2405-13. Toàn văn Tóm lược
7. Abidov A, Rozanski A, Hachamovitch R, et al. Prognostic significance of dyspnea in patients referred for cardiac stress testing. N Engl J Med. 2005 Nov 3;353(18):1889-98. Toàn văn Tóm lược
8. O’Gara PT, Kushner FG, Ascheim DD, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2013 Jan 29;127(4):e362-425. Toàn văn Tóm lược
9. Amsterdam EA, Wenger NK, Brindis RG, et al. 2014 AHA/ACC guideline for the management of patients with non-ST-elevation acute coronary syndromes: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation. 2014 Dec 23;130(25):e344-426. Toàn văn Tóm lược
10. British Thoracic Society, Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma. A national clinical guideline. September 2016 [internet publication]. Toàn văn
11. Kirkland SW, Vandenberghe C, Voaklander B, et al. Combined inhaled beta-agonist and anticholinergic agents for emergency management in adults with asthma. Cochrane Database Syst Rev. 2017;(1):CD001284. Toàn văn Tóm lược
12. National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. November 2017 [internet publication]. Toàn văn
13. Global Initiative for Chronic Obstructive Lung Disease (GOLD). 2018 global strategy for the diagnosis, management and prevention of COPD. 2018 [internet publication]. Toàn văn
14. Campbell RL, Li JT, Nicklas RA, et al; members of the Joint Task Force; Practice Parameter Workgroup. Emergency department diagnosis and treatment of anaphylaxis: a practice parameter. Ann Allergy Asthma Immunol. 2014 Dec;113(6):599-608. Toàn văn Tóm lược
15. Radchenko C, Alraiyes AH, Shojaee S. A systematic approach to the management of massive hemoptysis. J Thorac Dis. 2017 Sep;9(suppl 10):S1069-86. Toàn văn Tóm lược
16. Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer: diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013;143(suppl 5):e455S-97S. Toàn văn Tóm lược
17. Fine MJ, Auble TE, Yealy DM, et al. A prediction rule to identify low-risk patients with community-acquired pneumonia. N Engl J Med. 1997 Jan 23;336(4):243-50. Toàn văn Tóm lược
18. Lim WS, van der Eerden MM, Laing R, et al. Defining community acquired pneumonia severity on presentation to hospital: an international derivation and validation study. Thorax. 2003 May;58(5):377-82. Toàn văn Tóm lược
19. Lim WS, Baudouin SV, George RC, et al; Pneumonia Guidelines Committee of the BTS Standards of Care Committee. British Thoracic Society guidelines for the management of community acquired pneumonia in adults: update 2009. Thorax. 2009 Oct;64(suppl 3):iii1-55. Toàn văn Tóm lược
20. Mandell LA, Wunderink RG, Anzueto A, et al; Infectious Diseases Society of America; American Thoracic Society. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis. 2007 Mar 1;44(suppl 2):S27-72. Toàn văn Tóm lược
21. Halm EA, Teirstein AS. Clinical practice. Management of community-acquired pneumonia. N Engl J Med. 2002 Dec 19;347(25):2039-45. Toàn văn Tóm lược
22. National Institute for Health and Care Excellence. Sepsis: recognition, diagnosis and early management. September 2017 [internet publication]. Toàn văn
23. Gao F, Melody T, Daniels R, et al. The impact of compliance with 6-hour and 24-hour sepsis bundles on hospital mortality in patients with severe sepsis: a prospective observational study. Crit Care. 2005;9(6):R764-70. Toàn văn Tóm lược
24. Daniels R, Nutbeam I, McNamara G, et al. The sepsis six and the severe sepsis resuscitation bundle: a prospective observational cohort study. 2011 Jun;28(6):507-12. Tóm lược
25. Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus definitions for sepsis and septic shock (Sepsis-3). JAMA. 2016 Feb 23;315(8):801-10. Toàn văn Tóm lược
26. Habek D, Habek JC. Nonhemorrhagic primary obstetric shock. Fetal Diagn Ther. 2008;23(2):140-5. Tóm lược
27. Wessman DE, Kim TT, Parrish JS. Acute respiratory distress following liposuction. Mil Med. 2007 Jun;172(6):666-8. Tóm lược
28. Cunliffe CH, Denton JS. A fatal complication of a vena caval filter associated with pulmonary thromboembolism. Am J Forensic Med Pathol. 2008 Jun;29(2):173-6. Tóm lược
29. Kim YJ, Lee JW, Park KW, et al. Pulmonary cement embolism after percutaneous vertebroplasty in osteoporotic vertebral compression fractures: incidence, characteristics, and risk factors. Radiology. 2009 Apr;251(1):250-9. Tóm lược
30. Stein PD, Hull RD, Patel KC, et al. D-dimer for the exclusion of acute venous thrombosis and pulmonary embolism: a systematic review. Ann Intern Med. 2004 Apr 20;140(8):589-602. Tóm lược
31. Kearon C, Akl EA, Ornelas J, et al. Antithrombotic therapy for VTE disease: CHEST guideline and expert panel report. Chest. 2016 Feb;149(2):315-52. Toàn văn Tóm lược
32. MacDuff A, Arnold A, Harvey J; BTS Pleural Disease Guideline Group. Management of spontaneous pneumothorax: British Thoracic Society Pleural Disease Guideline 2010. Thorax. 2010;65(suppl 2):ii18-31. Toàn văn Tóm lược
33. Karabinos I, Papadopoulos A, Toutouzas P. Severe mitral regurgitation due to perforation of the mitral anterior leaflet. Eur J Echocardiogr. 2008 Jan;9(1):103-4. Tóm lược
34. Baumgartner H, Falk V, Bax JJ, et al; ESC Scientific Document Group. 2017 ESC/EACTS guidelines for the management of valvular heart disease. Eur Heart J. 2017 Sep 21;38(36):2739-91. Toàn văn Tóm lược
35. Wimalasena Y, Kocierz L, Strong D, et al. Lung ultrasound: a useful tool in the assessment of the dyspnoeic patient in the emergency department. Fact or fiction? Emerg Med J. 2017 Mar 3. pii. Tóm lược
36. Yancy CW, Jessup M, Bozkurt B, et al. 2017 ACC/AHA/HFSA focused update of the 2013 ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Failure Society of America. Circulation. 2017 Aug 8;136(6):e137-61. Toàn văn Tóm lược
37. European Society of Cardiology. 2014 ESC guidelines on the diagnosis and treatment of aortic diseases. 2015 [internet publication]. Toàn văn
38. Ullman EA, Donley LP, Brady WJ. Pulmonary trauma emergency department evaluation and management. Emerg Med Clin North Am. 2003 May;21(2):291-313. Tóm lược
39. Roy CL, Minor MA, Brookhart MA, et al. Does this patient with a pericardial effusion have cardiac tamponade? JAMA. 2007 Apr 25;297(16):1810-8. Tóm lược
40. Wilson LD, Detterbeck FC, Yahalom J. Clinical practice: superior vena cava syndrome with malignant causes. N Engl J Med. 2007 May 3;356(18):1862-9. Tóm lược
41. Allen JN, Magro CM, King MA. The eosinophilic pneumonias. Semin Respir Crit Care Med. 2002 Apr;23(2):127-34. Tóm lược
42. Straus SE, McAlister FA, Sackett DL, et al; CARE-COAD1 Group. The accuracy of patient history, wheezing, and laryngeal measurements in diagnosing obstructive airway disease: JAMA. 2000 Apr 12;283(14):1853-7. Toàn văn Tóm lược
43. Sivak ED, Shefner JM, Sexton J. Neuromuscular disease and hypoventilation. Curr Opin Pulm Med. 1999 Nov;5(6):355-62. Tóm lược
44. Ferris G, Servera-Pieras E, Vergara P, et al. Kyphoscoliosis ventilatory insufficiency: noninvasive management outcomes. Am J Phys Med Rehabil. 2000 Jan-Feb;79(1):24-9. Tóm lược
45. Frazier AA, Franks TJ, Cooke EO, et al. From the archives of the AFIP: pulmonary alveolar proteinosis. Radiographics. 2008 May-Jun;28(3):883-99. Toàn văn Tóm lược
46. Cimino JJ, Kogan AD. Constrictive pericarditis after cardiac surgery: report of three cases and review of the literature. Am Heart J. 1989 Dec;118(6):1292-301. Tóm lược
47. Johnson MJ, Oxberry SG, Cleland JG, et al. Measurement of breathlessness in clinical trials in patients with chronic heart failure: the need for a standardized approach: a systematic review. Eur J Heart Fail. 2010 Feb;12(2):137-47. Tóm lược
48. Myers J, Bader D, Madhavan R, et al. Validation of a specific activity questionnaire to estimate exercise tolerance in patients referred for exercise testing. Am Heart J. 2001 Dec;142(6):1041-6. Tóm lược
49. Goldman L, Hashimoto B, Cook EF, et al. Comparative reproducibility and validity of systems for assessing cardiovascular functional class: advantages of a new specific activity scale. Circulation. 1981 Dec;64(6):1227-34. Toàn văn Tóm lược
50. Mahler DA, Wells CK. Evaluation of clinical methods for rating dyspnea. Chest. 1988 Mar;93(3):580-6. Toàn văn Tóm lược
51. Verity R, Prasad E, Grimsrud K, et al. Hantavirus pulmonary syndrome in northern Alberta, Canada: clinical and laboratory findings for 19 cases. Clin Infect Dis. 2000 Oct;31(4):942-6. Toàn văn Tóm lược
52. Hui DS, Chan MC, Wu AK, et al. Severe acute respiratory syndrome (SARS): epidemiology and clinical features. Postgrad Med J. 2004 Jul;80(945):373-81. Toàn văn Tóm lược
53. Caceres M, Ali SZ, Braud R, et al. Spontaneous pneumomediastinum: a comparative study and review of the literature. Ann Thorac Surg. 2008 Sep;86(3):962-6. Tóm lược
54. Rena O, Filosso PL, Papalia E, et al. Solitary fibrous tumour of the pleura: surgical treatment. Eur J Cardiothorac Surg. 2001 Feb;19(2):185-9. Tóm lược
55. European Society of Cardiology (ESC) Committee for Practice Guidelines (CPG). 2014 ESC guidelines on the diagnosis and management of acute pulmonary embolism. Eur Heart J. 2014 Nov 14;35(43):3033-69. Toàn văn Tóm lược
56. Garfield DH, Cadranel JL, Wislez M, et al. The bronchioloalveolar carcinoma and peripheral adenocarcinoma spectrum of diseases. J Thorac Oncol. 2006 May;1(4):344-59. Tóm lược
57. Mork T, Mutlu GM, Kuzniar TJ. Dysphonia and chest pain as presenting symptoms of pneumomediastinum. Tuberk Toraks. 2010;58(2):184-7. Tóm lược
58. Hamilton W, Sharp D. Diagnosis of lung cancer in primary care: a structured review. Fam Pract. 2004 Dec;21(6):605-11. Toàn văn Tóm lược
59. Holguin F, Ramadan B, Gal AA, et al. Prognostic factors for hospital mortality and ICU admission in patients with ANCA-related pulmonary vasculitis. Am J Med Sci. 2008 Oct;336(4):321-6. Tóm lược
60. Oymak FS, Demirbas HM, Mavili E, et al. Bronchiolitis obliterans organizing pneumonia: clinical and roentgenological features in 26 cases. Respiration. 2005 May-Jun;72(3):254-62. Tóm lược
61. Mancano A, Marchiori E, Zanetti G, et al. Pulmonary complications of crack cocaine use: high-resolution computed tomography of the chest. J Bras Pneumol. 2008 May;34(5):323-7. Toàn văn Tóm lược
62. Weber AM, Areerat P, Fischer JE, et al. Factors associated with diagnostic evaluation for tuberculosis among adults hospitalized for clinical pneumonia in Thailand. Infect Control Hosp Epidemiol. 2008 Jul;29(7):648-57. Tóm lược
63. Sachdeva A, Matuschak GM. Diffuse alveolar hemorrhage following alemtuzumab. Chest. 2008 Jun;133(6):1476-78. Toàn văn Tóm lược
64. Silva L, Damrose E, Bairao F, et al. Infectious granulomatous laryngitis: a retrospective study of 24 cases. Eur Arch Otorhinolaryngol. 2008 Jun;265(6):675-80. Tóm lược
65. Bunch TJ, Thalji MK, Pellikka PA, et al. Respiratory failure in tetanus: case report and review of a 25-year experience. Chest. 2002 Oct;122(4):1488-92. Toàn văn Tóm lược
66. Wick F, Ballmer PE, Haller A. Acute epiglottis in adults. Swiss Med Wkly. 2002 Oct 12;132(37-38):541-7. Tóm lược
67. Varma JK, Katsitadze G, Moiscrafishvili M, et al. Signs and symptoms predictive of death in patients with foodborne botulism – Republic of Georgia, 1980-2002. Clin Infect Dis. 2004 Aug 1;39(3):357-62. Toàn văn Tóm lược
68. Guleria R, Goswami R, Shah P, et al. Dyspnoea, lung function & respiratory muscle pressures in patients with Graves’ disease. Indian J Med Res. 1996 Nov;104:299-303. Tóm lược
69. Boltan DD, Lachar W, Khetan A, et al. Fatal and widespread skeletal myopathy confirmed morphologically years after initiation of simvastatin therapy. Am J Cardiol. 2007 Apr 15;99(8):1171-6. Tóm lược
70. Benditt JO. Respiratory complications of amyotrophic lateral sclerosis. Semin Respir Crit Care Med. 2002 Jun;23(3):239-47. Tóm lược
71. Wijdicks EF, Henderson RD, McClelland RL. Emergency intubation for respiratory failure in Guillain-Barré syndrome. Arch Neurol. 2003 Jul;60(7):947-8. Toàn văn Tóm lược
72. Mutlu GM, Kuzniar T, Factor P. A 41-year-old man with altered mental status and acute flaccid paralysis. Chest. 2005 Jan;127(1):391-4. Toàn văn Tóm lược
73. Vieira SR, Brauner JS. Leptospirosis as a cause of acute respiratory failure: clinical features and outcome in 35 critical care patients. Braz J Infect Dis. 2002 Jun;6(3):135-9. Toàn văn Tóm lược
74. Blanco C, Marazuela M, Flores J, et al. Severe respiratory failure secondary to Cushing’s myopathy. J Endocrinol Invest. 2001 Sep;24(8):618-21. Tóm lược
75. Hopkins LC. Clinical features of myasthenia gravis. Neurol Clin. 1994 May;12(2):243-61. Tóm lược
76. Abelsohn A, Sanborn MD, Jessiman BJ, et al. Identifying and managing adverse environmental health effects: 6. Carbon monoxide poisoning. CMAJ. 2002 Jun 25;166(13):1685-90. Toàn văn Tóm lược
77. Johnson CS. The acute chest syndrome. Hematol Oncol Clin North Am. 2005 Oct;19(5):857-79. Tóm lược
78. Periyakoil VS, Skultety K, Sheikh J. Panic, anxiety, and chronic dyspnea. J Palliat Med. 2005 Apr;8(2):453-9. Tóm lược
79. Sealove BA, Tiyyagura S, Fuster V. Takotsubo cardiomyopathy. J Gen Intern Med. 2008 Nov;23(11):1904-8. Tóm lược
80. Greub G, Liaudet L, Wiesel P, et al. Respiratory complications of gastroesophageal reflux associated with paraesophageal hiatal hernia. J Clin Gastroenterol. 2003 Aug;37(2):129-31. Tóm lược
81. Torchio R, Gulotta C, Greco-Lucchina P, et al. Orthopnea and tidal expiratory flow limitation in chronic heart failure. Chest. 2006 Aug;130(2):472-9. Toàn văn Tóm lược
82. Celli BR, Rassulo J, Corral R. Ventilatory muscle dysfunction in patients with bilateral idiopathic diaphragmatic paralysis: reversal by intermittent external negative pressure ventilation. Am Rev Respir Dis. 1987 Nov;136(5):1276-8. Tóm lược
83. Kedia G, Tobis J, Lee MS. Patent foramen ovale: clinical manifestations and treatment. Rev Cardiovasc Med. 2008 Summer;9(3):168-73. Tóm lược
84. Lange PA, Stoller JK. The hepatopulmonary syndrome. Ann Intern Med. 1995 Apr 1;122(7):521-9. Tóm lược
85. Acosta J, Khan F, Chitkara R. Trepopnea resulting from large aneurysm of sinus of Valsalva and descending aorta. Heart Lung. 1982 Jul-Aug;11(4):342-4. Tóm lược
86. Alfaifi S, Lapinsky SE. Trepopnea due to interatrial shunt following lung resection. Chest. 1998 Jun;113(6):1726-7. Tóm lược
87. Tufekcioglu O, Yildiz A, Kacmaz F, et al. Trepopnea in a patient with cardiac tumor. Echocardiography. 2006 Feb;23(2):165-7. Tóm lược
88. Leung RS, Bowman ME, Parker JD, et al. Avoidance of the left lateral decubitus position during sleep in patients with heart failure: relationship to cardiac size and function. J Am Coll Cardiol. 2003 Jan 15;41(2):227-30. Tóm lược
89. Malo JL, Ghezzo H, L’Archeveque J, et al. Is the clinical history a satisfactory means of diagnosing occupational asthma? Am Rev Respir Dis. 1991 Mar;143(3):528-32. Tóm lược
90. Markowitz SB, Morabia A, Lilis R, et al. Clinical predictors of mortality from asbestosis in the North American Insulator Cohort, 1981 to 1991. Am J Respir Crit Care Med. 1997 Jul;156(1):101-8. Toàn văn Tóm lược
91. Karlson-Stiber C, Hojer J, Sjoholm A, et al. Nitrogen dioxide pneumonitis in ice hockey players. J Intern Med. 1996 May;239(5):451-6. Tóm lược
92. Lucero PF, Nicholson KL, Haislip GD, et al. Increased airway hyperreactivity with the M40 protective mask in exercise-induced bronchospasm. J Asthma. 2006 Dec;43(10):759-63. Tóm lược
93. Anderson JA, Kennelly MM. Successful management of antenatal presentation of cor triatriatum. Eur J Obstet Gynecol Reprod Biol. 2008 Sep;140(1):137-8. Tóm lược
94. Bonnin M, Mercier FJ, Sitbon O, et al. Severe pulmonary hypertension during pregnancy: mode of delivery and anesthetic management of 15 consecutive cases. Anesthesiology. 2005 Jun;102(6):1133-7. Tóm lược
95. Giesler CF, Buehler JH, Depp R. Alpha1-antitrypsin deficiency: severe obstructive lung disease and pregnancy. Obstet Gynecol. 1977 Jan;49(1):31-4. Tóm lược
96. Sellman JS, Holman RL. Thromboembolism during pregnancy: risks, challenges, and recommendations. Postgrad Med. 2000 Sep 15;108(4):71-2, 77-8, 81-4. Tóm lược
97. Tanase Y, Yamada T, Kawaryu Y, et al. A case of spontaneous pneumothorax during pregnancy and review of the literature. Kobe J Med Sci. 2007;53(5):251-5. Toàn văn Tóm lược
98. Esplin MS, Varner MW. Progression of pulmonary arteriovenous malformation during pregnancy: case report and review of the literature. Obstet Gynecol Surv. 1997 Apr;52(4):248-53. Tóm lược
99. Benshushan A, Rojansky N, Weinstein D. Myasthenia gravis and preeclampsia. Isr J Med Sci. 1994 Mar;30(3):229-33. Tóm lược
100. Zapardiel I, Delafuente-Valero J, Diaz-Miguel V, et al. Pneumomediastinum during the fourth stage of labor. Gynecol Obstet Invest. 2009;67(1):70-2. Tóm lược
101. Souayah N, Tick Chong PS, Dreyer M, et al. Myotonic dystrophy type 1 presenting with ventilatory failure. J Clin Neuromuscul Dis. 2007 Sep;9(1):252-5. Tóm lược
102. Kuzniar TJ, Blum MG, Kasibowska-Kuzniar K, et al. Predictors of acute lung injury and severe hypoxemia in patients undergoing operative talc pleurodesis. Ann Thorac Surg. 2006 Dec;82(6):1976-81. Tóm lược
103. Lange TJ, Luchner A, Endemann D, et al. A 46-year-old man with dyspnea and hemoptysis 3 years following mitral valve repair. Chest. 2007 Aug;132(2):704-7. Toàn văn Tóm lược
104. Cha SI, Fessler MB, Cool CD, et al. Lymphoid interstitial pneumonia: clinical features, associations and prognosis. Eur Respir J. 2006 Aug;28(2):364-9. Toàn văn Tóm lược
105. Storck K, Crispens M, Brader K. Squamous cell carcinoma of the cervix presenting as lymphangitic carcinomatosis: a case report and review of the literature. Gynecol Oncol. 2004 Sep;94(3):825-8. Tóm lược
106. Moreno-Vega AL, Fuentes-Pradera J, Gordon-Santiago Mdel M, et al. Intraventricular metastases from rectal- sigmoid adenocarcinoma. Clin Transl Oncol. 2006 Apr;8(4):296-7. Tóm lược
107. Mukhopadhyay S, Katzenstein AL. Pulmonary disease due to aspiration of food and other particulate matter: a clinicopathologic study of 59 cases diagnosed on biopsy or resection specimens. Am J Surg Pathol. 2007 May;31(5):752-9. Tóm lược
108. Derkay CS, Wiatrak B. Recurrent respiratory papillomatosis: a review. Laryngoscope. 2008 Jul;118(7):1236-47. Tóm lược
109. Grathwohl KW, Afifi AY, Dillard TA, et al. Vascular rings of the thoracic aorta in adults. Am Surg. 1999 Nov;65(11):1077-83. Tóm lược
110. Madani I, De Ruyck K, Goeminne H, et al. Predicting risk of radiation-induced lung injury. J Thorac Oncol. 2007 Sep;2(9):864-74. Tóm lược
111. Calza L, Manfredi R, Chiodo F. Hyperlactataemia and lactic acidosis in HIV-infected patients receiving antiretroviral therapy. Clin Nutr. 2005 Feb;24(1):5-15. Tóm lược
112. Delpirou-Nouh C, Gelisse P, Chanez P, et al. Migraine and topiramate induced dyspnea. Headache. 2007 Nov- Dec;47(10):1453-5. Tóm lược
113. Moonen ML, Hanssen M, Radermecker MA, et al. The blue man: an unusual happy end of a spontaneous rupture of a coronary artery. Eur J Cardiothorac Surg. 2008 Dec;34(6):1265-7. Tóm lược
114. Fischer PR, Johnson JN, Brands CK. Fatigue, exercise intolerance, and weakness: lessons on herding zebras. Minn Med. 2008 Nov;91(11):38-40. Tóm lược
115. Quinn MP, Courtney AE, McCarron MO, et al. Breathless and dizzy! – disseminated Nocardia farcinica complicating renal transplantation. Nephrol Dial Transplant. 2007 Nov;22(11):3338-40. Toàn văn Tóm lược
116. Butani L, O’Connell EJ. Functional respiratory disorders. Ann Allergy Asthma Immunol. 1997 Aug;79(2):91-9. Tóm lược
117. Weng YM, Chang YC, Chiu TF, et al. Tet spell in an adult. Am J Emerg Med. 2009 Jan;27(1):130.e3-5. Tóm lược
118. Korkmaz AA, Yuce M, Korkmaz F, et al. Stuck mechanical valve in pregnancy. J Card Surg. 2008 Nov- Dec;23(6):790-2. Tóm lược
119. Lacombe P, Lagrange C, Beauchet A, et al. Diffuse pulmonary arteriovenous malformations in hereditary hemorrhagic telangiectasia: long-term results of embolization according to the extent of lung involvement. Chest. 2009 Apr;135(4):1031-37. Tóm lược
120. Hamirani YS, Franklin W, Grifka RG, et al. Methemoglobinemia in a young man. Tex Heart Inst J. 2008;35(1):76-7. Toàn văn Tóm lược
121. Mackle T, Meaney J, Timon C. Tracheoesophageal compression associated with substernal goitre: correlation of symptoms with cross-sectional imaging findings. J Laryngol Otol. 2007 Apr;121(4):358-61. Tóm lược
122. Goswami R, Guleria R, Gupta AK, et al. Prevalence of diaphragmatic muscle weakness and dyspnoea in Graves’ disease and their reversibility with carbimazole therapy. Eur J Endocrinol. 2002 Sep;147(3):299-303. Toàn văn Tóm lược
123. Broekhuizen BD, Sachs AP, Oostvogels R, et al. The diagnostic value of history and physical examination for COPD in suspected or known cases: a systematic review. Fam Pract. 2009 Aug;26(4):260-8. Tóm lược
124. Hamilton W, Peters TJ, Round A, et al. What are the clinical features of lung cancer before the diagnosis is made? A population based case-control study. Thorax. 2005 Dec;60(12):1059-65. Toàn văn Tóm lược
125. Cottin V, Nunes H, Brillet PY, et al. Combined pulmonary fibrosis and emphysema: a distinct underrecognised entity. Eur Respir J. 2005 Oct;26(4):586-93. Toàn văn Tóm lược
126. Naeije R. Hepatopulmonary syndrome and portopulmonary hypertension. Swiss Med Wkly. 2003 Mar 22;133(11-12):163-9. Toàn văn Tóm lược
127. Swanson KL, Prakash UB, Stanson AW. Pulmonary arteriovenous fistulas: Mayo Clinic experience, 1982-1997. Mayo Clin Proc. 1999 Jul;74(7):671-80. Tóm lược
128. Godoy MF, Francischi FB, Pavarino PR, et al. Unusual presentation of idiopathic chronic constrictive pericarditis. Rev Bras Cir Cardiovasc. 2007 Jan-Mar;22(1):1-6. Toàn văn Tóm lược
129. Webb LM, Lieberman P. Anaphylaxis: a review of 601 cases. Ann Allergy Asthma Immunol. 2006 Jul;97(1):39-43. Tóm lược
130. Chang JC, Aly ES. Acute respiratory distress syndrome as a major clinical manifestation of thrombotic thrombocytopenic purpura. Am J Med Sci. 2001 Feb;321(2):124-8. Tóm lược
131. Imazio M, Trinchero R. Triage and management of acute pericarditis. Int J Cardiol. 2007 Jun 12;118(3):286-94. Tóm lược
132. Eckel F, Huber W, Heidecke CD, et al. Fulminate intracardiac thrombosis associated with Budd-Chiari-syndrome and inferior vena cava thrombosis. Vasa. 2002 Feb;31(1):62-5. Tóm lược
133. Dobie RA, Tobey DN. Clinical features of diphtheria in the respiratory tract. JAMA. 1979 Nov 16;242(20):2197-201. Tóm lược
134. Sondhi D, Lippmann M, Murali G. Airway compromise due to angiotensin-converting enzyme inhibitor-induced angioedema: clinical experience at a large community teaching hospital. Chest. 2004 Aug;126(2):400-4. Toàn văn Tóm lược
135. Soli CG, Smally AJ. Vocal cord dysfunction: an uncommon cause of stridor. J Emerg Med. 2005 Jan;28(1):31-3. Tóm lược
136. Morgan WP. Hyperventilation syndrome: a review. Am Ind Hyg Assoc J. 1983 Sep;44(9):685-9. Tóm lược
137. Chiacchio S, Lorenzoni A, Boni G, et al. Anaplastic thyroid cancer: prevalence, diagnosis and treatment. Minerva Endocrinol. 2008 Dec;33(4):341-57. Tóm lược
138. Tan DS, Eng PC, Lim ST, et al. Primary tracheal lymphoma causing respiratory failure. J Thorac Oncol. 2008 Aug;3(8):929-30. Tóm lược
139. Ernst A, Rafeq S, Boiselle P, et al. Relapsing polychondritis and airway involvement. Chest. 2009 Apr;135(4):1024-30. Tóm lược
140. Gulel O, Elmali M, Demir S, et al. Ortner’s syndrome associated with aortic arch aneurysm. Clin Res Cardiol. 2007 Jan;96(1):49-50. Tóm lược
141. Patel N, Bishay A, Bakry M, et al. Dyspnea with slow-growing mass of the left hemithorax. Chest. 2007 Mar;131(3):904-8. Toàn văn Tóm lược
142. Wong CL, Holroyd-Leduc J, Straus SE. Does this patient have a pleural effusion? JAMA. 2009;301:309-17. Tóm lược
143. Gillespie DJ, Staats BA. Unexplained dyspnea. Mayo Clin Proc. 1994 Jul;69(7):657-63. Tóm lược
144. Karnani NG, Reisfield GM, Wilson GR. Evaluation of chronic dyspnea. Am Fam Physician. 2005 Apr 15;71(8):1529-37. Toàn văn Tóm lược
145. Martinez FJ, Stanopoulos I, Acero R, et al. Graded comprehensive cardiopulmonary exercise testing in the evaluation of dyspnea unexplained by routine evaluation. Chest. 1994 Jan;105(1):168-74. Toàn văn Tóm lược
146. Ailani RK, Ravakhah K, DiGiovine B, et al. Dyspnea differentiation index: a new method for the rapid separation of cardiac vs pulmonary dyspnea. Chest. 1999 Oct;116(4):1100-4. Toàn văn Tóm lược
147. Holland MA, Kozlowski LM. Clinical features and management of cyanide poisoning. Clin Pharm. 1986 Sep;5(9):737-41. Tóm lược
148. Ozawa H, Homma Y, Arisawa H, et al. Severe metabolic acidosis and heart failure due to thiamine deficiency. Nutrition. 2001 Apr;17(4):351-2. Tóm lược
149. Szyper-Kravitz M, Strahilevitz J, Oren V, et al. Pulmonary leukostasis: role of perfusion lung scan in diagnosis and follow up. Am J Hematol. 2001 Jun;67(2):136-8. Tóm lược
150. Abramov Y, Elchalal U, Schenker JG. Pulmonary manifestations of severe ovarian hyperstimulation syndrome: a multicenter study. Fertil Steril. 1999 Apr;71(4):645-51. Tóm lược
151. Tsai HC, Lee SS, Liu YC, et al. Clinical manifestations of strongyloidiasis in southern Taiwan. J Microbiol Immunol Infect. 2002 Mar;35(1):29-36. Tóm lược
152. Martinez Alonso JC, Dominguez Ortega FJ, Fuentes Gonzalo MJ. Churg-Strauss syndrome in a case of eosinophilia. Allergol Immunopathol (Madr). 2004 Jul-Aug;32(4):238-40. Toàn văn Tóm lược
153. Tsapas A, Paletas K, Vlachaki E, et al. Eosinophilic pneumonia associated with heroin inhalation: a case report. Wien Klin Wochenschr. 2008;120(5-6):178-80. Tóm lược
154. Haim DY, Lippmann ML, Goldberg SK, et al. The pulmonary complications of crack cocaine: a comprehensive review. Chest. 1995 Jan;107(1):233-40. Tóm lược
155. Carloni A, Piciucchi S, Giannakakis K, et al. Diffuse alveolar hemorrhage after leflunomide therapy in a patient with rheumatoid arthritis. J Thorac Imaging. 2008 Feb;23(1):57-9. Tóm lược
156. Chauhan S, Singh R. Red spots and recurrent anemia. Am J Med. 2006 Sep;119(9):743-5. Tóm lược
157. van Lingen R, Warshow U, Dalton HR, et al. Jaundice as a presentation of heart failure. J R Soc Med. 2005 Aug;98(8):357-9. Toàn văn Tóm lược
158. Shamsuzzaman SM, Hashiguchi Y. Thoracic amebiasis. Clin Chest Med. 2002 Jun;23(2):479-92. Tóm lược
159. Bakirci T, Sasak G, Ozturk S, et al. Pleural effusion in long-term hemodialysis patients. Transplant Proc. 2007 May;39(4):889-91. Tóm lược
160. Dreyer G, Fan S. Therapeutic implications of coexisting severe pulmonary hemorrhage and pulmonary emboli in a case of Wegener granulomatosis. Am J Kidney Dis. 2009 May;53(5):e5-8. Tóm lược
161. Green RJ, Ruoss SJ, Kraft SA, et al. Pulmonary capillaritis and alveolar hemorrhage: update on diagnosis and management. Chest. 1996 Nov;110(5):1305-16. Tóm lược
162. Henning BF, Grone HJ, Tepel M, et al. A rare cause of pulmonary-renal syndrome. Nephron. 2002 Jul;91(3):516-20. Tóm lược
163. Buschmann IR, Bondke A, Elgeti T, et al. Positive cardiac troponin I and T and chest pain in a patient with iatrogenic hypothyroidism and no coronary artery disease. Int J Cardiol. 2007 Feb 7;115(2):e83-5. Tóm lược
164. Ray P, Delerme S, Jourdain P, et al. Differential diagnosis of acute dyspnea: the value of B natriuretic peptides in the emergency department. QJM. 2008 Nov;101(11):831-43. Toàn văn Tóm lược
165. Mant J, Doust J, Roalfe A, et al. Systematic review and individual patient data meta-analysis of diagnosis of heart failure, with modelling of implications of different diagnostic strategies in primary care. Health Technol Assess. 2009 Jul;13(32):1-207. Toàn văn Tóm lược
166. Worster A, Balion CM, Hill SA, et al. Diagnostic accuracy of BNP and NT-proBNP in patients presenting to acute care settings with dyspnea: a systematic review. Clin Biochem. 2008 Mar;41(4-5):250-9. Tóm lược
167. Lam LL, Cameron PA, Schneider HG, et al. Meta-analysis: effect of B-type natriuretic peptide testing on clinical outcomes in patients with acute dyspnea in the emergency setting. Ann Intern Med. 2010 Dec 7;153(11):728-35. Tóm lược
168. Trinquart L, Ray P, Riou B, et al. Natriuretic peptide testing in EDs for managing acute dyspnea: a meta-analysis. Am J Emerg Med. 2011 Sep;29(7):757-67. Tóm lược
169. Alba GA, Truong QA, Gaggin HK, et al. Diagnostic and prognostic utility of procalcitonin in patients presenting to the emergency department with dyspnea. Am J Med. 2016 Jan;129(1):96-104.e7 Toàn văn Tóm lược
170. Schuetz P, Wirz Y, Sager R, et al. Effect of procalcitonin-guided antibiotic treatment on mortality in acute respiratory infections: a patient level meta-analysis. Lancet Infect Dis. 2018 Jan;18(1):95-107. Tóm lược
171. Patel J, Park C, Michaels J, et al. Pericardial cyst: case reports and a literature review. Echocardiography. 2004 Apr;21(3):269-72. Tóm lược
172. Ghafoori P, Marks LB, Vujaskovic Z, et al. Radiation-induced lung injury: assessment, management, and prevention. Oncology (Williston Park). 2008 Jan;22(1):37-47. Tóm lược
173. Swigris JJ, Kuschner WG, Jacobs SS, et al. Health-related quality of life in patients with idiopathic pulmonary fibrosis: a systematic review. Thorax. 2005 Jul;60(7):588-94. Toàn văn Tóm lược
174. Travis WD, Hunninghake G, King TE Jr, et al. Idiopathic nonspecific interstitial pneumonia: report of an American Thoracic Society project. Am J Respir Crit Care Med. 2008 Jun 15;177(12):1338-47. Toàn văn Tóm lược
175. Alasaly K, Muller N, Ostrow DN, et al. Cryptogenic organizing pneumonia: a report of 25 cases and a review of the literature. Medicine (Baltimore). 1995 Jul;74(4):201-11. Tóm lược
176. Swigris JJ, Berry GJ, Raffin TA, et al. Lymphoid interstitial pneumonia: a narrative review. Chest. 2002 Dec;122(6):2150-64. Toàn văn Tóm lược
177. Vourlekis JS, Brown KK, Cool CD, et al. Acute interstitial pneumonitis: case series and review of the literature. Medicine (Baltimore). 2000 Nov;79(6):369-78. Tóm lược
178. Hanekamp LA, Toben FM. A pregnant woman with shortness of breath. Neth J Med. 2006 Mar;64(3):84, 95. Toàn văn Tóm lược
179. Martindale JL, Wakai A, Collins SP, et al. Diagnosing acute heart failure in the emergency department: a systematic review and meta-analysis. Acad Emerg Med. 2016 Mar;23(3):223-42. Tóm lược
180. Al Deeb M, Barbic S, Featherstone R, et al. Point-of-care ultrasonography for the diagnosis of acute cardiogenic pulmonary edema in patients presenting with acute dyspnea: a systematic review and meta-analysis. Acad Emerg Med. 2014 Aug;21(8):843-52. Toàn văn Tóm lược
181. Bradley B, Branley HM, Egan JJ, et al. Interstitial lung disease guideline: the British Thoracic Society in collaboration with the Thoracic Society of Australia and New Zealand and the Irish Thoracic Society. Thorax. 2008 Sep;63 Suppl 5:v1-58. Tóm lược
182. American College of Radiology. ACR appropriateness criteria: chronic dyspnea – suspected pulmonary origin. 2012 [internet publication]. Toàn văn
183. Gutte H, Mortensen J, Jensen CV, et al. Detection of pulmonary embolism with combined ventilation-perfusion SPECT and low-dose CT: head-to-head comparison with multidetector CT angiography. J Nucl Med. 2009 Dec;50(12):1987-92. Toàn văn Tóm lược
184. Evans SE, Scanlon PD. Current practice in pulmonary function testing. Mayo Clin Proc. Mayo Clin Proc. 2003 Jun;78(6):758-63. Tóm lược
185. British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. September 2016 [internet publication]. Toàn văn
186. Jackson H, Hubbard R. Detecting chronic obstructive pulmonary disease using peak flow rate: cross sectional survey. BMJ. 2003 Sep 20;327(7416):653-4. Toàn văn Tóm lược
187. Leigh-Smith S, Harris T. Tension pneumothorax: time for a re-think? Emerg Med J. 2005 Jan;22(1):8-16. Toàn văn
188. Jones R, Hollingsworth J. Tension pneumothoraces not responding to needle thoracocentesis. Emerg Med J. 2002 Mar;19(2):176-7. Toàn văn Tóm lược
189. La Vecchia L, Mezzena G, Zanolla L, et al. Cardiac troponin I as diagnostic and prognostic marker in severe heart failure. J Heart Lung Transpl. 2000 Jul;19(7):644-52. Tóm lược
190. Lim WS, van der Eerden MM, Laing R, et al. Defining community acquired pneumonia severity on presentation to hospital: an international derivation and validation study. Thorax. 2003 May;58(5):377-82. Toàn văn Tóm lược
191. Mueller C, Giannitsis E, Christ M. Multicenter evaluation of a 0-hour/1-hour algorithm in the diagnosis of myocardial infarction with high-sensitivity cardiac troponin T. Ann Emerg Med. 2016 Jul;68(1):76-87.e4. Toàn văn Tóm lược
192. Soldati G, Testa A, Silva FR, et al. Chest ultrasonography in lung contusion. Chest. 2006 Aug;130(2):533-8. Toàn văn Tóm lược
193. Alrajab S, Youssef AM, Akkus NI, et al. Pleural ultrasonography versus chest radiography for the diagnosis of pneumothorax: review of the literature and meta-analysis. Crit Care. 2013 Sep 23;17(5):R208. Toàn văn Tóm lược
Hình ảnh
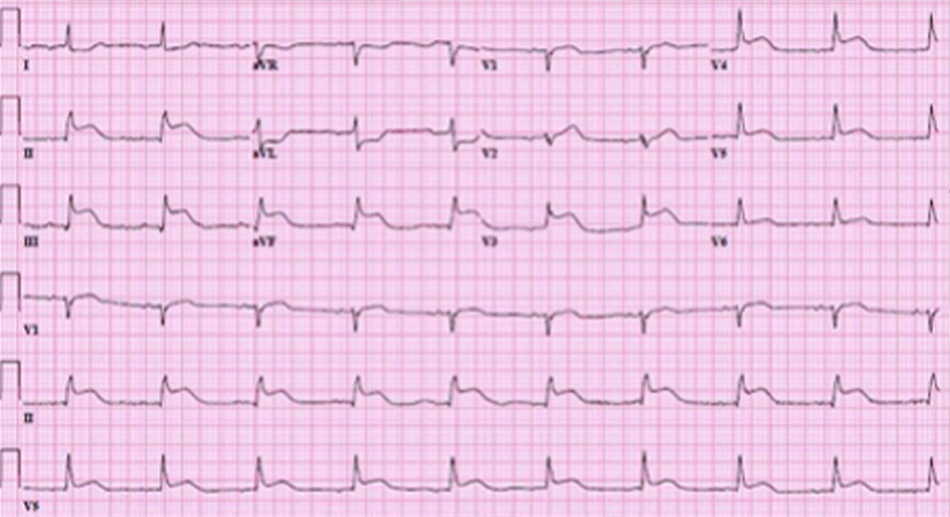
Tư liệu từ bác sĩ Mahi Ashwath; đã được phép sử dụng
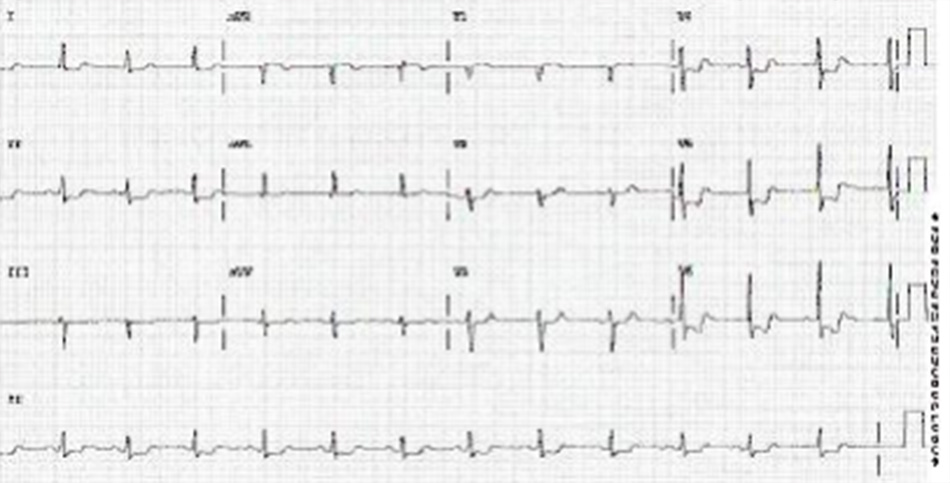
Tư liệu từ bác sĩ Syed W. Yusuf và bác sĩ Iyad N. Daher, Khoa Tim mạch, Đại học Texas, Houston; đã được phép sử dụng
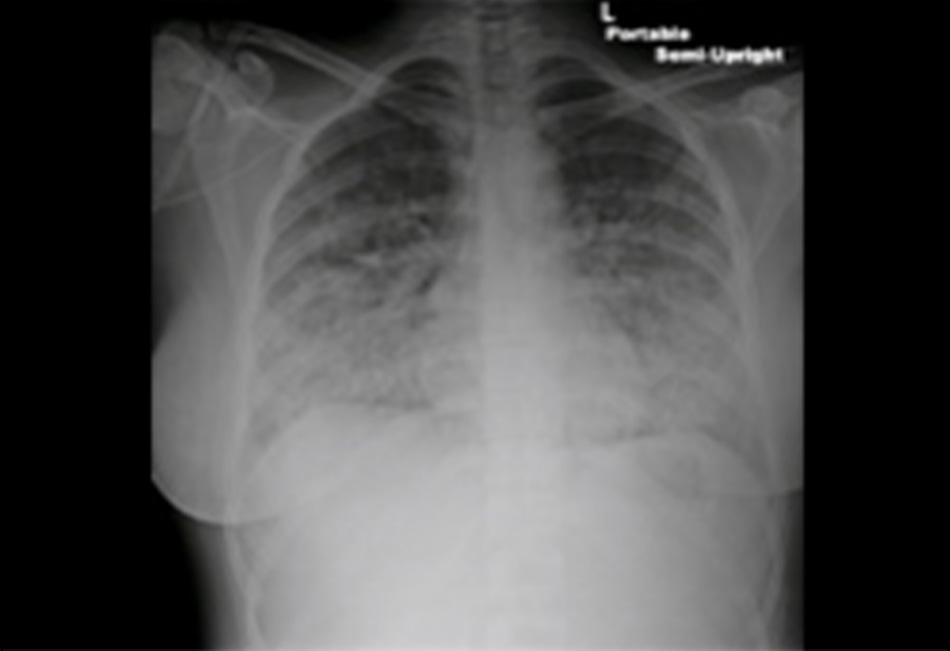
Từ tư liệu của David W. Yusuf, MBBS, MRCPI, và Daniel Lenihan, MD
![Khó thở là gì ? nguyên nhân và chẩn đoán theo BMJ 47 Hình 4: Siêu âm phổi qua một khoang liên sườn cho thấy các đường B (các đường sọc đứng màu trắng) - đầu dò cong Wimalasena Y, Kocierz L, Strong D, et al. Lung ultrasound: a useful tool in the assessment of the dyspnoeic patient in the emergency department. Fact or fiction? Emerg Med J. 2017 Mar 3. doi: 10.1136/emermed-2016-205937 [Epub ahead of print].](https://nhathuocngocanh.com/wp-content/uploads/2022/01/danh_gia_kho_tho_4.jpg)
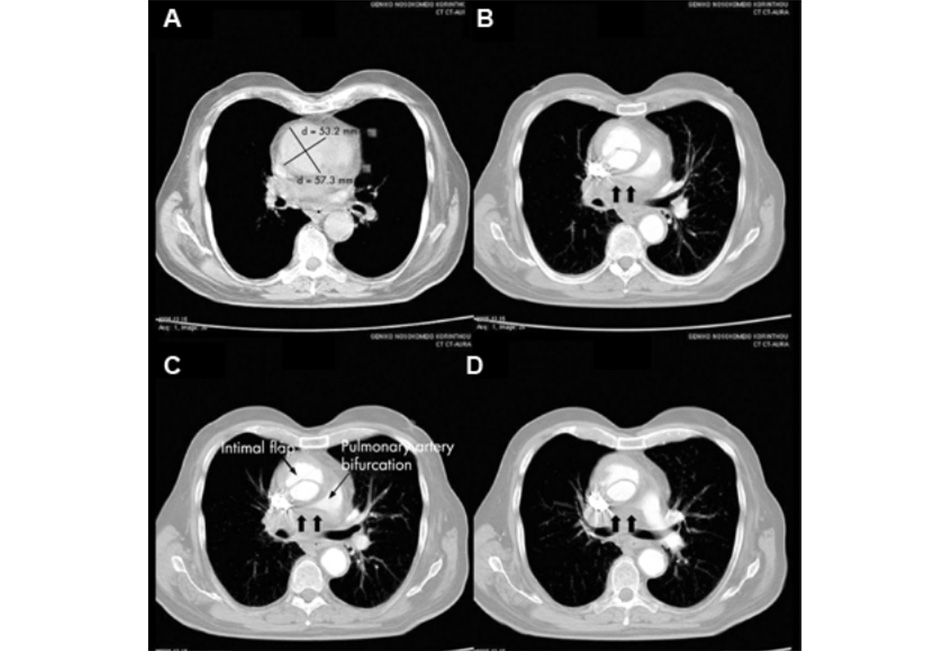
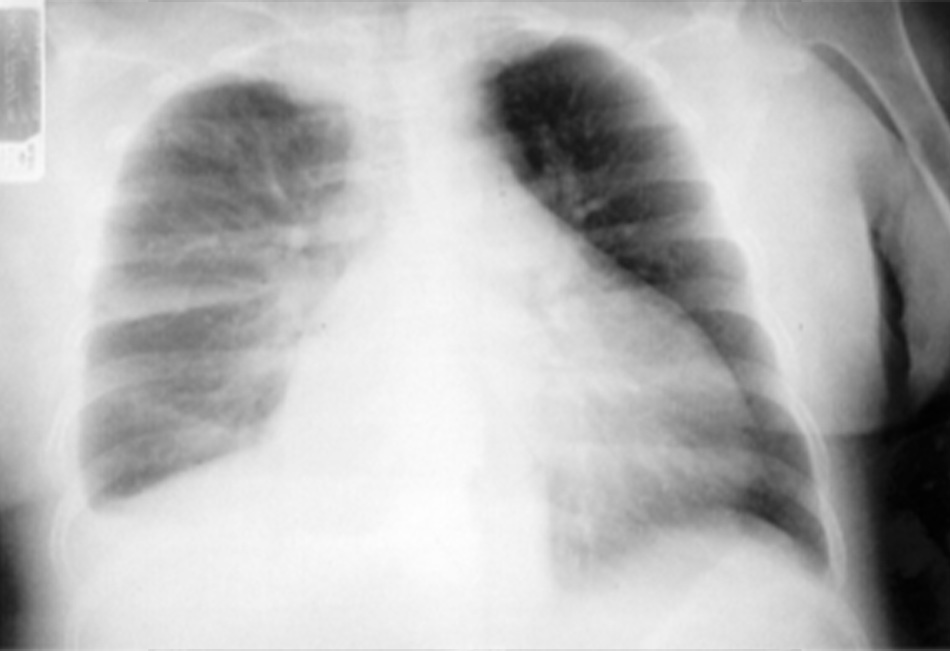

Tư liệu của Brian Olshansky, MD, FAHA, FACC, FHRS; đã xin phép sử dụng
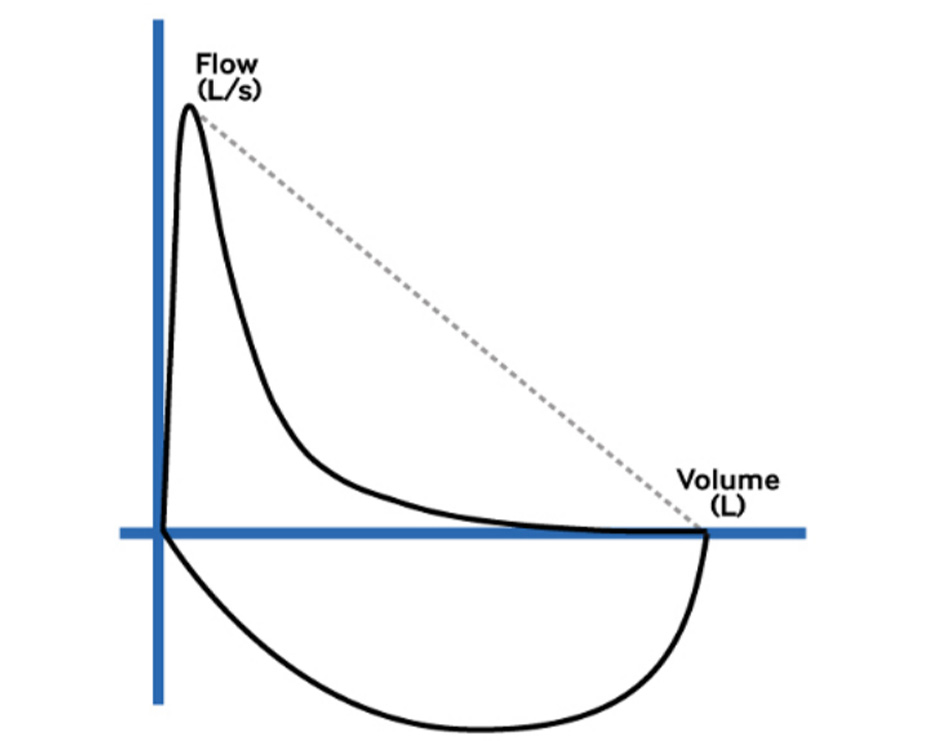
Do BMJ Knowledge Center xây dựng
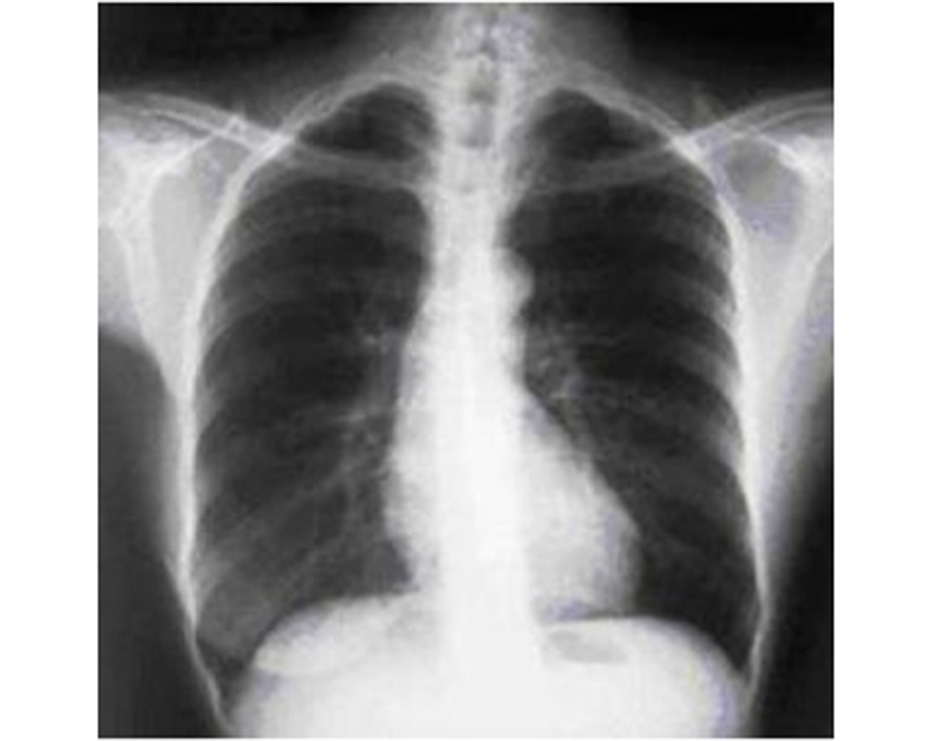
Từ thông tin thu thập cá nhân của Tiến sĩ M. A. Sharifabadand, SUNY tại Trường Y của Đại học Stony Brook, Khoa Bệnh Phổi và Chăm sóc Tích cực, Mineola, New York và Tiến sĩ J. P. Parsons, Trung tâm Y khoa Đại học Tiểu bang Ohio, Columbus; đã được cho phép sử dụng
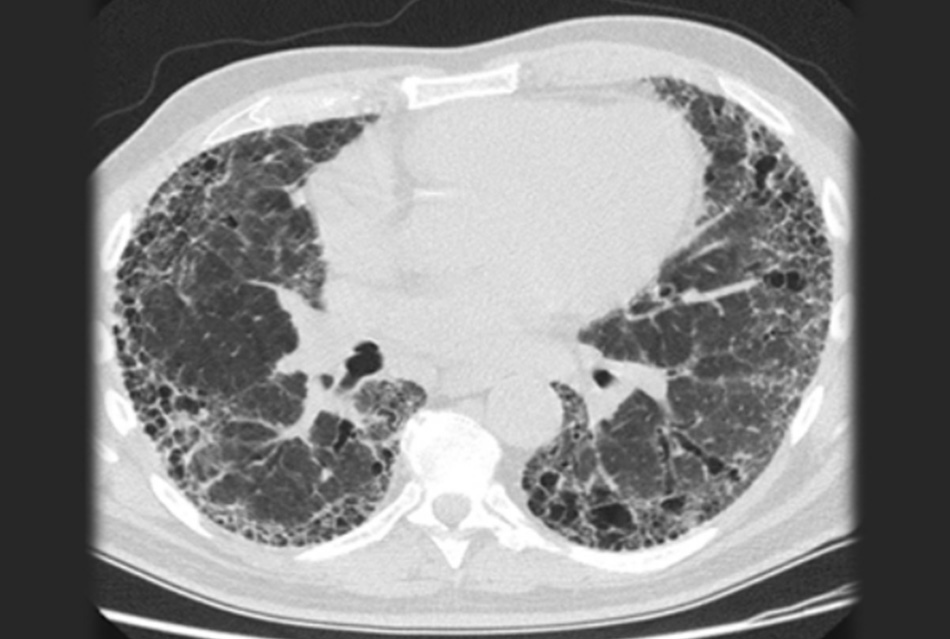
Tư liệu của Jeffrey C. Munson, MD, MS; đã được phép sử dụng
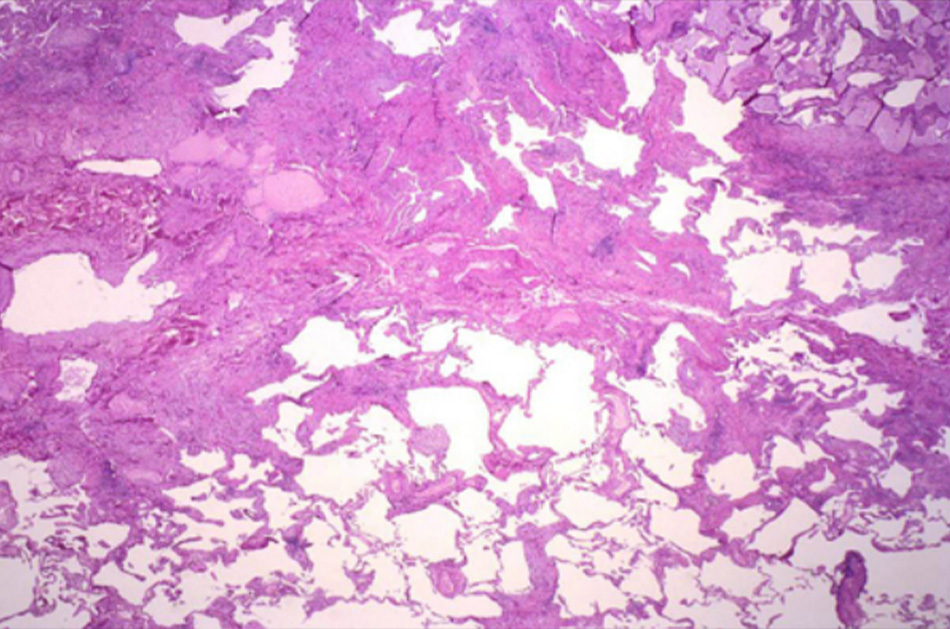
Tư liệu của Gregory Tino, MD; đã được phép sử dụng
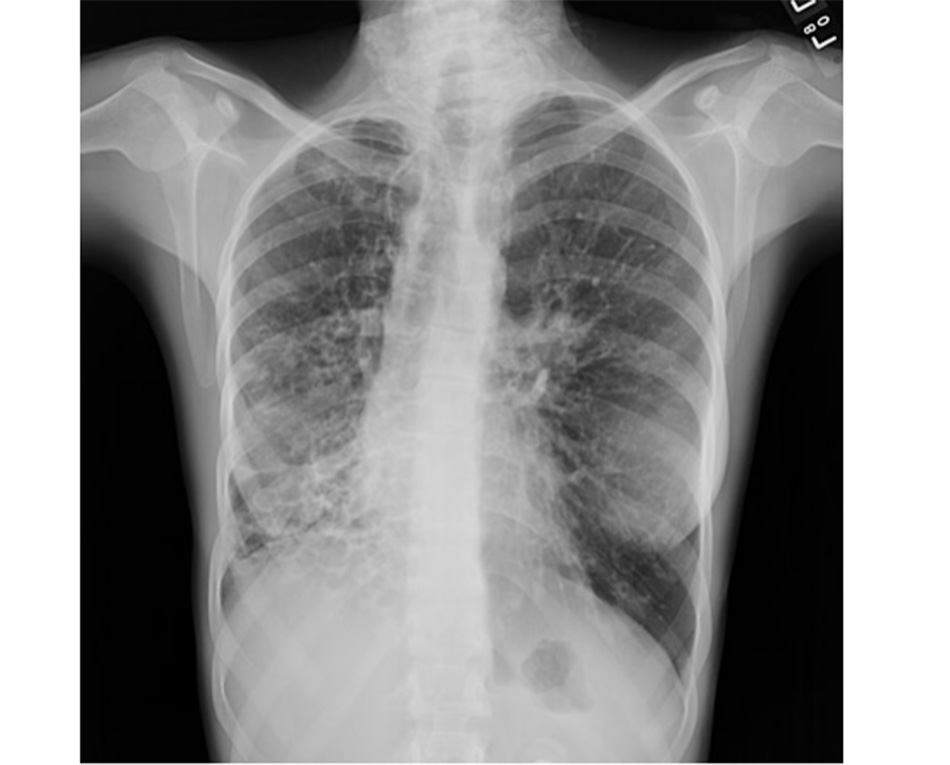
Từ tài liệu của Bác sĩ Sangeeta M. Bhorade; được sử dụng với sự cho phép
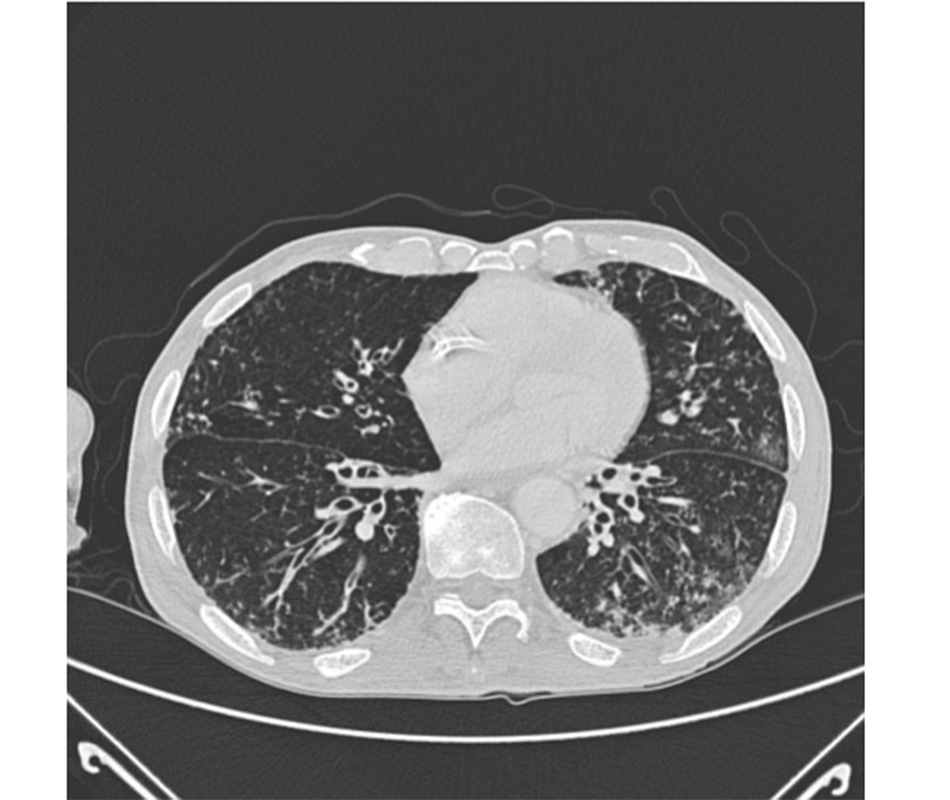
Từ tài liệu của Bác sĩ Sangeeta M. Bhorade; được sử dụng với sự cho phép
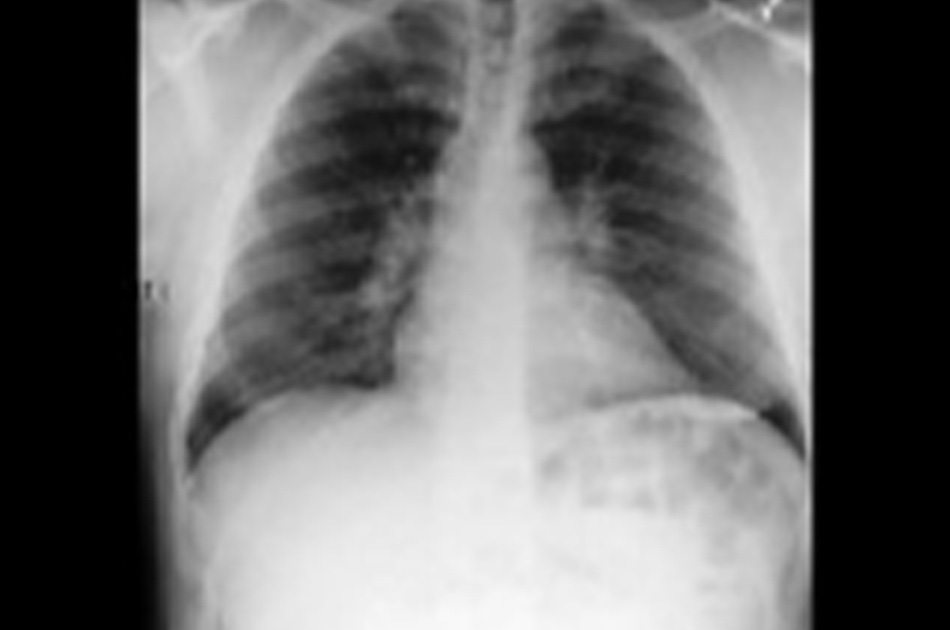
Tư liệu của Bác sĩ M.P. Muthiah; đã được phép sử dụng
Tư liệu của Bác sĩ M.P. Muthiah; đã được phép sử dụng
Xem thêm:
Bệnh quai bị: Nguyên nhân gây bệnh, triệu chứng, điều trị và cách phòng ngừa hiệu quả theo BMJ.
Bại não là bệnh gì? Nguyên nhân, chẩn đoán, cách chữa trị và phòng ngừa theo BMJ.
Bệnh béo phì ở trẻ em: Nguyên nhân, dấu hiệu, điều trị và cách phòng ngừa theo BMJ.
Bệnh hồng ban đa dạng là bệnh gì? Nguyên nhân, triệu chứng, chẩn đoán và điều trị theo BMJ.