Bệnh da liễu
Bệnh hồng ban đa dạng là bệnh gì? Nguyên nhân, triệu chứng, chẩn đoán và điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Bệnh hồng ban đa dạng là bệnh gì? Nguyên nhân, triệu chứng, chẩn đoán và điều trị theo BMJ. Để tải file PDF, mời các bạn click vào link ở đây.
Tóm tắt
◊ Tình trạng viêm da niêm mạc nhẹ, tự khỏi, nguy cơ tái phát.
◊ Đặc điểm các tổn thương dạng bia bắn tương tự như mắt bò. Chúng thường xuất hiện trong hơn 24 đến 48 giờ và kéo dài trong 1 đến 2 tuần.
◊ Tổn thương thường phân bố đối xứng trên các mặt lưng của các chi ít ảnh hưởng đến màng niêm mạc.
◊ Thường liên quan đến bệnh nhiễm trùng và không liên quan đến sử dụng thuốc. Các nhiễm trùng thường gặp nhất là vi-rút herpes simplex và Mycoplasma pneumoniae. Các nhiễm trùng khác có liên quan bao gồm viêm gan B, vi-rút Epstein-Barr, cytomegalovirus, bệnh nấm histoplasmosis (với hồng ban nút kèm theo), orf (vi-rút parapox có thể truyền từ cừu hoặc dê sang người), nhiễm nấm coccidioidomycosis, bệnh Kawasaki, herpes zoster, và gardnerella.
◊ Thuốc liên quan bao gồm aminopenicillins, docetaxel, thuốc kháng TNF-alpha, thuốc sốt rét, thuốc chống co giật, và lidocaine tiêm. Thuốc statin liên quan đến các tổn thương nhạy cảm ánh sáng. Vắc-xin viêm gan B và phản ứng dị ứng với các tác nhân gây dị ứng tiếp xúc cũng có thể gây ra rối loạn này.
◊ Điều trị hỗ trợ và điều trị nhiễm trùng tiềm ẩn vẫn là liệu pháp chính.
Thông tin cơ bản
Định nghĩa
Hồng ban đa dạng (EM) điển hình là một viêm da niêm mạc cấp tính, tự khỏi nhưng thường hay tái phát. Đó là phản ứng quá mẫn liên quan đến một số loại nhiễm trùng, vắc-xin, và thuốc, nhưng ít gặp hơn. Bệnh có đặc điểm lâm sàng là các tổn thương dạng bia bắn, có thể được mô tả như những vòng tròn đỏ hình vành khăn với vùng da đỏ bên ngoài và mụn nước trung tâm xen vào giữa vùng da bình thường. Những đặc điểm này khác hẳn với các tổn thương hình bia bắn, cũng có thể biểu hiện nhưng ít gặp hơn, trong đó vùng trung tâm không nổi mụn nước. Các tổn thương hình bia bắn có thể liên quan đến thuốc, nhưng không liên quan đến hồng ban đa dạng. Nhìn chung, các tổn thương bao phủ <10% diện tích bề mặt toàn cơ thể. Thỉnh thoảng ghi nhận các triệu chứng nhẹ của nhiễm trùng hô hấp trên, bao gồm sốt nhẹ, trước và khi bắt đầu đợt bệnh. Ghi nhận các thương tổn môi miệng ở hai phần ba bệnh nhân; 40,9% ca bệnh chỉ có tổn thương
ở miệng. Có thể ghi nhận các vết loét trợt, mụn nước, và vảy cứng trong bất kỳ niêm mạc nào và thường đau và đau khi chạm. Điều này có thể gây khó khăn việc cho ăn uống và tiểu tiện, cần nhập viện.[1] [2]
Dịch tễ học
Tỷ lệ mắc bệnh hồng ban đa dạng chưa được biết, mặc dù người ta xem đây là bệnh lý khá thường gặp. Tỷ lệ mắc bệnh cao nhất là vào khoảng hai mươi đến ba mươi tuổi, và hiếm khi xảy ra ở bệnh nhân dưới 3 tuổi hoặc trên 50 tuổi. Có đến 20% ca bệnh xảy ra ở trẻ em. Trẻ nhỏ (dưới 5 tuổi) có xu hướng phát triển nhiều thể bệnh nặng hơn. Tỷ số nam so với nữ là 3:2, và hồng ban đa dạng tái phát trong ít nhất 30% bệnh nhân.[3] [4] [5] [2] Trong một đánh giá ở 22 bệnh nhân bị hồng ban đa dạng (14 nam, 8 nữ), 27% (6 bệnh nhân) có nguyên nhân bệnh do thuốc rõ ràng (5 ca nhẹ: methotrexate, metamizol, cefuroxime, amoxicillin, và chất cản quang bari; một ca nặng với ciprofloxacin), và 32% (7 bệnh nhân) có liên quan đến nhiễm trùng herpes môi. Các ca bệnh do thuốc và HSV gây ra thường là hồng ban đa dạng nhẹ, với các triệu chứng nhẹ. Phần lớn các ca hồng ban đa dạng nặng kèm theo mụn nước lan rộng không có căn nguyên rõ ràng.[1]
Bệnh căn học
Hồng ban đa dạng là thể phản ứng quá mẫn có ở những cơ địa nhạy cảm có thể do nhiều nguyên nhân khác nhau gây ra, phần lớn là có liên quan đến nhiễm trùng.[3] [4] [5] [9] [2] Các nhiễm trùng thường liên quan nhiều nhất là vi-rút herpes simplex và mycoplasma. Các nhiễm trùng khác có liên quan bao gồm viêm gan B, vi-rút Epstein-Barr, cytomegalovirus, bệnh nấm histoplasmosis (với ban đỏ nốt đồng thời), orf (bệnh của cừu và dê do vi-rút parapox gây ra có thể truyền sang người), nhiễm nấm coccidioidomycosis, bệnh Kawasaki,[10] herpes zoster,[11] và gardnerella. Có thể phân biệt hồng ban đa dạng liên quan đến herpes zoster với sự lan rộng herpes toàn thân bằng PCR nhanh.[12] Các thuốc có liên quan bao gồm aminopenicillins, docetaxel, chất ức chế TNFalpha,[13] thuốc chống sốt rét, thuốc uống tránh thai, thuốc chống co giật (ví dụ như lenalinomide),[14] và tiêm lidocaine. Có các báo cáo ca bệnh đơn lẻ về imiquimod và tiêm vắc-xin bệnh đậu mùa gây hồng ban đa dạng.[15] [16] Vắc-xin viêm gan B và phản ứng dị ứng với các tác nhân gây dị ứng tiếp xúc hoặc hình xăm[17] [18] cũng được cho là nguyên nhân gây ra rối loạn này. Các tổn thương nhạy cảm ánh sáng cũng gặp liên quan với thuốc statin.[19] Trong nhiều trường hợp không xác định được nguyên nhân bệnh. Tuy nhiên, cần tìm hiểu kỹ càng các nguyên nhân có khả năng gây ra trước khi khẳng định là ca bệnh tự phát.[20] Các báo cáo về các sản phẩm chiết xuất tự nhiên gây hồng ban đa dạng (ví dụ như đinh hương)[21] hoặc làm nặng hơn hồng ban đa dạng liên quan đến herpes (ví dụ như alpinia galangal)[22] đã được ghi nhận trong y văn.
Sinh lý bệnh học
Không xác định được cơ chế sinh bệnh chính xác. Có thể tìm thấy thâm nhiễm bạch cầu đơn nhân, gợi ý đây là phản ứng quá mẫn gây độc tế bào týp IV do các tế bào lympho T phản ứng với kháng nguyên đặc hiệu, tạo ra phức hợp miễn dịch gây độc tế bào. Các phức hợp miễn dịch sau đó gây phù tế bào keratin, hoại tử, và mụn nước; không có hoại tử biểu bì và thâm nhiễm viêm trong hạ bì.[1] [23] Trong các ca tổn thương nhậy cảm ánh sáng, nguyên nhân quá mẫn liên quan đến sản phẩm quang hóa của thuốc. Trái ngược hoàn toàn với hoại tử biểu bì nhiễm độc (TEN), trong đó hoại tử tế bào keratin là điển hình của mô da bong tróc. Phải kết hợp xét nghiệm gen để xác định. Tuy nhiên, nhiều phân nhóm HLA liên quan, bao gồm HLA-DQw3, DRw53, và Aw33, khác với các phân nhóm thường thấy trong TEN.[3] Có thể tìm thấy DNA của Herpes simplex virus(HSV) (bằng PCR) và protein của HSV trong phần lớn các tổn thương da được xét nghiệm, hỗ trợ chẩn đoán tình trạng quá mẫn do HSV như là nguyên nhân hàng đầu của hồng ban đa dạng.[24] Người ta cho rằng sự tồn tại lâu dài DNA của HSV có thể gây ra thâm nhiễm các tế bào đơn nhân và tế bào Th1, dẫn đến sản sinh interferon-gamma tại chỗ và gây ra các tổn thương hồng ban đa dạng. HSV-DNA có thể lan ra xa do tế bào CD34+ Langerhans di chuyển đến các vị trí da ở xa.[25] [26]
Phân loại
Phân loại[3] [4] [5] [2]
EM nhẹ chỉ có biểu hiệu ở da, trong khi EM nặng liên quan đến một hoặc nhiều vùng niêm mạc.
EM nhẹ:
• Các tổn thương bia bắn điển hình hoặc các nốt sẩn phù, phân bố ngọn chi, không tổn thương niêm mạc và tổn thương <10% diện tích bề mặt da toàn thân.
EM nặng:
• Các tổn thương bia bắn điển hình hoặc các nốt sẩn phù, phân bố ngọn chi, cộng với tổn thương 1 hoặc nhiều vị trí niêm mạc và ảnh hưởng đến <10% diện tích bề mặt toàn cơ thể.
Viêm da liên quan
• Hội chứng Stevens-Johnson: các tổn thương dạng dát nặng (không điển hình dạng bia bắn) kết hợp thành nhóm, gây mụn nước biểu bì, hoại tử, và tróc da. Không có tổn thương bia bắn điển hình. Dưới 10% diện tích bề mặt toàn cơ thể bị ảnh hưởng. Có thể chỉ biểu hiện ở niêm mạc.
• Hoại tử biểu bì nhiễm độc: các tổn thương dạng dát nặng (không điển hình dạng bia bắn) kết hợp thành nhóm, gây mụn nước biểu bì, hoại tử, và tróc da. Không có tổn thương dạng bia bắn điển hình. Trên 30% diện tích bề mặt cơ thể bị ảnh hưởng.
• Trùng lấp Stevens-Johnson/hoại tử biểu bì nhiễm độc: các tổn thương dạng dát nặng (không điển hình dạng bia bắn) kết hợp thành nhóm, gây mụn nước biểu bì, hoại tử, và tróc da. Không có tổn thương dạng bia bắn điển hình. Từ 10% đến 30% diện tích bề mặt cơ thể bị ảnh hưởng.
Phòng ngừa
Khám sàng lọc
Không thực hiện tầm soát đối với hồng ban đa dạng, vì đó là phản ứng quá mẫn hiếm gặp.
Ngăn ngừa thứ cấp
Khuyến nghị sử dụng kem chống nắng, do tiếp xúc ánh nắng mặt trời có thể kích hoạt vi-rút herpes simplex (HSV) có thể gây ra hồng ban đa dạng. Cần tránh bức xạ và tia tử ngoại nếu có thể. Trong trường hợp tái phát thường xuyên hoặc nặng, đo hiệu giá kháng thể kháng HSV có thể gợi ý yếu tố khởi phát, thậm chí khi không có tổn thương HSV. Sử dụng thuốc ức chế valaciclovir đường uống hàng ngày có thể giúp phòng ngừa tái phát bệnh. Do các tổn thương tiến triển nhanh, liều dùng điều trị valaciclovir có thể quá trễ để phòng ngừa phản ứng quá mẫn. Trong trường hợp hiếm liên quan đến thuốc, cần tránh sử dụng thuốc nghiêm ngặt để phòng ngừa tái phát.[3] [4] [5] [9] [2]
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một cậu bé 10 tuổi khỏe mạnh, da trắng, đau họng. Em ấy bị sốt nhẹ 38,0°C (100,6°F). Các tổn thương đỏ tiến triển trên tứ chi của em ấy, và em ấy hơi khó thở sau khi gắng sức. Các vết loét trợt ở miệng khiến em ấy khó ăn và uống. Khám lâm sàng, có các tổn thương dạng bia bắn trên hai chi trên và hai chi dưới với các vết loét trợt trên môi dưới và vòm miệng. Nghe phổi thấy có ran rít có âm vực cao thùy dưới hai bên, và bệnh nhân hơi khó chịu khi ngồi thẳng. Em ấy không thể mở to miệng do các tổn thương ở miệng bị đóng vảy cứng.
Tiền sử ca bệnh #2
Một bệnh nhân nam 23 tuổi có các tổn thương ban đỏ tái phát ở tứ chi với từng đợt bùng phát herpes môi. Các đợt này trở nên thường xuyên hơn, và mỗi lần tái phát lại nặng hơn theo thời gian. Bác sĩ kê đơn cho anh ấy uống valaciclovir 3 tuần trước đó, khi xuất hiện dấu hiệu đầu tiên của đợt bùng phát vi-rút herpes simplex ở miệng. Khám có các tổn thương dạng bia bắn trên tứ chi và nhiệt miệng nhẹ ở môi trên.
Các bài trình bày khác
Các tổn thương niêm mạc ở miệng (60%-70%), mũi, và bộ phận sinh dục có thể xảy ra, và thỉnh thoảng các tổn thương có thể liên quan đến lupus ban đỏ hệ thống (hội chứng Rowell). Mặc dù hiếm gặp, nhưng biểu hiện ở mắt có nhiều khả năng xảy ra hơn với hồng ban đa dạng nặng. Các triệu chứng co thắt bụng và triệu chứng tiết niệu có thể xuất hiện như những triệu chứng báo hiệu. Một số báo cáo hiếm gặp cho thấy rằng bệnh nhân nhiễm HIV hoặc bị ung thư có thể biểu hiện là hồng ban đa dạng.[6] [7] [8]
Cách tiếp cận chẩn đoán từng bước
Mặc dù hồng ban đa dạng là bệnh thường nhẹ và tự khỏi, cần phải xem xét kỹ tiền sử và khám lâm sàng để xác định xem có bất kỳ yếu tố khởi phát nào có thể tránh được trong tương lai. Cũng cần loại trừ các bệnh da niêm mạc nặng hơn như hội chứng Stevens-Johnson (SJS) và hoại tử biểu bì nhiễm độc (TEN).
• Hồng ban đa dạng nhẹ chỉ có biểu hiệu ở da, trong khi thể nặng liên quan đến 1 hoặc nhiều vùng niêm mạc.
• Các tổn thương của hồng ban đa dạng nhẹ và hồng ban đa dạng nặng ảnh hưởng đến <10% diện tích bề mặt toàn cơ thể.
Tiền sử
Mặc dù thường không biết được nguyên nhân bệnh, nhưng cần tìm hiểu chi tiết tiền sử nhiễm trùng gần đây, các lần tái phát trước đó, và sử dụng thuốc mới. Cần tìm hiểu kỹ càng các nguyên nhân có khả năng gây ra trước khi xác định là do tự phát.[20]
• Các nhiễm trùng: các nhiễm trùng liên quan nhiều nhất là vi-rút herpes simplex (HSV) và các nhiễm trùng do Mycoplasma pneumoniae gây ra. Các nhiễm trùng khác ít có liên quan hơn bao gồm viêm gan B, vi-rút Epstein- Barr, cytomegalovirus, bệnh nấm histoplasmosis (với hồng ban nút đồng thời), nhiễm nấm coccidioidomycosis, gardnerella, và orf (bệnh của cừu và dê do vi-rút parapox gây ra có thể truyền sang người).[28] Hồng ban đa dạng cũng có thể liên quan đến herpes zoster.[12]
• Thuốc: các thuốc có liên quan bao gồm aminopenicillins, docetaxel, chất ức chế TNFalpha,[13] thuốc chống sốt rét, thuốc chống co giật, tiêm lidocaine (có thể gây hồng ban đa dạng đồng thời và hồng ban nốt), thuốc có gốc sulfa, và thuốc kháng viêm không steroid (NSAIDs). Statin có thể gây hồng ban đa dạng nhạy cảm ánh sáng.[19]
• Vắc-xin và tác nhân dị ứng: vắc-xin viêm gan B và phản ứng dị ứng với tác nhân dị ứng tiếp xúc (bao gồm paraphenylenediamine trong các hình xăm màu nâu đỏ) cũng được ghi nhận là gây ra các hồng ban đa dạng.[2] [4] [9] [18]
Các tổn thương thường xuất hiện vài ngày sau yếu tố khởi phát. Một số tổn thương ban đầu rất giống với các tổn thương dạng bia bắn; các tổn thương khác sẽ tiến triển tự các mảng ban đỏ nhỏ. Các tổn thương có khởi phát nhanh và thường tăng số lượng trong 4 đến 7 ngày. Chúng có thể gây khó chịu toàn thân nhưng không ngứa cho đến khi chúng bắt đầu lành. Ảnh hưởng niêm mạc miệng có thể làm bệnh nhân đau, và trong nhiều ca bệnh nặng làm giảm khả năng ăn uống.
Khám lâm sàng
Hồng ban đa dạng biểu hiện dưới dạng các tổn thương hình bia bắn điển hình (các vòng ban đỏ hình khuyên trên vùng da đỏ bên ngoài và mụn nước ở trung tâm, kẹp giữa là một vùng da màu bình thường) và các nốt sẩn hình bia không điển hình (không phồng rộp ở vị trí trung tâm). Đặc điểm lâm sàng của các tổn thương là công cụ chẩn đoán quan trọng nhất, với các tổn thương dạng bia bắn đặc trưng thường thấy phân bổ đối xứng trên các chi. Các tổn thương bia bắn thường gặp ở dạng hướng tâm hơn. Sự hiện diện của các tổn thương dạng bia bắn giúp làm rõ chẩn đoán hồng ban đa dạng, khi chúng xuất hiện nhanh chóng. Cũng cần khám niêm mạc miệng, mắt, mũi và bộ phận sinh dục để tìm các vết loét trợt niêm mạc gặp trong hồng ban đa dạng nặng. Một số tổn thương dạng bia bắn điển hình và biểu hiện nhẹ ở niêm mạc gợi ý nhiều nhất tới hồng ban đa dạng, nhất là trong trường hợp nhiễm HSV hoặc nhiễm Mycoplasma pneumoniae.
Cũng cần thực hiện khám lâm sàng tổng quát để nhận biết nguyên nhân nhiễm trùng có khả năng. Nhiễm HSV có đặc điểm là các mụn nước theo nhóm trên nền ban đỏ. Màng nhĩ đỏ gợi ý Mycoplasma pneumoniae, cùng với ran phế quản, ran phổi, và/hoặc ra rít. Gan to thường gặp trong nhiễm viêm gan B
[Fig-1] [Fig-2] [Fig-3]Các xét nghiệm chẩn đoán
Hầu hết các ca bệnh hồng ban đa dạng có thể chẩn đoán chỉ bằng hỏi tiền sử và khám lâm sàng, và không cần xét nghiệm thêm. Tuy nhiên, nếu chẩn đoán không chắc chắn sau khi khám lâm sàng, có thể thực hiện sinh thiết để tìm haematoxylin và eosin. Nếu kết quả sinh thiết không thuyết phục, cũng có thể thực hiện sinh thiết làm miễn dịch huỳnh quang.
Nếu nguyên nhân hồng ban đa dạng không rõ ràng qua khám lâm sàng, thực hiện các xét nghiệm để cố gắng tìm ra nguyên nhân. Do các nhiễm trùng khởi phát hồng ban đa dạng thường gặp nhất là HSV và mycoplasma, các xét nghiệm ban đầu là công thức máu, chất điện giải, HSV huyết thanh, các kháng thể gây ngưng kết lạnh, chuẩn độ M pneumoniae, và/hoặc CXR (tùy theo tình trạng lâm sàng của bệnh nhân). Nếu các xét nghiệm này âm tính, thực hiện các xét nghiệm để tìm các nhiễm trùng ít gặp khác (ví dụ như xét nghiệm chức năng gan và huyết thanh vi-rút viêm gan B). Có thể phân biệt hồng ban đa dạng liên quan đến herpes zoster với sự lan rộng herpes toàn thân bằng PCR nhanh.[12]
Huyết thanh HSV cũng có thể hữu ích nếu có các đợt tái phát hồng ban đa dạng nhưng không tìm thấy các tổn thương HSV đặc hiệu. Ghi nhận các kháng thể kháng desmoplakin ở bệnh nhân tái phát hồng ban đa dạng.[27]
Phân biệt với hội chứng Stevens-Johnson(SJS) và hoại tử biểu bì nhiễm độc (TEN) với hồng ban đa dạng
Cần loại trừ các thể phản ứng nặng hơn khác, bao gồm SJS và TEN. Giảm khả năng ăn uống bằng đường miệng và đau kèm theo mót tiểu thường gặp hơn với các bệnh này, nhưng có thể gặp ở hồng ban đa dạng nặng.[3] [4] [5] [9] [2] [30] SJS ảnh hưởng đến <10% diện tích bề mặt toàn bộ cơ thể và có xu hướng tổn thương niêm mạc miệng và bộ phận sinh dục. Thường liên quan đến việc sử dụng các thuốc gây dị ứng. Hoại tử da nhiễm độc gây bong tróc da lan rộng, thường hơn 30%. Nếu khó phân biệt ca bệnh nghi ngờ hồng ban đa dạng với Steven-Johnson hoặc hoại tử biểu bì nhiễm độc, có thể thực hiện 2 nghiệm pháp sau:
• Dấu hiệu Asboe-Hansen của hoại tử biểu bì nhiễm độc có tính điển hình bởi các mụn nước phình to về mặt hình dạng và bè ra, chứng tỏ hoại tử tế bào sừng ở lớp đáy. SJS và TEN cũng có dấu hiệu Nikolsky da bong tróc khi chạm, không biểu hiện trong hồng ban đa dạng.[2]
• Sinh thiết và quan sát mô tươi đông lạnh có thể thấy các tế bào sừng hoại tử trong SJS và TEN. Thâm nhiễm bạch cầu đơn nhân và hồng cầu có tính chất điển hình hơn trong mô bệnh học của hồng ban đa dạng; không có hoại tử biểu bì và thâm nhiễm viêm trong hạ bì.[3] [4] [5] [30] [2] [23]
Các yếu tố nguy cơ
Mạnh
Trước khi xảy ra
• Mặc dù cơ chế chính xác của tình trạng quá mẫn của hồng ban đa dạng không được biết, nhưng trạng tái phát không thường gặp. Do đó, yếu tố nguy cơ chắc chắn nhất gây ra tình trạng bệnh là các đợt hồng ban đa dạng trước đó. Trong hầu hết các ca bệnh, tái phát sẽ liên quan đến tái nhiễm vi-rút herpes simplex.[3] [27]
Nhiễm vi-rút herpes simplex (HSV)
• Khi thấy hồng ban đa dạng ở bệnh nhân tái phát HSV, rất có khả năng đây là nguyên nhân hoặc yếu tố góp phần. Tuy nhiên, hồng ban đa dạng vẫn hiếm gặp ở những người bị nhiễm HSV. Vẫn phải là trên cơ địa nhạy cảm.[3] [24] [25] [26] [2]
Viêm phổi do mycoplasma
• Hồng ban đa dạng xuất hiện cùng với các triệu chứng hô hấp trên, viêm phổi cộng đồng, hoặc viêm tai với màng nhĩ màu đỏ cà chua gợi ý nhiễm trùng do Mycoplasma pneumoniae gây ra như là yếu tố khởi phát.[2] [3]
Yếu
Nhiễm cytomegalovirus (CMV)
• Các nhiễm vi-rút DNA sợi kép liên quan đến các đợt hồng ban đa dạng, bao gồm CMV.[3] [24] [25] [26] [2]
Nhiễm vi-rút Epstein-Barr (EBV)
• Các nhiễm vi-rút DNA sợi kép liên quan đến các đợt hồng ban đa dạng, bao gồm EBV.[3] [24] [25] [26] [2]
Nhiễm vi-rút viêm gan B
• Khi gặp hồng ban đa dạng cùng với nhiễm trùng được ghi nhận, có khả năng đó là yếu tố khởi phát. Có thể gặp hồng ban đa dạng trong các nhiễm trùng khác ngoài HSV và M pneumoniae, nhưng theo thống kê thì nhiễm vi-rút viêm gan B là nguyên nhân hiếm khi xảy ra hơn nhiều.[3]
Bệnh nấm histoplasmosis
• Khi gặp hồng ban đa dạng cùng với nhiễm trùng được ghi nhận, có khả năng đây là yếu tố khởi phát. Có thể gặp hồng ban đa dạng trong các nhiễm trùng khác ngoài HSV và M pneumoniae, nhưng theo thống kê thì bệnh nấm histoplasmosis là nguyên nhân hiếm khi xảy ra hơn nhiều.[3]
Nhiễm HIV
• Nhiễm HIV cấp tính hiếm khi biểu hiện hồng ban đa dạng;[7] tuy nhiên, hồng ban đa dạng là biểu hiện da thường gặp của HIV.
Ung thư bạch huyết
• U lympho tế bào T có thể giống với hồng ban đa dạng nhưng hiếm gặp;[6] tuy nhiên, bệnh nhân u lympho có thể có biểu hiện da của hồng ban đa dạng khi thăm khám hoặc trong khi điều trị.
Nhiễm vi-rút orf
• Nếu biểu hiện hồng ban đa dạng cùng với nhiễm trùng được ghi nhận, có khả năng đây là yếu tố khởi phát. Có thể gặp trong các nhiễm trùng khác ngoài HSV và M pneumoniae, nhưng theo thống kê thì orf (bệnh ở cừu và dê do vi-rút parapox gây ra có thể truyền sang người) là nguyên nhân hiếm khi xảy ra hơn nhiều.[3] [28]
Thuốc
• Thỉnh thoảng, có ghi nhận các loại thuốc là nguyên nhân gây hồng ban đa dạng nặng, bao gồm aminopenicillins, docetaxel, chất ức chế TNFalpha,[13] thuốc chống sốt rét, thuốc chống co giật, tiêm lidocaine, thuốc có gốc sulfa, statin,[19] và thuốc kháng viêm không steroid (NSAID).
• Cần đánh giá sử dụng thuốc cho tất cả các bệnh nhân bị hồng ban đa dạng.
Paraphenylenediamine trong các hình xăm có màu nâu đỏ
• Các tác nhân gây dị ứng tiếp xúc có thể gây ra hồng ban đa dạng.[18]
Vắc-xin viêm gan B
• Được xác định là gây ra hồng ban đa dạng.[3]
Bệnh giang mai
• Một ca bệnh được báo cáo ở người nhiễm HIV.[29]
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
• Các yếu tố nguy cơ chính bao gồm tái phát hồng ban đa dạng trước đó và nhiễm mycoplasma.
Các tổn thương hình bia bắn trên các chi (thường gặp)
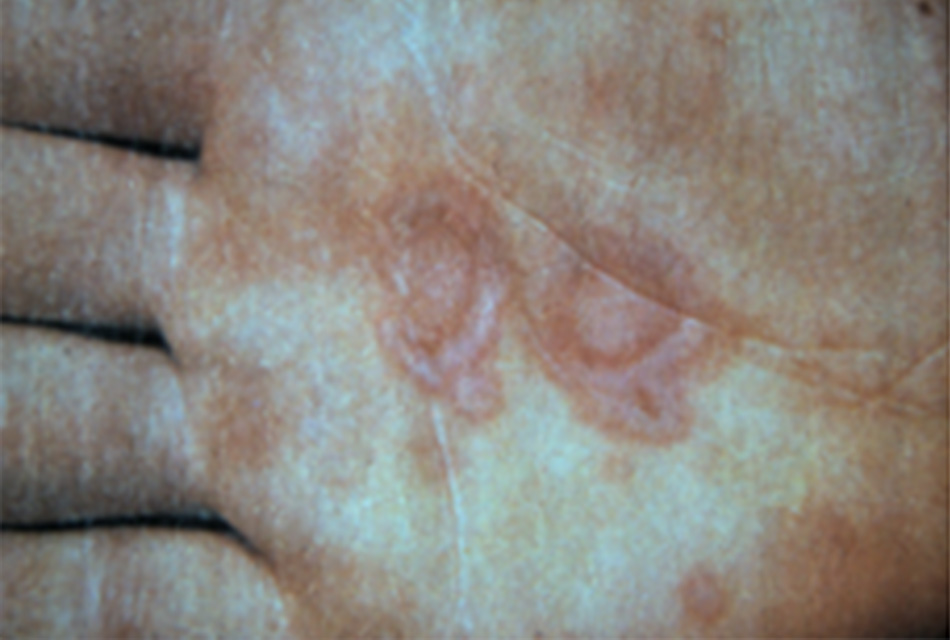
• Các tổn thương với 3 vùng (vành đỏ, vùng da lành, và mụn nước trung tâm hoặc vết loét trợt) ở đầu xa các chi nhiều khả năng gợi ý hồng ban đa dạng.[3] [4] [5] [2] [Fig-1]
Bệnh tái phát (thường gặp)
• Hồng ban đa dạng thường tái phát ở những bệnh nhân có bệnh liên quan đến vi-rút herpes simplex.[3] [4] [5] [2]
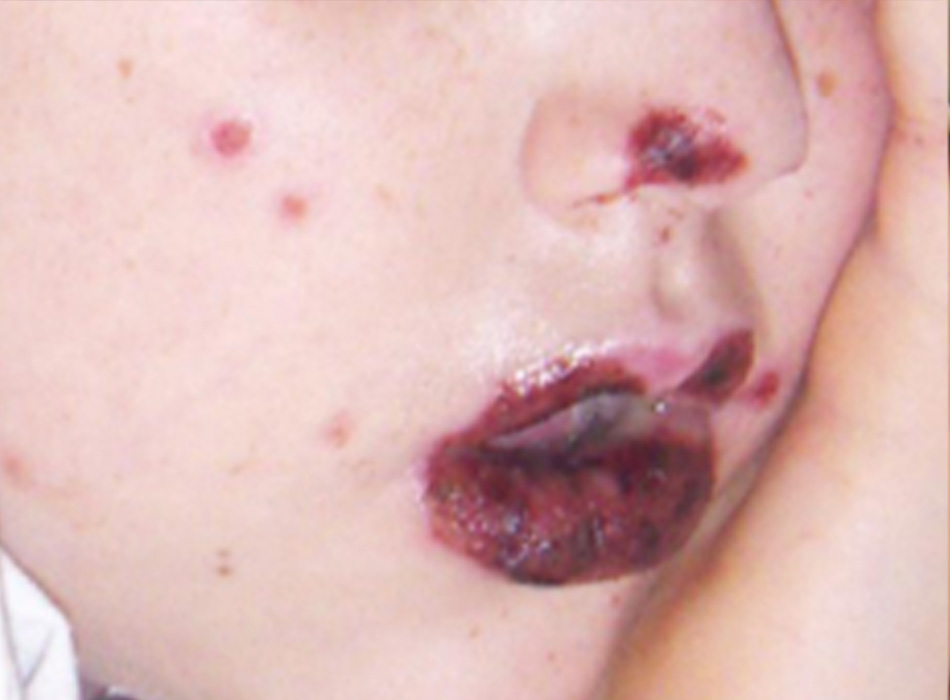
Vết loét trợt niêm mạc (thường gặp)
• Thấy ở hồng ban đa dạng nặng.
[Fig-3]Các yếu tố chẩn đoán khác
Tổn thương dạng bia bắn (thường gặp)
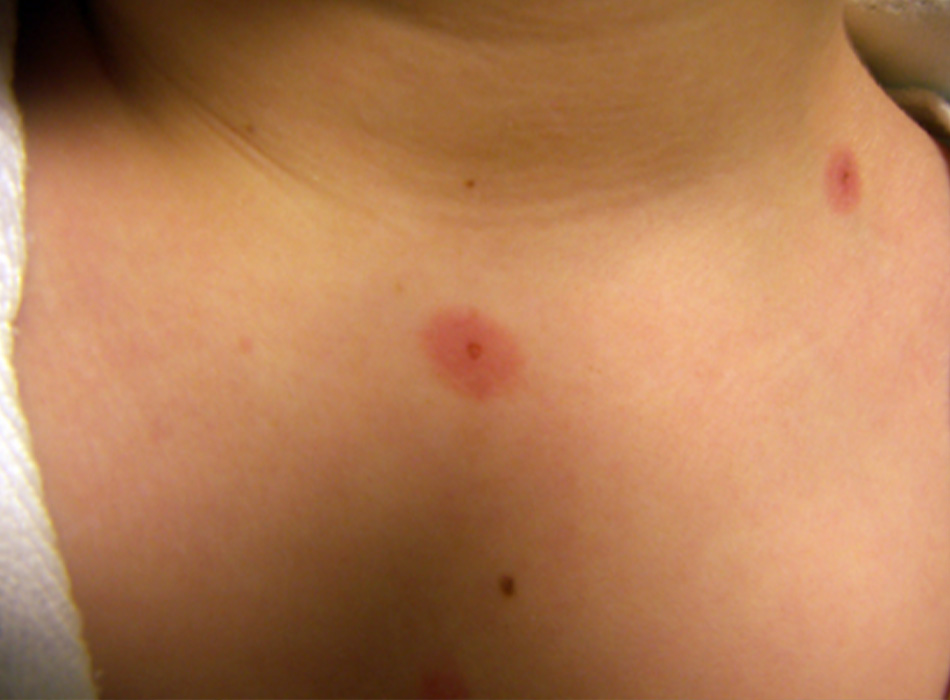
• Nốt sần đỏ không có vùng da lành (2 vùng) thường hướng tâm hơn.[3] [4] [5] [2] [Fig-2]
Khởi phát tổn thương nhanh chóng (thường gặp)
• Khởi phát điển hình.[3] [4] [5] [2]
Đợt bệnh tự khỏi (thường gặp)
• Ít bệnh nhân cần yêu cầu nhập viện, và bệnh thường thuyên giảm mà không cần điều trị đặc hiệu.[3] [4] [5] [2]
Các mụn nước tạo thành nhóm nhóm trên nền da đỏ (thường gặp)
• Có thể quan sát thấy nếu vi-rút herpes simplex là tác nhân thúc đẩy. [Fig-3]
Ran ngáy, ran nổ, và/hoặc ran rít (thường gặp)
• Trong nhiễm mycoplasma pneumonia, các triệu chứng phổi thường xuất hiện sớm, nhưng ran ngáy, ran nổ, và/hoặc ran rít tiến triển sau đó.
Màng nhĩ đỏ (không thường gặp)
• Gợi ý nhiều đến mycoplasma pneumonia nếu biểu hiện.
Chứng gan to (không thường gặp)
• gợi ý nhiễm viêm gan B.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Công thức máu
• Có thể hỗ trợ chẩn đoán khi nhiễm trùng không biểu hiện rõ ràng, nhất là khi có sốt hoặc các triệu chứng nhiễm trùng đường tiết niệu. |
Số lượng bạch cầu bất thường |
| Điện giải đồ
• Urê/creatinine có thể tăng nếu lượng dịch đưa vào giảm. |
Có thể chỉ ra tình trạng thiếu dịch |
| Huyết thanh chẩn đoán vi-rút herpes simplex (HSV)
• HSV huyết thanh có thể hữu ích nếu có các đợt tái phát hồng ban đa dạng nhưng không tìm thấy các tổn thương đặc hiệu do vi-rút herpes simplex. • Nếu huyết thanh dương tính trong trường hợp bệnh tái phát, cần xem xét các nhiễm trùng khác. • Nếu huyết thanh dương tính trong đợt bệnh tái phát, cần xem xét liệu pháp valaciclovir đường uống. |
IgM dương tính với HSV-1 hoặc 2 nếu nhiễm herpes simplex |
| PCR nhanh
• Phát hiện ADN trong dịch và mô. Các mẫu bệnh phẩm từ tổn thương rất hữu ích trong việc phân biệt với nhiễm vi-rút herpes simplex. Có thể phân biệt hồng ban đa dạng liên quan đến herpes zoster với sự lan rộng herpes toàn thân bằng PCR nhanh.[12] |
Dương tính với ADN của varicella |
| Huyết thanh ngưng kết hồng cầu lạnh
• Có thể sử dụng để khẳng định chẩn đoán mycoplasma pneumonia. |
Dương tính nếu nhiễm M pneumoniae |
| Hiệu giá kháng thể kháng M pneumoniae
• Có thể sử dụng để khẳng định chẩn đoán mycoplasma pneumonia. |
Dương tính nếu nhiễm M pneumoniae |
| CXR
• Mycoplasma pneumonia có thể gây ra nhiều thay đổi trên hình ảnh x-quang. Thường gặp nhất là dày thành phế quản cùng với thâm nhiễm mô kẽ và xẹp phổi phân thùy thùy dưới. |
Biểu hiện rất khác nhau |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Sinh thiết và nhuộm haematoxylin và eosin
• Không yêu cầu sinh thiết trong các ca bệnh điển hình lâm sàng. Khi nghi ngờ hội chứng Rowell (trùng lấp với Lupus ban đỏ hệ thống), sinh thiết có thể hỗ trợ chẩn đoán.[23] |
Hoại tử tế bào vệ tinh, thoái hóa màng đáy thuộc không bào, phù nề nhú nghiêm trọng; thâm nhiễm tế bào lympho và các chất lắng đọng miễn dịch không đặc hiệu |
| Sinh thiết miễn dịch huỳnh quang
• Thực hiện nếu sinh thiết và nhuộm haematoxylin và eosin biopsy không khẳng định rõ ràng hồng ban đa dạng.[2] [3] |
IgM và C3 ở màng đáy và quanh mạch |
| Huyết thanh chẩn đoán vi-rút viêm gan B (HBV)
• Thực hiện nếu nghi ngờ nhiễm HBV. |
Có thể gợi ý bệnh đang hoạt động |
| Xét nghiệm chức năng gan
• Thực hiện nếu nghi ngờ nhiễm vi-rút viêm gan B (HBV). |
Có thể gợi ý nhiễm viêm gan B |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
| Kháng thể kháng desmoplakin
• Ghi nhận ở bệnh nhân tái phát hồng ban đa dạng.[27] |
Có thể biểu hiện |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Nổi mề đay | • Mề đay lớn có thể có hình vành khăn với vùng da lành ở giữa, nhưng phồng giộp trung tâm và sẽ không có các tổn thương hình bia bắn. Mặc dù nổi mề đay có thể tái phát, các sẽ tổn thương thuyên giảm trong 24 giờ, nhưng hầu như không bao giờ xảy ra ở hồng ban đa dạng. Các tổn thương mới xuất hiện hàng ngày trong nổi mề đay, nhưng không gặp ở hồng ban đa dạng sau 72 giờ đầu tiên.[3] Khi nổi mề đay rất giống với hồng ban đa dạng do có dạng bia bắn, người ta gọi nó là mề đay đa dạng. Quan sát thấy tình trạng này ở trẻ em và có thể có yếu tố khởi phát nhiễm trùng.
• Da vẽ nổi (nổi mề đay sau khi bị tỳ đè) rất thường gặp trong nổi mề đay. |
• Sinh thiết để phân biệt với dạng thâm nhiễm viêm. |
| Phát ban đa hình do ánh sáng (PMLE) | • Phản ứng quá mẫn với ánh sáng mặt trời thường xảy ra ở các phần chi xa. Không có các tổn thương hình bia bắn hoặc bệnh niêm mạc. Tái phát hàng năm với sau các lần đầu tiếp xúc ánh sáng mặt là thường gặp. | • Sinh thiết có thể giúp phân biệt với hồng ban đa dạng.
• Xét nghiệm kiểm tra phản ứng với ánh sáng cực tím có thể gây ra các tổn thương điển hình. • Không tìm thấy nhiễm HSV. |
| Viêm da tiếp xúc dị ứng | • Các tác nhân gây dị ứng tiếp xúc có thể gây bệnh giống hồng ban đa dạng.
• Không có tổn thương hình bia bắn, và các vị trí tổn thương không điển hình (không phải tứ chi).[18] |
• Thử nghiệm áp da để nhận biết các tác nhân gây dị ứng gây tổn trong nhiều ca. |
| U mềm lây | • Chàm do dị ứng (id reactions) là các mảng hình vành khăn bao quanh bởi u mềm lây (các nốt sần như hạt ngọc trai với vết lõm ở giữa) có thể giống với các tổn thương hình bia bắn. Quan sát kỹ tổn thương để nhận biết các mảng như hạt ngọc trai với vết lõm ở giữa sẽ hỗ trợ chẩn đoán. Các tổn thương do u mềm lây gây ngứa và cố định trong thời gian kéo dài, khác hẳn với các tổn thương do hồng ban đa dạng gây ra.[31] | • Cậy vùng trung tâm của tổn thương dạng bia bắn thấy có các chất màu trắng pho-mát bên trong u mềm, hoặc chất dịch trong mụn nước của hồng ban đa dạng. |
| Hội chứng Stevens-Johnson (SJS) | • Các tổn thương dạng dát nặng (bia bắn không điển hình) kết hợp thành nhóm, gây mụn nước biểu bì, hoại tử, và tróc da, và không có tổn thương hình bia bắn điển hình. Dưới 10% diện tích có thể bị ảnh hưởng. Có thể chỉ ảnh hưởng đến niêm mạc. Tiền sử liên quan đến thuốc cũng là một dấu hiệu chẩn đoán SJS.[3] [4] [5] [2] | • Sinh thiết cho thấy viêm tối thiểu trong SJS. |
| Hoại tử biểu bì nhiễm độc (TEN) | • Các tổn thương dạng dát nặng (bia bắn không điển hình) kết thành nhóm, gây mụn nước biểu bì, hoại tử, và tróc da, với các tổn thương hình bia bắn không điển hình. Sự bong tróc trên 30% diện tích bề mặt toàn bộ cơ thể, yếu tố khởi phát do thuốc, và ảnh hưởng nhiều đến niêm mạc là điển hình của TEN.[3] [4] [5] [2] | • Sinh thiết cho thấy viêm tối thiểu trong TEN. |
| Trùng lấp SJS-TEN | • Các tổn thương dát nặng (bia bắn không điển hình) kết thành nhóm, gây mụn nước biểu bì, hoại tử, và tróc da. Tổn thương dạng bia bắn không điển hình Khoảng 10% đến 30% diện tích bề mặt toàn cơ thể bị ảnh hưởng.[3] [4] [5] [2] | • Sinh thiết cho thấy viêm tối thiểu. |
| U lympho tế bào Diệt tự nhiên/ Tế bào T | • Các tổn thương ở da có thể giống hồng ban đa dạng. | • Sinh thiết và phân tích tế bào theo dòng chảy có thể giúp phân biệt với hồng ban đa dạng. |
| Bệnh giang mai thứ phát | • Các nốt sần và mảng tróc vảy rải rác.[29] | • Xét nghiệm sàng lọc kháng thể reagin nhanh trong huyết tương (RPR) dương tính với bệnh giang mai. |
Điều trị
Cách tiếp cận điều trị từng bước
Hồng ban đa dạng thường tự khỏi, việc điều trị dựa trên các chiến lược sau đây:
• Chăm sóc hỗ trợ để đảm bảo bù nước và phòng ngừa loét trợt do tiến triển nhiễm khuẩn thứ phát
• Điều trị nhiễm trùng gây bệnh nghi ngờ
• Điều trị ức chế với thuốc kháng vi-rút nếu bệnh tái phát do vi-rút herpes simplex (HSV) gây ra
• Corticosteroid tại chỗ hoặc toàn thân giảm tình trạng viêm.
Chăm sóc hỗ trợ
Hồng ban đa dạng nhẹ (các tổn thương bia bắn điển hình hoặc các nốt sẩn phù, với vị trí phân bố ngọn chi, không ảnh hưởng đến các vị trí niêm mạc và tổn thương <10% diện tích bề mặt cơ thể)
• Cần làm sạch các tổn thương mỗi ngày hai lần bằng xà phòng và nước. Cần sử dụng thuốc bôi trên da lên tất cả các tổn thương để tránh mất nước cho da và cũng để có tác dụng như là hàng rào bảo vệ. Nếu có bất kỳ tổn thương hở nào, cần làm sạch chúng thật nhẹ nhàng và dùng băng gạc vô trùng để che các tổn thương phòng ngừa nhiễm khuẩn thứ phát.
• Có thể sử dụng thuốc giảm đau (như paracetamol, thuốc kháng viêm không steroid [NSAIDs]) để giảm đau toàn thân và tình trạng khó chịu do các tổn thương gây ra.
Hồng ban đa dạng nặng (tổn thương bia bắn điển hình hoặc các nốt sẩn phù, với vị trí phân bố ngọn chi, cộng với ảnh hưởng đến 1 hoặc nhiều vị trí niêm mạc và tổn thương <10% diện tích bề mặt toàn cơ thể)
• Thuốc bôi trên da, làm sạch nhẹ nhàng, và che bằng băng gạc vô trùng lên các tổn thương hở có thể giúp phòng ngừa bội nhiễm vi khuẩn với các tổn thương bỏng rộp và bị loét trợt.
• Đối với các tổn thương gây đau ở miệng, có thể sử dụng dung dịch lidocaine tại chỗ bôi trực tiếp vào các tổn thương và nước súc miệng được sử dụng để tráng và làm dịu trước khi uống nước và ăn thức ăn.
• Mặc dù một số bệnh nhân biểu hiện nặng yêu cầu nhập viện, đa số bệnh thường thuyên giảm mà không cần liệu pháp điều trị đặc hiệu, một số bệnh nhân bị hồng ban đa dạng nặng có thể cần dịch truyền nếu có tình trạng thiếu dịch do cung cấp đường miệng kém.
• Nếu niệu đạo bị nghẽn do bong tróc niêm mạc, đặt ống thông niệu quản.
• Uống thuốc giảm đau có thể làm giảm cảm giác khó chịu do tổn thương.
Điều trị căn nguyên nhiễm trùng gây bệnh
Vi-rút herpes simplex
• Sử dụng thuốc kháng vi-rút đường uống cho các ca bệnh vi-rút herpes simplex miệng (nhiệt miệng) và herpes sinh dục.
Viêm phổi do Mycoplasma
• Các hướng dẫn điều trị viêm phổi không điển hình khuyến nghị sử dụng macrolide hoặc doxycycline theo kinh nghiệm đối với viêm phổi mắc phải từ cộng đồng không biến chứng để đảm bảo bao phủ vi khuẩn không điển hình.[32]
Điều trị viêm
Có thể sử dụng corticosteroid tại chỗ hoặc hệ thống để giảm tình trạng viêm. Trong hồng ban đa dạng nhẹ, corticosteroid tại chỗ giúp làm sạch các tổn thương.[1] [2] [27] Cũng có thể sử dụng prednisone. Đối với hồng ban đa dạng nặng, có thể cần dùng corticosteroid đường uống hoặc đường tĩnh mạch
Phòng ngừa tái phát
Nếu nhiễm herpes simplex tái phát là nguyên nhân gây các đợt tái phát hồng ban đa dạng, có thể bắt đầu liệu pháp ức chế bằng thuốc kháng vi-rút. Có thể sử dụng cẩn thận valaciclovir mỗi ngày hoặc mỗi ngày hai lần trong 1 ngày khi có dấu hiệu bùng phát HSV ở miệng đầu tiên. Nếu điều trị này không làm giảm các triệu chứng, có thể sử dụng valaciclovir liều dùng mỗi ngày trong ít nhất 6 tháng. Có thể cần dùng liều gấp đôi để kiểm soát các triệu chứng. Ở những bệnh nhân cần dạng bào chế lỏng thì aciclovir được ưu tiên hơn.
Nếu liệu pháp ức chế với thuốc kháng vi-rút không có tác dụng, có thể thử liệu pháp ức chế miễn dịch và quang trị liệu, mặc dù chỉ sử dụng những liệu pháp này trong một vài ca cụ thể cho đến nay.
Có thể tư vấn cho bệnh nhân tránh các yếu tố môi trường khởi phát gây tái phát herpes miệng như tiếp xúc ánh nắng mặt trời.
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Cấp tính | ( tóm tắt ) | |
| Nhóm bệnh nhân | Tx line | Điều trị |
| Hồng ban đa dạng nhẹ |
1 |
Thuốc bôi da |
| thêm | Corticosteroid tại chỗ hoặc qua đường uống | |
| Với các tổn thương hở | thêm | Băng gạc vô trùng |
| Với các tổn thương tứ chi gây đau | thêm | Thuốc giảm đau đường uống |
| Với nhiễm herpes simplex | bổ sung | Thuốc kháng vi-rút đường uống |
| Với viêm phổi do mycoplasma | bổ sung | Macrolide hoặc doxycycline |
| Hồng ban đa dạng nặng | 1 | Thuốc bôi da |
| thêm | Corticoid đường uống hoặc đường tĩnh mạch | |
| Với các tổn thương hở | thêm | Băng gạc vô trùng |
| Với các tổn thương tứ chi gây đau | thêm | Thuốc giảm đau đường uống |
| Với các tổn thương ở miệng gây đau | thêm | Lidocaine tại chỗ và nước súc miệng |
| Trong trường hợp thiếu dịch | thêm | Dịch truyền tĩnh mạch |
| Với tắc nghẽn niệu đạo | thêm | Đặt ống thông |
| Với nhiễm herpes simplex | thêm | Thuốc kháng vi-rút đường uống |
| Với viêm phổi do mycoplasma | thêm | Macrolide hoặc doxycycline |
| Tiếp diễn | ( tóm tắt ) | |
| Nhóm bệnh nhân | Tx line | Điều trị |
| Hồng ban đa dạng tái phát | 1 | Điều trị ngăn chặn bằng thuốc kháng vi-rút |
Các lựa chọn điều trị
| Cấp tính | ||
| Nhóm bệnh nhân |
Tx line |
Điều trị |
| Hồng ban đa dạng nhẹ | Thuốc bôi da
» Các bia bắn điển hình hoặc các nốt sẩn phù, với vị trí phân bố ngọn chi, không ảnh hưởng đến các vị trí niêm mạc và tổn thương <10% diện tích bề mặt toàn cơ thể. » Cần sử dụng thuốc bôi trên da lên tất cả các tổn thương để tránh mất nước cho da và cũng để có tác dụng như là hàng rào bảo vệ.
|
|
| Corticosteroid tại chỗ hoặc qua đường uống
» Có thể sử dụng corticosteroid tại chỗ hoặc toàn thân để giảm tình trạng viêm và giảm thời gian bệnh. » Trong hồng ban đa dạng nhẹ, corticosteroid tại chỗ cho giúp làm sạch các tổn thương.[1] Các lựa chọn sơ cấp » triamcinolone acetonide tại chỗ: (0,1%) bôi vào (các) vùng bị tổn thương mỗi ngày hai lần HOẶC Các lựa chọn sơ cấp » clobetasol tại chỗ: (0,05%) bôi vào (các) vùng bị tổn thương mỗi ngày hai lần HOẶC Các lựa chọn thứ cấp » Prednisolone: trẻ em: 0,5 đến 1 mg/kg đường uống mỗi ngày một lần trong vòng 5-10 ngày; người lớn: 40-60 mg đường uống mỗi ngày một lần trong vòng 5-10 ngày |
||
| Với các tổn thương hở | thêm | Băng gạc vô trùng
» Nếu có bất kỳ tổn thương hở nào, cần làm sạch chúng thật nhẹ nhàng và dùng băng gạc vô trùng để che đậy các tổn thương phòng ngừa nhiễm khuẩn thứ phát. |
| Với các tổn thương tứ chi gây đau | thêm | Thuốc giảm đau đường uống
» Có thể sử dụng thuốc giảm đau (như paracetamol, thuốc kháng viêm không steroid [NSAIDs]) để giảm đau toàn thân và tình trạng khó chịu do các tổn thương gây ra. |
| Với nhiễm herpes simplex | bổ sung | Các lựa chọn sơ cấp
» Paracetamol: 500-1000 mg uống mỗi 4-6 giờ khi cần, tối đa 4000 mg/ngày -và/hoặc- » Ibuprofen: 200-400 mg đường uống mỗi 6-8 giờ khi cần, tối đa 2400 mg/ngày Thuốc kháng vi-rút đường uống » Sử dụng thuốc kháng vi-rút đường uống cho các ca bệnh vi-rút herpes simplex miệng (nhiệt miệng) và herpes sinh dục. Tiều lượng tùy theo chỉ định. Các lựa chọn sơ cấp » Acylovir: herpes môi: 200 mg đường uống mỗi ngày năm lần trong 5 ngày; herpes sinh dục (bị lần đầu): 400 mg đường uống mỗi ngày ba lần HOẶC Các lựa chọn sơ cấp » Valaciclovir: herpes môi: 2000 mg đường uống mỗi ngày hai lần trong 1 ngày; herpes sinh dục (bị lần đầu): 1000 mg đường uống mỗi ngày hai lần trong 7-10 ngày; herpes sinh dục (tái phát): 500 mg đường uống mỗi ngày hai lần trong 5 ngày, hoặc 1000 mg mỗi ngày HOẶC Các lựa chọn sơ cấp » famciclovir: herpes môi: 1500 mg đường uống mỗi ngày một lần trong 1 ngày; herpes sinh dục (đợt ban đầu): 1000 mg đường uống mỗi ngày một lần trong 1 ngày; herpes sinh dục (tái phát): 125 mg đường uống mỗi ngày hai lần trong 5 ngày, hoặc 1000 mg mỗi ngày hai lần trong 1 ngày. |
| Với viêm phổi do mycoplasma | bổ sung | Macrolide hoặc doxycycline
» Các hướng dẫn điều trị viêm phổi không điển hình khuyến nghị sử dụng macrolide hoặc doxycycline theo kinh nghiệm đối với viêm phổi mắc phải từ cộng đồng không biến chứng để đảm bảo bao phủ vi khuẩn không điển hình.[32] Các lựa chọn sơ cấp » azithromycin: 500 mg đường uống mỗi ngày một lần vào ngày thứ nhất, sau đó 250 mg mỗi một lần trong 4 ngày; 500 mg đường tĩnh mạch mỗi ngày một lần trong 7-10 ngày. HOẶC Các lựa chọn sơ cấp » clarithromycin: 500 mg đường uống 12 giờ một lần trong 14-21 ngày HOẶC Các lựa chọn sơ cấp » gốc erythromycin: 500 mg/kg đường uống mỗi 6 giờ trong 14-21 ngày; 1000 mg/kg đường tĩnh mạch mỗi 6 giờ trong 14-21 ngày HOẶC Các lựa chọn sơ cấp » Doxycycline: 100 mg đường uống 12 giờ một lần trong 14 ngày |
| Hồng ban đa dạng nặng | 1 | Thuốc bôi da
» Các bia bắn điển hình hoặc các nốt sẩn phù, với vị trí phân bố ngọn chi, không ảnh hưởng đến các vị trí niêm mạc và tổn thương <10% diện tích bề mặt toàn cơ thể. » Cần sử dụng thuốc bôi trên da lên tất cả các tổn thương để tránh mất nước cho da và cũng để có tác dụng như là hàng rào bảo vệ. |
| thêm | Corticoid đường uống hoặc đường tĩnh mạch
» Có thể sử dụng corticosteroid tại chỗ để giảm tình trạng viêm. » Đối với bệnh nhân nhập viện, có thể cần dùng corticosteroid đường tĩnh mạch. Phòng ngừa hoặc điều trị cẩn thận các nhiễm khuẩn thứ phát. » Prednisolone: trẻ em: 0,5 đến 1 mg/kg đường uống mỗi ngày một lần trong vòng 5-10 ngày; người lớn: 40-60 mg đường uống mỗi ngày một lần trong vòng 5-10 ngày HOẶC Các lựa chọn thứ cấp » methylprednisolone sodium succinate: 1 mg/kg đường tĩnh mạch mỗi 8 giờ một lần |
|
| Với các tổn thương hở | thêm | Băng gạc vô trùng
» Nếu có bất kỳ tổn thương hở nào, cần làm sạch chúng thật nhẹ nhàng và dùng băng gạc vô trùng để che đậy các tổn thương phòng ngừa nhiễm khuẩn thứ phát. |
| Với các tổn thương tứ chi gây đau | thêm | Thuốc giảm đau đường uống
» Có thể sử dụng thuốc giảm đau (như paracetamol, thuốc kháng viêm không steroid [NSAIDs]) để giảm đau toàn thân và tình trạng khó chịu do các tổn thương gây ra. Các lựa chọn sơ cấp » Paracetamol: 500-1000 mg uống mỗi 4-6 giờ khi cần, tối đa 4000 mg/ngày -và/hoặc- » Ibuprofen: 200-400 mg đường uống mỗi 6-8 giờ khi cần, tối đa 2400 mg/ngày |
| Với các tổn thương ở miệng gây đau | thêm | Lidocaine tại chỗ và nước súc miệng
» Magic mouthwash là tên của một loại nước súc miệng có nhiều dạng bào chế. Dạng bào chế khuyến nghị để giảm các tổn thương ở miệng gây đau có triệu chứng có chứa thuốc gây tê tại chỗ (lidocaine), và antihistamine (diphenhydramine), và antacid. Thuốc này do dược sĩ điều chế. Các lựa chọn sơ cấp » lidocaine tại chỗ: (dung dịch nhờn 2%) 15 mL mỗi 3 giờ khi cần (súc xung quanh trong miệng và nhổ ra), tối đa 8 liều/ngày |
| Trong trường hợp thiếu dịch | thêm | Dịch truyền tĩnh mạch
» Bệnh nhân có thể bị thiếu dịch do các tổn thương đau ở miệng làm hạn chế lượng dịch đưa vào. |
| Với tắc nghẽn niệu đạo | thêm | Đặt ống thông
» Nếu niệu đạo bị nghẽn do bong tróc niêm mạc, đặt ống thông niệu quản. |
| Với nhiễm herpes simplex | thêm | Thuốc kháng vi-rút đường uống
» Sử dụng thuốc kháng vi-rút đường uống cho các ca bệnh vi-rút herpes simplex miệng (nhiệt miệng) và herpes sinh dục. Tiều lượng tùy theo chỉ định. Các lựa chọn sơ cấp » Acylovir: herpes môi: 200 mg đường uống mỗi ngày năm lần trong 5 ngày; herpes sinh dục (bị lần đầu): 400 mg đường uống mỗi ngày ba lần trong 7-10 ngày; herpes sinh dục (tái phát): 800 mg đường uống mỗi ngày hai lần trong 5 ngày, hoặc 400 mg mỗi ngày ba lần trong 5 ngày, HOẶC Các lựa chọn sơ cấp » Valaciclovir: herpes môi: 2000 mg đường uống mỗi ngày hai lần trong 1 ngày; herpes sinh dục (bị lần đầu): 1000 mg đường uống mỗi ngày hai lần trong 7-10 ngày; herpes sinh dục (tái phát): 500 mg đường uống mỗi ngày hai lần trong 5 ngày, hoặc 1000 mg mỗi ngày HOẶC Các lựa chọn sơ cấp » famciclovir: herpes môi: 1500 mg đường uống mỗi ngày một lần trong 1 ngày; herpes sinh dục (đợt ban đầu): 1000 mg đường uống mỗi ngày một lần trong 1 ngày; herpes sinh dục (tái phát): 125 mg đường uống mỗi ngày hai lần trong 5 ngày, hoặc 1000 mg mỗi ngày hai |
| Với viêm phổi do mycoplasma | thêm | Macrolide hoặc doxycycline
» Các hướng dẫn điều trị viêm phổi không điển hình khuyến nghị sử dụng macrolide hoặc doxycycline theo kinh nghiệm đối với viêm phổi mắc phải từ cộng đồng không biến chứng để đảm bảo bao phủ vi khuẩn không điển hình.[32] Các lựa chọn sơ cấp » azithromycin: 500 mg đường uống mỗi ngày một lần vào ngày thứ nhất, sau đó 250 mg mỗi ngày một lần trong 4 ngày; 500 mg đường tĩnh mạch mỗi ngày một lần trong 7-10 ngày HOẶC Các lựa chọn sơ cấp » clarithromycin: 500 mg đường uống 12 giờ một lần trong 14-21 ngày HOẶC Các lựa chọn sơ cấp » gốc erythromycin: 500 mg/kg đường uống mỗi 6 giờ trong 14-21 ngày; 1000 mg/kg đường tĩnh mạch mỗi 6 giờ trong 14-21 ngày HOẶC Các lựa chọn sơ cấp » Doxycycline: 100 mg đường uống 12 giờ một lần trong 14 ngày |
| Hồng ban đa dạng tái phát | 1 | Điều trị ngăn chặn bằng thuốc kháng vi-rút
» Nhằm phòng ngừa tái phát ở bệnh nhân bị mắc bệnh tái phát. Nếu liều dùng ban đầu của valaciclovir được sử dụng khi có dấu hiệu nhiễm trùng herpes simplex ở miệng đầu tiên không kiểm soát được các triệu chứng, thì có thể cần tiếp tục sử dụng valaciclovir trong ít nhất 6 tháng. » Có thể cần dùng liều gấp đôi để điều trị các trường hợp tái phát. » Sử dụng aciclovir đối với những bệnh nhân cần thuốc dạng nước. Các lựa chọn sơ cấp » Valaciclovir: 1000 mg đường uống mỗi ngày một lần trong 6 tháng, hoặc 500 mg đường uống mỗi ngày hai lần trong 6 tháng HOẶC Các lựa chọn thứ cấp » Acylovir: 400 mg đường uống mỗi ngày hai lần trong 6 tháng |
Giai đoạn đầu
Đã có báo cáo về dapsone là có lợi ích trong hồng ban đa dạng dai dẳng hoặc tái phát. Tuy nhiên cần phải nghiên cứu thêm.[33]
Rituximab đối với hồng ban đa dạng tái phát
Người ta đã thử nghiệm rituximab ở 5 bệnh nhân bị hồng ban đa dạng kháng trị với bệnh từ 9 đến 20 năm.[34] Bốn trong những bệnh nhân này có kháng thể kháng desmoplakin. Bốn trong những bệnh nhân này thuyên giảm hoàn toàn hoặc gần như hoàn toàn, và một bệnh nhân thuyên giảm một phần, trong 3 đến 11 tháng.
Liệu pháp ức chế miễn dịch và quang trị liệu
Trong một vài ca đơn độc, sử dụng liệu pháp ức chế miễn dịch với mycophenolate, azathioprine, hoặc ciclosporin và quang trị liệu (psoralens cộng với UVA đường uống).[35] [36] [37] [38]
Liên lạc theo dõi
Khuyến nghị
Giám sát
Khi ghi nhận hồng ban đa dạng tái phát, bác sĩ cần đánh giá để đảm bảo chẩn đoán chính xác. Cần duy trì liệu pháp ức chế trong ít nhất 6 tháng với bệnh tái phát.
Hướng dẫn dành cho bệnh nhân
Có thể tư vấn cho bệnh nhân làm sạch các tổn thương da nhẹ nhàng với xà phòng và nước mỗi ngày hai lần và thoa thuốc bôi trên da. Cần băng vết thương hở, rỉ nước, và có thể có lợi ích khi tư vấn cho bệnh nhân duy trì chế độ ăn nhạt cho đến khi các thương tổn ở miệng thuyên giảm. Cũng có thể tư vấn cho bệnh nhân uống nhiều nước để bù lại lượng dịch do ăn uống kém và mất nước ở da, và hỗ trợ bài tiết aciclovir hoặc valaciclovir ở thận.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Nhiễm khuẩn thứ phát | Ngắn hạn | Thấp |
| Điều trị với thuốc kháng sinh thích hợp. | ||
Tiên lượng
Hồng ban đa dạng thường là bệnh nhẹ tự khỏi với các tổn thương lành lặn trong vòng 2 đến 3 tuần mà không để lại sẹo. Tái phát thường ít gặp hoặc ít đe dọa tính mạng. Tuy nhiên, cần đề nghị liệu pháp ức chế để phòng ngừa. Liều lượng mỗi ngày hai lần có thể duy trì hiệu quả của thuốc tốt hơn, nhưng kém tuân thủ hơn khi dùng liệu pháp ức chế.
Hướng dẫn
Hướng dẫn điều trị
| Châu Âu |
| Consensus document on therapy with bath psoralen-UV-A
Nhà xuất bản: The Spanish Photobiology Group of the Spanish Academy of Dermatology and Venereology Xuất bản lần cuối: 2007 |
| Bắc Mỹ |
| Consensus guidelines on the management of community-acquired pneumonia in adults
Nhà xuất bản: Infectious Diseases Society of America; American Thoracic Society Xuất bản lần cuối: 2007 |
Các bài báo chủ yếu
• Sokumbi O, Wetter DA. Clinical features, diagnosis, and treatment of erythema multiforme: a review for the practicing dermatologist. Int J Dermatol. 2012;51:889-902. Toàn văn Tóm lược
• Bastuji-Garin S, Rzany B, Stern RS, et al. Clinical classification of cases of toxic epidermal necrolysis, Stevens- Johnson syndrome, and erythema multiforme. Arch Dermatol. 1993 Jan;129(1):92-6. Tóm lược
• Assier H, Bastuji-Garin S, Revuz J, et al. Erythema multiforme with mucous membrane involvement and Stevens- Johnson syndrome are clinically different disorders with distinct causes. Arch Dermatol. 1995;131:539-543. Tóm lược
Tài liệu tham khảo
1. Sanchis JM, Bagán JV, Gavaldá C, et al. Erythema multiforme: diagnosis, clinical manifestations and treatment in a retrospective study of 22 patients. J Oral Pathol Med. 2010;39:747-752. Tóm lược
2. Sokumbi O, Wetter DA. Clinical features, diagnosis, and treatment of erythema multiforme: a review for the practicing dermatologist. Int J Dermatol. 2012;51:889-902. Toàn văn Tóm lược
3. French LE, Prins C. Erythema multiforme, Stevens-Johnson syndrome and toxic epidermal necrolysis. In: Bolognia JL, Jorizzo JL, Rapini RP, eds. Dermatology. 2nd ed. London, UK: Mosby-Elsevier; 2008:287-300.
4. Bastuji-Garin S, Rzany B, Stern RS, et al. Clinical classification of cases of toxic epidermal necrolysis, Stevens- Johnson syndrome, and erythema multiforme. Arch Dermatol. 1993 Jan;129(1):92-6. Tóm lược
5. Assier H, Bastuji-Garin S, Revuz J, et al. Erythema multiforme with mucous membrane involvement and Stevens- Johnson syndrome are clinically different disorders with distinct causes. Arch Dermatol. 1995;131:539-543. Tóm lược
6. Xia Y, Yang Z, Chen S, et al. Extranodal NK/T-cell lymphoma mimicking erythema multiforme. Indian J Dermatol. 2015;60:322. Toàn văn Tóm lược
7. Ma JH, Smith S, Gordon LA. Acute HIV infection presenting as erythema multiforme in a 45-year-old heterosexual man. Med J Aust. 2015;202:273-275. Toàn văn Tóm lược
8. Ghosh I, Pahwa P, Dinda AK, et al. Erythema multiforme associated with metastatic breast cancer. Indian J Dermatol. 2013;58:485-486. Toàn văn Tóm lược
9. Auquier-Dunant A, Mockenhaupt M, Maldi L, et al. Correlations between clinical patterns and causes of erythema multiforme majus, Stevens-Johnson syndrome, and toxic epidermal necrolysis: results of an international prospective study. Arch Dermatol. 2002;138:1019-1024. Tóm lược
10. Eun LY, Go JW, Kang WH, et al. Erythema multiforme associated with Kawasaki Disease in a Korean child. Eur J Dermatol. 2010;20:524-525. Tóm lược
11. Kishore BN, Ankadavar NS, Kamath GH, et al. Varicella zoster with erythema multiforme in a young girl: a rare association. Indian J Dermatol. 2014;59:299-301. Toàn văn Tóm lược
12. Kasuya A, Sakabe J, Kageyama R, et al. Successful differentiation of herpes zoster-associated erythema multiforme from generalized extension of herpes by rapid polymerase chain reaction analysis. J Dermatol. 2014;41:542-544. Tóm lược
13. Borrás-Blasco J, Navarro-Ruiz A, Borrás C, et al. Adverse cutaneous reactions induced by TNF-alpha antagonist therapy. South Med J. 2009;102:1133-1140. Tóm lược
14. Lenalidomide: Stevens-Johnson syndrome. Prescrire Int. 2010;19:125. Tóm lược
15. Ballester I, Guijarro J, Silvestre JF, et al. Erythema multiforme induced by imiquimod 5% cream. Int J Dermatol. 2014;53:e347-e348. Tóm lược
16. Storie EB, Perry A. Erythema multiforme following smallpox vaccination. Mil Med. 2014;179:e113-e115. Tóm lược
17. Allione A, Dutto L, Castagna E, et al. Erythema multiforme caused by tattoo: a further case. Intern Emerg Med. 2011;6:263-265. Tóm lược
18. Sidwell RU, Francis ND, Basarab T, et al. Vesicular erythema-multiforme-like reaction to papra-phenylenediamine in a henna tattoo. Pediatr Dermatol. 2008;25:201-204. Tóm lược
19. Rodríguez-Pazos L, Sánchez-Aguilar D, Rodríguez-Granados MT, et al. Erythema multiforme photoinduced by statins. Photodermatol Photoimmunol Photomed. 2010;26:216-218. Tóm lược
20. Lamoreux MR, Stern MR, Hsu WT. Erythema multiforme. Am Fam Physician. 2006;74:1883-1888. Tóm lược
21. Gantala R, Devaraju RR, G SG, et al. Condiments costing high. . . ! A case report of erythema multiforme. J Clin Diagn Res. 2015;9:ZD22-ZD24. Toàn văn Tóm lược
22. Kumar MS, Kumar MH, Kumar VS, et al. Herpes-associated erythema multiforme worsened by a Siddha drug, Alpinia galanga, in an 18-year-old man. BMJ Case Rep. 2015;2015.pii: bcr2015212303. Toàn văn Tóm lược
23. Sundram U. A review of important skin disorders occurring in the posttransplantation patient. Adv Anat Pathol. 2014;21:321-329. Tóm lược
24. Ng PP, Sun YJ, Tan HH, et al. Detection of HSV genomic DNA in various subsets of Erythema multiforme by polymerase chain reaction. Dermatology. 2003;207:349-353. Tóm lược
25. Ono F, Sharma BK, Smith CC, et al. CD34+ cells in the peripheral blood transport HSV DNA fragments to the skin of patients with erythema multiforme (HAEM). J Invest Dermatol. 2005;124:1215-1224. Tóm lược
26. Kokuba H, Aurelian L, Burnett J. HSV associated erythema multiforme (HAEM) is mechanistically distinct from drug-induced erythema multiforme: interferon-gamma is expressed in HAEM lesions and tumor necrosis factor- alpha in drug-induced erythema multiforme lesions. J Invest Dermatol. 1999;113:808-815. Toàn văn Tóm lược
27. Wetter DA, Davis MD. Recurrent erythema multiforme: clinical characteristics, etiologic associations, and treatment in a series of 48 patients at Mayo Clinic, 2000 to 2007. J Am Acad Dermatol. 2010;62:45-53. Toàn văn Tóm lược
28. Joseph RH, Haddad FA, Matthews AL, et al. Erythema multiforme after orf virus infection: a report of two cases and literature review. Epidemiol Infect. 2015;143:385-390. Toàn văn Tóm lược
29. Chiang MC, Chiang FC, Chang YT, et al. Erythema multiforme caused by Treponema pallidum in a young patient with human immunodeficiency virus infection. J Clin Microbiol. 2010;48:2640-2642. Tóm lược
30. Cote B, Wechsler J, Bastuji-Garin S. Clinicopathologic correlation in erythema multiforme and Stevens-Johnson syndrome. Arch Dermatol. 1995;131:1268-1272. Tóm lược
31. Lee HJ, Kwon JA, Kim JW. Erythema multiforme-like molluscum dermatitis. Acta Derm Venereol. 2002;82:217-218. Tóm lược
32. Mandell LA, Wunderink RG, Anzueto A, et al. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis. 2007 Mar 1;44 Suppl 2:S27-72. Toàn văn Tóm lược
33. Oak AS, Seminario-Vidal L, Sami N. Treatment of antiviral-resistant recurrent erythema multiforme with dapsone. Dermatol Ther. 2016 Nov 18 [Epub ahead of print]. Tóm lược
34. Hirsch G, Ingen-Housz-Oro S, Fite C, et al. Rituximab, a new treatment for difficult-to-treat chronic erythema multiforme major? Five cases. J Eur Acad Dermatol Venereol. 2016;30:1140-1143. Tóm lược
35. Davis MD, Rogers RS, Pittelkow MR. Recurrent erythema multiforme/Stevens-Johnson syndrome: response to mycophenolate mofetil. Arch Dermatol. 2002;138:1547-1550. Toàn văn Tóm lược
36. Jones RR. Azathioprine therapy in the management of persistent erythema multiforme. Br J Dermatol. 1981;105:465-467. Tóm lược
37. Bakis S, Zagarella S. Intermittent oral cyclosporin for recurrent herpes simplex-associated erythema multiforme. Australas J Dermatol. 2005;46:18-20. Tóm lược
38. Morison WL, Anhalt GJ. Therapy with oral psoralen plus UV-A for erythema multiforme. Arch Dermatol. 1997;133:1465-1466. Tóm lược.
39. Bộ Y tế, Hướng dẫn chẩn đoán và điều trị các bệnh da liễu, truy cập ngày 2/1/2024.
Hình ảnh
- Hình 1: Tổn thương dạng bia bắn trong lòng bàn tay
Từ bộ sưu tập cá nhân của Nanette Silverberg, MD; đã xin phép trước khi sử dụng
- Hình 2: Tổn thương bia bắn và tổn thương dạng bia bắn. Từ bộ sưu tập cá nhân của Nanette Silverberg, MD; đã xin phép trước khi sử dụng
- Hình 3: Tổn thương hình bia bắn trên mặt và các vết loét trợt niêm mạc có đóng vảy do tái phát HSV-1
Từ bộ sưu tập cá nhân của Nanette Silverberg, MD; đã xin phép trước khi sử dụng
Xem thêm:
Bệnh Kawasakis là bệnh gì? Nguyên nhân, các dấu hiệu cần chú ý, điều trị và cách phòng ngừa theo BMJ.
Bệnh hột xoài (Lymphogranuloma venereum) là bệnh gì?, triệu chứng và cách điều trị theo BMJ.
Ngứa: Sinh lý bệnh, cách tiếp cận chẩn đoán từng bước và chú ý theo BMJ
Bệnh tiểu gắt: Nguyên nhân gây bệnh, hướng dẫn chẩn đoán theo BMJ