Bệnh Nhi khoa
Bệnh Kawasakis là bệnh gì? Nguyên nhân, các dấu hiệu cần chú ý, điều trị và cách phòng ngừa theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Bệnh Kawasakis là bệnh gì? Nguyên nhân, các dấu hiệu cần chú ý, điều trị và cách phòng ngừa theo BMJ. Để tải file PDF, mời các bạn click vào link ở đây.
Tóm tắt
◊ Sốt cấp tính kéo dài trong 5 ngày trở lên.
◊ Các dấu hiệu điển hình bao gồm sốt, ban đa hình thái, mắt xung huyết và đỏ niêm mạc kèm theo lưỡi hình quả dâu.
◊ Sưng và ban đỏ ở bàn tay và bàn chân xuất hiện ở giai đoạn cấp tính, sau đó là tình trạng da bong vảy ở tuần thứ hai.
◊ Sưng hạch bạch huyết vùng cổ một bên không có mủ thường xuất hiện ở khoảng 40% các ca bệnh.
◊ Phình mạch vành xuất hiện ở 20% đến 25% bệnh nhân không được điều trị.
◊ Điều trị chuẩn bao gồm globulin miễn dịch truyền tĩnh mạch và/hoặc aspirin. Ở các ca bệnh kháng trị, có thể cần phải sử dụng corticosteroid hoặc chất ức chế yếu tố hoại tử khối u (TNF)-alpha.
Thông tin cơ bản
Định nghĩa
Bệnh Kawasaki (KD) là một bệnh viêm mạch toàn thân tự giới hạn, có sốt, cấp tính không rõ căn nguyên chủ yếu ảnh hưởng ở trẻ nhỏ. Ở người có rối loạn miễn dịch di truyền trước đó, một hoặc nhiều tác nhân nhiễm trùng có thể đóng vai trò trong việc khởi phát các biểu hiện lâm sàng của bệnh. Về mặt lâm sàng, bệnh đặc trưng bởi sốt, phát ban đa hình, viêm kết mạc, đỏ niêm mạc với lưỡi quả dâu, xơ cứng bàn tay và bàn chân và sưng hạch bạch huyết vùng cổ một bên. Tỷ lệ tử vong và tàn tật phụ thuộc vào có phình động mạch vành xuất hiện ở 20% đến 25% bệnh nhân không được điều trị. KD là nguyên nhân hàng đầu gây ra bệnh tim mắc phải ở trẻ em dưới 5 tuổi tại Hoa Kỳ và các quốc gia phát triển khác.
Dịch tễ học
KD phần lớn chỉ ảnh hưởng đến trẻ nhỏ, với tỷ lệ mắc bệnh cao nhất ở độ tuổi từ 13 đến 24 tháng tuổi.[2] Bệnh này hiếm khi gặp ở trẻ dưới 6 tháng tuổi, và 80% các ca bệnh xảy ra trước 5 tuổi.[3] Mặc dù chưa phát hiện ra mối liên quan với kháng nguyên bạch cầu ở người (HLA), tỷ lệ mắc mới KD đã tăng lên đáng kể ở Nhật Bản và Hàn Quốc, cũng như ở trẻ em người Mỹ gốc Á tại Hoa Kỳ. Bệnh ảnh hưởng đến khoảng 5000 trẻ em Hoa Kỳ hàng năm.[4] Dữ liệu bệnh nhân nhập viện tại Hoa Kỳ được công bố cho thấy tỷ lệ mắc là 24,7 trên 100.000 trẻ em dưới 5 tuổi trong năm 2010. Trẻ em gốc châu Á/Thái Bình Dương có tỷ lệ cao nhất (50,4 trên 100.000), tiếp đó là trẻ em da đen (29,8) và da trắng (22,5).[4] Một báo cáo trước đó từ năm 1997 đến 2000 cho thấy tỷ lệ mắc mới hàng năm là 16,9, 11,1 và 9,1 trên 100.000 trẻ tại Hoa Kỳ tương ứng với trẻ em da đen, gốc Tây Ban Nha và Bồ Đào Nha và da trắng < 5 tuổi.[5] Tuy nhiên, tỷ lệ mắc mới hàng năm KD ở trẻ em bản địa người da đỏ Mỹ và Alaska < 5 tuổi năm 1999 chỉ ở mức 4,3 trên 100.000 trẻ, mặc dù những trẻ này có gốc châu Á.[6] Số liệu ở trẻ người Mỹ gốc Á và Đảo Thái Bình Dương được báo cáo cao hơn, ở mức 32,5 trên 100.000 trẻ.[5]
Tỷ lệ mắc mới hàng năm ở Nhật Bản năm 1999 được ước tính vào khoảng từ 75 đến 125 ca bệnh trên 100.000 trẻ <5 tuổi.[7] Tuy nhiên, một nghiên cứu gần đây hơn cho thấy rằng trẻ em có nguồn gốc Nhật Bản có tỷ lệ mắc mới cao hơn nhiều, là 240 trên 100.000 trẻ <5 tuổi.[4] Tỷ lệ tái phát ở trẻ em Nhật Bản là 3%.[4] Tỷ lệ mắc mới cao ở trẻ gốc châu Á gợi ý rằng yếu tố di truyền của vật chủ có thể đóng vai trò quan trọng trong sinh bệnh học của KD.
Bệnh căn học
Nguyên nhân của KD vẫn chưa được biết. Tuy nhiên, các quan sát sau đây gợi ý rằng bệnh do một tác nhân nhiễm trùng chưa được biết đến gây ra.
• Hình ảnh lâm sàng: KD trùng lặp với các bệnh nhiễm trùng khác như sốt tinh hồng nhiệt và nhiễm trùng adenovirus.
• Xuất hiện theo mùa: tại Hoa Kỳ và các khu vực địa lý khác, đỉnh xuất hiện KD là mùa đông/xuân, tương tự như rất nhiều bệnh do vi-rút.
• Dịch bệnh có tâm điểm rõ ràng: các cụm thời gian đã được báo cáo tại Hoa Kỳ, Nhật Bản và trên toàn thế giới.[3] Ngoài ra, ở Nhật Bản, bùng phát dịch đã được ghi nhận ban đầu xảy ra ở một khu vực và lan ra cả nước trong vòng 3 tháng.[8]
• Độ tuổi khởi phát bệnh: tỷ lệ mắc mới cao nhất ở nhóm trẻ trong độ tuổi tập đi; 80% các ca bệnh là trẻ nhỏ dưới 5 tuổi, và tỷ lệ hiếm các ca bệnh dưới 3 tháng tuổi cho thấy nguyên nhân có thể là do kháng thể bảo vệ truyền qua nhau thai.[3] [7]
Các nghiên cứu vẫn chưa xác định được các vi-rút như parvovirus B19, retrovirus, vi-rút Epstein-Barr, herpes, sởi, hoặc vi-rút corona ở người (NL-63) là tác nhân gây KD.[9] 1[B]Evidence Cho đến nay, chưa tìm được bằng chứng nào chứng minh nguyên nhân do bất kỳ loại vi-rút cụ thể nào.
Tương tự như bệnh do vi-rút, bệnh do vi khuẩn có thể liên quan đến KD. Sốt và các biểu hiện lâm sàng khác của KD, ví dụ như tổn thương niêm mạc và phát ban da bong vảy, chồng lấp với các bệnh liên quan tới độc tố nhiễm trùng được biết rõ như hội chứng sốc do độc tố (TSS) tụ cầu và liên cầu và sốt tinh hồng nhiệt. Đã có báo cáo Staphylococcus aureus bài tiết độc tố gây TSS được phân lập từ một bệnh nhân mắc KD, với biểu hiện là phình mạch vành.[10] Nghiên cứu cho rằng nhiễm trùng tạo ra một phản ứng trung gian miễn dịch, gây ra các dấu hiệu và triệu chứng của bệnh ở một vật chủ dễ bị tổn thương về miễn dịch di truyền. Nghiên cứu đề xuất rằng ở cả KD và TSS, bệnh gây ra bởi các độc tố vi-rút hoặc vi khuẩn đóng vai trò siêu kháng nguyên.[11] [12] Học thuyết siêu kháng nguyên với KD đang tiếp tục được nghiên cứu; tuy nhiên, hiện vẫn đang thiếu nhiều dữ liệu ủng hộ.[13]
Trong nghiên cứu lớn nhất về mối liên hệ toàn bộ gen đối với bệnh Kawasaki, bao gồm năm mẫu độc lập khác nhau ở Nhật Bản, các khuynh hướng di truyền liên quan nhiều nhất là các biến thể có ái lực cao với thụ thể FC của globulin miễn dịch G (FCGR2A) và các biến thể liên quan đến yếu tố điều hòa thụ thể tế bào T còn được gọi là ITPKC (inotisol 1,4,5- triphosphate 3-kinase C).[14] [15]
Mặc dù có sự tương đồng giữa KD và bệnh đau đầu chi (quá mẫn với thủy ngân), các nghiên cứu mối liên kết KD với thuốc, độc tố, hóa chất và kim loại nặng cho kết quả âm tính.[16]
Sinh lý bệnh học
Bệnh Kawasaki (KD) là một bệnh viêm mạch toàn thân biểu hiện là sốt kéo dài, phát ban, viêm kết mạc, thay đổi niêm mạc, sưng hạch bạch huyết cổ và thay đổi ở bàn tay và bàn chân. Biến chứng nguy hiểm nhất của căn bệnh đặc biệt này là viêm động mạch vành cấp tính kèm giãn hoặc phình mạch. Ban đầu, KD được coi là bệnh tự giới hạn và lành tính. Tuy nhiên, các báo cáo sau đó chỉ ra rằng có tới 2% bệnh nhân tử vong vì bất thường mạch vành, và 20% đến 25% bệnh nhân không được điều trị xuất hiện giãn hoặc phình động mạch vành (CAA). Ngoài ra, KD có thể gây nhồi máu cơ tim, đột tử và bệnh tim thiếu máu cục bộ.[17]
Ở giai đoạn đầu của bệnh có phù nề và thâm nhiễm bạch cầu trung tính ở thành động mạch vành, rất nhanh bị thay thế bởi tế bào đơn nhân.[18] Sau đó là sự sản sinh tại chỗ các metalloproteinases khuôn gây phá hủy màng ngăn chun trong và lớp áo giữa, dần dần có sự thay thế bởi các mô liên kết sợi của lớp áo giữa và lớp nội mô, dẫn tới hình thành phình mạch, sẹo và hẹp mạch.[19]Điều trị chuẩn đối với KD, globulin miễn dịch truyền tĩnh mạch, trung hòa kháng thể tuần hoàn thông qua các kháng thể kháng idiotype và điều hòa ức chế các thành phần viêm.[20] Cơ chế của globulin miễn dịch truyền tĩnh mạch (IVIG) cũng được cho là điều chỉnh chức năng của các thụ thể Fc, gây ảnh hưởng hoạt hóa bổ thể và mạng lưới cytoline, điều chỉnh sự tăng trưởng tế bào và ảnh hưởng đến tế bào T và B.[20]
Có các báo cáo về trẻ em mắc KD mà không có bất thường mạch vành trong giai đoạn cấp của bệnh và tử vong vài năm sau đó do các nguyên nhân không liên quan. Tiến hành khám nghiệm tử thi trên các trẻ em này cho thấy sự dày lên của nội mạc mạch vành và xơ hóa lớp áo giữa.[21]
Phân loại
Các giai đoạn lâm sàng[1]
Về mặt lâm sàng, diễn biến của bệnh Kawasaki (KD) nếu không điều trị được chia thành các giai đoạn sau:
• Giai đoạn sốt cấp tính (kéo dài từ tuần 1 đến tuần 2
• Sốt, kích thích, viêm hạch cổ, viêm kết mạc, phát ban, đỏ niêm mạc, ban đỏ và đau ở bàn tay và bàn chân, đau khớp hoặc viêm khớp, có thể bị viêm cơ tim và viêm màng ngoài tim.
• Giai đoạn bán cấp (kéo dài từ tuần 2 đến 4)
• Sốt, phát ban và sưng hạch bạch huyết thuyên giảm; nếu vẫn còn sốt thì tăng nguy cơ bị biến chứng tim; kích thích kéo dài, chán ăn, xung huyết kết mạc; bong vảy da ở các chi bắt đầu ở giai đoạn này.
• Bệnh nhân có thể hoàn toàn không có triệu chứng nếu được điều trị bằng globulin miễn dịch truyền tĩnh mạch (IVIG). Bong vảy da quanh móng có thể là biểu hiện lâm sàng rõ ràng duy nhất.
• Bất thường tim (giãn động mạch vành [Fig-1] hoặc phình mạch) có thể xảy ra trong giai đoạn này, và hiếm khi xảy ra trong giai đoạn muộn hơn ở bệnh nhân được điều trị bằng IVIG.
• Phục hồi (kéo dài từ tuần 4 đến 8)
• Tất cả dấu hiệu viêm đều giảm và các dấu ấn ở giai đoạn cấp tính trở về bình thường.
• Nếu có, giãn hoặc phình động mạch vành có thể vẫn kéo dài và tăng lên.
• Giai đoạn mạn tính (đa dạng)
• Nếu biểu hiện, giãn động mạch vành có thể khỏi.
• Tuy nhiên, phình động mạch vành có thể kéo dài đến tuổi trưởng thành. Những bệnh nhân này có nguy cơ mắc huyết khối động mạch vành, đứt động mạch vành và nhồi máu cơ tim sau đó.
Phòng ngừa
Ngăn ngừa thứ cấp
Trong các hướng dẫn do Hiệp hội Tim mạch Hoa Kỳ xuất bản, hệ thống phân tầng để phân loại bệnh nhân theo mức độ nguy cơ xuất hiện thiếu máu cơ tim đã được đề xuất.[1]
• Mức độ nguy cơ thấp: bệnh nhân không phát hiện thấy phình động mạch vành (CAA). Dữ liệu từ việc theo dõi lâu dài (10 đến 20 năm kể từ khi khởi phát) cho thấy tỷ lệ mắc bệnh và tử vong ở các bệnh nhân này tương tự với những đối tượng nhi khoa bình thường. Không cần chụp mạch máu ở những bệnh nhân này, và bệnh nhân không cần liệu pháp chống ngưng tập tiểu cầu (aspirin liều thấp) sau 8 tuần kể từ khi khởi phát. Khuyến cáo đánh giá thận trọng kèm theo tư vấn sau mỗi 5 năm để xác định nguy cơ mắc thiếu máu cơ tim trong tương lai. Không cần thiết hạn chế hoạt động thể lực sau 8 tuần.
• Mức độ nguy cơ trung bình: bệnh nhân mắc CAA thoái lui. Ở nhóm bệnh nhân mắc KD này, các cá nhân có CAA thoái lui 50% đến mức đường kính lòng mạch bình thường, được thể hiện trên chụp mạch máu. Tỷ lệ cải thiện CAA tương quan nghịch với kích thước của nó. Các nghiên cứu đã chỉ ra rằng, mặc dù bệnh đã thoái lui, nhưng đã có hiện tượng dày nội mạc và rối loạn chức năng nội mạc. Những bệnh nhân này cần được điều trị bằng aspirin liều thấp, ít nhất cho đến khi thấy được thoái lui chứng phình mạch. Cần thực hiện theo dõi về tim mạch hàng năm, bằng ECG và siêu âm tim. Đặc biệt khuyến cáo thực hiện test gắng sức và xét nghiệm đánh giá tưới máu cơ tim hai lần một năm. Chụp mạch máu là cần thiết nếu có bằng chứng của thiếu máu cục bộ. Hoạt động thể lực cường độ cao nên hạn chế và được hướng dẫn. Nếu phình mạch thoái lui xảy ra trong vòng 8 tuần từ khi khởi phát, thì không cần hạn chế sau 8 tuần đầu. Khuyến cáo nên đánh giá thận trọng kèm theo tư vấn sau mỗi 3 đến 5 năm để xác định nguy cơ thiếu máu cơ tim trong tương lai.
• Mức độ nguy cơ cao: bệnh nhân có bằng chứng chụp mạch máu cho thấy phình mạch lớn hoặc khổng lồ hoặc tắc nghẽn mạch vành. Những bệnh nhân mắc KD này cần liệu pháp chống ngưng tập tiểu cầu và warfarin kéo dài (để duy trì INR ở mức 2-3), hoặc heparin trọng lượng phân tử thấp (để duy trì mức yếu tố kháng Xa ở mức 0,5 đến 1,0 đơn vị/mL). Thuốc chẹn beta có thể được cân nhắc ở những bệnh nhân có khối phình lớn hoặc khổng lồ có nguy cơ phát triển thành thiếu máu cục bộ cơ tim.[1] Với bệnh xơ vữa động mạch, thuốc chẹn beta là một phần quan trọng của điều trị. Cách điều trị này cũng áp dụng trong sinh lý bệnh của bệnh mạch vành do KD, và cũng được khuyến cáo cho bệnh nhân bị thiếu máu cục bộ cơ tim hoặc nhồi máu cơ tim.[1] Cần tránh hoạt động thể thao đối kháng hoặc cường độ cao để giảm nguy cơ chảy máu. Đặc biệt khuyến cáo theo dõi tim mạch bằng ECG và siêu âm tim, và test gắng sức có chụp tưới máu cơ tim làm hai lần một năm, và sau đó cần thực hiện chụp mạch nếu có biểu hiện thiếu máu cục bộ.
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một bé gái 1 tuổi trước đó hoàn toàn khỏe mạnh nhập viện nhi với tiền sử 7 ngày sốt đột ngột lên tới 39,5°C (103°F). Ba ngày sau khi khởi phát sốt, bé xuất hiện sưng cổ bên trái và hăm tã, và dần dần dễ quấy khóc và kích thích. Bé được đưa vào phòng cấp cứu, chẩn đoán viêm hạch cổ, và cho về nhà điều trị thuốc kháng sinh đường uống. Người mẹ thấy bé vẫn tiếp tục kích thích, sốt cao và ăn uống kém. Ở lần nhập viện tiếp theo, bé rất kích thích, nhiệt độ là 38,9°C (102°F), nhịp tim là 140 nhịp/phút, nhịp thở là 40 lần/phút và huyết áp là 110/54 mmHg. Không có dấu hiệu cứng gáy. Kết mạc nhãn cầu và thể mi đều đỏ và sung huyết, môi khô và bong da, sung huyết hầu họng kèm một số chỗ niêm mạc bị loét, nhú lưỡi to và đỏ (như quả dâu tây). Khám cổ thấy khối hơi đau ở bên trái, kích thước khoảng 4 cm. Da có phát ban toàn thân đa dạng, ban đỏ, dạng dát, mất khi căng da, ngoài ra vùng tầng sinh môn cũng bị đỏ và bong vảy. Tứ chi của bé, đặc biệt là lòng bàn tay và lòng bàn chân sưng, đỏ và hơi đau.
Các bài trình bày khác
Một số ca bệnh không có đầy đủ các tiêu chuẩn được chấp nhận và được gọi là bệnh Kawasaki (KD) không đầy đủ/ không điển hình. Biểu hiện này thường gặp hơn ở trẻ 5 ngày) và 2 hoặc 3 tiêu chuẩn kinh điển như phát ban đa dạng toàn thân và mắt xung huyết. Viêm nút quanh động mạch ở trẻ nhũ nhi là một phần trong các biểu hiện của KD. Các tổn thương phình động mạch vành khó phân biệt về mặt lâm sàng và về mặt bệnh học với các tổn thương có thể thấy ở KD. Hội chứng da niêm mạc kèm sưng hạch bạch huyết có sốt cấp tính được mô tả đầu tiên trước khi phát hiện ra KD. Hội chứng này giờ đây là một phần trong biểu hiện của KD.
Cách tiếp cận chẩn đoán từng bước
Chẩn đoán dựa trên các dấu hiệu và triệu chứng lâm sàng. Không có xét nghiệm chẩn đoán riêng biệt trong phòng thí nghiệm đối với bệnh này. Các dấu hiệu chính được ghi nhận và báo cáo vào năm 1974, và các tiêu chí này được cập nhật bởi Hiệp hội Tim mạch Hoa Kỳ và tán thành bởi Học viện Nhi khoa Hoa Kỳ.[1] [24]
Giai đoạn cấp tính
Giai đoạn cấp tính thông thường kéo dài từ 7 đến 11 ngày. Bệnh nhân mắc bệnh Kawasaki thường gặp xuất hiện 5 ngày sốt không đáp ứng với điều trị kháng sinh. Sốt thường cao; thường hơn 39°C (102°F), nhưng thường trên 39,9°C (104°F). Bệnh nhân thường kích thích nhiều hơn mức độ gây ra bởi sốt. Ngoài ra, bệnh nhân phải có thêm 4 trong số 5 dấu hiệu và triệu chứng sau đây:
• Ban đỏ đa hình thái
• Sung huyết kết mạc hai bên không có mủ (xảy ra ở 90% ca bệnh)
• Những thay đổi miệng-hầu, bao gồm sung huyết lan tỏa, lưỡi hình quả dâu và thay đổi ở môi (ví dụ như sưng, nứt, đỏ và chảy máu)
• Thay đổi ở các đầu chi, bao gồm ban đỏ, phù, cứng và bong vảy, có thể khiến đi lại khó khăn
• Sưng hạch bạch huyết cổ không có mủ. Triệu chứng này xảy ra ở 40% ca bệnh (mặc dù ở các báo cáo khác là 50% đến 75%) và thông thường là một hạch cổ duy nhất, sưng to, không có mủ, kích thước khoảng 1,5 cm trở lên.
Các tiêu chuẩn này chỉ là hướng dẫn để ngăn ngừa chẩn đoán nhầm hoặc chẩn đoán quá mức. Theo các hướng dẫn này, có thể đưa ra chẩn đoán vào ngày thứ 4 của cơn sốt nếu đáp ứng bốn tiêu chuẩn chính, đặc biệt là khi xuất hiện sưng và đỏ bàn tay và bàn chân. Ở các trường hợp hiếm gặp, các bác sĩ lâm sàng có kinh nghiệm đã điều trị nhiều bệnh nhân KD có thể đưa ra chẩn đoán vào ngày thứ 3 của cơn sốt nếu có các biểu hiện lâm sàng điển hình.[1]
Tuy nhiên, các bác sĩ lâm sàng cần lưu ý rằng có các ca KD không có đầy đủ các dấu hiệu và triệu chứng để đáp ứng các tiêu chuẩn này; điều này liên quan đến KD không đầy đủ (không điển hình). Ở những ca bệnh không có đầy đủ tiêu chuẩn lâm sàng, phải chỉ ra bằng chứng về bất thường động mạch vành hoặc phình động mạch trên siêu âm tim. KD không đầy đủ xảy ra phổ biến nhất ở trẻ nhũ nhi có nguy cơ mắc bất thường động mạch vành và sốt kéo dài có thể là biểu hiện lâm sàng duy nhất được phát hiện. Ở những bệnh nhân này, siêu âm tim có bất thường mạch vành có độ đặc hiệu cao trong chẩn đoán. Ngoài ra, khi có nhiều hơn 3 đặc điểm trên xét nghiệm sau đây có thể làm tăng chỉ số nghi ngờ KD: 1) thiếu máu; 2) số lượng tiểu cầu >450.000 sau ngày thứ 7 của đợt sốt; 3) albumin 15.000; 6) nước tiểu có >10 WBC/vi trường.[1]
Khi không có xét nghiệm chẩn đoán, các tiêu chuẩn này trở thành yếu tố then chốt trong chẩn đoán một bệnh nhân mắc KD. Một số xét nghiệm phòng thí nghiệm có thể hỗ trợ, ví dụ như các chỉ số phản ứng pha cấp, bao gồm tốc độ máu lắng (ESR) và CRP (protein phản ứng C). Các chỉ số này tăng lên đáng kể (cao hơn nhiều so với các nhiễm trùng vi-rút thông thường).[25]
Các dấu hiệu ít gặp khi khám lâm sàng ở giai đoạn cấp tính
Các dấu hiệu ít gặp hơn có thể bao gồm: cứng gáy thứ phát do viêm màng não vô khuẩn, liệt mặt, viêm màng bồ đào trước (70%), tràn dịch màng phổi, thâm nhiễm phổi, tràn dịch màng ngoài tim có hoặc không có viêm cơ tim và suy tim sung huyết.
Các dấu hiệu khác bao gồm: đau bụng, tiêu chảy, viêm gan, vàng da tắc mật, túi mật căng hoặc ứ nước túi mật, viêm tụy, ảnh hưởng đến khớp (đau khớp hoặc viêm khớp), viêm niệu đạo, viêm âm hộ, đái mủ niệu đạo không do lậu, protein niệu, viêm thận và suy thận cấp. Ngoài ra, có thể gặp hoại tử ở ngọn chi, mụn mủ, tổn thương giống hồng ban đa dạng, ban đỏ quanh hậu môn (50% đến 70%), ban dát, sẩn, phát ban dạng sởi và ban đỏ giống như sốt tinh hồng nhiệt.
Giai đoạn bán cấp
Giai đoạn này kéo dài từ 2 đến 3 tuần, trong đó các dấu hiệu và triệu chứng hiện tại bắt đầu vào giai đoạn cải thiện, bao gồm kích thích dai dẳng, chán ăn, và các dấu hiệu và triệu chứng cấp tính khác. Vẫn có thể thấy sung huyết kết mạc và nứt môi.
Tuy nhiên, đặc trưng của giai đoạn này là sốt thuyên giảm, bong vảy da đầu, hình thành phình mạch vành, giảm các dấu ấn của giai đoạn cấp và xuất hiện huyết khối do tăng tiểu cầu.
Giai đoạn hồi phục/mạn tính
Giai đoạn này kéo dài 4 đến 6 tuần. Đây là giai đoạn hồi phục khi mà tất cả các dấu hiệu bệnh biến mất, và sẽ tiếp tục cho đến khi nồng độ các chỉ số phản ứng pha cấp (ESR và CRP) trở lại bình thường ở tất cả các bệnh nhân KD, những người cuối cùng cũng hồi phục hoàn toàn.
Tuy nhiên, ở những bệnh nhân xuất hiện di chứng tim mạch, dấu hiệu lâm sàng quan trọng nhất vẫn tồn tại trong giai đoạn này là phình động mạch vành. Nhiều bệnh nhân sẽ cải thiện và số ít người sẽ diễn biến tệ hơn. Phình các động mạch nhỏ hơn có xu hướng sẽ tự hồi phục (60% ca bệnh), nhưng ở một số ít bệnh nhân, phình động mạch sẽ tiếp tục phát triển thành phình lớn hoặc khổng lồ, và các biến chứng như huyết khối hoặc nhồi máu cơ tim có thể xuất hiện.
Các xét nghiệm ban đầu
Các bệnh nhân có các biểu hiện điển hình của KD, với đầy đủ các tiêu chuẩn được chấp nhận (cụ thể là sốt kéo dài trên 5 ngày và 4 trên 5 tiêu chuẩn được liệt kê), cần được làm một số xét nghiệm cơ bản bao gồm công thức máu và các dấu ấn pha cấp (ESR và CRP). Nếu các xét nghiệm này cho thấy các dấu hiệu phù hợp với KD, chẩn đoán được khẳng định. Dấu hiệu hữu ích nhất là ESR và CRP tăng, và, ở mức độ thấp hơn, thiếu máu, số lượng WBC tăng và tăng tiểu cầu.
Trong giai đoạn cấp tính, nhiều dấu ấn phản ứng pha cấp như ESR, CRP, ferritin huyết thanh và alpha-1-antitrypsin đều tăng lên đáng kể. Các xét nghiệm này có xu hướng quay về mức bình thường ở cuối giai đoạn bán cấp chuyển sang hồi phục, với CRP về mức bình thường nhanh hơn ESR. Nếu ESR và CRP đã trở lại bình thường hoặc tăng rất ít (ESR<40 mm/giờ và/hoặc CRP <190 nanomol/L [<20 mg/L hoặc <2 mg/dL]) lúc khởi phát giai đoạn cấp, nên nghi ngờ chẩn đoán KD. Lúc này, cần nghĩ về các bệnh nhiễm trùng để loại trừ khả năng nhiễm trùng do liên cầu(đặc biệt là bệnh tinh hồng nhiệt) và bệnh do vi-rút. Có thể gặp thiếu máu bình sắc mức độ nhẹ đến trung bình trong giai đoạn cấp tính, kèm theo số lượng bạch cầu tăng từ trung bình đến nhiều với tăng lượng bạch cầu non. Trong giai đoạn bán cấp, tăng số lượng tiểu cầu là dấu ấn nổi bật. Số lượng tiểu cầu bắt đầu tăng ở tuần thứ hai và tiếp tục tăng trong tuần thứ ba, thường ở mức tới 1000 x 10^9/L (1 triệu/microlit), nhưng đôi khi có thể tới 2000 x 10^9/L (2 triệu/microlit).
Các xét nghiệm khác
Vì phình động mạch vành là dấu hiệu đặc trưng của KD, nên cần thực hiện siêu âm tim khi chẩn đoán và lặp lại ở tuần thứ hai hoặc thứ ba của bệnh và ở thời điểm 8 tuần sau khi bắt đầu khởi phát bệnh. Nếu có các dấu hiệu bất thường trên siêu âm tim ở bất kỳ giai đoạn nào trong quá trình bệnh, bệnh nhân cần được chuyển đến bác sĩ tim mạch nhi để được thăm dò tim đầy đủ và được theo dõi.
Các xét nghiệm bổ sung được thực hiện để loại trừ hoặc phát hiện ảnh hưởng hệ cơ quan khác:
• Xét nghiệm chức năng gan: cần được thực hiện định kỳ đối với tất cả bệnh nhân có nghi ngờ mắc KD để đánh giá về viêm gan. Bệnh nhân có thể bị đau bụng, vàng da, và buồn nôn và/hoặc nôn bên cạnh triệu chứng sốt cao.
• Phân tích nước tiểu: cần được thực hiện định kỳ ở tất cả bệnh nhân có nghi ngờ mắc KD; nó sẽ cho thấy viêm mủ niệu đạo không do lậu từ nhẹ đến trung bình ở 50% bệnh nhân. Nếu phân tích nước tiểu cho kết quả bất thường, thì cần thực hiện nuôi cấy để loại trừ khả năng nhiễm trùng đường tiết niệu.
• X-quang ngực: được thực hiện nếu nghi ngờ viêm màng ngoài tim hoặc viêm phổi.
• Điện tâm đồ: để loại trừ các bất thường về dẫn truyền.
• Siêu âm túi mật: để loại trừ ứ nước túi mật (nếu nghi ngờ).
• Siêu âm tinh hoàn: để loại trừ viêm mào tinh hoàn (nếu nghi ngờ).
• Chọc dò tủy sống: được thực hiện nếu bệnh nhân có biểu hiện cứng gáy và sốt cao. Cần xét nghiệm này để loại trừ viêm màng não.
Xét nghiệm mới
Chụp mạch máu cộng hưởng từ và thông tim kèm chụp mạch là các xét nghiệm đang ngày càng thông dụng, cả hai xét nghiệm này đều có ưu thế hơn siêu âm tim trong việc phát hiện phình mạch vành và các bất thường khác. Bác sĩ tim mạch có trách nhiệm chỉ định các xét nghiệm này khi các dấu hiệu trên siêu âm tim không rõ ràng hoặc khi siêu âm tim cho thấy các chỗ phình khổng lồ.
Các yếu tố nguy cơ
Mạnh
Gốc châu Á
• Bệnh Kawasaki (KD) thường gặp nhất ở trẻ em châu Á, đặc biệt là trẻ gốc Nhật Bản.
• Một vài ca mắc KD cho thấy tính nhạy cảm di truyền trong gia đình. Trẻ em ở Nhật Bản có bố mẹ mắc KD dường như mắc bệnh này ở thể nặng hơn và dễ tái phát bệnh hơn.
• KD có vẻ như có khuynh hướng di truyền. Phân tích sự liên kết đa điểm trên toàn hệ gen của các cặp anh chị em ruột mắc bệnh ở Nhật Bản cho thấy bằng chứng về mối liên hệ ở nhiễm sắc thể 12q24.[22] 2[B]Evidence
Độ tuổi từ 3 tháng đến 4 tuổi
• Phần lớn bệnh nhân (80%) bị ảnh hưởng lúc <5 tuổi.[1] [3] Tuy nhiên, KD hiếm gặp ở trẻ nhũ nhi dưới 3 tháng tuổi, và hiếm khi được mô tả ở trẻ vị thành niên và người lớn.
• Tại Hoa Kỳ, độ tuổi khởi phát hay gặp nhất là 13 đến 24 tháng. Tại Nhật Bản, độ tuổi khởi phát hay gặp nhất là 6 đến 11 tháng.[8]
Yếu
Nam giới
• Bệnh xảy ra ở nam nhiều hơn ở nữ (1,5:1).[3] [23]
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
• Các yếu tố nguy cơ chính bao gồm người gốc châu Á, độ tuổi từ 3 tháng đến 4 tuổi, và giới nam.
Phát ban đa hình thái (thường gặp)
• Phát ban đa hình không đặc hiệu. Triệu chứng này thường là phát ban đỏ dạng dát sẩn, lan tỏa. Đôi khi là phát ban dạng tinh hồng nhiệt hoặc hồng ban đa dạng với các tổn thương hình bia trên cánh tay và thân mình.
• Có thể có ban đỏ hoặc bong vảy da vùng bẹn và mụn mủ nhỏ ở các mặt duỗi của các chi.
Xung huyết kết mạc (thường gặp)
• Bệnh nhân có tiền sử hoặc biểu hiện sung huyết kết mạc hai bên không có mủ và không xuất tiết (ở 90% ca bệnh).
• Biểu hiện ít gặp hơn là viêm thượng củng mạc hoặc viêm màng bồ đào (trước và/hoặc sau).
Viêm niêm mạc (thường gặp)
• Tiền sử hoặc các dấu hiệu như môi khô, đỏ, nứt, dễ chảy máu, niêm mạc miệng và hầu họng đỏ, và lưỡi hình quả dâu kèm đỏ, nhú lưỡi to (một hoặc nhiều triệu chứng ở 90% ca bệnh). Không có xuất tiết ở miệng, vết loét hay nốt Koplik. Lưỡi hình quả dâu có thể có, nhưng các thay đổi về miệng-họng/niêm mạc có thể khác nhau. Các tổn thương miệng riêng lẻ có thể gợi ý một bệnh khác.
Các thay đổi về da ở các đầu chi (thường gặp)
• Không thể cử động do hiện tượng co cứng lòng bàn tay và lòng bàn chân gây đau, thường kèm theo ban đỏ và phù. Thông thường da ở khuỷu tay và mắt cá chân không bị ảnh hưởng. Các thay đổi ở ngoại vi có thể là cấp tính (sưng hoặc đỏ) cũng như bán cấp (bong vảy da).
• Có thể xuất hiện bong vảy da quanh móng ở ngón tay và ngón chân khoảng 2 tuần sau khi khởi phát, hoặc các rãnh chạy ngang bề mặt móng (đường Beau) 1 đến 2 tháng sau khi khởi phát.
Sưng hạch bạch huyết vùng cổ (thường gặp)
• Quan sát thấy sưng hạch bạch huyết một bên ở khoảng 40% bệnh nhân, với đường kính hạch trên 1,5 cm. • Hạch đôi khi đỏ, nhưng không thay đổi hay có mủ và không đáp ứng với thuốc kháng sinh.
Phình động mạch vành (thường gặp)
• Các bất thường của động mạch vành (chủ yếu là phình) xuất hiện ở khoảng 20% đến 25% bệnh nhân không được điều trị.
• Sự xuất hiện của nó không phải là đặc điểm chính trong biểu hiện điển hình của bệnh Kawasaki. Tuy nhiên, đó là đặc điểm chính trong biểu hiện bệnh không đầy đủ/không điển hình.
Sốt và kích thích (thường gặp)
• Sốt thông thường trên 39°C (102°F). Hầu hết bệnh nhân biểu hiện với sốt kéo dài trên 5 ngày và khởi phát đột ngột. Sốt không đáp ứng với thuốc kháng sinh, nếu được kê.
• Sẽ có hiện tượng dễ bị kích thích cao hơn nhiều so với cường độ của sốt. Trong giai đoạn cấp tính này, nhiều bệnh nhân có triệu chứng ăn kém, đau bụng, buồn nôn và tiêu chảy.
• Ngoài sốt, bệnh nhân phải có thêm 4 trong số 5 dấu hiệu và triệu chứng sau để chẩn đoán: ban đỏ đa hình thái, sung huyết kết mạc hai bên không có mủ, thay đổi vùng miệng hầu (bao gồm sung huyết lan tỏa, lưỡi quả dâu, và thay đổi ở môi, thay đổi ở các đầu chi (bao gồm ban đỏ, phù, co cứng và bong vảy da), sưng hạch bạch huyết vùng cổ không có mủ.
Các yếu tố chẩn đoán khác
Viêm màng ngoài tim kèm tràn dịch (không thường gặp)
• Không thuộc tiêu chuẩn chẩn đoán.
Suy tim xung huyết (không thường gặp)
• Không thuộc tiêu chuẩn chẩn đoán.
Đau khớp hoặc phù (không thường gặp)
• Đau khớp hoặc viêm khớp ảnh hưởng đến nhiều khớp (ví dụ, bao gồm bàn tay, đầu gối, mắt cá chân và hông) thường gặp hơn nếu như chậm trễ trong điều trị bằng globulin miễn dịch truyền tĩnh mạch.
Các biểu hiện thần kinh (không thường gặp)
• Đau đầu và cứng gáy (thứ phát gây ra bởi viêm màng não vô khuẩn), liệt mặt và nhồi máu não hiếm gặp, nhưng có thể xảy ra.
Các biểu hiện đường tiêu hóa (không thường gặp)
• Đau bụng, tiêu chảy, viêm gan, vàng da tắc mật, túi mật căng hoặc ứ nước túi mật và viêm tụy là các biểu hiện lâm sàng hiếm gặp.
Các biểu hiện đường tiết niệu (không thường gặp)
• Đái mủ không do lậu thường gặp nhất, nhưng viêm lỗ niệu đạo, viêm niệu đạo và viêm âm hộ (ở nữ giới), protein niệu, viêm thận và suy thận cấp có thể xảy ra.
Các biểu hiện về da khác (không thường gặp)
• Hoại tử đầu chi, mụn mủ, tổn thương dạng hồng ban đa dạng, bong vảy da quanh hậu môn, ban dát, sẩn, ban dạng sởi, ban kiểu sốt tinh hồng nhiệt là các biểu hiện lâm sàng hiếm gặp.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Công thức máu
• Ở giai đoạn cấp tính, có thể quan sát thấy thiếu máu bình sắc từ nhẹ đến trung bình, kèm theo tăng số lượng bạch cầu từ trung bình đến nhiều kèm tăng bạch cầu non. • Trong giai đoạn bán cấp, tăng số lượng tiểu cầu là dấu ấn nổi bật. Số lượng tiểu cầu bắt đầu tăng ở tuần thứ hai và tiếp tục tăng trong tuần thứ ba, thường ở mức 1000 x 10^9/L (1 triệu/microlit), nhưng đôi khi có thể lên tới 2000 x 10^9/L (2 triệu/microlit). |
Thiếu máu, tăng bạch cầu và tăng tiểu cầu |
| Tốc độ máu lắng (ESR)
• Trong giai đoạn cấp tính, nhiều chỉ số phản ứng pha cấp, chẳng hạn như ESR, protein phản ứng C, ferritin huyết thanh và alpha-1-antitrypsin, tăng đáng kể. ESR có xu hướng trở về mức độ bình thường vào cuối giai đoạn bán cấp sang giai đoạn hồi phục. |
Tăng, nhưng không nên được sử dụng để xác định đáp ứng; globulin miễn dịch truyền tĩnh mạch (IVIG) đã được cho thấy làm tăng giả máu lắng 22318812 Lee KY, Rhim JW, Kang JH. Kawasaki disease: laboratory findings and an immunopathogenesis on the premise of a “protein homeostasis system”. Yonsei
Med J. 2012 Mar;53(2):262-75. https://www.ncbi.nlm.nih.gov/ pmc/articles/PMC3282974/ |
| CRP huyết thanh
• Trong giai đoạn cấp tính, nhiều chỉ số phản ứng pha cấp, chẳng hạn như tốc độ máu lắng, CRP, ferritin huyết thanh và alpha-1-antitrypsin, tăng đáng kể. CRP quay lại mức bình thường nhanh nhất và do đó là dấu ấn tốt của viêm cấp tính. |
Tăng |
| Siêu âm tim
• Siêu âm tim là xét nghiệm được lựa chọn để đánh giá phình động mạch vành. Trong giai đoạn cấp tính, siêu âm tim cơ bản là rất quan trọng để loại trừ điều này và tìm bằng chứng của viêm cơ tim, viêm van tim hoặc tràn dịch màng ngoài tim. Giãn lòng mạch vành lan tỏa có thể thấy ở 50% bệnh nhân không được điều trị đến ngày thứ mười của bệnh. • Cần thực hiện siêu âm tim khi chẩn đoán và lặp lại ở tuần thứ hai hoặc thứ ba của bệnh và ở thời điểm 2 tháng sau khi bắt đầu khởi phát bệnh. Nếu có các dấu hiệu bất thường ở bất kỳ thời điểm nào, bệnh nhân cần được chuyển đến bác sĩ tim mạch nhi để được thăm dò tim đầy đủ và được theo dõi.[1] |
Giãn hoặc phình mạch vành |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| LFT huyết thanh
• Viêm gan vàng da và không vàng da có thể xuất hiện, kèm theo các giá trị aminotransferase tăng nhẹ quan sát thấy ở 40% bệnh nhân. • Mức alanin aminotransferase tăng có thể là dấu hiệu của một bệnh nghiêm trọng hơn. • Mức bilirubin tăng ở 10% bệnh nhân. |
Men gan tăng; nồng độ albumin thấp |
| Tổng phân tích nước tiểu
• Sẽ cho thấy đái mủ không do lậu nhẹ đến trung bình ở 50% bệnh nhân. • Nếu phân tích nước tiểu bất thường, cần thực hiện nuôi cấy để loại trừ khả năng nhiễm trùng đường tiết niệu. |
Đái mủ không do lậu |
| X quang ngực
• Phát hiện tim to ở ca viêm màng ngoài tim, viêm cơ tim hoặc viêm phổi trên cận lâm sàng. • Cần được thực hiện đánh giá các dấu hiệu cơ bản và khẳng định khi có bất kỳ nghi ngờ lâm sàng của suy tim xung huyết. |
Tim to, hoặc viêm phổi nhưng hiếm gặp hơn |
| Điện tâm đồ
• Cần được thu nhận để đánh giá nhiều bất thường dẫn truyền khác nhau. Trẻ em mắc bệnh Kawasaki cũng có thể bị nhồi máu cơ tim cấp. • Nhịp tim nhanh, khoảng PR kéo dài, các thay đổi sóng ST-T, và điện thế sóng R giảm có thể là dấu hiệu của viêm cơ tim. Các thay đổi sóng Q hoặc sóng ST-T có thể là dấu hiệu của nhồi máu cơ tim. |
Các bất thường dẫn truyền và/ hoặc nhồi máu cơ tim |
| Siêu âm túi mật
• Có thể cần thiết nếu có nghi ngờ rối loạn chức năng gan hoặc túi mật. |
Ứ nước túi mật ở một số bệnh nhân |
| Siêu âm tinh hoàn
• Ở ca bệnh có viêm tinh hoàn ở nam giới, cần thực hiện siêu âm bìu để đánh giá viêm mào tinh hoàn. Viêm mào tinh hoàn là quá trình viêm có thể xảy ra trong nhiều loại viêm mạch và ảnh hưởng đến các bé trai từ 9 đến 14 tuổi. Có thể quan sát thấy bệnh này ở các bé trai trẻ tuổi bị ban xuất huyết Henoch- Schonlein và KD. |
Viêm mào tinh hoàn ở nam giới kèm theo viêm tinh hoàn |
| Chọc dò tủy sống
• Có thể cần thiết ở những bệnh nhân có sốt cao và cứng gáy. • Một số bệnh nhân mắc KD có thể bị viêm màng não vô khuẩn. • Viêm màng não vô khuẩn có thể là một trong những phản ứng phụ của điều trị bằng globulin miễn dịch truyền tĩnh mạch. |
Viêm màng não vô khuẩn ở một số bệnh nhân |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
| Chụp cộng hưởng từ mạch máu
• Chụp cộng hưởng từ mạch vành 3 chiều không nín thở có thể xác định chính xác phình động mạch vành ở những bệnh nhân mắc KD. Kỹ thuật này được yêu cầu bởi bác sĩ chuyên khoa tim và cung cấp một biện pháp thay thế không xâm lấn khi chất lượng hình ảnh của siêu âm tim không đủ hiệu quả. Kỹ thuật này có thể giúp giảm nhu cầu thực hiện chụp mạch vành hàng loạt ở nhóm bệnh nhân này. |
Giãn hoặc phình mạch vành |
| Thông tim và chụp mạch máu
• Một nhóm bệnh nhân mắc KD, đặc biệt những bệnh nhân có các khối phình mạch vành lớn hoặc khổng lồ (đường kính >8 mm), có thể cần phải thông tim và chụp máu để thấy chi tiết các bất thường rõ hơn. |
Phình động mạch vành |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Nhiễm tụ cầu hoặc liên cầu | • Đáp ứng tốt với thuốc kháng sinh; tổn thương da có thể nhìn thấy; a-mi-đan mưng mủ; bỏng rát và dấu hiệu của viêm phổi hoặc viêm khớp nhiễm khuẩn. | • Cấy máu, dịch ngoáy họng và mẫu phết da dương tính.
• Siêu âm hạch bạch huyết đơn cho thấy viêm hạch do vi khuẩn thường liên quan nhất đến hạch đơn kèm giảm âm trung tâm.[1] |
| Viêm khớp tự phát thiếu niên (JIA toàn thân) | • Hội chứng sốt, phát ban, sưng hạch bạch huyết và viêm khớp. Những bệnh nhân này thường có triệu chứng sốt không rõ căn nguyên và đôi khi có nội tạng to và viêm thanh mạc (viêm màng ngoài tim, viêm màng phổi).
• Hiếm gặp viêm mống mắt và hạt dưới da. • Ban là các chấm màu hồng nhanh bay, nhỏ, thường xuất hiện ở thân mình, đầu chi, và ít gặp hơn, ở trên mặt. Ban kèm theo sốt đột ngột và có xu hướng mất đi khi sốt thuyên giảm. • Những bệnh nhân này không xuất hiện phình mạch vành. • Không như các dạng khác của JIA, bệnh nhân bị JIA toàn thân thường bị thiếu máu và có nồng độ các chỉ số pha cấp ở giai đoạn cấp cao (tốc độ máu lắng và protein phản ứng C), như ở bệnh Kawasaki. |
• Sự xuất hiện của yếu tố dạng thấp hoặc xét nghiệm kháng thể kháng nhân dương tính là hiếm gặp. |
| Bệnh tinh hồng nhiệt ở trẻ em (Scarlet fever) | • Sốt cấp tính gây ra bởi liên cầu nhóm A.
• Bệnh nhân thường có bằng chứng của nhiễm trùng đường hô hấp trên, hầu hết là viêm họng, kèm theo phát ban đỏ dạng dát mịn, lan tỏa xuất hiện ở thân, tứ chi và mặt, nhưng nhợt vùng quanh miệng. • Ban mất đi kèm theo bong vảy da bắt đầu từ mặt và lan dần xuống dưới. • Không giống như bệnh Kawasaki, trong sốt tinh hồng nhiệt môi không bị ảnh hưởng và không có viêm kết mạc hay sung huyết kết mạc. |
• Cấy dịch họng dương tính, hoặc xét nghiệm huyết thanh dương tính với liên cầu nhóm A (streptozyme và/hoặc antistreptolysin O), sẽ khẳng định chẩn đoán. |
| Thấp khớp cấp | • Bệnh cấp tính xảy ra 3 đến 4 tuần sau khi khởi phát viêm họng do liên cầu nhóm A.
• Những bệnh nhân này xuất hiện viêm đa khớp di chuyển và hơn 50% có viêm tim.[27] • Ít gặp hơn, diễn biến bệnh có thể kèm theo múa giật, hạt dưới da và ban vòng. • Không xuất hiện phình mạch vành, nhưng những bệnh nhân không được điều trị sẽ mắc bệnh van tim mạn tính. |
• Cấy dịch họng dương tính hoặc xét nghiệm huyết thanh dương tính với liên cầu nhóm A (streptozyme và/hoặc antistreptolysin O) sẽ khẳng định chẩn đoán. |
| Hội chứng sốc nhiễm độc (TSS) | • Bệnh lý sốt cấp tính có liên quan đến nôn, tiêu chảy, đau cơ, lưỡi đỏ như dâu tây, và phát ban đỏ sau đó là bong vỡ.
• Nhiều bệnh nhân bị suy hô hấp cấp, hạ huyết áp, và sốc. • Bệnh này là do nhiễm khuẩn tụ cầu (staphylococcus) hoặc nhiễm liên cầu nhóm A. • TSS có thể xuất hiện sau bỏng, trầy xước nhẹ hoặc phẫu thuật; hoặc có thể không có ổ nhiễm bệnh rõ ràng nào. |
• Không có xét nghiệm chẩn đoán nào đối với hội chứng sốc nhiễm độc tố. Chẩn đoán dựa vào lâm sàng.
• Phân lập các týp huyết thanh tụ cầu hoặc liên cầu nhóm A sản sinh độc tố TSS-1 sẽ hỗ trợ chẩn đoán. |
| Hội chứng đỏ da bong vảy do tụ cầu | • Gây ra bởi các độc tố A và B gây ly giải thượng bì của tụ cầu khuẩn.
• Có ban đỏ toàn thân, kèm theo mụn nước và loét vô khuẩn, lan tỏa; vùng quanh miệng nề đỏ; đóng vảy và nứt vùng quanh mắt, miệng và mũi. • Ngoài ra, các vùng biểu bì có thể bị trợt khi phản ứng với lực nhẹ (dấu hiệu Nikolsky). Những thay đổi này có thể dẫn đến nhiễm trùng thứ cấp, hoại tử và rối loạn điện giải. |
• Chẩn đoán dựa trên lâm sàng.
• Phân lập các chủng 55 và/hoặc 71 của tụ cầu trong mẫu nuôi cấy. |
| Hội chứng Stevens-Johnson | • Dạng bọng nước lớn của hồng ban đa dạng, còn gọi là hồng ban đa dạng lớn.
• Đặc trưng bởi sốt cao, các triệu chứng thực thể rõ, phát ban ở da biểu hiện bằng bọng nước lan tỏa và tổn thương niêm mạc. • Các vết loét niêm mạc vỡ ra và tổn thương bọng nước lan rộng có thể giúp phân biệt tình trạng này với bệnh Kawasaki. • Không xuất hiện phình mạch vành, mặc dù những bệnh nhân này có thể điều trị bằng globulin miễn dịch liều cao truyền tĩnh mạch. |
• Không có xét nghiệm chẩn đoán nào dành cho hội chứng Stevens-Johnson. Chẩn đoán dựa vào lâm sàng. |
| Phản ứng thuốc | • Tiền sử tiếp xúc với ma túy, sự xuất hiện các tổn thương hoặc loét ở miệng, phù nề quanh mắt, và nồng độ các chỉ số pha cấp thấp có thể giúp phân biệt nó với bệnh Kawasaki (KD). | • Chẩn đoán dựa vào lâm sàng, mặc dù các chỉ số pha cấp (như tốc độ máu lắng và protein phản ứng C) ở KD cao hơn nhiều so với trong phản ứng thuốc pha cấp. |
| Sốt đốm Rocky Mountain | • Sốt gây ra bởi nhiễm rickettsia (Rickettsia rickettsii). Bệnh được truyền bởi vết cắn của bọ ve và đặc trưng bởi sốt, đau đầu, đau bụng, nôn và tiêu chảy, sau đó là đau cơ nhiều.
• Dấu hiệu chủ yếu của bệnh là hồng ban dạng dát mất đi khi ấn, ban đầu xuất hiện ở tứ chi, nhưng sau đó lan ra toàn thân, bao gồm lòng bàn tay và lòng bàn chân. • Sau nhiều ngày, ban trở thành dạng chấm hoặc xuất huyết, kèm có thể sờ thấy ban xuất huyết. • Ở các ca bệnh tối cấp, có thể có triệu chứng suy đa tạng, bao gồm viêm cơ tim và suy thận hoặc gan. |
• Chẩn đoán dựa vào lâm sàng, mặc dù có thể khẳng định bằng việc sử dụng kỹ thuật kháng thể huỳnh quang gián tiếp đối với R rickettsii. |
| Sởi | • Không như các bệnh nhân mắc bệnh Kawasaki (KD), các biểu hiện của sởi bao gồm viêm kết mạc xuất tiết, nốt Koplik ở miệng, phát ban thường bắt đầu ở sau tai; ngoài ra bệnh nhân thường có biểu hiện mệt. | • Chẩn đoán dựa vào lâm sàng, mặc dù các chỉ số pha cấp (ví dụ tốc độ máu lắng và protein phản ứng C) ở KD thường cao hơn nhiều, có thể khẳng định nhiễm vi-rút được bằng việc chuẩn độ kháng thể.
• Có thể khẳng định bệnh sởi bằng PCR. |
Các tiêu chí chẩn đoán
Các tiêu chuẩn chẩn đoán của Hiệp hội Tim mạch Hoa Kỳ (AHA)[1]
Chẩn đoán dựa trên các dấu hiệu và triệu chứng lâm sàng. Không có xét nghiệm chẩn đoán riêng biệt trong phòng thí nghiệm đối với bệnh này. Các dấu hiệu chính được ghi nhận và báo cáo vào năm 1974, và các tiêu chuẩn này đã được AHA cập nhật (Ủy ban về Thấp tim, Viêm Nội mạc và Bệnh Kawasaki; Hội đồng về Bệnh Tim mạch ở Thanh thiếu niên) và được Học viện Nhi khoa Hoa Kỳ tán thành.[1] [24] Tuy nhiên, các bác sĩ cần biết rằng có những ca bệnh Kawasaki (KD) với các dấu hiệu và triệu chứng không đầy đủ và không thỏa mãn các tiêu chuẩn này; ca bệnh này được gọi là KD không đầy đủ (không điển hình). Trong những trường hợp không đủ tiêu chuẩn lâm sàng như vậy, bằng chứng biểu hiện các bất thường về mạch vành hoặc phình mạch vành (CAA) phải được thể hiện trên siêu âm tim.
Những bệnh nhân mắc KD điển hình thường sốt cao 5 ngày kháng trị với điều trị kháng sinh (nếu được sử dụng) và có 4 trong số 5 dấu hiệu và triệu chứng sau đây:
• Sung huyết kết mạc hai bên
• Phát ban đa hình thái
Ít nhất một trong những thay đổi về niêm mạc sau đây:
• Môi sung huyết (và/hoặc khô, nứt, bong tróc, nứt kẽ và chảy máu môi)
• Hầu họng sung huyết
• Lưỡi quả dâu (kèm theo đỏ và nhú lưỡi dạng nấm).
Ít nhất một trong các thay đổi về chi sau đây:
• Phát ban ở lòng bàn tay hoặc lòng bàn chân (thường gặp cục chai cứng và đau)
• Bong vảy quanh móng ở ngón tay và ngón chân (2-3 tuần sau khi khởi phát sốt).
Sưng hạch bạch huyết vùng cổ (ít nhất một hạch bạch huyết có đường kính >1,5 cm), thường là một bên.
Phân tầng nguy cơ đối với nguy cơ tương đối bị thiếu máu cơ tim trong tương lai cũng đã được đề xuất:[1]
• Mức độ nguy cơ thấp: bệnh nhân không phát hiện thấy CAA
• Mức độ nguy cơ thấp đến trung bình: bệnh nhân có CAA thoái lui
• Mức độ nguy cơ cao: bệnh nhân có bằng chứng chụp mạch cho thấy khối phình lớn hoặc khổng lồ hoặc tắc mạch vành.
Điều trị
Cách tiếp cận điều trị từng bước
Mục tiêu chính của điều trị là phòng ngừa các biến chứng tim, đặc biệt là phình động mạch vành. Các mục tiêu khác là giảm tần suất và cường độ của các biểu hiện khác càng sớm càng tốt. Việc này làm rút ngắn thời gian nằm viện và hồi phục nhanh hơn.
Các yếu tố nguy cơ biến chứng (phình mạch vành) bao gồm sốt dai dẳng, hoặc tốc độ máu lắng (ESR) hoặc protein phản ứng C (CRP) tăng liên tục.
Biểu hiện ≤10 ngày từ khi khởi phát hoặc biểu hiện >10 ngày từ khi khởi phát với các yếu tố nguy cơ biến chứng
Điều trị chuẩn bao gồm truyền một liều globulin miễn dịch tĩnh mạch (IVIG), ngay giai đoạn đầu của bệnh trong vòng 10 ngày từ khi khởi phát.[28] IVIG cũng được chỉ định ở những bệnh nhân có biểu hiện sau 10 ngày với các yếu tố nguy cơ biến chứng chẳng hạn như sốt hoặc tăng các chỉ số pha cấp (ESR và/hoặc CRP). Đây được coi là phác đồ điều trị cập nhật nhất và đã thành công trong việc giảm thời gian sốt và tỷ lệ phình mạch vành ở bệnh Kawasaki (KD).[29] 3[A]Evidence
Cần sử dụng aspirin cùng với liệu pháp IVIG và thuốc này được cho là bổ sung tác dụng kháng viêm trong KD. Các trung tâm y tế có quan điểm khác nhau về việc khi nào cần giảm liều aspirin: 48 đến 72 giờ sau khi giảm sốt, hay 14 ngày sau khi khởi phát triệu chứng và khi bệnh nhân đã hết sốt ít nhất 48 đến 72 giờ.[25]
Hai phần ba số bệnh nhân sẽ hết sốt và cải thiện trong vòng 24 giờ sau khi hoàn tất việc truyền IVIG, và 90% sẽ hết sốt sau 48 giờ. Phác đồ điều trị này có hiệu quả trong việc giảm tỷ lệ các bất thường động mạch vành từ 20% đến 25% xuống còn 2% đến 4%.[29]
Một số bệnh nhân có thể vẫn sốt dai dẳng hoặc tái phát 48 giờ sau khi truyền một liều IVIG duy nhất. Những bệnh nhân này có nguy cơ cao xuất hiện các bất thường động mạch vành và có thể nhận được lợi ích khi truyền liều IVIG thứ hai.
Bệnh nhân kháng trị với IVIG
Kháng trị IVIG xảy ra ở 10% đến 20% ca bệnh.[30] Ngoài Nhật Bản, các thang điểm lâm sàng để dự đoán kháng IVIG không phát huy được tối ưu.[31] Gen mẫn cảm đã được xác định ở nhiễm sắc thể 19. Gen này mã hóa inositol 1,4,5-triphosphate 3-kinase C (ITPKC). Đã có bằng chứng rằng gen ITPKC trội hơn ở những bệnh nhân KD kháng trị IVIG, và ở những bệnh nhân có các tổn thương động mạch vành,[14] nhưng có thể nhiều yếu tố gen khác chưa được xác định.
Corticosteroid
• Corticosteroid đã được chứng minh là có lợi ích trong KD kháng trị. Tài liệu về việc sử dụng liệu pháp corticosteroid truyền tĩnh mạch và đường uống ở KD đã cho các kết quả mâu thuẫn nhau do sự không đồng nhất trong liều lượng, phác đồ và quần thể bệnh nhân trong nghiên cứu.[32] [33] [34] [35] [36] [37] [38] [39] Cho đến khi có thêm dữ liệu, nhóm bệnh nhân mắc KD kháng trị với IVIG và/hoặc có các biến chứng đe dọa tính mạng nên được sử dụng liệu pháp corticosteroid.[40] [41] Cần có thêm các thử nghiệm đối chứng ngẫu nhiên, đa trung tâm, tiến cứu để xác định hiệu quả của các liều corticosteroid truyền tĩnh mạch xung hay đường uống trong việc điều trị KD kháng IVIG.
Infliximab
• Có phát hiện cho thấy cytokine tiền viêm, chẳng hạn như yếu tố hoại tử u (TNF)-alpha, đóng vai trò quan trọng trong sinh bệnh học của viêm khớp dạng thấp, bệnh lý khớp cột sống, và các tình trạng viêm khác, bao gồm viêm mạch, đã dẫn đến liệu pháp kháng cytokine sinh học đang được sử dụng ngày càng nhiều trong những tình huống trên.[42] Việc này đã mở ra cơ hội sử dụng các thuốc sinh học này trong việc điều trị KD.
• Infliximab chất đối kháng TNF-alpha đã được sử dụng ở những bệnh nhân kháng trị với IVIG và methylprednisolone.[43] Một số bác sĩ lâm sàng sử dụng infliximab như một lựa chọn bậc hai trước corticosteroid ở những bệnh nhân kháng trị IVIG. Tuy nhiên, các hướng dẫn cho thấy có nhiều bằng chứng ủng hộ việc sử dụng corticosteroid khi so với sử dụng infliximab.[1]
• Một thử nghiệm tiến cứu, ngẫu nhiên, đa trung tâm so sánh infliximab với IVIG liều thứ hai ở 24 trẻ bị KD cấp tính và kháng IVIG đã cho thấy cả hai cách điều trị đều an toàn và dung nạp tốt. Nghiên cứu kết luận rằng cách điều trị tối ưu với bệnh nhân kháng trị IVIG vẫn cần được xác định.[44]
• Một thử nghiệm ngẫu nhiên, mù đôi, có giả dược để đánh giá lợi ích của việc thêm infliximab vào điều trị KD chuẩn ban đầu cho thấy việc thêm một liều infliximab trước khi điều trị IVIG không làm giảm đề kháng IVIG được đo lường z-scores động mạch vành sau 5 tuần, mặc dù giảm sốt và các dấu ấn viêm giảm hơn rất nhiều ở nhóm infliximab.[45]
Các thuốc điều biến miễn dịch khác hoặc trao đổi huyết tương
• Những bệnh nhân mắc KD kháng trị mà dùng IVIG lần hai, corticosteroid và infliximab vẫn không có tác dụng có thể sử dụng thuốc điều biến miễn dịch thay thế. Không có nghiên cứu thống nhất hay bằng chứng nào về việc có nên sử dụng ciclosporin, anakinra, hay cyclophosphamide hay không sau khi tất cả các cách điều trị khác không có tác dụng. Ở những ca bệnh không đáp ứng, có một số lựa chọn và cần thảo luận ca bệnh với các trung tâm chuyên khoa điều trị một số lượng lớn các ca bệnh.
• Rất hiếm khi trao đổi huyết tương được cân nhắc ở những bệnh nhân KD kháng trị không đáp ứng với tất cả các phác đồ điều trị trên.[1]Một nghiên cứu hồi cứu từ Nhật Bản đánh giá lợi ích của việc sử dụng trao đổi huyết tương cứu nguy (PER) với những bệnh nhân mắc KD mà không đáp ứng với IVIG và infliximab. Nghiên cứu chỉ ra rằng PER giúp cải thiện tình trạng sốt, các triệu chứng cấp tính khác, các kết quả xét nghiệm và kết quả đối với mạch vành. Các kết quả này vẫn chưa chắc chắn phụ thuộc vào các thử nghiệm ngẫu nhiên trong tương lai.[46]
Biểu hiện >10 ngày từ khi khởi phát mà không có các yếu tố nguy cơ biến chứng
Những bệnh nhân mắc KD có biểu hiện sau ngày thứ 10 mà không bị sốt dai dẳng, và khi các chỉ số pha cấp (ESR và/ hoặc CRP) bình thường, được xem là không có nguy cơ xuất hiện phình mạch vành.
Nếu siêu âm tim ban đầu và các lần sau của bệnh nhân bình thường, thì bệnh nhân nên được điều trị bằng aspirin liều thấp cho đến 8 tuần từ khi khởi phát. Nếu siêu âm tim ở tuần thứ 8 bình thường, có thể dừng aspirin liều thấp.
Tuy nhiên, nếu được chẩn đoán sau ngày thứ 10 với bằng chứng ESR hoặc CRP tăng và/hoặc có các bất thường mạch vành trên siêu âm tim, bệnh nhân cần được điều trị như trên đối với những bệnh nhân có các yếu tố nguy cơ biến chứng.
Điều trị lâu dài
Trong các hướng dẫn do Hiệp hội Tim mạch Hoa Kỳ xuất bản, hệ thống phân tầng để phân loại bệnh nhân theo mức độ nguy cơ xuất hiện thiếu máu cơ tim đã được đề xuất.[1]
• Mức độ nguy cơ thấp: bệnh nhân không phát hiện thấy phình động mạch vành (CAA). Dữ liệu từ việc theo dõi lâu dài (10 đến 20 năm sau khi khởi phát) đã cho thấy tỷ lệ mắc bệnh và tỷ lệ tử vong của họ tương tự như ở nhóm nhi khoa chung. Không cần chụp mạch máu ở những bệnh nhân này, và bệnh nhân không cần liệu pháp chống ngưng tập tiểu cầu (aspirin liều thấp) ngoài 8 tuần đã được khuyến cáo sau khi khởi phát. Khuyến cáo đánh giá thận trọng kèm theo tư vấn sau mỗi 5 năm để xác định nguy cơ trong tương lai mắc bệnh tim do thiếu máu cục bộ. Không cần thiết hạn chế hoạt động thể lực sau 8 tuần.
• Mức độ nguy cơ trung bình: bệnh nhân mắc CAA thoái lui. Ở nhóm bệnh nhân mắc KD này, các bệnh nhân có CAA thoái lui 50% đến mức đường kính lòng mạch bình thường, thể hiện trên chụp mạch máu. Tỷ lệ cải thiện CAA tương quan nghịch với kích thước của nó. Các nghiên cứu đã chỉ ra rằng, mặc dù bệnh đã thoái lui, nhưng đã có hiện tượng dày nội mạc và rối loạn chức năng nội mô. Những bệnh nhân này cần được điều trị bằng aspirin liều thấp, ít nhất cho đến khi thấy được thoái lui phình mạch. Cần thực hiện theo dõi về tim mạch hàng năm, bằng ECG và siêu âm tim. Đặc biệt khuyến cáo thực hiện test gắng sức và thăm dò tưới máu cơ tim hai lần một năm. Chụp mạch máu là cần thiết nếu có bằng chứng của thiếu máu cục bộ. Hoạt động thể lực cường độ cao cần được hạn chế và được hướng dẫn. Nếu phình mạch thoái lui xảy ra trong vòng 8 tuần từ khi khởi phát, thì không cần hạn chế sau 8 tuần đầu. Khuyến cáo nên đánh giá thận trọng kèm theo tư vấn sau mỗi 3 đến 5 năm để xác định nguy cơ mắc bệnh tim do thiếu máu cục bộ trong tương lai.
• Mức độ nguy cơ cao: bệnh nhân có bằng chứng chụp mạch máu cho thấy khối phình lớn hoặc khổng lồ hoặc tắc mạch vành. Những bệnh nhân mắc KD này cần liệu pháp chống ngưng tập tiểu cầu và warfarin kéo dài (để duy trì INR ở mức 2-3), hoặc heparin trọng lượng phân tử thấp (để duy trì mức yếu tố kháng Xa ở mức 0,5 đến 1,0 đơn vị/mL). Heparin trọng lượng phân tử thấp hay được dùng thay thế cho warfarin đối với trẻ nhũ nhi và trẻ tập đi do khó lấy máu để xét nghiệm INR. Có thể cân nhắc dùng thuốc chẹn beta cho những bệnh nhân có khối phình lớn hoặc khổng lồ hoặc bị thiếu máu cơ tim.[1]Cần tránh hoạt động thể thao đối kháng hoặc cường độ cao để giảm nguy cơ chảy máu. Đặc biệt khuyến cáo theo dõi tim mạch bằng ECG và siêu âm tim, và test gắng sức kèm chụp tưới máu cơ tim thực hiện hai lần một năm, và sau đó cần thực hiện chụp mạch máu nếu có biểu hiện thiếu máu cơ tim.
• Dipyridamole nhìn chung không còn được sử dụng để ngăn ngừa huyết khối lâu dài. Đây là thuốc thay thế cho aspirin ở những bệnh nhân:[1]
• đang sử dụng ibuprofen
• kháng hoặc dị ứng với aspirin
• có nguy cơ bị hội chứng Reye.
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Cấp tính | ( tóm tắt ) | |
| Có biểu hiện ≤10 ngày từ khi khởi phát; hoặc có biểu hiện >10 ngày từ khi khởi phát với các yếu tố nguy cơ biến chứng | ||
| 1 | Globulin miễn dịch truyền tĩnh mạch | |
| (IVIG) thêm | aspirin liều cao | |
| 2 | 2 corticosteroid | |
| thêm | aspirin liều cao | |
| 2 | Infliximab | |
| thêm | aspirin liều cao | |
| 3 | Thuốc điều biến miễn dịch khác hoặc trao đổi huyết tương | |
| thêm | aspirin liều cao | |
| Biểu hiện >10 ngày từ khi khởi phát mà không có các yếu tố nguy cơ biến chứng | ||
| 1 | Aspirin liều thấp | |
| Tiếp diễn | ( tóm tắt ) | |
| Nguy cơ thiếu máu cơ tim | ||
| Thấp | 1 | Đánh giá nguy cơ tim mạch |
| Trung bình | 1 | Aspirin liều thấp + theo dõi bệnh tim |
| Cao | 1 | Aspirin + theo dõi bệnh tim |
| Thêm | Warfarin hoặc heparin trọng lượng phân tử | |
| thấp bổ sung | Clopidogrel | |
| bổ sung | Thuốc chẹn beta |
Các lựa chọn điều trị
| Cấp tính | ||
| Có biểu hiện ≤10 ngày từ khi khởi phát; hoặc có biểu hiện >10 ngày từ khi khởi phát với các yếu tố nguy cơ biến chứng | ||
| 1 | Globulin miễn dịch truyền tĩnh mạch (IVIG)
Các lựa chọn sơ cấp » globulin miễn dịch thông thường ở người: 2 g/kg truyền tĩnh mạch một liều đơn, có thể lặp lại liều sau 36-48 giờ nếu bệnh nhân không giảm sốt » Mục tiêu chính của việc điều trị là phòng ngừa bệnh động mạch vành và giảm các triệu chứng bằng cách kiểm soát quá trình viêm. Việc này được theo dõi bằng giảm sốt và cải thiện tất cả các triệu chứng cấp tính. » IVIG truyền một liều duy nhất là điều trị chuẩn và là biện pháp điều trị chủ yếu, và đã thành công trong việc giảm thời gian sốt và tỷ lệ phình động mạch vành ở bệnh Kawasaki.[29] 3[A]Evidence » Kết quả tốt nhất đạt được khi tiến hành điều trị trong vòng 10 ngày hoặc thậm chí trong vòng 7 ngày. » Biện pháp này cũng được chỉ định ở những bệnh nhân có biểu hiện sau 10 ngày với các yếu tố nguy cơ biến chứng chẳng hạn như sốt hoặc tăng các chỉ số pha cấp (tốc độ máu lắng và protein phản ứng C). » Một số bệnh nhân không giảm sốt trong vòng 36 đến 48 giờ. Những bệnh nhân này có nguy cơ cao xuất hiện các bất thường động mạch vành và cần được cho dùng liều IVIG thứ hai. |
|
| thêm | Aspirin liều cao
Các lựa chọn sơ cấp » Aspirin: 80-100 mg/kg/ngày uống chia thành 4 lần trong 24-72 giờ sau khi cắt sốt (tới 14 ngày), sau đó là 3-5 mg/kg mỗi ngày một lần trong 8 tuần Có thể khuyến cáo liều ban đầu 30-50 mg/kg/ngày ở một số nước, bao gồm Nhật Bản và Tây Âu. » Aspirin liều cao đã là một phần của điều trị truyền thống của bệnh Kawasaki trong nhiều năm. Cần sử dụng thuốc này cùng với globulin miễn dịch truyền tĩnh mạch. » Aspirin dường như không có ảnh hưởng đến tỷ lệ mắc hay phát triển bệnh phình động mạch vành, bất kể điều trị trước hay sau 5 ngày dùng liệu pháp. » Một số bác sĩ lâm sàng sẽ giảm liều aspirin xuống liều thấp sau 48 đến 72 giờ sau khi ngừng sốt. Các bác sĩ khác sẽ tiếp tục dùng liều cao trong 14 ngày hoặc khi tốc độ máu lắng và CRP bình thường. » Aspirin liều thấp có tác dụng chống ngưng tập tiểu cầu và được duy trì tới 8 tuần từ khi khởi phát bệnh. Việc tiếp tục sử dụng aspirin trên 8 tuần tùy thuộc vào nguy cơ lâu dài bị thiếu máu cơ tim: nguy cơ thấp, trung bình hay cao. |
|
| 2 | Corticosteroid
Các lựa chọn sơ cấp » methylprednisolone: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng HOẶC » Prednisolone: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng » Khi đã cho truyền tĩnh mạch 2 liều globulin miễn dịch (IVIG) mà không có tác dụng với sốt và/hoặc các chỉ số viêm cấp, thì có thể dùng một liều methylprednisolone truyền tĩnh mạch hoặc prednisolone đường uống liều thấp. » Kháng trị IVIG xảy ra ở 10% đến 20% ca bệnh.[30] » Tài liệu về việc sử dụng liệu pháp corticosteroid qua đường uống và đường tĩnh mạch ở KD đã cho các kết quả mâu thuẫn nhau do sự khác biệt trong liều lượng, phác đồ và quần thể bệnh nhân sử dụng trong các nghiên cứu.[32] [33] [34] [35] [36] [37] [38] [39] Nhiều báo cáo ca bệnh và loạt ca bệnh cho thấy rằng methylprednisolone truyền tĩnh mạch có thể có lợi ở những bệnh nhân mắc KD kháng IVIG.4[B]Evidence 5[B]Evidence 6[A]Evidence Cho đến khi có thêm dữ liệu, nhóm bệnh nhân mắc KD kháng IVIG và/hoặc có biến chứng đe dọa tính mạng nên được điều trị bằng corticosteroid.[40] [41] » Liều lượng khác nhau trong các nghiên cứu và cần hội chẩn với một chuyên gia về liều phù hợp. |
|
| thêm | Aspirin liều cao
Các lựa chọn sơ cấp » Aspirin: 80-100 mg/kg/ngày uống chia thành 4 lần trong 24-72 giờ sau khi cắt sốt (tới 14 ngày), sau đó là 3-5 mg/kg mỗi ngày một lần trong 8 tuần Có thể khuyến cáo liều ban đầu 30-50 mg/kg/ngày ở một số nước, bao gồm Nhật Bản và Tây Âu. » Aspirin liều cao đã là một phần của điều trị truyền thống của bệnh Kawasaki trong nhiều năm. Cần sử dụng thuốc này cùng với globulin miễn dịch truyền tĩnh mạch. » Aspirin dường như không có ảnh hưởng đến tỷ lệ mắc hay phát triển bệnh phình động mạch vành, bất kể điều trị trước hay sau 5 ngày dùng liệu pháp. » Một số bác sĩ lâm sàng sẽ giảm liều aspirin xuống liều thấp sau 48 đến 72 giờ sau khi ngừng sốt. Các bác sĩ khác sẽ tiếp tục dùng liều cao trong 14 ngày hoặc khi tốc độ máu lắng và CRP bình thường. » Aspirin liều thấp có tác dụng chống ngưng tập tiểu cầu và được duy trì tới 8 tuần từ khi khởi phát bệnh. Việc tiếp tục sử dụng aspirin trên 8 tuần tùy thuộc vào nguy cơ lâu dài bị thiếu máu cơ tim: nguy cơ thấp, trung bình hay cao. |
|
| 2 | Infliximab
Các lựa chọn sơ cấp » Infliximab: 5 mg/kg truyền tĩnh mạch một liều duy nhất » Một kháng thể đơn dòng ghép đối với yếu tố hoại tử khối u (TNF)-alpha. Hiệu quả của nó trong ở các tình trạng viêm khác nhau, bao gồm viêm mạch, hỗ trợ trong điều trị bệnh Kawasaki. » Kháng thể đã được sử dụng ở những bệnh nhân kháng trị với globulin miễn dịch truyền tĩnh mạch (IVIG) và methylprednisolone.[43] Những bệnh nhân này là một nhóm rất nhỏ dưới 1% bệnh nhân mắc KD. » Một số bác sĩ lâm sàng sử dụng infliximab như một lựa chọn bậc hai trước corticosteroid ở những bệnh nhân kháng trị IVIG. Tuy nhiên, các hướng dẫn cho thấy có nhiều bằng chứng ủng hộ việc sử dụng corticosteroid khi so với sử dụng infliximab.[1] » Một thử nghiệm tiến cứu, ngẫu nhiên, đa trung tâm so sánh infliximab với IVIG liều thứ hai ở 24 trẻ bị KD cấp tính và kháng IVIG đã cho thấy cả hai cách điều trị đều an toàn và dung nạp tốt. Nghiên cứu kết luận rằng cách điều trị tối ưu với bệnh nhân kháng trị IVIG vẫn cần được xác định.[44] |
|
| thêm | Aspirin liều cao
Các lựa chọn sơ cấp » Aspirin: 80-100 mg/kg/ngày uống chia thành 4 lần trong 24-72 giờ sau khi cắt sốt (tới 14 ngày), sau đó là 3-5 mg/kg mỗi ngày một lần trong 8 tuần Có thể khuyến cáo liều ban đầu 30-50 mg/kg/ngày ở một số nước, bao gồm Nhật Bản và Tây Âu. » Aspirin liều cao đã là một phần của điều trị truyền thống của bệnh Kawasaki trong nhiều năm. Cần sử dụng thuốc này cùng với globulin miễn dịch truyền tĩnh mạch. » Aspirin dường như không có ảnh hưởng đến tỷ lệ mắc hay phát triển bệnh phình động mạch vành, bất kể điều trị trước hay sau 5 ngày dùng liệu pháp. » Một số bác sĩ lâm sàng sẽ giảm liều aspirin xuống liều thấp sau 48 đến 72 giờ sau khi ngừng sốt. Các bác sĩ khác sẽ tiếp tục dùng liều cao trong 14 ngày hoặc khi tốc độ máu lắng và CRP bình thường. » Aspirin liều thấp có tác dụng chống ngưng tập tiểu cầu và được duy trì tới 8 tuần từ khi khởi phát bệnh. Việc tiếp tục sử dụng aspirin trên 8 tuần tùy thuộc vào nguy cơ lâu dài bị thiếu máu cơ tim: nguy cơ thấp, trung bình hay cao |
|
| 3 | Thuốc điều biến miễn dịch khác hoặc trao đổi huyết tương
Các lựa chọn sơ cấp » Ciclosporin: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng Các lựa chọn thứ cấp » anakinra: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng HOẶC » Cyclophosphamide: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng » Không có nghiên cứu thống nhất hay bằng chứng nào về việc có nên sử dụng ciclosporin, anakinra, hay cyclophosphamide sau khi thất bại với tất cả các cách điều trị khác. Ở những ca bệnh không đáp ứng, có một số lựa chọn và cần thảo luận các ca bệnh với các chuyên gia ở các trung tâm điều trị số lượng lớn ca bệnh. » Rất hiếm khi, trao đổi huyết tương có thể được cân nhắc.[1] |
|
| thêm | Aspirin liều cao
Các lựa chọn sơ cấp » Aspirin: 80-100 mg/kg/ngày uống chia thành 4 lần trong 24-72 giờ sau khi cắt sốt (tới 14 ngày), sau đó là 3-5 mg/kg mỗi ngày một lần trong 8 tuần Có thể khuyến cáo liều ban đầu 30-50 mg/kg/ngày ở một số nước, bao gồm Nhật Bản và Tây Âu. » Aspirin liều cao đã là một phần của điều trị truyền thống của bệnh Kawasaki trong nhiều năm. Cần sử dụng thuốc này cùng với globulin miễn dịch truyền tĩnh mạch. » Aspirin dường như không có ảnh hưởng đến tỷ lệ mắc hay phát triển bệnh phình động mạch vành, bất kể điều trị trước hay sau 5 ngày dùng liệu pháp. » Một số bác sĩ lâm sàng sẽ giảm liều aspirin xuống liều thấp sau 48 đến 72 giờ sau khi ngừng sốt. Các bác sĩ khác sẽ tiếp tục dùng liều cao trong 14 ngày hoặc khi tốc độ máu lắng và CRP bình thường. » Aspirin liều thấp có tác dụng chống ngưng tập tiểu cầu và được duy trì tới 8 tuần từ khi khởi phát bệnh. Việc tiếp tục sử dụng aspirin trên 8 tuần tùy thuộc vào nguy cơ lâu dài bị thiếu máu cơ tim: nguy cơ thấp, trung bình hay cao. |
|
| Biểu hiện >10 ngày từ khi khởi phát mà không có các yếu tố nguy cơ biến chứng | ||
| 1 | Aspirin liều thấp
Các lựa chọn sơ cấp » Aspirin: 3-5 mg/kg/ngày uống trong 8 tuần » Những bệnh nhân mắc bệnh Kawasaki có biểu hiện sau ngày thứ 10 mà không bị sốt dai dẳng, và các chỉ số pha cấp bình thường (tốc độ máu lắng và/hoặc protein phản ứng C) và siêu âm tim ban đầu bình thường, được coi là không có nguy cơ bị phình mạch vành. » Ở nhóm này, không cần thiết điều trị bằng globulin truyền tĩnh mạch, nhưng bệnh nhân cần tiếp tục sử dụng aspirin liều thấp cho đến 8 tuần. Việc tiếp tục sử dụng aspirin sau 8 tuần tùy thuộc vào nguy cơ lâu dài thiếu máu cơ tim: nguy cơ thấp, trung bình hay cao. |
|
| Tiếp diễn | ||
| Nguy cơ thiếu máu cơ tim | ||
| Thấp | 1 | Đánh giá nguy cơ tim mạch
» Những bệnh nhân không có phát hiện phình động mạch vành ít có nguy cơ bị thiếu máu cơ tim. Dữ liệu từ việc theo dõi lâu dài (10 đến 20 năm sau khi khởi phát) đã cho thấy tỷ lệ mắc bệnh và tỷ lệ tử vong của họ tương tự như ở nhóm nhi khoa chung. Không cần chụp mạch máu ở những bệnh nhân này, và bệnh nhân không cần liệu pháp kháng tiểu cầu (aspirin liều thấp) trên 8 tuần được khuyến cáo từ khi khởi phát. Khuyến cáo đánh giá thận trọng kèm theo tư vấn sau mỗi 5 năm để xác định nguy cơ thiếu máu cơ tim trong tương lai. Không cần thiết hạn chế hoạt động thể lực sau 8 tuần.[1] |
| Trung bình | 1 | Aspirin liều thấp + theo dõi bệnh tim
Các lựa chọn sơ cấp » Aspirin: 3-5 mg/kg/ngày đường uống Việc điều trị cần duy trì ít nhất đến khi thấy được thoái lui phình mạch. » Những bệnh nhân bị phình động mạch vành (CAA) thoái lui có nguy cơ bị thiếu máu cơ tim thấp-trung bình. Ở nhóm bệnh nhân mắc bệnh Kawasaki này, có 50% bệnh nhân phình mạch vành sẽ thoái lui về mức đường kính lòng mạch bình thường, được thể hiện trên chụp mạch máu. Tỷ lệ cải thiện CAA tương quan nghịch với kích thước của nó. Các nghiên cứu đã chỉ ra rằng, mặc dù bệnh đã thoái lui, nhưng có dày nội mạc và rối loạn chức năng tế bào nội mô.[1] » Những bệnh nhân này cần được điều trị bằng aspirin liều thấp, ít nhất cho đến khi có cải thiện phình mạch. Cần thực hiện theo dõi tim mạch hàng năm, bằng ECG và siêu âm tim. Đặc biệt khuyến cáo thực hiện test gắng sức và đánh giá tưới máu cơ tim hai lần một năm. Chụp mạch máu là cần thiết nếu có bằng chứng của thiếu máu cơ tim. » Hoạt động thể lực cường độ cao cần được hạn chế và được hướng dẫn. Nếu phình mạch thoái triển trong vòng 8 tuần từ khi khởi phát, thì không cần hạn chế sau 8 tuần đầu.[1] » Khuyến cáo nên đánh giá thận trọng kèm theo tư vấn sau mỗi 3 đến 5 năm để xác định nguy cơ thiếu máu cơ tim trong tương lai.[1] |
| Cao | 1 | Aspirin + theo dõi bệnh tim
Các lựa chọn sơ cấp » Aspirin: 3-5 mg/kg/ngày đường uống » Những bệnh nhân có bằng chứng khối phình lớn hoặc khổng lồ hoặc tắc mạch vành có nguy cơ cao bị thiếu máu cơ tim. Những bệnh nhân mắc bệnh Kawasaki này cần điều trị lâu dài bằng aspirin.[1] » Đặc biệt khuyến cáo theo dõi tim mạch bằng ECG và siêu âm tim, và test gắng sức kèm chụp tưới máu cơ tim thực hiện hai lần một năm, và sau đó cần thực hiện chụp mạch máu nếu có biểu hiện thiếu máu cơ tim. Cần tránh hoạt động thể thao đối kháng hoặc cường độ cao để giảm nguy cơ chảy máu.[1] |
| Thêm | Warfarin hoặc heparin trọng lượng phân tử thấp
Các lựa chọn sơ cấp » warfarin: 0,2 mg/kg đường uống dưới dạng liều nạp, sau đó là 0,1 mg/kg/ngày, chỉnh liều để đạt INR 2-3 HOẶC » enoxaparin: 1 đến 1,5 mg/kg tiêm dưới da mỗi 12 giờ » Những bệnh nhân mắc KD này cần điều trị warfarin lâu dài (để duy trì INR ở mức 2-3), hoặc một loại heparin trọng lượng phân tử thấp chẳng hạn enoxaparin (để duy trì mức yếu tố kháng Xa ở mức 0,5 đến 1,0 đơn vị/mL) bên cạnh điều trị aspirin. » Heparin trọng lượng phân tử thấp hay được dùng thay thế cho warfarin đối với trẻ nhũ nhi và trẻ tập đi do khó lấy máu để xét nghiệm INR.[1] |
|
| Bổ sung | Clopidogrel
Các lựa chọn sơ cấp » clopidogrel: 0,2 đến 1 mg/kg/ngày đường uống » Có thể thêm clopidogrel vào liệu pháp aspirin và thuốc chống đông. |
|
| Bổ sung | Thuốc chẹn beta
» Thuốc chẹn beta không nằm trong điều trị chuẩn của bệnh Kawasaki. Thuốc này có thể được cân nhắc tùy từng cá nhân đối với những người có nguy cơ cao có khối phình lớn hoặc khổng lồ, hoặc với những bệnh nhân bị thiếu máu cơ tim.[1] » Cần hội chẩn với một chuyên gia về tim mạch. |
|
Giai đoạn đầu
Globulin miễn dịch truyền tĩnh mạch (IVIG) kèm theo corticosteroid
Hai phân tích gộp cho thấy rằng việc thêm corticosteroid vào phác đồ IVIG thông thường như một chiến lược điều trị ban đầu có thể giúp giảm nguy cơ bất thường mạch vành.[51] [52] Trong một thử nghiệm làm mù kết điểm, ngẫu nhiên, nhãn mở, các tác giả kết luận rằng việc thêm prednisone vào phác đồ IVIG tiêu chuẩn ở những bệnh nhân Nhật Bản bị bệnh Kawasaki (KD) nặng có thể cải thiện kết cục phình động mạch vành.[35] Ngoài ra, globulin miễn dịch kết hợp với prednisone giúp giảm sốt và viêm (dựa trên đo protein phản ứng C) nhanh hơn là chỉ dùng IVIG.[35] Điểm số nguy cơ KD được sử dụng để dự đoán tỷ lệ thất bại điều trị (hoặc kháng) IVIG trong các nghiên cứu này được phát triển tại Nhật Bản hoặc một vài nơi khác ở châu Á và dường như không áp dụng với nhóm đối tượng khác.[53] [54] Một thử nghiệm ngẫu nhiên dựa trên bằng chứng được thực hiện tại Hoa Kỳ đánh giá việc sử dụng một liều duy nhất methylprednisolone truyền tĩnh mạch ngay trước khi điều trị bằng IVIG là biện pháp điều trị ban đầu đối với KD. Nghiên cứu không chỉ ra lợi ích nào đối với động mạch vành khi so sánh với điều trị IVIG đơn thuần.[50] Do đó, các chuyên gia gợi ý rằng cho đến khi xác định và thử nghiệm thành công thang điểm nguy cơ cao trên toàn thế giới, IVIG đơn độc (không dùng thêm corticosteroid) vẫn là phương pháp điều trị ban đầu chuẩn vàng của KD ở ngoài Nhật Bản.[53] [54]
Liên lạc theo dõi
Khuyến nghị
Giám sát
Bệnh nhân sẽ được xuất viện về nhà và sử dụng aspirin liều cao nếu hết sốt trong 24 giờ. Cần làm lại protein phản ứng C trong vòng 1 tuần và, nếu bình thường, liều aspirin sẽ được chuyển sang phác đồ liều thấp. Bệnh nhân có khối phình khổng lồ đã được biết trong giai đoạn cấp tính của bệnh Kawasaki (KD) có khả năng mắc các bệnh đồng mắc về tim mạch khi thanh niên. Những bệnh nhân này cần được bác sĩ tim mạch theo dõi. Tuy nhiên, số lượng bệnh nhân bị các biến chứng cơ tim và mạch máu ở tuổi trưởng thành đã giảm đáng kể từ khi globulin miễn dịch truyền tĩnh mạch (IVIG) được đưa vào điều trị.[60]
Ngoài ra:
• Bệnh nhân có các biểu hiện cổ điển của KD và có quá trình bệnh không biến chứng có thể được theo dõi bằng siêu âm tim lúc 8 tuần. Nếu bình thường, có thể ngừng sử dụng aspirin liều thấp. Bệnh nhân bị phình động mạch vành (CAA) cần được đưa đến khoa tim.
• Những bệnh nhân có các biểu hiện cổ điển của KD, nhưng có quá trình sốt kéo dài hơn, cần được theo dõi bằng siêu âm tim lúc 2 tuần. Nếu bình thường, việc theo dõi cần được thực hiện lúc 6 đến 8 tuần từ khi khởi phát bệnh, và nếu siêu âm tim bình thường, có thể ngừng sử dụng aspirin liều thấp và không cần phải theo dõi thêm. Nếu phát hiện phình động mạch vành ở bất kỳ giai đoạn nào, hãy chuyển đến bác sĩ chuyên khoa tim mạch.
Hướng dẫn dành cho bệnh nhân
Trẻ bị phình động mạch vành cần được thông báo về sự cần thiết phải tiến hành xét nghiệm liên tục, dùng thuốc lâu dài và đôi khi cần thận trọng với các hoạt động thể lực (nếu đang được điều trị chống đông hoặc bị thiếu máu cục bộ cơ tim hoặc rối loạn nhịp tim). Bệnh nhân và gia đình có thể nhận được lợi ích từ hỗ trợ tâm lý.
Cha mẹ cần được tư vấn rằng trẻ em bị phình lớn hoặc khổng lồ, hoặc bị thiếu máu cục bộ cơ tim, sẽ cần được theo dõi lâu dài tại các phòng khám tim mạch nhi.
Cần sắp xếp chuyển khoa hợp lý từ phòng khám tim mạch nhi đến một phòng khám của chuyên gia về tim mạch do bệnh Kawasaki ở người lớn, bởi các vấn đề đang diễn ra có thể khác với bệnh tim thiếu máu cục bộ ở người lớn.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Viêm cơ tim | Ngắn hạn | Cao |
| Thường gặp, nhưng hiếm khi gây suy tim xung huyết.
Đáp ứng nhanh với globulin miễn dịch truyền tĩnh mạch. |
||
| Viêm màng ngoài tim với tràn dịch màng ngoài tim lượng ít | Ngắn hạn | Trung bình |
| Cải thiện hoàn toàn với globulin miễn dịch truyền tĩnh mạch.
Xảy ra ở 25% bệnh nhân bị bệnh cấp tính trước khi điều trị globulin miễn dịch truyền tĩnh mạch. |
||
| Phình mạch vành | Ngắn hạn | Thấp |
| Có tình trạng giãn động mạch vành lan tỏa, [Fig-1]
Phình nhỏ (đường kính lòng mạch <5 mm), và phình khổng lồ (≥8 mm). Phình nhỏ có thể khỏi trong vòng 2 năm. Phình động mạch vành (CAA) khổng lồ có liên quan với tỷ lệ mắc bệnh và tỷ lệ tử vong. Nếu có dấu hiệu bất thường trên siêu âm tim ở bất kỳ giai đoạn nào trong quá trình bệnh, bệnh nhân cần được chuyển đến bác sĩ tim mạch nhi khoa để được xét nghiệm đầy đủ và theo dõi. Nguy cơ CAA cao nhất ở: trẻ em mắc bệnh Kawasaki (KD) đã bỏ lỡ cơ hội điều trị bằng globulin miễn dịch truyền tĩnh mạch (IVIG) trong giai đoạn khuyến cáo từ lúc khởi phát sốt (<10 ngày); bệnh nhân bị sốt dai dẳng mặc dù đã điều trị IVIG; bệnh nhân mà các xét nghiệm gợi ý tình trạng viêm dai dẳng (tốc độ máu lắng [ESR], protein phản ứng C [CRP] hoặc cả hai cao); và trẻ nhỏ (<6 tháng tuổi) hoặc trẻ lớn hơn (>8 tuổi) và nam giới cũng có nguy cơ cao hơn. Ở bệnh nhân được điều trị bằng IVIG, các yếu tố sau cũng liên quan đến nguy cơ cao hơn: số lượng bạch cầu trung tính, bạch cầu đũa và tiểu cầu cao hơn; thiếu máu; và không giảm sốt trong ngày đầu tiên điều trị IVIG.[55] [56] Các yếu tố khác dự đoán điều trị thất bại sau khi dùng IVIG bao gồm: tăng CRP, lactate dehydrogenase và bilirubin.[56] [57] Một số dữ liệu cho thấy rằng nồng độ natri dưới 135 mmol/L (135 mEq/L) ở biểu hiện đầu tiên có thể dự đoán phát triển CAA khổng lồ.[58] Nguồn gốc sắc tộc da đen có thể đóng vai trò bảo vệ trong việc tiến triển của các bất thường về mạch vành.[59] Nếu CAA thực sự được khẳng định, thuốc chống ngưng tập tiểu cầu, ví dụ như dipyridamole, cần được bổ sung, và bệnh nhân cần tiếp tục được theo dõi bệnh tim. Bệnh nhân có khối phình khổng lồ đã được biết trong giai đoạn cấp tính của KD có khả năng mắc các bệnh tim mạch đồng mắc khi trưởng thành. Những bệnh nhân này cần được chuyên gia tim mạch theo dõi. Tuy nhiên, số lượng bệnh nhân bị các biến chứng cơ tim và mạch máu ở tuổi trưởng thành đã giảm kể từ khi IVIG được đưa vào điều trị.[60] Một nghiên cứu thực hiện trên các bệnh nhân trong giai đoạn từ năm 1979 đến 2014 tại Hoa Kỳ cho thấy rằng tỷ lệ thoái triển CAA chung xấp xỉ là 75% với tỷ lệ thoái triển thấp là 16% bệnh nhân mắc CAA lớn/khổng lồ và tỷ lệ thoái triển cao là 85% ở các bệnh nhân mắc CAA nhỏ khi chẩn đoán. Đáng chú ý, tỷ lệ lui bệnh nói chung cao hơn ở giai đoạn 5 năm gần đây (90%). Các tỷ lệ này cao hơn ở những ca bệnh được báo cáo trước đó và có thể liên quan đến việc phát hiện sớm KD.[61] |
||
| Viêm van tim | Ngắn hạn | Thấp |
| Hiếm khi cần thay van.
Thường là hai lá, chỉ xảy ra ở 1% bệnh nhân. |
||
| Viêm khớp | Ngắn hạn | Thấp |
| Đáp ứng nhanh với globlulin miễn dịch truyền tĩnh mạch và aspirin liều cao. | ||
| Rối loạn chức năng gan nhẹ, hiếm khi có vàng da | Ngắn hạn | Thấp |
| Ở giai đoạn cấp tính. Xảy ra ở 10% đến 30% bệnh nhân, đáp ứng nhanh với globulin miễn dịch truyền tĩnh mạch. | ||
| Bệnh túi mật | Ngắn hạn | Thấp |
| Ứ nước túi mật (chẩn đoán bằng siêu âm) xảy ra ở dưới 10% bệnh nhân. Bệnh thường khỏi mà không cần can thiệp phẫu thuật. | ||
| Viêm phổi | Ngắn hạn | Thấp |
| Đáp ứng nhanh với globulin miễn dịch truyền tĩnh mạch. | ||
| Viêm màng não vô khuẩn | Ngắn hạn | Thấp |
| Hiếm khi, nhưng có thể xuất hiện giống như biểu hiện của bệnh Kawasaki hoặc là kết quả của điều trị globulin miễn dịch truyền tĩnh mạch. Tự khỏi hoàn toàn. | ||
| Huyết khối mạch vành | Ngắn hạn | Thấp |
| Can thiệp nội khoa hoặc phẫu thuật theo khuyến cáo của chuyên gia tim mạch.
Điều trị tắc mạch vành dựa trên khuyến cáo điều trị cho người lớn mắc các hội chứng mạch vành cấp. Liệu pháp tiêu sợi huyết bao gồm sử dụng streptokinase, urokinase hoặc alteplase (chất hoạt hóa plasminogen mô) kết hợp với aspirin và heparin (không phân đoạn hoặc trọng lượng phân tử thấp). |
||
| Hội chứng mạch vành cấp | Dài hạn | Thấp |
| Can thiệp nội khoa hoặc phẫu thuật theo khuyến cáo của chuyên gia tim mạch.
Nguy cơ nhồi máu cơ tim hoặc thiếu máu cơ tim cao nhất trong vòng 2 năm đầu sau khi chẩn đoán; 60% trên 30 tuổi. Việc chẩn đoán khó khăn ở trẻ em, bởi troponin và điện tâm đồ có thể bình thường. Hình ảnh là cách duy nhất để loại trừ huyết khối trong phình mạch ở trẻ em bị đau ngực hoặc mệt. Mọi bệnh nhân cần có kế hoạch điều trị rõ ràng để điều trị chống huyết khối bằng hoạt hóa plasminogen mô hoặc streptokinase. |
||
| Vỡ phình khổng lồ động mạch vành | Dài hạn | Thấp |
| Cực kỳ hiếm và có thể kèm theo tràn máu màng tim. Hầu hết các biến chứng liên quan đến việc làm lành động mạch hẹp hoặc tồn tại phình động mạch vành khổng lồ.
Can thiệp nội khoa hoặc phẫu thuật theo khuyến cáo của chuyên gia tim mạch. |
||
| Phình động mạch toàn thân | Dài hạn | Thấp |
| Hiếm khi, nhưng có thể xảy ra ở các động mạch sau: đùi, dưới đòn, chậu, cánh tay, nách và các động mạch khác. Có thể cần phải can thiệp phẫu thuật. | ||
| Hoại tử ngọn chi | Dài hạn | Thấp |
| Cần hội chẩn với bác sĩ phẫu thuật mạch máu. | ||
| Thiếu máu cục bộ ruột và hoại tử | Dài hạn | Thấp |
| Cần hội chẩn với bác sĩ phẫu thuật tổng quát nhi khoa. | ||
Tiên lượng
Bệnh Kawasaki (KD) là một bệnh cấp tính và tự giới hạn. Kết quả tức thời đã cải thiện đáng kể, làm giảm tần số mắc phình động mạch vành xuống dưới 3% sau khi áp dụng globlulin miễn dịch truyền tĩnh mạch (IVIG). Nhìn chung, tỷ lệ tử vong là dưới 0,5%.
Tuy nhiên, ở bệnh nhân không được điều trị, tỷ lệ mắc bệnh và tỷ lệ tử vong là tương đối cao. Chẩn đoán chậm, đặc biệt đối với KD không đầy đủ, và KD ở trẻ rất nhỏ, là một thách thức bởi những bệnh nhân này có nguy cơ cao bị phình mạch. Tiên lượng lâu dài ở trẻ em có khối phình khổng lồ vẫn là một điều đáng lo ngại bởi nó kèm theo nguy cơ thiếu máu cơ tim hoặc huyết khối. Điều trị các bệnh nhân này bao gồm dự phòng huyết khối và cẩn thận đánh giá có hẹp mạch không. Một số bệnh nhân có thể cần thực hiện thủ thuật tái tưới máu mạch vành xâm lấn.
Do đó bác sĩ lâm sàng cần tập trung vào chẩn đoán sớm và nhanh chóng điều trị tích cực khi không có đáp ứng tức thời với IVIG. Vẫn cần phải theo dõi xem liệu các thuốc kháng viêm khác, ví dụ như các liệu pháp ức chế miễn dịch mới hoặc các hoạt chất sinh học kháng cytokine mới, có giúp cải thiện việc điều trị và kết quả điều trị KD hay không.
Hướng dẫn
Hướng dẫn chẩn đoán
| Châu Âu |
| Fever in under 5s: assessment and initial management
Nhà xuất bản: National Institute for Health and Care Excellence Xuất bản lần cuối: 2017 |
| Bắc Mỹ |
| Diagnosis, treatment, and long-term management of Kawasaki disease
Nhà xuất bản: American Heart Association Xuất bản lần cuối: 2017 |
Hướng dẫn điều trị
| Bắc Mỹ |
| Diagnosis, treatment, and long-term management of Kawasaki disease
Nhà xuất bản: American Heart Association Xuất bản lần cuối: 2017 |
Điểm số bằng chứng
1. Căn nguyên: có bằng chứng mức độ trung bình từ một nghiên cứu bệnh chứng cho thấy không có mối liên hệ giữa bệnh Kawasaki (KD) và coronavirus NL63.[9]
Bằng chứng cấp độ B: Các thử nghiệm ngẫu nhiên đối chứng (RCT) với <200 người tham gia, các RCT có lỗi về phương pháp với >200 người tham gia, các đánh giá hệ thống (SR) có lỗi về phương pháp hoặc các nghiên cứu quan sát (thuần tập) có chất lượng cao.
2. Căn nguyên: có bằng chứng mức độ trung bình từ một nghiên cứu quan sát di truyền (thuần tập) cho thấy mối liên hệ KD với một gen nhạy cảm ở vị trí trên nhiễm sắc thể 12q24.[22]
Bằng chứng cấp độ B: Các thử nghiệm ngẫu nhiên đối chứng (RCT) với <200 người tham gia, các RCT có lỗi về phương pháp với >200 người tham gia, các đánh giá hệ thống (SR) có lỗi về phương pháp hoặc các nghiên cứu quan sát (thuần tập) có chất lượng cao.
3. Cải thiện sốt và viêm: có bằng chứng chất lượng tốt từ một thử nghiệm đối chứng ngẫu nhiên lớn ở Hoa Kỳ rằng liều globulin miễn dịch duy nhất truyền tĩnh mạch (2 g/kg) hiệu quả hơn các liều nhỏ truyền lần lượt trong việc giảm sốt, giảm các chỉ số viêm pha cấp tính và tỷ lệ các bất thường động mạch vành trong KD.[29]
Bằng chứng cấp độ A: Đánh giá hệ thống (SR) hoặc các thử nghiệm ngẫu nhiên đối chứng (RCT) với >200 người tham gia.
4. Kết cục lâm sàng: có bằng chứng mức độ trung bình cho thấy bệnh nhân kháng trị với globulin miễn dịch truyền tĩnh mạch có lợi từ việc điều trị bằng truyền corticosteroid.[47] [48]
Bằng chứng cấp độ B: Các thử nghiệm ngẫu nhiên đối chứng (RCT) với <200 người tham gia, các RCT có lỗi về phương pháp với >200 người tham gia, các đánh giá hệ thống (SR) có lỗi về phương pháp hoặc các nghiên cứu quan sát (thuần tập) có chất lượng cao.
5. Diễn biến lâm sàng và kết cục của phình động mạch vành: có bằng chứng chất lượng trung bình từ một thử nghiệm đối chứng ngẫu nhiên rằng kết hợp corticosteroid và globulin miễn dịch truyền tĩnh mạch giúp cải thiện diễn biến lâm sàng và kết cục của phình động mạch vành, so với chỉ sử dụng globulin truyền tĩnh mạch.[49]
Bằng chứng cấp độ B: Các thử nghiệm ngẫu nhiên đối chứng (RCT) với <200 người tham gia, các RCT có lỗi về phương pháp với >200 người tham gia, các đánh giá hệ thống (SR) có lỗi về phương pháp hoặc các nghiên cứu quan sát (thuần tập) có chất lượng cao.
6. Kết cục lâm sàng: có bằng chứng chất lượng cao từ một thử nghiệm đa trung tâm quy mô lớn tại Hoa Kỳ rằng việc sử dụng methylprednisolone truyền, bổ trợ cho globulin miễn dịch truyền tĩnh mạch, không giúp cải thiện kết cục lâm sàng ở KD.[50]
Bằng chứng cấp độ A: Đánh giá hệ thống (SR) hoặc các thử nghiệm ngẫu nhiên đối chứng (RCT) với >200 người tham gia.
Các bài báo chủ yếu
• McCrindle BW, Rowley AH, Newburger JW, et al; American Heart Association. Diagnosis, treatment, and long- term management of Kawasaki disease: a statement for health professionals from the American Heart Association. Circulation. 2017 Apr 25;135(17):e927-99. Toàn văn Tóm lược
• Kawasaki T, Kosaki T, Okawa S, et al. A new infantile acute febrile mucocutaneous lymph node syndrome (MLNS) prevailing in Japan. Pediatrics. 1974 Sep;54(3):271-6. Tóm lược
• Newburger JW, Takahashi M, Beiser AS, et al. A single intravenous infusion of gamma globulin as compared with four infusions in the treatment of acute Kawasaki syndrome. N Engl J Med. 1991 Jun 6;324(23):1633-9. Tóm lược
• Burns JC, Mason WH, Hauger SB, et al. Infliximab treatment for refractory Kawasaki syndrome. J Pediatr. 2005 May;146(5):662-7. Tóm lược
• Newberger JW, Sleeper LA, McCrindle BW, et al. Randomized trial of pulsed corticosteroid therapy for primary treatment of Kawasaki disease. N Engl J Med. 2007 Feb 15;356(7):663-75. Toàn văn Tóm lược
Case lâm sàng
Một trẻ nam 3 tuổi đến khám lần thứ hai. Hai ngày trước, bé được khám vì sốt liên tục trong 4 ngày với nhiệt độ lên tới 104°F (40°C) và trạng thái kích thích. Kết quả thăm khám vào thời điểm đó nổi bật tình trạng viêm kết mạc hai bên, họng đỏ và môi khô, nứt nẻ. Trẻ đã uống 4 oz dung dịch điện giải trong phòng khám và được cho về nhà với hướng dẫn cách chăm sóc triệu chứng. Hôm nay trẻ quay lại khám với sốt dai dẳng và tình trạng kích thích, khó chịu. Những triệu chứng từ lần thăm khám trước vẫn còn đến giờ nhưng hiện tại, trẻ còn bị phát ban dát sẩn ở thân mình, phù bàn chân và bàn tay, hạch cổ trước bên phải to nhưng không mưng mủ.
➤ Chẩn đoán có khả năng nhất?
➤ Xét nghiệm chẩn đoán tốt nhất cho tình trạng này là gì?
➤ Điều trị cho tình trạng này như thế nào?
Tóm tắt: Một trẻ nam 3 tuổi bị sốt cao và kích thích trong 6 ngày. Quá trình thăm khám ghi nhận viêm kết mạc, sưng hạch cổ trước, ban đỏ vùng hầu họng, môi khô nứt nẻ, ban dát sẩn, phù bàn tay và bàn chân.
- Chẩn đoán có khả năng nhất: hội chứng Kawasaki (KS; hội chứng da- niêm mạc-hạch).
- Xét nghiệm chẩn đoán tốt nhất: Không có xét nghiệm dùng để chẩn đoán. Siêu âm tim được sử dụng để theo dõi sự phát triển của phình động mạch vành, biến chứng nghiêm trọng nhất. Tăng các chất phản ứng giai đoạn cấp tính (tốc độ lắng hồng cầu [ESR] và protein phản ứng c [CRP]), thiếu máu đẳng sắc và tăng tiểu cầu giúp hỗ trợ chẩn đoán.
- Điều trị: Liệu pháp chống viêm sớm bằng globulin miễn dịch tiêm tĩnh mạch liều cao (IVIG) và aspirin làm giảm nguy cơ biến chứng mạch vành.
Phân tích
Mục tiêu:
- Biết tiêu chuẩn chẩn đoán hội chứng Kawasaki.
- Nhận thức được sự cần thiết của việc chẩn đoán và điều trị sớm để ngăn ngừa các biến chứng mạch vành.
- Làm quen với các chẩn đoán phân biệt của hội chứng Kawasaki.
Đặt vấn đề:
Chẩn đoán HC Kawasaki có thể khó khăn trong vài ngày đầu tiên của bệnh, khi chỉ hiện hiện một số dấu hiệu lâm sàng cổ điển. Nhiễm adenovirus có lẽ là chẩn đoán giả định trong lần khám đầu tiên, mặc dù sốt ngắt quãng trong 4 ngày và tình trạng kích thích khó chịu có thể khiến người bệnh nghi ngờ về một nguyên nhân khác. Chẩn đoán trở nên rõ ràng hơn vào ngày bệnh thứ 6 khi bệnh nhân có thêm các dấu hiệu lâm sàng, mặc dù các tình trạng khác vẫn phải được xem xét.
Định nghĩa
Ban đa dạng: Phát ban có thể có nhiều dạng khác nhau, chẳng hạn như ban dát sẩn, hồng ban đa dạng hoặc ban dạng tinh hồng nhiệt.
Lưỡi dâu tây: Ban đỏ ở lưỡi nổi bật với các nhú lưỡi.
Tăng tiểu cầu: Tăng số lượng tiểu cầu trên 450.000/mm3. Ở HC Kawasaki, điều này thường xảy ra sau ngày thứ 10 của bệnh và có thể kéo dài trong vài tuần.
Tiếp cận lâm sàng
Hội chứng Kawasaki là một bệnh mạch máu hệ thông chưa rõ nguyên nhân nhưng được cho là có khả năng lây nhiễm. Tỷ lệ mắc bệnh cao nhất ở người châu Á, nhưng bệnh cũng được thấy trên toàn thế giới. Bệnh thường xuyên xảy ra nhất ở trẻ em dưới 5 tuổi và thường cao hơn một chút ở các bé trai so với các bé gái.
Chẩn đoán HC Kawasaki dựa trên việc tìm ra các dấu hiệu đặc trưng (Bảng 60-1), dù vậy, người ta vẫn nhận thấy tình trạng trẻ có ít dấu hiệu hơn nhưng sau này vẫn phát triển bệnh động mạch vành (CAD). Hạch cổ ít gặp hơn so với các tiêu chuẩn chẩn đoán khác, xảy ra ở 60% đến 70% bệnh nhân. Kawasaki không điển hình (hoặc không đẩy đủ) xảy ra thường xuyên nhất ở trẻ sơ sinh, nhóm có nhiều khả năng phát triển các biến chứng mạch vành nhất. Mặc dù không có xét nghiệm nào thiết lập chẩn đoán, nhưng một số phát hiện trên cận lâm sàng cũng đặc trưng cho bệnh. ESR và CRP tăng, tình trạng thiếu máu đẳng sắc và tăng bạch càu thường được thấy. Số lượng tiểu cầu thường bình thường lúc ban đầu nhưng tăng lên trên giới hạn bình thường vào ngày thứ 10 của bệnh; giảm tiểu cầu thường hiếm và là yếu tố nguy cơ phát triển phình động mạch vành. Có thể thấy tình trạng tiếu mủ vô trùng, tăng lympho bào trong dịch não tủy và tăng nhẹ transaminase gan. Các triệu chứng tiêu hóa có thể bao gồm tiêu chảy, nôn ói và túi mật ứ nước, bệnh nhân có thể có các triệu chứng đường hô hấp trên và/hoặc đau khớp. Siêu âm tim có thể xác định những bất thường của động mạch vành hoặc các cấu trúc khác. Chẩn đoán phân biệt HC Kawasaki bao gồm các tình trạng nhiễm trùng và không nhiễm trùng, chẳng hạn như bệnh liên cầu, độc tố tụ cầu (hội chứng sốc nhiễm trùng), nhiễm rickettsia, sởi, nhiễm virus Epstein- Barr, phản ứng quá mẫn với thuốc, viêm khớp dạng thấp ở trẻ vị thành niên khởi phát toàn thân và bệnh nhiễm leptospira.
Điều trị thành công phụ thuộc vào việc nhanh chóng bắt đầu aspirin liều cao và IVIG. Hạ sốt nhanh thường xảy ra với điều trị này. Liệu pháp aspirin sau đó được giảm từ liều chống viêm xuống liều chống huyết khối và tiếp tục cho đến 6 đến 8 tuần sau khi khởi phát bệnh, khi ESR trở về bình thường. Trẻ bị bệnh động mạch vành cần điều trị chống huyết khối kéo dài
Ngay cả khi được điều trị, khoảng 5% trẻ em bị giãn động mạch vành và 1% phát triển chửng phình động mạch khổng lồ. Các yếu tô nguy cơ phình động mạch bao gồm giới tính nam, sốt kéo dài, trẻ dưới 12 tháng tuổi, số lượng bạch cầu trung tính và bạch cầu đoạn [band] ban đầu cao hơn, lượng huyết sắc tố thấp hơn và số lượng tiểu cầu dưới 350.000/mm3. Trẻ không có di chứng tim trong tháng đầu tiên trở lại tình trạng sức khỏe bình thường; những người có bất thường về tim dai dẳng có thể bị bệnh nặng. Tử vong hiếm gặp và do nhồi máu cơ tim hoặc ít phổ biến hơn là vỡ phình động mạch.
| Bảng 60-1 TIÊU CHUẨN CHẨN ĐOÁN BỆNH KAWASAKI |
Sốt kéo dài ít nhất 5 ngày (hoặc ngắn hơn nếu hạ sốt xảy ra khi khởi trị sớm IVIG) ở trẻ không có bằng chứng về bệnh lý nào khác có khả năng hơn, cộng với sự hiện diện của ít nhất 4 trong số 5 dấu hiệu sau:
Ghi chú: Bệnh nhân sốt và có 3 trong số các tiêu chuẩn chấn đoán có thể chẩn đoán Bệnh Kawasaki khi có phình hoặc giãn mạch vành trên siêu âm tim 2D hoặc chụp mạch vành. |
Câu hỏi lượng giá:
Câu 1: Một trẻ 12 tháng tuổi đến khám sức khỏe tổng quát. Trẻ đã nhập viện 2 tháng trước vì HC Kawasaki và đã ngừng điều trị aspirin 6 tuần trước lân khám này. Siêu âm tim gần đây nhất của trẻ có kết quả bình thường. Đối với bệnh nhân này, cần đặc biệt cân nhắc điều nào sau đây?
- Đánh giá về sự phát triển của trẻ
- Khám bụng
- Sử dụng vắc-xin sống
- Đánh giá huyết sắc tố
- Đánh giá khả năng nhiễm độc chì
Câu 2: Một trẻ 15 tháng tuổi đang điều trị bằng aspirin lâu dài vì bất thường động mạch vành xảy ra do HC Kawasaki. Ngoài việc tiêm vắc-xin định kỳ bắt buộc ở trường, trẻ nên được tiêm mũi gì sau đây?
- Vắc xin phế cầu
- Vắc xin cúm
- Vắc xin não mô cầu
- Uống vắc xin bại liệt
- Vắc xin thủy đậu
Câu 3: Một trẻ sơ sinh 5 tháng tuổi trong tình trạng kích thích bị sốt cao 3 ngày, hăm tã dạng ban dát sẩn và môi sưng đỏ. Trẻ bị thiếu máu đẳng sắc nhẹ và số lượng bạch cầu (WBC) là 15.000/mm3 với ưu thế là bạch cầu trung tính và dạng chưa trưởng thành. Xét nghiệm nước tiểu bình thường, nhưng dịch não tủy cho thấy tăng bạch cầu lympho với nhuộm Gram âm tính. Sau 24 giờ dùng ceftriaxone, bệnh nhân tiếp tục sốt cao, phù nề bàn chân. Điều trị tiếp theo nên bao gồm điều nào sau đây?
- Nystatin trị hăm tã
- Lặp lại chọc dò tủy sống
- Thêm vancomycin vào điều trị kháng sinh
- Hội chẩn tim mạch nhi; bắt đầu truyền IVIG và uống aspirin liều cao
- Tiếp tục điều trị hiện tại và chờ kết quả nuôi cấy
Câu 4: Trẻ nào sau đây bị HC Kawasaki có nguy cơ mắc bệnh động mạch vành cao nhất?
- Bé trai 5 tuổi sốt cao 6 ngày, tiểu mủ vô trùng, ban ở thân mình, lưỡi dâu.
- Bé gái 3 tuổi sốt cao 5 ngày, tăng lympho bào dịch não tuỷ.
- Bé gái 2 tuổi bị sốt cao trong 5 ngày và ESR ban đầu là 80 mm/h.
- Bé trai 1 tuổi bị sốt cao 6 ngày, ban dát sẩn và nồng độ men gan tăng nhẹ.
- Bé trai 6 tháng tuổi sốt cao 11 ngày và tràn dịch màng ngoài tim lượng ít trên siêu âm tim ban đầu.
Đáp án:
- Câu 1: C. Vắc xin virus sống (sởi-quai bị-rubella [MMR], thủy đậu) được trì hoãn trong 11 tháng sau khi tiêm IVIG liều cao; IVIG có khả năng can thiệp vào phản ứng miễn dịch, vắc xin sởi, thường được tiêm dưới dạng MMR lúc 12 tháng, được dùng nếu có nguy cơ phơi nhiễm cao, nhưng cần phải tiêm nhắc lại trừ khi xét nghiệm huyết thanh học cho thấy hiệu giá kháng thể đầy đủ.
- Câu 2: B. Trẻ em điều trị bằng aspirin kéo dài được chủng ngừa cúm; trẻ có nhiều nguy cơ mắc hội chứng Reye nếu trẻ bị nhiễm bệnh và dùng aspirin. Mặc dù thường không bắt buộc phải tiêm khi đi nhà trẻ hoặc đi học, nhưng Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh khuyến cáo rằng tất cả trẻ em từ 6 tháng tuổi trở lên nên tiêm vắc-xin cúm hàng năm.
- Câu 3: D. Biểu hiện ban đầu của trẻ này phù hợp, nhưng không thỏa tiêu chuẩn chẩn đoán HC Kawasaki (Bảng 60-1). Tình trạng sốt dai dẳng và phù ngoại biên làm tăng khả năng bị HC Kawasaki, nên nhanh chóng xem xét và điều trị.
- Câu 4: E. Các yếu tố nguy cơ phát triển phình động mạch vành bao gồm giới tính nam, sốt hơn 10 ngày, trẻ dưới 12 tháng tuổi, nồng độ albumin hoặc hemoglobin trong huyết thanh thấp, phát hiện sớm về bất thường tim (ví dụ, hở van hai lá hoặc tràn dịch màng ngoài tim) và giảm tiểu cầu.
Đúc kết lâm sàng
- Việc chẩn đoán hội chứng Kawasaki (KS) dựa trên các tiêu chuẩn lâm sàng và cần hết sức nghi ngờ ở trẻ nhỏ có sốt cao kéo dài hơn 5 ngày, thay đổi vùng hầu họng, viêm kết mạc, thay đổi ở chi, phát ban và hạch cổ.
- Trẻ có Kawasaki không đẩy đủ (“Kawasaki không điển hình”) có thể mắc bệnh mạch vành.
- Biến chứng quan trọng nhất của Kawasaki là bệnh mạch vành. Bác sĩ tim mạch nhi thường tham gia khi quản lý những trẻ này.
- Nhận biết và khởi trị sớm Kawasaki là chìa khóa phòng ngừa những biến chứng trên mạch vành.
Tài liệu tham khảo
1. McCrindle BW, Rowley AH, Newburger JW, et al; American Heart Association. Diagnosis, treatment, and long- term management of Kawasaki disease: a statement for health professionals from the American Heart Association. Circulation. 2017 Apr 25;135(17):e927-99. Toàn văn Tóm lược
2. Kawasaki T. Acute febrile mucocutaneous syndrome with lymphoid involvement with specific desquamation of the fingers and toes in children [in Japanese]. Arerugi. 1967 Mar;16(3):178-222. Tóm lược
3. Mason WH, Takahashi M. Kawasaki syndrome. Clin Infect Dis. 1999 Feb;28(2):169-85. Tóm lược
4. Callinan LS, Holman RC, Vugia DJ, et al. Kawasaki disease hospitalization rate among children younger than 5 years of age in California, 2003-2010. Pediatr Infect Dis J. 2014 Jul;33(7):781-3. Tóm lược
5. Holman RC, Curns AT, Belay ED, et al. Kawasaki syndrome hospitalizations in the United States, 1997 and 2000. Pediatrics. 2003 Sep;112(3 Pt 1):495-501. Tóm lược
6. Holman RC, Belay ED, Clarke MJ, et al. Kawasaki syndrome among American Indian and Alaska native children. Pediatr Infect Dis J. 1999 May;18(5):451-5. Tóm lược
7. Yanagawa H, Nakamura Y, Ojima T, et al. Changes in epidemic patterns of Kawasaki disease in Japan. Pediatr Infect Dis J. 1999 Jan;18(1):64-6. Tóm lược
8. Yanagawa H, Yashiro M, Nakamura Y, et al. Nationwide surveillance of Kawasaki disease in Japan, 1984 to 1993. Pediatr Infect Dis J. 1995 Jan;14(1):69-71. Tóm lược
9. Dominguez SR, Anderson MS, Glode MP, et al. Blinded case-control study of the relationship between human coronavirus NL63 and Kawasaki syndrome. J Infect Dis. 2006 Dec 15;194(12):1697-1701. Tóm lược
10. Abinun M, Cant AJ. Toxic shock syndrome toxin-secreting Staphylococcus aureus in Kawasaki syndrome. Lancet. 1994;343:300. Tóm lược
11. Meissner HC, Leung DY. Superantigens, conventional antigens and etiology of Kawasaki syndrome. Pediatr Infect Dis J. 2000 Feb;19(2):91-4. Tóm lược
12. Leung DY, Meissner HC, Fulton DR, et al. Toxic shock syndrome toxin-secreting Staphylococcus aureus in Kawasaki syndrome. Lancet. 1993 Dec 4;342(8884):1385-8. Tóm lược
13. Rowley AH. Kawasaki disease: novel insights into etiology and genetic susceptibility. Annu Rev Med. 2011 Feb 18;62:69-77. Tóm lược
14. Hata A, Onouchi Y. Susceptibility genes for Kawasaki disease: toward implementation of personalized medicine. J Hum Genet. 2009 Feb;54(2):67-73. Tóm lược
15. Khor CC, Davila S, Breunis WB, et al. Genome-wide association study identifies FCGR2A as a susceptibility locus for Kawasaki disease. Nat Genet. 2011 Nov 13;43(12):1241-6. Tóm lược
16. Rowley AH, Shulman ST. New developments in the search for etiologic agent of Kawasaki disease. Curr Opin Pediatr. 2007 Feb;19(1):71-4. Tóm lược
17. Dajani AS, Taubert KA, Gerber MA, et al. Diagnosis and therapy of Kawasaki disease in children. Circulation. 1993 May;87(5):1776-80. Tóm lược
18. Takahashi K, Oharaseki T, Naoe S, et al. Neutrophilic involvement in the damage to coronary arteries in acute stage of Kawasaki disease. Pediatr Int. 2005 Jun;47(3):305-10. Tóm lược
19. Senzaki H. The pathophysiology of coronary artery aneurysms in Kawasaki disease: role of matrix metalloproteinases. Arch Dis Child. 2006 Oct;91(10):847-51. Toàn văn Tóm lược
20. Arnson Y, Shoenfeld Y, Amital H. Intravenous immunoglobulin therapy for autoimmune diseases. Autoimmunity. 2009 Sep;42(6):553-60. Tóm lược
21. Suzuki A, Miyagawa-Tomita S, Komatsu K, et al. Immunohistochemical study of apparently intact coronary artery in a child after Kawasaki disease. Pediatr Int. 2004 Oct;46(5):590-6. Tóm lược
22. Onouchi Y, Tamari M, Takahashi A, et al. A genomewide linkage analysis of Kawasaki disease: evidence for linkage to chromosome 12. J Hum Genet. 2007;52:179-190. Tóm lược
23. Satou GM, Giamelli J, Gewitz MH. Kawasaki disease: diagnosis, management, and long-term implications. Cardiol Rev. 2007;15:163-169. Tóm lược
24. Kawasaki T, Kosaki T, Okawa S, et al. A new infantile acute febrile mucocutaneous lymph node syndrome (MLNS) prevailing in Japan. Pediatrics. 1974 Sep;54(3):271-6. Tóm lược
25. Saguil A, Fargo M, Grogan S. Diagnosis and management of Kawasaki disease. Am Fam Physician. 2015 Mar 15;91(6):365-71. Toàn văn Tóm lược
26. Lee KY, Rhim JW, Kang JH. Kawasaki disease: laboratory findings and an immunopathogenesis on the premise of a “protein homeostasis system”. Yonsei Med J. 2012 Mar;53(2):262-75. Toàn văn Tóm lược
27. Smith MT, Lester-Smith D, Zurynski Y, et al. Persistence of acute rheumatic fever in a tertiary children’s hospital. J Paediatr Child Health. 2011 Apr;47(4):198-203. Tóm lược
28. Oates-Whitehead RM, Baumer JH, Haines L, et al. Intravenous immunoglobulin for the treatment of Kawasaki disease in children. Cochrane Database Syst Rev. 2003;(4):CD004000. Toàn văn Tóm lược
29. Newburger JW, Takahashi M, Beiser AS, et al. A single intravenous infusion of gamma globulin as compared with four infusions in the treatment of acute Kawasaki syndrome. N Engl J Med. 1991 Jun 6;324(23):1633-9. Tóm lược
30. Tremoulet AH, Best BM, Song S, et al. Resistance to intravenous immunoglobulin in children with Kawasaki disease. J Pediatr. 2008 Jul;153(1):117-21. Toàn văn Tóm lược
31. Sleeper LA, Minich LL, McCrindle BM, et al; Pediatric Heart Network Investigators. Evaluation of Kawasaki disease risk-scoring systems for intravenous immunoglobulin resistance. J Pediatr. 2011 May;158(5):831-35.e3. Toàn văn Tóm lược
32. Eleftheriou D, Levin M, Shingadia D, et al. Management of Kawasaki disease. Arch Dis Child. 2014 Jan;99(1):74-83. Toàn văn Tóm lược
33. Newburger JW, Sleeper LA, McCrindle BW; Pediatric Heart Network Investigators. Randomized trial of pulsed corticosteroid therapy for primary treatment of Kawasaki disease. N Engl J Med. 2007 Feb 15;356(7):663-75. Toàn văn Tóm lược
34. Inoue Y, Okada Y, Shinohara M, et al. A multicenter prospective randomized trial of corticosteroids in primary therapy for Kawasaki disease: clinical course and coronary artery outcome. J Pediatr. 2006 Sep;149(3):336-41. Tóm lược
35. Kobayashi T, Saji T, Otani T, et al. Efficacy of immunoglobulin plus prednisolone for prevention of coronary artery abnormalities in severe Kawasaki disease (RAISE study): a randomised, open-label, blinded-endpoints trial. Lancet. 2012 Apr 28;379(9826):1613-20. Tóm lược
36. Furukawa T, Kishiro M, Akimoto K, et al. Effects of steroid pulse therapy on immunoglobulin-resistant Kawasaki disease. Arch Dis Child. 2008 Feb;93(2):142-6. Tóm lược
37. Okada K, Hara J, Maki I, et al. Pulse methylprednisolone with gammaglobulin as an initial treatment for acute Kawasaki disease. Eur J Pediatr. 2009 Feb;168(2):181-5. Tóm lược
38. Sundel RP, Baker AL, Fulton DRJ, et al. Corticosteroids in the initial treatment of Kawasaki disease: report of a randomized trial. Pediatr. 2003 Jun;142(6):611-6. Tóm lược
39. Chen S, Dong Y, Yin Y, et al. Intravenous immunoglobulin plus corticosteroid to prevent coronary artery abnormalities in Kawasaki disease: a meta-analysis. Heart. 2013 Jan;99(2):76-82. Tóm lược
40. Newburger JW. Kawasaki disease: medical therapies. Congenit Heart Dis. 2017 Sep;12(5):641-43. Tóm lược
41. Wardle AJ, Connolly GM, Seager MJ, et al. Corticosteroids for the treatment of Kawasaki disease in children. Cochrane Database Syst Rev. 2017;(1):CD011188. Toàn văn Tóm lược
42. Petty RE, Cassidy JT. Kawasaki disease. In: Cassidy JT, Petty RE, eds. Textbook of pediatric rheumatology. 4th ed. Philadelphia, PA: W.B. Saunders; 2001:580-94.
43. Burns JC, Mason WH, Hauger SB, et al. Infliximab treatment for refractory Kawasaki syndrome. J Pediatr. 2005 May;146(5):662-7. Tóm lược
44. Burns JC, Best BM, Mejias AJ, et al. Infliximab treatment of intravenous immunoglobulin-resistant Kawasaki disease. Pediatr. 2008 Dec;153(6):833-8. Toàn văn Tóm lược
45. Tremoulet AH, Jain S, Jaggi P, et al. Infliximab for intensification of primary therapy for Kawasaki disease: a phase 3 randomised, double-blind, placebo-controlled trial. Lancet. 2014 May 17;383(9930):1731-8. Tóm lược
46. Sonoda K, Mori M, Hokosaki T, et al. Infliximab plus plasma exchange rescue therapy in Kawasaki disease. J Pediatr. 2014 May;164(5):1128-32.e1. Tóm lược
47. Wright DA, Newburger JW, Baker A, et al. Treatment of immune globulin-resistant Kawasaki disease with pulsed doses of corticosteroids. J Pediatr. 1996 Jan;128(1):146-9. Tóm lược
48. Kijima Y, Kamiya T, Suzuki A, et al. A trial procedure to prevent aneurysm formation of the coronary artery by steroid pulse therapy in Kawasaki disease. Jpn Circ J. 1982 Nov;46(11):1239-42. Tóm lược
49. Inoue Y, Okada Y, Shinohara M, et al. Multicenter prospective randomized trial of corticosteroids in primary therapy for Kawasaki disease: clinical course and coronary artery outcome. J Pediatr. 2006 Sep;149(3):336-41. Tóm lược
50. Newberger JW, Sleeper LA, McCrindle BW, et al. Randomized trial of pulsed corticosteroid therapy for primary treatment of Kawasaki disease. N Engl J Med. 2007 Feb 15;356(7):663-75. Toàn văn Tóm lược
51. Chen S, Dong Y, Yin Y, et al. Intravenous immunoglobulin plus corticosteroid to prevent coronary artery abnormalities in Kawasaki disease: a meta-analysis. Heart. 2013 Jan;99(2):76-82. Tóm lược
52. Zhu BH, Lv HT, Sun L, et al. A meta-analysis on the effect of corticosteroid therapy in Kawasaki disease. Eur J Pediatr. 2012 Mar;171(3):571-8. Toàn văn Tóm lược
53. Son MB, Newburger JW. Management of Kawasaki disease: corticosteroids revisited. Lancet. 2012 Apr 28;379(9826):1571-2. Tóm lược
54. Curtis N. Prednisolone added to intravenous immunoglobulin treatment improves outcome in children with severe Kawasaki disease. Arch Dis Child Educ Pract Ed. 2013 Apr;98(2):77-8. Tóm lược
55. Beiser AS, Takahasha M, Baker AL, et al. A predictive instrument for coronary artery aneurysms in Kawasaki disease. US Multicenter Kawasaki Disease Study Group. Am J Cardiol. 1998 May 1;81(9):1116-20. Tóm lược
56. Mori M, Imagawa T, Yasui K, et al. Predictors of coronary artery lesions after intravenous gamma-globulin treatment in Kawasaki disease. J Pediatr. J Pediatr. 2000 Aug;137(2):177-80. Tóm lược
57. Fukunishi M, Kikkawa M, Hamana K, et al. Prediction of non-responsiveness to intravenous high-dose gamma- globulin therapy in patients with Kawasaki disease at onset. J Pediatr. 2000 Aug;137(2):172-6. Tóm lược
58. Nakamura Y, Yashiro M, Uehara R, et al. Use of laboratory data to identify risk factors of giant coronary aneurysms due to Kawasaki disease. Pediatr Int. 2004 Feb;46(1):33-8. Tóm lược
59. Marquez J, Gedalia O, Candia L, et al. Kawasaki disease: clinical spectrum of 88 patients in a high-prevalence African-American population. J Natl Med Assoc. 2008 Jan;100(1):28-32. Tóm lược
60. Gersony WM. The adult after Kawasaki disease: the risks for late coronary events. J Am Coll Cardiol. 2009 Nov 17;54(21):1921-3. Toàn văn Tóm lược
61. Friedman KG, Gauvreau K, Hamaoka-Okamoto A, et al. Coronary artery aneurysm in Kawasaki disease: risk factors for progressive disease and adverse cardiac events in US population. J Am Heart Assoc. 2016 Sep 15;5(9). pii: e003289. Toàn văn Tóm lược
Hình ảnh
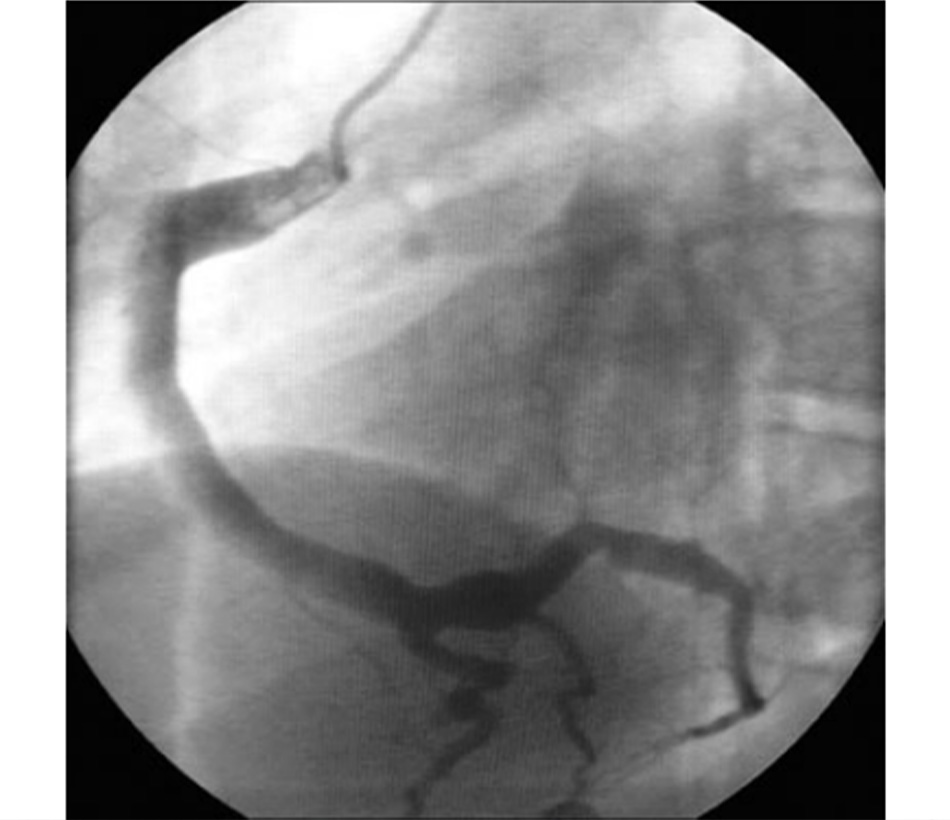
Báo cáo Ca bệnh BMJ 2009; doi:10.1136/bcr.10.2008.1113
Xem thêm:
Bệnh hột xoài (Lymphogranuloma venereum) là bệnh gì?, triệu chứng và cách điều trị theo BMJ.
Ngứa: Sinh lý bệnh, cách tiếp cận chẩn đoán từng bước và chú ý theo BMJ
Bệnh tiểu gắt: Nguyên nhân gây bệnh, hướng dẫn chẩn đoán theo BMJ
Bệnh ho mạn tính kéo dài: Nguyên nhân, hướng dẫn chẩn đoán theo BMJ

