Aspirin (Acetylsalicylic Acid)
Biên soạn và Hiệu đính
Dược sĩ Xuân Hạo
Danh pháp
Tên chung quốc tế
Acetylsalicylic acid (Aspirin)
Tên danh pháp theo IUPAC
2-acetyloxybenzoic acid
Nhóm thuốc
Thuốc giảm đau salicylat; thuốc hạ sốt; thuốc chống viêm không steroid; thuốc ức chế kết tập tiểu cầu
Mã ATC
A – Đường tiêu hóa và trao đổi chất
A01 – Chế phẩm nha khoa
A01A – Chế phẩm nha khoa
A01AD – Các thuốc khác điều trị tại chỗ vùng răng miệng
A01AD05 – Axit axetylsalixylic
B – Máu và cơ quan tạo máu
B01 – Thuốc chống huyết khối
B01A – Thuốc chống huyết khối
B01AC – Thuốc ức chế kết tập tiểu cầu loại trừ. heparin
B01AC06 – Axit axetylsalixylic
N – Hệ thần kinh
N02 – Thuốc giảm đau
N02B – Thuốc giảm đau hạ sốt khác
N02BA – Axit salicylic và các dẫn xuất
N02BA01 – Axit axetylsalicylic
Mã UNII
R16CO5Y76E
Mã CAS
50-78-2
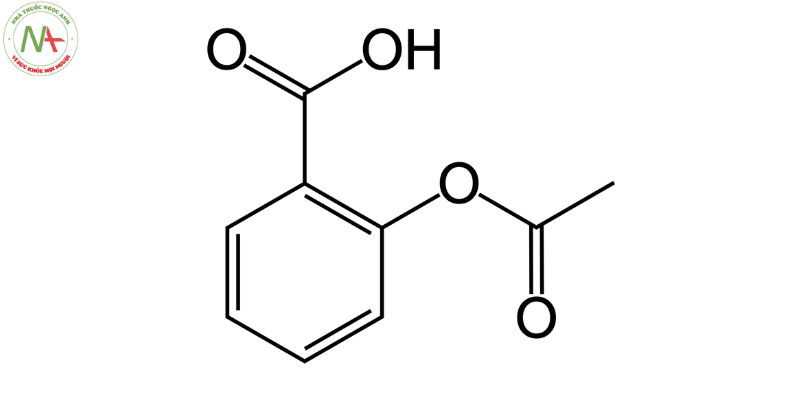
Cấu trúc phân tử
Công thức phân tử
C9H8O4
Phân tử lượng
180.16
Cấu trúc phân tử
Aspirin là một dẫn xuất acetyl của axit salicylic.
Các tính chất phân tử
Số liên kết hydro cho: 1
Số liên kết hydro nhận: 4
Số liên kết có thể xoay: 3
Diện tích bề mặt tôpô: 63.6 Ų
Số lượng nguyên tử nặng: 13
Các tính chất đặc trưng
Điểm nóng chảy: 135 °C
Điểm sôi: 140 °C
Tỷ trọng riêng: 1,4 g / cm³
Phổ hồng ngoại: Đạt cực đại tại 1785 cm-1
Độ tan trong nước: 2.5 g/L (15 °C)
Độ pH: 3.5 với dung dịch 2.5g/L tại 20 °C
Hằng số phân ly pKa: 3.5
Chu kì bán hủy: 13 – 19 phút
Khả năng liên kết với Protein huyết tương: 80 – 90%
Cảm quan
Aspirin có dạng tinh thể hoặc bột trắng, không mùi, vị hơi đắng, ít tan trong nước.
Dạng bào chế
Viên nén: 75 mg, 81 mg, 162 mg, 165 mg, 325 mg, 500 mg, 650 mg, 975 mg..
Độ ổn định và điều kiện bảo quản
Trong không khí ẩm, aspirin bị thủy phân dần, tạo thành acid salicylic và acetic và có mùi giấm. Tốc độ thủy phân tăng phụ thuộc vào nhiệt. Tương tự trong dung dịch nước hoặc nước ethanol, aspirin cũng bị thủy phân thành acid salicylic và acetic, tốc độ thủy phân tăng lên ở nhiệt độ cao và phụ thuộc vào độ pH của dung dịch.
Các dạng bào chế của aspirin nên được bảo quản ở nơi khô ráo và thoáng mát.
Nguồn gốc
Aspirin được các nhà nghiên cứu người Đức phân lập từ cỏ ngọt (Filipendula ulmaria, trước đây được phân loại là Spiraea ulmaria) vào năm 1839. Mặc dù chiết xuất của chúng có phần hiệu quả nhưng nó cũng gây ra các vấn đề về tiêu hóa như kích ứng dạ dày và tiêu chảy, thậm chí tử vong khi tiêu thụ với liều lượng cao.
Năm 1853, một nhà hóa học người Pháp tên là Charles Frederic Gerhardt đã trung hòa axit salicylic bằng cách đệm nó với natri (natri salicylat) và acetyl clorua, tạo ra anhydrit acetosalicylic. Sản phẩm của Gerhardt hoạt động hiệu quả, nhưng ông không muốn tiếp thị nó và từ bỏ khám phá của mình.
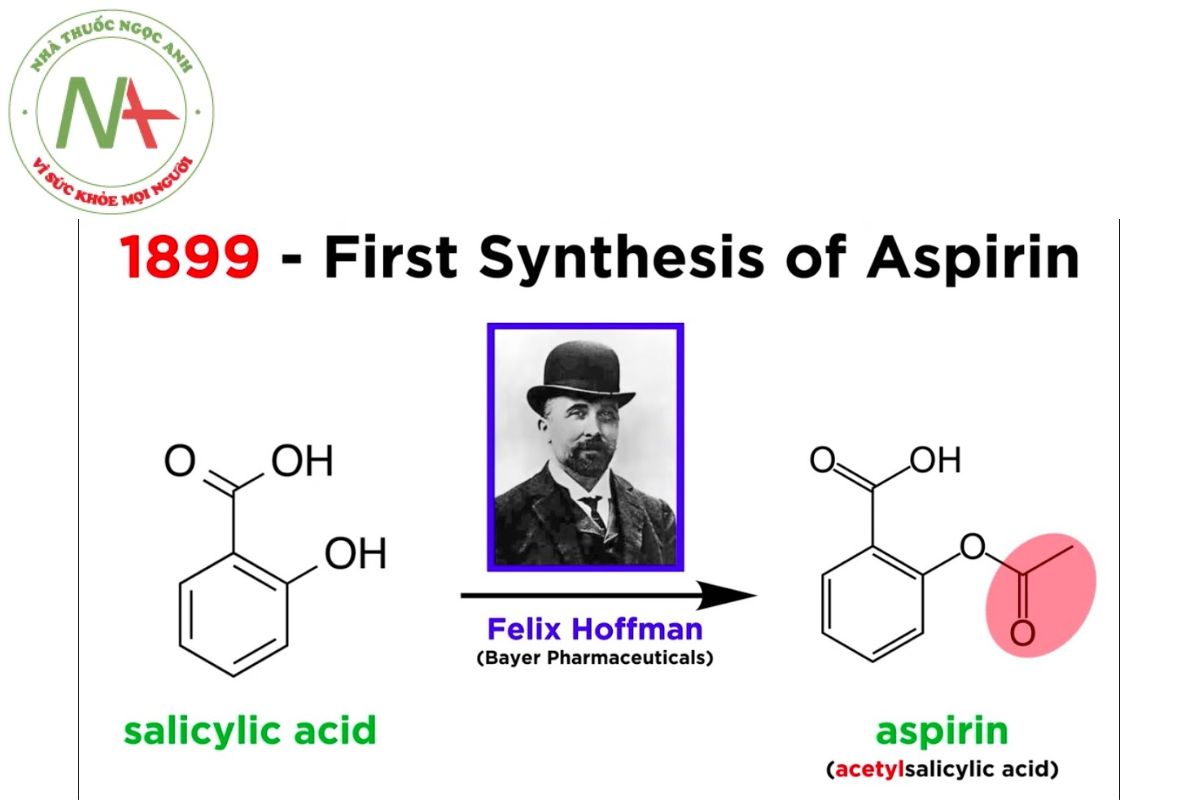
Năm 1897, nhà nghiên cứu Arthur Eichengrun và Felix Hoffmann, trợ lý nghiên cứu tại Friedrich Bayer & Co. ở Đức, đã tạo dẫn xuất một trong các nhóm chức hydroxyl trong axit salicylic với một nhóm acetyl (tạo thành este acetyl), giúp giảm đáng kể các tác động tiêu cực. Đây là loại thuốc tổng hợp đầu tiên, không phải là bản sao của thứ gì đó tồn tại trong tự nhiên và là khởi đầu của ngành công nghiệp dược phẩm.
Cái tên ‘aspirin’ bao gồm a- (từ nhóm acetyl) -spir- (từ chi thực vật Spiraea) và -in (một đuôi chung cho các loại thuốc vào thời điểm đó). Người ta cũng nói rằng cái tên này bắt nguồn từ một phương tiện khác. Như đề cập đến AcetylSalicylic và ‘pir’ đề cập đến một trong những nhà khoa học đã có thể cô lập nó ở dạng tinh thể, Raffaele Piria. Cuối cùng ‘in’ vì những lý do tương tự như đã nêu ở trên.
Dược lý và cơ chế hoạt động
Aspirin có tác dụng giảm đau, hạ nhiệt và chống viêm với cơ chế tác dụng tương tự như các thuốc chống viêm không steroid khác. Aspirin ức chế enzym cyclooxygenase (COX) làm ức chế sự tổng hợp của thromboxan, prostaglandin và các sản phẩm khác của COX như prostacyclin.
Có hai loại enzym COX được tìm thấy trong cơ thể người, bao gồm COX-1 và COX-2. Trong đó, COX-1 thường hiện diện trong các mô tế bào bình thường, có vai trò duy trì bình thường chức năng thận, niêm mạc dạ dày và tiểu cầu. Còn COX-2 chủ yếu hiện diện ở vị trí viêm, khi bị kích thích bởi các cytokin và các chất trung gian hóa học của quá trình viêm sẽ tăng tạo prostaglandin.
Tuy nhiên, cơ chế ức chế COX của aspirin khác biệt hẳn so với các thuốc chống viêm không steroid khác. Aspirin liên kết cộng hóa trị với cả hai loại COX dẫn đến ức chế không đảo ngược hoạt tính của enzym này, vì vậy thời gian tác dụng của aspirin liên quan đến tốc độ vòng chuyển hóa của COX. Ngược lại, thời gian tác dụng của các thuốc chống viêm không steroid khác liên quan trực tiếp đến thời gian thuốc tồn tại trong cơ thể vì chỉ ức chế cạnh tranh tại vị trí tác dụng của COX.
Aspirin có tác dụng ức chế kết tập tiểu cầu do việc ức chế COX dẫn đến ức chế tổng hợp thromboxan A2 là chất gây kết tập tiểu cầu. Tiểu cầu là tế bào không có nhân và không có khả năng tổng hợp COX mới, do đó khác với các thuốc chống viêm không steroid khác, aspirin ức chế không thuận nghịch kết tập tiểu cầu và tác dụng này kéo dài suốt đời sống của tiểu cầu (thường từ 8 – 11 ngày).
Tác dụng ức chế thromboxan A2 của aspirin khởi phát nhanh và không có mối liên quan với nồng độ của thuốc trong huyết thanh. Điều này có thể là vì COX trong tiểu cầu đã bị bất hoạt trước khi vào tuần hoàn toàn thân.
Tác dụng ức chế kết tập tiểu cầu của aspirin có tính chất tích lũy khi sử dụng các liều lặp lại. Ở mức liều từ 20 – 50 mg/ngày, sự tổng hợp thromboxan của tiểu cầu có thể hầu như bị ức chế hoàn toàn trong vài ngày. Còn ở liều cao 100 – 300 mg có thể cho tác dụng ức chế tối đa ngay tức thì.
Aspirin còn có tác dụng ức chế tổng hợp prostaglandin ở thận. Mặc dù sự sản sinh prostaglandin ở thận ít quan trọng về mặt sinh lý với người bệnh có chức năng thận bình thường, nhưng lại có vai trò rất quan trọng trong việc duy trì lưu thông máu qua thận ở người suy thận mạn tính, suy gan, suy tim, hoặc có rối loạn về thể tích huyết tương.
Ở những người bệnh này, việc ức chế tổng hợp prostaglandin ở thận có thể dẫn đến suy thận cấp tính, giữ nước và suy tim cấp tính.
Ứng dụng trong y học
Đau
Aspirin là một loại thuốc giảm đau hiệu quả đối với cơn đau cấp tính, mặc dù nó thường được coi là kém hiệu quả hơn so với ibuprofen vì aspirin có nhiều khả năng gây xuất huyết tiêu hóa. Hơn nữa, aspirin thường không hiệu quả đối với những cơn đau do chuột rút cơ, đầy hơi, căng dạ dày hoặc kích ứng da cấp tính.
Tương tự như các NSAID khác, sự kết hợp của aspirin và caffein giúp giảm đau nhiều hơn một chút so với aspirin đơn thuần. Aspirin dạng sủi có thể giảm đau nhanh hơn aspirin dạng viên nên rất hữu ích trong điều trị chứng đau nửa đầu. Ngoài ra, aspirin tại chỗ có thể có hiệu quả để điều trị một số loại đau thần kinh.
Aspirin, một mình hoặc trong một công thức kết hợp, điều trị hiệu quả một số loại đau đầu, nhưng hiệu quả là khác nhau giữa các người bệnh. Đối với đau đầu thứ phát do rối loạn hoặc chấn thương khác, nên được điều trị kịp thời tại các cơ sở y tế.
Trong số những cơn đau đầu nguyên phát, theo Phân loại Quốc tế về Rối loạn Đau đầu phân biệt giữa đau đầu do căng thẳng (phổ biến nhất), đau nửa đầu và đau đầu chùm. Aspirin hoặc các loại thuốc giảm đau không kê đơn khác được chứng minh là có hiệu quả trong điều trị chứng đau đầu do căng thẳng.
Aspirin, đặc biệt là một thành phần của sự phối hợp aspirin/paracetamol/caffeine, được coi là liệu pháp đầu tay trong điều trị chứng đau nửa đầu và hiệu quả có thể so sánh với sumatriptan liều thấp hơn. Nó hiệu quả nhất trong việc ngăn chặn chứng đau nửa đầu khi mới khởi phát.
Sốt
Tương tự như khả năng kiểm soát cơn đau, khả năng kiểm soát cơn sốt của aspirin là do hoạt tính của nó đối với hệ thống tuyến tiền liệt thông qua sự ức chế COX không thể đảo ngược.
Mặc dù hiệu quả của việc sử dụng aspirin làm thuốc hạ sốt ở người lớn đã được chứng minh rõ ràng, nhưng nhiều tổ chức y tế và cơ quan quản lý khuyên không nên sử dụng aspirin để điều trị sốt ở trẻ em vì nguy cơ mắc hội chứng Reye. Đây là một căn bệnh liên quan đến việc sử dụng aspirin hoặc các salicylat khác ở trẻ em trong các đợt nhiễm virus hoặc vi khuẩn, mặc dù hiếm gặp nhưng thường gây tử vong.
Do đó vào năm 1986, Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã yêu cầu dán nhãn khuyến cáo không nên sử dụng ở trẻ em và thanh thiếu niên trên tất cả các loại thuốc có chứa aspirin.
Viêm
Aspirin cũng được sử dụng như một thuốc chống viêm cho cả viêm cấp tính và mãn tính, cũng như điều trị các bệnh viêm nhiễm như viêm khớp dạng thấp.
Đau tim và đột quỵ
Aspirin là một yếu tố quan trọng trong điều trị cho những người bị đau tim nhưng thường không được khuyến khích sử dụng thường xuyên bởi những người không có vấn đề sức khỏe nào khác, kể cả những người cao tuổi (trên 70 tuổi).
Sự hợp tác của các nhà thử nghiệm chống huyết khối vào năm 2009 được công bố trên tạp chí Lancet đã đánh giá hiệu quả và tính an toàn của aspirin liều thấp trong phòng ngừa thứ phát. Ở những bệnh nhân bị đột quỵ thiếu máu cục bộ hoặc nhồi máu cơ tim cấp tính trước đó, liều thấp aspirin hàng ngày có liên quan đến việc giảm 19% nguy cơ tương đối của các biến cố tim mạch nghiêm trọng (đột quỵ không tử vong, nhồi máu cơ tim không tử vong hoặc tử vong do nguyên nhân mạch máu).
Ngược lại, điều này phải trả giá bằng việc tăng 0,19% nguy cơ xuất huyết tiêu hóa. Tuy nhiên, lợi ích lớn hơn nguy cơ rủi ro trong trường hợp này.
Dữ liệu từ các thử nghiệm về aspirin trong phòng ngừa ban đầu cho thấy aspirin liều thấp có lợi hơn cho những người <70 kg và liều cao có lợi hơn cho những người ≥70 kg. Tuy nhiên, nhiều thử nghiệm gần đây cho thấy aspirin liều thấp không có hiệu quả hơn ở những người có trọng lượng cơ thể thấp và cần có thêm bằng chứng để xác minh tác dụng của aspirin liều cao hơn ở những người có trọng lượng cơ thể cao.
Sau khi can thiệp mạch vành qua da (PCI) như đặt stent động mạch vành, hướng dẫn về Chất lượng và Nghiên cứu Y tế của Hoa Kỳ đã khuyến cáo rằng nên dùng aspirin vô thời hạn. Thông thường, aspirin được phối hợp với chất ức chế thụ thể ADP (clopidogrel, prasugrel hoặc ticagrelor) để ngăn ngừa hình thành cục máu đông. Liệu pháp này được gọi kháng tiểu cầu kép (DAPT).
Sau các nghiên cứu CURE và PRODIGY, thời gian của DAPT đã được tư vấn trong các hướng dẫn của Hoa Kỳ và Liên minh Châu Âu. Vào năm 2020, kết quả từ đánh giá hệ thống và phân tích tổng hợp mạng từ Khan cho thấy những lợi ích đầy hứa hẹn của DAPT ngắn hạn (< 6 tháng), sau đó là thuốc ức chế P2Y12 ở những bệnh nhân được chọn, cũng như lợi ích của DAPT dài hạn (> 12 tháng) ở những bệnh nhân có nguy cơ cao.
Tóm lại, sau PCI, thời gian tối ưu của DAPT nên được cá nhân hóa sau khi cân nhắc giữa nguy cơ biến cố thiếu máu cục bộ và nguy cơ biến cố xuất huyết của từng bệnh nhân với việc xem xét nhiều yếu tố liên quan đến người bệnh và thủ thuật. Hơn nữa, aspirin nên được tiếp tục sử dụng vô thời hạn sau khi DAPT hoàn tất.
Tình trạng sử dụng aspirin để phòng ngừa tiên phát bệnh tim mạch vẫn còn mâu thuẫn và chưa thống nhất. Những thay đổi gần đây so với việc khuyến cáo sử dụng aspirin rộng rãi từ nhiều thập kỷ trước, và kết quả từ một số thử nghiệm mới hơn được tham khảo trong các hướng dẫn lâm sàng cho thấy việc thêm aspirin vào các liệu pháp hạ huyết áp và giảm cholesterol khác có ít lợi ích hơn.
Nghiên cứu ASCEND đã chứng minh rằng ở bệnh nhân đái tháo đường có nguy cơ chảy máu cao không có bệnh tim mạch trước đó, không có lợi ích lâm sàng tổng thể (giảm 12% nguy cơ biến cố thiếu máu cục bộ so với tăng 29% nguy cơ xuất huyết tiêu hóa). Tương tự, kết quả của nghiên cứu ARRIVE cũng không cho thấy lợi ích của cùng một liều aspirin trong việc giảm thời gian dẫn đến kết cục tim mạch đầu tiên ở những người bệnh có nguy cơ mắc bệnh tim mạch trung bình trong khoảng thời gian 5 năm.
Ngoài ra, aspirin cũng đã được đề xuất như một thành phần của polypill để phòng ngừa bệnh tim mạch.
Vào tháng 4 năm 2022, Lực lượng Đặc nhiệm Dịch vụ Dự phòng Hoa Kỳ (USPSTF) đã xác định có một “lợi ích ròng nhỏ” đối với những người bệnh ở độ tuổi 40-59 có nguy cơ mắc bệnh tim mạch (CVD) từ 10% trở lên trong vòng 10 năm và “không lợi ích ròng” đối với người bệnh trên 60 tuổi. Việc xác định lợi ích ròng dựa trên sự cân bằng giữa việc giảm nguy cơ đau tim và đột quỵ do thiếu máu cục bộ của aspirin với việc tăng nguy cơ xuất huyết tiêu hóa, xuất huyết nội sọ và đột quỵ xuất huyết.
Các khuyến nghị nêu rõ rằng tuổi tác làm thay đổi nguy cơ của aspirin, với mức độ lợi ích của thuốc đến từ việc bắt đầu dùng ở độ tuổi trẻ hơn, trong khi nguy cơ chảy máu, tuy nhỏ, lại tăng lên theo tuổi tác, đặc biệt đối với người trên 60 tuổi. Và có thể là kết hợp với các yếu tố nguy cơ khác như bệnh đái tháo đường và tiền sử xuất huyết tiêu hóa.
Do đó, USPSTF đã gợi ý rằng “những người từ 40 – 59 tuổi có nguy cơ mắc bệnh tim mạch cao hơn nên cùng bác sĩ quyết định xem có nên bắt đầu dùng aspirin hay không; còn những người từ 60 tuổi trở lên không nên bắt đầu dùng aspirin để ngăn ngừa cơn đau tim hoặc đột quỵ lần đầu tiên. ”
Các hướng dẫn phòng ngừa ban đầu từ tháng 9 năm 2019 đưa ra bởi Đại học Tim mạch Hoa Kỳ và Hiệp hội Tim mạch Hoa Kỳ cho biết có thể cân nhắc dùng aspirin cho bệnh nhân ở độ tuổi 40-69 có nguy cơ mắc bệnh CVD do xơ vữa động mạch cao hơn mà không làm tăng nguy cơ xuất huyết. Mặc dù họ cũng tuyên bố rằng không khuyên dùng aspirin cho bệnh nhân trên 70 tuổi hoặc người lớn ở mọi lứa tuổi có nguy cơ xuất huyết cao.
Các hướng dẫn này nêu ước tính rủi ro CVD và thảo luận về rủi ro nên được thực hiện trước khi bắt đầu dùng aspirin, trong khi nêu rõ aspirin nên được sử dụng “không thường xuyên trong phòng ngừa ban đầu thông thường CVD vì thiếu lợi ích ròng”.
Vào tháng 8 năm 2021, Hiệp hội Tim mạch Châu Âu cũng đã đưa ra các khuyến nghị tương tự; cân nhắc dùng aspirin đặc biệt cho người bệnh dưới 70 tuổi có nguy cơ mắc bệnh tim mạch cao hoặc rất cao, không có bất kỳ chống chỉ định rõ ràng nào, trên cơ sở của từng trường hợp xem xét cả nguy cơ thiếu máu cục bộ và nguy cơ xuất huyết.
Ung thư
Aspirin có thể làm giảm nguy cơ mắc và tử vong do ung thư. Mặc dù có bằng chứng đáng kể về việc giảm nguy cơ ung thư đại trực tràng (CRC), nhưng phải dùng thuốc trong ít nhất 10–20 năm mới có thể thấy được lợi ích này. Hơn nữa, aspirin cũng có thể làm giảm nhẹ nguy cơ ung thư nội mạc tử cung, ung thư vú và ung thư tuyến tiền liệt.
Một số kết luận rằng lợi ích lớn hơn rủi ro do xuất huyết ở những người có nguy cơ trung bình. Còn những người khác không rõ liệu lợi ích có lớn hơn rủi ro hay không. Do sự không chắc chắn này, hướng dẫn của USPSTF năm 2007 đã khuyến nghị không sử dụng aspirin để phòng ngừa CRC ở những người có nguy cơ trung bình.
Tuy nhiên, 9 năm sau, USPSTF đã đưa ra khuyến nghị loại B về việc sử dụng aspirin liều thấp (75 – 100 mg/ngày) “để phòng ngừa ban đầu bệnh CVD và CRC ở người lớn từ 50 – 59 tuổi có nguy cơ mắc bệnh tim mạch trong 10 năm từ 10% trở lên, không có nguy cơ chảy máu gia tăng, có tuổi thọ ít nhất là 10 năm và chấp nhận dùng aspirin liều thấp hàng ngày trong ít nhất 10 năm”.
Kết quả từ một phân tích tổng hợp đến năm 2019 cho biết có mối liên quan giữa việc dùng aspirin và giảm nguy cơ ung thư đại trực tràng, thực quản và dạ dày.
Vào năm 2021, USPSTF đã đặt ra câu hỏi về việc sử dụng aspirin trong phòng chống ung thư. Nó ghi nhận kết quả từ Thử nghiệm ASPREE (Aspirin trong việc giảm thiểu các biến cố ở người cao tuổi) vào năm 2018, trong đó nguy cơ tử vong do ung thư ở nhóm điều trị với aspirin cao hơn so với nhóm dùng giả dược.
Rối loạn lưỡng cực
Aspirin, cùng với một số loại thuốc khác có đặc tính chống viêm, đã được tái sử dụng như một phương pháp điều trị bổ sung cho các giai đoạn trầm cảm ở những bệnh nhân mắc chứng rối loạn lưỡng cực do vai trò có thể có của viêm trong cơ chế bệnh sinh của các rối loạn tâm thần nghiêm trọng. Tuy nhiên, bằng chứng phân tích tổng hợp được dựa trên rất ít nghiên cứu và cũng không gợi ý bất kỳ hiệu quả nào của aspirin trong điều trị trầm cảm lưỡng cực. Do đó, bất chấp lý do sinh học, triển vọng của aspirin và các chất chống viêm trong điều trị trầm cảm lưỡng cực vẫn chưa được chắc chắn.
Sa sút trí tuệ
Mặc dù các nghiên cứu thuần tập và theo chiều dọc đã cho thấy aspirin liều thấp có khả năng làm giảm tỷ lệ mắc chứng mất trí nhớ cao hơn, nhưng nhiều thử nghiệm ngẫu nhiên có đối chứng đã không xác minh được điều này.
Tâm thần phân liệt
Một số nhà nghiên cứu đã suy đoán hoạt tính chống viêm của aspirin có thể có lợi cho bệnh tâm thần phân liệt. Các thử nghiệm nhỏ đã được tiến hành nhưng bằng chứng vẫn còn hạn chế.
Ứng dụng khác
Aspirin là thuốc đầu tay cho các triệu chứng sốt và đau khớp của sốt thấp khớp cấp tính. Liệu pháp này thường được kéo dài từ 1 – 2 tuần và hiếm khi được chỉ định trong thời gian dài hơn. Sau khi cơn sốt và cơn đau đã giảm, việc dùng aspirin không còn cần thiết, vì nó không làm giảm tỷ lệ của biến chứng tim và bệnh thấp tim còn sót lại. Trong khi đó, naproxen đã được chứng minh là có hiệu quả như aspirin và ít độc hơn, nhưng do kinh nghiệm lâm sàng còn hạn chế nên naproxen chỉ được khuyến cáo là phương pháp điều trị bậc hai.
Bên cạnh sốt thấp khớp, bệnh Kawasaki cũng là một trong số ít chỉ định của aspirin đối với trẻ em mặc dù các bằng chứng về hiệu quả có chất lượng cao của nó vẫn còn thiếu.
Việc bổ sung aspirin liều thấp có lợi ích vừa phải khi dùng để phòng ngừa tiền sản giật. Lợi ích này lớn hơn khi bắt đầu thuốc trong thời kỳ đầu mang thai.
Aspirin cũng đã chứng minh được tác dụng chống khối u thông qua việc ức chế gen PTTG1, một loại gen thường được biểu hiện quá mức trong các khối u.
Dược động học
Hấp thu
Sau khi uống, aspirin được hấp thu nhanh chóng từ đường tiêu hóa. Một phần của thuốc được thủy phân thành salicylat trong thành ruột và sau khi vào tuần hoàn, phần aspirin còn lại cũng nhanh chóng được chuyển thành salicylat. Tuy nhiên trong vòng 20 phút sau khi uống, aspirin vẫn tồn tại trong huyết tương ở dạng nguyên vẹn. Cả salicylat và aspirin đều có hoạt tính nhưng chỉ riêng aspirin là có tác dụng ức chế kết tập tiểu cầu.
Phân bố
Aspirin được phân bố rộng rãi trong cơ thể với tỷ lệ gắn với protein huyết tương của aspirin là từ 80 – 90%. Thể tích phân bố ở người lớn là 170 ml/kg. Khi nồng độ của aspirin trong huyết tương tăng, hiện tượng bão hòa vị trí gắn với protein huyết tương xảy ra và đồng thời thể tích phân bố cũng tăng. Salicylat cũng được phân bố rộng trong cơ thể và gắn nhiều với protein huyết tương, có thể bài tiết vào sữa mẹ và vượt qua được hàng rào nhau thai.
Chuyển hóa
Salicylat được chuyển hóa chủ yếu ở gan, tạo thành các chất chuyển hóa là acid salicyluric, salicyl phenolic glucuronid, salicylic acyl glucuronid và acid gentisuric. Trong đó, các chất chuyển hóa chính là acid salicyluric và salicyl phenolic glucuronid dễ bị bão hòa và dược động theo phương trình Michaelis Menten. Các chất chuyển hóa còn lại theo động học bậc 1 nên nồng độ của salicylat trong huyết tương tăng không tuyến tính với liều ở trạng thái cân bằng.
Thải trừ
Sau liều uống 325 mg aspirin, thải trừ tuân theo động học bậc 1 và nửa đời của salicylat trong huyết tương là từ 2 – 3 giờ. Ở liều cao, nửa đời có thể tăng lên từ 15 – 30 giờ.
Salicylat cũng được thải trừ dưới dạng nguyên vẹn qua nước tiểu, với lượng thải trừ tăng theo liều dùng và phụ thuộc vào pH nước tiểu. Theo đó, khoảng 30% liều dùng thải trừ qua nước tiểu kiềm hóa trong khi chỉ 2% được thải trừ qua nước tiểu acid hóa.
Việc thải trừ của aspirin qua thận liên quan đến các quá trình lọc cầu thận, thải trừ tích cực qua ống thận và tái hấp thu thụ động qua ống thận. Ngoài ra, salicylat cũng có thể được thải qua thẩm tách máu.
Phương pháp tổng hợp Aspirin trong phòng thí nghiệm
Nguyên lí phản ứng
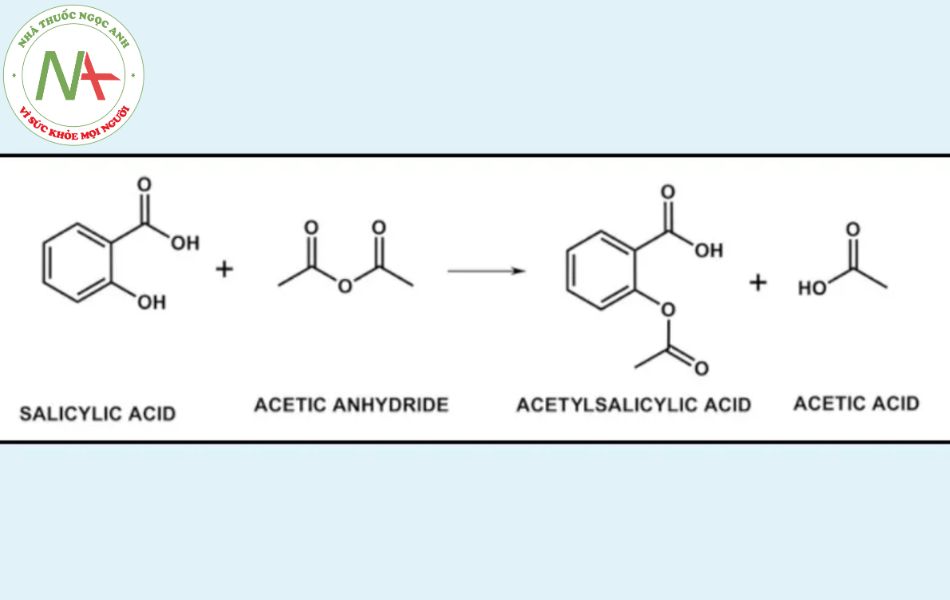
Với xúc tác phản ứng là acid sulfuric đặc và phản ứng được tiến hành ở nhiệt độ 40- 50 độ C trong khoảng thời gian 45 phút.
Nguyên phụ liệu
- Acid salicylic: 50,0 g
- Anhydrid acetic: 75,0 g
- Aicd sulfuric đặc: 3,0 ml
- Ethanol 96°: 150 ml
- Nước cất: vừa đủ
Dụng cụ, thiết bị
- Bình cầu 1 cổ 250 ml
- Sinh hàn
- Bộ lọc buchner
- Nhiệt kế 0- 100 độ C
- Máy khuấy từ
- Cốc có mỏ 1 lít
- Tủ sấy
Sơ đồ quy trình tổng hợp
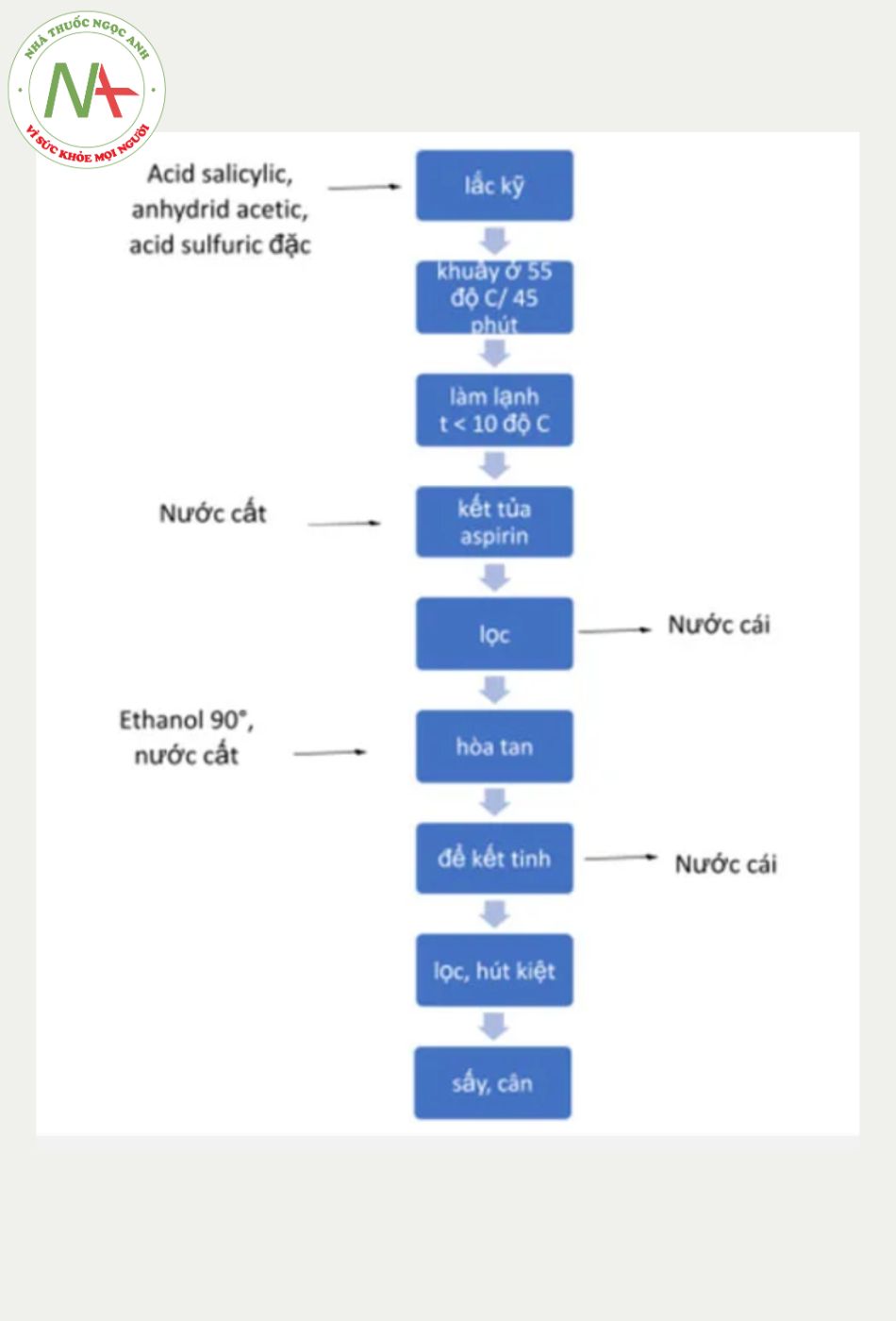
- Cho vào bình cầu 250 ml 50,0 g acid salicylic khan mới sấy và 70,0 ml anhydrid acetic. Thêm 3,0 ml acid sulfuric đặc vào và lắc kĩ. Sau đó, khuấy khối phản ứng ở 50- 60 độ C trong khoảng 45 phút cho đến khi tan hết phần chất rắn.
- Dùng nước đá để làm lạnh hỗn hợp phản ứng đến nhiệt độ nhỏ hơn 10 độ C. Thêm từ từ 750 ml nước cất và khuấy kỹ, aspirin sẽ kết tủa do aspirin ít tan trong nước và độ hòa tan giảm khi nhiệt độ giảm. Lọc sản phẩm bằng phễu lọc Buchner.
- Hòa tan aspirin thô trong 150 ml ethanol 90° (cần đun nóng để tan hoàn toàn), sau đó đổ dung dịch này từ từ vào 375 ml nước nóng khoảng 50 độ C. Nếu aspirin kết tủa lại thì cần đun nóng cho tan hết. Để nguội dung dich thu được đến nhiệt độ phòng. Aspirin sẽ kết tinh dưới dạng tinh thể. Lọc và hút kiệt rồi sấy khô tủa ở 50 độ C.
- Cân tủa aspirin.
Tính hiệu suất của quá trình phản ứng
Hiệu suất của phản ứng đạt khoảng 90%. Kiểm tra nhiệt độ nóng chảy và so sánh với tài liệu.

Các yếu tố ảnh hưởng đến hiệu suất của quá trình tổng hợp là việc có sử dụng xúc tác h2so4 đặc (hoặc pyridin) hay không, tỉ lệ mol giữa acid salicylic và anhydrid acetic, hay việc có sử dụng dung môi benzen không. Khi sư dụng thêm dung môi benzen sẽ cho hiệu suất cao hơn nhưng việc dùng benzen sẽ đòi hỏi thời gian phản ứng dài, khó tinh chế và đây là dung môi độc.
Một số lưu ý về quá trình tổng hợp aspirin
Phương pháp tinh chế trong tổng hợp Aspirin là phương pháp kết tinh lại (kết tinh bằng cách làm mát, dung dịch được làm lạnh để giảm độ hòa tan của hợp chất cần kết tinh, làm cho nó bắt đầu kết tủa ở tốc độ mong muốn).
Sử dụng acid salicylic khan là bởi vì anhydrid acetic khi gặp nước, sẽ phản ứng với nước, tạo acid acetic. Đồng thời, sản phẩm là este có thể bị thủy phân trong môi trường nước.
Vai trò của acid H2SO4 đặc và acid có thể thay thế?
Acid H2SO4 đặc là chất xúc tác cho quá trình phản ứng, đồng thời là chất háo nước, được dùng cho phản ứng trong môi trường khan nước. Có thể thay acid sulfuric đặc bằng acid phosphoric 98%. Không nên thay bằng acid HCl hay HNO3 vì các dung dịch acid này có nồng độ tối đa thấp, HCl 36,5% hay HNO3 63% mà phản ứng cần môi trường khan nước.
Thay thế anhydrid acetic bằng acid acetic được không? Ưu điểm gì hơn so với acetyl clorid?
Do hoạt tính nhóm -OH của acid salicylic gắn với nhân thơm yếu hơn -OH của alcol, nên ta dùng anhydrid acetic là tác nhân ái điện tử mạnh hơn acid acetic.
Sự tổng hợp đầu tiên aspirin từ salicylic acid liên quan đến acetyl hóa bằng acetyl chloride do một nhà hoá học người Pháp Charles Frederic Gerhardt, trong quá trình nghiên cứu các đặc tính của acid anhydride khác nhau, ông đã trộn acetyl chloride với dung dịch muối natri salicylat, từ đó thu được chất kết tinh mà ông gọi là salicylic-acetic anhydride. Sản phẩm phụ từ quá trình này là acid hydrochloric, là một chất có hại cho môi trường. Sau này người ta đã tìm thấy acetic anhydride là chất để acetyl hóa tốt hơn, với sản phẩm phụ sinh ra là acid acetic không có các đặc tính có hại như acid hydrochloric và còn có thể được tái sử dụng.
Trong quá trình phản ứng tổng hợp aspirin cần giữ nhiệt độ nồi ở 50- 60 độ C vì đây là nhiệt độ tối ưu cho quá trình phản ứng thông qua quá trình thực nghiệm.
Rửa aspirin nhằm mục đích rửa trôi acid salicylic chưa phản ứng và acid acetic (Do khi thêm nước, anhydrid acetic sẽ phản ứng với nước tạo acid acetic). Để nhằm giảm sự mất mát khi rửa trôi aspirin, chúng ta nên sử dụng nước lạnh.
Rửa aspirin đến khi dịch nước rửa ko cho màu tím với dd fecl3 do phản ứng giữa acid salicylic với fecl3 làm dung dịch xuất hiện màu tím.
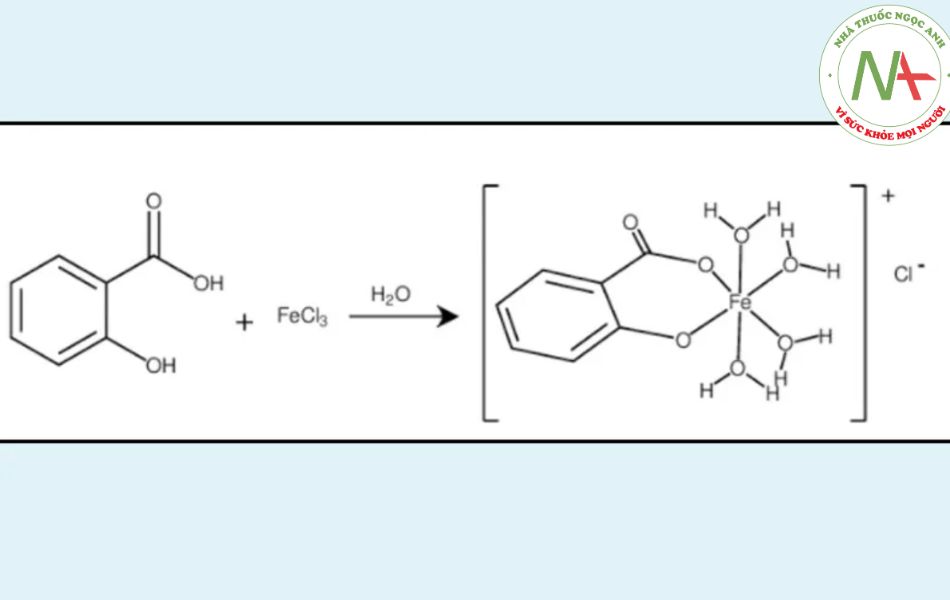
Tuy nhiên, acid salicylic hòa tan trong nước nhẹ nên không thể loại bỏ hoàn toàn, do đó chúng ta cần tiến hành kết tinh lần 2 để từ đó thu được aspirin tinh khiết hơn.
Sản phẩm phụ trong quá trình tổng hợp phản ứng là acid acetic.
Sản phẩm Aspirin tan tốt trong cồn 96o. Khi thêm nước cất, phần diện tích vừa bị nước cho vào sẽ bị đục vì Aspirin ít tan trong nước, một lúc sau cồn và nước cất đồng nhất, hỗn hợp sẽ trong trở lại. Tuy nhiên nếu aspirin vẫn còn kết tủa thì sẽ đun nóng để tăng độ tan aspirin, từ đó hòa tan hoàn toàn aspirin.
Kiểm nghiệm aspirin
- Tính chất, cảm quan: như đã nêu ở đặc điểm thành phẩm
- Định tính: Đun sôi 0,2 g chế phẩm với 4 ml dung dịch natri hydroxyd loãng (TT) trong 3 min, để nguội và thêm 5 ml dung dịch acid sulfuric loãng (TT). Tủa kết tinh được tạo thành. Tủa sau khi được lọc, rửa với nước và sấy khô ở 100 °C đến 105 °C, có điểm chảy từ 156 °C đến 161 °C.
- Độ trong và màu sắc của dung dịch: Hòa tan 1,0 g chế phẩm trong 9 ml ethanol 96 % (TT). Dung dịch phải trong và không màu.
- Tạp chất liên quan: PP sắc kí lỏng, giới hạn tạp chất được nêu rõ trong chuyên luận.
- Kim loại nặng: Không được quá 20 phần triệu.
- Mất khối lượng do làm khô: Không được quá 0,5 %.
- Tro sulfat: Không được quá 0,1 %.
- Định lượng: Hòa tan 1,000 g chế phẩm trong 10 ml ethanol 96 % (TT) trong bình nón nút mài. Thêm 50,0 ml dung dịch natri hydroxyd 0,5 N (CĐ). Đậy nút bình và để yên trong 1 h. Chuẩn độ bằng dung dịch acid hydrocloric 0,5 N (CĐ), dùng 0,2 ml dung dịch phenolphtalein (TT) làm chỉ thị. Song song làm mẫu trắng. 1 ml dung dịch natri hydroxyd 0,5 N (CĐ) tương đương với 45,04 mg C9H804.
An toàn lao động
- Anhydrid acetic độc, dễ bay hơi, kích ứng niêm mạc.
- Acid sulfuric gây bỏng sâu, nguy hiểm.
Độc tính ở người
Giá trị LD50 cấp tính qua đường miệng đã được báo cáo là trên 1,0 g/kg ở người. Ngộ độc salicylate là một vấn đề có thể phát triển khi tiếp xúc với salicylate cả cấp tính và mãn tính. Nhiều hệ thống cơ quan có thể bị ảnh hưởng bởi độc tính của salicylate, bao gồm hệ thống thần kinh trung ương, hệ thống phổi và hệ thống tiêu hóa.
Thời kỳ mang thai
Aspirin ức chế COX và sản sinh prostaglandin, điều này có ý nghĩa quan trọng đối với sự đóng ống động mạch. Hơn nữa, thuốc còn có thể ức chế sự co bóp của tử cung, gây trì hoãn quá trình chuyển dạ.
Tác dụng ức chế tổng hợp prostaglandin có thể gây đóng sớm ống động mạch trong tử cung, với nguy cơ nghiêm trọng làm tăng huyết áp động mạch phổi và suy hô hấp ở trẻ sơ sinh.
Nguy cơ chảy máu cũng tăng lên ở cả mẹ và thai nhi vì aspirin ức chế kết tập tiểu cầu cả ở mẹ và thai nhi. Do đó, không được dùng aspirin trong 3 tháng cuối thai kỳ.
Thời kỳ cho con bú
Aspirin có thể bài tiết vào sữa mẹ nhưng có rất ít nguy cơ gây hại cho trẻ bú ở liều điều trị bình thường.
Trẻ em
Ở trẻ em, việc dùng aspirin đã gây ra 1 số trường hợp hội chứng Reye, do đó cần hạn chế hoàn toàn việc sử dụng aspirin cho trẻ em dưới 16 tuổi chỉ trừ một số trường hợp như bệnh Kawasaki, viêm khớp dạng thấp thiếu niên hoặc bệnh Still.
Người cao tuổi
Người lớn tuổi có thể dễ bị nhiễm độc aspirin, có khả năng do suy giảm chức năng thận. Vì vậy, những bệnh nhân này nên sử dụng liều aspirin thấp nhất có hiệu lực và trong thời gian ngắn nhất có thể được.
Suy gan
Aspirin có thể gây ra một số dạng tổn thương gan. Ở liều cao, aspirin có thể gây tăng aminotransferase huyết thanh từ trung bình đến rõ rệt, đôi khi kèm theo vàng da hoặc các dấu hiệu rối loạn chức năng gan.
Tương tác với thuốc khác
Nồng độ salicylat trong huyết tương nói chung ít bị ảnh hưởng bởi các thuốc khác, nhưng việc sử dụng đồng thời với aspirin có thể làm giảm nồng độ của indomethacin, naproxen, và fenoprofen.
Sử dụng đồng thời aspirin với warfarin có thể làm tăng nguy cơ chảy máu.
Aspirin có thể làm tăng nồng độ trong huyết thanh của phenytoin, methotrexat, thuốc hạ glucose máu sulphonylurea và acid valproic, dẫn đến tăng độc tính.
Aspirin có thể đối kháng với natri niệu do spironolacton khi sử dụng đồng thời.
Aspirin có thể ức chế sự vận chuyển tích cực của penicilin từ dịch não – tủy vào máu khi sử dụng đồng thời.
Aspirin cũng làm giảm hiệu lực điều trị của probenecid và sulphinpyrazol khi sử dụng đồng thời.
Lưu ý khi sử dụng Aspirin
Do nguy cơ dị ứng chéo nên aspirin không được dùng cho người đã có triệu chứng hen, viêm mũi hoặc mày đay khi dùng aspirin hoặc các thuốc chống viêm không steroid khác trước đây.
Không được dùng aspirin cho người có tiền sử bệnh hen vì nguy cơ gây hen thông qua tương tác với cân bằng prostaglandin và thromboxan.
Chống chỉ định đối với người có bệnh ưa chảy máu, giảm tiểu cầu, loét dạ dày hoặc tá tràng đang hoạt động, suy tim vừa và nặng, suy gan, suy thận, đặc biệt là người có tốc độ lọc cầu thận dưới 30 ml/phút và xơ gan.
Thận trọng khi sử dụng đồng thời với thuốc chống đông máu hoặc khi có nguy cơ chảy máu khác.
Không sử dụng đồng thời aspirin với các glucocorticoid cũng như các thuốc kháng viêm không steroid.
Ở người bị suy tim nhẹ, bệnh thận hoặc bệnh gan, đặc biệt khi sử dụng đồng thời với thuốc lợi tiểu, cần xem xét cẩn thận nguy cơ giữ nước và nguy cơ suy giảm chức năng thận.
Các tác dụng bất lợi trên hệ thần kinh trung ương có thể hồi phục hoàn toàn trong vòng 2 – 3 ngày sau khi ngừng thuốc.
Trong quá trình dùng thuốc, nếu xảy ra các triệu chứng ù tai, giảm thính lực, chóng mặt, hoặc có thương tổn gan, phải ngừng thuốc.
Một vài nghiên cứu của Aspirin trong Y học
Xác định mục tiêu và con đường của aspirin kết hợp với điều trị Lipitor trong ung thư tuyến tiền liệt thông qua phân tích tin sinh học tích hợp
Mục đích: Các nghiên cứu trước đây đã xác nhận rằng aspirin kết hợp với Lipitor ức chế sự phát triển của ung thư tuyến tiền liệt (PCa), nhưng các cơ chế cần được giải thích một cách toàn diện. Nghiên cứu nhằm mục đích sàng lọc các gen trung tâm của liệu pháp phối hợp và khám phá mối liên hệ của chúng với cơ chế bệnh sinh và tiên lượng của PCa.
Phương pháp: Các biểu hiện gen được định lượng bằng trình tự RNA (RNA-seq). Chức năng sinh học bị thay đổi, con đường của các gen biểu hiện khác nhau (DEG), mạng lưới tương tác protein-protein, lọc các gen trung tâm, đồng biểu hiện gen, sinh bệnh học và tiên lượng đã được tiết lộ bằng phân tích tin sinh học.
Mối tương quan giữa biểu hiện gen trung tâm và sự sống sót của bệnh nhân đã được xác nhận bởi Kaplan-Meier. Ảnh hưởng của quá trình sao chép DNA thầm lặng và sự gắn kết nhiễm sắc thể chị em 1 (siDSCC1) kết hợp với Lipitor và aspirin đối với biểu hiện DSCC1, khả năng tồn tại, sự xâm lấn và di chuyển của các tế bào PCa đã được phát hiện bằng qRT-PCR, xét nghiệm chữa lành vết thương và chuyển gen.
Kết quả: Đã xác định được 157 DEG chồng chéo liên quan đến các đường dẫn tín hiệu FoxO, PI3K-Akt và p53. Mười gen trung tâm (NEIL3, CDC7, DSCC1, CDC25C, PRIM1, MCM10, FBXO5, DTL, SERPINE1, EXO1) đã được xác minh là có tương quan với bệnh lý và tiên lượng của PCa.
Việc làm im lặng DSCC1 không chỉ ức chế khả năng tồn tại, di chuyển và xâm lấn của các tế bào PCa, mà còn tăng cường tác dụng ức chế của Lipitor và aspirin đơn thuần hoặc kết hợp trên các tế bào PCa.
Kết luận: Các con đường và mục tiêu làm giàu của Lipitor kết hợp với aspirin trong PCa đã được phát hiện và việc làm im lặng DSCC1 có thể tăng cường tác dụng của Lipitor kết hợp với aspirin trong điều trị PCa.
ĐIỀU TRỊ TIỆT TRỪ HELICOBACTER PYLORI TRÊN NGƯỜI BỆNH CAO TUỔI SỬ DỤNG ASPIRIN
Thử nghiệm lâm sàng ngẫu nhiên, mù đôi, có đối chứng với giả dược HEAT đăng trên The Lancet tháng 11/2022 được thực hiện tại 1208 trung tâm ở Anh nhằm đánh giá hiệu quả của điều trị tiệt trừ Helicobacter pylori (H. pylori) trên xuất huyết do loét đường tiêu hóa do aspirin. Người bệnh từ 60 tuổi trở lên, đang sử dụng aspirin không quá 325 mg/ngày trong ít nhất 4 tháng kèm theo kết quả test hơi thở dương tính với H. pylori được phân bổ ngẫu nhiên để sử dụng clarithromycin 500 mg, metronidazole 400 mg và lansoprazole 30 mg 2 lần/ngày hoặc dùng giả dược trong 1 tuần. Kết cục chính bao gồm thời gian cho đến khi nhập viện hoặc tử vong do nguyên nhân xác định hoặc nghi ngờ là xuất huyết tiêu hóa do loét.
Có 5352 người bệnh được theo dõi trong thời gian trung vị là 5 năm (IQR 3.9 – 6.4). Kết quả cho thấy, trong 2.5 năm đầu, tỷ lệ xảy ra kết cục chính ở nhóm điều trị tiệt trừ H. pylori giảm có ý nghĩa thống kê so với nhóm chứng (HR 0.35, 95% CI 0.14 – 0.89). Tuy nhiên tác dụng bảo vệ này không còn duy trì được cho đến khi kết thúc nghiên cứu (HR 1.31, 95% CI 0.55 – 3.11).
H. pylori là một yếu tố nguy cơ của xuất huyết tiêu hóa trên người bệnh sử dụng apsirin, do đó một chiến lược hứa hẹn để giảm thiểu nguy cơ này là điều trị tiệt trừ H. pylori do tốn ít thời gian nhưng có khả năng mang lại hiệu quả lâu dài [1]. Việc xét nghiệm và điều trị H. pylori trên người bệnh dùng aspirin được ACG 2017 khuyến nghị với mức bằng chứng yếu, trong khi đó đồng thuận Maastricht VI năm 2022 chỉ khuyến nghị trên đối tượng có nguy cơ chảy máu cao [2, 3]. Mục đích của thử nghiệm HEAT là trả lời cho câu hỏi có nên làm điều này một cách thường quy trên tất cả những người bệnh dùng aspirin hay không.
Tuy nhiên, kết quả từ HEAT không đủ để đưa ra một câu trả lời chắc chắn do tỷ lệ xảy ra biến cố xuất huyết quá thấp và hiệu quả bảo vệ của điều trị H. pylori mất dần theo thời gian. Điều này có thể do nghiên cứu có bản chất thực tế (pragmatic), cho phép người bệnh sử dụng nhiều loại thuốc khác nhau như NSAID, PPI hoặc kháng sinh dẫn đến khó phiên giải kết quả. Ngoài ra, nhiều nghiên cứu đoàn hệ đã ghi nhận tỷ lệ xuất huyết tiêu hóa cao hơn ở người mới bắt đầu sử dụng aspirin so với người đã sử dụng lâu dài [4, 5]. Việc HEAT không thu nhận người bệnh chưa từng dùng apsirin có thể đã dẫn đến việc dân số nghiên cứu được chọn có thể có nguy cơ thấp loét đường tiêu hóa do aspirin và làm cho tỷ lệ xuất huyết thấp hơn so với dân số chung. Liệu việc tiệt trừ H. pylori có tác dụng bảo vệ tốt hơn trên người bệnh mới sử dụng apsirin hay không là một câu hỏi cần được các nghiên cứu trong tương lai trả lời.
Sử dụng Aspirin liều thấp trong dự phòng sinh non
Sinh non được định nghĩa trẻ sinh ra trước 37 tuần. Trẻ sinh non có nguy cơ mắc nhiều bệnh lý cao hơn do các cơ quan và hệ thống chưa hoàn thiện. Sinh non là một vấn đề sức khỏe cộng đồng lớn vì đây là nguyên nhân hàng đầu gây bệnh tật và tử vong ở trẻ sơ sinh trên toàn thế giới. Ước tính có khoảng 15 triệu trẻ sinh non mỗi năm và 1 triệu trẻ sơ sinh tử vong liên quan đến sinh non, tỷ lệ cao nhất xảy ra ở các nước đang phát triển.
Sinh non có thể tự phát hoặc do chỉ định sản khoa, và có thể do nhiều yếu tố gây ra bao gồm nhiễm trùng, hay mẹ mắc các bệnh lý như đái tháo đường hoặc tăng huyết áp thai kỳ. Những phụ nữ đã từng sinh non trước đó có nguy cơ sinh non cao hơn trong những lần mang thai tiếp theo. Dự phòng sinh non liên quan đến việc xác định và giải quyết các yếu tố nguy cơ, có kế hoạch chăm sóc thích hợp cho phụ nữ mang thai và trẻ sơ sinh.
Aspirin là một loại thuốc kháng viêm non-steroid (NSAIDs) được sử dụng để điều trị trong nhiều tình huống khác nhau, bao gồm đau, sốt và viêm. Nó cũng đã được chứng minh là có hiệu quả trong việc giảm nguy cơ sinh non ở một số nhóm phụ nữ mang thai.
Cơ chế chính xác mà aspirin có thể dự phòng sinh non vẫn chưa được hiểu đầy đủ. Tuy nhiên, nó được cho là ức chế sản xuất prostaglandin, đây là chất có vai trò kích hoạt quá trình chuyển dạ. Bằng cách ức chế sản xuất prostaglandin, aspirin có thể giúp làm giãn cơ tử cung và ngăn ngừa sinh non.
Thông qua nghiên cứu thử nghiệm lâm sàng có đối chứng ngẫu nhiên trên 22.127 phụ nữ sinh non trong lần mang thai đầu tiên, việc sử dụng aspirin liều thấp trong lần mang thai thứ hai với liều 75-150mg mỗi ngày từ quý thứ II của thai kỳ và được sử dụng liên tục trong 3 tháng trước khi sinh mang lại hiệu quả dự phòng nguy cơ tái phát sinh non, cụ thể:
- Giảm nguy cơ sinh non chung với nguy cơ tương đối giới hạn (mRR) là 0,87; KTC 95% = 0,77-0,99).
- Tác dụng của aspirin được xem là giảm và không đáng kể khi sinh non được phân theo mức độ non tháng: từ 32-36 tuần mRR 0,90; KTC 95%=0,78–1,03 hoặc rất non (<32 tuần tuổi thai; mRR 0,75; KTC 95% = 0,54–1,04).
- Việc sử dụng aspirin liều thấp có liên quan đến việc giảm nguy cơ sinh non tự phát <37 tuần (mRR 0,70; KTC 95% =0,57–0,86) nhưng không làm giảm nguy cơ sinh non do chỉ định sản khoa (mRR 1,09; KTC 95% = 0,91–1,30).
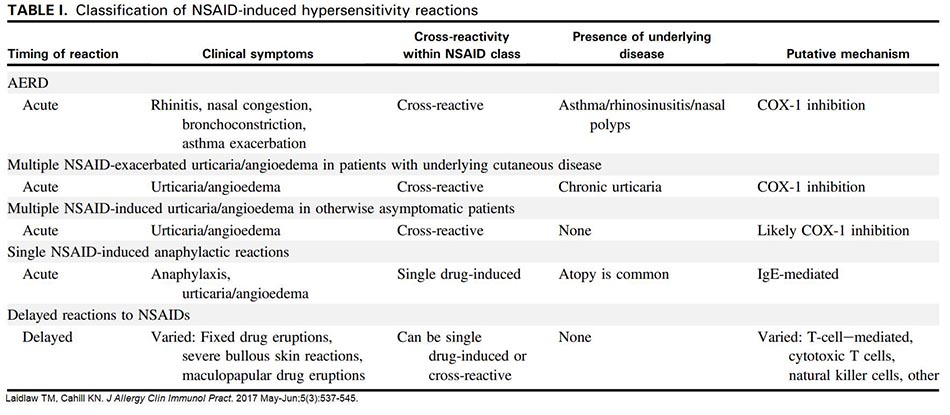
QUÁ MẪN NSAID VÀ ASPIRIN – Review của American Academy of Allergy, Asthma & Immunology
NSAID và Aspirin có thể liên quan tới nhiều tác động có hại, từ nhẹ như kích ứng dạ dày cho đến các triệu chứng toàn thân nặng và thậm chí là phản vệ nguy hiểm đến tính mạng. Đây cũng là một trong các thuốc gây phản ứng quá mẫn phổ biến nhất ở người bệnh ngoại trú.
Việc chẩn đoán xác định và kiểm soát quá mẫn do NSAID khá khó khăn, một phần do NSAID có nhiều tác dụng không mong muốn phụ thuộc liều cần phải phân biệt với phản ứng quá mẫn thật, đặc biệt là các triệu chứng trên đường tiêu hóa. Thêm vào đó, các triệu chứng của quá mẫn do NSAID rất đa dạng với cơ chế gây bệnh chưa rõ ràng.
Mặc dù vậy, việc chẩn đoán chính xác và kịp thời các phản ứng này rất quan trọng cho sự an toàn của người bệnh và việc điều trị tình trạng cụ thể của người bệnh. Do chưa có các xét nghiệm đã được thẩm định đủ tin cậy, chẩn đoán sẽ dựa vào việc tiếp xúc lại với aspirin và NSAID, mặc dù ở một số người bệnh, chẩn đoán có thể được xác nhận sau khi khai thác tiền sử bệnh rõ ràng.
Bài review đăng trên JACI: In Practice sẽ tóm tắt ngắn gọn các loại quá mẫn liên quan đến NSAID và aspirin, phân biệt giữa các loại, hướng dẫn nhận biết và xử trí từng loại quá mẫn. [11]
SO SÁNH ASPIRIN VỚI ENOXAPARIN VỀ TỶ LỆ TỬ VONG TRONG VÒNG 90 NGÀY TRÊN BỆNH NHÂN PHẪU THUẬT THAY KHỚP HÁNG HOẶC KHỚP GỐI
Phẫu thuật chỉnh hình khớp háng và khớp gối là những phẫu thuật chỉnh hình lớn có nguy cơ xảy ra các biến chứng như thuyên tắc huyết khối tĩnh mạch (VTE) và tử vong. Một phần nhờ những cải thiện trong chăm sóc bệnh nhân chu phẫu và việc lựa chọn bệnh nhân, tỷ lệ tử vong đã giảm đáng kể trong 2 thập kỷ qua. Nguy cơ tử vong trong 90 ngày được báo cáo hiện nay đối với những bệnh nhân trải qua phẫu thuật nội soi khớp lần đầu trong khoảng từ 0,03% đến 0,10%. Các yếu tố nguy cơ gây tử vong bao gồm tuổi cao, nam giới, đái tháo đường, bệnh gan, thận, bệnh mạch máu não và thiếu máu cơ tim trước đó. Bệnh tim thiếu máu cục bộ đã được chứng minh là nguyên nhân hàng đầu gây tử vong trong vòng 30 ngày và 90 ngày sau phẫu thuật, trong khi tắc mạch phổi là nguyên nhân hiếm gặp gây tử vong sớm. Do tác dụng bảo vệ của aspirin chống lại nhồi máu cơ tim, thuốc được đề xuất như một tác nhân có thể làm giảm tỷ lệ tử vong so với thuốc chống đông đường uống tác dụng trực tiếp (DOAC) hoặc heparin trọng lượng phân tử thấp (LMWH) sau phẫu thuật thay khớp háng và khớp gối khi sử dụng để dự phòng VTE. Tuy nhiên, hầu hết các nghiên cứu so sánh tỷ lệ tử vong sau phẫu thuật giữa aspirin và LMWH hoặc DOAC đều mang tính quan sát và đưa ra kết quả không thống nhất.
Nghiên cứu này là phân tích thứ cấp của thử nghiệm CRISTAL, một thử nghiệm ngẫu nhiên có đối chứng theo cụm so sánh aspirin với enoxaparin để điều trị dự phòng VTE trong phẫu thuật chỉnh hình khớp háng hoặc khớp gối. Mặc dù enoxaparin được cho là hiệu quả hơn aspirin trong việc ngăn ngừa VTE có triệu chứng trong vòng 90 ngày sau phẫu thuật thay khớp háng toàn phần (THA) hoặc phẫu thuật khớp gối toàn phần (TKA) có chẩn đoán viêm xương khớp, tỷ lệ tử vong trong phân tích ban đầu bị hạn chế bởi tỷ lệ tử vong thấp ở mỗi nhóm và loại trừ các bệnh nhân trải qua phẫu thuật thay khớp bán phần và có chẩn đoán không phải viêm khớp làm giảm cỡ mẫu cho kết quả này. Mục đích của nghiên cứu này là kiểm tra giả thuyết rằng aspirin sẽ làm giảm tỷ lệ tử vong trong vòng 90 ngày so với enoxaparin, như một phân tích thứ cấp của thử nghiệm CRISTAL.
SO SÁNH ASPIRIN VỚI ENOXAPARIN VỀ TỶ LỆ TỬ VONG TRONG VÒNG 90 NGÀY TRÊN BỆNH NHÂN PHẪU THUẬT THAY KHỚP HÁNG HOẶC KHỚP GỐI Tài liệu tham khảo
- Lanas A, Fuentes J, Benito R, Serrano P, Bajador E, Sáinz R. Helicobacter pylori increases the risk of upper gastrointestinal bleeding in patients taking lowdose aspirin. Aliment Pharmacol Ther 2002; 16: 779–86
- Chey WD, Leontiadis GI, Howden CW, Moss SF. ACG Clinical Guideline: treatment of Helicobacter pylori infection. Am J Gastroenterol 2017; 112: 212–39
- Malfertheiner P, Megraud F, Rokkas T, et al. Management of Helicobacter pylori infection: the Maastricht VI/Florence consensus report. Gut 2022; 71: gutjnl-2022-327745
- Cea Soriano L, Rodríguez LA. Risk of upper gastrointestinal bleeding in a cohort of new users of low-dose ASA for secondary prevention of cardiovascular outcomes. Front Pharmacol 2010; 1: 126
- Nguyen TNM, Sha S, Chen LJ, Holleczek B, Brenner H, Schöttker B. Strongly increased risk of gastric and duodenal ulcers among new users of low-dose aspirin: results from two large cohorts with new-user design. Aliment Pharmacol Ther 2022; 56: 251–62
- Kupka EJ, Hesselman S, Hastie R, et al. Low-dose aspirin use in pregnancy and the risk of preterm birth: a Swedish register-based cohort study. Am J Obstet Gynecol 2022.
- Landman AJEMC, Boer MA de, Visser L, et al. Evaluation of low-dose aspirin in the prevention of recurrent spontaneous preterm labour (the APRIL study): a multicentre, randomised, double-blinded, placebo-controlled trial. PLoS Med 2022;19:e1003892.
- Hodgetts Morton V, Stock SJ. Low-dose aspirin for the prevention of preterm birth: more questions than answers. PLoS Med 2022;19: e1003908.
- Duley L, Meher S, Hunter KE, et al. Antiplatelet agents for preventing pre-eclampsia and its complications. Cochrane Database Syst Rev 2019;2019: CD004659.
- Hoffman MK, Goudar SS, Kodkany BS, et al. Low-dose aspirin for the prevention of preterm delivery in nulliparous women with a singleton pregnancy (Aspirin): a randomised, double- blind, placebo-controlled trial. Lancet 2020;395:285–93.
- van Vliet EOG, Askie LA, Mol BWJ, et al. Antiplatelet agents and the prevention of spon- taneous preterm birth: a systematic review and meta-analysis. Obstet Gynecol 2017;129: 327–36.
- Tanya M. Laidlaw, MD .Current Knowledge and Management of Hypersensitivity to Aspirin and NSAIDs. Ngày đăng: tháng 05/2017. The Journal of Allergy and Clinical Immunology: In Practice.
- Drugbank, Aspirin, truy cập ngày 22 tháng 3 năm 2023.
- Pubchem, Aspirin, truy cập ngày 2 2tháng 3 năm 2023.
- Wang, X., Wu, Y., Liu, J., Xu, X., Sheng, Z., Liu, W., Chen, M., Ma, Y., Zhao, D., Li, D., & Zheng, X. (2022). Identification of target and pathway of aspirin combined with Lipitor treatment in prostate cancer through integrated bioinformatics analysis. Toxicology and applied pharmacology, 452, 116169.
- Bộ Y Tế (2012), Dược thư quốc gia Việt Nam, Nhà xuất bản Y học, Hà Nội
Xuất xứ: Việt Nam
Xuất xứ: Mỹ
Xuất xứ: Pháp
Xuất xứ: Mỹ
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Đức
Xuất xứ: Ý
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Ấn Độ
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam