Bệnh tim mạch
Các chẩn đoán phân biệt đau ngực dựa theo đặc điểm, thời gian và vị trí
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Tác giả: F. R. Eberli and E. W. Russi
Biên dịch: Bác sĩ Hoàng Nam
nhathuocngocanh.com – Để tải file PDF của bài viết Các chẩn đoán phân biệt đau ngực dựa theo đặc điểm, thời gian và vị trí, xin vui lòng click vào link ở đây.
Chẩn đoán phân biệt đau ngực
Trong hầu hết các trường hợp, khai thác bệnh sử rõ ràng, chú ý đặc tính cơn đau, thời gian đau và vị trí đau ngực có thể cho phép xác định các hệ cơ quan bị ảnh hưởng (bảng 6.1). Để chẩn đoán phân biệt chính xác, rất cần thiết phải hỏi chi tiết các yếu tố làm cơn đau nặng thêm và các yếu tố làm giảm đau ngực (như thay đổi tư thế thì cơn đau cũng thay đổi) và các triệu chứng kèm theo (nôn ói, sốt, tăng thông khí). Nên đo điện tâm đồ (ECG) sớm để đánh giá diễn tiến đau ngực chưa rõ ràng. ECG là một công cụ quan trọng để nhanh chóng chẩn đoán hoặc loại trừ thiếu máu cục bộ cơ tim cấp – là nguyên nhân đau ngực. Kịp thời thành lập chẩn đoán chính xác và do đó tìm đúng nguyên nhân gây đau ngực là rất quan trọng nhằm lập chiến lược điều trị ban đầu phù hợp.
Bảng 6.1 Chẩn đoán phân biệt đau ngực
| Đặc điểm | Thời gian | Vị trí | |
| Tim
Cơn đau thắt ngực (Thiếu máu cục bộ cơ tim) |
Nặng ngực, bó chặt, thắt nghẹt, đè ép, bỏng rát |
Cơn đau thắt ngực ổn định: thời gian <5 phút; Cơn đau thắt ngực không ổn định: thường kéo dài 5-10 phút, đôi khi đến vài giờ và cường độ thay đổi.
Hình thành hơn vài phút, thường dai dẳng (>30 phút)
Dai dẳng
Thời gian ngắn 5-10 phút
Ngưng khi hết loạn nhịp tim Thời gian thường kéo dài |
Giữa ngực, bên trên hoặc bên trái xương ức, đôi khi có hình vành; lan lên vai/cánh tay (bên trái > bên phải, thường ở mặt xương trụ), cổ/hàm, thượng vị (hiếm khi lan ra sau lưng) |
|
Đau dữ dội, rất nặng, siết chặt, bóp nghẹt, khó thở |
Trước tim, lan như cơ đau thắt ngực |
||
| Viêm màng ngoài tim | Đau nhói, rất nặng, như dao đâm, như xé, thay đổi hô hấp, vị trí và cử động (tăng lên khi nằm và thở sâu hoặc ho) | Thường trước tim, không thường hay lan lên cổ hoặc vai | |
|
Hẹp van động mạch chủ |
Đau ngực nặng do gắng sức hoặc bóp nghẹt, thường kèm theo khó thở |
Tương tự cơn đau thắt ngực |
|
| Rối loạn nhịp tim | Đau nhói lúc nghỉ ngơi | Trước tim, lan ra cổ họng | |
| Sa van 2 lá | Đau nhói | Ngực trái | |
| Động mạch chủ
(Bóc tách động mạch chủ) |
Đau dữ dội, đau như xé |
Khởi phát đột ngột, dai dẳng |
Trước tim và/hoặc vùng gian vai; thường di động |
| Phổi/Màng phổi
Thuyên tắc phổi lớn |
Đau gay gắt, nặng ngực kèm theo khó thở. Đau nhói, đau như xé, thay đổi hô hấp, đôi khi giống cơn đau thắt ngực; điển hình liên quan tăng nhịp tim và ho ra máu
Đau nhói, đau như xé với thay đổi nhịp thở, kèm khó thở, nhịp tim nhanh Đau nhói, đau như xé với thay đổi nhịp thở Đau nhói, thay đổi nhịp thở kèm sốt, ho |
Khởi phát đột ngột, dai dẳng |
Trước tim |
| Thuyên tắc phổi kèm nhồi máu phổi | Dai dẳng | Giữa ngực và/hoặc bên phổi bị ảnh hưởng | |
|
Tràn khí màng phổi |
Khởi phát đột ngột, dai dẳng |
1 bên |
|
|
Viêm màng phổi Viêm phổi |
Dai dẳng (đôi khi vài ngày) Dai dẳng |
1 bên, lan lên vai hoặc thượng vị 1 bên, lan lên vai hoặc thượng vị |
|
Bảng 6.1 (Tiếp tục)
| Đặc điểm | Thời gian | Vị trí | |
| Thực quản
Trào ngược dạ dày thực quản, viêm thực quản, co thắt thực quản |
Đau rát, âm ỉ, bóp nghẹt, như bắt chước đau thắt ngực; đau tăng lên khi cuối người, căng thẳng và nằm xuống | Kéo dài từ vài phút đến hàng giờ | Trước tim, thượng vị |
| Vỡ thực quản | Đau dữ dội, đau nhói, thường đau sau khi nôn mửa; sau đó là sốt và shock | Dai dẳng | Trước tim, lan ra sau lưng |
| Cơ xương
Đau xương sống, gãy xương sườn/tổn thương, tổn thương cơ gian sườn, u thành ngực |
Đau thay đổi, từ đau âm ỉ sang đau nhói (rất thường đau nhói), thường đau tăng lên hay nặng thêm do cử động , thay đổi tư thế và áp lực. |
Thay đổi, thường khởi phát sau khi gắng sức hoặc cử động |
1 bên, đôi khi khu trú hoặc dọc các khoang gian sườn |
| Hệ thần kinh
Đau thần kinh gian sườn; xẹp tủy sống, đau thần kinh do herpes, hội chứng chỗ thoát ngực |
Đau như xé, đau rát, đau làm giật nảy người. Kèm theo rối loạn cảm giác (dị cảm, tê cóng) | Dai dẳng, kháng trị | Đốt da |
| Đau ngực chức năng | Đau nhói, đau như xé, thường liên quan tăng thông khí | Thường dai dẳng | Trước tim, khu trú rõ |
Đau do tim
Cơn đau thắt ngực
Định nghĩa
Cơn đau thắt ngực điển hình và không điển hình. Cơn đau thắt ngực, cho đến khi chứng minh điều ngược lại, là do thiếu máu cục bộ cơ tim, thứ phát do bệnh mạch vành. Cơn đau thắt ngực chia làm điển hình và không điển hình. Trong cơn đau thắt ngực điển hình, khó chịu hoặc đau khu trú dưới xương ức và thường lan tỏa. Thúc đẩy cơn đau do gắng sức hoặc xúc động và giảm nhanh chóng khi nghỉ ngơi.
Trong cơn đau thắt ngực không điển hình, vị trí thường ở ngực trái, đôi khi giới hạn trong 1 vùng nhỏ, thường không lan và có đặc điểm như đau nhói, đau như dao đâm hoặc như xé. Trong cơn đau thắt ngực không điển hình, đau có thể xuất hiện lặp lại trong thời gian ngắn (vài giây) hoặc kéo dài đến vài giờ. Đau không liên quan gắng sức và không giảm khi nghỉ ngơi hoặc dùng nitroglycerin. Đau ngực không điển hình thường không do nguyên nhân tại tim (Bảng 6.2).
Bảng 6.2 Chẩn đoán phân biệt đau do thiếu máu cục bộ
| Đau ngực do thiếu máu cục bộ cơ tim | Đau ngực không do tim | |
| Đặc điểm | Đau thắt nghẹt, bóp chặt, bóp nghẹt, đè ép, nóng rát | Đau nhói, đau như dao đâm, như xé |
| Vị trí | Trước tim, di chuyển xung quanh như cái chuông | 1 bên, khu trú, ngoại vi |
| Hướng lan | Vai, cánh tay (trái>phải), cổ, hàm | Có hoặc không lan |
| Yếu tố thúc đẩy cơn đau | Khi gắng sức, xúc động. sau bữa ăn thịnh soạn, thời tiết lạnh và gió nhiều | Tự phát, tăng lên khi thay đổi tưu thế, cử động, ho, đánh trống ngực |
| Yếu tố làm giảm đau | Nghỉ ngơi hoặc ngậm nitrate (trong vòng 5 phút) | Không giảm khi nghỉ ngơi, đáp ứng chậm hoặc không đáp ứng với nitrate. |
Cơn đau thắt ngực ổn định và không ổn định. Phân biệt cơn đau thắt ngực ổn định và không ổn định rất quan trọng trên lâm sàng. Trong cơn đau thắt ngực ổn định mạn tính, khó chịu và đau ngực có thể dự đoán thúc đẩy do gắng sức và giảm đau khi nghỉ ngơi. Trong hầu hết các trường hợp hẹp mạch vành ổn định mạn tính, giải thích sinh lý bệnh như cơn đau thắt ngực ổn định mạn tính.
Cơn đau thắt ngực không ổn định xuất hiện khi gắng sức tối thiểu hoặc lúc nghỉ ngơi. Đau khởi phát sớm hoặc tăng về cường độ. Đặc điểm và vị trí thì điển hình, tuy nhiên, cường độ thường nặng và thời gian kéo dài hơn cơn đau thắt ngực ổn định mạn tính. Về mặt sinh lý bệnh, cơn đau thắt ngực không ổn định liên quan các mảnh vỡ và huyết khối gây tắc nghẽn mạch vành. Đôi khi, co thắt mạch vành góp phần biểu hiện lâm sàng của cơn đau thắt ngực không ổn định.
Điều quan trọng cần lưu ý là thiếu máu cục bộ cơ tim có thể biểu hiện dưới các dạng khác ngoài cơn đau thắt ngực. Đặc biệt ở bệnh nhân lớn tuổi, thiếu máu cục bộ cơ tim có thể gây buồn nôn và đau bụng mà không đau ngực.
Khoảng 1/3 bệnh nhân, chủ yếu bệnh nhân đái tháo đường, không có bất kỳ khó chịu gì do thiếu máu cục bộ cơ tim.
Trên những bệnh nhân biểu hiện bệnh động mạch vành đầu tiên có thể là nhồi máu cơ tim cấp, suy tim hoặc ngưng tim (cardiac arrest)
Đặc điểm lâm sàng của cơn đau thắt ngực
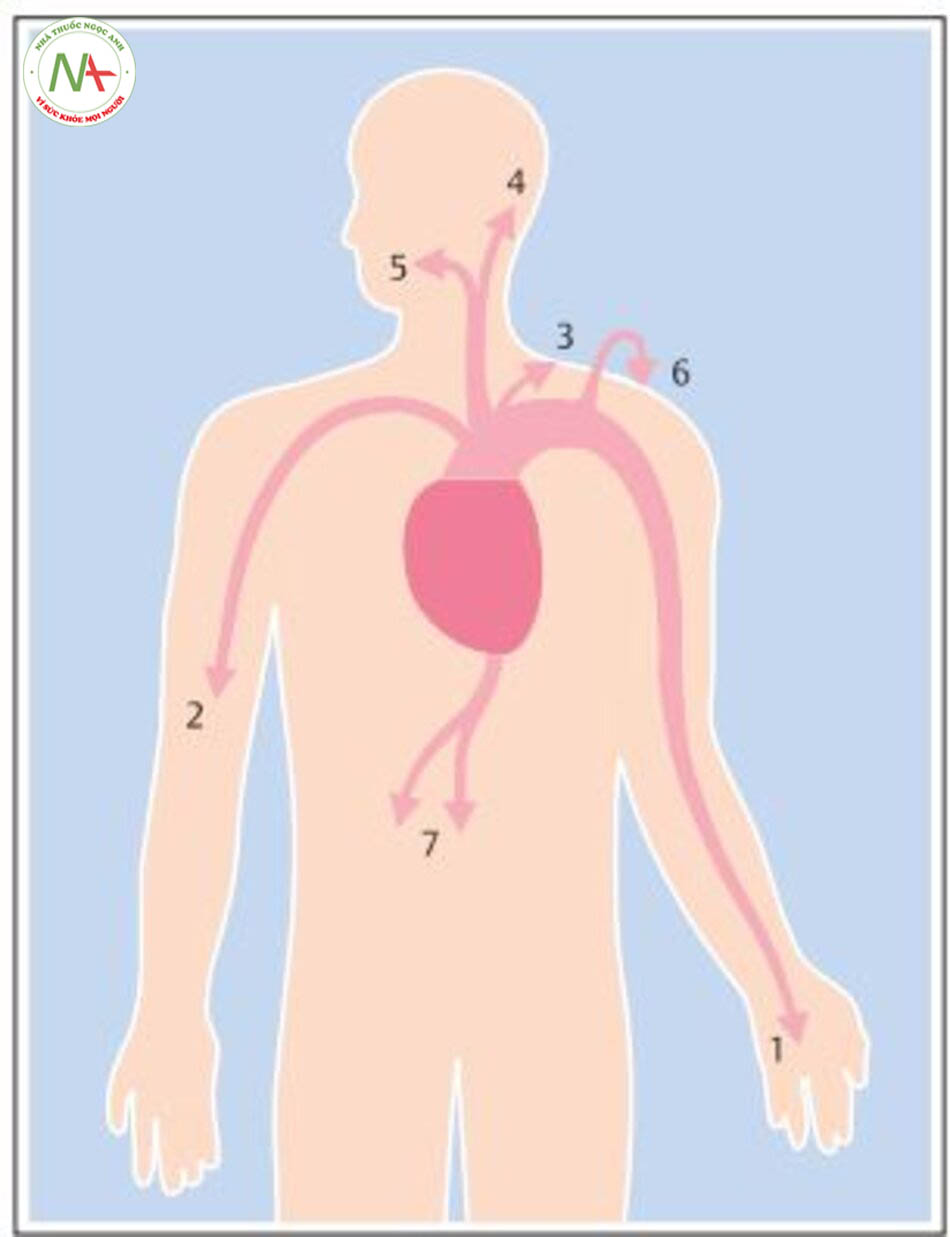
Đặc điểm đau. Khó chịu hay đau trong cơn đau thắt ngực thường là đau âm ỉ và thắt nghẹt. Người ta mô tả cơn đau “dữ dội”, “như xé”, “bóp nghẹt”, “đè ép”, “nóng rát”, hoặc nặng ngực như có “dải băng trước ngực” hoặc “một vật nặng nằm giữa ngực” (Bảng 6.2). Cơn đau thắt ngực thường kèm theo khó thở. Khó thở do sung huyết phổi, hay thứ phát sau khi tăng áp lực đổ đầy thất trái. Trên thực tế, đôi khi khó thở là triệu chứng duy nhất của thiếu máu cục bộ cơ tim và có thể đại diện một “đau thắt ngực tương đương”. Đau thắt ngực thường lan, điển hình lan sang vai trái và cánh tay trái, mặc dù vẫn có thể lan sang các vị trí khác (hình 6.1). Đôi khi, đau chỉ cảm nhận tại điểm lan, ví dụ: hàm hoặc cánh tay. Cơn đau thắt ngực xuất hiện khi vận động gắng sức và nhanh chóng giảm khi nghỉ ngơi (< 5 phút). Đau thắt ngực cũng có thể bị thúc đẩy khi gắng sức, xúc động, bữa ăn thịnh soạn và thời tiết lạnh và có gió. Ít gặp bệnh nhân vừa thức dậy thì đau thắt ngực ngay và cơn đau thường xuất hiện sau lần gắng sức đầu tiên vào buổi sáng. Cơn đau thắt ngực ổn định và phần lớn không ổn định nhanh chóng giảm đau bằng nitrate. Đáp ứng với nitroglycerine có thể dùng trong đau thắt ngực khác do nhiều nguyên nhân gây đau ngực. Tuy nhiên, hãy lưu lý là nguồn gốc cơn đau do thoát vị khe hoành (hiatal hernia), co thắt thực quản hoặc đau quặn mật nhẹ cũng có thể giảm đau sau khi dùng nitroglycerine. Đau dữ dội trong nhồi máu cơ tim cấp thường đến trước cơn đau thắt ngực điển hình và không điển hình. Đây là một biểu hiện của tắc nghẽn dòng chảy không liên tục, thứ phát do thay đổi kích thước cục huyết khối tại vị trí mảng bám vỡ.
Chẩn đoán phân biệt cơn đau thắt ngực. Xúc động mạnh là nguyên nhân phổ biến nhất của đau ngực không ổn định (bảng 6.2). Đau ngực chức năng nên xem xét, nếu cơn đau không có mối liên hệ hợp lý với các yếu tố thúc đẩy đau ngực hoặc các đặc điểm lo lắng và rối loạn thần kinh. Đau ngực chức năng xuất hiện lúc nghỉ, kéo dài từ vài giây đến hàng giờ, và thường khu trú tại 1 điểm ở ngực trái. Tuy nhiên, cẩn thận đau ngực do thiếu máu cục bộ gây ra lo lắng và do đó đôi khi khó phân biệt thiếu máu cục bộ và đau ngực chức năng.
Viêm màng ngoài tim có thể làm đau ngực dữ dội bắt nguồn từ tim. Đau trước tim thì đau nhói hơn và đau như xé hơn cảm giác đau trong thiếu máu cục bộ. Đau trước tim kéo dài hàng giờ và cường độ tăng lên khi thay đổi vị trí cơ thể hoặc do thở.
Bóc tách động mạch chủ biểu hiện đau ngực khởi phát đột ngột, đau nhói, như xé, cảm giác lan ra sau lưng.
a Thời gian tấn công
b 30 phút sau tấn công. Chụp mạch vành cho thấy động mạch vành bình thường. V1 đến V6: chuyển đạo thành ngực theo Wilson.
Đau ngực do cơ xương là vấn đề thường gặp. Đau thành ngực thường khu trú 1 bên ngực và có thể bị thúc đẩy do thay đổi tư thế, vận động hoặc áp lực. Đôi khi ấn vào vị trí đó thì đau. Những nguyên nhân phổ biến nhất đau thành ngực là viêm khớp, viêm sụn, tổn thương cơ gian sườn và nhiễm siêu vi coxsackie (như bệnh Bornholm).
Các dạng đặc biệt của đau thắt ngực
Đau thắt ngực Prinzmetal. Đau thắt ngực Prinzmetal xuất hiện lúc nghỉ và đôi khi liên quan đoạn ST chênh lên kỳ dị (Hình 6.2). Nguyên nhân đau thắt ngực Prinzmetal do co thắt khu trú 1 trong số các động mạch vành và do đó còn gọi là đau thắt ngực do co thắt mạch. Trong đại đa số bệnh nhân đau thắt ngực Prinzmetal, xuất hiện tình trạng thay đổi xơ vữa động mạch tối thiểu. Tuy nhiên, khoảng 10% bệnh nhân có động mạch vành bình thường. Đau thắt ngực Prinzmetal đôi khi liên quan đau nửa đầu hoặc bệnh Raynaud. Ngoài dạng đau thắt ngực do co thắt mạch này, co thắt mạch có thể góp phần gây nên nhiều cơn đau thắt ngực:
- Đau thắt ngực về đêm tăng trương lực phế vị có thể gây co mạch.
- Cơn đau thắt ngực thúc đẩy do trời lạnh hoặc xúc động hầu như thứ phát do co mạch nói chung và có thể co thắt mạch tại một tổn thương mạch vành lệch tâm.
- Tăng thông khí có thể do co thắt mạch và cơn đau thắt ngực.
Hiện tượng “đi bộ” Đi bộ mô tả hiện tượng đau thắt ngực do tập thể dục có thể giảm hoặc có thể nặng thêm nếu tiếp tục đi. Sinh lý bệnh của hiện tượng này là do phục hồi các nhánh phụ trong quá trình luyện tập. Tăng lưu lượng máu thông qua các nhánh phụ cung cấp đủ oxy, làm giảm thiếu máu cục bộ và dịu cơn đau.
Cơn đau thắt ngực, thứ phát do phì đại thất trái. Bệnh nhân hẹp động mạch chủ, suy giảm chức năng động mạch chủ, tăng huyết áp hoặc bệnh cơ tim phì đại tắc nghẽn thường bị cơn đau thắt ngực điển hình do gắng sức. Nguyên nhân cơn đau thắt ngực trong các bệnh lý này là thiếu máu cục bộ cơ tim thoáng qua của tâm thất trái phì đại. Thiếu máu cục bộ do giảm dự trữ lưu lượng máu mạch vành và suy giảm chuyển động mạch của các mạch kháng (tiểu động mạch). Trong tâm thất bình thường (không phì đại), lưu lượng máu mạch vành có thể tăng gấp 4-5 lần khi hoạt động thể chất. Trong tâm thất trái phì đại, lưu lượng máu trong mạch vành lúc nghỉ tăng lên (để đáp ứng nhu cầu) và không thể tăng thêm khi vận động. Điều này làm tưới máu không đầy đủ tương đối của tâm thất phì đại và gây nên thiếu máu cục bộ trong lớp dưới nội tâm mạc.

Sau khi rút bóng, stent mở rộng giữ trong lòng mạch máu. d, Stent dùng để ngăn sự co giãn đàn hồi của mạch máu bị giãn và dự phòng tắc mạch cấp tính hoặc bán cấp trong trường hợp xé rách màng trong mạch máu. Tái hẹp dự phòng bằng thuốc được tách rửa khỏi bề mặt stent.
Cơn đau thắt ngực sau can thiệp mạch vành dưới da (PCI). Thực hiện PCI để giảm bớt cơn đau thắt ngực. Kỹ thuật này dùng để nong động mạch vành bị hẹp bằng catheter có bóng. Hơn 90% giãn mạch vành hoàn toàn bằng việc cấy ghép stent để dự phòng tắc mạch vành sớm và giảm tỷ lệ tái hẹp (hình 6.3). Mặc dù vậy, đau ngực vẫn có thể xuất hiện lại sau khi làm PCI. Đau ngực sớm (thường trong 30 ngày sau can thiệp) liên quan xuất hiện đoạn ST chênh lên. Nguyên nhân do huyết khối cấp tính làm tắc động mạch vành tại vị trí tổn thượng bị giãn. Biểu hiện lâm sàng của tình trạng huyết khối do stent bán cấp này là nhồi máu cơ tim. Đau ngực muộn sau can thiệp (thường 3-9 tháng) có thể tái xuất hiện dưới dạng cơn đau thắt ngực điển hình và không điển hình. Cảm giác khó chịu ở ngực thường giống trước khi can thiệp. Nguyên nhân do hẹp trở lại của chỗ vành hẹp đã nong, còn gọi là tái hẹp. Tái hẹp do sự tăng sản mở rộng lớp áo trong động mạch vành tại vị trí can thiệp. Cơn đau thắt ngực cần phải can thiệp lại (như về mặt lâm sàng tái can thiệp sau PCI) thực hiện trên 10-12% bệnh nhân điều trị bằng stent kim loại thường. Các stent phủ thuốc mới đã giảm tỷ lệ xuống còn 2-3%.
Hội chứng tim X. Trong hội chứng tim thần kinh phế vị (X), bệnh nhân có động mạch vành màng ngoài tim bình thường bị cơn đau thắt ngực. Nguyên nhân do giảm dự trữ lưu thông máu mạch vành, vì rối loạn chức năng của các kháng mạch máu.
Đau thắt ngực Coerulea. Khó thở là triệu chứng hàng đầu của tăng áp phổi. Tuy nhiên, bệnh nhân tăng áp phổi đôi khi bị đau ngực lúc gắng sức, có thể kéo dài 1 thời gian khi nghỉ ngơi. Nguyên nhân của cơn đau thắt ngực này là thất trái phì đại dẫn đến thiếu máu cục bộ cơ tim khi vận động.
Đau thắt ngực khi nằm. Trong bệnh động mạch vành nặng, cơn đau thắt ngực có thẻ thúc đẩy khi nằm. Người ta cho rằng là do tăng lưu lượng máu về tim và làm tăng áp lực đổ đầy, gây ra cơn đau thắt ngực. Tương tự, các triệu chứng của nhồi máu cơ tim cấp có thể nặng thêm khi nằm.
Thiếu máu cục bộ cơ tim thầm lặng. Thiếu máu cục bộ cơ tim không gây cơn đau thắt ngực thì gọi là thiếu máu cục bộ “thầm lặng”. Tiên lượng của thiếu máu cục bộ thầm lặng tương tự với triệu chứng của thiếu máu cục bộ cơ tim.
Cơn đau thắt ngực do thiếu máu cục bộ cơ tim
Phân loại. Theo biểu hiện lâm sàng, bệnh tim thiếu máu cục bộ chia làm cơn đau thắt ngực mạn tính ổn định hoặc không ổn định và/hoặc hội chứng vành cấp (ACS), bao gồm nhồi máu cơ tim cấp.
Độ nặng của cơn đau thắt ngực ổn định mạn tính phân theo Hiệp hội tim mạch Canada (bảng 6.3). Cơn đau thắt ngực không ổn định là một hội chứng lâm sàng, được định nghĩa là khi có 1 trong các đặc điểm sau:
mới khởi phát đau ngực nặng, đau lúc nghỉ hoặc gắng sức tối thiểu, hoặc cường độ đau tăng dần. Cơn đau thắt ngực không ổn định phân loại theo Braun-wald (bảng 6.4) Cơn đau thắt ngực không ổn định là 1 phần của hội chứng vành cấp (ACS) (hình 6.13).
Đánh giá nguy cơ. Khi tiếp cận bệnh nhân nghi ngờ bệnh động mạch vành nên đánh giá theo các yếu tố nguy cơ tim mạch xuất hiện và hỏi bệnh sử kỹ lưỡng. Bước thứ hai, cần đánh giá nguy cơ vỡ mảng bám do nó là nguyên nhân gây ra các triệu chứng. Một mảng bám vỡ thường dẫn đến hội chứng vành cấp (ACS). Vì lý do tiên lượng, ACS cần phải diều trị khẩn cấp hơn cơn đau thắt ngực ổn định mạn tính.
Cơn đau thắt ngực ổn định mạn tính
Khai thác bệnh sử kỹ càng, bao gồm tiền sử đau, là một phần rất quan trọng để chẩn đoán phân biệt đau ngực thiếu máu cục bộ. Thường không khuyến khích khám lâm sàng trên bệnh nhân có cơn đau thắt ngực ổn định mạn tính. Phát hiện chủ yếu là tăng huyết áp động mạch. Ngoài ra, có thể xuất hiện các đặc điểm của xơ vữa động mạch chung.
Số lượng các yếu tố nguy cơ tim mạch càng nhiều, càng dễ mắc bệnh mạch vành. Thiếu các yếu tố nguy cơ tim mạch sẽ giảm mắc bệnh, nhưng không loại trừ bệnh mạch vành.
Các yếu tố nguy cơ bệnh động mạch vành
Rối loạn chức năng nội mô và một tình trạng viêm mạn tính do lắng động lipid trên thành động mạch là một trong những quá trình sinh lý bệnh ban đầu của xơ vữa động mạch. Diễn tiến mạn tính của xơ vữa động mạch là tiến triển từ các vệt mỡ, tạo mảng xơ vữa, sau đó làm xơ cứng mạch vành lan tỏa và cuối cùng là vôi hóa. Trong nhiều trường hợp, diễn tiến của xơ vữa động mạch là do khuynh hướng di truyền và/hoặc nhiều yếu tố nguy cơ tim mạch (bảng 6.5). Các yếu tố nguy cơ tim mạch thường đẩy nhanh quá trình xơ vữa động mạch. Các yếu tố không thể thay đổi, yếu tố di truyền chiếm hơn 1/2 các yếu tố nguy cơ cá thể hóa. Các yếu tố có thể thay đổi góp phần vào các yếu tố nguy cơ còn lại. Kiểm soát thành công yếu tố nguy cơ có thể thay đổi sẽ giảm nguy cơ xơ vữa động mạch và làm chậm quá trình hình thành mảng xơ vữa động mạch.
Các yếu tố nguy cơ không thể thay đổi:
- Tiền sử gia đình: Khuynh hướng về di truyền không chỉ tồn tại trong xơ vữa động mạch, mà còn tương tự với các yếu tố nguy cơ tim mạch quan trọng khác (như tăng mỡ máu, đái tháo đường, tăng huyết áp). Ngoài kết hợp các yếu tố di truyền này, nhiều gia đình chia sẽ chung một lối ống nguy cơ cao liên quan chế độ ăn, hút thuốc và lối sống ít vận động.
- Tuối và giới tính: Tuổi là yếu tố nguy cơ độc lập mạnh mẽ nhất. Phụ nữ tiền mãn kinh có nguy cơ mắc bệnh mạch vành thấp hơn đàn ông. Sau mãn kinh, khác biệt về giới tính giảm dần khi tuổi tác tăng lên.
Bảng 6.3 Hiệp hội tim mạch Canada phân loại cơn đau thắt ngực ổn định.
| Phân loại | Định nghĩa |
| 0 | Thiếu máu cục bộ thầm lặng |
| I | Cơn đau thắt ngực do hoạt động thể lực quá mức (như leo núi..) |
| II | Hạn chế các hoạt động bình thường (như leo cầu thang nhanh) |
| III | Hạn chế rõ rệt các hoạt động thể chất thông thường (như đau thắt ngực sau đi bộ 2 dãy nhà hoặc leo 1 bậc cầu thang) |
| IV | Cơn đau thắt ngực ngay cả khi hoạt động thể chất tối thiểu hoặc nghỉ ngơi. |
Bảng 6.4 Phân loại lâm sàng Braunwald cơn đau thắt ngực không ổn định*
| Phân loại | Định nghĩa |
| Mức độ | |
| Độ I | Khởi phát sớm đau thắt ngực nghiêm trọng hoặc đau thắt ngực nhanh chóng, không đau lúc nghỉ |
| Độ II | Đau thắt ngực lúc nghỉ trong tháng trước nhưng không trong 48h trước đó (đau thắt ngực lúc nghỉ, bán cấp) |
| Độ III | Đau thắt ngực lúc nghỉ trong 48h ( đau thắt ngực lúc nghỉ, cấp) |
| Tình huống lâm sàng | |
| A | Đau thắt ngực thứ phát; diễn tiến khi có bệnh lý ngoài tim (như thiếu máu, tụt huyết áp, rối loạn nhịp tim nhanh) làm tăng thiếu máu cục bộ cơ tim |
| B | Đau thắt ngực nguyên phát; tiến triển khi có bệnh lý ngoài tim. |
| C | Đau thắt ngực sau nhồi máu; diễn tiến trong 2 tuần sau khi nhồi máu cơ tim cấp |
Bảng 6.5 Một số yếu tố nguy cơ gây xơ vữa độ
Các yếu tố không thể thay đổi
|
Các yếu tố có thể thay đổi
|
Các yếu tố khác:
|
Các yếu tố nguy cơ có thể thay đổi:
- Rối loạn mỡ máu: ngoài di truyền là nguyên nhân nguyên phát của rối loạn mỡ máu, nguyên nhân thứ phát rối loạn mỡ máu do chế độ ăn, lối sống, thuốc và bệnh tật. Tất cả đều là yếu tố nguy cơ quan trọng nhất của rối loạn mỡ máu (sẽ bàn ngay sau đây).
- Mức độ của cholesterol toàn phần cao và/hoặc LDL cholesterol thấp hơn và mức độ cao của triglyceride và HDL thấp hơn, liên quan tăng nguy cơ xơ vữa động mạch. Vì chuyển hóa mỡ bất thường là nguyên nhân quan trọng trong tiến triển xơ vữa động mạch, điều trị mỡ máu cao rất cần thiết để dự phòng nguyên phát và thứ phát xơ vữa động mạch và bệnh động mạch vành.
- Tăng huyết áp: áp lực máu càng lớn, nguy cơ tim mạch càng cao. Tăng huyết áp tâm thu và tâm trương gia tăng các nguy cơ tương tự.
- Đái tháo đường: đái tháo đường, mà còn đề kháng insuline và giảm dung nạp glucose, chắc chắn làm tăng xơ vữa động mạch.
- Xơ vữa động mạch rất thường không bị hạn chế do bệnh mạch vành, mà hệ thống mạch máu lớn cũng bị ảnh hưởng.
- Thuốc lá: Nguy cơ nhồi máu cơ tim có thể giảm đến 65% khi ngừng hút thuốc lá. Sau một cơn nhồi máu cơ tim, ngưng thuốc lá nhìn chung cải thiện tiên lượng.
- Béo phì: béo phì, đặc biệt béo trung tâm hoặc thân mình, là một yếu tố nguy cơ tim mạch độc lập. Loại béo phì này có đặc điểm tăng tỷ lệ thắt lưng và chu vi thắt lưng hông. Béo phì thường liên quan đề kháng insuline, rối loạn mỡ máu, tăng đường huyết và tăng đông máu.
- Hội chứng chuyển hóa: một tình trạng ngoài tăng chu vi thắt lưng (nam L 94cm [37 in] và nữ L 88cm [35 in]), còn tăng huyết áp (L 130/85 mmHg), tăng triglyceride máu (L 1.7 mmol/L [L 150 mg/dL]), tăng đường huyết lúc đói (M6.1 mmol/L [L 110 mg/ dL]) và giảm HDL cholesterol (l 1.0 mmol/L [l 40 mg/ dL]), được gọi là hội chứng chuyển hóa. Để chẩn đoán, phải thỏa mãn đủ 3 trong 5 tiêu chuẩn chẩn đoán trên. Hội chứng chuyển hóa liên quan tăng đáng kể tỷ lệ mắc và tỷ lệ tử vong do bệnh tim mạch. Hội chứng chuyển hóa là một trong những vấn đề sức khỏe trầm trọng nhất của xã hội hiện đại.
Các yếu tố nguy cơ khác. Lối sống ít vận động tăng gấp 2 lần nguy cơ bệnh động mạch vành và đột quị. Căng thẳng tâm lý kéo dài có thể là 1 yếu tố nguy cơ.
Tuy nhiên, những đợt căng thẳng ngắn không ảnh hưởng đến diễn tiến xơ vữa động mạch. Mà các tình trạng căng thẳng tột cùng (như thảm họa tự nhiên, xúc động mạnh) có thể gây ra cơn thiếu máu cục bộ cơ tim. Một số đặc tính cá nhân như (tính cách bốc đồng, trầm cảm) liên quan tăng nguy cơ mắc bệnh mạch vành. Tăng homocystein máu di truyền hiếm gặp kèm theo huyết khối xơ vữa. Liệu sự tăng homocystein máu vừa phải hơn (L 15 μmol/L) có làm tăng nguy cơ hay không vẫn chưa rõ ràng. Chế độ ăn có thể ảnh hưởng nguy cơ xơ vữa động mạch. Chế độ ăn nhiều chất béo bão hòa làm tăng nguy cơ, chế độ ăn giàu chất béo đa vòng không bão hòa ω-3 làm giảm nguy cơ. Uống rượu vừa phải cũng có thể giảm nguy cơ. Tầm quan trọng của các yếu tố tăng đông, các yếu tố về máu như tăng fibrinogen hoặc giảm hoạt động tiêu sợi huyết thì vẫn chưa rõ ràng. Tình trạng viêm mạn tính góp phần xơ vữa động mạch. Hoạt động viêm càng nhiều, được đánh giá nhờ vào các cytokine tiền viêm và protein C phản ứng, nguy cơ tim mạch càng cao.
Rối loạn mỡ máu
Lipid không tan trong nước được vận chuyển trong máu đóng gói dưới dạng các phospholipid và các protein đặc biệt (gọi là apolipoprotein). Các hạt lipid protein này gọi là lipoprotein. Các lipoprotein phân loại theo tỷ trọng, kích thước, hàm lượng lipid và apolipoprotein chính (bảng 6.6, 6.7). Các chylomicron lớn và lipoprotein tỷ trọng rất thấp (VLDL) tạo thành phần nổi phía ở bề mặt “như sữa” trên huyết thanh sau khi ly tâm (hình 6.4). Ngoài mức độ cao của lipoprotein (tăng lipoprotein máu), tỷ lệ lipoprotein có thể làm tăng nguy cơ xơ vữa động mạch. Do đó, sẽ tốt hơn nếu mô tả rối loạn lipid máu không phải là tăng mỡ máu, mà là lượng mỡ trong máu bất thường hoặc chính xác hơn là rối loạn lipoprotein máu.
Chẩn đoán rối loạn mỡ máu.
Trên thực hành lâm sàng, tầm soát những bệnh nhân rối loạn lipoprotein máu bằng xét nghiệm bộ mỡ tiêu chuẩn. Trong xét nghiệm bộ mỡ bao gồm đo lường mức độ cholesterol toàn phần, triglyceride và cholesterol của lipoprotein tỷ trọng cao (HDL-C). Cholesterol của lipoprotein tỷ trọng thấp (LDL-C) được đo hoặc tính từ các thông số trên. Trong hầu hết các trường hợp chẩn đoán chính xác rối loạn lipoprotein máu chỉ bằng bộ mỡ tiêu chuẩn. Thỉnh thoảng, chẩn đoán chính xác hoặc phân loại rối loạn lipoprotein máu cần làm thêm các xét nghiệm, như đo thành phần apolipoprotein hoặc đo kích thước hạt LDL. Để thực hành lâm sàng, độc lập với bệnh nguyên hoặc kiểu hình, rối loạn lipoprotein máu thường chia thành tăng cholesterol máu, tăng triglyceride máu, tăng mỡ máu hỗn hợp và rối loạn HDL cholesterol thấp (bảng 6.8).
Đặc điểm lâm sàng.
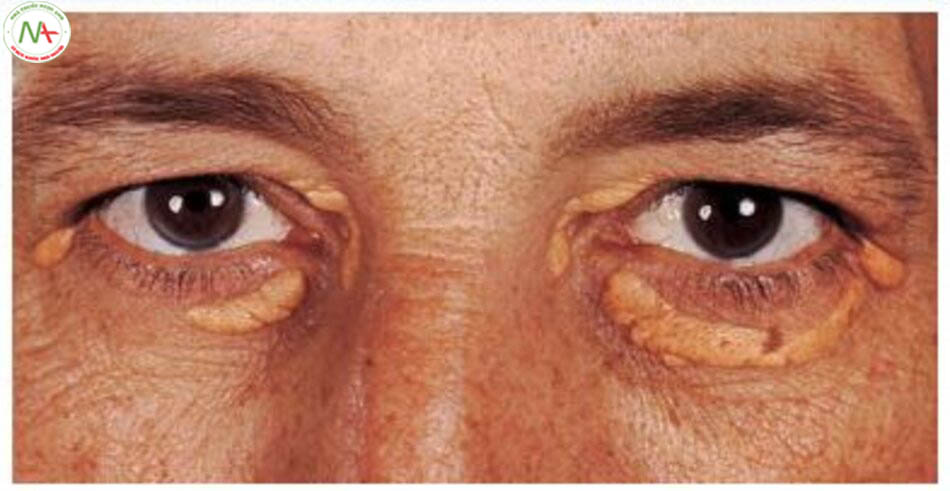
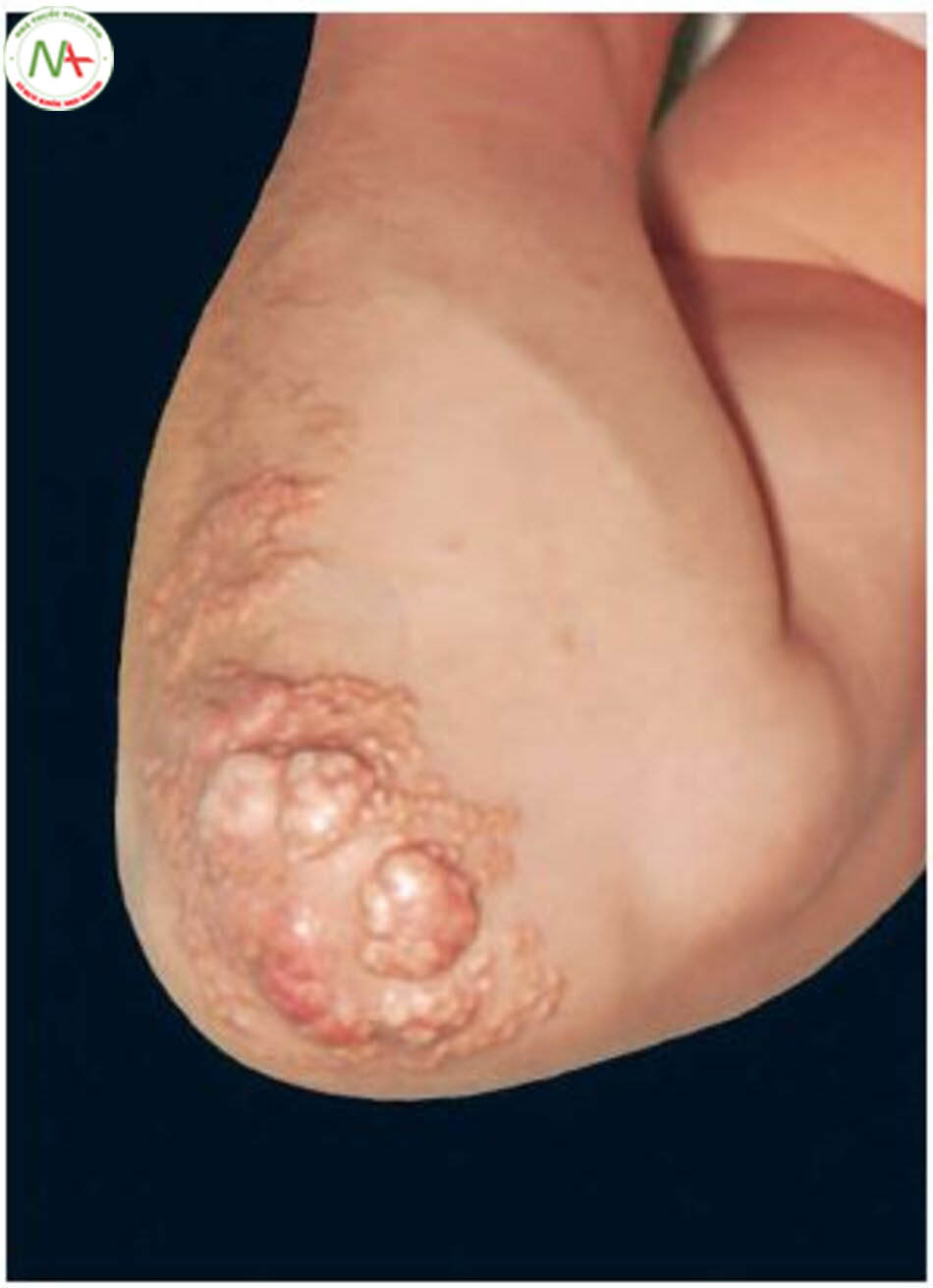
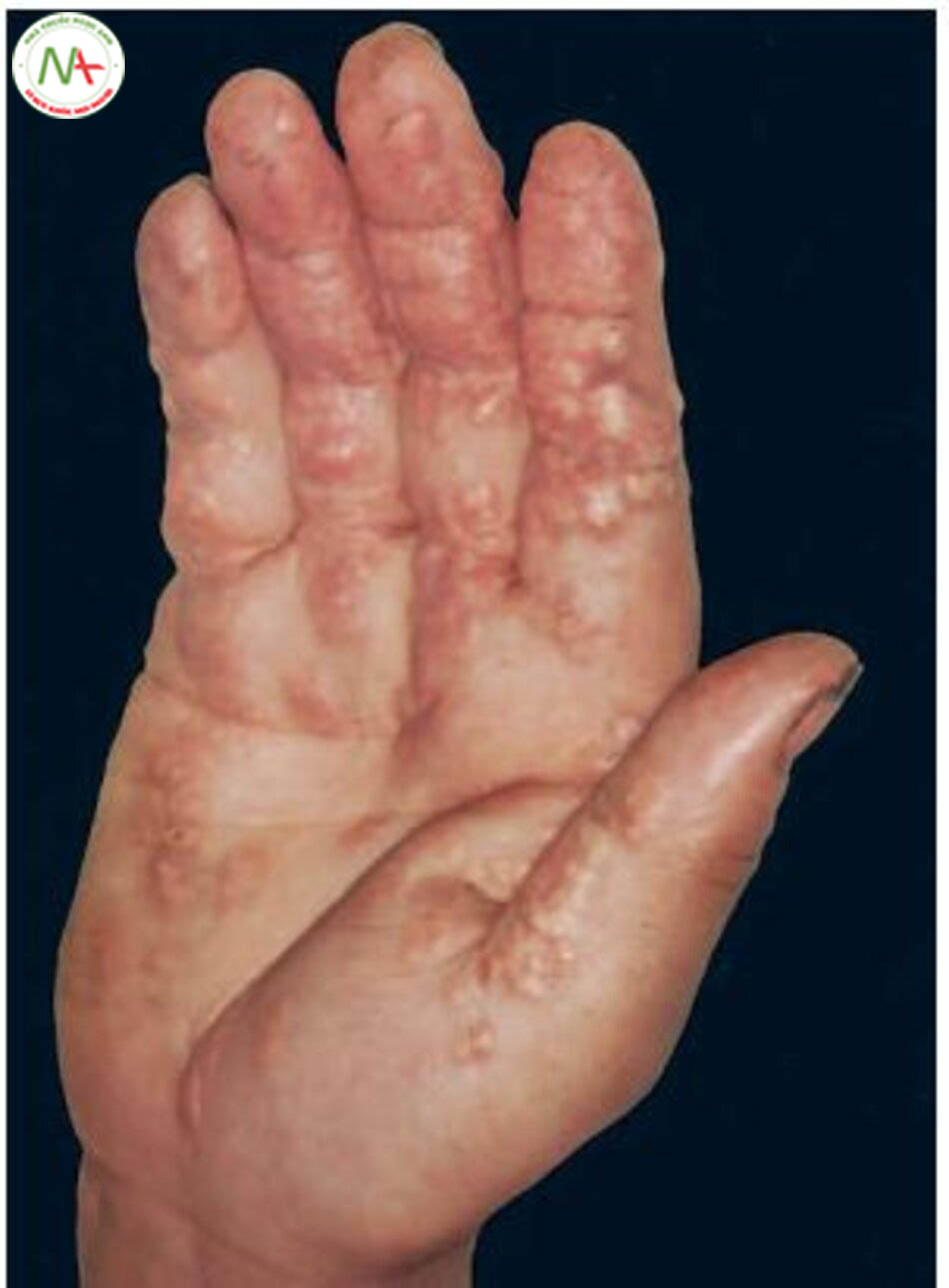
Biểu hiện lâm sàng quan trọng nhất của rối loạn lipoprotein máu là xơ vữa động mạch. Tăng mỡ máu nặng, đặc biệt tăng mỡ máu nguyên phát có thể liên quan lắng đọng mỡ trong da và khớp. Tuy nhiên, cung vàng giác mạc (corneal arcus), cung mỡ giác mạc (arcus lipoides) và ban vàng mi mắt (xanthelasma) (hình 6.5) có thể hiện diện với mức cholesterol bình thường sau thập kỷ thứ 4 (after the fourth decade). U vàng thể gân (tendon xan- thoma) và u vàng bàn tay (palmar xanthoma ) (hình 6.6, 6.7) xuất hiện trong một số trường hợp rối loạn lipoprotein máu nguyên phát (bảng 6.9). U vàng phát ban có viêm (Tubero- eruptive xanthoma) gây ngứa và các tổn thương ửng đỏ do viêm và trầy xước (hình 6.8). Lắng đọng mỡ trong da điển hình thường không có trong bệnh tăng mỡ máu kết hợp gia đình và tăng triglyceride máu có tính chất gia đình. Bệnh nhân tăng cholesterol máu có tính chất gia đình, đồng hợp tử tiến triển tình trạng viêm đa khớp cấp hoặc bán cấp ở các khớp lớn. Các đợt viêm tụy tái phát là điển hình của bệnh nhũ trấp máu có tính chất gia đình (familial chylomicronemia).
Rối loạn mỡ máu nguyên phát. Các dạng nguyên phát quan trọng nhất của rối loạn lipoprotein máu được liệt kê trong bảng 6.9. Ngoài ra, một số khiếm khuyết di truyền hiếm gặp có thể xuất hiện các kiểu hình tương tự. Giảm α- lipoprotein máu có tính chất gia đình hiếm gặp làm tăng mức LDL. Thú vị là một số rối loạn ảnh hưởng đến HDL cholesterol lại bảo vệ chống lại xơ vữa động mạch. Một đột biến của apolipoprotein A, gọi là apoA-IMilano, làm giảm nghiêm trọng mức HDL-c, nhưng không làm tăng nguy cơ xơ vữa động mạch và liên quan đến tuổi thọ.
Rối loạn mỡ máu thứ phát. Tìm tra các nguyên nhân thứ phát gây nên rối loạn lipoprotein máu cực kỳ quan trọng, vì một mặt rối loạn lipoprotein máu có thể là nguyên nhân hàng đầu của bệnh, mặt khác khi điều trị bệnh nền có thể điều chỉnh các rối loạn mỡ máu. Rối loạn chuyển hóa và hormone, bệnh thận và gan, thuốc và lối sống không lành mạnh có thể gây ra tất cả rối loạn lipoprotein máu. Rối loạn chuyển hóa chính gây ra rối loạn lipoprotein máu là đái tháo đường và hội chứng chuyển hóa. Ngay cả xuất hiện các trường hợp đề kháng mô ngoại vi với insuline, điều này góp phần không nhỏ làm tăng mỡ máu. Nhược giáp là nguyên nhân quan trọng khác của tăng cholesterol máu. Estrogen có thể gây tăng triglyceride và HDL-c.
Ngược lại, hormone tăng trưởng làm giảm LDL cholesterol và tăng HDL cholesterol. Viêm cầu thận cấp có thể gây tăng LDL cholesterol, trong khi đó suy thận mạn tính liên quan giảm HDL cholesterol. Các rối loạn lipoprotein máu do thuốc quan trọng nhất liên quan xơ vữa động mạch sớm, gây ra do corticosteroid, thuốc ức chế miễn dịch và ức chế protease sử dụng như liệu pháp kháng virus ở bệnh nhân nhiễm HIV. Béo phì, chế độ ăn nhiều dầu mỡ và lối sống ít vận động tất cả đều góp phần rối loạn lipoprotein máu.
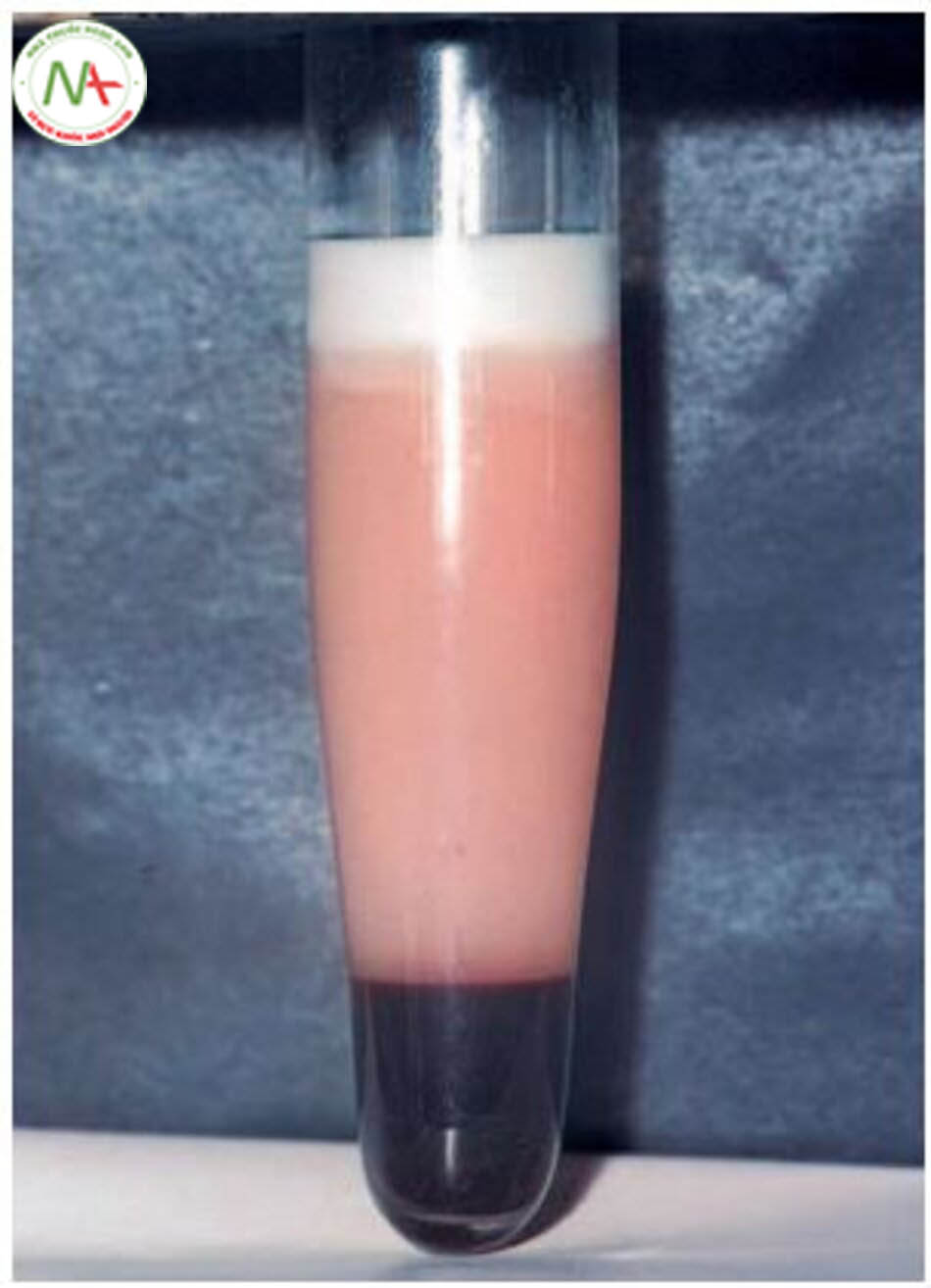
Bảng 6.6 Cấu trúc và chức năng của các lipoprotein chính
| Lipoprotein | Cholesterol | Triglyceride | Các apolipoprotein
chính |
Chức năng | |
| Chylomicron | 3 % | 90 % | B48, A-I, C-II, E | Chất vận chuyển chính của triglyceride trong bữa ăn; không có trong máu bình thường lúc đói | |
| VLDL (lipoprotein tỷ trọng rất thấp) | 15 % | 65 % | B100, C-II, E | Chất vận chuyển chính của triglyceride nội sinh, tổng hợp tại gan, tiền chất của LDL | |
| LDL (lipoprotein tỷ trọng thấp) | 45 % | 10 % | B100 | Chất mang cholesterol chính trong máu, tổng hợp từ VLDL trong máu | |
| HDL ( lipoprotein
tỷ trọng cao) |
20 % | 5 % | A-I, A-II | Chất vận chuyển cholesterol từ mô ngoại vi về gan để bài tiết | |
Bảng 6.7 Cấu trúc và chức năng của một số apolipoprotein
| Apolipoprotein Trọng lượng phân tử Nơi tổng hợp Chức năng chuyển hóa | |||
| A-I | 28000 | Gan, ruột | HDL protein chính; chất hoạt hóa lecithin cholesterol acyltransferase (LCAT1) |
| B100 | 549000 | Gan | Protein cấu trúc chính của VLDL và LDL; quan trọng trong tổng hợp và bài tiết VLDL từ gan, phối tử của thụ thể LDL |
| B48 | 254000 | Ruột | Protein của chylomicron gồm tổng hợp và bài tiết
chylomicron từ ruột |
| C-II | 8850 | Gan | Chất hoạt hóa lipoproteinlipase (LPL) |
| E | 34000 | Gan, ruột, đại thực bào, tế bào thần kinh đệm (glial) | Phối tử của thụ thể LDL và các thụ thể gan đặc biệt khác |
Bảng 6.8 Phân loại rối loạn mỡ máu
| Tăng cholesterol máu | Tăng triglyceride máu | Tăng mỡ máu hỗn hợp | HDL-cholesterol Thấp | |
| Mức độ trong máu | cholesterol toàn phần q LDL-cholesterolq |
Triglyceridesq VLDLq (có thể) chylomicronq | cholesterol toàn phầnq triglyceridesq
HDL-cholesterolQ/R |
HDL-cholesterolQ
cholesterol toàn phần R/q |
| Các nguyên nhân thứ phát |
|
Estrogens Thuốc:
Nghiện rượu |
Đái tháo đường, hội chứng chuyển hóa, suy vận động chức năng thận mạn,lối sống ít vận động, thuốc:
|
hút thuốc, lối sống ít vận động, |
| Các bệnh di truyền (nguyên nhân nguyên phát ) |
Tăng cholesterol máu có tính chất gia đình, khiếm khuyết Apo-B100 gia đình, tăng cho-lesterol máu nhiều gen. |
Tăng triglyceride máu có tính chất gia đình, nhũ trấp máu có tính chất gia đình (familial chylomicronemia) | Tăng mỡ máu kết hợp gia đình, tăng mỡ máu có tính chất gia đình loại III (rối loạn beta-lipoprotein máu) | Thiếu Apo-A-1
Thiếu HDL có tính chất gia đình (như bệnh Tangier) Thiếu LCAD có tính chất gia đình |
Bảng 6.9 Các loại tăng mỡ máu nguyên phát quan trọng nhất
| Bệnh | Cơ chế/ khiếm khuyết |
Cholesterol (mmol/L) |
Triglyceride (mmol/L) |
Lipoprotein | Biểu hiện lâm sàng |
| Tăng cholesterol máu | |||||
| Tăng cholesterol máu đa gen | Rối loạn di truyền của một số gen cholesterol toàn phần↑ |
6.5−9.0 | Bình thường | LDL↑ | Xơ vữa động mạch |
| Tăng cholesterol máu có tính chất gia đình, dị hợp tử |
Không có hoặc thiếu thụ thể LDL |
7.0−13.0 |
Bình thường |
LDL↑, HDL↓ | Xơ vữa động mạch (thập kỷ thứ 3 đến 5), ban vàng mi mắt, u vàng |
| Tăng cholesterol máu có tính chất gia đình, đồng hợp tử |
Không có hoặc thiếu thụ thể LDL | > 13.0 | Bình thường | LDL↑, HDL↓ | Xơ vữa động mạch (từ nhỏ), u vàng trên gân, hẹp động mạch chủ, viêm khớp |
| Thiếu Apo-B100 có tính gia đình | Giảm ái lực của LDL đối với thụ thể HDL; chậm loại bỏ LDL | 7.0−13.0 | LDL↑ | Xơ vữa động mạch, u vàng |
|
| Tăng triglyceride máu | |||||
| Tăng triglyceride máu có tính chất gia đình |
Gan sản xuất quá mức triglyceride | Bình thường | 2.8−8.5 | VLDL↑ | Xơ vữa động mạch (?) |
| Chylomicron (nhũ trấp) máu có tính chất gia đình | Suy giảm ly giải lipid do thiếu LPL (hoặc Apo-C-II) |
Bình thường | >10.0 | chylomicrons↑, VLDL↑ |
Viêm tụy (từ nhỏ), u ban vàng, gan lách to |
| Tăng mỡ máu kết hợp | |||||
| Tăng mỡ máu kết hợp gia đình (FCH)) |
Tổng hợp quá mức Apo-B100 | 6.5−13.0 | 2.8−12.0 | VLDL↑, LDL↑, HDL↓ |
Xơ vữa động mạch |
| Rối loạn lipoprotein có tính chất gia đình, tăng mỡ máu còn lại loại III |
Thiếu Apo-E | 6.5−13.0 | 2.8−8.5 | Hạt còn thừa↑, IDL↑, VLDL↑ |
U ban vàng và u vàng vàn bàn tay, xơ vữa động mạch |
Sinh lý bệnh của chuyển hóa lipoprotein
Chuyển hóa lipoprotein là hệ thống phức tạp các enzym, thụ thể và cơ chế vận chuyển, có thể xem là 3 con đường vận chuyển nối liền với nhau. Con đường ngoại sinh đảm nhiệm vai trò hấp thu và phân bổ chất béo, còn con đường nội sinh thì sản xuất cholesterol trong gan. Con đường thứ 3 hoàn thành việc vận chuyển cholesterol đến mô ngoại vi và vận chuyển cholesterol ngược trở lại bài tiến tại gan.
Con đường ngoại sinh. Chất béo trong thức ăn được hấp thu nhờ các tế bào ruột dưới dạng mixen (micelle) và được tổng hợp lại thành các triglyceride và cholesteryl ester và kết hợp thành chylomicron. Chylomicron sau đó tiết ra trong tuần hoàn cửa. Trong các mao mạch của mô mỡ, tim và cơ xương, triglyceride được loại bỏ khỏi chylomicron nhờ tác động của lipoprotein lipase – một enzym nằm ở phía bên của tế bào nội mô các mao mạch này. Các acid béo được giải phóng nhanh chóng được mô mỡ hoặc tế bào cơ hấp thu hấp thu theo cơ chế phụ thuộc insuline. Trong trường hợp đề kháng insuline, các acid béo tự do tăng trong máu và nhiều acid béo tự do tuần hoàn về lại gan.
Con đường nội sinh. Thông qua quá trình mô tả như trên chylomicron phân hủy thành triglyceride và cuối cùng còn lại 2 hạt chylomicron chính: một cái gọi là chylomicron còn thừa và một cái gọi là tiền HDL. Các hạt còn thừa (remnant particle ) do gan hấp thu và dùng để tổng hợp VLDL hoặc bài tiết trong acid mật. Trong lúc đói, gan tổng hợp các triglyceride
như một nguồn năng lượng và tiết chúng dưới dạng VLDL. Tương tự chylomicron, VLDL phân giải thành triglyceride nhờ tác dụng của lipoprotein lipase nội bào. Kết quả là các VLDL còn lại được gọi là lipoprotein tỷ trọng trung bình (IDL). Từ IDL, tổng hợp lipoprotein tỷ trọng thấp giàu cholesterol (LDL). LDL cuối cùng sẽ bị loại khỏi tuần hoàn bằng con đường thụ thể LDL trong gan và mô ngoại bào. Ngoài ra, thông qua con đường ít đặc hiệu và ít hiểu rõ hơn, LDL cũng có thể kết hợp lại thành các mảng xơ vữa.
Con đường thứ 3. Lipoprotein tỷ trọng cao nhờ gan và ruột tổng hợp và cũng nhờ 1 phần ly giải chylomicron và VLDL. 1 trong những chức năng là loại cholesterol khỏi mô ngoại vi và vận chuyển đến gan để bài tiết. Tác dụng làm giảm cholesterol của HDL được xem là chất ngăn xơ vữa động mạch.
Apolipoproteins. Apolipoprotein là thành phần cấu trúc quan trọng của lipoprotein và có chức năng như chất hoạt hóa và đồng kích thích của nhiều con đường enzym trong chuyển hóa lipoprotein (bảng 6.7). Apoprotein chính của HDL, như apolipoprotein A-I, là một chất hoạt hóa của enzyme lecithin cholesterol acyltransferase, xúc tác vận chuyển acid béo từ mô ngoại vi vào HDL. Một đột biến của apolipoprotein LDL, apo-B100, làm giảm cholesterol máu do apoprotein đột biến có thể không còn làm trung gian cho liên kết LDL với thụ thể LDL
Cách chẩn đoán bệnh mạch vành
Xét nghiệm can thiệp và không can thiệp được dùng thường quy để chẩn đoán bệnh động mạch vành (hình 6.9)
ECG lúc nghỉ. Điện tâm đồ tiêu chuẩn 12 chuyển đạo (ECG) và ECG gắng sức (stress) là các xét nghiệm tầm soát phổ biến nhất trong chẩn đoán bệnh mạch vành. Tuy nhiên, ECG lúc nghỉ thường cho kết quả bình thường. Chỉ trong 1/3 bệnh nhân mắc bệnh động mạch vành ổn định mạn tính có các thay đổi đặc hiệu và không đặc hiệu được quan sát, bao gồm sóng T âm hoặc 2 pha, đoạn ST chênh xuống hoặc trong trường hợp nhồi máu cũ, mất sóng R và xuất hiện sóng Q.
ECG gắng sức. ECG gắng sức ghi lại thời gian gắng sức trong lúc đạp xe hoặc chạy trên máy chạy bộ. Đây là xét nghiệm không xâm lấn, rất quan trọng và được sử dụng rộng rãi để chẩn đoán bệnh mạch vành (hình 6.9). Nếu xuất hiện cơn đau thắt ngực, xét nghiêm này sẽ dương tính trên lâm sàng. Điện tâm đồ dương tính khi đoạn ST chênh xuống ít nhất 0.1 mV (thiếu máu cục bộ dưới nội mạc) (hình 6.10) hoặc đoạn ST chênh lên 1 pha thoáng qua (thiếu máu cục bộ xuyên màng) (hình 6.11). Đoạn ST chênh xuống lõm sâu ở một vài chuyển đạo, đồng thời với tụt huyết áp hoặc xuất hiện triệu chứng đau thắt ngực khi gắng sức thấp, là các dấu hiệu của bệnh động mạch vành nặng. Các thông số trên điện tâm đồ có xét nghiệm dương không áp dụng trên bệnh nhân có block nhánh trái, block bó nhánh trái, phì đại thất trái, bệnh nhân dùng digoxin hoặc hạ kali máu, thiếu máu nặng và tăng thông khí. Xét nghiệm gắng sức không tin cậy nếu nguyên nhân không do tim mà không thể thực hiện bài tập gắng sức đầy đủ (gắng sức đầy đủ = tăng tích số của huyết áp và nhịp tim theo hệ số 3). ECG gắng sức ở phụ nữ ít tin cậy hơn đàn ông. Trên phụ nữ trẻ làm thử nghiệm gắng sức được báo cáo dương tính giả khoảng 20-40 trường hợp.
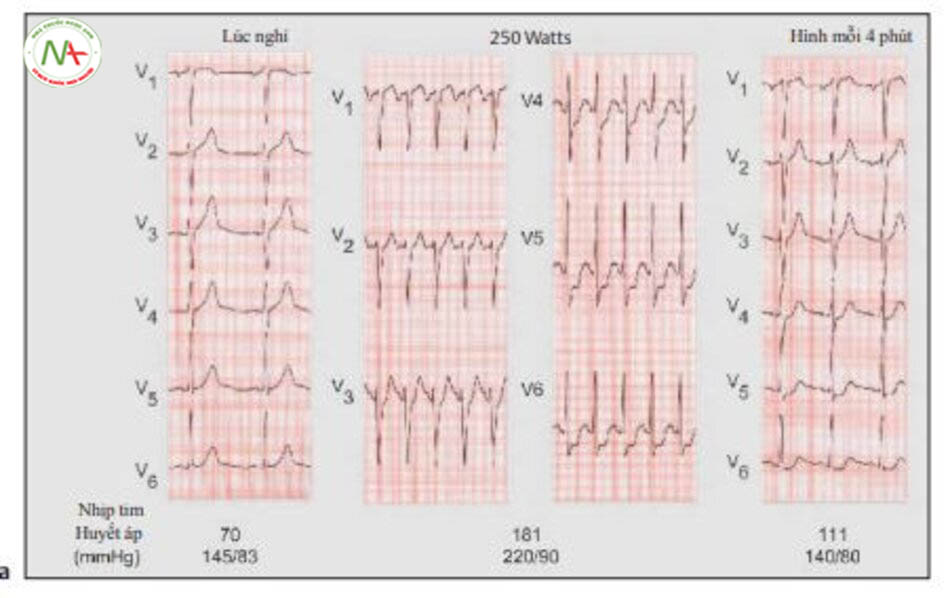
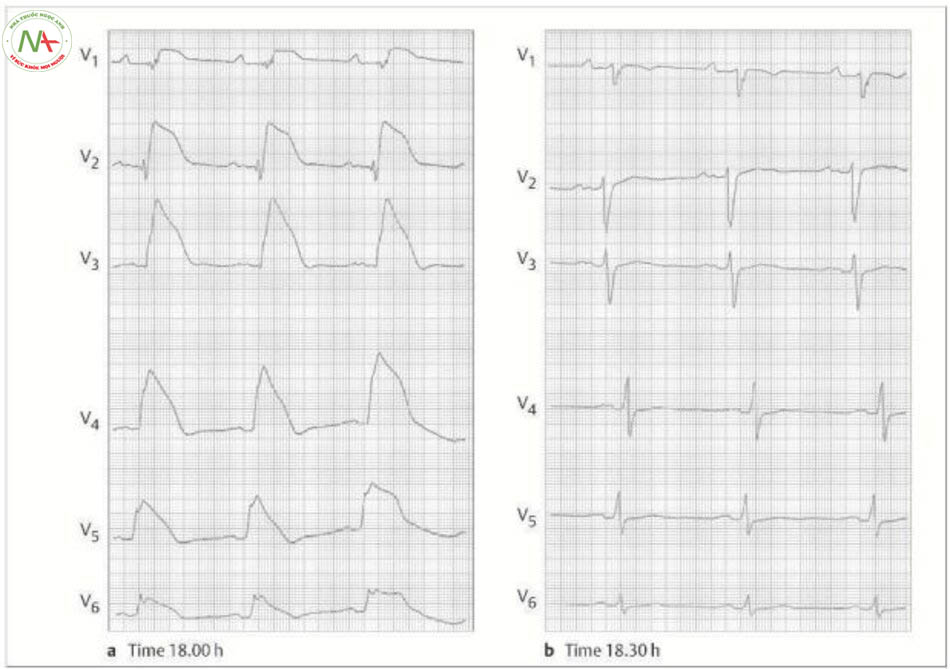
ECG gắng sức trên bệnh nhân 50 tuổi có tình trạng sau tái thông dưới da của động mạch nhánh xuống trước trái (LAD) và động mạch mủ cách đây 6 năm. Trong 7 tháng, bệnh nhân cảm thấy đau ngực khi gắng sức. Bệnh nhân có thể trạng tốt và đạt được khối lượng công việc nhiều nhất 250 watts ở bài tập đạp xe. Trên ECG gắng sức, ghi nhận đoạn ST nằm ngang chênh xuống 0.3 mV, kéo dài trong 4 phút hồi phục. Bệnh nhân cũng bị đau ngực. Bệnh nhân được khuyên
nên chụp hình mạch vành. V1
đến V6: chuyển đạo trước tim theo Wilson.
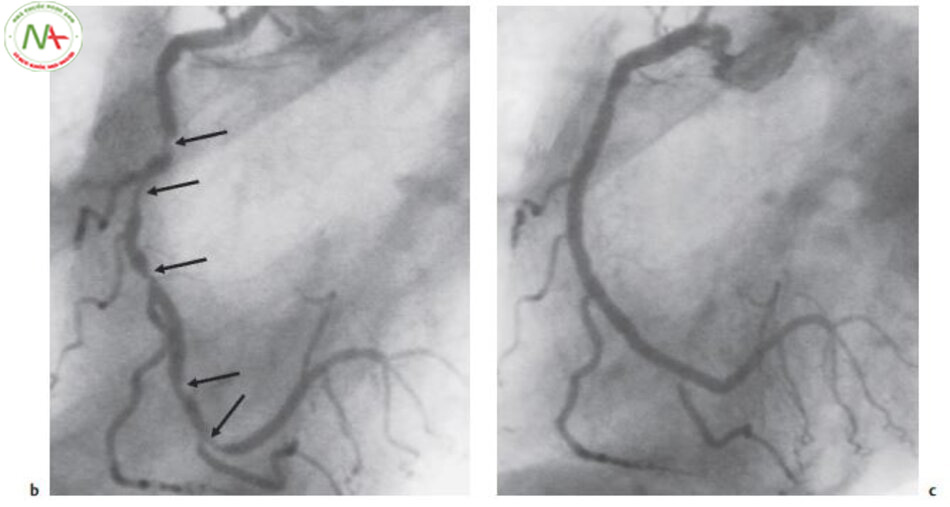
c. Điều trị tắc nghẽn mạch vành thành công nhờ can thiệp mạch vành qua da và đặt stent.
Siêu âm tim. Trong bệnh mạch vành, siêu âm tim 2 chiều cho phép hình dung những bất thường di động thành tim gây ra do thiếu máu cục bộ cấp hoặc mạn tính, và sẹo nhồi máu cũ. Trong cơn đau thắt ngực ổn định mạn tính, siêu âm tim gắng sức dùng để tìm các bất thường di động thành tim do gắng sức như một dấu hiệu bệnh mạch vành thiếu máu cục bộ nặng. Dobutamin tăng liều lượng dần được truyền vào tim trong siêu âm tim lúc gắng sức.
Xạ hình cơ tim. Máy dò hạt nhân phóng xạ cho phép hình dung khác biệt giữa các vùng trong lưu lượng mạch vành khi gắng sức. Thallium 201, technetium 99mTc-labeled sestamibi và 99mTc- labeled tetr ofosmin là các chất đánh dấu hạt nhân phóng xạ sử dụng hiện nay. Các chất đánh dấu được tế bào cơ tiếp nhận tương xứng với lưu lượng máu mạch vành. Một khiếm khuyết cố định ghi lại trong các vùng nhồi máu cũ, như một sẹo. Các vùng bị thiếu máu cục bộ cơ tim do gắng sức cho thấy các khiếm khuyết có thể đảo ngược. Thallium 201 có đặc tính tích tụ trong các tế bào cơ tim qua hàng nhiều giờ. Điều này cho phép kiểm tra xem liệu cơ tim có vùng khiếm khuyết có tồn tại hay không. Tích tụ muộn thallium (12-24h sau xét nghiệm ban đầu) là một dấu hiệu về khả năng tồn tại của cơ tim, mặc dù lưu lượng mạch vành giảm.
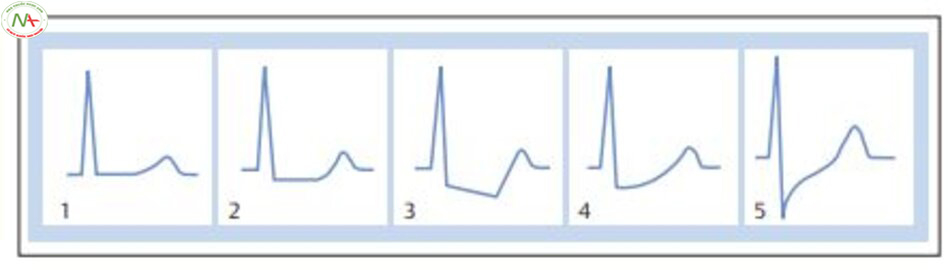
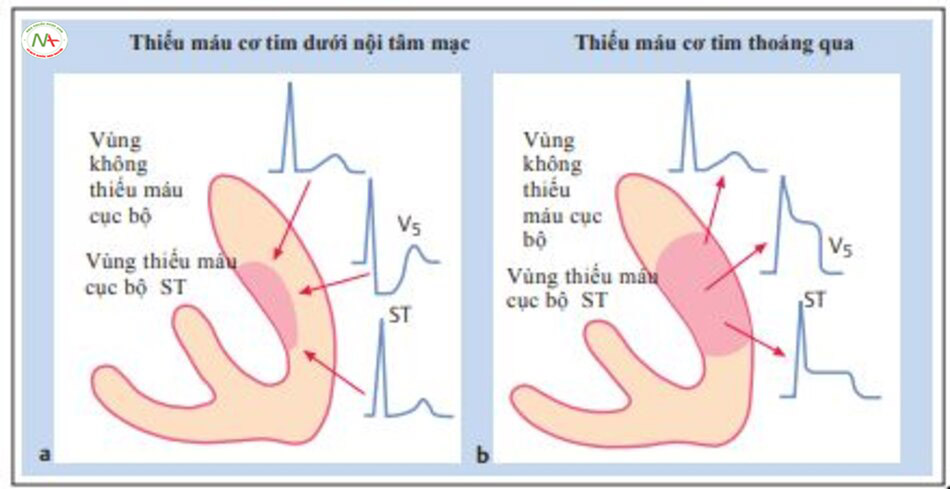
a,Trong thiếu máu cục bộ dưới nội tâm mạc ST chênh xuống, vì vector ST (mũi tên) hướng vào
thành tâm thất. Các chuyển đạo ECG đặt trên vùng thiếu máu cục bộ cho thấy đoạn ST chênh xuống.
b, Trong thiếu máu cục bộ thoáng qua, vector ST ST (mũi tên) hướng ra ngoài thành. Các chuyển đạo ECG đặt trên vùng thiếu máu cục bộ cho thấy đoạn ST chênh lên.
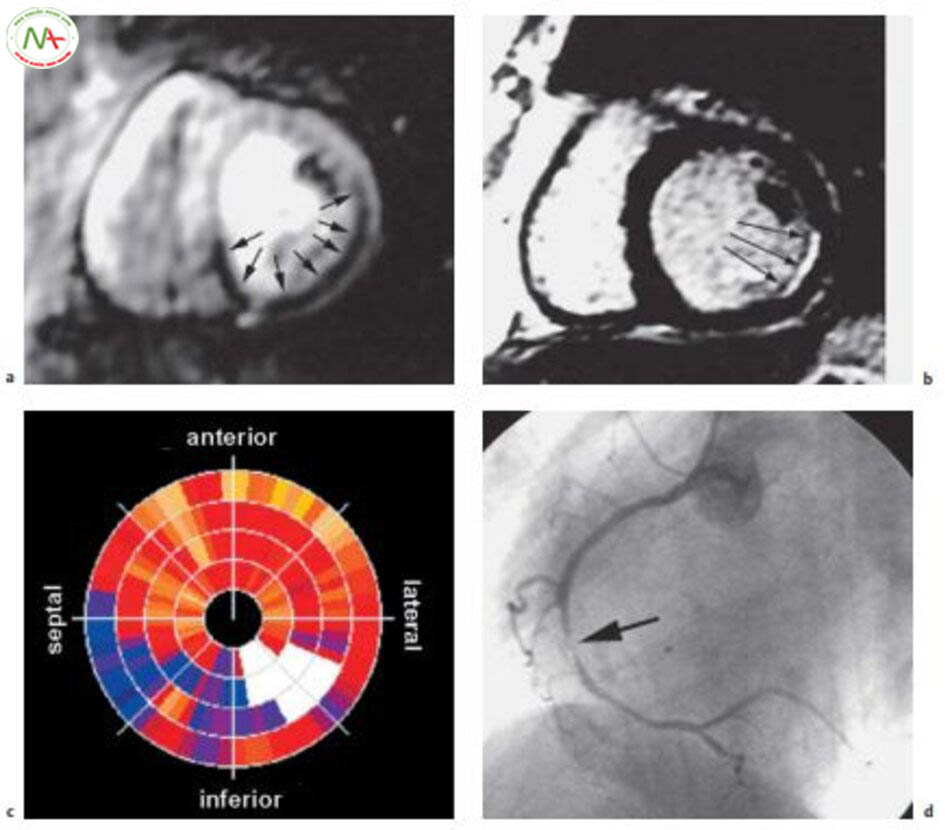
a, Bệnh nhân 46 tuổi bị cơn đau thắc ngực do gắng sức và khó thở. Chụp MR tưới máu trong quá trình giãn mạch cho thấy thiếu tưới máu ở thành dưới với sự lan tỏa chậm của thuốc cản quang (mũi tên, vùng đậm trong trục ngắn).
b, Tìm sẹo và chỗ tim tưới máu tốt cho thấy thêm vùng nhồi máu dưới nội tâm mạc ở thành bên (vùng sáng trong trục ngắn, mũi tên).
c, Chế độ xem phân cực cho thấy phạm vi cản trở dòng máu trong nội tâm mạc (các vùng bắt thuốc chậm là màu xanh, tưới máu bình thường là đỏ/cam). Ngoài ra, sẹo trong nội tâm mạc của thành bên có thể nhìn thấy ở vùng màu trắng. Trong chế độ xem phân cực mỏm tim nằm ở trung tâm và ở đáy ngoại vi.
d, Chụp hình động mạch vành. Giảm lưu lượng máu động mạch vành trong nội tâm mạc của thành dưới được giải thích là do hẹp động mạch vành phải (mũi tên).
e, Nguyên nhân gây sẹo trong nội tâm mạc của thành bên là do tắc hoàn toàn nhánh rìa thứ 2 của động mạch mũ, được đổ đầy nhờ lưu lượng các nhánh phụ (mũi tên).
Hình ảnh cung cấp bởi Jürg Schwitter, MD.
Chụp cắt lớp phát xạ positron (PET). Xạ hình cơ tim chỉ phát hiện các khác biệt tương đối về tưới máu. PET cho phép đo lưu lượng mạch vành tuyệt đối. Ngoài ra để phát hiện khiếm khuyết về tưới máu, có thể kiểm tra bằng các chất đánh dấu đã được tích hợp trong con đường chuyển hóa của tế bào cơ tim. Do đó, PET trở thành “tiêu chuẩn vàng” để xét nghiệm các vùng cơ tim giảm tưới máu, giảm co thắt. Ngoài ra, PET hiện nay có thể kết hợp với chụp cắt lớp vi tính độ phân giải cao. Do đó, có thể hình dung hẹp mạch vành và đánh giá đồng thời các khiếm khuyết sinh lý của hẹp vành.
Chụp cộng hưởng từ (MRI). MRI không chỉ mở ra các cấu trúc giải phẫu của tim và động mạch vành, MRI cũng có thể đo lưu lượng mạch vành tuyệt đối. Những thay đổi về đặc tính MR của thiếu máu cục bộ cơ tim cho phép phát hiện một số lượng đáng kể bệnh mạch vành (hình 6.12). Ngoài ra, mô sẹo có thể được xác định rõ ràng và chính xác số lượng.
Chụp mạch vành. Trong trường hợp xác định hoặc nghi ngờ thiếu máu cục bộ cơ tim, chụp mạch vành rất cần thiết để có cái nhìn trực quan về giải phẫu cũng như hẹp mạch vành (xem hình 6.9, 6.12). Tuy nhiên, phân độ nặng về giải phẫu của hẹp mạch vành thường không dự doán được các ảnh hưởng về sinh lý. Trong hẹp mạch vành có ảnh hưởng sinh lý còn nhiều mơ hồ, và để phù hợp với lâm sàng, có thể đánh giá bằng cách đo tỷ lệ dự trữ lưu lượng máu mạch vành. Thực hiện bằng cách đo giảm áp lực và/hoặc lưu lượng máu qua chỗ hẹp khi nghỉ và sau khi giãn mạch tối đa bằng adenosine.
Trong cơn đau thắt ngực ổn định mạn tính, thực hiện chụp mạch vành nếu nghĩ đến tái phân bố mạch vành. Chụp mạch vành chẩn đoán cũng nên làm nếu kết quả xét nghiệm không can thiệp không rõ ràng và trên tất cả bệnh nhân suy tim. Trên bệnh nhân có cơn đau thắt ngực không ổn định, khuyến khích nên đánh giá can thiệp kịp thời. Trong nhồi máu cơ tim cấp ngay lập tức (90 phút sau khi biểu hiện lâm sàng) đánh giá can thiệp và liệu pháp tưới máu bằng can thiệp dưới da – hiện nay ưu tiên điều trị.
Ý nghĩa điều trị
Bệnh động mạch vành chia thành bệnh 1,2 PCI hiện nay là lựa chọn ưu tiên trên tất cả tổn hoặc 3 động mạch vành. Tiên lượng lưu ý nhồi thương liên quan giải phẫu, thậm chí trong nhiều máu cơ tim hoặc tỷ lệ sống sót phụ thuộc vào bệnh mạch máu. Trong các trường hợp không số lượng động mạch vành “bị bệnh”. Bệnh 3 thuận lợi về giải phẫu (như tắc toàn bộ mạn động mạch vành hoặc bệnh động mạch vành có tính) và bệnh 3 động mạch vành nặng có phẫu động mạch chính trái nên tái phân bố mạch thuật bắt cầu động mạch vành chính trái, người máu nhằm tiên lượng thích hợp. Bệnh 1 hoặc 2 ta đều ưu tiên phương pháp tái phân bố mạch động mạch vành thường được tái phân bố vì lý máu. Dùng stent giúp thực hiện PCI an toàn hơn do triệu chứng. Bệnh 1 động mạch vành đôi và ứng dụng rộng rãi trên lâm sàng. Hiện nay khi có thể điều trị ngay lập tức. PCI và ghép PCI rất được ưa chuộng để làm giảm các triệu cầu nối mạch vành là 2 thủ thuật thường dùng chứng trên bệnh nhân không được ưu tiên phẫu để tái phân bố mạch máu. thuật vì các bệnh đồng mắc hoặc tuổi già.
Hội chứng vành cấp (ACS)
Phân loại.
Hội chứng vành cấp (ACS) gồm các biểu hiên lâm sàng của bệnh động mạch vành, trong hầu hết các trường hợp sẽ làm tăng các dấu ấn sinh hóa trong tim. Trải dài từ cơn đau thắt ngực không ổn định đến nhồi máu cơ tim thoáng qua (hình 6.13). Sinh lý bệnh chính trong hầu hết các trường hợp là do tắc lưu lượng máu mạch vành, thứ phát do vỡ mảng xơ vữa cùng nhiều huyết khối.
ACS chia làm 2 nhóm chính, mỗi nhóm sẽ có chiến lược điều trị đặc hiệu (hình 6.13)
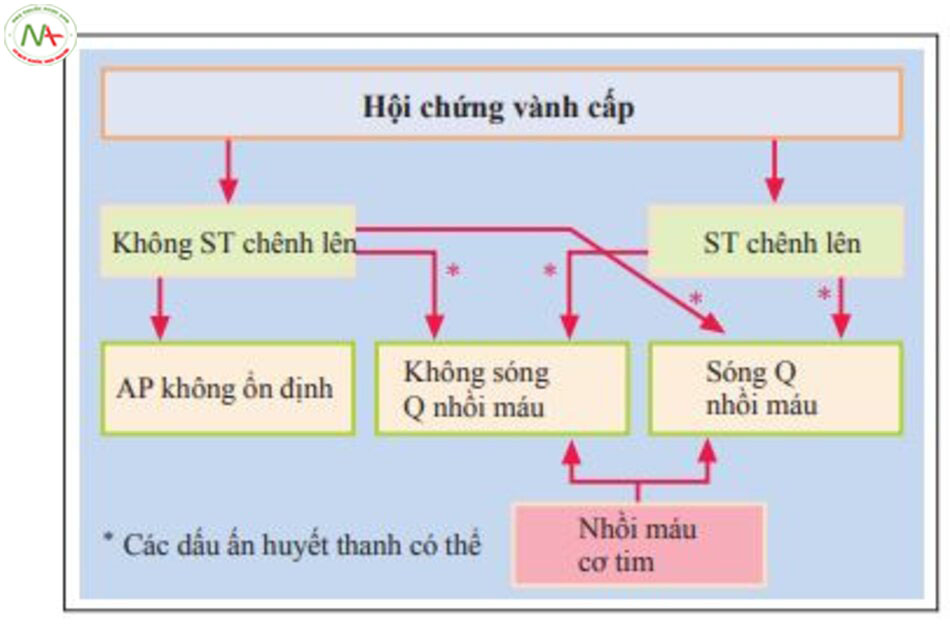
ACS có ST chênh lên (nhồi máu cơ tim ST chênh lên (STEMI) hoặc mới đây là block bó nhánh trái (LBBB): trên những bệnh nhân mắc bệnh mạch vành này hầu
hết đều có cơ chế tắc nghẽn. Điều trị gồm tái tưới máu nhanh chóng, ban đầu dùng PCT hoặc tiêu sợi huyết.
ACS không ST chênh lên (Non-STEMI): các thay đổi trên ECG gồm đoạn ST chênh lên thoáng qua, đoạn ST chênh xuống, đảo ngược sóng T và các
thay đổi tái cực khác. Điều trị cũng bao gồm các bệnh nhân không có bất thường trên ECG mặc dù đau ngực do thiếu máu cục bộ và ngược lại, bệnh nhân có thay đổi trên ECG thiếu máu cục bộ nhưng không đau ngực.
Hội chứng vành cấp (ACS) không ST chênh lên (Non-STEMI)
Đánh giá nguy cơ. Triệu chứng chính của ACS không ST chênh lên là đau ngực. Đánh giá và chẩn đoán dựa vào bệnh sử đau ngực, khám lâm sàng, điện tâm đồ và các dấu ấn sinh hóa trong tim. Trong ACS không ST chênh lên, nên tiến hành đánh giá nguy cơ (bảng 6.10). Đánh giá nguy cơ có liên hệ mật thiết như: bệnh nhân nguy cao có 10% nguy cơ diễn tiến nhồi máu cơ tim cấp hoặc tử vong trong 30 ngày sau. Do đó, bệnh nhân có nguy cơ cao nên đánh giá can thiệp trong vòng 48 giờ.
Hình 6.10 Phân tầng nguy cơ hội chứng vành cấp không ST chênh lên
| Nguy cơ cao | Nguy cơ thấp | |
| Triệu chứng | Cơn đau thắt ngực kéo dài (L 20 phút)
Đau thắt ngực lúc nghỉ Đau thắt ngực về đêm Đau thắt ngực tái hồi Đau thắt ngực sớm, sau nhồi máu, không ổn định |
Đau thắt ngực từng cơn riêng biệt
Đau thắt ngực không tái hồi trong giai đoạn quan sát |
| ECG | Thay đổi đoạn ST chức năng:
ST chênh lên thoáng qua ST chênh xuống Sóng T đảo ngược |
Không ST chênh lên
Sóng T âm Sóng T phẳng ECG bình thường ECG không thay đổi |
| Các dấu ấn sinh hóa trong tim | – Các dấu ấn sinh hóa trong tim tăng (troponin, CK, CK-MB, myoglobin) | không tăng troponin hoặc các dấu ấn sinh hóa trong tim khác
troponin, âm tính 2 lần trong giai đoạn quan sát |
| Đặc điểm lâm sàng khác | Đái tháo đường
Suy tim trái Huyết động không ổn định Rối loạn nhịp tim (nhịp nhanh trên thất hoặc tạo sợi huyết) |
– không dấu suy tim trái |
Bệnh nhân có yếu tố nguy cơ thấp có thể đánh giá thêm bằng các xét nghiệm không xân lấn.
Đau ngực. Thay đổi về đặc tính và cường độ đau ngực là đáng tin cậy nhất và là yếu tố tiên lượng về nguy cơ trong thời gian ngắn và dài. Đau ngực lúc nghỉ, đau về đêm và đau kéo dài là nguy cơ cao. Bệnh nhân chỉ có 1 cơn đau ngực, không xuất hiện lại trong thời gian quan sát diễn tiến là nguy cơ thấp.
Khám lâm sàng. Khám lâm sàng bệnh nhân ACS bao gồm tìm kỹ lưỡng các dấu hiệu các nguyên nhân khác gây đau ngực (như bóc tách động mạch chủ) và dấu hiệu sung huyết phổi. Khám thấy tiếng tim T3 và rale ở đáy phổi gợi ý thiếu máu cục bộ cơ tim lan tỏa hoặc giảm chức năng thất trái và tiên lượng không thuận lợi.
ECG. Bằng chứng về các thay đổi trên ECG cần thiết để thành lập chẩn đoán ACS. Bất cứ khi nào có thể, nên ghi ECG trong suốt thời gian đau ngực để so sánh với ECG ghi lại trong thời gian không có triệu chứng. Đoạn ST chênh lên, chênh xuống hoặc sóng T đảo ngược gợi ý tắc nghẽn chức năng động mạch vành và là nguy cơ cao nhồi máu cơ tim. Tiên lượng trực tiếp liên quan đến số lượng chuyển đạo trên ECG bằng các dấu hiệu thiếu máu cục bộ: số lượng chuyển đạo liên quan càng lớn, vùng thiếu máu cục bộ càng lớn và nguy cơ cao hơn. Đoạn ST chênh xuống, theo sau sóng T âm trong các chuyển đạo trước tim liên quan tổn thương trong nhánh động mạch liên thất trước (LAD), ghi nhận chiếm tỷ lệ cao và nguy cơ cao diễn tiến thành nhồi máu cơ tim.
Thật không may, ghi điện tâm đồ không thể xác định trên 1/3 bệnh nhân ACS. Đặc biệt, sau thiếu máu cục bộ hoặc thiếu máu cục bộ vùng động mạch mũ trái thường không nhìn thấy trên 12 chuyển đạo ECG bình thường. Bệnh nhân nghi ngờ ACS nên mắc monitor theo dõi trong nhiều giờ. Nếu trong thời gian quan sát ghi nhận có bất cứ thay đổi nào ở đoạn ST-T, thì bệnh nhân có nguy cơ cao.
Các dấu ấn sinh hóa. Hiện nay, các dấu ấn sinh hóa thường quy được làm là: creatine kinase (CK), isoenzyme MB (CK-MB), myoglobin và troponin I or T. CK-MB có độ nhạy và độ đặc hiệu đều tốt trong khi đó cả troponin I và T đều cao. Do đó, hiện nay troponin (I hoặc T) là xét nghiệm tầm soát dùng rộng rãi nhất. Troponin có độ nhạy đủ để tìm ra các thương tổn thiếu máu cục bộ cơ tim thứ phát do vi huyết khối từ huyết khối của mảng xơ vữa hoạt hóa. Điều quan trọng cần chú ý là troponin tăng 4-6h sau tổn thương. Do đó, để chẩn đoán xác định hoặc loại trừ thiếu máu cục bộ cơ tim, phải đo troponin trong vòng 6h sau khởi phát đau ngực.
Hội chứng vành cấp (ACS) có ST chênh lên
ACS có ST chênh lên xác định nhồi máu cơ tim cấp đoạn ST chênh lên (STEMI), do thiếu máu cục bộ xuyên màng (màng ngoài tim), mà nếu không điều trị đầy đủ sẽ dẫn đến sẹo xuyên màng.
Đặc điểm lâm sàng. Triệu chứng chính của nhồi máu cơ tim cấp là đau ngực, thường kéo dài 30 phút hoặc lâu hơn. Đặc điểm của đau ngực tương tự cơn đau thắt ngực nhưng nhìn chung nặng hơn và thường kèm theo lo âu và cảm giác sắp chết. Vị trí đau ở trước tim, đôi khi bệnh nhân mô tả đau lan quanh ngực, bó chặt và thắt nghẹt. Hướng lan tương tự với cơn đau thắt ngực (hình 6.1). Trong nhồi máu cơ tim trước hoặc sau, đôi khi đau cảm thấy ở vùng thượng vị, gợi ý đau bụng cấp, thủng ổ loét, viêm túi mật cấp hoặc viêm tụy. Một số bệnh nhân bị nhồi máu cơ tim thầm lặng. Nhồi máu cơ tim không làm đau ngực hoặc các triệu chứng khác phần lớn trên bệnh nhân lớn tuổi và đái tháo đường. Hầu hết bệnh nhân nhồi máu cơ tim cũng than bị khó thở. Trong nhiều bệnh nhân, kích thích phế vị do buồn nôn và nôn ói. Kích thích phế vị thường gặp ở nhồi máu cơ tim trước. Bệnh nhân nhồi máu cơ tim có thể suy sụp hoặc ngất. Ngất trong hầu hết các trường hợp thứ phát do loạn nhịp tim. 40−60 % bệnh nhân nhồi máu cơ tim bị loạn nhịp tim. Loạn nhịp tim hay gặp nhất là ngoại tâm thu thất, tiếp theo là nhịp chậm block nhĩ thất, nhịp nhanh trên thất hoặc rung tim.
Khám lâm sàng trong nhồi máu cơ tim không biến chứng có thể không thu được gì nhiều. Sau khi nghe tim, các dấu hiệu không đặc hiệu như tiền tâm thu hoặc nghe nhịp tim phi mã tâm trương và nghe tim mờ xa xăm. Ngược lại, nhồi máu cơ tim lớn liên quan đến lạnh, ẩm ướt ở ngoại vi, chảy mồ hôi và nhịp tim nhanh. Trong suy tim trái cấp có thể nghe tiếng rale nổ thì hít vào và rale ở đáy phổi. Trong suy tim phải, tĩnh mạch cổ nổi căng phồng là dấu hiệu chính và thường có dấu mạch nghịch. Nhồi máu cơ tim sớm có tăng bạch cầu và tăng đường huyết. Lưu ý tăng độ lắng và protein C phản ứng từ 1 đến 2 ngày. Nhồi máu cơ tim lan tỏa thường liên quan sốt trên 39 °C, thường từ ngày thứ 2 và kéo dài trong vài ngày.
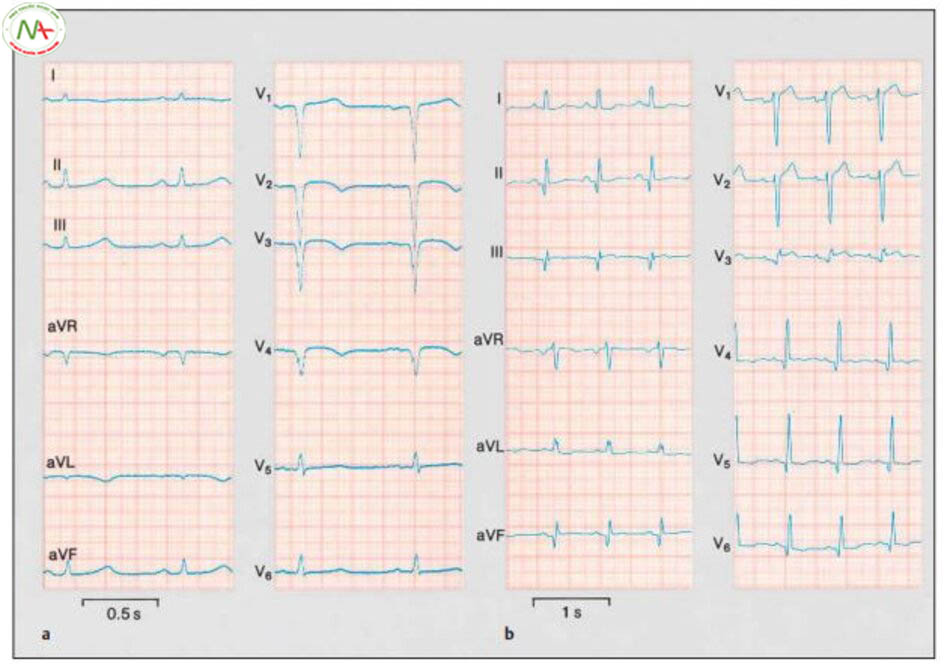
Điện tâm đồ (ECG). Như tên gọi, nhồi máu cơ tim ST chênh lên (STEMI) liên quan đến đoạn ST chênh lên (hình 6.11). Thiếu máu cục bộ xuyên màng có biểu hiện block bó nhánh trái mới hoặc như nhồi máu thành sau thật sự với sóng R lớn trên V1 và đoạn ST chênh xuống trên V1 và V2. Trong một số trường hợp, ECG ban đầu không thể chẩn đoán. Các thay đổi trên ECG nhồi máu cơ tim ST chênh lên thường theo kiểu điển hình như sau:
- Các dấu hiệu thiếu máu cục bộ: dấu hiệu đầu tiên của nhồi máu cơ tim cấp là sóng T cao, đối xứng (“sóng T siêu cấp”), tiếp đến là đoạn ST chênh lên trong vùng nhồi máu và đoạn ST chênh xuống trong vùng không nhồi máu (hình 6.14, 6.15).
- Các dấu hiệu hoại tử: xuất hiện sóng Q bệnh lý và mất sóng R trong vùng nhồi máu (hình 6.16). Các dấu hiệu sẹo: trong pha bán cấp của nhồi máu cơ tim cấp, sóng T chuyển âm trong vùng nhồi máu. Đoạn ST chênh lên kéo dài gợi ý hình phình động mạch (hình 6.16).
chênh xuống đảo ngược. V1 đến V6: chuyển đạo thành ngực theo Wilson.
Dạng nhồi máu này điển hình trên các chuyển đạo ECG được định vị qua vùng nhồi máu. Do đó trong nhiều trường hợp, 12 chuyển đạo trên ECG cho phép xác định tương đối vị trí nhồi máu (bảng 6.11).
Ngược lại với tổn thương xuyên màng, thiếu máu cục bộ dưới nội tâm mạc không liên quan những thay đổi trên đoạn ST và sóng Q. Trong một số trường hợp, mất sóng R cũng có thể xuất hiện trong thiếu máu cục bộ dưới nội tâm mạc. Đó là dạng ECG điển hình nhồi máu cơ tim không xuyên màng sau hội chứng vành cấp không ST chênh lên.
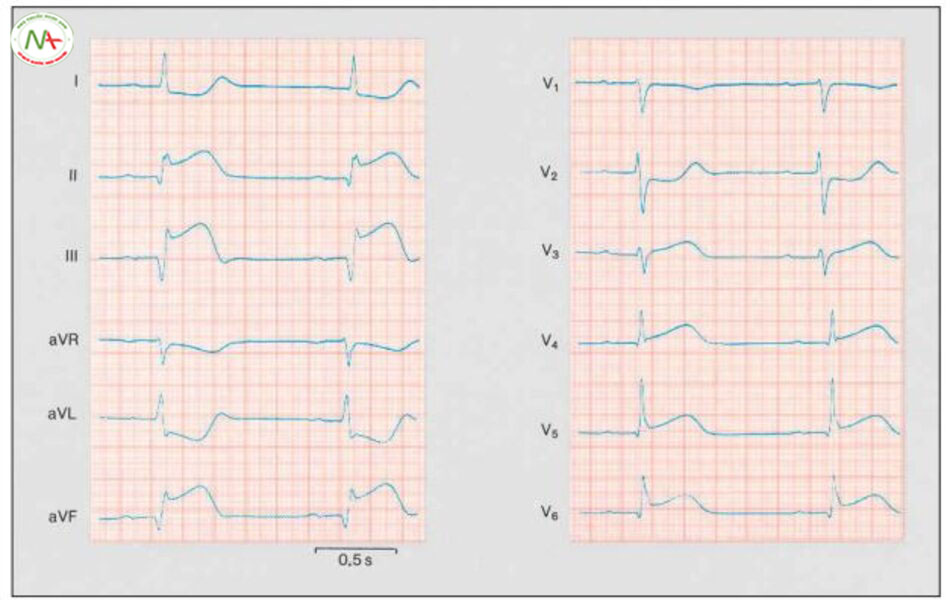
Có nhiều lý do làm đoạn ST chênh lên trên ECG khác với thiếu máu cục bộ cơ tim. Chẩn đoán phân biệt quan trọng nhất là viêm màng ngoài tim cấp. Trong viêm màng ngoài tim cấp xuất hiện nhiều đoạn ST chênh lên, đôi khi gần như trên tất cả chuyển đạo (hình 6.18). Đoạn ST chênh lên theo sau sóng T dương. Trong pha cấp viêm màng ngoài tim đoạn ST chênh lên liên quan đoạn PQ chênh xuống. Đoạn ST chênh lên cũng xuất hiện như một biến thể, gọi là “tái cực sớm”.
Trong tái cực sớm, đoạn ST chênh lên hầu hết xuất hiện rõ ràng trên chuyển đạo V4 và V5 và theo sau sóng T dương.
Thiếu đoạn ST chênh xuống trong vùng chuyển đạo đối xứng là tiêu chuẩn hữu ích nhất để phân biệt giữa tái cực sớm và nhồi máu cơ tim cấp. Block nhánh liên quan đoạn ST chênh lên, đặc biệt block nhánh trái. Hơn thế nữa, đoạn ST chênh lên có thể thấy trong các rối loạn hiếm gặp hơn, như viêm cơ tim, chấn thương tim, u thất trái, hạ thân nhiệt, sau sốc điện chuyển nhịp đồng bộ, xuất huyết nội sọ, tăng kali máu, hội chứng Brugada và sau khi dùng 1 vài thuốc chống loạn nhịp.
Bảng 6.11 Vị trí nhồi máu trên ECG
| Vị trí Các chuyển đạo thay đổi | |
| Trước vách | V2 đến V4 |
| Phía trước | V1 đến V6, I, aVL |
| Mõm | V5, V6 |
| Phần bên | I, aVL |
| Phía trong | II, III, aVF |
| Phía sau | R/S L 1.0 trong V1 |
Bệnh nhân 49 tuổi sau 2 năm nhồi máu cơ tim trước vách. Chú ý điển hình là mất sóng R, đoạn ST chênh lên nhẹ và sóng T âm trong các chuyển đạo trước tim.
Bệnh nhân 51 tuổi, 1 năm trước bị nhồi máu cơ tim sau dưới. Có thể thấy sóng Q điển hình trên các chuyển đạo II, III và aVF.
Các enzym trong hội chứng vành cấp (ACS)
Trong ACS, chẩn đoán dựa vào biểu hiện lâm sàng và chuyển đạo ECG. Trong các trường hợp đoạn ST chênh lên cấp tính, điều trị tái tưới máu nhồi máu cơ tim phải làm ngay lập tức và thực hiện trước khi có kết quả đo lường enzym trong tim. Trong nhồi máu cơ tim ST chênh lên, đo lường enzym xác định chẩn đoán và kích thước ổ nhồi máu có thể đánh giá bằng số lượng enzym giải phóng. Trong ACS không ST chênh lên, rất cần thiết đo lường các enzym, không chỉ để chẩn đoán mà còn đánh giá nguy cơ. Các dấu ấn sinh hóa dương gợi ý nguy cơ cao và cần điều trị tích cực hơn.
Các dấu ấn sinh hóa. Hiện nay, người ta người ta chẩn đoán dựa vào 4 dấu ấn sinh hóa trong tim là Myoglobin, creatine kinase (CK) và isoenzym “đặc hiệu của tim”, phân đoạn MB (CK-MB), troponin T và troponin I (hình 6.17). Tăng myoglobin sau 2-4h, nhưng có độ đặc hiệu thấp đối với cơ tim. Bốn dấu ấn sinh hóa khác có thể phát hiện trong 4-6h sau thiếu máu cục bộ cơ tim. CK có độ nhạy và độ đặc hiệu tương đối. Tuy nhiên, CK cũng tăng sau nhiễm trùng trong cơ hoặc chấn thương cơ. CK- MB có độ nhạy thấp nhưng độ đặc hiệu cao hơn. Tuy nhiên, CK-MB cũng hiện diện trong cơ hoành và lưỡi. Do đó, CK-MB có thể tăng sau cơn co giật kèm theo cắn lưỡi, cơn hen cấp tính hoặc tăng thông khí sâu. Dấu ấn có độ nhạy và độ đặc hiệu cao nhất là troponin.
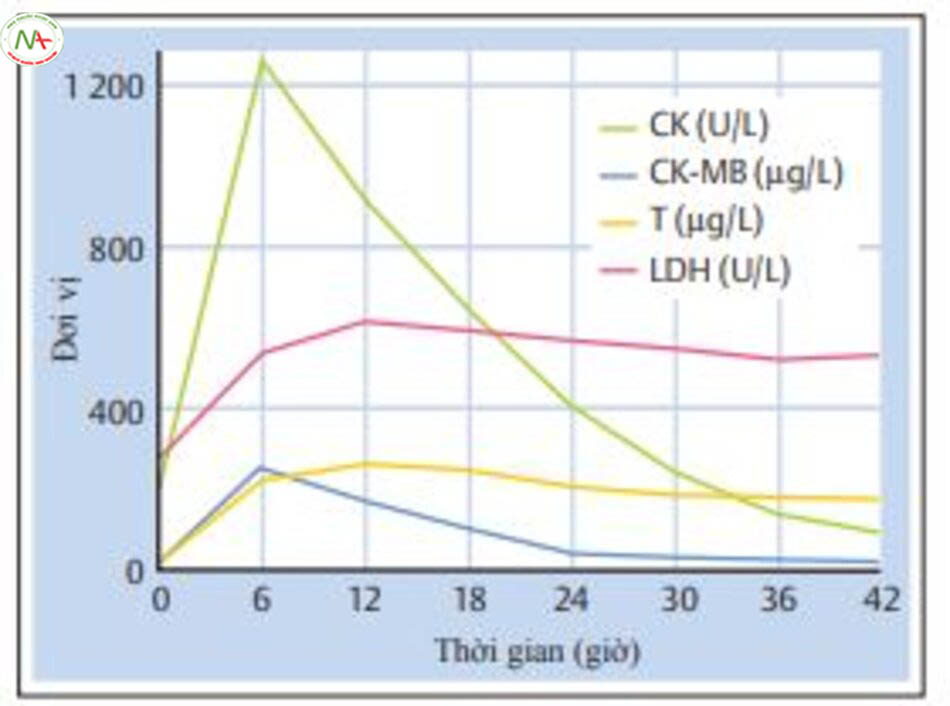
Troponin tăng từ 4-6h sau một tổn thương thiếu máu cục bộ và duy trì tăng từ 1-2 tuần. Troponin cũng có thể tìm thấy trong tổn thương cơ tim không do bệnh mạch vành (bảng 6.12). Vài bệnh ngoài tim hiếm gặp cũng gây tăng troponin. Quan trọng nhất là tăng troponin T dương tính giả có thể xuất hiện trong suy chức năng thận.
Các enzym bổ sung dùng để chẩn đoán nhồi máu là alanine aminotransferase (ALT), ), aspartate amy-lotransferase (AST) và lactate dehydrogenase (LDH). LDH tăng nhiều nhưng chậm hơn CK và đạt đỉnh sau 2-4 ngày. Tăng ALT hoặc LDH không đặc hiệu trong nhồi máu cơ tim. Tăng ALT cũng có thể xuất hiện trong bệnh gan và bệnh cơ, và tăng LDH trong nhiều bệnh khác.
Chẩn đoán nhồi máu. Tăng và giảm các enzym rất cần thiết để chẩn đoán nhồi máu cơ tim. Nhồi máu cơ tim xuất hiện khi tăng và giảm các dấu ấn sinh hóa trong tim (troponin hoặc CK- MB) cộng với một trong những dấu hiệu sau:
- Triệu chứng điển hình của thiếu máu cục bộ cơ tim
- Xuất hiện sóng Q trên ECG
- Đoạn ST chênh lên hoặc chênh xuống trên ECG
- Sau một can thiệp dưới da.
Định nghĩa này không những phân loại nhồi máu cơ tim ST chênh lên, mà còn nhồi máu liên quan đoạn ST chênh xuống hoặc không thay đổi trên ECG, còn gọi là nhồi máu cơ tim không ST chênh lên (non-STEMI). Sau khi tiêu huyết khối thành công hoặc PCI ban đầu, CK nhanh chóng tăng lên và giảm xuống. Sự phóng thích CK này gọi là CK washout. Vì CK giảm trong 1-2 ngày, những thay đổi của CK và CK-MB phù hợp hơn để chẩn đoán tái nhồi máu hơn là troponin, có thể vẫn còn tăng. Ngược lại, troponin và LDH vẫn tăng trong nhiều ngày và cho phép chẩn đoán nhồi máu đã xảy ra từ 3-5 ngày trước đó.
Chẩn đoán phân biệt nhồi máu cơ tim cấp. Nhìn chung, tất cả nguyên nhân trước tim và đau ngực phải nghi ngờ chẩn đoán phân biệt nhồi máu cơ tim cấp (xem bảng 6.1). Đau ngực kéo dài có liên quan các triệu chứng như buồn nôn, vã mồ hôi và khó thở, theo sau các bệnh lý cấp tính thì cực kỳ quan trọng cần phải xem xét để chẩn đoán phân biệt:
Thuyên tắc phổi: một khối thuyên tắc phổi có thể kích thích nhồi máu cơ tim. Đau ngực và cảm giác như sắp chết là những triệu chứng của thuyên tắc phổi lớn. Khi khám lâm sàng có những dấu hiệu điển hình như nhịp nhanh xoang, tụt huyết áp và co mạch ngoại biên. Ngoài ra, nhịp tim nhanh, tĩnh mạch cổ nổi phồng to và chứng xanh tím cũng thường xuất hiện. Trên ECG, quay trục QRS phía trước sang phải (kết quả của loại SI/QIII), trục hoành quay theo chiều kim đồng hồ và thường các thay đổi không đặc hiệu ST-T là dấu hiệu điển hình thuyên tắc phổi. Xquang ngực có thể cho thấy đám mờ hình chữ V hoặc tuyến tính với bất kỳ hình dạng hoặc kích thước nào, tràn dịch màng phổi hoặc 1/2 cơ hoành nâng cao. Khí máu động mạch cho thấy PaO2 giảm và PaCO2 giảm. D-dimer huyết thanh tăng (L 500 ng/L). Chẩn đoán xác định thuyên tắc phổi hầu hết bằng cách chụp CT cột sống xoắn ốc, đôi khi phải chụp xạ hình phổi hoặc chụp mạch máu phổi.
- Viêm màng ngoài tim: những thay đổi về cường độ đau ngực theo tư thế hoặc nhịp thở, với các dấu hiệu điển hình trên ECG, là rất hữu ích giúp chẩn đoán phân biệt viêm màng ngoài tim với nhồi máu cơ tim (hình 6.18)
- Bóc tách động mạch chủ: một bóc tách động mạch chủ ngực phải cân nhắc trong trường hợp đau ngực ở lưng hoặc lan ra sau lưng. Chẩn đoán xác định hoặc loại trừ bằng chụp cắt lớp vi tính (xem hình 6.21), siêu âm tim qua ngã thực quản hoặc MRI.
- Tràn khí màng phổi tự phát (xem hình 6.25). hoặc rối loạn nhịp tim nhanh có thể gây bóp nghẹt trước tim và diễn tiến làm bệnh nhân suy sụp hoặc ngất.
Bảng 6.12 Các nguyên nhân gây tăng troponin huyết thanh
| Tổn thương cơ tim thiếu máu cục bộ |
Tổn thương cơ tim không thiếu máu cục bộ
|
Nguyên nhân không do tim
|
Chẩn đoán phân biệt các biến chứng trong cơn nhồi máu cơ tim
Đau ngực sau nhồi máu cơ tim:
- Tái nhồi máu do tắc nghẽn cấp tính các động mạch liên quan nhồi máu: như một biến cố xuất hiện khoảng 10% bệnh nhân tái tưới máu khi điều trị tan huyết khối và khoảng 1−2 % bệnh nhân điều trị ban đầu bằng can thiệp mạch vành dưới da.
- Viêm màng ngoài tim: thường xuất hiện sau ngày thứ 2 và 3 nhồi máu cơ tim. Viêm màng ngoài tim sau nhồi máu cơ tim thường kèm theo tiếng cọ màng tim. Bệnh nhân thường có thể phân biệt được cơn đau màng ngoài tim, với các thay đổi về vị trí đau và kiểu thở, so với cơn đau do nhồi máu cơ tim.
- Cơn đau thắt ngực sau nhồi máu: trong nhiều trường hợp, tình trạng còn hẹp đáng kể xuất hiện trong nhồi máu liên quan động mạch sau khi điều trị xuất hiện trên 50% bệnh nhân điều trị bằng tiêu sợi huyết.
Tụt huyết áp trong cơn nhồi máu cơ tim:
- Suy bơm thất trái cấp: bệnh nhân suy bơm thất trái có các dấu hiệu shock tim biểu hiện như tụt huyết áp, chi lạnh, chứng xanh tím, dấu hiệu sung huyế phổi và nghe tiếng tim T3. Khoảng 5% bệnh nhân nhồi máu bị shock tim. Shock tim kéo dài trong vài ngày sẽ luôn luôn có sốt, tăng các thông số về viêm nhiễm trong máu và nhịp tim nhanh. Trong hầu hết các trường hợp, tăng kháng lực ngoại biên cuối cùng sẽ giảm và sau đó tăng tình trạng huyết động như một shock nhiễm trùng huyết.
- Nhồi máu cơ tim thất trái: sự kết hợp của tụt huyết áp, tĩnh mạch cổ nổi và các vùng phổi bình thường gợi ý nhồi máu thất phải. Nhồi máu thất phải có thể phát hiện trên chuyển đạo ECG bên phải V4 như đoạn ST chênh lên trong những giờ đầu tiên của nhồi máu cơ tim. Tuy nhiên, các thay đổi trên ECG thì thoáng qua & biến mất trong vài giờ.
- Chèn ép tim cấp: các dấu hiệu lâm sàng của chèn ép tim cấp là tụt huyết áp, tĩnh mạch cổ nổi, gan to và tim mờ xa xăm. Chèn ép tim lớn và ngay lập tức xuất hiện do vỡ thành tự do sau nhồi máu cơ tim. Phá vỡ thành tự do như vậy thường làm phân ly điện cực và tử vong. Tuy nhiên, 2 cơ chế vỡ bán cấp có thể là: huyết khối màng ngoài tim hoặc huyết khối trong tim có thể bịt kín chỗ vỡ tạm thời hoặc trong nhồi máu lớn, có thể lan tỏa chậm một lương máu đến màng ngoài tim. Hiện tượng này gọi là “tim chảy máu”. Sự kết hợp của rối loạn tri giác, buồn nôn, đau ngực, rối loạn nhịp tim chậm hoặc phân ly điện cực thoáng qua có thể gợi ý vỡ tâm thất bán cấp. Nếu vỡ tâm thất được hạn chế hoặc bao bọc bởi màng ngoài tim, sẽ dấn đến hình thành túi giả phình. Chẩn đoán dựa trên siêu âm tim và điều trị gồm phẫu thuật cắt bỏ túi giả phình và khâu chỗ vỡ tâm thất.
- Thông liên thất: Shock tim do thông liên thất có đặc trưng là suy bơm 2 thất, trong đó chủ yếu suy thất phải. Nghe được tiếng âm thổi mới, lớn, toàn tâm thu ở bờ trái xương ức. Khoảng 1/2 trường hợp sờ được cảm giác run trước tim.
- Rách cơ nhú và suy chức năng van 2 lá: trong 50% nhồi máu cơ tim có suy chức năng van 2 lá nhẹ đến trung bình, là hậu quả của rối loạn chức năng cơ nhú hoặc thay đổi hình học tâm thất. Tuy nhiên, suy chức năng van 2 lá nặng gây ra do vỡ cơ nhú là rất hiếm (1− 3%). Biểu hiện lâm sàng của suy chức năng van 2 lá nặng, cấp tính là khởi phát đột ngột suy thất trái và phù phổi. Xuất hiện khó thở phải ngồi, khiến bệnh nhân không thể nằm thẳng người. Nghe được âm thổi mới, toàn tâm thu, hở van tại mỏm tim. m thổi có thể ngắn hoặc, thứ phát do áp lực cân bằng sớm giữa thất trái và nhĩ trái. Siêu âm tim là công cụ chẩn đoán tất cả biến chứng.
Viêm màng ngoài tim và tràn dịch màng ngoài tim
Đặc điểm lâm sàng của viêm màng ngoài tim cấp. Viêm màng ngoài tim cấp gây đau trước tim điển hình, tăng lên khi hít thở sâu, ho hoặc nuốt. Đau sau xương ức có thể thay đổi từ đè ép ngực nhẹ đến đau như xé nặng. Chẩn đoán phân biệt giữa nhồi máu cơ tim và viêm màng ngoài tim cấp đôi khi rất khó. Đau trong viêm màng ngoài tim thường tăng khi nằm và khiến bệnh nhân phải ngồi dậy và hơi ngả người về phía trước. Bệnh nhân thường thở nhanh để tránh hít sâu gây đau.
Khám lâm sàng. nên tập trung vào tim và các dấu hiệu chẩn đoán của tiếng cọ màng tim. Nghe tiếng cọ tốt nhất ở bờ trái xương ức khi hít sâu và ngả người về trước tối đa. Tiếng cọ màng tim gồm 2 thành phần chính (tiếng cọ tâm thu thất và nhĩ, tiếng động cơ xe lửa). Tiếng cọ màng tim có thể giảm nhiều khi tăng tràn dịch màng ngoài tim. Sốt nhẹ thường liên quan viêm màng ngoài tim.
Ngoài nhồi máu cơ tim cấp, chẩn đoán phân biệt viêm màng ngoài tim là viêm màng phổi, viêm phổi, đau thành ngực và nhồi máu phổi.
ECG trên viêm màng ngoài tim. Các thay đổi trên ECG xuất hiện 90% các trường hợp và rất quan trọng chẩn đoán phân biệt. ECG điển hình hầu hết trong giai đoạn sớm của bệnh. ST chênh lên trên nhiều chuyển đạo nếu không muốn nói là tất cả trên ECG. Ngược lại, nhồi máu cơ tim ST chênh lên thường lõm lên (hình 6.18a). Điển hình trong giai đoạn sớm viêm màng ngoài tim cấp là đoạn PQ chênh xuống. Trong chuyển đạo aVR, đoạn ST và PQ đảo ngược, như trong chuyển đạo aVR, PQ chênh lên và ST chênh xuống. Trong đợt cấp viêm màng ngoài tim, đoạn ST chênh lên và sóng T trở nên phẳng hoặc bình thường (hình 6.18b). Sau khi đoạn ST trở về bình thường, đôi khi xuất hiện sóng T ngược lan tỏa. Với diễn tiến tràn dịch màng tim, điện áp ngoại biên thấp và các thay đổi điện gây ra do bập bềnh tim trong tràn dịch màng tim lớn, có thể ghi được. Trong trường hợp thiếu đồng thời thiếu máu cục bộ cơ tim, những thay đổi trên phức bộ QRS, như mở rộng QRS hoặc loạn nhịp tim như block AV hoặc ngoại tâm thu, thì gợi ý viêm cơ tim.
Phân biệt những thay đổi này với nhồi máu cơ tim cấp có thể rất khó. Trong nhồi máu cơ tim ST chênh lên thường 1 pha hoặc lõm lên trên, nhìn chung cao hơn và khu trú rên vùng nhồi máu (xem hình 6.15, 6.16). Ngoài ra, trong viêm màng ngoài tim có sóng Q bệnh lý. Trong pha “tái cực sớm” đoạn ST chênh lên giống viêm màng ngoài tim cấp. Tuy nhiên, không có đoạn PQ chênh xuống, sóng T cao và nhọn
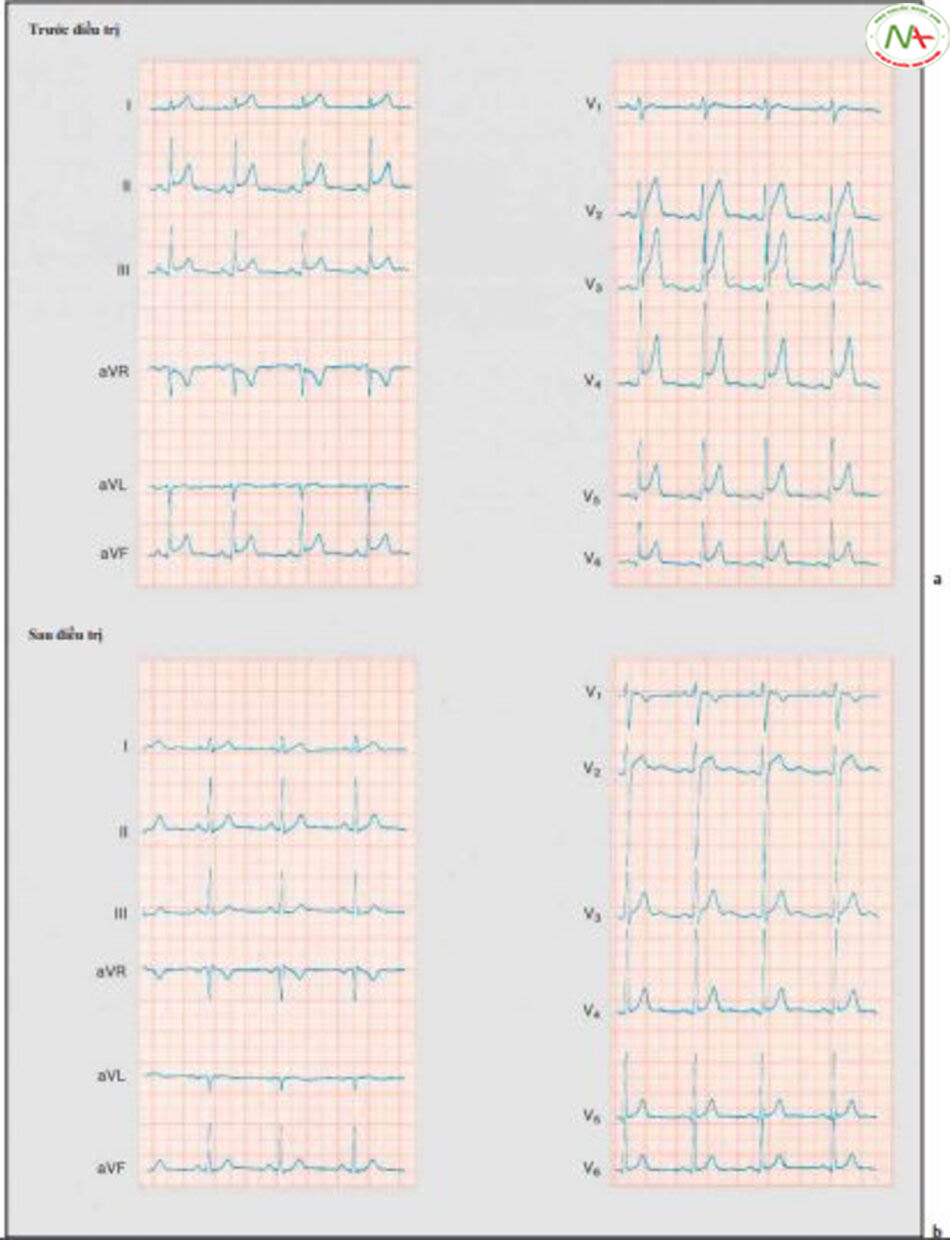
a ECG trước khi tiến hành điều trị
b
b ECG sau 10 ngày điều trị bằng steroid. Đoạn ST chênh lên, xuất hiện trong tất cả chuyển đạo trước điều trị đã không còn thấy nữa.
V1 đến V6: chuyển đạo thành ngực theo Wilson.
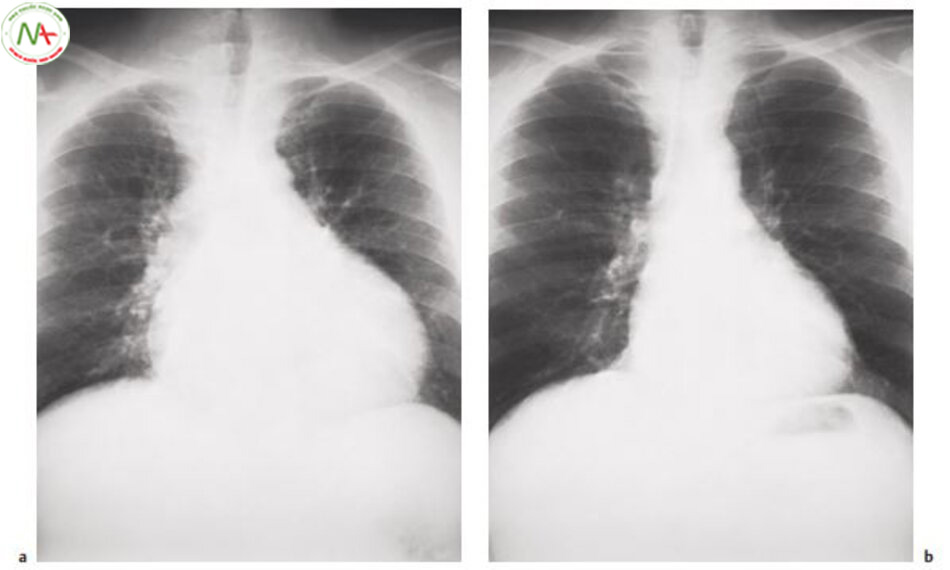
Trước khi chọc màng ngoài tim, bóng tim lớn và hình quả lê
b
Sau khi chọc màng ngoài tim, bóng tim bình thường
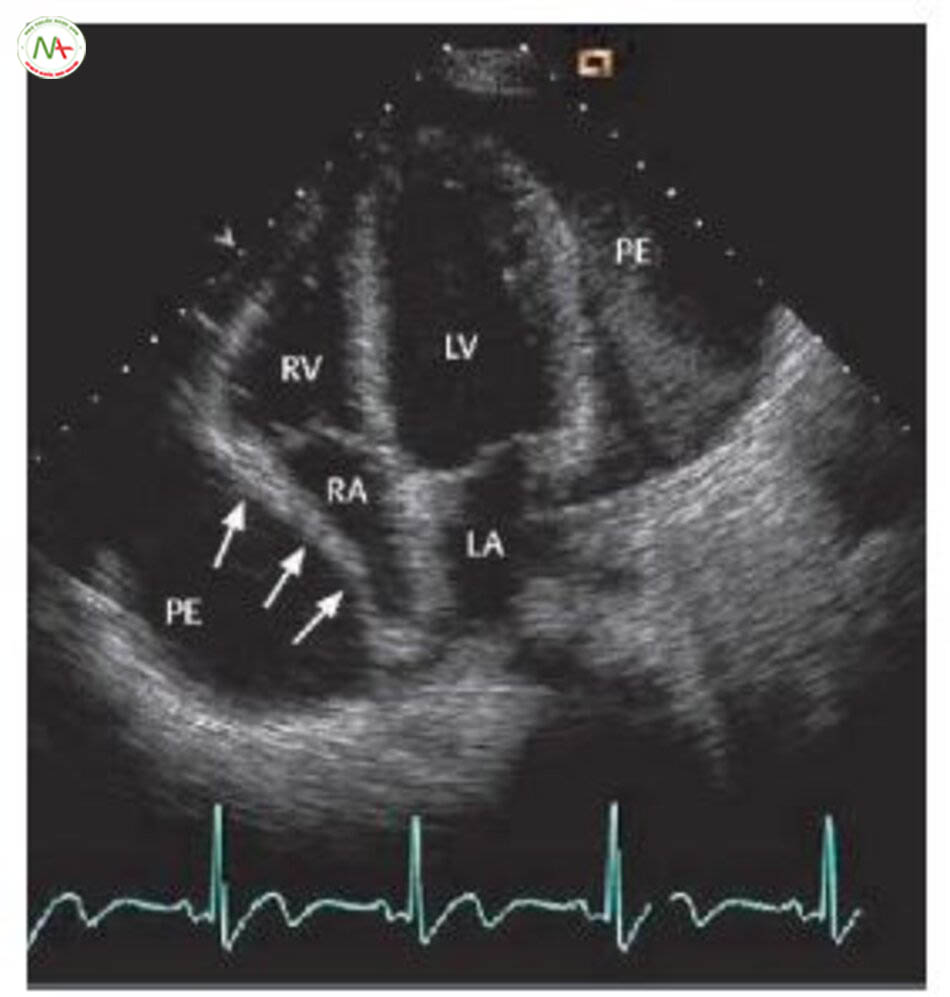
Tràn dịch màng ngoài tim. Tràn dịch màng tim diễn tiến trong nhiều trường hợp viêm màng ngoài tim. Tràn dịch màng tim lớn sẽ nhận thấy khi bóng tim – màng ngoài tim to trên phim Xquang ngực (hình 6.19). Bóng tim-màng tim có thể mô tả như hình quả lê hoặc tam giác. Chẩn đoán tràn dịch màng tim và ước tính số lượng dịch dựa vào siêu âm tim (hình 6.20). Ngoài ra, chèn ép nhĩ và/hoặc thất trái gợi ý chèn ép tim. Tiến hành chọc hút tràn dịch màng tim để chẩn đoán và thường phải làm để giảm chèn ép tim.
Bệnh nguyên của viêm màng ngoài tim. Viêm màng ngoài tim tự miễn hoặc do virus ghi nhận khoảng 75−80 % trường hợp (bảng 6.13). Viêm màng ngoài tự miễn hay bán cấp, lành tính được xác định phần lớn ở nam trẻ tuổi và thường có dấu hiệu báo trước là viêm họng. Viêm màng ngoài tim do virus thường do nhiễm coxsackieviruses A và B, echovirus, adenovirus và HIV. Tuy nhiên, nhiều siêu vi khác cũng có thể gây viêm màng ngoài tim. Bệnh nguyên siêu vi chưa được chẩn đoán có thể cũng là nguyên nhân gây viêm màng ngoài tim tự miễn. Viêm màng ngoài tim nhiễm khuẩn là bệnh rất hiếm gặp. Sau nhồi máu cơ tim, viêm màng ngoài tim có thể diễn tiến sớm trong vài ngài hoặc muộn hơn trong vài tuần. Viêm màng ngoài tim sớm do nhồi máu cơ tim do một phản ứng viêm cấp tính, trong khi viêm màng ngoài tim muộn do một phản ứng miễn dịch với tổn thương cơ tim. Phản ứng miễn dịch tương tự cũng có thể gặp sau phẫu thuật mổ tim. Tình trạng đáp ứng miễn dịch muộn của viêm màng ngoài tim liên quan đến sốt và tràn dịch màng tim, đôi khi viêm đa thanh mạc lan rộng. Sau đó bệnh cảnh này gọi là hội chứng Dressler. Tình trạng muộn của viêm màng ngoài tim sau nhồi máu cơ tim hầu như không xuất hiện tái tưới máu.
U là nguyên nhân chiếm 6% viêm màng ngoài tim. Xạ trị có thể gây viêm màng ngoài tim, nếu diễn ra trong nhiều năm có thể gây viêm màng ngoài tim hạn chế và viêm màng ngoài tim co thắt.
Tràn dịch màng ngoài tim do tổn thương thành tim đôi khi xảy ra sau tai nạn. Tuy nhiên, chiếm một phần không nhỏ tràn máu màng tim do điều trị khi làm các thủ thuật làm thủng dây pacer, dây truyền dịch hay catheter. Một số rối loạn chuyển hóa có thể gây tràn máu màng tim. Nguyên nhân thường gặp nhất là ure máu. Lupus ban đỏ hệ thống và viêm khớp dạng thấp là 2 bệnh tự miễn, mô liên kết đôi khi gây viêm màng ngoài tim.
Viêm màng ngoài tim mạn tính. Viêm màng ngoài tim tự miễn có thể thành mạn tính và tái phát trong 10-30% trường hợp. Bệnh nguyên và cơ chế diễn tiến mạn tính này thường chưa rõ ràng và nhìn chung quy cho yếu tố miễn dịch. Sau viêm màng ngoài tim mạn tính sẽ thành dày màng ngoài tim mạn tính hoặc vôi hóa màng ngoài tim, đều là do viêm màng ngoài tim co thắt. Màng ngoài tim cứng và dày bao bộc lấy tim làm suy chức năng chức năng đổ đầy. Nguyên nhân viêm màng ngoài tim co thắt hầu như do lao. Hiện nay, nguyên nhân phổ biến hơn là xạ trị, tràn máu màng ngoài tim hoặc viêm màng tim do siêu vi.
Bảng 6.13 Bệnh nguyên của viêm màng ngoài tim cấp
Thường gặp
|
Ít gặp
|
| Hiếm |
Rối loạn nhịp tim
Rối loạn nhịp nhanh có thể liên quan nặng ngực, đau ngực, khó thở, lo âu và các triệu chứng rối loạn chức năng sống. Sau khi chuyển sang nhịp xoang, các thay đổi tái cực trên ECG có thể kéo dài. Hình ảnh thường gặp nhất là sóng T đảo ngược.
Bệnh cảnh này gọi là hiện tượng Chatterje. Đôi khi bệnh nhân bị ngoại tâm thu gây cảm giác khó chịu. Cảm giác này là do sau ngoại tâm thu tiềm tàng của thể tích nhát bóp.
Đau có nguồn gốc do bệnh mạch máu lớn
Phình động mạch chủ
Phình động mạch chủ là tình trạng giãn bất thường thành động mạch chủ. Phình động mạch chủ ngực đôi khi có thể đi kèm đau ngực, là do túi phình lan rộng. Suy chức năng động mạch chủ là nguyên nhân phình động mạch chủ, gây đè ép ngực hoặc khó thở. Phình động mạch chủ có thể biểu hiện triệu chứng nếu chèn ép khí quản hoặc phế quản gốc hoặc tĩnh mạch chủ trên. Tuy nhiên trong hầu hết các trường hợp, phình động mạch chủ không gây triệu chứng và phát hiện tình cờ nhờ chụp Xquang ngực hoặc siêu âm tim. Các nguyên nhân hiếm gặp hơn là phình động mạch chủ hình thoi và phình động mạch chủ có vách giả là hậu quả của viêm nội tâm mạc nhiễm khuẩn và phình động mạch chủ xoang valsalva.
Bệnh nguyên. Nguyên nhân phổ biến nhất của phình động mạch chủ là xơ vữa động mạch. Các bệnh nguyên ít gặp là rối loạn mô liên kết (hội chứng Marfan, Ehlers−Danlos, hoại tử nang trung bì), viêm mạch (bệnh Takayasu, hội chứng Reiter, viêm động mạch tế bào khổng lồ) và nhiễm trùng (viêm động mạch chủ do giang mai). Tất cả phình động mạch chủ nếu biểu hiện triệu chứng phải phẫu thuật ngay lập tức. Phẫu thuật nên cân nhắc ở phình động mạch chủ không triệu chứng lớn hơn 5.5cm.
Bóc tách động mạch chủ
Định nghĩa. Bóc tách động mạch chủ do một vết rách trong lớp áo trong động mạch, làm máu thấm vào giữa lớp áo trong và lớp áo giữa thành động mạch chủ. Điều này tạo ra lumen giả trong thành động mạch. Thông thường vết rách thứ 2 của lớp áo trong sẽ tạo đường thoát máu. Vị trí đường thoát có thể khu trú ở đoạn lên động mạch chủ, đoạn xuống động mạch chủ hoặc hồi lưu mạch máu.
Phân loại Stanford chia bóc tách động mạch chủ làm 2 loại:
- Loại A: tất cả bóc tách đều liên quan đoạn lên động mạch chủ, bất kể vị trí.
- Loại B: tất cả bóc tách không liên quan đoạn lên động mạch chủ.
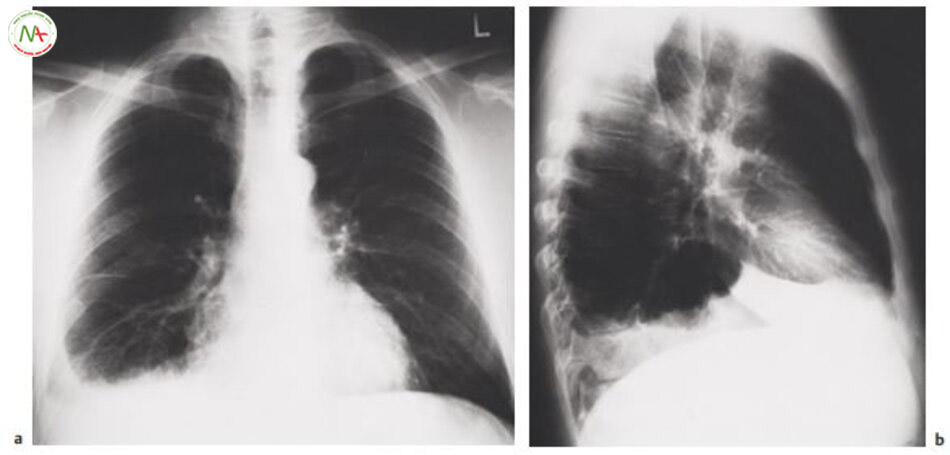
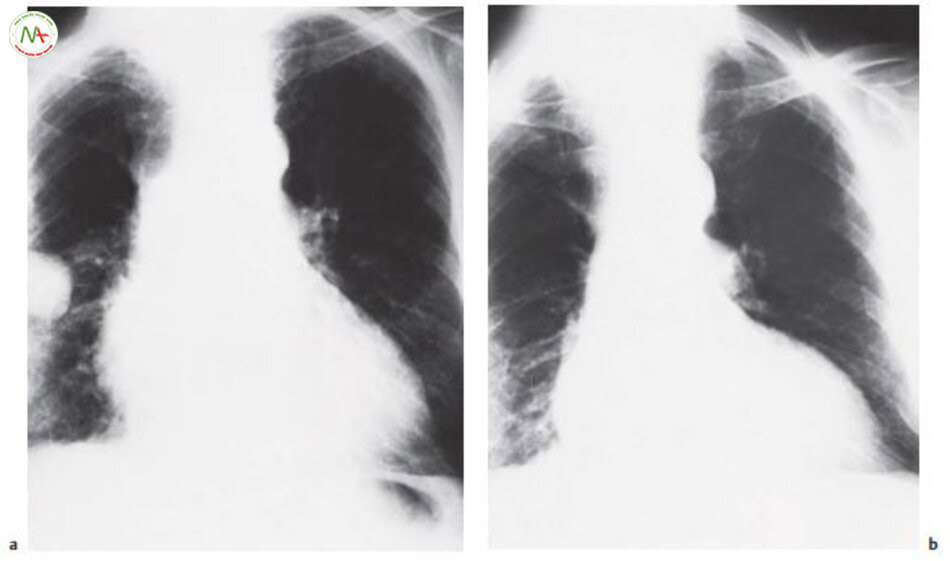
Đặc điểm lâm sàng. Bệnh nhân thường than đau ngực như xé nặng, có thể xuất phát ở lưng hoặc lan từ vùng trước tim ra sau lưng. Vị trí đau có thể gợi ý nguồn gốc bóc tách. Đau sau xương ức lan ra sau lưng gợi ý bóc tách đoạn lên động mạch chủ. Đau vùng gian xương bả vai gợi ý bóc tách đoạn xuống động mạch chủ, và đau bụng gợi ý tổn thương ở đoạn xuống động mạch chủ bụng. Đau khởi phát điển hình đột ngột và kéo dài, và thường làm bệnh nhân suy sụp. Khởi phát đột ngột và không có thay đổi trên ECG giúp chẩn đoán phân biệt bóc tách động mạch chủ và nhồi máu cơ tim. Ngoài ra một số triệu chứng khác liên quan bóc tách động mạch chủ là:
- Bóc tách động mạch cảnh làm giảm tưới máu não với biểu hiện các triệu chứng thần kinh (như liệt nửa người)
- Khoảng 1/2 bệnh nhân bóc tách động mạch chủ, sự thay đổi hình dạng gốc động mạch chủ làm suy chức năng động mạch chủ cấp.
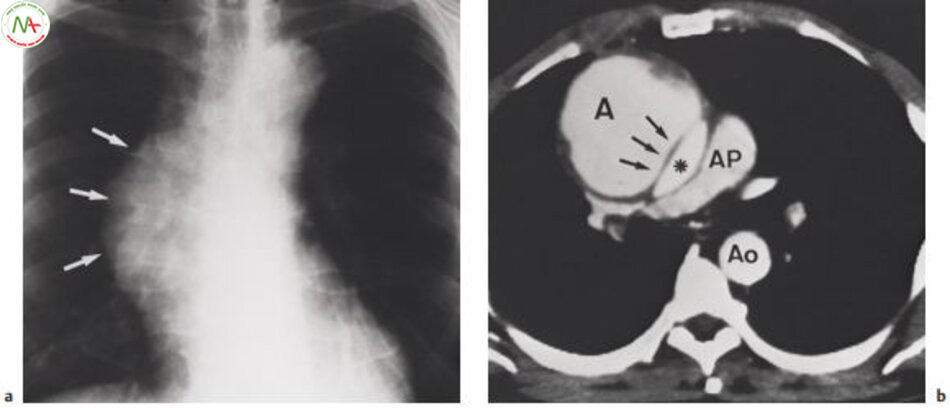
Thấy rõ giãn dị thường đoạn lên động mạch chủ (mũi tên)
Chụp cắt lớp vi tính trên bệnh nhân này cho thấy phình mạch và màng bóc tách (mũi tên). A=phình mạch, AP=động mạch phổi, Ao=đoạn xuống động mạch chủ,*= chỗ đúng của đoạn lên động mạch chủ
- Chèn ép thân động mạch cánh tay đầu (truncus bra- chiocephalicus ) làm thiếu hụt mạch và chênh lệch huyết áp giữa cánh tay phải và trái. Thiếu hụt mạch gần như là đặc trưng của bóc tách động mạch chủ, bởi vì chỉ thuyên tắc động mạch hoặc bệnh Takaysu mới gây các triệu chứng tương tự.
- Các biến chứng ít gặp khác chèn ép mạch vành do nhồi máu cơ tim, vỡ chỗ bóc tách vào khoang màng ngoài tim gây chèn ép tim cấp tính, tràn máu màng phổi, vỡ đoạn xuống động mạch chủ gây tràn máu vào trung thất hoặc ổ bụng, chèn ép động mạch thận sau cùng là suy thận cấp, nhồi máu mạc treo kèm theo đau bụng cấp do chèn ép động mạch thân tạng và/hoặc động mạch mạc treo tràng trên và thiếu máu chi cấp thứ phát do tắc nghẽn dòng máu trong động mạch chậu.
Bóc tách động mạch chủ không điển hình. Đôi khi (khoảng 5%) rách lớp áo trong không diễn tiến và không gây máu tụ trong thành. Ngược lại, một khối máu tụ trong thành có thể diễn tiến mà không có vết rách lớp áo trong. Nhìn chung người ta tin khối máu tụ trong thành do vỡ các mạch máu nhỏ nuôi mạch. Ngoài ra, mảnh xơ vữa động mạch có thể vỡ và dòng máu chảy vào chỗ mảnh vỡ gây tụ máu trong thành động mạch chủ.
Chẩn đoán. Phải nghi ngờ bóc tách động mạch chủ trên bệnh nhân có các triệu chứng, dấu hiệu điển hình và hình Xquang ngực bệnh lý (hình 6.21a). Chẩn đoán xác định dựa vào siêu âm tim qua ngả thực quản hoặc chụp cắt lớp vi tính (hình 6.21b) hoặc Chụp cộng hưởng từ mạch máu MRA.
Bệnh nguyên. Bóc tách động mạch chủ thường xuất hiện vào thập kỷ thứ 6 hoặc 7 trong cuộc đời. Tăng huyết áp, khoảng 80% bệnh nhân mắc phải, là một yếu tố dẫn đến tình trạng bệnh. Người ta cho là tăng huyết áp góp phần làm thoái hóa lớp áo giữa bằng cách chèn ép các mạch máu nhỏ nuôi động mạch chủ. Trong vài trường hợp, xơ vữa động mạch chủ và trước khi phẫu thuật động mạch chủ (như phẫu thuật bắt cầu mạch vành hoặc thay van động mạch chủ) có thể góp phần vào bệnh nguyên bóc tách động mạch chủ. Tuy nhiên, bóc tách động mạch chủ xuất hiện trên bệnh nhân trẻ tuổi. Với các trường hợp này, suy giảm thoái hóa lớp áo giữa được cho là yếu tố chính thúc đẩy bệnh. Bệnh thường gặp nhất gây bóc tách động mạch chủ là hội chứng Marfan. Những bệnh khác là hội chứng Ehlers−Danlos, hẹp động mạch chủ hoặc loạn sản cơ sợi huyết. Ở phụ nữ trẻ tuổi, 50% bóc tách động mạch chủ xuất hiện trong thai kỳ. Nếu bệnh nhân mắc hội chứng Marfan có thai, có khả năng cao bị bóc tách động mạch chủ, thường xuất hiện trong tam cá nguyệt thứ 3. Bóc tách động mạch chủ cũng có thể do chấn thương hoặc tổn thương do điều trị khi thực hiện thủ thuật dùng catheter hoặc bơm bóng trong lòng động mạch chủ.
Điều trị. Tỷ lệ tử vong của bóc tách động mạch chủ loại A là 1% mỗi giờ. Vỡ động mạch chủ là nguyên nhân nhiều nhất gây tử vong. Có thể giảm nguy cơ vỡ bằng cách hạ huyết áp (sử dụng nitrate hoặc chẹn beta). Do đó, bóc tách động mạch chủ loại A phải phẫu thuật ngay lập tức. Ngược lại, phẫu thuật bóc tách động mạch chủ loại B chỉ thực hiện khi xuất hiện biến chứng như thiếu máu chi hoặc trên các cơ quan quý.
Đau có nguồn gốc do màng phổi
Cường độ đau màng phổi thường dao động với hô hấp. Đau tăng lên khi hít vào và giảm hoặc không xuất hiện khi thở ra.
Chi phối màng phổi thành là các thần kinh phân thùy, khi bị viêm sẽ gây đau và các vùng bề mặt chi phối bởi các thần kinh gian sườn và các đoạn lồng ngực (đốt da). Điều này giải thích đau có nguồn gốc từ màng phổi bao phủ cơ hoành (phần trung tâm) có thể lan đến vai hoặc thậm chí (vùng ngoại biên) tới phần thượng vị.
Tiếng cọ màng phổi có thể thở nông và nghe ít di chuyển ở vùng phổi bị tràn máu màng phổi hơn là vùng không chịu ảnh hưởng. Tuy nhiên, dấu hiệu xác định tiếng cọ màng phổi là tiếng thô ráp, chà xát, sột soạt và nghe trong cả chu kỳ hô hấp. Nghe rõ nhất ở cuối thì hít vào và đầu thỳ thở ra. Các tiếng này biến mất khi dịch màng phổi tích tụ.
Viêm màng phổi
Viêm màng phổi xảy ra có hoặc không có bệnh phổi nền rõ ràng. Như đã đề cập, tiếng cọ màng phổi xuất hiện trước khi dịch tích tụ do viêm màng phổi xuất tiết. Ở bệnh nhân trẻ tuổi, tiếng cọ màng phổi có thể do nhiễm coxasackievirus (bệnh Bornholm) hoặc các bệnh do nhiễm siêu vi khác, đặc biệt nếu nghe ở cả 2 phổi. Hơn nữa, tiếng cọ màng phổi có thể do thuyên tắc phổi.
Tràn dịch màng phổi
Bệnh nguyên. Nguyên nhân thường gặp nhất của tràn dịch màng phổi là suy tim sung huyết, bệnh lý ác tính và thuyên tắc phổi.
Đặc điểm lâm sàng. Gõ đục, phế âm giảm dần và tiếng dê kêu (egophony) ở bờ trên vùng tràn máu.
Cường độ phế âm giảm dần khi tăng tích tụ dịch. Nếu phổi bị chèn ép, đặc điểm phế âm là âm thở phế quản (chèn ép hô hấp).
Nếu số lượng dịch màng phổi < 300ml, sẽ không thể thấy trên phim Xquang ngực.
Số lượng nhỏ hơn tràn máu màng phổi có thể thấy trên phim Xquang ngực tại thì thở ra và đặc biệt ở vị trí nằm lệch bên. Tràn dịch lớn đặc trưng bởi mặt lõm hướng lên của lớp dịch (hình 6.22). Đôi khi, tràn dịch có thể tích tụ giữa các thùy phổi và tạo ra đám mờ hình tròn trên phim Xquang ngực giống như một khối u. Do sự tiêu tan dịch màng phổi, nó được gọi là u “bóng ma” hoặc u “tiêu tan” (hình 6.23). Tràn dịch khu trú và mạn tính có thể biểu hiện trên Xquang ngực không điển hình. Siêu âm là phương pháp thích hợp nhất để tìm tràn dịch màng phổi lượng nhỏ và cũng có thể bộc lộ các vách ngăn hoặc dày màng phổi. Chụp cắt lớp vi tính để bổ sung thêm dữ kiện, đặc biệt thông tin về vùng trung thất. Nếu màng phổi dày và cho thấy dấu hiệu tăng sau khi bơm thuốc cản quang tĩnh mạch, nên nghi ngờ tràn mủ màng phổi.
Hình sau trước
Hình bên
b Sau điều trị bằng lợi tiểu: “u biến mất”
Chẩn đoán phân biệt. Cân nhắc chẩn đoán phần lớn dựa trên biểu hiện lâm sàng và hình ảnh Xquang ngực:
- Nếu có SỐT thì nghi ngờ VIÊM, và bệnh nhân không sốt có tràn dịch màng phổi thì nghi ngờ ác tính.
- Sốt không xuất hiện trên bệnh nhân tràn dịch màng phổi do suy tim trái và sung huyết phổi. Triệu chứng thường gặp nhất là khó thở, không có cảm giác đau. Các triệu chứng lâm sàng khác của suy tim, chẩn đoán khá dễ dàng.
- Tràn dịch màng phổi do suy tim sung huyết thường ở 2 bên phổi và nếu 1 bên thì ưu tiên phổi phải. Trong
thuyên tắc phổi tràn dịch màng phổi xuất hiện đồng thời với nhồi máu phổi - Phát hiện bệnh nhu mô phổi là đầu mối quan trọng để tìm nhiều nguyên nhân khác nhau của tràn dịch màng phổi như viêm phổi, lao phổi hoặc ung thư.
- Rất quan trọng loại trừ các bệnh vùng thượng vị như bệnh nguyên tìm năng.
Phân tích dịch màng phổi
Quan sát. Chọc dịch màng phổi có mùi hôi là điển hình nhiễm trùng màng phổi và dịch xuất huyết do ung thư hoặc thuyên tắc phổi.
Nồng độ hemoglobin trong dịch màng phổi cao hơn phân nửa hemoglobin trong máu là chẩn đoán xuất huyết khoang màng phổi. Tràn máu màng phổi, do chấn thương ngực, cũng có thể là biến chứng của chọc hút màng phổi, sinh thiết màng phổi hoặc sau một can thiệp dưới đòn.
Nếu dịch màng phổi là chất lỏng màu trắng sữa có thể là tràn dưỡng trấp màng phổi hoặc giả tràn dưỡng trấp màng phổi. Trong tràn dưỡng trấp màng phổi, mức triglyceride tăng, trong khi đó giả tràn dưỡng trấp màng phổi, nồng độ cholesterol tăng.
Dịch tiết (Traaannnsuuudaaate) và dịch thấm (Exuuudaaate). Nguyên nhân dịch thấm là do thay đổi áp suất thủy tĩnh và áp suất keo. Dịch tiết xuất hiện trong các trường hợp thay đổi tính thấm màng. Do đó, dịch tiết có nồng độ protein cao hơn dịch thấm (bảng 6.14). Phân biệt dịch thấm và dịch tiết rất quan trọng vì nếu dịch thấm thì không cần tiến hành chẩn đoán thêm. Nguyên nhân thường gặp nhất suy tim sung huyết, hạ protein máu do xơ gan hoặc hội chứng thận hư. Các bệnh này thường không khó để chẩn đoán. Nếu dịch tiết thì bắt buộc phải chẩn đoán thêm.
Xét nghiệm. Phân tích dịch màng phổi trong phòng xét nghiệm dựa vào:
- Xét nghiệm vi sinh và tế bào học
- Các thành phần khác nhau giữa dịch thấm và dịch tiết như protein và LDH.
- glucose, amylase, triglyceride, số lượng hồng cầu và số lượng bạch cầu
- pH trong dịch màng phổi có thể đo bằng thiết bị khí máu trong môi trường yếm khí. Rất hữu ích đánh giá dịch trong tràn dịch màng phổi do viêm phổi. pH<7.2 là chẩn đoán biến chứng tràn dịch màng phổi do viêm phổi, cần phải đặt dẫn lưu.
Dịch tiết là khi dịch màng phổi có nồng độ LDH (lactic dehydrogenase) cao, hàm lượng protein cao, nồng độ cholesterol cao và tỷ lệ LDH trong dịch màng phổi/huyết thanh cao (bảng 6.14). Tuy nhiên, hàm lượng protein của dịch màng phổi có thể tăng trong suy tim sung huyết nếu bệnh nhân dùng lợi tiểu. Chẩn đoán số lượng bạch cầu cũng quan trọng và các thành phần bạch cầu. Tăng quá mức số lượng bạch cầu (L 50000−100 000/μL) thường là mủ (trong tràn mủ màng phổi). Số lượng bạch cầu thấp không phân biệt được bệnh nguyên do nhiễm trùng hay không do nhiễm trùng, mà hiện diện trong nhiều bệnh khác (như tràn dịch màng phổi do viêm phổi, thuyên tắc phổi, ung thư, viêm màng phổi do siêu vi, viêm tụy và lao phổi hoạt động). Một số lượng tế bào lympho có trong dịch màng phổi do lao hoặc ung thư. Xuất hiện bạch cầu đa nhân ưa acid thì không đặc hiệu.
Sinh thiết màng phổi. Nếu phân tích dịch chọc màng phổi vẫn chưa thể chẩn đoán, nên làm tiếp sinh thiết màng phổi. Nếu màng phổi lan tỏa phức tạp, chọc xuyên màng phổi bằng kim nhỏ có hiệu quả chẩn đoán cao. Chẩn đoán tốt nhất là nội soi lồng ngực, nhờ đó có thể thu được sinh thiết được cả lá thành và lá tạng màng phổi.
Bảng 6.14 Phân biệt dịch thấm và dịch tiết dựa bằng phân tích dịch màng phổi.
| Dịch tiết | Dịch thấm | |
| Tỷ lệ protein màng phổi/huyết thanh | l 0.5 | L 0.5 |
| Tỷ lệ LDH màng phổi/huyết thanh | l 0.6 | L 0.6 |
| Cholesterol | l 45 mg/dL [1.16 mmol/L] | L 45 mg/dL [1.16 mmol/L] |
Tràn dịch màng phổi do lao
Bệnh nguyên. tràn dịch sau sơ nhiễm xảy ra như là tràn dịch màng phổi độc lập trong trường hợp không có bệnh nhu mô phổi biểu hiện trên phim Xquang ngực và xảy ra trong vài tháng nhiễm bán cấp nguyên phát. Loại lao phổi này phần lớn gặp ở thanh thiếu niên và người trẻ trưởng thành. Bệnh nhân không có triệu chứng, hoặc nếu có thường gặp nhất là sốt, khó chịu trong người và sụt cân. Hầu hết bệnh nhân có xét nghiệm da tuberculin dương tính.
Chẩn đoán. dịch màng phổi là dịch tiết > 50% tế bào lympho. Mức glucoese thấp và hiếm khi nhìn thấy my- cobacteria dưới kính hiển vi. Cấy dịch đem nuôi cấy thu được mycobacteria 20% trường hợp, kết quả thu được cao hơn nuôi vi khuẩn từ sinh thiết màng phổi. U hạt và/ hoặc mycobacteria phát triển hơn 50% trường hợp.
Tràn dịch màng phổi do U
Bệnh nguyên. Ung thư phổi và vú di căn là các khối u nguyên phát thường gặp nhất. Nếu u nguyên phát đã được phát hiện trước đó, chẩn đoán sẽ dễ dàng. Còn nếu u nguyên phát chưa được chẩn đoán thì sẽ gặp khó khăn, bởi vì mỗi khối u di căn đều có thể là nguyên nhân tràn dịch màng phổi do u.
Chẩn đoán. Tràn dịch màng phổi do u thường là dịch tiết có hoặc không có máu. Phân tích tế bào dịch màng phổi sẽ xác định chẩn đoán trên 70% các trường hợp. Nếu phân tích tế bào vẫn không thể chẩn đoán, bước kết tiếp nên chọc hút khoang màng phổi và sinh thiết mô học
Tràn dịch màng phổi do các bệnh trong ổ bụng
Tràn dịch màng phổi có thể gây ra do nhiều bệnh nguyên trong ổ bụng như:
- Trong viêm tụy tràn dịch màng phổi trái xuất hiện trên 15% bệnh nhân viêm tụy cấp hoặc viêm tụy nang giả.
- Dịch thường là dịch tiết và nồng độ amylase máu cao. Nồng độ amylase máu cao cũng có trong vỡ thực quản, mà amylase có nguồn gốc từ nước bọt.
- Triệu chứng cơ năng và triệu chứng thực thể có thể quy về ngực, thường kèm theo áp xe dưới cơ hoành. Trong xơ gan, dịch cổ trướng có thể đi qua đường nứt nhỏ trong cơ hoành vào khoang màng phổi phải.
- Tràn dịch màng phổi và cổ trướng liên quan đến các khối u vùng chậu không di căn ở phụ nữ gọi là hội chứng Meig. Sau phẫu thuật cắt khối u vùng chậu, cổ trướng và tràn dịch màng phổi sẽ thuyên giảm đáng kể.
Tràn dịch màng phổi do suy tuyến giáp
Hiếm khi tràn dịch màng phổi và tràn dịch màng tim có nồng độ protein cao trên bệnh nhân suy giáp
Tràn dịch màng phổi do các bệnh mạch máu – collagen
Tràn dịch màng phổi xảy ra trong viêm khớp dạng thấp và lupus ban đỏ hệ thống (SLE) (chương 4). Đặc biệt trong viêm khớp dạng thấp, nồng độ glucose rất thấp trong dịch màng phổi. Bất thường trong xét nghiệm thường gặp nhất của SLE là sự hiện diện của tự kháng thể. Hiệu giá kháng thể kháng nhân (ANA) cao trên bệnh nhân có bệnh đang tiến triển.
Hội chứng móng vàng và tràn dịch màng phổi
Hội chứng móng vàng là bệnh cảnh cực kỳ hiếm gặp. Bệnh có biểu hiện vàng móng, phù bạch huyết chi dưới, và tràn dịch màng phổi. Do thoát dịch bạch huyết bị suy giảm không rõ nguyên nhân.
Viêm màng phổi do tăng bạch cầu ái toan
Chẩn đoán viêm màng phổi do tăng bạch cầu ái toan khi dịch màng phổi chứa ít nhất 10% eosinophil. Sự hiện diện của eosinophil không đặc hiệu và có thể quan sát thấy trong các khối u ác tính, sau khi tràn khí màng phổi sau xuất huyết khoang màng phổi và tác dụng phụ của một số thuốc.
Tràn dưỡng trấp màng phổi và viêm màng phổi do cholesterol
Tràn dưỡng trấp màng phổi có thể do vết rách sau chấn thương của ống ngực (tổn thương, phẫu thuật), phá hủy do khối u ác tính (u bạch huyết, ung thư tụy, ung thư dạ dày…) hoặc những thay đổi trong dẫn lưu bạch huyết (như bệnh thoái hóa leiomyomatosis).
Tràn dưỡng trấp màng phổi cần phải phân biệt với bệnh gọi là giả tràn dưỡng trấp màng phổi. Dịch mờ đục như sữa trong cả 2 bệnh do hàm lượng lipid cao. Dịch trong tràn dưỡng trấp màng phổi là trglyceride (>110 mg/dl [L 1.25 mmol/L]) dưới dạng chymomicron và vào trong khoang màng phổi thông qua lỗ rò ống ngực.
Ngược lại, giả tràn dưỡng trấp màng phổi do tích tụ cholesterol. Bệnh nguyên khác nhau ở:
- dưỡng trấp:: chấn thương, tổn thương ống ngực (phẫu thuật, đâm thủng ngực).
- bệnh lý ác tính: u bạch huyết, ung thư di căn, u mạch bạch huyết
- gỉả tràn dưỡng trấp: viêm mạn tính (như lao phổi).
Tràn dịch màng phổi và Nhồi máu phổi
Dịch giới hạn trong các mạch máu nhỏ.
Tràn dịch màng phổi và Viêm phổi
Chẩn đoán phân biệt biến chứng màng phổi do viêm phổi (xem chương 16)
Tràn mủ màng phổi
Chẩn đoán. xuất hiện dịch hôi thối và luôn tìm ra vi khuẩn. Mùi hôi đặc trưng do vi khuẩn kỵ khí. Nếu nuôi cấy thông thường không tìm ra vi khuẩn, cần nghi ngờ bệnh lao. Tràn mủ màng phổi là giai đoạn bán cấp thường bị giới hạn. Chụp cắt lớp vi tính cho thấy tăng sáng màng tràn mủ sau khi bơm thuốc cản quang tĩnh mạch. Nếu dẫn lưu, có thể sau khi truyền streptokinase, vẫn không thành công, thì nên can thiệp phẫu thuật.
Bất kỳ tràn dịch màng phổi kèm theo viêm phổi, như tràn dịch màng phổi do viêm phổi, không đáp ứng với kháng sinh thì nên chọc hút dịch và đem đi phân tích pH thấp (<7.2) là điển hình của tràn dịch màng phổi do viêm phổi có biến chứng và cần dẫn lưu như tràn mủ màng phổi.
Bệnh nguyên. Tràn mủ màng phổi do nguyên nhân nhiễm trùng trong phổi và lan sang khoang màng phổi. Nhiễm trùng màng phổi nguyên phát ít gặp hơn. Các vi khuẩn được xét nghệm giống viêm phổi (như phế cầu, các loài vi khuẩn kỵ khí và hiếu khí). Nhóm Streptococcus milleri là vi khuẩn điển hình gây nhiễm trùng màng phổi nguyên phát.
U màng phổi
U trung biểu mô màng phổi
Đặc điểm lâm sàng. Chúng ta thường bỏ sót chẩn đoán u trung biểu mô màng phổi. Các triệu chứng thường gặp nhất là đau ngực liên tục và khó thở khi gắng sức, khi kèm theo tràn dịch màng phổi hoặc chính khối u làm cản trở sự lưu thông 1 bên phổi. Chụp Xquang ngực cho thấy bệnh học 1 bên phổi như dày màng phổi khu trú hoặc lan tỏa, một khối u màng phổi và cuối cùng là tràn dịch màng phổi (hình 6.24). Các mảnh màng phổi vôi hóa là dấu hiệu cho thấy bệnh nhân đã tiếp xúc với amiăng trước đó. U trung biểu mô điển hình xảy ra trong các nghề nghiệp tiếp xúc amiăng (như thợ máy, thợ điện…) và biểu hiện của khối u từ 25-35 năm.
Chẩn đoán. Chụp cắt lớp vi tính lồng ngực hỗ trợ khi nghi ngờ trên lâm sàng các dấu hiệu sau: dày màng phổi lan tỏa hoặc giới hạn, có hoặc không tràn dịch và phổi liên quan bị co rút. Dịch màng phổi thường xuất huyết. Phân tích tế bào học có thể chẩn đoán nhưng nên làm phẫu thuật sinh thiết màng phổi.
U màng phổi lành tính
U sợi, u mỡ, u sụn, u máu, u nhầy, u rễ thần kinh Những loại u này hiếm gặp và có thể gây đau ngực không đặc trưng bên ngực tổn thương. Trên hình Xquang ngực khối u phân chia rõ ràng và dày đặc.
U bạch huyết ác tính
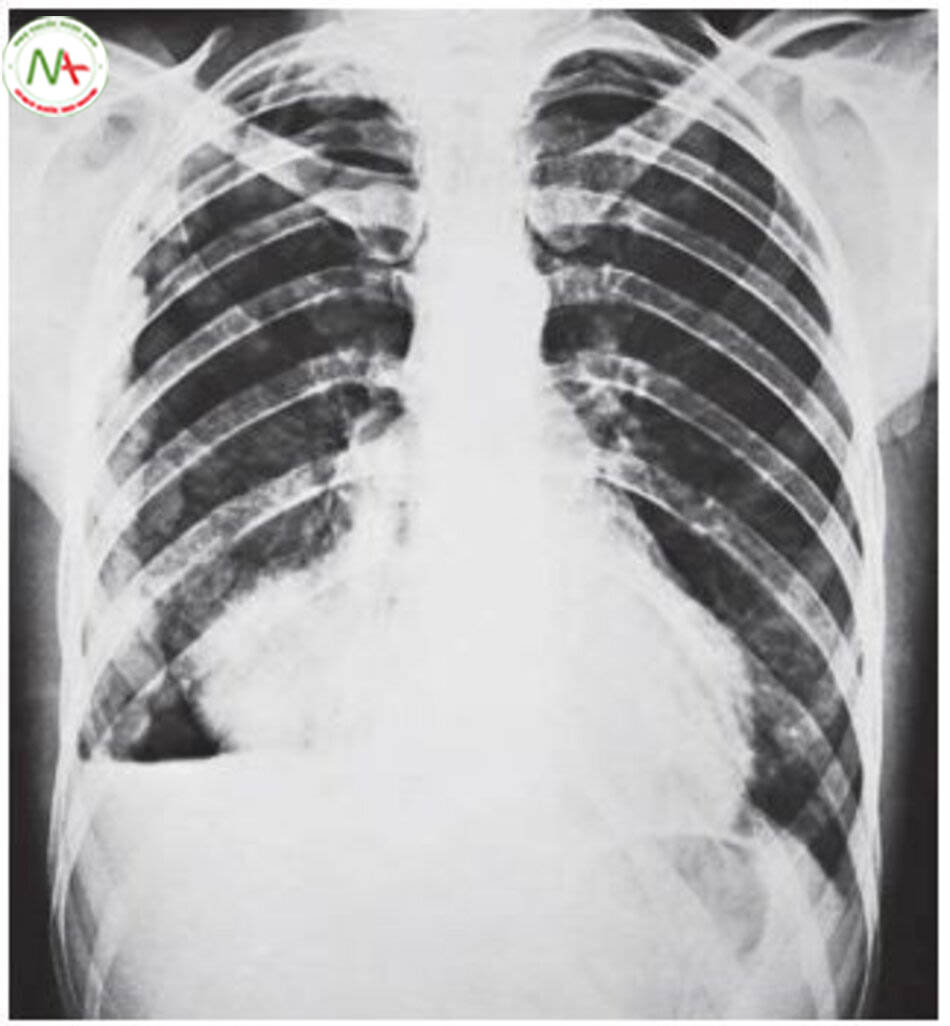
Tràn dịch màng phổi xảy ra trong u bạch huyết Hodgkin và non-Hodgkin, thường trong giai đoạn nặng (giai đoạn IV).
Tràn khí màng phổi tự phát
Bệnh nguyên. Triệu chứng của tràn khí màn phổi tự phát là đau ngực và khó thở. Chẩn đoán phân biệt tràn khí màn phổi nguyên phát và thứ phát:
- Tràn khí màn phổi nguyên phát xuất hiện ở người trẻ, đàn ông cao và không có bệnh nền ở phổi – chứng minh bằng các xét nghiệm chức năng phổi hoặc hình ảnh Xquang ngực. Tuy nhiên, chụp cắt lớp vi tính hoặc nội soi lồng ngực có thể phát hiện các túi khí nhỏ trong các hốc phổi, 2 thủ thuật này nên làm để điều trị tràn khí màng phổi tái phát một bên đầu tiên.
- Tràn khí màn phổi thứ phát xuất hiện trong bệnh phổi như khí phế thủng, xơ hóa phổi, thoái hóa mạch bạch huyết…
- Tràn khí màn phổi do điều trị có thể là biến chứng thường gặp của chọc dò xuyên lồng ngực hoặc chọc dò tĩnh mạch dưới đòn.
- Tràn khí trung thất do khí từ phổi đi vào trung thất và có thể xuất hiện lúc ho hoặc vận động Val- sava cực độ. Nghi ngờ nếu tràn khí dưới da xuất hiện ở ngực trên và cổ.
Chẩn đoán. khám lâm sàng thấy âm phổi không giảm và không có gõ vang. Các triệu chứng thường gặp nhất là đột ngột đau ngực 1 bên phổi, sau đó là khó thở. Bệnh sử có thể giúp chẩn đoán sơ bộ và nếu tràn khí màng phổi đủ lớn có thể chẩn đoán dựa vào lâm sàng. Chẩn đoán xác định dựa vào Xquang ngực thẳng có hình ảnh như có 1 đường phân chia màng phổi tạng với màng phổi thành (hình 6.25). Tràn khí màng phổi tái phát lần đầu chiếm 1/3 và lần thứ 2 chiếm 1/2 các trường hợp.
Tràn khí màng phổi áp lực (tự phát)
Biến chứng này đe dọa tính mạng và không nên bỏ sót. Nghi ngờ tràn khí màng phổi áp lực nếu cường độ khó thở không giảm như trong tràn khí màng phổi không biến chứng mà tăng lên. Nếu áp lực trong tràn khí màng phổi tăng cao hơn áp suất khí quyển, có thể do rò rỉ 1 đường trong khoang màng phổi hoặc do biến chứng của thông khí áp lực dương, làm xuất hiện tràn khí màng phổi áp lực. Trung thất lệch phía không tràn khí và cung lượng tim có thể suy giảm nghiêm trọng do áp lực trong lồng ngực dương gây giảm máu tĩnh mạch về tim. Biểu hiện lâm sàng là giãn tĩnh mạch cổ, nhịp tim nhanh và tụt huyết áp. Tràn khí màng phổi áp lực có thể xuất hiện sau khi mở ngực nếu không đặt ống dẫn lưu hoặc rút ra quá sớm. Tràn khí màng phổi áp lực tự phát hiếm khi xảy ra và thường xảy ra trong phổi có bệnh lý nền riêng biệt.
Đau gian sườn
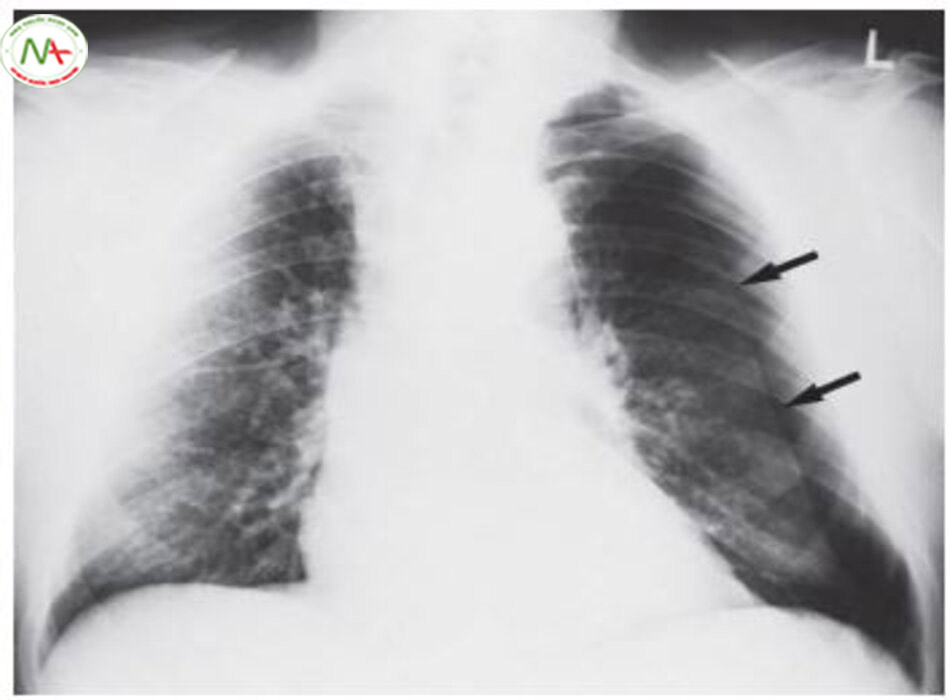
Bệnh nguyên. Đau gian sườn thường xuất hiện khi phẫu thuật lồng ngực, đặc biệt nếu tổn thương thần kinh gian sườn khi nội soi lồng ngực. Các nguyên nhân đau gian sườn khác là kích thích rễ thần kinh do bệnh lý cột sống hoặc u thần kinh (như trong u sợi thần kinh)
Chẩn đoán phân biệt. Herpes zoster thường là nguyên nhân gây đau. Đau khu trú tới các vùng thần kinh chi phối, có thể xuất hiện nhiều ngày trước hoặc mắc đồng thời với da phát ban.
Tổn thương dạng herpes sắp xếp thành dải các cụm đi theo đường đi rễ thần kinh. Bệnh thần kinh sau mắc herpes có thể kéo dài nhiều tháng hoặc nhiều năm và gây khó chịu khi mắc bệnh (xem chương 4).
Bệnh Bornholm hoặc bệnh đau nhói ngực (xem chương 4) thường chẩn đoán là đau thần kinh gian sườn. Đau nhói, dữ dội và đau nhất ở vùng hạ sườn hoặc vùng dưới đòn, có thể do viêm màng phổi.
Đau lồng ngực cơ xương
Đau có nguồn gốc từ cơ và xương, như một quy luật, không khó để chẩn đoán dựa trên vị trí khu trú gây đau. Trong trường hợp không có đau cơ, nghi ngờ viêm đau nhiều cơ khớp hoặc viêm đa cơ. Đau cơ xảy ra sau gắng sức tột độ và giới hạn về thời gian. Đau cơ bị giới hạn về thời gian gọi là cứng cơ (xem chương 10).
Ngoài ra còn có các nguyên nhân đau ngực như: gãy xương sườn khi ho nhiều, đau cơ xơ hóa, quá trình thâm nhiễm, u hạt bạch cầu ái toan, di căn đến xương sườn (xem chương 11) hoặc u trung biểu mô ác tính.
Các nguyên nhân gây đau ngực khác
Hội chứng SAPHO Hội chứng này (phì đại xương ức sườn đòn) ảnh hưởng nhiều nhất đến thành ngực trước (xem chương 10). Bệnh nhân than đau do phù ở các vùng này. Đau có thể xảy ra trước các dấu hiệu thực thể, khiến chẩn đoán khó khăn. Xquang ngực có thấy xương đòn dày lên.
Theo định nghĩa, hội chứng này kết hợp các triệu chứng khác (SAPHO: viêm bao hoạt dịch, mụn trứng cá, mụn mủ, phì đại xương, viêm xương). Bệnh nguyên vẫn còn chưa hiểu rõ.
Hội chứng Tietze. hội chứng Tietze gồm phù, đau và ấn đau sụn sườn trên và xảy ra ở những người trẻ tuổi. Các khớp sụn sườn có liên quan sẽ phù và ấn đau. Thường ảnh hưởng các khớp đơn và nhiều khớp thường chỉ gặp 1 bên (hình 6.26).
Hội chứng “trượt xương sườn” hoặc “đầu xương sườn”. Thuật ngữ này dùng để mô tả bệnh nguyên không được giải thích rõ tràng của hội chứng đau ngực và đặc biệt đau bụng. Xuất hiện hầu hết ở những người trẻ tuổi, cơn đau có thể kích thích bằng cách
bẩy khung sườn dưới lên. Đôi khi có nghe tiếng lách cách.
Bệnh Mondor đặc trưng bởi viêm tĩnh mạch khu trú trên bề mặt của tĩnh mạch ngực bên (xem chương 3)
Ung thư vú. Ung thư vú có thể gây cảm giác đau nhẹ, nhưng thường là hoàn toàn không có triệu chứng. Do đó, lúc chẩn đoán là đã vào giai đoạn cuối của bệnh. Người phụ nữ tình cờ nhận thấy có nốt cứng khu trú ở vú. Đôi khi núm vú thụt vào trong.
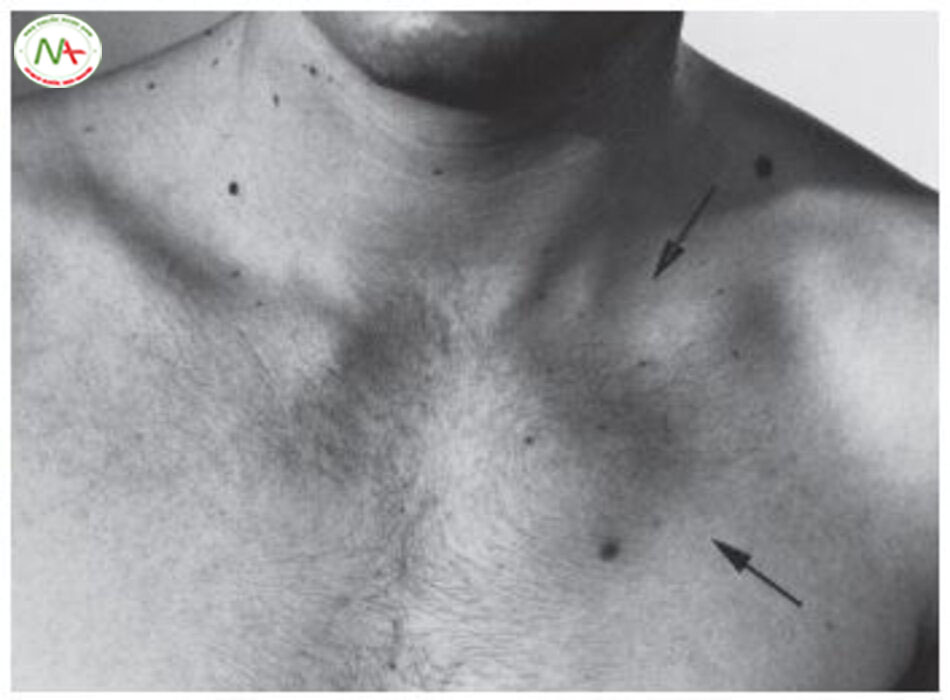
Ca lâm sàng
Ca 1
Nữ 45 tuổi tới khám vì những cơn đau ngực sau xương ức đột ngột về ban đêm làm cô ta tỉnh giấc. Mỗi cơn kéo dài 10-15ph và hồi phục ngay sau đó. Cô ta có lối sống ít di chuyển nhưng có thể trèo 2 tầng cầu thang mà không thấy khó chịu. Bệnh nhân hút thuốc lá nhưng không dùng chất cấm. HA 130/70 mmHg, mạch 78 l/ph và đều, nhịp thở 13 l/ph. BMI 28 kg/m2. Tĩnh mạch cổ không nổi ở tư thế ngồi và không có tiếng thổi ở cổ. Phổi trong, không có tiếng tim bất thường, ECG có nhịp xoang thường mà không có bất thường khử cực. ECG theo dõi liên tục thấy ST chênh lên ở V4-V6 trong cơn đau. Cơ chế bệnh sinh gây ra tình trạng bệnh nhân này giống nhất với tình trạng nào sau đây?
- Cơn đau cách hồi.
- Nhồi máu não ổ khuyết.
- Thuyên tắc phổi.
- Hội chứng Raynaud.
- Viêm động mạch Takayasu.
Đáp án đúng là D:
| Đau thắt ngực do co mạch | |
| Bệnh học | -Tăng hoạt động của cơ trơn mạch máu |
| Biểu hiện lâm sàng | -Trẻ tuổi (<50 tuổi)
-Hút thuốc (Giống với các yếu tố nguy cơ bệnh mạch vành khác) -Đau tức ngực tái phát +Xảy ra khi nghỉ ngơi hoặc khi ngủ +Tự hết <= 15 phút |
| Chẩn đoán | -ECG liên tục: ST chênh lên
-Chụp mạch vành: không có bệnh mạch vành |
| Điều trị | -Thuốc chẹn kênh Canxi
-Nitroglycerin dưới lưỡi |
Biểu hiện lâm sàng của bệnh nhân này phù hợp với cơn đau ngực do co mạch (Còn được biết tới là đau ngực Prinzmetal). Tăng cường hoạt động của cơ trơn mạch vành dẫn tới hẹp lan tỏa hoặc khu trú mạch vành, thiếu máu cơ tim thoáng qua dẫn tới đau ngực. Bệnh nhân đặc trưng bởi các cơn tức ngực tái phát xảy ra khi nghỉ ngơi hoặc ngủ. Hút thuốc được biết tới là một yếu tố nguy cơ, những bệnh nhân thường trẻ và thiếu các yếu tố nguy cơ của bệnh mạch vành (THA, ĐTĐ). Khi co mạch vành dẫn tới thiếu máu cơ tim xuyên vành, chẩn đoán thường bằng ECG theo dõi liên tục thấy ST chênh lên khi có cơn đau ngực.
Cơ chế bệnh sinh của đau ngực do co mạch thường là HC Raynaud, một rối loạn đặc trưng bởi tăng hoạt động của cơ trơn mạch vành khi lạnh và stress, dẫn tới co mạch từng cơn ở ngón tay và ngón chân. Ngoài ra, chẹn Canxi là thuốc có tác dụng hàng đầu để điều trị cả HC Raynaud và đau ngực do co mạch. Tuy nhiên dù có cùng nguyên nhân bệnh học, tỷ lệ mắc của HC Raynaud ở bệnh nhân đau ngực do co mạch chưa thực sự được làm rõ.
Đáp án A: Đau cách hồi là tình trạng chuột rút cơ vì thiếu máu khi gắng sức thường xảy ra ở chi dưới trong bệnh cảnh xơ vữa mạch vành. Bệnh hệ thống này thường dẫn tới cơn đau thắt ngực điển hình tuy nhiên co mạch, so với hẹp mạch vành do xơ vữa mới là cơ chế bệnh học chính của cơn đau ngực.
Đáp án B: Thiếu máu não ổ khuyết não do hẹp mạch động mạch nhỏ cấp máu cho hạch đáy, chất xám dưới vỏ não, cầu não. Đặc trưng gây ra do bệnh mạch máuu mãn tính có thoái hóa mỡ hyalin, tạo thành u máu ở vi mạch ở bệnh nhân THA và ĐTĐ. Hẹp mạch đóng vai trò chính.
Đáp án C: Nguyên nhân chủ yếu gây thuyên tắc phổi là thuyên tắc huyết khối từ tĩnh mạch sâu của chi dưới. Đau ngực do hẹp mạch vành không có thuyên tắc tại phổi.
Đáp án D: Bệnh viêm mạch Takayasu là bệnh viêm mạch mãn tính ảnh hưởng đến động mạch chủ và các động mạch cánh tay. Bệnh học liên quan đến viêm nhiễm tế bào hơn là do co mạch.
Tổng kết: Đau ngực do co mạch đặc trưng bởi cơn tức ngực tạm thời do tăng cường hoạt động của cơ trơn mạch máu dẫn tới hẹp mạch vành gián đoạn. HC Raynaud thường ảnh hưởng chính lên động mạch tại ngón tay và xảy ra thông qua cùng một cơ chế.
Ca 2
Bệnh nhân nam 52 tuổi đến phòng khám do đau ngực thường xuyên kéo dài 6 tuần nay. Cơn đau thường xảy ra vào ban đêm và được mô tả đau sau xương ức và tính chất rát nóng. Bệnh nhân cũng có tiền sử ho mạn tính và thỉnh thoảng khàn giọng. Anh ta có bệnh mạch vành và được đặt stent tẩm thuốc sau NSTEMI 3 năm trước. Thuốc hiện tại bao gồm aspirin liều thấp, atorvastatin, metoprolol, losartan. Bệnh nhân ngừng hút thuốc lá sau nhồi máu cơ tím. Sinh hiệu ổn định. Thăm khám không có bất thường. ECG không thấy bất thường. ECG gắng sức thấy ST chênh xuốíng 1mm ở chuyển đạo thành dưới tại nhịp tim ở mức 90% giá trị ước lượng nhịp tối đa, nhưng xét nghiệm tưới máu cơ tim không thấy dấu hiệu thiếu máu do stress. Bệnh nhân không thấy đau ngực khi làm nghiệm pháp gắng sức. Điều trị nào sau đây là tốt nhất cho bệnh nhân này?
- Alprazolam.
- Amitriptyline.
- Ibuprofen.
- Nifedipine.
- Nitroglycerin.
- Omeprazole.
Diễn giải: Biểu hiện đau ngực của bệnh nhân rất giống do hội chứng trào ngược dạ dày, thực quản (GERD). Đau ngực do GERD có thể gần giống với đau thắt ngực tuy nhiên thường kéo dài hơn và xảy ra khi nghỉ ngơi hoặc sau bữa ăn, thường làm bệnh nhân thức giấc và thường cải thiện khi dùng kháng acid. Ngoài ra, bệnh nhân với GERD sẽ thường có các triệu chứng khác (ho, nói khàn) do trào ngược dịch tiết dạ dày vào thanh quản hoặc trên hầu họng.
Điều trị ban đầu GERD ở bệnh nhân có ít hơn 2 đợt triệu chứng/tuần bao gồm thay đổi lối sốíng (giảm cân, ngủ kê cao đầu) và kháng thụ thể histamin 2 (ranitidine, famotidine). Bệnh nhân với các triệu chứng xuất hiện thường xuyên hoặc nặng hơn, có bằng chứng của viêm trợt thực quản, hoặc tổn thương hầu họng thanh quản nên được điều trị bằng ức chế bơm proton trong 8 tuần (omeprazole, pantoprazole).
| Bệnh GERD | |
| Bệnh học |
|
| Biểu hiện |
|
| Biến chứng |
|
| Điều trị ban đầu |
|
Ý A: Alprazolam là benzodiazepine tác dụng ngắn có thể sử dụng trong cơn hoảng loạn hoặc lo âu, tuy nhiên do các tác dụng đi kèm nên việc sử dụng thuốc bị hạn chế và nên tránh. Cơn hoảng loạn thường biểu hiện với đau ngực từng cơn, nhưng khó thở và cảm giác sợ hãi đi kèm cũng thường thấy.
Ý B: Amitriptyline là thuốc chống trầm cảm 3 vòng sử dụng để điều trị trầm cảm và đau thần kinh. Thuốc không được sử dụng để điều trị GERD.
Ý C: NSAIDs thường được sử dụng trong điều trị đau ngực do cơ xương (viêm sụn sườn); cơn đau này thường khởi phát khi sờ hoặc cử động và không đi kèm với ho hoặc khàn giọng
Ý D: Chẹn kênh canxi được sử dụng để điều trị cơn đau thắt ngực (Prinzmetal). Bệnh nhân có đau ngực tái phát thường làm bệnh nhân thức giấc, nhưng không đi kèm ho và khàn giọng.
Ý E: Nitroglycerin thường được sử dụng để giảm nhẹ cơn đau thắt ngực. Mặc dù ECG gắng sức của bệnh nhân này thấy ST chênh xuốíng, bằng chứng thiếu máu ở 90% nhịp là không thường thấy ở bệnh nhân có bệnh mạch vành. Xét nghiệm tưới máu cơ tim vẫn bình thường đảm bảo rằng đau ngực không liên quan đến thiếu máu cơ tim. Nitroglycerin thường giảm đau ngực do GERD nhưng không phải điều trị chính xác cho GERD.
Tổng kết: Đau ngực do GERD có thể gây cơn đau ngực gần giống cơn đau thắt ngực. Các cơn kéo dài xảy ra khi nghỉ ngơi và sau bữa ăn, và đi kèm với kích thích hầu họng thanh quản (ho, nói khàn) đều gợi ý GERD. Điều trị chính xác bao gồm thay đổi lối scíng và kháng thụ thể histamin 2 hoặc ức chế bơm proton (omeprazole).
Ca 3
Bệnh nhân nữ 37 tuổi đến phòng khám do đôi khi có các cơn đau ngực dưới ng ức về đêm khiến cô ta phải thức giấc. Cơn đau thường đi kèm với ra mồ hôi, đánh trống ngực, uồn nôn nhưng không khó thở. Cơn đau cải thiện sau 10-15 phút. Cô ta có lối sống ít vận động nhưng có thể leo 2 tầng cầu thang mà không thấy khó chịu. Bệnh nhân không có tiền sử THA hoặc ĐTĐ. Cô ta hút nửa gói thuốc mỗi ngày. Cô ta không dùng rượu hay chất kích thích. Huyết áp 134/70, mạch 75 và đều, nhịp thở 14. Không có tĩnh mạch cổ nổi, tuyến giáp bình thường, không có tiếng thổi mạch cảnh. Nghe tim bình thường không có tiếng thổi. Phổi trong, không phù chi. Đặt ECG lưu động kéo dài phát hiện sóng ST chênh lên ở chuyển đạo I, aVL, V4-6 khi có các cơn đau. Cô ta được chuyển đi chụp mạch vành cho kết quả không có tắc hẹp mạch vành. Điều trị nào sau đây tốt nhất cho bệnh nhân này?
- Aspirin và rosuvastatin.
- Cilostazol
- Diltiazem.
- Lorazepam
- Omeprazole.
- Propranolol.
- Ranolazine.
Diễn giải: Bệnh nhân nhiều khả năng có đau thắt ngực do co thắt mạch vành (trước đây gọi là đau thắt ngực Prinzmetal). Cường hoạt động của cơ trơn thành động mạch vành có thể dẫn tới co thắt mạch vành gián đoạn, mất cân bằng trong kích thích hệ thần kinh tự động có khả năng là nguyên nhân góp phần.
Bệnh nhân với đau ngực do co thắt mạch vành thường có những cơn tức ngực tái phát và cải thiện sau 15 phút. Cơn đau thường xảy ra trong lúc ngủ và có thể đi kèm vã mồ hôi, buồn nôn, đánh trcíng ngực, khó thở. Bệnh nhân thường trẻ tuổi (< 50 tuổi) và thiếu các yếu tố nguy cơ cho bệnh mạch vành (THA, ĐTĐ) tuy nhiên thuốc lá là yếu tố nguy cơ chính.
Chẩn đoán thường được dựa vào ECG lưu động phát hiện ST chênh lên trong cơn đau. Chụp mạch vành để loại trừ bệnh mạch vành do xơ vữa. Điều trị ưu tiên là ngừng hút thuốc, bắt đầu dùng chẹn kênh Ca để giãn mạch vành và ngăn ngừa cơn đau tái phát. Diltiazem là thuốc có tác dụng giãn động mạch ngoại biên yếu nhưng giãn mạch vành mạnh do đó thường được sử dụng, các thuốc DHP (amlodipine, felodipine) cũng có hiệu quả. Nitroglycerin dưới lưỡi được dùng để hạn chế thiếu máu cơ tim mỗi khi có cơn đau.
Ý A: Aspirin và statin (rosuvastatin) điều trị cho bệnh nhân với bệnh động mạch vành do xơ vữa. Aspirin nên được tránh ở bệnh nhân với đau ngực do co thắt mạch vành do có thể gây ức chế sản xuất prostacyclin và làm trầm trọng cơn đau.
Ý B: Cilostazol là chất ức chế phosphodiesterase III gây giãn mạch vành và ức chế kết tập tiểu cầu. Thuốc thường sử dụng ở bệnh nhân với đau cách hồi chi dưới, tuy nhiên thuốc không sử dụng trong điều trị đau thắt ngực do co mạch vành.
Ý D: Benzodiazepine (lorazepam) có thể có ích trong điều trị bệnh co mạch vành do cocaine, nhưng nhóm thuốc này không được sử dụng trong điều trị bệnh mạch vành do đau thắt ngực.
Ý E: Omeprazole có hiệu quả trong điều trị GERD, tuy nhiên đau ngực đi kèm với vã mồ hôi và ST chênh lên ở ECG không phù hợp chẩn đoán GERD.
Ý F: Kích thích thụ thể beta 2 adrenergic gây giãn mạch vành và kích thích thụ thể alpha 1 gây co mạch, chẹn beta không chọn lọc (propranolol) có thể làm tệ hơn mạch vành và nên được tránh ở bệnh nhân đau thắt ngực do co mạch vành.
Ý G: Ranolazine là thuốc chốíng đau thắt ngực làm giảm nồng độ canxi cơ tim bằng ức chế pha muộn của bơm Na của tế bào cơ tim thiếu máu. Thuốc có hiệu quả trong điều trị đau thắt ngực ổn định do bệnh mạch vành do xơ vữa nhưng không được sử dụng trong đau thắt ngực do co thắt mạch vành.
Tổng kết: Đau thắt ngực do co thắt mạch vành gây ra bởi tăng kích thích cơ trơn dẫn đến co thắt mạch vành gián đoạn. Chẹn kênh canxi (diltiazem, amlodipine) gây giãn mạch vành và là thuốc điều trị ưu tiên.
Ca 4
Nam 75 tuổi vào viện vì cơn đau dưới xương ức theo chu kỳ trong vòng 6 tháng nay, cái mà ông ta cảm thấy khi leo đồi hay đi 2 tầng cầu thang. Tiền sử bao gồm tăng mỡ máu điều trị bằng atorvastatin. Bệnh nhân hút 01 gói thuốc/ngày và đặc biệt uống nhiều rượu.
Huyết áp 120/78 mmHg, mạch 75l/ph, thăm khám không phát hiện bất thường. ECG bình thường, xét nghiệm gắng sức thấy ST nằm ngang lõm xuống ở chuyển đạo V1-V4 tại 73% nhịp tim tối đa. Siêu âm tim thấy chức năng tâm thất trái bình thường. Ông ta được kê nitroglycerin đặt dưới lưỡi dùng khi có cơn đau thắt ngực xảy ra và các thuốc khác để ngăn chặn các cơn đau khác. Thuốc dự phòng trên nhiều khả năng có chức năng thông qua cơ chế nào dưới đây?
- Thay đổi nồng độ Ca trong tế bào cơ tim.
- Giãn mạch vành.
- Giảm hậu gánh.
- Giảm tiền gánh.
- Giảm sức co cơ tim.
Đáp án đúng là E:
| Điều trị đau thắt ngực ổn định | |
| Chẹn beta | -Điều trị đầu tay
-Giảm nhịp tim và co cơ tim |
| CCBs non-DHP | -Thay thế cho chẹn beta
-Giảm nhịp tim và co cơ tim |
| CCBs DHP | -Kết hợp vs chẹn beta khi cần
-Giãn mạch vành -Giảm hậu gánh qua việc giãn mạch hệ thống |
| Nitrates | -Tác dụng kéo dài được dùng cho đau thắt ngực dai dẳng
-Giảm tiền gánh qua giãn tĩnh mạch |
| Ranolazine | -Điều trị thay thế trong đau thắt ngực kháng thuốc
-Giảm canxi đi vào tế bào cơ tim |
Bệnh nhân này có bệnh mạch vành với biểu hiện và dấu hiệu lâm sàng phù hợp vs đau thắt ngực ổn định. Đau thắt ngực ổn định được xác định khi có sự khó chịu tại ngực xảy ra khi gắng sức và đỡ hơn khi nghỉ ngơi, kết quả của sự thiếu oxi ở tế bào cơ tim. Ở bệnh nhân không có chỉ định tái thông tưới máu động mạch vành thì sẽ được chữa trị bằng thuốc. 3 loại thuốc chính được sử dụng để ngăn chặn triệu chứng của đau thắt ngực ổn định là chẹn beta, chẹn kênh canxi và nitrate tác dụng kéo dài.
Chẹn beta được xem là điều trị đầu tay để kiếm soát triệu chứng của đau thắt ngực và nâng cao khả năng gắng sức của bệnh nhân. Chẹn beta chủ yếu có chức năng giảm lượng oxy yêu cầu của tế bào cơ tim thông qua giảm nhịp tim và giảm co cơ tim, có hiệu quả cao trong làm chậm và giới hạn gắng sức ở bệnh nhân. Chẹn kênh canxi non-DHP điều trị bệnh nhân qua cơ chế tương tự và được chỉ định trong trường hợp bệnh nhân có chống chỉ định với chẹn Beta.
Đáp án A: Ranzoline có thể hiệu quả vs cơn đau thắt ngực vì ngăn chặn pha cuối natri đi vào vùng tim thiếu máu. Nó giảm canxi đi vào thông qua kênh canxi, natri dẫn tới giảm áp lực lên thành tâm thất và nhu cầu oxy của cơ tim. Thuốc thường được kê trong trường hợp đau thắt ngực kháng vs các thuốc khác.
Đáp án B và C: Chẹn kênh Canxi DHP (amlodipine, felodipine) điều trị đau thắt ngực thông qua 2 cơ chế: tăng cung cấp oxi thông qua giãn ĐM vành và giảm nhu cầu oxy thông qua giãn động mạch hệ thống và giảm hậu gánh (chẹn beta làm giảm nhẹ hậu gánh). DHP thường được dùng phối hợp vs chẹn beta vì dùng riêng biệt có thể gây nhịp nhanh và làm đau thắt ngực nghiêm trọng hơn.
Đáp án D: Điều trị đau thắt ngực bằng nitrat thông qua giảm hồi lưu tĩnh mạch và giảm tiền gánh. Kết quả là làm giảm áp lực thành tâm thất trái và nhu cầu oxy của cơ tim. Nitrate tác dụng kéo dài có thể được dùng vs chẹn beta ở bệnh nhân đau thắt ngực kéo dài. Ngoài ra, nitrate tác dụng ngắn có thể dùng cho các cơn đau thắt ngực ngắn nhưng không có tác dụng vs đau thắt ngực kéo dài.
Tổng kết: Chẹn beta là điều trị đầu tay trong điều trị triệu chứng và nâng cao khả năng gắng sức ở bệnh nhân. Nó có thể ngăn chặn đau thắt ngực bằng giảm nhịp tim, độ co cơ tim dẫn tới giảm nhu cầu oxi của cơ tim. Chẹn Canxi cũng như nitrate tác dụng kéo dài cũng được sử dụng.
Ca 5
Nam 34 tuổi được theo dõi đau ngực trong 3 tháng nay. Anh ta mô tả các cơn thường xuyên đè nén trước ngực, gây tức ngực và lan lên nách. Những cơn đau không liên quan đến vận động, thường xảy ra khi nghỉ ngơi, hết sau 2h. Không có khó thở, không thở khò khè, đánh trống ngực, ngất hay phù ở chân. Bệnh nhân không sử dụng thuốc lá, rượu hay chất cấm. Tiền sử gia đình không có gì đáng kể. HA 123/72 mmHg, mạch 76 l/ph, BMI 32 kg/m2. ECG bình thường. Thử nghiệm gắng sức thấy bình thường. Nguyên nhân nhiều khả năng nhất gây đau ngực ở bệnh nhân này là gì?
- Bệnh động mạch chủ.
- Bệnh động mạch vành.
- Bệnh thực quản.
- Bệnh cơ xương khớp.
- Bệnh viêm phổi.
- Tăng huyết áp do phổi.
Đáp án đúng là C:
Bệnh nhân này có những cơn đau ngực kéo dài trong nhiều tháng và không đi kèm với gắng sức hay các triệu chứng khác. Thăm khám, ECG, thử nghiệm gắng sức bình thường. Những điều trên gợi ý cho bệnh của thực quản.
Trào ngược dạ dày thực quản (GERD) và rối loạn chuyển động thực quản thường là nguyên nhân chủ yếu gây ra cơn đau ngực không có nguyên nhân do tim. Chuyển động bất thường của dạ dày thường biểu hiện ợ nóng, khó nuốt, trào ngược thực quản và/hoặc đau ngực. Các triệu chứng gợi ý khác bao gồm cơn đau kéo dài trên 1h và sau bữa ăn, đi kèm với ợ nóng và khó nuốt và giảm đau bằng chống trào ngược. Chẩn đoán xác định thường khó, nhiều bệnh nhân ban đầu được kiểm tra tim mạch để loại trừ thiếu máu cơ tim.
Đáp án A: Bệnh nhân này không có yếu tố nguy cơ hoặc các triệu chứng của bệnh mạch chủ (bóc tách động mạch chủ, u máu trong lòng động mạch).
Đáp án B: Bệnh nhân trẻ tuổi, có cơn đau ngực kéo dài khi nghỉ ngơi không liên quan đến vận động, thủ nghiệm gắng sức bình thường. Những điều trên đi ngược với chẩn đoán bệnh động mạch vành. Hẹp động mạch vành có thể gây đau ngực nhưng trong thời gian ngắn, hút thuốc là yếu tố nguy cơ chính.
Đáp án D: Bệnh cơ xương khớp hay đau thành ngực là nguyên nhân chủ yếu gây đau ngực tại chăm sóc ban đầu. Đặc trưng là đau nhói, nằm ở các vị trí xác định trên thành ngực và có thể tái phát khi di chuyển hoặc thay đoỏi tư thế.
Đáp án E: Đau kiểu màng phổi đặc trưng đau nhói và đau như dao đâm tự nhiên, tệ hơn khi hít vào, thường có tiếng cọ màng phổi khi khám.
Đáp án F; Tăng huyết áp do phổi xảy ra khi bệnh nhân có bệnh phổi hoặc tim mãn tính kéo dài. Đa số bệnh nhân đi kèm với triệu chứng khó thở khi gắng sức, mệt mỏi, phù chi dưới.
Tổng kết: GERD và rối loạn chuyển động thực quản là nguyên nhân chính gây đau ngực không do tim. Triệu chứng bao gồm đau ngực kéo dài hơn 1h, triệu chứng xảy ra sau ăn và đi kèm ợ nóng, khó nuốt, giảm đau khi dùng thuốc chống trào ngược.
Ca 6
Nam 43 tuổi tới phòng khám do cơn nóng rát ở thượng vị nhưng không đáp ứng với thuốc kháng acid trong 4 tháng nay. Cảm giác thường tới khi mang vác nặng và sau 10-15 phút thì hết. Bệnh nhân không có đau tay hay nách đi kèm, ho, khó thở hay khó nuốt. Tiền sử Lupus ban đỏ hệ thống chẩn đoán 5 năm trước, dùng predisolone và hydroxycholoroquine. Anh ta không hút thuốc. Một năm trước, vợ bệnh nhân được chẩn đoán loét dạ dày được điều trị bằng antiacid.
Thăm khám thấy HA 140/90 mmHg, mạch 80 l/ph và đều. Tiếng thở hai bên đều nhau, không có ran rít hay ran ẩm. T1, T2 bình thường không có tiếng thổi hay tiếng cọ. Bung mềm và không có điểm đau. Không có ban trên da hay phù chi. ECG bình thường. Bước tiếp theo đúng nhất cần làm trong điều trị ở bệnh nhân này là?
- CT ổ bụng có/không cản quang.
- Siêu âm ổ bụng.
- CT ngực không cản quang.
- Chụp mạch vành.
- Siêu âm tim.
- Kiểm tra vận động thực quản.
- ECG gắng sức.
- Test kháng thể HP trong phân.
- Nội soi đường tiêu hóa trên.
Đáp án đúng là G:
| Phân loại đau thắt ngực | |
| Phân loại | -Vị trí, tính đau và thời gian điển hình
-Khởi phát bởi tập luyện hoặc căng thẳng về cả xúc -Hết sau khi nghỉ ngơi hoặc dùng nitroglycerinn |
| Không điển hình | 2 trên 3 triệu chứng của đau thắt ngực |
| Không đau ngực | <2/3 trên 3 triệu chứng của đau thắt ngực |
Biểu hiện của bệnh nhân này – cơn nóng ngực xuất hiện khi gắng sức và hồi phục sau vài phút nghỉ ngơi có thể nghi ngờ là cơn đau thắt ngực không điển hình (thiếu các yếu tố đặc trưng). Lupus ban đỏ hệ thống được biết đến là yếu tố nguy cơ của XVĐM và bệnh mạch vành.
Thiếu máu cơ tim ở bệnh nhân có đau thắt ngực ổn định xảy ra khi nhu cầu oxy cao hơn lượng oxy cung cấp. Triệu chứng đặc trưng là khởi phát khi gắng sức và hồi phục sau nghỉ ngơi hoặc kết thúc hoạt động gắng sức. ECG gắng sức được khuyên cáo thử nghiệm gắng sức ban đầu với bệnh nhân và đánh giá nguy cơ ở bệnh nhân nghi ngờ bệnh thiếu máu cơ tim ổn định.
Chụp mạch vành được tiến hành ở bệnh nhân có yếu tố nguy cơ cao được tìm thấy khi thử nghiệm ban đầu. Nó cũng được chỉ định ở bệnh nhân có nguy cơ cao của bệnh thiếu máu tim. (Đáp án D), siêu âm tim gắng sức thỉnh thoảng được sử dụng để chẩn đoán cho bệnh thiếu máu cũng như nó
có thể thay đổi đi kèm với thiếu máu khi gắng sức, tuy nhiên siêu âm tim độc lập có thể không có ý nghĩa.
Đáp án A và B: Bệnh nhân có thăm khám bụng bỉnh thường và không có triệu chứng gợi ý bệnh bụng cấp tiính. Chẩn đoán hình ảnh bụng CT và siêu âm là không được chỉ định.
Đáp án C: Không có triệu chứng hay dấu hiệu của phổi hay bệnh lồng ngực (ho, ho máu, khó thở) nên CT ngực không được chỉ định.
Đáp án F, H và I: Biểu hiện nóng rát ngực khi gắng sức và không hồi phục với thuốc kháng acid làm nghĩ nhiều tới bệnh tim mạch. Theo dõi các nguyên nhân tiêu hóa có thể (bệnh viêm loét dạ dày, bất thường chuyển động thực quản) nên được xem xét ở bệnh nhân không có bằng chứng thiếu máu cơ tim khi theo dõi ban đầu.
Tổng kết: ECG gắng sức được khuyến cáo là thử nghiệm ban đầu để chẩn đoán và đánh giá nguy cơ bệnh nhân được nghi ngờ thiếu máu tim ổn định.
Ca 7
Nữ 38 tuổi tới phòng khám vì đau ngực, cô tả mô tả cơn đau nhói, ở bờ trái xương ức và không lan. Cơn đau ổn định nhưng đau hơn khi hít vào và di chuyển. Cô ta bắt đầu chú ý đến cơn đau từ 3 tuần trước khi đang tập thể dục và đỡ hơn khi nghỉ ngơi. Bệnh nhân không sốt, rét run, khó thở, phù hay khó thở về đêm. Tiền sử y tế đáng kể là 2 lần đẻ thường. Bố cô ta chết do nhồi máu cơ tim năm 60 tuổi. Cô ta không dùng thuốc lá, rượu hay chất cấm.
Thăm khám thấy HA 112/69 mmHg và mạch 72 l/ph. BMI 34 g/m2, đau nhẹ khi ấn trên xương ức, nghe tim thấy tiếng T1, T2 bình thường và không có tiếng tim bất thường hay tiếng thổi. ECG và xquang ngực bình thường. Bước tiếp theo phù hợp nhất trong điều trị ở bệnh nhân này?
- Chụp CT ngực.
- Tốc độ máu lắng.
- Test pH thực quản.
- Nồng độ troponin huyết thanh.
- Siêu âm tim qua lồng ngực.
- Nghiệm pháp gắng sức.
- Cho về.
Đáp án đúng là G: Bệnh nhân này nhiều khả năng có đau ngực do cơ xương khớp, viêm khớp ức sườn là nguyên nhân chính và biểu hiện đau nhẹ >= 1 khớp sụn trước. Tình trạng này thường gây ra bởi tổn thương khớp trong lúc tập luyện (tập luyện, nâng đồ). Bệnh nhân bị viêm ức sườn thường có đau khu trú tại thành trước tệ hơn khi vận động, thở sâu, ho. Thăm khám thấy ấn đau nhẹ ở các điểm ảnh hưởng trên ngực mà không có sưng nề phù hợp. Quá trình thường lành tính và tự thuyên giảm sáu vài tuần tuy nhiên vài trường hợp khác có thể kéo dài lên tới cả năm. Điều trị ban đầu là cam kết với bệnh nhân kèm theo dùng giảm đau tại chỗ
hoặc khu trú (acetaminophen, NSAIDs).
Đáp án A: Chụp CT ngực được chỉ định ở bệnh nhân nghi ngờ thuyên tắc phổi hoặc bóc tách ĐMC. Mạch nhanh sẽ có nhưng ấn đau ngực thì không đặc trưng.
Đáp án B: Tăng chỉ số máu lắng không đặc hiệu tuy nhiên có thể gợi ý nguyên nhân đau ngực do nguyên nhân bệnh thấp (viêm màng phổi do lupus ban đỏ hệ thống). Sự thiếu các dấu hiệu khác của bệnh thấp (đau khớp, ban) làm chẩn đoán này là ít khả năng.
Đáp án C: Đo pH thực quản thường được sử dụng để chẩn đoán xác định GERD ở bệnh nhân có triệu chứng kéo dài và các dấu hiệu nội soi bình thường. Bệnh nhân thường có cảm giác nóng rát gián đoạn sau bữa ăn hoặc vào ban đêm, cơn đau tệ hơn khi di chuyển hoặc hít vào không thường thấy.
Đáp án D và F: Nồng độ troponin được đo ở bệnh nhân nghi ngờ có hội chứng vành cấp (ACS), và nghiệm pháp gắng sức được chỉ định ở bệnh nhân có triệu chứng gợi ý đau thắt ngực ổn định (đau ngực khi gắng sức và hết khi nghỉ ngơi). Đau ngực tệ hơn khi di chuyển và hít vào không nghĩ tới thiếu máu cơ tim. Ngoài ra, bệnh mạch vành thường ít thấy ở phụ nữ trẻ tuổi.
Đáp án E: Siêu âm tim qua thành ngực được sử dụng để đánh giá tràn dịch màng ngoài tim ở bệnh nhân viêm màng ngoài tim cấp. Bệnh nhân thường có đau ngực tệ hơn khi di chuyển tuy nhiên ấn đau ở xương ức thì không thấy.
Tổng kết: Viêm khớp sụn sườn biểu hiện bằng đau trên khớp sụn sườn hoặc ức sườn và là nguyên nhân chính của đau ngực kiểu cơ xương khớp. Bệnh nhân thường đau nhói, khu trú và đau khi ấn vào. Điều trị bao gồm cam đoan và điều trị triệu chứng đau.
Ca 8
Nam 63 tuổi tới khoa cấp cứu vì đau ngực sau xương ức và vã mồ hôi. Cơn đau bắt đầu 1h trước và không đáp ứng với thuốc chống acid. Tiền sử y khoa bao gồm hen điều trị bằng fluticasone khí dung, loét dạ dày điều trị bằng omeprazole.
HA 160/100 mmHg mạch 90 l/ph. Tiếng thổi nghe thấy ở mạch cảnh phải và thổi tâm thu ở mỏm tim. Nitroglycerin ngậm dưới lưỡi và aspirin được dùng và sau vài phút bệnh nhân đỡ đau. Điều gì dưới đây nhiều khả năng sẽ giải quyết được cải thiện triệu chứng của bệnh nhân này?
- Thay đổi nhịp tim.
- Giảm EF tâm thất trái.
- Giảm thể tích cuối tâm trương của tâm thất trái.
- Tăng tiền gánh.
- Tăng khả năng co tâm thất.
- Tăng hậu gánh hệ thống.
Đáp án C: Nitrates là một chất chống đau thắt ngực tuyệt vời được sử dụng thường xuyên để giảm đau ngực ở bệnh nhân đau thắt ngực ổn định và hội chứng vành cấp. Nitrate là chất làm giãn mạch và giãn tính mạch, động mạch và mạch vành bởi giãn cơ trơn thành mạch. Dù cho nitrate hoạt động như một chất giãn tĩnh mạch và mạch vành nhưng tác dụng chống thiếu máu cơ bản của nó do tác động giãn mạch hệ thống hơn là giãn mạch vành.
Giãn mạch hệ thống giảm tiền gánh và giảm thể tích cuối tâm thu tâm thất trái và giảm nhu cầu oxi cơ tim áp lực thành cơ tim. Nitrate cũng làm giãn động mạch, tiểu động mạch dù cho mức giảm ít hơn nhưng cũng làm giảm sức cản ngoại biên và huyết áp. Sự sụt giảm huyết áp làm giảm áp lực lên thành cơ tim nên dẫn tới giảm nhu cầu oxi cơ tim.
Đáp án A: Nitrate không có tác dụng trực tiếp lên nhịp tim. Tuy nhiên, giảm huyết áp có thể là tăng nhịp tim với tăng nhu cầu oxy cơ tim làm tệ hơn tình trạng đau ngực. Nó có thể được dự phòng bởi việc dùng kết hợp chẹn beta.
Đáp án B: Nitrate không có tác dụng trực tiếp lên sự co hay EF của tâm thất trái. Chúng có thể gián tiếp gây ra mạch nhanh phản ứng ở bệnh nhân có dấu hiệu tụt huyết áp.
Đáp án D và F: Giãn mạch hệ thống gây ra bởi nitrate làm giảm chứ không phải tăng tiền gánh. Giãn động mạch hệ thống cũng gây giảm hậu gánh, cái xảy ra ở ít hơn so với giảm tiền gánh. Nguợc lại, tăng tiền gánh và/hoặc hậu gánh sẽ gây tăng áp lực lên thành cơ tim với tăng nhu cầu oxy cơ tim và tăng thêm tình trạng đau ngực.
Đáp án E: Nitrate không có tác dụng trực tiếp lên sức giãn của tâm thất trái.
Tổng kết: Ảnh hưởng chống thiếu máu và chống đau ngực của nitrate do giãn mạch hệ thống hơn là giãn mạch vành. Giãn mạch hệ thống làm giảm tiền gánh và thể tích cuối tâm trương thất trái, giảm áp lực thành và nhu cầu oxy cơ tim.
Ca 9
Bệnh sử
Bệnh nhân nam 34 tuổi là kế toán viên vào khoa cấp cứu vì đau ngực cấp. Trong 2 năm, bệnh nhân đôi lúc bị đau ngực như dao đâm. Cơn đau ngực hiện tại khởi phát 4h trước đó vào lúc 20h và kéo dài liên tục từ đó đến giờ. Đau giữa ngực, đôi khi lan ra 2 bên ngực. Đau ngực không liên quan khó thở hoặc đánh trống ngực. Bệnh nhân giảm đau ngực khi ngồi xuống hoặc nghiêng người về phía trước. Bệnh nhân uống 2 viên paracetamol vào lúc 21h không làm giảm đau.
Cơn đau ngực trước đây thỉnh thoảng xảy ra, kéo dài 1 hoặc 2 giây một lần mà không có yếu tố thúc đẩy đặc biệt. Mặc dù vị trí đau thay đổi nhưng bệnh nhân thường đau ngực trái.
Cách đây 2 tuần, bệnh nhân bị nhiễm trùng đường hô hấp trên trong 4 ngày. Các triệu chứng gồm đau họng, nghẹt mũi, hắt hơi và ho. Vợ và 2 con cũng bị bệnh cùng lúc với các triệu chứng tương tự nhưng đã khỏe sau đó. Bệnh nhân có tiền sử đau nửa đầu. Tiền sử gia đình có ba bị nhồi máu cơ tim khi 51 tuổi và có lượng cholesterol tăng nhẹ. Mẹ và 2 chị gái, 36 và 38 tuổi, đều khỏe mạnh. Sau cơn nhồi máu của ba, bệnh nhân đã đi xét nghiệm mỡ máu; cholesterol là 5.1 mmol/l (phạm vi mong đợi 5.5 mmol/l). Bệnh nhân không hút thuốc và uống 15 đơn vị rượu mỗi tuần.
Khám lâm sàng
Mạch 75 lần/phút, huyết áp 124/78mmHg, nhiệt độ 37.8°C. Không có bất thường trong hệ hô hấp và tim mạch.
Cận lâm sàng
- Xquang ngực bình thường. Hb và số lượng bạch cầu bình thường. Tốc độ máu lắng (ESR) bình thường. Troponin tăng nhẹ. Các xét nghiệm sinh hóa khác bình thường
- Điện tâm đồ trong hình 2.1.
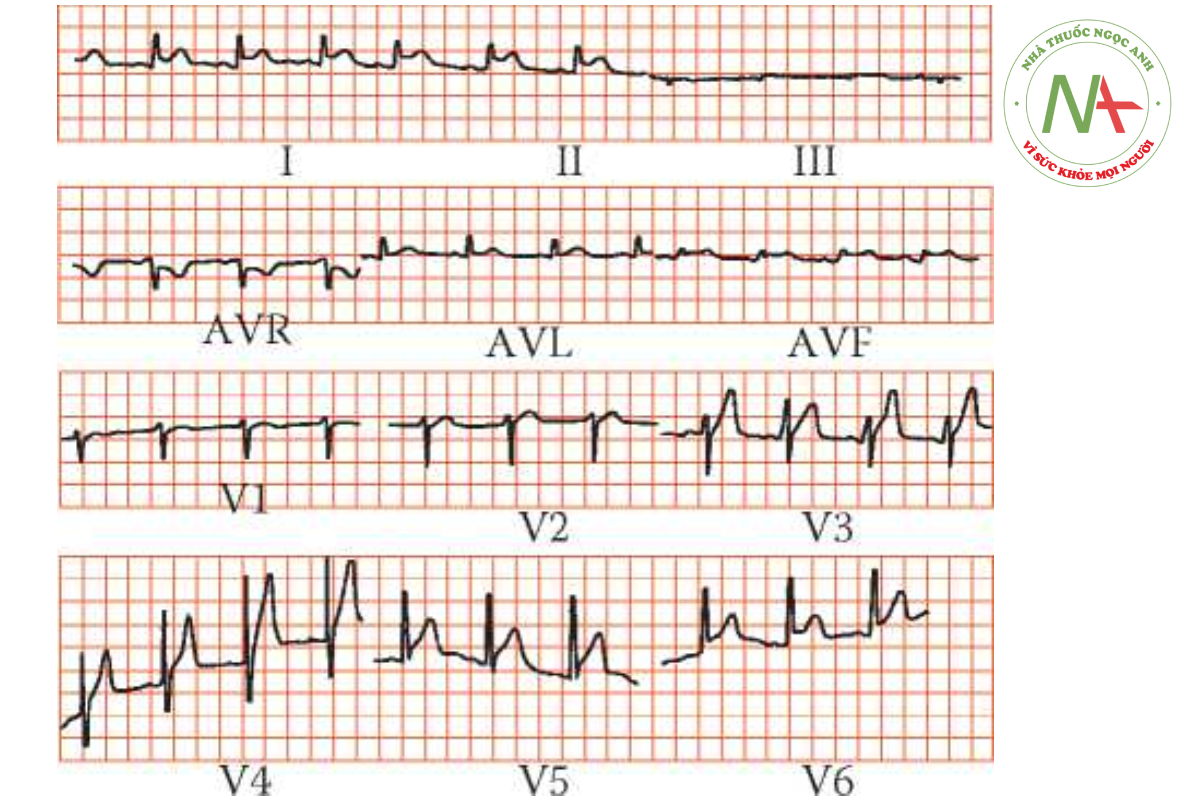
Câu hỏi
Chẩn đoán trên bệnh nhân này là gì?
Trả lời
Các cơn đau ngực trước đây kéo dài 1-2 giây không phải là dấu hiệu thật sự. Đau liên quan đến tim, hầu như bất kỳ cơn đau biểu hiện nào khác, đều kéo dài lâu hơn và các cơn đau ngực trái tức thời như dao đâm khá phổ biến. Tiền sử gia đình có người mắc bệnh tim làm tăng nguy cơ bệnh tim thiếu máu cục bộ, nhưng không có các yếu tố nguy cơ rõ ràng khác từ tiền sử và khám lâm sàng. Đau ngực do viêm màng ngoài tim thường như dao đâm và có viêm màng phổi và nặng lên khi hít vào hoặc ho. Giảm đau bằng cách ngồi xuống hoặc nghiêng người ra phía trước là dấu hiệu điển hình cơn đau xuất phát từ màng ngoài tim. Điện tâm đồ ghi nhận ST chênh lên, lõm lên trên, điển hình của viêm màng ngoài tim và không giống như nhô lên trên trong nhồi máu cơ tim ST chênh lên. Những thay đổi trong đoạn ST thường xuất hiện trên hầu hết các chuyển đạo trong viêm màng ngoài tim cấp, không giống những thay đổi trong nhồi máu cơ tim được giới hạn trong các nhóm giải phẫu của các chuyển đạo tương ứng với các vùng nhồi máu.
Bệnh cảnh nhiễm trùng đường hô hấp trên trong thời gian ngắn gợi ý bệnh nguyên lần này có thể do nhiễm siêu vi. Virus gây viêm màng ngoài tim phổ biến là Coxsackie B. Không có tiếng cọ màng ngoài tim thì không được loại trừ viêm màng ngoài tim. Tiếng cọ thay đổi về cường độ và không phải lúc nào cũng nghe được. Nếu nghi ngờ viêm màng ngoài tim, thường phải nghe lại 1 số lần tiếng cọ màng tim. Tiếng cọ màng tim có tính chất soàn soạt mà nghe rõ nhất bằng phần màng của ống nghe. Viêm màng ngoài tim thường liên quan viêm một số cơ tim lân cận, và đây là lý do tăng troponin. Vì viêm màng ngoài tim là tình trạng viêm, số lượng bạch cầu, ESR và CRP thường tăng. Siêu âm tim thấy lượng nhỏ dịch màng ngoài tim, với hiếm gặp chèn ép tim.
Viêm màng ngoài tim là một biến chứng của nhồi máu cơ tim, nhưng thường xảy ra trong 1 hoặc nhiều ngày sau – viêm do hậu quả của chết tế bào cơ tim hoặc do bệnh lý suy giảm miễn dịch sau này (hội chứng Dressier). Viêm màng ngoài tim cũng do các rối loạn mô liên kết, lao, ure máu cao và các bệnh nhiễm trùng cục bộ hoặc các khối u. Nhồi máu cơ tim không thường xảy ra ở tuổi 34, nhưng chắc chắn có khả năng xuất hiện. Những nguyên nhân khác gây đau ngực là đau thực quản hoặc đau cơ xương khớp, ít nghi ngờ dựa trên bệnh sử và cận lâm sàng.
Sự gia tăng hiệu giá kháng thể chống lại virus Coxackie gợi ý viêm màng ngoài tim do virus. Các triệu chứng cơ năng và thay đổi trên ECG điều trị giảm trong 4-5 ngày. Siêu âm tim thấy một lượng dịch nhỏ quanh tim và chức năng cơ thất trái vẫn tốt. Các triệu chứng giảm dần khi nghỉ ngơi và uống thuốc kháng viêm non-steroide.
Ý chính
- Đoạn ST chênh lên mà lõm lên trên là đặc điểm của viêm màng ngoài tim.
- Viêm màng ngoài tim do virus ở người trẻ thường gặp nhất là do virus.
- Viêm cơ tim có thể liên quan viêm màng ngoài tim, nên đánh giá chức năng cơ tim qua siêu âm tim và đánh giá tổn thương bằng cách đo troponin.
Bibliography
- Antman EM, Anbe DT, Armstrong PW, Bates ER, Green LA, Hand M, Hochman JS, Krumholz HM, Kushner FG, Lamas GA,
- Mullany CJ, Ornato JP, Pearle DL, Sloan MA, Smith SC Jr. ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction: executive summary: a report of the ACC/AHA Task Force on Practice Guidelines (Committee to Revise the 1999 Guidelines on the Management of Patients With Acute Myocardial Infarction). Circulation 2004; volume 110.
- Braunwald E, Zipes DP, Libby P. Heart Disease. A Textbook of Cardiovascular Medicine. 6th ed. Philadelphia: Saunders Company 2001.
- Braunwald E, Antman EM, Beasley JW, Califf RM, Cheitlin MD, Hoch- man JS, Jones RH, Kereiakes D, Kupersmith J, Levin TN,
- Pepine CJ, Schaeffer JW, Smith EE III, Steward DE, Theroux P. ACC/AHA guideline update for the management of patients with unstable angina and non-ST segment elevation myocardial infarction: a report of the American College of Cardiology/American
- Heart Association Task Force on Practice Guidelines (Committee on the Management of Patients With Unstable Angina). 2002. Available at www.acc.org/clinical/guidelines/unstable/unstable.pdf.
- Conroy RM, Pyörälä K, Fitzgerald AP, Sans S, Menotti A et al. On behalf of the SCORE project group. Estimation of the year risk of fatal cardiovascular disease in Europe: the SCORE project. Eur Heart J 2003; 24:987–1003.
- Grüntzig AR, Senning A, Siegenthaler WE. Nonoperative dilatation of coronary artery stenosis: percutaneous transluminal coronary an- gioplasty. New Engl J Med 1979; 301:61–8.
- Haslet C. Chilves ER, Boon NA, Colledge NR, Hunter JAA. Davidsons’s Principles and Practice of Medicine. 19th ed. Edingburgh: Chur- chill Livingstone 2002.
- Heinz GJ, Zavala DC. Slipping rib syndrome: diagnosis using the “hooking maneuver”. JAMA 1977; 237:794–5.
- Julius BK, Spillmann M, Vassalli G, Villari B, Eberli FR, Hess OM. Angina pectoris in patients with aortic stenosis and normal coro- nary arteries: mechanisms and pathophysiological concepts. Circulation 1997; 95:892–8.
- Jusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, McQueen M, Budaj A, Pais P, Varigos J, Lisheng L, on behalf of the INTER- HEART Study Investigators. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet 2004; 364: 937−52.
- Kannal WB, McGee D, Gordon T. A general cardiovascular risk pro- file: the Framingham study. Amer J Cardiol 1976; 38:46–51.
- Keeley EC, Boura JA, Grines CL. Primary angioplasty versus in- travenous thrombolytic therapy for acute myocardial infarction: a quantitative review of 23 randomised trials. Lancet 2003; 361: 13–20.
- Light, RW. Pleural diseases, 3rd ed. Baltimore: Lippincott Williams & Wilkins 1995. Manning WJ. Clinical manifestations and diagnosis of aortic dissec- tion. www.uptodate.com, 2004.
- Martinez-Garcia MA, Cases-Viedma E, Cordero-Rodriguez PJ et al. Diagnostic utility of eosinophils in the pleural fluid. Eur Respir J 2000; 15:166–9.
- Meier MA, Al-Badr WH, Cooper JV, Kline-Rogers EM et al. The New Definition of Myocardial Infarction: Diagnostic and Prognostic Im- plications in Patients with Acute Coronary Syndromes. Arch Intern Med 2002; 162:1585–9.
- Meisel JL. Differential diagnosis of chest pain. www.uptodate.com, 2004.
- Prinzmetal M, Kennamer R, Merliss R, Takashi N, Bor N. Angina pec- toris, I. A variant form of angina pectoris. Amer J Med 1959; 27:375–88.
- Sahn SA. State of the art. The pleura. Am Rev Respir Dis 1988; 138:184–234.
- Tietze A. Über eine eigenartige Häufung von Fällen mit Dystrophie der Rippenknorpel. Berlin Klin Wschr 1921; 58:829–31.
- Van de Werf F, Ardissino D, Betriu A, Cokkinos DV, Falk E et al. Man- agement of acute myocardial infarction in patients presenting with ST segment elevation. The Task Force on the Management of Acute Myocardial Infarction of the European Society of Cardiology. Eur Heart J 2003; 24:28–66.
- Windecker S, Remondino A, Eberli FR, Jüni P, Räber L, Wenaweser P, Togni M, Billinger M, Tüller D, Seiler C, Roffi M, Corti R, Sütsch G, Maier W, Lüscher TF, Hess OM, Egger M, Meier B. Sirolimus- eluting and paclitaxel-eluting stents for coronary revasculariza- tion. Eng J Med 2005; 353:653−62.