Bệnh thần kinh
Chóng mặt – Khái niệm, nguyên nhân, tiêu chuẩn chẩn đoán
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết: Chóng mặt (Dizziness and Vertigo) Leonardo Pantoni, Elisa Candeloro, Silvia Colnaghi, Maurizio Versino, and Maurizio Paciaroni Thạc sĩ Bác sĩ Phạm Hoàng Thiên để tải bài viết pdf mời các bạn click vào link ở đây.
Giới thiệu
Chóng mặt chiếm 10–15% nguyên nhân vào khoa cấp cứu và phòng khám (vào năm 2018, con số này là 8%, CI 6%-10%). Chẩn đoán phân biệt bệnh nhân chóng mặt có tầm quan trọng lớn trong đánh giá tại khoa cấp cứu: các biểu hiện lâm sàng tương tự có thể được hỗ trợ bởi các nguyên nhân rất khác nhau (bệnh tai, thần kinh hoặc toàn thân) với tiên lượng rất khác nhau, và mặt khác, cùng một bệnh lý có thể tương ứng với các hội chứng khác nhau.
Một trong những vấn đề chính phải đối mặt với bệnh nhân bị chóng mặt khởi phát gần đây (phút, giờ) là chẩn đoán phân biệt giữa các nguyên nhân khác nhau của chóng mặt và trên hết là xác định xem liệu các triệu chứng có thể bắt nguồn từ một biến cố thiếu máu não cục bộ phải điều trị trong giai đoạn cấp tính hay không. Vấn đề nảy sinh khi đối mặt với bệnh nhân chóng mặt đơn thuần vì khi có các dấu hiệu hoặc triệu chứng thần kinh khác, sẽ dễ dàng nghi ngờ một rối loạn trung ương hơn (có thể là thiếu máu cục bộ cấp tính).
Trong nghiên cứu của Lee và cộng sự, trong số 240 bệnh nhân liên tiếp bị nhồi máu tiểu não đơn độc trong vùng động mạch vào viện trong giai đoạn cấp tính với chóng mặt đơn thuần, gợi ý viêm thần kinh tiền đình [1]. Vùng động mạch tiểu não sau – dưới (PICA) là vùng thường xuyên bị ảnh hưởng nhất trong những trường hợp này (24/25: 96%), tiếp theo là vùng động mạch tiểu não trước – dưới (AICA) (1/25: 4%). Không có bệnh nhân nào bị nhồi máu vùng động mạch tiểu não trên (SCA).
Một nghiên cứu gần đây đã chỉ ra rằng việc chụp MRI ở những bệnh nhân vào cấp cứu vì hội chứng tiền đình cấp tính không trả lời đầy đủ câu hỏi, vì các chuỗi DWI được sử dụng trong giai đoạn cấp tính không phát hiện các tổn thương thiếu máu cục bộ ở hố sọ sau trong đến 50% trường hợp[2]. Thực tế là chóng mặt trong phòng cấp cứu là một vấn đề lớn gần đây đã được nhấn mạnh bởi một nghiên cứu hồi cứu thực hiện trên hơn 40.000 bệnh nhân được xuất viện với chẩn đoán chóng mặt ngoại biên [3]. Một tỷ lệ nhỏ trong số họ (0,18%) bị đột quỵ trong vòng 30 ngày từ khi xuất viện; mặc dù thấp, nhưng tỷ lệ này cao hơn khoảng bảy lần so với nhóm chứng. Kết luận của các tác giả nhấn mạnh, ngoài tỷ lệ biến cố thấp, thực tế là một số đột quỵ có thể bị chẩn đoán nhầm là chóng mặt ngoại biên hoặc các cơn chóng mặt có thể là dấu hiệu cảnh báo đột quỵ [3]. Nghiên cứu này đã được tòa soạn công bố, trong đó ba điều sau đây được nêu bật lên:
- Vấn đề đột quỵ bị chẩn đoán nhầm ở bệnh nhân chóng mặt lớn như thế nào.
- Liệu các nguyên nhân của chẩn đoán sai có thể được khắc phục không.
- Liệu chẩn đoán chính xác sớm hơn có thể cải thiện kết quả đột quỵ hay không [4].
Tiêu chuẩn lâm sàng để chẩn đoán phân biệt giữa chóng mặt có nguồn gốc ngoại biên hoặc trung ương Trong tình trạng rối loạn tiền đình cấp tính xảy ra với chứng chóng mặt “đơn thuần” (không có các dấu hiệu thần kinh khác), các triệu chứng và trên hết [5] là các dấu hiệu thần kinh-tai (neuro-otological) có thể chỉ ra vị trí tổn thương, cho dù nó có đang ảnh hưởng đến hệ thống tiền đình ngoại vi hoặc trung ương. Một bài báo gần đây [6] báo cáo sự phổ biến của các hội chứng chóng mặt ở 23.915 bệnh nhân của Trung tâm Chóng mặt và Rối loạn Cân bằng ở Munich-Đức và chỉ ra tỷ lệ chóng mặt trung ương là trên 50%.
Hội chứng tiền đình ngoại biên là do một tổn thương ảnh hưởng đến thành phần tiền đình của tai trong hoặc dây thần kinh tiền đình dọc theo đường đi bên ngoài thân não. Chóng mặt vertigo, trong hầu hết các trường hợp, là ảo giác về chuyển động của cảnh thị giác (external vertigo); nó rất mãnh liệt, với các hiện tượng thần kinh thực vật (neurovegetative) liên quan. Các dấu hiệu tiền đình – gai (Vestibulo-spinal) với xu hướng cùng bên tổn thương (fall ipsilesionally) có thể liên quan. Trong trường hợp mắc hội chứng Ménière, có thể có các triệu chứng thính giác như mất thính lực, ù tai nhẹ, hoặc hoàn toàn. Các dấu hiệu lâm sàng trong hội chứng tiền đình ngoại biên (ví dụ, tổn thương tiền đình phải) ở giai đoạn cấp tính:
- Rung giật nhãn cầu xoáy-ngang (hướng pha nhanh) đánh sang trái, dữ dội hơn khi bệnh nhân nhìn sang trái và khi không nhìn chăm chú (luôn luôn hiện diện).
- Head impulse test dương tính khi quay đầu sang phải luôn hiện diện).
- Head shaking test dương tính với tăng cường rung giật nhãn cầu (thường gặp).
- Phản ứng nghiêng nhãn cầu (ocular tilt) sang phải (không thường gặp).
- Tư thế và dáng đi không vững với xu hướng nghiêng về bên phải khi đứng (Romberg test) và nhắm mắt đi bộ (không có dữ liệu về độ nhạy và độ đặc hiệu).
Nếu bệnh nhân được yêu cầu đi tới đi lui khi nhắm mắt, đường đi sẽ có hình ngôi sao; nếu bệnh nhân được yêu cầu đi bộ tại chỗ 50 bước với mắt nhắm (Unterberger test), anh ta sẽ quay sang bên phải (không có dữ liệu về độ đặc hiệu và độ nhạy). Hội chứng tiền đình ngoại biên đặc trưng bởi rung giật nhãn cầu hướng về bên lành. Một ngoại lệ có thể được tìm thấy trong giai đoạn đầu của tràn nội dịch (hydrops endolymphatic) trong bệnh Ménière [7], khi đó rung giật nhãn cầu có thể hướng về phía bị bệnh.
Hội chứng tiền đình trung ương là do tổn thương ảnh hưởng đến các sợi của dây thần kinh tiền đình ở thân não, các nhân tiền đình, các quy chiếu từ nhân tiền đình và tiểu não. Trong trường hợp hiếm hoi, tổn thương chỉ ảnh hưởng đến phần nội trục (intra-axial) của dây thần kinh tiền đình ở vùng rễ đi vào (rootentry zone), mặc dù vị trí này nên được coi là trung ương, nhưng các triệu chứng và dấu hiệu sẽ được mô tả trong trường hợp ngoại biên. Trong các trường hợp khác, chóng mặt hầu hết ít dữ dội hơn và có thể là ảo giác về sự chuyển động của bản thân (Internal vertigo), rung giật nhãn cầu không phải xoáy-ngang (nó có thể đơn thuần là ngang, xoáy, dọc, lắc), và hướng của nó có thể thay đổi theo hướng nhìn. Khi làm nghiệm pháp Romberg, bệnh nhân có xu hướng ngã theo một hướng; các test dáng đi và test indexes có thể có hoặc không cho thấy thay đổi theo nhiều hướng và không nhất thiết phải theo hướng ngược lại với hướng của rung giật nhãn cầu. Các dấu hiệu thần kinh khu trú khác, giảm thính lực rõ rệt (đối với đột quỵ do thiếu máu cục bộ ở vùng AICA, nơi bắt nguồn của động mạch thính giác trong) và / hoặc đau đầu (đối với tổn thương của hệ thần kinh trung ương hoặc trong trường hợp migraine tiền đình).
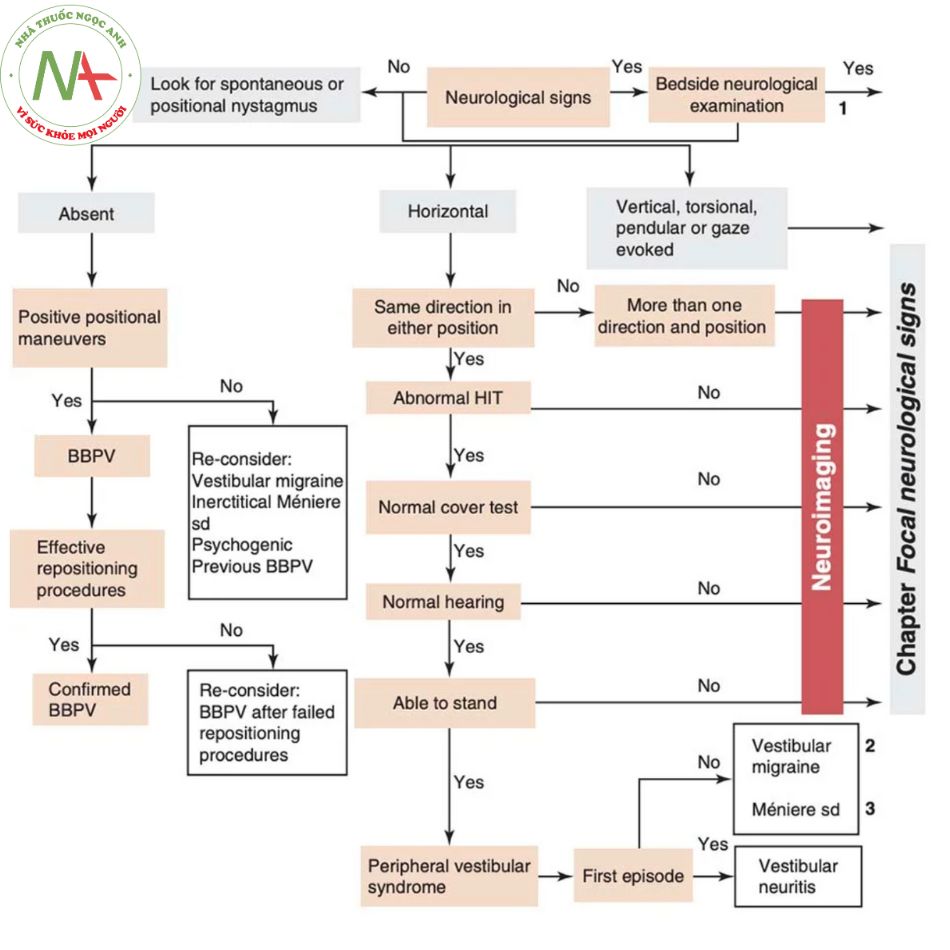
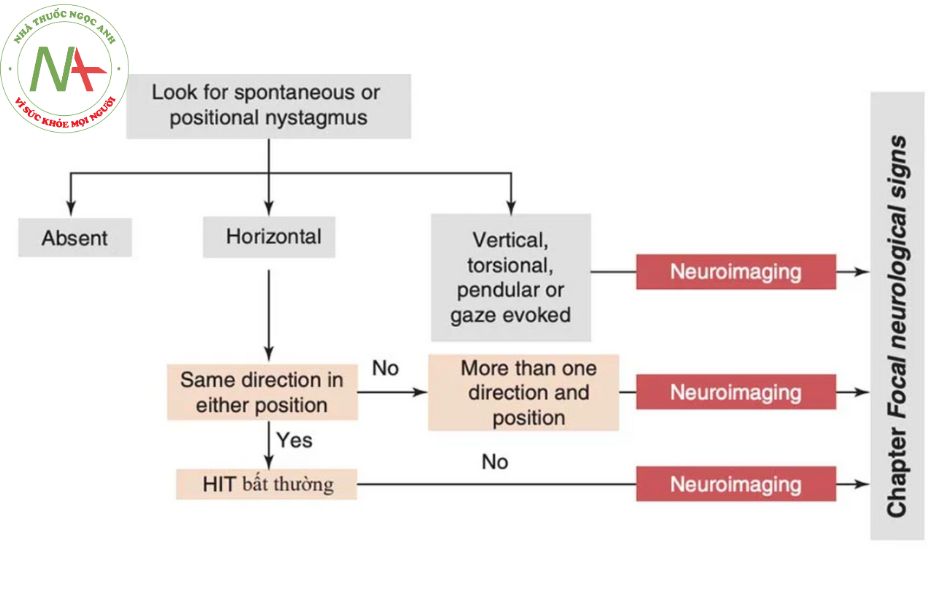
Thật không may, không có một dấu hiệu hoặc triệu chứng đơn lẻ nào cho phép chúng ta chẩn đoán chóng mặt trung ương hoặc ngoại biên một cách chắc chắn, mà là ba test lâm sàng (test lắc đầu, rung giật nhãn cầu, lệch nghiêng — HINT có liên quan hoặc không với giảm thính lực — HINTplus), khi được sử dụng để chẩn đoán phân biệt hội chứng tiền đình cấp tính ở những bệnh nhân có cơn chóng mặt đơn thuần đầu tiên, đã cho thấy độ nhạy và độ đặc hiệu đối với chóng mặt mạch máu (vascular vertigo) cao hơn MRI não trong giai đoạn cấp tính [8]. Thực hiện các test này ở những bệnh nhân vào cấp cứu vì khiếm khuyết tiền đình cấp tính đã được chứng minh là có hiệu quả cả trong việc cải thiện độ chính xác của chẩn đoán và giảm chi phí cho chụp hình ảnh thần kinh [9]. Sau đây là một phương pháp tiếp cận để quản lý bệnh nhân chóng mặt trong phòng cấp cứu nhằm xác định các trường hợp nghi ngờ bị chóng mặt trung ương cần chụp hình ảnh thần kinh với sự trì hoãn tùy thuộc vào mức độ nghiêm trọng của các triệu chứng.
Đề xuất một thuật toán chẩn đoán chóng mặt trong phòng cấp cứu.
Các định nghĩa:
Khi bệnh nhân phàn nàn về một cảm giác chung chung là “choáng váng”, “chóng mặt” và “loạng choạng”, người ta nên phân biệt giữa các tình trạng sau:
- Vertigo – chóng mặt.
- Dizziness – choáng váng.
- Unsteadiness – loạng choạng.
- Pre-syncope – tiền ngất.
Vertigo được định nghĩa là “cảm giác tự chuyển động khi không có chuyển động nào xảy ra trong thực tế hoặc cảm giác tự chuyển động bị bóp méo trong một chuyển động đầu bình thường” [10]. Đó là một ảo tưởng về chuyển động, được đặc trưng bởi cảm giác xoay hoặc chuyển dịch, và có thể liên quan đến bản thân (chóng mặt bên trong-internal vertigo) hoặc môi trường xung quanh (chóng mặt bên ngoài-external vertigo).
Dizziness được định nghĩa là “cảm giác bị xáo trộn hoặc suy giảm định hướng không gian mà không có cảm giác chuyển động sai hoặc bị bóp méo” [10].
Unsteadiness is được định nghĩa là “cảm giác không vững khi ngồi, đứng hoặc đi bộ” [10].
Pre-syncope là cảm giác sắp xảy ra mất ý thức thường do giảm toàn bộ lưu lượng máu não. Các nguyên nhân phổ biến nhất là bệnh tim mạch, bệnh thần kinh tự chủ, tăng thông khí, hạ huyết áp tư thế, và phản ứng thần kinh phế vị. Xoang cảnh tăng nhạy cảm, dẫn đến giãn mạch và ức chế tim, là nguyên nhân quan trọng nhất của tiền ngất ở người cao tuổi, thường liên quan đến té ngã. Dưới đây là các tình trạng có thể làm phát sinh tiền ngất và do đó phải được kiểm tra và tìm kiếm.
Chẩn đoán phân biệt của tiền ngất các tình trạng và bệnh lý như:
- Hạ huyết áp có triệu chứng.
- Bệnh não tăng huyết áp.
- Loạn nhịp tim.
- Thiếu máu.
- Giảm oxy máu.
- Thay đổi chuyển hóa.
- Thay đổi điện giải.
- Giảm/tăng đường huyết.
- Suy thận.
- Rối loạn tâm thần.
- Tác dụng phụ và ngộ độc do alcohol hoặc thuốc (ví dụ: chống động kinh, thuốc chống trầm cảm ba vòng, baclofen, dantrolene, tizanidine, orphenadrine, v.v..).
- Bệnh thần kinh.
- Bệnh não do mạch máu mạn tính.
Khai thác bệnh sử và đánh giá ban đầu của chóng mặt
Với một bệnh nhân chóng mặt, cần phải có năm yếu tố để xây dựng bệnh sử thông qua “quy trình” hoặc “thuật toán” do Belal và Glorig phát triển [11]:
- Thời gian (các triệu chứng là cấp tính hay mạn tính).
- Đồng thời có các dấu hiệu và triệu chứng liên quan đến chóng mặt.
- Đồng thời có các dấu hiệu và triệu chứng thính giác.
- Kích phát, đặc biệt là với các chuyển động của đầu.
- The temporal pattern Việc phân tích các yếu tố này góp phần xây dựng chẩn đoán phân biệt giữa chóng mặt ngoại biên hoặc trung ương. Bảng 8.1 là danh sách các nguyên nhân gây chóng mặt cấp tính, bán cấp tính hay mạn tính.
Figure 8.1 cho thấy một loạt các hành động liên tiếp được minh họa bên dưới. Trong phần cuối cùng của chương này, một sơ đồ được đưa ra.
Liên quan đến hình ảnh thần kinh, điều này về cơ bản được hiểu là MRI và / hoặc CTA vùng cổ và nội sọ.
Thăm khám thần kinh ở bệnh nhân chóng mặt
Ở tất cả bệnh nhân chóng mặt cấp tính, cần đánh giá sự hiện diện của mất thính lực (đặc biệt nếu đột ngột và một bên), và nên tiến hành khám thần kinh như sau:
- Khiếm khuyết vận động.
- Khiếm khuyết cảm giác (nhận cảm, xúc giác đau, nhiệt).
- Các dấu tiểu não: finger tests, loạn vận ngôn, rối loạn tư thế đứng và dáng đi.
- Rối loạn ngôn ngữ (mất ngôn ngữ).
- Khiếm khuyết vận nhãn (sự cân bằng của nhãn cầu, giật nhãn cầu, và chuyển động nhãn cầu nhịp nhàng).
|
Bảng 8.1 Các nguyên nhân gây chóng mặt (khởi phát cấp tính hoặc bán cấp tính hoặc mãn tính)
|
|
| Nguyên nhân | Mô tả |
| Nguyên nhân ngoại biên | |
| Viêm mê đạo cấp | Mê đạo nhiễm virus hoặc vi khuẩn |
| Viêm thần kinh tiền đình cấp | Dây thần kinh tiền đình nhiễm vi-rút hoặc vi khuẩn (chủ yếu do nhiễm vi-rút, như trong trường hợp herpes zoster oticus) |
| Chóng mặt tư thế kịch phát lành tính (BPPV) | Các cơn chóng mặt thoáng qua do kích thích tiền đình do sỏi kênh thính giác (canalolitiasis) |
| Cholesteatoma | Tổn thương dạng nang thường ở tai giữa và xương chũm |
| Bệnh Ménière’s (hội chứng Ménière; tràn nội dịch) | Các đợt chóng mặt, giảm thính lực, ù tai hoặc nghe âm thanh lớn lặp đi lặp lại do tăng thể tích nội dịch trong ống bán nguyệt |
| Xơ cứng tai | Màng nhĩ dày lên và cứng do tuổi tác hoặc nhiễm trùng tai tái phát |
| Rò quanh bạch huyết | Vỡ màng giữa tai giữa và tai trong thường do chấn thương hoặc căng quá mức |
| Nguyên nhân trung ương | |
| U góc cầu tiểu não (Pontocerebellar angle tumors) | Schwannoma (u thần kinh thính giác), subtentorial ependymoma, brainstem glioma, medulloblastoma, neurofibromatosis |
| Nguyên nhân mạch máu (TIA, stroke) | TIA sống nền, đột quỵ tiểu não |
| Migraine | Migraine tiền đình, migraine thân nền |
| Xơ cứng rải rác | |
- Khiếm khuyết dây thần kinh sọ (loạn vận ngôn và/hoặc nuốt khó, thăm khám thần kinh sọ IX)
- Hội chứng Bernard-Horner
- Khiếm khuyết thị trường (test để so sánh)
- Phản xạ gan bàn chân (Plantar reflex)
- Trong trường hợp chóng mặt cấp tính, việc phát hiện các dấu hiệu thần kinh mới khởi phát là chỉ điểm cho nguyên nhân trung ương.
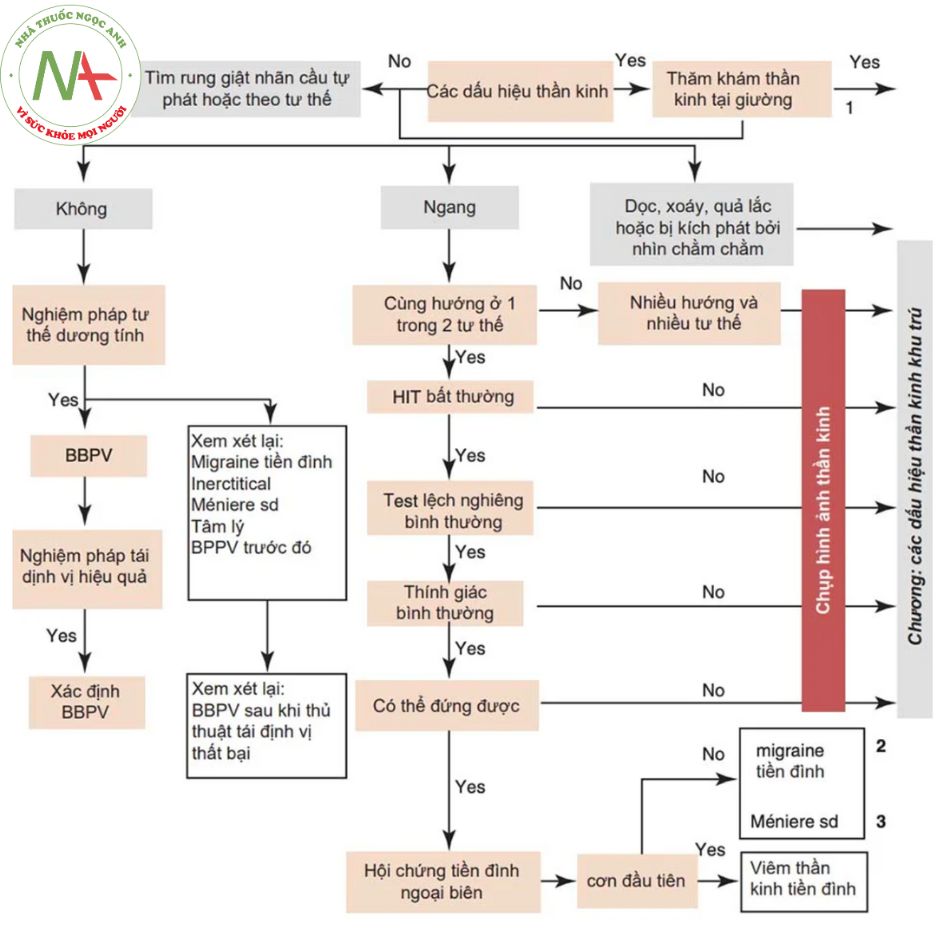
Nystagmus – rung giật nhãn cầu (RGNC) (Table 8.2) Rung giật nhãn cầu [12–19] là một chuyển động không tự chủ của mắt bao gồm hai chuyển động (pha) có hướng ngược nhau: pha chậm tiếp theo là pha nhanh, như một sự giật mạnh. Rung giật nhãn cầu dạng quả lắc là dạng duy nhất không có pha nhanh mà là hai pha chậm ngược chiều nhau.. Rung giật nhãn cầu có pha nhanh và pha chậm được gọi là rung giật nhãn cầu giật (jerk nystagmus). Hướng của rung giật nhãn cầu (ngang, dọc) được đặt tên theo hướng của pha nhanh. Trong rung giật nhãn cầu xoáy, thay vào đó sẽ là nhãn cầu xoay theo mặt phẳng phía trước.
|
Bảng 8.2 Các khía cạnh lâm sàng và các vị trí tổn thương nhiều khả năng xảy ra ở các loại rung giật nhãn cầu khác nhau
|
||
| RGNC | Các khía cạnh lâm sàng | Vị trí tổn thương |
| RGNC ngoại biên | RGNC xoáy-ngang, luôn đánh về phía lành | Nhân tiền đình, dây thần kinh hoặc mê đạo |
| RGNC khi nhìn chằm chằm | Chỉ xuất hiện khi nhìn chằm chằm 1 phía, đánh theo hướng nhìn | Tiểu não (thùy nhung) |
| RGNC đánh xuống | Đánh xuống dưới, đặc biệt dễ nhận thấy ở nhìn chằm chằm 1 phía và hướng xuống | Thân não hoặc tiểu não (thùy nhung) |
| RGNC đánh lên | Đánh hướng lên trên, đặc biệt dễ nhận thấy khi nhìn chằm chằm lên trên | Thân não (cận giữa hành não, cầu não, trung não) |
| RGNC quả lắc | Các pha chậm (dạng sóng hình sin) với các thành phần ngang, dọc và xoáy dẫn đến quỹ đạo tròn hoặc elip của nhãn cầu | Thân não |
| RGNC thay đổi theo chu kỳ | Tự phát, ngang, đổi hướng sau một khoảng thời gian cố định | Tiểu não (nodulus và uvula) |
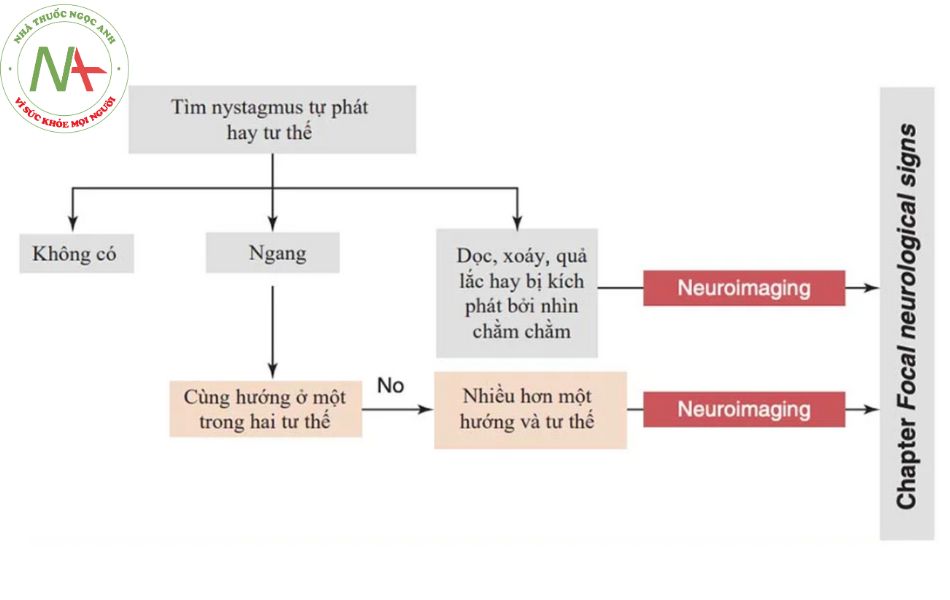
NB. Không có dấu hiệu bệnh lý hoặc triệu chứng của nguyên nhân chóng mặt trung ương hoặc ngoại vi.
Rung giật nhãn cầu có thể là sinh lý khi nó xảy ra trong thời gian xoay kéo dài hoặc khi nhìn hình ảnh chuyển động toàn trường (optokinetic nystagmus – rung giật nhãn cầu nhìn vật chuyển động), hoặc nó có thể là dấu hiệu bệnh lý của tổn thương tiền đình hoặc tiểu não.
Rung giật nhãn cầu nên được đánh giá ở các vị trí mắt khác nhau (góc nhìn chằm chằm – gaze angle), cả khi ngồi và nằm ngửa. Nó cũng nên được đánh giá cả khi cố định và không cố định tầm nhìn. Trong trường hợp rung giật nhãn cầu ngoại biên, tương tác giữa thị giác-tiền đình có thể được sử dụng để làm giảm rung giật nhãn cầu (tức là rung giật nhãn cầu giảm khi cố định tầm nhìn sẽ có nhiều khả năng là ngoại biên).
Có thể ngăn ngừa việc cố định tầm nhìn bằng cách sử dụng kính Frenzel, bao gồm các ống kính phóng đại và backlit Ngoài ra, một nguồn ánh sáng có thể được sử dụng để làm chói một mắt và ngăn cản sự cố định trong lúc bác sĩ quan sát, trong khi mắt còn lại được che đi. Một phương pháp bổ sung để ngăn chặn sự cố định tầm nhìn trong khi vẫn cho phép bác sĩ quan sát là đặt một tờ giấy trắng trước mắt cần quan sát, bao phủ toàn bộ trường nhìn.
Rung giật nhãn cầu tiền đình ngoại biên
Rung giật nhãn cầu tiền đình ngoại biên là do tổn thương một bên cơ quan tiền đình hoặc dây thần kinh tiền đình. Tuy nhiên, một tổn thương hành tuỷ khu trú ngang mức nhân tiền đình hoặc các sợi thần kinh tiền đình ở thân não, ở vị trí rễ đi vào, gây ra rung giật nhãn cầu với các đặc điểm lâm sàng của kiểu ngoại biên.
Rung giật nhãn cầu ngoại biên thường là rung giật nhãn cầu xoáyngang, đánh về phía lành và giảm hoặc bị kìm hãm bởi việc cố định tầm nhìn. Hướng của rung giật nhãn cầu không thay đổi theo vị trí của mắt trong ổ mắt, nhưng biên độ và tốc độ của rung giật nhãn cầu được tăng lên khi chuyển hướng nhìn chằm chằm của pha nhanh.
Điều này đặc biệt đúng trong trường hợp chóng mặt “liên tục”. Tuy nhiên, có những chóng mặt tư thế (tức là do thay đổi tư thế gây ra) trong đó rung giật nhãn cầu ngoại biên theo chiều dọc và xoáy và thay đổi hướng ở các tư thế khác nhau. Trong chóng mặt tư thế, rung giật nhãn cầu không tự phát mà xuất hiện sau một số chuyển động nhất định, và trong chóng mặt tư thế kịch phát lành tính, nó có những đặc điểm điển hình.
Trong biến thể ống bán khuyên sau, nghiệm pháp Dix-Hallpike sẽ gây ra rung giật nhãn cầu đánh lên theo chiều dọc kèm xoáy, với rung giật nhãn cầu đảo ngược khi trở lại tư thế ngồi (nó trở thành rung giật nhãn cầu đánh xuống); trong biến thể ống bán khuyên bên, rung giật nhãn cầu luôn ở vị trí ngang, đồng hướng (qua phải ở bên phải và qua trái ở bên trái), hoặc dị hướng (qua trái ở bên phải và qua phải ở bên trái).
Rung giật nhãn cầu khi nhìn chằm chằm
Rung giật nhãn cầu được kích phát bởi nhìn chằm chằm là rung giật nhãn cầu không xảy ra ở vị trí ban đầu mà chỉ vào lúc nhìn chằm chằm sang bên phải hoặc trái, nhìn lên hoặc xuống và đánh theo hướng nhìn chằm chằm và sự thay đổi hướng tùy thuộc vào hướng nhìn chằm chằm. Nó không phụ thuộc vào việc cố định tầm nhìn và có thể rõ ràng hơn ở tư thế nằm ngửa.
Rung giật nhãn cầu dọc (hướng lên hoặc hướng xuống)
Rung giật nhãn cầu dọc (đập lên trên hoặc xuống dưới) hoặc rung giật nhãn cầu xoáy đơn thuần luôn gợi ý nguyên nhân trung ương. Rung giật nhãn cầu có thể nhìn thấy ở mọi vị trí nhìn chằm chằm nhưng thường lớn hơn khi nhìn một bên. Nhìn hội tụ (convergence) có thể làm tăng nó, ức chế nó hoặc biến nó thành rung giật nhãn cầu đánh lên. Rung giật nhãn cầu dọc đánh xuống không bị ức chế bởi sự cố định tầm nhìn và thường là do rối loạn chức năng của thùy nhung tiểu não (cerebellar flocculus). Rung giật nhãn cầu dọc đánh lên thường tăng lên khi nhìn chằm chằm lên trên. Nó có thể bị tăng lên, bị ức chế hoặc chuyển thành rung giật nhãn cầu đánh xuống bởi việc nhìn hội tụ. Nó không bị ức chế bởi sự cố định tầm nhìn. Các vị trí tổn thương là vùng cận giữa của hành tủy, cầu não và trung não.
Rung giật nhãn cầu quả lắc
Trong rung giật nhãn cầu quả lắc, không có pha nhanh mà chỉ có chuyển động qua lại chậm. Hướng có thể đơn thuần là theo chiều ngang hoặc chiều dọc, nhưng nó cũng có thể là sự kết hợp của cả hai hoặc có các hướng khác (ví dụ: đường chéo). Các dao động có thể liên hợp (tức là giống hệt nhau ở cả hai mắt), nhưng chúng thường khác nhau hơn (nhiều hơn ở một mắt). Trong một số trường hợp, rung giật nhãn cầu có thể là một mắt. Trong các dạng mắc phải, bệnh nhân thường báo cáo về hiện tượng nhìn dao động (oscillopsia). Ví dụ về điều trên, với một số video clip, có thể được tìm thấy trong tài liệu tham khảo số [20].
Test lắc đầu (HIT: Head Impulse Test )
HIT là một bài test tại giường. Người khám xoay đầu bệnh nhân từ vị trí bên (luân phiên trái và phải) đến vị trí trung tâm càng nhanh càng tốt, trong khi bệnh nhân nhìn cố định mục tiêu trung tâm, chẳng hạn như mũi của người khám. HIT cũng có thể được thực hiện bằng cách xoay đầu theo hướng ngược lại, từ trung tâm ra ngoại vi. Chỉ nên xoay đầu 10–15 độ. Trong trường hợp phản xạ tiền đình-mắt bình thường khi đầu xoay nhanh và thụ động, mắt sẽ di chuyển theo hướng ngược lại với chuyển động xoay của đầu để giữ cho mắt nhìn vào mục tiêu; Lúc kết thúc chuyển động của đầu, bệnh nhân sẽ không phải thực hiện bất kỳ chuyển động nhanh nào của mắt (saccade-giật mạnh) để định vị lại hướng nhìn vào mục tiêu (HIT âm tính). Trong trường hợp phản xạ tiền đình-mắt bị khiếm khuyết, khi kết thúc chuyển động của đầu, bệnh nhân sẽ thực hiện một chuyển động giật mạnh theo hướng ngược lại với hướng xoay của đầu, để đưa đường ngắm (sight) trở lại mục tiêu (HIT dương tính). Trong trường hợp tổn thương tiền đình ngoại biên, và do đó là chóng mặt ngoại biên, trong giai đoạn cấp tính, HIT sẽ dương tính với các chuyển động xoay của đầu về phía bị tổn thương và âm tính về phía lành. Trong trường hợp chóng mặt trung ương, HIT có thể âm tính. Việc đánh giá HIT không bao giờ được tách rời khỏi việc đánh giá rung giật nhãn cầu và các nghiệm pháp khác theo sơ đồ tiếp cận được đề xuất. Video về “Đặc điểm của rung giật nhãn cầu và HIT trong trường hợp bệnh lý tiền đình ngoại biên và trong trường hợp đột quỵ tiểu não cũng có thể được tìm thấy trong tài liệu tham khảo số [20]”.
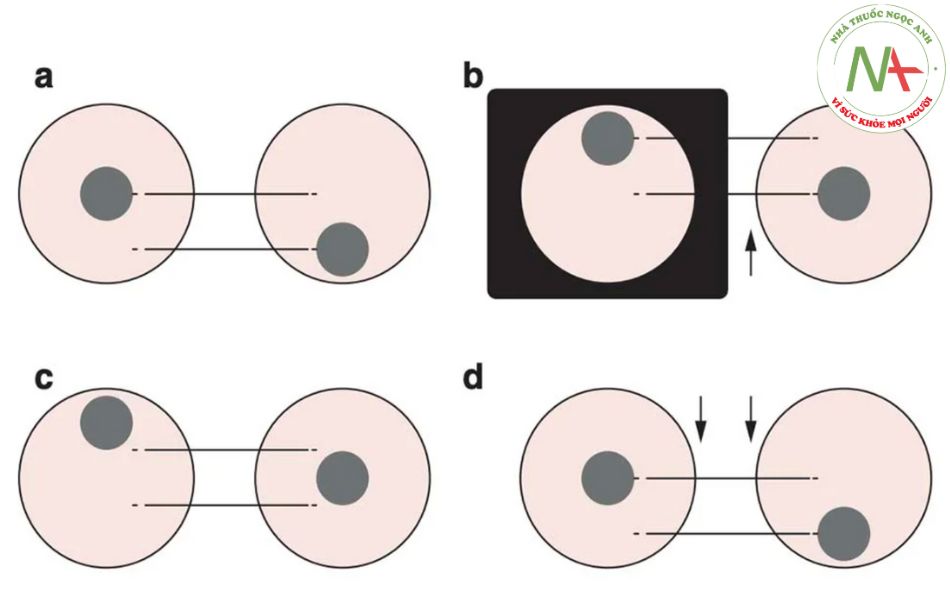
Cover Test – Test lệch nghiêng (hay Test of Skew)
Thực hiện: Người khám luân phiên che mắt bệnh nhân; Sự xuất hiện của một chuyển động giật mạnh (saccade) để cố định tầm nhìn lại ngay sau khi mở từng mắt ra, được xác định bởi sự hiện diện của lệch trục theo chiều dọc, là một dấu hiệu của chóng mặt có nguồn gốc trung ương.
Một ví dụ về test lệch nghiêng trong trường hợp thiếu máu cục bộ ở hành tủy bên ở trong tài liệu tham khảo số [20].
Figure 8.2 minh họa một ví dụ về độ lệch nghiêng trong quá trình test. Ở ô A có một mắt trái bị lác dưới (hypotropia), tức là khi nhìn bằng hai mắt thì các cơ chế hợp nhất (fusional mechanisms) sẽ khiến mắt trái thấp hơn mắt phải. Nếu mắt phải bị che lại, thì mắt trái phải hướng lên trên để cố định mục tiêu và coi như hai mắt chuyển động liên hợp (conjugated way) thì mắt phải cũng hướng lên trên (ô B). Trong trường hợp lệch nghiêng (ô B), tín hiệu thần kinh cần thiết để di chuyển mắt trái với biên độ mong muốn sẽ di chuyển mắt phải cùng biên độ: biên độ chuyển động sẽ giống nhau ở cả hai mắt (mũi tên), và khoảng cách giữa hai mắt (nét đứt ngang) sẽ không thay đổi. Điều này sẽ được xác nhận khi mắt phải không bị che: mức độ lệch trục ở ô C giống như ở ô A; Hơn nữa, nếu mục tiêu được cố định bằng mắt phải, chuyển động xuống của hai mắt cũng sẽ có biên độ tương tự (ô D, các mũi tên).
HINTS Evaluation
Một số tác giả đã đề xuất hợp nhất ba test trước đó (rung giật nhãn cầu, HIT và lệch nghiêng) thành một test duy nhất gọi là HINTS [20]. HINTS là một test chuyển động của mắt, được thực hiện tại giường bệnh của một bệnh nhân đang bị hội chứng tiền đình cấp tính, để phân biệt nguyên nhân trung ương với bệnh lý tiền đình ngoại biên cấp tính. Từ viết tắt này xuất phát từ ba bài test: lắc đầu, rung giật nhãn cầu, lệch nghiêng. Giải thích: Đánh giá HINTS được coi là gợi ý cho một vị trí tổn thương ngoại biên (HIT bất thường + rung giật nhãn cầu ngang đơn hướng + không có lệch nghiêng) hoặc trung ương (HIT bình thường, hoặc rung giật nhãn cầu đa hướng, hoặc có lệch nghiêng). Từ viết tắt INFARCT có thể giúp lưu trữ các dấu hiệu của HINTS trung ương (impulse normal, fast-phase alternating nystagmus, refixation on cover test). Sơ đồ tiếp cận nói rằng trong trường hợp không có rung giật nhãn cầu, phải tiến hành các nghiệm pháp tư thế/định vị.
Positioning Maneuvers
Nghiệm pháp Dix-Hallpike
Thực hiện: Trước khi thực hiện, bệnh nhân cần được thông báo rằng có thể bị chóng mặt. Bệnh nhân nên được ngồi trên giường và sau đó quay đầu 45 ° sang một bên để được đánh giá; bệnh nhân nên mở mắt nhìn chằm chằm vào mắt người khám hoặc vào mục tiêu xa hơn. Người khám giữ đầu bệnh nhân trong tay và nhanh chóng đặt bệnh nhân nằm xuống giường với cổ duỗi quá mức (hyperextension). Trong trường hợp chóng mặt tư thế kịch phát lành tính, rung giật nhãn cầu xuất hiện trong vòng vài giây (thời gian chờ 2–20 giây) và kéo dài trong 20–40 giây, khi xoay đầu về bên bị ảnh hưởng. Thử nghiệm âm tính nếu không có rung giật nhãn cầu xuất hiện sau 30 s và do đó phải lặp lại ở phía đối diện. Diễn giải: Phương pháp này có giá trị tiên đoán dương là 83% và giá trị tiên đoán âm là 52% cho chẩn đoán chóng mặt tư thế kịch phát lành tính (BPPV).
Appendix 1. Migraine có Aura thân não [21, 22]
Tiêu chuẩn chẩn đoán:
A. Các đợt bệnh đáp ứng tiêu chuẩn 1.2 Migraine có aura và tiêu chuẩn B dưới đây.
B. Aura with both of the following:
- Ít nhất hai trong số các triệu chứng thân não có thể hồi phục hoàn toàn sau đây: Nói khó [1], Chóng mặt [2], Ù tai, Giảm thính lực [3], Nhìn đôi [4], Mất điều hòa không do khiếm khuyết cảm giác, Giảm mức độ ý thức (GCS ≤13) [5].
- Không có các triệu chứng vận động [6] hoặc võng mạc mắt.
Các lưu ý 1.
- Chứng loạn vận ngôn cần được phân biệt với chứng mất ngôn ngữ.
- Chóng mặt không đồng nghĩa với và cần phân biệt với choáng váng.
- Tiêu chuẩn này không được thỏa mãn bởi cảm giác âm thanh lớn trong tai (fullness).
- Song thị không đồng nghĩa với (cũng như không loại trừ) nhìn mờ.
- Điểm Glasgow có thể đã được đánh giá trong quá trình nhập viện; sự khiếm khuyết được mô tả rõ ràng bởi bệnh nhân cũng cho phép ước lượng điểm Glasgow.
- Khi có các triệu chứng vận động, mã code là 1.2.3 Đau nửa đầu liệt nửa người (Hemiplegic migraine).
Thảo luận
Ban đầu, thuật ngữ migraine động mạch thân nền hoặc migraine thân nền được sử dụng, nhưng vì không có tổn thương của động mạch nền nên thuật ngữ migraine có aura thân não (migraine with brainstem aura) được ưu tiên hơn. Có các triệu chứng aura điển hình ngoài các triệu chứng thân não trong hầu hết các đợt tấn công. Nhiều bệnh nhân có các đợt tấn công kèm aura thân não cũng báo cáo các đợt tấn công khác với aura điển hình và nên được mã hóa cho cả 1.2.1 Migraine có aura điển hình và 1.2.2 Migraine có aura thân não. Nhiều triệu chứng được liệt kê theo tiêu chuẩn B1 có thể xảy ra với sự lo âu và tăng thông khí và do đó có thể bị hiểu sai.
Appendix 2. Migraine tiền đình [23]
Tiêu chuẩn chẩn đoán
A. Ít nhất năm đợt bệnh đáp ứng tiêu chuẩn C và D.
B. Bệnh sử hiện tại tiền sử có 1.1 Migraine không có aura hoặc 1.2 Migraine có aura [1].
C. Các triệu chứng tiền đình [2] mức độ trung bình hoặc nặng [3], kéo dài từ 5 phút đến 72 giờ [4].
D. Ít nhất 50% số đợt bệnh có ít nhất một trong ba đặc điểm sau của migraine [5]:
- Đau đầu với ít nhất hai trong bốn đặc điểm sau: (a) Đau 1 bên, (b) Kiểu mạch đập, (c) Mức độ trung bình hoặc nặng, (d) Trầm trọng hơn do hoạt động thể lực thường ngày.
- Sợ ánh sáng (photophobia) và sợ tiếng ồn (phonophobia) [6].
- Aura thị giác (visual aura) [7].
E. Không có chẩn đoán ICHD-3 khác hoặc rối loạn tiền đình khác hợp lý hơn [8].
Những lưu ý
- Mã bệnh cũng dành cho chẩn đoán migraine.
- Các triệu chứng tiền đình, được xác định theo Bárány Society’s Classification of Vestibular Symptoms và đủ tiêu chuẩn để chẩn đoán A1.6.6, Migraine tiền đình, bao gồm: (a) Chóng mặt tự phát: Internal vertigo (một cảm giác sai lệch về chuyển động của bản thân), External vertigo (một cảm giác sai lệch rằng xung quanh hình ảnh đang quay hoặc chảy). (b) Chóng mặt tư thế, xảy ra sau khi thay đổi tư thế đầu. (c) Chóng mặt do thị giác gây ra, được kích hoạt bởi một kích thích thị giác chuyển động phức tạp hoặc lớn. (d) Chóng mặt do chuyển động đầu, xảy ra khi cử động đầu. (e) Choáng váng do cử động đầu kèm theo buồn nôn (choáng váng được đặc trưng bởi cảm giác rối loạn định hướng không gian; các dạng choáng váng khác hiện không được đưa vào phân loại của migraine tiền đình).
- Các triệu chứng tiền đình được đánh giá là trung bình khi chúng cản trở nhưng không ngăn cản các hoạt động hàng ngày và nặng khi không thể tiếp tục các hoạt động hàng ngày.
- Thời gian của các đợt bệnh rất thay đổi. Khoảng 30% bệnh nhân có các cơn kéo dài vài phút, 30% có các cơn kéo dài hàng giờ, và 30% khác có các cơn kéo dài vài ngày. 10% còn lại có các cơn chỉ kéo dài vài giây, có xu hướng xảy ra lặp đi lặp lại khi cử động đầu, kích thích thị giác hoặc sau khi thay đổi tư thế của đầu. Ở những bệnh nhân này, thời gian đợt bệnh được xác định là tổng thời gian mà các cơn ngắn tái diễn. Kéo dài nhất là có những bệnh nhân có thể mất 4 tuần để hồi phục hoàn toàn sau một đợt bệnh. Tuy nhiên, cơn chính hiếm khi vượt quá 72 h.
- Một triệu chứng là đủ trong một đợt duy nhất. Các triệu chứng khác nhau có thể xảy ra trong các đợt khác nhau. Các triệu chứng liên quan có thể xảy ra trước, trong hoặc sau các triệu chứng tiền đình.
- Tiền sử và thăm khám lâm sàng không gợi ý một rối loạn tiền đình khác hoặc một rối loạn như vậy đã được xem xét nhưng đã được loại trừ bằng các cuộc kiểm tra thích hợp hoặc một rối loạn như vậy biểu hiện như một bệnh đồng mắc nhưng các đợt bệnh có thể được phân biệt rõ ràng. Các cơn mgraine có thể do kích thích tiền đình gây ra. Vì vậy, chẩn đoán phân biệt nên bao gồm các rối loạn tiền đình khác phức tạp bởi các cơn migraine chồng chéo lên nhau.
Các triệu chứng khác
Các triệu chứng thính giác thoáng qua, buồn nôn, nôn, kiệt sức, và dễ bị say tàu xe có thể liên quan đến A1.6.6. Migraine tiền đình. Tuy nhiên, vì chúng cũng xảy ra với nhiều rối loạn tiền đình khác nên chúng không được đưa vào làm tiêu chuẩn chẩn đoán.
Liên quan đến Migraine Aura và Migraine có Aura thân não
Cả migraine aura và migraine aura thân não (trước đây: migraine thân nền) là các thuật ngữ được định nghĩa bởi ICHD-3. Chỉ có một số ít bệnh nhân bị A1.6.6 Migraine tiền đình bị chóng mặt trong khoảng thời gian từ 5 đến 60 phút được xác định với một triệu chứng aura. Thậm chí ít người bị chóng mặt ngay lập tức trước khi bắt đầu đau đầu, như yêu cầu trong 1.2.1.1 Aura điển hình kèm theo đau đầu. Do đó, các cơn A1.6.6 Migraine tiền đình không thể được coi là migraine aura. Mặc dù chóng mặt được báo cáo bởi hơn 60% bệnh nhân 1.2.2 Migraine có aura thân não, ICHD-3 yêu cầu ít nhất hai triệu chứng thân não ngoài các triệu chứng aura thị giác, cảm giác hoặc rối loạn ngôn ngữ cho chẩn đoán này. Ít hơn 10% bệnh nhân bị A1.6.6 Migraine tiền đình đáp ứng các tiêu chí này. Do đó, A1.6.6 Migraine tiền đình và 1.2.2 Migraine có aura thân não là không giống nhau, mặc dù có những bệnh nhân có thể đáp ứng các tiêu chuẩn chẩn đoán cho cả hai rối loạn.
1. Lee H, Sohn SI, Cho YW, et al. Cerebellar infarction presenting isolated vertigo: frequency and vascular topographical patterns. Neurology. 2006;67:1178–83. 2. Saber Tehrani AS, Kattah JC, Kerber KA, et al. Diagnosing stroke in acute dizziness and vertigo: pitfalls and pearls. Stroke. 2018;49(3):788–95. 3. Atzema CL, Grewal K, Lu H, Kapral MK, Kulkarni G, Austin PC. Outcomes among patients discharged from the emergency department with a diagnosis of peripheral vertigo. Ann Neurol. 2016;79:32–41. 4. Newman-Toker DE. Missed stroke in acute vertigo and dizziness: it is time for action, not debate. Ann Neurol. 2016;79:27–31.
5. Stanton VA, Hsieh YH, Camargo CA Jr, et al. Overreliance on symptom quality in diagnosing dizziness: results of a multicenter survey of emergency physicians. Mayo Clin Proc. 2007;82(11):1319–28. 6. Brandt T, Dieterich M. The dizzy patient: don’t forget disorders of the central vestibular system. Nat Rev Neurol. 2017;13(6):352–62. 7. Lopez-Escamez JA, Carey J, Chung WH, et al., Classifcation Committee of the Barany Society; Japan Society for Equilibrium Research; European Academy of Otology and Neurotology (EAONO); Equilibrium Committee of the American Academy of Otolaryngology-Head and Neck Surgery (AAO-HNS); Korean Balance Society. Diagnostic criteria for Ménière’s disease. J Vestib Res. 2015;25(1):1–7. 8. Saber Tehrani AS, Kattah JC, Mantokoudis G, et al. Small strokes causing severe vertigo: frequency of false-negative MRIs and nonlacunar mechanisms. Neurology. 2014;83:169–73. 9. Dumitrascu OM, Torbati S, Tighiouart M, Newman-Toker DE, Song SS. Pitfalls and rewards for implementing ocular motor testing in acute vestibular syndrome: a pilot project. Neurologist. 2017;22(2):44–7. 10. Bisdorff A, Von Brevern M, Lempert T, Newman-Toker DE. Classifcation of vestibular symptoms: towards an international classifcation of vestibular disorders. J Vestib Res. 2009;19(1–2):1–13. 11. Belal A Jr, Glorig A. Dysequilibrium of ageing (presbyastasis). J Laryngol Otol. 1986;100:1037–41. 12. Pierrot-Deseilligny C, Milea D. Vertical nystagmus: clinical facts and hypotheses. Brain. 2005;128:1237–46. 13. Rett D. Gaze-evoked nystagmus: a case report and literature review. Optometry. 2007;78:460–4. 14. Serra A, Leigh RJ. Diagnostic value of nystagmus: spontaneous and induced ocular oscillations. J Neurol Neurosurg Psychiatry. 2002;73:615–8. 15. Stahl JS, Averbuch-Heller L, Leigh RJ. Acquired nystagmus. Arch Ophthalmol. 2000;118:544–9. 16. Straube A, Bronstein A, Straumann D, European Federation of Neurologic Societies. Nystagmus and oscillopsia. Eur J Neurol. 2012;19:6–14. 17. Strupp M, Magnusson M. Acute unilateral vestibulopathy. Neurol Clin. 2015;33:669–85. 18. Welgampola MS, Bradshaw AP, Lechner C, Halmagyi GM. Bedside assessment of acute dizziness and vertigo. Neurol Clin. 2015;33:551–64. 19. Huh YE, Kim JS. Bedside evaluation of dizzy patients. J Clin Neurol. 2013;9(4):203–13.
20. Kattah JC, Talkad AV, Wang D, Hsieh YH, Newman-Toker DE. HINTS to diagnose stroke in the acute vestibular syndrome: three-step bedside oculomotor examination more sensitive than early MRI diffusion weighted imaging. Stroke. 2009;40:3504–10. 21. Cnyrim CD, Newman-Toker D, Karch C, Brandt T, Strupp M. Bedside differentiation of vestibular neuritis from central “vestibular pseudoneuritis”. J Neurol Neurosurg Psychiatry. 2008;79(4):458–60. 22. 1.2.2 in the ICHD 3 beta headache classifcation (International Headache Society 2013). 23. 1.6.6 in the ICHD 3 beta headache classifcation (International Headache Society 2013). Lempert T, Olesen J, Furman J, Waterston J, Seemungal B, Carey J, Bisdorff A, Versino M, Evers S, NewmanToker D. Vestibular migraine: diagnostic criteria. J Vestib Res. 2012;22:167–72.
Xem thêm: Hạ Natri máu: Nguyên nhân, chẩn đoán và điều trị – Bác sĩ Nguyễn Thế Bảo
Câu hỏi lâm sàng
Câu 1
Bệnh nhân 62 tuổi đến phòng cấp cứu với cảm giác “choáng váng (dizzy)”. Ngày nhập viện, khi đang đi siêu thị, bệnh nhân đang nhìn lên kệ cao thì đột nhiên có cảm giác xoay vòng kèm theo buồn nôn. Cô ấy nhắm mắt lại và ngồi xuống lối đi, và các triệu chứng biến mất sau khoảng một phút. Bệnh nhân không đau đầu, đau tai, ù tai, nghe kém. Sau 30 phút các triệu chứng tái phát khi cô cúi xuống để lên xe. Hiện tại, cô cảm thấy khỏe và không có triệu chứng gì. Tiền sử ghi nhận bệnh tăng huyết áp, tăng lipid máu và đái tháo đường týp 2. Trước đây cô hút một bao thuốc lá mỗi ngày nhưng đã bỏ cách đây 10 năm. Xét nghiệm nào sau đây có nhiều khả năng nhất để tìm ra được nguyên nhân gây ra triệu chứng của bệnh nhân này?
- Comprehensive audiogram
- MRA of the vertebrobasilar arteries
- MRI of the internal auditory canals
- Orthostatic blood pressure measurement
- Provocative head positioning maneuvers
Đáp án E. Provocative head positioning maneuvers.
“Chóng mặt” là lý do đến khám phổ biến của bệnh nhân và có thể biểu hiện tình trạng tiền ngất, mất cân bằng hoặc chóng mặt. Chóng mặt thường được mô tả là cảm giác quay vòng và có thể do rối loạn chức năng của hệ thần kinh trung ương hoặc ngoại vi. Bệnh nhân bị chóng mặt ngoại vi thường có các đợt ngắn hơn, nystagmus xuất hiện khi thay đổi tư thế, sau đó giảm dần (fatigable nystagmus), khả năng đi lại được bảo tồn và không có các triệu chứng thần kinh trung ương khác (ví dụ: đau đầu, nhìn đôi, thất ngôn).
Tình trạng chóng mặt từng cơn ngắn (<1 phút) của bệnh nhân này do thay đổi tư thế đầu (ví dụ: nhìn lên, cúi xuống) phù hợp với chóng mặt tư thế kịch phát lành tính (BPPV – benign paroxysmal positional vertigo) là nguyên nhân phổ biến nhất của chóng mặt. BPPV là do các mảnh vụn tinh thể (canaliths) trong các ống bán khuyên làm gián đoạn dòng chảy bình thường của chất lỏng trong hệ thống tiền đình. Điều này dẫn đến tín hiệu xáo trộn gây nên cảm giác quay vòng (chóng mặt).
Để chẩn đoán xác định, thay đổi vị trí đầu bệnh nhân để làm cho sỏi ống bán khuyên (canaliths) tự do di chuyển trong các ống bán khuyên tương ứng và gây ra một đợt triệu chứng. Nghiệm pháp Dix-Hallpike là nghiệm pháp nổi tiếng bằng các tư thế đầu kích thích và dùng để đánh giá các ống bán khuyên phía sau. Kết quả là dương tính nếu chóng mặt và rung giật nhãn cầu xuất hiện khi bệnh nhân nhanh chóng nằm ngửa trở lại với đầu xoay 45 độ.
(Lựa chọn A) Một số rối loạn (ví dụ, bệnh Méniere, labyrinthitis) gây ra cả chóng mặt và mất thính lực, những triệu chứng này sẽ được nhìn thấy trên thính lực đồ (audiogram). BPPV chỉ ảnh hưởng đến các ống bán nguyệt và do đó không gây mất thính lực.
(Lựa chọn B) Cơn thoáng thiếu máu não hoặc tai biến mạch máu não của tuần hoàn sau (được đánh giá bằng MRI) có thể biểu hiện chóng mặt ở bệnh nhân lớn tuổi; tuy nhiên, đây là nguyên nhân thần kinh trung ương gây chóng mặt và sẽ không có khả năng gây ra các cơn chóng mặt rời rạc, tái phát. Hiếm khi, chèn ép cơ học động mạch đốt sống ở cổ có thể gây chóng mặt khi cử động đầu, nhưng điều này ít phổ biến hơn BPPV và thường liên quan đến chứng ù tai, mờ mắt và ngất, thì không gặp ở bệnh nhân này.
(Lựa chọn C) Chụp cộng hưởng từ các ống bán khuyên (MRI of the internal auditory canals) được sử dụng để chẩn đoán u bao sợi thần kinh tiền đình (vestibular schwannoma ), thường có biểu hiện mất thính lực một bên. Mất thăng bằng thường xuất hiện nhưng không quay vòng chóng mặt.
(Lựa chọn D) Đo huyết áp thế đứng có thể chẩn đoán hạ huyết áp tư thế, có thể gây “chóng mặt” khi thay đổi tư thế. Tuy nhiên, hạ huyết áp tư thế thường gây ra tiền ngất hơn là chóng mặt.
Kết luận:
Chóng mặt tư thế kịch phát lành tính gây ra các đợt chóng mặt ngắn (<1 phút) do thay đổi tư thế đầu. Kích hoạt triệu chứng bằng cách sử dụng các nghiệm pháp kích thích tư thế đầu (ví dụ: Dix- Hallpike) để chẩn đoán.
Câu 2
Bệnh sử
Bệnh nhân nam 75 tuổi vào viện do một cơn chóng mặt. Sau 30 phút khởi phát chóng mặt, bệnh nhân thấy không khỏe. Cách đây 6 tháng sức khỏe bệnh nhân vẫn tốt nhưng ngày càng yếu dần. Đôi khi bệnh nhân ngã liên quan mất ý thức, mặc dù bệnh nhân không chắc thời gian mất ý thức kéo dài trong bao lâu. Vào lần khác, bệnh nhân chóng mặt phải ngồi nghỉ, nhưng không mất ý thức. Các cơn chóng mặt lần này thường xảy ra khi gắng sức, nhưng lại xuất hiện 1 hoặc 2 lần lúc ngồi nghỉ. Bệnh nhân hồi phục lại mỗi cơn chóng mặt sau 10-15 phút.
Bệnh nhân sống 1 mình nên hầu như không ai phát hiện các cơn chóng mặt.
Có 1 lần cháu gái ngồi cạnh phát hiện bệnh nhân bị mất ý thức thoáng qua. Cô ấy lo lắng nên gọi xe cấp cứu đến ngay. Bệnh nhân trông xanh xao và cháu gái nghĩ ông đã chết. Bệnh nhân được đưa ngay đến bệnh viện, qua thời gian bệnh nhân hồi phục và xuất viện với điện tâm đồ và Xquang ngực thẳng bình thường. Bệnh nhân không có tiền sử đau ngực hoặc đánh trống ngực. Bệnh nhân bị gout và đi tiểu thường xuyên. Bác sĩ chẩn đoán bệnh nhân bị tăng sinh lành tính tiền liệt tuyến, nhưng bệnh nhân không điều trị. Bệnh nhân uống Ibuprofen vài lần để trị bệnh gout. Cách đây 5 năm, bệnh nhân ngưng hút thuốc. Bệnh nhân uống 5-10 đơn vị rượu mỗi tuần. Các cơn chóng mặt và mất ý thức thoáng qua không liên quan rượu. Trước đây bệnh nhân làm thợ điện.
Khám lâm sàng
Bệnh nhân tái nhợt, huyết áp 96/64 mmHg. Mạch đều, tần số 33 lần/phút.Tim không có âm thổi. Áp lực tĩnh mạch cảnh tăng lên 3cm, đôi khi lớn hơn. Không phù chân, mạch ngoại vi sờ chạm ngoại trừ mạch mu bàn chân. Khám hô hấp bình thường.
Cận lâm sàng
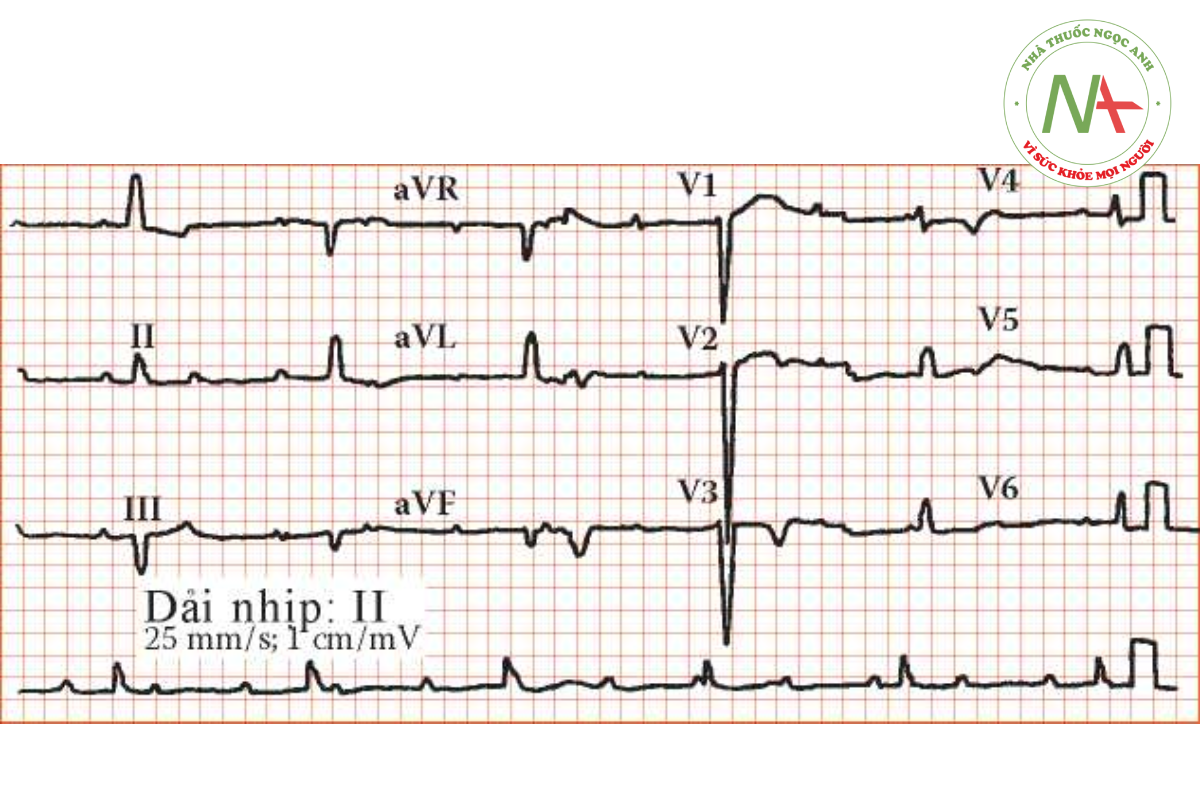
ECG của bệnh nhân trong hình 1.1.
Câu hỏi
Nguyên nhân gây mất ý thức thoáng qua?
Các cơn mất ý thức thoáng qua dường như không có mối liên hệ nào với tư thế. Bệ nh cảnh là sự pha trộn giữa chóng mặt và mất ý thức. Neu ai đó thấy một người mất ý thức sẽ thấy họ nhợt nhạt. Tình trạng này gợi ý giảm cung lượng tim liên quan rối loạn nhịp, có thể xảy ra mà mà không có triệu chứng tim mạch nào. Khi cung lượng tim và dòng máu về bình thường thì sẽ có triệu chứng đỏ bừng da rõ ràng.
Điện tâm đồ và Xquang ngực bình thường khi bệnh nhân nhập viện sau cơn chóng mặt không loại trừ các vấn đề dẫn truyền từng cơn. Lúc này các triệu chứng vẫn ở dạng nhẹ hơn. ECG cho thấy block tim độ 3 hoặc block tim hoàn toàn (hình 1.2). Phân ly nhịp thất và nhịp nhĩ hoàn toàn, tần số 33 lần/phút. Các cơn mất ý thức gọi là đợt cấp Stroke-Adams, nguyên nhân do rối loạn nhịp nhanh tự giới hạn khởi phát khi block tim hoặc vô tâm thu thoáng qua. Mặc dù các bệnh cảnh này xuất hiện từng cơn trước đây, bệnh nhân hiện giờ đang bị block tim hoàn toàn ổn định, nhịp thất chậm sẽ liên quan giảm cung lượng tim gây mệt mỏi, chóng mặt khi gắng sức hoặc suy tim. Suy nhịp thoát từng cơn là nguyên nhân gây ngất.
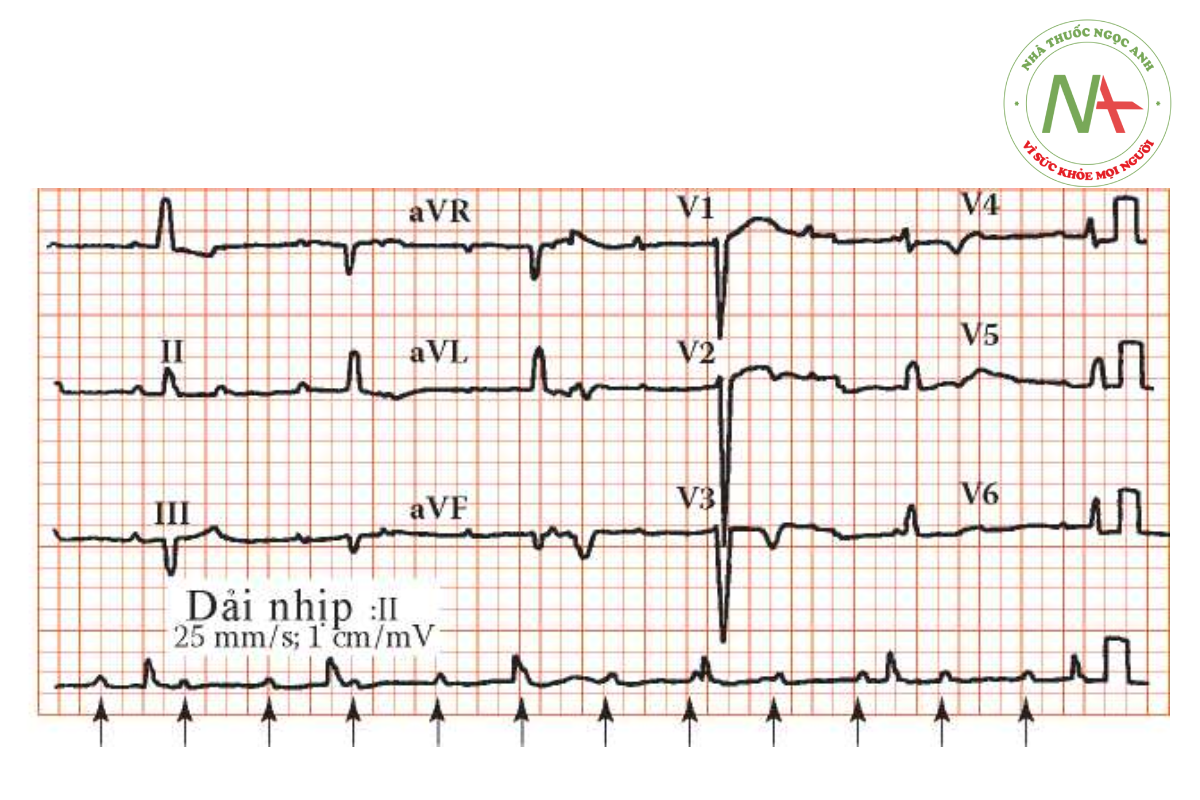
Khám lâm sàng, áp lực tĩnh mạch cảnh đôi khi tăng là sóng a “cannon” từng cơn như sự co thắt nhĩ phải chống lại đóng van 3 lá. Ngoài ra, cường độ của tiếng tim đầu tim sẽ thay đổi.
Chẩn đoán phân biệt
Chẩn đoán phân biệt mất ý thức thoáng qua chia thành nguyên nhân than kinh và mạch máu. Người chứng kiến rất quan trọng để chẩn đoán phân biệt. Các nguyên nhân thần kinh là các dạng động kinh, thường có triệu chứng đặc trưng. Các nguyên nhân mạch máu thường liên quan giảm tưới máu trong não cục bộ hay toàn bộ. Giảm tưới máu cục bộ xuất hiện trong cơn thiếu máu não thoáng qua hoặc suy chức năng động mạch thân nền. Giảm tưới máu não toàn bộ thường gây xanh xao, rối loạn nhịp tim, tụt huyết áp tư thể và ngắt do thần kinh phế vị.
Điều trị nên cấy máy tạo nhịp. Neu block tim hoàn toàn có nhịp ổn định thì nên đặt máy tạo nhịp vĩnh viễn càng sớm càng tốt khi đã sắp xếp được. Đây là hệ thống 2 buồng tim tạo nhịp cho tâm nhĩ, sau đó là tâm thất (DDD, cảm biến kép và tạo nhịp, được kích hoạt nhờ cảm biến nhĩ, được ức chế nhờ cảm biến thất) hoặc có thể một hệ thống tạo nhịp thất (VVI, tạo nhịp thất, được ức chế nhờ cảm biến thất). Nếu không nghi ngờ nhịp thoát tâm thất, nên đặt máy tạo nhịp tạm thời ngay lập tức.
Các ý chính
- Khi bệnh nhân bị mất ý thức thoáng qua, khai thác bệnh sử từ người chứng kiến có thể giúp chẩn đoán.
- ECG bình thường không được loại trừ rối loạn nhịp tim nặng từng cơn.
- Các sóng lớn trong áp lực tĩnh mạch cảnh thường là sóng v khổng lồ, đều trong trào ngược van 3 lá hoặc các sóng a cannon từng cơn trong block tim.

