Bệnh tim mạch
Viêm màng ngoài tim theo đánh giá của BMJ Best Practice
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhathuocngocanh.com – Bài viết Viêm màng ngoài tim theo đánh giá của BMJ Best Practice. Để tải file PDF, mời các bạn click vào link ở đây.
Tóm tắt
◊ Các triệu chứng bao gồm đau ngực sau xương ức dữ dội, đau lói, đau hơn khi hít vào và khi nằm ngửa.
◊ Dấu hiệu lâm sàng kinh điển là tiếng cọ màng ngoài tim. Thường có sốt nhẹ.
◊ Các dấu hiệu chẩn đoán bao gồm ST chênh lên lan tỏa trên điện tâm đồ và ít nhất là có tràn dịch màng ngoài tim lượng ít trên siêu âm tim; xét nghiệm máu thường gợi ý có phản ứng viêm toàn thân.
◊ Điều trị định hướng vào các rối loạn toàn thân căn nguyên. Viêm màng ngoài tim vô căn hoặc do vi-rút đáp ứng với thuốc kháng viêm không steroid và colchicine.
◊ Các biến chứng bao gồm viêm màng ngoài tim tái phát mạn tính, chèn ép tim, và viêm màng ngoài tim co thắt
Thông tin cơ bản
Định nghĩa
Viêm màng ngoài tim là tình trạng viêm của lớp màng ngoài tim. Thể cấp tính được định nghĩa là tình trạng viêm mới khởi phát kéo dài <4-6 tuần. Đó có thể là tơ huyết (khô) hay tràn dịch với dịch tiết có mủ, huyết thanh, hoặc xuất huyết. Bệnh đặc trưng trên lâm sàng là tam chứng: đau ngực, tiếng cọ màng ngoài tim, và các thay đổi trên điện tâm đồ. Viêm màng ngoài tim co thắt cản trở áp lực đổ đầy tâm trương bình thường và có thể là biến chứng trung hạn đến muộn của viêm màng ngoài tim cấp tính. Viêm màng ngoài tim là bệnh lý thường gặp nhất của ngoại tâm mạc trong thực hành lâm sàng.
Dịch tễ học
Viêm màng ngoài tim cấp tính thường gặp hơn ở người lớn (điển hình từ 20 đến 50 tuổi) và ở nam giới.((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược)) Đây là bệnh lý thường gặp nhất của màng ngoài tim trong thực hành lâm sàng. Tỷ suất mới mắc và tỷ suất hiện mắc của bệnh này chưa được biết và có rất nhiều ca bệnh chưa được chẩn đoán. Tuy nhiên, bệnh này có thể chiếm đến 5% các ca đau ngực xuất hiện trong khoa cấp cứu và đến 0,1% các ca nhập viện.((8. Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010;85:572-593. Tóm lược))
Bệnh căn học
Viêm màng ngoài tim cấp tính có thể vô căn hoặc do bệnh toàn thân nền tảng (ví dụ như lupus ban đỏ hệ thống). Có 90% ca bệnh là vô căn hoặc do nhiễm vi-rút (ví dụ như vi-rút Coxsackie A9 hoặc B1-4, Echo 8, quai bị, EBV, cytomegalovirus, varicella, rubella, HIV, Parvo-19).((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((2. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part II: Noninfectious pericarditis, pericardial effusion and constrictive pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:785-794. Tóm lược)) ((3. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:712-722. Tóm lược)) ((10. Buba F. Cardiovascular opportunistic infections in HIV disease. Biomed Res. 2011;22:279-284.)) Các rối loạn tự miễn toàn thân (ví dụ như viêm khớp dạng thấp, xơ cứng hệ thống, viêm khớp phản ứng, sốt Địa Trung Hải có tính chất gia đình, viêm mạch toàn thân, bệnh viêm ruột) cũng là nguyên nhân thường gặp.((11. Imazio M. Pericardial involvement in systemic inflammatory diseases. Heart. 2011;97:1882-1892. Tóm lược)) Tuy nhiên, có những nguyên nhân khác ít gặp hơn, bao gồm nhiễm vi khuẩn/nấm/ký sinh trùng, các quá trình miễn dịch thứ phát (ví dụ như sốt thấp khớp, hội chứng sau mổ tim, hội chứng sau nhồi máu cơ tim), viêm màng ngoài tim và tràn dịch màng ngoài tim trong các bệnh của cơ quan lân cận (ví dụ như nhồi máu cơ tim cấp tính, viêm cơ tim, hội chứng cận ung thư), các rối loạn chuyển hóa (ví dụ như tăng urê huyết, phù niêm), chấn thương, u tân sinh, và một số thuốc. Hiếm gặp các nguyên nhân do nấm và do thuốc.
Ở các nước phát triển, các nguyên nhân khác bao gồm xạ trị, phẫu thuật tim, can thiệp tim qua da, và HIV. Trực khuẩn lao là nguyên nhân thường gặp ở các nước đang phát triển.((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược)) Viêm màng ngoài tim thường xảy ra từ 1 đến 3 ngày sau nhồi máu cơ tim. Bệnh lý này cũng có thể xảy ra nhiều tuần hoặc nhiều tháng sau nhồi máu cơ tim (hội chứng Dressler).((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược))
Sinh lý bệnh học
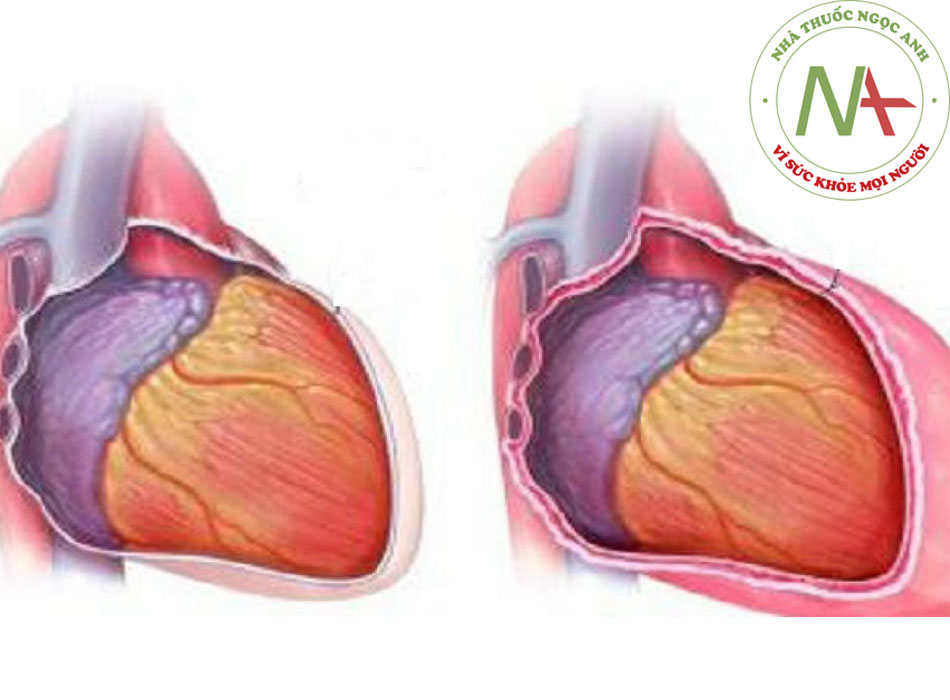
Màng ngoài tim là một túi có 2 lớp sợi-tơ huyết, đàn hồi và bao phủ bề mặt tim. Lớp bên trong, màng ngoài tim lá tạng, dính với cơ tim. Lớp này trên bề mặt có lông nhỏ tiết ra dịch màng ngoài tim. Lớp bên ngoài, hay màng ngoài tim lá thành, tiếp giáp với lớp bên trong. Lớp này bao gồm nhiều lớp collagen với các sợi elastin rải rác. Cả hai lớp thường chỉ dày từ 1 đến 2 mm và một khoang chứa 15 đến 35 mL dịch màng ngoài tim phân cách hai lớp. Màng ngoài tim được tưới máu bởi các động mạch vú trong và được phân bố thần kinh bởi dây thần kinh hoành. Màng ngoài tim bảo vệ và giữ tim. Ngoài ra, nó quyết định kiểu đổ đầy tim, hạn chế tình trạng giãn buồng tim, và cân bằng sự đàn hồi giữa 2 tâm thất.
Tất cả các dấu hiệu và triệu chứng của viêm màng ngoài tim cấp tính là do hiện tượng viêm của mô màng ngoài tim. Màng ngoài tim được phân bố thần kinh nhiều nên tình trạng viêm gây ra đau nặng. Sự hình thành dịch đồng thời thường là do đáp ứng với tình trạng viêm. Màng ngoài tim bình thường có thể thấm nước và chất điện giải và dịch màng ngoài tim ở tình trạng cân bằng động với huyết thanh trong máu. Mô màng ngoài tim bị viêm làm ảnh hưởng đến sự cân bằng này. Quá trình tạo ra khu trú các chất trung gian gây viêm như cytokine, yếu tố hoại tử u, và interleukin có thể làm rỉ dịch từ màng ngoài tim lá tạng, cũng như xuất tiết các phân tử lớn hơn, thu hút thêm dịch và làm suy yếu hiện tượng tái hấp thu dịch.((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((12. LeWinter MM, Kabbani S. Pericardial diseases. In: Zipes DP, Libby P, Bonow RO, et al, eds. Braunwald’s heart disease. 7th ed. Philadelphia, PA: Elsevier Saunders; 2005:1757-1780.)) [Fig-1]
Phân loại
Phân loại lâm sàng((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Có thể phân loại viêm màng ngoài tim theo thời gian viêm cũng như theo nguyên nhân bệnh và các biến chứng/di chứng.
A. Viêm màng ngoài tim cấp tính (khởi phát mới, <4-6 tuần)
Hội chứng viêm màng ngoài tim liên quan đến ít nhất 2 trong 4 tiêu chuẩn sau:
- Đau ngực kiểu màng ngoài tim
- Tiếng cọ màng ngoài tim
- ST chênh lên hoặc PR chênh xuống lan tỏa trên điện tâm đồ
- Tràn dịch màng ngoài tim mới xuất hiện hoặc tăng thêm.
Các dấu hiệu hỗ trợ khác bao gồm:
- Các chỉ điểm viêm tăng cao (ví dụ như CRP, ESR, số lượng bạch cầu)
- Bằng chứng của viêm màng ngoài tim qua kỹ thuật chẩn đoán hình ảnh tiên tiến (ví dụ như CT hoặc MRI tim).
Có thể liên quan đến dịch màng ngoài tim là tơ huyết hoặc tràn dịch (dịch giống huyết thanh hoặc huyết thanh lẫn máu).
B. Viêm màng ngoài tim dai dẳng
- Các dấu hiệu và triệu chứng kéo dài >4-6 tuần nhưng <3 tháng mà không có lui bệnh.
C. Viêm màng ngoài tim tái phát
- Các dấu hiệu và triệu chứng tái phát sau đợt viêm màng ngoài tim cấp tính đầu tiên với khoảng thời gian không có triệu chứng xen kẽ ≥ 4-6 tuần.
D. Viêm màng ngoài tim mạn tính
- Các dấu hiệu và triệu chứng kéo dài trong >3 tháng.
Các phân nhóm:
- Co thắt (do màng ngoài tim dày lên mạn tính)
- Tràn dịch-co thắt (phối hợp tràn dịch áp lực trong khoang màng ngoài tim và co thắt do màng ngoài tim dày lên)
- Dính (không co thắt).
Phân loại theo nguyên nhân gây bệnh((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((2. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part II: Noninfectious pericarditis, pericardial effusion and constrictive pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:785-794. Tóm lược)) ((3. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:712-722. Tóm lược))
A. Nhiễm trùng
1. Vi-rút
- Vi-rút Coxsackie A9 hoặc B1-4
- Echo 8
- Bệnh quai bị
- EBV
- Cytomegalovirus
- Varicella
- Rubella
- HIV
- Parvo-19
2. Vi khuẩn
- Phế cầu khuẩn
- Màng não cầu khuẩn
- Lậu cầu khuẩn
- Haemophilus
- Chlamydia
- Lao
- Treponema
- Bệnh nhiễm khuẩn Borrelia
3. Nấm
- Candida
- Histoplasma
4. Ký sinh trùng
- Entamoeba histolytica
- Echinococcus
B. Liên quan đến các rối loạn tự miễn toàn thân
- Lupus ban đỏ toàn thân (SLE)
- Viêm khớp dạng thấp
- Xơ cứng hệ thống
- Viêm khớp phản ứng
- Sốt Địa trung hải có tính gia đình
- Viêm mạch toàn thân
- Bệnh viêm ruột
C. Quá trình miễn dịch thứ phát
- Sốt thấp khớp
- Hội chứng sau mổ tim
- Hội chứng sau nhồi máu cơ tim
D. Viêm màng ngoài tim và tràn dịch màng ngoài tim trong bệnh cảnh của cơ quan xung quanh
- Nhồi máu cơ tim cấp tính
- Viêm cơ tim
- Cận ung thư
E. Liên quan đến các rối loạn chuyển hóa
- Urê huyết
- Phù niêm
F. Chấn thương
Tổn thương trực tiếp
- Tổn thương ngực do đâm xuyên
- Thủng thực quản
Tổn thương gián tiếp
- Tổn thương ngực không do đâm xuyên
- Xạ trị vùng trung thất
G. U tân sinh
- U nguyên phát
- Di căn thứ phát
- Carcinoma phổi
- Carcinoma vú
- Leukaemia và lymphoma
- Dạ dày và đại tràng
- U hắc tố
- Sarcoma
- Nguyên nhân khác
H. Liên quan đến thuốc
Hội chứng giống lupus
- Procainamide
- Hydralazine
- Methyldopa
- Isoniazid
- Phenytoin
Các chất hóa trị liệu (thường kèm theo bệnh cơ tim)
Phản ứng quá mẫn với bạch cầu ái toan
- Penicillins
Khác
- Amiodarone
- Thiazides
- Các thuốc sulfa
- Ciclosporin
- Thuốc ức chế yếu tố hoại tử khối u (TNF)-alpha
I. Vô căn
- Các nguyên nhân vô căn và do vi-rút thường gặp nhất. Các rối loạn tự miễn cũng là nguyên nhân thường gặp. Thuốc là nguyên nhân hiếm gặp, và nấm là nguyên nhân rất hiếm gặp.
Phòng ngừa
Ngăn ngừa sơ cấp
Colchicine có thể giúp phòng ngừa ban đầu viêm màng ngoài tim và tràn dịch màng ngoài tim ở bệnh nhân được phẫu thuật tim.((16. Imazio M, Brucato A, Markel G, et al. Meta-analysis of randomized trials focusing on prevention of the postpericardiotomy syndrome. Am J Cardiol. 2011;108:575-579. Tóm lược)) ((17. Imazio M, Brucato A, Forno D, et al. Efficacy and safety of colchicine for pericarditis prevention. Systematic review and meta-analysis. Heart. 2012;98:1078-1082. Toàn văn Tóm lược)) ((18. Imazio M, Brucato A, Rovere ME, et al. Colchicine prevents early postoperative pericardial and pleural effusions. Am Heart J. 2011;162:527-532. Tóm lược))
Ngăn ngừa thứ cấp
Colchicine có thể giúp phòng ngừa viêm màng ngoài tim thứ phát.((17. Imazio M, Brucato A, Forno D, et al. Efficacy and safety of colchicine for pericarditis prevention. Systematic review and meta-analysis. Heart. 2012;98:1078-1082. Toàn văn Tóm lược)) ((37. Alabed S, Cabello JB, Irving GJ, et al. Colchicine for pericarditis. Cochrane Database Syst Rev. 2014; (8):CD010652. Toàn văn Tóm lược))
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một bệnh nhân nam 30 tuổi khỏe mạnh đến thăm khám với tiền sử đau ngực sau xương ức nặng, tiến triển, kéo dài vài ngày với tính chất đau lói và đau kiểu màng phổi. Đau nhiều hơn khi nằm xuống và thuyên giảm khi ngồi cúi người về phía trước. Có tình trạng đau lan đến cổ và vai, nhất là đến các cung cơ thang. Đau liên tục và không liên quan đến gắng sức. Khi khám lâm sàng, nghe thấy tiếng cọ màng ngoài tim ở cuối chu kỳ thở ra khi bệnh nhân ngả người về phía trước.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((6. Spodick DH. Acute pericarditis: current concepts and practice. JAMA. 2003;289:1150-1153. Tóm lược))
Các bài trình bày khác
Tiếng cọ màng ngoài tim một pha, hai pha, hoặc ba pha là đặc trưng cho bệnh của viêm màng ngoài tim cấp với độ đặc hiệu gần như 100%. Tuy nhiên, tiếng cọ có thể xuất hiện và biến mất sau nhiều giờ nên độ nhạy tùy thuộc vào số lần nghe tim.((6. Spodick DH. Acute pericarditis: current concepts and practice. JAMA. 2003;289:1150-1153. Tóm lược)) Trong trường hợp tràn dịch màng ngoài tim đáng kể, có thể có dấu hiệu chèn ép tim như nhịp tim nhanh, thở nhanh, mạch nghịch, và tam chứng Beck (tụthuyết áp, tĩnh mạch cảnh nổi, và tiếng tim mờ).((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược)) Sự hiện diện của sốt cao và thành cơn cho thấy nguyên nhân nhiễm trùng. Có thể có tiền triệu đau cơ và mệt mỏi, đặc biệt là ở những người trẻ tuổi.((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược))
Cách tiếp cận chẩn đoán từng bước
Viêm màng ngoài tim cấp tính là chẩn đoán lâm sàng. Cần kết hợp những thông tin về tiền sử và biểu hiện lâm sàng, khám thực thể, và điện tâm đồ để chẩn đoán. Xác định chẩn đoán khi có ít nhất 2 trong 4 tiêu chuẩn lâm sàng: đau ngực điển hình, tiếng cọ màng ngoài tim, ST chênh lên lan tỏa, và tràn dịch màng ngoài tim.((19. Imazio M, Spodick DH, Brucato A, et al. Diagnostic issues in the clinical management of pericarditis. Int J Clin Pract. 2010;64:1384-1392. Tóm lược)) ((8. Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010;85:572-593. Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược))
Do hầu hết các ca bệnh viêm màng ngoài tim cấp tính thường diễn tiến lành tính, nhất là đối với những nguyên nhân thường gặp của viêm màng ngoài tim cấp tính ở các quốc gia có tỷ lệ mắc bệnh lao thấp nên không cần thiết phải xác định nguyên nhân bệnh ở tất cả các bệnh nhân. Ngoài ra, kết quả xét nghiệm chẩn đoán khá thấp. Tuy nhiên, bệnh nhân cần được tầm soát để tìm các đặc điểm nguy cơ cao báo hiệu tăng nguy cơ biến chứng.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Tiền sử
Các dấu hiệu quan trọng trong tiền sử là đau giữa ngực, liên tục, đau kiểu màng phổi, đau nhiều hơn ở tư thế nằm nghiêng và lan sang một hoặc cả hai cung cơ thang (dây thần kinh hoành phân bố thần kinh cho màng ngoài tim và cung cơ thang). Đau dữ dội, đau lói, đau kiểu màng phổi, hoặc đau nhức, và có thể giống với đau của thiếu máu cơ tim hoặc nhồi máu cơ tim, nhất là khi đau kiểu mơ hồ hoặc kiểu đè ép. Đau cung cơ thang đặc hiệu hơn đối với đau do màng ngoài tim. Hầu hết tất cả các bệnh nhân cho biết giảm đau khi ngồi dậy hoặc cúi người về phía trước. Đau thường hằng định, không liên quan gắng sức, và đáp ứng kém với nitrate.((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược)) Sự hiện diện của sốt cao, thành cơn kèm theo cho thấy nguyên nhân nhiễm trùng.
Các yếu tố nguy cơ chính bao gồm giới tính nam, 20-50 tuổi, nhồi máu cơ tim xuyên thành, phẫu thuật tim, khối u, nhiễm vi-rút và nhiễm khuẩn (ví dụ như vi-rút Coxsackie A9 hoặc B1-4, Echo 8, quai bị, EBV, cytomegalovirus, varicella, rubella, HIV, Parvo-19, TB), tăng urê huyết, điều trị thẩm phân, và các rối loạn tự miễn toàn thân.((3. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:712-722. Tóm lược)) ((2. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part II: Noninfectious pericarditis, pericardial effusion and constrictive pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:785-794. Tóm lược)) Cũng có thể có tiền sử nguyên nhân nền tảng khác bao gồm xạ trị, phẫu thuật tim, can thiệp tim qua da, và khối u.
Viêm màng ngoài tim do vi khuẩn là dạng biểu hiện khá hiếm gặp trong kỷ nguyên kháng sinh. Bệnh lý có đặc điểm là bệnh cấp tính kèm theo sốt cao, nhịp tim nhanh, và ho. Đau ngực có hoặc không có kiểu màng phổi biểu hiện ở một số ít bệnh nhân. Bệnh nhân bị viêm màng ngoài tim do vi khuẩn sau phẫu thuật có dấu hiệu nhiễm trùng vết thương xương ức hoặc viêm trung thất. Chẩn đoán đòi hỏi chỉ số nghi ngờ cao.
Khám lâm sàng
Biểu hiện tiếng cọ màng ngoài tim khi khám lâm sàng là dấu hiệu quan trọng hỗ trợ chẩn đoán. Tiếng cọ nghe rõ nhất ở phần thấp bờ trái xương ức và ở các bờ tim. Sự xuất hiện của tiếng cọ có độ đặc hiệu 100%, nhưng khi không có, chẩn đoán tại giường bệnh trở nên không rõ ràng. Tiếng cọ có thể xuất hiện và biến mất sau nhiều giờ nên độ nhạy tùy thuộc vào số lần nghe tim.((6. Spodick DH. Acute pericarditis: current concepts and practice. JAMA. 2003;289:1150-1153. Tóm lược)) Do đó, điều quan trọng là thường xuyên khám cho bệnh nhân nghi ngờ viêm màng ngoài tim.((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược))
Cần nghi ngờ viêm màng ngoài tim co thắt ở bệnh nhân suy tim phải không giải thích được và có tiền sử bệnh màng ngoài tim hoặc tổn thương thuận lợi ở màng ngoài tim ảnh hưởng cho dù tổn thương màng ngoài tim xảy ra trước khi có biểu hiện lâm sàng nhiều năm.((22. Howlett JG, McKelvie RS, Arnold JM, et al. Canadian Cardiovascular Society. Canadian Cardiovascular Society Consensus Conference guidelines on heart failure, update 2009: diagnosis and management of right-sided heart failure, myocarditis, device therapy and recent important clinical trials. Can J Cardiol. 2009;25:85-105. Toàn văn Tóm lược)) Các triệu chứng và dấu hiệu suy tim bên phải bao gồm mệt mỏi, phù mắt cá chân và cổ chướng trong các ca bệnh nặng.
Khảo sát ban đầu
Mặc dù chẩn đoán chủ yếu là dựa vào lâm sàng, nhưng một số xét nghiệm được chỉ định.((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược)) ((3. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:712-722. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược))
Điện tâm đồ rất quan trọng trong các xét nghiệm ban đầu đối với tất cả các bệnh nhân. Điện tâm đồ thay đổi ở 90% bệnh nhân. Những thay đổi điện tâm đồ kinh điển là ST chênh lên cong lõm lan tỏa (điểm J) với PR chên xuống trong hầu hết các chuyển đạo và điểm J chênh xuống và PR chênh lên ở các chuyển đạo aVR và V1. Nếu tiếp nhận bệnh nhân ngay sau khi khởi phát triệu chứng, có thể ghi nhận PR chênh xuống trước khi ST chênh lên. Điện tâm đồ có thể có 4 pha: giai đoạn 1 bao gồm ST chênh lên và sóng T cao nhọn, có thể trở lại bình thường (giai đoạn 2) trong vài ngày hoặc tiến triển thành sóng T đảo ngược (giai đoạn 3) và sau đó trở lại bình thường (giai đoạn 4).
Xét nghiệm máu được thực hiện khi khảo sát ban đầu có:
[Fig-2]- Xét nghiệm phân tích tế bào máu không cung cấp thông tin xác định về nguyên nhân hoặc chiến lược điều trị. Có thể có tăng bạch cầu với sự chuyển trái đáng kể ở viêm màng ngoài tim có mủ hoặc do nguyên nhân nhiễm trùng khác((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược))
- Urê: mức urê tăng (đặc biệt là >21,4 mmol/L [>60 mg/dL]) gợi ý nguyên nhân tăng urê máu.((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược))
- ESR: ESR tăng phù hợp với tình trạng viêm((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược))
- Protein phản ứng C: protein phản ứng C tăng phù hợp với tình trạng viêm((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược))
- Troponin huyết thanh ban đầu và những lần sau: mức troponin có thể tăng cao và phản ánh tình trạng ảnh hưởng đến cơ tim, nhưng xét nghiệm không đặc hiệu hoặc không nhạy cảm.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược)) Troponin trong huyết tương tăng ở 35% đến 50% bệnh nhân viêm màng ngoài tim. Mức độ tăng cao tương quan với phạm vi đoạn ST chênh lên và có thể trong phạm vi cân nhắc chẩn đoán MI cấp tính ở một số bệnh nhân. Nồng độ trở lại bình thường trong vòng 1 đến 2 tuần sau khi chẩn đoán. Các mức tăng tỏ ra không cho thấy tầm quan trọng trong tiên lượng.
Viêm màng ngoài tim có mủ có tính đe dọa tính mạng ngay lập tức và cần xác định chẩn đoán tức thì thông qua chọc màng ngoài tim khẩn cấp. Cần xét nghiệm dịch màng ngoài tim để tìm nguyên nhân vi khuẩn, nấm, lao, và cần lấy máu để cấy.
Chỉ định chụp x quang ngực ở tất cả các bệnh nhân nhưng thường kết quả bình thường trừ khi có tình trạng tràn dịch màng ngoài tim lượng nhiều, và khi đó quan sát thấy bóng tim lớn hình bầu nước. Chụp x quang ngực cũng có thể phát hiện bệnh phổi kèm theo, cung cấp bằng chứng của lao, nấm, viêm phổi, hoặc khối u có thể liên quan đến bệnh.
Xét nghiệm theo dõi
Các phương pháp chẩn đoán hình ảnh khác không có nhiều hữu ích ở viêm màng ngoài tim cấp tính không biến chứng, nhưng quan trọng trong đánh giá các biến chứng.((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược)) Siêu âm tim được chỉ định nhất là khi nghi ngờ chèn ép tim. Biện pháp này cũng có thể giúp phân biệt viêm màng ngoài tim với hội chứng mạch vành cấp. ST chênh lên lan tỏa và không có các rối loạn vận động thành thất trái (LV) kèm theo tràn dịch màng ngoài tim lượng ít ủng hộ chẩn đoán viêm màng ngoài tim cấp tính. Siêu âm tim không nhạy với tình trạng viêm màng ngoài tim trong viêm màng ngoài tim khô nhưng quan trọng trong việc phát hiện tràn dịch màng ngoài tim. Chụp CT ngực cũng có thể giúp chẩn đoán viêm màng ngoài tim co thắt hoặc tràn dịch màng ngoài tim.
[Fig-3] [Fig-4] [Fig-5]Nếu nghi ngờ viêm màng ngoài tim do lao, có thể gia tăng tính chính xác chẩn đoán bằng cách xác định vi khuẩn từ dịch màng ngoài tim hoặc sinh thiết màng ngoài tim. Hoạt độ của adenosine deaminase trong dịch màng ngoài tim cũng có thể giúp chẩn đoán như là dấu ấn bổ sung.((23. Tuon FF, Litvoc MN, Lopes MI. Adenosine deaminase and tuberculous pericarditis: a systematic review with metaanalysis. Acta Trop. 2006;99:67-74. Tóm lược))
Các yếu tố nguy cơ
Mạnh
Nam giới
- Viêm màng ngoài tim cấp tính được ghi nhận là thường gặp hơn ở nam giới, nhất là ở thể do vi-rút trong đó tỷ lệ nam đối với nữ là 3:1.((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược))
Từ 20 đến 50 tuổi
- Rối loạn này thường được ghi nhận hơn ở người lớn từ 20 đến 50 tuổi.((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược))
Nhồi máu cơ tim xuyên thành
- Có hai dạng viêm màng ngoài tim sau khi nhồi máu cơ tim: ‘sớm’ (viêm màng ngoài tim thể epistenocardica) và ‘muộn’ (hội chứng Dressler).((12. LeWinter MM, Kabbani S. Pericardial diseases. In: Zipes DP, Libby P, Bonow RO, et al, eds. Braunwald’s heart disease. 7th ed. Philadelphia, PA: Elsevier Saunders; 2005:1757-1780.)) ((13. Maisch B. Recurrent pericarditis: mysterious or not so mysterious? Eur Heart J. 2005;26:631-633. Toàn văn Tóm lược)) Thể sớm do viêm cục bộ gây ra ở bờ vùng nhồi máu cơ tim thượng tâm mạc ngoài tim kèm theo xuất tiết trực tiếp. Thể này xảy ra ở 5% đến 20% các trường hợp nhồi máu cơ tim xuyên thành, nhưng thường không được nhận ra trên lâm sàng. Thể muộn xảy ra từ 1 tuần đến vài tháng sau khi nhồi máu và không cần phải nhồi máu xuyên thành. Tỷ suất mới mắc là 0,5% đến 5% (và <0,5% ở bệnh nhân được điều trị với thuốc tiêu sợi huyết). Tỷ lệ viêm màng ngoài tim sau nhồi máu cơ tim xuyên thành giảm kể từ khi sử dụng thuốc tiêu sợi huyết và tái thông mạch máu cơ tim.
Phẫu thuật tim
- Có báo cáo về hội chứng sau thủ thuật mở màng ngoài tim ở 20% ca bệnh sau khi bắc cầu chủ vành 4 tuần. Bệnh lý này tiến triển nhiều ngày đến nhiều tháng sau khi phẫu thuật. So với hội chứng sau nhồi máu, mức đáp ứng của kháng thể kháng tim cao hơn (kháng màng bao cơ và kháng tơ cơ) với mức phóng thích kháng nguyên cao hơn.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược))
U tân sinh
- Viêm màng ngoài tim thường do khối u xâm lấn cục bộ, lan rộng theo đường bạch huyết, hoặc lan rộng qua đường máu. Bệnh màng ngoài tim ác tính nguyên phát hiếm gặp.((2. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part II: Noninfectious pericarditis, pericardial effusion and constrictive pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:785-794. Tóm lược)) ((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược))
Nhiễm vi-rút và nhiễm khuẩn
- Viêm màng ngoài tim do vi-rút là nhiễm trùng màng ngoài tim thường gặp nhất.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) Tình trạng viêm do vi-rút tấn công trực tiếp và/hoặc do đáp ứng miễn dịch (kháng vi-rút hoặc kháng tim).
- Viêm màng ngoài tim do vi khuẩn là viêm màng ngoài tim có mủ do tác nhân vi khuẩn và xảy ra ở 5% các ca bệnh. Nhiễm trùng màng ngoài tim có thể xảy ra do lan rộng qua đường máu hoặc do lan rộng trực tiếp từ các cơ quan lân cận, đặc biệt là phổi và/hoặc khoang màng phổi.
- Ở các nước phát triển, 4% ca viêm màng ngoài tim cấp tính là do trực khuẩn lao.((14. Sagristà-Sauleda J, Permanyer-Miralda G, Soler-Soler J. Tuberculous pericarditis: ten year experience with a prospective protocol for diagnosis and treatment. J Am Coll Cardiol. 1988;11:724-728. Toàn văn Tóm lược))
Urê huyết hoặc khi lọc máu
- Có hai dạng: viêm màng ngoài tim do tăng urê máu và viêm màng ngoài tim liên quan đến lọc máu. Viêm màng ngoài tim do tăng urê máu được ghi nhận ở 6% đến 10% các bệnh nhân suy thận cấp tính hoặc mạn tính trước khi hoặc ngay sau khi lọc máu. Khả năng viêm màng ngoài tim tăng lên theo mức độ nặng của tình trạng tăng azote máu (BUN >21,4) mmol/L [>60 mg/dL]).((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
- Có báo cáo về viêm màng ngoài tim liên quan đến lọc máu ở 13% các bệnh nhân được lọc máu mạn tính. Thỉnh thoảng có ở bệnh nhân lọc màng bụng và không được lọc đầy đủ. Hầu hết các bệnh nhân đáp ứng với thẩm phân tích cực trong 1 đến 2 tuần.
Các rối loạn tự miễn toàn thân
- Viêm màng ngoài tim thường liên quan đến các bệnh như viêm khớp dạng thấp và lupus nhưng có thể không biểu hiện rõ trên lâm sàng.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Yếu
Tổn thương màng ngoài tim
- Xảy ra từ nhiều tuần đến nhiều tháng sau biến cố.
Xạ trị trung thất
- Hiếm gặp viêm màng ngoài tim xuất tiết cấp tính liên quan đến xạ trị. Viêm màng ngoài tim cấp tính diễn tiến muộn thường gặp hơn, và xảy ra nhiều tuần sau khi xạ trị. Bệnh thường biểu hiện tràn dịch màng ngoài tim không có triệu chứng hoặc viêm màng ngoài tim có triệu chứng. Viêm màng ngoài tim mạn tính muộn có thể xuất hiện nhiều tuần đến nhiều năm sau khi xạ trị và gây viêm màng ngoài tim co thắt.((15. Lancellotti P, Nkomo VT, Badano LP, et al. Expert consensus for multi-modality imaging evaluation of cardiovascular complications of radiotherapy in adults: a report from the European Association of Cardiovascular Imaging and the American Society of Echocardiography. J Am Soc Echocardiogr. 2013;26:1013-1032. Toàn văn Tóm lược))
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ chính bao gồm giới tính nam, 20 đến 50 tuổi, nhồi máu cơ tim xuyên thành, phẫu thuật tim, khối u, nhiễm vi-rút và nhiễm khuẩn, tăng urê huyết, điều trị thẩm phân, và các rối loạn tự miễn toàn thân.
Đau ngực (thường gặp)
- Đây là triệu chứng thường gặp nhất và xảy ra ở hơn 85% ca bệnh.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Đau dữ dội, đau lói, đau kiểu màng phổi, hoặc đau nhức, và có thể giống với đau của thiếu máu cơ tim hoặc nhồi máu cơ tim, nhất là khi đau mơ hồ hoặc đau kiểu đè ép. Đau cung cơ thang đặc hiệu hơn đối với đau màng ngoài tim. Hầu hết các bệnh nhân cho biết giảm đau khi ngồi dậy hoặc cúi người về phía trước. Đau thường hằng định, không liên quan gắng sức, và đáp ứng kém với nitrate.((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược))
Tiếng cọ màng ngoài tim (thường gặp)
- Xảy ra ở <33% ca bệnh.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Tiếng cọ ngoài màng tim, nếu có, được mô tả là có âm độ cao hoặc tiếng sột soạt. Nghe thấy rõ nhất ở cạnh bờ trái xương ức khi bệnh nhân cúi về phía trước ở cuối kỳ thở ra.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược))
Các yếu tố chẩn đoán khác
Sốt (không thường gặp)
- Cho thấy nguyên nhân nhiễm trùng, nhất là khi sốt cao hoặc sốt thành cơn.((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược))
Đau cơ (không thường gặp)
- Tiền triệu có thể là đau cơ và mệt mỏi với bất kỳ nguyên nhân nào của viêm màng ngoài tim cấp, đặc biệt là ở những người lớn trẻ tuổi.
Dấu hiệu suy tim phải (không thường gặp)
- Các triệu chứng và dấu hiệu suy tim phải bao gồm mệt mỏi, phù mắt cá chân và cổ chướng trong các ca bệnh nặng.
- Cần nghi ngờ viêm màng ngoài tim co thắt ở bệnh nhân suy tim phải không giải thích được và có tiền sử bệnh màng ngoài tim hoặc tổn thương thuận lợi ở màng ngoài tim ảnh hưởng cho dù tổn thương màng ngoài tim xảy ra trước khi có biểu hiện lâm sàng nhiều năm.((22. Howlett JG, McKelvie RS, Arnold JM, et al. Canadian Cardiovascular Society. Canadian Cardiovascular Society Consensus Conference guidelines on heart failure, update 2009: diagnosis and management of right-sided heart failure, myocarditis, device therapy and recent important clinical trials. Can J Cardiol. 2009;25:85-105. Toàn văn Tóm lược))
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
ECG
|
Đoạn ST chênh lên dạng lõm và PR chênh xuống |
Troponin huyết thanh
|
Tăng nhẹ |
Cấy dịch màng ngoài tim/cấy máu
|
Dương tính nếu nguyên nhân nhiễm trùng |
Tốc độ máu lắng
|
Có thể tăng |
CRP
|
Có thể tăng |
Urê trong huyết thanh
|
Tăng >21,4 mmol/L (>60 mg/ dL) trong suy thận |
Công thức máu
|
Tăng số lượng bạch cầu |
X quang ngực
|
Bóng tim bình thường hoặc phình to có hình bầu nước |
Siêu âm tim
|
Có thể biểu hiện tràn dịch màng ngoài tim; không có các rối loạn vận động thành thất trái (LV) |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
Chụp CT ngực hoặc MRI tim
|
Tràn dịch màng ngoài tim hoặc viêm màng ngoài tim co thắt (các phát hiện bao gồm tăng độ dày màng ngoài tim, vôi hóa, biến dạng đường bờ tâm thất, tĩnh mạch chủ dưới giãn, và vách liên thất gập góc) |
Chọc màng ngoài tim/sinh thiết
|
Trực khuẩn kháng a xít, nuôi cấy trực khuẩn lao dương tính |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Nhồi máu cơ tim hoặc thiếu máu cơ tim |
|
|
| Tắc mạch phổi |
|
|
| Viêm phổi |
|
|
| Tràn khí màng phổi |
|
|
| Viêm sụn sườn |
|
|
Các tiêu chí chẩn đoán
Phân loại lâm sàng((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Có thể phân loại viêm màng ngoài tim theo thời gian viêm cũng như theo nguyên nhân bệnh và các biến chứng/di chứng.
A. Viêm màng ngoài tim cấp tính (khởi phát mới, <4-6 tuần)
Hội chứng viêm màng ngoài tim liên quan đến ít nhất 2 trong 4 tiêu chuẩn sau:
- Đau ngực kiểu màng ngoài tim
- Tiếng cọ màng ngoài tim
- ST chênh lên hoặc PR chênh xuống lan tỏa trên điện tâm đồ
- Tràn dịch màng ngoài tim mới xuất hiện hoặc tăng thêm.
Các dấu hiệu hỗ trợ khác bao gồm:
- Các chỉ điểm viêm tăng cao (ví dụ như CRP, ESR, số lượng bạch cầu)
- Bằng chứng của viêm màng ngoài tim qua kỹ thuật chẩn đoán hình ảnh tiên tiến (ví dụ như CT hoặc MRI tim).
Có thể liên quan đến dịch màng ngoài tim là tơ huyết hoặc tràn dịch (dịch giống huyết thanh hoặc huyết thanh lẫn máu).
B. Viêm màng ngoài tim dai dẳng
- Các dấu hiệu và triệu chứng kéo dài >4-6 tuần nhưng <3 tháng mà không có lui bệnh.
C. Viêm màng ngoài tim tái phát
- Các dấu hiệu và triệu chứng tái phát sau đợt viêm màng ngoài tim cấp tính đầu tiên với khoảng thời gian không có triệu chứng xen kẽ ≥ 4-6 tuần.
D. Viêm màng ngoài tim mạn tính
- Các dấu hiệu và triệu chứng kéo dài trong >3 tháng.
Các phân nhóm:
- Co thắt (do màng ngoài tim dày lên mạn tính)
- Tràn dịch-co thắt (phối hợp tràn dịch áp lực trong khoang màng ngoài tim và co thắt do màng ngoài tim dày lên)
- Dính (không co thắt).
Điều trị
Cách tiếp cận điều trị từng bước
Chỉ định điều trị bất kỳ rối loạn nền tảng nào được nhận biết với điều trị hỗ trợ nhằm giảm các triệu chứng. Thường khuyến nghị nhập viện để xác định nguyên nhân bệnh, theo dõi các biến chứng như chèn ép tim, và đáp ứng điều trị.
Phân loại bệnh nhân viêm màng ngoài tim cấp tính
Bất kỳ bệnh nhân nào có biểu hiện lâm sàng gợi ý nguyên nhân bệnh nền cần được nhập viện để điều trị và xác định nguyên nhân bệnh.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Những bệnh nhân có ít nhất một yếu tố dự đoán tiên lượng kém (yếu tố nguy cơ chính hoặc phụ dưới đây) cũng cần được nhập viện.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Yếu tố nguy cơ chính:
- Sốt cao (ví dụ như >38°C [>100,4°F])
- Bán cấp (nghĩa là các triệu chứng trong vài ngày mà không khởi phát cấp tính rõ ràng)
- Bằng chứng tràn dịch màng ngoài tim nhiều (nghĩa là khoảng trống siêu ấm tâm trương >20 mm)
- Ép tim
- Không đáp ứng trong vòng 7 ngày với thuốc kháng viêm không chứa steroid (NSAID).
Yếu tố nguy cơ phụ:
- Viêm màng ngoài tim liên quan đến viêm cơ tim (viêm cơ tim – màng ngoài tim)
- Ức chế miễn dịch
- Chấn thương
- Điều trị thuốc kháng đông qua đường uống.
Bệnh nhân có bất kỳ yếu tố nguy cơ nào trong số này đều được theo dõi cẩn thận. Có thể điều trị ngoại trú cho những bệnh nhân không có bất kỳ đặc điểm nào trong số yếu tố này nếu được xem là thích hợp. Trong những ca bệnh này, cần bắt đầu điều trị cho bệnh nhân (nghĩa là thuốc kháng viêm theo kinh nghiệm) và theo dõi sau 1 tuần để đánh giá mức độ đáp ứng với điều trị.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Tràn dịch ngoại tâm mạc
Nếu có biểu hiện tràn dịch màng ngoài tim, chỉ định chọc màng ngoài tim đối với chèn ép tim lâm sàng, đối với trường hợp nghi ngờ cao viêm màng ngoài tim có mủ hoặc u tân sinh, hoặc nếu tràn dịch nhiều hoặc có triệu chứng.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Trong trường hợp không có các chỉ định này, bắt đầu điều trị nội khoa theo nguyên nhân.
Bệnh sinh mủ
Viêm màng ngoài tim có mủ có tính đe dọa tính mạng ngay lập tức và cần xác định chẩn đoán tức thì thông qua chọc màng ngoài tim khẩn cấp. Cần xét nghiệm dịch màng ngoài tim để tìm nguyên nhân vi khuẩn, nấm, lao, và cần lấy máu để cấy.
Nếu nghi ngờ viêm màng ngoài tim có mủ, bắt buộc chọc màng ngoài tim qua da khẩn cấp kèm theo rửa khoang màng ngoài tim và dùng thuốc kháng sinh tiêm tĩnh mạch. Điều trị kháng sinh ban đầu theo kinh nghiệm bao gồm thuốc kháng sinh kháng staphylococcal cộng với aminoglycoside, sau đó điều trị thuốc kháng sinh theo yêu cầu tùy theo các tác nhân gây bệnh nền được nhận biết từ nuôi cấy dịch màng ngoài tim và nuôi cấy máu.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Cần tiếp tục liệu pháp thuốc kháng sinh toàn thân cho đến khi hết sốt và hết các dấu hiệu nhiễm trùng lâm sàng, bao gồm tăng bạch cầu.((3. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:712-722. Tóm lược)) Cần xem xét tham vấn chuyên khoa bệnh nhiễm trùng.
Cũng cần bắt đầu ngay NSAID khi chẩn đoán để điều trị triệu chứng và tiếp tục trong 4 tuần với chthuốc ức chế bơm proton giúp giảm tác dụng phụ đường tiêu hóa.((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) Không khuyến nghị sử dụng colchicine cho những bệnh nhân này.
Cũng cần dẫn lưu mổ mở thông qua thủ thuật cắt bỏ màng ngoài tim dưới xương ức.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Thủ thuật cắt bỏ màng ngoài tim ở những bệnh nhân này là điều cần thiết khi có biểu hiện dính nhiều hoặc có vách ngăn, dukhuẩn huyết dai dẳng, chén ép tim tái phát, hoặc tiến triển thành co thắt.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) [Fig-6]
Bệnh không sinh mủ: biểu hiện đầu tiên
Sử dụng NSAID để giảm triệu chứng.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((8. Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010;85:572-593. Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) Thuốc giúp giảm sốt, đau ngực, và viêm nhưng không phòng ngừa chèn ép tim, co thắt, hoặc viêm màng ngoài tim tái phát. Sử dụng NSAID làm điều trị ban đầu trong 4 tuần với thuốc ức chế bơm proton để giảm nguy cơ tác dụng phụ đường tiêu hóa (ví dụ như hình thành vết loét).((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) Ibuprofen được ưu tiên hơn vì tác dụng phụ có lợi so với các thuốc khác thuộc nhóm này. Tuy nhiên, aspirin được ưu tiên hơn đối với viêm màng ngoài tim sau nhồi máu cơ tim, vì các NSAID khác tác động xấu đến quá trình lành cơ tim và dòng chảy trong động mạch vành. Nếu aspirin liều cao không hiệu quả, có thể xem xét sử dụng paracetamol hoặc thuốc giảm đau nhóm opioid. Không chỉ định glucocorticoid và NSAID đối với viêm màng ngoài tim sau nhồi máu cơ tim do khả năng gây hại.((27. American College of Emergency Physicians; Society for Cardiovascular Angiography and Interventions; O’Gara PT, Kushner FG, Ascheim DD, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2013;61:e78-e140. Toàn văn Tóm lược))
Khuyến nghị colchicine là liệu pháp bổ sung điều trị ban đầu đối với NSAID vì thuốc cải thiện mức đáp ứng, giảm tái phát, và tăng tỷ lệ lui bệnh. Sử dụng thuốc trong 3 tháng trong trường hợp này.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Cần xem xét bổ sung colchicine ở bệnh nhân có hội chúng thương tổn sau mổ tim (ví dụ như hội chứng Dressler, thường xảy ra 1-2 tuần sau khi nhồi máu cơ tim; hoặc sau phẫu thuật tim), miễn là không có chống chỉ định và dung nạp thuốc tốt. Khuyến nghị áp dụng biện pháp phòng ngừa trong vòng 1 tháng. Cần cân nhắc theo dõi cẩn thận với siêu âm tim mỗi 6 đến 12 tháng một lần tùy theo các đặc điểm lâm sàng và triệu chứng để loại trừ khả năng tiến triển thành viêm màng ngoài tim co thắt.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Trong các ca viêm màng ngoài tiêm vô căn hoặc do vi-rút, nếu đau ngực không khỏi sau 2 tuần, có thể xem corticosteroid là lựa chọn ở bệnh nhân không đáp ứng với liệu pháp kháng viêm, hoặc đối với bệnh nhân có chống chỉ định với NSAID, sau khi đã loại trừ nguyên nhân nhiễm trùng. Không khuyến nghị corticosteroids ở bệnh nhân viêm màng ngoài tim do vi-rút vì nguy cơ tái kích hoạt nhiễm vi-rút và viêm tiếp diễn. Cũng có thể sử dụng thuốc này khi có chỉ định sử dụng thuốc cụ thể (ví dụ như biểu hiện bệnh tự miễn). Sử dụng thuốc này kết hợp với colchicine đối với chỉ định này. Corticosteroid ít có triển vọng hơn so với NSAID vì nguy cơ thúc đẩy tiến triển bệnh mạn tính và phụ thuộc thuốc. Nếu sử dụng, ưu tiên sử dụng liều thấp đến trung bình hơn là liều cao. Cần duy trì liều ban đầu cho đến khi các triệu chứng đã khỏi và mức CRP bình thường. Sau khi đạt được điều này, có thể giảm dần liều dùng.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Ngoài liệu pháp điều trị nói trên, cũng cần điều trị nguyên nhân tiềm ẩn nếu được biết. Các nguyên nhân tiềm ẩn bao gồm nhiễm vi-rút (ví dụ như vi-rút Coxsackie A9, B1-4, Echo 8, quai bị, EBV, cytomegalovirus, varicella, rubella, HIV, Parvo-19), bệnh lao (nguyên nhân thường gặp ở các nước đang phát triển), các giai đoạn miễn dịch thứ phát (ví dụ như sốt thấp khớp, hội chứng sau mổ tim, hội chứng sau nhồi máu cơ tim), các rối loạn chuyển hóa (ví dụ như tăng urê huyết, phù niêm), xạ trị, phẫu thuật tim, can thiệp tim qua da, các rối loạn tự miễn toàn thân (ví dụ như viêm khớp dạng thấp, xơ cứng hệ thống, viêm khớp phản ứng, sốt Địa Trung Hải có tính chất gia đình, viêm mạch toàn thân, bệnh viêm ruột), nhiễm vi khuẩn/nấm/ký sinh trùng, chấn thương, các loại thuốc nhất định, và khối u.
Ở bệnh nhân viêm màng ngoài tim do bệnh lao, điều trị bước đầu là liệu pháp kháng lao 4 đến 6 tuần.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((3. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:712-722. Tóm lược)) ((28. Lotrionte M, Biondi-Zoccai G, Imazio M, et al. International collaborative systematic review of controlled clinical trials on pharmacologic treatments for acute pericarditis and its recurrences. Am Heart J. 2010;160:662-670. Tóm lược)) ((8. Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010;85:572-593. Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) Khi xác nhận viêm màng ngoài tim do bệnh lao trong vùng không lưu hành dịch, phác đồ 6 tháng thích hợp có hiệu quả; không yêu cầu liệu pháp theo kinh nghiệm khi không xác lập chẩn đoán ở các vùng không lưu hành dịch.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Liệu pháp bổ sung với corticosteroids và liệu pháp miễn dịch không cho thấy có tác dụng.((29. Mayosi BM, Ntsekhe M, Bosch J, et al. Prednisolone and Mycobacterium indicus pranii in tuberculous pericarditis. N Engl J Med. 2014;371:1121-1130. Toàn văn Tóm lược)) However, corticosteroids may be considered in patients with TB pericarditis who are HIV-negative. Khuyến nghị phẫu thuật cắt bỏ màng ngoài tim nếu bệnh nhân không cải thiện hoặc xấu hơn sau khi điều trị kháng lao 4 đến 8 tuần.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Hầu hết các bệnh nhân viêm màng ngoài tim do tăng urê đáp ứng với lọc máu tích cực trong 1 đến 2 tuần. Điều trị các rối loạn tự miễn với corticosteroid và/hoặc các liệu pháp ức chế miễn dịch khác tùy theo tình trạng bệnh lý cụ thể. Điều trị khối u có thể bao gồm bất kỳ sự kết hợp xạ trị, hóa trị liệu, hoặc phẫu thuật nào, tùy theo loại khối u được nhận biết.((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) Liệu pháp kháng vi-rút cụ thể có thể giúp ích cho những bệnh nhân viêm màng ngoài tim do vi-rút; tuy nhiên, cần tư vấn với bác sĩ chuyên khoa bệnh nhiễm trùng.
Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược))
Bệnh không sinh mủ: tái phát
Đối với viêm màng ngoài tim tái phát, điều trị cho bệnh nhân với NSAID và colchicine, cũng như hạn chế tập luyện. Cần tiếp tục NSAID cho đến khi khỏi các triệu chứng, và tiếp tục colchicine trong 6 tháng để phòng ngừa tái phát. Có thể cân nhắc điều trị lâu dài với colchicine trong các ca kháng thuốc. Cần sử dụng mức CRP để hướng dẫn điều trị và mức đáp ứng. Sau khi CRP trở nên bình thường, có thể giảm dần dần liệu pháp thuốc theo các triệu chứng và mức CRP.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Đối với những bệnh nhân không đáp ứng NSAID và colchicine, có thể xem xét liệu pháp corticosteroid khi tiếp nhận bệnh nhân lần đầu tiên. Các liệu pháp bậc ba trong ca bệnh tái phát là thuốc ức chế miễn dịch, bao gồm immunoglobulin đường tĩnh mạch (IVIG), anakinra, và azathioprine. Cần sử dụng những liệu pháp này với ý kiến tham vấn của bác sĩ chuyên khoa khớp.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((30. Vianello F, Cinetto F, Cavraro M, et al. Azathioprine in isolated recurrent pericarditis: a single centre experience. Int J Cardiol. 2011;147:477-478. Tóm lược)) ((31. Lazaros G, Vasileiou P, Koutsianas C, et al. Anakinra for the management of resistant idiopathic recurrent pericarditis. Initial experience in 10 adult cases. Ann Rheum Dis. 2014;73:2215-2217. Tóm lược)) ((32. Lazaros G, Imazio M, Brucato A, et al. Anakinra: an emerging option for refractory idiopathic recurrent pericarditis: a systematic review of published evidence. J Cardiovasc Med (Hagerstown). 2016;17:256-262. Tóm lược)) ((33. Imazio M, Lazaros G, Picardi E, et al. Intravenous human immunoglobulins for refractory recurrent pericarditis: a systematic review of all published cases. J Cardiovasc Med (Hagerstown). 2016;17:263-269. Tóm lược))
Đối với những bệnh nhân tái phát dai dẳng, có triệu chứng kháng trị với mọi biện pháp điều trị nội khoa, khuyến nghị mở màng ngoài tim.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Trong ca viêm màng ngoài tim do bệnh lao, điều trị với thủ thuật mở màng ngoài tim cho bệnh nhân bị tràn dịch tái phát hoặc có bằng chứng co thắt mặc dù đã sử dụng biện pháp điều trị nội khoa.((3. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:712-722. Tóm lược)) Đặc biệt khuyến nghị nếu bệnh lý của bệnh nhân không cải thiện hoặc xấu hơn sau khi điều trị kháng lao 4 đến 8 tuần. Khuyến nghị sử dụng thuốc kháng lao tiêu chuẩn trong 6 tháng để phòng ngừa co thắt màng ngoài tim do bệnh lao.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) [Fig-7]
Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược))
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Bắt đầu | ( Tóm tắt ) | |
| khi tiếp nhận ban đầu | ||
| 1 | Phân loại và xem xét nhập viện | |
| Cấp tính | ( Tóm tắt ) | |
| Chèn ép tim hoặc tràn dịch có triệu chứng | ||
| 1 | Chọc màng ngoài tim | |
| Mủ | ||
| 1 | Chọc màng ngoài tim + kháng sinh toàn thân | |
| thêm | Thuốc kháng viêm không chứa steroid (NSAID) | |
| thêm | Chất ức chế bơm proton | |
| thêm | Hạn chế gắng sức | |
| 2 | Thủ thuật cắt bỏ màng ngoài tim | |
| Không có mủ | ||
| Vô căn hoặc vi-rút | 1 | Thuốc kháng viêm không chứa steroid (NSAID) |
| thêm | Chất ức chế bơm proton | |
| thêm | Colchicine | |
| thêm | Hạn chế gắng sức | |
| bổ sung | Liệu pháp kháng vi-rút | |
| 2 | Corticosteroid | |
| thêm | Colchicine | |
| thêm | Hạn chế gắng sức | |
| không phải vô căn hoặc vi-rút | 1 | Điều trị nguyên nhân nền tảng |
| thêm | Thuốc kháng viêm không chứa steroid (NSAID) | |
| thêm | Chất ức chế bơm proton | |
| bổ sung | Colchicine | |
| thêm | Hạn chế gắng sức | |
| Tiếp diễn | ( Tóm tắt ) | |
| Bệnh tái phát | ||
| 1 | Thuốc kháng viêm không chứa steroid (NSAID) | |
| thêm | Chất ức chế bơm proton | |
| thêm | Colchicine | |
| thêm | Hạn chế gắng sức | |
| thêm | Điều trị nguyên nhân nền tảng | |
| 2 | Corticosteroid | |
| thêm | Hạn chế gắng sức | |
| 3 | Ức chế miễn dịch | |
| thêm | Hạn chế gắng sức | |
| 4 | Thủ thuật cắt bỏ màng ngoài tim | |
| thêm | Hạn chế gắng sức | |
Các lựa chọn điều trị
| Bắt đầu | ||
| Khi tiếp nhận ban đầu | ||
| 1 | Phân loại và xem xét nhập viện
» Bất kỳ bệnh nhân nào có biểu hiện lâm sàng gợi ý nguyên nhân bệnh nền cần được nhập viện để điều trị và xác định nguyên nhân bệnh.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Những bệnh nhân có ít nhất một yếu tố dự đoán tiên lượng kém (yếu tố nguy cơ chính hoặc phụ dưới đây) cũng cần được nhập viện.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Bệnh nhân có bất kỳ yếu tố nguy cơ nào trong số này đều được theo dõi cẩn thận. » Các yếu tố nguy cơ chính bao gồm: sốt cao (ví dụ như >38°C [>100,4°F]); giai đoạn bán cấp (nghĩa là các triệu chứng trong vài ngày mà không khởi phát cấp tính rõ ràng); bằng chứng tràn dịch màng ngoài tim nhiều (nghĩa là khoảng trống siêu âm tâm trương >20 mm); chèn ép tim; không đáp ứng trong vòng 7 ngày với thuốc kháng viêm không chứa steroid (NSAID). » Yếu tố nguy cơ phụ bao gồm: viêm màng ngoài tim liên quan đến viêm cơ tim (viêm cơ tim – màng ngoài tim); ức chế miễn dịch; chấn thương; liệu pháp thuốc kháng đông qua đường uống. » Có thể điều trị ngoại trú cho những bệnh nhân không có bất kỳ đặc điểm nào trong số này nếu được xem là thích hợp. Trong những ca bệnh này, cần bắt đầu điều trị cho bệnh nhân (nghĩa là thuốc kháng viêm theo kinh nghiệm) và theo dõi sau 1 tuần để đánh giá mức độ đáp ứng với điều trị.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) |
|
| Cấp tính | ||
| Chèn ép tim hoặc tràn dịch có triệu chứng | ||
| 1 | Chọc màng ngoài tim
» Chỉ định chọc màng ngoài tim đối với chèn ép tim lâm sàng, đối với trường hợp nghi ngờ cao viêm màng ngoài tim có mủ hoặc u tân sinh, hoặc nếu tràn dịch nhiều hoặc có triệu chứng.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) |
|
| Mủ | ||
| 1 | Chọc màng ngoài tim + kháng sinh toàn thân
Các lựa chọn sơ cấp » vancomycin: 30 mg/kg/ngày tiêm tĩnh mạch chia thành 2 liều, tối đa 2 g/ngày –VÀ– » ceftriaxone: 2 g/ngày tiêm tĩnh mạch mỗi ngày một lần -hoặc- » gentamicin: 3 mg/kg/ngày tiêm tĩnh mạch, chia thành 2-3 liều HOẶC » imipenem/cilastatin: 500 mg tiêm tĩnh mạch mỗi 6 giờ Liều dùng liên quan đến thành phần imipenem. HOẶC » meropenem: 1 g đường tĩnh mạch mỗi 6 giờ một lần HOẶC » ticarcillin/clavulanic acid: 3,1 g tiêm tĩnh mạch, 6 giờ một lần Liều dùng bao gồm 3 g ticarcillin kết hợp 0,1 g axit clavulanic. HOẶC » piperacillin/tazobactam: 3,375 g đường tĩnh mạch mỗi 6 giờ một lần Liều dùng bao gồm 3 g piperacillin và 0,375 g tazobactam. HOẶC » ampicillin/sulbactam: 3 g đường tĩnh mạch mỗi 6 giờ một lần Liều bao gồm 2 g ampicillin kết hợp với 1 g sulbactam. HOẶC » cefepime: 2 g tĩnh mạch mỗi 12 giờ » Viêm màng ngoài tim có mủ có tính đe dọa tính mạng ngay lập tức và cần xác định chẩn đoán tức thì thông qua chọc màng ngoài tim khẩn cấp. Cần xét nghiệm dịch màng ngoài tim để tìm nguyên nhân vi khuẩn, nấm, lao, và cần lấy máu để cấy. » Bắt buộc rửa khẩn cấp khoang màng ngoài tim và thuốc kháng sinh tiêm tĩnh mạch.((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) » Điều trị kháng sinh ban đầu theo kinh nghiệm bao gồm thuốc kháng sinh kháng staphylococcal cộng với aminoglycoside, sau đó điều trị thuốc kháng sinh theo yêu cầu tùy theo các mầm bệnh nền được nhận biết từ nuôi cấy dịch màng ngoài tim và nuôi cấy máu.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Cần tiếp tục liệu pháp thuốc kháng sinh toàn thân cho đến khi hết sốt và hết các dấu hiệu nhiễm trùng lâm sàng, bao gồm tăng bạch cầu. Cần xem xét hội chẩn chuyên khoa nhiễm trùng. |
|
| thêm | Thuốc kháng viêm không chứa steroid (NSAID)
Các lựa chọn sơ cấp » Ibuprofen: 600 mg đường uống mỗi 8 giờ một lần trong vòng 1-2 tuần, sau đó giảm liều xuống 200-400 mg mỗi 1-2 tuần HOẶC » Aspirin: 750-1000 mg đường uống mỗi 8 giờ một lần trong vòng 1-2 tuần, sau đó giảm liều xuống 250-500 mg mỗi 1-2 tuần » Bắt đầu NSAID khi chẩn đoán để điều trị triệu chứng và tiếp tục trong 4 tuần.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) NSAID giúp giảm sốt, đau ngực, và viêm nhưng không phòng ngừa chèn ép tim, co thắt, hoặc viêm màng ngoài tim tái phát.((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) » Lựa chọn thuốc dựa theo các đặc điểm của bệnh nhân (ví dụ như các chống chỉ định, hiệu quả trước đây, hoặc tác dụng phụ), biểu hiện của bệnh đồng thời (ví dụ như aspirin được ủng hộ hơn các NSAID khác nếu cần liệu pháp kháng tiểu cầu), và chuyên môn của bác sĩ. |
|
| thêm | Chất ức chế bơm proton
Các lựa chọn sơ cấp » omeprazole: 20 mg uống mỗi ngày một lần HOẶC » pantoprazole: 40 mg uống mỗi ngày một lần » Do sử dụng NSAID liều cao, sử dụng chất ức chế bơm proton cùng với liệu pháp NSAID để chống hình thành loét dạ dày ruột.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) |
|
| thêm | Hạn chế gắng sức
» Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) |
|
| 2 | Thủ thuật cắt bỏ màng ngoài tim
» Cần xem xét dẫn lưu bằng mổ mở thông qua thủ thuật cắt bỏ màng ngoài tim dưới xương ức.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Thủ thuật cắt bỏ màng ngoài tim là cần thiết khi có biểu hiện kết dính nhiều hoặc có vách ngăn, du khuẩn huyết dai dẳng, chèn ép tim tái phát, hoặc tiến triển thành co thắt.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) [Fig-6] |
|
| Không có mủ |
||
| Vô căn hoặc vi-rút | 1 | Thuốc kháng viêm không chứa steroid (NSAID)
Các lựa chọn sơ cấp » Ibuprofen: 600 mg đường uống mỗi 8 giờ một lần trong vòng 1-2 tuần, sau đó giảm liều xuống 200-400 mg mỗi 1-2 tuần HOẶC » Aspirin: 750-1000 mg đường uống mỗi 8 giờ một lần trong vòng 1-2 tuần, sau đó giảm liều xuống 250-500 mg mỗi 1-2 tuần » Bắt đầu NSAID khi chẩn đoán để điều trị triệu chứng và tiếp tục trong 4 tuần.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) NSAID giúp giảm sốt, đau ngực, và viêm nhưng không phòng ngừa chèn ép tim, co thắt, hoặc viêm màng ngoài tim tái phát.((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) » Lựa chọn thuốc dựa theo các đặc điểm của bệnh nhân (ví dụ như các chống chỉ định, hiệu quả trước đây, hoặc tác dụng phụ), biểu hiện của bệnh đồng thời (ví dụ như aspirin được ủng hộ hơn các NSAID khác nếu cần liệu pháp kháng tiểu cầu), và chuyên môn của bác sĩ. |
| thêm | Chất ức chế bơm proton
Các lựa chọn sơ cấp » omeprazole: 20 mg uống mỗi ngày một lần HOẶC » pantoprazole: 40 mg uống mỗi ngày một lần » Do sử dụng NSAID liều cao, sử dụng chất ức chế bơm proton cùng với liệu pháp NSAID để chống hình thành loét dạ dày ruột.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) |
|
| thêm | Colchicine
Các lựa chọn sơ cấp » colchicine: Cân nặng <70 kg: 0,5 mg đường uống mỗi ngày một lần trong 3 tháng, có thể giảm xuống 0,5 mg mỗi ngày một lần cách nhật trong những tuần điều trị cuối cùng; cân nặng ≥70 kg: 0,5 mg đường uống mỗi ngày hai lần trong 3 tháng, có thể giảm xuống 0,5 mg mỗi ngày một lần trong vài tuần điều trị cuối cùng » Cải thiện mức đáp ứng, giảm tái phát, và tăng tỷ lệ lui bệnh. Sử dụng thuốc trong 3 tháng trong trường hợp này.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Mặc dù không bắt buộc giảm liều thuốc, có thể cân nhắc giảm liều trong vài tuần điều trị cuối để phòng ngừa các triệu chứng dai dẳng và tái phát. » Trước khi bắt đầu điều trị, cần chỉ định xét nghiệm công thức máu vì colchicine có thể làm giảm bạch cầu trung tính và ức chế tủy xương. Cần cẩn trọng trong suy thận và suy gan vì có thể chống chỉ định sử dụng thuốc này ở các bệnh nhân đang sử dụng một số các loại thuốc khác |
|
| thêm | Hạn chế gắng sức
» Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) |
|
| bổ sung | Liệu pháp kháng vi-rút
» Liệu pháp kháng vi-rút cụ thể có thể giúp ích cho những bệnh nhân viêm màng ngoài tim do vi-rút; tuy nhiên, cần tư vấn với bác sĩ chuyên khoa bệnh nhiễm trùng. |
|
| 2 | Corticosteroid
Các lựa chọn sơ cấp » Prednisolone: 0,25 đến 0,5 mg/kg/ngày đường uống, giảm dần sau khi các triệu chứng cải thiện và CRP trở lại bình thường Phác đồ giảm dần phụ thuộc vào liều bắt đầu. Liều bắt đầu >50 mg/ngày (giảm liều xuống 10 mg/ngày mỗi 1-2 tuần); liều bắt đầu 25-50 mg/ngày (giảm liều xuống 5-10 mg/ngày mỗi 1-2 tuần); liều bắt đầu 15-25 mg/ngày (giảm liều xuống 2,5 mg/ngày mỗi 2-4 tuần); liều bắt đầu < 15 mg/ngày (giảm liều xuống 1,25 đến 2,5 mg/ngày mỗi 2-6 tuần). » Có thể xem xét ở bệnh nhân không đáp ứng với liệu pháp kháng viêm, hoặc đối với bệnh nhân được chống chỉ định với NSAID, sau khi đã loại trừ nguyên nhân nhiễm trùng. Không khuyến nghị corticosteroids ở bệnh nhân viêm màng ngoài tim do vi-rút vì nguy cơ tái kích hoạt nhiễm vi-rút và viêm tiếp diễn. Cũng có thể sử dụng thuốc này khi có chỉ định sử dụng thuốc chuyên biệt (ví dụ như biểu hiện bệnh tự miễn).((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Cần sử dụng kết hợp với colchicine cho chỉ định này.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Ít có lựa chọn hơn so với NSAID vì nguy cơ thúc đẩy tiến triển bệnh sang mạn tính và phụ thuộc thuốc.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Nếu sử dụng, liều thấp đến trung bình được ưu tiên hơn là liều cao. Cần duy trì liều ban đầu cho đến khi các triệu chứng đã khỏi và mức CRP về bình thường. Sau khi đạt được điều này, có thể giảm dần liều thuốc. |
|
| thêm | Colchicine
Các lựa chọn sơ cấp » colchicine: Cân nặng < 70 kg: 0,5 mg đường uống mỗi ngày một lần trong 3 tháng, có thể giảm xuống 0,5 mg mỗi ngày một lần cách nhật trong những tuần điều trị cuối cùng; cân nặng ≥70 kg: 0,5 mg đường uống mỗi ngày hai lần trong 3 tháng, có thể giảm xuống 0,5 mg mỗi ngày một lần trong vài tuần điều trị cuối cùng » Cải thiện mức đáp ứng, giảm tái phát, và tăng tỷ lệ lui bệnh. Sử dụng thuốc trong 3 tháng trong trường hợp này.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Mặc dù không bắt buộc giảm liều thuốc, có thể cân nhắc giảm liều trong vài tuần điều trị cuối để phòng ngừa các triệu chứng dai dẳng và tái phát. » Trước khi bắt đầu điều trị, cần chỉ định xét nghiệm công thức máu vì colchicine có thể làm giảm bạch cầu trung tính và ức chế tủy xương. Cần cẩn trọng trong suy thận và suy gan vì có thể chống chỉ định sử dụng thuốc này ở các bệnh nhân đang sử dụng một số các loại thuốc khác |
|
| thêm | Hạn chế gắng sức
» Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) |
|
| Không phải vô căn hoặc vi-rút | 1 | Điều trị nguyên nhân nền tảng
» Các nguyên nhân nền tảng bao gồm lao (nguyên nhân thường gặp ở các nước đang phát triển), các quá trình miễn dịch thứ phát (ví dụ như sốt thấp khớp, hội chứng sau mổ tim, hội chứng sau nhồi máu cơ tim), các rối loạn chuyển hóa (ví dụ như tăng urê huyết, phù niêm), xạ trị, phẫu thuật tim, can thiệp tim qua da, các rối loạn tự miễn toàn thân (ví dụ như viêm khớp dạng thấp, xơ cứng hệ thống, viêm khớp phản ứng, sốt Địa Trung Hải có tính chất gia đình, viêm mạch toàn thân, bệnh viêm ruột), nhiễm vi khuẩn/nấm/ký sinh trùng, chấn thương, một số loại thuốc, và khối u. » Ở bệnh nhân viêm màng ngoài tim do bệnh lao, điều trị bước đầu là liệu pháp kháng lao 4 đến 6 tuần.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Khi xác nhận viêm màng ngoài tim do bệnh lao trong vùng không lưu hành dịch, phác đồ thích hợp trong 6 tháng có hiệu quả; không yêu cầu điều trị theo kinh nghiệm khi không xác lập chẩn đoán ở các vùng không lưu hành dịch.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) Liệu pháp bổ sung với corticosteroids và liệu pháp miễn dịch không cho thấy có tác dụng.((29. Mayosi BM, Ntsekhe M, Bosch J, et al. Prednisolone and Mycobacterium indicus pranii in tuberculous pericarditis. N Engl J Med. 2014;371:1121-1130. Toàn văn Tóm lược)) However, corticosteroids may be considered in patients with TB pericarditis who are HIV-negative. Khuyến nghị phẫu thuật cắt bỏ màng ngoài tim nếu bệnh nhân không cải thiện hoặc xấu hơn sau khi điều trị kháng lao 4 đến 8 tuần.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Hầu hết các bệnh nhân viêm màng ngoài tim do tăng urê đáp ứng với thẩm phân tích cực trong 1 đến 2 tuần. » Điều trị các rối loạn tự miễn với corticosteroid và/ hoặc các liệu pháp ức chế miễn dịch khác tùy theo tình trạng bệnh lý chuyên biệt. » Điều trị viêm màng ngoài tim sau nhồi máu cơ tim với aspirin liều cao. Nếu aspirin liều cao không hiệu quả, có thể xem xét sử dụng paracetamol hoặc thuốc giảm đau nhóm opioid. Không chỉ định glucocorticoid và NSAID đối với viêm màng ngoài tim sau nhồi máu cơ tim do khả năng gây nguy hại.((27. American College of Emergency Physicians; Society for Cardiovascular Angiography and Interventions; O’Gara PT, Kushner FG, Ascheim DD, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2013;61:e78-e140. Toàn văn Tóm lược)) » Điều trị khối u có thể bao gồm bất kỳ sự kết hợp xạ trị, hóa trị liệu, hoặc phẫu thuật nào, tùy theo loại khối u được xác định.((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) |
| thêm | Thuốc kháng viêm không chứa steroid (NSAID)
Các lựa chọn sơ cấp » Ibuprofen: 600 mg đường uống mỗi 8 giờ một lần trong vòng 1-2 tuần, sau đó giảm liều xuống 200-400 mg mỗi 1-2 tuần HOẶC » Aspirin: 750-1000 mg đường uống mỗi 8 giờ một lần trong vòng 1-2 tuần, sau đó giảm liều xuống 250-500 mg mỗi 1-2 tuần » Bắt đầu NSAID khi chẩn đoán để điều trị triệu chứng và tiếp tục trong 4 tuần.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) NSAID giúp giảm sốt, đau ngực, và viêm nhưng không phòng ngừa chèn ép tim, co thắt, hoặc viêm màng ngoài tim tái phát. » Aspirin là NSAID được ưu tiên ở bệnh nhân tiến triển viêm màng ngoài tim sau nhồi máu cơ tim.((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) |
|
| thêm | Chất ức chế bơm proton
Các lựa chọn sơ cấp » omeprazole: 20 mg uống mỗi ngày một lần HOẶC » pantoprazole: 40 mg uống mỗi ngày một lần » Do sử dụng NSAID liều cao, sử dụng chất ức chế bơm proton cùng với liệu pháp NSAID để chống hình thành loét dạ dày ruột.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) |
|
| bổ sung | Colchicine
Các lựa chọn sơ cấp » colchicine: Cân nặng < 70 kg: 0,5 mg đường uống mỗi ngày một lần trong 3 tháng, có thể giảm xuống 0,5 mg mỗi ngày một lần cách nhật trong những tuần điều trị cuối cùng; cân nặng ≥70 kg: 0,5 mg đường uống mỗi ngày hai lần trong 3 tháng, có thể giảm xuống 0,5 mg mỗi ngày một lần trong vài tuần điều trị cuối cùng » Cải thiện mức đáp ứng, giảm tái phát, và tăng tỷ lệ lui bệnh. Sử dụng thuốc trong 3 tháng trong trường hợp này.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Không khuyến nghị ở bệnh nhân viêm màng ngoài tim do lao.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Cần xem xét bổ sung colchicine ở bệnh nhân có hội chúng thương tổn sau mổ tim (ví dụ như hội chứng Dressler, thường xảy ra 1-2 tuần sau nhồi máu cơ tim; hoặc sau phẫu thuật tim), miễn là không có chống chỉ định và dung nạp thuốc tốt. Khuyến nghị áp dụng biện pháp phòng ngừa trong vòng 1 tháng. Cần cân nhắc theo dõi cẩn thận với siêu âm tim mỗi 6 đến 12 tháng một lần dựa theo các đặc điểm lâm sàng và triệu chứng để loại trừ khả năng tiến triển thành viêm màng ngoài tim co thắt.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Mặc dù không bắt buộc giảm liều thuốc, có thể cân nhắc giảm liều trong vài tuần điều trị cuối để phòng ngừa các triệu chứng dai dẳng và tái phát. » Trước khi bắt đầu điều trị, cần chỉ định xét nghiệm công thức máu vì colchicine có thể làm giảm bạch cầu trung tính và ức chế tủy xương. Cần cẩn trọng trong suy thận và suy gan vì có thể chống chỉ định sử dụng thuốc này ở các bệnh nhân đang sử dụng một số các loại thuốc khác |
|
| thêm | Hạn chế gắng sức
» Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) |
|
| Tiếp diễn | ||
| Bệnh tái phát | ||
| 1 | Thuốc kháng viêm không chứa steroid (NSAID)
Các lựa chọn sơ cấp » Ibuprofen: 600 mg đường uống mỗi 8 giờ một lần trong vòng 1-2 tuần, sau đó giảm liều xuống 200-400 mg mỗi 1-2 tuần HOẶC » Aspirin: 750-1000 mg đường uống mỗi 8 giờ một lần trong vòng 1-2 tuần, sau đó giảm liều xuống 250-500 mg mỗi 1-2 tuần » Bắt đầu ngay NSAID khi chẩn đoán để điều trị triệu chứng. NSAID giúp giảm sốt, đau ngực, và viêm nhưng không phòng ngừa chèn ép tim, co thắt, hoặc viêm màng ngoài tim tái phát.((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) » Chọn thuốc theo các đặc điểm của bệnh nhân (ví dụ như các chống chỉ định, hiệu quả trước đây, hoặc tác dụng phụ), biểu hiện của bệnh đồng thời (ví dụ như aspirin được ủng hộ hơn các NSAID khác nếu cần liệu pháp kháng tiểu cầu), và chuyên môn của bác sĩ. Aspirin là NSAID được ưu tiên ở bệnh nhân tiến triển viêm màng ngoài tim sau nhồi máu cơ tim.((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) » Cần tiếp tục điều trị cho tới khi các triệu chứng cải thiện. |
|
| thêm | Chất ức chế bơm proton
Các lựa chọn sơ cấp » omeprazole: 20 mg uống mỗi ngày một lần HOẶC » pantoprazole: 40 mg uống mỗi ngày một lần » Do sử dụng NSAID liều cao, sử dụng chất ức chế bơm proton cùng với liệu pháp NSAID để chống hình thành loét dạ dày ruột.((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) |
|
| thêm | Colchicine
Các lựa chọn sơ cấp » colchicine: Cân nặng < 70 kg: 0,5 mg đường uống mỗi ngày một lần trong 6 tháng, có thể giảm xuống 0,5 mg mỗi ngày một lần cách nhật trong những tuần điều trị cuối cùng; cân nặng ≥70 kg: 0,5 mg đường uống mỗi ngày hai lần trong 6 tháng, có thể giảm xuống 0,5 mg mỗi ngày một lần trong vài tuần điều trị cuối cùng » Cải thiện mức đáp ứng, giảm tái phát, và tăng tỷ lệ lui bệnh((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Cần tiếp tục điều trị trong 6 tháng ở những bệnh nhân bị bệnh tái phát. Có thể cân nhắc điều trị lâu dài trong các ca kháng trị. Cần sử dụng mức CRP để hướng dẫn điều trị và mức đáp ứng. Sau khi CRP trở nên bình thường, có thể giảm dần dần liệu pháp thuốc theo các triệu chứng và mức CRP.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Mặc dù không bắt buộc giảm liều thuốc, có thể cân nhắc giảm liều trong vài tuần điều trị cuối để phòng ngừa các triệu chứng dai dẳng và tái phát. » Trước khi bắt đầu điều trị, cần chỉ định xét nghiệm công thức máu vì colchicine có thể làm giảm bạch cầu trung tính và ức chế tủy xương. Cần cẩn trọng trong suy thận và suy gan vì có thể chống chỉ định sử dụng thuốc này ở các bệnh nhân đang sử dụng một số các loại thuốc khác |
|
| thêm | Hạn chế gắng sức
» Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) |
|
| thêm | Điều trị nguyên nhân nền tảng
» Ngoài ra, cần chỉ định điều trị bất kỳ nguyên nhân nền tảng được phát hiện.((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) |
|
| 2 | Corticosteroid
Các lựa chọn sơ cấp » Prednisolone: 0,25 đến 0,5 mg/kg/ngày đường uống, giảm dần sau khi các triệu chứng khỏi và CRP trở lại bình thường Phác đồ giảm dần phụ thuộc vào liều bắt đầu. Liều bắt đầu >50 mg/ngày (giảm liều xuống 10 mg/ngày mỗi 1-2 tuần); liều bắt đầu 25-50 mg/ngày (giảm liều xuống 5-10 mg/ngày mỗi 1-2 tuần); liều bắt đầu 15-25 mg/ngày (giảm liều xuống 2,5 mg/ngày mỗi 2-4 tuần); liều bắt đầu <15 mg/ngày (giảm liều xuống 1,25 đến 2,5 mg/ngày mỗi 2-6 tuần). » Đối với những bệnh nhân không đáp ứng NSAID và colchicine, có thể xem xét liệu pháp corticosteroid khi đã loại trừ nguyên nhân nhiễm trùng. Cũng có thể sử dụng thuốc này khi có chỉ định sử dụng thuốc cụ thể (ví dụ như biểu hiện bệnh tự miễn). Cần sử dụng kết hợp với colchicine cho chỉ định này.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Ít có lựa chọn hơn so với NSAID vì nguy cơ thúc đẩy tiến triển bệnh sang mạn tính và phụ thuộc thuốc.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) » Nếu sử dụng, liều thấp đến trung bình được ưu tiên hơn là liều cao. Cần duy trì liều ban đầu cho đến khi các triệu chứng đã khỏi và mức CRP về bình thường. Sau khi đạt được điều này, có thể giảm dần liều thuốc.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) |
|
| thêm | Hạn chế gắng sức
» Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) |
|
| 3 | Ức chế miễn dịch
Các lựa chọn sơ cấp » Azathioprine: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng HOẶC » anakinra: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng HOẶC » globulin miễn dịch thông thường ở người: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng » Các liệu pháp bậc ba trong ca bệnh tái phát là thuốc ức chế miễn dịch, bao gồm immunoglobulin đường tĩnh mạch (IVIG), anakinra, và azathioprine. Cần sử dụng những liệu pháp này với ý kiến tham vấn của bác sĩ chuyên khoa khớp.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((30. Vianello F, Cinetto F, Cavraro M, et al. Azathioprine in isolated recurrent pericarditis: a single centre experience. Int J Cardiol. 2011;147:477-478. Tóm lược)) ((31. Lazaros G, Vasileiou P, Koutsianas C, et al. Anakinra for the management of resistant idiopathic recurrent pericarditis. Initial experience in 10 adult cases. Ann Rheum Dis. 2014;73:2215-2217. Tóm lược)) ((32. Lazaros G, Imazio M, Brucato A, et al. Anakinra: an emerging option for refractory idiopathic recurrent pericarditis: a systematic review of published evidence. J Cardiovasc Med (Hagerstown). 2016;17:256-262. Tóm lược)) ((33. Imazio M, Lazaros G, Picardi E, et al. Intravenous human immunoglobulins for refractory recurrent pericarditis: a systematic review of all published cases. J Cardiovasc Med (Hagerstown). 2016;17:263-269. Tóm lược)) |
|
| thêm | Hạn chế gắng sức
» Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) |
|
| 4 | Thủ thuật cắt bỏ màng ngoài tim
» Có thể cân nhắc điều trị phẫu thuật mở màng ngoài tim ở những bệnh nhân tái phát có triệu chứng dai dẳng kháng trị với mọi biện pháp điều trị nội khoa.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) [Fig-7] » Ở bệnh nhân viêm màng ngoài tim do lao, thủ thuật mở màng ngoài tim dành cho những bệnh nhân tràn dịch tái phát hoặc có bằng chứng co thắt mặc dù đã áp dụng điều trị nội khoa.((2. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part II: Noninfectious pericarditis, pericardial effusion and constrictive pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:785-794. Tóm lược)) Đặc biệt khuyến nghị nếu tình trạng của bệnh nhân không cải thiện hoặc xấu đi sau khi điều trị kháng lao 4 đến 8 tuần.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) |
|
| thêm | Hạn chế gắng sức
» Cần hạn chế tập luyện cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) |
|
Giai đoạn đầu
Tiêu sợi huyết trong màng ngoài tim
Đang tiến hành thử nghiệm phương pháp điều trị này như là liệu pháp bổ sung cho những bệnh nhân viêm màng ngoài tim do nhiễm trùng (lao và có mủ) có nguy cơ cao viêm màng ngoài tim co thắt. Các báo cáo ca bệnh và các thử nghiệm nhỏ cho thấy kết quả hứa hẹn; tuy nhiên, những kết quả này cần nhân rộng hơn trước khi khuyến nghị liệu pháp này.
Liên lạc theo dõi
Khuyến nghị
Giám sát
Chẩn đoán hình ảnh với siêu âm tim hoặc chụp CT ngực cũng có thể giúp chẩn đoán các biến chứng như viêm màng ngoài tim co thắt hoặc tràn dịch màng ngoài tim. Siêu âm tim cũng được chỉ định khi nghi ngờ chèn ép tim hoặc hội chứng mạch vành cấp.
Có thể điều trị ngoại trú cho những bệnh nhân không có các yếu tố nguy cơ cho tiên lượng kém (nghĩa là sốt cao; giai đoạn bán cấp; bằng chứng tràn dịch màng ngoài tim lượng nhiều; chèn ép tim; không đáp ứng trong vòng 7 ngày với thuốc kháng viêm không steroid; viêm cơ màng ngoài tim; ức chế miễn dịch; chấn thương; liệu pháp thuốc kháng đông đường uống) với thuốc kháng viêm theo kinh nghiệp và đánh giá tại phòng khám sau 1 tuần để đánh giá mức độ đáp ứng điều trị.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược))
Nhìn chung, không cần thiết theo dõi lâu dài ở bệnh nhân viêm màng ngoài tim cấp tính do vi-rút hoặc vô căn. Có thể cần chụp hình lại (echo, CT, hoặc MRI) ở bệnh nhân có kết hợp tràn dịch màng ngoài tim hoặc nghi ngờ viêm màng ngoài tim co thắt.((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược))
Hướng dẫn dành cho bệnh nhân
Không nên tập luyện gắng sức nhiều cho đến khi hết đau ngực và chỉ dấu viêm trở lại bình thường.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) Có các khuyến nghị chuyên biệt về việc tham gia thể thao đối kháng.((36. Pelliccia A, Corrado D, Bjørnstad HH, et al. Recommendations for participation in competitive sport and leisuretime physical activity in individuals with cardiomyopathies, myocarditis and pericarditis. Eur J Cardiovasc Prev Rehabil. 2006;13:876-885. Tóm lược)) Các vận động viên tạm thời cần tránh các sự kiện thể thao mang tính đối kháng và nghiệp dư cho đến khi cải thiện lâm sàng (ít nhất 3 tháng sau khi có biểu hiện lâm sàng). Có thể tham gia thể thao trở lại khi không có bằng chứng lâm sàng về bệnh hoạt động và chỉ dấu viêm trong huyết thanh trở nên bình thường. Viêm màng ngoài tim co thắt không cho phép bệnh nhân tham gia các môn thể thao đối kháng.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Tràn dịch màng ngoài tim có hay không có chèn ép tim | ngắn hạn | trung bình |
| Tích tụ dịch thấm, dịch tiết, hoặc máu trong túi màng ngoài tim có thể xảy ra do viêm màng ngoài tim. Áp lực bên trong màng ngoài tim tăng do tràn dịch màng ngoài tim (nhất là ở màng ngoài tim tích tụ dịch trong thời gian khá ngắn) có thể chèn ép lên các buồng tim dẫn đến chèn ép tim.((26. Braunwald E. Pericardial disease. In: Kasper DL, Braunwald E, Fauci AS, et al, eds. Harrison’s internal medicine. 16th ed. New York: McGraw-Hill; 2005.)) ((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược))
Chỉ định chọc màng ngoài tim khi có rối loạn huyết động, viêm màng ngoài tim có mủ, và nghi ngờ cao có khối u. Cần dẫn lưu hết dịch và phân tích dịch tìm glucose, protein, và lactate dehydrogenase. Cần kiểm tra số lượng tế bào, soi dưới kính hiển vi, nuôi cấy vi khuẩn và/hoặc vi-rút, và kiểm tra tế bào học. Trong một số tình huống, không thể thực hiện chọc màng ngoài tim qua da và cần dẫn lưu phẫu thuật. Phương pháp tiếp cận dưới mũi ức thường thành công và có tỷ lệ biến chứng <1% và tỷ lệ tái phát tràn dịch là 8%. Cần xem xét sinh thiết màng ngoài tim nếu nghi ngờ bệnh ác tính hoặc u hạt. |
||
| Viêm màng ngoài tim co thắt mạn tính | Biến thiên | Thấp |
| Hầu hết các ca bệnh xảy ra trong vòng 3 đến 12 tháng sau khi thương tổn màng ngoài tim. Đây là một biến chứng khá hiếm xảy ra((34. Imazio M, Brucato A, Maestroni S, et al. Risk of constrictive pericarditis after acute pericarditis. Circulation. 2011;124:1270-1275. Toàn văn Tóm lược)) và ở các nước phát triển thường nhiều nhất do phẫu thuật tim trước đó (tỷ lệ mắc bệnh là 0,2% đến 0,3%), xạ trị (4% bệnh nhân được xạ trị điều trị bệnh Hodgkin trung thất), và viêm màng ngoài tim vô căn. Bệnh lao là nguyên nhân chính ở các nước đang phát triển.
Trong quá trình lành bệnh của tràn dịch màng ngoài tim cấp tính, thanh tơ huyết, hoặc mạn tính, mô hạt có thể thay thế hoàn toàn khoang màng ngoài tim. Điều này dẫn đến sẹo dày đặc bao quanh tim và cản trở đổ đầy tâm thất. Phẫu thuật cắt bỏ màng ngoài tim là biện pháp điều trị dứt điểm.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((35. Ling LH, Oh JK, Schaff HV, et al. Constrictive pericarditis in the modern era: evolving clinical spectrum and impact on outcome after pericardiectomy. Circulation. 1999;100:1380-1386. Toàn văn Tóm lược)) |
||
Tiên lượng
Tiên lượng thường phụ thuộc vào nguyên nhân nền tảng và mức độ nghiêm trọng của bệnh. Các đặc điểm liên quan đến tiên lượng xấu bao gồm:((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược)) ((9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược)) ((19. Imazio M, Spodick DH, Brucato A, et al. Diagnostic issues in the clinical management of pericarditis. Int J Clin Pract. 2010;64:1384-1392. Tóm lược)) ((8. Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010;85:572-593. Tóm lược)) ((20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược)) ((21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược)) ((25. Imazio M, Brucato A, Derosa FG, et al. Aetiological diagnosis in acute and recurrent pericarditis: when and how. J Cardiovasc Med (Hagerstown). 2009;10:217-230. Tóm lược))
Các yếu tố tiên lượng chính:
- Bằng chứng tràn dịch màng ngoài tim nhiều (nghĩa là khoảng trống siêu ấm tâm trương >20 mm)
- Sốt cao (ví dụ như >38°C [>100,4°F])
- Bán cấp (nghĩa là các triệu chứng trong vài ngày mà không khởi phát cấp tính rõ ràng)
- Không đáp ứng trong vòng 7 ngày với thuốc kháng viêm không chứa steroid (NSAID).
Các yếu tố tiên lượng phụ:
- Viêm màng ngoài tim liên quan đến viêm cơ tim (viêm cơ tim – màng ngoài tim)
- Ức chế miễn dịch
- Chấn thương
- Điều trị thuốc kháng đông qua đường uống.
Sự hiện diện của các yếu tố tiên lượng chính đòi hỏi cần nhập viện và đánh giá đầy đủ nguyên nhân của bệnh ngoài màng tim.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((19. Imazio M, Spodick DH, Brucato A, et al. Diagnostic issues in the clinical management of pericarditis. Int J Clin Pract. 2010;64:1384-1392. Tóm lược))
Viêm màng ngoài tim vô căn cấp tính thường tự giới hạn ở 70% đến 90% bệnh nhân, không có các biến chứng đáng kể hoặc tái phát. Viêm màng ngoài tim có mủ hầu như gây tử vong nếu không được điều trị và có tỷ lệ tử vong là 40% khi được điều trị. Các thể bệnh do vi khuẩn và lao thường có các biến chứng (co thắt xảy ra ở 30% đến 50% bệnh nhân). Viêm màng ngoài tim do tăng urê huyết thường đáp ứng với thẩm phân tích cực. Tràn dịch thường gặp trong viêm màng ngoài tim do u tân sinh và thường tái phát cũng như khó điều trị.((1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược)) ((5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược)) ((2. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part II: Noninfectious pericarditis, pericardial effusion and constrictive pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:785-794. Tóm lược))
Hướng dẫn
Hướng dẫn chẩn đoán
| Châu Âu |
| 2015 ESC Guidelines for the diagnosis and management of pericardial diseases
Nhà xuất bản: European Society of Cardiology Xuất bản lần cuối: 2015 |
| Bắc Mỹ |
| Clinical recommendations for multimodality cardiovascular imaging of patients with pericardial disease
Nhà xuất bản: American Society of Echocardiography Xuất bản lần cuối: 2013 |
Hướng dẫn điều trị
| Châu Âu |
| 2015 ESC Guidelines for the diagnosis and management of pericardial diseases
Nhà xuất bản: European Society of Cardiology Xuất bản lần cuối: 2015 |
| Recommendations for participation in competitive sport and leisure-time physical activity in individuals with cardiomyopathies, myocarditis and pericarditis
Nhà xuất bản: National Institute of Sports Medicine, Italian National Olympic Committee Xuất bản lần cuối: 2006 |
| Bắc Mỹ |
| 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction
Nhà xuất bản: American College of Cardiology Foundation; American Heart Association Xuất bản lần cuối: 2013 |
Các bài báo chủ yếu
- Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược
- Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010;85:572-593. Tóm lược
- Lotrionte M, Biondi-Zoccai G, Imazio M, et al. International collaborative systematic review of controlled clinical trials on pharmacologic treatments for acute pericarditis and its recurrences. Am Heart J. 2010;160:662-670. Tóm lược
Câu hỏi lâm sàng
Câu 1
Nam 47 tuổi tới cấp cứu vì đau ngực. Anh ta mô tả cơn đau nhói ở vị trí dưới xương ức, nó xuất hiện vào sáng hôm nay. Thở sâu và chậm làm cơn đau gia tăng. Bệnh nhân nói 3 ngày trước có đau họng và đau cơ, nhưng các triệu chứng này biến mất ngay sau đó. Tiền sử khác không rõ. Bệnh nhân không hút thucíc và sử dụng rượu. Anh ta không có tiền sử gia đình mắc bệnh tim. Nhiệt độ 37.9, huyết áp 130/80, mạch 98, nhịp thở 20. Không có điểm đau khu trú khi sờ ấn thành ngực, trong khi nghe tim phát hiện tiếng cọ ở bờ trái xương ức xuất hiện ngay trước tiếng T1, sau đó lặp lại giữa tiếng T1 và tiếng T2, và lặp lại mờ nhẹ sau tiếng T2. Phổi trong khi nghe, ECG thấy nhịp xoang với đoạn PR chênh xucíng ở cả các chuyển đạo trước tim cũng như chuyển đoạn chi.
Kết quả cận lâm sàng: BC 9.000/mm3, Cre 0.9 mg/dL.
Điều trị tiếp theo phù hợp nhất ở bệnh nhân này là?
- Acetaminophen.
- Azithromycin.
- Heparin.
- Ibuprofen kèm colchicine.
- Aspirin liều thấp.
- Naproxen kèm prednisolone.
- Nitroglycerin.
- Oxycodone.
- Prednisone
Diễn giải: Bệnh nhân rất có thể có viêm màng ngoài tim cấp do virus, đa số các trường hợp có viêm màng ngoài tim cấp đều do nhiễm khuẩn virus, và nhiều lại virus liên quan như adenovirus, coxsackievirus, echovirus, influenza virus, HIV). Bệnh nhân thường có đau nhói ngực và đau tăng khi thở sâu (đau kiểu màng phổi) hoặc chậm và có thể diễn ra nhiều ngày sau các tiền triệu (mệt mỏi, đau họng, đau mỏi cơ). Nghe bờ trái xương ức nghe thấy tiếng cọ thường diễn ra ở cả 3 pha (tâm nhĩ thu, tâm thất thu, tâm thất trương sớm). ECG thấy PR chênh xuống lan tỏa (do viêm cơ tim tâm nhĩ) và ST chênh lên lan tỏa (do viêm cơ tim tâm thất) nhưng các dấu hiệu có thể rất đa dạng. TDMNT biểu hiện ở >50%.
NSAIDs (ibuprofen, indomethacin) được kết hợp với colchicin được coi là điều trị đầu tay ở bệnh nhân có viêm màng ngoài tim do virus. Colchicine giảm tỷ lệ viêm màng ngoài tim tái phát ở bệnh nhân này.
| Viêm màng ngoài tim cấp | |
| Nguyên nhân |
|
| Biểu hiện |
|
| Điều trị |
|
Ý A và H: Viêm màng ngoài tim cấp là một bệnh lý viêm. Các thuốíc giảm đau như acetaminophen và opioid (oxycodone) không có khả năng chốíng viêm nên không có giá trị trong điều trị viêm màng ngoài tim.
Ý B: Các vi khuẩn (Staphylococcus, pneumococcus) hiếm khi gây viêm màng ngoài tim cấp sinh mủ. Bệnh lao có thể gây viêm màng ngoài tim bán cấp hoặc mãn. Biểu hiện của bệnh nhân này với các tiền triệu tương ứng với viêm màng tim do virus, nên kháng sinh không có vai trò trong điều trị.
Ý C và G: Heparin và nitroglycerin được chỉ định ở bệnh nhân có hội chứng vành cấp mà thường biểu hiện đau ngực không kiểu màng phổi.
Ý E: Aspirin liều cao thỉnh thoảng được sử dụng kết hợp với colchicine để điều trị viêm màng ngoài tim cấp. Tuy nhiên, điều trị đơn độc aspirin hiếm khi thấy.
Ý F và I: Corticosteroid (prednisolone) được sử dụng ở bệnh nhân có chống chỉ định NSAIDs (tổn thương chức năng thận) hoặc thất bại trong việc điều trị kết hợp NSAIDs và colchicine. Chúng không được sử dụng như điều trị ban đầu hoặc kết hợp với NSAIDs ở bệnh nhân có viêm màng ngoài tim do virus.
Tổng kết: Bệnh nhân với viêm màng ngoài tim cấp do virus nên được điều trị ban đầu bằng kết hợp NSAIDs và colchicine, như colchicine làm giảm tỷ lệ viêm màng ngoài tim tái phát. Corticosteroid (prednisone) là điều trị thứ hai cho những bệnh nhân này.
Câu 2
Bệnh nhân nam 64 tuổi đến khoa cấp cứu vì đau ngực. 2 tuần trước, anh ta nhập viện vì nhồi máu cơ tim cấp, anh ta lo sợ cơn đau tim lại quay lại. Anh ta đau ở giữa ngực và nói anh ta chỉ có thể thở nông vì thở sâu làm cơn đau gia tăng. Hướng người ra trước giúp giảm đau. Anh ta nói có đau cổ đi kèm và khó chịu toàn thân, nhưng không khó thở, đánh trống ngực, ngất hay ho. Nhiệt độ 36.7, huyết áp 135/84, mạch 90. ECG thấy ST chênh lên ở tất cả chuyển đạo chi và chuyển đạo trước tim trừ aVR nơi ST chênh xuống. Bước điều trị tiếp theo ở bệnh nhân này?
- Chống đông bằng heparin.
- Chống đông bằng warfarin.
- Nitroglycerin và chẹn beta.
- Kháng sinh phổ rộng.
- NSAIDs
Diễn giải: Biểu hiện lâm sàng của bệnh nhân và ECG tương ứng với viêm màng ngoài tim. Lần này nhập viện khả năng là do hội chứng tổn thương sau nhồi máu cơ tim (PCIS, hội chứng Dressler), viêm nội tâm mạc có thể xảy ra vài tuần sau nhồi máu cơ tim.
hội chứng tổn thương sau nhồi máu cơ tim (PCIS) biểu hiện như một phản ứng miễn dịch đối với trung mô màng ngoài tim bị tổn thương và máu tụ trong khoang màng ngoài tim. Mệt mỏi và thỉnh thoảng sốt thường đặc trưng. Tcíc độ máu lắng thường tăng. NSAIDs liều cao là điều trị đầu tay (aspirin 1000mg và ibuprofen 800mg mỗi 6-8h), chúng thường được dùng với colchicine (thỉnh thoảng được kê cho bệnh nhân dự phòng trước phẫu thuật tim mạch) dù cho dữ liệu còn giới hạn. Chcíng đông nên được tránh sử dụng để ngăn ngừa sự phát triển của chảy máu khoang màng ngoài tim. Corticosteroids có thể được sử dụng cho các trường hợp kháng thuốc hoặc khi NSAIDs chcíng chỉ định.
Ngược lại với PCIS, viêm màng ngoài tim thể nhồi máu lan tỏa thường tiến triển vài ngày sau nhồi máu cơ tim và tự giới hạn, nếu bệnh tiến triển thì điều trị chủ yếu bao gồm tránh NSAIDs trong 710 ngày.
Ý A: Kháng đông với heparin nên được dùng ở bệnh nhân có nhồi máu cơ tim nhưng đặc điểm của cơn đau ngực và ECG ở đây gợi ý viêm màng ngoài tim.
Ý B: Warfarin được sử dụng cho kháng đông lâu dài, và nên được tránh dùng ở bệnh nhân có viêm màng ngoài tim để ngăn chặn sự tiến triển của xuất huyết màng ngoài tim.
Ý C: Nitroglycerin và chẹn beta dùng điều trị nhồi máu cơ tim nhưng không giúp điều trị viêm ngoài tim.
Ý D: Kháng sinh phổ rộng không được chỉ định cho PCIS do bệnh gây ra bởi miễn dịch bất thường và không do nhiễm khuẩn.
Tổng kết: Hội chứng tổn thương tim sau nhồi máu cơ tim biểu hiện vài tuần sau nhồi máu cơ tim với đau ngực giảm khi rướn người ra trước. NSAIDs là thuốc điều trị ưu tiên và thường kết hợp với colchicine. Chống đông nên tránh dùng để đề phòng xuất huyết màng ngoài tim.
Câu 3
Bệnh nhân nữ 19 tuổi đến khoa cấp cứu do tức ngực 4-5 ngày nay và lan lên gáy và vai hai bên. Bệnh nhân dùng ibuprofen không kê đơn và làm giảm được cơn đau. Cô ta nói thấy mệt mỏi và đau đầu gối hai bên và hiện tại đã hết. Bệnh nhân có tiền sử lupus ban đỏ điều trị bằng hydroxychloroquine. Cô ta không hút thuốc hoặc dùng chất cấm. Bệnh nhân không có tiền sử gia đình về bệnh tim mạch.
Nhiệt độ 38.3 độ C, huyết áp 110/70 mmHg ở chi trên hai bên. Thăm khám thấy ban đỏ ở má và sốíng mũi. Không đau khi nhấn vào ngực, nghe tiếng cọ nằm sát bề mặt ở giữa T1 và T2. Tiếng thở bình thường. ECG thấy nhịp nhanh xoang, mạch 103 l/p và sóng T âm lan tỏa. Cận lâm sàng gồm có HGB 10.2 g/dL, TC 90.000, Creatinin 1.3 mg/dL. Troponin <0.01 ng/dL. Ý nào dưới đây nhiều khả năng giải thích được cho triệu chứng của bệnh nhân này?
- Viêm màng ngoài tim cấp.
- Viêm khớp đốt sống cổ.
- Viêm sụn sườn.
- Thiếu máu cơ tim.
- Thuyên tắc phổi.
- Viêm nội tâm mạc dạng sùi.
Đáp án đúng là A: Bệnh nhân này rất có khả năng nhiễm viêm màng ngoài tim cấp do lupus ban đỏ hệ thống. Viêm màng ngoài tim là biểu hiện tại tim thường thấy nhất của SLE và thường xuất hiện các triệu chứng khác như đau khớp, mệt mỏi, ban má, thiếu máu, giảm tiểu cầu.
Bệnh nhân mắc viêm màng ngoài tim thường có đau ngực kiểu màng phổi và có thể lan lên phía sau tới cơ thang hai bên (bilateral trapezius ridges), sốt có thể sẽ xuất hiện. Nghe tại bờ trái xương ức thấy tiếng cọ màng ngoài tim (nghe ở kỳ tâm thu tâm nhĩ, tâm thất thu và đầu kỳ tâm trương tâm thất). Nồng độ troponin có thể tăng nhẹ nhưng thường không đo được. ECG ban đầu thấy PR chênh xuốíng và ST chênh lên lan tỏa dẫn tới sóng T âm lan tỏa. Đi kèm với tràn dịch màng ngoài tim thường được theo dõi trên siêu âm tim nhưng thường ít ở bệnh nhân viêm màng ngoài tim cấp do SLE.
Điều trị đầu tay trong viêm màng ngoài tim do SLE bằng NSAIDs (ibuprofen), colchicine thì hiếm được dùng. Corticosteroids (prednisone) là điều trị phù hợp ở bệnh nhân có chống chỉ định với NSAIDs (giảm chức năng thận) và ngoài ra thường có hiệu quả ở bệnh nhân người không có đáp ứng với NNSAIDs.
| Viêm màng ngoài tim cấp | |
| Nguyên nhân |
|
| Biểu hiện và chẩn đoán |
|
| Điều trị |
|
Đáp án B:Viêm khớp đoạn cổ có thể gây đau cổ ran sang vai. Tuy nhiên tiếng cọ màng ngoài tim thì không liên quan.
Đáp án C: Viêm sụn sườn mô tả sự viêm tại khớp ức sườn. Bệnh nhân thường có tức ngực tăng khi di chuyển và đáp ứng đau khi nhấn vào ngực.
Đáp án D: Bệnh nhân mắc SLE thường xuất hiện bệnh mạch vành trong giai đoạn 40-50 tuổi. Tuy nhiên, thiếu máu cơ tim sẽ hiếm thấy ở bệnh nhân trẻ dù cho có mắc SLE.
Đáp án E: Thuyên tắc phổi thường biểu hiện với khó thở đột ngột, đau ngực kiểu màng phổi, thiếu oxy máu. Bệnh nhân mắc SLE tăng nguy cơ nhưng tiếng cọ màng tim thì không thấy.
Đáp án F: Viêm nội tâm mạc dạng hạt đặc trưng bởi sự tích tụ các mảnh sùi vô khuẩn (phức hợp miễn dịch, huyết khối) tại van tim và có thể xảy ra ở bệnh nhân ác tính hoặc SLE. Bệnh nhân thường không có triệu chứng nhưng có thể có triệu chứng của thuyên tắc mạch hệ thống (mệt mỏi nhiều và đột quỵ).
Tổng kết: Viêm màng ngoài tim là biểu hiện tại tim thường gặp của SLE. Bệnh nhân thường có đau ngực kiểu màng phổi, tiếng cọ màng ngoài tim, ECG thay đổi lan tỏa đi kèm với các triệu chứng khác của SLE như đau khớp, giảm tiểu cầu.
Câu 4
BN nam 71 tuổi được đưa đến khoa cấp cứu vì cơn đau ngực dữ dội trong 2 au không liên quan đến gắng sức nhưng tệ hơn khi thở sâu, ông ta không có hoạt động nào bất thường. Bệnh nhân có tiền sử bệnh thận mạn và được chuẩn bị bắt đầu để lọc máu. Các vấn đề y tế khác bao gồm đái tháo đường type 2, tăng huyết áp và hẹp ống sống thắt lưng. Bệnh nhân không hút thuốc lá hay dùng chất kích thích nhưng nhưng dùng rượu sau khi ăn.
Thân nhiệt: 37,7 độ C, HA: 160/98 mmHg ở cả hai tay, mạch 98 l/ph và nhịp thở 20 l/ph. Khi bệnh nhân nằm ngửa thì thấy đau ngực và đỡ khi ngồi dậy, một tiếng tim tâm trương có âm lượng nhỏ được nghe thấy ở cạnh ức trái. Tiếng thở bình thường. ECG thấy sóng T bất thường không đặc hiệu. Xquang ngực bình thường. Men tim bình thường. Kết quả cận lâm sàng: Ure 68 mg/dL, Creatinin 5.3 mg/dL. Chẩn đoán có khả nă nhất là gì?
- Bóc tách động mạch chủ.
- Trào ngược dạ dày thực quản.
- Nhồi máu cơ tim.
- Viêm ngoại tâm mạc.
- Thuyên tắc phổi.
- Đau thắt ngực không ổn định.
- Viêm màng phổi do virut.
Đáp án đúng là D:
| Viêm màng ngoài tim cấp | |
| Nguyên nhân | -Vi khuẩn hoặc tự phát
-Bệnh tự miễn (SLE) -Tăng ure máu (suy thận cấp hoặc mạn) -Sau nhồi máu cơ tim +Sớm: viêm màng ngoài tim quanh hoại tử +Muộn: HC Dreesler |
| Biểu hiện lâm sàng và chẩn đoán | -Đau ngực kiểu màng phổi (giảm khi ngồi xuống) +/- sốt -Tiếng cọ màng ngoài tim (đặc hiệu cao)
-ECG: ST chênh lên và PR chênh xuống -Siêu âm tim: tràn dịch màng ngoài tim |
| Điều trị | -NSAIDs và colchicine với nguyên nhân virus và tự phát
-Thay đổi tùy theo nguyên nhân |
Bệnh nhân này nhiều khả năng bị viêm ngoại tâm mạc do tăng ure máu. Bệnh học chưa được hiểu rõ nhưng về bản chất khi tăng ure máu > 60mg/dL có thể dẫn tới viêm lá thành và lá tạng của ngoại tâm mạc. Bệnh nhân có thể có suy thận cấp hoặc mạn và biểu hiện triệu chứng đau ngực kiểu màng phổi (thường lan ra sau lưng) đau hơn khi nằm ngửa và đỡ hơn khi ngồi dậy. Nghe tim thấy tiếng cọ màng ngoài tim nghe rõ nhất ở cạnh ức trái khi bệnh nhân hướng ra trước. Tiếng cọ có thể nghe thấy ở kỳ tâm trương, tâm thu hoặc cả hai. Không giống như các nguyên nhân khác của viêm ngoại tâm mạc, viêm ngoại tâm mạc do tăng ure máu không đặc trưng bởi ST chênh lên lan tỏa (hoặc PR chênh xuống) do viêm không ảnh hưởng đến cơ tim.
Lọc máu được chỉ định cho bệnh nhân viêm ngoại tâm mạc do tăng ure máu và thường giải quyết được triệu chứng. Tuy nhiên vì trên 50% bệnh nhân có đi kèm với tràn dịch màng ngoài tim, nên cần loại trừ chèn ép tim trước khi lọc máu.
Đáp án A: Phình tách động mạch chủ đặc trưng bởi cơn đau ngực đột ngột lan ra lưng ở bệnh nhân tăng huyết áp không kiểm soát. Đau ngực tệ hơn khi hít vào hoặc nằm thì không đặc trưng.
Đáp án B: Trào ngược dạ dày thực quản không có đau kiểu màng phổi, đau nóng và cảm giác trào ngược và đỡ hơn khi ngồi dậy, không có tiếng cọ màng ngoài tim.
Đáp án C và F: Hội chứng vành cấp do đau thắt ngực không ổn định hoặc nhồi máu cơ tim đặc trưng bởi đau ngực không phải đau màng phổi và đi kèm với nôn, buồn nôn, mệt mỏi hoặc vã mồ hôi. Đau ngực kiểu màng phổi thay đổi âm lượng khi thay đổi tư thế là không đặc trưng.
Đáp án E: Thuyên tắc phổi có thể biểu hiện cơn đau đột ngột, khó thở và đau kiểu màng phổi. Tuy nhiên, không giảm đau khi thay đổi tư thế và không có tiếng cọ màng ngoài tim.
Đáp án G: Viêm màng phổi do virus là sự nhiễm khuẩn của màng phổi dặc trưng bởi sốt và đau ngực kiểu màng phổi. Tiếng cọ màng phổi có thể nghe thấy và phân biệt với tiếng cọ màng ngoài tim bằng việc mất đi khi hít vào. Bệnh thận mạn thì thường gây viêm màng ngoài tim.
Tổng kết: Viêm màng ngoài tim do tăng ure máu là sự nhiễm khuẩn của lá thành và lá tạng của màng ngoài tim. Bệnh nhân có bệnh thận (ure máu >60 mg/dL) và đặc trưng bởi đau ngực kiểu màng phổi và tiếng cọ màng ngoài tim. ECG thường thấy ít thấy ST chênh lên lan tỏa do không có tổn thương cơ tim.
Câu 5
Nam 64 tuổi đến phòng cấp cứu vì với cơn đau nhói ngực bên trái kéo dài trong 24h. Cơn đau tệ hơn khi thở sâu và đỡ hơn khi hướng ra trước. Anh ta nói rằng thấy chán ăn, mệt mỏi và nôn trong nhiều tuần qua. Anh ta vừa trải qua NSTEMI 1 năm trước và được đặt stent ở động mạch vành phải. Tiền sử y tế bao gồm đái tháo đường type 2 gây bệnh thận và bệnh thần kinh ngoại biên, tăng huyết áp, tăng lipid máu, nhược giáp và bệnh thận mạn.
Thân nhiệt 36.1 độ C, HA 142/86 mmHg, mạch 98 l/ph, nthở 16 l/ph. Tiếng cọ ở bờ dưới trái xương ức. ECG thấy nhịp xoang với sóng T đảo ngược ở V5 và V6.
Cận lâm sàng: HGB 9.0 g/dL, LEU 8.000/ mmA3, TC 210.000/mmA3, Glu máu 248 mg/dL, Na 135 mEq/l, K 5.4 mEq/l, HCO3- 17mEq/l, Ure 96 mg/dL, Creatinin 5.1 mg/dL, Troponin I 0.012 (bình thường<0.012). Cái gì nhiều khả năng có tác dụng với cơn đau ngực của bệnh nhân này?
- Colchicine.
- Lọc máu.
- Truyền Heparin.
- Naproxen.
- Chọc dịch màng ngoài tim.
- Predisolone.
Đáp án đúng là B:
Biểu hiện ở bệnh nhân này (đau nhói ngực, đau kiểu màng phổi, tiếng cọ màng ngoài tim, tăng ure máu) tương ứng với viêm ngoại tâm mạc do tăng ure máu (Uremic pericarditis – UP), nó thường xảy ra ở 6-10% bệnh nhân suy thận, đặc biệt ở những người có nồng độ ure máu trên 60 mg/dl. Tuy nhiên, mức độ viêm không phải lúc nào cũng tương ứng với nồng độ ure. UP thường không có biểu hiện đặc trưng trên ECG như viêm ngoại tâm mạc (ST chênh lên lan tỏa) do không có tổn thương tế bào cơ tim.
Lọc máu có giá trị nhất trong điều trị UP giúp giảm nhẹ triệu chứng và giảm đi mức độ viêm. Chống đông hệ thống như heparin có thể gây xuất huyết trong khoang ngoại tâm mạc và nên được tránh trong suốt quá trình lọc máu. Dù bệnh nhân có tiền sử nhồi máu cơ tim, nhưng hội chứng Dressler lại thường xảy ra từ 1-6 tuần sau nhồi máu.
Đáp án A và D: Chống viêm NSAIDs (aspirin, naproxen, ibuprofen, indomethacin) và/hoặc colcichine thường được sử dụng ban đầu ở các bệnh nhân viêm ngoại tâm mạc. Chúng thường được dùng ở bệnh nhân UP khi không có chỉ định lọc máu.
Đáp án C: Heparin truyền nên được dùng ở bệnh nhân có triệu chứng của hội chứng vành cấp. Đau ngực ở bệnh nhân này giống viêm ngoại tâm mạc, Troponin tăng nhẹ có vẻ do suy thận. Ngoài ra, việc sử dụng heparin ở bệnh nhân này có thể dẫn tới xuất huyết khoang ngoại tâm mạc.
Đáp án E: Chọc dịch màng ngoài tim nên được chỉ định ở bệnh nhân có triệu chứng gợi ý chèn ép tim (hạ huyết áp, phình tĩnh mạch cổ, mạch nghịch thường). Nó thường được chỉ định để chản đoán nguyên nhân của tràn dịch màng ngoài tim khi nó không rõ ràng.
Đáp àn F: Glucocorticoid (predisolone) có thể được sử dụng ở bệnh nhân không có đáp ứng với lọc máu ban đầu. Chúng có tỉ lệ thành công thấp và có thể đi kèm với nguy cơ cao tái phát.
Tổng kết: Viêm ngoại tâm mạc do tăng ure máu (UP) xảy ra ở 6-10% bệnh nhân suy thận đặc biệt khi nồng độ ure trên 60 mg/dL, đa số bệnh nhân UP không có biến đổi đặc trưng như viêm ngoại tâm mạc (ST chênh lên lan tỏa). Lọc máu nhanh chóng cải thiện cơn đau ngực và giảm kích thước của bất kỳ tràn dịch màng ngoài tim nào đi kèm.
Câu 6
Nam 64 tuổi được đánh giá phù chi dưới và tăng chướng bụng. Tiền sử y tế đáng kể bao gồm ĐTĐ type 2 đang ăn kiêng và thay van hai lá 12 năm trước. Ông ta hút một bao thuốc mỗi ngày 40 năm qua.
HA 142/80 mmHg, mạch 92 l/ph và đều. Áp lực tĩnh mạch cảnh ước tính là 16 cmH2o. Có tiếng tim ở giữa thì tâm trương khi nghe tim. Phổi trong. Thăm khám thấy cổ chướng, phù 4+ chi dưới hai bên.
Kết quả cận lâm sàng: Albumin 3.2 g/dL (bình thường: 3.5-4.8), Protein niệu 24h 280mg. Xquang ngực thấy kích thước tim bình thường, trường phổi sáng, vôi hóa dọc theo bờ tim trái. Siêu âm tim thấy tâm nhĩ to, tâm thất trái bình thường có thành dày, kích thước tâm thất phải bình thường và
EF 65%. Hở hai lá nhẹ. Nguyên nhân có khả năng nhất cho các triệu chứng ở bệnh nhân này là?
- Bệnh tim do rối loạn chuyển hóa tinh bột (Cardiac amyloidosis).
- Viêm màng ngoài tim co thắt.
- Tâm phế mạn.
- Bệnh mạch vành,
- Bệnh tim do tăng huyết áp.
- Bệnh cơ tim phì đại.
- Tắc nghẽn tĩnh mạch chủ dưới.
- Bệnh cơ tim do căng thẳng.
- Hội chứng suy tĩnh mạch chủ trên.
- Bệnh van tim.
Đáp án đúng là B: Biểu hiện lâm sàng của bệnh nhân với phù chi, cổ chướng, tĩnh mạch cổ nổi với phổi trong gợi ý cho suy tim phải, thường do viêm ngoại tâm mạc chèn ép (Constrictive pericarditis, CP). CP khiến màng ngoài tim dày và thường có vôi hóa làm giới hạn đổ đầy. Viêm màng ngoài tim nguyên phát hoặc mắc phải do các phẫu thuật tim trước đó (phẫu thuật bắc cầu, phẫu thuật van tim), xạ trị trung thất, lao, ác tính, tăng ure máu là các nguyên nhân phổ biến.
Bệnh nhân thường biểu hiện với dấu hiệu suy tim phải. Các dấu hiệu khác bao gồm gan sung huyết với gan to và xơ gan tiến triển (xơ gan do tim). Bệnh nhân cũng có thể có giảm albumin máu do mất protein (nhiều khả năng do tình trạng giãn mạch bạch huyết tại ruột trên nền tăng áp lực tĩnh mạch hệ thống). Thăm khám thấy tăng áp lực tĩnh mạch cảnh (bình thường <8 cmH2O), phản hồi gan tĩnh mạch cổ, dấu hiệu Kussmal (tăng hoặc không giảm áp lực tĩnh mạch cảnh khi hít vào), tiếng cọ màng ngoài tim (tiếng giữa kì tâm trương) và hình ảnh vôi hóa màng ngoài tim trên Xquang, và một số dấu hiệu khác có thể bị bỏ sót hoặc thiếu.
Đáp án A: Siêu âm tim ở bệnh nhân bị bệnh tim do rối loạn chuyển hóa tinh bột sẽ thấy tăng dày thành tâm thất trái mà buồng tim bình thường hoặc không giãn. Bệnh nhân cũng có thể có tăng protein niệu (>3.5g/ngày), gan to, xuất huyết quanh mắt, gan to. Bệnh nhân không có tăng protein niệu và tăng nhẹ albumin niệu có thể do tiểu đường.
Đáp án C: Tâm phế mạn biểu hiện tình trạng suy tim phải do tăng huyết áp tại phổi vởi các bệnh phổi nặng (COPD), bệnh mạch máu tại phổi, bệnh tắc nghẽn khi ngủ. Siêu âm tim thấy tăng áp phổi, giãn tâm thất phải và hở ba lá.
Đáp án D: Bệnh nhân với bệnh mạch vành tắc nghẽn thường thấy đau ngực tăng dần và/hoặc khó thở khi gắng sức.
Đáp án E: THA kéo dài và nặng có thể dẫn tới phì đại thất trái và suy tim tâm trương có EF bảo tồn. Không có những tiền sử đó ở bệnh nhân này.
Đáp án F: Bệnh nhân mắc bệnh cơ tim phì đại thường biểu hiện với khó thở, đau ngực, đánh trống ngực, và/ hoặc ngất. Siêu âm tim thấy tăng độ dày LV, rõ nhất ở thành gian thất trước (phì đại vách không đều).
Đáp án G: Tắc nghẽn tĩnh mạch chủ dưới biểu hiện bởi phù và sưng ở chi dưới do tăng thể tích máu tĩnh mạch dưới gan. Tĩnh mạch cổ thường giảm hoặc bình thường.
Đáp án H: Bệnh cơ tim do căng thẳng đặc trưng bởi giảm chức năng thất trái thoáng qua mà không có các dấu hiệu của bệnh mạch vành. Nó đặc trưng bởi các căng thẳng về tâm lý hoặc vật lý. Bệnh nhân thường biểu hiện đau ngực dưới xương ức, khó thở, ECG bất thường và tăng men tim.
Đáp án I: Hội chứng tĩnh mạch chủ trên thường gây ra bởi các tác nhân bên trong và bên ngoài mạch đè lên tĩnh mạch chủ trên. Nó dẫn tới tăng áp lực tĩnh mạch thân trên đi với phù mặt và nổi tĩnh mạch cổ hoặc thành ngực. Cổ chướng và phù chi dưới thường không xuất hiện.
Đáp án J: Hở ba lá nặng có thể gây suy tim phải giống như biểu hiện ở bệnh nhân này. Tuy nhiên không có các dấu hiệu bất thường về van trên siêu âm tim.
Tổng kết: Viêm màng ngoài tim co thắt là nguyên nhân thường gặp gây suy tim phải và đặc trưng bởi phù chi tăng dần, cổ chướng, tĩnh mạch cổ nổi, tiếng cọ màng ngoài tim (tiếng tâm trương), vôi hóa màng trên xquang.
Tài liệu tham khảo
1. Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015;36:2921-2964. Toàn văn Tóm lược
2. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part II: Noninfectious pericarditis, pericardial effusion and constrictive pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:785-794. Tóm lược
3. Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010;11:712-722. Tóm lược
4. Lange RA, Hillis LD. Clinical practice: acute pericarditis. N Engl J Med. 2004;351:2195-2202. Tóm lược
5. Troughton RW, Asher CR, Klein AL. Pericarditis. Lancet. 2004;363:717-727. Tóm lược
6. Spodick DH. Acute pericarditis: current concepts and practice. JAMA. 2003;289:1150-1153. Tóm lược
7. Ariyarajah V, Spodick DH. Acute pericarditis: diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007;15:24-30. Tóm lược
8. Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010;85:572-593. Tóm lược
9. Little WC, Freeman GL. Pericardial disease. Circulation. 2006;113:1622-1632. Toàn văn Tóm lược
10. Buba F. Cardiovascular opportunistic infections in HIV disease. Biomed Res. 2011;22:279-284.
11. Imazio M. Pericardial involvement in systemic inflammatory diseases. Heart. 2011;97:1882-1892. Tóm lược
12. LeWinter MM, Kabbani S. Pericardial diseases. In: Zipes DP, Libby P, Bonow RO, et al, eds. Braunwald’s heart disease. 7th ed. Philadelphia, PA: Elsevier Saunders; 2005:1757-1780.
13. Maisch B. Recurrent pericarditis: mysterious or not so mysterious? Eur Heart J. 2005;26:631-633. Toàn văn Tóm lược
14. Sagristà-Sauleda J, Permanyer-Miralda G, Soler-Soler J. Tuberculous pericarditis: ten year experience with a prospective protocol for diagnosis and treatment. J Am Coll Cardiol. 1988;11:724-728. Toàn văn Tóm lược
15. Lancellotti P, Nkomo VT, Badano LP, et al. Expert consensus for multi-modality imaging evaluation of cardiovascular complications of radiotherapy in adults: a report from the European Association of Cardiovascular Imaging and the American Society of Echocardiography. J Am Soc Echocardiogr. 2013;26:1013-1032. Toàn văn Tóm lược
16. Imazio M, Brucato A, Markel G, et al. Meta-analysis of randomized trials focusing on prevention of the postpericardiotomy syndrome. Am J Cardiol. 2011;108:575-579. Tóm lược
17. Imazio M, Brucato A, Forno D, et al. Efficacy and safety of colchicine for pericarditis prevention. Systematic review and meta-analysis. Heart. 2012;98:1078-1082. Toàn văn Tóm lược
18. Imazio M, Brucato A, Rovere ME, et al. Colchicine prevents early postoperative pericardial and pleural effusions. Am Heart J. 2011;162:527-532. Tóm lược
19. Imazio M, Spodick DH, Brucato A, et al. Diagnostic issues in the clinical management of pericarditis. Int J Clin Pract. 2010;64:1384-1392. Tóm lược
20. Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010;121:916-928. Tóm lược
21. Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009;6:743-751. Tóm lược
22. Howlett JG, McKelvie RS, Arnold JM, et al. Canadian Cardiovascular Society. Canadian Cardiovascular Society Consensus Conference guidelines on heart failure, update 2009: diagnosis and management of right-sided heart failure, myocarditis, device therapy and recent important clinical trials. Can J Cardiol. 2009;25:85-105. Toàn văn Tóm lược
23. Tuon FF, Litvoc MN, Lopes MI. Adenosine deaminase and tuberculous pericarditis: a systematic review with metaanalysis. Acta Trop. 2006;99:67-74. Tóm lược
24. Klein AL, Abbara S, Agler DA, et al. American Society of Echocardiography clinical recommendations for multimodality cardiovascular imaging of patients with pericardial disease. J Am Soc Echocardiogr. 2013;26:965-1012;e15. Toàn văn Tóm lược
25. Imazio M, Brucato A, Derosa FG, et al. Aetiological diagnosis in acute and recurrent pericarditis: when and how. J Cardiovasc Med (Hagerstown). 2009;10:217-230. Tóm lược
26. Braunwald E. Pericardial disease. In: Kasper DL, Braunwald E, Fauci AS, et al, eds. Harrison’s internal medicine. 16th ed. New York: McGraw-Hill; 2005.
27. American College of Emergency Physicians; Society for Cardiovascular Angiography and Interventions; O’Gara PT, Kushner FG, Ascheim DD, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2013;61:e78-e140. Toàn văn Tóm lược
28. Lotrionte M, Biondi-Zoccai G, Imazio M, et al. International collaborative systematic review of controlled clinical trials on pharmacologic treatments for acute pericarditis and its recurrences. Am Heart J. 2010;160:662-670. Tóm lược
29. Mayosi BM, Ntsekhe M, Bosch J, et al. Prednisolone and Mycobacterium indicus pranii in tuberculous pericarditis. N Engl J Med. 2014;371:1121-1130. Toàn văn Tóm lược
30. Vianello F, Cinetto F, Cavraro M, et al. Azathioprine in isolated recurrent pericarditis: a single centre experience. Int J Cardiol. 2011;147:477-478. Tóm lược
31. Lazaros G, Vasileiou P, Koutsianas C, et al. Anakinra for the management of resistant idiopathic recurrent pericarditis. Initial experience in 10 adult cases. Ann Rheum Dis. 2014;73:2215-2217. Tóm lược
32. Lazaros G, Imazio M, Brucato A, et al. Anakinra: an emerging option for refractory idiopathic recurrent pericarditis: a systematic review of published evidence. J Cardiovasc Med (Hagerstown). 2016;17:256-262. Tóm lược
33. Imazio M, Lazaros G, Picardi E, et al. Intravenous human immunoglobulins for refractory recurrent pericarditis: a systematic review of all published cases. J Cardiovasc Med (Hagerstown). 2016;17:263-269. Tóm lược
34. Imazio M, Brucato A, Maestroni S, et al. Risk of constrictive pericarditis after acute pericarditis. Circulation. 2011;124:1270-1275. Toàn văn Tóm lược
35. Ling LH, Oh JK, Schaff HV, et al. Constrictive pericarditis in the modern era: evolving clinical spectrum and impact on outcome after pericardiectomy. Circulation. 1999;100:1380-1386. Toàn văn Tóm lược
36. Pelliccia A, Corrado D, Bjørnstad HH, et al. Recommendations for participation in competitive sport and leisuretime physical activity in individuals with cardiomyopathies, myocarditis and pericarditis. Eur J Cardiovasc Prev Rehabil. 2006;13:876-885. Tóm lược
37. Alabed S, Cabello JB, Irving GJ, et al. Colchicine for pericarditis. Cochrane Database Syst Rev. 2014; (8):CD010652. Toàn văn Tóm lược
Hình ảnh
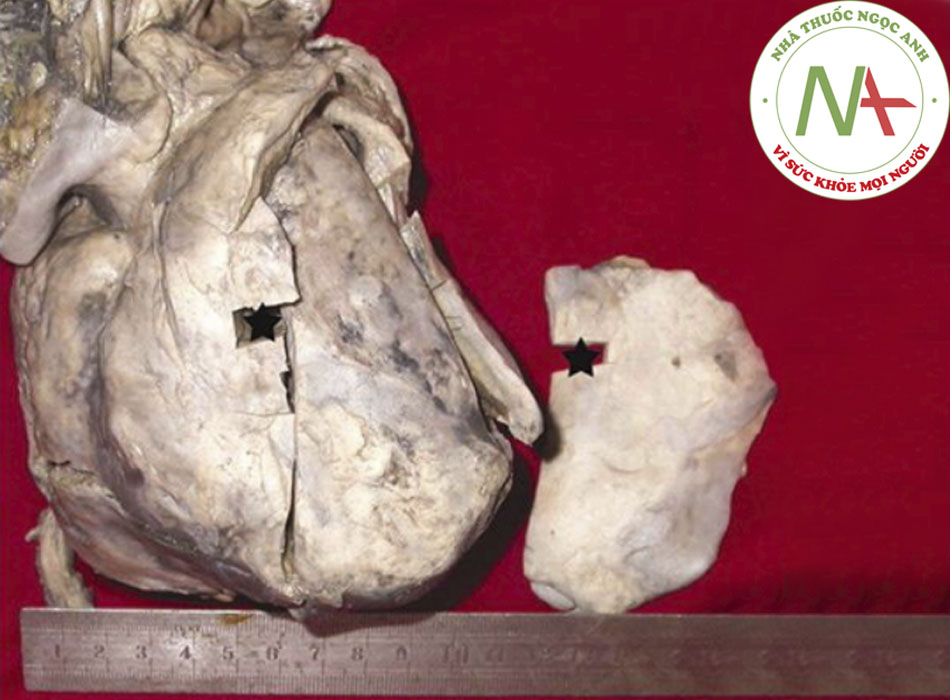
Xu JD, Cao XX, Liu XP, và cộng sự. Báo cáo Ca bệnh BMJ năm 2009; doi:10.1136/bcr.03.2009.1688
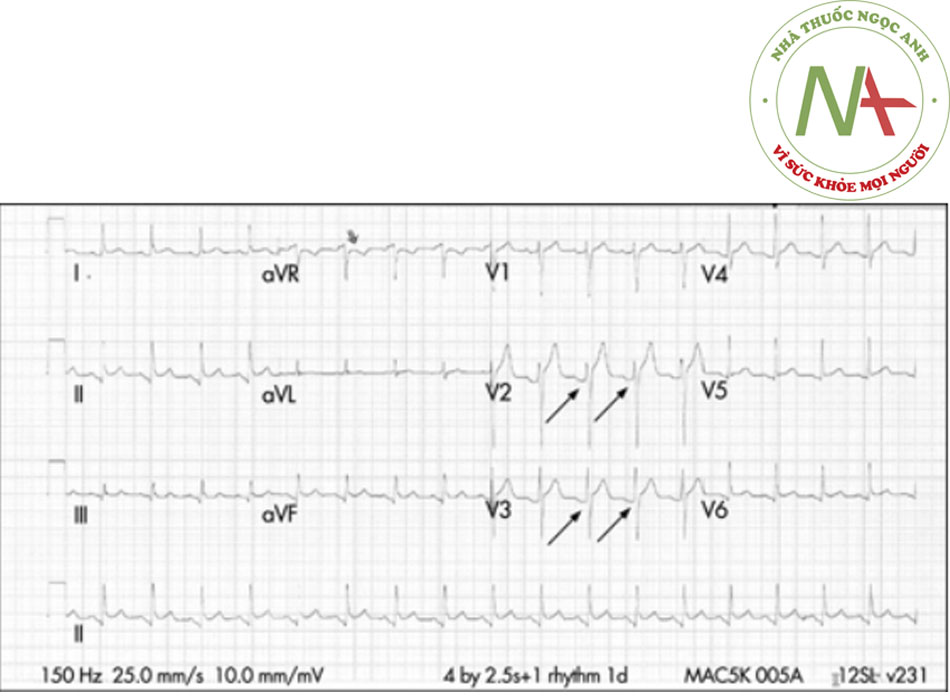
Rathore S, Dodds PA. Báo cáo ca bệnh của BMJ 2009; doi:10.1136 /bcr.2006.097071
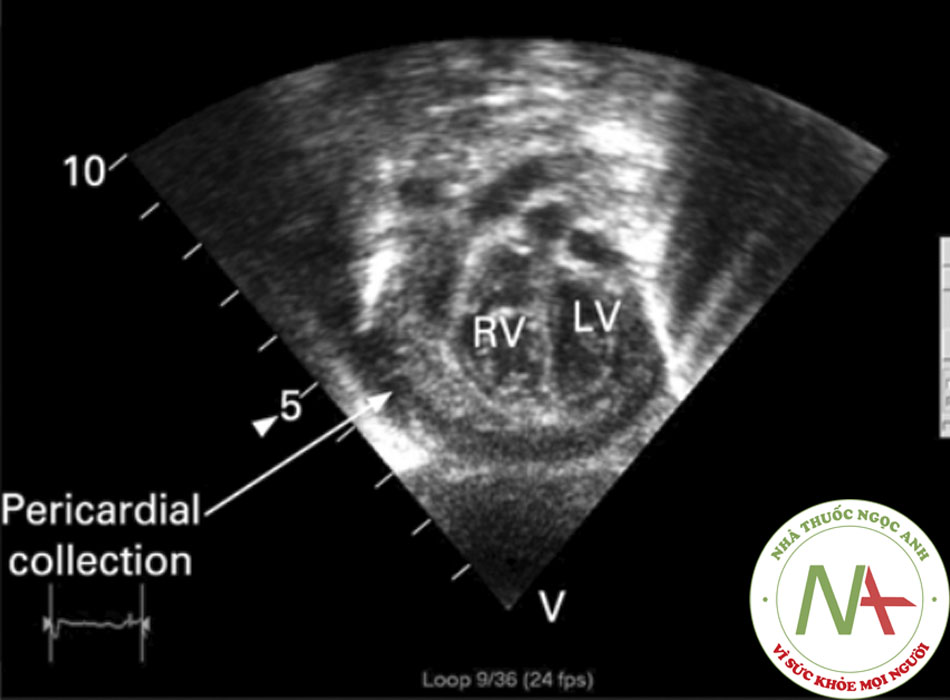
Karuppaswamy V, Shauq A, Alphonso N. Báo cáo ca bệnh của BMJ năm 2009; doi:10.1136/bcr.2007.136564
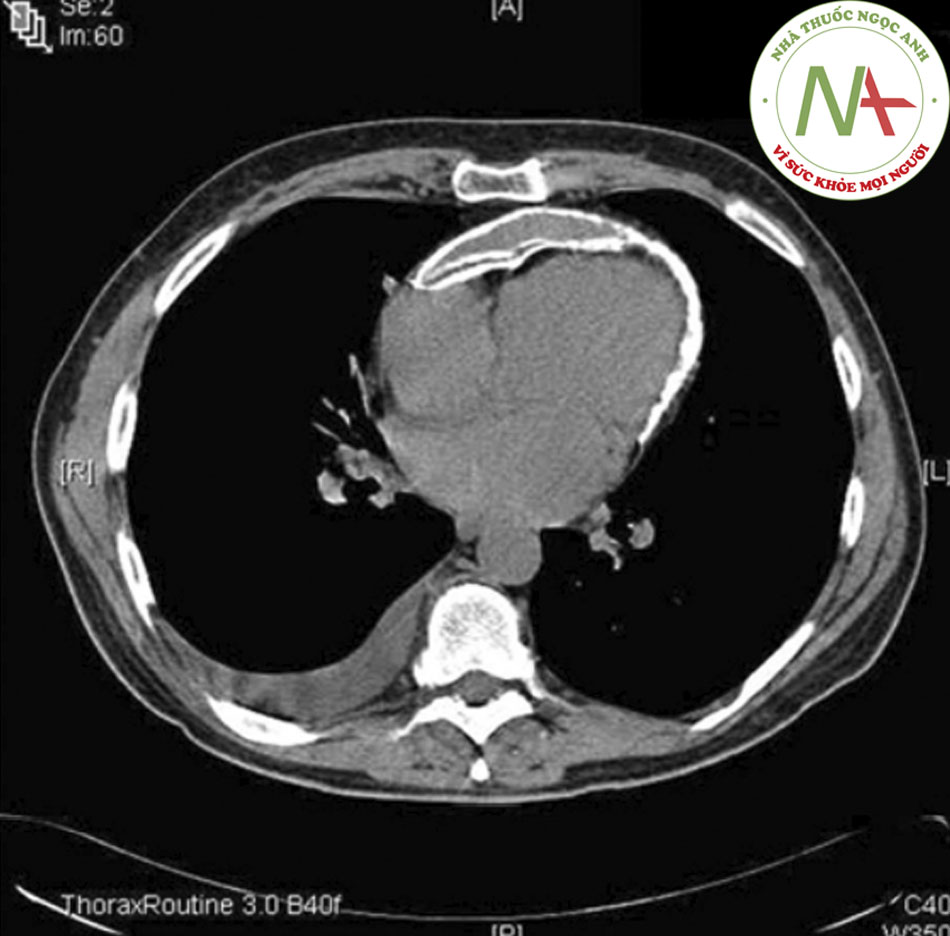
Patanwala I, Crilley J, Trewby PN. Báo cáo ca bệnh của BMJ năm2009; doi:10.1136 /bcr.06.2008.0015
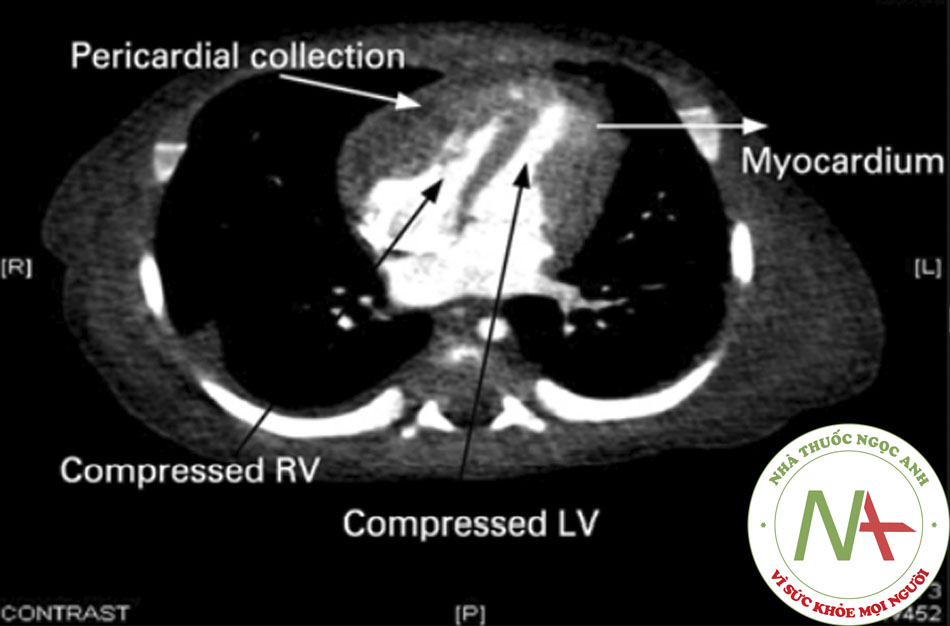
Karuppaswamy V, Shauq A, Alphonso N. Báo cáo ca bệnh của BMJ năm 2009; doi:10.1136/bcr.2007.136564
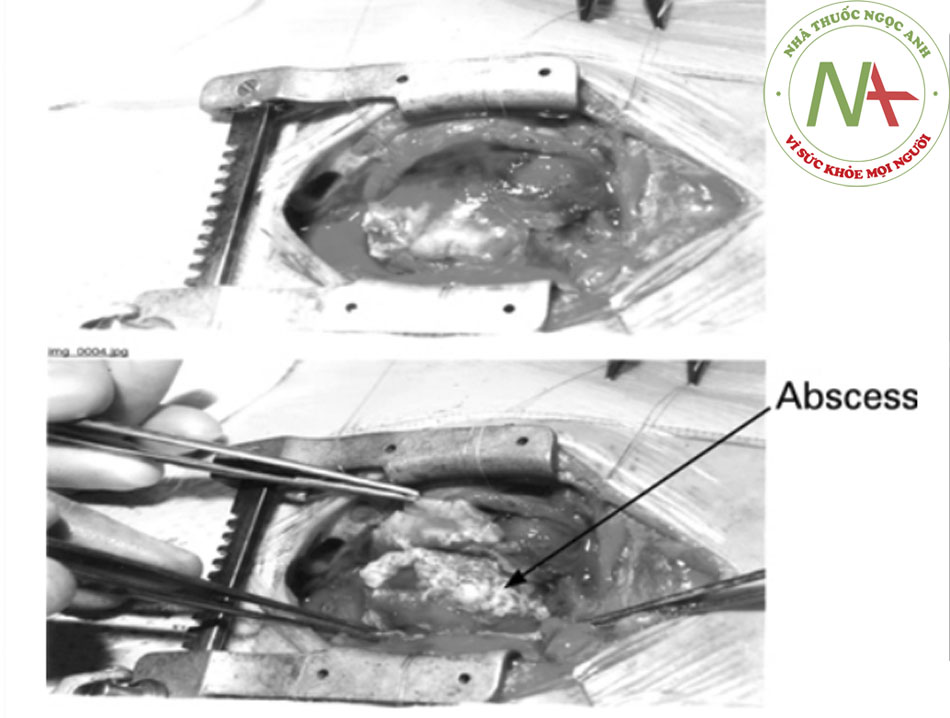
Karuppaswamy V, Shauq A, Alphonso N. Báo cáo ca bệnh của BMJ năm 2009; doi:10.1136/bcr.2007.136564
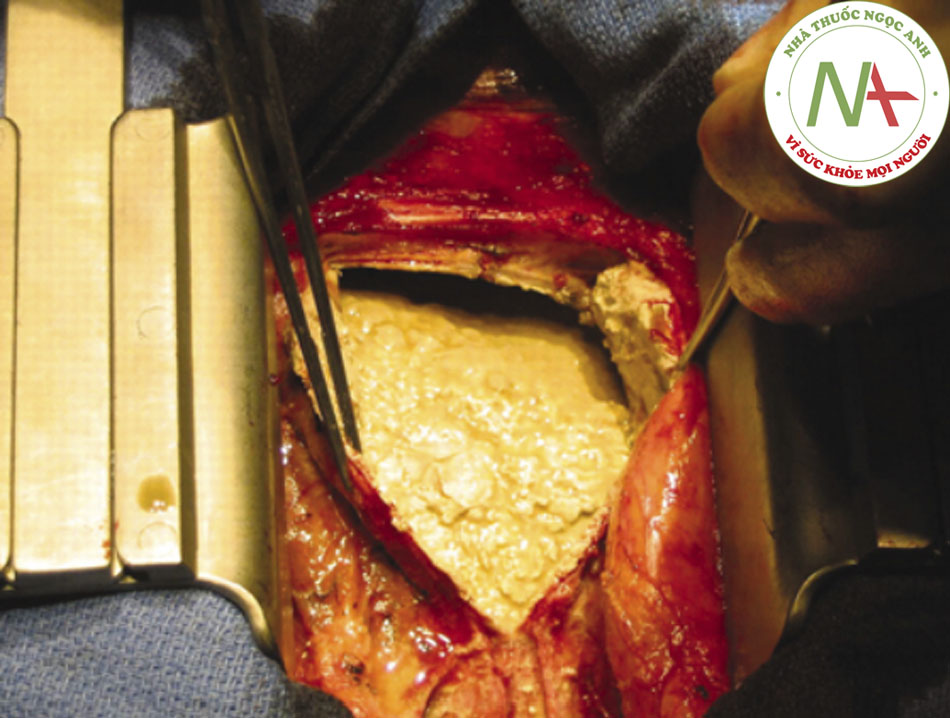
Patanwala I, Crilley J, Trewby PN. Báo cáo ca bệnh của BMJ năm2009; doi:10.1136 /bcr.06.2008.0015
Xem thêm:
Viêm màng não vi khuẩn theo phân tích của BMJ.