Bệnh thần kinh
Rối loạn tâm thần trong thời kỳ dịch COVID-19
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Tác giả: Bùi Văn San, Nguyễn Hoàng Yến, Nguyễn Hoài Anh, Nguyễn Thị Thùy Linh
Bài viết Rối loạn tâm thần trong thời kỳ dịch COVID-19 được trích trong chương 18 sách Chẩn đoán và điều trị COVID-19, Nhà xuất bản Đại học Quốc gia Hà Nội.
I. RỐI LOẠN TÂM THẦN TRONG THỜI ĐẠI COVID-19
1. NHỮNG VẤN ĐỀ CHUNG VỀ SỨC KHỎE TINH THẦN THÁCH THỨC BỞI DỊCH COVID-19
1.1. Vấn đề sức khỏe
a. Khái niệm
Sức khỏe là trạng thái không bệnh về thể chất, tinh thần và thoải mái về xã hội, không chỉ đơn thuần là không có bệnh tật. (theo WHO-1978, Tuyên ngôn Alma Ata tại Hội nghị Quốc tế về Chăm Sóc Sức Khỏe Ban Đầu).
Định nghĩa của WHO (2001) về sức khỏe tinh thần:
“Sức khỏe tinh thần được định nghĩa là trạng thái mà ở đó mỗi cá nhân nhận ra được tiềm năng của chính mình, có thể ứng phó được với những căng thẳng bình thường của đời sống, có thể làm việc một cách hiệu quả và có năng suất, có thể đóng góp vào sự phát triển cộng đồng mà họ đang sống”.
Một người có sức khỏe tinh thần tốt có thể có những đặc điểm sau:
- Một cuộc sống thật sự thoải mái.
- Đạt được niềm tin vào giá trị bản thân, vào phẩm chất và giá trị của người khác.
- Có khả năng ứng xử bằng cảm xúc, hành vi hợp lý trước mọi tình huống.
- Có khả năng tạo dựng, duy trì và phát triển thỏa đáng các mối quan hệ.
- Có khả năng tự hàn gắn để duy trì cân bằng khi có các sự cố gây mất thăng bằng, căng thẳng (stress).
b. Mối quan hệ qua lại giữa sức khỏe thể chất và tinh thần
Sức khỏe thể chất phụ thuộc khá nhiều vào sức khỏe tinh thần. Giữa thể chất và tinh thần luôn có một sợi dây liên kết vô cùng chặt chẽ. Cơ thể thường sẽ phản ứng theo những cảm xúc và suy nghĩ của bạn. Khi cảm thấy buồn chán, căng thẳng hay lo lắng trong một khoảng thời gian dài, cơ thể sẽ dễ rơi vào trạng thái chán ăn, mất ngủ. Nếu tình trạng này kéo dài trong một thời gian mà không được giải quyết có thể sẽ dẫn đến những hiện tượng nghiêm trọng hơn như cao huyết áp hay đau dạ dày.
Ngược lại sức khỏe thể chất tốt cũng giúp sức khỏe tinh thần ổn định, ít mắc các rối loạn. Một nghiên cứu tại Anh đã thấy mối tương quan đáng kể giữa tình trạng thể chất ban đầu của những người tham gia và tình trạng sức khỏe tinh thần của họ trong 7 năm sau. Những người tham gia được phân loại là yếu về cả thể lực và sức mạnh cơ bắp có tỷ lệ mắc chứng trầm cảm cao hơn 98% và tỷ lệ mắc chứng lo âu cao hơn 60%.
Các nhà nghiên cứu cũng xem xét các mối tương quan riêng biệt giữa sức khỏe tinh thần và sức khỏe tim mạch, sức khỏe tinh thần và sức mạnh cơ bắp. Họ phát hiện ra rằng mỗi một chỉ số đều có mối liên quan riêng với sức khỏe tinh thần nhưng không ý nghĩa bằng việc kết hợp cả hai chỉ số này.
1.2. Thực trạng và cơ chế tác động của COVID-19
SARS-CoV-2 trở thành đại dịch quy mô trên toàn thế giới năm 2020. Sự tác động dịch bệnh trên toàn diện các mặt sức khỏe, đời sống, kinh tế xã hội của con người trên toàn thế giới. Sự tác động của SARS-CoV-2 lên đa cơ quan cũng như tác động lên hệ thần kinh trung ương. Bên cạnh đó, sự tác động của đại dịch gây ra những căng thẳng tâm lý trực tiếp từ sự lo sợ nhiễm bệnh, nguy cơ bệnh nặng, tử vong cũng như gián tiếp từ sự cách ly, phong tỏa. Cùng với sự phát triển của các nghiên cứu về vi rút, vắc xin cùng các phương pháp điều trị sẽ giúp đẩy lùi dịch bệnh, nhưng những vấn đề về sức khỏe tâm thần sẽ còn tác động lâu dài gây gánh nặng cho các cá nhân cũng như toàn xã hội.
a. Thuyết nguyên nhân gây bệnh
Đại dịch COVID-19 có thể gây sự căng thẳng tâm lý cho nhiều đối tượng khác nhau trong xã hội. Các đối tượng dễ tổn thương hơn là người bệnh nhiễm bệnh SARS-CoV-2; người nhà có người nhiễm bệnh và nhân viên y tế – những người trực tiếp tham gia chống dịch.
Người bệnh nhiễm SARS-CoV-2 có thể gặp những vấn đề căng thẳng tâm lý:
- Lo sợ bệnh diễn biến nặng, tử vong
- Các bệnh lý kết hợp
- Sự tổn thương đa cơ quan trong bệnh
- Điều trị cách ly tại bệnh viện, cơ sở cách ly
- Cô đơn, xa gia đình, bạn bè
- Sự kỳ thị
- Các vấn đề kinh tế, chi phí điều trị
Người nhà của người bệnh nhiễm SARS-CoV-2 có thể có những căng thẳng tâm lý như:
- Lo sợ lây bệnh.
- Sức khỏe của người thân.
- Sự kỳ thị.
- Sự cách ly, phong tỏa.
Căng thẳng tâm lý nhân viên y tế tham gia chống dịch có thể gặp:
- Lo sợ sự phơi nhiễm, lây nhiễm
- Làm việc quá mức
- Khó khăn khi đưa quyết định điều trị
- Bệnh nhân nặng, tử vong
- Điều kiện làm việc thiếu, không đảm bảo
- Sự kỳ thị với bản thân và gia đình
b. Sinh lý bệnh của stress và triệu chứng tâm thần liên quan đến SARS-CoV-2
- Những thập kỷ qua các trường hợp nhiễm vi rút corona gồm sự bùng phát của dịch SARS (2002), Hội chứng Hô hấp Trung Đông (MERS, 2012- 2017) và SARS-CoV-2 (2019) đều có chung đặc điểm miễn dịch và tác động bệnh lý. Gồm bốn khía cạnh chính: sự nhân lên của vi rút trong các tế bào miễn dịch; rối loạn sự điều hoà phản ứng miễn dịch; cơn bão cytokine và phản ứng qua trung gian kháng thể.
- Qua các nghiên cứu nhận thấy sự tác động của stress lên các nhóm đối tượng bị nhiễm SARS-CoV-2 và nhóm không nhiễm khác nhau. Sự khác biệt liên quan đến cơ chế miễn dịch và tác động của stress (Hình 18.1). Hệ thống miễn dịch renin angiotensin đóng vai trò quan trọng trong quá trình miễn dịch thần kinh cũng như trong tình trạng rối loạn cảm xúc, lo âu.
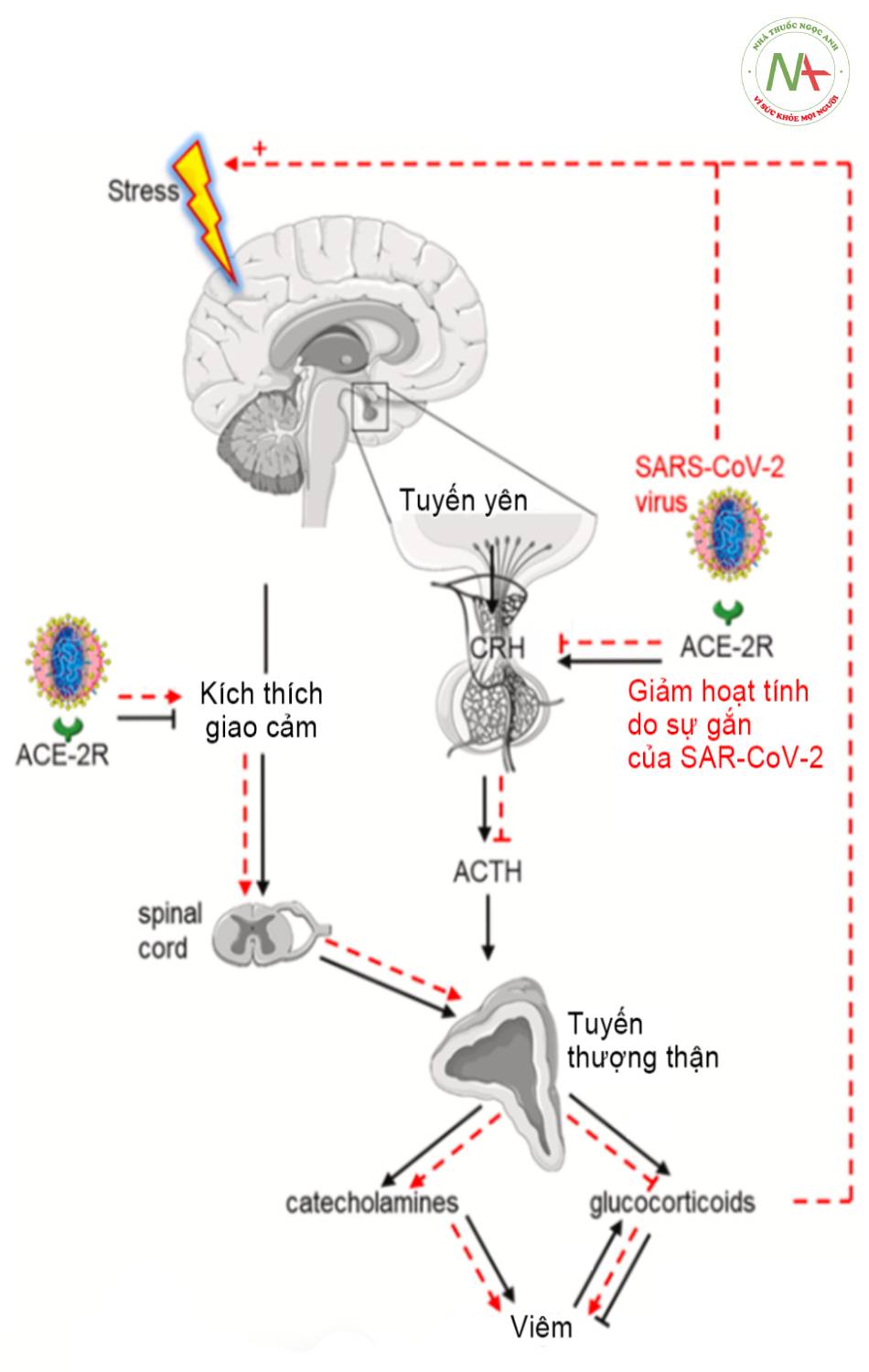
Đường kẻ liền: đáp ứng sinh lý khi stress tác động vào hệ trục tuyến yên – tuyến thượng thận. Đường nét đứt: khi có sự tác động của vi rút SARS-CoV-2 vào cơ thể.
- Khi stress tác động vào cơ thể, sự đáp ứng t ừ tuyến yên giải phóng ACTH tác động đến tuyến thượng thận tăng tiết glucocorticoid và catecholamin hoạt hoá các hoạt động đối phó với stress và tác động hệ thống miễn dịch.
- Khi nhiễm SARS-CoV-2, sự gắn kết với thụ thể angiotensin-2 (ACE-2) làm giảm hoạt tính thụ thể ACE-2 dẫn đến giảm CRH, giảm tiết ACTH, hậu quả giảm tiết corticoid => làm giảm sự ức chế quá trình miễn dịch và giảm hiệu quả chống lại stress và tạo điều kiện hình thành stress tác động lâu dài. Do đó, sự tác động tâm lý xã hội của COVID-19 đang là nguy cơ cho sự gia tăng chưa từng có về tỷ lệ mắc các rối loạn liên quan stress, lo lắng và các rối loạn tâm thần đồng mắc.
- Tác động của tình trạng thiếu oxy lên não: Tổn thương não do thiếu oxy ở bệnh nhân COVID-19 có thể do suy giảm trao đổi máu ở phổi và phù phổi, phù não, giãn mạch, thiếu máu cục bộ và tắc nghẽn mạch máu, tăng áp lực nội sọ. Các hình thái tổn thương bao gồm các vùng thiếu oxy, vùng xuất huyết; ngoài ra các tế bào microglia hoặc tế bào miễn dịch ở não bị hoạt hóa trong quá trình bệnh sinh. Tình trạng thiếu oxy do COVID-19 có thể khiến các neuron đưa ra tín hiệu tự tiêu diệt trên bề mặt, khiến các neuron thiếu oxy dễ bị tổn thương do microglia hoạt hóa. Hầu hết các microglia hoạt hóa được tìm thấy ở phần thân não dưới chịu trách nhiệm cho hô hấp, tuần hoàn và duy trì ý thức, ngoài ra chúng còn có mặt ở vùng hải mã, nơi liên quan đến cảm xúc và trí nhớ. Sự mất neuron ở các vùng não có thể gây ra các vấn đề về trí nhớ, suy giảm nhận thức, cảm xúc và các chức năng tâm thần khác, tồn tại rất lâu sau giai đoạn nhiễm vi rút cấp tính.
c. Các nhóm đối tượng dễ bị tổn thương
Nhân viên y tế (bác sĩ, điều dưỡng, những người trực tiếp tham gia điều trị, phát hiện bệnh nhân COVID-19). Nghiên cứu cắt ngang trong thời gian cao điểm của đại dịch ở Trung Quốc trên các nhân viên y tế tuyến đầu và tuyến hai (n > 1200) cho thấy tỷ lệ các triệu chứng tâm thần từ trung bình đến nặng như sau:
- Lo âu: 12-20%
- Trầm cảm: 15-25%
- Mất ngủ: 8%
- Rối loạn stress sau sang chấn (PTSD): 35-49%
Yếu tố nguy cơ nhất quán nhất trong các nghiên cứu là do sự gia tăng tiếp xúc với bệnh nhân. Các yếu tố dự báo khác như tiền sử có các triệu chứng hoặc rối loạn tâm thần hoặc bệnh nội khoa nói chung, trải qua thời gian cách ly kéo dài, thiếu sự hỗ trợ và bị xã hội kỳ thị.
Bệnh nhân COVID-19:
- Mất ngủ: 42%
- Suy giảm khả năng tập trung hoặc chú ý: 38%
- Lo âu: 36%
- Suy giảm trí nhớ: 34%
- Trầm cảm: 33%
- Thay đổi ý thức: 21%
Ngoài ra, những bệnh nhân COVID-19 còn gặp phải các rối loạn sau sang chấn như PTSD, rối loạn sự thích ứng và rối loạn hoảng sợ sau khi trải qua quá trình điều trị. Việc chứng kiến quá nhiều người tử vong hoặc mất mát người thân đột ngột cũng gây nên những tác động nghiêm trọng đến tâm lý của người bệnh.
Những người trẻ tuổi phải trải qua một số hậu quả gián tiếp liên quan đến đại dịch, chẳng hạn như đóng cửa các trường học, mất tương tác với bạn bè, xã hội và mất thu nhập do không thể đi làm. Theo một nghiên cứu tại Mỹ, trong thời kỳ đại dịch, một tỷ lệ lớn (56%) thanh niên từ 18-24 tuổi báo cáo các triệu chứng của rối loạn lo âu và/hoặc trầm cảm. Thanh niên cũng có xu hướng sử dụng chất kích thích cao hơn (25%) và có ý định tự sát (26%) cao hơn so với người lớn. Đặc biệt, cần lưu ý rằng, đối với những thanh thiếu niên đã có các vấn đề rối loạn tâm thần hoặc sử dụng chất kích thích từ trước sẽ trầm trọng hơn trong thời kỳ đại dịch do thiếu tính tuân thủ và kiểm soát chặt chẽ.
Trẻ em là đối tượng dễ bị tổn thương trong đại dịch do sự thay đổi các thói quen, gián đoạn các sinh hoạt hàng ngày, mất liên lạc với xã hội và sự gia tăng căng thẳng trong gia đình. Các em thiếu những nơi để tham gia các hoạt động lành mạnh, giải tỏa căng thẳng, phải chịu đựng không gian khép kín làm gia tăng áp lực, cũng như dẫn đến các hành vi lệch chuẩn do mất kết nối với gia đình. Ngoài ra, tình trạng lạm dụng trẻ em trong thời kỳ đại dịch có thể gia tăng do trẻ phải ở nhà và khó tiếp cận được với những cơ sở giúp đỡ.
Các bà mẹ cũng là các đối tượng cần quan tâm do họ đang phải đối mặt với những thách thức trong việc chăm sóc con cái do đóng cửa trường học và thiếu người chăm sóc trẻ em. Các công việc trước đây được chia sẻ cùng với các giáo viên hoặc người chăm sóc thì bây giờ các bà mẹ phải chịu trách nhiệm hoàn toàn. Cũng theo nghiên cứu thống kê trong năm 2019-2020 tại Mỹ, phụ nữ có con thường báo cáo các triệu chứng rối loạn lo âu và/hoặc trầm cảm hơn nam giới có con (49% so với 40%).
Một trường hợp khác là các phụ nữ có thai mắc COVID-19. Đây đều là những trường hợp rất nặng và tiên lượng xấu. Việc phải đối mặt với nguy cơ rủi ro cao, lo lắng đến sự toàn vẹn của con và chiến đấu với bệnh tật có thể làm suy sụp tinh thần và thể chất của người mẹ, dẫn đến những ý định buông xuôi, tiêu cực. Hỗ trợ tinh thần cho bà mẹ trước và sau sinh là rất quan trọng, các triệu chứng của trầm cảm sau sinh, PTSD, loạn thần thực tổn có thể bị chồng lấp trên những bệnh nhân này.
Người cao tuổi là đối tượng dễ bị tổn thương trong đại dịch. Phải biết rằng, người cao tuổi có nguy cơ mắc các vấn đề hô hấp nghiêm trọng do COVID-19 cao hơn bao gồm nguy cơ nhập viện, yêu cầu hỗ trợ thở máy và tỷ lệ tử vong gây ra căng thẳng, lo lắng và các vấn đề sức khỏe tâm thần liên quan khác. Người cao tuổi cũng ít có khả năng tiếp xúc xã hội trong thời gian giãn cách xã hội do ít sử dụng công nghệ và phương tiện truyền thông xã hội. Điều này làm gia tăng cảm giác cô độc ở người già, là yếu tố nguy cơ đối với các vấn đề sức khỏe tâm thần như trầm cảm và lo âu. Những người cao tuổi có các bệnh tâm thần hoặc bệnh mạn tính từ trước cũng khó đảm bảo dùng thuốc thường xuyên và chăm sóc sức khỏe định kỳ do các hạn chế liên quan đến COVID-19.
Người mắc rối loạn tâm thần mạn tính trước đó: Các rối loạn tâm thần tồn tại trước khi nhiễm COVID-19 có thể bị thúc đẩy xuất hiện, nặng lên hoặc tái phát/tái diễn khi nhiễm COVID-19 hoặc các vi rút corona khác, thường gặp là các rối loạn cảm xúc, rối loạn giấc ngủ hay rối loạn ám ảnh cưỡng chế. Ngoài ra việc quản lý và sử dụng thuốc ở các đối tượng mắc rối loạn tâm thần mạn tính như tâm thần phân liệt, rối loạn cảm xúc, sa sút trí tuệ, lạm dụng chất gặp nhiều khó khăn trong bối cảnh dịch bệnh.
2. CÁC RỐI LOẠN TÂM THẦN THƯỜNG GẶP TRONG DỊCH COVID-19
2.1. Các rối loạn tâm thần liên quan đến stress và các tác động khác của dịch COVID-19
a. Rối loạn lo âu và các rối loạn liên quan đến stress
Các rối loạn lo âu và stress thường gặp trong đại dịch COVID-19 bao gồm: rối loạn lo âu lan tỏa, rối loạn hoảng sợ, rối loạn ám ảnh cưỡng chế, rối loạn stress sau sang chấn.
Dịch tễ
- Cũng như trầm cảm, tỷ lệ mắc các triệu chứng lo âu tăng đáng kể trong dân số chung và ở bệnh nhân mắc COVID-19 (gấp bốn lần dân số chung), 47% bệnh nhân COVID-19 có triệu chứng lo âu (phần lớn là mức độ nhẹ).
- Tỷ lệ mắc PTSD ở bệnh nhân COVID-19 tăng gấp năm lần dân số chung, trong đó khoảng 1/4 bệnh nhân điều trị hồi sức đáp ứng tiêu chuẩn chẩn đoán PTSD; ở nhân viên y tế tỷ lệ này tăng gấp 2-3 lần dân số chung.
- Chưa có báo cáo về tăng tỷ lệ mắc OCD trong đại dịch (trước đó khoảng 1-3% dân số), tuy nhiên có sự gia tăng mức độ trầm trọng của các triệu chứng OCD cũng như các triệu chứng trầm cảm và lo âu đi kèm, nhất là ở nhóm trẻ em và thanh thiếu niên.
Triệu chứng
- Lo âu lan tỏa: Đặc trưng bởi những mối lo lắng dai dẳng, lan tỏa, tản mạn, không khu trú vào một sự kiện hoàn cảnh đặc biệt nào ở xung quanh hoặc có liên quan với những sự kiện đã qua không còn tính thời sự nữa. Triệu chứng bao gồm cảm giác lo lắng sợ hãi (bất hạnh trong tương lai, cảm giác dễ cáu, khó tập ..), căng thẳng vận động (bồn chồn, đứng ngồi không yên, đau căng đầu, run chân tay, không có khả năng thư giãn) và hoạt động quá mức thần kinh tự trị (đầu óc trống rỗng, ra mồ hôi, mạch nhanh, thở gấp, khó chịu vùng thượng vị, chóng mặt…).
- Rối loạn hoảng sợ: Tình trạng này được đặc trưng bởi sự gia tăng đột ngột của nỗi sợ hãi và khó chịu dữ dội, có thể đạt đến đỉnh điểm trong vòng vài phút. Rối loạn hoảng sợ cũng được đặc trưng bởi các triệu chứng như đánh trống ngực và nhịp tim tăng nhanh, đổ mồ hôi, run rẩy, khó thở, cảm giác nghẹt thở, buồn nôn hoặc đau bụng, chóng mặt, tri giác sai thực tại, giải thể nhân cách.
- Rối loạn ám ảnh cưỡng chế (OCD): Những ám ảnh được xác định bằng những suy nghĩ hoặc hình ảnh lặp đi lặp lại và dai dẳng mà đôi khi trải qua trong khoảng thời gian bị xáo trộn. Những ám ảnh này là không mong muốn và gây ra đau khổ và lo lắng ở hầu hết các cá nhân. Trong đại dịch COVID-19, mọi người được yêu cầu rửa tay thường xuyên nhất có thể. Tuy nhiên, rửa tay quá nhiều có thể là triệu chứng của chứng rối loạn ám ảnh cưỡng chế ở nhiều người. Ở những đối tượng đã mắc OCD trước đó, đại dịch COVID-19 khiến các triệu chứng trở nên trầm trọng hơn, thường là về khía cạnh nhiễm bẩn/vệ sinh và sự tích trữ đồ đạc.
- Rối loạn stress sau sang chấn (PTSD): có thể do ai đó tiếp xúc với cái chết thực sự hoặc bị đe dọa, chấn thương nghiêm trọng hoặc bạo lực tình dục thông qua trải nghiệm trực tiếp hoặc bằng cách chứng kiến sự kiện với người khác. Rối loạn này cũng có thể phát triển ở một người khi họ biết về sang chấn xảy ra với người mà họ quen. Số ca tử vong do COVID-19 ngày càng gia tăng có thể dẫn đến rối loạn stress sau sang chấn lan rộng ở mọi người. Sự kết hợp giữa hồi tưởng và ác mộng, tránh nhắc nhở về sự kiện đau buồn, tê liệt cảm xúc và tăng kích thích là những triệu chứng điển hình của PTSD, nhưng các triệu chứng như giấc mơ tái diễn về sự kiện, sự hồi tưởng, không thể nhớ lại một khía cạnh quan trọng của sang chấn, và tăng kích thích có vẻ ít gặp hơn so với PTSD điển hình.
Điều trị
Chiến lược kiểm soát lo âu và stress:
- Giải thích hợp lý về các triệu chứng bệnh
- Tập đối mặt với các tình huống gây lo lắng, căng thẳng
- Các hoạt động thể lực (thư giãn luyện tập)
- Tránh lạm dụng rượu, thuốc gây ngủ
Điều trị cụ thể:
- Liệu pháp tâm lý chủ đạo: giáo dục tâm lý, liệu pháp nhận thức hành vi, liệu pháp cá nhân/nhóm…
- Liệu pháp hóa dược: Chú ý tương tác thuốc giữa thuốc hướng thần và thuốc điều trị COVID-19 cũng như nguy cơ trên các bệnh nhân nhiễm COVID-19 có triệu chứng.
Nguyên tắc chọn thuốc:
- Ưu tiên đơn trị liệu (chọn một trong những thuốc liệt kê ở dưới nếu chưa hiệu quả thì sử dụng đồng thời một thuốc chống trầm cảm và một thuốc an thần kinh được khuyến cáo nhiều hơn cả).
- Khởi liều thấp và tăng liều từ từ cho đến khi có hiệu quả.
- Hạn chế lạm dụng nhóm giải lo âu gây nghiện.
Thuốc giải lo âu:
- Chọn một hoặc hai hoặc ba thuốc trong số các thuốc sau: benzodiazepins: diazepam, lorazepam, bromazepam, alprazolam,…
- Thuốc có tác dụng nhanh, nhưng có nguy cơ gây lệ thuộc khi sử dụng kéo dài: non-benzodiazepins như etifoxine HCL, sedanxio, zopiclon…
Thuốc chống trầm cảm:
Chọn một hoặc hai hoặc ba thuốc trong số các thuốc sau:
- SSRI: fluoxetin, escitalopram, paroxetin,…
- Mirtazapin
- SNRI: venlafaxin
- Các thuốc chống trầm cảm 3 vòng
Thuốc an thần kinh: Chọn một hoặc hai hoặc ba thuốc trong số các thuốc sau: olanzapine, risperidon, quetiapin ….
Một số thuốc khác: kháng histamin, chẹn beta,…
b. Trầm cảm
Khái niệm: Trầm cảm là một trạng thái bệnh lý của cảm xúc, biểu hiện bằng quá trình ức chế toàn bộ hoạt động tâm thần.
Tỷ lệ mắc
Các triệu chứng trầm cảm trong đại dịch COVID-19 đã gia tăng đáng kể trong dân số chung cũng như trong các nhóm đối tượng dễ bị tổn thương; đặc biệt ở nhóm bị ảnh hưởng bởi COVID-19, tỷ lệ trầm cảm cao hơn gấp ba lần dân số chung, 45% bệnh nhân nhiễm COVID-19 có triệu chứng của trầm cảm, mặc dù hầu hết thuộc mức độ nhẹ. Hậu quả là tăng tỷ lệ nhập viện và tử vong của bệnh nhân COVID-19, có thể dẫn đến tự tử.
Triệu chứng
Bảng 1. Các triệu chứng của bệnh trầm cảm
| 3 TRIỆU CHỨNG CHÍNH | 7 TRIỆU CHỨNG PHỔ BIẾN | 8 TRIỆU CHỨNG CƠ THỂ |
| 1. Khí sắc trầm: Khí sắc thay đổi ít từ ngày này sang ngày khác và thường không tương xứng với hoàn cảnh, được duy trì trong ít nhất 2 tuần. 2. Mất mọi quan tâm thích thú trong các hoạt động. 3. Giảm năng lượng và tăng sự mệt mỏi. |
1. Giảm sự tập trung chú ý.
2. Giảm tính tự trọng và lòng tự tin, khó khăn trong việc ra quyết định. 3. Ý tưởng bị tội và không xứng đáng. 4. Nhìn vào tương lai 5. Ý tưởng và hành vi tự hủy hoại hoặc tự sát. 6. Rối loạn giấc ngủ. 7, Thay đổi cảm giác |
1. Mất quan tâm thích thú trong những hoạt động thường ngày gây thích thú.2. Mất phản ứng cảm xúc với những sự kiện và môi trường xung quanh thường làm vui thích.3. Buổi sáng thức giấc sớm hơn thường ngày 2 giờ.4. Trạng thái trầm cảm nặng hơn và buổi sáng.5. Có bằng chứng khách quan về sự chậm chạp tâm thần vận động hoặc kích động (được người khác nhận thấy hoặc kể lại).6. Giảm cảm giác ngon miệng.7. Sút cân (5% hoặc nhiều hơn trọng lượng cơ thể so với tháng trước).8. Mất hoặc giảm hưng phấn tình dục rõ rệt. |
Các triệu chứng loạn thần như hoang tưởng, ảo giác trong giai đoạn trầm cảm có thể có hoặc không. Các hoang tưởng thường bao gồm những ý tưởng tội lỗi, thấp hèn, hoặc những tai họa sắp xảy ra, trách nhiệm bệnh nhân phải gánh chịu. Ảo giác thường là ảo thanh giọng nói kết tội hoặc phỉ báng hoặc ảo khứu mùi rác mục hoặc thịt thối rữa.
Thời gian kéo dài ít nhất 2 tuần.
Mức độ
- Nhẹ: Bệnh nhân có 2/3 triệu chứng chính và 2/7 triệu chứng phổ biến.
- Vừa: Có ít nhất 2/3 triệu chứng chính, thêm ít nhất 3 (và tốt hơn là 4) triệu chứng phổ biến.
- Nặng: Có 3 triệu chứng chính, thêm ít nhất 4 triệu chứng phổ biến và một số phải đặc biệt nặng.
Cận lâm sàng
- Trắc nghiệm tâm lý: Beck, Hamilton, trầm cảm người già GDS, trầm cảm ở cộng đồng PHQ-9, trầm cảm ở trẻ em; trắc nghiệm về nhân cách MMPI, EPI; đánh giá giấc ngủ PSQI; đánh giá lo âu Zung, Hamilton, đánh giá lo âu – trầm cảm – stress ..
- Các xét nghiệm thường quy: xét nghiệm huyết học, sinh hóa, hormone tuyến giáp, xét nghiệm vi sinh (viêm gan B, C, ..) giúp chẩn đoán phân biệt, theo dõi điều trị
Điều trị
Mục tiêu điều trị:
- Điều trị nguyên nhân (nếu có)
- Điều trị triệu chứng
- Phòng ngừa tái phát và tái diễn
Theo dõi điều trị: mức độ trầm cảm; nguy cơ tự sát, suy kiệt (do chống đối ăn); chọn thuốc phù hợp, đủ liều, chú ý tương tác giữa thuốc hướng thần và các thuốc điều trị COVID-19 và nguy cơ trên bệnh nhân COVID-19 có triệu chứng; duy trì điều trị khi đã ổn định.
Thời gian điều trị:
- Giai đoạn cấp: điều trị tấn công 2-4 tháng.
- Điều trị duy trì: 4-6 tháng, phụ thuộc tình trạng bệnh.
Điều trị cụ thể:
- Liệu pháp hóa dược: Các thuốc chống trầm cảm (SSRI, các thuốc tác động kép, chống trầm cảm 3 vòng…); thuốc an thần kinh cổ điển và mới; nhóm thuốc giải lo âu, gây ngủ; các nhóm thuốc hỗ trợ (tăng tuần hoàn não, dinh dưỡng, kháng histamin, chẹn ..).
- Liệu pháp khác: sốc điện (ý tưởng, hành vi tự sát; trầm cảm kháng thuốc, kháng trị), kích thích từ xuyên sọ TMS.
- Liệu pháp tâm lý: có thể bị hạn chế do các biện pháp ngăn chặn sự lây nhiễm COVID-19. Bao gồm liệu pháp nhận thức hành vi, liệu pháp gia đình/cá nhân, thư giãn luyện tập…
- Đảm bảo dinh dưỡng.
b. Tự sát
Tỷ lệ tự sát tăng có liên quan đến các stress do tác động của đại dịch như tình trạng thất nghiệp (1% thất nghiệp tăng tương đương với > 0,5-1% tỷ lệ tự sát tăng) đi kèm khó khăn về tài chính, tâm lý, ngoài ra các chiến lược giảm thiểu nguy cơ lây truyền bao gồm giãn cách và cách ly xã hội là yếu tố nguy cơ đáng kể đối với tình trạng tự sát.
Các vấn đề tâm lý liên quan đến tự sát trong đại dịch COVID-19 thường bao gồm:
- Sợ mắc bệnh
- Sợ lây bệnh cho người khác (người thân, bạn bè, bệnh nhân khác)
- Vấn đề tài chính (mất việc, không kiếm được tiền…)
- Trầm cảm do giãn cách, cách ly xã hội…
- Khó khăn trong việc tiếp cận thực phẩm
Quản lý:
- Các chương trình xã hội liên quan đến việc làm, tài chính, an sinh xã hội.
- Nâng cao khả năng phục hồi cá nhân: tập thể dục, vệ sinh giấc ngủ, sinh hoạt có quy luật, chế độ ăn uống hợp lý.
- Phát hiện và điều trị kịp thời các triệu chứng tâm thần như trầm cảm, lo âu nặng, PTSD, hoặc lạm dụng chất.
- Sàng lọc các dấu hiệu cảnh báo hoặc kích hoạt của tình huống dẫn đến tự sát.
- Hỗ trợ bởi chuyên gia hoặc trung tâm hỗ trợ cần liên hệ Đường dây nóng ngăn chặn tự tử.
- Giáo dục bệnh nhân và gia đình về vấn đề tự tử.
c. Mệt mỏi kéo dài
Khái niệm: Hội chứng mệt mỏi mạn tính là tình trạng người bệnh cảm thấy uể oải, mỏi mệt một cách chung chung, sự mệt mỏi này không hề được cải thiện tốt hơn mặc dù bệnh nhân đã được nghỉ ngơi và không liên quan đến các bệnh lý gây mệt mỏi khác như bệnh tim mạch, bệnh lý tuyến giáp,…
Hội chứng này kéo dài có thể gây ảnh hưởng lớn đến việc học, việc làm và làm giảm các hoạt động của bản thân cũng như chán chường, không muốn tham gia các hoạt động mang tính chất cộng đồng xã hội.
Có nhiều nguyên nhân gây ra mệt mỏi. Phổ biến nhất là do không ngủ đủ hoặc ngủ không ngon giấc. Với tình hình dịch COVID-19 kéo dài, hiện tượng này càng phổ biên, thêm vào đó rối loạn cảm xúc như trầm cảm, căng thẳng, lo âu cũng dẫn đến mệt mỏi.
Khi mệt mỏi, sức khỏe tâm lý và thể chất của bạn cũng bị ảnh hưởng.
Triệu chứng thường gặp:
- Khó nhớ hoặc kém tập trung
- Bối rối
- Lo lắng
- Dễ cáu gắt
- Thờ ơ và trầm cảm
- Thay đổi tính cách
- Tính khí thất thường
Thực thể bao gồm:
- Kiệt sức, mệt mỏi hoặc cảm thấy đau yếu kéo dài hơn 6 tháng
- Viêm họng
- Nổi hạch lympho mềm
- Đau cơ, đau khớp mà không sưng đỏ
- Nhức đầu, khó ngủ
- Giảm khả năng tình dục
- Cảm thấy khó chịu kéo dài hơn 24 giờ sau khi đã cố gắng hết sức
Điều trị
Ngủ đủ giấc (thời gian, chất lượng): điều chỉnh thời gian biểu hoặc tư vấn bác sĩ về thuốc để hỗ trợ giấc ngủ.
Nếu nguyên nhân liên quan đến thực thể, bạn nên bàn bạc cách khắc phục với bác sĩ.
Nếu đang gặp nguyên nhân liên quan đến cảm xúc, bạn nên đến gặp nhà tư vấn tâm lý và thử các liệu pháp thư giãn.
Do tác phong lối sống:
- Nếu đang làm việc quá nhiều, hãy tìm cách giảm khối lượng công việc.
- Nếu đang làm quá ít việc, hãy xem những việc gì bạn thích và bắt tay vào làm để giữ cuộc sống luôn bận rộn. Ví dụ tham gia câu lạc bộ, đoàn thể, làm từ thiện hoặc hình thành sở thích mới.
- Nếu cảm thấy buồn chán, hãy làm những việc mà bạn thích và tìm lại cảm hứng.
- Nếu không tập thể dục, bạn nên dần dần hình thành thói quen tập thể dục
d. Rối loạn tâm thần liên quan đến sử dụng rượu
Các vấn đề sức khỏe liên quan đến sử dụng rượu và COVID-19 bao gồm gia tăng tỷ lệ hội chứng cai rượu, tự sát liên quan đến rượu và ngộ độc methanol trong giai đoạn cách ly xã hội và tăng tỷ lệ cấp cứu ngộ độc rượu sau cách ly xã hội.
Hội chứng cai (có mê sảng hoặc không): Là biểu hiện đặc trưng của nghiện rượu, hội chứng này xuất hiện sau khi ngừng hoặc giảm đột ngột lượng rượu tiêu thụ.
- Triệu chứng: Run lưỡi, mi mắt và khi duỗi tay; vã mồ hôi; buồn nôn hoặc nôn; nhịp tim nhanh hoặc tăng huyết áp; kích động tâm thần vận động; đau đầu; mất ngủ; cảm giác khó ở hoặc mệt mỏi; các ảo tưởng ảo giác về thính giác, thị giác hoặc xúc giác nhất thời; động kinh cơn lớn.
- Hội chứng cai rượu kéo dài từ vài giờ đến nhiều ngày tùy mức độ nghiện rượu.
- Điều trị: Bù nước và điện giải, vitamin nhóm B liều cao, thuốc bình thần, an thần kinh; kết hợp liệu pháp tâm lý và phục hồi chức năng; điều trị bệnh lý đi kèm.
Loạn thần và trầm cảm do rượu: Điều trị bao gồm giải quyết các vấn đề liên quan đến sử dụng rượu, điều trị bệnh cơ thể, hội chứng cai và triệu chứng loạn thần và trầm cảm.
2.2. Triệu chứng tâm thần kinh do nhiễm và điều trị COVID-19
a. Mê sảng
Mê sảng là triệu chứng tâm thần kinh thường gặp ở các bệnh nhân COVID-19. Mê sảng là một tình trạng đa yếu tố, đặc trưng bởi một loạt các bất thường về tâm thần kinh, điển hình bao gồm những thay đổi về sự chú ý và ý thức, các vấn đề về giấc ngủ, suy nghĩ hoang tưởng và ảo giác, lo lắng và bồn chồn, đôi khi cùng với kích động tâm thần thẳng thắn. Sự xáo trộn phát triển nhanh chóng (thường là vài giờ đến vài ngày) và có xu hướng dao động trong ngày.
20-30% bệnh nhân COVID-19 có thể phát triển mê sảng hoặc các rối loạn hành vi khác khi nhập viện (kể cả khi có triệu chứng hô hấp hay không). Bệnh nhân điều trị hồi sức tích cực có nguy cơ mê sảng và kích động cao (khoảng 60-80%), nguy cơ tăng sau khi cai thuốc an thần và giãn cơ.
Yếu tố nguy cơ dẫn đến mê sảng ở bệnh nhân COVID-19:
- Xâm lấn trực tiếp của vi rút vào hệ thần kinh trung ương.
- Cảm ứng các chất trung gian gây viêm thần kinh trung ương.
- Thứ phát do suy hệ thống cơ quan khác.
- Chiến lược an thần, thở máy kéo dài, bất động.
- Các yếu tố môi trường bao gồm cách ly xã hội và cách ly không có gia đình.
Mê sảng dẫn đến tiên lượng xấu hơn ở bệnh nhân COVID-19 bao gồm tăng thời gian nằm viện, tăng nguy cơ di chứng thần kinh lâu dài, các rối loạn tâm thần kinh và tử vong.
Chẩn đoán (theo ICD-10):
(A) Sự u ám của ý thức, ví dụ, nhận thức về môi trường giảm rõ ràng, với khả năng tập trung, duy trì hoặc chuyển sự chú ý giảm.
(B) Rối loạn nhận thức, biểu hiện bằng cả hai triệu chứng sau:
- Suy giảm khả năng nhớ tức thời và trí nhớ gần, với trí nhớ xa còn tương đối nguyên vẹn.
- Suy giảm định hướng về thời gian, địa điểm hoặc con người.
(C) Có ít nhất một trong các rối loạn tâm thần vận động sau đây:
- Sự thay đổi nhanh chóng, không thể đoán trước từ giảm hoạt động sang tăng hoạt động;
- Tăng thời gian phản ứng;
- Tăng hoặc giảm nói;
- Tăng cường phản ứng giật mình.
(D) Rối loạn giấc ngủ hoặc chu kỳ ngủ – thức, biểu hiện bằng ít nhất một trong những điều sau:
- Mất ngủ, trong trường hợp nghiêm trọng có thể mất ngủ toàn bộ, có hoặc không có buồn ngủ ban ngày, hoặc đảo ngược chu kỳ ngủ – thức;
- Các triệu chứng trầm trọng hơn về đêm;
- Những giấc mơ và ác mộng gây phiền nhiễu có thể tiếp tục như ảo giác hoặc ảo tưởng sau khi tỉnh dậy.
(E) Khởi phát nhanh chóng và biến động của các triệu chứng trong suốt cả ngày.
(F) Bằng chứng khách quan từ tiền sử, khám sức khỏe và thần kinh hoặc các xét nghiệm trong phòng thí nghiệm về một bệnh lý não hoặc hệ thống tiềm ẩn (trừ liên quan đến chất kích thích thần kinh) có thể được coi là nguyên nhân gây ra các biểu hiện lâm sàng trong (A) – (D).
Quản lý và điều trị mê sảng:
Nguyên tắc:
- Điều trị nguyên nhân gây mê sảng, việc phát hiện nguyên nhân gây mê sảng và xử trí nguyên nhân là điều cốt lõi.
- Kiểm soát hành vi: giải quyết nguyên nhân bên dưới nếu có thể. Tạo môi trường thân thuộc, tương tác bình tĩnh, không đối đầu.
- Quản lý hóa dược: Khi các chiến lược hành vi không đủ để giữ an toàn cho bệnh nhân và nhân viên y tế thì việc quản lý dược lý là cần thiết.
Các nhóm thuốc điều trị bao gồm:
- Thuốc an thần kinh cổ điển và thế hệ mới
- Các thuốc benzodiazepine (ưu tiên thời gian bán hủy ngắn)
- Một số tác giả đề nghị cân nhắc sử dụng melatonin và các chất chủ vận alpha 2 như dexmedetomidine (với bệnh nhân ICU) trước khi kiểm soát mê sảng bằng thuốc an thần kinh hoặc thuốc bổ sung khác như acid valproic, trazodone, chất chủ vận
- Các thuốc tăng cường nhận thức: donepezil, rivastigmin, galantamin, memantin.
- Các thuốc nuôi dưỡng, bảo vệ tế bào thần kinh
Các biện pháp khác:
- Các biện pháp chăm sóc, hỗ trợ
- Liệu pháp tâm lý
- Vật lý trị liệu và hoạt động trị liệu
- Điều trị bệnh cơ thể kèm theo
- Phục hồi chức năng
b. Loạn thần
Các triệu chứng loạn thần đã được ghi nhận trên bệnh nhân mắc COVID-19 chưa điều trị và đã điều trị, chưa có tiền sử rối loạn tâm thần trước đó và đã loại trừ mê sảng thường bao gồm: hoang tưởng bị thiệt hại, bị hại và liên hệ, ảo giác thính giác, thị giác, xúc giác. Triệu chứng loạn thần có thể đi kèm tình trạng suy giảm ý thức nhẹ bao gồm rối loạn định hướng và chú ý. Các triệu chứng hô hấp có thể nhẹ hoặc chưa có.
Các triệu chứng loạn thần thường hồi phục nhanh với liều thấp đến liều trung bình an thần kinh, thường trong vài tuần đầu. Bệnh nhân cần được tiếp tục duy trì thuốc và theo dõi các triệu chứng sau khi xuất viện.
Các triệu chứng loạn thần có thể là kết quả của nhiều cơ chế bệnh lý khác nhau, bao gồm tác động trực tiếp của vi rút vào thần kinh trung ương, tác động gián tiếp (do phản ứng viêm, rối loạn chuyển hóa, thiếu oxy…) và tác dụng phụ thuốc điều trị như corticoid.
c. Các triệu chứng khác và di chứng
Các triệu chứng tâm thần khác có thể xuất hiện trong giai đoạn cấp và sau cấp của nhiễm COVID-19 bao gồm suy giảm nhận thức (giảm tập trung chú ý, giảm trí nhớ ngắn hạn), rối loạn cảm xúc, rối loạn lo âu, rối loạn giấc ngủ. Các rối loạn này có thể tồn tại tới 6 tháng và lâu hơn kể từ khi được xác định nhiễm COVID-19. Chưa có nghiên cứu nào về sự khác biệt trong việc điều trị các rối loạn này ở bệnh nhân từng nhiễm COVID-19 ngoài thận trọng trong tương tác giữa các thuốc và triệu chứng của COVID-19.
3. MỘT SỐ PHƯƠNG PHÁP HỖ TRỢ SỨC KHOẺ TÂM THẦN THỜI KỲ COVID 19
Đại dịch COVID-19 đã gây thêm nhiều áp lực về sức khỏe thể chất cũng như tâm thần trên toàn cầu. Các căng thẳng về tâm lý có thể do tác động trực tiếp từ vi rút (ví dụ ở nơi dịch bệnh gây nhiều ca tử vong và mất mát, hoặc sang chấn tâm lý sau đợt điều trị bệnh nặng), từ phong tỏa và giãn cách xã hội (ví dụ với những người sống với bạo lực gia đình, đông đúc quá mức), hoặc từ các hậu quả kinh tế như mất việc làm, phá sản. Một số biểu hiện tiêu cực có thể chỉ diễn ra trong thời gian ngắn, nhưng nhiều tác động về sức khỏe tâm thần sẽ còn kéo dài trong và sau đại dịch, với mỗi cá nhân, gia đình và xã hội. Theo thời gian, các hậu quả về sức khỏe thể chất của con người có thể được đẩy lùi nhờ vacxin và tiến bộ của y học, nhưng gánh nặng về sức khỏe tâm thần có thể mới dần được bộc lộ rõ, thậm chí nghiêm trọng, gây nhiều tác động lâu dài và giảm chất lượng cuộc sống.
Các vấn đề sức khỏe tâm thần liên quan đến đại dịch COVID-19 có thể xảy ra với nhiều nhóm đối tượng, bao gồm nhân viên y tế điều trị cho người bệnh bị COVID-19; người bệnh nghi ngờ hoặc bị COVID-19; nhân dân bị rối loạn thần trước COVID-19 và người thân của người bệnh bị COVID-19.
Những biện pháp phòng bệnh trước tiên hạn chế được các ảnh hưởng tới sức khoẻ thể chất và tâm thần, thêm vào đó có thể hỗ trợ được những người xung quanh.
Đối với những người có các triệu chứng lo âu, trầm cảm, mất ngủ, stress sau sang chấn trong đại dịch COVID-19 thì chăm sóc, điều trị từng bước có thể là một cách tiếp cận hiệu quả và tiết kiệm chi phí.
3.1. Phương pháp phòng chống nâng cao sức khỏe tâm thần
a. Chăm sóc bản thân
Mỗi người có nhu cầu và sở thích khác nhau về chăm sóc bản thân và các hoạt động giải tỏa căng thẳng. Một số lời khuyên về cách giải tỏa căng thẳng của người này có thể không hiệu quả với người khác, do vậy bạn cần tự nhận biết sở thích của mình và thử trải nghiệm các hoạt động thư giãn khác nhau để tìm được các cách thư giãn phù hợp nhất với bạn. Các hoạt động thư giãn đơn giản có thể là:
- Chơi với thú cưng, chăm sóc cây.
- Trò chuyện với bạn bè, người thân.
- Tắm nước ấm
- Nghe nhạc, nhảy, hát.
- Nấu ăn, làm bánh.
- Thử các hoạt động sáng tạo: vẽ, viết, chơi nhạc cụ…
- Đọc sách, truyện, tạp chí, học thêm kỹ năng mới, ngoại ngữ mới.
- Xem phim trong thời gian nhất định
- Đi bộ, tập thể
Bước đầu tiên để vượt qua căng thẳng là nhận biết các dấu hiệu bất ổn của bản thân và dành thêm thời gian cho chính mình. Thấu hiểu và yêu thương cơ thể cùng tinh thần của mình là một bước quan trọng trong chặng đường trưởng thành và đối mặt với các khó khăn trong cuộc sống. Dù các nguyên nhân gây căng thẳng diễn ra trong thời gian ngắn hay kéo dài thì bạn vẫn có thể lựa chọn làm các việc có ích và lành mạnh để giải tỏa căng thẳng cho chính mình mỗi ngày.
b. Liệu pháp thư giãn
Khi tinh thần bạn cảm thấy căng thẳng, bạn cũng thường cảm thấy nhiều vùng cơ bắp căng thẳng theo, đặc biệt ở cơ vai, cơ cổ gáy, cơ hàm và chân. Kỹ thuật thư giãn cơ bắp có thể giúp thư giãn các cơ bắp, từ đó giải tỏa căng thẳng tinh thần và mang lại cảm giác thoải mái cho bạn.
Bài tập thư giãn cơ bắp thường cần 15 phút, do vậy hãy sắp xếp thời gian, tắt hết điện thoại và các thiết bị có thể cản trở bạn. Bắt đầu với tư thế ngồi hoặc nằm một cách thoải mái, nới lỏng quần áo để bạn có thể co duỗi các nhóm cơ dễ dàng. Nguyên tắc chung của bài tập là co cơ khi hít vào và giãn cơ khi thở ra.
- Nằm hoặc ngồi thoải mái, bạn có thể nhắm mắt để tập trung hơn vào cảm giác.
- Hít vào và co nhóm cơ đầu tiên trong 4 đến 10 giây. Lưu ý co gồng cơ bắp nhưng không đến mức đau hoặc chuột rút.
- Thở ra, đồng thời thả lỏng để giãn nhanh nhóm cơ trên.
- Thư giãn trong 10 đến 20 giây sau đó chuyển sang co và duỗi nhóm cơ tiếp theo. Lưu ý sự khác biệt khi cảm nhận các nhóm cơ căng giãn khác nhau và cảm giác sau khi thả lỏng.
- Khi đã kết thúc co và duỗi tất cả các nhóm cơ, đếm ngược từ 5 đến 1 và mở mắt, tập trung trở lại hiện tại.
Các nhóm cơ có thể thực hành lần lượt theo từng bộ phận, ví dụ với tay có thể lần lượt từ bàn tay (nắm và duỗi), cổ tay và cẳng tay (gập và duỗi), cánh tay (nắm tay, gập cẳng tay và khuỷu tay, sau đó duỗi ra). Các nhóm cơ tiếp theo có thể là cổ, vai, trán, cơ quanh miệng, cơ gáy, cơ ngực, bụng, hông, sau đó là các nhóm cơ ở chân, lần lượt co và duỗi. Sau vài tuần tập luyện bạn sẽ thuần thục hơn kỹ năng này và có thể sử dụng một cách linh hoạt để thư giãn cơ thể và vượt qua stress.
c. Liệu pháp chánh niệm
Bài tập chánh niệm cơ bản bạn nên thử thực hành là bài tập quét cơ thể (body scan). Bạn không cần chuẩn bị công cụ gì cả, chỉ cần tập trung hòa nhịp cùng hơi thở và cơ thể mình bằng sự chấp nhận và không phán xét. Bạn có thể thực hành bài tập này ở bất cứ đâu và bất kì tư thế nào, khi bắt đầu bạn có thể thử ở tư thế ngồi:
- Thả lỏng cơ thể, hít thở sâu ba lần để cảm thấy bình tĩnh hơn. Sau đó hướng sự tập trung chú ý vào cơ thể bạn, hình dung như chuẩn bị bắt đầu một tour du lịch vòng quanh cơ thể mình bằng tâm trí.
- Tập trung vào chân trái, để ý xem chân trái của bạn đang có cảm giác gì, có ấm áp, hay chạm vào nền nhà cứng, hay tê bì không.
- Sau khi cảm nhận toàn bộ cảm giác ở chân trái, nhẹ nhàng chuyển sự chú ý cảm nhận lần lượt sang vùng mắt cá chân, sau đó là bắp chân, đầu gối, đùi, sang đến chân phải và ngược lên vùng bụng, ngực, cổ, mặt, tay trái, tay phải… đến tận đỉnh đầu. Thật chậm rãi, kiên nhẫn và chấp nhận.
- Ở bất cứ vùng nào có cảm giác căng thẳng, hãy nhẹ nhàng cảm nhận nó, thư giãn nếu có thể, và tiếp tục hành trình mà không phán xét. Dần dần bạn sẽ cảm nhận cơ thể như một khối thống nhất và tìm được cảm giác nguyên vẹn thông qua những cảm giác đơn giản nhất.
Bài tập quét cơ thể là một phần cơ bản của liệu pháp giảm căng thẳng dựa trên chánh niệm (Mindfulness-Based Stress Reduction, viết tắt là MBSR). Bất cứ cảm giác nào xuất hiện trong quá trình luyện tập cũng cần được chú ý và ghi nhận, có thể đó là cách cơ thể nói với bạn như một người bạn tốt, rằng bạn cần được kết nối và yêu thương.
d. Thiền
Có rất nhiều bài tập thiền khác nhau có thể giúp bạn tăng tập trung, giảm căng thẳng, đồng thời cải thiện giấc ngủ và cảm xúc. Tương tự yoga, thiền được coi là một phương pháp giúp chữa trị bằng sự kết nối cơ thể và tâm trí. Nghiên cứu đã chứng minh thiền có thể hỗ trợ làm giảm triệu chứng của nhiều bệnh cơ thể như tăng huyết áp, hội chứng ruột kích thích, đồng thời tốt cho sức khỏe tâm thần đặc biệt là lo âu và mất ngủ.
Bắt đầu thực hành thiền có thể đòi hỏi sự kiên nhẫn và nỗ lực. Bạn có thể bắt đầu với các audio có nhạc và hướng dẫn để tránh bị phân tâm và suy nghĩ quá nhiều. Một số phương pháp thiền có thể kết hợp với chánh niệm (tập trung vào cảm giác và hơi thở), tưởng tượng (hoặc nhẩm trong đầu những cụm từ có ý nghĩa tích cực), hoặc với các tư thế khác nhau. Bạn sẽ cần thời gian để thử thực hành và trải nghiệm để tìm ra phương pháp phù hợp nhất với mình.
e. Yoga
Nghiên cứu đã chứng minh yoga là một phương pháp trị liệu an toàn và hiệu quả giúp người trẻ đối mặt với các vấn đề về cảm xúc và cơ thể. Từ “yoga” có nghĩa là “to yoke” – sự hợp nhất tâm trí, cơ thể và linh hồn. Có rất nhiều trường phái và bài tập yoga khác nhau cho người trẻ tuổi, tuy nhiên các kỹ thuật yoga đều chủ yếu xoay quanh ba nguyên tắc: tư thế cơ thể, kỹ thuật thở và thiền định. Tốt nhất là bắt đầu từ từ và có sự giám sát để đảm bảo an toàn và điều chỉnh phù hợp với khả năng của bạn. Tuyệt đối không tập khi quá no, quá mệt hay cố thử các tư thế khó khi tập một mình. Điều quan trọng nhất không phải tư thế đẹp mà là sự thư giãn, hít thở đúng và luyện tập để tăng sự dẻo dai, bền bỉ trước stress của bản thân.
Thực hành tự chăm sóc bản thân, tập thư giãn, yoga hay thiền đều là các phương pháp có lợi cho sức khỏe tinh thần và thể chất của bạn. Nhưng nếu bạn đã tự nỗ lực mà vẫn cảm thấy căng thẳng, buồn chán, mệt mỏi, không tập trung hoặc khó ngủ thì hãy liên hệ tới các cơ sở cung cấp dịch vụ tư vấn và điều trị tâm lý – tâm thần để được hỗ trợ chuyên sâu hơn về thuốc hoặc các liệu pháp tâm lý riêng biệt.
3.2. Một số hình thức điều trị
Những trường hợp mức độ nhẹ, có thể được cung các tài liệu tự trợ giúp phù hợp với triệu chứng, hoàn cảnh của họ, và nếu họ có thêm các vấn đề bận tâm dai dẳng có thể trao đổi với chuyên gia về sức khỏe tâm thần.
a. Liệu pháp trợ giúp trực tuyến: Chuyên gia về sức khỏe tâm thần (bác sĩ, nhà trị liệu) có thể cung cấp các liệu pháp tâm lý từ xa.
Một số biện pháp đối phó với trường hợp triệu chứng tâm thần nhẹ như:
– Hạn chế việc đọc, tìm hiểu các thông tin liên quan đại dịch COVID-19.
– Duy trì thói quen như đi ngủ đúng giờ, làm việc, hoạt động hàng ngày.
– Duy trì các hoạt động có cấu trúc như tập thể dục.
– Tham gia các hoạt động thú vị và thư giãn.
– Duy trì sự kết nối với gia đình và bạn bè qua điện thoại, máy tính:
+ Những trường hợp triệu chứng trung bình đến nặng nên được giới thiệu đến bác sĩ chuyên ngành tâm thần.
+ Việc chăm sóc sức khỏe tâm thần có thực hiện từ xa qua điện thoại hoặc máy tính thay vì gặp mặt trực tiếp. Sự hài lòng của bệnh nhân khi được tiếp cận qua điện thoại và video hơn là tin nhắn hoặc email. Ưu điểm của phương pháp này là có thể tiếp cận người bệnh dù người bệnh đang trong cơ sở điều trị hoặc cách Tuy nhiên, cũng có nhược điểm liên quan đến việc khó quan sát những dấu hiệu không lời như điệu bộ, thái độ của người bệnh hoặc sự gián đoạn do kỹ thuật, đường truyền.
+ Sự lưu ý khi thực hiện tư vấn tâm thần từ xa:
- Việc tư vấn hỗ trợ nên bắt đầu bằng việc hỏi người bệnh có đủ sự riêng tư, thoải mái khi bắt đầu tư vấn.
- Với sử dụng video, bác sĩ nên sử dụng nhất quán một nơi trong văn phòng hoặc nhà để tạo sự yên tâm cho người bệnh.
- Có chiến lược giải quyết các rào cản phổ biến trong việc tư vấn qua điện thoại.
- Nếu người bệnh không thoải mái qua việc hỗ trợ từ xa, có thể trao đổi việc trải nghiệm.
- Hỗ trợ các phần mềm có thể cho phép nhiều người cùng tham gia trong trường hợp sử dụng các liệu pháp nhóm, gia đình.
b. Hỗ trợ, điều trị tại bệnh viện điều trị COVID-19
Chăm sóc tinh thần cho bệnh nhân và nhân viên y tế có thể xuất phát ngay trong quá trình chuẩn bị: truyền thông, tập huấn, dự phòng… tại các khu vực điều trị trực tiếp hoặc khi nhân viên, bệnh nhân ra khỏi khu cách ly trở về với cuộc sống bình thường.
Phòng điều trị tại khu cách ly có thể bố trí thêm phòng giúp thư giãn, yên tĩnh, có thể thêm các phương tiện giải trí.
Một số trường hợp đặc biệt: kích động, chống đối, tự sát… cần bố trí phòng riêng có phương tiện cố định, theo dõi.
Có thể sử dụng phòng có công nghệ liên kết trực tiếp (telehealth) hỗ trợ tư vấn trị liệu cho bệnh nhân, nhân viên trong bệnh viện dã chiến với chuyên gia, nhân viên hỗ trợ bên ngoài.
c. Điều trị chuyên khoa tại khoa hoặc bệnh viện tâm thần
Với người bệnh triệu chứng nặng hoặc sự tái phát của bệnh lý tâm thần sẵn có có thể xem xét việc nhập viện chuyên khoa tâm thần.
Việc vận chuyển bệnh nhân, phòng điều trị phải bố trí phù hợp
3.3. Một số liệu pháp điều trị cụ thể
a. Sơ cứu tâm lý
Sơ cứu tâm lý (PFA) được khuyến cáo thực hiện khi cá nhân hoặc tập thể gặp các sự cố đau thương khủng khiếp (chấn thương…) hoặc một thảm hoạ cho dù là người sống sót (có tổn hại cơ thể hoặc không) hay các nhân chứng trước các sự kiện đó, đều để lại các sang chấn nghiêm trọng. Sơ cứu tâm lý mang lại một hiệu quả to lớn và lâu dài.
Sơ cứu tâm lý với mục tiêu can thiệp khủng hoảng tâm lý, sơ cứu tâm lý ban đầu mục đích để ổn định, giảm nhẹ tình trạng stress cấp tính
Sự can thiệp này nên được can thiệp sớm ngay sau sang chấn hoặc sau vài ngày.
Mô hình RAPID:
- Reflective listening: Lắng nghe có phản hồi kết hợp với việc xây dựng mối quan hệ với người cần trị liệu. Trong nhiều trường hợp, người bệnh sẽ cho nhà trị liệu biết họ cần gì. Từ đó hình thành sự tin tưởng của người cần trị liệu với nhà trị liệu cho họ và nhiều khả năng người cần trị liệu sẽ lắng nghe những giải pháp và tuân thủ việc sơ cứu cũng như trị liệu sau này.
- Assessment of needs: Viết tắt của đánh giá, còn trong từ nhanh chóng. Đánh giá và phân loại mức độ cần hỗ trợ. Đặc biệt có giá trị phân loại việc cần hỗ trợ hay không và nhanh chóng xác định mức hỗ trợ là gì.
- Prioritization (ưu tiên): Kết hợp với việc đánh giá nhanh là việc ưu tiên trong sơ cứu, ưu tiên những người cần được chăm sóc cấp tốc.
- Intervention (sự can thiệp): Từ vài chục phút đến 1 giờ. Với 2 nguyên tắc : Một là ổn định, hai là giảm thiểu. Trong quá trình giảm thiểu, nhà trị liệu giải thích và dự đoán quá trình bình thường hóa, trấn an, kỹ thuật quản lý căng thẳng, và định hình lại, gieo tia hy vọng, để giúp mọi người không tập trung vào những gì họ đã mất, và làm thế nào họ có thể tiếp nhận điều đó và tiến lên phía trước.
- Disposition and follow-up: Sau sự can thiệp của người giúp đỡ, nếu người đó có khả năng chăm sóc bản thân và chăm sóc gia đình, sinh hoạt bình thường, thì sự can thiệp sẽ kết thúc. Tuy nhiên phải theo dõi một ngày hoặc hai hoặc ba hoặc bốn ngày sau đó. Nếu có vấn đề thì tiếp tục lên kế hoạch chăm sóc dài hạn cho bệnh nhân 1 cách toàn diện về tâm lý, y tế, hậu cần, tài chính.
b. Phương pháp hóa dược
Lựa chọn thuốc điều trị cần lưu ý thời gian sử dụng, sự tương tác của thuốc với cơ chế tác động COVID-19 lên cơ thể và các thuốc điều trị COVID-19.
Các nhóm thuốc có thể sử dụng:
- Thuốc cải thiện giấc ngủ: melatonin
- Thuốc giải lo âu: zopiclone, diazepam…sử dụng liều thấp ngắn ngày
- Các thuốc chống trầm cảm: amitriptyline, sertraline, mirtazapine… được sử dụng khi có trầm cảm, lo âu quá mức, sợ hãi… diễn biến các triệu chứng kéo dài, liệu pháp tâm lý không đỡ.
- Thuốc chống loạn thần mới: olanzapine, quetiapine… sử dụng biểu hiện rối loạn tâm thần nặng hơn, đáp ứng kém với các thuốc giải lo âu, chống trầm cảm.
- Có các biểu hiện nặng như kích động, tự sát: haloperidol, aminazin, diazepam… đường tiêm.
- Các thuốc bổ sung khác: chẹn beta, stresam, piracetam… hỗ trợ điều trị.
Chú ý:
- Ước tính nguy cơ ức chế hô hấp liên quan đến thuốc hướng thần: (a) tính chất an dịu của thuốc hướng thần, thời gian bán hủy của chúng (nguy cơ cao hơn cho thời gian bán hủy dài hơn), liều lượng và sự xuất hiện của các khía cạnh khác có thể làm suy giảm hô hấp (ví dụ: giảm nhu động, xuất huyết); (b) tương tác dược động học làm tăng nồng độ thuốc an thần trong huyết tương (ví dụ: lopinavir/ritonavir kết hợp với quetiapine) và tương tác dược lực học (ví dụ đồng điều trị với opioid); và (c) suy giảm hô hấp từ trước (ví dụ COPD) và mức độ ức chế hô hấp liên quan đến COVID-19.
- Ước tính nguy cơ biến cố tim mạch liên quan đến thuốc hướng thần: (a) các loại thuốc hướng thần kéo dài QTc, liều lượng tích lũy của chúng và việc sử dụng kết hợp; (b) tương tác dược động học có thể làm tăng nồng độ thuốc kéo dài QTc trong huyết tương và tương tác dược lực học (ví dụ: đồng điều trị với thuốc kháng vi-rút, chloroquine, hydroxychloroquine và opioid); và (c) các tình trạng tim mạch đã có từ trước (đặc biệt là bệnh tim thiếu máu cục bộ) và các tình trạng tim mạch liên quan đến COVID-19.
- Ngoài thuốc hướng thần, và khi điều trị bằng thuốc không phù hợp về mặt lâm sàng, bác sĩ lâm sàng nên đánh giá cẩn thận xem có cung cấp đầy đủ các can thiệp tâm lý xã hội hỗ trợ hay không, bao gồm cả các can thiệp điện tử.
II. THUỐC TÂM THẦN
1. THUỐC AN THẦN KINH
Các thuốc an thần kinh cổ điển:
- Chlorpromazine: viên 25 mg, ống 25 mg, liều 50-250 mg/24 giờ
- Levomepromazin: viên 25 mg, liều 25-250 mg/24 giờ
- Haloperidol: viên 1,5 mg, viên 5 mg, ống 5 mg, liều 5-30 mg/24 giờ
- Thioridazin: viên 50 mg, liều 100-300 mg/ngày
Các thuốc an thần kinh không điển hình (mới):
- Amisulpirid: viên 50 mg, 200 mg, 400 mg, liều 200-800 mg/24giờ
- Clozapin: viên 25 mg, 100 mg, liều 50-800 mg/24 giờ
- Risperidon: viên 1 mg, 2 mg, liều 1-12 mg/24 giờ
- Olanzapin: viên 5 mg, 10 mg, liều 5-30 mg/24 giờ
- Quetiapin: viên 50 mg, 200 mg, 300 mg, liều 600-800 mg/ ngày
- Aripiprazol: viên 5 mg, 10 mg, 15 mg, 30 mg, liều 10-15 mg/ngày, (tối đa là 30mg/ngày)
2. THUỐC CHỐNG TRẦM CẢM:
Thuốc ức chế tái hấp thu chọn lọc serotonin(SSRI):
- Fluoxetin 20 mg, liều 10-40 mg/ngày
- Paroxetin 20 mg, liều 20-60 -mg/ngày
- Sertralin 50 mg, liều 50-200 mg/ngày
- Fluvoxamin 100 mg, liều 100-300 mg/ngày
- Escitalopram 10/20 mg, liều 10-20 mg/ngày
- Citalopram, liều 10-60 mg/ngày
Thuốc tác động kép:
- Venlafaxin 37,5 mg, liều 75-225 mg/ngày
- Mirtazapin 30 mg, liều 30-60 mg/ngày
Các thuốc chống trầm cảm 3 vòng:
- Amitriptylin 25 mg, liều 50-100 mg/ngày
- Clomipramin 25 mg, liều 50-75 mg/ngày
- Imipramin, liều 10-150 mg/ngày
Các loại chống trầm cảm khác:
- Tianeptin, liều từ 12,5-50 mg/ngày
3. CÁC THUỐC GIẢI LO ÂU
Nhóm benzodiazepin:
- Diazepam: 5-30 mg/ngày
- Lorazepam: 1-4 mg/ngày
- Clonazepam: 1-8 mg/ngày
- Bromazepam: 3-6 mg/ngày
- Non-benzodiazepins: Etifoxine HCL (stressam), Grandaxine, Sedanxio, Zopiclon. Eszopiclone…
4. THUỐC CHỈNH KHÍ SẮC:
- Valproat, liều 1200-1500 mg/ngày, liều tối đa 60 mg/kg/ngày
- Divalproex, liều 750 mg/ngày – 60 mg/kg/ngày
- Carbamazepine, liều 400-1200 mg/ngày
- Oxcarbazepine, liều 1200-2400 mg/ngày
- Topiramat, liều 50-400 mg/ngày
- Lamotrigine, liều 100-400 mg/ngày…
- Gabapentin: 300-1800 mg/ngày
5. NHÓM THUỐC CHẸN BETA GIAO CẢM: CHÚ Ý MẠCH, HUYẾT ÁP KHI SỬ DỤNG
- Propranolol liều 20-80 mg/ ngày
- Clonidine liểu 0,15-0,8 mg/ngày
6. ĐIỀU TRỊ CÁC TRIỆU CHỨNG VỀ NHẬN THỨC:
- Donepezil 5-23 mg/ngày
- Rivastigmin 1,5-12 mg/ngày (dùng đường uống hoặc miếng dán)
- Galantamin 8-24 mg/ngày
7. THUỐC DINH DƯỠNG THẦN KINH, THUỐC TĂNG CƯỜNG CHUYỂN HÓA, TUẦN HOÀN NÃO:
- Cerebrolysin 10-20 ml/ngày
- Ginkgo biloba 80-120 mg/ngày
- Piracetam 400-1200 mg/ngày
- Citicolin 100-1000 mg/ngày
- Choline alfoscerate 200-800 mg/ngày
- Vinpocetin 5-100 mg/ngày
8. MỘT SỐ THUỐC KHÁC
- Hormon Melatonin liều 3-12 mg/ngày
- Kháng histamine
- Dimedrol: 20-200 mg/ngày
- Cinnarizine liều 25-100 mg/ngày
Tác động của thuốc hướng thần đối với tình trạng nhiễm Covid
| NHÓM THUỐC | CỤ THỂ | VẤN ĐỀ LIÊN QUAN ĐẾN COVID | HƯỚNG GIẢI QUYẾT |
| An thần kinh | Clozapine | – Cần theo dõi bạch cầu thường xuyên.
– Có thể liên quan tăng nguy cơ viêm phổi và các biến chứng – Có thể tăng nồng độ khi có nhiễm khuẩn cấp dẫn đến nhiễm độc clozapine – Nguy cơ hạ bạch cầu liên quan cả COVID-19 và clozapine – COVID-19 liên quan đến co giật, trong khi clozapine hạ ngưỡng co giật |
– Thận trọng cân nhắc giảm tần suất kiểm tra bạch cầu Thận trọng khi có dấu hiệu nhiễm trùng
– Cân nhắc giảm nửa liều clozapine ở bệnh nhân sốt, viêm phổi, cúm; tạm dừng clozapine nếu có triệu chứng nhiễm độc – Cân nhắc lợi ích và nguy cơ của việc tiếp tục dùng clozapine, khi tổng số bạch cầu giảm nhưng bạch cầu trung tính bình thường có thể cân nhắc tiếp tục sử dụng – Đánh giá nguy cơ hạ ngưỡng co giật, theo dõi nồng độ thuốc an toàn, cân nhắc dừng clozapine, giảm liều hoặc thêm thuốc chống co giật |
| Các thuốc khác | – COVID-19 liên quan đến giảm bạch cầu và bạch cầu lympho; một số trường hợp thuốc chống loạn thần gây giảm hồng cầu, bạch cầu do suy tủy, đặc biệt với nhóm phenothiazines (chlorpromazine, fluphenazine, thiori- dazine), giảm tiểu cầu– Nguy cơ kéo dài khoảng QT
– Nguy cơ tổn thương gan (đặc biệt chlorpromazine) – Nguy cơ hạ ngưỡng co giật |
– Theo dõi công thức máu; cân nhắc dừng an thần kinh khi có bất thường
– Thận trọng với bệnh nhân kéo dài khoảng QT, theo dõi điện tim và điện giải hàng ngày, hội chẩn tim mạch trong những trường hợp nguy cơ cao cần dùng an thần kinh – Theo dõi chức năng gan, tránh dùng chlorpromazine ở bệnh nhân tổn thương gan, cân nhắc nguy cơ với các thuốc khác – Cân nhắc tránh sử dụng an thần kinh (đặc biệt clozapine, quetiapine, olanzapine, và ATK cổ điển) hoặc phối hợp thuốc chống co giật ở bệnh nhân co giật |
| Chống động kinh | Carbamazepine- | Giảm bạch cầu, thiếu máu do suy tủy (hiếm)
– Tổn thương gan |
– Theo dõi công thức máu; nếu bất thường bạch cầu hoặc thiếu máu suy tủy, sử dụng thuốc chống động kinh khác
– Theo dõi chức năng gan, tránh dùng carbamazepine ở bệnh nhân tổn thương gan |
| Valproic acid | – Giảm tiểu cầu
– Tổn thương gan |
Theo dõi số lượng tiểu cầu và chức năng gan; tránh sử dụng valproic acid nếu có giảm tiểu cầu hoặc tổn thương gan | |
| Gabapentin | COVID-19 có nguy cơ gây tổn thương thận cấp; sự thải trừ gabapentin phụ thuộc vào chức năng thận | Điều chỉnh liều dựa vào chức năng thận | |
| SSRIs và SNRIs | Tất cả | – SSRIs và SNRIs liên quan đến giảm ngưng tập tiểu cầu và chảy máu bất thường
– Nguy cơ kéo dài khoảng QT khi kết hợp thuốc điều trị COVID-19 (citalo- pram) – Duloxetine có nguy cơ gây tổn thương gan |
– Theo dõi yếu tố đông máu và tiểu cầu; cân nhắc tránh SSRIs và SNRIs ở bệnh nhân xuất huyết gần đây hoặc nguy cơ xuất huyết cao; sử dụng thuốc chống trầm cảm khác như bupropion
– Theo dõi khoảng QT; thận trọng ở bệnh nhân kéo dài khoảng QT hoặc các nguy cơ khác đối với thuốc gây kéo dài khoảng QT và TdP; Cân nhắc sử dụng SSRIs thay cho citalopram khi nguy cơ cao. – Kiểm tra chức năng gan, tránh dùng duloxetine ở bệnh nhân tổn thương gan. |
| Bupropion | Hạ ngưỡng co giật | Tránh sử dụng ở bệnh nhân co giật hoặc ngưỡng co giật thấp | |
| Lithium | Sự thải trừ lithium phụ thuộc vào chức năng thận, lithium có nguy cơ độc cho thận | Điều chỉnh liều lithium dựa vào chức năng thận; cân nhắc tạm thời dừng lithium cho đến khi tổn thương thận cấp được giải quyết | |
| Benzodiazepines | Tất cả | – Làm nặng thêm sảng ở bệnh nhân COVID-19 do tác động liên quan đến hô hấp
– Không dùng midazolam và triazol- am cùng lopinavir/ritonavir do ức chế CYP450 |
– Tránh hoặc giảm liều ở bệnh nhân mê sảng nếu có thể
– Cân nhắc lợi ích và nguy cơ ở bệnh nhân có triệu chứng hô hấp; liều thấp có thể sử dụng an toàn ở bệnh nhân không có mê sảng – Cân nhắc dùng lorazepam, temazepam hoặc oxazepam ở bệnh nhân dùng lopinavir/ritonavir |
Tác dụng phụ tâm thần kinh và tương tác với thuốc hướng thần của các thuốc điều trị Covid
| THUỐC ĐIỀU TRỊ COVID | TÁC DỤNG PHỤ TÂM THẦN KINH | NGUY CƠ TƯƠNG TÁC VỚI THUỐC HƯỚNG THẦN |
| Corticosteroids | – Trầm cảm, hưng cảm, kích động, khí sắc không ổn định, lo âu, mất ngủ, căng trương lực, giải thể nhân cách, mê sảng, sa sút trí tuệ, loạn thần
– Phần lớn tác dụng phụ tâm thần kinh xảy ra sớm trong quá trình điều trị, thường trong vài ngày, và yếu tố nguy cơ chính là liều dùng |
– Phenytoin – tăng chuyển hóa corticoid qua gan
– Thận trọng với bupropion-hạ ngưỡng co giật |
| Favipiravir | Không có thông tin | Có thể kéo dài khoảng QT |
| Interferon | – IFN alpha: mệt mỏi, rối loạn cảm xúc, tự sát, lo âu, cáu kỉnh, thờ ơ, rối loạn giấc ngủ, suy giảm nhận thức– IFN beta: mệt mỏi, sút cân, đau cơ | – Không có thông tin tương tác động học với thuốc hướng thần
– Nguy cơ ức chế tủy xương- thận trọng với một số thuốc (VD: carbamazepine, valproate, clozapine) – Có thể hạ ngưỡng co giật: thận trọng với thuốc cùng tác động |
| Remdesivir | Không có thông tin | – Không có thông tin tương tác động học với thuốc hướng thần
– Nguy cơ nhiễm độc gan khi kết hợp với các thuốc hướng thần có cùng nguy cơ. |
| Tocilizumab | Có thể có tác động tích cực với triệu chứng trầm cảm | Không có tương tác đáng kể |
| Vitamin C
|
– Không có bằng chứng tác dụng phụ tâm thần kinh
– Thiếu vitamin C có liên quan đến trầm cảm, lú lẫn, tức giận, mê sảng |
Sử dụng cùng barbiturates có thể làm giảm hiệu quả của vitamin C
|
III. BỘ CÂU HỎI ĐÁNH GIÁ TÌNH TRẠNG SỨC KHỎE TÂM THẦN
1. CÁC HOẠT ĐỘNG VÀ HÀNH VI LIÊN QUAN TỚI COVID-19 (C)
1.1. Tìm kiếm thông tin COVID-19
Thang đo Likert với 5 mức độ, từ Rất không đồng ý đến Rất đồng ý Các câu hỏi (α = .84):
- Tôi quan tâm đến các thông tin về
- Trong 30 ngày qua, tôi đã tích cực tìm kiếm các thông tin về Coronavirus.
- Tôi theo dõi sát sao tin tức về Coronavirus.
1.2. Các hành vi đáp ứng phù hợp và không phù hợp
Thang 1: Các thay đổi hành vi hợp lý (α = .87)
Do COVID-19…
- Tôi đang định/đã mua chất khử trùng
- Tôi đang định/đã bắt tay với mọi người ít hơn
- Tôi đang định/đã và đang làm việc hoặc nghỉ ngơi tại nhà nhiều hơn
- Tôi đang định/đã đi du lịch ít hơn
- Tôi đang định/đã bắt đầu rửa tay nhiều hơn
- Tôi đang định/đã bắt đầu tránh các nơi đông đúc
- Tôi đang định/đã ở nhà khi tôi cảm thấy bệnh
- Tôi đang định/đã dọn sạch và khử trùng các bề mặt trong nhà
Thang 2: Các thay đổi hành vi không hợp lý (α = .76)
- Do COVID-19…
- Tôi đang định/đã mua nhiều giấy vệ sinh hơn bình thường
- Tôi đang định/đã uống nhiều nước hơn để giảm nguy cơ nhiễm trùng
- Tôi đang định/đã uống bạc lỏng (bạc keo)
- Tôi đang định/đã điều chỉnh chế độ ăn uống của mình (ví dụ: ăn ít sữa hoặc nhiều tỏi hơn)
- Tôi đang định/đã bắt đầu tránh sử dụng mạng Wifi và 5G
2. ĐÁP ỨNG VỚI COVID-19 (D)
2.1. Test sợ hãi Covid
- Tôi rất sợ
- Tôi cảm thấy không thoải mái khi nghĩ về
- Tay tôi lạnh đi khi tôi nghĩ về
- Tôi sợ chết vì nhiễm Corona.
- Tôi trở nên lo lắng khi xem tin tức về Corona trên mạng xã hội.
- Tôi không ngủ được vì lo bị nhiễm Corona.
- Tim tôi đập nhanh khi tôi nghĩ về việc bị nhiễm
Cách chấm điểm:
Những người tham gia cho biết mức độ đồng ý của họ với các tuyên bố nêu trên, các mức độ dựa trên thang đo Likert gồm năm mục: “Rất không đồng ý”, “Không đồng ý”, “Trung lập”, “Đồng ý”, “Rất đồng ý”. Điểm tối thiểu cho mỗi câu hỏi là 1 và tối đa là 5. Điểm tổng được tính bằng cách cộng tất cả các điểm của mỗi câu hỏi (điểm từ 7 đến 35).
2.2. COVID-19 stress scale
Các câu hỏi sau đây hỏi về các mức độ lo lắng mà bạn có thể đã trải qua trong bảy ngày qua. Trong các tuyên bố sau, chúng tôi gọi COVID-19 là “vi rút“.
| 0 | Hoàn toàn không |
| 1 | Một ít |
| 2 | Vừa phải |
| 3 | Nhiều |
| 4 | Rất nhiều |
| Lo về sự an toàn | d1 | Tôi lo bị nhiễm vi rút. |
| d7 | Tôi lo rằng vệ sinh cơ bản (ví dụ: rửa tay) không đủ để bảo vệ tôi khỏi vi rút. | |
| d9 | Tôi lo lắng rằng hệ thống chăm sóc sức khỏe khu vực không đủ để bảo vệ tôi khỏi vi rút. | |
| d12 | Tôi lo rằng tôi không thể bảo vệ gia đình tôi khỏi vi rút. | |
| d13 | Tôi lo rằng hệ thống chăm sóc sức khỏe khu vực không đủ để bảo vệ gia đình tôi khỏi vi rút. | |
| d14 | Tôi lo rằng giãn cách xã hội không đủ để bảo vệ tôi khỏi vi rút. | |
| Lo về các hậu quả kinh tế xã hội | s4 | Tôi lo rằng các cửa hàng tạp hóa sẽ hết thức ăn. |
| s5 | Tôi lo rằng các cửa hàng tạp hóa sẽ hết thuốc trị cảm cúm hoặc cảm lạnh. | |
| s6 | Tôi lo rằng các nhà thuốc sẽ hết thuốc kê đơn. | |
| s7 | Tôi lo rằng các cửa hàng tạp hóa sẽ hết nước. | |
| s8 | Tôi lo rằng các cửa hàng tạp hóa sẽ hết các chất khử trùng hoặc dụng cụ lau dọn. | |
| s9 | Tôi lo rằng các cửa hàng tạp hóa sẽ đóng cửa. |
| Sợ người ngoại quốc | x1 | Tôi lo rằng người nước ngoài đang lan truyền vi rút ở nước tôi. |
| x2 | Nếu tôi gặp một người nước ngoài, tôi lo rằng họ có thể đã nhiễm vi rút. | |
| x3 | Tôi lo sợ về việc tiếp xúc với người nước ngoài vì họ có thể đã nhiễm vi rút. | |
| x4 | Tôi lo rằng người nước ngoài đang lan truyền vi rút ở nước tôi vì họ không sạch như chúng tôi. | |
| x5 | Tôi lo bị nhiễm vi rút khi đi ăn tại một nhà hàng Tây. | |
| x7 | Nếu tôi ở trong thang máy với một nhóm người nước ngoài, tôi lo lắng rằng họ bị nhiễm vi rút. | |
| Lo về sự lây nhiễm, làm dơ bẩn | c1 | Tôi lo rằng mọi người xung quanh sẽ lây nhiễm vi rút cho tôi. |
| c2 | Tôi lo lắng rằng nếu tôi chạm vào thứ gì đó ở nơi công cộng (ví dụ: tay vịn, tay nắm cửa) tôi sẽ bị nhiễm vi rút. | |
| c3 | Tôi lo rằng nếu ai đó ho hoặc hắt hơi gần tôi, tôi sẽ bị nhiễm vi rút. | |
| c4 | Tôi lo rằng tôi có thể bị nhiễm vi rút do sử dụng tiền mặt hoặc máy ATM. | |
| c6 | Tôi cảm thấy lo sợ khi nhận lại tiền thừa trong các giao dịch tiền mặt. | |
| c8 | Tôi lo lắng rằng các bưu kiện của tôi những người xử lý bưu kiện làm bẩn. |
Trong các tuyên bố sau, chúng tôi gọi COVID-19 là “vi rút”. Vui lòng đọc từng câu và cho biết bạn đã gặp phải các vấn đề sau như bao nhiêu lần trong bảy ngày qua.
| 0 | Không bao giờ |
| 1 | Hiếm khi |
| 2 | Thi thoảng |
| 3 | Thường xuyên |
| 4 | Gần như luôn luôn |
| Căng thẳng nghiêm trọng | t2 | Tôi khó ngủ vì lo lắng về vi rút. |
| t3 | Tôi có những giấc mơ chẳng lành về vi rút. | |
| t4 | Tôi nghĩ về vi rút kể cả khi không cố ý. | |
| t5 | Những viễn cảnh bức bối về vi rút cứ xuất hiện trong tâm trí tôi dù tôi không cố ý. | |
| t6 | Tôi gặp khó khăn trong việc tập trung vì tôi cứ nghĩ về vi rút. | |
| t7 | Những thứ gợi nhớ về vi rút khiến tôi có các phản ứng cơ thể, chẳng hạn như đổ mồ hôi hoặc tim đập nhanh. |
Các mục sau đây hỏi về các hành vi kiểm tra của bạn. Trong bảy ngày qua, bạn đã làm bao nhiêu việc sau đây do lo ngại về COVID-19?
| 0 | Không bao giờ |
| 1 | Hiếm khi |
| 2 | Thi thoảng |
| 3 | Thường xuyên |
| 4 | Gần như luôn luôn |
| Hành vi kiểm tra | ch2 | Đọc các bài đăng trên mạng xã hội liên quan đến COVID-19. |
| ch3 | Xem các video trên YouTube về COVID-19. | |
| ch4 | Tìm sự an ủi từ bạn bè hoặc gia đình về COVID-19. | |
| ch5 | Kiểm tra xem bạn có các triệu chứng hay không (ví dụ: cặp nhiệt độ). | |
| ch6 | Tìm các chuyên gia y tế (ví dụ: bác sĩ hoặc dược sĩ) để được tư vấn về COVID-19. | |
| ch7 | Tìm trên mạng các phương pháp điều trị cho COVID-19. |
3. ĐÁNH GIÁ TÌNH TRẠNG TÂM THẦN
BẢNG CÂU HỎI PHQ 9
(PATIENT HEALTH QUESTIONNAIRE (PHQ-9) SÀNG LỌC TRẦM CẢM
Họ Tên:……………………………………………..Tuổi……………Giới tính………………….
Nghề nghiệp:………………………..Địa chỉ:…………………………………………………….
Chẩn đoán…………………………………………………..Ngày thực hiện………………….
Hướng dẫn:
Xin hãy trả lời tất cả các câu hỏi:
Trong tuần trước, bạn gặp phải bất cứ một trong các vấn đề sau ở mức độ nào?
Đánh vào ô tương ứng
| 1 | Ít quan tâm hoặc thích thú trong mọi công việc | Không có | Vài ngày | Quá nửa số ngày | Hầu như mọi ngày |
| 2 | Cảm thấy thất vọng, chán nản hoặc tuyệt vọng | 0 | 1 | 2 | 3 |
| 3 | Mất ngủ, hoặc ngủ quá nhiều | 0 | 1 | 2 | 3 |
| 4 | Cảm thấy mệt mỏi hoặc gần như kiệtsức | 0 | 1 | 2 | 3 |
| 5 | Chán ăn hoặc ăn quá nhiều | 0 | 1 | 2 | 3 |
| 6 | Cảm thấy chán bản thân — hoặc cảm thấy mình vô dụng hay đã làm bản thân hoặc gia đình thất vọng | 0 | 1 | 2 | 3 |
| 7 | Khó tập trung vào việc gì đó, chẳng hạn như đọc báo hoặc xem tivi | 0 | 1 | 2 | 3 |
| 8 | Di chuyển hoặc nói chậm đến mức người khác có thể nhận thấy? Hoặc ngược lại, quá bồn chồn hoặc bứt rứt đến nỗi đi lại nhiều hơn bình thường | 0 | 1 | 2 | 3 |
| 9 | Nghĩ rằng mình nên chết hay muốn tự làm tổn thương theo cách nào đó | 0 | 1 | 2 | 3 |
Nếu bạn đã đánh dấu bất cứ vấn đề nào, đâu là mức độ mà chúng gây khó khăn cho bạn khi: làm việc, dọn dẹp nhà cửa hoặc hòa hợp với người khác?
Không khó chút nào □
Hơi khó □
Rất khó □
Cực kỳ khó □
DASS 21
Đánh giá lo âu, trầm cảm, stress
Hãy đọc mỗi câu và khoanh tròn vào các số 0, 1, 2 và 3 ứng với tình trạng mà bạn cảm thấy trong suốt một tuần qua. Không có câu trả lời đúng hay sai. Và đừng dừng lại quá lâu ở bất kỳ câu nào.
Mức độ đánh giá
| 0 | Không đúng với tôi chút nào cả |
| 1 | Đúng với tôi phần nào, hoặc thỉnh thoảng mới đúng |
| 2 | Đúng với tôi phần nhiều, hoặc phần lớn thời gian là đúng |
| 3 | Hoàn toàn đúng với tôi, hoặc hầu hết thời gian là đúng |
| S | 1. | Tôi thấy khó mà thoải mái được | 0 1 2 3 |
| A | 2. | Tôi bị khô miệng | 0 1 2 3 |
| D | 3. | Tôi dường như chẳng có chút cảm xúc tích cực nào | 0 1 2 3 |
| A | 4. | Tôi bị rối loạn nhịp thở (thở gấp, khó thở dù chẳng làm việc gì nặng) | 0 1 2 3 |
| D | 5. | Tôi thấy khó bắt tay vào công việc | 0 1 2 3 |
| S | 6. | Tôi có xu hướng phản ứng thái quá với mọi tình huống | 0 1 2 3 |
| A | 7. | Tôi bị ra mồ hôi (chẳng hạn như mồ hôi tay…) | 0 1 2 3 |
| S | 8. | Tôi thấy mình đang suy nghĩ quá nhiều | 0 1 2 3 |
| A | 9. | Tôi lo lắng về những tình huống có thể làm tôi hoảng sợ hoặc biến tôi thành trò cười | 0 1 2 3 |
| D | 10. | Tôi thấy mình chẳng có gì để mong đợi cả | 0 1 2 3 |
| S | 11. | Tôi thấy bản thân dễ bị kích động | 0 1 2 3 |
| S | 12. | Tôi thấy khó thư giãn được | 0 1 2 3 |
| D | 13. | Tôi cảm thấy chán nản, thất vọng | 0 1 2 3 |
| S | 14. | Tôi không chấp nhận được việc có cái gì đó xen vào cản trở việc tôi đang làm | 0 1 2 3 |
| A | 15. | Tôi thấy mình gần như hoảng loạn | 0 1 2 3 |
| D | 16. | Tôi không thấy hăng hái với bất kỳ việc gì nữa | 0 1 2 3 |
| D | 17. | Tôi cảm thấy mình chẳng đáng làm người | 0 1 2 3 |
| S | 18. | Tôi thấy mình khá dễ phật ý, tự ái | 0 1 2 3 |
| A | 19. | Tôi nghe thấy rõ tiếng nhịp tim dù chẳng làm việc gì cả (ví dụ, tiếng nhịp tim tăng, tiếng tim loạn nhịp) | 0 1 2 3 |
| A | 20 | Tôi hay sợ vô cớ | 0 1 2 3 |
| D | 21. | Tôi thấy cuộc sống vô nghĩa | 0 1 2 3 |
THANG ĐÁNH GIÁ MỨC ĐỘ MẤT NGỦ (ISI)
Họ Tên:……………………………………………..Giới tính:..Nam/nữ …..Tuổi:……………
Trình độ học vấn:………………………..Ngày khám:………………………………………..
(Khoanh tròn vào các số phù hợp nhất với bạn)
| VẤN ĐỀ MẤT NGỦ | Không | Nhẹ | Vừa | Nặng | Rất nặng |
| 1. Khó khăn đi vào giấc ngủ | 0 | 1 | 2 | 3 | 4 |
| 2. Khó duy trì giấc ngủ | 0 | 1 | 2 | 3 | 4 |
| 3. Vấn đề thức giấc quá sớm | 0 | 1 | 2 | 3 | 4 |
1. Bạn thấy hài lòng/không hài lòng với giấc ngủ hiện tại của mình?
| Rất hài lòng
0 |
Hài lòng
1 |
Hài lòng vừa phải
2 |
Không hài lòng
3 |
Rất không hài lòng
4 |
2. Bạn có nghĩ rằng vấn đề giấc ngủ của mình làm suy giảm chất lượng cuộc sống của mình?
| Không đáng chú ý
0 |
Một chút
1 |
Một phần nào
2 |
Nhiều
3 |
Rất đáng chú ý
4 |
3. Bạn có lo lắng/đau khổ về vấn đề giấc ngủ của mình hiện nay?
| Không có gì lo lắng
0 |
Một chút
1 |
Một phần nào
2 |
Nhiều
3 |
Rất đáng lo lắng
4 |
4. Vấn đề giấc ngủ hiện nay của bạn gây gián đoạn chức năng sinh hoạt hàng ngày ở mức nào? (ví dụ: mệt mỏi vào ban ngày, tâm trạng, khả năng hoạt động trong công việc / công việc hàng ngày, sự tập trung, trí nhớ,…).
| Không gây gián đoạn
0 |
Một chút
1 |
Một phần nào
2 |
Nhiều
3 |
Gián đoạn rất nhiều
4 |
ĐÁNH GIÁ STRESS SAU SANG CHẤN THEO THANG ĐIỂM PTSD
HƯỚNG DẪN: Dưới đây là danh sách những khó khăn đôi khi gặp phải sau những biến cố cuộc sống căng thẳng. Hãy đọc từng mục rồi cho biết từng khó khăn đã ảnh hưởng đến bạn như thế nào TRONG BẢY NGÀY VỪA QUA do , diễn ra vào ngày .
0 = Hoàn toàn không; 1 = Một chút; 2 = Vừa phải; 3 = Kha khá; 4 = Rất nhiều.
Thang đo Sự xâm nhập là điểm trung bình của điểm tổng từ các câu 1, 2, 3, 6, 9, 14, 16, 20. Do đó, điểm sẽ nằm trong khoảng từ 0 đến 4.
Thang đo Sự lảng tránh là điểm trung bình của điểm tổng từ các câu 5, 7, 8, 11, 12, 13, 17, 22. Do đó, điểm sẽ nằm trong khoảng từ 0 đến 4.
Thang đo Sự kích thích quá độ là điểm trung bình của điểm tổng từ các câu 4, 10, 15, 18, 19, 21. Do đó, điểm sẽ nằm trong khoảng từ 0 đến 4.
1. Bất kỳ điều gì liên quan ấy đều mang lại các cảm giác về sự việc ấy.
2. Tôi khó mà ngủ yên.
3. Những thứ khác cứ khiến tôi nghĩ về sự việc ấy.
4. Tôi cảm thấy cáu kỉnh và tức giận.
5. Tôi tránh để mình buồn bã khi nghĩ về nó hoặc bị nhắc nhở về sự việc ấy.
6. Tôi nghĩ về sự việc ấy khi không để ý.
7. Tôi cảm thấy như thể sự việc ấy chưa bao giờ xảy ra hoặc không thật
8. Tôi tránh xa những thứ gợi về sự việc ấy.
9. Những hình ảnh về sự việc cứ bật vào tâm trí của tôi.
10. Tôi dễ bị giật mình.
11. Tôi cố gắng không nghĩ về sự việc ấy.
12. Tôi nhận thức được rằng tôi vẫn còn nhiều suy nghĩ về sự việc ấy, nhưng tôi không thể đối phó với những cảm xúc ấy.
13. Tôi không có cảm giác gì khi nghĩ về sự việc ấy.
14. Tôi thấy mình hành động hoặc cảm thấy như mình đã trở lại vào thời điểm đó.
15. Tôi khó mà ngủ được.
16. Tôi có cảm xúc mạnh mẽ về sự việc ấy.
17. Tôi cố gắng loại bỏ sự việc ấy khỏi kí ức của tôi.
18. Tôi gặp khó khăn trong việc tập trung.
19. Tôi có những phản ứng cơ thể khi bị nhắc về sự việc ấy, ví dụ như đổ mồ hôi, khó thở, buồn nôn hoặc tim đập mạnh.
20. Tôi mơ về sự việc ấy.
21. Tôi luôn cảm thấy như mình phải cảnh giác.
22. Tôi cố gắng không nói về sự việc ấy.
TÀI LIỆU THAM KHẢO
1. (https://bmcpsychiatry.biomedcentral.com/articles/10.1186/1471-244x-14-s1-s1)
2. https://www.mayorg/diseases-conditions/mental-illness/symptoms-causes/ syc-20374968
3. https://www.psychguides.com/mental-health-disorders/
4. https://www.uptodate.com/contents/COVID-19-psychiatric-illness
5. https://www.webmd.com/mental-health/mental-health-causes-mental-illness
6. https://www.who.int/teams/mental-health-and-substance-use/COVID-19
7. https://www.naraorg/blog/psychological-problems-associat- ed-with-COVID-19/
8. https://www.webmd.com/lung/news/20210407/1-in-3-covid-survivors-have-ongoing- mental-health-issues#2
9. https://www.uptodate.com/contents/COVID-19-psychiatric-illness#h665048718
10. https://www.ncbi.nlm.nih.gov/pmc/articles/pmc7240270/
11. https://www.ncbi.nlm.nih.gov/pmc/articles/pmc7214950/
12. https://www.ncbi.nlm.nih.gov/pmc/articles/pmc7360478/
13. https://www.ncbi.nlm.nih.gov/pmc/articles/pmc8183243/
14. Bệnh viện bạch mai, viện sức khỏe tâm thần (2019). hướng dẫn chẩn đoán và điều trị một số rối loạn tâm thần thường gặp. nhà xuất bản y học.