Bệnh truyền nhiễm
Nhiễm giang mai: Nguyên nhân, chẩn đoán và điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Nhiễm giang mai: Nguyên nhân, chẩn đoán và điều trị theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
- Bệnh lây truyền qua đường tình dục thường gặp. Khoảng 10 triệu đến 12 triệu ca nhiễm mới trên toàn thế giới mỗi năm.
- Do xoắn khuẩn Treponema pallidum, dưới loài pallidum gây ra.
- Biểu hiện lâm sàng thường không có triệu chứng, nhưng có thể biểu hiện theo nhiều cách.
- Chẩn đoán thường không phức tạp sau khi khám lâm sàng và xét nghiệm huyết thanh. Điều trị bằng penicillin.
- Bệnh giang mai không được điều trị tạo điều kiện lây truyền HIV và gây tàn tật đáng kể, chẳng hạn như bệnh tim mạch và thần kinh, cũng như hội chứng khuyết tật bẩm sinh ở trẻ sơ sinh.
- Bệnh giang mai trong thai kỳ là nguyên nhân chính gây sẩy thai, thai chết lưu, và bệnh lý và tử vong chu sinh tại một số nơi trên thế giới.
Thông tin cơ bản
Định nghĩa
Bệnh giang mai là bệnh lây truyền qua đường tình dục do xoắn khuẩn Treponema pallidum, dưới loài pallidum gây ra. Chỉ được phát hiện ở vật chủ là con người. Nhiễm trùng mắc phải lây truyền qua quan hệ tình dục trực tiếp giữa người với người với cá nhân mắc bệnh giang mai sớm. Sự lây truyền dọc từ mẹ sang con gây nhiễm trùng bẩm sinh. Hầu hết bệnh giang mai lây truyền qua đường tình dục có thể xảy ra từ các tổn thương niêm mạc và cơ quan sinh dục của giang mai giai đoạn I và II. Giang mai thường được mô tả là bệnh bắt chước xuất sắc vì có nhiều triệu chứng và dấu hiệu rất khó phân biệt với các bệnh khác.[1][Fig-1]
Dịch tễ học
Bệnh giang mai là một bệnh lây truyền qua đường tình dục (STD) thường gặp trên toàn thế giới, với khoảng 10,6 triệu ca mắc mới được báo cáo trong năm 2005 và 2008, theo Tổ chức Y tế Thế giới (WHO). [WHO: baseline report on global sexually transmitted infection surveillance 2012] Dữ liệu dịch tễ học về tỷ lệ giang mai tại Hoa Kỳ đã được công bố bởi Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC).[5] Từ năm 1941, khi bệnh giang mai lần đầu tiên được báo cáo tại Hoa Kỳ, tỷ lệ mắc mới giang mai giai đoạn I và II đã giảm, chạm đáy vào năm 2000. Đã có những thời kỳ tỷ lệ mắc mới tăng, đáng chú ý nhất là vào những năm 1980. Tỷ lệ hàng năm tăng từ năm 2001 đến năm 2009, trước khi giảm trong năm 2010, và sau đó tăng trở lại trong khoảng thời gian từ năm 2011 đến 2014.[5]
Năm 1999, CDC và chính phủ Hoa Kỳ đã phát động Kế hoạch Quốc gia Loại trừ Bệnh giang mai ra khỏi Hoa Kỳ (National Plan To Eliminate Syphilis from the United States). Tháng 5 năm 2006, ấn phẩm Nỗ lực Loại trừ Bệnh giang mai (Syphilis Elimination Effort, SEE), bản sửa đổi được xuất bản.[6] Cơ sở cho chiến lược y tế công cộng này phản ánh sự gia tăng chẩn đoán giang mai giai đoạn I và II, đặc biệt là ở nhóm đối tượng nam đồng tính (MSM).
Trong năm 2014, 61% các ca bệnh giang mai giai đoạn I và II xảy ra ở MSM. Tại Hoa Kỳ trong năm 2014, tỷ lệ mắc mới giang mai I và II là 11,7 ca bệnh trên 100.000 nam giới, và 1,1 ca bệnh trên 100.000 phụ nữ; các tỷ lệ mắc mới cao nhất là ở nhóm tuổi 20-24 và 25-29.[5]
Trong năm 2006, 43,2% số ca bệnh giang mai xảy ra ở người da đen và 38,4% số ca bệnh xảy ra ở những người da trắng không phải gốc La tinh. Tỷ lệ mắc mới chung của bệnh giang mai năm 2006 ở Hoa Kỳ ở người da đen cao hơn 5,9 lần so với người da trắng (nam giới da đen cao hơn 5 lần so với nam giới da trắng, và phụ nữ da đen cao hơn 16 lần so với phụ nữ da trắng). Trong thời gian từ năm 2009 đến năm 2010, tỉ lệ giang mai giai đoạn I và II đã tăng 9,5% ở những người gốc La tinh, 8,7% ở người Mỹ bản địa/Alaska bản địa, và 5% ở người da trắng không phải gốc La tinh; nhưng tỷ lệ giảm 8,7% ở người da đen không phải gốc La tinh và 13,3% ở các cư dân châu Á/người đảo Thái Bình Dương. Các xu hướng quốc gia năm 2010 nhận thấy 45,5% trong số các ca bệnh giang mai giai đoạn I và II xảy ra ở các tiểu bang miền Nam Hoa Kỳ.
Bệnh giang mai có xu hướng gia tăng tại Đông và Tây Âu kể từ năm 1989.[7] [8] Những thay đổi xã hội và sự gián đoạn dịch vụ y tế sau sự tan rã của Liên Xô đã dẫn đến những đợt gia tăng lớn trong tỷ lệ bệnh giang mai ở Đông Âu vào những năm 1990. Tỷ lệ lưu hành bệnh giang mai đã tăng từ 6,4 ca bệnh trên 100.000 dân vào năm 1987 đến 277 ca bệnh trên 100.000 dân vào năm 1997.[9] Từ năm 2000, tỷ lệ mắc bệnh giang mai ở Nga đã ổn định và suy giảm. Tại Romania từ năm 2002 đến năm 2006, đã quan sát thấy tỷ lệ bệnh giang mai giảm.[10] Từ giữa những năm 1980 đến cuối những năm 1990, bệnh giang mai vẫn là bệnh nhiễm trùng hiếm gặp ở tây Âu, nhưng kể’ từ năm 1990, bênh đã nổi lên trở lại thành một bệnh nhiễm trùng nghiêm trọng ở đồng tính nam. Những người này có HIV dương tính với tỷ lệ không đồng đều. Tại Anh Quốc, số lượng các ca đồng tính nam được chẩn đoán mắc bệnh giang mai là 23 năm 1998 và 1463 năm 2007.
Tại Trung Quốc, giang mai đã hầu như được loại trừ hoàn toàn trong thập niên 1950, cả tỷ lệ mắc và tỷ lệ lưu hành bệnh đã tăng hơn bốn lần từ những năm 1990 đến những năm 2010.[11] Sự gia tăng trong tỷ lệ mắc bệnh được cho là do sự di cư từ các cộng đồng nông thôn đến môi trường đô thị, công tác sàng lọc hạn chế tình trạng bệnh hiện mắc, thiếu thông báo đầy đủ đến bạn tình, và sự miễn cưỡng của dân số nói chung trong việc tiếp cận các dịch vụ chăm sóc sức khỏe đối với bệnh lây truyền qua đường tình dục.[12]
Bệnh căn học
Bệnh giang mai do Treponema pallidum dưới loài pallidum, một loại xoắn khuẩn di động gây ra. Mặc dù thường được mô tả hình xoắn hoặc lò xo, soi kính hiển vi chiếu châm độ phân giải cao đã khẳng định các báo cáo trước đó rằng T pallidum có hình thái sóng dẹt.[13] Con người là vật chủ tự nhiên duy nhất của loài này. Không thể tiến hành nuôi cấy trong ống nghiệm. T pallidum có thể’ xâm nhập thông qua các tổn thương giang mai giai đoạn I và II qua các vùng da bị trầy xước nhỏ là kết quả của quan hệ tình dục tại bộ phận sinh dục và các vị trí niêm mạc.[14] Quan hệ tình dục đường miệng là đường lây truyền bệnh quan trọng, và do đó, sự lây truyền có thể’ xảy ra mặc dù có sử dụng bao cao su cho quan hệ tình dục thâm nhập.[15] [16] Các phương thức lây truyền khác là qua truyền máu và truyền qua nhau thai từ mẹ sang bào thai. [Fig-1]
Sinh lý bệnh học
Giang mai giai đoạn I đặc trưng bởi các vết loét và hạch to tại chỗ. Vết loét hoặc săng giang mai giai đoạn I có chứa xoắn khuẩn Treponema pallidum đặc trưng bởi sự thâm nhiễm bạch cầu đơn nhân, đại thực bào và tế bào lympho. Nó tự lành.
Bệnh giang mai giai đoạn II gây ra bởi sự lây truyền vi khuẩn qua đường máu. Điều này dẫn đến viêm mạch lan rộng. Các tổn thương niêm mạc của giang mai giai đoạn II cũng chứa xoắn khuẩn. Chưa rõ các lý do cải thiện bệnh giang mai giai đoạn II, nhưng có khả năng liên quan đến sự kết hợp giữa tăng bắt giữ xoắn khuẩn được opsonin bởi đại thực bào, và khả năng miễn dịch qua trung gian tế bào.
Thâm nhiễm quanh mạch máu chủ yếu gồm tế bào lympho, mô bào (đại thực bào), và tương bào, kèm theo tăng sinh và sưng tế bào nội mô ở các mức độ khác nhau, là các đặc trưng mô học của tổn thương giang mai giai đoạn I và II. Tương tự, xoắn khuẩn xuất hiện nhiều ở các tổn thương giang mai sớm và thường được thấy ở trong và xung quanh thành mạch máu và di chuyển từ lớp hạ bì tới lớp biểu bì.
Hầu hết những người mắc giang mai tiềm ẩn không tiến triển thành giang mai muôn, mặc dù khoảng 40% có tiến triển. Lập luận rằng miễn dịch qua trung gian tế bào đóng vai trò quan trọng trong việc kiểm soát T pallidum được hỗ trợ bởi quan sát cho thấy sự tiến triển thành giang mai thần kinh có thể’ thường gặp hơn ở những bệnh nhân đồng nhiễm HIV.
Dấu hiệu của gôm giang mai là các nốt trong da, gan, xương và tinh hoàn, bao gồm mô u hạt dài với trung tâm hoại tử. Gôm có tính phá hủy có thể’ dần dần thay thế mô bình thường. Hiếm gặp xoắn khuẩn trong những tổn thương này.
Giang mai thần kinh có thể xảy ra ở bất kỳ giai đoạn nào của bệnh giang mai và có thể xuất hiện ở tới 10% bệnh nhân mắc giang mai không được điều trị.[17] Giang mai thần kinh đặc trưng bởi viêm màng não âm ỉ, mạn tính và do treponeme xâm nhập vào hệ thần kinh trung ương. Các hội chứng giang mai thần kinh giai đoạn sớm thường do những ảnh hưởng lên mạch máu-màng não; giang mai thần kinh giai đoạn muộn có thể do những ảnh hưởng lên mạch máu- màng não hoặc do nhiễm trùng trực tiếp nhu mô não và tủy sống. Nhiễm trùng nhu mô tủy sống do T pallidum dẫn đến bệnh giang mai biến chứng thần kinh. Tình trạng này chủ yếu do mất cột sau. Xảy ra liệt nhẹ toàn thân với sự tổn thương nhu mô não kèm mất tế bào thần kinh.
Giang mai tim mạch đặc trưng bởi sự tổn thương động mạch chủ do các xoắn khuẩn gây ra tắc mạch nuôi động mạch chủ dẫn đến hoại tử lớp áo giữa của mạch máu. Viêm kéo dài và sẹo làm suy yếu thành động mạch chủ, dẫn đến phình động mạch, cũng như suy chức năng động mạch chủ và đau thắt ngực do hẹp lỗ động mạch vành.
Phân loại
Phân loại theo đường lây truyền
Bẩm sinh:
- Lây truyền giang mai từ mẹ sang thai nhi trong thai kỳ.
- Có thể’ dẫn đến thai chết lưu, sẩy thai hoặc hội chứng giang mai bẩm sinh.
- Được phân chia thành:
- Giang mai sớm (biểu hiện trước khi 2 tuổi)
- Giang mai muộn (biểu hiện lần đầu tiên > 2 năm sau khi sinh).
Giang mai mắc phải:
- Lây truyền qua quan hệ tình dục trực tiếp giữa người với người với cá nhân mắc giang mai sớm.
Bệnh giang mai mắc phải, được phân loại theo các giai đoạn nhiễm trùng
Bệnh giang mai giai đoạn I:
- Sự cấy truyền ban đầu Treponema pallidum gây ra nhiễm trùng tại chỗ.
- Xuất hiện dát. Tổn thương này thay đổi thành sẩn và sau đó là vết loét, tạo thành săng vào thời điểm 9 đến 90 ngày sau khi phơi nhiễm (thường 14 đến 21 ngày sau khi phơi nhiễm).
Bệnh giang mai giai đoạn II:
- Các đặc điểm xuất hiện 4 đến 8 tuần sau khi nhiễm giang mai giai đoạn I.
- Đặc trưng bởi xoắn khuẩn trong máu và khả năng lan rộng của T pallidum trên da và các mô khác.
Bệnh giang mai sớm tiềm ẩn:
- Bệnh nhiễm trùng không có triệu chứng chẩn đoán dựa trên cơ sở huyết thanh dương tính, mắc phải chưa đến 1 năm trước đó (theo tiêu chuẩn của Trung tâm Kiểm soát và Phòng Chống Dịch bệnh [CDC]), hoặc chưa đến 2 năm trước đó (theo tiêu chuẩn WHO).[2] [3]
- Tái phát thành giang mai giai đoạn II có thể xảy ra trong giai đoạn sớm của giang mai tiềm ẩn.
Bệnh giang mai tiềm ẩn muộn:
- Bệnh nhiễm trùng không có triệu chứng mắc phải trên 1 năm (theo tiêu chuẩn của CDC), hoặc trên 2 năm (theo tiêu chuẩn WHO).[2] [3]
- Bệnh nhân không được biết có huyết thanh âm tính trong vòng một năm vừa qua (theo tiêu chuẩn CDC), hoặc 2 năm (theo tiêu chuẩn WHO).[2] [3] Trong số 60% đến 70% bệnh nhân bị bệnh giang mai, không có ca bệnh nào tiến triển sang giang mai muộn (bệnh giang mai giai đoạn III).
Bệnh giang mai giai đoạn III:
- Khoảng 30% đến 40% người bị giang mai không được điều trị sẽ tiến triển thành giang mai giai đoạn III (có triệu chứng muộn).
- Đặc trưng bởi các biến chứng mạn tính ở các cơ quan đích, thường nhiều năm sau nhiễm trùng ban đầu.
- Bao gồm giang mai tim mạch, giang mai thần kinh và gôm giang mai.
Phòng ngừa
Ngăn ngừa sơ cấp
Quan hệ tình dục an toàn bằng cách sử dụng bao cao su làm giảm lây truyền giang mai mắc phải. [25] Tuy nhiên, quan hệ tình dục đường miệng là đường lây truyền bệnh quan trọng. Theo đó, sự lây truyền có thể’ xảy ra mặc dù có sử dụng bao cao su trong quan hệ tình dục thâm nhập.[15] [16] Không có bằng chứng có ý nghĩa cho thấy việc cắt bao quy đầu làm giảm tỷ lệ mắc giang mai.[26] Có các chương trình sàng lọc quốc gia thực hiện trước khi hiến máu nhân đạo và như một phần của chương trình chăm sóc trước sinh trong khi mang thai. Sàng lọc trước sinh nhằm mục đích xác định và điều trị phụ nữ không có triệu chứng, từ đó ngăn ngừa truyền bệnh qua nhau thai. [24]
Khám sàng lọc
Sàng lọc bệnh giang mai rất quan trọng vì những lý do sau đây:
- Nhiễm khuẩn giang mai thường không có triệu chứng nhưng khả năng lây truyền cao.
- Nếu không được điều trị bệnh sẽ gây ra tử vong cho thai nhi trong tử cung và tàn tật nghiêm trọng nhiều năm sau nhiễm trùng ban đầu.
- Có thể chữa khỏi nếu điều trị bệnh giang mai ở giai đoạn sớm, và điều trị ở giai đoạn sớm này còn nhằm mục đích ngăn chặn sự tiến triển của bệnh và tránh tiếp tục lây nhiễm.
- Bệnh giang mai cũng là một yếu tố quan trọng tạo thuận lợi cho việc lây truyền HIV.
Sàng lọc được thực hiện ở:
- Bệnh nhân không có triệu chứng có nguy cơ nhiễm bệnh
- Phụ nữ mang thai
- Người hiến máu.
Các xét nghiệm sàng lọc
Nhiều phòng thí nghiệm hiện đang sử dụng ‘phác đồ sàng lọc trình tự ngược’ bằng cách sử dụng xét nghiệm miễn dịch enzym (EIA) xoắn khuẩn, giúp xác định bệnh nhân mắc bệnh hiện chưa được điều trị và được điều trị không đầy đủ, và đồng thời các bệnh nhân có tiền sử bệnh giang mai được điều trị trước đó.[73] [74] Tuy nhiên, các kết quả EIA âm tính giả có thể’ xảy ra ở bệnh giang mai giai đoạn I thời kỳ ủ bệnh và giai đoạn sớm. Các kết quả EIA dương tính có thể xảy ra với nhiễm xoắn khuẩn lây nhiễm không phải qua đường tình dục khác (ví dụ như ghẻ cóc), và giang mai từng được điều trị.[75]
Nếu xét nghiệm sàng lọc đặc hiệu xoắn khuẩn dương tính, thì cần thực hiện thêm xét nghiệm không xoắn khuẩn, chẳng hạn như xét nghiệm VDRL hoặc xét nghiệm reagin huyết tương nhanh (RPR) để’ khẳng định chẩn đoán. Các xét nghiệm này cung cấp giá trị định lượng về mức độ hoạt động của bệnh (hiệu giá), để’ định hướng điều trị. Nếu xét nghiệm không xoắn khuẩn sau đó là âm tính, thì cần thực hiện xét nghiệm xoắn khuẩn khác để’ khẳng định kết quả của xét nghiệm ban đầu.[3]
Một phương pháp sàng lọc khác là sử dụng xét nghiệm không xoắn khuẩn (VDRL hoặc RPR) đã được CDC phê chuẩn làm xét nghiệm ban đầu. Các xét nghiệm dương tính cần được khẳng định bằng cách sử dụng xét nghiệm xoắn khuẩn vì kết quả dương tính giả có thể xảy ra do các nguyên nhân khác.
Tại các quốc gia nghèo nguồn lực và trong trường hợp không ở trong cơ sở khám chữa bệnh, xét nghiệm nhanh tại giường (theo khuyến cáo của Tổ chức Y tế Thế giới) có thể có vai trò quan trọng trong kiểm soát bệnh giang mai và ngăn ngừa các kết cục bất lợi liên quan đến giang mai trong thai kỳ.[76]
Sàng lọc tại cơ sở khám chữa bệnh lây truyền qua đường tình dục
Tại Hoa Kỳ, CDC đã thiết lập tiêu chuẩn rằng 90% trong số những người đến cơ sở khám chữa bệnh STD cần được xét nghiệm bệnh giang mai và > 90% những người được chẩn đoán STD khác cần được xét nghiệm.[6] Tại Anh Quốc, Hiệp hội Sức khỏe Tình dục và HIV Anh Quốc (BASHH) khuyến cáo rằng tất cả các bệnh nhân đến cơ sở khám chữa bệnh STD cần được sàng lọc bệnh giang mai.[77] Tất cả bệnh nhân mắc STD cần sàng lọc bệnh giang mai, cũng như các bệnh nhân có nguy cơ cao hơn mắc STD, không phân biệt nơi khám. Những người này bao gồm đồng tính nam (MSM), bệnh nhân HIV, những người có nhiều bạn tình, người hoạt động mại dâm, và người trao đổi tình dục lấy ma túy.[73] [78] [CDC: sexually transmitted disease surveillance, 2014]
Sàng lọc dân số trước sinh
Sàng lọc trước sinh đối với phụ nữ mang thai nhằm phát hiện phụ nữ mắc bệnh không có triệu chứng, cho phép điều trị cả mẹ và trẻ sơ sinh và ngăn chặn bệnh nhiễm khuẩn bẩm sinh. Bệnh giang mai không được điều trị hoặc điều trị không đầy đủ là yếu tố nguy cơ gây thai chết lưu. Có nhiều bằng chứng hỗ trợ mạnh mẽ việc sàng lọc và điều trị sớm như là biện pháp ngăn ngừa thai chết lưu hoặc bất thường khác.[79] [80] Bằng chứng từ các nghiên cứu sàng lọc rộng rãi đã hỗ trợ cho các bằng chứng trước đây về tính hiệu quả của việc sàng lọc bệnh giang mai trong thai kỳ để’ ngăn chặn giang mai bẩm sinh.[81] [82] [83] [84] Một thử nghiệm ngẫu nhiên theo cụm phát hiện rằng dịch vụ một cửa sàng lọc bệnh giang mai trước sinh tại Mông Cổ đã giúp làm giảm tỷ lệ giang mai bẩm sinh.[85] Quy trình này có mức độ liên quan cụ thể tại các khu vực có tỷ lệ lưu hành bệnh giang mai cao và có thể’ thực hiện xét nghiệm và điều trị tại giường. Sàng lọc tất cả phụ nữ mang thai để’ phát hiện nhiễm khuẩn giang mai được khuyến nghị bởi Nhóm Đặc trách về Dịch vụ Phòng bệnh của Hoa Kỳ, Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC), Tổ chức Y tế Thế giới (WHO) và Ủy ban Kiểm tra Quốc gia Anh Quốc (NSC).[2] [3] [62] [74] [81] [86] [NSC: the UK NSC recommendation on syphilis screening in pregnancy]
Cần thực hiện xét nghiệm huyết thanh giang mai ở tất cả phụ nữ mang thai trong lần khám thai đầu tiên. Cần sớm lặp lại xét nghiệm huyết thanh trong ba tháng cuối thai kỳ và lúc sinh nếu huyết thanh đã cho kết quả dương tính, hoặc nếu người mẹ có nguy cơ cao mắc bệnh giang mai.[3] Tình trạng huyết thanh bệnh giang mai của người mẹ cần được xác định trong thời gian mang thai và trước khi trẻ sơ sinh xuất viện.[3] Sàng lọc trước sinh là biện pháp tiết kiệm chi phí, ngay cả tại các khu vực có tỷ lệ lưu hành bệnh thấp. [WHO: baseline report on global sexually transmitted infection surveillance 2012] Phụ nữ sinh bị thai chết lưu cần được xét nghiệm giang mai. Tất cả phụ nữ mang thai mắc bệnh giang mai cũng cần được xét nghiệm HIV.[3]
Tầm soát nhóm bệnh nhân không có triệu chứng nguy cơ thấp
Không khuyến cáo sàng lọc nếu bệnh nhân không có triệu chứng và không có nguy cơ cao nhiễm bệnh giang mai. Do tỷ lệ mới mắc giang mai thấp trong quần thể’ chung và hệ quả là hiệu suất tầm soát thấp, nguy cơ gây hại tiềm tàng (ví dụ: do kết quả dương tính giả) của việc sàng lọc trong nhóm dân số có nguy cơ thấp có thể’ nhiều hơn lợi ích.[74]
Sàng lọc HIV và các bệnh lây truyền qua đường tình dục (STD) khác
Tất cả bệnh nhân mắc bệnh giang mai cần được sàng lọc các bệnh STD khác, bao gồm chlamydia, bệnh lậu, bệnh vi-rút lây truyền theo đường máu khác, chẳng hạn như viêm gan siêu vi B và C. Tất cả bệnh nhân mắc giang mai phải được xét nghiệm HIV.[78] Bệnh giang mai là một yếu tố quan trọng tạo điều kiện cho lây truyền HIV và tổng quan gần đây về dịch tễ học hiện tại của bệnh giang mai đã miêu tả dịch bệnh giang mai xảy ra ở đồng tính nam (MSM).[29] Tổng quan hệ thống và phân tích gộp dữ liệu từ Trung Quốc đã chứng minh sự gia tăng của tình trạng đồng nhiễm HIV – giang mai ở MSM từ 1,4% trong khoảng thời gian từ năm 2005 đến năm 2006 đến 2,7% trong khoảng thời gian từ năm 2007 đến năm 2008.[87] Đồng nhiễm cao không đồng đều ở MSM, đặc biệt là những người đang điều trị bằng thuốc kháng retrovirus.[20] Do đó khuyến khích xét nghiệm và điều trị ở bệnh nhân nhiễm HIV nghi ngờ cao mắc bệnh giang mai. Tại các khu vực địa lý có tỷ lệ lưu hành bênh HIV cao, các bệnh nhân mắc giang mai giai đoạn I cần được xét nghiệm HIV lại sau 3 tháng, ngay cả khi kết quả xét nghiệm HIV đầu tiên là âm tính.[3] Ở những bệnh nhân nhiễm HIV, các đáp ứng huyết thanh đối với nhiễm trùng có thể không điển hình, với hiệu giá cao, thấp hoặc biến động.
Ngăn ngừa thứ cấp
Tất cả bệnh nhân mắc bệnh giang mai cần được sàng lọc các bệnh STD khác, bao gồm chlamydia, bệnh lậu, HIV, và bệnh vi-rút lây truyền theo đường máu khác, chẳng hạn như viêm gan siêu vi B và C. Tất cả bệnh nhân mắc bệnh giang mai phải được tiêm vắc-xin viêm gan B. Bạn tình của bệnh nhân khẳng định mắc giang mai cần được sàng lọc và điều trị trước khi có kết quả xét nghiệm nếu có vấn đề trong theo dõi. Kháng sinh là thuốc điều trị duy nhất hiện có đối với giang mai.
Tăng cường các dịch vụ STD có thể có vai trò quan trọng trong kiểm soát STD và HIV.[107]
Điều trị dịch tễ khi đã có quan hệ tình dục với người bị nhiễm bệnh:[92] [93] [94]
- Người bị phơi nhiễm trong vòng 90 ngày trước khi có chẩn đoán giang mai giai đoạn I, giai đoạn II hay giang mai tiềm ẩn sớm ở bạn tình cần được điều trị trước khi có kết quả xét nghiệm, trên cơ sở họ có thể bị nhiễm bệnh ngay cả khi huyết thanh âm tính. Ước tính rằng có 30% đến 60% trong số các bạn tình của người mắc giang mai sớm sẽ phát triển thành giang mai.
- Người bị phơi nhiễm trong hơn 90 ngày trước khi có chẩn đoán giang mai giai đoạn I, giai đoạn II hay giang mai tiềm ẩn sớm ở bạn tình cần được điều trị nếu không có ngày xét nghiệm huyết thanh giang mai và nếu gặp vấn đề với việc theo dõi.
- Điều trị bạn tình lâu dài của bệnh nhân mắc bệnh giang mai tiềm ẩn phụ thuộc vào đánh giá lâm sàng và kết quả huyết thanh.
Các khoảng thời gian có nguy cơ:[3]
- Đối với giang mai giai đoạn I: phơi nhiễm 3 tháng trước khi điều trị, cộng với thời gian có triệu chứng.
- Đối với giang mai giai đoạn II: 6 tháng cộng với thời gian có triệu chứng.
- Đối với giang mai sớm tiềm ẩn: 1 năm.
Việc xác định và điều trị bệnh giang mai cần được sử dụng như một cơ hội để nâng cao nhận thức về tình dục an toàn, khuyến khích sử dụng bao cao su, và nêu bật các ảnh hưởng đến sức khỏe của các hành vi nguy cơ cao, chẳng hạn như sử dụng chất gây nghiện. Việc thưởng tiền mặt có điều kiện để khuyến khích thực hiện tình dục an toàn đã cho thấy hiệu quả tiềm năng tại vùng nông thôn Tanzania.[108]
Trong các trường hợp xâm hại tình dục, hướng dẫn tại Anh Quốc khuyến cáo cần xem xét các biện pháp dự phòng nếu kẻ tấn công được biết là mắc bệnh giang mai.[109]
Tại Hoa Kỳ, bệnh giang mai là bệnh cần khai báo trên toàn quốc, theo CDC. Người cung cấp thông tin cần liên hệ với sở y tế địa phương tại tiểu bang của mình để biết chi tiết.
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một bệnh nhân nam 27 tuổi có một vết loét không đau tại dương vật. Anh mới bắt đầu một mối quan hệ mới. Anh và bạn gái của mình đều không có triệu chứng. Khi khám, vết loét cứng và các hạch bạch huyết vùng bẹn cứng và sưng to vừa phải.
Tiền sử ca bệnh #2
Một bệnh nhân nam 30 tuổi biểu hiện khó nghe khi nói chuyện trong một căn phòng chật chội. Sau khi chuyển sang đo thính lực, anh được chẩn đoán mất thính lực tần số cao hai bên tai. Khi được hỏi thêm, anh cho biết tiền sử trước đây bị nứt hậu môn khoảng 10 tuần trước đó và lành một cách tự nhiên. Anh cũng mô tả có phát ban da nhẹ thoáng qua 2 tuần trước khi xuất hiện triệu chứng thính giác. Anh nói rằng anh có cảm giác mệt mỏi bất thường.
Các bài trình bày khác
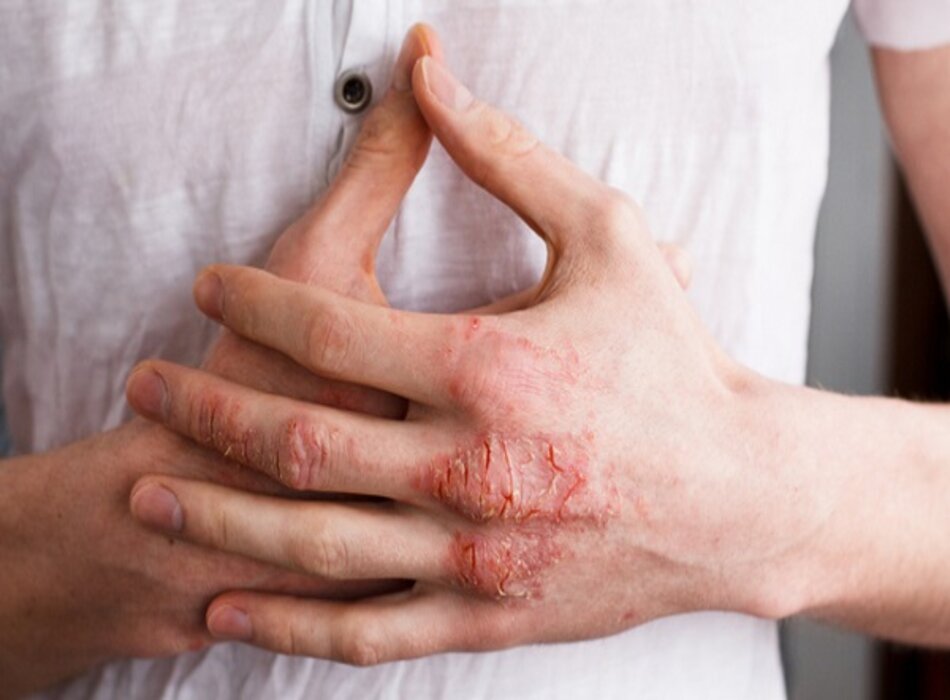
Săng (vết loét giang mai) của giang mai giai đoạn I thường là một vết loét sạch, đơn độc, không đau có nền cứng. Ít gặp hơn, có thể’ có nhiều vết loét hoặc các vết loét đau. Biểu hiện này có thể’ cho thấy tình trạng đồng nhiễm bệnh hạ cam hoặc herpes sinh dục. Các biểu hiện không thường gặp của giang mai giai đoạn II bao gồm tổn thương các cơ quan cụ thể’, như viêm gan, viêm mống mắt, viêm màng mạch võng mạc, viêm cầu thận, hội chứng thận hư, giang mai thần kinh có tổn thương dây thần kinh sọ (đặc biệt là dây thần kinh VIII), và viêm màng não.[4] Gôm là biểu hiện cực hiếm của giang mai muộn. Gôm giang mai (còn được gọi là giang mai giai đoạn III lành tính) thường ảnh hưởng đến da và xương nhưng có thể’ cũng ảnh hưởng đến các tạng, gây ra các tổn thương thâm nhiễm hoặc phá hủy và phì đại các tạng, cũng như gây thủng hoặc xẹp các cấu trúc bị ảnh hưởng.[Fig-2][Fig-3][Fig-4]
Cách tiếp cận chẩn đoán từng bước
Chẩn đoán bệnh giang mai dựa vào xét nghiệm sàng lọc quần thể có nguy cơ vào các thời điểm thích hợp. Nền tảng của chẩn đoán triệu chứng là vết loét bộ phận sinh dục không đau trong nhiễm trùng giai đoạn I.
Tiền sử cần bao gồm việc đặt câu hỏi về sự tồn tại của các yếu tố nguy cơ. Những người có nguy cơ nhiễm cao bao gồm những người có quan hệ tình dục với người nhiễm bệnh, đồng tính nam (MSM), người bị nhiễm HIV hay STD khác, những người có nhiều bạn tình, người hoạt động mại dâm và người sử dụng chất gây nghiện. Phụ nữ mang thai bị bệnh giang mai có nguy cơ truyền bệnh qua nhau thai cho thai nhi.
Dấu hiệu và triệu chứng của bệnh giang mai giai đoạn I
Nhiễm Treponema pallidum ban đầu gây ra nhiễm trùng tại chỗ và xuất hiện dát. Dát này phát triển thành sẩn và sau đó thành vết loét, tạo thành săng. Vết loét giang mai giai đoạn I thường không đau và xuất hiện tại vùng hậu môn sinh dục hoặc cổ tử cung. Săng xuất hiện vào thời điểm 9 đến 90 ngày sau phơi nhiễm (thường 14 đến 21 ngày sau phơi nhiễm). Nam giới hay phụ nữ có vết loét sinh dục không đau, rắn là gợi ý mạnh mẽ để chẩn đoán giang mai giai đoạn I.[27] Có thể’ không được bệnh nhân và bác sĩ khám phát hiện, và tự lành. Cũng có thể’ có sưng hạch theo vùng, cứng, rời rạc, không đau. Loét miệng có thể’ xảy ra trong nhiễm trùng giai đoạn I. Khi xuất hiện, các vết loét chỉ giới hạn trong miệng.[Fig-2][Fig-3]
Ở trường hợp không điển hình, vết loét có thể nhiều ổ và gây đau. Đồng nhiễm herpes sinh dục hoặc bệnh hạ cam có thể’ là nguyên nhân gây ra vết loét đau. Đồng nhiễm HIV có thể’ dẫn đến nhiều vết loét. Khoảng 30% bệnh nhân âm tính với kháng thể HIV và 70% bệnh nhân dương tính với kháng thể HIV mắc giang mai giai đoạn I có nhiều vết loét ở bộ phận sinh dục.
Bệnh giang mai giai đoạn II có triệu chứng
Bệnh nhân có thể’ tiến triển các đặc điểm của bệnh giang mai giai đoạn II 4 đến 8 tuần sau giang mai giai đoạn I. Biểu hiện của giang mai giai đoạn II rất đa dạng. Nhiễm trùng xoắn khuẩn lan toả có các biểu hiện đa cơ quan. Bệnh nhân có thể’ mô tả các triệu chứng cơ thể’ bao gồm sốt, khó chịu, đau cơ, hoặc đau khớp. Bệnh nhân cũng có thể’ phát hiện hạch to toàn thân. Các đặc điểm này có thể’ bị nhầm lẫn với bệnh gian phát do vi-rút hay nhiễm HIV nguyên phát. Có thể có ban dạng dát, sẩn, hoăc ban dát sẩn lan tỏa đối xứng toàn thân, thường cả lòng bàn tay và gan bàn chân. Phát ban cũng có thể xảy ra trên thân mình và da đầu. Đôi khi các nốt sần có thể bị loét. Có thể xảy ra loét niêm mạc toàn thân, gây ra các vết loét ‘dạng vết sên bò’ trên niêm mạc má, và vết trợt trên bộ phận sinh dục. Có thể có tổn thương giống như mụn cóc màu thịt ở vùng sinh dục, được gọi là sẩn ướt giang mai. Có thể tiến triển rụng tóc từng mảng. [Fig-5][Fig-6][Fig-7][Fig-8]
Biểu hiện ít gặp bao gồm tổn thương nội tạng đặc hiệu. Các triệu chứng bao gồm đau đầu, phản ứng màng não, mất thính lực, co giật hoặc bệnh lý thần kinh gợi ý tổn thương thần kinh. Giang mai thần kinh có thể xảy ra ở bất kỳ giai đoạn nào của bệnh giang mai và có thể xuất hiện tới 10% bệnh nhân giang mai không được điều trị.[17] Các thay đổi về thị lực do viêm mống mắt, viêm màng bồ đào và viêm hắc võng mạc do giang mai ban đầu có thể tới các cơ sở nhãn khoa.[28] Viêm mạch do giang mai giai đoạn II có thể’ gây ra hội chứng thận hư, viêm cầu thận hoặc viêm gan.
Có đến 25% trong số những người không được điều trị giang mai giai đoạn II tiếp tục tiến triển các đợt bệnh giang mai tái phát. Triệu chứng bao gồm phát ban và sốt. Các đợt tái phát hiếm khi xảy ra lâu hơn 1 năm sau khi mắc phải bệnh giang mai.
Bệnh giang mai tiềm ẩn không có triệu chứng
Bệnh giang mai tiềm ẩn được định nghĩa khi huyết thanh dương tính không kèm theo các đặc điểm lâm sàng của giang mai. Bệnh giang mai tiềm ẩn sớm được định nghĩa là nhiễm trùng không triệu chứng chỉ được chẩn đoán trên cơ sở huyết thanh dương tính, mắc phải chưa đến 1 năm trước đó (theo tiêu chuẩn của Trung tâm Kiểm soát và Phòng chống dịch bệnh [CDC]), hoặc chưa đến 2 năm trước đó (theo WHO).[2] [3] Tái phát giang mai giai đoạn II có thể xuất hiện trong giai đoạn tiềm ẩn sớm.
Bệnh giang mai tiềm ẩn muộn được định nghĩa là bệnh nhiễm trùng không triệu chứng mắc phải trên 1 năm (theo CDC), hoặc trên 2 năm (theo WHO).[2] [3] Bệnh nhân không được biết có huyết thanh âm tính trong năm vòng 1 năm (CDC), hoặc 2 năm (WHO).[2] [3] Trong số 60% đến 70% người bị bệnh giang mai, không có ca bệnh nào tiến triển thành nhiễm trùng giai đoạn muộn có triệu chứng (bệnh giang mai giai đoạn III).
Dấu hiệu và triệu chứng của bệnh giang mai giai đoạn III (muôn)
Khoảng 30% đến 40% người bị giang mai không được điều trị sẽ tiến triển thành giang mai giai đoạn III (có triệu chứng muộn). Bệnh đặc trưng bởi các biến chứng mạn tính ở các cơ quan đích, thường nhiều năm sau khi nhiễm trùng ban đầu. Có thể’ nghi ngờ chẩn đoán từ tiền sử bao gồm các đặc điểm của giai đoạn bệnh trước đó và sự hiện diện của các yếu tố nguy cơ. Giang mai thần kinh có thể liên quan đến tổn thương cột sau tủy sống, gây ra hội chứng cột sau được gọi là giang mai thần kinh. Khuyến cáo tham vấn ý kiến chuyên khoa thần kinh hoặc tâm thần. Các đặc điểm của giang mai thần kinh bao gồm:
- Thất điều
- Mất kiểm soát cơ thắt hậu môn và bàng quang
- Đồng tử Argyll-Robertson
- Mất phản xạ
- Mất cảm giác cột sau (mất cảm giác rung và cảm thụ bản thể’/vị trí)
- Dấu hiệu Romberg.
Tổn thương não gây ra một loạt các hội chứng, bao gồm suy giảm nhận thức và vận động, đôi khi được gọi chung theo thuật ngữ rộng là ‘liệt nhẹ toàn thân’. Các đặc điểm của liệt nhẹ toàn thân có thể bao gồm:
- Thay đổi tính cách
- Suy giảm trí nhớ
- Khí sắc thay đổi
- Lú lẫn
- Co giật
- Run cơ
- Đồng tử Argyll-Robertson.
Giang mai tim mạch thường ảnh hưởng đến gốc động mạch chủ, gây viêm động mạch chủ, dẫn đến hở van động mạch chủ. Có thể phát sinh đau thắt ngực do hẹp lỗ động mạch vành. Hoại tử lớp giữa động mạch chủ có thể gây ra phình động mạch chủ. Tiếng thổi của hở van động mạch chủ và/hoặc các triệu chứng và dấu hiệu của suy tim hoặc phình động mạch chủ khi khám lâm sàng đòi hỏi ý kiến chuyên khoa tim mạch.
Gôm giang mai (còn được gọi là giang mai giai đoạn III lành tính) ảnh hưởng đến da và các tạng, gây ra các tổn thương thâm nhiễm hoặc phá hủy và phì đại các tạng, cũng như gây ra thủng hoặc xẹp các cấu trúc bị ảnh hưởng. Các nốt chưa các mô hạt cứng với trung tâm hoại tử. Cấu trúc gôm phá hủy mô có thể từ từ thay thế mô lành. Gôm là biểu hiện rất hiếm gặp của giang mai giai đoạn muộn, với biểu hiện phổ biến nhất là loét da mạn tính và thâm nhiễm dạng nốt.[Fig-4]
Đồng nhiễm HIV
Bệnh giang mai là một yếu tố quan trọng tạo điều kiện cho lây truyền HIV. Tổng quan của dịch tễ học hiện nay về bệnh giang mai đã miêu tả dịch giang mai xảy ra ở nhóm đồng tính nam (MSM).[29] Một số lượng không đồng đều MSM cao đồng nhiễm HIV, đặc biệt là những người đang điều trị bằng thuốc kháng retrovirus.[20] Sự hiện diện của HIV có thể’ thay đổi biểu hiện của bệnh giang mai.[30]
- Bệnh giang mai giai đoạn I: nhiều vết loét lớn hơn và gây đau.
- Bệnh giang mai giai đoạn II: thường gặp các vết loét bộ phận sinh dục hơn và hiệu giá cao hơn khi xét nghiệm RPR và xét nghiệm VDRL.
- Có thể tiến triển nhanh hơn thành giang mai thần kinh.
- Các đáp ứng huyết thanh với nhiễm trùng có thể không điển hình.[28]
Dấu hiệu và triệu chứng của giang mai bẩm sinh
Bệnh giang mai bẩm sinh xảy ra khi thai nhi mắc phải nhiễm trùng qua nhau thai từ mẹ. Có thể dẫn đến thai chết lưu, sẩy thai hoặc hội chứng giang mai bẩm sinh. Các dấu hiệu trong tử cung như phù thai nhi có thể’ được phát hiện bằng quét siêu âm. Biểu hiện sau khi sinh được chia thành các giai đoạn sớm và muộn; biểu hiện sớm xảy ra trong 2 năm đầu đời, và biểu hiện muôn xảy ra sau 2 tuổi.
Chẩn đoán bệnh giang mai bẩm sinh là chẩn đoán nghi ngờ, có xem xét nhiều yếu tố khác nhau, bao gồm:[3] [31]
- Xác định giang mai ở người mẹ
- Người mẹ được điều trị đầy đủ
- Có bằng chứng lâm sàng, cận lâm sàng, hoặc chẩn đoán hình ảnh về bệnh giang mai ở trẻ nhũ nhi (xét nghiệm cần bao gồm nồng độ huyết thanh không xoắn khuẩn của bà mẹ và trẻ sơ sinh sử dụng cùng xét nghiệm, tốt hơn là được thực hiện tại cùng phòng thí nghiệm).
Hầu hết các dấu hiệu lâm sàng không thể nhìn thấy khi sinh, nhưng thường xuất hiện trong vòng 3 tháng. Có thể xuất hiện viêm mũi nhiễm khuẩn nặng có thể’ có mủ hoặc lẫn máu, có thể’ kéo dài và là một trong những dấu hiệu sớm nhất.[31] Các dấu hiệu sớm khác (< 2 tuổi) bao gồm gan to/gan lách to, viêm cầu thận và hội chứng thận hư, hạch to toàn thân, tổn thương hệ thần kinh trung ương, bao gồm bất thường dịch não tủy và viêm màng não do giang mai, và tổn thương xương như viêm xương sụn.[32] [31] Phát ban trên da ở trẻ sơ sinh có thể xảy ra và có thể tương tự như phát ban của giang mai giai đoạn II ở người lớn. Nó cũng có thể’ lan rộng hơn, có bọng nước hoặc hoại tử hoặc bong vảy. Ban đầu, phát ban có thể là phát ban phỏng nước với các mụn nhỏ xuất hiện trên lòng bàn tay và gan bàn chân. Sau đó, phát ban dạng ban đỏ hoăc dát sẩn, thường có màu đồng, có thể’ xuất hiện trên mặt, lòng bàn tay và gan bàn chân. Viêm dây rốn hoại tử (viêm dây rốn) là dấu hiệu rõ ràng để’ chẩn đoán giang mai bẩm sinh và thường được phát hiện ở trẻ sơ sinh thiếu tháng chết lưu, hoặc chết trong vòng một vài tuần sau khi sinh. Dây rốn có biểu hiện đặc hiệu được gọi là dây rốn hình ‘cột đỏ trắng’ là kết quả của tình trạng viêm cấu trúc nền của dây rốn.[32] [33] [Fig-9][Fig-10]
Bệnh giang mai mắc phải sau sinh làm dấy lên nghi ngờ về lạm dụng tình dục trẻ em, nên cần được xét nghiệm thêm.[34] Tuy nhiên, giang mai bẩm sinh không được điều trị có thể’ biểu hiện muốn và việc phân biệt tình trạng bệnh này với giang mai mắc phải sau sinh là rất quan trọng. Nó có một số biểu hiện khác biệt: viêm giác mạc mô kẽ, răng cửa giữa hình chêm, có vết lõm (răng Hutchinson), điếc do dây thần kinh VIII (gọi chung là tam chứng Hutchinson), hộp sọ có bướu trán, cẳng chân cong về phía trước (cẳng chân Saber), biến dạng mũi hình yên ngựa, hoặc khớp Clutton (sưng đầu gối không đau đối xứng).[31][Fig-12][Fig-13][Fig-14]
Xét nghiệm ban đầu tràng giang mai mắc phải: các xét nghiệm vi thể
Không thể’ tiến hành nuôi cấy Treponema pallidum trong ống nghiệm. Cần thực hiện soi kính hiển vi nền đen đối với tổn thương da để xác định T pallidum, nhưng xét nghiệm này có thể không có bên ngoài môi trường chuyên khoa. Tổn thương được làm sạch và cạo tổn thương bằng băng gạc cho đến khi xuất hiện dịch tiết thanh dịch, dịch này sau đó được lấy rồi phết lên lam kính. Xác định T pallidum từ bệnh phẩm cho phép chẩn đoán ngay lập tức. Riêng kết quả âm tính là không đủ để’ loại trừ nhiễm trùng do việc thu thập xoắn khuẩn phụ thuộc vào người thực hiện. Tổn thương được coi là âm tính đối với T pallidum nếu kết quả kính hiển vi trong 3 ngày khác nhau đều âm tính.[35] [36] Độ nhạy của kính hiển vi nền đen với vết loét ở bộ phận sinh dục là 74% đến 86% và độ đặc hiệu là 85% đến 100%.[35] [37] [38] [39] Đối với giang mai giai đoạn II, soi kính hiển vi nền đen có thể dương tính với các tổn thương da hoặc tổn thương loét hậu môn sinh dục. Tuy nhiên, gôm ở giang mai muộn có rất ít T pallidum có thể’ nhận diện, nếu có. Cũng cần thực hiện soi kính hiển vi nền đen trên tổn thương hoặc dịch tiết mũi bất kỳ ở trẻ sơ sinh có khả năng mắc bệnh giang mai bẩm sinh.
Xét nghiệm ban đầu để phát hiện giang mai mắc phải: các xét nghiệm huyết thanh
Cũng cần thực hiện xét nghiệm huyết thanh giang mai nếu xuất hiện một vết loét rất đáng ngờ, ngay cả khi kết quả kính hiển vi nền đen là âm tính. Hiện nay, hầu hết xét nghiệm sàng lọc bệnh giang mai được thực hiện bằng cách sử dụng xét nghiệm xoắn khuẩn, không giống như phương pháp tiếp cận trước đây là sử dụng các xét nghiệm không xoắn khuẩn để sàng lọc. Xét nghiệm xoắn khuẩn bao gồm:[14]
- Xét nghiệm miễn dịch enzyme (EIA) xoắn khuẩn
- Xét nghiệm ngưng kết hạt T pallidum (TPPA)
- Xét nghiệm ngưng kết hồng cầu T pallidum (TPHA)
- Xét nghiệm hấp thụ kháng thể huỳnh quang (FTA-ABS)
- Xét nghiệm immunocapture (ICA) (bắt kháng thể’).
Đây là những xét nghiệm huyết thanh đặc hiệu xoắn khuẩn, là các xét nghiệm dựa trên kháng nguyên, và kết quả dương tính trong thời gian dài nếu mắc bệnh hiện tại hoặc trước đây. Những xét nghiệm này thường chỉ dương tính khi mắc bệnh giang mai. Tuy nhiên, chúng cũng dương tính khi mắc các bệnh do nhiễm các xoắn khuẩn khác, chẳng hạn như ghẻ cóc. Có thể’ có kết quả dương tính giả từ các xét nghiệm xoắn khuẩn, do đó kết quả dương tính cần được khẳng định bởi một loại xét nghiệm xoắn khuẩn khác. Các kết quả EIA âm tính giả có thể’ xảy ra trong thời kỳ ủ bệnh và giang mai giai đoạn I sớm. Thường cần 3 tuần để xét nghiệm IgG/IgM EIA trở nên dương tính sau khi nhiễm T pallidium. Xét nghiệm thường được sử dụng để sàng lọc là EIA.
Ngoài các xét nghiệm xoắn khuẩn, cần thực hiện xét nghiệm không xoắn khuẩn để khẳng định nhiễm trùng. Xét nghiệm không xoắn khuẩn bao gồm:[3] [40] [41]
- Xét nghiệm VDRL
- Xét nghiệm reagin huyết tương nhanh (RPR)
- Xét nghiệm dựa trên cardiolipin.
Xét nghiệm không xoắn khuẩn đưa ra phát hiện gần đúng về bệnh hoạt động và có thể’ được sử dụng để’ theo dõi đáp ứng điều trị.[42] [43] [44] [45] [46] Cần sử dụng cùng xét nghiệm huyết thanh để so sánh trực tiếp (ví dụ: VDRL hoặc RPR, nhưng không phải cả hai). Thay đổi hiệu giá gấp 4 lần, tương đương với thay đổi khi tỷ lệ pha loãng mỗi 2 lần (ví dụ: từ 1:16 đến 1:4 hoặc từ 1:8 đến 1:32), cho thấy sự khác biệt lâm sàng quan trọng giữa 2 kết quả xét nghiệm không xoắn khuẩn. RPR là xét nghiệm được lựa chọn. Hiệu giá RPR và VDRL thường giảm hoặc trở thành không phản ứng khi điều trị hiệu quả. Hiếm khi thấy hiệu giá bằng 32 hoặc cao hơn ở bệnh nhiễm trùng được điều trị đầy đủ. Mặc dù được điều trị đầy đủ, một số bệnh nhân vẫn duy trì hiệu giá kháng thể’ dương tính ở mức thấp trong một thời gian dài, được gọi là phản ứng kháng huyết thanh. Dương tính giả có thể’ xảy ra do sự xuất hiện một loạt các tình trạng khác (ví dụ: mang thai, rối loạn tự miễn và nhiễm trùng). Xét nghiệm với kết quả âm tính giả đôi khi có thể’ xảy ra trong mẫu bệnh phẩm không pha loãng (hiện tượng vùng ức chế). Cardiolipin là lipid quan trọng của T pallidum. Các nồng độ kháng thể kháng lipid này có xu hướng tăng và giảm theo tải lượng T pallidum trong cơ thể.
Thời kỳ ủ bệnh (khoảng thời gian thông thường sau nhiễm trùng đến khi xét nghiệm trở nên dương tính) đối với xét nghiệm xoắn khuẩn và không xoắn khuẩn là như sau.
Xét nghiệm xoắn khuẩn
- EIA: 3 tuần
- TPPA: 4 đến 6 tuần
- TPHA: 4 đến 6 tuần.
Xét nghiệm không xoắn khuẩn
- RPR: 4 tuần
- VDRL: 4 tuần.
Xét nghiệm PCR T pallidum (mẫu lấy trực tiếp từ tổn thương) để chẩn đoán giang mai sớm đang ngày càng được sử dụng rộng rãi; xét nghiệm này có độ nhạy và đặc hiệu ở những bệnh nhân có các tổn thương loét ở giai đoạn I và II.
Ở bệnh giang mai giai đoạn II, tất cả bệnh nhân sẽ có các xét nghiệm huyết thanh giang mai dương tính mạnh. Xét nghiệm RPR hoặc VDRL âm tính giả đôi khi có thể’ xảy ra trong mẫu bệnh phẩm không pha loãng (hiện tượng vùng ức chế). Hoạt tính huyết thanh trễ hoặc huyết thanh không xoắn khuẩn âm tính giả có thể’ hiếm khi xảy ra nếu đồng nhiễm HIV.[28] [47] [48]
Bệnh giang mai tiềm ẩn muộn và sớm không triệu chứng có thể’ được phát hiện dưới dạng một phần của xét nghiệm sàng lọc máu (ví dụ: trước khi hiến máu). EIA giang mai sẽ cho kết quả dương tính. Ở bệnh giang mai tiềm ẩn muộn, các xét nghiệm xoắn khuẩn đều dương tính. Ở bệnh giang mai giai đoạn III, huyết thanh dương tính sẽ gợi ý chẩn đoán đã nghi ngờ từ tiền sử và các dấu hiệu lâm sàng.
Xét nghiệm tại giường (POC) với xoắn khuẩn hoặc kết hợp kháng thể’ xoắn khuẩn/không xoắn khuẩn đã được đánh giá trong bối cảnh các khu vực nguy cơ cao, nơi mà chẩn đoán nhanh và sớm có thể’ quan trọng hơn độ chính xác. Một số thử nghiệm lâm sàng đã cho thấy triển vọng[49] và xét nghiệm tại giường đã được khuyến cáo như là một phần của chiến lược của Tổ chức Y tế Liên châu Mỹ (Pan American Health Organization, PAHO) để chẩn đoán và điều trị bệnh giang mai.[50] Riêng kết quả dương tính đối với kháng thể xoắn khuẩn là không đủ để phân biệt giữa nhiễm trùng hiện tại, trong quá khứ, hoặc nhiễm trùng được điều trị.
CDC tiếp tục khuyến cáo sử dụng các xét nghiệm không xoắn khuẩn để’ sàng lọc bệnh giang mai, vì các xét nghiệm này luôn dương tính cả khi bên hoạt động hoặc bệnh không được điều trị (trừ vài tuần nhiễm trùng đầu tiên). Các xét nghiệm xoắn khuẩn dương tính ở bệnh nhân bị bệnh được điều trị, và như vậy có thể gây ra sự lo lắng hay nhầm lẫn cho cả bác sĩ và bệnh nhân khi các kết quả là ‘dương tính’ với giang mai do đã điều trị phù hợp mà không cần yêu cầu can thiệp thêm. Khi sử dụng cách tiếp cận này sẽ gặp nhiều trường hợp dương tính giả hơn. Việc sử dụng xét nghiệm xoắn khuẩn như bước sàng lọc đầu tiên (còn gọi là ‘sàng lọc trình tự ngược’) đã được tiến hành trong nhiều phòng thí nghiệm chỉ vì đây là biện pháp tiết kiệm thời gian và chi phí.[31] [51] [52] Điều quan trọng là các bác sĩ cần nhận ra rằng, không giống như các xét nghiệm sàng lọc trước đây phát hiện bệnh giang mai bằng RPR hoặc VDRL, các xét nghiệm sàng lọc hiện tại đối với bệnh giang mai không tự động gợi ý nhiễm giang mai hoạt động.
Các xét nghiệm thêm với giang mai mắc phải
Chọc dò tủy sống và xét nghiệm dịch não tủy phải được thực hiện ở mọi bệnh nhân có các bằng chứng lâm sàng của giang mai thần kinh (ví dụ: đau đầu, dấu hiêu màng não, triệu chứng mắt hoặc thính giác, liệt dây thần kinh sọ, suy giảm vận động hoặc cảm giác, co giật, hoặc rối loạn chức năng nhận thức).[3] Có thể’ xảy ra tổn thương thần kinh trung ương ở bất kỳ giai đoạn nào của giang mai và có thể bao gồm tổn thương màng não không triệu chứng cho đến sa sút trí tuệ và bệnh thần kinh cảm giác. Trước hết, cần thực hiện chụp CT hoặc MRI nếu có lo ngại tăng áp lực nội sọ. Chọc dò tủy sống cũng được chỉ định nếu chẩn đoán giang mai khi có đồng nhiễm HIV. Giang mai thần kinh được gợi ý bằng:[27]
- Số lượng bạch cầu CSF (dịch não tủy) > 10 tế bào/mm A 3 (10 x 10 A 6 tế bào/L)
- Protein CSF >50 mg/dL (0,50 g/L)
- Xét nghiệm VDRL CSF dương tính.
CSF cũng sẽ cho biết xét nghiệm xoắn khuẩn TPHA, TPPA hoặc FTA-ABS dương tính.[27] [53] [54] [55] Kết quả xét nghiệm CSF-TPHA không phản ứng thường loại trừ giang mai thần kinh. Không có khả năng bị tổn thương thần kinh khi xét nghiệm TPHA hoặc TPPA dịch não tủy với hiệu giá < 1:320. Cần lặp lại xét nghiệm dịch não tủy 6 tháng một lần cho đến khi số lượng bạch cầu về mức bình thường nếu số lượng bạch cầu tăng cao ở mẫu ban đầu.
[VIDEO: Diagnostic lumbar puncture in adults: animated demonstration ]Cần chụp XQ ngực thẳng ở những người bị giang mai không xác định thời gian hay ở những người đã mắc bệnh giang mai trong hơn 2 năm, cho dù họ có các triệu chứng tim mạch hay không. Kỹ thuật này có thể’ phát hiện phình động mạch chủ hoặc vôi hóa động mạch chủ nếu có. Bệnh nhân nghi ngờ có hở van động mạch chủ, suy tim hoặc phình động mạch chủ sẽ cần phải thực hiện cả XQ ngực thẳng và siêu âm tim. Tất cả bệnh nhân mắc giang mai đều cần được xét nghiệm HIV. Tại các khu vực địa lý có tỷ lệ lưu hành HIV cao, bệnh nhân mắc giang mai giai đoạn I cần được xét nghiệm HIV lại sau 3 tháng, ngay cả khi kết quả xét nghiệm HIV đầu tiên là âm tính.[3] Do đó ngưỡng thấp trong xét nghiệm và điều trị giang mai ở bệnh nhân nhiễm HIV được khuyên dùng.
Các xét nghiệm ban đầu phát hiện giang mai bẩm sinh
CDC đã công bố các khuyến cáo liên quan đến các xét nghiệm huyết thanh cần thiết trong việc chẩn đoán giang mai bẩm sinh.[3] [31] Cần thực hiện xét nghiệm huyết thanh giang mai ở tất cả phụ nữ mang thai trong lần khám thai đầu tiên.[62] Cần sớm lặp lại xét nghiệm huyết thanh trong ba tháng cuối thai kỳ và lúc sinh nếu huyết thanh đã cho kết quả dương tính, hoặc nếu người mẹ có nguy cơ cao mắc phải bệnh giang mai. Tình trạng huyết thanh giang mai của người mẹ cần được xác định trong thời gian mang thai và trước khi trẻ sơ sinh xuất viện.[3] Phụ nữ sinh con bị chết lúc đẻ cần được xét nghiệm bệnh giang mai. Tất cả phụ nữ mang thai mắc bệnh giang mai cũng cần được xét nghiệm HIV. Tất cả trẻ nhũ nhi có mẹ có huyết thanh dương tính cần được xét nghiệm không xoắn khuẩn (VDRL hoặc RPR), xét nghiệm này cần được thực hiện trên huyết thanh của trẻ sơ sinh chứ không phải trên máu cuống rốn.
Các xét nghiệm khác phát hiện giang mai bẩm sinh
Phụ nữ mang thai nghi ngờ mắc giang mai cần được siêu âm thai nhi. Việc mắc giang mai của thai hoặc nhau thai (ví dụ, gan to, cổ trướng và phù) cho thấy nguy cơ thất bại cao hơn trong điều trị thai nhi.[63]
Sau khi sinh, CDC khuyến cáo thực hiện các xét nghiệm như chọc dò tủy sống kèm phân tích dịch não tủy gồm đếm số lượng bạch cầu, protein và VDRL, công thức máu và các xét nghiệm khác khi có chỉ định lâm sàng (như XQ ngực thẳng, siêu âm sọ, chụp x-quang xương dài, xét nghiệm chức năng gan, đáp ứng thính giác thân não) trong các trường hợp sau đây:[3]
- Trẻ sơ sinh (< 1 tháng tuổi) đã được khẳng định hoặc có khả năng cao mắc bệnh, kèm:
- Khám lâm sàng bất thường phù hợp với giang mai bẩm sinh
- Hiệu giá huyết thanh không xoắn khuẩn định lượng trong huyết thanh cao hơn 4 lần so với hiệu giá của mẹ hoăc
- Xét nghiệm kính hiển vi nền đen hoăc kháng thể’ huỳnh quang dịch cơ thể’ dương tính.
- Trẻ sơ sinh (<1 tháng tuổi) có kết quả khám lâm sàng bình thường và có hiệu giá huyết thanh không xoắn khuẩn định lượng trong huyết thanh bằng hoăc ít hơn 4 lần so với hiệu giá của mẹ kèm:
- Người mẹ không được điều trị, được điều trị không đầy đủ, hoặc không có bằng chứng là đã được điều trị hoặc
- Người mẹ đã được điều trị bằng erythromycin hoặc phác đồ không phải penicillin khác hoặc
- Người mẹ được điều trị chưa đầy 4 tuần trước khi sinh.
- Trẻ em trên 1 tháng tuổi với các xét nghiệm huyết thanh phản ứng và có nguy cơ mắc giang mai bẩm sinh. Các trẻ này cũng cần phải được xét nghiệm HIV.
Các yếu tố nguy cơ
Thường gặp
Quan hệ tình dục với người bị nhiễm bệnh
- Nguy cơ mắc giang mai sau khi quan hệ tình dục với người mắc bệnh giang mai giai đoạn I và II là từ 30% đến 60%.[18] [19]
Nam có quan hệ tình dục đồng giới
- Nguy cơ cao hơn, đặc biệt nếu những người này cũng đồng nhiễm HIV, sử dụng chất gây nghiện như methamphetamine (metamfetamine), hoặc có nhiều bạn tình thường xuyên.[20] [21]
Sử dụng chất gây nghiện
- Liên quan do trao đổi tình dục và tiền bạc lấy chất gây nghiện, đặc biệt là cocaine dạng đá.[22] [23]
Người hoạt động mại dâm
- Liên quan do trao đổi tình dục và tiền bạc lấy chất gây nghiện, đặc biệt là cocaine dạng đá.[22] [23]
Nhiều bạn tình
- Liên quan đến tất cả các bệnh lây truyền qua đường tình dục.
- Quan trọng trong dịch tễ học giang mai.[20]
Người nhiễm HIV hoặc các bệnh lây truyền qua đường tình dục khác
- Tất cả bệnh nhân mắc STD cần sàng lọc giang mai, cũng như các bệnh nhân có nguy cơ cao hơn mắc STD, không phân biệt nơi khám.
Bệnh giang mai trong khi mang thai (nguy cơ giang mai bẩm sinh).
- Thai nhi nhiễm bệnh từ người mẹ không có triệu chứng.
- Có thể dẫn đến thai chết lưu, sẩy thai hoặc hội chứng giang mai bẩm sinh.
- Sàng lọc trước khi sinh nhằm mục đích xác định và điều trị phụ nữ không có triệu chứng, từ đó ngăn ngừa truyền bệnh qua nhau thai. [24]
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các nhóm nguy cơ bao gồm người có quan hệ tình dục với người bị nhiễm bệnh, đồng tính nam, người sử dụng chất gây nghiện, người hoạt động mại dâm, người có nhiều bạn tình, và người nhiễm HIV hoặc bệnh lây truyền qua đường tình dục khác.
- Phụ nữ mang thai bị giang mai có nguy cơ truyền bệnh qua nhau thai cho thai nhi.
Loét sinh dục (thường gặp)
- Ban đầu là dát, rồi phát triển thành sẩn và sau đó là loét rồi tạo thành săng. [Fig-2][Fig-3]
- Thông thường xuất hiện ở vùng hậu môn sinh dục 14-21 ngày sau khi phơi nhiễm (nhiễm trùng giai đoạn I).
- Thông thường chai cứng, đơn độc và không đau.
- Ở trường hợp không điển hình, có thể có nhiều và đau.
- Đồng nhiễm với herpes sinh dục hoặc bệnh hạ cam cũng có thể khiến vết loét đau. Nhiễm HIV có thể gây ra nhiều vết loét.
- Các vết trợt trên bộ phận sinh dục cũng có thể’ xuất hiện trong giang mai giai đoạn II.[Fig-8]
Bệnh hạch bạch huyết (thường gặp)
- Hạch vùng cứng, to vừa phải kèm vết loét cổ điển của giang mai trong nhiễm trùng giai đoạn I.
- Có thể xuất hiện hạch to toàn thân trong giang mai giai đoạn II.
Phát ban lan tỏa (thường gặp)
- Có thể có dát, sẩn, hoăc ban dát sẩn đối xứng trong giang mai giai đoạn II.[Fig-5][Fig-7]
- Thường lan rộng với tổn thương niêm mạc.
- Có thể bong vảy.
- Thường không ngứa, xuất hiên trên thân mình, lòng bàn tay, lòng bàn chân và da đầu.
- Ở bệnh nhân da đen có thể gây ngứa.
- Có thể đi kèm tiền sử có các triệu chứng cơ thể, chẳng hạn như sốt và khó chịu.
- Thường khởi phát trong 6 đến 12 tuần sau khi phơi nhiễm.
- Có đến 25% trong số những người không được điều trị giang mai giai đoạn II xuất hiện các đợt tái phát phát ban và sốt.
- Phát ban cũng xảy ra ở giang mai bẩm sinh.
Các triệu chứng thể tạng (thường gặp)
- Chẳng hạn như sốt, khó chịu, đau cơ và đau khớp với giang mai giai đoạn II.
- Có thể bị nhầm lẫn với nhiễm HIV tiên phát hay bệnh gian phát do vi-rút khác.
- Có đến 25% trong số những người không được điều trị giang mai giai đoạn II xuất hiện các đợt tái phát phát ban và sốt.
Mệt mỏi (thường gặp)
- Là kết quả của giang mai tim mạch (bệnh giai đoạn III), có thể dẫn đến suy tim.
- Cũng có thể là triệu chứng cơ thể ở giang mai giai đoạn II.
Viêm mũi (giang mai bẩm sinh) (thường gặp)
- Dấu hiệu của giang mai bẩm sinh.
- Dịch tiết ra có thể có mủ và lẫn máu.
Gan lách to (bệnh giang mai bẩm sinh) (thường gặp)
- Dấu hiệu của giang mai bẩm sinh.
- Thường kết hợp với các dấu hiệu nhiễm trùng lan tỏa khác (phát ban, loét niêm mạc).
Rụng tóc từng mảng (không thường gặp)
- Có thể xuất hiện ở giang mai giai đoạn II.
Sẩn ướt giang mai (không thường gặp)
- Nốt sần nổi trên da, hoặc phẳng, tròn hoặc hình bầu dục được bao phủ bởi dịch tiết màu xám.
- Dấu hiệu trong giang mai giai đoạn II.
- Có thể có xuất hiện ở các vùng ẩm ướt của đáy chậu.
- Có thể bị nhầm lẫn với mụn cóc sinh dục.
Suy giảm trí nhớ, thay đổi khí sắc, lú lẫn hoặc sa sút trí tuệ (không thường gặp)
- Các dấu hiệu có thể’ xuất hiện ở giang mai thần kinh.
- Tổn thương não ở giang mai giai đoạn III gây ra một loạt các hội chứng, bao gồm suy giảm nhận thức và vận động, đôi khi được gọi chung theo thuật ngữ rộng là liệt nhẹ toàn thân.
Rối loạn thị giác (không thường gặp)
- Suy giảm thị lực có thể’ là đặc điểm biểu hiện của viêm mống mắt hoặc viêm màng bồ đào do giang mai, xảy ra trong nhiễm trùng giai đoạn II.
Đồng tử Argyll-Robertson (không thường gặp)
- Đồng tử hai bên nhỏ, bất thường, không co lại khi tiếp xúc với ánh sáng chói, nhưng co lại để đáp ứng với điều tiết.
- Đặc trưng của giang mai thần kinh xảy ra ở bệnh giang mai giai đoạn III.
Mất cảm giác rung và cảm thụ bản thể và vị trí (không thường gặp)
- Mất cảm giác cột sau là đặc trưng của giang mai thần kinh xảy ra ở giang mai giai đoạn III.
Thất điều (không thường gặp)
- Đặc trưng của giang mai thần kinh xảy ra ở bệnh giang mai giai đoạn III.
Mất kiểm soát cơ thắt hậu môn và bàng quang (không thường gặp)
- Đặc trưng của giang mai thần kinh xảy ra ở bệnh giang mai giai đoạn III.
Dấu hiệu Romberg dương tính (không thường gặp)
- Đặc trưng của giang mai thần kinh xảy ra ở bệnh giang mai giai đoạn III.
Tiếng thổi tâm trương (không thường gặp)
- Tiếng thổi tâm trương tại bờ trái xương ức chỉ điểm hở van động mạch chủ, là kết quả của giang mai tim mạch (bệnh giai đoạn III).
- Thường ảnh hưởng đến gốc động mạch chủ, gây ra viêm động mạch chủ.
Các nốt cứng với phần trung tâm hoại tử (không thường gặp)
- Dấu hiệu của gôm giang mai (còn được gọi là giang mai giai đoạn III lành tính).
- Ảnh hưởng đến da và các tạng.
- Gôm có tính phá hủy có thể dần dần thay thế mô bình thường.
Sảy thai hoặc thai chết lưu (bệnh giang mai bẩm sinh) (không thường gặp)
- Dấu hiệu của bệnh giang mai bẩm sinh.
Sinh non và chậm phát triển trong tử cung (bệnh giang mai bẩm sinh) (không thường gặp)
- Dấu hiệu của bệnh giang mai bẩm sinh.
Phát ban da ở trẻ mới sinh (bệnh giang mai bẩm sinh) (không thường gặp)
- Có thể xảy ra ở bệnh giang mai bẩm sinh.
- Phát ban này có thể tương tự như phát ban của giang mai giai đoạn II ở người lớn. Phát ban cũng có thể lan rộng hơn, có bọng nước hoặc dát hoại tử hoặc bong vảy.
- Ban đầu, phát ban có thể là phát ban phỏng nước với các phỏng nhỏ xuất hiện trên lòng bàn tay và gan bàn chân. Sau đó, phát ban ban đỏ hoăc dát sần, thường có màu đồng, có thể xuất hiện trên mặt, lòng bàn tay và gan bàn chân. Phát ban cũng có thể ảnh hưởng đến miệng, bộ phận sinh dục và hậu môn.[Fig-9][Fig-10]
Cong xương chày (bệnh giang mai bẩm sinh) (không thường gặp)
- Do viêm xương sụn sơ sinh trong giang mai bẩm sinh.
Dị dạng sọ mặt (bệnh giang mai bẩm sinh) (không thường gặp)
- Bao gồm bướu trán, hộp sọ cao và mũi hình yên ngựa.
Bất thường răng (bệnh giang mai bẩm sinh) (không thường gặp)
- Dấu hiệu của giang mai bẩm sinh.
- Răng cửa Hutchinson (răng hình nón thon nhỏ dần và lõm tại mỏm răng), răng hàm trái dâu hình vòm với các chỏm lồi nhỏ tại mỏm răng.
- Răng khoáng hóa kém.
Viêm dây rốn hoại tử (bệnh giang mai bẩm sinh) (không thường gặp)
- Viêm dây rốn hoại tử (viêm dây rốn) là dấu hiệu rõ ràng để’ chẩn đoán bệnh giang mai bẩm sinh. Thường được phát hiện ở trẻ sơ sinh thiếu tháng chết lưu, hoặc chết trong vòng một vài tuần sau khi sinh.
- Dây rốn có biểu hiện đặc hiệu được gọi là dây rốn ‘sọc đỏ trắng’ là kết quả của viêm cấu trúc nền dây rốn.[32] [33]
Các yếu tố chẩn đoán khác
Loét miệng (thường gặp)
- Có thể cùng tồn tại với loét bộ phận sinh dục.
- Xảy ra ở cả bệnh nhiễm trùng giai đoạn I và II.
- Trong nhiễm trùng giai đoạn II, loét miệng (loét dạng vết sên bò) thường sẽ cùng tồn tại với các triệu chứng hoặc dấu hiệu khác, chẳng hạn như phát ban, sốt.
Không có triệu chứng (giang mai tiềm ẩn) (thường gặp)
- Bệnh giang mai tiềm ẩn được định nghĩa là có huyết thanh dương tính không kèm theo các đặc điểm lâm sàng của bệnh giang mai.
- Bệnh nhân và bác sĩ khám có thể không nhận thấy các vết loét trong giang mai giai đoạn I.
Run cơ (không thường gặp)
- Tổn thương não ở giang mai giai đoạn III gây ra một loạt các hội chứng, bao gồm suy giảm nhận thức và vận động, đôi khi được gọi chung theo thuật ngữ rộng là liệt nhẹ toàn thân.
Đau đầu (không thường gặp)
- Có thể chỉ điểm tổn thương thần kinh.
- Có thể có cứng gáy.
Triệu chứng màng não (không thường gặp)
- Gợi ý tổn thương thần kinh.
Đau mắt (không thường gặp)
- Có thể’ là đặc điểm biểu hiện của viêm mống mắt hoặc viêm màng bồ đào do giang mai, xảy ra trong nhiễm trùng giai đoạn II.
Điếc (không thường gặp)
- Dây thần kinh sọ VII là dây thần kinh sọ não bị ảnh hưởng nhiều nhất trong giang mai thần kinh.
- Mất thính lực có thể’ là triệu chứng và dấu hiệu của giang mai thần kinh cả giai đoạn sớm và muộn.
- Điếc cũng có thể’ xảy ra do giang mai bẩm sinh muộn.
Co giật (không thường gặp)
- gợi ý ảnh hưởng thần kinh.
Phù ngoại vi (không thường gặp)
- Xảy ra với hội chứng thận hư có thể xuất hiện do viêm mạch ở giang mai giai đoạn II.
Chứng vàng da (không thường gặp)
- Có thể chỉ điểm viêm gan do viêm mạch ở giang mai giai đoạn II.
Bệnh lý thần kinh ngoại biên (không thường gặp)
- Dấu hiệu của giang mai thần kinh.
- Thường ảnh hưởng đến các chi dưới.
Mất phản xạ (không thường gặp)
- Có thể xảy ra trong tất cả các dạng giang mai thần kinh.
Đau thắt ngực (không thường gặp)
- Là kết quả của giang mai tim mạch (bệnh giai đoạn III).
Khó thở (không thường gặp)
- Là kết quả của giang mai tim mạch (bệnh giai đoạn III), có thể dẫn đến suy tim.
- Phình động mạch chủ do giang mai hầu như luôn ảnh hưởng đến động mạch chủ ngực (thường là đoạn lên của động mạch chủ ngực), dẫn đến suy tim.
Phì đại tạng (không thường gặp)
- Tổn thương trong gôm giang mai có thể gây ra phì đại các tạng, và trở nên thâm nhiễm hoặc phá hủy.
Thủng da hoặc tạng hoặc xẹp cấu trúc (không thường gặp)
- Có thể xảy ra do gôm giang mai.
Bất thường thần kinh ở trẻ mới sinh (bệnh giang mai bẩm sinh) (không thường gặp)
- Có thể bao gồm một loạt các vấn đề như co giật, viêm màng não, não úng thủy tắc nghẽn và liệt dây thần kinh sọ não.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Soi kính hiển vi nền đen bệnh phẩm ngoáy tổn thương
• Được thực hiện để xác định Treponema pallidum. • Thường không có sẵn bên ngoài các cơ sở chuyên khoa. • Làm sạch và cạo tổn thương bằng băng gạc cho đến khi xuất hiện dịch tiết thanh dịch, dịch này sẽ được lấy rồi phết lên môt lam kính. • Chỉ một kết quả âm tính không loại trừ nhiễm trùng; tốt hơn là cần có 3 xét nghiêm âm tính vào các ngày khác nhau. • Bênh giang mai giai đoạn I: độ nhạy của soi kính hiể’n vi nền đen là 74% đến 86%, độ đặc hiệu là 85% đến 100%.[37] • Bệnh giang mai giai đoạn II: soi kính hiển vi nền đen có thể có kết quả dương tính từ các tổn thương loét hâu môn sinh dục. |
Xoắn khuẩn spirochaete với hình thể mở nút chai và di đông |
| Xét nghiệm miễn dịch enzym (EIA) xoắn khuẩn trong huyết thanh
• Xét nghiêm huyết thanh đăc hiêu xoắn khuẩn. • dương tính suốt đời trong nhiễm trùng hiện tại hoặc trước đây. • Bênh giang mai giai đoạn I: độ nhạy EIA là 82% đến 100%, độ đặc hiệu là 97% đến 100%.[64] • Bênh giang mai giai đoạn II: độ nhạy EIA là 100%.[64] • Bênh giang mai tiềm ẩn muộn: độ nhạy EIA là 98% đến 100%.[64] • Kết quả EIA dương tính có thể xảy ra với nhiễm xoắn khuẩn lây truyền không phải qua đường tình dục khác (ví dụ như ghẻ cóc), và bệnh giang mai từng được điều trị. • Kết quả EIA âm tính giả có thể’ xảy ra trong thời kỳ ủ bênh và giang mai giai đoạn I giai đoạn sớm. |
Dương tính |
| Xét nghiệm ngưng kết hạt T pallidum (TPHA) trong huyết thanh
• Xét nghiêm huyết thanh đăc hiêu xoắn khuẩn. • dương tính suốt đời trong nhiễm trùng hiện tại hoặc trước đây. • Bênh giang mai giai đoạn I: độ nhạy TPPA là 85% đến 100%, độ đặc hiệu là 98% đến 100%.[65] [66] • Bênh giang mai muôn tiềm ẩn và giai đoạn II: độ nhạy TPPA là 98% đến 100%.[66] |
Dương tính |
| Xét nghiệm ngưng kết hồng cầu T pallidum (TPHA) trong huyết thanh
• Xét nghiêm huyết thanh đăc hiêu xoắn khuẩn. • dương tính suốt đời trong nhiễm trùng hiện tại hoặc trước đây. |
Dương tính |
| Xét nghiệm hấp thụ kháng thể huỳnh quang trong huyết thanh (FTA-ABS)
• Xét nghiêm huyết thanh đăc hiêu xoắn khuẩn. • dương tính suốt đời trong nhiễm trùng hiện tại hoặc trước đây. • Xét nghiệm FTA-ABS ít được sử dụng thường xuyên hơn TPPA và TPHA do độ đăc hiêu kém hơn. |
Dương tính |
| Xét nghiêm immunocapture (ICA) (bắt kháng thể)
• Xét nghiêm huyết thanh đăc hiêu xoắn khuẩn. • Dương tính suốt đời trong nhiễm trùng hiện tại hoặc trước đây. |
Dương tính |
| Xét nghiệm INNO-LIA
• Xét nghiêm huyết thanh đăc hiệu xoắn khuẩn. • dương tính suốt đời trong nhiễm trùng hiện tại hoặc trước đây. • Được sử dụng làm xét nghiệm khẳng định, và một số nghiên cứu gợi ý xét nghiệm này có độ nhạy và đăc hiệu hơn các xét nghiệm FTA-ABS và TPHA.[67] [68] |
Dương tính |
| Xét nghiệm reagin huyết tương nhanh (RPR)
• Xét nghiệm huyết thanh không xoắn khuẩn. • Tương quan với mức độ hoạt động của bệnh, giảm hoặc trở nện không phản ứng khi điều trị hiệu quả. • Cũng được sử dụng làm dấu hiệu cho biết hiệu lực điều trị. • Dương tính giả có thể’ xảy ra do sự xuất hiện một loạt các tình trạng khác (ví dụ: mang thai, rối loạn tự miễn và nhiễm trùng). • Xét nghiệm với kết quả âm tính giả đôi khi có thể’ xảy ra trong mẫu bệnh phẩm không pha loãng (hiện tượng vùng ức chế). • Bệnh giang mai giai đoạn I: độ nhạy RPR là 70% đến 73%.[14] [69] • Bệnh giang mai giai đoạn II: độ nhạy RPR là 100%.[69] • Là xét nghiệm được ưu tiện hơn so với xét nghiệm VDRL. |
Dương tính |
| Xét nghiệm VDRL huyết thanh
• Xét nghiệm huyết thanh không xoắn khuẩn. • Xét nghiệm cần được chuẩn đô để’ cung cấp kết quả định lượng. • Tương quan với mức độ hoạt động của bệnh, giảm hoặc trở nện không phản ứng khi điều trị hiệu quả. • Được sử dụng làm dấu hiệu cho biết hiệu lực điều trị. • Hiếm khi thấy hiệu giá bằng 32 hoặc cao hơn trong nhiễm trùng được điều trị đầy đủ. • Dương tính giả có thể’ xảy ra do sự xuất hiện một loạt các tình trạng khác (ví dụ: mang thai, rối loạn tự miễn và nhiễm trùng). • Xét nghiệm với kết quả âm tính giả đôi khi có thể’ xảy ra trong mẫu bệnh phẩm không pha loãng (hiện tượng vùng ức chế). • Bệnh giang mai giai đoạn I: độ nhạy VDRL là 44% đến 76%.[69] • VDRL dương tính trong 77% các ca bệnh giang mai tiềm ẩn muộn.[14] • Đô nhạy của VDRL ở giang mai giai đoạn II là 100%.[69] |
Dương tính |
| Xét nghiêm dựa trên cardiolipin huyết thanh
• Xét nghiệm huyết thanh không xoắn khuẩn. • Cardiolipin là lipid quan trọng của T pallidum. • Nồng độ kháng thể kháng lipid này có xu hướng tăng và giảm theo tải lượng T pallidum trong cơ thể. |
Dương tính |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Chọc dò tủy sống, phân tích dịch não tủy
• Các dấu hiệu chỉ điểm là bằng chứng lâm sàng về tổn thương thần kinh (ví dụ: rối loạn chức năng nhận thức, suy giảm chức năng vận động hoặc cảm giác, các triệu chứng thị lực hoặc thính lực, liệt dây thần kinh sọ não, các đăc điểm của viêm màng não). • Cũng được chỉ định nếu bệnh giang mai không rõ thời gian kèm theo đồng nhiễm HIV. • Một số bệnh nhân mắc giang mai thần kinh có số lượng tế bào bạch cầu trong CSF phân lâp tăng cao và RPR/VDRL âm tính. • Gợi ý tổn thương thần kinh với số lượng tế bào bạch cầu trong CSF tăng cao và VDRL CSF dương tính.[27] • Không có khả năng bị giang mai thần kinh với hiệu giá TPHA/TPPA trong xét nghiệm CSF <1:320. • Kết quả xét nghiệm CSF-TPHA không phản ứng thường loại trừ giang mai thần kinh. • Được chỉ định ở trẻ mắc bệnh giang mai và có triệu chứng hay dấu hiệu thần kinh.[3] [VIDEO: Diagnostic lumbar puncture in adults: animated demonstration ] |
Số lượng bạch cầu > 10 tế bào/mm ^3; protein CSF > 50 mg/dL (0,50 g/L); VDRL CSF dương tính; CSF TPHA/TPPA/FTA-ABS dương tính |
| CXR
• Có thể phát hiện phình động mạch chủ hoặc vôi hóa động mạch chủ nếu có. • Yệu cầu ở người có triệu chứng hay dấu hiệu hở van động mạch chủ, suy tim, hoặc phình động mạch chủ. |
Có thể phình đông mạch chủ ngực, vôi hóa động mạch chủ |
| Siêu âm tim
• Yệu cầu nếu nghi ngờ cao giang mai tim mạch (ví dụ: bệnh nhân có triệu chứng hay dấu hiệu hở van hoặc suy tim). |
Có thể cho thấy bằng chứng suy tim, hở van động mạch chủ hoặc phình động mạch chủ ngực |
| Chụp CT não
• Lý do chính để thực hiện chụp CT/MRI não là để loại trừ tăng áp lực nội sọ, để đảm bảo thực hiện chọc dò tủy sống được an toàn. • Tăng áp lực nội sọ hiếm khi do chính bệnh giang mai gây ra. |
Thường là bình thường |
| MRI não
• Lý do chính để thực hiện chụp CT/MRI não là để loại trừ tăng áp lực nội sọ, để đảm bảo thực hiện chọc dò tủy sống được an toàn. • Tăng áp lực nội sọ hiếm khi do chính bệnh giang mai gây ra. |
Thường là bình thường |
| Xét nghiệm HIV
• Tất cả bệnh nhân mắc bệnh giang mai đều cần được xét nghiệm HIV. • Tại các khu vực địa lý có tỷ lệ lưu hành HIV cao, các bệnh nhân mắc giang mai giai đoạn I cần được xét nghiệm HIV lại sau 3 tháng, ngay cả khi kết quả xét nghiệm HIV đầu tiện là âm tính.[3] |
Dương tính hoặc âm tính |
| Siêu âm thai
• Cần được thực hiện ở tất cả phụ nữ bị bệnh giang mai. |
Có thể cho thấy phù thai, thai chậm phát triển trong tử cung |
| Công thức máu
• Được thực hiện ở trẻ nhũ nhi có khả năng mắc giang mai bẩm sinh. |
Có thể cho thấy thiếu máu, giảm tiểu cầu, giảm bạch cầu, có thể tăng bạch cầu trung tính |
| Siêu âm sọ
• Có thể được chỉ định ở trẻ nhũ nhi nghi ngờ giang mai bẩm sinh.[3] • Được thực hiện nếu nghi ngờ bất thường sọ não. |
Có thể cho thấy dị dạng sọ mặt |
| Chụp x-quang xương dài
• Có thể được chỉ định ở trẻ nhũ nhi nghi ngờ giang mai bẩm sinh.[3] • Được thực hiện nếu nghi ngờ viêm xương sụn. |
Có thể cho thấy viêm xương sụn |
| Xét nghiệm chức năng gan
• Có thể được chỉ định ở trẻ nhũ nhi nghi ngờ giang mai bẩm sinh.[3] • Được thực hiện nếu các biểu hiện lâm sàng gợi ý tổn thương gan (ví dụ: gan to). |
AST và ALT có thể tăng |
| Điện thế thính giác kích thích
• Có thể được chỉ định ở trẻ nhũ nhi nghi ngờ giang mai bẩm sinh.[3] • Chỉ được thực hiên khi có chỉ định lâm sàng. |
Có thể phát hiện điếc |
| Đo thính lực
• Giang mai thần kinh có thể ảnh hưởng đến dây thần kinh sọ não (đặc biệt là dây thần kinh VIII). |
Có thể phát hiện suy giảm thính lực |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
| Xét nghiêm tại giường (POC) với kháng thể xoắn khuẩn hoặc kết hợp kháng thể xoắn khuẩn/không xoắn khuẩn
• Xét nghiêm giang mai tại giường (POC) đã được đánh giá trong điều kiên của các khu vực nguy cơ cao, trong đó chẩn đoán nhanh và sớm có thể quan trọng hơn độ chính xác Môt số thử nghiệm lâm sàng đã cho thấy triể’n vọng[49] và xét nghiêm tại giường đã được khuyến cáo như là một phần của chiến lược của Tổ chức Y tế Liên châu Mỹ (Pan American Health Organization, PAHO) để chẩn đoán và điều trị bệnh giang mai.[50] |
Dương tính; tuy nhiên, riêng kết quả dương tính đối với kháng thể xoắn khuẩn là không đủ để phân biệt giữa nhiễm trùng hiện tại, trong quá khứ, hoặc đã được điều trị |
| PCR T pallidum (mẫu lấy trực tiếp từ các tổn thương loét)
• Khuếch đại ADN (PCR) đã cho thấy là có độ nhạy 94,7% và đô đăc hiêu 98,6% trong chẩn đoán bệnh giang mai giai đoạn I, khi so sánh với xét nghiêm huyết thanh, soi kính hiể’n vi nền đen và chẩn đoán lâm sàng. • Trong tương lai việc này có thể cho thấy sự hữu ích trong phát hiện T pallidum trong các vết loét bộ phận sinh dục.[70] |
Dương tính |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Herpes sinh dục | • Có thể tiền sử trước đây bị sốt, mụn rôp hoặc vết loét ở bộ phận sinh dục, và hạch to với đợt đầu nhiễm vi-rút herpes simplex.
• Bệnh nhân có thể mô tả các đợt bênh trước. • Khi khám lâm sàng thường có nhiều phỏng nước đau hoặc tổn thương loét trên hoặc xung quanh bộ phận sinh dục hoặc trực tràng. |
• Phân lâp HSV trong môi trường nuôi cấy tế bào khẳng định chẩn đoán, mặc dù độ nhạy thấp và giảm khi các vết loét lành.
• Phân lâp vi-rút từ môi trường nuôi cấy sẽ xác định HSV-1 hay HSV-2 là nguyên nhân gây bệnh.[3] • PCR đang ngày càng thay thế nuôi cấy để làm xét nghiệm chẩn đoán và phân loại HSV. |
| Loét hạ cam | • Đặc trưng bởi các vết loét đau tại bô phân sinh dục và các hạch bẹn to và đau. Các tổn thương của giang mai giai đoạn I thường không gây đau.
• Thường xảy ra ở các đợt bênh bùng phát rải rác. • Khi khám lâm sàng có thể có sẩn đỏ, mụn mủ, hoặc vết loét đau, cũng như hạch to và đau vùng bẹn môt bên (hình thành u hạch) có thể vỡ. |
• Haemophilus ducreyi được định danh trong môi trường nuôi cấy chuyên khoa, loại này không được bán rộng rãi trên thị trường và có độ nhạy < 80%.[71]
• Xét nghiệm PCR có đô nhạy lên đến 100% nhưng không được chấp thuận rộng rãi.[71] [72] • Do đó, chẩn đoán dương tính bệnh hạ cam khi biểu hiên các vết loét đau vùng sinh dục khi không có bằng chứng về bệnh giang mai hoặc HSV.[3] |
| Nhiễm HIV nguyên phát | • Không có biểu hiên loét bộ phận sinh dục trước đó.
• Tuy nhiên, loét bộ phận sinh dục có thể’ xuất hiên cùng lúc với nhiễm HIV nguyên phát và phát ban kết hợp với loét. |
• Các xét nghiệm trong phòng thí nghiệm dương tính với HIV, bao gồm xét nghiệm kháng nguyên (kháng nguyên P24). |
| Các tình trạng ban cấp tính do vi-rút khác | • Không có biểu hiên loét bộ phận sinh dục trước đó. | • Các xét nghiệm trong phòng thí
nghiệm dương tính đối với vi- rút đặc hiệu. |
| Ghẻ | • Thường gây ngứa.
• Phân bố điển hình: giữa hai ngón tay, cổ tay, núm vú, mắt cá chân, mông. |
• Chẩn đoán thường dựa trên lâm sàng, nhưng có thể thực hiện cạo da và soi kính hiển vi để phát hiện Sarcoptes scabiei. |
| Chàm | • Các biểu hiên lâm sàng điể’n hình.
• Thông thường không xảy ra ở lòng bàn tay và gan bàn chân. • Không kèm theo các dấu hiệu nhiễm trùng toàn thân. |
• Chẩn đoán dựa vào lâm sàng.
• Có thể thực hiện sinh thiết da để khẳng định chẩn đoán. |
| Bệnh vảy nến | • Các biểu hiên lâm sàng điể’n hình.
• Thông thường không xảy ra ở lòng bàn tay và gan bàn chân. • Không kèm theo các dấu hiệu nhiễm trùng toàn thân. |
• Chẩn đoán dựa vào lâm sàng.
• Có thể thực hiện sinh thiết da để khẳng định chẩn đoán. |
| Lichen phẳng | • Các biểu hiên lâm sàng điể’n hình.
• Thông thường không xuất hiện ở lòng bàn tay và gan bàn chân. • Không kèm theo các dấu hiệu nhiễm trùng toàn thân. |
• Chẩn đoán dựa vào lâm sàng.
• Có thể thực hiện sinh thiết da để khẳng định chẩn đoán. |
| Mụn cóc sinh dục | • Cục màu hồng, ở da và niêm mạc bộ phận sinh dục và/hoặc quanh hậu môn. Không nhất thiết xảy ra ở bên đối diện.
• Không kèm theo các dấu hiệu khác của bệnh giang mai giai đoạn II (phát ban, các triệu chứng cơ thể, hạch to toàn thân). |
• Chẩn đoán dựa vào lâm sàng.
• Xét nghiệm huyết thanh giang mai âm tính. |
| Bênh sa sút trí tuệ Alzheimer | • Sa sút trí tuệ tiến triển
• Không có dấu hiệu và triệu chứng phân biệt đăc hiêu. • Ít có khả năng có tiền sử về các dấu hiệu và triệu chứng có thể có của các giai đoạn nhiễm trùng trước đây. |
• Loại trừ bệnh giang mai (xét
nghiêm huyết thanh giang mai âm tính). |
| Mất trí do bênh mạch máu | • Sa sút trí tuệ tiến triển
• Mất trí do nhồi máu đa ổ thường đi kèm với các bằng chứng khác về bênh lý của đông mạch. • Ít có khả năng có tiền sử về các dấu hiệu và triệu chứng có thể có của các giai đoạn nhiễm trùng trước đây. |
• Loại trừ bệnh giang mai (xét
nghiêm huyết thanh giang mai âm tính). |
Điều trị
Cách tiếp cận điều trị từng bước
Có thể chữa khỏi bệnh giang mai bằng kháng sinh thích hợp. Điều quan trọng là cần nhanh chóng chẩn đoán và điều trị bằng kháng sinh vì có thể xảy ra biến chứng lâu dài, do nhiễm trùng không được điều trị hoặc nhiễm trùng kéo dài trong một khoảng thời gian không được xác định. Điều trị bằng penicillin G (benzylpenicillin) không phải đường uống là phác đồ điều trị đầu tay cho tất cả các giai đoạn của bệnh giang mai, theo khuyến cáo của Trung tâm Kiểm soát và Phòng chống dịch bệnh (CDC).[3] Chế phẩm (ví dụ: benzathine, procaine, dung dịch tiêm), liều lượng và khoảng thời gian điều trị được xác định theo giai đoạn và các biểu hiện lâm sàng của bệnh.[88] [89] [90] Bệnh nhân cần được cảnh báo về các phản ứng có thể xảy ra khi điều trị, chẳng hạn như phản ứng Jarisch-Herxheimer. Phản ứng procaine do thầy thuốc (loạn thần do procaine, hưng cảm do procaine, hội chứng Hoigné) có thể xảy ra nếu procaine penicillin G tiêm bắp được sử dụng nhầm để’ tiêm tĩnh mạch và bệnh nhân có thể’ xuất hiện các phản ứng dị ứng penicillin, bao gồm sốc phản vệ [91] Ngoài ra, khuyến cáo các cá nhân được điều trị giang mai cần tránh không quan hệ tình dục trong ít nhất 2 tuần sau khi tổn thương của giang mai giai đoạn I đã lành hoàn toàn, và cho đến 2 tuần sau khi hoàn thành điều trị.[88]
Không kèm giang mai thần kinh
Điều trị có thể thực hiện theo kết quả xét nghiệm chẩn đoán hoặc có thể theo kinh nghiệm. Điều trị theo kinh nghiệm có thể được xem xét ở những người nghi ngờ nhiễm khuẩn giai đoạn sớm (phát ban hoặc loét) trước khi có kết quả xét nghiệm huyết thanh. Có nhiều khả năng tiến hành điều trị theo kinh nghiệm nếu có lo ngại về việc tái phát. Người quan hệ tình dục với bệnh nhân khẳng định mắc bệnh giang mai cần được sàng lọc và điều trị trước khi có kết quả xét nghiệm nếu không thể’ theo dõi. Cần thảo luận những lợi ích của điều trị theo kinh nghiệm (liệu pháp tức thì) và nguy cơ (điều trị có thể không cần thiết) với bệnh nhân.
Thuốc điều trị đầu tay đối với bệnh giang mai giai đoạn I, II và giang mai tiềm ẩn sớm (không có giang mai thần kinh) là benzathine penicillin G (benzathine benzylpenicillin) tiêm bắp một liều duy nhất.[3] Nếu bệnh nhân bị dị ứng với penicillin và không mang thai, doxycyclin đường uống có thể được sử dụng làm thuốc điều trị đầu tay. Sự tuân thủ và việc bệnh nhân tuân thủ có thể’ ảnh hưởng đến kết quả điều trị nếu sử dụng điều trị đường uống. Azithromycin liều đơn được sử dụng ở một số trung tâm, nhưng hiện nay không được CDC khuyến cáo sử dụng do lo ngại về sự đề kháng macrolid.[92] [93] [94]
Điều trị bệnh giang mai tiềm ẩn không ảnh hưởng đến sự lây truyền và nhằm mục đích ngăn ngừa các biến chứng muộn. Thuốc điều trị đầu tay đối với bệnh giang mai tiềm ẩn muộn, giang mai giai đoạn III, và gôm giang mai (không có giang mai thần kinh) là benzathine penicillin G (benzathine benzylpenicillin) tiêm bắp ba liều trong 2 tuần (các ngày 0, 7, 14). Doxycyclin đường uống có thể được sử dụng cho bệnh nhân bị dị ứng penicillin làm thuốc điều trị đầu tay. Bệnh nhân có triệu chứng giang mai muộn phải được kiểm tra dịch não tủy trước khi bắt đầu điều trị.
Cần xem xét điều trị bằng corticosteroid để ngăn chặn các hệ quả tiềm tàng của phản ứng Jarisch-Herxheimer.[88]
Giang mai thần kinh
Có thể có tổn thương hệ thần kinh trung ương ở bất kỳ giai đoạn nào của bệnh giang mai và có thể bao gồm tổn thương màng não không triệu chứng cho đến sa sút trí tuệ và bệnh thần kinh cảm giác. Thuốc điều trị đầu tay trong giang mai thần kinh là benzylpenicillin tiêm tĩnh mạch. Thuốc điều trị bậc 2 là procaine benzylpenicillin tiêm bắp kèm probenecid uống. Một số chuyên gia cũng chỉ định benzathine benzylpenicillin tiêm bắp tuần một lần tới 3 tuần sau khi hoàn thành phác đồ điều trị giang mai thần kinh, để đảm bảo rằng khoảng thời gian điều trị là tương đương với thời gian điều trị giang mai muộn không kèm giang mai thần kinh.
Khuyến cáo giải mẫn cảm penicillin cho tất cả bệnh nhân quá mẫn với penicillin và bị giang mai thần kinh. Bằng chứng hỗ trợ việc sử dụng các phác đồ không penicillin tương đối yếu. Tuy nhiên, một số bác sĩ lâm sàng sử dụng doxycyclin liều cao trong trường hợp này.[95]
Test da penicillin xác định các bệnh nhân có nguy cơ cao xảy ra phản ứng với penicillin. Các thuốc thử trên da được sử dụng cần bao gồm các dị nguyên chính và phụ.[96] Bệnh nhân có test da âm tính có thể được điều trị bằng penicillin. Tuy nhiên, một số bác sĩ thực hiện giải mẫn cảm mà không cần test da, đặc biệt là nếu không có thuốc thử da cho cả yếu tố dị ứng penicillin chính và phụ. Có thể thực hiện giải mẫn cảm cấp ở những bệnh nhân có test da dương tính với một trong những yếu tố dị ứng penicillin, và cần được thực hiện trong môi trường bệnh viện. Có thể thực hiện giải mẫn cảm bằng đường uống hoặc đường tĩnh mạch, và thường được hoàn thành trong 4 giờ, sau đó sử dụng liều penicillin đầu tiên.[97]
Cần xem xét điều trị bằng corticosteroid để ngăn chặn các hệ quả tiềm tàng của phản ứng Jarisch-Herxheimer.[88]
Giang mai tim mạch
Giang mai tim mạch không được điều trị (tiềm ẩn) có thể không có triệu chứng hoặc gây ra phình động mạch chủ (chủ yếu là ở ngực), hở van động mạch chủ, đau thắt ngực và hẹp lỗ động mạch vành. Điều trị giang mai tim mạch bằng kháng sinh không đảo ngược được bệnh lý tim mạch, mà bệnh có thể tiếp tục tiến triển sau khi điều trị. Lý do là vì đã có sẵn bệnh lý nền gây hoại tử lớp áo giữa của thành động mạch chủ.
Cần xem xét điều trị bằng corticosteroid đối với giang mai tim mạch để ngăn chặn hậu quả tiềm tàng của phản ứng Jarisch-Herxheimer.[88] Khuyến cáo nên gặp bác sĩ chuyên khoa tim mạch.
Nhiễm bệnh trong thai kỳ
Benzylpenicillin không phải đường uống là thuốc duy nhất được khuyến cáo điều trị trong thai kỳ. Bệnh nhân mang thai bị dị ứng với penicillin cần được giải mẫn cảm và điều trị bằng penicillin. Phụ nữ cần được điều trị bằng penicillin theo giai đoạn của bệnh giang mai, mặc dù một số chuyên gia khuyến cáo phụ nữ biểu hiện giang mai sớm trong ba tháng cuối thai kỳ sẽ được tiêm 2 mũi benzathine benzylpenicillin thay vì một.
Cần thực hiện đánh giá thai nhi bằng siêu âm để’ phát hiện giang mai bẩm sinh. Việc mắc giang mai ở thai nhi hoặc nhau thai (ví dụ, gan to, cổ trướng và phù) thể hiện nguy cơ thất bại cao hơn trong điều trị thai.[63] Phụ nữ mang thai cần được tư vấn về khả năng xảy ra phản ứng Jarisch-Herxheimer. Khi phản ứng xảy ra, tình trạng sốt thường bắt đầu vào thời điểm 3 đến 12 giờ sau khi sử dụng thuốc điều trị giang mai. Triệu chứng bao gồm đau khớp, đau cơ và tình trạng năng lên tạm thời của các tổn thương giang mai sớm. Phản ứng này có thể’ phức tạp do suy thai và sinh non. Khuyến cáo chăm sóc chuyên khoa từ bác sĩ sản khoa.
Cần xem xét điều trị bằng corticosteroid để ngăn chặn các hệ quả tiềm tàng của phản ứng Jarisch-Herxheimer.[88]
Đồng nhiễm HIV
Bệnh giang mai là một yếu tố quan trọng tạo điều kiện cho lây truyền HIV. Hầu hết các bác sĩ điều trị bệnh nhân HIV dương tính và HIV âm tính bằng penicillin, theo giai đoạn của bệnh giang mai chứ không theo tình trạng nhiễm HIV. Các phác đồ kháng sinh tối ưu để điều trị giang mai ở người nhiễm HIV là không rõ ràng, với một số thay đổi trong khuyến cáo hướng dẫn.[98] Điều trị đầu tay đối với bệnh giang mai giai đoạn I và II ở bệnh nhân HIV bằng tiêm bắp benzathine penicillin G (benzathine benzylpenicillin) liều duy nhất.[3] Tuy nhiên, thời gian điều trị có thể được kéo dài ở các ca nghi ngờ giang mai thần kinh.
Người nhiễm HIV cần được đánh giá lâm sàng và xét nghiệm huyết thanh trong trường hợp điều trị thất bại tại thời điểm 3, 6, 9, 12, và 24 tháng sau khi điều trị. Mặc dù lợi ích chưa được khẳng định, một số chuyên gia khuyến cáo thực hiện xét nghiệm dịch não tủy định kỳ 6 tháng sau khi điều trị, hoặc nếu các hiệu giá kháng thể không xoắn khuẩn không giảm 4 lần trong vòng 6-12 tháng điều trị. Bệnh nhân bị dị ứng với penicillin mắc bệnh giang mai giai đoạn I và II và đồng nhiễm HIV cần được điều trị bằng kháng sinh theo khuyến cáo dành cho bệnh nhân bị dị ứng penicillin, âm tính với HIV.
Cần xem xét điều trị bằng corticosteroid để ngăn chặn các hệ quả tiềm tàng của phản ứng Jarisch-Herxheimer.[88]
Giang mai bẩm sinh
Tất cả trẻ nhũ nhi có mẹ có xét nghiệm xoắn khuẩn và không xoắn khuẩn phản ứng phải được xét nghiệm huyết thanh không xoắn khuẩn ([VDRL] hoặc xét nghiệm reagin huyết thanh nhanh [RPRT]) được thực hiện trên huyết thanh của trẻ nhũ nhi. Kết quả dương tính giả có thể xảy ra nếu lấy mẫu từ máu cuống rốn, do máu cuống rốn bị nhiễm từ máu mẹ. Khi trẻ trên 1 tháng tuổi được phát hiện dương tính với các xét nghiệm giang mai, cần phải xem xét bệnh án và kết quả xét nghiệm huyết thanh của người mẹ để’ xác định xem các ca bệnh này là nhiễm bẩm sinh hay mắc phải.[3]
Việc xác định trẻ nhũ nhi mắc giang mai bẩm sinh có mẹ dương tính với xét nghiệm giang mai là rất quan trọng. Nếu có bằng chứng về điều trị hiệu quả (và không bị tái nhiễm) của người mẹ, và kết quả khám lâm sàng trẻ nhũ nhi là bình thường, đồng thời VDRL/RPR của trẻ cao hơn của mẹ chưa đến 4 lần, thì không chỉ định điều trị. Trẻ nhũ nhi có kết quả khám lâm sàng bất thường, hoăc có VDRL/RPR cao hơn hiệu giá của mẹ ít nhất 4 lần phải được đánh giá và điều trị đầy đủ.
Điều trị đầu tay đối với giang mai bẩm sinh là benzylpenicillin tiêm tĩnh mạch hoặc procaine benzylpenicillin tiêm bắp. Khuyến cáo benzathine benzylpenicillin tiêm bắp nếu xét nghiệm không xoắn khuẩn ở trẻ nhũ nhi cho kết quả không phản ứng và ít có khả năng nhiễm bệnh.[31] Khuyến cáo trao đổi với bác sĩ chuyên khoa sản và chuyên khoa sơ sinh. Benzathine benzylpenicillin tiêm bắp không thường xuyên được sử dụng ở các nước giàu nguồn lực. Khuyến cáo cần có bác sĩ chuyên khoa nhi theo dõi lâm sàng và theo dõi huyết thanh chặt chẽ.
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế.
| Bắt đầu (tóm tắt) | ||
| Người lớn nghi ngờ nhiễm khuẩn giai đoạn sớm hoặc quan hê tình dục với bệnh nhân bị bênh đã được khẳng định | ||
| 1 | Xem xét sử dụng kháng sinh theo kinh nghiệm | |
| Cấp tính (tóm tắt) | ||
| Người lớn không bị giang mai thần kinh | ||
|
1 | Benzathine benzylpenicillin tiêm bắp |
|
1 | Doxycyclin uống |
|
1 | Giải mẫn cảm |
| Thêm | Benzathine benzylpenicillin tiêm bắp sau khi giải mẫn cảm | |
| Người lớn bị giang mai thần kinh | ||
| – Không dị ứng với penicillin | 1 | Benzylpenicillin tiêm tĩnh mạch |
| Bổ sung | Sau đó là benzathine benzylpenicillin tiêm bắp | |
| 2 | Procaine benzylpenicillin tiêm bắp kết hợp probenecid uống | |
| – Dị ứng với penicillin | 1 | Giải mẫn cảm |
| Thêm | Benzylpenicillin sau khi giải mẫn cảm | |
| Bổ sung | Sau đó là benzathine benzylpenicillin tiêm bắp sau khi giải mẫn cảm | |
| 2 | Doxycyclin đường uống liều cao | |
| Giang mai bẩm sinh | ||
| 1 | Benzylpenicillin tiêm tĩnh mạch hoặc procaine benzylpenicillin tiêm bắp | |
| 2 | Benzathine benzylpenicillin tiêm bắp | |
Các lựa chọn điều trị
| Bắt đầu | ||
| Người lớn nghi ngờ nhiễm khuẩn giai đoạn sớm hoặc quan hê tình dục với bệnh nhân bị bênh đã được khẳng định | ||
| 1 | Xem xét sử dụng kháng sinh theo kinh nghiệm | |
| Các lựa chọn sơ cấp » benzathine benzylpenicillin: 1,8 g tiêm bắp liều duy nhất Các lựa chọn thứ cấp » Doxycycline: 100 mg đường uống mỗi ngày hai lần -và- » Prednisolone: 40-60 mg uống ngày một lần trong 3 ngày; bắt đầu 24 giờ trước khi sử dụng penicillin » Điều trị theo kinh nghiệm có thể’ được xem xét ở những người nghi ngờ nhiễm khuẩn giai đoạn sớm (phát ban hoặc loét) trước khi có kết quả xét nghiêm huyết thanh. Điều trị theo kinh nghiêm có nhiều khả năng được thực hiên nếu có lo ngại về viêc tái phát. Cần thảo luân những lợi ích của điều trị theo kinh nghiệm (liêu pháp tức thì) và nguy cơ (điều trị có thể’ không cần thiết) với bệnh nhân. » Cho sử dụng benzathine benzylpenicillin tiêm bắp liều duy nhất. Nếu bệnh nhân bị dị ứng với penicillin và không mang thai, có thể’ cho dùng doxycyclin đường uống. » Người quan hê tình dục với bệnh nhân được khẳng định mắc giang mai cần được sàng lọc và điều trị khi chưa có kết quả xét nghiệm nếu có vấn đề trong theo dõi. » Cần xem xét điều trị bằng corticosteroid để’ giảm thiểu phản ứng Jarisch-Herxheimer.[88] Cần bắt đầu sử dụng prednisolone đường uống 24 giờ trước khi bắt đầu điều trị kháng xoắn khuẩn và được cho dùng trong 3 ngày. » Thời gian điều trị: 14 ngày (doxycycline) |
||
| Cấp tính | ||
| Người lớn không bị giang mai thần kinh | ||
|
1 | Benzathine benzylpenicillin tiêm bắp |
| Các lựa chọn sơ cấp
» benzathine benzylpenicillin: giang mai giai đoạn I/giai đoạn II/tiềm ẩn sớm (ba tháng đầu, giữa, và cuối thai kỳ): 1,8 g tiêm bắp liều duy nhất; giang mai giai đoạn I/giai đoạn II/tiềm ẩn sớm (liều thay thế cho ba tháng cuối thai kỳ): 1,8 g tiêm bắp liều duy nhất, lặp lại trong 1 tuần; giang mai muộn tiềm ẩn/gôm giang mai giai đoạn III/giang mai tim mạch: 1,8 g tiêm bắp mỗi tuần một lần trong 3 tuần -và- » Prednisolone: 40-60 mg uống ngày một lần trong 3 ngày; bắt đầu 24 giờ trước khi sử dụng penicillin » Thuốc điều trị đầu tay đối với bệnh giang mai giai đoạn I, II và giang mai tiềm ẩn sớm (không có giang mai thần kinh) là benzathine benzylpenicillin tiêm bắp liều duy nhất thường được tiêm ở 2 vị trí. » Thuốc điều trị đầu tay đối với giang mai muộn tiềm ẩn, giang mai giai đoạn III, và gôm giang mai (không có giang mai thần kinh) là benzathine benzylpenicillin tiêm bắp ba liều trong 2 tuần (các ngày 0, 7, 14). » Bệnh nhân có triệu chứng giang mai muộn phải được kiểm tra dịch não tủy trước khi bắt đầu điều trị. » Phụ nữ mắc bệnh giang mai và đang mang thai cần được điều trị bằng penicillin theo các giai đoạn của bệnh giang mai. » Một số chuyên gia khuyến cáo phụ nữ biểu hiện giang mai sớm trong ba tháng cuối thai kỳ cần được tiêm 2 mũi benzathine benzylpenicillin thay vì một. » Hầu hết các bác sĩ điều trị các bệnh nhân HIV dương tính và HIV âm tính bằng penicillin, theo giai đoạn của bệnh giang mai chứ không theo tình trạng nhiễm HIV. » Điều trị giang mai tim mạch bằng kháng sinh không đảo ngược được bệnh lý tim mạch, mà bệnh có thể tiếp tục tiến triển sau khi điều trị. Khuyến cáo nên đi gặp bác sĩ chuyên khoa tim mạch. » Cần xem xét điều trị bằng corticosteroid để giảm thiểu nguy cơ phản ứng Jarisch-Herxheimer.[88] Cần bắt đầu sử dụng prednisolone đường uống 24 giờ trước khi bắt đầu điều trị kháng xoắn khuẩn và được cho dùng trong 3 ngày. |
||
|
1 | Doxycyclin uống |
| Các lựa chọn sơ cấp » Doxycycline: 100 mg đường uống mỗi ngày hai lần -và- » Prednisolone: 40-60 mg uống ngày một lần trong 3 ngày; bắt đầu 24 giờ trước khi sử dụng penicillin» Nếu bệnh nhân bị dị ứng với penicillin, thuốc điều trị đầu tay ở bênh nhân không mang thai là doxycyclin đường uống.» Sự tuân thủ và viêc bệnh nhân tuân thủ có thể’ ảnh hưởng đến kết quả điều trị nếu sử dụng điều trị đường uống.» Bệnh nhân bị dị ứng với penicillin mắc bệnh giang mai giai đoạn I, II và đồng nhiễm HIV cần được điều trị bằng kháng sinh theo khuyến cáo dành cho bệnh nhân bị dị ứng penicillin, âm tính với HIV.» Điều trị giang mai tim mạch bằng kháng sinh không đảo ngược được bệnh lý tim mạch, mà bệnh có thể tiếp tục tiến triển sau khi điều trị. Khuyến cáo nên đi gặp bác sĩ chuyên khoa tim mạch.» Cần xem xét điều trị bằng corticosteroid để giảm thiểu phản ứng Jarisch-Herxheimer.[88] Cần bắt đầu sử dụng prednisolone đường uống 24 giờ trước khi bắt đầu điều trị kháng xoắn khuẩn và được cho dùng trong 3 ngày. » Thời gian điều trị: 14 ngày cho giang mai giai đoạn I/giai đoạn II/tiềm ẩn sớm; 28 ngày cho giang mai muộn tiềm ẩn/gôm giang mai giai đoạn III/giang mai tim mạch. |
||
|
1 | Giải mẫn cảm |
| » Khuyến cáo giải mẫn cảm penicillin cho tất cả bệnh nhân quá mẫn với penicillin và đang trong thai kỳ. Bằng chứng hỗ trợ việc sử dụng các phác đồ không penicillin tương đối yếu.
» Test da penicillin xác định các bệnh nhân có nguy cơ cao xảy ra phản ứng với penicillin. Các thuốc thử trên da được sử dụng cần bao gồm các dị nguyên chính và phụ.[96] Bệnh nhân có test da âm tính có thể được điều trị bằng penicillin. Tuy nhiên, một số bác sĩ thực hiện giải mẫn cảm mà không cần làm test da, đặc biệt là nếu không có thuốc thử da cho cả yếu tố quyết định dị ứng penicillin chính và phụ. » Có thể thực hiện giải mẫn cảm cấp ở những bệnh nhân có xét nghiệm da dương tính với một trong những yếu tố quyết định penicillin, và cần được thực hiện trong môi trường bệnh viện. Có thể thực hiện giải mẫn cảm cấp bằng đường uống hoặc đường tĩnh mạch, và thường được hoàn thành trong 4 giờ, sau đó sử dụng liều penicillin đầu tiên.[97] |
||
| Thêm | Benzathine benzylpenicillin tiêm bắp sau khi giải mẫn cảm | |
| Các lựa chọn sơ cấp » benzathine benzylpenicillin: giang mai giai đoạn I/giai đoạn II/tiềm ẩn sớm (ba tháng đầu, giữa, và cuối thai kỳ): 1,8 g tiêm bắp liều duy nhất; giang mai giai đoạn I/giai đoạn II/tiềm ẩn sớm (liều thay thế cho ba tháng cuối thai kỳ): 1,8 g tiêm bắp liều duy nhất, lặp lại trong 1 tuần; giang mai muộn tiềm ẩn/gôm giang mai giai đoạn III/giang mai tim mạch: 1,8 g tiêm bắp mỗi tuần một lần trong 3 tuần -và- » Prednisolone: 40-60 mg uống ngày một lần trong 3 ngày; bắt đầu 24 giờ trước khi sử dụng penicillin » Giải mẫn cảm thường được hoàn thành trong 4 giờ, sau đó sử dụng liều penicillin đầu tiên.[97] » Một số chuyên gia khuyến cáo phụ nữ trong ba tháng cuối thai kỳ biểu hiện giang mai sớm cần được tiêm 2 mũi benzathine penicillin thay vì một. » Điều trị giang mai tim mạch bằng kháng sinh không đảo ngược được bệnh lý tim mạch, mà bệnh có thể’ tiếp tục tiến triể’n sau khi điều trị. Khuyến cáo nên đi gặp bác sĩ chuyên khoa tim mạch. » Cần xem xét điều trị bằng corticosteroid để’ giảm thiểu phản ứng Jarisch-Herxheimer.[88] Cần bắt đầu sử dụng prednisolone đường uống 24 giờ trước khi bắt đầu điều trị kháng xoắn khuẩn và được cho dùng trong 3 ngày. |
||
| Người lớn bị giang mai thần kinh | ||
| – Không dị ứng với penicillin | 1 | Benzylpenicillin tiêm tĩnh mạch |
| Các lựa chọn sơ cấp » benzylpenicillin sodium: 10,8 đến 14,4 g/ngày tiêm tĩnh mạch được chia liều mỗi 4 giờ -và- » Prednisolone: 40-60 mg uống ngày một lần trong 3 ngày; bắt đầu 24 giờ trước khi sử dụng penicillin » Có thể’ xảy ra tổn thương hệ thần kinh ở bất kỳ giai đoạn nào của bệnh giang mai và có thể’ bao gồm tổn thương màng não không triệu chứng cho đến sa sút trí tuê và bênh thần kinh cảm giác. Thuốc điều trị đầu tay cho giang mai thần kinh là benzylpenicillin tiêm tĩnh mạch. » Phụ nữ mang thai cần được điều trị bằng penicillin theo các giai đoạn của bệnh giang mai. » Hầu hết các bác sĩ điều trị bệnh nhân HIV dương tính và HIV âm tính bằng penicillin, theo giai đoạn của bệnh giang mai chứ không theo tình trạng nhiễm HIV. » Cần xem xét điều trị bằng corticosteroid để’ giảm thiểu phản ứng Jarisch-Herxheimer.[88] Cần bắt đầu sử dụng prednisolone đường uống 24 giờ trước khi bắt đầu điều trị kháng xoắn khuẩn và được cho dùng trong 3 ngày. » Thời gian điều trị: 10 đến 14 ngày. |
||
| Bổ sung | Sau đó là benzathine benzylpenicillin tiêm bắp | |
| Các lựa chọn sơ cấp » benzathine benzylpenicillin: 1,8 g tiêm bắp mỗi tuần một lần » Một số chuyên gia cũng cho sử dụng benzathine benzylpenicillin mỗi tuần một lần tới 3 tuần sau khi hoàn thành phác đồ benzylpenicillin tiêm tĩnh mạch để điều trị giang mai thần kinh. » Phương án này có thể’ được thực hiên để’ đảm bảo rằng khoảng thời gian điều trị là tương đương với thời gian điều trị giang mai muộn không kèm giang mai thần kinh. |
||
| 2 | Procaine benzylpenicillin tiêm bắp kết hợp probenecid uống | |
| Các lựa chọn sơ cấp » procaine benzylpenicillin: 2,4 g tiêm bắp mỗi ngày một lần -và- » probenecid: 500 mg uống bốn lần một ngày -và- » Prednisolone: 40-60 mg uống ngày một lần trong 3 ngày; bắt đầu 24 giờ trước khi sử dụng penicillin » Thuốc điều trị bậc 2 cho giang mai thần kinh là procaine benzylpenicillin tiêm bắp kèm probenecid uống. » Hầu hết các bác sĩ điều trị bệnh nhân HIV dương tính và HIV âm tính bằng penicillin, theo giai đoạn của bệnh giang mai chứ không theo tình trạng nhiễm HIV. » Tuy nhiên, thời gian điều trị ở người đồng nhiễm HIV nghi ngờ mắc giang mai thần kinh có thể kéo dài. » Phụ nữ mang thai cần được điều trị bằng penicillin theo các giai đoạn của bệnh giang mai. » Cần xem xét điều trị bằng corticosteroid để giảm thiểu phản ứng Jarisch-Herxheimer.[88] Cần bắt đầu sử dụng prednisolone đường uống 24 giờ trước khi bắt đầu điều trị kháng xoắn khuẩn và được cho dùng trong 3 ngày. » Thời gian điều trị: 10 đến 14 ngày. |
||
| – Dị ứng với penicillin | 1 | Giải mẫn cảm |
| » Khuyến cáo giải mẫn cảm penicillin cho tất cả bệnh nhân mắc giang mai thần kinh quá mẫn với penicillin. Bằng chứng hỗ trợ việc sử dụng các phác đồ không dùng penicillin tương đối yếu.
» Test da penicillin xác định các bệnh nhân có nguy cơ cao xảy ra phản ứng với penicillin. Các thuốc thử trên da được sử dụng cần bao gồm các dị nguyên chính và phụ.[96] Bệnh nhân có test da âm tính có thể được điều trị bằng penicillin. Tuy nhiên, một số bác sĩ thực hiện giải mẫn cảm mà không cần làm test da, đặc biệt là nếu không có thuốc thử da cho cả yếu tố quyết định dị ứng penicillin chính và phụ. » Có thể thực hiện giải mẫn cảm cấp ở những bệnh nhân có xét nghiệm da dương tính với một trong những yếu tố quyết định penicillin, và cần được thực hiện trong môi trường bệnh viện. Có thể thực hiện giải mẫn cảm cấp bằng đường uống hoặc đường tĩnh mạch, và thường được hoàn thành trong 4 giờ, sau đó sử dụng liều penicillin đầu tiên.[97] |
||
| Thêm | Benzylpenicillin sau khi giải mẫn cảm | |
| Các lựa chọn sơ cấp » benzylpenicillin sodium: 10,8 đến 14,4 g/ngày tiêm tĩnh mạch được chia liều mỗi 4 giờ Các lựa chọn thứ cấp » procaine benzylpenicillin: 2,4 g tiêm bắp mỗi ngày một lần -và- » probenecid: 500 mg uống bốn lần một ngày -và- » Prednisolone: 40-60 mg uống ngày một lần trong 3 ngày; bắt đầu 24 giờ trước khi sử dụng penicillin » Giải mẫn cảm thường được hoàn thành trong 4 giờ, sau đó sử dụng liều penicillin đầu tiên.[97] Thời gian điều trị ở bệnh nhân đồng nhiễm HIV nghi ngờ mắc giang mai thần kinh có thể kéo dài. » Cần xem xét điều trị bằng corticosteroid để giảm thiểu phản ứng Jarisch-Herxheimer.[88] Cần bắt đầu sử dụng prednisolone đường uống 24 giờ trước khi bắt đầu điều trị kháng xoắn khuẩn và được cho dùng trong 3 ngày. » Thời gian điều trị: 10 đến 14 ngày. |
||
| Bổ sung | Sau đó là benzathine benzylpenicillin tiêm bắp sau khi giải mẫn cảm | |
| Các lựa chọn sơ cấp » benzathine benzylpenicillin: 1,8 g tiêm bắp mỗi tuần một lần» Một số chuyên gia cũng cho sử dụng benzathine benzylpenicillin mỗi tuần một lần tới 3 tuần sau khi hoàn thành phác đồ điều trị giang mai thần kinh (chỉ trong trường hợp điều trị đầu tay bằng tiêm tĩnh mạch là liêu pháp ban đầu). Phương án này được thực hiên để’ đảm bảo rằng khoảng thời gian điều trị là tương đương với thời gian điều trị giang mai muộn không kèm giang mai thần kinh. |
||
| 2 | Doxycyclin đường uống liều cao | |
| Các lựa chọn sơ cấp » Doxycycline: 200 mg đường uống mỗi ngày hai lần -và- » Prednisolone: 40-60 mg uống ngày một lần trong 3 ngày; bắt đầu 24 giờ trước khi sử dụng penicillin » Bằng chứng hỗ trợ việc sử dụng các phác đồ không dùng penicillin tương đối yếu. Tuy nhiên, một số bác sĩ lâm sàng sử dụng doxycyclin liều cao trong trường hợp này.[95] » Cần xem xét điều trị bằng corticosteroid để’ giảm thiểu phản ứng Jarisch-Herxheimer.[88] Cần bắt đầu sử dụng prednisolone đường uống 24 giờ trước khi bắt đầu điều trị kháng xoắn khuẩn và được cho dùng trong 3 ngày. » Thời gian điều trị: 28 ngày. |
||
| Giang mai bẩm sinh | ||
| 1 | Benzylpenicillin tiêm tĩnh mạch hoặc procaine benzylpenicillin tiêm bắp | |
| Các lựa chọn sơ cấp » benzylpenicillin sodium: tham khảo ý kiến chuyên gia để’ được hướng dẫn về liều dùng cho trẻ sơ sinh HOẶC » procaine benzylpenicillin: tham khảo ý kiến chuyên gia để’ được hướng dẫn về liều dùng cho trẻ sơ sinh » Tất cả trẻ nhũ nhi có mẹ có xét nghiệm xoắn khuẩn và không xoắn khuẩn phản ứng phải được xét nghiêm huyết thanh không xoắn khuẩn (VDRL hoặc RPR) được thực hiện trên huyết thanh của trẻ nhũ nhi. » Điều trị đầu tay đối với giang mai bẩm sinh là benzylpenicillin tiêm tĩnh mạch hoặc procaine benzylpenicillin tiêm bắp. Khuyến cáo trao đổi với bác sĩ chuyên khoa sản và chuyên khoa sơ sinh. Sau đó, khuyến cáo cần có bác sĩ chuyên khoa nhi theo dõi lâm sàng và theo dõi huyết thanh chặt chẽ.» Thời gian điều trị: 10 ngày. » Bệnh giang mai mắc phải sau sinh làm dấy lên nghi ngờ về lạm dụng tình dục trẻ em, nên cần được xét nghiêm thêm.[34] |
||
| 2 | Benzathine benzylpenicillin tiêm bắp | |
| Các lựa chọn sơ cấp » benzathine benzylpenicillin: tham khảo ý kiến chuyên gia để được hướng dẫn về liều dùng cho trẻ sơ sinh » Khuyến cáo nếu xét nghiêm không xoắn khuẩn ở trẻ nhũ nhi cho kết quả không phản ứng và ít có khả năng nhiễm bênh. » Điều trị cả giang mai thời kỳ ủ bệnh với việc theo dõi huyết thanh chặt chẽ. » Khuyến cáo trao đổi với bác sĩ chuyên khoa sản. » Benzathine benzylpenicillin tiêm bắp không thường xuyên được sử dụng ở các nước giàu nguồn lực. Khuyến cáo cần có bác sĩ chuyên khoa nhi theo dõi lâm sàng và theo dõi huyết thanh chặt chẽ. » Bệnh giang mai mắc phải sau sinh làm dấy lên nghi ngờ về lạm dụng tình dục trẻ em, nên cần được xét nghiêm thêm.[34] |
||
Giai đoạn đầu
Azithromycin
Một số trung tâm sử dụng azithromycin do có thể sử dụng thuốc uống đơn liều để điều trị giang mai thay vì tiêm penicillin. Đối với các bệnh nhân bị dị ứng penicillin hoặc đối với những người không chịu được việc tiêm bắp, có thể thay thế bằng thuốc uống.[92] Hai nghiên cứu ở châu Phi đã phát hiện rằng tỷ lệ chữa khỏi giang mai sau một liều azithromycin duy nhất đạt mức tương đương với các tỷ lệ chữa khỏi sau tiêm bắp benzathine penicillin.[99] 1[A]Evidence Ngoài ra, phân tích gộp đã cho thấy tỷ lệ chữa khỏi bằng azithromycin cao hơn so với penicillin benzylbenzathine với việc theo dõi dài hạn.[100] Tuy nhiên, tổng quan hệ thống khác đã phát hiện không có sự khác biệt đáng kể về mặt thống kê giữa azithromycin và benzathine penicillin-G.[100] Ngoài ra, azithromycin đã không được chấp thuận rộng rãi do có các báo cáo về sự đề kháng và điều trị thất bại của macrolide.[94] [101] Điều trị bệnh giang mai bằng azithromycin thất bại có nguyên nhân từ đột biến A2058G, đột biến này tạo nên sự đề kháng azithromycin. Điều này đã được xác định ở những bệnh nhân tại Trung Quốc, London, Bồ Đào Nha, Dublin, Seattle, San Francisco và Baltimore. Tuy nhiên, không có trường hợp đề kháng azithromycin nào được xác định tại Madagascar, và không có trường hợp điều trị thất bại nào tại Tanzania, cho thấy phát sinh quy luật đề kháng macrolide theo khu vực địa lý.[101] Có khả năng azithromycin có vai trò hạn chế trong điều trị bệnh giang mai ở bên ngoài châu Phi. Azithromycin không được dùng ở đồng tính nam (MSM), người bị nhiễm HIV, hoặc ở phụ nữ mang thai.[3]
Ceftriaxone đã được sử dụng để điều trị bệnh giang mai muộn tiềm ẩn và giang mai thần kinh như thuốc thay thế cho penicillin.2[C]Evidence Tuy nhiên, không có sự đồng thuần rõ ràng về thời gian điều trị tối ưu, và bệnh nhân bị dị ứng penicillin có nguy cơ phản ứng dị ứng với ceftriaxone do phản ứng chéo.
Liên lạc theo dõi
Khuyến nghị
Giám sát
Các xét nghiệm không xoắn khuẩn được lặp lại để theo dõi tình trạng. Hiệu giá phải giảm 4 lần trong vòng 6 tháng sau khi điều trị bệnh giang mai giai đoạn I và II, và trong vòng 12-24 tháng sau khi điều trị bệnh giang mai muộn hoặc tiềm ẩn.
Các hiệu giá khi xét nghiệm VDRL hoặc RPR cần được đo hàng tháng sau khi điều trị trong 3 tháng, và sau đó 3 tháng một lần.
Với điều trị hiệu quả, các xét nghiệm không xoắn khuẩn sẽ trở thành âm tính. Tuy nhiên, một số bệnh nhân được điều trị đầy đủ sẽ phát triển thành phản ứng kháng huyết thanh, duy trì hiệu giá kháng thể dương tính ở mức thấp. Đây là hiệu giá nền mà từ đó tái nhiễm được đánh giá.
Sau khi điều trị giang mai thần kinh, cần lặp lại kiểm tra dịch não tủy 6 tháng một lần cho đến khi số lượng bạch cầu đạt mức bình thường nếu tăng cao ở mẫu ban đầu. Xem xét tái điều trị nếu số lượng bạch cầu không giảm sau 6 tháng, hoặc nếu dịch não tủy vẫn bất thường sau 2 năm.[3]
Hướng dẫn dành cho bệnh nhân
Bệnh nhân cần được thông báo rằng xét nghiệm trong tương lai sẽ bộc lộ tình trạng nhiễm giang mai đã được điều trị trước đó do các xét nghiệm đặc hiệu xoắn khuẩn vẫn duy trì phản ứng trong thời gian dài (ELISA dương tính). Trước khi được điều trị kháng sinh, tất cả bệnh nhân cần được tư vấn về khả năng xảy ra phản ứng Jarisch-Herxheimer, đặc biệt là những bệnh nhân mắc bệnh giang mai sớm. Phản ứng có thể xảy ra trong vòng 24 giờ đầu tiên sau khi điều trị kháng sinh do tiêu diệt nhanh xoắn khuẩn. Phản ứng đặc trưng bởi sốt cấp tính, đau đầu, và đau cơ. Ở phụ nữ mang thai, phản ứng này có thể gây suy thai và sinh non. Bệnh nhân bị bệnh giang mai giai đoạn I cần được tư vấn để tránh quan hệ tình dục (bao gồm cả quan hệ bằng miệng) cho đến khi các tổn thương khỏi hẳn. Khoảng thời gian chính xác phải kiêng cữ không rõ ràng, nhưng các hướng dẫn tại Anh Quốc khuyến cáo khoảng thời gian này lên đến 2 tuần sau khi hoàn thành điều trị.[88]
Vẫn còn có sự kỳ thị xã hội đáng kể liên quan đến giang mai và có thể có bệnh nhân lo ngại về các vấn đề được tiết lộ trong tương lai (ví dụ: sàng lọc trước sinh). Cần theo dõi quá trình tiếp xúc với các bạn tình để phát hiện các bệnh nhân không triệu chứng có nguy cơ mắc bệnh giang mai. [CDC: syphilis – fact sheet] Thông tin bệnh nhân từ các trang web đề xuất có thể hữu ích. [NHS Choices: syphilis]
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Phản ứng Jarisch-Herxheimer | Ngắn hạn | Cao |
| Xảy ra trong vòng 24 giờ đầu tiên sau khi điều trị kháng sinh do tiêu diệt nhanh xoắn khuẩn.
Đặc trưng bởi sốt cấp tính, đau đầu, và đau cơ, thường ở các bệnh nhân mắc bệnh giang mai sớm. Khả năng xảy ra phản ứng cao trong bệnh giang mai sớm nhưng thấp ở bệnh giang mai muộn. Tuy nhiên, tất cả bệnh nhân cần được thông báo về phản ứng có thể xảy ra trước khi được điều trị kháng sinh. Ở phụ nữ mang thai, phản ứng này có thể gây suy thai và sinh non. Hỗ trợ điều trị bằng cách bù nước, paracetamol (acetaminophen), và thuốc kháng viêm không steroid (NSAID). Prednisolone đường uống có thể giúp giảm sốt, nhưng thường không được yêu cầu.[104] Điều trị toàn thân bằng chất ức chế yếu tố hoại tử khối u có thể hiệu quả hơn điều trị toàn thân bằng corticosteroid.[105] |
||
| Phản ứng dị ứng với penicillin | Ngắn hạn | Trung bình |
| Có thể phát sinh ở những bệnh nhân trước đây được biết là không dị ứng.
Ở bệnh nhân bị dị ứng penicillin, có thể cung cấp các lựa chọn điều trị thay thế, tùy vào giai đoạn của bệnh giang mai. Có thể yêu cầu test da penicillin và giải mẫn cảm penicillin (ví dụ: trong điều trị phụ nữ mang thai); cần được thực hiện với tư vấn từ chuyên gia dị ứng hoặc miễn dịch học. Phản ứng dị ứng với penicillin có thể bao gồm nổi mề đay, phù mạch và sốc phản vệ. Điều trị phản ứng dị ứng được xác định theo mức độ nghiêm trọng của phản ứng. |
||
| Phản ứng procaine do thầy thuốc | Ngắn hạn | Thấp |
| Xảy ra khi tiêm bắp procaine benzylpenicillin (ví dụ: được sử dụng để điều trị giang mai thần kinh) bị cho dùng nhầm thành tiêm tĩnh mạch.
Bệnh nhân có thể báo cáo biểu hiện hoảng loạn và lo lắng nghiêm trọng, cảm giác sắp có chuyện chẳng lành, và suy tuần hoàn. Được gọi là hội chứng Hoigné.[106] Các triệu chứng thường tự hết trong vòng 20 đến 30 phút. Điều trị ban đầu là trấn an, nhưng có thể dùng thuốc chống lo âu, bồi phụ tuần hoàn, và hồi sức. |
||
| Nhiễm HIV | Dài hạn | Trung bình |
| Bệnh giang mai tạo điều kiện thuận lợi cho nhiễm HIV. | ||
| Tiến triển bệnh không triệu chứng | Biến thiên | Trung bình |
| Biến chứng ở từng cơ quan cụ thể có thể xảy ra ở ca bệnh không được điều trị hoặc không xác định thời gian.
Cần tham vấn ý kiến chuyên gia dựa vào diễn biến tự nhiên của biến chứng (ví dụ: ý kiến bác sĩ chuyên khoa mắt đối với các nhiễm trùng mắt, ý kiến bác sĩ chuyên khoa tim mạch đối với hở van động mạch chủ). |
||
Tiên lượng
Quá trình nhiễm khuẩn tự nhiên
Có thể điều trị khỏi bệnh sau khi hoàn thành điều trị kháng sinh. Tuy nhiên, tái nhiễm có thể xảy ra nếu tiếp tục phơi nhiễm với giang mai.
Quá trình tổn thương tự nhiên từng cơ quan cụ thể được xác định bởi giai đoạn bệnh giang mai lúc chẩn đoán và việc đã sử dụng liệu pháp điều trị thích hợp hay chưa. Theo dõi biến chứng ở từng cơ quan cụ thể đòi hỏi ý kiến chuyên gia (ví dụ: đánh giá tim mạch về hở van động mạch chủ; đánh giá thần kinh về giang mai thần kinh).
Kết quả xét nghiệm huyết thanh
Xét nghiệm đặc hiệu xoắn khuẩn duy trì phản ứng suốt đời (xét nghiệm miễn dịch enzym xoắn khuẩn dương tính/xét nghiệm ngưng kết hạt T pallidum huyết thanh) và do đó không có giá trị trong việc đánh giá đáp ứng đối với điều trị. Bệnh nhân cần được thông báo rằng xét nghiệm trong tương lai sẽ tiết lộ nhiễm khuẩn giang mai đã được điều trị trước đó.
Xét nghiệm không xoắn khuẩn cho thấy sự suy giảm hiệu giá hoặc trở thành không phản ứng (âm tính) với điều trị hiệu quả, và do đó được sử dụng làm dấu hiệu định lượng của đáp ứng điều trị. Hiệu giá phải giảm 4 lần trong vòng 6 tháng sau khi điều trị bệnh giang mai giai đoạn I và II, và trong vòng 12-24 tháng sau khi điều trị giang mai muộn hoặc tiềm ẩn.[103]
Hướng dẫn
Hướng dẫn chẩn đoán
Châu Âu
The BASHH CEG 2015 summary guidance on tests for sexually transmitted infections
Nhà xuất bản: British Association for Sexual Health and HIV (BASHH)
Xuất bản lần cuối: 2015
UK national guidelines on the management of syphilis Nhà xuất bản: British Association for Sexual Health and HIV
Xuất bản lần cuối: 2015
2014 European guideline on the management of syphilis Nhà xuất bản: International Union against Sexually Transmitted Infections
Xuất bản lần cuối: 2014(IUSTI)
UK national guideline on the management of sexually transmitted infections and related
WHO guidelines for the treatment of Treponema pallidum (syphilis)
Nhà xuất bản: World Health Organization (WHO)
Xuất bản lần cuối: 2016
Evaluation of rapid diagnostic tests: syphilis
Nhà xuất bản: World Health Organization (WHO); Training in Tropical Diseases
Xuất bản lần cuối: 2006
Bắc Mỹ
Syphilis infection in nonpregnant adults and adolescents: screening
Nhà xuất bản: United States Preventive Services Task Force
Xuất bản lần cuối: 2016
Canadian guidelines on sexually transmitted infections Nhà xuất bản: Public Health Agency of Canada
Xuất bản lần cuối: 2016
Sexually transmitted diseases treatment guidelines, 2015
Nhà xuất bản: Centers for Disease Control and Prevention (CDC)
Xuất bản lần cuối: 2015
Screening for syphilis infection in pregnancy Nhà xuất bản: United States Preventive Services Task Force
Xuất bản lần cuối: 2009
Recommendations for partner services programs for HIV infection, syphilis, gonorrhea, and
chlamydial infection
Nhà xuất bản: Centers for Disease Control and Prevention (CDC)
Xuất bản lần cuối: 2008
Mỹ La Tinh
Guidance on syphilis testing in Latin America and the Caribbean: improving uptake,
interpretation, and quality of testing in different clinical settings
Nhà xuất bản: Pan American Health Organization
Xuất bản lần cuối: 2015
Châu Đại Dương
Australian STI management guidelines for use in primary care – syphilis
Nhà xuất bản: Australian Sexual Health Alliance (ASHA)
Xuất bản lần cuối: 2016
Management of sexual health conditions – syphilis Nhà xuất bản: New Zealand Sexual Health Society (NZSHS)
Xuất bản lần cuối: 2015
Hướng dẫn điều trị
Châu Âu
BASHH CEG 2015 summary guidance on tests for sexually transmitted infections
Nhà xuất bản: British Association for Sexual Health and HIV
Xuất bản lần cuối: 2015
Barrier methods for contraception and STI prevention Nhà xuất bản: Faculty of Sexual and Reproductive Healthcare
Xuất bản lần cuối: 2015
UK national guidelines on the management of syphilis Nhà xuất bản: British Association for Sexual Health and HIV (BASHH)
Xuất bản lần cuối: 2015
2014 European guideline on the management of syphilis Nhà xuất bản: International Union against Sexually Transmitted Infections
Xuất bản lần cuối: 2014
(IUSTI)
UK national guideline on the management of sexually transmitted infections and related
conditions in children and young people
Nhà xuất bản: British Association for Sexual Health and HIV (BASHH)
Xuất bản lần cuối: 2010
Quốc tế
WHO guidelines for the treatment of Treponema pallidum (syphilis)
Nhà xuất bản: World Health Organization (WHO)
Xuất bản lần cuối: 2016
Bắc Mỹ
Sexually transmitted diseases treatment guidelines, 2015
Nhà xuất bản: Centers for Disease Control and Prevention (CDC)
Xuất bản lần cuối: 2015
Recommendations for partner services programs for HIV infection, syphilis, gonorrhea, and chlamydial infection
Nhà xuất bản: Centers for Disease Control and Prevention (CDC)
Xuất bản lần cuối: 2008
Nguồn trợ giúp trực tuyến
- WHO: baseline report on global sexually transmitted infection surveillance 2012 (external link)
- USPSTF: syphilis infection in nonpregnant adults and adolescents: screening (external link)
- CDC: sexually transmitted disease surveillance, 2014 (external link)
- NSC: the UK NSC recommendation on syphilis screening in pregnancy (external link)
- British Association for Sexual Health and HIV: update on management of syphilis in pregnancy (external link)
- British Association for Sexual Health and HIV: correction to neurosyphilis treatment (external link)
- CDC: syphilis – fact sheet (external link)
- NHS Choices: syphilis (external link)
Điểm số bằng chứng
- Khỏi về mặt huyết thanh: có bằng chứng mức độ tốt rằng liều đơn azithromycin đường uống 2 g ở người mắc giang mai giai đoạn I hoặc giang mai muộn có hiệu giá kháng thể cao đạt được tỷ lệ chữa khỏi là 97,7% và một liều tiêm bắp 2,4 triệu đơn vị penicillin G benzathine đạt được tỷ lệ chữa khỏi là 95%.[93] Bằng chứng cấp độ A: Đánh giá hệ thống (SR) hoặc các thử nghiệm ngẫu nhiên đối chứng (RCT) với >200 người tham gia.
- Sự cải thiện trong hiệu giá RPR huyết thanh và xét nghiệm dịch não tủy trong giang mai: có những bằng chứng chất lượng thấp rằng ở người mắc giang mai thần kinh và HIV, điều trị ceftriaxone đường tĩnh mạch làm giảm nhiều hơn đáng kể hiệu giá RPR huyết thanh so với điều trị bằng penicillin G (benzylpenicillin), nhưng không có sự khác biệt nào trong các xét nghiệm dịch não tủy giữa các nhóm.[102] Bằng chứng cấp độ C: Các nghiên cứu quan sát (thuần tập) có chất lượng thấp hoặc các thử nghiệm ngẫu nhiên đối chứng (RCT) có lỗi về phương pháp với <200 người tham gia.
Các bài báo chủ yếu
- World Health Organization. Guidelines for the treatment of Treponema pallidum (syphilis). 2016. http:// www.who.int (last accessed 26 September 2016). Toàn văn
- Workowski KA, Bolan GA; Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines, 2015. MMWR Recomm Rep. 2015;64:1-137. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Sexually transmitted disease surveillance, 2014. November 2015. http://www.cdc.gov (last accessed 26 September 2016). Toàn văn
- Syphilis. In: Kimberlin DW, Brady MT, eds. Red Book: 2015 report of the Committee on Infectious Diseases. 30th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2015:755-768.
- US Preventive Services Task Force. Screening for syphilis infection in pregnancy: US Preventive Services Task Force reaffirmation recommendation statement. Ann Intern Med. 2009;150:705-709. Toàn văn Tóm lược
- United States Preventive Services Task Force. Syphilis infection in nonpregnant adults and adolescents: screening. July 2016. http://www.uspreventiveservicestaskforce.org/ (last accessed 26 September 2016). Toàn văn
- Centers for Disease Control and Prevention. Recommendations for partner services programs for HIV infection, syphilis, gonorrhea, and chlamydial infection. MMWR Recomm Rep. 2008;57:1-83. Toàn văn Tóm lược
- British Association for Sexual Health and HIV (BASHH). UK national guidelines on the management of syphilis. December 2015. http://www.bashh.org/ (last accessed 26 September 2016). Toàn văn
- Stoner BP. Current controversies in the management of adult syphilis. Clin Infect Dis. 2007;44(suppl 3):S130-S146. Tóm lược
- Parkes R, Renton A, Meheus A, et al. Review of current evidence and comparison for effective syphilis treatment in Europe. Int J STD AIDS. 2004;15:73-88. Tóm lược
- Katz KA, Klausner JD. Azithromycin resistance in Treponema pallidum. Curr Opin Infect Dis. 2008;21:83-91. Tóm lược
Câu hỏi lâm sàng
Bệnh nhân nam 56 tuổi trước đây khỏe mạnh đi khám vì tình trạng đi lại ngày càng khó khăn do mất thăng bằng trong 3 tháng qua. Đôi khi, bệnh nhân bị mất thăng bằng và suýt ngã khi đang tắm. Anh ta cũng có các cơn đau nhói, thoáng qua ở lưng và các chi dưới, cũng như tiểu không tự chủ. Anh ấy không có tiền sử chấn thương lưng. Bệnh nhân đã hút nửa gói thuốc lá mỗi ngày trong 30 năm và uống 1 hoặc 2 ly rượu mỗi ngày. Khám thực thể cho thấy phản xạ đầu gối và mắt cá hai bên là 1+ và cảm giác rung và cảm giác vị trí giảm ở cả hai bàn chân. Dáng đi rộng. Đồng tử hai bên nhỏ, không đều và phản xạ ánh sáng kém nhưng co lại bình thường khi bệnh nhân nhìn vào một ngón tay đặt gần chóp mũi. Điều nào sau đây có khả năng cải thiện các triệu chứng của bệnh nhân này nhất?
- Intramuscular vitamin B12
- Intravenous acyclovir
- Intravenous alteplase
- Intravenous immunoglobulin
- Intravenous penicillin
- Intravenous thiamine
- Spinal decompression surgery
Đáp án: E. Intravenous penicillin.
Bệnh nhân này có biểu hiện giang mai thần kinh muộn, giang mai giai đoạn ba thường biểu hiện nhiều năm sau khi nhiễm Treponema pallidum không được điều trị và có thể được biểu hiện bằng các nốt sần ở lưng và đồng tử Argyll Robertson.
Tabes dorsalis là tình trạng thoái hóa thần kinh liên quan đến cột sau và rễ thần kinh. Tôn thương cột sau gây giảm cảm giác rung/bản thể, thất điều cảm giác và mất ổn định trong Romberg test. Tổn thương rễ thần kinh có thể góp phần làm giảm cảm giác đau/nhiệt và giảm/không có phản xạ gân sâu. Bệnh nhân có thể phàn nàn về những cơn đau nhói (lancinating pain), được mô tả là cơn đau ngắn, nhói (shooting) hoặc bỏng rát ở mặt, lưng hoặc tứ chi. Tabes dorsalis cũng có thể được kết hợp với đồng tử Argyll Robertson, thường có đồng tử co nhỏ, không đều và được đặc trưng bởi sự co đồng tử bình thường khi điều tiết (accommodation) nhưng mất phản xạ ánh sáng.
Phương pháp điều trị được lựa chọn cho bệnh giang mai thần kinh là penicillin tiêm tĩnh mạch (IV) trong 10-14 ngày do thuốc có thể đi vào dịch não tủy và hiệu quả.
(Lựa chọn A) Thiếu hụt vitamin B12 trong thời gian dài có thể dẫn đến thoái hóa bán cấp kết hợp cột sau (mất cảm giác vị trí và cảm giác rung, dấu hiệu Romberg dương tính), bó vỏ gai bên (liệt cứng, tăng phản xạ) và bó gai tiểu não (thất điều). Phương pháp điều trị là bổ sung vitamin B12.
(Lựa chọn B) Acyclovir đường tĩnh mạch được sử dụng để điều trị viêm não do vi-rút herpes simplex, thường biểu hiện bằng sốt khởi phát cấp tính, đau đầu, co giật, dấu thần kinh khu trú và thay đổi tri giác.
(Lựa chọn C) Alteplase là một chất hoạt hóa plasminogen mô tái tổ hợp được sử dụng để làm tan huyết khối trong điều trị đột quỵ thiếu máu cục bộ cấp tính, thường biểu hiện bằng sự thiếu hụt cảm giác và vận động một bên. Dấu hiệu thất điều cảm giác tiến triển, đau nhói và đồng tử Argyll Robertson của bệnh nhân này phù hợp hơn với giang mai giai đoạn ba.
(Lựa chọn D) Globulin miễn dịch đường tĩnh mạch có thể được xem xét ở những bệnh nhân mắc hội chứng Guillain-Barré, thường biểu hiện bằng tình trạng liệt cơ tăng dần đối xứng tiến triển nhanh và giảm/không có phản xạ gân sâu sau nhiễm Campylobacter Jejuni hoặc nhiễm vi-rút.
(Lựa chọn F) Hội chứng Wernicke-Korsakoff (bệnh não, liệt cơ mắt, thất điều) thường xảy ra ở những người nghiện rượu do thiếu thiamine (vitamin B1). Điều trị kịp thời bằng thiamine đường tĩnh mạch giúp cải thiện lâm sàng.
(Lựa chọn G) Phẫu thuật giải áp cột sống có thể được chỉ định ở những bệnh nhân bị bệnh lý tủy do chèn ép (ví dụ, do hẹp ống sống, tụ máu ngoài màng cứng, áp xe). Mặc dù bệnh lý tủy có thể biểu hiện bằng đau lưng, mất chức năng vận động và cảm giác dưới mức tổn thương cột sống và tiểu không tự chủ nhưng đồng tử Argyll Robertson là không đặc trưng.
Kết luận:
Giang mai thần kinh muộn có thể biểu hiện nhiều năm sau khi nhiễm Treponema pallidum không được điều trị với tabes dorsalis (thất điều cảm giác, đau nhói, giảm/không có phản xạ gân sâu) và đồng tử Argyll Robertson (đồng tử co bình thường khi điều tiết nhưng mất phản xạ ánh sáng). Penicillin tiêm tĩnh mạch là phương pháp điều trị được lựa chọn.
Tài liệu tham khảo
- Bộ Y tế, Hướng dẫn chẩn đoán và điều trị các bệnh da liễu, truy cập ngày 2/1/2024.
- Baughn RE, Musher DM. Secondary syphilitic lesions. Clin Microbiol Rev. 2005;18:205-216. Toàn văn Tóm lược
- World Health Organization. Guidelines for the treatment of Treponema pallidum (syphilis). 2016. http:// www.who.int (last accessed 26 September 2016). Toàn văn
- Workowski KA, Bolan GA; Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines, 2015. MMWR Recomm Rep. 2015;64:1-137. Toàn văn Tóm lược
- Mindel A, Tovey SJ, Timmins DJ, et al. Primary and secondary syphilis, 20 years’ experience. 2. Clinical features. Genitourin Med. 1989;65:1-3. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Sexually transmitted disease surveillance, 2014. November 2015. http://www.cdc.gov (last accessed 26 September 2016). Toàn văn
- Centers for Disease Control and Prevention. National plan to eliminate syphilis from the United States. 2006. http:// www.cdc.gov (last accessed 26 September 2016). Toàn văn
- Renton AM, Borisenko KK, Meheus A, et al. Epidemics of syphilis in the newly independent states of the former Soviet Union. Sex Transm Infect. 1998;74:165-166. Tóm lược
- Simms I, Fenton KA, Ashton M, et al. The re-emergence of syphilis in the United Kingdom: the new epidemic phases. Sex Transm Dis. 2005;32:220-226. Tóm lược
- Borisenko KK, Trichonova LI, Renton AM. Syphilis and other sexually transmitted infections in the Russian Federation. Int J STD AIDS. 1999;10:665-668. Tóm lược
- Salavastru C, Rusinoiu A, Parvu A, et al. Epidemiological surveillance of syphilis patients in Colentina Hospital (Bucharest, Romania). Roum Arch Microbiol Immunol. 2007;66:80-84. Tóm lược
- Tucker JD, Cohen MS. China’s syphilis epidemic: epidemiology, proximate determinants of spread, and control responses. Curr Opin Infect Dis. 2011;24:50-55. Toàn văn Tóm lược
- Tucker JD, Yin YP, Wang B, et al. An expanding syphilis epidemic in China: epidemiology, behavioural risk and control strategies with a focus on low-tier female sex workers and men who have sex with men. Sex Transm Infect. 2011;87(suppl 2):ii16-18. Toàn văn Tóm lược
- Izard J, Renken C, Hsieh CE, et al. Cryo-electron tomography elucidates the molecular architecture of Treponema pallidum, the syphilis spirochete. J Bacteriol. 2009;191:7566-7580. Toàn văn Tóm lược
- Goh BT. Syphilis in adults. Sex Transm Infect. 2005;81:448-452. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Transmission of primary and secondary syphilis by oral sex – Chicago, Illinois, 1998-2002. MMWR Morb Mortal Wkly Rep. 2004;53:966-968. Toàn văn Tóm lược
- Edwards S, Carne C. Oral sex and transmission of non-viral STIs. Sex Transm Infect. 1998;74:95-100. Tóm lược
- Clark EG, Danbolt N. The Oslo study of the natural course of untreated syphilis. Med Clin North Am. 1964;48:613-621.
- Schroeter AL, Turner RH, Lucas JB, et al. Therapy for incubating syphilis. Effectiveness of gonorrhea treatment. JAMA. 1971;218:711-713. Tóm lược
- Schober PC, Gabriel G, White P, et al. How infectious is syphilis? Br J Vener Dis. 1983;59:217-219. Toàn văn Tóm lược
- Peterman TA, Heffelfinger JD, Swint EB, et al. The changing epidemiology of syphilis. Sex Transm Dis. 2005;32(10 suppl):S4-S10. Tóm lược
- Centers for Disease Control and Prevention. Outbreak of syphilis among men who have sex with men – Southern California, 2000. MMWR Morb Mortal Wkly Rep. 2001;50:117-120. Tóm lược
- Rolfs RT, Nakashima AK. Epidemiology of primary and secondary syphilis in the United States, 1981 through 1989. JAMA. 1990;264:1432-1437. Tóm lược
- Rolfs RT, Goldberg M, Sharrar RG. Risk factors for syphilis: cocaine use and prostitution. Am J Public Health. 1990;80:853-857. Toàn văn Tóm lược
- Saloojee H, Velaphi S, Goga Y, et al. The prevention and management of congenital syphilis: an overview and recommendations. Bull World Health Organ. 2004;82:424-430. Toàn văn Tóm lược
- Holmes KK, Levine R, Weaver M. Effectiveness of condoms in preventing sexually transmitted infections. Bull World Health Organ. 2004;82:454-461. Tóm lược
- Tobian AA, Serwadda D, Quinn TC, et al. Male circumcision for the prevention of HSV-2 and HPV infections and syphilis. N Engl J Med. 2009;360:1298-1309. Toàn văn Tóm lược
- Brown DL, Frank JE. Diagnosis and management of syphilis. Am Fam Physician. 2003;68:283-290. Toàn văn Tóm lược
- Tucker JD, Li JZ, Robbins GK, et al. Ocular syphilis among HIV-infected patients: a systematic analysis of the literature. Sex Trans Infect. 2011;87:4-8. Tóm lược
- Rottingen JA, Cameron DW, Garnett GP. A systematic review of the epidemiologic interactions between classic sexually transmitted diseases and HIV: how much is really known? Sex Transm Dis. 2001;28:579-597. Tóm lược
- French P. Syphilis. BMJ. 2007;334:143-147. Tóm lược
- Syphilis. In: Kimberlin DW, Brady MT, eds. Red Book: 2015 report of the Committee on Infectious Diseases. 30th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2015:755-768.
- Singh AE, Romanowski B. Syphilis: review with emphasis on clinical, epidemiologic, and some biologic features. Clin Microbiol Rev. 1999;12:187-209. Toàn văn Tóm lược
- Fojaco RM, Hensley GT, Moskowitz L. Congenital syphilis and necrotizing funisitis. JAMA. 1989;261:1788-1790. Tóm lược
- Hammerschlag MR, Guillén CD. Medical and legal implications of testing for sexually transmitted infections in children. Clin Microbiol Rev. 2010;23:493-506. Toàn văn Tóm lược
- Cummings MC, Lukehart SA, Marra C, et al. Comparison of methods for the detection of Treponema pallidum in lesions of early syphilis. Sex Transm Dis. 1996;23:366-369. Tóm lược
- Radolf JD, Tramont EC, Salazar JC. Treponema pallidum (syphilis). In: Mandell GL, Bennett JE, Dolin R, eds. Mandell, Douglas, and Bennett’s principles and practice of infectious diseases. 8th ed. Missouri: WB Saunders, Elsevier; 2014: chapter 239.
- Wheeler HL, Agarwal S, Goh BT. Dark ground microscopy and treponemal serological tests in the diagnosis of early syphilis. Sex Transm Infect. 2004;80:411-414. Tóm lược
- Romanowski B, Forsey E, Prasad E, et al. Detection of Treponema pallidum by a fluorescent monoclonal antibody test. Sex Transm Dis. 1987;14:156-159. Tóm lược
- Anderson J, Mindel A, Tovey SJ, et al. Primary and secondary syphilis, 20 years’ experience. 3: Diagnosis, treatment, and follow up. Genitourin Med. 1989;65:239-243. Toàn văn Tóm lược
- Luger AF. Serological diagnosis of syphilis: current methods. In: Young H, McMillan A, eds. Immunological diagnosis of sexually transmitted diseases. New York, NY: Dekker; 1988:249-274.
- Fischbach FT. Syphilis detection tests. In: A manual of laboratory & diagnostic tests. 6th ed. Philadelphia, PA: Lippincott; 2000:581-583.
- Peeling RW, Ye H. Diagnostic tools for preventing and managing maternal and congenital syphilis: an overview. Bull World Health Organ. 2004;82:439-446. Tóm lược
- Schmidt BL, Edjlalipour M, Luger A. Comparative evaluation of nine different enzyme-linked immunosorbent assays for determination of antibodies against Treponema pallidum in patients with primary syphilis. J Clin Microbiol. 2000;38:1279-1282. Toàn văn Tóm lược
- Lefevre JC, Bertrand MA, Bauriaud R. Evaluation of the Captia enzyme immunoassays for detection of immunoglobulins G and M to Treponema pallidum in syphilis. J Clin Microbiol. 1990;28:1704-1707. Toàn văn Tóm lược
- Alessi E, Scioccati L. TPHA test. Experience at the Clinic of Dermatology, University of Milan. Br J Vener Dis. 1978;54:151-154. Toàn văn Tóm lược
- Deacon WE, Lucas JB, Price EV. Fluorescent treponemal antibody-absorption (FTA-ABS) test for syphilis. JAMA. 1966;198:624-628. Tóm lược
- Spangler AS, Jackson JH, Fiumara NJ, et al. Syphilis with a negative blood test reaction. JAMA. 1964;189:87-90. Tóm lược
- Smith G, Holman RP. The prozone phenomenon with syphilis and HIV-1 co-infection. South Med J. 2004;97:379-382. Tóm lược
- Shahrook S, Mori R, Ochirbat T, et al. Strategies of testing for syphilis during pregnancy. Cochrane Database Syst Rev. 2014;(10):CD010385. Toàn văn Tóm lược
- Pan American Health Organization (PAHO). Guidance on syphilis testing in Latin America and the Caribbean: improving uptake, interpretation, and quality of testing in different clinical settings. 2015. http://www.paho.org (last accessed 26 September 2016). Toàn văn
- Centers for Disease Control and Prevention (CDC). Syphilis – CDC Fact Sheet (Detailed). http://www.cdc.gov/ (last accessed 26 September 2016). Toàn văn
- Centers for Disease Control and Prevention (CDC). Discordant results from reverse sequence syphilis screening–five laboratories, United States, 2006-2010. MMWR Morb Mortal Wkly Rep. 2011;60:133-137. Toàn văn Tóm lược
- Luger AF, Schmidt BL, Kaulich M. Significance of laboratory findings for the diagnosis of neurosyphilis. Int J STD AIDS. 2000;11:224-234. Tóm lược
- van Voorst Vader PC. Syphilis management and treatment. Dermatol Clin. 1998;16:699-711. Tóm lược
- Perdrup A, Jorgensen BB, Pedersen NS. The profile of neurosyphilis in Denmark. A clinical and serological study of all patients in Denmark with neurosyphilis disclosed in the years 1971-1979 incl. by Wassermann reaction (CWRM) in the cerebrospinal fluid. Acta Derma Venereol Suppl (Stockh). 1981;96:1-14. Tóm lược
- Lavi R, Yarnitsky D, Rowe JM, et al. Standard vs atraumatic Whitacre needle for diagnostic lumbar puncture: a randomized trial. Neurology. 2006 Oct 24;67(8):1492-4. Tóm lược
- Arendt K, Demaerschalk BM, Wingerchuk DM, Camann W. Atraumatic lumbar puncture needles: after all these years, are we still missing the point? Neurologist. 2009 Jan;15(1):17-20. Tóm lược
- Nath S, Koziarz A, Badhiwala JH, et al. Atraumatic versus conventional lumbar puncture needles: a systematic review and meta-analysis. Lancet. 2018 Mar 24;391(10126):1197-1204. Tóm lược
- Rochwerg B, Almenawer SA, Siemieniuk RAC, et al. Atraumatic (pencil-point) versus conventional needles for lumbar puncture: a clinical practice guideline. BMJ. 2018 May 22;361:k1920. Toàn văn Tóm lược
- Ahmed SV, Jayawarna C, Jude E. Post lumbar puncture headache: diagnosis and management. Postgrad Med J. 2006 Nov;82(973):713-6. Tóm lược
- Arevalo-Rodriguez I, Ciapponi A, Roqué i Figuls M, et al. Posture and fluids for preventing post-dural puncture headache. Cochrane Database Syst Rev. 2016;(3):CD009199. Toàn văn Tóm lược
- US Preventive Services Task Force. Screening for syphilis infection in pregnancy: US Preventive Services Task Force reaffirmation recommendation statement. Ann Intern Med. 2009;150:705-709. Toàn văn Tóm lược
- Hollier LM, Harstad TW, Sanchez PJ, et al. Fetal syphilis: clinical and laboratory characteristics. Obstet Gynecol. 2001;97:947-953. Tóm lược
- Cole M, Perry K. MHRA 04109: ten syphilis EIAs. UK: HSMO; 2004.
- Creegan L, Bauer HM, Samuel MC, et al. An evaluation of the relative sensitivities of the venereal disease research laboratory test and the Treponema Pallidum particle agglutination test among patients diagnosed with primary syphilis. Sex Transm Dis. 2007;34:1016-1108. Tóm lược
- Manavi K, Young H, McMillan A. The sensitivity of syphilis assays in detecting different stages of early syphilis. Int J STD AIDS. 2006;17:768-771. Tóm lược
- Lam TK, Lau HY, Lee YP, et al. Comparative evaluation of the INNO-LIA syphilis score and the MarDx Treponema pallidum immunoglobulin G Marblot test assays for the serological diagnosis of syphilis. Int J STD AIDS. 2010;21:110-113. Tóm lược
- Hagedorn HJ, Kraminer-Hagedorn A, de Bosschere K, et al. Evaluation of INNO-LIA syphilis assay as a confirmatory test for syphilis. J Clin Microbiol. 2002;40:973-978. Toàn văn Tóm lược
- Van Dyck E, Meheus AZ, Piot P. Syphilis. In: Laboratory diagnosis of sexually transmitted diseases. Geneva: World Health Organization; 1999:36-49.
- Palmer HM, Higgins SP, Herring AJ, et al. Use of PCR in the diagnosis of early syphilis in the United Kingdom. Sex Transm Dis. 2003;79:479-483. Tóm lược
- Lewis DA. Chancroid: clinical manifestations, diagnosis, and management. Sex Transm Infect. 2003 Feb;79(1):68-71. Toàn văn Tóm lược
- Patterson K, Olsen B, Thomas C, et al. Development of a rapid immunodiagnostic test for Haemophilus ducreyi. J Clin Microbiol. 2002 Oct;40(10):3694-702. Toàn văn Tóm lược
- Young H. Guidelines for serological testing for syphilis. Sex Transm Infect. 2000;76:403-405. Tóm lược
- United States Preventive Services Task Force. Syphilis infection in nonpregnant adults and adolescents: screening. July 2016. http://www.uspreventiveservicestaskforce.org/ (last accessed 26 September 2016). Toàn văn
- Pope V. Use of treponemal tests to screen for syphilis. Infect Med. 2004;21:399-402.
- Tucker JD, Bu J, Brown LB, et al. Accelerating worldwide syphilis screening through rapid testing: a systematic review. Lancet Infect Dis. 2010;10:381-386. Tóm lược
- British Association for Sexual Health and HIV (BASHH) Clinical Effectiveness Group. 2015 BASHH CEG guidance on tests for sexually transmitted infections. April 2015. http://www.bashh.org/ (last accessed 26 September 2016). Toàn văn
- Centers for Disease Control and Prevention. Recommendations for partner services programs for HIV infection, syphilis, gonorrhea, and chlamydial infection. MMWR Recomm Rep. 2008;57:1-83. Toàn văn Tóm lược
- Menezes EV, Yakoob MY, Soomro T, et al. Reducing stillbirths: prevention and management of medical disorders and infections during pregnancy. BMC Pregnancy Childbirth. 2009;9(suppl 1):S4. Toàn văn Tóm lược
- Hawkes SJ, Gomez GB, Broutet N. Early antenatal care: does it make a difference to outcomes of pregnancy associated with syphilis? A systematic review and meta-analysis. PLoS One. 2013;8:e56713. Toàn văn Tóm lược
- Wolff T, Shelton E, Sessions C, at al. Screening for syphilis infection in pregnant women: evidence for the U.S. Preventive Services Task Force reaffirmation recommendation statement. Ann Intern Med. 2009;150:710-716. Toàn văn Tóm lược
- Blencowe H, Cousens S, Kamb M, et al. Lives Saved Tool supplement detection and treatment of syphilis in pregnancy to reduce syphilis related stillbirths and neonatal mortality. BMC Public Health. 2011;11(suppl 3):S9. Toàn văn Tóm lược
- Chen XS, Peeling RW, Yin YP, Mabey D. Improving antenatal care to prevent adverse pregnancy outcomes caused by syphilis. Future Microbiol. 2011;6:1131-1134. Tóm lược
- Hawkes S, Matin N, Broutet N, et al. Effectiveness of interventions to improve screening for syphilis in pregnancy: a systematic review and meta-analysis. Lancet Infect Dis. 2011;11:684-691. Tóm lược
- Munkhuu B, Liabsuetrakul T, Chongsuvivatwong V, et al. One-stop service for antenatal syphilis screening and prevention of congenital syphilis in Ulaanbaatar, Mongolia: a cluster randomized trial. Sex Transm Dis. 2009;36:714-720. Tóm lược
- US Preventive Services Task Force. Screening for syphilis infection in pregnancy: US Preventive Services Task Force reaffirmation recommendation statement. Ann Intern Med. 2009;150:705-709. Toàn văn Tóm lược
- Chow EP, Wilson DP, Zhang L. HIV and syphilis co-infection increasing among men who have sex with men in China: a systematic review and meta-analysis. PLoS One. 2011;6:e22768. Toàn văn Tóm lược
- British Association for Sexual Health and HIV (BASHH). UK national guidelines on the management of syphilis. December 2015. http://www.bashh.org/ (last accessed 26 September 2016). Toàn văn
- Stoner BP. Current controversies in the management of adult syphilis. Clin Infect Dis. 2007;44(suppl 3):S130-S146. Tóm lược
- Parkes R, Renton A, Meheus A, et al. Review of current evidence and comparison for effective syphilis treatment in Europe. Int J STD AIDS. 2004;15:73-88. Tóm lược
- Janier M, Hegyi V, Dupin N, et al. 2014 European guideline on the management of syphilis. J Eur Acad Dermatol Venereol. 2014:28:1581-1593. Toàn văn Tóm lược
- Hook EW 3rd, Martin DH, Stephens J, et al. A randomized, comparative pilot study of azithromycin versus benzathine penicillin G for treatment of early syphilis. Sex Transm Dis. 2002;29:486-490. Tóm lược
- Riedner G, Rusizoka M, Todd J, et al. Single-dose azithromycin versus penicillin G benzathine for the treatment of early syphilis. N Engl J Med. 2005;353:1236-1244. Toàn văn Tóm lược
- Lukehart SA, Godornes C, Molini BJ, et al. Macrolide resistance in Treponema pallidum in the United States and Ireland. N Engl J Med. 2004;351:154-158. Toàn văn Tóm lược
- Yim CW, Flynn NM, Fitzgerald FT. Penetration of oral doxycycline into the cerebrospinal fluid of patients with latent or neurosyphilis. Antimicrob Agents Chemother. 1985;28:347-348. Toàn văn Tóm lược
- Saxon A, Beall GN, Rohr AS, et al. Immediate hypersensitivity reactions to beta-lactam antibiotics. Ann Intern Med. 1987;107:204-215. Tóm lược
- Wendel GD Jr, Stark BJ, Jamison RB, et al. Penicillin allergy and desensitization in serious infections during pregnancy. N Engl J Med. 1985;312:1229-1232. Tóm lược
- Blank LJ, Rompalo AM, Erbelding EJ, et al. Treatment of syphilis in HIV-infected subjects: a systematic review of the literature. Sex Transm Infect. 2011;87:9-16. Toàn văn Tóm lược
- Hook EW 3rd, Behets F, Van Damme K, et al. A phase III equivalence trial of azithromycin versus benzathine penicillin for treatment of early syphilis. J Infect Dis. 2010;201:1729-1735. Toàn văn Tóm lược
- Bai ZG, Yang KH, Liu YL, et al. Azithromycin vs. benzathine penicillin G for early syphilis: a meta-analysis of randomized clinical trials. Int J STD AIDS. 2008;19:217-221. Tóm lược
- Katz KA, Klausner JD. Azithromycin resistance in Treponema pallidum. Curr Opin Infect Dis. 2008;21:83-91. Tóm lược
- Marra CM, Boutin P, McArthur JC, et al. A pilot study evaluating ceftriaxone and penicillin G as treatment agents for neurosyphilis in human immunodeficiency virus-infected individuals. Clin Infect Dis. 2000;30:540-544. Tóm lược
- Romanowski B, Sutherland R, Fick GH, et al. Serologic response to treatment of infectious syphilis. Ann Intern Med. 1991;114:1005-1009. Tóm lược
- Gudjonsson H, Skog E. The effect of prednisolone on the Jarisch-Herxheimer reaction. Acta Derm Venereol. 1968;48:15-18. Tóm lược
- Fekade D, Knox K, Hussein K, et al. Prevention of Jarisch-Herxheimer reactions by treatment with antibodies against tumor necrosis factor alpha. N Engl J Med. 1996;335:311-315. Toàn văn Tóm lược
- Kryst L, Wanyura H. Hoigne’s syndrome – its course and symptomatology. J Maxillofac Surg. 1979;7:320-326. Tóm lược
- Ng BE, Butler LM, Horvath T, et al. Population-based biomedical sexually transmitted infection control interventions for reducing HIV infection. Cochrane Database Syst Rev. 2011;(3):CD001220. Toàn văn Tóm lược
- de Walque D, Dow WH, Nathan R, et al. Incentivising safe sex: a randomised trial of conditional cash transfers for HIV and sexually transmitted infection prevention in rural Tanzania. BMJ Open. 2012;2:e000747. Toàn văn Tóm lược
- British Association for Sexual Health and HIV (BASHH). United Kingdom national guideline on the management of sexually transmitted infections and related conditions in children and young people – 2010. http://www.bashh.org (last accessed 26 September 2016). Toàn văn
Hình ảnh
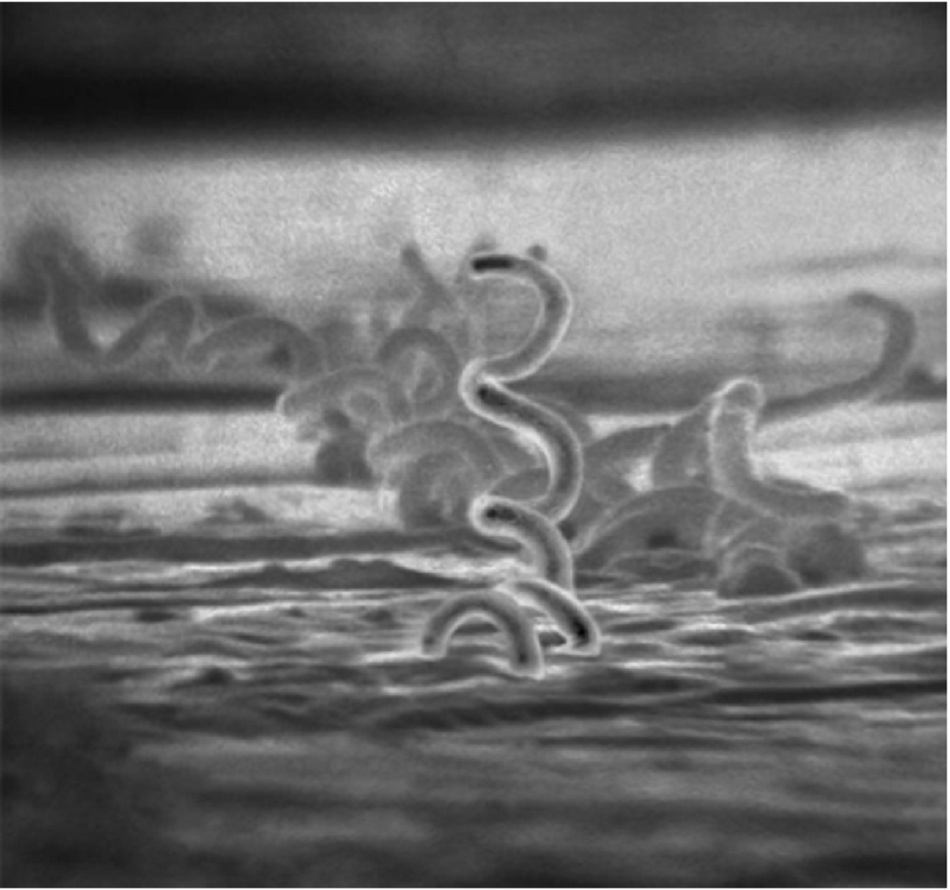
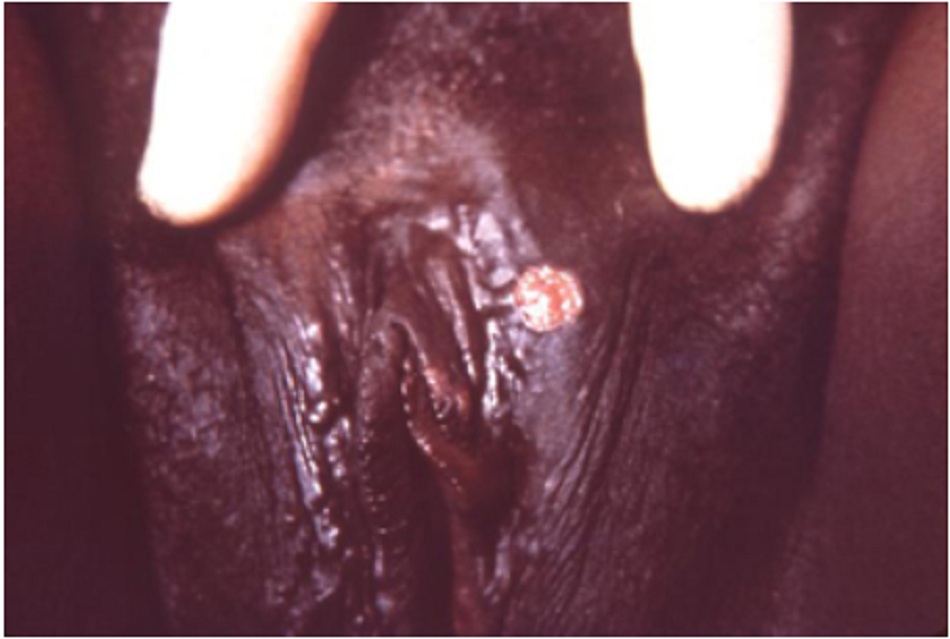
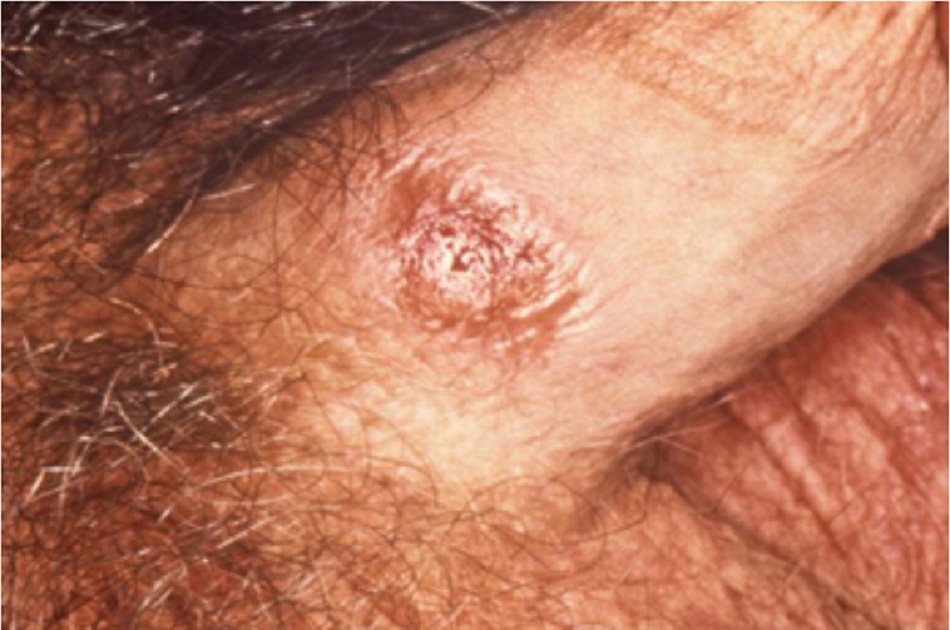
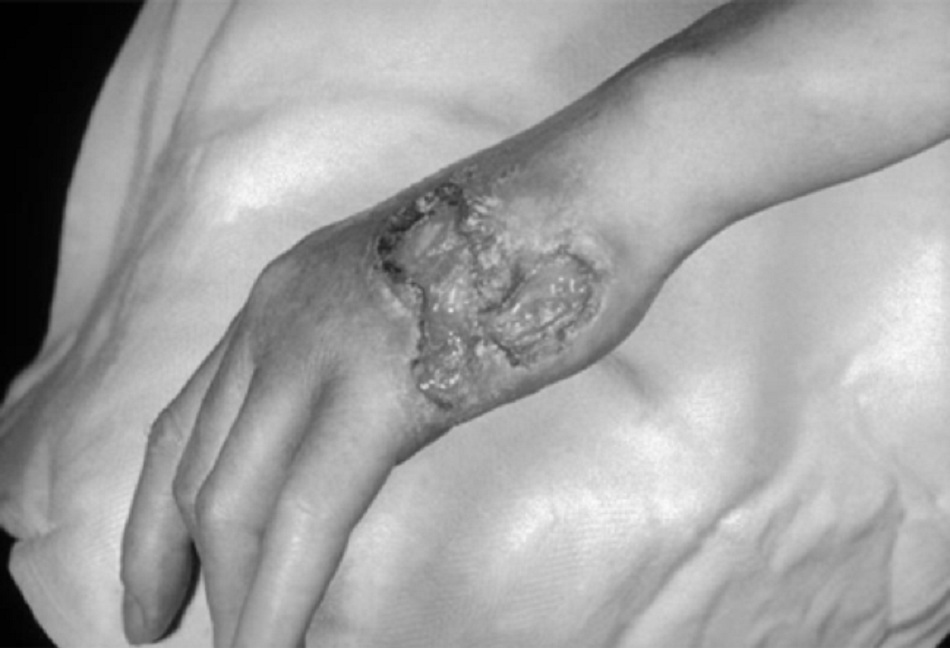
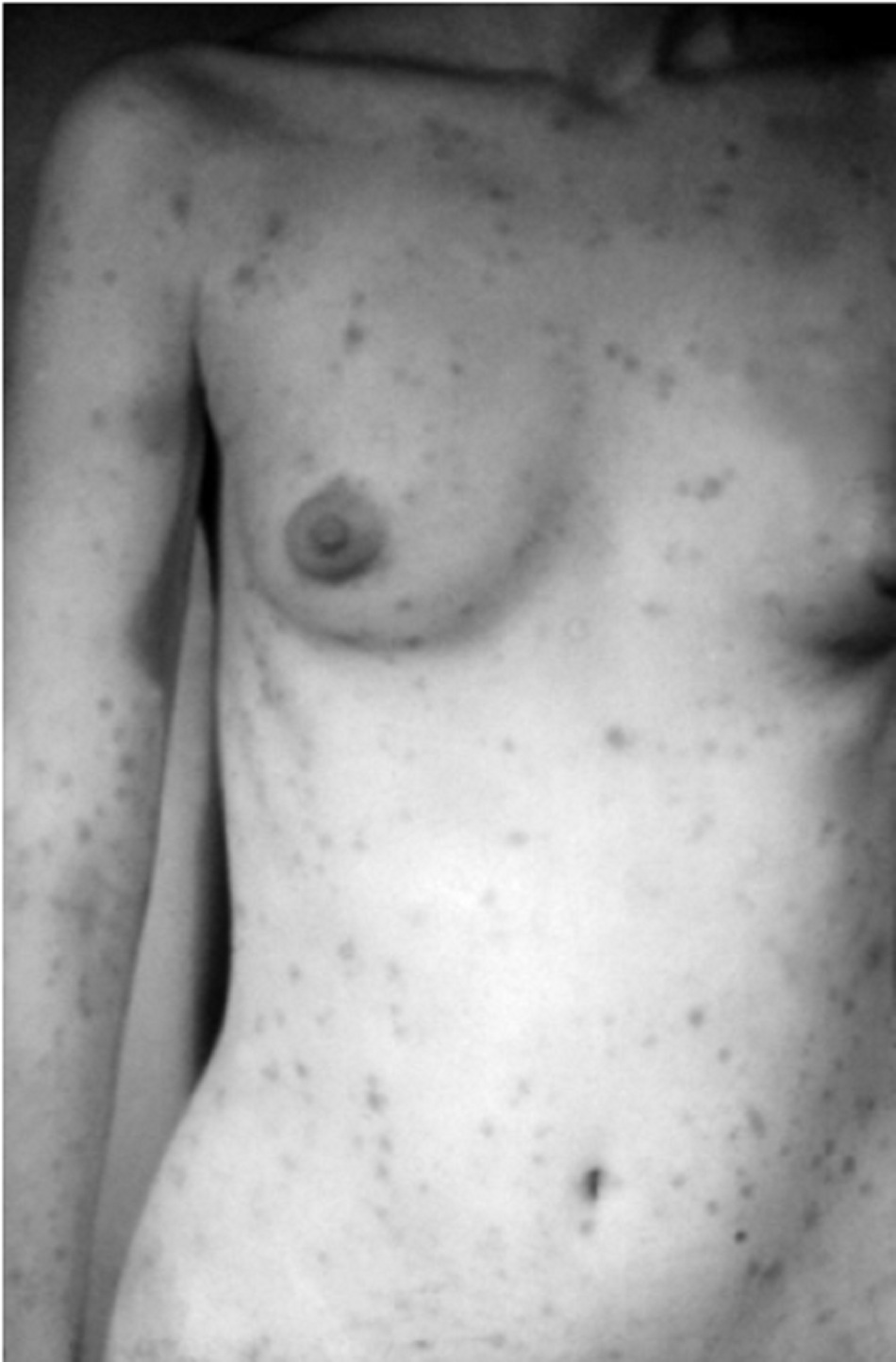
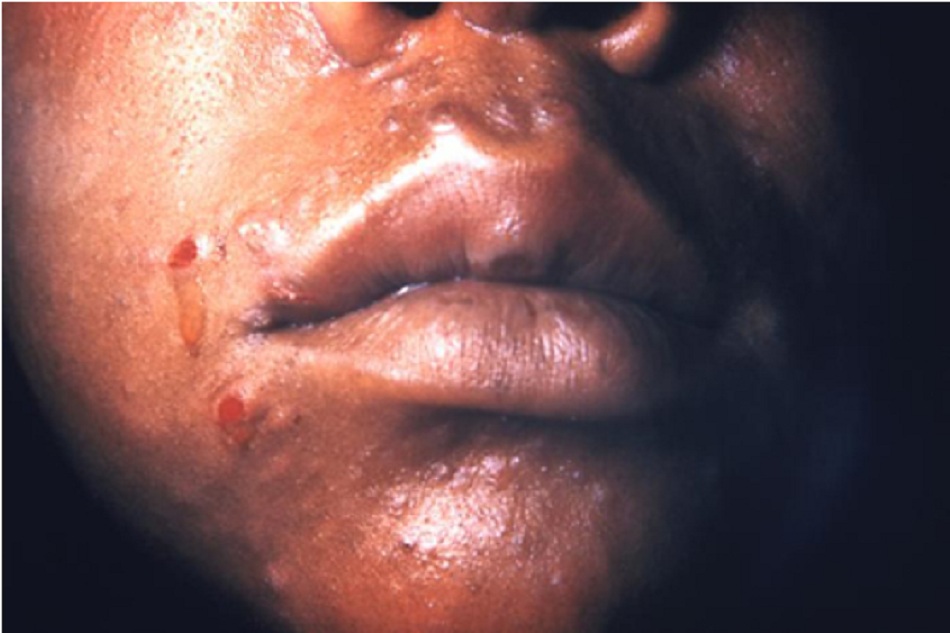
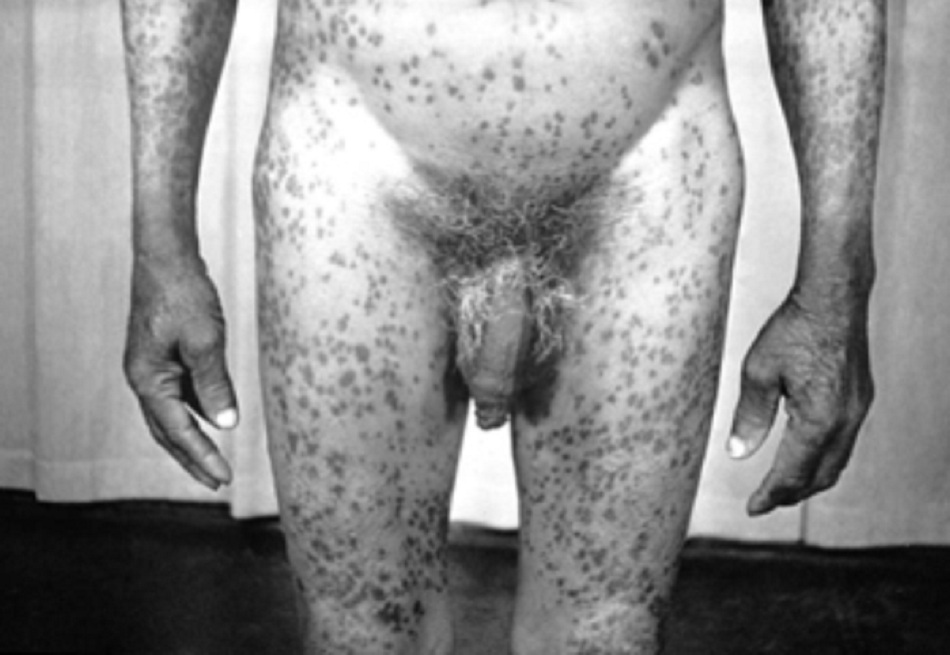
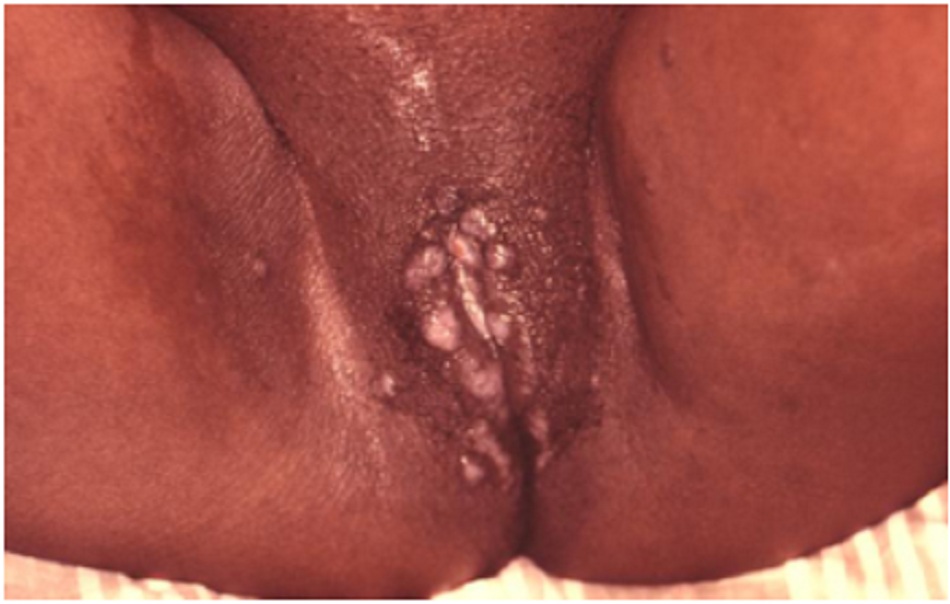
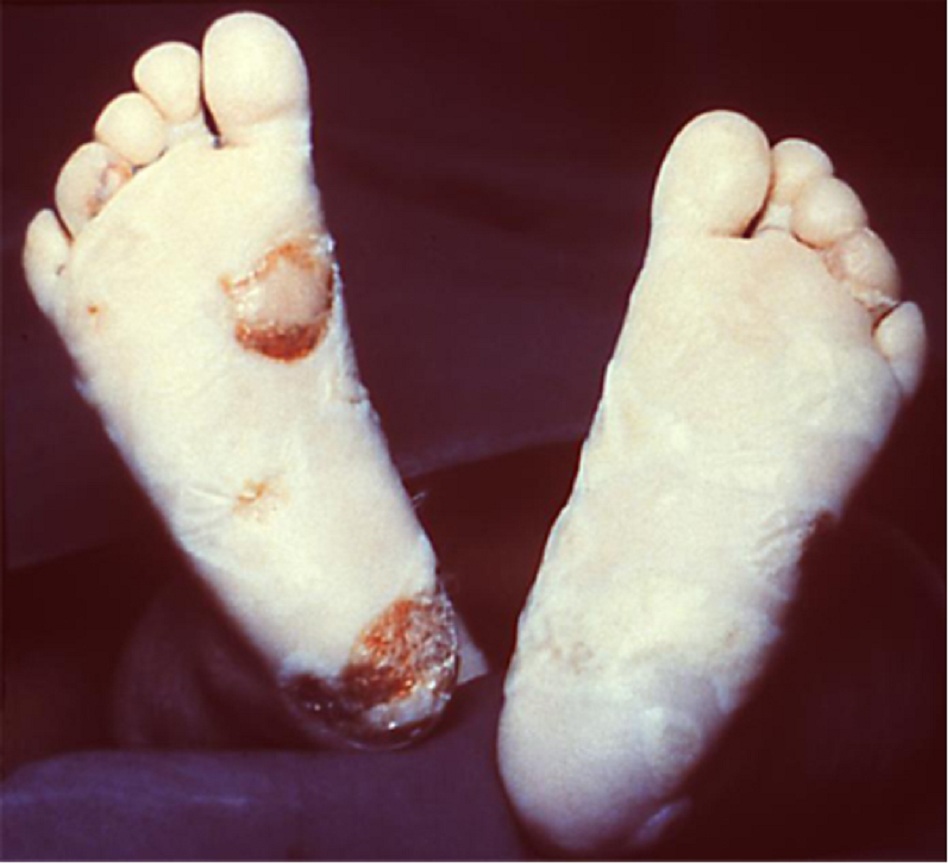
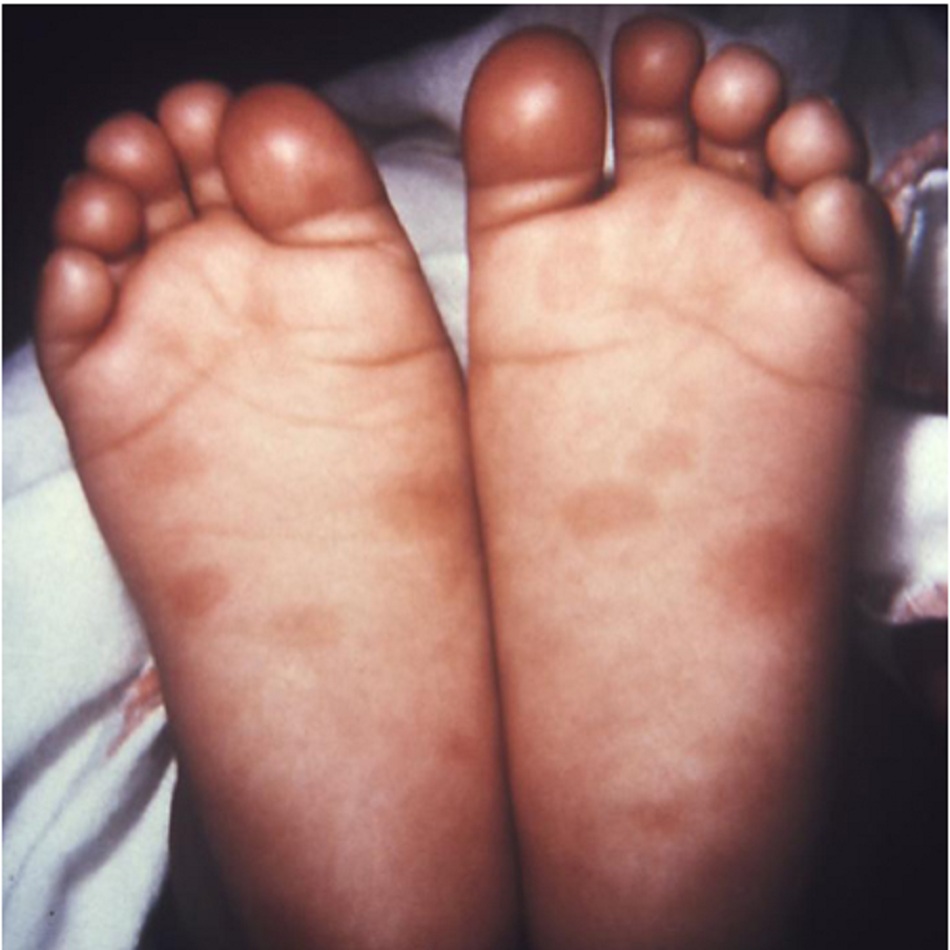
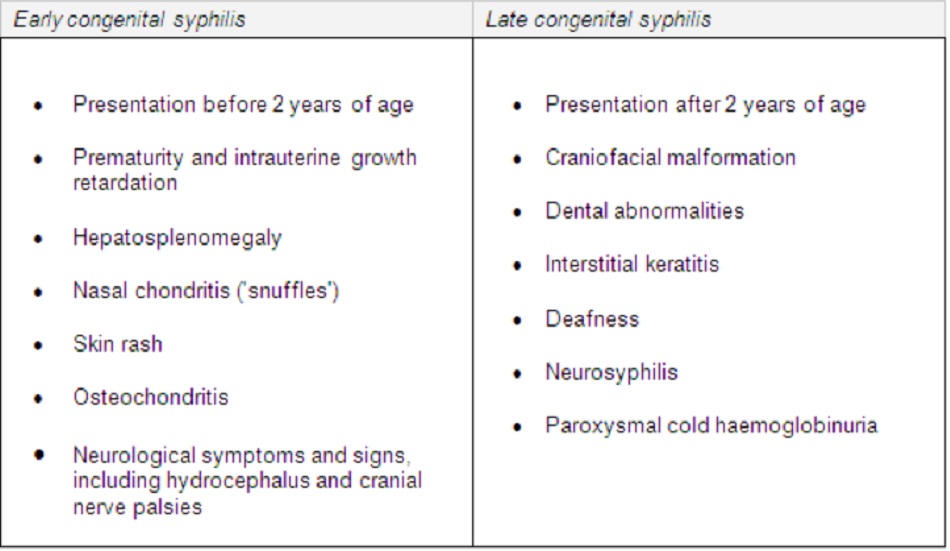
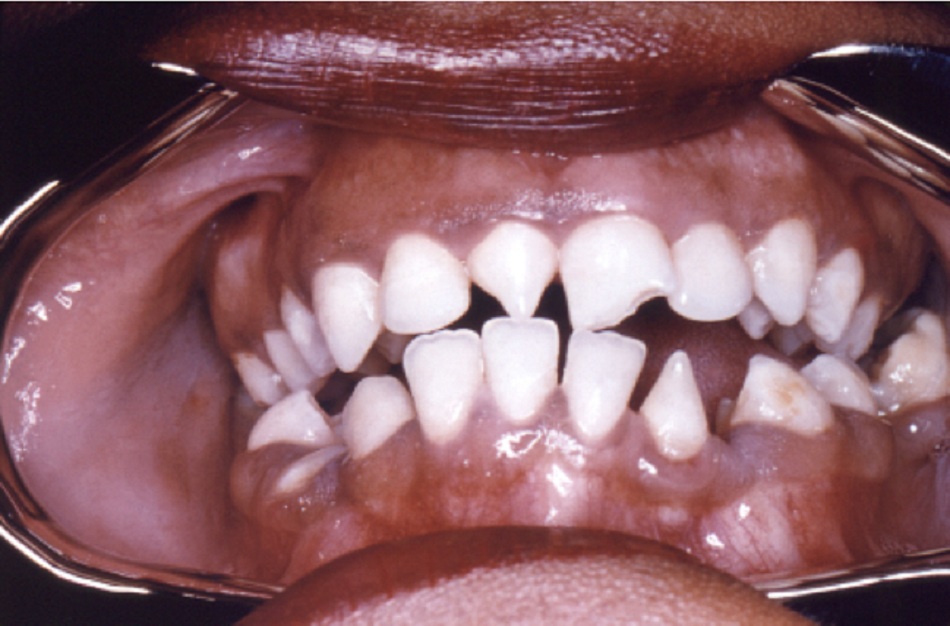
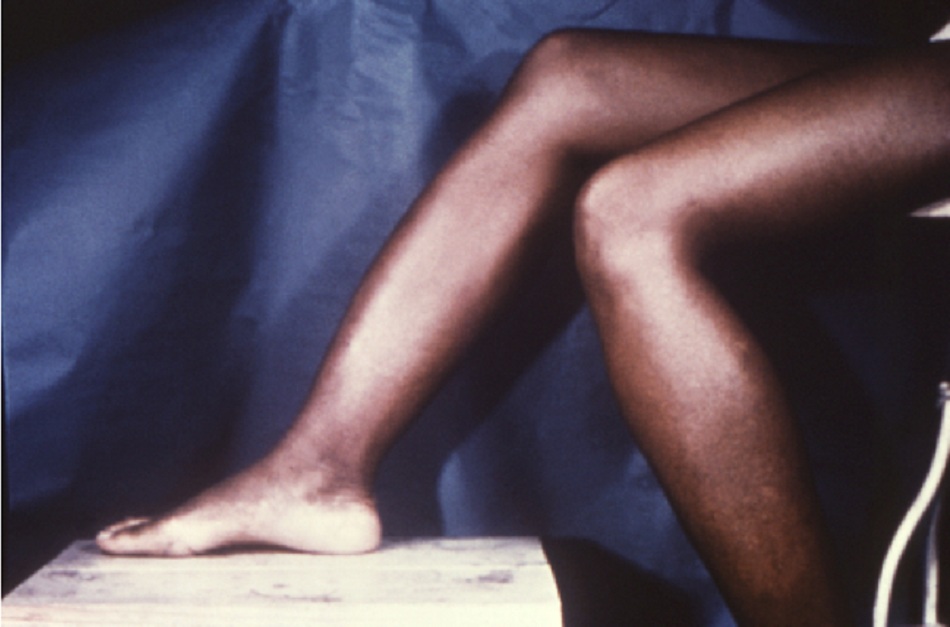
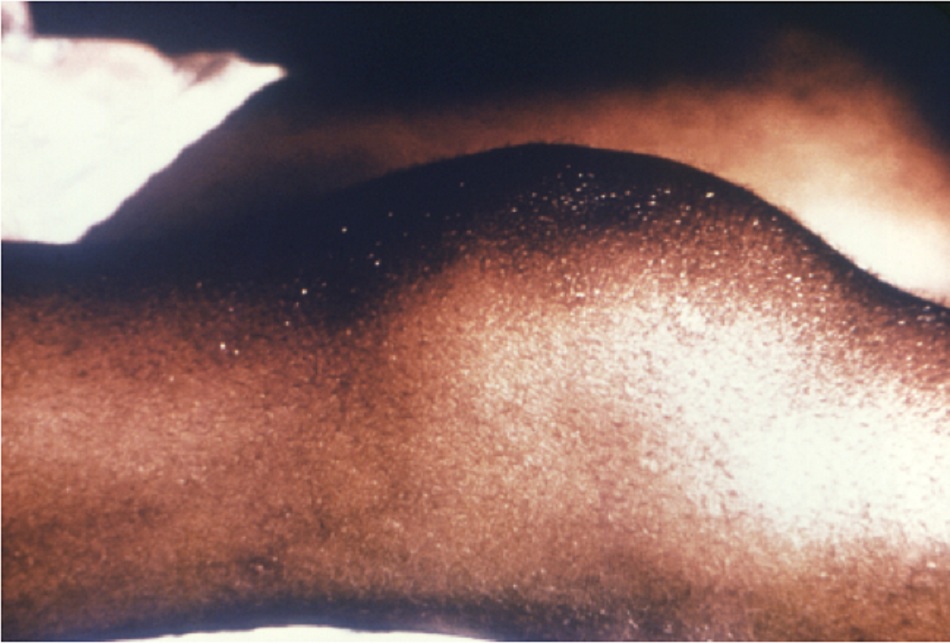
Những người có đóng góp
// Các tác giả:
Juan C. Salazar, MD, MPH, FAAP
Professor and Chair Department of Pediatrics, University of Connecticut School of Medicine, Hartford, CT CÔNG KHAI THÔNG TIN: JCS is the author of references cited in this monograph.
Nicholas Bennett, MA (Cantab), MBBChir, PhD
Assistant Professor of Pediatrics
Adjunct Assistant Professor of Pharmacy, Department of Pediatrics, University of Connecticut School of Medicine, Hartford, CT
CÔNG KHAI THÔNG TIN: NB declares that he has no competing interests.
Adriana R. Cruz, MD
Research Associate
CIDEIM, Cali, Columbia
CÔNG KHAI THÔNG TIN: AC declares that she has no conflicting interests.
// Lời cảm ơn:
Dr Juan C. Salazar, Dr Nicholas Bennett, and Dr Adriana Cruz would like to gratefully acknowledge Patrick French and Nooshin Barmania, previous contributors to this monograph. PF is an author of a reference cited in this monograph. NB declares that she has no competing interests.
// Những Người Bình duyệt:
Robert A. Larsen, MD
Associate Professor of Medicine
University of Southern California, Keck School of Medicine, Los Angeles, CA
CÔNG KHAI THÔNG TIN: RAL declares that he has no competing interests.
William Rodriguez, MD
Assistant Professor of Medicine
Harvard Medical School, Director of Research, Global Health Delivery Project, Harvard School of Public Health, Boston, MA
CÔNG KHAI THÔNG TIN: WR declares that he has no competing interests.
Jennifer Handforth, MB ChB, MRCPCH, DTM&H
Consultant Paediatrician
Croydon University Hospital, Croydon, UK CÔNG KHAI THÔNG TIN: JH declares that she has no competing interests.
Xem thêm:
Nhiễm cúm: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ