Bệnh tim mạch
Đánh giá tình trạng hạ huyết áp: Nguyên nhân, dấu hiệu, chẩn đoán theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Đánh giá tình trạng hạ huyết áp: Nguyên nhân, dấu hiệu, chẩn đoán theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
Hạ huyết áp có thể được định nghĩa là huyết áp dưới mức bình thường dự kiến cho một cá nhân trong môi trường nhất định. Không có ngưỡng trị số nào được chấp nhận chứng để chẩn đoán hạ huyết áp. Ví dụ, mặc dù <90 mmHg có thể được coi là hạ huyết áp cho người có ‘HA bình thường’ là 120 mmHg, nhiều thanh niên khỏe mạnh sẽ có HA khi nghỉ ngơi bằng hoặc có khả năng dưới mức này và không được coi là hạ huyết áp. Do đó, rất khó để ước tính tỷ lệ hiện mắc. Tiền sử cơ bản và các phát hiện lâm sàng kèm theo cần được xem xét, lưu ý rằng nhiều bệnh thường gặp có biểu hiện không điển hình ở người cao tuổi mà không có các triệu chứng đặc trưng như đau.[1] Hạ huyết áp có thể là dấu hiệu đầu tiên của bệnh cấp tính nghiêm trọng (như nhồi máu cơ tim (NMCT), nhiễm khuẩn huyết, hoặc xuất huyết đường tiêu hóa).[2] Khi đã loại trừ nguyên nhân cấp tính thì sau đó cần thăm dò các nguyên nhân mạn tính hoặc tái phát khác.
Đo huyết áp
Cần bảo đảm sử dụng băng đô có kích thước thích hợp để đo huyết áp.[3] [4] Sử dụng băng đô quá nhỏ có thể đo quá mức HA và ngoài ra có thể ẩn một khoảng thời gian hạ huyết áp; trong khi sử dụng băng đô quá lớn có thể dẫn đến chỉ số huyết áp thấp giả dẫn đến sai sót trong các xét nghiệm thăm dò sau đó.[5] Nếu bệnh nhân không hạ huyết áp tại thời điểm đánh giá, cần ghi đo huyết áp lúc nằm và lúc đứng để xác định có hạ HA do tư thế đứng không. HA tâm thu giảm 20 mmHg hoặc huyết áp tâm trương giảm 10mmHg xảy ra trong vòng 3 phút sau khi chuyển sang tư thế đứng thường được xem là có ý nghĩa quan trọng.[6]
Sinh lý bệnh
Hạ huyết áp thường do các nguyên nhân sau:
- Giảm thể tích lưu thông hiệu quả (giảm thể tích máu lưu hành)
- Suy giảm cung lượng tim do rối loạn chức năng bơm máu của tim (bệnh tại tim)
- Suy giảm cung lượng tim do tình trạng tắc nghẽn khi đổ đầy tim (tắc nghẽn)
- Giảm co mạch ngoại vi/thay đổi phân bổ.
Trong nhiều trường hợp, có nhiều cơ chế biểu hiện (ví dụ: bệnh nhân bị suy tim mạn tính bị xuất huyết đường tiêu hóa có thể có bằng chứng cả về giảm thể tích máu lưu hành và giảm cung lượng tim).
Những điều cần cân nhắc trong điều trị ban đầu
Liên lạc với nhân viên điều dưỡng liên quan về việc đảm bảo an toàn cho bệnh nhân trong khi tiến hành xét nghiệm thăm dò là điều tối quan trọng. Đặc biệt, bệnh nhân bị hạ HA trong trường hợp nhiễm khuẩn huyết có thể có tình trạng sảng kèm theo, làm tăng nguy cơ ngã và thương tổn.[7] [8] Thường khó loại trừ hoặc xác nhận sự có mặt của sốc nếu không theo dõi chặt chẽ các dấu hiệu sinh tồn bao gồm huyết áp, nhịp tim và lượng nước tiểu. Do đó, cần cân nhắc đến môi trường phù hợp nhất cần thiết để theo dõi, chăm sóc điều dưỡng và điều trị y tế cho bệnh nhân bị hạ huyết áp.
Bệnh căn học
Có thể chia bệnh học của hạ huyết áp thành 4 phân nhóm chính:
- Giảm thể tích máu lưu hành
- Bệnh tại tim
- Tắc nghẽn
- Bất thường co mạch ngoại vi và/hoặc thay đổi phân bổ.
Có thể có nhiều nguyên nhân kết hợp gây hạ HA ở bất kỳ bệnh nhân nào. Ví dụ, bệnh nhân bị bệnh gan mạn tính và xuất huyết do giãn tĩnh mạch đường tiêu hóa trên có nguy cơ bị hạ huyết áp do giảm thể tích máu lưu hành và giảm co mạch ngoại vi. Ngoài ra, số đo huyết áp thấp có thể là một phần của quá trình sinh lý bình thường (ví dụ: mang thai).
Giảm thể tích máu lưu hành
Hạ huyết áp thứ phát sau giảm thể tích máu lưu hành có liên quan đến giảm tiền gánh, có thể là do:
- Xuất huyết: dù là rõ ràng (ví dụ: nhiều trường hợp xuất huyết đường tiêu hóa, chấn thương) hay ngầm (ví dụ: phình vỡ động mạch chủ, xuất huyết sau phúc mạc, chửa ngoài tử cung vỡ)
- Mất dịch không do xuất huyết: mất dịch ở đường tiêu hóa (ví dụ: tiêu chảy, nôn mửa), nguyên nhân tại thận (ví dụ: sử dụng thuốc lợi tiểu quá mức, hạ huyết áp do lọc thận), mất qua da và đường hô hấp (đổ mồ hôi nhiều, bỏng, dẫn lưu dịch màng phổi), hoặc mất dịch vào khoang thứ ba (ví dụ: cổ chướng).
Dấu hiệu lâm sàng của thiếu dịch là kết quả của ảnh hưởng huyết động học của việc giảm thể tích nội mạch. Mất nước có liên quan đến các triệu chứng lâm sàng như khát nước nhiều, tiến triển thành thay đổi rối loạn tâm thần và hôn mê khi nặng hơn. Các dấu hiệu mất nước khác bao gồm khô niêm mạc và khô vùng nách. Mất nước và thiếu dịch không phải là các dạng biểu hiện giống nhau, nhưng có thể tồn tại cùng lúc. Thiếu dịch dẫn đến giảm hồi lưu tĩnh mạch đến tim, dẫn đến giảm cung lượng tim và do đó giảm áp lực động mạch trung bình. Các cơ chế bù trừ ban đầu có thể khôi phục huyết áp. Các cơ chế này bao gồm:
- Tăng hoạt động giao cảm
- Tăng giải phóng Catecholamine
- Kích hoạt hệ Renin-Angiotensin-Aldosterone.
Tuy nhiên, khi giảm thể tích máu mức độ nặng, cơ chế bù trừ tại hệ thống tim mạch không thể duy trì huyết áp, sẽ xuất hiện các dấu hiệu lâm sàng tiến triển từ chóng mặt do tư thế đứng đến hạ huyết áp dai dẳng ngay cả khi nằm ngửa cho đến sốc do hạ huyết áp.[9] [10] [11]
Bệnh tại tim
Hạ huyết áp phát sinh từ rối loạn chức năng bơm máu của tim (thường là bên trái), dẫn đến giảm cung lượng tim trong điều kiện tăng tiền gánh. Việc tăng Catecholamine bù trừ dẫn đến tăng sức cản mạch máu toàn thân. Tuy nhiên, trong một số trường hợp (đặc biệt là hội chứng mạch vành cấp), có thể quan sát thấy giảm sức cản mạch máu toàn thân.[12] Nguyên nhân bao gồm:
- Hội chứng vành cấp
- Suy tim cấp tính
- Tổn thương van tim
- Loạn nhịp tim.
Hạ huyết áp liên quan đến hội chứng xoang cảnh (phân nhóm ức chế tim) cũng có nguồn gốc từ tim. Tình trạng này xảy ra khi xoa bóp xoang cảnh làm khởi phát rối loạn nhịp tim chậm.
Tắc nghẽn
Có thể giảm cung lượng tim, và dẫn đến hạ huyết áp ngay cả khi chức năng bơm máu của tim bình thường. Điều này có thể xảy ra nếu có tắc nghẽn làm đầy tim (ví dụ: khi chèn ép tim[13] hoặc tràn khí màng phổi tăng áp lực)[14] hoặc tắc nghẽn dòng máu giữa tim và phổi (ví dụ: khi thuyên tắc phổi).[15] Trong những tình trạng này, cung lượng tim giảm mặc dù sức cản mạch máu toàn thân tăng và thể tích dịch bình thường.
Giảm co mạch ngoại vi và thay đổi phân bổ
Điều chỉnh huyết áp liên quan đến nhiều hệ thống, quan trọng nhất là từ Catecholamine lưu hành trong hệ tuần hoàn và hệ thống thụ thể Alpha-1-Adrenergic trong tiểu động mạch. Khi thể thích máu và cung lượng tim bình thường vẫn có thể hạ huyết áp nếu cơ chế nội môi duy trì co mạch bị suy giảm. Trong một số tình trạng (ví dụ: nhiễm khuẩn huyết, sốc phản vệ), giảm co mạch ngoại vi kết hợp với mất dịch do thoát quản (thay đổi phân bổ). Giải phóng Cytokine gây viêm dẫn đến rò rỉ dịch ra ngoài lòng mạch do tăng tình trạng thẩm thấu mạch máu. Nguyên nhân gây ra hạ huyết áp do giảm co mạch ngoại vi và/hoặc thay đổi phân bổ bao gồm:
- Các rối loạn ảnh hưởng trực tiếp đến chức năng của hệ thần kinh tự động
- Bệnh mạn tính (ví dụ: đái tháo đường, bệnh Parkinson và tình trạng teo đa hệ thống, rối loạn thần kinh tự động nguyên phát, bệnh Addison, giảm chức năng tuyến yên, bệnh Amyloidosis)
- Bệnh cấp tính (ví dụ: sau khi đột quỵ cấp tính).
- Nhiễm khuẩn huyết hoặc sốc phản vệ.
- Tích tụ chất chuyển hóa ảnh hưởng đến chức năng mạch máu (ví dụ: bệnh gan mạn tính).
- Thuốc (ví dụ: thuốc chẹn Alpha, Nitrate).
- Ngất: đây là thuật ngữ được sử dụng để mô tả tình trạng mất ý thức và mất khả năng trương lực tư thế tạm thời do giảm tưới máu não chung đi kèm phục hồi tự phát và hoàn toàn, và không có di chứng thần kinh. Ngất do trung gian thần kinh đề cập đến nhóm tình trạng không đồng nhất trong đó có thay đổi tương đối đột ngột về hoạt động hệ thần kinh tự động dẫn đến hạ huyết áp, nhịp tim, và tưới máu não. Tình trạng này thường được báo trước bởi tiền triệu như xanh tái, toát mồ hôi, buồn nôn, và các đặc điểm của giảm tưới máu não và võng mạc, như rối loạn thị giác và thính giác và nhận thức chậm. Định nghĩa ngất do trung gian thần kinh kết hợp với ngất do thần kinh phế vị, ngất theo tình huống (ngất xảy ra trong tình huống cụ thể; ví dụ như ho, tiểu tiện, hoặc khi có tác nhân kích thích cảm xúc), và ngất do hội chứng xoang cảnh.[6]
- Trạng thái thiếu hụt dinh dưỡng gây ra bệnh lý thần kinh tự động và ngoại biên (ví dụ: thiếu hụt Thiamine, thiếu hụt Vitamin B12).
- Tình trạng ngất liên quan đến tập luyện ở vận động viên dùng nhiều sức bền do tập trung máu ở chi dưới khi dừng tập luyện.[16]
Trường hợp khẩn cấp
Những cân nhắc khẩn cấp
(Xem Chẩn đoán khác biệt để biết thêm chi tiết)
Một số tình trạng gây hạ huyết áp có thể biểu hiện sốc, yêu cầu điều trị cấp cứu khẩn cấp. Sốc thường được định nghĩa nhiều nhất là tình trạng không cung cấp đủ Oxy đến các mô gây đe dọa tính mạng do giảm lượng máu cung cấp hoặc tăng nhu cầu, dẫn đến giảm Oxy hóa ở cơ quan cuối. Nếu không được điều trị, sốc sẽ dẫn đến tổn hại cơ quan cuối và tử vong. Giảm tưới máu mô có thể xảy ra mà không có hạ huyết áp, nhưng trong thực hành lâm sàng, sốc thường được chẩn đoán khi có cả hạ huyết áp động mạch và rối loạn chức năng cơ quan.[17] Các chỉ số về đường thở, hô hấp, và tuần hoàn là ưu tiên đầu tiên ở mọi bệnh nhân bị bệnh nặng. Cần ưu tiên ổn định đường thở và hô hấp, sau đó là khôi phục thể tích tuần hoàn và tưới máu mô ngoại biên. Theo dõi cung cấp Oxy bằng đầu đo bão hòa oxy qua da liên tục có thể đủ để duy trì bão hòa oxy. Trong các ca bệnh nặng hơn, có thể cần đặt nội khí quản và thông khí. Theo dõi huyết áp sớm và thường xuyên là một phần quan trọng của việc đánh giá tưới máu, và cần thực hiện truyền nhanh chất dịch cho bệnh nhân có bằng chứng về giảm thể tích máu lưu hành nội mạch. Tất cả các bệnh nhân đều cần làm điện tâm đồ và trong các ca bệnh nặng hơn, có thể chỉ định theo dõi tim liên tục. Nhịp tim nhanh, thay đổi nhận thức hoặc giảm mức ý thức, toát mồ hôi và thiểu niệu đều là dấu hiệu cho thấy có tình trạng sốc. Cần thực hiện các biện pháp khẩn cấp trong các tình trạng cụ thể được liệt kê dưới đây.
Sốc giảm thể tích
Mất nước nặng, do mất nước không xuất huyết (ví dụ: tiêu chảy và nôn mửa nặng):
- Các phát hiện bổ sung có thể bao gồm niêm mạc khô, thiếu độ ẩm ở nách, và nếp véo da mất chậm.
- Cần có đánh giá và hỗ trợ đường thở, hô hấp và tuần hoàn khẩn cấp. Trong hầu hết các trường hợp, nước muối đẳng trương đường tĩnh mạch là loại dịch đầu tiên được sử dụng.
- Theo dõi bằng việc khám lâm sàng, đo huyết áp và áp lực tĩnh mạch trung tâm (ALTMTT), kết hợp với theo dõi chặt chẽ chất điện giải và thông số về thận là rất quan trọng.[9] Theo dõi truyền dịch vào chỉ số ALTMTT sao cho đạt ngưỡng bình thường (8-12 cm H2O).
- Chăm sóc đặc biệt liên quan đến tốc độ truyền dịch là cần thiết ở người cao tuổi, và ở bệnh nhân có tiền sử suy tim.
Xuất huyết (ví dụ: do xuất huyết đường tiêu hóa, xuất huyết sau phúc mạc, vỡ phình động mạch chủ bụng, chửa ngoài tử cung bị vỡ, chấn thương):
- Cần có đánh giá và hỗ trợ đường thở, hô hấp và tuần hoàn khẩn cấp. Nếu xuất huyết nặng, cần huy động nhóm đa khoa, bao gồm các bác sĩ khoa cấp cứu, bác sĩ phẫu thuật, và bác sĩ chụp X-quang.
- Nước muối đường tĩnh mạch được cho dùng ban đầu, và thường tiếp tục ngay cả sau khi bắt đầu truyền máu.
- Truyền máu là ưu tiên tức thời. Trong bối cảnh xuất huyết lớn cấp tính, thường cần truyền 2 đến 4 đơn vị máu.
Việc xảy ra nhịp tim nhanh liên tục, hạ huyết áp và các dấu hiệu khác của sốc, hoặc thiếu đáp ứng Haemoglobin huyết thanh với việc truyền máu đều là dấu hiệu cho thấy xuất huyết trong hoặc ẩn vẫn đang tiến triển. Cần theo dõi chặt chẽ đáp ứng lâm sàng, mạch, huyết áp, ALTMTT, lượng nước tiểu, công thức máu, đông máu, và chất điện giải. Nghiên cứu thuần tập đa trung tâm cho thấy huyết áp tâm thu <110 mmHg là dấu hiệu của diễn biến lâm sàng xấu và tỷ lệ tử vong cao hơn ở bệnh nhân bị chấn thương đụng dập.[18] Chuyên gia về chấn thương đề xuất thực hiện hạ huyết áp có kiểm soát (tâm thu <90 mmHg) trong chấn thương xâm lấn.
- Thường cần huyết tương tươi đông lạnh hoặc yếu tố đông máu khi đã biết hoặc nghi ngờ bị rối loạn đông máu (tham khảo hướng dẫn của bệnh viện địa phương).[19] [20] [21] [22] Bệnh nhân đang điều trị chống đông máu cần thực hiện các biện pháp đảo ngược chống đông máu phù hợp với hướng dẫn của bệnh viện địa phương. Điều này có thể bao gồm cho dùng Vitamin K đường tĩnh mạch và phức hợp Prothrombin đậm đặc (PHPĐĐ) để đảo ngược chống đông máu với Warfarin, dùng Protamine để đảo ngược chống đông máu với Heparin, hoặc thuốc đảo ngược cụ thể cho thuốc chống đông máu đường uống trực tiếp nếu có.[23] Có thể yêu cầu điều này sau khi truyền máu nhiều hoặc ở bệnh nhân bị xuất huyết đường tiêu hóa trên thứ phát do bệnh gan mạn tính.
- Cần xem xét càng sớm càng tốt thuốc chống tiêu sợi huyết (như Axit Tranexamic) ở tất cả các bệnh nhân bị xuất huyết nặng cấp tính vì các thuốc này đã được chứng minh là làm tăng tỷ lệ sống sót. Trong số các bệnh nhân bị xuất huyết sau sinh hoặc chấn thương, điều trị tức thời bằng Axit Tranexamic được xác định là làm tăng đáng kể tỷ lệ sống sót, với lợi ích sống sót giảm khoảng 10% mỗi 15 phút trì hoãn điều trị cho đến 3 giờ sau đó sẽ không có lợi ích gì nữa.[24]
- Việc điều trị nguồn gây xuất huyết thường chỉ có thể thực hiện khi tình trạng bệnh nhân ổn định.
- Nội soi đường tiêu hóa trên hoặc dưới cần được thực hiện sau các nỗ lực ban đầu để ổn định bệnh nhân nếu nghi ngờ xuất huyết đường tiêu hóa.
- Trong trường hợp chấn thương, xuất huyết trong bụng hoặc sau phúc mạc, có thể cần chụp CT, sau đó là thủ thuật mở bụng hoặc can thiệp phẫu thuật khác.
- Trong trường hợp nghi ngờ chửa ngoài tử cung bị vỡ hoặc vỡ phình động mạch chủ, cần tiến hành hồi sức dịch và máu, đồng thời cần chuyển bệnh nhân sang phòng phẫu thuật ngay lập tức. Siêu âm tại giường bệnh là thăm dò hợp lý và đơn giản nếu không làm trì hoãn việc chuyển tiếp cấp cứu đến phòng phẫu thuật ở bệnh nhân rối loạn huyết động. Loại phẫu thuật được thực hiện sẽ phụ thuộc vào kinh nghiệm và phán đoán của bác sĩ phẫu thuật.
Hội chứng mạch vành cấp tính hoặc suy tim cấp tính
- Cần có đánh giá và hỗ trợ đường thở, hô hấp và tuần hoàn khẩn cấp.
- Các phát hiện khác có thể bao gồm đau ngực, khó thở, rối loạn nhịp, tăng áp lực tĩnh mạch cảnh (ALTMC), và tiếng ran nổ ở đáy phổi.
- Điều trị ban đầu cho bệnh nhân bị nhồi máu cơ tim (NMCT) ST chênh lên thường bao gồm việc cho dùng thuốc chống đông (ví dụ: Heparin), cùng với chuyển bệnh nhân vào đơn vị chăm sóc mạch vành, Oxy bổ sung, thuốc giảm đau bằng Morphine và Nitrate, Aspirin, thuốc chẹn Beta, và nằm nghỉ tại giường. Điều trị bao gồm tái tưới máu mạch vành và chống đông máu, bằng cách phương pháp can thiệp mạch vành hay dùng thuốc tiêu sợi huyết.[25] [26] [27] Bắt buộc can thiệp mạch vành qua da trong vòng 90 phút kể từ khi có triệu chứng đầu tiên, hoặc tiêu sợi huyết trong vòng 12 giờ kể từ khi triệu chứng khởi phát.
- Ở bệnh nhân có bằng chứng về NMCT thành dưới trên điện tâm đồ, cần truyền nhanh dịch ban đầu nếu có bằng chứng về cung lượng tim thấp và không phù phổi.
- Nếu hội chứng mạch vành cấp tính có kèm theo hạ huyết áp, đó có thể là biểu hiện của rối loạn chức năng bơm máu của tim (sốc tim) và cần dừng thuốc hạ áp.
- Suy tim cấp tính có thể đòi hỏi chuyển đến đơn vị chăm sóc tích cực (ICU) để có thể thông khí, cho dùng trợ tim và thuốc giãn mạch như Glyceryl Trinitrate, Nitroprusside và thuốc lợi tiểu.[28] [29] [30]
- Các biện pháp cơ học, như dùng bóng ngược dòng động mạch chủ cũng có thể được xem xét ở bệnh nhân không ổn định sau khi bị NMCT hoặc phẫu thuật tim.[25]
Huyết khối động mạch phổi
- Oxy máu giảm kết hợp với huyết áp tâm thu <90 mmHg cho thấy có thể bị huyết khối lớn dẫn đến tỷ lệ tử vong cao. Triệu chứng và dấu hiệu lâm sàng có thể bao gồm đau ngực do viêm màng phổi, ho ra máu, dấu hiệu suy hô hấp cấp tính, xanh tím, và tiếng cọ màng phổi. Việc không bị đau do viêm màng phổi hoặc ho ra máu không cản trở việc thăm dò theo hướng huyết khối động mạch phổi nếu có hạ huyết áp. Huyết khối động mạch phổi rất thường gặp và thường không có triệu chứng cổ điển.[31]
- Cần có đánh giá và hỗ trợ đường thở, hô hấp, tuần hoàn khẩn cấp. Cần chuyển vào đơn vị chăm sóc tích cực, cho dùng oxy, dịch tĩnh mạch, thuốc vận mạch, và Heparin trọng lượng phân tử thấp dưới da. Tuy nhiên, cần tránh hỗ trợ dịch quá mức vì điều này có thể làm tình trạng quá tải/tăng gánh thất phải nặng hơn. Có thể cần cho dùng thuốc tiêu huyết khối đường tĩnh mạch.
- Có thể thực hiện phẫu thuật lấy huyết khối khẩn cấp thay vì liệu pháp tiêu huyết khối ở những người có nguy cơ cao bị xuất huyết, hoặc nếu không có đủ thời gian chờ liệu pháp tiêu huyết khối toàn thân có hiệu quả, và khi tiêu huyết khối thất bại.
Rối loạn nhịp
Cần có đánh giá và hỗ trợ đường thở, hô hấp và tuần hoàn khẩn cấp.
Nhịp tim nhanh
- Bệnh nhân bị sốc (dù có nhịp nhanh thất hay trên thất) cần được an thần đường tĩnh mạch, theo dõi bão hòa oxy, kiểm soát đường thở, và khử rung bằng sốc điện ngay lập tức trong đơn vị chăm sóc mạch vành hoặc cơ sở tương đương khác. Cần tuân theo các khuyến cáo chăm sóc tim mạch hiện tại. [2010 American Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care: tachycardia]
- Sẽ cần thuốc chống loạn nhịp đường tĩnh mạch (thường bằng cách truyền) và theo dõi chặt chẽ các chất điện giải, đặc biệt là Kali và Magie.
- Nếu xác định được nguyên nhân tiềm ẩn nào, cần điều trị nguyên nhân đó (ví dụ: nhiễm độc giáp).
- Bác sĩ chuyên khoa tim sẽ hướng dẫn sử dụng thuốc chống loạn nhịp sau đó và xem xét cấy máy phá rung.
Nhịp tim chậm:
- Cần xem xét tạo nhịp tạm thời ngay lập tức cho bệnh nhân bị hạ huyết áp. [2010 American Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care: bradycardia]
- Có thể thực hiện bằng điện cực bên ngoài hoặc đặt dây điện cực qua tĩnh mạch cảnh để tạo nhịp trực tiếp cho tâm thất phải. Các biện pháp can thiệp trước đây thường dung nạp kém ngoại trừ trong khoảng thời gian rất ngắn.
- Có thể đưa ra quyết định về việc điều trị thêm (ví dụ: cấy máy tạo nhịp vĩnh viễn) cùng với bác sĩ chuyên khoa tim.
- Nếu xác định được nguyên nhân tiềm ẩn nào, cần điều trị nguyên nhân đó (ví dụ: hạ thân nhiệt).
Tràn khí màng phổi áp lực
- Các triệu chứng và dấu hiệu lâm sàng bao gồm suy hô hấp cấp tính, khí quản lệch khỏi đường giữa, và mất rì rào phế nang ở một bên phổi.
- Cần bổ sung oxy và giảm áp lực ngực khẩn cấp. Cần đặt kim truyền tĩnh mạch cỡ 14 vào khoang màng phổi tại giao điểm của đường giữa đòn và khoang liên sườn thứ hai hoặc thứ ba, ở phía nghi ngờ bị tràn khí màng phổi áp lực. Cần lưu ý xác định tiếng rít không khí đẩy ra ngoài. Không được để việc chụp X-Quang ngực chẩn đoán làm trì hoãn việc giảm áp lực khẩn cấp.
- Cần thực hiện đặt ống dẫn lưu ngực và chụp X-Quang ngực sau đó.
Ép tim
- Các triệu chứng và dấu hiệu lâm sàng bao gồm đau ngực giảm bớt khi ngồi cúi về phía trước, khó thở, nhịp tim nhanh, tiếng tim mờ, tĩnh mạch cổ nổi, và mạch đảo.
- Cần hồi sức khẩn cấp với oxy bổ sung, thay thế dịch hoặc máu nếu giảm thể tích máu lưu hành.
- Dẫn lưu cấp cứu tràn dịch màng tim gây chèn ép tim là thủ thuật cứu mạng.
- Có thể thực hiện chọc màng ngoài tim mà không có hướng dẫn của hình ảnh hay trợ giúp của siêu âm tim hoặc dưới màn tăng sáng có hoặc không theo dõi huyết động.
- Chỉ định phẫu thuật mở màng tim dẫn lưu nếu xảy ra tràn máu màng tim, tràn mủ, chấn thương hay bệnh tân sinh liên quan.
- X-Quang ngực cần được thực hiện để bảo đảm tràn thủ thuật không gây khí màng phổi.
Sốc nhiễm khuẩn
- Nhiễm khuẩn huyết là một phổ bệnh trong đó vật chủ có những phản ứng và rối loạn toàn thân khi có nhiễm khuẩn.[34] Hạ huyết áp có thể là có.
- Hiện các tiêu chí thích hợp nhất để chẩn đoán nhiễm khuẩn huyết, với nhiều cách tiếp cận khác nhau được đề xuất vẫn đang được tranh luận.[34] [35] Nhóm Đồng thuận Quốc tế Thứ ba (Third International Consensus) (Nhiễm khuẩn huyết 3) khuyến cáo sử dụng thang điểm lượng giá trình tự suy cơ quan (SOFA), chủ yếu ở những bệnh nhân được chăm sóc tích cực, và bao gồm đo áp lực động mạch trung bình (ALĐMTB) như một trong số các yếu tố góp phần vào điểm số.[34]
Rối loạn chức năng trong nhiễm khuẩn huyết được định nghĩa là thay đổi cấp tính từ hai điểm trở lên trong điểm số SOFA. ‘SOFA nhanh’ (qSOFA) là đánh giá tại giường bệnh để xác định những người có nguy cơ bị suy tạng do nhiễm khuẩn huyết. Bệnh nhân có nguy cơ phải đáp ứng 2 trong 3 tiêu chuẩn (huyết áp tâm thu <100 mmHg, thay đổi trạng thái tâm thần, nhịp thở > 22 lần/phút). Tuy nhiên, có bằng chứng cho thấy thang điểm có thể’ có độ nhạy kém so với các điểm số cảnh báo sớm tại giường bệnh khác.[36] Hướng dẫn của Viện Y tế và Chăm sóc Quốc gia
Anh Quốc (NICE) năm 2016 về nhiễm khuẩn huyết nhấn mạnh sự cần thiết phải ‘nghĩ đến nhiễm khuẩn huyết’ ở bất kỳ bệnh nhân nào có thể bị nhiễm khuẩn. Hướng dẫn này khuyến nghị quan sát và phân tầng nguy cơ bị bệnh nặng và tử vong do nhiễm khuẩn huyết theo tuổi và môi trường của bệnh nhân. Số đo huyết áp tâm thu (HATTh) 90 mmHg trở xuống, hoặc HATTh dưới mức bình thường từ 40 mmHg trở lên là một trong số các yếu tố nguy cơ cao cho bệnh nặng hoặc tử vong do nhiễm khuẩn huyết ở người lớn, trẻ em, và thanh thiếu niên từ 12 tuổi trở lên nghi ngờ bị nhiễm khuẩn huyết. HATTh 91 đến 100 mmHg là một trong những yếu tố nguy cơ từ trung bình đến cao của bệnh nặng hoặc tử vong do nhiễm khuẩn huyết ở cùng nhóm.[35]
- Đồng thuận quốc tế năm 2016 xác định sốc nhiễm khuẩn là nhiễm khuẩn huyết với hạ huyết áp dai dẳng đòi hỏi phải dùng thuốc vận mạch để’ duy trì áp lực động mạch trung bình (ALĐMTB) >65 mmHg, và Lactate huyết thanh >2 mmol/L (>18 mg/dL) mặc dù đã phục hồi thể dịch đầy đủ.[34]
- Nhận biết và chẩn đoán sớm là điều cần thiết bởi vì điều trị sớm có liên quan đến lợi ích ngắn hạn và dài hạn đáng kể trong kết cục.[35] [37] [38] [39] [40] Ví dụ, một phân tích gộp về dữ liệu quan sát cho thấy việc dùng thuốc kháng sinh trong vòng một giờ so với sau đó có liên quan đến nguy cơ tử vong trong khi nằm viện thấp hơn.[41]
- Hướng dẫn của Chiến dịch Sống sót sau Nhiễm khuẩn huyết vẫn là tiêu chuẩn điều trị được chấp nhận rộng rãi nhất.[42] Cần có đánh giá và hỗ trợ đường thở, hô hấp và tuần hoàn khẩn cấp. Nhiều hướng dẫn chăm sóc đã được công bố, bao gồm ‘Sepsis Six’, trình bày các bước cơ bản cần hoàn thành trong giờ đầu tiên sau khi ghi nhận nhiễm khuẩn huyết:[40]
- Cho dùng oxy lưu lượng cao để duy trì độ bão hòa oxy mục tiêu lớn hơn 94% (hoặc 88% đến 92% ở những người có nguy cơ suy hô hấp do tăng Cacbon Dioxit máu)
- Lấy mẫu nuôi cấy máu
- Cho dùng thuốc kháng sinh tĩnh mạch
- Bắt đầu bồi phụ dịch qua đường tĩnh mạch
- Kiểm tra nồng độ Lactate
- Theo dõi lượng nước tiểu hàng giờ.
- Có thể xem xét sử dụng thuốc vận mạch, chẳng hạn như Noradrenaline (Norepinephrine) sau khi hồi sức đầy đủ nếu bệnh nhân vẫn hạ huyết áp.[42]
- Đã có tranh cãi về việc sử dụng liệu pháp trúng đích sớm cho sốc nhiễm khuẩn.[43] Một phân tích gộp xuất bản vào tháng 6 năm 2017 xác định liệu pháp trúng đích sớm không mang lại kết cục tốt hơn chăm sóc bình thường.[44]
- Nhiễm khuẩn huyết có thể tiến triển thành suy đa phủ tạng và bị sốc, và thường tử vong.
Sốc phản vệ
- Có thể có tiền sử phơi nhiễm với thức ăn, thuốc mới, truyền máu, phát ban, vết cắn hoặc vết đốt.
- Các đặc điểm có thể bao gồm: co thắt phế quản, phát ban trên da, thở rít khi hít vào, lo âu, buồn nôn và nôn mửa.
- Cần thực hiện kiểm soát đường thở khẩn cấp và tiêm bắp Adrenaline (Epinephrine), cùng với Hydrocortisone, Antihistamine, và liệu pháp hỗ trợ ngay lập tức.[45]
- Liều tiêm bắp Adrenaline (Epinephrine) cho người lớn là từ 0,3 đến 0,5 mg (dưới dạng dung dịch theo tỉ lệ 1:1000) tiêm bắp, lặp lại mỗi 5 đến 15 phút nếu cần. Cần dừng tất cả các thuốc có khả năng gây sốc.
Hạ huyết áp do cơ chế thần kinh
- Cần nghi ngờ khi xảy ra hạ huyết áp sau khi gây mê tủy sống hoặc ở bệnh nhân bị chấn thương tủy sống hoặc não gần đây. Điều này liên quan đến nhịp tim chậm, rối loạn chức năng thần kinh, và da khô, nóng.
- Nếu nghi ngờ chấn thương tủy sống, bệnh nhân cần được bất động an toàn, sử dụng nẹp tủy sống và làm bất động tủy sống cổ. Khuyến cáo cần giới thiệu các bệnh nhân này tới khoa chấn thương.
- Ưu tiên điều trị tức thời là chăm sóc hỗ trợ (bao gồm đặt ống thông vào tĩnh mạch trung tâm, phục hồi thể dịch và thuốc vận mạch) và chụp hình não hoặc tủy sống nếu nghi ngờ chấn thương cơ học.
Cơn suy thượng thận
- Bệnh nhân có thể có hoặc không có tiền sử suy thượng thận. Bệnh nhân dùng Glucocorticoid mãn tính có thể bị ức chế thượng thận thứ phát và cũng có nguy cơ bị cơn suy thượng thận nếu dừng Glucocorticoid đột ngột. Trong thời gian bị bệnh, chấn thương hay nhiễm trùng, cần tăng liều Glucocorticoid.
- Cần cho dùng nước muối sinh lý đường tĩnh mạch ngay lập tức trong khi chờ chẩn đoán xác định. Thường cần cho dùng nhanh 1 L, sau đó là 2 đến 4 L trong 24 giờ sau đó.
- Thường cần cho dùng khẩn cấp Glucocorticoid, cùng với Hydrocortisone đường tĩnh mạch 50 đến 100 mg mỗi 6 đến 8 giờ, hoặc với Dexamethasone Natri phosphate đường tĩnh mạch 4mg một lần hàng ngày trong 1 đến 3 ngày.
- Nếu bị hạ đường huyết, có thể cần cho dùng Glucose đường tĩnh mạch hoặc nước muối sinh lý đường tĩnh mạch được bổ sung Glucose.
- Sau khi bệnh nhân ổn định hơn, cần tìm hiểu thêm nguyên nhân tiềm ẩn gây suy thượng thận cấp.
Những dấu hiệu cần chú ý
- Xuất huyết đường tiêu hóa trên
- Xuất huyết đường tiêu hóa dưới
- Vỡ phình động mạch chủ bụng
- Chửa ngoài tử cung
- Chấn thương
- Xuất huyết sau phúc mạc
- Hội chứng vành cấp
- Suy tim cấp tính
- Rối loạn nhịp
- Thuyên tắc động mạch phổi cấp tính
- Tràn khí màng phổi áp lực
- Ép tim
- Nhiễm khuẩn huyết
- Sốc phản vệ
- Sau đột quỵ
- Ức chế thượng thận (tai biến y khoa do thầy thuốc)
- Bệnh Addison
Chẩn đoán
Cách tiếp cận chẩn đoán từng bước
Bệnh nhân bị hạ huyết áp có thể biểu hiện nhiều tình trạng lâm sàng khác nhau, từ ốm nặng kèm sốc đến không có triệu chứng. Quyết định ban đầu mà bác sĩ lâm sàng phải đưa ra là bệnh nhân có bị sốc hay không. Huyết áp bình thường không nhất thiết có nghĩa là tưới máu bình thường, vì đủ áp lực không đồng nghĩa với đủ cung lượng tim.[46] [47] Do đó, điều quan trọng là cần khám kỹ các dấu hiệu khác về tưới máu không đủ và theo dõi.
Nếu không thể đo được huyết áp và đánh giá cho thấy bệnh nhân không đáp ứng và không sờ thấy mạch, bác sĩ lâm sàng cần chuyển sang điều trị cấp cứu ngừng tuần hoàn, nếu thích hợp, theo hướng dẫn cấp cứu ngừng tuần hoàn. [Resuscitation Council (UK): resuscitation guidelines 2015] [2015 American Heart Association guidelines update for cardiopulmonary resuscitation and emergency cardiovascular care]
Khi không có bằng chứng về sốc, bác sĩ lâm sàng phải đánh giá xem hạ huyết áp có phải là thay đổi cấp tính từ tình trạng đã có hay không và có bằng chứng lâm sàng cho thấy đây là dấu hiệu dự báo tình trạng cấp tính hay không (ví dụ như nhồi máu cơ tim, xuất huyết đường tiêu hóa, thuyên tắc động mạch phổi). Nếu biểu hiện không phải là cấp tính (tức là mạn tính hoặc tái phát), cần xác định bệnh cấp tính có thể giải thích cho tình trạng hạ huyết áp của bệnh nhân.
Nhóm đa khoa (điều dưỡng, vật lý trị liệu, liệu pháp cơ năng) cần đánh giá nguy cơ bệnh nhân có thể bị ngã. Điều này đặc biệt quan trọng ở bệnh nhân đã xác định bị bệnh mạn tính dẫn đến hạ huyết áp, như đái tháo đường, bệnh Addison, hoặc Parkinson.
Đo huyết áp
Hạ huyết áp có thể được định nghĩa là HA dưới mức bình thường dự kiến cho một cá nhân trong môi trường nhất định. Không có ngưỡng trị số nào được chấp nhận chung để chẩn đoán hạ huyết áp. Cần bảo đảm sử dụng băng đô có kích thước thích hợp để đo huyết áp.[3] [4] Sử dụng băng đô quá nhỏ có thể do quá mức HA và ngoài ra có thể ẩn một khoảng thời gian hạ huyết áp; trong khi sử dụng băng đô quá lớn có thể dẫn đến chỉ số huyết áp thấp giả dẫn đến sai sót trong các xét nghiệm thăm dò sau đó.[5] Biết số đo huyết áp trước đây sẽ giúp ích trong việc so sánh.
Xác định có sốc hay không
Bệnh nhân bị bệnh cấp tính và cần được can thiệp cấp cứu.
Tiền sử cần đánh giá ngắn gọn, đồng thời hồi sức đường thở, hô hấp, và tuần hoàn và chăm sóc hỗ trợ. Xác định bệnh nhân có tỉnh táo và có định hướng hay không bằng cách hỏi một số câu hỏi chung để đánh giá nhận thức của họ là bước đầu tiên. Nếu bệnh nhân không đáp ứng và bị hạ huyết áp, cần giả định bệnh nhân bị sốc cho đến khi chứng minh được là không bị sốc.
Chỉ báo cho nguyên nhân cụ thể bao gồm mang thai giai đoạn đầu (có thể là chửa ngoài tử cung bị vỡ), bệnh tim (có thể là sốc tim do nhiều nguyên nhân khác nhau), bệnh gan mạn tính (xuất huyết đường tiêu hóa), phơi nhiễm dị nguyên đã xác định (sốc phản vệ), yếu tố nguy cơ của huyết khối (Thuyên tắc động mạch phổi), gần đây bị nhiễm trùng hoặc suy giảm miễn dịch đã xác định (nhiễm khuẩn huyết), chấn thương (xuất huyết do gãy xương hay thương tích khác kéo dài), bị phình động mạch chủ, rối loạn nội tiết (cơn suy thượng thận, suy giáp nặng).
Điều quan trọng là cần ghi lại chính xác dấu hiệu sinh tồn (nhịp tim, huyết áp, lượng nước tiểu, nhiệt độ) và xác định mức ý thức. Nhịp tim nhanh, thay đổi nhận thức hoặc giảm mức ý thức, toát mồ hôi và thiểu niệu đều là dấu hiệu cho thấy có tình trạng sốc. Các chỉ báo về tưới máu tại chỗ (ví dụ lượng nước tiểu, thay đổi trạng thái tâm thần, và nhịp thở) đóng vai trò quan trọng vì đánh giá huyết động sớm dựa trên dấu hiệu sinh tồn và ALTMTT không thể phát hiện ra tình trạng giảm Oxy máu toàn thân dai dẳng.[48]
Kiểm tra chung cần bao gồm đánh giá xem da bệnh nhân có dính ướt không, hoặc vùng ngoại vi có ấm hay không. Nếu có thể, cần hoàn thành đánh giá nhanh các cơ quan để có thể xác định yếu tố dự báo hiện có. Dấu hiệu cụ thể cho thấy nguyên nhân dự báo bao gồm:
- Niêm mạc khô, thiếu độ ẩm ở nách, nếp véo da mất chậm, tiêu chảy, nôn mửa, tập luyện quá mức, tiếp xúc nhiệt kéo dài hoặc quá mức (mất nước).
- Xuất huyết cấp tính, rõ ràng ở bên ngoài (một số loại chấn thương).
- Nghi ngờ xuất huyết: xuất huyết đường tiêu hóa, (cảm ứng phúc mạc vùng bụng, xanh tái, phân đen hoặc xuất huyết tươi khi khám trực tràng), phình vỡ động mạch chủ vùng bụng (cảm ứng phúc mạc vùng bụng, có khối u vùng bụng đập theo nhịp tim, mất ý thức dần dần và mạch ngoại vi yếu), xuất huyết sau phúc mạc (cảm ứng phúc mạc vùng bụng, có thể bầm tím ở hông), chửa ngoài tử cung bị vỡ (cảm ứng phúc mạc vùng bụng và phản ứng thành bụng, gõ đục, cảm ứng phúc mạc vùng chậu, và xuất huyết âm đạo khi thử thai dương tính).
- Xuất hiện chảy mồ hôi, xanh tái, nhịp tim nhanh, nhịp tim chậm, hoặc nhịp bất thường mới, tĩnh mạch cổ nổi, khó thở, tiếng ran nổ ở đáy phổi, và tiếng thổi mới ở tim có thể xảy ra trong sốc tim (ví dụ: do hội chứng mạch vành cấp hoặc suy tim cấp tính). Mạch có thể bất thường ở bệnh nhân bị rối loạn nhịp cấp tính.
- Tĩnh mạch cổ nổi, tiếng tim mờ và hạ huyết áp (tam chứng Beck), cùng với tăng nhịp thở, nhịp tim nhanh, và mạch đảo cho thấy chèn ép tim.
- Xanh tím, toát mồ hôi, mất rì rào phế nang một bên, gõ vang ở một lá phổi, dịch chuyển khí quản khỏi đường giữa là dấu hiệu cổ điển của tràn khí màng phổi áp lực.
- Thở nhanh, tiếng cọ màng phổi khí, bão hòa Oxy thấp, và có thể đau khi ấn bắp chân có thể biểu hiện trong trường hợp thuyên tắc động mạch phổi cấp tính lớn.
- Nhiệt độ tăng cao hoặc thấp, trạng thái tâm thần thay đổi, có hay không có dấu hiệu cục bộ của nhiễm khuẩn xảy ra khi có nhiễm khuẩn huyết. Tuy nhiên, cần xem xét nhiễm khuẩn huyết nếu bệnh nhân có triệu chứng hoặc biểu hiện cho thấy khả năng nhiễm trùng, bất kể nhiệt độ là bao nhiêu.[35] Nhiễm khuẩn huyết có thể biểu hiện ban đầu các triệu chứng không đặc hiệu, không cục bộ như cảm giác không khỏe với nhiệt độ bình thường.
- Co thắt phế quản, phát ban, phù mạch ở lưỡi, môi hay mi mắt, đỏ bừng; viêm mũi, thở rít khi hít vào, bất tỉnh là các dấu hiệu trong sốc phản vệ.
- Ngất đột ngột do cơn suy thượng thận có thể khó chẩn đoán trừ khi nghi ngờ từ tiền sử và đặc điểm điển hình của bệnh nhân (ví dụ: tăng sắc tố). Cần xem xét ức chế thượng thận ở bệnh nhân dùng Glucocorticoid kéo dài mà không được tăng liều Steroid đặc biệt trong khi bị có bệnh cấp tính hoặc dừng Steroid đột ngột.
- Suy giáp nặng có thể tiến triển thành dấu hiệu sốc tim và hôn mê. Có thể bị hạ thân nhiệt, nhịp tim chậm và dấu hiệu bệnh suy giáp mạn tính bao gồm tóc khô ráp, phù mặt, phù mi mắt, và lưỡi dày.
Xác định loại sốc
Trừ khi rõ ràng ngay lập tức, có thể cần xác định đóng góp tương đối của các nguyên nhân như thiếu dịch, giảm chức năng bơm máu của tim, và giảm co mạch ngoại vi để chọn các can thiệp điều trị phù hợp nhất. Cần thực hiện đánh giá sau đây:
- Bệnh nhân có đáp ứng với truyền dịch không? Đáp ứng tốt cho thấy giảm tiền gánh.
- Nếu bệnh nhân đáp ứng với truyền dịch, trương lực động mạch (hậu gánh) tăng hay giảm?
- Chức năng bơm (khả năng co bóp của tim) tăng hay giảm?
Các số đo sau đó để giúp xác định loại sốc bao gồm:
- Tiêm nhanh dịch truyền tĩnh mạch:
- Giúp xác định bệnh nhân có giảm tiền gánh hay không. Có thể đánh giá đáp ứng tiền gánh bằng cách sử dụng các thông số khác nhau bao gồm biến đổi thể tích nhát bóp,[49] biến đổi huyết áp tâm thu,[50] biến đổi áp lực mạch,[51] biến đổi trên biểu đồ đo thể tích,[52] và nghiệm pháp nâng chân.[53] Thông thường, tăng cung lượng tim từ 10% đến 12%, với tiêm nhanh dịch 300 đến 500 mL dịch tinh thể được coi là đáp ứng dương tính. Nghiệm pháp nâng chân là thao tác thường được sử dụng để tối ưu hóa tiền gánh.
- Theo định nghĩa của nhóm đồng thuận quốc tế năm 2016, sốc nhiễm khuẩn là nhiễm khuẩn huyết với cả hai tình trạng sau (mặc dù bù dịch đầy đủ):[34]
- Hạ huyết áp dai dẳng đòi hỏi phải dùng thuốc vận mạch để’ duy trì huyết áp trung bình >65 mmHg
- Lactate máu >2 mmol/L (>18 mg/dL).
- Đường truyền trung tâm để đo áp lực tĩnh mạch trung tâm (ALTMTT) và áp lực nhĩ phải: số đo ALTMTT có thể được ghi lại hàng giờ để theo dõi xu hướng. Mặc dù không có số đo đơn lẻ cụ thể nào liên quan đến sốc,[51] số đo ALTMTT hoặc số đo áp lực tâm nhĩ phải từ 8 đến 12 mmHg thường nghĩa là đã bù đủ dịch. Giảm >1cm khi hít vào là chỉ báo về mức đáp ứng dịch ở bệnh nhân thở ở chế độ liên tục.[54] Nếu không giảm ALTMTT khi hít vào, cung lượng tim không có khả năng tăng lên khi truyền dịch nhanh.[54]
- Siêu âm tim thường có sẵn hơn và ít xâm lấn hơn so với đặt ống thông động mạch phổi và có thể cung cấp thông tin về áp lực động mạch phổi là một thăm dò đầu tay.
- Ống thông động mạch phổi: đặt ống thông cho phép đo áp lực bít động mạch phổi và là chỉ số được dùng để đánh giá và theo dõi. Phạm vi từ 12 đến 18 mmHg cho thấy đã bù dịch đủ. Chỉ số này thay đổi do nhiều tình trạng (ví dụ thở máy, sử dụng thông khí áp lực dương cuối kỳ thở ra, tăng áp lực vùng bụng, giảm chức năng thất trái, hoặc độ giãn nở của ngoại tâm mạc). Ống thông động mạch phổi đặc biệt hữu ích trong sốc tim vì nó cung cấp đường đo trực tiếp cung lượng tim. Tăng áp lực bít động mạch phổi với mức từ >18 mmHg đến 20 mmHg thường gợi ý tình trạng sốc tim và giảm tiền gánh thấp thường liên quan đến giảm mức áp lực bít động mạch phổi <10mmHg.
- Chỉ số đánh giá mức co bóp và hậu gánh của tim:
- Có thể tính cung lượng tim bằng nhiều cách khác nhau (ví dụ: bằng cách pha loãng và pha loãng nhiệt sử dụng ống thông động mạch phổi, siêu âm Doppler, và đo áp lực mạch).
- Các chỉ số tim có ích trong việc định lượng mức đóng góp tương đối của tình trạng giảm co mạch ngoại vi và giảm chức năng bơm máu của tim trong sốc Chỉ số tim là tỷ số giữa cung lượng tim với diện tích bề mặt cơ thể tính bằng mét bình phương với giá trị bình thường từ 2,2 đến 2,5 lít. Trong sốc tim, chỉ số tim thường <1,8 L/phút/m2 không có thuốc tăng co bóp cơ tim và <2,0 đến 2,2 L/phút/m2 khi có thuốc tăng co bóp cơ tim.[55]
- Có thể tính kháng trở mạch máu toàn thân (KTMMTT) như là số đo hậu gánh như sau: KTMMTT= áp lực động mạch trung bình – ALTMTT/cung lượng tim X 80. Tỷ số với diện tích bề mặt cơ thể’ được gọi là Chỉ số KTMMTT và nằm trong khoảng từ 1800 đến 2800.
- Có các chỉ báo khác nhau về mức tưới máu mô, bao gồm mức Lactate huyết thanh. Mức >4 mmol/L có liên quan đến tỷ lệ tử vong lớn hơn ở sốc. Mức kiềm dư có thể gây hiểu lầm và thường không được sử dụng.
Hạ huyết áp cấp tính không có sốc
Tiền sử:
- Nhiều yếu tố thúc đẩy thường gặp của hạ huyết áp cấp tính lại biểu hiện không điển hình ở người cao tuổi.[1] Ví dụ về các bệnh này bao gồm NMCT,[2] bệnh viêm loét dạ dày,[55] thuyên tắc động mạch phổi,[31] và tràn khí màng phổi.[56]
- Cần hỏi thông tin chung về việc có bị sốt/ớn lạnh (nhiễm khuẩn huyết) hay không.
- Tiền sử tim mạch cần tập trung vào việc có hay không có đau ngực (NMCT, thuyên tắc động mạch phổi), đánh trống ngực (rối loạn nhịp) và khó thở (suy tim cấp tính, thuyên tắc động mạch phổi).
- Tiền sử hô hấp cần tập trung vào việc có khó thở (thuyên tắc động mạch phổi, suy tim cấp tính), ho ra máu (thuyên tắc động mạch phổi, viêm phổi/nhiễm khuẩn huyết hoặc suy tim cấp tính), và đau do viêm màng phổi (thuyên tắc động mạch phổi, viêm phổi/nhiễm khuẩn huyết).
- Tiền sử vùng bụng/đường tiêu hóa cần tập trung vào việc có đau bụng (bệnh viêm loét dạ dày gây xuất huyết đường tiêu hóa, phình vỡ động mạch chủ bụng, hoặc bệnh túi thừa gây xuất huyết đường tiêu hóa dưới), nôn ra máu (xuất huyết đường tiêu hóa trên), đại tiện ra máu, và triệu chứng nôn mửa và tiêu chảy (viêm dạ dày ruột).
- Tiền sử sinh dục niệu cần bao gồm tìm xem có các triệu chứng nhiễm khuẩn huyết từ đường tiết niệu và đái máu hay không.
- Việc bị đột quỵ trước đây dẫn đến hạ huyết áp thường biểu hiện rõ ràng trong tiền sử gần đây của bệnh nhân vì hạ huyết áp sau đột quỵ thường xảy ra trong vài ngày đầu sau khi bị đột quỵ cấp tính.
- Cần lưu ý tiền sử của bệnh nhân để xác định xem bệnh nhân có tình trạng nào có thể dẫn đến hạ huyết áp cấp tính hay không (ví dụ: bệnh viêm loét dạ dày, bệnh tim do thiếu máu cục bộ, bệnh gan mạn tính, đái tháo đường, huyết khối tĩnh mạch sâu hoặc thuyên tắc phổi).
- Hạ huyết áp liên quan đến thuốc là nguyên nhân thường gặp nhất gây ra hạ huyết áp cấp tính mà không có tiền sử biến cố hạ huyết áp trước đây, đặc biệt là ở bệnh nhân cao tuổi.[57] Thuốc tim mạch, thuốc chống trầm cảm cho người cao tuổi, và thuốc hướng tâm thần thường có liên quan nhất.[58] Thuốc có thể là một trong nhiều yếu tố tương tác ở bệnh nhân cao tuổi (ví dụ: thuốc điều trị tăng huyết áp và/hoặc giãn mạch, mất nước, và giảm co mạch liên quan đến bệnh). Thường cần tạm dừng các thuốc sau đó sử dụng lại dần dần. Về dài hạn, phải xem xét riêng việc loại bỏ các thuốc cho từng bệnh nhân, và phải cân nhắc với lợi ích tiềm ẩn của thuốc cụ thể. Nắm được tiền sử dùng thuốc chính xác cũng quan trọng vì một số thuốc làm tăng nguy cơ của một số chẩn đoán phân biệt nhất định (ví dụ: phụ nữ trẻ cần được hỏi xem họ có đang dùng thuốc tránh thai đường uống hay không khi nghi ngờ thuyên tắc động mạch phổi).
- Cần lưu ý tiền sử dị ứng hay sốc phản vệ.
- Nếu bệnh nhân phụ thuộc vào chạy thận (lọc thận), cần xem xét việc có bị hạ huyết áp do lọc thận hay không.
- Tiền sử xã hội của bệnh nhân cần bao gồm chi tiết về việc hút thuốc (bệnh viêm loét dạ dày, thuyên tắc động mạch phổi, NMCT), uống rượu (bệnh viêm loét dạ dày, bệnh gan mạn tính), hoặc sử dụng tiền chất gây nghiện (ví dụ: sử dụng Cocaine dẫn đến rối loạn nhịp và hội chứng mạch vành cấp tính).
Khám:
- Kiểm tra chung cần bao gồm đánh giá xem trông bệnh nhân có thoải mái khi nghỉ ngơi không, hoặc có vẻ bị suy nhược hay không (ví dụ: tràn khí màng phổi áp lực). Tăng nhịp thở có thể là chỉ báo về việc có vấn đề về tim hay hô hấp cấp tính (ví dụ: suy tim cấp tính) nhưng cũng có thể có nếu bệnh nhân nhiễm toan(ví dụ: nhiễm khuẩn huyết).
- Khám đầu và cổ cần lưu ý chứng vàng da (bệnh gan mạn tính/xuất huyết đường tiêu hóa, nhiễm khuẩn huyết), chứng xanh tím (suy tim cấp tính), vị trí khí quản (dịch chuyển do tràn khí màng phổi áp lực), tĩnh mạch cổ nổi (suy tim cấp tính, ép tim).
- Có thể xem xét tình trạng dịch/nước của bệnh nhân bằng cách khám nếp véo da và niêm mạc. Việc có dấu hiệu của bệnh gan mạn tính có thể là chỉ báo của việc bị xuất huyết đường tiêu hóa hoặc nhiễm khuẩn huyết. Cần loại trừ bằng chứng về viêm mô tế bào (nhiễm khuẩn huyết) khi khám chi trên và chi dưới. Tăng sắc tố là dấu hiệu thường được nhận thấy ở bệnh nhân bị bệnh Addison và suy thận mạn tính.
- Khám tim mạch cần bao gồm đánh giá âm lượng tiếng tim (lùng bùng/giảm khi có ép tim, thường to nếu có nhịp tim nhanh do nhiễm khuẩn huyết), có tiếng thổi mới (suy tim cấp tính do rối loạn chức năng van tim, như có thể xảy ra sau khi NMCT, hoặc kèm theo viêm nội tâm mạc), và có tiếng tim khác (suy tim). Bệnh nhân bị suy tim phải có thể bị mất nước ở khoang; tức là biểu hiện phù mắt cá chân nhưng bị đồng thời bị mất dịch nội mạch.
- Khám hô hấp có thể cho thấy tiếng ran ở đáy phổi (suy tim cấp tính), không có hoặc giảm rì rào phế nang khi hít vào cùng với lưu ý tiếng gõ trong (tràn khí màng phổi), hoặc dấu hiệu đông đặc (viêm phổi/nhiễm khuẩn huyết). Tiếng ran ở hai đáy có thể là biểu hiện của bệnh phổi mạn tính. Đôi khi, có thể nghe tiếng cọ màng phổi để cho thấy có thuyên tắc động mạch phổi mặc dù khám hô hấp thông thường không loại trừ việc bị thuyên tắc động mạch phổi.
- Khám vùng bụng cần bao gồm đánh giá cảm ứng phúc mạc vùng bụng trên (bệnh viêm loét dạ dày/xuất huyết đường tiêu hóa trên), kiểm tra xem có khối u đập theo nhịp tim (phình động mạch chủ bụng), cảm ứng phúc mạc góc phần tư phía dưới bên trái (xuất huyết đường tiêu hóa dưới), và đánh giá dấu hiệu có thể cho thấy có bệnh gan mạn tính (tuần hoàn bàng hệ, giãn mao mạch, lách to). Nếu cảm thấy có khối u đập theo nhịp tim, điều quan trọng là kiểm tra xem có giảm mạch đùi hay không. Đây là dấu hiệu cho thấy phình động mạch chủ bụng xuất huyết. Cần thực hiện thăm trực tràng nếu nghi ngờ xuất huyết đường tiêu hóa.
- Có thể có dấu hiệu thần kinh khu trú nếu xảy ra hạ huyết áp sau đột quỵ. Trong nhiều trường hợp, điều này có thể xuất phát từ việc dùng thuốc chống tăng huyết áp một cách tùy tiện. Cần giữ bệnh nhân nằm ngửa trong 24 giờ và ngừng dùng thuốc dẫn đến hạ huyết áp.
Các xét nghiệm:
Cần thực hiện những điều sau đây ở tất cả bệnh nhân bị hạ huyết áp cấp tính, bao gồm bệnh nhân bị sốc nếu chẩn đoán có thể chưa rõ ràng:
- Công thức máu (Haemoglobin thấp có thể có hoặc không có biểu hiện huyết khối, tăng số lượng bạch cầu có thể là chỉ báo nhiễm trùng hoặc tình trạng viêm)
- Chất điện giải và Glucose máu
- Transaminase và Bilirubin máu
- Troponin máu
- D-dimer (có thể bình thường hoặc tăng trong thuyên tắc động mạch phổi)
- Đông máu cơ bản
- Điện tâm đồ 12 chuyển đạo (sau đó có thể là theo dõi tim từ xa, và điện tâm đồ 24 giờ ở bệnh nhân nghi ngờ bị rối loạn nhịp)
- Đo bão hòa oxy qua da
- Cũng có thể xem xét tiến hành xét nghiệm chức năng tuyến giáp (TSH và FT4) ở người cao tuổi.
Các xét nghiệm khác có thể bao gồm:
- Xét nghiệm tập trung vào tình trạng nhiễm trùng nếu nghi ngờ có nhiễm khuẩn huyết. Nếu không thể xác định được nguồn nhiễm khuẩn huyết thì xét nghiệm có thể bao gồm X-Quang ngực, nuôi cấy máu, nuôi cấy nước tiểu giữa dòng, chọc dò tủy sống, nuôi cấy đờm, và mức Lactate. Bệnh nhân bị suy tim cấp tính được cho là do viêm nội tâm mạc cũng sẽ phải siêu âm tim. Các chỉ điểm viêm không đặc hiệu như tốc độ máu lắng có thể giúp chẩn đoán sự hiện diện của nguyên nhân do viêm gây ra ép tim.
- Đo khí máu động mạch có thể hữu ích ở bệnh nhân bị nhiễm khuẩn huyết, nghi ngờ mất nước, và thuyên tắc động mạch phổi.
- X-Quang ngực khi nghi ngờ thuyên tắc động mạch phổi (mặc dù thường là bình thường) hoặc ép tim. Cũng có thể thực hiện X-Quang ngực sau khi giảm áp lực ngực cấp cứu cho tràn khí màng phổi áp lực, nhưng không được thực hiện trước đó. Siêu âm tim để chẩn đoán ép tim và cũng có thể hữu ích ở bệnh nhân bị nhiễm khuẩn huyết. Cũng cần thực hiện X-Quang ngực và siêu âm ở bệnh nhân bị hội chứng mạch vành cấp tính hoặc suy tim cấp tính. Cũng có thể thực hiện chụp động mạch vành ở người bị hội chứng mạch vành cấp tính. Peptid lợi niệu loại B (BNP) cũng có thể giúp chẩn đoán xác định suy tim cấp tính. Trong trường hợp cấp tính, các dấu ấn sinh học như BNP có thể hữu ích hơn trong loại trừ hơn là chẩn đoán suy tim. Một số tình trạng về tim và ngoài tim khác cũng có thể liên quan đến mức tăng cao.[59] Ngoài chẩn đoán, các dấu ấn sinh học peptid lợi niệu và/hoặc Troponin tim ban đầu ở những người bị suy tim cấp mất bù có thể hữu ích trong việc chỉ báo nguy cơ kết cục lâm sàng, chẳng hạn như tỷ lệ tử vong do mọi nguyên nhân, tỷ lệ tử vong do tim mạch, và tỷ lệ mắc biến cố tim mạch.[59]
- Khi nghi ngờ thuyên tắc động mạch phổi, có thể khó xác nhận chẩn đoán từ dấu hiệu lâm sàng và xét nghiệm ban đầu, và có thể sử dụng các xét nghiệm khác (bao gồm chụp CT ngực, chụp thông khí/tưới máu [V/Q], siêu âm tim qua thành ngực, chụp mạch máu phổi, và siêu âm tĩnh mạch đùi và bắp chân) để giúp xác nhận chẩn đoán.
- Trong mọi trường hợp nghi ngờ xuất huyết, cần gửi mẫu máu để định danh nhóm máu và lưu lại.
- Khi nghi ngờ phình động mạch chủ bụng rò rỉ và tình trạng bệnh nhân không nguy kịch, chụp CT mạch máu có thể xác nhận chẩn đoán. Cũng có thể thực hiện chụp CT vùng bụng ở bệnh nhân ổn định, nghi ngờ xuất huyết sau phúc mạc.
- Nội soi đường tiêu hóa trên ở bệnh nhân nghi ngờ xuất huyết đường tiêu hóa trên và nội soi đại tràng cho người nghi ngờ xuất huyết đường tiêu hóa dưới có thể cung cấp chẩn đoán xác định.
- Thử thai có nhiều giá trị và có thể giúp xác nhận nguyên nhân liên quan đến việc mang thai như chửa ngoài tử cung.
- Sau khi bệnh nhân bị cơn suy thượng thận cấp đã ổn định, ban đầu có thể thăm dò thêm chẩn đoán với xét nghiệm Cortisol máu buổi sáng, và xét nghiệm kích thích ACTH liều cao (250 microgram).
- Chẩn đoán suy giáp nguyên phát bằng TSH tăng và T4 thấp.
- Không có xét nghiệm tức thời cho bệnh nhân bị sốc phản vệ, nhưng sau khi ổn định và phục hồi, các xét nghiệm có thể giúp chẩn đoán xác định và xác định dị nguyên mà bệnh nhân bị nhạy cảm (ví dụ: Histamine huyết thanh, xét nghiệm hấp thụ dị nguyên phóng xạ [RAST], xét nghiệm da đặc hiệu [Ig E], xét nghiệm thử sau cơn bệnh, xét nghiệm nước tiểu sau cơn bệnh để đo N-methyl histamine).
Hạ huyết áp mạn tính hoặc tái phát
Tiền sử:
- Các bệnh mạn tính dẫn đến hạ huyết áp mạn tính hoặc tái phát bao gồm:
- Đái tháo đường
- Bệnh Addison
- Hội chứng Parkinson (bao gồm bệnh Parkinson và hội chứng Parkinson’s Plus, như teo đa hệ thống)
- Bệnh gan mạn tính.
- Các triệu chứng đặc hiệu của những tình trạng này sẽ cảnh báo cho bác sĩ lâm sàng để thực hiện các xét nghiệm
- Cần loại trừ tình trạng mang thai qua việc hỏi thông tin bệnh sử và thử thai ở mọi phụ nữ trong độ tuổi sinh đẻ.
- Cần nghi ngờ ngất do phản xạ qua trung gian thần kinh ở người trẻ có tiền sử về triệu chứng ngất khi còn nhỏ và tiền sử gia đình dương tính với ngất do cường phế vị, nhưng hiện không có triệu chứng nào khác.[70] Yếu tố thúc đẩy biến cố khác nhau giữa các hội chứng (ví dụ: ở ngất do cường phế vị, việc đứng trong thời gian dài là yếu tố thúc đẩy thường gặp, trong khi ở hội chứng tình huống khác, yếu tố thúc đẩy có thể là tiểu tiện, tình trạng sau ăn, ho, hắt xì, đau nội tạng, sau khi tập luyện, chơi nhạc cụ bằng đồng, và nâng tạ.[71] Rối loạn thần kinh tự động nguyên phát[72] [73] hoặc bệnh Amyloidosis nguyên phát[74] cũng có thể được xem xét nếu triệu chứng hạ huyết áp xảy ra hàng ngày.
- Bệnh Amyloidosis thứ phát có thể xảy ra ở bệnh nhân trẻ tuổi hoặc cao tuổi. Bệnh đái tháo đường (dẫn đến bệnh thần kinh do đái tháo đường cùng với hạ huyết áp do tư thế đứng), bệnh Addison, và bệnh gan mạn tính có thể tồn tại ở bệnh nhân trẻ tuổi hoặc cao tuổi. Tiền sử mệt mỏi mãn tính, ngứa, đau cơ hoặc khớp có thể cho thấy có bệnh gan mạn tính. Bệnh nhân bị bệnh thần kinh do đái tháo đường có thể có bằng chứng về thương tổn không gây đau, thường là ở bàn chân, và hạ huyết áp do tư thế đứng khi làm nghiệm pháp thăm dò. Cần nghi ngờ thiếu Thiamine ở bệnh nhân có tiền sử suy dinh dưỡng (đặc biệt là trong trường hợp lạm dụng rượu), phẫu thuật ruột, truyền dinh dưỡng tĩnh mạch kéo dài, chứng nôn nghén, hoặc nguyên nhân khác gây ra nôn mạn tính.
- Bệnh nhân cao tuổi có nhiều khả năng biểu hiện rối loạn nhịp dai dẳng cấp tính hoặc kịch phát, và Parkinson. Hạ huyết áp ở bệnh Parkinson nguyên phát thường là đặc điểm của giai đoạn muộn, trong khi nó là đặc điểm sớm của bệnh nhân bị hội chứng Parkinson Plus (ví dụ: teo đa hệ thống). Người cao tuổi cũng có nhiều khả năng mắc hạ huyết áp thứ phát do thiếu Vitamin B12 hơn so với người trẻ vì chẩn đoán này gia tăng về tỷ suất hiện mắc theo độ tuổi.[75] Một số dạng ngất qua trung gian thần kinh phản xạ (ví dụ: ngất do tiểu tiện) xảy ra thường xuyên hơn ở bệnh nhân cao tuổi, và cần nghi ngờ khi có tiền sử.[76] Hội chứng xoang cảnh chỉ xảy ra ở bệnh nhân trên 50 tuổi và hiếm gặp ở bệnh nhân dưới 70 tuổi.[77] Trường hợp điển hình của ngất (thứ phát sau hạ huyết áp) sau khi xoay hay rướn cổ không phải lúc nào cũng có.
Khám:
- Bệnh nhân không có nguyên nhân về tim cấp tính gây ra hạ huyết áp cần được đặt nằm ngửa trên giường trong khi tiến hành đánh giá. Ở bệnh nhân nghi ngờ bị ngất do cường phế vị hoặc ngất do tình huống, việc nâng chân lên trong thời gian ngắn trong khi huyết áp ổn định thường sẽ giúp ích. Cần thông báo cho nhân viên điều dưỡng về nguy cơ ngã tiềm ẩn.
- Cần kiểm tra dấu hiệu của bệnh Addison (ví dụ: tăng sắc tố) hoặc giảm chức năng tuyến yên (khô da, mất lông nách hoặc lông mu).
- Cần tìm các dấu hiệu của bệnh gan mạn tính ở bệnh nhân trẻ tuổi hoặc cao tuổi (ví dụ: vàng da, gan to, phù ngoại vi. cổ chướng, sao mạch, tuần hoàn bàng hệ).
- Đái tháo đường, thiếu Vitamin B12, và thiếu Thiamine đều là nguyên nhân tiềm ẩn dẫn đến hạ huyết áp nếu bệnh nhân có bằng chứng về bệnh lý thần kinh ngoại biên khi khám lâm sàng.
- Bệnh nhân bị ngất qua trung gian thần kinh và bệnh nhân bị rối loạn thần kinh tự động nguyên phát thường có kết quả khám lâm sàng không có gì đặc biệt. Có thể khó phân biệt rối loạn thần kinh tự động nguyên phát với bệnh Amyloidosis nguyên phát khi chỉ khám lâm sàng, mặc dù có thể có tật lưỡi to, phù chi dưới hay ban xuất huyết trong bệnh Amyloidosis.
- Cần kiểm tra chiều cao tử cung khi đánh giá nguyên nhân hạ huyết áp ở một phụ nữ khỏe mạnh có khả năng sinh đẻ.
Các xét nghiệm:
Bao gồm:
- Công thức máu (sự hiện diện của hồng cầu khổng lồ có thể cho thấy có tình trạng thiếu Vitamin B12, bệnh gan mạn tính, thiếu Thiamine hoặc suy giáp)
- Glucose máu (nếu nghi ngờ bệnh đái tháo đường, chỉ số này thường được xác nhận bằng xét nghiệm Glucose máu khi đói, hoặc tăng HbA1C)
- Điện giải đồ (hạ Natri máu có thể gặp trong bệnh Addison, suy giáp hay bệnh gan mạn tính nếu có tình trạng thừa Aldosteron thứ phát)
- Transaminase và Bilirubin máu
- Đông máu cơ bản
- Điện tâm đồ 12 chuyển đạo
Ngoài ra, đối với người cao tuổi cần xem xét những thăm dò sau đây:
- Xét nghiệm chức năng tuyến giáp (TSH và FT4)
- Nồng độ Vitamin B12 trong huyết thanh (thiếu Vitamin B12 được xác nhận bằng việc nồng độ Vitamin B12 nằm trong ngưỡng thiếu hụt)
- Các xét nghiệm khác có thể bao gồm:
- Beta hCG nước tiểu: để xác nhận mang thai.
- Có thể xác định thiếu Thiamine bằng nồng độ Thiamine Pyrophosphate trong huyết thanh.
- Bệnh gan mạn tính thường được chẩn đoán khi có rối loạn Transaminase, chất chỉ điểm chức năng tổng hợp bị suy giảm (ví dụ: tăng INR, tăng Bilirubin), kết quả chẩn đoán hình ảnh phù hợp và sinh thiết gan (vào ngày sau đó).
- Có thể chẩn đoán bệnh Addison bằng việc có mức Cortisol huyết thanh thấp và đáp ứng không đầy đủ với việc cho dùng 250 microgram Tetracosatide tiêm bắp (sử dụng Cosyntropin được sử dụng tại một số quốc gia nếu có).
- Có thể chẩn đoán suy tuyến yên bằng việc xác định có suy giáp và suy thượng thận kết hợp với FSH và LH thấp, với Estradiol huyết thanh giảm ở phụ nữ, hoặc Testosterone huyết thanh giảm ở nam giới. TSH và ACTH cũng thấp không phù hợp với mức hoóc-môn tuyến giáp và Cortisol.
- Có thể chẩn đoán bệnh Amyloidosis bằng sinh thiết mô và nhuộm đỏ Congo (dương tính/khúc xạ kép xanh lá).
- Nghiệm pháp bàn nghiêng có mức độ nhạy thay đổi khi có tình trạng ngất qua trung gian thần kinh. Nguyên nhân này được chẩn đoán tốt nhất bằng các thăm khám lâm sàng. Nghiệm pháp này có thể giúp chẩn đoán xác định ngất do cường phế vị (mô phỏng triệu chứng với trạng thái nghiêng kéo dài [40 phút]).[78] [79] Nghiệm pháp này cũng có thể được sử dụng cùng với xoa bóp xoang cảnh để giúp chẩn đoán người cao tuổi nghi ngờ bị hội chứng xoang cảnh. Bệnh nhân giảm huyết áp có triệu chứng ± ngất do xoa bóp xoang cảnh gây ra. Bệnh nhân thuộc phân nhóm ngất do cường phế vị đơn thuần mà không có ngừng tim kèm theo, khác những bệnh nhân thuộc phân nhóm ngất do ức chế ở tim tức là có kèm theo ngừng tim/vô tâm thu hơn 3 giây.[71]
- Có thể chẩn đoán nguyên nhân rối loạn thần kinh tự động nguyên phát bằng một số xét nghiệm chuyên biệt bao gồm: 1) Noradrenaline (Norepinephrine) trong huyết tương – không thể giải phóng Noradrenaline (Norepinephrine) khi đứng; 2) thở sâu – giảm mức biến đổi giữa các nhịp trên điện tâm đồ trong quá trình hít vào và thở ra; 3) nghiệm pháp Valsalva – không thể tăng huyết áp sau khi thở ra; 4) thăm dò điện sinh. Chẩn đoán lý – giảm tốc độ dẫn truyền thần kinh nhận cảm; mất dẫn truyền thần kinh cơ; 5) nghiệm pháp phản xạ sợi trục tiết mồ hôi định lượng (Quantitative sudomotor axon reflex test-QSART) – không toát mồ hôi; 6) biến đổi nhịp tim – giảm biến đổi nhịp tim.
Chẩn đoán khác biệt
| Thường gặp | |||
| Mất dịch không phải do xuất huyết | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường là người cao tuổi; có thể có tiền sử nôn và tiêu chảy, thời gian bị bệnh kéo dài, hoặc sử dụng thuốc lợi tiểu; bỏng; toát mồ hôi nhiều; giảm lượng uống vào; phế quản tăng tiết hoặc dẫn lưu tràn dịch màng phổi; tiền sử yếu tố nguy cơ về đái tháo nhạt; yếu tố nguy cơ nhiễm toan Ceton do đái tháo đường hoặc tình trạng tăng áp lực thẩm thấu máu; có thể sốt; khát nước; mệt mỏi; chóng mặt khi đứng | Hạ huyết áp có thể nghiêm trọng nếu có sốc cùng với mức ý thức giảm; sốt; nhịp tim nhanh; mạch yếu; niêm mạc khô; nếp véo da mất chậm | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): Urê và Creatinine cao; Natri máu bình thường, cao hoặc thấp; Kali máu thấp (kèm tiêu chảy); thể tích khối hồng cầu tăng; số lượng bạch cầu cao (nếu nguyên nhân là do nhiễm trùng) Mức Urê và Creatinine có thể không tăng ở người cao tuổi (Urê bình thường có thể là do dinh dưỡng kém; Creatinine bình thường do khối lượng cơ nhỏ).
»ECG: nhịp xoang nhanh, rối loạn nhịp nhanh |
»ABG: tiêu chảy kéo dài: Bicarbonate thấp; nôn kéo dài: Bicarbonate cao Chỉ đinh khi có sốc.
»Nuôi cấy phân: bình thường; có thể cho thấy sự phát triển của vi khuẩn, độc tố hay ký sinh trùng »soi và nuôi cấy nước tiểu: bình thường hoặc có bằng chứng về vi khuẩn Hạ huyết áp do nhiễm khuẩn huyết phát sinh từ nhiễm trùng đường tiết niệu thường gặp và ban đầu có thể là phát hiện lâm sàng duy nhất, đặc biệt là ở người cao tuổi. |
| Xuất huyết đường tiêu hóa dưới | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có thể đã có tiền sử về bệnh đường ruột do viêm hoặc khối u đường tiêu hóa dưới; phân đen; đại tiện ra máu; đau bụng (phía bên trái ở người cao tuổi nghi ngờ bệnh túi thừa); mệt mỏi; chóng mặt | Hạ huyết áp có thể nặng
nếu có sốc xuất huyết cùng với giảm ý thức; có thể có máu khi thăm trực tràng; khám vùng bụng có thể bình thường, hoặc có thể cảm ứng phúc mạc; ở bệnh nhân có khối u đại tràng có thể sờ thấy khối vùng bụng |
»Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản, định nhóm máu): Hb bình thường hoặc thấp, tỷ số Urê:Creatinine cao; có thể là thời gian Prothrombin bất thường và INR tăng »ECG: Nhịp nhanh xoang »Nội soi đại tràng: có thể nhìn thấy nguồn gây xuất huyết (ví dụ: túi thừa, u mạch đại tràng, Polyp, bằng chứng để chẩn đoán viêm ruột hoặc khối u đại tràng) | |
| Hạ huyết áp do lọc thận | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Xảy ra tình trạng hạ huyết áp trong khi lọc thận; tiền sử hạ huyết áp do lọc thận trước đây; có những tình trạng khác có thể dẫn đến hạ huyết áp (ví dụ: bệnh nhiễm trùng dẫn đến mất nước) | Nhịp tim nhanh; yếu cơ; nếp véo da mất nhanh; khô niêm mạc; dấu hiệu suy thận mạn tính (ví dụ: tăng sắc tố da) | »Khám lâm sàng: thường là chẩn đoán lâm sàng
»ECG: có thể có nhịp nhanh xoang, bằng chứng rối loạn nhịp nhanh |
»Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): tăng Urê và Creatinine; Natri huyết thanh thấp hoặc cao; thể tích khối hồng cầu tăng |
| Hội chứng vành cấp | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử các yếu tố nguy cơ đối với bệnh mạch vành (ví dụ: hút thuốc, tăng Lipid máu, đái tháo đường, tiền sử gia đình bị bệnh mạch vành); đau ngực (thường được mô tả là cảm thấy nặng hay thắt ngực) lan ra cánh tay, lưng, cổ hoặc hàm; có thể không đau ngực ở người cao tuổi và người bị bệnh đái tháo đường; khó thở; buồn nôn; toát mồ hôi | Hạ huyết áp có thể nặng nếu có sốc tim cùng với giảm ý thức; chảy mồ hôi; xanh tái; nhịp tim nhanh; nhịp tim chậm; nhịp bất thường mới xuất hiện; tĩnh mạch cổ nổi; dấu hiệu suy tim khác (ví dụ: khó thở, tiếng ran ở đáy phổi); tiếng thổi ở tim mới xuất hiện | »ECG: ST chênh lên hoặc xuống, hoặc thay đổi sóng T »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, Troponin máu, D-dimer, đông máu cơ bản): tăng Troponin máu »Cholesterol máu ngẫu nhiên: biến đổi»Chụp động mạch vành: có huyết khối cùng với tắc nghẽn động mạch »CXR: bằng chứng sung huyết phổi/tràn dịch màng phổi nếu suy tim thứ phát có thể cho thấy bóng tim to |
»Lipid máu khi đói (Cholesterol toàn phần, LDL Cholesterol, HDL Cholesterol và Triglyceride): biến đổi Để kiểm tra tăng Cholesterol máu, HDL Cholesterol thấp, LDL Cholesterol cao, và tăng Triglyceride. »Đường máu khi đói: bình thường, hoặc trên ngưỡng bình thường nếu có đái tháo đường Chỉ thực hiện nếu tăng đường máu ngẫu nhiên ban đầu. »Siêu âm tim: có thể biểu hiện rối loạn vận động vùng |
| Suy tim cấp tính | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở khởi phát cấp tính; khó thở khi nằm; có thể có tiền sử suy tim, hoặc yếu tố nguy cơ (ví dụ NMCT gần đây, bệnh van tim, bệnh cơ tim phì đại, viêm nội tâm mạc nhiễm khuẩn, sốt thấp khớp hoặc hội chứng Marfan) | Hạ huyết áp có thể nặng nếu có sốc tim + giảm ý thức; tĩnh mạch cổ nổi; tiếng ran ở đáy phổi; tiếng thổi mới xuất hiện; tiếng tim bất thường; sốt trong viêm nội tâm mạc; gương mặt “hai lá” (tím nhẹ ở môi/má mà không có ngón tay dùi trống) có thể có nếu tình trạng hẹp hai lá là yếu tố nguyên nhân; có thể là dấu hiệu của hội chứng Marfan (ví dụ: vóc người cao, sải cánh tay rộng, vòm miệng cong cao, ngón chân nhện cùng với dấu ngón tay cái dương tính) | »ECG: gần như luôn bất thường; có thể thấy có rối loạn nhịp, thay đổi sóng ST và T do thiếu máu cục bộ
»Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, Troponin máu, D-dimer, đông máu cơ bản): Troponin máu: tăng trong thiếu máu cục bộ mạch vành cấp tính; Hb thấp nếu nguyên nhân là do thiếu máu; có thể tăng số lượng bạch cầu »TSH và FT4 máu: bất thường nếu có suy giáp hoặc cường giáp »CXR: buồng tim giãn, sung huyết phổi, tràn dịch màng phổi, vôi hóa van tim hoặc màng ngoài tim »Siêu âm tim: rối loạn chức năng van tim mới xuất hiện (ví dụ: hở van hai lá); viêm nội tâm mạc: có thể cho thấy nốt sùi |
»Peptid lợi niệu loại B (BNP): >400 nanogram/ L (>400 picogram/mL) có thể cho thấy tình trạng suy tim
BNP <100 nanogram/L (<100 picogram/mL) cho thấy nguyên nhân khó thở không do tim. Trong trường hợp cấp tính, mức BNP có thể có ý nghĩa để loại trừ hơn là chẩn đoán xác định suy tim Một số tình trạng về tim và ngoài tim khác cũng có thể liên quan đến mức BNP tăng cao.[59] »Lipid máu khi đói (Cholesterol toàn phần, LDL Cholesterol, HDL Cholesterol và Triglyceride): biến đổi »Cấy máu: viêm nội tâm mạc: cấy máu dương tính |
| Rối loạn nhịp | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường gặp hơn ở bệnh nhân cao tuổi; các triệu chứng có thể cấp tính, mạn tính, hoặc kịch phát; đánh trống ngực; đau ngực; bất tỉnh; chóng mặt; khó thở; có thể có tiền sử loạn nhịp, bệnh tim hoặc suy tim | Dấu hiệu có thể cấp tính, mạn tính hoặc kịch phát; hạ huyết áp có thể nặng nếu có sốc tim + giảm ý thức; nhịp tim nhanh; nhịp tim chậm; mạch không đều; có thể có dấu hiệu suy tim (ví dụ: tĩnh mạch cổ nổi, tiếng ran ở đáy phổi, phù ngoại vi) | »ECG: biểu hiện rối loạn nhịp
Rối loạn nhịp có thể là loạn nhịp nhanh hoặc loạn nhịp chậm »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, Troponin máu, D-dimer, đông máu cơ bản): có thể có Hb thấp, rối loạn điện giải »TSH, FT4 máu: TSH và FT4 có thể bất thường nếu suy giáp hoặc cường giáp gây ra rối loạn nhịp |
»Monitor theo dõi về tim: biểu hiện rối loạn nhịp
»Theo dõi điện tâm đồ 24 giờ: biểu hiện rối loạn nhịp |
| Mang thai (không biến chứng) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Phụ nữ ở độ tuổi sinh đẻ; chậm kinh; tiền sử quan hệ tình dục không sử dụng biện pháp bảo vệ; có thể dã chẩn đoán xác định mang thay hoặc tiền sử có thể cho thấy bệnh nhân không biết mình đang mang thai | Có thể tăng chiều cao đáy tử cung/bằng chứng tử cung mang thai khi khám vùng bụng hoặc xương chậu; nghe thấy tim thai | »Xét nghiệm thử thai bằng nước tiểu: dương tính
»Beta HCG huyết thanh: dương tính |
»Siêu âm vùng chậu: có bào thai đang sống |
| Ngất do cường phế vị | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử trước đây (bao gồm lúc nhỏ) có ngất; tiền triệu điển hình thường có cảm giác ấm, buồn nôn, chóng mặt, cách biệt với xung quanh (có thể không gặp ở bệnh nhân cao tuổi) | Khám tim bình thường; đặc điểm của biến cố được chứng kiến bao gồm mất ý thức thoáng qua, có thể giật cơ khi đang ngủ trong suốt biến cố, có thể ban đầu đỏ bừng rồi xanh tái ngay trước khi mất ý thức | »Khám lâm sàng: có thể chẩn đoán chỉ dựa trên tiền sử và phát hiện từ việc khám
Trường hợp không có triệu chứng điển hình/dấu hiệu cảnh báo ở người trẻ và triệu chứng mới ở người cao tuổi đòi hỏi phải xét nghiệm. »ECG: bình thường |
»Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): bình thường
»TSH, FT4 và Vitamin B12 máu (chỉ người cao tuổi): bình thường »nghiệm pháp bàn nghiêng cùng với theo dõi huyết áp (ví dụ: dùng cảm biến ở động mạch): tái lặp các triệu chứng ở trạng thái nghiêng kéo dài (40 phút) Độ nhạy ở người trẻ kém (khoảng 20%); tỷ lệ dương tính giả cao, đặc biệt nếu nghiệm pháp bàn nghiêng kết hợp với dùng thuốc kích thích (ví dụ: Nitrate ngậm dưới lưỡi) |
| Nhiễm khuẩn huyết | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Triệu chứng có thể không đặc hiệu, đặc biệt ở người cao tuổi; sốt; ớn lạnh; rét run; hội chứng nhiễm trùng khu trú; ốm yếu; lú lẫn; lo âu; có thể có tiền sử yếu tố nguy cơ như phẫu thuật gần đây, ức chế miễn dịch | Nhiệt độ >38°C hoặc <36°C (mặc dù có thể bình thường); nhịp tim nhanh; trạng thái tâm thần thay đổi; vùng ngoại vi ấm; thở nhanh; giảm lượng nước tiểu; có thể có dấu hiệu nhiễm trùng khu trú; nếu bị sốc nhiễm khuẩn, đặc điểm bao gồm: giảm huyết áp >40 mmHg so với mức huyết áp động mạch ban đầu hoặc huyết áp trung bình <65 mmHg kéo dài ít nhất 1 giờ mặc dù bồi phụ dịch đầy đủ và không giải thích được bởi các nguyên nhân khác, hạ huyết áp dai dẳng đòi hỏi thuốc vận mạch để duy trì huyết áp trung bình >65 mmHg mặc dù bù dịch đầy đủ, chân tay lạnh, giảm ý thức | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): tăng số lượng bạch cầu hoặc giảm bạch cầu; tăng Urê và Creatinine; mức tiểu cầu thấp; Glucose máu có thể tăng hoặc hiếm khi thấp; Transaminase huyết thanh và Bilirubin huyết thanh có thể tăng; có thể INR, PT, aPTT tăng hoặc kéo dài
Nếu có sốc, cần điều trị đồng thời khẩn cấp. Số lượng bạch cầu có thể bình thường ở giai đoạn đầu của nhiễm trùng hay ở bệnh nhân cao tuổi. »ECG: bình thường; có thể biểu hiện nhịp tim nhanh »ABG: có thể giảm Oxy máu, tăng CO2 máu, tăng khoảng trống Anion, nhiễm toan chuyển hóa »Lactate trong huyết thanh: có thể tăng: >2 mmol/L (>18 mg/dL) Có thể đo Lactate trong mẫu khí máu động mạch. »Cấy máu: có thể xét nghiệm dương tính với vi sinh vật |
»Soi và nuôi cấy nước tiểu: có thể có Nitrite, Protein hoặc máu; số lượng bạch cầu tăng; nuôi cấy dương tính với vi sinh vật
»Cấy đờm: có thể xét nghiệm dương tính với vi sinh vật »CXR: có thể biểu hiện tràn dịch màng phổi, đông đặc, bất thường về tim hoặc tràn khí màng phổi »Siêu âm tim: giảm làm đầy thất trái gợi ý có tình trạng thiếu dịch; có nốt sùi nếu viêm nội tâm mạc gây nhiễm khuẩn huyết Chỉ định ở bệnh nhân bị suy tim cấp tính được cho là do viêm nội tâm mạc. »Chọc dò tủy sống: có thể tăng số lượng bạch cầu, có vi sinh vật khi soi kính hiển vi và cấy máu dương tính Tiến hành nếu nghi ngờ viêm màng não. |
| Bệnh Parkinson | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường gặp hơn ở người cao tuổi; thường có tiền sử kéo dài về bệnh Parkinson; có thể bắt đầu hay thay đổi gần đây về thuốc chống bệnh Parkinson, hoặc triệu chứng của bệnh trạng chung đồng thời (ví dụ: chứng khó tiểu và đi tiểu thường xuyên cùng với chứng nhiễm khuẩn huyết đường vào từ tiết niệu, hoặc ho có đờm mủ cùng với viêm phổi) | Vận động chậm; run cơ; tăng trương lực; tư thế không ổn định; dáng đi cúi xuống, giảm đánh tay, mặt giống mặt nạ, dấu hiệu nhiễm trùng kết hợp (ví dụ: sốt, tiếng ran khi nghe phổi) | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): Công thức máu có thể cho thấy số lượng bạch cầu tăng nếu có nhiễm trùng
»TSH, FT4 và B12 huyết thanh (chỉ người cao tuổi): bình thường »ECG: bình thường |
|
| Không thường gặp | |||
| Xuất huyết sau phúc mạc | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Các triệu chứng có thể mờ nhạt; đau vùng háng, bụng dưới hoặc lưng; tiền sử có yếu tố nguy cơ (ví dụ: sử dụng thuốc chống đông gần đây, tiền sử chụp mạch máu ở tim hoặc đùi gần đây, thủ thuật sản khoa gần đây ở phụ nữ ở độ tuổi sinh đẻ) | Nhịp tim nhanh không giải thích được; cảm ứng phúc mạc ở bụng dưới ở vị trí xuất huyết; có thể bầm tím hông; toát mồ hôi nếu nặng; hạ huyết áp nặng với giảm ý thức nếu có sốc | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản, định nhóm máu): Hb thấp; INR có thể tăng
»ECG: bình thường, hoặc nhịp tim nhanh |
»Chụp CT bụng: có thể nhìn thấy khối tụ máu »chụp CT mạch máu: có thể cho thấy vị trí xuất huyết hiện tại nếu xuất huyết đang diễn ra |
| Hội chứng xoang cảnh (phân nhóm ức chế tim) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử ngã, ngã khụy hoặc ngất nhiều lần hoặc không giải thích được xảy ra ở người cao tuổi (thường trên 70 tuổi); bệnh nhân có thể không có yếu tố thúc đẩy cổ điển như xoay hoặc căng cổ | Các phát hiện lâm sàng thường không nổi bật; khi khám lâm sàng, không có đặc điểm phân biệt với phân nhóm ngất do hội chứng xoang cảnh và chẩn đoán phân biệt hầu như luôn là khi tiến hành nghiệm pháp bàn nghiêng cùng với xoa bóp xoang cảnh | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, Troponin máu, D-dimer, đông máu cơ bản): bình thường
»TSH, FT4 và Vitamin B12 máu (chỉ người cao tuổi): bình thường »ECG: thường bình thường; có thể cho thấy block tim độ I »Nghiệm pháp bàn nghiêng cùng với xoa xoang cảnh: ngừng tim/ suy tim do kích thích quá 3 giây |
|
| Suy giáp nặng | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tăng cân; ốm yếu; li bì; nói chậm; cảm giác lạnh; đãng trí; táo bón; phù cổ | Bằng chứng suy giáp nặng (ví dụ: hôn mê, hạ thân nhiệt, dấu hiệu suy tim); tóc thô ráp; phù mặt; nhịp tim chậm; phù mi mắt; lưỡi dày | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, Troponin huyết thanh, đông máu cơ bản): công thức máu: có thể có MCV tăng cao
»TSH, FT4 máu: suy giáp nguyên phát: TSH tăng, T4 thấp »B12 huyết thanh (chỉ người cao tuổi): bình thường |
|
| Tràn khí màng phổi áp lực | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đau ngực khởi phát đột ngột; khó thở nặng và tăng dần; suy yếu nhanh; có thể có tiền sử yếu tố nguy cơ (ví dụ: đặt đường truyền tĩnh mạch trung tâm gần đây, tiền sử bệnh khí phế thũng, hoặc chấn thương ngực) | Tiến triển cấp tính; tím tái; toát mồ hôi quá nhiều; nhịp tim nhanh; không có tiếng rì rào phế nang một bên; tiếng gõ vang ở bên bị ảnh hưởng; khí quản bị đẩy lệch khỏi đường chính giữa; hạ huyết áp tiến triển nhanh kèm theo mất ý thức sau đó | »Mở thông thành ngực bằng kim để chẩn đoán và điều trị: tiếng không khí khi ống thông/kim đi vào khoang màng phổi Cần được thực hiện ngay. Không nên lãng phí thời gian chờ X-Quang ngực.
|
»Chụp X-Quang ngực sau khi giảm áp lực: cho thấy đường màng phổi tạng
Chỉ được thực hiện sau khi giảm áp lực khẩn cấp. |
| Ngất do tình huống | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử ngất trước đây do biến cố tương tự; yếu tố kích thích được ghi nhận bao gồm tiểu tiện, đi ngoài, tập luyện, chơi nhạc cụ bằng đồng, nâng tạ, và khám mắt | Khám tim bình thường; đặc điểm của biến cố được chứng kiến bao gồm mất ý thức thoáng qua, có thể giật cơ khi đang ngủ trong suốt biến cố, xanh tái | »Khám lâm sàng: có thể chẩn đoán chỉ dựa trên tiền sử và phát hiện từ việc khám
Cần xét nghiệm thêm nếu không có yếu tố kích thích hoặc không yếu tố kích thích không nhất quán. »ECG: bình thường |
»Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): bình thường
»TSH, FT4 và Vitamin B12 máu (chỉ người cao tuổi): bình thường |
| Sốc phản vệ | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử ăn/phơi nhiễm dị nguyên đã xác định gần đây (ví dụ: côn trùng/ong đốt); khởi phát cấp tính, nặng lên nhanh; khò khè; phát ban; sưng môi hoặc lưỡi; sưng mi mắt; ngứa; kích động; lo âu; cảm giác lo lắng sợ hãi (cảm giác cận tử); buồn nôn; nôn; tiêu chảy; chóng mặt | Dấu hiệu tiến triển nhanh; dấu hiệu co thắt phế quản (ví dụ: thở khò khè, sử dụng cơ hô hấp phụ); ban đỏ kết hợp với phát ban hay sẩn phù mề đay ngứa; phù mạch lưỡi, môi, hoặc mi mắt; đỏ bừng; viêm mũi; thở rít khi hít vào; bất tỉnh; sảng; hôn mê | »Khám lâm sàng: thường có thể đưa ra chẩn đoán lâm sàng cùng với điều trị ngay mà không cần trì hoãn để tiến hành xét nghiệm Không được để xét nghiệm trong trường hợp cấp cứu làm chậm trễ việc điều trị khẩn cấp bệnh nhân. |
»Công thức máu sau cơn bệnh: Tăng bạch cầu ái toan »Histamine huyết thanh sau cơn bệnh: >10 nanomol/L (>1,1 microgram/L) »Xét nghiệm hấp thụ dị ứng phóng xạ (RAST) sau cơn bệnh: >0,35 UI/ L»Xét nghiệm lẩy da đặc hiệu sau cơn bệnh (Ig E): đường kính >3mm và lớn hơn mẫu đối chứng »Xét nghiệm thử sau cơn bệnh: triệu chứng khách quan của phản ứng dị ứng »Xét nghiệm nước tiểu sau cơn bệnh để đo N- methyl histamine: tăng lên so với mức ban đầu |
| Hội chứng xoang cảnh (phân nhóm ức chế mạch) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử ngã, ngã khụy hoặc ngất nhiều lần hoặc không giải thích được xảy ra ở người cao tuổi (thường trên 70 tuổi); bệnh nhân có thể không có yếu tố thúc đẩy cổ điển như xoay hoặc căng cổ | Các phát hiện lâm sàng thường không nổi bật; khi khám lâm sàng, không có đặc điểm phân biệt với phân nhóm ngất do hội chứng xoang cảnh và chẩn đoán phân biệt hầu như luôn là khi tiến hành nghiệm pháp bàn nghiêng cùng với xoa bóp xoang cảnh | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, Troponin máu, D-dimer, đông máu cơ bản): bình thường
»TSH, FT4 và Vitamin B12 máu (chỉ người cao tuổi): bình thường »ECG: bình thường »nghiệm pháp bàn nghiêng cùng với xoa xoang cảnh: hạ huyết áp có triệu chứng ± ngất. Phân nhóm ức chế mạch đơn thuần không gây ngừng tim Hội chứng xoang cảnh hỗn hợp sẽ có các đặc điểm của các ức chế tim và ức chế mạch. |
|
| Bệnh thần kinh tự động do đái tháo đường | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử đái tháo đường; có thể có bệnh thần kinh ngoại biên; mất cảm giác ở bàn chân và bàn tay; thương tổn không thấy đau; rối loạn cảm giác | Giảm cảm giác ngoại biên (theo kiểu găng tay và tất chân); bằng chứng về thương tổn không đau, đặc biệt ở bàn chân; không có phản xạ cổ chân; hạ huyết áp do tư thế đứng | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): đường máu ngẫu nhiên: có thể bình thường nếu đái tháo đường được kiểm soát tốt, hoặc tăng nếu kiểm soát kém/chẩn đoán mới Đường huyết ngẫu nhiên thường không được sử dụng để chẩn đoán đái tháo đường mặc dù giá trị >11 mmol/L (200 mg/dL) giúp chẩn đoán xác định nếu có triệu chứng điển hình của đái tháo đường. Đường máu khi đói hay HbA1c thường được thực hiện nhằm mục đích chẩn đoán.
»TSH, FT4 và Vitamin B12 máu (chỉ người cao tuổi): bình thường »ECG: có thể bình thường; bệnh động mạch vành kết hợp: có thể biểu hiện thay đổi về thiếu máu cục bộ »đường máu khi đói: chẩn đoán mới về đái tháo đường: 6,9 mmol/L (126 mg/dL) hoặc cao hơn Chỉ được thực hiện nếu chưa chẩn đoán đái tháo đường. »HbA1c: thay đổi tùy theo mức kiểm soát Glucose Kiểm soát tốt Glucose tốt: HbA1c <53 mmol/ mol (<7,0%). HbA1c >48 mmol/mol (>6,5%) cũng là tiêu chuẩn chẩn đoán đái tháo đường. |
»Đo dẫn truyền thần kinh: giảm tốc độ dẫn truyền thần kinh cảm giác và giảm biên độ là kết quả nhạy và sớm nhất Bệnh thần kinh do đái tháo đường thường là chẩn đoán lâm sàng. Chỉ được chỉ định nếu đặc điểm lâm sàng không điển hình. |
| Teo đa hệ thống | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường gặp ở người cao tuổi; triệu chứng Parkinson được ghi nhận gần đây; có thể có tiền sử ngã hoặc chấn thương không giải thích được | Vận động chậm; run cơ; tăng trương lực; liệt nhìn lên phía trên; thường phát hiện hạ huyết áp do tư thế đứng; chứng Parkison, rối loạn chức năng tiểu não, tự chủ và tiết niệu | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): Công thức máu có thể cho thấy số lượng bạch cầu tăng nếu có nhiễm trùng
»TSH, FT4 và Vitamin B12 máu (chỉ người cao tuổi): bình thường »ECG: bình thường |
|
| Sau đột quỵ | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đột quỵ gần đây, thường là ở các ngày trước đó; tiền sử thường gặp nhất là đột quỵ bán cầu não phải; giảm ý thức của bệnh nhân hoặc giảm khả năng vận động và khả năng ngồi thẳng theo thời gian; tiền sử dùng thuốc hạ huyết áp gần đây | Dấu hiệu đột quỵ (suy giảm thần kinh phụ thuộc vào vùng não bị ảnh hưởng); số đo huyết áp có vẻ bình thường lúc ban đầu nhưng cho thấy giảm sau lần đo huyết áp đầu tiên | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, Troponin máu, D-dimer, đông máu cơ bản): bình thường
»TSH, FT4 và Vitamin B12 máu (chỉ người cao tuổi): bình thường Nếu không thực hiện gần đây. |
»ECG: bình thường hoặc thay đổi do thiếu máu cục bộ
»Lipid máu khi đói (Cholesterol toàn phần, LDL Cholesterol, HDL Cholesterol và Triglyceride): biến đổi |
| Bệnh Amyloidosis | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
|
Tiền sử giảm cân không giải thích được; dị cảm; khó thở; mệt mỏi; chóng mặt khi đứng; có thể có tiền sử bệnh Amyloidosis, hoặc tình trạng viêm mạn tính được xác định là dẫn đến phát triển bệnh Amyloidosis (ví dụ: viêm khớp dạng thấp) |
Tật lưỡi to (đặc hiệu cho bệnh Amyloidosis); ban xuất huyết quanh hốc mắt; phù chi dưới kháng lại liệu pháp lợi tiểu; tăng ăp lực tĩnh mạch cổ; hạ huyết áp do tư thế đứng; dấu hiệu tình trạng viêm mạn tính (ví dụ: biến dạng khớp do thấp khớp, ban đỏ, đau khớp khi ấn, các khối do thấp khớp, tổn thương da) | »Điện di máu và nước tiểu: biểu hiện tế bào tương bào bản sao »Xét nghiệm chuỗi nhẹ tự do với Globulin miễn dịch: tỷ số Kappa:Lambda bất thường »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): suy thận hoặc xuất huyết đường tiêu hóa: có thể Hb thấp; amyloid gan: tăng Phosphat kiềm»TSH, FT4 và Vitamin B12 máu (chỉ người cao tuổi): bình thường »ECG: có thể biểu hiện bất thường dẫn truyền |
»Sinh thiết mô: dương tính với nhuộm đỏ Congo Chỉ định để chẩn đoán xác định. |
| Ức chế thượng thận (tai biến y khoa do thầy thuốc) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường gặp hơn ở bệnh nhân bị viêm mạn tính như viêm khớp dạng thấp, đau đa cơ do thấp khớp, hoặc bệnh viêm ruột. Có thể liên quan đến bệnh kết hợp hoặc ngừng Steroid mạn tính đột ngột | Hạ huyết áp có thể nhẹ; li bì và giảm ý thức; các dấu ấn thể hiện tình trạng viêm mạn tính tiềm ẩn như bàn tay bị thấp khớp; có hội chứng Cushing | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): điện giả đồ máu: có thể hạ Natri máu và tăng Kali máu, Urê trong huyết thanh có thể tăng; công thức máu: số lượng bạch cầu có thể tăng do bệnh kết hợp »TSH, FT4 và Vitamin B12 máu (chỉ người cao tuổi): bình thường Kết quả có thể bất thường nếu có bệnh tuyến giáp tự miễn hoặc chứng thiếu máu nguy hiểm.
»ECG: bình thường »cortisol huyết thanh buổi sáng: <83 nanomol/ L (<3 microgram/dL) |
»Xét nghiệm kích thích ACTH liều cao (250 microgram): Cortisol máu thấp và không tăng sau khi dùng Tetracosatide tiêm bắp (một số quốc gia có thể sử dụng Cosyntropin) (<493 nanomol/L [<18 microgram/dL]) |
| Suy tuyến yên | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tăng cân chậm lúc còn nhỏ; thấp; không phát triển các đặc điểm của dậy thì; kinh nguyệt ít; vô sinh; đau đầu; suy giảm trường nhìn; thị lực mờ | Khô da; teo vú; tăng BMI; mất lông nách và lông mu; liệt cơ mắt | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): Natri máu thấp
»TSH, FT4 máu: FT4thấp, TSH thấp hoặc bình thường »cortisol huyết thanh buổi sáng: <83 nanomol/ L (<3 microgram/dL) »Testosterone, LH, FSH huyết thanh buổi sáng (ở nam giới): tất cả đều thấp »Estradiol, LH, FSH huyết thanh buổi sáng (ở phụ nữ): tất cả đều thấp »Prolactin huyết thanh: có thể tăng |
»Xét nghiệm kích thích ACTH liều cao (250 microgram): Cortisol máu thấp và không tăng sau khi dùng Tetracosatide tiêm bắp (một số quốc gia có thể sử dụng Cosyntropin) (<493 nanomol/L [<18 microgram/dL])
»Insulin huyết thanh như yếu tố tăng trưởng: Thấp |
| Thiếu Thiamine | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có yếu tố nguy cơ gợi ý (ví dụ: lạm dụng rượu, nôn nhiều lần, tiêu chảy mạn tính, sau phẫu thuật đường tiêu hóa, AIDS, truyền dinh dưỡng tĩnh mạch toàn phần, chế độ ăn cơm gạo trắng); mệt mỏi; ốm yếu; đau cơ; giảm cảm giác ngoại vi; phù chân; cân bằng kém; lú lẫn; dị cảm | Phù ngoại vi; giảm giật cơ đầu gối và phản xạ dây chằng khác; yếu cơ nặng; tiêu cơ; nhịp tim nhanh; dấu hiệu bệnh não Wernicke (ví dụ: thay đổi trạng thái tâm thần như lú lẫn cấp tính, thất điều, và bất thường ở mắt như rung giật nhãn cầu và lé) | »Thử nghiệm liệu pháp thay thế Thiamine: tình trạng cải thiện lâm sàng có thể hỗ trợ chẩn đoán
»Mức Erythrocyte Thiamine Pyrophosphate: giảm Trước khi bắt đầu liệu pháp thay thế Thiamine, cần lấy mẫu máu để xét nghiệm Erythrocyte Thiamin Pyrophosphate. Một chỉ báo tốt về lượng Thiamine trong cơ thể, nhưng xét nghiệm thường mất vài ngày để có kết quả, vì vậy không nên trì hoãn điều trị. »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): Công thức máu: hồng cầu khổng lồ »TSH, FT4 máu: bình thường Tất cả bệnh nhân biểu hiện suy tim cung lượng cao cần được kiểm tra xét nghiệm chức năng tuyến giáp khẩn cấp để loại trừ nhiễm độc do tuyến giáp. »B12 huyết thanh (chỉ người cao tuổi): bình thường »ECG: bình thường |
»ABG: Tăng khoảng trống Anion, nhiễm toan chuyển hóa
»Lactate trong huyết thanh: Tăng »MRI sọ não: Bệnh não Wernicke: tăng dấu hiệu T2 hai bên ở vùng cận não thất của đồi não, vùng dưới đồi, thể núm vú, vùng quanh cống não, nền não thất thứ tư, và đường giữa tiểu não Không đặc hiệu. |
| Thiếu hụt Vitamin B12 | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có thể đã chẩn đoán thiếu hụt Vitamin B12; có thể có yếu tố nguy cơ (ví dụ: người cao tuổi, bệnh nhân bị chứng kém hấp thu mạn tính, tiền sử cắt bỏ hoặc nối dạ dày, và những người dùng một số loại thuốc như Metformin, thuốc ức chế bơm Proton); tê chi dưới; dị cảm khác; trạng thái trầm cảm | Giảm cảm giác rung; bất thường về dáng đi; giảm cảm giác ngoại vi; mất phản xạ gót chân; dấu hiệu trầm cảm hoặc sa sút trí tuệ; khám lâm sàng có thể bình thường; dấu hiệu muộn: viêm nứt khóe miệng, viêm lưỡi, xanh tái và bầm tím | »Xét nghiệm cơ bản (công thức máu, điện giải đồ, Glucose máu, chức năng gan, đông máu cơ bản): công thức máu: Hb có thể bình thường nhưng có thể thấp, MCV cao, Hematocrit thấp; phết máu ngoại vi: đại hồng cầu, tế bào nhân đa múi phân nhiều đoạn »Vitamin B12 máu: <148 picomol/L (<200 picogram/mL) đặc biệt cho thấy tình trạng thiếu Vitamin B12 Mức Vitamin B12 máu này thường đủ để chẩn đoán xác định.
»TSH, FT4 máu (chỉ người cao tuổi): bình thường Trừ khi có bệnh tuyến giáp tự miễn liên quan. »ECG: bình thường »số lượng hồng cầu lưới: chỉ số hồng cầu lưới hiệu chỉnh thấp |
|
Nguồn trợ giúp trực tuyến
- 2010 American Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care: tachycardia (external link)
- Resuscitation Council (UK): resuscitation guidelines 2015 (external link)
- 2015 American Heart Association guidelines update for cardiopulmonary resuscitation and emergency cardiovascular care (external link)
Các bài báo chủ yếu
- Gibson SJ, Helme RD. Age-related differences in pain perception and report. Clin Geriatr Med. 2001;17:433-456. Tóm lược
- O’ Brien E. Review: a century of confusion; which bladder for accurate blood pressure measurement? J Hum Hypertens. 1996;10:565-572. Tóm lược
- Rhodes A, Evans LE, Alhazzani W, et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock: 2016. Intensive Care Med. 2017;43:304-377. Toàn văn Tóm lược
- Kamaruzzaman S, Watt H, Carson C, et al. The association between orthostatic hypotension and medication use in the British Women’s Heart and Health Study. Age Ageing. 2010;39;52-56. Tóm lược
- Yancy CW, Jessup M, Bozkurt B, et al. 2017 ACC/AHA/HFSA focused update of the 2013 ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology/American Heart Association task force on clinical practice guidelines and the Heart Failure Society of America. Circulation. 2017;136:e137- e161. Toàn văn Tóm lược
Câu hỏi lâm sàng
Câu 1
Bệnh nhân nam 82 tuổi đến phòng khám để theo dõi đau lưng mạn. Thăm khám phát hiện bệnh nhân có huyết áp 160/85 khi nằm và 135/70 khi đứng. Còn lại bình thường, thuốc duy nhất đôi khi bệnh nhân dùng là ibuprofen cho đau lưng. Thay đổi do lão hoá nào sau đây có thể giải thích được triệu chứng của bệnh nhân này ?
- Tăng độ cứng thành thất trái.
- Giảm co bóp thất trái.
- Giảm đáp ứng thụ thể nhận cảm áp suất.
- Giảm tiết catecholamin tuyến thượng thận do stress.
- Giảm mức lọc cầu thận.
Diễn giải: Bệnh nhân có hạ huyết áp tư thế đứng, được xác định khi huyết áp tư thế giảm 20 huyết áp tâm thu hoặc 10 huyết áp tâm trương (thỉnh thoảng đi kèm với tăng nhịp tim) có thể xảy ra khi đứng.
Nói chung, hạ huyết áp tư thế đứng là kết quả của giảm co thắt thành mạch máu ở chi dưới khi đứng, tình trạng này có thể do rối loạn đáp ứng hệ thần kinh tự động, giảm thể tích nội mạch, hoặc thuốc. Độ nhạy của thụ thể nhận cảm áp suất thoái hóa do quá trình lão hoá bình thường. Xơ cứng động mạch, giảm nồng độ norepinephrine tại đầu tận dây thần kinh giao cảm, và giảm độ nhạy cơ tim đối với kích thích hệ giao cảm, tất cả cùng gây nên xu hướng hạ huyết áp tư thế do lão hoá.
Ý A và B: Thay đổi thông thường do lão hoá tim bao gồm giảm quãng nghỉ và cung lượng tim tối đa, giảm nhịp tim, tăng thời gian co bóp và thời gian giãn cơ tim, tăng độ cứng cơ tim trong pha tâm trương, giảm số lượng tế bào cơ tim, và lắng đọng sắc tố trong tế bào cơ tim. Tăng độ cứng thành tâm thất góp phần gây tiến triển suy tim bảo tồn EF (rối loạn chức năng tâm trương) nhưng không gây hạ ha tư thế.
Ý D: Tuỷ thượng thận tiếp túc tiết catecholamine trong đáp ứng với stress trong suốt cuộc đời. Nhưng không có vai trò kiểm soát huyết áp.
Ý E: Mặc dù mức lọc cầu thận thường giảm khi về già nhưng giảm mức lọc sẽ gây ứ trệ natri và tăng thể tích nội mạch ngược lại với hạ huyết áp tư thế.
Tổng kết: Giảm nhạy cảm của thụ thể nhận cảm áp suất tiến triển và rối loạn đáp ứng cơ tim đối với phản xạ này là các lý do chính gây tăng tỷ lệ hạ huyết áp tư thế ở người cao tuổi.
Câu 2
Nam 73 tuổi tới phòng cấp cứu sau một cơn ngất. Ông ta đang nghỉ ngơi tại giường sau khoảng 1 tuần bị chấn thương gối phải. Sáng nay, đầu gối thấy đã khá hơn và ông ta quyết định ra khỏi giường. Tuy nhiên, lúc ngồi dậy ông ta thấy mất nhận thức thoáng qua. Ông ta không có triệu chứng và tiền sử y khoa gì trước khi bị chấn thương đầu gối. Thuốc đang dùng bao gồm Acetaminophen và ibuprofen điều trị đau gối.
Thăm khám thấy mạch 73 l/ph, nthở 14 l/ph và HA 136/83 mmHg. Nguyên nhân nhiều khả năng nhất gây ngất ở bệnh nhân này?
- Rối loạn nhịp.
- Chít hẹp van.
- Hạ huyết áp tư thế.
- Cường dây phế vị.
- Tăng thông khí.
- Thiếu máu não thoáng qua.
Đáp án đúng là C: Bệnh nhân rất có thể bị ngất do hạ huyết áp tư thế. Hạ huyết áp tư thế được chẩn đoán khi HATThu tụt >20 mmHg khi chuyển từ tư thế nằm sang ngồi. Nó thường gặp ở bệnh nhân lớn tuổi, giảm lưu lượng máu, mắc bệnh thần kinh tự miễn (như bệnh Parkinson). Ngoài ra,
một số thuốc như lợi tiểu, giãn mạch, chẹn Alpha có thể gây hạ huyết áp tư thế đứng. Nằm lâu cũng làm tăng nguy cơ. Người ta thường chú ý đến cảm giác choáng váng trước khi ngất. Tình huống ở đây đặc trưng cho hạ huyết áp tư thế người lớn tuổi có ngầt khi ngồi dậy sau thời gian nằm trên giường.
Đáp án A: Ngất do rối loạn nhịp thường xảy ra do rối loạn dẫn truyền (BAV), mạch nhanh (mạch nhanh thất hoặc trên thất), rối loạn hệ thống tự động (HC suy nút xoang). Bệnh nhân ngất do tim mạch thường có tiền sử bệnh tim như bệnh mạch vành hay bệnh cơ tim.
Đáp án B: Ngất do chít hẹp van thường thấy ở bệnh nhân có hẹp chủ nặng. Ngất do hẹp chủ thường xảy ra khi gắng sức. Bệnh nhân thường bị ngất thứ phát do hẹp chủ khi có tiền sử khó thở khi gắng sức, đau ngực và/hoặc mệt mỏi.
Đáp án D: Cường phế vị là một cơ chế gây ra ngất. Rối loạn này đặc trưng bởi nôn, vã mồ hôi trước khi ngất. Nó thường xảy ra trong đáp ứng với stress, đau và với các hoạt động nhất định (tiểu tiện). Nó thường phổ biến ở phụ nữ trẻ.
Đáp án E: Tăng thông khí hiếm khi gây ra ngất. Thở nhanh giảm Co2 trong máu và gây co mạch. Ở các trường hợp nặng, ngất có thể xảy ra. Thường có các rối loạn tâm lý hoặc mệt mỏi từ trước đó.
Đáp án F: Thiếu máu não thoáng qua (TIAs) là một nguyên nhân ít thấy nữa của ngất. TIAs ảnh hưởng chủ yếu lên vòng tuần hoàn sau và cuống não khi nó gây ngất.
Tổng kết: Hạ huyết áp tư thế đặc trưng bởi sự tụt HATthu sau khi ngồi và đặc trưng bởi các tiền triệu như cảm giác choáng hoặc tiền ngất.
Câu 3
Nam 70 tuổi có tiền sử 10 năm Parkinson được kiểm soát tốt, được mang tới phòng khám để đánh giá lơ mơ. Ông ta có thể đi bộ 1 km mỗi ngày cho tới lúc xuất hiện những cơn lơ mơ và ngất khi đứng. Các thucíc hiện dùng bao gồm levodopa, carbidopa và thucíc đa vitamin. Huyết áp khi ngồi 120/70 mmHg, mạch 66 lần/phút, huyết áp khi đứng là 89/60 mmHg, mạch 68 lần/phút. Thăm khám tim phổi bình thường, thăm khám thần kinh thấy rung chi nhẹ và vận động chậm. Công thức máu toàn phần, sinh hóa máu cơ bản và điện tâm đồ bình thường. Nguyên nhân nhiều khả năng nhất gây lơ mơ ở bệnh nhân này là gì?
- Suy giảm chức năng tuyến thượng thận.
- Suy giảm chức năng hệ thần kinh tự động.
- Đáp ứng quá mức của các thụ thể cảm giác.
- Mất thể tích trong lòng mạch.
- Suy giảm chức năng nút xoang.
Đáp án đúng là B: Hạ huyết áp tư thế nguyên nhân do thần kinh (neurogenic orthostatic hypotension-NOH) là một biến chứng thường gặp của bệnh Parkinson và các bệnh thần kinh có liên quan khác (bệnh Lew body, teo đa cơ quan), thường biểu hiện bằng choáng váng hoặc ngất khi đứng. Trong trạng thái bình thường, đứng lên khi đang ngồi hoặc nằm sẽ kích thích thụ thể cảm giác tại động mạch tăng hoạt động hệ giao cảm, gây co mạch và tăng tần số tim (để tăng cung lượng tim). NOH xảy ra do suy giảm chức năng hệ thần kinh tự động và có thể làm thoái hóa hạch thần kinh tự chủ hoặc nhân thần kinh trung ướng, nó gây bất thường trong việc giải phóng norepinephrine và cuối cùng mất khả năng co mạch và tăng nhịp tim.
Do vậy, cũng như hạ huyết áp tư thế do các nguyên nhân khác, NOH cũng dẫn tới hạ huyết áp tâm thu >20mmHg khi đứng tuy nhiên nhưng không giống như các nguyên nhân gây hạ huyết áp tư thế khác thì hệ thần kinh tự động không bị ảnh hưởng (giảm thể tích), nhịp tim không tăng. Đặc biệt, các đồng vận dopamine dùng để điều trị Parkinson (levodopa) có thể gây hạ huyết áp tư thế bởi hoạt động ngoại biên của dopamin gây giãn mạch.
| Các nguyên nhân của ngất | |
| Thần kinh phế vị | -Các yếu tố khởi phát (áp lực liên quan tới cảm xúc, đứng lâu) -Tiền triệu (buồn nôn, đổ mồ hôi, nóng nực) |
| Đáp ứng quá mức của mạch cảnh | -Kích thích nút xoang cảnh khi đứng |
| Mất chức năng hệ thần kinh tự động | -Hạ huyết áp tư thế
-Tiền sử mắc các bệnh trước đó (Tiểu đường, Parkinson) |
| Giảm thể tích | -Hạ huyết áp tư thế
-Tiền sử giảm thể tích kéo dài |
| Tắc hẹp đường ra thất trái | -Ngất khi gắng sức
-Tiếng thổi tâm thu |
| Rối loạn nhịp thất | -Không có triệu chứng cảnh báo
-Tiền sử bệnh cơ tim hoặc thiếu máu cơ tim |
| Bất thường dẫn truyền | -Mệt mỏi hoặc choáng váng
-Bất thường điện tâm đồ (ngừng xoang, mất QRS) |
Đáp án A và D: Giảm thể tích lòng mạch do giảm chức năng tuyến thượng thận nguyên phát hoặc các nguyên nhân khác (giảm lượng uống vào) có thể gây hạ huyết áp tư thế và ngất. Tuy nhiên, suy thượng thận thường không phải biến chứng của Parkinson và thường đi kèm vs bất thường điện giải (tăng K máu, giảm Na máu).
Đáp án C: Tăng đáp ứng của nút xoang tức sự đáp ứng với phế vị bằng cách kích thích lên nút xoang. Bệnh nhân thường ngất khi làm các hoạt động như cạo râu hoặc đặt tay vào cổ.
Đáp án E: Suy chức năng nút xoang thường biểu hiện giống với hội chứng suy nút xoang, một nguyên nhân có thể gây ngất. Dù cho nhịp tim thường bất thường, sự đáp ứng tự động của mạch vẫn bình thường làm triệu chứng hạ huyết áp tư thế ít xảy ra, ngoài ra ECG bình thường nên chẩn đoán này ít khả năng.
Tổng kết: Mất chức năng hệ thần kinh tự động do bệnh Parkinson và có thể dẫn tới hạ huyết áp tư thế do nguyên nhân thần kinh, bệnh nhân bị choáng và ngất khi đứng. Rối loạn thường được nhận biết khi hạ >= 20 mmHg huyết áp tâm thu khi đứng và không có tăng nhịp tim.
Tài liệu tham khảo
- Gibson SJ, Helme RD. Age-related differences in pain perception and report. Clin Geriatr Med. 2001;17:433-456. Tóm lược
- Sigurdsson E, Thorgeirsson G, Sigvaldason N. Unrecognised myocardial infarction: epidemiology, clinical characteristics and the prognostic role of angina prectoris. The Reykjavik Study. Ann Intern Med. 1995;122:96-102. Tóm lược
- O’Brien E, Asmar R, Beilin L, et al. Practice guidelines of the European Society of hypertension for clinic, ambulatory and self blood pressure measurement. J Hypertens. 2005;23:697-701. Tóm lược
- Beevers G, Lip GY, O’Brien E. ABC of hypertension. Blood pressure measurement. Part I – sphygmomanometry: factors common in all techniques. BMJ. 2001;322:981-985. Toàn văn Tóm lược
- O’ Brien E. Review: a century of confusion; which bladder for accurate blood pressure measurement? J Hum Hypertens. 1996;10:565-572. Tóm lược
- Freeman R, Wieling W, Axelrod FB, et al. Consensus statement on the definition of orthostatic hypotension, neurally mediated syncope and the postural tachycardia syndrome. Clin Auton Res. 2011; 21:69-72. Tóm lược
- Haerlein J, Dassen T, Halfens RJ, et al. Fall risk factors in older people with dementia or cognitive impairment: a systematic review. J Adv Nurs. 2009 May;65(5):922-33. Tóm lược
- Corsinovi L, Bo M, Ricauda- Aimonino N, et al. Outcomes in elderly patients admitted to an acute geriatric unit. Arch Gerontol Geriatr. 2009;49:142-145. Tóm lược
- Rose BD, Post TW. Hypovolemic states. In: Clinical physiology of acid-base and electrolyte disorders. 5th ed. New York, NY: McGraw-Hill; 2001:415-446.
- McGee S, Abernethy WB 3rd, Simel DL. The rational clinical examination: is this patient hypovolemic? JAMA. 1999;281:1022-1029. Tóm lược
- Portilla D, Andreoli TE. Disorders of extracellular volume. In: Johnson RJ, Feehally J, eds. Comprehensive clinical nephrology. London: Mosby International; 2007:77-91.
- Hochman JS. Cardiogenic shock complicating acute myocardial infarction: expanding the paradigm. Circulation. 2003;107:2998-3002. Toàn văn Tóm lược
- LeWinter MM, Kabbani S. Pericardial diseases. In: Zipes DP, Libby P, Bonow P, et al. Braunwald’s heart disease: a textbook of cardiovascular medicine. 7th ed. Philadelphia: WB Saunders; 2005:1757-1781.
- Jantz MA, Pierson DJ. Pneumothorax and barotraumas. Clin Chest Med. 1994;15:75-91. Tóm lược
- McIntyre KM, Sasahara AA. The hemodynamic response to pulmonary embolism in patients without prior cardiopulmonary disease. Am J Cardiol. 1971;28:288-294. Tóm lược
- Asplund CA, O’Connor F G, Noakes TD. Exercise-associated collapse: an evidence-based review and primer for clinicians. Br J Sports Med. 2011;45:1157-1162. Toàn văn Tóm lược
- Antonelli M, Levy M, Andrews PJ, et al. Hemodynamic monitoring in shock and implications for management: international consensus conference, Paris, France, 27-28 April 2006. Intensive Care Med. 2007;33:575-590.
- Hasler RM, Nuesch E, Juni P, et al. Systolic blood pressure below 110 mmHg is associated with increased mortality in blunt major trauma patients: multicentre cohort study. Resuscitation. 2011;82:1202-1207. Tóm lược
- Wada H, Matsumoto T, Yamashita Y, et al. Diagnosis and treatment of disseminated intravascular coagulation (DIC) according to four DIC guidelines. J Intensive Care. 2014;2:15. Toàn văn Tóm lược
- Franchini M, Lippi G, Manzato F. Recent acquisitions in the pathophysiology, diagnosis and treatment of disseminated intravascular coagulation. Thromb J. 2006;4:4. Toàn văn Tóm lược
- Fourrier F. Recombinant human activated protein C in treatment of severe sepsis: an evidence-based review. Crit Care Med. 2004;32:S534-S541. Tóm lược
- Innerhofer P, Fries D, Mittermayr M, et al. Reversal of trauma-induced coagulopathy using first-line coagulation factor concentrates or fresh frozen plasma (RETIC): a single-centre, parallel-group, open-label, randomised trial. Lancet Haematol. 2017;4:e258-e271. Tóm lược
- Pollack CV Jr, Reilly PA, van Ryn J, et al. Idarucizumab for dabigatran reversal: full cohort analysis. N Engl J Med. 2017;377:431-441. Tóm lược
- Gayet-Ageron A, Prieto-Merino D, Ker K, et al. Effect of treatment delay on the effectiveness and safety of antifibrinolytics in acute severe haemorrhage: a meta-analysis of individual patient-level data from 40 138 bleeding patients. Lancet. 2018 Jan 13;391(10116):125-132. Toàn văn Tóm lược
- O’Gara PT, Kushner FG, Ascheim DD, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2013 Jul 1;82(1):E1-27. Toàn văn Tóm lược
- Keeley EC, Boura JA, Grines CL. Primary angioplasty versus intravenous thrombolytic therapy for acute myocardial infarction: a quantitative review of 23 randomised trials. Lancet. 2003;361:13-20. Tóm lược
- Boersma E. The Primary Coronary Angioplasty vs.Thrombolysis Group. Does time matter? A pooled analysis of randomized clinical trials comparing primary percutaneous coronary intervention and in-hospital fibrinolysis in acute myocardial infarction patients. Eur Heart J. 2006;27:779-788. Toàn văn Tóm lược
- McMurray JJ, Adamopoulos S, Anker SD, et al; Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology; Heart Failure Association (HFA) of the ESC. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2012. Eur J Heart Fail. 2012;14:803-869. Toàn văn Tóm lược
- Kirk JD, Diercks DB, Amsterdam EA. The use of vasodilators in the treatment of acute decompensated heart failure: Novel versus conventional therapy. Crit Pathw Cardiol. 2004;3:216-220. Tóm lược
- Colucci WS, Elkayam U, Horton DP, et al. Intravenous nesiritide, a natriuretic peptide in the treatment of decompensated congestive heart failure. N Engl J Med. 2000;343:246-253. Toàn văn Tóm lược
- Stein PD, Gottschalk A, Saltzman MA, et al. Diagnosis of acute pulmonary embolism in the elderly. J Am Coll Cardiol. 1991;18:1452-1457. Tóm lược
- Leigh-Smith S, Harris T. Tension pneumothorax: time for a re-think? Emerg Med J. 2005 Jan;22(1):8-16. Toàn văn
- Jones R, Hollingsworth J. Tension pneumothoraces not responding to needle thoracocentesis. Emerg Med J. 2002 Mar;19(2):176-7. Toàn văn Tóm lược
- Singer M, Deutschman CS, Seymour CW, et al. The third international consensus definitions for sepsis and septic shock (Sepsis-3). JAMA. 2016;315:801-810. Toàn văn Tóm lược
- National Institute for Health and Care Excellence. Sepsis: recognition, diagnosis and early management. July 2016. https://www.nice.org.uk (last accessed 16 August 2017). Toàn văn
- Churpek MM, Snyder A, Han X, et al. Quick sepsis-related organ failure assessment, systemic inflammatory response syndrome, and early warning scores for detecting clinical deterioration in infected patients outside the intensive care unit. Am J Respir Crit Care Med. 2017;195:906-911. Tóm lược
- Gao F, Melody T, Daniels DF, et al. The impact of compliance with 6-hour and 24-hour sepsis bundles on hospital mortality in patients with severe sepsis: a prospective observational study. Crit Care. 2005;9:R764-R770. Toàn văn Tóm lược
- Jones AE, Focht A, Horton JM, et al. Prospective external validation of the clinical effectiveness of an emergency department-based early goal-directed therapy protocol for severe sepsis and septic shock. Chest. 2007;132:425-432. Toàn văn Tóm lược
- Puskarich MA, Marchick MR, Kline JA, et al. One year mortality of patients treated with an emergency department based early goal directed therapy protocol for severe sepsis and septic shock: a before and after study. Crit Care. 2009;13:R167. Toàn văn Tóm lược
- Daniels R, Nutbeam T, McNamara G, et al. The sepsis six and the severe sepsis resuscitation bundle: a prospective observational cohort study. Emerg Med J. 2011;28:507-512. Tóm lược
- Johnston ANB, Park J, Doi SA, et al. Effect of immediate administration of antibiotics in patients with sepsis in tertiary care: a systematic review and meta-analysis. Clin Ther. 2017;39:190-202. Toàn văn Tóm lược
- Rhodes A, Evans LE, Alhazzani W, et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock: 2016. Intensive Care Med. 2017;43:304-377. Toàn văn Tóm lược
- Rivers E, Nguyen B, Havstad S, et al. Early goal-directed therapy in the treatment of severe sepsis and septic shock. N Engl J Med. 2001 Nov 8;345(19):1368-1377. Toàn văn Tóm lược
- PRISM Investigators; Rowan KM, Angus DC, Bailey M, et al. Early, goal-directed therapy for septic shock – a patient-level meta-analysis. N Engl J Med. 2017;376:2223-2234. Tóm lược
- Lavonas EJ, Drennan IR, Gabrielli A, et al. Part 10: Special circumstances of resuscitation: 2015 American Heart Association guidelines update for cardiopulmonary resuscitation and emergency cardiovascular care. Circulation. 2015;132(suppl 2):S501-S518. Toàn văn Tóm lược
- Partrick DA, Bensard DD, Janik JS, et al. Is hypotension a reliable indicator of blood loss from traumatic injury in children? Am J Surg. 2002;184:555-560. Tóm lược
- Pinsky MR. Hemodynamic evaluation and monitoring in the ICU. Chest. 2007;132:2020-2029. Tóm lược
- Rady MY, Rivers EP, Nowak RM. Resuscitation of the critically ill in the ED: responses of blood pressure, heart rate, shock index, central venous oxygen saturation, and lactate. Am J Emerg Med. 1996;14:218-225. Tóm lược
- Hofer CK, Muller SM, Furrer L, et al. Stroke volume and pulse pressure variation for prediction of fluid responsiveness in patients undergoing off-pump coronary artery bypass grafting. Chest. 2005;128:848-854. Tóm lược
- Tavernier B, Makhotine O, Lebuffe G, et al. Systolic pressure variation as a guide to fluid therapy in patients with sepsis-induced hypotension. Anesthesiology. 1998;89:1313-1321. Tóm lược
- Michard F, Teboul JL. Predicting fluid responsiveness in ICU patients: a critical analysis of the evidence. Chest. 2002;121:2000-2008. Tóm lược
- Wyffels PA, Durnez PJ, Helderweirt J, et al. Ventilation-induced plethysmographic variations predict fluid responsiveness in ventilated postoperative cardiac surgery patients. Anesth Analg. 2007;105:448-452. Tóm lược
- Maizel J, Airapetian N, Lorne E, et al. Diagnosis of central hypovolemia by using passive leg raising. Intensive Care Med. 2007;33:1133-1138. Tóm lược
- Magder S, Lagonidis D. Effectiveness of albumin versus normal saline as a test of volume responsiveness in post-cardiac surgery patients. J Crit Care. 1999;14:164-171. Tóm lược
- Clinch D, Banerjee AK, Ostick G. Absence of abdominal pain in elderly patients with peptic ulcer disease. Age Ageing. 1984;13:120-123. Tóm lược
- Liston R, McLoughlin R, Clinch D. Acute pneumothorax: A comparison of elderly with younger patients. Age Ageing. 1994;23:393-395. Tóm lược
- Kamaruzzaman S, Watt H, Carson C, et al. The association between orthostatic hypotension and medication use in the British Women’s Heart and Health Study. Age Ageing. 2010;39;52-56. Tóm lược
- Wynne HA, Schofield S. Drug-induced orthostatic hypotension. In: Kenny RA ,ed. Syncope in the older patient: causes, investigations and consequences of syncope and falls. London: Chapman & Hall. 1996:137-154.
- Yancy CW, Jessup M, Bozkurt B, et al. 2017 ACC/AHA/HFSA focused update of the 2013 ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology/American Heart Association task force on clinical practice guidelines and the Heart Failure Society of America. Circulation. 2017;136:e137- e161. Toàn văn Tóm lược
- Kusminsky RE. Complications of central venous catheterization. J Am Coll Surg. 2007;204:681-696.
- McGee DC, Gould MK. Preventing complications of central venous catheterization. N Engl J Med. 2003;348:1123-1133. Toàn văn
- Smith RN, Nolan JP. Central venous catheters. BMJ. 2013;347:f6570.
- Reich DL. Monitoring in anesthesia and perioperative care. Cambridge: Cambridge University Press; 2011.
- Abbott Northwestern Hospital Internal Medicine Residency. Internal jugular central venous line. 2015. http:// www.anwresidency.com (last accessed 27 October 2017). Toàn văn
- Bishop L, Dougherty L, Bodenham A, et al. Guidelines on the insertion and management of central venous access devices in adults. Int J Lab Hematol. 2007;29:261-278.
- Fletcher SJ, Bodenham AR. Safe placement of central venous catheters: where should the tip of the catheter lie? Br J Anaesth. 2000;85:188-191.
- Gibson F, Bodenham A. Misplaced central venous catheters: applied anatomy and practical management. Br J Anaesth. 2013;110:333-346. Toàn văn
- Schuster M, Nave H, Piepenbrock S, Pabst R, Panning B. The carina as a landmark in central venous catheter placement. Br J Anaesth. 2000;85:192-194.
- Webster J, Osborne S, Rickard CM, et al. Clinically-indicated replacement versus routine replacement of peripheral venous catheters. Cochrane Database Syst Rev. 2015;(8):CD007798. Toàn văn
- Wieling W, Thijs RD, van Dijk N, et al. Symptoms and signs of syncope: a review of the link between physiology and clinical clues. Brain. 2009;132(Pt 10):2630-2642. Tóm lược
- Moya A, Sutton R, Ammirati F, et al; Task Force for the Diagnosis and Management of Syncope; European Society of Cardiology (ESC); European Heart Rhythm Association (EHRA); Heart Failure Association (HFA); Heart Rhythm Society (HRS). Guidelines for the diagnosis and management of syncope. Eur Heart J. 2009;30:2631-2671. Toàn văn Tóm lược
- Bannister R. Chronic autonomic failure with postural hypotension. Lancet. 1979;2:404-406. Tóm lược
- Mathias CJ, Bannister R. Clinical features and evaluation of the primary chronic autonomic failure syndromes. In: Bannister R, Mathias CJ eds. Autonomic failure: A textbook of clinical disorders of the autonomic nervous system. 4th ed. New York, NY: Oxford University Press;1999:562
- Wang AK, Fealey RD, Gehrking TL, et al. Patterns of neuropathy and autonomic failure in patients with amyloidosis. Mayo Clin Proc. 2008;83:1226-1230. Toàn văn Tóm lược
- Moore A, Ryan J, Watts M et al. Orthostatic tolerance in older patients with vitamin B12 deficiency before and after vitamin B12 replacement. Clin Auton Res. 2004;14:67-71. Tóm lược
- Sarasin FP, Louis-Simonet M, Caraballo D, et al. Prevalence of orthostatic hypotension among patients with syncope in the ED. Am J Emerg Med. 2002;20:497-501. Tóm lược
- Kenny RA, Richardson DA. Carotid sinus syndrome and falls in older adults. Am J Geriatr Cardiol. 2001;10:97-99. Tóm lược
- Kenny RA, Bayliss J, Ingram A, et al. Head-Up tilt table testing: a useful test for investigating unexplained falls. Lancet. 1986;i:1352-1354.
- Kearney F, Moore A, Donegan C. Orthostatic hypotension in older adults. Reviews in Clinical Gerontology. 2007;17:259-275.
- Siegel CL, Cohan RH, Korobkin M, et al. Abdominal aortic aneurysm morphology: CT features in patients with ruptured and nonruptured aneurysms. AJR Am J Roentgenol. 1994;163:1123-1129. Toàn văn Tóm lược
- Dent B, Kendall RJ, Boyle AA, et al. Emergency ultrasound of the abdominal aorta by UK emergency physicians: a prospective cohort study. Emerg Med J. 2007;24:547-549. Tóm lược
- The PIOPED Investigators. Value of the ventilation/perfusion scan in acute pulmonary embolism. Results of the prospective investigation of pulmonary embolism diagnosis (PIOPED). JAMA. 1990;263:2753-2759. Tóm lược
Hình ảnh
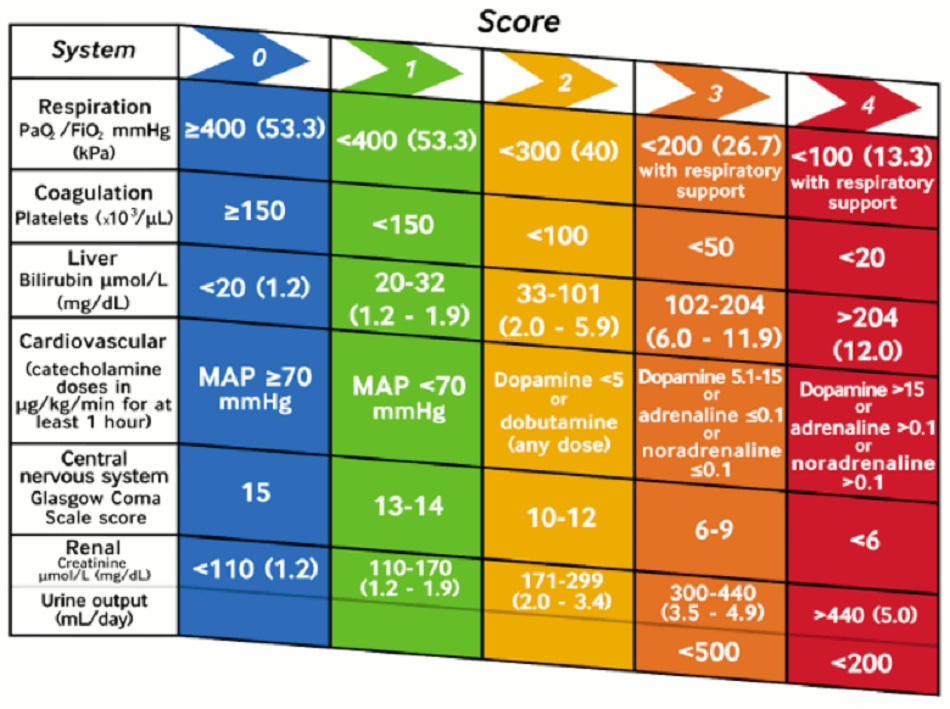
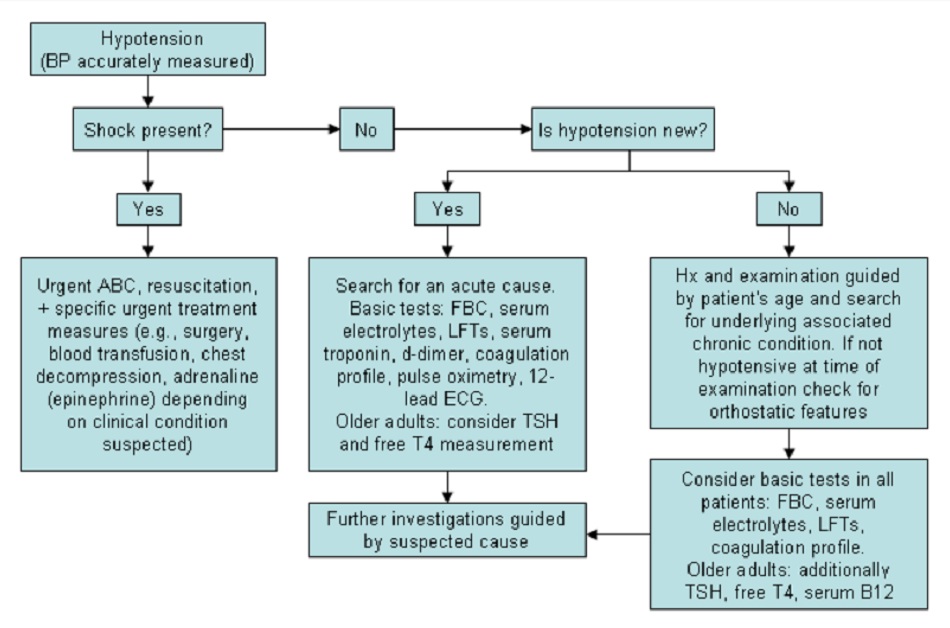
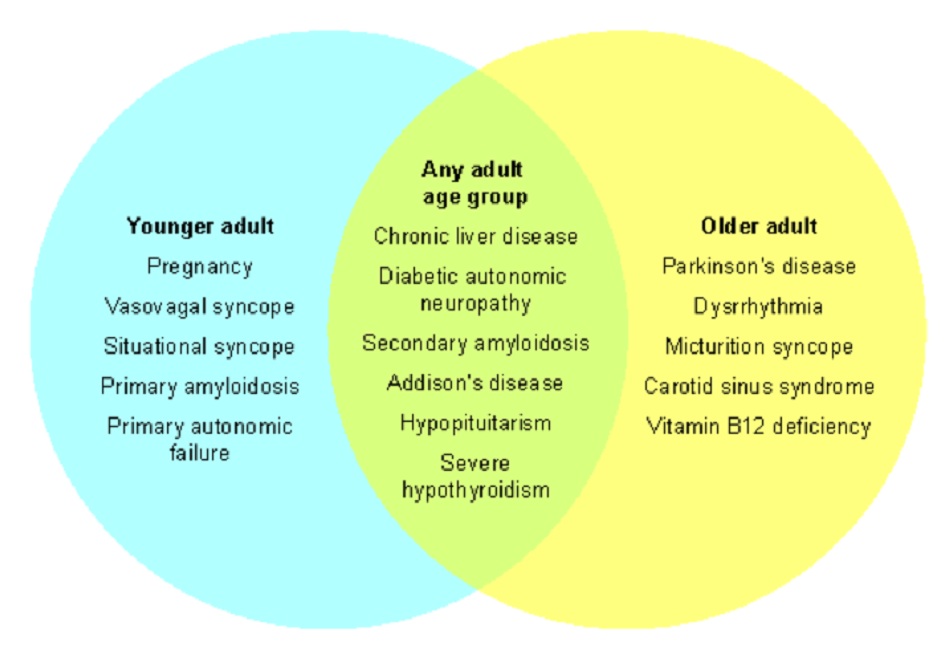
Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.
Xem đầy đủ Các Điều khoản và Điều kiện Sử dụng Trang Web.
Những người có đóng góp
// Các tác giả:
Fiona Kearney, MB, BCh, BAO, MRCPI
Consultant Geriatrician
Department of Healthcare of Older People, Nottingham University Hospitals NHS Trust, Queen’s Medical Centre, Nottingham, UK
CÔNG KHAI THÔNG TIN: FK is an author of a reference cited in this monograph.
Alan Moore, MB, BCh, BAO, FRCPI
Consultant Geriatrician
Beaumont Hospital, Dublin, Honorary Senior Lecturer at Royal College of Surgeons, Ireland Medical School, Dublin, Republic of Ireland
CÔNG KHAI THÔNG TIN: AM is an author of a number of references cited in this monograph.
// Những Người Bình duyệt:
Vidhu S. Paliwal, MD
Cardiologist
Skagit Valley Hospital, Mount Vernon, WA
CÔNG KHAI THÔNG TIN: VSP declares that he has no competing interests.
Gideon Caplan, MB, BS Syd, FRACP
Director
Geriatric Medicine, Prince of Wales Hospital, Sydney, Australia
CÔNG KHAI THÔNG TIN: GC declares that he has no competing interests.
Vasi Naganathan, MBBS, FRACP, MMed (Clin Epi), PhD, Grad Cert Med Ed
Academic Sydney Medical School
University of Sydney, Consultant Geriatrician, Concord Hospital Centre for Education and Research on Ageing, Concord, Australia
CÔNG KHAI THÔNG TIN: VN declares that he has no competing interests.
Andrew Parfitt, MBBS, FFAEM
Clinical Director
Acute Medicine, Associate Medical Director, Consultant Emergency Medicine, Guy’s and St Thomas’ NHS Foundation
Trust, Clinical Lead and Consultant, Accident Emergency Medicine, St Thomas’ Hospital, London, UK
CÔNG KHAI THÔNG TIN: AP declares that he has no competing interests.
Xem thêm:

