Bệnh truyền nhiễm
Nhiễm virus Ebola: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Nhiễm virus Ebola: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
◊ Ở giai đoạn ban đầu biểu hiện bệnh không đặc hiệu gây khó khăn trong chẩn đoán phân biệt; do đó, nếu nghi ngờ nhiễm bệnh trên lâm sàng thì việc cách ly nhanh chóng là rất quan trọng khi có tiền sử phơi nhiễm.
◊ Kiểm soát tập trung vào việc chăm sóc hỗ trợ và kiểm soát nhiễm trùng. Việc thiếu bất kỳ một biện pháp điều trị kháng virus đặc hiệu hoặc vắc-xin đã được phê duyệt nào đều khiến cho việc điều trị trở nên khó khăn; tuy nhiên, một số yếu tố điều trị tiềm năng đang được thúc đẩy phát triển, và các nghiên cứu lâm sàng đang được lên kế hoạch hoặc đang được tiến hành.
◊ Tỷ lệ tử vong dao động từ 25% đến 90% nhưng trung bình khoảng 50% tại đa số các trung tâm điều trị trong đợt dịch năm 2014 ở Tây Phi. Những người sống sót thường có vấn đề về sức khỏe kéo dài (thể chất và tâm thần).
◊ Nguy cơ lây truyền qua đường tình dục từ những người sống sót là nam giới có thể kéo dài ít nhất 12 tháng.
◊ Vì có thể có nguy cơ lây truyền bệnh qua du lịch/đi lại nên tất cả các nước cần phải có sẵn các quy trình để sàng lọc và xử trí bệnh nhân.
Thông tin cơ bản
Định nghĩa
Bệnh lây truyền từ động vật sang người, bệnh nặng, thường gây tử vong do vi-rút thuộc họ Filoviridae (chi Ebolavirus) gây ra. Hiện nay có 5 loài đã biết: Zaire ebolavirus, Sudan ebolavirus, Tai Forest ebolavirus (Ebolavirus rừng Tai), Bundibugyo ebolavirus và Reston ebolavirus.[1] Zaire ebolavirus là nguyên nhân gây ra đợt dịch bắt đầu tại Tây Phi vào năm 2014, đây là đợt dịch lớn nhất kể từ khi virus được phát hiện lần đầu tiên vào năm 1976.
Ban đầu, bệnh được cho là có thể lây từ các động vật nhiễm bệnh như loài dơi và động vật linh trưởng không phải người, nhưng cũng khả năng lây truyền từ người sang người. Bệnh có thể lây qua tiếp xúc với các dịch cơ thể của bệnh nhân. Thời kỳ ủ bệnh là từ 2 đến 21 ngày (thường từ 3-12 ngày).[2] Thời kỳ ủ bệnh ở trẻ em có thể ngắn hơn.[3] Bệnh nhân không được coi là bị nhiễm bệnh cho đến khi xuất hiện các triệu chứng. Nhiễm khuẩn ở người có tỷ lệ tử vong cao tùy thuộc vào loài vi-rút Ebola và chất lượng chăm sóc hỗ trợ có sẵn.
Nhiễm vi-rút Ebola thuộc nhóm tình trạng bệnh lý được xác định là sốt xuất huyết do vi-rút, và trước đây được gọi là bệnh sốt xuất huyết do vi-rút Ebola.
[BMJ Best Practice podcast: Ebola – medical guidance and lessons from West Africa with Dr Tom Fletcher]Dịch tễ học
Những ca bệnh nhiễm vi-rút Ebola đầu tiên được báo cáo ở Zaire (nay gọi là Cộng hòa Dân chủ Congo) vào năm 1976. Đã có 318 ca bệnh và 280 ca tử vong, chiếm 88% tỷ lệ tử vong ca bệnh.[24] Sự lây truyền trong đợt dịch này bắt nguồn từ việc sử dụng những kim tiêm bị nhiễm bệnh trong một phòng khám dành cho bệnh nhân ngoại trú tại Bệnh viện Yambuku Mission. Kể từ đó, thường xuyên xảy ra các đợt bùng phát ở Trung và Tây Phi.[25]
Các chủng phổ biến nhất của vi-rút Ebola dẫn đến bùng phát dịch là Zaire ebolavirus, chủng phổ biến thứ hai là Sudan ebolavirus.
Zaire ebolavirus là nguyên nhân gây ra đợt bùng phát bắt đầu tại Tây Phi vào năm 2014. Đợt dịch này được báo cáo lần đầu tiên vào tháng 3 năm 2014 và là đợt bùng phát lớn nhất kể từ khi phát hiện vi-rút này lần đầu tiên vào năm 1976. Giải trình tự gen cho thấy vi-rút được phân lập từ những bệnh nhân bị nhiễm bệnh trong đợt dịch năm 2014 là tương tự tới 97% so với vi-rút xuất hiện lần đầu tiên vào năm 1976.[26] Hơn 28.000 ca bệnh (đã xác định, có thể và nghi ngờ) đã được báo cáo trong đợt dịch này, với hơn 11.000 ca tử vong.
Một đợt bệnh bùng phát được công bố ở Cộng hòa Dân chủ Congo (DRC) vào tháng 8 năm 2018. Tính đến ngày 09 tháng 7 năm 2019, có 2437 ca bệnh (gồm 2343 ca chẩn đoán xác định và 94 ca nghi ngờ), trong đó 1646 ca tử vong (tỷ lệ tử vong là 68%) đã được báo cáo tại các tỉnh Bắc Kivu và Ituri của DRC.[27]Liên quan đến đợt bùng phát này, một chùm ca bệnh cũng được xác nhận tại Uganda.[28]Đợt dịch này đến sớm sau đợt dịch trước đó tại tỉnh Equateur của DRC (các vùng Bikoro, Iboko và Wangata), với 54 ca bệnh và 33 ca tử vong (tỷ lệ tử vong trên quần thể bệnh nhân là 61%). Đợt dịch mới nhất này đã được xác nhận là không liên quan đến đợt tại tỉnh Equateur nhưng cũng do loài Zaire ebolavirus gây ra. Đợt bùng phát mới nhất này là đợt thứ mười được xác định tại DRC cho đến nay.
Zaire ebolavirus có tỷ lệ tử vong trên quần thể bệnh nhân được báo cáo là lên đến 90% trong các đợt bùng phát trước đó.[6] Cần thận trọng khi phiên giải kết quả so sánh trực tiếp tỷ lệ tử vong ca bệnh giữa các trung tâm điều trị Ebola khác nhau và các đợt bùng phát vì nhiều biến số có thể tạo ra yếu tố nhiễu và thậm chí ảnh hưởng tới dữ liệu thuần tập rất lớn. Tỷ lệ tử vong ca bệnh trong đợt bùng nổ dịch năm 2014 lên tới 64,3% trong các trường hợp nhập viện,[18] giảm xuống 31,5% tại một số trung tâm điều trị ở Tây Phi,[29] và khoảng 20% số bệnh nhân được điều trị bên ngoài Tây Phi.[30]
Trái ngược với điều này, Sudan ebolavirus có tỷ lệ tử vong ca bệnh thấp hơn từ 53% đến 65% trong các đợt bùng phát trước đó, so với đợt bùng phát dịch lớn nhất xảy ra vào năm 2000 tại Uganda (425 ca bệnh).[6] Tính đến nay mới chỉ có 1 đợt bùng phát dịch do Bundibugyo ebolavirus: vào năm 2007 ở miền tây Uganda, và đợt bùng phát này có tỷ lệ tử vong ca bệnh là 25%.[9]
WHO tuyên bố hết dịch khi một quốc gia không có ca bệnh mới nào được báo cáo trong 42 ngày (tức là gấp đôi thời gian ủ bệnh tối đa) với điều kiện là quốc gia đó chứng minh là đã có các biện pháp giám sát chủ động và có khả năng chẩn đoán tốt.[31]
Bệnh căn học
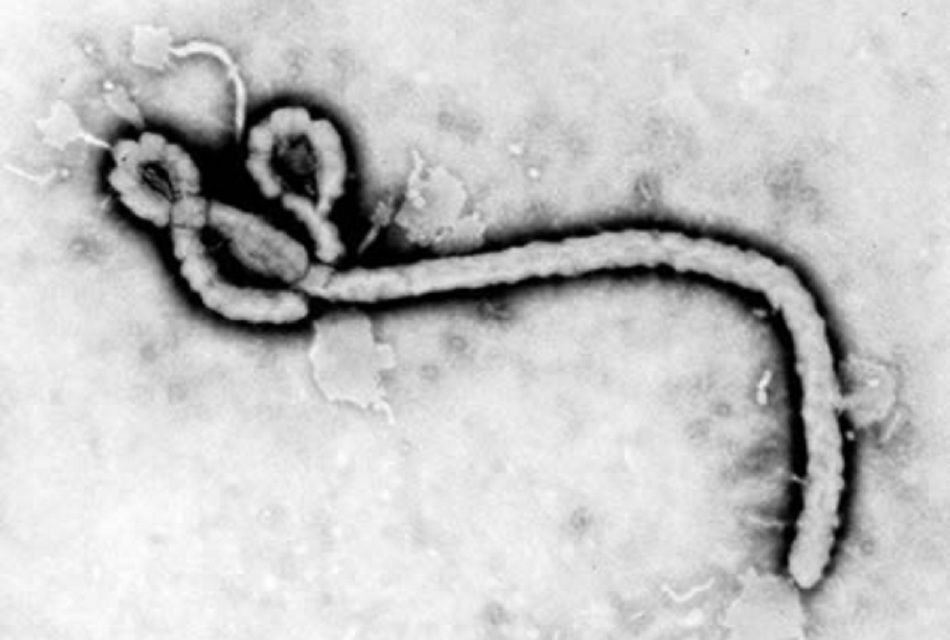
Vi-rút Ebola thuộc họ Filoviridae (chi Ebolavirus, bộ: Mononegavirales). Các loại vi-rút này có hình thon dài, các cấu trúc dạng sợi với độ dài khác nhau.[Fig-1]
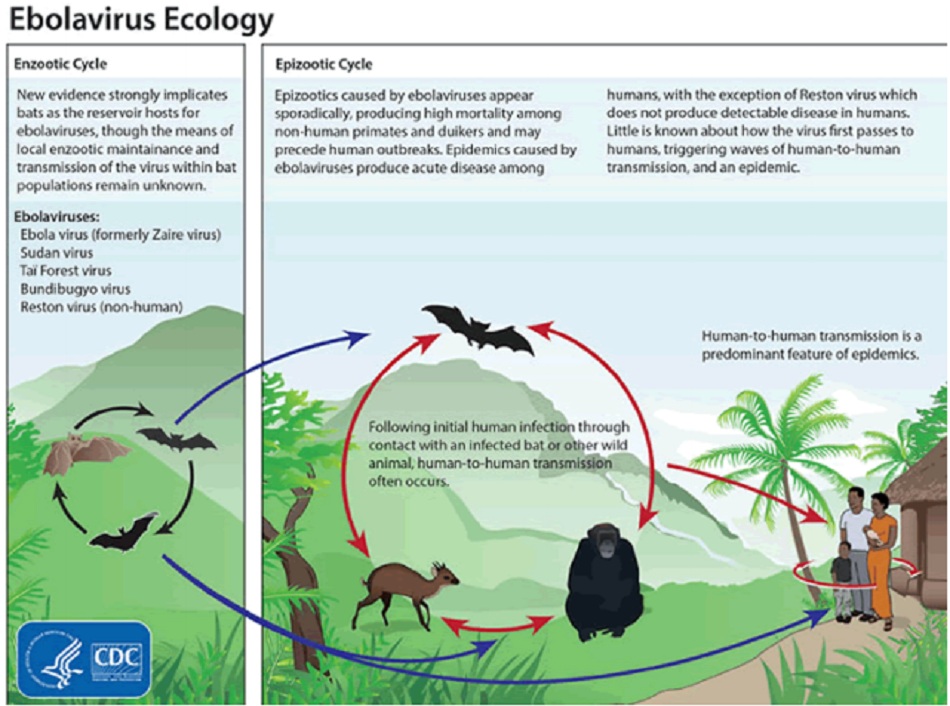
Vi-rút này ban đầu được cho là mắc phải do phơi nhiễm với dịch tiết cơ thể hoặc mô từ các động vật bị nhiễm bệnh như loài dơi và động vật linh trưởng không phải con người; tuy nhiên, vẫn chưa xác nhận được ổ chứa tự nhiên và phương thức lây truyền sang người.[32] Xét nghiệm trong phòng thí nghiệm về khả năng của ổ chứa cho thấy rằng có thể gây nhiễm thành công ở loài dơi và động vật gặm nhấm, nhưng không thành công ở thực vật hoặc động vật chân đốt.[33] [34] [35] Có thể diễn ra quá trình lây truyền từ động vật sang người trong khi săn bắt và ăn thịt các loài là ổ chứa hoặc động vật linh trưởng không phải là con người bị nhiễm bệnh. Thói quen ăn thịt thú rừng tại địa phương hoặc thức ăn bị nhiễm bẩn bởi phân dơi (3 loài dơi ngủ trên cây cũng được xem là ổ chứa) cũng được cho là nguyên nhân góp phần lây nhiễm.
Following initial human infection through contact with an infected bat M other wild animal, human-to-human transmission often occurs.
Sinh thái học của vi-rút Ebola cho thấy chu trình gây dịch cục bộ và dịch lan rộng ở động vật
Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh
Sự lây truyền từ người sang người xảy ra khi tiếp xúc với dịch tiết cơ thể của người bị bệnh.[36] Ở các vùng lưu hành dịch ban đầu, việc tái sử dụng mũi tiêm không vô khuẩn là nguyên nhân tạo ra những lây nhiễm liên quan đến chăm sóc sức khoẻ.[24] Tuy nhiên, mặc dù vẫn tồn tại nguy cơ, nhưng hầu hết các ca bệnh đều do tiếp xúc gần gũi với cơ thể hoặc dịch tiết cơ thể (ví dụ như mồ hôi, máu, phân, chất nôn, nước bọt, dịch tiết từ bộ phận sinh dục [kể cả tinh trùng], và sữa mẹ) của bệnh nhân.
Mức độ vi-rút trong máu tăng lên trong suốt quá trình mắc bệnh và bệnh nhân có nhiều khả năng lây nhiễm nhất trong các giai đoạn sau đó (tức là, trong giai đoạn bị tiêu chảy, nôn mửa và xuất huyết).[37] Có thể tìm thấy một lượng lớn vi-rút trong da và, vì mồ hôi cũng có thể chứa vi-rút, nên nếu chạm vào một bệnh nhân bị nhiễm bệnh có thể làm lây truyền vi- rút.[38] Các sự kiện tổ chức rộng khắp trong cộng đồng cũng ngày càng được ghi nhận là một yếu tố góp phần lây nhiễm: một đám tang của lang y ở Sierra Leone vào năm 2015 có liên quan đến 300 ca bệnh.[39] Trong một nghiên cứu, người ta phát hiện ra rằng các siêu tác nhân lây lan là nguyên nhân gây ra khoảng 61% số ca nhiễm trong đợt bùng phát dịch năm 2014.[40]
Trong một nghiên cứu nhằm xác định tỷ lệ vi-rút đào thải trong các loại dịch tiết cơ thể khác nhau, Ebola virus được phân lập từ nước bọt, sữa, phân, nước mắt và tinh dịch cho thấy vi-rút có thể đào thải lên đến 40 ngày sau khi khởi phát bệnh.[41] [42] [43] Vẫn có thể phát hiện vi-rút trong tinh dịch trong hơn 12 tháng sau khi khỏi bệnh, có thể do mô tinh hoàn là một nơi có đặc quyền miễn dịch (chấp nhận kháng nguyên mà không giải phóng các đáp ứng viêm nhằm giảm thiểu tác động hủy hoại mô do miễn dịch).[44] Điều này có nghĩa là lây truyền qua đường tình dục có thể kéo dài sau khi khỏi bệnh,[41] [42] [43] [45] [46] và những trường hợp này đã được xác nhận trong và sau đợt bùng phát năm 2014.[47] [48] [49] Vi-rút Ebola cũng đã được phát hiện trong dịch âm đạo.[50] Virus có thể tiếp tục nhân lên từ nước tiểu và mồ hôi. Ở một bệnh nhân đã hồi phục ở Đức đã phát hiện được vi-rút trong nước tiểu 14 ngày, và trong mồ hôi với thời gian lên đến 19 ngày sau khi vi rút không phát hiện được trong huyết thanh.[38]
Nhiễm khuẩn qua đường hô hấp đã được chứng minh có thể xảy ra đối với động vật linh trưởng không phải là con người; tuy nhiên, không có bằng chứng nào cho thấy đường lây truyền qua không khí ở người.[14] [51] Vẫn cần phải xem xét khả năng lây truyền qua không khí của vi-rút khi bị nôn mửa dữ dội (tương tự như nhiễm norovirus) và trong các thủ thuật tạo ra giọt nước có chứa vi-rút liên quan đến các biện pháp can thiệp chăm sóc đặc biệt.
Ngoài các vùng lưu hành dịch bệnh, trường hợp nhiễm vi-rút Ebola rất hiếm gặp và thường là nhiễm vi-rút từ nơi khác đến.[52] Khách du lịch đến từ các vùng bị ảnh hưởng, cũng như các nhà khoa học trong phòng thí nghiệm và những người khác tiếp xúc với các vật liệu và động vật có nguy cơ bị nhiễm bệnh, đều có nguy cơ bị nhiễm cao.
[Centers for Disease Control and Prevention (CDC): Ebola transmission]Sinh lý bệnh học
Đã có những tiến bộ đáng kể trong việc làm sáng tỏ sinh bệnh học của tình trạng nhiễm vi-rút Ebola; tuy nhiên, hầu hết các nghiên cứu được thực hiện trên mô hình loài linh trưởng không phải con người và các loài gặm nhấm.[10] Điều này là do những khó khăn trong việc tiến hành các nghiên cứu trên người tại những nước nghèo, nơi mà bệnh truyền nhiễm xảy ra thường xuyên.
Hệ gen của vi-rút bao gồm một chuỗi đơn ARN âm 19kb với 7 gen vi-rút được phiên mã bởi ARN polymerase phụ thuộc ARN có trong hạt virion. Chuỗi đơn ARN được bao phủ bởi các nucleoprotein NP và VP30 vi-rút được sắp xếp theo hình xoắn ốc liên kết bởi các protein ma trận VP24 và VP4 với mô hình hai lớp lipid bao phủ hạt virion.[14] Đột biến nhanh của vi-rút xuất hiện vào đợt bùng phát dịch năm 2014, làm gia tăng mối lo ngại về khả năng tránh né phản ứng miễn dịch của cơ thể và phát triển dù có các liệu pháp điều trị mới.[53] [54]
Thời kỳ ủ bệnh là từ 2 đến 21 ngày (thường từ 3-12 ngày).[2] Xâm nhập vào tổ chức sau khi da hoặc niêm mạc bị tổn thương tiếp xúc với dịch tiết cơ thể của người bệnh. Có thể lây truyền từ động vật sang người hoặc từ người sang người. Sau khi bị nhiễm khuẩn, filovirus nhân lên trước tiên trong các bạch cầu đơn nhân, đại thực bào và các tế bào hình sao. Các tế bào chứa các vi-rút di chuyển đến các hạch bạch huyết khu vực, gan và lách, từ đó làm lây lan virus. Vi-rút Ebola có ái tính cao với tế bào và có khả năng lây nhiễm nhiều loại tế bào khác nhau, nhưng đặc biệt vi-rút nhân lên nhanh chóng ở mô lympho, gan và lách.[10] [14] [55] Vi-rút Ebola cũng có khả năng đặc biệt là điều chỉnh biểu hiện của các gen liên quan đến phản ứng miễn dịch của vật chủ, gây chết tế bào lympho theo chương trình và làm suy giảm các tác dụng bảo vệ của interferon.[56] [57] [58] [59] [60]
Phản ứng miễn dịch của vật chủ rất quan trọng và quyết định kết quả của nhiễm trùng. Tiến triển đến giai đoạn cuối trầm trọng của bệnh khi vi-rút kích thích cơ thể tiết ra một loạt các cytokine gây viêm, bao gồm: interferon; interleukin (IL) như IL-2, IL-6, IL-8, và IL-10; protein tiết interferon; và yếu tố hoại tử u (TNF)-alpha.[10] [14] [61] Nói cách khác, điều này làm kích hoạt yếu tố nội mô và giảm tính toàn vẹn của mạch máu, giải phóng yếu tố mô (kết hợp khởi phát rối loạn đông máu), và tăng nồng độ nitric oxit (kèm theo hạ huyết áp).[62] Nhiễm khuẩn dẫn đến suy giảm tế bào lympho thông qua cơ chế gây chết tế bào theo chương trình gián tiếp (vì vi-rút không nhân lên trong tế bào lympho), và ức chế bạch cầu trung tính bằng glycoprotein GP.[63] Nguyên nhân thường gặp nhất gây ra tình trạng giảm tiểu cầu là không có tiểu cầu do mô bị tổn thương hoặc đông máu nội mạch rải rác trên toàn thân do vi-rút gây ra, trong trường hợp các yếu tố đông máu đã cạn kiệt.[64] Đông máu nội mạch rải rác, cùng với suy gan cấp, làm cho bệnh nhân gặp các biến chứng xuất huyết. Các biến chứng khác của bệnh nặng bao gồm tổn thương thận cấp tính, viêm gan và viêm tụy.[14] Đáp ứng kháng thể sớm, cùng với suy giảm tế bào lympho, có liên quan đến hiệu quả đào thải vi-rút và tỷ lệ sống sót.[65] Phương pháp phân tích tế bào theo dòng chảy, được sử dụng tại một trung tâm điều trị ở Guinea trong đợt bùng phát dịch năm 2014, cho thấy sự rối loạn tế bào T (đặc trưng bởi biểu hiện cao hơn của CTLA-4 và PD-1 trên tế bào CD4 và CD8) có liên quan đến tử vong. Điều này khẳng định các ý kiến trước đó về phản ứng miễn dịch đầy đủ, nhưng có kiểm soát là yếu tố quan trọng đối với tỷ lệ sống sót.[66]
Hiện vẫn chưa hiểu rõ nguyên nhân gây sốc. Nhiều yếu tố có thể góp phần, bao gồm: nhiễm khuẩn huyết, có thể sự chuyển vị của vi khuẩn đường ruột; tác động trực tiếp của vi-rút; đông máu nội mạch rải rác; hoặc xuất huyết.[61]
Phân loại
Phân loại vi-rút
Vi-rút này thuộc họ Filoviridae (chi: Ebolavirus). Năm loài vi-rút Ebola khác nhau đã được phân lập từ các vùng lưu hành dịch khác nhau, chủ yếu ở các nước châu Phi, ngoại trừ vi-rút Reston có nguồn gốc từ Philippines.[1] Vi-rút Reston chưa bao giờ gây ra triệu chứng trên người. Bốn loài vi-rút còn lại gây ra các hội chứng lâm sàng gần giống nhau với mức độ nặng khác nhau, và tỷ lệ tử vong được báo cáo là từ 20% đến 90% trong các đợt dịch khác nhau (trung bình khoảng 50% tại đa số các trung tâm điều trị trong đợt dịch năm 2014 ở Tây Phi).[2]Zaire ebolavirus và Sudan ebolavirus đặc biệt được biết đến vì độc lực của chúng; các loại vi-rút còn lại được coi là ít độc lực hơn. Việc phân loại vi-rút vẫn được tiếp tục, nổi lên những cái tên mới dành cho các biến thể virus.[4]
Zaire ebolavirus:
- Được phân lập lần đầu tiên vào năm 1976 trong một đợt bùng phát ở phía bắc Zaire (nay gọi là Cộng hòa Dân chủ Congo, hoặc DRC).[5] Dường như là loài độc lực nhất trong 5 loài và có tỷ lệ tử vong ca bệnh cao nhất trong số tất cả các loài.[6] Zaire ebolavirus là nguyên nhân gây ra đợt bùng phát bắt đầu tại Tây Phi vào năm 2014. Đợt bùng phát riêng biệt, có giới hạn ở DRC vào năm 2014 là do chủng Zaire ebolavirus gây ra, khác với chủng vi-rút lan truyền ở Tây Phi.[7]
Sudan ebolavirus:
- Được phân lập lần đầu tiên vào năm 1976 trong một đợt bùng phát dịch ở phía nam Sudan. Gây ra hội chứng giống hệt với Zaire ebolavirus; tuy nhiên, tỷ lệ tử vong ca bệnh thấp hơn.[6]
Tai Forest ebolavirus (trước đây gọi là Cote d’Ivoire ebolavirus):
- Chỉ có 1 ca bệnh được ghi nhận vào năm 1994, đó là ca bệnh của một nhà nghiên cứu Thụy Sĩ, người đã mổ tử thi cho một con tinh tinh chết ở Vườn Quốc gia Tai thuộc Cote d’Ivoire.[8] Cô ấy đã hồi phục sau giai đoạn sốt của bệnh mà không có biến chứng xuất huyết.
Bundibugyo ebolavirus:
- Được phát hiện vào năm 2007 trong một đợt bùng phát riêng lẻ tại quận Bundibugyo thuộc miền tây Uganda. Vi- rút được phân lập này được xác định là một loài khác biệt, có họ hàng xa với Tai Forest ebolavirus.[9]
Reston ebolavirus:
- Được phân lập lần đầu tiên tại Reston, Virginia, Mỹ vào năm 1989. Vi-rút này được tìm thấy ở những con khỉ Cynomolgus nhập khẩu từ Philippines. Một số công nhân tiếp xúc với động vật bị bệnh được phát hiện có huyết thanh dương tính, nhưng không có triệu chứng lâm sàng. Kể từ đó, vi-rút này cũng đã được phân lập từ lợn ở Philippines.[10] [11]
Các nhiễm trùng do filovirus khác
Các vi-rút thuộc họ Filoviridae bao gồm: vi-rút Ebola, virus Marburg và Cuevavirus. Vi-rút Marburg là thành viên duy nhất còn lại trong nhóm này gây nhiễm khuẩn ở người. Vi-rút này được phân lập từ dơi và gây ra một hội chứng tương tự như nhiễm vi-rút Ebola. Một số đợt dịch bùng phát đã được báo cáo, thường liên quan đến việc tiếp xúc với động vật trong các hầm mỏ hoặc hang động.[12]
Dự phòng
Dự phòng ban đầu
Các biện pháp phòng ngừa sau đây được khuyến cáo cho những người tại khu vực bị ảnh hưởng của đợt dịch bùng phát:
- Thực hành vệ sinh kỹ lưỡng (ví dụ: rửa tay bằng xà phòng và nước, nước rửa tay chứa cồn hoặc dung dịch clo)
- Tránh tiếp xúc với dịch tiết cơ thể
- Không sử dụng các đồ vật đã tiếp xúc với dịch tiết cơ thể của người bị nhiễm bệnh (ví dụ: quần áo, thiết bị y tế, kim tiêm)
- Tránh các nghi thức mai táng hoặc chôn cất liên quan đến việc phải xử lý xác người chết đã xác định hoặc nghi ngờ nhiễm vi-rút Ebola
- Tránh tiếp xúc với động vật linh trưởng không phải con người và dơi, bao gồm dịch tiết cơ thể hoặc thịt sống được chế biến từ những con vật này
- Tránh các bệnh viện ở Tây Phi đang điều trị cho các bệnh nhân bị nhiễm bệnh (trừ khi đến đó làm việc)
- Những người đi du lịch trở về (bao gồm cả nhân viên y tế) nên tuân thủ các chính sách địa phương về giám sát và theo dõi sức khoẻ của họ trong 21 ngày và nhận chăm sóc y tế nếu xuất hiện các triệu chứng, đặc biệt là sốt.
Những nhân viên y tế có thể đã tiếp xúc với bệnh nhân bị nhiễm bệnh nên làm theo các bước sau:
- Mặc quần áo bảo hộ
- Thực hiện các biện pháp kiểm soát nhiễm khuẩn và khử trùng thích hợp [Centers for Disease Control and Prevention (CDC): infection control for viral haemorrhagic fevers in the African health care setting]
- Cách ly các bệnh nhân bị nghi ngờ với những người khác nếu có thể, và cách ly bệnh nhân chắc chắn mắc bệnh với các bệnh nhân bị nghi ngờ mắc bệnh
- Tránh tiếp xúc trực tiếp với xác của những người chết được xác định hoặc nghi ngờ nhiễm bệnh. Trong các đợt dịch bệnh, cần tránh tiếp xúc trực tiếp với bất kỳ xác chết nào
- Thông báo cho cán bộ y tế nếu bạn đã tiếp xúc trực tiếp với dịch cơ thể của bệnh nhân nhiễm bệnh.
Nếu nghi ngờ bị lây nhiễm dựa trên sàng lọc ban đầu, đảm bảo cách ly ngay lập tức trước khi tiến hành các bước tiếp theo. Điều này rất quan trọng để giảm bớt sự tiếp xúc với các bệnh nhân và nhân viên y tế khác khi bệnh nhân đang trong quá trình kiểm tra. Cần tiếp tục thực hiện các biện pháp cách ly cho đến khi bệnh nhân có kết quả xét nghiệm âm tính.[70]
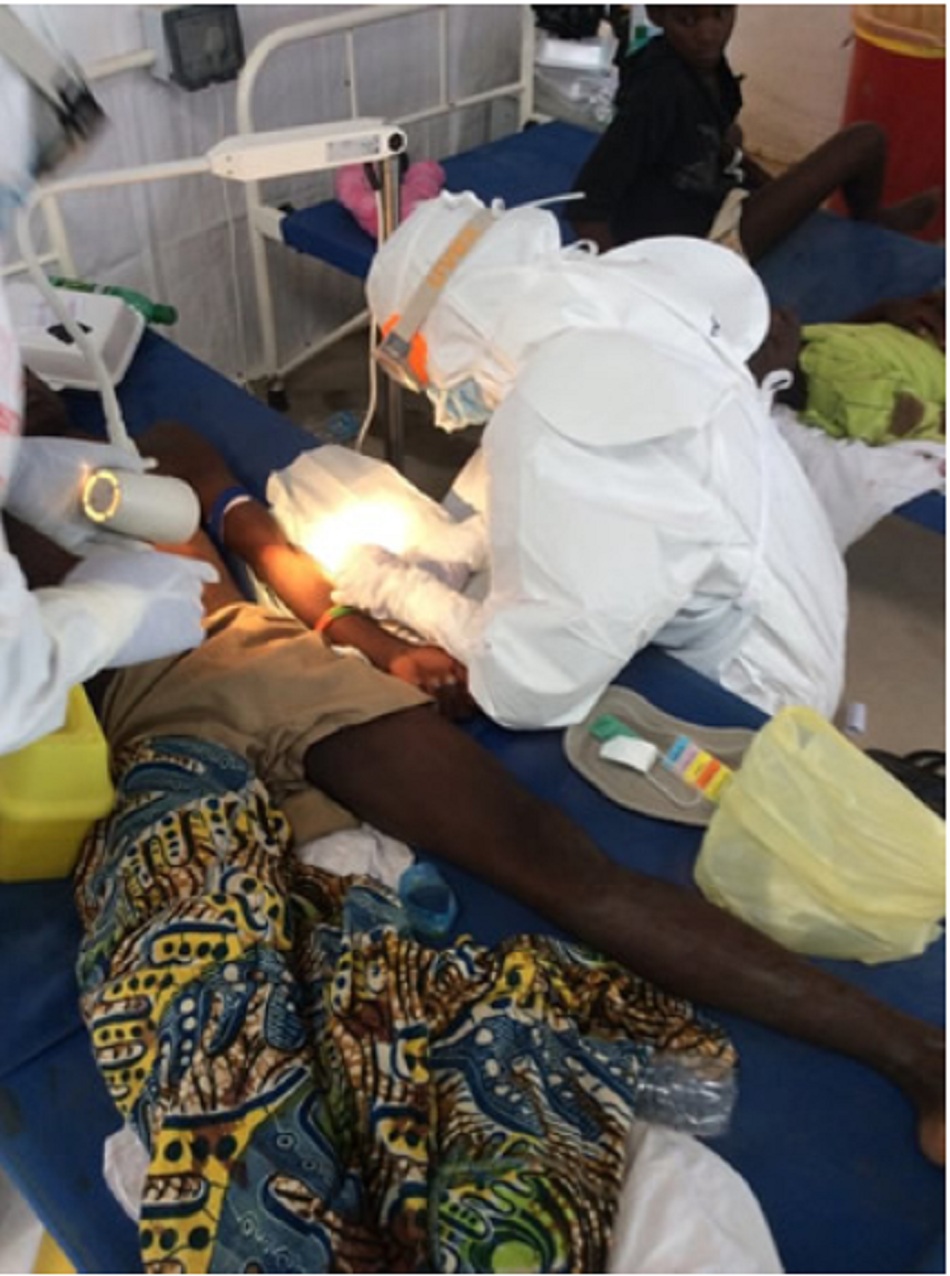
Nguy cơ cao nhất mà nhân viên y tế phải đối mặt khi chăm sóc bệnh nhân bị nhiễm bệnh là vô tình chạm vào mặt hoặc cổ của họ bên dưới tấm che mặt trong quá trình chăm sóc bệnh nhân và khi tháo bỏ thiết bị bảo hộ cá nhân (PPE). Nhân viên y tế cần nắm rõ các nguyên tắc cơ bản sau đây khi sử dụng PPE:[70]
- Mặc vào: Phải mặc PPE đúng cách theo đúng thứ tự trước khi vào khu vực chăm sóc bệnh nhân. Vì không thể chỉnh sửa PPE trong khu vực chăm sóc bệnh nhân nên cần cẩn trọng để đảm bảo PPE được mặc càng thoải mái càng tốt trước khi vào khu vực. Không nên để lộ da. Việc mặc PPE phải được quan sát trực tiếp bởi một quan sát viên được đào tạo và cần kiểm tra lần cuối trước khi vào khu vực chăm sóc bệnh nhân
- Trong quá trình chăm sóc bệnh nhân: Phải giữ đúng vị trí và mặc PPE đúng cách trong suốt thời gian tiếp xúc với các khu vực có khả năng bị nhiễm. Không được điều chỉnh PPE trong thời gian chăm sóc bệnh nhân. Nhân viên y tế phải thường xuyên khử trùng bàn tay đã đeo găng bằng cách sử dụng nước rửa tay có chứa cồn hoặc dung dịch clo, đặc biệt sau khi xử lý dịch tiết cơ thể. Nếu vi phạm một phần hoặc toàn bộ yêu cầu khi sử dụng PPE (ví dụ: găng tay tách biệt với ống tay khiến da bị lộ, vết rách bên ngoài găng tay, kim chích) trong khi chăm sóc bệnh nhân, nhân viên y tế phải di chuyển ngay đến khu vực cởi bỏ PPE để đánh giá phơi nhiễm và thực hiện kế hoạch chống phơi nhiễm tại cơ sở, nếu được chỉ định. Mọi nhân viên y tế phải nắm rõ các hành động diễn tập cần thực hiện ngay lập tức trong trường hợp phơi nhiễm có nguy cơ cao (vết thương do kim đâm và văng bắn vào màng nhầy niêm mạc). Sau khi cởi bỏ an toàn, cần tiến hành đánh giá nhanh nguy cơ và xem xét biện pháp dự phòng sau phơi nhiễm (PEP).[71]
- Cởi bỏ: cởi bỏ PPE đã sử dụng là một quá trình có nguy cơ cao, đòi hỏi một quy trình có thiết kế, một người quan sát được đào tạo, và một khu vực được chỉ định để cởi bỏ PPE nhằm đảm bảo sự an toàn. PPE phải được cởi bỏ từ từ và cẩn trọng theo đúng trình tự để giảm khả năng tự nhiễm hoặc phơi nhiễm khác. Cần xây dựng và sử dụng quy trình từng bước trong quá trình tập huấn và thực hành hàng ngày.[Fig-3]
Vì vậy không quá phóng đại khi đề cao tầm quan trọng của một người “đồng nghiệp” cùng với hướng dẫn từ các màn hình độc lập nếu có khi ở trong khu vực chăm sóc bệnh nhân và trong quá trình mặc vào và cởi bỏ PPE, nhằm đảm bảo thực hành an toàn. [Centers for Disease Control and Prevention (CDC): the buddy system]
Tổ Chức Y Tế Thế Giới (WHO), Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) đã có hướng dẫn chi tiết về PPE:
- [World Health Organization (WHO): personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline]
- [World Health Organization (WHO): steps to put on personal protective equipment (PPE)]
- [World Health Organization (WHO): steps to remove personal protective equipment (PPE)]
- [Centers for Disease Control and Prevention (CDC): guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola]
Vắc-xin:
- Không có vắc-xin nào được cấp phép sử dụng trên người.[72] Hãy xem mục Mới xuất hiện để biết thông tin chi tiết về các vắc-xin đang được nghiên cứu và phát triển.
Khám sàng lọc
Nhiễm vi-rút Ebola có thể lây truyền chủ yếu qua tiếp xúc vật lý gần gũi với bệnh nhân mắc bệnh. Không có bằng chứng về nguy cơ bị nhiễm bệnh trước khi bệnh nhân có triệu chứng, nhưng chẩn đoán muộn sẽ làm chậm quá trình cách ly bệnh nhân một cách hiệu quả, từ đó làm tăng khả năng lây bệnh. Vì vậy, sàng lọc và tìm kiếm ca bệnh tích cực là một chiến lược kiểm soát cần thiết để tránh hoặc ngăn chặn dịch bệnh.
Chẩn đoán sớm xoay quanh việc xác định những bệnh nhân có nguy cơ. Định nghĩa ca bệnh do Tổ chức Y tế Thế giới (WHO) và Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) xây dựng dựa trên việc đã từng bị phơi nhiễm trước đây, cũng như bằng chứng lâm sàng của bệnh (ví dụ như sốt, nhức đầu, đau cơ). Trong vùng lưu hành dịch bệnh, thông tin phơi nhiễm trước đó không có nhiều hữu ích. Dưới đây là các liên kết tới các định nghĩa ca bệnh của WHO và CDC:
- [World Health Organization (WHO): case definition recommendations for Ebola or Marburg virus diseases]
- [Centers for Disease Control and Prevention (CDC): case definition for Ebola virus disease (EVD)]
Việc khám sàng lọc cho những bệnh nhân này đảm bảo việc xác định nhanh chóng các ca bệnh nghi ngờ cần được cách ly và xét nghiệm ngay lập tức. Những người không có triệu chứng và có các yếu tố nguy cơ dịch tễ học có thể cần được theo dõi (ví dụ như đo nhiệt độ hai lần mỗi ngày) trong suốt thời kỳ ủ bệnh tùy theo nguy cơ phơi nhiễm của họ. Điều này nhằm đảm bảo sự nhận biết nhanh chóng các triệu chứng và sau đó là cách ly ngay lập tức.
[World Health Organization (WHO): Ebola surveillance in countries with no reported cases of Ebola virus disease]WHO, CDC, và Cơ quan Y tế Công cộng của Anh Quốc đã đưa ra hướng dẫn về khám sàng lọc và chăm sóc cho phụ nữ mang thai.
[World Health Organization (WHO): Ebola virus disease in pregnancy: screening and management of Ebola cases, contacts and survivors] [Centers for Disease Control and Prevention (CDC): guidance for screening and caring for pregnant women with Ebola virus disease for healthcare providers in US hospitals] [Public Health England (PHE): Ebola in pregnancy – information for healthcare workers]Dự phòng cấp hai
Nhiễm vi-rút Ebola là bệnh cần khai báo.
Nếu nghi ngờ bị nhiễm bệnh, cần cách ly bệnh nhân và tất cả các nhân viên y tế tiếp xúc với bệnh nhân phải mang thiết bị bảo hộ cá nhân. Tổ Chức Y Tế Thế Giới (WHO), Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) đã có hướng dẫn chi tiết về PPE:
- [World Health Organization (WHO): personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline]
- [Centers for Disease Control and Prevention (CDC): guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola]
Theo dấu những người đã tiếp xúc với bệnh nhân nhiễm bệnh (ví dụ: gia đình, bạn bè, đồng nghiệp) là rất cần thiết. Những người tiếp xúc với vi-rút Ebola trong vòng 21 ngày qua và những người không có triệu chứng cần phải được theo dõi trong thời gian ủ bệnh để đảm bảo nhận biết nhanh các triệu chứng cơ năng và cách ly ngay lập tức. WHO có hướng dẫn về theo dấu những người đã tiếp xúc với bệnh nhân nhiễm bệnh:
- [World Health Organization (WHO): implementation and management of contact tracing for Ebola virus disease] Các nhân viên y tế bị nghi ngờ nhiễm bệnh phải được cách ly và điều trị giống như bất kỳ bệnh nhân khác cho đến khi chẩn đoán âm tính được khẳng định[133] Nếu đã tiếp xúc với dịch tiết cơ thể của bệnh nhân nghi ngờ nhiễm bệnh, người đó phải rửa ngay lập tức các bề mặt da bị ảnh hưởng bằng xà phòng và nước, và rửa kỹ niêm mạc với nhiều nước.
Các hoạt động mai táng an toàn là rất cần thiết nhưng không phải lúc nào cũng được chấp nhận do tập tục văn hoá và đây vẫn là một thách thức.[67] [World Health Organization (WHO): how to conduct safe and dignified burial of a patient who has died from suspected or confirmed Ebola virus disease]
Dự phòng sau phơi nhiễm (PEP):
- Đây là một lĩnh vực đang biến đổi nhanh chóng.[210] Cách tiếp cận phân tầng đối với nguy cơ tiếp xúc được đề xuất.
- Khuyến cáo PEP ở những bệnh nhân có nguy cơ cao (ví dụ: tiếp xúc da hoặc niêm mạc bị tổn thương với bệnh nhân (còn sống hoặc đã chết) hoặc các dịch cơ thể của họ, tổn thương do vật nhọn đâm vào hoặc tiếp xúc với găng tay hoặc quần áo nhiễm bẩn). Cân nhắc dùng thuốc với người chỉ tiếp xúc da lành với bệnh nhân (còn sống hoặc đã chết) hoặc các dịch cơ thể của họ. Các lựa chọn nên cân nhắc bao gồm liệu pháp miễn dịch thụ động với kháng thể đơn dòng (ví dụ: ZMapp, MIL77), thuốc kháng vi-rút (ví dụ: favipiravir, remdesivir, BCX4430) hoặc tiêm vắc-xin (ví dụ: rVSV-ZEBOV) tùy thuộc vào các trường hợp bệnh nhân cụ thể.[211]
- Ngoài các biện pháp can thiệp này, cần hỗ trợ về mặt tâm lý cho nhân viên y tế tiếp xúc với các mầm bệnh nguy hiểm.[212]
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một người đàn ông 35 tuổi được đưa đến trung tâm sàng lọc Ebola ở Liberia có tình trạng bị tiêu chảy, nôn mửa và sốt trong 3 ngày. Anh ấy nói rằng anh ấy đã tham dự tang lễ của một y tá chết vì nhiễm vi-rút Ebola cách đây 2 tuần. Anh ấy thấy nuốt khó và nấc cục 24 giờ trước, nhưng vẫn ăn uống bình thường cho đến thời điểm đó. Anh ấy không có triệu chứng chảy máu. Khi thăm khám, phát hiện thấy bệnh nhân có xung huyết kết mạc nhẹ, phát ban dạng dát sẩn trên thân mình, chướng nhẹ vùng thượng vị và gan to. Các dấu hiệu sinh tồn khi nhập viện của anh ấy là: nhiệt độ 38,3°c, nhịp tim 100 lần/phút, huyết áp 115/62 mmHg, nhịp thở 25 lần/phút, và độ bão hoà oxy 99%
Tiền sử ca bệnh #2
Một bác sĩ 37 tuổi làm việc tại trung tâm điều trị Ebola ở Sierra Leone đã trở lại Anh 3 ngày trước. Cô ấy có biểu hiện sốt kéo dài khoảng 12 giờ, đau đầu và đau cơ. Cô ấy nói rằng cô ấy bị đứt tay khi mở một lọ thuốc tại trung tâm điều trị Ebola 10 ngày trước. Trong thời gian lưu trú của mình, cô ấy nói rằng đang dùng atovaquone/proguanil để dự phòng bệnh sốt rét. Không có những phát hiện bất thường khi khám ngoại trừ một số nốt muỗi đốt. Các dấu hiệu sinh tồn khi nhập viện của cô ấy là: nhiệt độ 39,0c, nhịp tim 110 lần/phút, huyết áp 120/75mmHg, nhịp thở 25 lần/phút, và độ bão hoà oxy 99%.
Các bài trình bày khác
Những người chết vì nhiễm vi-rút Ebola có xu hướng biểu hiện các dấu hiệu lâm sàng sớm khi bị nhiễm bệnh, và tử vong (do sốc và suy đa tạng) thường xảy ra vào giữa ngày 6 và ngày 16 của bệnh.[6] [13] [14] [15]
Các triệu chứng xuất huyết (ví dụ: chảy máu cam, chảy máu chân răng, ho ra máu, dễ bầm tím, xuất huyết kết mạc, đái máu, chảy máu ở các vị trí tiêm hoặc tiêm tĩnh mạch) xuất hiện ở 30% đến 36% số bệnh nhân mắc bệnh trong các đợt bùng phát trước đó;[11] [16] [17] tuy nhiên, triệu chứng này chỉ được báo cáo ở 5% đến 18% số bệnh nhân trong đợt bùng phát năm 2014.[18] [19] Xuất huyết nặng thường chỉ được quan sát thấy trong các ca bệnh tử vong, và thường xảy ra ở đường tiêu hóa (ví dụ đi ngoài phân máu, phân đen).[16] [20] [21] [22] Có thể không phát hiện chảy máu bên trong nếu không có triệu chứng thực thể bên ngoài.
Các dấu hiệu khác cho thấy nhiễm trùng nặng hoặc tiến triển bao gồm nấc cục, hạ huyết áp, nhịp tim nhanh, gan to, lách to, lú lẫn và co giật.
Có đến một nửa số bệnh nhân có phát ban dát sẩn, có thể trở thành ban hoặc chấm xuất huyết ở bệnh nhân rối loạn đông máu.[16] [23]
Cách tiếp cận chẩn đoán từng bước
Nhiễm vi-rút Ebola là bệnh cần khai báo. Việc chẩn đoán xác định ca bệnh nhiễm vi-rút Ebola khá rộng và bao gồm một danh sách dài các chẩn đoán phân biệt có thể thực hiện.
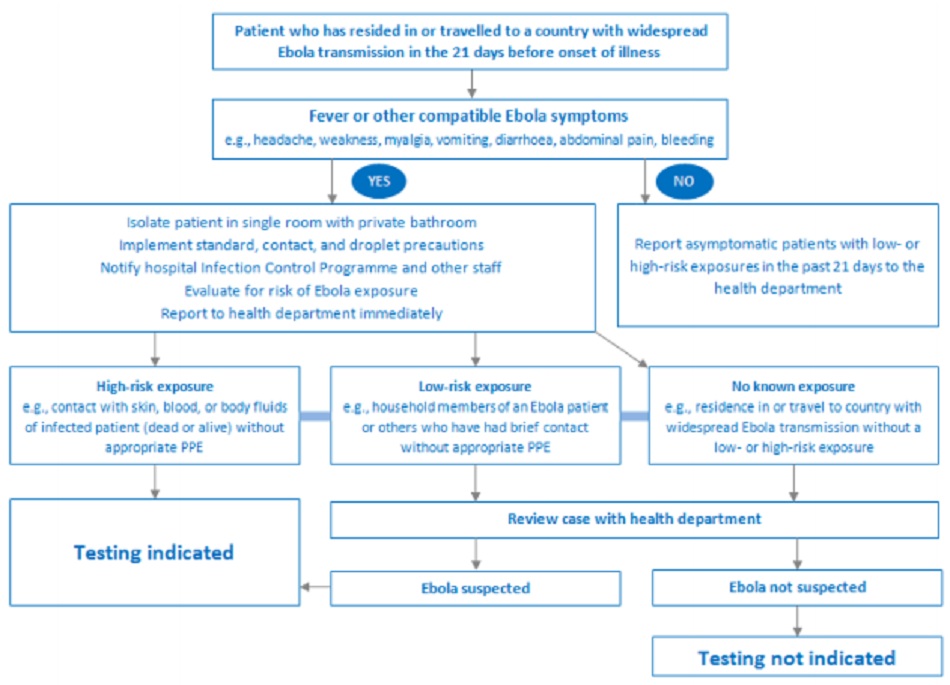
Đánh giá ban đầu đối với một bệnh nhân nghi ngờ nhiễm vi-rút Ebola xoay quanh 2 yếu tố chính:
- Nguy cơ dịch tễ học (ví dụ như sống hoặc làm việc, hoặc đi đến, vùng lưu hành dịch bệnh trong 21 ngày trước đó); và
- Đã hoặc đang sốt trong 24 giờ qua.
Cách ly và sử dụng thiết bị bảo hộ cá nhân (PPE)
Cần đánh giá nguy cơ kiểm soát nhiễm khuẩn. Sau khi xác định rằng bệnh nhân có thể bị nhiễm bệnh, bác sĩ cần xác định mức độ nhiễm khuẩn hiện tại của bệnh nhân. Ví dụ, không có biểu hiện nôn/tiêu chảy làm giảm nguy cơ; tuy nhiên, tiêu chảy không kiểm soát sẽ làm tăng đáng kể nguy cơ lây nhiễm.
Khi một bệnh nhân có triệu chứng có thể có nguy cơ nhiễm bệnh thì bắt buộc phải thực hiện các thủ tục cách ly phòng ngừa và sử dụng PPE cho đến khi tình trạng nhiễm được khẳng định hoặc loại trừ. Điều này vô cùng quan trọng nhằm giảm thiểu nguy cơ lây truyền trong khi chăm sóc bệnh nhân.[73] [74]
Tổ Chức Y Tế Thế Giới (WHO), Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) đã có hướng dẫn chi tiết về PPE:
- [World Health Organization (WHO): personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline]
- [World Health Organization (WHO): steps to put on personal protective equipment (PPE)]
- [World Health Organization (WHO): steps to remove personal protective equipment (PPE)]
- [Centers for Disease Control and Prevention (CDC): guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola]
CDC và WHO cũng đưa ra hướng dẫn chi tiết về kiểm soát nhiễm trùng cho nhân viên y tế ở Tây Phi:
- [World Health Organization (WHO): infection prevention and control (IPC) guidance summary]
- [Centers for Disease Control and Prevention (CDC): international infection control for healthcare workers (non¬US healthcare settings)]
Tiền sử
Khai thác tiền sử chi tiết giúp làm rõ mức độ nguy cơ đối với nhiễm vi-rút Ebola, cũng như đánh giá khả năng của các nguyên nhân khác gây ra hội chứng sốt cấp tính.
Những người sống hoặc làm việc ở các vùng lưu hành dịch (ví dụ: Tây Phi, Cộng hòa Dân chủ Congo) có nguy cơ mắc bệnh cao. Tuy nhiên, những người mới trở về từ các vùng lưu hành dịch cũng là một nguồn lây đáng kể.
Hầu hết các bệnh nhân nghi ngờ bị nhiễm bệnh ở các nước phát triển thường là khách du lịch trở về và nhân viên y tế đã chăm sóc các bệnh nhân trong các đợt bùng phát. Do đó, toàn bộ quá trình đi lại là thông tin cực kỳ quan trọng. Tiền sử vừa mới trở về từ vùng lưu hành dịch là thông tin quan trọng. Kiến thức cập nhật về các vùng địa lý hiện đang lưu hành dịch giúp làm rõ nguy cơ dịch tễ học của bệnh nhân.
Ngoài các nhân viên y tế, các nghề nghiệp khác có nguy cơ cao bao gồm những người làm việc với động vật linh trưởng hoặc dơi từ các vùng lưu hành dịch hoặc các mẫu bệnh phẩm lâm sàng có nguy cơ cao.
Vì bệnh sốt rét vẫn là nguyên nhân gây sốt thường gặp nhất ở các khách du lịch trở về từ Tây Phi, nên cần phải đánh giá các yếu tố nguy cơ gây bệnh sốt rét (ví dụ như sống/làm việc, hoặc đi đến khu vực lưu hành dịch bệnh; không đủ hoặc không có thuốc điều trị dự phòng; không sử dụng chất diệt côn trùng hoặc mùng/màn).[75] Tuy nhiên, đồng nhiễm sốt rét đã xảy ra ở 5% bệnh nhân ở Tây Phi trong đợt dịch năm 2014, do đó cần cân nhắc khả năng nhiễm kép ở tất cả các bệnh nhân.[76]
Nguy cơ phơi nhiễm
Những người tiếp xúc với bệnh nhân (bao gồm cả nhân viên y tế và thành viên trong gia đình) có nguy cơ nhiễm bệnh nếu người đó tiếp xúc với các dịch cơ thể của bệnh nhân mà không có đồ bảo vệ thích hợp. Thời kỳ ủ bệnh là từ 2 đến 21 ngày (thường từ 3-12 ngày).[2] Thời kỳ ủ bệnh ở trẻ em có thể ngắn hơn.[3] Các tương tác thoáng qua, chẳng hạn như đi ngang qua một người hoặc đi qua bệnh viện, không được xem là tiếp xúc gần.
Việc tiếp xúc được Tổ chức Y tế Thế giới (WHO) định nghĩa là một người nào đó đã:[77]
- Ngủ trong cùng một nhà với bệnh nhân
- Tiếp xúc vật lý trực tiếp với bệnh nhân trong thời gian bị bệnh hoặc tại tang lễ
- Chạm vào dịch tiết cơ thể hoặc quần áo/khăn trải giường của bệnh nhân trong thời gian bệnh nhân bị bệnh
- Được bệnh nhân cho bú (trẻ nhỏ).
Định nghĩa ca bệnh
Các định nghĩa ca bệnh được cập nhật thường xuyên và khác nhau tùy thuộc vào tổ chức. Dưới đây là các định nghĩa ca bệnh của WHO và CDC:
- [World Health Organization (WHO): case definition recommendations for Ebola or Marburg virus diseases]
- [Centers for Disease Control and Prevention (CDC): case definition for Ebola virus disease (EVD)]
Các triệu chứng
Bệnh nhân không được coi là bị nhiễm bệnh cho đến khi xuất hiện các triệu chứng. Biểu hiện ban đầu không đặc hiệu, khiến cho việc chẩn đoán sớm trên lâm sàng gặp khó khăn; tuy nhiên, các triệu chứng điển hình bao gồm:[5]
- Sốt
- mệt mỏi
- buồn nôn/ nôn
- Tiêu chảy
- Đau đầu
- Đau bụng
- Đau cơ
- Mệt lả
- Đau họng
- Chảy máu hoặc bầm tím không rõ nguyên nhân.
Các triệu chứng hay gặp nhất được báo cáo từ giai đoạn khởi phát triệu chứng đến giai đoạn phát hiện ca bệnh trong đợt bùng phát dịch năm 2014 bao gồm: sốt (87,1% đến 89%), mệt mỏi (76,4%), chán ăn (64,5%), nôn mửa (67,6%), tiêu chảy 65,6%), đau đầu (53,4%), đau bụng (44,3%) và chảy máu không rõ nguyên nhân (18%).[18] [22] Các triệu chứng như đau ngực (10%), ho (7%) và đau họng (9%) cũng đã được báo cáo,[19] nhưng tổn thương trực tiếp ở phổi hiếm khi được báo cáo.[78] Chứng đau cơ cũng đã được báo cáo (22%) và, trong các cơ sở có thể đo lường được thì thường thấy tăng creatine kinase (36% đến 83%).[19] [76] [79] [80]
Ba giai đoạn của bệnh thường được ghi nhận, bắt đầu với một vài ngày sốt, đau đầu và đau cơ không đặc hiệu, và sau đó là giai đoạn xuất hiện các triệu chứng của đường tiêu hóa trong đó nổi bật là tiêu chảy, nôn, triệu chứng vùng bụng và mất nước.[55] Trong tuần thứ hai, bệnh nhân có thể hồi phục, hoặc xấu đi với giai đoạn thứ ba của bệnh bao gồm bất tỉnh, các biểu hiện thần kinh và xuất huyết. Giai đoạn này thường gây tử vong.[18]
Dữ liệu từ đợt bùng phát năm 2014 cho thấy trẻ em ít bị ảnh hưởng; tuy nhiên, điều này có thể bị nhầm lẫn bởi tỷ lệ tử vong cao trước khi có một ca bệnh được ghi nhận, hoặc các yếu tố nhiễu do nhân viên y tế.[81] Trẻ em có các biểu hiện tương tự như người lớn; tuy nhiên, trong các đợt bùng phát dịch trước đây, trẻ nhỏ được báo cáo có nhiều triệu chứng về hô hấp (ví dụ ho, khó thở) và các triệu chứng về đường tiêu hóa hơn, nhưng ít có các dấu hiệu xuất huyết và thần kinh hơn so với người lớn.[82] Không có nhiều dữ liệu về nhóm bệnh nhân này trong đợt bùng phát dịch năm 2014.[82] [83] Một nghiên cứu thuần tập trên 282 bệnh nhi ở Sierra Leone cho kết quả: nôn (60%), đau bụng (59%), tiêu chảy (45%), và viêm kết mạc (38%) là các triệu chứng thường gặp, trong khi đó nấc (5%) và xuất huyết (2%) là các triệu chứng hiếm gặp.[84] Một nghiên cứu khác tại Sierra Leone cho thấy ốm yếu, sốt và kiệt sức có ở hơn 63% trẻ em, đồng thời tình trạng chán ăn, tiêu chảy và ho xuất hiện ở hơn 50%. Khoảng 25% trẻ trong số này không bị sốt lúc nhập viện.[85]
Theo kinh nghiệm, trẻ em dưới 4 tuổi ban đầu có nhiều triệu chứng khó phát hiện ra trước khi sốt, và thường được chẩn đoán muộn hơn trong thời gian bị bệnh.
Khám lâm sàng
Cần tiến hành khám lâm sàng toàn diện với mục đích loại trừ việc tập trung vào nhiễm trùng huyết đồng thời tìm kiếm các dấu hiệu của sốt xuất huyết do vi-rút (ví dụ: xung huyết kết mạc, phát ban đỏ hoặc các dấu hiệu chảy máu khác).
Cần xem xét các dấu hiệu sinh tồn:
- Sốt: triệu chứng xuất hiện ở khoảng 90% số bệnh nhân,[18] [22] [86] cần nghi ngờ mắc bệnh nếu có sốt và có yếu tố dịch tễ phù hợp. Mặc dù sốt là triệu chứng chính, tuy nhiên lại thường gặp bệnh nhân có nhiệt độ bình thường tại thời điểm thăm khám. Có thể có sự dao động lớn về thân nhiệt trong suốt quá trình bị bệnh, đặc biệt là ở trẻ em,[85] [87]trong đó ghi nhận thân nhiệt bình thường hoặc hạ thân nhiệt trong các giai đoạn sau của các ca tử vong.[16] [17] [82] Một số bệnh nhân ban đầu chỉ có triệu chứng sốt nhẹ, hoặc nhiệt độ có thể gần mức bình thường ở lần thăm khám đầu tiên.[88] Các quốc gia và các hướng dẫn sử dụng ngưỡng nhiệt độ sốt khác nhau, và việc sử dụng ngưỡng nhiệt độ thấp hơn (ví dụ: >37,5°C) làm tăng độ nhạy trong việc phát hiện các ca bệnh.[86] [89]Tổ chức Y tế Thế giới sử dụng ngưỡng >38°C.[90]Tuy nhiên, trong một nghiên cứu thuần tập lớn ở Sierra Leone, <30% số bệnh nhân bị sốt >38°C khi thăm khám, mặc dù 89% bệnh nhân có sốt trong phần bệnh sử.[22]
- Huyết áp: huyết áp thấp là một đặc điểm cho thấy bệnh nặng và sốc. Điều này chưa được ghi nhận trong các nghiên cứu thực địa, do thiếu thiết bị đo đạc ở các vùng lưu hành dịch.[16] Tuy nhiên, sốc nhiễm trùng có thoát mạch và suy giảm vi tuần hoàn không phải là một đặc điểm chính của bệnh.
- Nhịp tim: nhịp tim chậm có thể xuất hiện trong các giai đoạn đầu của bệnh; tuy nhiên, nhịp nhanh có thể xuất hiện trong giai đoạn muộn của nhiễm trùng nặng.[16]
- Nhịp thở: nhịp thở nhanh, cùng với nhịp tim nhanh có liên quan tới nhiễm trùng nặng hơn hoặc tiến triển, và nó giống như sự bù trừ hô hấp trong nhiễm toan chuyển hóa hơn là vấn đề về hô hấp.[16] Tuy nhiên, tổn thương hô hấp đã từng được mô tả.[78]
Các triệu chứng khác có thể bao gồm:[16]
- Phát ban dát sẩn: xuất hiện sớm trong thời gian bị bệnh ở khoảng 25% đến 52% số bệnh nhân,[16] mặc dù tỷ lệ xuất hiện thấp hơn nhiều (1% đến 5%) trong đợt bùng phát dịch năm 2014.[18] [19] [80] Triệu chứng thường được mô tả là ban đỏ và dát sẩn, không ngứa. Nó có thể bắt đầu xuất hiện cục bộ, sau đó lan tỏa và hợp lại. Một số người đã mô tả triệu chứng này giống như ban dạng sởi. Về sau nó có thể trở thành ban hoặc chấm xuất huyết ở những bệnh nhân có rối loạn đông máu.[23] Có thể khó phân biệt được ở bệnh nhân da sẫm màu.
- Xuất huyết: các biểu hiện xuất huyết (ví dụ: chảy máu cam, chảy máu lợi, ho ra máu, dễ bầm tím, xuất huyết kết mạc, đái máu, chảy máu ở các vị trí tiêm hoặc tiêm tĩnh mạch) xuất hiện ở 30% đến 36% số bệnh nhân nhiễm bệnh trong các đợt bùng phát trước đó;[11] [16] [17] tuy nhiên, triệu chứng này chỉ được báo cáo ở 5% đến 18% số bệnh nhân trong đợt bùng phát năm 2014.[18] [19] [20] [21] [22] Triệu chứng này ít gặp hơn ở trẻ em.[84]
- Nấc cục: dấu hiệu của nhiễm trùng tiến triển, thường thấy trong 2 đến 3 ngày cuối cùng của nhiễm bệnh gây tử vong. Ít gặp hơn ở trẻ em.[84] [85]
- Gan to: gan to, đau tức khi ấn, đã có báo cáo có thể sờ thấy mép gan dưới bờ sườn nhưng không phổ biến.
- Hạch to: đã có báo cáo các hạch bạch huyết to, nhưng không phổ biến.
- Các dấu hiệu thần kinh: suy giảm ý thức, bệnh não và co giật rất hiếm gặp, nhưng nếu có chứng tỏ có nhiễm trùng tiến triển. Lú lẫn là dấu hiệu phổ biến hơn trong đợt bùng phát năm 2014.[80]Trẻ bị lú lẫn có thể do nhiều yếu tố và có tiên lượng kém nếu có lú lẫn.[85] [87]
Các xét nghiệm ban đầu
Cần thu thập tất cả các mẫu bệnh phẩm theo các quy trình nghiêm ngặt. WHO và CDC đã công bố hướng dẫn về vấn đề này:
- [World Health Organization (WHO): how to safely collect blood samples from persons suspected to be infected with highly infectious blood-borne pathogens]
- [Centers for Disease Control and Prevention (CDC): guidance for collection, transport and submission of specimens for Ebola virus testing]
- [Centers for Disease Control and Prevention (CDC): guidance for US laboratories for managing and testing routine clinical specimens when there is a concern about Ebola virus disease]
Xét nghiệm chính khẳng định nhiễm vi-rút Ebola là phản ứng chuỗi polymerase sao chép ngược (RT-PCR) dương tính đối với vi-rút Ebola.[91] Nên yêu cầu xét nghiệm này ở tất cả các bệnh nhân nghi ngờ nhiễm Ebola trong khi bệnh nhân được cách ly. Ưu điểm của xét nghiệm này là trả kết quả từ 24 đến 48 giờ trước xét nghiệm ELISA. Hiện có một số kit PCR thương mại khác nhau với độ nhạy, độ đặc hiệu và ngưỡng phát hiện khác nhau.[92] Ở phương Tây, xét nghiệm chỉ có thể thực hiện ở các phòng thí nghiệm khu vực hoặc quốc gia có các trang thiết bị loại 4.[10] Trong các môi trường lưu hành dịch và tại một số quốc gia, các phòng thí nghiệm loại 4 được thiết lập tại địa phương và kết quả được trả sau 4 giờ kể từ khi mẫu bệnh phẩm được gửi đến. Có thể phát hiện được ARN vi-rút trong máu của bệnh nhân bằng RT-PCR từ ngày thứ 3 đến ngày thứ 6, cho đến 17 ngày kể từ khi khởi phát triệu chứng. Kết quả PCR dương tính có nghĩa là bệnh nhân có khả năng lây nhiễm, đặc biệt nếu họ đang bị tiêu chảy, nôn mửa, hoặc chảy máu. Nếu kết quả âm tính, cần phải làm lại xét nghiệm trong vòng 48 giờ do tải lượng virus thấp và không thể phát hiện trong giai đoạn sớm của bệnh. Phải làm lại các xét nghiệm có kết quả âm tính để loại trừ chẩn đoán nếu mức độ nghi ngờ cao (hoặc khẳng định giải pháp điều trị bệnh).[91] Tải lượng vi-rút cao hơn tương ứng với kết quả bất lợi và tỷ lệ tử vong tăng.[20] [21] [22] [62] [76] [91] [93]
Việc lựa chọn có làm xét nghiệm vi-rút Ebola hay không dựa vào tiền sử của bệnh nhân và nguy cơ nhiễm bệnh của bệnh nhân theo quy trình điều trị dưới đây.
Bệnh sốt rét vẫn là nguyên nhân gây sốt phổ biến nhất ở những người sống/làm việc, hoặc những người du lịch vừa trở về từ vùng lưu hành dịch bệnh và cần được loại trừ.[94] Đồng nhiễm sốt rét đã xảy ra ở 5% bệnh nhân ở Tây Phi trong đợt dịch năm 2014, do đó cần cân nhắc khả năng nhiễm kép ở tất cả các bệnh nhân.[76] Trong trường hợp kết quả xét nghiệm chẩn đoán nhanh dương tính với bệnh sốt rét, cần phải điều trị nhiễm trùng đồng thời lưu ý nguy cơ nhiễm vi-rút Ebola của bệnh nhân và khả năng nhiễm trùng kép. Cần xem xét tình trạng nhiễm vi-rút Ebola ở bệnh nhân không đáp ứng với liệu pháp kháng sốt rét.
Khuyến cáo nên thực hiện các xét nghiệm xác nhận phù hợp đối với nhiễm virus Ebola trước hoặc đồng thời với các xét nghiệm phân biệt để phát hiện các tình trạng nghi ngờ khác nếu nghi ngờ bị nhiễm virus Ebola.
Các xét nghiệm khác
Theo phương thức truyền thống, không khuyến cáo làm xét nghiệm nào khác ngoài sàng lọc bệnh sốt rét và RT-PCR do lo ngại việc khiến cho các nhân viên phòng thí nghiệm gặp nguy cơ. Tuy nhiên, hiện nay người ta nhận thấy rằng có thể thực hiện các xét nghiệm khác an toàn theo các hướng dẫn khuyến cáo, miễn là phòng thí nghiệm được thông báo trước về mẫu bệnh phẩm, và máu được đóng gói và bảo quản đúng cách ở giai đoạn cuối cùng phòng trường hợp RT-PCR dương tính. Các quy trình tại địa phương cần phải rõ ràng về việc vận chuyển an toàn các bệnh phẩm đến các phòng thí nghiệm địa phương và phòng xét nghiệm tham chiếu, cũng như việc xử lý an toàn khi tiếp nhận bệnh phẩm trong phòng xét nghiệm địa phương.
Các xét nghiệm sau đây cung cấp thêm thông tin có giá trị cho việc thăm khám và giúp hướng dẫn xử lý tiếp theo, và nên được chỉ định thực hiện nếu có thể. Nếu các xét nghiệm bị hạn chế bởi vị trí địa lý hoặc cơ sở vật chất sẵn có, các xét nghiệm quan trọng nhất cần chỉ định là xét nghiệm về chức năng thận, điện giải đồ máu và lactate máu (nếu có).
Chức năng thận và điện giải đồ máu:
- Creatinine hoặc urê huyết thanh tăng và điện giải đồ bất thường có thể là biểu hiện của tổn thương thận cấp tính. Điều này có thể được quan sát thấy vào cuối tuần đầu tiên khi nhiễm bệnh.[95] Hạ kali máu hoặc tăng kali máu do nôn mửa và tiêu chảy hoặc tổn thương thận cấp tính, được thấy ở khoảng 33% số ca bệnh trong đợt bùng phát năm 2014.[76] Hạ canxi máu có liên quan tới bệnh gây tử vong. Cũng có thể quan sát thấy tình trạng đái máu và protein niệu ở những bệnh nhân mắc bệnh nặng. Thiểu niệu không đáp ứng với liệu pháp bù dịch là dấu hiệu tiên lượng xấu.[16]
Lactate máu:
- Tăng lactate là một dấu ấn của giảm tưới máu và là một dấu hiệu của sốc. Chỉ số này hữu ích ở những bệnh nhân nặng có các dấu hiệu nhiễm trùng huyết để xác định mức độ giảm tưới máu hệ thống và để hướng dẫn liệu pháp bù dịch.[96] Tăng Lactate là một dấu hiệu của nhiễm khuẩn huyết gram âm vào ngày 15 ở một bệnh nhân được điều trị tại Đức.[38]
ABG (Khí máu động mạch):
- PH máu động mạch hoặc tĩnh mạch và bicarbonate hữu ích ở những bệnh nhân nặng có các dấu hiệu nhiễm khuẩn huyết để xác định mức độ giảm tưới máu hệ thống và để hướng dẫn liệu pháp bù dịch.[96]
Công thức máu:
- Bệnh nhân có thể giảm số lượng tiểu cầu và giảm bạch cầu lympho rõ rệt ở các giai đoạn đầu khi nhiễm bệnh; tuy nhiên, đây không phải là biểu hiện mang tính chẩn đoán. Thông thường sau đó là tăng bạch cầu trung tính ở giai đoạn cuối của những bệnh nhân mà cuối cùng sẽ hồi phục, cùng với số lượng tiểu cầu trở về bình thường. Tăng bạch cầu có thể kéo dài và xuất hiện các hình thái chưa trưởng thành. Các bệnh nhân nặng có thể có giảm số lượng tiểu cầu tiến triển, như là một biểu hiện của đông máu nội mạch rải rác (DIC). Giảm haemoglobin được báo cáo ở 24% số bệnh nhân trong đợt bùng phát năm 2014,[76] và có liên quan đến xuất huyết trong các đợt bùng phát trước đó.[16]
Các xét nghiệm đông máu:
- Thời gian prothrombin kéo dài (PT) hoặc thời gian thromboplastin từng phần hoạt hóa (aPTT) kéo dài có liên quan đến tình trạng bệnh nặng hơn và các biểu hiện chảy máu chẳng hạn như DIC. Đồng thời, đã phát hiện bệnh nhân tử vong có nồng độ D-dimer cao gấp bốn lần trong ngày thứ 6 đến ngày thứ 8 nhiễm bệnh so với bệnh nhân sống sót.[97]
Xét nghiệm chức năng gan:
- Cả ALT và AST thường tăng lên; tuy nhiên, hầu hết các nghiên cứu cho thấy rằng AST tăng không tương xứng với ALT, và điều này gợi ý tới tổn thương mô toàn thân hơn là tổn thương tế bào gan.[76] Tỷ lệ AST: ALT đạt đỉnh điểm ở mức 15:1 vào các ngày thứ 6 đến ngày thứ 8 nhiễm bệnh trong các ca tử vong khi so sánh với các ca không tử vong, đạt đỉnh điểm ở mức 5:1.[8] [16] [97] Bilirubin, GGT và ALP thường tăng nhẹ. ALT tăng cao và vàng da nghiêm trọng là dấu hiệu gợi ý một chẩn đoán khác (ví dụ: viêm gan do vi-rút).
Amylase huyết thanh:
- Amylase trong máu tăng đã được báo cáo trong một số nghiên cứu chứng tỏ có biểu hiện của viêm tụy, một dấu hiệu nặng của bệnh.[16]
Glucose huyết thanh:
- Có thể có hạ đường huyết ở người lớn, nhưng thường không được báo cáo.[22] Tuy nhiên, tình trạng này phổ biến ở trẻ em và là dấu hiệu nặng. Đây là nguyên nhân gây lú lẫn có thể hồi phục.[84] [85]
Cấy máu:
- Kết quả cấy máu âm tính rất hữu ích vì có thể loại trừ các nguyên nhân nhiễm bệnh khác không do vi-rút (ví dụ: nhiễm trùng huyết, sốt thương hàn). Nhiễm khuẩn huyết gram âm, được cho là do thẩm lậu vi khuẩn đường ruột, và là một biến chứng của bệnh gặp ở hai bệnh nhân.[98] [38] Tuy nhiên, một nghiên cứu tại Sierra Leone, nơi thực hiện cấy máu từ các bệnh nhân được nhập viện điều trị Ebola cho thấy chỉ có một trong số 22 mẫu nuôi cấy có kết quả dương tính với mẫu bệnh phẩm nghi nhiễm.[99] Do đó, nên cấy máu thường quy và/ hoặc vào thời điểm khởi phát các triệu chứng đường tiêu hóa hoặc khi triệu chứng lâm sàng khác xấu đi.
Xét nghiệm hấp thụ miễn dịch liên kết với enzyme (ELISA) phát hiện kháng nguyên:
- Xét nghiệm chẩn đoán hữu ích với độ đặc hiệu cao; tuy nhiên, xét nghiệm này không sẵn có ở mọi nơi. Thường cho kết quả dương tính từ ngày thứ 3 đến ngày thứ 6 sau khi nhiễm bệnh và có thể cho các kết quả thay đổi từ ngày 7 đến ngày 16.[43] Có thể được sử dụng để khẳng định chẩn đoán cùng với kết quả RT-PCR dương tính.
Kháng thể IgM và IgG:
- Hữu ích trong giai đoạn muộn của bệnh. Kháng thể IgM có thể xuất hiện trong huyết thanh sớm nhất là ngày thứ 2 sau nhiễm bệnh, nhưng có thể cho kết quả thay đổi cho đến ngày thứ 9. Kết quả này trở thành âm tính từ ngày 30 đến ngày 168 sau khi khởi phát các triệu chứng. Phản ứng IgG phát triển từ ngày 6 đến ngày 18 và có thể kéo dài trong nhiều năm. Kết quả IgM dương tính hoặc hiệu giá kháng thể IgG tăng là bằng chứng rõ ràng cho thấy bệnh nhân bị nhiễm vi-rút Ebola gần đây.[43]
X quang ngực
- Hữu ích với những bệnh nhân có các triệu chứng hô hấp. Thâm nhiễm phổi không phải là điển hình khi nhiễm bệnh và gợi ý chẩn đoán khác (hoặc bệnh đi kèm). Có thể khó sắp xếp bệnh nhân trong một phòng cách ly và nên đưa ra chỉ định một cách thận trọng để tránh lây bệnh.[100]
Xét nghiệm chẩn đoán nhanh
Xét nghiệm PCR nhanh đối với nhiễm vi-rút Ebola vẫn là một trở ngại chính cho việc cách ly hiệu quả và có mục tiêu những bệnh nhân bị bệnh . Các xét nghiệm hiện tại phải mất trung bình là 4 giờ để thực hiện với một phòng thí nghiệm an toàn sinh học cấp 3 hoặc 4 được trang bị đầy đủ có sẵn, nhưng có thể mất vài ngày mới gửi được kết quả đến các vùng hẻo lánh. Điều này có nghĩa là, cho đến khi kết quả được khẳng định là âm tính, bệnh nhân có sốt không nhiễm vi-rút Ebola vẫn bị cách ly và thường vô tình bị phơi nhiễm với vi-rút. Do đó, các xét nghiệm nhanh tại giường bệnh có thể góp phần đáng kể vào việc kiểm soát nhiễm trùng tại các trung tâm điều trị.
[World Health Organization (WHO): interim guidance on the use of rapid Ebola antigen detection tests]Một số công nghệ khác nhau đang được WHO đánh giá để sử dụng trong điều kiện tại thực địa. Các công nghệ này bao gồm nhiều phân tích dựa trên RT-PCR đã được đơn giản hóa để sử dụng với thời gian quay vòng ngắn hơn là <1 giờ. WTO đã đưa ra Bộ Xét nghiệm Nhanh Kháng nguyên ReEBOV™ có tiềm năng để sử dụng; tuy nhiên, hiện tại bộ này chỉ được khuyến cáo sử dụng trong những tình huống đặc biệt. Các phương pháp thay thế là các xét nghiệm phát hiện kháng nguyên dựa trên ELISA có thể cho kết quả nhanh hơn và đơn giản hơn với lợi thế là chỉ cần một giọt máu. Bất lợi lớn nhất của phương pháp này là giảm độ nhạy, đặc biệt là trong giai đoạn đầu của bệnh.[101] [102] Công nghệ Nanopore (Vi lỗ) có thể cho phép phát hiện nhanh và giải trình tự gen dù lượng vi-rút rất thấp và có thể được triển khai sử dụng như bộ dụng cụ phát hiện bỏ túi.[103] [104] Xét nghiệm nhanh giải trình tự gen vi-rút Ebola sử dụng các công nghệ mới này trong đợt bùng phát dịch có thể cho phép hiểu biết về động lực vi-rút trong thời gian thực.[105]
Công cụ chẩn đoán GeneXpert® đã được phát triển và thử nghiệm trong thực địa. Xpert® Ebola là một hệ thống dựa trên hộp tự động đòi hỏi phải có kỹ năng phòng thí nghiệm ở mức tối thiểu. Một mẫu bệnh phẩm khử hoạt tính được đặt vào một hộp sử dụng một lần, sau đó hộp này được đưa vào một máy kín. Chuẩn bị mẫu, khuếch đại và phát hiện axit nucleic, và đưa ra kết quả là các quy trình tự động, giảm thiểu yêu cầu đào tạo nhân viên, nguy cơ lây nhiễm và lây nhiễm chéo.[106]Xét nghiệm này đã được sử dụng trên thực địa trong đợt bùng phát năm 2018 ở Cộng hòa Dân chủ Congo.
Đây là một lĩnh vực phát triển nhanh chóng và các kit khác nhau được phê duyệt theo từng quốc gia và cơ sở nơi bộ kit đó sẽ được triển khai. Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) và WHO đưa ra khuyến cáo:
- [World Health Organization (WHO): Ebola vaccines, therapies, and diagnostics]
- [Food and Drug Administration (FDA): 2014 Ebola virus emergency use authorizations]
Các yếu tố nguy cơ
Thường gặp
Sống hoặc làm việc, hoặc đến từ vùng lưu hành dịch bệnh trong vòng 21 ngày trước đó
- Những người sống hoặc làm việc ở các vùng lưu hành dịch (ví dụ: Tây Phi, Cộng hòa Dân chủ Congo) có nguy cơ mắc bệnh cao. Tuy nhiên, những người mới trở về từ các vùng lưu hành dịch cũng là một nguồn lây đáng kể. Hầu hết các bệnh nhân nghi ngờ mắc bệnh ở các nước phát triển thường là khách du lịch trở về từ vùng dịch và nhân viên y tế chăm sóc các bệnh nhân trong các đợt bùng phát.
- Kiến thức cập nhật về các vùng địa lý hiện đang lưu hành dịch giúp làm rõ nguy cơ dịch tễ học của bệnh nhân.
Tiếp xúc với dịch cơ thể nhiễm bệnh
- Sự lây truyền từ người sang người xảy ra khi tiếp xúc với dịch tiết cơ thể (ví dụ: mồ hôi, máu, phân, chất nôn, nước bọt, dịch tiết sinh dục [bao gồm tinh dịch], và sữa mẹ) từ người nhiễm bệnh.[36] [41] Nồng độ vi-rút trong các chất dịch này rất cao ở những bệnh nhân nặng. Thời kỳ ủ bệnh là từ 2 đến 21 ngày (thường từ 3-12 ngày).[2] Thời kỳ ủ bệnh ở trẻ em có thể ngắn hơn.[3]
- Những người tiếp xúc với bệnh nhân nhiễm bệnh (bao gồm cả nhân viên y tế và thành viên trong gia đình) có nguy cơ bị nhiễm bệnh nếu người đó tiếp xúc với chất dịch cơ thể của bệnh nhân bị bệnh mà không có thiết bị bảo vệ thích hợp. Tiếp xúc với các thành viên của gia đình bệnh nhân có nguy cơ lây nhiễm cao hơn nếu đang bị bệnh tiêu chảy, nôn, hoặc xuất huyết.[36]
- Dịch tiết cơ thể thậm chí vẫn còn có thể lây truyền vi-rút gây bệnh sau khi bệnh nhân đã tử vong. Kết quả là, nhiều ca nhiễm bệnh xảy ra tại các cơ sở dịch vụ tang lễ truyền thống ở châu Phi, nơi những người đến viếng chạm vào xác của người chết.[67] Các sự kiện tổ chức rộng khắp trong cộng đồng cũng ngày càng được ghi nhận là một yếu tố góp phần lây nhiễm: một đám tang của lang y ở Sierra Leone vào năm 2015 có liên quan đến 300 ca bệnh.[39] Trong một nghiên cứu, người ta phát hiện ra rằng các siêu tác nhân lây lan là nguyên nhân gây ra khoảng 61% số ca nhiễm trong đợt bùng phát dịch năm 2014.[40]
- Sự lây truyền qua đường tình dục đã được ghi nhận trong suốt thời gian bệnh hoạt động. Vẫn có thể phát hiện vi- rút trong tinh dịch trong hơn 12 tháng sau khi khỏi bệnh, có thể do mô tinh hoàn là một nơi có đặc quyền miễn dịch (chấp nhận kháng nguyên mà không giải phóng các đáp ứng viêm nhằm giảm thiểu tác động hủy hoại mô do miễn dịch).[44] Điều này có nghĩa là lây truyền qua đường tình dục có thể kéo dài sau khi khỏi bệnh,[41] [42] [43] [45] [46] và những trường hợp này đã được xác nhận trong đợt bùng phát năm 2014.[47] [48] [49]
Phơi nhiễm nghề nghiệp
- Nhân viên y tế tiếp xúc với bệnh nhân mắc bệnh có nguy cơ bị nhiễm cao và hầu hết các dịch bệnh đều dẫn đến nhiều trường hợp nhiễm bệnh cho các nhân viên y tế.
- Các vết thương do kim đâm từ người hiến tạng bị nhiễm bệnh có nguy cơ rất cao tùy thuộc vào dịch tiêm và bản chất của vết thương. Sử dụng kim tiêm không tiệt trùng đã gây ra sự lây lan trong bệnh viện của đợt dịch bệnh đầu tiên vào năm 1976.[24] Vô tình tiếp xúc với kim tiêm xảy ra ở các phòng thí nghiệm ở Anh, Nga và Đức. Thời kỳ ủ bệnh trong những ca bệnh như vậy có thể ngắn hơn đáng kể so với đường lây từ người sang người.[10] [17] [42]
- Các nghề nghiệp khác có nguy cơ cao bao gồm những người làm việc với động vật linh trưởng hoặc dơi từ các vùng lưu hành dịch hoặc các mẫu bệnh phẩm có nguy cơ cao.
Giết mổ hoặc tiêu thụ thịt động vật bị nhiễm bệnh (hoặc có khả năng bị nhiễm bệnh)
- Đường lây truyền này có thể là nguyên nhân lây truyền từ động vật sang người trong các đợt dịch bệnh lẻ tẻ.[68]
Không thường gặp
Khủng bố sinh học
- Vi-rút Ebola từ lâu đã được coi là một vũ khí khủng bố sinh học tiềm năng do tỷ lệ tử vong ca bệnh của vi-rút này cao và dễ lây truyền từ người sang người. Tuy nhiên, mặc dù nó có tiềm năng như vậy nhưng không có bằng chứng nào cho thấy vi-rút Ebola đã được sử dụng như một vũ khí.[69]
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ chính bao gồm: sinh sống, làm việc hoặc đến từ vùng lưu hành dịch trong vòng 21 ngày trước đó; tiếp xúc với dịch tiết cơ thể của người bị bệnh; phơi nhiễm nghề nghiệp; hoặc giết mổ/tiêu thụ thịt từ động vật bị bệnh (hoặc có khả năng bị bệnh).
Tiếp xúc với vi-rút Ebola trong vòng 21 ngày trước đó (thường gặp)
- Sự lây truyền từ người sang người xảy ra khi tiếp xúc với dịch tiết cơ thể (ví dụ: mồ hôi, máu, phân, chất nôn, nước bọt, dịch tiết sinh dục [bao gồm tinh dịch], và sữa mẹ) từ người nhiễm bệnh.[36] [41] Nồng độ vi-rút trong các chất dịch này rất cao ở những bệnh nhân nặng. Thời kỳ ủ bệnh là từ 2 đến 21 ngày (thường từ 3-12 ngày).[2] Thời kỳ ủ bệnh ở trẻ em có thể ngắn hơn.[3]
- Những người tiếp xúc với bệnh nhân nhiễm bệnh (bao gồm cả nhân viên y tế và thành viên trong gia đình) có nguy cơ bị nhiễm bệnh nếu người đó tiếp xúc với chất dịch cơ thể của bệnh nhân bị bệnh mà không có thiết bị bảo vệ thích hợp. Tiếp xúc với các thành viên của gia đình bệnh nhân có nguy cơ lây nhiễm cao hơn nếu đang bị bệnh tiêu chảy, nôn, hoặc xuất huyết.[36]
- Các dịch tiết cơ thể thậm chí vẫn còn có thể gây nhiễm bệnh sau khi bệnh nhân đã tử vong. Kết quả là, nhiều trường hợp bị bệnh xảy ra tại các những nơi tổ chức dịch vụ tang lễ truyền thống ở châu Phi, nơi những người đến viếng chạm vào xác của người chết. Các sự kiện tổ chức rộng khắp trong cộng đồng ngày càng được ghi nhận là một yếu tố đóng góp: một đám tang của lang y ở Sierra Leone vào năm 2015 có liên quan đến 300 ca bệnh.[39] Trong một nghiên cứu, người ta phát hiện ra rằng các siêu tác nhân lây lan là nguyên nhân gây ra khoảng 61% số ca nhiễm trong đợt bùng phát dịch năm 2014.[40]
- Những người đi đến các vùng lưu hành dịch được coi là có nguy cơ nhiễm khuẩn cao. Kiến thức cập nhật về các vùng địa lý hiện đang lưu hành dịch giúp làm rõ nguy cơ dịch tễ học của bệnh nhân.
Sốt (thường gặp)
- Khoảng 90% bệnh nhân có biểu hiện triệu chứng, và thường sốt >39,0°C theo kiểu giảm dần.[18] [86] Một số bệnh nhân ban đầu chỉ có triệu chứng sốt nhẹ, hoặc nhiệt độ có thể gần mức bình thường ở lần thăm khám đầu tiên.[88]
- Các quốc gia và các hướng dẫn sử dụng ngưỡng nhiệt độ sốt khác nhau, và việc sử dụng ngưỡng nhiệt độ thấp hơn (ví dụ: >37,5°C) làm tăng độ nhạy trong việc phát hiện các ca bệnh.[86] [89]Tổ chức Y tế Thế giới sử dụng ngưỡng >38°C.[90]Tuy nhiên, trong một nghiên cứu thuần tập lớn ở Sierra Leone, <30% số bệnh nhân bị sốt >38°C khi thăm khám, mặc dù 89% bệnh nhân có sốt trong phần bệnh sử.[22]Một nghiên cứu khác tại Sierra Leone cho thấy 25% trẻ em không có sốt trong bệnh sử hoặc không có nhiệt độ >38°C lúc nhập viện.[85]
- Được báo cáo ở 87% đến 89% số bệnh nhân trong đợt dịch bùng phát năm 2014.[18] [22]
- Các biểu hiện đủ để gây ra mối quan ngại về nhiễm bệnh trong bối cảnh dịch tễ thích hợp.
- Có thể có sự dao động lớn về thân nhiệt trong suốt quá trình bị bệnh, đặc biệt là ở trẻ em.[85] [87]Bệnh nhân thường có thân nhiệt bình thường hoặc hạ thân nhiệt trong giai đoạn sau của bệnh gây tử vong.[16] [17] [82]
Đau cơ (thường gặp)
- Đặc điểm thường gặp khi nhiễm bệnh, xuất hiện ở 80% số bệnh nhân trong các đợt bùng phát trước đó.[9] [17]
- Được báo cáo ở 22% đến 38% số bệnh nhân trong đợt dịch bùng phát năm 2014. Thường gặp tăng creatine kinase là thường gặp (36% đến 83%).[18] [19] [76] [79] [80]
- Có thể liên quan đến đau khớp và kéo dài cho đến khi hồi phục.
Xung huyết kết mạc (thường gặp)
- Dấu hiệu nhiễm bệnh sớm ở khoảng 40% số ca bệnh được khẳng định bằng xét nghiệm trong một số đợt bùng phát.[17] [82] [107]
Các yếu tố chẩn đoán khác
Mệt mỏi (thường gặp)
- Mệt mỏi nhiều và ngủ gà là đặc điểm thường gặp lên tới 90% số ca bệnh trong đợt bùng phát trước đó.[17] [82]
- Được báo cáo ở 76% số bệnh nhân trong đợt bùng phát năm 2014.[18]
Tiêu chảy (thường gặp)
- Đặc điểm thường gặp khi nhiễm bệnh, biểu hiện ở 88% số bệnh nhân trong một đợt bùng phát trước.[17]
- Được báo cáo ở 65% số bệnh nhân trong đợt bùng phát năm 2014.[18]
- Có thể có xuất huyết
- Giường nằm dành cho bệnh nhân mắc bệnh tả có thể được sử dụng cho các ca bệnh tiêu chảy nặng ở các nước kém phát triển.[Fig-5]
Buồn nôn/ nôn (thường gặp)
- Đặc điểm thường gặp khi nhiễm bệnh, xuất hiện ở 65% đến 70% số bệnh nhân ở các đợt bùng phát trước.[9] [17]
- Triệu chứng nôn được báo cáo ở 67% số bệnh nhân trong đợt bùng phát năm 2014.[18]
- Có thể nôn ra máu.
Đau đầu dữ dội (thường gặp)
- Đặc điểm không đặc hiệu ở giai đoạn đầu của bệnh, xuất hiện ở 10% đến 70% số bệnh nhân ở các đợt bùng phát trước.[17] [82]
- Được báo cáo ở 53% số bệnh nhân trong đợt bùng phát năm 2014.[18]
- Hiếm gặp hội chứng màng não.
Đau bụng hoặc ợ nóng (thường gặp)
- Được báo cáo ở 44% số bệnh nhân trong đợt bùng phát năm 2014.[18]
- Có thể khó phân biệt được ợ nóng với đau thắt dưới ngực trước hoặc khó nuốt. Chứng khó nuốt và ợ nóng có thể là do viêm thực quản.
Ho, khó thở, đau ngực (thường gặp)
- Đau ngực và ho được báo cáo ở 10% và 7% số bệnh nhân tương ứng trong đợt bùng phát năm 2014;[19] tuy nhiên, tổn thương trực tiếp tại phổi hiếm khi được báo cáo.[78]
- Khó thở được báo cáo ở 20% đến 23% số bệnh nhân trong đợt bùng phát năm 2014.[18] [19]
- Các triệu chứng hô hấp thường gặp hơn ở trẻ em so với người lớn; tuy nhiên, dữ liệu để chứng minh điều này còn hạn chế.[82] [83]Có 14% trẻ em có khó thở trong đợt bùng phát năm 2014.[85]
Đau họng (thường gặp)
- Viêm họng là triệu chứng không đặc hiệu, xuất hiện ở 10% đến 58% số bệnh nhân ở các đợt bùng phát trước.[17] [82]
- Được báo cáo ở 9% số bệnh nhân trong đợt bùng phát năm 2014.[19]
- Có thể gây ra khó nuốt, được báo cáo ở 26% đến 32% số bệnh nhân trong đợt bùng phát năm 2014.[18] [19]
Mệt lả (thường gặp)
- Mệt lả nhiều là một dấu hiệu điển hình được báo cáo ở 73% số bệnh nhân trong đợt bùng phát năm 2014.[80]
Thở nhanh (thường gặp)
- Xuất hiện ở 31% số ca bệnh tử vong trong đợt bùng phát trước và không thấy ở bất kỳ người sống sót nào.[16] [17]
- Được báo cáo ở 5% số bệnh nhân trong đợt bùng phát năm 2014.[80]
- Có thể có toan chuyển hóa do ure huyết và giảm tưới máu.
Phát ban dát sẩn (không thường gặp)
- Xuất hiện sớm trong thời gian mắc bệnh ở khoảng 25% đến 52% bệnh nhân trong các đợt bùng phát trước.[16]
- Được báo cáo bởi 1% đến 5% số bệnh nhân trong đợt dịch bùng phát năm 2014.[18] [19] [80]
- Thường được mô tả là ban đỏ, dát sẩn và không ngứa. Có thể bắt đầu xuất hiện cục bộ, sau đó khuếch tán, lan rộng và suy biến. Một số bệnh nhân đã mô tả triệu chứng này như là một ban dạng sởi. Có thể trở nên ngứa hoặc có chấm xuất huyết sau này ở những bệnh nhân có rối loạn đông máu.[23]
- Có thể khó phân biệt được ở bệnh nhân da sẫm màu.
Chảy máu (không thường gặp)
- Sự xuất hiện của triệu chứng này cho thấy nhiễm trùng tiến triển và sự xuất hiện của đông máu nội mạch rải rác.
- Các triệu chứng xuất huyết (ví dụ: chảy máu cam, chảy máu chân răng, ho ra máu, dễ bầm tím, xuất huyết kết mạc, đái máu, chảy máu ở các vị trí tiêm hoặc tiêm tĩnh mạch) xuất hiện ở 30% đến 36% số bệnh nhân mắc bệnh trong các đợt bùng phát trước đó;[11] [16] [17] tuy nhiên, triệu chứng này chỉ được báo cáo ở 5% đến 18% số bệnh nhân trong đợt bùng phát năm 2014.[18] [19] [20] [21] [22]
- Thường chỉ quan sát thấy chảy máu trầm trọng trong các ca bệnh tử vong, và thường xảy ra ở đường tiêu hóa (ví dụ như đi ngoài phân đen, phân có máu).[16] Trong đợt bùng phát trước đó, phân đen xuất hiện ở 8% số ca tử vong và 16% số người sống sót.[17]
- Có thể không phát hiện chảy máu bên trong nếu không có triệu chứng thực thể bên ngoài.
- Biểu hiện chảy máu ít gặp hơn ở trẻ em.[84]
Gan to (không thường gặp)
- Trong đợt bùng phát trước đây, gan to, ấn tức, sờ mép gan mấp mé bờ sườn xuất hiện ở 2% số ca tử vong và 8% số bệnh nhân sống sót.[17]
Bệnh hạch bạch huyết (không thường gặp)
- Hạch to cũng được báo cáo.[16]
Nấc cục (không thường gặp)
- Dấu hiệu của nhiễm trùng tiến triển và tiên lượng xấu, thường thấy trong 2 đến 3 ngày cuối cùng của bệnh và gây tử vong.[16]
- Có thể là do urê huyết, hạ kali máu, hạ natri máu, hạ canxi máu hoặc hạ cacbon đioxit máu do phải bù trừ hô hấp vì nhiễm toan chuyển hoá.
- Trong đợt bùng phát trước đó, nấc cụt xảy ra ở 17% số ca bệnh tử vong và 5% số người sống sót.[17]
- Được báo cáo ở 11% số bệnh nhân trong đợt bùng phát năm 2014.[18] [80]
- Ít gặp hơn ở trẻ em.[84] [85]
Nhịp tim nhanh (không thường gặp)
- Có thể thấy ở các giai đoạn sau của bệnh gây tử vong.[16]
Hạ huyết áp (không thường gặp)
- Đặc điểm của bệnh trước khi tử vong và sốc. Đặc điểm này chưa được chứng minh trong các nghiên cứu thực địa do thiếu thiết bị đo ở các vùng lưu hành dịch.[16]
- Tuy nhiên, sốc nhiễm trùng có thoát mạch và suy giảm vi tuần hoàn không phải là một đặc điểm chính của bệnh.
Dấu hiệu thần kinh (không thường gặp)
- Lú lẫn được báo cáo ở 19% bệnh nhân trong đợt bùng phát năm 2014. Triệu chứng này có vẻ thường gặp hơn so với các đợt bùng phát trước đó và là một yếu tố dự đoán tử vong.[87] [85] [80]Trẻ bị lú lẫn có thể do nhiều yếu tố và có tiên lượng kém nếu có lú lẫn.[85] [87]
- Thường đi kèm cả chảy máu và hạ huyết áp khiến cho việc bù dịch trở nên khó khăn và nguy hiểm.
- Bệnh não có thể liên quan đến rối loạn điện giải, urê huyết, và giảm tưới máu não trong nhiễm bệnh giai đoạn cuối.
- Co giật xảy ra ở 2% số ca tử vong trong một đợt bùng phát trước đó.[17]
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Phản ứng chuỗi sao chép ngược (RT-PCR)
• Nên được chỉ định ở tất cả các bệnh nhân nghi ngờ nhiễm Ebola trong khi bệnh nhân được cách ly.[91] • Trả kết quả từ 24 đến 48 giờ trước khi xét nghiệm ELISA. • Hiện có một số bộ PCR thương mại khác nhau với độ nhạy, độ đặc hiệu và hạn chế phát hiện khác nhau.[92] • Ở phương Tây, xét nghiệm chỉ có thể thực hiện ở các phòng thí nghiệm khu vực hoặc quốc gia có các trang thiết bị loại 4.[10] Trong các môi trường lưu hành dịch và tại một số quốc gia, các phòng thí nghiệm loại 4 được thiết lập tại địa phương và kết quả được trả sau 4 giờ kể từ khi bệnh phẩm được gửi đến. • Có thể phát hiện được ARN vi-rút trong máu của bệnh nhân bằng RT-PCR từ ngày thứ 3 đến ngày thứ 6, cho đến 17 ngày kể từ khi khởi phát triệu chứng. Kết quả PCR dương tính có nghĩa là bệnh nhân có khả năng lây nhiễm, đặc biệt nếu họ bị tiêu chảy, nôn mửa, hoặc chảy máu. • Nếu kết quả âm tính, cần phải làm lại xét nghiệm trong vòng 48 giờ do tải lượng vi-rút thấp và không thể phát hiện sớm trong giai đoạn đầu bệnh. Các xét nghiệm có kết quả âm tính nên được lặp lại để loại trừ chẩn đoán nếu mức độ nghi ngờ cao (hoặc xác nhận giải pháp điều trị bệnh).[91] • Tải lượng vi-rút cao hơn tương ứng với kết quả bất lợi và tỷ lệ tử vong tăng.[20] [21] [22] [62] [76] [91] [93] |
Dương tính với ARN vi-rút Ebola |
| Xét nghiệm sốt rét
• Tiêu bản máu đặc và máu đàn nhuộm Giemsa và các xét nghiệm chẩn đoán nhanh là các xét nghiệm được lựa chọn để sàng lọc bệnh sốt rét. • Kết quả âm tính nên việc nhiễm vi-rút Ebola có nhiều khả năng hơn trong bối cảnh dịch tễ học phù hợp; tuy nhiên, đồng nhiễm sốt rét đã được thấy ở 5% số bệnh nhân ở Tây Phi trong đợt dịch năm 2014, do đó cần cân nhắc khả năng nhiễm kép ở tất cả các bệnh nhân.[76] |
Âm tính (có thể dương tính nếu đồng nhiễm) |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Điện giải đồ máu
• Cần làm xét nghiệm quan trọng (nếu có) ở những nơi mà các xét nghiệm khác bị hạn chế. • Có thể chỉ điểm cho tổn thương thận cấp.[95] • Đặc biệt hữu ích ở những bệnh nhân bị tiêu chảy và nôn mửa. • Hạ kali máu hoặc tăng kali máu do nôn mửa và tiêu chảy hoặc tổn thương thận cấp tính, được thấy ở khoảng 33% số ca bệnh trong đợt bùng phát năm 2014.[76] • Hạ canxi máu có thể gây tử vong.[16] • Có ích trong việc hướng dẫn điều chỉnh điện giải và truyền dịch thay thế. |
Có thể bất thường |
| Creatinine và urê huyết thanh
• Cần làm xét nghiệm quan trọng (nếu có) ở những nơi mà các xét nghiệm khác bị hạn chế. • Có thể là biểu hiện của tổn thương thận cấp tính, một triệu chứng thường gặp trong đợt bùng phát năm 2014,[22] [95] và gây tử vong.[76] • Đặc biệt hữu ích ở những bệnh nhân bị tiêu chảy và nôn mửa. |
Có thể tăng |
| Lactat máu
• Cần làm xét nghiệm quan trọng (nếu có) ở những nơi mà các xét nghiệm khác bị hạn chế. • Tăng lactate là một dấu ấn của giảm tưới máu và là một dấu hiệu của sốc. Chỉ số này hữu ích ở những bệnh nhân nặng có các dấu hiệu nhiễm trùng huyết để xác định mức độ giảm tưới máu hệ thống và để hướng dẫn liệu pháp bù dịch.[96] • Tăng Lactate là một dấu hiệu của nhiễm khuẩn huyết gram âm vào ngày 15 ở một bệnh nhân được điều trị tại Đức.[38] |
Biến đổi |
| ABG
• PH máu động mạch hoặc tĩnh mạch và bicarbonate hữu ích ở những bệnh nhân nặng có các dấu hiệu nhiễm khuẩn huyết để xác định mức độ giảm tưới máu hệ thống và để hướng dẫn liệu pháp bù dịch.[96] |
Biến đổi |
| Công thức máu
• Bệnh nhân có thể giảm số lượng tiểu cầu và giảm lympho bào rõ rệt ở giai đoạn đầu khi nhiễm bệnh; tuy nhiên, đây không phải là biểu hiện mang tính chẩn đoán. Thông thường sau đó là tăng bạch cầu trung tính ở giai đoạn cuối của những bệnh nhân mà cuối cùng sẽ hồi phục, cùng với bình thường hóa giảm tiểu cầu. Tăng bạch cầu có thể kéo dài và biểu hiện các hình thái chưa trưởng thành.[16] • Bệnh nhân bị bệnh nặng có thể có giảm số lượng tiểu cầu tiến triển, như là một biểu hiện của đông máu nội mạch lan tỏa (DIC). • Giảm haemoglobin được báo cáo ở 24% số bệnh nhân trong đợt bùng phát năm 2014,[76] và có liên quan đến xuất huyết trong các đợt bùng phát trước đó.[16] |
Giảm tiểu cầu, giảm bạch cầu lympho rõ rệt; giảm haemoglobin (nếu có biểu hiện chảy máu) |
| Các xét nghiệm đông máu
• Thời gian prothrombin kéo dài (PT) hoặc thời gian thromboplastin từng phần hoạt hóa (aPTT) kéo dài có liên quan đến tình trạng bệnh nặng hơn và các biểu hiện chảy máu chẳng hạn như DIC. • Bệnh nhân tử vong đã được phát hiện có nồng độ D-dimer cao gấp 4 lần trong ngày thứ 6 đến ngày thứ 8 của bệnh so với bệnh nhân sống sót.[97] |
PT hoặc aPPT kéo dài, D- dimer tăng (nếu có biểu hiện chảy máu) |
| Tổng phân tích nước tiểu
• Hồng cầu niệu hoặc protein niệu có thể gặp ở trường hợp nặng[16] • Thiểu niệu không đáp ứng với bù dịch là dấu hiệu tiên lượng xấu. |
Có thể quan sát thấy hồng cầu niệu hoặc protein niệu |
| Xét nghiệm chức năng gan
• Cả ALT và AST thường tăng lên; tuy nhiên, hầu hết các nghiên cứu cho thấy rằng AST tăng không tương xứng với ALT, và điều này gợi ý tới tổn thương mô toàn thân hơn là tổn thương tế bào gan.[76] • Tỷ lệ AST: ALT đạt đỉnh điểm ở mức 15:1 vào các ngày thứ 6 đến ngày thứ 8 của bệnh trong các ca bệnh tử vong khi so sánh với các ca bệnh không tử vong, đạt đỉnh điểm ở mức 5:1.[8] [16] [97] • Bilirubin, GGT và ALP thường tăng nhẹ. ALT tăng cao và vàng da nghiêm trọng gợi ý một chẩn đoán khác (ví dụ: viêm gan do vi-rút). |
Tỷ lệ AST:ALT cao; bilirubin, GGT và ALP có thể tăng nhẹ |
| Amylase huyết thanh
• Amylase huyết thanh tăng đã được báo cáo trong một số nghiên cứu và chỉ ra có biểu hiện của viêm tụy, một dấu hiệu của nhiễm trùng nặng.[16] |
Có thể tăng |
| Glucose huyết thanh
• Có thể có hạ đường huyết ở người lớn, nhưng thường không được báo cáo.[22] Tuy nhiên, tình trạng này phổ biến ở trẻ em và là dấu hiệu nặng. Đây là nguyên nhân gây lú lẫn có thể hồi phục.[84] [85] |
Có thể thấp |
| Cấy máu
• Cấy máu âm tính rất hữu ích do có thể loại trừ các nguyên nhân nhiễm trùng không do vi-rút khác (ví dụ: nhiễm khuẩn huyết, sốt thương hàn). • Nhiễm khuẩn huyết gram âm, được cho là do thẩm lậu vi khuẩn đường ruột, và là một biến chứng của bệnh gặp ở hai bệnh nhân.[98] [38] Tuy nhiên, một nghiên cứu tại Sierra Leone, nơi thực hiện cấy máu từ các bệnh nhân được nhập viện điều trị Ebola cho thấy chỉ có một trong số 22 mẫu nuôi cấy có kết quả dương tính với mẫu bệnh phẩm nghi nhiễm.[99] • Do đó, nên cấy máu thường quy và/hoặc vào thời điểm khởi phát các triệu chứng đường tiêu hóa hoặc khi triệu chứng lâm sàng khác xấu đi. |
Âm tính |
| Xét nghiệm hấp thụ miễn dịch liên kết với enzyme (ELISA) phát hiện kháng nguyên
• Xét nghiệm chẩn đoán hữu ích với độ đặc hiệu cao; tuy nhiên, xét nghiệm này không sẵn có ở mọi nơi. Có thể được sử dụng để xác nhận chẩn đoán cùng với kết quả RT-PCR dương tính. • Hầu hết có khả năng đưa ra kết quả dương tính từ ngày thứ 3 đến ngày thứ 6 sau khi nhiễm bệnh và có thể cho kết quả biến đổi trong khoảng rộng từ ngày 7 đến ngày 16.[43] |
Dương tính đối với kháng thể vi-rút Ebola |
| Kháng thể IgM và IgG
• Hữu ích trong giai đoạn muộn của bệnh • Kháng thể IgM có thể xuất hiện trong huyết thanh sớm nhất là ngày thứ 2 sau nhiễm vi-rút, nhưng có thể cho kết quả biến đổi cho đến ngày thứ 9. Kết quả này trở thành âm tính từ ngày 30 đến ngày 168 sau khi khởi phát các triệu chứng. Phản ứng IgG phát triển từ ngày 6 đến ngày 18 và có thể kéo dài trong nhiều năm.[43] • Kết quả IgM dương tính hoặc hiệu giá kháng thể IgG tăng là bằng chứng rõ ràng cho thấy bệnh nhân bị nhiễm vi-rút Ebola gần đây. |
Dương tính |
| X-quang ngực
• Hữu ích với những bệnh nhân có các triệu chứng hô hấp. • Thâm nhiễm phổi không phải là điển hình của nhiễm trùng này và gợi ý chẩn đoán khác (hoặc bệnh đi kèm). • Có thể khó sắp xếp bệnh nhân trong một phòng cách ly nên cần đưa ra chỉ định một cách thận trọng để tránh lây bệnh.[100] |
Âm tính |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
Xét nghiệm nhanh tại giường bệnh
|
Dương tính với vi-rút Ebola |
Chẩn đoán phân biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Sốt rét | • Nguyên nhân phổ biến nhất của sốt không đặc hiệu ở những người đi du lịch trở về.[94]
• Điều trị dự phòng sốt rét không đầy đủ hoặc không có thuốc. • Không có dấu hiệu và triệu chứng để phân biệt. • Đồng nhiễm sốt rét đã xảy ra ở 5% bệnh nhân ở Tây Phi trong đợt dịch năm 2014, do đó cần cân nhắc khả năng nhiễm kép ở tất cả các bệnh nhân.[76] |
• Tiêu bản máu đặc và máu đàn nhuộm Giemsa: dương tính đối với các loài Plasmodium.
• Xét nghiệm chẩn đoán nhanh: dương tích với các loài Plasmodium (lưu ý: không phải lúc nào cũng phát hiện thấy P ovale bằng một số xét nghiệm chẩn đoán nhanh). • Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Nhiễm vi-rút Marburg | • Không có dấu hiệu và triệu chứng để phân biệt.
• Các đặc điểm dịch tễ học có thể giúp phân biệt giữa các bệnh sốt xuất huyết do vi-rút (ví dụ: tiếp xúc với dơi, hang động, hoặc hầm mỏ).[109] |
• Phản ứng chuỗi polymerase sao chép ngược (RT-PCR): dương tính với ARN vi-rút Marburg.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Sốt xuất huyết Crimean-Congo (CCHF) | • Không có dấu hiệu và triệu chứng để phân biệt.
• Các đặc điểm dịch tễ học có thể giúp phân biệt giữa các bệnh sốt xuất huyết do vi-rút (ví dụ: giết mổ đông vât, ve đốt hoăc tiếp xúc với đông vât).[110] |
• RT-PCR: dương tính với ARN vi-rút CCHF.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Sốt Lassa | • Không có dấu hiệu và triệu chứng để phân biệt.
• Các đặc điểm dịch tễ học có thể giúp phân biệt giữa các bệnh sốt xuất huyết do vi-rút (ví dụ: tiếp xúc với chuột ở các vùng lưu hành dịch).[111] |
• RT-PCR: dương tính với ARN vi-rút Lassa.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Sốt Rift Valley | • Không có dấu hiệu và triệu chứng để phân biệt.
• Các đặc điểm dịch tễ học có thể giúp phân biệt giữa các bệnh sốt xuất huyết do vi-rút (ví dụ: tiếp xúc với muỗi, xử lý gia súc, sử dụng chất dịch/mô động vật sống). |
• RT-PCR: dương tính với RNA vi-rút sốt Rift Valley.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Sốt vàng | • Không có dấu hiệu và triệu chứng để phân biệt.
• Các đặc điểm dịch tễ học có thể giúp phân biệt giữa các bệnh sốt xuất huyết do vi-rút (ví dụ: tiếp xúc với muỗi, tiêm chủng không đầy đủ). |
• RT-PCR: dương tính với ARN vi-rút sốt vàng da.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Nhiễm thương hàn | • Không có dấu hiệu và triệu chứng để phân biệt. | • Cấy máu hoặc phân: dương tính với Salmonella enterica.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Nhiễm Rickettsia | • Bao gồm bệnh sốt phát ban do chuột, sốt ve đốt Châu Phi, và sốt ban dịch tễ.[112]
• Eschar là đặc trưng. • Có thể xuất hiện sưng hạch bạch huyết. • Phát ban rải rác. |
• Huyết thanh học: dương tính đối với các loài Rickettsia.
• PCR Eschar: dương tính với các loài Rickettsia. • Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Sốt Dengue | • Không có dấu hiệu và triệu chứng để phân biệt. | • Huyết thanh học: IgM hoặc IgG dương tính.
• Phát hiện protein phi cấu trúc (NS1): dương tính. • Phản ứng chuỗi sao chép ngược (RT-PCR): dương tính. • Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Nhiễm sởi | • Không được tiêm chủng.
• Không có các dấu hiệu và triệu chứng để phân biệt trong giai đoạn tiền triệu. • Các đốm Koplik (các đốm đỏ với chấm trắng-xanh nhạt ở trung tâm) trên niêm mạc miệng. • Phát ban điển hình bắt đầu từ mặt và lan ra khắp người. |
• Huyết thanh: dương tính với vi- rút sởi.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Bệnh leptospira | • Không có các dấu hiệu và triệu chứng đặc hiệu; tuy nhiên, tiền sử phơi nhiễm có thể giúp ích cho chẩn đoán. • Tiếp xúc với nước hoặc đất bị nhiễm bẩn bởi động vật gặm nhấm bị nhiễm bệnh.[113] • Thường gặp hơn ở khu vực có khí hậu nhiệt đới. |
• PCR: dương tính.
• Huyết thanh: dương tính. |
| Nhiễm cúm mùa | • Các dấu hiệu và triệu chứng hô hấp (như ho, nghẹt mũi) thường gặp hơn. | • Nuôi cấy vi-rút hoặc PCR: phát hiện vi-rút cúm mùa hoặc RNA vi-rút.
• Công thức máu: bình thường. • Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Viêm dạ dày ruột | • Nếu khai thác tiền sử dịch tễ chính xác, nó có thể là biểu hiện của nhiễm vi-rút Ebola. Tuy nhiên, các đặc điểm như phát ban, xung huyết kết mạc và mệt lả rất hiếm gặp ở viêm dạ dày ruột. | • Cấy phân, PCR, hoặc xét nghiệm kháng nguyên nhanh: dương tính.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Nhiễm khuẩn huyết | • Nhiễm khuẩn huyết do vi khuẩn không rõ nguồn gốc thường gặp ở các nước đang phát triển. Thường là nhiễm trùng sâu ổ bụng, nhiễm trùng tiết niệu cao, viêm nội tâm mạc, hoặc viêm xương tủy.
• Thường không bị tiêu chảy. |
• Cấy máu: dương tính.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
Các tiêu chí chẩn đoán
Định nghĩa ca bệnh
Định nghĩa ca bệnh của Tổ chức Y tế Thế giới dành cho các bệnh vi-rút Ebola và Marburg:[77]
- [World Health Organization (WHO): case definition recommendations for Ebola or Marburg virus diseases]
Định nghĩa ca bệnh của Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) dành cho bệnh vi-rút Ebola (EVD):[74]
- [Centers for Disease Control and Prevention (CDC): case definition for Ebola virus disease (EVD)]
Điều trị
Cách tiếp cận điều trị từng bước
Các điểm chính trong điều trị là phát hiện bệnh sớm cùng với cách ly hiệu quả và chăm sóc hỗ trợ sẵn có tại bệnh viện. [Fig-6]
Tỷ lệ tử vong ca bệnh cao có thể liên quan đến việc chăm sóc hỗ trợ ở các khu vực nông thôn, có nguồn lực hạn chế, nơi xảy ra các đợt bùng phát dịch, và phản ánh những khó khăn mà bệnh nhân ở những nơi này gặp phải khi tiếp cận dịch vụ chăm sóc y tế cơ bản tại cơ sở y tế quá tải.[18] [20][Fig-7][Fig-8]
Các ca bệnh du nhập vào các nước phát triển như Tây Ban Nha, Đức, Pháp, Na Uy, Ý, Thụy Sĩ, Anh, và Hoa Kỳ cho thấy một tình trạng khác với chăm sóc hỗ trợ toàn diện có sẵn ở các nước này, bao gồm hỗ trợ các cơ quan nội tạng trong các đơn vị chăm sóc tích cực.[38] [114] Mặc dù vậy, vì thiếu các biện pháp điều trị đặc hiệu nên vẫn có các trường hợp tử vong xảy ra ngay cả ở các nước phát triển, nơi có sự chăm sóc hỗ trợ tốt nhất.[89] [115] [116]
Trước đây đã có một cuộc tranh luận mạnh mẽ về việc chuyển bệnh nhân có bệnh tiến triển và tiên lượng xấu tới đơn vị chăm sóc đặc biệt nơi có nguy cơ nhiễm khuẩn bệnh viện cao. Người ta cho rằng việc không chăm sóc hỗ trợ đầy đủ cho những người nghi ngờ (nhưng chưa được xác nhận) nhiễm bệnh có thể dẫn đến việc chăm sóc không đạt tiêu chuẩn đối với những bệnh nhân này, ví dụ sau đó họ được xác nhận là mắc bệnh có thể điều trị được như bệnh sốt rét. Giờ đây rõ ràng là việc chăm sóc hỗ trợ đầy đủ có thể làm giảm tỷ lệ tử vong, với tỷ lệ sống sót được báo cáo là 81,5% ở những bệnh nhân được điều trị ngoài khu vực Tây Phi, và phải cung cấp loại hình chăm sóc này bất cứ khi nào có thể.[117] [118] [119] Các quy trình điều trị của bệnh viện địa phương nên xem xét giải quyết tình hình này đối với những bệnh nhân nghi ngờ nhiễm bệnh trước khi có thể chuyển sang đơn vị chăm sóc tích cực, và đối với những người đã được chuyển đến đó.[96] [116] [118] [120] [121]
Trẻ em cần được kiểm soát bởi các đội ngũ nhân viên y tế có chuyên môn về nhi khoa. Công tác lập kế hoạch chăm sóc trẻ em ở các cơ sở không lưu hành dịch rất phức tạp và luôn khuyến khích các bác sĩ chuyên ngành hồi sức sớm tham gia bất cứ khi nào có thể.[122] [123] [124]
Tăng tỉ lệ nhân viên lâm sàng-bệnh nhân giúp làm giảm tỷ lệ tử vong. Khuyến cáo ít nhất một nhân viên lâm sàng (y tá, điều dưỡng, y sĩ, bác sĩ) chăm sóc bốn bệnh nhân để đánh giá bệnh nhân ba lần một ngày.[125]
Nhiễm vi-rút Ebola là bệnh cần khai báo.
Cách ly và kiểm soát nhiễm khuẩn
Những bệnh nhân được xác định là có nguy cơ nhiễm bệnh theo định nghĩa ca bệnh của Tổ chức Y tế Thế giới (WHO) hoặc Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) cần được cách ly ngay lập tức trong một phòng có phòng tắm riêng:
- [World Health Organization (WHO): case definition recommendations for Ebola or Marburg virus diseases]
- [Centers for Disease Control and Prevention (CDC): case definition for Ebola virus disease (EVD)]
Tất cả nhân viên y tế chăm sóc cho bệnh nhân phải mang thiết bị bảo hộ cá nhân (PPE) phù hợp với các quy trình đã được công bố. Tất cả các đồ vật nhiễm mầm bệnh (ví dụ như quần áo, khăn trải giường) phải được coi là có khả năng lây nhiễm. WHO và CDC có hướng dẫn chi tiết về PPE:
- [World Health Organization (WHO): personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline]
- [World Health Organization (WHO): steps to put on personal protective equipment (PPE)]
- [World Health Organization (WHO): steps to remove personal protective equipment (PPE)]
- [Centers for Disease Control and Prevention (CDC): guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola]
WHO và CDC cũng đưa ra hướng dẫn chi tiết về kiểm soát nhiễm trùng cho nhân viên y tế ở Tây Phi:
- [World Health Organization (WHO): infection prevention and control (IPC) guidance summary]
- [Centers for Disease Control and Prevention (CDC): international infection control for healthcare workers (non¬US healthcare settings)]
Phải thu thập và gửi đi các mẫu bệnh phẩm để xét nghiệm trong phòng thí nghiệm (ví dụ: RT-PCR Ebola, công thức máu, creatinine và urê huyết thanh, chức năng gan, khí máu động mạch, các xét nghiệm đông máu, cấy máu và các xét nghiệm thăm dò đối với các bệnh khác như bệnh sốt rét) theo các quy trình của địa phương và quốc gia. Cần lựa chọn các xét nghiệm một cách thận trọng để giảm nguy cơ lây bệnh cho nhân viên phòng thí nghiệm và nhân viên y tế khác. Đặt đường truyền trung tâm sớm trong thời gian nằm viện (nếu có thể) để lấy máu và bù dịch, đồng thời giảm thiểu nguy cơ thương tích do kim đâm.[126] WHO và CDC có hướng dẫn chi tiết về việc lấy mẫu bệnh phẩm:
- [World Health Organization (WHO): how to safely collect blood samples from persons suspected to be infected with highly infectious blood-borne pathogens]
- [Centers for Disease Control and Prevention (CDC): guidance for collection, transport and submission of specimens for Ebola virus testing][Fig-9]
Bù dịch và điện giải
Tần suất nôn mửa và tiêu chảy cao nghĩa là bệnh nhân bị mất nước và giảm thể tích tuần hoàn, đặc biệt nếu xuất hiện muộn. Điều này có thể là nguyên nhân dẫn đến tỷ lệ tử vong ca bệnh ở mức cao trong các đợt bùng phát dịch khi giám sát lâm sàng cơ bản (ví dụ: nhiệt độ, nhịp thở, nhịp mạch, huyết áp và cân bằng dịch vào/ra) là rất cần thiết, nhưng thường gặp khó khăn trong các môi trường thiếu nguồn lực.
Đa số bệnh nhân đều cần bù dịch qua đường tĩnh mạch bằng nước muối sinh lý hoặc dung dịch Ringer lactate nhưng có thể sử dụng các dung dịch bù nước dạng uống cho những bệnh nhân dung nạp được qua đường uống và không có mất nước nặng.[20] [76][Fig-10][Fig-11]
Các dấu hiệu tưới máu kém cho biết bù dịch qua đường uống không đủ hoặc không hiệu quả và bệnh nhân cần được chuyển ngay sang bù dịch đường tĩnh mạch. Có thể dùng đường truyền tĩnh mạch ngoại biên hoặc trung tâm hoặc đường truyền trong xương.[125]
Lượng dịch truyền tĩnh mạch cần được đánh giá dựa trên kết quả khám lâm sàng (ví dụ: mức độ mất nước, dấu hiệu sốc) và lượng dịch mất đi (ví dụ: lượng tiêu chảy và/hoặc nôn mửa). Có thể cần thay thế lượng dịch lớn (lên đến 10L/ngày) ở những bệnh nhân bị sốt có tiêu chảy.[38] [127] [128] Cũng có thể phải bù một lượng lớn kali (ví dụ 5-10 mmol [5-10 mEq/L] kali clorid/giờ).[22] [114] [129]
Cần phải theo dõi chặt chẽ và thường xuyên để đánh giá đáp ứng và ngăn ngừa quá tải dịch. Cần phải kiểm tra bệnh nhân thường xuyên xem có dấu hiệu sốc, mất nước hoặc quá tải dịch hay không và điều chỉnh tốc độ truyền dịch cho phù hợp. Cần phải theo dõi các dấu hiệu sinh tồn một cách có hệ thống (ví dụ: nhịp tim, huyết áp, lượng nước tiểu, mất dịch qua đường tiêu hóa) ít nhất ba lần một ngày để phát hiện giảm thể tích tuần hoàn.[125]
Loperamid uống có thể sử dụng trong trường hợp tiêu chảy nặng, nhưng cần có thêm bằng chứng để xác định vai trò của thuốc và WHO hiện không khuyến cáo sử dụng.[130] [131] [132] [133]
Sự sẵn có của các xét nghiệm tại chỗ trong cơ sở cách ly giúp giám sát tình trạng sinh hóa của bệnh nhân một cách hiệu quả hơn và giảm các nguy cơ liên quan đến vận chuyển mẫu bệnh phẩm.[96] Cần theo dõi điện giải đồ hàng ngày và bổ sung nếu cần.[20] Có thể phải theo dõi thường xuyên hơn với bệnh nhân đang được truyền một lượng dịch lớn qua tĩnh mạch hoặc nếu tình trạng sinh hóa bất thường nghiêm trọng. Nồng độ lactate trong máu cao có thể là một biểu hiện đáng tin cậy chứng tỏ sự giảm tưới máu và có thể giúp hướng dẫn trong liệu pháp bù dịch.[96]
Nên tham khảo các hướng dẫn của WHO về các khuyến cáo cụ thể trong vấn đề bù dịch và điện giải cũng như duy trì chế độ dinh dưỡng hợp lý trong giai đoạn nhiễm bệnh cấp tính và giai đoạn lui bệnh.
[World Health Organization (WHO): manual for the care and management of patients in Ebola care units/community care centres – interim emergency guidance] [World Health Organization (WHO): clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker]Điều trị triệu chứng
Sốt và đau:
- Paracetamol là lựa chọn đầu tay. Thuốc giảm đau có chứa opioid (ví dụ như morphine) sẽ tốt hơn nếu bị đau nặng hơn. Nên tránh các thuốc kháng viêm không chứa steroid (gồm aspirin) vì có thể làm tăng nguy cơ xuất huyết và có khả năng gây độc thận.[133]
Các triệu chứng đường tiêu hóa:
- Cần bù dịch cho bệnh nhân nôn và tiêu chảy như khuyến cáo ở trên.
- Khuyến cáo dùng thuốc chống nôn đường uống hoặc tĩnh mạch (ví dụ: ondansetron, metoclopramide) cho bệnh nhân có buồn nôn/nôn.[133]
- Khuyến cáo dùng kẽm ở trẻ em bị tiêu chảy.[133]
- Cần đánh giá và điều trị nhiễm trùng đường tiêu hóa nếu có.[133]
- Đã sử dụng thành công các hệ thống xử lý phân trong đợt bùng phát năm 2014 tại Tây Phi ở bệnh nhân tiêu chảy nặng. Chúng dễ sử dụng, hiệu quả trong phòng ngừa và kiểm soát nhiễm trùng.[98]
Ợ nóng/nuốt khó/đau bụng:
- Bệnh nhân có thể được lợi từ việc sử dụng thuốc kháng axit thích hợp hoặc thuốc ức chế bơm proton (ví dụ omeprazole).[133]
Co giật:
- Mặc dù không phổ biến nhưng co giật là một dấu hiệu bệnh tiến triển và là mối lo ngại cho nhân viên y tế vì tăng nguy cơ tiếp xúc với các dịch cơ thể của bệnh nhân. Cần phải nhận biết và xử trí các nguyên khác khác gây co giật (ví dụ: nhiệt độ cao, giảm tưới máu, rối loạn điện giải, hạ đường huyết). Có thể sử dụng benzodiazepine để cắt cơn giật, đồng thời sử dụng một loại thuốc chống động kinh (ví dụ: phenobarbital) để phòng co giật tái phát.[133] Nếu không có thuốc tiêm tĩnh mạch, có thể tiêm trong cơ hoặc đặt hậu môn.
Kích động:
- Mặc dù không phổ biến nhưng kích động có thể liên quan đến bệnh não, hoặc có thể là một tác động trực tiếp của virus đối với não, và có thể xảy ra khi bệnh tiến triển. Việc sử dụng thuốc an thần một cách thận trọng (ví dụ: haloperidol hoặc benzodiazepine) là cần thiết để giữ cho bệnh nhân bình tĩnh và ngăn ngừa vết thương do kim đâm đối với nhân viên y tế.[133]
Suy hô hấp:
- Cung cấp oxy để’ duy trì SpO2 >90%. Cần đánh giá và điều trị tình trạng viêm phổi, quá tải dịch, thở khò khè và suy tim xung huyết nếu có.[133]
Có thể cần tiêm trong xương ở một số bệnh nhân.[Fig-12]
Nhiễm trùng huyết/sốc nhiễm khuẩn
Cần thực hiện nhanh việc xác định nhiễm trùng huyết hoặc sốc nhiễm trùng bằng các tiêu chuẩn đã được thiết lập.
Kiểm soát theo các nguyên tắc tương tự như đối với nhiễm khuẩn huyết. Cần tuân thủ hướng dẫn địa phương, nhưng phải bao gồm:[134]
- Thuốc kháng sinh phổ rộng trong giờ đầu tiên sau khi gửi bệnh phẩm cấy máu
- Bù dịch nhanh qua đường tĩnh mạch và đánh giá đáp ứng (ít nhất trong vòng 30 phút)
- Xử trí đường thở thích hợp và cung cấp oxy
- Đặt sonde tiểu để theo dõi lượng nước tiểu; và theo dõi các dấu hiệu sinh tồn và dấu hiệu lâm sàng khác. Thuốc kháng sinh phổ rộng được sử dụng ở những bệnh nhân bị nhiễm trùng để nhắm mục tiêu vào việc di chuyển các sinh vật đường ruột. Điều này không được củng cố bởi bất kỳ bằng chứng nào, và cấy máu rất khó thực hiện một cách an toàn ở các bệnh nhân nhiễm bệnh. Ở một số môi trường, đặc biệt là ở các vùng lưu hành dịch, nơi ít có khả năng tiếp cận các xét nghiệm chẩn đoán, bệnh nhân thường được cho dùng thuốc kháng sinh phổ rộng như một phần trong quy trình điều trị.
Nồng độ lactate trong máu là một công cụ hữu ích để giúp đánh giá sự truyền dịch và đáp ứng với hồi sức.
Nếu không đáp ứng với điều trị ban đầu, nên cân nhắc sử dụng thuốc co mạch, tốt nhất là thông qua catheter tĩnh mạch trung tâm trong một đơn vị chăm sóc tích cực, nơi việc giám sát xâm lấn cho phép điều chỉnh cân bằng dịch, điện giải và axit-bazơ.[96] [121]
Cần cân nhắc khả năng xuất huyết, đặc biệt ở những bệnh nhân có chảy máu da hoặc niêm mạc.
Cần tham khảo hướng dẫn của WHO để xem các khuyến nghị cụ thể về kiểm soát nhiễm trùng huyết/sốc nhiễm trùng.
[World Health Organization (WHO): manual for the care and management of patients in Ebola care units/community care centres – interim emergency guidance] [World Health Organization (WHO): clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker]Chảy máu/xuất huyết
Chảy máu nhiều xảy ra không thường xuyên, nhưng là một biểu hiện của nhiễm trùng tiến triển mà thường gây tử vong.
Nếu có sẵn, nên truyền máu toàn phần tươi hoặc tiểu cầu và huyết tương theo các phác đồ tại địa phương, các chỉ số lâm sàng và xét nghiệm (nếu có) (ví dụ: haemoglobin, thể tích khối hồng cầu, INR).[133] [135]
Vitamin K và axit tranexamic là các lựa chọn điều trị hợp lý ở bệnh nhân đang chảy máu.[133]
Rối loạn chức năng cơ quan
Rối loạn chức năng đa cơ quan là đặc điểm thường gặp của bệnh tiến triển, bao gồm cả tổn thương thận cấp tính, viêm tụy, suy thượng thận và tổn thương gan. Thường gặp tổn thương gan (ví dụ: viêm gan); tuy nhiên, vàng da không phải là một đặc điểm thường gặp.[61] Thường gặp rối loạn chức năng thận, nhưng có thể đảo ngược bằng liệu pháp bù dịch đầy đủ trong giai đoạn đầu.[61] Ở bệnh nhân vô niệu không đáp ứng với liệu pháp bù dịch, sử dụng liệu pháp lọc máu ngoài thận, mặc dù không có dữ liệu thử nghiệm củng cố tính hiệu quả của biện pháp can thiệp này. 3 trong số 5 bệnh nhân bị bệnh nặng ở Châu Âu và Bắc Mỹ bị suy đa tạng được điều trị bằng cả thở máy xâm nhập và liệu pháp lọc máu ngoài thận đã tử vong.[38] [89] [114] [116] [136]
Máu toàn phần hoặc huyết tương giai đoạn lui bệnh
Có rất ít bằng chứng từ các đợt bùng phát trước đó chứng tỏ rằng việc truyền máu từ những bệnh nhân giai đoạn lui bệnh có thể có lợi trong giai đoạn cấp tính của bệnh và có thể giảm tỷ lệ tử vong.[9] [137] Sử dụng huyết tương giai đoạn lui bệnh có khả năng dễ thực hiện hơn và mang lại hiệu quả cao hơn so với sử dụng máu toàn phần.[138] [139] WHO đã ban hành hướng dẫn tạm thời về việc sử dụng máu/huyết tương giai đoạn hồi phục. Các thử nghiệm thực hiện ở Guinea không thể hiện được lợi ích sống sót ở bệnh nhân điều trị bằng huyết tương giai đoạn hồi phục, mặc dù việc điều trị có vẻ an toàn và không ghi nhận các biến chứng nặng.[140] [141] [World Health Organization (WHO): use of convalescent whole blood or plasma collected from patients recovered from Ebola virus disease for transfusion, as an empirical treatment during outbreaks] [World Health Organization (WHO): ethics of using convalescent whole blood and convalescent plasma during the Ebola epidemic]
Đồng nhiễm sốt rét
Cần kiểm tra và điều trị bệnh sốt rét bằng liệu pháp chống sốt rét thích hợp nếu có biểu hiện trong khi vẫn lưu ý đến nguy cơ bệnh nhân bị nhiễm vi-rút Ebola và khả năng nhiễm bệnh kép. Ở những môi trường lưu hành dịch, điều trị bệnh sốt rét thường được đưa ra như một phần của quy trình kiểm soát bệnh thông thường, dù có hoặc không có xác nhận nhiễm bệnh.
Phụ nữ mang thai
Tỷ lệ tử vong ca bệnh được báo cáo cao hơn (lên đến 96%) ở phụ nữ mang thai so với phụ nữ không mang thai trong các đợt bùng phát dịch trước đây.[142]
Kiểm soát y tế đối với phụ nữ mang thai nói chung cũng giống như đối với bất kỳ người nào khác bị nhiễm bệnh. Xuất huyết khi đẻ và sảy thai tự nhiên dường như phổ biến ở phụ nữ bị nhiễm bệnh; do đó, kiểm soát sản khoa nên tập trung vào việc theo dõi và điều trị sớm các biến chứng xuất huyết.[21] [142] [143] [144] [145] Kinh nghiệm trong đợt bùng phát năm 2014 cho thấy rằng đôi khi có thể đạt được kết quả tốt.[146]
Nước ối đã được chứng minh có chứa vi-rút, kể cả khi mức độ được tìm thấy là không thể phát hiện trong máu. Vì vậy, các khuyến cáo đối với việc sinh con bao gồm tránh khởi phát chuyển dạ, đặc biệt là vỡ màng ối.[146]
Khuyến cáo sử dụng thiết bị bảo hộ cá nhân đối với nhân viên y tế chăm sóc cho phụ nữ mang thai cũng giống như đối với nhân viên y tế chăm sóc cho người trưởng thành không mang thai. Không có dữ liệu khuyến cáo về phương thức sinh con. Những phụ nữ bị nhiễm bệnh hoặc bị nghi ngờ nhiễm bệnh không nên cho con bú sữa mẹ trừ khi sữa mẹ đã được chứng minh có PCR âm tính đối với vi-rút Ebola. WHO, CDC, và Cơ quan Y tế Công cộng của Anh Quốc đã cung cấp hướng dẫn cụ thể về việc chăm sóc cho phụ nữ mang thai và trẻ sơ sinh.
[World Health Organization (WHO): Ebola virus disease in pregnancy: screening and management of Ebola cases, contacts and survivors] [Centers for Disease Control and Prevention (CDC): guidance for screening and caring for pregnant women with Ebola virus disease for healthcare providers in US hospitals] [Public Health England (PHE): Ebola in pregnancy – information for healthcare workers] [Centers for Disease Control and Prevention (CDC): care of a neonate born to a mother who is confirmed to haveEbola, is a person under investigation, or has been exposed to Ebola]
Giao tiếp với gia đình
Cách ly tại bệnh viện ảnh hưởng đến tâm lý của bệnh nhân, bao gồm tăng tỷ lệ trầm cảm, lo âu, tức giận, sợ hãi và cô đơn. Nhân viên y tế cần tạo điều kiện cho bệnh nhân giao tiếp với gia đình và bạn bè (ví dụ: sử dụng điện thoại di động hoặc internet) để giảm bớt gánh nặng tâm lý mà không tăng nguy cơ nhiễm trùng.[125]
Các liệu pháp thử nghiệm
Ủy ban đạo đức do WHO triệu tập đã phê duyệt sử dụng năm liệu pháp can thiệp trong các đợt bùng phát năm 2018 tại Cộng hòa Dân chủ Congo: ZMapp, remdesivir, REGN3470-3471-3479 (một hỗn hợp kháng thể đơn dòng), favipirivir và mAb114.[147]Vắc-xin rVSV-ZEBOV cũng được sử dụng. Hãy xem mục Mới xuất hiện để biết thêm thông tin về các liệu pháp thử nghiệm.
[Centers for Disease Control and Prevention (CDC): Ebola treatment] [Public Health England: Ebola virus disease – clinical management and guidance]Tổng quan về các chi tiết điều trị
Lưu ý là dạng bào chế và liều dùng có thể khác nhau giữa các thuốc và dạng biệt dược, công thức, hoặc đường dùng.
Khuyến nghị điều trị cụ thể’ cho các nhóm bệnh nhân: xem phần miễn trừ trách nhiệm
| Cấp tính (tóm tắt) | ||
| Tất cả các bệnh nhân | ||
| 1 | Cách ly và kiểm soát nhiễm khuẩn | |
| Thêm | Kiểm soát dịch và điện giải | |
| Thêm | Thuốc giảm đau/thuốc hạ sốt | |
| Thêm | Thuốc chống nôn | |
| Thêm | Cân nhắc sử dụng thuốc kháng sinh phổ’ rộng | |
| Thêm | Cân nhắc sử dụng máu toàn phần hoặc huyết tương giai đoạn lui bệnh | |
|
Thêm | Thuốc kháng axit hoặc chất ức chế bơm proton |
|
Thêm | Điều trị hỗ trợ |
|
Thêm | Benzodiazepine hoặc thuốc chống co giật |
|
Thêm | Thuốc an thần |
|
Thêm | Oxy |
|
Thêm | Điều trị kháng sinh theo kinh nghiệm + bù dịch + thuốc co mạch + kiểm soát đường thở |
|
Thêm | Chăm sóc hỗ trợ |
|
Thêm | Truyền dịch, vitamin K và/hoặc axit tranexamic |
|
Thêm | Liệu pháp chống sốt rét |
|
Thêm | Theo dõi và điều trị sớm các biến chứng |
Phác đồ điều trị
| Cấp tính | ||
| Tất cả các bệnh nhân | ||
| 1 | Cách ly và kiểm soát nhiễm khuẩn | |
| » Những bệnh nhân được xác định là có nguy cơ nhiễm bệnh theo định nghĩa ca bệnh của Tổ chức Y tế Thế giới (WHO) hoặc Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) cần được cách ly ngay lập tức trong một phòng có phòng tắm riêng.[74] [77]
» Tất cả nhân viên y tế chăm sóc cho bệnh nhân phải mang thiết bị bảo hộ cá nhân (PPE) phù hợp với các quy trình đã được công bố. [World Health Organization (WHO): personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline] [Centers for Disease Control and Prevention (CDC): guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola]
» Tất cả các đồ vật bị nhiễm bệnh (ví dụ như quần áo, khăn trải giường) phải được coi là có khả năng lây nhiễm. » Phải thu thập và gửi đi các mẫu bệnh phẩm để xét nghiệm trong phòng thí nghiệm (ví dụ: RT-PCR Ebola, công thức máu, creatinine và urê huyết thanh, chức năng gan, khí máu động mạch, các xét nghiệm đông máu, cấy máu và các xét nghiệm thăm dò đối với các bệnh khác như bệnh sốt rét) theo các quy trình của địa phương và quốc gia. Cần lựa chọn các xét nghiệm một cách thận trọng để giảm nguy cơ lây bệnh cho nhân viên phòng thí nghiệm và nhân viên y tế khác. [World Health Organization (WHO): how to safely collect blood samples from persons suspected to be infected with highly infectious blood-borne pathogens] [Centers for Disease Control and Prevention (CDC): guidance for collection, transport and submission of specimens for Ebola virus testing] » Đặt đường truyền trung tâm sớm trong thời gian nằm viện (nếu có thể) để lấy máu và bù dịch, đồng thời giảm thiểu nguy cơ thương tích do kim đâm.[126] » Khuyến cáo ít nhất một nhân viên lâm sàng (y tá, điều dưỡng, y sĩ, bác sĩ) chăm sóc bốn bệnh nhân để đánh giá bệnh nhân ba lần một ngày.[125] » Nhân viên y tế cần tạo điều kiện cho bệnh nhân giao tiếp với gia đình và bạn bè (ví dụ: sử dụng điện thoại di động hoặc internet) để giảm bớt gánh nặng tâm lý mà không tăng nguy cơ nhiễm trùng.[125] » Nhiễm vi-rút Ebola là bệnh cần khai báo. |
||
| Thêm | Kiểm soát dịch và điện giải | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Đa số bệnh nhân đều cần bù dịch qua đường tĩnh mạch bằng nước muối sinh lý hoặc dung dịch Ringer lactate nhưng có thể sử dụng các dung dịch bù nước dạng uống cho những bệnh nhân dung nạp được qua đường uống và không có mất nước nặng.[20] [76]Có thể dùng đường truyền tĩnh mạch ngoại biên hoặc trung tâm hoặc đường truyền trong xương.[125] » Lượng dịch truyền tĩnh mạch cần được đánh giá dựa trên kết quả khám lâm sàng (ví dụ: mức độ mất nước, dấu hiệu sốc) và lượng dịch mất đi (ví dụ: lượng tiêu chảy và/hoặc nôn mửa). Có thể cần thay thế lượng dịch lớn (lên đến 10 L/ngày) ở những bệnh nhân bị sốt có tiêu chảy.[38] » Cần phải theo dõi chặt chẽ và thường xuyên để đánh giá đáp ứng và ngăn ngừa quá tải dịch. Cần phải kiểm tra bệnh nhân thường xuyên xem có dấu hiệu sốc, mất nước hoặc quá tải dịch hay không và điều chỉnh tốc độ truyền dịch cho phù hợp. Cần phải theo dõi các dấu hiệu sinh tồn một cách có hệ thống (ví dụ: nhịp tim, huyết áp, lượng nước tiểu, mất dịch qua đường tiêu hóa) ít nhất ba lần một ngày để phát hiện giảm thể tích tuần hoàn.[125] » Sự sẵn có của các xét nghiệm tại chỗ trong cơ sở cách ly giúp giám sát tình trạng sinh hóa của bệnh nhân một cách hiệu quả hơn và giảm các nguy cơ liên quan đến vận chuyển mẫu bệnh phẩm.[96] Cần theo dõi điện giải đồ hàng ngày và bổ sung nếu cần.[20] Có thể phải theo dõi thường xuyên hơn nếu bệnh nhân đang được truyền một lượng dịch lớn qua tĩnh mạch hoặc nếu tình trạng sinh hóa bất thường nghiêm trọng. » Có thể cần thay thế một lượng lớn kali (ví dụ 5-10 mmol [5-10 mEq/L] kali clorid/giờ).[22] [114] [129] » Nồng độ lactate trong máu cao có thể là một biểu hiện đáng tin cậy chỉ ra sự giảm tưới máu và có thể giúp hướng dẫn trong liệu pháp bù dịch.[96] » Nên tham khảo các hướng dẫn của WHO về các khuyến cáo cụ thể trong vấn đề bù dịch và điện giải cũng như duy trì chế độ dinh dưỡng hợp lý trong giai đoạn nhiễm bệnh cấp tính và giai đoạn lui bệnh. » [World Health Organization (WHO): clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker] » [World Health Organization (WHO): manual for the care and management of patients in Ebola care units/ community care centres – interim emergency guidance] |
||
| Thêm | Thuốc giảm đau/thuốc hạ sốt | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » Paracetamol: trẻ em: 10-15 mg/kg qua đường uống/trực tràng mỗi 4-6 giờ khi cần, tối đa 75 mg/kg/ngày; người lớn: 500-1000 mg qua đường uống/trực tràng mỗi 4-6 giờ khi cần, tối đa 4000 mg/ngày Các lựa chọn thứ cấp » morphine sulfate: trẻ em: 0,2 đến 0,4 mg/kg uống mỗi 4-6 giờ khi cần, hoặc 0,05 đến 0,1 mg/kg tiêm tĩnh mạch mỗi 4-6 giờ khi cần; người lớn: 2,5 đến 10 mg uống/tiêm tĩnh mạch mỗi 4 giờ khi cần » Paracetamol là lựa chọn đầu tay (khi bị đau và sốt).[133] » Thuốc giảm đau có chứa opioid (ví dụ như morphine) sẽ tốt hơn nếu bị đau nặng hơn.[133] » Nên tránh các thuốc kháng viêm không chứa steroid (gồm aspirin) vì có liên quan đến tăng nguy cơ xuất huyết và có khả năng gây độc thận. » Thuốc giảm đau có thể giúp điều trị chứng khó nuốt, nếu có. |
||
| Thêm | Thuốc chống nôn | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » metoclopramide: trẻ em: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng; người lớn: 10 mg dùng qua đường uống/đường tĩnh mạch mỗi 8 giờ một lần, tối đa 30 mg/ngày HOẶC » ondansetron: trẻ em: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng; người lớn: 4-8 mg dùng qua đường uống/đường tĩnh mạch mỗi 8-12 giờ một lần khi cần thiết, tối đa 24 mg/ngày » Khuyến cáo dùng thuốc chống nôn đường uống hoặc tĩnh mạch (ví dụ ondansetron, metoclopramide)[133] |
||
| Thêm | Cân nhắc sử dụng thuốc kháng sinh phổ rộng | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Ở một số cơ sở y tế, đặc biệt là trong các vùng lưu hành dịch, nơi ít có khả năng tiếp cận các xét nghiệm chẩn đoán, bệnh nhân thường được cho dùng thuốc kháng sinh phổ rộng như một phần trong quy trình điều trị. |
||
| Thêm | Cân nhắc sử dụng máu toàn phần hoặc huyết tương giai đoạn lui bệnh | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Có rất ít bằng chứng từ các đợt bùng phát trước đó chứng tỏ rằng việc truyền máu từ những bệnh nhân giai đoạn lui bệnh có thể có lợi trong giai đoạn cấp tính của bệnh và có thể giảm tỷ lệ tử vong.[9] [137] Sử dụng huyết tương giai đoạn lui bệnh có khả năng dễ thực hiện hơn và mang lại hiệu quả cao hơn so với sử dụng máu toàn phần.[138] [139] » Các thử nghiệm thực hiện ở Guinea không thể hiện được lợi ích sống sót ở bệnh nhân điều trị bằng huyết tương giai đoạn hồi phục, mặc dù việc điều trị có vẻ an toàn và không ghi nhận các biến chứng nghiêm trọng.[140] [141] » WHO đã ban hành hướng dẫn tạm thời về việc sử dụng máu/huyết tương giai đoạn lui bệnh. » [World Health Organization (WHO): use of convalescent whole blood or plasma collected from patients recovered from Ebola virus disease for transfusion, as an empirical treatment during outbreaks]» [World Health Organization (WHO): ethics of using convalescent whole blood and convalescent plasma during the Ebola epidemic] |
||
|
Thêm | Thuốc kháng axit hoặc chất ức chế bơm proton |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » omeprazole: trẻ em >10 tuổi và người lớn: 20 mg qua đường uống một lần mỗi ngày » Bệnh nhân có thể được lợi từ việc sử dụng thuốc kháng axit thích hợp hoặc thuốc ức chế bơm proton (ví dụ omeprazole).[133] Thuốc giảm đau có thể giúp điều trị chứng khó nuốt. |
||
|
Thêm | Điều trị hỗ trợ |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » Kẽm: trẻ em <6 tháng tuổi: 10 mg uống mỗi ngày một lần trong 10-14 ngày; trẻ em >6 tuổi: 20 mg uống mỗi ngày một lần trong 10-14 ngày» Khuyến cáo dùng kẽm ở trẻ em bị tiêu chảy.[133] » Cần đánh giá và điều trị nhiễm trùng đường tiêu hóa nếu có.[133] » Đã sử dụng thành công các hệ thống xử lý phân trong đợt bùng phát năm 2014 tại Tây Phi ở bệnh nhân tiêu chảy nặng. Chúng dễ sử dụng, hiệu quả trong phòng ngừa và kiểm soát nhiễm trùng.[98] |
||
|
Thêm | Benzodiazepine hoặc thuốc chống co giật |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » diazepam: trẻ em: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng; người lớn: 5-10 mg ban đầu dùng qua đường tĩnh mạch/tiêm bắp, lặp lại mỗi 10-15 phút một lần khi cần thiết, tối đa 30 mg/tổng liều dùng -hoặc- » diazepam đặt hậu môn: trẻ em: tham khảo ý kiến chuyên gia để được hướng dẫn về liều dùng; người lớn: 0,2 mg/kg đặt hậu môn dùng liều đơn, liều thứ hai có thể được dùng trong 4-12 giờ nếu cần thiết –VÀ/HOẶC– » Phenobarbital: trẻ em: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng; người lớn: 10 mg/kg ban đầu dùng qua đường tĩnh mạch, sau đó dùng 5 mg/kg mỗi 30-60 phút một lần cho đến khi kiểm soát được các cơn co giật, tổng liều nạp tối đa là 30 mg/kg » Mặc dù không phổ biến nhưng co giật là một đặc điểm của bệnh tiến triển và gây nguy hiểm cho nhân viên y tế vì chúng làm tăng nguy cơ tiếp xúc với dịch tiết cơ thể của bệnh nhân. » Cần phải nhận biết và xử trí các nguyên khác khác gây co giật (ví dụ: nhiệt độ cao, giảm tưới máu, rối loạn điện giải, hạ đường huyết). » Có thể sử dụng một loại benzodiazepine (ví dụ: diazepam qua tĩnh mạch/tiêm bắp hoặc trực tràng) để loại bỏ cơn co giật trong khi vẫn kê một thuốc chống co giật (ví dụ: phenobarbital) để điều trị cơn co giật tái phát.[133] |
||
|
Thêm | Thuốc an thần |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » diazepam: trẻ em: tham khảo ý kiến chuyên gia để được hướng dẫn về liều dùng; người lớn: 5 mg qua đường uống/tĩnh mạch dùng liều đơnHOẶC » haloperidol: trẻ em: tham khảo ý kiến chuyên gia để được hướng dẫn về liều dùng; người lớn: 5 mg tiêm bắp dùng liều đơn » Mặc dù không phổ biến nhưng kích động có thể liên quan đến bệnh não, hoặc có thể là một tác động trực tiếp của vi-rút lên não, và có thể xảy ra khi bệnh tiến triển. » Việc sử dụng thuốc an thần một cách thận trọng (ví dụ: haloperidol hoặc benzodiazepine) là cần thiết để giữ cho bệnh nhân bình tĩnh và ngăn ngừa vết thương do kim đâm đối với nhân viên y tế.[133] » Liều nhắc lại phải dựa trên đáp ứng lâm sàng. |
||
|
Thêm | Oxy |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Cung cấp oxy để’ duy trì SpO2 >90%. Cần đánh giá và điều trị tình trạng viêm phổi, quá tải dịch, thở khò khè và suy tim xung huyết nếu có.[133] |
||
|
Thêm | Điều trị kháng sinh theo kinh nghiệm + bù dịch + thuốc co mạch + kiểm soát đường thở |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Cần thực hiện nhanh việc xác định nhiễm trùng huyết hoặc sốc nhiễm trùng theo các tiêu chí đã đề ra. Xử trí theo các nguyên tắc tương tự như đối với nhiễm khuẩn huyết thông thường. Cần tuân theo hướng dẫn tại địa phương nhưng cần có: thuốc kháng sinh phổ rộng trong giờ đầu tiên sau khi cấy máu; bù dịch nhanh qua đường tĩnh mạch có đánh giá đáp ứng (ít nhất trong vòng 30 phút); kiểm soát đường thở phù hợp và sử dụng oxy; và đặt sonde tiểu để theo dõi lượng nước tiểu; và theo dõi các dấu hiệu sinh tồn và dấu hiệu lâm sàng khác.[134] » Nồng độ lactate trong máu là một công cụ hữu ích để giúp đánh giá sự truyền dịch và đáp ứng với hồi sức. » Nếu không đáp ứng với điều trị ban đầu, nên cân nhắc sử dụng thuốc co mạch, tốt nhất là thông qua catheter tĩnh mạch trung tâm trong một đơn vị chăm sóc tích cực, nơi việc giám sát xâm lấn cho phép điều chỉnh cân bằng dịch, điện giải và axit-bazơ.[96] [121] » Cần cân nhắc khả năng xuất huyết, đặc biệt ở những bệnh nhân có chảy máu da hoặc niêm mạc. » Cần tham khảo hướng dẫn của WHO để xem các khuyến nghị cụ thể về kiểm soát nhiễm trùng huyết/ sốc nhiễm trùng.» [World Health Organization (WHO): clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker] » [World Health Organization (WHO): manual for the care and management of patients in Ebola care units/ community care centres – interim emergency guidance] |
||
|
Thêm | Chăm sóc hỗ trợ |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Rối loạn chức năng đa cơ quan là đặc điểm thường gặp của bệnh tiến triển, bao gồm tổn thương thận cấp tính, viêm tụy, suy thượng thận và tổn thương gan. » Tổn thương gan (ví dụ: viêm gan) là thường gặp; tuy nhiên, vàng da không phải là một đặc điểm thường gặp.[61] » Thường gặp rối loạn chức năng thận ở giai đoạn tiến triển, nhưng có thể đảo ngược bằng bù dịch đầy đủ trong giai đoạn ban đầu.[61] Ở bệnh nhân vô niệu không đáp ứng với liệu pháp bù dịch, sử dụng liệu pháp lọc máu ngoài thận, mặc dù không có dữ liệu thử nghiệm củng cố tính hiệu quả của biện pháp can thiệp này. 3 trong số 5 bệnh nhân bị bệnh nặng ở Châu Âu và Bắc Mỹ bị suy đa tạng được điều trị bằng cả thở máy xâm nhập và liệu pháp lọc máu ngoài thận đã tử vong.[38] [89] [114] [116] [136] |
||
|
Thêm | Truyền dịch, vitamin K và/hoặc axit tranexamic |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » phytomenadione: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng HOẶC » tranexamic acid: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng » Chảy máu nhiều xảy ra không thường xuyên, nhưng là một biểu hiện của nhiễm trùng tiến triển mà thường gây tử vong. » Nếu có sẵn, nên truyền máu toàn phần tươi hoặc tiểu cầu và huyết tương theo các phác đồ tại địa phương, các chỉ số lâm sàng và xét nghiệm (nếu có) (ví dụ: haemoglobin, thể tích khối hồng cầu, INR).[133] [135] » Vitamin K và axit tranexamic là các lựa chọn điều trị hợp lý ở bệnh nhân đang chảy máu.[133] |
||
|
Thêm | Liệu pháp chống sốt rét |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Cần kiểm tra và điều trị bệnh sốt rét bằng liệu pháp chống sốt rét thích hợp nếu có biểu hiện trong khi vẫn lưu ý đến nguy cơ bệnh nhân bị nhiễm vi-rút Ebola và khả năng nhiễm bệnh kép. Ở những môi trường lưu hành dịch, điều trị bệnh sốt rét thường được đưa ra như một phần của quy trình kiểm soát bệnh thông thường, dù có hoặc không có xác nhận nhiễm bệnh. |
||
|
Thêm | Theo dõi và điều trị sớm các biến chứng |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Kiểm soát y tế đối với phụ nữ mang thai nói chung cũng giống như đối với bất kỳ người nào khác bị nhiễm bệnh. » Xuất huyết khi đẻ và sảy thai tự nhiên dường như phổ biến ở phụ nữ bị nhiễm bệnh; do đó, kiểm soát sản khoa nên tập trung vào việc theo dõi và điều trị sớm các biến chứng xuất huyết.[21] [142] [143] [144] [145] Kinh nghiệm trong đợt bùng phát năm 2014 cho thấy rằng đôi khi có thể đạt được kết quả tốt.[146] » Khuyến cáo sử dụng thiết bị bảo hộ cá nhân đối với nhân viên y tế chăm sóc cho phụ nữ mang thai cũng giống như đối với nhân viên y tế chăm sóc cho người trưởng thành không mang thai. » Không có dữ liệu khuyến nghị về phương thức sinh con. Những phụ nữ bị nhiễm bệnh hoặc bị nghi ngờ nhiễm bệnh không nên cho con bú sữa mẹ trừ khi sữa mẹ đã được chứng minh có PCR âm tính đối với vi-rút Ebola. » Nước ối đã được chứng minh có chứa vi-rút, kể cả khi mức độ được tìm thấy là không thể phát hiện trong máu. Vì vậy, các khuyến cáo đối với việc sinh con bao gồm tránh khởi phát chuyển dạ, đặc biệt là vỡ màng ối.[146] » WHO và CDC đã cung cấp hướng dẫn cụ thể về việc chăm sóc cho phụ nữ mang thai: [World Health Organization (WHO): Ebola virus disease in pregnancy: screening and management of Ebola cases, contacts and survivors] [Centers for Disease Control and Prevention (CDC): guidance for screening and caring for pregnant women with Ebola virus disease for healthcare providers in US hospitals] » Cơ quan Y tế Công cộng của Anh Quốc (PHE) đồng thời cũng đưa ra hướng dẫn: [Public Health England (PHE): Ebola in pregnancy – information for healthcare workers] » CDC cũng đã cung cấp hướng dẫn cụ thể về việc chăm sóc cho trẻ sơ sinh của những người mẹ bị bệnh:[Centers for Disease Control and Prevention (CDC): care of a neonate born to a mother who is confirmed to have Ebola, is a person under investigation, or has been exposed to Ebola] |
||
Giai đoạn đầu
Các liệu pháp thử nghiệm
Các phương pháp điều trị thử nghiệm đối với nhiễm vi-rút Ebola đang được phát triển; tuy nhiên, các phương pháp này chưa được thử nghiệm đầy đủ về tính an toàn hay hiệu quả.[148] [149] [150] Vì đây là lĩnh vực đang phát triển nhanh, cần phải tham vấn tài liệu hướng dẫn mới nhất của Tổ chức Y tế Thế giới (WHO). [World Health Organization (WHO): Ebola R&D landscape of clinical candidates and trials] Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đang làm việc để giúp tiến hành phát triển và tạo khả năng sẵn sàng cung cấp các sản phẩm y tế. [US Food and Drug Administration: Ebola response updates from FDA]
Vắc-xin rVSV-ZEBOV
rVSV-ZEBOV (còn gọi là rVSV-ZEBOV-GP hoặc V920) là vắc-xin sống giảm độc lực của vi-rút viêm miệng có mụn nước và 1 trong số các gen của nó được thay thế bằng gen vi-rút Ebola. Các thử nghiệm giai đoạn I đã xác nhận tính an toàn của loại vắc-xin này, mặc dù đau khớp dường như là một tác dụng phụ thường gặp, tự khỏi.[151] [152] [153] [154] Thử nghiệm STRIVE (Thử nghiệm tại Sierra Leone về một loại vắc-xin kháng Ebola – Sierra Leone Trial to Introduce a Vaccine against Ebola) là một thử nghiệm lâm sàng kết hợp giai đoạn II và giai đoạn III để đánh giá tính an toàn và hiệu quả của rVSV-ZEBOV, đã thấy rằng sau khi chủng ngừa trên 7998 người tham gia không có trường hợp nào bị bệnh Ebola.[155] Ở Guinea người ta đã tiến hành một thử nghiệm nhãn mở, phân nhóm ngẫu nhiên, tiêm chủng vòng, trong thử nghiệm này những người đã tiếp xúc với ca bệnh nghi ngờ nhiễm vi-rút Ebola đã được tiêm vắc-xin với một liều đơn tiêm bắp rVSV-ZEBOV. Bệnh nhân trong nhánh điều trị được tiêm vắc-xin ngay lập tức, mặc dù việc tiêm vắc- xin bị chậm 21 ngày ở nhánh đối chứng. Nghiên cứu cho thấy rVSV-ZEBOV có hiệu quả bảo vệ cao. Không có bệnh nhân nào được tiêm vắc-xin có biểu hiện nhiễm vi-rút Ebola trong thời gian 10 ngày trở lên sau khi lựa chọn ngẫu nhiên trong nhánh điều trị ngay; tuy nhiên, các ca bệnh lại xảy ra ở những bệnh nhân chưa được tiêm vắc-xin trong nhóm so sánh.[156] Vắc-xin này đã được Cơ quan Quản lý Dược phẩm châu Âu đưa vào chương trình PRIME và được FDA cấp danh hiệu Liệu pháp Điều trị Đột phá. rVSV-ZEBOV đã được sử dụng trong đợt bùng phát năm 2018 tại Cộng hòa Dân chủ Congo.[157] [158]
Favipiravir
Trước đây có tên là T-705, favipiravir là thuốc kháng vi-rút thử nghiệm gây ức chế có chọn lọc ARN polymerase phụ thuộc ARN của vi-rút. Nó chống lại vi-rút cúm, virus West Nile, virus sốt vàng, vi-rút gây bệnh tay-chân-miệng, cũng như các flavivirus, arenavirus, bunyavirus và alphavirus khác. Thuốc này hiện đang được chấp thuận sử dụng ở Nhật Bản để đối phó với đại dịch cúm, nhưng được biết đến là có hiệu quả chống lại vi-rút Ebola ở các mô hình chuột.[159] Các thử nghiệm giai đoạn II trên người ở Guinea sử dụng liều cao hơn liều dùng điều trị bệnh cúm. Thử nghiệm JIKI, một thử nghiệm không ngẫu nhiên, đa trung tâm được thực hiện ở Guinea trong giai đoạn 2014-2015 cho thấy khả năng dung nạp tốt ở liều cao hơn trong môi trường thiếu nguồn lực, cũng như lợi ích tiềm năng ở những bệnh nhân có tải lượng virus thấp.[160] Favipirivir đã được sử dụng trong đợt bùng phát năm 2018 tại Cộng hòa Dân chủ Congo.
Remdesivir (GS-5734)
Tiền chất của chất tương tự adenine nucleotide có hoạt tính mạnh chống lại một loạt các filovirus trong các mô hình gây nhiễm tế bào ở động vật linh trưởng. Các nghiên cứu ban đầu đã chứng minh tính hiệu quả tuyệt vời như một phương pháp điều trị cho các động vật linh trưởng không phải con người bị nhiễm vi-rút Ebola.[161] Thuốc đã được sử dụng ở Anh cho một ca bị viêm não – màng não do vi-rút Ebola tái phát muộn. Bệnh nhân hồi phục sau thời gian điều trị kéo dài 14 ngày kết hợp với dùng corticosteroid liều cao. Thuốc này dường như là một chất có triển vọng cho các nghiên cứu sâu hơn. Remdesivir đã được sử dụng trong đợt bùng phát năm 2018 tại Cộng hòa Dân chủ Congo.
ZMapp
Kết hợp thử nghiệm gồm 3 kháng thể đơn dòng nhân tính hóa được nhắm mục tiêu vào 3 epitope glycoprotein vi-rút Ebola, biểu hiện ở cây thuốc lá.[148] [162] [163] ZMapp được phát hiện là mang tính bảo vệ khi cho dùng ở động vật linh trưởng không phải là con người từ 24 đến 48 giờ sau khi nhiễm bệnh. Một nghiên cứu khác cho thấy rằng thuốc này có thể cứu chữa các động vật linh trưởng không phải con người khi bắt đầu điều trị trong thời gian lên đến 5 ngày sau khi nhiễm bệnh.[164] Một thử nghiệm đối chứng, ngẫu nhiên trên 72 bệnh nhân tại các cơ sở ở Liberia, Sierra Leone, Guinea và Hoa Kỳ cho thấy mặc dù việc sử dụng ZMapp cùng với tiêu chuẩn chăm sóc hiện tại dường như có mang lại lợi ích so với chỉ dùng hình thức chăm sóc tiêu chuẩn hiện tại, kết quả không đáp ứng ngưỡng thống kê đã được xác định trước về tính hiệu quả và cần phải tiến hành nghiên cứu thêm.[165] Không ghi nhận mối lo ngại lớn nào về tính an toàn trong thử nghiệm này, và chỉ có một tác dụng phụ nghiêm trọng (tăng huyết áp) được thấy là có liên quan đến việc truyền thuốc. ZMapp đã được sử dụng trong đợt bùng phát năm 2018 tại Cộng hòa Dân chủ Congo. REGN3470-3471-3479, một cách kết hợp khác của ba kháng thể đơn dòng kháng lại các epitope khác nhau của glycoprotein vi-rút Ebola, cũng được phê duyệt để sử dụng trong đợt bùng phát gần nhất.
mAb114
Kháng thể đơn dòng IgG1 ở người nhắm đến glycoprotein của Zaire ebolavirus. Kháng thể này đã được phân lập từ một người sống sót của đợt bùng phát năm 1995 tại Kikwit (Cộng hòa Dân chủ Congo) và được phát triển bởi Viện Y tế Quốc gia Hoa Kỳ-nơi đang tiến hành thử nghiệm lâm sàng giai đoạn I đầu tiên ở người kiểm tra tính an toàn và khả năng dung nạp của thuốc.[166] Thuốc này sử dụng với liều duy nhất; tuy nhiên, chưa có dữ liệu về tính hiệu quả ở người. mAb114 được sử dụng trong đợt bùng phát năm 2018 tại Cộng hòa Dân chủ Congo trên cơ sở “compassionate use” (sử dụng các thuốc chưa được cấp phép (đang trong thử nghiệm lâm sàng hoặc trong quá trình xin cấp phép) cho bệnh nhân nặng, đe dọa đến tính mạng mà đáp ứng kém với các thuốc đã được cấp phép hiện tại).
Các vắc-xin khác
Có một vắc-xin khác đã trải qua các thử nghiệm lâm sàng giai đoạn I ở Anh, trong đó sử dụng chiến lược tiêm nhắc lại để tăng cường miễn dịch và sử dụng 2 vectơ vi-rút khác nhau với liều lượng khác nhau (Ad26-EBOV và MVA- EBOV).[167] [168] ChAd3-ZEBOV là một véc-tơ adenovirus có nguồn gốc từ tinh tinh được chèn gen vi-rút Ebola. Thử nghiệm giai đoạn II ngẫu nhiên có đối chứng-giả dược cho thấy đáp ứng kháng thể ở 71% đến 84% người nhận vắc-xin hoạt động với tiêm vắc-xin ChAd3-ZEBOV hoặc rVSV-ZEBOV, so với 3% người nhận giả dược sau 1 tháng. Đáp ứng chủ yếu duy trì trong 12 tháng.[169]
TKM-100802 (siRNA)
Còn được gọi là KM-Ebola. Bao gồm kết hợp các ARN can thiệp nhỏ nhằm vào ARN polymerase-L vi-rút Ebola, được lập công thức với công nghệ hạt nano lipid. Đã được chứng minh là mang tính bảo vệ ở loài linh trưởng không phải con người, và có hiệu quả kháng vi-rút Marburg ở chuột lang và khỉ.[162] [170] [171] [172] Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã cho phép mở rộng việc sử dụng thuốc này theo ứng dụng Thuốc thử nghiệm mới (IND). Khi sử dụng các quy trình khẩn cấp, thuốc được dùng cho một số nhóm nhỏ bệnh nhân.[137] [148] Tuy nhiên, một thử nghiệm lâm sàng nhánh đơn giai đoạn II bắt đầu ở Sierra Leone vào tháng Ba năm 2015 đã được ngưng lại vào tháng Sáu năm 2015, sau khi có 19 bệnh nhân đăng ký, vì thiếu lợi ích lâm sàng.[173]
ZMab
Một sản phẩm thử nghiệm gồm 3 kháng thể đơn dòng trực tiếp kháng lại các glycoprotein vỏ của vi-rút Ebola do Phòng thí nghiệm Vi sinh học Quốc gia (Winnipeg, Canada) phát triển, thông qua Cơ quan Y tế Công cộng của Canada. Không được sản xuất theo tiêu chuẩn thực hành sản xuất tốt (GMP), những thuốc đã được sử dụng ở một số bệnh nhân nguy kịch dù thuốc chưa được cấp phép. Theo các báo cáo về sự xuất hiện nhanh chóng của các đột biến vi-rút Ebola đề kháng ở động vật linh trưởng tử vong chậm sau khi điều trị bằng các chế phẩm kháng thể đơn dòng, đã phát sinh các mối quan ngại, nhấn mạnh tầm quan trọng của việc theo dõi chi tiết các bệnh nhân được điều trị bằng những sản phẩm này.[174]
MIL-77
Chứa 3 kháng thể đơn dòng được bào chế ở Trung Quốc bằng phương pháp nuôi cấy dòng tế bào buồng trứng của chuột hamster Trung Quốc (CHO) thuộc loài động vật có vú. Chế phẩm thử nghiệm này đã được sử dụng cho hai bệnh nhân người Anh và cả hai đều sống sót mặc dù chưa được cấp phép và công nhận sử dụng.[175]
BCX-4430
Phát hiện một chế phẩm thử nghiệm tương tự adenosine có hoạt tính chống lại vi-rút Ebola ở động vật gặm nhấm. Cơ chế hoạt động được cho là do sự ức chế polymerase ARN phụ thuộc ARN của vi-rút. Hoạt động chống lại flavivirus, bunyavirus, arenavirus và paramyxovirus. Thuốc này đã được chứng minh là mang tính bảo vệ ở loài linh trưởng không phải con người và động vật gặm nhấm, ngay cả khi được dùng 48 giờ sau khi nhiễm bệnh.[176] Một thử nghiệm an toàn giai đoạn I đang được tiến hành.
FX06
Một bệnh nhân rất nặng ở Đức đã được cung cấp 3 liều FX06, peptid có nguồn gốc fibrin bên cạnh liệu pháp thay thế thận và chăm sóc tích cực chất lượng cao.[114] Thuốc này hiện đang được đánh giá là phương pháp điều trị bổ sung có tiềm năng đối với nhiễm trùng huyết có thoát quản ở mô hình động vật. Thuốc này cũng đã được đánh giá ở con người như là một phương pháp điều trị tiềm năng để ngăn ngừa thương tổn do tái tưới máu gây ra sau quá trình tái tưới máu mạch vành tim mà không có tác dụng phụ bất lợi lớn.[177] [178] Thuốc này đã được sử dụng trên 2 bệnh nhân dù chưa được cấp phép; tuy nhiên, vẫn chưa đi đến kết luận gì.
AVI-7537
Một loại thuốc chứa các phosphorodiamidate morpholino oligome (PMO) đổi mã nhắm mục tiêu đến gen VP24 của vi- rút Ebola. Thuốc này đã được chứng minh là đem lại lợi ích sống còn cho động vật linh trưởng không phải con người bị nhiễm bệnh.[179] AVI-6002 là thuốc thử nghiệm bao gồm 2 PMO (AV-7537 và AV-7539, nhắm đến gen VP35). AV-6002 đã trải qua các nghiên cứu lâm sàng giai đoạn I.[137] [148] [180]
Interferon
Interferon đã được sử dụng trong quá khứ nhưng chưa được chứng minh tính hiệu quả.[137] Một nghiên cứu giai đoạn II đang được thực hiện với số lượng bệnh nhân đăng ký hạn chế tính cho đến thời điểm hiện tại.
Brincidofovir
Trước đây có tên là CMX-001, brincidofovir là một loại thuốc kháng vi-rút thử nghiệm hiện đang trải qua các thử nghiệm giai đoạn III để điều trị cytomegalovirus và adenovirus. Thuốc cũng cho thấy hoạt tính chống lại vi-rút Ebola in vitro.[137] [148] [181] Nhà sản xuất tuyên bố rằng sẽ không còn tham gia vào các thử nghiệm lâm sàng đối với thuốc để điều trị vi- rút Ebola do tình trạng giảm các ca nhiễm mới ở Liberia, và thuốc này đã không còn được ưu tiên để sử dụng trong điều trị vi-rút Ebola.[182]
Các loại thuốc khác
Các chất trị liệu được sử dụng để điều trị các bệnh khác, như clomifene và chloroquine, làm ức chế sự tương tác của vi- rút Ebola với tế bào người trong các mô hình, nhưng hiện không có thử nghiệm nào được đăng ký. Amiodarone đã được chứng minh là ngăn cản sự xâm nhập vào tế bào của filovirus, và đã được sử dụng cho các bệnh nhân nặng dù chưa được cấp phép trong một cơ sở điều trị ở Sierra Leone.[149] [183] [184] Atorvastatin kết hợp với irbesartan có hoặc không có clomifene đã được sử dụng để điều trị một số bệnh nhân ở Sierra Leone; tuy nhiên, hiện không có dữ liệu lâm sàng. Aptamer (phân tử ADN hoặc ARN được chọn in vitro và có khả năng gắn kết một loạt các phân tử axit nucleic và axit phi nucleic có ái lực và độ đặc hiệu cao) đang được nghiên cứu để điều trị nhiễm vi-rút Ebola.[185] Các chất ức chế phân tử nhỏ đối với nhiễm vi-rút Ebola cũng đang được nghiên cứu.[186] WHO ưu tiên dùng thuốc amodiaquine chống sốt rét để thử nghiệm ở động vật linh trưởng không phải con người. Một hợp chất ARN thử nghiệm, có cấu hình đặc biệt, rintatolimod, cho kết quả khả quan chống lại vi-rút Ebola ở mô hình động vật.
Liên lạc theo dõi
Khuyến nghị
Theo dõi
Không có yêu cầu cụ thể về việc theo dõi sau khi xuất viện; tuy nhiên, những bệnh nhân đủ điều kiện có thể được yêu cầu lấy máu từ 28 ngày sau khi xuất viện để được sử dụng trong điều trị bệnh nhân đang bị bệnh[209]
Hướng dẫn dành cho bệnh nhân
Giáo dục:
- Tờ thông tin được Tổ chức Y tế Thế giới (WHO) cung cấp [World Health Organization (WHO): Ebola virus disease fact sheet]
- Tờ thông tin được Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) cung cấp [Centers for Disease Control and Prevention (CDC): Ebola (Ebola virus disease) fact sheet]
- Không nên nhập khẩu thịt thú rừng từ châu Phi vào các nước khác [Centers for Disease Control and Prevention (CDC): facts about bushmeat and Ebola]
- Các vật nuôi gia đình không được cho là có nguy cơ gây nhiễm bệnh đáng kể [World Health Organization (WHO): Ebola virus disease and household pets]
- Bệnh nhân cần được hướng dẫn về khả năng hồi phục sức khoẻ và khả năng xảy ra các biến chứng dài hạn.
Sức khỏe tình dục:
- WHO cung cấp hướng dẫn về thực hành tình dục an toàn cho những người sống sót và bạn tình của họ: [World Health Organization (WHO): interim advice on the sexual transmission of the Ebola virus disease]
- Phụ nữ không nên cho con bú khi bị bệnh,[41] trừ khi kiểm tra trong sữa mẹ cho kết quả PCR âm tính đối với vi-rút Ebola. Tuy nhiên, nếu trẻ sơ sinh có triệu chứng thì nguy cơ của việc không cho bú có thể lớn hơn nguy cơ của việc cho bú. Hướng dẫn chi tiết hơn có ở đây: [Infant feeding in the context of ebola]
- WHO khuyến cáo rằng nam giới nên được xét nghiệm tinh dịch mỗi tháng một lần từ 3 tháng sau khi khởi phát triệu chứng, kiêng quan hệ tình dục hoặc sử dụng bao cao su cho đến khi hai lần xét nghiệm tinh dịch liên tiếp cách nhau 1 tháng cho kết quả âm tính (hoặc ít nhất 12 tháng sau khi hết triệu chứng).[44]
Du lịch:
- WHO và CDC có hướng dẫn dành cho khách du lịch: [World Health Organization (WHO): travel and transport risk assessment] [Centers for Disease Control and Prevention (CDC): Ebola – travel notices]
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Tổn thương thận cấp | Ngắn hạn | Cao |
| Thường xảy ra khi bệnh nặng. Có thể là do mất nước ban đầu, nhưng có thể là hậu quả của đông máu nội mạch rải rác hoặc vi-rút Ebola trực tiếp gây bệnh thận ở các giai đoạn sau.[16] [61] [76] Phát hiện sớm bằng cách theo dõi lượng nước tiểu và hóa sinh máu cho phép xử trí kịp thời. | ||
| Nhiễm trùng huyết/sốc nhiễm trùng | Ngắn hạn | Ccao |
| Hiện vẫn chưa hiểu rõ nguyên nhân trong nhiễm vi-rút Ebola. Nhiều yếu tố có thể góp phần, bao gồm: nhiễm khuẩn huyết, có thể thông qua hệ vi khuẩn đường ruột; tác động trực tiếp của vi-rút; đông máu nội mạch rải rác; và xuất huyết.[61] Kiểm soát theo các nguyên tắc tương tự như đối với nhiễm khuẩn huyết.[134] | ||
| Đông máu nội mạch rải rác | Ngắn hạn | Cao |
| Khiến bệnh nhân gặp các biến chứng chảy máu. Chảy máu nhiều xảy ra không thường xuyên, nhưng là một biểu hiện của bệnh nhiễm trùng tiến triển thường gây tử vong. Nếu có sẵn, nên truyền máu toàn phần tươi hoặc tiểu cầu và huyết tương theo các phác đồ tại địa phương, các chỉ số lâm sàng và xét nghiệm (nếu có) (ví dụ: haemoglobin, thể tích khối hồng cầu, INR).[133] [135] | ||
| Sảy thai/mẹ tử vong | Ngắn hạn | Cao |
| Phụ nữ mang thai có tỷ lệ sảy thai cao, và tình trạng nhiễm bệnh thường gây tử vong ở những phụ nữ này.[21] [142] [143] [144] | ||
| Các biến chứng muộn trong giai đoạn hồi phục | Biến thiên | Thấp |
| Những bệnh nhân sống sót thường có các đặc điểm hồi phục kéo dài như suy nhược, giảm cân và đau khớp do đi lại nhiều. Bong vảy da và rụng tóc tạm thời cũng xảy ra thường xuyên.
Các biểu hiện muộn trong giai đoạn hồi phục thường không phổ biến nhưng có thể bao gồm viêm tinh hoàn, viêm tủy, viêm tuyến mang tai, viêm tụy, viêm gan, rối loạn tâm thần và mất thính giác/ù tai.[17] Những người sống sót cũng có nguy cơ bị viêm màng bồ đào (trước, sau hoặc lan tỏa), có thể dẫn đến các biến chứng cấu trúc thứ phát, suy giảm thị lực hoặc mù lòa.[199] Một nghiên cứu hồi cứu, cắt ngang, không đối chứng cho thấy khoảng 28% người sống sót có biểu hiện viêm màng bồ đào liên quan đến vi-rút Ebola, và 3% người sống sót mắc bệnh thần kinh thị giác liên quan đến vi-rút Ebola. Ở những bệnh nhân bị viêm màng bồ đào, có 38,5% bệnh nhân bị mù.[200] Một người sống sót đã bị viêm màng bồ đào cấp tính với phát hiện vi-rút Ebola có thể tồn tại 14 tuần sau khi khởi phát bệnh và 9 tuần sau khi đào thải hết vi-rút khỏi máu.[201] Tình trạng đục thủy tinh thể trắng một bên và tổn thương võng mạc mới xuất hiện sau khi phân bố giải phẫu các sợi trục thần kinh thị giác cũng đã được báo cáo.[203] Một nhân viên y tế ngoại quốc có biểu hiện viêm não-màng não do vi-rút Ebola 9 tháng sau lần đầu nhiễm vi-rút Ebola nặng vào năm 2015 (RT-PCR của CSF và huyết tương dương tính với vi-rút Ebola) . Thực hiện giải trình tự gen đầy đủ, so sánh vi-rút ban đầu trong máu so với vi-rút trong CSF sau 10 tháng, cho thấy không có thay đổi nào về các vùng mã hóa. Tác giả của nghiên cứu này kết luận rằng họ không thể nhận ra liệu vi-rút có còn tồn tại tiềm ẩn và sẽ tái hoạt động hoặc tiếp tục nhân lên hay không, nhưng có thể xác nhận rằng thông qua giải trình tự, không có biến thể thoát miễn dịch nào xuất hiện[204]Xuất hiện một ca bệnh viêm não và viêm đa khớp khởi phát muộn.[205] Nguyên nhân của các biểu hiện này không rõ ràng nhưng có thể liên quan đến hiện tượng miễn dịch phức tạp hoặc sự tồn tại dai dẳng của vi-rút Ebola ở những nơi có tính miễn dịch cao. |
||
Tiên lượng
Biểu hiện lâm sàng của bệnh Ebola khác nhau đáng kể giữa các loài vi-rút khác nhau và mức độ chăm sóc y tế. Loài có khả năng gây chết người nhất là Zaire ebolavirus, có tỷ lệ tử vong trên quần thể bệnh nhân được báo cáo là lên tới 90%. Tỷ lệ tử vong trên quần thể bệnh nhân trung bình là khoảng 50% ở đa số các trung tâm điều trị trong đợt dịch năm 2014 ở Tây Phi, mặc dù các tỷ lệ đã thay đổi từ 25% đến 90% trong các đợt bùng phát khác trước đó.[2] Hầu hết các dịch bệnh xảy ra ở những môi trường có nguồn lực kém, ít có chăm sóc hỗ trợ; do đó, tỷ lệ tử vong ca bệnh ở các môi trường khác có thể <40%.[96]
Trẻ nhỏ (<5 tuổi) và người lớn trên 40 tuổi có tỷ lệ tử vong cao hơn so với trẻ vị thành niên và người lớn trẻ tuổi. Phụ nữ có tỷ lệ sống sót cao hơn một chút so với nam giới.[187] Tải lượng vi-rút cao, tổn thương thận cấp tính và ảnh hưởng thần kinh cũng là những yếu tố tiên lượng xấu.[18] [6] [20] [21] [22] [82] [83] [95] [122] [123] [124]
Một nghiên cứu quan sát từ một đợt bùng phát dịch vào năm 1995 cho thấy tỷ lệ tử vong ca bệnh giảm đáng kể từ 93% xuống còn 69% từ giai đoạn ban đầu đến giai đoạn cuối cùng của đợt bùng phát dịch.[188] Điều này cho thấy những ca bệnh sau này đã được phát hiện sớm hơn, và có thể nhận được chất lượng chăm sóc cao hơn.
Phụ nữ mang thai có tỷ lệ sảy thai cao, và tình trạng nhiễm bệnh thường gây tử vong ở những phụ nữ này.[21] [142] [143] [144]
Đang chờ dữ liệu về tác động của nhiễm HIV lên tiên lượng. Một nghiên cứu cho thấy nhiễm vi-rút GB C, một pegivirus điều chỉnh miễn dịch hiện ở tỷ lệ lên đến 28% người Tây Phi, có liên quan đến tỷ lệ sống thêm cao hơn ở người mắc bệnh nhiễm vi-rút Ebola cấp tính.[189]
Diễn biến bệnh
Những bệnh nhân tử vong có xu hướng biểu hiện các dấu hiệu lâm sàng sớm khi bị nhiễm, đồng thời tử vong thường do sốc và suy đa tạng, thường xảy ra giữa ngày 6 và ngày 16 trong thời gian bị bệnh.[6] [13] [14] [15] Những bệnh nhân đã hồi phục chỉ có biểu hiện sốt trong vài ngày có cải thiện thường là từ ngày 6 đến ngày 11.[95]
Các yếu tố tiên lượng
Các nghiên cứu quan sát cho thấy các bệnh nhân tử vong có các biểu hiện nhiễm trùng tiến triển (ví dụ như mệt lả, suy giảm ý thức, hạ huyết áp, các dấu hiệu thần kinh) sớm hơn so với những bệnh nhân sống sót với ngày sống sót trung bình quan sát được là 9 ngày kể từ khi khởi phát triệu chứng.[6] [13] Tổn thương thận cấp tính và tải lượng vi-rút cao hơn tương ứng với kết quả bất lợi và tỷ lệ tử vong tăng.[20] [21] [22] [62] [91] [93] Các dấu ấn sinh học là yếu tố tiên lượng cần được nghiên cứu thêm.[13] [76] [95]
Hồi phục và khỏi bệnh
Bệnh nhân sống qua tuần thứ hai trong thời gian bị bệnh có >75% cơ hội sống sót.[16] Bệnh nhân thường được phép ra khỏi cơ sở cách ly khi họ đi lại được, tự chăm sóc bản thân, không còn các triệu chứng đáng kể (ví dụ tiêu chảy, nôn mửa, chảy máu), và có 2 kết quả phản ứng chuỗi polymerase sao chép ngược (RT-PCR) âm tính đối với vi-rút Ebola cách nhau 48 giờ.[91] Tình trạng nhân lên của virut trong tinh dịch có thể tiếp tục diễn ra trong hơn một năm rưỡi sau khi hồi phục.[41] [42] [43] [190] [45] [46] [48] [49] [191] [192] Có 62% nam giới phát hiện vi-rút này trong tinh dịch từ 4 đến 6 tháng sau nhiễm trùng cấp tính.[190] Một nghiên cứu khác cho thấy 63% nam giới có kết quả xét nghiệm dương tính với vi-rút trong tinh dịch tới 12 tháng hoặc lâu hơn sau khi hồi phục, với giai đoạn dài nhất là 565 ngày từ khi được phép ra khỏi đơn vị điều trị đến giai đoạn thu thập mẫu bệnh phẩm.[191] Cũng phát hiện vi-rút này trong tinh dịch lên đến 548 ngày sau khi khởi phát bệnh ở 5% nam giới.[192] Sự phát tán vi-rút Ebola trong tinh dịch có thể thành từng đợt; một nghiên cứu đã báo cáo sự tái xuất hiện RNA virus Ebola trong tinh dịch của 30 bệnh nhân nam sau hai lần có kết quả xét nghiệm âm tính liên tiếp.[193] Các nghiên cứu về bộ gen tại Liberia đã xác nhận vi-rút lây truyền qua đường tình dục từ nam giới sang bạn tình.[47] Vi-rút Ebola cũng đã được phát hiện trong dịch âm đạo.[50] Tổ chức Y tế Thế giới (WHO) khuyến cáo rằng nam giới nên được xét nghiệm tinh dịch mỗi tháng một lần từ 3 tháng sau khi khởi phát triệu chứng, kiêng quan hệ tình dục hoặc sử dụng bao cao su cho đến khi hai lần xét nghiệm tinh dịch liên tiếp cách nhau 1 tháng cho kết quả âm tính (hoặc ít nhất 12 tháng sau khi hết triệu chứng).[44] Ngay cả trong trường hợp không có vi rút trong máu, nhưng cũng đã phát hiện vi-rút trong mồ hôi (cho đến ngày 40), nước tiểu (cho đến ngày 30), dịch kết mạc (cho đến ngày 22), phân (cho đến ngày 19), và sữa mẹ (cho đến ngày 17).[194]
Những bệnh nhân sống sót thường có thời gian hồi phục kéo dài điển hình là đau khớp (76% đến 77%), mệt mỏi (69%), các triệu chứng ở mắt (14% đến 60%), đau đầu (48% đến 54%), đau bụng (54%), thiếu máu (50%), rối loạn da (49%) và triệu chứng thính giác (24%).[195] [196] [197]Một nghiên cứu tiến cứu theo thời gian so sánh những người sống sót có kháng thể kháng vi-rút Ebola với những người tiếp xúc gần không có kháng thể (nhóm chứng) trong thời gian 12 tháng đã phát hiện ra rằng có sáu triệu chứng thường gặp ở những người sống sót so với những người trong nhóm chứng: đi tiểu thường xuyên (14,7% so với 3,4%); đau đầu (47,6% so với 35,6%); mệt mỏi (18,4% so với 6,3%); đau cơ (23,1% so với 10,1%); giảm trí nhớ (29,2% so với 4,8%); và đau khớp (47,5% so với 17,5%). Nhiều người sống sót cũng có các biểu hiện bất thường ở ngực, bụng, thần kinh và cơ xương.[198]
Các biểu hiện muộn trong quá trình hồi phục có thể bao gồm viêm tinh hoàn, viêm tủy, viêm tuyến mang tai, viêm tụy, viêm gan và rối loạn tâm thần.[17] Những người sống sót cũng có nguy cơ bị viêm màng bồ đào (trước, sau hoặc lan tỏa), có thể dẫn đến các biến chứng cấu trúc thứ phát, suy giảm thị lực hoặc mù lòa.[199] Một nghiên cứu hồi cứu, cắt ngang, không đối chứng cho thấy khoảng 28% người sống sót có biểu hiện viêm màng bồ đào liên quan đến vi-rút Ebola, và 3% người sống sót mắc bệnh thần kinh thị giác liên quan đến vi-rút Ebola. Ở những bệnh nhân mắc viêm màng bồ đào, 38,5% bệnh nhân được phát hiện bị mù (thị lực >20/400).[200] Một người sống sót đã bị viêm màng bồ đào cấp tính với phát hiện vi-rút Ebola có thể tồn tại 14 tuần sau khi khởi phát bệnh và 9 tuần sau khi đào thải hết vi-rút khỏi máu.[201] [202] Tình trạng đục thủy tinh thể trắng một bên và tổn thương võng mạc mới xuất hiện sau khi phân bố giải phẫu các sợi trục thần kinh thị giác cũng đã được báo cáo.[203] Nguyên nhân của các biểu hiện này không rõ ràng nhưng có thể liên quan đến hiện tượng miễn dịch phức tạp hoặc sự tồn tại dai dẳng của vi-rút Ebola ở các địa điểm có tính miễn dịch cao. Khuyến cáo nên kiểm tra thường xuyên những người sống sót trong ít nhất 18 tháng sau khi hồi phục.[192]
Có khả năng những người sống sót sau khi bị nhiễm sẽ được miễn dịch suốt đời với cùng chủng vi-rút Ebola. Do đó, những bệnh nhân đã hồi phục có vai trò vô cùng quan trọng trong việc chăm sóc bệnh nhân đang bị bệnh. Tuy nhiên, hiểu biết của chúng tôi về nhiễm vi-rút lâu dài tại những nơi cư trú vẫn còn chưa đầy đủ. Một nhân viên y tế ở nước ngoài có biểu hiện viêm não-màng não do vi-rút Ebola (RT-PCR trong dịch não tủy và huyết tương dương tính với vi-rút Ebola) 9 tháng sau khi hồi phục do nhiễm vi-rút Ebola tiên phát nặng vào năm 2015.[204] Xuất hiện một ca bệnh viêm não và viêm đa khớp khởi phát muộn,[205] vì thời gian lây bệnh có thể kéo dài hơn 1 năm sau hồi phục ở những bệnh nhân còn sống.[206] Khả năng nhiễm vi-rút kéo dài và sự xuất hiện trở lại muộn của các triệu chứng lâm sàng có thể sẽ làm thay đổi cách tiếp cận dịch tễ và lâm sàng đối với những người sống sót mắc bệnh sau đó. Theo lý thuyết, đây cũng là mối quan ngại về việc kiểm soát phụ nữ mang thai ngay khi hồi phục sau nhiễm Ebola cấp tính.
Những người sống sót và trẻ mồ côi của những người đã tử vong phải chịu sự kỳ thị và tẩy chay ở nhiều cộng đồng. Điều này có thể liên quan đến các vấn đề tâm lý.[207] [208]
Hướng dẫn
Hướng dẫn chẩn đoán
Châu Âu
Ebola virus disease: screening and testing activity Nhà xuất bản: Public Health England Xuất bản lần cuối: 2016
Viral haemorrhagic fever: sample testing advice Nhà xuất bản: Public Health England
Xuất bản lần cuối: 2016
Quốc tế
How to safely ship human blood samples from suspected Ebola or Marburg cases within a
Implementation and management of contact tracing for Ebola virus disease
Interim guidance on the use of rapid Ebola antigen detection tests
Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2015
Exit screening at airports, ports and land crossings: interim guidance for Ebola virus disease
Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2014
Laboratory diagnosis of Ebola virus disease: interim guideline Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2014
Travel and transport risk assessment: Ebola – interim guidance for public health authorities
and the transport sector
Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2014
Infection prevention and control (IPC) guidance summary: Ebola guidance package
Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2014
Bắc Mỹ
Guidance for collection, transport and submission of specimens for Ebola virus testing
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2018
Guidance for U.S. laboratories for managing and testing routine clinical specimens when there is a concern about Ebola virus disease
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2015
Hướng dẫn điều trị
Châu Âu
Ebola response anthropology platform
Nhà xuất bản: Institute of Development Studies; University of Sussex; University of Exeter
Xuất bản lần cuối: 2018;
London School of Hygiene and Tropical Medicine
Management of hazard group 4 viral haemorrhagic fevers and similar human infectious
Guidance paper Ebola Treatment Centre (ETC): pregnant & lactating women
Safe use of personal protective equipment in the treatment of infectious diseases of high consequence
Nhà xuất bản: European Centre for Disease Prevention and Control
Xuất bản lần cuối: 2014
Public health management of healthcare workers returning from Ebola-affected areas
Nhà xuất bản: European Centre for Disease Prevention and Control
Xuất bản lần cuối: 2014
Public health management of persons having had contact with Ebola virus disease cases in the EU
Nhà xuất bản: European Centre for Disease Prevention and Control
Xuất bản lần cuối: 2014
Assessing and planning medical evacuation flights to Europe for patients with Ebola virus disease and people exposed to Ebola virus
Nhà xuất bản: European Centre for Disease Prevention and Control
Xuất bản lần cuối: 2014
Infection prevention and control measures for Ebola virus disease: entry and exit screening measures
Nhà xuất bản: European Centre for Disease Prevention and Control
Xuất bản lần cuối: 2014
Quốc tế
Clinical care for survivors of Ebola virus disease
Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2016
Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front¬line health worker
Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2016
Ebola virus disease in pregnancy: screening and management of Ebola cases, contacts and survivors
Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2015
Guidance for immunization programmes in the African Region in the context of Ebola
Manual for the care and management of patients in Ebola care units/community care centres
Use of convalescent whole blood or plasma collected from patients recovered from Ebola virus disease for transfusion, as an empirical treatment during outbreaks
Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2014
Filovirus haemorrhagic fever guideline Nhà xuất bản: Medecins Sans Frontieres
Xuất bản lần cuối: 2008
Bắc Mỹ
Yellow book chapter 3 – infectious diseases related to travel: Ebola virus disease and Marburg virus disease
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2017
Yellow book chapter 3 – infectious diseases related to travel: viral hemorrhagic fevers
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2017
Interim guidance for management of survivors of Ebola virus disease in U.S. healthcare settings
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2016
Ebola virus disease information for clinicians in U.S. healthcare settings
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2016
Guidance on personal protective equipment to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation for Ebola who are clinically unstable or have bleeding, vomiting, or diarrhea in U.S. hospitals, including procedures for donning and doffing PPE
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2015
Interim guidance for U.S. hospital preparedness for patients under investigation (PUIs) or with confirmed Ebola virus disease (EVD): a framework for a tiered approach
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2015
Ebola clinical care guidelines
Nhà xuất bản: Canadian Critical Care Society
Xuất bản lần cuối: 2014
Châu Á
Infection prevention and control guidelines for Ebola virus disease (EVD)
Nhà xuất bản: Ministry of Health (Sultanate of Oman)
Xuất bản lần cuối: 2014
Châu Đại Dương
Ebola virus: information for health professionals
Nhà xuất bản: Department of Health (Australia)
Xuất bản lần cuối: 2018
Nguồn trợ giúp trực tuyến
- BMJ Best Practice podcast: Ebola – medical guidance and lessons from West Africa with Dr Tom Fletcher (external link)
- Centers for Disease Control and Prevention (CDC): Ebola transmission (external link)
- Centers for Disease Control and Prevention (CDC): infection control for viral haemorrhagic fevers in the African health care setting (external link)
- World Health Organization (WHO): aide-memoire for infection prevention and control in a health care facility (external link)
- Centers for Disease Control and Prevention (CDC): the buddy system (external link)
- World Health Organization (WHO): personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline (external link)
- World Health Organization (WHO): steps to put on personal protective equipment (PPE) (external link)
- World Health Organization (WHO): steps to remove personal protective equipment (PPE) (external link)
- Centers for Disease Control and Prevention (CDC): guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola (external link)
- World Health Organization (WHO): Ebola: infection prevention and control (external link)
- Centers for Disease Control and Prevention (CDC): Ebola prevention (external link)
- World Health Organization (WHO): infection prevention and control (IPC) guidance summary (external link)
- Centers for Disease Control and Prevention (CDC): international infection control for healthcare workers (non-US healthcare settings) (external link)
- World Health Organization (WHO): case definition recommendations for Ebola or Marburg virus diseases (external link)
- Centers for Disease Control and Prevention (CDC): case definition for Ebola virus disease (EVD) (external link)
- World Health Organization (WHO): how to safely collect blood samples from persons suspected to be infected with highly infectious blood-borne pathogens (external link)
- Centers for Disease Control and Prevention (CDC): guidance for collection, transport and submission of specimens for Ebola virus testing (external link)
- Centers for Disease Control and Prevention (CDC): guidance for US laboratories for managing and testing routine clinical specimens when there is a concern about Ebola virus disease (external link)
- World Health Organization (WHO): interim guidance on the use of rapid Ebola antigen detection tests (external link)
- World Health Organization (WHO): Ebola vaccines, therapies, and diagnostics (external link)
- Food and Drug Administration (FDA): 2014 Ebola virus emergency use authorizations (external link)
- World Health Organization (WHO): clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker (external link)
- Centers for Disease Control and Prevention (CDC): Ebola diagnosis (external link)
- Public Health England: Ebola virus disease – clinical management and guidance (external link)
- World Health Organization (WHO): Ebola surveillance in countries with no reported cases of Ebola virus disease (external link)
- World Health Organization (WHO): Ebola virus disease in pregnancy: screening and management of Ebola cases, contacts and survivors (external link)
- Centers for Disease Control and Prevention (CDC): guidance for screening and caring for pregnant women with Ebola virus disease for healthcare providers in US hospitals (external link)
- Public Health England (PHE): Ebola in pregnancy – information for healthcare workers (external link)
- World Health Organization (WHO): manual for the care and management of patients in Ebola care units/ community care centres – interim emergency guidance (external link)
- World Health Organization (WHO): use of convalescent whole blood or plasma collected from patients recovered from Ebola virus disease for transfusion, as an empirical treatment during outbreaks (external link)
- World Health Organization (WHO): ethics of using convalescent whole blood and convalescent plasma during the Ebola epidemic (external link)
- Centers for Disease Control and Prevention (CDC): care of a neonate born to a mother who is confirmed to have Ebola, is a person under investigation, or has been exposed to Ebola (external link)
- Centers for Disease Control and Prevention (CDC): Ebola treatment (external link)
- World Health Organization (WHO): Ebola R&D landscape of clinical candidates and trials (external link)
- US Food and Drug Administration: Ebola response updates from FDA (external link)
- World Health Organization (WHO): Ebola virus disease fact sheet (external link)
- Centers for Disease Control and Prevention (CDC): Ebola (Ebola virus disease) fact sheet (external link)
- Centers for Disease Control and Prevention (CDC): facts about bushmeat and Ebola (external link)
- World Health Organization (WHO): Ebola virus disease and household pets (external link)
- World Health Organization (WHO): interim advice on the sexual transmission of the Ebola virus disease (external link)
- Infant feeding in the context of ebola (external link)
- World Health Organization (WHO): travel and transport risk assessment (external link)
- Centers for Disease Control and Prevention (CDC): Ebola – travel notices (external link)
- World Health Organization (WHO): Ebola virus disease (external link)
- Centers for Disease Control and Prevention (CDC): Ebola (Ebola virus disease) (external link)
- World Health Organization (WHO): implementation and management of contact tracing for Ebola virus disease (external link) World Health Organization (WHO): how to conduct safe and dignified burial of a patient who has died from suspected or confirmed Ebola virus disease (external link)
Các bài báo chủ yếu
- Feldmann H, Geisbert TW. Ebola haemorrhagic fever. Lancet. 2011;377:849-862. Toàn văn Tóm lược
- Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011;204(suppl 3):S810-S816. Toàn văn Tóm lược
- WHO Ebola Response Team. Ebola virus disease in West Africa: the first 9 months of the epidemic and forward projections. N Engl J Med. 2014;371:1481-1495. Toàn văn Tóm lược
- Hunt L, Gupta-Wright A, Simms V, et al. Clinical presentation, biochemical, and haematological parameters and their association with outcome in patients with Ebola virus disease: an observational cohort study. Lancet Infect Dis. 2015;15:1292-1299. Tóm lược
- Lado M, Walker N, Baker P, et al. Clinical features of patients isolated for suspected Ebola virus disease at Connaught Hospital, Freetown, Sierra Leone: a retrospective cohort study. Lancet Infect Dis. 2015;15:1024-1033. Tóm lược
- Fowler RA, Fletcher T, Fischer WA 2nd, et al. Caring for critically ill patients with Ebola virus disease. Perspectives from West Africa. Am J Respir Crit Care Med. 2014;190:733-737. Toàn văn Tóm lược
- World Health Organization. Manual for the care and management of patients in Ebola care units/community care centres: interim emergency guidance. January 2015. http://www.who.int/ (last accessed 19 July 2017). Toàn văn
- World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016. http://apps.who.int/ (last accessed 19 July 2017). Toàn văn
- World Health Organization. Interim guidance: potential Ebola therapies and vaccines. November 2014. http://apps.who.int/ (last accessed 19 July 2017). Toàn văn
Tài liệu tham khảo
- Centers for Disease Control and Prevention. About Ebola virus disease. February 2016. http://www.cdc.gov/ (last accessed 19 July 2017). Toàn văn
- World Health Organization. Ebola virus disease fact sheet. February 2018 [internet publication]. Toàn văn
- WHO Ebola Response Team. Ebola virus disease among children in West Africa. N Engl J Med. 2015;372:1274-1277. Toàn văn Tóm lược
- Kuhn JH, Andersen, KG, Baize, S, et al. Nomenclature- and database-compatible names for the two Ebola virus variants that emerged in Guinea and the Democratic Republic of the Congo in 2014. Viruses. 2014;6:4760-4799. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Ebola fact sheet. August 2015. http://www.cdc.gov/ (last accessed 19 July 2017). Toàn văn
- Leroy EM, Gonzalez JP, Baize S. Ebola and Marburg haemorrhagic fever viruses: major scientific advances, but a relatively minor public health threat for Africa. Clin Microbiol Infect. 2011;17:964-976. Toàn văn Tóm lược
- Maganga GD, Kapetshi J, Berthet N, et al. Ebola virus disease in the Democratic Republic of Congo. N Engl J Med. 2014;371:2083-2091. Toàn văn Tóm lược
- Formenty P, Hatz C, Le Guenno B, et al. Human infection due to Ebola virus, subtype Côte d’Ivoire: clinical and biologic presentation. J Infect Dis. 1999;179(suppl 1):S48-S53. Toàn văn Tóm lược
- Roddy P, Howard N, Van Kerkhove MD, et al. Clinical manifestations and case management of Ebola haemorrhagic fever caused by a newly identified virus strain, Bundibugyo, Uganda, 2007-2008. PLoS One. 2012;7:e52986. Toàn văn Tóm lược
- Feldmann H, Geisbert TW. Ebola haemorrhagic fever. Lancet. 2011;377:849-862. Toàn văn Tóm lược
- Barrette RW, Metwally SA, Rowland JM, et al. Discovery of swine as a host for the Reston ebolavirus. Science. 2009;325:204-206. Toàn văn Tóm lược
- Swanepoel R, Smit SB, Rollin PE, et al. Studies of reservoir hosts for Marburg virus. Emerg Infect Dis. 2007;13:1847-1851. Toàn văn Tóm lược
- McElroy AK, Erickson BR, Flietstra TD, et al. Ebola hemorrhagic fever: novel biomarker correlates of clinical outcome. J Infect Dis. 2014;210:558-566. Toàn văn Tóm lược
- Mahanty S, Bray M. Pathogenesis of filoviral haemorrhagic fevers. Lancet Infect Dis. 2004;4:487-498. Toàn văn Tóm lược
- Yan T, Mu J, Qin E, et al. Clinical characteristics of 154 patients suspected of having Ebola disease in the Ebola holding centre of Jui government hospital in Sierra Leone during the 2014 Ebola outbreak. Eur J Microbiol Infect Dis. 2015;34:2089-2095. Tóm lược
- Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011;204(suppl 3):S810-S816. Toàn văn Tóm lược
- Bwaka MA, Bonnet MJ, Calain P, et al. Ebola hemorrhagic fever in Kikwit, Democratic Republic of the Congo: clinical observations in 103 patients. J Infect Dis. 1999;179(suppl 1):S1-S7. Toàn văn Tóm lược
- WHO Ebola Response Team. Ebola virus disease in West Africa: the first 9 months of the epidemic and forward projections. N Engl J Med. 2014;371:1481-1495. Toàn văn Tóm lược
- Dallatomasinas S, Crestani R, Squire JS, et al. Ebola outbreak in rural West Africa: epidemiology, clinical features and outcomes. Trop Med Int Health. 2015;20:448-454. Tóm lược
- Bah EI, Lamah MC, Fletcher T, et al. Clinical presentation of patients with Ebola virus disease in Conakry, Guinea. N Engl J Med. 2015;372:40-47. Toàn văn Tóm lược
- Chertow DS, Kleine C, Edwards JK, et al. Ebola virus disease in West Africa – clinical manifestations and management. N Engl J Med. 2014;371:2054-2057. Toàn văn Tóm lược
- Schieffelin JS, Shaffer JG, Goba A, et al; KGH Lassa Fever Program; Viral Hemorrhagic Fever Consortium; WHO Clinical Response Team. Clinical illness and outcomes in patients with Ebola in Sierra Leone. N Engl J Med. 2014;371:2092-2100. Toàn văn Tóm lược
- Nkoghe D, Leroy EM, Toung-Mve M, et al. Cutaneous manifestations of filovirus infections. Int J Dermatol. 2012;51:1037-1043. Tóm lược
- Report of an International Commission. Ebola haemorrhagic fever in Zaire, 1976. Bull World Health Organ. 1978;56:271-293. Toàn văn Tóm lược
- Peterson AT, Bauer JT, Mills JN. Ecologic and geographic distribution of filovirus disease. Emerg Infect Dis. 2004;10:40-47. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. CDC laboratories produce first genomic sequence of Liberian Ebola. August 2015. http://www.cdc.gov/ (last accessed 19 July 2017). Toàn văn
- World Health Organization. Ebola virus disease – Democratic Republic of the Congo. Disease outbreak news: update. 11 July 2019 [internet publication]. Toàn văn
- World Health Organization. Ebola virus disease – Republic of Uganda. Disease outbreak news. 13 June 2019 [internet publication]. Toàn văn
- Ansumana R, Jacobsen KH, Idris M, et al. Ebola in Freetown area, Sierra Leone – a case study of 581 patients. N Engl J Med. 2015;372:587-588. Toàn văn Tóm lược
- New York Times. How many Ebola patients have been treated outside of Africa? January 2015. http:// www.nytimes.com/ (last accessed 19 July 2017). Toàn văn
- World Health Organization. Are the Ebola outbreaks in Nigeria and Senegal over? October 2014. http:// www.who.int/ (last accessed 19 July 2017). Toàn văn
- Peters CJ, LeDuc JW. An introduction to Ebola: the virus and the disease. J Infect Dis. 1999;179(suppl 1):9-16. Toàn văn Tóm lược
- Swanepoel R, Leman PA, Burt FJ, et al. Experimental inoculation of plants and animals with Ebola virus. Emerg Infect Dis. 1996;2:321-325. Toàn văn Tóm lược
- Reiter P, Turell M, Coleman R, et al. Field investigations of an outbreak of Ebola hemorrhagic fever, Kikwit, Democratic Republic of the Congo, 1995: arthropod studies. J Infect Dis. 1999;179(suppl 1):S148-S154. Toàn văn Tóm lược
- Pigott DM, Golding N, Mylne A, et al. Mapping the zoonotic niche of Ebola virus disease in Africa. Elife. 2014;3:e04395. Toàn văn Tóm lược
- Dowell SF, Mukunu R, Ksiazek TG, et al. Transmission of Ebola hemorrhagic fever: a study of risk factors in family members, Kikwit, Democratic Republic of the Congo, 1995. Commission de Lutte contre les Epidémies à Kikwit. J Infect Dis. 1999;179(suppl 1):S87-S91. Toàn văn Tóm lược
- Osterholm MT, Moore KA, Kelley NS, et al. Transmission of Ebola viruses: what we know and what we do not know. MBio. 2015;6:e00137. Toàn văn Tóm lược
- Kreuels B, Wichmann D, Emmerich P, et al. A case of severe Ebola virus infection complicated by gram-negative septicemia. N Engl J Med. 2014;371:2394-2401. Toàn văn Tóm lược
- World Health Organization. Sierra Leone: a traditional healer and a funeral. 2014. http://www.who.int/ (last accessed 19 July 2017). Toàn văn
- Lau MS, Dalziel BD, Funk S, et al. Spatial and temporal dynamics of superspreading events in the 2014-2015 West Africa Ebola epidemic. Proc Natl Acad Sci U S A. 2017;114:2337-2342. Toàn văn Tóm lược
- Bausch DG, Towner JS, Dowell SF, et al. Assessment of the risk of Ebola virus transmission from bodily fluids and fomites. J Infect Dis. 2007;196(suppl 2):S142-S147. Toàn văn Tóm lược
- Emond RT, Evans B, Bowen ET, et al. A case of Ebola virus infection. Br Med J. 1977;2:541-544. Toàn văn Tóm lược
- Rowe AK, Bertolli J, Khan AS, et al. Clinical, virologic, and immunologic follow-up of convalescent Ebola hemorrhagic fever patients and their household contacts, Kikwit, Democratic Republic of the Congo. Commission de Lutte contre les Epidémies à Kikwit. J Infect Dis. 1999;179(suppl 1):S28-S35. Tóm lược
- World Health Organization. Clinical care for survivors of Ebola virus disease: interim guidance. April 2016 [internet publication]. Toàn văn
- Rogstad KE, Tunbridge A. Ebola virus as sexually transmitted infection. Curr Opin Infect Dis. 2015;28:83-85. Tóm lược
- Sonnenberg P, Field P. Sexual and mother-to-child transmission of Ebola virus in the post-convalescent period. Clin Infect Dis. 2015;60:974-975. Tóm lược
- Mate SE, Kugelman JR, Nyenswah TG, et al. Molecular evidence of sexual transmission of Ebola virus. N Engl J Med. 2015;373:2448-2454. Toàn văn Tóm lược
- Crozier I. Ebola virus RNA in the semen of male survivors of Ebola virus disease: the uncertain gravitas of a privileged persistence. J Infect Dis. 2016;214:1467-1469. Toàn văn Tóm lược
- Thorson A, Formenty P, Lofthouse C, et al. Systematic review of the literature on viral persistence and sexual transmission from recovered Ebola survivors: evidence and recommendations. BMJ Open. 2016;6:e008859. Toàn văn Tóm lược
- Rodriguez LL, De Roo A, Guimard Y, et al. Persistence and genetic stability of Ebola virus during the outbreak in Kikwit, Democratic Republic of the Congo, 1995. J Infect Dis. 1999;179(suppl 1):S170-S176. Toàn văn Tóm lược
- Judson S, Prescott J, Munster V. Understanding Ebola virus transmission. Viruses. 2015;7:511-521. Toàn văn Tóm lược
- Beeching NJ, Fletcher TE, Hill DR, et al. Travellers and viral haemorrhagic fevers: what are the risks? Int J Antimicrob Agents. 2010;36(suppl 1):S26-S35. Toàn văn Tóm lược
- Carroll M, Matthews DA, Hiscox JA, et al. Temporal and spatial analysis of the 2014-2015 Ebola virus outbreak in West Africa. Nature. 2015;524:97-101. Toàn văn Tóm lược
- Gire SK, Goba A, Andersen KG, et al. Genomic surveillance elucidates Ebola virus origin and transmission during the 2014 outbreak. Science. 2014;345:1369-1372. Toàn văn Tóm lược
- Sharma N, Cappell MS. Gastrointestinal and hepatic manifestations of Ebola virus infection. Dig Dis Sci. 2015;60:2590-2603. Tóm lược
- Ramanan P, Shabman RS, Brown CS, et al. Filoviral immune evasion mechanisms. Viruses. 2011;3:1634-1649. Toàn văn Tóm lược
- Ramanan P, Edwards MR, Shabman RS, et al. Structural basis for Marburg virus VP35-mediated immune evasion mechanisms. Proc Natl Acad Sci U S A. 2012;109:20661-20666. Toàn văn Tóm lược
- Ansari AA. Clinical features and pathobiology of Ebolavirus infection. J Autoimmun. 2014;55:1-9. Tóm lược
- Martines RB, Ng DL, Greer PW, et al. Tissue and cellular tropism, pathology and pathogenesis of Ebola and Marburg viruses. J Pathol. 2015;235:153-174. Tóm lược
- Falasca L, Agrati C, Petrosillo N, et al. Molecular mechanisms of Ebola virus pathogenesis: focus on cell death. Cell Death Differ. 2015;22:1250-1259. Toàn văn Tóm lược
- Fletcher T, Fowler RA, Beeching NJ. Understanding organ dysfunction in Ebola virus disease. Intensive Care Med. 2014;40:1936-1939. Tóm lược
- Sanchez A, Lukwiya M, Bausch D, et al. Analysis of human peripheral blood samples from fatal and nonfatal cases of Ebola (Sudan) hemorrhagic fever: cellular responses, virus load, and nitric oxide levels. J Virol. 2004;78:10370-10377. Toàn văn Tóm lược
- Rougeron V, Feldmann H, Grard G, et al. Ebola and Marburg haemorrhagic fever. J Clin Virol. 2015;64:111-119. Tóm lược
- Zapata JC, Cox D, Salvato MS. The role of platelets in the pathogenesis of viral hemorrhagic fevers. PLoS Negl Trop Dis. 2014;8:e2858. Toàn văn Tóm lược
- Leroy EM, Baize S, Volchkov VE, et al. Human asymptomatic Ebola infection and strong inflammatory response. Lancet. 2000;355:2210-2215. Toàn văn Tóm lược
- Ruibal P, Oestereich L, Liidtke A, et al. Unique human immune signature of Ebola virus disease in Guinea. Nature. 2016;533:100-104. Toàn văn Tóm lược
- Nielsen CF, Kidd S, Sillah AR, et al. Improving burial practices and cemetery management during an Ebola virus disease epidemic – Sierra Leone, 2014. MMWR Morb Mortal Wkly Rep. 2015;64:20-27. Toàn văn Tóm lược
- Georges-Courbot MC, Sanchez A, Lu CY, et al. Isolation and phylogenetic characterization of Ebola viruses causing different outbreaks in Gabon. Emerg Infect Dis. 1997;3:59-62. Toàn văn Tóm lược
- Strauss S. Ebola research fueled by bioterrorism threat. CMAJ. 2014;186:1206. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Guidance on personal protective equipment to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation for Ebola who are clinically unstable or have bleeding, vomiting, or diarrhea in US hospitals, including procedures for donning and doffing PPE. August 2015. http://www.cdc.gov/ (last accessed 19 July 2017). Toàn văn
- Jacobs M, Aarons E, Bhagani S, et al. Post-exposure prophylaxis against Ebola virus disease with experimental antiviral agents: a case-series of health-care workers. Lancet Infect Dis. 2015;15:1300-1304. Toàn văn Tóm lược
- Kanapathipillai R, Henao Restrepo AM, Fast P, et al. Ebola vaccine – an urgent international priority. N Engl J Med. 2014;371:2249-2251. Toàn văn Tóm lược
- Fletcher TE, Brooks TJ, Beeching NJ. Ebola and other viral haemorrhagic fevers. BMJ. 2014;349:g5079. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Case definition for Ebola virus disease (EVD). November 2014. http:// www.cdc.gov/ (last accessed 19 July 2017). Toàn văn
- Mendelson M, Han PV, Vincent P, et al. Regional variation in travel-related illness acquired in Africa, March 1997¬May 2011. Emerg Infect Dis. 2014;20:532-541. Toàn văn Tóm lược
- Hunt L, Gupta-Wright A, Simms V, et al. Clinical presentation, biochemical, and haematological parameters and their association with outcome in patients with Ebola virus disease: an observational cohort study. Lancet Infect Dis. 2015;15:1292-1299. Tóm lược
- World Health Organization. Case definition recommendations for Ebola or Marburg virus diseases. August 2014. http://www.who.int/ (last accessed 19 July 2017). Toàn văn
- Petrosillo N, Nicastri E, Lanini S, et al. Ebola virus disease complicated with viral interstitial pneumonia: a case report. BMC Infect Dis. 2015;15:432. Toàn văn Tóm lược
- Cournac JM, Karkowski L, Bordes J, et al. Rhabdomyolysis in Ebola virus disease. Results from an observational study in a treatment centre in Guinea. Clin Infect Dis. 2016;62:19-23. Tóm lược
- Lado M, Walker N, Baker P, et al. Clinical features of patients isolated for suspected Ebola virus disease at Connaught Hospital, Freetown, Sierra Leone: a retrospective cohort study. Lancet Infect Dis. 2015;15:1024-1033. Tóm lược
- Glynn JR. Age-specific incidence of Ebola virus disease. Lancet. 2015:386;432. Toàn văn Tóm lược
- Mupere E, Kaducu OF, Yoti Z. Ebola haemorrhagic fever among hospitalised children and adolescents in northern Uganda: epidemiologic and clinical observations. Afr Health Sci. 2001;1:60-65. Toàn văn Tóm lược
- Peacock G, Uyeki TM, Rasmussen SA. Ebola virus disease and children: what pediatric health care professionals need to know. JAMA Pediatr. 2014;168:1087-1088. Toàn văn Tóm lược
- Fitzgerald F, Naveed A, Wing K, et al. Ebola virus disease in children, Sierra Leone, 2014-2015. Emerg Infect Dis. 2016 Oct;22(10):1769-77. Toàn văn Tóm lược
- Shah T, Greig J, van der Plas LM, et al. Inpatient signs and symptoms and factors associated with death in children aged 5 years and younger admitted to two Ebola management centres in Sierra Leone, 2014: a retrospective cohort study. Lancet Glob Health. 2016 Jul;4(7):e495-501. Toàn văn Tóm lược
- Dananché C, Bénet T, Vanhems P. Ebola: fever definitions might delay detection in non-epidemic areas. Lancet. 2014;384:1743. Toàn văn Tóm lược
- Lado M, Howlett P. Ebola virus disease in children: towards a better clinical picture and improved management. Lancet Glob Health. 2016 Jul;4(7):e436-7. Toàn văn Tóm lược
- Lópaz MA, Amela C, Ordobas M, et al; Working group of Ebola outbreak investigation team of Madrid. First secondary case of Ebola outside Africa: epidemiological characteristics and contact monitoring, Spain, September to November 2014. Euro Surveill. 2015;20:21003. Toàn văn
- Lyon GM, Mehta AK, Varkey JB, et al; Emory Serious Communicable Diseases Unit. Clinical care of two patients with Ebola virus disease in the United States. N Engl J Med. 2014;371:2402-2409. Toàn văn Tóm lược
- World Health Organization. Exit screening at airports, ports and land crossings: interim guidance for Ebola virus disease. November 2014 [internet publication]. Toàn văn
- World Health Organization. Laboratory diagnosis of Ebola virus disease: interim guidance. September 2014. http:// www.who.int/ (last accessed 19 July 2017). Toàn văn
- Cherpillod P, Schibler M, Vieille G, et al. Ebola virus disease diagnosis by real-time RT-PCR: a comparative study of 11 different procedures. J Clin Virol. 2016;77:9-14. Toàn văn Tóm lược
- Towner JS, Rollin PE, Bausch DG, et al. Rapid diagnosis of Ebola hemorrhagic fever by reverse transcription-PCR in an outbreak setting and assessment of patient viral load as a predictor of outcome. J Virol. 2004;78:4330-4341. Toàn văn Tóm lược
- Boggild AK, Esposito DH, Kozarsky PE, et al. Differential diagnosis of illness in travelers arriving from Sierra Leone, Liberia, or Guinea: a cross-sectional study from the GeoSentinel Surveillance Network. Ann Intern Med. 2015;62:757-764. Tóm lược
- McElroy AK, Erickson BR, Flietstra TD, et al. Biomarker correlates of survival in pediatric patients with ebola virus disease. Emerg Infect Dis. 2014;20:1683-1690. Toàn văn Tóm lược
- Fowler RA, Fletcher T, Fischer WA 2nd, et al. Caring for critically ill patients with Ebola virus disease. Perspectives from West Africa. Am J Respir Crit Care Med. 2014;190:733-737. Toàn văn Tóm lược
- Rollin PE, Bausch DG, Sanchez A. Blood chemistry measurements and D-Dimer levels associated with fatal and nonfatal outcomes in humans infected with Sudan Ebola virus. J Infect Dis. 2007;196(suppl 2):S364-S371. Toàn văn Tóm lược
- Dickson SJ, Clay KA, Adam M, et al. Enhanced case management can be delivered for patients with EVD in Africa: experience from a UK military Ebola treatment centre in Sierra Leone. J Infect. 2018 Apr;76(4):383-392. Toàn văn Tóm lược
- Lamb L, Robson J, Ardley C, et al. Bacterial co-infection is rare in patients with Ebola virus disease in a military Ebola virus disease treatment unit in Sierra Leone. J Infect. 2015;71:406-407. Tóm lược
- Auffermann WF, Kraft CS, Vanairsdale S, et al. Radiographic imaging for patients with contagious infectious diseases: how to acquire chest radiographs of patients infected with the Ebola virus. AJR Am J Roentgenol. 2015;204:44-48. Tóm lược
- Butler D. Ebola experts seek to expand testing. Nature. 2014;516:154-155. Toàn văn Tóm lược
- Burd EM. Ebola virus: a clear and present danger. J Clin Microbiol. 2015;53:4-8. Toàn văn Tóm lược
- Hoenen T, Groseth A, Rosenke K, et al. Nanopore sequencing as a rapidly deployable ebola outbreak tool. Emerg Infect Dis. 2016;22:331-334. Toàn văn Tóm lược
- Tsang MK, Ye W, Wang G, et al. Ultrasensitive detection of ebola virus oligonucleotide based on upconversion nanoprobe/nanoporous membrane system. ACS Nano. 2016;10:598-605. Tóm lược
- Quick J, Loman NJ, Duraffour S, et al. Real-time, portable genome sequencing for Ebola surveillance. Nature. 2016;530:228-232. Toàn văn Tóm lược
- Semper AE, Broadhurst MJ, Richards J, et al. Performance of the GeneXpert Ebola assay for diagnosis of Ebola virus disease in Sierra Leone: a field evaluation study. PLoS Med. 2016;13:e1001980. Toàn văn Tóm lược
- Moshirfar M, Fenzl CR, Li Z. What we know about ocular manifestations of Ebola. Clin Ophthalmol. 2014;8:2355-2357. Toàn văn Tóm lược
- Food and Drug Administation. FDA authorizes emergency use of first Ebola fingerstick test with portable reader. November 2018 [internet publication]. Toàn văn
- Public Health England. Marburg virus disease: origins, reservoirs, transmission and guidelines. September 2014. https://www.gov.uk/ (last accessed 19 July 2017). Toàn văn
- Public Health England. Crimean-Congo haemorrhagic fever: origins, reservoirs, transmission and guidelines. September 2016. https://www.gov.uk/ (last accessed 19 July 2017). Toàn văn
- Public Health England. Lassa fever: origins, reservoirs, transmission and guidelines. April 2017. https:// www.gov.uk/ (last accessed 19 July 2017). Toàn văn
- Hensley LE, Wahl-Jensen V, McCormick JB, et al. Viral hemorrhagic fevers. In: Cohen J, Powderly W, Opal S, eds. Infectious Diseases. 3rd ed. Maryland Heights, MO: Mosby; 2010:1231-1237.
- Hartskeerl RA, Collares-Pereira M, Ellis WA. Emergence, control and re-emerging leptospirosis: dynamics of infection in the changing world. Clin Microbiol Infect. 2011;17:494-501. Toàn văn Tóm lược
- Wolf T, Kann G, Becker S, et al. Severe Ebola virus disease with vascular leakage and multiorgan failure: treatment of a patient in intensive care. Lancet. 2015;385:1428-1435. Toàn văn Tóm lược
- Parra JM, Salmerón OJ, Velasco M. The first case of Ebola virus disease acquired outside Africa. N Engl J Med. 2014;371:2439-2440. Toàn văn Tóm lược
- Uyeki TM, Mehta AK, Davey RT Jr, et al. Clinical management of Ebola virus disease in the United States and Europe. N Engl J Med. 2016;374:636-646. Toàn văn Tóm lược
- Zacharowski K, Brodt HR, Wolf T. Medical treatment of an Ebola-infected doctor -ethics over costs? Lancet. 2015;385:685. Toàn văn Tóm lược
- Solano T, Gilbert GL, Kerridge IH, et al. Ethical considerations in the management of Ebola virus disease. Med J Aust. 2015;203:193-195. Tóm lược
- Jacobs M, Beadsworth M, Schmid M, et al. Provision of care for Ebola. Lancet. 2014;384:2105-2106. Toàn văn Tóm lược
- Decker BK, Sevransky JE, Barrett K, et al. Preparing for critical care services to patients with ebola. Ann Intern Med. 2014;161:831-832. Toàn văn Tóm lược
- Canadian Critical Care Society; Canadian Association of Emergency Physicians; Association of Medical Microbiology and Infectious Diseases of Canada. Ebola clinical care guidelines: a guide for clinicians in Canada. October 2014. http://www.canadiancriticalcare.org/ (last accessed 19 July 2017). Toàn văn
- Olupot-Olupot P. Ebola in children: epidemiology, clinical features, diagnosis and outcomes. Pediatr Infect Dis J. 2015;34:314-316. Tóm lược
- Herberg JA, Emonts M, Jacobs M, et al. UK preparedness for children with Ebola infection. Arch Dis Child. 2015;100:421-423. Tóm lược
- Eriksson CO, Uyeki TM, Christian MD, et al. Care of the child with Ebola virus disease. Pediatr Crit Care Med. 2015;16:97-103. Tóm lược
- Lamontagne F, Fowler RA, Adhikari NK, et al. Evidence-based guidelines for supportive care of patients with Ebola virus disease. Lancet. 2018 Feb 17;391(10121):700-708. Toàn văn Tóm lược
- Rees PS, Lamb LE, Nicholson-Roberts TC, et al. Safety and feasibility of a strategy of early central venous catheter insertion in a deployed UK military Ebola virus disease treatment unit. Intensive Care Med. 2015;41:735-743. Tóm lược
- Perner A, Fowler R, Bellomo R, et al. Ebola care and research protocols. Intensive Care Med. 2015;41:111-114. Tóm lược
- Roberts I, Perner A. Ebola virus disease: clinical care and patient-centred research. Lancet. 2014;384:2001-2002. Toàn văn Tóm lược
- Clay KA, Johnston AM, Moore A, et al. Targeted electrolyte replacement in patients with Ebola virus disease. Clin Infect Dis. 2015;61:1030-1031. Tóm lược
- World Health Organization. Manual for the care and management of patients in Ebola care units/community care centres: interim emergency guidance. January 2015. http://www.who.int/ (last accessed 19 July 2017). Toàn văn
- Kendall RE, Gosser RA, Schulz LT, et al. Anti-diarrheal medication use in the treatment of Ebola virus-induced diarrhea. Travel Med Infect Dis. 2015;13:205-206. Tóm lược
- Chertow DS, Uyeki TM, DuPont HL. Loperamide therapy for voluminous diarrhea in Ebola virus disease. J Infect Dis. 2015;211:1036-1037. Toàn văn Tóm lược
- World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016. http://apps.who.int/ (last accessed 19 July 2017). Toàn văn
- Rhodes A, Evens LE, Alhazzani W, et al. Surviving Sepsis campaign: international guidelines for management of sepsis and septic shock: 2016. Intensive Care Med. 2017;43:304-377. Toàn văn Tóm lược
- Wada H, Thachil J, Di Nisio M, et al. Guidance for diagnosis and treatment of DIC from harmonization of the recommendations from three guidelines. J Thromb Haemost. 2013;11:761-767. Toàn văn Tóm lược
- Connor MJ Jr, Kraft C, Mehta AK, et al. Successful delivery of RRT in Ebola virus disease. J Am Soc Nephrol. 2015;26:31-37. Tóm lược
- World Health Organization. Interim guidance: potential Ebola therapies and vaccines. November 2014. http:// apps.who.int/ (last accessed 19 July 2017). Toàn văn
- Kreil TR. Treatment of Ebola virus infection with antibodies from reconvalescent donors. Emerg Infect Dis. 2015;21:521-523. Toàn văn Tóm lược
- Gutfraind A, Myers LA. Evaluating large-scale blood transfusion therapy for the current Ebola epidemic in Liberia. J Infect Dis. 2015;211:1262-1267. Toàn văn Tóm lược
- van Griensven J, Edwards T, de Lamballerie X, et al. Evaluation of convalescent plasma for Ebola virus disease in Guinea. N Engl J Med. 2016;374:33-42. Toàn văn Tóm lược
- van Griensven J, De Weiggheleire A, Delamou A, et al. The use of Ebola convalescent plasma to treat Ebola virus disease in resource-constrained settings: a perspective from the field. Clin Infect Dis. 2016;62:69-74. Toàn văn Tóm lược
- Mupapa K, Mukundu W, Bwaka MA, et al. Ebola hemorrhagic fever and pregnancy. J Infect Dis. 1999;179(suppl 1):S11-S12. Toàn văn Tóm lược
- Jamieson DJ, Uyeki TM, Callaghan WM, et al. What obstetrician-gynecologists should know about Ebola: a perspective from the Centers for Disease Control and Prevention. Obstet Gynecol. 2014;124:1005-1010. Tóm lược
- Association of Women’s Health, Obstetric and Neonatal Nurses. Ebola: caring for pregnant and postpartum women and newborns in the United States: AWHONN practice brief number 3. J Obstet Gynecol Neonat Nurs. 2015;44:164-165. Toàn văn Tóm lược
- Kitching A, Walsh A, Morgan D. Ebola in pregnancy: risk and clinical outcomes. BJOG. 2015;122:287. Tóm lược
- Baggi FM, Taybi A, Kurth A, et al. Management of pregnant women infected with Ebola virus in a treatment centre in Guinea, June 2014. Euro Surveill. 2014;19:20983. Toàn văn Tóm lược
- World Health Organization. Ebola treatments approved for compassionate use in current outbreak. June 2018 [internet publication]. Toàn văn
- Bishop BM. Potential and emerging treatment options for Ebola virus disease. Ann Pharmacother. 2015;49:196-206. Tóm lược
- Kouznetsova J, Sun W, Martínez-Romero C, et al. Identification of 53 compounds that block Ebola virus-like particle entry via a repurposing screen of approved drugs. Emerg Microbes Infect. 2014;3:e84. Toàn văn Tóm lược
- Kilgore PE, Grabenstein JD, Salim AM, et al. Treatment of Ebola virus disease. Pharmacotherapy. 2015;35:43-53. Tóm lược
- Agnandji ST, Huttner A, Zinser ME, et al. Phase 1 trials of rVSV Ebola vaccine in Africa and Europe – preliminary report. N Engl J Med. 2016;374:1647-1660. Toàn văn Tóm lược
- Huttner A, Dayer JA, Yerly S, et al. The effect of dose on the safety and immunogenicity of the VSV Ebola candidate vaccine: a randomised double-blind, placebo-controlled phase 1/2 trial. Lancet Infect Dis. 2015;15:1156-1166. Tóm lược
- Regules JA, Beigel JH, Paolino KM, et al; rVSVAG-ZEBOV-GP Study Group. A recombinant vesicular stomatitis virus Ebola vaccine. N Engl J Med. 2017;376:330-341. Toàn văn Tóm lược
- Elsherif MS, Brown C, MacKinnon-Cameron D, et al; Canadian Immunization Research Network. Assessing the safety and immunogenicity of recombinant vesicular stomatitis virus Ebola vaccine in healthy adults: a randomized clinical trial. CMAJ. 2017;189:E819-E827. Toàn văn Tóm lược
- Conteh MA, Goldstein ST, Wurie HR, et al. Clinical surveillance and evaluation of suspected Ebola cases in a vaccine trial during an Ebola epidemic: the Sierra Leone trial to introduce a vaccine against Ebola. J Infect Dis. 2018 May 18;217(suppl_1):S33-S39. Toàn văn Tóm lược
- Henao-Restrepo AM, Camacho A, Longini IM, et al. Efficacy and effectiveness of an rVSV-vectored vaccine in preventing Ebola virus disease: final results from the Guinea ring vaccination, open-label, cluster-randomised trial (Ebola Ọa Suffit!). Lancet. 2017;389:505-518. Toàn văn Tóm lược
- World Health Organization. Frequently asked questions on compassionate use of investigational vaccine for the Ebola virus disease outbreak in Democratic Republic of the Congo. May 2018 [internet publication]. Toàn văn
- World Health Organization. World Health Organization. Ebola virus disease – Democratic Republic of the Congo: update on ring vaccination. May 2018 [internet publication]. Toàn văn
- Furuta Y, Takahashi K, Shiraki K, et al. T-705 (favipiravir) and related compounds: novel broad-spectrum inhibitors of RNA viral infections. Antiviral Res. 2009;82:95-102. Tóm lược
- Sissoko D, Laouenan C, Folkesson E, et al. Experimental treatment with favipiravir for Ebola virus disease (the JIKI trial): a historically controlled, single-arm proof-of-concept trial in Guinea. PLoS Med. 2016;13:e1001967. Toàn văn Tóm lược
- Warren T, Jordan R, Lo M, et al. Nucleotide prodrug GS-5734 is a broad-spectrum Filovirus inhibitor that provides complete therapeutic protection against the development of Ebola Virus Disease (EVD) in infected non-human primates. Late breaker abstract 2. Presented at IDWeek. San Diego, 2015. https://idsa.confex.com/ (last accessed 19 July 2017). Toàn văn
- Goodman JL. Studying “secret serums”: toward safe, effective Ebola treatments. N Engl J Med. 2014;371:1086-1089. Toàn văn Tóm lược
- Zhang Y, Li D, Jin X, et al. Fighting Ebola with ZMapp: spotlight on plant-made antibody. Sci China Life Sci. 2014;57:987-988. Tóm lược
- Qiu X, Wong G, Audet J, et al. Reversion of advanced Ebola virus disease in nonhuman primates with ZMapp. Nature. 2014;514:47-53. Toàn văn Tóm lược
- Davey RT Jr, Dodd L, Proschan MA, et al; PREVAIL II Writing Group; Multi-National PREVAIL II Study Team. A randomized, controlled trial of ZMapp for Ebola virus infection. N Engl J Med. 2016;375:1448-1456. Toàn văn Tóm lược
- ClinicalTrials.gov. Safety and pharmacokinetics of a human monoclonal antibody, VRC-EBOMAB092-00-AB (MAb114), administered intravenously to healthy adults. ClinicalTrials.gov identifier NCT03478891. July 2018 [internet publication]. Toàn văn
- Woodland DL. Jump-starting the immune system: prime-boosting comes of age. Trends Immunol. 2004;25:98-104. Tóm lược
- Winslow RL, Milligan ID, Voysey M, et al. Immune responses to novel adenovirus type 26 and modified vaccinia virus ankara-vectored Ebola vaccines at 1 year. JAMA. 2017;317:1075-1077. Tóm lược
- Kennedy SB, Bolay F, Kieh M, et al. Phase 2 placebo-controlled trial of two vaccines to prevent Ebola in Liberia. N Engl J Med. 2017 Oct 12;377(15):1438-1447. Toàn văn Tóm lược
- Thi EP, Mire CE, Ursic-Bedoya R, et al. Marburg virus infection in nonhuman primates: therapeutic treatment by lipid-encapsulated siRNA. Sci Transl Med. 2014;6:250ra116. Toàn văn Tóm lược
- Geisbert TW, Lee AC, Robbins M, et al. Postexposure protection of non-human primates against a lethal Ebola virus challenge with RNA interference: a proof-of-concept study. Lancet. 2010;375:1896-1905. Toàn văn Tóm lược
- Choi JH, Croyle MA. Emerging targets and novel approaches to Ebola virus prophylaxis and treatment. BioDrugs. 2013;27:565-583. Tóm lược
- Dunning J, Sahr F, Rojek A, et al. Experimental treatment of Ebola virus disease with TKM-130803: a single-arm phase 2 clinical trial. PLoS Med. 2016;13:e1001997. Toàn văn Tóm lược
- Kugelman JR, Kugelman-Tonos J, Ladner JT, et al. Emergence of Ebola virus escape variants in infected nonhuman primates treated with the MB-003 antibody cocktail. Cell Rep. 2015;12:2111-2120. Toàn văn Tóm lược
- World Health Organization. Ebola vaccines, therapies, and diagnostics. October 2015. http://www.who.int/ (last accessed 19 July 2017). Toàn văn
- Warren TK, Wells J, Panchal RG, et al. Protection against filovirus diseases by a novel broad-spectrum nucleoside analogue BCX4430. Nature. 2014;508:402-405. Tóm lược
- Hallen J, Petzelbauer P, Schwitter J, et al. Impact of time to therapy and presence of collaterals on the efficacy of FX06 in acute ST elevation myocardial infarction: a substudy of the F.I.R.E., the Efficacy of FX06 in the prevention of myocardial reperfusion injury trial. EuroIntervention. 2010;5:946-952. Tóm lược
- Groger M, Pasteiner W, Ignatyev G, et al. Peptide Bbeta(15-42) preserves endothelial barrier function in shock. PloS One. 2009;4:e5391. Toàn văn Tóm lược
- Iversen PL, Warren TK, Wells JB, et al. Discovery and early development of AVI-7537 and AVI-7288 for the treatment of Ebola virus and Marburg virus infections. Viruses. 2012;4:2806-2830. Toàn văn Tóm lược
- Heald AE, Iversen PL, Saoud JB, et al. Safety and pharmacokinetic profiles of phosphorodiamidate morpholino oligomers with activity against ebola virus and marburg virus: results of two single-ascending-dose studies. Antimicrobial Agents Chemother. 2014;58:6639-6647. Toàn văn Tóm lược
- Gulland A. Clinical trials of Ebola therapies to begin in December. BMJ. 2014;349:g6827. Tóm lược
- BioSpace. Chimerix, Inc. (CMRX) abandons testing of experimental Ebola drug in Liberia. February 2015. http:// www.biospace.com/ (last accessed 19 July 2017). Toàn văn
- Turone F. Doctors trial amiodarone for Ebola in Sierra Leone. BMJ. 2014;349:g7198. Tóm lược
- Gupta-Wright A, Lavers J, Irvine S. Response to: Doctors trial amiodarone for Ebola in Sierra Leone. BMJ. 2014;349:g7198. Toàn văn
- Wandtke T, Wozniak J, Kopinski P. Aptamers in diagnostics and treatment of viral infections. Viruses. 2015;7:751-780. Toàn văn Tóm lược
- Picazo E, Giordanetto F. Small molecule inhibitors of Ebola virus infection. Drug Discov Today. 2015;20:277-286. Tóm lược
- WHO Ebola Response Team. Ebola virus disease among male and female persons in West Africa. N Engl J Med. 2016;374:96-98. Toàn văn Tóm lược
- Sadek RF, Khan AS, Stevens G, et al. Ebola hemorrhagic fever, Democratic Republic of the Congo, 1995: determinants of survival. J Infect Dis. 1999;179(suppl 1):S24-S27. Toàn văn Tóm lược
- Lauck M, Bailey AL, Andersen KG, et al. GB virus C co-infections in West African Ebola patients. J Virol. 2015;89:2425-2429. Toàn văn Tóm lược
- Deen GF, Broutet N, Xu W, et al. Ebola RNA persistence in semen of Ebola virus disease survivors – final report. N Engl J Med. 2017 Oct 12;377(15):1428-1437. Toàn văn Tóm lược
- Soka MJ, Choi MJ, Baller A, et al. Prevention of sexual transmission of Ebola in Liberia through a national semen testing and counselling programme for survivors: an analysis of Ebola virus RNA results and behavioural data. Lancet Glob Health. 2016;4:e736-e743. Toàn văn Tóm lược
- Etard JF, Sow MS, Leroy S, et al; Postebogui Study Group. Multidisciplinary assessment of post-Ebola sequelae in Guinea (Postebogui): an observational cohort study. Lancet Infect Dis. 2017;17:545-552. Toàn văn Tóm lược
- PREVAIL III Study Group, Sneller MC, Reilly C, et al. A longitudinal study of Ebola sequelae in Liberia. N Engl J Med. 2019 Mar 7;380(10):924-934. Toàn văn
- Chughtai AA, Barnes M, Macintyre CR. Persistence of Ebola virus in various body fluids during convalescence: evidence and implications for disease transmission and control. Epidemiol Infect. 2016;144:1652-1660. Toàn văn Tóm lược
- Mattia JG, Vandy MJ, Chang JC, et al. Early clinical sequelae of Ebola virus disease in Sierra Leone: a cross-sectional study. Lancet Infect Dis. 2016;16:331-338. Tóm lược
- Scott JT, Sesay FR, Massaquoi TA, et al. Post-Ebola syndrome, Sierra Leone. Emerg Infect Dis. 2016;22:641-646. Toàn văn Tóm lược
- Tiffany A, Vetter P, Mattia J, et al. Ebola virus disease complications as experienced by survivors in Sierra Leone. Clin Infect Dis. 2016;62:1360-1366. Toàn văn Tóm lược
- PREVAIL III Study Group, Sneller MC, Reilly C, et al. A longitudinal study of Ebola sequelae in Liberia. N Engl J Med. 2019 Mar 7;380(10):924-934. Toàn văn Tóm lược
- Shantha JG, Yeh S, Nguyen QD. Ebola virus disease and the eye. Curr Opin Ophthalmol. 2016;27:538-544. Tóm lược
- Shantha JG, Crozier I, Hayek BR, et al. Ophthalmic manifestations and causes of vision impairment in Ebola virus disease survivors in Monrovia, Liberia. Ophthalmology. 2017;124:170-177. Tóm lược
- Varkey JB, Shanth JG, Crozier I, et al. Persistence of Ebola virus in ocular fluid during convalescence. N Engl J Med. 2015;372:2423-2427. Tóm lược
- Chancellor JR, Padmanabhan SP, Greenough TC, et al. Uveitis and systemic inflammatory markers in convalescent phase of Ebola virus disease. Emerg Infect Dis. 2016;22:295-297. Toàn văn Tóm lược
- Steptoe PJ, Scott JT, Baxter JM, et al. Novel retinal lesion in Ebola survivors, Sierra Leone, 2016. Emerg Infect Dis. 2017;23:1102-1109. Toàn văn Tóm lược
- Jacobs M, Rodger A, Bell DJ, et al. Late Ebola virus relapse causing meningoencephalitis: a case report. Lancet. 2016 Jul 30;388(10043):498-503. Toàn văn Tóm lược
- Howlett P, Brown C, Helderman T, et al. Ebola virus disease complicated by late-onset encephalitis and polyarthritis, Sierra Leone. Emerg Infect Dis. 2016 Jan;22(1):150-2. Toàn văn Tóm lược
- Dokubo EK, Wendland A, Mate SE, et al. Persistence of Ebola virus after the end of widespread transmission in Liberia: an outbreak report. The Lancet Infectious Diseases. July 2018 [internet publication]. Toàn văn
- Locsin RC, Barnard A, Matua AG, et al. Surviving Ebola: understanding experience through artistic expression. Int Nurs Rev. 2003;50:156-166. Tóm lược
- De Roo A, Ado B, Rose B, et al. Survey among survivors of the 1995 Ebola epidemic in Kikwit, Democratic Republic of Congo: their feelings and experiences. Trop Med Int Health. 1998;3:883-885. Toàn văn Tóm lược
- World Health Organization. Use of convalescent whole blood or plasma collected from patients recovered from Ebola virus disease for transfusion, as an empirical treatment during outbreaks. September 2014. http:// apps.who.int/ (last accessed 19 July 2017). Toàn văn
- Wong KK, Davey RT Jr, Hewlett AL, et al. Use of post-exposure prophylaxis after occupational exposure to Zaire ebolavirus. Clin Infect Dis. 2016;63:376-379. Tóm lược
- Fischer WA Nd, Vetter P, Bausch DG, et al. Ebola virus disease: an update on post-exposure prophylaxis. Lancet Infect Dis. 2017 Nov 15. pii: S1473-3099(17)30677-1. Toàn văn Tóm lược
- Savini H, Ficko C, Simon F. Post-exposure prophylaxis in Ebola virus disease: don’t forget the psychological factors. Lancet Infect Dis. 2018 Apr;18(4):378. Toàn văn Tóm lược
Hình ảnh
- Hình 1: Ảnh hiển vi điện tử về sự lây truyền cho thấy một số hình thái siêu cấu trúc được biểu hiện bởi hạt vi-rút Ebola (Ebola virus virion)
- Hình 2: Sinh thái học của vi-rút Ebola cho thấy chu trình gây dịch cục bộ và dịch lan rộng ở động vật
- Hình 3: Các nhân viên y tế trong thiết bị bảo vệ cá nhân tại một trung tâm điều trị Ebola ở Sierra Leone, 2014
- Hình 4: Quy trình thực hiện chẩn đoán cho những trường hợp nghi ngờ nhiễm vi-rút Ebola
- Hình 5: Giường dành cho bênh nhân mắc bênh tả có lỗ ở giữa để kiểm soát những bênh nhân bị tiêu chảy ồ ạt tại trung tâm điều trị Ebola ở Tây Phi, 2014
- Hình 6: Các buổi đi buồng đa ngành tại trung tâm điều trị Ebola Save The Children ở Kerrytown, Sierra Leone (đại diện của Bộ Y tế, đại diện Lực lượng Y tế Cuba, và một bác sĩ lâm sàng ở Anh)
- Hình 7: Các điều kiện chung tại trung tâm điều trị Ebola ở Tây Phi, năm 2014
- Hình 8: Khu vực buồng bệnh tại trung tâm điều trị Ebola ở Tây Phi, năm 2014
- Hình 9: Các nhân viên y tế trong thiết bị bảo vệ cá nhân tại một trung tâm điều trị Ebola ở Sierra Leone, 2014
- Hình 10: Giải pháp bù dịch đường uống tại trung tâm điều trị Ebola ở Tây Phi, năm 2014
- Hình 11: Đặt đường truyền tĩnh mạch ở người lớn mắc bệnh vi-rút Ebola (Tây Phi)
- Hình 12: Đặt đường truyền trong xương ở người lớn mắc bệnh vi-rút Ebola nặng (Tây Phi)
Những người có đóng góp
// Các tác giả:
Nicholas J. Beeching, MA, BM BCh, FRCP, FRACP, FFTM RCPS (Glasg), FESCMID, DCH, DTM&H
Senior Lecturer (Honorary Consultant)
Liverpool School of Tropical Medicine and Royal Liverpool University Hospital, Liverpool, UK
CÔNG KHAI THÔNG TIN: NJB is an author of several references cited in this monograph. NJB is partially supported by the National Institute of Health Research Health Protection Unit in Emerging and Zoonotic Infections at the University of Liverpool and Public Health England. He is affiliated with the Liverpool School of Tropical Medicine. Views expressed in this monograph are those of the contributor and do not necessarily represent the official position of the National Health Service, the National Institute for Health Research, the Department of Health, or Public Health England.
Manuel Fenech, MD, MRCP, DTM&H
Specialist Trainee in Infectious Diseases
Royal Liverpool University Hospital, Liverpool, UK
CÔNG KHAI THÔNG TIN: MF declares that he has no competing interests.
Tom E. Fletcher, MBE, MBChB, MRCP, DTM&H
Wellcome Trust/MoD Research Fellow
Liverpool School of Tropical Medicine, Liverpool, UK
CÔNG KHAI THÔNG TIN: TEF is an author of a number of references cited in this monograph. TEF is a consultant to the World Health Organization, and is funded by the UK Surgeon General and the Wellcome Trust.
Catherine F. Houlihan, MSc, MB ChB, MRCP, DTM&H
Clinical Lecturer
University College London, Honorary Clinical Lecturer, London School of Hygiene and Tropical Medicine, London, UK CÔNG KHAI THÔNG TIN: CFH declares that she has no competing interests.
// Lời cảm ơn:
Dr Nicholas J. Beeching, Dr Manuel Fenech, Dr Tom E. Fletcher, and Dr Catherine F. Houlihan would like to thank Dr Colin Brown (Infectious Disease Lead, Kings Sierra Leone Partnership) for his helpful comments and insights. CB declares that he has no competing interests.
// Những Người Bình duyệt:
William A. Petri, Jr, MD, PhD, FACP
Wade Hampton Frost Professor of Epidemiology
Professor of Medicine, Microbiology, and Pathology, Chief, Division of Infectious Diseases and International Health, University of Virginia, Charlottesville, VA
CÔNG KHAI THÔNG TIN: WAP declares that he has no competing interests.
Luis Ostrosky-Zeichner, MD, FACP, FIDSA, FSHEA
Professor of Medicine and Epidemiology
UT Health Medical School, Medical Director of Epidemiology, Memorial Hermann Texas Medical Center, Houston, TX CÔNG KHAI THÔNG TIN: LO-Z declares that he has no competing interests.
Stephen Mepham, MRCP (UK), FRCPATH, DTM&H, MD
Consultant in Microbiology and Infectious Diseases
Royal Free London NHS Foundation Trust, London, UK
CÔNG KHAI THÔNG TIN: SM declares that he has no competing interests.
Xem thêm:
Nhiễm virus hợp bào hô hấp: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ