Bệnh Nhi khoa
NHIỄM HHV-6 (SỐT PHÁT BAN) Ở TRẺ EM: ĐẶC ĐIỂM LÂM SÀNG, CHẨN ĐOÁN VÀ ĐIỀU TRỊ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết NHIỄM HHV-6 (SỐT PHÁT BAN) Ở TRẺ EM: ĐẶC ĐIỂM LÂM SÀNG, CHẨN ĐOÁN VÀ ĐIỀU TRỊ – Tải file PDF Tại Đây.
Biên dịch: NT HN
VIRUS
HHV-6 thuộc nhóm Herpesviridae. HHV-6 nhân lên trong tế bào lympho T CD4+ hoạt hóa. Có hai chủng HHV-6: HHV-6A và HHV-6B. HHV-6B gây ra phần lớn các trường hợp nhiễm trùng nguyên phát được ghi nhận và các trường hợp tải hoạt hóa. ít dữ liệu về dịch tễ cũng như chỉ điểm lâm sàng HHV-6A.
Tương tự các herpesvirus khác, HHV-6 tiềm ẩn sau nhiễm trùng nguyên phát và có thể tái hoạt hóa ở những trẻ suy giảm miễn dịch, đặc biệt là sau ghép tế bào gốc tạo máu.
DỊCH TỄ VÀ LÂY TRUYỀN
Nhiễm HHV-6 thường gặp nhất ở trẻ em trong hai năm đầu đời, nhưng hiếm khi mắc phải ở trẻ vị thành niên, ở các quốc gia phát triển, tỉ lệ lưu hành trong huyết thanh ở người lớn nhìn chung > 70%.
Mặc dù có ít dữ liệu về giai đoạn phơi nhiễm trong HHV-6, nó được cho là khoảng 9 ngày (trung bình từ 5-15 ngày).
Lây truyền:
- Trước sinh – Lây truyền trong tử cung các virus tái hoạt hóa hoặc nhiễm trùng nguyên phát hiếm khi xảy ra.
- Sau sinh – Lây truyền sau sinh chủ yếu qua nước bọt. Lây truyền qua sữa và các chế phẩm máu không được báo cáo. Lây truyền qua ghép tạng hoặc tế bào gốc tạo máu hiếm khi được báo cáo.
ĐẶC ĐIỂM LÂM SÀNG
Đặc điểm lâm sàng trong nhiễm HHV-6 đa dạng theo tuổi vả tình trạng miễn dịch của đứa trẻ.
Nhiễm trùng bẩm sinh – Nhiễm HHV-6 bẳm sinh chiếm tỉ lệ khoảng 1% ở trẻ sơ sinh. Hầu hết nhiễm trùng HHV-6 không có triệu chứng. Tuy nhiên, có thể có tác động mơ hồ lên sự phát triển hệ thần kinh. Mặc dù nhiễm HHV-6 liên quan đến các biểu hiện nặng (eg. suy hô hấp, dị tật tim và đường tiêu hóa), nhưng vai trò HHV-6 không được xác định.
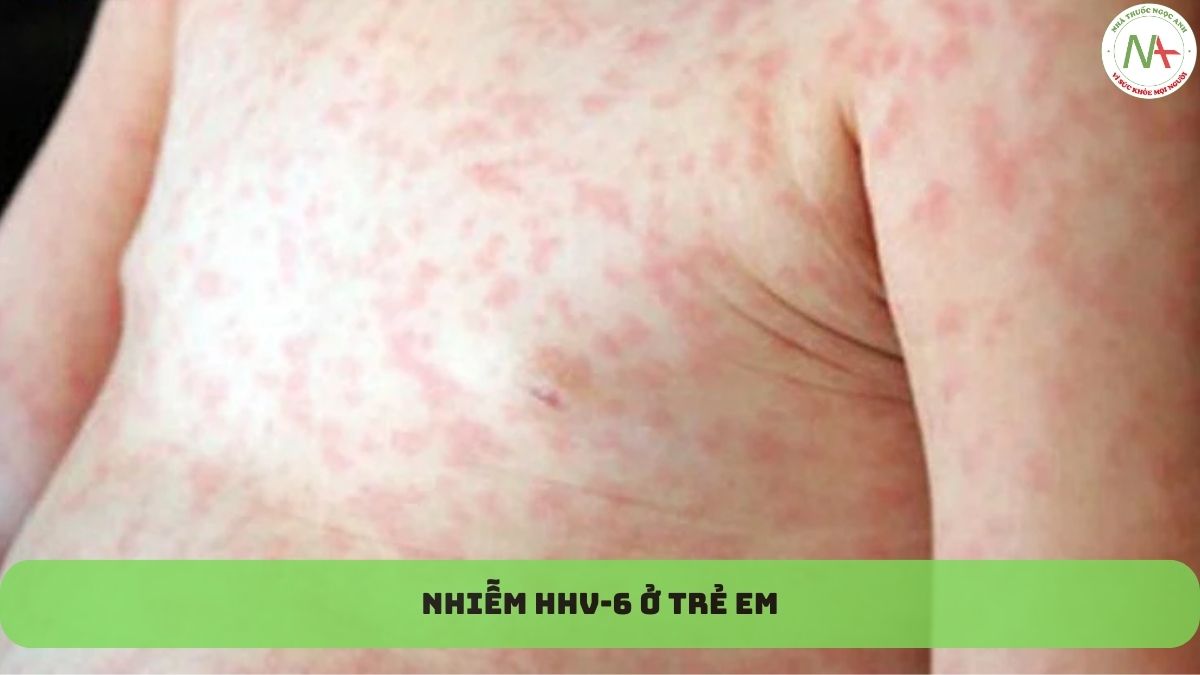
Trẻ có miễn dịch bình thường – Biểu hiện lâm sàng kinh điển trong nhiễm HHV-6 nguyên phát ở trẻ có miễn dịch bình thường là bệnh ban đào hay roseola iníantum (còn được gọi là sixth disease) và sốt cấp tinh có hoặc không cỏ ban da. Các triệu chứng không đặc hiệu khác như li bì và chảy mũi, có thể gặp trong nhiễm trùng nguyên phát mà không có sốt. Các hội chứng lâm sàng khác (eg, viêm gan, viêm cơ tim, viêm não) cũng có thể gặp, thỉnh thoảng trong bệnh cảnh đồng nhiễm với các tác nhân virus khác, sốt cấp tính – Nhiễm HHV-6 nguyên phát thường biểu hiện sổt không có ban da. Trong một nghiên cứu tiến cứu 81 trẻ được chẩn đoán nhiễm HHV-6 nguyên phát, sốt (57%), li bì (69%), và chảy mũi (65%) lả các biểu hiện thưởng gặp nhất. Ho, tiêu chảy, và ban da chiếm tỉ lệ thấp. Trong một nghiên cứu tiến cứu khác ở 160 trẻ đến khám tại phòng cấp cứu vì sốt cấp tính và được chẩn đoán nhiễm HHV-6, nhiệt độ trung bình ở thời điểm biểu hiện là 39.6°c, so với 38.9°C ở trẻ không nhiễm HHV-6. Sốt thường kèm theo quấy, viêm tai giữa, triệu chứng hô hấp trên và dưới, hoặc tiêu chảy. Co giật chiếm tỉ lệ 13%.
Bệnh ban đào hay roseola iníantum – HHV-6 là nguyên nhân thường gặp nhất gây roseola intantum (còn được gọi lá sixth disease). Roseola đặc trưng với sốt cao 3-5 ngày tự khỏi, và sau đó phát triển ban da. Khoảng 25%-30% trẻ nhiễm HHV-6 phát triển roseola.
Trẻ suy giảm miễn dịch – Trẻ suy giảm miễn dịch tế bào nguyên phát hoặc thứ phát khả năng tái hoạt hóa hoặc nhiễm HHV-6 nhiều hon so với trẻ có miễn dịch bình thường. Tuy nhiên, để chẩn đoán HHV-6 là tác nhân gây bệnh là một vấn đề vì nhiều lý do, bao gồm:
- Đứa trẻ suy giảm miễn dịch tế bào thường có đồng nhiễm các tác nhân herpesvirus khác, như CMV và các nhiễm trùng cơ hội khác.
- Tỉ lệ lưu hành cao DNA virus trong các tế bào đơn nhân máu ngoại biên ở người khỏe mạnh gây hạn chế việc dùng PCR trong phân biệt giữa nhiễm trùng hoạt động và nhiễm trùng tiềm ẩn.
==>> Xem thêm: QUẢN LÝ SỐT GIẢM BẠCH CẦU HẠT Ở TRẺ CÓ MIỄN DỊCH BÌNH THƯỜNG
CHẨN ĐOÁN
Ở trẻ có miễn dịch bình thường – Ở trẻ cỏ miễn dịch bình thưởng có đặc điểm lâm sàng điển hình của nhiễm HHV-6 (eg, bệnh cảnh cấp tính với sốt cao, có hoặc không có ban da, và các triệu chứng không đặc hiệu), xét nghiệm xác định HHV-6 hiếm khi cần thiết và gần như không ảnh hưởng đến điều trị. Ở những đứa trẻ này, HHV-6 nhìn chung tự khỏi mà không có biến chứng.
Chẩn đoán lâm sàng roseola có thể đưa ra ở trẻ nhỏ với biểu hiện kinh điển (eg. sốt 3-5 ngày, sau đó là hết sốt và ban da).
Chỉ định xét nghiệm – Xét nghiệm HHV-6 có thể cần thiết ở những trẻ suy giảm miễn dịch hoặc ở những trẻ có miễn dịch bình thường có biểu hiện không điển hình hoặc có biến chứng (eg, viêm nào màng não), ở những bệnh nhân này. Chẩn đoán HHV-6 cỏ thể ảnh hưởng đến điều trị (eg, điều trị kháng sinh, điều trị ức chế miễn dịch) hoặc hổ trợ theo dõi diễn biến lâm sàng và/hoặc điều trị.
Xét nghiệm – Để xác định tác nhân HHV-6 là phức tạp dựa vào sự hiện diện HHV-6 trong huyết thanh ở những bệnh nhân trên 3 tuổi. DNA HHV-6 dai dằng sau nhiêm trùng nguyên phát. Ngoài ra, tái hoạt động HHV-6 cỏ thể xuất hiện ở trẻ khỏe mạnh khồng biểu hiện bệnh. Các phương pháp vi sinh sẵn có cỏ thể xác định sự hiện diện của HHV-6 đang nhân lên hoặc thời gian nhiễm trùng (eg, cấp tính so với tái hoạt động, hoặc tái nhiễm). Xác định bệnh do HHV-6 thưởng cần nghi ngờ trên lâm sàng, bằng chứng HHV-6 đang hoạt động (ie, sự nhân lên của virus), và loại trừ các bệnh lý khác trong chẩn đoán phân biệt. Kết hợp xét nghiệm có thể là cần thiết. Hội chẩn với chuyên gia truyền nhiễm được khuyến cáo để đưa ra phương án điều trị thích hợp.
Đặc điểm lâm sàng nghi ngờ – Đặc điểm lâm sàng nghi ngờ HHV-6 hoạt động bao gồm:
- Bệnh lý thúc đẩy (eg, khiếm khuyết miễn dịch tế bào)
- Động học nhân lên của virus hoặc đáp ứng huyết thanh học theo diễn tiến lâm sàng
- Đặc điểm lâm sàng tương ứng với HHV-6, đặc biệt ở những trẻ có miễn dịch bình thưởng (eg. nhiễm virus máu, viêm não)
- Không cỏ bằng chứng tác nhân khác gây ra hội chứng lâm sàng (eg. HSV ở trẻ viêm não)
Đặc điểm lâm sảng nghi ngờ giúp phân biệt nhiễm HHV-6 với phát hiện HHV-6 tình cờ (eg. nhiễm virus tiềm ẳn hoặc tái hoạt động không triệu chứng) dựa vào HHV-6 huyết thanh cao ở những bệnh nhân trên 3 tuổi và tồn tại HHV-6 dai dằng sau nhiễm trùng nguyên phát.
Bằng chứng nhiễm HHV-6 với sự nhân lên của virus – Các xét nghiệm khác nhau có thể được dùng để cung cấp bảng chứng nhiễm HHV-6 vả sự nhân lên của virus có thể giúp xác định thời gian nhiễm trùng. Kết hợp các xét nghiệm có thể là cần thiết. Sự nhân lên của virus chỉ điểm nhiễm trùng hoạt động (nhiễm trùng nguyên phát hoặc tái hoạt động). Sự nhân lên cúa virus ở những bệnh nhân huyết thanh học âm tính gợi ý nhiễm trùng nguyên phát hơn là tái hoạt động.
Đo tải lượng: PCR HHV-6
- Tiềm tàng: tải lượng thấp
- Hoạt động: trung bình
- Chromosomally integrated HHV-6: tài lượng cao (thường > 1 triệu copies/mL)
Cấy virus
Huyết thanh học: HHV-6 IgM tảng trong 4-7 ngảy sau nhiễm trùng
ĐIỀU TRỊ
Chỉ định – ở trẻ không suy giàm miễn dịch, nhiễm HHV-6 thường là tinh trạng lành tính, tự khỏi và không cần điều trị đậc hiệu.
Thuốc kháng virus trong nhiễm HHV-6 trên bệnh nhân có tình trạng nặng (eg. viêm não. viêm cơ tim) – nhóm bệnh nhân có miễn dịch bình thường và suy giảm miễn dịch, mặc dù các dữ liệu hiệu quả cỏn hạn chế và không có thừ nghiệm lâm sàng có đối chứng được báo cáo trước đây.
Lựa chọn điều trị – Khi điều trị HHV-6, gancidovir hoặc íoscamet nhìn chung ưa được lựa chọn hơn so với cidoíovir. bởi vì cidoíovir gây độc tính lên thận.
Thiếu các thừ nghiệm có đối chứng của các thuốc kháng virus trong điều trị HHV-6. Foscamet và cidoíovir tác động chống lại cà HHV-6A và HHV-6B. Ganciclovir tác động chống lại HHV-6B, nhưng một số báo cáo HHV-6A tương đối kháng thuốc.
Một vải ca báo cáo cho thấy cài thiện viêm não nghi ngờ HHV-6 sau điều trị loscamet hoặc ganciclovir. Tuy nhiên, trong một vài trưởng hợp viêm não do HHV-6 ở trẻ miễn dịch bình thường, không cho thấy cải thiện các triệu chứng thần kinh sau điều trị ganciclovir.
Đáp ứng điều trị – Đáp ứng điều trị dựa vào sự cải thiện các triệu chứng trên lâm sàng vả tải lượng virus (nếu tải lượng virus được đo ờ thời điểm chần đoán).
Cải thiện lâm sàng mà không giâm tài lượng hoặc giảm tải lượng mà không cải thiện lâm sàng có thể chì điểm HHV-6 không phải lả tác nhân gây bệnh. Không cải thiện lâm sàng cũng có thể chỉ điểm tình trạng kháng thuốc và có thể cần kiểm tra lại độ nhạy.