Bệnh tim mạch
Một số triệu chứng quan trọng cần lưu ý khi tiếp cận bệnh nhân tim bẩm sinh
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Nguyễn Lân Hiếu
Nguyễn Duy Thắng
Nguyễn Văn Hiếu
Trần Tiến Anh
Trần Hồng Quân
Nhà thuốc Ngọc Anh xin gửi đến quý bạn đọc các triệu chứng khác thường gặp ở trẻ em, bao gồm: đau ngực, hồi hộp trống ngực và ngất khi tiếp cận một bệnh nhân bị bệnh tim bẩm sinh.
Đau ngực ở trẻ em
Khác với đau ngực ở người lớn, cần phải nghĩ đến hội chứng động mạch vành cấp/mạn, hội chứng động mạch chủ, thuyên tắc động mạch phổi… Đau ngực ở trẻ em phần lớn không phải do các bệnh lý xơ vữa động mạch và thường lành tính. Tuy nhiên, có nhiều nguyên nhân gây đau ngực ở trẻ em, việc đưa ra các chẩn đoán phân biệt và cố gắng tìm ra nguyên nhân cụ thể là vấn đề quan trọng.
Nguyên nhân
- Các nguyên nhân tim mạch của đau ngực được tìm thấy ở dưới 5% số trẻ em có triệu chứng đau ngực. Các nguyên nhân không liên quan đến tim mạch xuất hiện ở 56% – 86% các ca được báo cáo.
- Bảng 1 liệt kê các nguyên nhân gây đau ngực ở trẻ Có 3 nguyên nhân thường gặp nhất gây đau ngực ở trẻ là: (1) viêm khớp sụn sườn, (2) chấn thương thành ngực hoặc căng cơ và (3) các bệnh hô hấp, đặc biệt là các bệnh có ho.
- Các nguyên nhân dạ dày ruột và các nguyên nhân tâm lý được xác định ở dưới 10% số trường hợp.
- Theo kết quả từ các nghiên cứu với số lượng bệnh nhân lớn, đau ngực không rõ nguyên nhân chiếm 50% số bệnh nhân (đau ngực vô căn).
- Ở trẻ em có đau ngực mạn tính, ít có khả năng là do nguyên nhân tim mạch.
Các nguyên nhân đau ngực không do tim mạch
- Viêm khớp ức sườn và viêm khớp sụn sườn
- Viêm khớp ức sườn và viêm khớp sụn sườn thấy ở trên 80% số trẻ bị đau ngực, phổ biến ở trẻ gái hơn trẻ trai và có thể kéo dài trong nhiều tháng.
- Biểu hiện đặc trưng là đau ngực phía trước mức độ nhẹ tới vừa, thường ở một bên nhưng thỉnh thoảng ở cả hai bên. Khám lâm sàng: ấn đau ở khớp ức sườn hoặc khớp sụn sườn.
- Hội chứng Tietze là một dạng ít gặp của viêm khớp ức sườn, đặc trưng bởi sưng, viêm các khớp ức sườn. Thường ảnh hưởng tới các khớp ức sườn thứ 2 và thứ
- Cơ xương khớp
Có tiền sử tập thể dục cường độ cao, nâng tạ hoặc chấn thương trực tiếp vào ngực. Khám lâm sàng thấy ấn đau ở thành ngực hoặc các cơ thành ngực.
- Hô hấp
Bệnh lý hô hấp như viêm phổi, viêm màng phổi, tràn khí/dịch màng phổi… chiếm 10-20% số trường hợp đau ngực.
Các trường hợp này thường có kèm theo ho, khò khè (wheezing) ở trẻ nhỏ, đau cơ liên sườn hoặc cơ bụng và đau ngực tăng lên khi ho hoặc hít thở sâu. Nghe phổi có ran gợi ý nguyên nhân hô hấp của đau ngực.
- Hen vận động (exercise induced asthma)
Hen vận động không phải tình trạng hiếm gặp. Luyện tập nặng từ 3 đến 8 phút có thể gây co thắt phế quản ở hầu hết các bệnh nhân hen, đặc biệt khi nhịp tim tăng lên 180 nhịp/phút.
Triệu chứng đa dạng từ nhẹ đến nặng bao gồm ho, khò khè, khó thở, nặng ngực, co thắt hoặc đau. Các yếu tố môi trường như nhiệt độ lạnh, phấn hoa và ô nhiễm không khí, cũng như viêm đường hô hấp do virus có thể làm nặng hơn tình trạng hen do gắng sức. Nghiệm pháp gắng sức kích thích co thắt phế quản được dùng để chẩn đoán.
- Bệnh lý tiêu hóa
-
- Hội chứng trào ngược dạ dày thực quản (Gastroesophageal reflux disease – GERD) có thể gây đau ngực, nhưng cảm giác đau ngực thường được mô tả rõ ở trẻ lớn. Ngoài đau ngực, trẻ bị GERD có thể đau bụng vùng thượng vị, viêm đường hô hấp mạn tính (viêm họng tái diễn, hen phế quản khó kiểm soát), mòn men răng và chậm tăng cân. Khởi phát đau và giảm đau liên quan tới bữa ăn và chế độ ăn có thể gợi ý chẩn đoán.
- Ở trẻ nhỏ, nuốt dị vật (như đồng xu hoặc hóa chất) có thể gây đau ngực.
- Viêm túi mật biểu hiện kèm đau sau bữa ăn ở vùng hạ sườn phải và vùng ngực dưới phải.
- Tâm lý
Các nguyên nhân tâm lý thường gặp ở trẻ trên 12 tuổi và nữ gặp nhiều hơn nam. Thông thường, bệnh khởi phát cùng với các căng thẳng tâm lý hoặc thay đổi lớn trong cuộc sống: gia đình chia ly hoặc có người mất, bị bệnh nặng, bị dị tật, chấn thương, stress trong học tập, hoặc bị lạm dụng tình dục.
Chẩn đoán đau ngực do tâm lý cần loại trừ hết tất cả các nguyên nhân thực thể. Nguyên nhân tâm lý không bao giờ được nghĩ đến ngay đầu tiên khi tiếp cận một bệnh nhân đau ngực. Cần tham khảo ý kiến bác sĩ chuyên khoa tâm thần.
- Nguyên nhân khác
-
- Hội chứng bóp nghẹt trước tim (precordial catch syndrome), tình trạng đau nhói ngực thường ở 1 điểm, kéo dài vài giây đến vài phút và kèm theo tư thế gập người về trước.
- Hội chứng trượt xương sườn (slipping rib syndrome) do chấn thương làm chuyển động quá mức ở xương sườn 8 đến 10, các xương sườn này không gắn trực tiếp vào xương ức. Trong nhiều trường hợp, các dây chằng để giữ các xương sườn này vào các xương sườn trên bị yếu, dẫn tới sự trượt các xương sườn, gây đau.
- Đau xương khớp ở một số thanh thiếu niên cả nam và nữ.
- Bệnh màng phổi là một nguyên nhân không thường gặp trong đau ngực gây ra do nhiễm Coxsackie
- Herpes zoster là một nguyên nhân có thể gặp đau ngực, do viêm dây thần kinh liên sườn…
- Tràn khí màng phổi tự phát và tràn khí trung thất là các nguyên nhân hô hấp hiếm gặp gây đau ngực cấp. Yếu tố nguy cơ là trẻ bị hen phế quản, bệnh xơ nang, hoặc hội chứng Marfan.
- Lạm dụng cocain: gây co thắt động mạch vành, thậm chí nhồi máu cơ
- Hội chứng tăng thông khí (hyperventilation syndrome) có thể gây thở nhanh, khó chịu ở ngực và thường kèm theo dị cảm và chóng mặt, lo lắng.
Bảng 1. Các nguyên nhân thường gặp gây đau ngực ở trẻ em
| A. NGUYÊN NHÂN NGOÀI TIM MẠCH |
| Cơ xương khớp‐ Viêm khớp ức sườn.
‐ Chấn thương thành ngực (do thể thao hoặc tai nạn). ‐ Căng cơ (cơ ngực, vai, hoặc lưng). ‐ Cơ thành ngực hoạt động quá mức (do ho). ‐ Bất thường lồng ngực hoặc cột sống ngực. ‐ Hội chứng Tietze (viêm, sưng đau các sụn sườn…). ‐ Hội chứng trượt xương sườn do chấn thương. ‐ Hội chứng bóp nghẹt trước tim (precordial catch syndrome). |
| Hô hấp‐ Hen vận động.
‐ Viêm phổi (virus, vi khuẩn, mycobacterium, nấm, hoặc ký sinh trùng). ‐ Kích thích màng phổi (tràn dịch màng phổi). ‐ Tràn khí màng phổi hoặc tràn khí trung thất. ‐ Thuyên tắc động mạch phổi. ‐ Dị vật đường thở. |
| Dạ dày ruột‐ Trào ngược dạ dày thực quản.
‐ Các bệnh loét ống tiêu hóa. ‐ Viêm thực quản. ‐ Viêm dạ dày. ‐ Túi thừa thực quản. ‐ Thoát vị khe (hiatal hernia). ‐ Dị vật (như đồng xu). ‐ Viêm túi mật. ‐ Viêm tụy cấp. |
| Tâm lý‐ Các sang chấn tâm lý trong cuộc sống (mất người thân, mâu thuẫn gia đình, ly hôn, thất bại trong trường học, bạn bè xa lánh hoặc bị xâm hại tình dục).
‐ Hội chứng tăng thông khí. ‐ Các triệu chứng phân ly. ‐ Rối loạn dạng cơ thể. ‐ Trầm cảm. ‐ Chứng chán ăn tâm thần (bulimia nervosa) (viêm thực quản, rách thực quản). |
| Khác‐ Bệnh thiếu máu hồng cầu hình liềm (cơn tắc mạch).
‐ Đau xương khớp. ‐ Zona thần kinh vùng ngực (do virus Herpes zoster). |
| B. CÁC NGUYÊN NH N TIM MẠCH |
| Rối loạn chức năng tâm thất do thiếu máu cục bộ:‐ Bất thường cấu trúc của tim (hẹp van động mạch chủ hoặc hẹp van động mạch phổi nặng, bệnh cơ tim phì đại có tắc nghẽn, hội chứng Eisenmenger).
‐ Sa van hai lá (mitral valve prolapse). ‐ Bất thường động mạch vành (tiền sử mắc bệnh Kawasaki, bất thường động vành bẩm sinh, tăng huyết áp, bệnh hồng cầu hình liềm). ‐ Lạm dụng cocain. ‐ Hội chứng phình và tách thành động mạch chủ ngực (thoracic aortic aneurysm and dissection syn- drome): gặp trong hội chứng Turner, hội chứng Marfan hoặc Noonan… |
| Các bệnh lý nhiễm trùng tim:‐ Viêm màng ngoài tim (pericarditis) (virus, vi khuẩn hoặc thấp tim).
‐ Hội chứng sau phẫu thuật màng ngoài tim (postpericardiotomy syndrome). ‐ Viêm cơ tim (myocarditis) (cấp hoặc mạn tính). ‐ Bệnh Kawasaki. |
| Rối loạn nhịp tim (và đánh trống ngực):‐ Nhịp nhanh trên thất (supraventricular tachycardia – SVT).
‐ Ngoại tâm thu thất (ventricular extrasystole) hoặc nhịp nhanh thất (ventricular tachycardia – VT). |
Các nguyên nhân tim mạch gây đau ngực
Đau ngực liên quan đến tim mạch có thể do rối loạn chức năng tâm thất do thiếu máu cục bộ, các quá trình viêm màng tim hoặc cơ tim, hoặc rối loạn nhịp tim, xảy ra ở dưới 5% số trường hợp. Bảng dưới đây tổng hợp các triệu chứng lâm sàng quan trọng của nguyên nhân tim mạch trong đau ngực ở trẻ em.
Bảng 2. Các triệu chứng lâm sàng cần khám khi bệnh nhân đau ngực
| Triệu chứng lâm sàng gợi ý nguyên nhân gây đau ngực do bệnh tim mạch | ||||
| Bệnh lý | Tiền sử | Khám lâm sàng | Điện tâm đồ | Xquang ngực |
| Hẹp van động mạch chủ nặng (aortic valvular stenosis) | Tiền sử bệnh tim bẩm sinh (+). | Tiếng thổi tâm thu > 3/6 ở bờ ức trên bên phải, lan lên cổ. | Phì đại tâm thất trái có hoặc không có ST chênh xuống và sóng T âm đảo ngược. | Giãn cung động mạch chủ, phì đại thất trái. |
| Hẹp van động mạch phổi nặng (pulmonary valvular stenosis) | Tiền sử bệnh tim bẩm sinh (+). | Tiếng thổi tâm thu > 3/6 ở bờ ức trên bên trái. | Phì đại tâm thất phải có hoặc không có ST chênh xuống và sóng T âm đảo ngược. | Giãn cung động mạch phổi. |
| Bệnh cơ tim phì đại tắc nghẽn đường ra thất trái (hypertrophic cardiomyopathy with right ventricular outflow obstruction) | Có tiền sử gia đình ở 1/3 số trường hợp. | – Tiếng thổi đa dạng.– Mạch cánh tay nhanh (±). | – Phì đại tâm thất trái.– Q sâu/R nhỏ hoặc có QS ở các chuyển đạo trước tim bên trái. | Bóng tim to nhẹ với tim hình cầu. |
| Sa van hai lá (mitral valve prolapse) | Có tiền sử gia đình (±). | – Click giữa tâm thu có hoặc không có tiếng thổi tâm thu muộn.– Cơ thể gầy.
– Bất thường xương lồng ngực (80%). |
Sóng T đảo ngược ở chuyển đạo aVF (±). | – Kích thước tim bình thường.– Đường kính trước sau hẹp (±). |
| Hội chứng Eisenmenger (Eisenmenger syndrome) | Tiền sử bệnh tim bẩm sinh (+). | – Tím và ngón tay dùi trống (clubbing).– Phì đại thất phải.
– Tiếng T2 mạnh, không tách đôi. – Tiếng thổi nhẹ hoặc không có. |
Phì đại tâm thất phải. | – Động mạch phổi phì đại với kích thước tim bình thường.– Tưới máu phổi giảm (phổi sáng). |
| Xuất phát bất thường của động mạch vành trái (anomalous left coro- nary artery) | Các đợt suy hô hấp tái phát ở thời kì sơ sinh. | Tiếng thổi nhẹ hoặc không có. | Đặc điểm thiếu máu cơ tim trước bên. | Bóng tim to vừa tới nhiều. |
| Di chứng của Kawasaki hoặc các bệnh động mạch vành khác | – Tiền sử bệnh Ka- wasaki (±).– Cơn đau ngực liên quan đến gắng sức điển hình. | – Thường âm tính.– Tiếng thổi liên tục ở lỗ thông mạch vành. | – Đoạn ST chênh lên (±).– Hình ảnh nhồi máu cơ tim cũ (±). | Kích thước tim bình thường hoặc to nhẹ. |
| Co thắt động mạch vành do làm dụng cocaine | Tiền sử nghiện chất (±). | – Tăng huyết áp.– Tiếng thổi không đặc hiệu (±). | Đoạn ST chênh lên (±) | Kích thước tim bình thường trong các trường hợp cấp tính. |
| Viêm màng ngoài tim (pericarditis) và viêm cơ tim (myocarditis) | – Tiền sử nhiễm trùng đường hô hấp trên (±).– Cơn đau nhói ngực. | – Tiếng cọ màng tim.– Tiếng tim xa xăm.
– Tiếng thổi không đặc hiệu (±). |
– Biên độ QRS thấp.– Biến đổi đoạn ST chênh.
– Rối loạn nhịp tim (±). |
Tim to các mức độ khác nhau. |
| Hội chứng sau mổ màng ngoài tim (postpericardiotomy syndrome) | Tiền sử phẫu thuật tim mạch gần đây, đau và khó thở. | – Tiếng tim mờ (±).– Tiếng cọ màng tim. | ST chênh lên kéo dài. | Tim to các mức độ khác nhau. |
| Rối loạn nhịp tim (và hồi hộp trống ngực) | – Tiền sử hội chứng WPW (±).– Tiền sử gia đình mắc hội chứng QT dài (±). | – Có thể âm tính.– Rối loạn nhịp tim (±). | – Rối loạn nhịp tim (±).– Hội chứng WPW (±).
– Khoảng QTc kéo dài (> 0,46 giây). |
Kích thước tim bình thường. |
- Rối loạn chức năng cơ tim do thiếu máu cơ tim cục bộ:
- Các dị tật tim bẩm sinh: Hẹp van động mạch chủ (aortic valvular stenosis) nặng, hẹp dưới van động mạch chủ (subvalvular aortic stenosis), hẹp van động mạch phổi (pulmo- nary valvular stenosis) nặng và tăng áp mạch máu phổi (pulmonary hypertension) (mức độ nặng là hội chứng Eisenmenger) có thể gây đau ngực thiếu máu cục bộ. Đau thường xảy ra khi gắng sức và là một đau ngực điển hình.
- Sa van hai lá: Đau ngực kèm sa van hai lá thường là đau mơ hồ, trong thời gian ngắn, khu trú ở đỉnh tim, không có mối liên quan liên tục tới gắng sức hay cảm xúc. Đôi khi, rối loạn nhịp tim trên thất hoặc tại thất có thể dẫn đến các triệu chứng tim mạch, trong đó có đau tức ngực. Gần như tất cả bệnh nhân hội chứng Marfan có sa van hai lá. Tiếng click giữa thì tâm thu kèm hoặc không kèm tiếng thổi tâm thu sau đó là dấu hiệu của bệnh này.
- Bệnh cơ tim: Bệnh cơ tim phì đại (hypertrophic cardiomyopathy) và bệnh cơ tim giãn (dilated cardiomyopathy) có thể gây đau ngực do thiếu máu cơ tim cục bộ, có hoặc không có gắng sức, hoặc do các rối loạn nhịp.
- Bệnh lý hẹp động mạch vành: Bất thường động mạch vành, cả bẩm sinh (dị dạng động mạch vành hoặc một động mạch vành, rò động mạch vành) và mắc phải (phình hoặc hẹp động mạch vành do bệnh Kawasaki hoặc do các phẫu thuật tim mạch từ trước liên quan đến mạch vành). Ở người lớn, đây là nhóm nguyên nhân rất thường gặp gây đau ngực.
- Lạm dụng cocaine: Kể cả trẻ em có tim mạch bình thường cũng có nguy cơ cao bị thiếu máu và nhồi máu cơ tim nếu sử dụng Cocaine ức chế sự tái hấp thu norepinephrine cùng với sự gia tăng nồng độ catecholamine gây co thắt mạch vành. Cocaine cũng gây hoạt hóa tiểu cầu, tăng sản xuất endothelin, và giảm tạo nitric oxide. Các tác dụng này phối hợp gây đau ngực, nhồi máu, rối loạn nhịp tim hoặc đột tử. Bệnh sử và xét nghiệm chất giúp bác sĩ chẩn đoán đau ngực do cocain.
- Bệnh màng ngoài tim hoặc cơ tim
-
- Viêm màng ngoài tim: Trẻ lớn bị viêm màng ngoài tim có thể bị đau nhói, đau như dao đâm, tăng lên khi nằm xuống và đỡ khi ngồi dậy và ngả ra trước. Sử dụng siêu âm tim để chẩn đoán.
- Viêm cơ tim: Viêm cơ tim cấp thường liên quan đến màng ngoài tim ở một mức độ nhất định và gây đau ngực, kèm khó thở, mệt. Đây là một tình trạng cấp cứu tim mạch.
- Rối loạn nhịp tim
Đau ngực có thể do nhiều loại rối loạn nhịp tim khác nhau, đặc biệt nhịp tim nhanh kéo dài dẫn đến thiếu máu cơ tim cục bộ. Kể cả không có thiếu máu cục bộ, trẻ vẫn có thể cảm giác đánh trống ngực hay tim đập mạnh như là đau ngực. Trong trường hợp này, đau ngực có thể liên quan đến chóng mặt và trống ngực.
Tiếp cận chẩn đoán
Cần khai thác kỹ bệnh sử và khám lâm sàng tỉ mỉ để phát hiện các bất thường tim mạch. Từ đó đề xuất các xét nghiệm cần thiết để chẩn đoán nguyên nhân đau ngực.
Bệnh sử
Bệnh sử nên hỏi đặc điểm của cơn đau, về mối liên quan của cơn đau với các hoạt động thể lực hay gắng sức, cường độ đau, tính chất, tần suất, thời gian, và tính chất lan. Dưới đây là các câu hỏi ví dụ dùng để xác định đặc điểm cơn đau ngực:
- Điều gì có thể gây khởi phát cơn đau (tập luyện, ăn uống, chấn thương, căng thẳng)?
- Cảm giác đau như thế nào (đau nhói, đau cảm giác bị đè ép, đau thắt nghẹt)?
- Vị trí đau ngực (một điểm cố định, khu trú hay lan tỏa).
- Mức độ đau, hướng lan của cơn đau.
- Thời gian (vài giây, vài phút) của cơn đau?
- Có đau tăng khi hít thở sâu không? (Nếu có, cơn đau có thể do kích thích màng phổi hoặc bệnh lý thành ngực.)
- Có tư thế nào để giảm đau không? (Có thể gặp khi bị viêm màng ngoài )
- Cơn đau có liên quan đến bữa ăn không? (Gợi ý do nguyên nhân viêm dạ dày).
- Có hay bị những cơn đau tương tự không và đã bị trong bao lâu? (Tần suất và mức độ mạn tính).
- Có từng bị đau khi chơi, hoặc có vận động cánh tay quá nhiều vì lý do nào đó không?
- Có các triệu chứng khác kèm theo (ngất, chóng mặt, hoặc trống ngực) không?
- Có ho nhiều gần đây không?
Tiền sử bản thân và gia đình
- Tiền sử bệnh tim bẩm sinh hoặc mắc phải, phẫu thuật tim, hen hoặc bệnh Kawasaki.
- Các thuốc đã dùng, như thuốc điều trị hen hoặc thuốc tránh thai.
- Tiền sử gia đình về đau ngực hoặc có người chết vì bệnh tim.
- Tiền sử gia đình về hội chứng QT dài (long QT syndrome), các bệnh lý cơ tim, hoặc đột tử.
- Tiền sử sử dụng chất gây nghiện (cocain) hoặc hút thuốc lá.
Khám lâm sàng
- Thành ngực cần được thăm khám kỹ lưỡng để tìm các chấn thương (sự mất cân đối) và viêm sụn sườn.
- Đối với viêm sụn sườn, dùng phần mềm của đốt ba ngón tay giữa (không dùng lòng bàn tay) để sờ từng khớp sụn sườn và khớp ức sườn.
- Khám triệu chứng ấn đau thực thể ở các cơ ngực và các cơ vai.
- Biến dạng thành ngực (vẹo cột sống, gù lưng, hoặc ngực ức gà, lõm ngực) có thể là nguyên nhân gây đau ngực mạn tính.
- Thăm khám bụng cẩn thận do đôi khi nguyên nhân đau ngực do tổn thương cơ quan vùng bụng.
- Nghe tim, phổi để phát hiện loạn nhịp tim, tiếng thổi, tiếng cọ, tiếng tim xa xăm, nhịp ngựa phi (gallop), ran phổi, thở khò khè hoặc giảm thông khí phổi. Cần phân biệt tiếng thổi cơ năng và tiếng thổi bệnh lý, không quy tiếng thổi cơ năng (vô tội) là bệnh lý.
Các xét nghiệm khác
- Chụp phim Xquang ngực (phát hiện bệnh lý phổi, kích thước và hình bóng tim, và mạch máu phổi).
- Điện tâm đồ (phát hiện loạn nhịp tim, phì đại, rối loạn dẫn truyền, hội chứng WPW và khoảng QT dài).
- Xét nghiệm chất cần làm khi nghi ngờ đau ngực do cocain.
Tiếp cận chẩn đoán theo các bước
Tiếp cận chẩn đoán theo các bước được mô tả trong phần dưới đây có thể áp dụng cho trẻ em bị đau ngực.
Bước 1: Tìm kiếm 3 nhóm nguyên nhân ngoài tim thường gặp của đau ngực như viêm sụn sườn, nguyên nhân cơ xương khớp và các bệnh hô hấp. Bệnh sử và khám lâm sàng thường không phát hiện được 2/3 số bệnh nhân có một trong các bệnh lý này là nguyên nhân đau ngực.
Bước 2: Đánh giá khả năng đau ngực do nguyên nhân tim mạch. Kể cả nguyên nhân đau ngực ngoài tim mạch đã được tìm thấy, vẫn cần tìm các nguyên tim mạch gây đau ngực vì mục đích cuối cùng là loại trừ các nguyên nhân này. Có thể dễ dàng loại trừ các nguyên nhân tim mạch dựa vào bệnh sử và thăm khám lâm sàng (xem Bảng 8.2). Dưới đây là một số đặc điểm phân biệt đau ngực do nguyên nhân tim mạch và không do nguyên nhân tim mạch.
Nguyên nhân tim mạch gây đau ngực thường là đau thắt ngực điển hình
-
- Bệnh nhân mô tả cơn đau như đè nặng; cảm giác bị bóp nghẹt hay đau như thắt; không phải cơn đau nhói trong thời gian ngắn. Cơn đau khu trú ở vùng trước tim hoặc vùng sau xương ức và có thể lan lên cổ, hàm và cả hai bên cánh tay, lưng hoặc bụng.
- Tập thể dục, các hoạt động thể chất nặng, gắng sức hoặc cảm xúc căng thẳng thường gây nên các cơn đau ngực. Cơn đau không liên quan đến gắng sức thường không do nguyên nhân tim mạch, ngoài đau kiểu màng phổi (đau thay đổi khi thay đổi tư thế và hít thở).
- Các triệu chứng kèm theo như ngất, chóng mặt, hoặc hồi hộp trống ngực cũng gợi ý nguyên nhân tim mạch.
Đau ngực không do nguyên nhân tim mạch thường có các đặc điểm sau
- Đau không liên quan đến gắng sức, xảy ra cả khi xem tivi hoặc ngồi trong lớp.
- Đau nhói trong thời gian ngắn.
- Bản chất cơn đau mạn tính.
- Không có tiền sử bệnh tim hoặc bệnh Kawasaki.
- Không có tiền sử gia đình mắc bệnh tim di truyền (như hội chứng QT dài, các bệnh cơ tim, chết đột ngột).
- Không có các triệu chứng kèm theo như ngất, chóng mặt hoặc trống ngực.
- Khám tim mạch không phát hiện bất thường.
- Điện tâm đồ và Xquang tim phổi bình thường.
Nếu không phát hiện nguyên nhân nào trong 3 nguyên nhân ngoài tim thường gặp và bệnh sử cũng như khám lâm sàng vẫn gợi ý nguyên nhân ngoài tim gây đau ngực, bác sĩ có thể trấn an bệnh nhân và người nhà về bản chất lành tính của các cơn đau ngực này.
Tại thời điểm này, bác sĩ có thể quyết định tiến hành theo dõi tiếp và nghĩ đến cả bệnh thuộc các cơ quan khác, như dạ dày ruột (trào ngược dạ dày thực quản, u đường tiêu hóa), hô hấp (bao gồm hen do gắng sức) hoặc nguyên nhân tâm lý. Theo dõi có thể tìm được nguyên nhân hoặc cơn đau tự thuyên giảm không tái phát.
Xét nghiệm chất với cocaine có thể có ý nghĩa ở thanh thiếu niên, những người có cơn đau mức độ nặng, cấp tính mà không rõ nguyên nhân.
Chuyển bệnh nhân tới bác sĩ chuyên khoa có thể được cân nhắc ở giai đoạn này.
Chuyển khám bác sĩ tim mạch
Dưới đây là một số chỉ định chuyển bệnh nhân tới bác sĩ tim mạch để thăm khám nguyên nhân tim mạch gây đau ngực:
- Khi cơn đau khởi phát hoặc nặng lên do hoạt động thể lực hoặc đi kèm các triệu chứng như trống ngực, chóng mặt hoặc ngất.
- Khi phát hiện bất thường trong khám tim mạch, hoặc có bất thường trên Xquang tim phổi hoặc điện tâm đồ.
- Khi có tiền sử gia đình bị bệnh cơ tim, hội chứng QT dài, chết đột ngột, hoặc các bệnh lý di truyền thường đi kèm bất thường tim mạch.
- Gia đình và bệnh nhân quá lo lắng và cơn đau mạn tính, tái phát cũng là những nguyên nhân quan trọng cần chuyển bệnh nhân tới bác sĩ chuyên khoa tim mạch.
Hồi hộp trống ngực
Định nghĩa
Hồi hộp trống ngực (palpitation) là một trong những triệu chứng thường gặp nhất trong thực hành y khoa nhưng lại khá hạn chế trong việc biểu thị các bất thường. Thuật ngữ trống ngực được dùng một cách chung chung để miêu tả cảm nhận khó chịu chủ quan của một người về nhịp tim, thường là cảm giác nhịp tim nhanh, không đều hoặc mạnh bất thường trong ngực.
Nguyên nhân
Hồi hộp trống ngực thường không nguy hiểm, nhưng nó có thể là chỉ điểm của các rối loạn nhịp tim trầm trọng. Bảng 8.3 liệt kê các nguyên nhân thường gặp gây hồi hộp trống ngực.
- Một tỷ lệ lớn bệnh nhân bị hồi hộp trống ngực không có nguyên nhân cụ thể.
- Một số chất kích thích, như caffeine có thể được xác định là nguyên nhân hồi hộp trống ngực. Caffeine được tìm thấy trong nhiều loại đồ ăn, thức uống, như cà phê, trà, cacao nóng, soda, sô cô la, và một số loại thuốc. Phần lớn các loại nước uống tăng lực chứa lượng lớn caffeine và một số chất kích thích hợp pháp khác bao gồm ephedrine, taurine, guarana và nhân sâm.
- Một số thuốc, kê đơn hoặc không kê đơn cũng có thể là một nguyên nhân gây hồi hộp trống ngực.
- Nhiều bệnh như cường giáp, thiếu máu, và hạ đường huyết có thể gây trống ngực.
- Nhịp tim chậm hiếm khi gây hồi hộp trống ngực.
- Nhịp nhanh xoang là nguyên nhân thường gặp gây hồi hộp trống ngực.
- Rối loạn nhịp tim nên được xem là nguyên nhân trống ngực, mặc dù phần lớn các rối loạn nhịp tim không được ghi nhận và báo cáo có trống ngực.
- Đôi khi, có thể nghĩ đến một nguyên nhân tâm thần hoặc tâm lý. Một số bệnh nhân người lớn bị trống ngực có rối loạn hoảng sợ hoặc cơn hoảng loạn.
Bảng 3.Các nguyên nhân thường gặp gây hồi hộp trống ngực
| Sinh lý bình thường‐ Tập thể dục, bị kích động, sốt.
Nguyên nhân tâm thần hoặc tâm lý ‐ Sợ hãi, tức giận, căng thẳng, các rối loạn lo âu, cơn hoảng loạn, hoảng sợ. Thuốc và các chất ‐ Chất kích thích: caffeine (cà phê, trà, soda, sô cô la), một số nước uống tăng lực, thuốc lá. ‐ Thuốc không kê đơn: thuốc chống phù nề, thuốc giảm cân, vv. ‐ Thuốc gây nhịp tim nhanh: catecholamine, theophylline, hydralazine, minoxidil, cocaine. Các bệnh lý ‐ Thiếu máu. ‐ Cường giáp. ‐ Tăng huyết áp. ‐ U tủy thượng thận (làm tăng tiết catecholamine). ‐ Hạ đường huyết. ‐ Hội chứng tăng thông khí. Các bệnh tim mạch ‐ Đợt cấp suy tim. ‐ Các dị tật tim bẩm sinh gây rối loạn nhịp tim hoặc dẫn đến tình trạng thể chất kém. ‐ Các phẫu thuật dị tật tim bẩm sinh: phẫu thuật Fontan, phẫu thuật Senning. ‐ Sa van hai lá. ‐ Bệnh cơ tim phì đại. ‐ Bệnh cơ tim giãn. ‐ Các khối u tim hoặc các bệnh lý thâm nhiễm. Rối loạn nhịp tim ‐ Nhịp tim nhanh: nhịp nhanh xoang, nhịp nhanh trên thất, nhịp nhanh thất. ‐ Nhịp tim chậm. ‐ Nhịp ngoại tâm thu: ngoại tâm thu nhĩ, ngoại tâm thu thất. ‐ Rung nhĩ. ‐ Hội chứng nút xoang bệnh lý. |
Đánh giá bệnh nhân
Bệnh sử
Đặc điểm và khởi phát cơn hồi hộp trống ngực có thể gợi ý nguyên nhân:
-
- Xuất hiện đơn độc như cảm giác “hẫng ngực” gợi ý ngoại tâm
- Khởi phát và kết thúc đột ngột cơn tim nhanh hoặc cơn hồi hộp trống ngực gợi ý nhịp nhanh trên thất. Một số trẻ em sẽ có ra mồ hôi hoặc da tái đi khi có nhịp nhanh trên thất.
- Khởi phát và kết thúc từ từ của hiện tượng trống ngực gợi ý nhịp tim nhanh xoang hoặc tình trạng lo âu.
- Trống ngực đặc trưng bởi nhịp tim chậm có thể do block nhĩ thất hoặc rối loạn chức năng nút xoang.
- Liên quan tới gắng sức:
- Tiền sử hồi hộp trống ngực xảy ra trong khi hoạt động thể lực nặng có thể là hiện tượng bình thường (do nhịp nhanh xoang), mặc dù cũng có thể là các rối loạn nhịp tim do gắng sức.
- Hồi hộp trống ngực không liên quan đến gắng sức có thể do cuồng nhĩ/rung nhĩ, các tình trạng như sốt, cường giáp, hạ đường huyết hoặc lo âu.
- Hồi hộp trống ngực khi đứng lên đột ngột, gợi ý tình trạng hạ huyết áp tư thế.
- Các triệu chứng kèm theo:
- Các triệu chứng chóng mặt hoặc ngất đi kèm với trống ngực có thể gợi ý nhịp nhanh thất.
- Sự xuất hiện các triệu chứng khác, như đau ngực, ra mồ hôi, buồn nôn hoặc khó thở giúp tăng khả năng tìm được nguyên nhân xác định của hồi hộp trống ngực.
- Tiền sử bản thân và gia đình:
- Các đồ uống chứa caffeine (như cà phê, trà, cacao nóng, sô cô la, và nước uống tăng lực).
- Các thuốc kê đơn và không kê đơn.
- Tiền sử gia đình có ngất, chết đột ngột, hoặc rối loạn nhịp tim.
Khám lâm sàng
- Phần lớn trẻ em có trống ngực khi khám lâm sàng không phát hiện bất thường, trừ các trường hợp có cường giáp.
- Khám tim mạch có thể phát hiện sa van hai lá, các tổn thương tắc nghẽn hoặc bệnh lý cơ tim.
Cận lâm sàng
Ghi điện tâm đồ
Ghi điện tâm đồ tại thời điểm bệnh nhân có triệu chứng hồi hộp trống ngực là một cách để chẩn đoán rối loạn nhịp tim hoặc loại trừ các nguyên nhân:
- Điện tâm đồ thường quy có thể phát hiện khoảng QTc kéo dài, sóng delta (trong hội chứng WPW) hoặc block nhĩ thất.
- Khi trống ngực xảy ra nhiều lần cả ngày, sử dụng máy Holter 24 giờ thường hiệu quả nhất để chẩn đoán các bất thường nhịp Một số trẻ có triệu chứng trống ngực khi có nhịp nhanh xoang.
- Khi trống ngực xảy ra không thường xuyên, máy theo dõi biến cố (long-term event monitor recording) (tới 30 ngày) được chỉ định. Với các hồi hộp trống ngực không thường xuyên, kéo dài thì sử dụng máy theo dõi cầm Tuy nhiên, với cơn trống ngực không thường xuyên, diễn biến ngắn, thì ghi điện tim ngoài thành ngực được chỉ định.
- Cấy máy theo dõi nhịp tim lâu dài (implantable loop recorders) (cấy dưới da ở khoảng xương sườn thứ 2 bên trái trước ngực) có thể sử dụng để kiểm theo dõi trong thời gian dài hơn một tháng (có thể tới 1 năm). Người bệnh có thể mang máy trong khi bơi hoặc các bài tập nặng khác.
- Theo dõi ngoại trú liên tục từ xa là một phương pháp mới, hoặc sử dụng thiết bị thông minh (như đồng hồ thông minh). Thiết bị sẽ gửi dữ liệu điện tâm đồ tới bệnh viện để tiến hành theo dõi từ xa. Bệnh nhân có thể di chuyển trong giới hạn truyền tin của thiết bị.
Siêu âm tim
Siêu âm giúp phát hiện bệnh lý cấu trúc tim, như bệnh cơ tim, khối u tim, sa van hai lá, và các bất thường cấu trúc khác của tim.
Nghiệm pháp gắng sức
Nếu các triệu chứng xảy ra khi gắng sức, thì nghiệm pháp gắng sức có ý nghĩa trong quá trình chẩn đoán.
Xét nghiệm máu
Khi nghi ngờ các bệnh lý khác là nguyên nhân gây hồi hộp trống ngực, có thể chỉ định các xét nghiệm tổng phân tích tế bào máu ngoại vi (tìm thiếu máu), điện giải đồ, glucose máu và xét nghiệm chức năng tuyến giáp (FT3, FT4, TSH).
Thăm dò điện sinh lý
Nếu nghi ngờ nhiều khả năng có nhịp nhanh thất thì đôi khi thăm dò điện sinh lý tim có thể được chỉ định.
Ngất
Định nghĩa (theo ESC 2018)
Các chức năng của não bộ phụ thuộc hoàn toàn vào việc được cung cấp liên tục oxy và glucose. Các thay đổi đột ngột về lượng oxy và glucose được cung cấp có thể dẫn đến mất ý thức thoáng qua.
Ngất
Ngất là tình trạng giảm tưới máu não dẫn đến cơn mất ý thức có đặc trưng xuất hiện đột ngột, thời gian ngắn và hồi phục hoàn toàn sau đó.
Hai nhóm nguyên nhân lớn nhất dẫn tới ngất là chấn thương sọ não và nhóm không do chấn thương sọ não. Trong mục tiêu quyển sách này, chúng tôi chỉ xin đề cập đến các nguyên nhân ngất không do chấn thương sọ não.
Tiền ngất (thỉu)
Tiền ngất là cảm giác của một người rằng bản thân sắp mất ý thức tuy nhiên sau đó vẫn duy trì được ý thức và chỉ dẫn tới mất trương lực duy trì tư thế một cách thoáng qua.
Choáng váng (chóng mặt)
Choáng váng là 1 trong những tiền triệu thường gặp nhất của ngất.
Tỷ lệ gặp và nguyên nhân
Có tới 15% trẻ em và trẻ vị thành niên có một cơn ngất trong khoảng từ 8 đến 18 tuổi.
Ngất có thể do các nguyên nhân không do tim mạch (thường là rối loạn thần kinh thực vật), các bệnh lý tim mạch, các rối loạn tâm thần kinh và các rối loạn chuyển hóa. Các nguyên nhân cụ thể sẽ được liệt kê trong Bảng 8.4.
Các cơn ngất ở người lớn chủ yếu là do nguyên nhân tim mạch.
Ở trẻ em và trẻ vị thành niên, hầu hết các cơn ngất là lành tính, nguyên nhân hàng đầu là do phản xạ phế vị, các nguyên nhân khác có thể kể đến như tụt huyết áp tư thế, tăng thông khí hay do nhịn thở. Các cơn ngất thực sự trước 6 tuổi thường do các cơn động kinh hoặc các rối loạn nhịp tim.
Bảng 4. Các nguyên nhân gây ngất (theo ESC 2018)
| Do phản xạ (do nguyên nhân thần kinh) |
| Ngất theo hoàn cảnh‐ Tiểu tiện.
‐ Nuốt, đại tiện… ‐ Ho, hắt hơi. ‐ Sau gắng sức. ‐ Khác (cười to, tiếng nhạc cụ lớn). ‐ Hội chứng xoang cảnh. Cường phế vị ‐ Cường phế vị theo tư thế: thường là tư thế đứng. ‐ Cảm xúc: sợ hãi, đau đớn ( đau bản thể/ đau tạng), sợ máu… |
| Do hạ huyết áp tư thế |
| Lưu ý rằng tình trạng ứ trệ tuần hoàn chi dưới có thể bị tăng lên do các yếu tố như: sau gắng sức, sau ăn hay khi nằm lâu kéo dài.Do thuốc (nguyên nhân thường gặp nhất):
‐ Các thuốc giãn mạch, lợi tiểu, phenothiazin, thuốc chống trầm cảm. Do thiếu dịch gây giảm thể tích lòng mạch: ‐ Chảy máu, nôn, tiêu chảy. Rối loạn chức năng thần kinh thực vật nguyên phát: ‐ Rối loạn thần kinh thực vật đơn độc, thoái hóa đa hệ thống, bệnh Parkinson, sa sút trí tuệ thể Lewy. Rối loạn chức năng thần kinh thực vật thứ phát: ‐ Đái tháo đường, amyloidosis, tổn thương tủy sống, bệnh thần kinh thực vật do nguyên nhân miễn dịch, bệnh thần kinh cận u, suy thận… |
| Do tim |
| Rối loạn nhịp tim‐ Nhịp nhanh: cơn nhịp nhanh kịch phát trên thất, rung/cuồng nhĩ, nhanh thất (trong các hội chứng QT dài hay loạn sản thất phải gây rối loạn nhịp).
‐ Nhịp chậm: rối loạn chức năng nút xoang (bao gồm cả hội chứng nhịp nhanh nhịp chậm), block nhĩ thất, rối loạn chức năng máy tạo nhịp. |
| Bệnh tim cấu trúc:‐ Hẹp van động mạch chủ, nhồi máu cơ tim cấp, hội chứng động mạch vành mạn, bệnh cơ tim phì đại, các khối u tim (như u nhầy nhĩ trái…), bệnh khoang màng ngoài tim (ví dụ tràn dịch màng ngoài tim có ép tim), bất thường động mạch vành bẩm sinh.
Bệnh lý tâm phế và các mạch máu lớn: ‐ Thuyên tắc động mạch phổi, tách thành động mạch chủ, tăng áp mạch máu phổi nặng. |
Các nguyên nhân gây ngất
Trong khuôn khổ quyển sách này, chúng tôi chỉ xin trình bày các đặc điểm của cơn ngất liên quan đến cơ chế gây ngất do rối loạn thần kinh thực vật và do nguyên nhân tim mạch. Các nguyên nhân liên quan đến thần kinh và chuyển hóa xin mời độc giả tìm hiểu thêm trong các sách chuyên ngành tương ứng.
Các nguyên nhân không do tim
‐ Rối loạn dung nạp theo tư thế (rối loạn thần kinh thực vật):
Được gây ra bởi các rối loạn về điều hòa lưu lượng máu, nhịp tim và huyết áp. Các rối loạn này có thể được ghi nhận qua các test về tư thế, đặc biệt là nghiệm pháp bàn nghiêng. Khi tiến hành nghiệm pháp bàn nghiêng, chúng ta đã ghi nhận được ba kiểu hình khá khác biệt nhau của ngất do tư thế bao gồm: Ngất do phế vị, hạ huyết áp tư thế và hội chứng nhịp nhanh tư thế.
Ngất do phế vị (còn được gọi là ngất đơn thuần hay ngất do nguyên nhân tim – thần kinh)
Là nguyên nhân thường gặp nhất ở trẻ em và trẻ vị thành niên khỏe mạnh. Khá hiếm gặp trước 10-12 tuổi nhưng khá thường gặp ở trẻ vị thành niên, đặc biệt là trẻ nữ.
Những cơn ngất này được đặc trưng bởi các tiền triệu trước ngất kéo dài từ vài giây cho đến một phút. Tiền triệu có thể bao gồm choáng váng, buồn nôn, nhợt, vã mồ hôi, trống ngực, nhìn mờ, đau đầu và/hoặc tăng thông khí. Tiền triệu có thể theo sau bởi mất ý thức và giảm trương lực tư thế gây ra ngã. Tuy vậy, trạng thái mất ý thức hiếm khi duy trì trên 1 phút.
Ngất có thể xảy ra khi ngồi dậy sau ngủ đêm hoặc đi kèm với đứng lâu, hay các trạng thái cảm xúc như lo lắng, giận dữ, hoặc trong một số hoàn cảnh như nhìn thấy máu hoặc bị lấy máu xét nghiệm, đói, thời tiết nóng và ẩm hoặc ở nơi đông người.
Đáp ứng thường gặp của một bệnh nhân ngất do phế vị khi làm nghiệm pháp bàn nghiêng là giảm đột ngột cả huyết áp và nhịp tim (Hình 1). Khai thác tiền sử có vai trò quan trọng nhất trong xác lập chẩn đoán ngất do nguyên nhân phế vị.
Cơ chế bệnh sinh của ngất do phế vị:
- Đáp ứng sinh lý của người bình thường khi chuyển sang tư thế đứng thẳng bao gồm: giảm cung lượng tim, được bù trừ bởi phản xạ tăng nhịp tim, dẫn tới sự duy trì hoặc giảm rất nhẹ (< 6%) huyết áp tâm thu và lưu lượng tưới máu não.
- Cơ chế bệnh sinh được mô tả như sau: Ở các đối tượng có nguy cơ, khi có giảm đột ngột máu tĩnh mạch trở về dẫn tới tăng co bóp cơ tim nhằm bù trừ, điều này lại dẫn tới hoạt hóa các receptor nhận cảm cơ học ở thất trái, làm gia tăng các tín hiệu thận kinh về khu vực thân não giống như trong trường hợp bệnh nhân có tăng huyết áp dẫn tới đáp ứng giảm hoạt hóa hệ giao cảm, dẫn tới giãn mạch, hạ huyết áp, nhịp chậm và giảm tưới máu não. Trên những bệnh nhân đang có tình trạng giảm thể tích tuần hoàn thì có nguy cơ xảy ra ngất cao hơn.
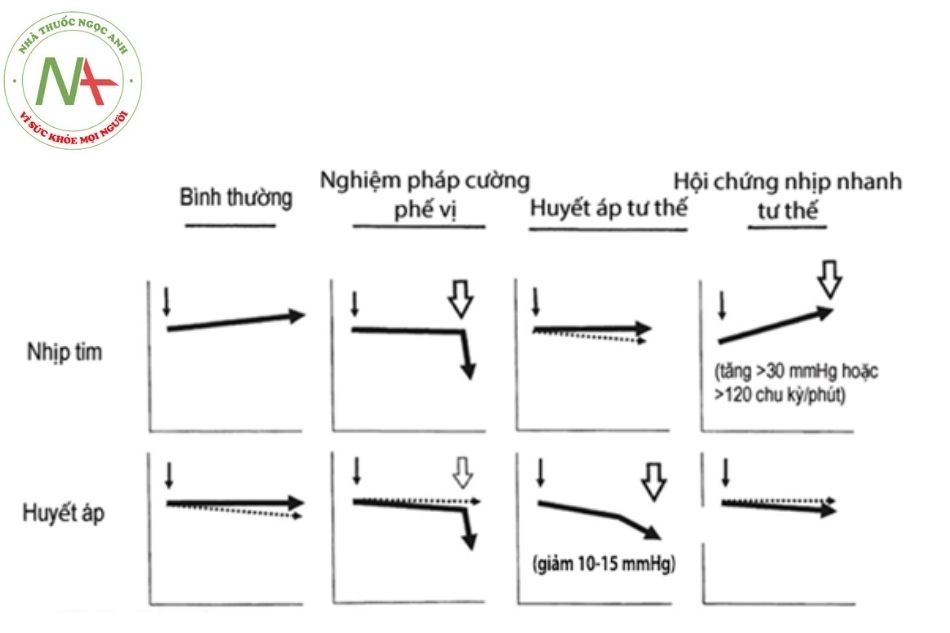
Chú thích: Mũi tên nhỏ đánh dấu thời gian bắt đầu làm nghiệm pháp. Mũi tên lớn chỉ ra sự xuất hiện của triệu chứng với thay đổi của huyết áp, nhịp tim.
Hạ huyết áp tư thế
Đáp ứng thông thường với việc đứng thẳng là phản xạ co của hệ tĩnh mạch và động mạch, kèm tăng nhẹ nhịp tim. Ở các bệnh nhân hạ huyết áp tư thế, đáp ứng co mạch dưới tác động của hệ adrenergic của tiểu động mạch và tĩnh mạch là không có hoặc không đầy đủ, hậu quả là tình trạng tụt áp và không kèm theo tăng nhịp tim phản xạ (Hình 1).
Không giống như các tiền triệu ở bệnh nhân ngất do cường phế vị, các bệnh nhân hạ huyết áp tư thế có thể chỉ cảm thấy choáng nhẹ ở tư thế đứng mà hoàn toàn không có các biểu hiện của hệ thần kinh thực vật (vã mồ hôi, nhợt, tăng thông khí…).
Nằm một chỗ quá lâu, đứng một chỗ quá lâu, giảm thể tích tuần hoàn, các thuốc ảnh hưởng đến hoạt tính hoạt mạch của hệ giao cảm (chẹn kênh canxi, các thuốc hạ áp khác, thuốc giãn mạch…) và lợi tiểu có thể làm nặng thêm tình trạng hạ huyết áp theo tư thế.
Ở các bệnh nhân nghi ngờ có hạ huyết áp tư thế, huyết áp nên được đo ở cả tư thế đứng và nằm. Huyết áp giảm trên 20/10 mmHg trong vòng 3 phút từ khi tư thế nằm sang đứng im không kèm theo tăng nhịp tim có thể gợi ý chẩn đoán này.
Hội chứng nhịp nhanh tư thế (postural orthostatic tachycardia syndrome – POTS):
Gặp chủ yếu ở phụ nữ trẻ, là một dạng bệnh lý thần kinh thực vật chủ yếu ảnh hưởng đến chi dưới. Hiện tượng dồn đọng máu vào hệ tĩnh mạch ở chi dưới khi bệnh nhân đứng dẫn đến giảm lưu lượng máu về tim, làm hoạt hóa hệ giao cảm gây nhịp tim nhanh đáng kể cho bệnh nhân. Các bệnh nhân thường than phiền về các triệu chứng mệt mỏi mạn tính, giảm khả năng gắng sức, trống ngực, choáng váng, buồn nôn và các cơn choáng (đôi khi có thể ngất thực sự). Các triệu chứng này có thể liên quan đến hội chứng mệt mỏi mạn tính và có thể bị chẩn đoán nhầm thành rối loạn lo âu mạn tính hoặc các cơn hoảng loạn. Đôi khi, các bệnh nhân này có thể xuất hiện phù chi dưới kèm biến đổi sắc tố vùng cổ bàn chân.
Để chẩn đoán được hội chứng này, nhịp tim và huyết áp được theo dõi ở ba tư thế: nằm, ngồi, đứng. Chẩn đoán được khi bệnh nhân xuất hiện triệu chứng ở tư thế đứng kèm theo nhịp tim tăng trên 30 chu kỳ/phút hoặc nhịp tim trên 120 chu kỳ/ phút trong vòng 10 phút từ khi đứng thẳng hoặc khi dựng thẳng trong nghiệm pháp bàn nghiêng.
Ngất liên quan đến tập thể thao
Các vận động viên trong độ tuổi thanh thiếu niên có thể gặp các triệu chứng ngất hoặc tiền ngất trong hoặc sau các gắng sức thể lực mạnh. Đây có thể là dấu hiệu của các vấn đề tim mạch như rối loạn nhịp nguy hiểm, tuy nhiên trong hầu hết các trường hợp thường do tình trạng ứ trệ máu tại hệ tĩnh mạch chi dưới, giảm thể tích tuần hoàn và nhiệt độ cao. Để dự phòng tình trạng ứ trệ máu tĩnh mạch, các vận động viên nên tiếp tục đi lại nhẹ nhàng sau khi chạy.
Tăng thông khí thứ phát từ các hoạt động thể lực có thể gây giảm CO2 máu và cũng có thể là một trong các yếu tố liên quan đến hiện tượng ngất ở nhóm này. Cảm giác kim đâm hoặc tê bì ở các vùng chi có thể đi kèm với giảm CO2 máu.
Ngất trong các hoàn cảnh đặc biệt
Ngất do đi tiểu
Là một dạng hiếm gặp của hạ huyết áp tư thế. Trong trường hợp này, hiện tượng giảm áp lực quá nhanh của bàng quang dẫn đến giảm kháng trở ngoại vi dẫn đến tình trạng ứ máu ở hệ mạch tạng, giảm lượng máu về tim, hậu quả cuối cùng là tụt huyết áp.
Ngất khi ho theo sau các cơn ho đêm ở trẻ bị hen phế quản
Các cơn ho kịch phát dẫn đến tăng đáng kể áp lực trong khoang màng phổi, làm giảm máu tĩnh mạch trở về, qua đó làm giảm cung lượng tim, dẫn đến giảm tưới máu não và gây ra các cơn mất ý thức.
Các nguyên nhân tim mạch gây ngất
Ngất do nguyên nhân tim mạch có thể chia thành các nhóm chính: Do bất thường cấu trúc tim/mạch máu lớn hoặc do rối loạn nhịp tim.
Các bất thường cấu trúc tim và mạch máu lớn
Các tổn thương tắc nghẽn như hẹp van động mạch chủ/phổi mức độ nặng hoặc bệnh cơ tim phì đại tắc nghẽn cũng như tăng áp mạch máu phổi có thể có ngất. Các gắng sức thể lực thường là yếu tố thuận lợi cho việc xuất hiện tình trạng ngất ở các bệnh nhân này. Các triệu chứng kèm theo bao gồm đau ngực, khó thở và hồi hộp trống ngực.
Rối loạn chức năng co bóp cơ tim: Mặc dù khá hiếm, thiếu máu cơ tim hoặc nhồi máu cơ tim thực sự (do bất thường mạch vành bẩm sinh hoặc do các tổn thương mắc phải như trong bệnh Kawasaki hoặc do xơ vữa…) có thể gây ra triệu chứng ngất.
Các trường hợp thuyên tắc động mạch phổi hay tách thành động mạch chủ cũng có thể gây ngất, thường kèm theo triệu chứng đau ngực dữ dội, khó thở.
Rối loạn nhịp tim
Nhịp rất nhanh hoặc chậm có thể gây ra ngất. Các rối loạn nhịp thường gặp bao gồm cơn nhịp nhanh kịch phát trên thất, cơn tim nhanh thất, hội chứng suy nút xoang và block nhĩ thất hoàn toàn gặp trên nền cơ tim bình thường/bệnh lý.
Rối loạn nhịp không kèm theo bệnh lý tim cấu trúc: Hội chứng QT dài, hội chứng Wolff-Parkinson-White và hội chứng Brugada.
Rối loạn nhịp kèm theo bệnh lý tim cấu trúc:
- Bệnh tim bẩm sinh chưa sửa chữa: bất thường Ebstein (Ebstein anomaly), hẹp/hở van hai lá và chuyển gốc đại động mạch (transposition of the great arteries).
- Bệnh tim bẩm sinh đã qua phẫu thuật (tứ chứng Fallot, chuyển gốc đại động mạch, sau phẫu thuật Fontan) có thể gặp các rối loạn nhịp như cơn nhịp nhanh kịch phát trên thất, cơn tim nhanh thất, block nhĩ thất hoàn toàn hoặc suy nút xoang.
Bệnh cơ tim giãn có thể gây ra nhịp chậm, cơn nhịp nhanh kịch phát trên thất hoặc cơn tim nhanh thất.
- Bệnh cơ tim phì đại tắc nghẽn cùng với bệnh cơ tim thất phải gây loạn nhịp (arrhythmogenic right ventricular cardiomyopathy – ARVC) đều có thể gây ra cơn tim nhanh thất, ngất và là nguyên nhân hàng đầu gây đột tử ở lứa tuổi 14-24.
Đánh giá một bệnh nhân trẻ em có ngất
Bệnh sử
Đây là một trong những điểm rất quan trọng cần xác định nhằm định hướng chẩn đoán.
Đặc điểm cơn ngất:
- Thời điểm trong ngày: Các cơn ngất xuất hiện sau khi thức dậy buổi sáng có thể gợi ý ngất do cường phế vị. Hạ đường huyết có thể gây ngất nhưng rất hiếm gặp.
- Tư thế của bệnh nhân: Ngất khi đang ngồi hoặc nằm gợi ý đến nguyên nhân rối loạn nhịp hoặc động kinh. Ngất sau khi đứng một thời gian gợi ý ngất do cường phế vị hoặc các nguyên nhân thuộc nhóm rối loạn dung nạp theo tư thế.
- Ngất và gắng sức:
- Ngất trong khi đang gắng sức gợi ý đến các nguyên nhân liên quan đến rối loạn nhịp.
- Ngất xảy ra ngay sau khi gắng sức thể lực mạnh có thể liên quan đến ứ trệ máu ở hệ tĩnh mạch chi dưới, hiếm khi liên quan đến rối loạn nhịp thực sự. Mức độ gắng sức cũng như thời gian bài tập, tình trạng thiếu nước trong khi tập và nhiệt độ môi trường xung quanh là những yếu tố thuận lợi.
- Các triệu chứng kèm theo:
- Hồi hộp trống ngực gợi ý cơn nhịp nhanh hoặc các rối loạn nhịp khác.
- Đau ngực gợi ý khả năng thiếu máu cơ tim (liên quan đến các tổn thương tắc nghẽn, bệnh cơ tim hoặc viêm cơ .).
- Khó thở hoặc cảm giác tê bì chân tay gợi ý nguyên nhân do tăng thông khí.
- Buồn nôn, đau bụng thượng vị và vã mồ hôi gợi ý ngất do cường phế vị.
- Đau đầu và rối loạn thị giác gợi ý ngất do cường phế vị.
- Độ dài cơn ngất:
- Ngất dưới 1 phút gợi ý ngất do cường phế vị, tăng thông khí hoặc do rối loạn dung nạp theo tư thế.
- Ngất trên 1 phút gợi ý ngất do động kinh hoặc các rối loạn nhịp
- Biểu hiện của bệnh nhân trong và ngay sau cơn ngất:
- Da tái gợi ý tình trạng hạ huyết áp.
- Các tư thế bất thường, rối loạn tri giác, dấu hiệu thần kinh khu trú, mất trí nhớ hoặc các cứ động cơ bất thường gợi ý khả năng ngất do cơn động
Tiền sử:
- Các bệnh lý tim mạch, nội tiết, tâm-thần kinh có thể gợi ý nguyên nhân.
- Các thuốc đang sử dụng để điều trị bệnh cũng như tiền sử nghiện chất phải được khai thác kỹ.
- Tiền sử gia đình gồm các thông tin:
-
- Các thành viên trong gia đình có nhồi máu cơ tim dưới 30 tuổi.
- Rối loạn nhịp tim, suy tim, bệnh cơ tim, hội chứng QT dài, động kinh và các rối loạn chuyển hóa, các rối loạn tâm thần cần phải được khai thác.
- Tiền sử gia đình có thành viên cũng có các triệu chứng ngất có thể liên quan đến ngất do nguyên nhân phế vị.
- Tiền sử về quan hệ xã hội nên được đánh giá kỹ để xác định khả năng bệnh nhân có nghiện chất, có thai hoặc các yếu tố khác gây ra ngất.
Thăm khám lâm sàng
Mặc dù thăm khám lâm sàng thường không phát hiện gì đặc biệt ở nhóm bệnh nhân có ngất nhưng vẫn luôn phải được tiến hành một cách kỹ lưỡng nhằm lượng giá các nguyên nhân thần kinh và tim mạch có thể có.
- Thăm khám tim mạch một cách kỹ lưỡng nhằm đánh giá các tiếng thổi ở tim hoặc tiếng T2 lớn bất thường.
- Nếu nghi ngờ ngất do các rối loạn dung nạp theo tư thế, nhịp tim và huyết áp nên được đánh giá nhiều lần tại các tư thế nằm và sau khi đứng yên trên ba phút (có thể tới 10 phút).
Thăm khám thần kinh như soi đáy mắt, khám dấu hiệu Romberg, đánh giá tư thế, phản xạ gân sâu và chức năng tiểu não.
Cận lâm sàng
Các tiền sử liên quan cũng như thăm khám lâm sàng sẽ giúp định hướng bác sĩ trong việc lựa chọn các xét nghiệm chẩn đoán tương ứng cho bệnh nhân.
- Glucose máu và điện giải rất ít có giá trị ở nhóm bệnh nhân này bởi bệnh nhân thường nhập viện sau cơn ngất nhiều giờ.
- Khi nghi ngờ rối loạn nhịp gây ngất cần:
-
- Điện tâm đồ 12 chuyển đạo phải được làm nhằm đánh giá các rối loạn nhịp, block nhĩ thất, QT dài, hội chứng tiền kích thích và các bất thường khác gợi ý đến bệnh cơ tim và viêm cơ
- Holter điện tâm đồ 24-72 giờ hoặc cấy các thiết bị theo dõi cơn nếu các cơn ngất thưa nên được tiến hành.
- Siêu âm tim nên làm nhằm loại trừ bệnh tim bẩm sinh, tăng áp mạch máu phổi và các bệnh cơ tim hoặc để đánh giá kết quả của các phẫu thuật trước đó ở các bệnh nhân có bệnh van tim/tim bẩm sinh.
- Xét nghiệm máu khi lâm sàng nghi ngờ. Ví dụ: làm công thức máu nếu nghĩ đến do chảy máu, thiếu máu; đo SpO2, khí máu nếu nghi ngờ tình trạng thiếu oxy; xét nghiệm hsTroponin khi nghĩ đến thiếu máu cơ tim; hoặc D-dimer khi cần loại trừ thuyên tắc động mạch phổi.
- Xoa xoang cảnh ở bệnh nhân > 40 tuổi để loại trừ hội chứng xoang cảnh. Đoạn RR trên 3 giây và/ hoặc huyết áp tâm thu giảm > 50 mmHg được gọi là xoang cảnh quá nhạy cảm.
- Nghiệm pháp gắng sức được chỉ định nếu bệnh nhân xuất hiện ngất liên quan đến gắng sức.
- Nghiệm pháp bàn nghiêng: Nếu bệnh nhân có ngất theo tư thế có các triệu chứng rối loạn thần kinh thực vật (nhợt, vã mồ hôi, tăng thông khí), nghiệm pháp bàn nghiêng đôi khi được tiến hành ở một số trung tâm.
- Thông tim/thăm dò điện sinh lý đôi khi được tiến hành trong các trường hợp kết quả các thăm dò không xâm lấn không rõ ràng.
- Thăm khám chuyên gia về thần kinh: Các bệnh nhân có ngất khi ngồi hoặc nằm và có biểu hiện mất ý thức kéo dài, động kinh hoặc trạng thái sau động kinh với mệt mỏi và lú lẫn nên được chuyển đến khám các chuyên gia về thần kinh.
Nghiệm pháp bàn nghiêng
Mục tiêu của nghiệm pháp là nhằm kích thích gây triệu chứng cho bệnh nhân thông qua các tư thế khác nhau được tiến hành trong nghiệm pháp dưới sự theo dõi chặt chẽ về nhịp tim, huyết áp. Các stress tư thế được tiến hành thông qua việc đặt bệnh nhân vào tư thế thẳng đứng trong một thời gian nhất định, sử dụng thuốc như trinitroglycerin hoặc isoproterenol tùy theo các protocol khác nhau.
Các đáp ứng dương tính với nghiệm pháp bao gồm chóng mặt, choáng váng, buồn nôn, rối loạn thị giác và ngất thực sự. Nhịp chậm xoang, nhịp bộ nối và vô tâm thu có thể kéo dài đến 30 giây khá thường gặp. Tụt huyết áp thường được biểu hiện là huyết áp tâm thu dưới 70 mmHg. Chuyển bệnh nhân trở lại tư thế nằm sẽ làm mất đi các triệu chứng kể trên, thường sẽ kèm theo nhịp nhanh phản xạ.
Mặc dù đã có rất nhiều các mô típ về các bất thường đã được đưa ra (Hình 8.1), vẫn còn khá nhiều câu hỏi về độ nhạy, độ đặc hiệu, giá trị chẩn đoán và độ tin cậy của các kết quả thu được từ nghiệm pháp bàn nghiêng. Ở người lớn, việc lặp lại nghiệm pháp bàn nghiêng ở các thời điểm khác nhau chỉ thu được kết quả tương đương trong 62% trường hợp. Khoảng 25% thiếu niên không có tiền sử ngất trước đó xuất hiện ngất trong quá trình làm nghiệm pháp. Hơn thế nữa, khoảng 25-30% các bệnh nhân có biểu hiện ngất nhiều lần không xuất hiện ngất khi làm nghiệm pháp.
Chuẩn đoán phân biệt của ngất
Động kinh
Các bệnh nhân động kinh thường kèm theo tiểu tiện không tự chủ và lú lẫn trong trạng thái ngay sau cơn động kinh, kèm theo các sóng bất thường ghi nhận trên điện não đồ. Bệnh nhân thường hơi co cứng và có thể bị chấn thương trong cơn động kinh. Các bệnh nhân không có tiền triệu ngất (choáng váng, vã mồ hôi…). Thời gian của mất ý thức thường trên 1 phút.
Hạ đường huyết
Các cơn hạ đường huyết khác ngất ở đặc điểm bắt đầu và hồi phục sau cơn một cách từ từ và không bao giờ xảy ra cơn trong hoặc ngay sau khi ăn, kèm theo cảm giác đói cồn cào và nguyên nhân gợi ý hạ đường huyết (nhịn ăn kéo dài, tiêm insulin nhưng quên không ăn sau tiêm…).
Tăng thông khí
Tăng thông khí gây ra giảm CO2 máu, dẫn đến co mạch não, dẫn đến ngất (tuy nhiên cũng có thể đơn thuần chỉ do tâm lý). Bệnh nhân thường có dấu hiệu khó thở, nặng ngực hoặc đau bụng, tim đập nhanh, choáng váng và tê bì mặt cũng như tay chân, hiếm khi mất ý thức thực sự.
Các cơn ngất có thể xuất hiện lại khi đang thăm khám nếu bệnh nhân còn tăng thông khí.
Hội chứng phân ly
Ngất do hội chứng phân ly không bao giờ kèm theo chấn thương thực sự và chỉ xảy ra khi có người chứng kiến. Trong các cơn này bệnh nhân thường không kèm theo các dấu hiệu thần kinh thực vật đặc trưng cho ngất. Cơn thường kéo rất dài (có thể đến 1 giờ). Các cơn thường xảy ra sau các kích thích về tâm lý và hiếm khi xảy ra ở trẻ dưới 10 tuổi.
Một số trường hợp khác cần phân biệt với ngất
Bảng 4. Chẩn đoán phân biệt với ngất
| Chẩn đoán phân biệt | Đặc điểm |
| Động kinh cục bộ, cơn vắng ý thức | Không ngã nhưng không đáp ứng và sau đó không nhớ những sự kiện xảy ra trong thời gian có cơn. |
| Giả ngất do nguyên nhân tâm thần kinh | Thời gian của biểu hiện như là mất ý thức có thể kéo dài đến hàng giờ, tần suất cao, nhiều lần trong ngày, thường liên quan đến các sang chấn về tâm lý. |
| Ngã nhưng không có mất ý thức | Không mất đáp ứng và không mất trí nhớ sau đó. |
| Chứng đột ngột mất trương lực cơ (Cataplexy) | Ngã kèm theo liệt mềm và không đáp ứng, nhưng sau đó không có mất trí nhớ. |
| Chảy máu dưới nhện hoặc trong não | Ý thức bệnh nhân thường suy giảm dần chứ không đột ngột mất đi. Kèm theo đau đầu và các dấu hiệu thần kinh khu trú. |
| Đột quỵ thiếu máu não thoáng qua của hệ mạch đốt sống – sống nền | Thường kèm theo dấu hiệu thần kinh khu trú, không kèm mất ý thức, nếu mất ý thức thì thường kéo dài hơn nhiều so với mất ý thức trong cơn ngất. |
| Đột quỵ thiếu máu não thoáng qua của hệ mạch cảnh | Thường kèm theo dấu hiệu thần kinh khu trú, hiếm khi mất ý thức. |
| Hội chứng ăn cắp máu dưới đòn | Kèm theo các dấu hiệu thần kinh khu trú. |
| Rối loạn chuyển hóa bao gồm: hạ đường huyết, thiếu oxy máu, tăng thông khí gây hạ CO2 máu | Thời gian mất ý thức kéo dài hơn, thường là bệnh nhân suy giảm ý thức chứ không mất ý thức hoàn toàn. |
| Nhiễm độc | Thời gian mất ý thức kéo dài hơn, thường là bệnh nhân suy giảm ý thức chứ không mất ý thức hoàn toàn. |
| Ngừng tuần hoàn | Mất ý thức nhưng không tự hồi phục được, kèm mất mạch, ngừng thở. |
| Hôn mê | Mất ý thức kéo dài. |
Xử trí ngất
ESC 2018 đã đưa ra hướng dẫn điều trị ngất do các nguyên nhân khác nhau.
Ngất do phản xạ
- Giáo dục và điều chỉnh lối sống: Được coi là biện pháp điều trị đầu tiên cho tất cả các bệnh nhân. Giải thích, động viên bệnh nhân. Chỉ ra các yếu tố khởi phát để phòng tránh, ví dụ tránh để mất nước hoặc ở nơi quá nắng nóng hay nơi đông người, tăng khẩu phần muối ăn (120 mmol/ngày) và uống nhiều nước, ngồi đi tiểu nếu bị ngất khi đứng tiểu,… Nhận biết các dấu hiệu sớm của ngất để chủ động ngồi hoặc nằm (chỉ định I-B).
- Ngừng hoặc giảm liều các thuốc gây hạ huyết áp: Ngừng hoặc giảm liều các thuốc như thuốc điều trị huyết áp, nitrate, chống trầm cảm. Một số thuốc điều trị huyết áp như ức chế men chuyển, chẹn thụ thể angiotensin, chẹn kênh calci ít gây hạ huyết áp tư thế hơn chẹn beta, lợi tiểu, chẹn alpha giao cảm… Bệnh nhân điều trị tăng huyết áp tích cực (đưa huyết áp tâm thu xuống dưới 120 mmHg) dễ bị ngất hơn các bệnh nhân có huyết áp mục tiêu 140 mmHg (chỉ định IIa-B).
- Thực hiện các nghiệm pháp đối kháng lý học (như bắt chéo chân, ép chi và/hoặc bụng, ngồi xổm) giúp ngăn chặn hoặc trì hoãn cơn ngất ở những bệnh nhân có tiền triệu đủ dài (chỉ định IIa-B).
- Nghiệm pháp bàn nghiêng có thể được thực hiện với thời gian dài dần giúp thích nghi dần và giảm tần suất cơn ngất ở bệnh nhân trẻ tuổi (chỉ định IIb-B).
- Fludrocortisone (Florinef), một corticoid chuyển hóa muối, có thể sử dụng cho bệnh nhân trẻ tuổi bị cường phế vị liên quan tư thế, huyết áp thấp đến bình thường và không có chống chỉ định với thuốc. Hiệu quả còn chưa thật rõ ràng trong các thử nghiệm lâm sàng (chỉ định IIb-B).
- Do giảm co mạch ngoại vi: Là tình trạng phổ biến trong ngất do phản xạ. Về xử trí có thể dùng thuốc cường alpha như etilefrine hay midodrine nhằm tăng co mạch ngoại vi. Tuy vậy, các thuốc này không cho thấy hiệu quả rõ rệt trong dự phòng cơn ngất và có thể đi kèm các tác dụng phụ như tăng huyết áp khi nằm, dựng lông, bí tiểu (chỉ định IIb-B).
- Thuốc chẹn beta từng được sử dụng với hy vọng làm giảm mức độ hoạt hoá thụ thể cơ học trong tâm thất (ventricular mechanoreceptor) nhưng các thử nghiệm lâm sàng không cho thấy hiệu quả, hơn nữa còn có thể làm nặng thêm tình trạng nhịp chậm trong hội chứng xoang cảnh (chỉ định III-B).
- Cấy máy tạo nhịp vĩnh viễn: Cấy máy tạo nhịp được cân nhắc để giảm cơn ngất cho những bệnh nhân > 40 tuổi, kèm vô tâm thu >3 giây có triệu chứng hoặc vô tâm thu > 6 giây không có triệu chứng do ngưng xoang hoặc block nhĩ thất hoặc mắc hội chứng nút xoang (chỉ định IIa-B). Chỉ định này cũng có thể được cân nhắc ở bệnh nhân bị ngất tái phát không dự đoán được trước mà có vô tâm thu khi làm nghiệm pháp bàn nghiêng hoặc được chẩn đoán ngất nhạy cảm adenosine (chỉ định IIb-B).
Ngất do rối loạn dung nạp tư thế đứng và hạ huyết áp tư thế
- Giáo dục và điều chỉnh lối sống: Đây được coi là biện pháp điều trị đầu tiên cho tất cả các bệnh nhân. Giải thích, động viên bệnh nhân. Chỉ ra các yếu tố khởi phát để phòng tránh, ví dụ tránh để mất nước hoặc ở nơi quá nắng nóng hay nơi đông người, tăng khẩu phần muối ăn và uống nhiều nước (chỉ định I-C).
- Ngừng hoặc giảm liều các thuốc gây hạ huyết áp như thuốc điều trị huyết áp, nitrate, chống trầm cảm. Cân nhắc điều chỉnh lại mục tiêu điều trị tăng huyết áp (chỉ định IIa-B).
- Thực hiện các nghiệm pháp đối kháng lý học (như bắt chéo chân, ép chi và/hoặc bụng, ngồi xổm) giúp ngăn chặn hoặc trì hoãn cơn ngất ở những bệnh nhân có tiền triệu đủ dài (chỉ định IIa-C).
- Sử dụng đai quấn bụng hoặc tất áp lực nên được cân nhắc, đặc biệt là bệnh nhân > 60 tuổi để giảm ứ trệ tĩnh mạch (chỉ định IIa-B).
Nằm đầu cao >10 độ khi ngủ giúp giảm tiểu đêm, duy trì phân bố dịch cơ thể tốt hơn, cải thiện tình trạng tăng huyết áp khi nằm, giảm nguy cơ hạ huyết áp tư thế (chỉ định IIa-C).
- Midodrine là thuốc cường alpha, có thể sử dụng bổ sung cho các bệnh nhân suy giảm thần kinh thực vật mạn tính. Với liều 2,5-10 mg x 3 lần/ngày, thuốc làm tăng huyết áp cả khi nằm và khi đứng cho thấy cải thiện triệu chứng hạ huyết áp tư thế ở một số nghiên cứu (chỉ định IIa-B).
- Fludrocortisone (liều 0,1-0,3 mg, ngày 1 lần) có thể cân nhắc sử dụng thêm, làm tăng huyết áp và cải thiện triệu chứng ở bệnh nhân hạ huyết áp tư thế trong một số nghiên cứu nhỏ (chỉ định IIa-C).
Các rối loạn nhịp tim gây ngất:
Cần được điều trị bằng thuốc và/hoặc triệt đốt bằng RF hoặc cấy máy tạo nhịp vĩnh viễn
Tài liệu tham khảo
1.Selbst Approach to the child with chest pain. Pediatr Clin North Am 2010; 57:1221.
2. Friedman KG, Alexander Chest pain and syncope in children: a practical approach to the diagnosis of cardiac disease. J Pediatr 2013; 163:896.
3. Kane DA, Fulton DR, Saleeb S, et Needles in hay: chest pain as the presenting symptom in children with serious underlying cardiac pathology. Congenit Heart Dis 2010; 5:366.
4. Brignole M., Moya A., de Lange J., et al. (2018). 2018 ESC Guidelines for the diagnosis and management of syncope. Eur Heart J, 39(21), 1883–1948.
5. Park’s The Pediatric Cardiology Handbook, Fifth Edition
6. Moss and Adams’. Heart disease in infants, children and adolescents Including the fetus and young adult 8th (2013). Wolters