Bệnh thận - tiết niệu
Đái máu đại thể là bệnh gì? Nguyên nhân gây bệnh và chẩn đoán theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Đái máu đại thể là bệnh gì? Nguyên nhân gây bệnh và chẩn đoán theo BMJ để tải file PDF bài viết xin vui lòng click vào link ở đây.
1. Tóm tắt
Đái máu đại thể là nước tiểu đổi màu rõ ràng do máu hoặc cục máu đông. Tình trạng này có thể có biểu hiện là nước tiểu có màu đỏ đến màu nâu, hoặc nhìn thấy máu. Chỉ 1 mL máu cũng có thể làm đổi màu 1 lít nước tiểu. Đái máu đại thể, ngay cả khi thoáng qua hoặc không biểu hiện triệu chứng, có thể đó là gợi lý một tình trạng bệnh lý và luôn cần xét nghiệm tìm nguyên nhân Các nguyên nhân gây bệnh khác nhau phụ thuộc đáng kể vào độ tuổi, do đó quá trình xét nghiệm chẩn đoán triệu chứng đái máu có thể khác nhau giữa trẻ em, người lớn dưới 35 tuổi và người lớn từ 35 tuổi trở lên.
Bệnh nhân bị đái máu đại thể thuộc nhóm có nguy cơ cao hơn mắc bệnh ác tính đường tiết niệu hơn so với những bệnh nhân có biểu hiện đái máu vi thể.[1] [2] [3] Đái máu đại thể là dấu hiệu biểu hiện ở hơn 66% bệnh nhân mắc bệnh ung thư đường tiết niệu.[4] Triệu chứng đái máu đại thể trong biểu hiện bệnh lý ác tính tương đối cao: 0,83 đối với ung thư biểu mô đường tiết niệu ở bàng quang, 0,66 đối với ung thư niệu quản và 0,48 trong ung thư biểu mô tế bào thận.[5] Tuy nhiên, ý nghĩa liên quan đến ung thư của đái máu đại thể là khác nhau giữa nam và nữ. Ở nam giới trên 60 tuổi, giá trị dự đoán dương tính của đái máu đại thể đối với bệnh ác tính đường tiết niệu là 22,1%, và ở nữ giới cùng độ tuổi đó là 8,3%.[6] Các yếu tố nguy cơ ung thư biểu mô đường tiết niệu bao gồm:
- Giới tính: nam
- Từ 35 tuổi trở lên
- Hút thuốc
- Phơi nhiễm với benzen, amin thơm, chất sinh ung thư, hóa trị liệu hoặc thuốc giảm đau liều cao
Tiền sử:
- Các triệu chứng kích thích khi tiểu tiện
- Nhiễm trùng đường tiết niệu mạn tính
- Đặt ống thông tiểu
- Chiếu xạ vùng chậu.
2. Bệnh căn học
Đái máu đại thể có thể bắt nguồn từ bất kỳ vị trí nào trong hệ tiết niệu. Về mặt giải phẫu, hệ tiết niệu được chia thành đường tiết niệu trên, bao gồm thận và niệu quản, và đường tiết niệu dưới, bao gồm bàng quang và niệu đạo. Khoanh vùng nguồn chảy máu là một bước quan trọng trong việc xác định nguyên nhân gây ra đái máu.[7]
Đái máu đại thể có thể là do nhiễm trùng, bệnh ác tính, chấn thương, sỏi thận, bất thường cấu trúc và bệnh thận. Rối loạn đông máu bắt nguồn từ các tình trạng rối loạn đông máu hoặc thuốc chống đông có thể gây ra hoặc làm nặng thêm tình trạng chảy máu do các tổn thương tiềm ẩn đường tiết niệu. Các loại thuốc gây độc cho thận có thể gây viêm thận và hoại tử nhú thận, trong khi các loại thuốc khác như cyclophosphamide có thể gây chảy máu từ niêm mạc bàng quang. Dụng cụ nội soi bàng quang và ống thông có thể gây chảy máu nhưng tổn thương này thường tự khỏi.
Có thể quan sát thấy những hình thái lành tính của đái máu dưới dạng đái máu gây ra do tập thể dục và dưới dạng hội chứng đái máu do đau vùng thắt lưng, tình trạng tự phát không có ý nghĩa lâm sàng.
Cần phân biệt đái máu đại thể với giả đái máu, trong đó máu bắt nguồn từ một nguồn không thuộc đường tiết niệu hoặc từ tình trạng đổi màu của nước tiểu do các hợp chất non-heme gây ra biểu hiện giống đái máu.
2.1 Nhiễm trùng
- Nhiễm trùng đường tiết niệu và viêm thận – bể thận là nguyên nhân rất phổ biến gây ra đái máu đại thể và thường liên quan đến các triệu chứng tiểu thường xuyên và khó tiểu. Tổng Phân tích nước tiểu cũng có thể cho thấy bạch cầu, nitrit hay leukocyte esterase.
- Bệnh lao sinh dục tiết niệu có thể có biểu hiện đái máu và có bạch cầu nhưng không có vi khuẩn (tiểu bạch cầu vô trùng).
2.2 Bệnh ác tính
Đái máu có thể là triệu chứng duy nhất của bệnh ác tính ở hệ sinh dục- tiết niệu. Ở nam giới trên 60 tuổi, giá trị dự đoán dương tính của đái máu đại thể đối với bệnh ác tính đường tiết niệu là 22,1%, và ở nữ giới cùng độ tuổi đó là 8,3%.[6]
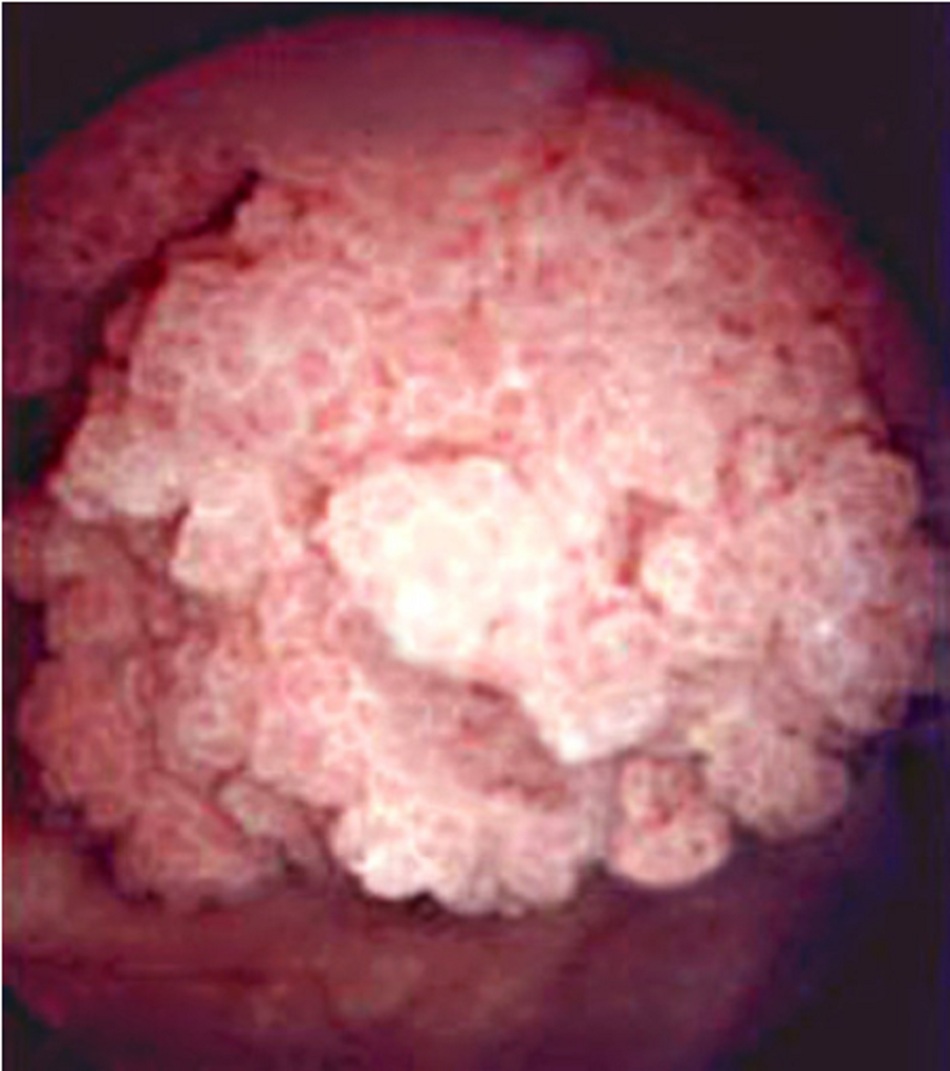
- Ung thư biểu mô đường tiết niệu là dạng bệnh ác tính đường tiết niệu thường gặp nhất, chiếm 90% các trường hợp ung thư bàng quang. Ung thư biểu mô đường tiết niệu có thể xảy ra ở bất cứ vị trí nào của đường tiết niệu và thường có biểu hiện đái máu không đau.[8]
- Ung thư biểu mô tế bào vảy và ung thư biểu mô tuyến là những loại ung thư bàng quang hiếm gặp.
- Ung thư biểu mô tế bào thận và di căn sang thận cũng có thể gây ra chứng đái máu, có hoặc không đau vùng hông lưng.
- Ung thư tuyến tiền liệt có thể có biểu hiện đái máu đại thể thành từng đợt.[6]
- Ung thư dương vật là ung thư biểu mô tế bào vảy ở da, nhưng xâm lấn niệu đạo hoặc mạch máu có thể làm xuất hiện máu trong nước tiểu có thể quan sát được bằng mắt thường.
2.3 Chấn thương
- Chấn thương đụng dập hoặc chấn thương xuyên thấu đối với thận, niệu quản, bàng quang hoặc niệu đạo thường biểu hiện dưới dạng đái máu đại thể.
- Tổn thương thận do chấn thương đụng dập vùng hông lưng hoặc vùng bụng xảy ra ở 80% đến 90% bệnh nhân.[9] Các ca bệnh khác bao gồm chấn thương xuyên do súng bắn và vết thương do bị đâm, chấn thương do lực giảm tốc trong tai nạn xe cơ giới và chấn thương rạn nứt do gãy xương sườn dưới.
- Chấn thương niệu quản hiếm gặp, nhưng xảy ra trong trường hợp chấn thương xuyên thấu, chấn thương đụng dập hoặc do tai biến y khoa. Tai biến cắt phải niệu quản có thể gặp trong các phẫu thuật phức tạp như đại trực tràng hoặc phụ khoa. Các thủ thuật nội soi, như nội soi niệu quản, có nhiều nguy cơ gây ra đái máu hơn là cắt ngang hoặc thắt niệu quản. Tiếp cận đường tiết niệu qua da, sinh thiết thận hoặc đặt stent niệu quản cũng có thể gây chảy máu do chấn thương.
- Chấn thương bàng quang gây ra đái máu đại thể và thường được ghi nhận trong trường hợp tai nạn xe cơ giới hoặc gãy xương chậu. Gãy xương chậu có liên quan đến vỡ bàng quang ở 8% đến 10% bệnh nhân.[10]
- Tổn thương niệu đạo, thường ở nam giới, gây chảy máu ở đường ra của niệu đạo. Tình trạng này có thể xuất hiện tình trạng không thể đi tiểu hoặc tiểu máu ở đầu bãi hoặc cuối bãi
- Nam giới bị gãy xương chậu và chảy máu ở đường ra của niệu đạo không được đặt ống thông niệu đạo cho đến khi chụp X-quang niệu đạo ngược dòng có thể loại trừ tình trạng đứt niệu đạo.
- Tổn thương niệu đạo ở nữ giới hiếm khi xảy ra, do chiều dài và phần di động của niệu đạo nữ ngắn hơn, nhưng có thể xảy ra trong trường hợp gãy xương chậu.[11]
2.4 Bệnh lý sỏi tiết niệu
Sỏi tiết niệu hình thành do hiện tượng kết tủa các tinh thể trong thận hoặc bàng quang, thường gây đau từng cơn, có khi đau dữ dội, một số bệnh nhân không có triệu chứng. Có thể gặp đái máu không nhìn thấy (vi thể) ở 85% bệnh nhân,[9] nhưng đái máu đại thể lại hiếm gặp.
2.5 Bất thường trong cấu trúc
- Tăng sản tuyến tiền liệt lành tính (BPH) khiến cho nam giới bị đái máu đại thể và hình thành cục máu đông,[12] [13] có thể do tăng mật độ vi mạch ở tuyến tiền liệt.
- Sau khi khắc phục tình trạng bí tiểu cấp bằng đặt ống thông giảm áp lực, đái máu đại thể có thể xảy ra ở 2% đến 16% bệnh nhân (haematuria ex vacuo).[14]
- Tổn thương thận dạng nang như những tổn thương trong thận đa nang, bệnh xốp thận và bệnh thận nang tủy có thể gây ra đái máu đại thể.
- Các dị dạng mạch máu và lỗ thông động tĩnh mạch có thể chảy máu tự phát vào đường tiết niệu. Lỗ rò động mạch niệu quản là một biến chứng hiếm gặp của phẫu thuật đường tiết niệu.[15]
- Huyết khối tĩnh mạch thận, có thể do ung thư biểu mô tế bào thận gây ra hoặc xuất hiện trong trường hợp mắc hội chứng thận hư, thường có biểu hiện đau hông và đái máu đại thể.
2.6 Bệnh thận y khoa
Bệnh lý liên quan đến nhu mô thận và tiểu cầu thận có thể có biểu hiện là đái máu đặc trưng bởi các tế bào hồng cầu dị hình và trụ hồng cầu hoặc bạch cầu. Protein niệu cao có thể là một đặc điểm nổi bật của những rối loạn này, và chức năng thận có thể bị tổn thương. Điều quan trọng là cần tư vấn bệnh nhân đến bác sĩ chuyên khoa thận để điều trị các rối loạn thuộc dạng này. Cần tư vấn về thận cho bệnh nhân suy thận, protein niệu nặng (> 3g/ngày) hoặc tăng huyết áp nặng, vì có thể cần điều trị kịp thời hoặc sinh thiết thận.[16]
- Chứng đái máu có tính chất gia đình lành tính nguyên nhân do khiếm khuyết di truyền dẫn đến làm mỏng màng đáy cầu thận.
- Hội chứng Alport là một rối loạn di truyền màng đáy cầu thận do các bất thường trong collagen loại IV, và có thể tiến triển thành suy thận. Hội chứng này có biểu hiện là protein niệu, đái máu, mất thính lực và tăng huyết áp.
- Viêm cầu thận (như bệnh thận IgA, viêm cầu thận sau nhiễm trùng, viêm cầu thận tăng sinh màng, viêm cầu thận tiến triển nhanh và lupus ban đỏ hệ thống [SLE]) đòi hỏi bệnh nhân cần được tư vấn về thận, và các bệnh lý qua trung gian miễn dịch nguyên phát và thứ phát gây viêm tiểu cầu thận. Protein niệu và suy thận cũng xuất hiện trong các chứng rối loạn này với các mức độ khác nhau.
- Bệnh lý cầu thận có thể xuất hiện độc lập hoặc là một phần của bệnh lý tự miễn toàn thân như SLE.
2.7 Bệnh lý về máu
- Bệnh thiếu máu hồng cầu lưỡi liềm có thể biểu hiện các triệu chứng tiết niệu bao gồm đái máu, khó tiểu, và tiểu nhiều, đi kèm thẩm niệu (nước tiểu không được thận làm cô đặc) trong tổng phân tích nước tiểu.
- Bệnh nhân mắc bệnh rối loạn đông máu có thể chảy máu từ nhiều cơ quan, bao gồm đường tiêu hóa và đường niệu sinh dục.
- Những bệnh nhân đang dùng thuốc chống đông máu có thể bị đái máu đại thể, nhưng chảy máu đường tiết niệu (ngay cả trong trường hợp sử dụng thuốc chống đông máu liều cao hơn liều điều trị) hầu như luôn làm nặng bệnh lý nền hoặc tổn thương đường tiết niệu.[17]
2.8 Bệnh lý phụ khoa
- Rau cài răng lược thể xâm lấn vào các cơ quan lân cận là dạng bánh rau xâm lấn sâu xuyên hết lớp cơ tử cung. Từ 5% đến 7% bệnh nhân có biểu hiện xâm lấn sâu này, và trong một số ca hiếm gặp, bánh nhau xâm lấn vào bàng quang gây ra xuất huyết ồ ạt và huyết động không ổn định.[18] Cần nghĩ đến trường hợp này ở phụ nữ mang thai bị đái máu đại thể, đặc biệt nếu có tiền sử bị nhau tiền đạo hoặc đã từng sinh mổ.
- Lạc nội mạc tử cung trong đó mô nội mạc tử cung lạc chỗ ảnh hưởng đến niệu quản hoặc bàng quang có thể có biểu hiện đau hông, khó tiểu và đái máu theo chu kỳ.
2.9 Do điều trị
- Dụng cụ can thiệp đường tiết niệu bằng nội soi hoặc tiếp cận qua da có thể gây ra tình trạng chảy máu tự khỏi.
- Ống thông hoặc stent niệu quản hoặc ống dẫn lưu bể thận có thể gây chảy máu đường tiết niệu.
- Việc chiếu xạ từ bên ngoài để điều trị các bệnh ung thư vùng chậu có thể gây viêm bàng quang do phóng xạ có mức độ nghiêm trọng khác nhau giữa đái máu vi thể và tiểu nhiều lần đến xuất huyết nặng, tiểu không tự chủ và hoại tử bàng quang.
- Xạ trị tuyến tiền liệt có thể dẫn đến đái máu cấp tính hoặc muộn.[19]
- Các loại thuốc có thể kích thích hoại tử ống thận hoặc viêm thận kẽ có thể gây đái máu. Các loại thuốc gây độc cho thận bao gồm aminoglycoside, ciclosporin và một số loại thuốc hóa trị liệu. Viêm thận kẽ có thể do penicillin, sulfonamide và các thuốc chống viêm không steroid gây ra.
- Cyclophosphamide là nguyên nhân quan trọng gây viêm bàng quang xuất huyết có thể dẫn đến tình trạng chảy máu nặng.[20]
- Thuốc chống đông máu như heparin, warfarin và heparin trọng lượng phân tử thấp, kể cả ở liều trên liều điều trị, thường không gây đái máu trừ khi bệnh nhân có bệnh lý nền. Cần thực hiện thêm các xét nghiệm để loại trừ các nguyên nhân quan trọng gây xuất huyết, như bệnh lý ác tính.[17]
2.10 Nguyên nhân tự phát
- Đái máu do tập luyện gây ra là tình trạng lành tính, tự khỏi ở các vận động viên và những người hoạt động nhiều.
- Hội chứng đái máu đau vùng thắt lưng là thể lành tính không rõ căn nguyên gây ra các triệu chứng như đau và đái máu từng đợt. Hội chứng này chủ yếu gặp ở phụ nữ trong độ tuổi sinh đẻ. Ý nghĩa lâm sàng của hội chứng này như một chẩn đoán thực thể vẫn là vấn đề tranh cãi.
2.11 Đái máu giả
- Đái máu giả theo chu kỳ có thể xảy ra giữa các kỳ kinh nguyệt.
- Một số loại thực phẩm và thuốc có thể làm đổi màu nước tiểu, giống với đái máu. Các loại thuốc bao gồm phenazopyridine, rifampicin, phenytoin, levodopa, methyldopa, và quinine. Việc ăn củ cải đường, quả mâm xôi và cây đại hoàng cũng có thể làm đổi màu nước tiểu.
3. Những cân nhắc khẩn cấp
(Xem Chẩn đoán khác biệt để biết thêm chi tiết)
3.1 Xử lý ngay lập tức với các bệnh nhân không ổn định về mặt huyết động học
Tình trạng chảy máu từ đường tiết niệu đe dọa tính mạng cực kỳ hiếm gặp nhưng có thể xuất hiện ở một số nguyên nhân gây bệnh bao gồm tổn thương thận, xuất huyết từ dị dạng động tĩnh mạch hoặc khối u thận, bánh nhau xâm lấn bàng quang hoặc viêm bàng quang xuất huyết.[6] Những bệnh nhân này cần được đánh giá ở khoa cấp cứu hoặc đơn vị chăm sóc tích cực. Sốc xuất huyết do chảy máu nặng đòi hỏi hồi sức tích cực bằng truyền dịch hoặc các chế phẩm máu qua đường tĩnh mạch. Có thể phải thực hiện phẫu thuật thăm dò cấp cứu hoặc gây tắc mạch máu bằng điện quang can thiệp để kiểm soát chảy máu. Những bệnh nhân không ổn định về mặt huyết động đáp ứng kém với biện pháp hồi sức có thể cần can thiệp ngay lập tức như phẫu thuật hoặc gây tắc mạch máu trong một số trường hợp nhất định.[21] Có thể cần đặt ống thông, đặc biệt nếu có hiện tượng bàng quang căng đầy máu và/hoặc nước tiểu. Trong một số trường hợp nhất định, có thể sử dụng các chất như axit aminocaproic hoặc axit tranexamic để giảm chảy máu trong các ca bệnh viêm bàng quang xuất huyết không thể điều trị bằng các biện pháp can thiệp khác.[22]
3.2 Ứ đọng cục máu đông
Sự hiện diện của cục máu đông trong nước tiểu cho biết đái máu nặng hơn. Cục máu đông có thể gây tắc nghẽn đường tiết niệu ở lối ra của bàng quang. Có thể cần rửa bàng quang và rửa bàng quang liên tục để ngăn cục máu đông và suy thận do tắc nghẽn.
4. Cách tiếp cận chẩn đoán từng bước
Đánh giá chứng đái máu đại thể (nhìn thấy được) đòi hỏi phải khai thác kỹ tiền sử và khám lâm sàng.[7] Tổng phân tích nước tiểu là xét nghiệm quan trọng và là xét nghiệm đầu tay để xác định đái máu đại thể. Cần thu thập mẫu nước tiểu mới, giữa dòng, sạch hoặc qua ống thông.
Sự xuất hiện của bạch cầu, leukocute esterase và nitrit cho thấy quá trình nhiễm trùng cần được khẳng định bằng nuôi cấy nước tiểu và điều trị bằng kháng sinh. Cần xét nghiệm lại nước tiểu bằng cách phân tích nước tiểu, soi dưới kính hiển vi và nuôi cấy sau khi hoàn tất điều trị bằng kháng sinh để đảm bảo đã hết đái máu.[18] Chỉ cần thực hiện thêm xét nghiệm tìm nguyên nhân nếu tình trạng đái máu vẫn còn sau khi hoàn tất điều trị kháng sinh. Khi xuất hiện protein niệu, trụ hồng cầu và các hồng cầu dị hình, cần tư vấn cho bệnh nhân về bệnh thận, quá trình nội tại thận. Bệnh nhân lớn tuổi mắc chứng đái máu đại thể không đau nên được coi là có nguy cơ cao mắc bệnh ác tính, và cần thực hiện xét nghiệm tế bào học nước tiểu.
Sử dụng creatinine huyết thanh để đánh giá chức năng thận ban đầu và sự phù hợp của các nghiên cứu chụp X-quang cần dùng chất cản quang qua đường tĩnh mạch. Tổng phân tích tế bào máu ngoại vi hữu ích để đánh giá thiếu máu tiềm ẩn và xem có bị nhiễm trùng hay không. Có thể phải thực hiện các xét nghiệm máu khác nếu nghi ngờ rối loạn đông máu.
Nên thực hiện chụp hình ảnh đường tiết niệu trên sau khi xét nghiệm trong phòng thí nghiệm. Chụp cắt lớp vi tính là phương thức chẩn đoán hình ảnh được lựa chọn. Cuối cùng, cần tư vấn bệnh nhân đến bác sĩ chuyên khoa tiết niệu để loại trừ bệnh lý của đường tiết niệu dưới. Cần tiến hành kiểm tra, xét nghiệm thêm ở tất cả các bệnh nhân được chẩn đoán đái máu không do các nguyên nhân ở trên gây ra.
4.1 Tiền sử
- Tuổi: bệnh nhân từ 35 tuổi xuất hiện máu đại thể có nguy cơ mắc ung thư đường sinh dục niệu cao hơn và cần được đánh giá đầy đủ.[23]
- Giới tính: phụ nữ có thể bị đái máu giả do giao hợp, hoặc do kinh nguyệt ở phụ nữ tiền mãn kinh.[24] [25] Nữ giới thường có nguy cơ bị nhiễm trùng đường tiết niệu cao hơn nam giới. Phụ nữ mang thai sinh mổ trước đó có nguy cơ bị rau cài răng lược dạng xâm lấn bàng quang. Nam giới có tỷ lệ mắc mới ung thư đường tiết niệu cao hơn.[26] Những phụ nữ trẻ tiếp xúc với các thuốc giảm cân có chứa axit aristolochic là một nhóm đối tượng đặc biệt có nguy cơ mắc ung thư biểu mô đường niệu trên.
- Xác định giai đoạn máu chảy trong dòng nước tiểu: xác định giai đoạn đái máu diễn ra trong thời gian đi tiểu tiện (giai đoạn đầu, giai đoạn cuối, toàn bộ) là một đầu mối quan trọng để khoanh vùng nguồn chảy máu.[27] Đái máu đầu bãi, sau đó biến mất, được gọi là chứng đái máu giai đoạn đầu. Chứng đái máu giai đoạn cuối diễn ra khi kết thúc bài tiết. Chứng đái máu giai đoạn đầu và giai đoạn cuối có biểu hiện chảy máu từ niệu đạo, tuyến tiền liệt, túi tinh hoặc cổ bàng quang. Đái máu toàn bãi, diễn ra trong toàn bộ thời gian bài tiết, biểu hiện tình trạng xuất huyết của bàng quang hoặc xuất phát từ đường tiết niệu trên (thận hoặc niệu quản).
- Các triệu chứng đường tiết niệu dưới: tiền sử cá nhân mắc chứng khó tiểu, tiểu nhiều lần, tiểu gấp, và tiết dịch niệu đạo cho thấy quá trình nhiễm khuẩn hoặc viêm nhiễm.[28] Tăng sản tuyến tiền liệt lành tính (BPH) có thể gây ra đái máu và các triệu chứng tắc nghẽn đường niệu như tiểu rắt, rặn khi đi tiểu và cảm giác đi tiểu chưa hết. Ứ đọng nước tiểu, do BPH nặng gây ra, có thể dẫn đến nhiễm trùng đường tiết niệu và hình thành sỏi bàng quang.
- Đau: chỉ đái máu thì không gây đau trừ khi có liên quan tới viêm hoặc tắc nghẽn tiết niệu cấp tính.[29] Viêm thận – bể thận và sỏi thận có thể biểu hiện ở tình trạng đau vùng hông. Tình trạng đau do sỏi thận thường lan đến háng. Tình trạng tắc nghẽn đường ra của bàng quang theo từng đợt hoặc trong toàn bộ thời gian đi tiểu do sỏi bàng quang hoặc cục máu đông gây ra có thể biểu hiện dưới dạng đau hoặc khó chịu ở khớp mu.
- Hoạt động thể chất mạnh trong thời gian gần: có thể gây ra chứng đái máu do tập luyện tự khỏi, nhưng phải loại trừ các căn nguyên gây bệnh quan trọng khác.[24] [25]
- Cơ chế gây viêm hoặc gây độc tế bào: cần tìm hiểu tiền sử lạm dụng thuốc giảm đau. Cần xác định mức độ điều trị bằng thuốc chống đông máu nếu phù hợp
- Phơi nhiễm khói thuốc/hóa chất công nghiệp (benzen, amin thơm): liên quan đến ung thư biểu mô đường tiết niệu.[24] [28]
- Phù quanh mắt và phù ngoại biên, tăng cân, thiểu niệu, nước tiểu sẫm màu hoặc tăng huyết áp gợi ý nguyên nhân liên quan đến cầu thận.
- Thời gian gần đây mắc viêm họng hoặc nhiễm trùng da: có thể cho thấy có khả năng mắc viêm cuộn tiểu cầu thận sau nhiễm trùng.
- Đau khớp, phát ban trên da và sốt nhẹ gợi ý bệnh lý mạch máu collagen hoặc lupus ban đỏ hệ thống.
- Tiền sử gia đình: cần bao gồm thông tin về tiền sử mắc sỏi thận, ung thư, phì đại tuyến tiền liệt, thiếu máu hồng cầu hình liềm, bệnh mạch máu collagen và bệnh thận.
- Các biện pháp can thiệp tiết niệu trong thời gian gần đây: có thể gây ra đái máu tái phát, như đặt ống thông bàng quang, ống thông niệu quản hoặc sinh thiết tuyến tiền liệt.
- Phơi nhiễm với kháng sinh trong 12 tháng qua: phơi nhiễm với sulfonamide, nitrofurantoin, fluoroquinolone, cephalosporin và penicillin phổ rộng có liên quan đến tăng nguy cơ sỏi thận.[30]
4.2 Khám lâm sàng
- Dấu hiệu sinh tồn: hạ huyết áp và nhịp tim nhanh gặp ở những bệnh nhân không ổn định về mặt huyết động do tình trạng mất máu cấp tính. Nhiệt độ có thể tăng trong trường hợp nhiễm trùng.[28]
- Da xanh tái và viêm kết mạc: thường thấy ở những bệnh nhân bị thiếu máu.
- Phù nề quanh hốc mắt, sưng bìu và phù nề vùng ngoại vi: có thể biểu hiện giảm albumin máu từ bệnh cầu thận hoặc bệnh thận.
- Chứng cachexia: có thể biểu hiện bệnh ác tính.
- Đau khi chạm vào vùng hông lưng hoặc góc sườn đốt sống: có thể do bệnh viêm thận – bể thận hoặc do khối u phình to như khối u thận.
- Đau khi chạm vào trên khớp mu: có thể nghi ngờ trong trường hợp viêm bàng quang, có thể do nhiễm trùng, phóng xạ hay thuốc gây độc tế bào.[29]
- Không sờ thấy bàng quang khi được giảm áp lực: có thể gõ khám bàng quang chứa đầy 200mL nước tiểu. Trong trường hợp bí tiểu cấp tính, có thể sờ thấy bàng quang và có thể cảm thấy đến rốn, điều này thường quan sát được ở bệnh nhân BPH hoặc tắc nghẽn do cục máu đông.[29]
- Tham trực tràng, nổi hạch, bất thường: có thể báo hiệu khả năng mắc ung thư biểu mô tuyến tiền liệt hoặc khối u bàng quang xâm lấn.[24] Tuyến tiền liệt phì đại hoặc thùy giữa tuyến tiền liệt phì đại là dấu hiệu của tăng sản tuyến tiền liệt lành tính.
- Sờ thấy hạch: trên xương đòn hoặc ở vùng bẹn, có thể biểu hiện quá trình u tân sinh.
- Bệnh nhân được đặt ống thông niệu đạo, ống thông trên khớp mu, ống stent niệu quản, hoặc ống mở thông thận: có thể báo hiệu nguyên nhân gây chảy máu do điều trị, thường là lành tính.
4.3 Các xét nghiệm chẩn đoán
- Phải thực hiện phân tích qua xét nghiệm que thử nước tiểu đối với nước tiểu sẫm màu hoặc đổi màu để phân biệt chứng đái máu thực sự với chứng đái máu giả do thuốc hoặc thực phẩm gây ra.[24] Có thể có kết quả xét nghiệm dương tính giả trong trường hợp myoglobin niệu hoặc đái ra huyết cầu tố, được xác định khi soi trên kính hiển vi không thấy hồng cầu[24] Quan sát thấy tỷ trọng nước tiểu giảm do bệnh thận nội sinh. Protein niệu cao (> 3g/ ngày) cho thấy khả năng mắc viêm cầu thận. Sự hiện diện của nitrit hoặc leukocyte esterase có thể biểu hiện khả năng nhiễm trùng.
- Đánh giá nước tiểu dưới kính hiển vi sẽ xác định sự có mặt của tế bào hồng cầu hoặc trụ hồng cầu. Từ ba tế bào hồng cầu trở lên trên mỗi vi trường có độ phóng đại lớn (trên 2 trong 3 mẫu nước tiểu riêng biệt) được coi là đái máu vi thể.[31] Đái máu nhìn thấy được sẽ không quan sát được toàn bộ hồng cầu trên vi trường, thường được báo cáo là >150 hồng cầu/vi trường có độ phóng đại lớn. Các trụ hồng cầu hoặc các hồng cầu dị hình gợi ý nguồn chảy máu từ ống thận/cầu thận. Vi khuẩn, bạch cầu và trụ bạch cầu gợi ý nhiễm trùng đường tiết niệu. Các tinh thể trong nước tiểu gợi ý sỏi tiết niệu.
- Cần thực hiện nuôi cấy nước tiểu ở những bệnh nhân có đánh giá lâm sàng gợi ý nhiễm trùng đường tiết niệu để xác định nguyên nhân và sử dụng kháng sinh đồ để chọn kháng sinh điều trị thích hợp.[28] Nên thực hiện nuôi cấy nước tiểu trên các mẫu phẩm lấy qua đường ống thông hoặc sạch, giữa dòng để tránh các kết quả nhiễm bẩn. Cần làm xét nghiệm nước tiểu lặp lại vào thời điểm 6 tuần sau điều trị.[18]
- Cần thực hiện xét nghiệm tế bào trong nước tiểu đối với những bệnh nhân có bất kỳ yếu tố nguy cơ gây ung thư biểu mô đường niệu bất.[24] [25] Những yếu tố nguy cơ này bao gồm trên 35 tuổi, có tiền sử hút thuốc, phơi nhiễm nghề nghiệp với hóa chất hoặc thuốc nhuộm, các đợt mắc đái máu đại thể trước đó, tiền sử chủ yếu là triệu chứng kích thích khi tiểu tiện, tiền sử mắc nhiễm trùng đường tiết niệu tái phát, lạm dụng thuốc giảm đau hoặc trước đây có chiếu xạ vùng chậu.[31] Xét nghiệm này không giúp phát hiện ung thư biểu mô tế bào thận và ung thư tuyến tiền liệt.
- Tổng phân tích tế bào máu ngoại vi để đánh giá mức độ thiếu máu ở các ca bệnh chảy máu nặng. Tăng bạch cầu hỗ trợ chẩn đoán nhiễm trùng.
- Creatinine huyết thanh và mức lọc cầu thận ước tính (eGFR) hữu ích để đánh giá chức năng thận.
- Nói chung, các xét nghiệm đông máu không bổ sung vào đánh giá đái máu, và phải thực hiện thêm các xét nghiệm để xác định nguyên nhân gây chảy máu. Đái máu đại thể ở những bệnh nhân được điều trị chống đông máu có khả năng báo hiệu bệnh lý sẵn có.
- Xét nghiệm đặc hiệu khác: điện di haemoglobin để chẩn đoán bệnh hồng cầu hình liềm, hoặc đo nồng độ bổ thể huyết thanh để đánh giá bệnh lý cầu thận. Quan sát thấy nồng độ bổ thể huyết thanh thấp trong trường hợp mắc viêm cầu thận sau nhiễm trùng, viêm thận do lupus ban đỏ hệ thống, viêm nội tâm mạc nhiễm khuẩn và viêm cầu thận tăng sinh màng. Hiệu giá kháng thể streptolysin O cao gợi ý tình trạng nhiễm trùng do liên cầu trong thời gian gần đây.
- Kháng nguyên đặc hiệu tuyến tiền liệt có thể có vai trò trong việc đánh giá đường tiết niệu dưới (ví dụ: ung thư tuyến tiền liệt) như là căn nguyên gây đái máu đại thể.[28] [29]
4.4 Chẩn đoán hình ảnh
- Chẩn đoán hình ảnh là một phần quan trọng trong việc đánh giá đái máu và cung cấp thông tin cấu trúc và chức năng về nhu mô thận và đường tiết niệu trên. Một số kỹ thuật giúp quan sát đường tiết niệu trên, bao gồm siêu âm (US), chụp cắt lớp vi tính hệ niệu (CTU), chụp cộng hưởng từ hệ niệu (MRU), và chụp X-quang đường tiết niệu qua tĩnh mạch (IVU).
- CTU là kỹ thuật chẩn đoán hình ảnh được lựa chọn, vì phương thức này cung cấp chi tiết giải phẫu lớn nhất và độ nhạy và độ đặc hiệu cao nhất đối với một loạt các nguyên nhân gây bệnh khác nhau, từ khối u thận, sỏi thận đến khối u biểu mô đường niệu.[23] [32]
- CTU, so với IVU, có khả năng vượt trội hơn trong mô tả đặc điểm các khối u thận, và có độ nhạy cao hơn trong việc phát hiện các khối u biểu mô đường tiết niệu trên.[33] [34] Giai đoạn CT không dùng chất cản quang cũng có thể phát hiện sỏi thận với độ nhạy từ 94% đến 98%, so với 52% đến 59% đối với IVU.[35]
- CTU lý tưởng có 4 giai đoạn riêng biệt: giai đoạn không dùng chất cản quang thiết lập mật độ mô lúc ban đầu và cho thấy sỏi, chất béo và khối tụ máu đường tiết niệu; giai đoạn tăng cường động mạch cho thấy các cấu trúc viêm hoặc u tân sinh; giai đoạn tủy vỏ có thể cho thấy những thay đổi và tổn thương mô thận dai dẳng; và giai đoạn bài tiết chậm cho phép đánh giá biểu mô chuyển tiếp của niệu quản và bàng quang.[36] Khi được sử dụng trong đánh giá tổn thương, cần phải có đủ chất cản quang để đánh giá tổn thương một cách hiệu quả.
- Trước khi thực hiện CTU, bác sĩ lâm sàng đánh giá cần đánh giá chức năng thận của bệnh nhân, và có thể chỉ định xét nghiệm creatinine huyết thanh để loại trừ suy giảm chức năng thận. Sử dụng chất cản quang có chứa i-ốt là nguyên nhân đã biết gây suy thận cấp ở một số bệnh nhân nhất định, đặc biệt là những bệnh nhân suy giảm chức năng thận.[37] Bác sĩ cũng cần nắm rõ nguy cơ xảy ra phản ứng nặng với chất cản quang, dù hiếm gặp nhưng đã được ghi chép đầy đủ trong y văn. Cuối cùng, các bác sĩ cần biết liều bức xạ ion hóa mà mỗi phương thức chụp hình ảnh phát ra, đặc biệt là ở trẻ em và phụ nữ mang thai.[38] [39]
- Đối với những bệnh nhân được chống chỉ định tương đối hoặc tuyệt đối với CTU thì MRU là một kỹ thuật thay thế[40] MRU cung cấp phương thức hình ảnh hóa giải phẫu ít chi tiết hơn CTU, nhưng có lợi thế là có thể tránh bức xạ ion hóa.
- Nếu trong trường hợp không thể sử dụng cả CTU và MRU, thì việc kết hợp chụp CT không dùng chất cản quang hoặc US thận bằng chụp thận-niệu quản ngược dòng (RGP) cung cấp đánh giá thay thế về hệ thống tiết niệu trên.[23]
- Nếu phát hiện thấy sỏi tiết niệu khi chụp CT không thuốc cản quang, nên thực hiện chụp X-quang thông thường vùng bụng (thận, niệu quản, bàng quang) để lưu ý vị trí và đậm độ cản quang của sỏi nhằm theo dõi sau này. Thông thường, chụp CT định hướng (hình ảnh định hướng) được thực hiện tại thời điểm thực hiện CTU, có thể đáp ứng mục đích này.
- Đối với những bệnh nhân nghi ngờ bị ung thư tuyến tiền liệt, chụp cộng hưởng từ multiparametric (mpMRI) là một công cụ hữu ích để xác định bệnh nhân cần sinh thiết và vùng lấy mẫu sinh thiết.[41]
- Chụp thận bằng y học hạt nhân, chụp X-quang động mạch và chụp X-quang bàng quang-niệu đạo là các kỹ thuật chẩn đoán hình ảnh khác có thể được chỉ định về mặt lâm sàng, nhưng không phải là một phần trong đánh giá ban đầu.
4.5 Các kỹ thuật đặc biệt
- Nội soi bàng quang: trong quá trình khám bàng quang, sử dụng ống soi ống cứng hoặc mềm để đánh giá biểu mô chuyển tiếp của bàng quang, tuyến tiền liệt và niệu đạo. Có thể nhìn thấy các lỗ ra của niệu đạo, và tình trạng chảy máu đường tiết niệu trên dưới dạng tia nước tiểu có máu hoặc cục máu đông bắt nguồn từ những cấu trúc này. Vì ung thư biểu mô tiết niệu có thể phát sinh từ bất kỳ phần nào của niêm mạc đường tiết niệu, nên cần hiển thị hình ảnh hoàn chỉnh về bàng quang, túi thừa bàng quang và niệu đạo trước và sau.[42] Có thể quan sát thấy tình trạng phì đại tuyến tiền liệt, và có thể thấy hình ảnh giãn tĩnh mạch liên quan có thể gây chảy máu. Nội soi bàng quang ít có giá trị khi bệnh nhân đang bị chảy máu đường tiết niệu.
- Chụp X-quang bể thận ngược dòng (RGP): có thể tiêm chất cản quang vào mỗi lỗ mở ra của niệu đạo để làm mờ khoang của niệu quản và thận. Đối với những bệnh nhân không thể thực hiện CTU hoặc MRU, RGP là một lựa chọn thay thế.[25] [43]
- Sinh thiết thận: có thể cần thiết để xác định nguyên nhân từ thận gây đái máu đại thể. Một số loại bệnh thận, như viêm cầu thận lưỡi liềm, có thể nhanh chóng tiến triển thành suy thận. Có thể cần hội chẩn khẩn cấp và sinh thiết thận.
5. Chẩn đoán khác biệt
5.1 Thường gặp |
|||
| 5.1.1 Tăng sản tuyến tiền liệt lành tính (BPH) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiểu lắt nhắt, rặn để đi tiểu, cảm giác đi tiểu chưa hết, tiểu nhiều, dòng nước tiểu yếu, ngắt quãng, đi tiểu thường xuyên, tiểu gấp, tiểu đêm, tiền sử bị BPH, tiền sử gia đình bị BPH, trước đây bị bí tiểu | Tuyến tiền liệt phình to khi thăm trực tràng, có thể sờ thấy bàng quang do bí tiểu | »Kháng nguyên đặc hiêu
tuyến tiền liệt (PSA) : có thể tăng PSA bình thường không loại trừ khả năng mắc ung thư tuyến tiền liệt. |
»Siêu âm tuyến tiền liệt qua trực tràng: tăng kích thước tuyến tiền liệt, thể tích >40 g, tăng kích thước thùy giữa tuyến tiền liệt
Có thể thực hiện đánh giá thể tích tuyến tiền liệt từ các phép đo chiều dài, chiều rộng và chiều cao của tuyến tiền liệt từ các góc nhìn ngang và dọc. »Đo niệu dòng bằng siêu âm bàng quang: tốc độ lưu lượng đỉnh thấp, lượng nước tiểu còn sót lại nhiều sau khi đi tiểu Đồng hồ đo lưu lượng nước tiểu là thực hành tiêu chuẩn ở nhiều phòng khám tiết niệu. Có thể đo lượng nước tiểu còn sót lại sau khi đi tiểu bằng cách đặt ống thông thẳng hoặc siêu âm bàng quang. Siêu âm bàng quang ít xâm lấn hơn và đo thể tích bàng quang đáng tin cậy hơn. |
| 5.1.2 Viêm thận – bể thận cấp tính | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đau hông lưng, sốt, ớn lạnh, buồn nôn, nôn, đau bụng, đau khớp mu, tiền sử bị sỏi thận, UTI và đái tháo đường, suy giảm miễn dịch | Đau khi chạm vào góc sườn đốt sống, đau trên khớp mu khi chạm vào, sốt, giảm nhu động ruột | »Tổng phân tích nước tiểu: leukocyte esterase dương tính, nitrit dương tính, mủ niệu (>10 WBC/ trường công suất lớn), vi khuẩn niệu Sự có mặt của leukocyte esterase có 50% giá trị dự báo dương tính và 92% giá trị dự báo âm tính. Độ nhạy của nitrate niệu là 35% đến 85%, âm tính giả trong các trường hợp sử dụng thuốc lợi tiểu, hoặc nhiễm vi khuẩn Gram dương hoặc Pseudomonas.[44]
»Nuôi cấy nước tiểu và độ nhạy: >10.000 đơn vị hình thành khuẩn lạc/mL nước tiểu bài tiết Cần thu thập các mẫu bệnh phẩm sạch hoặc qua ống thông trước khi bắt đầu điều trị. |
»Chụp X-quang thận, niệu quản, bàng quang (KUB): sỏi thận, khí trong nhu mô thận
»Siêu âm thận: thận phình to, nhu mô giảm âm kèm theo mất khả năng phân biệt tủy vỏ thận »Chụp CT bụng dùng chất cản quang: hấp thụ chất cản quang không đồng nhất (viêm thùy thận cấp), nhu mô thận phù nề, đóng mỡ quanh thận, khí trong nhu mô thận ở bệnh viêm thận – bể thận sinh hơi |
| 5.1.3 Ung thư bàng quang | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đái máu không đau, khó tiểu, đi tiểu thường xuyên, tiểu gấp, trên 35 tuổi, tiền sử chiếu xạ vùng chậu, tiền sử hút thuốc, giảm cân, phơi nhiễm với chất gây ung thư trong môi trường/hóa chất | Khối u vùng chậu, đau khi chạm vào góc sườn đốt sống do tắc nghẽn; thường không phát hiện những bất thường | »Tổng phân tích nước tiểu: Số lượng hồng cầu Khoảng 80% bệnh nhân có biểu hiện đái máu đại thể hoặc vi thể. Cũng có thể có mủ niệu, dẫn đến nhầm lẫn với nhiễm trùng đường tiết niệu.
»Xét nghiệm tế bào trong nước tiểu: các tế bào không điển hình hoặc ác tính, được biểu hiện bởi tình trạng tăng tạo cụm, tăng sinh tế bào hoặc thay đổi hình thái nhân Xét nghiệm tế bào học đối với nước tiểu được bài tiết (độ chính xác chẩn đoán tổng thể là 49%) có độ chính xác thấp hơn so với tế bào học được thực hiện khi rửa bàng quang trong thủ thuật nội soi bàng quang (độ chính xác chẩn đoán tổng thể là 66%). Độ nhạy kém đối với các bệnh ung thư giai đoạn sớm, khi so sánh với các bệnh ung thư giai đoạn muộn và ung thư biểu mô tại chỗ. »Chụp cắt lớp vi tính hoặc chụp cộng hưởng từ hệ tiết niệu: u hoặc hình khuyết trong hệ thống ống góp trong niệu quản hoặc thận Hai phần trăm bệnh nhân có khối u bàng quang đồng thời có một khối u ở đường tiết niệu trên. »Nội soi bàng quang: khối u bàng quang Được thực hiện trong phòng khám tiết niệu với gây tê tại chỗ. |
|
| 5.1.4 Ung thư tuyến tiền liệt | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tuổi cao, tiền sử gia đình, triệu chứng tắc nghẽn khi tiểu tiện, giảm cân; tiền sử điều trị phẫu thuật, xạ trị hoặc tia xạ. | Thăm trực tràng cho kết quả bất thường, hạch ở tuyến tiền liệt hoặc cứng tuyến lan tỏa | »Kháng nguyên đặc hiêu tuyến tiền liệt (PSA): tăng (>4 microgram/L [>4 nanogram/mL]) Giá trị PSA bình thường nằm trong khoảng từ 0 đến 4 microgam/L (0 đến 4 nanogram/mL); tuy nhiên, giới hạn trên của khoảng bình thường có thể thay đổi theo độ tuổi và chủng tộc. Ví dụ: nhiều bác sĩ tiết niệu khuyến cáo sinh thiết cho nam giới ở độ tuổi 40 hoặc 50 có PSA trong khoảng từ 2 đến 4. | »Sinh thiết tuyến tiền liệt qua trực tràng dưới hướng dẫn của siêu âm: khẳng định ung thư biểu mô tuyến »Multiparametric MRI : Có thể giúp đưa ra quyết định sinh thiết và giúp xác định khu vực đích để sinh thiết.[41] [46]
Kết quả được báo cáo trên thang đo Likert 5 điểm. Điểm Likert từ 3 trở lên dự đoán ung thư tuyến tiền liệt có ý nghĩa lâm sàng.[47] |
| 5.1.5 Sỏi thận | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát đột ngột đau hông lưng dữ dội, đau lan ra đến háng, đái máu, buồn nôn, nôn, tiền sử trước đây có sỏi thận, tiền sử gia đình mắc bệnh sỏi thận, tiền sử mắc bệnh gout, tiền sử mắc bệnh viêm ruột | Đau khi chạm vào góc sườn đốt sống | »Tổng phân tích nước tiểu: đái máu, mủ niệu, tinh thể niệu, tinh thể cystine, pH có tính axit hoặc kiềm »Chụp CT bụng không dùng chất cản quang: sỏi tiết niệu, thận ứ nước |
»Chụp X-quang thận, niệu quản, bàng quang (KUB): sỏi cản quang Một số loại sỏi không cản quang chỉ quan sát được trên phim chụp CT. Chụp CT là phương thức được ưu tiên để chẩn đoán, nhưng chụp X-quang bụng không chuẩn bị KUB giúp định hướng điều trị. |
| 5.1.6 Đặt dụng cụ vào đường tiết niệu | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Nội soi bàng quang, nội soi niệu quản, sinh thiết tuyến tiền liệt bằng kim nhỏ | Sự hiện diện của ống thông niệu đạo, ống thông trên khớp mu, ống stent niệu quản với dây thu hồi trong niệu đạo | »Tổng phân tích nước tiểu: chẩn đoán dựa vào lâm sàng, và thường không khuyến cáo thực hiện xét nghiệm | »Chụp X-quang thận, niệu quản, bàng quang (KUB): ống stent niệu quản và hình ảnh dẫn lưu |
| 5.1.7 Kinh nguyệt | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đang hành kinh, tiền sử mắc chứng đái máu theo chu kỳ | Kết quả khám lâm sàng bình thường | »Tổng phân tích nước tiểu: chẩn đoán dựa vào lâm sàng, và thường không khuyến cáo thực hiện xét nghiệm | |
5.2 Không thường gặp |
|||
| 5.2.1 Chấn thương bàng quang | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tổn thương vùng chậu đụng dập, vết thương xuyên vùng chậu hoặc bụng (súng bắn hoặc vết đâm), gãy xương chậu, không thể đi tiểu | Đau trên khớp mu khi khám, bầm máu vùng bụng dưới | »Chụp X-quang bàng quang ngược dòng: chất cản quang bị rỉ ra cho thấy tổn thương bàng quang Ống thông niệu đạo được đặt sau khi loại trừ tổn thương niệu đạo. Bàng quang được truyền đầy bằngdịch nhỏ giọt bằng trọng lực mà không tạo áp lực (300 mL chất cản quang có chứa i-ốt hòa tan trong nước) và thu được các lát cắt mặt trước, sau, nghiêng và sau dẫn lưu. Có thể chẩn đoán vỡ bàng quang trong phúc mạc và ngoài phúc mạc theo cách này. Chụp X-quang bàng quang CT và chụp dòng tương đương nhau, nhưng CT đã trở thành lựa chọn đầu tiên để thực hiện chẩn đoán hình ảnh tổn thương cấp tính.[49] | »Chụp X-quang: có thể thấy gãy vòng chậu, làm gãy các mảnh xương gây tổn thương cho bàng quang, hoặc gãy vỡ khớp mu Chỉ định chụp X-quang khung chậu trong các ca bệnh tổn thương đụng dập vùng bụng hoặc khung chậu dưới cấp tính, và cần được thực hiện trong các trường hợp tổn thương xuyên nếu nghi ngờ xuất hiện dị vật (ví dụ: viên đạn).[49] |
| 5.2.2 Chấn thương niệu đạo | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tổn thương bộ phận sinh dục ngoài, chấn thương do ngã dạng chân, gãy ngành xương mu hai bên và gãy khung chậu kiểu Malgaigne, rách tầng sinh môn, không đi tiểu được, thủ thuật phụ khoa hoặc đại trực tràng phức tạp trong thời gian gần đây | Máu ở lỗ dương vật, chảy máu nhiều ở niệu đạo, tuyến tiền liệt không sờ thấy được khi thăm trực tràng, vết bầm máu dạng ống giới hạn ở thân dương vật, vết bầm máu dạng con bướm dưới đáy chậu | »Chụp X-quang niệu đạo ngược dòng: chất cản quang bị rỉ ra từ niệu đạo Cần thực hiện chụp X- quang niệu đạo ngược dòng trước khi đặt ống thông niệu đạo. | »Chụp X-quang: có thể phát hiện gãy xương chậu hoặc tách khớp mu Cần thực hiện chụp X- quang xương chậu để xác định xem gãy xương chậu hoặc tách khớp mu hay không Thủ thuật này có thể được kết hợp với chụp X-quang niệu đạo ngược dòng.[49]
»Chụp CT bụng dùng chất cản quang: chất cản quang bị rỉ ra từ niệu đạo »Nội soi bàng quang: đứt niệu đạo Có thể thực hiện nội soi bàng quang để đánh giá mức độ đứt niệu đạo và đặt một ống thông nắn thẳng ngang qua vùng khuyết. |
| 5.2.3 Rối loạn đông máu | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Dễ bầm tím, có xu hướng chảy máu, chảy máu cam tái phát, tiền sử gia đình có người bị chảy máu cơ quan, tiền sử mắc bệnh xơ gan | Vết bầm máu, xuất huyết kéo dài | »Thời gian prothrombin, PTT, INR: có thể ở mức bình thường hoặc tăng »Công thức máu: Giảm tiểu cầu
Có thể diễn ra tình trạng giảm tiểu cầu trong ban xuất huyết giảm tiểu cầu tự phát và ban xuất huyết giảm tiểu cầu huyết khối. |
»Xét nghiệm chức năng gan: giảm albumin huyết Rối loạn chức năng gan làm suy yếu việc sản sinh các yếu tố đông máu.
»Kháng nguyên yếu tố von Willebrand (máu toàn phần): giảm mức độ ở bệnh von Willebrand Bệnh Von Willebrand là chứng rối loạn đông máu do di truyền phổ biến. »Hoạt động đồng yếu tố ristocetin (máu toàn phần): giảm mức độ ở bệnh von Willebrand »Hoạt động yếu tố VIII, IX (máu toàn phần): giảm mức độ ở bệnh máu khó đông, VIII giảm mức độ ở bệnh von Willebrand |
| 5.2.4 Dị dạng động tĩnh mạch | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Dây máu, đau hông, tiền sử trước đây đã sinh thiết thận hoặc thực hiện thủ thuật thận qua da | Tăng huyết áp, tim to, tiếng thổi ở vùng bụng hoặc bên hông | »CT vùng bụng dùng chất cản quang: tổn thương hình khối khối, hình khuyết, thận đồ chậm, ấn xẹp tĩnh mạch thận | »Chụp mạch máu thận: đồng thời làm đầy hệ động mạch và tĩnh mạch, thận đồ chậm, thể hiện khuyết tật mạch máu |
| 5.2.5 Hội chứng Alport | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đái máu vi thể tái phát, dai dẳng kèm theo các đợt đái máu đại thể, suy giảm thính lực, tiền sử gia đình có người bị đái máu, mất thính lực, hoặc bệnh thận | Tăng huyết áp, phù nề, mất thính giác do thần kinh cảm giác, thấu kính tinh thể lồi lên về phía trước (lenticonus), mòn giác mạc[50] | »Tổng phân tích nước tiểu: hồng cầu dị hình, trụ hồng cầu, protein niệu, tăng bài tiết albumin niệu Protein niệu thường xuất hiện ở mức độ nhẹ trong hội chứng Alport, có thể gặp tình trạng nặng ở một phần ba trường hợp. Cần tư vấn cho bệnh nhân về các vấn đề thận. Ở bệnh nhân bị suy thận, protein niệu nặng (>3 g/ngày), hoặc tăng huyết áp nặng thì cần tư vấn ngay lập tức cho bệnh nhân về thận, có thể cần điều trị ngay hoặc sinh thiết thận.
»Urê và creatinine: creatinine >2,0, urê >20 »thu thập nước tiểu trong 24 giờ để xét nghiệm protein: > 1 g/24 giờ |
»Sinh thiết da: hóa mô miễn dịch dương tính
»Sinh thiết thận: làm dày lan tỏa và tách lớp màng đáy, xơ cứng tiểu cầu thận khu trú và teo hình ống; hóa mô miễn dịch âm tính |
| 5.2.6 Bệnh lao ngoài phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Các triệu chứng kích thích khi tiểu tiện, tiểu đêm, sụt cân, khó chịu, tiền sử phơi nhiễm với bệnh lao (TB), tiền sử viêm bàng quang không đáp ứng với kháng sinh, tiền sử viêm mào tinh hoàn, nhiễm trùng đường tiết niệu tái phát với Escherichia coli, sốt, đổ mồ hôi đêm | Đau tinh hoàn với tràn dịch màng tinh hoán, tuyến tiền liệt dạng u cục khi thăm trực tràng | »Tổng phân tích nước tiểu: mủ niệu (>10 WBC/ vi trường không nhìn thấy vi khuẩn
»Nuôi cấy nước tiểu, nuôi cấy vi khuẩn mycobacterium, nhuộm kháng acid: >10.000 đơn vị hình thành khuẩn lạc/ mL nước tiểu Mẫu nước tiểu đầu tiên thu thập vào buổi sáng mang lại kết quả cao nhất khi xét nghiệm bệnh lao, lặp lại 3 lần xét nghiệm nước tiểu vào buổi sáng sớm. |
»Chụp niệu đồ tĩnh mạch: đài thận hình nhậy cắn có vết loét, phá hủy đài thận, thận ứ nước, vôi hóa, sỏi thận, bàng quang nhỏ |
| 5.2.7 Viêm cầu thận sau nhiễm trùng | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát đột ngột phù nề, suy nhược, khó chịu, đái máu đại thể, đau đầu, 1 đến 2 tuần sau viêm họng, 2 đến 4 tuần sau viêm da do liên cầu khuẩn, phổ biến nhất từ 2 đến 10 tuổi | Phù quanh hốc mắt và phù ngoại biên, tăng huyết áp, phát ban | »Tổng phân tích nước tiểu: hồng cầu dị hình, trụ hồng cầu, protein niệu, tăng bài tiết albumin niệu Bệnh nhân mắc các bệnh lý về thận, biểu hiện bởi sự có mặt của các tế bào hồng cầu dị hình, protein niệu và trụ tế bào, cần hội chẩn với bác sĩ chuyên khoa thận thực hiện thêm chẩn đoán hình ảnh và xét nghiệm tìm nguyên nhân. Trong trường hợp suy thận, protein niệu nặng (>3 g/ngày), hoặc tăng huyết áp nặng cần hội chẩn chuyên khoa ngay lập tức.
»Urê và creatinine: creatinine >2,0, urê >20 »Thu thập nước tiểu trong 24 giờ để xét nghiệm protein: > 1 g/24 giờ |
»Hiệu giá kháng thể kháng streptolysin O trong huyết thanh: tăng |
| 5.2.8 Viêm cuộn tiểu cầu thận màng tăng sinh | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát đột ngột phù do tư thế hoặc phù quanh hốc mắt, mệt mỏi, đái máu đại thể tái phát, đau đầu do tăng huyết áp, thiểu niệu | Phù quanh hốc mắt và phù ngoại biên, tăng huyết áp, kết mạc nhợt, lắng cặn điểm vàng võng mạc | »Tổng phân tích nước tiểu: hồng cầu dị hình, trụ hồng cầu, protein niệu, tăng bài tiết albumin niệu Bệnh nhân mắc các bệnh lý về thận, biểu hiện bởi sự hiện diện của các tế bào hồng cầu dị hình, protein niệu và trụ tế bào, cần hội chẩn với bác sĩ chuyên khoa thận thực hiện thêm các xét nghiệm và chẩn đoán hình ảnh tìm nguyên nhân. Ở bệnh nhân bị suy thận, protein niệu nặng (>3 g/ngày), hoặc tăng huyết áp nặng cần hội chẩn chuyên khoa thận ngay lập tức, có thể cần điều trị ngay hoặc thực hiện sinh thiết thận.
»Urê và creatinine: creatinine >2,0, urê >20 »Thu thập nước tiểu trong 24 giờ để xét nghiệm protein: > 1 g/24 giờ |
»Nồng độ bổ thể của huyết thanh (C3, C4): Thấp phức hợp bổ thể có thể giảm. Cần hội chẩn chuyên khoa để thực hiện xét nghiệm đánh giá toàn diện, có thể bao gồm sinh thiết thận.
»Sinh thiết thận: tiểu cầu tăng sinh tế bào, màng nâng cuộn mao mạch mở rộng, miễn dịch huỳnh quang dương tính, cặn lắng electron dày Bác sĩ chuyên khoa thận cần đánh giá nhu cầu thực hiện sinh thiết. |
| 5.2.9 Bệnh thận IgA | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đái máu đại thể tái phát liên quan đến nhiễm trùng đường hô hấp trên | Tăng huyết áp ít gặp, thường không có triệu chứng | »Tổng phân tích nước tiểu: trụ hồng cầu, protein niệu nhẹ Bệnh nhân mắc các bệnh lý về thận, biểu hiện bởi sự hiện diện của các tế bào hồng cầu dị hình, protein niệu và trụ tế bào, cần hội chẩn với bác sĩ chuyên khoa thận thực hiện thêm các xét nghiệm và chẩn đoán hình ảnh tìm nguyên nhân. Ở bệnh nhân bị suy thận, protein niệu nặng (>3 g/ngày), hoặc tăng huyết áp nặng cần hội chẩn chuyên khoa thận ngay lập tức, có thể cần điều trị ngay hoặc thực hiện sinh thiết thận.»Urê và creatinine: creatinine >2,0, urê >20»Thu thập nước tiểu trong 24 giờ để xét nghiệm protein: > 1 g/24 giờ |
»Sinh thiết thận: Lắng đọng IgA trong màng nâng cuộn mao mạch, tổn thương liềm tăng sinh ở các ca bệnh nặng |
| 5.2.10 Lupus ban đỏ hệ thống (SLE) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đau khớp, sốt nhẹ, mệt mỏi, khó chịu, biếng ăn, buồn nôn, giảm cân, co giật, đau do viêm màng phổi, nhạy ánh sáng | Phát ban gò má, hình bướm hoặc dạng đĩa, loét miệng hoặc loét âm đạo, viêm mạch võng mạc, tiếng thổi tâm thu | »Tổng phân tích nước tiểu: mủ niệu, hồng cầu, trụ hạt, protein niệu Bệnh nhân mắc các bệnh lý về thận, biểu hiện bởi sự hiện diện của các tế bào hồng cầu dị hình, protein niệu và trụ tế bào, cần hội chẩn với bác sĩ chuyên khoa thận thực hiện thêm các xét nghiệm và chẩn đoán hình ảnh tìm nguyên nhân. Ở bệnh nhân bị suy thận, protein niệu nặng (>3 g/ngày), hoặc tăng huyết áp nặng cần hội chẩn chuyên khoa thận ngay lập tức, có thể cần điều trị ngay hoặc thực hiện sinh thiết thận.
»Urê và creatinine: creatinine >2,0, urê >20 »Thu thập nước tiểu trong 24 giờ để xét nghiệm protein: > 1 g/24 giờ |
»Sinh thiết thận: viêm tiểu cầu thận nhẹ đến lắng đọng globulin miễn dịch lan rộng và hình thành liềm tăng sinh
»Xét nghiệm huyết thanh lupus (ANA, kháng thể kháng ADN sợi đôi, kháng thể kháng phospholipid): tăng »Bổ thể của huyết thanh (C3, C4): Thấp »thời gian thromboplastin từng phần hoạt hóa: có thể kéo dài ở bệnh nhân có kháng thể kháng phospholipid Cần được cân nhắc ở bất kỳ trường hợp nghi ngờ SLE. »X quang ngực: tràn dịch màng phổi, thâm nhiễm, tim to Tất cả bệnh nhân có triệu chứng tim phổi cần được tiến hành chụp X-quang ngực. »ECG: có thể loại trừ các nguyên nhân khác gây đau ngực. Tất cả bệnh nhân có triệu chứng tim phổi cần được tiến hành làm điện tâm đồ ECG. |
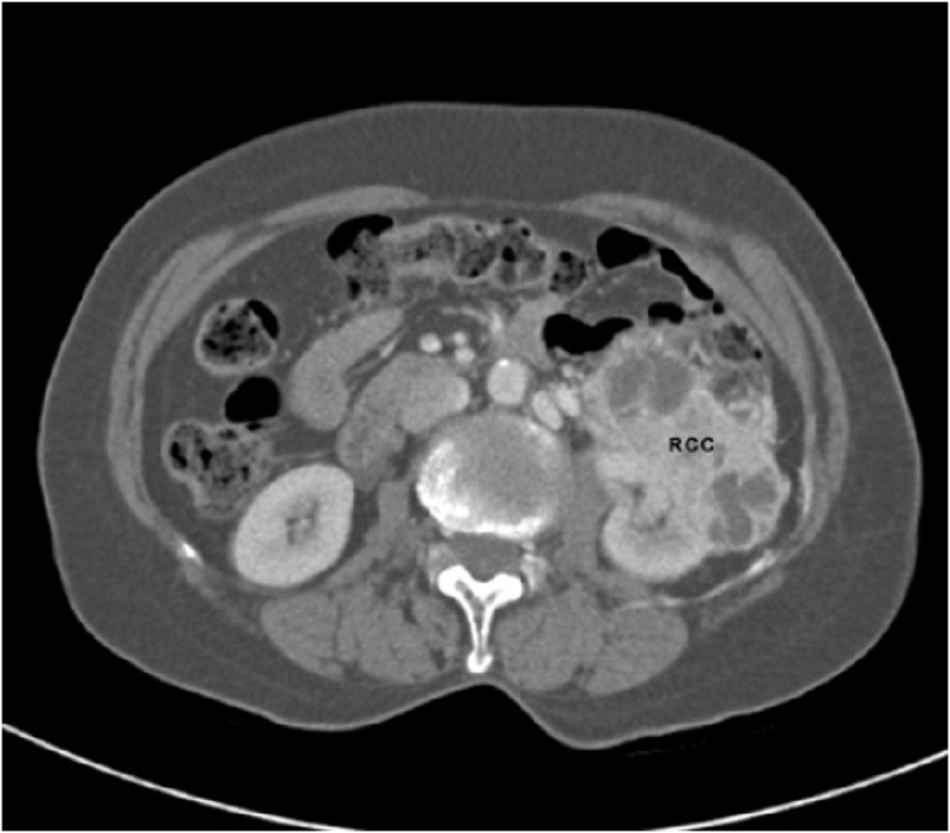
| 5.2.11 Ung thư thận | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Vùng hông lưng sưng, tiền sử lọc máu, tiền sử hút thuốc lá, tiền sử gia đình mắc ung thư biểu mô tế bào thận, bệnh thận đa nang, giảm cân, phơi nhiễm với chất gây ung thư trong môi trường/hóa chất. | Tăng huyết áp, khối vùng hông, bệnh lý hạch, khởi phát với giãn tĩnh mạch thừng tinh trái, phù chi dưới | »Siêu âm thận: khối u thận rắn hoặc nang Khó phát hiện khối u <2 cm.[51] Tỷ lệ phát hiện ung thư biểu mô tế bào thận thấp, 71% bằng phương pháp siêu âm thông thường, trong khi siêu âm tăng cường chất tương phản (CEUS) có thể chính xác hơn rất nhiều (tỷ lệ chẩn đoán 100% trong một nghiên cứu).[52] Siêu âm khó đánh giá chính xác khối u bằng CT và MRI ở giai đoạn khối u (đặc biệt là giai đoạn xâm lấn/mở rộng tại chỗ).[53] Nếu biểu hiện lâm sàng hoặc các phát hiệu trên siêu âm cho thấy nghi ngờ ung thư biểu mô tế bào thận, cần chụp CT.
»CT vùng bụng không có hoặc có bơm thuốc cản quan qua tĩnh mạch.: khối u thận tăng ngấm chất cản quang Xét nghiệm xác định để chẩn đoán và xác định giai đoạn ung thư biểu mô tế bào thận. CT dùng chất cản quang với phác đồ dành cho thận được thấy là có độ đặc hiệu 100% và độ nhạy >90% trong việc xác định một khối u thận là ác tính.[53] Có bằng chứng cho thấy độ chính xác tổng thể về phạm vi khối u trên CT có độ đặc hiệu 93% và độ nhạy 96% so với giai đoạn cuối cùng; độ chính xác là 99% đặc hiệu khi đánh giá tổn thương tuyến thượng thận nhưng với các giá trị dự đoán dương tính thay đổi (35% đến 93%); còn trong đánh giá hạch bạch huyết thì tỷ lệ âm tính giả 10% và dương tính giả 58%.[53] 85% khối u thận rắn là ung thư biểu mô tế bào thận. Các phát hiện khác có thể bao gồm sai vị trí và biến dạng hệ ống góp của thận hoặc hệ mạch máu bất thường xung quanh khối u.[9] |
»Chụp MRI vùng bụng/ chậu: khối u thận, hạch to theo vùng và/hoặc di căn nội tạng/xương Phương thức lựa chọn để chẩn đoán và xác định giai đoạn ở những bệnh nhân bị chống chỉ định dùng thuốc cản quang (do bị suy thận hoặc dị ứng). Có thể được sử dụng làm phương pháp bổ trợ cho CT để đánh giá tốt hơn sự xâm lấn tuyến thượng thận và sự tổn thương tĩnh mạch chủ do khối u hoặc huyết khối (được thấy là phát hiện chính xác 94% đối với huyết khối).[53] MRI có thể hữu ích hơn CT trong đánh giá các tổn thương lành tính tiềm ẩn như u mỡ-cơ- mạch máu.[54] |
| 5.2.12 Ung thư niệu đạo | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường gặp hơn ở nam giới và người Mỹ gốc Phi,[55] và những người trên 50 tuổi; đi tiểu thường xuyên, tiểu rắt, các triệu chứng tắc nghẽn đường tiết niệu | Khối u có thể sờ thấy, chít hẹp cứng | »Chụp cắt lớp vi tính hệ tiết niệu: hình khuyết, khối lồi
»Chụp bàng quang niệu đạo lúc mót tiểu: hình khuyết, khối lồi Hữu ích trong việc đánh giá chít hẹp, lỗ rò, túi thừa và khối u. |
»Nội soi niệu quản: khối u niệu đạo nhìn thấy được »MRI: sẽ giúp xác định độ sâu xâm lấn và giai đoạn bệnh |
| 5.2.13 Ung thư dương vật | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử tổn thương dương vật, tiền sử bị sùi mào gà | Mảng ban đỏ, làm chai cứng, khối u sờ thấy, nổi hạch bạch huyết vùng bẹn | »Sinh thiết da: Ung thư biểu mô tế bào vảy | »MRI/CT xương chậu: sẽ chia giai đoạn mức độ bệnh hiệu quả |
| 5.2.14 Chống đông | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử rung nhĩ, thay van cơ học, đột quỵ, bầm tím, chảy máu lợi | Khối u xương chậu, đau khi chạm vào góc sườn đốt sống, bầm tím, chảy máu nướu răng | »Các xét nghiệm đông máu: tăng | |
| 5.2.15 Hội chứng đái máu đau vùng thắt lưng | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Phụ nữ trẻ, đái máu từng đợt, đau hông từng đợt từ nhẹ đến nặng, uống thuốc tránh thai | Sốt nhẹ | »Tổng phân tích nước tiểu: chẩn đoán dựa vào lâm sàng, và thường không khuyến cáo thực hiện xét nghiệm | |
| 5.2.16 Thuốc | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Sử dụng các loại thuốc như phenazopyridine, rifampicin, phenytoin, levodopa, methyldopa và quinine | Kết quả khám lâm sàng bình thường | »Tổng phân tích nước tiểu: chẩn đoán dựa vào lâm sàng, và thường không khuyến cáo thực hiện xét nghiệm | |
| 5.2.17 Liên quan đến thực phẩm | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử ăn củ dền, quả mâm xôi, cây đại hoàng | Kết quả khám lâm sàng bình thường | »Tổng phân tích nước tiểu: chẩn đoán dựa vào lâm sàng, và thường không khuyến cáo thực hiện xét nghiệm | |
5.3 Hướng dẫn chẩn đoán
Châu Âu
Guidelines on urological trauma
Nhà xuất bản: European Association of Urology Xuất bản lần cuối: 2019
Bắc Mỹ
Urotrauma
Nhà xuất bản: American Urological Association
Xuất bản lần cuối: 2017
Hematuria as a marker of occult urinary tract cancer
Nhà xuất bản: American College of Physicians
Xuất bản lần cuối: 2016
ACR appropriateness criteria: hematuria
Nhà xuất bản: American College of Radiology
Xuất bản lần cuối: 2014
6. Các bài báo chủ yếu
- American Urological Association. Urotrauma: AUA guideline (2014; amended 2017). 2018 [internet publication]. Toàn văn
- American Urological Association. Diagnosis, evaluation and follow-up of asymptomatic microhematuria (AMH) in adults: AUA guideline. 2012 [internet publication]. Toàn văn
- Grossfeld GD, Litwin MS, Wolf JS, et al. Evaluation of asymptomatic microscopic hematuria in adults: the American Urological Association best practice policy – part II: patient evaluation, cytology, voided markers, imaging, cystoscopy, nephrology evaluation, and follow-up. Urology. 2001 Apr;57(4):604-10. Tóm lược
7. Tài liệu tham khảo
- Nielsen M, Qaseem A. Hematuria as a marker of occult urinary tract cancer: advice for high-value care from the American College of Physicians. Ann Intern Med. 2016 Apr 5;164(7):488-97. Toàn văn Tóm lược
- Kaag MG, Raman JD. Clinical guidelines: Clearing murky water – a guideline-based approach to haematuria. Nat Rev Urol. 2016 Apr 13;13(5):243-4. Tóm lược
- Loo RK, Lieberman SF, Slezak JM, et al. Stratifying risk of urinary tract malignant tumors in patients with asymptomatic microscopic hematuria. Mayo Clin Proc. 2013 Jan 9;88(2):129-38. Tóm lược
- Edwards TJ, Dickinson AJ, Natale S, et al. A prospective analysis of the diagnostic yield resulting from 4020 patients at a protocol-driven haematuria clinic. BJU Int. 2006 Feb;97(2):301-5. Tóm lược
- Buntinx F, Wauters H. The diagnostic value of macroscopic haematuria in diagnosing urological cancers: a meta analysis. Fam Pract. 1997 Feb;14(1):63-8. Toàn văn Tóm lược
- Hicks D, Li CY. Management of macroscopic haematuria in the emergency department. Emerg Med J. 2007 Jun;24(6):385-90. Tóm lược
- National Institute for Health and Care Excellence. Suspected cancer: recognition and referral. Jul 2017 [internet publication]. Toàn văn
- Jefferies ER, Brewster SF, BAUS Section on Oncology. Urological recommendations from the National Institute for Health and Care Excellence (NICE) Guideline, June 2015: Suspected cancer: recognition and referral. BJU Int. 2015 Nov 14;117(6):857-60. Toàn văn Tóm lược
- Tanagho EA, McAninch JW. Smith’s general urology, 16th ed. New York, NY: McGraw-Hill; 2003.
- Lee LW, Davis E Jr. Gross urinary hemorrhage: a symptom not a disease. JAMA. 1953 Oct 31;153(9):782-4. Tóm lược
- Chapple CR. Urethral injury. BJU Int. 2000 Aug;86(3):318-26. Toàn văn Tóm lược
- Macey MR, Raynor MC. Medical and surgical treatment modalities for lower urinary tract symptoms in the male patient secondary to benign prostatic hyperplasia: a review. Semin Intervent Radiol. 2016 Sep;33(3):217-23. Toàn văn Tóm lược
- Foley SJ, Soloman LZ, Wedderburn AW, et al. A prospective study of the natural history of hematuria associated with benign prostatic hyperplasia and the effect of finasteride. J Urol. 2000 Feb;163(2):496-8. Tóm lược
- Nyman MA, Schwenk NM, Silverstein MD. Management of urinary retention: rapid versus gradual decompression and risk of complications. Mayo Clin Proc. 1997 Oct;72(10):951-6. Tóm lược
- Subiela JD, Balla A, Bollo J, et al. Endovascular management of ureteroarterial fistula: single institution experience and systematic literature review. Vasc Endovascular Surg. 2018 Feb 26;52(4):275-86. Tóm lược
- De Costa C, McLaughlin K, Noseworthy TW. Criteria for referring patients with renal disease for nephrology consultation: a review of the literature. J Nephrol. 2010 Jul-Aug;23(4):399-407. Tóm lược
- Van Savage JG, Fried FA. Anticoagulant associated hematuria: a prospective study. J Urol. 1995 May;153(5):1594-6. Tóm lược
- Mariani AJ. The evaluation of adult hematuria: a clinical update. In: AUA update series 1998; volume XVII, lesson 24. Houston, TX: AUA Office of Education; 1998:185-92.
- Leapman MS, Hall SJ, Stone NN, et al. Haematuria after prostate brachytherapy. BJU Int. 2013 Jan 29;111(8):E319-24. Toàn văn Tóm lược
- Barnes H, Holland AE, Westall GP, et al. Cyclophosphamide for connective tissue disease-associated interstitial lung disease. Cochrane Database Syst Rev. 2018 Jan 3;(1):CD010908. Toàn văn Tóm lược
- American Urological Association. Urotrauma: AUA guideline (2014; amended 2017). 2018 [internet publication]. Toàn văn
- Moharamzadeh P, Ojaghihaghighi S, Amjadi M, et al. Effect of tranexamic acid on gross hematuria: a pilot randomized clinical trial study. Am J Emerg Med. 2017 Sep 9;35(12):1922-5. Tóm lược
- American Urological Association. Diagnosis, evaluation and follow-up of asymptomatic microhematuria (AMH) in adults: AUA guideline. 2012 [internet publication]. Toàn văn
- Yeoh M, Lai NK, Anderson D, et al. Macroscopic haematuria – a urological approach. Aust Fam Physician. 2013 Mar;42(3):123-6. Toàn văn Tóm lược
- Moloney F, Murphy KP, Twomey M, et al. Haematuria: an imaging guide. Adv Urol. 2014;2014:414125. Toàn văn Tóm lược
- Lucca I, Klatte T, Fajkovic H, et al. Gender differences in incidence and outcomes of urothelial and kidney cancer. Nat Rev Urol. 2015 Oct;12(10):585-92. Tóm lược
- Sing RI, Singal RK. What is significant hematuria for the primary care physician? Can J Urol. 2012 Oct;19(suppl 1):36-41. Toàn văn Tóm lược
- Bagnall P. Haematuria: classification, causes and investigations. Br J Nurs. 2014 Nov 6-26;23(20):1074-8. Tóm lược
- Hicks D, Li CY. Management of macroscopic haematuria in the emergency department. Postgrad Med J. 2008 Oct;84(996):539-44. Tóm lược
- Tasian GE, Jemielita T, Goldfarb DS, et al. Oral antibiotic exposure and kidney stone disease. J Am Soc Nephrol. 2018 May 10;29(6):1731-40. Tóm lược
- Grossfeld GD, Litwin MS, Wolf JS, et al. Evaluation of asymptomatic microscopic hematuria in adults: the American Urological Association best practice policy – part II: patient evaluation, cytology, voided markers, imaging, cystoscopy, nephrology evaluation, and follow-up. Urology. 2001 Apr;57(4):604-10. Tóm lược
- National Institute for Health and Care Excellence. Renal and ureteric stones: assessment and management. Jan 2019 [internet publication]. Toàn văn
- Chlapoutakis K, Theocharopoulos N, Yarmenitis S, et al. Performance of computed tomographic urography in diagnosis of upper urinary tract urothelial carcinoma, in patients presenting with hematuria: systematic review and meta-analysis. Eur J Radiol. 2010 Feb;73(2):334-8. Tóm lược
- Wang LJ, Wong YC, Huang CC, et al. Multidetector computerized tomography urography is more accurate than excretory urography for diagnosing transitional cell carcinoma of the upper urinary tract in adults with hematuria. J Urol. 2010 Jan;183(1):48-55. Tóm lược
- Sourtzis S, Thibeau JF, Damry N, et al. Radiologic investigation of renal colic: unenhanced helical CT compared with excretory urography. AJR Am J Roentgenol. 1999 Jun;172(6):1491-4. Tóm lược
- Van Der Molen AJ, Cowan NC, Mueller-Lisse UG, et al; CT Urography Working Group of the European Society of Urogenital Radiology (ESUR). CT urography: definition, indications and techniques: a guideline for clinical practice. Eur Radiol. 2008 Jan;18(1):4-17. Tóm lược
- Mehran R, Nikolsky E. Contrast-induced nephropathy: definition, epidemiology, and patients at risk. Kidney Int Suppl. 2006 Apr;(100):S11-5. Tóm lược
- American College of Radiology. ACR appropriateness criteria: hematuria – child. 2018 [internet publication]. Toàn văn
- Paner GP, Zehnder P, Amin AM, et al. Urothelial neoplasms of the urinary bladder occurring in young adult and pediatric patients: a comprehensive review of literature with implications for patient management. Adv Anat Pathol. 2011 Jan;18(1):79-89. Tóm lược
- Silverman SG, Leyendecker JR, Amis ES Jr. What is the current role of CT urography and MR urography in the evaluation of the urinary tract? Radiology. 2009 Feb;250(2):309-23. Toàn văn Tóm lược
- Willis SR, Ahmed HU, Moore CM, et al. Multiparametric MRI followed by targeted prostate biopsy for men with suspected prostate cancer: a clinical decision analysis. BMJ Open. 2014 Jun 15;4(6):e004895. Toàn văn Tóm lược
- Ngo B, Papa N, Perera M, et al. Bladder cancer diagnosis during haematuria investigation – implications for practice guidelines. BJU Int. 2017 May;119 Suppl 5:53-4. Toàn văn Tóm lược
- American College of Radiology. ACR appropriateness criteria: hematuria. 2014 [internet publication]. Toàn văn
- Pappas PG. Laboratory in the diagnosis and management of urinary tract infections. Med Clin North Am. 1991 Mar;75(2):313-25. Tóm lược
- Maier U, Simak R, Neuhold N. The clinical value of urinary cytology: 12 years of experience with 615 patients. J Clin Pathol. 1995 Apr;48(4):314-7. Tóm lược
- National Institute for Health and Care Excellence. Prostate cancer: diagnosis and management (update). Draft for consultation. Dec 2018 [internet publication]. Toàn văn
- Harada T, Abe T, Kato F, et al. Five-point Likert scaling on MRI predicts clinically significant prostate carcinoma. BMC Urol. 2015 Sep 4;15:91. Toàn văn Tóm lược
- Morey AF, McAninch JW, Tiller BK, et al. Single shot intraoperative excretory urography for the immediate evaluation of renal trauma. J Urol. 1999 Apr;161(4):1088-92. Tóm lược
- American College of Radiology. ACR appropriateness criteria: suspected lower urinary tract trauma. 2013 [internet publication]. Toàn văn
- Colville DJ, Savige J. Alport syndrome. A review of the ocular manifestations. Ophthalmic Genet. 1997 Dec;18(4):161-73. Tóm lược
- Warshauer DM, McCarthy SM, Street L, et al. Detection of renal masses: sensitivities and specificities of excretory urography/linear tomography, US, and CT. Radiology. 1988 Nov;169(2):363-5. Tóm lược
- Dong XQ, Shen Y, Xu LW, et al. Contrast-enhanced ultrasound for detection and diagnosis of renal clear cell carcinoma. Chin Med J (Engl). 2009 May 20;122(10):1179-83. Tóm lược
- Heidenreich A, Ravery V; European Society of Oncological Urology. Preoperative imaging in renal cell cancer. World J Urol. 2004 Nov;22(5):307-15. Tóm lược
- Silverman SG, Israel GM, Herts BR, et al. Management of the incidental renal mass. Radiology. 2008 Oct;249(1):16-31. Tóm lược
- Swartz MA, Porter MP, Lin DW, et al. Incidence of primary urethral carcinoma in the United States. Urology. 2006 Dec 4;68(6):1164-8. Tóm lược
- Grellety T, Houédé N, Hoepffner JL, et al. Hemorrhagic cystitis in patients treated with cabazitaxel: a radiation recall syndrome? Ann Oncol. 2014 Apr 1;25(6):1248-9. Toàn văn Tóm lược
8. Hình ảnh
9. Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.
Xem đầy đủ Các Điều khoản và Điều kiện Sử dụng Trang Web. Liên hệ với chúng tôi
+ 44 (0) 207 111 1105 support@bmj.com
10. Những người có đóng góp:
// Các tác giả:
Simon Y. Kimm, MD
Clinical Fellow and Instructor
Division of Urologic Oncology, Memorial Sloan-Kettering Cancer Center, New York, NY CÔNG KHAI THÔNG TIN: SYK declares that he has no competing interests.
Jeffrey H. Reese, MD
Department of Urology
Santa Clara Valley Medical Center, San Jose, Clinical Professor of Urology, Stanford University School of Medicine, Stanford, CA
CÔNG KHAI THÔNG TIN: JHR declares that he has no competing interests.
// Những Người Bình duyệt:
Lynda Frassetto, MD
Associate Professor of Medicine
Division of Nephrology, University of California at San Francisco, CA
CÔNG KHAI THÔNG TIN: LF declares that she has no competing interests.
Michael Fischer, MD
Assistant Professor of Medicine
University of Illinois, Chicago College of Medicine, Department of Nephrology, Chicago, IL CÔNG KHAI THÔNG TIN: MF declares that he has no competing interests.
Junaid Masood, MBBS, FRCS (Eng), MSc (Urol), FRCS (Urol)
Consultant Urological Surgeon
Bart’s and The London NHS Trust, London, UK
CÔNG KHAI THÔNG TIN: JM declares that he has no competing interests.
Vinod Nargund, PhD, FRCS (Urol), FEBU
Consultant Urological Surgeon Homerton University and Bartholomew’s Hospitals, London, UK CÔNG KHAI THÔNG TIN: VN declares that he has no competing interests.
Xem thêm:
Bệnh hạ Kali máu: Nguyên nhân, triệu chứng và chẩn đoán theo BMJ
11. Câu hỏi lâm sàng
Câu 1
Một nam giới 24 tuổi tới phòng cấp cứu do có máu trong nước tiểu. Anh ta đau tức 1 ngày nhẹ tại vùng giữa lưng 1 ngày nay, đi kèm theo một cơn đái máu. Đái máu sau đó đã hết và hiện tại nước tiểu màu vàng bình thường. Bệnh nhân cũng có đau họng 4 ngày trước, dùng 3 liều acetaminophen không kê đơn. Anh ta không sốt, đau bụng hay tiểu buốt. Bệnh nhân hút 1gói thuốc/ ngày trong vòng 5 năm. Thăm khám lâm sàng không có gì đáng chú ý. Phân tích nước tiểu: màu vàng, Glucose (-), Protein (+++), Ketones (-), esterase bạch cầu (-), Nitrites (-), số lượng bạch cầu 2-3/ vi trường năng lượng cao, số lượng hồng cầu 50-75/ vi trường năng lượng cao. Nguồn gốc tổn thương có khả năng nhất gây nên các triệu chứng về nước tiểu ở bệnh nhân này là gì?
- Cầu thận
- Tuyến tiền liệt
- Kẽ thận
- Nhú thận
- Ống thận
- Biểu mô bàng quang.
Đáp án đúng là A: Đái máu có thể do cầu thận hoặc ngoài cầu thận gây nên. Đái máu không phải do cầu thận thường phổ biến hơn, nó đặc trưng bởi đái máu đại thể với hình dáng hồng cầu bình thường nhưng không có proteinotein niệu đáng kể. Nguyên nhân bao gồm ung thư (tế bào thận, tuyến tiền liệt), nhiễm khuẩn (viêm bàng quang), bệnh thận đa nang và sỏi thận. Bệnh nhân thường có các triệu chứng đặc trưng (bao gồm khó tiểu, đau mạn sườn, đau quặn thận) giúp chẩn đoán rõ ràng hơn.
Ngược lại, đái máu do cầu thận thường gây đái máu vi thể dù cho đái máu đại thể cũng có thể xuất hiện trong một số trường hợp. Nó thường do viêm cầu thận (Glomerulonephritis-GN) hoặc do bệnh màng đáy. Triệu chứng thường không có hoặc không đặc trưng (đau lưng) và bệnh nhân có thể biểu hiện các dấu hiệu của hội chứng thận hư (đái máu, Tăng huyết áp, tăng Creatinine máu, thiểu niệu). Phân tích nước tiểu thường thấy protein niệu với hồng cầu hình dạng biến dạng và trụ hồng cầu. Bệnh nhân này có protein niệu và đái máu đại thể thoáng qua sau viêm họng cấp nhiều khả năng là bệnh thận do IgA – GN thường thấy nhất ở người trưởng thành. Bệnh thận IgA đặc trưng bởi đái máu xuất hiện trong khoảng 5ngày sau bệnh tại đường hô hấp trên hoặc tại họng (GN có nguồn gốc từ hầu họng – Synpharyngitic GN)
| Đái máu do cầu thận | Đái máu không do cầu thận | |
| Mức độ đái máu | Vi thể > Đại thể | Đại thể > Vi thể |
| Các nguyên nhân thường gặp | Viêm cầu thận
Rối loạn màng đáy
|
|
| Biểu hiện lâm sàng |
|
|
| Phân tích nước tiểu |
|
|
Đáp án B: Ung thư biểu mô tuyến tiền liệt, phì đại tuyến tiền liệt lành tính hoặc viêm tuyến tiền liệt có thể gây đái máu không do cầu thận. K tuyến tiền liệt và phì đại tuyền thường biểu hiện ở nam >55 tuổi và thường có triệu chứng tắc hẹp đường tiểu. Tuy nhiên, viêm tuyến tiền liệt ít có khả năng ở bệnh nhân này do không có bằng chứng nhiễm khuẩn tiết niệu (Esterase BC (-), nitrit (-) và không có bạch cầu trong nước tiểu).
Đáp án C: U thận hoặc K thận xâm lấn tới vùng kẽ có thể biểu hiện giống như đái máu không do cầu thận. Tuy nhiên protein niệu sẽ không thấy ở những trg hợp này
Đáp án D: Hoại tử nhú thận với bong nhú thận là nguyên nhân hiếm gặp gây đái máu không do cầu thận. Nó có thể do lạm dụng acetaminophen kéo dài nhưng bệnh nhân này dùng lượng ít (Mnemonic: NSAID – NSAID, Sickle cell disease, analgesic abuse, infection (pyelonephritis) và Diabetes mellitus).
Đáp án E: Hoại tử cíng thận cấp đặc trưng bởi tăng nitơ huyết đi kèm tụt huyết áp hoặc tổn thương thận do độc tính. Bệnh nhân có thể có nước tiểu đen hoặc màu coca-cola, nhưng dấu hiệu đái máu thường không phổ biến. Viêm thận kẽ gây ra đái máu vi thể đi kèm tăng Creatinine và protein niệu ở nhiều mức độ. Nó thường do các thuốc như kháng sinh, NSAIDs và lợi tiểu.
Đáp án F: U bàng quang, K hoặc viêm bàng quang có thể biểu hiện như đái máu không do cầu thận. Dù cho hút thuốc là yếu tố nguy cơ gây ra K bàng quang nhưng K hiếm thấy ở người trẻ (<55t) còn viêm bàng quang thì không có bằng chứng nhiễm khuẩn niệu.
Tổng kết: Đái máu (đại thể hoặc vi thể) có thể do tổn thượng cầu thận hoặc không do cầu thận. Nguyên nhân đái máu thường do cầu thận nếu có protein niệu, hồng cầu hình dạng biến dạng hoặc có trụ hồng cầu.
Câu 2
Nam 65 tuổi tới phòng khám sau khi thấy có máu trong nước tiểu. Ông ta có 2 lần bị tương tự trước đây vào tháng trước và đã hết hoàn toàn sau đó. Ông ta không đau bụng, đái khó hay mệt mỏi. Bệnh nhân hút thuốc lá 30 gói/năm nhưng đã bỏ 10 năm trc, ông ta có tiền sử tăng huyết áp và thiếu máu não thoáng qua. Thân nhiệt 36.7 độ C, huyết áp 130/86 mmHg, mạch 80 lần/phút, nhịp thở 16 lần/phút. Thăm khám (bao gồm cả khám trực tràng) thấy các bộ phận khác không có vấn đề gì. Cận lâm sàng: phân tích nước tiểu thấy Protein (-), máu (vừa), BC esterase (- ), nitrites (-), vi khuẩn (-), hồng cầu 20-30 tế bào/vi trường năng lượng cao, trụ (-), tinh thể (-). Chẩn đoán có khả năng nhất ở bệnh nhân là gì?
- Viêm cầu thận cấp
- K bàng quang
- Nhiễm khuẩn bàng quang
- K tuyến tiền liệt
- Globulin niệu kịch phát (Rhabdomyolysis).
- Sỏi niệu quản
Đáp án đúng là B: Bệnh nhân này có đái máu-được xác định khi có trên 3 HC/ vi trường năng lượng cao khi phân tích nước tiểu. Do đái máu có thể gây ra bởi nhiều nguyên nhân lành tính và ác tính nên các xét nghiệm kèm theo (nội soi bàng quang, CT ổ bụng) thường được chỉ định để phân biệt các nguyên nhân. Tuy nhiên, các dấu hiệu trên phân tích nước tiểu, không có đái buốt và tuổi của bệnh nhân dấy lên nghi ngờ nhiều tới một số nguyên do sau:
- K bàng quang: thường xuất phát từ sự ung thư hóa tế bào biểu mô bề mặt bàng quang do tiếp xúc lâu dài với các chất hóa học thường được tìm thấy trong thuốc lá và các chất hóa học công nghiệp. Do đó, đa số các trường hợp xuất hiện ở ng lớn tuổi hút thuốc hoặc làm trong môi trường tiếp xúc với các chất gây ung thư. Biểu hiện thường thấy là đái máu không đau do chảy máu từ rìa của mạch máu cấp máu cho khối u.
- Nhiễm khuẩn bàng quang gây viêm biểu mô bàng quang, có thể dẫn tới đái máu. Tuy nhiên, đa số trường hợp đi kèm với đau quanh xương mu, đái khó và dấu hiệu nhiễm trùng khi phân tích nước tiểu (đái mủ, Esterase (+), vi khuẩn (+). (Đáp án C)
- Sỏi niệu quản gây tổn thương trực tiếp biểu mô (rách biểu mô bởi sỏi) có thể gây đái máu. Tuy nhiên đa số trường hợp có đi kèm với đau (mạn sườn lan xuống hông) và đôi khi có thể thấy tinh thể (Đáp án F)
- Viêm cầu thận: tăng tính thấm cầu thận cho phép hồng cầu đi vào ống thận từ tuần hoàn hệ thcíng. Tuy nhiên, đa số các trường hợp đi kèm cặn hồng cầu, protein niệu và thỉnh thoảng là nhiễm khuẩn đường hô hấp trên (viêm cầu thận sau nhiễm khuẩn) (Đáp án A)
Bệnh nhân lớn tuổi, có tiền sử hút Thuốc lá, đái máu không đau, không đái buốt, vi khuẩn (-), Esterase (-) và trụ (-) (dấu hiệu của tổn thương cầu thận) nghĩ nhiều tới K bàng quang.
Đáp án D: K tuyến tiền liệt hiếm khi gây đái máu do thường tiển triển ở ngoại biên (không phải trung tâm của niệu đạo). Ngược lại, phì đại lành tính tuyến tiền liệt thường đi kèm với đái máu do xảy ra ở vùng quanh niệu đạo.
Đáp án E: Tiêu cơ vân (Rhabdomyolysis) có thể gây nước tiểu màu nâu do có myoglobulin trong nước tiểu. Dù cho nó cũng có máu trong nước tiểu nhưng sẽ không thấy hồng cầu.
Tổng kết: K bàng quang thường gây đái máu không đau ở người lớn tuổi, thường là ở những người có sử dụng thuốc lá.