Bệnh truyền nhiễm
Sốt rét: Thông tin cơ bản, cách phòng ngừa, chẩn đoán và điều trị bệnh của BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhathuocngocanh.com – Bài viết Sốt rét: Thông tin cơ bản, cách phòng ngừa, chẩn đoán và điều trị bệnh. Để tải file PDF, mời các bạn click vào link ở đây.
Tóm tắt
◊ Ở các nước phương Tây, hầu hết bệnh sốt rét đều xảy ra ở người đi du lịch; do đó, việc chẩn đoán có thể bị bỏ lỡ nếu tiền sử du lịch không được đề cập.
◊ Bệnh nhân thường có các triệu chứng cơ năng không đặc hiệu chẳng hạn như sốt, ớn lạnh, vã mồ hôi, đau đầu và đau cơ.
◊ Xét nghiệm giọt máu mỏng nhuộm Giemsa vẫn là xét nghiệm chẩn đoán được lựa chọn.
◊ Khi chẩn đoán bệnh sốt rét được xác nhận, cần bắt đầu điều trị ngay, vì việc chậm trễ có thể gây tiến triển bệnh và các biến chứng.
◊ Việc điều trị cần được thực hiện cùng với chuyên gia về bệnh truyền nhiễm.
Thông tin cơ bản
Định nghĩa
Bệnh sốt rét là một bệnh do ký sinh trùng gây ra bởi protozoa thuộc chi Plasmodium. Có năm loài được cho là lây nhiễm cho người; Plasmodium faciparum là loài đe dọa tính mạng nặng nhất.((1. Snow RW, Guerra CA, Noor AM, et al. The global distribution of clinical episodes of Plasmodium falciparum malaria. Nature. 2005;434:214-217. Tóm lược)) Kí sinh trùng được truyền một cách tự nhiên sang người thông qua vết cắn của muỗi Anopheles cái nhưng có khả năng lây bệnh thông qua truyền máu hay cấy ghép tạng.((2. Isaacson M. Airport malaria: a review. Bull World Health Organ. 1989;67:737-743. Toàn văn Tóm lược)) ((3. Evans RJ. Nosocomial malaria. Lancet. 1997;349:574. Tóm lược)) ((4. Moro ML, Romi R, Severini C, et al. Patient-to-patient transmission of nosocomial malaria in Italy. Infect Control Hosp Epidemiol. 2002;23:338-341. Tóm lược)) Bệnh phân bố khắp các vùng nhiệt đới và cận nhiệt đới, và phần lớn bệnh xảy ra ở những khu vực này. Người đi du lịch chiếm phần lớn bệnh ở các nước phương Tây.
Dịch tễ học
Trên quy mô toàn cầu, 91 quốc gia vẫn còn lưu hành dịch bệnh sốt rét vào năm 2016. Ước tính có khoảng 216 triệu ca bệnh sốt rét trên toàn cầu vào năm 2016 dẫn đến khoảng 445.000 ca tử vong. Xấp xỉ 90% trong tổng số ca bệnh sốt rét và 91% trong tổng số ca tử vong vì sốt rét xảy ra tại châu Phi cận Sahara, và phần lớn ca tử vong (99%) là do nhiễm Plasmodium falciparum.((7. World Health Organization. World malaria report. 2017. http://www.who.int/malaria/publications/world-malariareport-2017/report/en/ (last accessed 30 November 2017). Toàn văn))
Xấp xỉ 1500 đến 2000 ca bệnh được báo cáo mỗi năm tại Hoa Kỳ, hầu hết đều ở người đi du lịch. Đã có báo cáo về lây bệnh liên quan đến truyền máu và lây nhiễm tại chỗ thông qua muỗi, mặc dù hiếm gặp.((8. Centers for Disease Control and Prevention. Malaria facts. July 2017. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Có 1724 ca bệnh được báo cáo tại Hoa Kỳ trong năm 2014, là tổng số ca bệnh theo năm cao thứ tư từ năm 1973. Trong số các ca bệnh này, 17% được phân loại là nặng và 5 ca tử vong được báo cáo. P falciparum chiếm 66,1% số ca bệnh, với 13,3% số ca bệnh là do P vivax, 5,2% do P ovale, và 2,7% do P malariae.((9. Mace KE, Arguin PM; Centers for Disease Control and Prevention. Malaria surveillance – United States, 2014. MMWR Surveill Summ. 2017;66:1-24. Toàn văn Tóm lược)) Tại Anh Quốc, 1618 ca bệnh do sốt rét từ người du lịch được báo cáo trong năm 2016 (chủ yếu gây ra bởi P falciparum), cao hơn 15% so với năm 2015.((10. Public Health England. Malaria imported into the United Kingdom: 2016. Implications for those advising travellers. August 2017. https://www.gov.uk/ (last accessed 22 August 2017). Toàn văn)) [CDC: malaria maps]
Từ năm 2000, nhiều nỗ lực và đầu tư đã được thực hiện với các chương trình quốc tế để kiểm soát và mục tiêu loại trừ bệnh sốt rét. Tổ chức Y tế Thế giới đặt mục tiêu giảm tỷ lệ mắc mới và tỷ lệ tử vong vì bệnh sốt rét trên toàn cầu còn 90% vào năm 2030.((11. World Health Organization. Global technical strategy for malaria 2016-2030. June 2015. http://www.who.int/ (last accessed 22 August 2017). Toàn văn))Vào năm 2016, 44 quốc gia đã báo cáo có ít hơn 10.000 ca bệnh và một số quốc gia đã được chứng nhận không có bệnh sốt rét. WHO đã xác định 21 quốc gia có tiềkhảm năng loại trừ bệnh sốt rét vào năm 2020.((7. World Health Organization. World malaria report. 2017. http://www.who.int/malaria/publications/world-malariareport-2017/report/en/ (last accessed 30 November 2017). Toàn văn))
Phụ nữ có thai và trẻ em dưới 5 tuổi là nhóm nhạy cảm nhất với bệnh ở những vùng có dịch.((12. Luxemburger C, Ricci F, Nosten F, et al. The epidemiology of severe malaria in an area of low transmission in Thailand. Trans R Soc Trop Med Hyg 1997;91:256-262. Tóm lược)) Hầu như tất cả các ca sốt rét ở những vùng không có dịch đều do những người di chuyển từ vùng có dịch đem về, có thể là khách du lịch hay người nhập cư đi thăm bạn bè hoặc người thân. Mỗi năm, có 25 đến 30 triệu người từ Hoa Kỳ và châu Âu du lịch đến các vùng nhiệt đới, trong đó xấp xỉ 10.000 đến 30.000 mắc bệnh sốt rét.((13. Wellems TE, Miller LH. Two worlds of malaria. N Engl J Med. 2003;349:1496-1498. Tóm lược)) Một nghiên cứu của Anh Quốc đã cho thấy số ca bệnh có thể phòng ngừa từ sốt rét do Plasmodium falciparum đã giảm mạnh tại Anh Quốc.((14. Behrens RH, Carroll B, Smith V, et al. Declining incidence of malaria imported into the UK from West Africa. Malar J. 2008;7:235. Toàn văn Tóm lược)) Đôi khi, những người sống gần sân bay cũng mắc bệnh sốt rét, thông qua muỗi trong khu vực đã bị nhiễm trùng khi hút máu từ một người khách du lịch bị nhiễm, hoặc thông qua muỗi bị nhiễm trùng từ máy bay. Hiếm hơn, bệnh sốt rét có thể bị mắc thông qua các chế phẩm máu bị nhiễm bệnh, với 93 ca bệnh đã được báo cáo xảy ra ở Hoa Kỳ từ 1963 đến 1999.((15. Mungai M, Tegtmeier G, Chamberland M, et al. Transfusion-transmitted malaria in the United States from 1963 through 1999. N Engl J Med. 2001;344:1973-1978. Toàn văn Tóm lược))
Một ổ dịch đã được báo cáo ở Bang Bahia ở Brazil vào tháng 1 năm 2018. Vì đây không phải là một vùng lưu hành bệnh sốt rét, nên trước đây biện pháp dự phòng sốt rét chưa được khuyến cáo; tuy nhiên, Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ hiện tại khuyến cáo khách du lịch đến thị trấn Wenceslau Guimarães của Bang Bahia cần thực hiện biện pháp dự phòng chống sốt rét.((16. Centers for Disease Control and Prevention. Malaria outbreak: Bahia State, Brazil. January 2018 [internet publication]. Toàn văn))
Bệnh căn học
Bệnh sốt rét gây ra bởi protozoa từ chi Plasmodium và được truyền nhiễm sang người thông qua vết cắn của một trong 40 loài muỗi Anopheles cái.
Cũng có thể xảy ra nhiễm trùng thông qua tiếp xúc với máu hoặc sản phẩm máu bị nhiễm bệnh.((2. Isaacson M. Airport malaria: a review. Bull World Health Organ. 1989;67:737-743. Toàn văn Tóm lược)) ((3. Evans RJ. Nosocomial malaria. Lancet. 1997;349:574. Tóm lược)) ((4. Moro ML, Romi R, Severini C, et al. Patient-to-patient transmission of nosocomial malaria in Italy. Infect Control Hosp Epidemiol. 2002;23:338-341. Tóm lược))
Năm loài Plasmodium gây bệnh ở người: P falciparum, P vivax, P ovale, P malariae, và P knowlesi. Phần lớn việc nhiễm bệnh gây ra bởi P falciparum và P vivax, và P falciparum gây ra bệnh nặng nhất.((1. Snow RW, Guerra CA, Noor AM, et al. The global distribution of clinical episodes of Plasmodium falciparum malaria. Nature. 2005;434:214-217. Tóm lược))
Sự phân bố các bệnh này tùy thuộc vào các thông số về sinh thái và hành vi ảnh hưởng đến khả năng truyền nhiễm chúng của muỗi.((17. Whitty CJ, Edmonds S, Mutabingwa TK. Malaria in pregnancy. BJOG. 2005;112:1189-1195. Tóm lược)) Có một số ổ chứa ở động vật đã được tìm thấy; ví dụ như ở tinh tinh đối với P malariae và khỉ macaque ăn cua (Macaca fascicularis) đối với P knowlesi.
- P falciparum phân bố rộng rãi ở các vùng nhiệt đới châu Phi cận Sahara, một số khu vực ở Đông Nam Á, châu Đại Dương, và lưu vực Amazon của Nam Mỹ.((1. Snow RW, Guerra CA, Noor AM, et al. The global distribution of clinical episodes of Plasmodium falciparum malaria. Nature. 2005;434:214-217. Tóm lược))
- P vivax chủ yếu được tìm thấy ở hầu hết các vùng châu Á, châu Mỹ, một số vùng Đông Âu, và Bắc Phi.((18. Mendis K, Sina BJ, Marchesini P, et al. The neglected burden of Plasmodium vivax malaria. Am J Trop Med Hyg. 2001;64(1-2 suppl):97-106. Tóm lược)) Tuy nhiên, hơn 80% số ca bệnh xảy ra ở ba quốc gia (Ethiopia, Ấn Độ, và Pakistan). P vivax có biên độ phân bố địa lý rộng hơn P falciparum, vì nó có thể phát triển ở véc-tơ có nhiệt độ thấp hơn và có thể sống ở độ cao cao hơn và khí hậu mát hơn. Giống như P ovale, nó có giai đoạn không hoạt động ở gan và có thể kích hoạt lại, gây ra việc tái phát các triệu chứng cơ năng.
- P ovale được tìm thấy chủ yếu ở vùng miền trung và tây nhiệt đới của châu Phi và các hòn đảo Tây Thái Bình Dương.((19. Collins WE, Jeffery GM. Plasmodium ovale: parasite and disease. Clin Microbiol Rev. 2005;18:570-581. Toàn văn Tóm lược))
- P malariae có độ phân bố tương tự như P falciparum nhưng có tỷ lệ bệnh thấp hơn.((20. Boudin C, Robert V, Verhave JP, et al. Plasmodium falciparum and P. malariae epidemiology in a West African village. Bull World Health Organ. 1991;69:199-205. Toàn văn Tóm lược)) ((21. Mueller I, Zimmerman PA, Reeder JC. Plasmodium malariae and Plasmodium ovale – the “bashful” malaria parasites. Trends Parasitol. 2007;23:278-283. Tóm lược)) ((22. Collins WE, Jeffery GM. Plasmodium malariae: parasite and disease. Clin Microbiol Rev. 2007;20:579-592. Toàn văn Tóm lược))
- P knowlesi được tìm thấy ở một số khu vực rừng của Đông Nam Á.
Điều tra dịch tễ học sử dụng các kỹ thuật định danh phân tử phát hiện rằng P simium, một loài liên quan chặt chẽ đến (nhưng khác với) P vivax, là nguyên nhân gây ra nhiễm bệnh sốt rét bản địa ở những người sống gần các khu rừng Đại Tây Dương ở Rio de Janeiro. Loài ký sinh trùng này trước đây được cho là ký sinh ở loài khỉ. Các ca nhiễm bệnh này trước đây được chẩn đoán là nhiễm P vivax do có biểu hiện lâm sàng tương tự.((23. Brasil P, Zalis MG, de Pina-Costa A, et al. Outbreak of human malaria caused by Plasmodium simium in the Atlantic Forest in Rio de Janeiro: a molecular epidemiological investigation. Lancet Glob Health. 2017 Oct;5(10):e1038-e1046. Toàn văn Tóm lược))
Các yếu tố nguy cơ nhiễm bệnh bao gồm di chuyển đến các vùng lưu hành dịch, thiếu điều trị dự phòng, thiếu màn chống muỗi ở vùng lưu hành dịch, và những người nhập cư quay trở về từ vùng lưu hành dịch. Các yếu tố nguy cơ của nhiễm bệnh nặng bao gồm sức đề kháng của chủ thể thấp (cụ thể là, những cá nhân sống ở vùng không lưu hành dịch), mang thai, dưới 5 tuổi, suy giảm miễn dịch (ví dụ: bị nhiễm HIV) và tuổi cao. [Fig-1]
Sinh lý bệnh học
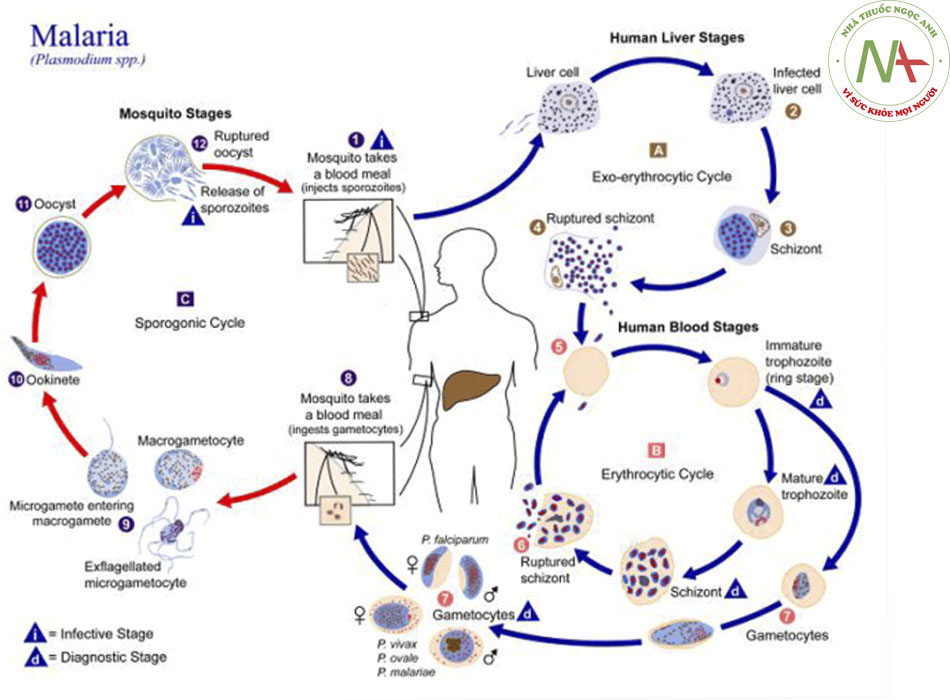
Trong quá trình hút máu, một con muỗi Anopheles cái bị nhiễm sẽ truyền 8 đến 15 thoa trùng sốt rét, và các thoa trùng này nhanh chóng xâm nhập tế bào gan. Việc sinh sản vô tính (sinh sản vô tính mô) diễn ra để hình thành một thể phân liệt tiền hồng cầu. Phần này của vòng đời không gây triệu chứng cơ năng nào. Sau một khoảng thời gian, 30 đến 40 ngàn thể hoa thị được giải phóng vào đường máu để xâm nhập vào hồng cầu sau khi dính liền thông qua thụ thể. Khoảng thời gian trước khi thể hoa thị xâm nhập vào máu được gọi là giai đoạn tiền tắc nghẽn; nó vào khoảng 7 đến 30 ngày đối với Plasmodium falciparum, nhưng có thể lâu hơn nhiều đối với P vivax hoặc P ovale bởi vì có thể có giai đoạn thể ngủ không hoạt động trong gan.((24. Lalloo DG, Shingadia D, Bell DJ, et al. UK malaria treatment guidelines 2016. J Infect. 2016;72:635-649. Toàn văn Tóm lược))
Hầu hết thể hoa thị sẽ trải qua sinh sản vô tính trong các tế bào máu để hình thành thể tư dưỡng, tiến hóa thành thể phân liệt, mà sau đó sẽ đứt đểhá huỷ hồng cầu giải phóng thể hoa thị mới. Những thể hoa thị này sau đó sẽ xâm lấn hồng cầu mới và chu kỳ 48 giờ (72 giờ đối với P malariae và 24 giờ đối với P knowlesi) tiếp tục, đôi khi gây ra sốt theo chu kỳ. Việc phá vỡ hồng cầu giải phóng các độc tố gây ra giải phóng cytokine từ đại thực bào, dẫn đến các triệu chứng cơ năng của bệnh sốt rét.((25. Miller LH, Baruch DI, Marsh K, et al. The pathogenic basis of malaria. Nature. 2002;415:673-679. Tóm lược)) Một số thể merrozoite trưởng thành biến đổi thành thể lớn hơn gọi là thể giao bào, được nhân bản hữu tính nếu chúng được muỗi ăn.
Kết quả của việc nhiễm bệnh tùy thuộc vào loài gây nhiễm, tuổi của bệnh nhân và mức độ sức đề kháng của chủ thể.((12. Luxemburger C, Ricci F, Nosten F, et al. The epidemiology of severe malaria in an area of low transmission in Thailand. Trans R Soc Trop Med Hyg 1997;91:256-262. Tóm lược)) ((25. Miller LH, Baruch DI, Marsh K, et al. The pathogenic basis of malaria. Nature. 2002;415:673-679. Tóm lược)) Bệnh nặng thường thấy với P falciparum, với việc ẩn cư (việc kết dính của thể tư dưỡng trưởng thành vào nội mạc các mạch máu nhỏ), chuyển thể hoa thị (sự hình thành khối hồng cầu bị lây nhiễm và không bị lây nhiễm), biến dạng tế bào hồng cầu bị tổn thương (ở hồng cầu bị lây nhiễm và không bị lây nhiễm), đáp ứng cytokine, và mức độ ký sinh trùng trong máu cao (liên quan đến nhiều đường dẫn xâm nhập vào hồng cầu của P falciparum), tất cả đều có khả năng làm tăng tỷ lệ tử vong.
Thư viện Hình ảnh Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh/Alexander J da Silva, PhD/Melanie Moser; đã được phép sử dụng
Phân loại
Phân loài
Có 5 loài Plasmodium ảnh hưởng đến con người:((1. Snow RW, Guerra CA, Noor AM, et al. The global distribution of clinical episodes of Plasmodium falciparum malaria. Nature. 2005;434:214-217. Tóm lược))
- Plasmodium falciparum, loài này có thể gây bệnh nặng hoặc tử vong
- Những loài không thuộc falciparum: P vivax, P ovale, P malariae, và P knowlesi, tất cả những loài này thường gây bệnh nhẹ hơn.
Phòng ngừa
Ngăn ngừa sơ cấp
Việc truyền tải phù hợp các thông điệp và cung cấp dịch vụ phòng ngừa cho người du lịch cần được ưu tiên.((29. Smith AD, Bradley DJ, Smith V, et al. Imported malaria and high risk groups: observational study using UK surveillance data 1987-2006. BMJ. 2008;337:a120. Toàn văn Tóm lược))Muỗi anopheles thường cắn vào buổi tối và ban đêm. Do đó, mọi người cần được tư vấn tự bảo vệ bản thân tránh lây nhiễm bằng cách tránh các hoạt động ngoài trời sau khi trời tối, sử dụng thuốc chống côn trùng, mặc áo dài tay và quần, và sử dụng màn có chất chống muỗi. Một nghiên cứu Cochrane cho rằng chưa có đủ bằng chứng để kết luận thuốc bôi hay thuốc xịt vào không khí giúp phòng ngừa bệnh sốt rét ở các vùng lưu hành bệnh sốt rét. Có một số bằng chứng rằng mặc quần áo có chất chống muỗi có thể giảm nguy cơ bệnh sốt rét đến 50% khi không có màn có chất chống muỗi có tác dụng lâu dài; tuy nhiên, các phát hiện đó sử dụng nghiên cứu liên quan đến người tị nạn, do đó không rõ kết quả có áp dụng với dân số nói chung hay không.((37. Maia MF, Kliner M, Richardson M, et al. Mosquito repellents for malaria prevention. Cochrane Database Syst Rev. 2018 Feb 6;2:CD011595. Toàn văn Tóm lược))
Những người chưa được miễn dịch đi đến các vùng lưu hành dịch cần thực hiện biện pháp dự phòng chống sốt rét. [CDC: malaria – choosing a drug to prevent malaria] Plasmodium falciparum kháng chloroquine đang là một vấn đề ngày càng gia tăng và ảnh hưởng đến tất cả các khu vực trừ Trung Mỹ phía tây Kênh đào Panama, Haiti, Cộng hòa Dominica, và một số vùng Trung Đông.
Những người đi đến các khu vực có P falciparum nhạy cảm với chloroquine có thể sử dụng chloroqine hoặc hydrochloroquine, uống 1 tuần trước khi đi, hàng tuần (vào cùng một ngày mỗi tuần) trong chuyến đi, và trong 4 tuần sau khi rời khỏi vùng lưu hành dịch.
Những người đi đến các khu vực có P falciparum kháng chloroquine cần được kê một trong các chế độ điều trị dự phòng sau đây:
- Atovaquone/proguanil: uống 1 đến 2 ngày trước khi đi, uống hàng ngày trong chuyến đi, và trong 7 ngày sau khi rời vùng lưu hành dịch
- Doxycycline: uống 1 đến 2 ngày trước khi đi, uống hàng ngày trong chuyến đi, và trong 4 tuần sau khi rời vùng lưu hành dịch
- Mefloquine: uống 2 đến 3 tuần trước khi đi, uống hàng tuần trong chuyến đi, và trong 4 tuần sau khi rời vùng lưu hành dịch.
P falciparum kháng mefloquine xảy ra dọc biên giới Thái Lan với Myanmar (trước đây là Burma) và Cambodia; các tỉnh phía tây của Cambodia; các bang phía đông của Myanmar và, gần đây, là biên giới giữa Myanmar và Trung Quốc; biên giới của Lào và Myanmar; các vùng lân cận biên giới Thái Lan – Cambodia; và miền nam Việt Nam. Những người đi đến các khu vực có P falciparum kháng mefloquine có thể được kê atovaquone/proguanil hoặc doxycycline. Các báo cáo rời rạc về P falciparum kháng atovaquone/proguanil bắt đầu từ châu Phi, nhưng hiện tượng kháng thuốc hiện hiếm gặp.((38. Fivelman QL, Butcher GA, Adagu IS, et al. Malarone treatment failure and in vitro confirmation of resistance of Plasmodium falciparum isolate from Lagos, Nigeria. Malar J. 2002;1:1. Toàn văn Tóm lược)) ((39. Schwartz E, Bujanover S, Kain KC. Genetic confirmation of atovaquone-proguanil-resistant Plasmodium falciparum malaria acquired by a nonimmune traveler to East Africa. Clin Infect Dis. 2003;37:450-451. Tóm lược)) ((40. Wichmann O, Muehlen M, Gruss H, et al. Malarone treatment failure not associated with previously described mutations in the cytochrome b gene. Malar J. 2004;3:14. Tóm lược))
Một nghiên cứu Cochrane phát hiện rằng mefloquine có hiệu quả cao trong việc giảm nguy cơ bệnh sốt rét, mặc dù bằng chứng không phải từ những người đi du lịch quốc tế ngắn hạn. Không có báo cáo thường xuyên về các phản ứng phụ nghiêm trọng của mefloquine so với atovaquone/proguanil hay doxycycline. Tuy nhiên, bệnh nhân có xu hướng ngừng uống mefloquine do có phản ứng phụ nhiều hơn so với những người uống atovaquone/proguanil, và có xu hướng ngừng uống mefloquine tương đương với những người uống doxycycline. Các phản ứng phụ về thần kinh chẳng hạn như mất ngủ, lo âu, trầm cảm, và nằm mơ bất thường xảy ra thường xuyên hơn với mefloquine.((41. Tickell-Painter M, Maayan N, Saunders R, et al. Mefloquine for preventing malaria during travel to endemic areas. Cochrane Database Syst Rev. 2017 Oct 30;10:CD006491. Toàn văn Tóm lược))
Những người du lịch sắp đến các vùng lưu hành dịch P ovale cần được cảnh báo về các triệu chứng cơ năng và triệu chứng thực thể có thể xảy ra của bệnh sốt rét. Chỉ những người đã ở lâu ở những vùng có tỷ lệ nhiễm cao (ví dụ: tây Thái Bình Dương) mới cần được tư vấn áp dụng biện pháp dự phòng sau phơi nhiễm với primaquine (điều trị trong 14 ngày sau khi rời khỏi vùng lưu hành dịch). Những người đi đến các khu vực có nguy cơ thấp về P vivax có thể đi mà không cần biện pháp dự phòng. Tuy nhiên, những người đi đến các khu vực có nguy cơ cao về P vivax (ví dụ: Papua New Guinea, quần đảo Solomon) cần biện pháp dự phòng cả trước và sau phơi nhiễm bằng primaquine.((42. Kolifarhood G, Raeisi A, Ranjbar M, et al. Prophylactic efficacy of primaquine for preventing Plasmodium falciparum and Plasmodium vivax parasitaemia in travelers: a meta-analysis and systematic review. Travel Med Infect Dis. 2017;17:5-18. Toàn văn Tóm lược))P knowlesi được tìm thấy ở một số vùng ở Đông Nam Á, và biện pháp dự phòng đối với khu vực này tương tự như đối với các khu vực có P vivax.
Đã có nhiều bằng chứng hơn về tính an toàn của điều trị dự phòng thực hiện ở tất cả các giai đoạn mang thai dựa trên các nghiên cứu đối với bệnh nhân sống ở vùng lưu hành dịch.((43. Radeva-Petrova D, Kayentao K, ter Kuile FO, et al. Drugs for preventing malaria in pregnant women in endemic areas: any drug regimen versus placebo or no treatment. Cochrane Database Syst Rev. 2014;(10):CD000169. Toàn văn Tóm lược)) There is good evidence for clinically important benefits on anaemia and parasitaemia in the mother, and on birth weight in infants, with a range of prophylaxis regimens from studies in endemic areas.
Độ an toàn của mefloquine ở phụ nữ mang thai là dựa trên loạt ca bệnh và các dữ liệu kết quả mang thai hạn chế, nhưng nó cho thấy đặc điểm về an toàn tương đương ở các nghiên cứu dân số vùng lưu hành dịch. Một nghiên cứu Cochrane đối với hơn 8000 phụ nữ mang thai phát hiện rằng mefloquine hiệu quả và an toàn về khía cạnh kết quả mang thai bất lợi (bao gồm cân nặng nhẹ khi sinh, sinh non, bỏ thai, thai lưu, và dị tật bẩm sinh) so với biện pháp dự phòng sử dụng sulfadoxine/pyrimethamine (ở những phụ nữ không bị nhiễm HIV) hay trimethoprim/sulfamethoxazole (ở những phụ nữ bị nhiễm HIV), cả hai thuốc này đều được sử dụng phòng ngừa ở những vùng lưu hành dịch chẳng hạn như châu Phi. Tuy nhiên, mefloquine có liên quan đến nguy cơ cao hơn đối với các phản ứng phụ như chóng mặt, nôn mửa, và mệt mỏi.((44. González R, Pons-Duran C, Piqueras M, et al. Mefloquine for preventing malaria in pregnant women. Cochrane Database Syst Rev. 2018 Mar 21;3:CD011444. Toàn văn Tóm lược))
Ở những khu vực có báo cáo về kháng mefloquine, hiện tại chưa có thuốc điều trị dự phòng an toàn và hiệu quả với phụ nữ mang thai, vì những khu vực này được xem là kháng nhiều thuốc. Trong những trường hợp đó, phụ nữ mang thai được tư vấn không nên đi du lịch. Doxycycline được hầu hết các cơ quan chính phủ xem là chống chỉ định với phụ nữ mang thai (mặc dù nó có thể được sử dụng là thuốc điều trị dự phòng trong 15 tuần đầu của thai kỳ khi các lựa chọn khác không phù hợp). Atovaquone/proguanil cũng được khuyến cáo không sử dụng khi mang thai, mặc dù dữ liệu của các thành phần đơn lẻ thì cho thấy không đáng ngại.((45. Käser AK, Arguin PM, Chiodini PL, et al. Imported malaria in pregnant women: a retrospective pooled analysis. Travel Med Infect Dis. 2015;13:300-310. Toàn văn Tóm lược))
Khám sàng lọc
Người tị nạn và nhập cư
Khám sàng lọc bệnh sốt rét thường được khuyến cáo thực hiện đối với những người tị nạn và nhập cư đến từ, hoặc đã đi qua, vùng lưu hành dịch sốt rét trước khi và/hoặc sau khi đến một số quốc gia. Cần phải tham khảo hướng dẫn tại địa phương.
Ngăn ngừa thứ cấp
Hầu hết các quốc gia đều yêu cầu báo cáo về bệnh sốt rét do đó các dữ liệu dịch tễ có thể được thu thập. Tại Hoa Kỳ, các đơn vị chăm sóc y tế cần báo cáo tất cả các ca bệnh sốt rét đã được xét nghiệm xác nhận tại Hoa Kỳ và các vùng lãnh thổ Hoa Kỳ đến cơ quan y tế địa phương hoặc của bang.
Bệnh sốt rét không lây nhiễm ở những vùng không lưu hành dịch, do không có véc-tơ muỗi thích hợp. Biện pháp dự phòng đối với người thân là không cần thiết. Tuy nhiên, cần lưu ý rằng, các thành viên gia đình có thể đã đi cùng bệnh nhân và cùng bị phơi nhiễm như họ và cũng có thể mắc bệnh sốt rét. Cần tư vấn những người này đi khám bác sĩ nếu họ có triệu chứng cơ năng.
Cần tư vấn phù hợp liên quan đến biện pháp dự phòng chống sốt rét trong tương lai cho bệnh nhân để phòng ngừa mắc bệnh trong tương lai. Nhìn nhận của bệnh nhân về biện pháp dự phòng chống sốt rét khác nhau tùy theo kinh nghiệm trước đó của họ và thời gian lưu trú ở vùng lưu hành dịch.
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một phụ nữ người Nigeria 42 tuổi đến gặp bác sĩ chăm sóc ban đầu với tiền sử 2 ngày sốt, ớn lạnh, và vã mồ hôi kèm theo đau đầu và đau cơ. Bà bị sốt (38,6°C [101,4°F]) và nhịp tim nhanh, nhưng ngoài ra thì thăm khám không có gì đặc biệt. Bác sĩ tạm chẩn đoán là cúm, và bà được tư vấn quay trở lại nếu không cải thiện. Hai ngày sau bà đến phòng cấp cứu với triệu chứng tương tự và nôn mửa thường xuyên. Khi khám thấy bà khá ốm yếu, với nhiệt độ 38,8°C (101,8°F), mạch 120 nhịp/phút, huyết áp 105/60 mmHg, và vàng da nhẹ. Thăm hỏi kĩ hơn phát hiện ra gần đây bà đi thăm gia đình ở Nigeria trong 2 tháng, quay trở lại được 1 tuần trước khi biểu hiện bệnh. Bà không sử dụng biện pháp dự phòng sốt rét.
Tiền sử ca bệnh #2
Một nam giới 28 tuổi đến gặp bác sĩ với tiền sử 5 ngày bị sốt, ớn lạnh, và rét run, không cải thiện khi dùng paracetamol (acetaminophen), kèm theo tiêu chảy. Anh ta đã đi du lịch ở vùng Trung Mỹ trong 3 tháng, quay trở lại cách đây 8 tuần. Anh ta bị muỗi đốt nhiều lần, và mặc dù ban đầu anh ta có áp dụng biện pháp dự phòng bệnh sốt rét, nhưng sau đó dừng lại vì bị buồn nôn nhẹ. Anh ta không biết chi tiết thuốc dự phòng. Khi khám anh ta có nhiệt độ 38°C (100,4°F), và nhịp tim hơi nhanh với huyết áp 126/82 mmHg. Các thăm khám còn lại bình thường.
Các bài trình bày khác
Những triệu chứng cơ năng của bệnh sốt rét không đặc hiệu, và độ nặng của bệnh tùy thuộc một phần vào loài gây nhiễm và sức đề kháng của chủ thể. Người lớn sống ở vùng lưu hành dịch có thể chỉ có các triệu chứng tối thiểu, do có kháng thể IgG và khả năng miễn dịch qua trung gian tế bào, và có dung nạp sinh lý đối với ký sinh trùng trong máu. Tuy nhiên, những người không có sức đề kháng trước đó, phụ nữ mang thai, trẻ em, người cao tuổi, và những người có bệnh đồng mắc (ví dụ: nhiễm HIV) có nguy cơ mắc bệnh sốt rét nặng với Plasmodium falciparum cao hơn. Phụ nữ mang thai cũng có nguy cơ sảy thai, thiếu máu và tăng ký sinh trùng trong máu. Các biến chứng của bệnh sốt rét nặng bao gồm tổn thương não, có thể biểu hiện thành giảm thức tỉnh, rối loạn lan toả của chức năng não, hay co giật. Các biến chứng khác bao gồm nhiễm toan chuyển hóa dẫn đến suy hô hấp, giảm chức năng thận, vàng da, thiếu máu nặng, hạ đường huyết, DIC và sốc. Việc quan trọng là cần xem xét có nhiễm khuẩn huyết đồng mắc hay không nếu có hiện tượng sốc hoặc có triệu chứng cơ năng hoặc triệu chứng thực thể chỉ điểm. Hạch to (thường là một biểu hiện âm tính quan trọng) đã được báo cáo trong một báo cáo ca bệnh.((5. Das D, Bhattacharjee K, Ghintala S, et al. Bilateral cervical lymphadenopathy atypical presentation of malaria – a rare case report. J Clin Diagn Res. 2017;11:OD08-OD09. Toàn văn Tóm lược)) Bệnh không phải do falciparum thường không biến chứng, nhưng đã có một số báo cáo bệnh nặng dù hiếm gặp.((6. Groger M, Fischer HS, Veletzky L, et al. A systematic review of the clinical presentation, treatment and relapse characteristics of human Plasmodium ovale malaria. Malar J. 2017;16:112. Toàn văn Tóm lược))
Cách tiếp cận chẩn đoán từng bước
Việc chấn đoán căn bệnh có thể gây tử vong này dựa trên mức độ nghi ngờ cao ở bệnh nhân có triệu chứng cơ năng có dấu hiệu và tiền sử đi lại phù hợp. Mặc dù bản đồ dịch tễ của đặc điểm địa phương bệnh sốt rét có thể hữu ích trong việc xác định nguy cơ nhằm mục đích tư vấn trước khi đi lại liên quan đến biện pháp dự phòng, nhưng phương thức đó có thể nguy hiểm trong bối cảnh chăm sóc bệnh nhân bị sốt trở lại từ vùng giáp khu vực sốt rét; các điều kiện thực tế có thể thay đổi.
Chẩn đoán phân biệt khá rộng và bao gồm nhiều bệnh nhiễm trùng liên quan đến du lịch. Trong các tình huống không có nhiều nguồn lực, một chẩn đoán giả định thường được đặt ra chỉ dựa trên các bối cảnh lâm sàng. Tuy nhiên, vì triệu chứng không đặc hiệu, nên chẩn đoán lâm sàng không có độ tin cậy cao. Do đó, khi có thể thực hiện xét nghiệm, việc xác nhận nhiễm bệnh sốt rét cần được thực hiện sớm nhất có thể.
Việc điều trị tùy thuộc vào loài gây nhiễm, lượng ký sinh trùng, và tình trạng lâm sàng của bệnh nhân; do đó, tiền sử, việc thăm khám, và xét nghiệm cần tập trung xác định các yếu tố này.
Hầu hết các quốc gia đều yêu cầu báo cáo về bệnh sốt rét do đó các dữ liệu dịch tễ có thể được thu thập. Tại Hoa Kỳ, các đơn vị chăm sóc y tế cần báo cáo tất cả các ca bệnh sốt rét đã được xét nghiệm xác nhận tại Hoa Kỳ và các vùng lãnh thổ Hoa Kỳ đến cơ quan y tế địa phương hoặc của bang.
Tiền sử
Hầu hết bệnh nhân bị nhiễm Plasmodium falciparum có biểu hiện trong tháng đầu tiên sau khi phơi nhiễm; hầu hết tất cả biểu hiện trong vòng 3 tháng sau phơi nhiễm. Nhiễm P vivax hoặc P ovale thường biểu hiện sau hơn 3 tháng từ khi phơi nhiễm, và biểu hiện có thể chậm trễ trong hơn 1 năm hoặc hơn.((24. Lalloo DG, Shingadia D, Bell DJ, et al. UK malaria treatment guidelines 2016. J Infect. 2016;72:635-649. Toàn văn Tóm lược))
Các triệu chứng cơ năng thường không đặc hiệu và giống với nhiều bệnh lây nhiễm khác. Sốt, hoặc tiền sử sốt, là rất phổ biến. Lạnh run từng cơn cũng có thể gặp sau khi sốt và đổ mồ hôi. Các quy luật sốt hiếm khi có giá trị chẩn đoán khi mới biểu hiện, nhưng có thể phát triển theo thời gian: sốt xảy ra cách nhau 48 đến 72 giờ có thể liên quan đến nhiễm khuẩn P vivax, P ovale, hoặc P malariae. Các triệu chứng cơ năng rất thường gặp khác bao gồm đau đầu, ốm yếu, đau cơ và đau khớp. Các triệu chứng cơ năng ít gặp hơn bao gồm chứng biếng ăn, buồn nôn, nôn mửa, tiêu chảy và đau bụng. Nhiều trẻ em chỉ có biểu hiện các triệu chứng cơ năng hô hấp giống bệnh cúm.((46. Hu KK, Maung C, Katz DL. Clinical diagnosis of malaria on the Thai-Myanmar border. Yale J Biol Med. 2001;74:303-308. Toàn văn Tóm lược)) Kiểm tra tiền sử cũng cần tập trung vào việc có các yếu tố nguy cơ mắc bệnh nặng hay không (ví dụ: sức đề kháng chủ thể thấp, mang thai, trẻ em <5 tuổi, suy giảm miễn dịch, cao tuổi).
Tiền sử đi lại đến vùng lưu hành dịch là yếu tố chẩn đoán chính ở bệnh nhân có biểu hiện sốt ở những quốc gia không lưu hành dịch. Tuy nhiên, tiền sử đi lại lại rất hay bị bỏ qua. Tiền sử đi lại đến vùng lưu hành dịch bệnh sốt rét trong vòng 12 tháng qua cần được lưu ý đến bệnh nhân có các triệu chứng cơ năng không đặc hiệu. Nếu tiền sử đi lại là dương tính, cần hỏi bệnh nhân đã sử dụng biện pháp dự phòng chống sốt rét chưa. Nếu rồi, cần xác định xem bệnh nhân đã sử dụng loại thuốc cụ thể nào và liệu đã uống thuốc đúng cách chưa. Vì báo cáo thường không đáng tin cậy, việc sử dụng biện pháp dự phòng không loại trừ nguy cơ nhiễm bệnh sốt rét; tuy nhiên, nó có thể ảnh hưởng đến sự lựa chọn chế độ điều trị nếu xác nhận bệnh sốt rét.
Khám lâm sàng
Cần đánh giá tình trạng lâm sàng của bệnh nhân. Có rất ít triệu chứng thực thể để xác định bệnh sốt rét. Việc đánh giá có biến chứng của sốt rét nặng hay không (biểu hiện gợi ý là vàng da, lú lẫn hoặc ý thức thay đổi, co giật, hạ huyết áp, suy hô hấp, hoặc khó tiểu/thiểu niệu) hoặc có tình trạng nhiễm khuẩn nào xảy ra đồng thời hay không (biểu hiện bằng các triệu chứng thực thể tiêu điểm như tiếng ran khi nghe phổi cho thấy bệnh viêm phổi chồng chéo) là rất quan trọng. Các triệu chứng thực thế thường bao gồm chứng to gan lách (mặc dù không thường gặp ở các biểu hiện đầu tiên ở các nước phát triển) và/hoặc xanh tái (có thể bị chứng thiếu máu)
Các xét nghiệm
Kính hiển vi quang học
- Việc phát hiện thấy ký sinh trùng bệnh sốt rét trong máu là rất quan trọng. Đối với những người có tay nghề cao, xét nghiệm nhạy và đặc hiệu nhất có sẵn là kính hiển vi quang học phết máu nhuộm Giemsa, và đây là xét nghiệm chẩn đoán được lựa chọn. Có thể thay nhuộm Giemsa bằng nhuộm Wright hoặc Field. Lúc nào có thể sử dụng chất thay thế là quyết định của phòng thí nghiệm và có thể khác nhau tuỳ từng nơi. Giọt dày cho phép sàng lọc một lượng máu tương đối lớn để kiểm tra ký sinh trùng, nhưng có thể khó xác định loài bởi tế bào
hồng cầu bị dung giải và hình thái ký sinh trùng có thể bị biến dạng. Chế phẩm màng mỏng cho phép xác định được loài ký sinh trùng và có ảnh hưởng đến lựa chọn điều trị. Có thể đánh giá tỷ lệ phần trăm ký sinh trùng trong máu bằng cách sử dụng một công thức đơn giản nhưng có thể xảy ra tình trạng giọt dày âm tính giả và cực thấp.((47. Payne D. Use and limitations of light microscopy for diagnosing malaria at the primary health care level. Bull World Health Organ. 1988;66:621-626. Toàn văn Tóm lược)) Nếu nghi ngờ cao mắc bệnh sốt rét, cần lặp lại xét nghiệm hàng ngày trong 3 ngày. [Fig-3]
Xét nghiệm chẩn đoán nhanh (RDT)
- Xét nghiệm chẩn đoán nhanh là xét nghiệm dựa trên miễn dịch sắc ký giúp phát hiện sự hiện diện của kháng nguyên ký sinh trùng trên một mẫu máu đầu ngón tay. Các loại khác nhau phát hiện ra protein-2 giàu histidine (HRP-2) P falciparum cụ thể hoặc lactate dehydrogenase ký sinh trùng (pLDH) loài cụ thể.((48. Pattanasin S, Proux S, Chompasuk D, et al. Evaluation of a new Plasmodium lactate dehydrogenase assay (OptiMAL-IT) for the detection of malaria. Trans R Soc Trop Med Hyg. 2003;97:672-674. Tóm lược)) Một số lượng các xét nghiệm đã được đánh giá trên những người đi du lịch về, với giá trị độ đặc hiệu và độ nhạy cảm cho P falciparum cao hơn 85% đến 90%.((48. Pattanasin S, Proux S, Chompasuk D, et al. Evaluation of a new Plasmodium lactate dehydrogenase assay (OptiMAL-IT) for the detection of malaria. Trans R Soc Trop Med Hyg. 2003;97:672-674. Tóm lược)) Các vấn đề bao gồm không phát hiện ra loài nào khác ngoài P falciparum và kết quả âm tính giả khi lượng ký sinh trùng thấp hơn.((48. Pattanasin S, Proux S, Chompasuk D, et al. Evaluation of a new Plasmodium lactate dehydrogenase assay (OptiMAL-IT) for the detection of malaria. Trans R Soc Trop Med Hyg. 2003;97:672-674. Tóm lược)) ((49. Ashley E, Touabi M, Ahrer M, et al. Evaluation of three parasite lactate dehydrogenase-based rapid diagnostic tests for the diagnosis of falciparum and vivax malaria. Malar J. 2009;8:241. Toàn văn Tóm lược)) Tuy nhiên, một số nghiên cứu chỉ ra rằng thực hiện RDT có thể tương đương với chuyên gia kính hiển vi.((50. Stauffer WM, Cartwright CP, Olson DA, et al. Diagnostic performance of rapid diagnostic tests versus blood smears for malaria in US clinical practice. Clin Infect Dis. 2009;49:908-913. Toàn văn Tóm lược)) ((51. Nicastri E, Bevilacqua N, Sañé Schepisi M, et al. Accuracy of malaria diagnosis by microscopy, rapid diagnostic test, and PCR methods and evidence of antimalarial overprescription in non-severe febrile patients in two Tanzanian hospitals. Am J Trop Med Hyg. 2009;80:712-717. Toàn văn Tóm lược))
- Ưu điểm chính của RDT là nó cung cấp phương tiện chẩn đoán nhanh, đặc biệt tại những khu vực nguồn lực y tế hạn chế nơi kính hiển vi không có sẵn hoặc chất lượng không đáng tin cậy. Kết hợp phương pháp này vào các phác đồ điều trị có thể làm giảm đáng kể việc kê đơn thuốc chống sốt rét so với chỉ chẩn đoán lâm sàng đơn thuần, mặc dù chưa chứng minh được nó giúp cải thiện tình trạng sức khoẻ.((52. Odaga J, Sinclair D, Lokong JA, et al. Rapid diagnostic tests versus clinical diagnosis for managing people with fever in malaria endemic settings. Cochrane Database Syst Rev. 2014;(4):CD008998. Toàn văn Tóm lược))
- Nhược điểm của RDT là không phân biệt được tình trạng lây nhiễm đang hoạt động hay là đã được điều trị. Hơn nữa, ngay cả khi RDT dương tính, vẫn cần thực hiện dàn máu để xác nhận loài (không falciparum) và số lượng ký sinh trùng để giúp hướng dẫn điều trị (falciparum).
- Lựa chọn giữa RDT và kính hiển vi phụ thuộc vào hoàn cảnh tại chỗ, bao gồm kỹ năng điều trị, số lượng bệnh nhân, dịch tễ học của bệnh sốt rét, và khả năng sử dụng kính hiển vi để chẩn đoán các bệnh khác.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Một nghiên cứu tổng quát đã chỉ ra rằng xét nghiệm pLDH có độ đặc hiệu cao hơn, trong khi xét nghiệm HRP-2 có độ nhạy tốt hơn và độ chính xác hơi cao hơn khi so sánh với nhau.((54. Li B, Sun Z, Li X, et al. Performance of pfHRP2 versus pLDH antigen rapid diagnostic tests for the detection of Plasmodium falciparum: a systematic review and meta-analysis. Arch Med Sci. 2017;13:541-549. Toàn văn Tóm lược)) Nếu có thể, kết hợp cả hai loại xét nghiệm có thể cho kết quả đáng tin cậy hơn.
Phản ứng khuếch đại chuỗi gien (PCR )
- PCR thường chỉ có sẵn ở các phòng thí nghiệm tham chiếu. Xét nghiệm này có thể được sử dụng để xác nhận chẩn đoán bệnh sốt rét trong các trường hợp kính hiển vi cho kết quả âm tính nhưng nghi ngờ lâm sàng cao mắc bệnh,((55. Hanscheid T. Diagnosis of malaria: a review of alternatives to conventional microscopy. Clin Lab Haematol. 1999;21:235-245. Tóm lược)) ((56. Oliveira DA, Holloway BP, Durigon EL, et al. Polymerase chain reaction and a liquid-phase, nonisotopic hybridization for species-specific and sensitive detection of malaria infection. Am J Trop Med Hyg. 1995;52:139-144. Tóm lược)) hoặc để xác định loài khi không thể phân biệt được trên kính hiển vi quang học.
- PCR có thể có vai trò hữu ích trong chẩn đoán bệnh sốt rét khi mang thai, vì tình trạng ẩn cư ký sinh trùng trong nhau thai có thể dẫn đến số lượng ký sinh trùng trong máu ngoại biên ở dưới ngưỡng kính hiển vi có thể xác định được trong dàn máu.((57. Rogerson SJ, Hviid L, Duffy PE,et al. Malaria in pregnancy: pathogenesis and immunity. Lancet Infect Dis. 2007;7:105-117. Tóm lược))
Xét nghiệm khuếch đại đẳng nhiệt thông qua cấu trúc vòng (LAMP)
- LAMP là một xét nghiệm phân tử thương mại mới. Xét nghiệm này nhạy hơn kính hiển vi hoặc RDT phát hiện kháng nguyên, do đó đáng tin cậy hơn trong việc phát hiện ký sinh trùng trong máu thấp. Nó cung cấp kết quả nhanh hơn kính hiển vi hoặc PCR, đòi hỏi đào tạo ít hơn, và ít tốn kém hơn so với PCR, và đã được đánh giá ở cả bối cảnh có nhiều và ít nguồn lực.((58. Polley SD, González IJ, Mohamed D, et al. Clinical evaluation of a loop-mediated amplification kit for diagnosis of imported malaria. J Infect Dis. 2013;208:637-644. Toàn văn Tóm lược)) ((59. Hopkins H, González IJ, Polley SD, et al. Highly sensitive detection of malaria parasitemia in a malaria-endemic setting: performance of a new loop-mediated isothermal amplification kit in a remote clinic in Uganda. J Infect Dis. 2013;208:645-652. Toàn văn Tóm lược)) Nó vẫn được coi là một xét nghiệm mới nổi.
Các xét nghiệm cơ bản khác
- Các xét nghiệm cơ sở bao gồm công thức máu, xét nghiệm đông máu, xét nghiệm chức năng thận và gan, glucose máu và phân tích nước tiểu. Ở ca bệnh sốt rét nặng, phân tích khí máu là cần thiết để loại trừ nhiễm toan chuyển hoá hay lactic Xét nghiệm HIV luôn được chỉ định, bởi vì bệnh sốt rét có thể nặng hơn trong trường hợp nhiễm HIV. Nếu nghi ngờ hiễm khuẩn phối hợp, cần yêu cầu thực hiện nuôi cấy máu, đờm và nước tiểu. Có thể chỉ định chọc dò tuỷ sống để loại trừ viêm màng não. Ngoài ra, có thể xem xét PCR dịch ngoáy mũi họng để loại trừ nhiễm cúm, vốn có thể có biểu hiện y hệt. [VIDEO: Diagnostic lumbar puncture in adults: animated demonstration ] [CDC: DPDx laboratory identification of parasitic diseases of public health concern – malaria]
Chẩn đoán hình ảnh
Chụp X-quang ngực giúp loại trừ các chẩn đoán khác (ví dụ như viêm phổi, viêm phổi do Legionella, bệnh lao phổi) khi khám cho bệnh nhân bị sốt sau khi đi nước ngoài về. Ngoài ra, chụp X-quang ngực được chỉ định nếu nghi ngờ bị bệnh sốt rét nặng, đặc biệt khi có các triệu chứng cơ năng và triệu chứng thực thể về hô hấp, hoặc nếu mức độ tỉnh táo giảm (để loại trừ trường hợp sặc).
Chụp CT đầu là một xét nghiệm quan trọng để tìm kiểm các tổn thương khu trú hoặc xuất huyết nếu có các dấu hiệu thần kinh khu trú, độ tỉnh táo giảm, hoặc co giật.
Các yếu tố nguy cơ
Mạnh
Đi đến vùng lưu hành dịch
- Mỗi năm, có 25 đến 30 triệu người từ Hoa Kỳ và châu Âu du lịch đến các vùng nhiệt đới, trong đó xấp xỉ 10.000 đến 30.000 mắc bệnh sốt rét.((13. Wellems TE, Miller LH. Two worlds of malaria. N Engl J Med. 2003;349:1496-1498. Tóm lược))
Biện pháp dự phòng không phù hợp hoặc không có biện pháp dự phòng
- Tỷ lệ mắc mới Plasmodium falciparum ở những người du lịch mà không sử dụng thuốc dự phòng cao nhất ở Tây Phi (52 ca bệnh/1000 năm tiếp xúc).((14. Behrens RH, Carroll B, Smith V, et al. Declining incidence of malaria imported into the UK from West Africa. Malar J. 2008;7:235. Toàn văn Tóm lược)) Tại Nam Mỹ, Ấn Độ, và Pakistan, có nguy cơ thấp là 1 ca bệnh trên 2000-3000 năm tiếp xúc.((26. Behrens RH, Carroll B, Beran J, et al; TropNetEurop. The low and declining risk of malaria in travellers to Latin America: is there still an indication for chemoprophylaxis? Malar J. 2007;6:114. Toàn văn Tóm lược)) ((27. Behrens RH, Bisoffi Z, Björkman A, et al; TropNetEurop. Malaria prophylaxis policy for travellers from Europe to the Indian sub-continent. Malar J. 2006;5:7. Toàn văn Tóm lược)) Biện pháp dự phòng làm giảm đáng kể tỷ lệ tử vong.((28. Krause G, Schöneberg I, Altmann D, et al. Chemoprophylaxis and malaria death rates. Emerg Infect Dis. 2006;12:447-451. Tóm lược))
Màn chống muỗi không được sử dụng ở vùng lưu hành dịch
- Màn chống muỗi được xử lý bằng pyrethroid được khuyến cáo sử dụng với người du lịch đến các vùng lưu hành dịch, để giảm nguy cơ bị muỗi cắn.
Người nhập cư trở về từ vùng lưu hành dịch
- Chiếm hai phần ba tổng số ca bệnh sốt rét từ người du lịch, với hầu hết bệnh nhân không sử dụng biện pháp dự phòng bệnh sốt rét.((29. Smith AD, Bradley DJ, Smith V, et al. Imported malaria and high risk groups: observational study using UK surveillance data 1987-2006. BMJ. 2008;337:a120. Toàn văn Tóm lược)) Điều này có thể do một số lý do: nếu những người này từ nhỏ đến lớn không sử dụng biện pháp dự phòng thì họ không thấy việc đó quan trọng và không cân nhắc nó; họ có thể sử dụng biện pháp dự phòng không đúng; họ có thể thấy nguy cơ là thấp, đặc biệt nếu chỉ thăm một thành phố lớn.
Sức đề kháng chủ thể thấp (đối với bệnh nặng)
- Những người có sức đề kháng thấp hoặc không có sức đề kháng (cụ thể là, những người sống ở vùng không lưu hành dịch) có nguy cơ cao nhất mắc bệnh và tiến triển thành bệnh nặng.((12. Luxemburger C, Ricci F, Nosten F, et al. The epidemiology of severe malaria in an area of low transmission in Thailand. Trans R Soc Trop Med Hyg 1997;91:256-262. Tóm lược))
Mang thai (đối với bệnh nặng)
- Phụ nữ mang thai vẫn là một trong những nhóm bệnh nhân nhạy cảm nhất với bệnh ở các vùng lưu hành dịch. Phụ nữ mang thai bị nhiễm P falciparum nhạy cảm với các biến chứng mang thai khi ký sinh trùng ẩn cư trong nhau thai. Ngoài ra, tỷ lệ lưu hành bệnh của lây nhiễm P vivax và mật độ ký sinh trùng tăng lên trong thai kỳ, do sự tăng hồng cầu của quá trình mang thai (P vivax xâm lấn duy nhất hồng cầu lưới).((25. Miller LH, Baruch DI, Marsh K, et al. The pathogenic basis of malaria. Nature. 2002;415:673-679. Tóm lược)) ((30. Brabin BJ, Romagosa C, Abdelgalil S, et al. The sick placenta – the role of malaria. Placenta. 2004;25:359-378. Tóm lược))
<5 tuổi (đối với bệnh nặng)
- Trẻ em <5 tuổi là một trong những nhóm bệnh nhân nhạy cảm nhất với bệnh ở những vùng lưu hành dịch. Trẻ em dễ bị mắc bệnh và cũng dễ bị biến chứng hơn.((31. World Health Organization, Communicable Diseases Cluster. Severe falciparum malaria. Trans R Soc Trop Med Hyg. 2000;94(suppl 1):S1-S90. Tóm lược))
Suy giảm miễn dịch (đối với bệnh nặng)
- Những người có bệnh đồng nhiễm, bao gồm nhiễm HIV, dễ bị nhiễm bệnh sốt rét nặng hơn.
Tuổi cao (đối với bệnh nặng)
- Bệnh sốt rét có khả năng gây tử vong nếu không được điều trị ngay, vì các biến chứng đe dọa tính mạng có thể tiến triển nhanh chóng ở những bệnh nhân mà ban đầu dường như khỏe mạnh, và thậm chí chỉ trì hoãn ngắn cũng có thể làm tăng tỷ lệ bệnh nặng và tỷ lệ tử vong.((32. Greenberg AE, Lobel HO. Mortality from plasmodium falciparum malaria in travelers from the United States, 1959 to 1987. Ann Intern Med. 1990;113:326-327. Tóm lược)) Điều này đặc biệt áp dụng với những nhóm có nguy cơ nhất định, bao gồm người cao tuổi.((12. Luxemburger C, Ricci F, Nosten F, et al. The epidemiology of severe malaria in an area of low transmission in Thailand. Trans R Soc Trop Med Hyg 1997;91:256-262. Tóm lược)) ((33. Moore DA, Jennings RM, Doherty TF, et al. Assessing the severity of malaria. BMJ. 2003;326:808-809. Toàn văn Tóm lược)) ((34. Hammerich A, Campbell OM, Chandramohan D. Unstable malaria transmission and maternal mortality experiences from Rwanda. Trop Med Int Health. 2002;7:573-576. Toàn văn Tóm lược))
Yếu
Điều trị sắt (trẻ em)
- Mặc dù việc điều trị sắt để phòng ngừa bệnh thiếu máu ở trẻ em sống ở các vùng lưu hành dịch đã được cho là làm tăng nguy cơ bệnh sốt rét (hoặc bệnh sốt rét nặng),((35. Moya-Alvarez V, Bodeau-Livinec F, Cot M. Iron and malaria: a dangerous liaison? Nutr Rev. 2016;74:612-623. Tóm lược)) nhưng một nghiên cứu Cochrane đã phát hiện rằng việc điều trị sắt không làm tăng nguy cơ bệnh sốt rét lâm sàng khi có các dịch vụ phòng ngừa và điều trị bệnh sốt rét thường quy.((36. Neuberger A, Okebe J, Yahav D, et al. Oral iron supplements for children in malaria-endemic areas. Cochrane Database Syst Rev. 2016;(2):CD006589. Toàn văn Tóm lược))
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Sự hiện diện các yếu tố nguy cơ mắc phải bệnh sốt rét (thường gặp)
- Các yếu tố nguy cơ chính bao gồm di chuyển đến khu vực lưu hành dịch, không điều trị dự phòng hoặc điều trị dự phòng không đủ, và không sử dụng màn đã tẩm chất chống muỗi ở vùng lưu hành dịch.
Sự hiện diện các yếu tố nguy cơ mắc bệnh nặng (thường gặp)
- Sức đề kháng của vật chủ thấp: bệnh nhân không lớn lên ở vùng lưu hành dịch hoặc trước đó chưa bị sốt rét dễ bị bệnh nặng hơn.
- Khi mang thai: mọi loại bệnh sốt sét đều làm tăng nguy cơ sảy thai. Mang thai dẫn đến tỷ lệ ký sinh trùng trong máu và chứng thiếu máu cao hơn khi nhiễm Plasmodium falciparum.
- <5 tuổi: so với người lớn, trẻ em ít than phiền về tình trạng ớn lạnh, chứng đau cơ, hay đau đầu, và dễ có các triệu chứng cơ năng không đặc hiệu.
- Suy giảm miễn dịch: những người có các bệnh khác, bao gồm nhiễm HIV, nhạy cảm với việc nhiễm bệnh sốt rét nặng.
- Người lớn khác: nhạy cảm với bệnh nặng, đặc biệt do suy giảm miễn dịch nhẹ đi kèm với tình trạng tuổi .
Sốt hoặc tiền sử sốt (thường gặp)
- Sốt, hoặc tiền sử sốt, là rất phổ biến. Lạnh run từng cơn đặc trưng cũng có thể gặp sau khi sốt và đổ mồ hôi. Thường đi kèm với nhịp tim nhanh.
- Các quy luật sốt hiếm khi có giá trị chẩn đoán khi mới biểu hiện, nhưng có thể phát triển theo thời gian: sốt xảy ra cách nhau 48 đến 72 giờ có thể liên quan đến lây nhiễm P vivax, P ovale, hoặc P malariae. Ở phần lớn bệnh nhân đều không có quy luật sốt cụ thể.
Các yếu tố chẩn đoán khác
Đau đầu (thường gặp)
- Hiện tượng không đặc hiệu nhưng thường gặp.
Ốm yếu (thường gặp)
- Hiện tượng không đặc hiệu nhưng thường gặp.
Đau cơ (thường gặp)
- Hiện tượng không đặc hiệu nhưng thường gặp.
Đau khớp (thường gặp)
- Hiện tượng không đặc hiệu nhưng thường gặp.
Chán ăn (thường gặp)
- Triệu chứng không đặc hiệu.
Tiêu chảy (thường gặp)
- Triệu chứng không đặc hiệu.
Co giật (không thường gặp)
- Gợi ý lây nhiễm falciparum, thường luôn là nguyên nhân gây bệnh nặng. Tuy nhiên, ốm sốt làm giảm ngưỡng co giật ở những bệnh nhân bị bệnh động kinh đã biết.
Buồn nôn và nôn (không thường gặp)
- Triệu chứng không đặc hiệu.
Đau bụng (không thường gặp)
- Triệu chứng không đặc hiệu.
Xanh nhợt (không thường gặp)
- Thường xuất hiện chứng thiếu máu.
Chứng to gan lách (không thường gặp)
- Các dấu hiệu thường gặp, mặc dù không thường gặp ở các biểu hiện ban đầu ở các nước phát triển.
Chứng vàng da (không thường gặp)
- Gợi ý lây nhiễm falciparum, thường luôn là nguyên nhân gây bệnh nặng.
Ý thức thay đổi (không thường gặp)
- Gợi ý lây nhiễm falciparum, thường luôn là nguyên nhân gây bệnh nặng. Tuy nhiên, ốm sốt có thể gây lú lẫn ở bệnh nhân cao tuổi.
Hạ huyết áp (không thường gặp)
- Gợi ý lây nhiễm falciparum, thường luôn là nguyên nhân gây bệnh nặng. Tình trạng sốc tuần hoàn có thể cho thấy bị nhiễm khuẩn huyết đồng thời.
Vô niệu/thiểu niệu (không thường gặp)
- Gợi ý lây nhiễm falciparum, thường luôn là nguyên nhân gây bệnh nặng.
Các triệu chứng hô hấp giống cúm (không thường gặp)
- Có thể xảy ra ở trẻ em không có các triệu chứng khác.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
Giọt máu dày và mỏng nhuộm Giemsa
|
Phát hiện các dạng vô tính hoặc hữu tính của ký sinh trùng bên trong hồng cầu. |
Xét nghiệm chẩn đoán nhanh (RDT)
|
Phát hiện kháng nguyên hoặc enzym ký sinh trùng |
Công thức máu
|
Có thể thấy tình trạng giảm tiểu cầu, thiếu máu, số lượng bạch cầu thay đổi |
Xét nghiệm đông máu
|
Thời gian prothombin có thể kéo dài vừa phải |
Chất điện giải trong huyết thanh, urê và creatinine
|
Thường bình thường hoặc bị suy giảm nhẹ; có thể xảy ra suy thận ở nhiễm trùng nặng |
LFT huyết thanh
|
Có thể thấy bilirubin tăng và aminotransferase tăng |
Glucose huyết thanh
|
Hạ đường huyết hoặc tăng đường huyết |
Tổng phân tích nước tiểu
|
Có thể phát hiện protein từ vết đến trung bình; có thể có urobilinogen và bilirubin liên hợp |
Khí máu động mạch
|
Có thể biểu hiện nhiễm toan chuyển hoá hoặc lactic ở bệnh nặng |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
PCR máu cho bệnh sốt rét
|
Phát hiện ký sinh trùng ở mức rất thấp; xác định loài nếu khó phát hiện bằng kính hiển vi |
X quang ngực
|
Có thể có biểu hiện của viêm phổi, phù nề phổi hoặc ARDS. |
Cấy máu
|
Thông thường không phát triển bất thường |
Nuôi cấy nước tiểu
|
Thông thường không phát triển bất thường |
Cấy đờm
|
Thông thường không phát triển bất thường |
Chọc dò tủy sống
|
Thường bình thường ở sốt rét não; lactate CSF đôi lúc có thể tăng |
Xét nghiệm HIV
|
Có thể dương tính |
PCR dịch ngoáy họng để kiểm tra cúm
|
Thường âm tính ở bệnh sốt rét |
Chụp CT đầu
|
Thường là bình thường |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
Xét nghiệm khuếch đại đẳng nhiệt thông qua cấu trúc vòng
|
Phát hiện ký sinh trùng ở mức rất thấp |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Sốt Dengue |
|
|
| Nhiễm vi-rút Zika |
|
|
| Virút Chikungunya |
|
|
| Sốt vàng |
|
|
| Sốt xuất huyết Nam Mỹ |
|
|
| Viêm phổi |
|
|
| Bệnh cúm |
|
|
| Sốt thương hàn (nhiễm thương hàn) |
|
|
| Nhiễm trùng sinh mủ |
|
|
| Bệnh leptospira |
|
|
| Nhiễm trùng tăng bạch cầu đơn nhân |
|
|
| Chuyển đảo huyết thanh HIV |
|
|
| Áp-xe gan do amip |
|
|
| Bệnh do Trypanosoma châu Phi (bệnh ngủ) |
|
|
| Nhiễm rickettsia |
|
|
| Bệnh Legionnaires |
|
|
| Bệnh lao phổi |
|
|
Các tiêu chí chẩn đoán
Bệnh không biến chứng
Biểu hiện với các triệu chứng cơ năng của bệnh sốt rét và xét nghiệm chẩn đoán ký sinh trùng dương tính (cụ thể là kính hiển vi quang học hoặc xét nghiệm chẩn đoán nhanh), nhưng không có các đặc điểm của bệnh sốt rét nặng (tiêu chí về bệnh nặng ở dưới đây).((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
Bệnh nặng
Bệnh nhân được phân loại là bị bệnh sốt rét nặng nếu có một trong các đặc điểm sau:((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
Các đặc điểm lâm sàng
- Suy giảm ý thức (cụ thể là điểm hôn mê Glasgow <11 ở người lớn hoặc điểm hôn mê Blantyre <3 ở trẻ em).
- Mệt lử (cụ thể là yếu toàn thân đến nỗi bệnh nhân không thể đi lại hoặc tự ngồi dậy được mà không có sự giúp đỡ).
- Co giật nhiều (hơn 2 lần trong 24 giờ)
- Thở sâu, suy hô hấp ( toan hô hấp)
- Truỵ hoặc sốc tuần hoàn – huyết áp tâm thu <80 mmHg ở người lớn và <70 mmHg ở trẻ em (sốc mất bù); thời gian làm đầy mao mạch ≥3 giây hoặc chênh lệch nhiệt độ ở chân (chi giữa đến gần) mà không hạ huyết áp (sốc bù)
- Triệu chứng thực thể lâm sàng của chứng vàng da
- Chảy máu nhiều (ví dụ như chảy máu tái phát hoặc kéo dài ở lợi, mũi, hoặc ở khu vực tĩnh mạch; nôn ra máu; phân đen)
- Phù phổi (dựa trên hình ảnh XQuang, hoặc bão hoà oxy <92% thở khí phòng với nhịp thở >30 nhịp/phút thường đi kèm với rút lõm ngực và tiếng ran khi nghe)
Kết quả xét nghiệm
- Hạ đường huyết (glucose máu <40 mg/dL [2,2 mmol/L])
- Nhiễm toan chuyển hoá (bicarbonate trong huyết tương <15 mEq/L [<15 mmol/L])
- Chứng thiếu máu sốt rét nặng (trẻ em <12 tuổi: Hb ≤5 g/dL hoặc haematocrit ≤15%; người lớn: Hb <7 g/dL hoặc haematocrit <20%) với lượng ký sinh trùng >10.000/microlit
- Bilirubin huyết thanh >3 mg/dL [>50 micromol/L] với lượng ký sinh trùng > 100.000/microlit
- Tăng ký sinh trùng trong máu (>10%)
- Giảm chức năng thận (creatinine huyết thanh >3 mg/dL [265 micromol/L]).
Điều trị
Cách tiếp cận điều trị từng bước
Bệnh sốt rét cần luôn được điều trị song song với tham vấn chuyên gia về bệnh truyền nhiễm. Hướng dẫn của địa phương thường có thông tin liên lạc để tư vấn. Hầu hết các hướng dẫn tương tự nhau, nhưng có thể khác nhau chút ít tùy theo các loại thuốc được cấp phép hoặc có sẵn. Phần sau đây dựa trên hướng dẫn của Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ (CDC) và Tổ chức Y tế Thế giới (WHO).((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn))
[WHO: guidelines for the treatment of malaria – third edition] [CDC: malaria]Tổng quan về điều trị
Việc điều trị sẽ tùy thuộc vào loài nhiễm, kết quả phết máu (% ký sinh trùng trong máu, sự hiện diện của tiền thể phân liệt và thể tiền phân liệt) và tình trạng lâm sàng của bệnh nhân. Cần cân nhắc đến độ nhạy tiềm năng của ký sinh trùng với phương pháp điều trị được sử dụng, dựa trên dịch tễ học đã biết liên quan đến khu vực địa lý đã lây nhiễm bệnh. Chưa nên điều trị đặc hiệu bệnh sốt rét cho đến khi xác nhận bệnh, từ những trường hợp ngoại lệ. Sau cùng, mục tiêu của điều trị là loại bỏ lây nhiễm; giảm nguy cơ biến chứng bằng cách giảm lượng ký sinh trùng nhanh nhất có thể; và tránh kháng thuốc khi sử dụng nhiều loại thuốc cùng lúc.
Các thuốc gốc artemisinin chẳng hạn như artesunate và artemether là dẫn xuất của cây thanh hao (Artemisia annua). Chúng có hiệu quả trị liệu khởi phát nhanh với việc diệt trừ ký sinh trùng ra khỏi máu, và hiện là thuốc chống sốt rét hiệu quả nhất được biết đến. Nhằm phòng ngừa tái phát muộn và tình trạng kháng thuốc có thể xuất hiện, chúng cần được dùng phối hợp với một thuốc khác;((70. Adjuik M, Babiker A, Garner P, et al. Artesunate combinations for treatment of malaria: meta-analysis. Lancet. 2004;363:9-17. Tóm lược)) không khuyến cáo áp dụng đơn trị liệu đường uống.((71. World Health Organization. Malaria: withdrawal of oral artemisinin-based monotherapies. March 2017. http:// www.who.int/ (last accessed 22 August 2017). Toàn văn)) Điều trị thuốc phối hợp dựa trên Artermisinin (ACT) cũng giảm sản sinh thể giao bào và do đó làm giảm nguy cơ truyền bệnh, đây là điều quan trọng ở những vùng lưu hành dịch.((72. Price RN, Nosten F, Luxemburger C, et al. Effects of artemisinin derivatives on malaria transmissibility. Lancet. 1996;347:1654-1658. Tóm lược)) Có bằng chứng cho thấy chúng an toàn và hiệu quả với bệnh sốt rét không biến chứng ở những vùng lưu hành dịch và ở những người du lịch chưa được miễn dịch.((73. Sinclair D, Zani B, Donegan S, et al. Artemisinin-based combination therapy for treating uncomplicated malaria. Cochrane Database Syst Rev. 2009;(3):CD007483. Tóm lược)) ((74. Hatz C, Soto J, Nothdurft HD, et al. Treatment of acute uncomplicated falciparum malaria with artemetherlumefantrine in nonimmune populations: a safety, efficacy, and pharmacokinetic study. Am J Trop Med Hyg. 2008;78:241-247. Toàn văn Tóm lược)) Cũng có bằng chứng thuyết phục hỗ trợ việc sử dụng artesunate tiêm tĩnh mạch hơn là quinine tiêm tĩnh mạch đối với bệnh sốt rét nặng.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Tuy nhiên, ở nhiều quốc gia những thuốc này không có sẵn hoặc không được cấp phép (ví dụ tại Hoa Kỳ, artesunate tiêm tĩnh mạch chỉ có ở đường dây nóng về bệnh sốt rét của CDC). [CDC: malaria – artesunate] Đã có báo cáo về những người đi du lịch quay trở về mắc chứng huyết tán nặng, thường là xuất hiện muộn, được điều trị bằng artemisinin.((75. Zoller T, Junghanss T, Kapaun A, et al. Intravenous artesunate for severe malaria in travelers, Europe. Emerg Infect Dis. 2011;17:771-777. Toàn văn Tóm lược)) ((76. Kreeftmeijer-Vegter AR, van Genderen PJ, Visser LG, et al. Treatment outcome of intravenous artesunate in patients with severe malaria in the Netherlands and Belgium. Malar J. 2012;11:102. Toàn văn Tóm lược)) ((77. Rolling T, Schmiedel S, Wichmann D, et al. Post-treatment haemolysis in severe imported malaria after intravenous artesunate: case report of three patients with hyperparasitaemia. Malar J. 2012;11:169. Toàn văn Tóm lược)) Dựa trên phát hiện này, các trung tâm ở châu Âu đã đề xuất theo dõi mức haemoglobin trong 4 tuần ở những bệnh nhân được điều trị bằng artsunate tiêm tĩnh mạch.((78. Askling HH, Bruneel F, Burchard G, et al. Management of imported malaria in Europe. Malar J. 2012;11:328. Toàn văn Tóm lược))
Bệnh sốt rét do Plasmodium falciparum có thể gây tử vong nếu không được điều trị ngay, vì các biến chứng đe dọa tính mạng có thể phát triển nhanh chóng ở những bệnh nhân mà ban đầu dường như khỏe mạnh, thậm chí chỉ trì hoãn ngắn cũng làm tăng tỷ lệ mắc bệnh và tỷ lệ tử vong.((32. Greenberg AE, Lobel HO. Mortality from plasmodium falciparum malaria in travelers from the United States, 1959 to 1987. Ann Intern Med. 1990;113:326-327. Tóm lược)) Điều này đặc biệt đúng với một số nhóm có nguy cơ nhất định bao gồm những người đi du lịch chưa được miễn dịch, phụ nữ mang thai, trẻ em và người cao tuổi.((12. Luxemburger C, Ricci F, Nosten F, et al. The epidemiology of severe malaria in an area of low transmission in Thailand. Trans R Soc Trop Med Hyg 1997;91:256-262. Tóm lược)) ((33. Moore DA, Jennings RM, Doherty TF, et al. Assessing the severity of malaria. BMJ. 2003;326:808-809. Toàn văn Tóm lược)) ((34. Hammerich A, Campbell OM, Chandramohan D. Unstable malaria transmission and maternal mortality experiences from Rwanda. Trop Med Int Health. 2002;7:573-576. Toàn văn Tóm lược)) Hầu hết các cơ quan đều khuyến cáo người đi du lịch mắc bệnh sốt rét do P falciparum cần nhập viện để điều trị. Nhiều nghiên cứu quan sát được thực hiện ở các trung tâm nghiên cứu đặc biệt đã cho thấy bệnh sốt rét do falciparum có thể được điều trị ngoại trú, mặc dù tiêu chí cụ thể để điều trị ngoại trú an toàn khi không có chuyên gia hiện chưa rõ ràng.((79. D’Acremont V, Landry P, Mueller I, et al. Clinical and laboratory predictors of imported malaria in an outpatient setting: an aid to medical decision making in returning travelers with fever. Am J Trop Med Hyg. 2002;66:481-486. Toàn văn Tóm lược)) ((80. Melzer M, Lacey S, Rait G. The case for outpatient treatment of Plasmodium falciparum malaria in a selected UK immigrant population. J Infect. 2009;59:259-263. Tóm lược)) ((81. Toovey S. Effectiveness of co-artemether in an unsupervised outpatient setting for the treatment of falciparum malaria. Travel Med Infect Dis. 2008;6:29-31. Tóm lược)) ((82. Briand V, Bouchaud O, Tourret J, et al. Hospitalization criteria in imported falciparum malaria. J Travel Med. 2007;14:306-311. Tóm lược)) Khi có kế hoạch điều trị ngoại trú, việc theo dõi hàng ngày bằng soi hiển vi tiêu bản đã được gợi ý.((78. Askling HH, Bruneel F, Burchard G, et al. Management of imported malaria in Europe. Malar J. 2012;11:328. Toàn văn Tóm lược))
Những bệnh nhân bị bệnh sốt rét biến chứng có thể được điều trị hiệu quả bằng liệu pháp thuốc chống sốt rét dạng uống, nhưng liệu pháp đường tiêm được khuyến cáo sử dụng nếu có triệu chứng thực thể của bệnh sốt rét nặng, hoặc nếu bệnh nhân không dung nạp liệu pháp đường uống. Việc chăm sóc nâng đỡ là một phần quan trọng của liệu pháp, và thường cần thiết điều trị tại đơn vị chăm sóc tích cực một thời gian ở những ca sốt rét nặng.
Bệnh sốt rét không phải do falciparum, gây ra bởi Plasmodium vivax, P ovale, P malariae, hoặc P knowlesi, hiếm khi đe dọa tính mạng và thường có thể được điều trị ngoại trú trừ khi có nhiều bệnh đồng nhiễm. Trong trường hợp lây nhiễm P vivax hoặc P ovale, nồng độ men glocose-6-phosphate dehydrogenase (G6PD) cần được kiểm tra, vì liệu pháp primaquine sẽ cần thiết để diệt trừ các thể ngủ, và chứng huyết tán có thể xảy ra ở những bệnh nhân thiếu hụt G6PD.
Nếu không thể xác định được loài, bệnh nhân cần được điều trị như nhiễm P falciparum.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn))
Phương thức chung đối với điều trị bệnh sốt rét nặng
Bệnh sốt rét nặng hầu hết gây ra bởi lây nhiễm falciparum. Bệnh nhân được phân loại là bị sốt rét nặng nếu họ có một hoặc nhiều hơn các dấu hiệu sau đây.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
Các đặc điểm lâm sàng
- Suy giảm ý thức (cụ thể là điểm hôn mê Glasgow <11 ở người lớn hoặc điểm hôn mê Blantyre <3 ở trẻ em)
- Mệt lử (cụ thể là yếu toàn thân đến nỗi bệnh nhân không thể đi lại hoặc tự ngồi dậy được mà không có sự giúp đỡ)
- Co giật nhiều (hơn 2 lần trong 24 giờ)
- Thở sâu, suy hô hấp ( toan hô hấp)
- Truỵ hoặc sốc tuần hoàn – huyết áp tâm thu <80 mmHg ở người lớn và <70 mmHg ở trẻ em (sốc mất bù); thời gian làm đầy mao mạch ≥3 giây hoặc chênh lệch nhiệt độ ở chân (chi giữa đến gần) mà không hạ huyết áp (sốc bù)
- Triệu chứng thực thể lâm sàng của chứng vàng da
- Chảy máu nhiều (ví dụ như chảy máu tái phát hoặc kéo dài ở lợi, mũi, hoặc ở khu vực tĩnh mạch; nôn ra máu; phân đen)
- Phù phổi (dựa trên hình ảnh XQuang, hoặc bão hoà oxy <92% thở khí phòng với nhịp thở >30 nhịp/phút thường đi kèm với rút lõm ngực và tiếng ran khi nghe)
Kết quả xét nghiệm
- Hạ đường huyết (glucose máu <40 mg/dL [2,2 mmol/l])
- Nhiễm toan chuyển hoá (bicarbonate trong huyết tương <15 mEq/L [<15 mmol/L])
- Chứng thiếu máu sốt rét nặng (trẻ em <12 tuổi: Hb ≤5 g/dL hoặc haematocrit ≤15%; người lớn: Hb <7 g/dL hoặc haematocrit <20%) với lượng ký sinh trùng >10.000/microlit
- Bilirubin huyết thanh >3 mg/dL [>50 micromol/L] với lượng ký sinh trùng > 100.000/microlit
- Tăng ký sinh trùng trong máu (>10%)
- Giảm chức năng thận (creatinine huyết thanh >3 mg/dL [265 micromol/L]).
Ở những bệnh nhân chưa được miễn dịch (ví dụ: những người du lịch) và những người sống ở môi trường truyền nhiễm thấp, khi ký sinh trùng trong máu >2% thì có nguy cơ mắc bệnh nặng cao hơn.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
Bệnh nhân bị bệnh nặng cần được điều trị tích cực bằng liệu pháp thuốc chống sốt rét dạng tiêm và chuyển sang đơn vị chăm sóc tích cực để được theo dõi và hỗ trợ tích cực.((31. World Health Organization, Communicable Diseases Cluster. Severe falciparum malaria. Trans R Soc Trop Med Hyg. 2000;94(suppl 1):S1-S90. Tóm lược)) Liệu pháp thuốc dạng tiêm giảm khả năng hấp thu kém và giảm lượng ký sinh trùng nhanh nhất có thể. Việc đổi truyền dịch làm tăng ký sinh trùng trong máu cao còn gây tranh cãi và thường không khuyến cáo thực hiện. Việc chậm trễ thực hiện liệu pháp chống sốt rét có thể làm tăng tỷ lệ mắc bệnh và tỷ lệ tử vong.((32. Greenberg AE, Lobel HO. Mortality from plasmodium falciparum malaria in travelers from the United States, 1959 to 1987. Ann Intern Med. 1990;113:326-327. Tóm lược)) Phác đồ đặc hiệu chi tiết như dưới đây.
Liệu pháp hỗ trợ rất quan trọng và nhằm mục tiêu chống các biến chứng đề cập ở trên. Việc này bao gồm điều trị dịch cẩn trọng, thường bằng việc chăm sóc thận; bảo vệ đường thở; kiểm soát co giật; và truyền các sản phẩm máu. Hạ đường huyết có thể tồi tệ hơn nếu bị tăng insulin huyết do quinine gây ra, do đó cần được theo dõi chặt chẽ.
Nhiễm P falciparum không biến chứng: không mang thai
Kháng chloroquine phổ biến ở khắp các vùng trên thế giới. Do đó, một trong những phác đồ thuốc uống đã được CDC hoặc WHO chấp nhận được khuyến cáo sử dụng:((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn))
• Điều trị phối hợp thuốc dựa trên artemisinin (ACT) trong 3 ngày; tùy điều kiện sẵn có, nhưng những phác đồ sau đây được khuyến cáo áp dụng:
- Artemether/lumefantrine
- Dihydroartemisinin (also known as artenimol) plus piperaquine
- Artesunate plus mefloquine
- Artesunate kết hợp với amodiaquine
- Artesunate kết hợp với sulfadoxine/pyrimethamine
• Quinine (trong 3 đến 7 ngày, tùy theo địa điểm) kết hợp với 1 trong những thuốc sau: doxycycline hoặc
• Tetracycline hoặc clindamycin (trong 7 ngày)
• Atovaquone/proguanil (trong 3 ngày)
• Mefloquine (2 liều)
Tất cả phác đồ, trừ các phác đồ thuốc mefloquine, đều được khuyến cáo sử dụng như nhau. Các phác đồ thuốc có mefloquine chỉ nên được sử dụng nếu không có các lựa chọn khác lý do là vì tỷ lệ phản ứng phụ và những lo ngại về các biến chứng thần kinh tâm thần kéo dài hoặc vĩnh viễn ngày càng tăng.((83. US Food and Drug Administration. Mefloquine hydrochloride: drug safety communication – FDA approves label changes for antimalarial drug mefloquine hydrochloride due to risk of serious psychiatric and nerve side effects. July 2013. http://www.fda.gov/ (last accessed 22 August 2017). Toàn văn))
Mặc dù WHO khuyến cáo các lựa chọn ACT nói trên như nhau, nhưng có một số bằng chứng từ các nghiên cứu ở châu Phi cho thấy rằng dihydroartemisinin kết hợp với piperaquine làm giảm tỷ lệ thất bại điều trị nói chung khi so sánh với artemether/lumefantrine, mặc dù tỷ lệ thất bại điều trị nhìn chung là thấp (cụ thể là <5%).((84. Zani B, Gathu M, Donegan S, et al. Dihydroartemisinin-piperaquine for treating uncomplicated Plasmodium falciparum malaria. Cochrane Database Syst Rev. 2014;(1):CD010927. Toàn văn Tóm lược)) Ngoài ra, một nghiên cứu so sánh hồi cứu ở Thụy Điển phát hiện rằng tỷ lệ các trường hợp thất bại khi điều trị muộn các ca bệnh có triệu chứng bằng artemether/lumefantrine ở người lớn không được miễn dịch, đặc biệt là nam giới là cao. Hiệu quả của thuốc này được cho thấy là 94,7%, so với 99,5% ở những phác đồ thuốc uống khác trong nghiên cứu này.((85. Sondén K, Wyss K, Jovel I, et al. High rate of treatment failures in nonimmune travelers treated with artemetherlumefantrine for uncomplicated Plasmodium falciparum malaria in Sweden: retrospective comparative analysis of effectiveness and case series. Clin Infect Dis. 2017;64:199-206. Tóm lược)) Kháng dihydroartemisinin kết hợp với piperaquine đã được báo cáo ở Cambodia.((86. Amaratunga C, Lim P, Suon S, et al. Dihydroartemisinin-piperaquine resistance in Plasmodium falciparum malaria in Cambodia: a multisite prospective cohort study. Lancet Infect Dis. 2016;16:357-365. Toàn văn Tóm lược))
Chưa có báo cáo về hiện tượng kháng chloroquine đáng kể về mặt lâm sàng ở các lây nhiễm mắc phải ở một số vùng Trung Mỹ (phía tây Kênh đào Panama), Haiti và Cộng hòa Dominica, và một số vùng Trung Đông. Lây nhiễm mắc phải ở những vùng này có thể được giả định là nhạy cảm với chloroquine và được điều trị bằng chloroquine (được ưu tiên lựa chọn) hoặc hydroxychloroquine (tổng cộng 3 liều). Phương thức này không được phê duyệt ở Anh Quốc, ở đó chloroquine không được khuyến cáo sử dụng cho việc điều trị P falciparum.
Ở những vùng mức độ nhiễm thấp, WHO khuyến cáo sử dụng liều đơn primaquine với ACT để giảm lây truyền bệnh, trừ trường hợp phụ nữ mang thai, trẻ nhũ nhi <6 tháng, và phụ nữ đang nuôi con <6 tháng tuổi bằng sữa mẹ. Xét nghiệm thiếu hụt G6PD không cần thiết với những bệnh nhân này.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Phác đồ này được cho là giúp làm giảm nhanh chóng tình trạng nhiễm bệnh và số lượng thể giao bào có ở muỗi, và ở cấp độ dân số nó là thành phần hữu ích của các chương trình diệt trừ và trước diệt trừ. Một nghiên cứu phát hiện rằng một liều đơn primaquine, khi dược sử dụng như chất diệt thể giao bào, thường không gây độc tố nghiêm trọng, ngay cả với bệnh nhân thiếu hụt G6PD.((87. Ashley EA, Recht J, White NJ. Primaquine: the risks and the benefits. Malar J. 2014;13:418. Toàn văn Tóm lược))Một nghiên cứu Cochrane phát hiện rằng một liều đơn thấp primaquine (bổ sung vào ACT) có hiệu quả tương đương với liều cao hơn và làm giảm khả năng lây nhiễm của người sang muỗi vào ngày thứ 3-4 và 8. Chưa có bằng chứng về việc tăng huyết tán ở liều lượng này; tuy nhiên, cần lưu ý rằng rất ít bệnh nhân bị thiếu hụt G6PD được nghiên cứu trong các thử nghiệm này. Chưa rõ cách này có làm giảm lây truyền bệnh sốt rét trong cộng đồng hay không.((88. Graves PM, Choi L, Gelband H, et al. Primaquine or other 8-aminoquinolines for reducing Plasmodium falciparum transmission. Cochrane Database Syst Rev. 2018 Feb 2;2:CD008152. Toàn văn Tóm lược))
Nhiễm P falciparum biến chứng: không mang thai
Bệnh sốt rét nặng là một tình trạng y tế khẩn cấp. Cần cân nhắc nhập viện vào đơn vị chăm sóc tích cực. Những bệnh nhân có ký sinh trùng trong máu cao, vàng da, thiếu máu, và giảm chức năng thận không nhất thiết cần chăm sóc tích cực; tuy nhiên, những đặc điểm đó thường liên quan đến các biến chứng khác. Một số bệnh nhân có thể được điều trị ở phòng bệnh kinh nghiệm hoặc đơn vị chăm sóc cao. Quyết định chuyển sang đơn vị chăm sóc tích cực cần được trao đổi với một chuyên gia về bệnh truyền nhiễm.
Phác đồ được khuyến cáo đối với nhiễm falciparum nặng
- Cần sử dụng artesunate dạng tiêm cho đến khi bệnh nhân có thể dung nạp điều trị bằng thuốc uống (nhưng trong ít nhất 24 giờ) và ký sinh trùng trong máu đã giảm còn <1% (thông thường tối thiểu 3 liều được đề xuất), sau đó là 1 trong các phác đồ thuốc uống sau đây: một liều đầy đủ ACT sẵn có ở địa phương; atovaquone/ proguanil; doxycycline hoặc clindamycin, kèm theo hoặc không kèm theo quinine; hoặc mefloquine.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn))
- Tại Hoa Kỳ, artesunate chỉ có tại đường dây nóng về bệnh sốt rét của CDC. Nếu việc chờ đợi thuốc làm chậm trễ điều trị hơn 6 giờ, thì cần thực hiện tiêm tĩnh mạch quinine (nếu có) hoặc quinidine trong khi chờ đợi.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) [CDC: malaria – artesunate]
Các phác đồ thay thế nếu phác đồ ưu tiên không có sẵn
- CDC khuyến cáo sử dụng quinine (nếu có) hoặc quinidine tiêm tĩnh mạch kết hợp với 1 trong các thuốc sau: doxycycline hoặc clindamycin tiêm tĩnh mạch. Quinine được ưu tiên lựa chọn sử dụng vì nó được cho là ít độc hại hơn quinidine.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Quinine hoặc quinidine tiêm tĩnh mạch cần được duy trì cho đến khi ký sinh trùng trong máu <1% và bệnh nhân có thể dung nạp thuốc đường uống. Sau đó bệnh nhân có thể được chuyển sang liệu pháp thuốc quinine dạng uống. Bệnh nhân cũng cần được chuyển sang thuốc doxycycline hoặc clindamycin dạng uống ngay khi có thể uống được((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn))
- WHO khuyến cáo sử dụng artemether tiêm bắp thì tốt hơn là quinine nếu không có artesunate dạng tiêm.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Ở những vùng không có sẵn artesunate dạng tiêm, thì một liều đơn artesunate vào trực tràng có thể được thực hiện với trẻ em <6 tuổi như là phương thức điều trị trước khi chuyển viện.((89. World Health Organization. Rectal artesunate for pre-referral treatment of severe malaria. October 2017 [internet publication]. Toàn văn))
Những bệnh nhân đang sử dụng thuốc quinidine hoặc quinine dạng tiêm cần sử dụng một liều nạp trừ khi họ đã sử dụng quinidine, quinine, hoặc mefloquine trong vòng 12 giờ trước đó. Ngoài ra, họ cần được theo dõi về tình trạng hạ đường huyết, hạ huyết áp và các thay đổi ECG (sự mở rộng của phức hợp QRS và kéo dài của khoảng QTc).
Ở những vùng mức độ nhiễm thấp, WHO khuyến cáo sử dụng liều đơn primaquine với ACT để giảm truyền bệnh, trừ trường hợp phụ nữ mang thai, trẻ nhũ nhi <6 tháng, và phụ nữ đang nuôi con <6 tháng tuổi bằng sữa mẹ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))Một nghiên cứu Cochrane phát hiện rằng một liều đơn thấp primaquine (bổ sung vào ACT) có hiệu quả tương đương với liều cao hơn và làm giảm khả năng lây nhiễm của người sang muỗi vào ngày thứ 3-4 và 8. Chưa có bằng chứng về việc tăng huyết tán ở liều lượng này; tuy nhiên, cần lưu ý rằng rất ít bệnh nhân bị thiếu hụt G6PD được nghiên cứu trong các thử nghiệm này. Chưa rõ cách này có làm giảm lây truyền bệnh sốt rét trong cộng đồng hay không.((88. Graves PM, Choi L, Gelband H, et al. Primaquine or other 8-aminoquinolines for reducing Plasmodium falciparum transmission. Cochrane Database Syst Rev. 2018 Feb 2;2:CD008152. Toàn văn Tóm lược))
Nhiễm không phải do falciparum: không mang thai
Phần lớn các lây nhiễm không phải do falciparum là không biến chứng. Lây nhiễm P malariae, P vivax, P ovale, hoặc P knowlesi cần được điều trị bằng thuốc chloroquine dạng uống (ưu tiên lựa chọn) hoặc hydroxychloroquine dạng uống trong tổng cộng 3 liều. P knowlesi, được tìm thấy ở một số vùng Đông Nam Á, nhân bản sau mỗi 24 giờ; do đó, việc chẩn đoán nhanh và điều trị ngay tình trạng lây nhiễm là rất quan trọng.((90. Cox-Singh J, Davis TM, Lee KS, et al. Plasmodium knowlesi malaria in humans is widely distributed and potentially life threatening. Clin Infect Dis. 2008;46:165-171. Toàn văn Tóm lược))
Thất bại điều trị (hoặc dự phòng) bằng chloroquine đối với sốt rét do P vivax đã được quan sát thấy ở ít nhất 24 quốc gia, đặc biệt ở Indonesia và Papua New Guinea.((91. Sumawinata IW, Bernadeta, Leksana B, et al. Very high risk of therapeutic failure with chloroquine for uncomplicated plasmodium falciparum and P vivax malaria in Indonesian Papua. Am J Trop Med Hyg. 2003;68:416-420. Toàn văn Tóm lược)) Những bệnh nhân không đáp ứng điều trị tiêu chuẩn với chloroquine cần sử dụng một trong những phác đồ thuốc uống thay thế sau đây:((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn))
- ACT (except artesunate plus sulfadoxine/pyrimethamine)
- Quinine kết hợp với 1 trong các thuốc sau: doxycycline hoặc tetracycline (trong 7 ngày)
- Atovaquone/proguanil (trong 3 ngày).
Phác đồ điều trị P vivax và P ovale cần được tiếp tục với primaquine dạng uống trong 14 ngày để loại bỏ các giai đoạn thể ngủ không hoạt động trong gan. Hoạt động diệt trừ thể ngủ của primaquine chủ yếu là chức năng của tổng liều điều trị. WHO xác nhận rằng ở Đông Nam Á thì cần liều cao hơn, vì ở đó tỷ lệ tái phát cao hơn ở các khu vực khác, và điều này cũng được phản ánh trong các khuyến cáo của CDC.((92. John GK, Douglas NM, von Seidlein L, et al. Primaquine radical cure of Plasmodium vivax: a critical review of the literature. Malar J. 2012;11:280. Toàn văn Tóm lược)) Phác đồ ngắn hơn 14 ngày đã được cho là có liên quan tới tỷ lệ bệnh tái phát cao hơn.((93. Galappaththy GN, Tharyan P, Kirubakaran R. Primaquine for preventing relapse in people with Plasmodium vivax malaria treated with chloroquine. Cochrane Database Syst Rev. 2013;(10):CD004389. Toàn văn Tóm lược)) Liều mỗi tuần một lần có thể hiệu quả tương đương với liều điều trị 14 ngày và có thể được dung nạp tốt hơn; tuy nhiên, hiện chưa có đủ bằng chứng để khuyến cáo phác đồ này.
Primaquine có thể gây ra thiếu máu huyết tán ở những bệnh nhân thiếu hụt G6PD; do đó, bệnh nhân phải được khám sàng lọc, nếu có thể, trước khi bắt đầu trị liệu. Có trên 180 biến thể gen G6PD khác nhau được thấy phổ biến ở các vùng nhiệt đới, với tần suất gen dao động từ 3% đến 30%.((87. Ashley EA, Recht J, White NJ. Primaquine: the risks and the benefits. Malar J. 2014;13:418. Toàn văn Tóm lược)) Cường độ của chứng huyết tán tùy thuộc vào mức độ thiếu hụt G6PD, cũng như liều lượng và thời gian phơi nhiễm. Hai trong số các biến thể G6PD phổ biến nhất là biến thể Địa Trung Hải (tìm thấy ở châu Âu, tây và trung Á, và bắc Ấn Độ) có liên quan đến các tình trạng thiếu hụt nặng nhất, và biến thể A châu Phi (tìm thấy ở châu Phi cận Sahara và ở người Mỹ gốc Phi) liên quan đến tình trạng thiếu hụt nhẹ nhất.((87. Ashley EA, Recht J, White NJ. Primaquine: the risks and the benefits. Malar J. 2014;13:418. Toàn văn Tóm lược)) Các phác đồ chữa trị triệt để (liều mỗi tuần một lần) đã được sử dụng ở những bệnh nhân sốt rét do P vivax và các biến thể G6PD nhẹ. Vì chứng huyết tán tự giới hạn, nên tăng hồng cầu sau mỗi liều sẽ bù đắp cho chứng huyết tán và lượng hồng cầu trẻ hóa dần sẽ tăng tính kháng với hiệu ứng huyết tán của thuốc. WHO khuyến cáo các lựa chọn sau đây:((94. World Health Organization. Testing for G6PD deficiency for safe use of primaquine in radical cure of P. vivax and P. ovale. October 2016. http://www.who.int/ (last accessed 22 August 2017). Toàn văn))
- Những bệnh nhân được xác nhận thiếu hụt G6PD: cân nhắc liều cao hơn mỗi tuần một lần trong 8 tuần kèm theo theo dõi chặt chẽ chứng huyết tán.
- Những bệnh nhân chưa rõ tình trạng G6PD và không thể thực hiện xét nghiệm: đánh giá nguy cơ và lợi ích của việc bổ sung primaquine trước khi kê đơn.
Primaquine không nên được sử dụng với người đang mang thai trong trường hợp không phát hiện thiếu hụt G6PD trong bào thai, mà có thể gây ra chứng huyết tán.((95. Hill DR, Baird JK, Parise ME, et al. Primaquine: report from CDC expert meeting on malaria chemoprophylaxis I. Am J Trop Med Hyg. 2006;75:402-415. Toàn văn Tóm lược))
Tổng quan về điều trị với người đang mang thai
Điều trị bệnh sốt rét với người đang mang thai phải được thực hiện cùng với một chuyên gia về bệnh truyền nhiễm.
Sốt rét ở người mang thai có liên quan đến tỷ lệ mắc bệnh và tỷ lệ tử vong cao hơn ở trẻ nhũ nhi và người mẹ. Phụ nữ mang thai có nguy cơ cao hơn mắc bệnh sốt rét nặng, thiếu máu, và tử vong. Các tế bào hồng cầu bị lây nhiễm P falciparum cô lập trong nhau thai, phá vỡ trao đổi dinh dưỡng giữa mẹ và bào thai. Các tác dụng xấu với bào thai bao gồm nguy cơ bỏ thai, thai lưu, và nhẹ cân khi sinh cao hơn.((57. Rogerson SJ, Hviid L, Duffy PE,et al. Malaria in pregnancy: pathogenesis and immunity. Lancet Infect Dis. 2007;7:105-117. Tóm lược)) ((96. Desai M, ter Kuile FO, Nosten F, et al. Epidemiology and burden of malaria in pregnancy. Lancet Infect Dis. 2007;7:93-104. Tóm lược))
Chưa có đủ thông tin về tính an toàn, hiệu quả, và các đặc tính dược động học của hầu hết các thuốc chống sốt rét ở người mang thai, đặc biệt là việc sử dụng trong ba tháng đầu thai kỳ. Các thuốc được xem là an toàn sử dụng trong thai kỳ bao gồm ACT, quinine (hoặc quinidine), clindamycin, chloroquine và hydroxychloroquine.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Nên tránh sử dụng primaquine do có nguy cơ huyết tán là hậu quả của thiếu hụt G6PD không được phát hiện ở bào thai.((97. Newman RD, Parise ME, Slutsker L, et al. Safety, efficacy and determinants of effectiveness of antimalarial drugs during pregnancy: implications for prevention programmes in Plasmodium falciparum-endemic sub-Saharan Africa. Trop Med Int Health. 2003;8:488-506. Toàn văn Tóm lược)) Atovaquone/proguanil không được khuyến cáo sử dụng, do thiếu dữ liệu về tính an toàn trong thai kỳ. Tetracycline cũng không được khuyến cáo sử dụng trong thai kỳ. Mefloquine có thể được sử dụng ở ba tháng thứ hai và thứ ba của thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
Việc lựa chọn phác đồ tùy thuộc vào ba tháng nào của thai kỳ, loài kí sinh trùng gây bệnh, và việc lây nhiễm có biến chứng hay không biến chứng.
Lây nhiễm P falciparum không có biến chứng: mang thai
Ba tháng đầu thai kỳ:
- Khuyến cáo sử dụng quinine kết hợp với clindamycin trong 7 ngày.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Dữ liệu quan sát đối với sử dụng quinine trong ba tháng đầu thai kỳ cho thấy tỷ lệ thai lưu, sảy thai, và sinh non cao gấp hai lần so với artemether/lumefantrine. Những dữ liệu này cho thấy cần có nghiên cứu về vai trò của quinine khi được sử dụng là thuốc điều trị bậc một trong những tháng đầu thai kỳ trong tương lai.
- ACT cũng có thể được xem là lựa chọn thay thế nếu quinine kết hợp với clindamycin không sẵn có hoặc nếu điều trị thất bại. Khi không có đủ dữ liệu về tính an toàn của các thuốc có gốc artemisinin trong ba tháng đầu thai kỳ, các nhà phát triển hướng dẫn không thể đưa ra các khuyến cáo liên quan đến việc sử dụng nó. Tuy nhiên, đánh giá tính an toàn từ các dữ liệu hồi cứu trên hơn 700 phụ nữ có sử dụng ACT trong ba tháng đầu thai kỳ chưa cho thấy phản ứng phụ nào của các thuốc gốc artemisinin đối với thai kỳ hay đối với sức khỏe của bào thai hay trẻ sơ sinh.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
Ba tháng giữa và cuối thai kỳ:
- Các bằng chứng hiện tại cho thấy rằng ACT nên được sử dụng để điều trị bệnh sốt rét do falciparum không có biến chứng ở ba tháng giữa và cuối của thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((98. Kovacs SD, van Eijk AM, Sevene E, et al. The safety of artemisinin derivatives for the treatment of malaria in the 2nd or 3rd trimester of pregnancy: a systematic review and meta-analysis. PLoS One. 2016;11:e0164963. Toàn văn Tóm lược)) Kinh nghiệm với việc sử dụng các thuốc có gốc artemisinin trong ba tháng giữa và cuối thai kỳ ngày càng khả quan, không có phản ứng phụ nào được báo cáo ở mẹ hay trẻ nhỏ.((99. Pekyi D, Ampromfi AA, Tinto H, et al; PREGACT Study Group. Four artemisinin-based treatments in African pregnant women with malaria. N Engl J Med. 2016;374:913-927. Toàn văn Tóm lược)) ((100. Kakuru A, Jagannathan P, Muhindo MK, et al. Dihydroartemisinin-piperaquine for the prevention of malaria in pregnancy. N Engl J Med. 2016;374:928-939. Toàn văn Tóm lược)) ((101. Desai M, Gutman J, L’Ianziva A, et al. Intermittent screening and treatment or intermittent preventive treatment with dihydroartemisinin-piperaquine versus intermittent preventive treatment with sulfadoxine-pyrimethamine for the control of malaria during pregnancy in western Kenya: an open-label, three-group, randomised controlled superiority trial. Lancet. 2015;386:2507-2519. Tóm lược)) ((102. Burger RJ, van Eijk AM, Bussink M, et al. Artemisinin-based combination therapy versus quinine or other combinations for treatment of uncomplicated Plasmodium falciparum malaria in the second and third trimester of pregnancy: a systematic review and meta-analysis. Open Forum Infect Dis. 2016;3:ofv170. Toàn văn Tóm lược)) Cụ thể là, dihydroartemisinin kết hợp với piperaquine và artemether/ lumefantrine có hồ sơ về tính an toàn và phản ứng phụ tốt hơn so với các ACT khác. Dihydroartemisinin kết hợp với piperaquine cũng đã được sử dụng trong các trường hợp thử nghiệm như phương thức điều trị phòng ngừa thành từng đợt ở phụ nữ mang thai theo chính sách của WHO đối với các môi trường truyền bệnh cao, cho thấy hiệu quả và tính an toàn cao.
- Liều phối hợp ACT hiệu quả nhất với trường hợp mang thai hiện vẫn chưa chắc chắn. Tổng nồng độ độ thuốc ACT thấp hơn đạt được khi so sánh với phụ nữ không mang thai và hiệu quả thấp hơn đã được báo cáo trong một số trường hợp khi so với artesunate tiêm tĩnh mạch.((96. Desai M, ter Kuile FO, Nosten F, et al. Epidemiology and burden of malaria in pregnancy. Lancet Infect Dis. 2007;7:93-104. Tóm lược)) Thể tích phân bổ gia tăng và các thay đổi sinh lý khác xảy ra khi mang thai làm thay đổi chuyển hóa thuốc, do đó cần có thêm các nghiên cứu dược động học hồi cứu để cải thiện việc điều trị. Việc này đặc biệt quan trọng ở những khu vực mà hiện tượng kháng artemisinin đang gia tăng, khi đó mức độ trị liệu kém sẽ đẩy mạnh kháng thuốc và dẫn tới thất bại điều trị.
- Thuốc quinine kết hợp với clindamycin dạng uống là lựa chọn thay thế được khuyến cáo khi không thể sử dụng ACT. Mức glucose trong máu cần được theo dõi thường xuyên vì có thể xảy ra hạ đường huyết tái phát khi điều trị bằng quinine.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
- Mefloquine được coi là an toàn với điều trị bệnh sốt rét trong ba tháng giữa và cuối của thai kỳ và có thể được sử dụng kèm hoặc không kèm thuốc có gốc artemisinin.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Các phác đồ thuốc mefloquine chỉ nên được sử dụng nếu các lựa chọn khác không sẵn có do tỷ lệ phản ứng phụ và lo ngại về các biến chứng thần kinh tâm thần kéo dài hoặc vĩnh viễn ngày càng tăng.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) ((83. US Food and Drug Administration. Mefloquine hydrochloride: drug safety communication – FDA approves label changes for antimalarial drug mefloquine hydrochloride due to risk of serious psychiatric and nerve side effects. July 2013. http://www.fda.gov/ (last accessed 22 August 2017). Toàn văn))
Nhiễm P falciparum biến chứng: mang thai
Bệnh sốt rét nặng cần được điều trị tích cực bước đầu bằng thuốc đường tiêm. Artesunate là phương pháp điều trị được lựa chọn đối với bệnh sốt rét nặng ở tất cả các tháng của thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Sau đó có thể sử dụng một phác đồ tiếp tục theo đường uống phù hợp.
Quinidine tiêm tĩnh mạch (quinine tiêm tĩnh mạch cũng có thể được sử dụng thay thế quinidine; tuy nhiên, nó không có tại Hoa Kỳ) kết hợp với clindamycin tiêm tĩnh mạch là một lựa chọn thay thế. Quinidine tiêm tĩnh mạch cần được tiếp tục cho đến khi ký sinh trùng trong máu <1% và bệnh nhân có thể dung nạp thuốc đường uống.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Bệnh nhân cần sử dụng liều nạp trừ khi họ đã được sử dụng quinidine, quinine hay mefloquine trong vòng 12 giờ trước đó.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn))
Mức glucose trong máu cần được theo dõi thường xuyên vì có thể xảy ra hạ đường huyết tái phát khi trị liệu bằng quinine.
WHO khuyến cáo sử dụng artemether tiêm bắp (được ưu tiên lựa chọn hơn quinine) nếu không có thuốc artesunate dạng tiêm.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
Nhiễm không phải do falciparum: mang thai
Phần lớn các ca bệnh không phải do falciparum là không biến chứng.
Chloroquine (hoặc lựa chọn thay thế hydroxychloroquine) được khuyến cáo cho các trường hợp mắc bệnh nhạy cảm với chloroquine ở tất cả các tháng thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) ACT là phương pháp điều trị được lựa chọn trong ba tháng đầu đối với các ca bệnh nhạy cảm với chloroquine hoặc kháng chloroquine.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Bệnh sốt rét do P vivax kháng chloroquine cần được điều trị bằng quinine trong ba tháng đầu của thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Các lựa chọn khác cho các ca bệnh kháng chloroqine bao gồm quinine kết hợp với clindamycine, hoặc mefloquine.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn))
Bệnh nhân bị lây nhiễm P vivax hoặc P ovale cần được duy trì biện pháp dự phòng chloroquine một lần hàng tuần cho đến sau khi sinh.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
Bệnh sốt rét do falciparum tái phát
Bệnh sốt rét do P falciparum có thể tái phát do điều trị thất bại hoặc tái nhiễm. Điều trị thất bại có thể là do kháng thuốc hoặc điều trị không đủ (ví dụ như nôn mửa, liều dưới mức tối ưu, tuân thủ kém). Cần xác nhận điều trị thất bại về mặt ký sinh trùng, với kính hiển vi hoặc RDT dựa trên LDH nếu có thể. Tái phát sốt và bệnh ký sinh trùng trong máu trong vòng 28 ngày điều trị thường là do điều trị thất bại, và khuyến cáo sử dụng ACT thay thế hiệu quả trong khu vực. Tái phát sau 28 ngày có thể do điều trị thất bại hoặc nhiễm mới, và khuyến cáo sử dụng ACT đầu tay. Tuy nhiên, tái sử dụng mefloquine trong vòng 60 ngày của đợt điều trị đầu tiên thường làm tăng nguy cơ mắc các bệnh tâm thần kinh, và nên sử dụng chế độ điều trị không chứa mefloquine.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Tái điều trị bằng ACT như cũ cho thấy hiệu quả tương tự với ACT thay thế hoặc quinine kết hợp với clindamycin ở thử nghiệm ngẫu nhiên có kiểm soát giai đoạn III.((103. Mavoko HM, Nabasumba C, da Luz RI, et al. Efficacy and safety of re-treatment with the same artemisinin-based combination treatment (ACT) compared with an alternative ACT and quinine plus clindamycin after failure of first- line recommended ACT (QUINACT): a bicentre, open-label, phase 3, randomised controlled trial. Lancet Glob Health. 2017;5:e60-e68. Toàn văn Tóm lược))
Cần tư vấn chuyên gia để hướng dẫn điều trị những bệnh nhân này.
Kháng artemisinin
Kháng artemisinin lâm sàng được định nghĩa là sự thanh thải ký sinh trùng chậm sau khi điều trị bằng ACT. Trong khi tình trạng kháng một phần/tương đối này không nhất thiết dẫn đến thất bại điều trị (miễn là thuốc sử dụng hiệu quả), nó có thể dẫn đến phát triển tình trạng kháng toàn bộ hoặc thanh thải ký sinh trùng chậm. PfKelch13 (K13), một chất chỉ điểm phân tử thể hiện tình trạng kháng artemisin, đã được xác định, và việc thu thập dữ liệu về việc phân phối chất chỉ điểm này về mặt địa lý đang giúp cải thiện quá trình theo dõi tình trạng kháng arteminisin toàn cầu. Mặc dù vậy, ACT vẫn được coi là phương pháp điều trị hiệu quả nhất đối với bệnh sốt rét do falciparum không biến chứng.((104. World Health Organization. Status report on artemisinin and ACT resistance. April 2017. http://www.who.int/ (last accessed 22 August 2017). Toàn văn))
Đã có báo cáo về một chủng P falciparum kháng thuốc tại Việt Nam vào cuối năm 2017.((105. Imwong M, Hien TT, Thuy-Nhien NT, et al. Spread of a single multidrug resistant malaria parasite lineag (PfPailin) to Vietnam. Lancet Infect Dis. 2017 Oct;17(10):1022-1023. Toàn văn Tóm lược)) Chủng này được xác định là kháng với dihydroartemisinin kết hợp với piperaquine, và được xác định lần đầu tiên tại Cambodia năm 2008. Từ đó nó đã lan rộng đến đông bắc Thái Lan, nam Lào và giờ đây là nam Việt Nam. Chủng này đáp ứng cao với artesunate kết hợp với mefloquine.
[Antimalarial drug resistance in the Greater Mekong subregion: how concerned should we be?] [World Health Organization: malaria threats map]Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Cấp tính | ( tóm tắt ) | |
| Plasmodium falciparum: bệnh không biến chứng, ban đầu có thể dùng thuốc đường uống | ||
| Lây nhiễm xuất phát từ khu vực nhạy cảm với chloroquine: không mang thai | 1 | Chloroquine hoặc hydroxychloroquine |
| Lây nhiễm bắt nguồn từ khu vực kháng chloroquine: không mang thai | 1 | Điều trị bằng thuốc chống sốt rét đường uống |
| thêm | Primaquine (ở khu vực lây nhiễm thấp) | |
| Mang thai | 1 | Điều trị bằng thuốc chống sốt rét đường uống |
| P falciparum: bệnh nặng hoặc ban đầu không thể uống thuốc được | ||
| Không mang thai | 1 | Phác đồ điều trị bằng thuốc chống sốt rét đường tiêm |
| thêm | Chuyển sang liệu pháp chống sốt rét đường uống | |
| thêm | Primaquine (ở khu vực lây nhiễm thấp) | |
| thêm | Chăm sóc hỗ trợ ± chăm sóc tích cực | |
| Mang thai | 1 | Phác đồ điều trị bằng thuốc chống sốt rét đường tiêm |
| thêm | Chuyển sang liệu pháp chống sốt rét đường uống | |
| thêm | Chăm sóc hỗ trợ + tích cực | |
| P ovale
|
||
| Không mang thai | 1 | Chloroquine hoặc hydroxychloroquine kết hợp với primaquine |
| Mang thai | 1 | Chloroquine hoặc hydroxychloroquine hoặc ACT |
| P vivax | ||
| Lây nhiễm xuất phát từ khu vực nhạy cảm với chloroquine: không mang thai | 1 | Chloroquine hoặc hydroxychloroquine kết hợp với primaquine |
| Lây bệnh từ vùng nhạy cảm với chloroquine: mang thai | 1 | Chloroquine hoặc hydroxychloroquine hoặc ACT |
| Lây nhiễm bắt nguồn từ khu vực kháng chloroquine: không mang thai | 1 | Phác đồ chống sốt rét đường uống bao gồm primaquine |
| Lây bệnh từ khu vực kháng chloroquine: mang thai | 1 | Quinine ± clindamycin, hoặc ACT, hoặc mefloquine |
| P malariae hoặc P knowlesi | ||
| Không mang thai | 1 | Chloroquine hoặc hydroxychloroquine |
| Mang thai | 1 | Chloroquine hoặc ACT |
| Tiếp diễn | ||
| P falciparum: lây nhiễm tái phát | ||
| 1 | Tham vấn với chuyên gia và điều trị lại | |
Các lựa chọn điều trị
| Cấp tính | ||
| Plasmodium falciparum: bệnh không biến chứng, ban đầu có thể dùng thuốc đường uống | ||
| Lây nhiễm xuất phát từ khu vực nhạy cảm với chloroquine: không mang thai | 1 | Chloroquine hoặc hydroxychloroquine
Các lựa chọn sơ cấp » chloroquine phosphate: trẻ em: 10 mg base/kg uống theo liều đơn ban đầu, tiếp theo là 5 mg base/ kg ở sau 6, 24 và 48 giờ, tổng liều 25 mg base/kg; người lớn: 600 mg base uống theo liều đơn ban đầu, sau đó là 300 mg base sau 6, 24 và 48 giờ Các lựa chọn thứ cấp » hydroxychloroquine: trẻ em: 10 mg base/kg uống theo liều đơn ban đầu, tiếp theo là 5 mg base/kg sau 6, 24 và 48 giờ, tổng liều 25 mg /kg; người lớn: 620 mg base uống theo liều đơn, tiếp theo là 310 mg base sau 6, 24 và 48 giờ » Mặc dù tình trạng kháng chloroquine phổ biến rộng rãi ở hầu hết các vùng trên thế giới, cho đến nay không có báo cáo về tình trạng kháng chloroquine đáng kể về mặt lâm sàng ở những ca bệnh mắc phải ở các vùng trung Mỹ (phía tây kênh đào Panama), Haiti và Cộng hoà Dominica, và một số nơi ở Trung Đông » Những nhiễm trùng mắc phải ở các vùng này được giả định là nhạy cảm với chloroquine và được điều trị bằng chloroquine (được ưu tiên) hoặc hydroxychloroquine bằng tổng cộng 3 liều.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) » Phương thức này không được phê duyệt ở Anh Quốc, ở đó chloroquine không được khuyến cáo sử dụng cho việc điều trị P falciparum. |
| Lây nhiễm bắt nguồn từ khu vực kháng chloroquine: không mang thai | 1 | Điều trị bằng thuốc chống sốt rét đường uống
Các lựa chọn sơ cấp » artemether/lumefantrine: trẻ em và người lớn: (viên 20/120 mg) 1 liều ban đầu, sau đó thêm một liều sau 8 giờ tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng là 6 liều; trẻ em 5-15 kg: 1 viên một liều; trẻ em 15-24 kg: 2 viên một liều; trẻ em 25-34 kg: 3 viên một liều; trẻ em ≥35 kg và người lớn: 4 viên một liều HOẶC » dihydroartemisinin: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng -và- » piperaquine: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng HOẶC » Artesunate: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng -và- » mefloquine: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng HOẶC » atovaquone/proguanil: trẻ em 5-8 kg: (viên 62,5/25 mg) 2 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 9-10 kg: (viên 62,5/25 mg) 3 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 11-20 kg: (viên 250/100 mg) 1 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 21-30 kg (viên 250/100 mg) 2 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 31-40 kg: (viên 250/100 mg) 3 viên uống mỗi ngày một lần trong 3 ngày; trẻ em >40 kg và người lớn (viên 250/100 mg) 4 viên uống mỗi ngày một lần trong 3 ngày HOẶC » quinine sulfate: trẻ em: 8,3 mg base/kg uống sau mỗi 8 giờ trong 3 hoặc 7 ngày tùy theo khu vực; người lớn: 542 mg base uống sau mỗi 8 giờ trong 3 hoặc 7 ngày tùy theo khu vực –VÀ– » Doxycycline: trẻ em ≥8 tuổi: 2,2 mg/kg uống hai lần mỗi ngày trong 7 ngày; người lớn: 100 mg uống hai lần mỗi ngày trong 7 ngày -hoặc- » tetracycline: trẻ em ≥8 tuổi: 25 mg/kg/ngày uống chia thành 4 liều trong 7 ngày; người lớn: 250 mg uống bốn lần mỗi ngày trong 7 ngày -hoặc- » clindamycin: trẻ em và người lớn: 20 mg base/kg/ ngày uống chia thành 3 liều trong 7 ngày Các lựa chọn thứ cấp » mefloquine: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng » Kháng chloroquine đang lan rộng ở phần lớn các khu vực trên thế giới (ngoại trừ Trung Mỹ phía tây kênh đào Panama, Haiti và Cộng hoà Dominica, và một số nơi ở Trung Đông). » Tổ chức Y tế Thế giới (WHO) khuyến cáo dùng liệu phát kết hợp dựa trên artemisinin (ACT), bao gồm artemether/lumefantrine, dihydroartemisinin kết hợp với piperaquine, và artesunate kết hợp mefloquine, làm liệu pháp đầu tay trong 3 ngày.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Có bằng chứng cho thấy rằng liệu pháp này an toàn và hiệu quả đối với bệnh sốt rét không biến chứng ở vùng lưu hành dịch và ở những người đi du lịch chưa được miễn dịch.((73. Sinclair D, Zani B, Donegan S, et al. Artemisinin-based combination therapy for treating uncomplicated malaria. Cochrane Database Syst Rev. 2009;(3):CD007483. Tóm lược)) ((74. Hatz C, Soto J, Nothdurft HD, et al. Treatment of acute uncomplicated falciparum malaria with artemetherlumefantrine in nonimmune populations: a safety, efficacy, and pharmacokinetic study. Am J Trop Med Hyg. 2008;78:241-247. Toàn văn Tóm lược)) Tuy nhiên, ở nhiều quốc gia các thuốc này không được cấp phép hoặc không có sẵn. » Trung tâm Kiểm soát và Phòng chống Dịch bệnh Hoa Kỳ (CDC) khuyến cáo dùng artermether/ lumefantrine hoặc atovaquone/proguanil trong 3 ngày. Ngoài ra, cũng có thể sử dụng quinine kết hợp với doxycycline hoặc tetracycline hoặc clindamycin. Doxycycline hoặc tetracycline được ưu tiên dùng hơn clindamycine do có nhiều dữ liệu hơn. Tuy nhiên, cần tránh sử dụng doxycycline hoặc tetracycline ở trẻ em dưới 8 tuổi. Một lựa chọn thay thế là mefloquine.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) » Các phác đồ thuốc mefloquine chỉ nên được sử dụng nếu các lựa chọn khác không sẵn có do tỷ lệ phản ứng phụ và lo ngại về các biến chứng thần kinh tâm thần kéo dài hoặc vĩnh viễn ngày càng tăng.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) ((83. US Food and Drug Administration. Mefloquine hydrochloride: drug safety communication – FDA approves label changes for antimalarial drug mefloquine hydrochloride due to risk of serious psychiatric and nerve side effects. July 2013. http://www.fda.gov/ (last accessed 22 August 2017). Toàn văn)) » Đối với các trường hợp bệnh mắc ở Đông Nam Á, điều trị bằng quinine cần kéo dài 7 ngày. Đối với các lây nhiễm mắc phải ở các nơi khác, điều trị bằng quinine cần kéo dài 3 ngày.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) |
| thêm | Primaquine (ở khu vực lây nhiễm thấp)
Các lựa chọn sơ cấp » primaquine: trẻ em và người lớn: 0,25 mg base/ kg uống theo liều đơn » Ở những khu vực lây nhiễm thấp, Tổ chức Y tế Thế giới (WHO) khuyến cáo uống một liều đơn primaquine (với ACT) để giảm lây nhiễm, ngoại trừ ở phụ nữ mang thai, trẻ em < 6 tháng tuổi, và phụ nữ đang cho con nhỏ < 6 tháng tuổi bú.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Không yêu cầu thực hiện xét nghiệm thiếu hụt glucose-6-phosphate dehydrogenase (G6PD) ở những bệnh nhân này.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Một nghiên cứu phát hiện ra rằng một liều đơn primaquine, khi được sử dụng như chất diệt thể giao bào, thường không gây độc tố nghiêm trọng, ngay cả với bệnh nhân thiếu hụt G6PD.((87. Ashley EA, Recht J, White NJ. Primaquine: the risks and the benefits. Malar J. 2014;13:418. Toàn văn Tóm lược))Một nghiên cứu Cochrane phát hiện rằng một liều đơn thấp primaquine (bổ sung vào ACT) có hiệu quả tương đương với liều cao hơn và làm giảm khả năng lây nhiễm của người sang muỗi vào ngày thứ 3-4 và 8. Chưa có bằng chứng về việc tăng huyết tán ở liều lượng này; tuy nhiên, cần lưu ý rằng rất ít bệnh nhân bị thiếu hụt G6PD được nghiên cứu trong các thử nghiệm này. Chưa rõ cách này có làm giảm lây truyền bệnh sốt rét trong cộng đồng hay không.((88. Graves PM, Choi L, Gelband H, et al. Primaquine or other 8-aminoquinolines for reducing Plasmodium falciparum transmission. Cochrane Database Syst Rev. 2018 Feb 2;2:CD008152. Toàn văn Tóm lược)) |
|
| Mang thai | 1 | Điều trị bằng thuốc chống sốt rét đường uống
Các lựa chọn sơ cấp » quinine sulfate: người lớn: 542 mg base uống sau mỗi 8 giờ trong 7 ngày -và- » clindamycin: người lớn: 20 mg base/kg/ngày uống chia làm 3 liều trong 7 ngày HOẶC » artemether/lumefantrine: người lớn: (viên 20/120 mg) 1 liều ban đầu, sau đó thêm một liều sau 8 giờ, tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng 6 liều (1 liều = 4 viên ở người lớn) HOẶC » dihydroartemisinin: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng -và- » piperaquine: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng Các lựa chọn thứ cấp » mefloquine: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng HOẶC » mefloquine: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng -và- » artemether/lumefantrine: người lớn: (viên 20/120 mg) 1 liều ban đầu, sau đó thêm một liều sau 8 giờ, tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng 6 liều (1 liều = 4 viên ở người lớn) » Điều trị bệnh sốt rét với người đang mang thai phải được thực hiện cùng với một chuyên gia về bệnh truyền nhiễm. » Ba tháng đầu: quinine kết hợp với clindamycin được khuyến cáo trong 7 ngày. Có thể xem xét điều trị phối hợp Artemisinin (ACT) nếu không có sẵn quinine kết hợp với clindamycin hoặc nếu điều trị thất bại.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Ba tháng giữa và cuối: các bằng chứng hiện tại cho rằng nên sử dụng ACT.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Khuyến cáo thay thế bằng quinine kết hợp clindamycin khi không thể sử dụng ACT.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Mefloquine được coi là an toàn để điều trị bệnh sốt rét trong ba tháng giữa và cuối, và có thể được sử dụng kèm hoặc không kèm thuốc có gốc artemisinin.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Các phác đồ thuốc mefloquine chỉ nên được sử dụng nếu các lựa chọn khác không sẵn có do tỷ lệ phản ứng phụ và lo ngại về các biến chứng thần kinh tâm thần kéo dài hoặc vĩnh viễn ngày càng tăng.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) ((83. US Food and Drug Administration. Mefloquine hydrochloride: drug safety communication – FDA approves label changes for antimalarial drug mefloquine hydrochloride due to risk of serious psychiatric and nerve side effects. July 2013. http://www.fda.gov/ (last accessed 22 August 2017). Toàn văn)) » Mức glucose trong máu cần được theo dõi thường xuyên vì có thể xảy ra hạ đường huyết tái phát khi trị liệu bằng quinine. |
| P falciparum: bệnh nặng hoặc ban đầu không thể uống thuốc được | ||
| Không mang thai | 1 | Phác đồ điều trị bằng thuốc chống sốt rét đường tiêm
Các lựa chọn sơ cấp » Artesunate: trẻ em và người lớn: tư vấn chuyên gia để được hướng dẫn về liều tiêm tĩnh mạch, chuyển sang liệu pháp uống phù hợp ngay khi bệnh nhân có thể dung nạp và ký sinh trùng trong máu < 1% -hoặc- » quinidine gluconate: trẻ em và người lớn: 6,25 mg base/kg liều nạp tiêm tĩnh mạch sau 1-2 giờ, sau đó là 0,0125 mg base/kg/phút truyền liên tục trong ít nhất 24 giờ; chuyển sang quinine đường uống ngay khi bệnh nhân có thể dung nạp và ký sinh trùng trong máu < 1% –VÀ– » Doxycycline: trẻ em ≥8 tuổi và < 45 kg: 2,2 mg/ kg tiêm tĩnh mạch mỗi 12 giờ nếu bệnh nhân không dung nạp liệu pháp uống; trẻ em ≥45 kg và người lớn: 100 mg tiêm tĩnh mạch mỗi 12 giờ nếu bệnh nhân không dung nạp liệu pháp uống; chuyển sang liệu pháp uống ngay khi bệnh nhân có thể dung nạp -hoặc- » clindamycin: trẻ em và người lớn: 10 mg base/ kg liều nạp tiêm tĩnh mạch, sau đó là 5 mg base/ kg tiêm tĩnh mạch mỗi 8 giờ nếu bệnh nhân không dung nạp liệu pháp uống; chuyển sang liệu pháp uống ngay khi bệnh nhân có thể dung nạp Các lựa chọn thứ cấp » artemether: trẻ em và người lớn: tư vấn chuyên gia để được hướng dẫn về liều tiêm bắp » Bệnh nhân mắc bệnh nặng cần được điều trị tích cực bằng thuốc chống sốt rét dạng tiêm((31. World Health Organization, Communicable Diseases Cluster. Severe falciparum malaria. Trans R Soc Trop Med Hyg. 2000;94(suppl 1):S1-S90. Tóm lược)) Thuốc dạng tiêm cũng có thể sử dụng cho những bệnh nhân không dung nạp thuốc uống. Việc chậm trễ sử dụng thuốc chống sốt rét có thể làm tăng tỷ lệ bệnh nặng và tỷ lệ tử vong.((32. Greenberg AE, Lobel HO. Mortality from plasmodium falciparum malaria in travelers from the United States, 1959 to 1987. Ann Intern Med. 1990;113:326-327. Tóm lược)) » Có bằng chứng thuyết phục hỗ trợ việc sử dụng artesunate dạng tiêm hơn là quinine tiêm tĩnh mạch đối với bệnh sốt rét nặng.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Cần sử dụng cho đến khi bệnh nhân có thể uống thuốc dạng uống (nhưng trong ít nhất 24 giờ) và mức ký sinh trùng trong máu giảm còn 1% (thường đề xuất tối thiểu 3 liều), sau đó là một phác đồ uống phù hợp.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Tại Hoa Kỳ, thuốc này chỉ có tại đường dây nóng về bệnh sốt rét của Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC). Nếu việc chờ đợi thuốc làm chậm trễ điều trị hơn 6 giờ, thì cần thực hiện tiêm tĩnh mạch quinine (nếu có) hoặc quinidine trong khi chờ đợi.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) [CDC: malaria – artesunate] » Nếu không có sẵn artesunate dạng tiêm, CDC khuyến cáo dùng quinine tiêm tĩnh mạch (nếu có sẵn) hoặc quinidine kết hợp với 1 trong những thuốc sau: doxycycline hoặc clindamycin tiêm tĩnh mạch.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Quinine được ưu tiên lựa chọn sử dụng vì nó được cho là ít độc hại hơn quinidine.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Quinine hoặc quinidine tiêm tĩnh mạch cần được duy trì cho đến khi ký sinh trùng trong máu < 1% và bệnh nhân có thể dung nạp liệu pháp đường uống. Sau đó bệnh nhân có thể được chuyển sang phác đồ điều trị thuốc uống phù hợp.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Cần dùng một liều nạp quinine hoặc quinidine trừ khi bệnh nhân đã sử dụng quinidine, quinine hoặc mefloquine trong 12 giờ trước đó. Ngoài ra, bệnh nhân cần được theo dõi tình trạng hạ đường huyết, hạ huyết áp và các thay đổi ECG (mở rộng phức hợp QRS và kéo dài khoảng QTc). » Tổ chức Y tế Thế giới (WHO) khuyến cáo sử dụng artemether tiêm bắp (được ưu tiên lựa chọn hơn quinine) nếu không có thuốc artersunate dạng tiêm.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Ở những nơi artesunate dạng tiêm không có sẵn, có thể dùng một liều đơn artesunate vào trực tràng với trẻ em < 6 tuổi như là phương thức điều trị trước khi chuyển viện. |
| thêm | Chuyển sang liệu pháp chống sốt rét đường uống
Các lựa chọn sơ cấp » artemether/lumefantrine: trẻ em và người lớn: (viên 20/120 mg) 1 liều ban đầu, sau đó thêm một liều sau 8 giờ tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng là 6 liều; trẻ em 5-15 kg: 1 viên một liều; trẻ em 15-24 kg: 2 viên một liều; trẻ em 25-34 kg: 3 viên một liều; trẻ em ≥35 kg và người lớn: 4 viên một liều HOẶC » dihydroartemisinin: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng -và- » piperaquine: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng HOẶC » atovaquone/proguanil: trẻ em 5-8 kg: (viên 62,5/25 mg) 2 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 9-10 kg: (viên 62,5/25 mg) 3 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 11-20 kg: (viên 250/100 mg) 1 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 21-30 kg (viên 250/100 mg) 2 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 31-40 kg: (viên 250/100 mg) 3 viên uống mỗi ngày một lần trong 3 ngày; trẻ em >40 kg và người lớn (viên 250/100 mg) 4 viên uống mỗi ngày một lần trong 3 ngày HOẶC » quinine sulfate: trẻ em 8,3 mg base/kg uống ba lần mỗi ngày trong 3 đến 7 ngày phụ thuộc vào địa điểm; người lớn: 542 mg base uống ba lần mỗi ngày trong 3 đến 7 ngày phụ thuộc vào địa điểm –VÀ– » clindamycin: trẻ em và người lớn: 20 mg base/kg/ ngày uống chia thành 3 liều trong 7 ngày -hoặc- » Doxycycline: trẻ em ≥8 tuổi: 2,2 mg/kg uống hai lần mỗi ngày; người lớn: 100 mg uống hai lần mỗi ngày trong 7 ngày HOẶC » clindamycin: trẻ em và người lớn: 20 mg base/kg/ ngày uống chia thành 3 liều trong 7 ngày HOẶC » Doxycycline: trẻ em ≥8 tuổi: 2,2 mg/kg uống hai lần mỗi ngày; người lớn: 100 mg uống hai lần mỗi ngày trong 7 ngày Các lựa chọn thứ cấp » mefloquine: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng » Sau khi điều trị ban đầu bằng tiêm tĩnh mạch, cần tiếp tục và hoàn thành điều trị bằng một liệu pháp chống sốt rét đường uống hiệu quả, một khi bệnh nhân có thể dung nạp liệu pháp đường uống.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) » Các ví dụ về liệu pháp uống phù hợp được liệt kê dưới đây.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Các liệu pháp thuốc khác có thể được khuyến cáo; tham khảo các phác đồ và hướng dẫn địa phương về các liệu pháp và liều thuốc khuyến cáo. » Liệu trình điều trị khi được thực hiện là toàn bộ quá trình điều trị cho liệu pháp tiêm tĩnh mạch và đường uống kết hợp. Đối với các trường hợp bệnh mắc phải từ Đông Nam Á, điều trị bằng quinine cần kéo dài 7 ngày. Đối với các bệnh mắc phải ở các nơi khác, điều trị bằng quinine cần kéo dài 3 ngày. |
|
| thêm | Primaquine (ở khu vực lây nhiễm thấp)
Các lựa chọn sơ cấp » primaquine: trẻ em và người lớn: 0,25 mg base/ kg uống theo liều đơn » Ở những khu vực lây nhiễm thấp, Tổ chức Y tế Thế giới (WHO) khuyến cáo uống một liều đơn primaquine (với ACT) để giảm lây nhiễm, ngoại trừ ở phụ nữ mang thai, trẻ em < 6 tháng tuổi, và phụ nữ đang cho con nhỏ < 6 tháng tuổi bú.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Không yêu cầu thực hiện xét nghiệm thiếu hụt glucose-6-phosphate dehydrogenase (G6PD) ở những bệnh nhân này.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Một nghiên cứu phát hiện rằng một liều đơn primaquine, khi dược sử dụng để diệt thể giao bào, thường không gây độc tố nghiêm trọng, ngay cả với bệnh nhân thiếu hụt G6PD.((87. Ashley EA, Recht J, White NJ. Primaquine: the risks and the benefits. Malar J. 2014;13:418. Toàn văn Tóm lược))Một nghiên cứu Cochrane phát hiện rằng một liều đơn thấp primaquine (bổ sung vào ACT) có hiệu quả tương đương với liều cao hơn và làm giảm khả năng lây nhiễm của người sang muỗi vào ngày thứ 3-4 và 8. Chưa có bằng chứng về việc tăng huyết tán ở liều lượng này; tuy nhiên, cần lưu ý rằng rất ít bệnh nhân bị thiếu hụt G6PD được nghiên cứu trong các thử nghiệm này. Chưa rõ cách này có làm giảm lây truyền bệnh sốt rét trong cộng đồng hay không.((88. Graves PM, Choi L, Gelband H, et al. Primaquine or other 8-aminoquinolines for reducing Plasmodium falciparum transmission. Cochrane Database Syst Rev. 2018 Feb 2;2:CD008152. Toàn văn Tóm lược)) |
|
| thêm | Chăm sóc hỗ trợ ± chăm sóc tích cực
» Liệu pháp hỗ trợ rất quan trọng và nhằm mục tiêu điều trị biến chứng. Việc này bao gồm bù dịch cẩn thận, thường bằng việc hỗ trợ thận; bảo vệ đường thở; kiểm soát co giật; và truyền các sản phẩm máu. Tiêm nhanh dịch ở trẻ em có thể làm tăng tỷ lệ tử vong và do đó nên tránh.((106. Maitland K, Kiguli S, Opoka RO, et al; FEAST Trial Group. Mortality after fluid bolus in African children with severe infection. N Engl J Med. 2011;364:2483-2495. Toàn văn Tóm lược)) Hạ đường huyết có thể nặng hơn nếu bị tăng insulin huyết do quinine gây ra, do đó cần được theo dõi chặt chẽ. » Bệnh sốt rét nặng do falciparum là một tình trạng y tế khẩn cấp. Cần cân nhắc nhập viện vào đơn vị chăm sóc tích cực. Những bệnh nhân tăng quá nhiều ký sinh trùng trong máu, vàng da, thiếu máu, và giảm chức năng thận không nhất thiết cần chăm sóc tích cực; tuy nhiên, những đặc điểm đó thường liên quan đến các biến chứng khác. Một số bệnh nhân có thể đnhiềuiều trị ở phòng bệnh kinh nghiệm hoặc đơn vị chăm sóc cao cấp. Quyết định chuyển sang đơn vị chăm sóc tích cực cần được trao đổi với một chuyên gia về bệnh truyền nhiễm. |
|
| Mang thai | 1 | Phác đồ điều trị bằng thuốc chống sốt rét đường tiêm
Các lựa chọn sơ cấp » Artesunate: người lớn: tư vấn chuyên gia để được hướng dẫn về liều tiêm tĩnh mạch; chuyển sang liệu pháp uống phù hợp ngay khi bệnh nhân có thể dung nạp và ký sinh trùng trong máu < 1% HOẶC » quinine sulfate: người lớn: 20 mg muối/kg liều nạp tiêm tĩnh mạch trên 4 giờ, sau đó là 10 mg muối/kg mỗi 8 giờ; chuyển sang quinine đường uống ngay khi bệnh nhân có thể dung nạp và ký sinh trùng trong máu < 1% -hoặc- » quinidine gluconate: người lớn: 6,25 mg base/ kg liều nạp tiêm tĩnh mạch trên 1-2 giờ, sau đó là 0,0125 mg base/kg/phút truyền liên tục trong ít nhất 24 giờ; chuyển sang quinine đường uống ngay khi bệnh nhân có thể dung nạp và ký sinh trùng trong máu <1% –VÀ– » clindamycin: người lớn: 10 mg base/kg liều nạp tiêm tĩnh mạch, sau đó là 5 mg base/kg tiêm tĩnh mạch mỗi 8 giờ nếu bệnh nhân không dung nạp liệu pháp uống; chuyển sang liệu pháp uống ngay khi bệnh nhân có thể dung nạp Các lựa chọn thứ cấp » artemether: người lớn: tư vấn chuyên gia để được hướng dẫn về liều tiêm bắp » Điều trị bệnh sốt rét với người đang mang thai phải được thực hiện cùng với một chuyên gia về bệnh truyền nhiễm. » Nhiễm P falciparum có biến chứng cần được điều trị tích cực ban đầu bằng liệu pháp tiêm. Artesunate dạng tiêm là biện pháp điều trị được lựa chọn đối với sốt rét nặng trong tất cả các giai đoạn thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Tại Hoa Kỳ, thuốc này chỉ có tại đường dây nóng về bệnh sốt rét của Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC). [CDC: malaria – artesunate] » Một phương án thay thế là quinine đường tiêm tĩnh mạch (nếu có) hoặc quinidine kết hợp clindamycin đường tiêm tĩnh mạch (doxycycline không được khuyến cáo ở phụ nữ mang thai). Quinine được ưu tiên lựa chọn sử dụng vì nó được cho là ít độc hại hơn quinidine.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) Quinine hoặc quinidine tiêm tĩnh mạch cần được duy trì cho đến khi ký sinh trùng trong máu < 1% và bệnh nhân có thể dung nạp thuốc đường uống.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Sau đó bệnh nhân có thể chuyển sang phác đồ uống phù hợp. Cần dùng một liều nạp quinine hoặc quinidine trừ khi bệnh nhân đã uống quinidine, quinine hoặc mefloquine trong 12 giờ trước đó. Ngoài ra, bệnh nhân cần được theo dõi tình trạng hạ đường huyết, hạ huyết áp và các thay đổi ECG (mở rộng phức hợp QRS và kéo dài khoảng QTc). » Tổ chức Y tế Thế giới (WHO) khuyến cáo dùng artemether tiêm bắp hơn là quinine nếu không có sẵn artesunate dạng tiêm.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) |
| thêm | Chuyển sang liệu pháp chống sốt rét đường uống
Các lựa chọn sơ cấp » quinine sulfate: người lớn: 542 mg base dạng uống ba lần mỗi ngày trong 3 hoặc 7 ngày tùy theo khu vực -và- » clindamycin: người lớn: 20 mg base/kg/ngày uống chia làm 3 liều trong 7 ngày HOẶC » artemether/lumefantrine: người lớn: (viên 20/120 mg) 1 liều ban đầu, sau đó thêm một liều sau 8 giờ, tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng 6 liều (1 liều = 4 viên ở người lớn) » Sau khi điều trị ban đầu bằng tiêm tĩnh mạch, cần tiếp tục và hoàn thành điều trị bằng một liệu pháp chống sốt rét đường uống hiệu quả, một khi bệnh nhân có thể dung nạp liệu pháp đường uống.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) » Các ví dụ về liệu pháp uống phù hợp được liệt kê dưới đây.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Quinine kết hợp clindamycin được khuyến cáo trong ba tháng đầu; tuy nhiên, khuyến cáo sử dụng artemether/lumefantrine trong ba tháng giữa và cuối, với quinine kết hợp clindamycine làm phương án thay thế. » Mức glucose trong máu cần được theo dõi thường xuyên vì có thể xảy ra hạ đường huyết tái phát khi trị liệu bằng quinine. » Liệu trình điều trị khi được thực hiện là toàn bộ quá trình điều trị cho liệu pháp tiêm tĩnh mạch và đường uống kết hợp. Đối với các trường hợp bệnh mắc phải từ Đông Nam Á, điều trị bằng quinine cần kéo dài 7 ngày. Đối với các bệnh mắc phải ở các nơi khác, điều trị bằng quinine cần kéo dài 3 ngày. |
|
| thêm | Chăm sóc hỗ trợ + tích cực
» Những bệnh nhân mang thai bị bệnh nặng cần được điều trị tích cực bằng thuốc chống sốt rét đường tiêm và chuyển vào đơn vị chăm sóc tích cực để được theo dõi và hỗ trợ chặt chẽ.((31. World Health Organization, Communicable Diseases Cluster. Severe falciparum malaria. Trans R Soc Trop Med Hyg. 2000;94(suppl 1):S1-S90. Tóm lược)) Việc chậm trễ điều trị chống sốt rét có thể làm tăng tỷ lệ mắc bệnh và tỷ lệ tử vong.((32. Greenberg AE, Lobel HO. Mortality from plasmodium falciparum malaria in travelers from the United States, 1959 to 1987. Ann Intern Med. 1990;113:326-327. Tóm lược)) » Liệu pháp hỗ trợ rất quan trọng và nhằm mục tiêu điều trị biến chứng. Việc này bao gồm kiểm soát dịch thận trọng, thường bằng việc hỗ trợ thận; bảo vệ đường thở; kiểm soát co giật; và truyền các sản phẩm máu. Hạ đường huyết có thể nặng hơn nếu bị tăng insulin huyết do quinine gây ra, do đó cần được theo dõi chặt chẽ. |
|
| P ovale | ||
| Không mang thai | 1 | Chloroquine hoặc hydroxychloroquine kết hợp với primaquine
Các lựa chọn sơ cấp » chloroquine phosphate: trẻ em: 10 mg base/kg uống theo liều đơn ban đầu, tiếp theo là 5 mg base/ kg ở sau 6, 24 và 48 giờ, tổng liều 25 mg base/kg; người lớn: 600 mg base uống theo liều đơn ban đầu, sau đó là 300 mg base sau 6, 24 và 48 giờ -và- » primaquine: trẻ em >6 tháng tuổi: 0,25 đến 0,5 mg base/kg uống mỗi ngày một lần trong 14 ngày; người lớn: 30 mg base uống mỗi ngày một lần trong 14 ngày Có thể cân nhắc 0,75 mg base/kg (trẻ em) hoặc 45 mg (người lớn) mỗi tuần một lần trong 8 tuần ở những bệnh nhân bị thiếu hụt G6PD. Các lựa chọn thứ cấp » hydroxychloroquine: trẻ em: 10 mg base/kg uống theo liều đơn ban đầu, tiếp theo là 5 mg base/kg sau 6, 24 và 48 giờ, tổng liều 25 mg /kg; người lớn: 620 mg base uống theo liều đơn, tiếp theo là 310 mg base sau 6, 24 và 48 giờ -và- » primaquine: trẻ em >6 tháng tuổi: 0,25 đến 0,5 mg base/kg uống mỗi ngày một lần trong 14 ngày; người lớn: 30 mg base uống mỗi ngày một lần trong 14 ngày Có thể cân nhắc 0,75 mg base/kg (trẻ em) hoặc 45 mg (người lớn) mỗi tuần một lần trong 8 tuần ở những bệnh nhân bị thiếu hụt G6PD. » Hiếm khi đe dọa tính mạng và thường có thể được điều trị ngoại trú trừ khi có các bệnh đồng nhiễm. » Primaquine cần được thêm vào phác đồ trong tất cả các bối cảnh truyền nhiễm để phòng ngừa tái phát, vì nó giúp diệt trừ thể ngủ. Huyết tán do primaquine gây ra có thể gặp ở những bệnh nhân bị thiếu hụt G6PD; do đó, không khuyến cáo sử dụng ở những người bị thiếu hụt G6PD, trẻ nhũ nhi < 6 tháng tuổi, phụ nữ đang cho con bú với trẻ nhũ nhi < 6 tháng tuổi, hoặc phụ nữ đang cho con bú với trẻ lớn hơn trừ khi họ được xác định là không bị thiếu hụt G6PD. Liều mỗi tuần một lần trong 8 tuần có thể được cân nhắc với những người thiếu hụt G6PD nếu họ được theo dõi chứng huyết tán chặt chẽ. Nếu tình trạng G6PD của một bệnh nhân chưa được biết rõ (hoặc không thể thực hiện xét nghiệm), việc quyết định điều trị bằng primaquine cần dựa trên đánh giá nguy cơ và lợi ích.((94. World Health Organization. Testing for G6PD deficiency for safe use of primaquine in radical cure of P. vivax and P. ovale. October 2016. http://www.who.int/ (last accessed 22 August 2017). Toàn văn)) |
| Mang thai | 1 | Chloroquine hoặc hydroxychloroquine hoặc ACT
Các lựa chọn sơ cấp » chloroquine phosphate: người lớn: 600 mg base uống theo liều đơn ban đầu, sau đó là 300 mg base sau 6, 24, và 48 giờ, và mỗi tuần một lần trong thời gian mang thai sau đó HOẶC » artemether/lumefantrine: người lớn: (viên 20/120 mg) 1 liều ban đầu, sau đó thêm một liều sau 8 giờ, tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng 6 liều (1 liều = 4 viên ở người lớn) HOẶC » dihydroartemisinin: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng -và- » piperaquine: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng Các lựa chọn thứ cấp » hydroxychloroquine: người lớn: 620 mg base uống theo liều đơn, sau đó là 310 mg base sau 6, 24, và 48 giờ » Hiếm khi đe dọa tính mạng và thường có thể được điều trị ngoại trú trừ khi có các bệnh đồng nhiễm. » Chloroquine (hoặc lựa chọn thay thế hydroxychloroquine) được khuyến cáo cho các trường hợp mắc bệnh nhạy cảm với chloroquine ở tất cả các tháng thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) » Điều trị thuốc phối hợp Artemisinin (ACT) là cách điều trị được lựa chọn sau ba tháng đầu thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Primaquine không nên được sử dụng trong thai kỳ trong trường hợp không xác định được thiếu hụt G6PD ở bào thai, vì có thể gây ra chứng huyết tán.((95. Hill DR, Baird JK, Parise ME, et al. Primaquine: report from CDC expert meeting on malaria chemoprophylaxis I. Am J Trop Med Hyg. 2006;75:402-415. Toàn văn Tóm lược)) » Bệnh nhân cần được duy trì biện pháp dự phòng chloroquine mỗi tuần một lần cho đến khi sinh. |
| P vivax | ||
| Lây nhiễm xuất phát từ khu vực nhạy cảm với chloroquine: không mang thai | 1 | Chloroquine hoặc hydroxychloroquine kết hợp với primaquine
Các lựa chọn sơ cấp » chloroquine phosphate: trẻ em: 10 mg base/kg uống theo liều đơn ban đầu, tiếp theo là 5 mg base/ kg ở sau 6, 24 và 48 giờ, tổng liều 25 mg base/kg; người lớn: 600 mg base uống theo liều đơn ban đầu, sau đó là 300 mg base sau 6, 24 và 48 giờ -và- » primaquine: trẻ em >6 tháng tuổi: 0,25 đến 0,5 mg base/kg uống mỗi ngày một lần trong 14 ngày; người lớn: 30 mg base uống mỗi ngày một lần trong 14 ngày Có thể cân nhắc 0,75 mg base/kg (trẻ em) hoặc 45 mg (người lớn) mỗi tuần một lần trong 8 tuần ở những bệnh nhân bị thiếu hụt G6PD. Các lựa chọn thứ cấp » hydroxychloroquine: trẻ em: 10 mg base/kg uống theo liều đơn ban đầu, tiếp theo là 5 mg base/kg sau 6, 24 và 48 giờ, tổng liều 25 mg /kg; người lớn: 620 mg base uống theo liều đơn, tiếp theo là 310 mg base sau 6, 24 và 48 giờ -và- » primaquine: trẻ em >6 tháng tuổi: 0,25 đến 0,5 mg base/kg uống mỗi ngày một lần trong 14 ngày; người lớn: 30 mg base uống mỗi ngày một lần trong 14 ngày Có thể cân nhắc 0,75 mg base/kg (trẻ em) hoặc 45 mg (người lớn) mỗi tuần một lần trong 8 tuần ở những bệnh nhân bị thiếu hụt G6PD. » Hiếm khi đe dọa tính mạng và thường có thể được điều trị ngoại trú trừ khi có các bệnh đồng nhiễm. » Primaquine cần được thêm vào phác đồ trong tất cả các bối cảnh truyền nhiễm để phòng ngừa tái phát, vì nó giúp diệt trừ thể ngủ. Huyết tán do primaquine gây ra có thể gặp ở những bệnh nhân bị thiếu hụt G6PD; do đó, không khuyến cáo sử dụng ở những người bị thiếu hụt G6PD, trẻ nhũ nhi < 6 tháng tuổi, phụ nữ đang cho con bú với trẻ nhũ nhi < 6 tháng tuổi, hoặc phụ nữ đang cho con bú với trẻ lớn hơn trừ khi họ được xác định là không bị thiếu hụt G6PD. Liều mỗi tuần một lần trong 8 tuần có thể được cân nhắc với những người thiếu hụt G6PD nếu họ được theo dõi chứng huyết tán chặt chẽ. Nếu tình trạng G6PD của một bệnh nhân chưa được biết rõ (hoặc không thể thực hiện xét nghiệm), việc quyết định điều trị bằng primaquine cần dựa trên đánh giá nguy cơ và lợi ích.((94. World Health Organization. Testing for G6PD deficiency for safe use of primaquine in radical cure of P. vivax and P. ovale. October 2016. http://www.who.int/ (last accessed 22 August 2017). Toàn văn)) |
| Lây bệnh từ vùng nhạy cảm với chloroquine: mang thai | 1 | Chloroquine hoặc hydroxychloroquine hoặc ACT
Các lựa chọn sơ cấp » chloroquine phosphate: người lớn: 600 mg base uống theo liều đơn ban đầu, sau đó là 300 mg base sau 6, 24, và 48 giờ, và mỗi tuần một lần trong thời gian mang thai sau đó HOẶC » artemether/lumefantrine: người lớn: (20/120 mg thuốc viên) 1 liều ban đầu sau đó thêm một liều sau 8 giờ và tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng 6 liều (1 liều = 4 viên cho người lớn) HOẶC » dihydroartemisinin: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng -và- » piperaquine: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng Các lựa chọn thứ cấp » hydroxychloroquine: người lớn: 620 mg base uống theo liều đơn, sau đó là 310 mg base sau 6, 24, và 48 giờ » Hiếm khi đe dọa tính mạng và thường có thể được điều trị ngoại trú trừ khi có các bệnh đồng nhiễm. » Chloroquine (hoặc lựa chọn thay thế hydroxychloroquine) được khuyến cáo cho các trường hợp mắc bệnh nhạy cảm với chloroquine ở tất cả các tháng thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) » Điều trị thuốc phối hợp Artemisinin (ACT) là cách điều trị được lựa chọn sau ba tháng đầu thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Primaquine không nên được sử dụng trong thai kỳ trong trường hợp không xác định được thiếu hụt G6PD ở bào thai, vì có thể gây ra chứng huyết tán.((95. Hill DR, Baird JK, Parise ME, et al. Primaquine: report from CDC expert meeting on malaria chemoprophylaxis I. Am J Trop Med Hyg. 2006;75:402-415. Toàn văn Tóm lược)) » Bệnh nhân cần được duy trì biện pháp dự phòng chloroquine mỗi tuần một lần cho đến khi sinh. |
| Lây nhiễm bắt nguồn từ khu vực kháng chloroquine: không mang thai | 1 | Phác đồ chống sốt rét đường uống bao gồm primaquine
Các lựa chọn sơ cấp » artemether/lumefantrine: trẻ em và người lớn: (viên 20/120 mg) 1 liều ban đầu, sau đó thêm một liều sau 8 giờ tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng là 6 liều; trẻ em 5-15 kg: 1 viên một liều; trẻ em 15-24 kg: 2 viên một liều; trẻ em 25-34 kg: 3 viên một liều; trẻ em ≥35 kg và người lớn: 4 viên một liều -và- » primaquine: trẻ em >6 tháng tuổi: 0,25 đến 0,5 mg base/kg uống mỗi ngày một lần trong 14 ngày; người lớn: 30 mg base uống mỗi ngày một lần trong 14 ngày Có thể cân nhắc 0,75 mg base/kg (trẻ em) hoặc 45 mg (người lớn) mỗi tuần một lần trong 8 tuần ở những bệnh nhân bị thiếu hụt G6PD. HOẶC » dihydroartemisinin: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng –VÀ– » piperaquine: trẻ em và người lớn: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng –VÀ– » primaquine: trẻ em >6 tháng tuổi: 0,25 đến 0,5 mg base/kg uống mỗi ngày một lần trong 14 ngày; người lớn: 30 mg base uống mỗi ngày một lần trong 14 ngày Có thể cân nhắc 0,75 mg base/kg (trẻ em) hoặc 45 mg (người lớn) mỗi tuần một lần trong 8 tuần ở những bệnh nhân bị thiếu hụt G6PD. HOẶC » quinine sulfate: trẻ em: 8,3 mg base/kg uống sau mỗi 8 giờ trong 3 hoặc 7 ngày tùy theo khu vực; người lớn: 542 mg base uống sau mỗi 8 giờ trong 3 hoặc 7 ngày tùy theo khu vực –VÀ– » primaquine: trẻ em >6 tháng tuổi: 0,25 đến 0,5 mg base/kg uống mỗi ngày một lần trong 14 ngày; người lớn: 30 mg base uống mỗi ngày một lần trong 14 ngày Có thể cân nhắc 0,75 mg base/kg (trẻ em) hoặc 45 mg (người lớn) mỗi tuần một lần trong 8 tuần ở những bệnh nhân bị thiếu hụt G6PD. –VÀ– » Doxycycline: trẻ em ≥8 tuổi: 2,2 mg/kg uống hai lần mỗi ngày trong 7 ngày; người lớn: 100 mg uống hai lần mỗi ngày trong 7 ngày -hoặc- » tetracycline: trẻ em ≥8 tuổi: 25 mg/kg/ngày uống chia thành 4 liều trong 7 ngày; người lớn: 250 mg uống bốn lần mỗi ngày trong 7 ngày HOẶC » atovaquone/proguanil: trẻ em 5-8 kg: (viên 62,5/25 mg) 2 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 9-10 kg: (viên 62,5/25 mg) 3 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 11-20 kg: (viên 250/100 mg) 1 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 21-30 kg (viên 250/100 mg) 2 viên uống mỗi ngày một lần trong 3 ngày; trẻ em 31-40 kg: (viên 250/100 mg) 3 viên uống mỗi ngày một lần trong 3 ngày; trẻ em >40 kg và người lớn (viên 250/100 mg) 4 viên uống mỗi ngày một lần trong 3 ngày -và- » primaquine: trẻ em >6 tháng tuổi: 0,25 đến 0,5 mg base/kg uống mỗi ngày một lần trong 14 ngày; người lớn: 30 mg base uống mỗi ngày một lần trong 14 ngày Có thể cân nhắc 0,75 mg base/kg (trẻ em) hoặc 45 mg (người lớn) mỗi tuần một lần trong 8 tuần ở những bệnh nhân bị thiếu hụt G6PD. » Hiếm khi đe dọa tính mạng và thường có thể được điều trị ngoại trú trừ khi có các bệnh đồng nhiễm. » Thất bại điều trị (hoặc dự phòng) bằng chloroquine đối với sốt rét do P vivax đã được quan sát thấy ở ít nhất 24 quốc gia, đặc biệt ở Indonesia và Papua New Guinea.((91. Sumawinata IW, Bernadeta, Leksana B, et al. Very high risk of therapeutic failure with chloroquine for uncomplicated plasmodium falciparum and P vivax malaria in Indonesian Papua. Am J Trop Med Hyg. 2003;68:416-420. Toàn văn Tóm lược)) » Những bệnh nhân không đáp ứng với điều trị tiêu chuẩn bằng chloroquine cần sử dụng một trong những phác đồ đường uống thay thế dưới đây.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Các liệu pháp thuốc khác có thể được khuyến cáo; tham khảo các phác đồ và hướng dẫn địa phương về các liệu pháp và liều thuốc khuyến cáo. » Việc sử dụng doxycycline hoặc tetracycline cần tránh đối với trẻ em < 8 tuổi. » Primaquine cần được thêm vào phác đồ trong tất cả các bối cảnh truyền nhiễm để phòng ngừa tái phát, vì nó giúp diệt trừ thể ngủ. Huyết tán do primaquine gây ra có thể gặp ở những bệnh nhân bị thiếu hụt G6PD; do đó, không khuyến cáo sử dụng ở những người bị thiếu hụt G6PD, trẻ nhũ nhi < 6 tháng tuổi, phụ nữ đang cho con bú với trẻ nhũ nhi < 6 tháng tuổi, hoặc phụ nữ đang cho con bú với trẻ lớn hơn trừ khi họ được xác định là không bị thiếu hụt G6PD. Liều mỗi tuần một lần trong 8 tuần có thể được cân nhắc với những người thiếu hụt G6PD nếu họ được theo dõi chứng huyết tán chặt chẽ. Nếu tình trạng G6PD của một bệnh nhân chưa được biết rõ (hoặc không thể thực hiện xét nghiệm), việc quyết định điều trị bằng primaquine cần dựa trên đánh giá nguy cơ và lợi ích.((94. World Health Organization. Testing for G6PD deficiency for safe use of primaquine in radical cure of P. vivax and P. ovale. October 2016. http://www.who.int/ (last accessed 22 August 2017). Toàn văn)) » Đối với các trường hợp bệnh mắc ở Đông Nam Á, điều trị bằng quinine cần kéo dài 7 ngày. Đối với các lây nhiễm mắc phải ở các nơi khác, điều trị bằng quinine cần kéo dài 3 ngày. |
| Lây bệnh từ khu vực kháng chloroquine: mang thai | 1 | Quinine ± clindamycin, hoặc ACT, hoặc mefloquine
Các lựa chọn sơ cấp » quinine sulfate: người lớn: 542 mg base dạng uống ba lần mỗi ngày trong 3 hoặc 7 ngày tùy theo khu vực HOẶC » artemether/lumefantrine: người lớn: (viên 20/120 mg) 1 liều ban đầu, sau đó thêm một liều sau 8 giờ, tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng 6 liều (1 liều = 4 viên ở người lớn) HOẶC » dihydroartemisinin: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng -và- » piperaquine: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng Các lựa chọn thứ cấp » quinine sulfate: người lớn: 542 mg base dạng uống ba lần mỗi ngày trong 3 hoặc 7 ngày tùy theo khu vực -và- » clindamycin: người lớn: 20 mg base/kg/ngày uống chia làm 3 liều trong 7 ngày HOẶC » mefloquine: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng » Hiếm khi đe dọa tính mạng và thường có thể được điều trị ngoại trú trừ khi có các bệnh đồng nhiễm. » Thất bại điều trị (hoặc dự phòng) bằng chloroquine đối với sốt rét do P vivax đã được quan sát thấy ở ít nhất 24 quốc gia, đặc biệt ở Indonesia và Papua New Guinea.((91. Sumawinata IW, Bernadeta, Leksana B, et al. Very high risk of therapeutic failure with chloroquine for uncomplicated plasmodium falciparum and P vivax malaria in Indonesian Papua. Am J Trop Med Hyg. 2003;68:416-420. Toàn văn Tóm lược)) » Bệnh sốt rét do P vivax kháng chloroquine cần được điều trị bằng quinine trong ba tháng đầu của thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Điều trị thuốc phối hợp Artemisinin (ACT) là cách điều trị được lựa chọn sau ba tháng đầu thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Các lựa chọn khác cho các ca bệnh kháng chloroqine bao gồm quinine kết hợp với clindamycine, hoặc mefloquine.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) Mefloquine có thể được sử dụng ở ba tháng giữa và cuối thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Các phác đồ thuốc mefloquine chỉ nên được sử dụng nếu không có các lựa chọn khác lý do là vì tỷ lệ phản ứng phụ và những lo ngại về các biến chứng thần kinh tâm thần kéo dài hoặc vĩnh viễn ngày càng tăng.((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) ((83. US Food and Drug Administration. Mefloquine hydrochloride: drug safety communication – FDA approves label changes for antimalarial drug mefloquine hydrochloride due to risk of serious psychiatric and nerve side effects. July 2013. http://www.fda.gov/ (last accessed 22 August 2017). Toàn văn)) » Mức glucose trong máu cần được theo dõi thường xuyên vì có thể xảy ra hạ đường huyết tái phát khi trị liệu bằng quinine. » Primaquine không nên được sử dụng trong thai kỳ trong trường hợp không xác định được thiếu hụt G6PD ở bào thai, vì có thể gây ra chứng huyết tán.((95. Hill DR, Baird JK, Parise ME, et al. Primaquine: report from CDC expert meeting on malaria chemoprophylaxis I. Am J Trop Med Hyg. 2006;75:402-415. Toàn văn Tóm lược)) » Đối với các trường hợp bệnh mắc ở Đông Nam Á, điều trị bằng quinine cần kéo dài 7 ngày. Đối với các lây nhiễm mắc phải ở các nơi khác, điều trị bằng quinine cần kéo dài 3 ngày. |
| P malariae hoặc P knowlesi | ||
| Không mang thai | 1 | Chloroquine hoặc hydroxychloroquine
Các lựa chọn sơ cấp » chloroquine phosphate: trẻ em: 10 mg base/kg uống theo liều đơn ban đầu, tiếp theo là 5 mg base/ kg ở sau 6, 24 và 48 giờ, tổng liều 25 mg base/kg; người lớn: 600 mg base uống theo liều đơn ban đầu, sau đó là 300 mg base sau 6, 24 và 48 giờ Các lựa chọn thứ cấp » hydroxychloroquine: trẻ em: 10 mg base/kg uống theo liều đơn ban đầu, tiếp theo là 5 mg base/kg sau 6, 24 và 48 giờ, tổng liều 25 mg /kg; người lớn: 620 mg base uống theo liều đơn, tiếp theo là 310 mg base sau 6, 24 và 48 giờ » Hiếm khi đe dọa tính mạng và thường có thể được điều trị ngoại trú trừ khi có các bệnh đồng nhiễm. » Nhiễm trùng cần được điều trị bằng chloroquine (được ưu tiên lựa chọn) hoặc hydrochloroquine trong tổng cộng 3 liều. » P knowlesi, được tìm thấy ở một số vùng Đông Nam Á, nhân bản sau mỗi 24 giờ; do đó, việc chẩn đoán nhanh và điều trị ngay tình trạng nhiễm trùng là rất quan trọng.((90. Cox-Singh J, Davis TM, Lee KS, et al. Plasmodium knowlesi malaria in humans is widely distributed and potentially life threatening. Clin Infect Dis. 2008;46:165-171. Toàn văn Tóm lược)) |
| Mang thai | 1 | Chloroquine hoặc ACT
Các lựa chọn sơ cấp » chloroquine phosphate: người lớn: 600 mg base uống theo liều đơn ban đầu, sau đó là 300 mg base sau 6, 24, và 48 giờ HOẶC » artemether/lumefantrine: người lớn: (viên 20/120 mg) 1 liều ban đầu, sau đó thêm một liều sau 8 giờ, tiếp theo là 1 liều hai lần mỗi ngày trong 2 ngày, tổng cộng 6 liều (1 liều = 4 viên ở người lớn) HOẶC » dihydroartemisinin: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng -và- » piperaquine: người lớn: tư vấn chuyên gia để được hướng dẫn về liều dùng » Hiếm khi đe dọa tính mạng và thường có thể được điều trị ngoại trú trừ khi có các bệnh đồng nhiễm. » Chloroquine (hoặc lựa chọn thay thế hydroxychloroquine) được khuyến cáo cho các trường hợp mắc bệnh nhạy cảm với chloroquine ở tất cả các tháng thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) ((69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn)) » Điều trị thuốc phối hợp Artemisinin (ACT) là cách điều trị được lựa chọn sau ba tháng đầu thai kỳ.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » P knowlesi, được tìm thấy ở một số vùng Đông Nam Á, nhân bản sau mỗi 24 giờ; do đó, việc chẩn đoán nhanh và điều trị ngay tình trạng nhiễm trùng là rất quan trọng.((90. Cox-Singh J, Davis TM, Lee KS, et al. Plasmodium knowlesi malaria in humans is widely distributed and potentially life threatening. Clin Infect Dis. 2008;46:165-171. Toàn văn Tóm lược)) |
| Tiếp diễn | ||
| P falciparum: lây nhiễm tái phát | ||
| 1 | Tham vấn với chuyên gia và điều trị lại
» Cần tư vấn chuyên gia để hướng dẫn điều trị những bệnh nhân này. » Bệnh sốt rét do P falciparum có thể tái phát do điều trị thất bại hoặc tái nhiễm. Điều trị thất bại có thể là do kháng thuốc hoặc điều trị không đủ (ví dụ như nôn mửa, liều dưới mức tối ưu, tuân thủ kém). » Cần xác nhận điều trị thất bại về mặt ký sinh trùng, với kính hiển vi hoặc RDT dựa trên LDH, nếu có thể.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Tái phát sốt và ký sinh trùng trong máu xuất hiện lại trong vòng 28 ngày điều trị thường là do điều trị thất bại, và liệu pháp ACT thay thế mà có hiệu quả trong khu vực được khuyến cáo sử dụng.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Tái phát sau 28 ngày có thể do điều trị thất bại hoặc lây nhiễm mới, và khuyến cáo sử dụng ACT đầu tay. Tuy nhiên, tái sử dụng mefloquine trong vòng 60 ngày của đợt điều trị đầu tiên thường làm tăng nguy cơ mắc các bệnh tâm thần kinh, và nên sử dụng phác đồ điều trị không chứa mefloquine.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn)) » Tái điều trị bằng ACT như cũ cho thấy hiệu quả tương tự với ACT thay thế hoặc quinine kết hợp với clindamycin ở thử nghiệm ngẫu nhiên có kiểm soát giai đoạn III.((103. Mavoko HM, Nabasumba C, da Luz RI, et al. Efficacy and safety of re-treatment with the same artemisinin-based combination treatment (ACT) compared with an alternative ACT and quinine plus clindamycin after failure of first- line recommended ACT (QUINACT): a bicentre, open-label, phase 3, randomised controlled trial. Lancet Glob Health. 2017;5:e60-e68. Toàn văn Tóm lược)) |
|
Giai đoạn đầu
Vắc-xin bệnh sốt rét RTS,S/AS01
Một vắc-xin Plasmodium falciparum đã được phát triển trong thập kỷ vừa qua và đã tạo ra một sản phẩm hữu ích về mặt lâm sàng trong một nghiên cứu giai đoạn 3.((107. RTS,S Clinical Trials Partnership. Efficacy and safety of RTS,S/AS01 malaria vaccine with or without a booster dose in infants and children in Africa: final results of a phase 3, individually randomised, controlled trial. Lancet. 2015;386:31-45. Tóm lược)) Mục tiêu của vắc-xin là để sử dụng ở những vùng lưu hành dịch nguy cơ cao, nhằm tạo miễn dịch chủ động cho trẻ em từ 6 tuẩn tuổi đến 17 tháng. Vắc-xin sốt rét RTS,S/AS01 là một protein cirumsporozoite P falciparum hợp nhất với một hệ thống bổ trợ phức tạp sinh miễn dịch ở trẻ nhũ nhi và trẻ em. Vắc-xin yêu cầu dùng trong bốn liều: ba liều đầu tiên được sử dụng cách nhau một tháng, liều thứ tư sử dụng cách liều thứ ba 18 tháng. Trong một giai đoạn nghiên cứu kéo dài 4 năm, ở trẻ em từ 5-17 tháng tuổi được tiêm vắc-xin, mức độ hiệu quả là 39% (ngăn ngừa bệnh sốt rét lâm sàng) và 31,5% (ngăn ngừa bệnh sống rét nặng). Hiệu quả của vắc-xin ngăn ngừa nhập viện do mọi nguyên nhân là 14,9%. Mức độ bảo vệ này làm giảm đáng kể tỷ lệ mắc bệnh và tỷ lệ tử vong nếu được phổ biến ở các vùng lưu hành bệnh sốt rét. Vắc-xin này đã được chứng thực bởi Cơ quan Dược châu Âu theo Điều 58, xác nhận rằng, theo đánh giá của họ, chất lượng của vắc-xin, và, từ góc độ điều hành, hồ sơ nguy cơ-lợi ích của vắc-xin này là có lợi. Hiện vẫn chưa chắc chắn về phạm vi bảo vệ được thể hiện trong thí nghiệm giai đoạn 3 có thể được nhân rộng trong bối cảnh hệ thống y tế thường xuyên, đặc biệt là theo lịch tiêm phòng bốn liều. Tổ chức Y tế Thế giới (WHO) hiện đang tích cực làm việc để thực hiện thí điểm chương trình. Ghana, Malawi và Kenya sẽ tham gia vào chương trình thí điểm để đưa vắc-xin vào sử dụng tại một số khu vực trong năm 2018.((108. World Health Organization Regional Office for Africa. News: Ghana, Kenya and Malawi to take part in WHO malaria vaccine pilot programme. April 2017. http://www.afro.who.int/ (last accessed 22 August 2017). Toàn văn))
Vắc-xin thoa trùng Plasmodium falciparum (PfSPZ)
PfSPZ là liều vắc-xin thoa trùng sốt rét tổng đã được báo cáo dễ dung nạp, an toàn, và hiệu quả ở các thử nghiệm giai đoạn đầu.((109. Sissoko MS, Healy SA, Katile A, et al. Safety and efficacy of PfSPZ vaccine against Plasmodium falciparum via direct venous inoculation in healthy malaria-exposed adults in Mali: a randomised, double-blind phase 1 trial. Lancet Infect Dis. 2017;17:498-509. Tóm lược)) ((110. Ishizuka AS, Lyke KE, DeZure A, et al. Protection against malaria at 1 year and immune correlates following PfSPZ vaccination. Nat Med. 2016;22:614-623. Tóm lược)) Nó đã được cấp phép từ Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA).
DSM265
Một thuốc chống sốt rét mới làm ức chế dehydrogenase dihydroorotate ký sinh trùng (DHODH) vốn rất cần thiết để tổng hợp sinh học pyrinmidine. Nó có tính chọn lọc cao với Plasodium DHODH, và cho thấy mức độ hoạt động trong ống nghiệm ngăn ngừa các giai đoạn gan và máu của P falciparum. Một nghiên cứu ngẫu nhiên, mù đôi, giai đoạn I phát hiện ra rằng một liều đơn DSM625 được dung nạp tốt và hiệu quả đối với điều trị dự phòng.((111. Sulyok M, Rückle T, Roth A, et al. DSM265 for Plasmodium falciparum chemoprophylaxis: a randomised, double blinded, phase 1 trial with controlled human malaria infection. Lancet Infect Dis. 2017;17:636-644. Toàn văn Tóm lược)) Một nghiên cứu ngẫu nhiên giai đoạn Ia/Ib phát hiện rằng mặc dù DSM625 an toàn và thanh thải ký sinh trùng, việc thanh thải nhanh hơn khi dùng mefloqunie.((112. McCarthy JS, Lotharius J, Rückle T, et al. Safety, tolerability, pharmacokinetics, and activity of the novel longacting antimalarial DSM265: a two-part first-in-human phase 1a/1b randomised study. Lancet Infect Dis. 2017;17:626-635. Toàn văn Tóm lược)) Cần thêm các thử nghiệm sâu hơn.
Tafenoquine
Tafenoquine, một chất tương tự primaquine, là một thuốc 8-aminoquinoline hiệu quả chống lại tất cả các giai đoạn của P falciparum và P vivax. Trong một nghiên cứu, khi sử dụng kèm với chloroquine làm giảm đáng kể tỷ lệ tái phát so với sử dụng chloroquine một mình, mà không làm tăng tác dụng phụ.((113. Llanos-Cuentas A, Lacerda MV, Rueangweerayut R, et al. Tafenoquine plus chloroquine for the treatment and relapse prevention of Plasmodium vivax malaria (DETECTIVE): a multicentre, double-blind, randomised, phase 2b dose-selection study. Lancet. 2014;383:1049-1058. Tóm lược)) Tafenoquine có thời gian bán thải dài (cụ thể là 2-3 tuần) và do đó nó được sử dụng là liều đơn. Việc này có thể cải thiện việc tuân thủ của bệnh nhân và tỷ lệ chữa trị triệt để khi so với liều primaquine 14 ngày; tuy nhiên, nó thuộc về cùng phân loại thuốc với primaquine và do đó có cùng phản ứng phụ liên quan (ví dụ phản ứng phụ đường tiêu hóa, chứng huyết tán ở bệnh nhân bị thiếu hụt men glucose-6phosphate dehydrogenase).((114. Novitt-Moreno A, Ransom J, Dow G, et al. Tafenoquine for malaria prophylaxis in adults: an integrated safety analysis. Travel Med Infect Dis. 2017;17:19-27. Toàn văn Tóm lược)) Do tafenoquine có hiệu quả chống nhiều loài, nên nó trở nên rất hữu ích ở nhiều khu vực trên thế giới chẳng hạn như Papua New Guinea và Đông Nam và đông Á trong tương lai. Hiện tại, vai trò của nó trong điều trị dự phòng chưa được chứng minh; tuy nhiên, nó có thể trở thành một loại thuốc quan trọng trong điều trị bệnh sốt rét khi có thêm thông tin về tính an toàn của nó. Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ đã công nhận đây là liệu pháp đột phá, mặc dù hiện tại nó chưa được cấp phép ở bất kỳ đâu trên thế giới.
Atovaquone/proguanil (liều hàng tuần đối với biện pháp dự phòng)
Các nghiên cứu giai đoạn 1 ở người cho thấy rằng liều lượng atovaquone/proguanil hàng tuần có thể hiệu quả trong việc phòng ngừa lây nhiễm P falciparum ở người đi du lịch.((115. Deye GA, Miller RS, Miller L, et al. Prolonged protection provided by a single dose of atovaquone-proguanil for the chemoprophylaxis of Plasmodium falciparum malaria in a human challenge model. Clin Infect Dis. 2012;54:232-239. Toàn văn Tóm lược)) Các nghiên cứu lâm sàng cho thấy việc dừng biện pháp dự phòng atovaquone/proguanil sau khi quay về từ vùng lưu hành dịch, thay vì tiếp tục liệu pháp trong 7 ngày sau khi rời những vùng đó, có thể là đủ để phòng ngừa bệnh.((116. Leshem E, Meltzer E, Stienlauf S, et al. Effectiveness of short prophylactic course of atovaquone-proguanil in travelers to sub-saharan Africa. J Travel Med. 2014;21:82-85. Toàn văn Tóm lược)) Nếu các thử nghiệm giai đoạn 3 chứng minh các phát hiện này, điều này có thể có lợi ích quan trọng xét về tuân thủ và chi phí.
Liên lạc theo dõi
Khuyến nghị
Giám sát
Một khi đã bắt đầu điều trị, bệnh nhân nhiễm Plasmodium falciparum thường cải thiện nhanh trong vài ngày. Cần tiến hành xét nghiệm dàn máu hàng ngày cho đến khi không xác định được ký sinh trùng trong máu bằng kính hiển vi. Cần theo dõi mọi bất thường trong phòng xét nghiệm để đảm bảo xử lý được. Khi xuất viện, cần tư vấn bệnh nhân kết thúc sử dụng các loại thuốc chính được kê. Thường là không cần thiết tiến hành theo dõi tiếp bằng dàn máu sau khi điều trị trừ khi các triệu chứng cơ năng tái diễn. Ngoài ra, thường không cần thiết phải theo dõi bệnh nhân thường xuyên trừ khi có biến chứng của bệnh sốt rét (ví dụ như thiếu máu, giảm chức năng thận) hoặc phát hiện ra các bệnh khác (ví dụ như nhiễm HIV).
Cần kiểm tra haemoglobin 2-4 tuần sau khi bắt đầu điều trị ở những bệnh nhân được điều trị bằng artesunate tiêm tĩnh mạch để kiểm tra xem có bị chứng huyết tán khởi phát muộn hay không.((53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn))
Để phòng ngừa tái phát, bệnh nhân bị nhiễm P vivax hoặc P ovale cần được kê đơn liều primaquine trong 14 ngày, liều này sẽ điều trị các thể ngủ. Thường không cần thiết phải thực hiện xét nghiệm dàn máu theo dõi sau khi điều trị.
Sau khi điều trị lây nhiễm P malariae hoặc P knowlesi, không cần theo dõi thêm.
Hướng dẫn dành cho bệnh nhân
Bệnh nhân cần được cảnh báo rằng đôi khi bệnh có thể tái phát, có thể là do điều trị thất bại (ví dụ: do kháng thuốc hoặc hấp thu thấp). Cuối cùng, họ cần được tư vấn gặp bác sĩ khẩn cấp để xét nghiệm phết máu nếu triệu chứng cơ năng tái phát, đặc biệt là sốt).
[WHO: malaria fact sheet] [CDC: malaria and travelers]Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Tổn thương thận cấp tính | Ngắn hạn | Cao |
| Thường do mất nước và giảm thể tích máu lưu hành, nhưng cũng có thể do hoại tử ống thận cấp trong trường hợp bệnh nặng.
Thường có thể đảo ngược nếu được điều trị thích hợp và được chú ý theo dõi tình trạng dịch, nhưng có thể cần hỗ trợ thận. |
||
| Giảm đường huyết | Ngắn hạn | Trung bình |
| Thường gặp trong trường hợp bệnh nặng và có thể tồi tệ hơn khi điều trị quinine. Phụ nữ mang thai có nguy cơ cao nhất.
Mức độ glucose trong máu cần được kiểm tra sau mỗi 4 giờ. Có thể được điều trị hoặc phòng ngừa bằng dịch dextrose 5% đến 10%. |
||
| Nhiễm toan chuyển hóa | Ngắn hạn | Trung bình |
| Xảy ra thứ phát do giảm oxy máu mô gây ra bởi tình trạng giảm thể tích máu lưu hành, hạ huyết áp và thiếu máu. Thở sâu có độ nhạy 91% và độ đặc hiệu 83% đối với nhiễm toan chuyển hóa tiềm ẩn, nhưng xét nghiệm khí máu động mạch sẽ xác nhận chẩn đoán.((122. English M, Waruiru C, Amukoye E, et al. Deep breathing in children with severe malaria: indicador of metabolic acidosis and poor outcome. Am J Trop Med Hyg. 1996;55:521-524. Tóm lược))
Cân bằng dịch cẩn trọng là rất quan trọng, nhưng cần cẩn thận không làm tổn thương phù phổi, có thể xảy ra do tăng tính thấm mao mạch phổi. |
||
| Thiếu máu nặng | Ngắn hạn | Trung bình |
| Thường gặp nhất ở trẻ nhỏ do hiện tượng phân giải hồng cầu trực tiếp, chứng huyết tán tự miễn và rối loạn chức năng tủy. Dễ dàng được phát hiện bằng xét nghiệm và được điều trị bằng truyền máu cẩn trọng. | ||
| Đông máu nội mạch rải rác (DIC) | Ngắn hạn | Thấp |
| Chảy máu lợi, chảy máu cam, và chấm xuất huyết trong trường hợp bệnh nặng. Hiện tượng nôn ra máu và/hoặc phân đen hiếm gặp hơn. | ||
| Sốt tiểu đen | Ngắn hạn | Thấp |
| Chứng huyết tán nội mạch gây tình trạng đái ra huyết cầu tố (được gọi là sốt tiểu đen) có thể xảy ra trong quá trình điều trị bệnh sốt rét. Nó thường gặp nhiều ở những bệnh nhân bị sốt rét nặng được điều trị bằng quinine hoặc mefloquine, mặc dù đã có những ca bệnh được báo cáo ở bệnh nhân bị bệnh không có biến chứng điều trị bằng các thuốc chống sốt rét khác.((123. Lon C, Spring M, Sok S, et al. Blackwater fever in an uncomplicated Plasmodium falciparum patient treated with dihydroartemisinin-piperaquine. Malar J. 2014 Mar 14;13:96. Toàn văn Tóm lược)) | ||
| Nhiễm khuẩn huyết | Ngắn hạn | Thấp |
| Nhiễm khuẩn huyết xảy ra đồng thời cần được cân nhắc khi có hiện tượng sốt dai dẳng hoặc suy giảm thần kinh cho dù đã áp dụng liệu pháp chống sốt rét phù hợp, hoặc nếu các triệu chứng thực thể tiêu điểm của lây nhiễm tiến triển. | ||
| Co giật hoặc các biến chứng CNS khác | Biến thiên | Trung bình |
| Xảy ra trong trường hợp bệnh nặng và có thể do nhiều yếu tố (rối loạn chuyển hóa, hạ đường huyết, thiếu máu). Có thể khởi phát từ từ hoặc đột ngột. Biểu hiện với tình trạng rối loạn chức năng não chẳng hạn như lú lẫn, ý thức suy giảm, hoặc co giật. Xem xét thực hiện chọc dò tủy sống để loại trừ khả năng viêm màng não do vi khuẩn mắc đồng thời.
[VIDEO: Diagnostic lumbar puncture in adults: animated demonstration ] Co giật cần được chấm dứt ngay và có thể yêu cầu sử dụng liều nạp thuốc chống co giật nếu tái phát. Các yếu tố bất thường cần được điều trị (ví dụ: rối loạn điện giải, rối loạn glucose, giảm tưới máu, giảm oxy máu). Bệnh nhân sẽ cần được chăm sóc tích cực. |
||
| Hội chứng suy hô hấp cấp tính (ARDS) | Biến thiên | Trung bình |
| Phù phổi trong trường hợp bệnh nhân có tiên lương xấu và tỷ lệ tử vong cao và xảy ra cùng với các đặc điểm của hội chứng suy hô hấp. | ||
Tiên lượng
Có khoảng 445.000 trường hợp tử vong vì bệnh sốt rét trên toàn cầu trong năm 2016. Phần lớn các trường hợp tử vong xảy ra ở khu vực châu Phi (91%), sau đó là vùng Đông Nam Á (6%). Phần lớn các ca tử vong (99%) là do nhiễm Plasmodium falciparum.((7. World Health Organization. World malaria report. 2017. http://www.who.int/malaria/publications/world-malariareport-2017/report/en/ (last accessed 30 November 2017). Toàn văn))
Xấp xỉ 90% người đi du lịch mắc bệnh sốt rét sẽ không có triệu chứng cho đến khi họ trở về nhà.((117. Winters RA, Murray HW. Malaria – the mime revisited: fifteen more years of experience at a New York City teaching hospital. Am J Med. 1992;93:243-246. Tóm lược)) Chậm trễ trong chẩn đoán và điều trị làm tăng tỷ lệ mắc và tỷ lệ tử vong vì bệnh liên quan đến sốt rét; bệnh sốt rét có thể tiến triển từ giai đoạn không có triệu chứng đến tử vong trong thời gian ngắn 36 đến 48 giờ.((117. Winters RA, Murray HW. Malaria – the mime revisited: fifteen more years of experience at a New York City teaching hospital. Am J Med. 1992;93:243-246. Tóm lược)) Tỷ lệ tử vong do bệnh sốt rét được điều trị ở người đi du lịch không được miễn dịch chủ yếu là do P falciparum và ở mức 0,4% đến 10%.((118. Behrens RH, Curtis CF. Malaria in travellers: epidemiology and prevention. Br Med Bull. 1993;49:363-381. Tóm lược)) Đến 80% số bệnh nhân bị bệnh sốt rét thể não sẽ hồi phục sau khi điều trị, nhưng tỷ lệ tử vong vẫn tới 15% đến 20%.((119. White NJ. Not much progress in the treatment of cerebral malaria. Lancet. 1998;352:594-595. Tóm lược)) ((120. Bruneel F, Tubach F, Corne P, et al. Severe imported falciparum malaria: a cohort study in 400 critically ill adults. PLoS One. 2010;5:e13236. Toàn văn Tóm lược)) Tỷ lệ tử vong thấp hơn đáng kể ở những người đi du lịch ‘thăm bạn bè và họ hàng’ (VFR). Nguy cơ tử vong cao nhất ở những người cao tuổi, khách du lịch, phụ nữ mang thai, trẻ em (đặc biệt là trẻ em dưới 5 tuổi), và những bệnh nhân ở những vùng hiếm không thường xuyên có sốt rét.((121. Checkley AM, Smith A, Smith V, et al. Risk factors for mortality from imported falciparum malaria in the United Kingdom over 20 years: an observational study. BMJ. 2012;344:e2116. Toàn văn Tóm lược))
Tái phát thực sự có thể xảy ra trong tới 15% số ca bệnh P vivax hoặc P ovale nếu không được sử dụng thuốc có hoạt tính chống lại giai đoạn thể ngủ. Các phác đồ điều trị tính đến khả năng này bằng việc bao gồm liệu pháp primaquine kèm chloroquine.
Hướng dẫn
Hướng dẫn chẩn đoán
| Châu Âu |
| Malaria: guidance, data and analysis
Nhà xuất bản: Public Health England Xuất bản lần cuối: 2015 |
| Quốc tế |
| Guidelines for the treatment of malaria (3rd ed)
Nhà xuất bản: World Health Organization Xuất bản lần cuối: 2015 |
| Bắc Mỹ |
| CDC health information for international travel (Yellow Book) 2018: malaria
Nhà xuất bản: Centers for Disease Control and Prevention (CDC) Xuất bản lần cuối: 2017 |
| Treatment of malaria: guidelines for clinicians (United States). Part 1: reporting and evaluation & diagnosis
Nhà xuất bản: Centers for Disease Control and Prevention Xuất bản lần cuối: 2013 |
| Châu Á |
| Guidelines for diagnosis and treatment of malaria in India
Nhà xuất bản: National Institute of Malaria Research (India) Xuất bản lần cuối: 2014 |
Hướng dẫn điều trị
| Châu Âu |
| Malaria prevention guidelines for travellers from the UK
Nhà xuất bản: Public Health England Xuất bản lần cuối: 2018 |
| UK malaria treatment guidelines
Nhà xuất bản: British Infection Association Xuất bản lần cuối: 2016 |
| Malaria: guidance, data and analysis
Nhà xuất bản: Public Health England Xuất bản lần cuối: 2015 |
| Quốc tế |
| Testing for G6PD deficiency for safe use of primaquine in radical cure of P. vivax and P. ovale
Nhà xuất bản: World Health Organization Xuất bản lần cuối: 2016 |
| Guidelines for the treatment of malaria (3rd ed)
Nhà xuất bản: World Health Organization Xuất bản lần cuối: 2015 |
| Bắc Mỹ |
| CDC health information for international travel (Yellow Book) 2018: malaria
Nhà xuất bản: Centers for Disease Control and Prevention Xuất bản lần cuối: 2017 |
| Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria
Nhà xuất bản: Centers for Disease Control and Prevention Xuất bản lần cuối: 2015 |
| Châu Á |
| Guidelines for diagnosis and treatment of malaria in India
Nhà xuất bản: National Institute of Malaria Research (India) Xuất bản lần cuối: 2014 |
Nguồn trợ giúp trực tuyến
1. CDC: malaria maps (external link)
2. CDC: malaria – choosing a drug to prevent malaria (external link)
3. CDC: DPDx laboratory identification of parasitic diseases of public health concern – malaria (external link)
4. CDC: DPDx training – malaria RDT training video (external link)
5. WHO: guidelines for the treatment of malaria – third edition (external link)
6. CDC: malaria (external link)
7. CDC: malaria – artesunate (external link)
8. Antimalarial drug resistance in the Greater Mekong subregion: how concerned should we be? (external link)
9. World Health Organization: malaria threats map (external link)
10. WHO: malaria fact sheet (external link)
11. CDC: malaria and travelers (external link)
Các bài báo chủ yếu
- World Health Organization. World malaria report. 2017. http://www.who.int/malaria/publications/world-malariareport-2017/report/en/ (last accessed 30 November 2017). Toàn văn
- World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn
- Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn
- RTS,S Clinical Trials Partnership. Efficacy and safety of RTS,S/AS01 malaria vaccine with or without a booster dose in infants and children in Africa: final results of a phase 3, individually randomised, controlled trial. Lancet. 2015;386:31-45. Tóm lược
Tài liệu tham khảo
1. Snow RW, Guerra CA, Noor AM, et al. The global distribution of clinical episodes of Plasmodium falciparum malaria. Nature. 2005;434:214-217. Tóm lược
2. Isaacson M. Airport malaria: a review. Bull World Health Organ. 1989;67:737-743. Toàn văn Tóm lược
3. Evans RJ. Nosocomial malaria. Lancet. 1997;349:574. Tóm lược
4. Moro ML, Romi R, Severini C, et al. Patient-to-patient transmission of nosocomial malaria in Italy. Infect Control Hosp Epidemiol. 2002;23:338-341. Tóm lược
5. Das D, Bhattacharjee K, Ghintala S, et al. Bilateral cervical lymphadenopathy atypical presentation of malaria – a rare case report. J Clin Diagn Res. 2017;11:OD08-OD09. Toàn văn Tóm lược
6. Groger M, Fischer HS, Veletzky L, et al. A systematic review of the clinical presentation, treatment and relapse characteristics of human Plasmodium ovale malaria. Malar J. 2017;16:112. Toàn văn Tóm lược
7. World Health Organization. World malaria report. 2017. http://www.who.int/malaria/publications/world-malariareport-2017/report/en/ (last accessed 30 November 2017). Toàn văn
8. Centers for Disease Control and Prevention. Malaria facts. July 2017. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn
9. Mace KE, Arguin PM; Centers for Disease Control and Prevention. Malaria surveillance – United States, 2014. MMWR Surveill Summ. 2017;66:1-24. Toàn văn Tóm lược
10. Public Health England. Malaria imported into the United Kingdom: 2016. Implications for those advising travellers. August 2017. https://www.gov.uk/ (last accessed 22 August 2017). Toàn văn
11. World Health Organization. Global technical strategy for malaria 2016-2030. June 2015. http://www.who.int/ (last accessed 22 August 2017). Toàn văn
12. Luxemburger C, Ricci F, Nosten F, et al. The epidemiology of severe malaria in an area of low transmission in Thailand. Trans R Soc Trop Med Hyg 1997;91:256-262. Tóm lược
13. Wellems TE, Miller LH. Two worlds of malaria. N Engl J Med. 2003;349:1496-1498. Tóm lược
14. Behrens RH, Carroll B, Smith V, et al. Declining incidence of malaria imported into the UK from West Africa. Malar J. 2008;7:235. Toàn văn Tóm lược
15. Mungai M, Tegtmeier G, Chamberland M, et al. Transfusion-transmitted malaria in the United States from 1963 through 1999. N Engl J Med. 2001;344:1973-1978. Toàn văn Tóm lược
16. Centers for Disease Control and Prevention. Malaria outbreak: Bahia State, Brazil. January 2018 [internet publication]. Toàn văn
17. Whitty CJ, Edmonds S, Mutabingwa TK. Malaria in pregnancy. BJOG. 2005;112:1189-1195. Tóm lược
18. Mendis K, Sina BJ, Marchesini P, et al. The neglected burden of Plasmodium vivax malaria. Am J Trop Med Hyg. 2001;64(1-2 suppl):97-106. Tóm lược
19. Collins WE, Jeffery GM. Plasmodium ovale: parasite and disease. Clin Microbiol Rev. 2005;18:570-581. Toàn văn Tóm lược
20. Boudin C, Robert V, Verhave JP, et al. Plasmodium falciparum and P. malariae epidemiology in a West African village. Bull World Health Organ. 1991;69:199-205. Toàn văn Tóm lược
21. Mueller I, Zimmerman PA, Reeder JC. Plasmodium malariae and Plasmodium ovale – the “bashful” malaria parasites. Trends Parasitol. 2007;23:278-283. Tóm lược
22. Collins WE, Jeffery GM. Plasmodium malariae: parasite and disease. Clin Microbiol Rev. 2007;20:579-592. Toàn văn Tóm lược
23. Brasil P, Zalis MG, de Pina-Costa A, et al. Outbreak of human malaria caused by Plasmodium simium in the Atlantic Forest in Rio de Janeiro: a molecular epidemiological investigation. Lancet Glob Health. 2017 Oct;5(10):e1038-e1046. Toàn văn Tóm lược
24. Lalloo DG, Shingadia D, Bell DJ, et al. UK malaria treatment guidelines 2016. J Infect. 2016;72:635-649. Toàn văn Tóm lược
25. Miller LH, Baruch DI, Marsh K, et al. The pathogenic basis of malaria. Nature. 2002;415:673-679. Tóm lược
26. Behrens RH, Carroll B, Beran J, et al; TropNetEurop. The low and declining risk of malaria in travellers to Latin America: is there still an indication for chemoprophylaxis? Malar J. 2007;6:114. Toàn văn Tóm lược
27. Behrens RH, Bisoffi Z, Björkman A, et al; TropNetEurop. Malaria prophylaxis policy for travellers from Europe to the Indian sub-continent. Malar J. 2006;5:7. Toàn văn Tóm lược
28. Krause G, Schöneberg I, Altmann D, et al. Chemoprophylaxis and malaria death rates. Emerg Infect Dis. 2006;12:447-451. Tóm lược
29. Smith AD, Bradley DJ, Smith V, et al. Imported malaria and high risk groups: observational study using UK surveillance data 1987-2006. BMJ. 2008;337:a120. Toàn văn Tóm lược
30. Brabin BJ, Romagosa C, Abdelgalil S, et al. The sick placenta – the role of malaria. Placenta. 2004;25:359-378. Tóm lược
31. World Health Organization, Communicable Diseases Cluster. Severe falciparum malaria. Trans R Soc Trop Med Hyg. 2000;94(suppl 1):S1-S90. Tóm lược
32. Greenberg AE, Lobel HO. Mortality from plasmodium falciparum malaria in travelers from the United States, 1959 to 1987. Ann Intern Med. 1990;113:326-327. Tóm lược
33. Moore DA, Jennings RM, Doherty TF, et al. Assessing the severity of malaria. BMJ. 2003;326:808-809. Toàn văn Tóm lược
34. Hammerich A, Campbell OM, Chandramohan D. Unstable malaria transmission and maternal mortality experiences from Rwanda. Trop Med Int Health. 2002;7:573-576. Toàn văn Tóm lược
35. Moya-Alvarez V, Bodeau-Livinec F, Cot M. Iron and malaria: a dangerous liaison? Nutr Rev. 2016;74:612-623. Tóm lược
36. Neuberger A, Okebe J, Yahav D, et al. Oral iron supplements for children in malaria-endemic areas. Cochrane Database Syst Rev. 2016;(2):CD006589. Toàn văn Tóm lược
37. Maia MF, Kliner M, Richardson M, et al. Mosquito repellents for malaria prevention. Cochrane Database Syst Rev. 2018 Feb 6;2:CD011595. Toàn văn Tóm lược
38. Fivelman QL, Butcher GA, Adagu IS, et al. Malarone treatment failure and in vitro confirmation of resistance of Plasmodium falciparum isolate from Lagos, Nigeria. Malar J. 2002;1:1. Toàn văn Tóm lược
39. Schwartz E, Bujanover S, Kain KC. Genetic confirmation of atovaquone-proguanil-resistant Plasmodium falciparum malaria acquired by a nonimmune traveler to East Africa. Clin Infect Dis. 2003;37:450-451. Tóm lược
40. Wichmann O, Muehlen M, Gruss H, et al. Malarone treatment failure not associated with previously described mutations in the cytochrome b gene. Malar J. 2004;3:14. Tóm lược
41. Tickell-Painter M, Maayan N, Saunders R, et al. Mefloquine for preventing malaria during travel to endemic areas. Cochrane Database Syst Rev. 2017 Oct 30;10:CD006491. Toàn văn Tóm lược
42. Kolifarhood G, Raeisi A, Ranjbar M, et al. Prophylactic efficacy of primaquine for preventing Plasmodium falciparum and Plasmodium vivax parasitaemia in travelers: a meta-analysis and systematic review. Travel Med Infect Dis. 2017;17:5-18. Toàn văn Tóm lược
43. Radeva-Petrova D, Kayentao K, ter Kuile FO, et al. Drugs for preventing malaria in pregnant women in endemic areas: any drug regimen versus placebo or no treatment. Cochrane Database Syst Rev. 2014;(10):CD000169. Toàn văn Tóm lược
44. González R, Pons-Duran C, Piqueras M, et al. Mefloquine for preventing malaria in pregnant women. Cochrane Database Syst Rev. 2018 Mar 21;3:CD011444. Toàn văn Tóm lược
45. Käser AK, Arguin PM, Chiodini PL, et al. Imported malaria in pregnant women: a retrospective pooled analysis. Travel Med Infect Dis. 2015;13:300-310. Toàn văn Tóm lược
46. Hu KK, Maung C, Katz DL. Clinical diagnosis of malaria on the Thai-Myanmar border. Yale J Biol Med. 2001;74:303-308. Toàn văn Tóm lược
47. Payne D. Use and limitations of light microscopy for diagnosing malaria at the primary health care level. Bull World Health Organ. 1988;66:621-626. Toàn văn Tóm lược
48. Pattanasin S, Proux S, Chompasuk D, et al. Evaluation of a new Plasmodium lactate dehydrogenase assay (OptiMAL-IT) for the detection of malaria. Trans R Soc Trop Med Hyg. 2003;97:672-674. Tóm lược
49. Ashley E, Touabi M, Ahrer M, et al. Evaluation of three parasite lactate dehydrogenase-based rapid diagnostic tests for the diagnosis of falciparum and vivax malaria. Malar J. 2009;8:241. Toàn văn Tóm lược
50. Stauffer WM, Cartwright CP, Olson DA, et al. Diagnostic performance of rapid diagnostic tests versus blood smears for malaria in US clinical practice. Clin Infect Dis. 2009;49:908-913. Toàn văn Tóm lược
51. Nicastri E, Bevilacqua N, Sañé Schepisi M, et al. Accuracy of malaria diagnosis by microscopy, rapid diagnostic test, and PCR methods and evidence of antimalarial overprescription in non-severe febrile patients in two Tanzanian hospitals. Am J Trop Med Hyg. 2009;80:712-717. Toàn văn Tóm lược
52. Odaga J, Sinclair D, Lokong JA, et al. Rapid diagnostic tests versus clinical diagnosis for managing people with fever in malaria endemic settings. Cochrane Database Syst Rev. 2014;(4):CD008998. Toàn văn Tóm lược
53. World Health Organization. Guidelines for the treatment of malaria: third edition. 2015. http://www.who.int/ malaria/en/ (last accessed 22 August 2017). Toàn văn
54. Li B, Sun Z, Li X, et al. Performance of pfHRP2 versus pLDH antigen rapid diagnostic tests for the detection of Plasmodium falciparum: a systematic review and meta-analysis. Arch Med Sci. 2017;13:541-549. Toàn văn Tóm lược
55. Hanscheid T. Diagnosis of malaria: a review of alternatives to conventional microscopy. Clin Lab Haematol. 1999;21:235-245. Tóm lược
56. Oliveira DA, Holloway BP, Durigon EL, et al. Polymerase chain reaction and a liquid-phase, nonisotopic hybridization for species-specific and sensitive detection of malaria infection. Am J Trop Med Hyg. 1995;52:139-144. Tóm lược
57. Rogerson SJ, Hviid L, Duffy PE,et al. Malaria in pregnancy: pathogenesis and immunity. Lancet Infect Dis. 2007;7:105-117. Tóm lược
58. Polley SD, González IJ, Mohamed D, et al. Clinical evaluation of a loop-mediated amplification kit for diagnosis of imported malaria. J Infect Dis. 2013;208:637-644. Toàn văn Tóm lược
59. Hopkins H, González IJ, Polley SD, et al. Highly sensitive detection of malaria parasitemia in a malaria-endemic setting: performance of a new loop-mediated isothermal amplification kit in a remote clinic in Uganda. J Infect Dis. 2013;208:645-652. Toàn văn Tóm lược
60. Lavi R, Yarnitsky D, Rowe JM, et al. Standard vs atraumatic Whitacre needle for diagnostic lumbar puncture: a randomized trial. Neurology. 2006 Oct 24;67(8):1492-4. Tóm lược
61. Arendt K, Demaerschalk BM, Wingerchuk DM, Camann W. Atraumatic lumbar puncture needles: after all these years, are we still missing the point? Neurologist. 2009 Jan;15(1):17-20. Tóm lược
62. Nath S, Koziarz A, Badhiwala JH, et al. Atraumatic versus conventional lumbar puncture needles: a systematic review and meta-analysis. Lancet. 2018 Mar 24;391(10126):1197-1204. Tóm lược
63. Rochwerg B, Almenawer SA, Siemieniuk RAC, et al. Atraumatic (pencil-point) versus conventional needles for lumbar puncture: a clinical practice guideline. BMJ. 2018 May 22;361:k1920. Toàn văn Tóm lược
64. Ahmed SV, Jayawarna C, Jude E. Post lumbar puncture headache: diagnosis and management. Postgrad Med J. 2006 Nov;82(973):713-6. Tóm lược
65. Arevalo-Rodriguez I, Ciapponi A, Roqué i Figuls M, et al. Posture and fluids for preventing post-dural puncture headache. Cochrane Database Syst Rev. 2016;(3):CD009199. Toàn văn Tóm lược
66. World Health Organization. False-negative RDT results and implications of new reports of P. falciparum histidinerich protein 2/3 gene deletions. May 2016. http://www.who.int/ (last accessed 22 August 2017). Toàn văn
67. Hanson J, Hossain A, Charunwatthana P, et al. Hyponatremia in severe malaria: evidence for an appropriate antidiuretic hormone response to hypovolemia. Am J Trop Med Hyg. 2009;80:141-145. Toàn văn Tóm lược
68. Auwaerter PG. Recent advances in the understanding of infectious mononucleosis: are prospects improved for treatment or control? Expert Rev Anti Infect Ther. 2006;4:1039-1049. Tóm lược
69. Centers for Disease Control and Prevention. Treatment of malaria: guidelines for clinicians (United States). Part 2: general approach to treatment and treatment of uncomplicated malaria. June 2015. https://www.cdc.gov/ (last accessed 22 August 2017). Toàn văn
70. Adjuik M, Babiker A, Garner P, et al. Artesunate combinations for treatment of malaria: meta-analysis. Lancet. 2004;363:9-17. Tóm lược
71. World Health Organization. Malaria: withdrawal of oral artemisinin-based monotherapies. March 2017. http:// www.who.int/ (last accessed 22 August 2017). Toàn văn
72. Price RN, Nosten F, Luxemburger C, et al. Effects of artemisinin derivatives on malaria transmissibility. Lancet. 1996;347:1654-1658. Tóm lược
73. Sinclair D, Zani B, Donegan S, et al. Artemisinin-based combination therapy for treating uncomplicated malaria. Cochrane Database Syst Rev. 2009;(3):CD007483. Tóm lược
74. Hatz C, Soto J, Nothdurft HD, et al. Treatment of acute uncomplicated falciparum malaria with artemetherlumefantrine in nonimmune populations: a safety, efficacy, and pharmacokinetic study. Am J Trop Med Hyg. 2008;78:241-247. Toàn văn Tóm lược
75. Zoller T, Junghanss T, Kapaun A, et al. Intravenous artesunate for severe malaria in travelers, Europe. Emerg Infect Dis. 2011;17:771-777. Toàn văn Tóm lược
76. Kreeftmeijer-Vegter AR, van Genderen PJ, Visser LG, et al. Treatment outcome of intravenous artesunate in patients with severe malaria in the Netherlands and Belgium. Malar J. 2012;11:102. Toàn văn Tóm lược
77. Rolling T, Schmiedel S, Wichmann D, et al. Post-treatment haemolysis in severe imported malaria after intravenous artesunate: case report of three patients with hyperparasitaemia. Malar J. 2012;11:169. Toàn văn Tóm lược
78. Askling HH, Bruneel F, Burchard G, et al. Management of imported malaria in Europe. Malar J. 2012;11:328. Toàn văn Tóm lược
79. D’Acremont V, Landry P, Mueller I, et al. Clinical and laboratory predictors of imported malaria in an outpatient setting: an aid to medical decision making in returning travelers with fever. Am J Trop Med Hyg. 2002;66:481-486. Toàn văn Tóm lược
80. Melzer M, Lacey S, Rait G. The case for outpatient treatment of Plasmodium falciparum malaria in a selected UK immigrant population. J Infect. 2009;59:259-263. Tóm lược
81. Toovey S. Effectiveness of co-artemether in an unsupervised outpatient setting for the treatment of falciparum malaria. Travel Med Infect Dis. 2008;6:29-31. Tóm lược
82. Briand V, Bouchaud O, Tourret J, et al. Hospitalization criteria in imported falciparum malaria. J Travel Med. 2007;14:306-311. Tóm lược
83. US Food and Drug Administration. Mefloquine hydrochloride: drug safety communication – FDA approves label changes for antimalarial drug mefloquine hydrochloride due to risk of serious psychiatric and nerve side effects. July 2013. http://www.fda.gov/ (last accessed 22 August 2017). Toàn văn
84. Zani B, Gathu M, Donegan S, et al. Dihydroartemisinin-piperaquine for treating uncomplicated Plasmodium falciparum malaria. Cochrane Database Syst Rev. 2014;(1):CD010927. Toàn văn Tóm lược
85. Sondén K, Wyss K, Jovel I, et al. High rate of treatment failures in nonimmune travelers treated with artemetherlumefantrine for uncomplicated Plasmodium falciparum malaria in Sweden: retrospective comparative analysis of effectiveness and case series. Clin Infect Dis. 2017;64:199-206. Tóm lược
86. Amaratunga C, Lim P, Suon S, et al. Dihydroartemisinin-piperaquine resistance in Plasmodium falciparum malaria in Cambodia: a multisite prospective cohort study. Lancet Infect Dis. 2016;16:357-365. Toàn văn Tóm lược
87. Ashley EA, Recht J, White NJ. Primaquine: the risks and the benefits. Malar J. 2014;13:418. Toàn văn Tóm lược
88. Graves PM, Choi L, Gelband H, et al. Primaquine or other 8-aminoquinolines for reducing Plasmodium falciparum transmission. Cochrane Database Syst Rev. 2018 Feb 2;2:CD008152. Toàn văn Tóm lược
89. World Health Organization. Rectal artesunate for pre-referral treatment of severe malaria. October 2017 [internet publication]. Toàn văn
90. Cox-Singh J, Davis TM, Lee KS, et al. Plasmodium knowlesi malaria in humans is widely distributed and potentially life threatening. Clin Infect Dis. 2008;46:165-171. Toàn văn Tóm lược
91. Sumawinata IW, Bernadeta, Leksana B, et al. Very high risk of therapeutic failure with chloroquine for uncomplicated plasmodium falciparum and P vivax malaria in Indonesian Papua. Am J Trop Med Hyg. 2003;68:416-420. Toàn văn Tóm lược
92. John GK, Douglas NM, von Seidlein L, et al. Primaquine radical cure of Plasmodium vivax: a critical review of the literature. Malar J. 2012;11:280. Toàn văn Tóm lược
93. Galappaththy GN, Tharyan P, Kirubakaran R. Primaquine for preventing relapse in people with Plasmodium vivax malaria treated with chloroquine. Cochrane Database Syst Rev. 2013;(10):CD004389. Toàn văn Tóm lược
94. World Health Organization. Testing for G6PD deficiency for safe use of primaquine in radical cure of P. vivax and P. ovale. October 2016. http://www.who.int/ (last accessed 22 August 2017). Toàn văn
95. Hill DR, Baird JK, Parise ME, et al. Primaquine: report from CDC expert meeting on malaria chemoprophylaxis I. Am J Trop Med Hyg. 2006;75:402-415. Toàn văn Tóm lược
96. Desai M, ter Kuile FO, Nosten F, et al. Epidemiology and burden of malaria in pregnancy. Lancet Infect Dis. 2007;7:93-104. Tóm lược
97. Newman RD, Parise ME, Slutsker L, et al. Safety, efficacy and determinants of effectiveness of antimalarial drugs during pregnancy: implications for prevention programmes in Plasmodium falciparum-endemic sub-Saharan Africa. Trop Med Int Health. 2003;8:488-506. Toàn văn Tóm lược
98. Kovacs SD, van Eijk AM, Sevene E, et al. The safety of artemisinin derivatives for the treatment of malaria in the 2nd or 3rd trimester of pregnancy: a systematic review and meta-analysis. PLoS One. 2016;11:e0164963. Toàn văn Tóm lược
99. Pekyi D, Ampromfi AA, Tinto H, et al; PREGACT Study Group. Four artemisinin-based treatments in African pregnant women with malaria. N Engl J Med. 2016;374:913-927. Toàn văn Tóm lược
100. Kakuru A, Jagannathan P, Muhindo MK, et al. Dihydroartemisinin-piperaquine for the prevention of malaria in pregnancy. N Engl J Med. 2016;374:928-939. Toàn văn Tóm lược
101. Desai M, Gutman J, L’Ianziva A, et al. Intermittent screening and treatment or intermittent preventive treatment with dihydroartemisinin-piperaquine versus intermittent preventive treatment with sulfadoxine-pyrimethamine for the control of malaria during pregnancy in western Kenya: an open-label, three-group, randomised controlled superiority trial. Lancet. 2015;386:2507-2519. Tóm lược
102. Burger RJ, van Eijk AM, Bussink M, et al. Artemisinin-based combination therapy versus quinine or other combinations for treatment of uncomplicated Plasmodium falciparum malaria in the second and third trimester of pregnancy: a systematic review and meta-analysis. Open Forum Infect Dis. 2016;3:ofv170. Toàn văn Tóm lược
103. Mavoko HM, Nabasumba C, da Luz RI, et al. Efficacy and safety of re-treatment with the same artemisinin-based combination treatment (ACT) compared with an alternative ACT and quinine plus clindamycin after failure of first- line recommended ACT (QUINACT): a bicentre, open-label, phase 3, randomised controlled trial. Lancet Glob Health. 2017;5:e60-e68. Toàn văn Tóm lược
104. World Health Organization. Status report on artemisinin and ACT resistance. April 2017. http://www.who.int/ (last accessed 22 August 2017). Toàn văn
105. Imwong M, Hien TT, Thuy-Nhien NT, et al. Spread of a single multidrug resistant malaria parasite lineag (PfPailin) to Vietnam. Lancet Infect Dis. 2017 Oct;17(10):1022-1023. Toàn văn Tóm lược
106. Maitland K, Kiguli S, Opoka RO, et al; FEAST Trial Group. Mortality after fluid bolus in African children with severe infection. N Engl J Med. 2011;364:2483-2495. Toàn văn Tóm lược
107. RTS,S Clinical Trials Partnership. Efficacy and safety of RTS,S/AS01 malaria vaccine with or without a booster dose in infants and children in Africa: final results of a phase 3, individually randomised, controlled trial. Lancet. 2015;386:31-45. Tóm lược
108. World Health Organization Regional Office for Africa. News: Ghana, Kenya and Malawi to take part in WHO malaria vaccine pilot programme. April 2017. http://www.afro.who.int/ (last accessed 22 August 2017). Toàn văn
109. Sissoko MS, Healy SA, Katile A, et al. Safety and efficacy of PfSPZ vaccine against Plasmodium falciparum via direct venous inoculation in healthy malaria-exposed adults in Mali: a randomised, double-blind phase 1 trial. Lancet Infect Dis. 2017;17:498-509. Tóm lược
110. Ishizuka AS, Lyke KE, DeZure A, et al. Protection against malaria at 1 year and immune correlates following PfSPZ vaccination. Nat Med. 2016;22:614-623. Tóm lược
111. Sulyok M, Rückle T, Roth A, et al. DSM265 for Plasmodium falciparum chemoprophylaxis: a randomised, double blinded, phase 1 trial with controlled human malaria infection. Lancet Infect Dis. 2017;17:636-644. Toàn văn Tóm lược
112. McCarthy JS, Lotharius J, Rückle T, et al. Safety, tolerability, pharmacokinetics, and activity of the novel longacting antimalarial DSM265: a two-part first-in-human phase 1a/1b randomised study. Lancet Infect Dis. 2017;17:626-635. Toàn văn Tóm lược
113. Llanos-Cuentas A, Lacerda MV, Rueangweerayut R, et al. Tafenoquine plus chloroquine for the treatment and relapse prevention of Plasmodium vivax malaria (DETECTIVE): a multicentre, double-blind, randomised, phase 2b dose-selection study. Lancet. 2014;383:1049-1058. Tóm lược
114. Novitt-Moreno A, Ransom J, Dow G, et al. Tafenoquine for malaria prophylaxis in adults: an integrated safety analysis. Travel Med Infect Dis. 2017;17:19-27. Toàn văn Tóm lược
115. Deye GA, Miller RS, Miller L, et al. Prolonged protection provided by a single dose of atovaquone-proguanil for the chemoprophylaxis of Plasmodium falciparum malaria in a human challenge model. Clin Infect Dis. 2012;54:232-239. Toàn văn Tóm lược
116. Leshem E, Meltzer E, Stienlauf S, et al. Effectiveness of short prophylactic course of atovaquone-proguanil in travelers to sub-saharan Africa. J Travel Med. 2014;21:82-85. Toàn văn Tóm lược
117. Winters RA, Murray HW. Malaria – the mime revisited: fifteen more years of experience at a New York City teaching hospital. Am J Med. 1992;93:243-246. Tóm lược
118. Behrens RH, Curtis CF. Malaria in travellers: epidemiology and prevention. Br Med Bull. 1993;49:363-381. Tóm lược
119. White NJ. Not much progress in the treatment of cerebral malaria. Lancet. 1998;352:594-595. Tóm lược
120. Bruneel F, Tubach F, Corne P, et al. Severe imported falciparum malaria: a cohort study in 400 critically ill adults. PLoS One. 2010;5:e13236. Toàn văn Tóm lược
121. Checkley AM, Smith A, Smith V, et al. Risk factors for mortality from imported falciparum malaria in the United Kingdom over 20 years: an observational study. BMJ. 2012;344:e2116. Toàn văn Tóm lược
122. English M, Waruiru C, Amukoye E, et al. Deep breathing in children with severe malaria: indicador of metabolic acidosis and poor outcome. Am J Trop Med Hyg. 1996;55:521-524. Tóm lược
123. Lon C, Spring M, Sok S, et al. Blackwater fever in an uncomplicated Plasmodium falciparum patient treated with dihydroartemisinin-piperaquine. Malar J. 2014 Mar 14;13:96. Toàn văn Tóm lược
Hình ảnh

Thư viện Hình ảnh Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh/Mary F Adams, MA, MS; đã được phép sử dụng

Thư viện Hình ảnh Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh/Alexander J da Silva, PhD/Melanie Moser; đã được phép sử dụng
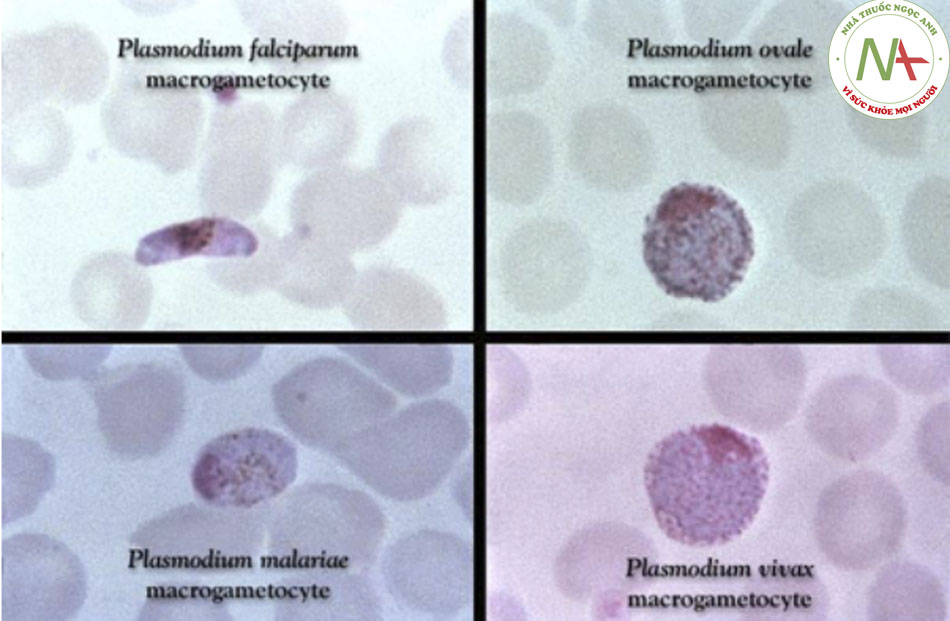
Thư hiện Hình ảnh Trung tâm Kiểm soát và Phòng ngừa Dịch bênh; đã được phép sử dụng
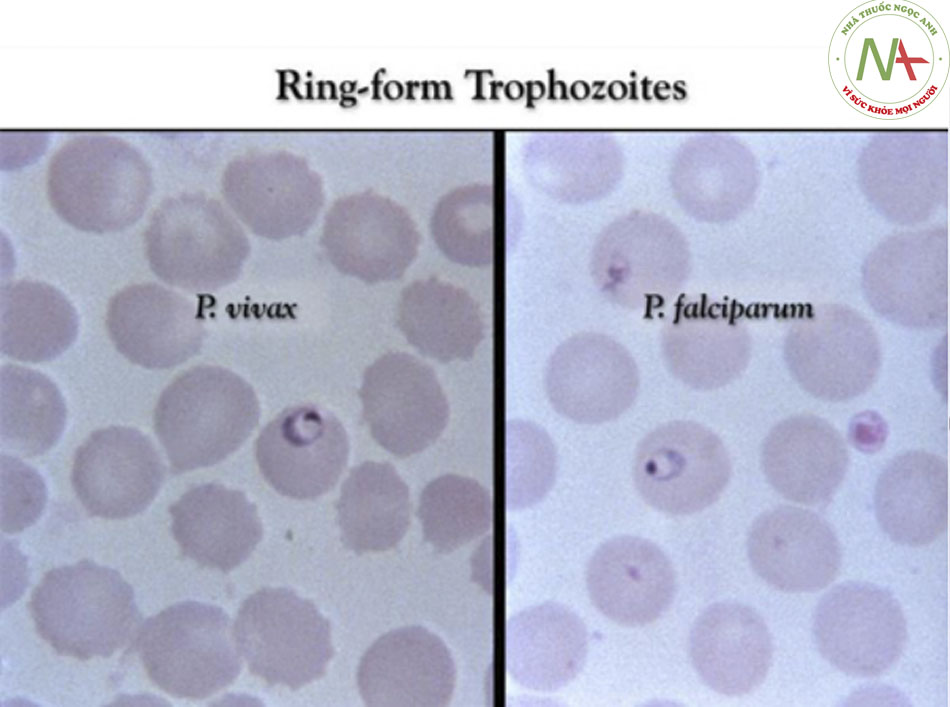
Thư viện Hình ảnh Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh/Steven Glenn, Bộ phận Phòng thí nghiệm và Hội chẩn; đã được phép sử dụng
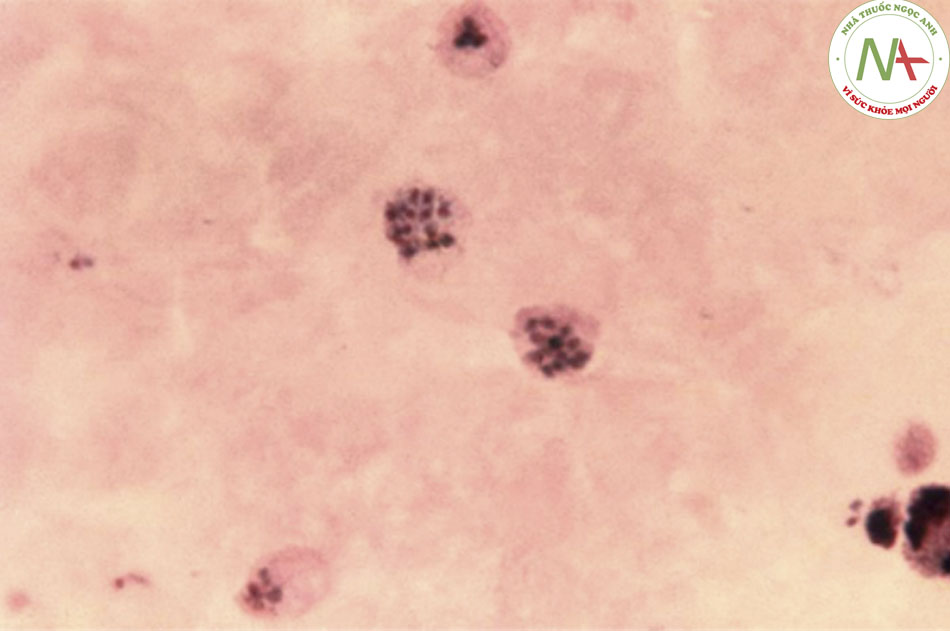
Thư hiện Hình ảnh Trung tâm Kiểm soát và Phòng ngừa Dịch bênh; đã được phép sử dụng
Xem thêm:
Tắc mạch phổi: cách phòng ngừa, chẩn đoán và điều trị theo BMJ.
Tắc nghẽn đường thở trung tâm: cách phòng ngừa, chẩn đoán và điều trị.