Bệnh da liễu
Mụn Trứng Cá ở Người Trưởng Thành: triệu chứng, cách điều trị hiệu quả
Tác giả: Hazel H. Oon, Shi Yu Derek Lim, Và Chee Leok Goh.
Biên dịch: Bác sĩ Trần Phương Tường Vy.
Để tải bài viết Mụn Trứng Cá ở Người Trưởng Thành: triệu chứng, cách điều trị hiệu quả pdf biên dịch bởi bác sĩ Trần Phương Tường Vy mời các bạn click vào link ở đây.
Dịch tễ học và đặc điểm của mụn trứng cá ở người trưởng thành
Mụn trứng cá là sự rối loạn của đơn vị tuyến nang lông bã chủ yếu ảnh hưởng đến thanh thiếu niên, mặc dù các báo cáo cho thấy tỷ lệ mắc bệnh vẫn còn đáng kể sau độ tuổi thanh thiếu niên. Mụn trứng cá tuổi trưởng thành theo truyền thống được định nghĩa là mụn trứng cá ở bệnh nhân trên 25 tuổi và có thể được phân loại là mụn trứng cá (a) dai dẳng (tiếp tục từ tuổi thiếu niên đến tuổi trưởng thành), (b) mới khởi phát (mụn trứng cá xuất hiện lần đầu tiên sau 25 tuổi) hoặc (c) tái phát (các đợt mụn tái phát từ tuổi thiếu niên đến tuổi trưởng thành) [1].
Mụn trứng cá ở tuổi trưởng thành phổ biến hơn ở phụ nữ so với nam giới ở mọi lứa tuổi. Tỷ lệ mụn trứng cá ở tuổi trưởng thành cao nhất ở những người từ 20–29 tuổi (50,9% phụ nữ và 42,5% nam giới). Tỷ lệ hiện mắc giảm dần theo tuổi nhưng đã được báo cáo xảy ra ở 15,3% nữ và 7,3% nam trên 50 tuổi [2]. Một nghiên cứu hồi cứu 10 năm phân tích những bệnh nhân bị mụn trứng cá ở trung tâm giới thiệu da liễu đại học báo cáo rằng tỷ lệ các trường hợp mụn trứng cá sau tuổi vị thành niên là khoảng 30% trong tổng các trường hợp mụn trứng cá được nhìn thấy, trong đó nữ giới chiếm ưu thế (64,1-69,6%) trong thời gian nghiên cứu 10 năm [3].
Các đặc điểm hình thái để phân biệt mụn trứng cá ở tuổi trưởng thành với nữ ở tuổi vị thành niên bao gồm tỷ lệ tổn thương vùng dưới mặt và trên mặt tăng lên; tăng sự hiện diện của các nốt viêm ở vùng dưới mặt với ít hoặc không có comedones, sẩn và mụn mủ; và tăng số lượng các tổn thương lặp lại như macrocomedones [4]. Mụn trứng cá ở tuổi trưởng thành có xu hướng dai dẳng, với viêm hoạt động nhẹ-trung bình, so với mụn trứng cá ở tuổi vị thành niên và có thể biểu hiện với các đợt bùng phát nghiêm trọng [5].
Các nghiên cứu đã chứng minh rằng độ tuổi khởi phát của mụn trứng cá có thể ảnh hưởng đến các đặc điểm lâm sàng của nó. Mụn trứng cá khởi phát muộn hơn được báo cáo có liên quan đến tổng số tổn thương ít hơn, ít comedones hơn nhưng tỷ lệ tổn thương viêm tăng lên cũng như sự phân bố chủ yếu của tổn thương “vùng chữ U” (tức là ảnh hưởng đến má, quanh miệng và cằm dưới) [6 ].
Mụn trứng cá ở tuổi trưởng thành có tác động tiêu cực đến chất lượng cuộc sống liên quan đến sức khỏe, trên các lĩnh vực nhận thức bản thân, vai trò tình cảm và vai trò xã hội. Mụn trứng cá ở tuổi trưởng thành cũng liên quan đến biểu hiện của các triệu chứng trầm cảm và/hoặc lo lắng từ nhẹ đến trung bình và được báo cáo là làm giảm năng suất làm việc hoặc trường học [7]. Một nghiên cứu trên 558 đối tượng từ 20 tuổi trở lên cho thấy khi đối tượng bị mụn trứng cá được so sánh với đối chứng về giới tính và độ tuổi, sự khác biệt trung bình trong chỉ số chất lượng cuộc sống da liễu (DLQI) là 2,4. Không có sự khác biệt có ý nghĩa thống kê về mức độ thay đổi của DLQI khi so sánh với những người bị viêm tuyến mồ hôi mủ, bệnh vẩy nến, phát ban ở tay và viêm da cơ địa [8].
Mặc dù có nhiều điểm tương đồng giữa mụn trứng cá ở tuổi vị thành niên và người lớn, chúng tôi sẽ nêu bật các đặc điểm khác biệt và những lưu ý đặc biệt đối với mụn trứng cá ở tuổi trưởng thành trong chương này.
Cơ chế bệnh sinh của mụn trứng cá ở người lớn
Cơ bản, cơ chế bệnh sinh của mụn trứng cá có liên quan đến 4 quá trình chính, cụ thể: (a) tăng sản xuất bã nhờn, (b) thay đổi quá trình sừng hóa nang lông dẫn đến hình thành mụn trứng cá, (c) sự xâm chiếm nang lông bởi Cutibacterium acnes (C. acnes) và (d) viêm đơn vị nang lông tuyến bã [9].
Di truyền học
Nghiên cứu hiện tại cung cấp những hiểu biết sâu sắc hơn về cơ sở phân tử đằng sau mụn trứng cá nặng, vì một số nghiên cứu liên kết trên toàn bộ bộ gen đã xác định các locus gen liên quan đến mụn trứng cá nặng ở các quần thể khác nhau – 1q24,2 và 11p11,2 ở người Hán, 8q24 ở người Âu Mỹ cũng như 1q41, 5q11.2 và 11q13.1 ở các đối tượng Vương quốc Anh [10– 12]. Một phân tích tổng hợp toàn bộ bộ gen được thực hiện vào năm 2018, bao gồm tổng kích thước mẫu là 26722 đối tượng, đã xác định được tổng cộng 20 tín hiệu liên kết nguy cơ tại 15 locus nhạy cảm [13]. Các gen được tìm thấy trong quần thể người Hán không được sao chép trong phân tích tổng hợp, điều này có thể cho thấy mức độ biến đổi dân tộc trong các yếu tố di truyền gây ra mụn trứng cá. Cho đến nay, không có dữ liệu phân biệt các locus gen giữa thanh thiếu niên và thanh niên bị mụn trứng cá.
Rối loạn khuẩn chí da
Vai trò của chứng loạn khuẩn da trong mụn trứng cá, theo truyền thống là do C .acnes, đã được khám phá sâu hơn trong những năm gần đây, liên quan đến Staphylococcus epidermidis và Malassezia spp., cùng các vi khuẩn khác. Dường như không có sự khác biệt về số lượng C. acnes được tìm thấy trên da của những người có và không có mụn trứng cá [14]. Tuy nhiên, các quần thể phụ khác biệt của C. acnes (được phân loại theo phylotype và ribotype) dường như chiếm ưu thế ở da mụn. Ví dụ, phylotype IA1 đã được phát hiện là chiếm ưu thế trên lưng của những bệnh nhân bị mụn trứng cá, so với sự đa dạng rộng rãi trong các đối chứng [15]. Sự mất đa dạng phylotype của C. acnes được cho là nguyên nhân kích hoạt hệ thống miễn dịch bẩm sinh, dẫn đến viêm da [16]. Một cách mới để phân loại C. acnes theo ribotype phát hiện ra rằng ribotype 4 và 5 có liên quan chặt chẽ đến mụn trứng cá, so với ribotype 6 có liên quan đến làn da khỏe mạnh [14]. S. epidermidis đã được phát hiện để ức chế sự tăng sinh của C. acnes và quá trình viêm qua trung gian C. acnes thông qua việc giải phóng axit succinic [17]. Số lượng Malassezia spp. trên bề mặt da và trong nang lông cũng cho thấy mối tương quan thuận với mụn viêm [18]. Thuốc kháng sinh toàn thân cũng có liên quan đến những thay đổi trong hệ vi sinh vật ở da, một số thoáng qua và một số khác dai dẳng. Trong một nghiên cứu dọc liên quan đến bốn bệnh nhân nữ trưởng thành bị mụn trứng cá dai dẳng từ tuổi thanh niên, sự phong phú tương đối của C. acnes giảm và các loài Pseudomonas tăng lên sau 4 tuần sử dụng minocycline. Tuy nhiên, sau 8 tuần ngừng thuốc kháng sinh, mức độ của các loài C.acnes và Pseudomonas trở lại mức ban đầu, trong khi các loài Streptococcus vẫn tăng và các loài Lactobacillus giảm so với ban đầu [19].
Insulin-Like Growth Factor 1
IGF-1 (Insulin-Like Growth Factor 1) đã được nghiên cứu rộng rãi về vai trò của nó đối với mụn trứng cá, thông qua việc ức chế FoxO1 và kích hoạt hoạt động của mTORC1, bắt đầu một loạt các sự kiện làm tăng khả năng viêm và hình thành mụn [20]. IGF-1 tăng có liên quan đến chế độ ăn uống và rối loạn chuyển hóa nội tiết, có thể là yếu tố góp phần gây ra mụn trứng cá nghiêm trọng ở người lớn.
Cân Nhắc Chẩn Đoán Và Đánh Giá Bệnh Nhân Trong Phân Bố Và Mức Độ Nghiêm Trọng Của Mụn Trứng Cá Ở Người Trưởng Thành.
Phân loại mụn ở người lớn
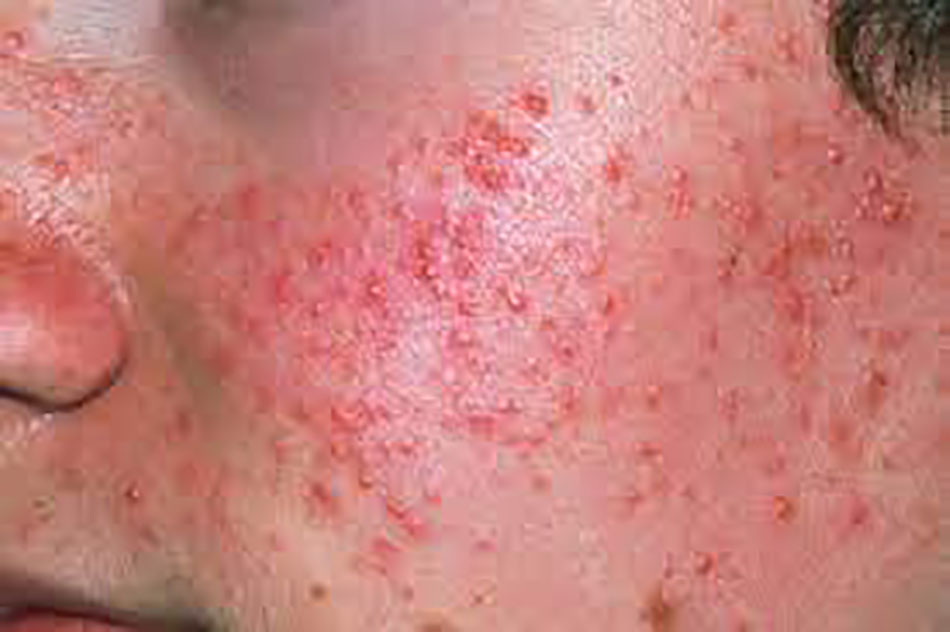
Đối với mụn trứng cá trưởng thành ở nữ, sự phân bố của mụn trứng cá đã được báo cáo là phổ biến hơn và nổi rõ hơn ở vùng hàm dưới và cổ, với nhiều tổn thương viêm hơn [4] (Hình 4.1). Tuy nhiên, trong một nghiên cứu quan sát tiền cứu bao gồm 374 đối tượng trên 25 tuổi, những đặc điểm này chỉ xuất hiện trong các phân nhóm của nhóm nghiên cứu của họ. Một báo cáo khác chỉ ra rằng sự phân bố của mụn trứng cá là tương tự ở 90% các trường hợp bị mụn trứng cá ở tuổi trưởng thành so với mụn trứng cá ở tuổi vị thành niên [21].
Để ghi nhận sự khác biệt trong các đặc điểm lâm sàng ở người lớn bị mụn trứng cá so với những người không bị mụn trứng cá, AFAST (Công cụ chấm điểm mụn trứng cá dành cho nữ dành cho người lớn), đánh giá mụn trứng cá trên khuôn mặt và hàm dưới riêng biệt, đã được phát triển và xác nhận để sử dụng trong lâm sàng [22].
Mụn Trứng Cá Nặng Ở Người Trưởng Thành Và Các Hội Chứng Liên Quan.
Hội chứng tự viêm
Các hội chứng tự viêm đã được mô tả liên quan đến các đợt mụn (Bảng 4.1). Mặc dù các hội chứng này thường xuất hiện ở tuổi vị thành niên, một số đặc điểm có thể biểu hiện ở tuổi trưởng thành và là những chẩn đoán đáng cân nhắc.
Bảng 4.1: các hội chứng tự viêm liên quan đến mụn
| Hội chứng | Đặc điểm | Gene liên quan |
| PASH [23] | Viêm da mủ hoại thư, mụn và viêm tuyến mồ hôi mưng mủ | PSTPIP1, NCSTN |
| PAPA [25] | Viêm khớp nhiễm khuẩn, viêm da mủ hoại thư và mụn | PSTPIP1 |
| SAPHO [26] | Viêm bao hoạt dịch, mụn, mụn mủ, dày xương, và viêm xương | Chưa xác định |
Ngoài danh sách được mô tả trong Bảng 4.1, còn tồn tại các hội chứng khác ít được xác định hơn, một số hội chứng liên quan đến các đột biến gen tương tự [23–26].
Rối Loạn Chuyển Hóa Nội Tiết
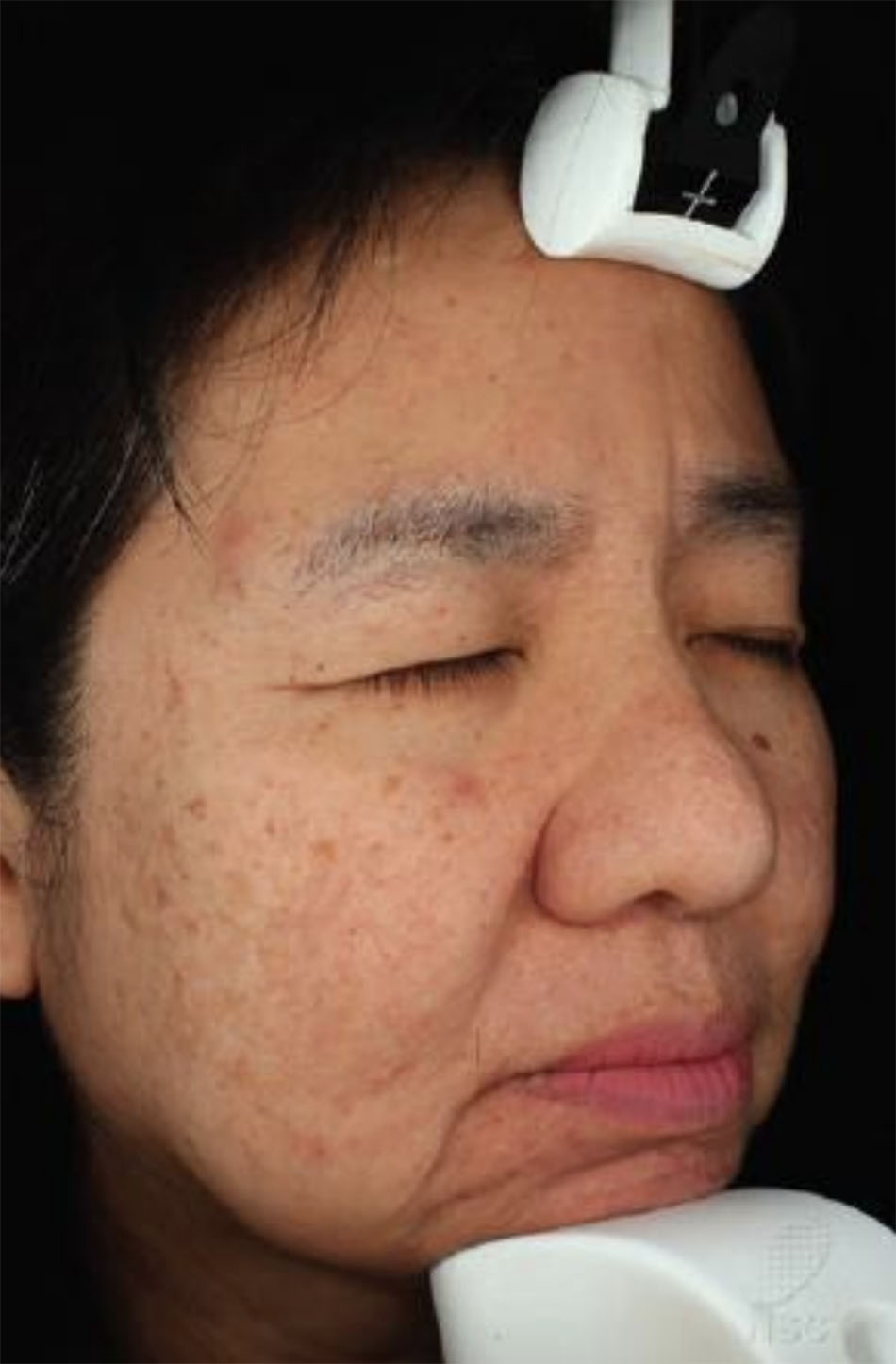
Mụn trứng cá ở người lớn có thể là một biểu hiện của chứng tăng tiết androgen vì nội tiết tố androgen kích thích hoạt động của tế bào bã nhờn [27] (Hình 4.2). Đánh giá cẩn thận chứng tăng tiết androgen ở phụ nữ trưởng thành có mụn trứng cá, cùng với việc đánh giá nội tiết tố thích hợp, có thể phát hiện ra các bệnh nội tiết liên quan như hội chứng buồng trứng đa nang (PCOS).
Các yếu tố chế độ ăn uống trong mụn trứng cá ở người lớn
Chế độ ăn uống là một cân nhắc quan trọng trong việc kiểm soát mụn trứng cá ở tuổi trưởng thành. Các nghiên cứu gần đây đã chứng minh mối liên hệ giữa chế độ ăn uống hoặc chỉ số đường huyết cao và việc uống sữa/các sản phẩm từ sữa với mức độ nghiêm trọng của mụn trứng cá [28-32]. Điều này được cho là qua trung gian tác động của IGF-1 [33]. Dữ liệu về các khía cạnh khác của chế độ ăn uống vẫn còn không đồng nhất và cần được đánh giá thêm.
Phương Pháp Tiếp Cận Để Đánh Giá Mụn Trứng Cá Trưởng Thành
Bảng 4.2 tóm tắt một cách tiếp cận để theo dõi bệnh nhân bị mụn trứng cá ở tuổi trưởng thành.
Bảng 4.2: tiếp cận theo dõi bệnh nhân mụn trứng cá trưởng thành
| Dấu hiệu đánh giá | Những chẩn đoán có thể cân nhắc | |
| Bệnh sử và khám bệnh.
Kinh nguyệt không đều. Khô. Nam tính hóa và rậm lông. Tăng cân. Xét nghiệm đánh giá bổ sung. Dehydroepiandrosterone. Testosterone. Hormone tạo hoàng thể: tỷ lệ hormone kích thích nang trứng từ 2 trở lên gợi ý PCOS. Siêu âm vùng chậu/bụng. |
Bệnh lý nội tiết | PCOS.
Tăng sản thượng thận bẩm sinh. Khối u tuyến thượng thận hoặc buồng trứng tiết androgen. |
| Tiền sử và khám bệnh.
Viêm da mủ. Viêm tuyến mồ hôi mưng mủ. Viêm khớp hoặc viêm bao hoạt dịch vô trùng sinh mủ. Dày xương. Viêm xương hoặc viêm đốt sống trục. Bệnh viêm ruột. Bệnh vẩy nến. |
Hội chứng tự viêm | Hội chứng PASH.
Hội chứng PAPA. Hội chứng SAPHO. |
| Tiền sử.
Chế độ ăn. Tiền sử gia đình. |
Mụn trứng cá trầm trọng hơn do chế độ ăn uống Liên kết di truyền có thể có | |
| Chẩn đoán phân biệt.
Bệnh trứng cá đỏ. Viêm da quanh miệng. Viêm nang lông. Mụn do mỹ phẩm. Mụn do cơ học. Mụn do Clo. Bùng phát mụn do thuốc. |
||
Các Lựa Chọn Điều Trị Cho Mụn Trứng Cá Ở Người Trưởng Thành
Các lựa chọn điều trị cho mụn trứng cá ở tuổi trưởng thành bao gồm cách điều trị truyền thống ở mụn trứng cá ở tuổi vị thành niên. Tuy nhiên, có những lựa chọn điều trị bổ sung để xem xét nếu điều trị truyền thống không thành công. Các lựa chọn bổ sung sẽ được thảo luận ở đây.
Dapsone Thoa
Việc sử dụng gel dapsone tại chỗ được phát hiện là có hiệu quả trong điều trị mụn trứng cá, với hiệu quả vượt trội ở nữ giới so với nam giới [34]. Ngoài ra, trong phân tích phân nhóm, phụ nữ trưởng thành (18–63 tuổi) giảm nhiều hơn các tổn thương không viêm và tổng tổn thương so với phụ nữ vị thành niên (12–17 tuổi), với khả năng dung nạp thuận lợi và đặc điểm an toàn [35].
Bảng 4: Thuốc tránh thai kết hợp được FDA chấp thuận cho điều trị mụn
| Thuốc tránh thai uống kết hợp | Estrogen (liều mg) | Progestin (liều mg) |
| Ortho Tri-Cyclen [38] | Ethinyl estradiol (0.035) | Norgestimate (0.180, 0.215, 0.250) |
| Estrostep [39] | Ethinyl estradiol (0.020, 0.030, 0.035) | Norethindrone (1) |
| Yaz, Beyaz [40, 41] | Ethinylestradiol (0.02) | Drospirenone (3) |
Thuốc Kháng Nội Tiết Tố Androgen Qua Đường Uống
Thuốc Uống Tránh Thai Kết Hợp
Viên uống tránh thai kết hợp (COCPs) có chứa estrogen ức chế sản xuất androgen của buồng trứng và tăng sản xuất globulin liên kết với hormone sinh dục, dẫn đến giảm testosterone tự do [36]. Một đánh giá của Cochrane cho thấy COCPs có hiệu quả trong điều trị mụn trứng cá [37]. Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã phê duyệt bốn loại thuốc tránh thai kết hợp để điều trị mụn trứng cá ở tuổi trưởng thành (Bảng 4.3). Cần thận trọng khi bắt đầu dùng thuốc tránh thai cho bệnh nhân nữ.
Người ta nên cân nhắc giữa rủi ro và lợi ích với liệu pháp. Chống chỉ định đối với liệu pháp tránh thai bằng đường uống bao gồm những điều sau đây [42]:
- <21 ngày sau sinh.
- Tuổi ≥35 và hút ≥15 điếu thuốc mỗi ngày.
- Nhiều yếu tố nguy cơ của bệnh tim mạch xơ vữa động mạch.
- Tăng huyết áp với huyết áp tâm thu ≥160 mmHg, huyết áp tâm trương ≥100 mmHg hoặc bệnh mạch máu.
- DVT cấp tính (huyết khối tĩnh mạch sâu) / PE (thuyên tắc phổi).
- DVT / PE trước và có nguy cơ cao tái phát DVT / PE, bất kể bệnh nhân có đang dùng kháng đông hay không.
- Hiện tại hoặc tiền sử bệnh tim thiếu máu cục bộ.
- Đột quỵ.
- Các đột biến gây huyết khối đã biết.
- Bệnh van tim phức tạp.
- Bệnh cơ tim sau sinh của Hiệp hội Tim mạch New York mức độ nghiêm trọng cấp III hoặc IV hoặc cấp I hoặc II trong vòng 6 tháng sau khi được chẩn đoán.
- Bệnh lupus ban đỏ hệ thống có kháng thể kháng phospholipid dương tính hoặc không rõ.
- Chứng đau nửa đầu có cơn thoáng.
- Ung thư vú hiện tại.
- Bệnh tiểu đường với bệnh thần kinh nặng/bệnh thần kinh võng mạc/bệnh mạch máu/thời gian> 20 năm.
- Viêm gan hoặc bùng phát vi rút cấp tính nghiêm trọng.
- Xơ gan mất bù.
- U tuyến tế bào gan.
- Ghép nội tạng phức tạp.
Spironolactone uống
Spironolactone, một thuốc lợi tiểu, là một chất đối kháng thụ thể aldosterone, hoạt động chủ yếu thông qua sự gắn kết cạnh tranh của các thụ thể tại vị trí trao đổi natri-kali phụ thuộc aldosterone ở ống thận xa. Nó cũng ức chế sự tổng hợp androgen. Nó được sử dụng off-label cho phụ nữ bị mụn trứng cá trưởng thành. Nó được chỉ định khi liệu pháp kháng acid thông thường không hiệu quả và khi có tác dụng kích thích tố androgen. Các nghiên cứu quan sát ủng hộ hiệu quả của spironolactone đường uống trong điều trị mụn trứng cá ở phụ nữ [43]. Kinh nguyệt không đều, căng tức vú, chóng mặt, buồn nôn, nhức đầu, đa niệu và mệt mỏi là những tác dụng phụ thường gặp [44]. Tăng kali máu là một biến chứng tiềm ẩn của spironolactone, mặc dù tỷ lệ mắc bệnh này không được ghi nhận là tăng đáng kể ở phụ nữ trẻ, khỏe mạnh đang được điều trị mụn trứng cá [45].
Metformin uống
Metformin là một biguanide đã được sử dụng trong điều trị bệnh đái tháo đường. Phụ nữ bị PCOS bị đề kháng insulin và do đó tăng insulin máu. Do đó, metformin được đưa ra để giúp ngăn ngừa và điều trị bệnh đái tháo đường ở trường hợp này. Thông qua việc giảm chứng cường androgen của buồng trứng ở những bệnh nhân này, nó cũng giúp cải thiện mụn trứng cá [46]. Hơn nữa, ở những bệnh nhân bị PCOS, metformin cũng đã được báo cáo là có tác dụng phục hồi quá trình rụng trứng, giảm cân, giảm nồng độ nội tiết tố androgen lưu hành cũng như giảm nguy cơ sẩy thai và tiểu đường thai kỳ [47].
Đã có những nghiên cứu quy mô nhỏ cho thấy đây là một phương pháp điều trị hỗ trợ hiệu quả đối với mụn trứng cá ở nam giới trưởng thành, mặc dù các thử nghiệm đối chứng ngẫu nhiên lớn hơn sẽ được yêu cầu để xác nhận điều này [31, 48].
Liệu Pháp Ánh Sáng Và Laser Cho Mụn Trứng Cá Ở Người Lớn
Hiệu quả của liệu pháp ánh sáng trong điều trị mụn đã được khám phá, trong đó liệu pháp ánh sáng xanh và liệu pháp quang động (PDT) đã được nghiên cứu rộng rãi nhất [49, 50].
Ánh sáng xanh (trong dải bước sóng 405 420 nm) được cho là có tác dụng kháng khuẩn đối với C. acnes và ngăn chặn sự tăng sinh tế bào bã nhờn [51, 52]. Ánh sáng đỏ (680 nm) đã được phát hiện ngăn chặn sản xuất bã nhờn [52]. Trong một thử nghiệm ngẫu nhiên chia đôi mặt, bao gồm 90 bệnh nhân bị mụn trứng cá từ trung bình đến nặng, được điều trị bằng đèn chiếu ánh sáng xanh diode phát quang hai lần mỗi tuần trong 6 tuần, 51,7% các mặt được điều trị đạt được mức giảm ít nhất hai cấp trong thang IGA, so với 18% của vùng kiểm soát và 81,6% vùng mặt được điều trị giảm ít nhất 40% tổn thương mụn viêm so với 46% vùng kiểm soát 6 tuần sau khi ngừng điều trị [53]. Một phần mở rộng chéo của thử nghiệm, bao gồm 49 người tham gia ban đầu được điều trị bằng đèn chiếu thêm 6 tuần trên mặt bên cạnh, đã chứng minh rằng sau 12 tuần tiếp theo mà không điều trị cho vùng da mặt được điều trị ban đầu, tỷ lệ quay trở lại mức ban đầu là 15,5% [ 54]. Không có tác dụng phụ nghiêm trọng nào được quan sát thấy trong cả hai giai đoạn [53, 54]. Tuy nhiên, một đánh giá có hệ thống và phân tích tổng hợp so sánh ánh sáng xanh với các biện pháp can thiệp không ánh sáng cho thấy lợi ích của liệu pháp ánh sáng xanh kém rõ ràng hơn, với nguy cơ sai lệch tổng thể cao đối với hầu hết các thử nghiệm. Phân tích tổng hợp chứng minh rằng không có sự khác biệt trung bình đáng kể về số lượng các tổn thương viêm và không viêm ở các nhánh so sánh và ánh sáng xanh ở các tuần 4, 8 và 10–12 [50].
PDT với axit aminolevulinic (ALA), methyl aminolevulinate (MAL) và liposomal methylene blue (LMB) đã được sử dụng để điều trị mụn trứng cá ở người lớn [55]. ALA- PDT đã được chứng minh là có khả năng ngăn chặn sự phát triển của tế bào bã nhờn và giảm sự hình thành axit béo và chất béo trung tính [56, 57]. Một phân tích tổng hợp đã chứng minh rằng ALA-PDT, MAL-PDT và LMB- PDT có hiệu quả đối với mụn viêm, nhưng các tác dụng phụ như đau, cảm giác nóng rát, ban đỏ, phù nề và tăng sắc tố ở nhóm điều trị nghiêm trọng hơn so với nhóm chứng [55] .
Điều Trị Mụn Trứng Cá Ở Người Trưởng Thành Khi Mang Thai Và Cho Con Bú
Do thiếu dữ liệu an toàn và coi mụn trứng cá là một bệnh ít ảnh hưởng, các bác sĩ thường thận trọng khi kê đơn điều trị mụn trứng cá cho bệnh nhân mang thai và cho con bú. Các lựa chọn điều trị trong thai kỳ bao gồm axit azelaic tại chỗ, erythromycin, clindamycin và benzoyl peroxide, cũng như uống erythromycin (tránh dạng muối estolat) và azithromycin. Trong thời kỳ cho con bú, axit azelaic tại chỗ, erythromycin, clindamycin và tretinoin được cho là an toàn, cũng như erythromycin và azithromycin uống. Khuyến cáo rằng nên tránh dùng tetracycline dùng đường toàn thân. Sự bài tiết của adapalene và benzoyl peroxide trong sữa mẹ chưa được biết rõ, do đó cần phải thận trọng [58].
So Sánh Các Nguyên Tắc Về Mụn Trứng Cá Ở Người Trưởng Thành
Hầu hết các hướng dẫn được công bố về điều trị mụn trứng cá đều tập trung vào việc theo dõi nó ở thanh thiếu niên. Một số khác biệt liên quan đến việc theo dõi mụn trứng cá ở tuổi trưởng thành nảy sinh giữa các hướng dẫn, chủ yếu là trong các khuyến nghị về việc sử dụng các biện pháp tránh thai và liệu pháp laser/ánh sáng.
Học viện Da liễu Hoa Kỳ (AAD) khuyên dùng gel dapsone 5% tại chỗ cho mụn viêm, đặc biệt là đối với phụ nữ trưởng thành. COCP được chứng minh là có hiệu quả, không có lợi ích tránh thai ngoài việc điều trị mụn trứng cá. Tuy nhiên, AAD nhấn mạnh rằng phụ nữ sử dụng COCP cũng phải muốn tránh thai và rủi ro của COCP phải được so sánh với rủi ro của mụn trứng cá ở môi trường này. Spironolactone hữu ích ở những phụ nữ được chọn, trong khi việc sử dụng flutamide không được khuyến khích vì các tác dụng phụ của nó. Các tác giả nhận thấy rằng bằng chứng khuyến nghị việc sử dụng các phương thức vật lý, chẳng hạn như laser xung màu và peel da bằng hóa chất, còn hạn chế, và cần có nhiều nghiên cứu hơn đối với các thiết bị laser và ánh sáng. Peel da bằng hóa chất có thể giúp cải thiện nhẹ tình trạng mụn trứng cá. Trong những năm gần đây, những kết quả thuận lợi hơn từ PDT đã xuất hiện. Có khả năng là liệu pháp laser/ánh sáng có thể được sử dụng nhiều hơn trong điều trị mụn trứng cá ở người trưởng thành kháng trị [59].
Các hướng dẫn của Liên minh Toàn cầu về Cải thiện Kết quả Trị mụn đặc biệt chú trọng vào việc theo dõi mụn trứng cá ở tuổi trưởng thành, khuyến nghị retinoids tại chỗ có hoặc không có benzoyl peroxide như các thành phần quan trọng trong liệu pháp và các chế độ chăm sóc da như kem dưỡng ẩm và chất tẩy rửa cân bằng độ pH để cải thiện độ an toàn và khả năng dung nạp của điều trị. Các chiến lược để giảm thiểu kích ứng cũng được nhấn mạnh, vì da khô và nhạy cảm phổ biến hơn ở phụ nữ trưởng thành. Các liệu pháp uống, bao gồm kháng sinh trong thời gian giới hạn, isotretinoin và điều trị nội tiết tố, cũng có thể hữu ích đối với mụn trứng cá ở phụ nữ trưởng thành, mặc dù các tác giả khuyến cáo nên phân tích rủi ro/lợi ích trước khi bắt đầu dùng thuốc tránh thai để điều trị mụn trứng cá. Việc sử dụng axit azelaic tại chỗ và dapsone hoặc clindamycin/benzoyl peroxide tại chỗ kết hợp với retinoids tại chỗ cũng có hiệu quả [9].
Các hướng dẫn S3 từ Châu Âu khuyến nghị rằng các kháng nội tiết tố androgen kết hợp với kháng sinh toàn thân hoặc điều trị tại chỗ (không phải kháng sinh) có thể được xem xét để điều trị mụn trứng cá dạng nốt sẩn nặng hoặc vừa. Các tác giả nhận xét rằng liệu pháp đơn trị liệu bằng ánh sáng xanh có thể được xem xét đối với mụn trứng cá dạng sẩn nhẹ đến trung bình. Họ không thể đưa ra khuyến nghị về hoặc chống lại các liệu pháp ánh sáng hoặc laser, nếu không lưu ý rằng PDT có hiệu quả đối với mụn trứng cá dạng sẩn nặng hoặc nốt vừa phải nhưng nó thiếu một phác đồ điều trị tiêu chuẩn để đảm bảo tính an toàn và khả năng dung nạp thuận lợi [60].
Các hướng dẫn của Hiệp hội Da liễu Nhật Bản khác với các hướng dẫn khác ở một số khía cạnh, xem xét các yếu tố ngữ cảnh nhất định chỉ có ở Nhật Bản. Thuốc tránh thai đường uống và spironolactone không được khuyến cáo vì thiếu bảo hiểm y tế, thông tin tác dụng phụ và thiếu so sánh với các phương pháp điều trị khác. Điều trị bằng laser cũng không được khuyến khích, với lý do là các vấn đề về thiết bị, thiếu sự xem xét ở Nhật Bản và thiếu bảo hiểm y tế [61].
Hướng dẫn của liên minh nghiên cứu Đông Nam Á nêu rõ rằng COCP có hiệu quả; tuy nhiên, khả năng chấp nhận COCP trong khu vực là thấp, và các tác động bất lợi cũng như các yếu tố văn hóa và tôn giáo cần được giải quyết trong quá trình tham vấn. Các thiết bị dựa trên năng lượng và PDT có thể được coi là phương thức điều trị thay thế ở những bệnh nhân không thể dung nạp hoặc không đáp ứng với liệu pháp tiêu chuẩn [62].
Hiệp hội Da liễu Singapore (DSS) có các hướng dẫn cụ thể về mụn trứng cá trưởng thành ở nữ giới, được phân loại theo mức độ bệnh, từ retinoids tại chỗ, benzoyl peroxide, kháng sinh tại chỗ và uống và COCP đến isotretinoin uống, kết hợp với các chất tẩy rửa nhẹ nhàng, dành riêng cho mụn kem dưỡng ẩm, kem chống nắng và dưỡng môi để kiểm soát các tác dụng phụ. Hướng dẫn nêu rõ rằng các liệu pháp hỗ trợ như peel da bằng hóa chất và liệu pháp ánh sáng /laser như PDT với axit 5-aminolevulinic và ánh sáng xung cường độ cao (IPL) hoặc ánh sáng xanh hoặc đỏ kết hợp với đèn LED xanh- đỏ và laser erbium-glass có thể được cung cấp cho bệnh nhân [63].
Sự khác biệt trong hướng dẫn điều trị dường như phát sinh từ sự khác biệt giữa các chủng tộc trên da, chẳng hạn như xu hướng tăng sắc tố và kích ứng sau viêm, cũng như khả năng chấp nhận văn hóa của các liệu pháp, chi phí y tế và bảo hiểm.
Tiên Lượng Và Kết Quả Dài Hạn
Mụn trứng cá trưởng thành ở nữ thường tồn tại ở trạng thái bệnh nhẹ-trung bình [5]. Vì vậy, điều trị duy trì là quan trọng. Các liệu pháp duy trì tại chỗ cho người lớn được báo cáo là có hiệu quả bao gồm adapalene kết hợp với liều thấp axit alpha và beta-hydroxyl và clindamycin kết hợp với benzoyl peroxide, axit azelaic và đơn trị liệu retinoid tại chỗ [64-66].
Kết Luận
Mụn trứng cá là một rối loạn phổ biến có thể kéo dài sau tuổi vị thành niên hoặc thực sự chỉ bắt đầu ở tuổi trưởng thành. Không nên đánh giá thấp gánh nặng của nó ở bệnh nhân người lớn. Khi đánh giá một bệnh nhân trưởng thành bị mụn trứng cá, điều quan trọng là phải xem xét các hội chứng liên quan, bệnh nội tiết và tác động của lối sống và chế độ ăn uống đối với mức độ nghiêm trọng của mụn trứng cá. Ở phụ nữ trưởng thành, các liệu pháp kháng androgen có nhiều hứa hẹn, mặc dù việc bắt đầu điều trị bao gồm việc thảo luận cẩn thận với bệnh nhân về các rủi ro và lợi ích của liệu pháp. Metformin, cũng như các liệu pháp ánh sáng, cần có các nghiên cứu sâu hơn để xác nhận.
Tài Liệu Tham Khảo
1. Zeichner JA, Baldwin HE, Cook-Bolden FE, Eichenfield LF, Fallon-Friedlander S, Rodriguez DA. Emerging issues in adult female acne. J Clin Aesthet Dermatol. 2017;10(1):37–46.
2. Collier CN, Harper JC, Cafardi JA, Cantrell WC, Wang W, Foster KW, et al. The prevalence of acne in adults 20 years and older. J Am Acad Dermatol. 2008;58(1):56–9.
3. Han XD, Oon HH, Goh CL. Epidemiology of post- adolescence acne and adolescence acne in Singapore: a 10-year retrospective and comparative study. J Eur Acad Dermatol Venereol. 2016;30(10):1790–3.
4. Dreno B, Layton A, Zouboulis CC, Lopez-Estebaranz JL, Zalewska-Janowska A, Bagatin E, et al. Adult female acne: a new paradigm. J Eur Acad Dermatol Venereol. 2013;27(9):1063–70.
5. Holzmann R, Shakery K. Postadolescent acne in females. Skin Pharmacol Physiol. 2014;27(Suppl 1):3–8.
6. Choi CW, Lee DH, Kim HS, Kim BY, Park KC, Youn SW. The clinical features of late onset acne compared with early onset acne in women. J Eur Acad Dermatol Venereol. 2011;25(4):454–61.
7. Tanghetti EA, Kawata AK, Daniels SR, Yeomans K, Burk CT, Callender VD. Understanding the burden of adult female acne. J Clin Aesthet Dermatol. 2014;7(2):22–30.
8. Vinding GR, Knudsen KM, Ellervik C, Olesen AB, Jemec GB. Self-reported skin morbidities and health- related quality of life: a population-based nested case-control study. Dermatology. 2014;228(3):261–8.
9. Thiboutot DM, Dreno B, Abanmi A, Alexis AF, Araviiskaia E, Barona Cabal MI, et al. Practical management of acne for clinicians: an international consensus from the Global Alliance to Improve Outcomes in Acne. J Am Acad Dermatol. 2018;78(2 Suppl 1):S1–S23 e1.
10. He L, Wu WJ, Yang JK, Cheng H, Zuo XB, Lai W, et al. Two new susceptibility loci 1q24.2 and 11p11.2 confer risk to severe acne. Nat Commun. 2014;5:2870.
11. Zhang M, Qureshi AA, Hunter DJ, Han J. A genome-wide association study of severe teenage acne in European Americans. Hum Genet. 2014;133(3):259–64.
12. Navarini AA, Simpson MA, Weale M, Knight J, Carlavan I, Reiniche P, et al. Genome-wide association study identifies three novel susceptibility loci for severe acne vulgaris. Nat Commun. 2014;5:4020.
13. Petridis C, Navarini AA, Dand N, Saklatvala J, Baudry D, Duckworth M, et al. Genome-wide meta-analysis implicates mediators of hair follicle development and morphogenesis in risk for severe acne. Nat Commun. 2018;9(1):5075.
14. Fitz-Gibbon S, Tomida S, Chiu BH, Nguyen L, Du C, Liu M, et al. Propionibacterium acnes strain populations in the human skin microbiome associated with acne. J Invest Dermatol. 2013;133(9):2152–60.
15. Dagnelie MA, Corvec S, Saint-Jean M, Bourdes V, Nguyen JM, Khammari A, et al. Decrease in diversity of Propionibacterium acnes phylotypes in patients with severe acne on the back. Acta Derm Venereol. 2018;98(2):262–7.
16. Dagnelie MA, Corvec S, Saint-Jean M, Nguyen JM, Khammari A, Dreno B. Cutibacterium acnes phylotypes diversity loss: a trigger for skin inflammatory process. J Eur Acad Dermatol Venereol. 2019;33(12):2340–8.
17. Claudel JP, Auffret N, Leccia MT, Poli F, Corvec S, Dreno B. Staphylococcus epidermidis: a potential new player in the physiopathology of acne? Dermatology. 2019;235(4):287–94.
18. Akaza N, Akamatsu H, Numata S, Yamada S, Yagami A, Nakata S, et al. Microorganisms inhabiting follicular contents of facial acne are not only Propionibacterium but also Malassezia spp. J Dermatol. 2016;43(8):906–11.
19. Chien AL, Tsai J, Leung S, Mongodin EF, Nelson AM, Kang S, et al. Association of systemic antibiotic treatment of acne with skin microbiota characteristics. JAMA Dermatol. 2019;155(4):425–34.
20. Melnik BC. Linking diet to acne metabolomics, inflammation, and comedogenesis: an update. Clin Cosmet Investig Dermatol. 2015;8:371–88.
21. Dreno B, Thiboutot D, Layton AM, Berson D, Perez M, Kang S, et al. Large-scale international study enhances understanding of an emerging acne population: adult females. J Eur Acad Dermatol Venereol. 2015;29(6):1096–106.
22. Auffret N, Claudel JP, Leccia MT, Poli F, Farhi D, Dreno B. AFAST – adult female acne scoring tool: an easy-to-use tool for scoring acne in adult females. J Eur Acad Dermatol Venereol. 2016;30(5):824–8.
23. Braun-Falco M, Kovnerystyy O, Lohse P, Ruzicka T. Pyoderma gangrenosum, acne, and suppurative hidradenitis (PASH)–a new autoinflammatory syndrome distinct from PAPA syndrome. J Am Acad Dermatol. 2012;66(3):409–15.
24. Marzano AV, Trevisan V, Gattorno M, Ceccherini I, De Simone C, Crosti C. Pyogenic arthritis, pyoderma gangrenosum, acne, and hidradenitis suppurativa (PAPASH): a new autoinflammatory syndrome associated with a novel mutation of the PSTPIP1 gene. JAMA Dermatol. 2013;149(6):762–4.
25. Lindor NM, Arsenault TM, Solomon H, Seidman CE, McEvoy MT. A new autosomal dominant disorder of pyogenic sterile arthritis, pyoderma gangrenosum, and acne: PAPA syndrome. Mayo Clin Proc. 1997;72(7):611–5.
26. Nguyen MT, Borchers A, Selmi C, Naguwa SM, Cheema G, Gershwin ME. The SAPHO syndrome. Semin Arthritis Rheum. 2012;42(3):254–65.
27. Lai JJ, Chang P, Lai KP, Chen L, Chang C. The role of androgen and androgen receptor in skin-related disorders. Arch Dermatol Res. 2012;304(7):499–510.
28. Adebamowo CA, Spiegelman D, Berkey CS, Danby FW, Rockett HH, Colditz GA, et al. Milk consumption and acne in teenaged boys. J Am Acad Dermatol. 2008;58(5):787–93.
29. Ulvestad M, Bjertness E, Dalgard F, Halvorsen JA. Acne and dairy products in adolescence: results from a Norwegian longitudinal study. J Eur Acad Dermatol Venereol. 2017;31(3):530–5.
30. Burris J, Rietkerk W, Shikany JM, Woolf K. Differences in dietary glycemic load and hormones in New York City adults with no and moderate/severe acne. J Acad Nutr Diet. 2017;117(9):1375–83.
31. Fabbrocini G, Izzo R, Faggiano A, Del Prete M, Donnarumma M, Marasca C, et al. Low glycaemic diet and metformin therapy: a new approach in male subjects with acne resistant to common treatments. Clin Exp Dermatol. 2016;41(1):38–42.
32. Kwon HH, Yoon JY, Hong JS, Jung JY, Park MS, Suh DH. Clinical and histological effect of a low glycaemic load diet in treatment of acne vulgaris in Korean patients: a randomized, controlled trial. Acta Derm Venereol. 2012;92(3):241–6.
33. Melnik BC, Schmitz G. Role of insulin, insulin-like growth factor-1, hyperglycaemic food and milk consumption in the pathogenesis of acne vulgaris. Exp Dermatol. 2009;18(10):833–41.
34. Tanghetti E, Harper J, Baldwin H, Kircik L, Bai Z, Alvandi N. Once-daily topical dapsone gel, 7.5%: effective for acne vulgaris regardless of baseline lesion count, with superior efficacy in females. J Drugs Dermatol. 2018;17(11):1192–8.
35. Del Rosso JQ, Kircik L, Gallagher CJ. Comparative efficacy and tolerability of dapsone 5% gel in adult versus adolescent females with acne vulgaris. J Clin Aesthet Dermatol. 2015;8(1):31–7.
36. George R, Clarke S, Thiboutot D. Hormonal therapy for acne. Semin Cutan Med Surg. 2008;27(3):188–96.
37. Arowojolu AO, Gallo MF, Lopez LM, Grimes DA. Combined oral contraceptive pills for treatment of acne. Cochrane Database Syst Rev. 2012;(6):CD004425.
38. US FDA. ORTHO TRI-CYCLEN TABLETS (norgestimate/ ethinyl estradiol) and ORTHO-CYCLEN TABLETS (norgestimate/ethinyl estradiol) 2013. Available from: https://www.accessdata.fda.gov/ drugsatfda_docs/label/2013/019653Orig1s046,%20 019697Orig1s042lbl.pdf.
39. US FDA. ESTROSTEP Fe (Norethindrone Acetate and Ethinyl Estradiol Tablets, USP and Ferrous Fumarate Tablets*) 2017. Available from: https://www.accessdata.fda.gov/drugsatfda_docs/ label/2017/020130s018lbl.pdf.
40. US FDA. YAZ (drospirenone/ethinyl estradiol) tablets, for oral use 2012 [cited 2019 17 November]. Available from: https://www.accessdata.fda.gov/ drugsatfda_docs/label/2012/021676s012lbl.pdf.
41. US FDA. BEYAZ (drospirenone/ethinyl estradiol/ levomefolate calcium tablets and levomefolate calcium tablets), for oral use 2012. Available from: https://www.accessdata.fda.gov/drugsatfda_docs/ label/2012/022532s004lbl.pdf.
42. World Health Organization. Medical eligibility criteria for contraceptive use. 5th ed. Geneva: Department of Reproductive Health and Research, World Health Organization; 2015.
43. Barbieri JS, Choi JK, Mitra N, Margolis DJ. Frequency of treatment switching for spironolactone compared to oral tetracycline-class antibiotics for women with acne: a retrospective cohort study 2010–2016. J Drugs Dermatol. 2018;17(6):632–8.
44. Barbieri JS, Spaccarelli N, Margolis DJ, James WD. Approaches to limit systemic antibiotic use in acne: systemic alternatives, emerging topical therapies, dietary modification, and laser and light-based treatments. J Am Acad Dermatol. 2019;80(2):538–49.
45. Plovanich M, Weng QY, Mostaghimi A. Low usefulness of potassium monitoring among healthy young women taking spironolactone for acne. JAMA Dermatol. 2015;151(9):941–4.
46. Sharma S, Mathur DK, Paliwal V, Bhargava P. Efficacy of metformin in the treatment of acne in women with polycystic ovarian syndrome: a newer approach to acne therapy. J Clin Aesthet Dermatol. 2019;12(5):34–8.
47. Lashen H. Role of metformin in the management of polycystic ovary syndrome. Ther Adv Endocrinol Metab. 2010;1(3):117–28.
48. Robinson S, Kwan Z, Tang MM. Metformin as an adjunct therapy for the treatment of moderate to severe acne vulgaris: a randomized open-labeled study. Dermatol Ther. 2019;32(4):e12953.
49. Barbaric J, Abbott R, Posadzki P, Car M, Gunn LH, Layton AM, et al. Light therapies for acne. Cochrane Database Syst Rev. 2016;9:CD007917.
50. Scott AM, Stehlik P, Clark J, Zhang D, Yang Z, Hoffmann T, et al. Blue-light therapy for acne vulgaris: a systematic review and meta-analysis. Ann Fam Med. 2019;17(6):545–53.
51. Ashkenazi H, Malik Z, Harth Y, Nitzan Y. Eradication of Propionibacterium acnes by its endogenic porphyrins after illumination with high intensity blue light. FEMS Immunol Med Microbiol. 2003;35(1):17–24.
52. Jung YR, Kim SJ, Sohn KC, Lee Y, Seo YJ, Lee YH, et al. Regulation of lipid production by light-emitting diodes in human sebocytes. Arch Dermatol Res. 2015;307(3):265–73.
53. Antoniou C, Dessinioti C, Sotiriadis D, Kalokasidis K, Kontochristopoulos G, Petridis A, et al. A multicenter, randomized, split-face clinical trial evaluating the efficacy and safety of chromophore gel-assisted blue light phototherapy for the treatment of acne. Int J Dermatol. 2016;55(12):1321–8.
54. Nikolis A, Fauverghe S, Scapagnini G, Sotiriadis D, Kontochristopoulos G, Petridis A, et al. An extension of a multicenter, randomized, split-face clinical trial evaluating the efficacy and safety of chromophore gel-assisted blue light phototherapy for the treatment of acne. Int J Dermatol. 2018;57(1):94–103.
55. Tang X, Li C, Ge S, Chen Z, Lu L. Efficacy of photodynamic therapy for the treatment of inflammatory acne vulgaris: a systematic review and meta-analysis. J Cosmet Dermatol. 2020;19:10–21.
56. Liu W, Wang Q, Tuo J, Chang Y, Ying J, Jiang M, et al. ALA-PDT suppressed the cell growth by Akt-/Erk- mTOR- p70 s6k pathway in human SZ95 sebocytes in vitro. Photodiagn Photodyn Ther. 2018;24:1–6.
57. Tuo J, Wang Q, Zouboulis CC, Liu Y, Ma Y, Ma L, et al. ALA-PDT suppressing the cell growth and reducing the lipogenesis in human SZ95 sebocytes by mTOR signaling pathway in vitro. Photodiagn Photodyn Ther. 2017;18:295–301.
58. Koh YP, Tian EA, Oon HH. New changes in pregnancy and lactation labelling: review of dermatologic drugs. Int J Womens Dermatol. 2019;5(4):216–26.
59. Zaenglein AL, Pathy AL, Schlosser BJ, Alikhan A, Baldwin HE, Berson DS, et al. Guidelines of care for the management of acne vulgaris. J Am Acad Dermatol. 2016;74(5):945–73 e33.
60. Nast A, Dreno B, Bettoli V, Bukvic Mokos Z, Degitz K, Dressler C, et al. European evidence-based (S3) guideline for the treatment of acne – update 2016 – short version. J Eur Acad Dermatol Venereol. 2016;30(8):1261–8.
61. Hayashi N, Akamatsu H, Iwatsuki K, Shimada- Omori R, Kaminaka C, Kurokawa I, et al. Japanese Dermatological Association guidelines: guidelines for the treatment of acne vulgaris 2017. J Dermatol. 2018;45(8):898–935.
62. Goh CL, Abad-Casintahan F, Aw DC, Baba R, Chan LC, Hung NT, et al. South-East Asia study alliance guidelines on the management of acne vulgaris in South-East Asian patients. J Dermatol. 2015;42(10):945–53.
63. Oon HH, Wong SN, Aw DCW, Cheong WK, Goh CL, Tan HH. Acne management guidelines by the Dermatological Society of Singapore. J Clin Aesthet Dermatol. 2019;12(7):34–50.
64. Chlebus E, Serafin M, Chlebus M. Is maintenance treatment in adult acne important? Benefits from maintenance therapy with adapalene, and low doses of alpha and beta hydroxy acids. J Dermatolog Treat. 2019;30(6):568–71.
65. Kircik LH. Fixed combination of clindamycin phosphate 1.2% and benzoyl peroxide 3.75% aqueous gel: long-term use in adult females with moderate acne vulgaris. J Drugs Dermatol. 2017;16(6):543–6.
66. Thielitz A, Lux A, Wiede A, Kropf S, Papakonstantinou E, Gollnick H. A randomized investigator-blind parallel-group study to assess efficacy and safety of azelaic acid 15% gel vs. adapalene 0.1% gel in the treatment and maintenance treatment of female adult acne. J Eur Acad Dermatol Venereol. 2015;29(4):789–96.