Bệnh Nội tiết - chuyển hóa
Xét nghiệm chức năng tuyến giáp là gì?
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Để tài file PDF của bài viết Xét nghiệm chức năng tuyến giáp là gì, vui lòng click vào link ở đây.
Giới thiệu
Hormone thyroxine giáp trạng (T4) và tri-iodothyronine (T3) được sản sinh, lưu trữ và bài tiết ở tuyến giáp. Các hormone này, đặc biệt là T3, có vai trò quan trọng trong nhiều quá trình sinh học và chuyển hóa. Chúng hoạt động bằng cách kết hợp với các thụ thể giáp trạng mà được phân bố ở hầu hết mọi cơ quan. Thông thường, quá trình này điều chỉnh việc sao chép gene và sau đó là sản sinh nhiều loại protein liên quan đến phát triển, tăng trưởng, và chuyển hóa tế bào. Xét nghiệm chức năng tuyến giáp (XNCNTG) là xét nghiệm nội tiết được sử dụng nhiều nhất.
Sản xuất hormone giáp trạng
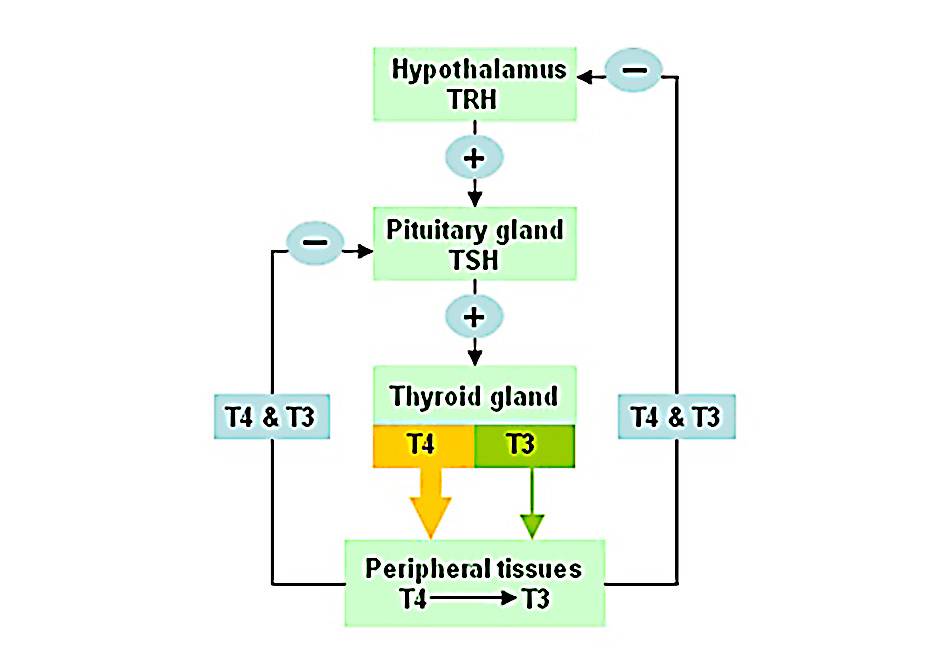
Việc sản xuất hormone giáp trạng được điều hòa bởi vùng dưới đồi và tuyến yên. Hormone giải phóng thyrotropin (TRH) vùng dưới đồi kích hoạt sự tổng hợp và bài tiết thyrotropin tuyến yên (TSH). Đổi lại, TSH kích hoạt quá trình sản xuất và giải phóng T4 và T3 từ tuyến giáp. Khi được giải phóng, T4 và T3 tạo một cơ chế phản hồi âm tính đối với sản xuất TRH và TSH.
Trục vùng dưới đồi-tuyến yên-tuyến giáp
(Trích từ tuyển tập của Tiến sĩ Sheikh-Ali)
Protein thyroglobulin (Tg) được tuyến giáp sản xuất và sử dụng để sản sinh T4 và T3. T3 là dạng hormone giáp trạng có hoạt động sinh học tích cực trong khi đó T4 được xem là một prohormone đối với T3. Tuyến giáp sản xuất 100% T4 tuần hoàn nhưng chỉ 20% T3 tuần hoàn. Phần 80% T3 còn lại được sản xuất bởi quá trình chuyển hóa T4 thành T3 trong các mô ngoại biên. Các bệnh cấp tính, cũng như một số loại thuốc nhất định, có thể ngăn chặn quá trình chuyển hóa T4 thành T3 và, do đó, ảnh hưởng đến nồng độ huyết thanh của chúng.
Các protein gắn kết hormone của giáp trạng
T3 và T4 lưu thông trong máu ngoại biên gắn kết với các protein (globulin gắn kết thyroxin [TBG], tiền albumin [transthyretin], và albumin). Xấp xỉ 99,98% T4 và 97% T3 có xu hướng gắn kết protein. Chỉ có phần không gắn kết hay ‘tự do’, như T3 tự do (FT3) và T4 tự do (FT4), hoạt động. Do đó, bất kể sự thay đổi nào trong số lượng hay chất lượng protein gắn kết tuyến giáp sẽ tạo ra các thay đổi về lượng hormone tuyến giáp lưu thông.
Chỉ định XNCNTG: các cân nhắc chung
Theo các nghiên cứu quần thể ở Hoa Kỳ và Anh Quốc, tỷ lệ lưu hành bệnh nhược giáp biểu hiện dao động từ 0,1% đến 2% và bệnh nhược giáp cận lâm sàng từ 4% đến 10% ở người lớn, với tỷ suất cao hơn đối với nữ giới cao tuổi. Tại Hoa Kỳ, tỷ lệ lưu hành bệnh cường giáp là xấp xỉ 1,2% (0,5% biểu hiện và 0,7% cận lâm sàng); các nguyên nhân thường gặp nhất bao gồm bệnh Graves, bướu giáp nhiều u độc, và u tuyến độc.
Tại Hoa Kỳ, Hiệp hội Tuyến giáp Hoa Kỳ khuyến cáo tất cả người lớn cần thực hiện đo nồng độ TSH huyết thanh lúc 35 tuổi và sau đó 5 năm một lần. Tuy nhiên, Nhóm Chương trình Dịch vụ Phòng ngừa Hoa Kỳ báo cáo rằng bằng chứng chưa đủ để khuyến nghị thực hiện hay không thực hiện tầm soát định kỳ bệnh tuyến giáp ở người lớn. Tại Anh Quốc, việc tầm soát với nhóm dân số người lớn khỏe mạnh để phát hiện bệnh tuyến giáp hiện không được thực hiện.
Việc tầm soát có thể phù hợp với những người có nguy cơ cao mắc rối loạn tuyến giáp. Việc tầm soát và theo dõi sâu hơn cần được cân nhắc ở những bệnh nhân:
- Có bướu giáp
- Những người đã phẫu thuật hoặc xạ trị ảnh hưởng đến tuyến giáp
- Những người có bệnh tuyến yên hoặc vùng dưới đồi, đã phẫu thuật, hoặc chiếu xạ
- Những người bị đái tháo đường tuýp 1
- Mắc bệnh Addison
- Có họ hàng gần nhất bị bệnh tuyến giáp tự miễn
- Mắc bệnh bạch biến
- Mắc chứng thiếu máu nguy hiểm
- Bị bạc tóc sớm (tóc chuyển màu bạc sớm)
- Bị rối loạn tâm thần
- Đang sử dụng thuốc và các hợp chất chứa iodine (ví dụ amiodarone hydrochloride, thuốc cản quang xạ, thuốc làm long đờm chứa kali iodua, tảo bẹ, interferon alpha, và các chất ức chế tyrosine-kinase, đáng chú ý nhất là sunitinib).
- Mắc hội chứng Down hoặc Turner.
Bị rối loạn tuyến giáp và dấu hiệu cho thấy rối loạn tuyến giáp
Ở những bệnh nhân có tiền sử bị nhược giáp trước đây và đang cố gắng thụ thai, mức độ thyroxine cần được tăng để đạt giá trị TSH huyết thanh <2,5 mIU/mL. Việc tăng này sẽ giúp giảm nguy cơ tăng TSH trong ba tháng đầu thai kỳ.
Tầm soát rối loạn tuyến giáp trong quá trình mang thai
Ở người mang thai, mức độ oestrogen tăng và nồng độ globulin gắn kết tuyến giáp tăng, điều này dẫn đến tăng T4 và T3. Trong ba tháng đầu thai kỳ, TSH huyết thanh cũng giảm do ảnh hưởng của hormone thai kỳ human chorionic gonadotrophin (hCG), có thể liên quan đến việc tăng nhẹ và nhanh lượng FT4. Những thay đổi này nhỏ và ở hầu hết phụ nữ mang thai, nồng độ FT4 duy trì trong phạm vi bình thường như đối với phụ nữ không mang thai. Ở ba tháng giữa và ba tháng cuối của thai kỳ, FT4 và FT3 giảm, đôi khi xuống dưới mức tham khảo với phụ nữ không mang thai. Chưa có đủ bằng chứng để khuyến nghị thực hiện hay không thực hiện tầm soát ở phụ nữ mang thai.
Việc tầm soát toàn thể so với phát hiện theo ca bệnh về nhận diện và điều trị rối loạn hormone tuyến giáp trong quá trình mang thai không làm giảm các kết cục xấu. Tuy nhiên, Hiệp hội Nội tiết khuyến nghị việc tầm soát với các nhóm có nguy cơ cao mắc rối loạn tuyến giáp – đó là, phụ nữ với các đặc điểm sau:
- Tuổi >30 tuổi
- Hiện đang sử dụng levothyroxine thay thế
- Sống ở vùng được cho là không có đủ cung cấp iodine
- Có tiền sử bị bệnh cường giáp hoặc nhược giáp, viêm tuyến giáp sau sinh, hoặc cắt bỏ thùy tuyến giáp
- Gia đình có tiền sử mắc bệnh tuyến giáp
- Có bướu giáp
- Kháng nguyên tuyến giáp (khi đã biết)
- Triệu chứng cơ năng hay triệu chứng thực thể lâm sàng mang dấu hiệu giảm chức năng hoặc tăng chức năng tuyến giáp, bao gồm chứng thiếu máu, tăng cholesterol, hoặc hạ natri máu
- Đái tháo đường týp 1
- Các rối loạn tự miễn khác
- Có tiền sử chiếu xạ trị liệu đầu hoặc cổ
- Có tiền sử sảy thai hoặc sinh non trước đây
- Vô sinh: cần được tầm soát TSH như một phần xét nghiệm bổ sung tìm nguyên nhân vô sinh.
XNCNTG cần được theo dõi chặt chẽ ở những phụ nữ mang thai bị nhược giáp vì thyroxine thay thế thường cần được tăng từ 20% đến 30% trong ba tháng đầu. Liều thyroxine cần được chuẩn độ để duy trì nồng độ TSH huyết thanh trong khoảng 0,1 đến 2,5 mIU/mL trong ba tháng đầu, 0,2 đến 3 mIU/mL trong ba tháng giữa thai kỳ, và 0,3 đến 3 mIU/ mL trong ba tháng cuối thai kỳ. Việc theo dõi trong quá trình mang thai cần bao gồm đo TSH sau mỗi 4 tuần trong vòng 20 tuần thai và sau đó ít nhất một lần ở tuần thai 26 và 32. Sau khi sinh, thyroxine cần được giảm về liều trước khi mang thai và TSH cần được kiểm tra lại ở tuần thứ 6 để điều chỉnh thyroxine nếu cần.
Xét nghiệm chức năng tuyến giáp
Xét nghiệm TSH
- Xét nghiệm TSH huyết thanh là xét nghiệm được lựa chọn để tầm soát các rối loạn chức năng tuyến giáp khi không có bệnh vùng dưới đồi hoặc tuyến yên. Trong hầu hết các phòng xét nghiệm tham khảo, khoảng bình thường đối với TSH là 0,45 đến 4,5 mIU/L. TSH nhạy với bất kỳ thay đổi nào trong nồng độ plasma của hormone giáp trạng. TSH có thể cần trung bình 6 đến 8 tuần để điều chỉnh đáp ứng với các thay đổi trong mức độ hormone giáp trạng. Do đó, khuyến nghị cần kiểm tra mức độ TSH sau 6 đến 8 tuần từ khi điều chỉnh thyroxine hoặc điều trị bằng bất kỳ thuốc kháng tuyến giáp nào. Khi thấy mức độ TSH bất thường thì cần đo FT4. Nếu chỉ số này không tăng, thì cần đo FT3 để xác định các trường hợp bệnh tăng năng tuyến giáp T3. TSH bị ức chế hay tăng sẽ xác nhận rối loạn tuyến giáp nhưng không xác nhận được nguyên nhân của nó. Hiếm khi, các thay đổi TSH có thể được gây ra bởi can thiệp xét nghiệm với các kháng thể dị dòng (các kháng thể với IgG của chuột hoặc các kháng thể đa dòng phản ứng với immunoglobin chuột ở người [HAMA]). Việc này có thể dẫn đến kết quả TSH thấp hoặc cao giả, mặc dù thông thường nó làm TSH huyết thanh tăng. Việc xét nghiệm TSH lặp lại bằng phương pháp thương mại khác có thể trung hòa ảnh hưởng của các kháng thể dị dòng.
Các xét nghiệm T4 Tự do (FT4) và T3 Tự do (FT3)
- Xét nghiệm FT4 là xét nghiệm được lựa chọn để đánh giá mức độ TSH bất thường. Nó được sử dụng nhiều hơn so với xét nghiệm T4 toàn phần. Xét nghiệm T3 tự do sẽ là xét nghiệm được ưu tiên sử dụng so với xét nghiệm T3 toàn phần; tuy nhiên, một số xét nghiệm T3 tự do hiện có về thương mại có nhiều dạng và không đáng tin cậy. T3 tự do cần được đo để đánh giá bệnh nhân bị bệnh tăng năng tuyến giáp, và khi FT4 không tăng mặc dù TSH bất thường. Các xét nghiệm FT4 và FT3 là cách tốt để đo sản lượng của tuyến giáp và không phụ thuộc vào nồng độ protein gắn kết hormone giáp trạng. Khoảng bình thường điển hình đối với FT4 là 12 đến 30 picomol/L (0,9 đến 2,3 nanogram/dL) và đối với FT3 là 2 đến 7 picomol/L (230 đến 420 picogram/dL).
Xét nghiệm T4 và T3 toàn phần
- Trước đây, khi chưa có xét nghiệm FT4 và FT3 cải thiện, xét nghiệm T4 và T3 toàn phần được chỉ định để đánh giá xét nghiệm TSH bất thường. Tuy nhiên, mức độ T4 toàn phần và T3 toàn phần có thể bị ảnh hưởng bởi các thay đổi về mức độ của lượng protein gắn kết hormone giáp trạng lưu thông. Chúng đo lường cả hormone gắn kết protein và hormone tự do. Khoảng bình thường đối với T4 toàn phần là 206 đến 309 nanomol/L (5,5 đến 12,5 microgram/dL) và khoảng bình thường đối với T3 toàn phần là 0,92 đến 2,76 nanomol/L (60 đến 180 nanogram/ dL).
- Các tình trạng liên quan đến mức độ T4 toàn phần và T3 toàn phần tăng thứ phát gây ra do mức độ TBG tăng bao gồm mang thai, sử dụng oestrogen, bệnh gan (ví dụ viêm gan), sử dụng thuốc (ví dụ tamoxifen hoặc methadone), hoặc hiếm khi, thừa TBG di truyền. Các tình trạng hiếm gặp khác dẫn đến mức độ T4 toàn phần và T3 toàn phần tăng là albumin tăng hoặc transthyretin gắn kết.
- Các tình trạng liên quan đến mức độ T4 toàn phần và T3 toàn phần thứ phát gây ra do mức TBG giảm bao gồm thừa androgen, thừa glucocorticoid, hội chứng thận hư, thiếu TBG di truyền, và sử dụng thuốc (ví dụ niacin hoặc danazol).
- Bị bệnh, thiếu ăn, và dinh dưỡng kém cũng có thể làm giảm mức độ T4 toàn phần và T3 toàn phần bằng cách làm giảm mức độ albumin và transthyretin và có thể can thiệp khả năng gắn kết của các protein chủ.
Tự kháng thể tuyến giáp
- Kháng thể kháng thụ thể TSH (TRAb) không phải là các xét nghiệm định kỳ nhưng có thể hữu ích trong một số trường hợp nhất định khi chẩn đoán không rõ ràng. Kết quả thường hữu ích trong việc xác định bệnh căn học của bệnh tuyến giáp. TRAb có thể kích hoạt hoặc ngăn chặn thụ thể TSH. Globulin miễn dịch kích hoạt tuyến giáp (TSI) là một ví dụ của TRAb kích hoạt và thường tăng trong bệnh Graves.
- Kháng thể peroxidase tuyến giáp (TPOAb) cũng hữu ích trong việc xác định bệnh căn học của bệnh tuyến giáp. TPOAb thường xuất hiện ở bệnh Hashimoto và các bệnh tuyến giáp tự miễn khác.
- Xét nghiệm kháng thể Tg được sử dụng chủ yếu để giúp chẩn đoán các bệnh tự miễn liên quan đến tuyến giáp.
- Bởi vị TRAb tự do di chuyển qua bánh nhau và kích hoạt tuyến giáp bào thai, nên TRAb cần được đo ở tuần thai thứ 22 ở người mẹ hiện mắc hoặc có tiền sử mắc bệnh Graves, đã từng có con mắc bệnh Graves, hoặc trước đây TRAb đã tăng.
Xét nghiệm Tg
- Thường được chỉ định để theo dõi ở những bệnh nhân bị ung thư tuyến giáp phân biệt khi bệnh nhân không có tự kháng thể Tg trong huyết thanh.
- Ngoài ra, nó có thể được chỉ định khi kiểm tra nguyên nhân tiềm ẩn của bệnh cường giáp. Tg thường tăng ở bệnh cường giáp và viêm tuyến giáp sơ cấp nhưng không tăng trong trường hợp giả tăng năng tuyến giáp (do sử dụng thuốc hormone tuyến giáp quá mức gây ra tăng năng tuyến giáp).
- Tăng Tg huyết thanh xảy ra ở 33% đến 88% bệnh nhân thực hiện sinh thiết kim tuyến giáp (FNB). Nồng độ Tg huyết thanh thường trở lại mức bình thường 2 đến 3 tuần sau khi thực hiện FNB. Mức độ tăng ở Tg huyết thanh sau FNB dao động khá mạnh (dao động từ 35% đến 341%) và không phải là yếu tố dự đoán khối u sinh thiết là lành tính hay ác tính.
Hấp thụ chất phóng xạ iodine (RAIU) và chụp chiếu
- Thường được chỉ định trong trường hợp bệnh tăng năng tuyến giáp để giúp xác định bệnh căn học tiềm ẩn. Nó đo lượng phóng xạ iodine (thường là I-123) mà được tuyến giáp hấp thụ. Lượng hấp thụ cao có thể là dấu hiệu bệnh cường giáp. Tăng lượng hấp thụ có thể lan tỏa và đồng nhất như được thấy ở bệnh Graves, hoặc biểu hiện ở dạng u nóng, như được thấy ở bướu giáp độc nhiều u. Lượng hấp thụ thấp có thể là dấu hiệu của viêm tuyến giáp hoặc giả tăng năng tuyến giáp trong tình huống lâm sàng thích hợp.
- RAIU không thể thực hiện ở một số bệnh nhân (ví dụ phụ nữ mang thai hoặc đang cho con bú hoặc bệnh nhân bị nhiễm iodine); trong các trường hợp đó, việc đo TRAb huyết thanh là hữu ích để xác định bệnh Graves.
Xét nghiệm kích hoạt TRH
- Được sử dụng để đánh giá phản ứng TSH với kích hoạt TRH trong trường hợp bệnh nhược giáp trung tâm. Nó cũng có thể giúp phân biệt khối u bài tiết TSH với đề kháng hội chứng hormone giáp trạng (RTH). Trong RTH, phản ứng TSH là bình thường. Xét nghiệm kích hoạt TRH không phải là xét nghiệm đặc hiệu.
- Calcitonin thường là chất chỉ điểm của bệnh ung thư tuyến giáp tủy. Tuy nhiên, mức độ calcitonin cũng có thể tăng, mặc dù không thường xuyên, ở các tình trạng lâm sàng khác ví dụ tăng sản tế bào C, khối u phổi và thần kinh nội tiết tuyến tụy, suy thận, và tăng gastrin huyết (sử dụng các chất ức chế bơm proton).
- Một lần đo calcitonin duy nhất, không kích thích có thể được sử dụng trong xét nghiệm bổ sung ban đầu với u tuyến giáp. Tuy nhiên, cách này không được thực hiện thường xuyên ở Hoa Kỳ.
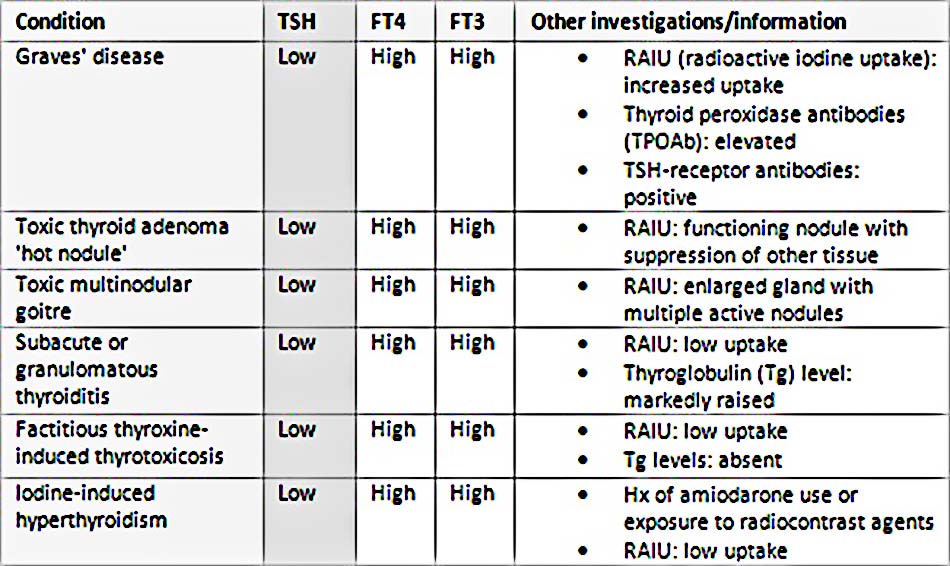
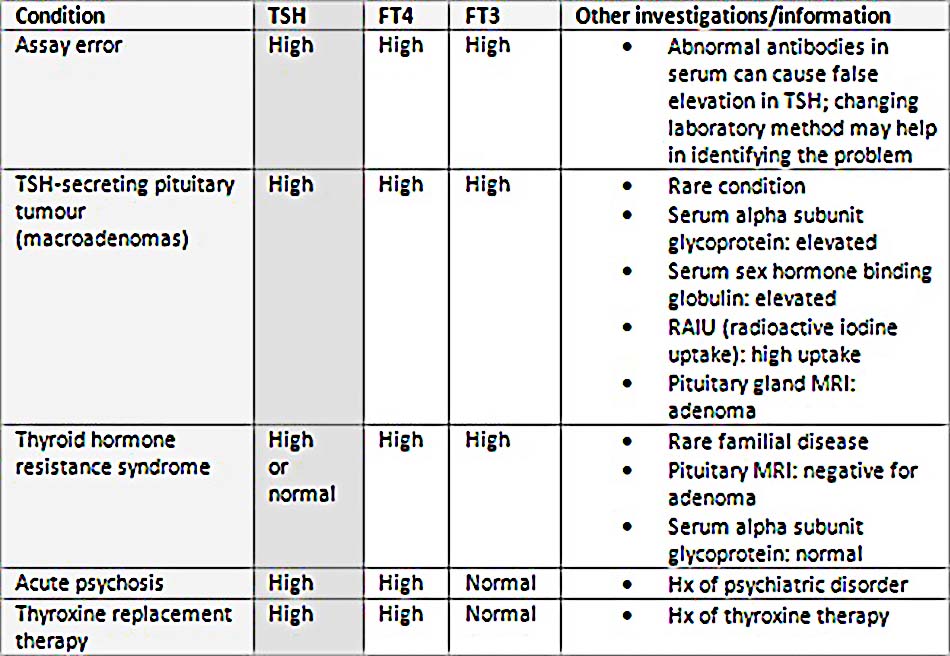
TSH thấp – liên quan đến FT4 và/hoặc FT3 cao
- Là dấu hiệu của bệnh cường giáp. Các nguyên nhân thường gặp nhất bao gồm bệnh Graves, bướu giáp nhiều u độc, u tuyến độc, và viêm tuyến giáp. Hấp thụ phóng xạ iodine (RAIU) giúp phân biệt các bệnh này. Trong các ca bệnh Graves, RAIU tăng khi lan tỏa. Đối với các u độc: hấp thụ tăng ở vị trí u đơn, hoặc ở nhiều vị trí trong trường hợp bướu giáp nhiều u độc; hấp thụ mô tuyến giáp còn lại bị ức chế. Hơn nữa, ở bệnh Graves, globulin miễn dịch kích thích tuyến giáp (TSI) xuất hiện ở 90% bệnh nhân, mặc dù không thường xuyên được yêu cầu để chẩn đoán.
- Ở viêm tuyến giáp bán cấp hoặc u hạt, RAIU thấp. Những bệnh nhân mắc viêm tuyến giáp bán cấp ban đầu có mức độ hormone giáp trạng cao, thứ phát gây ra do giải phóng quá mức T4 và T3 lưu trữ từ tuyến giáp. Sau đó, mức độ hormone tuyến giáp giảm xuống dưới mức bình thường, trước khi trở lại mức bình thường khi tình trạng viêm giảm.
- Các nguyên nhân khác bao gồm giả tăng năng tuyến giáp (gây ra do sử dụng quá mức thuốc hormone tuyến giáp), trong đó mức độ thyroglobulin và RAIU thấp, hoặc cường giáp do iodine (ví dụ như sau khi sử dụng amiodarone hoặc tiếp xúc với chất cản quang phóng xạ), mà trong đó RAIU cũng thấp.
Phân biệt các nguyên nhân của TSH thấp và T4 tự do (FT4) và/hoặc T3 tự do (FT3) cao
(Trích từ tuyển tập của Tiến sĩ Sheikh-Ali)
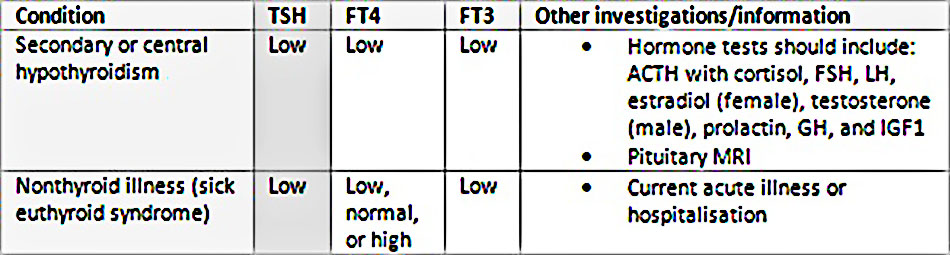
TSH thấp – liên quan đến FT4 và/hoặc FT3 thấp
- Cho thấy dấu hiệu của bệnh nhược giáp (trung tâm) thứ cấp, mà có liên quan đến rối loạn tuyến yên hoặc vùng dưới đồi. TSH có thể thấp, bình thường, hoặc tăng nhẹ. Đánh giá suy giảm ở các hormone tuyến yên khác cần được ghi nhận trước khi chụp hình ảnh (ví dụ như MRI tuyến yên). Xét nghiệm hormone cần bao gồm: ACTH với cortisol, FSH, LH, estradiol (với nữ giới), testoterone (với nam giới), prolactin, GH, và yếu tố tăng trưởng như insulin 1 (IGF1). Đối với bệnh này, liệu pháp thay thế tuyến giáp được theo dõi bằng việc kiểm tra mức độ FT4 và FT3.
- Các nguyên nhân khác của các kết quả này bao gồm bệnh không liên quan tuyến giáp (hội chứng bệnh lý bình giáp) trong đó các bất thường trong xét nghiệm tuyến giáp thứ phát gây ra do bệnh hệ thống cấp tính được thấy nhưng không có rối loạn tuyến giáp thật sự nào. TSH có thể bình thường hoặc thấp sau đó tăng trở lại trong quá trình hồi phục sau bệnh cấp tính. FT4 có thể bình thường, thấp, hoặc cao. FT3 thường thấp thứ phát gây ra do giảm quá trình chuyển hóa của T4 thành T3. Liệu pháp thay thế hormone tuyến giáp không được khuyến nghị trong trường hợp này.
- Ở ba tháng giữa và cuối của thai kỳ, FT4 và FT3 giảm, đôi khi xuống dưới mức tham khảo của phụ nữ không mang thai.
Phân biệt các nguyên nhân TSH thấp và T4 tự do (FT4) và/hoặc T3 tự do (FT3) thấp
(Trích từ tuyển tập của Tiến sĩ Sheikh-Ali)
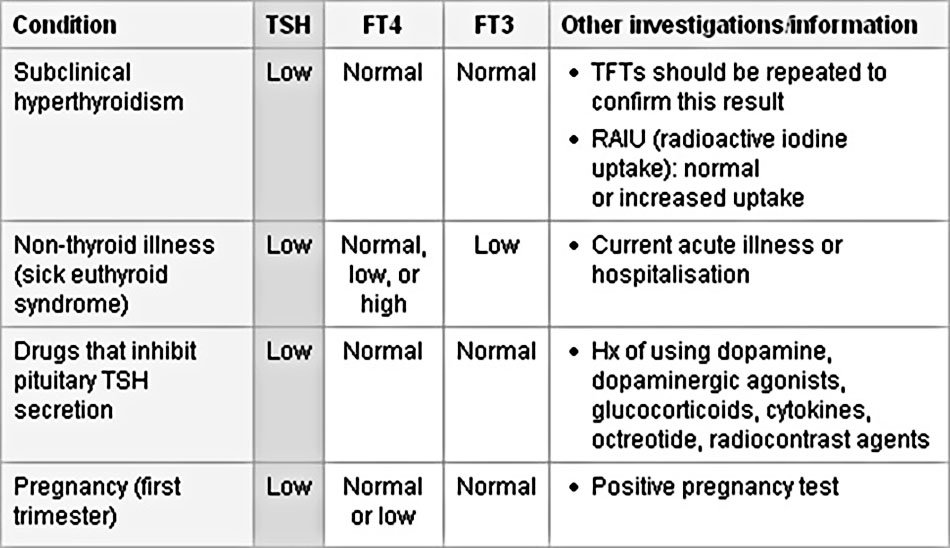
TSH thấp – liên quan đến FT4 và/hoặc FT3 bình thường
- Khi không có bệnh không liên quan tuyến giáp hoặc liệu pháp thuốc tương ứng, các kết quả này cho thấy dấu hiệu của bệnh cường giáp cận lâm sàng (hoặc nhẹ). Trong trường hợp này RAIU có thể tăng nhẹ hoặc bình thường.
- Trong trường hợp bệnh không liên quan tuyến giáp (hội chứng bệnh lý bình giáp), TSH có thể bình thường hoặc thấp sau đó sẽ tăng trở lại trong quá trình hồi phục sau bệnh cấp tính. FT4 có thể bình thường, thấp, hoặc cao. FT3 thường thấp thứ phát gây ra do giảm quá trình chuyển hóa của T4 thành T3.
- Các thuốc sau đây có thể gây ra các kết quả này: dopamine, các thuốc đồng vận dopamine, glucocorticoid, cytokine, hoặc octreotide, vì chúng gây ức chế bài tiết TSH tuyến yên. Các kết quả tương tự cũng có thể xảy ra sau khi tiếp xúc với các chất cản quang phóng xạ.
- Việc điều trị bệnh cường giáp gần đây bằng thuốc kháng tuyến giáp cũng có thể gây ra các kết quả này. Có thể mất 6 đến 8 tuần để TSH điều chỉnh sau khi bắt đầu liệu pháp.
- Trong ba tháng đầu tiên của thai kỳ, TSH huyết thanh giảm do ảnh hưởng của hormone human chorionic gonadotrophin. Việc này có thể liên quan đến sự tăng nhẹ và nhanh trong FT4.
Phân biệt các nguyên nhân của TSH thấp và T4 tự do (FT4) và/hoặc T3 tự do (FT3) bình thường
(Trích từ tuyển tập của Tiến sĩ Sheikh-Ali)
- Người Mỹ gốc Phi có thể có khoảng TSH tham khảo hơi thấp hơn đối với FT4 và FT3 so với người da trắng.
TSH cao – liên quan đến FT4 và/hoặc FT3 cao
- Nếu có kết quả này thì cần cân nhắc lỗi nhiễu xạ/thử nghiệm trong xét nghiệm đầu tiên. Thay đổi phương pháp thí nghiệm có thể giúp xác định vấn đề.
- Nếu kết quả thí nghiệm chính xác, thì các chẩn đoán quan trọng là khối u tuyến yên bài tiết TSH (TSH-oma) hoặc hội chứng kháng hormone tuyến giáp. Việc phát hiện globulin gắn kết hormone giới tính trong huyết thanh tăng (SHBG) và lượng siêu phân tử alpha tự do lưu thông tăng có thể hỗ trợ chẩn đoán TSH-oma, cũng như việc phát hiện tăng bài tiết hoặc giảm bài tiết của các hormone tuyến yên khác. Chụp hình ảnh tuyến yên (MRI) thường giúp xác nhận chẩn đoán nhưng không nên thực hiện cho đến khi đã xác nhận cơ chế hóa sinh phù hợp. RAIU cho thấy hấp thụ tăng cùng với lan tỏa.
- Hội chứng kháng hormone tuyến giáp có thể được xác nhận bằng tiền sử bệnh trong gia đình, không có u tuyến trên hình ảnh MRI tuyến yên, và mức độ glycoprotein siêu phân tử alpha trong huyết thanh bình thường. Ngược lại, khi có TSH-oma mà trong đó việc sản xuất TSH là tự động, thì việc quản lý T4 hoặc T3 sẽ làm ức chế TSH cao ở hội chứng kháng hormone tuyến giáp.
- Liệu pháp thyroxine thay thế (với khả năng bệnh nhược giáp) thực hiện trong vòng vài giờ sau XNCNTG có thể làm tăng mức độ FT4. Tuy nhiên, FT3 hầu như luôn luôn bình thường trong các tình huống này.
- Chức năng tuyến giáp bất thường được thấy ở các bệnh nhân bị rối loạn tâm thần cấp tính.
Phân biệt các nguyên nhân TSH cao và T4 tự do (FT4) và/hoặc T3 tự do (FT3) cao
(Trích từ tuyển tập của Tiến sĩ Sheikh-Ali)
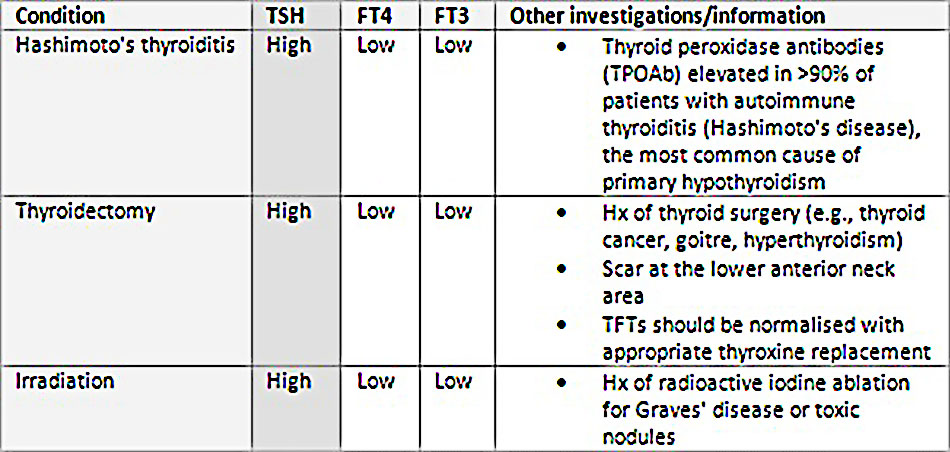
TSH cao – liên quan đến FT4 và/hoặc FT3 thấp
- Cho thấy dấu hiệu của bệnh nhược giáp. Suy giảm sản xuất hormone tuyến giáp (T4 và T3) có thể xảy ra ở viêm tuyến giáp tự miễn (bệnh Hashimoto), là nguyên nhân thường gặp nhất của bệnh nhược giáp sơ cấp. Hơn 90% bệnh nhân mắc viêm tuyến giáp Hashimoto có TPOAb dương tính.
- Các nguyên nhân khác bao gồm cắt bỏ tuyến giáp hoặc điều trị phóng xạ iodine đối với tuyến giáp mà không có đủ hormone tuyến giáp thay thế.
Phân biệt các nguyên nhân TSH cao và T4 tự do (FT4) và/hoặc T3 tự do (FT3) thấp
(Trích từ tuyển tập của Tiến sĩ Sheikh-Ali)
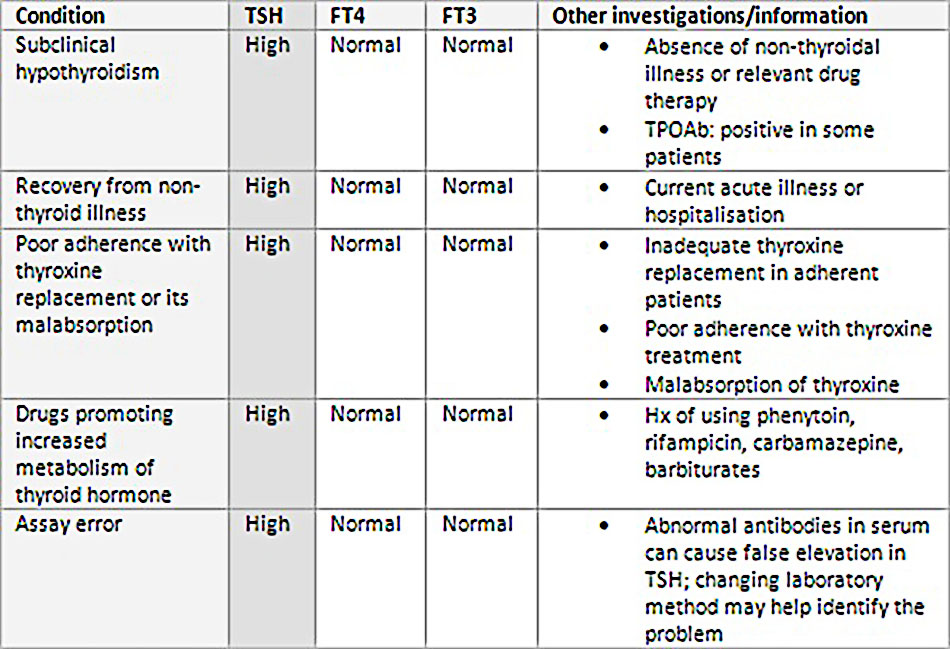
TSH cao – liên quan đến FT4 và/hoặc FT3 bình thường
- Bệnh nhược giáp cận lâm sàng (hoặc nhẹ) xảy ra khi TSH cao hơn ngưỡng tham khảo khi FT4 và FT3 bình thường. Nguy cơ tiến triển bệnh thành nhược giáp biểu hiện là 2% đến 5% một năm. Nguy cơ cao hơn ở những bệnh nhân có TPOAb dương tính. Quyết định điều trị với những bệnh nhân này còn gây tranh cãi. Thông thường, liệu pháp thyroxine thay thế không được khuyến nghị khi TSH dưới 10 mIU/L. TSH và FT4 cần được lặp lại sau khoảng thời gian 6 đến 12 tháng để theo dõi tình trạng cải thiện hoặc xấu đi của tình hình tuyến giáp ở bệnh nhân không được điều trị.
- Dấu hiệu phân biệt bao gồm hồi phục sau bệnh không liên quan đến tuyến giáp (hội chứng bệnh lý bình giáp). TSH có thể bình thường hoặc thấp sau đó tăng trở lại trong quá trình hồi phục sau bệnh cấp tính.
- Dấu hiệu phân biệt khác bao gồm tuân thủ kém với liệu pháp thyroxine thay thế hoặc hấp thụ kém chất này: ví dụ, trong trường hợp bệnh coeliac (không dung nạp gluten), hoặc sau can thiệp từ các thuốc đồng điều trị khác, chẳng hạn như canxi cacbonat, sắt II sulphat, và colestyramine.
- Thuốc phối hợp để thúc đẩy tăng chuyển hóa của hormone tuyến giáp (ví dụ rifampicin [rifampin], phenytoin, carbamazepine, barbiturate) cũng có thể gây ra các kết quả này.
- Ngoài ra, các vấn đề về quy trình xét nghiệm (ví dụ như can thiệp của kháng thể bất thường trong huyết thanh) có thể gây ra TSH tăng giả tạo. Thay đổi phương pháp thí nghiệm có thể giúp xác định vấn đề.
Phân biệt các nguyên nhân của TSH cao và T4 tự do (FT4) và/hoặc T3 tự do (FT3) bình thường
(Trích từ tuyển tập của Tiến sĩ Sheikh-Ali)
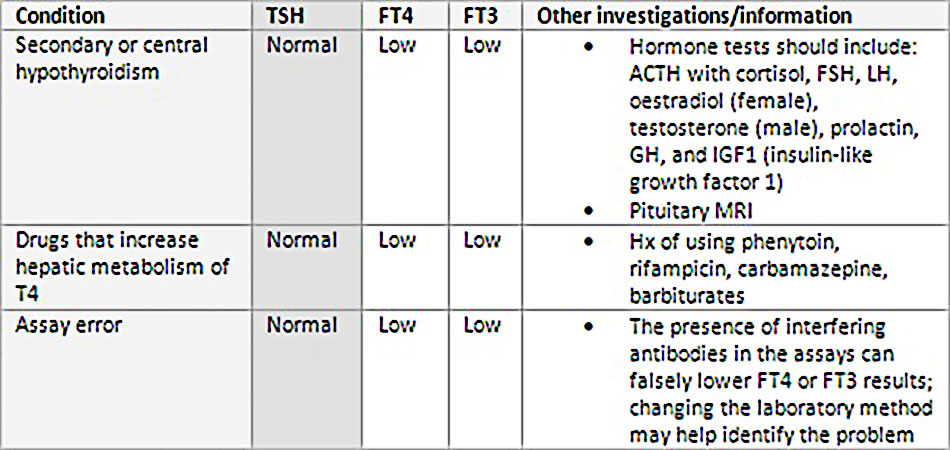
TSH bình thường – liên quan đến FT4 và/hoặc FT3 thấp
- Các kết quả này có thể xảy ra sau bệnh nhược giáp (trung tâm) thứ phát, mà có liên quan đến rối loạn tuyến yên hoặc vùng dưới đồi. TSH có thể thấp, bình thường, hoặc tăng nhẹ. Đánh giá suy giảm ở các hormone tuyến yên khác cần được ghi nhận trước khi chụp hình ảnh (ví dụ như MRI tuyến yên). Các xét nghiệm hormone cần bao gồm: ACTH với cortisol, FSH, LH, estradiol (với nữ giới), testosterone (với nam giới), prolactin, GH, và yếu tố tăng trưởng như insulin 1 (IGF1). Đối với bệnh này, liệu pháp thay thế tuyến giáp được theo dõi bằng việc kiểm tra mức độ FT4 và FT3.
- Các nguyên nhân khác bao gồm việc sử dụng thuốc (ví dụ phenytoin, rifampicin [rifampin], carbamazepine, barbiturate) và lỗi thí nghiệm khi có các hoạt chất can thiệp.
Phân biệt các nguyên nhân của TSH bình thường và T4 tự do (FT4) và/hoặc T3 tự do (FT3) thấp
(Trích từ tuyển tập của Tiến sĩ Sheikh-Ali)
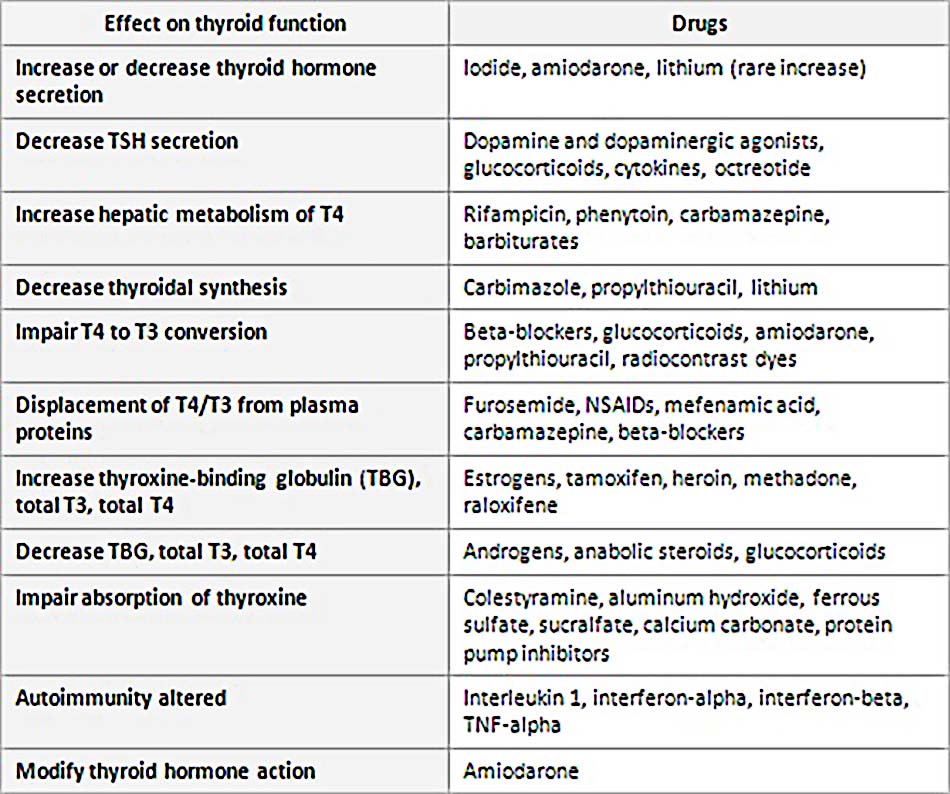
Các ảnh hưởng của thuốc
- Nhiều loại thuốc thường được sử dụng ảnh hưởng đến chức năng tuyến giáp.[45] Do đó, ảnh hưởng tiềm ẩn của các loại thuốc này lên cả kết quả XNCNTG và lên kết quả điều trị luôn cần được cân nhắc trong các quyết định liên quan đến chăm sóc bệnh nhân.
◊ Iodine, amiodarone, hoặc lithium làm tăng hoặc giảm bài tiết hormone tuyến giáp.
◊ Dopamine và các thuốc đồng vận, cũng như glucocorticoid, cytokine, hoặc octreotide, làm giảm bài tiết TSH.
◊ Rifampicin (rifampin), phenytoin, carbamazepine, hoặc barbiturate làm tăng chuyển hóa ở gan.
◊ Carbimazole, propylthiouracil, hoặc lithium làm giảm tổng hợp hormone giáp trạng.
◊ Thuốc ức chế Beta, glucocorticoid, amiodarone, propylthiouracil, hay chất nhuộm cản quang phóng xạ làm giảm chuyển hóa T4 thành T3.
◊ Furosemide, NSAID, axit mefenamic, carbamazepine, hoặc thuốc ức chế Beta đẩy T4/T3 khỏi protein huyết tương.
◊ Oestrogen, tamoxifen, heroin, methadone, hay raloxifene làm tăng mức độ globulin gắn kết thyroxine (TBG), T4 toàn phần, và T3 toàn phần.
◊ Androgen, anabolic steroid, hay glucocorticoid làm giảm mức độ TBG, T4 toàn phần, và T3 toàn phần.
◊ Colestyramine, nhôm hydroxit, sắt II sulphat, sucralfate, canxi cacbonat, hay thuốc ức chế bơm proton làm suy giảm hấp thụ thyroxine.
◊ Interleukin-1, interferon-alfa, interferon-beta, và TNF-alpha liên quan đến nguy cơ rối loạn tuyến giáp tự miễn.
◊ Amiodarone cũng có thể thay đổi hoạt động horome tuyến giáp.
Ảnh hưởng của thuốc đối với tuyến giáp
(Trích từ tuyển tập của Tiến sĩ Sheikh-Ali)
Câu hỏi lâm sàng
Câu 1
Một phụ nữ 23 tuổi đến phòng khám do mệt mỏi, lo lắng và khó ngủ trong vòng nhiều tháng qua. Bệnh nhân có sử dụng melatonin để dễ ngủ nhưng không có hiệu quả. Tiểu sử y tế đáng kể là rong kinh, cô dùng viên tránh thai kết hợp estrogen/progesterone cho nó. Mẹ của cô có suy giáp và tăng huyết áp. Bệnh nhân đôi khi hút cần sa nhưng không dùng thuốc lá hoặc rượu.
Huyết áp 120/78 mmHg, mạch 82 l/ph. BMI 18,8 kg/m2. Khám cổ thấy tuyến giáp kích thước bình thường không có khối. TSH huyết thanh 1,5 microU/mL và T4 toàn phần là 15 microgam/dL. Ý nào dưới đây là sự giải thích có khả năng nhất của kết quả xét nghiệm của bệnh nhân này?
- Sự tăng tách của hormone tuyến giáp từ protein gắn
- Cường giáp do immunoglobulin
- Tăng nồng độ protein gắn hormone tuyến giáp
- U tuyến yên
- Có thai
- Kháng hormone tuyến giáp
Đáp án đúng là C:
| Các tình trạng làm thay đổi nồng độ TBG | |
| Tăng TBG | Giảm TBG |
|
|
HRT: hormone replacement therapy liệu pháp thay thế hormone
OCs: oral contraceptives tránh thai đường uống
TBG: thyroxine-binding globulin : globulin gắn thyroxine
Bệnh nhân này có nồng độ T4 toàn phần tăng nhưng TSH bình thường, gợi ý tình trạng tuyến giáp bình thường. Mặc dù có các triệu chứng không đặc hiệu (ví dụ mệt mỏi, lo âu), các dấu hiệu sinh tồn của cô kèm thực thể tuyến giáp bình thường. Kết hợp việc cô sử dụng thuốc tránh thai đường uống, bệnh nhân này có nhiều khả năng là chức năng tuyến giáp bình thường và tăng globulin gắn T4 (TBG) do estrogen.
Hơn 99% hóc môn tuyến giáp trong máu gắn với 3 protein vận chuyển chính: TBG, transthyretin, và albumin. Chỉ có hóc môn tuyến giáp tự do (không gắn) mới có chức năng sinh học. Thay đổi của nồng độ protein gắn có thể ảnh hưởng đến nồng độ hormone tuyến giáp toàn phần trong máu, nhưng nếu trục tuyến giáp – tuyến yên – vùng dưới đồi không bị ảnh hưởng, nồng độ hormone tự do sẽ không thay đổi.
Nồng độ estrogen cao (VD có thai, viên tránh thai đường uống, liệu pháp thay thế hormone) làm tăng nồng độ TBG bằng cách làm giảm chuyển hóa và làm tăng sinh tổng hợp nó trong gan. Do TBG tăng thêm gắn nhiều hormone tuyến giáp hơn, sự sản xuất hormone tuyến giáp tăng để duy trì tình trạng tuyến giáp bình thường, điều này có khả năng nhất giải thích sự tăng nhẹ nồng độ T4 toàn phần của bệnh nhân này (nồng độ T4 tự do của cô sẽ được kì vọng là bình thường).
Lựa chọn A: Ở những bệnh nhân có feedback tuyến yên-vùng dưới đồi bình thường, sự tách ra của T4 từ protein gắn của nó dẫn đến giảm sản xuất hormone tuyến giáp và làm giảm nồng độ T4 toàn phần (không phải cao hơn, như ở bệnh nhân này) với nồng độ hormone tự do bình thường. Các thuốc có các tác dụng này gồm salicylates, furocemide, và heparin.
Lựa chọn B: Bệnh Graves gây cường giáp do kích thích receptor TSH bởi kháng thể receptor thyrotropin. Tuy nhiên, sự bài tiết TSH tuyến yên bị ức chế và tuyến giáp to sờ thấy được.
Lựa chọn D: Ở những bệnh nhân có adenoma tuyến yên tiết TSH, TSH thường tăng, mặc dù lượng nhỏ có thể có TSH bình thường cao. Tuy nhiên, bệnh nhân thường có bướu cổ và thường có các triệu chứng do chèn ép (VD đau đầu).
Lựa chọn E: Có thai có thể làm tăng nồng độ TBG nhưng ít có khả năng hơn so với việc bệnh nhân dùng thuốc tránh thai đường uống.
Lựa chọn F: Đề kháng hormone tuyến giáp là một rối loạn di truyền hiếm gặp gây ra bởi khiếm khuyết trong thụ thể hormone tuyến giáp. Bệnh nhân có thể có nồng độ T4 tăng với TSH bình thường hoặc tăng, nhưng phần lớn có bướu cổ, và bệnh này thường biểu hiện ở thưở nhỏ.
Mục tiêu học tâp:
Estrogen làm tăng nồng độ của globulin gắn T4. Tác dụng này được thấy trong thời kỳ có thai và ở bệnh nhân dùng thuốc tránh thai đường uống hoặc estrogen trong thời kỳ mãn kinh. Nồng độ hormone tuyến giáp toàn phần tăng nhưng bệnh nhân có có chức năng tuyến giáp-tuyến yên-vùng dưới đồi bình thường duy trì tình trạng tuyến giáp bình thường và nồng độ TSH bình thường.
Câu 2
Một phụ nữ 53 tuổi đến phòng khám do mất ngủ nặng, nóng bừng, và tâm trạng thay đổi trong nhiều tháng qua. Kỳ kinh nguyệt cuối cùng của bà là 1 năm trước. Bệnh nhân có gãy cổ tay gần đây mà không cần phẫu thuật. Bà có tiền sử được suy giáp được chẩn đoán 7 năm trước dùng levothyroxine, và liều ổn định nhiều năm. Nồng độ TSH sau cùng của bệnh nhân là 3,5 microU/mL. Bà không có vấn đề y tế mạn tính nào khác. Bà không dùng thuốc lá, rượu hay ma túy.
HA 120/70 mmHg, mạch 75 l/ph. BMI 24 kg/m2. Khám thấy tuyến giáp không to, không có khối. Kiểm tra khung chậu thấy ban đỏ, âm hộ teo và âm đạo không có dịch hay chảy máu. Tử cung nhỏ, và buồng trứng không sờ thấy. Bắt đầu liệu pháp thay thế estrogen đường uống ở bệnh nhân này sẽ có khả năng gây ra ý nào dưới đây?
- Nồng độ T4 toàn phần trong máu sẽ giảm
- Chuyển từ T4 thành T3 sẽ giảm
- Nồng độ TSH sẽ giảm
- Chuyển hóa hormone tuyến giáp ở gan sẽ tăng
- Nhu cầu L-thyroxine sẽ tăng
Đáp án đúng là E:
| Tương tác thuốc chính của levothyroxine | |
| Giảm hấp thu levothyroxine | Chất gắn với acid mật (vd cholestyramine)
Sắt, canxi, nhôm hydroxit |
| Tăng nồng độ TBG | Estrogen (uống), tamoxifen, raloxifene
Heroin, methadone |
| Giảm nồng độ TBG | Androgen, glucocorticoids
Steroids đồng hóa Acid nicotinic giải phóng chậm |
| Tăng chuyển hóa hormone tuyến giáp | Rifampin
Phenytoin Carbamazepine |
Phần lớn bệnh nhân nhược giáp có tăng nhu cầu levothyroxine sau khi bắt đầu estrogen đường uống (liệu pháp thay thế estrogen hoặc thuốc tránh thai đường uống). Công thức Estrogen đường uống làm giảm độ thanh thải TBG (thyroxine-binding globulin), dẫn đến tăng nồng độ TBG. TBG được sinh tổng hợp và sialylat hóa ở gan. Dùng Estrogen qua da không qua gan và không ảnh hưởng nồng độ TBG.
Bệnh nhân có chức năng tuyến giáp bình thường có thể sẵn sàng tăng sản xuất hormone tuyến giáp để làm bão hòa số lượng các vị trí gắn TBG tăng lên, nhưng những bệnh nhân suy giáp phụ thuộc vào sự thay thế hormone tuyến giáp ngoại sinh và không thể bù lại. Điều này gây ra giảm thyroxine tự do và tăng TSH (lựa chọn C). Kết quả là, cần liều levothyroxine tăng hơn. Tăng nồng độ estrogen cũng là một lý do chính tăng nhu cầu levothyroxine khi có thai.
Lựa chọn A: Do tăng TBG sau khi bắt được estrogen đường uống, nồng độ T4 tự do ở bệnh nhân nhược giáp có thể giảm. Tuy nhiên, nồng độ hormone tuyến giáp trong máu sẽ không thay đổi hoặc tăng nhẹ.
Lựa chọn B: Estrogen không ảnh hưởng đến sự chuyển hóa T4 thành T3. Các thuốc ức chế chuyển hóa T4 thành T3 gồm glucocorticoids, chẹn beta, acid iopanoic (chất cản quang chụp túi mật đường uống), và propylthiouracil.
Lựa chọn D: T4 và T3 được chuyển hóa bằng cách khử iod, glucuronidation, và sulfation ở gan. Phenobarbital, rifampin, phenytoin, và carbamazepine làm tăng độ thanh thải hóc môn tuyến giáp ở gan thông qua làm tăng hoạt động của các enzyme này (chủ yếu là deiodination).
Mục tiêu học tâp:
Dược động học của Estrogen đường uông làm tăng nông độ TBG. Bệnh nhân đang dùng liệu pháp hormone tuyến giáp thay thế có thể cần tăng liều để làm bão hòa sô lượng các vị trí gắn TBG tăng lên.
Câu 3
Một người đàn ông 65 tuổi có nhồi máu cơ tim cấp biến chứng sốc tim được đưa đến đơn vị chăm sóc mạch vành. Quá trình nằm viện của ông có biến chứng suy thận cấp và chảy máu đường tiêu hóa dưới do liệu pháp chống đông. Bệnh nhân không có tiền sử bệnh tuyến giáp trước đây. Khám thấy tuyến giáp bình thường. Kết quả xét nghiệm như sau:
- Thyroxine (T4) tự do 1,3 ng/dL (bình thường 0,9 – 2,4 ng/dL)
- Triiodothyronine (T3) toàn phần 70 ng/dL (bình thường 80-180 ng/dL)
- TSH 2,0 mU/L (bình thường 0,5-5,0 mU/L)
Ý nào dưới đây là chẩn đoán có khả năng nhất?
- Suy giáp trung ương
- Hội chứng bình giáp bệnh lý
- Suy giáp nguyên phát
- Viêm tuyến giáp Riedel
- Suy giáp dưới lâm sàng
Đáp án đúng là B:
Bất kì bệnh nhân nào có bệnh cấp tính, nặng có thể có xét nghiệm chức năng tuyến giáp bất thường (vd hormone tuyến giáp và nồng độ TSH bất thường). Kiểu phổ biến nhất là giảm nồng độ T3 tự do và toàn phần, với nồng độ T4 và TSH bình thường. Bệnh này, thường được biết đến là hội chứng bình giáp bệnh lý, hay “hội chứng T3 thấp”, được cho là kết quả của giảm 5’- deiodination của T4 ở ngoại vi do giảm calo, tăng glucocorticoids và nồng độ cytokines viêm, và ức chế 5’monodeiodination (vd acid béo tự do, một số thuốc). Có mối liên quan chặt chẽ giữa mức độ bệnh ngoài tuyến giáp, tiềm ẩn với mức độ giảm nồng độ T3. Nếu bệnh ngoài tuyến giáp tiếp tục, nồng độ TSH và T4 huyết thanh thậm chí cũng có thể giảm.
Xét nghiệm chức năng tuyến giáp là không đáng tin cậy ở bệnh nhân bệnh cấp tính, và bổ sung hormone tuyến giáp ở những người có hội chứng bình giáp bệnh lý không thấy cải thiện kết quả lâm sàng, do đó, xét nghiệm chức năng tuyến giáp thường không được đề nghị ở tất cả bệnh nhân bệnh cấp tính. Khi hồi phục bệnh ngoài tuyến giáp, bệnh nhân có thể trải qua tăng vừa phải, thoáng qua nồng độ TSH huyết thanh. Điều này thường được hiểu sai là suy giáp dưới lâm sàng, và xét nghiệm nên được hoãn lại, nếu có thể, cho đến khi bệnh nhân trở lại sức khỏe ban đầu.
Lựa chọn A: Suy giáp trung ương đặc trưng bởi nồng độ TSH thấp (hoặc bình thường không phù hợp) với T4 thấp và T3 thấp hoặc bình thường thấp.
Lựa chọn C và E: Suy giáp nguyên phát đặc trưng bởi giảm nồng độ T4 tự do với tăng TSH. Suy giáp dưới lâm sàng đặc trưng bởi tăng TSH với nồng độ T4 bình thường. Nồng độ T3 huyết thanh duy trì bình thường cho đến giai đoạn muộn của suy giáp, và đo nồng độ T3 thường không có ích ở những bệnh nhân này.
Lựa chọn D: Viêm tuyến giáp Riedel (xơ) là một rối loạn viêm đặc trưng bởi xơ cứng tuyến giáp, mô xung quanh, và thường là các cấu trúc không phải tuyến giáp ở xa (vd khoang sau phúc mạc). Suy giáp dưới lâm sàng hoặc rõ ràng có thể được thấy, nhưng phần lớn bệnh nhân có bướu cổ rắn.
Mục tiêu học tập:
Bất kì bệnh nhân nào có bệnh cấp tính, nặng có thể có xét nghiệm chức năng luyẽn giáp bất thường. Hội chứng bình giáp bệnh lý (“hội chứng T3 thấp”) đặc trưng bởi giảm nồng độ T3 tự do và toàn phần với nồng độ TSH và T4 bình thường.
Câu 4
Một người phụ nữ 45 tuổi đến phòng khám do mệt, đau cơ, và yếu cơ ở cả hai chi dưới tăng dần trong tháng qua. Cô gặp khó khăn nhẹ khi đứng dậy khỏi ghế, có yếu và chuột rút ở chân sau khi đi bộ một khoảng ngắn. Các vấn đề y tế khác của cô bao gồm tăng HA, được điều trị với lisinopril. Cô không dùng thuốc lá, rượu hay ma túy.
HA 140/80 mmHg, mạch 64 l/ph, nhịp thở 14 l/ph. Khám thấy giảm nhẹ sức mạnh ở đầu gần cơ ở chi dưới với co gót chân yếu cả 2 bên. Kết quả xét nghiệm cho thấy tốc độ máu lắng bình thường và tăng nồng độ creatine kinase huyết thanh. Na, glucose, kali, và creatinin huyết thanh bình thường. Ý nào dưới đây là bước tiếp theo phù hợp nhất trong quản lý bệnh nhân này ?
- Test kháng thể kháng nhân
- Dừng lisinopril
- Điện cơ
- Sinh thiết cơ
- Xét nghiệm nồng độ T4 tự do và TSH huyết thanh
Đáp án đúng là E:
| Các nguyên nhân phổ biến của bệnh cơ | |
| Bệnh mô liên kết | Viêm đa cơ/viêm da cơ
Viêm cơ thể vùi Viêm mạch máu Chồng chéo hội chứng (bệnh mô liên kết hỗn hợp) |
| Nội tiết/chuyển hóa | Suy giáp, ngộ độc giáp
Hội chứng Cushing Điện giải (giảm kali, canxi, phospho) |
| Thuốc/ngộ độc | Corticosteroid, statins
Zilovudine, colchicine Rượu, cocaine, heroin |
| Hỗn hợp | Nhiễm trùng, chấn thương, sốt cao |
Bệnh nhân này có đau cơ và yếu cơ đầu gần kèm tăng nồng độ creatine kinase (CK) huyết thanh. Ở người tương đối trẻ, mặt khác phụ nữ khỏe mạnh có mệt và giảm phản xạ gân sâu, biểu hiện này phù hợp nhất với bệnh cơ do suy giáp. Bệnh cơ xảy ra ở trên 1/3 bệnh nhân có suy giáp, và có thể có từ tăng CK không triệu chứng đến đau cơ, phì đại cơ, bệnh cơ đầu gần, và globin cơ niệu kịch phát. CK huyết thanh có thể tặng nhiều năm trước khi bệnh nhân phát triển các triệu chứng lâm sàng của suy giáp, và không có mối liên quan rõ ràng giữa mức độ tăng CK và mức độ của bệnh cơ. Marker viêm (vd tốc độ máu lắng, protein phản ứng C – CRP) có thể bình thường hoặc tăng nhẹ.
Xét nghiệm ban đầu nên bao gồm TSH và T4 tự do. Nếu xét nghiệm chức năng tuyến giáp bình thường, thì các xét nghiệm thêm, bao gồm marker huyết thanh (vd kháng thể kháng nhân, kháng thể anti-Jo-1) và sinh thiết cơ, có thể cần để loại trừ các nguyên nhân khác của viêm cơ (lựa chọn A).
Lựa chọn B: Bệnh cơ có tăng nồng độ CK thường không phải là một biểu hiện của ngộ độc lisinopril. Các thuốc phổ biến nhất liên quan đến bệnh cơ là corticosteroid, statins, và colchicine.
Lựa chọn C: Điện cơ ở bệnh nhân có bệnh cơ do suy giáp có thể bình thường hoặc thay đổi không đặc hiệu. Nó có ích hơn khi đánh giá bệnh nhân viêm đa cơ và có thể được xem xét nếu xét nghiệm tuyến giáp bình thường.
Lựa chọn D: Viêm đa cơ đặc trưng bởi yếu cơ đầu gần đối xứng. Tốc độ máu lắng và CK tăng trong xấp xỉ một nửa bệnh nhân, và chẩn đoán có thể được xác nhận với sinh thiết cơ. Tuy nhiên, đau cơ điển hình không có hoặc nhẹ và phản xạ dây chằng sâu bình thường.
Mục tiêu học tập:
Bệnh cơ do suy giáp đặc trưng bởi đau cơ, yếu cơ đầu gần, và tăng nồng độ creatine kinase huyết thanh. Bệnh nhân thường có kèm biểu hiện của suy giáp (vd mệt, phản xạ chậm). Xét nghiệm chẩn đoán ban đầu bao gồm nồng độ TSH và T4 tự do.
Câu 5
Một người đàn ông 64 tuổi đến bệnh viện do sốt, tiêu chảy, đại tiện phân máu, và đau bụng trong 4-5 ngày qua. Ông đi ngoài phân máu>10 lần một ngày. Bệnh nhân có tiền sử viêm loét đại tràng và dừng điều trị vài tháng trước do ông cảm thấy không có các triệu chứng trong 2 năm. Ông không có vấn đề y tế nào khác.
Nhiệt độ 37,3 C (99,1F), HA 100/74 mmHg, mạch 110 l/ph, nhịp thở 16 l/ph. Khám thấy đau ở 1/4 dưới bụng trái không có có phản ứng thành bụng hay co cứng. Thăm trực tràng thấy máu nặng mùi. Bệnh nhân được bắt đầu truyền dịch tĩnh mạch, glucocorticoids đường uống, 5- aminosalicylic uống, và glucocorticoids thụt ruột. Ngày thứ hai nằm viện, Na huyết thanh là 133 mEq/L, kali 3,6 mEq/L, và creatinin huyết thanh là 1,4 mg/dL. Xét nghiệm chức năng tuyến giáp như sau:
TSH 0,6 microU/mL
T4 huyết thanh 7microgam/dL
T3 huyết thanh 50ng/dL
Ý nào dưới đây là nguyên nhân nguyên phát cho kêt quả xét nghiệm tuyên giáp ở bệnh nhân này?
- Nồng độ globulin gắn thyroxine bất thường
- Giảm chuyển hóa ở ngoại vi T4 thành T3
- Giảm nồng độ albumin huyết tương
- Mất hormone tuyến giáp qua phân
- Thiếu iod
- Giảm sản xuất T3 ở tuyến giáp
Đáp án đúng là B:
| Hội chứng bệnh lý bình giáp (euthyroid sick syndrome) | ||
| Sớm/nhẹ | Kéo dài/nặng | |
| T3 | Giảm | Giảm |
| T4 | Bình thường | Giảm |
| TSH | Bình thường | Giảm |
| Reverse T3 | Tăng | Tăng |
Bệnh nhân này có T3 (toàn phần) huyết thanh thấp, và TSH bình thường trong điều kiện bệnh cấp tính (v glucocorticoids) mắc hội chứng bệnh lý bình giáp (ESS: euthyroid sick syndrome).
T4 được sản xuất riêng ở trong tuyên giáp, trong khi T3 được tạo ra chủ yêu bởi chuyển hóa ở ngoại vi của T4 bằng cách khử iod. Hội chứng bệnh lý bình giáp bao gồm nhiều thay đổi sinh lý tuyên giáp, cái phổ biên nhất của nó được đặt tên là “hội chứng T3 thấp” và được cho là kết quả của giảm chuyển hóa T4 thành T3. Các yêu tố bệnh cấp tính mà ức chê khử iod ngoại vi gồm nồng độ cortisol nội sinh cao, cytokines viêm (vd yêu tố hoại tử khối u), đói, và một số thuốc (vd glucocorticoids, amiodarone).
Nồng độ TSH và T4 thường bình thường trong ESS, dù chúng có thể giảm trong trường hợp bệnh nặng hoặc kéo dài, do đó ESS có thể biểu hiện nhược giáp trung tâm kéo dài hơn là bình giáp thật sự. Trong số các thay đổi trên, xét nghiệm chức năng tuyên giáp phải được phân tích cẩn thận ở các bệnh nhân nặng. ESS thường không cần điều trị, và các kêt quả bất thường nên được theo dõi bằng cách làm lại xét nghiệm một khi bệnh nhân nhân đã quay trở lại sức khỏe bình thường.
Đáp án A và C: Bệnh nhân nhập viện, thường ở ICU, có thể giảm các protein gắn huyêt tương (TIBG, transthyretin, albumin). Bởi T4 trong máu thường ở dạng gắn kêt, cho nên làm giảm đáng kể nồng độ T4 dù nồng độ hormon tự do không bị ảnh hưởng. Nồng độ T4 huyêt tương bình thường ở bệnh nhân này
Đáp án D: Hormon tuyên giáp trải qua chu trình ruột gan, tái hấp thu tại manh tràng và hồi tràng trên. Mất phân nhiều do hormon tuyên giáp có thể xảy ra trong các bệnh lí ruột non (bệnh Crohn, bệnh Celiac). Viêm đại tràng không ảnh hưởng trực tiêp tới ruột non và ít khả năng ảnh hưởng tới tái hấp thu.
Đáp án E: Giảm iod có thể gây nhược giáp nguyên phát, đặc trưng bởi tăng TSH và giảm T4
Đáp án F: Chỉ 15-20% T3 trong máu được tạo ra trực tiêp từ tuyên giáp, giảm đào thải từ tuyên giáp không góp phần nhiều gây giảm T3 trong ESS
Mục tiêu học tập:
HC bình giáp bệnh lý đặc trưng bởi giảm T3, TSH và T4 bình thường ở bệnh nhân mắc bệnh nặng. Nguyên phát do giảm chuyển hóa T4 thành T3 ở ngoại vi. Điều trị thường không được khuyên cáo trừ khi chức năng tuyên giáp bất thường sau khi bệnh nhân đã hồi phục sức khỏe.