Tổng số phụ: 0 đ
Nhathuocngocanh.com – Bài viết Viêm màng bồ đào theo BMJ. Để tải file PDF, mời các bạn click vào link ở đây.
Tóm tắt
◊ Viêm màng bồ đào trước có sự tham gia của tình trạng viêm mống mắt và thể mi. Viêm màng bồ đào trung gian ảnh hưởng đến thể mi sau và pars plana. Viêm màng bồ đào sau liên quan đến dịch kính sau, võng mạc, hắc mạc, hệ mạch máu võng mạc và dây thần kinh thị giác. Viêm màng bồ đào lan tỏa ảnh hưởng đến các phần trước, trung gian và sau của mắt.
◊ Tất cả các loại viêm màng bồ đào đều có thể dẫn đến mù lòa và cần được chuyển đến bác sĩ chuyên khoa mắt có kinh nghiệm để điều trị.
◊ Chẩn đoán mang tính lâm sàng. Viêm màng bồ đào trước cấp tính có thể vô căn, hoặc đi liền với bệnh liên quan đến HLA B27 hoặc bệnh về mắt do vi-rút. Viêm màng bồ đào sau đi liền với nhiễm khuẩn khu trú hoặc nhiễm khuẩn toàn thân, hoặc bệnh viêm toàn thân. Có thể cần phải xét nghiệm để chẩn đoán bệnh nền. Trong tình huống lâm sàng xảy ra tái phát nhiều lần hoặc mức độ nghi ngờ cao dựa trên tiền sử và khám toàn thân, cần thực hiện xét nghiệm có mục tiêu để loại trừ nguyên nhân nhiễm khuẩn tiềm ẩn hoặc bệnh tự miễn đồng mắc. Trong trường hợp hiếm gặp, viêm màng bồ đào có thể là do chấn thương mắt trước đó hoặc khối u tiềm ẩn.
◊ Có thể vẫn không xác định được bệnh căn học ngay cả khi đã thực hiện xét nghiệm cận lâm sàng, xét nghiệm chẩn đoán và điều trị.
◊ Điều trị bệnh hệ thống gây viêm màng bồ đào cần phải đi kèm với với điều trị viêm màng bồ đào.
◊ Thông thường, điều trị viêm màng bồ đào không nhiễm trùng cấp tính chỉ cần corticosteroid nhỏ tại chỗ là đủ, nhưng viêm màng bồ đào trung gian và viêm màng bồ đào sau thường đòi hỏi phải tiêm corticosteroid tại chỗ hoặc steroid toàn thân, hoặc bổ sung liệu pháp ức chế miễn dịch khác
Thông tin cơ bản
Định nghĩa
Viêm màng bồ đào là tình trạng viêm một phần hoặc tất cả các phần của màng bồ đào hoặc khu vực mạch giữa võng mạc và củng mạc mắt. Màng bồ đào trước bao gồm mống mắt và thể mi; khi phần này bị kích ứng, gọi là viêm màng bồ đào trước, sẽ dẫn đến các triệu chứng đau cấp tính và chứng sợ ánh sáng. Viêm màng bồ đào sau, bao gồm cả màng mạch, võng mạc và hệ mạch máu võng mạc, tiềm ẩn nguy cơ mất thị lực không đau. Tất cả các loại viêm màng bồ đào đều ảnḥ hưởng đến trẻ em và người lớn, và thường gặp nhất là không rõ căn nguyên.
Dịch tễ học
Viêm màng bồ đào có thể ảnh hưởng đến người thuộc mọi lứa tuổi, giới tính hoặc vị trí địa lý bất kỳ. Tỷ lệ mắc mới vạ̀ tỷ lệ lưu hành bệnh tại các nước phương tây hầu như giống nhau. Tại Hoa Kỳ, tỷ lệ mắc mới là khoảng 15 ca bệnh trêṇ mỗi 100.000 người mỗi năm, mặc dù một nghiên cứu thực hiện tại miền Bắc California phát hiện tỷ lệ mắc mới cao hơṇ là 52,4 ca/100.000 người/năm; ở Đan Mạch tỷ lê mắc mới là khoảng 14 ca/100.000 người/năm; và ở Pháp là khoảng 17̣ ca/100.000 người/năm.((4. Silverstein A. Changing trends in the etiologic diagnosis of uveitis. Doc Ophthalmol. 1997;94:25-37. Tóm lược)) ((5. Baarsma GS. The epidemiology and genetics of endogenous uveitis: a review. Curr Eye Res. 1992;11 suppl:1-9. Tóm lược)) ((6. Vadot E. Epidemiology of intermediate uveitis: a prospective study in Savoy. Dev Ophthalmol. 1992;23:33-34. Tóm lược)) ((7. Gritz DG, Wong IG. Incidence and prevalence of uveitis in Northern California; the Northern California Epidemiology of Uveitis Study. Ophthalmology. 2004;111:491-500. Tóm lược)) Tỷ lệ lưu hành bệnh ở các nước phương tây là khoảng 38/100.000.((8. Thean LH, Thompson J, Rosenthal AR. A uveitis register at the Leicester Royal Infirmary. Ophthalmic Epidemiol. 1996;3:151-158. Tóm lược)) ((9. Barisani-Asenbauer T, Maca SM, Mejdoubi L, et al. Uveitis – a rare disease often associated with systemic diseases and infections – a systematic review of 2619 patients. Orphanet J Rare Dis. 2012;7:57. Toàn văn Tóm lược)) Viêm màng bồ đào trước cấp tính đặc biệt thường gặp tại Phần Lan, với tỷ lệ mắc mới hàng năm là 22,6 ca/100.000 người/̣ năm và tỷ lệ lưu hành bệnh là 68,7/100.000.((10. Paivonsalo-Hietanen T, Tuominen J, Vaahtoranta-Lehtonen H, et al. Incidence and prevalence of different uveitis entities in Finland. Acta Ophthalmol Scand. 1997;75:76-81. Tóm lược)) Độ tuổi có tỷ lệ biểu hiện viêm màng bồ đào cao nhất là từ 30 đến 40 tuổi.((5. Baarsma GS. The epidemiology and genetics of endogenous uveitis: a review. Curr Eye Res. 1992;11 suppl:1-9. Tóm lược)) ((11. Biswas J, Narain S, Das D, et al. Pattern of uveitis in a referral uveitis clinic in India. Int Ophthalmol. 1996-1997;20:223-228. Tóm lược)) ((12. Merrill PT, Kim J, Cox TA, et al. Uveitis in the southeastern United States. Curr Eye Res. 1997;16:865-874. Tóm lược)) Viêm màng bồ đào trước, cụ thể là viêm mống mắt, là dạng thường gặp nhất, chiếm khoảng 75% các cạ bệnh.̣ ((13. Wakefield D, Dunlop I, McClusky PJ, et al. Uveitis: aetiology and disease associations in an Australian Population. Aus NZ J Ophthalmol. 1986;14:181-187. Tóm lược)) ((14. Rothova A, van Veenedaal WG, Linssen A, et al. Clinical features of acute anterior uveitis. Am J Ophthalmol. 1987;103:137-145. Tóm lược)) Viêm màng bồ đào sau ít gặp hơn, tiếp đến là viêm màng bồ đào trung gian.̣ ((9. Barisani-Asenbauer T, Maca SM, Mejdoubi L, et al. Uveitis – a rare disease often associated with systemic diseases and infections – a systematic review of 2619 patients. Orphanet J Rare Dis. 2012;7:57. Toàn văn Tóm lược))
Bệnh căn học
Nguyên nhân có thể được chia thành các vô căn, do nhiễm khuẩn và không do nhiễm khuẩn. Nguyên nhân nhiễm khuẩn bao gồm vi-rút herpes simplex (HSV), vi-rút herpes zoster, CMV, HIV, bệnh Lyme, bệnh Toxoplasma, bệnh lao, bệnh giang mai và bệnh nhiễm do hít phải bào tử nấm histoplasma capsulatum.((15. Murray CJ, Ortblad KF, Guinovart C, el al; GBD Study group. Global, regional, and national incidence and mortality for HIV, tuberculosis, and malaria during 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013. Lancet. 2014;384:1005-1070. Toàn văn Tóm lược)) Nguyên nhân không phải do nhiễm khuẩn bao gồm bệnh khớp huyết thanh âm tính, bệnh viêm ruột, các rối loạn tự miễn, bệnh sarcoid, đa xơ cứng và chấn thương mắt.
Viêm màng bồ đào trước cấp tính có thể vô căn, hoặc đi liền với bệnh liên quan đến HLA B27 hoặc bệnh về mắt do vi-rút. Một nghiên cứu phát hiện rằng 49,4% các bệnh nhân viêm màng bồ đào trước có kết quả xét nghiệm dương tính với kháng nguyên HLA-B27.((9. Barisani-Asenbauer T, Maca SM, Mejdoubi L, et al. Uveitis – a rare disease often associated with systemic diseases and infections – a systematic review of 2619 patients. Orphanet J Rare Dis. 2012;7:57. Toàn văn Tóm lược)) Viêm màng bồ đào sau đi liền với nhiễm khuẩn khu trú hoặc nhiễm khuẩn toàn thân, hoặc bệnh viêm toàn thân. Trong trường hợp hiếm gặp, viêm màng bồ đào có thể là do chấn thương mắt trước đó hoặc tổn thương tân sản
Sinh lý bệnh học
Tổn thương các cấu trúc mắt như chấn thương hoặc nhiễm trùng sẽ dẫn đến viêm màng bồ đào. Tổn thương của mắt bị chấn thương sẽ dẫn đến viêm mắt do hàng rào máu-não bị phá vỡ. Sự phóng thích các chất trung gian gây viêm mạnh (prostaglandin và leukotriene) dẫn đến rò rỉ mạch máu và dòng tế bào viêm tràn vào. Viêm màng bồ đào cũng có thể là kết quả từ bệnh nhiễm khuẩn. Các vi sinh vật gây tổn thương trong mắt bằng cách phân giải trực tiếp các tế bào của vật chủ hoặc bằng cách sản xuất các nội độc tố hoặc ngoại độc tố gây độc môi trường vi mô mắt. Các sản phẩm phá vỡ này gây ra quá trình tuyển mộ các tế bào viêm của vật chủ (bạch cầu trung tính và đại thực bào) và kèm theo sự sản sinh các gốc tự do và các enzym để loại bỏ vi khuẩn gây nhiễm trùng. Trong quá trình này, tổn thương mô tiếp tục xảy ra. Viêm mắt cũng đi kèm với các rối loạn miễn dịch. Tấn công tự miễn bắt đầu bằng đáp ứng miễn dịch đặc hiệu với kháng nguyên (các tệ́ bào T và các tế bào B) với các kháng nguyên mắt. Các tự kháng thể có thể liên kết với các kháng nguyên đặc hiệu, như trong viêm giác mạc dạng loét ngoại biên và bệnh pemphigus có sẹo ở mắt, và bổ thể được hoạt hóa và đại thực bào được tuyển mô vào vị trí. Điều này dẫn đến tổn thương mô trực tiếp. Ngược lại, đáp ứng tự miễn có thể dẫn đến sự hình thànḥ và lắng đọng phức hợp miễn dịch trong các mạch máu và hoạt hóa đáp ứng miễn dịch. Các phức hợp miễn dịch tỏ ra có liên quan đến SLE (lupus hệ thống), u hạt kèm viêm đa mạch (u hạt Wegener) và các loại viêm mạch khác. Cuối cùng, viêm màng bồ đào tự miễn có thể xảy ra qua cơ chế qua trung gian tế bào trong đó các tế bào T tự phản ứng nhận diện tự kháng nguyên và dẫn đến tổn thương mô bằng cách trực tiếp xâm nhập và sản xuất cytokine, khuếch đại đáp ứng miễn dịch.
Phân loại
Phân loại giải phẫu dựa trên tiêu chuẩn của Nhóm Nghiên cứu Viêm màng bồ đào Quốc tế (International Uveitis Study Group, IUSG)((1. Deschenes J, Murray PI, Rao NA, et al; International Uveitis Study Group. International Uveitis Study Group (IUSG): clinical classification of uveitis. Ocul Immunol Inflamm. 2008;16:1-2. Tóm lược))
Viêm màng bồ đào trước (mống mắt và thể mi).
- Viêm mống mắt
- Viêm thể mi trước
- Viêm mống mắt-thể mi
Viêm màng bồ đào trung gian (thể mi sau-pars plana)
- Viêm thể mi sau
- Viêm dịch kính
- Viêm võng mạc hắc mạc nền
Viêm màng bồ đào sau (chủ yếu là hắc mạc)
- Viêm hắc mạc khu trú, rải rác hoặc lan tỏa
- Viêm võng hắc mạc
- Viêm thần kinh màng bồ đào
Viêm màng bồ đào lan tỏa (ảnh hưởng đến tất cả các phần)
Phân loại giải phẫu viêm màng bồ đào dựa trên Chuẩn hóa Danh pháp Viêm màng bồ đào (SUN) để báo cáo dữ liệu lâm sàng((2. Jabs DA, Nussenblatt RD, Rosenbaum JT; Standardization of Uveitis Nomenclature (SUN) Working Group. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-516. Tóm lược))
- Viêm màng bồ đào trước (phản ứng viêm trong tiền phòng); bao gồm viêm mống mắt, viêm mống mắt-thể mi, viêm thể mi trước
- Viêm màng bồ đào trung gian (viêm dịch kính); bao gồm viêm màng bồ đào trung gian, viêm thể mi sau, viêm dịch kính
- Viêm màng bồ đào sau (viêm võng mạc và hắc mạc); bao gồm viêm hắc mạc khu trú hoặc lan tỏa, viêm hắc mạc võng mạc, viêm võng mạc hắc mạc, viêm võng mạc, viêm thần kinh-võng mạc, viêm mạch võng mạc
- Viêm màng bồ đào lan tỏa (viêm tiền phòng, thể thủy tinh và võng mạc hoặc màng mạch)̣
Các từ mô tả viêm màng bồ đào của Danh pháp viêm màng bồ đào tiêu chuẩn (SUN)((2. Jabs DA, Nussenblatt RD, Rosenbaum JT; Standardization of Uveitis Nomenclature (SUN) Working Group. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-516. Tóm lược))
Khởi phát
- Đột ngột
- Âm thầm
Thời hạn
- Giới hạn (< khoảng thời gian 3 tháng)
- Dai dẳng (> khoảng thời gian 3 tháng)
Đợt bệnh
- Cấp tính (khởi phát đột ngột trong thời gian nhất định)
- Tái phát (các đợt lặp lại cách nhau một khoảng thời gian bất hoạt >3 tháng, dù đang điều trị hay không)̣
- Mạn tính (viêm màng bồ đào dai dẳng, tái phát < 3 tháng, dù đang điều trị hay không)
Các dạng viêm màng bồ đào trước((3. American Optometric Association. Optometric clinical practice guideline: care of the patient with anterior uveitis. 1999. http://www.aoa.org/ (last accessed 20 July 2017). Toàn văn))
Không u hạt:
- Thường không lây nhiễm
- Biểu hiện cấp tính với cương tụ rìa, tyndall tiền phòng.̣
- Tủa sau giác mạc (KP) nhỏ, màu trắng (không giống mỡ cừu) mà không có nốt sần mống mắt
- Đáp ứng với steroid
U hạt:
- Thường xảy ra sau nhiễm khuẩn, chẳng hạn như vi khuẩn bệnh giang mai, bệnh lao, herpes hoặc bệnh Toxoplasmạ
- Bệnh sarcoidosis, hội chứng Vogt-Koyanagi-Harada (VKH) (một rối loạn tự miễn đa hệ thống được đặc trưng bởị viêm màng bồ đào mạn tính với biểu hiện ở da, thần kinh và thính giác), nhãn viêm giao cảm
- Tủa lớn và màu vàng (mỡ cừu) và nốt mống mắt.
Phòng ngừa
Ngăn ngừa sơ cấp
Không có cách nào để phòng ngừa viêm màng bồ đào. Tuy nhiên, có thể tránh được viêm màng bồ đào do chấn thương bằng cách sử dụng dụng cụ bảo vệ mắt trong các hoạt động thể thao (ví dụ: quần vợt trong nhà hoặc bóng quần), làm việc tại phòng thí nghiệm khoa học và các nghề nghiệp trong ngành công nghiệp. Bất kỳ hoạt động nào có khả năng bắn chất lỏng hoặc chất rắn vào mắt đều phải được bảo vệ. Để giúp ngăn ngừa nhiễm trùng, khuyến cáo rửa tay cẩn thân, đặc biệṭ là sau khi tiếp xúc với người bị bệnh, trước khi chạm tay vào mắt. Sau khi phẫu thuật, các bệnh nhân đục thủy tinh thể vạ̀ nhãn khoa khác cần tra kháng sinh theo chỉ định, để ngăn ngừa nhiễm trùng. Xử lý thực phẩm (ví dụ: thịt) đúng cách giúp ngăn ngừa các bệnh nhiễm trùng như bệnh Toxoplasma. Trong các tình trạng do các bệnh lây truyền qua đường tình dục̣ gây ra, việc bảo vệ thích hợp giúp ngăn ngừa truyền bệnh dẫn đến nhiễm trùng toàn thân và viêm màng bồ đào do nhiễm trùng.
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một bệnh nhân nam 40 tuổi đến phòng cấp cứu khi mắt bị đỏ mà không chảy mủ. Anh này cũng biểu hiện đau, sợ ánh sáng, mờ mắt và chảy nước mắt. Kiểm tra bằng sinh hiển vi, bác sĩ chuyên khoa mắt phụ trách thông báo đồng tử nhỏ không đều, cương tụ rìa giác mạc và số lượng tế bào bạch cầu trong tiền phòng.
Tiền sử ca bệnh #2
Một phụ nữ 30 tuổi biểu hiện khởi phát giảm thị lực hai bên kèm theo đục dịch kính. Khám sinh hiển vi bán phầṇ trước cho thấy không có bất thường. Tuy nhiên, khi kiểm tra soi đáy mắt có giãn đồng tử, quan sát thấy rõ các tế bào viêm trong dịch kính và viêm hắc mạc.
Cách tiếp cận chẩn đoán từng bước
Việc chẩn đoán chính xác viêm màng bồ đào có thể cực kỳ khó khăn do có rất nhiều biểu hiện và nguyên nhân gây bệnh khác nhau. Mặc dù khám lâm sàng và xét nghiệm cận lâm sàng rất quan trọng để chẩn đoán viêm màng bồ đào, việc chẩn đoán phân biệt chuẩn xác về bệnh lý nền gây bệnh cũng đòi hỏi phải chú ý cẩn thận đến các biểu hiện và tiền sử của bệnh nhân, và thông tin về nhân khẩu học. Bệnh xảy ra ở cả hai bên thường gặp ở các tình trạng hệ thống, trong khi viêm màng bồ đào vô căn và do herpes thường xảy ra ở một bên. Các tính chất không u hạt so với u hạt của các biểu hiện cũng sẽ giúp thu hẹp thêm phạm vi để chẩn đoán phân biệt. Điều quan trọng là cần phải chuyển sớm đến bác sĩ chuyên khoa mắt có kinh nghiệm trong điều trị viêm màng bồ đào.
Các triệu chứng ở mắt
Các triệu chứng trong viêm màng bồ đào thường phụ thuộc vào vị trí viêm trên màng bồ đào, điều này rất hữu ích trong việc phân biệt giữa viêm màng bồ đào trước và sau. Tuy nhiên, khám mắt kỹ lưỡng là cách duy nhất để xác nhận chẩn đoán. Triệu chứng của bệnh nhân sẽ kém hữu ích hơn trong việc phân loại chi tiết hơn khi xử lý các loại viêm màng bồ đào trung gian hoặc viêm màng bồ đào lan tỏa.
Bệnh nhân viêm màng bồ đào trước thường phàn nàn về các triệu chứng về mắt, bao gồm đau, tấy đỏ, chứng sợ ánh sáng, và chảy nước mắt. Bệnh nhân cũng có thể đau một bên âm ỉ kéo dài từ mắt đến xung quanh hốc mắt. Vùng nàỵ có thể đau khi chạm vào qua mí mắt. Các nguyên nhân thường gặp của viêm màng bồ đào trước bao gồm viêm mống mắt do kháng nguyên bạch cầu người B27 (HLA-B27) (bao gồm cả viêm cột sống dính khớp, viêm khớp vẩy nến và viêm khớp phản ứng), bệnh Behçet, bệnh viêm khớp dạng thấp ở thiếu niên (JIA), viêm mống mắt-thể mi dị sắc Fuchs và hội chứng giả (rối loạn giống với viêm màng bồ đào).
Ngược lại, bệnh nhân viêm màng bồ đào sau thường có biểu hiện không đau. Giảm thị lực, chứng ruồi bay trước mắt,̣ hoa mắt (nhận thấy có các ánh sáng nhấp nháy) hoặc viêm màng bồ đào sau có thể biểu hiện không có triệu chứng,̣ mặc dù điều này thường thay đổi tùy thuộc vào vị trí, mức độ nghiêm trọng và bệnh căn học của tình trạng viêm.̣ Các nguyên nhân thường gặp của viêm màng bồ đào sau bao gồm bệnh Toxoplasma, viêm võng mạc màng mạch,̣ viêm võng mạc do vi-rút herpes simplex (HSV), viêm màng mạch do bệnh lao, bệnh sarcoidosis và hội chứng Vogt-̣ Koyanagi-Harada (chứng rối loạn tự miễn đa hệ thống được đặc trưng bởi viêm màng bồ đào mạn tính với các biểu hiện da, thần kinh và thính giác).
Phần lớn các nguyên nhân của viêm màng bồ đào dẫn đến bệnh ở cả hai bên mắt. Tuy nhiên, các ca bệnh viêm màng bồ đào một bên thường thấy ở viêm màng bồ đào sau phẫu thuật, viêm màng bồ đào do HSV và phần lớn các bệnh do ký sinh trùng. Vì vậy, biểu hiện hai bên và một bên có thể hỗ trợ trong việc xác định bệnh căn học.
Khởi phát và thời gian xuất hiện triệu chứng về mắt
Khởi phát và thời gian xuất hiện các triệu chứng về mắt cung cấp những manh mối để xác định nguyên nhân. Viêm màng bồ đào cấp tính, đặc trưng bởi khởi phát đột ngột và thời gian bệnh hạn chế, có thể thấy ở một số bệnh liên quan đến viêm màng bồ đào. Phần lớn các dạng viêm màng bồ đào trước biểu hiện cấp tính. Bệnh viêm mống mắt do HLA-B27 thường có biểu hiện cấp tính. Viêm mống mắt do chấn thương và viêm nội nhãn sau phẫu thuật do vi khuẩn cũng thường có biểu hiện cấp tính.
Viêm màng bồ đào mạn tính được định nghĩa là viêm màng bồ đào dai dẳng đặc trưng bởi sự tái phát trong vòng 3 tháng sau khi kết thúc điều trị.((2. Jabs DA, Nussenblatt RD, Rosenbaum JT; Standardization of Uveitis Nomenclature (SUN) Working Group. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-516. Tóm lược)) Một số loại viêm màng bồ đào, chẳng hạn như JIA, viêm màng bồ đào do bệnh laọ và viêm thể mi dị sắc Fuchs, có thể biểu hiện như ṿ ây.̣
Viêm màng bồ đào tái phát, đặc trưng bởi những giai đoạn không hoạt động của bệnh xen kẽ với các giai đoạn bệnh hoạt động không được điều trị, có thể thấy ở nhiều dạng viêm màng bồ đào mạn tính, bao gồm cả viêm thể mi dị sắc Fuchs và viêm màng bồ đào do sarcoid.
Các triệu chứng toàn thân
Viêm màng bồ đào có thể là biểu hiện của một bệnh ảnh hưởng đến nhãn ngoài, có thể là bệnh nhiễm trùng, bệnh hệ thống qua trung gian tự miễn, hay một hội chứng giả dạng.((9. Barisani-Asenbauer T, Maca SM, Mejdoubi L, et al. Uveitis – a rare disease often associated with systemic diseases and infections – a systematic review of 2619 patients. Orphanet J Rare Dis. 2012;7:57. Toàn văn Tóm lược)) Các hội chứng viêm màng bồ đào khác có thể được giới hạn chủ yếu ở mắt. Vì vậy, cần có đánh giá tốt về các hệ thống để giúp thu hẹp các bệnh căn học có thể có.
Viêm khớp là một triệu chứng hệ thống quan trọng liên quan đến bệnh nhân viêm màng bồ đào. Các triệu chứng như đau hoặc cứng bàn tay, cổ tay, ngón tay, ngón chân, lưng dưới, cột sống, hoặc khớp chịu lực bất kỳ phải được tìm ra. Có thể thấy những triệu chứng này ở những bệnh nhân mắc JIA, rối loạn liên quan đến HLA-B27, viêm khớp dạng thấp và lupus hệ thống.
Phát ban có thể là một dấu hiệu hệ thống trong các bệnh liên kết với viêm màng bồ đào như bệnh Lyme, giang mai, lupus hệ thống, bệnh Kawasaki, và phản ứng quá mẫn hoặc phản ứng với thuốc.̣
Bệnh đường tiêu hóa, với các biểu hiện khó chịu ở bụng, buồn nôn, nôn, tiêu chảy hoặc phân đen, có thể chỉ báo bệnh Crohn hoặc viêm loét đại tràng. Bệnh Behçet và bệnh Whipple cũng có thể có các biểu hiện về đường tiêu hóa.̣
Tổn thương miệng (bệnh Behçet, bệnh viêm ruột), tổn thương bộ phận sinh dục (bệnh Behçet, bệnh giang mai), đaụ đầu (bệnh Behçet, VKH), triệu chứng thần kinh (đa xơ cứng, bệnh Behçet), và các biểu hiện về phổi (lao) cũng có thệ̉ hữu ích trong chẩn đoán.
Việc không có các triệu chứng toàn thân cũng có thể hữu ích trong chẩn đoán. Thiếu các biểu hiện toàn thân được nhìn thấy ở các hội chứng màng bồ đào chủ yếu xảy ra ở mắt, bao gồm cả bệnh lý biểu mô sắc tố placoid đa tiêu điểṃ cấp tính phía sau (APMPPE), viêm thể mi dị sắc Fuchs, bệnh lý hắc võng mạc dạng đạn ghém (bệnh viêm ảnh hưởng đến lớp hắc mạc hai bên) và bệnh viêm màng bồ đào trung gian.̣
Bệnh sử, tiền sử nhãn khoa và tiền sử dùng thuốc
Bệnh sử trước đây của bệnh nhân (bao gồm tiền sử nhãn khoa trước đây, bệnh và thuốc sử dụng trước đây) và tiền sử gia đình có thể cung cấp thông tin quan trọng.
Cần ghi chép hồ sơ về tất cả các đợt phát bệnh và điều trị viêm màng bồ đào trước đó để xác định thời gian bệnh và/̣ hoặc để xác định biểu hiện hiện tại có phải là sự tái phát của tình trạng bệnh có sẵn hay không. Vị êc ghi chép hồ sơ vệ̀ các đợt bệnh và phương pháp điều trị trước đây có thể giúp phân loại bệnh và hướng dẫn điều trị. Tiền sử phẫu thuật hoặc chấn thương mắt có thể liên quan đến các biểu hiện hiện tại cũng là yếu tố quan trọng. Các bệnh lý về mắt hiệṇ tại bao gồm bệnh tăng nhãn áp, đục thủy tinh thể và phù thũng điểm vàng cũng cần được đề câp và có thể liên quan đệ̉ biểu hiện hiện tại.
Điều quan trọng là phải biết liệu bệnh nhân đã được chẩn đoán mắc một căn bệnh bất kỳ trước khi được biết là cọ́ liên quan đến viêm màng bồ đào hay không, bởi vì biểu hiện có thể là biểu hiện của bệnh nền. Cần tìm kiếm tiền sử bệnh tự miễn, bệnh nhiễm trùng, hoặc các rối loạn khối u và rối loạn cân ung thư có thể liên quan đến viêm màng bộ̀ đào.
Viêm màng bồ đào thứ phát sau đáp ứng viêm với thuốc là hiếm gặp, nhưng việc đánh giá cẩn thận về các loại thuốc mà bệnh nhân sử dụng có thể hữu ích cho chẩn đoán. Viêm màng bồ đào do thuốc thường gặp nhất khi sử dụng̣ rifabutin, là thuốc được sử dụng để điều trị bệnh lao và các bệnh nhiễm trùng do vi khuẩn mycobacterium không điển hình. Cidofovir, một loại thuốc kháng vi-rút được sử dụng để điều trị cytomegalovirus trong bệnh AIDS, cũng đã chọ thấy là có gây ra viêm màng bồ đào. Các thuốc ức chế protease được sử dụng trong điều trị AIDS, cụ thể là indinavir, cũng có liên quan đến viêm màng bồ đào. Do tất cả các loại thuốc này được sử dụng ở bệnh nhân nhiễm HIV, mà chính bệnh này cũng là nguyên nhân tiềm tàng gây bệnh viêm màng bồ đào trước, có thể khó xác định chính xác bệnh căn học ở những bệnh nhân này. Tuy nhiên, hầu hết các ca bệnh viêm màng bồ đào liên quan đến thuốc đều đáp ứng tốt với điều trị corticosteroid nhỏ tại chỗ, thường cho phép có thể đưa ra chẩn đoán viêm màng bồ đào do thuốc ngay sau khi bắt đầu điều trị.
Tiền sử gia đình
Tiền sử gia đình là yếu tố quan trọng vì nhiều rối loạn tự miễn có bẩm chất di truyền và thường gặp nhiều hơn ở các thành viên trong gia đình. Ngoài ra, nhiều bệnh truyền nhiễm có thể truyền từ mẹ sang con và có thể làm bệnh nền chọ viêm màng bồ đào.
Viêm mống mắt-thể mi do HLA-B27 như quan sát thấy trong viêm côt sống dính khớp, viêm khớp phản ứng, viêṃ khớp vẩy nến và bệnh viêm ruột là tình trạng xảy ra ở nhiều gia đình với HLA-B27 được mã hóa trong phức hợp tương thích mô chính trên nhiễm sắc thể 6. Bệnh lý hắc võng mạc dạng đạn ghém liên quan đến HLA-A29. Bệnh nhân được biết là có các mối tương quan với HLA hoặc những bệnh nhân có tiền sử gia đình bị bệnh liên quan đếṇ HLA có thể có nguy cơ cao mắc các bệnh lý liên quan.
Hội chứng TORCH (bệnh Toxoplasma, các tác nhân khác, rubella, CMV, vi-rút Herpes simplex) bao gồm danh sách thường gặp các bệnh nhiễm trùng chu sinh liên quan đến nhiễm trùng bẩm sinh và kết hợp với các biểu hiện về mắt. Bệnh Toxoplasma là một ví dụ về bệnh gây ra viêm màng bồ đào do lây truyền bẩm sinh. Bệnh này có thể được truyềṇ từ mẹ sang con, dẫn đến bệnh mắt ở trẻ. Các bệnh nhiễm trùng bẩm sinh thường gặp bao gồm bệnh giang mai vạ̀ HIV.
Các thông tin nhân khẩu học liên quan đến nguy cơ mắc bệnh
Tuổi, giới tính, tổ tiên, thói quen xã hôi, thói quen tình dục và các nguy cơ phơi nhiễm địa lý và nghề nghị êp là các yếu tố quan trọng.
Tuổi
Độ tuổi của bệnh nhân có thể là yếu tố nhân khẩu học hữu ích nhất khi xem xét để phân loại viêm màng bồ đào, do một số bệnh thường xảy ra ở các nhóm tuổi nhất định:
- Bệnh viêm màng bồ đào ở trẻ nhỏ, mặc dù ít gặp hơn so với viêm màng bồ đào ở bệnh nhân lớn tuổị hơn, có thể xuất hiện ở nhóm bệnh nhân nhi khoa kết hợp với JIA, các chứng rối loạn liên quan đếṇ HLA-B27, bệnh Lyme, bệnh toxocariasis và u nguyên bào võng mạc.̣ ((16. Cincinnati Children’s Hospital Medical Center. Best Evidence Statement (BESt 011). Screening for uveitis in children with juvenile idiopathic arthritis (JIA). June 2012. http://www.cincinnatichildrens.org/ (last accessed 20 July 2017). Toàn văn))
- Ở người trẻ, viêm màng bồ đào thường xảy ra ở dạng viêm màng bồ đào do HLA-B27, viêm mống mắt thể mi dị sắc Fuchs, đa xơ cứng, bệnh Behçet, APMPPE và viêm màng bồ đào trung gian.̣
- Bệnh nhân viêm màng bồ đào ở tuổi trung niên thường mắc bệnh về mắt kết hợp với bệnh sarcoidosis,̣ lupus hệ thống, bệnh lý hắc võng mạc dạng đạn ghém và VKH.
- Người cao tuổi hiếm khi biểu hiện viêm màng bồ đào nguyên phát. Điều này có thể liên quan đến đáp ứng miễn dịch giảm tổng thể ở nhóm dân số lớn tuổi. Một trong các trường hợp hiếm hoi của bệnh tự miễn ở người cao tuổi là viêm động mạch tế bào khổng lồ. Ở các bệnh nhân viêm nội nhãn dai dẳng̣ mạn tính đáp ứng kém với điều trị, u lympho nội nhãn, các bệnh ác tính khác, và các hội chứng giả cầṇ được đưa lên đầu danh sách các nguyên nhân có thể gây bệnh. Bất chấp những hướng dẫn này, điều quan trọng cần lưu ý là một số nguyên nhân bệnh có thể biểu hiệṇ ở mọi lứa tuổi.
Giới tính
Mặc dù nhiều nguyên nhân gây ra viêm màng bồ đào ảnh hưởng như nhau đến hai giới tính, một số loại tỏ ra chiếm ưu thế hơn ở nam giới hoặc phụ nữ. Viêm khớp phản ứng, viêm côt sống dính khớp, và bệnh Behçeṭ thường gặp hơn ở nam giới. Do sự khác biệt về lối sống, nam giới cũng thường biểu hiện mắc viêm mống mắt do chấn thương, viêm nội nhãn do nấm và viêm mắt giao cảm nhiều hơn, có nguyên nhân từ chấn thương hoặc tiêm chích ma túy. Ngược lại, JIA và lupus hệ thống lại thường gặp nhiều hơn ở phụ nữ, lần lượt gấp 2-3 lầṇ và 7-15 lần so với nam giới.
Tổ tiên
Một số bệnh hệ thống kèm theo viêm màng bồ đào được phát hiện là thường gặp nhiều hơn nhiều ở một sộ́ dân tộc. Các ví dụ bao gồm viêm mống mắt do HLA-B27, bao gồm cả viêm cột sống dính khớp, viêm khớp phản ứng và viêm khớp vẩy nến, là các bệnh thường gặp hơn ở người da trắng. Bệnh sarcoidosis thường gặp nhiều hơn 3-4 lần ở người da đen. Bệnh Behçet được phát hiện nhiều nhất ở người dân Thổ Nhĩ Kỳ và rất phộ̉ biến ở châu Á và các nước Trung Đông so với Bắc Mỹ và châu Âu. VKH là nguyên nhân hàng đầu thứ hai gây nên viêm màng bồ đào tại Nhật Bản sau bệnh Behçet và là nguyên nhân thường gặp nhất ở các bệnh nhân châụ Á và châu Mỹ.
Thói quen tình dục và thói quen xã hội
Xem xét các thói quen tình dục và thói quen xã hội có thể phát hiện ra các bệnh lý có thể đã khiến bệnh nhân bị phơi nhiễm với các nguyên nhân truyền nhiễm gây nên viêm màng bồ đào.
Hành vi tình dục là rất quan trọng bởi vì nam giới đồng tính và trẻ tuổi, năng động tình dục có nhiều khả năng nhiễm HIV và các bệnh nhiễm trùng cơ hội do AIDS khác. Biểu hiện thường gặp liên quan đến HIV bao gồm viêm võng mạc do vi-rút cytomegalovirus (CMV), viêm màng mạch do nấm Pneumocystis carinii, viêm màng bồ đào do bệnh lao, viêm võng mạc-màng mạch do bệnh Toxoplasma và viêm nội nhãn do nấm Candida.
Những người hoạt động tình dục tích cực có nhiều khả năng mắc phải các bệnh nhiễm trùng lây qua đường tình dục hơn, như bệnh giang mai, bệnh lậu và HSV, các bệnh này có thể gây ra viêm màng bồ đào nhiễm trùng nguyên phát. Bệnh Chlamydia, bệnh nhiễm trùng lây qua đường tình dục thường gặp nhất, có thể gây nên viêṃ mống mắt do HLA-B27 trong viêm khớp phản ứng. Trong những ca bệnh này, điều quan trọng là cần phải thụ thập tiền sử tình dục đầy đủ, bao gồm các thói quen tình dục, các triệu chứng sinh dục niêu hiện tại và các bệnh lây truyền qua đường tình dục trước đó.
Các thói quen xã hội khác có thể bộc lộ thêm các nguy cơ phơi nhiễm của bệnh nhân viêm màng bồ đào. Những người tiêm chích ma túy là nhóm có nguy cơ cao bị nhiễm HIV và tất cả các bệnh nhiễm trùng cợ hội. Các bệnh nhân có tiền sử ăn thịt lợn sống hoặc nấu chưa chín có nguy cơ cao mắc bệnh Toxoplasma mắt.̣ Bệnh nhân đã uống sữa chưa tiệt trùng có thể bị phơi nhiễm với Brucella. Các bệnh nhân nuôi mèo có nguy cơ cao phơi nhiễm với phân có chứa Toxoplasma gondii. Bệnh toxocariasis ở mắt cũng có thể bị nhiễm từ mèọ hoặc chó mang ký sinh trùng này. Vi khuẩn Bartonella henselae, là nguyên nhân gây bệnh mèo cào, cũng có thệ̉ truyền sang các bệnh nhân tiếp xúc với mèo.
Phơi nhiễm môi trường
Phơi nhiễm môi trường, bất kể là do vị trí địa lý, việc đi lại gần đây, nghề nghiệp hay tiếp xúc với người bị nhiễm bệnh, đều rất quan trọng khi xem xét một số nguyên nhân nhiễm trùng gây viêm màng bồ đào.
Vị trí địa lý và tiền sử đi lại gần đây có thể là những yếu tố quan trọng. Bệnh nhiễm do hít phải bào tử nấm histoplasma capsulatum đang lưu hành tại các thung lũng sông Mississippi-Ohio-Missouri và phải lưu ý xem xét bệnh này ở các bệnh nhân từ khu vực đó và những người gần đây đã đi lại đến đó. Có thể mắc phải bệnh nhiễm nấm coccidioidomycosis khi đến thăm hoặc sống ở các khu vực Tây Nam Hoa Kỳ. Kiết lỵ, bệnh lao, sốt rét và bệnh phong là các ví dụ khác của các bệnh truyền nhiễm có thể mắc phải trong thời gian đi lại đến hoặc ở tại các nước lưu hành dịch.
Việc xem xét các phơi nhiễm nghề nghiệp với sinh vật truyền nhiễm được biết là gây ra viêm màng bồ đàọ cũng đóng vai trò quan trọng. Các bệnh nhân làm việc tại các trang trại hoặc làm việc gần gũi với các loài động vật có nguy cơ cao hơn với các bệnh truyền nhiễm nhất định, bao gồm bệnh nhiễm trùng xoắn leptospira (ở các công nhân làm việc trong hệ thống thoát nước hoặc phòng thí nghiệm phơi nhiễm với nước tiểu chuột hoặc nước bị ô nhiễm), bệnh Brucella (ở các công nhân trang trại hoặc lò mổ), bệnh mèo cào và bệnh Toxoplasmạ (ở những bệnh nhân làm việc với mèo).
Phơi nhiễm môi trường khác cần xem xét là người bị nhiễm bệnh. Bệnh lao là ví dụ về bệnh thường mắc phảị do truyền từ người sang người. Bệnh lao dễ dàng lây lan qua giọt nước bọt trong không khí từ người đang mắc bệnh.
Khám lâm sàng
Để xác định các xét nghiệm cận lâm sàng phù hợp trong viêm màng bồ đào trước, phải phân biệt được viêm màng bộ̀ đào u hạt với viêm màng bồ đào không u hạt. Hình dạng lắng đọng sau giác mạc (KP) sẽ hỗ trợ phân biệt. Viêm màng bồ đào u hạt có KP ‘giống mỡ cừu’ lớn và các cụm tế bào viêm ở khoang trước (nốt Busacca), lưới sợi mô liên kết (nốt Berlin) hoặc rìa đồng tử (nốt Koeppe), trong khi viêm màng bồ đào không u hạt có lắng đọng sau giác mạc dạng mịn trên màng trong giác mạc. Có thể nhìn thấy những thay đổi này qua khám soi đáy mắt giãn nở. Viêm màng bồ đào trung gian và viêm màng bồ đào sau đòi hỏi phải khám đáy mắt giãn nở để tìm những dấu hiệu của viêm buồng dịch kính (dịch tiết võng mạc trong thể thủy tinh) và viêm võng mạc (giãn lồng bao mạch máu võng mạc, phù nề điểm vàng, sưng đĩa thị giác và xuất huyết võng mạc). Trong các ca viêm mạn tính, cũng có thể thấy biểu hiện đục thủy tinh thể dưới bao sau.
Sau khi kiểm tra bằng sinh hiển vi và đo nhãn áp, viêm màng bồ đào trước có thể biểu hiện xung huyết kết mạc trợ̉ năng xung quanh rìa giác mạc (đỏ thể mi), giảm thị lực nhẹ, giảm áp lực nội nhãn (hiếm khi tăng), tế bào lympho kếṭ tụ ở màng trong giác mạc (lắng đọng sau giác mạc), phù nề giác mạc và số lượng tế bào bạch cầu hoặc protein trong khoang trước (điểm lóe sáng). Trong bệnh không u hạt có thể nhìn thấy các tế bào viêm dạng mịn, nhưng ở bệnh u hạt, thì sẽ phát hiện thấy có các chất lắng đọng giống mỡ cừu. Dính (dính mống mắt) giác mạc (dính trước) hoặc thủỵ tinh thể (dính sau) thường hình thành trong tình trạng viêm cấp tính và cũng có thể được nhìn thấy khi khám bằng sinh hiển vi. Trong các ca viêm mạn tính cũng có thể thấy biểu hiện đục thủy tinh thể dưới bao sau và thoái hóa giác mạc dải băng. Cũng có thể nhìn thấy đồng tử co lại, không phản ứng.
[Fig-2] [Fig-3]Xét nghiệm trong phòng thí nghiệm
Có rất nhiều xét nghiệm cận lâm sàng tiềm năng để phát hiện viêm màng bồ đào. Ban đầu cần ṭ âp trung thu hẹp̣ xét nghiệm dựa trên vị trí của viêm màng bồ đào (trước, sau, trung gian, lan tỏa) cũng như dạng viêm màng bồ đàọ (không u hạt và có u hạt). Cần đặt trọng tâm lớn hơn vào việc tìm kiếm các bệnh căn học do nhiễm khuẩn, do chúng thường tiến triển mạnh và có thể dẫn đến mù vĩnh viễn về lâu dài. Một khi đã loại trừ các bệnh căn học do nhiễm khuẩn, bác sĩ chuyên khoa mắt thường có thể cộng tác với bác sĩ chuyên khoa khớp và các chuyên gia y tế khác để thăm dò các bệnh căn học qua trung gian tự miễn.
Không cần phải đánh giá thêm ở những bệnh nhân mắc viêm màng bồ đào không u hạt một bên lần đầu tiên mạ̀ không có triệu chứng hay biểu hiện hệ thống. Điều này cũng đúng đối với các bệnh nhân có tiền sử chấn thương hay phẫu thuật gần đây hoặc có các dấu hiệu lâm sàng của bệnh nhiễm virus HSV hoặc herpes zoster.̣
Nếu bệnh nhân biểu hiện viêm màng bồ đào hai bên, tái phát, hoặc viêm màng bồ đào u hạt, cần phải tiếp tục đánh giạ́ thêm. Cần chỉ định thực hiện công thức máu, xét nghiệm nồng độ enzym chuyển angiotensin (ACE) (tăng cao trong bệnh sarcoidosis), xét nghiệm huyết thanh bệnh giang mai và HLA-B27 để giúp xác định bệnh hệ thống liên quan. Xéṭ nghiệm yếu tố dạng thấp và kháng thể kháng peptid citrullin mạch vòng (kháng CCP) cần được thực hiện trong trường hợp có thể có viêm khớp dạng thấp. Các mức nồng độ kháng thể kháng DNA sợi kép và nồng độ bổ thể có thể tăng cao ở SLE. Các kháng nguyên HLA khác có thể chỉ báo sự có mặt của các rối loạn đặc hiệu. Nồng độ kháng thể kháng bạch cầu đa nhân trung tính tăng cao chỉ báo xảy ra tình trạng viêm mạch. ESR (tốc độ máu lắng), CRP (protein phản ứng C) và phân tích nước tiểu có thể là các xét nghiệm không đặc hiệu hữu ích.
Xét nghiệm nhanh reagin trong huyết tương (RPR), xét nghiệm nghiên cứu bệnh hoa liễu (VDRL) và xét nghiệṃ kháng thể xoắn khuẩn huỳnh quang (FTA-ABS) có thể giúp xác định nhiễm bệnh giang mai. Các biểu hiện về mắt của bệnh giang mai liên quan đến giang mai thần kinh, giang mai thứ phát, giang mai thời kỳ thứ ba, và các xét nghiệm RPR và VDRL thường dương tính ở những bệnh nhân này. Kết quả xét nghiệm FTA-ABS dương tính không phải lúc nào cũng chỉ báo bệnh giang mai hoạt động mà có thể cho biết tiền sử bệnh giang mai tại thời điểm nào đó, do xét nghiệm vẫn dương tính trong suốt đời sau khi lây nhiễm bệnh giang mai. Kết quả dương tính giả có thể xảy ra ở bệnh Lyme, bệnh phong và các bệnh có nồng độ kháng thể kháng nhân (ANA) cao. Kết quả âm tính giả có thể xảy ra trong bệnh giang mai thời kỳ thứ ba.
Nếu bệnh nhân có tiền sử phơi nhiễm đã biết hoặc nghi ngờ có nguy cơ cao do nghề nghiệp, lối sống hoặc sở thích, phải thực hiện các xét nghiệm liên quan: chuẩn độ Lyme để phát hiện Borrelia burgdorferi; xét nghị êm da tìm dẫn xuấṭ protein tinh khiết (PPD) đối với người nhiễm HIV, có tiền sử lạm dụng rượu hoặc nghi ngờ mắc bệnh lao; chuẩn độ Toxoplasma; chuẩn độ Bartonella henselae nếu nghi ngờ bệnh mèo cào. Cần đặc biệt lưu ý khi diễn giải xét nghị êṃ PPD ở những bệnh nhân đã được tiêm vắc-xin BCG từ trước và ở những bệnh nhân bị ức chế miễn dịch. Ở những bệnh nhân mắc viêm mạch võng mạc, cần thực hiện xét nghị êm ANA và kháng thể kháng bạch cầu đa nhân trung̣ tính. ANA có khả năng dương tính ở bệnh JIA và do đó có thể là xét nghiệm đặc biệt hữu ích đối với trẻ em.
Cắt dịch kính chẩn đoán để cung cấp bệnh phẩm cho phân tích tế bào học, phân tích tế bào theo dòng chảy, và nuôi cấy hiên không được sử dụng rộng rãi, nhưng khi có thể thực hiện, biện pháp này có thể được sử dụng để hỗ trợ trong việc xác định nguyên nhân và do đó giúp hướng dẫn điều trị.
Các yếu tố nguy cơ
Mạnh
Bệnh viêm khớp, ruột hoặc da
- Khoảng một nửa bệnh nhân viêm màng bồ đào biểu hiện các bệnh hệ thống, như bệnh sarcoid, dị ứng, bệnh viêṃ khớp dạng thấp ở thiếu niên (JIA) và bệnh viêm ruột. Có đến 50% bệnh nhân viêm cột sống dính khớp phát triển viêm màng bồ đào trước.
Dương tính với HLA B27
- Khoảng 49% trong số các bệnh nhân viêm màng bồ đào trước có kết quả xét nghiệm dương tính với HLA-B27.((9. Barisani-Asenbauer T, Maca SM, Mejdoubi L, et al. Uveitis – a rare disease often associated with systemic diseases and infections – a systematic review of 2619 patients. Orphanet J Rare Dis. 2012;7:57. Toàn văn Tóm lược))
Chấn thương mắt
- Cần lưu ý tiền sử chấn thương mắt và công việc thuộc dạng nghề nghiệp có nguy cơ cao (ví dụ: gia công kim loại).̣
Yếu
30 đến 40 tuổi
- Viêm màng bồ đào thường ảnh hưởng đến những người trong độ tuổi từ 30 đến 40.((5. Baarsma GS. The epidemiology and genetics of endogenous uveitis: a review. Curr Eye Res. 1992;11 suppl:1-9. Tóm lược)) ((11. Biswas J, Narain S, Das D, et al. Pattern of uveitis in a referral uveitis clinic in India. Int Ophthalmol. 1996-1997;20:223-228. Tóm lược)) ((12. Merrill PT, Kim J, Cox TA, et al. Uveitis in the southeastern United States. Curr Eye Res. 1997;16:865-874. Tóm lược))
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố quan trọng bao gồm các bệnh viêm, dương tính với HLA-B27, chấn thương mắt, và ức chế miễn dịch.
Đau (viêm màng bồ đào trước) (thường gặp)
- Thường được mô tả là đau âm ỉ ở vùng hốc mắt; thường xảy ra ở viêm màng bồ đào trước.
- Viêm màng bồ đào trung gian và viêm màng bồ đào sau biểu hiện không đau.
Giảm thị lực (thường gặp)
- Có thể biểu hiện dưới dạng mờ mắt, giảm thị lực hoặc giảm trường nhìn (viêm màng bồ đào trung gian và viêm màng bồ đào sau).
Dính (thường gặp)
- Dính mống mắt với giác mạc (dính trước) hoặc thủy tinh thể (dính sau) thường hình thành trong quá trình viêm cấp tính và cũng có thể quan sát được khi khám bằng đèn khe.
- Cả dính trước và dính sau đều được quan sát thấy nhiều nhất ở viêm màng bồ đào trước cấp tính. [Fig-2 [Fig-3]
Chói sáng (thường gặp)
- Chói sáng là dấu hiêu phân biệt của viêm màng bồ đào trước và được xác định với tình trạng viêm và bạch cầu trôi nổi trong thủy dịch của tiền phòng. Bạch cầu lắng có thể hình thành mủ tiền phòng (hoặc mức dịch) trong tiền phòng.
- Phân độ trong khoảng từ 0 đến 4+.((2. Jabs DA, Nussenblatt RD, Rosenbaum JT; Standardization of Uveitis Nomenclature (SUN) Working Group. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-516. Tóm lược))
Tủa sau giác mạc (thường gặp)
- Đây là những tế bào lympho kết tụ nội mô giác mạc, ở các dạng có u hạt hoặc không u hạt, quan sát thấy ở viêṃ màng bồ đào trước.
- Tủa sau giác mạc dạng mỡ cừu là đặc trưng của bệnh viêm u hạt và cũng có thể được quan sát trong tiền phòng bằng cách khám trên sinh hiển vi. Ở bệnh không u hạt, tủa sau giác mạc dạng mịn hình thành trên nội mô giác mạc. Ở viêm màng bồ đào u hạt, nốt Koeppe (các cụm tế bào viêm trên rìa cơ vòng mống mắt) được hình thành. Nốt Busacca là các cụm tế bào viêm thường thấy trong khoang phía trước trong các ca bệnh nặng (hiếm gặp).̣
Các yếu tố chẩn đoán khác
Chảy nước mắt (thường gặp)
- Chảy nước mắt không kèm tháo mủ.
Chứng sợ ánh sáng (thường gặp)
- Nhạy cảm với ánh sáng là thường gặp trong viêm màng bồ đào trước.̣
Đục dịch kính (thường gặp)
- Xảy ra ở viêm màng bồ đào sau do viêm dịch kính.
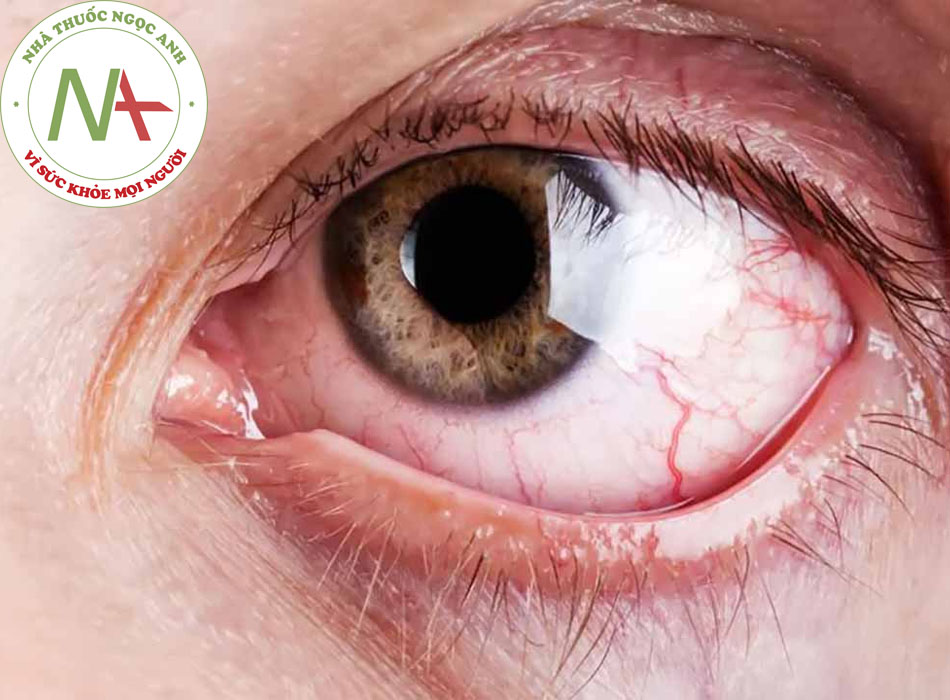
Đỏ mắt không xuất tiết (thường gặp)
- Xảy ra ở viêm màng bồ đào trước.
Đồng tử co lại hoặc không phản ứng (thường gặp)
- Xảy ra ở viêm màng bồ đào trước.
Giảm nhãn áp (thường gặp)
- Phát hiện thấy ở viêm màng bồ đào trước. Ở các ca hiếm gặp, có thể tăng áp lực.
Dịch tiết và phù nề võng mạc, phù nề dây thần thị giác (thường gặp)
- Yêu cầu khám đáy mắt giãn nở để phát hiện những dấu hiệu của viêm dịch kính, biểu hiện ở viêm màng bồ đàọ trung gian và viêm màng bồ đào sau.
Lồng bao mạch máu võng mạc (thường gặp)
- Có thể thấy lồng bao mạch máu võng mạc hoặc tích tụ các tế bào viêm doc theo thành mạch máu ở viêm màng bồ đào trung gian và viêm màng bồ đào sau do viêm võng mạc. Khám soi đáy mắt sẽ cho phép quan sát. Ở bệnh sarcoid, các tổn thương này xuất hiện dưới dạng giọt sáp nến. Đồng thời, chụp mạch máu nhuôm fluorescein chọ thấy có kèm theo rò rỉ mạch máu (nhuôm quanh mạch) và không tưới máu mao mạch.̣
Phù hoàng điểm (thường gặp)
- Ở viêm màng bồ đào trung gian và viêm màng bồ đào sau có phù hoàng điểm, các bệnh nhân có thể biểu hiện méọ hình (thay đổi hình dạng đối tượng) hoặc thay đổi màu sắc.
Phù đĩa thị giác (thường gặp)
- Có thể quan sát thấy khi khám soi đáy mắt giãn nở ở viêm màng bồ đào trung gian và viêm màng bồ đào sau.
Xuất huyết võng mạc (thường gặp)
- Tổn thương võng mạc và hê mạch máu võng mạc có thể dẫn đến rò rỉ mạch máu, gây xuất huyết võng mạc và dịcḥ kính. Xuất hiện ở viêm màng bồ đào trung gian và viêm màng bồ đào sau.
Cương tụ thể mi (thường gặp)
- Cương tụ thể mi là do xung huyết kết mạc, nặng lên gần rìa giác mạc. Thường gặp ở viêm màng bồ đào trước.
Phù giác mạc (thường gặp)
- Có thể thấy ở viêm màng bồ đào trước.
Đục thủy tinh thể (không thường gặp)
- Trong các ca viêm mạn tính, có thể thấy biểu hiện đục thủy tinh thể dưới bao sau.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
Chẩn đoán lâm sàng
|
Chẩn đoán dựa trên tiền sử, triệu chứng và các dấu hiệu mắt |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
Công thức máu
|
Số lượng tế bào bạch cầu cao (trong bệnh nhiễm trùng) |
Tốc độ máu lắng
|
Tăng cao (trong bệnh viêm); các giá trị >80 mm/giờ luôn là dấu hiêu đáng lưu ỵ́ |
CRP
|
Tăng cao (trong bệnh viêm) |
Kháng thể xoắn khuẩn huỳnh quang (FTA-ABS), xét nghiệm nghiên cứu bệnh hoa liễu (VDRL) và xét nghiệm nhanh reagin trong huyết tương (RPR)
|
Dương tính (trong bệnh giang mai) |
ACE trong huyết thanh
|
Tăng cao (trong bệnh sarcoidosis và một số bệnh lý khác đi liền với viêm màng bồ đào) |
Kháng thể kháng nhân
|
Dương tính (ở nhiều bệnh mạch máu collagen) |
HLA-B27
|
Dương tính (ở nhiều bệnh nhân viêm màng bồ đào) |
Chuẩn độ Lyme
|
Dương tính (trong bệnh Lyme) |
Xét nghiệm da tìm chất dẫn xuất protein tinh khiết (PPD)f
|
Dương tính (ở bệnh lao) nếu >5 mm ở những bệnh nhân nhiễm HIV, 10 mm trở lên ở những bệnh nhân có nguy cơ cao, 15 mm trở lên ở những bệnh nhân nguy cơ thấp |
Kháng thể bào tương kháng bạch cầu trung tính tế bào chất (c-ANCA)
|
Dương tính (trong u hạt kèm theo viêm đa mạch) |
Kháng thể bào tương kháng bạch cầu trung tính quanh nhân (p-ANCA)
|
Tăng cao (trong các tình trạng viêm mạch khác nhau) |
C3 và C4
|
Giảm (trong SLE và các rối loạn tự miễn khác) |
Kháng thể kháng DNA sợi kép (anti-dsDNA)
|
Dương tính (trong SLE) |
Yếu tố dạng thấp
|
Tăng cao (trong viêm khớp dạng thấp và một số bệnh tự miễn khác) |
Kháng thể kháng peptid citrullin mạch vòng (kháng CCP)
|
Tăng cao (trong viêm khớp dạng thấp) |
Chuẩn độ Bartonella henselae
|
Dương tính (trong sốt do bệnh mèo cào) |
Chuẩn độ toxoplasma trong huyết thanh
|
Dương tính (trong bệnh nhiễm toxoplasma) |
Các kháng nguyên HLA khác
|
Có hoặc không có |
Sàng lọc sinh hóa
|
Có thể là bất thường trong các rối loạn viêm hệ thống |
CXR
|
Bệnh sarcoidosis: các hạcḥ bạch huyết phình to hoặc thâm nhiễm phổi; bệnh lao hoạṭ động: trong hoặc thâm nhiễm hoặc đông đặc, tổn thương thể hang có hoặc không có vôi hóa xung quanh, u cục có viền kém rõ ràng, tràn dịch màng phổi, hạch to tại rốn hoặc trung thất |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
Sinh thiết dịch thủy tinh
|
Có thể cho thấy nuôi cấy dương tính hoặc bất thường tế bào |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Dị vật nội nhãn |
|
|
| Viêm nội nhãn |
|
|
| Khối u bán phần sau |
|
|
| Hội chứng thiếu máu nhãn cầu |
|
|
Các tiêu chí chẩn đoán
Phân loại của nhóm làm việc theo Nhóm Chuẩn hóa Danh pháp Viêm màng bồ đào (SUN) về tình trạng viêm nội nhãn((2. Jabs DA, Nussenblatt RD, Rosenbaum JT; Standardization of Uveitis Nomenclature (SUN) Working Group. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-516. Tóm lược))
Số lượng tế bào viêm ở tiền phòng (số tế bào trong chùm tia đèn khe 1 mm x 1 mm)
- Độ 0 là <1
- Độ 0,5+ là 1-5
- Độ 1+ là 6-15
- Độ 2+ là 16-25
- Độ 3+ là 26-50
- Độ 4+ là >50.
Xuất tiết tiền phòng
- Độ 0 là không có
- Độ 1+ là mờ nhạt
- Độ 2+ là trung bình (mống mắt và chi tiết thủy tinh thể rõ ràng)
- Độ 3+ là rõ rêṭ (mống mắt và chi tiết thủy tinh thể mờ)
- Độ 4+ là mạnh (dịch tơ huyết hoặc dịch quánh).
Phân độ lâm sàng của viêm màng bồ đào trước((3. American Optometric Association. Optometric clinical practice guideline: care of the patient with anterior uveitis. 1999. http://www.aoa.org/ (last accessed 20 July 2017). Toàn văn))
Nhẹ:
- Thị lực (VA) 20/20 đến 20/30
- Cương tụ nông giác mạc
- Không có tủa sau giác mạc (KP)
- Số lượng tế bào viêm và xuất tiết ở mức 1+
- Áp lực nội nhãn (IOP) giảm <4 mmHg.
Trung bình:
- VA từ 20/30 đến 20/100
- Cương tụ sâu quanh giác mạc
- KP rải rác
- Số lượng tế bào viêm và xuất tiết ở mức 1-3+
- Đồng tử co chậm; dính sau nhẹ; mống mắt sưng nhẹ
- Tế bào dịch kính trước.
Nặng:
- VA 20/100 hoặc thấp hơn
- Cương tụ sâu quanh giác mạc
- KP dày đặc
- Số lượng tế bào viêm và xuất tiết ở mức 3-4+
- Đồng tử chậm hay cố định; dính sau (dạng sợi); mống mắt nhão
- IOP tăng
- Số lượng tế bào viêm ở tiền phòng từ trung bình đến nặng.
Hệ thuật ngữ mô tả mức độ hoạt động của viêm màng bồ đào theo Danh pháp Viêm màng bồ đào (SUN) Chuẩn hóa((2. Jabs DA, Nussenblatt RD, Rosenbaum JT; Standardization of Uveitis Nomenclature (SUN) Working Group. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-516. Tóm lược))
- Bất hoạt: số lượng tế bào viêm ở độ 0
- Diễn biến xấu đi: tăng 2 mức trong mức độ viêm hoặc tăng đến độ 4+
- Diễn biến cải thiện: giảm 2 mức trong mức độ viêm hoặc giảm xuống độ 0
- Thuyên giảm: bệnh bất hoạt trong >3 tháng sau khi ngừng điều trị.
Phân độ viêm màng bồ đào sau((2. Jabs DA, Nussenblatt RD, Rosenbaum JT; Standardization of Uveitis Nomenclature (SUN) Working Group. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-516. Tóm lược))
- Độ 0: không có tế bào viêm trong dịch kính
- Độ 1: có tế bào viêm trong dịch kính và nhìn rõ đáy mắt
- Độ 2: có tế bào viêm trong dịch kính và không nhìn rõ các chi tiết, nhìn thấy dây thần kinh thị giác và mạch máu võng mạc
- Độ 3: có tế bào viêm trong dịch kính và nhìn thấy dây thần kinh thị giác
- Độ 4: có tế bào viêm trong dịch kính và không nhìn thấy phần sau.
Điều trị
Cách tiếp cận điều trị từng bước
Điều trị viêm màng bồ đào phụ thuộc phần lớn vào nguyên nhân, vị trí và mức độ nghiêm trọng của bệnh.((19. Smith JR, Rosenbaum JT. Management of uveitis: a rheumatologic perspective. Arthritis Rheum. 2002;46;309-318. Tóm lược)) Trong nhiều ca bệnh, mục đích của điều trị là để kiểm soát mà không phải chữa trị ḅ ênh viêm màng bồ đào. Tất cả bệnh nhâṇ cần sớm được giới thiệu đến bác sĩ chuyên khoa mắt để điều trị. Cũng cần điều trị bất cứ bệnh lý nền nào có liên quan khi phù hợp.
Viêm màng bồ đào không do nhiễm trùng
Mục tiêu điều trị bệnh viêm màng bồ đào không do nhiễm trùng căn cứ vào việc thiết lập được sự kiểm soát tức thời và lâu dài, việc lựa chọn thuốc dựa trên hiệu lực và khả năng dung nạp. Các loại thuốc thích hợp để kiểm soát bệnh tức thời có thể không thích hợp trong việc kiểm soát bệnh lâu dài, và ngược lại. Kiểm soát bệnh tức thời chỉ việc loại bỏ ngay lập tức tình trạng viêm bằng cách sử dụng liệu pháp điều trị mà cơ thể có thể không chịu được trong dài hạn – thường là corticosteroid liều cao ở dạng nhất định. Kiểm soát bệnh tức thời là bước đầu tiên quan trọng trong điềụ trị viêm mắt. Kiểm soát bệnh lâu dài liên quan đến việc ngăn ngừa tình trạng viêm tái hoạt hóa trở lại sau khi đã được làm cho không hoạt động. Điều này gặp phải khó khăn do các loại corticosteroid, vốn là loại thuốc hầu như luôn luôn được sử dụng để kiểm soát bệnh tức thời, có rất nhiều tác dụng phụ khiến cho chúng không thích hợp để sử dụng lâu dài. Do đó, kiểm soát bệnh lâu dài đòi hỏi phải tìm ra liệu pháp có ít các tác dụng phụ nhất nhưng vẫn có khả năng ngăn ngừa bệnh tái phát. liệu pháp như vậy có thể bao gồm corticosteroid liều thấp, tiêm corticosteroid, cấy ghép corticosteroid hoặc các loại thuốc ức chế miễn dịch.((20. Gui W, Dombrow M, Marcus I, et al. Quality of life in patients with noninfectious uveitis treated with or without systemic anti-inflammatory therapy. Ocul Immunol Inflamm. 2014;27:1-9. Tóm lược)) Hầu hết các bác sĩ đều cho rằng việc kiểm soát bệnh lâu dài là phần khó khăn nhất trong điều trị viêm màng bồ đào.
Kiểm soát bệnh tức thời thành công
Corticosteroid giúp kiểm soát tức thời tình trạng viêm nhanh chóng và hiệu quả. Loại thuốc này làm giảm sự sản sinh và di trú của hầu hết các tế bào miễn dịch thông qua ức chế phospholipase A2, làm giảm sản sinh cả prostaglandin lẫn leukotriene, và là loại thuốc đầu tay cho những bệnh nhân biểu hiện viêm mắt được cho là không phải do nhiễm khuẩn. Có thể sử dụng nhiều dạng bào chế khác nhau, bao gồm cả thuốc nhỏ mắt, tiêm quanh mắt, các chế phẩm đường uống hoặc (hiếm gặp hơn nhiều) truyền tĩnh mạch. Chìa khóa để sử dụng thành công thuốc nhỏ mắt corticosteroid là sử dụng rất thường xuyên trong giai đoạn ban đầu; lý do thường gặp nhất cho vị êc không kiểm soáṭ được tình trạng viêm bằng các loại thuốc này là không đủ liều lượng. Thông thường, các loại thuốc này được bắt đầu sử dụng với tần suất tính theo giờ đối với viêm màng bồ đào trước cấp tính, sau đó giảm dần tùy thuộc vào mức độ nghiêm trọng của biểu hiện ban đầu.̣
Corticosteroid nhỏ tại chỗ có nhiều tác dụng phụ, cuối cùng dẫn đến việc hạn chế tính hữu dụng của thuốc trong kiểm soát lâu dài, bao gồm:
- Tăng nhãn áp , có thể xảy ra bất cứ lúc nào, nhưng thời điểm bắt đầu thường gặp nhất là thời điểm bất kỳ saụ 1 tháng điều trị. Tình trạng tăng nhãn áp hầu như không đỡ khi ngừng sử dụng thuốc nhỏ mắt.
- Đục thủy tinh thể dưới bao sau, thường không tiến triển sau khi ngừng sử dụng thuốc nhỏ mắt.
- Xuất huyết dưới kết mạc, dự kiến xảy ra ở bệnh nhân sử dụng thuốc nhỏ mắt corticosteroid lâu dài. Tình trạng này thường liên quan đến việc đứt vỡ mạch máu liên tiếp, khiến bệnh nhân bị xuất huyết lặp đi lặp lại ở cùng̣ một chỗ cho đến khi liền sẹo.
Chỉ khi đã thấy rằng corticosteroid nhỏ tại chỗ có hiệu quả và an toàn ở bệnh nhân cụ thể thì mới có thể xem xét tiêm corticosteroid quanh mắt. Phương thức sử dụng này là hữu ích để mang lại tác dụng chống viêm tại chỗ bền vững hơn. Cần thông báo cho bệnh nhân hiểu đầy đủ rằng việc sử dụng corticosteroid để tiêm quanh mắt là ngoài hướng dẫn. Các loại thuốc này được sản xuất để điều trị các bệnh khác và việc sử dụng chúng trong nhãn khoa không được chấp thuận bởi nhiều cơ quan quản lý trên thế giới. Thảo luận này cần được ghi lại trong hồ sơ bệnh án.
Tác dụng phụ của việc tiêm corticosteroid quanh mắt bao gồm:
- Tăng nhãn áp lực.
- Đục thủy tinh thể dưới bao sau. Vì lý do này, có thể tránh tiêm lặp lại ở trẻ em, đặc biệt là ở nhóm tuổi dễ bị nhược thị (dưới tuổi 10 tuổi).
- Tăng đường huyết ở những bệnh nhân mắc bệnh đái tháo đường trong khoảng 24 giờ sau khi tiêm dexamethasone hoặc lâu hơn 48 giờ một chút sau khi tiêm triamcinolone. Đối với những bệnh nhân cần giảm thiểu hấp thụ toàn thân, tiêm dưới kết mạc sẽ tốt hơn so với tiêm quanh nhãn cầu.
- Vị trí tiêm để lại sẹo, điều này có thể gây khó khăn khi tiêm lặp lại ở cùng một vị trí.
- Xuất huyết dưới kết mạc, đặc biệt là khi tiêm dưới bao tenon hoặc dưới kết mạc Cần tránh các vị trí ‘mốc giờ chính’ (12, 3, 6, 9) khi tiêm quanh mắt, vì tổn thương cho các nhánh của động mạch thể mi trước tại các vị trí này có thể gây ra xuất huyết đáng kể. Cụ thể, tiêm dexamethasone gây ra xuất huyết dưới kết mạc và bệnh nhân cần được cảnh báo trước về dự báo này.
- Đau khi tiêm dexamethasone hoặc betamethasone. Các thuốc này cần phải được trộn với lidocaine khi tiêm. Triamcinolone không bảo quản có thể khó chịu hơn một chút so với dạng bào chế tiêu chuẩn có bán trên thị trường.
- Chấn thương đâm xuyên nhãn cầu do sơ suất.
Tiêm corticosteroid nội nhãn được sử dụng cho viêm màng bồ đào sau nặng. Phải thông báo cho bệnh nhân hiểu đầy đủ về các nguy cơ liên quan đến dạng điều trị này, và cần ghi lại thảo luận này trong trong ghi chú bệnh án.
Tác dụng phụ của việc tiêm corticosteroid nội nhãn bao gồm:
- Tăng áp lực nội nhãn, có thể gặp ở khoảng một phần ba đến một nửa số bệnh nhân. Tình trạng này hầu như luôn tự khỏi khi thuốc phân giải, xảy ra trong khoảng thời gian bất kỳ từ 2 đến 10 tuần ở những mắt không lấy bỏ dịch thủy tinh. Ảnh hưởng này xảy ra ít hơn nhiều ở những mắt đã lấy bỏ dịch thủy tinh, vì thuốc rửa trôi ra khỏi mắt nhanh hơn nhiều, thường sau 2 tuần.
- Đục thủy tinh thể dưới bao sau là thường gặp. Những người đáp ứng với corticosteroid có nhiều khả năng phát triển đục thủy tinh thể hơn.
- Viêm nội nhãn, là biến chứng tiềm tàng của tất cả các thủ thuật nội nhãn, mặc dù có nguy cơ thấp hơn 1%.̣ ((21. Lemley C, Han DP. Endophthalmitis: a review of current evaluation and management. Retina. 2007;27:662-680. Tóm lược))
- Viêm nội nhãn giả biểu hiện giống như viêm buồng dịch kính nặng với bọc mủ xuất hiện 1-3 ngày sau khị tiêm vào dịch kính. Bác sĩ khám có thể nhận ra bởi vì tiền phòng sẽ thể hiện phản ứng tế bào dày đặc hầu như không kèm theo điểm lóe sáng (trái với phản ứng dạng tơ huyết đặc trưng của viêm nội nhãn do nhiễm trùng).̣ Tình trạng này tự hết mà không cần điều trị trong 1 đến 8 tuần.
- Đau. Cần dự kiến trước việc khó gây mê tại chỗ khi tiêm lặp đi lặp lại tại pars plana của thể mi trong cùng một giờ đồng hồ. Vì lý do này, vị trí tiêm phải được xoay quanh các mốc giờ đồng hồ khác nhau khi tiêm lặp lại.
- Xuất huyết dưới kết mạc tại vị trí tiêm có xu hướng nhẹ.
- Tổn thương cấp tính đối với các cấu trúc nội nhãn trong thủ thuật tiêm.
Có thể sử dụng corticosteroid đường uống trong viêm màng bồ đào nặng kháng trị hoặc hai bên, hoặc nếu bệnh nhân không chịu được việc tiêm thuốc corticosteroid. Đôi khi việc xác nhận ḅ ênh viêm màng bồ đào của bệnh nhân thực̣ chất là qua trung gian miễn dịch (tức là, không phải do nhiễm trùng) là cần thiết hoặc hữu ích, và do đó có thể điều trị bằng corticosteroid, trước khi điều trị bằng tiêm thuốc corticosteroid. Trong các trường hợp này, dùng thử liệu trình corticosteroid đường uống trong thời gian ngắn rất hữu ích cho thiết lâp điều trị này, mà không làm phát sinh nguy cợ lâu dài liên quan đến việc tiêm corticosteroid để chứng minh hiệu lực của corticosteroid.̣
Corticosteroid đường uống gây ức chế thượng thận sau 1 tuần điều trị, vì vậy, sau 7 ngày cần giảm liều dần dần để tránh biến chứng này. Tốc độ giảm liều phụ thuộc vào các tình trạng lâm sàng, nhưng giảm nhanh sẽ đòi hỏi giảm liều 10 mg/ngày (ví dụ: 50 mg một ngày, 40 mg ngày tiếp theo, v.v.) cho đến khi ngưng sử dụng. Đây là phương pháp tiếp cận thường gặp khi corticosteroid đường uống đã được sử dụng để kiểm soát tức thời tình trạng bệnh, và sau đọ́ là tiêm quanh mắt để kiểm soát dài hạn. Một ví dụ về việc giảm liều chậm hơn là giảm 10 mg mỗi tuần đối với liềụ prednisolone hàng ngày, đồng thời theo dõi để xác định chu kỳ giảm liều trước khi tình trạng viêm tái phát.
Dự kiến rằng liệu pháp corticosteroid đường uống sẽ được sử dụng liên tục với liều bất kỳ trong khoảng thời gian lâu hơn 1 tháng, đồng thời cũng thường điều trị thêm bằng bisphosphonate. Cần lưu ý rằng bisphophonate bị chống chỉ định ở trẻ em gái và phụ nữ ở đô tuổi sinh đẻ.̣
Do cortisteroid đường uống để lại nhiều tác dụng phụ, việc sử dụng loại thuốc này trong thời gian dài cần phải được tiếp cận một cách cực kỳ thận trọng. Nếu dự kiến rằng việc điều trị sẽ cần kéo dài hơn 8 tuần, thông thường phải thực hiện tiêm quanh mắt hoặc liệu pháp điều chỉnh miễn dịch toàn thân, hoặc cả hai.
Điều quan trọng là cần phải ghi lại cân nhắc về các tác dụng phụ. Nên tránh kê đơn cho phép tự động dùng lại toa thuốc corticosteroid đường uống, và cần xem xét các tác dụng phụ và khả năng dung nạp của bệnh nhân mỗi lần gia hạn toa thuốc.
Corticosteroid tiêm tĩnh mạch cần được coi là một liệu pháp cực đoan và chỉ được sử dụng cho viêm màng bồ đào trong một số trường hợp:
- Trong khi phẫu thuật ở các bệnh nhân đang có nguy cơ viêm hậu phẫu đáng kệ̉
- Trong các trường hợp có nguy cơ sắp xảy ra mất thị lực và/hoặc cực kỳ đau đớn (thường là do viêm giác mạc).
Các nguyên nhân nhiễm trùng cần được loại trừ trước khi chuyển sang sử dụng corticosteroid toàn thân, quanh mắt hay trong dịch kính.
Có thể sử dụng thuốc liệt thể mi nếu tình trạng viêm gây ra dính hoặc viêm màng bồ đào có bản chất là tơ huyết, như có thể xảy ra với viêm màng bồ đào do HLA-B27 hoặc các bệnh lý màng bồ đào dạng u hạt khác nhau.̣
Duy trì kiểm soát lâu dài
Mục tiêu chính của điều trị lâu dài là đạt được kiểm soát cả bệnh về mắt và bệnh hệ thống liên quan, đồng thời giảm thiểu phơi nhiễm với corticosteroid để tránh các tác dụng phụ do corticosteroid. Mặc dù điều trị lâu dài là không bắt buộc trong hầu hết các ca bệnh, nhưng các bệnh nhân bị viêm màng bồ đào nặng, đe doạ thị giác cần phải được điềụ trị bằng liệu pháp điều chỉnh miễn dịch lâu dài.
Khi xem xét sử dụng liệu pháp điều trị lâu dài, các loại thuốc thay thế corticosteroid được thường ưu tiên sử dụng,̣ mặc dù đôi khi các liệu pháp tại chỗ với việc tiêm quanh mắt hoặc cấy vào mắt vẫn được sử dụng.
Liệu pháp điều trị tại chỗ:
- Tiêm triamcinolone quanh mắt có thể làm giảm nhẹ tình trạng viêm trong mắt trong vài tháng. Bệnh nhân có thể tiêm định kỳ nếu cần để duy trì kiểm soát lâu dài. Có thể dự kiến rằng những bệnh nhân này có thể cần điều trị đục thủy tinh thể và tăng nhãn áp sau một vài năm.
- Cấy fluocinolone đã được phát hiêṇ là rất hiệu quả trong việc giảm tần suất và độ nặng của viêm màng bồ đào tái phát và giảm lượng điều trị bổ trợ cần thiết. Thông thường thời gian tác dụng là khoảng 2 đến 3 năm. Hơn một nửa số người nhận đã tăng IOP hơn 10 mmHg và đục thủy tinh thể luôn được dự kiến là ngày càng tệđi theo thời gian.((22. Jaffe GJ, Martin D, Callanan D, et al. Fluocinolone acetonide implant (Retisert) for noninfectious posterior uveitis: thirty-four-week results of a multicenter randomized clinical study. Ophthalmology. 2006;113:1020-1027. Tóm lược)) Những bệnh nhân cấy thuốc thường được yêu cầu phẫu thuật mổ do tăng nhãn áp.
- Phương pháp cấy dexamethasone trong dịch kính cũng đã có sẵn. Phần cấy phân hủy sinh học và giải phóng dexamethasone trong khoảng thời gian 4 đến 6 tháng. Thuốc được tiêm bằng dụng cụ tiêm đã được nạp thuốc sẵn.
- Thuốc nhỏ mắt corticosteroid thường được sử dụng để kiểm soát bệnh tức thì, thay vì dùng trong điều trị lâu dài.
Liệu pháp điều chỉnh miễn dịch toàn thân:
Mặc dù một số bệnh nhân có thể đạt được tình trạng bệnh không hoạt động sau khi giảm dần liều corticosteroid ban đầu, những người mắc bệnh mạn tính hoặc bệnh có khả năng đe dọa thị giác thường được hưởng lợi từ các thuốc điều chỉnh miễn dịch chứa rất ít corticosteroid. Các thuốc này có thể giúp tránh phải sử dụng corticosteroid kéo dài, thường đi liền với nhiều tác dụng phụ hơn và có tác dụng ức chế miễn dịch cao hơn so với các loại thuốc điều chỉnh miễn dịch. Các loại thuốc điều chỉnh miễn dịch bao gồm thuốc chống chuyển hóa (ví dụ: methotrexate, azathioprine, mycophenolate), thuốc ức chế calcineurin (ví dụ: ciclosporin, tacrolimus), thuốc alkyl hóa (ví dụ: cyclophosphamide, chlorambucil), và thuốc điều chỉnh đáp ứng sinh học (ví dụ, adalimumab, infliximab, rituximab).
Việc lựa chọn các liệu pháp điều chỉnh miễn dịch phù hợp không phải là một môn khoa học chính xác, và các bác sĩ có kinh nghiệm thường không thống nhất về loại thuốc đầu tay ‘chính xác’ cho một bệnh nhất định. Tuy nhiên, xét về tổng thể, các thuốc chống chuyển hóa thường là loại thuốc được lựa chọn vì chúng có lợi thế là liều đường uống, tác dụng phụ dễ kiểm soát và yêu cầu theo dõi tối thiểu. Tuy nhiên, các bác sĩ có thể lựa chọn các loại thuốc đặc hiệu khác nhau do không có thử nghiệm lâm sàng triển vọng quy mô lớn, và việc sử dụng các loại thuốc này trong điều trị viêm màng bồ đào là ngoài hướng dẫn (ngoại trừ adalimumab). Trường hợp bệnh không được kiểm soát hoàn toàn bằng thuốc chống chuyển hóa, các thuốc ức chế calcineurin thường được bổ sung vào phác đồ điều trị. Các thuốc ức chế TNF-alpha được sử dụng trong bước tiếp theo trong nhiều ca bệnh để thay thế hoặc bổ sung cho thuốc chống chuyển hóa. Trong nhiều trường hợp, bệnh nhân được điều trị bằng đơn trị liệu. Việc sử dụng các thuốc alkyl hóa không còn được ưu ái nữa do hiện nay các loại thuốc sinh học đang ngày càng được sử dụng nhiều hơn.
Một khi bệnh nhân bắt đầu sử dụng thuốc điều chỉnh miễn dịch, liều corticosteroid ban đầu (thuốc nhỏ mắt hay corticosteroid đường uống bắt đầu sử dụng khi có biểu hiện ban đầu) thường sẽ giảm dần (ví dụ, trong 1 đến 2 tháng) và đáp ứng của bệnh nhân được theo dõi.
Có một số bệnh lý trong đó thuốc ức chế TNF-alpha được coi là thuốc điều trị ban đầu (ví dụ: viêm màng bồ đào dương tính với HLA B27 kèm theo viêm cột sống dính khớp). Adalimumab được phê duyệt sử dụng tại Hoa Kỳ và châu Âu để điều trị viêm màng bồ đào trung gian và viêm màng bồ đào sau và viêm màng bồ đào lan toả không do nhiễm trùng.((23. Jaffe GJ, Dick AD, Brézin AP, et al. Adalimumab in patients with active noninfectious uveitis. N Engl J Med. 2016;375:932-943. Toàn văn Tóm lược)) ((24. Nguyen QD, Merrill PT, Jaffe GJ, et al. Adalimumab for prevention of uveitic flare in patients with inactive noninfectious uveitis controlled by corticosteroids (VISUAL II): a multicentre, double-masked, randomised, placebocontrolled phase 3 trial. Lancet. 2016;388:1183-1192. Tóm lược)) Trong các trường hợp điều trị bằng các loại thuốc này thất bại, các tùy chọn khác bao gồm quay trở lại điều trị bằng corticosteroid, sử dụng một loại thuốc điều chỉnh miễn dịch thay thế, hoặc chuyển sang dùng tác nhân sinh học khác cùng loại hoặc khác loại cùng nhau. Rituximab, kháng thể đơn dòng kháng CD20, là loại thuốc đặc biệt hữu ích trong điều trị các bệnh lý liên quan như viêm khớp dạng thấp, u hạt Wegener, hoặc viêm mạch liên quan đến SLE.
Các nguyên tắc chung của việc điều trị bằng các thuốc điều chỉnh miễn dịch
Có thể xem xét sử dụng điều chỉnh miễn dịch trong 3 trường hợp khác nhau:
- Không dung nạp corticosteroid, thường do tăng áp lực nội nhãn hoặc hình thành đục thủy tinh thể.
- Bệnh ở các hệđa cơ quan, chẳng hạn như trẻ em mắc bệnh viêm khớp vô căn tuổi vị thành niên (bệnh thấp khớp ở trẻ vị thành niên) kèm viêm mống mắt và viêm khớp, hay bệnh nhân bị bệnh viêm màng bồ đào sarcoid kèm viêm phổi (hoặc cơ quan bất kỳ) hoạt động.
- Một số thực thể bệnh màng bồ đào rất nặng, đó là dấu hiệu chỉ báo cần liệu pháp điều chỉnh miễn dịch mạnh (viêm mắt giao cảm [rối loạn tự miễn đa hệ thống đặc trưng bởi viêm màng bồ đào mạn tính với biểu hiêṇ ở da, thần kinh và thính giác], bệnh Behçe’t, bệnh viêm giác mạc thấp khớp).((25. Durrani K, Zakka FR, Ahmed M, et al. Systemic therapy with conventional and novel immunomodulatory agents for ocular inflammatory disease. Surv Ophthalmol. 2011;56:474-510. Tóm lược))
Các bác sĩ có các cách tiếp cận khác nhau trong chọn lựa các loại thuốc ức chế miễn dịch và thời gian sử dụng các loại thuốc. Tuy nhiên, gần như tất cả sẽ đồng ý rằng có 4 yếu tố đáng để xem xét:
- Độ nặng của tình trạng viêm
- Loại viêm (tức là: viêm màng bồ đào, viêm mạch hoặc viêm giác củng mạc)
- Các bệnh hệ thống liên quan hoặc trong tình trạng viêm vô căn, kết quả xét nghiệm có thể hướng dẫn điều trị cho loại bệnh hệ thống này hoặc loại bệnh hệ thống khác
- Các vấn đề về khả năng sinh đẻ và kế hoạch hóa gia đình.
Bệnh nhân thích hợp để sử dụng các loại thuốc này nếu có khả năng tuân thủ các phác đồ điều trị và xét nghiệm đôi khi có thể phức tạp, bệnh nhân hiểu rõ các nguy cơ và lợi ích của liệu pháp, và muốn sử dụng thuốc.
Các ưu và nhược điểm của liệu pháp điều chỉnh miễn dịch so với corticosteroid cần phải được xem xét cẩn thận. Mặc dù bệnh nhân có thể tránh các tác dụng phụ của corticosteroid bằng cách sử dụng liệu pháp này, nhưng tất cả các loại thuốc này đều có các tác dụng phụ riêng và mất vài tuần đến vài tháng để thể hiện tác dụng và có hiệu quả kém ổn định hơn so với corticosteroid. Lựa chọn liệu pháp điều trị cũng phụ thuộc vào bất cứ bệnh lý nào có liên quan. Ví dụ, một số bệnh nghiêm trọng (ví dụ: viêm màng bồ đào do u hạt Wegener, viêm nút quang các động mạch, viêm mắt giao cảm lupus) đòi hỏi điều trị ngay bằng các loại corticosteroid và liệu pháp điều chỉnh miễn dịch, trong khi các tình trạng khác ít nghiêm trọng hơn có thể được điều trị ban đầu với một loại corticosteroid và một loại thuốc điều chỉnh miễn dịch nếu không thể giảm liều corticosteroid dần dần hoặc có những đợt bệnh bùng phát. Một thử nghiêm đối chứng ngẫu nhiên và đánh giá Cochrane phát hiện ra rằng không có khác biệt đáng kể về mặt hiệu lực giữa liệu pháp̣ cấy fluocinolone và ức chế miễn dịch toàn thân.((26. Kempen JH, Altaweel MM, Holbrook JT, et al; Multicenter Uveitis Steroid Treatment (MUST) Trial Research Group. Randomized comparison of systemic anti-inflammatory therapy versus fluocinolone acetonide implant for intermediate, posterior, and panuveitis: the multicenter uveitis steroid treatment trial. Ophthalmology. 2011;118:1916-1926. [Erratum in: Ophthalmology. 2012;119:212.] Toàn văn Tóm lược)) ((27. Brady CJ, Villanti AC, Law HA, et al. Corticosteroid implants for chronic non-infectious uveitis. Cochrane Database Syst Rev. 2016;(2):CD010469. Toàn văn Tóm lược)) Quá trình theo dõi kéo dài bảy năm (không chỉ định trước) của thử nghiêm đối chứng ngẫu nhiên cho thấy rằng liệu pháp điều trị hệ thống đi liền với thị lực tốt hơn; tuy nhiên, các kết luận bị giới hạn do mất theo dõi.((28. Kempen JH, Altaweel MM, Holbrook JT, et al; Writing Committee for the Multicenter Uveitis Steroid Treatment (MUST) Trial and Follow-up Study Research Group. Association between long-lasting intravitreous fluocinolone acetonide implant vs systemic anti-inflammatory therapy and visual acuity at 7 years among patients with intermediate, posterior, or panuveitis. JAMA. 2017;317:1993-2005. Tóm lược))
Chỉ nên sử dụng liệu pháp điều chỉnh miễn dịch với sự hỗ trợ đầy đủ, hiểu biết và đồng thuận của bệnh nhân, sau khi đã thảo luận rõ ràng về những nguy cơ và cơ sở bằng chứng cơ bản.
Bệnh nhân thực hiện liệu pháp ức chế miễn dịch cần được nhận vắc-xin cúm vô hoạt, và bất kỳ vắc-xin nào khác dùng cho bệnh nhân đều phải được vô hoạt. Các bệnh nhân này tuyệt đối không được nhận vắc-xin sống.
Cả bệnh nhân nam và nữ dùng các thuốc này cần phải sử dụng các biện pháp ngừa thai. Thảo luận này và phương pháp ngừa thai đang được sử dụng cần được ghi lại trong hồ sơ bệnh án. Bệnh nhân phải chờ 3 tháng sau khi ngừng sử dụng các thuốc này mới được thụ thai.
Các xét nghiệm cận lâm sàng tiêu chuẩn tại thời điểm ban đầu trước khi sử dụng liệu pháp ức chế miễn dịch là công thức máu và các xét nghiệm chức năng gan và thận, bất kể loại thuốc được sử dụng. Cũng cần thực hiện các xét nghiệm loại trừ bệnh lao (TB) và viêm gan tiềm ẩn. Để sử dụng cyclophosphamide, cũng cần thực hiện phân tích nước tiểu. Để sử dụng ciclosporin và tacrolimus, cần thực hiện đánh giá huyết áp trước khi bắt đầu điều trị.̣
Bác sĩ chăm sóc chính hoặc bác sĩ khoa nội tổng quát của bệnh nhân cần luôn luôn được thông báo về việc sử dụng các loại thuốc này, và các bác sĩ này hầu như luôn cần phải tham gia nếu bệnh nhân phát triển các biến chứng liên quan đến thuốc.
Bệnh nhân bị nhiễm trùng thậm chí ở mức rất nhẹ trong khi dùng các loại thuốc ức chế miễn dịch cần phải ngừng thuốc cho đến khi các triệu chứng biến mất. Bác sĩ khoa nội tổng quát và các cộng sự là bác sĩ nhi khoa cần tham gia để đảm bảo theo dõi các bệnh lý này và điều trị kịp thời.
Corticosteroid trong thai kỳ
Trong thực tế, viêm mắt hiếm khi xảy ra ở phụ nữ mang thai, và nhiều phụ nữ có nhiều tiền sử lâu dài mắc viêm màng bồ đào mạn tính quan sát thấy bệnh không hoạt động trong thời gian họ mang thai và bệnh lại quay trở lại sau thời gian mang thai. Nếu cần kiểm soát viêm tức thời, prednisolone nhìn chung là an toàn để sử dụng, trừ khi có các chống chỉ định khác như bệnh đái tháo đường. Dexamethasone và betamethasone là các thuốc corticosteroid duy nhất đi qua nhau thai, do đó phải tránh sử dụng dưới mọi hình thức ở phụ nữ mang thai.
Kiểm soát dài hạn:
- Có thể kiểm soát lâu dài tình trạng viêm giới hạn ở phần trước bằng thuốc nhỏ mắt prednisolone.
- Tuy nhiên, không thể kiểm soát viêm phần sau bằng các thuốc nhỏ tại chỗ, và việc tiêm triamcinolone quanḥ mắt không được công nhận rông rãi là an toàn trong thai kỳ. Tuy nhiên, về lý thuyết, triamcinolone trong dịcḥ kính an toàn hơn, vì lượng thuốc ít hơn nhiều và được giới hạn trong phần bên trong của mắt.
Viêm màng bồ đào do nhiễm trùng
Viêm màng bồ đào thứ phát do nhiễm trùng cần được điều trị khẩn cấp, vì bệnh này thường tiến triển mạnh hơṇ và về lâu dài có thể dẫn đến mù vĩnh viễn. Rất nhiều các tác nhân truyền nhiễm có thể gây ra viêm màng bồ đào, trong đó bao gồm nhiễm trùng cơ hội do HIV (ví dụ: cytomegalovirus [CMV], nấm Pneumocystis carinii, bệnh lao,̣ bệnh Toxoplasma, bệnh nấm candida), bệnh lây nhiễm qua đường tình dục (ví dụ: bệnh giang mai, bệnh ḷ âu, HSV,̣ bệnh nấm chlamydia), bệnh nhiễm trùng bẩm sinh (TORCH: bệnh Toxoplasma, các tác nhân khác, Rubella, CMV,̣ vi-rút Herpes simplex), và các bệnh nhiễm trùng liên quan đến nghề nghiệp/giải trí (ví dụ: bệnh nhiễm trùng xoắn leptospira, bệnh Brucella, bệnh Toxoplasma, bệnh nhiễm khuẩn Bartonella henselae [bệnh mèo cào]), phơi nhiễm địạ lý (ví dụ: bệnh nhiễm do hít phải bào tử nấm histoplasma capsulatum, nhiễm nấm coccidioidomycosis, nhiễm Borrelia burgdorferi [bệnh Lyme], bệnh lao, bệnh sốt rét, bệnh phong) hoặc môi trường (ví dụ, bệnh lao). Điều trị viêm màng bồ đào nhiễm trùng phụ thuộc vào các sinh vật gây bệnh, và do phạm vi rông lớn các bệnh căn học lây nhiễm tiềṃ tàng được đề câp ở phần trên, cần phải được chuyên gia tư vấn về biện pháp điều trị thích hợp.
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Cấp tính | ( Tóm tắt ) | |
| Biểu hiện ban đầu không do nhiễm trùng:̣ không mang thai | ||
| 1 | Thuốc nhỏ mắt corticosteroid + điều trị bệnh lý nềṇ bất kỳ | |
| bổ sung | Corticosteroid cạnh nhãn cầu hoặc nội nhãn | |
| bổ sung | Corticoid đường uống | |
| bổ sung | Thuốc liệt thể mị | |
| Biểu hiện ban đầu không do nhiễm trùng: mang thai | ||
| 1 | Thuốc nhỏ mắt prednisolone + điều trị bệnh lý nền bất kỳ | |
| bổ sung | Thuốc liệt thể mị | |
| Nhiễm trùng, nhiễm khuẩn | ||
| 1 | Hội chẩn chuyên môn | |
| Tiếp diễn | ( Tóm tắt ) | |
| Không do nhiễm trùng, sau khi kiểm soát tức thời tình trạng viêm: không mang thai | ||
| 1 | Điều trị bằng corticosteroid tại chỗ lâu dài + tiếp tục điều trị bệnh lý nền bất kỵ̀ | |
| bổ sung | Thuốc điều hòa miễn dịch | |
| Thông do nhiễm trùng, sau khi kiểm soát tức thời tình trạng viêm: mang thai | ||
| Tình trạng viêm giới hạn ở phần trước | 1 | Thuốc nhỏ mắt prednisolone + tiếp tục điều trị bệnh lý nền bất kỳ |
| Tình trạng viêm ảnh hưởng đến phần sau | 1 | Triamcinolone trong dịch kính |
Các lựa chọn điều trị
| Cấp tính | ||
| Biểu hiện ban đầu không do nhiễm trùng: không mang thai | ||
| 1 | Thuốc nhỏ mắt corticosteroid + điều trị bệnh lý nền bất kỳ
Các lựa chọn sơ cấp » prednisolone dùng cho mắt: (dung dịch 1%) 1-2 giọt vào (các) mắt bị ảnh hưởng hai đến bốn lần mỗi ngày HOẶC » dexamethasone dùng cho mắt: (0,1%) 1-2 giọt vào (các) mắt bị ảnh hưởng bốn đến sáu lần mỗi ngày HOẶC » fluorometholone dùng cho mắt: (0,1%) 1-2 giọt vào (các) mắt bị ảnh hưởng hai đến bốn lần mỗi ngày » Tất cả bệnh nhân cần sớm được giới thiệu đến bác sĩ chuyên khoa mắt để điều trị. » Corticosteroid giúp kiểm soát tức thời tình trạng viêm nhanh chóng và hiệu quả nhất. Loại thuốc này làm giảm sự sản sinh và di trú của hầu hết các tế bào miễn dịch thông qua ức chế phospholipase A2, làm giảm sản sinh cả prostaglandin lẫn leukotriene, và là loại thuốc đầu tay cho những bệnh nhân biểu hiệṇ viêm mắt được cho là không phải do nhiễm khuẩn. » Chìa khóa để sử dụng thành công thuốc nhỏ mắt corticosteroid là sử dụng rất thường xuyên trong giai đoạn ban đầu. Lý do thường gặp nhất cho việc không kiểm soát được tình trạng viêm bằng các loại thuốc này là không cho đủ liều lượng. Thông thường, các loại thuốc này được bắt đầu sử dụng với tần suất tính theo giờ đối với viêm màng bồ đào trước cấp tính, sau đó giảm dần tùy thuộc vào mức độ nghiêm trọng của biểu hiệṇ ban đầu. » Corticosteroid nhỏ tại chỗ có nhiều tác dụng phụ, cuối cùng dẫn đến việc hạn chế tính hữu dụng của thuốc trong kiểm soát lâu dài, bao gồm: tăng áp lực nội nhãn, đục thuỷ tinh thể dưới bao sau và xuất huyết dưới kết mạc. » Cũng cần điều trị bất cứ bệnh lý nền nào có liên quan khi phù hợp. |
|
| bổ sung | Corticosteroid cạnh nhãn cầu hoặc nội nhãn
Các lựa chọn sơ cấp » triamcinolone acetonide: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng cạnh nhãn cầu HOẶC » Dexamethasone sodium phosphate: tham khảo ý kiến chuyên gia để có hướng dẫn liều dùng cạnh nhãn cầu hoặc nội nhãn HOẶC » betamethasone sodium phosphate: tham khảo ý kiến chuyên gia để có hướng dẫn liều dùng cạnh nhãn cầu hoặc nội nhãn » Chỉ khi đã thấy rằng corticosteroid nhỏ tại chỗ có hiệu quả và an toàn thì mới có thể xem xét tiêm cạnh nhãn cầu. Phương thức sử dụng này là hữu ích để mang lại tác dụng chống viêm tại chỗ bền vững hơn. » Phải thông báo cho bệnh nhân hiểu rõ rằng việc sử dụng corticosteroid này nằm ngoài hướng dẫn và có các nguy cơ. Thảo luận này cần được ghi lại trong hồ sơ bệnh án. » Các tác dụng phụ bao gồm tăng áp lực nội nhãn, đục thủy tinh thể dưới bao sau, tăng đường huyết (trong bệnh đái tháo đường), tạo sẹo tại vị trí tiêm, xuất huyết dưới kết mạc, đau (khi tiêm dexamethasone và betamethasone), và chấn thương đâm xuyên nhãn cầu do sơ suất. Cần tránh các vị trí ‘mốc giờ chính’ (12, 3, 6, 9) khi tiêm quanh mắt, vì tổn thương cho các nhánh của động mạch thể mi trước có thể gây ra xuất huyết đáng kể. Nếu cần giảm thiểu hấp thụ hệ thống (ví dụ: trong bệnh đái tháo đường), tiêm dưới kết mạc tốt hơn so với tiêm quanh nhãn cầu. Dexamethasone và betamethasone nên được trộn lẫn với lidocaine để giảm đau. » Tiêm corticosteroid nội nhãn được sử dụng cho viêm màng bồ đào sau năṇ g. Các tác dụng phụ bao gồm tăng áp lực nội nhãn, đục thủy tinh thể dưới bao sau, viêm nội nhãn, viêm nội nhãn giả, đau, xuất huyết dưới kết mạc, và tổn thương cấp tính với các cấu trúc nội nhãn. Vị trí tiêm phải được xoay quanh các vị trí mốc giờ đồng hồ khác nhau khi tiêm lặp̣ lại, để giảm khả năng đau. » Các nguyên nhân nhiễm trùng cần được loại trừ trước khi chuyển sang sử dụng corticosteroid toàn thân, quanh mắt hay trong dịch kính. |
|
| bổ sung | Corticoid đường uống
Các lựa chọn sơ cấp » Prednisolone: 1 mg/kg/ngày đường uống ở giai đoạn đầu, tối đa 80 mg/kg/ngày, sau đó dần dần giảm liều nhanh hoặc chậm » Có thể sử dụng corticosteroid đường uống trong viêm màng bồ đào nặng kháng trị hoặc hai bên, hoặc nếu bệnh nhân không chịu được việc tiêm thuốc corticosteroid. » Corticosteroid đường uống gây ức chế thượng thận sau 1 tuần điều trị, vì vậy, sau 7 ngày cần giảm liều dần dần để tránh biến chứng này. Tốc độ giảm liều phụ thuộc vào các tình trạng lâm sàng. Giảm nhanh sẽ bao gồm giảm liều 10 mg/ngày (ví dụ: 50 mg một ngày, 40 mg ngày tiếp theo, v.v.) cho đến khi ngưng sử dụng. Giảm liều chậm hơn là giảm 10 mg mỗi tuần đối với liều prednisolone hàng ngày, đồng thời theo dõi để xác định chu kỳ giảm liều trước khi tình trạng viêm tái phát. » Dự kiến rằng liệu pháp corticosteroid đường uống sẽ được sử dụng liên tục với liều bất kỳ trong khoảng thời gian lâu hơn 1 tháng, đồng thời cũng thường điều trị thêm bằng bisphosphonate. Cần lưu ý rằng bisphophonate bị chống chỉ định ở trẻ em gái và phụ nữ ở độ tuổi sinh đẻ. |
|
| bổ sung | Thuốc liệt thể mi
Các lựa chọn sơ cấp » atropine dùng cho mắt: (dung dịch 1%) 1 giọt vào (các) mắt bị ảnh hưởng hai lần mỗi ngày HOẶC » homatropine dùng cho mắt: (dung dịch 5%) 1 giọt vào (các) mắt bị ảnh hưởng hai lần mỗi ngày HOẶC » cyclopentolate dùng cho mắt: (dung dịch 1%) 1 giọt vào (các) mắt bị ảnh hưởng hai hoặc ba lần mỗi ngày » Có thể sử dụng thuốc liệṭ thể mi nếu tình trạng viêm gây ra dính hoặc viêm màng bồ đào có bản chất là tơ huyết, như có thể xảy ra với viêm màng bồ đào do HLA-B27 hoặc các bệnh lý màng bồ đào dạng u hạt khác nhau. |
|
| Biểu hiện ban đầu không do nhiễm trùng: mang thai | ||
| 1 | Thuốc nhỏ mắt prednisolone + điều trị bệnh lý nền bất kỳ
Các lựa chọn sơ cấp » prednisolone dùng cho mắt: (dung dịch 1%) 1-2 giọt vào (các) mắt bị ảnh hưởng hai đến bốn lần mỗi ngày » Viêm mắt hiếm khi xảy ra ở phụ nữ mang thai, và nhiều phụ nữ có tiền sử lâu dài bị viêm màng bồ đào mạn tính nhâṇ thấy bệnh không hoạt động trong thời gian họ mang thai và quay trở lại sau thời gian mang thai. Tất cả bệnh nhân cần sớm được giới thiệu đến bác sĩ chuyên khoa mắt để điều trị. » Nếu cần kiểm soát viêm tức thời, prednisolone nhìn chung là an toàn để sử dụng khi mang thai, trừ khi có các chống chỉ định khác như bệnh đái tháo đường. Cụ thể, dexamethasone và betamethasone đi qua nhau thai, do đó phải tránh sử dụng dưới mọi hình thức khi mang thai. » Cũng cần điều trị bất cứ bệnh lý nền nào có liên quan khi phù hợp. |
|
| bổ sung | Thuốc liệt thể mi
Các lựa chọn sơ cấp » atropine dùng cho mắt: (dung dịch 1%) 1 giọt vào (các) mắt bị ảnh hưởng hai lần mỗi ngày HOẶC » homatropine dùng cho mắt: (dung dịch 5%) 1 giọt vào (các) mắt bị ảnh hưởng hai lần mỗi ngày HOẶC » cyclopentolate dùng cho mắt: (dung dịch 1%) 1 giọt vào (các) mắt bị ảnh hưởng hai hoặc ba lần mỗi ngày » Có thể sử dụng thuốc liệṭ thể mi nếu tình trạng viêm gây ra dính hoặc viêm màng bồ đào có bản chất là tơ huyết, như có thể xảy ra với viêm màng bồ đào do HLA-B27 hoặc các bệnh lý màng bồ đào dạng u hạt khác nhau. |
|
| Nhiễm trùng, nhiễm khuẩn | ||
| 1 | Hội chẩn chuyên môn
» Viêm màng bồ đào thứ phát do nhiễm trùng cần được điều trị khẩn cấp, vì bệnh này thường tiến triển mạnh hơn và về lâu dài có thể dẫn đến mù vĩnh viễn. » Rất nhiều các tác nhân truyền nhiễm có thể gây ra viêm màng bồ đào, trong đó bao gồm nhiễm trùng cơ hội do HIV (ví dụ: CMV, nấm Pneumocystis carinii, bệnh lao, bệnh Toxoplasma, bệnh nấm candida), bệnh lây nhiễm qua đường tình dục (ví dụ: bệnh giang mai, bệnh lậu , HSV, bệnh nấm chlamydia), bệnh nhiễm trùng bẩm sinh (TORCH: bệnh Toxoplasma, các tác nhân khác, Rubella, CMV, vi-rút Herpes simplex), và các bệnh nhiễm trùng liên quan đến nghề nghiệp/giải trí (ví dụ: bệnh nhiễm trùng xoắn leptospira, bệnh Brucella, bệnh Toxoplasma, bệnh nhiễm khuẩn Bartonella henselae [bệnh mèo cào]), phơi nhiễm địa lý (ví dụ: bệnh nhiễm do hít phải bào tử nấm histoplasma capsulatum, nhiễm nấm coccidioidomycosis, nhiễm Borrelia burgdorferi [bệnh Lyme], bệnh lao, bệnh sốt rét, bệnh phong) hoặc môi trường (ví dụ, bệnh lao). » Điều trị viêm màng bồ đào nhiễm trùng phụ thuộc vào các sinh vật gây bệnh, và do phạm vi rộng lớn các bệnh căn học lây nhiễm tiềm tàng được đề câp̣ ở phần trên, cần phải được chuyên gia tư vấn về biện pháp điều trị thích hợp. |
|
| Tiếp diễn | ||
| Không do nhiễm trùng, sau khi kiểm soát tức thời tình trạng viêm: không mang thai | ||
| 1 | Điều trị bằng corticosteroid tại chỗ lâu dài + tiếp tục điều trị bệnh lý nền bất kỳ
Các lựa chọn sơ cấp » triamcinolone acetonide: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng cạnh nhãn cầu HOẶC » cấy fluocinolone trong dịch kính: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng HOẶC » cấy dexamethasone trong dịch kính: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng » Mục tiêu chính của điều trị lâu dài là đạt được kiểm soát cả bệnh về mắt và bệnh hệ thống liên quan, đồng thời giảm thiểu phơi nhiễm với corticosteroid để tránh các tác dụng phụ do corticosteroid. Khi xem xét sử dụng liệu pháp điều trị lâu dài, các loại thuốc thay thế corticosteroid được thường ưu tiên sử dụng, mặc dù đôi khi các liệu pháp tại chỗ với việc tiêm quanh mắt hoặc cấy vào mắt vẫn được sử dụng . » Tiêm triamcinolone quanh mắt có thể làm giảm nhẹ tình trạng viêm trong mắt trong vài tháng. Trong các trường hợp như vậy, bệnh nhân có thể tiêm định kỳ nếu cần để duy trì kiểm soát lâu dài. Các bệnh nhân này có thể cần điều trị đục thủy tinh thể và tăng nhãn áp sau một vài năm. » Cấy fluocinolone đã được phát hiệṇ là rất hiệu quả trong việc giảm tần suất và độ nặng của viêm màng bồ đào tái phát và giảm lượng điều trị bổ trợ cần thiết. Thông thường thời gian tác dụng là khoảng 2 đến 3 năm. Hơn một nửa số người nhận liệu pháp này giữ mức tăng áp lực nội nhãn >10 mmHg và đục thủy tinh thể luôn được dự kiến là ngày càng tệđi theo thời gian.((22. Jaffe GJ, Martin D, Callanan D, et al. Fluocinolone acetonide implant (Retisert) for noninfectious posterior uveitis: thirty-four-week results of a multicenter randomized clinical study. Ophthalmology. 2006;113:1020-1027. Tóm lược)) Những bệnh nhân cấy thuốc thường được yêu cầu phẫu thuật mổ do tăng nhãn áp. » Phương pháp cấy dexamethasone trong dịch kính cũng đã có sẵn. Phần cấy phân hủy sinh học và giải phóng dexamethasone trong khoảng thời gian 4 đến 6 tháng. Thuốc được tiêm bằng dụng cụ tiêm đã được nạp thuốc sẵn. » Cũng cần điều trị bất cứ bệnh lý nền nào có liên quan khi phù hợp. |
|
| bổ sung | Thuốc điều hòa miễn dịch
Các lựa chọn sơ cấp » Methotrexate HOẶC » mycophenolate mofetil HOẶC » Adalimumab HOẶC » Azathioprine Các lựa chọn thứ cấp » Ciclosporin HOẶC » Tacrolimus HOẶC » Infliximab Các lựa chọn cấp ba » Cyclophosphamide HOẶC » chlorambucil HOẶC » Rituximab » Bệnh nhân bị bệnh mạn tính hoặc bệnh có khả năng đe doạ thị giác thường sẽ hưởng lợi từ các loại thuốc điều chỉnh miễn dịch mà không phải dùng corticosteroid. Các thuốc này có thể giúp tránh phải sử dụng corticosteroid kéo dài, thường đi liền với nhiều tác dụng phụ hơn và có tác dụng ức chế miễn dịch cao hơn so với các loại thuốc điều chỉnh miễn dịch. » Thuốc và phác đồ cần phải được bác sĩ chuyên khoa xác định. Các loại thuốc điều chỉnh miễn dịch bao gồm thuốc chống chuyển hóa (ví dụ: methotrexate, azathioprine, mycophenolate), thuốc ức chế calcineurin (ví dụ: ciclosporin, tacrolimus), thuốc alkyl hóa (ví dụ: cyclophosphamide, chlorambucil), và thuốc điều chỉnh đáp ứng sinh học (ví dụ, adalimumab, infliximab, rituximab). » Việc lựa chọn các liệu pháp điều chỉnh miễn dịch phù hợp không phải là một môn khoa học chính xác, và các bác sĩ có kinh nghiệm thường không thống nhất về loại thuốc đầu tay ‘chính xác’ cho một bệnh nhất định. Tuy nhiên, xét về tổng thể, các thuốc chống chuyển hóa thường là loại thuốc được lựa chọn vì chúng có lợi thế là liều đường uống, tác dụng phụ dễ kiểm soát và yêu cầu theo dõi tối thiểu. Tuy nhiên, các bác sĩ có thể lựa chọn các loại thuốc đặc hiệu khác nhau do không có thử nghiệm lâm sàng triển vọng quy mô lớn, và việc sử dụng các loại thuốc này trong điều trị viêm màng bồ đào là ngoài hướng dẫn (ngoại trừ adalimumab). Trường hợp bệnh không được kiểm soát hoàn toàn bằng thuốc chống chuyển hóa, các thuốc ức chế calcineurin thường được bổ sung vào phác đồ điều trị. Các thuốc ức chế TNF-alpha được sử dụng trong bước tiếp theo trong nhiều ca bệnh để thay thế hoặc bổ sung cho thuốc chống chuyển hóa. Trong nhiều trường hợp, bệnh nhân được điều trị bằng đơn trị liệu . Việc sử dụng các thuốc alkyl hóa không còn được ưu ái nữa do hiện nay các loại thuốc sinh học đang ngày càng được sử dụng nhiều hơn. » Một khi bệnh nhân bắt đầu sử dụng thuốc điều chỉnh miễn dịch, liều corticosteroid ban đầu (thuốc nhỏ mắt hay corticosteroid đường uống bắt đầu sử dụng khi có biểu hiện ban đầu) thường sẽ giảm dần (ví dụ, trong 1 đến 2 tháng) và đáp ứng của bệnh nhân được theo dõi. » Có một số bệnh lý trong đó thuốc ức chế TNF-alpha được coi là thuốc điều trị ban đầu (ví dụ: viêm màng bồ đào dương tính với HLA B27 kèm theo viêm cột sống dính khớp). Adalimumab được phê duyệt sử dụng tại Hoa Kỳ và châu Âu để điều trị viêm màng bồ đào trung gian và viêm màng bồ đào sau và viêm màng bồ đào lan toả không do nhiễm trùng.((23. Jaffe GJ, Dick AD, Brézin AP, et al. Adalimumab in patients with active noninfectious uveitis. N Engl J Med. 2016;375:932-943. Toàn văn Tóm lược)) ((24. Nguyen QD, Merrill PT, Jaffe GJ, et al. Adalimumab for prevention of uveitic flare in patients with inactive noninfectious uveitis controlled by corticosteroids (VISUAL II): a multicentre, double-masked, randomised, placebocontrolled phase 3 trial. Lancet. 2016;388:1183-1192. Tóm lược)) Trong các trường hợp điều trị bằng các loại thuốc này thất bại, các tùy chọn khác bao gồm quay trở lại điều trị bằng corticosteroid, sử dụng một loại thuốc điều chỉnh miễn dịch thay thế, hoặc chuyển sang dùng tác nhân sinh học khác cùng loại hoặc khác loại cùng nhau. Rituximab, kháng thể đơn dòng kháng CD20, là loại thuốc đặc biệt hữu ích trong điều trị các bệnh lý liên quan như viêm khớp dạng thấp, u hạt Wegener, hoặc viêm mạch liên quan đến SLE. » Các ưu và nhược điểm của liệu pháp điều chỉnh miễn dịch so với corticosteroid cần phải được xem xét cẩn thận. Các loại thuốc này đều có các tác dụng phụ riêng và mất vài tuần để thể hiệṇ tác dụng và có hiệu quả kém ổn định hơn so với corticosteroid. Lựa chọn liệu pháp điều trị cũng phụ thuộc vào bất cứ bệnh lý nào có liên quan. Chỉ nên sử dụng liệu pháp điều chỉnh miễn dịch với sự hỗ trợ đầy đủ, hiểu biết và đồng thuận của bệnh nhân, sau khi đã thảo luận rõ ràng về những nguy cơ và cơ sở bằng chứng cơ bản. » Các xét nghiệm cận lâm sàng tiêu chuẩn tại thời điểm ban đầu trước khi sử dụng liệu pháp ức chế miễn dịch là công thức máu và các xét nghiệm chức năng gan và thận. Để sử dụng cyclophosphamide, cũng cần thực hiện phân tích nước tiểu. Cũng cần thực hiệṇ các xét nghiệm loại trừ bệnh lao và viêm gan tiềm ẩn. Để sử dụng ciclosporin và tacrolimus, cần thực hiệṇ đánh giá huyết áp trước khi bắt đầu điều trị. » Bệnh nhân cần được nhận vắc-xin cúm vô hoạt, và bất kỳ vắc-xin nào khác dùng cho bệnh nhân đều phải được vô hoạt. Các bệnh nhân này không được nhận vắc-xin sống. Bệnh nhân nam và nữ dùng các thuốc này cần phải sử dụng các biện pháp ngừa thai. Bệnh nhân bị nhiễm trùng thậm chí ở mức rất nhẹ trong khi dùng các loại thuốc ức chế miễn dịch cần phải ngừng thuốc cho đến khi các triệu chứng biến mất. » Chỉ bắt đầu sử dụng các liệu pháp điều trị này theo hướng dẫn của bác sĩ chuyên khoa; tham khảo ý kiến của bác sĩ chuyên khoa để được hướng dẫn về liều lượng và thời gian điều trị. |
|
| Không do nhiễm trùng, sau khi kiểm soát tức thời tình trạng viêm: mang thai | ||
| Tình trạng viêm giới hạn ở phần trước | 1 | Thuốc nhỏ mắt prednisolone + tiếp tục điều trị bệnh lý nền bất kỳ
Các lựa chọn sơ cấp » prednisolone dùng cho mắt: (dung dịch 1%) 1-2 giọt vào (các) mắt bị ảnh hưởng hai đến bốn lần mỗi ngày » Có thể kiểm soát lâu dài tình trạng viêm giới hạn ở phần trước trong thai kỳ bằng thuốc nhỏ mắt prednisolone. » Cũng cần điều trị bất cứ bệnh lý nền nào có liên quan khi phù hợp. |
| Tình trạng viêm ảnh hưởng đến phần sau | 1 | Triamcinolone trong dịch kính
Các lựa chọn sơ cấp » triamcinolone acetonide: tham khảo ý kiến bác sĩ chuyên khoa để có hướng dẫn về liều tiêm dịch kính » Nếu tình trạng viêm ảnh hưởng đến phần sau, không thể kiểm soát được bằng thuốc tra. Có thể sử dụng triamcinolone trong dịch kính, được coi là an toàn hơn triamcinolone quanh mắt, vì lượng thuốc ít hơn nhiều và được giới hạn ở phần bên trong của mắt. |
Giai đoạn đầu
Sirolimus trong dịch kính
Cung cấp một số lợi ích tiềm năng hơn so với các thuốc điều trị đã được phê duyệt hiện có để điều trị viêm màng bồ đào không do nhiễm trùng và hiện đang trong quá trình thử nghiệm lâm sàng. Động vật có vú chính là đích điều trị của chất ức chế rapamycin (mTOR) với các tính chất ức chế miễn dịch. Thuốc giúp tránh các biến chứng về mắt như đục thủy tinh thể do điều trị bằng corticosteroid, và có thể được tiêm bằng kim cỡ nhỏ hơn. Thử nghiệm giai đoạn II đã cho thấy thuốc có hiệu quả trong kiểm soát viêm màng bồ đào và giảm phù điểm vàng gây ra bởi bệnh võng mạc do tiểu đường.((29. Maya JR, Sadiq MA, Zapata LJ, et al. Emerging therapies for noninfectious uveitis: what may be coming to the clinics. J Ophthalmol. 2014;2014:310329. Toàn văn Tóm lược))
Tocilizumab là kháng thể đơn dòng nhân hóa nhắm đích interleukin-6. Thuốc đang được nghiên cứu làm tùy chọn điều trị cho viêm màng bồ đào không do nhiễm trùng.
Liên lạc theo dõi
Khuyến nghị
Giám sát
Khuyến cáo khám theo dõi hàng ngày trong các ca năṇ g để thiết lập hiệu lực điều trị và theo dõi các tác dụng phụ. Nếu tình trạng ít nghiêm trọng hơn, nên đi khám mỗi tuần một lần. Cần giảm dần liều với các loại thuốc corticosteroid khi thấy có cải thiện. Cần ghi lại các chỉ số đo áp lực nội nhãn định kỳ để đánh giá tình trạng tăng nhãn áp. Sau khi thấy cải thiện lâm sàng, có thể ngừng sử dụng thuốc liệṭ thể mi. Bệnh nhân cần được kiểm tra 1-6 tháng một lần để đề phòng tái phát.
Hướng dẫn dành cho bệnh nhân
Bệnh nhân cần được giải thích về tác dụng bất lợi, bao gồm việc tăng nguy cơ đục thủy tinh thể và tăng nhãn áp, nguy cơ của điều trị bằng corticosteroid nhỏ tại chỗ và nguy cơ từ ngưng thuốc đột ngột. Trong trường hợp cần điều trị bằng liệu pháp ức chế miễn dịch hệ thống, bệnh nhân cần được giải thích chi tiết về những nguy cơ của việc điều trị.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Dính | Ngắn hạn | Thấp |
| Dính, trong đó mống mắt dính với giác mạc (tức là dính trước) hoặc thể thủy tinh (tức là dính sau), xảy ra với viêm mống mắt, thường gặp nhất ở viêm màng bồ đào trước. Thuốc liệṭ thể mi được khuyến cáo sử dụng để làm giãn mống mắt bằng corticosteroid nhằm kiểm soát tình trạng viêm. | ||
| Sẹo võng mạc | Ngắn hạn | Thấp |
| Tình trạng viêm và nhiễm trùng ở hậu phòng có thể dẫn đến sẹo võng mạc và tổn thương thị lực không thể phục hồi. Điều trị bằng corticosteroid quanh mắt hoặc nội nhãn thường được sử dụng để ngăn ngừa và điều trị viêm màng bồ đào sau. Điều quan trọng trong việc điều trị viêm màng bồ đào sau do nhiễm trùng là xác định đúng sinh vật gây nhiễm khuẩn. | ||
| Đục thủy tinh thể | Dài hạn | Trung bình |
| Common in patients with uveitis, as a result of inflammation and corticosteroid treatment, most commonly used for anterior uveitis. Fluocinolone implants in particular are associated with cataracts. Ở bệnh nhân viêm màng bồ đào do viêm khớp vô căn tuổi vị thành niên, đục thủy tinh thể và giảm thị lực có thể là biểu hiệṇ ban đầu của viêm màng bồ đào. Phẫu thuật đục thủy tinh thể ở bệnh nhân viêm màng bồ đào rất phức tạp do tình trạng dính và màng đồng tử. Viêm màng bồ đào cần phải được kiểm soát trong 3 tháng trước khi phẫu thuật. | ||
| Thoái hóa giác mạc dải băng | Dài hạn | Trung bình |
| Độ đục phát triển trong vùng khe gian mí mắt của giác mạc, do lắng đọng canxi. Ban đầu không có triệu chứng, dải băng có thể dày lên và gây cảm giác khó chịu và tổn thương biểu mô. Điều trị, khi cần thiết, thường là bằng cách loại bỏ hóa chất. | ||
| Phù hoàng điểm | Biến thiên | Cao |
| Rất thường gặp ; có thể đáp ứng hoặc không đáp ứng với việc kiểm soát thành công tình trạng viêm màng bồ đào. Phương pháp điều trị bao gồm sử dụng corticosteroid, ức chế miễn dịch, phẫu thuật và oxy cao áp. | ||
| Glôcôm | Biến thiên | Trung bình |
| Có thể xảy ra thứ phát sau khi điều trị bằng corticoid, thường được cho dùng trong điều trị viêm màng bồ đào trước. Đáp ứng với corticoid thường phát triển sau vài tuần điều trị liên tục. Nhãn áp cần được bác sĩ chuyên khoa mắt theo dõi thường xuyên. Tình trạng dính (mống mắt dính với giác mạc hoặc thể thủy tinh) là biến chứng của viêm màng bồ đào trước, có thể gây ra tăng nhãn áp góc đóng cấp tính. | ||
| Hình thành mạch máu mới tại màng mạch | Biến thiên | Thấp |
| Biến chứng hiếm gặp nhưng nghiêm trọng của viêm màng bồ đào sau, kèm theo suy giảm thị lực. Thường có thể phát hiệṇ khi khám lâm sàng cẩn thận, và được cho là có liên quan đến mức độ nghiêm trọng của tình trạng viêm và tưới máu võng mạc kém. Điều trị ban đầu thường bằng corticosteroid cục bộ hoặc toàn thân. | ||
| Bong võng mạc | Biến thiên | Thấp |
| Bong võng mạc (RD) thường là bệnh lý tiến triển trong đó 9 lớp thần kinh võng mạc bong ra khỏi biểu mô sắc tố võng mạc. Bệnh nhân biểu hiện với sự xuất hiện rối loạn đột ngột trường nhìn và/hoặc mất thị lực trung tâm. Nguyên nhân là sự tụ dịch dưới võng mạc do quá trình viêm.
Bong võng mạc sau viêm màng bồ đào hiếm khi cần tới can thiệp cấp tính, trừ khi xuất huyết tích tụ dày dưới điểm vàng, trong đó nếu chậm trễ can thiệp có thể dẫn đến tổn thương không thể đảo ngược |
||
Tiên lượng
Tiên lượng khác nhau và phụ thuộc vào nguyên nhân, vị trí và độ nặng của viêm màng bồ đào. Viêm màng bồ đào lan tỏa, viêm màng bồ đào trung gian và viêm màng bồ đào sau làm tổn thương võng mạc, màng mạch, hoặc dây thần kinh thị giác có xu hướng dẫn đến hệquả tồi tệ hơn viêm màng bồ đào trước. Trong một nghiên cứu lớn về bệnh nhân viêm màng bồ đào, 35% đã mất thị lực > 20/60 ở ít nhất một mắt, trong khi 22% bị mù một bên hoặc hai bên.((30. Rothova A, Suttorp-van Schulten MS, Frits Treffers W, et al. Causes and frequency of blindness in patients with intraocular inflammatory disease. Br J Ophthalmol. 1996;80:332-336. Toàn văn Tóm lược))
Hướng dẫn
Hướng dẫn điều trị
| Bắc Mỹ |
| Expert panel recommendations for the use of antitumor necrosis factor biologic agents in patients with ocular inflammatory disorders
Nhà xuất bản: American Uveitis Society Xuất bản lần cuối: 2014 |
Các bài báo chủ yếu
- Deschenes J, Murray PI, Rao NA, et al; International Uveitis Study Group. International Uveitis Study Group (IUSG): clinical classification of uveitis. Ocul Immunol Inflamm. 2008;16:1-2. Tóm lược
- Jabs DA, Nussenblatt RD, Rosenbaum JT; Standardization of Uveitis Nomenclature (SUN) Working Group. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-516. Tóm lược
- Rothova A, van Veenedaal WG, Linssen A, et al. Clinical features of acute anterior uveitis. Am J Ophthalmol. 1987;103:137-145. Tóm lược
- Kempen JH, Altaweel MM, Holbrook JT, et al; Multicenter Uveitis Steroid Treatment (MUST) Trial Research Group. Randomized comparison of systemic anti-inflammatory therapy versus fluocinolone acetonide implant for intermediate, posterior, and panuveitis: the multicenter uveitis steroid treatment trial. Ophthalmology. 2011;118:1916-1926. [Erratum in: Ophthalmology. 2012;119:212.] Toàn văn Tóm lược
Tài liệu tham khảo
1. Deschenes J, Murray PI, Rao NA, et al; International Uveitis Study Group. International Uveitis Study Group (IUSG): clinical classification of uveitis. Ocul Immunol Inflamm. 2008;16:1-2. Tóm lược
2. Jabs DA, Nussenblatt RD, Rosenbaum JT; Standardization of Uveitis Nomenclature (SUN) Working Group. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-516. Tóm lược
3. American Optometric Association. Optometric clinical practice guideline: care of the patient with anterior uveitis. 1999. http://www.aoa.org/ (last accessed 20 July 2017). Toàn văn
4. Silverstein A. Changing trends in the etiologic diagnosis of uveitis. Doc Ophthalmol. 1997;94:25-37. Tóm lược
5. Baarsma GS. The epidemiology and genetics of endogenous uveitis: a review. Curr Eye Res. 1992;11 suppl:1-9. Tóm lược
6. Vadot E. Epidemiology of intermediate uveitis: a prospective study in Savoy. Dev Ophthalmol. 1992;23:33-34. Tóm lược
7. Gritz DG, Wong IG. Incidence and prevalence of uveitis in Northern California; the Northern California Epidemiology of Uveitis Study. Ophthalmology. 2004;111:491-500. Tóm lược
8. Thean LH, Thompson J, Rosenthal AR. A uveitis register at the Leicester Royal Infirmary. Ophthalmic Epidemiol. 1996;3:151-158. Tóm lược
9. Barisani-Asenbauer T, Maca SM, Mejdoubi L, et al. Uveitis – a rare disease often associated with systemic diseases and infections – a systematic review of 2619 patients. Orphanet J Rare Dis. 2012;7:57. Toàn văn Tóm lược
10. Paivonsalo-Hietanen T, Tuominen J, Vaahtoranta-Lehtonen H, et al. Incidence and prevalence of different uveitis entities in Finland. Acta Ophthalmol Scand. 1997;75:76-81. Tóm lược
11. Biswas J, Narain S, Das D, et al. Pattern of uveitis in a referral uveitis clinic in India. Int Ophthalmol. 1996-1997;20:223-228. Tóm lược
12. Merrill PT, Kim J, Cox TA, et al. Uveitis in the southeastern United States. Curr Eye Res. 1997;16:865-874. Tóm lược
13. Wakefield D, Dunlop I, McClusky PJ, et al. Uveitis: aetiology and disease associations in an Australian Population. Aus NZ J Ophthalmol. 1986;14:181-187. Tóm lược
14. Rothova A, van Veenedaal WG, Linssen A, et al. Clinical features of acute anterior uveitis. Am J Ophthalmol. 1987;103:137-145. Tóm lược
15. Murray CJ, Ortblad KF, Guinovart C, el al; GBD Study group. Global, regional, and national incidence and mortality for HIV, tuberculosis, and malaria during 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013. Lancet. 2014;384:1005-1070. Toàn văn Tóm lược
16. Cincinnati Children’s Hospital Medical Center. Best Evidence Statement (BESt 011). Screening for uveitis in children with juvenile idiopathic arthritis (JIA). June 2012. http://www.cincinnatichildrens.org/ (last accessed 20 July 2017). Toàn văn
17. Colucciello M. Ocular Lyme borreliosis. N Engl J Med. 2001;345:1350-1351. Tóm lược
18. Margolis R, Brasil OF, Lowder CY, et al. Vitrectomy for the diagnosis and management of uveitis of unknown cause. Ophthalmology. 2007;114:1893-1897. Tóm lược
19. Smith JR, Rosenbaum JT. Management of uveitis: a rheumatologic perspective. Arthritis Rheum. 2002;46;309-318. Tóm lược
20. Gui W, Dombrow M, Marcus I, et al. Quality of life in patients with noninfectious uveitis treated with or without systemic anti-inflammatory therapy. Ocul Immunol Inflamm. 2014;27:1-9. Tóm lược
21. Lemley C, Han DP. Endophthalmitis: a review of current evaluation and management. Retina. 2007;27:662-680. Tóm lược
22. Jaffe GJ, Martin D, Callanan D, et al. Fluocinolone acetonide implant (Retisert) for noninfectious posterior uveitis: thirty-four-week results of a multicenter randomized clinical study. Ophthalmology. 2006;113:1020-1027. Tóm lược
23. Jaffe GJ, Dick AD, Brézin AP, et al. Adalimumab in patients with active noninfectious uveitis. N Engl J Med. 2016;375:932-943. Toàn văn Tóm lược
24. Nguyen QD, Merrill PT, Jaffe GJ, et al. Adalimumab for prevention of uveitic flare in patients with inactive noninfectious uveitis controlled by corticosteroids (VISUAL II): a multicentre, double-masked, randomised, placebocontrolled phase 3 trial. Lancet. 2016;388:1183-1192. Tóm lược
25. Durrani K, Zakka FR, Ahmed M, et al. Systemic therapy with conventional and novel immunomodulatory agents for ocular inflammatory disease. Surv Ophthalmol. 2011;56:474-510. Tóm lược
26. Kempen JH, Altaweel MM, Holbrook JT, et al; Multicenter Uveitis Steroid Treatment (MUST) Trial Research Group. Randomized comparison of systemic anti-inflammatory therapy versus fluocinolone acetonide implant for intermediate, posterior, and panuveitis: the multicenter uveitis steroid treatment trial. Ophthalmology. 2011;118:1916-1926. [Erratum in: Ophthalmology. 2012;119:212.] Toàn văn Tóm lược
27. Brady CJ, Villanti AC, Law HA, et al. Corticosteroid implants for chronic non-infectious uveitis. Cochrane Database Syst Rev. 2016;(2):CD010469. Toàn văn Tóm lược
28. Kempen JH, Altaweel MM, Holbrook JT, et al; Writing Committee for the Multicenter Uveitis Steroid Treatment (MUST) Trial and Follow-up Study Research Group. Association between long-lasting intravitreous fluocinolone acetonide implant vs systemic anti-inflammatory therapy and visual acuity at 7 years among patients with intermediate, posterior, or panuveitis. JAMA. 2017;317:1993-2005. Tóm lược
29. Maya JR, Sadiq MA, Zapata LJ, et al. Emerging therapies for noninfectious uveitis: what may be coming to the clinics. J Ophthalmol. 2014;2014:310329. Toàn văn Tóm lược
30. Rothova A, Suttorp-van Schulten MS, Frits Treffers W, et al. Causes and frequency of blindness in patients with intraocular inflammatory disease. Br J Ophthalmol. 1996;80:332-336. Toàn văn Tóm lược
Hình ảnh
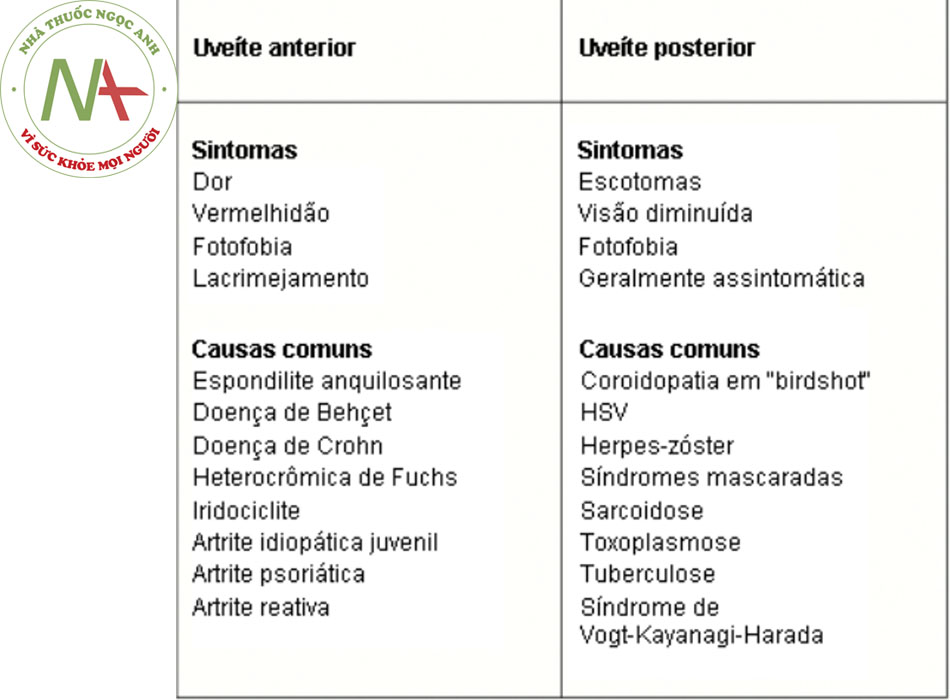
Tác giả John Huang, MD, CPE
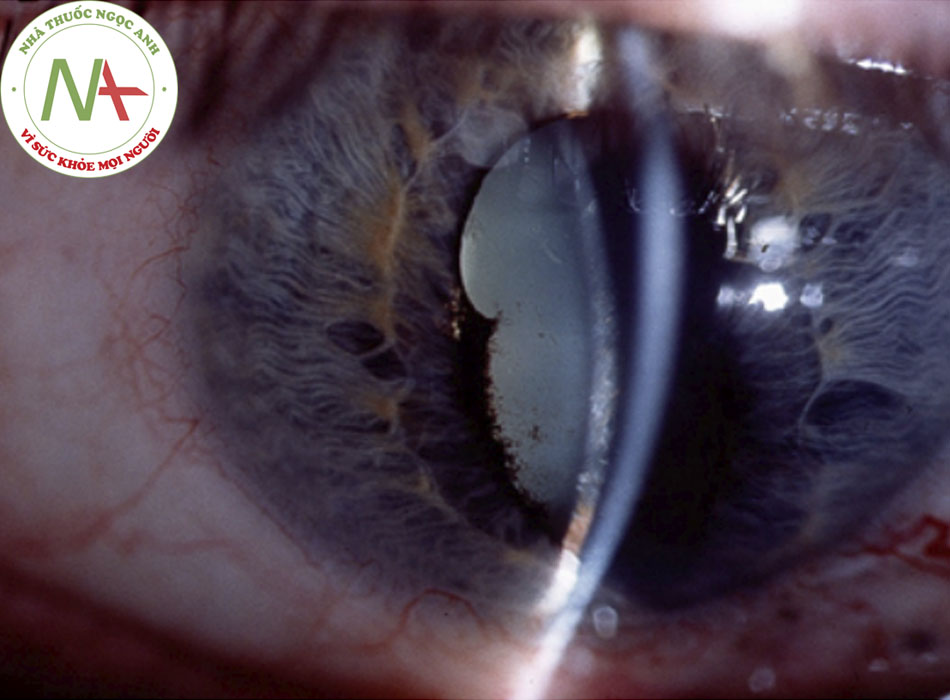
Hình ảnh sử dụng với sự cho phép từ Hugh Harris;
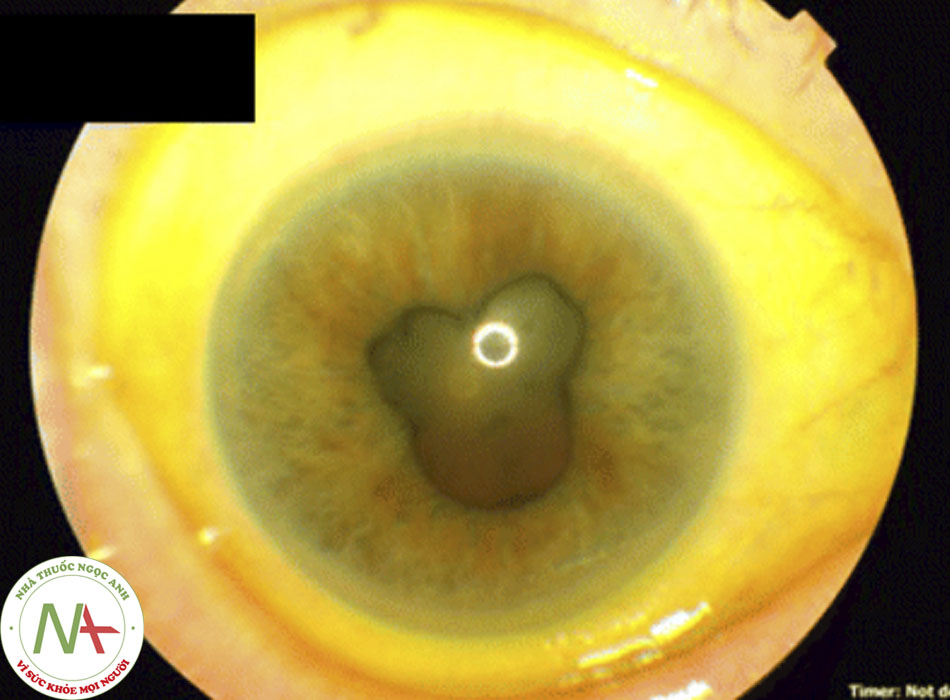
Báo cáo Ca bệnh của BMJ năm 2012; doi:10.1136/bcr.12.2011.5418. Đã được phép sử dụng
Xem thêm:
Viêm màng não do nấm theo BMJ.
 Hexami Single Dose 0,4mL
Hexami Single Dose 0,4mL  Pro Amino BCC Pharma
Pro Amino BCC Pharma