Bệnh tim mạch
Cơ chế và cách dùng của thuốc ức chế men chuyển và ức chế thụ thể
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Thuốc tim mạch trong thực hành lâm sàng (PGS.TS.BS. Phạm Mạnh Hùng – Ths. BSNT. Phạm Trần Linh)
Tác giả:
Nguyễn Quốc Thái
Trần Tuấn Việt
Bùi Nguyên Tùng
Trần Huyền Trang
Nguyễn Văn Hiếu
Phùng Đình Thọ
Nhà thuốc Ngọc Anh xin giới thiệu đến bạn đọc về chủ đề thuốc ức chế men chuyển và thuốc ức chế thụ thể trong điều trị tim mạch qua bài viết sau đây
PHẦN I: THUỐC ỨC CHẾ MEN CHUYỂN
GIỚI THIỆU CHUNG
Từ đầu những năm 1980 khi vai trò của hệ Renin-angiotensin-aldosterone (RAA) trong cơ chế bệnh sinh của một số bệnh lý tim mạch được làm sáng tỏ, những loại thuốc tác động lên hệ RAA đã ra đời và đến nay đã trở thành những thuốc nền tảng trong điều trị suy tim, tăng huyết áp và có vai trò quan trọng trong dự phòng tiên phát và thứ phát nhiều bệnh lý tim mạch.
Thuốc ức chế men chuyển dạng angiotensin (Angiotensin-converting enzyme (ACE) inhibitors), gọi tắt là thuốc ức chế men chuyển, tác dụng trực tiếp lên hệ RAA, là nhóm thuốc hết sức quan trọng mà các bác sĩ lâm sàng cần nắm rõ trong thực hành điều trị bệnh tim mạch.
PHÂN LOẠI
Ba nhóm thuốc ức chế men chuyển
Dựa vào dược động học, có thể chia thuốc ức chế men chuyển thành ba nhóm:
- Nhóm thứ nhất là nhóm thuốc có tính chất hỗn hợp hoạt tính (đại diện là captopril), có nghĩa là nhóm thuốc này khi vào cơ thể sẽ được chuyển hóa, và cả chất chuyển hóa lẫn thuốc ban đầu đều có hoạt tính.
- Nhóm thứ hai là nhóm thuốc được coi là “tiền chất” (với đại diện là enalapril, zofenopril). Các thuốc này chỉ có hoạt tính khi được chuyển hóa tại gan thành dạng acid.
- Nhóm thứ ba là nhóm thuốc tan trong nước, không bị chuyển hóa trong cơ thể và được thải trừ qua thận (ví dụ như lisinopril).
Một số khác biệt của các loại thuốc ức chế men chuyển
Các loại ƯCMC có tác dụng nhanh và ngắn như captopril có lợi thế hơn khi điều trị các trường hợp THA khẩn trương so với các ƯCMC có đỉnh tác dụng muộn hơn, do khả năng hạ huyết áp nhanh chóng.
Các loại ƯCMC có thời gian tác dụng ngắn như captopril, enalapril có lợi thế hơn trong điều trị suy tim do giảm được nguy cơ tụt huyết áp thì đầu kéo dài và nếu trong trường hợp tụt huyết áp xảy ra việc dừng thuốc cũng giúp phục hồi huyết áp nhanh hơn, do đó cũng giảm nguy cơ gây suy thận.
Các ƯCMC không phải tiền chất như lisinopril có tác dụng nhanh hơn do không phải trải qua chu trình chuyển hóa, đồng thời cũng ít bị ảnh hưởng bởi sự chuyển hóa của các thuốc dùng kèm và chức năng gan.
Hiện tượng phù mạch cũng ít gặp hơn ở captopril so với enalapril, quinapril, ramipril. Một số ƯCMC khác còn có tác dụng ức chế renin tiết ra từ các mô cơ quan khác, bởi vì hệ thống renin – angiotensin không chỉ có mặt ở mạch máu và thận mà còn hiện diện ở tim, gan, não, tuyến thượng thận và một số mô cơ quan khác. Do đó, về mặt lý thuyết giúp lý giải phần nào sự khác biệt trong tác dụng của các loại ƯCMC khác nhau. Ví dụ: quinapril và ramipril có thể làm giảm tái cấu trúc cơ tim do khả năng ngấm và gắn vào mô cơ tim, làm ức chế hoạt động của các angiotensin có nguồn gốc từ cơ tim…
Các loại ƯCMC tác dụng kéo dài có thời gian bán hủy từ 24 – 48h như cilazapril, perindopril, quinapril, ramipril, zofenopril, trong đó zofenopril có thời gian tác dụng dài gấp 5 lần captopril.
Bảng 2.1: Tóm tắt tính chất dược lý, liều dùng trên lâm sàng của các thuốc ƯCMC
| Tên thuốc | Dạng hoạt động | Thời gian bán hủy (giờ) | Tỷ lệ T/P *% | Liều dùng điều trị THA (trong 1 ngày) | Liều dùng điều trị suy tim, sau NMCT (trong 1 ngày) |
| Nhóm 1: Các ƯCMC tương tự captopril | |||||
| Captopril | Captopril | 4-6 | – | 25-50 mg x 2-3 lần | 50 mg x 3 lần |
| Nhóm 2: Nhóm tiền chất | |||||
| Alacepril | Captopril | 8 | – | 12,5 – 25 mg x 2 lần | – |
| Benazepril | Benazeprilat | 11 | – | 10 – 80 mg x 1-2 lần | – |
| Cilazapril | Cilaraprilat | 9 | – | 2,5-5 mg x 1 lần | – |
| Delapril | Delaprilat, 5-OH-Delaprilat | 1,2-1,4 | – | 7,5-30 mg x 1-2 lần | – |
| Enalapril | Enalaprilat | 6 | – | 5-20 mg x 1-2 lần | 10 mg x 2 lần |
| Fosinopril | Fosinoprilat | 12 | 50 – 80 | 10-40 mg x 1-2 lần | 10-40 mg x 1 lần |
| Zofenopril | Zofenoprilat | 5,5 | 73 | 30-60 mg x 1-2 lần | 30mg x 2 lần |
| Perindopril | Perindoprilat | 17 | 75-100 | 4-16 mg x 1 lần hoặc 5-10 mg x 1 lần ** | – |
| Quinapril | Quinaprilat | 1,8 | 50 | 10-40 mg x 1-2 lần | 5-20 mg x 2 lần |
| Ramipril | Ramiprilat | 13-17 | 50-60 | 2,5-10 mg x 1-2 lần | 5 mg x 2 lần |
| Spirapril | Spiraprilat | <2 | – | 3-6 mg x 1 lần | – |
| Trandolapril | Trandolaprilat | 10 | 50-90 | 0,5-4 mg x 1-2 lần | 4 mg x 1 lần |
| Nhóm 3: Tan trong nước | |||||
| Lisinopril | Lisinopril | 7-12 | – | 10-40 mg x 1 lần | 10-35 mg x 1 lần |
Chú thích: * tỷ lệ T/P: tỷ lệ đáy đỉnh; THA: Tăng huyết áp; ƯCMC: Ức chế men chuyển; NMCT: Nhồi máu cơ tim.
** Perindopril có hai dạng muối là tert-butylamin hoặc arginine dẫn đến có hai dạng hàm lượng tương ứng là 4mg và 5mg.
(-): Thiếu dữ liệu hoặc không có chỉ định.
CƠ CHẾ TÁC DỤNG
- Các hoạt động của enzyme chuyển (ACE) chủ yếu diễn ra tại nội mô mạch máu của phổi, lưới mạch máu và cả trong động mạch vành. Angiotensinogen được sinh ra tại gan, sau đó dưới tác động của enzyme renin sẽ chuyển thành angiotensin I. Enzyme renin này được hình thành từ trong tế bào cận tiểu cầu thận và các nguyên nhân gây tăng tiết enzyme này là:
(1) Giảm dòng máu tới thận (Ví dụ: trong trường hợp thiếu máu hoặc tụt áp).
(2) Giảm nồng độ natri tại ống thận.
(3) Kích thích thụ thể β adrenergic.
- Enzyme chuyển dạng angiotensin không những có vai trò giúp chuyển angiotensin I thành angiotensin II mà còn làm thoái giáng bradykinin thành những peptid bất hoạt. Chính vì vậy, thuốc ƯCMC là nhóm thuốc có tác dụng giãn mạch do nó ngăn cản sự hình thành của angiotensin II và giữ cho bradykinin không bị thoái giáng (hình 2.1). Angiotensin II sau khi được hình thành từ angiotensin I thông qua renin sẽ tác động lên các thụ thể AT (Angiotensin receptor) mà trong đó chủ yếu là các thụ thể AT-1 dẫn đến những ảnh hưởng hoạt động chức năng trên nhiều cơ quan.
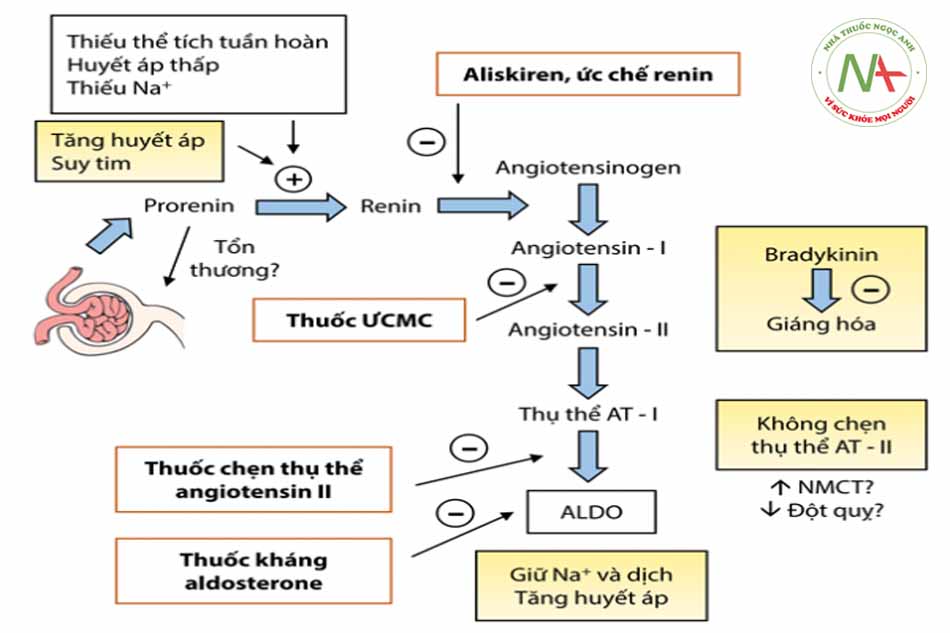
Chú thích: ƯCMC: Ức chế men chuyển, NMCT: Nhồi máu cơ tim, ALDO: Aldosterone, (-): Ức chế.
Bảng 2.2: Tác động có hại của angiotensin II lên các cơ quan
| Tim |
• Xơ hóa mô kẽ |
| Động mạch vành |
• Thúc đẩy sự hấp thu LDL cholesterol |
| Thận |
• Tăng tái hấp thu natri |
| Tuyến thượng thận |
| • Làm tăng sự hình thành aldosterone |
| Hệ đông máu |
|
- Angiotensin II không chỉ được tạo ra dưới tác dụng của enzyme chuyển dạng mà còn bởi enzyme chymase. Tuy nhiên, vai trò của loại enzyme này vẫn còn đang tranh luận và trên thực tế thuốc ức chế thụ thể không có hiệu quả hơn so với nhóm thuốc ƯCMC nên cũng dễ hiểu khi không có nhiều các thử nghiệm lâm sàng về sử dụng thuốc ức chế enzyme chymase.
- Có ít nhất hai thụ thể của angiotensin II đó là AT-1 và AT-2. Nhóm thuốc ức chế thụ thể liên kết đặc hiệu với các thụ thể AT-1, là các thụ thể đảm nhiệm phần lớn tác dụng sinh lý của angiotensin II, ngăn cản không cho angiotensin II gắn vào thụ thể và do đó làm mất hiệu lực của angiotensin II.
- Ở thai nhi, AT-1 có vai trò kích thích tăng trưởng, chính vì vậy thuốc ƯCMC và thuốc ức chế thụ thể chống chỉ định dùng ở phụ nữ có thai. Ngược lại, thụ thể AT-2 lại có vai trò kìm hãm sự tăng trưởng của thai nhi ở giai đoạn cuối của thai kỳ.
- Ở người lớn, vai trò của thụ thể AT-2 vẫn còn chưa được làm sáng tỏ và còn nhiều tranh luận.
- Angiotensin II có tác dụng kích thích tuyến vỏ thượng thận tiết ra aldosteron làm tăng tái hấp thu nước và natri ở ống thận. Ở những bệnh nhân suy tim, nồng độ aldosteron có thể tăng hơn 20 lần so với người bình thường. Aldosteron có tác động xấu lên tim do thúc đẩy quá trình xơ hóa cơ tim và rối loạn chức năng nội mạc thành mạch.
- Angiotensin II thúc đẩy quá trình giải phóng norepinephrine từ tận cùng các dây thần kinh và làm gia tăng hoạt động của hệ adrenergic. Ngoài ra, angiotensin II còn làm tăng tác dụng co mạch thông qua kích thích thụ thể α1. Do tác dụng điều hòa của thần kinh phế vị nên tần số tim không tăng nhiều trong khi vẫn còn hiện tượng co thắt mạch ngoại biên.
- Ngoài tác dụng làm cản trở sự hình thành angiotensin II, các thuốc ƯCMC còn đồng thời ức chế sự thoái giáng bradykinin. Bradykinin thúc đẩy nội mạc thành mạch tăng tiết các chất giãn mạch là nitric oxide và các prostaglandin (prostacyclin và prostaglandin E2). Thuốc ƯCMC làm tăng nồng độ bradykinin, trong khi nhóm thuốc ức chế thụ thể thì không có hiệu quả này do không tác động vào quá trình thoái giáng của bradykinin, do đó nhóm thuốc ức chế thụ thể ít gặp những tác dụng không mong muốn do bradykinin gây ra như ho hoặc phù mạch so với nhóm ƯCMC.
Bảng 2.3: Tóm tắt thông số dược lý một số thuốc ức chế men chuyển
| Thuốc | Nhóm | Tiền chất | Gắn với protein(%) | Thanh thải | Khoảng liều(mg) | Nồng độ đỉnh (Cmax)(µg/L) | Thời gian tác dụng tối đa(h) | Sinh khả dụng (µg.h/L) | Tỷ lệ Đáy/ Đỉnh(%) |
| Benazepril | Carboxyl | Benazeprilat | 90-97 | Thận ± Gan | 10-20 | 147 (212) | 0,5 (1,5) | 147(1375) | 40 |
| Captopril | Sulfhydryl | Không | 30 | Thận | 25-100 | 800 | 0,93 | 1150 | 25 |
| Delapril | Carboxyl | Delapril diacid | – | Thận ± Gan | 30 | 489 (635) | 1,1 (1,2) | 572(1859) | – |
| Enalapril | Carboxyl | Enalaprilat | 13-50 | Thận | 5-20 | 140 | 1,0 | 198 nmol,h/L | 40-64 |
| Fosinopril | Phosphoril | Fosinopril acid | 89-100 | Thận + Gan | 20 | 99 (99) | 2,8 (2,8) | – (788) | 64 |
| Lisinopril | Carboxyl | Không | 3-10 | Thận | 10-80 | 38 | 7 | 678 | 30-70 |
| Moexipril | Carboxyl | Moexiprilat | – | Thận + Gan | 7,5-15 | 100 (20) | 1 (1,5) | – | 0-9 |
| Perindopril | Carboxyl | Perindoprilat | 10-20 | Thận | 4-8 hoặc 5-10* | – | – | 475 (120) | 35 |
| Quinapril | Carboxyl | Quinapril diacid | 97 | Thận | 10-40 | 579 (1456) | 0,63 (1,38) | 643 (4078) | 10-40 |
| Ramipril | Carboxyl | Ramiprilat | 56 | Thận ± Gan | 5-10 | 52,2 (33,6) | 0,7 (2,1) | 104 (217) | 50-63 |
| Spirapril | Carboxyl | Spiraprilat | 86-91 | Thận + Gan | 6 | 20 (23) | 1,0 (2,4) | 453 (266) | – |
| Temocapril | Carboxyl | Temocaprilat | – | Gan | 20 | 139 (828) | 1 (1,5) | 140 (3457) | – |
| Trandolapril | Carboxyl | Trandolaprilat | 80-94 | Thận + Gan | 1-2 | 1,68 (2,80) | 0,5 (6) | 1,86 (45,7) | 50-100 |
| Zofenopril | Sulfhydryl | Zofenoprilat | 88% | Thận+ Gan | 30-60 | 1,5 | 73 |
Chú thích: *Perindopril có hai dạng muối là tert-butylamin hoặc arginine dẫn đến có hai dạng hàm lượng tương ứng là 4mg và 5mg.
CHỈ ĐỊNH TRÊN LÂM SÀNG
Suy tim
Cơ chế tác dụng của thuốc ức chế men chuyển trong suy tim
- Ức chế tác dụng phụ của angiotensin và/hoặc aldosterone trên các cơ quan đích như tim, mạch máu và thận.
- Điều tiết hệ thống renin-angiotensin trong tim, mạch máu và các cơ quan khác. Trong tim, hệ thống này có thể góp phần vào việc tái cấu trúc bệnh lý dẫn đến những ảnh hưởng xấu đến cấu trúc và chức năng của tâm thất.
- Giảm trương lực giao cảm trung tâm và tăng cường đáp ứng giao cảm với kích thích baroreceptor.
- Cải thiện và/hoặc bảo tổn trương lực động mạch giúp giảm hậu gánh thất trái, do đó góp phần cải thiện chức năng tâm thu và/hoặc giảm phì đại và rối loạn chức năng tâm trương.
- Tăng nồng độ kinin, quan trọng nhất là bradykinin, bằng cách ức chế hoạt động kininase của ACE.
- Cải thiện chức năng nội mô dẫn đến cải thiện chức năng mạch máu.
- Tác dụng thoái giảm mảng xơ vữa động mạch dẫn đến giảm nguy cơ nhồi máu cơ tim trong các thử nghiệm lâm sàng ngẫu nhiên.
- Thay đổi thành phần protein của cơ xương, có thể góp phần cải thiện khả năng tập luyện.
- Tác dụng có lợi đối với độ nhạy insulin và kiểm soát đường huyết.
Các loại thuốc ức chế men chuyển có bằng chứng trên suy tim
Bảng 2.4. Liều dùng của các thuốc ƯCMC trong suy tim
| Liều khởi đầu | Liều tối ưu* | |
| Enalapril | 2,5 mg uống 2 lần/24h | 10-20 mg uống 2 lần/24h |
| Lisinopril | 2,5 – 5 mg uống 1 lần/24h | 20 – 35 mg uống 1 lần/24h |
| Ramipril | 2,5 mg uống 1 lần/24h | 10 mg uống 1 lần/24h |
| Trandolapril | 0,5 mg uống 1 lần/24h | 4 mg uống 1 lần/24h |
| Captopril | 6,25 mg uống 3 lần/24h | 50 mg uống 3 lần/24h |
| Perindopril** | 2,5mg uống 1 lần hoặc 2mg uống 1 lần | 5-10mg uống 1 lần hoặc 8-16mg uống 1 lần. |
*Liều tối ưu trên được đưa ra theo khuyến cáo nhằm đem lại lợi ích tốt nhất cho bệnh nhân, tuy nhiên trong thực tế lâm sàng cần cá thể hóa điều trị.
****Perindopril có hai dạng muối là tert-butylamin và arginine dẫn đến có hai dạng hàm lượng tương ứng là 4 mg và 5 mg.
Tăng huyết áp
- Cơ chế chính của thuốc ƯCMC trong hạ huyết áp là gây giãn mạch và tăng thải natri thông qua:
- Ức chế men chuyển hóa angiotensin I thành angiotensin II (chất gây giữ muối và nước).
- Ngăn cản giáng hóa bradykinin là chất gây giãn mạch.
- Nói chung, thuốc ƯCMC có hiệu quả cao hơn ở những bệnh nhân da trắng, kém hơn ở bệnh nhân da đen và người lớn tuổi.
- Thuốc ƯCMC thường được phối hợp với thuốc lợi tiểu hoặc chẹn kênh canxi để cho hiệu quả hạ huyết áp tốt hơn.
- Với ưu điểm là không ảnh hưởng đến dung nạp glucose và acid uric máu hoặc lipid máu nên loại thuốc này ngày càng được sử dụng nhiều hơn trong điều trị tăng huyết áp.
Sau nhồi máu cơ tim
- Thuốc ƯCMC làm chậm quá trình tái cấu trúc thất trái và làm giảm nguy cơ tái nhồi máu cơ tim, do đó đây là thuốc được khuyến cáo hàng đầu trong nhồi máu cơ tim có chức năng thất trái giảm.
- Nên bắt đầu sử dụng thuốc ƯCMC trong vòng 24h đầu sau nhồi máu cơ tim, ưu tiên hơn ở đối tượng nguy cơ cao như: đái tháo đường, nhồi máu cơ tim trước rộng hoặc nhịp tim nhanh hoặc suy chức năng thất trái, do ở những bệnh nhân này hệ thống renin – angiotensin hoạt động mạnh hơn. Nếu không thể sử dụng sớm thì bắt đầu sử dụng nhóm thuốc này sau vài ngày.
Thuốc ức chế men chuyển với bệnh thận mạn tính
- Một số thử nghiệm đã xác định được lợi ích ưu tiên của thuốc ức chế hệ thống renin-angiotensin (RAS) trong việc giảm protein niệu, so với các thuốc hạ huyết áp khác. Những nghiên cứu trên được thực hiện dựa trên quan sát thấy rằng: sự bài tiết protein thay đổi liên quan trực tiếp với áp lực nội mô ở động vật bị bệnh cầu thận cấu trúc.
- Ngoài việc giảm áp lực nội bào, một loạt các cơ chế khác có thể góp phần làm giảm chất ức chế RAS gây ra bởi protein niệu.
- ƯCMC cải thiện trực tiếp chức năng của cầu thận, không phụ thuộc vào sự thay đổi huyết động tại cầu thận. Những phát hiện sau đây ủng hộ giả thuyết này:
-
- Sự bài tiết protein giảm dần sau vài tuần đến vài tháng, trong khi đó tác dụng huyết động của ƯCMC xảy ra nhanh chóng và sau đó ổn định.
- Ở chuột biến đổi gen, sự biểu hiện quá mức của thụ thể angiotensin II (loại 1) trong các tế bào sợi cầu thận dẫn đến protein niệu đáng kể và xơ cứng cầu thận.
- Angiotensin II làm giảm chức năng của nephrin, một protein thành phần chính của mạng lưới tế bào có chân podocyte và là thành phần quan trọng trong hàng rào lọc cầu thận. Ngược lại, chức năng của nephrin được tăng lên bằng liệu pháp ƯCMC.
- Sự giảm bài tiết protein gây ra bởi các chất ức chế RAS (và một số loại thuốc hạ huyết áp khác được mô tả dưới đây) có thể liên quan đến việc giảm nồng độ lipid huyết thanh, có thể làm giảm cả nguy cơ xơ vữa động mạch toàn thân và tốc độ tiến triển của bệnh thận.
a. Bệnh lý thận không do đái tháo đường
- Các chất ƯCMC thường làm giảm protein niệu khoảng 30% đến 35% ở những bệnh nhân mắc bệnh thận mạn tính không đái tháo đường.
- Tác dụng giảm protein niệu là nổi bật nhất ở những bệnh nhân đang trong chế độ ăn ít natri hoặc được điều trị bằng thuốc lợi tiểu do sự suy giảm thể tích tương đối dẫn đến sự phụ thuộc angiotensin II lớn hơn của vi tuần hoàn cầu thận.
- Hiện không rõ liều thuốc ƯCMC giúp hạ huyết áp tối đa có làm giảm protein niệu tối ưu hay không. Do đó việc điều trị cần được cá thể hóa.
Trong suy thận tiến triển, dù do nguyên nhân gì thì vẫn luôn có sự tăng nồng độ creatinin huyết thanh, giảm chức năng cầu thận và tăng protein niệu. Angiotensin II có thể đóng một vai trò quyết định trong sự tiến triển của tổn thương cầu thận và viêm cầu thận gây phá hủy cầu thận. Các thuốc ƯCMC tạo ra những thay đổi có lợi trong diễn biến của suy thận giai đoạn cuối, mặc dù giảm huyết áp tốt cũng góp phần vào kết quả này.
b. Bệnh lý thận do đái tháo đường
- Trong bệnh thận do đái tháo đường, thuốc ƯCMC làm giảm protein niệu, phòng ngừa xơ cứng cầu thận tiến triển và suy giảm chức năng thận.
- Thuốc ƯCMC phòng ngừa tiến triển bệnh thận đái tháo đường cả type 1 và type 2, từ mức nhẹ sang mức trung bình, từ trung bình sang mức nặng, và mức nặng sang bệnh thận giai đoạn cuối.
- Thuốc ƯCMC làm trì hoãn xuất hiện microalbumin niệu, đây là dấu hiệu đầu tiên trong quá trình tiến triển của bệnh lý cầu thận, có thể gây tử vong.
- Các thuốc ƯCMC đã có nghiên cứu trên bệnh lý thận do đái tháo đường: captopril (FDA công nhận), perindopril, ramipril, lisinopril.
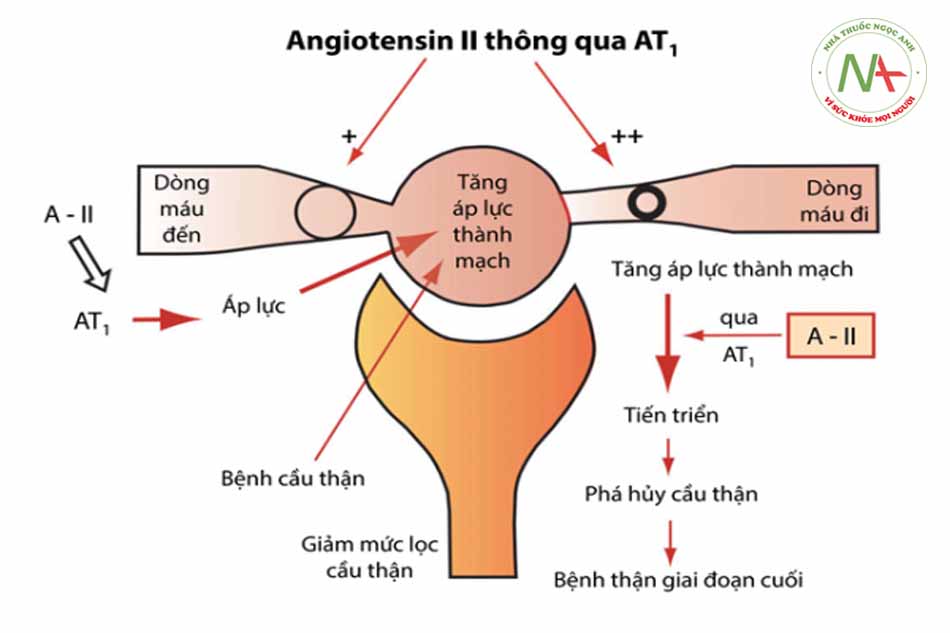
Chú thích hình: A – II: Angiotensin II; AT-1: thụ thể Angiotensin II dạng 1
- Trong nghiên cứu theo dõi sau đó, những bệnh nhân ban đầu không được chỉ định dùng ramipril đã chuyển sang dùng thuốc này ở cuối nghiên cứu thì không “theo kịp” những người dùng ramipril ngay từ đầu. Người ta thấy có tình trạng này ngay cả khi mức độ giảm huyết áp ở nhóm “đổi thuốc” nhiều hơn cả nhóm dùng ramipril từ đầu đến cuối. Ở những bệnh nhân có protein niệu thấp hơn, (1-3g/24h) quá trình tiến triển đến protein niệu cũng chậm hơn.
Các kết luận đưa ra từ nghiên cứu:
- Dùng thuốc ƯCMC càng sớm, kết quả điều trị càng tốt.
- Các bệnh nhân nặng nhất được lợi nhiều nhất.
- Thuốc có tác dụng lên tình trạng protein niệu ở mọi mức độ (≥ 1g/24h).
- Những lợi ích không thể giải thích hoàn toàn bằng việc giảm huyết áp.
CHỐNG CHỈ ĐỊNH
- Hẹp động mạch thận hai bên: Ở bệnh nhân chỉ còn một thận hoặc hẹp động mạch thận hai bên, do hệ thống tuần hoàn tưới máu thận phụ thuộc rất nhiều vào nồng độ angiotensin II. Vì vậy nếu nồng độ angiotensin II bị giảm đột ngột sẽ dẫn đến hiện tượng giãn mao mạch cầu thận, gây giảm tưới máu thận, gây suy thận cấp, tăng creatinine máu.
- Hẹp khít van động mạch chủ.
- Các bệnh lý cơ tim: Nên tránh ở các bệnh nhân có bệnh cơ tim phì đại gây tắc nghẽn đường ra thất trái; bệnh cơ tim hạn chế hoặc viêm màng ngoài tim co thắt có tình trạng huyết áp thấp do tác dụng giãn mạch gây tụt huyết áp.
- Các bệnh máu: Thiếu máu nặng (chống chỉ định với các thuốc giãn mạch do nguy cơ tụt áp), tiền sử có giảm bạch cầu trung tính (do nguy cơ hạ bạch cầu).
- Bệnh porphyria.
- Phụ nữ có thai và cho con bú: là chống chỉ định. Cần lưu ý khi điều trị các trường hợp tăng huyết áp thai kỳ hoặc tiền sản giật do nguy cơ gây dị dạng, quái thai, cần dừng thuốc ngay khi nghi ngờ hoặc chẩn đoán có thai.
- Tăng kali máu: Cần xử trí tình trạng tăng kali máu, ngừng thuốc khi kali máu > 5,5 mmol/L.
- Thận trọng khi dùng cho bệnh nhân suy thận: Không dùng khi creatinin máu > 220-265 μmol/L.
TÁC DỤNG KHÔNG MONG MUỐN
Ho
Ho là tác dụng không mong muốn mà bệnh nhân hay than phiền nhất khi dùng thuốc ƯCMC. Phải mất một thời gian khá dài, các nhà khoa học mới phát hiện ra tác dụng không mong muốn này vì trên thực tế những bệnh nhân suy tim cũng có thể có ho do ứ huyết phổi.
Tỷ lệ ho gặp khá cao từ 10 – 15%, tỷ lệ này có thể gặp với tần suất nhỏ hơn ở một số nghiên cứu như 5,5% ở nghiên cứu HOPE.
Lưu ý tính chất ho do tác dụng không mong muốn của thuốc ƯCMC là kiểu ho khan, ho kích thích chứ không phải tính chất ho do co thắt phế quản.
Tác dụng không mong muốn này là do thuốc ƯCMC làm tăng nồng độ bradykinin và prostaglandin có trong huyết tương.
Một số các nghiên cứu gợi ý có thể uống thêm các thuốc chống viêm không steroid (NSAIDs) để làm giảm ho nhưng lại làm giảm hiệu quả hạ huyết áp của nhóm thuốc này. Nên trên thực tế lâm sàng, nếu có tác dụng không mong muốn này thì bệnh nhân nên được chuyển sang thuốc ức chế thụ thể.
Hạ huyết áp
Trên bệnh nhân suy tim, có thể gặp hạ huyết áp tư thế đứng do huyết áp thấp, tình trạng này dễ xảy ra khi bệnh nhân bị giảm natri máu, mất nước, huyết áp nền thấp hoặc ở người già. Đối với những trường hợp này cần giảm liều hoặc phải dừng thuốc, không dùng nhóm thuốc này nữa.
Với những bệnh nhân không có triệu chứng của hạ huyết áp tư thế đứng, chỉ số huyết áp không cần quá nghiêm ngặt vì những bệnh nhân này thích nghi tốt với mức huyết áp tâm thu 80 – 90 mmHg.
Tăng kali máu
Tác dụng không mong muốn tăng kali máu có thể gặp khi dùng phối hợp thuốc ƯCMC và thuốc kháng aldosteron hoặc kết hợp với thuốc ức chế thụ thể hoặc lợi tiểu giữ kali hoặc bệnh nhân đang có suy thận. Tuy nhiên, nghiên cứu RALES đã chứng minh sự an toàn và hiệu quả khi phối hợp một cách cẩn trọng spironolactone liều thấp với thuốc ƯCMC và lợi tiểu ở những bệnh nhân suy tim nặng. Cần kiểm tra định kỳ kali máu vì đây là tác dụng không mong muốn có thể gây tử vong.
Tác dụng không mong muốn lên chức năng thận
- Tác dụng không mong muốn lên chức năng thận có thể gặp là suy thận có hồi phục do tình trạng tụt huyết áp làm giảm lưu lượng máu qua thận. Tác dụng không mong muốn này hay gặp ở những bệnh nhân suy tim nặng, mất natri và mất nước do dùng thuốc lợi tiểu hoặc những bệnh nhân có bệnh thận khác hoặc bệnh lý hẹp động mạch thận. Suy thận biểu hiện bằng tăng creatinine máu có thể phục hồi vì sau đó có giảm sức cản ngoại vi do thuốc sẽ làm tăng cung lượng tim và cung lượng thận để bảo đảm mức lọc cầu thận và creatinine máu sẽ trở lại bình thường.
- Hiếm gặp bệnh nhân bị suy thận không hồi phục do dùng thuốc ƯCMC trong trường hợp chống chỉ định là hẹp động mạch thận hai bên.
- Với những trường hợp hẹp động mạch thận một bên, với lượng renin tuần hoàn trong máu cao, thuốc ƯCMC có thể gây ra tụt huyết áp nặng hơn với tình trạng thiểu niệu hoặc tăng ure huyết. Để tránh điều này xảy ra, với những bệnh nhân có hẹp động mạch thận một bên nên khởi đầu với liều thấp. Nếu có tăng creatinin máu thì chống chỉ định dùng thuốc, nếu creatinine máu chỉ tăng nhẹ nhưng ổn định thì có thể tiếp tục dùng.
Phù mạch
Mặc dù tác dụng không mong muốn này hiếm gặp (khoảng 0,3% trong nghiên cứu ALLHAT, tăng lên 0,6 – 1,6% ở nhóm bệnh nhân da đen), nhưng lại có thể gây tử vong mặc dù với tỷ lệ rất thấp (tỷ lệ tử vong là 0,2% ở những nghiên cứu lớn trên 12634 bệnh nhân được dùng enalapril trong 24 tuần).
Nguyên nhân là do sai sót trong quá trình giáng hóa bradykinin, enzyme dipeptidyl eptidase IV tham gia trong quá trình này bị ức chế bởi các thuốc điều trị đái tháo đường (ví dụ: sitagliptin).
Trong các trường hợp cấp cứu phải nhanh chóng tiêm dưới da epinephrine, nếu cần thiết phải đặt ống nội khí quản nếu có suy hô hấp, dừng ngay thuốc ƯCMC và xem xét có thể chuyển sang nhóm thuốc ức chế thụ thể thay thế sau đó.
Giảm bạch cầu đa nhân trung tính
Đây là tác dụng không mong muốn hiếm gặp, đã được ghi nhận trong các trường hợp dùng enalapril liều cao, đặc biệt ở những bệnh nhân suy thận và những bệnh nhân có bệnh lý hệ tạo keo.
Xem thêm:
TƯƠNG TÁC THUỐC
Lợi tiểu và thuốc ức chế men chuyển
Khi phối hợp hai nhóm thuốc này làm giảm tiền gánh nên bệnh nhân có thể bị tụt huyết áp hoặc ngất, vì vậy liều lợi tiểu thông thường phải giảm đi một nửa trước khi kết hợp với thuốc ƯCMC.
Thuốc ức chế men chuyển và spironolactone hoặc eplerenone.
Nguy cơ nguy hiểm nhất là tăng kali máu và làm tăng creatinin máu, chính vì vậy phải xét nghiệm về sinh hóa máu thường xuyên.
Không nên kết hợp hai nhóm thuốc này khi:
- Có tiền sử dùng thuốc lợi tiểu giữ kali.
- Creatinin máu > 220 μmol/L hoặc mức lọc cầu thận < 30 mL/phút/1,73m2 .
- Kali máu > 5 mmol/L.
- Khi phối hợp, đôi khi cần phải giảm liều thuốc ƯCMC.
Thuốc ức chế men chuyển và Aspirin hoặc thuốc chống viêm không steroid
Bradykinin và prostaglandin đóng vai trò quan trọng trong cơ chế giãn mạch ngoại vi và giãn mạch thận. Chính vì vậy, các thuốc chống viêm không steroid, đặc biệt là indomethacin làm giảm hiệu quả hạ huyết áp của thuốc ƯCMC. Cần kiểm tra chức năng thận thường xuyên khi dùng phối hợp hai loại thuốc này.
Một phân tích gộp trên 22000 bệnh nhân suy tim cho thấy hiệu quả của aspirin và sự kết hợp giữa hai loại thuốc này không gây tử vong. Trên thực hành lâm sàng, aspirin liều thấp (khoảng 80 mg/24h) thường được kết hợp với thuốc ƯCMC trong điều trị hội chứng động mạch vành mạn.
Một số tương tác thuốc đáng chú ý khác
- Cyclosporin: tăng nguy cơ tăng kali máu.
- Lithium: nguy cơ làm tăng lithium máu.
MỘT SỐ LOẠI THUỐC ỨC CHẾ MEN CHUYỂN THƯỜNG DÙNG
Captopril
a. Tên thương mại: Capoten, Captopril STATA. Hàm lượng: 12,5 mg; 25 mg; 50 mg.
b. Dược động học:
- Thức ăn làm giảm hấp thụ thuốc đến 33% nên cần dùng thuốc khi đói ít nhất 1h trước bữa ăn.
- Khoảng 50% thuốc sau khi được hấp thụ chuyển hóa qua gan, sau đó được thải trừ dưới dạng hoạt tính tại thận.
- Captopril gắn với albumin khoảng 25 – 30%, một phần gắn với thiol nội sinh, thuốc không qua được hàng rào máu não.
- Thuốc uống có tác dụng sau 15 phút, đạt đỉnh sau 1 – 2h, kéo dài trong 8 – 12h, do đó để kiểm soát huyết áp cần dùng thuốc ít nhất 2 lần/24h. Do tác dụng nhanh, captopril có thể sử dụng trong trường hợp cần hạ huyết áp nhanh, ví dụ tăng huyết áp khẩn trương.
c. Liều dùng:
- Suy tim:
- Khởi trị suy tim với liều đầu 6,25 mg (lưu ý nên dừng thuốc lợi tiểu 24h trước khi dùng). Liều thấp hơn 3 mg có thể sử dụng trong một số trường hợp đặc biệt như suy tim sau NMCT. Theo dõi huyết áp trong thời gian sau dùng thuốc từ 15 phút đến hết 2h, nếu không xảy ra hiện tượng tụt huyết áp, có thể sử dụng liều 6,25 mg x 1 – 2 lần/24h sau đó tăng lên 12,5 mg x 2 lần/24h và nếu cần thiết có thể lên 25 mg x 2 lần/24h.
- Hầu hết bệnh nhân dung nạp được liều từ 37,5 – 50 mg/24h, trong khi đó liều tối đa 100 mg chia 2 – 3 lần/24h có thể sử dụng nếu chức năng thận không bị ảnh hưởng. Sử dụng đồng thời các thuốc nitrate có thể gây tụt huyết áp hoặc choáng ngất, do đó khuyến cáo nên dừng nitrate trước khi dùng captopril.
- Tăng huyết áp:
- Khởi đầu với liều 12,5 mg x 1 lần trong ngày đầu, sau đó tăng lên 2 lần/24h trong ngày tiếp theo, tiếp tục tăng liều trong vài ngày hoặc vài tuần kế tiếp để đạt được liều duy trì 25 – 50 mg, chia 2 lần/24h.
- Ở các bệnh nhân suy thận hoặc người già, sử dụng lợi tiểu đồng thời nên khởi trị với liều thấp 6,25 mg, cần theo dõi sát chức năng thận và huyết áp ở các đối tượng này.
Enalapril
a. Tên thương mại: Vasotec, Innovace, Renitec, Ednyt. Hàm lượng: 2,5mg; 5mg; 10mg; 20 mg.
b. Dược động học:
- Khoảng 60% thuốc được hấp thu sau khi uống và không bị ảnh hưởng bởi thức ăn.
- Enalapril là một tiền chất cần được thủy phân tại gan để trở thành dạng hoạt động enalaprilat. Vì vậy so sánh với captopril, thuốc có thời gian tác dụng dài hơn, thời gian đạt đỉnh tác dụng khoảng 4 – 6h, thời gian bán hủy 11h.
- Thuốc được bài xuất hoàn toàn qua thận. Ở những bệnh nhân suy gan cần tăng liều dùng thuốc.
c. Liều dùng:
-Suy tim:
- Giống như captopril, khi khởi trị với enalapril cần tạm dừng hoặc giảm liều thuốc lợi tiểu. Tuy nhiên nếu bệnh nhân được điều trị nội trú và theo dõi sát huyết động có thể bỏ qua điều này. Liều khởi đầu 2,5 mg/24h, theo dõi sau 2-6h nếu không tụt huyết áp có thể tăng liều lên 2,5 mg x 2 lần/24h. Sau vài ngày có thể tăng liều lên 5 – 7,5 mg x 2 lần/24h (tương đương 75 – 100 mg captopril). Liều tối đa 15 mg x 2 lần/24h.
- Liều trung bình dung nạp ở bệnh nhân suy tim khoảng 18 mg ở nghiên cứu CONSENSUS, 15 mg ở nghiên cứu V – HeFT.
-Tăng huyết áp:
- Khởi đầu với liều 2,5 mg/24h, tăng liều từ từ 5 – 10 mg sau vài ngày. Nếu không thể kiểm soát huyết áp với liều 10 mg/24h có thể tăng liều sử dụng: 10 mg vào buổi sáng, 5 mg vào buổi tối.
- Liều tối đa 30 mg/24h, tuy nhiên trong các trường hợp THA kháng trị có thể tăng liều đến 40 mg/24h.
Lisinopril
a. Tên thương mại: Zestril, Prinivil, Lisopress. Hàm lượng: 2,5mg; 5mg; 10mg; 20mg.
b. Dược động học:
- Hấp thụ tốt qua đường uống, không bị ảnh hưởng bởi thức ăn.
- Lisinopril là thuốc ƯCMC duy nhất tan trong nước và không phải tiền chất nên không bị chuyển hóa qua gan. Thuốc được thải trừ hoàn toàn qua thận.
- Thời gian bán hủy trong huyết tương khoảng 13h, nhưng thời gian bán hủy – thải trừ dài hơn nhiều, khoảng 30h. Sau khi uống, thuốc bắt đầu có tác dụng sau 2 – 4h, đỉnh tác dụng 4 – 8h, tác dụng kéo dài trong 24 – 30h.
c. Liều dùng:
-Suy tim:
- Khởi đầu 2,5 mg/24h, tăng liều sau vài tuần đến 5 – 20 mg x 1 lần/24h. Liều tối đa 30 mg/24h, một vài tác giả nhận thấy liều > 20 mg/24h không làm hạ huyết áp thêm.
- Trong nghiên cứu ATLAS, các tác giả nhận thấy liều 30 – 35 mg làm giảm tỷ lệ tái nhập viện so với liều 2,5 – 5 mg, tuy nhiên tỷ lệ tử vong chung lại không có sự khác biệt có ý nghĩa.
-Tăng huyết áp:
- Liều: 5 – 20 mg/24h tùy theo mức huyết áp ban đầu, liều tối đa 40 mg/24h.
Perindopril
a. Tên thương mại: Coversyl (UK), Aceon (US). Hàm lượng: 2 mg; 4 mg; 8 mg hoặc Coversyl 5mg, 10mg.
(Perindopril có hai dạng muối là tert-butylamin hoặc arginine dẫn đến có hai dạng hàm lượng tương ứng là 4mg và 5mg)
b. Dược động học:
– Sau khi uống, perindopril được hấp thu nhanh và nồng độ đỉnh đạt được trong vòng 1h. Perindopril được chuyển hóa tại gan thành dạng có hoạt tính là perindoprilat. Thời gian đạt nồng độ đỉnh của dạng có hoạt tính (perindoprilat) là 3-4h sau khi uống. Thuốc tác dụng kéo dài, đồng thời tỷ số nồng độ đáy/đỉnh tốt nên chỉ cần dùng 1 lần/24h. Thời gian bán hủy 17h.
c. Liều dùng:
- Tăng huyết áp: dạng viên 4mg thì khởi đầu với liều 4mg/24h, liều tối đa 16mg. Dạng viên 5 mg khởi đầu với liều 5mg một lần mỗi ngày. Liều dùng có thể tăng tới 10mg một lần mỗi ngày sau 1 tháng điều trị.
- Bệnh mạch vành ổn định: khởi đầu 4mg/24h trong 2 tuần rồi tăng liều tới 8mg/24h nếu dung nạp hoặc 5mg 1 lần/24h trong hai tuần, sau đó tăng liều lên 10mg 1 lần/24h.
Ramipril
a. Tên thương mại: Altace, Triatec. Hàm lượng: 1,25mg; 2,5mg; 5mg; 10 mg.
b. Dược động học:
- Thuốc được chuyển hóa 1 phần thành dạng hoạt động ramiprilat, 1 phần vẫn ở dạng tiền thuốc ramipril. Trong đó khoảng 70% ramiprilat và 50% ramipril được gắn với protein.
- Thời gian bán hủy hiệu dụng khoảng 11h, nhưng do thuốc có hiện tượng cộng gộp tích lũy liều nên thời gian bán hủy – thải trừ lên đến 110h. Đỉnh tác dụng khoảng 6h sau khi uống, kéo dài đến 24h.
- Như đã đề cập ở trên, thuốc còn có cả tác dụng ức chế với renin – angiotensin nguồn gốc từ các mô cơ quan.
c. Liều dùng:
- Khởi đầu 1,25 – 2,5 mg/24h, tăng liều sau vài tuần duy trì 5 – 10 mg/24h, liều tối đa 15 mg x 1 – 2 lần/24h.
- Nghiên cứu HOPE sử dụng 10 mg ramipril hằng ngày trong 4,5 năm trên các đối tượng nguy cơ cao (81% có thiếu máu cơ tim, 11% đột quỵ, 38% đái tháo đường) giúp làm giảm tới 22% các biến cố tim mạch.
PHẦN II: THUỐC ỨC CHẾ THỤ THỂ
GIỚI THIỆU CHUNG
Vì tác dụng chủ yếu của các thuốc ƯCMC là nhờ ức chế sự tạo thành angiotensin II nên các chất ức chế trực tiếp với receptor của angiotensin II có các tác dụng tương tự hầu hết các thuốc ƯCMC.
Thuốc ức chế thụ thể AT1 của angiotensin II (Angiotensin II receptor blockers – ARBs), gọi tắt là thuốc ức chế thụ thể, viết tắt là ƯCTT, tránh được phần lớn các tác dụng không mong muốn có liên quan đến tăng bradykinin của thuốc ƯCMC như ho hay phù mạch. Do các tác dụng nói trên, nhóm thuốc này được đánh giá tốt và sử dụng ngày càng nhiều trong tăng huyết áp, suy tim, dự phòng đột quỵ và bệnh thận có protein niệu, bao gồm cả bệnh thận do đái tháo đường.
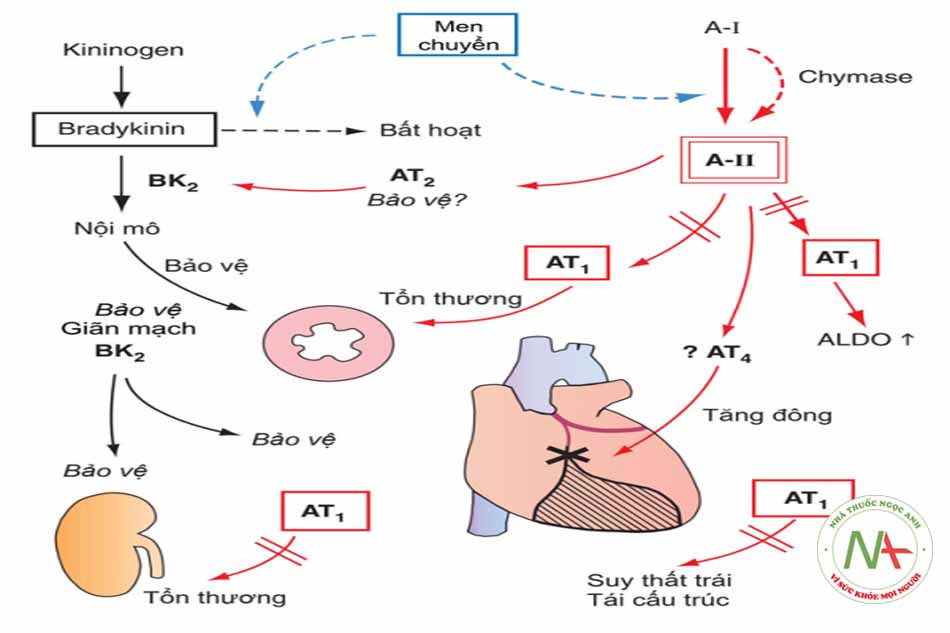
Chú thích: A-I: Angiotensin I, A-II: Angiotensin II; AT1: thụ thể angiotensin II dạng 1; AT 2: Thụ thể angiotensin II dạng 2; BK2: thụ thể bradykinin 2.
CƠ CHẾ TÁC DỤNG
Có hai loại thụ thể chính của angiotensin II: AT1 và AT2. Tuy nhiên, hầu hết tác dụng của angiotensin II chủ yếu thông qua thụ thể AT1, thuốc ƯCTT ức chế thụ thể AT1, do đó ức chế hoạt động của hệ thống renin – angiotensin – aldosterone (tuy không ức chế được hoàn toàn). Bởi angiotensin có thể được sản xuất từ các cơ quan bên ngoài hệ renin, việc ức chế thụ thể angiotensin có thể giúp kiểm soát hoạt động của angiotensin II tốt hơn thuốc ƯCMC.
Thêm vào đó, cơ chế tác dụng chính của angiotensin II trên tim không chỉ thông qua men chuyển mà còn qua các enzyme khác như serine protease, chymase (hình 3.4). Angiotensin I còn có thể chuyển thành angiotensin II thông qua các enzyme như cathepsin, trypsin, tuy nhiên cơ chế chính xác còn chưa được sáng tỏ.
Thuốc ƯCTT không có tác dụng trên thụ thể AT2, cần lưu ý rằng thụ thể này có vai trò trung gian trong hoạt động sinh lý của hệ tim mạch như: sản xuất NO, prostaglandin, bradykinin ở thận, ức chế sự tăng trưởng, thúc đẩy biệt hóa tế bào, chết theo chương trình…
Bảng 2.5: Liều dùng một số thuốc ức chế thụ thể
| Thuốc | Liều bắt đầu | Liều thường dùng(trong 24h) |
| CandesartanTăng huyết áp
Suy tim |
8 mg x 1 lần
4 – 8 mg x 1 lần |
8 – 32 mg x 1 lần
Có thể đến 32 mg x 1 lần nếu dung nạp tốt |
| Irbesartan* | 150 mg x 2 lần | 150 – 300 mg x 2 lần |
| LosartanTăng huyết áp
Suy tim |
50 mg x 1 lần
50 mg x 1 lần |
50 – 100 mg/24h
Đạt đến 150 mg x 1 lần nếu dung nạp |
| Telmisartan* | 40 mg x 2 lần | 40 – 80 mg x 2 lần |
| ValsartanTăng huyết áp
Suy tim |
80 mg x 2 lần40 mg × 2 lần | 80 – 320 mg x 2 lần
Đạt đến 160 mg × 2 lần nếu dung nạp |
* Các thuốc chỉ có chỉ định trên tăng huyết áp.
CHỈ ĐỊNH
Tăng huyết áp
Thuốc ƯCTT có khả năng giảm huyết áp nhưng cũng giảm thiểu các tác dụng không mong muốn rất rõ ràng, cụ thể là các cơn ho giảm rất nhiều, thậm chí là không còn. Trong những thử nghiệm gần đây với các diễn biến nặng như suy thận giai đoạn cuối của bệnh thận do đái tháo đường và đột quỵ đối với phì đại thất trái, thuốc ƯCMC và ƯCTT cho kết quả tốt hơn các nhóm khác trong việc giảm tỷ lệ đột quỵ não và suy tim.
Hiện nay theo khuyến cáo của ESC 2018 và AHA/ACC 2017, thuốc ƯCTT và ƯCMC đều được coi là lựa chọn đầu tay trong điều trị THA (bên cạnh đó là lợi tiểu thiazide và thuốc chẹn kênh canxi). Khi xem xét một cách hệ thống các nghiên cứu so sánh hai loại thuốc này cũng cho thấy khả năng kiểm soát huyết áp và các biến cố của 2 nhóm thuốc là tương tự nhau, trong đó thuốc ƯCTT ít gây ho và phù mạch hơn. Cần chú ý rằng các chống chỉ định của thuốc ƯCMC như phụ nữ có thai hay hẹp động mạch thận hai bên, cũng là những chống chỉ định của thuốc ƯCTT.
Bệnh thận mạn tính, bao gồm cả bệnh thận do đái tháo đường
– Đối với đái tháo đường type 2, có nhiều tài liệu ủng hộ cho thuốc ƯCTT hơn. Ngược lại trong đái tháo đường type 1 thuốc ƯCMC lại có nhiều bằng chứng tích cực hơn. Đối với các bệnh thận có protein niệu, có thể kèm đái tháo đường hoặc không, thì cả hai đều có tác dụng giảm protein niệu như nhau.
– Trong tăng huyết áp, losartan liên quan ít hơn đến số bệnh nhân bị đái tháo đường mới hơn là atenolol, còn candesartan thì ít hơn hydrochlorothiazide và valsartan thì ít hơn amlodipine. Trong suy tim, có xuất hiện giảm tỷ lệ bệnh nhân đái tháo đường mới mắc khi so sánh candesartan với giả dược. Tuy nhiên, cần phải chú ý là những quan sát này đều là các phân tích thứ cấp.
Suy tim
Cả thuốc ƯCMC và ức chế thụ thể đều ức chế hệ renin-angiotensin-aldosteron và hiện nay đều có nhiều bằng chứng cho thấy hiệu quả tốt đối với suy tim. Toàn bộ dữ liệu từ hai thử nghiệm lớn, Val-HeFT và VALIANT cho thấy thuốc ƯCTT cho kết quả tốt như thuốc ƯCMC. Do đó, thuốc này trở thành một liệu pháp thay thế thích hợp cho suy tim, không chỉ trong các trường hợp rất cần thiết như không dung nạp thuốc ƯCMC. Ủng hộ việc sử dụng thuốc ƯCTT chủ yếu là:
- Thuốc không có các tác dụng không mong muốn đáng kể, cụ thể là việc giảm rõ các cơn ho và phù mạch.
- Thuốc ức chế thụ thể AT-1, một chất tạo ra angiotensin II có vai trò kích thích các tác dụng có hại trong hoạt động của hệ renin-angiotensin đối với tình trạng suy tim.
- Các con đường không cần men chuyển angiotensin có thể có vai trò quan trọng trong cơ chế bệnh sinh nói chung của angiotensin II.
- Thụ thể AT-2 không bị ức chế và vẫn có khả năng đáp ứng với tăng nồng độ angiotensin II do hậu quả của việc ức chế thụ thể AT-1. Hoạt động không có sự đối lập của thụ thể AT-2 có thể có cả lợi và hại.
Mặc dù đã có rất nhiều bằng chứng trong suy tim, bao gồm cả suy thất trái sau nhồi máu cơ tim, thuốc ƯCMC vẫn là một liệu pháp đầu tay trong suy tim, tuy nhiên trong thực tế lâm sàng thuốc ƯCTT đôi khi được ưu tiên sử dụng do khả năng dung nạp tốt hơn (ít gây ho).
Đột quỵ não
Hơn 20 năm trước, những thử nghiệm quan sát lâm sàng cho thấy thuốc lợi tiểu có tác dụng phòng đột quỵ tốt hơn thuốc chẹn beta, Brown đã cho rằng thuốc ức chế angiotensin II có thể có tác dụng chống đột quỵ. Ba thử nghiệm gần đây đã ủng hộ cho giả thuyết này.
- Đầu tiên, trong nghiên cứu PROGRESS, thuốc ƯCMC giúp giảm huyết áp nhưng không giảm tình trạng đột quỵ tái phát trừ khi sử dụng kết hợp với thuốc lợi tiểu.
- Thứ hai, thuốc ƯCTT (eprosartan) làm giảm tái phát đột quỵ tốt hơn thuốc chẹn kênh canxi, mặc dù đây là một trong những thuốc phòng đột quỵ tốt nhất.
- Thứ ba, trong nghiên cứu LIFE, đối với bệnh nhân phì đại thất trái, losartan phòng đột quỵ tốt hơn atenolol.
Tuy nhiên, xem xét 12 thử nghiệm trên 94.338 bệnh nhân, amlodipine có tác dụng giảm đột quỵ não và nhồi máu cơ tim tốt hơn thuốc ức chế thụ thể lần lượt là 16% và 17%, có lẽ một phần là do khác biệt nhỏ sự giảm huyết áp tâm thu.
CHỐNG CHỈ ĐỊNH VÀ TÁC DỤNG KHÔNG MONG MUỐN
– Tương tự các thuốc ƯCMC. (Xem mục 5, 6, phần I. Thuốc ức chế men chuyển.)
– Tuy nhiên thuốc ƯCTT ít gây ho hơn, do đó dễ dung nạp và được sử dụng thay thế thuốc ƯCMC trong một số trường hợp.
TƯƠNG TÁC THUỐC
Cũng giống như các thuốc ƯCMC, tuy nhiên một câu hỏi thường gặp trên lâm sàng là liệu có thể sử dụng đồng thời thuốc ƯCTT cùng với thuốc ƯCMC được không?
Trong điều trị suy tim, FDA đã ghi nhận lợi ích làm giảm các biến cố khi dùng thêm một thuốc ƯCTT như candesartan với một thuốc ƯCMC. Tuy nhiên, việc phối hợp giữa ƯCMC và ƯCTT đã được ghi nhận làm tăng các tác dụng bất lợi:
- Thêm các thuốc ƯCTT đã được chứng minh như candesartan hay valsartan vào những liệu pháp sử dụng thuốc ƯCMC đã được công nhận có liên quan đến cải thiện các biến cố của suy tim mạn, có thể là do hệ renin-angiotensin thoát khỏi tác dụng của thuốc ƯCMC.
- Candesartan có thể có lợi với cả các bệnh nhân dùng liều ƯCMC cao hơn liều trung bình. Candesartan có thể mang lại lợi ích khi sử dụng thêm vào các thuốc chẹn beta đã dùng từ trước, trong khi không có thông tin nào như vậy về valsartan.
- Đối với bệnh nhân có rối loạn chức năng tâm thu thất trái mà vẫn còn triệu chứng khi dùng thuốc ƯCMC và thuốc chẹn beta thì thuốc ƯCTT có thể có ích mặc dù đó chỉ là biện pháp thay thế cho liệu trình bậc ba có thêm thuốc kháng aldosteron.
- Đối với các bệnh nhân có EF ≤ 40%, các nghiên cứu hồi cứu cho rằng candesartan khi sử dụng thêm với thuốc ƯCMC, chẹn beta và thuốc kháng aldosteron đã dùng từ trước có thể cải thiện tỷ lệ tử vong do mọi nguyên nhân. Tuy nhiên phác đồ 4 thuốc như vậy có thể dẫn đến sự gia tăng đáng kể các tác dụng có hại, đặc biệt là làm xấu đi chức năng thận và tăng kali máu. Vì vậy, cần phải được kiểm chứng thêm bằng các nghiên cứu tiến cứu. Thêm vào đó, cần chú ý rằng sự kết hợp giữa thuốc ƯCTT và một thuốc chẹn beta chỉ được các thử nghiệm ủng hộ đối với candesartan.
- Trong bệnh thận mạn tính có protein niệu, sự kết hợp giữa một thuốc ƯCTT và một thuốc ƯCMC có thể làm giảm tình trạng protein niệu tốt hơn sử dụng hai loại thuốc đơn độc. Một nghiên cứu khác cũng đưa ra đề xuất rằng liệu pháp đơn độc sử dụng thuốc ƯCMC hay thuốc ƯCTT là thích hợp đối với bệnh thận ở giai đoạn đầu, chỉ nên dành liệu pháp kết hợp khi liệu pháp đơn độc thất bại trong việc giảm protein niệu còn dưới 0,5g. Tuy nhiên, vẫn còn những lo ngại về mức độ an toàn, chủ yếu là về tình trạng tăng kali máu.
Theo hướng dẫn điều trị suy tim của ESC 2016: Chống chỉ định sử dụng kết hợp ƯCTT và ƯCMC do tăng nguy cơ suy thận và tăng kali máu.
MỘT SỐ THUỐC ỨC CHẾ THỤ THỂ THƯỜNG DÙNG
Candesartan
a. Tên thương mại: Atacand. Hàm lượng: 4mg; 8mg; 16mg; 32 mg.
b. Dược động học:
- Khác với các thuốc ƯCTT khác, dạng hoạt tính của candesartan được hình thành thông qua quá trình hấp thu theo đường tiêu hóa.
- Thời gian bán hủy khoảng 9h, dài hơn so với losartan.
- Thải trừ: 60% qua thận, 40% qua đường mật.
c. Liều dùng:
-Suy tim:
- Liều khởi đầu 4 mg/24h, tăng dần đến liều tối đa 32 mg/24h tùy theo sự dung nạp của bệnh nhân.
- Kết quả từ nghiên cứu CHARM với việc sử dụng candesartan liều tối đa 32 mg kết hợp cùng thuốc ƯCMC cho thấy hiệu quả giảm tỷ lệ tử vong và tỷ lệ tái nhập viện đến 23%, đồng thời làm tăng nguy cơ suy thận (3,7% so với giả dược) và tăng kali máu (2,7% so với giả dược), do đó các hướng dẫn điều trị suy tim hiện này đều khuyến cáo không sử dụng đồng thời hai loại thuốc này.
-Tăng huyết áp:
- Liều khởi đầu 16 mg/24h, tăng dần đến liều tối đa 32 mg/24h chia 1-2 lần/24h. Tuy nhiên với tác dụng kéo dài đến 48h thì việc sử dụng 1 lần/24h là đủ để kiểm soát huyết áp. Cũng cần lưu ý rằng phải mất vài tuần để thuốc đạt đến hiệu quả tối đa.
Irbesartan
a. Tên thương mại: Avapro, Aprovel. Hàm lượng: 75mg; 150mg; 300 mg.
b. Dược động học:
- Thời gian bán hủy 11 – 15h, do đó trong điều trị tăng huyết áp chỉ cần dùng 1 lần/24h.
- Cần lưu ý ở các bệnh nhân có thể tích tuần hoàn thấp do nguy cơ tụt huyết áp.
- Kết hợp với thuốc lợi tiểu làm tăng tác dụng hạ áp hơn việc tăng liều đơn độc.
c. Liều dùng:
- Irbesartan được chỉ định sử dụng điều trị tăng huyết áp và tổn thương cầu thận ở các bệnh nhân đái tháo đường có tăng huyết áp, tuy nhiên thuốc không được khuyến cáo trong điều trị suy tim.
- Liều khởi đầu 75 – 150 mg/24h, liều tối đa 300 mg/24h.
Losartan
a. Tên thương mại: Cozaar. Hàm lượng 50mg; 100 mg
b. Dược động học
- Đây là thuốc ƯCTT đầu tiên được nghiên cứu.
- Thời gian bán hủy 6 – 9h, do đó thuốc có thể sử dụng 1 – 2 lần/24h.
- Giống như các ƯCTT khác, tác dụng hạ huyết áp tăng lên khi sử dụng kết hợp lợi tiểu so với tăng liều.
- Cần giảm liều dùng ở các trường hợp thể tích tuần hoàn thấp hoặc có suy giảm chức năng gan (khởi đầu 25 mg/24h).
c. Liều dùng
– Trong suy tim:
- Liều khởi đầu 50 mg/1 lần/24h, tăng dần đến liều tối đa 150 mg 1-2 lần/24h.
- Tuy nhiên liều 150 mg/24h làm tăng nguy cơ suy thận, tăng kali máu, tụt huyết áp, phù mạch cao hơn nhiều so với liều 50 mg/24h trong khi hiệu quả không vượt trội (nghiên cứu HEAAL), do vậy trên lâm sàng liều tối đa được sử dụng là 100 mg/24h.
-Trong tăng huyết áp và đái tháo đường có tổn thương thận:
- Liều khởi đầu 50 mg/24h, liều tối đa 100 mg/24h.
- Nghiên cứu LIFE trên đối tượng tăng huyết áp có phì đại thất trái và nghiên cứu RENAAL trên đối tượng bệnh nhân đái tháo đường có tổn thương thận cho thấy hiệu quả của losartan (50 – 100 mg/24h) giúp làm giảm tỷ lệ đột quỵ não, suy thận giai đoạn cuối, protein niệu.
- Hiệu quả tác dụng thường được ghi nhận rõ sau 3 – 6 tuần sử dụng thuốc.
Valsartan
a. Tên thương mại: Diovan. Hàm lượng: 80mg; 160 mg
b. Dược động học:
- Thức ăn ảnh hưởng đến khoảng 50% khả năng hấp thu thuốc, tuy nhiên thuốc có thể sử dụng cả khi đói hoặc khi no.
- Thời gian bán hủy ngắn hơn irbesartan nhưng thuốc vẫn có thể sử dụng 1 lần/24h.
- Tương tự các thuốc ƯCTT khác, tác dụng hạ áp tăng lên khi sử dụng kết hợp lợi tiểu hơn là tăng liều đơn độc.
- Lưu ý: Hạ bạch cầu gặp ở khoảng 1,9% các bệnh nhân sử dụng valsartan. Ngoài ra tăng men gan và rối loạn chức năng gan cũng đã được ghi nhận ở một vài trường hợp sử dụng thuốc này.
c. Liều dùng:
- Suy tim: Liều khởi đầu 40-80 mg x 1-2 lần/24h, liều tối đa 160 mg x 1-2 lần/24h.
- Tăng huyết áp:
- Nghiên cứu VALUE là thử nghiệm thuốc ƯCTT lớn nhất với 15254 bệnh nhân cho thấy hiệu quả hạ huyết áp, giảm tỷ lệ tử vong và biến cố tim mạch sớm của valsartan 160 mg/24h không kém so với amlodipine 10 mg/24h.
PHẦN III: THUỐC ỨC CHẾ THỤ THỂ KẾT HỢP THUỐC ỨC CHẾ NEPRILYSIN: SACUBITRIL/ VALSARTAN
Tên thương mại: Uperio, Entresto. Hàm lượng 50mg; 100mg; 200 mg – đây là loại thuốc mới trong điều trị suy tim, được FDA Mỹ phê duyệt năm 2015.
CƠ CHẾ TÁC DỤNG
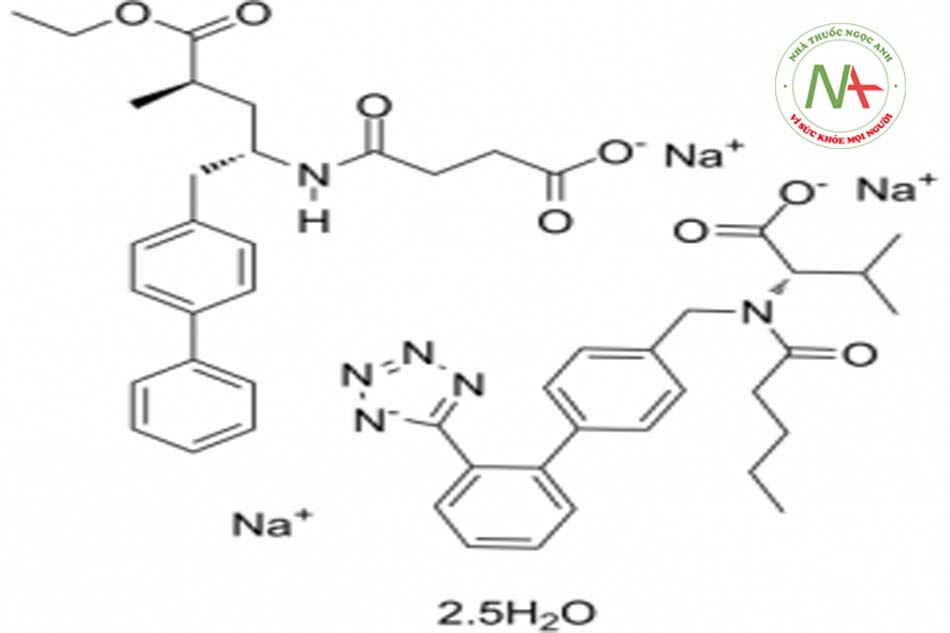
Là một phân tử chứa cả valsartan và chất ức chế neprilysin. Nửa chứa valsartan của phân tử ức chế hệ RAA trong khi phần ức chế neprilysin giảm sự giáng hóa của peptide lợi niệu type B (BNP), do đó làm tăng vòng đời của BNP trong huyết tương.
Sacubitril/Valsartan (LCZ696) là phối hợp của một chất ức chế neprilysin (endopeptidase trung tính; NEP) thông qua LBQ657, chất chuyển hóa hoạt động của tiền chất sacubitril và ức chế thụ thể: Valsartan.
Tác dụng của sacubitril/valsartan trên bệnh nhân suy tim là làm tăng nồng độ của các peptide bị thoái hóa bởi neprilysin như natriuretic peptide (NP) và ức chế đồng thời tác dụng của angiotensin II.
Các NP phát huy tác dụng bằng cách kích hoạt các thụ thể kết hợp guanylyl cyclase trên màng tế bào, làm tăng nồng độ của các chất truyền tin thứ hai guanosine monophosphate (cGMP), dẫn đến giãn mạch, tăng thải muối và lợi tiểu, tăng mức lọc cầu thận và lưu lượng máu thận do đó ức chế giải phóng renin và aldosterone, giảm hoạt động giao cảm, tác dụng chống phì đại và chống quá trình xơ hóa.
CÁC BẰNG CHỨNG LÂM SÀNG
Nghiên cứu PARADIGM-HF, sacubitril/valsartan cho thấy hiệu quả lâu dài so với enalapril trên tất cả các tiêu chí tái nhập viện do đợt cấp suy tim, tỷ lệ tử vong tim mạch và tử vong do mọi nguyên nhân ở các bệnh nhân suy tim mạn phân suất tống máu giảm còn triệu chứng.
Thử nghiệm PIONEER-HF cho thấy sacubitril/valsartan có thể sử dụng ngay từ đầu ở các bệnh nhân suy tim mạn tính có huyết động ổn định phải nhập viện vì đợt cấp suy tim.
LIỀU DÙNG
- Bệnh nhân đang dùng thuốc ƯCMC/ƯCTT liều trung bình hoặc cao (> 10 mg enalapril/24h hoặc > 160 mg valsartan/24h hoặc tương đương): Bắt đầu với sacubitril/valsartan 100 mg x 2 lần/24h, tăng liều gấp đôi sau 2 – 4 tuần, liều tối đa 200 mg x 2 lần/24h tùy dung nạp.
- Bệnh nhân đang dùng liều thấp hoặc đang không dùng thuốc ƯCMC/ƯCTT (≤10 mg enalapril/24h hoặc ≤ 160 mg valsartan/24h hoặc tương đương): Khởi đầu với sacubitril/valsartan 50 mg x 2 lần/24h, tăng gấp đôi liều sau 2 – 4 tuần, mục tiêu đạt liều 200 mg x 2 lần/24h tùy theo khả năng dung nạp.
- Liều dùng một số trường hợp đặc biệt:
- Suy thận:
MLCT: 60-90 mL/phút/1,73m2: Không cần chỉnh liều.
MLCT: 30-60 mL/phút/1,73m2: Bắt đầu bằng liều 24mg/26mg x 2 lần/24h.
MLCT <30 mL/phút/ 1,73m2: Chưa có bằng chứng lâm sàng.
- Suy gan:
Child-Pugh A: Không cần chỉnh liều.
Child-Pugh B hoặc AST, ALT ≥ 2 lần giới hạn trên của mức bình thường: Liều thấp 24 mg/26 mg x 2 lần/24h.
Child-Pugh C và xơ gan ứ mật: chống chỉ định.
CHỐNG CHỈ ĐỊNH
- Tiền sử phù mạch do sử dụng ƯCMC hoặc ƯCTT.
- Sử dụng cùng với aliskiren ở bệnh nhân đái tháo đường hoặc suy thận do nguy cơ tăng kali máu và tụt huyết áp.
- Suy gan mức độ nặng hoặc xơ gan ứ mật.
- Phụ nữ có thai và cho con bú.
- Không sử dụng đồng thời với thuốc ƯCMC/ƯCTT, phải dừng ít nhất 36 h trước khi bắt đầu sử dụng sacubitril/valsartan.
- Nhạy cảm với các thành phần của thuốc.
CÁC TÁC DỤNG KHÔNG MONG MUỐN THƯỜNG GẶP VÀ XỬ TRÍ
- Huyết áp thấp: Không nên bắt đầu ở những bệnh có huyết áp tâm thu <100 mmHg. Khi xuất hiện huyết áp thấp cần giảm liều tạm thời hoặc ngừng sử dụng thuốc, theo dõi huyết áp thường xuyên. Điều chỉnh lại các thuốc có tác dụng hạ áp khác và tìm các nguyên nhân khác gây hạ áp.
- Suy thận: Kinh nghiệm lâm sàng rất hạn chế ở bệnh nhân suy thận mức độ nặng MLCT <30 mL/phút/1,73m2. Không có kinh nghiệm với trường hợp suy thận giai đoạn cuối. Nếu chỉ số creatinin tăng trên 20% hoặc MLCT giảm trên 15% sau khi dùng, cần dừng thuốc và hội chẩn chuyên gia.
- Tăng kali máu: Không nên điều trị nếu nồng độ kali máu trên 5,4 mmol/L, sử dụng sacubitril/valsartan làm tăng nguy cơ tăng kali máu, đặc biệt ở những trường hợp suy thận, đái tháo đường.
- Phù mạch: Khi phù mạch xuất hiện cần ngừng thuốc ngay lập tức. Vị trí phù mạch thường gặp sưng nề ở môi và mặt, tình trạng này thường không cần điều trị mặc dù thuốc kháng histamin có thể làm giảm triệu chứng. Khi phù mạch ở thanh quản có thể đe dọa tới tính mạng, cần được điều trị ngay bằng adrenalin 1mg/1mL tiêm bắp (0,3 – 0,5 mL) và các biện pháp đảm bảo đường thở thông thoáng.
TƯƠNG TÁC THUỐC
- ƯCMC/ƯCTT: Khi chuyển từ thuốc ƯCMC sang Sacubitril/valsartan hoặc ngược lại cần dừng thuốc trước đó ít nhất 36h để tránh nguy cơ hạ huyết áp.
- Aliskiren: Tăng nguy cơ tăng kali máu và tụt áp.
- Lithium: Kết hợp hai thuốc nguy cơ tăng nồng độ lithium.
TÀI LIỆU THAM KHẢO
- Whelton PK, Carey RM, Aronow WS, et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Hypertension 2018; 71:e13.
- James PA, Oparil S, Carter BL, et al. 2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel members appointed to the Eighth Joint National Committee (JNC 8). JAMA 2014; 311:507.
- Williams B, Mancia G, Spiering W, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018; 39:3021.
- Yancy CW, Jessup M, Bozkurt B, et al. 2016 ACC/AHA/HFSA focused update on new pharmacological therapy for heart failure: an update of the 2013 ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Failure Society of America.
- Rose BD, Post TW. Clinical Physiology of Acid-Base and Electrolyte Disorders, 5th ed, McGraw-Hill, New York 2001.
- Matchar DB, McCrory DC, Orlando LA, et al. Systematic review: comparative effectiveness of angiotensin-converting enzyme inhibitors and angiotensin II receptor blockers for treating essential hypertension. Ann Intern Med 2008; 148:16.
- Beltrami L, Zanichelli A, Zingale L, et al. Long-term follow-up of 111 patients with angiotensin-converting enzyme inhibitor-related angioedema. J Hypertens 2011; 29:2273.
- Lip GY, Ferner RE. Poisoning with anti-hypertensive drugs: angiotensin converting enzyme inhibitors. J Hum Hypertens 1995; 9:711.
- Burnier M, Brunner HR. Angiotensin II receptor antagonists. Lancet 2000; 355:637.
- Tanaka H, Teramoto S, Oashi K, et al. Effects of candesartan on cough and bronchial hyperresponsiveness in mildly to moderately hypertensive patients with symptomatic asthma. Circulation 2001; 104:281.
- Serreau R, Luton D, Macher MA, et al. Developmental toxicity of the angiotensin II type 1 receptor antagonists during human pregnancy: a report of 10 cases. BJOG 2005; 112:710.
- Basson M, Mezzarobba M, Weill A, et al. Severe intestinal malabsorption associated with olmesartan: a French nationwide observational cohort study. Gut 2016; 65:1664.
- ARB Trialists Collaboration. Effects of telmisartan, irbesartan, valsartan, candesartan, and losartan on cancers in 15 trials enrolling 138,769 individuals. J Hypertens 2011; 29:623.
- Bangalore S, Kumar S, Wetterslev J, Messerli FH. Angiotensin receptor blockers and risk of myocardial infarction: meta-analyses and trial sequential analyses of 147 020 patients from randomised trials. BMJ 2011; 342:d2234.
- Mann JF, Schmieder RE, McQueen M, et al. Renal outcomes with telmisartan, ramipril, or both, in people at high vascular risk (the ONTARGET study): A multicentre, randomised, double-blind, controlled trial. Lancet 2008; 372:547.

