Thông Tin Thuốc
Các nhóm thuốc điều trị bệnh gout cập nhật mới nhất hiện nay
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết này nhà thuốc Ngọc Anh xin chia sẻ về các nhóm thuốc điều trị bệnh Gout.
Đại cương về bệnh Gout
Gout là bệnh gì?
Gout là một bệnh viêm khớp mạn tính, đặc trưng bởi tình trạng lắng đọng các tinh thể mononatri urate (MSU) monohydrate trong các mô.
Gout thường liên quan đến tình trạng tăng acid uric máu. Tuy nhiên, không phải bệnh nhân gout nào cũng có tình trạng tăng acid uric máu, và rất nhiều bệnh nhân có tình trạng tăng acid uric máu nhưng không mắc bệnh gout. Tiêu chuẩn vàng để chẩn đoán bệnh gout ( và từ đó ra quyết định điều trị phù hợp) là tìm thấy tinh thể urate trong dịch khớp của bệnh nhân.
Tại sao cần điều trị bệnh gout?
Gout gây ra sự khó chịu khủng khiếp cho người bệnh. Những cơn đau do gout gây ra làm hạn chế khả năng vận động và làm việc của bệnh nhân rất nhiều. Nếu để bệnh kéo dài không điều trị, khớp của bệnh nhân sẽ bị phá hủy dần và mất chức năng vĩnh viễn. Ngoài phá hủy khớp, gout còn có liên quan đến nhiều trường hợp nhiễm trùng nặng và nghiêm trọng, đôi khi tử vong. Do vậy, việc điều trị gout không chỉ đảm bảo chất lượng cuộc sống tốt hơn cho người bệnh, mà còn ngăn ngừa các biến chứng nghiêm trọng có thể xảy ra trong tương lai.
Các nhóm thuốc điều trị bệnh gout
Thuốc chống viêm
Colchicine
Colchicine là một chất ức chế chọn lọc sự lắp ráp vi ống, làm giảm sự di chuyển và thực bào của bạch cầu. Thuốc cũng có thể làm giảm sản xuất leukotriene B4 và giảm sự hình thành gốc tự do. Colchicine là một thuốc độc với quá trình phân bào.
Mặc dù Colchicine có thể được sử dụng trong điều trị cơn gout cấp, nhưng liều cần thiết có thể khiến bệnh nhân bị rối loạn tiêu hóa đáng kể, đặc biệt là tiêu chảy. Colchicine với liều thấp hơn được sử dụng trong ngăn ngừa đợt cấp của gout ở những bệnh nhân có tiền sử bị nhiều đợt cấp trước đây. Colchicine cũng có giá trị trong điều trị sốt Địa Trung Hải gia đình, một bệnh không rõ nguyên nhân, đặc trưng bởi sốt, viêm gan, viêm phúc mạc, viêm màng phổi, viêm khớp và đôi khi là bệnh amyloidosis.
Các biệt dược chứa Colchicine phổ biến tại Việt Nam: Gutacin, Thipiryco, Celogot, Cocilone.
Tác dụng không mong muốn:
- Có thể gây tổn thương gan và thận nghiêm trọng.
- Ức chế tủy xương (giảm bạch cầu, giảm tiểu cầu, thiếu máu bất sản).
- Rối loạn tiêu hóa chiếm tỷ lệ cao (tiêu chảy, buồn nôn, nôn, đau bụng).
Chống chỉ định:
- Quá mẫn cảm với bất kỳ thành phần nào của thuốc.
- Sử dụng cùng với các thuốc ức chế P-gp và CYP3A4 mạnh ở bệnh nhân suy gan hoặc thận.
- Sử dụng trên bệnh nhân suy cả gan và thận.
Các lưu ý đặc biệt:
- An toàn và hiệu quả của điều trị lặp lại trong cơn gout cấp chưa được đánh giá.
- Không được sử dụng để giảm đau do các nguyên nhân khác.
- Quá liều có thể gây tử vong.
- Ức chế tủy xương đã được báo cáo ở liều điều trị.
- Tiêu cơ vân và độc tính thần kinh – cơ đã được báo cáo khi điều trị kéo dài.
- Các thuốc ức chế HMG-CoA reductase (statin) và fibrate có thể làm tăng nguy cơ bệnh cơ và tiêu cơ vân khi được sử dụng cùng với Colchicine.
Thuốc chống viêm không steroid (NSAIDs)
Các thuốc thuộc nhóm NSAIDs này ức chế phản ứng viêm thông qua ức chế sự hình thành của các prostaglandin gây viêm. Cụ thể, các NSAIDs ức chế một enzyme có tên gọi là cyclooxygenase (COX). Enzyme này có hai dạng chính là COX-1 và COX-2. COX-1 còn được gọi là COX sinh lý, chịu trách nhiệm tổng hợp các prostaglandin sinh lý để bảo vệ niêm mạc dạ dày, giãn tiểu động mạch đến cầu thận… Trong khi đó, COX-2 còn được gọi là COX bệnh lý, chịu trách nhiệm tổng hợp các prostaglandin sinh ra trong quá trình viêm bệnh lý. Chính tác dụng ức chế COX-2 tạo ra tác dụng điều trị gout của thuốc.
Các NSAIDs được ưu tiên sử dụng trong cơn gout cấp.
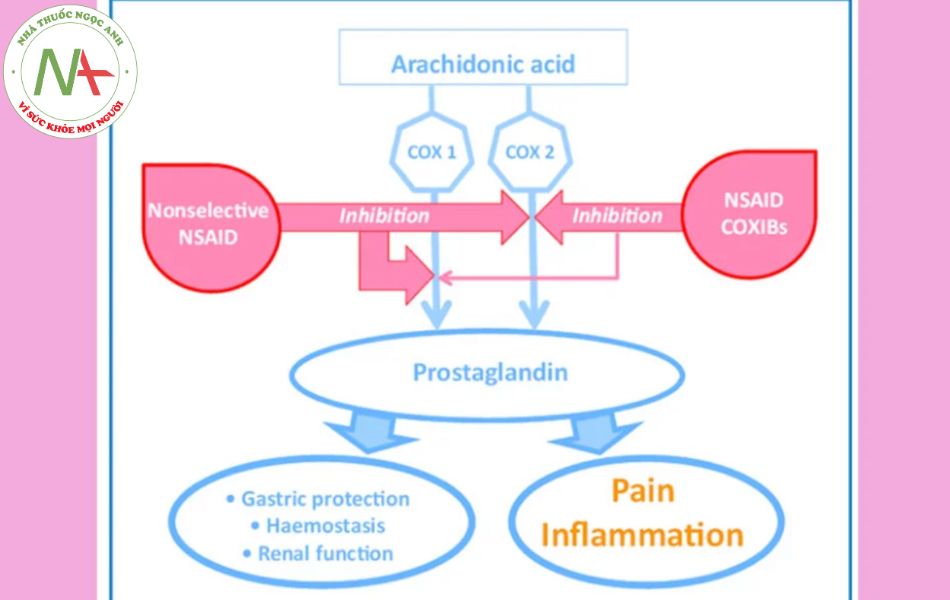
Các NSAIDs đa phần là ức chế COX-2 không chọn lọc. Chỉ có duy nhất một nhóm NSAIDs ức chế COX-2 chọn lọc thực sự là các “coxib” với Celecoxib được sử dụng phổ biến nhất. Một số NSAIDs khác cũng chọn lọc “tương đối” trên COX-2 hơn COX-1 như Diclofenac, Nimesulide, Meloxicam (liều 7.5 mg/ngày).
Các đại diện của các thuốc NSAIDs nổi tiếng tại Việt Nam bao gồm: Celecoxib (biệt dược gốc Celebrex), Diclofenac (biệt dược gốc Voltaren), Indomethacin (một số biệt dược tại Việt Nam là Pizonmaxi, Phonexin, Mekoindocin), Meloxicam (biệt dược gốc Mobic), Piroxicam (một số biệt dược tại Việt Nam là Piromax, Gloxicam, Fenidel), Ibuprofen (biệt dược gốc Brufen).
Tác dụng không mong muốn:
- Loét dạ dày – tá tràng: Do các NSAIDs ức chế sự hình thành của prostaglandin sinh lý bảo vệ niêm mạc dạ dày (PGE2).
- Giảm mức lọc cầu thận, gây phù, tăng huyết áp, suy thận chức năng: Do các NSAIDs ức chế sự hình thành của prostaglandin sinh lý có tác dụng giãn tiểu động mạch dẫn máu đến cầu thận (PGI2).
- Tăng kết tập tiểu cầu với thuốc ức chế COX-2 chọn lọc: Bình thường đa phần các thuốc NSAIDs sẽ ức chế kết tập tiểu cầu do sự ức chế COX-1 dẫn đến sự ức chế thromboxane A2 tiểu cầu. Tuy nhiên, với các thuốc thuốc ức chế COX-2 chọn lọc, do COX-1 ít bị ức chế, tác dụng ức chế kết tập tiểu cầu giảm đi, trong khi tác dụng kết tập tiểu cầu tăng lên do tổng hợp prostacyclin nội mạc bị ức chế (prostacyclin làm tăng khả năng kết tập tiểu cầu).
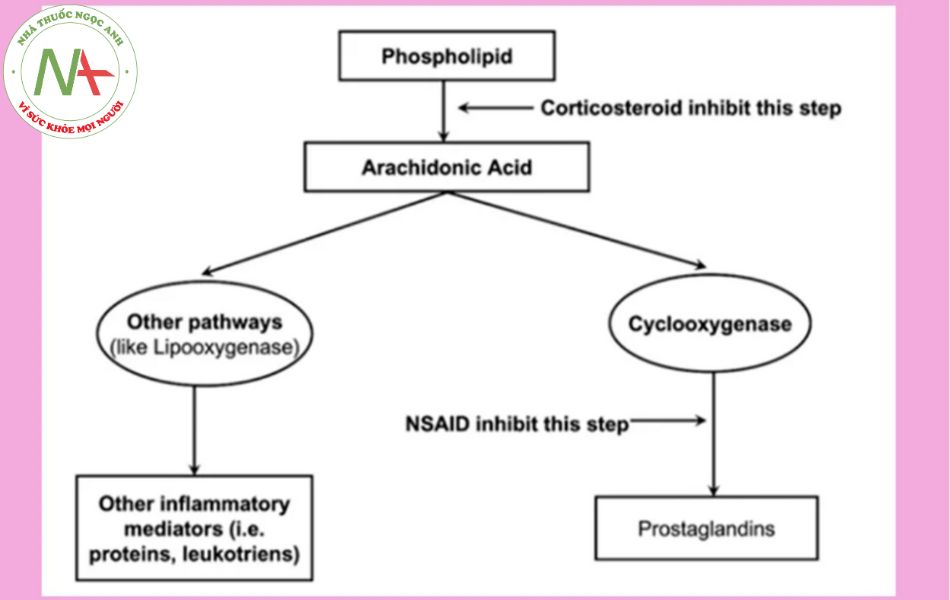
- Co thắt cơ trơn phế quản: Do con đường COX bị ức chế, acid arachidonic không được chuyển hóa thành các prostaglandin, vì vậy nó được chuyển hóa nhiều hơn theo con đường LOX (lipoxygenase), từ đó tạo ra nhiều leukotriene hơn và làm tăng nguy cơ co thắt cơ trơn phế quản.
- Phản ứng dị ứng: Một số NSAIDs có liên quan đến các phản ứng dị ứng da nghiêm trọng như hội chứng Stevens-Johnson hoặc hoại tử thượng bì nhiễm độc (TEN, hay hội chứng Lyell).
Chống chỉ định:
- Quá mẫn cảm với bất cứ thành phần nào của thuốc.
- Đau trong phẫu thuật bắc cầu động mạch vành.
Một số lưu ý đặc biệt:
- Các NSAIDs làm tăng nguy cơ gặp phải huyết khối nghiêm trọng, nhồi máu cơ tim và đột quỵ, có thể gây tử vong (trừ Aspirin liều thấp đã được chứng minh là bảo vệ tim mạch). Rủi ro tăng lên theo thời gian hoặc ở các bệnh nhân có bệnh nền tim mạch.
- Các NSAIDs làm tăng nguy cơ gặp phải các biến cố nghiêm trọng đường tiêu hóa như loét, chảy máu, thủng dạ dày, có thể gây tử vong. Các tác dụng phụ này có thể xảy ra bất cứ khi nào trong thời gian sử dụng và không có triệu chứng báo trước. Nguy cơ này thấp hơn ở các thuốc ức chế COX-2 chọn lọc. Bệnh nhân cao tuổi có nguy cơ gặp phải các biến cố nghiêm trọng hơn.
- Thận trọng ở các bệnh nhân hen phế quản, bệnh tim, suy tim sung huyết, tăng huyết áp, bệnh gan thận, loét dạ dày – tá tràng, viêm loét đại tràng, phụ nữ đang mang thai (sử dụng thuốc trong ba tháng cuối thai kỳ có thể gây đóng ống động mạch sớm).
- Sử dụng NSAIDs trong thời gian dài có thể gây hoại tử nhú thận và các tổn thương thận khác. Nguy cơ này tăng lên ở người cao tuổi, suy giảm chức năng thận, giảm thể tích tuần hoàn, suy tim, rối loạn chức năng gan, người đang dùng thuốc lợi tiểu, ức chế men chuyển (ACEIs), chẹn thụ thể (ARBs).
- Tuân thủ tuyệt đối nguyên tắc liều tối đa. Khi vượt quá liều này, tác dụng điều trị không tăng lên, nhưng tác dụng không mong muốn tăng lên.
Glucocorticoid
Đây là nhóm thuốc chống viêm mạnh, đồng thời cũng có nhiều tác dụng phụ, nên việc sử dụng nhóm thuốc này phải hết sức thận trọng.
Glucocorticoid có bản chất là các chất có cấu trúc tương tự các hormone thượng thận nội sinh là Cortisone và Hydrocortisone (Cortisol). Các chất này có tác dụng chống viêm mạnh (mạnh hơn hoặc bằng hormone nội sinh) thông qua các cơ chế phức tạp. Các Glucocorticoid hoạt hóa lipocortin, từ đó ức chế phospholipase A2, làm cản trở quá trình chuyển hóa phospholipid màng tế bào thành acid arachidonic, từ đó ức chế sự hình thành các prostaglandin gây viêm từ rất sớm. Về cơ chế sâu xa hơn, các Glucocorticoid ở liều thấp ức chế sự phiên mã các gene chịu trách nhiệm cho quá trình viêm. Ở liều cao, Glucocorticoid kích thích phiên mã các gene chịu trách nhiệm cho các protein chống viêm. Cơ chế tác động phức tạp này thông qua thụ thể nội bào của nó (Glucocorticoid receptor). Phức hợp giữa phân tử thuốc và thụ thể sau khi trải qua quá trình biến đổi sẽ được vận chuyển vào nhân, tích hợp vào các vùng đặc hiệu trên DNA và thể hiện tác dụng của nó.
Glucocorticoid được ưu tiên sử dụng trong viêm khớp do gout cấp.
Các thuốc phổ biến tại thị trường Việt Nam bao gồm: Hydrocortisone (biệt dược Snerid Tab), Prednisolone (một số biệt dược là Eyeluk, Sunpredmet, Cadipredni), Methylprednisolone (biệt dược nổi tiếng Medrol, Solu-Medrol), Prednisone (biệt dược Prednison), Triamcinolone (biệt dược Tulextam, Triambul).
Tác dụng không mong muốn:
- Teo cơ, yếu cơ, xốp xương: Do tác dụng dị hóa protein.
- Xương giòn, yếu, dễ gãy và cường cận giáp thứ phát: Do tác dụng dị hóa protein và rối loạn chuyển hóa calci.
- Phù, tăng huyết áp: Do tác dụng giữ muối và nước.
- Tăng đường huyết, đái tháo đường: Do tác dụng dị hóa glycogen, tăng tân tạo glucose, rối loạn chuyển hóa carbohydrate.
- Tăng mỡ máu, rối loạn lipid máu, tiêu mỡ ở chi nhưng tập trung mỡ ở vùng trung tâm, mặt, tạo thành khuôn mặt hình mặt trăng, gù trâu, hội chứng giả Cushing: Do rối loạn chuyển hóa lipid.
- Tăng nhãn áp, đục thủy tinh thể.
- Rối loạn tâm thần (thường là hưng cảm), trầm cảm khi ngừng thuốc đột ngột sau một đợt điều trị kéo dài.
- Da căng mịn, mỏng, vết thương lâu liền sẹo.
- Ức chế trục HPA (trục dưới đồi – tuyến yên – thượng thận) và nguy cơ suy thượng thận cấp khi ngừng thuốc đột ngột một đợt điều trị kéo dài.
Chống chỉ định:
- Quá mẫn cảm với bất cứ thành phần nào của thuốc.
- Nhiễm trùng nặng chưa được điều trị.
- Nhiễm trùng nấm toàn thân (trừ dạng tiêm trong khớp).
- Chấn thương sọ não (liều cao).
- Bệnh nhân đang sử dụng vaccin sống giảm độc lực (với liều Glucocorticoid ức chế miễn dịch).
Một số lưu ý đặc biệt:
- Dùng liều thấp nhất có hiệu quả trong thời gian ngắn nhất có thể.
- Ở người bình thường khỏe mạnh, sử dụng Glucocorticoid đơn độc không làm tăng nguy cơ loét dạ dày – tá tràng. Nguy cơ tăng cao khi sử dụng đồng thời với NSAIDs. Đây là tương tác thuốc thường gặp trong điều trị gout.
- Khi bệnh nhân có nguy cơ ức chế trục HPA là “có thể” hoặc “không chắc chắn”, cần ngừng thuốc bằng cách giảm liều dần.
- Nên dùng thuốc (đường uống) một liều duy nhất vào lúc 8 giờ sáng vì đây là thời điểm nồng độ Glucocorticoid nội sinh trong máu là cao nhất, nguy cơ ức chế trục HPA là thấp nhất. Nếu liều quá cao, có thể dùng 2/3 liều vào buổi sáng và 1/3 liều vào buổi chiều (16 giờ).
- Có thể xem xét dùng thuốc theo chế độ liều cách ngày nếu được.
- Thận trọng với bệnh nhân tăng huyết áp, xơ gan, nhiễm herpes simplex ở mắt, suy giáp, nhược cơ, loãng xương, loét dạ dày – tá tràng, viêm loét đại tràng, có khuynh hướng rối loạn tâm thần, suy thận, phụ nữ có thai, đái tháo đường, đa xơ cứng, rối loạn huyết khối, nhồi máu cơ tim. Glucocorticoid làm tăng nhẹ nguy cơ hở hàm ếch thai nhi khi sử dụng trong thai kỳ.
Thuốc tăng đào thải acid uric qua nước tiểu
Bình thường, trên 90% lượng acid uric được lọc ở cầu thận và tái hấp thu ở các ống lượn gần. Thuốc tăng đào thải acid uric (Probenecid, Sulfinpyrazone) là những acid yếu, cạnh tranh tái hấp thu với acid uric bằng cơ chế vận chuyển acid yếu ở ống lượn gần và do đó làm tăng đào thải acid uric. Ở liều thấp, các thuốc này cũng có thể cạnh tranh với acid uric để bài tiết qua ống thận và đôi khi có thể làm tăng nồng độ acid uric huyết thanh thay vì giảm. Các thuốc này được sử dụng trong điều trị gout mạn tính.
Biệt dược duy nhất của nhóm này tại Việt Nam hiện nay là Auzitane với hoạt chất Probenecid.
Tác dụng không mong muốn:
- Thuốc có thể gây ra cơn gout cấp khi bắt đầu điều trị, có thể tránh được điều này bằng cách dùng đồng thời với Colchicine hoặc Indomethacin (hoặc NSAIDs khác).
- Dị ứng chéo với sulfonamide khác (lợi tiểu, kháng sinh, thuốc hạ đường huyết).
Chống chỉ định:
- Quá mẫn cảm với bất kỳ thành phần nào của thuốc.
- Sỏi acid uric, viêm khớp do gout cấp.
- Rối loạn tạo máu.
- Sử dụng với Aspirin do tác dụng của Probenecid sẽ bị giảm.
Một số lưu ý đặc biệt:
- Thận trọng với bệnh nhân thiếu G6PD do có nguy cơ gây thiếu máu tan máu.
- Thận trọng với bệnh nhân loét dạ dày – tá tràng.
- Probenecid có thể làm tăng nồng độ Methotrexate trong huyết thanh, tăng nguy cơ ngộ độc thuốc.
Thuốc ức chế xanthine oxidase
Các thuốc trong nhóm này làm giảm nồng độ acid uric máu bằng cách ức chế một enzyme có tên gọi xanthine oxidase. Khi enzyme này bị ức chế, hypoxanthine không thể chuyển thành xanthine và xanthine không thể chuyển thành acid uric.
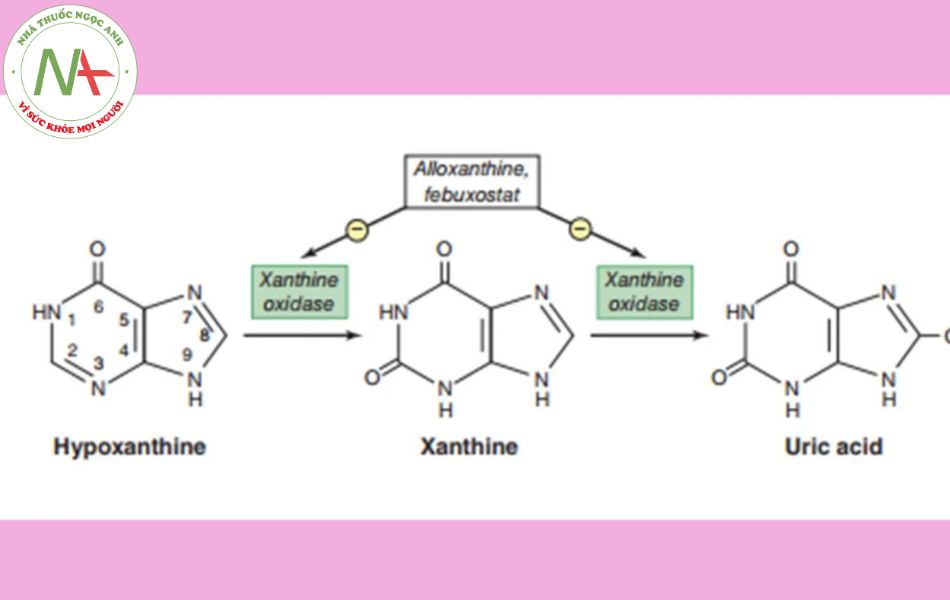
Hai đại diện của nhóm này là Allopurinol (một số biệt dược tại Việt Nam là Milurit, Apuric, Allopsel) với tác dụng ức chế enzyme cạnh tranh và Febuxostat (một số biệt dược tại Việt Nam là Feburic, Goclio, Zentogout) ức chế enzyme không cạnh tranh.
Tác dụng không mong muốn:
- Allopurinol gây rối loạn tiêu hóa, phát ban và hiếm hơn là gây viêm dây thần kinh ngoại biên, viêm mạch hoặc rối loạn chức năng tủy xương, bao gồm cả thiếu máu bất sản.
- Febuxostat có thể gây ra bất thường chức năng gan, đau đầu và rối loạn tiêu hóa.
Chống chỉ định:
- Quá mẫn cảm với bất kỳ thành phần nào của thuốc.
- Phối hợp Febuxostat với Azathioprine hoặc Mercaptopurine.
Một số lưu ý đặc biệt:
- Allopurinol: Ngừng thuốc ngay khi có các dấu hiệu dị ứng (dấu hiệu phát ban, viêm mạch, hội chứng Stevens-Johnson, hội chứng DRESS…). Các bệnh nhân mang allele HLA-B*58:01 hoặc đang sử dụng thuốc ức chế men chuyển (ACEIs) hoặc lợi tiểu thiazide có nguy cơ quá mẫn khi sử dụng thuốc cao hơn. Không sử dụng thuốc trên bệnh nhân tăng acid uric máu không triệu chứng. Thuốc có thể gây suy tủy, độc tính trên gan. Uống nhiều nước trong thời gian sử dụng thuốc, đảm bảo lượng nước tiểu 2 L/ngày ở người lớn.
- Febuxostat: Bệnh nhân mắc bệnh tim mạch được điều trị bằng Febuxostat có tỷ lệ tử vong do bệnh tim mạch cao hơn so với những bệnh nhân được điều trị bằng Allopurinol trong một nghiên cứu. Khi bắt đầu điều trị, bệnh nhân có thể bùng phát cơn gout cấp. Các phản ứng dị ứng trên da nghiêm trọng cũng đã được báo cáo với Febuxostat. Thuốc cũng có độc tính trên gan.
Uricase
Pegloticase (biệt dược Krystexxa, chưa có mặt trên thị trường Việt Nam) là một loại uricase tái tổ hợp của động vật có vú. Enzyme này không có trong cơ thể người, nó sẽ chuyển hóa acid uric thành allantoin hòa tan và có thể được đào thải qua thận. Một liều Pegloticase tĩnh mạch (IV) sẽ làm giảm nồng độ acid uric máu trong 24-72 giờ.
Pegloticase được sử dụng trong gout mạn tính dai dẳng khó chữa.
Tác dụng không mong muốn:
- Bùng phát cơn gout cấp.
- Phản ứng tiêm truyền, buồn nôn, mày đay.
Chống chỉ định:
- Quá mẫn cảm với bất kỳ thành phần nào của thuốc.
- Thiếu G6PD do điều này làm tăng nguy cơ thiếu máu tan máu và methemoglobin huyết.
Một số lưu ý đặc biệt:
- Bùng phát cơn gout cấp có thể xảy ra khi điều trị bằng Pegloticase, đặc biệt là trong 3-6 tháng đầu điều trị, cần điều trị dự phòng bằng NSAIDs hoặc Colchicine trước ít nhất 1 tuần.
- Nên dự phòng phản ứng phản vệ bằng thuốc kháng histamine hoặc Glucocorticoid. Nguy cơ phản vệ cao hơn khi nồng độ acid uric huyết thanh > 6 mg/dL. Theo dõi nồng độ acid uric huyết thanh trước mỗi lần truyền.
- Thận trọng với bệnh nhân suy tim sung huyết.
- Ngừng sử dụng các thuốc chống tăng acid uric máu trước khi điều trị và không dùng trong khi điều trị.
Tài liệu tham khảo
Katzung BG, Trevor AJ. Katzung & Trevor’s Pharmacology: Examination & Board Review, 12e. McGraw Hill; 2019.
Xem thêm: Nhóm thuốc điều trị nhiệt miệng: Cách dùng, tác dụng phụ, lưu ý khi dùng

Trong cơn gout cấp thì sử dụng thuốc nào hiệu quả nhất?
Uống thuốc trị gout cấp lúc nào tốt nhất ạ
Thuốc điều trị bệnh gút cấp tính thường gây ảnh hưởng đến dạ dày và do đó tốt nhất nên uống sau bữa ăn
dùng thuốc corticoid lâu ngày có dễ bị nhiễm trùng k ạ
Dạ bạn nên dùng thuốc theo đúng liệu trình mà bác sĩ đã chỉ định, để giảm thiểu tình trạng nhiễm trùng do tác dụng phụ của thuốc bạn nhé.
Đang bị loét dạ dày có dùng được thuốc NSAID không ạ
Dạ thuốc NSAID không nên dùng cho người loét dạ dày ạ
Tôi bị Gout đang điều trị với Glucocorticoid thấy có hiện tượng bị phù, vậy có sao không?
Chào bạn, phù là một trong những tác dụng phụ của thuốc, bạn nên thông báo với bác sĩ về triệu chứng này để điều chỉnh liều phù hợp, hạn chế các tác dụng không mong muốn của thuốc
Các loại thuốc kể trên có trị dứt điểm hoàn toàn bệnh gout ko ạ?
Các loại thuốc kể trên không thể trị dứt điểm hoàn toàn bệnh gout mà chỉ giảm triệu chứng và ngăn ngừa những cơn đau do gout quay trở lại
Tư vấn cho tôi với, tôi bị gout
Chị để lại số điện thoại hoặc liên hệ vào số hotline để được tư bấn nhé ạ