Bệnh tim mạch
Tăng áp mạch máu phổi và hội chứng EISENMENGER
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Nguyễn Lân Hiếu
Nguyễn Thị Minh Lý
Nguyễn Văn Hiếu
ĐẠI CƯƠNG
Năm 1897, bác sĩ người Áo tên là Victor Eisen- menger, khi đang làm việc với vai trò là bác sĩ riêng cho Hoàng tử nước Áo Franz Ferdinand, đã công bố một báo cáo về một bệnh nhân 32 tuổi bị thông liên thất và có tím. Tuy nhiên, thời điểm đó, tăng áp động mạch phổi (pulmonary arterial hypertension) vẫn chưa được biết đến.
Năm 1950, bác sĩ tim mạch người Anh tên là Paul Wood đã phát hiện ra một hội chứng lâm sàng có thể là biểu hiện của nhiều dị tật bẩm sinh khác nhau: thông liên nhĩ (atrial septal defect – ASD), khuyết tật vách liên nhĩ thất/kênh nhĩ thất (atrioventricular septal defect), còn ống động mạch (patent ductus arteriosus – PDA), thân chung động mạch (persistent truncus arteriosus), cửa sổ chủ phế (aortopulmonary window). Ông đã đề xuất sử dụng thuật ngữ “hội chứng Eisenmenger” để định nghĩa cho hội chứng gồm có tăng áp động mạch phổi do tăng sức cản mạch phổi với luồng thông đảo chiều phải → trái hoặc hai chiều tại tầng động mạch, tầng thất hoặc tầng nhĩ.
Tỷ lệ mắc tăng áp động mạch phổi ở bệnh nhân tim bẩm sinh đã sửa chữa dị tật chiếm khoảng 10% và ở bệnh nhân luồng thông trái phải chưa sửa chữa là 30%. Tỷ lệ bệnh nhân tiến triển thành hội chứng Eisenmenger (Eisenmenger syndrome) phụ thuộc vào mức độ quá tải về thể tích và áp lực do luồng thông (shunt) qua lỗ thông.
Theo khuyến cáo của hội Tim mạch châu u (ESC) 2020 về quản lý bệnh tim bẩm sinh ở người trưởng thành, các khái niệm về tăng áp mạch máu phổi được định nghĩa như sau:
Bảng 1. Định nghĩa về tăng áp mạch máu phổi và các type theo ESC 2020
| Định nghĩa | Đặc điểm huyết động | Bệnh cảnh lâm sàng |
| Tăng áp mạch máu phổi (Pulmonary hypertension – PH) | Áp lực ĐMP trung bình > 20 mmHg | Tất cả trường hợp |
| Tăng áp động mạch phổi (Pulmonary arterial hypertension – PAH) (hay Tăng áp mạch máu phổi trước mao mạch (Pre-capillary PH)) | Áp lực ĐMP trung bình > 20 mmHg Áp lực mao mạch phổi bít (PAWP) ≤ 15 mmHg
Sức cản mạch phổi (PVR) ≥ 3 WU |
Dị tật tim bẩm sinh có luồng thông (shunt) trong tim trước và sau sửa chữa (bao gồm cả hội chứng Eisenmenger)Tim bẩm sinh phức tạp (tim một thất, tăng áp ĐMP từng phần) |
| Tăng áp tĩnh mạch phổi (hay Tăng áp mạch máu phổi sau mao mạch đơn độc (Isolated post-cap- illary PH)) | Áp lực ĐMP trung bình > 20 mmHg Áp lực mao mạch phổi bít > 15 mmHg
Sức cản mạch phổi < 3 WU |
Suy chức năng tâm thất hệ thống Suy chức năng van nhĩ thất hệ thống Tắc nghẽn tĩnh mạch phổi Tim ba buồng nhĩ |
| Tăng áp mạch máu phổi phối hợp trước và sau mao mạch (Combined pre- and post-capil- lary PH) | Áp lực ĐMP trung bình > 20 mmHg Áp lực mao mạch phổi bít > 15 mmHg
Sức cản mạch phổi ≥ 3 WU |
Các trường hợp tăng áp mạch máu phổi sau mao mạch tiến triển nặng lên (đã liệt kê trên)Các trường hợp tăng áp mạch máu phổi sau mao mạch phối hợp với dị tật tim bẩm sinh có luồng thông hoặc tim bẩm sinh phức tạp |
Chú thích: WU = Wood units; PAWP = pulmonary artery wedge pressure; PVR = pulmonary vascular resistance; ĐMP = động mạch phổi.
Lưu ý: Tăng áp mạch máu phổi (PH) và tăng áp động mạch phổi (PAH) là hai thuật ngữ khác nhau và không thể dùng thay thế cho nhau. Tăng áp mạch máu phổi để chỉ tình trạng huyết động và sinh lý bệnh học, trong khi đó tăng áp động mạch phổi là một trạng thái lâm sàng.
ĐẶC ĐIỂM GIẢI PHẪU VÀ SINH LÝ
Bệnh cảnh lâm sàng
Tăng áp ĐMP ở bệnh nhân tim bẩm sinh có thể có một số bệnh cảnh sau:
Luồng thông trái → phải (left-to-right shunt)
- Còn khả năng sửa chữa: tăng áp ĐMP (pulmonary arterial hypertension – PAH) huyết động do luồng thông trái → phải áp lực cao, lưu lượng cao. Trong giai đoạn đầu của bệnh, tình trạng tăng áp ĐMP có thể hồi phục sau khi luồng thông được đóng bằng phẫu thuật hay can thiệp.
- Không có khả năng sửa chữa: nếu không được điều trị kịp thời, tình trạng tăng lưu lượng luồng thông lâu ngày dẫn tới tái cấu trúc thành động mạch phổi không hồi phục và gây tăng áp động mạch phổi tiến triển.
Hội chứng Eisenmenger
Nếu luồng thông trái phải vẫn không được sửa chữa, quá trình tái cấu trúc mạch máu vẫn tiếp tục tiến triển, áp lực ĐMP sẽ dần cao hơn áp lực động mạch hệ thống gây đảo chiều luồng thông (shunt).
Trong trường hợp này đóng lỗ thông là chống chỉ định.
Tăng áp ĐMP và đồng thời có bệnh tim bẩm sinh (PAH-CHD)
Được định nghĩa khi sức cản ĐMP tăng đáng kể mà chỉ đi kèm với một lỗ thông nhỏ bẩm sinh nhưng bản thân lỗ thông đơn thuần không gây ảnh hưởng đáng kể về huyết động gây tăng sức cản mạch phổi đến mức đó. Bệnh cảnh lâm sàng giống TAĐMP vô căn và bệnh nhân thường có đáp ứng lâm sàng không tốt.
Tăng áp ĐMP sau phẫu thuật
- Tình trạng tăng áp động mạch phổi trở nên nặng hơn đáng kể, cấp tính sau phẫu thuật tim do đáp ứng của thành mạch máu phổi gây ra bởi đáp ứng viêm nội mạc.
- Tình trạng tăng áp mạch máu phổi có thể xuất hiện nhiều tháng, nhiều năm sau phẫu thuật được giải thích do việc đóng luồng thông (shunt) được thực hiện muộn, khi đã xảy ra tái cấu trúc thành mạch phổi.
Thứ phát sau các tổn thương gây tăng áp tĩnh mạch phổi
- Hẹp tĩnh mạch phổi và bệnh lý tắc tĩnh mạch phổi.
- Bệnh lý tắc nghẽn tim trái: hẹp van nhĩ thất hoặc teo van nhĩ thất, hẹp van động mạch chủ, hẹp eo động mạch chủ.
- Suy chức năng tâm thu và tâm trương thất trái.
Các bất thường giải phẫu đi kèm
Đa số các trường hợp tăng áp động mạch phổi (TAĐMP) do bệnh tim bẩm sinh xảy ra ở các trường hợp có các dị tật đơn giản với luồng thông ban đầu trái → phải kích thước vừa-lớn như thông liên nhĩ, thông liên thất, còn ống động mạch, kênh nhĩ thất chung. Một số dị tật tim phức tạp với luồng thông ở tầng thất hoặc tầng đại động mạch có thể dẫn tới TAĐMP nếu không được sửa chữa sớm.
Sinh lý bệnh
Mức độ nặng của bệnh và tiến triển tự nhiên của TAĐMP
Mức độ nặng của bệnh và tiến triển tự nhiên của TAĐMP ở bệnh nhân tim bẩm sinh (TBS) phụ thuộc vào vị trí và kích thước dị tật.
- Bệnh nhân có luồng thông tầng thất sau van ba lá (thông liên thất, kênh nhĩ thất) hoặc ở tầng động mạch (còn ống động mạch, thân chung động mạch) có nguy cơ cao tiến triển thành hội chứng Eisenmenger hơn các bệnh nhân với dị tật tim có kích thước tương tự ở trước van ba lá như thông liên nhĩ do luồng thông có tính chất áp lực thấp, thể tích thấp hơn. Trong trường hợp không được sửa chữa, chỉ có khoảng 10% bệnh nhân thông liên nhĩ (TLN) tiến triển thành hội chứng Eisenmenger, trong khi ở bệnh nhân thông liên thất (TLT) là 50% và trong trường hợp thân chung ĐM là gần 100%.
- Hội chứng Eisenmenger ở bệnh nhân có luồng thông ở tầng nhĩ thường xuất hiện ở lứa tuổi muộn hơn so với các tổn thương sau van ba lá. Tuy nhiên các bệnh nhân với luồng thông ở tầng nhĩ thường có khả năng dung nạp gắng sức kém hơn, thất phải giãn nhiều hơn và suy giảm chức năng tâm thu và tâm trương nhiều hơn; đồng thời tỷ lệ tử vong cao hơn ở nhóm có luồng thông trước van ba lá khi đã được chẩn đoán hội chứng Eisenmenger. Có thể lý giải điều này do luồng thông phải → trái (right-to-left shunt) sau van ba lá cho phép giảm gánh thất phải trong thì tâm thu, trong khi đối với các luồng thông trước van ba lá, quá trình này không thực hiện được.
- Với bệnh nhân có luồng thông trung tâm lớn, hội chứng Eisenmenger có thể xảy ra từ những năm đầu tiên hoặc trong thập niên đầu tiên của cuộc đời. Với các thông liên nhĩ lỗ lớn không được sửa chữa, hội chứng Eisenmenger xuất hiện muộn hơn, ở nữ có thể triệu chứng được phát hiện lần đầu khi bệnh nhân mang thai.
Cơ chế xuất hiện tăng áp ĐMP ở bệnh nhân tim bẩm sinh
- Được lý giải một phần do áp lực trực tiếp của dòng máu trên thành mạch và sức căng tác động lên chu vi thành mạch dẫn tới giải phóng các chất trung gian gây viêm tại chỗ làm thay đổi về cấu trúc thành mạch bao gồm: tăng phân chia tế bào cơ trơn thành mạch, tăng lưới ngoại bào, sự tắc nghẽn tiểu động mạch và mao mạch. Tất cả các biến đổi này góp phần làm tăng sức cản thành mạch phổi.
- Đặc điểm mô bệnh học thành mạch phổi giống như được mô tả trong trong các trường hợp tăng áp ĐMP vô căn với dày thành lớp áo giữa và tổn thương dạng lưới đặc trưng (plexiform lesions) trong những trường hợp nặng.
CHẨN ĐOÁN
Đặc điểm lâm sàng ở bệnh nhân trưởng thành
- Tuỳ thuộc kích thước và vị trí của luồng thông (trước hay sau van ba lá) mà bệnh nhân tiến triển đến hội chứng Eisenmenger sớm hay muộn, có thể từ ngay những năm đầu đời hoặc muộn hơn, thậm chí đến tuổi trưởng thành. Bệnh nhân tim bẩm sinh trưởng thành có TAĐMP và hội chứng Eisenmenger thường không có biểu hiện gì ở giai đoạn trẻ em, tuy nhiên mức độ tím sẽ tăng dần khi bệnh nhân ở lứa tuổi 20 đến 30 tuổi, cùng với sự sụt giảm dần về mức độ hoạt động thể lực, theo sau là tình trạng suy tim sung huyết ở độ tuổi
- Một số triệu chứng hiếm gặp như: ho máu, ngất, rối loạn nhịp hoặc đột tử có thể là biểu hiện đầu tiên dẫn tới chẩn đoán bệnh.
Khám thực thể
Tăng áp mạch máu phổi và suy thất phải
- Thành ngực cạnh ức trái thấp (vùng tương ứng thất phải) nhô cao, tiếng T2 mạnh, có thể nghe thấy tiếng ngựa phi T4.
- Tiếng thổi toàn tâm thu liên quan với hở van ba lá cơ năng thứ phát do giãn thất phải.
- Phù ngoại vi và gan to trong trường hợp có suy tim phải.
- Tĩnh mạch cổ nổi hay không phụ thuộc vào sự đàn hồi của nhĩ phải.
- Liên quan với tổn thương tim nguyên phát: Tiếng thổi liên quan đến luồng thông qua dị tật tim bẩm sinh sẽ nhỏ dần khi áp lực động mạch phổi tăng dần và đạt mức áp lực động mạch chủ.
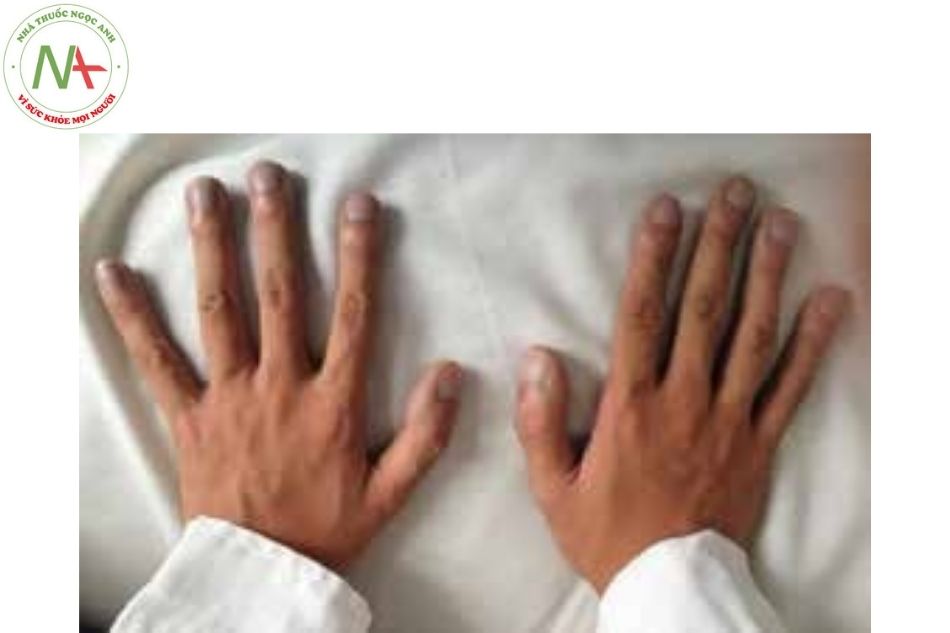
Triệu chứng của đảo chiều luồng thông trong hội chứng Eisenmenger (Hình 1)
- Tím trung ương.
- Ngón tay và ngón chân dùi trống.
Cận lâm sàng
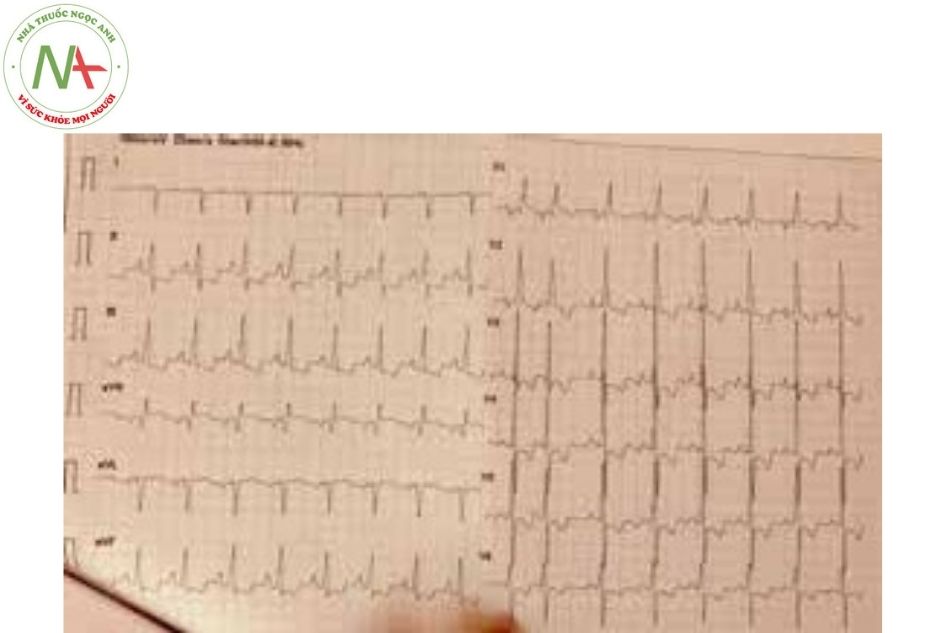
Điện tâm đồ
- Phì đại thất phải, trục phải.
- Sóng P phế.
- Có thể có những bất thường liên quan đến dị tật tim bẩm sinh kèm.
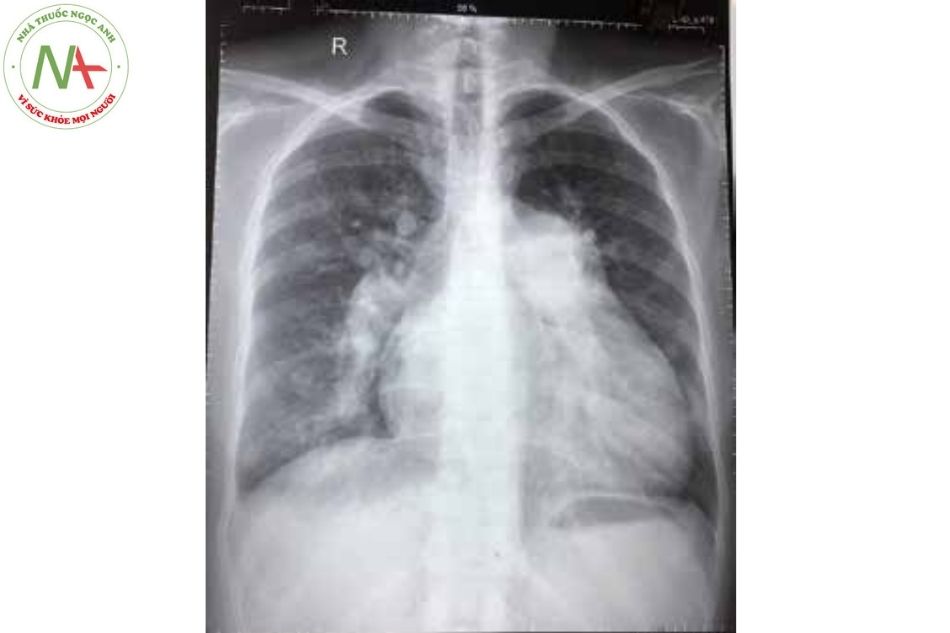
Xquang tim phổi
- Thường thấy giãn thân động mạch phổi và hình ảnh “cắt cụt” nhanh chóng phía ngoại vi. Có thể thấy hình ảnh của vôi hóa động mạch phổi.
- Bệnh nhân có dị tật bẩm sinh tầng nhĩ thường có biểu hiện giãn nhĩ phải và thất phải rất rõ rệt, trong khi bệnh nhân có luồng thông sau van ba lá thường có bóng tim bình thường hoặc hơi tăng nhẹ chỉ số tim ngực.
Siêu âm tim
Siêu âm tim qua thành ngực là thăm dò hình ảnh đầu tiên đối với các bệnh nhân nghi ngờ tim bẩm sinh tăng áp ĐMP hoặc có hội chứng Eisenmenger nhằm xác định loại dị tật bẩm sinh, kích thước và chức năng hai thất, ước tính áp lực ĐMP tâm thu qua vận tốc tối đa dòng hở qua van ba lá.
Thông tim
Thông tim phải nên được thực hiện ít nhất 1 lần, có thể thực hiện đồng thời test giãn mạch hoặc can thiệp bít thử dị tật tim bẩm sinh.
Tăng áp mạch máu phổi được khẳng định khi áp lực ĐMP trung bình > 20 mmHg và sức cản mạch phổi ≥ 3 đơn vị Wood (WU).
Có thể đánh giá đáp ứng giãn mạch phổi khi thông tim bằng cách cho thở oxy 100% trong khi thông tim và đánh giá sự thay đổi của sức cản và áp lực ĐMP; hoặc sử dụng các dược chất gây giãn mạch như ngửi nitric oxit hoặc truyền tĩnh mạch prosta- cyclin hoặc adenosin. Các nghiệm pháp này giúp tìm ra các bệnh nhân còn có chỉ định đóng lỗ thông trong tim (áp lực động mạch phổi chưa tăng cố định), đồng thời tiên lượng lợi ích của các điều trị hướng đích với thuốc làm hạ áp lực ĐMP.
Các thăm dò hình ảnh kỹ thuật cao (cộng hưởng từ hoặc cắt lớp vi tính)
Nếu nghi ngờ các tổn thương tim bẩm sinh nhưng không phát hiện được trên siêu âm tim; có thể chỉ định chụp cộng hưởng từ tim hoặc cắt lớp vi tính để đánh giá toàn diện giải phẫu tim và các mạch máu lớn.
Chụp cắt lớp vi tính mạch giúp đánh giá giải phẫu động mạch phổi, khả năng huyết khối động mạch phổi cũng là nguyên nhân góp phần gây tăng áp ĐMP, cũng như đánh giá toàn diện nhu mô phổi.
Các thăm dò đánh giá gắng sức
Thăm dò đánh giá quãng đường đi bộ 6 phút hoặc các đánh giá gắng sức tim phổi thuộc loại không phải đánh giá khả năng gắng sức tối đa nên được thực hiện như một phần đánh giá mức độ hoạt động cơ năng của bệnh nhân tim bẩm sinh có tăng áp ĐMP.
Không khuyến cáo áp dụng các thăm dò gắng sức đánh giá khả năng gắng sức tối đa ở các bệnh nhân tiến triển thành hội chứng Eisenmenger do đỉnh oxy tiêu thụ bị hạn chế bởi luồng thông phải trái và tình trạng giảm bão hòa oxy máu động mạch hơn là cơ chế suy chức năng tim phổi.
Thăm dò đánh giá quãng đường đi bộ 6 phút thường được sử dụng nhất trong một số thử nghiệm lâm sàng đánh giá hiệu quả điều trị của một số thuốc hạ áp lực ĐMP hướng đích, đồng thời cũng được sử dụng để theo dõi đáp ứng với điều trị.
Các thăm dò để loại trừ nguyên nhân khác gây tăng áp mạch máu phổi
Cũng cần được loại trừ ở các bệnh nhân tim bẩm sinh đặc biệt trong trường hợp lỗ thông nhỏ, không tương xứng với mức độ tăng áp ĐMP. Bệnh nhân nên được làm xét nghiệm HIV và các xét nghiệm huyết thanh liên quan đến bệnh lý hệ thống (lupus ban đỏ, xơ cứng bì).
Đánh giá về hô hấp: đo chức năng hô hấp, chụp cắt lớp vi tính độ phân giải cao, đa sắc ký giấc ngủ.
Cân nhắc chỉ định chụp xạ hình phổi để loại trừ thuyên tắc động mạch phổi mãn tính là nguyên nhân gây tăng áp ĐMP.
Xem thêm: Những lưu ý và các phương pháp siêu âm tim trong thực hành lâm sàng tim bẩm sinh
Khuyến cáo đánh giá bệnh nhân tăng áp động mạch phổi
Bảng 2. Khuyến cáo ESC/ERS 2015 về đánh giá bệnh nhân tăng áp động mạch phổi
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Các bệnh nhân tim bẩm sinh tăng áp động mạch phổi (TAĐMP) nên được quản lý, theo dõi và điều trị tại các cơ sở y tế có chuyên môn và được đào tạo về tim bẩm sinh và TAĐMP. | I | C |
| Đánh giá tất cả các bệnh nhân tim bẩm sinh người lớn nghi ngờ TAĐMP nên thực hiện các thăm dò không xâm lấn để đánh giá về giải phẫu và luồng thông như sau:‐ Đo bão hòa oxy mao mạch trạng thái không thở oxy và có thở oxy theo chỉ định.
‐ Xquang tim phổi. ‐ Thăm dò hình ảnh có giá trị chẩn đoán: siêu âm tim qua thành ngực, siêu âm tim qua thực quản, cộng hưởng từ, chụp cắt lớp vi tính tùy trường hợp cụ thể. ‐ Công thức máu và chụp xạ hình tưới máu phổi. |
C | |
| Nếu TAĐMP được chẩn đoán nhưng chưa đánh giá được nguyên nhân cụ thể, cần làm thêm một số thăm dò tìm nguyên nhân:‐ Thăm dò chức năng hô hấp đánh giá thể tích khí lưu thông và khả năng khuếch tán phổi.
‐ Chụp cắt lớp vi tính đánh giá thuyên tắc động mạch phổi, đồng thời đánh giá cả cửa sổ nhu mô phổi. ‐ Các thăm dò bổ trợ thích hợp để loại trừ các nguyên nhân có thể gây TAĐMP. |
C |
| ‐ Thông tim ít nhất 1 lần, có thể đồng thời làm test giãn mạch phổi hoặc bít tạm lỗ thông tại các trung tâm can thiệp có kinh nghiệm về chẩn đoán và điều trị tim bẩm sinh, tăng áp động mạch phổi. | C | |
| Nên thực hiện thăm dò đánh giá quãng đường đi bộ 6 phút hoặc các thăm dò đánh giá gắng sức tim phổi không phải trạng thái tối đa nhằm đánh giá mức độ triệu chứng cơ năng của bệnh nhân TBS – TAĐMP. | IIa | C |
Chú thích: ESC: Hội Tim mạch châu u; ERS: Hội Hô hấp châu u; TBS: Tim bẩm sinh; TAĐMP: Tăng áp động mạch phổi.
PH N LOẠI TĂNG ÁP MẠCH MÁU PHỔI
Khuyến cáo năm 2015 của Hội Tim mạch và Hội Hô hấp châu u về chẩn đoán và điều trị bệnh tăng áp mạch máu phổi (pulmonary hypertension) chia 5 nhóm như sau:
- Tăng áp động mạch phổi (TAĐMP).
- Tăng áp mạch máu phổi do bệnh tim trái.
- Tăng áp mạch máu phổi do bệnh phổi và/hoặc tình trạng giảm oxy máu.
- Tăng áp mạch máu phổi do thuyên tắc động mạch phổi mạn tính (CTEPH) và các tình trạng tắc nghẽn động mạch phổi khác.
- Tăng áp mạch máu phổi do đa nhân tố hoặc nguyên nhân không rõ ràng.
Phân loại chi tiết về tăng áp mạch máu phổi được trình bày trong bảng dưới đây.
Bảng 3. Phân loại lâm sàng chi tiết về tăng áp mạch máu phổi (PH)
| 1. Tăng áp động mạch phổi (TAĐMP) |
| 1.1. TAĐMP vô căn1.2. TAĐMP có tính di truyền
‐ Đột biến gen BMPR2 ‐ Đột biến gen khác 1.3. TAĐMP liên quan với thuốc và độc chất 1.4. TAĐMP có liên quan với: ‐ Bệnh mô liên kết ‐ Nhiễm HIV ‐ Tăng áp tĩnh mạch cửa ‐ Bệnh tim bẩm sinh ‐ Nhiễm sán máng họ Schistosomiasis |
| 1’. Bệnh tĩnh mạch phổi tắc nghẽn và/hoặc u mạch máu mao mạch phổi |
| 1’.1. Vô căn1’.2. Có tính di truyền
‐ Đột biến gen EIF2AK4 ‐ Các đột biến gen khác 1’.3. Do thuốc, độc chất, hoặc do tiếp xúc với phóng xạ 1’.4. Các tình trạng bệnh liên quan: ‐ Bệnh mô liên kết ‐ Nhiễm HIV |
| 1”. Tăng áp mạch máu phổi dai dẳng ở trẻ sơ sinh |
| 2. Tăng áp mạch máu phổi do bệnh tim trái |
| 2.1. Rối loạn chức năng tâm thu thất trái2.2. Rối loạn chức năng tâm trương thất trái
2.3. Bệnh van tim 2.4. Tắc nghẽn bẩm sinh/mắc phải buồng nhận hoặc đường ra thất trái/ Bệnh cơ tim 2.5. Hẹp tĩnh mạch phổi mắc phải/bẩm sinh |
| 3. Tăng áp mạch máu phổi do bệnh phổi và/hoặc tình trạng giảm oxy máu |
| 3.1. Bệnh phổi tắc nghẽn mạn tính3.2. Bệnh phổi kẽ
3.3. Bệnh phổi khác có phối hợp rối loạn thông khí tắc nghẽn và rối loạn thông khí hạn chế 3.4. Rối loạn hô hấp khi ngủ 3.5. Rối loạn giảm thông khí phế nang 3.6. Sống ở địa hình độ cao trong thời gian dài 3.7. Các bệnh lý phổi tiến triển |
| 4. Tăng áp mạch máu phổi do thuyên tắc động mạch phổi mạn tính (CTEPH) và các tình trạng tắc nghẽn động mạch phổi khác |
| 4.1. Tăng áp mạch máu phổi do thuyên tắc động mạch phổi mạn tính4.2. Các tình trạng tắc nghẽn động mạch phổi khác
‐ Sarcoma mạch ‐ Các khối u khác trong lòng mạch |
| ‐ Viêm động mạch‐ Hẹp động mạch phổi bẩm sinh
‐ Nhiễm ký sinh trùng (nang ấu trùng sán) |
| 5. Tăng áp mạch máu phổi do đa nhân tố hoặc nguyên nhân không rõ ràng |
| ‐ Rối loạn huyết học: Thiếu máu tan máu mạn tính, đa u tủy xương, cắt lách‐ Bệnh hệ thống: Bệnh nhiễm bột (sarcoidosis), nhiễm mô bào phổi, bệnh u nguyên bào xơ thần kinh, bệnh u cơ trơn mạch bạch huyết
‐ Bệnh chuyển hóa: Bệnh dự trữ glycogen, bệnh Gaucher, rối loạn chức năng tuyến giáp ‐ Các nguyên nhân khác: Bệnh vi mạch phổi huyết khối dạng u, viêm trung thất xơ hóa, suy thận mạn (có/không lọc máu), tăng áp mạch máu phổi từng phần |
Chú thích: TAĐMP: tăng áp động mạch phổi; HIV: Virus gây suy giảm miễn dịch ở người; CTEPH: Chronic Thromboembolic Pulmonary Hypertension (Tăng áp mạch máu phổi do thuyên tắc động mạch phổi mạn tính).
CÁC THUỐC ĐIỀU TRỊ TĂNG ÁP MẠCH MÁU PHỔI
Giới thiệu chung
Trước năm 1995 không có thuốc điều trị đặc hiệu cho tăng áp động mạch phổi (TAĐMP). Qua hơn ba thập niên nghiên cứu thuốc điều trị, hiện tại đã có bốn nhóm thuốc được chấp nhận trong điều trị TAĐMP bao gồm:
- Các thuốc giống prostacyclin.
- Thuốc đối kháng thụ thể endothelin.
- Thuốc ức chế phosphodiesterase – 5.
- Thuốc kích thích trực tiếp guanin cyclase hòa tan.
Các nghiên cứu trước đây về các thuốc được chấp nhận điều trị TAĐMP chủ yếu là dữ liệu từ các nghiên cứu ngẫu nhiên, bệnh chứng, cỡ mẫu tương đối nhỏ, thực hiện trong thời gian ngắn từ 12-16 tuần, chứng minh sự cải thiện về khả năng hoạt động thể lực, phân độ cơ năng và các đặc điểm huyết động. Tuy nhiên, gần đây đã có các nghiên cứu được thiết kế tiến cứu, cỡ mẫu lớn hơn với thời gian theo dõi lâu dài hơn đánh giá về tỷ lệ tử vong và tỷ lệ mắc bệnh trong nhóm bệnh nhân này. Các bằng chứng ủng hộ hiệu quả về sống còn của các điều trị hiện tại chủ yếu thu được từ các phân tích quan sát hậu định (post hoc) trên cơ sở các dữ liệu có đối chứng trong quá khứ và các phân tích tổng hợp (meta analysis).
Một điều cần nhấn mạnh các thuốc điều trị đặc hiệu TAĐMP chủ yếu được đánh giá trên bệnh nhân TAĐMP vô căn, TAĐMP có tính gia đình, TAĐMP liên quan với bệnh mô liên kết và TAĐMP do sử dụng các thuốc gây chán ăn (thuốc chữa béo phì). Vì vậy các ngoại suy cho bệnh nhân thuộc các dưới nhóm khác trong TAĐMP cần áp dụng thận trọng, đồng thời các kết luận này không áp dụng cho các nhóm tăng áp mạch máu phổi khác ngoài nhóm I.
Các dẫn xuất của prostacyclin
Cơ chế tác dụng và chỉ định điều trị
Cơ chế tác dụng
Prostacyclin được hình thành do sự giáng hóa acid arachidonic sử dụng enzym tổng hợp prostacyclin, enzym này bị giảm sút trong các trường hợp có TAĐMP. Sự thiếu hụt enzym này dẫn tới quá trình chuyển hóa của acid arachidonic chuyển sang con đường tổng hợp thromboxan (là một chất gây co mạch và thúc đẩy kết dính tiểu cầu), góp phần vào cơ chế bệnh sinh của TAĐMP. Tác dụng giãn mạch và chống phân bào của prostacyclin I2 nhờ tạo ra AMP vòng. Prostacyclin và các dẫn xuất của nó còn có tác dụng chống ngưng kết tiểu cầu.
Chỉ định điều trị
Các thuốc nhóm prostacyclin được Hội Thuốc và thực phẩm Hoa Kỳ (US FDA) chấp nhận sử dụng trên bệnh nhân TAĐMP. Việc sử dụng thuốc này ở bệnh nhân tăng áp mạch máu phổi do suy tim tâm thu (tăng áp mạch máu phổi nhóm 2) làm giảm tỷ lệ sống còn, đồng thời làm tăng luồng thông trong phổi và tình trạng thiếu oxy mô ở bệnh nhân có bệnh nhu mô phổi (Tăng áp mạch máu phổi nhóm 3).
Hiện tại có 3 thuốc thuộc nhóm prostacyclin và bốn đường sử dụng được chấp thuận bao gồm:
- Epoprostenol dạng truyền tĩnh mạch.
- Treprostinil dạng truyền tĩnh mạch, dạng tiêm dưới da, dạng khí dung và dạng uống.
- Iloprost dạng khí dung.
Việc lựa chọn loại prostacyclin nào, đường dùng nào phụ thuộc vào đánh giá mức độ nặng của bệnh và các yếu tố về phía bệnh nhân. Mức độ nặng của bệnh được đánh giá chủ yếu dựa trên phân độ cơ năng theo Tổ chức Y tế Thế giới (WHO), tuy nhiên cũng dựa trên một số yếu tố nguy cơ khác (Bảng 10). Các yếu tố về phía bệnh nhân bao gồm: sự chấp nhận của bệnh nhân về đường dùng thuốc, sự hỗ trợ về mặt xã hội, tần suất đến khám tại bệnh viện chuyên khoa có nhân viên y tế được đào tạo chuyên sâu có thể giúp họ trong theo dõi và điều trị bệnh TAĐMP.
Epoprostenol
Lịch sử thuốc
Epoprostenol được chứng minh hiệu quả thông qua 3 thử nghiệm lâm sàng ngẫu nhiên mù đôi bệnh chứng ở bệnh nhân TAĐMP vô căn và các bệnh nhân TAĐMP liên quan với bệnh xơ cứng bì. Epoprostenol cải thiện triệu chứng cơ năng, khả năng hoạt động thể lực và đặc điểm về huyết động ở cả hai đối tượng bệnh nhân trên.
Cho tới thời điểm hiện tại, epoprostenol vẫn là thuốc duy nhất được chứng minh làm cải thiện sống còn ở bệnh nhân TAĐMP vô căn. Ngoài ra một thuốc khác là macitentan (được đề cập ở phần sau của chương) cũng được chứng minh qua các nghiên cứu làm cải thiện tử vong và bệnh tật ở bệnh nhân TAĐMP (biến cố gộp). Epoprostenol được Cơ quan thuốc và thực phẩm Hoa Kỳ (FDA) chấp thuận trong điều trị TAĐMP. Trước đây, dạng bào chế thuốc không ổn định ở nhiệt độ phòng nên sau khi pha chế cần được bảo quản trong tủ lạnh. Năm 2010, dạng thuốc ổn định ở nhiệt độ phòng được chấp thuận bởi FDA trong điều trị TAĐMP.
Dược động học
Epoprostenol có thời gian bán hủy rất ngắn chỉ từ 3-6 phút nên được sử dụng dạng truyền tĩnh mạch liên tục qua một đường truyền tĩnh mạch trung tâm.
Liều dùng, cách dùng
Liều khởi đầu epoprostenol 2 ng/kg/phút, chỉnh liều từ từ 1-2 ng/kg/phút mỗi lần cách nhau > 15 phút, phụ thuộc vào mức độ dung nạp và tác dụng phụ có thể đưa đến liều tối ưu là 20-45 ng/kg/phút, mỗi bệnh nhân có thể có các mức liều tối ưu khác nhau. Có thể tăng liều nhanh hơn và tích cực hơn đối với bệnh nhân được theo dõi sát tại khoa hồi sức tích cực. Với các bệnh nhân tăng áp phổi có triệu chứng kéo dài dai dẳng hoặc thường xuyên tái phát, có thể sử dụng thuốc kéo dài với điều chỉnh liều như trên hoặc khoảng thời gian mỗi lần chỉnh liều dài hơn mỗi 24-48h (hoặc dài hơn nữa có thể chỉnh liều mỗi 1-2 tuần).
Do thuốc có tác dụng rất ngắn nên dừng thuốc đột ngột có thể gây tăng áp mạch phổi hồi ứng, điều này rất nguy hiểm đến tính mạng. Ngược lại, nếu tiêm bolus liều quá cao có thể gây phản ứng giãn mạch và gây tụt áp nguy hiểm.
Treprostinil
Lịch sử thuốc
Các thử nghiệm đã được thực hiện và FDA đã chấp nhận các dạng điều trị khác nhau của treprostinil. Một thử nghiệm đa trung tâm, mù đôi, bệnh chứng thực hiện trên 470 bệnh nhân TAĐMP phân độ cơ năng II, III, IV trong 12 tuần cho thấy cải thiện quãng đường đi bộ 6 phút với giá trị trung vị là 16m, có ý nghĩa thống kê và có liên quan đến liều dùng.
Thử nghiệm TRUST (thử nghiệm sử dụng treprostinil cho bệnh nhân TAĐMP có triệu chứng chưa điều trị) là thử nghiệm bệnh chứng kéo dài 12 tuần sử dụng treprostinil truyền tĩnh mạch trên 44 bệnh nhân có phân độ cơ năng độ III do TAĐMP vô căn hoặc TAĐMP có tính chất gia đình. Giá trị trung vị của quãng đường đi bộ 6 phút tăng 83m so với nhóm giả dược (p = 0,0008). Bệnh nhân sử dụng treprostinil cũng có phân độ khó thở theo Borg giảm 2 đơn vị (p = 0,02) và cải thiện phân độ NYHA trung bình là 1 độ (p = 0,051).
Thử nghiệm TRIUMPH đánh giá hiệu quả của treprostinil dạng hít ở bệnh nhân TAĐMP nặng, cho thấy treprostinil dạng hít có khả năng có cải thiện khả năng hoạt động thể lực, giảm nồng độ ProBNP và cải thiện chất lượng cuộc sống ở bệnh nhân TAĐMP đang sử dụng bosentan hoặc sildenafil. Treprostinil dạng uống cũng được đánh giá trên bệnh nhân TAĐMP chưa điều trị thuốc hạ áp lực ĐMP bao giờ, với liều tối đa cải thiện quãng đường đi bộ 6 phút so với nhóm chứng trong thử nghiệm ngẫu nhiên bệnh chứng.
Dược động học và đường dùng
Treprostinil là một prostanoid ổn định hơn với thời gian bán thải là 4,5 giờ. Khởi đầu, treprostinil được bào chế dạng truyền liên tục dưới da, sau đó đã được phát triển thêm dạng khí dung và truyền tĩnh mạch liên tục.
Cơ quan thuốc và thực phẩm Hoa Kỳ (FDA) chấp thuận chỉ định treprostinil đường dùng dưới da năm 2002 cho bệnh nhân TAĐMP phân độ cơ năng II, III, IV và dạng truyền tĩnh mạch năm 2004 đối với bệnh nhân TAĐMP không dung nạp dạng truyền liên tục dưới da.
Treprostinil dạng khí dung được chấp thuận năm 2009 và dạng uống được chấp thuận năm 2013.
Liều dùng, cách dùng
Treprostinil dạng truyền tĩnh mạch và dưới da khởi đầu với liều 1,25 ng/kg/phút, nếu ảnh hưởng đến huyết động, giảm liều khởi đầu còn 0,625 ng/kg/ phút. Tăng liều mỗi 1,25 ng/kg/phút mỗi tuần trong 4 tuần đầu, sau đó tăng liều mỗi 2,5 ng/kg/phút mỗi tuần trong các tuần tiếp theo. Việc theo dõi đáp ứng khi thay đổi liều thuốc cần thực hiện thường xuyên. Kinh nghiệm sử dụng thuốc còn hạn chế với liều cao > 40 ng/kg/phút. Tránh ngừng thuốc đột ngột.
Treprostinil dạng khí dung sử dụng thiết bị khí dung siêu âm, 4 lần/24h, liều khởi đầu mỗi lần 3 hít (18 μg), tăng dần liều mỗi 1-2 tuần đến liều tối ưu mỗi lần 9 hít (54 μg).
Liều treprostinil uống bắt đầu 0,25 mg mỗi 12h, tăng liều mỗi 3-4 ngày, mỗi lần 0,25-0,5 mg, 2 lần/24h tới liều tối đa 21 mg mỗi 12h.
Các thuốc khác trong nhóm dẫn xuất prostacyclin
Iloprost
Iloprost là dạng tổng hợp giống prostacyclin PGI2. Trong thử nghiệm AIR (khí dung iloprost so sánh với nhóm chứng ở bệnh nhân TAĐMP và thuyên tắc huyết khối động mạch phổi mạn tính). Nghiên cứu chỉ ra sự cải thiện về khả năng hoạt động thể lực, triệu chứng, sức cản mạch phổi và biến cố lâm sàng. FDA chấp thuận iloprost năm 2004 cho các trường hợp TAĐMP độ III, IV.
Thuốc được sử dụng thông qua thiết bị khí dung cầm tay, thiết bị có thể được kết nối máy tính để theo dõi sự tuân thủ điều trị của bệnh nhân và số lần điều trị.
Liều dùng: Thuốc dạng ống 1 ml, chứa 10 μg hoặc 20 μg iloprost.
- Liều khởi đầu 2,5 μg.
- Duy trì 2,5-5 μg/lần, dùng thuốc mỗi 2 giờ vào lúc thức, 6-9 lần/24h.
Selexipag
Selexipag là chất đồng vận thụ thể prostacyclin chọn lọc dạng uống. Thử nghiệm GRIPHON là một thử nghiệm đa trung tâm, ngẫu nhiên, mù đôi, bệnh chứng pha III đánh giá hiệu quả và tính an toàn của selexipag kết thúc năm 2014. Đây là thử nghiệm lớn nhất đã từng được thực hiện trên bệnh nhân TAĐMP, được tiến hành trên 1156 bệnh nhân. Nghiên cứu được thiết kế đánh giá biến cố trong đó tiêu chí đánh giá chính là thời gian đến lúc xuất hiện biến cố lâm sàng đầu tiên. Bệnh nhân được điều trị trong khoảng thời gian 4,3 năm với liều selexipag từ 200-1600 μg hoặc giả dược, 2 lần/24h. Selexipag làm giảm 39% tỷ lệ tử vong và tỷ lệ bệnh tật so với giả dược (p < 0,0001). Thuốc được FDA chấp thuận tháng 12 năm 2015 trong điều trị TAĐMP.
Tác dụng không mong muốn của các thuốc nhóm prostacyclin
Tác dụng không mong muốn thường gặp của các thuốc nhóm prostacyclin bao gồm: đau đầu, bừng mặt, mỏi hàm, buồn nôn, tiêu chảy, tụt huyết áp, chóng mặt, đau chân. Bệnh nhân truyền liên tục qua đường truyền tĩnh mạch trung tâm có nguy cơ bị huyết khối, nhiễm trùng vị trí đặt cũng như nguy cơ bị gián đoạn điều trị với dạng treprostinil dạng truyền liên tục dưới da, 85% bệnh nhân gặp các biểu hiện như đau nơi truyền thuốc hoặc phản ứng tại vị trí truyền. Tác dụng này được khắc phục một phần nhờ thay đổi vị trí truyền. Tuy nhiên, 5-23% số bệnh nhân phải ngừng truyền do gặp các tác dụng không mong muốn.
Thuốc dạng khí dung thường gây ho cho bệnh nhân.
Thuốc đối kháng thụ thể endothelin
Cơ chế tác dụng và chỉ định của thuốc đối kháng thụ thể endothelinCơ chế tác dụng
Endothelin-1 là chất gây co mạch và gây gián phân tế bào cơ trơn thành mạch có thể góp phần vào cơ chế gây xuất hiện TAĐMP. Tác dụng của endothelin-1 được thểhiện thông qua thụ thể của endothelin-1 là ET-A và ET-B (Hình 5). Hoạt hóa thụ thể ET-A gây co mạch và ET-B gây giãn mạch và giải phóng yếu tố gây ức chế phân chia tế bào. Cơ chế cụ thể như sau:
- Endothelin-1 (ET-1) bản chất là một peptide 21 acid amin được sản xuất bởi nội mô mạch máu và là một chất co mạch rất mạnh liên kết với các thụ thể endothelin cơ trơn, trong đó có hai loại: thụ thể ET-A và ET-B. Những thụ thể này được kết hợp với Gq-protein và kích hoạt thụ thể dẫn đến sự hình thành IP3, gây ra sự giải phóng canxi bởi mạng lưới cơ tương (SR) và tăng co thắt cơ trơn và co mạch. Ngoài ra còn có các thụ thể ET-B nằm trên nội mạc kích thích sự hình thành oxit nitric, tạo ra sự giãn mạch trong trường hợp không kích hoạt thụ thể ET-A và ET-B cơ trơn. Phân phối thụ thể này giúp giải thích hiện tượng tác động lên ET-1 gây giãn mạch thoáng qua (kích hoạt ET-B nội mô ban đầu) và hạ huyết áp, sau đó là kéo dài co mạch (kích hoạt ET-A và ET-B cơ trơn) và tăng huyết áp.
- Các thụ thể ET-1 trong tim cũng được liên kết với đường dẫn truyền tín hiệu Gq-protein và Do đó, ET-1 trong tim gây ra sự giải phóng canxi của cơ tương, làm tăng khả năng co bóp. ET-1 cũng làm tăng nhịp tim.
Các chất đối kháng thụ thể endothelin chọn lọc hay không chọn lọc không có sự ảnh hưởng khác biệt tới biến cố lâm sàng.
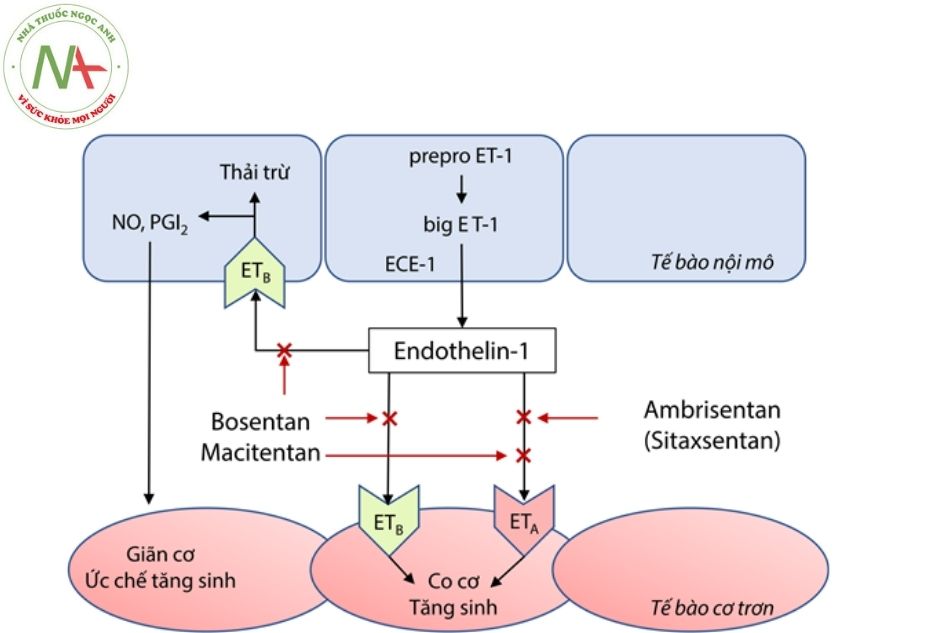
(Nguồn: Noriaki Emoto (2017), Diagnosis and Treatment of Pulmonary Hypertension, Springer)
Chỉ định điều trị
Cũng giống prostacyclin, các chất đối kháng thụ thể endothelin chỉ được chấp thuận trong điều trị TAĐMP nhóm I. Hiệu quả điều trị chưa được chứng minh đối với các nhóm tăng áp mạch máu phổi khác, việc sử dụng không phù hợp có thể gây hại cho bệnh nhân. Ở bệnh nhân có bệnh tim trái mạn tính và tăng áp tĩnh mạch phổi (tăng áp mạch máu phổi nhóm II), bosentan không làm cải thiện các giá trị huyết động. Trái lại một số bệnh nhân sau khi sử dụng phải ngừng sử dụng vì gặp một số tác dụng không mong muốn làm nặng thêm tình trạng suy tim, thậm chí tử vong.
Tương tự, nghiên cứu trên bệnh nhân tăng áp mạch máu phổi nhóm III do bệnh phổi cũng chưa thấy hiệu quả của các thuốc đối kháng thụ thể endothe- lin, một số thuốc còn làm giảm khả năng gắng sức và làm nặng thêm tình trạng giảm oxy trong máu.
Bosentan
Lịch sử thuốc
Bosentan là chất đối kháng thụ thể endothelin kép. Năm thử nghiệm lâm sàng ngẫu nhiên bệnh chứng đã được thực hiện bao gồm: Study-351; BREATH-1, BREATH-2, BREATH-5 và EARLY, có kết quả thể hiện sự cải thiện về hoạt động thể lực, phân độ cơ năng, thông số huyết động, các thông số về siêu âm tim và thời gian đến khi có diễn biến lâm sàng xấu đi, hầu hết các nghiên cứu các thuốc điều trị đặc hiệu TAĐMP được thực hiện trên bệnh nhân giai đoạn bệnh nặng, mức độ triệu chứng cơ năng NYHA III, IV.
Trong nghiên cứu EARLY, bosentan được sử dụng cho bệnh nhân TAĐMP triệu chứng nhẹ (NYHA II). Bệnh nhân được ngẫu nhiên phân nhóm sử dụng bosentan hoặc giả dược trong 26 tuần. Kết quả chỉ ra sự cải thiện đáng kể về giá trị sức cản mạch phổi nhưng không có sự khác biệt đáng kể về quãng đường đi bộ.
Ở bệnh nhân hội chứng Eisenmenger, bosentan làm giảm chỉ số sức cản mạch phổi, giảm áp lực ĐMP trung bình và tăng khả năng hoạt động thể lực.
Dược động học và đường dùng
Bosentan là thuốc hạ áp lực ĐMP đường uống đầu tiên được Hội thuốc và thực phẩm Hoa Kỳ chấp thuận năm 2001.
Liều dùng và cách dùng
Liều khuyến cáo khởi đầu là 62,5 mg x 2 lần/24h, tăng dần liều lên 125 mg x 2 lần/24h sau 4 tuần.
Ambrisentan
Lịch sử thuốc
Ambrisentan là chất đối kháng tương đối chọn lọc trên thụ thể endothelin-A. Hiệu quả của ambris- entan được đánh giá trong một nghiên cứu sơ bộ (pilot study) và hai thử nghiệm ngẫu nhiên bệnh chứng lớn (AIRES-1 và AIRES-2). Bệnh nhân được sử dụng ambrisentan được ghi nhận có sự cải thiện đáng kể triệu chứng, khả năng hoạt động thể lực, đặc điểm huyết động và thời gian tới khi có diễn biến lâm sàng nặng lên so với nhóm dùng giả dược.
Ambrisentan còn được đánh giá trên một nhóm nhỏ bệnh nhân tăng áp lực tĩnh mạch cửa (POPH). Trong nghiên cứu này, 13 bệnh nhân tăng áp lực tĩnh mạch cửa được sử dụng ambrisentan. Tác giả nhận thấy ambrisentan làm giảm áp lực ĐMP trung bình và sức cản mạch phổi nhưng không làm tăng giá trị của các xét nghiệm đánh giá chức năng gan.
Hội thuốc và thực phẩm Hoa Kỳ đã chấp thuận ambrisentan trong điều trị TAĐMP năm 2007.
Liều dùng và cách dùng
Thuốc dùng dạng uống, liều khởi đầu 5 mg mỗi ngày và có thể tăng liều lên 10 mg/24h, dùng 1 lần.
Macitentan
Lịch sử thuốc
Macitentan là chất đối kháng thụ thể endothelin kép được nghiên cứu phát triển trên cơ sở cấu trúc của bosentan với tăng độ an toàn và tăng tính hiệu quả. Đặc tính của macitentan là khả năng gắn thụ thể bền vững và khả năng thẩm thấu xuyên qua tổ chức mô.
Trong nghiên cứu SERAPHIN đánh giá biến cố, macitentan được chứng minh làm giảm tỷ lệ tử vong và tỷ lệ bệnh tật ở các bệnh nhân TAĐMP, đồng thời tăng khả năng hoạt động thể lực. Tiêu chí đánh giá ban đầu là thời gian từ khi điều trị tới khi xuất hiện biến cố gộp đầu tiên như: tử vong, phá vách liên nhĩ, ghép phổi, bắt đầu điều trị với prostanoid truyền tĩnh mạch hoặc truyền dưới da liên tục hoặc TAĐMP diễn biến xấu hơn. Hiệu quả quan sát thấy trên cả bệnh nhân có hoặc không sử dụng các thuốc điều trị TAĐMP khác.
Macitentan được chấp thuận trong điều trị TAĐMP bởi Hội Thuốc và thực phẩm Hoa Kỳ năm 2013 nhằm làm chậm tiến triển của bệnh.
Liều dùng và cách dùng
Liều khởi đầu là 10 mg/24h, sử dụng 1 lần.
Tác dụng không mong muốn của các thuốc nhóm đối kháng thụ thể endothelin
- Các tác dụng không mong muốn bao gồm: phù mạch ngoại vi, khả năng gây độc gan, thiếu máu, tác dụng gây dị dạng thai và tương tác thuốc- thuốc với một số chất kích thích hoặc ức chế cytochrome
- Phù chân có thể gặp ở 28% bệnh nhân điều trị với ambrisentan, ít gặp hơn ở bệnh nhân dùng Nguyên nhân gây phù chân chưa được biết rõ nhưng khả năng liên quan đến tác dụng giữ nước nhiều hơn tác dụng giãn mạch ngoại vi. Tác dụng không mong muốn này có thể khống chế bằng sử dụng lợi tiểu phối hợp và không nên ngừng sử dụng thuốc chính ở hầu hết các bệnh nhân. Nhìn chung không nên bắt đầu điều trị các thuốc này khi bệnh nhân đang có tình trạng suy tim phải cho tới khi tình trạng ứ huyết được điều trị cơ bản.
- Bosentan gây tăng transaminase gan 10-15% bệnh nhân và phụ thuộc liều. Vì lý do này, Cơ quan thuốc và thực phẩm Hoa Kỳ khuyến cáo bắt buộc xét nghiệm chức năng gan hàng tháng ở tất cả các bệnh nhân sử dụng bosentan. Đối với bệnh nhân sử dụng ambrisentan và macitentan không yêu cầu phải xét nghiệm men gan hằng tháng tuy nhiên cần định kỳ xét nghiệm chức năng gan như một phần trong đánh giá thường quy các bệnh nhân điều trị TAĐMP, các bệnh nhân có thể xuất hiện suy tim phải và rối loạn chức năng
Tác dụng không mong muốn của bosentan:
- Giữ nước/phù ngoại biên.
- Có thể thấy giảm hematocrit/hemoglobin liên quan đến liều, thường trong vài tuần đầu điều trị với sự ổn định mức độ sau 4 đến 12 tuần điều trị. Theo dõi huyết sắc tố trước khi bắt đầu điều trị, sau 1 và 3 tháng, và cứ sau 3 tháng. Giảm đáng kể lượng huyết sắc tố đòi hỏi phải đánh giá thêm để xác định nguyên nhân và điều trị cụ thể.
- Nhiễm độc gan: Bosentan có liên quan đến tăng transaminase (ALT hoặc AST ≥ 3 lần ULN) và trong một số ít trường hợp có thể xảy ra tăng nồng độ bilirubin. Theo dõi transaminase hằng tháng sau đó. Điều chỉnh liều nếu tăng men gan xảy ra mà không có triệu chứng tổn thương gan hoặc tăng bilirubin. Đã có những trường hợp hiếm xơ gan không giải thích được sau khi điều trị kéo dài (> 12 tháng) ở những bệnh nhân bị nhiều bệnh lý và điều trị bằng thuốc. Cũng đã có trường hợp suy gan.
- Nên ngừng điều trị ở những bệnh nhân tăng transaminase kết hợp với các triệu chứng tổn thương gan (mệt mỏi bất thường vàng da, buồn nôn, nôn, đau bụng và/hoặc sốt) hoặc tăng bilirubin (≥ 2 lần ULN). Tránh sử dụng ở những bệnh nhân có transaminase huyết thanh cơ bản > 3 lần ULN ở mức cơ bản (việc theo dõi nhiễm độc gan có thể khó khăn hơn) hoặc suy gan từ trung bình đến nặng. Sự kết hợp của tổn thương tế bào gan (tăng transaminase > 3 lần ULN) và bilirubin tăng ≥ 2 lần ULN là một dấu hiệu cho khả năng nhiễm độc gan nghiêm trọng. Tăng transaminase phụ thuộc vào liều, thường không có triệu chứng, xảy ra cả sớm và muộn trong điều trị, tiến triển chậm và thường hồi phục sau khi ngừng điều trị hoặc ngừng thuốc. Tăng transaminase cũng có thể tự đảo ngược trong khi tiếp tục điều trị Cân nhắc lợi ích của việc điều trị so với nguy cơ nhiễm độc gan khi bắt đầu điều trị ở bệnh nhân có triệu chứng WHO-FC II.
- Quá mẫn cảm: Phản ứng quá mẫn, bao gồm phản ứng thuốc với tăng bạch cầu ái toan và triệu chứng toàn thân (DRESS), sốc phản vệ, phát ban và phù mạch đã được quan sát.
- Rối loạn sinh tinh trùng: Bosentan có thể có ảnh hưởng xấu đến sự sinh tinh trùng, số lượng tinh trùng giảm đã được quan sát thấy ở nam giới trong quá trình điều trị.
- Thuyên tắc động mạch phổi: có thể gặp, cần ngừng ngay bosentan.
- Các thuốc tác động theo con đường nitric oxide
Cơ chế tác dụng và chỉ định của các thuốc tác động theo con đường nitric oxide
Cơ chế tác dụng
Tác dụng giãn mạch theo con đường nitric oxide phụ thuộc vào mức độ tạo ra và duy trì nồng độ guanosin monophosphat vòng (cGMP) trong tế bào cơ trơn mạch máu. Nitric oxit hoạt hóa enzyme guanylate cyclase, làm tăng hình thành cGMP. Các chất cGMP này có tác dụng gây giãn mạch. Tuy nhiên, tác dụng gây giãn mạch này chỉ tồn tại trong thời gian ngắn do cGMP bị giáng hóa nhanh chóng thành GMP dưới tác dụng của phosphodiesterase.
Chất PDE-5 thủy phân cAMP và cGMP làm hạn chế vai trò dẫn truyền tín hiệu của chúng trong tế bào.
Hai nhóm thuốc được chấp thuận trong điều trị TAĐMP theo con đường nitric oxit là chất ức chế phosphodiesterase và chất kích thích trực tiếp guanylate cyclase hòa tan.
Chỉ định điều trị
Sildenafil và tadalafil là hai chất ức chế PDE-5, làm tăng tác dụng giãn mạch (và có lẽ cả tác dụng chống phân chia tế bào) của các nucleotide vòng. Giống các thuốc nhóm prostacyclin và ức chế thụ thể endothelin, chất ức chế PDE-5 hiện tại chỉ được chấp thuận trong điều trị TAĐMP nhóm 1.
Một số nghiên cứu nhỏ xem xét vai trò của thuốc đối kháng thụ thể PDE-5 trên các bệnh nhân tăng áp mạch máu phổi nhóm 2 do suy tim sung huyết. Các nghiên cứu chỉ ra thuốc đối kháng thụ thể PDE-5 là cải thiện khả năng hoạt động thể lực ở các bệnh nhân tăng áp mạch phổi do suy tim trái nhưng cần thêm các nghiên cứu để khẳng định điều này.
Các thuốc đối kháng thụ thể PDE-5 cũng đã được nghiên cứu ở bệnh nhân tăng áp mạch máu phổi nhóm 3. Một nghiên cứu nhỏ trên bệnh nhân có bệnh phổi tắc nghẽn mãn tính cho thấy sildenafil làm cải thiện ngay lập tức đặc điểm huyết động. Tuy nhiên đáp ứng co mạch do tình trạng thiếu oxy mạn tính dẫn tới giảm sút quá trình oxy hóa máu động mạch.
Nghiên cứu trên 180 bệnh nhân xơ phổi vô căn điều trị sildenafil trong 6 tuần không thấy sự cải thiện quãng đường đi bộ 6 phút. Vì vậy vẫn chưa chứng minh được hiệu quả rõ rệt của thuốc đối kháng thụ thể PDE-5 đối với bệnh nhân tăng áp mạch máu phổi do bệnh phổi.
Sildenafil
Lịch sử thuốc
Sildenafil là chất thuốc đối kháng thụ thể PDE-5 đầu tiên được chấp thuận sử dụng ở bệnh nhân TAĐMP. Trong nghiên cứu kinh điển SUPER-1 (sildenafil use in pulmonary arterial hypertension), sildenafil làm cải thiện quãng đường đi bộ 6 phút ở bệnh nhân TAĐMP. Sildenafil làm giảm áp lực động mạch phổi trung bình và cải thiện phân độ triệu chứng cơ năng. Tỷ lệ diễn biến lâm sàng xấu đi không có sự khác biệt giữa nhóm sử dụng sildenafil và nhóm dùng giả dược.
Dược động học và đường dùng
Thuốc có thời gian bán hủy ngắn 3-4 giờ nên phải uống 3 lần/24h. Thuốc chủ yếu được dùng dạng uống tuy nhiên cũng có dạng truyền tĩnh mạch.
Liều dùng và cách dùng
Thuốc được FDA chấp thuận trong điều trị TAĐMP năm 2005 với liều khuyến nghị là 20 mg/lần, 3 lần/24h.
Tadalafil
Lịch sử thuốc
Trong nghiên cứu PHIRST (Pulmonary arterial hypertension and Response to Tadalafil), tadalafil cho thấy cải thiện đáng kể quãng đường đi bộ 6 phút và thời gian đến khi diễn biến lâm sàng xấu đi. Không thấy có sự thay đổi về phân độ cơ năng và phân độ khó thở theo Borg giữa nhóm dùng tadalafil và giả dược.
Dược động học và đường dùng
Tadalafil là thuốc đối kháng thụ thể PDE-5 tác dụng kéo dài hơn, thời gian bán hủy là 17,5 giờ vì vậy có thể dùng 1 lần/24h.
Liều dùng và cách dùng
Thuốc được cơ quan thuốc và thực phẩm Hoa Kỳ chấp thuận trong điều trị TAĐMP năm 2009 với liều khuyến cáo là 40 mg/24h dùng 1 lần.
Tác dụng không mong muốn và chống chỉ định của nhóm thuốc đối kháng thụ thể PDE-5
Tác dụng không mong muốn của các thuốc nhóm ức chế đối kháng thụ thể PDE-5 bao gồm: đau đầu, chóng mặt, buồn nôn, chảy máu mũi và gây cương cứng dương vật và đau.
Có rất ít báo cáo bệnh nhân điều trị với thuốc đối kháng thụ thể PDE-5 xuất hiện bệnh lý thần kinh thị và teo gai thị trước do thiếu máu, tuy nhiên mối liên quan về nguyên nhân cơ chế chưa được làm rõ. Bệnh nhân khi dùng các thuốc nhóm này nếu xuất hiện những thay đổi về thị lực nên được đi khám ngay và dừng thuốc trong trường hợp có mất thị lực đột ngột.
Các trường hợp mất thính lực cũng được báo cáo, tuy nhiên nguyên nhân và cơ chế thì chưa được làm rõ.
Chống chỉ định sử dụng đồng thời nitrat và thuốc đối kháng thụ thể PDE-5 do nguy cơ gây tụt huyết áp nặng nề gây ảnh hưởng đến tính mạng. Bệnh nhân đang sử dụng thuốc đối kháng thụ thể PDE-5 cần được cảnh báo tránh sử dụng mọi dạng của nitrat bao gồm cả nitroglycerin và isosorbide mononitrate và isosorbide dinitrate.
Ở bệnh nhân xảy ra hội chứng động mạch vành cấp, có thể sử dụng nitrat nhưng phải theo dõi rất chặt chẽ về huyết động, ít nhất trong 24 giờ sau liều sildenafil cuối cùng và 48 giờ sau liều tadalafil cuối cùng. Thận trọng khi sử dụng đồng thời chẹn alpha giao cảm với thuốc đối kháng thụ thể PDE-5 do có nguy cơ gây hạ huyết áp tư thế.
Thuốc kích thích trực tiếp guanylate cyclase hòa tan: riociguat
Lịch sử thuốc
Riociguat là chất kích thích trực tiếp guanylate cyclase hòa tan, không phụ thuộc vào sự có mặt hay không của nitric oxide. Thuốc làm tăng cường sinh GMP vòng ngay cả trong trạng thái cạn kiệt nitric oxide nội sinh. Trong thử nghiệm PATENT-1, riociguat cho thấy hiệu quả cải thiện khả năng hoạt động thể lực, đặc điểm huyết động, phân độ khó thở theo WHO và thời gian tới khi diễn biến lâm sàng xấu đi.
Liều dùng và cách dùng
Riociguat được FDA chấp thuận trong điều trị TAĐMP năm 2013. Liều khởi đầu 1 mg, 3 lần/24h. Với bệnh nhân huyết áp thấp, có thể bắt đầu với liều thấp hơn 0,5 mg, 3 lần/24h.
Nếu huyết áp bệnh nhân > 95 mmHg và bệnh nhân không có triệu chứng tụt huyết áp, có thể tăng dần liều mỗi lần 0,5 mg trong mỗi 2 tuần tới liều tối đa có thể dung nạp được 2,5 mg x 3 lần/24h.
Tác dụng không mong muốn và chống chỉ định
Tác dụng không mong muốn của riociguat bao gồm: buồn nôn, nôn, tiêu chảy, đầy hơi, viêm dạ dày, táo bón, chóng mặt, đau đầu, tụt huyết áp, thiếu máu, chảy máu trầm trọng và ho ra máu.
Chống chỉ định phối hợp đồng thời riociguat và thuốc đối kháng thụ thể PDE-5 do gây tụt huyết áp mạnh.
ĐIỀU TRỊ TĂNG ÁP ĐỘNG MẠCH PHỔI (TĂNG ÁP MẠCH MÁU PHỔI NHÓM 1)
Các nghiên cứu trong điều trị tăng áp động mạch phổi
Điều trị TAĐMP đã được nghiên cứu tích cực trong hơn hai thập niên qua, dẫn tới sự ra đời của nhiều lựa chọn điều trị mới. Tuy nhiên vẫn còn nhiều câu hỏi đang còn tranh luận: Liệu một thuốc này có tốt hơn thuốc kia? Có nên phối hợp đồng thời từ hai thuốc trở lên ngay từ thời điểm chẩn đoán hay thêm thuốc thứ hai trong quá trình điều trị bệnh? Thời điểm nào thích hợp để thêm thuốc? Nếu trong điều kiện tối ưu, các thuốc điều trị hạ áp lực ĐMP được cung cấp đầy đủ, phối hợp thuốc là lựa chọn tối ưu hơn về mặt lý thuyết do tác động vào các cơ chế sinh bệnh khác nhau.
Tuy nhiên, thực tế, TAĐMP là một bệnh không thường gặp nên khó để tiến hành nghiên cứu đủ độ mạnh để trả lời các câu hỏi nêu trên. Trên thực tế, một vài nghiên cứu nhỏ đã được tiến hành theo hướng phối hợp thuốc và nhiều nghiên cứu đang được tiến hành theo hướng này. Một phân tích tổng hợp dựa trên 6 nghiên cứu ngẫu nhiên bệnh chứng cho thấy phối hợp thuốc có hiệu quả làm giảm nguy cơ diễn biến lâm sàng xấu đi, cải thiện quãng đường đi bộ 6 phút và giảm giá trị áp lực ĐMP trung bình, áp lực nhĩ phải và sức cản mạch phổi.
Hướng tiếp cận phối hợp thuốc có thể phối hợp ngay từ ban đầu hoặc theo trình tự thời gian. Phối hợp dần theo trình tự thời gian là chiến lược điều trị được áp dụng khá rộng rãi. Với cách phối hợp này, thuốc được thêm vào nếu đáp ứng lâm sàng với đơn trị liệu chưa tốt hoặc diễn biến lâm sàng xấu đi. Thử nghiệm PACE nghiên cứu phối hợp thêm sildenafil hoặc giả dược ở bệnh nhân vẫn có triệu chứng trong khi đang dùng liều ổn định truyền epoprostenol tĩnh mạch trong ít nhất 3 tháng. Bệnh nhân được điều trị thêm với sildenafil so với thêm giả dược cho thấy cải thiện quãng đường đi bộ sau 16 tuần điều trị cũng như cải thiện áp lực ĐMP trung bình, cung lượng tim và thời gian đến khi có diễn biến lâm sàng xấu đi.
Thử nghiệm TRIUMPH-1 cho thấy sự cải thiện về quãng đường đi bộ 6 phút khi phối hợp treprostinil dạng hít với bosentan hoặc sildenafil đang sử dụng. Thử nghiệm COMPASS-1 đánh giá ảnh hưởng tức thì lên huyết động của việc thêm liều duy nhất sildenafil ở bệnh nhân TAĐMP có triệu chứng đang được điều trị ổn định với bosentan. Sức cản mạch phổi trung bình giảm đáng kể tại thời điểm 60 phút sau khi bắt đầu sử dụng sildenafil so với thời điểm thông tim khi chưa sử dụng thuốc. Mức độ giảm sức cản mạch phổi sau sử dụng liều duy nhất sildenafil này có thể so sánh ngang với sử dụng nitric oxit dạng hít. Phối hợp thuốc dần từng bước khi đáp ứng lâm sàng với một thuốc ban đầu chưa đạt hiệu quả, được chỉ định nhóm I, mức độ bằng chứng A.
Đối với bệnh nhân TAĐMP mức độ khó thở nhóm IV, khuyến cáo nhóm IIb mức bằng chứng C phối hợp hai thuốc ngay từ ban đầu trong điều kiện cơ sở y tế đó không có thuốc prostanoid dạng truyền tĩnh mạch. Kinh nghiệm rút ra từ thử nghiệm lâm sàng ngẫu nhiên có đối chứng của việc phối hợp thuốc ngay từ đầu mới chỉ giới hạn trong thử nghiệm BREATH-2. Kết quả từ nghiên cứu không chỉ ra được sự khác biệt đáng kể giữa nhóm phối hợp thuốc từ ban đầu bosentan với epoprostenol với nhóm dùng epoprostenol đơn thuần. Trong một thử nghiệm mới hơn trên 23 bệnh nhân TAĐMP chưa được điều trị thuốc thử nghiệm dùng phối hợp thuốc ngay từ đầu bosentan và epoprostenol, so với nhóm đối chứng lịch sử tương đồng chỉ sử dụng epoprostenol cho thấy sự giảm có ý nghĩa thống kê sức cản mạch phổi ở nhóm dùng phối hợp thuốc từ ban đầu. Tuy nhiên sự thay đổi huyết động này không dẫn tới sự khác biệt về tỷ lệ sống còn và tỷ lệ cần ghép tim phổi giữa hai nhóm.
Nghiên cứu AMBITION được báo cáo tại Đức năm 2014 so sánh giữa các nhóm: đơn trị liệu với tadalafil, đơn trị liệu với ambrisentan và dùng phối hợp hai thuốc này ở bệnh nhân TAĐMP phân độ cơ năng WHO II, III chưa được điều trị thuốc hạ áp lực ĐMP. Nhóm điều trị phối hợp làm giảm nguy cơ diễn biến lâm sàng xấu đi khi so sánh với tổng hợp của hai nhóm điều trị đơn trị liệu. Kết quả được thể hiện bởi giảm tỷ lệ nhập viện, giảm nồng độ NT-proBNP và cải thiện quãng đường đi bộ 6 phút.
Hướng dẫn điều trị và đánh giá đáp ứng điều trị tăng áp động mạch phổi (PH nhóm 1)
Hướng dẫn điều trị dựa trên bằng chứng
Đã có những bằng chứng về việc bắt đầu điều trị sớm khi bệnh nhân mới có triệu chứng mức độ nhẹ giúp cải thiện đặc điểm lâm sàng và triệu chứng cơ năng. Quyết định bắt đầu điều trị với các thuốc giãn mạch phổi và các thuốc điều trị hướng đích cụ thể phụ thuộc vào phân độ cơ năng, phân tầng nguy cơ và một phần vào sự lựa chọn của bệnh nhân.
- Bệnh nhân có triệu chứng hạn chế nhẹ hoạt động thể lực ( NYHA II) nên bắt đầu với một loại thuốc viên (hoặc đối kháng thụ thể endothelin hoặc ức chế phosphodiesterase-5).
- Những bệnh nhân có triệu chứng cơ năng mức IV (có triệu chứng với bất cứ hoạt động thể lực nào) cần các phác đồ điều trị tích cực hơn, ngay cả việc cân nhắc dùng thuốc nhóm
- Khuyến cáo đưa nhiều lựa chọn điều trị đối với bệnh nhân phân độ cơ năng nhóm III (không có triệu chứng lúc nghỉ nhưng hạn chế nhiều hoạt động thể lực khi gắng sức). Bệnh nhân phân độ cơ năng NYHA III và có các yếu tố nguy cơ tiên lượng không tốt có thể xem xét bắt đầu bằng điều trị với prostacyclin trong khi bệnh nhân có các yếu tố tiên lượng tốt có thể bắt đầu điều trị bằng liệu pháp thuốc uống.
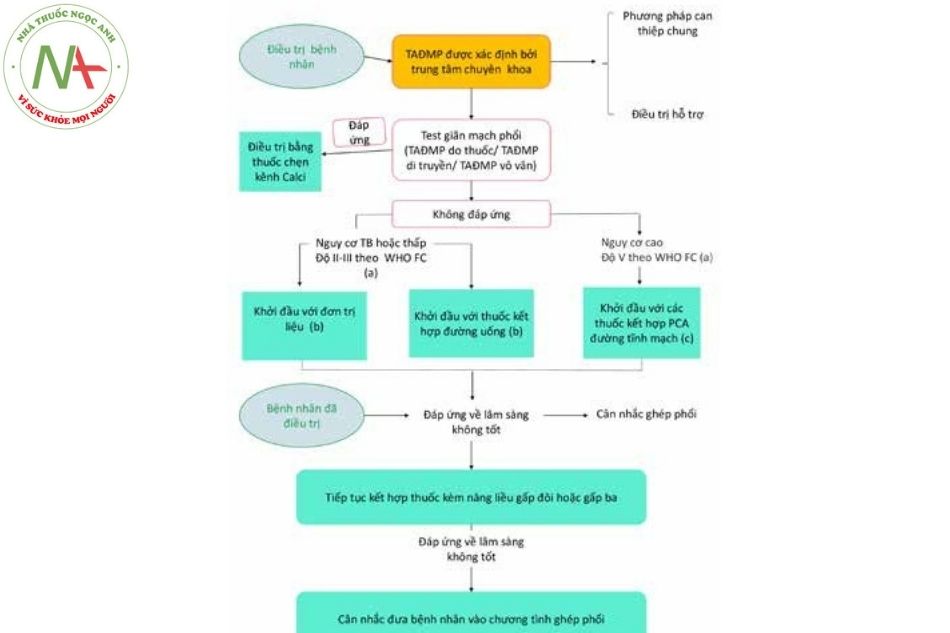
Lược đồ điều trị dựa trên bằng chứng đối với bệnh nhân tăng áp động mạch phổi (chỉ áp dụng với bệnh nhân nhóm 1 – PAH).
a. Một số bệnh nhân thuộc độ III theo phân độ chức năng theo WHO-FC có nguy cơ
b. Khởi đầu điều trị kết hợp ambrisentan với tadalafil được chứng minh là ưu việt hơn so với đơn trị liệu với am- brisentan hoặc tadalafil trong trường hợp bệnh cảnh lâm sàng nặng/muộn.
c. Epoprostenol đường tĩnh mạch nên được ưu tiên trước hết vì nó làm giảm tỷ lệ tử vong trong 3 tháng ở những bệnh nhân có tăng áp động mạch phổi nguy cơ cao so với chỉ điều trị đơn trị liệu.
d. Cân nhắc phá vách liên nhĩ.
Chú thích: WHO-FC: phân độ chức năng theo Tổ chức y tế thế giới WHO; TAĐMP: Tăng áp động mạch phổi; ERAs: Chất đối kháng thụ thể endothelin; PDE-5i: chất ức chế Phosphodiesterase 5; PCA thuốc giống prostacyclin.
Bảng 4. Khuyến cáo điều trị thuốc cho tăng áp động mạch phổi theo phân độ triệu chứng cơ năng của WHO
| Nhóm thuốc | Mức khuyến cáo – bằng chứng | |||||||
| TC cơ năng độ II | TC cơ năng độ III | TC cơ năng độ IV | ||||||
| Thuốc chẹn kênh canxi
Ambrisentan |
I | I | Ca | – | – | |||
| I | A | A | IIb | C | ||||
| Chất đối kháng thụ thể endothelin | Bosentan | I | A | |||||
| Macitentan b | B | |||||||
| Thuốc ức chế phosphodiesterase 5 | Sildenafil | A | I | A | IIb | C | ||
| Tadalafil | B | I | B | IIb | C | |||
| Vardenafild | B | IIb | B | IIb | C | |||
| Chất kích thích guanylate cyclase | Riociguat
Epoprostenol Tĩnh mạchb Dạng hít Iloprost |
B | I | B | IIb | C | ||
| – | I | A | I | A | ||||
| – | I | B | IIb | C | ||||
| – | – | IIa | C | IIb | C | |||
| Thuốc giống | – | – | I | B | IIb | C | ||
| Treprostinil | – | I | B | IIb | C | |||
| Dạng hít d | ||||||||
| Tĩnh mạch c | – | IIa | C | IIb | C | |||
| Uống d
Beraprostd |
– | IIb | B | – | – | |||
| – | IIb | B | – | – | ||||
| Đồng vận thụ thể prostacyclin | Selexipag (uống) d | B | I | B | – | – |
TĂNG ÁP MẠCH MÁU PHỔI VÀ HỘI CHỨNG EISENMENGER
Chú thích:
a. Mức I đối với bệnh nhân có đáp ứng giãn mạch phổi trong trường hợp tăng áp động mạch phổi vô căn, tăng áp động mạch phổi có tính di truyền và tăng áp động mạch phổi do thuốc; Mức IIa đối với các tình trạng khác có kèm theo tăng áp động mạch phổi.
b. Thời điểm lâm sàng xấu đi như là kết cục chính của các thử nghiệm lâm sàng ngẫu nhiên hoặc thuốc được chứng minh giảm tỷ lệ tử vong do mọi nguyên nhân.
c. Đối với bệnh nhân không dung nạp với thuốc đường tiêm dưới da.
d. Thuốc chưa được chấp thuận bởi Cơ quan dược phẩm châu u tại thời điểm công bố hướng dẫn điều trị.
TC : Triệu chứng.
Bảng 5. Khuyến cáo bắt đầu điều trị phối hợp thuốc cho tăng áp động mạch phổi theo phân độ triệu chứng cơ năng của WHO
| Nhóm thuốc | Mức khuyến cáo – bằng chứng | |||||
| TC cơ năng độ II | TC cơ năng độ III | TC cơ năng độ IV | ||||
| Ambrisentan + tadalafil | I | B | I | B | IIb | C |
| ERA khác + PDE-5i | IIa | C | IIa | C | IIb | C |
| Bosentan + sildenafil + epoprostenol (tĩnh mạch) | – | – | IIa | C | IIa | C |
| Bosentan + epoprostenol (tĩnh mạch) | – | – | IIa | C | IIa | C |
| ERA khác hoặc PDE-5i + treprostinil (tiêm dưới da) | IIb | C | IIb | C | ||
| ERA khác + PDE- 5i + Đồng vận thụ thể prostacyclin | IIb | C | IIb | C |
Chú thích: ERAs: Chất đối kháng thụ thể endothelin; PDE-5i: Chất ức chế phosphodiesterase 5.
Bảng 6. Khuyến cáo điều trị phối hợp thuốc lâu dài cho tăng áp động mạch phổi nhóm I theo phân độ chức năng của WHO
| Nhóm thuốc | Mức khuyến cáo – bằng chứng | |||||
| TC cơ năng độ II | TC cơ năng độ III | TC cơ năng độ IV | ||||
| Macitentan kết hợp sildenafil | I | B | I | B | IIa | C |
| Riociguat kết hợp bosentan | I | B | I | B | IIa | C |
| Selexipag kết hợp ERA và/hoặc PDE-5i | I | B | I | B | IIa | C |
| Sildenafil kết hợp epoprostenol | – | – | I | B | IIa | B |
| Treprostinil đường hít kết hợp sildenafil hoặc bosentan | IIa | B | IIa | B | IIa | C |
| Iloprost đường hít kết hợp bosentan | IIb | B | IIb | B | IIb | C |
| Tadalafil kết hợp bosentan | IIa | C | IIa | C | IIa | C |
| Ambrisentan kết hợp sildenafil | IIb | C | IIb | C | IIb | C |
| Bosentan kết hợp epoprostenol | – | – | IIb | C | IIb | C |
| Bosentan kết hợp sildenafil | IIb | C | IIb | C | IIb | C |
| Kết hợp 2 thuốc khác | IIb | C | IIb | C | IIb | C |
| Kết hợp 3 thuốc khác | IIb | C | IIb | C | IIb | C |
| Riociguat kết hợp thêm sildenafil hoặc PDE-5i | III | B | III | B | III | B |
Chú thích: ERAs: Chất đối kháng thụ thể endothelin; PDE-5i: Chất ức chế phosphodiesterase 5.
Theo dõi điều trị
Theo dõi sát là điều cần thiết đối với các bệnh nhân bắt đầu điều trị bằng thuốc hạ áp lực ĐMP.
- Các bệnh nhân ổn định với liệu pháp đường uống có thể theo dõi mỗi 4-6 tháng.
- Các bệnh nhân ở giai đoạn bệnh nặng hơn hoặc triệu chứng tiến triển, suy tim phải và bệnh nhân đang trong liệu trình truyền tĩnh mạch cần khám lại tối thiểu 3 tháng/lần.
Với mỗi lần khám lại: cần đánh giá phân độ triệu chứng cơ năng theo Tổ chức Y tế Thế giới (WHO), nồng độ ProBNP hoặc BNP và khả năng gắng sức (quãng đường đi bộ 6 phút hoặc gắng sức thảm chạy) để làm cơ sở đánh giá đáp ứng điều trị. Tiến hành làm lại siêu âm tim mỗi 6 tháng sau khi đã bắt đầu điều trị thuốc hạ áp lực ĐMP đặc hiệu.
Thời điểm tiến hành thông tim lại phụ thuộc vào từng trung tâm về tăng áp mạch máu phổi. Thông tim phải được cân nhắc khi các triệu chứng vẫn tiếp tục tiến triển mặc dù bệnh nhân vẫn đang điều trị để đánh giá trước khi thêm một liệu pháp điều trị mới. Một số chuyên gia về TAĐMP tiến hành thông tim phải thường quy 1 năm sau khi bắt đầu điều trị đặc biệt ở bệnh nhân có dùng prostacyclin.
Bảng 7. Phân độ chức năng của WHO (WHO-FC)*
| Độ I | Không có triệu chứng cả khi nghỉ và khi hoạt động |
| Độ II | Không có triệu chứng khi nghỉ, nhưng có triệu chứng như khó thở nhẹ, hụt hơi khi hoạt động mức độ trung bình (leo cầu thang, đi bộ mua sắm…) |
| Độ III | Không có triệu chứng khi nghỉ, nhưng có triệu chứng như khó thở, hụt hơi, mệt mỏi khi hoạt động mức độ nhẹ (như đi bộ quanh nhà hay hoạt động rất nhẹ nhàng khác) |
| Độ IV | Có triệu chứng (khó thở, mệt…) cả khi nghỉ ngơi và nặng lên khi có bất cứ hoạt động nào |
WHO: Tổ chức Y tế thế giới. *Mục tiêu của điều trị tăng áp mạch máu phổi là nâng cao chất lượng cuộc sống hàng ngày của bệnh nhân. Phân độ WHO-FC cho biết bức tranh cơ bản về mức độ ảnh hưởng của tăng áp mạch máu phổi đến cuộc sống hàng ngày của bệnh nhân, do đó tuy việc đánh giá đơn giản, nhưng có ý nghĩa quan trọng trên lâm sàng.
Bệnh nhân có đáp ứng lâm sàng không đầy đủ đối với điều trị đơn trị liệu: triệu chứng lâm sàng tăng lên hoặc không cải thiện về mức phân độ cơ năng NYHA I, II có thể cân nhắc đổi nhóm thuốc điều trị đặc hiệu hoặc phối hợp thuốc. Việc phối hợp các nhóm thuốc tác động theo các cơ chế khác nhau làm tăng hiệu quả hiệp đồng là một hướng đang được nghiên cứu tích cực. Cuối cùng, các phương pháp điều trị xâm lấn như: ghép phổi hoặc phá vách liên nhĩ có thể được lựa chọn ở bệnh nhân có triệu chứng tiến triển nặng dần lên mặc dù đã tối ưu hóa điều trị thuốc.
Xem thêm: Một số triệu chứng quan trọng cần lưu ý khi tiếp cận bệnh nhân tim bẩm sinh
Điều trị can thiệp/phẫu thuật đóng lỗ thông
Nên được cân nhắc ở các trường hợp tăng áp ĐMP huyết động và có khả năng hồi phục. Mặc dù ngưỡng chính xác để quyết định về tăng áp ĐMP vẫn còn có khả năng hồi phục thì chưa thực sự rõ ràng.
Theo khuyến cáo năm 2015 của Hội Tim mạch châu u và Hội nghị lần thứ 5 về tăng áp mạch máu phổi thế giới năm 2013 khuyến cáo có thể đóng lỗ thông khi sức cản mạch phổi < 2,3 đơn vị Wood, hoặc chỉ số sức cản mạch phổi < 4 đơn vị Wood/m2; không đóng lỗ thông khi sức cản mạch phổi > 4,6 đơn vị Wood hoặc chỉ số sức cản mạch phổi > 8 đơn vị Wood/m2; cân nhắc từng trường hợp bệnh nhân cụ thể nếu giá trị sức cản mạch phổi từ 2,3-4,6 đơn vị Wood hoặc chỉ số sức cản mạch phổi từ 4-8 đơn vị Wood/m2.
- Quyết định điều trị đóng lỗ thông đặc biệt thách thức ở nhóm tăng sức cản mạch phổi mức trung bình (chỉ số sức cản mạch phổi từ 4-8 đơn vị Wood/m2) do tiên lượng bệnh nhân sẽ rất không tốt nếu sau đóng lỗ thông sức cản và áp lực ĐMP không giảm dần. Nếu sức cản mạch phổi không giảm sau khi đóng lỗ thông, tiên lượng bệnh ở nhóm bệnh nhân này thậm chí còn xấu hơn là chính họ nếu không được can thiệp đóng hay phẫu thuật vá lỗ thông.
- Tỷ lệ sức cản mạch phổi so với sức cản mạch hệ thống > 2/3 thường được sử dụng như một tiêu chuẩn thêm vào của chống chỉ định đóng lỗ thông.
- Thông tim đánh giá huyết động trong khi bít thử lỗ thông bằng bóng hoặc bằng dụng cụ sẽ cung cấp thêm thông tin giúp cho việc quyết định có nên đóng lỗ thông thực sự không.
- Mặc dù việc điều trị thuốc để làm giảm sức cản mạch phổi về giá trị tiêu chuẩn có thể đóng được lỗ thông không được đưa vào khuyến cáo, xong cách tiếp cận này lại được áp dụng tương đối thành công ở các trường hợp cụ thể.
Do đặc điểm hạn chế về mặt số liệu trong một lĩnh vực còn nhiều tranh cãi, nên giữa các trung tâm khác nhau có thể sử dụng các ngưỡng giá trị khác nhau phụ thuộc kinh nghiệm hoặc phụ thuộc vào các tổn thương kèm theo.
Điều trị phẫu thuật/can thiệp khác
Ghép phổi và ghép tim phổi
Cho tới hiện tại, chưa có biện pháp điều trị nội khoa nào chữa khỏi TAĐMP.
Bệnh nhân vẫn diễn biến nặng lên trong quá trình điều trị nội khoa hoặc bệnh nhân ở giai đoạn bệnh nặng ngay từ ban đầu (phân độ cơ năng III, IV) nên được gửi đến trung tâm chuyên về ghép phổi. Chậm trễ trong việc gửi bệnh nhân vào danh sách ghép phổi cộng với thời gian chờ đợi ghép dài (do không có tạng ghép) làm tăng tỷ lệ tử vong ở nhóm chờ ghép và diễn biến lâm sàng nặng ở thời điểm được ghép phổi.
Bệnh nhân TAĐMP được ghép phổi có nguy cơ tử vong quanh phẫu thuật cao hơn do đặc điểm huyết động nặng nề hơn. Tuy nhiên, tiên lượng lâu dài sau ghép ở những người được ghép và vẫn còn sống sau ghép phổi 1 năm cũng tương tự như ghép phổi ở các chỉ định khác. Tỷ lệ sống còn sau ghép phổi là 52-75% sau 5 năm và 45-66% sau 10 năm.
Nguyên nhân gây TAĐMP cũng cần cân nhắc khi ra chỉ định, do tiên lượng cũng thay đổi phụ thuộc vào nguyên nhân gây TAĐMP:
- Bệnh nhân bệnh mô liên kết có tiên lượng kém hơn nhóm TAĐMP vô căn ngay cả khi được điều trị với prostanoid truyền tĩnh mạch. Trong khi TAĐMP do bệnh tim bẩm sinh có tiên lượng sống còn tốt nhất.
- Tiên lượng tồi nhất ở nhóm bệnh lý tĩnh mạch phổi tắc nghẽn và u mao mạch máu phổi do không có điều trị nội khoa hiệu quả và nhóm bệnh nhân này cần được đưa vào danh sách ghép phổi ngay từ thời điểm chẩn đoán.
Can thiệp/phẫu thuật mở lỗ thông trên vách liên nhĩ
Khi chức năng thất phải ngày càng xấu đi do bệnh lý TAĐMP nặng hơn, bệnh nhân sẽ khó thở tăng dần lên, có dịch cổ trướng, phù chân và có thể có triệu chứng ngất, tiền ngất. Thủ thuật mở lỗ thông trên vách liên nhĩ tạo ra một luồng thông phải trái tại tầng nhĩ làm giảm áp lực đổ đầy thất phải, cải thiện chức năng thất phải, tăng đổ đầy thất trái. Việc tạo ra lỗ thông với luồng thông phải trái ban đầu sẽ làm giảm độ bão hòa oxy, đổi lại do cung lượng tim được cải thiện sẽ làm tăng chung việc vận chuyển oxy tới các cơ quan nên độ bão hòa oxy mao mạch của bệnh nhân không bị giảm sút đáng kể.
Thủ thuật mở lỗ thông trên vách liên nhĩ có thể được thực hiện bởi phẫu thuật hoặc can thiệp bằng nong bóng. Xu hướng can thiệp mở lỗ thông trên vách liên nhĩ được lựa chọn hơn do phẫu thuật với đối tượng bệnh nhân này có nguy cơ rất cao.
- Thủ thuật được cân nhắc chỉ định trong trường hợp bệnh nhân thường có triệu chứng ngất hoặc choáng thỉu nhiều lần mặc dù đang được điều trị nội khoa tối ưu như biện pháp điều trị bắc cầu ở bệnh nhân chờ ghép phổi hoặc điều trị giảm nhẹ ở bệnh nhân không có chỉ định ghép phổi.
- Các yếu tố dự báo nguy cơ tử vong liên quan với thủ thuật bao gồm: áp lực nhĩ phải trung bình > 20 mmHg, chỉ số sức cản mạch phổi > 55 đơn vị Wood và khả năng sống sau 1 năm ước tính < 40%. Trước khi tiến hành thủ thuật nên được điều trị tối ưu để bão hòa oxy hệ thống > 90% khi thở khí phòng và tối ưu hóa chức năng tim.
- Tỷ lệ tử vong liên quan với phẫu thuật tương đối cao (khoảng 16%). Để giảm thiểu nguy cơ, thủ thuật nên được thực hiện ở trung tâm có kinh nghiệm thực hiện và xử trí khi có biến chứng xảy ra.
Phẫu thuật bóc huyết khối động mạch phổi
Bệnh nhân nghi ngờ TAĐMP nên được đánh giá loại trừ tăng áp mạch máu phổi nhóm 4 (thuyên tắc huyết khối động mạch phổi). Chụp thông khí tưới máu phổi là thăm dò sử dụng để sàng lọc thuyên tắc huyết khối động mạch phổi. Bệnh nhân được cân nhắc phẫu thuật bóc huyết khối động mạch phổi nếu vị trí huyết khối có thể tiếp cận được qua phẫu thuật và nguy cơ phẫu thuật không cao. Mục tiêu của phẫu thuật bóc huyết khối động mạch phổi là lấy bỏ thành phần huyết khối gây tắc trong lòng động mạch phổi nhằm làm giảm sức cản mạch phổi và cải thiện cung lượng tim. Phẫu thuật phức tạp và có ý nghĩa sống còn này nên được tiến hành ở trung tâm y tế lớn và có kinh nghiệm.
Những bệnh nhân không tiếp cận được bằng con đường phẫu thuật do huyết khối ở ngoại vi được xếp vào nhóm thuyên tắc huyết khối động mạch phổi không phẫu thuật được hoặc nhóm tăng áp mạch máu phổi dai dẳng sau phẫu thuật bóc huyết khối. Nhóm đối tượng này được chứng minh có hiệu quả khi điều trị với riociguat là chất kích thích trực tiếp guanylate cyclase. Kết quả từ thử nghiệm CHEST cho thấy riociguat cải thiện khả năng gắng sức và sức cản mạch phổi ở nhóm bệnh nhân thuyên tắc huyết khối động mạch phổi mạn tính này.
Riociguat được Hiệp hội Thuốc và thực phẩm Hoa Kỳ chấp nhận sử dụng ở bệnh nhân thuyên tắc huyết khối động mạch phổi mạn tính năm 2013. Chi tiết liều và tác dụng không mong muốn xem thêm mục 5.5: chất kích thích guanylate cyclase.
ĐIỀU TRỊ CÁC NHÓM TĂNG ÁP MẠCH MÁU PHỔI KHÁC
Nhóm 2: Tăng áp mạch máu phổi do bệnh tim trái
Tăng áp động mạch phổi do bệnh tim trái bao gồm ba nhóm bệnh lý chính: Tăng áp mạch máu phổi do suy tim tâm thu, do suy tim tâm trương và do bệnh van tim.
Đây là nhóm gây tranh cãi nhiều nhất về vai trò của các thuốc hướng đích làm giảm áp lực động mạch phổi. Ba nhóm bệnh lý này đều khá thường gặp bệnh nhân có tăng áp mạch máu phổi, liên quan với biểu hiện lâm sàng nặng hơn và tiên lượng không tốt. Ở nhóm bệnh nhân này, tăng áp mạch máu phổi có thể biểu hiện dưới dạng tăng áp mạch máu phổi sau mao mạch đơn thuần hoặc phối hợp tăng áp mạch máu phổi sau mao mạch và tăng áp mạch máu phổi trước mao mạch.
Ở nhóm bệnh lý tim trái có tăng phối hợp cả áp lực mạch phổi sau mao mạch và trước mao mạch thường có tiên lượng sống còn xấu hơn và là nhóm được quan tâm nghiên cứu sử dụng các thuốc hạ áp lực động mạch phổi hướng đích. Tuy nhiên các bằng chứng về hiệu quả và tính an toàn của các thuốc hạ áp lực ĐMP trên nhóm bệnh nhân bệnh tim trái còn hạn chế.
- Thử nghiệm FIRST đánh giá vai trò của epoprostenol so với điều trị chuẩn ở 417 bệnh nhân suy tim trái nặng phân suất tống máu giảm, tăng áp lực mao mạch phổi bít cho thấy có cải thiện chỉ số tim và giảm áp lực mao mạch phổi bít nhưng không có sự thay đổi về khả năng đi bộ. Nghiên cứu bị dừng trước thời hạn do có xu hướng làm giảm thời gian sống còn ở nhóm bệnh nhân điều trị với epoprostenol.
- Các nhà nghiên cứu còn tiến hành thử nghiệm đối với một số thuốc nhóm đối kháng thụ thể endothelin cho bệnh nhân suy tim trái, tuy nhiên không thử nghiệm nào cho thấy hiệu quả, ngược lại tác dụng không mong muốn khá thường gặp, đặc biệt là tác dụng giữ nước dẫn đến phải dừng thuốc trước khi nghiên cứu kết thúc.
- Thuốc ức chế phosphodiesterase 5 đặc biệt là sildenafil cũng được các nhà nghiên cứu quan tâm đặc biệt ở bệnh nhân suy tim trái có hoặc không có kèm theo tăng áp mạch máu phổi vì theo các nhà nghiên cứu thuốc không chỉ làm giảm áp lực động mạch phổi mà còn làm cải thiện chức năng tâm thu và tâm trương. Tuy nhiên, dữ liệu từ các nghiên cứu ngẫu nhiên chưa phong phú và có những kết quả trái chiều. Tác giả Hoendermis và cộng sự đã công bố kết quả một nghiên cứu đơn trung tâm, mù đôi, ngẫu nhiên về việc sử dụng sildenafil trên bệnh nhân suy tim trái phân suất tống máu bảo tồn. Hầu hết các bệnh nhân chỉ có tăng áp mạch máu phổi sau mao mạch đơn thuần. Kết quả sau 12 tuần nhóm điều trị với sildenafil không có hiệu quả hơn giả dược về giá trị áp lực ĐMP trung bình, cung lượng tim và lượng oxy đỉnh tiêu thụ.
Tại thời điểm hiện tại các thuốc được chấp thuận trong điều trị hạ áp lực ĐMP không được khuyến cáo ở bệnh nhân tăng áp mạch máu phổi do bệnh tim trái. Những bệnh nhân được xác định có tăng áp mạch máu phổi phối hợp cả trước và sau mao mạch nên được gửi tới các bác sĩ có kinh nghiệm về điều trị tăng áp động mạch phổi để quyết định điều trị trên từng cá nhân cụ thể.
Nhóm 3: Tăng áp mạch máu phổi do bệnh phổi
Đứng thứ hai sau nhóm bệnh tim trái, tăng áp mạch máu phổi do nguyên nhân bệnh phổi là nguyên nhân hay gặp hàng thứ hai, đặc biệt là nhóm bệnh phổi tắc nghẽn mãn tính và bệnh phổi kẽ. Tình trạng tăng áp mạch máu phổi thường gặp hơn ở những bệnh nhân bệnh phổi giai đoạn nặng, tuy nhiên vẫn có thể gặp tình trạng tăng áp mạch máu phổi ở những trường hợp có suy giảm chức năng hô hấp mức độ nhẹ. Không có mối tương quan chặt chẽ giữa mức độ suy giảm chức năng hô hấp và mức độ nặng của tăng áp lực ĐMP.
Ở những bệnh nhân bệnh phổi mãn tính hay bệnh phổi kẽ, nếu có thêm tình trạng tăng áp mạch máu phổi sẽ làm nặng thêm triệu chứng lâm sàng, giảm sút khả năng trao đổi khí và tiên lượng sống còn không tốt. Đây là lí do để nghiên cứu việc sử dụng thuốc hạ áp lực ĐMP ở những bệnh nhân bệnh lý phổi có tăng áp mạch máu phổi. Tuy nhiên, cũng giống như những bệnh nhân có bệnh lý tim trái, chưa có bằng chứng thuyết phục về tính hiệu quả, an toàn về sử dụng thuốc hạ áp lực ĐMP ở bệnh nhân bệnh lý phổi có tăng áp mạch máu phổi.
Stolz và cộng sự đã ngẫu nhiên cho 30 bệnh nhân bệnh phổi tắc nghẽn mãn tính nặng sử dụng giả dược hoặc bosentan. Những bệnh nhân này không có tăng áp mạch máu phổi khi nghỉ nhưng tác giả giải thích rằng tăng áp mạch máu phổi có thể xuất hiện khi bệnh nhân gắng sức nên sẽ được điều trị ngẫu nhiên với bosentan. Sau 12 tuần điều trị thu được kết quả không có sự cải thiện về quãng đường đi bộ 6 phút, khả năng sử dụng oxy tối đa và giá trị áp lực ĐMP đo trên siêu âm tim trong khi áp lực oxy máu động mạch giảm và chất lượng cuộc sống cũng giảm sút. Một nghiên cứu ngẫu nhiên bệnh chứng đánh giá việc sử dụng sildenafil cho bệnh nhân bệnh phổi tắc nghẽn mãn tính nghi ngờ có tăng áp mạch máu phổi cho thấy có sự cải thiện về một số đặc điểm trên siêu âm tim về áp lực ĐMP và chức năng thất phải nhưng không có sự thay đổi về nồng độ NT proBNP giữa hai nhóm. Bệnh nhân sử dụng tadalafil gặp tác dụng phụ nhiều hơn gồm đau đầu và đầy chướng bụng, trong khi bão hòa oxy máu ngoại vi không cải thiện hơn so với nhóm không dùng tadalafil.
Có ít nhất 5 nghiên cứu ngẫu nhiên bệnh chứng đánh giá hiệu quả của thuốc đối kháng thụ thể endothelin ở bệnh nhân bệnh phổi kẽ, 3 nghiên cứu với bosentan, 1 nghiên cứu với macitentan và 1 nghiên cứu với ambrisentan. Những nghiên cứu này tập trung vào bệnh nhân bệnh phổi kẽ, không phải là bệnh tăng áp mạch máu phổi nhưng không nghiên cứu nào cho kết quả ủng hộ việc sử dụng thuốc hạ áp lực ĐMP nhóm đối kháng thụ thể endo- thelin. Thậm chí nghiên cứu sử dụng ambrisentan phải ngừng trước thời hạn do làm tăng tỷ lệ bệnh diễn biến nặng, tăng tỷ lệ nhập viện vì lý do hô hấp và tỷ lệ tử vong ở nhóm sử dụng thuốc so với nhóm giả dược.
Ngoài ra còn có các nghiên cứu về sử dụng thuốc sildenafil, riociguat ở bệnh nhân bệnh phổi kẽ có tăng áp mạch máu phổi. Tuy nhiên chưa thử nghiệm nào đã thực hiện chỉ ra các thuốc giãn mạch phổi có hiệu quả ở bệnh nhân có bệnh phổi kẽ. Tuy nhiên còn nhiều hạn chế đối với các nghiên cứu đã thực hiện về khía cạnh cỡ mẫu, thời gian thực hiện nghiên cứu, lựa chọn tiêu chí đánh giá và không có vai trò của các kết quả huyết động xâm lấn.
Nhóm 4: Tăng áp mạch máu phổi do thuyên tắc huyết khối động mạch phổi mạn tính (CTEPH)
Đối với những bệnh nhân tăng áp mạch máu phổi do hậu quả của thuyên tắc huyết khối động mạch phổi mãn tính, phẫu thuật bóc huyết khối vẫn là chỉ định điều trị đầu tiên. Các trường hợp huyết khối ở xa không tiếp cận bóc huyết khối được, gần đây được tiếp cận với phương pháp can thiệp nong bóng động mạch phổi.
Về điều trị thuốc hạ áp lực ĐMP, hiện tại chỉ riociguat có chỉ định sử dụng ở bệnh nhân tăng áp mạch máu phổi do thuyên tắc huyết khối động mạch phổi mạn tính không có chỉ định phẫu thuật. Các nhóm thuốc khác có thể sử dụng nhưng với mức khuyến cáo thấp hơn.
Tăng áp mạch máu phổi nhóm 5 gồm nhiều dạng tăng áp mạch máu phổi khác nhau và không đồng nhất, hầu hết chưa được kiểm định qua các thử nghiệm ngẫu nhiên có đối chứng. Vì vậy chưa có khuyến cáo điều trị cụ thể cho nhóm bệnh nhân này. Các bệnh nhân khi được chẩn đoán nên được gửi đến các bác sĩ chuyên điều trị về tăng áp động mạch phổi để có quyết định điều trị cho từng trường hợp cụ thể.
QUẢN LÝ BỆNH NH N CÓ HỘI CHỨNG EISENMENGER
Hội chứng Eisenmenger
Bệnh tim bẩm sinh có luồng thông trái → phải (như cửa sổ chủ phế, thông liên thất, còn ống động mạch…) có thể bị tăng áp động mạch phổi sớm và nặng dần lên, do máu lên phổi nhiều. Nếu bệnh nhân không được điều trị sớm sẽ dẫn tới biến đổi cấu trúc giường mạch máu phổi và hậu quả là tăng áp động mạch phổi nặng không thể đảo ngược, gọi là hội chứng Eisenmenger. Lúc này luồng thông bị đảo ngược thành luồng thông hai chiều hoặc chảy từ phải → trái, và dù có phẫu thuật bít lỗ thông cũng không làm giảm áp lực động mạch phổi.
Biểu hiện của hội chứng Eisenmenger là tím, ngón chi dùi trống, ngất, ho máu. Nghe tim không thấy tiếng thổi của luồng thông, thường có tiếng T2 mạnh. Siêu âm Doppler tim giúp chẩn đoán bệnh, tuy nhiên cần khảo sát kỹ do áp lực hai buồng thất phải và thất trái bằng nhau, Doppler màu khó phát hiện luồng thông trong tim.
Một lưu ý khác là cần phân biệt tăng áp ĐMP nguyên phát với hội chứng Eisenmenger, do tiên lượng 2 bệnh khác nhau. Hội chứng Eisenmenger có các chỉ số về chức năng tim tốt hơn, áp lực nhĩ phải thấp hơn và tỷ lệ sống còn cao hơn mặc dù áp lực ĐMP đo được có thể cao hơn. Lý giải cho hiện tượng này có thể do thất phải của các bệnh nhân mắc tim bẩm sinh có thời gian thích nghi dần dần với tình trạng tăng dần sức cản mạch phổi bắt đầu từ lúc sơ sinh. Đồng thời sự tồn tại lỗ thông có vai trò như một van áp lực đối với thất phải: khi áp lực trong tâm thất phải quá cao, dòng máu chảy theo chiều phải trái từ thất phải sang thất trái sẽ giúp giảm áp cho thất phải đồng thời làm duy trì cung lượng tim trái. Tuy nhiên bệnh nhân sẽ có biểu hiện tím hơn do sự pha trộn máu từ tim phải.
Các biến chứng của hội chứng Eisenmenger bao gồm: hở van ba lá do giãn buồng thất phải, suy tim phải, rối loạn nhịp tim và có thể tử vong do thiếu oxy máu cấp hoặc rối loạn nhịp thất.
Các đặc điểm liên quan đến tăng tỷ lệ tử vong trong hội chứng Eisenmenger bao gồm: biểu hiện bệnh ở lứa tuổi trẻ (liên quan đến dị tật tim phức tạp), phân độ cơ năng nặng và rối loạn nhịp trên thất hoặc rối loạn nhịp thất.
Chống chỉ định đóng lỗ thông ở tất cả các bệnh nhân đã tiến triển thành hội chứng Eisenmenger, do làm nặng thêm tình trạng bệnh.
Với những trường hợp này chỉ định phẫu thuật duy nhất là ghép tim phổi hoặc ghép một lá phổi kèm đóng lỗ thông.
- Tỷ lệ sống còn sau ghép tim phổi ở bệnh nhân hội chứng Eisenmenger tương tự như các trường hợp ghép tim phổi do các căn nguyên khác.
- Tuy nhiên, bệnh nhân hội chứng Eisenmenger trong danh sách chờ ghép tim phổi thường có thời gian sống còn dài hơn so với bệnh nhân TAĐMP vô căn (tỷ lệ sống sau 3 năm lần lượt là 77% và 35%). Nhận xét này khiến cho việc quyết định thời gian có chỉ định ghép tim phổi có nhiều khó khăn.
Điều trị nội khoa với các thuốc giảm áp động mạch phổi
- Chống chỉ định ở các trường hợp tăng áp mạch máu phổi do nguyên nhân tim trái và tăng áp tĩnh mạch phổi đáng kể.
- Làm xấu đi tình trạng sung huyết phổi và thiếu oxy máu có thể xảy ra vì thất trái không có khả năng đáp ứng được với tình trạng tăng áp tĩnh mạch phổi trở về.
- Trong trường hợp vai trò đóng góp của suy tim trái ở bệnh nhân tim bẩm sinh có tăng áp ĐMP chưa rõ ràng, cần tiến hành thông tim phải, sử dụng các chất giãn mạch phổi để đánh giá huyết động. Nếu áp lực mao mạch phổi bít tăng đáng kể khi sử dụng các chất giãn mạch chứng tỏ không nên chỉ định sử dụng thuốc giãn mạch gây hạ áp lực ĐMP ở bệnh nhân.
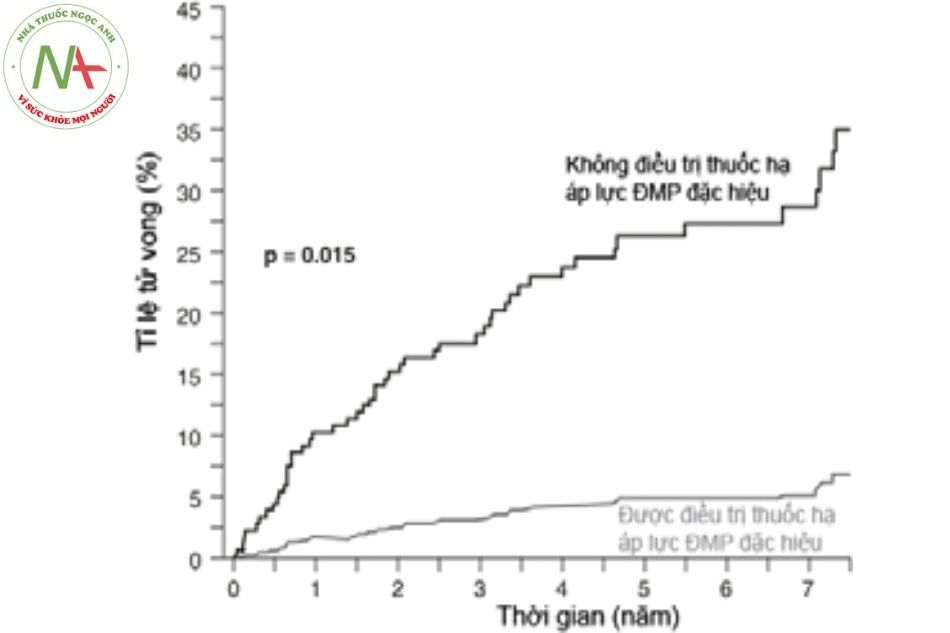
- Đối với các bệnh nhân hội chứng Eisenmenger, sử dụng các thuốc giãn mạch phổi làm cải thiện đáng kể sống còn (Hình 7).
(b) Có đánh giá toàn diện hàng năm về khả năng hoạt động thể lực và các biến chứng đã xảy ra.
(c) Thảo luận tất cả những khả năng thay đổi trong điều trị thuốc và kế hoạch can thiệp với bác sĩ chăm sóc cho bệnh nhân về khía cạnh TBS – TAĐMP.
IC Phụ nữ bị tim bẩm sinh TAĐMP nặng đặc biệt những trường hợp đã tiến triển thành hội chứng Eisenmenger và chồng nên được tư vấn tuyệt đối không mang thai do nguy cơ tử vong mẹ rất cao. Các cặp vợ chồng này nên được tư vấn biện pháp tránh thai hiệu quả, phù hợp.IB
| Khuyến cáo | Mức độ khuyến cáo | Bằng chứng |
| Bệnh nhân tim bẩm sinh TAĐMP khi mang thai nên:(a) Nhận được sự phối hợp của bác sĩ tim mạch có chuyên môn về TBS và TAĐMP, với bác sĩ sản khoa tư vấn đối với từng trường hợp cụ thể, phối hợp về chuyên môn trong chăm sóc và điều trị.
(b) Nên chấm dứt thai kỳ tại thời điểm sớm nhất sau khi được tư vấn. (c) Phẫu thuật thắt vòi trứng có một số nguy cơ liên quan với phẫu thuật đối với thai phụ bị TBS và TAĐMP nhưng vẫn là an toàn hơn so với mang thai. Với các tiến bộ trong phẫu thuật ít xâm lấn, nguy cơ và hiệu quả mang lại của việc thắt vòi trứng nên được thảo luận với bác sĩ sản khoa có kinh nghiệm xử trí các bệnh nhân nguy cơ cao cũng như với bác sĩ gây mê tim mạch. |
I | C |
| Đình chỉ thai trong 2 quý sau của thai kỳ có nguy cơ rất cao với mẹ. Nên thực hiện việc đình chỉ khi nguy cơ của việc đình chỉ thai cân bằng với nguy cơ tiếp tục mang thai. | IIb | C |
| Không khuyến cáo đặt điện cực trong buồng tim đối với bệnh nhân TBS – TAĐMP vẫn còn luồng thông trong tim. Nên tìm các đường tiếp cận thay thế cho điện cực tạo nhịp (nguy cơ nên được cụ thể hóa trong từng trường hợp). | III | B |
| Không khuyến cáo mang thai ở phụ nữ TBS – TAĐMP đặc biệt là đã tiến triển thành hội chứng Eisenmenger. Điều này nên tuyệt đối tránh do nguy cơ cao tử vong mẹ (mức bằng chứng B).Không khuyến cáo sử dụng duy nhất 1 biện pháp tránh thai đối với phụ nữ TBS-TAĐMP do nguy cơ thất bại cao.
Nên tránh sử dụng các thuốc tránh thai chứa estrogen. |
III | C |
TIÊN LƯỢNG TĂNG ÁP ĐỘNG MẠCH PHỔI
Tăng áp động mạch phổi là một bệnh lý tiến triển mạn tính và có tiên lượng không tốt. Trước thời kỳ có thuốc điều trị hạ áp lực động mạch phổi, thời gian sống thêm ước tính 2,8 năm từ thời điểm chẩn đoán. Với sự phát triển các thuốc điều trị hạ áp lực động mạch phổi, tỷ lệ sống còn tại thời điểm hiện tại và chất lượng cuộc sống được cải thiện một cách đáng kể.
Một phân tích gộp tất cả các nghiên cứu đa trung tâm ngẫu nhiên từ năm 1990 đến 2008 về tăng áp mạch máu phổi cho kết quả tỷ lệ tử vong giảm 43%.
Cần thiết điều trị 61,6 bệnh nhân để ngăn ngừa một trường hợp tử vong vì TAĐMP và cứ 1000 bệnh nhân TAĐMP được điều trị sẽ ngăn ngừa được 16,2 trường hợp TAĐMP tử vong.
Các yếu tố tiên lượng không tốt bao gồm biểu hiện lâm sàng của suy thất phải, tiến triển bệnh nhanh, mức độ triệu chứng cơ năng NYHA cao, khả năng hoạt động thể lực hạn chế thể hiện ở quãng đường đi bộ 6 phút hoặc các thăm dò gắng sức tim phổi ngắn, giá trị ProBNP tăng cao; siêu âm tim có tình trạng suy chức năng thất phải và tràn dịch màng ngoài tim; thông tim có tăng áp lực nhĩ phải, tăng sức cản mạch phổi, chỉ số tim thấp.
Bảng 10. Các yếu tố tiên lượng tăng áp động mạch phổi
| Yếu tố xác định tiên lượng (tử vong 1 năm ước tính) | Nguy cơ thấp < 5% | Nguy cơ trung bình 5 – 10% | Nguy cơ cao > 10% |
| Suy thất phải | Không | Không | Có |
| Triệu chứng tiến triển | Không | Chậm | Nhanh |
| Ngất | Không | Thỉnh thoảng | Hay lặp lại |
| Phân loại chức năng WHO | I, II | III | IV |
| Test đi bộ 6 phút | > 440m | 165 – 440m | < 165m |
| NT – proBNP | BNP < 50 ng/L NT–pro BNP < 300 ng/L | BNP 50-300 ng/L NT–pro BNP 300- 1400 ng/L | BNP > 300 ng/L NT-pro BNP > 1400 ng/L |
| Chẩn đoán hình ảnh | Nhĩ phải < 18 cm² Không TDMT | NP 18 – 26 cm² Không hoặc TDMT ít | NP > 26 cm² TDMT |
| Huyết động | RAP < 8 mmHgCI ≥ 2,5 L/min/m²
SvO2 > 65% |
RAP 8 -14 mmHgCI 2,0 – 2,4 L/min/m² | SvO2 60 – 65%RAP > 14 mmHg
CI < 2 L/min/m² SvO2 < 60% |
Chú thích: RAP: Áp lực nhĩ phải; TDMT: Tràn dịch màng ngoài tim; Cl: Chỉ số tim; NP: Nhĩ phải; SvO2: Bão hoà oxy máu tĩnh mạch trộn
Những thông tin từ hai nghiên cứu sổ bộ gần đây trên bệnh nhân TAĐMP là nghiên cứu sổ bộ tại Pháp và nghiên cứu sổ bộ tại Hoa Kỳ (REVEAL) giúp chúng ta hiểu rõ hơn tiên lượng của TAĐMP, các yếu tố tiên lượng biến cố trong kỷ nguyên điều trị thuốc hạ áp lực ĐMP hiện nay. Nghiên cứu sổ bộ tại Pháp thu nhận lần lượt 354 bệnh nhân TAĐMP vô căn, có tính gia đình và do dùng thuốc giảm cân từ tháng 10/2002 đến tháng 10/2003. Tỷ lệ sống còn sau 1, 2, 3 năm trong nghiên cứu sổ bộ này lần lượt là 82,9%; 67,1% và 58,2%. Phân tích đơn biến cho thấy các yếu tố có liên quan đến tiên lượng tốt bao gồm: giới nữ, phân độ cơ năng nhóm I, II; quãng đường đi bộ 6 phút dài, áp lực nhĩ phải thấp, cung lượng tim cao. Phân tích đa biến giới hạn bớt số lượng yếu tố tiên lượng độc lập gồm: giới, quãng đường đi bộ 6 phút và cung lượng tim tại thời điểm chẩn đoán.
Nghiên cứu sổ bộ REVEAL tại Hoa Kỳ phân tích 2716 bệnh nhân có TAĐMP cho kết quả tỷ lệ sống còn sau 1 năm là 91% từ thời điểm tham gia nghiên cứu và tỷ lệ sống còn sau 1, 3 năm từ thời điểm chẩn đoán TAĐMP là 87,7% và 72,1%. Yếu tố giới, phân độ cơ năng, quãng đường đi bộ 6 phút, căn nguyên gây TAĐMP, tuổi, sức cản mạch phổi, áp lực nhĩ phải, mức độ suy thận, huyết áp tâm thu lúc nghỉ và tần số tim, giá trị BNP, sự xuất hiện của dịch màng tim trên siêu âm và khả năng khuếch tán carbon monoxit là các yếu tố có giá trị dự báo tiên lượng.
CÂU HỎI LÂM SÀNG
Nữ 60 tuổi có khó thở tăng dần và ho khan trong 2 tháng nay. Bệnh nhân không có tiền sử y khoa đã biết và hiện không dùng thuốc gì. Bà ta không sử dụng thuốc lá, rượu và chất cấm. HA 155/92 mmHg và mạch 96 l/ph, đều. SpO2 92% và BMI 31 kg/m2. JVP 9 cm. Tiếng thổi tâm thu 2/6 nghe được ở phần dưới bên xương ức nghe rõ khi hít vào. Nghe phổi thấy ran rít và ran ẩm hai bên. Phù 2+ đối xứng hai bên ở chi dưới. Siêu âm tim thấy giãn tâm thất trái với EF 30%, giãn nhẹ tâm thất phải. Áp lực ĐMP là 55mmHg (bình thường <35 mmHG). Điều trị ban đầu phù hợp nhất cho tăng áp phổi ở bệnh nhân này?
- Điều trị giãn phế quản.
- Tiếp tục điều trị oxi.
- Lợi niệu và thuốc ức chế men chuyển.
- Đối vận thụ thể của Endothelin.
- Chương trình luyện tập theo từng mức độ.
- Kháng đông đường uống.
- Thuốc ức chế Phosphodiesterase-5.
Đáp án đúng là C: Bệnh nhân này có khó thở tăng dần, hở van ba lá (tiếng thổi ở cạnh xương ức, tăng khi hít vào), phù ngoại biên, các dấu hiệu siêu âm tim gợi ý tăng áp phổi (Pulmonary hypertension, PH). PH được xác định khi áp lực động mạch phổi >25 mmHg khi nghỉ ngơi (bình thường 20 mmHg). PH có thể nguyên phát hoặc thứ phát do suy tim trái, bệnh phổi mãn tính, huyết khối thuyên tắc mãn, là thường do nhiều nguyên nhân.
PH ở bệnh nhân này nhiều khả năng do giảm chức năng tâm thu tâm thất trái nặng nề (giảm EF và dấu hiệu phù phổi), cái thường gây ra PH. Điều trị PH do giảm chức năng tâm thu TTT nên bao gồm lợi niệu quai và ức chê men chuyển (hoặc ức chê thụ thể) thường kêt hợp với chẹn Beta, và ở một số trường hợp cần dùng kháng aldosterone.
Đáp án A và B: Thở oxy hay điều trị giãn phê quản được chỉ định trong PH do giảm oxi máu vì bệnh phổi mãn tính. Bệnh nhân này có giảm chức năng tâm thu TTT nặng và không có tiền sử bệnh phổi.
Đáp án D và G: Đối vận thụ thể Endothelin (Bosetan), ức chế phosphodiesterase-5 và/hoặc Prostanoids (epoprosterol) được chỉ định cho PH nguyên phát có triệu chứng. Những chất này hiện không được chỉ định cho bệnh nhân PH do giảm chứic năng tâm thu tâm thất trái.
Đáp án E: Chương trình tập luyện tăng dần giúp cải thiện kêt cục dài hạn (khoảng cách đi lại, SpO2, tình trạng chức năng tổng thể) ở các bệnh nhân có PH, có hoặc không có giảm chức năng tâm thu LV. Tuy nhiên, bệnh nhân này cần ổn định tốt bệnh tim sẵn có trước.
Đáp án F: Kháng đông dài hạn được chỉ định cho bệnh nhân PH do huyết khối thuyên tắc mãn gây hẹp mạch máu tại phổi. Những bệnh nhân này thường có chức năng tâm thu thất trái bình thường.
Tổng kết: Rối loạn chức năng tâm thu hoặc tâm trương thất trái thường gây ra tăng áp phổi. Điều trị ban đầu gồm lợi tiểu, ức chế men chuyển, ức chế thụ thể.
TÀI LIỆU THAM KHẢO
1.Phạm Mạnh Hùng, Phạm Trần Thuốc tim mạch trong thực hành lâm sàng (2020). Nhà xuất bản Y học.
2. Councils, E., 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension. Europe- an Heart Journal, 37: p. 67-119. 2.Sitbon, O., R. Channick, K.M. Chin, et al., Selexipag for the Treatment of Pulmonary Arterial Hypertension. N Engl J Med, 2015. 373(26): p. 2522- 33.
3. Galiè, N., M. Humbert, J.-L. Vachiery, et al., 2015 ESC/ERS guidelines for the diagnosis and treatment of pulmonary hypertension: the Joint Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of the European Society of Cardiology (ESC) and the European Respiratory Society (ERS): endorsed by: Asso- ciation for European Paediatric and Congenital Cardiology (AEPC), International Society for Heart and Lung Transplantation (ISHLT). European heart journal, 2015. 37(1): 67-119.
4. Galie N, Manes A, Negro L, et al. A meta-analysis of randomized controlled trials in pulmonary arterial hypertension. Eur Heart J. 2009; 30:394–403. Hachulla E, Gressin V, Guillevin L. Early detection of pulmonary arterial hypertension in systemic sclerosis: a French nationwide prospective multicenter study. Arthritis Rheum.2005;52:3792–3800.
5. Humbert M, Sitbon O, Chaouat A, et al. Pulmonary arterial hypertension in France: results from a national registry. Am J Respir Crit Care Med. 2006; 173:1023–1030.

