Bệnh truyền nhiễm
Nhiễm virus Marburg: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Nhiễm virus Marburg: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
◊ Tình trạng bệnh phải khai báo. Phải thực hiện các biện pháp phòng ngừa cách ly cấp độ cao khi nghi ngờ nhiễm bệnh. Có khả năng lây nhiễm cao và lây truyền bệnh từ người sang người thông qua tiếp xúc với chất dịch cơ thể, đồ vật bị nhiễm và xác chết.
◊ Lưu hành dịch ở Đông và Trung Phi và có liên quan đến tiếp xúc với dơi ăn trái cây, hang động và hầm mỏ, hoặc tiếp xúc gần gũi với người bị nhiễm bệnh trong 21 ngày trước đó.
◊ Biểu hiện thường gặp nhất bao gồm sốt cao và đau đầu, thường đi kèm triệu chứng tiêu hóa (buồn nôn/nôn mửa). Dấu hiệu chảy máu rất hiếm và liên quan đến giai đoạn sau của bệnh.
◊ Chẩn đoán được thực hiện bằng phản ứng chuỗi polymerase sao chép ngược (RT-PCR) từ máu hoặc que ngoáy dịch niêm mạc má (miệng), thường được thực hiện bởi một phòng thí nghiệm tham chiếu. Kết quả xét nghiệm dương tính khẳng định tình trạng nhiễm bệnh, nhưng kết quả xét nghiệm âm tính không loại trừ nhiễm bệnh cho đến khi các triệu chứng đã xuất hiện ít nhất 72 giờ.
◊ Không có điều trị đặc hiệu; tỷ lệ tử vong trong lịch sử cao đến 90% và, dựa trên kinh nghiệm gần đây với Ebola, tỉ lệ tử vong có thể được cải thiện nhờ chăm sóc hỗ trợ tích cực và phục hồi thể dịch tích cực.
Thông tin cơ bản
Định nghĩa
Một bệnh lây nhiễm từ động vật truyền sang người hiếm gặp nhưng nặng do một vi-rút RNA thuộc họ Filoviridae (chi Marburg Virus) gây ra. Có hai chủng vi-rút, vi-rút Marburg (MARV) và vi-rút Ravn (RAVV). Bệnh này liên quan đến nhiễm vi – rút Ebola, nhưng khác với nhiễm vi-rút Ebola. Vi-rút Marburg được phát hiện năm 1967 sau khi dịch bùng phát đồng thời xảy ra ở một số phòng thí nghiệm của châu Âu, trong đó có một đợt bùng phát ở Marburg, Đức.
Nhiễm vi-rút Marburg thuộc nhóm tình trạng bệnh lý được gọi là sốt xuất huyết do vi-rút. Vì nhiễm vi-rút Marburg có các đặc điểm tương tự nhiễm vi-rút Ebola, và vì nhiễm vi-rút Ebola có nhiều thông tin được công bố hơn, nên một số tuyên bố và kết luận chung về hình thức chăm sóc tốt nhất đối với nhiễm vi-rút Marburg đều dựa trên những kiến thức hiện có về Ebola.[1] [2]
Còn được gọi là bệnh vi-rút Marburg và sốt xuất huyết Marburg.
Dịch tễ học
Vi-rút Marburg là filovirus đầu tiên được phát hiện sau khi dịch bùng phát xảy ra cùng lúc ở nhiều phòng thí nghiệm của châu Âu, trong đó có một đợt bùng phát ở Marburg, Đức năm 1967. Lây truyền ban đầu sang con người ở thời điểm đó có thể là do tiếp xúc với khỉ xanh châu Phi bị nhiễm bệnh. Sự lây truyền từ người sang người sau đó đã truyền bệnh sang tổng cộng 31 người. Hơn 450 ca bệnh ở người đã được báo cáo cho đến nay.[5]
Một số ít ca bệnh nhỏ lẻ đã xảy ra, và đã có hai vụ dịch lớn, một ở Cộng hòa Dân chủ Congo từ năm 1998 đến năm 2000 (154 người) và một vụ dịch ở Angola từ năm 2004 đến năm 2005 (252 người).[5] Đợt bùng phát được báo cáo gần đây nhất xảy ra ở Uganda vào tháng 12 năm 2017.[6]
Vi-rút Ravn đã được phát hiện vào năm 1987 và chỉ được xác định trong ba đợt bùng phát: Kenya (1987), Cộng hòa Dân chủ Congo (1998-2000) và Uganda (2007).
Trung tâm Kiểm soát và Phòng chống Bệnh tật (CDC) cung cấp niên biểu cập nhật về các đợt bùng phát và sơ đồ vị trí bùng phát:
- [CDC: outbreaks chronology – Marburg hemorrhagic fever]
- [CDC: Marburg HF outbreak distribution map]
Bệnh căn học
Virus Marburg và virus Ravn thuộc họ Filoviridae (chi Marburgvirus, bộ: Mononegavirales). Hai loại vi-rút này có hình thon dài, các cấu trúc RNA dạng sợi có độ dài khác nhau.
Vi-rút Marburg được cho là ban đầu mắc phải từ các động vật bị nhiễm bệnh như loài dơi và động vật linh trưởng không phải con người, nhưng cũng có thể lây truyền từ người sang người. Lây truyền có thể xảy ra khi tiếp xúc gần với chất dịch cơ thể của bệnh nhân mắc bệnh. Thời gian ủ bệnh sau khi nhiễm bệnh thường là từ 5 đến 10 ngày, mặc dù có một số ước tính khoảng từ 2 đến 26 ngày.[7] [8] [9]
Nồng độ vi-rút trong máu tăng lên trong suốt quá trình mắc bệnh và bệnh nhân có khả năng lây nhiễm cao nhất trong các giai đoạn ‘ướt’ sau đó (tức là, trong giai đoạn bị tiêu chảy, nôn mửa và xuất huyết). Có thể tìm thấy một lượng lớn vi-rút trong da và, vì mồ hôi cũng có thể chứa vi-rút, nên nếu chạm vào một bệnh nhân bị nhiễm bệnh có thể khiến lây truyền vi-rút. Sự lây lan vi-rút có liên quan đến việc thực hiện chôn cất khi người đi đưa tang tiếp xúc trực tiếp với người đã chết.
Vẫn có thể phát hiện vi-rút trong tinh dịch 7 tuần sau khi khỏi bệnh, có thể là do mô tinh hoàn là một vị trí được bảo vệ miễn dịch.[2] Điều này có nghĩa là lây truyền qua đường tình dục có thể xảy ra rất lâu sau khi đã được điều trị khỏi bệnh. [Fig-1]
Sinh lý bệnh học
Đại thực bào, bạch cầu đơn nhân, tế bào Kupffer và các tế bào tua là tất cả các tế bào đích ban đầu trong nhiễm filovirus. Lý thuyết cho rằng ‘tê liệt’ các đáp ứng miễn dịch bẩm sinh do vi-rút Marburg gây ra giúp cho vi-rút sao chép trong toàn bộ cơ thể sống. Ở mức độ cơ quan trong cơ thể, các mô gan và lympho là những mục tiêu chính của vi-rút, dẫn đến những thay đổi có hại trong mô lympho và làm suy giảm tế bào lympho. Các mục tiêu khác bao gồm hệ lưới nội mô, tuyến thượng thận và các tiểu đảo tụy, tế bào giống nguyên bào sợi và tế bào gan. Hoại tử nhu mô gan thường gặp và có thể gây ra các vấn đề về đông máu, vì nhiều yếu tố đông máu được tổng hợp trong gan. Nhân bản vi-rút trong toàn bộ cơ thể có thể gây nên suy đa phủ tạng, quan sát thấy trong một số ca bệnh. Hoại tử vỏ thượng thận có thể dẫn đến hoặc góp phần gây ra tình trạng hạ huyết áp, giảm thể tích máu lưu hành và sốc. Hệ thần kinh trung ương bị ảnh hưởng muộn và góp phần gây ra bệnh lý não.[8]
Phân loại
Phân loại vi-rút
Vi-rút này thuộc họ Filoviridae (chi: Marburgvirus). Hai chủng vi-rút Marburg, đó là vi-rút Marburg (MARV) và vi- rút Ravn (RAVV), đã được phân lập cho tới thời điểm này và cả hai chủng vi-rút này đều có thể gây bệnh nhiễm vi-rút Marburg ở người.
Các bệnh nhiễm filovirus khác
Vi-rút trong họ Filoviridae bao gồm chi Ebolavirus và Marburgvirus. Đã có đề xuất đưa Cuevavirus vào họ filovirus, loại vi-rút này không liên quan đến gây bệnh ở người.
Phòng ngừa
Ngăn ngừa sơ cấp
Hiện nay, chưa có vắc-xin hoặc thuốc dự phòng được cấp phép để bảo vệ chống nhiễm vi-rút Marburg. Có một vắc-xin ADN glycoprotein vi-rút trong các thử nghiệm giai đoạn 1b được chứng minh tính an toàn và sinh miễn dịch với vi-rút Marburg ở Uganda và có thể đang tiến hành các thử nghiệm lâm sàng tiếp theo.[11]
Cơ sở của việc phòng ngừa filovirus là tránh tiếp xúc với các động vật trung gian bị nhiễm bệnh, các đồ vật bị nhiễm bệnh và chất dịch cơ thể của các ca bệnh nhiễm vi-rút Marburg ở người, kể cả tinh dịch và sữa mẹ ở những người sống sót mà vẫn còn khả năng lây nhiễm trong vài tuần hoặc vài tháng sau khi phục hồi.[12]
Ngăn ngừa thứ cấp
Nhiễm vi-rút Marburg là bệnh lý cần được báo cáo
Cơ sở của việc phòng ngừa filovirus là tránh tiếp xúc với các động vật trung gian bị nhiễm bệnh, các đồ vật bị nhiễm bệnh và chất dịch cơ thể của các ca bệnh nhiễm vi-rút Marburg ở người, kể cả tinh dịch và sữa mẹ ở những người sống sót mà vẫn còn khả năng lây nhiễm trong vài tuần hoặc vài tháng sau khi phục hồi.[12] Điều này bao gồm việc tránh tiếp xúc với bộ phận thi thể của người chết do nhiễm vi-rút Marburg và nên hỏa thiêu (chứ không nên chôn cất) các bộ phận thi thể.[66]
Cần hết sức thận trọng khi chăm sóc các bệnh nhân nhiễm filovirus và xử lý chất thải bị nhiễm máu hoặc chất dịch cơ thể của bệnh nhân. Người ta khuyến cáo chỉ những người chăm sóc được đào tạo để sử dụng các thiết bị bảo hộ cá nhân (PPE) mới được chăm sóc những bệnh nhân có khả năng lây nhiễm bệnh và những người này sẽ được giám sát bởi các nhân viên được đào tạo khác để tránh vi phạm quy trình.[67] Xà phòng, nước rửa tay và gel rửa tay có chứa cồn đều có thể phá vỡ màng lipid của filovirus và làm gián đoạn quá trình lây truyền, nhưng chỉ vệ sinh bàn tay là không đủ để bảo vệ, mà điều tối quan trọng là cần phải sử dụng trang bị bảo hộ cá nhân (PPE) đúng cách với tất cả các bệnh nhân nghi ngờ nhiễm bệnh.
Khi đã hồi phục sau khi mắc bệnh do filovirus, bệnh nhân có thể miễn nhiễm trong tương lai với cùng chủng vi-rút và được coi là không lây nhiễm cho cộng đồng nữa. Hiện chưa có bằng chứng nào đánh giá liệu filovirus tồn tại dai dẳng trong tinh dịch và dịch âm đạo của những người sống sót có ảnh hưởng gì đến sức khỏe khi chào đời của con cái họ sau này hay không.
AVI-7288 là một loại thuốc đang được nghiên cứu để dự phòng sau phơi nhiễm cho bệnh nhiễm vi-rút Marburg, cho thấy có hiệu quả với các động vật linh trưởng không phải là người.[68]
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một người đàn ông 27 tuổi nhập viện ở châu Âu, với tình trạng sốt cao, khó chịu, đau cơ và đau đầu dữ dội trong 2 ngày, xuất hiện khoảng 3 ngày sau chuyến đi đến Uganda trong 2 tuần. Trong thời gian ở Uganda, người đàn ông đó đã theo dấu tinh tinh và khỉ đột, đồng thời thăm quan hang ổ của trăn nằm trong Rừng Marangambo. Những con dơi ăn trái cây bay ra bay vào hang, nhưng không chạm vào, cắn hay cào xước anh ta. Sau đó anh ấy đã ăn thịt dê hầm không bỏ ruột tại một khách sạn địa phương và bơi tại hồ ở địa phương. Không ai ngã bệnh trong suốt chuyến đi. Người đàn ông đó bị sốt vào khoảng thời gian 12 ngày sau khi thăm quan hang ổ của trăn, 11 ngày sau khi ăn món thịt dê hầm và 10 ngày sau khi bơi ở hồ. Trước chuyến đi, anh ấy đã tiêm vắc-xin ngừa bệnh viêm gan A, bại liệt, thương hàn và bệnh sốt vàng da. Anh ấy đã dùng thuốc doxycycline để dự phòng sốt rét, nhưng thú nhận là đã quên uống “một vài liều”. Thời điểm vào viện, khám lâm sàng không phát hiện điều gì bất thường ngoại trừ nhiệt độ 40,1°C (104,2°F) và nhịp tim tương đối chậm (79 lần/phút). Dựa trên tiền sử phơi nhiễm và mạch-nhiệt phân ly, anh ấy được chẩn đoán sốt thương hàn và bắt đầu dùng ceftriaxone. Xét nghiệm máu cho thấy tình trạng giảm bạch cầu ở mức nhẹ (2,9 x 109 tế bào/L), giảm tiểu cầu ở mức trung bình (66 x 109 tế bào/L) và tăng nhẹ alanine aminotransferase (146 U/L) và aspartate aminotransferase (137 U/L). Xét nghiệm chẩn đoán nhanh bệnh sốt rét cho kết quả âm tính. Chẩn đoán phân biệt bao gồm bệnh nhiễm leptospira, viêm gan vi-rút và sốt dengue. Vào ngày thứ 2 nhập viện, bệnh nhân bị tiêu chảy phân nước ồ ạt, buồn nôn, và nôn mửa, được cho là viêm dạ dày ruột do vi – rút. Làm lại xét nghiệm thấy tình trạng suy gan cấp tính với các men gan >400 U/L. Creatinine tăng ở mức 2,1 mg/dL. Bệnh nhân bị đau bụng dữ dội và phát ban sần, lan ra toàn cơ thể trong hơn 2 ngày. Chẩn đoán phân biệt được mở rộng bao gồm viêm gan E và sốt xuất huyết do vi-rút, và vào ngày thứ 5 của bệnh, bệnh nhân được cách ly. Phản ứng chuỗi polymerase sao chép ngược (RT-PCR) cho kết quả dương tính với vi-rút Marburg. Vào ngày thứ 7 của bệnh, bệnh nhân xuất hiện vô niệu và tụt huyết áp với các triệu chứng suy tim ‘ướt’ (ứ huyết) tiến triển. Vào ngày thứ 10, tình trạng tụt huyết áp trở nặng thành sốc tuần hoàn cần dùng thuốc vận mạch. Bệnh nhân dần dần bị lú lẫn và phát ban xuất huyết. Men gan >10.000 U/ L, D-dimer tăng lên đáng kể’, và xuất hiện tình trạng tăng bạch cầu 21,4 x 109 tế bào/L (bạch cầu trung tính chiếm đa số 81%). Vào ngày thứ 11, tình trạng sốc tuần hoàn trở nặng và nhân viên điều dưỡng thấy tình trạng chảy máu kéo dài ở các vị trí tiêm tĩnh mạch. Trong đêm từ ngày 11 sang ngày 12 của bệnh, bệnh nhân bị trụy mạch mặc dù đã dùng thuốc vận mạch tối đa và bệnh nhân tử vong.
Tiền sử ca bệnh #2
Một thợ mỏ 29 tuổi ở Angola nhập viện địa phương, với có triệu chứng sốt, chán ăn, ớn lạnh, đau đầu và đau khớp trong 3 ngày. Ba ngày sau khi nhập viện, anh ấy vẫn sốt và bắt đầu nôn mửa. Ngày hôm sau, anh ta bị lú lẫn, co giật, nôn ra máu và chảy máu cam. Vào ngày thứ 5 của bệnh, anh ấy tử vong. Người vợ 26 tuổi của anh ấy tham dự lễ tang, đã hôn và chạm vào mặt người quá cố. Tám ngày sau, người vợ cũng nhập viện địa phương với tình trạng bị sốt, đau cơ và đau đầu dữ dội. Cô ấy bị tiêu chảy phân nước ồ ạt và buồn nôn vào ngày thứ 4 của bệnh và tử vong do mất nước, sốc tuần hoàn và có thể do đông máu nội mạch rải rác vào ngày thứ 9 của bệnh.
Các bài trình bày khác
Những biểu hiện không điển hình của bệnh do vi-rút Marburg có thể bao gồm ho ra máu hoặc nôn ra máu khi đến khám.[3] Trẻ em bao gồm cả trẻ sơ sinh và trẻ nhũ nhi cũng có thể bị nhiễm bệnh, đặc biệt nếu tiếp xúc với sữa mẹ hoặc tiếp xúc gần gũi với người mắc bệnh do vi-rút Marburg.[3] Biểu hiện ở phụ nữ mang thai có thể tương tự như biểu hiện ở phụ nữ ở độ tuổi sinh đẻ không mang thai, mặc dù các dấu hiệu và triệu chứng có thể bị nhầm lẫn với việc chuyển dạ và sinh con thông thường hoặc với chảy máu hoặc các nhiễm trùng liên quan đến thai nghén.[4]
Cách tiếp cận chẩn đoán từng bước
Nhiễm vi-rút Marburg là bệnh cần khai báo. Định nghĩa ca bệnh do nhiễm vi-rút Marburg rộng và bao gồm một danh sách dài các chẩn đoán phân biệt có thể có.
Đánh giá ban đầu đối với một bệnh nhân nghi ngờ nhiễm vi-rút Marburg xoay quanh hai yếu tố chính:[13] [14]
- Nguy cơ dịch tễ học (ví dụ như sống hoặc làm việc, hoặc đi đến, vùng lưu hành dịch bệnh trong 21 ngày trước đó, hoặc phơi nhiễm trong phòng thí nghiệm); và
- Biểu hiện hoặc có tiền sử sốt cao trong 48 giờ qua.
Cách ly và sử dụng thiết bị bảo hộ cá nhân (PPE)
Kiểm soát nhiễm trùng là mối quan tâm hàng đầu. Ngay khi bác sĩ lâm sàng quyết định bệnh nhân có khả năng mắc bệnh nhiễm vi-rút Marburg, cần phải sử dụng các quy trình cách ly phòng ngừa mức độ cao và các thiết bị bảo hộ cá nhân (PPE) cho đến khi khẳng định hoặc loại trừ nhiễm bệnh đó. Điều vô cùng quan trọng là giảm thiểu nguy cơ lây truyền trong khi thăm khám bệnh nhân.[13] [15]Mặc dù ‘các triệu chứng ướt’ như nôn mửa/tiêu chảy có thể làm tăng nguy cơ lây truyền, vi-rút Marburg phải được coi là có khả năng lây nhiễm cao và cần sử dụng các biện pháp phòng ngừa có mức độ bảo vệ cao bất kể triệu chứng biểu hiện.
Trung tâm Kiểm soát và Phòng ngừa Bệnh tật (CDC) và Tổ chức Y tế Thế giới (WHO) đưa ra hướng dẫn chi tiết về trang bị phòng hộ cá nhân (PPE) khi nghi ngờ bệnh nhiễm filovirus:
- [CDC: guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola]
- [WHO: personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline]
CDC và WHO cũng đưa ra hướng dẫn chi tiết về kiểm soát nhiễm bệnh cho nhân viên y tế trong các bối cảnh bùng phát sốt xuất huyết do vi-rút:
- [CDC: international infection control for healthcare workers (non-US healthcare settings)]
- [WHO: infection prevention and control (IPC) guidance summary][Fig-2]
Tiền sử
Tiền sử chi tiết có thể làm rõ nguy cơ đối với nhiễm vi-rút Marburg và các hội chứng sốt cấp tính khác.
Những người sống hoặc làm việc trong vùng lưu hành dịch bệnh (Trung và Đông Phi) hoặc làm việc với vi-rút Marburg hoặc khỉ mang vi-rút trong phòng thí nghiệm có nguy cơ nhiễm bệnh cao nhất.[16] Vừa mới trở về (trong vòng 21 ngày) từ các vùng lưu hành dịch cũng là một yếu tố nguy cơ quan trọng. Tiền sử thăm quan các hang động hoặc hầm mỏ, nơi trú ẩn của loài dơi ăn trái cây ở châu Phi (Rousettus aegyptiacus) củng cố thêm chẩn đoán nghi ngờ nhiễm vi-rút Marburg ở các bệnh nhân có triệu chứng.[8]
Ở các nước phát triển, hầu hết các bệnh nhân bị nghi ngờ nhiễm bệnh là những người đi du lịch trở về nhà, các nhân viên y tế chăm sóc bệnh nhân trong các đợt bùng phát bệnh, hoặc nhân viên phòng thí nghiệm bị phơi nhiễm nghề nghiệp. Do đó, toàn bộ quá trình đi lại, làm việc và tham gia chôn cất hay tang lễ là vô cùng quan trọng. Kiến thức về các vùng địa lý hiện đang lưu hành dịch hoặc đã lưu hành dịch trước đó giúp làm rõ nguy cơ dịch tễ học của bệnh nhân.
Các nghề nghiệp có nguy cơ cao bao gồm những người làm việc với động vật linh trưởng hoặc dơi từ các vùng lưu hành dịch hoặc các mẫu lâm sàng có nguy cơ cao, và nhân viên y tế hoặc nhân viên phòng thí nghiệm ở các địa điểm lưu hành hay bùng phát dịch bệnh.
Vì bệnh sốt rét vẫn là nguyên nhân gây sốt thường gặp nhất ở các khách du lịch trở về từ Châu Phi, nên cần phải đánh giá các yếu tố nguy cơ mắc sốt rét (ví dụ như sống/làm việc ở, hoặc đi đến khu vực lưu hành dịch bệnh; không điều trị thuốc dự phòng hoặc điều trị dự phòng không đủ liều; không sử dụng chất diệt côn trùng hoặc mùng màn).[17] Tuy nhiên, đồng nhiễm sốt rét và sốt xuất huyết do vi – rút vẫn xảy ra, việc chẩn đoán chắc chắn hoặc nghi ngờ nhiễm sốt rét không loại trừ được chẩn đoán nhiễm vi – rút Marburg có thể có.[18]
Nguy cơ phơi nhiễm
Những người tiếp xúc với bệnh nhân nhiễm bệnh (bao gồm cả nhân viên y tế và thành viên trong gia đình) có nguy cơ bị nhiễm bệnh nếu người đó tiếp xúc với chất dịch cơ thể của bệnh nhân bị bệnh mà không có dụng cụ bảo vệ thích hợp. Thời kỳ ủ bệnh sau khi nhiễm bệnh thường là 5 đến 10 ngày.[8] [1] Các tương tác thoáng qua, chẳng hạn như đi ngang qua người bị nhiễm bệnh hoặc đi qua bệnh viện, không phải là tiếp xúc gần gũi.
Việc tiếp xúc được WHO xác định là một người nào đó đã:[19]
- Ngủ trong cùng một nhà với bệnh nhân
- Tiếp xúc trực tiếp với cơ thể bệnh nhân trong quá trình bị bệnh hoặc tại tang lễ
- Chạm vào chất dịch cơ thể hoặc quần áo/khăn trải giường và áo gối của bệnh nhân trong thời gian bị bệnh hoặc ngay sau khi bệnh nhân qua đời, kể cả việc giặt quần áo bẩn trong thời gian bệnh nhân bị bệnh
- Được bệnh nhân cho bú (trẻ nhỏ).
Các nguy cơ lây nhiễm khác bao gồm tiếp xúc với động vật chết hoặc bị bệnh, hang ổ hoặc hầm mỏ trong khu vực lưu hành dịch bệnh, và tiếp xúc trong phòng thí nghiệm.[19] Ở những vùng lưu hành dịch, có thể xảy ra lây truyền vi- rút từ động vật sang người ngay cả khi không có vết cắn hay vết xước đáng chú ý.[20]
Có thể xem các định nghĩa ca bệnh nhiễm vi-rút Ebola và vi-rút Marburg trên trang web WHO:
- [WHO: case definition recommendations for Ebola or Marburg virus diseases]
Các triệu chứng
Thời gian ủ bệnh sau khi nhiễm bệnh thường là từ 5 đến 10 ngày, mặc dù có một số ước tính khoảng từ 2 đến 26 ngày.[7] [8] [9] Bệnh nhân không được coi là có khả năng lây bệnh cho đến khi xuất hiện các triệu chứng.
Biểu hiện ban đầu không cụ thể, khiến cho việc chẩn đoán lâm sàng sớm gặp khó khăn; tuy nhiên, các triệu chứng điển hình bao gồm:[8] [1]
- Sốt cao
- Ớn lạnh
- Đau đầu
- Đau cơ và tình trạng khó chịu
- buồn nôn/ nôn
- Tiêu chảy
- Đau bụng
- Đau cơ
- Mệt lử
- Đau họng
- Nấc cục
- Khó thở
- Bầm tím hoặc chảy máu không rõ nguyên nhân.
Ba giai đoạn của bệnh thường được ghi nhận, bắt đầu với một vài ngày sốt cao, đau đầu, đau cơ và tình trạng khó chịu, và sau đó là giai đoạn về đường tiêu hóa trong đó triệu chứng nổi bật là chán ăn, tiêu chảy, nôn mửa, đau bụng và mất nước.[8] Các triệu chứng khác có thể bao gồm viêm kết mạc và phát ban trên niêm mạc.[8] Trong giai đoạn thứ hai, bệnh nhân có thể hồi phục, hoặc tình trạng xấu đi với giai đoạn thứ ba của bệnh bao gồm trụy mạch, biểu hiện thần kinh, xuất huyết và phát ban toàn thân ở một số bệnh nhân. Bệnh nhân thường tử vong trong giai đoạn này, khoảng từ 8 đến 16 ngày sau khi phát bệnh.[9] [21]
Khám lâm sàng
Cần tiến hành khám lâm sàng toàn diện với mục đích loại trừ chẩn đoán thay thế rõ ràng đồng thời tìm kiếm các dấu hiệu của sốt xuất huyết do vi-rút (ví dụ: xung huyết kết mạc, phát ban đỏ, hoặc các dấu hiệu chảy máu khác). Lưu ý rằng bệnh nhiễm vi-rút Marburg là bệnh đa giai đoạn có biểu hiện đầu tiên là sốt và các triệu chứng không đặc hiệu, và sau đó tiến triển bao gồm các triệu chứng tiêu hóa gây sốt. Điều quan trọng cần lưu ý là không phải tất cả các bệnh nhân đều sẽ có dấu hiệu hoặc triệu chứng xuất huyết hoặc rối loạn đông máu.[8] [21]
Cần xem xét các dấu hiệu sinh tồn:
- Sốt: triệu chứng xuất hiện ở hầu hết bệnh nhân, sự hiện diện của triệu chứng này làm tăng khả năng mắc bệnh nhiễm trùng trong bối cảnh dịch tễ thích hợp. Sự thay đổi lớn về thân nhiệt có thể được quan sát thấy trong suốt quá trình mắc bệnh với thân nhiệt bình thường hoặc hạ thân nhiệt xảy ra ở các giai đoạn sau của trường hợp bệnh nặng gây tử vong. Thường gặp sốt cao (>40°C [104°F]) .[8] [9]
- Huyết áp: hạ huyết áp là một đặc điểm của mất nước và sốc, thường xuất hiện ở giai đoạn cuối của bệnh.[8] Chưa có đầy đủ bằng chứng trong các nghiên cứu thực địa do thiếu thiết bị đo lường ở các vùng lưu hành dịch.[9]
- Mạch: nhịp tim chậm có thể xuất hiện trong các giai đoạn đầu của bệnh; tuy nhiên, có thể phát hiện nhịp tim nhanh trong các giai đoạn cuối của bệnh.[9]
- Nhịp thở: có thể xuất hiện thở nhanh trong giai đoạn cuối của bệnh, do nhiễm toan chuyển hóa.[20]
Các xét nghiệm ban đầu
Tất cả các mẫu bệnh phẩm cần được thu thập theo các quy trình nghiêm ngặt giống như đối với vi-rút Ebola. CDC và WHO đã công bố hướng dẫn về vấn đề này:
- [CDC: guidance for collection, transport and submission of specimens for Ebola virus testing]
- [WHO: how to safely collect blood samples from persons suspected to be infected with highly infectious blood¬borne pathogens]
- [CDC: guidance for US laboratories for managing and testing routine clinical specimens when there is a concern about Ebola virus disease]
Xét nghiệm khẳng định chính đối với nhiễm vi-rút Marburg là phản ứng chuỗi polymerase sao chép ngược (RT-PCR) dương tính đối với vi-rút Marburg từ máu hoặc dịch ngoáy họng (niêm mạc miệng).[8] Nên yêu cầu xét nghiệm này ở tất cả các bệnh nhân nghi ngờ nhiễm Marburg trong khi bệnh nhân được cách ly. Ưu điểm của xét nghiệm này là trả kết quả sớm hơn xét nghiệm ELISA từ 4 đến 48 giờ.[22] Trong điều kiện có nguồn lực cao, xét nghiệm chỉ có thể thực hiện ở các phòng thí nghiệm khu vực hoặc quốc gia có các trang thiết bị an toàn sinh học mức 4.[23] Có thể phát hiện được RNA vi-rút trong máu của bệnh nhân bằng RT-PCR sớm nhất là từ ngày 1 đến ngày 6, cho đến ngày 17 ngày kể từ khi khởi phát triệu chứng.[22] [24] Kết quả PCR dương tính có nghĩa là bệnh nhân có khả năng lây truyền bệnh, đặc biệt nếu xuất hiện tiêu chảy, nôn mửa hoặc chảy máu. Nếu kết quả âm tính, cần phải làm lại xét nghiệm trong vòng 48 giờ do tải lượng virus thấp và không thể phát hiện ở giai đoạn sớm của bệnh. Các xét nghiệm âm tính nên được làm lại ít nhất 72 giờ trong quá trình bệnh để loại trừ chẩn đoán khi nghi ngờ cao (hoặc khẳng định khỏi bệnh).[22] [24] Tải lượng vi – rút cao hơn có tương quan với các kết cục bất lợi và gia tăng tử vong[25]
Bệnh sốt rét vẫn là nguyên nhân gây sốt phổ biến nhất ở những người sống, làm việc, hoặc đi đến các vùng lưu hành dịch bệnh.[17] Tất cả những người đến khu vực sốt rét trong vòng một năm trở lại, nên được xét nghiệm bệnh sốt rét và được điều trị sốt rét theo kinh nghiệm nếu nghi ngờ mắc bệnh filovirus.[18] Trong trường hợp kết quả xét nghiệm chẩn đoán nhanh dương tính với bệnh sốt rét, cần phải điều trị sốt rét đồng thời tiếp tục đánh giá nguy cơ nhiễm vi- rút Ebola hoặc Marburg và lưu ý khả năng đồng nhiễm.
Nếu nghi ngờ nhiễm vi-rút Ebola hoặc Marburg, khuyến cáo thực hiện các xét nghiệm khẳng định thích hợp đối với nhiễm vi-rút Ebola và/hoặc Marburg trước hoặc cùng với các xét nghiệm về các bệnh nghi ngờ khác.
Các xét nghiệm khác
Theo phương thức truyền thống, không khuyến cáo thực hiện xét nghiệm nào khác ngoài sàng lọc bệnh sốt rét và RT- PCR do lo ngại việc khiến cho các nhân viên phòng thí nghiệm gặp nguy cơ. Tuy nhiên, hiện nay người ta nhận thấy rằng có thể tiến hành các xét nghiệm khác với mức an toàn tương đối khi thực hiện theo các hướng dẫn khuyến cáo, bao gồm việc thông báo cho phòng thí nghiệm trước và xử lý tất cả các mẫu bệnh phẩm như các mẫu bệnh phẩm có khả năng lây nhiễm cao. Các quy trình tại cơ sở cần phải rõ ràng về việc vận chuyển an toàn các mẫu bệnh phẩm đến các phòng thí nghiệm địa phương và phòng thí nghiệm giới thiệu, cũng như việc xử lý an toàn khi tiếp nhận mẫu bệnh phẩm trong phòng thí nghiệm địa phương.
Các xét nghiệm sau đây cung cấp thêm thông tin có giá trị cho việc làm xét nghiệm chẩn đoán, giúp hướng dẫn xử trí thêm, và nên được chỉ định thực hiện nếu có thể. Nếu các xét nghiệm bị hạn chế bởi vị trí địa lý hoặc cơ sở vật chất, các xét nghiệm quan trọng nhất cần chỉ định là xét nghiệm về chức năng thận, điện giải đồ máu và lactate máu.
Chức năng thận và điện giải đồ máu:
- Creatinine hoặc urê huyết thanh tăng và rối loạn điện giải có thể là chỉ điểm cho tổn thương thận cấp. Tình trạng này có thể gặp sau vài ngày nhiễm bệnh[8] [9] Hạ kali máu do nôn và tiêu chảy hoặc tổn thương thận cấp, được ghi nhận ở khoảng 50% số ca bệnh trong đợt bùng phát năm 1967.[9] Hạ canxi máu có liên quan tới tình trạng bệnh nặng gây tử vong. Tiểu máu và protein niệu cũng gặp ở trường hợp bệnh nặng Thiểu niệu không đáp ứng với bù dịch là dấu hiệu tiên lượng xấu.[9] [20]
Lactate máu:
- Tăng lactate là một chỉ điểm của giảm tưới máu mô và là một chỉ điểm của sốc. Chỉ số này được dùng ở những bệnh nhân bị bệnh cấp tính với các dấu hiệu nhiễm khuẩn huyết nhằm xác định mức độ giảm tưới máu toàn thân và để hướng dẫn bù dịch. Hồi sức theo lactate máu đã được ghi nhận trong chăm sóc bệnh nhân nhiễm vi- rút Ebola.[26]
Khí máu động mạch:
- pH và bicarbonate động mạch hoặc tĩnh mạch được sử dụng ở những bệnh nhân bị bệnh cấp tính với các dấu hiệu nhiễm khuẩn huyết nhằm xác định mức độ giảm tưới máu toàn thân và để hướng dẫn bù dịch. Việc sử dụng các chỉ số này đã được ghi nhận trong chăm sóc bệnh nhân nhiễm vi-rút Ebola.[26]
Công thức máu:
- Bệnh nhân có thể giảm số lượng tiểu cầu và giảm bạch cầu lympho rõ rệt ở các giai đoạn đầu khi nhiễm bệnh; tuy nhiên, đây không phải là biểu hiện mang tính chẩn đoán. Thông thường sau đó bạch cầu trung tính sẽ tăng ở các giai đoạn sau của bệnh, gặp ở những bệnh nhân mà cuối cùng sẽ hồi phục, cùng với số lượng tiểu cầu trở về bình thường. Tăng bạch cầu có thể kéo dài và xuất hiện các hình thái chưa trưởng thành. Bệnh nhân bị bệnh nặng có thể có giảm số lượng tiểu cầu tiến triển, như là một biểu hiện của đông máu nội mạch rải rác (DIC). Haemoglobin giảm có liên quan đến chảy máu trong các đợt bùng phát trước đó.[8] [9] [20]
Các xét nghiệm đông máu:
- Thời gian prothrombin kéo dài (PT) hoặc thời gian thromboplastin từng phần hoạt hóa (aPTT) kéo dài có liên quan đến tình trạng bệnh nặng hơn và các biểu hiện chảy máu chẳng hạn như DIC.[9]
Xét nghiệm chức năng gan:
- Cả ALT và AST thường tăng lên; tuy nhiên, AST tăng không tương xứng với ALT, và điều này gợi ý tới tổn thương mô toàn thân hơn là tổn thương tế bào gan.[20] AST trung bình và tỷ lệ AST:ALT cao hơn có liên quan đến bệnh nặng và gây tử vong. Bilirubin, GGT và ALP thường bình thường hoặc tăng nhẹ. ALT tăng cao và chứng vàng da nặng gợi ý một chẩn đoán khác (ví dụ: viêm gan do vi-rút) hoặc bệnh nhiễm vi-rút Marburg giai đoạn rất muộn.[9] [20]
Amylase huyết thanh:
- Mức amylase huyết thanh tăng đã được báo cáo và chỉ ra có tình trạng viêm tụy, một chỉ điểm của bệnh nặng.[9]
Nuôi cấy máu:
- Nuôi cấy máu âm tính có thể hữu ích để loại trừ nhiễm trùng huyết do vi khuẩn hoặc sốt thương hàn. Nên lấy máu để nuôi cấy vào lần khám ban đầu và/hoặc vào thời điểm khởi phát các triệu chứng đường tiêu hóa hoặc khi tình trạng lâm sàng khác xấu đi. Dựa trên kinh nghiệm đối với bệnh Ebola, khuyến cáo tất cả các bệnh nhân nhiễm filovirus đều nên được điều trị thuốc kháng sinh phổ rộng cho vi khuẩn đường ruột di chuyển gây bệnh, bất kể kết quả nuôi cấy máu như thế nào.[27]
Xét nghiệm hấp thụ miễn dịch liên kết với enzyme (ELISA) phát hiện kháng nguyên:
- Một xét nghiệm chẩn đoán hữu ích có độ đặc hiệu cao đối với IgM hoặc IgG filovirus; tuy nhiên, xét nghiệm này hiện không phổ biến và hiếm khi được sử dụng trong đợt bùng phát dịch nhiễm vi-rút Ebola Tây Phi từ năm 2014 đến năm 2016. Xét nghiệm ELISA cho IgM vi-rút Marburg có thể dương tính ngay từ ngày 4 đến ngày 7 sau khi nhiễm bệnh, nồng độ IgM đạt đỉnh 1-2 tuần sau đó, và sẽ biến mất sau giai đoạn hồi phục từ 1 đến 2 tháng.[28] Có thể sử dụng kết quả IgM hoặc RT-PCR dương tính để khẳng định chẩn đoán bệnh nhiễm vi-rút Marburg cấp tính.
Kháng thể IgM và IgG:
- Có giá trị trong các giai đoạn sau của bệnh. Đáp ứng IgG tăng lên từ ngày 6 đến ngày 18 và có thể kéo dài trong nhiều năm. Kết quả IgM dương tính hoặc tăng nồng độ IgG là bằng chứng rõ ràng cho thấy bệnh nhân mới bị nhiễm vi-rút Marburg gần đây.[10] [28]
Các yếu tố nguy cơ
Thường gặp
Sống hoặc làm việc, hoặc đến từ vùng lưu hành dịch bệnh trong vòng 21 ngày trước đó
- Người sống hoặc làm việc trong vùng lưu hành dịch (ví dụ: Trung và Đông Phi) có nguy cơ nhiễm bệnh cao, đặc biệt là khi tiếp xúc với các hang động hoặc hầm mỏ có dơi ăn trái cây châu Phi sinh sống. Việc gần đây đã đến các vùng lưu hành dịch cũng là một yếu tố nguy cơ đáng kể, đặc biệt nếu đã từng đến thăm hang động, hầm mỏ hoặc khu chôn cất. Hầu hết các bệnh nhân nghi ngờ bị nhiễm bệnh ở các nước phát triển thường là khách du lịch trở về hoặc nhân viên y tế đã chăm sóc các bệnh nhân trong các đợt bùng phát dịch.
Tiếp xúc với dịch cơ thể nhiễm bệnh
- Sự lây truyền từ người sang người xảy ra khi tiếp xúc với chất dịch cơ thể (ví dụ: mồ hôi, máu, phân, chất nôn, nước bọt, dịch tiết sinh dục [bao gồm tinh dịch] và sữa mẹ) từ bệnh nhân bị nhiễm bệnh. Nồng độ vi-rút trong các chất dịch này đặc biệt cao ở những bệnh nhân nhiễm bệnh nặng hơn hoặc nhiễm trùng tiến triển. Thời kỳ ủ bệnh sau khi nhiễm bệnh thường là 5 đến 10 ngày.[1] [9] [8]
- Chất dịch cơ thể thậm chí vẫn còn có khả năng lây nhiễm sau khi bệnh nhân đã tử vong. Hậu quả là việc lây truyền bệnh có thể xảy ra trong các dịch vụ mai táng truyền thống ở Châu Phi, trong đó những người tham gia mai táng chạm vào thân xác của người chết hoặc giặt quần áo hoặc khăn lau bị bẩn do các chất dịch cơ thể của người chết.[8] [2]
- Vi-rút Marburg vẫn có thể được phát hiện trong tinh dịch lên đến 12 tuần sau khi phục hồi sau nhiễm bệnh, có thể là do mô tinh hoàn là một khu được bảo vệ miễn dịch.[10] Sự hiện diện của filovirus trong tinh dịch có nghĩa là lây truyền qua đường tình dục có thể xảy ra ngay cả sau khi đã điều trị khỏi bệnh.
Phơi nhiễm nghề nghiệp
- Nhân viên y tế tiếp xúc với các bệnh nhân bị nhiễm bệnh có nguy cơ cao.
- Các vết thương do kim đâm từ người hiến tặng bị nhiễm bệnh là một tiếp xúc có nguy cơ rất cao tùy thuộc vào lượng máu bị đâm vào và bản chất của thương tích, và có thể có liên quan đến tình trạng bệnh nặng hơn. Thời kỳ ủ bệnh trong những ca bệnh như vậy có thể ngắn hơn đáng kể so với lây truyền từ người sang người.[2]
- Các nghề nghiệp có nguy cơ cao khác bao gồm khai thác mỏ ở các vùng lưu hành dịch và làm việc trong phòng thí nghiệm hoặc vùng đất có động vật linh trưởng hoặc dơi từ các vùng lưu hành dịch đến sinh sống, hoặc làm việc với các mẫu bệnh phẩm có nguy cơ cao.
Không thường gặp
Khủng bố sinh học
- Vi-rút Marburg từ lâu đã được coi là một vũ khí khủng bố sinh học tiềm năng do gây tỷ lệ tử vong cao và dễ lây truyền từ người sang người. Tuy nhiên, bất kể tiềm năng đó, không có bằng chứng cho thấy vi-rút Marburg đã được sử dụng như một vũ khí.
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Tiếp xúc với vi-rút Marburg trong vòng 21 ngày trước đó (thường gặp)
- Sự lây truyền từ người sang người xảy ra khi tiếp xúc với chất dịch cơ thể (ví dụ: mồ hôi, máu, phân, chất nôn, nước bọt, dịch tiết sinh dục [bao gồm tinh dịch] và sữa mẹ) từ bệnh nhân bị nhiễm bệnh. Nồng độ vi-rút trong các chất dịch này đặc biệt cao ở những bệnh nhân nhiễm bệnh nặng hơn hoặc nhiễm trùng tiến triển. Thời kỳ ủ bệnh sau khi nhiễm bệnh thường là 5 đến 10 ngày.[8] [9] [1]
- Chất dịch cơ thể thậm chí vẫn còn có thể gây nhiễm bệnh sau khi bệnh nhân đã tử vong. Hậu quả là việc lây truyền bệnh có thể xảy ra trong các dịch vụ mai táng truyền thống ở Châu Phi, trong đó những người tham gia chạm vào thân xác của người chết hoặc giặt quần áo hoặc khăn lau bị bẩn do các chất dịch cơ thể từ người bệnh.[8] [2]
- Vi-rút Marburg vẫn có thể được phát hiện trong tinh dịch lên đến 12 tuần sau khi phục hồi sau nhiễm bệnh, có thể là do mô tinh hoàn là một khu được bảo vệ miễn dịch.[10] Sự hiện diện của filovirus trong tinh dịch có nghĩa là lây truyền qua đường tình dục có thể xảy ra ngay cả sau khi đã điều trị khỏi bệnh.
- Người sống hoặc làm việc trong vùng lưu hành dịch (ví dụ: Trung hoặc Đông Phi) có nguy cơ nhiễm bệnh cao, đặc biệt là khi tiếp xúc với các hang động hoặc hầm mỏ có dơi ăn trái cây châu Phi sinh sống. Việc mới đến từ các vùng lưu hành dịch cũng là một yếu tố nguy cơ đáng kể, đặc biệt nếu đã từng đến thăm hang động, hầm mỏ hoặc khu chôn cất. Hầu hết các bệnh nhân nghi ngờ bị nhiễm bệnh ở các nước phát triển thường là khách du lịch trở về hoặc nhân viên y tế đã chăm sóc các bệnh nhân trong các đợt bùng phát.
Sốt (thường gặp)
- Triệu chứng xuất hiện ở hầu hết bệnh nhân, sự hiện diện của triệu chứng này đủ để làm tăng mối quan ngại về nhiễm bệnh trong bối cảnh dịch tễ thích hợp. Sự thay đổi thân nhiệt có thể được quan sát thấy trong suốt quá trình mắc bệnh với thân nhiệt bình thường hoặc hạ thân nhiệt xảy ra ở các giai đoạn sau của trường hợp bệnh nặng gây tử vong. Sốt cao (>40°C [104°F]) là thường gặp.[8] [9]
Đau cơ (thường gặp)
- Đặc điểm thường gặp khi nhiễm bệnh.
- Có thể liên quan đến chứng đau khớp và kéo dài cho đến giai đoạn hồi phục.
Khó chịu (thường gặp)
- Cảm giác không khỏe là đặc điểm thường gặp của bệnh và có thể kéo dài cho đến giai đoạn hồi phục.
Các yếu tố chẩn đoán khác
Mệt mỏi (thường gặp)
- Mệt mỏi nhiều và ngủ gà là một đặc điểm thường gặp khi nhiễm bệnh.
Tiêu chảy (thường gặp)
- Đặc điểm thường gặp khi nhiễm bệnh. Có thể có máu.
- Giường nằm dành cho bệnh nhân mắc bệnh tả có thể được sử dụng cho các ca bệnh tiêu chảy nặng ở các nước kém phát triển.[8][Fig-3]
Buồn nôn/ nôn (thường gặp)
- Đặc điểm thường gặp khi nhiễm bệnh. Có thể có máu.[8]
Đau đầu dữ dội (thường gặp)
- Đặc điểm không đặc hiệu ở giai đoạn đầu khi nhiễm bệnh. Hội chứng màng não hiếm gặp và các triệu chứng thần kinh khác bao gồm lú lẫn chỉ ra giai đoạn muộn của bệnh.[8]
Đau bụng (thường gặp)
- Đặc điểm không đặc hiệu của nhiễm bệnh ở bất kỳ giai đoạn nào của bệnh.[8]
Đau họng (thường gặp)
- Viêm họng là một đặc điểm không đặc hiệu, có thể gây ra chứng khó nuốt.
Mệt lả (thường gặp)
- Mệt lả nặng thường gặp ở giai đoạn muộn của bệnh.
Phát ban sẩn (thường gặp)
- Trong đợt dịch năm 1967, phát ban không ngứa xảy ra ở hầu hết các bệnh nhân từ ngày thứ 2 đến ngày thứ 7.[8] [2]
Viêm kết mạc (thường gặp)
- Thường gặp trong giai đoạn toàn thể hóa của bệnh, từ ngày 2 đến ngày 7.[8]
Nấc cục (thường gặp)
- Thường gặp trong đợt bùng phát trước đây ở Cộng hòa Dân chủ Congo.[29]
Khó thở (thường gặp)
- Thường gặp trong đợt bùng phát trước đây ở Cộng hòa Dân chủ Congo.[29]
Chán ăn (thường gặp)
- Đặc điểm không đặc hiệu của bệnh ở bất kỳ giai đoạn nào.[8]
Chảy máu (không thường gặp)
- Sự xuất hiện của triệu chứng cho thấy bệnh ở giai đoạn cuối và có đông máu nội mạch rải rác.
- Các triệu chứng xuất huyết bao gồm chảy máu cam, chảy máu nướu (chân răng), ho ra máu, dễ bầm tím, xuất huyết kết mạc, đái máu, chảy máu âm đạo, chảy máu tại các vị trí tiêm truyền hoặc lấy máu.
- Thường chỉ quan sát thấy xuất huyết nặng trong các ca bệnh tử vong, và thường xảy ra ở đường tiêu hóa (ví dụ đi ngoài phân đen, tiêu chảy có máu).[9]
- Chảy máu bên trong có thể bị bỏ sót nếu không có các biểu hiện bên ngoài
Nhịp tim nhanh (không thường gặp)
- Có thể thấy ở các giai đoạn sau của bệnh.[9]
Hạ huyết áp (không thường gặp)
- Hạ huyết áp là một đặc điểm của mất nước và sốc, thường xảy ra ở bệnh giai đoạn cuối. Đặc điểm này chưa được chứng minh trong các nghiên cứu thực địa do thiếu thiết bị đo ở các vùng lưu hành dịch.[9] Tuy nhiên, sốc nhiễm khuẩn có thoát mạch và suy vi tuần hoàn không phải là một đặc điểm nổi bật dù có rất nhiều đặc điểm tương tự với nhiễm khuẩn huyết.
Dấu hiệu thần kinh (không thường gặp)
- Lú lẫn, loạn thần và viêm não có liên quan đến giai đoạn sau của bệnh và là các yếu tố dự đoán tử vong.[8]
- Thường đi cùng với chảy máu và hạ huyết áp khiến cho việc bù dịch trở nên mạo hiểm.
- Bệnh lý não có thể liên quan đến rối loạn điện giải, tăng urê huyết, và giảm tưới máu não trong nhiễm bệnh giai đoạn cuối.
Chấm xuất huyết (không thường gặp)
- Sự xuất hiện của triệu chứng cho thấy bệnh ở giai đoạn cuối và có đông máu nội mạch rải rác.[8]
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Phản ứng chuỗi polymerase sao chép ngược (RT-PCR)
• Nên được chỉ định ở tất cả các bệnh nhân nghi ngờ nhiễm Marburg trong khi bệnh nhân được cách ly. |
Dương tính với RNA vi-rút Marburg |
| Xét nghiệm sốt rét
• Các xét nghiệm chẩn đoán nhanh và tiêu bản máu đặc và máu đàn nhuộm Giemsa là các xét nghiệm được lựa chọn để sàng lọc bệnh sốt rét. • Kết quả dương tính không loại trừ khả năng nhiễm vi-rút Marburg và cần xem xét khả năng nhiễm kép ở tất cả các bệnh nhân có các yếu tố nguy cơ tiền sử hoặc dịch tễ học thích hợp.[18] |
Âm tính (có thể dương tính nếu đồng nhiễm) |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Điện giải máu
• Hạ kali máu do nôn và tiêu chảy hoặc tổn thương thận cấp, được ghi nhận ở khoảng 50% số ca bệnh trong đợt bùng phát năm 1967.[9] Hạ canxi máu có liên quan tới bệnh nặng gây tử vong. |
Có thể bất thường |
| Creatinine và urê huyết thảnh
• Creatinine hoặc urê huyết thanh tăng và rối loạn điện giải có thể là chỉ điểm của tổn thương thận cấp; có thể gặp sau vài ngày nhiễm bệnh và có thể có hoại tử ống thận cấp.[9] |
Có thể tăng |
| Lactate máu
• Tăng lactate là một dấu ấn của giảm tưới máu mô và là một chỉ điểm cho sốc. Chỉ số này được dùng ở những bệnh nhân bị bệnh cấp tính với các dấu hiệu nhiễm khuẩn huyết để xác định mức độ giảm tưới máu toàn thân và để hướng dẫn bù dịch. Hồi sức dựa vào lactate đã được sử dụng trong chăm sóc bệnh nhân nhiễm Ebola.[26] |
Biến đổi |
| ABG
• PH máu động mạch hoặc tĩnh mạch và bicarbonate có thể sử dụng ở những ở những bệnh nhân bị bệnh cấp tính với các dấu hiệu của nhiễm khuẩn huyết để xác định mức độ giảm tưới máu toàn thân và để hướng dẫn bù dịch.[26] |
Biến đổi |
| Công thức máu
• Bệnh nhân có thể giảm số lượng tiểu cầu và giảm bạch cầu rõ rệt ở các giai đoạn đầu khi nhiễm bệnh; tuy nhiên, đây không phải là biểu hiện mang tính chẩn đoán.[8] Thông thường sau đó sẽ có tăng bạch cầu trung tính trong các giai đoạn sau ở những bệnh nhân sẽ hồi phục, đi cùng với số lượng tiểu cầu trở về bình thường. Tăng bạch cầu có thể kéo dài và xuất hiện các hình thái chưa trưởng thành. Bệnh nhân bị bệnh nặng có thể có giảm số lượng tiểu cầu tiến triển, như là một biểu hiện của đông máu nội mạch rải rác (DIC). Giảm haemoglobin có liên quan đến chảy máu được ghi nhận trong các đợt bùng phát trước.[9] |
Giảm tiểu cầu, giảm bạch cầu lympho rõ rệt; giảm haemoglobin (nếu có biểu hiện chảy máu) |
| Các xét nghiệm đông máu
• Thời gian prothrombin (PT) hoặc thời gian thromboplastin từng phần hoạt hóa (aPTT) kéo dài có liên quan đến tình trạng bệnh nặng hơn và các biểu hiện chảy máu chẳng hạn như đông máu nội mạch rải rác (DIC).[9] |
PT hoặc aPPT kéo dài, tăng D- dimer (nếu có biểu hiện chảy máu) |
| Tổng phân tích nước tiểu
• Có thể gặp đái máu và protein niệu ở những bệnh nhân nặng. Thiểu niệu không đáp ứng với bù dịch là dấu hiệu tiên lượng xấu.[9] |
Có thể quan sát thấy hồng cầu niệu hoặc protein niệu |
| Xét nghiệm chức năng gan
• Cả ALT và AST thường tăng lên; tuy nhiên, AST có thể tăng không tương xứng với ALT, và điều này thường là biểu hiện của tổn thương mô toàn thân hơn là tổn thương tế bào gan. AST trung bình và tỷ lệ AST:ALT cao hơn có liên quan đến bệnh nặng gây tử vong.[20] Bilirubin, GGT và ALP thường bình thường hoặc tăng nhẹ. ALT tăng cao và vàng da nặng gợi ý một chẩn đoán khác (ví dụ: viêm gan do vi-rút).[9] |
Tỷ lệ AST:ALT cao; bilirubin, GGT, và ALP có thể tăng nhẹ |
| Amylase huyết thanh
• Amylase huyết thanh tăng đã được báo cáo trong một số nghiên cứu, chỉ ra tình trạng viêm tụy, một chỉ điểm của tình trạng nặng.[9] |
Có thể tăng |
| Cấy máu
• Nuôi cấy máu âm tính có thể sử dụng để loại trừ nhiễm trùng huyết do vi khuẩn hoặc sốt thương hàn. Nên lấy máu để nuôi cấy vào lần khám ban đầu và/hoặc vào thời điểm khởi phát các triệu chứng đường tiêu hóa hoặc khi triệu chứng lâm sàng khác xấu đi. Dựa trên kinh nghiệm đối với bệnh Ebola, khuyến cáo tất cả các bệnh nhân nhiễm filovirus đều nên được điều trị bằng thuốc kháng sinh phổ rộng để điều trị vi khuẩn đường ruột có thể di chuyển gây bệnh, bất kể kết quả nuôi cấy máu như thế nào.[27] |
Dương tính hoặc âm tính |
| Xét nghiệm hấp thụ miễn dịch liên kết với enzyme (ELISA) phát hiện kháng nguyên
• Một xét nghiệm chẩn đoán hữu ích có độ đặc hiệu cao đối với IgM hoặc IgG filovirus; tuy nhiên, xét nghiệm này hiện không phổ biến và hiếm khi được sử dụng trong đợt bùng phát dịch nhiễm vi-rút Ebola Tây Phi từ năm 2014 đến năm 2016. Xét nghiệm ELISA cho IgM vi-rút Marburg có thể dương tính ngay từ ngày 4 đến ngày 7 sau khi nhiễm bệnh, nồng độ IgM đạt đỉnh 1-2 tuần sau đó, và sẽ biến mất sau giai đoạn hồi phục từ 1 đến 2 tháng.[28] Có thể sử dụng kết quả IgM hoặc RT-PCR dương tính để khẳng định chẩn đoán bệnh nhiễm vi-rút Marburg cấp tính. |
Dương tính với IgM hoặc IgG kháng vi-rút Marburg |
| Kháng thể IgG
• Có giá trị trong các giai đoạn sau của bệnh. Đáp ứng IgG tăng lên từ ngày 6 đến ngày 18 và có thể kéo dài trong nhiều năm. Kết quả IgM dương tính hoặc tăng nồng độ IgG là bằng chứng rõ ràng cho thấy bệnh nhân mới bị nhiễm vi- rút Marburg gần đây.[10] [28] |
Dương tính |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Sốt rét | • Nguyên nhân phổ biến nhất của sốt không đặc hiệu ở những người đi du lịch trở về.[17]
• Cư trú/hoặc đi lại từ vùng lưu hành sốt rét. • Dự phòng thuốc sốt rét không đủ liều. |
• Xét nghiệm chẩn đoán nhanh: dương tính đối với các chủng Plasmodium.
• Tiêu bản máu đặc và máu đàn nhuộm Giemsa: dương tính đối với các chủng Plasmodium. |
| Nhiễm vi-rút Ebola | • Không có các dấu hiệu và triệu chứng phân biệt.
• Các đặc điểm dịch tễ học có thể giúp phân biệt giữa các bệnh sốt xuất huyết do vi rút, bao gồm khác biệt giữa các khu vực lưu hành dịch. Nói chung, vi-rút Ebola hiện đang lưu hành dịch ở Tây và Trung Phi, còn vi-rút Marburg lưu hành ở Trung và Đông Phi mặc dù các bối cảnh xảy ra dịch có thể khác nhau. |
• Phản ứng chuỗi sao chép ngược (RT-PCR): dương tính với vi-rút Ebola.
• Khuyến cáo nên thực hiện xét nghiệm khẳng định phù hợp đối với nhiễm virút Ebola trước hoặc đồng thời với các xét nghiệm phân biệt nếu nghi ngờ bị nhiễm virút Ebola. |
| Sốt xuất huyết Crimean-Congo (CCHF) | • Không có các dấu hiệu và triệu chứng phân biệt.
• Các đặc điểm dịch tễ học có thể giúp phân biệt giữa các bệnh sốt xuất huyết do vi rút. • Giết mổ đông vât, vết ve cắn hoăc tiếp xúc với đông vât.[30] |
• RT-PCR: dương tính với virút CCHF. |
| Sốt Lassa | • Không có các dấu hiệu và triệu chứng phân biệt.
• Các đặc điểm dịch tễ học có thể giúp phân biệt giữa các bệnh sốt xuất huyết do vi rút. • Tiếp xúc với chuột ở vùng lưu hành dịch. |
• RT-PCR: dương tính với virútLassa. |
| Sốt thương hàn | • Không có các dấu hiệu và triệu chứng phân biệt. | • Cấy máu hoặc phân: dương tính với Salmonella enterica.
• Xét nghiệm huyết thanh gia tăng chuẩn độ các kháng thể kháng Salmonella. Xét nghiệm có thể âm tính khi có bệnh. |
| Nhiễm Shigella | • Tiêu chảy, thường có máu, là triệu chứng chính.
• Thường do tiếp xúc đường phân – miệng hoặc ăn phải thức ăn hoặc uống nước bị nhiễm bẩn. • Thường gặp nhất ở trẻ em <5 tuổi. |
• Cấy phân: dương tính với chủng
Shigella. |
| Bệnh Rickettsia | • Bao gồm bệnh sốt phát ban do chuột, sốt ve đốt Châu Phi, và sốt ban dịch tễ.[31]
• Eschar là đặc trưng. • Có thể xuất hiện sưng hạch bạch huyết. • Phát ban rải rác. • Bệnh thường ít nghiêm trọng hơn nhiễm filovirus ở các giai đoạn cuối. |
• Huyết thanh: dương tính đối với RNA của các chủng Rickettsia.
• PCR Eschar: dương tính với RNA của các chủng Rickettsia. |
| Sốt Dengue | • Không có dấu hiệu và triệu chứng phân biệt, mặc dù những manh mối về dịch tễ có thể hữu ích (tức là đến từ Caribê, Đông Nam Á, Châu Đại Dương, Trung và Nam Mỹ, tiểu vùng Sahara Châu Phi). | • Huyết thanh học: IgM hoặc IgG dương tính.
• Xét nghiệm phát hiện protein không cấu trúc (NS1): dương tính. • RT-PCR: dương tính với RNA vi-rút dengue. |
| Nhiễm sởi | • Không được tiêm chủng.
• Không có các dấu hiệu và triệu chứng phân biệt trong giai đoạn tiền triệu. • Các đốm Koplik (các đốm đỏ với chấm trắng-xanh nhạt ở trung tâm) trên niêm mạc miệng. • Phát ban điển hình bắt đầu từ mặt và lan ra khắp người. |
• Huyết thanh: dương tính với IgM vi-rút sởi. |
| Bệnh leptospira | • Ở giai đoạn đầu, không có dấu hiệu và triệu chứng phân biệt; tuy nhiên, tiền sử phơi nhiễm có thể giúp ích cho chẩn đoán.
• Tiếp xúc với nước hoặc đất bị nhiễm bẩn bởi động vật gặm nhấm bị nhiễm bệnh.[32] • Thường gặp hơn ở khu vực có khí hậu nhiệt đới. |
• PCR: dương tính với RNA leptospira.
• Huyết thanh: dương tính với IgM kháng leptospira. |
| Nhiễm cúm | • Các dấu hiệu và triệu chứng hô hấp (như ho, nghẹt mũi) thường gặp hơn. | • Nuôi cấy vi-rút hoặc PCR: phát hiện vi-rút cúm mùa hoặc RNA vi-rút.
• Công thức máu: có thể bình thường. |
| Viêm dạ dày ruột | • Trong bối cảnh dịch tễ phù hợp, biểu hiện triệu chứng tương tự như nhiễm vi-rút Marburg. Tuy nhiên, các đặc điểm như phát ban và viêm kết mạc rất hiếm gặp trong viêm dạ dày ruột. | • Nuôi cấy phân, PCR hoặc xét nghiệm kháng nguyên nhanh: dương tính với tác nhân gây bệnh. |
| Nhiễm khuẩn huyết | • Nhiễm khuẩn huyết do vi khuẩn không rõ nguồn gốc thường gặp ở các nước đang phát triển. Có thể bị nhiễm trùng sâu trong ổ bụng, nhiễm trùng đường niệu trên, viêm nội tâm mạc, hoặc viêm đĩa đệm cột sống.
• Thường không bị tiêu chảy. |
• Nuôi cấy máu: dương tính, mặc dù nuôi cấy máu dương tính cũng có thể xảy ra ở bệnh nhân nhiễm vi-rút Marburg. |
Các tiêu chí chẩn đoán
Trung tâm Kiểm soát và Phòng chống Dịch bệnh: định nghĩa ca bệnh dành cho sốt xuất huyết do vi-rút (VHF)[33]
Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) đã đưa ra định nghĩa ca bệnh dành cho sốt xuất huyết do vi-rút (VHF), bao gồm bệnh do vi-rút Ebola và Marburg.
Tiêu chuẩn lâm sàng đối với ca bệnh sốt xuất huyết do vi – rút (VHF) bao gồm:
- Sốt >40°C (104°F)
- Một hoặc nhiều biểu hiện lâm sàng sau:
- Đau đầu dữ dội
- Đau cơ
- Ban đỏ dát sẩn ở thân có bong vảy mịn sau khi khởi phát ban đỏ từ 3 đến 4 ngày
- Nôn
- Tiêu chảy
- Viêm họng (chỉ đối với arenavirus)
- Đau bụng
- Xuất huyết không liên quan đến thương tích
- Đau ngực sau xương ức (chỉ đối với arenavirus)
- Protein niệu (chỉ đối với arenavirus)
- Giảm tiểu cầu.
Định nghĩa ca bệnh đầy đủ về sốt xuất huyết do vi – rút (VHF), bao gồm tiêu chuẩn xét nghiệm về chẩn đoán và mối liên hệ dịch tễ được CDC cung cấp:
[CDC: viral hemorrhagic fever (VHF) 2011 case definition]Tổ chức Y tế Thế giới: các định nghĩa ca bệnh dành cho các bệnh vi-rút Ebola và Marburg[19]
Tổ chức Y tế Thế giới (WHO) đưa ra định nghĩa ca bệnh dành cho các bệnh vi-rút Ebola và Marburg:
[WHO: case definition recommendations for Ebola or Marburg virus diseases]Điều trị
Cách tiếp cận điều trị từng bước
Việc phân loại chính xác bệnh vi-rút Marburg là bước quan trọng đầu tiên trong cả khu vực bùng phát dịch và cách ly ca bệnh. Khi nghi ngờ chẩn đoán, cách ly bệnh nhân là một bước quan trọng đầu tiên để ngăn ngừa lây truyền trong bệnh viện.[16] Hiện tại không có phương pháp điều trị đặc hiệu nào cho vi-rút Marburg.
Chăm sóc hỗ trợ sớm và tích cực là nền tảng trong xử trí bệnh.[4] [16] Nói chung, mặc dù có những khác biệt rõ rệt giữa sinh bệnh học và diễn biến lâm sàng giữa các bệnh nhân nhiễm filovirus với các dạng nhiễm khuẩn huyết khác, vẫn có thể điều trị bệnh nhân theo các hướng dẫn về nhiễm khuẩn huyết nặng hoặc theo cách xử trí sốt xuất huyết dengue.[34] [35] Điều trị ban đầu nên dựa vào các dấu hiệu sinh tồn ban đầu. Bù dịch là phương pháp điều trị hỗ trợ chính, và ở những bệnh nhân bị mất lượng nước đáng kể qua đường tiêu hóa, cần bổ sung lượng dịch lớn, và đặc biệt chú ý đến việc bù lại lượng nước vẫn đang liên tục bị mất đi.[4] [25] [35]
Vì nhiễm vi-rút Marburg có các đặc điểm tương tự nhiễm vi-rút Ebola, và vì nhiễm vi-rút Ebola có nhiều thông tin được công bố hơn, nên một số tuyên bố và kết luận chung về hình thức chăm sóc tốt nhất đối với nhiễm vi-rút Marburg đều dựa trên những kiến thức hiện có về Ebola.
Cân nhắc trường hợp khẩn cấp
Kiểm soát nhiễm khuẩn và cách ly là việc vô cùng khẩn cấp khi cân nhắc tới chẩn đoán bệnh vi-rút Marburg hoặc sốt xuất huyết do vi-rút khác. Khẩn cấp bù dịch nhanh (sử dụng dung dịch bù nước đường uống hoặc dịch đẳng trương truyền tĩnh mạch).
Cách ly và kiểm soát nhiễm khuẩn
Kiểm soát nhiễm khuẩn là mối quan tâm đầu tiên. Ngay khi bác sĩ quyết định bệnh nhân có khả năng mắc bệnh nhiễm vi-rút Marburg, cần phải áp dụng các quy trình cách ly dự phòng mức độ cao và sử dụng các thiết bị bảo hộ cá nhân (PPE) cho đến khi khẳng định hoặc loại trừ nhiễm bệnh. Điều vô cùng quan trọng là giảm thiểu nguy cơ lây truyền trong khi tiến hành thăm khám bệnh nhân.[13] [15] Mặc dù ‘các triệu chứng ướt’ như nôn mửa/tiêu chảy có thể làm tăng nguy cơ lây truyền, vi-rút Marburg phải được coi là có khả năng lây nhiễm cao và cần sử dụng các biện pháp phòng ngừa có mức độ bảo vệ cao bất kể triệu chứng biểu hiện.
Trung tâm Kiểm soát và Phòng ngừa Bệnh tật (CDC) và Tổ chức Y tế Thế giới (WHO) đưa ra hướng dẫn chi tiết về trang bị phòng hộ cá nhân (PPE) khi nghi ngờ bệnh nhiễm filovirus:
- [CDC: guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola]
- [WHO: personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline]
CDC và WHO cũng đưa ra hướng dẫn chi tiết về kiểm soát nhiễm bệnh cho nhân viên y tế trong các bối cảnh bùng phát sốt xuất huyết do vi-rút:
- [CDC: international infection control for healthcare workers (non-US healthcare settings)]
- [WHO: infection prevention and control (IPC) guidance summary]
Chăm sóc hỗ trợ
Việc phân loại chính xác người bị nghi ngờ nhiễm vi-rút Marburg với các bệnh truyền nhiễm khác gây xuất huyết, hoặc các rối loạn khác là một thách thức nhưng là bước đầu tiên tối quan trọng trong cả khu vực bùng phát dịch và cách ly ca bệnh. Khi đã chẩn đoán nghi ngờ nhiễm vi-rút Marburg hoặc sốt xuất huyết do vi-rút khác thì cách ly bệnh nhân là bước đầu vô cùng quan trọng để ngăn ngừa lây truyền trong bệnh viện.[16] Hiện tại không có phương pháp điều trị đặc hiệu nào cho vi-rút Marburg. Chăm sóc hỗ trợ sớm và tích cực là nền tảng trong xử trí bệnh.[4] [16] Cần đưa bệnh nhân bị nghi ngờ nhiễm vi-rút Marburg vào đơn vị chăm sóc tích cực hoặc giường cách ly khác được giám sát cao, trong điều kiện nguồn lực có sẵn.[25] Nói chung, mặc dù có những khác biệt rõ rệt giữa sinh bệnh học và diễn biến lâm sàng giữa các bệnh nhân nhiễm filovirus với các dạng nhiễm khuẩn huyết khác, vẫn có thể điều trị bệnh nhân theo các hướng dẫn về nhiễm khuẩn huyết nặng hoặc theo cách xử trí sốt xuất huyết dengue.[34] [35]
Khi đã có chẩn đoán nghi ngờ nhiễm vi-rút Marburg và bắt đầu cách ly bệnh nhân, người chăm sóc nên sử dụng đầy đủ các thiết bị bảo hộ cá nhân và lấy 4mL máu toàn phần vào ống không chứa heparin, ống có phủ lớp bảo quản, và làm lạnh hoặc đóng băng ngay lập tức để vận chuyển đến phòng thí nghiệm tham chiếu. Bên ngoài Bắc Mỹ và Châu Âu, xét nghiệm máu phản ứng chuỗi polymerase sao chép ngược (RT-PCR) hoặc dịch ngoáy họng được sử dụng để phát hiện RNA virus Marburg.[36] Những xét nghiệm này có thể trả kết quả trong vòng vài giờ hoặc vài ngày tùy thuộc vào việc sử dụng phòng thí nghiệm địa phương hay phòng thí nghiệm tham chiếu. Trong thời gian đó, bệnh nhân nên được cân nhắc đặt đường truyền tĩnh mạch tốt như đặt catheter tĩnh mạch trung tâm cẩn thận (ở nơi có khả năng đặt catheter) hoặc đặt nhiều đường truyền tĩnh mạch ngoại vi.[26] Ở nơi có điều kiện làm xét nghiệm, các xét nghiệm cho các chẩn đoán phân biệt, xét nghiệm sốt rét, công thức máu, chức năng thận và điện giải, lactate máu nên được gửi để xét nghiệm ngay sau khi đã lấy được máu tĩnh mạch.[26] [37]
Điều trị ban đầu nên dựa vào các dấu hiệu sinh tồn ban đầu. Bù dịch là phương pháp điều trị hỗ trợ chính, và ở những bệnh nhân bị mất lượng nước đáng kể qua đường tiêu hóa, cần bổ sung lượng dịch lớn, và đặc biệt chú ý đến việc bù lại lượng nước vẫn đang liên tục bị mất đi.[4] [25] [35] Bệnh nhân người lớn thường cần > 5-10 L/ngày dịch truyền tĩnh mạch hoặc đường uống để duy trì thể tích máu tuần hoàn trong tình trạng liên tục mất nước qua đường tiêu hóa.[26] Theo dõi và điều chỉnh tích cực nồng độ kali, rối loạn axit-bazơ, và các rối loạn điện giải khác có thể giúp ngăn ngừa các biến chứng loạn nhịp và chuyển hóa đe dọa tính mạng.[26] Nên bắt đầu điều trị bằng thuốc kháng sinh phổ rộng theo kinh nghiệm (ví dụ: ceftriaxone, ciprofloxacin hoặc ampicillin/sulbactam) để điều trị vi khuẩn có khả năng di chuyển từ ruột gây bệnh.[26] [37]
Điều trị sốt rét bằng artesunate theo kinh nghiệm được khuyến cáo cho tất cả các bệnh nhân nghi ngờ bị bệnh nhiễm filovirus do nguy cơ tử vong ở bệnh nhân nhiễm vi-rút Ebola giảm 31% khi dùng thuốc này so với các thuốc chống sốt rét khác. Tăng tỷ lệ sống sót có thể là do điều trị đồng nhiễm bệnh sốt rét, dự phòng chống đồng nhiễm (đặc biệt ở những vùng có tỉ lệ mắc bệnh sốt rét cao) hoặc thậm chí có thể một số loại thuốc này có ảnh hưởng trực tiếp đến hoạt động của filovirus.[18]
Paracetamol là lựa chọn đầu tay dùng để điều trị sốt và đau. Thuốc giảm đau có chứa opioid (ví dụ như morphine) sẽ tốt hơn cho trường hợp đau nhiều hơn. Nên tránh các thuốc kháng viêm không steroid (gồm aspirin) vì có thể làm tăng nguy cơ xuất huyết và có khả năng gây độc thận.[38]
Khuyến cáo nên sử dụng sớm thuốc chống nôn và chống tiêu chảy với điều kiện tiêu chảy không có máu và không nghĩ tới các căn nguyên tiêu hóa khác.[21] [26] [37] Việc truyền các chế phẩm máu bao gồm truyền tiểu cầu, khối hồng cầu, và thậm chí huyết tương từ những người hiến đã hồi phục cũng có thể có ích.[37]
Rối loạn chức năng đa cơ quan là đặc điểm thường gặp của bệnh tiến triển, bao gồm cả tổn thương thận cấp, viêm tụy, suy thượng thận và tổn thương gan. Tổn thương gan (ví dụ: tăng các men transaminase) thường gặp; tuy nhiên không thường gặp triệu chứng vàng da.[8] [20] [39]Rối loạn chức năng thận thường gặp ở giai đoạn tiến triển, nhưng có thể hồi phục bằng bù dịch tích cực trong giai đoạn sớm.[8] [39] Liệu pháp thận nhân tạo được chỉ định ở bệnh nhân nhiễm vi-rút Marburg bị vô niệu không đáp ứng với bù dịch, đây là một biện pháp can thiệp cũng đã được sử dụng ở những bệnh nhân bị nhiễm vi-rút Ebola nặng. Tuy nhiên, không có dữ liệu thử nghiệm ủng hộ cho tính hiệu quả của biện pháp can thiệp này. Ba trong số năm bệnh nhân bị nhiễm vi-rút Ebola nặng ở Châu Âu và Bắc Mỹ có suy đa tạng được điều trị bằng cả thở máy xâm nhập và liệu pháp thận nhân tạo đã tử vong.[37] [40] [41] [42] [43]
Ở những nơi sẵn có nguồn lực, hỗ trợ đường hô hấp có thể hữu ích, bao gồm hỗ trợ oxy, thông khí không xâm nhập, hoặc thông khí cơ học xâm nhập nếu thông khí không xâm nhập thất bại.[37] Nếu có thể, cần chăm sóc hỗ trợ toàn diện để giúp giảm tỷ lệ tử vong do nhiễm filovirus, với tỷ lệ sống sót theo báo cáo là 82% ở những bệnh nhân nhiễm vi-rút Ebola được chăm sóc ở ngoài khu vực Tây Phi.[37] Trong lịch sử, bệnh nhiễm vi-rút Marburg thường gây tử vong, với tỷ lệ tử vong xảy ra ở >80% các ca bệnh trước đây.[5] Tỷ lệ tử vong ca bệnh cao đối với nhiễm vi-rút Marburg và Ebola ở Châu Phi cận Sahara có thể liên quan đến việc thiếu chăm sóc hỗ trợ toàn diện tại các khu vực nông thôn thiếu nguồn lực, nơi xảy ra bùng phát dịch.[44]
Nên sử dụng dấu hiệu sinh tồn và theo dõi lâm sàng để điều chỉnh mức độ chăm sóc hỗ trợ và các điều trị khác.[21] [26] [37] Bệnh nhân hạ huyết áp nên được điều trị hỗ trợ bằng thuốc vận mạch nếu cần.[21] [26] [37] Nên cân nhắc sử dụng vitamin K để cải thiện rối loạn đông máu và dùng cho những bệnh nhân đang có tình trạng xuất huyết.[21] [26] [37] Truyền tiểu cầu và kết tủa lạnh cũng sẽ có ích khi tiểu cầu hoặc fibrinogen thấp.[21] [26] [37] Cần lưu ý rằng các khuyến cáo về điều trị bệnh filovirus đều dựa trên kinh nghiệm lâm sàng khi điều trị bệnh nhân trong bối cảnh bùng phát dịch, và các hướng dẫn dựa trên bằng chứng còn hạn chế.
Trẻ em
Trẻ em cần được xử trí bởi đội ngũ nhân viên y tế có chuyên môn về nhi khoa và cần có sự tham gia hỗ trợ sớm của các bác sĩ hồi sức tích cực bất cứ khi nào có thể.[45] Các nguyên tắc chung về xử trí trẻ em bị nhiễm vi-rút Marburg hoặc Ebola giống như đối với người lớn, với trọng tâm là chăm sóc hỗ trợ và bù dịch.[45] Những nhân viên chăm sóc bệnh nhân trong đợt bùng phát vi-rút Ebola từ năm 2014 đến năm 2016 tại Tây Phi ủng hộ việc chủ động sử dụng dung dịch bù nước đường uống (lý tưởng để cải thiện lượng dung nạp) và tích cực bù dịch ngoài đường tiêu hóa sớm, ngay cả ở những trẻ em có vẻ có đủ nước.[46] Đặt đường truyền tĩnh mạch dễ thực hiện nhất ở thời điểm nhập viện, trước khi mất nước nhiều hơn sẽ gây khó khăn cho việc tiếp cận mạch máu, và nên xem xét đặt đường truyền tĩnh mạch thứ hai ở những bệnh nhân ‘ướt’ đang có nôn và tiêu chảy.[46] Có thể cần bù dịch bằng đường truyền trong xương và dưới da ở những trẻ không thể dung nạp được việc bù nước đường uống hoặc tiêm tĩnh mạch.[46] Dinh dưỡng cũng cần được ưu tiên chú trọng ở trẻ em nhiễm filovirus, sử dụng thực phẩm trị liệu được chế biến sẵn hoặc ăn liền, và điều trị trẻ em suy dinh dưỡng theo các quy trình nuôi dưỡng điều trị đối với suy dinh dưỡng cấp tính.[46] Cần lưu ý rằng các khuyến cáo về điều trị bệnh filovirus đều dựa trên kinh nghiệm lâm sàng khi điều trị bệnh nhân trong bối cảnh bùng phát dịch, và các hướng dẫn dựa trên bằng chứng còn hạn chế.
Phụ nữ mang thai
Đối với phụ nữ mang thai bị nhiễm filovirus, cần cân nhắc giá trị của các can thiệp sản khoa thông thường như theo dõi thai nhi, mổ lấy thai, gây khởi phát chuyển dạ, hoặc đình chỉ thai theo từng trường hợp cụ thể.[4] Ngoài việc thảo luận cẩn thận về các can thiệp sản khoa, cần phải cung cấp hướng dẫn tiên liệu phù hợp cho tất cả phụ nữ mang thai. Để đạt được điều này, xét nghiệm mang thai bằng nước tiểu phải được coi là một phần của xét nghiệm phân loại thường quy để tư vấn hợp lý cho phụ nữ mang thai về các biến chứng thai sản và các lựa chọn xử trí. Các bệnh nhân mang thai bị nhiễm filovirus có nguy cơ cao chuyển dạ tự nhiên sớm, và các nhân viên y tế nên chuẩn bị sẵn sàng để đỡ đẻ bất cứ lúc nào. Các kết cục trong thời kỳ mang thai có thể bao gồm sảy thai tự nhiên, thai chết lưu, hoặc sinh non, và cần thực hiện các biện pháp phòng ngừa thích hợp. Bất kể kết quả mang thai như thế nào, tất cả các sản phẩm của ca sinh nở nên được coi là có khả năng lây nhiễm bệnh và phải xử lý thích hợp. Tỷ lệ sống sót ở trẻ sơ sinh từ các bà mẹ bị nhiễm vi-rút Ebola hầu như rất thấp, và tỷ lệ thai chết trong bụng mẹ cao nhấn mạnh sự cần thiết phải tập trung nỗ lực vào việc điều trị cho người mẹ mang thai; đồng thời những cảnh báo này cũng áp dụng cho nhiễm vi-rút Marburg.[47]
Vi-rút Ebola đã được nuôi cấy từ sữa mẹ 15 ngày sau khi khởi phát triệu chứng và đã phát hiện được RNA vi-rút Ebola trong sữa mẹ bằng RT-PCR 26 ngày sau khi khởi phát bệnh.[48] [49] Bằng chứng này cho thấy về mặt lý thuyết, vi-rút Ebola có thể lây truyền qua sữa mẹ, mặc dù việc tiếp xúc mật thiết giữa mẹ và con thường xuyên tạo ra các phương thức lây truyền khác nữa. Một nghiên cứu gần đây về những người sống sót sau khi nhiễm vi-rút Ebola ở Sierra Leone đã chứng minh không có nguy cơ lây truyền quá mức vi-rút Ebola cho trẻ nhũ nhi khi bú mẹ.[50] Mặc dù vậy, các bà mẹ bị nghi ngờ hoặc khẳng định nhiễm vi-rút Ebola được khuyến cáo nên tránh tiếp xúc gần gũi với con của họ nếu còn có các lựa chọn an toàn khác thay thế bú mẹ.[51] Điều này bao gồm việc ngừng cho bú sữa mẹ, chỉ bắt đầu lại khi sữa mẹ được chứng minh bằng xét nghiệm là không có vi-rút Ebola.[51] Những cảnh báo tương tự cũng áp dụng cho nhiễm vi-rút Marburg, mặc dù không có nghiên cứu nào về sữa mẹ hoặc cho con bú khi nhiễm vi- rút Marburg để đưa ra các hướng dẫn dựa trên bằng chứng.
Xuất huyết hoặc đông máu nội mạch rải rác
Xuất huyết và đông máu nội mạch rải rác (DIC) không hay gặp và thường là biểu hiện của giai đoạn cuối hoặc bệnh nặng. Nên cân nhắc sử dụng vitamin K để cải thiện rối loạn đông máu và dùng cho những bệnh nhân đang có tình trạng xuất huyết.[21] [26] [37] Truyền tiểu cầu và kết tủa lạnh cũng sẽ có ích khi tiểu cầu hoặc fibrinogen thấp.[21] [26] [37]
Tổng quan về các chi tiết điều trị
Lưu ý là dạng bào chế và liều dùng có thể khác nhau giữa các thuốc và dạng biệt dược, công thức, hoặc đường dùng.
Khuyến nghị điều trị cụ thể cho các nhóm bệnh nhân: xem phần miễn trừ trách nhiệm
<td “>Cách ly và kiểm soát nhiễm khuẩn<td “>Kiểm soát dịch và điện giải<td “>Thuốc giảm đau/thuốc hạ sốt<td “>Điều trị thuốc chống sốt rét<td “>Thuốc chống nôn và chống tiêu chảy<td “>Cân nhắc sử dụng thuốc kháng sinh phổ’ rộng<td “>Cân nhắc truyền các sản phẩm máu<td “>Thuốc vận mạch<td “>Chăm sóc hỗ trợ<td “>Vitamin K, truyền tiểu cầu và kết tủa lạnh<td “>Các can thiệp sản khoa<td “>Dừng nuôi con bằng sữa mẹ<td “>Dinh dưỡng
| Cấp tính (tóm tắt) | ||
| Tất cả các bệnh nhân | ||
| 1 | Cách ly và kiểm soát nhiễm khuẩn | |
| Thêm | Kiểm soát dịch và điện giải | |
| Thêm | Thuốc giảm đau/thuốc hạ sốt | |
| Thêm | Điều trị thuốc chống sốt rét | |
| Thêm | Thuốc chống nôn và chống tiêu chảy | |
| Thêm | Cân nhắc sử dụng thuốc kháng sinh phổ rộng | |
| Thêm | Cân nhắc truyền các sản phẩm máu | |
|
Thêm | Thuốc vận mạch |
|
Thêm | Chăm sóc hỗ trợ |
|
Thêm | Vitamin K, truyền tiểu cầu và kết tủa lạnh |
|
Thêm | Các can thiệp sản khoa |
|
Thêm | Dừng nuôi con bằng sữa mẹ |
|
Thêm | Dinh dưỡng |
Các lựa chọn điều trị
<td “>Cách ly và kiểm soát nhiễm khuẩn<td “>Kiểm soát dịch và điện giải<td “>Thuốc giảm đau/thuốc hạ sốt<td “>Điều trị thuốc chống sốt rét<td “>Thuốc chống nôn và chống tiêu chảy<td “>Cân nhắc sử dụng thuốc kháng sinh phổ rộng<td “>Cân nhắc truyền các sản phẩm máu<td “>Thuốc vận mạch<td “>Chăm sóc hỗ trợ<td “>Vitamin K, truyền tiểu cầu và kết tủa lạnh<td “>Các can thiệp sản khoa<td “>Dừng nuôi con bằng sữa mẹ<td “>Dinh dưỡng
| Cấp tính | ||
| Tất cả các bệnh nhân | ||
| 1 | Cách ly và kiểm soát nhiễm khuẩn | |
| » Khi đã có chẩn đoán nghi ngờ, cách ly bệnh nhân là bước đầu quan trọng để’ ngăn ngừa lây truyền trong bệnh viện.[16]
» Kiểm soát nhiễm khuẩn là mối quan tâm đầu tiên. Ngay khi bác sĩ quyết định bệnh nhân có khả năng mắc bệnh nhiễm vi-rút Marburg, cần phải áp dụng các quy trình cách ly dự phòng mức độ cao và sử dụng các thiết bị bảo hộ cá nhân (PPE) cho đến khi khẳng định hoặc loại trừ nhiễm bệnh. Điều vô cùng quan trọng là giảm thiểu nguy cơ lây truyền trong khi tiến hành thăm khám bệnh nhân.[15] Mặc dù ‘các triệu chứng ướt’ như nôn mửa/tiêu chảy có thể’ làm tăng nguy cơ lây truyền, vi-rút Marburg phải được coi là có khả năng lây nhiễm cao và cần sử dụng các biện pháp phòng ngừa có mức độ bảo vệ cao bất kể’ triệu chứng biểu hiện. » Trung tâm Kiể’m soát và Phòng ngừa Bệnh tật (CDC) và Tổ chức Y tế Thế giới (WHO) đưa ra hướng dẫn chi tiết về trang bị phòng hộ cá nhân (PPE) khi nghi ngờ bệnh nhiễm filovirus: » [CDC: guidance on personal protective equipment (PPE) to be used by healthcare workers during management of atients with confirmed Ebola or persons under investigation (PUIs) for Ebola] » [WHO: personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline] » CDC và WHO cũng đưa ra hướng dẫn chi tiết về kiể’m soát nhiễm bệnh cho nhân viên y tế trong các khu vực bùng phát sốt xuất huyết do vi-rút: » [CDC: international infection control for healthcare workers (non-US healthcare settings)] » [WHO: infection prevention and control (IPC) guidance summary] » Khi có chẩn đoán nghi ngờ nhiễm vi-rút Marburg và bắt đầu cách ly bệnh nhân, người chăm sóc nên sử dụng đầy đủ các thiết bị bảo hộ cá nhân và lấy 4mL máu toàn phần vào ống không chứa heparin, ống phủ lớp bảo quản, và làm lạnh hoặc đóng băng ngay lập tức để’ vận chuyể’n đến phòng thí nghiệm tham chiếu. Bên ngoài Bắc Mỹ và Châu Âu, cả xét nghiệm máu làm phản ứng chuỗi sao chép ngược (RT-PCR) hay xét nghiệm dịch ngoáy họng đều được sử dụng để phát hiện RNA vi-rút Marburg.[36] Những xét nghiệm này có thể trả kết quả trong vòng vài giờ hoặc vài ngày tùy thuộc vào việc sử dụng phòng thí nghiệm địa phương hay phòng thí nghiệm tham chiếu. Trong thời gian đó, bệnh nhân nên được cân nhắc đặt đường truyền tĩnh mạch tốt như đặt catheter tĩnh mạch trung tâm cẩn thận (ở nơi có khả năng đặt catheter) hoặc đặt nhiều đường truyền tĩnh mạch ngoại vi.[26] » Ở nơi có điều kiện làm xét nghiệm, các xét nghiệm cho các chẩn đoán phân biệt, xét nghiệm sốt rét, công thức máu, chức năng thận và điện giải, lactate máu nên được gửi để xét nghiệm ngay sau khi đã lấy được máu tĩnh mạch.[26] [37] |
||
| Thêm | Kiểm soát dịch và điện giải | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Điều trị ban đầu nên dựa vào các dấu hiệu sinh tồn ban đầu. Bù dịch là phương pháp điều trị hỗ trợ chính, và ở những bệnh nhân bị mất lượng nước đáng kể qua đường tiêu hóa, cần bổ sung lượng dịch lớn, và đặc biệt chú ý đến việc bù lại lượng nước vẫn đang liên tục bị mất đi.[4] [25] [35] Bệnh nhân người lớn thường cần > 5-10 L/ngày dịch truyền tĩnh mạch hoặc đường uống để duy trì thể tích máu tuần hoàn trong tình trạng liên tục mất nước qua đường tiêu hóa.[26] » Theo dõi và điều chỉnh tích cực nồng độ kali, rối loạn axit-bazơ, và các rối loạn điện giải khác có thể giúp ngăn ngừa các biến chứng loạn nhịp và chuyển hóa đe dọa tính mạng. » Các nguyên tắc chung về xử trí trẻ em bị nhiễm vi-rút Marburg hoặc Ebola giống như đối với người lớn, với trọng tâm là chăm sóc hỗ trợ và bù dịch.[45] Những nhân viên chăm sóc bệnh nhân trong đợt bùng phát vi-rút Ebola từ năm 2014 đến năm 2016 tại Tây Phi ủng hộ việc chủ động sử dụng dung dịch bù nước đường uống (lý tưởng để cải thiện lượng dung nạp) và tích cực bù dịch ngoài đường tiêu hóa sớm ngay cả ở những người có vẻ có không mất nước.[46] Đặt đường truyền tĩnh mạch dễ thực hiện nhất ở thời điểm nhập viện, trước khi mất nước nhiều hơn sẽ gây khó khăn cho việc tiếp cận mạch máu, và nên xem xét đặt đường truyền tĩnh mạch thứ hai ở những bệnh nhân ‘ướt’ đang có nôn và tiêu chảy.[46] Có thể cần bù dịch bằng đường truyền trong xương và dưới da ở những trẻ không thể dung nạp được việc bù nước đường uống hoặc tiêm tĩnh mạch.[46] |
||
| Thêm | Thuốc giảm đau/thuốc hạ sốt | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp |
||
| Thêm | Điều trị thuốc chống sốt rét | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Điều trị sốt rét bằng artesunate theo kinh nghiệm được khuyến cáo cho tất cả các bệnh nhân nghi ngờ bị bệnh nhiễm filovirus do nguy cơ tử vong ở bệnh nhân nhiễm vi-rút Ebola giảm 31% khi dùng thuốc này so với các thuốc chống sốt rét khác. Tăng tỷ lệ sống sót có thể là do điều trị đồng nhiễm bệnh sốt rét, dự phòng chống đồng nhiễm (đặc biệt ở những vùng có tỉ lệ mắc bệnh sốt rét cao) hoặc thậm chí có thể một số loại thuốc này có ảnh hưởng trực tiếp đến hoạt động của filovirus.[18] |
||
| Thêm | Thuốc chống nôn và chống tiêu chảy | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp » metoclopramide: trẻ em: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng; người lớn: 10 mg đường uống/đường tĩnh mạch mỗi 8 giờ/lần, tối đa 30 mg/ngày HOẶC » ondansetron: trẻ em: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng; người lớn: 4-8 mg đường uống/đường tĩnh mạch mỗi 8-12 giờ một lần khi cần thiết, tối đa 24 mg/ngày HOẶC |
||
| Thêm | Cân nhắc sử dụng thuốc kháng sinh phổ rộng | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Nên bắt đầu điều trị bằng thuốc kháng sinh phổ rộng theo kinh nghiệm (ví dụ: ceftriaxone, ciprofloxacin hoặc ampicillin/sulbactam) để điều trị vi khuẩn có khả năng di chuyển từ ruột gây bệnh.[26] [37] |
||
| Thêm | Cân nhắc truyền các sản phẩm máu | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Việc truyền các chế phẩm máu bao gồm truyền tiểu cầu, khối hồng cầu, và thậm chí huyết tương từ những người hiến đã hồi phục cũng có thể có ích.[37] |
||
|
Thêm |
Thuốc vận mạch |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Bệnh nhân hạ huyết áp nên được điều trị hỗ trợ thuốc vận mạch thích hợp khi cần thiết.[21] [26] [37] |
||
|
Thêm |
Chăm sóc hỗ trợ |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Rối loạn chức năng đa cơ quan là đặc điểm thường gặp của bệnh tiến triển, bao gồm cả tổn thương thận cấp, viêm tụy, suy thượng thận và tổn thương gan. » Tổn thương gan (ví dụ: tăng các men transaminase) thường gặp; tuy nhiên không thường gặp triệu chứng vàng da.[8] [20] [39] » Rối loạn chức năng thận thường gặp ở giai đoạn tiến triển, nhưng có thể hồi phục bằng bù dịch tích cực trong giai đoạn sớm.[8] [39] Liệu pháp thận nhân tạo được chỉ định ở bệnh nhân nhiễm vi-rút Marburg bị vô niệu không đáp ứng với bù dịch, đây là một biện pháp can thiệp cũng đã được sử dụng ở những bệnh nhân bị nhiễm vi-rút Ebola nặng. Tuy nhiên, không có dữ liệu thử nghiệm ủng hộ cho tính hiệu quả của biện pháp can thiệp này. Ba trong số năm bệnh nhân bị nhiễm vi- rút Ebola nặng ở Châu Âu và Bắc Mỹ có suy đa tạng được điều trị bằng cả thở máy xâm nhập và liệu pháp thận nhân tạo đã tử vong.[37] [40] [41] [42] [43] » Ở những nơi sẵn có nguồn lực, hỗ trợ đường hô hấp có thể hữu ích, bao gồm hỗ trợ oxy, thông khí không xâm nhập, hoặc thông khí cơ học xâm nhập nếu thông khí không xâm nhập thất bại.[37] Nếu có thể, cần chăm sóc hỗ trợ toàn diện để giúp giảm tỷ lệ tử vong do nhiễm filovirus, với tỷ lệ sống sót theo báo cáo là 82% ở những bệnh nhân nhiễm vi-rút Ebola được chăm sóc ở ngoài khu vực Tây Phi.[37] Trong lịch sử, bệnh nhiễm vi-rút Marburg thường gây tử vong, với tỷ lệ tử vong xảy ra ở >80% các ca bệnh trước đây.[5] Tỷ lệ tử vong ca bệnh cao đối với nhiễm vi-rút Marburg và Ebola ở Châu Phi cận Sahara có thể liên quan đến việc thiếu chăm sóc hỗ trợ toàn diện tại các khu vực nông thôn thiếu nguồn lực, nơi xảy ra bùng phát dịch.[44] |
||
|
Thêm |
Vitamin K, truyền tiểu cầu và kết tủa lạnh |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Xuất huyết và đông máu nội mạch rải rác (DIC) không hay gặp và thường là biểu hiện của giai đoạn cuối hoặc bệnh nặng. Nên cân nhắc sử dụng vitamin K để cải thiện rối loạn đông máu và dùng cho những bệnh nhân đang có tình trạng xuất huyết.[21] [26] [37] Truyền tiểu cầu và kết tủa lạnh cũng sẽ có ích khi tiểu cầu hoặc fibrinogen thấp.[21] [26] [37] |
||
|
Thêm |
Các can thiệp sản khoa |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Đối với phụ nữ mang thai bị nhiễm filovirus, cần cân nhắc giá trị của các can thiệp sản khoa thông thường như theo dõi thai nhi, mổ lấy thai, gây khởi phát chuyển dạ, hoặc đình chỉ thai theo từng trường hợp cụ thể.[4] » Ngoài việc thảo luận cẩn thận về các can thiệp sản khoa, cần phải cung cấp hướng dẫn tiên liệu phù hợp cho tất cả phụ nữ mang thai. Để đạt được điều này, xét nghiệm mang thai bằng nước tiểu phải được coi là một phần của xét nghiệm phân loại thường quy để tư vấn hợp lý cho phụ nữ mang thai về các biến chứng thai sản và các lựa chọn xử trí. » Các bệnh nhân mang thai bị nhiễm filovirus có nguy cơ cao chuyển dạ tự nhiên sớm, và các nhân viên y tế nên chuẩn bị sẵn sàng để đỡ đẻ bất cứ lúc nào. Các kết cục thai sản có thể bao gồm sảy thai tự nhiên, thai chết lưu, hoặc sinh non, và cần thực hiện các biện pháp phòng ngừa thích hợp. Bất kể kết quả mang thai như thế nào, tất cả các sản phẩm của ca sinh nở nên được coi là có khả năng lây nhiễm bệnh và phải xử lý thích hợp. » Tỷ lệ sống sót ở trẻ sơ sinh từ các bà mẹ bị nhiễm vi-rút Ebola hầu như rất thấp, và tỷ lệ thai chết trong bụng mẹ cao nhấn mạnh sự cần thiết phải tập trung nỗ lực vào việc điều trị cho người mẹ mang thai; đồng thời những cảnh báo này cũng áp dụng cho bệnh nhiễm vi-rút Marburg.[5] |
||
|
Thêm |
Dừng nuôi con bằng sữa mẹ |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Vi-rút Ebola đã được nuôi cấy từ sữa mẹ 15 ngày sau khi khởi phát triệu chứng và đã phát hiện được RNA vi-rút Ebola trong sữa bằng phản ứng chuỗi sao chép ngược (RT-PCR) 26 ngày sau khi khởi phát bệnh.[48] [49] Bằng chứng này cho thấy về mặt lý thuyết, vi-rút Ebola có thể lây truyền qua sữa mẹ, mặc dù việc tiếp xúc thân thiết giữa mẹ và con thường xuyên tạo ra các phương thức lây truyền khác nữa. » Một nghiên cứu gần đây về những người sống sót sau khi nhiễm vi-rút Ebola ở Sierra Leone đã chứng minh không có nguy cơ tăng thêm lây truyền vi-rút Ebola cho trẻ nhũ nhi trong thời gian bú mẹ.[50] Mặc dù vậy, các bà mẹ bị nghi ngờ hoặc khẳng định nhiễm vi-rút Ebola được khuyến cáo nên tránh tiếp xúc gần gũi với con của họ nếu còn có các lựa chọn an toàn khác thay thế bú mẹ.[51] Điều này bao gồm việc ngừng cho bú sữa mẹ, chỉ bắt đầu lại khi sữa mẹ được chứng minh bằng xét nghiệm là không có vi-rút Ebola.[51] Những cảnh báo tương tự cũng áp dụng cho nhiễm vi-rút Marburg, mặc dù không có nghiên cứu nào về sữa mẹ hoặc cho con bú khi nhiễm vi- rút Marburg để đưa ra các hướng dẫn dựa trên bằng chứng. |
||
|
Thêm |
Dinh dưỡng |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Trẻ em cần được xử trí bởi đội ngũ nhân viên y tế có chuyên môn về nhi khoa và cần có sự tham gia hỗ trợ sớm của các bác sĩ hồi sức tích cực bất cứ khi nào có thể.[45] » Dinh dưỡng cần được ưu tiên chú trọng ở trẻ em nhiễm filovirus, sử dụng thực phẩm trị liệu chế biến sẵn hoặc ăn ngay, và điều trị trẻ em suy dinh dưỡng theo các quy trình nuôi dưỡng điều trị đối với suy dinh dưỡng cấp tính.[46] |
||
Giai đoạn đầu
Thử nghiệm favipiravir, một thuốc kháng virus ức chế sự tái bản vi-rút, cho thấy lợi ích đầy tiềm năng ở những bệnh nhân mắc bệnh do vi-rút Ebola là trẻ em và người lớn có tải lượng vi-rút Ebola ở mức thấp hoặc khi được sử dụng như liệu pháp kết hợp. Hiện tại không có nghiên cứu nào về liệu pháp điều trị này đối với bệnh vi-rút Marburg, nhưng nếu thành công trong việc điều trị bệnh vi-rút Ebola thì cũng có thể được coi là phương pháp điều trị bệnh vi-rút Marburg.[53] [54]
Liên lạc theo dõi
Khuyến nghị
Giám sát
Các bà mẹ hồi phục sau khi nhiễm vi-rút Ebola được khuyên nên ngừng cho con bú sữa mẹ, chỉ bắt đầu lại khi sữa mẹ được chứng minh bằng xét nghiệm là không còn chứa vi-rút Ebola nữa.[51] Mặc dù điều này chưa được nghiên cứu đối với bệnh nhiễm vi-rút Marburg, nhưng cũng có thể áp dụng khuyến cáo tương tự.
Vi-rút Ebola đã được tìm thấy từ tinh dịch của những nam giới sống sót vài tháng sau khi bệnh đã hồi phục.[64] Hiện tượng lây truyền vi-rút Marburg qua tinh dịch đã được báo cáo lên đến 7 tuần sau khi hồi phục,[2] mặc dù có khả năng vi-rút có thể tồn tại trong thời gian lâu hơn. Khuyến cáo nam giới nên tránh quan hệ tình dục bằng miệng, qua âm đạo và hậu môn cho đến khi tinh dịch của họ được chứng minh là không còn chứa vi-rút Ebola trong hai mẫu xét nghiệm tinh dịch liên tiếp. Mặc dù điều này chưa được nghiên cứu ở bệnh nhiễm vi-rút Marburg, nhưng cũng có thể áp dụng khuyến cáo tương tự.
Có khả năng cao là bệnh nhiễm vi-rút Marburg sẽ để lại di chứng lâu dài, điều này thể hiện ở những người sống sót sau các đợt bùng phát dịch bệnh vi-rút Ebola và Marburg. Những người sống sót cần được theo dõi giám sát tình trạng suy nhược tinh thần, đau đầu, đau cơ xương, mất thính lực, và các triệu chứng thị giác/mắt và màng não.[8] [58] [59] [65]
Hướng dẫn dành cho bệnh nhân
Bệnh nhân yêu cầu cung cấp thông tin về bệnh nhiễm vi-rút Marburg có thể truy cập trang web của Tổ chức Y tế Thế giới (WHO):
- [WHO: emergencies preparedness, response – Marburg virus disease]
Hoặc trang web của Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC):
- [CDC: Marburg hemorrhagic fever (Marburg HF)]
Hiện nay, những người sống sót sau khi mắc bệnh do vi-rút Ebola từ đợt bùng phát dịch bệnh vi-rút Ebola ở Tây Phi năm 2014 đến năm 2016 đang được theo dõi và người ta hy vọng rằng việc nghiên cứu quá trình phục hồi và các triệu chứng vẫn còn xuất hiện trong quá trình hồi phục sẽ cung cấp hiểu biết sâu sắc và tài liệu giáo dục cho các bệnh nhân nhiễm filovirus trong tương lai.[65]
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Hạ huyết áp | Ngắn hạn | Cao |
| Thường gặp ở trường hợp bệnh nặng có hoặc không có sốc do mất nước và mất nước liên tục do nôn mửa và tiêu chảy cũng như kém dung nạp đường miệng và có thể do xuất huyết.[8] | ||
| Sảy thai tự nhiên | Ngắn hạn | Cao |
| Gần như tất cả các trường hợp mang thai phức tạp do nhiễm vi – rút Ebola hoặc Marburg đều dẫn sảy thai tự nhiên hoặc thai chết lưu.[8] [4] | ||
| Khó tập trung | Ngắn hạn | Trung bình |
| Trong một nghiên cứu từ Sierra Leone, gần một nửa những người sống sót sau khi mắc bệnh do vi-rút Ebola báo cáo trong những lần tái khám rằng họ gặp phải vấn đề khó tập trung.[63] Điều này cũng tương tự với những người sống sót sau khi nhiễm vi-rút Marburg. | ||
| Tổn thương thận cấp | Ngắn hạn | Thấp |
| Đã được báo cáo ở những người bị bệnh nặng. Có thể ban đầu là do mất nước, nhưng có thể là hậu quả của đông máu nội mạch rải rác hoặc vi-rút Marburg trực tiếp gây suy thận ở các giai đoạn sau.[20] Phát hiện sớm bằng cách theo dõi lượng nước tiểu và hóa sinh máu cho phép xử trí kịp thời. | ||
| Đau cơ xương | Biến thiên | Cao |
| Gần 75% những người sống sót sau khi nhiễm vi-rút Ebola kể rằng họ vẫn còn bị đau cơ xương trong các lần tái khám.[58] [59] Điều này cũng gặp ở những người sống sót sau khi nhiễm vi-rút Marburg.[8] | ||
| Đau đầu | Biến thiên | Cao |
| Gần một nửa số người sống sót sau khi nhiễm vi-rút Ebola báo cáo họ vẫn còn bị đau đầu trong các lần tái khám.[58] Điều này cũng gặp ở những người sống sót sau khi nhiễm vi-rút Marburg.[8] | ||
| Các triệu chứng ở mắt | Biến thiên | Cao |
| Từ 14% đến 60% số người sống sót sau khi bị nhiễm vi-rút Ebola đã thông báo về các triệu chứng ở mắt bao gồm đau mắt, ghèn mắt trong, mắt đỏ và nhìn mờ, hoặc phát hiện bị viêm màng bồ đào ở các lần thăm khám theo dõi.[58] [59] Điều này cũng gặp ở những người sống sót sau khi nhiễm vi-rút Marburg.[8] Hệ thần kinh trung ương và nhãn cầu được cho là những nơi trú ẩn của filovirus khiến bệnh có thể dai dẳng.[12] | ||
| Các triệu chứng thần kinh | Biến thiên | Cao |
| Đau đầu, lú lẫn, co giật, mất trí nhớ, đau đầu, bất thường dây thần kinh sọ não, và run cơ có thể xảy ra, và các triệu chứng thần kinh đã được ghi nhận trong cả bệnh lý cấp tính và trong số những người sống sót sau khi nhiễm vi-rút Ebola.[60] Hệ thần kinh trung ương và nhãn cầu được cho là những nơi trú ẩn của filovirus khiến bệnh có thể dai dẳng.[12] | ||
| Li bì hoặc mệt mỏi | Biến thiên | Cao |
| 75% những người sống sót sau khi bị nhiễm vi-rút Ebola đã báo cáo trong những lần tái khám rằng họ bị ngủ gà hoặc mệt mỏi.[61] Điều này cũng tương tự với những người sống sót sau khi nhiễm vi-rút Marburg. | ||
| Suy nhược tâm lý | Biến thiên | Cao |
| Rối loạn tâm lý là một vấn đề thường gặp ở những người sống sót sau khi nhiễm vi-rút Ebola trong đợt bùng phát bệnh do vi-rút Ebola ở Tây Phi từ năm 2014 đến năm 2016.[62] Tiếp xúc với người chết trong các đơn vị điều trị và sự kỳ thị trong cộng đồng gây ra phản ứng căng thẳng sau chấn thương và các triệu chứng của trầm cảm.[62] Các triệu chứng này cũng thường gặp ở những người sống sót sau nhiễm vi-rút Marburg, có thể sẽ đặc biệt phổ biến trong khu vực bùng phát dịch.[8] | ||
| Chán ăn | Biến thiên | Cao |
| Trong một nghiên cứu từ Siera Leone, hầu hết những người sống sót sau khi nhiễm vi-rút Ebola báo cáo trong các lần tái khám theo dõi rằng họ cảm thấy chán ăn.[63] Điều này cũng tương tự với những người sống sót sau khi nhiễm vi- rút Marburg. | ||
| Tổn thương gan cấp tính | Biến thiên | Trung bình |
| Gặp ở những người bị bệnh nặng với biểu hiện chủ yếu là tăng men transaminase. Suy gan cấp đã được báo cáo và viêm gan cũng được ghi nhận ở những người sống sót trong quá trình theo dõi.[8] [20] Nguyên nhân có thể do vi- rút có ái tính với gan hoặc tổn thương gan do hạ huyết áp | ||
| Các triệu chứng thính giác | Biến thiên | Trung bình |
| Khoảng 1/4 số người sống sót sau khi nhiễm vi-rút Ebola báo cáo trong các buổi tái khám theo dõi rằng họ gặp phải các triệu chứng thính giác bao gồm ù tai, cảm giác tăng áp lực hòm nhĩ hoặc mất thính lực.[58] [59] Điều này cũng tương tự với những người sống sót sau khi nhiễm vi-rút Marburg. | ||
| Suy nhược | Biến thiên | Trung bình |
| Suy nhược đã được báo cáo ở những người sống sót sau khi nhiễm vi-rút Marburg.[8] | ||
| Mất ngủ | Biến thiên | Thấp |
| Một tỷ lệ nhỏ những người sống sót sau khi nhiễm vi-rút Ebola ở Mỹ đã báo cáo trong các lần tái khám rằng họ bị mất ngủ.[61] Điều này cũng tương tự với những người sống sót sau khi nhiễm vi-rút Marburg. | ||
| Dị cảm hoặc rối loạn cảm giác | Biến thiên | Thấp |
| 38% những người sống sót sau khi bị nhiễm vi-rút Ebola ở Mỹ đã báo cáo trong các lần tái khám theo dõi rằng họ bị dị cảm hoặc rối loạn cảm giác.[61] Điều này cũng tương tự với những người sống sót sau khi nhiễm vi-rút Marburg. | ||
Tiên lượng
Trong lịch sử, nhiễm vi-rút Marburg thường gây tử vong, với tỷ lệ tử vong xảy ra ở 80% các ca bệnh trước đây,[5]mặc dù tỷ lệ tử vong ca bệnh đã được báo cáo từ 23% đến 90%.[1] [2] Tỷ lệ tử vong ca bệnh cao ở các bệnh nhân nhiễm vi-rút Marburg và Ebola ở Châu Phi cận Sahara có thể liên quan đến việc thiếu chăm sóc hỗ trợ toàn diện tại các khu vực nông thôn thiếu nguồn lực, nơi xảy ra bùng phát dịch.[44] Trong số những người sống sót, các biến chứng như đau cơ, đau khớp, suy nhược, viêm gan, bệnh lý về mắt, rối loạn tâm thần và bị xa lánh được coi là phổ biến.[8] Những người sống sót có phản ứng kháng thể kéo dài và được xem là miễn nhiễm với khả năng tái nhiễm bởi cùng một chủng filovirus.
Phụ nữ mang thai
Trước đây, tỷ lệ sống sót của phụ nữ mang thai nhiễm filovirus rất thấp và tiên lượng xấu liên quan đến tình trạng mang thai.[8] [4] Tuy nhiên, dữ liệu từ đợt bùng phát dịch bệnh vi-rút Ebola ở Tây Phi từ năm 2014-2016 cho thấy tỷ lệ sống sót ở phụ nữ mang thai có thể ngang bằng với tỷ lệ sống sót ở những phụ nữ khác ở độ tuổi sinh đẻ.[55] Với sự chăm sóc hỗ trợ tích cực và phù hợp, nhiều khả năng phụ nữ mang thai nhiễm vi-rút Ebola hoặc Marburg có tiên lượng tương tự như những phụ nữ khác ở độ tuổi sinh đẻ.
Thai nhi và trẻ sơ sinh
Nhiễm vi-rút Marburg trong thời gian mang thai có tỷ lệ sảy thai tự nhiên và thai chết lưu gần như 100%.[8] Chỉ có một trẻ sinh ra từ người mẹ bị nhiễm vi-rút Ebola được biết đến là đã sống sót hơn 19 ngày sau sinh.[4] [56] Do đó, tiên lượng ở thai nhi và trẻ sơ sinh nhiễm bệnh bẩm sinh là rất xấu.
Trẻ em
Dữ liệu đối với tỷ lệ sống sót ở bệnh nhi khi bị nhiễm vi-rút Marburg còn hạn chế. Tuy nhiên, trường hợp đầu tiên bệnh nhi được khẳng định nhiễm vi – rút Marburg sống sót là một trẻ nhũ nhi 8 tháng tuổi được mẹ chăm sóc và cho bú.[57]
Hướng dẫn
Hướng dẫn chẩn đoán
Châu Âu
Marburg virus disease: origins, reservoirs, transmission and guidelines
Nhà xuất bản: Public Health England
Xuất bản lần cuối: 2017
Viral haemorrhagic fever: sample testing advice Nhà xuất bản: Public Health England
Xuất bản lần cuối: 2016
Bắc Mỹ
CDC Health Information for International Travel (the Yellow Book): viral hemorrhagic fevers
CDC Health Information for International Travel (the Yellow Book): Ebola virus disease and
Centers for Disease Control and Prevention: case definition for viral hemorrhagic fever (VHF)
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2011
Hướng dẫn điều trị
Châu Âu
Marburg virus disease: origins, reservoirs, transmission and guidelines
Nhà xuất bản: Public Health England
Xuất bản lần cuối: 2017
Management of Hazard Group 4 viral haemorrhagic fevers and similar human infectious
diseases of high consequence Nhà xuất bản: Department of Health (UK)
Xuất bản lần cuối: 2015
Bắc Mỹ
CDC Health Information for International Travel (the Yellow Book): viral hemorrhagic fevers
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2017
CDC Health Information for International Travel (the Yellow Book): Ebola virus disease and Marburg virus disease
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2017
Hemorrhagic fever viruses as biological weapons: medical and public health management
Nhà xuất bản: Working Group on Civilian Biodefense
Xuất bản lần cuối: 2002
Nguồn trợ giúp trực tuyến
- CDC: outbreaks chronology – Marburg hemorrhagic fever (external link)
- CDC: Marburg HF outbreak distribution map (external link)
- CDC: guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola (external link)
- WHO: personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline (external link)
- CDC: international infection control for healthcare workers (non-US healthcare settings) (external link)
- WHO: infection prevention and control (IPC) guidance summary (external link)
- WHO: case definition recommendations for Ebola or Marburg virus diseases (external link)
- CDC: guidance for collection, transport and submission of specimens for Ebola virus testing (external link)
- WHO: how to safely collect blood samples from persons suspected to be infected with highly infectious blood-borne pathogens (external link)
- CDC: guidance for US laboratories for managing and testing routine clinical specimens when there is a concern about Ebola virus disease (external link)
- CDC: viral hemorrhagic fever (VHF) 2011 case definition (external link)
- WHO: emergencies preparedness, response – Marburg virus disease (external link)
- CDC: Marburg hemorrhagic fever (Marburg HF) (external link)
Các bài báo chủ yếu
- Bebell LM, Riley LE. Ebola virus disease and Marburg disease in pregnancy: a review and management considerations for filovirus infection. Obstet Gynecol. 2015 Jun;125(6):1293-8. Toàn văn Tóm lược
- Fletcher TE, Brooks TJ, Beeching NJ. Ebola and other viral haemorrhagic fevers. BMJ. 2014 Aug 11;349:g5079. Toàn văn Tóm lược
- World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016 [internet publication]. Toàn văn
Tài liệu tham khảo
- Centers for Disease Control and Prevention. Marburg haemorrhagic fever fact sheet. December 2014 [internet publication]. Toàn văn
- World Health Organization. Marburg haemorrhagic fever fact sheet. October 2017 [internet publication]. Toàn văn
- Knust B, Schafer IJ, Wamala J, et al. Multidistrict outbreak of Marburg virus disease – Uganda, 2012. J Infect Dis. 2015;212(suppl 2):S119-S128. Tóm lược
- Bebell LM, Riley LE. Ebola virus disease and Marburg disease in pregnancy: a review and management considerations for filovirus infection. Obstet Gynecol. 2015 Jun;125(6):1293-8. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Chronology of Marburg hemorrhagic fever outbreaks. October 2014 [internet publication]. Toàn văn
- World Health Organization. Uganda ends Marburg virus disease outbreak. December 2017 [internet publication]. Toàn văn
- Pavlin BI. Calculation of incubation period and serial interval from multiple outbreaks of Marburg virus disease. BMC Res Notes. 2014 Dec 13;7:906. Toàn văn Tóm lược
- Mehedi M, Groseth A, Feldmann H, et al. Clinical aspects of Marburg hemorrhagic fever. Future Virol. 2011 Sep;6(9):1091-1106. Toàn văn Tóm lược
- Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6. Toàn văn Tóm lược
- Deen GF, Broutet N, Xu W, et al. Ebola RNA persistence in semen of Ebola virus disease survivors – final report. N Engl J Med. 2017 Oct 12;377(15):1428-37. Toàn văn Tóm lược
- Kibuuka H, Berkowitz NM, Millard M, et al. Safety and immunogenicity of Ebola virus and Marburg virus glycoprotein DNA vaccines assessed separately and concomitantly in healthy Ugandan adults: a phase 1b, randomised, double-blind, placebo-controlled clinical trial. Lancet. 2015 Apr 18;385(9977):1545-54. Toàn văn Tóm lược
- Heeney JL. Ebola: hidden reservoirs. Nature. 2015 Nov 26;527(7579):453-5. Tóm lược
- Centers for Disease Control and Prevention. Case definition for Ebola virus disease (EVD). November 2014 [internet publication]. Toàn văn
- World Health Organization. Ebola and Marburg virus disease epidemics: preparedness, alert, control, and evaluation. August 2014 [internet publication]. Toàn văn
- Fletcher TE, Brooks TJ, Beeching NJ. Ebola and other viral haemorrhagic fevers. BMJ. 2014 Aug 11;349:g5079. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Marburg hemorrhagic fever (Marburg HF). December 2014 [internet publication]. Toàn văn
- Mendelson M, Han PV, Vincent P, et al. Regional variation in travel-related illness acquired in Africa, March 1997¬May 2011. Emerg Infect Dis. 2014 Apr;20(4):532-41. Toàn văn Tóm lược
- Gignoux E, Azman AS, de Smet M, et al. Effect of artesunate-amodiaquine on mortality related to Ebola virus disease. N Engl J Med. 2016 Jan 7;374(1):23-32. Toàn văn Tóm lược
- World Health Organization. Case definition recommendations for Ebola or Marburg virus disease. August 2014 [internet publication]. Toàn văn
- van Paassen J, Bauer MP, Arbous MS, et al. Acute liver failure, multiorgan failure, cerebral oedema, and activation of proangiogenic and antiangiogenic factors in a case of Marburg haemorrhagic fever. Lancet Infect Dis. 2012 Aug;12(8):635-42. Toàn văn Tóm lược
- Chertow DS, Kleine C, Edwards JK, et al. Ebola virus disease in West Africa – clinical manifestations and management. N Engl J Med. 2014 Nov 27;371(22):2054-7. Toàn văn Tóm lược
- Grolla A, Jones SM, Fernando L, et al. The use of a mobile laboratory unit in support of patient management and epidemiological surveillance during the 2005 Marburg outbreak in Angola. PLoS Negl Trop Dis. 2011 May;5(5):e1183. Toàn văn Tóm lược
- Feldmann H, Geisbert TW. Ebola haemorrhagic fever. Lancet. 2011 Mar 5;377(9768):849-62. Toàn văn Tóm lược
- Roddy P, Thomas SL, Jeffs B, et al. Factors associated with Marburg hemorrhagic fever: analysis of patient data from Uige, Angola. J Infect Dis. 2010 Jun 15;201(12):1909-18. Toàn văn Tóm lược
- Leligdowicz A, Fischer WA 2nd, Uyeki TM, et al. Ebola virus disease and critical illness. Crit Care. 2016 Jul 29;20(1):217. Toàn văn Tóm lược
- Fowler RA, Fletcher T, Fischer WA 2nd, et al. Caring for critically ill patients with Ebola virus disease. Perspectives from West Africa. Am J Respir Crit Care Med. 2014 Oct 1;190(7):733-7. Toàn văn Tóm lược
- Schieffelin JS, Shaffer JG, Goba A, et al. Clinical illness and outcomes in patients with Ebola in Sierra Leone. N Engl J Med. 2014 Nov 27;371(22):2092-100. Toàn văn Tóm lược
- Wulff H, Johnson KM. Immunoglobulin M and G responses measured by immunofluorescence in patients with Lassa or Marburg virus infections. Bull World Health Organ. 1979;57(4):631-5. Toàn văn Tóm lược
- Bausch DG, Nichol ST, Muyembe-Tamfum JJ, et al. Marburg hemorrhagic fever associated with multiple genetic lineages of virus. N Engl J Med. 2006;355:909-919. Toàn văn Tóm lược
- Public Health England. Crimean-Congo haemorrhagic fever: origins, reservoirs, transmission and guidelines. September 2016 [internet publication]. Toàn văn
- Hensley LE, Wahl-Jensen V, McCormick JB, et al. Viral hemorrhagic fevers. In: Cohen J, Powderly W, Opal S, eds. Infectious Diseases. 3rd ed. Maryland Heights, MO: Mosby; 2010:1231-1237.
- Hartskeerl RA, Collares-Pereira M, Ellis WA. Emergence, control and re-emerging leptospirosis: dynamics of infection in the changing world. Clin Microbiol Infect. 2011 Apr;17(4):494-501. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Viral hemorrhagic fever (VHF): case definition. 2011 [internet publication]. Toàn văn
- Deen J, Dondorp AM, White NJ. Treatment of Ebola. N Engl J Med. 2015 Apr 23;372(17):1673-4. Toàn văn Tóm lược
- Clark DV, Jahrling PB, Lawler JV. Clinical management of filovirus-infected patients. Viruses. 2012 Sep;4(9):1668-86. Toàn văn Tóm lược
- Kurosaki Y, Magassouba N, Oloniniyi OK, et al. Development and evaluation of reverse transcription-loop- mediated isothermal amplification (RT-LAMP) assay coupled with a portable device for rapid diagnosis of Ebola virus disease in Guinea. PLoS Negl Trop Dis. 2016 Feb 22;10(2):e0004472. Toàn văn Tóm lược
- Uyeki TM, Mehta AK, Davey RT Jr, et al. Clinical management of Ebola virus disease in the United States and Europe. N Engl J Med. 2016 Feb 18;374(7):636-46. Toàn văn Tóm lược
- World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016 [internet publication]. Toàn văn
- Fletcher T, Fowler RA, Beeching NJ. Understanding organ dysfunction in Ebola virus disease. Intensive Care Med. 2014 Dec;40(12):1936-9. Toàn văn Tóm lược
- Kreuels B, Wichmann D, Emmerich P, et al. A case of severe Ebola virus infection complicated by gram-negative septicemia. N Engl J Med. 2014 Dec 18;371(25):2394-401. Toàn văn Tóm lược
- Lyon GM, Mehta AK, Varkey JB, et al; Emory Serious Communicable Diseases Unit. Clinical care of two patients with Ebola virus disease in the United States. N Engl J Med. 2014 Dec 18;371(25):2402-9. Toàn văn Tóm lược
- Wolf T, Kann G, Becker S, et al. Severe Ebola virus disease with vascular leakage and multiorgan failure: treatment of a patient in intensive care. Lancet. 2015 Apr 11;385(9976):1428-35. Tóm lược
- Connor MJ Jr, Kraft C, Mehta AK, et al. Successful delivery of RRT in Ebola virus disease. J Am Soc Nephrol. 2015 Jan;26(1):31-7. Toàn văn Tóm lược
- WHO Ebola Response Team. Ebola virus disease in West Africa – the first 9 months of the epidemic and forward projections. N Engl J Med. 2014 Oct 16;371(16):1481-95. Toàn văn Tóm lược
- Eriksson CO, Uyeki TM, Christian MD, et al. Care of the child with Ebola virus disease. Pediatr Crit Care Med. 2015 Feb;16(2):97-103. Tóm lược
- Trehan I, Kelly T, Marsh RH, et al. Moving towards a more aggressive and comprehensive model of care for children with Ebola. J Pediatr. 2016 Mar;170:28-33.e1-7. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Guidance for screening and caring for pregnant women with Ebola virus disease for healthcare providers in US hospitals. June 2016 [internet publication]. Toàn văn
- Nordenstedt H, Bah EI, de la Vega MA, et al. Ebola virus in breast milk in an Ebola virus-positive mother with twin babies, Guinea, 2015. Emerg Infect Dis. 2016 Apr;22(4):759-60. Toàn văn Tóm lược
- Bausch DG, Towner JS, Dowell SF, et al. Assessment of the risk of Ebola virus transmission from bodily fluids and fomites. J Infect Dis. 2007 Nov 15;196 Suppl 2:S142-7. Toàn văn Tóm lược
- Bower H, Johnson S, Bangura MS, et al. Effects of mother’s illness and breastfeeding on risk of Ebola virus disease in a cohort of very young children. PLoS Negl Trop Dis. 2016 Apr 8;10(4):e0004622. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Recommendations for breastfeeding/infant feeding in the context of Ebola virus disease. June 2016 [internet publication]. Toàn văn
- Chertow DS, Uyeki TM, DuPont HL. Loperamide therapy for voluminous diarrhea in Ebola virus disease. J Infect Dis. 2015 Apr 1;211(7):1036-7. Toàn văn Tóm lược
- Sissoko D, Laouenan C, Folkesson E, et al. Experimental treatment with favipiravir for Ebola virus disease (the JIKI trial): a historically controlled, single-arm proof-of-concept trial in Guinea. PLoS Med. 2016;13:e1001967. Toàn văn Tóm lược
- Bai CQ, Mu JS, Kargbo D, et al. Clinical and virological characteristics of Ebola virus disease patients treated with favipiravir (T-705), Sierra Leone, 2014. Clin Infect Dis. 2016 Aug 23 [Epub ahead of print]. Tóm lược
- Henwood PC, Bebell LM, Roshania R, et al. Ebola virus disease and pregnancy: a retrospective cohort study of patients managed at 5 Ebola treatment units in West Africa. Clin Infect Dis. 2017 Jul 15;65(2):292-9. Toàn văn Tóm lược
- Médecins Sans Frontières (MSF). Nubia: first newborn to survive Ebola. December 2015 [internet publication]. Toàn văn
- Borchert M, Muyembe-Tamfum JJ, Colebunders R, et al. Short communication: a cluster of Marburg virus disease involving an infant. Trop Med Int Health. 2002 Oct;7(10):902-6. Toàn văn Tóm lược
- Scott JT, Sesay FR, Massaquoi TA, et al. Post-Ebola syndrome, Sierra Leone. Emerg Infect Dis. 2016 Apr;22(4):641-6. Toàn văn Tóm lược
- Mattia JG, Vandy MJ, Chang JC, et al. Early clinical sequelae of Ebola virus disease in Sierra Leone: a cross-sectional study. Lancet Infect Dis. 2016 Mar;16(3):331-8. Toàn văn Tóm lược
- Billioux BJ, Smith B, Nath A. Neurological complications of Ebola virus infection. Neurotherapeutics. 2016;13:461-470. Toàn văn Tóm lược
- Epstein L, Wong KK, Kallen AJ, et al. Post-Ebola signs and symptoms in US survivors. N Engl J Med. 2015;373:2484-2486. Toàn văn Tóm lược
- Rabelo I, Lee V, Fallah MP, et al. Psychological distress among Ebola survivors discharged from an Ebola treatment unit in Monrovia, Liberia – a qualitative study. Front Public Health. 2016;4:142. Toàn văn Tóm lược
- Qureshi AI, Chughtai M, Loua TO, et al. Study of Ebola virus disease survivors in Guinea. Clin Infect Dis. 2015;61:1035-1042. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Ebola (Ebola virus disease): transmission. May 2018 [internet publication]. Toàn văn
- Fowler R, Mishra S, Chan AK. The crucial importance of long-term follow-up for Ebola virus survivors. Lancet Infect Dis. 2016 Sep;16(9):987-9. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Guidance for safe handling of human remains of Ebola patients in US hospitals and mortuaries. February 2015 [internet publication]. Toàn văn
- Centers for Disease Control and Prevention. Infection prevention and control recommendations for hospitalized patients under investigation (PUIs) for Ebola virus disease (EVD) in US hospitals. September 2015 [internet publication]. Toàn văn
- Heald AE, Charleston JS, Iversen PL, et al. AVI-7288 for Marburg virus in nonhuman primates and humans. N Engl J Med. 2015 Jul 23;373(4):339-48. Toàn văn Tóm lược
Hình ảnh
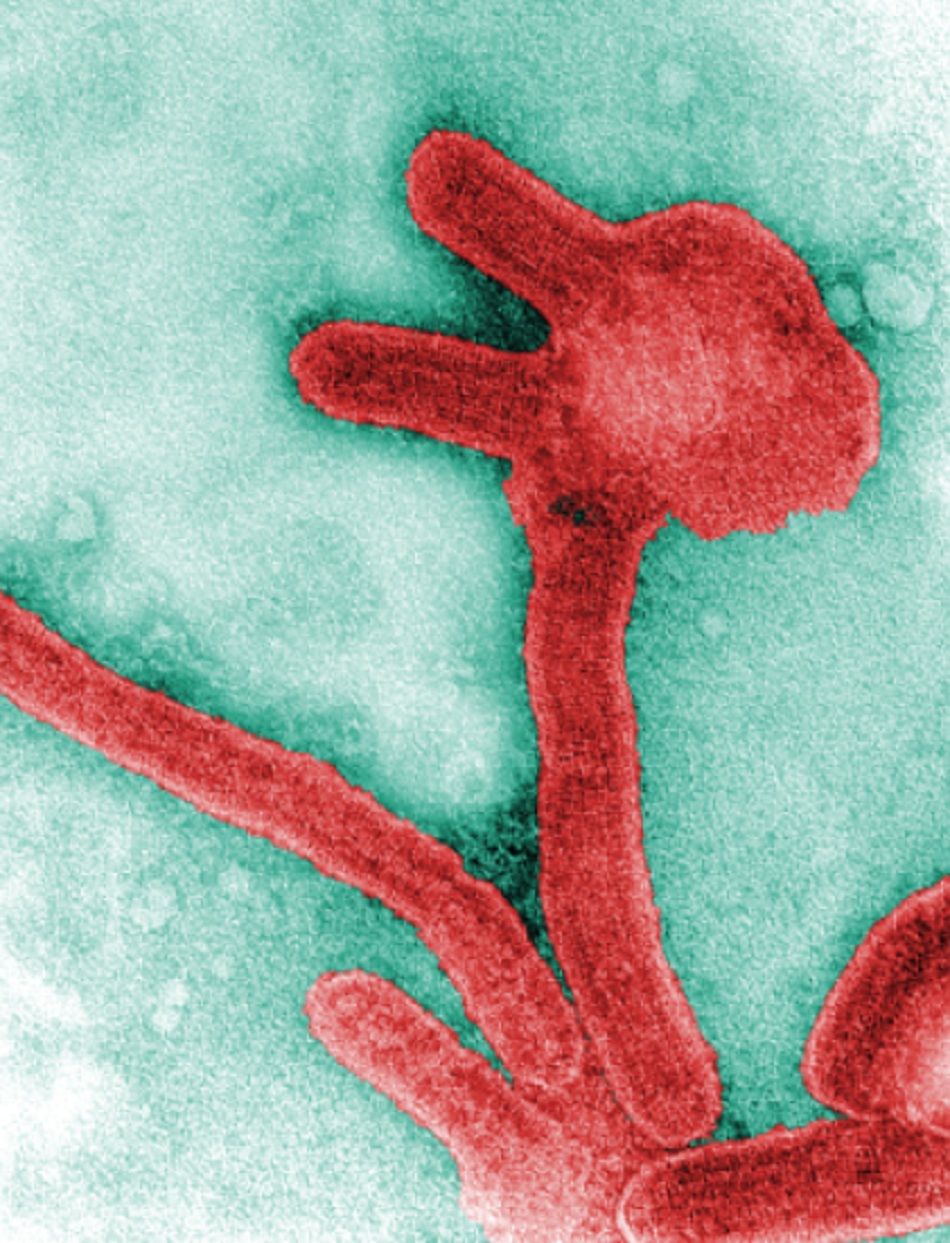


Những người có đóng góp
// Các tác giả:
Lisa Bebell, MD
Infectious Diseases Division
Massachusetts General Hospital, Boston, MA
CÔNG KHAI THÔNG TIN: LB is the author of a reference cited in this monograph.
// Những Người Bình duyệt:
Mark Kortepeter, MD, MPH
Professor of Epidemiology
University of Nebraska Medical Center, Omaha, NE
CÔNG KHAI THÔNG TIN: MK declares that he has no competing interests.
Vanessa Raabe, MD, MSc
Adult and Pediatric Infectious Disease Fellow
Emory University, Atlanta, GA
CÔNG KHAI THÔNG TIN: VR declares that she has no competing interests.
Xem thêm:
Nhiễm virus herpes zoster: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ

