Bệnh về mắt
Đánh giá mất thị lực: nguyên nhân, dấu hiệu, chẩn đoán theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Đánh giá mất thị lực: nguyên nhân, dấu hiệu, chẩn đoán theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
Nhiều bệnh nhân có biểu hiện tại cơ sở chăm sóc ban đầu, thường ngoài giờ phẫu thuật bình thường.((Rossi T, Boccassini B, Iossa M, et al. Triaging and coding ophthalmic emergency: the Rome Eye Scoring System for Urgency and Emergency (RESCUE): a pilot study of 1,000 eye-dedicated emergency room patients. Eur J Ophthalmol. 2007;17:413-417. Tóm lược)) ((Fea A, Bosone A, Rolle T, et al. Eye injuries in an Italian urban population: report of 10,620 cases admitted to an eye emergency department in Torino. Graefes Arch Clin Exp Ophthalmol. 2008;246:175-179. Tóm lược))
Mất thị lực có thể xảy ra do bất thường về hệ thống thị giác từ màng nước mắt đến vỏ não vùng thùy chẩm. Yếu tố quan trọng nhất cần xác định đầu tiên là tốc độ khởi phát triệu chứng. Đánh giá sớm sự xuất hiện hoặc không có các triệu chứng kèm theo như đau, song thị và nhấp nháy và/hoặc chứng ruồi bay trước mắt cũng quan trọng. Điều này giúp xác định bệnh nhân mắc bệnh có thể đe dọa tính mạng và làm nổi bật những bệnh nhân cần ý kiến nhãn khoa((Rossi T, Boccassini B, Iossa M, et al. Triaging and coding ophthalmic emergency: the Rome Eye Scoring System for Urgency and Emergency (RESCUE): a pilot study of 1,000 eye-dedicated emergency room patients. Eur J Ophthalmol. 2007;17:413-417. Tóm lược)) hoặc phẫu thuật can thiệp ngay lập tức.((Ramos M, Kruger EF, Lashkari K. Biostatistical analysis of pseudophakic and aphakic retinal detachments. Semin Ophthalmol. 2002;17:206-213. Tóm lược))
Mất thị lực cấp tính xảy ra đột ngột hoặc sau vài phút đến nhiều giờ thường đòi hỏi hội chẩn nhãn khoa khẩn cấp. Các ca bệnh bán cấp tính hoặc mạn tính (trong trường hợp mất thị lực đã tiến triển trong nhiều tuần, nhiều tháng hoặc nhiều năm) có thể vẫn cần đến ý kiến của bác sĩ chuyên khoa nhưng thường không khẩn cấp.
Bất kỳ trường hợp mất thị lực nghiêm trọng nào đều cần gọi đến bác sĩ chuyên khoa mắt để được tư vấn về thời gian chuyển chuyên khoa.
Mất thị lực cũng có thể là biểu hiện đầu tiên của một số bệnh toàn thân đòi hỏi xét nghiệm riêng biệt.((Klig JE. Ophthalmologic complications of systemic disease. Emerg Med Clin North Am. 2008;26:217-231, viii. Tóm lược))
Mất thị lực cấp tính
Bệnh võng mạc hoặc dây thần kinh thị giác thường có biểu hiện cấp tính. Các nguyên nhân mất thị lực cấp tính khác bao gồm bệnh tăng nhãn áp góc đóng, tắc nghẽn mạch máu võng mạc và chấn thương.
Độ tuổi của bệnh nhân và xác định bệnh sử hỗ trợ việc chẩn đoán.
Mất thị lực mạn tính
Bệnh nhân có thể nhận biết các triệu chứng của tình trạng xấu đi mạn tính ‘cấp tính’, nghĩa là mất thị lực mạn tính có thể có biểu hiện trong ER (phòng cấp cứu), khiến cho việc chẩn đoán trở nên khó khăn.
Việc đánh giá triệu chứng kèm theo giúp có thể phân biệt giữa các ca bệnh khẩn cấp và không khẩn cấp và sắp xếp hội chẩn nhãn khoa phù hợp.
Xem xét bệnh toàn thân
Điều thiết yếu là xem xét tiền sử kỹ lưỡng, tập trung vào các quá trình diễn biến mạch máu và thần kinh cũng như các quá trình diễn biến thị giác.
Bệnh võng mạc do đái tháo đường có thể xuất hiện trước khi đái tháo đường biểu hiện toàn thân được chẩn đoán, do đó việc đo lường nồng độ glucose trong máu ở tất cả các bệnh nhân có biểu hiện mất thị lực cấp tính và thực hiện khám nhãn khoa tất cả người lớn mới bị chẩn đoán đái tháo đường là điều quan trọng.
Các bệnh toàn thân nghiêm trọng khác (bao gồm bệnh u hạt kèm theo viêm đa mạch [bệnh u hạt Wegener], viêm màng não do vi khuẩn hoặc bệnh ác tính lan tỏa) có thể cần được giải quyết trong phòng cấp cứu hoặc khi nhập viện.((Mitra A, Chavan R, Gunda M. Occult giant cell arteritis and steroid therapy: how urgent is urgent? Ann Ophthalmol (Skokie). 2006;38:343-345. Tóm lược))
Bệnh căn học
Các nguyên nhân có thể là bệnh về mắt, mạch máu, thần kinh, ung thư hoặc đái tháo đường.
Trong số những nguyên nhân từ mắt, nguyên nhân thường gặp nhất là bệnh giác mạc.
Các nguyên nhân thường gặp khác thường là mạn tính và bao gồm bệnh võng mạc do đái tháo đường và đục thủy tinh thể.
Ít gặp hơn là các nguyên nhân cấp tính bao gồm tắc nghẽn mạch máu võng mạc, tình trạng viêm võng mạc, nhiễm trùng võng mạc, viêm thần kinh thị giác và bệnh thần kinh thị giác do thiếu máu cục bộ.
Giác mạc
Thường biểu hiện trở nặng cấp tính của các rối loạn mãn tính.
Bao gồm phù giác mạc, khô mắt (còn gọi là hội chứng rối loạn chức năng màng nước mắt) và giác mạc hình chóp.
Thường có tiền sử mắc bệnh giác mạc và/hoặc đeo kính tiếp xúc.
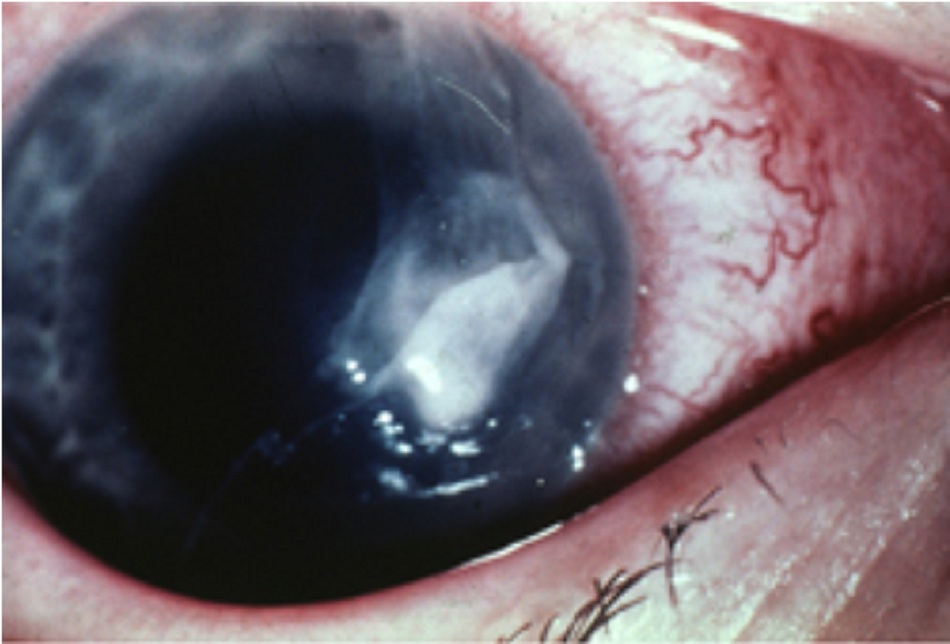
Xem xét loét giác mạc ở tất cả người đeo kính tiếp xúc có biểu hiện đau mắt/tấy đỏ mắt cấp tính. Trong các ca bệnh này, điều trị ngay lập tức là thiết yếu để tránh mất thị lực vĩnh viễn.((Chidambaram JD. Recent advances in the diagnosis and management of bacterial keratitis. Int Ophthalmol Clin. 2007;47:1-6. Tóm lược))
Các rối loạn dây thần kinh thị giác
Viêm thần kinh thị giác thường do mất myelin gây ra và thường xuất hiện ở phụ nữ trong độ tuổi sinh con.((Beck RW, Trobe JD, Moke PS, et al. High- and low-risk profiles for the development of multiple sclerosis within 10 years after optic neuritis: experience of the optic neuritis treatment trial. Arch Ophthalmol. 2003;121:944-949. Tóm lược)) Có thể mất thị lực trung tâm, thị lực ngoại vi, hoặc cả hai với biểu hiện bán cấp tính. Vùng bị mất thị lực có xu hướng theo các ranh giới giải phẫu (ngang). Một tỷ lệ đáng kể bệnh nhân mắc bệnh xơ cứng rải rác (MS) bị viêm thần kinh thị giác hoặc có biểu hiện các triệu chứng viêm thần kinh thị giác tại buổi hội chẩn đầu tiên. Vảy và mất vỏ bao myelin ở bệnh nhân có tổn thương dây thần kinh thị giác do MS giống với tổn thương não thường quan sát thấy ở bệnh nhân MS.
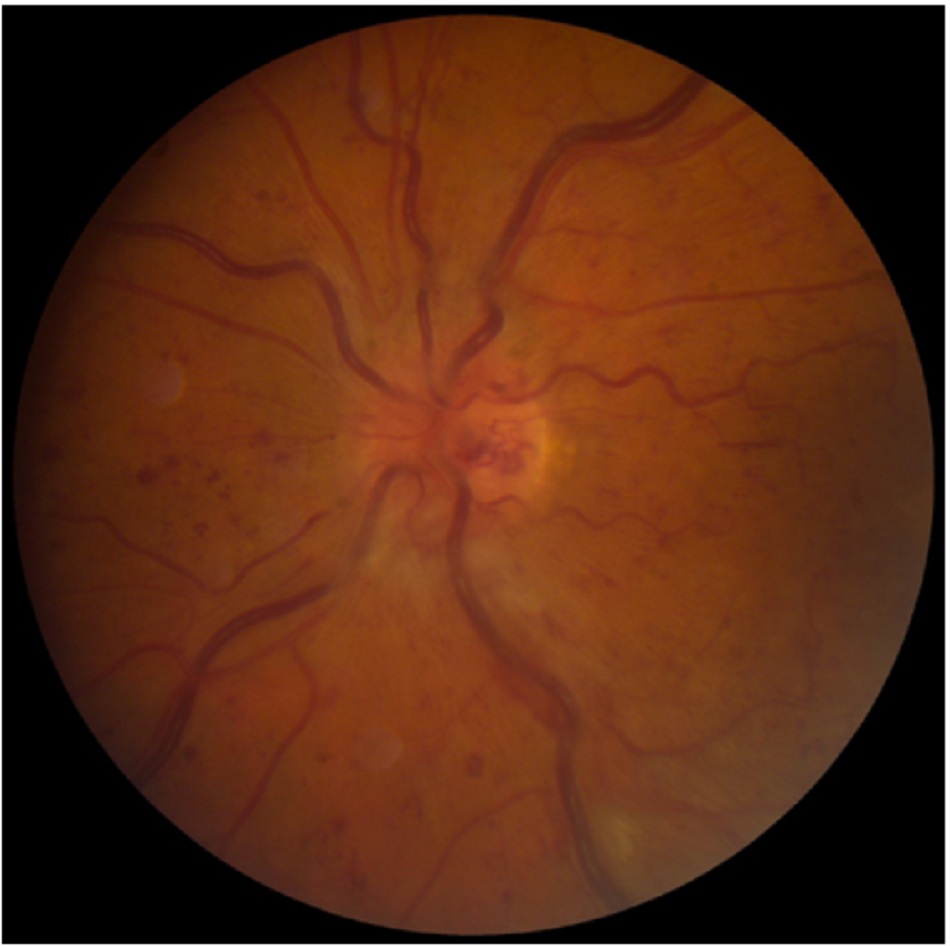
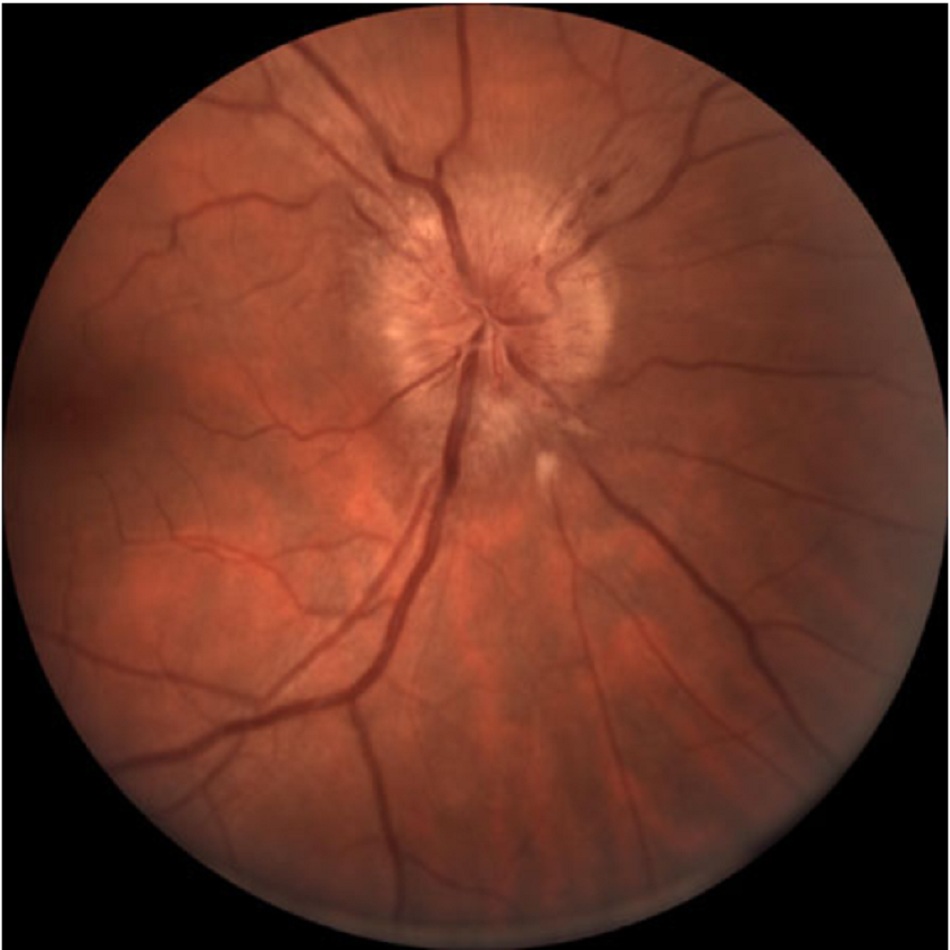
Phù gai thị là sưng đĩa thị giác do tăng áp lực nội sọ. Các nguyên nhân bao gồm tắc nghẽn luồng máu ra của tâm thất, phù nề não, tăng áp lực nội sọ và hấp thu dịch não tủy kém.
Bệnh thần kinh thị giác di truyền Leber (LHON) là đột biến ty thể di truyền từ người mẹ mà thường ảnh hưởng đến thanh niên.
Các nguyên nhân lây nhiễm (bao gồm bệnh lao, bệnh giang mai, viêm gan B, herpes và Cytomegalovirus [CMV]) ít gặp hơn, và các nguyên nhân do điều trị gây ra (bao gồm etanercept, isoniazid, ethambutol, interferon alfa và xạ trị) rất hiếm gặp.
Glôcôm
Bệnh glôcôm cấp tính là bệnh mắt do tăng áp lực nội nhãn và mất thị lực gây ra.((National Institute for Health and Care Excellence. Glaucoma: diagnosis and management of chronic open angle glaucoma and ocular hypertension. April 2009. http://www.nice.org.uk/cg85 (last accessed 20 September 2016). Toàn văn)) ((National Health and Medical Research Council. Systematic literature review on the detection, diagnosis, management and prevention of glaucoma. June 2009. http://www.nhmrc.gov.au (last accessed 20 September 2016). Toàn văn)) Bệnh glôcôm góc đóng cấp tính thường có biểu hiện đau mắt đỏ. Các triệu chứng đường tiêu hóa (GI) như buồn nôn và nôn cũng có thể xuất hiện.((Dayan M, Turner B, McGhee C. Acute angle closure glaucoma masquerading as systemic illness. BMJ. 1996;313:413-415. Tóm lược)) Bệnh nhân có tiền sử mắc bệnh mạch máu võng mạc hoặc bệnh võng mạc nặng do đái tháo đường cũng có nguy cơ mắc bệnh glôcôm tân mạch do phát triển mạch máu non trong góc tiền phòng do thiếu máu cục bộ ở mắt.
Võng mạc
Độ tuổi của bệnh nhân quan trọng đối với việc xác định bệnh võng mạc.
Bệnh nhân >50 tuổi có biểu hiện mất thị lực trung tâm không đau đột ngột bị thoái hóa hoàng điểm tuổi già (AMD).
AMD thể khô do tích tụ drusen trong biểu mô sắc tố võng mạc (RPE), cuối cùng gây ra mất RPE. AMD thể ướt do hình thành mạch máu mới tại màng mạch.
Nam giới mắc tật cận thị mức trung bình đến nặng có nguy cơ bị bong võng mạc cao nhất. Nguy cơ này cũng tăng sau phẫu thuật đục thủy tinh thể.((Ramos M, Kruger EF, Lashkari K. Biostatistical analysis of pseudophakic and aphakic retinal detachments. Semin Ophthalmol. 2002;17:206-213. Tóm lược)) Biểu hiện có thể cấp tính, kèm theo khởi phát chớp sáng hoặc ruồi bay trước mắt ở một mắt.((Hollands H, Johnson D, Brox AC, et al. Acute-onset floaters and flashes: is this patient at risk for retinal detachment?. JAMA. 2009;302:2243-2249. Tóm lược)) Các triệu chứng này có thể tiến triển thành mất thị lực dần dần (thường được mô tả là ‘màn che’ khắp trường nhìn ở một mắt), và nếu không được điều trị, dẫn đến mất thị lực hoàn toàn.
Sự tắc nghẽn mạch máu võng mạc có thể gây ra các triệu chứng tương tự với bong võng mạc.((Prisco D, Marcucci R. Retinal vein thrombosis: risk factors, pathogenesis and therapeutic approach. Pathophysiol Haemost Thromb. 2002;32:308-311. Tóm lược)) ((Wong TY, Klein R. Retinal arteriolar emboli: epidemiology and risk of stroke. Curr Opin Ophthalmol. 2002;13:142-146. Tóm lược))
Bệnh võng mạc do đái tháo đường và ung thư cũng xảy ra.
Viêm
Bệnh nhân mắc bệnh tự miễn (như viêm khớp dạng thấp, lupus hoặc viêm loét đại tràng) có thể bị mất thị lực do viêm màng bồ đào trước hoặc sau, viêm mạch võng mạc hoặc viêm thần kinh thị giác.
Mất thị lực có thể xảy ra vào bất kỳ lúc nào trong diễn biến mắc bệnh và có thể là triệu chứng biểu hiện. Cơn đau thường do co thắt cơ thể mi.
Bệnh nhân bị viêm màng bồ đào lan tỏa và viêm màng bồ đào sau thường bị mờ đục dịch thủy tinh, phù nề võng mạc, xuất huyết võng mạc, lắng đọng lipid và/hoặc ảnh hưởng đến dây thần kinh thị giác.((Bora NS, Kaplan HJ. Intraocular diseases–anterior uveitis. Chem Immunol Allergy. 2007;92:213-220. Tóm lược)).
Bệnh nhân bị viêm màng bồ đào trước thường mắc chứng sợ ánh sáng và đỏ mắt nhưng không bị mất thị lực.
Đánh giá nhãn khoa khẩn cấp là cần thiết.
Bệnh thủy tinh thể
Tình trạng thị lực xấu đi thường diễn biến chậm và không đau, mặc dù nó cũng có thể có diễn biến nhanh chóng.
Bệnh nhân có thể có biểu hiện cấp tính khi phát hiện thị lực kém không đau khi che hoặc nhắm mắt không bị ảnh hưởng. Đục thủy tinh thể hiếm khi cần giới thiệu khẩn cấp. Nghi ngờ về khám sàng lọc nhóm bệnh nhân cao tuổi vẫn còn tranh cãi.((Desapriya E, Harjee R, Brubacher J, et al. Vision screening of older drivers for preventing road traffic injuries and fatalities. Cochrane Database Syst Rev. 2014;(2):CD006252. Toàn văn Tóm lược)) ((Chou R, Dana T, Bougatsos C, et al. Screening older adults for impaired visual acuity: a review of the evidence for the U.S. Preventive Services Task Force. Ann Intern Med. 2009;151:44-58,W11-20. Toàn văn Tóm lược))
Thay đổi độ cận thị có thể xảy ra ở bệnh nhân bị đái tháo đường và không bị đái tháo đường.
Mạch máu mắt
Quá trình diễn biến mạch máu ở bệnh nhân bị đột quỵ tuyến yên thường xuất hiện cấp tính dưới dạng lây lan u tuyến yên hiện có. Suy giảm thần kinh thường xảy ra.
Sự tắc nghẽn tĩnh mạch hoặc động mạch võng mạc gây ra mất thị lực cấp tính ở một mắt do xơ vữa động mạch. Các triệu chứng tương tự như bong võng mạc.((Prisco D, Marcucci R. Retinal vein thrombosis: risk factors, pathogenesis and therapeutic approach. Pathophysiol Haemost Thromb. 2002;32:308-311. Tóm lược)) ((Wong TY, Klein R. Retinal arteriolar emboli: epidemiology and risk of stroke. Curr Opin Ophthalmol. 2002;13:142-146. Tóm lược))
Chứng thoáng mù là mất thị lực tạm thời, không đau, xảy ra ở một mắt do xơ vữa động mạch cảnh hoặc vật gây thuyên tắc phát sinh từ tim đi vào động mạch trung tâm võng mạc.
Xuất huyết dịch thủy tinh có thể do rách võng mạc hoặc hình thành mạch máu mới ở võng mạc gây ra. Nó gây ra các triệu chứng cấp tính, xảy ra ở một mắt, và thường không đau.
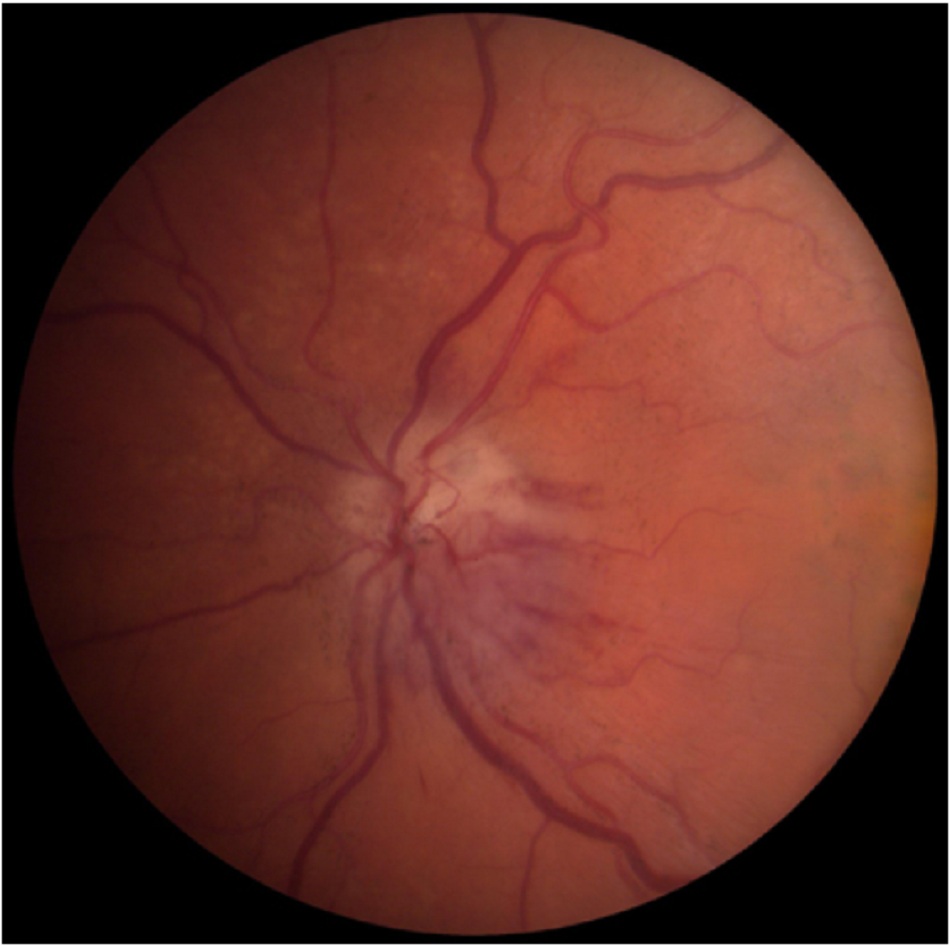
Bệnh thần kinh thị giác do thiếu máu cục bộ là bệnh thường gặp nhất ở người trên độ tuổi 50 và thường có biểu hiện cấp tính.((Newman NJ, Scherer R, Langenberg P, et al. The fellow eye in NAION: report from the ischemic optic neuropathy decompression trial follow-up study. Am J Ophthalmol. 2002;134:317-328. Tóm lược)) Bệnh thần kinh thị giác trước do thiếu máu cục bộ có thể do viêm động mạch tế bào khổng lồ (GCA) hoặc không do viêm động mạch. GCA thường ảnh hưởng đến động mạch mi mắt sau và động mạch mắt, gây ra mất thị lực đột ngột.
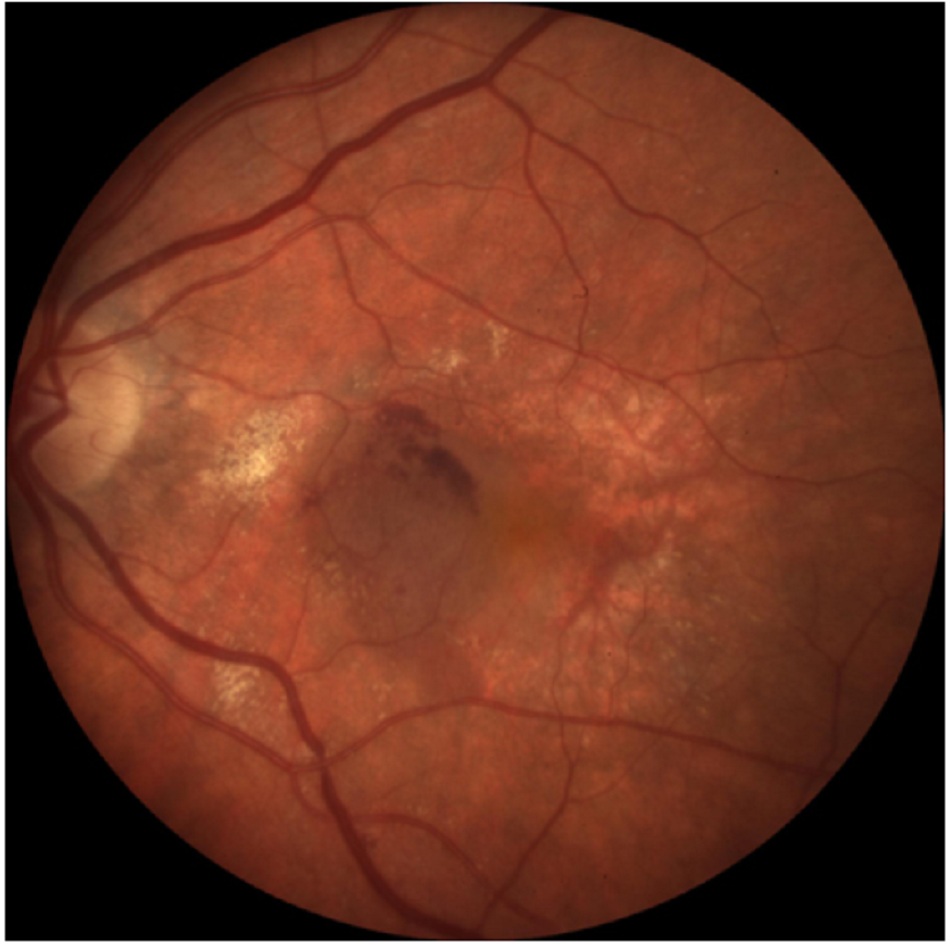
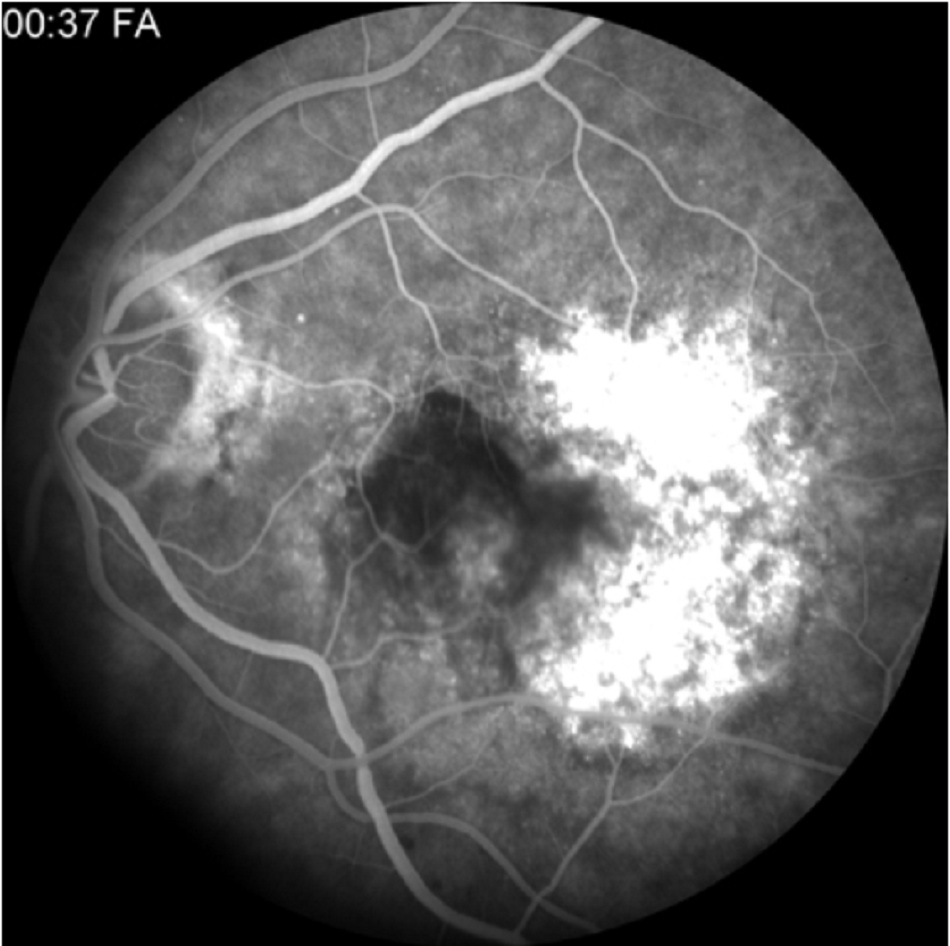
Thoái hóa điểm vàng do tuổi tác dạng ướt có thể do hình thành mạch máu mới ở màng mạch gây ra ở bệnh nhân lớn tuổi.((Bird AC, Bressler NM, Bressler SB, et al. An international classification and grading system for age-related maculopathy and age-related macular degeneration. The International ARM Epidemiological Study Group. Surv Ophthalmol. . Tóm lược)) [Fig-6]
Mạch máu thần kinh
Xơ vữa động mạch có thể gây ra chứng thoáng mù, cơn thiếu máu não cục bộ thoáng qua và tai biến mạch máu não (CVA) do thiếu máu cục bộ.
CVA do xuất huyết hoặc thiếu máu cục bộ có thể gây ra bán manh đồng danh. Khuyết thị trường gây ra thường được xác định qua vị trí mắc chứng thiếu máu cục bộ hoặc xuất huyết.
Chứng đau nửa đầu hay chứng đau nửa đầu có tiền triệu ảnh hưởng đến mắt có thể đi kèm với mất hoặc suy giảm thị lực thoáng qua.
Ung thư
Bệnh võng mạc do ung thư (CAR) hiếm gặp nhưng nặng và tiến triển nhanh chóng.
Đây là rối loạn cận ung thư đặc trưng bởi các kháng thể kháng protein recoverin nhận cảm ánh sáng và thường đi kèm với ung thư phổi tế bào nhỏ. Thời gian sống sót trung bình < 1 năm.
Các bệnh tương tự bao gồm bệnh võng mạc liên quan đến u hắc tố(MAR) và bệnh thần kinh thị giác cận ung thư.
Các khối u não có thể gây ra bán manh đồng danh. Khuyết thị trường gây ra được xác định qua vị trí tổn thương.
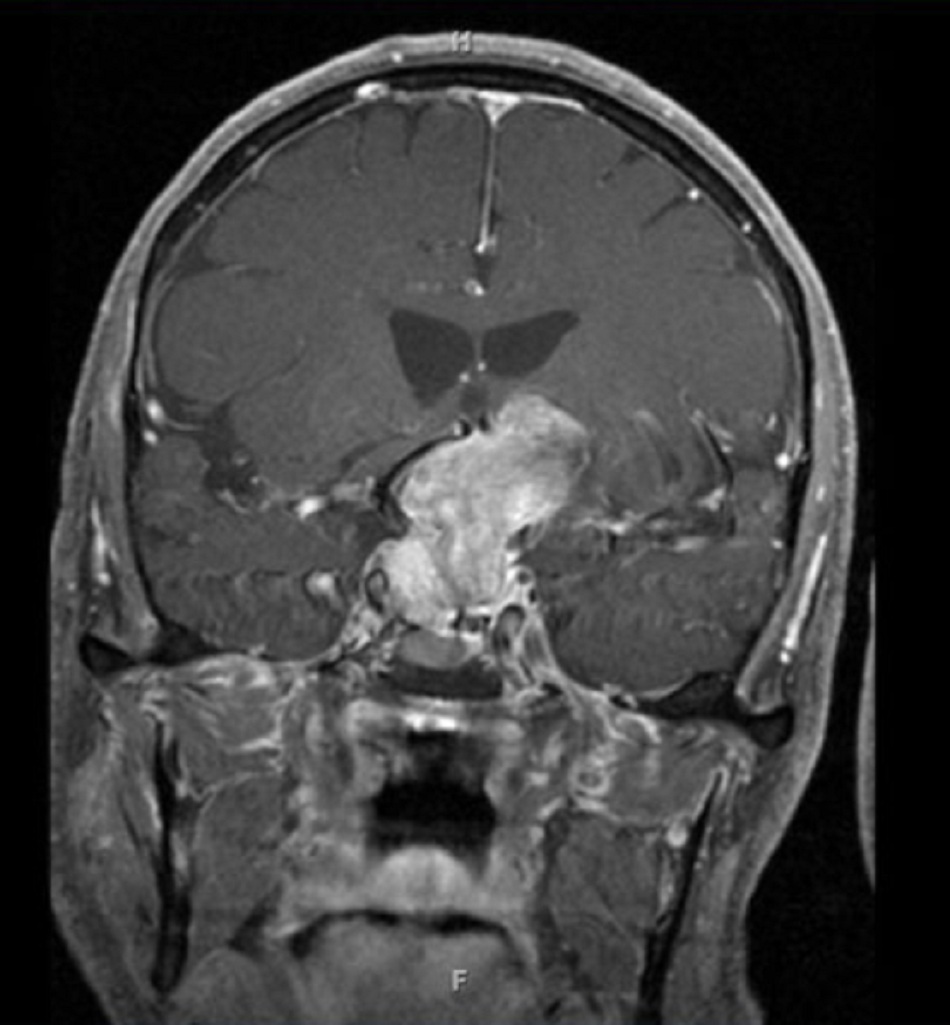
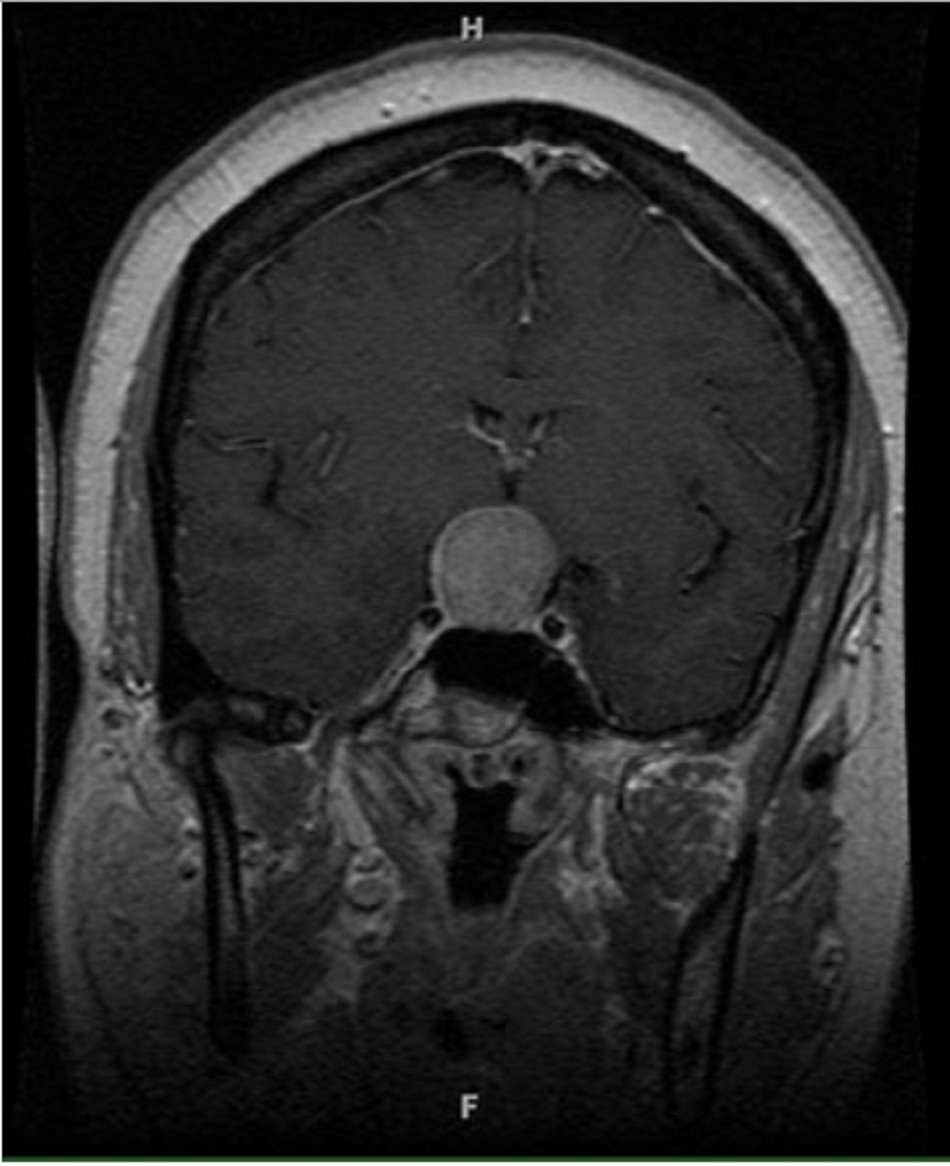
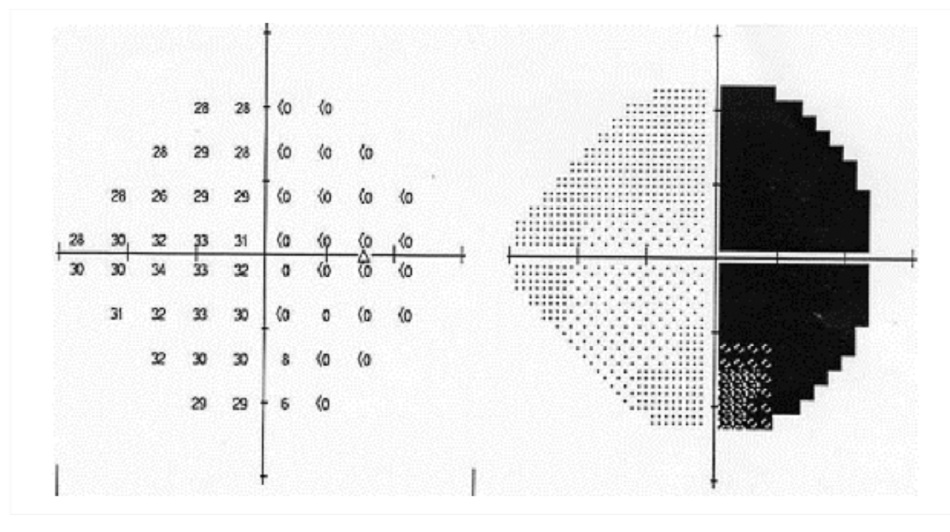
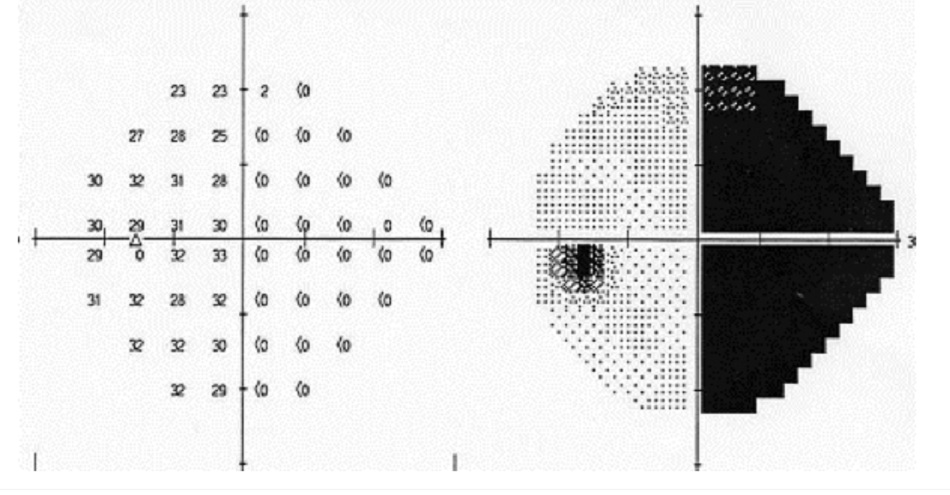
Khối u ở tuyến yên thường gây ra mất thị lực. Những bệnh nhân này đòi hỏi hội chẩn về nội tiết và phẫu thuật thần kinh. [Fig-10]
Đái tháo đường
Bệnh võng mạc do đái tháo đường có thể tiến triển trước khi chẩn đoán đái tháo đường biểu hiện toàn thân.
Sinh lý bệnh chưa được chứng minh; tuy nhiên, độ nặng và tốc độ tiến triển có liên quan chặt chẽ với kiểm soát đái tháo đường. Các yếu tố góp phần có thể bao gồm hoóc-môn tăng trưởng, tiểu cầu, độ nhớt của máu, aldose reductase và tăng sinh mạch máu.
Cân nhắc đo nồng độ glucose trong máu ở tất cả các bệnh nhân có biểu hiện mất thị lực và sắp xếp khám nhãn khoa cho tất cả bệnh nhân mới được chẩn đoán đái tháo đường.((Jones HL, Walker EA, Schechter CB, et al. Vision is precious: a successful behavioral intervention to increase the rate of screening for diabetic retinopathy for inner-city adults. Diabetes Educ. 2010;36:118-126. Tóm lược))
Mất thị lực ở người bị đái tháo đường cũng có thể do đục thủy tinh thể, thay đổi độ cận thị, glôcôm, bệnh thần kinh và các bất thường khác về giác mạc.
Chấn thương
Chấn thương kín ở đầu có thể gây ra bệnh thần kinh thị giác do chấn thương và mất thị lực cấp tính.
Chấn thương cực chẩm có thể gây ra mất thị lực trung tâm ở hai mắt do đụng giập thùy chẩm.
Chấn thương đầu (vết thương hở hoặc kín) có thể gây ra bán manh đồng danh. Khuyết thị trường gây ra được xác định qua vị trí chấn thương.
Chấn thương nhẹ có thể dẫn đến mất thị lực nếu u tân sinh tồn tại trong đường thị giác.
Chấn thương nhãn cầu có thể dẫn đến mất thị lực do vỡ nhãn cầu rõ rệt hay dị vật xâm nhập. Chấn thương nhãn cầu kín có thể gây ra xuất huyết tiền phòng, lệch thấu kính, xuất huyết dịch thủy tinh, đụng giập võng mạch (chấn thương võng mạc hoặc phù nề Berlin) và bong võng mạc.
Chấn thương hốc mắt nặng có thể gây ra tăng nhãn áp và tắc mạch máu võng mạc. Xuất huyết hốc mắt dẫn đến mất thị lực tiến triển nhanh chóng do bệnh thần kinh thị giác do chèn ép.
Trong các trường hợp hiếm gặp, chấn thương có thể gây ra xuất huyết dưới nhện do hội chứng Terson (xuất huyết dưới võng mạc hoặc xuất huyết điểm vàng).
Trường hợp khẩn cấp
Những cân nhắc khẩn cấp
(Xem Chẩn đoán khác biệt để biết thêm chi tiết)
Cần hội chẩn khẩn cấp của bác sĩ chuyên khoa mắt (tức là vào cùng ngày) đối với tất cả các bệnh nhân khởi phát triệu chứng đột ngột (trong vòng nhiều phút hoặc nhiều giờ); các triệu chứng kèm theo các triệu chứng thần kinh mới khởi phát (như chứng song thị, ốm yếu, chóng mặt hoặc chứng loạn cận ngôn); các triệu chứng do chấn thương gây ra; và các triệu chứng đi kèm theo đau, tấy đỏ hoặc các triệu chứng hốc mắt mới khởi phát.
Các bệnh nhân này đòi hỏi đánh giá ban đầu của phòng cấp cứu và đánh giá nhãn khoa nội trú hoặc ngoại trú vào cùng ngày. Việc không có được đánh giá và điều trị kịp thời có thể dẫn đến mất thị lực vĩnh viễn và bệnh trạng toàn thân.
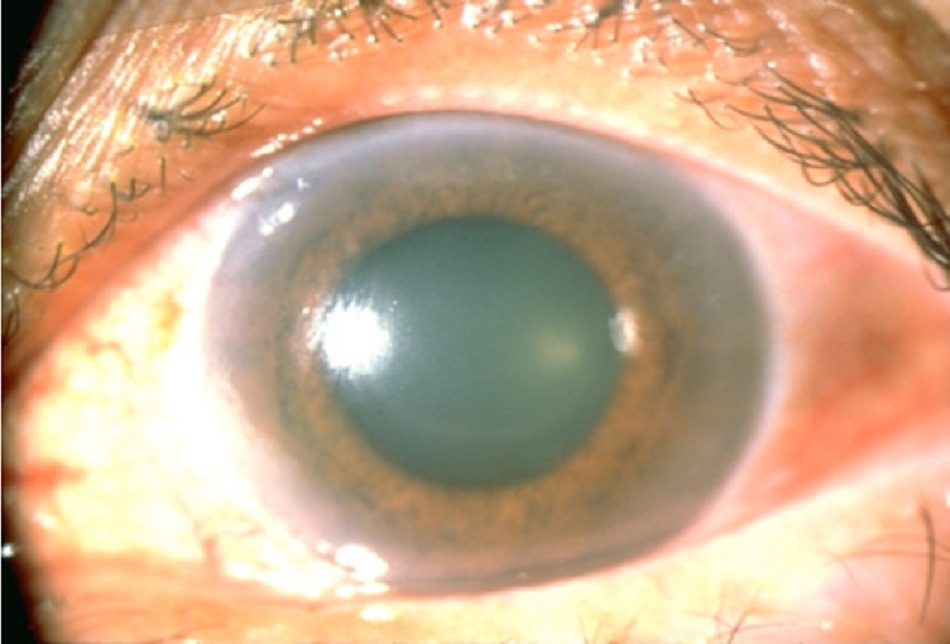
Glôcôm góc đóng cấp tính
Thường biểu hiện dưới dạng mất thị lực cấp tính ở một mắt, đau quanh hốc mắt nặng, tăng áp lực nội nhãn và đôi khi đau bụng kèm theo buồn nôn và nôn.((Dayan M, Turner B, McGhee C. Acute angle closure glaucoma masquerading as systemic illness. BMJ. 1996;313:413-415. Tóm lược))
Điều trị chỉ bằng thuốc là không đầy đủ, và cần đến hội chẩn phẫu thuật. Bệnh nhân mắc các triệu chứng vùng bụng thường được xét nghiệm và đôi khi cần điều trị (ví dụ như thủ thuật cắt bỏ ruột thừa) cho các triệu chứng đó, có thể dẫn đến chẩn đoán muộn và mất thị lực vĩnh viễn.
Bong võng mạc
Bong võng mạc có thể gây ra khuyết thị trường và thị lực trung tâm không bị ảnh hưởng. Đây là một trường hợp phẫu thuật cấp cứu Bệnh nhân có thể bị nhấp nháy, chứng ruồi bay trước mắt hoặc mất thị lực ngoại vi. Sau khi bong qua hoàng điểm, khả năng phục hồi thị giác trung tâm suy giảm nhanh chóng.((Cavallini GM, Masini C, Volante V, et al. Visual recovery after scleral buckling for macula-off retinal detachments: an optical coherence tomography study. Eur J Ophthalmol. 2007;17:790-796. Tóm lược))
Cần hội chẩn phẫu thuật ngay lập tức, và cần đến phẫu thuật can thiệp khẩn cấp để tránh mất thị lực vĩnh viễn nếu võng mạc trung tâm không bị bong ra.
Tắc mạch máu võng mạc
Có thể gây ra các triệu chứng tương tự như bong võng mạc.((Prisco D, Marcucci R. Retinal vein thrombosis: risk factors, pathogenesis and therapeutic approach. Pathophysiol Haemost Thromb. 2002;32:308-311. Tóm lược)) ((Wong TY, Klein R. Retinal arteriolar emboli: epidemiology and risk of stroke. Curr Opin Ophthalmol. 2002;13:142-146. Tóm lược))
Không có liệu pháp điều trị tắc mạch máu võng mạc cấp tính được chứng minh,((Laouri M, Chen E, Looman M, et al. The burden of disease of retinal vein occlusion: review of the literature. Eye (Lond). 2011;25:981-988. Tóm lược)) nhưng chỉ có thể phân biệt với bong võng mạc bằng soi đáy mắt có giãn đồng tử được tiến hành kỹ lưỡng.
Loét giác mạc
Loét giác mạc trung tâm có biểu hiện mất thị lực và đau mắt đỏ.
Loét giác mạc thần kinh (do nhiễm herpes trước đó) có thể không đau.
Thường cần điều trị nội khoa khẩn cấp cho bệnh nhân nội trú để ngăn ngừa thủng giác mạc và mất chất trong hốc mắt.((Chidambaram JD. Recent advances in the diagnosis and management of bacterial keratitis. Int Ophthalmol Clin. 2007;47:1-6. Tóm lược))
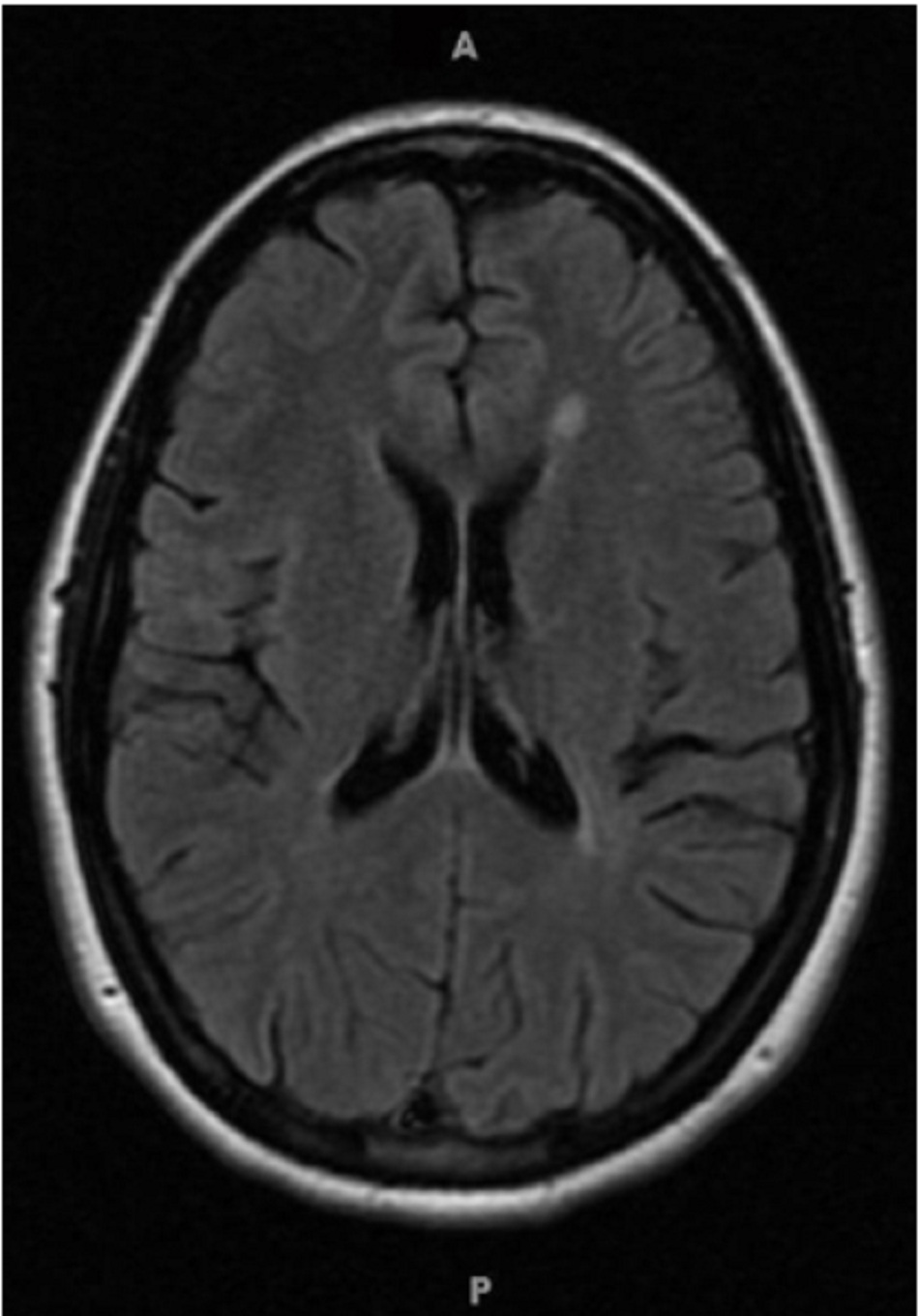
Đột quỵ tuyến yên
Mất thị lực cấp tính kèm đau đầu nặng và rối loạn bệnh trạng hốc mắt có thể chỉ ra lan rộng u tuyến yên xuất huyết đột ngột.((Muthukumar N, Rossette D, Soundaram M, et al. Blindness following pituitary apoplexy: Timing of surgery and neuro-ophthalmic outcome. J Clin Neurosci. 2008;15:873-879. Tóm lược)) Xuất huyết có thể được chứng minh bằng chụp hình ảnh cộng hưởng từ hoặc chụp cắt lớp vi tính đầu/não.((Semple PL, Jane JA, Lopes MB, et al. Pituitary apoplexy: correlation between magnetic resonance imaging and histopathological results. J Neurosurg. 2008;108:909-915. Tóm lược)) [Fig-6]
Có thể cần hội chẩn phẫu thuật thần kinh khẩn cấp khi nhập viện.
Bệnh thần kinh thị giác trước do thiếu máu cục bộ có nguyên nhân là viêm động mạch/viêm động mạch tế bào khổng lồ (GCA)
GCA thường có biểu hiện mất thị lực đột ngột, nặng, xảy ra ở một mắt ở bệnh nhân >60 tuổi.((Mitra A, Chavan R, Gunda M. Occult giant cell arteritis and steroid therapy: how urgent is urgent? Ann Ophthalmol (Skokie). 2006;38:343-345. Tóm lược)) ((Dasgupta B; Giant Cell Arteritis Guideline Development Group. Concise guidance: diagnosis and management of giant cell arteritis. Clin Mad. 2010;10:381-386. Tóm lược)) Các triệu chứng toàn thân bao gồm giảm cân, nhạy cảm đau da đầu, chứng đau cách hồi ở quai hàm, yếu cơ đầu gần và đau đầu. Tốc độ lắng hồng cầu (ESR) và protein phản ứng C (CRP) thường tăng rõ rệt, mặc dù các chỉ số này có thể bình thường trong các trường hợp mắc bệnh hiếm gặp được chứng minh qua sinh thiết. Ảnh hưởng đến mắt thứ hai theo thời gian có thể xảy ra khi không được điều trị.
Điều trị ngay lập tức bằng corticosteroid liều cao qua đường uống hoặc qua đường tĩnh mạch được khuyến cáo để tránh ảnh hưởng đến mắt còn lại và các biến chứng mạch máu khác như nhồi máu cơ tim.
Tai biến mạch máu não (CVA)
Biểu hiện CVA có thể bao gồm sự xuất hiện của khuyết thị trường một bên.
Bệnh trạng này đòi hỏi hội chẩn thần kinh khẩn cấp trong các khoa của bệnh viện hoặc phòng cấp cứu.
Viêm màng bồ đào
Các triệu chứng của viêm màng bồ đào (sau, trước hoặc viêm màng bồ đào lan tỏa) tiến triển trong nhiều ngày hơn là trong nhiều giờ và thường biểu hiện dưới dạng chứng sợ ánh sáng, tấy đỏ hốc mắt và đau mắt. Các triệu chứng thường xảy ra ở một mắt, nhưng có thể xảy ra ở cả hai mắt. Các triệu chứng có thể giống với triệu chứng viêm kết mạc.
Cơn đau thuyên giảm khi dùng thuốc liệt thể mi tra mắt. Điều trị có thể kéo dài.
Giới thiệu đến khám nhãn khoa ngay lập tức để điều trị bằng corticosteroid là cần thiết để ngăn ngừa các hậu quả lâu dài như bệnh glôcôm.
Viêm nội nhãn sau phẫu thuật
Bệnh nhân có thể có biểu hiện đau mắt đỏ kèm theo mất thị lực cấp tính sau phẫu thuật đục thủy tinh thể gần đây (<1 tháng) hoặc bất kỳ lúc nào sau phẫu thuật điều trị bệnh glôcôm.
Chấn thương
Tất cả các bệnh nhân bị chấn thương đầu và hốc mắt đòi hỏi đánh giá thị lực và chuyển động của mắt sau khi bất kỳ chấn thương đe dọa tính mạng nào đã ổn định. Thị lực khi khám dự đoán kết quả cuối cùng.((Schmidt GW, Broman AT, Hindman HB, et al. Vision survival after open globe injury predicted by classification and regression tree analysis. Ophthalmology. 2008;115:202-209. Tóm lược))
Loại bỏ các vật đâm xuyên trong phòng cấp cứu làm tăng nguy cơ lệch vị trí; hoặc thay vào đó, cân nhắc việc che chắn các vật này.
Chấn thương nhãn cầu hở đòi hỏi phẫu thuật can thiệp khẩn cấp do bác sĩ chuyên khoa mắt chỉ đạo.((Kanoff JM, Turalba AV, Andreoli MT, et al. Characteristics and outcomes of work-related open globe injuries. Am J Ophthalmol. 2010;150:265-269. Tóm lược))
Chấn thương kín gần đây kèm theo sưng đỏ mắt và giảm thị lực có thể gây ra xuất huyết sau nhãn cầu, có thể làm tăng áp lực nội nhãn và gây ra tình trạng viêm nội nhãn. Có thể giảm áp lực bằng phẫu thuật và điều trị y tế trong phòng cấp cứu.((Fea A, Bosone A, Rolle T, et al. Eye injuries in an Italian urban population: report of 10,620 cases admitted to an eye emergency department in Torino. Graefes Arch Clin Exp Ophthalmol. 2008;246:175-179. Tóm lược)) Cần hội chẩn nhãn khoa khẩn cấp.
Những dấu hiệu cần chú ý
- Loét giác mạc
- Mất thị lực do chấn thương
- viêm thần kinh thị giác
- Phù gai thị
- Glôcôm góc đóng cấp tính
- Bong võng mạc
- Viêm màng bồ đào sau
- Viêm nội nhãn sau phẫu thuật
- Xuất huyết dịch kính
- Tắc động mạch võng mạc trung tâm
- Tắc tĩnh mạch võng mạc
- Tắc động mạch võng mạc
- Đột quỵ tuyến yên
- Bệnh thần kinh thị giác trước do thiếu máu cục bộ có nguyên nhân là viêm động mạch/viêm động mạch tế bào khổng lồ
- Bệnh thần kinh thị giác trước do thiếu máu cục bộ không do viêm động mạch
- Cơn thiếu máu não cục bộ thoáng qua (TIA)
- Tai biến mạch máu não (CVA)
- Bệnh võng mạc do ung thư
Chẩn đoán
Cách tiếp cận chẩn đoán từng bước
Đánh giá ban đầu nhắm đến việc xác định tốc độ và độ nặng của tình trạng mất thị lực, cho dù xảy ra ở một mắt hay hai mắt, và cho dù có bất kỳ triệu chứng mắt hay toàn thân kèm theo hay không.
Các ca bệnh nhãn khoa thường biểu hiện dưới dạng mất thị lực xảy ra ở một mắt. Các ca bệnh toàn thân thường có biểu hiện các triệu chứng cấp tính xảy ra ở hai mắt; trường hợp hiếm gặp là các triệu chứng cấp tính ở hai mắt chỉ phát sinh từ bệnh mắt.((Loong SC. The eye in neurology: evaluation of sudden visual loss and diplopia–diagnostic pointers and pitfalls. Ann Acad Med Singapore. 2001;30:143-147. Tóm lược))
Tốc độ khởi phát
Điều quan trọng là xác định mức độ đột ngột khởi phát triệu chứng. Phân biệt mất thị lực nhanh chóng với mất thị lực bán cấp tính hoặc mãn tính có lẽ là bước đầu tiên quan trọng nhất trong việc xác định nguyên nhân và điều trị khả thi. Sau khi đã xác định thời gian, mức độ và độ nặng của triệu chứng, cũng như vị trí của triệu chứng, sẽ hướng dẫn chẩn đoán.
Hầu hết các ca bệnh đòi hỏi đánh giá nhãn khoa, nhưng thị lực cần giới thiệu thay đổi trong các ca bệnh khác nhau.
Biểu hiện lâm sàng
Xác định liệu các triệu chứng xảy ra ở một mắt hay hai mắt rất quan trọng. Bệnh nhân có thể nhầm lẫn giữa khiếm khuyết trường nhìn một bên với mất thị lực ở mắt bị ảnh hưởng.
Mất thị lực một mắt đột ngột ở người lớn tuổi có thể chỉ ra viêm động mạch tế bào khổng lồ (GCA), trong khi ở thanh niên có thể chỉ ra các biến cố tắc mạch do các rối loạn đông máu.
Bệnh nhân bị mất thị lực một mắt hoặc hai mắt trong thời gian ngay sau phẫu thuật cần được đánh giá các yếu tố nguy cơ như mất máu. Điều trị các yếu tố nguy cơ có thể mang lại lợi ích.((American Society of Anesthesiologists Task Force on Perioperative Visual Loss. Practice advisory for perioperative visual loss associated with spine surgery: an updated report by the American Society of Anesthesiologists Task Force on Perioperative))
Mất thị lực tạm thời, cho dù ở trung tâm hay ngoại vi, là đặc trưng của căn nguyên gây bệnh phát sinh từ mạch máu và cần tìm kiếm các nguyên nhân gây suy mạch.
Mất thị lực bán cấp đòi hỏi đánh giá tối thiểu trong phòng cấp cứu hoặc phẫu thuật chăm sóc ban đầu nhưng cần bác sĩ chuyên khoa mắt thăm dò trong vài ngày.
Sự xuất hiện hay không xuất hiện cơn đau thường không giúp chẩn đoán trừ khi đau nặng.
Các triệu chứng nhấp nháy và/hoặc ruồi bay trước mắt hoặc kèm theo tiền sử gần đây bị chấn thương mặt làm tăng nguy cơ bong võng mạc.
Tiền sử
Tình trạng bệnh lý mãn tính như đái tháo đường và tăng huyết áp có liên quan chặt chẽ đến mất thị lực do bệnh mạch máu ở mắt. Các đợt tăng đường huyết gần đây có thể gây ra tật khúc xạ do sưng thấu kính.
Điều quan trọng là cần xác định liệu bệnh nhân có các đợt tương tự trước đó hay không và liệu có gây ra bất kỳ di chứng vĩnh viễn nào hay không. Ví dụ, các đợt mất thị lực thoáng qua tái phát (ví dụ như trong trường hợp mắc chứng thoáng mù) có thể chỉ ra bệnh tắc nghẽn động mạch cảnh đòi hỏi điều trị bằng phẫu thuật hoặc điều trị y tế tích cực hơn và giới thiệu đến bác sĩ chuyên khoa thần kinh và/hoặc mạch máu.
Biểu hiện mất thị lực dưới dạng biểu hiện ban đầu của bệnh toàn thân thì không thường gặp ở bệnh nhân.
Tiền sử bệnh mắt
Tiền sử quan trọng về bệnh mắt trước đây bao gồm việc sử dụng kính gọng và/hoặc kính tiếp xúc.
Người bị cận thị và bệnh nhân đã trải qua phẫu thuật đục thủy tinh thể có nguy cơ bị bong võng mạc cao hơn.
Xem xét loét giác mạc ở người đeo kính tiếp xúc bị mất thị lực và đỏ mắt.
Tiền sử dùng thuốc
Bệnh sử chi tiết rất quan trọng, vì nhiều thuốc có liên quan đến mất thị lực không cấp tính. Cũng cần hỏi bệnh nhân về việc sử dụng thuốc nhỏ mắt.
Digoxin có thể gây ra chứng sắc vàng, và thuốc điều trị rối loạn chức năng cương dương có thể truyền sắc xanh tạm thời.
Việc sử dụng chất ức chế phosphodiesterase loại 5 (PDE5) để điều trị rối loạn chức năng cương dương có liên quan đến tăng nguy cơ mắc bệnh thần kinh thị giác trước do chứng thiếu máu không do viêm động mạch. Amiodarone có thể gây ra mất thị lực tiến triển ở hai mắt.((Purvin V, Kawasaki A, Borruat FX. Optic neuropathy in patients using amiodarone. Arch Ophthalmol. 2006;124:696-701. Toàn văn Tóm lược))
Khám lâm sàng
Đánh giá khẩn cấp ban đầu bao gồm đo lường sinh hiệu (bao gồm huyết áp và bão hòa oxy) và kiểm tra tổng thể các vùng đầu và cổ để biết dấu hiệu chấn thương.
Chỉ số thị lực chính xác (tầm nhìn gần và xa), ở bệnh nhân thường xuyên đeo kính mắt hoặc kính áp tròng, là yếu tố quan trọng. Nếu không có kính gọng hoặc kính tiếp xúc, có thể dùng kính lỗ.
Thị lực ngoại vi được kiểm tra bằng các đối diện các ngón tay và/hoặc các vật kiểm tra màu đỏ. Sử dụng các vật nhỏ màu đỏ cho phép phát hiện lên đến 75% khiếm khuyết trường nhìn quan trọng về mặt lâm sàng. Sự xuất hiện khiếm khuyết trường nhìn một bên chỉ ra tai biến mạch máu não (CVA) tiềm ẩn và đòi hỏi hội chẩn thần kinh khẩn cấp dành cho bệnh nhân nội trú.
Sự xuất hiện của khiếm khuyết đồng tử hướng tâm tương đối ngụ ý rối loạn chức năng dây thần kinh thị giác hoặc võng mạc nghiêm trọng, khiến cho việc đánh giá đồng tử rất quan trọng.((Schmidt GW, Broman AT, Hindman HB, et al. Vision survival after open globe injury predicted by classification and regression tree analysis. Ophthalmology. 2008;115:202-209. Tóm lược)) Cân nhắc giới thiệu đến khám nhãn khoa kịp thời.
Cũng có thể quan sát thấy đồng tử phản xạ kém ở người bị mất thị lực hai mắt. Đồng tử không đều không xảy ra chỉ vì mất thị lực và có thể chỉ ra các diễn biến khác ảnh hưởng đến chức năng ly tâm mà cũng khuyến cáo việc giới thiệu.
Có thể ghi chép lại đánh giá chuyển động ngoài mắt là đầy đủ hay có giới hạn và được lưu tài liệu cùng với đánh giá điều chỉnh thô của mắt. Nếu bất thường, cần phải giới thiệu khẩn cấp ngay lập tức.
Khám mí mắt và bề mặt nhãn cầu bằng đèn có khe có thể chỉ ra tình trạng viêm nội nhãn hoặc máu; giác mạc không đều; hoặc đục thủy tinh thể. Nếu không sẵn có đèn có khe, khám bằng đèn bút là đủ cho các mục đích khám sàng lọc.
Nhìn thấy rõ đĩa thị giác, đáy mắt và cực sau của mắt (các vùng nằm trong cung mạch máu) cung cấp thông tin hữu ích. Tuy nhiên, cân nhắc việc trì hoãn soi đáy mắt có giãn đồng tử theo ý kiến của bác sĩ chuyên khoa mắt để có thể đánh giá chính thức phản ứng của đồng tử không giãn.
Đánh giá mất thị lực ở bệnh nhân nhi khoa có thể đòi hỏi các kỹ thuật khác nhau. Kiểm tra phản xạ màu đỏ để kiểm tra các phản xạ hai mắt và đối xứng có thể đưa ra các gợi ý về mắt lác, tật khúc xạ hoặc bệnh lý nội nhãn.((Donahue SP, Baker CN; American Academy of Pediatrics; American Association of Certified Orthoptists; American Association for Pediatric Ophthalmology and Strabismus)) Cần thực hiện khám đồng tử như mô tả ở trên. Đánh giá thị lực ở trẻ em chưa biết nói có thể được hoàn thành bằng cách giữ một vật trước mặt trẻ và xác định xem mỗi mắt có thể hướng cố định vào vật, duy trì hướng cố định và dõi theo vật khi di chuyển vật hay không. Có thể kiểm tra trẻ em lớn tuổi hơn bằng cách sử dụng các hình dạng hoặc chữ cái trên thẻ hoặc bảng kiểm tra thị lực tiêu chuẩn tùy thuộc vào khả năng của trẻ.
Các xét nghiệm
Tốc độ khởi phát triệu chứng xác định liệu xét nghiệm trong phòng thí nghiệm có hữu ích không trong trường hợp khẩn cấp hoặc chăm sóc ban đầu.
Cân nhắc trì hoãn kiểm tra theo ý kiến của bác sĩ chuyên khoa mắt trong hầu hết các ca bệnh bán cấp tính và mãn tính.
Bệnh nhân lớn tuổi bị mất thị lực một mắt đột ngột đòi hỏi xét nghiệm công thức máu, tốc độ lắng hồng cầu (ESR) và protein phản ứng C (CRP).
Bệnh nhân bị mất thị lực thoáng qua đòi hỏi xét nghiệm lipid và công thức máu.
Chẩn đoán hình ảnh
Cân nhắc chụp hình ảnh thần kinh cho bệnh nhân có biểu hiện bán manh cùng bên hoặc mất thị lực hai mắt khác gợi ý bệnh nội sọ. CT đầu có thể loại trừ các biến cố xuất huyết cấp tính, nhưng MRI não (kèm chụp hình ảnh khuếch tán và chụp hình ảnh dùng chất cản quang) cung cấp thêm chi tiết và có thể chỉ ra các bất thường khó nhận ra hơn.
Bệnh nhân có các triệu chứng tạm thời do chứng thiếu máu cục bộ có thể cần siêu âm màu Doppler động mạch cảnh, chụp hình ảnh động mạch cảnh khác và/hoặc siêu âm tim.
Bệnh nhân bị mất thị lực và có chuyển động mắt bất thường đòi hỏi chụp hình ảnh khẩn cấp, có chú ý đặc biệt đến các vùng hố tuyến yên.
Tổng quan về chẩn đoán khác biệt
| Thường gặp |
| Loét giác mạc |
| Hội chứng khô mắt (hội chứng rối loạn chức năng nước mắt) |
| Thoái hóa hoàng điểm tuổi già (AMD) thể khô |
| Viêm màng bồ đào sau |
| Đục thủy tinh thể |
| Thay đổi độ cận thị ở bệnh nhân không bị đái tháo đường |
| Thoái hóa hoàng điểm tuổi già (AMD) thể ướt |
| Xuất huyết dịch kính |
| Tắc tĩnh mạch võng mạc |
| Tắc động mạch võng mạc |
| Tai biến mạch máu não (CVA) |
| Chứng đau nửa đầu hoặc chứng đau nửa đầu có tiền triệu ảnh hưởng đến mắt |
| Khối u tuyến yên |
| Bệnh võng mạc do đái tháo đường |
| Thay đổi độ cận thị ở bệnh nhân đái tháo đường |
| Không thường gặp |
| Phù giác mạc |
| Mất thị lực do chấn thương |
| viêm thần kinh thị giác |
| Phù gai thị |
| Bệnh thần kinh thị giác di truyền Leber (LHON) |
| Glôcôm góc đóng cấp tính |
| Bong võng mạc |
| Viêm nội nhãn sau phẫu thuật |
| Tắc động mạch võng mạc trung tâm |
| Đột quỵ tuyến yên |
| Bệnh thần kinh thị giác trước do thiếu máu cục bộ có nguyên nhân là viêm động mạch/viêm động mạch tế bào khổng lồ |
| Bệnh thần kinh thị giác trước do thiếu máu cục bộ không do viêm động mạch |
| Cơn thiếu máu não cục bộ thoáng qua (TIA) |
| Bệnh võng mạc do ung thư |
Chẩn đoán khác biệt
| Thường gặp | |||
| Loét giác mạc | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đeo kính tiếp xúc (đặc biệt là đeo trong thời gian dài) thường xuyên có liên quan; đau mắt đỏ kèm theo chảy nhiều nước mắt hoặc chất nhầy; hiếm khi chảy mủ rõ ràng; khởi phát cấp tính đến bán cấp tính | Nhuộm fluorescein xác định khuyết biểu mô giác mạc kèm thâm nhiễm giác mạc xung quanh; tấy đỏ và sưng quanh hốc mắt trong các ca bệnh nặng đòi hỏi hội chẩn khẩn cấp với bác sĩ chuyên khoa mắt | »Nhuộm gram: dương tính trong nhiều ca bệnh nhiễm khuẩn Thủ thuật sẽ được bác sĩ chuyên khoa mắt thực hiện dưới kính hiển vi. Có thể nhuộm Gram để hướng dẫn liệu pháp ban đầu, nhưng có thể nhuộm Gram âm, sau đó là nuôi cấy dương tính.
»Nuôi cấy mẫu bệnh phẩm giác mạc: dương tính trong nhiều ca bệnh nhiễm khuẩn Thủ thuật sẽ được bác sĩ chuyên khoa mắt thực hiện dưới kính hiển vi. Có thể nhuộm Gram âm, sau đó là nuôi cấy dương tính. Có thể chỉ định nuôi cấy nấm và/hoặc amip cho các ca bệnh liên quan. |
|
| Hội chứng khô mắt (hội chứng rối loạn chức năng nước mắt) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Mờ thị giác thành từng đợt; có thể xấu đi vào buổi sáng hay tối; cảm giác cộm mắt; nhạy cảm với ánh sáng mà không mắc chứng sợ ánh sáng; có thể không thuyên giảm khi dùng nước mắt nhân tạo; thường có tiền sử mắc bệnh giác mạc và/hoặc đeo kính áp tròng | Có thể cho kết quả bình thường khi không dùng đèn có khe; bề mặt nhãn cầu không đều | »Thời gian phá vỡ màng nước mắt: <10 giây Chỉ ra bất thường của lớp lipid của màng nước mắt, dẫn đến sự không ổn định, bay hơi nhanh và mờ mắt. | »Xét nghiệm Schirmer có tê tại chỗ: <10 millimet trong 5 phút
Đo bài tiết nước mắt cơ bản. |
| Thoái hóa hoàng điểm tuổi già (AMD) thể khô | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Mất thị lực cấp tính hoặc mạn tính; biến dạng thị lực trung tâm; tuổi > 50; người hút thuốc; gầy; người da trắng bị ảnh hưởng nhiều hơn những người thuộc các chủng tộc khác | Thị lực trung tâm bị biến dạng; thị lực ngoại vi bình thường; quan sát thấy lipid trong võng mạc khi soi đáy mắt | »Chụp mạch máu có nhuộm fluorescein: drusen, mất biểu mô sắc tố võng mạc
Đến khám với bác sĩ chuyên khoa võng mạc trong vòng 72 giờ. |
|
| Viêm màng bồ đào sau | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát đau kèm mờ tầm nhìn; xảy ra chậm; nhấp nháy và chứng ruồi bay trước mắt; chứng sợ ánh sáng; đau khi chuyển động mắt; tương quan với nhiễm trùng toàn thân hoặc bệnh tự miễn gần đây | Mắt đỏ đau khi chạm vào; tổn thương dạng u có thể xuất hiện trên củng mạc; nhìn võng mạc mờ/bị che khuất | »Công thức máu có đếm thành phần bạch cầu: số lượng bạch cầu tăng Không giúp phân biệt giữa các nguyên nhân lây nhiễm và viêm. | »Siêu âm B: mờ đục dịch thủy tinh; đẩy võng mạc lên
Bong võng mạc do ứ dịch có thể dẫn đến giảm thị lực. |
| Đục thủy tinh thể | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường không đau; mất thị lực tiến triển (có thể đột ngột/nhanh); các triệu chứng có thể không đối xứng; bệnh nhân có thể phát hiện ra mất thị lực khi che một mắt | Tấy đỏ; khiếm khuyết đồng tử hướng tâm tương đối và/hoặc bất thường về đáy mắt; mờ mắt; có thể khó nhìn thấy đáy mắt | »Đo bằng công cụ dự đoán thị lực sau phẫu thuật: thị lực tốt hơn khi nhìn gần so với nhìn xa Yếu tố dự đoán mức độ khôi phục thị lực có phần không nhạy nếu loại bỏ đục thủy tinh thể. | |
| Thoái hóa hoàng điểm tuổi già (AMD) thể ướt | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Mất thị lực cấp tính hoặc mạn tính; biến dạng thị lực trung tâm; tuổi > 50; người hút thuốc; gầy; người da trắng bị ảnh hưởng nhiều hơn những người thuộc các chủng tộc khác | Thị lực trung tâm bị biến dạng, thị lực ngoại vi bình thường, quan sát thấy lipid hoặc xuất huyết dưới võng mạc khi soi đáy mắt | »Chụp mạch máu có nhuộm fluorescein: hình thành tân mạch hắc mạc Có thể điều trị theo liệu pháp laser hay chống quá trình tạo mạch máu.
Đến khám với bác sĩ chuyên khoa võng mạc trong vòng 72 giờ. |
|
| Xuất huyết dịch kính | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát đột ngột chứng ruồi bay trước mắt, sau đó là mất thị lực lan tỏa; một mắt; thường không đau; có mối liên quan chặt chẽ với sự hình thành mạch máu tại võng mạc; kèm theo bệnh đái tháo đường và bệnh hồng cầu lưỡi liềm; có thể xảy ra sau khi chấn thương | Mất thị lực nặng; không có khiếm khuyết đồng tử hướng tâm; tế bào có thể bị ảnh hưởng ở tiền phòng; máu trong dịch thủy tinh và không nhìn rõ đáy mắt | »Đường huyết: tăng hoặc bình thường
Đái tháo đường không kiểm soát cần được giải quyết nếu xuất hiện. |
»Khám sàng lọc hồng cầu lưỡi liềm: bệnh có thể xuất hiện
Bệnh nhân có thể không rõ chẩn đoán. »Siêu âm B: có thể chỉ ra vị trí xuất huyết, bong võng mạc do co kéo Được bác sĩ chuyên khoa mắt hoặc kỹ thuật viên nhãn khoa có chứng chỉ hành nghề thực hiện, không sẵn có trong hầu hết các phòng chụp X- quang. |
| Tắc tĩnh mạch võng mạc | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Mất một phần trường nhìn ở một mắt dạng cấp tính (thường bên dưới); thị lực trung tâm có thể thay đổi từ bình thường (tắc nghẽn trung tâm) đến dưới 20/400 (bị tắc nghẽn trung tâm); các yếu tố nguy cơ dương tính bao gồm tăng huyết áp, đái tháo đường, bệnh động mạch vành, bệnh lý mạch máu ngoại biên | Giảm thị lực; mất trường nhìn ngoại vi; không tấy đỏ mắt; lipid và xuất huyết trong võng mạc; giãn tĩnh mạch võng mạc | »Chụp mạch máu có nhuộm fluorescein: đổ đầy tĩnh mạch chậm Xác nhận chẩn đoán. | »Xét nghiệm lipid: nồng độ LDL và triglyceride cao; nồng độ HDL thấp Thường xuất hiện bệnh mạch máu toàn thân.
»Siêu âm tim: huyết khối ở van tim hoặc trong thành tim Siêu âm tim qua thực quản nhạy hơn siêu tâm tim qua thành ngực. »Thời gian prothrombin (PT): tăng hoặc bình thường Có thể chỉ ra tình trạng tăng đông máu. »Thời gian thromboplastin từng phần (PTT): tăng hoặc bình thường Có thể chỉ ra tình trạng tăng đông máu. »Chỉ số bình thường hóa quốc tế (INR): tăng hoặc bình thường Có thể chỉ ra tình trạng tăng đông máu. »Xét nghiệm đông máu: có thể bất thường ở bệnh nhân trẻ tuổi Phải được xem xét ở bệnh nhân không có các yếu tố nguy cơ về mạch máu khác. |
| Tắc động mạch võng mạc | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Mất một phần trường nhìn ở một mắt dạng cấp tính (thường bên dưới); có khả năng bị mất thị lực trung tâm; các yếu tố nguy cơ dương tính bao gồm tăng huyết áp, đái tháo đường, bệnh động mạch vành, bệnh lý mạch máu ngoại biên | Giảm thị lực; mất trường nhìn ngoại vi; không tấy đỏ mắt; xuất huyết trong võng mạc; mất khả năng đổ đầy động mạch nhỏ; giãn tĩnh mạch võng mạc | »Chụp mạch máu có nhuộm fluorescein: đổ đầy động mạch nhỏ chậm
Xác nhận chẩn đoán. |
»Xét nghiệm lipid: nồng độ LDL và triglyceride cao; nồng độ HDL thấp
Thường xuất hiện bệnh mạch máu toàn thân. »Siêu âm tim: huyết khối ở van tim hoặc trong thành tim Siêu âm tim qua thực quản nhạy hơn siêu tâm tim qua thành ngực. »Thời gian prothrombin (PT): tăng hoặc bình thường Có thể chỉ ra tình trạng tăng đông máu. »thời gian thromboplastin từng phần (PTT): tăng hoặc bình thường Có thể chỉ ra tình trạng tăng đông máu. »Chỉ số bình thường hóa quốc tế (INR): tăng hoặc bình thường Có thể chỉ ra tình trạng tăng đông máu. »xét nghiệm đông máu: có thể bất thường ở bệnh nhân trẻ tuổi Phải được xem xét ở bệnh nhân không có các yếu tố nguy cơ về mạch máu khác. |
| Tai biến mạch máu não (CVA) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát dột ngột mất trường nhìn cùng bên hoặc mất thị lực trung tâm ở hai mắt; không đau; trước dó mắc chứng thoáng mù hoặc cơn thiếu máu não cục bộ thoáng qua (TIA); các triệu chứng thần kinh khác bao gồm ốm yếu, tê cứng, chứng đau nhói dây thần kinh, thất điều, nói lắp; có thể kèm theo khuyết tật cảm giác hoặc khuyết tật vận động nhưng có thể xảy ra đơn lẻ; tiến triển trong nhiều giờ đến nhiều ngày, thường kèm theo tự cải thiện nhưng không cải thiện hoàn toàn; bệnh mạch máu như bệnh động mạch vành do xơ vữa động mạch hoặc bệnh lý mạch máu ngoại biên do xơ vữa động mạch cũng thường xuất hiện | Bán manh cùng bên hoàn toàn hoặc không hoàn toàn, sự phù hợp thay dổi theo vị trí CVA (vị trí càng phía sau dồng nghĩa với phù hợp hơn); khuyết tật trường nhìn có thể toàn bộ hoặc ở ám điểm, có thể biểu hiện chỉ khi kiểm tra với vật kiểm tra màu đỏ; kết quả khám nhãn khoa bình thường ngoại trừ tổn thương phản xạ đồng tử hướng tâm nếu ảnh hưởng đến đường thị giác; giảm thị lực chỉ khi nhồi máu não vùng chẩm sau hoặc hai bên; bán manh cùng bên kèm theo mất trường nhìn vùng thái dương bên trái và vùng mũi bên phải chỉ ra các tổn thương phía phải; bán manh cùng bên kèm theo mất trường nhìn vùng thái dương bên phải và vùng mũi bên trái chỉ ra tổn thương phía trái; mất thị lực vùng hoàng điểm thường chỉ ra nhồi máu não vùng thùy chẩm ở hai bên kèm theo tổn thương cả hai cực chẩm | »CT đâu khống dùng chất cản quang: chi ra các vùng nhôi máu và xuất huyết
Có thể tiến hành nhanh chóng nhưng thiếu thông tin quan trọng. Sẽ phát hiện CVA cấp tính gây ra xuất huyết nhưng sẽ bỏ qua chứng thiếu máu cục bộ giai đoạn đầu. |
»MRI não có dùng chất cản quang: (các) vùng chụp hình ảnh cộng hường từ khuếch tán có giới hạn hoặc trọng số khuếch tán, chỉ ra vùng nhồi máu và xuất huyết MRI chụp hình ảnh cộng hưởng từ trọng số khuếch tán là kỹ thuật nhạy nhất để phát hiện CVA cấp tính. Tương quan khuếch tán có giới hạn với trên bản đồ hệ số khuếch tán biểu kiến để loại bỏ ảnh giả và so sánh phù nề với chứng thiếu máu cục bộ. Nhạy hơn CT. »Đo thị trường (tĩnh hoặc động): mô tả phạm vi và chiều sâu mất thị trường trong bán manh đồng danh Sự phù hợp và vị trí của tổn thương giúp xác định vị trí tổn thương. Thị trường tĩnh nhạy hơn, nhưng thị trường động bao quát toàn bộ thị trường (thị trường tĩnh chỉ đo 30 độ vùng trung tâm). »Công thức máu: bất thường trong trường hợp đột quỵ do xuất huyết Không nhạy, nhưng quan trọng để cân nhắc ở bệnh nhân đang dùng thuốc chống đông hoặc không có các yếu tố nguy cơ về mạch máu đã biết, bao gồm bệnh nhân trẻ tuổi. »Thời gian prothrombin (PT): bất thường trong trường hợp đột quỵ do xuất huyết Không nhạy, nhưng quan trọng để cân nhắc ở bệnh nhân đang dùng thuốc chống đông hoặc không có các yếu tố nguy cơ về mạch máu đã biết, bao gồm bệnh nhân trẻ tuổi. »Thời gian thromboplastin từng phần (PTT): bất thường trong trường hợp đột quỵ do xuất huyết Không nhạy, nhưng quan trọng để cân nhắc ở bệnh nhân đang dùng thuốc chống đông hoặc không có các yếu tố nguy cơ về mạch máu đã biết, bao gồm bệnh nhân trẻ tuổi. »Homocysteine: có thể tăng Lợi ích điều trị không chắc chắn. »Quét duplex động mạch cảnh: bệnh tắc nghẽn động mạch cảnh do xơ vữa động mạch Có thể hữu ích trong việc xác định nguyên nhân gây ra CVA. »Chụp cộng hưởng từ mạch máu: bệnh tắc nghẽn động mạch cảnh hoặc đốt sống-nền Có thể hữu ích trong việc xác định nguyên nhân gây ra CVA. »siêu âm tim qua thực quản: xác định huyết khối tiềm ẩnCần thiết để phát hiện bệnh động mạch hoặc huyết khối thành tiềm ẩn, mà siêu âm tim qua thành ngực là không đủ nhạy. |
| Chứng đau nửa đầu hoặc chứng đau nửa đầu có tiền triệu ảnh hưởng đến mắt | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Hiện tượng thị giác dương tính cùng bên; ám điểm lấp lánh kèm theo quang phổ công sự (đường zigzag mở rộng) diễn ra trong 20 đến 30 phút trước khi tự cải thiện; bệnh nhân có thể báo cáo chứng sợ ánh sáng hoặc chứng sợ tiếng động; có thể không bị đau đầu sau đó | Khám khách quan thường cho kết quả bình thường | »Không có xét nghiệm ban đầu: chẩn đoán lâm sàng | »MRI não dùng chất cản quang gadolinium: bình thường
Xem xét nếu biểu hiện không điển hình (tuổi khởi phát >30 tuổi, tiền triệu luôn xảy ra cùng vị trí trường nhìn, các triệu chứng thần kinh khác); nếu nghi ngờ tắc nghẽn mạch máu, xét nghiệm để phát hiện CVA hoặc TIA. |
| Khối u tuyến yên | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát đột ngột hoặc bán cấp mất thị lực trung tâm hoặc ngoại vi; không đau; tiến triển; có thể mắc chứng đa tiết sữa, giảm ham muốn tình dục, không chịu được nóng/lạnh, tăng kích thước bàn tay/bàn chân và/hoặc đau đầu | Bán manh hai thái dương; mất thị lực trung tâm ở một mắt hoặc hai mắt; khiếm khuyết đồng tử hướng tâm (nếu mất thị lực không đối xứng); chuyển động mắt bị hạn chế do liệt nhẹ dây thần kinh sọ não | »Đo thị trường tự động: khuyết thị trường ở hai thái dương được xác nhận Khi nghi ngờ mất thị lực do hội chứng giao thoa, trước tiên cần đo thị trường để giúp định hướng các cận lâm sàng chẩn đoán hình ảnh tiếp theo. | »MRI não và hốc mắt: tổn thương hố yên và/hoặc trên hố yên
Chèn ép phần giao thoa qua ảnh chụp X-quang có thể không phù hợp với mất thị lực. |
| Bệnh võng mạc do đái tháo đường | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đái tháo đường lâu dài (>10 năm) kèm/không kèm theo kiểm soát đường huyết kém; đái tháo đường có thể không được chẩn đoán; mất thị lực hiếm khi khởi phát đột ngột; thường không đối xứng | Giảm thị lực; đồng tử phản xạ kém (do bệnh thần kinh tự chủ); hình thành tân mạch mống mắt; hình thành tân mạch võng mạc; phù hoàng điểm; bong võng mạc do co kéo; có thể nhận thấy vi phình mạch, xuất huyết dạng chấm, xuất huyết dạng đốm, xuất huyết hình ngọn lửa, phù võng mạc hoặc hoàng điểm, xuất tiết cứng, xuất tiết bông, quai tĩnh mạch, xuất huyết tĩnh mạch hoặc các bất thường vi mạch trong võng mạc | »Chụp cắt lớp quang học: dày hoặc phù hoàng điểm
Cho phép đánh giá định lượng bệnh và hiệu quả của điều trị. |
»Chụp mạch máu có nhuộm fluorescein: rò rỉ từ vùng phù võng mạc hoặc tân mạch Hướng dẫn chiến lược điều trị cùng với bác sĩ chuyên khoa võng mạc.
»Haemoglobin A1C: Tăng Tương quan với nguy cơ mắc bệnh võng mạc. Có thể xác định bệnh nhân chưa được chẩn đoán trước đó. |
| Thay đổi độ cận thị ở bệnh nhân đái tháo đường | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Kiểm soát đường huyết kém; tiến triển nhanh chóng tình trạng tầm nhìn xa xấu đi | Mờ mắt | »Bảng chuyển hóa: đường huyết cao (thường >300 mg/dL) Nồng độ đường huyết dư thừa tương quan với mức thay đổi độ cận thị. Glucose được chuyển hóa thành inositol trong thấu kính, có nghĩa là việc trở về tình trạng khúc xạ trước khi mắc bệnh xảy ra sau việc khắc phục tình trạng tăng đường huyết vài tuần. | »Haemoglobin A1C: Tăng Đưa ra chỉ dẫn về tiền sử đường huyết trong vài tuần qua. |
| Không thường gặp | |||
| Phù giác mạc | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Giác mạc hình chóp và/hoặc loạn cận kép nặng; chà xát mắt hoặc hội chứng Down (cả hai đều kèm theo giác mạc hình chóp); sưng cấp tính và đau; mất thị lực cấp tính kèm hay không kèm theo mắt đỏ | Mờ đục giác mạc trung tâm với tầm nhìn ngoại vi rõ ràng; áp lực nội nhãn bình thường; không nhìn rõ đáy mắt do giác mạc | »Chụp bản đồ giác mạc: loạn thị không đều kèm theo dốc nửa dưới giác mạc
Bệnh có thể không đối xứng giữa hai mắt. Điều trị không nhất thiết sẽ dẫn đến cải thiện tình trạng nhưng sẽ đẩy nhanh sự khôi phục và giảm đau. |
|
| Mất thị lực do chấn thương | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Chấn thương kín hoặc chấn thương do vật sắc nhọn đối với mắt, hốc mắt hoặc đầu; tăng nghi ngờ khi mất ý thức; có thể khó có được tiền sử | Bệnh nhân tỉnh táo: giảm thị lực; phân biệt màu kém; tổn thương phản xạ đồng tử hướng tâm; phù kết mạc hoặc xuất huyết kết mạc; các chất trong mắt bị trượt; xuất huyết võng mạc và/hoặc xuất huyết dịch thủy tinh | »CT đầu/hốc mắt: gãy, dị vật, mất đường viền nhãn cầu có thể ngụ ý đứt
Chất cản quang không cần thiết trong trường hợp cấp tính. |
|
| Phù gai thị | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đau đầu; mờ mắt tạm thời; song thị; mất thị lực tiến triển chậm | Sưng đĩa thị giác hai mắt; mất trường nhìn; mất khả năng phân biệt màu sắc | »MRI, chụp cộng hưởng từ tĩnh mạch não: tổn thương dạng khối u, nghẽn tĩnh mạch xoang, tăng cường cản quang ở vùng màng não, não úng thủy hoặc bình thường Nếu chứng minh có khối u, có thể cần phẫu thuật thần kinh khẩn cấp. | »Chọc dò tủy sống: tăng áp lực mở, xuất hiện chất hóa học hoặc vi sinh vật trong CSF
Được thực hiện khẩn cấp nếu được chỉ định bởi các triệu chứng thần kinh khác hoặc mất thị lực diễn biến nhanh/nặng. |
| Bệnh thần kinh thị giác di truyền Leber (LHON) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường gặp ở nam giới; thường khởi phát ở độ tuổi thanh thiếu niên hoặc đầu hoặc cuối độ tuổi 20; kèm theo sử dụng thuốc lá và/hoặc rượu nặng; tiền sử gia đình mất thị lực (thường có dòng di truyền từ mẹ); mất thị lực đột ngột, thường kèm theo thị lực ngoại vi tốt | Ám điểm trung tâm, thường đi kèm theo thị lực ngoại vi được duy trì; khiếm khuyết đồng tử hướng tâm tương đối; mất khả năng phân biệt màu sắc | »Xét nghiệm di truyền: Xuất hiện đột biến LHON 3 đột biến thường gặp trong hệ gen ty thể đi kèm theo >90% ca bệnh LHON. Mức độ biểu hiện khác nhau nên nhiều trường hợp không có tiền sử gia đình. | |
| Bong võng mạc | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Nhấp nháy và chứng ruồi bay trước mắt; màn che tầm nhìn; khởi phát mất thị lực không đau đột ngột; có thể ảnh hưởng đến thị lực trung tâm; mất trường nhìn có thể tiến triển trong nhiều giờ đến nhiều ngày | Tổn thương phản xạ đồng tử hướng tâm tương đối; áp lực nội nhãn thấp hơn ở phía bị ảnh hưởng; phát hiện khuyết thị trường bằng cách kiểm tra đối diện | »Siêu âm B: đẩy võng mạc lên
Sẵn có trong phẫu thuật của bác sĩ chuyên khoa mắt nếu không thấy rõ đáy mắt. |
|
| Viêm nội nhãn sau phẫu thuật | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đau mắt đỏ kèm mất thị lực cấp tính ở bệnh nhân có tiền sử phẫu thuật đục thủy tinh thể gần đây hoặc bất kỳ tiền sử phẫu thuật điều trị bệnh tăng nhãn áp nào | Các dấu hiệu của tình trạng viêm, kèm theo xung huyết, phù kết mạc và phù nề giác mạc, và mủ tiền phòng | »Các mẫu dịch thủy tinh và nước để xét nghiệm vi sinh: có thể chỉ ra vi sinh vật gây bệnh Thường được bác sĩ chuyên khoa mắt thực hiện. | »Siêu âm B: có thể xác nhận ảnh hưởng đến dịch kính
Thường được bác sĩ chuyên khoa mắt chỉ định |
| Tắc động mạch võng mạc trung tâm | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
|
Mất thị lực trung tâm và ngoại vi dột ngột ở một mắt; không dau; có thề dã mắc chứng thoáng mù trước đó |
Mất thị lực nặng ở một mắt; khiếm khuyết dông tử hướng tâm tương dối; mảng Hollcnhorst trong dộng mạch trung tâm võng mạc; ‘đốm màu dỏ anh đào’ ở điểm vàng | »Tốc độ máu lắng (ESR): bình thường dối với trường hợp tắc dộng mạch võng mạc trung tâm do nghẽn mạch huyết khối Không cần nếu thấy thuyên tắc trong tĩnh mạch võng mạc.
ESR tăng trong ưường hợp viêm dộng mạch tế bào khổng lồ (GCA). Vì GCA có thể biểu hiện dưới dạng tắc nghẽn động mạch trung tâm võng mạc, đặc biệt cân nhắc việc bắt đầu biện pháp dự phòng bằng corticosteroid đối với bệnh nhân có nồng độ ESR cao. |
»Protein phàn ứng c (CRP): bình thường dối với trường hợp tắc dộng mạch võng mạc trung tâm do nghỗn mạch huyết khối Không cân nếu thấy thuyên tắc trong tĩnh mạch võng mạc.
CRP cao trong trường hợp GCA. Vì GCA có thể biểu hiện dưới dạng tắc nghẽn động mạch trung tâm võng mạc, đặc biệt cân nhắc việc bắt đầu biện pháp dự phòng bằng corticosteroid đối với bệnh nhân có nồng độ CRP cao. »Công thức máu: có thể mắc chứng thiếu máu và giảm tiểu cầu »Xét nghiệm lipid: nồng độ LDL và triglyceride cao; nồng độ HDL thấp Thường xuất hiện bệnh mạch máu toàn thân. »Siêu âm tim: huyết khối ở van tim hoặc trong thành tim. Siêu âm tim qua thực quản nhạy hơn siêu tâm tim qua thành ngực. »Thời gian prothrombin (PT): tăng hoặc bình thường |
| Bệnh thần kinh thị giác trước do thiếu máu cục bộ có nguyên nhân là viêm động mạch/viêm động mạch tế bào khổng lồ | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Mất thị lực đột ngột và rõ rệt; không đau; có thể bị đau đầu; chứng đau cách hồi ở quai hàm; yếu cơ đầu gần; chứng biếng ăn và giảm cân; tăng tỷ lệ mắc mới khi già đi (tăng hơn thế khi >80 tuổi) | Mất thị lực nặng (thường không thể thấy chuyển động bằng tay hoặc nặng hơn); khiếm khuyết trường nhìn; khiếm khuyết đồng tử hướng tâm tương đối; sưng dây thần kinh thị giác nhợt nhạt ở mắt bị ảnh hưởng kèm theo dây thần kinh thị giác nhỏ ở mắt kia; có thể xuất hiện xuất huyết dây thần kinh thị giác | »Tốc độ máu lắng (ESR): tăng (cao hơn độ tuổi của bệnh nhân chia cho 2) nếu bị viêm động mạch tế bào khổng lồ (GCA) hoặc bệnh viêm Phạm vi độ tuổi bình thường đối với nữ giới là: (độ tuổi bệnh nhân cộng thêm 10) chia cho 2. | »Protein phản ứng C (CRP): tăng trong trường hợp GCA
Cải thiện độ đặc hiệu của ESR. »Công thức máu: tăng tiểu cầu trong trường hợp GCA Có thể chỉ ra tăng số lượng tiểu cầu. |
| Cơn thiếu máu não cục bộ thoáng qua (TIA) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Mất thị lực không đau ở một mắt; không có yếu tố thúc đẩy; kéo dài trong khoảng từ 15 giây đến vài phút; mất thị lực ở một phần hoặc tất cả trường nhìn; khởi phát đột ngột; vẫn không đổi cho đến khi có tình trạng cải thiện; cũng có thể xảy ra dưới dạng mất trường nhìn cùng bên ở hai mắt; các yếu tố nguy cơ bao gồm tăng huyết áp, bệnh lý mạch máu ngoại biên, đái tháo đường và tăng lipid huyết | Bình thường trừ khi biến cố xảy ra trong quá trình khám; nếu biến cố xảy ra trong quá trình khám, dự kiến giảm thị lực, khuyết thị trường, tổn thương phản xạ đồng tử hướng tâm hoặc các bất thường thoáng qua về lưu lượng động mạch | »Xét nghiệm lipid: nồng độ LDL và triglyceride cao Điều trị tích cực bằng thuốc kháng tiểu cầu và statin có thể giảm nguy cơ đột quỵ. | »Công thức máu: có thể bất thường Đặc biệt ở bệnh nhân trẻ tuổi.»Thời gian prothrombin (PT): có thể bất thường Đặc biệt ở bệnh nhân trẻ tuổi.»Homocysteine: có thể tăng Lợi ích điều trị không chắc chắn.»Quét duplex động mạch cảnh: bệnh tắc nghẽn động mạch cảnh do xơ vữa động mạch Chứng thoáng mù là triệu chứng lành tính hơn TIA não. »Chụp cộng hưởng từ mạch máu: bệnh tắc nghẽn động mạch cảnh hoặc đốt sống-nền TIA ở hệ tuần hoàn sau gây ra mất thị lực thoáng qua ở hai mắt được đánh giá hiệu quả nhất bằng phương pháp này. »Siêu âm tim qua thực quản: xác định huyết khối tiềm ẩn |
| Bệnh võng mạc do ung thư | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử ung thư, nhưng có thể là triệu chứng biểu hiện của bệnh toàn thân; nhấp nháy và/hoặc chứng ruồi bay trước mắt; các chứng hoa mắt khác; chứng quáng gà (thị lực kém vào ban đêm) | Mờ mắt; duy trì thị lực trung tâm kèm theo mất thị lực ngoại vi; bệnh võng mạc do sắc tố xảy ra ở một hoặc hai mắt; khám soi đáy mắt có thể cho kết quả bình thường; phản xạ đồng tử kém ở trường hợp nặng | »Điện võng mạc: chức năng tế bào que giảm rõ rệt
Bệnh là hội chứng cận ung thư có các kháng thể kháng lại kháng nguyên S ở võng mạc. Tiên lượng chung kém. |
»Đo thị trường tĩnh hoặc động: hẹp
Khuynh hướng mất tế bào que kèm theo duy trì tế bào nón tương đối dẫn đến hẹp thị trường. |
Hướng dẫn chẩn đoán
Châu Âu
Concise guidance: diagnosis and management of giant cell arteritis
Nhà xuất bản: Royal College of Physicians
Xuất bản lần cuối: 2010
Bắc Mỹ
Procedures for the evaluation of the visual system by pediatricians: clinical report – 2016
Nhà xuất bản: American Academy of Ophthalmology
Xuất bản lần cuối: 2016
Practice advisory for perioperative visual loss associated with spine surgery: an updated report
Nhà xuất bản: American Society of Anesthesiologists Task Force on Perioperative Visual Loss Xuất bản lần cuối: 2012
Các bài báo chủ yếu
- Rossi T, Boccassini B, Iossa M, et al. Triaging and coding ophthalmic emergency: the Rome Eye Scoring System for Urgency and Emergency (RESCUE): a pilot study of 1,000 eye-dedicated emergency room patients. Eur J Ophthalmol. 2007;17:413-417. Tóm lược
- Beck RW, Trobe JD, Moke PS, et al. High- and low-risk profiles for the development of multiple sclerosis within 10 years after optic neuritis: experience of the optic neuritis treatment trial. Arch Ophthalmol. 2003;121:944-949. Tóm lược
- Hollands H, Johnson D, Brox AC, et al. Acute-onset floaters and flashes: is this patient at risk for retinal detachment?. JAMA. 2009;302:2243-2249. Tóm lược
- Bird AC, Bressler NM, Bressler SB, et al. An international classification and grading system for age-related maculopathy and age-related macular degeneration. The International ARM Epidemiological Study Group. Surv Ophthalmol. 1995;39:367-374. Tóm lược
Tài liệu tham khảo
- Rossi T, Boccassini B, Iossa M, et al. Triaging and coding ophthalmic emergency: the Rome Eye Scoring System for Urgency and Emergency (RESCUE): a pilot study of 1,000 eye-dedicated emergency room patients. Eur J Ophthalmol. 2007;17:413-417. Tóm lược
- Fea A, Bosone A, Rolle T, et al. Eye injuries in an Italian urban population: report of 10,620 cases admitted to an eye emergency department in Torino. Graefes Arch Clin Exp Ophthalmol. 2008;246:175-179. Tóm lược
- Ramos M, Kruger EF, Lashkari K. Biostatistical analysis of pseudophakic and aphakic retinal detachments. Semin Ophthalmol. 2002;17:206-213. Tóm lược
- Klig JE. Ophthalmologic complications of systemic disease. Emerg Med Clin North Am. 2008;26:217-231, viii. Tóm lược
- Mitra A, Chavan R, Gunda M. Occult giant cell arteritis and steroid therapy: how urgent is urgent? Ann Ophthalmol (Skokie). 2006;38:343-345. Tóm lược
- Chidambaram JD. Recent advances in the diagnosis and management of bacterial keratitis. Int Ophthalmol Clin. 2007;47:1-6. Tóm lược
- Beck RW, Trobe JD, Moke PS, et al. High- and low-risk profiles for the development of multiple sclerosis within 10 years after optic neuritis: experience of the optic neuritis treatment trial. Arch Ophthalmol. 2003;121:944-949. Tóm lược
- National Institute for Health and Care Excellence. Glaucoma: diagnosis and management of chronic open angle glaucoma and ocular hypertension. April 2009. http://www.nice.org.uk/cg85 (last accessed 20 September 2016). Toàn văn
- National Health and Medical Research Council. Systematic literature review on the detection, diagnosis, management and prevention of glaucoma. June 2009. http://www.nhmrc.gov.au (last accessed 20 September 2016). Toàn văn
- Dayan M, Turner B, McGhee C. Acute angle closure glaucoma masquerading as systemic illness. BMJ. 1996;313:413-415. Tóm lược
- Hollands H, Johnson D, Brox AC, et al. Acute-onset floaters and flashes: is this patient at risk for retinal detachment?. JAMA. 2009;302:2243-2249. Tóm lược
- Prisco D, Marcucci R. Retinal vein thrombosis: risk factors, pathogenesis and therapeutic approach. Pathophysiol Haemost Thromb. 2002;32:308-311. Tóm lược
- Wong TY, Klein R. Retinal arteriolar emboli: epidemiology and risk of stroke. Curr Opin Ophthalmol. 2002;13:142-146. Tóm lược
- Bora NS, Kaplan HJ. Intraocular diseases–anterior uveitis. Chem Immunol Allergy. 2007;92:213-220. Tóm lược
- Desapriya E, Harjee R, Brubacher J, et al. Vision screening of older drivers for preventing road traffic injuries and fatalities. Cochrane Database Syst Rev. 2014;(2):CD006252. Toàn văn Tóm lược
- Chou R, Dana T, Bougatsos C, et al. Screening older adults for impaired visual acuity: a review of the evidence for the U.S. Preventive Services Task Force. Ann Intern Med. 2009;151:44-58,W11-20. Toàn văn Tóm lược
- Newman NJ, Scherer R, Langenberg P, et al. The fellow eye in NAION: report from the ischemic optic neuropathy decompression trial follow-up study. Am J Ophthalmol. 2002;134:317-328. Tóm lược
- Bird AC, Bressler NM, Bressler SB, et al. An international classification and grading system for age-related maculopathy and age-related macular degeneration. The International ARM Epidemiological Study Group. Surv Ophthalmol. 1995;39:367-374. Tóm lược
- Jones HL, Walker EA, Schechter CB, et al. Vision is precious: a successful behavioral intervention to increase the rate of screening for diabetic retinopathy for inner-city adults. Diabetes Educ. 2010;36:118-126. Tóm lược
- Cavallini GM, Masini C, Volante V, et al. Visual recovery after scleral buckling for macula-off retinal detachments: an optical coherence tomography study. Eur J Ophthalmol. 2007;17:790-796. Tóm lược
- Laouri M, Chen E, Looman M, et al. The burden of disease of retinal vein occlusion: review of the literature. Eye (Lond). 2011;25:981-988. Tóm lược
- Muthukumar N, Rossette D, Soundaram M, et al. Blindness following pituitary apoplexy: Timing of surgery and neuro-ophthalmic outcome. J Clin Neurosci. 2008;15:873-879. Tóm lược
- Semple PL, Jane JA, Lopes MB, et al. Pituitary apoplexy: correlation between magnetic resonance imaging and histopathological results. J Neurosurg. 2008;108:909-915. Tóm lược
- Dasgupta B; Giant Cell Arteritis Guideline Development Group. Concise guidance: diagnosis and management of giant cell arteritis. Clin Mad. 2010;10:381-386. Tóm lược
- Schmidt GW, Broman AT, Hindman HB, et al. Vision survival after open globe injury predicted by classification and regression tree analysis. Ophthalmology. 2008;115:202-209. Tóm lược
- Kanoff JM, Turalba AV, Andreoli MT, et al. Characteristics and outcomes of work-related open globe injuries. Am J Ophthalmol. 2010;150:265-269. Tóm lược
- Loong SC. The eye in neurology: evaluation of sudden visual loss and diplopia–diagnostic pointers and pitfalls. Ann Acad Med Singapore. 2001;30:143-147. Tóm lược
- American Society of Anesthesiologists Task Force on Perioperative Visual Loss. Practice advisory for perioperative visual loss associated with spine surgery: an updated report by the American Society of Anesthesiologists Task Force on Perioperative Visual Loss. Anesthesiology. 2012;116:274-285. Tóm lược
- Purvin V, Kawasaki A, Borruat FX. Optic neuropathy in patients using amiodarone. Arch Ophthalmol. 2006;124:696-701. Toàn văn Tóm lược
- Donahue SP, Baker CN; American Academy of Pediatrics; American Association of Certified Orthoptists; American Association for Pediatric Ophthalmology and Strabismus; American Academy of Ophthalmology. Procedures for the evaluation of the visual system by pediatricians. Pediatrics. 2016;137. Toàn văn Tóm lược
Hình ảnh
Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.
Xem đầy đủ Các Điều khoản và Điều kiện Sử dụng Trang Web. Liên hệ với chúng tôi
+ 44 (0) 207 111 1105 support@bmj.com
Những người có đóng góp
// Các tác giả:
Jeffrey R. SooHoo, MD
Assistant Professor
Department of Ophthalmology, University of Colorado School of Medicine, Aurora, CO CÔNG KHAI THÔNG TIN: JRS declares that he has no competing interests.
// Lời cảm ơn:
Dr Jeffrey R. SooHoo would like to gratefully acknowledge Dr Prem S. Subramanian, the previous contributor to this monograph. PSS declares that he has no competing interests.
// Những Người Bình duyệt:
Andrew G. Lee, MD
The H. Stanley Neuro-ophthalmology Professor of Ophthalmology, Neurology, and Neurosurgery
The University of Iowa Hospitals and Clinics, Iowa City, IA
CÔNG KHAI THÔNG TIN: AGL declares that he has no competing interests.
Robert Avery, MD, PhD
Professor of Ophthalmology
University of New Mexico Medical School, Albuquerque, NM CÔNG KHAI THÔNG TIN: RA declares that he has no competing interests.
Augusto Azuara-Blanco, PhD, FRCS(ed), FRCOphth
Clinical Senior Lecturer
Health Services Research Unit, University of Aberdeen, Honorary Consultant Ophthalmologist, NHS Grampian, Aberdeen, UK
CÔNG KHAI THÔNG TIN: AA-B declares that he has no competing interests.
Stephen Vernon, DM, FRCS, FRCOphth, FCOptom (Hon), DO
Special Professor of Ophthalmology
University of Nottingham, Consultant Ophthalmic Surgeon, Nottingham University Hospitals, Nottingham, UK CÔNG KHAI THÔNG TIN: None declared.
Xem thêm:
Đánh giá khối u tuyến giáp: nguyên nhân, dấu hiệu, chẩn đoán theo BMJ

