Bệnh truyền nhiễm
Bệnh Toxoplasma là bệnh gì? Nguyên nhân, triệu chứng, chẩn đoán và cách điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Bệnh Toxoplasma là bệnh gì? Nguyên nhân, triệu chứng, chẩn đoán và cách điều trị theo BMJ để tải file PDF bài viết xin vui lòng click vào link ở đây.
Tóm tắt
◊ Một loại ký sinh trùng đơn bào lây truyền qua thực phẩm hoặc nước bị nhiễm nang trứng, qua thịt nhiễm bệnh hoặc tiếp xúc với nang trứng trong phân mèo.
◊ Nhiễm trùng cấp tính thường không có triệu chứng và khi mắc phải, ký sinh trùng sẽ tồn tại trong mô cơ thể người trong thời gian dài.
◊ Bệnh có triệu chứng thường xuất hiện ở bệnh nhân bị suy giảm miễn dịch do tái hoạt nhiễm trùng tiềm ẩn hoặc nhiễm trùng mới.
◊ Biểu hiện triệu chứng ở mắt của bệnh có thể xuất hiện ở cả bệnh nhân bị suy giảm miễn dịch và bệnh nhân có miễn dịch bình thường.
◊ Nhiễm trùng tiên phát trong thai kỳ thường không có triệu chứng ở người mẹ, tuy nhiên có thể dẫn đến bệnh lý bẩm sinh ở thai nhi.
Thông tin cơ bản
Định nghĩa
Bệnh Toxoplasma do ký sinh trùng đơn bào Toxoplasma gondii gây ra. Mèo là vật chủ chính của ký sinh trùng và có thể bài tiết hàng triệu nang trứng mà có thể tồn tại trong môi trường trong nhiều tháng. Con người là vật chủ trung gian và bị nhiễm bệnh do ăn phải thịt chưa nấu chín bị nhiễm nang mô (bradyzoite), do ăn hoặc uống đồ bị nhiễm nang trứng hoặc do sự lây truyền thể hoạt động qua nhau thai.[1] Khi ăn phải các bradyzoite hoặc nang trứng, hoặc khi thể hoạt động truyền qua nhau thai đến bào thai, T gondii di chuyển nhanh chóng đến các mô và cơ quan, tại đây chúng tạo nang và tồn tại vĩnh viễn. Nhiễm trùng ở người kéo dài suốt đời và thường không có triệu chứng, trừ khi bệnh nhân bị ức chế miễn dịch.
Dịch tễ học
Toxoplasma gondii xuất hiện trên khắp thế giới, với tỷ lệ mới mắc cao hơn ở các khu vực nhiệt đới. Tại Hoa Kỳ, từ năm 2009 đến 2010, tỷ lệ lưu hành kháng thể trong huyết thanh là 10,1% ở nhóm tuổi từ 12 đến 49 tuổi, giảm so với mức 16% trong giai đoạn từ năm 1988 đến 1994.[2] Tỷ lệ lưu hành kháng thể trong huyết thanh tại Nam Âu là 54%, nguyên nhân được cho là do tình trạng ăn thịt chưa nấu chín và vệ sinh nhà bếp kém. Tỷ lệ lưu hành kháng thể trong huyết thanh tại Nam Mỹ cũng rất cao, từ 43% đến 73%, có thể do ảnh hưởng của việc lan truyền trong nước, bên cạnh việc ăn thịt chưa nấu chín. Tỷ suất hiện mắc theo độ tuổi tại châu Âu đã giảm trong 30 đến 40 năm qua.[3] Tỷ lệ lưu hành kháng thể trong huyết thanh tại hầu hết các nước châu Á thấp (1% ở phụ nữ mang thai tại Hàn Quốc, 10% ở bệnh nhân HIV dương tính tại Đài Loan), mặc dù Ấn Độ (45%) và Malaysia (56%) có tỷ lệ hiện mắc cao hơn.[3] Tỷ lệ chuyển đảo huyết thanh ở phụ nữ mang thai không có miễn dịch dao động từ 2,4 đến 16 ca trên 1000 người tại châu Âu;[4] tại Vương quốc Anh, tỷ lệ ước tính là 2 ca bệnh trên 1000 người.[5] Tại Hoa Kỳ, khoảng 5 trên 1000 phụ nữ không miễn dịch có thể mắc Toxoplasma trong thời gian mang thai và tỷ lệ hiện mắc bệnh Toxoplasma bẩm sinh dao động từ 1 đến 10 trên 10.000 ca sinh sống.[6] Nếu không điều trị, nhiễm trùng trong thai kỳ có thể dẫn đến bệnh Toxoplasma bẩm sinh với tỷ lệ khoảng 44%, trong khi điều trị thích hợp trong thai kỳ sẽ giảm nguy cơ nhiễm Toxoplasma bẩm sinh xuống 29%.[7] [8]
Tại châu Âu và Bắc Mỹ, có 3 chủng Toxoplasma gondii chính là loại I, II và III, trong đó loại I có độc lực cao nhất và loại III có độc lực thấp nhất. Loại II là chủng thường gặp nhất gây bệnh ở người tại châu Âu và Bắc Mỹ.[9] Ký sinh trùng có cơ sở di truyền đa dạng hơn gây bệnh ở người tại Nam Mỹ, châu Phi và châu Á.[10] [11] [12]
Bệnh căn học
Mèo là vật chủ chính của vi khuẩn Toxoplasma gondii, phân mèo có chứa lượng nang trứng. Các loài động vật máu nóng khác, gồm cả con người và các loài động vật làm thức ăn của con người, đều xuất hiện nang trong mô (bradyzoite) sau khi phơi nhiễm nhưng không lây truyền nhiễm trùng qua phân. Con người bị nhiễm sau khi ăn thịt chưa nấu chín (thường là thịt lợn hoặc thịt cừu) có chứa nang trong mô, hoặc nước hay thực phẩm bị nhiễm nang trứng từ phân mèo. Việc ăn thịt bò xay sống, thịt cừu tái, thịt ướp muối, sấy khô hoặc xông khói được sản xuất tại địa phương, sữa dê chưa tiệt trùng và hàu, nghêu và trai sống; xử lý thịt và nuôi 3 con mèo trở lên được xác định là các yếu tố nguy cơ đặc hiệu.[13] Thông thường, không thể thiết lập đường lây truyền cụ thể bởi việc nhiễm trùng thường do vô tình. Tại Hoa Kỳ và các nước tương tự, nguy cơ phơi nhiễm do ăn thịt chưa nấu chín lớn hơn nhiều so với do dọn dẹp phân mèo, vì nhiều con mèo nuôi không hung dữ và sự đào thải nang trứng ở mèo có giới hạn.
Sau khi ăn phải nang trứng hoặc thể bradyzoite của T gondii, chúng di chuyển theo đường máu từ ống tiêu đến khắp cơ thể người dưới dạng thể hoạt động. Thể hoạt động xâm nhập vào tế bào trong nhiều mô khác nhau, gây phản ứng viêm mạnh và phá hủy mô. Thể hoạt động tạo nang trong các mô và cơ quan nhiều ngày sau khi nhiễm dưới áp lực do đáp ứng miễn dịch của vật chủ. Mặc dù nang trong mô có thể phát triển trong các cơ quan nội tạng, chúng thường xuất hiện trong mô thần kinh và cơ.[14] Bệnh có triệu chứng do sự tái hoạt động của các bradyzoite nội bào thành thể hoạt động, có
thể rời khỏi tế bào vật chủ, xâm nhập vào tế bào mới và phát tán. Phản ứng viêm cục bộ tại vị trí nang trong mô chuyển thành thể hoạt động có thể dẫn đến bệnh có triệu chứng tương quan với vị trí chuyển đổi (tức là chuyển đổi bradyzoite thành thể hoạt động trong mắt gây ra viêm hắc võng mạc và trong não gây ra những tổn thương vòng nhẫn trên ảnh chụp CT hoặc chụp cộng hưởng từ).
Bệnh toxoplasmosis bẩm sinh xuất hiện khi các thể hoạt động trong cơ thể phụ nữ mang thai bị nhiễm cấp tính lây truyền sang bào thai qua nhau thai.
Sinh lý bệnh học
Ở người lớn và trẻ em có miễn dịch bình thường, nhiễm trùng tiên phát không có triệu chứng trong hầu hết các trường hợp, tuy nhiên tối đa 10% số ca có thể nhiễm trùng có triệu chứng. Hầu hết các ca nhiễm trùng có triệu chứng xuất hiện bằng sưng hạch cổ hoặc chẩm đơn độc và không đau khi sờ. Viêm cơ tim, viêm cơ, viêm phổi, viêm gan hoặc viêm não hiếm khi xuất hiện ở người khỏe mạnh. Nhiễm trùng cấp tính ở phụ nữ mang thai thường không có triệu chứng.[6]
Thông thường ở bệnh Toxoplasma bẩm sinh, chỉ các nhiễm trùng mắc phải trong ba tháng đầu thai kỳ mới dẫn đến thai chết và các bất thường bẩm sinh nghiêm trọng như thiểu năng trí tuệ và mù. Điều này được cho là do sự tăng sinh của thể hoạt động mà hệ miễn dịch chưa trưởng thành của thai không thể kiểm soát.
Nhiễm trùng thai nhi trong ba tháng cuối thai kỳ thường không có triệu chứng khi sinh, tuy nhiên phần lớn trẻ nhiễm trùng bẩm sinh (lên tới 85%) sẽ xuất hiện các vấn đề về viêm võng mạc, hệ thần kinh trung ương (như khuyết tật học tập hoặc co giật) hoặc chậm lớn nhiều tháng hoặc nhiều năm sau đó.[15]
Ở bệnh về mắt, các tổn thương võng mạc trắng cục bộ được bao quanh bởi phản ứng viêm dịch kính đặc trưng cho viêm hắc võng mạc. Đây có thể là kết quả của việc tái hoạt bệnh tiềm tàng trong nhiễm trùng bẩm sinh và ở bệnh nhân ức chế miễn dịch, hoặc từ nhiễm trùng tiên phát (liên quan đến đợt dịch bùng phát qua nước) và có tỷ lệ tái phát cao.[6]
Bệnh Toxoplasma có thể là nhiễm trùng cơ hội ban đầu ở những bệnh nhân HIV dương tính, nhưng không biết mình dương tính với HIV. Viêm não, biểu hiện lâm sàng phổ biến nhất của nhiễm khuẩn T gondii ở bệnh nhân HIV, do sự tái hoạt động của các bradyzoite được nang hóa không hoạt động khi hệ miễn dịch bị suy yếu không còn khả năng kiểm soát chúng. Các bệnh lan tỏa hoặc bệnh đặc hiệu theo từng cơ quan cũng có thể xuất hiện ở người nhận tạng ghép do sự tái hoạt của nhiễm trùng tiềm tàng ở người nhận hoặc tái hoạt của nhiễm trùng tiềm tàng ở cơ quan được cấy ghép.[16]
Cả cơ chế miễn dịch bẩm sinh và thu được đều kiểm soát nhiễm Toxoplasma gondii. Interleukin (IL)-12 và interferon (IFN)-gamma do các tế bào của hệ miễn dịch bẩm sinh tạo ra có thể tạo một đáp ứng miễn dịch thu được mạnh thiên về Th1. Các tế bào diệt tự nhiên[17] và tế bào đuôi gai[18] đều quan trọng để hoạt hóa tế bào T và kiểm soát phản ứng viêm.[19] Các tế bào T CD4+ và CD8+ sản xuất IFN-gamma đặc biệt quan trọng để xử lý nhiễm trùng cấp tính và để kiểm soát nhiễm trùng mạn tính tiềm tàng.[20] Các bạch cầu đơn nhân viêm đến vị trí nhiễm trùng cũng đóng vai trò trong kiểm soát bệnh, độc lập với đáp ứng Th1 bằng cách tiết ra oxit nitric chất ức chế sự phát triển của ký sinh trùng.[21]
Phân loại
Biểu hiện lâm sàng
Nhiễm trùng không triệu chứng: ở bệnh nhân có miễn dịch bình thường, 90% nhiễm trùng không có triệu chứng.
Bệnh lan tỏa: xuất hiện ở bệnh nhân nhiễm HIV, bệnh nhân được ghép tạng hoặc các bệnh nhân suy giảm miễn dịch.
Viêm não do Toxoplasma: hiếm gặp, trừ ở bệnh nhân bị ức chế miễn dịch. Thường gặp ở bệnh nhân nhiễm HIV hơn so với bệnh nhân được ghép tạng hoặc bệnh nhân bị ức chế miễn dịch khác.
Viêm hắc võng mạc do Toxoplasma: có thể xuất hiện ở bệnh nhân mắc bệnh bẩm sinh, bị ức chế miễn dịch và bệnh nhân miễn dịch bình thường. Liên quan đến sự lan truyền bệnh trong nước.
Phòng ngừa
Ngăn ngừa sơ cấp
Nên nấu chín kỹ các loại thịt, đặc biệt là thịt cừu, thịt lợn và thịt nai (nhiệt độ trên 66°C/150°F). Đông lạnh thịt ở nhiệt độ tối thiểu -20°C/-4°F cũng có hiệu quả, mặc dù hầu hết các tủ lại gia đình không đạt đến nhiệt độ thấp này. Nên rửa kỹ trái cây và rau củ trước khi ăn sống. Cần rửa tay sạch sau khi làm vườn hoặc tiếp xúc với đất. Tránh thay ổ cho mèo; nếu cần thay, phải rửa tay sạch sau khi thay ổ.[27] Nhốt mèo trong nhà, không cho mèo đi săn chuột và không cho mèo ăn thịt sống hoặc chưa nấu chín.[22]
Khám sàng lọc
Bệnh nhân nhiễm HIV
Cần xét nghiệm trước phơi nhiễm cho tất cả bệnh nhân nhiễm HIV bằng cách đo kháng thể IgG Toxoplasma. Nếu bệnh nhân từng có huyết thanh âm tính và không thể dùng trimethoprim/sulfamethoxazole để điều trị dự phòng Pneumocystis jiroveci, cần xét nghiệm huyết thanh lại khi số lượng tế bào lympho T CD4+ gần mức 100 tế bào/microlit.[37]
Bệnh nhân nhiễm HIV, có số lượng tế bào lympho T CD4+ <100 tế bào/microlit, và có kháng thể IgG Toxoplasma có nguy cơ tái hoạt nhiễm trùng tiềm tàng và cần được điều trị dự phòng.[22]
Trước khi có liệu pháp kháng retrovirus (ART), những bệnh nhân có huyết thanh dương tính với Toxoplasma và bị ức chế miễn dịch tiến triển, nhưng chưa được điều trị dự phòng sẽ có tỷ lệ mắc mới bệnh có triệu chứng dao động từ 12% đến 47%.[23] [24] Tỷ lệ mới mắc và tỷ lệ tử vong liên quan đến bệnh giảm đáng kể từ khi có ART và bắt đầu phác đồ điều trị dự phòng.
Người nhận tạng ghép
Trong số bệnh nhân nhận tạng ghép, bệnh Toxoplasma thường xuất hiện ở bệnh nhân được ghép tim. Do đó, phải xét nghiệm huyết thanh của tất cả những người hiến và người nhận tim trước khi cấy ghép.[25] Bệnh nhân ghép tim có kháng thể IgG Toxoplasma hoặc người nhận tim từ người hiến có huyết thanh dương tính cần được điều trị dự phòng.
Sàng lọc Toxoplasma không được thực hiện thường quy ở người hiến tạng, trừ người hiến tim.[25]
Tất cả người nhận ghép tế bào gốc tạo máu đồng loại phải được xét nghiệm kháng thể IgG Toxoplasma lúc ban đầu. Người nhận có huyết thanh dương tính đang mắc bệnh ghép chống chủ (GVHD) hoặc có tiền sử viêm hắc võng mạc do toxoplasma cần được điều trị dự phòng.[26]
Nên xem xét thực hiện PCR định kỳ để sàng lọc bệnh nhân có nguy cơ cao mắc bệnh lan tỏa (ví dụ người nhận ghép tế bào gốc tạo máu đồng loại hoặc ghép tim). Mặc dù không có sự đồng thuận về phương pháp điều trị tối ưu cho bệnh nhân không có triệu chứng và PCR dương tính (điều trị dự phòng bằng trimethoprim/sulfamethoxazole so với điều trị bằng pyrimethamine kết hợp với sulfadiazine), các trung tâm sử dụng chiến lược này có tỷ lệ sống sót cao hơn những trung tâm không sàng lọc bằng PCR.[36]
Phụ nữ mang thai và trẻ sơ sinh
Việc sàng lọc định kỳ bệnh Toxoplasma cho phụ nữ mang thai không được khuyến cáo tại Vương quốc Anh, do nguy cơ có thể vượt quá lợi ích.[38] Hiệp hội Sản Phụ khoa Hoa Kỳ không khuyến cáo sàng lọc toàn bộ cho phụ nữ ở độ tuổi sinh đẻ hoặc phụ nữ mang thai, trừ phụ nữ nhiễm HIV.[39] Một số quốc gia có tỷ lệ huyết thanh dương tính cao với T gondii, như Pháp, thực hiện sàng lọc thường quy cho phụ nữ ở độ tuổi sinh đẻ và trong thai kỳ.
Một số tiểu bang của Hoa Kỳ (Massachusetts và New Hampshire) thực hiện sàng lọc bệnh Toxoplasma ở trẻ sơ sinh bằng cách xét nghiệm kháng thể IgM Toxoplasma.[40]
Ngăn ngừa thứ cấp
Tất cả bệnh nhân suy giảm miễn dịch mắc bệnh có triệu chứng nên được điều trị dự phòng/ức chế cấp II sau ít nhất 6 tuần điều trị ban đầu.
Tất cả bệnh nhân suy giảm miễn dịch có huyết thanh âm tính và phụ nữ mang thai cần được tư vấn cách phòng tránh phơi nhiễm với thức ăn nhiễm bẩn bằng cách rửa sạch hoa quả và rau củ, nấu thịt đến nhiệt độ cao và tránh tiếp xúc với mèo nhiễm bệnh bằng cách không xử lý phân mèo.
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một bệnh nhân nam 45 tuổi bị AIDS (số lượng tế bào lympho T CD4+ 55 tế bào/microlit) và quá trình theo dõi y tế kém xuất hiện sốt, lú lẫn, liệt nửa người phải và nói lắp. Bệnh nhân không dùng thuốc. Chụp CT sọ có tiêm thuốc cản quang đường tĩnh mạch cho thấy nhiều tổn thương hình vòng nhẫn có phù mạch máu xung quanh. Khám mắt thấy có viêm võng mạc. Bilan kháng nguyên vi khuẩn trong dịch não tủy âm tính và huyết thanh IgG kháng Toxoplasma dương tính.
Tiền sử ca bệnh #2
Một bệnh nhân nữ 25 tuổi đang ở ba tháng cuối của thai kỳ được phát hiện có huyết thanh IgG Toxoplasma dương tính. Không có xét nghiệm huyết thanh trước đó. Bệnh nhân cho biết không mắc bệnh gần đây và không có tiền sử bệnh đáng kể nào. Bệnh nhân cho biết mình có nuôi vài con mèo ở nhà và thường xuyên thay ổ cho chúng. Sau đó bác sĩ của bệnh nhân đã kiểm tra kháng thể Toxoplasma IgM và cho kết quả dương tính. Siêu âm thai không phát hiện tình trạng bất thường.
Các bài trình bày khác
Bệnh có triệu chứng có thể biểu hiện sưng hạch cổ hoặc chẩm, kèm hoặc không kèm sốt, hoặc dưới dạng viêm hắc võng mạc mắt.
Các triệu chứng không điển hình bao gồm viêm tủy cắt ngang, viêm đa cơ, viêm cơ tim, viêm phổi hoặc nhiễm lan tỏa kèm sốt và ức chế tủy xương. Viêm cơ tim có thể biểu hiện bằng đau ngực và suy tim, và có thể bị nhầm lẫn với nhồi máu cơ tim. Bệnh cũng có thể biểu hiện dưới dạng viêm màng ngoài tim, rối loạn nhịp, block tim hoặc tử vong đột ngột. Viêm cơ tim có thể xuất hiện khi bệnh tái hoạt ở vật chủ bị suy giảm miễn dịch (do AIDS, ghép tạng đặc/tế bào gốc tạo máu hoặc SLE (Lupus ban đỏ hệ thống)) hoặc trong nhiễm trùng tiên phát, ngay cả (hiếm gặp) ở bệnh nhân có hệ miễn dịch bình thường. Thiếu máu, hội chứng thực bào máu và/hoặc bệnh lý thần kinh ngoại biên cũng có thể do bệnh toxoplasma gây ra.
Ngoài bệnh toxoplasma bẩm sinh, bệnh có triệu chứng hiếm khi gặp, trừ trường hợp bệnh nhân bị ức chế miễn dịch nặng.
Nên nghi ngờ bệnh Toxoplasma ở những bệnh nhân bị ức chế miễn dịch nghiêm trọng có tổn thương não hình vòng nhẫn trên CT/MRI, hoặc ở phụ nữ mang thai có tiền sử chuyển đảo huyết thanh.
Cách tiếp cận chẩn đoán từng bước
Tiếp cận chẩn đoán sẽ tùy thuộc vào tình trạng của bệnh nhân.
Phụ nữ mang thai
Nhiễm trùng cấp tính trong thai kỳ thường không có triệu chứng ở người mẹ, tuy nhiên khi lây truyền cho thai nhi có thể để lại hậu quả nghiêm trọng. Việc sàng lọc Toxoplasma trước sinh không được thực hiện thường quy tại Hoa Kỳ. Tuy nhiên, một số quốc gia (như Pháp) khuyến cáo thực hiện xét nghiệm này thường quy trong thai kỳ.
Phụ nữ mang thai xuất hiện hạch mới ở cổ/xương chẩm, hoặc có bằng chứng về chứng đầu nhỏ, vôi hóa nội sọ, não úng thủy hoặc thai chậm phát triển trong tử cung được phát hiện thông qua siêu âm làm tăng nghi ngờ nhiễm trùng cấp tính hoặc mới nhiễm.
Trong các trường hợp này, nên kiểm tra kháng thể IgG và IgM Toxoplasma ở người mẹ. Kháng thể IgM Toxoplasma âm tính sẽ loại trừ nhiễm trùng cấp tính. Trong các trường hợp hiếm gặp, có thể cần lặp lại xét nghiệm IgM nếu kết quả ban đầu âm tính và có nghi ngờ cao trên lâm sàng về nhiễm trùng. Trong các khu vực có tỷ suất hiện mắc cao, có thể cần kiểm tra huyết thanh học nhiều lần trong thai kỳ.
Nếu cả IgM và IgG đều âm tính, người mẹ có thể không phơi nhiễm với T gondii. Nếu IgG dương tính và IgM âm tính, người mẹ có tiền sử nhiễm trùng từ trước và ít nguy cơ lây nhiễm cho thai nhi. Nếu kháng thể IgM Toxoplasma dương tính, không thể loại trừ nhiễm trùng cấp tính và cần thực hiện thêm xét nghiệm khẳng định trong phòng thí nghiệm Toxoplasma tham chiếu. Kết quả IgM dương tính không phải là bằng chứng nhiễm trùng cấp tính: IgM có thể tồn tại dai dẳng lên tới 1 năm sau nhiễm trùng cấp tính và có tỷ lệ dương tính giả cao với một số phương pháp xét nghiệm. Chỉ số ái tính IgG đặc hiệu cho Toxoplasma thường hữu ích ở phụ nữ mang thai đã có kháng thể IgG và IgM để xác định nhiễm trùng mới mắc so với nhiễm trùng mạn tính. Bằng chứng về dịch tễ học chỉ rõ rằng chỉ các ca nhiễm trùng mới có nguy cơ lớn đối với thai nhi; tuy nhiên cơ chế IgG ngăn chặn nhiễm trùng trong bào thai chưa được biết rõ.
Các phòng thí nghiệm tham chiếu có thể thực hiện hàng loạt xét nghiệm, bao gồm xét nghiệm nhuộm để xác định IgG, IgM ELISA, AC/HS, IgA ELISA, và IgE ISAGA/ELISA cho xét nghiệm khẳng định. [Toxoplasma Serology Lab at the Palo Alto Medical Foundation (Palo Alto, CA)] Nếu xác định người mẹ bị nhiễm trùng cấp tính, cần thực hiện PCR Toxoplasma nước ối để đánh giá khả năng lây nhiễm cho thai nhi. Cũng có thể tiến hành siêu âm thai để đánh giá tình trạng giãn não thất, vôi hóa nội sọ, cổ chướng và gan to.
Trẻ sơ sinh được sinh ra bởi bà mẹ bị nghi nhiễm Toxoplasma trong thai kỳ
Bệnh Toxoplasma bẩm sinh thường là biểu hiện trên cận lâm sàng ở trẻ sơ sinh và có thể tương tự các bệnh khác, dẫn đến việc chẩn đoán trở nên phức tạp hơn so với chẩn đoán nhiễm trùng mắc phải ở người lớn. Ngoài ra, chẩn đoán huyết thanh khó hơn do IgG của người mẹ truyền sang thai nhi qua nhau thai.
Đánh giá tiền sử và khám lâm sàng, bao gồm đánh giá thần kinh nhi khoa và khám võng mạc, cần được thực hiện trên tất cả trẻ sơ sinh có nguy cơ mắc Toxoplasma bẩm sinh để phát hiện dấu hiệu lâm sàng của bệnh.
Cần tiến hành đánh giá huyết thanh tại một phòng thí nghiệm tham chiếu có kinh nghiệm và thường bao gồm: globulin miễn dịch định lượng, xét nghiệm nhuộm IgG, xét nghiệm ngưng kết hấp thụ miễn dịch IgM (ISAGA), IgA ELISA, và IgE ISAGA/ELISA. Nên hội chẩn với chuyên gia về bệnh truyền nhiễm để được hướng dẫn về cách phiên giải kết quả xét nghiệm huyết thanh và xác định quá trình điều trị cho trẻ sơ sinh.
Bên cạnh đó, công thức máu có đếm thành phần bạch cầu, xét nghiệm chức năng gan bao gồm gamma-GT và bilirubin, đánh giá dịch não tủy xác định số lượng tế bào, protein, glucose, IgG định lượng và IgG/IgM đặc hiệu với toxo, và chụp não có thể cung cấp thông tin về mức độ nặng của bệnh.[29]
Xét nghiệm giải phóng IFN-gamma (IGRA), đo mức sản xuất IFN-gamma từ máu toàn phần được kích thích bằng kháng nguyên T. gondii có thể được sử dụng để loại trừ nhiễm trùng bẩm sinh ở trẻ sơ sinh, do đó không cần phải theo dõi huyết thanh. Độ nhạy và độ đặc hiệu của xét nghiệm ở trẻ sơ sinh nghi mắc Toxoplasma bẩm sinh lần lượt là 94% và 98%.[30] Tuy nhiên, xét nghiệm không có sẵn trên thị trường hoặc không thường được thực hiện bởi các phòng thí nghiệm tham chiếu.
Bệnh nhân bị suy giảm miễn dịch
Ở bệnh nhân bị suy giảm miễn dịch, do nhiễm HIV/AIDS, dùng thuốc ức chế miễn dịch hoặc các nguyên nhân khác, bệnh nhân bị sốt và thay đổi trạng thái tâm thần, co giật hoặc các dấu hiệu thần kinh khu trú khác có tổn thương ngấm thuốc trên CT hoặc cộng hưởng từ não, thì việc nghi ngờ Toxoplasma cao. Nếu bệnh nhân bị ức chế miễn dịch có sốt hoặc mệt mỏi và viêm gan, viêm phổi hoặc viêm cơ tim, hay viêm hắc võng mạc, chẩn đoán phân biệt cần bao gồm bệnh Toxoplasma. Các tổn thương CNS thường nhiều và thường gặp hơn ở bệnh nhân nhiễm HIV. Người nhận tạng ghép mặt khác có thể mắc bệnh về tim, phổi hoặc các bệnh lan tỏa.
Xét nghiệm đầu tiên để đánh giá bệnh Toxoplasma là xét nghiệm huyết thanh kháng thể IgG Toxoplasma. Tuy nhiên, xét nghiệm huyết thanh có thể khó phiên giải ở vật chủ bị suy giảm miễn dịch, do mức globulin miễn dịch thường thấp. Có thể thực hiện PCR Toxoplasma trong máu, dịch cơ thể khác hoặc mô, tùy thuộc việc khoanh vùng triệu chứng. Bên cạnh đó, sinh thiết cơ quan bị ảnh hưởng (như sinh thiết tim ở bệnh nhân viêm cơ tim) có thể cho phép đưa ra chẩn đoán.
Xét nghiệm chấm hấp thụ miễn dịch liên kết enzym (ELISPOT) có thể hữu ích trong việc phân tầng nguy cơ tái phát viêm não do toxoplasma ở bệnh nhân HIV có T. gondii IgG+.[31] Tuy nhiên, xét nghiệm này không được sử dụng bởi các phòng thí nghiệm tham chiếu, do các giá trị ngưỡng để phân biệt giữa bệnh nhân có đáp ứng miễn dịch đặc hiệu đầy đủ hoặc thiếu hụt với T. gondii chưa được xác định.
Viêm hắc võng mạc
Hầu hết các trường hợp viêm hắc võng mạc do nhiễm Toxoplasma bẩm sinh đều không có biểu hiện lâm sàng cho đến khi tái hoạt ở mắt. Tuy nhiên, sự bùng phát viêm hắc võng mạc cấp tính được báo cáo có liên quan đến ô nhiễm nguồn nước.[32] Mặc dù sự xuất hiện của tổn thương đáy mắt làm tăng nghi ngờ bị Toxoplasma, nhưng thường vẫn thiếu bằng chứng chứng minh Toxoplasma là nguyên nhân của bệnh này. Hiệu giá kháng thể trong huyết thanh thường thấp khi đang có tổn thương mắt trong Toxoplasma bẩm sinh. Bên cạnh đó, sự xuất hiện tổn thương do viêm không phải là đặc trưng riêng của bệnh Toxoplasma. Có thể phát hiện tổn thương tương tự ở các bệnh u hạt khác như bệnh lao, bệnh mèo cào hoặc bệnh giun đũa chó mèo, và ở các vật chủ bị suy giảm miễn dịch, CMV, HSV hoặc bệnh giang mai cũng phải được cân nhắc.
Sau khi khám mắt toàn diện cung cấp bằng chứng về tổn thương võng mạc kèm theo viêm, cần xét nghiệm huyết thanh để phát hiện bằng chứng nhiễm trùng trước đó. Nhìn chung, nếu các tổn thương võng mạc đặc trưng và xét nghiệm huyết thanh dương tính, có thể chẩn đoán chắc chắn viêm hắc võng mạc do toxoplasma. Nếu tổn thương võng mạc không điển hình và xét nghiệm huyết thanh dương tính, độ chắc chắn của chẩn đoán sẽ giảm.
Nếu bệnh nhân là trẻ sơ sinh hoặc trẻ nhũ nhi mắc Toxoplasma bẩm sinh, tổn thương điển hình thường ở hai bên. Nếu bệnh nhân là trẻ nhỏ hoặc trẻ vị thành niên có tái hoạt Toxoplasma bẩm sinh, tổn thương hoạt động có thể xuất hiện ở ngoại vi các sẹo võng mạc trước đó và thường ở một bên. Trong cả hai trường hợp đều xuất hiện kháng thể IgG Toxoplasma, mặc dù hiệu giá có thể thấp và thường không có IgM.
Nếu bệnh nhân là người lớn mắc bệnh cấp tính ở mắt, tổn thương võng mạc hoạt động thường ở một bên và IgM và/ hoặc IgG sẽ dương tính.
Nếu kháng thể IgG và IgM Toxoplasma âm tính trong huyết thanh chưa pha loãng, viêm hắc võng mạc có thể không phải do bệnh Toxoplasma. Biểu hiện của kháng thể kháng Toxoplasma hoặc PCR ADN Toxoplasma trong thủy dịch ở tiền phòng của mắt bị ảnh hưởng có thể thiết lập chẩn đoán ở các trường hợp không rõ ràng, tuy nhiên nguy cơ của thủ thuật này thường không thấp hơn nguy cơ do điều trị ngắn và bác sĩ thường thử một đợt điều trị.[33]
Các yếu tố nguy cơ
Thường gặp
Sự ức chế miễn dịch
- Sự ức chế miễn dịch (do thuốc gây ra, như thuốc chống thải ghép cho người nhận ghép tạng và corticosteroid hoặc các chất điều biến miễn dịch trong các bệnh tự miễn, hoặc do suy giảm miễn dịch như bệnh nhân nhiễm HIV) có thể dẫn đến tái hoạt nhiễm trùng tiềm tàng hoặc nhiễm trùng mới có triệu chứng.
- Nguy cơ mắc bệnh có triệu chứng ở bệnh nhân HIV tăng khi số lượng tế bào lympho T CD4+ giảm xuống dưới 200 tế bào/microlit. Bệnh nhân có số lượng CD4 <50 tế bào/microlit có nguy cơ lớn nhất.[22] Bệnh nhân AIDS có huyết thanh dương tính có 13% đến 47% nguy cơ xuất hiện bệnh có triệu chứng khi không điều trị dự phòng.[23] [24]
- Nguy cơ ở người nhận tạng ghép cao nhất đối với bệnh nhân ghép tim, và bệnh nhân ghép tủy xương đồng loại được điều trị bệnh lý ghép chống chủ.[25] [26]
Phơi nhiễm trong thai kỳ
- Lây truyền qua nhau thai chỉ xảy ra khi phụ nữ có huyết thanh âm tính mắc bệnh Toxoplasma trong thời gian mang thai. Phụ nữ mang thai có huyết thanh dương tính thường không truyền bệnh Toxoplasma cho con, trừ khi bệnh nhân bị ức chế miễn dịch nặng (ví dụ do nhiễm AIDS hoặc điều trị SLE) và ngay cả trong những trường hợp này, tỷ lệ lây truyền cũng rất thấp. Phụ nữ có chuyển đảo huyết thanh nên chờ ít nhất 6 tháng trước khi mang thai.[27] Nếu người mẹ bị nhiễm khuẩn mới, thì nguy cơ lây truyền cho thai nhi tăng theo các tháng của thai kỳ (9% đến 14% nguy cơ trong ba tháng đầu, 59% đến 70% nguy cơ trong ba tháng cuối), tuy nhiên mức độ nặng của các triệu chứng nhiễm trùng giảm theo thời gian mang thai.[7] [8] [28]
Sống trong khu vực có nguy cơ cao
- Tình trạng phơi nhiễm phổ biến hơn ở khu vực có thời tiết ấm áp và độ cao thấp. Tình trạng phơi nhiễm phổ biến ở khu vực Trung và Nam Mỹ do nhiễm bẩn nguồn nước, dẫn đến gia tăng nguy cơ viêm hắc võng mạc, ngay cả khi bệnh nhân có hệ miễn dịch bình thường. Tình trạng phơi nhiễm cũng phổ biến tại Pháp và một số nước châu Âu khác, do việc ăn thịt nhiễm trùng chưa được nấu chín.
Ăn thịt chưa nấu chín hoặc thịt sống
- Gây nguy cơ phơi nhiễm, không nhất thiết đối với trường hợp bệnh có triệu chứng (trừ khi bệnh nhân bị ức chế miễn dịch hoặc phơi nhiễm trong thai kỳ).
Tiếp xúc với phân mèo
- Gây nguy cơ phơi nhiễm, không nhất thiết đối với trường hợp bệnh có triệu chứng (trừ khi bệnh nhân bị ức chế miễn dịch hoặc phơi nhiễm trong thai kỳ).
Hiếm gặp
Tiếp xúc nhiều với đất
Ăn trái cây và rau củ sống, chưa rửa và lột vỏ
Phơi nhiễm nghề nghiệp
- Tình trạng này có thể xảy ra với các kỹ thuật viên làm việc trong phòng thí nghiệm nghiên cứu Toxoplasma hoặc các bác sĩ thú y. Mặc dù các nghiên cứu cho thấy việc tiếp xúc với phân mèo là một yếu tố nguy cơ, nhưng lại không chỉ rõ nguy cơ khi tiếp xúc với mèo. Mèo thải ra nang trứng trong phân ở giai đoạn nhiễm trùng cấp tính, sau đó chỉ từng đợt sau lần phơi nhiễm ban đầu. Nang trứng trở nên có khả năng lây nhiễm chỉ sau từ 1 đến 4 ngày tiếp xúc với môi trường. Nang trứng thường không bám vào lông như một số ký sinh trùng khác, việc chải lông mèo thường giúp loại bỏ toàn bộ các nang trứng trước khi chúng lây nhiễm.
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ chủ yếu bao gồm ức chế miễn dịch (do thuốc gây ra, nhiễm HIV hoặc suy giảm miễn dịch khác), nhiễm trùng trong thai kỳ, sống trong khu vực có nguy cơ cao, tiếp xúc với phân mèo và ăn thịt chưa nấu chín hoặc thịt sống.
Viêm hắc võng mạc (thường gặp)
- Hầu hết các trường hợp viêm hắc võng mạc do nhiễm Toxoplasma bẩm sinh đều không có biểu hiện lâm sàng cho đến khi tái hoạt ở mắt. Tuy nhiên, sự bùng phát viêm hắc võng mạc cấp tính được báo cáo có liên quan đến ô nhiễm nguồn nước.[32]
- Mặc dù sự xuất hiện của tổn thương đáy mắt làm tăng nghi ngờ bệnh Toxoplasma, nhưng thường vẫn thiếu bằng chứng chứng minh Toxoplasma là nguyên nhân của bệnh này.
- Sự xuất hiện của tổn thương viêm không phải là đặc trưng riêng của bệnh Toxoplasma và nên cân nhắc các chẩn đoán phân biệt khác.
Dấu hiệu thần kinh khu trú (thường gặp)
- Gặp trong viêm não.
Các yếu tố chẩn đoán khác
Mờ mắt (thường gặp)
- Gặp trong bệnh về mắt.
Nói lắp (thường gặp)
- Gặp trong viêm não.
Đau đầu (thường gặp)
- Gặp trong viêm não.
Dáng đi không ổn định (thường gặp)
- Gặp trong viêm não.
Lú lẫn (thường gặp)
- Gặp trong viêm não.
Sốt (không thường gặp)
- Có thể xuất hiện viêm não hoặc bệnh lan tỏa.
Bệnh hạch bạch huyết (không thường gặp)
- Là một yếu tố chẩn đoán
Chứng đầu nhỏ ở thai nhi (không thường gặp)
- Có thể cho thấy nhiễm trùng đã lây truyền sang thai nhi.
Vôi hóa nội sọ ở thai nhi (không thường gặp)
- Có thể cho thấy nhiễm trùng đã lây truyền sang thai nhi.
Não úng thủy ở thai nhi (không thường gặp)
- Có thể cho thấy nhiễm trùng đã lây truyền sang thai nhi.
Thai chậm phát triển trong tử cung (không thường gặp)
- Có thể cho thấy nhiễm trùng đã lây truyền sang thai nhi.
Co giật (không thường gặp)
- Gặp trong viêm não.
Khó chịu (không thường gặp)
- Là một yếu tố chẩn đoán
Viêm gan (không thường gặp)
- Có thể xuất hiện ở bệnh nhân bị ức chế miễn dịch.
Viêm phổi (không thường gặp)
- Có thể xuất hiện ở bệnh nhân bị ức chế miễn dịch.
Viêm cơ tim (không thường gặp)
- Có thể xuất hiện ở bệnh nhân bị ức chế miễn dịch.
Bệnh tim, phổi hoặc bệnh lan tỏa ở người nhận tạng ghép (không thường gặp)
- Là một yếu tố chẩn đoán
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Kháng thể IgG Toxoplasma (huyết thanh)
• Có thể được yêu cầu khi sàng lọc phơi nhiễm trước đó, ví dụ người nhận ghép tạng trong tương lai, bệnh nhân HIV hoặc phụ nữ chuẩn bị mang thai. • Phát hiện được IgG cho thấy tình trạng nhiễm trùng trước đó (trong một số trường hợp hiếm gặp, bệnh nhân suy giảm miễn dịch mắc bệnh Toxoplasma có thể không phát hiện được kháng thể IgG Toxoplasma). • Hiệu giá kháng thể không tương ứng với mức độ nặng của bệnh.[6] |
Có thể phát hiện được, có hiệu giá |
| Kháng thể IgM Toxoplasma (huyết thanh)
• Có thể được yêu cầu khi đánh giá nhiễm trùng cấp tính. • Xét nghiệm âm tính loại trừ nhiễm trùng cấp tính. • Xét nghiệm dương tính không loại trừ nhiễm trùng cấp tính. Nhiều bộ xét nghiệm có sẵn trên thị trường có tỷ lệ dương tính giả cao (lên tới 60%) và có thể vẫn phát hiện IgM trong nhiều tháng sau lần nhiễm trùng ban đầu. • Xét nghiệm ngưng kết hấp thụ miễn dịch IgM (ISAGA) được thực hiện trong các phòng thí nghiệm tham chiếu để xét nghiệm cho trẻ sơ sinh và có độ nhạy cũng như độ đặc hiệu cao hơn so với các bộ xét nghiệm có sẵn trên thị trường.[6] Sự xuất hiện của IgM trong huyết thanh dây rốn hoặc trong huyết thanh của trẻ sơ sinh khẳng định chẩn đoán Toxoplasma bẩm sinh. • Một phần của các xét nghiệm được các phòng thí nghiệm tham chiếu sử dụng để chẩn đoán nhiễm trùng trong thai kỳ và ở trẻ sơ sinh. Xét nghiệm cho cả IgM và IgA sẽ xác định 75% số ca nhiễm trùng bẩm sinh.[6] |
Có thể phát hiện được, có hiệu giá |
| CT (có tiêm thuốc cản quang đường tĩnh mạch) hoặc chụp cộng hưởng từ não
• Nên chỉ định cho bệnh nhân suy giảm miễn dịch bị suy giảm ý thức hoặc dấu hiệu thần kinh khu trú. |
(các) tổn thương não hình vòng nhẫn thường đa ổ và thường liên quản đến nhân nền |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Kháng thể IgA Toxoplasma (huyết thanh)
• Hữu ích nhất trong chẩn đoán Toxoplasma bẩm sinh. • Sự xuất hiện của IgA trong huyết thanh dây rốn hoặc trong huyết thanh của trẻ sơ sinh khẳng định chẩn đoán Toxoplasma bẩm sinh. • Phát hiện IgA ở bệnh nhân người lớn ít có giá trị trong chẩn đoán nhiễm trùng gần đây (có thể dương tính kéo dài trong hơn một năm sau nhiễm trùng cấp tính). • Xét nghiệm IgA có độ nhạy cao hơn xét nghiệm IgM trong chẩn đoán Toxoplasma bẩm sinh. Xét nghiệm cho cả IgM và IgA sẽ xác định 75% số ca nhiễm trùng bẩm sinh.[6] • Một phần của các xét nghiệm được các phòng thí nghiệm tham chiếu sử dụng để chẩn đoán nhiễm trùng trong thai kỳ và ở trẻ sơ sinh. |
Phát hiện được |
| Kháng thể IgE Toxoplasma (huyết thanh)
• Một phần của các xét nghiệm được các phòng thí nghiệm tham chiếu sử dụng để chẩn đoán nhiễm trùng trong thai kỳ hoặc ở trẻ sơ sinh. • Sự xuất hiện của IgE trong huyết thanh dây rốn hoặc trong huyết thanh của trẻ sơ sinh khẳng định chẩn đoán Toxoplasma bẩm sinh. • Độ đặc hiệu cao, độ nhạy thấp. |
Phát hiện được |
| Chỉ số ái tính IgG đặc hiệu với Toxoplasma (huyết thanh)
• Hữu ích ở phụ nữ mang thai đã phát hiện IgG và IgM để xác định nhiễm trùng gần đây so với nhiễm trùng mạn tính. • Kết quả ái tính cao trong 12 đến 16 tuần đầu tiên của thai kỳ loại trừ nhiễm trùng mắc phải trong thai kỳ. • Không nên phiên giải giải kết quả ái tính IgG thấp là chỉ điểm nhiễm trùng gần đây do đáp ứng IgG có thể hoàn thiện chậm trong vài tháng ở một số người.[34] |
Chỉ số ái tính cao cho thấy đáp ứng IgG hoàn thiện với T gondii và giả định rằng nhiễm trùng không cấp tính |
| Xét nghiệm ngưng kết biệt hóa (AC/HS)
• Được sử dụng như một phần của các xét nghiệm ở các phòng thí nghiệm tham chiếu để chẩn đoán nhiễm trùng trong thai kỳ. • Sử dụng hai chế phẩm kháng nguyên được phát hiện sớm trong nhiễm trùng cấp tính (AC) và giai đoạn nhiễm trùng muộn (HS) • Tỷ số giữa hiệu giá AC và HS được phiên giải là cấp tính, không xác định, không cấp tính hoặc không phản ứng. • Đặc trưng giai đoạn cấp có thể tồn tại trong 1 năm trở lên sau khi bị nhiễm. |
Tỷ số hiệu giá AC/HS được phiên giải là cấp tính |
| PCR (chất dịch cơ thể và mô)
• Thực hiện trong nước ối nếu người mẹ có bằng chứng huyết thanh học về bệnh Toxoplasma gần đây để chẩn đoán lây truyền sang thai nhi. • Độ nhạy chẩn đoán khoảng 70% và độ đặc hiệu khoảng 90%.[3] • Xem xét PCR máu, dịch não tủy và nước tiểu ở trẻ sơ sinh bị Toxoplasma bẩm sinh tiềm tàng. • Thực hiện trên thủy dịch hoặc dịch kính ở bệnh nhân có tổn thương võng mạc không điển hình có đáp ứng dưới mức tối ưu với điều trị kháng Toxoplasma.[6] • Ở bệnh nhân bị suy giảm miễn dịch nghi mắc bệnh cục bộ hoặc lan tỏa, có thể thực hiện PCR máu (lớp ly tâm), các dịch cơ thể khác, tủy đồ hoặc mô để hỗ trợ chẩn đoán. • Ở bệnh nhân bị AIDS, PCR CSF có độ đặc hiệu cao (97% đến 100%) nhưng có độ nhạy thấp (50% hoặc 60%). Độ nhạy thậm chí còn thấp hơn sau khi bắt đầu điều trị.[35] • Nên xem xét thực hiện PCR định kỳ để sàng lọc bệnh nhân có nguy cơ cao mắc bệnh lan tỏa (ví dụ người nhận ghép tế bào gốc tạo máu đồng loại hoặc ghép tim).[36] |
Phát hiện ADN T gondii trong nước ối cho thấy nhiễm trùng bào thai. Phát hiện ADN T gondii trong chất dịch cơ thể ở vật chủ suy giảm miễn dịch sẽ khẳng định nhiễm trùng. Phát hiện T gondii trong dịch kính cho thấy nhiễm trùng mắt. |
| Sinh thiết
• Phương pháp miễn dịch peroxidase, sử dụng kháng huyết thanh với T gondii, được sử dụng trong mảnh mô và nhuộm Wright-Giemsa được sử dụng cho các mẫu bệnh phẩm trên lam kính. • Cần thực hiện sinh thiết tổn thương não cho bệnh nhân nghi mắc Toxoplasma, mà tổn thương trên chẩn đoán hình ảnh não không cải thiện sau 2 tuần điều trị. Phương pháp này được thực hiện để loại trừ các nguyên nhân tiềm tàng khác của các tổn thương này. |
Nang, thể hoạt động dạng tự do, tế bào viêm, áp-xe hoại tử |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
| Immunoblot IgG hoặc IgM (huyết thanh)
• Được sử dụng trong chẩn đoán Toxoplasma bẩm sinh. • Hữu ích nhất ở trẻ sơ sinh không có IgM và/hoặc IgA phát hiện bằng phương pháp xét nghiệm huyết thanh thông thường, có mẹ được khẳng định hoặc nghi ngờ cao bị nhiễm trùng cấp tính.[34] • Phân biệt giữa IgG của mẹ truyền qua nhau thai và IgG được tổng hợp bởi trẻ sơ sinh. • Đối với trẻ sơ sinh, Immunoblot có độ nhạy khoảng 70%. Độ nhạy này tăng lên 85% trong 3 tháng đầu sau sinh.[3] |
Phát hiện được sự tổng hợp kháng thể IgG/IgM Toxoplasma bởi trẻ sơ sinh cho thấy nhiễm Toxoplasma bẩm sinh |
| Xét nghiệm chấm hấp thụ miễn dịch liên kết enzym (ELISPOT)
• Đo lượng interferon (IFN)-gamma sản xuất từ các tế bào đơn nhân trong máu ngoại biên của bệnh nhân đáp ứng với kháng nguyên Toxoplasma gondii.[31] • Có thể hữu ích trong phân tầng nguy cơ tái phát viêm não do toxoplasma ở bệnh nhân HIV có IgG dương tính với T gondii: số chấm càng lớn cho thấy lượng IFN-gamma sản xuất càng nhiều, do đó đáp ứng miễn dịch với T gondii càng mạnh, điều này có thể tương quan với giảm nguy cơ tái phát viêm não do toxoplasma. • Không được sử dụng bởi các phòng thí nghiệm tham chiếu, do các giá trị ngưỡng để phân biệt giữa bệnh nhân có đáp ứng miễn dịch đặc hiệu đấy đủ hay thiếu hụt với T. gondii chưa được xác định. |
Số lượng chấm tương ứng với lượng IFN-gamma sản xuất, do đó đáp ứng miễn dịch mạnh hơn với T gondii |
| Xét nghiệm giải phóng IFN-gamma (IGRA)
• Đo lượng interferon (IFN)-gamma sản xuất từ máu toàn phần được kích thích bằng kháng nguyên T gondii. Độ nhạy và độ đặc hiệu của xét nghiệm ở trẻ sơ sinh nghi mắc Toxoplasma bẩm sinh lần lượt là 94% và 98%.[30] • Việc không sản xuất IFN-gamma để đáp ứng với kháng nguyên T. gondii có thể được sử dụng để loại trừ nhiễm Toxoplasma bẩm sinh ở trẻ sơ sinh, do đó không cần phải theo dõi huyết thanh. Việc sản xuất IFN-gamma để đáp ứng với kháng nguyên T. gondii có thể giúp đưa ra chẩn đoán Toxoplasma bẩm sinh. • Chỉ cần 1 mL máu toàn phần, đây có thể là một đánh giá quan trọng trong xét nghiệm cho trẻ sơ sinh. Có thể hỗ trợ phiên giải trường hợp huyết thanh học không rõ ràng trong thai kỳ. Không có sẵn trên thị trường hoặc thường được thực hiện thường quy bởi các phòng thí nghiệm tham chiếu. |
Xuất hiện IFN-gamma |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| U lympho hệ thần kinh trung ương | • Dấu hiệu và triệu chứng có thể không khác biệt, mặc dù sốt ít gặp hơn. | • Sinh thiết não. Thường là một tổn thương đơn lẻ. |
| Tổn thương di căn não từ bệnh ác tính nguyên phát | • Có thể không có các dấu hiệu và triệu chứng phân biệt. | • Sinh thiết não. Bằng chứng bệnh ác tính qua khám lâm sàng hoặc chụp hình cơ thể. |
| Bệnh thần kinh trung ương do mycobacterium | • Tiền sử từng sinh sống tại vùng lưu hành dịch. Có thể có tiền sử ho mạn tính, sụt cân, ho ra máu và các dấu hiệu khác của nhiễm trùng lan tỏa. | • PCR dịch não tủy trong bệnh lao; nuôi cấy mycobacterium dịch não tủy; sinh thiết não để nhuộm và nuôi cấy trực khuẩn kháng toan; nhuộm và nuôi cấy đờm có thể dương tính với trực khuẩn kháng toan và XQ ngực thẳng có thể chỉ ra hang nếu mắc bệnh về phổi. |
| Bệnh nấm aspergillosis | • Sự xuất hiện tổn thương phổi bên cạnh tổn thương thần kinh trung ương cũng thường gặp trong nhiễm nấm aspergillus. Triệu chứng có thể bao gồm ho, đau ngực và ho ra máu. | • Nuôi cấy nấm trong dịch não tủy; galactomannan. |
| Bệnh nấm cryptococcosis | • Triệu chứng có thể bao gồm ho, đau ngực và ho ra máu. | • Kháng nguyên cryptococcal trong dịch não tủy và huyết thanh; nuôi cấy nấm trong dịch não tủy. |
| Bệnh Chagas | • Từng sinh sống tại vùng lưu hành dịch (khu vực Trung và Nam Mỹ). Nhiễm trùng cấp tính hiếm khi có triệu chứng, tuy nhiên nhiễm trùng cấp tính ở trẻ nhỏ (<2 tuổi) có thể biểu hiện bằng viêm não hoặc tổn thương não khú trú, thường kèm theo viêm cơ tim và có nguy cơ tử vong cao. Nhiễm trùng mạn tính thường ảnh hưởng cấp tính đến hệ thần kinh trung ương (viêm não kèm tổn thương não hoại tử gây hiệu ứng khối) ở bệnh nhân bị suy giảm miễn dịch. | • Có Trypanosoma cruzi trong máu, mô hoặc dịch não tủy; PCR mô hoặc các dịch cơ thể; xét nghiệm huyết thanh. |
| Nhiễm Cytomegalovirus | • Nhiễm trùng cơ hội của hệ thần kinh trung ương thường gặp nhất ở bệnh nhân AIDS, biểu hiện bán cấp với viêm não, viêm võng mạc, viêm tủy tiến triển hoặc viêm đa rễ thần kinh. Trong bệnh lan tỏa, cũng có thể bao gồm bất thường trong xét nghiệm chức năng gan hoặc suy giảm chức năng thận. | • CT/MRI/sinh thiết não: vị trí tổn thương thường gần thân não hoặc các vùng quanh não thất.
• PCR dịch não tủy phát hiện vi- rút có giá trị chẩn đoán. • Sinh thiết não với nhuộm + tìm CMV hoặc bằng chứng về thể mắt cú cũng có giá trị chẩn đoán, nhưng ít được thực hiện do vị trí của các tổn thương não. |
| Nhiễm vi-rút herpes simplex | • Co giật, đau đầu, lú lẫn và/hoặc bí tiểu có thể xuất hiện trong bệnh lan tỏa, thường chỉ ảnh hưởng đến bệnh nhân bị suy giảm miễn dịch hoặc phụ nữ mang thai bị nhiễm trùng cấp tính; có thể kèm theo các tổn thương đồng thời ở miệng/ đường sinh dục; có thể lây truyền cho trẻ sơ sinh ở giai đoạn nhiễm trùng cấp tính của người mẹ, hoặc giải phóng vi- rút trong ống đẻ. HSV trẻ sơ sinh có thể biểu hiện từ nhiễm trùng da khu trú tới viêm não, viêm phổi và các bệnh lan tỏa. | • CT/MRI/sinh thiết não: vị trí tổn thương thường ở thùy thái dương giữa hoặc bề mặt hốc mắt của thùy trán.
• PCR dịch não tủy phát hiện vi- rút có giá trị chẩn đoán. |
| Nhiễm vi-rút varicella zoster | • Tổn thương đa ổ thường có diễn biến bán cấp, thường chỉ ở bệnh nhân ức chế miễn dịch, với biểu hiện đau đầu, sốt, dấu hiệu thần kinh khu trú và co giật. Tổn thương một ổ thường gặp ở người miễn dịch bình thường, xuất hiện sau viêm dây thần kinh sọ đối bên do herpes zoster, với biểu hiện rối loạn ý thức, tai biến mạch máu não thoáng qua và đột quỵ. Nhiễm varicella zoster lan tỏa có thể xuất hiện ở người lớn trong nhiễm trùng tiên phát, với biểu hiện viêm phổi và/hoặc viêm gan. | • Bệnh thường là bệnh mạch máu, kèm theo xuất huyết và đột quỵ.
• PCR dịch não tủy phát hiện vi- rút có giá trị chẩn đoán. |
| Áp-xe do vi khuẩn (bao gồm
Nocardia spp.) |
• Có thể kèm theo viêm xoang (cạnh các xoang) hoặc vãng khuẩn huyết. Các dấu hiệu và triệu chứng tương tự nhau, bao gồm sốt và tổn thương não hoại tử có hiệu ứng khối. | • Nuôi cấy dịch não tủy hoặc nuôi cấy tử ổ áp-xe não. |
| Bệnh não chất trắng đa ổ tiến triển (PML) | • Triệu chứng thường âm thầm khi khởi phát và tiến triển trong nhiều tháng. Triệu chứng bao gồm yếu tăng dần, khả năng phối hợp kém và chức năng tâm thần suy giảm dần. Chỉ xuất hiện ở bệnh nhân bị ức chế miễn dịch. Hiếm khi kèm theo sốt hoặc các triệu chứng toàn thân khác. | • PCR dịch não tủy tìm vi-rút JC.
• Sinh thiết cho thấy các tổn thương chất trắng và tổn thương không rõ viền. |
Điều trị
Cách tiếp cận điều trị từng bước
Có thể chia điều trị thành điều trị phơi nhiễm nghề nghiệp với vi sinh vật, điều trị dự phòng cấp I, điều trị bệnh hoạt động và điều trị dự phòng cấp II. Hầu hết các trường hợp nhiễm trùng ở người khỏe mạnh thường nhẹ, tự giới hạn và không cần điều trị (trừ bệnh về mắt).
Phơi nhiễm nghề nghiệp
Nhóm này bao gồm bệnh nhân phơi nhiễm với Toxoplasma gondii do tiếp xúc với máu nhiễm trùng hoặc mẫu nuôi cấy tế bào.
Nguy cơ cần được phân tầng dựa trên loại phơi nhiễm (vết thương do kim đâm sâu so với chích bằng kim), lượng vi sinh vật (mật độ cao so với dịch có mật độ vi sinh vật thấp) và kiểu gen (chủng độc lực loại I so với các chủng khác).
Cần kiểm tra kháng thể IgG Toxoplasma ngay để xác định những bệnh nhân có nguy cơ nhiễm trùng cấp tính.
Tất cả bệnh nhân có huyết thanh âm tính hoặc bệnh nhân có kết quả huyết thanh chưa xác định cần được điều trị. Hầu hết chuyên gia sẽ điều trị cho tất cả bệnh nhân xác định có phơi nhiễm.
Đối với bệnh nhân không phát hiện có kháng thể, cần điều trị trong 4 tuần và lặp lại xét nghiệm huyết thanh. Nếu có ghi nhận về chuyển đảo huyết thanh, cần theo dõi lâm sàng cho bệnh nhân. Bệnh nhân có huyết thanh dương tính khi bắt đầu điều trị hoặc bệnh nhân dương tính trước khi phơi nhiễm, có thể được bảo vệ một phần. Hầu hết chuyên gia sẽ điều trị phơi nhiễm sâu với nồng độ cao của chủng độc lực loại I trong 2 tuần. (Chủng loại I [RH, GT-1] là các chủng thường dùng trong phòng thí nghiệm có tỷ lệ gây tử vong cho chuột cao. Các kiểu gen này có liên quan đến bùng phát viêm võng mạc và các bệnh có triệu chứng nghiêm trọng khác ở người miễn dịch bình thường.)
Lợi ích điều trị bao gồm phòng ngừa nhiễm trùng cấp tính. Nguy cơ bao gồm tác dụng phụ của thuốc.
Phụ nữ làm việc trong các cơ sở sử dụng T gondii nên thực hiện xét nghiệm huyết thanh ban đầu. Nếu kết quả âm tính, nên tránh phơi nhiễm khi mang thai hoặc khi có kế hoạch mang thai.
Lưu ý, không có công bố hướng dẫn hoặc thử nghiệm nào liên quan đến điều trị phơi nhiễm nghề nghiệp.
Điều trị dự phòng ở bệnh nhân nhiễm HIV
Điều trị dự phòng được tiến hành nhằm ngăn chặn tái hoạt bệnh tiềm tàng ở bệnh nhân suy giảm miễn dịch.[41]
Tất cả bệnh nhân người lớn và trẻ em trên 6 tuổi dương tính với HIV và có số lượng tế bào lympho T CD4+ <100 tế bào/microlit, và tất cả bệnh nhi từ 6 tuổi trở xuống dương tính với HIV+ và có CD4% <15%, phát hiện có kháng thể IgG Toxoplasma phải được điều trị dự phòng cấp I và cần tư vấn cách phòng tránh nhiễm trùng trong tương lai (tránh ăn thịt chưa nấu chín hoặc tiếp xúc với phân mèo) cho những người không phát hiện thấy IgG.[22] [41]
Điều trị dự phòng cấp I là trimethoprim/sulfamethoxazole, 1 viên nén, một lần mỗi ngày. Đây cũng là phác đồ dự phòng được khuyến cáo dành cho bệnh viêm phổi do P jiroveci (P carinii). Không thể sử dụng phác đồ điều trị này cho bệnh hoạt động, do nguy cơ thất bại điều trị cao. Độc tính bao gồm phát ban, sốt, giảm bạch cầu, giảm tiểu cầu và nhiễm độc gan.
Nếu bệnh nhân dị ứng với sulphonamide hoặc biểu hiện độc tính liên quan (có tới 20% bệnh nhân dương tính với HIV bị phát ban do các thành phần gốc sulfa), các phác đồ dự phòng thay thế bao gồm: dapsone hàng ngày kết hợp với pyrimethamine và calcium folinate mỗi tuần; hoặc dùng dapsone, pyrimethamine và calcium folinate mỗi tuần một lần; hoặc atovaquone hàng ngày kết hợp hoặc không kết hợp với pyrimethamine và calcium folinate hàng ngày.[22]
Có thể dừng điều trị dự phòng cấp II nếu bệnh nhân đang điều trị liệu pháp kháng retrovirus (ART) và có đáp ứng với số lượng tế bào lympho T CD4+ tăng lên trên 200 tế bào/microlit trong 3 tháng trở lên.[22] Sự an toàn của việc dừng điều trị dự phòng cấp I ở trẻ em mắc HIV chưa được nghiên cứu.
Điều trị dự phòng cho người nhận tạng ghép
Trong các ca ghép tạng đặc, cần điều trị dự phòng cho người nhận ghép tim có huyết thanh âm tính nhận tim từ người hiến có huyết thanh dương tính. Khuyến cáo dùng pyrimethamine kèm theo sulfadiazine và calcium folinate trong 3 tháng đầu sau khi ghép tạng, sau đó điều trị dự phòng suốt đời bằng trimethoprim/sulfamethoxazole. Ngoài ra, có thể dùng dapsone kết hợp với pyrimethamine hoặc atovaquone, kết hợp hoặc không kết hợp với pyrimethamine làm phác đồ ban đầu. Sử dụng đơn độc Pyrimethamine tại một số trung tâm trong trường hợp bệnh nhân dị ứng với sulphonamide. Phải luôn cho calcium folinate khi sử dụng pyrimethamine để phòng ngừa ức chế tủy xương.[25]
Trong số người nhận ghép tế bào gốc tạo máu (HSCT), cần điều trị dự phòng cho những người nhận có huyết thanh dương tính khi ghép đồng loại đang mắc bệnh lý ghép chống chủ hoặc có tiền sử viêm hắc võng mạc do toxoplasma.[26] Điều trị dự phòng bắt đầu sau khi cấy ghép và vẫn tiếp tục trong thời gian bệnh nhân duy trì liệu pháp ức chế miễn dịch. Số trường hợp bệnh nặng được phát hiện với liều trimethoprim/sulfamethoxazole không dùng hàng ngày nhiều hơn so với liều dùng hàng ngày. Đối với bệnh nhân không dung nạp trimethoprim/sulfamethoxazole, có thể sử dụng clindamycin kết hợp với pyrimethamine và calcium folinate.[26]
Điều trị bệnh hoạt động ở bệnh nhân suy giảm miễn dịch
Mục tiêu điều trị là phòng ngừa tử vong do bệnh lan tỏa và phòng ngừa/hạn chế tổn thương các cơ quan đặc hiệu bị ảnh hưởng bởi bệnh.[41] Dùng liều nạp pyrimethamine một lần, sau đó dùng pyrimethamine kết hợp với sulfadiazine và calcium folinate. Các loại thuốc này không có sẵn ở dạng tiêm truyền tĩnh mạch. Nếu mẫn cảm với sulfadiazine, có thể dùng clindamycin để thay thế. Các phác đồ điều trị khác bao gồm trimethoprim/sulfamethoxazole, atovaquone kết hợp với pyrimethamine và calcium folinate, atovaquone kết hợp với sulfadiazine, atovaquone đơn độc và pyrimethamine kết hợp với azithromycin và calcium folinate.[22] Các phác đồ thay thế này chưa được nghiên cứu kỹ lưỡng và cần tham khảo ý kiến của bác sĩ chuyên khoa truyền nhiễm khi sử dụng.
Thời gian điều trị ban đầu cho tất cả các bệnh nhân suy giảm miễn dịch là 6 tuần, nhưng thời gian có thể lâu hơn nếu tổn thương thần kinh trung ương không được cải thiện đáng kể.[22]
Ở người nhận tạng ghép, cần cố gắng giảm thiểu liệu pháp ức chế miễn dịch đến mức có thể.[25] Thất bại điều trị được gợi ý khi tình trạng lâm sàng hoặc chụp X-quang xấu hơn (như trường hợp tăng kích thước tổn thương não do viêm não) sau 1 tuần điều trị hoặc không có tiến triển về mặt lâm sàng hoặc chụp X-quang sau 2 tuần điều trị. Nếu tình trạng này xảy ra, cần thực hiện sinh thiết não. Nếu kết quả sinh thiết não sau đó khẳng định viêm não do toxoplasma, xem xét chuyển sang phác đồ điều trị thay thế.[22]
Sau khi hoàn tất đợt điều trị ban đầu, bệnh nhân cần tiếp tục điều trị dự phòng cấp II để ngăn chặn tái hoạt bệnh nếu bệnh nhân vẫn duy trì suy giảm miễn dịch.
Bệnh nhân mang thai nghi ngờ hoặc khẳng định nhiễm trùng cấp tính
Mục tiêu điều trị nhằm phòng ngừa hoặc hạn chế mức độ nặng của nhiễm trùng trong bào thai đối với trường hợp không đình chỉ thai nghén. Mặc dù các nghiên cứu thuần tập quan sát đã chỉ ra lợi ích của điều trị, tuy nhiên chưa có RCT (thử nghiệm ngẫu nhiên có đối chứng) về điều trị trước sinh nào được thực hiện.[42]
Phụ nữ mang thai bị nhiễm bệnh trong ba tháng đầu của thai kỳ có thể được điều trị bằng spiramycin để giảm nguy cơ lây truyền cho bào thai.[43] Có thể thực hiện sinh thiết gai nhau ở tuần thứ 10 hoặc chọc ối ở tuần thứ 15 (tiếp tục dùng spiramycin cho đến khi biết kết quả). Có thể lấy mẫu máu thai nhi ở tuần thứ 17. Nếu không có bằng chứng nhiễm trùng bào thai sau ba tháng đầu tiên (PCR dịch ối âm tính và/hoặc IgM âm tính trong máu thai nhi), có thể tiếp tục dùng spiramycin cho đến khi sinh con.
Theo ước tính, spiramycin có thể giảm 60% nguy cơ lây truyền từ mẹ sang con.[6] Lưu ý, spiramycin không phải là đơn trị liệu hiệu quả nếu nhiễm trùng đã lây sang bào thai.
Nếu đã xảy ra lây truyền trong tử cung, cần bắt đầu điều trị. Pyrimethamine là điều trị hiệu quả, nhưng chỉ nên sử dụng sau khi thai được 21 tuần tuổi, vì đây là một chất đối kháng folate, do đó có khả năng gây quái thai. Nếu tình trạng nhiễm trùng bào thai được ghi nhận trước 20 tuần tuổi, điều trị bằng sulfadiazine cho đến khi thai được 20 tuần tuổi, sau đó bổ sung pyrimethamine và calcium folinate. Phác đồ điều trị này có thể được luân phiên với spiramycin mỗi tháng để giảm độc tính cho thai nhi, hoặc có thể sử dụng liên tục cho đến khi sinh con.[29] Sau khi thai được 21 tuần tuổi, điều trị bao gồm sulfadiazine/pyrimethamine kết hợp với calcium folinate, luân phiên với spiramycin, để tăng tối đa hiệu quả và giảm thiểu độc tính.[43]
Cần thường xuyên theo dõi công thức máu ở bệnh nhân dùng pyrimethamine. Có thể tăng liều calcium folinate nếu bị thiếu máu hồng cầu to, giảm bạch cầu hạt hoặc giảm tiểu cầu.[29]
Bệnh bẩm sinh
Mục tiêu điều trị là phòng ngừa hoặc hạn chế bệnh ở hệ thần kinh trung ương và mắt. Quá trình điều trị được bắt đầu sớm (trước 2,5 tháng tuổi) và tiếp tục trong 12 tháng sẽ cho kết quả khả quan hơn, đặc biệt là giảm nguy cơ điếc tiếp nhận.[29] [44]
Trẻ sơ sinh bị nhiễm bệnh cần được điều trị bằng pyrimethamine kết hợp với sulfadiazine và calcium folinate trong 1 năm.[45]Có thể giảm liều pyrimethamine và tăng liều calcium folinate nếu có bằng chứng ức chế tủy xương hoặc không thể dung nạp thuốc uống do vượt quá khả năng dung nạp của đường tiêu hóa (buồn nôn, nôn).
Phác đồ thay thế cho bệnh nhân bị dị ứng sulphonamides bao gồm pyrimethamine kết hợp với calcium folinate cùng với clindamycin, azithromycin, hoặc atovaquone (liều chuẩn tùy theo cân nặng.)[46] Tuy nhiên, có rất ít dữ liệu lâm sàng để cho phép cung cấp thêm khuyến cáo.[29] Ngoài ra, có thể cho dùng prednisolone kết hợp với pyrimethamine-sulfadiazine ở bệnh nhân có protein dịch não tủy tăng cao (>10 g/L [1 g/dL]) hoặc khi viêm hắc võng mạc hoạt động đe dọa đến thị lực. Có thể tiếp tục dùng corticosteroid cho đến khi cải thiện tình trạng protein dịch não tủy tăng cao hoặc viêm hắc võng mạc hoạt động, sau đó giảm liều nhanh. Chỉ được phép sử dụng corticosteroid với pyrimethamine, sulfadiazine và calcium folinate.[29]
Bệnh về mắt
Mục tiêu điều trị là hạn chế mức độ tổn thương cho vùng bị ảnh hưởng của mắt và hạn chế thời gian kéo dài triệu chứng. Mặc dù có ít các RCT liên quan đến điều trị viêm hắc võng mạc do toxoplasma và các tổng quan hệ thống thiếu bằng chứng hỗ trợ cho việc điều trị kháng sinh thường quy, cần điều trị cho các tổn thương nặng hoặc dai dẳng liên quan đến điểm vàng hoặc thần kinh thị, các tổn thương võng mạc lớn bị viêm nặng và các tổn thương ở bệnh nhân suy giảm miễn dịch.[47] [48] [49] Có một số tranh cãi về việc có nên điều trị các tổn thương võng mạc ngoại vi nhỏ ở người miễn dịch bình thường.[46]
Ở bệnh nhân miễn dịch bình thường, cả bệnh về mắt bẩm sinh và mắc phải đều được điều trị bằng pyrimethamine, sulfadiazine, calcium folinate và prednisolone.
Tiếp tục dùng corticosteroid cho đến khi tình trạng viêm giảm (thường trong 1 đến 2 tuần), sau đó giảm liều nhanh. Nên tiếp tục dùng pyrimethamine và sulfadiazine trong 1 đến 2 tuần sau khi khỏi các dấu hiệu và triệu chứng hoạt động của bệnh ở người miễn dịch bình thường. Nên tiếp tục dùng calcium folinate trong vòng 1 tuần sau khi dừng
pyrimethamine. Không có phương pháp điều trị nào được khẳng định để dự phòng bệnh tái phát, điều có thể xảy ra ở tối đa 10% ca bệnh, mặc dù việc sử dụng trimethoprim/sulfamethoxazole trong ức chế kéo dài đã có một số tác dụng.[46] [50] [51]
Bệnh nhân suy giảm miễn dịch mắc bệnh về mắt đơn độc nên điều trị như trên, sau đó dùng liệu pháp ức chế kéo dài trong thời gian ức chế miễn dịch.
Phòng ngừa tái phát
Bệnh nhân bị ức chế miễn dịch đã hoàn thành đợt điều trị ban đầu Toxoplasma nên tiếp tục điều trị dự phòng cấp II suốt đời, trừ khi bệnh nhân nhiễm HIV phục hồi miễn dịch nhờ ART hoặc dừng sử dụng thuốc ức chế miễn dịch. Việc tuân thủ điều trị duy trì kéo dài thường gây khó khăn cho bệnh nhân do phác đồ bao gồm nhiều loại thuốc với lịch uống thuốc thường xuyên.
Phác đồ được khuyến cáo dành cho điều trị dự phòng cấp II là pyrimethamine kết hợp với sulfadiazine và calcium folinate. Các phác đồ thay thế để điều trị dự phòng cấp II (đối với bệnh nhân dị ứng với sulphonamides) bao gồm clindamycin kết hợp với pyrimethamine và calcium folinate, hoặc atovaquone kết hợp hoặc không kết hợp với pyrimethamine và calcium folinate.[22]
Nếu phục hồi miễn dịch xuất hiện sau khi bắt đầu ART với số lượng tế bào lympho T CD4+ T ổn định >200 tế bào/ microlit trong 6 tháng trở lên, có thể xem xét dừng điều trị duy trì. Sự an toàn của việc dừng điều trị duy trì ở trẻ em chưa được nghiên cứu.
Các lựa chọn điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Bắt đầu | |
| Phơi nhiễm nghề nghiệp | Dự phòng bằng pyrimethamine + sulfadiazine +
calcium folinate : Các lựa chọn sơ cấp » pyrimethamine: 50-75 mg đường uống mỗi ngày một lần -và- » sulfadiazine: 1000 mg uống bốn lần mỗi ngày -và- » canxi folinate: 10-25 mg uống một lần mỗi ngày trong quá trình điều trị bằng pyrimethamine và trong 7 ngày sau khi dừng » Nhóm này bao gồm bệnh nhân phơi nhiễm với T gondii do tiếp xúc với máu nhiễm trùng hoặc mẫu nuôi cấy tế bào. » Cần kiểm tra kháng thể IgG Toxoplasma ngay để xác định những bệnh nhân có nguy cơ nhiễm trùng cấp tính. » Tất cả bệnh nhân có huyết thanh âm tính hoặc bệnh nhân có kết quả huyết thanh chưa xác định cần được điều trị. Hầu hết chuyên gia sẽ điều trị cho tất cả bệnh nhân phơi nhiễm thực sự. » Đối với bệnh nhân không phát hiện có kháng thể, cần điều trị trong 4 tuần và lặp lại xét nghiệm huyết thanh. Nếu có ghi nhận về chuyển đảo huyết thanh, cần theo dõi lâm sàng cho bệnh nhân. » Nếu huyết thanh dương tính khi bắt đầu điều trị hoặc đã có đã biết dương tính trước khi phơi nhiễm, bệnh nhân có thể được bảo vệ một phần. Hầu hết chuyên gia sẽ điều trị phơi nhiễm sâu với nồng độ cao của chủng độc lực loại I trong 2 tuần. |
| Dương tính với HIV có số lượng tế bào lympho T CD4+ <100 | Dự phòng bằng trimethoprim/sulfamethoxazole Các lựa chọn sơ cấp
» Trimethoprim/sulfamethoxazole: 160/800 mg uống một lần mỗi ngày » Được dùng để phòng ngừa bệnh có triệu chứng. » Đối với tất cả bệnh nhân bị HIV và số lượng tế bào lympho T CD4+ <100 tế bào/microlit có xét nghiệm huyết thanh dương tính.[22] Phác đồ dự phòng không chứa sulphonamide Các lựa chọn sơ cấp » dapsone: 50 mg đường uống mỗi ngày một lần -và- » pyrimethamine: 50 mg đường uống mỗi tuần một lần -và- » canxi folinate: 25 mg đường uống mỗi tuần một lần Các lựa chọn thứ cấp » dapsone: 200 mg đường uống mỗi tuần một lần -và- » pyrimethamine: 75 mg đường uống mỗi tuần một lần -và- » canxi folinate: 25 mg đường uống mỗi tuần một lần Các lựa chọn cấp ba » atovaquone: 1500 mg đường uống mỗi ngày một lần HOẶC » atovaquone: 1500 mg đường uống mỗi ngày một lần -và- » pyrimethamine: 25 mg đường uống ngày một lần -và- » canxi folinate: 10 mg uống mỗi ngày một lần » Điều trị dự phòng cấp II cho bệnh nhân nhiễm HIV dị ứng hoặc không dung nạp nghiêm trọng với sulphonamide.[22] [25] |
| Người nhận có huyết thanh âm tính nhận từ người hiến tim có huyết thanh dương tính | Dự phòng bằng pyrimethamine + sulfadiazine + calcium folinate
Các lựa chọn sơ cấp » pyrimethamine: 50 mg đường uống ba lần mỗi tuần trong 3 tháng -và- » sulfadiazine: 2-4 g/ngày đường uống chia 3-4 liều trong 3 tháng -và- » canxi folinate: 10 mg đường uống ba lần mỗi tuần trong 3 tháng » Được dùng để phòng ngừa bệnh có triệu chứng. » Đối với tất cả người nhận có huyết thanh âm tính nhận từ người hiến tim có huyết thanh dương tính.[25] » Cho dùng trong 3 tháng đầu. Thêm trimethoprim/sulfamethoxazole kéo dài Các lựa chọn sơ cấp » Trimethoprim/sulfamethoxazole: 160/800 mg uống một lần mỗi ngày » Sau khi hoàn tất đợt điều trị ban đầu, bệnh nhân cần tiếp tục điều trị dự phòng cấp II để ngăn chặn tái hoạt bệnh nếu bệnh nhân vẫn duy trì suy giảm miễn dịch. Phác đồ dự phòng không chứa sulphonamide Các lựa chọn sơ cấp » dapsone: 50 mg đường uống mỗi ngày một lần -và- » pyrimethamine: 50 mg đường uống mỗi tuần một lần -và- » canxi folinate: 25 mg đường uống mỗi tuần một lần Các lựa chọn thứ cấp » atovaquone: 1500 mg đường uống mỗi ngày một lần HOẶC » atovaquone: 1500 mg đường uống mỗi ngày một lần -và- » pyrimethamine: 25 mg đường uống ngày một lần -và- » canxi folinate: 10 mg uống mỗi ngày một lần » Được dùng để phòng ngừa bệnh có triệu chứng. » Đối với tất cả người nhận có huyết thanh âm tính nhận từ người hiến tim có huyết thanh dương tính.[25] » Cho dùng trong 3 tháng đầu. Thêm trimethoprim/sulfamethoxazole kéo dài hoặc phác đồ không chứa sulphonamide Các lựa chọn sơ cấp » Trimethoprim/sulfamethoxazole: 80/400 mg đường uống một lần mỗi ngày; hoặc 160/800 mg đường uống một lần mỗi ngày; hoặc 160/800 mg đường uống ba lần một tuần Các lựa chọn thứ cấp » dapsone: 50 mg đường uống mỗi ngày một lần -và- » pyrimethamine: 50 mg đường uống mỗi tuần một lần -và- » canxi folinate: 25 mg đường uống mỗi tuần một lần HOẶC » atovaquone: 750 mg đường uống mỗi ngày một lần » Sau khi hoàn tất đợt điều trị ban đầu, bệnh nhân cần tiếp tục điều trị dự phòng cấp II để ngăn chặn tái hoạt bệnh nếu bệnh nhân vẫn duy trì suy giảm miễn dịch. » Bệnh nhân vẫn có thể dung nạp trimethoprim/ sulfamethoxazole, ngay cả khi không thể dung nạp phác đồ ban đầu có chứa sulfadiazine. Có thể giảm liều trimethoprim/sulfamethoxazole nếu cần, hoặc tăng khoảng thời gian dùng thuốc. Không thấy nhiễm trùng ở liều dùng không phải hàng ngày. » Các điều trị thay thế cho trimethoprim/ sulfamethoxazole bao gồm điều trị kết hợp với dapsone, pyrimethamine và leucovorin hoặc đơn trị liệu bằng atovaquone. » Nên hội chẩn với bác sĩ chuyên khoa về ghép tạng và truyền nhiễm khi đưa ra quyết định điều trị cho những bệnh nhân này. |
| Người nhận ghép tế bào gốc tạo máu đồng loại có huyết thanh dương tính | Dự phòng bằng trimethoprim/sulfamethoxazole
Các lựa chọn sơ cấp » Trimethoprim/sulfamethoxazole: 160/800 mg uống một lần mỗi ngày » Được dùng để phòng ngừa bệnh có triệu chứng. Đối với tất cả người nhận ghép tế bào gốc tạo máu đồng loại (HSCT) có huyết thanh dương tính đang mắc bệnh lý ghép chống chủ (GVHD) hoặc tiền sử viêm hắc võng mạc.[26] Phác đồ dự phòng không chứa sulphonamide Các lựa chọn sơ cấp » clindamycin: 300-450 mg đường uống mỗi 6-8 giờ -và- » pyrimethamine: 25-75 mg đường uống một lần mỗi ngày -và- » canxi folinate: 10-25 mg đường uống bốn lần mỗi ngày » Điều trị dự phòng bậc hai cho người nhận ghép tế bào gốc tạo máu đồng loại (HSCT) dị ứng hoặc không dung nạp nghiêm trọng với sulphonamide.[26] |
| Cấp tính | |
| Trẻ sơ sinh: khẳng định hoặc nghi ngờ cao Toxoplasma bẩm sinh | Pyrimethamine + sulfadiazine + calcium folinate
Các lựa chọn sơ cấp » pyrimethamine: 1 mg/kg đường uống hai lần mỗi ngày trong 2 ngày, sau đó 1 mg/kg/ngày trong 2-6 tháng, sau đó 1 mg/kg ba lần một tuần -và- » sulfadiazine: 50 mg/kg đường uống hai lần mỗi ngày -và- » canxi folinate: 10 mg đường uống ba lần mỗi tuần trong quá trình điều trị bằng pyrimethamine và trong 7 ngày sau khi dừng » Được cho dùng ở trẻ sơ sinh đã khẳng định hoặc nghi ngờ cao mắc Toxoplasma bẩm sinh để’ phòng ngừa hoặc hạn chế tổn thương hệ thần kinh trung ương và mắt, và ngăn ngừa tử vong. » Khởi đầu trước 2,5 tháng tuổi và tiếp tục trong 1 năm.[45] » Lợi ích bao gồm giảm nguy cơ mù lòa, thiểu năng trí tuệ, co giật và tử vong. » Nguy cơ bao gồm các tác dụng phụ của thuốc (như ức chế tủy xương hoặc phản ứng quá mẫn).[29] Bổ sung Prednisolone Các lựa chọn sơ cấp » Prednisolone: 1 mg/kg/ngày đường uống » Chỉ được dùng khi protein dịch não tủy tăng cao (>1 g) hoặc trong trường hợp viêm hắc võng mạc nặng, đe dọa đến thị lực, cần tiến hành điều trị để ngăn chặn mất thị lực và mù lòa, và giảm thời gian mắc bệnh có triệu chứng. » Giảm liều nhanh sau khi điều trị khỏi tình trạng protein dịch não tủy tăng cao hoặc sau khi khỏi viêm mắt. Phác đồ không chứa sulphonamide Các lựa chọn sơ cấp » pyrimethamine: 1 mg/kg đường uống hai lần mỗi ngày trong 2 ngày, sau đó 1 mg/kg/ngày trong 2-6 tháng, sau đó 1 mg/kg ba lần một tuần –VÀ– » canxi folinate: 10 mg đường uống ba lần mỗi tuần trong quá trình điều trị bằng pyrimethamine và trong 7 ngày sau khi dừng -VÀ- » clindamycin: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng -hoặc- » azithromycin: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng -hoặc- » atovaquone: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng » Đối với bệnh nhân bị dị ứng hoặc không dung nạp nghiêm trọng với sulphonamide. » Chưa có phác đồ thay thế nào trong số này được nghiên cứu đầy đủ để đưa vào trong các khuyến cáo chính thức.[29] Bổ sung Prednisolone Các lựa chọn sơ cấp » Prednisolone: 1 mg/kg/ngày đường uống » Chỉ được dùng khi protein dịch não tủy tăng cao (>1 g) hoặc trong trường hợp viêm hắc võng mạc nặng, đe dọa đến thị lực, cần tiến hành điều trị để ngăn chặn mất thị lực và mù lòa, và giảm thời gian mắc bệnh có triệu chứng. » Giảm liều nhanh sau khi điều trị khỏi tình trạng protein dịch não tủy tăng cao hoặc sau khi khỏi viêm mắt. |
| Người lớn không mang thai và trẻ em: khẳng định hoặc nghi ngờ mắc bệnh | |
| – Suy giảm miễn dịch | Pyrimethamine + sulfadiazine + calcium folinate
Các lựa chọn sơ cấp » pyrimethamine: trẻ em: 2 mg/kg/ngày, đường uống chia làm 2 liều trong vòng 2 ngày, sau đó 1 mg/kg/ngày; người lớn: 200 mg đường uống liều nạp, sau đó 50-100 mg/ngày -và- » sulfadiazine: trẻ em >2 tháng tuổi: 100-200 mg/ kg/ngày đường uống chia thành các liều mỗi 4-6 giờ; người lớn: 1000-1500 mg đường uống bốn lần mỗi ngày -và- » canxi folinate: trẻ em: 10 mg đường uống ba lần mỗi tuần; người lớn: 10-25 mg uống một lần mỗi ngày; dùng thuốc trong quá trình điều trị bằng pyrimethamine và trong 7 ngày sau khi dừng » Đối với tất cả bệnh nhân nghi ngờ hoặc đã khẳng định mắc bệnh. Được cho dùng để ngăn chặn tử vong và tổn thương cơ quan đặc hiệu. » Thời gian điều trị cho bệnh cấp tính là 6 tuần, tuy nhiên bệnh nhân có thể cần thời gian dài hơn nếu tổn thương thần kinh trung ương không khỏi. » Lợi ích bao gồm giảm nguy cơ tử vong và tổn thương cơ quan đặc hiệu.[22] Bổ sung dexamethasone Các lựa chọn sơ cấp » dexamethasone: trẻ em: liều ban đầu 1-2 mg/kg truyền tĩnh mạch, sau đó từ 1 đến 1,5 mg/kg/ngày chia liều dùng mỗi 4-6 giờ cho đến khi hết triệu chứng, sau đó giảm dần; người lớn 10 mg/kg ban đầu truyền tĩnh mạch, sau đó 4 mg mỗi 6 giờ cho đến khi hết triệu chứng, sau đó giảm dần » Cho dùng để điều trị phù não do tổn thương thần kinh trung ương đe dọa gây ra thoát vị. Phác đồ thay thế có sulphonamide hoặc không chứa sulphonamide Các lựa chọn sơ cấp » pyrimethamine: trẻ em: 2 mg/kg/ngày, đường uống chia làm 2 liều trong vòng 2 ngày, sau đó 1 mg/kg/ngày; người lớn: 200 mg đường uống liều nạp, sau đó 50-100 mg/ngày -và- » clindamycin: trẻ em: 5 đến 7,5 mg/kg đường uống bốn lần mỗi ngày; người lớn: 600 mg đường uống bốn lần mỗi ngày -và- » canxi folinate: trẻ em: 10 mg đường uống ba lần mỗi tuần; người lớn: 10-25 mg uống một lần mỗi ngày; dùng thuốc trong quá trình điều trị bằng pyrimethamine và trong 7 ngày sau khi dừng HOẶC » Trimethoprim/sulfamethoxazole: 5 mg/kg truyền tĩnh mạch/đường uống hai lần mỗi ngày Liều dùng tính theo thành phần trimethoprim. HOẶC » pyrimethamine: trẻ em: 2 mg/kg/ngày, đường uống chia làm 2 liều trong vòng 2 ngày, sau đó 1 mg/kg/ngày; người lớn: 200 mg đường uống liều nạp, sau đó 50-100 mg/ngày -và- » atovaquone: trẻ em: tham khảo ý kiến bác sĩ chuyên khoa để được hướng dẫn về liều dùng; người lớn: 1500 mg đường uống hai lần mỗi ngày -và- » canxi folinate: trẻ em: 10 mg đường uống ba lần mỗi tuần; người lớn: 10-25 mg uống một lần mỗi ngày; dùng thuốc trong quá trình điều trị bằng pyrimethamine và trong 7 ngày sau khi dừng HOẶC » atovaquone: trẻ em: tham khảo ý kiến bác sĩ chuyên khoa để được hướng dẫn về liều dùng; người lớn: 1500 mg đường uống hai lần mỗi ngày -và- » sulfadiazine: trẻ em >2 tháng tuổi: 100-200 mg/ kg/ngày đường uống chia thành các liều mỗi 4-6 giờ; người lớn: 1000-1500 mg đường uống bốn lần mỗi ngày HOẶC » atovaquone: trẻ em: tham khảo ý kiến bác sĩ chuyên khoa để được hướng dẫn về liều dùng; người lớn: 1500 mg đường uống hai lần mỗi ngày HOẶC » pyrimethamine: trẻ em: 2 mg/kg/ngày, đường uống chia làm 2 liều trong vòng 2 ngày, sau đó 1 mg/kg/ngày; người lớn: 200 mg đường uống liều nạp, sau đó 50-100 mg/ngày -và- » azithromycin: trẻ em: tham khảo ý kiến bác sĩ chuyên khoa để được hướng dẫn về liều dùng; người lớn: 900-1200 mg đường uống mỗi ngày một lần -và- » canxi folinate: trẻ em: 10 mg đường uống ba lần mỗi tuần; người lớn: 10-25 mg uống một lần mỗi ngày; dùng thuốc trong quá trình điều trị bằng pyrimethamine và trong 7 ngày sau khi dừng » Có các phác đồ thay thế (bao gồm phác đồ không chứa thuốc có chứa sulfa),[22] tuy nhiên các phác đồ này chưa được nghiên cứu kỹ lưỡng và cần tham khảo ý kiến của bác sĩ chuyên khoa truyền nhiễm khi sử dụng. Điều trị trong ít nhất 6 tuần. Bổ sung dexamethasone Các lựa chọn sơ cấp » dexamethasone: trẻ em: ban đầu 1-2 mg/kg truyền tĩnh mạch, sau đó từ 1 đến 1,5 mg/kg/ngày chia liều mỗi 4-6 giờ cho đến khi hết triệu chứng, sau đó giảm dần; người lớn 10 mg/kg ban đầu truyền tĩnh mạch, sau đó 4 mg mỗi 6 giờ cho đến khi hết triệu chứng, sau đó giảm dần » Cho dùng để điều trị phù não do tổn thương thần kinh trung ương đe dọa gây ra thoát vị. |
| – Miễn dịch bình thường | Theo dõi và đánh giá
» Hầu hết các trường hợp nhiễm trùng ở người khỏe mạnh thường nhẹ, có thể tự khỏi và không cần điều trị; cần theo dõi những bệnh nhân này. Pyrimethamine + sulfadiazine + calcium folinate + prednisolone Các lựa chọn sơ cấp » pyrimethamine: trẻ em: 2 mg/kg/ngày, đường uống chia làm 2 liều trong vòng 2 ngày, sau đó 1 mg/kg/ngày; người lớn: 200 mg đường uống liều nạp, sau đó 50-100 mg/ngày -và- » sulfadiazine: trẻ em >2 tháng tuổi: 100-200 mg/ kg/ngày đường uống chia thành các liều mỗi 4-6 giờ; người lớn: 1000-1500 mg đường uống bốn lần mỗi ngày -và- » canxi folinate: trẻ em: 10 mg đường uống ba lần mỗi tuần; người lớn: 10-25 mg uống một lần mỗi ngày; dùng thuốc trong quá trình điều trị bằng pyrimethamine và trong 7 ngày sau khi dừng -và- » Prednisolone: 1 mg/kg/ngày đường uống, tối đa 40 mg/ngày, tiếp tục cho đến khi các dấu hiệu của viêm hắc võng mạc hoạt động đe dọa thị lực giảm, sau đó giảm liều và dừng thuốc » Bệnh nhân có miễn dịch bình thường mắc viêm hắc võng mạc có thể cần điều trị để tránh mất thị lực và giảm thời gian triệu chứng bệnh. Việc điều trị cho cả bệnh mắt bẩm sinh và mắc phải còn gây tranh cãi và tùy thuộc và đánh giá biểu hiện lâm sàng của bác sĩ. Chỉ nên tiến hành khi có sự hội chẩn với bác sĩ chuyên khoa mắt. » Điều trị chuẩn bao gồm pyrimethamine, sulfadiazine, calcium folinate, và prednisolone. Nên tiếp tục điều trị trong 1 đến 2 tuần sau khi đã hết các dấu hiệu và triệu chứng. » Các phác đồ điều trị khác, như phác đồ chứa clindamycin, trimethoprim/sulfamethoxazole hoặc azithromycin, đã được sử dụng cho hiệu quả khác nhau, tuy nhiên chưa có đủ bằng chứng để khuyến cáo các điều trị này. |
| Phụ nữ mang thai: có chuyển đảo huyết thanh | Spiramycin HOẶC pyrimethamine + sulfadiazine +
calcium folinate : Các lựa chọn sơ cấp » spiramycin: 1 g đường uống mỗi 8 giờ HOẶC » pyrimethamine: 50 mg đường uống hai lần mỗi ngày trong 2 ngày, sau đó 50 mg mỗi ngày một lần -và- » sulfadiazine: 1000-1500 mg đường uống bốn lần mỗi ngày -và- » canxi folinate: 10-25 mg uống một lần mỗi ngày trong quá trình điều trị bằng pyrimethamine và trong 7 ngày sau khi dừng » Được dùng để phòng ngừa lây truyền sang thai nhi và hạn chế mức độ nặng của nhiễm trùng bẩm sinh. » Có thể dùng spiramycin trước khi thai được 20 tuần tuổi và tiếp tục trong suốt thai kỳ nếu không có bằng chứng lây truyền sang thai nhi. Mặc dù được bán trên khắp thế giới, nhưng hiện spiramycin không được cấp phép để điều trị bệnh Toxoplasma tại Vương quốc Anh, tại đây có thể nhận được thuốc này trên cơ sở tên bệnh nhân. » Nếu ghi nhận lây truyền sang thai nhi và thai từ 20 tuần tuổi trở lên, có thể thay spiramycin bằng pyrimethamine/sulfadiazine/calcium folinate luân phiên hàng tháng (để hạn chế phơi nhiễm gây quái thai cho thai nhi) hoặc có thể dùng pyrimethamine/sulfadiazine/ calcium folinate liên tục (điều trị hiệu quả hơn cho thai nhi).[29] » Nếu ghi nhận lây truyền sang thai nhi trước 20 tuần tuổi, chỉ điều trị bằng sulfadiazine cho đến khi thai được 20 tuần tuổi, sau đó bổ sung pyrimethamine và calcium folinate. |
| Tiếp diễn | |
| Suy giảm miễn dịch: sau khi mắc bệnh có triệu chứng | Pyrimethamine + sulfadiazine + calcium folinate
Các lựa chọn sơ cấp » pyrimethamine: 25-50 mg đường uống một lần mỗi ngày -và- » sulfadiazine: 500-1000 mg đường uống bốn lần mỗi ngày; hoặc 1000-2000 mg đường uống hai lần mỗi ngày -và- » canxi folinate: 10-25 mg đường uống một lần mỗi ngày » Dùng sau đợt điều trị ban đầu cho tất cả bệnh nhân để phòng ngừa tái phát triệu chứng bệnh. » Tuy nhiên, có thể dừng ở bệnh nhân người lớn nhiễm HIV đang điều trị kháng retrovirus (ART) có số lượng tế bào lympho T CD4+ >200 tế bào/microlit trong 6 tháng trở lên hoặc ở người nhận tạng ghép không dùng thuốc ức chế miễn dịch.[22] Phác đồ không chứa sulphonamide Các lựa chọn sơ cấp » pyrimethamine: 25-50 mg đường uống một lần mỗi ngày -và- » clindamycin: 600 mg đường uống mỗi ngày ba lần -và- » canxi folinate: 10-25 mg đường uống một lần mỗi ngày Các lựa chọn thứ cấp » atovaquone: 1500 mg đường uống mỗi ngày một lần -và- » pyrimethamine: 25 mg đường uống ngày một lần -và- » canxi folinate: 10-25 mg đường uống một lần mỗi ngày Các lựa chọn cấp ba » atovaquone: 1500 mg đường uống mỗi ngày một lần » Đối với bệnh nhân không dung nạp nghiêm trọng hoặc dị ứng với sulphonamide.[22] » Dùng sau đợt điều trị ban đầu cho tất cả bệnh nhân để phòng ngừa tái phát triệu chứng bệnh. » Tuy nhiên, có thể dừng ở bệnh nhân người lớn nhiễm HIV đang điều trị kháng retrovirus (ART) có số lượng tế bào lympho T CD4+ >200 tế bào/microlit trong 6 tháng trở lên hoặc ở người nhận tạng ghép không dùng thuốc ức chế miễn dịch.[22] |
Giai đoạn đầu
Clindamycin truyền tĩnh mạch
Clindamycin có tác dụng kháng Toxoplasma gondii. Ở bệnh nhân chỉ mắc bệnh về mắt, có thể lựa chọn điều trị tại chỗ. Hàng loạt ca bệnh và một RCT về các bệnh nhân viêm hắc võng mạc đã chỉ ra một số lợi ích của phương pháp điều trị này.[53] [55]
Liên lạc theo dõi
Khuyến nghị
Giám sát
Đối với tất cả bệnh nhân điều trị bằng pyrimethamine, tiến hành theo dõi số lượng tế bào máu định kỳ để phát hiện giảm bạch cầu, thiếu máu và giảm tiểu cầu.
Đối với bệnh nhân nhiễm trùng bẩm sinh, việc theo dõi lâu dài (sau khi hoàn thành điều trị 1 năm) nên bao gồm khám võng mạc thường xuyên để đánh giá viêm hắc võng mạc.
Trẻ em cần được đánh giá thính lực định kỳ (sau mỗi 24-30 tháng nếu tuân thủ khuyến cáo điều trị, hoặc hàng năm nếu không điều trị/điều trị khác).[44]
Bệnh nhân nhiễm HIV không dùng liệu pháp kháng retrovirus (ART), cũng như bệnh nhân điều trị ART nhưng không đạt được số lượng tế bào lympho T CD4+ >200 tế bào/microlit, và bệnh nhân tiếp tục dùng thuốc ức chế miễn dịch sẽ cần điều trị ức chế suốt đời để phòng ngừa viêm não do toxoplasma hoặc bệnh lan tỏa. Nhân viên y tế cần đánh giá và khuyến khích bệnh nhân tuân thủ thuốc trong mỗi lần tái khám.
Bệnh nhân mắc bệnh mắt do toxoplasma cần được theo dõi định kỳ bởi bác sĩ chuyên khoa mắt do triệu chứng bệnh tái phát thường xuyên.
Hướng dẫn dành cho bệnh nhân
Bệnh nhân cần hiểu rõ rằng đây là bệnh nhiễm trùng mạn tính.
Bệnh nhân bị ức chế miễn dịch có huyết thanh dương tính điều trị dự phòng ban đầu bằng trimethoprim/ sulfamethoxazole giúp giảm đáng kể nguy cơ xuất hiện bệnh có triệu chứng.
Cần thông báo cho bệnh nhân HIV rằng việc điều trị ART, kèm theo tăng số lượng tế bào lympho T CD4+ >200 tế bào/microlit, sẽ bảo vệ họ khỏi các đợt bệnh có triệu chứng trong tương lai và cho phép họ dừng điều trị ức chế lâu dài.
Phụ nữ có miễn dịch bình thường bị nhiễm trùng trong thai kỳ nên hiểu rằng họ không có nguy cơ truyền bệnh trong các lần mang thai tiếp theo.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Ức chế tủy xương do pyrimethamine | Biến thiên | Cao |
| Pyrimethamine có thể ức chế tủy xương. Calcium folinate được dùng để ngăn chặn độc tính này. Có thể tăng liều calcium folinate để bù cho ảnh hưởng lên tủy xương. Nếu không hiệu quả, có thể phải giảm liều pyrimethamine. | ||
| Phát ban do sulphonamide | Biến thiên | Trung bình |
| Phát ban liên quan đến thuốc có thể xuất hiện bất cứ lúc nào trong quá trình điều trị. Nếu xuất hiện phát ban điển hình do phản ứng thuốc, có thể dùng clindamycin hoặc atovaquone, thay cho sulfadiazine. | ||
| Thất bại điều trị | Biến thiên | Trung bình |
| Điều trị thất bại ở giai đoạn sớm có thể do phác đồ được kê thiếu tác dụng. Điều trị thất bại ở giai đoạn muộn có thể do bệnh nhân không tuân thủ đúng việc dùng thuốc theo đơn. Ở bệnh nhân nhiễm HIV, thất bại ở giai đoạn sớm có thể cho thấy chẩn đoán Toxoplasma không chính xác. Nên tiến hành sinh thiết não, nếu chưa được thực hiện trước đó, để khẳng định chẩn đoán ở bệnh nhân có triệu chứng và dấu hiệu của hệ thần kinh trung ương. Bệnh nhân nhiễm HIV cũng có nguy cơ không dung nạp thuốc cao, bao gồm phát ban và viêm gan do thành phần sulfa. | ||
| Bệnh bẩm sinh | Biến thiên | Trung bình |
| Mặc dù nhiều trường hợp nhiễm trùng bẩm sinh dường như không có triệu chứng khi sinh, việc khám cẩn thận có thể chỉ ra bằng chứng về bệnh ở mắt, suy giảm chức năng thần kinh, gan lách to hoặc ảnh hưởng đến tủy xương. Di chứng lâu dài bao gồm giảm thị lực hoặc mù, mất thính lực, co giật, liệt, giảm khả năng học tập hoặc thiểu năng trí tuệ, não úng thủy hoặc chứng đầu nhỏ. Trẻ em cần được đánh giá thính lực định kỳ (sau mỗi 24-30 tháng nếu tuân thủ khuyến cáo điều trị, hoặc hàng năm nếu không điều trị/điều trị khác).[44] | ||
Tiên lượng
Nhiễm trùng không liên quan đến mắt ở bệnh nhân có miễn dịch bình thường
Nhiễm trùng thường nhẹ và tiên lượng tốt mà không cần điều trị.
Viêm hắc võng mạc
Viêm hắc võng mạc đáp ứng khác nhau với điều trị. Mặc dù bệnh nhân bị đe dọa về thị lực cần được điều trị, một tổng quan các thử nghiệm có sẵn lại không tìm ra lợi ích nào của việc điều trị đối với thời gian xuất hiện triệu chứng hoặc mức độ nặng của bệnh.[48] Nguy cơ tái phát cao và việc điều trị các đợt có triệu chứng không làm giảm nguy cơ tái phát bệnh. Do đó, cần khám nhãn khoa thường xuyên. Bên cạnh đó, bệnh nhân có thể nhận được lợi ích từ điều trị ức chế kéo dài bằng trimethoprim/sulfamethoxazole nếu bệnh thường xuyên tái phát.[48] [56]
Nhiễm trùng ở bệnh nhân ức chế miễn dịch
Nhiễm trùng tồn tại suốt đời. Do đó, nếu bệnh nhân vẫn bị suy giảm miễn dịch, bệnh nhân vẫn có nguy cơ mắc bệnh có triệu chứng và cần tiếp tục điều trị ức chế kéo dài. Bắt đầu liệu pháp kháng retrovirus (ART) ở bệnh nhân nhiễm HIV có số lượng tế bào lympho T CD4+ đã tăng lên >200 tế bào/microlit là cách duy nhất cho phép dừng điều trị ức chế kéo dài an toàn ở những bệnh nhân này.
Nhiễm trùng trong thai kỳ
Bệnh nhân có thể dừng điều trị sau khi sinh con. Phụ nữ bị nhiễm trùng trong thai kỳ thường không có triệu chứng và sẽ không xuất hiện triệu chứng sau khi dừng điều trị. Những bệnh nhân này không có nguy cơ lây truyền trong các lần mang thai sau, trừ khi có ức chế miễn dịch tiềm ẩn. Việc sàng lọc trước sinh và cải thiện trong chẩn đoán trước sinh cho phép giảm đáng kể tỷ lệ nhiễm trùng bẩm sinh và cho kết quả tốt hơn ở trẻ em 3 tuổi bị nhiễm bệnh.[57]
Bệnh bẩm sinh
Nhiều trường hợp chỉ biểu hiện cận lâm sàng khi sinh. Những biểu hiện khó thấy hơn (như thay đổi về IQ), thiểu năng trí tuệ, co giật, liệt hoặc điếc có thể xuất hiện về sau. Bên cạnh đó, những bệnh nhân này có nguy cơ bị viêm hắc võng mạc, ngay cả khi đã bước sang giai đoạn 10 đến 20 tuổi. Do đó, trẻ em nhiễm Toxoplasma bẩm sinh cần được theo dõi chặt chẽ bởi bác sĩ chuyên khoa thần kinh nhi và bác sĩ chuyên khoa mắt.[33]
Hướng dẫn
Hướng dẫn chẩn đoán
Bắc Mỹ
Guidelines for the prevention and treatment of opportunistic infections in HIV-infected adults and adolescents
Hướng dẫn điều trị
Châu Âu
Antenatal care for uncomplicated pregnancies
Nhà xuất bản: National Institute for Health and Care Excellence
Xuất bản lần cuối: 2008
Quốc tế
Guidelines for preventing infectious complications among hematopoietic cell transplantation recipients: a global perspective
Nhà xuất bản: Center for International Blood and Marrow Transplant Research; National Marrow Donor Program; European Blood and Marrow Transplant Group;
American Society of Blood and Marrow Transplantation; Canadian Blood and Marrow Transplant Group; Infectious Diseases Society of America; Society for Healthcare Epidemiology of America; Association of Medical Microbiology and
Infectious Diseases Canada; Centers for Disease Control and Prevention
Xuất bản lần cuối: 2009
Bắc Mỹ
Guidelines for the prevention and treatment of opportunistic infections in HIV-infected adults and adolescents
Nhà xuất bản: Centers for Disease Control and Prevention; National Institutes of Xuất bản lần cuối: 2016 Health; HIV Medicine Association of the Infectious Diseases Society of America
Guidelines for the prevention and treatment of opportunistic infections among HIV-exposed and HIV-infected children
Nhà xuất bản: Centers for Disease Control and Prevention; National Institutes of Health; Infectious Diseases Society of America, HIV Medicine Association; Pediatric Infectious Diseases Society; American Academy of Pediatrics
Xuất bản lần cuối: 2013
Toxoplasma gondii infections
Nhà xuất bản: American Academy of Pediatrics
Xuất bản lần cuối: 2015
Parasitic infections
Nhà xuất bản: American Society of Transplantation
Xuất bản lần cuối: 2004
Perinatal viral and parasitic infections
Nhà xuất bản: American Congress of Obstetricians and Gynecologists
Xuất bản lần cuối: 2000
Nguồn trợ giúp trực tuyến
- Toxoplasma Serology Lab at the Palo Alto Medical Foundation (Palo Alto, CA) (external link)
Các bài báo chủ yếu
- Desmonts G. Couvreur J. Congenital toxoplasmosis: a prospective study of 378 pregnancies. N Eng J Med. 1974;290:1110-1116. Tóm lược
- Tomblyn M, Chiller T, Einsele H, et al. Guidelines for preventing infectious complications among hematopoietic cell transplantation recipients: a global perspective. Biol Blood Marrow Transplant. 2009;15:1143-1238. Toàn văn Tóm lược
- Aberg JA, Gallant JE, Ghanem KG, et al. Primary care guidelines for the management of persons infected with HIV: 2013 update by the HIV medicine association of the Infectious Diseases Society of America. Clin Infect Dis. 2014;58:e1-e34. Toàn văn Tóm lược
- McLeod R, Boyer K, Karrison T, et al. Outcome of treatment for congenital toxoplasmosis, 1981-2004: the National Collaborative Chicago-Based, Congenital Toxoplasmosis Study. Clin Infect Dis. 2006;42:1383-1394. Tóm lược
- Roberts F, Kuo A, Jones L, et al. Ocular toxoplasmosis: clinical features, pathology, pathogenesis, animal models, and immune responses. In: Ajioka JW, Soldati D, eds. Toxoplasma molecular and cellular biology. Norfolk, UK: Horizon Bioscience; 2007:chapter 4.
Tài liệu tham khảo
- Dubey JP. The life cycle of Toxoplasma gondii. In: Ajioka JW, Soldati D, eds. Toxoplasma molecular and cellular biology. Norfolk, UK: Horizon Bioscience; 2007:chapter 1.
- Jones JL, Kruszon-Moran D, Rivera H, et al. Toxoplasma gondii seroprevalence in the United States 2009-2010 and comparison with the past two decades. Am J Trop Med Hyg. 2014;90:1135-1139. Tóm lược
- Petersen E. Epidemiology, diagnostics, and chemotherapy. In: Ajioka JW, Soldati D, eds. Toxoplasma molecular and cellular biology. Norfolk, UK: Horizon Bioscience; 2007:chapter 3.
- Eskild A, Oxman A, Magnus P, et al. Screening for toxoplasmosis in pregnancy: what is the evidence of reducing a health problem? J Med Screen. 1996;3:188-194. Tóm lược
- Health Protection Agency. Toxoplasmosis. http://www.hpa.org.uk (last accessed 22 June 2016). Toàn văn
- Montoya JG, Liesenfeld O. Toxoplasmosis. Lancet. 2004 Jun 12;363(9425):1965-76. Tóm lược
- Desmonts G. Couvreur J. Congenital toxoplasmosis: a prospective study of 378 pregnancies. N Eng J Med. 1974;290:1110-1116. Tóm lược
- Dunn D, Wallon M, Peyron F, et al. Mother-to-child transmission of toxoplasmosis: risk estimates for clinical counseling. Lancet. 1999;353:1829-1833. Tóm lược
- Howe D, Sibley LD. Toxoplasma gondii comprises three clonal lineages: correlation of parasite genotype with human disease. J Infect Dis. 1995;172:1561-1566. Tóm lược
- Zhou P, Zhang H, Lin RQ, et al. Genetic characterization of Toxoplasma gondii isolates from China. Parasitol Int. 2009;58:193-195. Tóm lược
- Ferreira Ade M, Vitor RW, Gazzinelli RT, et al. Genetic analysis of natural recombinant Brazilian Toxoplasma gondii strains by multilocus PCR-RFLP. Infect Genet Evol. 2006;6:22-31. Tóm lược
- Boughattas S, Ben-Abdallah R, Siala E, et al. Direct genotypic characterization of Toxoplasma gondii strains associated with congenital toxoplasmosis in Tunisia (North Africa). Am J Trop Med Hyg. 2010;82:1041-1046. Tóm lược
- Jones JL, Dargelas V, Roberts J, et al. Risk factors for Toxoplasma gondii infection in the United States. Clin Infect Dis. 2009;49:878-884. Tóm lược
- Dubey JP, Lindsay DS, Speer CA. Structures of Toxoplasma gondii tachyzoites, bradyzoites, and sporozoites and biology and development of tissue cysts. Clin Microbiol Rev. 1998;11:267-299. Toàn văn Tóm lược
- Wilson CB, Remington JS, Stagno S, et al. Development of adverse sequelae in children born with subclinical congenital Toxoplasma infection. Pediatrics. 1980;66:767-774. Tóm lược
- Campbell AL, Goldberg CL, Magid MS, et al. First case of toxoplasmosis following small bowel transplantation and systematic review of tissue-invasive toxoplasmosis following noncardiac solid organ transplantation. Transplantation. 2006;81:408-417. Tóm lược
- Goldszmid RS, Bafica A, Jankovic D, et al. TAP-1 indirectly regulates CD4+ T cell priming in Toxoplasma gondii infection by controlling NK cell IFN-gamma production. J Exp Med. 2007;204:2591-2602. Toàn văn Tóm lược
- Liu CH, Fan YT, Dias A, et al. Cutting edge: dendritic cells are essential for in vivo IL-12 production and development of resistance against Toxoplasma gondii infection in mice. J Immunol. 2006;177:31-35. Toàn văn Tóm lược
- Perona-Wright G, Mohrs K, Szaba FM, et al. Systemic but not local infections elicit immunosuppressive IL-10 production by natural killer cells. Cell Host Microbe. 2009;6:503-512. Toàn văn Tóm lược
- Hunter CA, Lieberman LA, Mason N, et al. Costimulation in resistance to infection and development of immune pathology: lessons from toxoplasma. Immunol Res. 2003;27:331-340. Tóm lược
- Adams LB, Hibbs JB Jr, Taintor RR, et al. Microbiostatic effect of murine-activated macrophages for Toxoplasma gondii. Role for synthesis of inorganic nitrogen oxides from L-arginine. J Immunol. 1990;144:2725-2729. Tóm lược
- Department of Health and Human Services Panel on Antiretroviral Guidelines for Adults and Adolescents. Guidelines for the use of antiretroviral agents in HIV-1-infected adults and adolescents. 2016. http:// aidsinfo.nih.gov/contentfiles/lvguidelines/AdultandAdolescentGL.pdf (last accessed 1 July 2016) Toàn văn
- Zufferey J, Sugar A, Rudaz P, et al. Prevalence of latent toxoplasmosis and serologic diagnosis of active infection in HIV-positive patients. Eur J Clin Microbiol Infect Dis. 1993;12:591-595. Tóm lược
- Zangerle R, Allerberger F, Pohl P, et al. High risk of developing toxoplasmic encephalitis in AIDS patients seropositive to Toxoplasma gondii. Med Microbiol Immunol. 1991;180:59-66. Tóm lược
- Parasitic infections. Am J Transplant. 2004;4(suppl 10):142-155. Toàn văn Tóm lược
- Tomblyn M, Chiller T, Einsele H, et al. Guidelines for preventing infectious complications among hematopoietic cell transplantation recipients: a global perspective. Biol Blood Marrow Transplant. 2009;15:1143-1238. Toàn văn Tóm lược
- Kim K. Toxoplasmosis. In: Conn’s current therapy, Rakel RE, ed. Philadelphia, PA: WB Saunders; 2000:151-157.
- Pfaff AW, Liesenfeld O, Candolfi E. Congenital toxoplasmosis. In: Ajioka JW, Soldati D, eds. Toxoplasma molecular and cellular biology. Norfolk, UK: Horizon Bioscience; 2007:chapter 5.
- Remington JS, McLeod R, Desmonts G. Toxoplasmosis. In: Infectious diseases of the fetus and newborn infant. JS Remington, JO Klein, eds. Philadelphia, PA: WB Saunders; 1995:chapter 5.
- Chapey E, Wallon M, Debize G, et al. Diagnosis of congenital toxoplasmosis by using a whole-blood gamma interferon release assay. J Clin Microbiol. 2010;48:41-45. Toàn văn Tóm lược
- Hoffmann C, Ernst M, Meyer P, et al. Evolving characteristics of toxoplasmosis in patients infected with human immunodeficiency virus-1: clinical course and Toxoplasma gondii-specific immune responses. Clin Microbiol Infect. 2007;13:510-515. Toàn văn Tóm lược
- Palanisamy M, Madhavan B, Balasundaram MB, et al. Outbreak of ocular toxoplasmosis in Coinbatore, India. Indian J Ophthalmol. 2006;54:129-131. Toàn văn Tóm lược
- Boyer KM, Remington JS, McLeod R. Toxoplasmosis. In: Textbook of Pediatric Infectious Diseases. Feigin RD, Cherry JD, Demmler GJ, et al, eds. Philadelphia, PA: Saunders; 2004:chapter 222.
- Remington JS, Thulliez P, Montoya JG. Recent developments for diagnosis of toxoplasmosis. J Clin Microbiol. 2004;42:941-945. Toàn văn Tóm lược
- Cinque P, Scarpellini P, Vago L, et al. Diagnosis of central nervous system complications in HIV-infected patients: cerebrospinal fluid analysis by the polymerase chain reaction. AIDS. 1997;11:1-17. Tóm lược
- Robert-Gangneux F, Sterkers Y, Yera H, et al. Molecular diagnosis of toxoplasmosis in immunocompromised patients: a 3-year multicenter retrospective study. J Clin Microbiol. 2015;53:1677-1684. Tóm lược
- Aberg JA, Gallant JE, Ghanem KG, et al. Primary care guidelines for the management of persons infected with HIV: 2013 update by the HIV medicine association of the Infectious Diseases Society of America. Clin Infect Dis. 2014;58:e1-e34. Toàn văn Tóm lược
- National Institute for Health and Care Excellence. Antenatal care: routine care for the healthy pregnant woman. March 2008. http://guidance.nice.org.uk (last accessed 22 June 2016). Toàn văn
- ACOG practice bulletin. Perinatal viral and parasitic infections. Number 20, September 2000. (Replaces educational bulletin number 177, February 1993). American College of Obstetrics and Gynecologists. Int J Gynaecol Obstet. 2002;76:95-107. Tóm lược
- Guerina NG, Hsu HW, Meissner HC, et al. Neonatal serologic screening and early treatment for congenital Toxoplasma gondii infection. N Engl J Med. 1994;330:1858-1863. Tóm lược
- Siberry GK, Abzug MJ, Nachman S, et al. Guidelines for the prevention and treatment of opportunistic infections in HIV-exposed and HIV-infected children: recommendations from the National Institutes of Health, Centers for Disease Control and Prevention, the HIV Medicine Association of the Infectious Diseases Society of America, the Pediatric Infectious Diseases Society, and the American Academy of Pediatrics. Pediatr Infect Dis J. 2013;32 (Suppl 2):i-KK4. Toàn văn Tóm lược
- SYROCOT (Systematic Review on Congenital Toxoplasmosis) study group, Thiebaut R, Leproust S, et al. Effectiveness of prenatal treatment for congenital toxoplasmosis: a meta-analysis of individual patients’ data. Lancet. 2007;369:115-122. Tóm lược
- Daffos F, Forestier F, Capella-Pavlovsky M, et al. Prenatal management of 746 pregnancies at risk for congenital toxoplasmosis. N Engl J Med. 1988;318:271-275. Tóm lược
- Brown ED, Chau JK, Atashband S, et al. A systematic review of neonatal toxoplasmosis exposure and sensorineural hearing loss. Int J Pediatr Otorhinolaryngol. 2009;73:707-711. Tóm lược
- McLeod R, Boyer K, Karrison T, et al. Outcome of treatment for congenital toxoplasmosis, 1981-2004: the National Collaborative Chicago-Based, Congenital Toxoplasmosis Study. Clin Infect Dis. 2006;42:1383-1394. Tóm lược
- Roberts F, Kuo A, Jones L, et al. Ocular toxoplasmosis: clinical features, pathology, pathogenesis, animal models, and immune responses. In: Ajioka JW, Soldati D, eds. Toxoplasma molecular and cellular biology. Norfolk, UK: Horizon Bioscience; 2007:chapter 4.
- Gilbert RE, See SE, Jones LV, et al. Antibiotics versus control for toxoplasma retinochoroiditis. Cochrane Database Syst Rev. 2002;(1):CD002218. Toàn văn Tóm lược
- Stanford MR, See SE, Jones LV, et al. Antibiotics for toxoplasmic retinochoroiditis: an evidence-based systematic review. Ophthalmology. 2003;110:926-932. Tóm lược
- Jasper S, Vedula SS, John SS, et al. Corticosteroids as adjuvant therapy for ocular toxoplasmosis. Cochrane database Syst Rev. 2013;(4):CD007417. Toàn văn Tóm lược
- Silveira C, Belfort R, Muccioli C, et al. The effect of long-term intermittent trimethoprim/sulfamethoxazole treatment on recurrences of toxoplasmic retinochoroiditis. Am J Ophthalmol. 2002;134:41-46. Tóm lược
- Kim SJ, Scott IU, Brown GC, et al. Interventions for toxoplasma retinochoroiditis: a report by the American Academy of Ophthalmology. Ophthalmology. 2013;120:371-378. Tóm lược
- Soheilian M, Sadoughi MM, Ghajarnia M, et al. Prospective randomized trial of trimethoprim/sulfamethoxazole versus pyrimethamine and sulfadiazine in the treatment of ocular toxoplasmosis. Ophthalmology. 2005;112:1876-1882. Tóm lược
- Sobrin L, Kump LI, Foster CS. Intravitreal clindamycin for toxoplasmic retinochoroiditis. Retina. 2007;27:952-957. Tóm lược
- Bosch-Driessen LH, Verbraak FD, Suttorp-Schulten MS, et al. A prospective, randomized trial of pyrimethamine and azithromycin vs pyrimethamine and sulfadiazine for the treatment of ocular toxoplasmosis. Am J Ophthalmol. 2002;134:34-40. Tóm lược
- Baharivand N, Mahdavifard A, Fouladi RF, et al. Intravitreal clindamycin plus dexamethasone versus classic oral therapy in toxoplasmic retinochoroiditis: a prospective randomized clinical trial. Int Ophthalmol. 2013;33:39-46. Tóm lược
- Felix JP, Lira RP, Zacchia RS, et al. Trimethoprim-sulfamethoxazole versus placebo to reduce the risk of recurrences of toxoplasma gondii retinochoroiditis: randomized controlled clinical trial. Am J Ophthalmol. 2014;157:762-766;e1. Tóm lược
- Wallon M, Peyron F, Cornu C, et al. Congenital toxoplasma infection: monthly prenatal screening decreases transmission rate and improves clinical outcome at age 3 years. Clin Infect Dis. 2013;56:1223-1231. Tóm lược
Hình ảnh
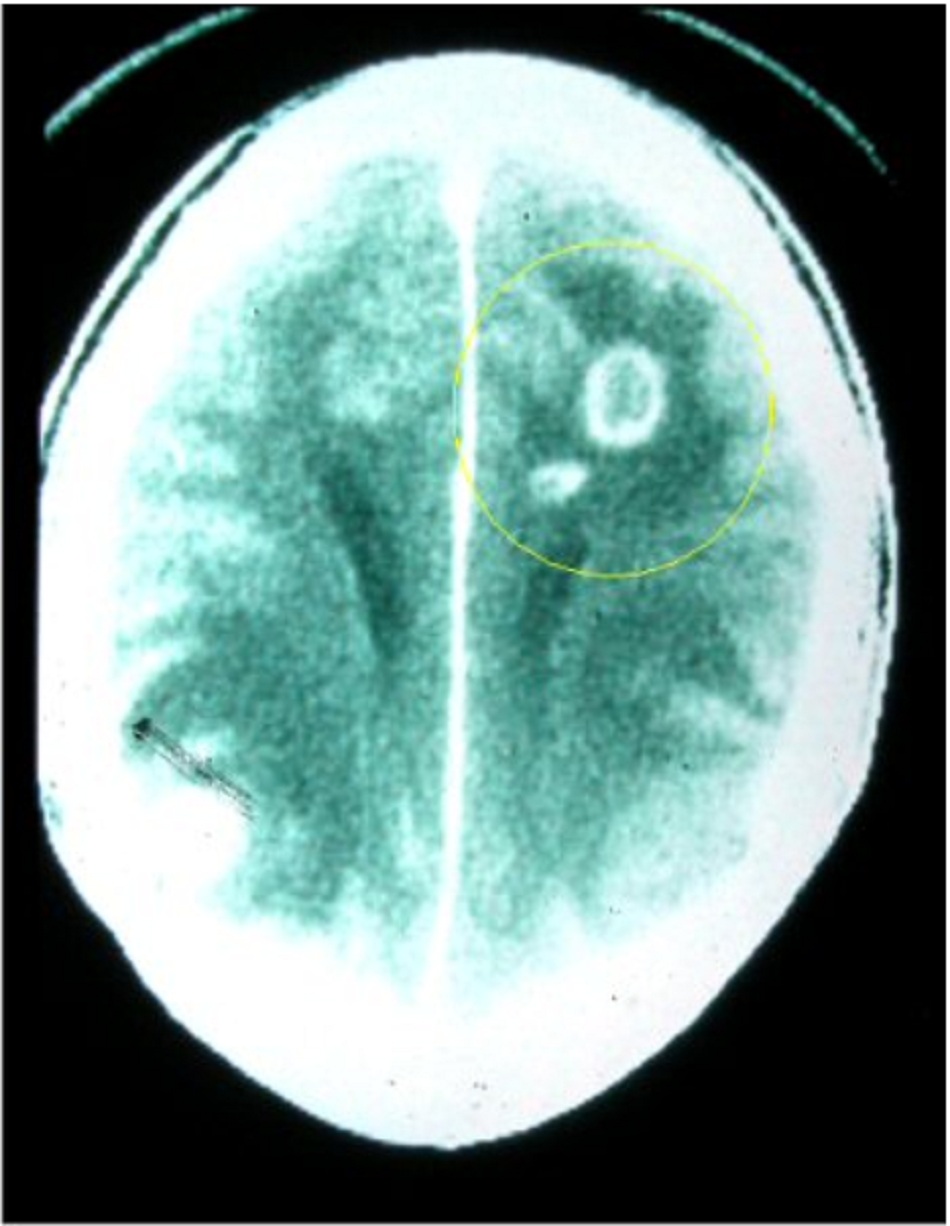
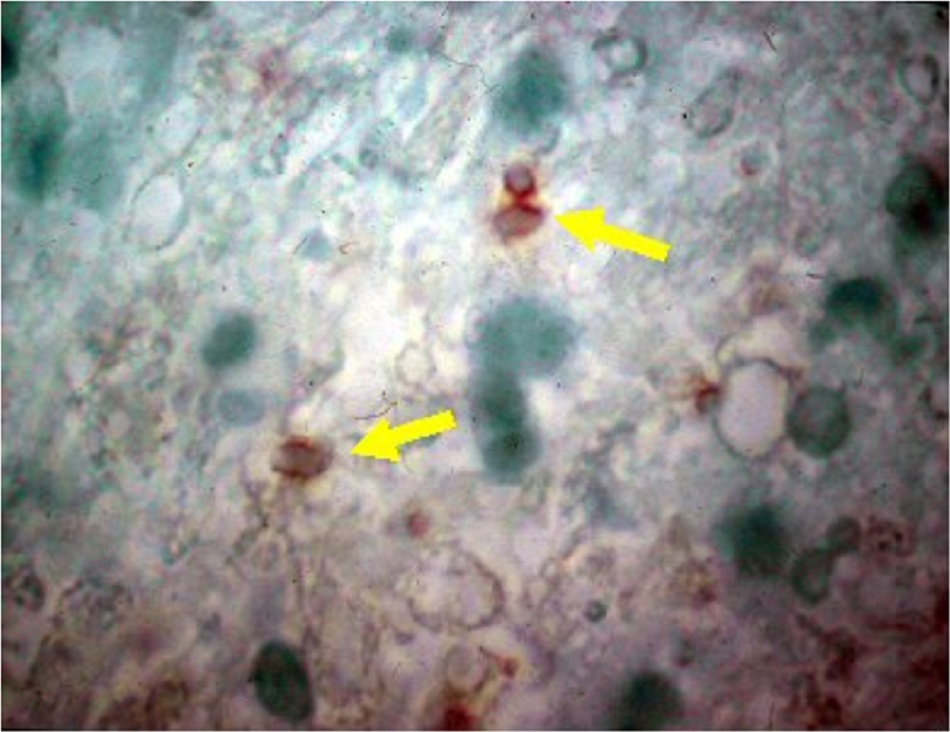
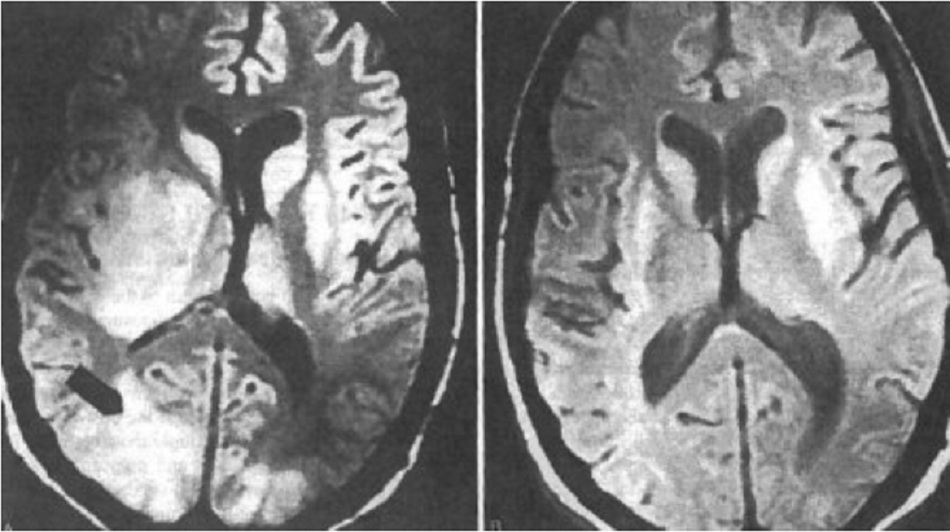
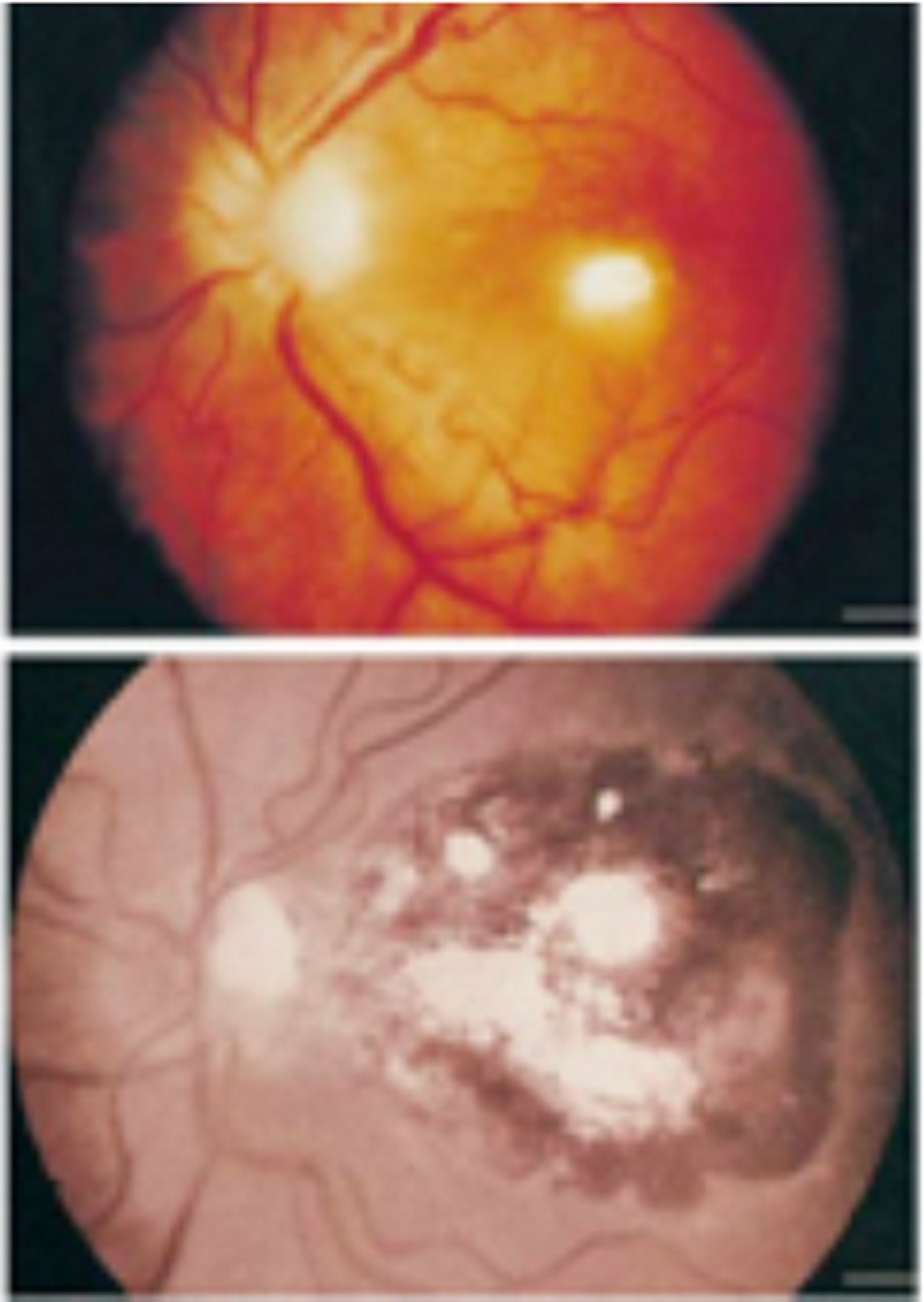
Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.
Xem đầy đủ Các Điều khoản và Điều kiện Sử dụng Trang Web. Liên hệ với chúng tôi
+ 44 (0) 207 111 1105 support@bmj.com
Những người có đóng góp
// Các tác giả:
Sarah Hochman, MD
Assistant Professor
Department of Medicine, Division of Infectious Diseases and Immunology, New York University School of Medicine, New York, NY
CÔNG KHAI THÔNG TIN: SH declares that she has no competing interests.
Kami Kim, MD
Professor of Medicine (Infectious Diseases) and Microbiology and Immunology
Albert Einstein College of Medicine, Bronx, NY
CÔNG KHAI THÔNG TIN: KK is on the advisory board for the Sanford Guide for Antibiotic Therapy.
// Những Người Bình duyệt:
Fabrizio Bruschi, MD
Professor of Parasitology
University of Pisa, School of Medicine, Pisa, Italy
CÔNG KHAI THÔNG TIN: FB declares that he has no competing interests.
Srikrishna Nagri, MD
Gastroenterologist
Dartmouth-Hitchcock Nashua, Nashua, NH
CÔNG KHAI THÔNG TIN: SN declares that he has no competing interests.
George Y. Wu, MD, PhD
Professor of Medicine
University of Connecticut Health Center, Farmington, CT
CÔNG KHAI THÔNG TIN: GYW is on the medical advisory boards of the following: Gilead Sciences, Bristol-Myers Squibb, AbbVie, and Intercept.
Xem thêm:
Bệnh phong là bệnh gì? Nguyên nhân, triệu chứng lâm sàng và cách điều trị theo BMJ