Bệnh truyền nhiễm
Bệnh phong là bệnh gì? Nguyên nhân, triệu chứng lâm sàng và cách điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Bệnh phong là bệnh gì? Nguyên nhân, triệu chứng lâm sàng và cách điều trị theo BMJ để tải file PDF bài viết xin vui lòng click vào link ở đây.
Tóm tắt
Bệnh nhiễm trùng mạn tính do vi khuẩn kháng axit Mycobacterium leprae gây ra được đặc trưng bằng tổn thương da và dây thần kinh ngoại biên.
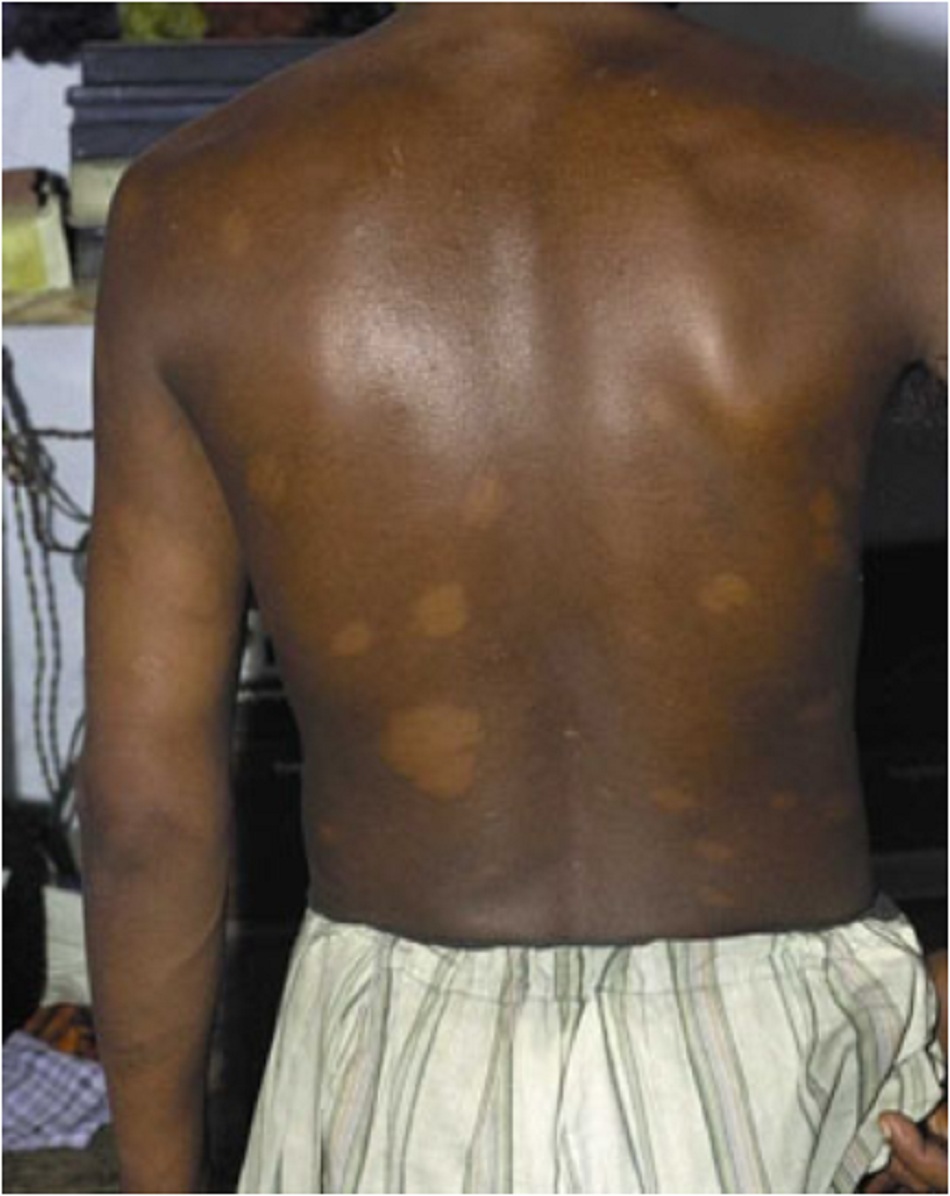
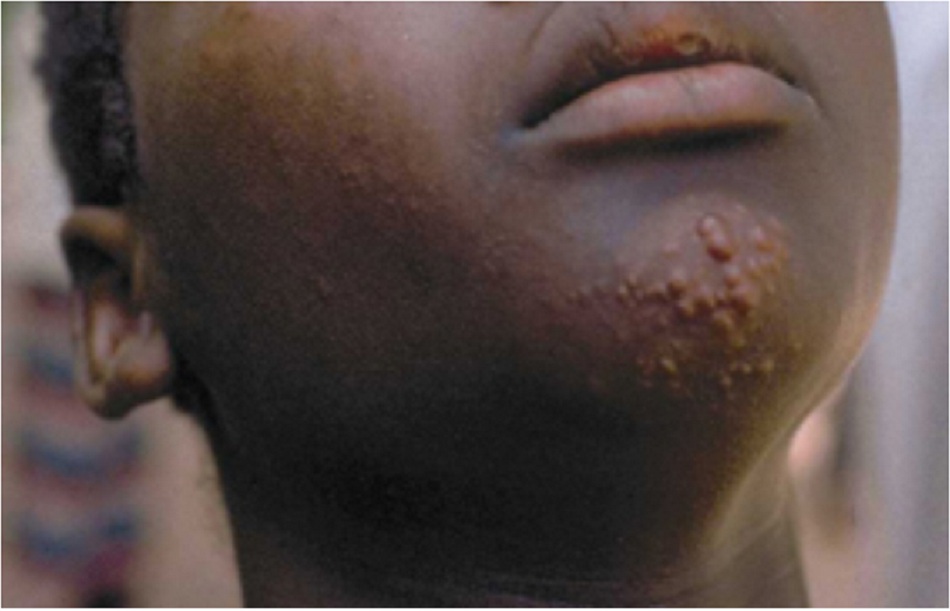
Các tổn thương trên da có thể là ban đỏ hoặc vùng giảm sắc tố, có thể có một hoặc nhiều vết ban, nốt sần hoặc cục, đôi khi bị mất cảm giác.
Mẫu phết da có thể có kết quả dương tính với trực khuẩn kháng axit (AFB), hoặc cũng có thể không, tùy thuộc vào cách phân loại (nhiều vi khuẩn với ít vi khuẩn).
Bệnh nhân có thể bị tổn thương trục dây thần kinh ngoại vi, mất cảm giác trên da và suy nhược những vùng cơ chịu sự điều khiển của dây thần kinh bị ảnh hưởng, dẫn đến khuyết tật.
Chẩn đoán chủ yếu dựa vào các triệu chứng cơ năng và triệu chứng thực thể lâm sàng, và trên thực thế, mọi người thường tự báo cáo đến trung tâm y tế.
Biện pháp điều trị bệnh phong chuẩn theo khuyến nghị của WHO là liệu pháp dùng nhiều loại thuốc (MDT).
Thông tin cơ bản
Định nghĩa
Bệnh phong (hay còn gọi là bệnh Hansen) là một căn bệnh nhiễm trùng mạn tính có một hoặc nhiều đặc điểm sau: giảm sắc tố hoặc tổn thương da, biểu hiện dạng ban đỏ, mất cảm giác vùng da đó; tổn thương dây thần kinh ngoại vi, biểu hiện thành tình trạng mất cảm giác, dị cảm (ngứa ran hai bàn tay và chân), suy nhược cơ bàn tay, chân hoặc mặt.[1]
Dịch tễ học
Bệnh phong chủ yếu ảnh hưởng đến thanh thiếu niên đang trong giai đoạn lao động hiệu quả nhất trong cuộc đời. Bệnh phong là nguyên nhân hàng đầu dẫn đến tình trạng khuyết tật vĩnh viễn trên toàn thế giới, chủ yếu ảnh hưởng đến những quốc gia nằm ở vùng nhiệt đới. Theo các báo cáo chính thức WHO nhận được từ 121 quốc gia và vùng lãnh thổ, tỉ lệ lưu hành bệnh phong trên toàn cầu vào cuối năm 2014 là 175.554 ca bệnh, trong khi số lượng ca bệnh mới phát hiện được trong năm 2014 là 213.899. Tuy nhiên, theo ghi nhận, 94% số bệnh nhân mắc phong đến từ Bangladesh, Brazil, Cộng hòa dân chủ Congo, Ethiopia, Ấn Độ, Indonesia, Madagascar, Myanmar, Nepal, Nigeria, Philippines, Sri Lanka, hoặc Cộng hòa thống nhất Tanzania.[8]
Bệnh căn học
Mycobacterium leprae là một loài trực khuẩn gram dương, kháng axit và là vi sinh vật ký sinh nội bào bắt buộc, đến nay vẫn chưa được nuôi cấy thành công. Trực khuẩn này nhân lên với tốc độ rất chậm trong đại thực bào và tế bào Schwann, ưa nhiệt độ thấp (27°C đến 33°C) – đây là mức nhiệt duy trì ở da, dây thần kinh ngoại vi và đường hô hấp trên. Hệ gen của M leprae đã được lập trình tự[9] và một loài khác có tên M lepromatosis đã được mô tả; tuy nhiên, cần phải tiến hành thêm nhiều nghiên cứu nữa để xác định ý nghĩa lâm sàng.[10]
Sinh lý bệnh học
Hiện vẫn chưa rõ phương thức lan truyền là gì tuy nhiên lan truyền qua đường hô hấp có vẻ là khả thi nhất (mặc dù vậy cũng không thể loại trừ những đường truyền nhiễm khác, đặc biệt là qua da nứt nẻ).[11] [12] [13]
Bệnh phong được minh họa theo phổ lâm sàng xét theo mức đáp ứng miễn dịch với Mycobacterium leprae. Ở một đầu phổ, những bệnh nhân mắc bệnh phong củ sẽ biểu hiện bệnh dưới dạng khu trú, và các tổn thương có đặc trưng là những Th1 cytokine (IFN-gamma, IL-2, và TNF-beta) – chỉ báo khả năng miễn dịch qua trung gian tế nào. Ở đầu phổ còn lại, bệnh nhân mắc bệnh phong u sẽ biểu hiện bệnh dưới dạng lan tỏa và các tổn thương có đặc trưng là những Th2 cytokine (IL-4, IL-5, IL-10) – chỉ báo đáp ứng thể dịch.[14]
Hầu hết mọi người tiếp xúc với M leprae đều không mắc bệnh, điều này cho thấy bệnh khởi phát tùy thuộc vào các yếu tố miễn dịch, di truyền và môi trường. Các yếu tố di truyền khả dĩ bao gồm gen PARK2 và PACRG.[15] và các gen trong đường truyền tín hiệu NOD2. Một số gen cũng liên quan đến các thể phong khác nhau: HLA-DR2 liên quan đến thể phong củ, và HLA-DQ1 liên quan đến thể phong u.[16]
Phân loại
Phân loại theo Ridley Jopling[2]
Bệnh phong được minh họa theo phổ lâm sàng liên quan đến mức đáp ứng miễn dịch với Mycobacterium leprae. Ở một đầu phổ, những bệnh nhân mắc bệnh phong củ sẽ kháng lại mầm bệnh, và tình trạng nhiễm trùng bị khu trú. Ngược lại, những bệnh nhân mắc bệnh phong u thì nhạy cảm hơn với mầm bệnh và tình trạng nhiễm trùng sẽ lan tỏa toàn thân.
Nhóm phong u (LL)
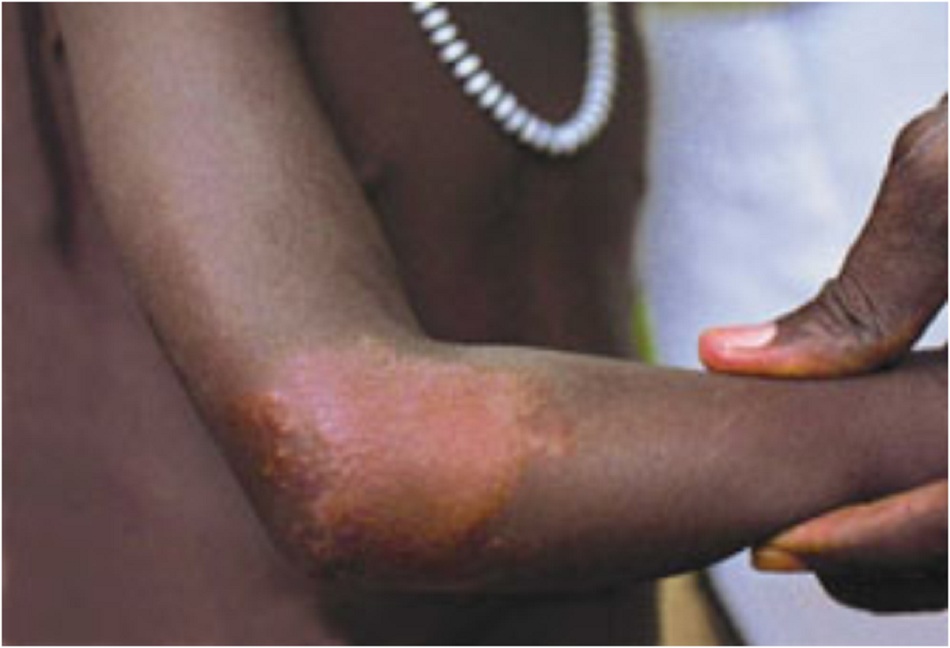
- Nhiều tổn thương dạng nốt sần, mảng ban hoặc cục, toàn thân hoặc lan tỏa.
- Có thể không có lông mày, lông mi và thâm nhiễm vào tai.
- Bệnh có thể ảnh hưởng đến lớp niêm mạc miệng, mũi, họng. thanh quản, khí quản, mắt, tinh hoàn và xương.
Nhóm phong trung gian
- Không ổn định và có thể chuyển sang thể khác.
- Phong trung gian cận u (BL): giống với phong u, có nhiều vùng da khỏe mạnh xen giữa những vùng tổn thương, thường là dạng tổn thương hình khuyên.
- Nhóm phong trung gian (BB): mảng ban hình khuyên, tổn thương dạng hốc.
- Nhóm phong trung gian gần củ (BT): tổn thương không đối xứng, vết ban cứng.
Phong thể củ (TT)
- Ít tổn thương hơn, chủ yếu là nổi ban viền cứng, có thể là ban đỏ hoặc giảm sắc tố. Tổn thương phân bố cục bộ và không đối xứng.
Nhóm phong bất định
- Đây là giai đoạn đầu trong quá trình tiến triển bệnh phong tự nhiên. Ở giai đoạn này, bệnh vẫn chưa được xếp vào loại nào.
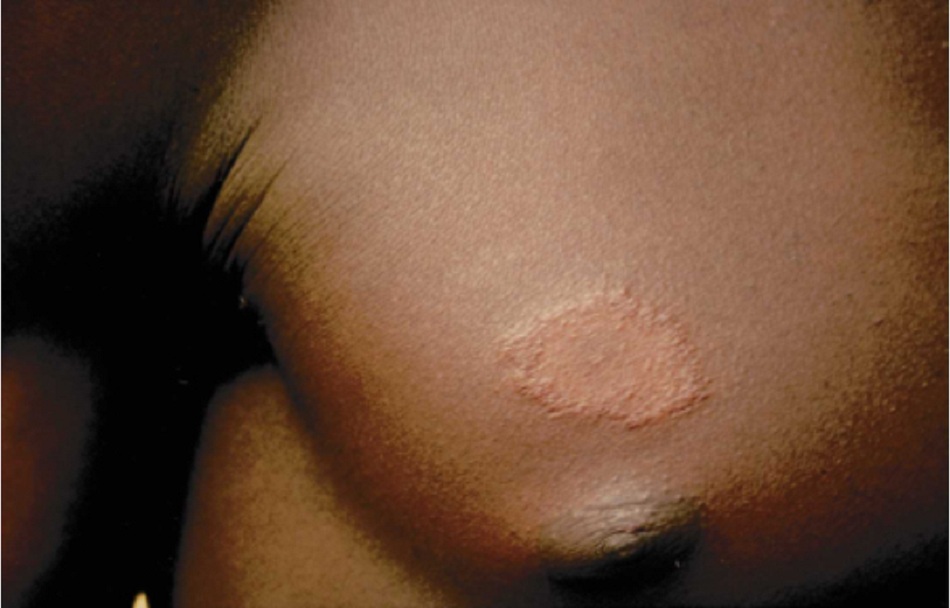
- Thường biểu hiện dưới dạng những vết ban giảm sắc tố đơn độc và bị mất cảm giác.
Phân loại theo Tổ chức Y tế Thế giới (WHO)[3] [4] [5]
Dựa trên số lượng tổn thương trên da. Được xây dựng để có thể áp dụng ở những vùng không được tiếp cận những biện pháp chẩn đoán khác và tạo cơ sở cho việc điều trị.
- Nhóm phong nhiều vi khuẩn (MB) bao gồm các trường hợp phong u (LL), phong trung gian gần u (BL), và phong trung gian (BB) theo cách phân loại của Ridley-Jopling và được định nghĩa là thể phong gồm từ 6 tổn thương trên da trở lên và có kết quả mẫu phết da dương tính, nếu được làm
- Nhóm phong ít vi khuẩn (PB) bao gồm nhóm phong vô định (I), nhóm phong củ (TT) và nhóm phong trung gian gần củ (BT) theo cách phân loại của Ridley-Jopling và được định nghĩa là thể phong gồm tối đa 5 tổn thương trên da và có kết quả mẫu phết âm tính, nếu được làm
Phòng ngừa
Ngăn ngừa sơ cấp
5 thử nghiệm thực địa quy mô lớn tiến hành tại Ấn Độ, Malawi, Myanmar, Pa-pua Niu Ghi-nê, và Uganda đã chứng minh được rằng tiêm vắc-xin BCG có thể phòng ngừa bệnh phong, mặc dù tác dụng phòng ngừa dao động từ 20% đến 30% ở Myanmar và Ấn Độ và lên đến 80% ở Uganda. Ở một số nghiên cứu, các nhà khoa học quan sát thấy rằng tác dụng phòng ngừa của BCG cao hơn đáng kể ở những đối tượng tiêm chủng ở độ tuổi <15. Kết quả từ các thử nghiệm vắc-xin thực hiện tại Ấn Độ, Malawi, và Venezuela chứng minh rằng tác dụng phòng ngừa bệnh phong khi tiêm BCG là khoảng 50%, và nếu tiêm BCG thêm một lần nữa hoặc tiêm nhiều lần sẽ tăng tác dụng phòng ngừa.1[C]Evidence Tuy nhiên, tiêu diệt thêm nhiều Mycobacterium leprae không làm tăng mức độ bảo vệ khi tiêm vắc-xin BCG.[20] [21] [22] [23] [24] [25] [26]
Rifampicin liều đơn trị liệu đã được chứng minh là có hiệu quả làm giảm tỉ lệ mắc mới bệnh phong trong trường hợp tiếp xúc.2[B]Evidence Những người tiếp xúc hoặc những người thân của bệnh phong cần được đánh giá các dấu hiệu bệnh phong hàng năm
Sau khi chẩn đoán, không cần cách ly. Biện pháp quan trọng nhất là điều trị, bởi nhiễm trùng sẽ không còn nghiêm trọng nữa sau khi bắt đầu liệu pháp dùng nhiều loại thuốc (MDT).
Ngăn ngừa thứ cấp
Nếu bị khuyết tật, cần tư vấn cho bệnh nhân cách bảo vệ bản thân khỏi bị thương.
Một phần trong chiến lược toàn cầu của WHO là làm giảm số ca mới mắc có khuyết tật và dị dạng thấy rõ; và một điều nữa cũng quan trọng là giảm tình trạng phân biệt đối xử và kỳ thị.[8]
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Bệnh nhân nam, 25 tuổi, nông dân, đã lập gia đình đến từ một ngôi làng ở Tanzania thấy xuất hiện nhiều mảng ban đỏ, nóng rát khắp thân, lưng, cánh tay và cẳng chân, những vùng này mất cảm giác, và bệnh nhân thấy ngứa ra ở bàn chân và các ngón chân. Khi khám phát hiện thấy các nốt sần và mảng ban có kích cỡ khác nhau, dao động trong khoảng từ 0,5 đến 10,0 cm, phân bố không đối xứng, chủ yếu dọc thân. Bệnh nhân không bị suy dinh dưỡng và không có hạch to hay lách to. Dấu hiệu sinh tồn bình thường, và kết quả khám toàn thân và bộ phận sinh dục cũng bình thường.
Các bài trình bày khác
Hai loại phản ứng miễn dịch ảnh hưởng tới 30% đến 50% số bệnh nhân phong: phản ứng loại 1 (phản ứng đảo ngược) và phản ứng loại 2 (phong hồng ban nút [ENL]). Ở phản ứng loại 1, những tổn thương hiện có trên da sẽ biến thành ban đỏ và phù nề, và bệnh nhân có thể bị đau, nhạy cảm, dị cảm và/hoặc mất chức năng dây thần kinh (bàn tay dạng móng vuốt, bàn chân rũ, liệt mặt); các triệu chứng toàn thân được coi là bất thường. Phản ứng loại 2 bao gồm nổi nhanh và nhiều cục ban đỏ dưới da, các cục này đau và có thể bị loét; sốt, khó chịu, biếng ăn; đau khớp; viêm tinh hoàn; viêm mào tinh hoàn; viêm mống mắt và viêm dây thần kinh. Những phản ứng này thường bị quan sát nhầm do các biến chứng từ liệu pháp dùng nhiều thuốc. Phản ứng là những cấp cứu y khoa, có thể làm tăng tỉ lệ mắc bệnh phong và điều quan trọng là phải nhận biết rõ và điều trị các phản ứng để giảm những ganhs nặng khuyết tật do bệnh phong gây ra. Phản ứng thứ ba khá hiếm gặp được gọi là hiện tượng Lucio. Phản ứng này xảy ra ở nhóm phong u không nổi cục lan tỏa (thể phong lành) và có liên quan đến một loài khác có tên Mycobacterium lepromatosis.[6] Các triệu chứng bao gồm tụ xuất huyết trên da và mảng ban, những tình trạng này sẽ dần bị hoại tử và loét. Bệnh sẽ để lại sẹo teo quắt; các triệu chứng toàn thân được coi là bất thường. Các phản ứng miễn dịch có thể xảy ra bất cứ lúc nào, trước, trong và sau khi điều trị.[7]
Cách tiếp cận chẩn đoán từng bước
Ở những quốc gia lưu hành dịch phong, chẩn đoán sẽ được căn cứ trên kết quả khám lâm sàng. Tuy nhiên, các kết quả xét nghiệm sẽ rất hữu ích cho việc chẩn đoán xác định và phân loại bệnh một cách chính xác.
Tiền sử
Các thành viên trong gia đình mắc bệnh phong, sống ở quốc gia lưu hành dịch, từng đi du lịch và tiếp xúc với những người mắc bệnh phong nhưng không điều trị, là những yếu tố quan trọng cần xem xét. Thời gian ủ bệnh trung bình được cho là từ 3 đến 5 năm, mặc dù theo báo cáo, thời gian trung bình rất ngắn, chỉ vài tuần, căn cứ trên bằng chứng đó là bệnh phong xuất hiện ở cả trẻ sơ sinh.[27] Theo báo cáo, thời gian ủ bệnh tối đa rất lâu, tới >30 năm, theo kết quả quan sát thấy ở những cựu chiến binh đã từng có thời gian ngắn ở vùng lưu hành dịch, nhưng mặt khác lại sống ở vùng không lưu hành dịch.
Khám lâm sàng
Những tổn thương trên da có thể ở dạng đơn lẻ hoặc nhiều ổ, và thường những vùng đó sẽ giảm sắc tố so với vùng da bình thường xung quanh. Đôi khi, tổn thương có màu đỏ hoặc màu đồng. Có nhiều kiểu tổn thương da, nhưng thường gặp nhất là tổn thương ở dạng vết ban, nốt sần hoặc cục. Bệnh nhân cũng có thể xuất hiện nhiều mảng da thâm hoặc chỉ thâm da lan tỏa. Mất cảm giác là biểu hiện đặc trưng của bệnh phong; bệnh nhân bị mất cảm giác ở vùng da bị tổn thương khi châm kim và/hoặc chạm nhẹ vào.
Khi khám, cần sờ nắn các dây thần kinh ngoại vi. Dây thần kinh có thể trở nên nhạy cảm, dị cảm hoặc dày lên. Dây thần kinh xương trụ, dây thần kinh quay bì bắp, dây thần kinh giữa, dây thần kinh kheo, dây thần kinh chày, và dây thần kinh tai lớn là những bộ phận thường bị tổn thương nhất. Bệnh nhân cũng có thể bị tê cứng các chi và mất chức năng dây thần kinh (bằng chứng là bàn tay dạng móng vuốt, bàn chân rũ, liệt mặt).
Bệnh phong có thể khiến bệnh nhân bị mất cảm giác vài vùng trên da, mà không xuất hiện các vết ban (bệnh phong thể thần kinh đơn thuần).
Các thăm dò
Ở một số ít bệnh nhân, có thể quan sát thấy trực khuẩn phong hình que, nhuộm màu đỏ trên mẫu phết lấy từ vùng da bị tổn thương,và những loài trực khuẩn này được tìm ra dưới kính hiển vi sau khi được nhuộm đúng cách (nhuộm Wade-Fite). Bất cứ khi nào có thể, có thể sử dụng đến công cụ rất hữu ích đó là xét nghiệm mô bệnh học bằng cách sinh thiết da để chẩn đoán phân biệt và để phân loại cụ thể bệnh. Có thể thực hiện sinh thiết dây thần kinh đối với phong thể thần kinh thể đơn thuần, nhưng trường hợp này rất hiếm.
Có thể dùng PCR để phát hiện ADN chứa Mycobacterium leprae trong mô. Đây là phương pháp hữu ích giúp chẩn đoán nhóm phong u (LL), nhưng lại không nhạy lắm với nhóm phong củ (TT) hay nhóm phong trung gian gần củ (BT).
Phản ứng miễn dịch
Hai loại phản ứng ảnh hưởng đến 30% đến 50% số bệnh nhân bị bệnh phong: phản ứng loại 1 (phản ứng đảo ngược) và phản ứng loại 2 (phong hồng ban nút). Những phản ứng này thường bị quan sát nhầm do các biến chứng từ liệu pháp dùng nhiều thuốc. Phản ứng là những cấp cứu y khoa, có thể làm tăng tỉ lệ mắc bệnh phong và điều quan trọng là phải nhận biết rõ và điều trị các phản ứng để giảm những gánh nặng tàn tật do bệnh phong gây ra.
Phản ứng thứ ba, hay còn gọi là hiện tượng Lucio, khá hiếm khi xảy ra. Các phản ứng miễn dịch có thể xảy ra bất cứ lúc nào, trước, trong và sau khi điều trị.[7]
Phản ứng loại 1 (phản ứng đảo ngược)
- Phản ứng này thường gặp nhất ở nhóm BT, phong trung gian (BB), phong trung gian gần u (BL), LL
- Những tổn thương hiện có trên da sẽ biến thành dạng ban đỏ và phù nề
- Triệu chứng toàn thân được coi là bất thường
- Viêm dây thần kinh: thường gây đau, nhạy cảm, dị cảm dây thần kinh nguyên phát, và/hoặc mất chức năng dây thần kinh (bằng chứng là bàn tay dạng móng vuốt, bàn chân rũ, liệt mặt).
Phản ứng loại 2 (phong hồng ban nút)
- Phản ứng này thường gặp nhất ở nhóm phong BL và LL
- Nhiều cục ban đỏ dưới da xuất hiện nhanh, đau và có thể bị loét
- Sốt, khó chịu, biếng ăn
- Đau khớp
- Viêm tinh hoàn, viêm mào tinh hoàn, viêm mống mắt
- Viêm dây thần kinh.
Hiện tượng Lucio
- Xảy ra ở nhóm phong u không nổi cục (thể phong lành). Có liên quan đến một loài khác có tên M lepromatosis[6]
- Tụ xuất huyết trên da, mảng ban, những tình trạng này sẽ dần bị hoại tử và loét.
- Bệnh sẽ để lại sẹo teo quắt
- Triệu chứng toàn thân được coi là bất thường.
Các yếu tố nguy cơ
Mạnh
Tiếp xúc gần bệnh nhân bị phong thể nhiều vi khuẩn
- Tỉ lệ mắc mới thực tế giữa những trường hợp tiếp xúc và nguy cơ tương đối của những trường hợp này có vẻ khác nhau đáng kể trong những nghiên cứu khác nhau. Tỉ lệ số người tiếp xúc với những bệnh nhân mắc bệnh phong u dao động trong khoảng từ 6,2 người/1000 người/năm tại tỉnh Cebu Phillippines[17] đến 55,8 người/1000 người/ năm ở một vùng miền Nam Ấn Độ.[18]
Đói nghèo
- Phong là căn bệnh thường gặp, nhưng không phải là bệnh duy nhất, xảy ra ở những cộng đồng thiếu thốn, nơi thường có chế độ dinh dưỡng kém, quá đông đúc và tiêu chuẩn vệ sinh kém.
Sinh sống ở vùng lưu hành dịch
- Theo báo cáo, năm 2014, 94% số bệnh nhân mắc phong đến từ Bangladesh, Brazil, Cộng hòa dân chủ Congo, Ethiopia, Ấn Độ, Indonesia, Madagascar, Myanmar, Nepal, Nigeria, Philippines, Sri Lanka, hoặc Cộng hòa thống nhất Tanzania.[8]
Yếu
Xu hướng di truyền
- Có bằng chứng cho thấy rằng không phải tất cả những người nhiễm khuẩn Mycobacterium leprae đều khởi phát bệnh phong. Các yếu tố di truyền được cho là gây ảnh hưởng, dựa trên kết quả quan sát khi phân nhóm bệnh phong trong một vài gia đình.
Đường truyền từ động vật sang người
- Ở miền Nam Hoa Kỳ, các nghiên cứu đã phát hiện thấy rằng những bệnh nhân mắc bệnh phong và không phơi nhiễm với yếu tố lạ thì đều nhiễm cùng một chủng Mycobacterium leprae như con tatu hoang dã trong khu vực.[19]
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ ban gồm: tiếp xúc gần với bệnh nhân phong thể nhiều vi khuẩn, nghèo đói và sống ở khu vực lưu hành dịch.
Tổn thương da điển hình (thường gặp)
- Có nhiều kiểu tổn thương, nhưng thường gặp nhất là tổn thương ở dạng vết ban, nốt sần hoặc cục.
- Đây là loại tổn thương xuất hiện sớm, có thể biểu hiện dưới dạng mảng ban đỏ hoặc mảng da giảm sắc tố, không rõ ràng, khó xác định, và bệnh nhân mất cảm giác ở vùng da đó. Đôi khi, tổn thương có màu đỏ hoặc màu đồng. Bệnh nhân cũng có thể xuất hiện nhiều mảng da thâm hoặc chỉ thâm da lan tỏa.
Tổn thương dây thần kinh (thường gặp)
- Khi khám, cần sờ nắn các dây thần kinh ngoại vi. Dây thần kinh có thể trở nên nhạy cảm, dị cảm hoặc dày lên. Dây thần kinh xương trụ, dây thần kinh quay bì bắp, dây thần kinh giữa, dây thần kinh kheo, dây thần kinh chày, và dây thần kinh tai lớn là những thần kinh thường bị tổn thương nhất. Bệnh nhân cũng có thể bị tê cứng các chi và mất chức năng dây thần kinh (bàn tay dạng móng vuốt, bàn chân rũ, liệt mặt).
- Bệnh phong có thể khiến bệnh nhân bị mất cảm giác vài vùng trên da, mà không xuất hiện các vết ban (bệnh phong thể thần kinh đơn thuần).
Mất cảm giác (thường gặp)
- Một biểu hiện đặc trưng của bệnh phong. Bệnh nhân bị mất cảm giác ở vùng da bị tổn thương khi châm kim và/ hoặc chạm nhẹ vào.
Các yếu tố chẩn đoán khác
Phản ứng miễn dịch (thường gặp)
- Hai loại phản ứng ảnh hưởng đến 30% đến 50% số bệnh nhân bị bệnh phong: phản ứng loại 1 (phản ứng đảo ngược) và phản ứng loại 2 (phong hồng ban nút [ENL]). Những phản ứng này thường bị quan sát nhầm do các biến chứng từ liệu pháp dùng nhiều thuốc. Phản ứng là những cấp cứu y khoa, có thể làm tăng tỉ lệ mắc bệnh phong. Điều quan trọng là phải nhận biết rõ và điều trị các phản ứng để giảm những gánh nặng khuyết tật do bệnh phong gây ra. Phản ứng thứ ba khá hiếm gặp được gọi là hiện tượng Lucio.
Tổn thương mắt (thường gặp)
- Nếu dây thần kinh cơ mí mắt hoặc giác mạc bị tổn thương, mắt cũng có thể bị ảnh hưởng. Bệnh phong là nguyên nhân đứng thứ ba trên toàn thế giới gây nên bệnh mù lòa. Những bệnh nhân phong có thể khởi phát các biến chứng ở mắt, chẳng hạn như loét giác mạc, viêm mống mắt-thể mi, và hở mi.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Phết da
Ở những nước đang phát triển, các dịch vụ phết da không phải lúc nào cũng có thể thực hiện được, và mức độ tin cậy của kỹ thuật này thường đáng nghi ngại. Do đó, ngày càng có nhiều chương trình phân loại dựa trên các tiêu chí lâm sàng. Đặc điểm quan trọng đó là dựa trên số lượng tổn thương da. |
Dương tính với trực khuẩn kháng a xít (nhuộm AFB, Fite hoặc Wade) |
| Xét nghiệm mô bệnh học và sinh thiết da và/hoặc dây thần kinh
– Bất cứ khi nào có thể,xét nghiệm mô bệnh học được coi là công cụ có giá trị để chẩn đoán phân biệt và để phân loại chính xác căn bệnh. – Các dạng bệnh phong khác nhau có hình ảnh mô bệnh học khác nhau: hướng về phía nhóm phong củ (TT) ở đầu phổ, hình ảnh mô bệnh học cho thấy các tế bào biểu mô, u hạt rõ ràng, tế bào khổng lồ Langhans và tế bào lympho; trong khi hướng về phía nhóm phong u (LL) ở đầu phổ kia, có nhiều đại thực bào bọt hơn, và khi nhuộm Wade-Fite cho thấy khuẩn mycobacteria. – Có thể thực hiện sinh thiết dây thần kinh trong trường hợp bệnh nhân mắc phong thể thần kinh đơn thuần, nhưng trường hợp này rất hiếm. |
Giúp phân loại bệnh và kiểm tra được liệu có trực khuẩn kháng a xít (AFB) hay không |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| PCR
Phát hiện ADN có chứa M leprae trong mô. Đây là phương pháp hữu ích giúp chẩn đoán nhóm phong u (LL), nhưng lại không nhạy lắm với nhóm phong củ (TT) hay nhóm phong trung gian gần củ (BT), những nhóm bệnh này chẩn đoán khó hơn. Không được trang bị ở mọi cơ sở. |
Phát hiện ADN có chứa Mycobacterium leprae |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Bệnh vảy nến | – Xuất hiện mảng vảy lan rộng trên da, đặc biệt là trên cơ duỗi khớp. Có thể gây tổn thương móng và viêm khớp.
– Không gây tổn thương dây thần kinh và không có những cục nổi trên da. |
– Chẩn đoán thường dựa trên những biểu hiện trên da. Không cần tiến hành xét nghiệm máu hay thủ thuật chẩn đoán đặc biệt nào, nhưng có thể cần phải sinh thiết da để loại trừ những tình trạng rối loạn khác và để chẩn đoán xác định.
– Xét nghiệm mô bệnh học bằng cách sinh thiết da phát hiện thấy tình trạng dày lớp gai biểu mô, không có u hạt, nhưng tích tụ tế bào lympho và bạch cầu trung tính thành dạng ổ. Không phát hiện thấy trực khuẩn kháng a xít (AFB) trong mẫu sinh thiết. |
| Chàm | – Đặc trưng là khô da lan rộng và phát ban da tái phát kèm ban đỏ hoặc ngứa.
– Có thể xuất hiện nhiều vùng da bị mất màu tạm thời. – Có khả năng xuất hiện trên cơ gấp khớp. Có thể có tiền sử bị dị ứng. Không gây tổn thương dây thần kinh và không phát hiện thấy cục nổi trên da. |
– Sinh thiết da và xét nghiệm mô bệnh học phát hiện thấy tình trạng viêm không đặc hiệu ở các giai đoạn eczema cấp tính, mạn tính và khỏi bệnh, nhưng không thường gặp u hạt.
– Xét nghiệm da (xét nghiệm mảng ban) có thể giúp chẩn đoán bệnh eczema dị ứng, và xét nghiệm công thức máu có thể cho thấy bạch cầu ái toan trong máu ngoại vi. Không phát hiện thấy trực khuẩn kháng a xít (AFB) trong mẫu sinh thiết. |
| Nấm da vùng thân | Tổn thương hình khuyên, đường viền đóng vảy và mẫn cảm Không gây tổn thương dây thần kinh và không phát hiện thấy cục nổi trên da. | Dương tính với KOH và mẫu da cạo. Không phát hiện thấy trực khuẩn kháng a xít (AFB) trong mẫu sinh thiết. |
| Sẹo/sẹo lồi | Bỏng và những tổn thương khác có thể để lại sẹo, và những vùng sẹo này không còn cảm giác. Có tiền sử bị chấn thương hoặc bỏng. Không gây tổn thương dây thần kinh và không phát hiện thấy cục nổi trên da. | Sinh thiết da và xét nghiệm mô bệnh học có thể phát hiện thấy mức collagen trong hạ bì tăng mà không bị viêm hoặc xuất hiện u hạt. Không xuất hiện trực khuẩn kháng a xít (AFB) trên các thuốc nhuộm đặc biệt. |
| Bệnh giang mai | Thông thường, tổn thương da do giang mai có thể gần giống với vết ban do bệnh phong, nhưng có thể dễ dàng phân biệt hai chứng tổn thương này thông qua hiện tượng mất cảm giác và phản ứng với biện pháp điều trị. | – Vi sinh vật gây bệnh là Treponema pallidum. Sinh thiết da và xét nghiệm mô bệnh học có thể phát hiện những thay đổi do viêm, tùy thuộc vào giai đoạn viêm. Bệnh giang mai thứ phát có thể liên quan đến tình trạng hình thành u hạt, nhưng không có trực khuẩn kháng a xít (AFB) nào xuất hiện trên các thuốc nhuộm đặc biệt.
– Không phải lúc nào cũng căn cứ trên phản ứng quan sát thấy trong phòng thí nghiệm nghiên cứu bệnh hoa liễu (VDRL) để đưa ra chẩn đoán phân biệt, bởi phản ứng dương tính giả không phải hiếm gặp ở nhóm phong trung gian gần u và nhóm phong u, trong trường hợp này cần phải thực hiện xét nghiệm khác để xác nhận, chẳng hạn như FTA-ABS. – Xét nghiệm mẫu da nạo hoặc sinh thiết da bằng kính hiển vi trường tối có thể cho thấy rõ xoắn khuẩn spirochete. |
| Lupus ban đỏ hệ thống | Tổn thương da có thể có dạng hình khuyên, đường viền hằn lên và vùng trắng ở giữa, giống với nhóm phong trung gian. | Dương tính với kháng thể kháng nhân (ANA). Những bệnh nhân phong thường có kết quả dương tính giả với ANA, trong những trường hợp này, thì các kháng thể đặc hiệu với dsDNA có thể giúp phân biệt hai chứng bệnh. |
| U da dạng nấm | Những tổn thương xuất hiện sớm có thể bị nhầm là bệnh phong nổi cục. Hiếm khi xuất hiện ở những bệnh nhân dưới 20 tuổi và thường phổ biến ở bệnh nhân trên 50 tuổi. Bệnh nhân có thể bị tổn thương toàn thân nếu bệnh ở giai đoạn cuối. | Sinh thiết da và xét nghiệm mô bệnh học sẽ giúp chẩn đoán bệnh, có bệnh khi phát hiện thấy các tế bào lympho không điển hình thâm nhiễm, và phát hiện thấy hiện tượng nhân bản trong các nghiên cứu sắp xếp lại bộ gen tế bào T. |
| Lupus lao | Rất có khả năng bị nhầm với tổn thương do bệnh lao và ở cả hai chứng bệnh, thì trực khuẩn kháng a xít đều rất khó chứng minh. Lupus sinh ra những tổn thương đau, loét quanh miệng, mắt, mũi và tai. Có khả năng để lại sẹo cao hơn, và bệnh nhân không bị thay đổi cảm giác. | Sinh thiết da sẽ phát hiện tình trạng viêm u hạt, và đôi khi, là hoại tử bã đậu do trực khuẩn kháng a xít (AFB), đó là vi khuẩn lao trên các thuốc nhuộm đặc biệt. Phân biệt bệnh này so với bệnh phong khá khó, nhưng ở bệnh lao thể ngoài da, có thể nuôi cấy được vi khuẩn lao hoặc có thể chứng minh bằng PCR. |
| Bệnh nhiễm Leishmania thể da | Bệnh Leishmania thể da và ở Nam Phi, bệnh Leishmania niêm mạc da có thể bị nhầm với bệnh phong. Những tổn thương trên da mặt có xu hướng tập trung quanh miệng, mũi và hình thành những viền hằn lên rõ hơn so với những tổn thương ở bệnh phong. Những tổn thương dạng nốt sần sẽ dần bị loét. Bệnh Leishmania mất ứng có thể giống với bệnh phong u. | Nạo da, sinh thiết da và xét nghiệm mô bệnh học. Có thể nuôi cấy khuẩn Leishmania (môi trường NNN) hoặc phát hiện bằng PCR. |
Điều trị
Cách tiếp cận điều trị từng bước
Chẩn đoán và điều trị sớm bằng liệu pháp dùng nhiều loại thuốc (MDT) vẫn là phương pháp quan trọng duy nhất giúp trị khỏi bệnh, phòng ngừa khuyết tật và có thể làm giảm phạm vi truyền bệnh.
Liệu pháp dùng nhiều loại thuốc: nguyên tắc chung
Liệu pháp dùng liều loại thuốc (MDT) được phát triển là bởi hiện tượng kháng thuốc dapsone ngày càng trở nên phổ biến và các phác đồ thuốc được thiết kế dựa trên nguyên tắc đó là kết hợp nhiều loại thuốc sẽ ngăn ngừa được tình trạng kháng một loại thuốc đơn lẻ trong hỗn hợp.[5]
- Nhóm phong nhiều vi khuẩn (MB) (>6 tổn thương): rifampicin, clofazimine, và dapsone trong ít nhất 12 tháng.
- Nhóm phong ít vi khuẩn (PB) (1 đến 5 tổn thương): rifampicin và dapsone trong ít nhất 6 tháng.
- Trong trường hợp đặc biệt không thể dùng MDT tiêu chuẩn, thì có thể cho bệnh nhân dùng các loại thuốc thay thế hoặc kết hợp ofloxacin, levofloxacin, minocycline, hoặc clarithromycin.
Thuốc rifampicin:
- Liều tiêu chuẩn dùng hàng tháng đã được chứng minh là đôi khi gây độc.
- Theo báo cáo, đôi khi xảy ra biến cố suy thận, giảm tiểu cầu, triệu chứng giống cúm, và viêm gan.
- Có tính năng diệt khuẩn mạnh.
- Hiện tượng kháng thuốc ít khi xảy ra nếu được kết hợp với dapsone.
Về clofazimine:
- Hầu như không gây độc, nếu dùng liều cho bệnh phong MB.
- Rối loạn sắc tố da, đặc biệt là trong những vùng da tổn thương, là triệu chứng thường gặp, nhưng sẽ khỏi hoàn toàn trong vòng 6 đến 12 tháng sau khi ngừng điều trị.
- Nếu dùng những liều cao hơn, đôi khi bệnh nhân có thể gặp phải những biến cố bất lợi nghiêm trọng ở đường tiêu hóa (GI).
Về dapsone:
- Đôi khi gây độc ở những liều đã dùng.
- Đôi khi bệnh nhân có thể gặp phải những phản ứng quá mẫn chậm và ít gặp hơn đó là mất hạt bạch cầu.
- Bệnh nhân thường bị thiếu máu huyết tán nhẹ sau khi điều trị bằng thuốc.
- Chứng thiếu máu huyết tán nặng hiếm khi xảy ra, ngoại trừ ở những bệnh nhân bị thiếu hụt men G6PD.
- Hiện tượng kháng thuốc ít khi xảy ra nếu được kết hợp với rifampicin.
Những bệnh nhân trưởng thành được điều trị theo các hướng dẫn của WHO.
Điều trị các phản ứng miễn dịch
Hai loại phản ứng ảnh hưởng đến 30% – 50% số bệnh nhân bị bệnh phong: phản ứng loại 1 (phản ứng đảo ngược) và phản ứng loại 2 (phong hồng ban nút). Những phản ứng này thường bị quan sát nhầm do các biến chứng từ liệu pháp dùng nhiều thuốc. Phản ứng là những cấp cứu y khoa, có thể làm tăng tỉ lệ mắc bệnh phong và do đó, điều quan trọng là phải nhận biết rõ và điều trị các phản ứng để giảm những gánh nặng khuyết tật do bệnh phong gây ra. Phản ứng thứ ba, hay còn gọi là hiện tượng Lucio, hiếm khi xảy ra. Các phản ứng miễn dịch có thể xảy ra bất cứ lúc nào, trước, trong và sau khi điều trị.[7]
Phản ứng loại 1 (phản ứng đảo ngược):
- Prednisolone liều cao có thể làm giảm nhẹ các triệu chứng một cách nhanh chóng và giúp phục hồi chức năng dây thần kinh đã bị suy yếu. Phải điều chỉnh phác đồ điều trị sao cho phù hợp với từng bệnh nhân, căn cứ trên độ nhạy cảm dây thần kinh và những thiếu hụt chức năng vận động hoặc cảm giác của bệnh nhân. Cần đánh giá lại các triệu chứng 2 tuần một lần. Nếu chức năng dây thần kinh được cải thiện, có thể giảm liều dần trong vòng 3 tháng tới.[28]
- Dùng corticosteroid trong thời gian dài có nguy cơ gặp phải những biến cố bất lợi, và khi đó cần phải tìm đến những liệu pháp khác, chẳng hạn như ciclosporin.
Phản ứng loại 2 (phong hồng ban nút):
- The current treatment of choice, thalidomide, is extremely effective at improving symptoms. However, given its teratogenicity, thalidomide is avoided in women of childbearing potential. Treatment of this particular population remains a challenge. Prednisolone can be used. While the combination of thalidomide and prednisolone is approved for the treatment of erythema nodosum leprosum plus neuritis, it should be avoided because of the increased risk of deep vein thrombosis. Higher doses of clofazimine can be an option for those who cannot receive thalidomide, but its full effect is not observed until 4 to 6 weeks from initiation.
Hiện tượng Lucio
- Nếu chưa thực hiện MDT, nên để bệnh nhân bắt đầu dùng các loại thuốc điều trị bệnh phong u, bao gồm rifampicin, dapsone, và clofazimine. Ngoài ra, ban đầu cần dùng corticosteroid liều cao và sau đó giảm dần liều lượng vào các tháng sau.
Các lựa chọn điều trị
| Cấp tính | ||
| Nhóm bệnh nhân | Tx line | Điều trị |
| Phong thể nhiều vi khuẩn (MB) (>6 tổn thương) | ||
| 1 | Liệu pháp dùng nhiều loại thuốc theo tiêu chuẩn của WHO: phác đồ ba loại thuốc
» Liệu pháp dùng liều loại thuốc (MDT) gồm nhiều vỉ thuốc điều trị bệnh phong MB, có chứa rifampicin, clofazimine, và dapsone, và là biện pháp điều trị bệnh phong MB chuẩn.[5] » Theo tiêu chuẩn WHO, thời gian điều trị là 12 tháng, hoặc lâu hơn theo chỉ định của bác sĩ. » Hiệu quả cao, và bệnh nhân sẽ không còn nhiễm trùng sau khi dùng liều đầu tiên. Theo báo cáo, chưa có trường hợp nào kháng MDT. » Nếu xảy ra biến cố nhiễm độc, thì nên dùng phác đồ thay thế. Cần dừng dapsone ngay nếu xảy ra biến cố nhiễm độc nghiêm trọng; không cần điều chỉnh gì thêm. Các lựa chọn sơ cấp » rifampicin: 600 mg dùng đường uống mỗi tháng một lần -và- » Clofazimine:: 50 mg dùng đường uống, mỗi ngày một lần, và uống thêm 300 mg mỗi tháng một lần -và- » dapsone: 100 mg đường uống mỗi ngày một lần |
|
| 2 | Thuốc kháng sinh khác là một phần trong phác đồ dùng nhiều loại thuốc
» Những bệnh nhân không thể dùng rifampicin, clofazimine, hoặc dapsone do gặp phải biến cố bất lợi hoặc bệnh gian phát, thì có thể thay bằng thuốc minocycline, ofloxacin, levofloxacin, hoặc clarithromycin như một phần trong phác đồ dùng nhiều loại thuốc.[29] [30] [31] Các lựa chọn sơ cấp » Minocycline: 100 mg đường uống mỗi ngày một lần HOẶC » Ofloxacin: 400 mg đường uống mỗi ngày một lần HOẶC » levofloxacin: 500 mg đường uống mỗi ngày một lần HOẶC » clarithromycin: 500 mg đường uống mỗi ngày một lần |
|
| Phong thể ít vi khuẩn (PB) (1 đến 5 tổn thương) | ||
| 1 | Liệu pháp dùng liều loại thuốc theo tiêu chuẩn của WHO: phác đồ hai loại thuốc
» Liệu pháp dùng liều loại thuốc (MDT) gồm nhiều vỉ thuốc điều trị bệnh phong PB, có chứa rifampicin và dapsone, và là biện pháp điều trị bệnh phong PB chuẩn. Có thể dùng clofazimine nếu bệnh nhân gặp phải biến cố nhiễm độc khi dùng dapsone.[5] » Theo tiêu chuẩn WHO, thời gian điều trị là 6 tháng, hoặc lâu hơn theo chỉ định của bác sĩ. Các lựa chọn sơ cấp » rifampicin: 600 mg dùng đường uống mỗi tháng một lần -và- » dapsone: 100 mg đường uống mỗi ngày một lần HOẶC Các lựa chọn sơ cấp » rifampicin: 600 mg dùng đường uống mỗi tháng một lần -và- » Clofazimine:: 50 mg dùng đường uống, mỗi ngày một lần, và uống thêm 300 mg mỗi tháng một lần |
|
| 2 | Thuốc kháng sinh khác là một phần trong phác đồ dùng nhiều loại thuốc
» Những bệnh nhân không thể dùng rifampicin, clofazimine, hoặc dapsone do gặp phải biến cố bất lợi hoặc bệnh gian phát, thì có thể thay bằng thuốc minocycline, ofloxacin, levofloxacin, hoặc clarithromycin như một phần trong phác đồ dùng nhiều loại thuốc.[29] [30] [31] Các lựa chọn sơ cấp » Minocycline: 100 mg đường uống mỗi ngày một lần HOẶC » Ofloxacin: 400 mg đường uống mỗi ngày một lần HOẶC » levofloxacin: 500 mg đường uống mỗi ngày một lần HOẶC » clarithromycin: 500 mg đường uống mỗi ngày một lần |
|
| Tiếp diễn | ||
| Phản ứng loại 1 (phản ứng đảo ngược)Phản ứng loại 1 (phản ứng đảo ngược) | ||
| 1 | Prednisolone hoặc ciclosporin kết hợp với liệu pháp dùng nhiều loại thuốc liên tục
» Phản ứng loại 1 (phản ứng đảo ngược) là một cấp cứu y khoa , có thể làm tăng tỉ lệ mắc bệnh phong. Điều quan trọng là phải nhận biết rõ và điều trị các phản ứng để giảm những biến cố khuyết tật do bệnh phong gây ra. Phản ứng này xảy ra nhiều nhất ở những bệnh nhân mắc bệnh phong trung gian gần củ (BT), phong trung gian (BB), phong trung gian gần u (BL) và phong u (LL). Những tổn thương xuất hiện trên da sẽ biến thành dạng ban đỏ và phù nề. Phản ứng này thường gây đau, nhạy cảm, dị cảm dây thần kinh nguyên phát, và/hoặc mất chức năng dây thần kinh (bàn tay dạng móng vuốt, bàn chân rũ, liệt mặt). Triệu chứng toàn thân được coi là bất thường. Phản ứng này thường bị quan sát nhầm do các biến chứng từ liệu pháp dùng nhiều thuốc. » Prednisolone liều cao có thể làm giảm nhẹ các triệu chứng một cách nhanh chóng và giúp phục hồi chức năng dây thần kinh đã bị suy yếu. Phải điều chỉnh phác đồ điều trị sao cho phù hợp với từng bệnh nhân, căn cứ trên độ nhạy cảm dây thần kinh và những thiếu hụt chức năng vận động hoặc cảm giác của bệnh nhân. Cần đánh giá lại các triệu chứng 2 tuần một lần. Nếu chức năng dây thần kinh được cải thiện, có thể giảm liều dần trong vòng 3 tháng.[28] » Dùng corticosteroid trong thời gian dài có nguy cơ gặp phải những biến cố bất lợi. Có thể thay bằng ciclosporin. Các lựa chọn sơ cấp » Prednisolone: 1 mg /kg dùng đường uống mỗi ngày một lần HOẶC » Ciclosporin: 5 mg/kg/ngày dùng đường uống mỗi ngày một lần hoặc chia thành 2 liều |
|
| Phản ứng loại 2 (phong hồng ban nút) | ||
| 1 | Thalidomide hoặc prednisolone kết hợp với liệu pháp dùng nhiều loại thuốc liên tục» Phản ứng loại 2 (phong hồng ban nút) là trường hợp y khoa khẩn cấp, có thể làm tăng tỉ lệ mắc bệnh phong. Điều quan trọng là phải nhận biết rõ và điều trị các phản ứng để giảm những biến cố khuyết tật do bệnh phong gây ra. Phản ứng này thường xảy ra nhất ở những bệnh nhân mắc bệnh BL và LL. Có đặc trưng là nổi nhanh và nhiều cục ban đỏ dưới da, các cục này đau và có thể bị loét Có thể khởi phát viêm dây thần kinh. Các triệu chứng toàn thân thường gặp (sốt, khó chịu, biếng ăn) như viêm khớp, viêm tinh hoàn, viêm mào tinh hoàn và viêm mống mắt. Phản ứng này thường bị quan sát nhầm do các biến chứng từ liệu pháp dùng nhiều thuốc.» Biện pháp điều trị đang dùng, thalidomide, cực kỳ có hiệu quả trong việc làm giảm các triệu chứng. Tuy nhiên, do có nguy cơ gây quái thai, nên tránh cho dùng thalidomide ở những phụ nữ có khả năng mang thai. Điều trị cho nhóm đối tượng đặc biệt này vẫn khá khó khăn. Thay vào đó có thể cho bệnh nhân dùng prednisolone. Mặc dù thalidomide và prednisolone được phê duyệt để kết hợp trị bệnh phong hồng ban nút, kèm viêm dây thần kinh, nhưng vẫn nên tránh bởi kết hợp này làm tăng nguy cơ huyết khối tĩnh mạch sâu.» Increased doses of clofazimine as part of the multidrug regimen can be an option for those who cannot receive thalidomide, but its full effect is not observed until 4 to 6 weeks from initiation. Các lựa chọn sơ cấp » Thalidomide: 100-400 mg dùng đường uống mỗi ngày một lần HOẶC Các lựa chọn thứ cấp » Prednisolone: 1 mg/kg dùng đường uống mỗi ngày một lần |
|
| Hiện tượng Lucio | ||
| 1 | Prednisolone liều cao kết hợp với liệu pháp dùng nhiều loại thuốc » Hiện tượng Lucio là phản ứng miễn dịch khá hiếm gặp. Hiện tượng này xảy ra ở nhóm phong u không nổi cục lan tỏa (thể phong lành) và có liên quan đến một loài khác có tên Mycobacterium lepromatosis.[6] Đặc trưng của hiện tượng này là tụ xuất huyết trên da và mảng ban, những tình trạng này sẽ dần bị hoại tử và loét, để lại sẹo teo quắt. Triệu chứng toàn thân được coi là bất thường. » Nếu chưa theo liệu pháp dùng nhiều loại thuốc, nên để bệnh nhân bắt đầu dùng các loại thuốc điều trị bệnh phong u. Ngoài ra, ban đầu cần dùng corticosteroid liều cao và sau đó giảm dần liều lượng vào các tháng sau. Các lựa chọn sơ cấp » Prednisolone: 1 mg/kg dùng đường uống mỗi ngày một lần |
|
Giai đoạn đầu
Thuốc kháng sinh diệt M leprae
Trong những năm gần đây, 3 loại thuốc kháng sinh được chứng minh là có hiệu quả kháng khuẩn tốt chống lại M leprae, và có thể được đưa vào phác đồ dùng nhiều loại thuốc (MDT). Những loại thuốc kháng sinh này bao gồm moxifloxacin, fluoroquinolone; rifapentine, chất dẫn xuất rifamycin tác dụng lâu; và diarylquinoline (R207910).[32] [33] [34] [35]
Hóa trị liệu liều đơn
Hóa trị liệu liều đơn dùng ROM (rifampicin, ofloxacin, và minocycline) đã được chứng minh là đem lại kết quả sơ bộ khả quan ở những bệnh nhân mắc bệnh phong ít vi khuẩn bị một loại tổn thương.[30] Tuy nhiên, cần nghiên cứu thêm.
Liên lạc theo dõi
Khuyến nghị
Giám sát
Khi đang thực hiện liệu pháp, cần theo dõi bệnh nhân 3 tháng một lần và đánh giá da cũng như dây thần kinh ngoại vi. Bệnh nhân cần được hướng dẫn khám lại ngay nếu thấy xuất hiện những dấu hiệu của chứng viêm dây thần kinh hoặc thấy có phản ứng.
Cần hướng dẫn bệnh nhân cách phòng tránh tổn thương, và đặc biệt là phải bảo vệ đôi bàn tay, bàn chân nếu nó bị mất cảm giác Bệnh nhân cũng cần phải được khám mắt thường xuyên.
Nếu bệnh nhân khởi phát phản ứng miễn dịch và đang được điều trị bằng prednisolone hoặc thalidomide, thì hàng tháng phải được theo dõi chặt chẽ.
Sau quá trình điều trị, thể phong ít vi khuẩn cần được theo dõi mỗi năm một lần trong 5 năm, còn đối với thể phong nhiều vi khuẩn thì cần theo dõi trong 10 năm.
Hướng dẫn dành cho bệnh nhân
Cần yêu cầu bệnh nhân khám lại để đánh giá y khoa và điều trị nếu bệnh nhân xuất hiện mảng ban mới trên da.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Biến cố liệt | Biến thiên | Trung bình |
| Biến cố liệt thường xảy ra ở bệnh nhân phong đó là bàn tay dạng móng vuốt, bàn chân rũ, hở mi và sa cổ tay. Mất cảm giác trên các chi sẽ khiến bệnh nhân sử dụng chi tổn thương không đúng cách, khiến chi bị loét và nhiễm trùng, và cuối cùng, dẫn đến khuyết tật và dị dạng nghiêm trọng. Phần lớn những khuyết tật xảy ra trước khi bệnh nhân được chẩn đoán. Do đó, phương pháp tiết kiệm chi phí nhất để ngăn ngừa khuyết tật đó là phát hiện sớm và điều trị kịp thời bằng liệu pháp dùng nhiều loại thuốc (MDT), bao gồm kiểm soát đúng cách bệnh viêm dây thần kinh phát sinh do những phản ứng của bệnh phong.[37] | ||
| Loét giác mạc, viêm mống mắt-thể mi và hở mi | Biến thiên | Thấp |
| Mắt có thể bị tổn thương do trực khuẩn xâm nhập trực tiếp hoặc do tổn thương dây thần kinh. Bệnh phong là nguyên nhân đứng thứ ba trên toàn thế giới gây nên bệnh mù lòa. Những bệnh nhân mắc bệnh phong có thể khởi phát các biến chứng ở mắt, chẳng hạn như loét giác mạc, viêm mống mắt-thể mi, và hở mi. Loét giác mạc có thể là do gây mê giác mạc hoặc do liệt mí mắt. Viêm mống mắt-thể mi là một trong những nguyên nhân quan trọng nhất dẫn đến bệnh mù lòa ở bệnh nhân phong, và do đó cần điều trị kịp thời bằng các loại thuốc kháng viêm và thuốc làm giãn đồng tử. Những bệnh nhân bị hở mi phải dùng kính bảo hộ hoặc kính râm để vệ đôi mắt. Nên thường xuyên sử dụng thuốc nhỏ mắt nhân tạo vào ban ngày và thuốc mỡ hoặc thuốc nhỏ chứa dầu vào ban đêm. | ||
| Bệnh hạch bạch huyết | Biến thiên | Thấp |
| Các tuyến bạch huyết có thể nở ra và không đau nếu được ổn định nhờ dải cao su mềm, đặc biệt là các tuyến bạch huyết ở xương đùi, bẹn và mỏm trên ròng rọc, nhưng đôi khi, một hoặc nhiều tuyến sẽ bị sưng to và đau nếu đang ở giai đoạn phản ứng. | ||
| Chứng to gan lách | Biến thiên | Thấp |
| Các thành phần trong lưới liên võng nội mô thuộc tạng bụng bị trực khuẩn xâm nhiễm, đặc biệt là lá lách, và gan; tủy đỏ cũng bị xâm nhiễm tương tự. | ||
| Phù nề bạch huyết | Biến thiên | Thấp |
| Bệnh nhân có thể phù nề tuyến bạch huyết ở cẳng chân dưới, và dẫn đến tình trạng phù voi nếu không được điều trị tốt. | ||
| Tổn thương thận | Biến thiên | Thấp |
| Viêm cầu thận, viêm mô thận và viêm thận-bể thận có thể xảy ra. Thoái hóa thận dạng tinh bột là một biến chứng thường gặp ở một vài vùng địa lý, nhưng lại ít gặp ở những vùng khác; sự xuất hiện của nó liên quan đến mức độ nghiêm trọng và tần suất mắc bệnh phong hồng ban nút (ENL). | ||
| Tái phát | Biến thiên | Thấp |
| Bệnh nhân rất hiếm khi tái phát bệnh sau khi dùng MDT. Cần yêu cầu bệnh nhân khám lại nếu bệnh nhân xuất hiện mảng ban mới trên da. Tất cả M leprae từ những bệnh nhân tái phát bệnh đều nhạy cảm với rifampicin và clofazimine và phản ứng theo hướng có lợi với tiến trình MDT thứ hai. | ||
Tiên lượng
Bệnh nhân rất hiếm khi tái phát bệnh sau khi dùng liệu pháp dùng nhiều loại thuốc (MDT) (theo báo cáo là 1,3% số ca bệnh mới). Tất cả Mycobacterium leprae phân lập từ những bệnh nhân tái phát bệnh đều nhạy cảm với rifampicin và clofazimine và phản ứng theo hướng có lợi với tiến trình MDT thứ hai.
Hướng dẫn
Hướng dẫn chẩn đoán
Quốc tế
Guide to eliminate leprosy as a public health problem Nhà xuất bản: WHO Leprosy Elimination Group Xuất bản lần cuối: 2000
Hướng dẫn điều trị
Quốc tế
Global Leprosy Strategy 2016-2020: accelerating towards a leprosy free world
Enhanced global strategy for further reducing the disease burden due to leprosy (plan period 2011-2015)
Nhà xuất bản: WHO Regional Office for South-East Asia Xuất bản lần cuối: 2009
Guideline for the treatment of Hansen’s disease in Japan Nhà xuất bản: Japanese Leprosy Association Xuất bản lần cuối: 2006
Điểm số bằng chứng
- Tỉ lệ mắc mới và tỉ lệ tử vong do bệnh phong: có bằng chứng không thuyết phục cho rằng dùng riêng vắc-xin BCG có thể làm giảm tỉ lệ mắc mới bệnh phong sau 5 đến 16 năm theo dõi, và làm giảm tỉ lệ tử vong so với giả dược. Bằng chứng cấp độ C: Các nghiên cứu quan sát (thuần tập) có chất lượng thấp hoặc các thử nghiệm ngẫu nhiên đối chứng (RCT) có lỗi về phương pháp với <200 người tham gia.
- Tỉ lệ mắc mới bệnh phong trong trường hợp tiếp xúc: có bằng chứng tương đối chắc chắn cho rằng, so với giả dược thì rifampicin liều đơn có hiệu quả hơn trong việc làm giảm tỉ lệ mắc mới của bệnh phong trong trường hợp sau 1 đến 2 năm tiếp xúc với bệnh nhân phong. Tuy nhiên, rifampicin liều đơn độc dường như không có hiệu quả hơn trong việc làm giảm tỉ lệ mắc mới bệnh phong sau 3 đến 4 năm tiếp xúc với những người mắc bệnh phong. Bằng chứng cấp độ B: Các thử nghiệm ngẫu nhiên đối chứng (RCT) với <200 người tham gia, các RCT có lỗi về phương pháp với >200 người tham gia, các đánh giá hệ thống (SR) có lỗi về phương pháp hoặc các nghiên cứu quan sát (thuần tập) có chất lượng cao.
Các bài báo chủ yếu
- World Health Organization Action Programme for the Elimination of Leprosy. A guide to eliminating leprosy as apublic health problem. 2nd ed. Geneva: World Health Organization; 1997. WHO/LEP/97.7.
- World Health Organization. Chemotherapy of leprosy for control programmes. World Health Organ Tech Rep Ser.1982;675:1-33. Tóm lược
- World Health Organization. Implementation of MDT. In: Multidrug therapy against leprosy: Development and implementation over the past 25 years. Geneva: World Health Organization; 2004:45-68 [internet publication]. Toàn văn
- World Health Organization. Chemotherapy of leprosy: report of a WHO study group. World Health Organ Tech Rep Ser. 1994;847:1-24. Toàn văn Tóm lược
- WHO Expert Committee on Leprosy. 8th report. World Health Organ Tech Rep Ser. 2012;968:1-61. Toàn văn Tóm lược
Tài liệu tham khảo
- Bộ Y tế, Hướng dẫn chẩn đoán và điều trị các bệnh da liễu, truy cập ngày 2/1/2024.
- World Health Organization Action Programme for the Elimination of Leprosy. A guide to eliminating leprosy as a public health problem. 2nd ed. Geneva: World Health Organization; 1997. WHO/LEP/97.7.
- Ridley DS Jopling.WH. Classification of leprosy according to immunity: a five-group system. Int J Lepr Other Mycobact Dis. 1966 Jul-Sep;34(3):255-73. Tóm lược
- World Health Organization. Chemotherapy of leprosy for control programmes. World Health Organ Tech Rep Ser. 1982;675:1-33. Tóm lược
- World Health Organization. Implementation of MDT. In: Multidrug therapy against leprosy: Development and implementation over the past 25 years. Geneva: World Health Organization; 2004:45-68 [internet publication]. Toàn văn
- World Health Organization. Chemotherapy of leprosy: report of a WHO study group. World Health Organ Tech Rep Ser. 1994;847:1-24. Toàn văn Tóm lược
- Han XY, Jessurun J. Severe leprosy reactions due to Mycobacterium lepromatosis. Am J Med Sci. 2013;345:65-9. Toàn văn Tóm lược
- Kamath S, Vaccaro SA, Rea TH, et al. Recognizing and managing the immunologic reactions in leprosy. J Am Acad Dermatol. 2014;71:795-803. Tóm lược
- World Health Organization – Global Leprosy Programme. Global leprosy strategy 2016-2020. Accelerating towards a leprosy-free world. 2016. SEA-GLP-2016. http://www.searo.who.int/ (last accessed 1 July 2016). Toàn văn
- Cole ST, Eiglmeier K, Parkhill J, et al. Massive gene decay in the leprosy bacillus. Nature. 2001;409:1007-1011. Toàn văn Tóm lược
- Han XY, Sizer KC, Tan HH. Identification of the leprosy agent Mycobacterium lepromatosis in Singapore. J Drugs Dermatol. 2012;11:168-172. Tóm lược
- Scollard DM, Adams LB, Gillis TP, et al. The continuing challenges of leprosy. Clin Microbiol Rev. 2006;19:338-381. Toàn văn Tóm lược
- Rees RJ, McDougall AC. Airborne infection with Mycobacterium leprae in mice. J Med Microbiol. 1977;10:63-68. Tóm lược
- Chehl S, Job CK, Hastings RC. Transmission of leprosy in nude mice. Am J Trop Med Hyg. 1985;34:1161-1166. Tóm lược
- Yamamura M, Uyemura K, Deans RJ, et al. Defining protective responses to pathogens: cytokine profiles in leprosy lesions. Science. 1991;254:277-279. Tóm lược
- Mira MT, Alcais A, Nguyen VT, et al. Susceptibility to leprosy is associated with PARK2 and PACRG. Nature. 2004;427:636-640. Tóm lược
- Misch EA, Berrington WR, Vary JC Jr, et al. Leprosy and the human genome. Microbiol Mol Biol Rev. 2010;74:589-620. Toàn văn Tóm lược
- Guinto RS, Rodriguez JN, Doull JA, et al. The trend of leprosy in Cordova and Talisay, Cebu Province, Philipines. Int J Lepr. 1954;22:409-430. Tóm lược
- Noordeen SK, Neelan PN. Extended studies on chemoprophylaxis against leprosy. Indian J Med Res. 1978;67:515-527. Tóm lược
- Truman RW, Singh P, Sharma R, et al. Probable zoonotic leprosy in the southern United States. N Engl J Med. 2011;364:1626-1633. Toàn văn Tóm lược
- Karonga Prevention Trial Group. Randomised controlled trial of single BCG, repeated BCG, or combined BCG and killed Mycobacterium leprae vaccine for prevention of leprosy and tuberculosis in Malawi. Lancet. 1996;348:17-24. Tóm lược
- Convit J, Sampson C, Zuniga M, et al. Immunoprophylactic trial with combined Mycobacterium leprae/BCG vaccine against leprosy: preliminary results. Lancet. 1992;339:446-450. Tóm lược
- Gupte MD, Vallishayee RS, Anantharaman DS, et al. Comparative leprosy vaccine trial in south India. Indian J Lepr. 1998;70:369-388. Tóm lược
- Setia MS, Steinmaus C, Ho CS, et al. The role of BCG in prevention of leprosy: a meta-analysis. Lancet Infect Dis. 2006;6:162-170. Tóm lược
- Zodpey SP. Protective effect of bacillus Calmette Guerin (BCG) vaccine in the prevention of leprosy: a meta¬analysis. Indian J Dermatol Venereol Leprol. 2007;73:86-93. Tóm lược
- Zodpey SP. The BCG controversy: a reappraisal of the protective effect against tuberculosis and leprosy. Indian J Public Health. 2004;48:70-77. Tóm lược
- Kartikeyan S, Chaturvedi RM, Deo MG. Anti-leprosy vaccines: current status and future prospects. J Postgrad Med. 1991;37:198-204. Toàn văn Tóm lược
- Montestruc E, Berdonneau R. Two cases of leprosy in infants in Martinique [in French]. Bull Soc Pathol Exot Filiales. 1954;47:781-783. Tóm lược
- Van Veen NH, Nicholls PG, Smith WC, et al. Corticosteroids for treating nerve damage in leprosy. Cochrane Database Syst Rev. 2007;(2):CD005491. Tóm lược
- WHO Expert Committee on Leprosy. 7th report. World Health Organ Tech Rep Ser. 1998;874:20. Toàn văn Tóm lược
- Manickam P, Nagaraju B, Selvaraj V, et al; Team of Study Investigators. Efficacy of single-dose chemotherapy (rifampicin, oflaxacin and minocycline-ROM) in PB leprosy patients with 2 to 5 skin lesions, India: randomised double-blind trial. Indian J Lepr. 2012;84:195-207. Tóm lược
- Cunha Mda G, Virmond M, Schettini AP, et al. OFLOXACIN multicentre trial in MB leprosy FUAM-Manaus and ILSL-Bauru, Brazil. Lepr Rev. 2012;83:261-268. Tóm lược
- International Leprosy Association. Report of the International Leprosy Association Technical Forum: Paris, France, 22-28 February 2002. Int J Lepr Other Mycobact Dis. 2002;70(suppl):S1-S62. Tóm lược
- Consigny S, Bentoucha A, Bonnafous P, et al. Bactericidal activities of HMR 3647, moxifloxacin, and rifapentine against Mycobacterium leprae in mice. Antimicrob Agents Chemother. 2000;44:2919-2921. Toàn văn Tóm lược
- Andries K, Verhasselt P, Guillemont J, et al. A diarylquinoline drug active on the ATP synthase of Mycobacterium tuberculosis. Science. 2005;307:223-227. Tóm lược
- WHO Expert Committee on Leprosy. 8th report. World Health Organ Tech Rep Ser. 2012;968:1-61. Toàn văn Tóm lược
- Goto M, Nogami R, Hatano K, et al. Guideline for the treatment of Hansen’s disease in Japan (2nd edition). [Article in Japanese.] Nihon Hansenbyo Gakkai Zasshi. 2006;75:191-226. Tóm lược
- International Federation of Anti-Leprosy Associations. How to prevent disability in leprosy. ILEP learning guide 4. 2006. http://www.ilep.org.uk (last accessed 6 July 2016). Toàn văn
Hình ảnh
Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.
Xem đầy đủ Các Điều khoản và Điều kiện Sử dụng Trang Web. Liên hệ với chúng tôi
+ 44 (0) 207 111 1105 support@bmj.com
Những người có đóng góp
// Các tác giả:
Maria T. Ochoa, MD
Associate Clinical Professor
USC Keck School of Medicine, Department of Dermatology, Los Angeles, CA CÔNG KHAI THÔNG TIN: MTO declares that she has no competing interests.
// Lời cảm ơn:
Dr Maria T. Ochoa would like to gratefully acknowledge Dr Denis Paul Jacques Daumerie, a previous contributor to this monograph. DPJD declares that he has no competing interests.
// Những Người Bình duyệt:
Hubert Sansarricq, MD
Member of World Health Organization Panel of Experts on Leprosy
Saint-Armour Morlaas, France
CÔNG KHAI THÔNG TIN: HS declares that he has no competing interests.
David M. Scollard, MD, PhD
Chief
Clinical Branch, National Hansen’s Disease Programs, Baton Rouge, LA CÔNG KHAI THÔNG TIN: DMS declares that he has no competing interests.
Alexandre Tiendrebéogo, MD, MPH
Medical Officer
Leprosy and Neglected Tropical Diseases in Central Africa Countries, World Health Organization, Country Office of Kinshasa, DR of Congo
CÔNG KHAI THÔNG TIN: AT declares that he has no competing interests.
Xem thêm:
Bệnh leptospira: Nguyên nhân, triệu chứng, chẩn đoán và điều trị theo BMJ