Bệnh da liễu
Tổn thương sắc tố là gì? làm cách nào để khắc phục nó?
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Chương 2: Các tổn thương sắc tố
Nguồn: Sách Hướng dẫn thực hành Laser thẩm mỹ
Tác giả: Dr. Rebecca Small, Dalano Hoang
Các tổn thương sắc tố lành tính phổ biến nhất liên quan đến da lão hóa do ánh nắng mặt trời là nốt nám (tàn nhang), nốt ruồi do ánh nắng mặt trời (đốm nâu) và đốm sắc tố. Một số tình trạng rối loạn sắc tố cũng liên quan đến hoặc làm trầm trọng hơn khi tiếp xúc với tia cực tím (UV) như tăng sắc tố sau viêm (PIH), nám da, và đốm da của Civatte. Chương này xem xét các nguyên tắc laser * vì chúng liên quan đến điều trị các tổn thương sắc tố lành tính và các tình trạng nhìn thấy trong da lão hóa do ánh nắng mặt trời và cung cấp một cách tiếp cận từng bước để điều trị.Tiếp xúc mãn tính với tia UV cũng góp phần hình thành các tổn thương sắc tố tân sinh như khối u melanin và ung thư biểu mô sắc tố tế bào đáy. Các u tân sinh không được chỉ định để điều trị bằng laser thẩm mỹ. Khi điều trị các tổn thương sắc tố bằng laser, chúng phải được xác minh là lành tính trước khi điều trị.
Giải phẫu học
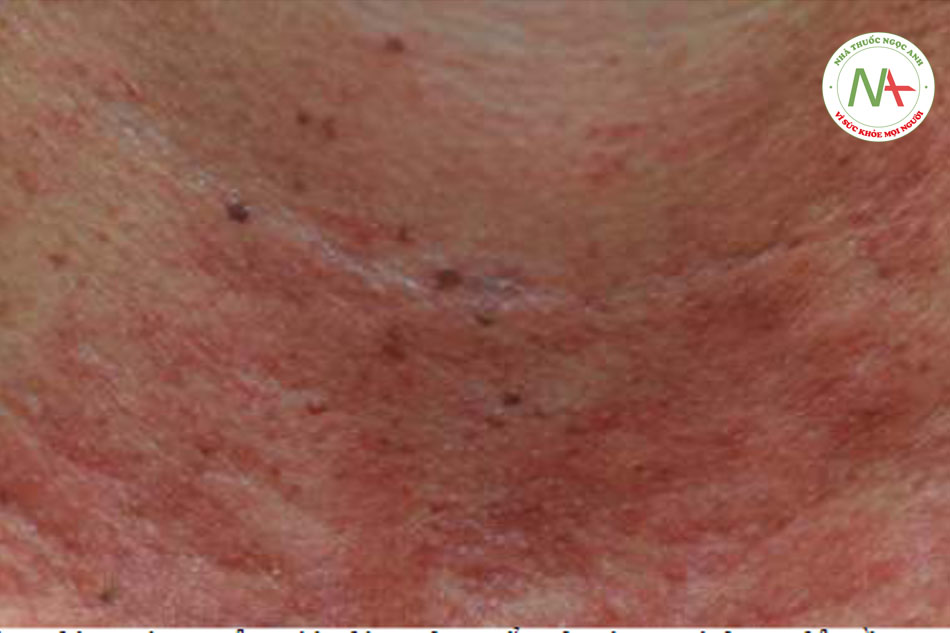
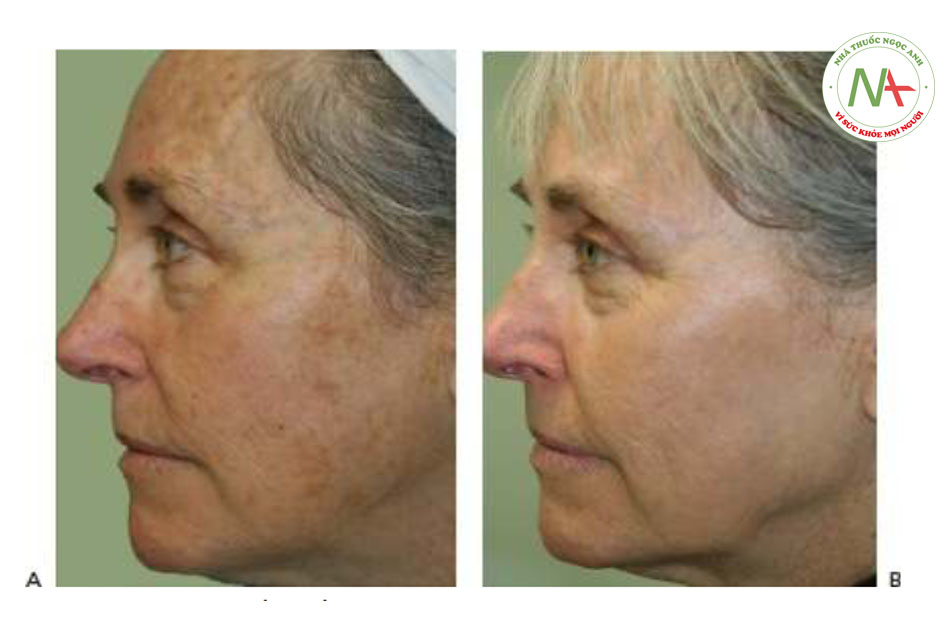
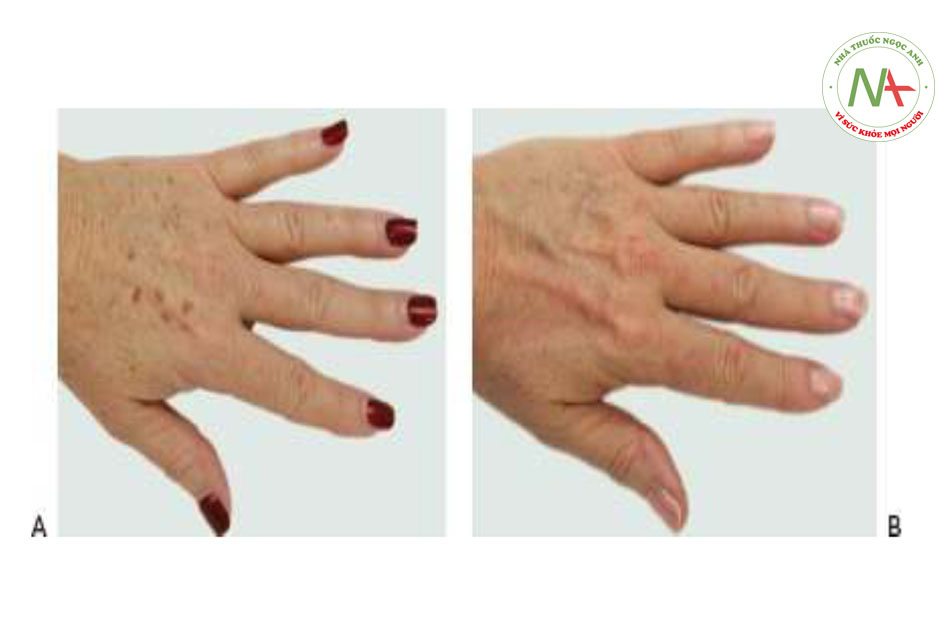
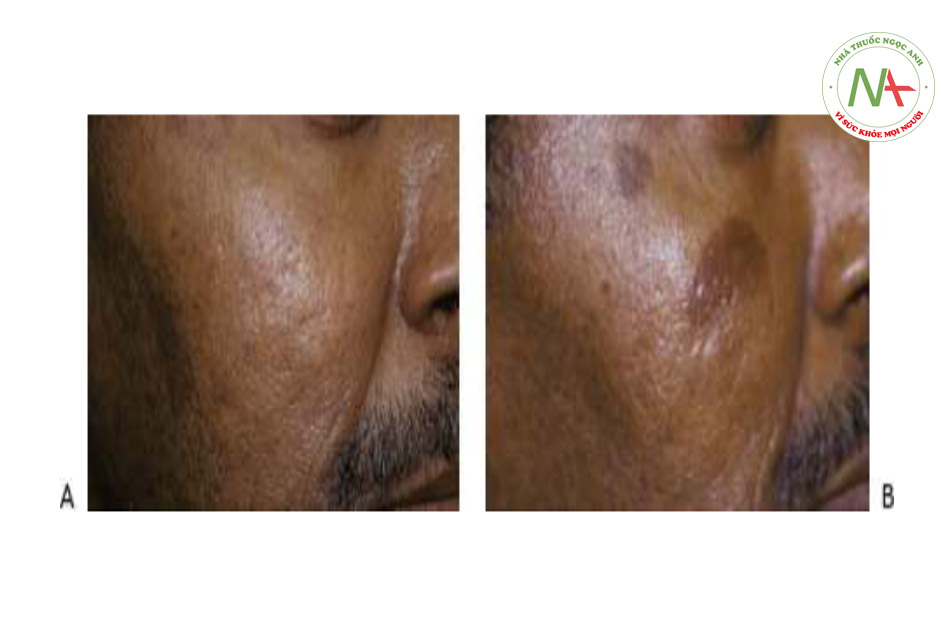
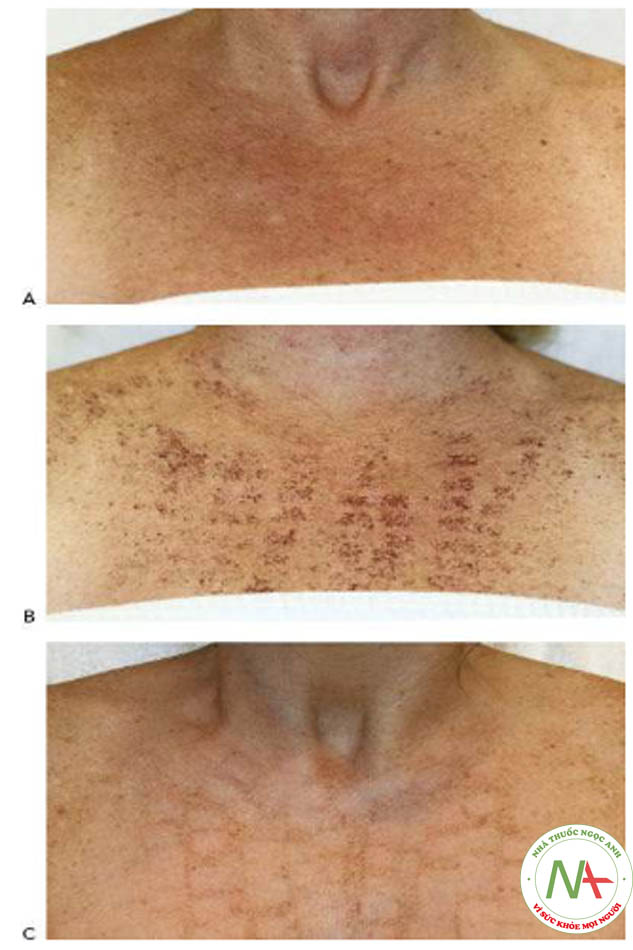
Nốt ruồi do ánh nắng mặt trời, còn được gọi là đốm đen và đốm nâu, là một trong những tổn thương sắc tố lành tính phổ biến nhất được nhìn thấy trong da lão hóa do ánh nắng mặt trời. Những hạt màu nâu này làm tối và tăng kích thước và số lượng khi tiếp xúc với ánh nắng mặt trời mãn tính. Chúng thường nằm xung quanh ngoại vi của khuôn mặt (Hình 4a và 7a), cổ, ngực (Hình 6a) và các khu vực tiếp xúc với ánh nắng mặt trời khác của cơ thể (Hình 8a và 9a).
Các nốt sắc tố (tàn nhang)tương tự như nốt ruồi nhưng nhỏ hơn; chúng tối vào mùa hè và sáng hơn vào mùa đông (Hình 11a). Da lão hóa do ánh nắng mặt trời thường biểu hiệnthay đổi sắc tố lốm đốm, với các khu vực giảm sắc tố kết hợp với tăng sắc tố (Hình 9a). Một số bệnh nhân có da lão hóa do ánh nắng mặt trời có tình trạng tăng sắc tố da mãn tính, được gọi là màu da vàng đồng quang hóa (Hình 17a).
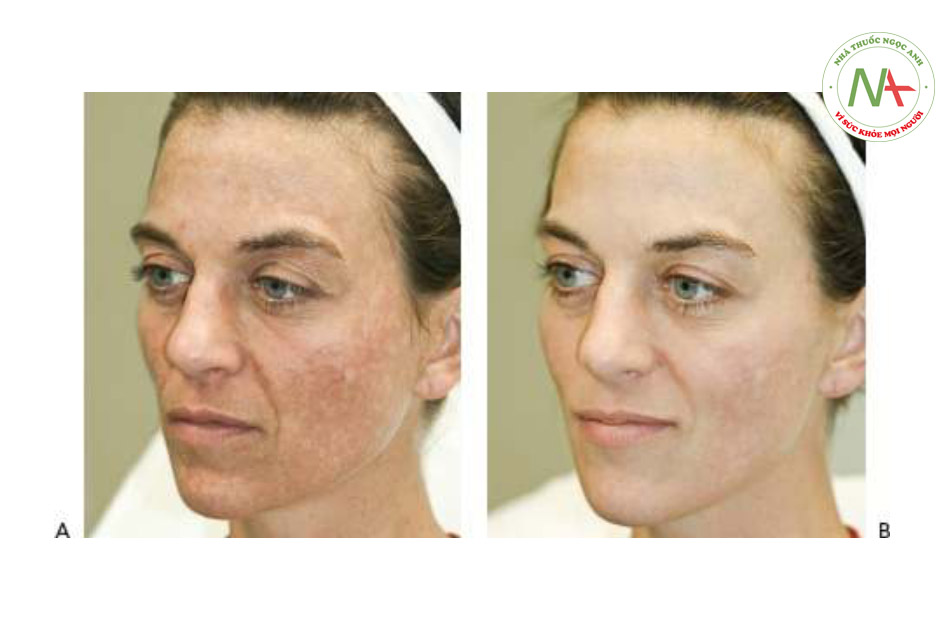
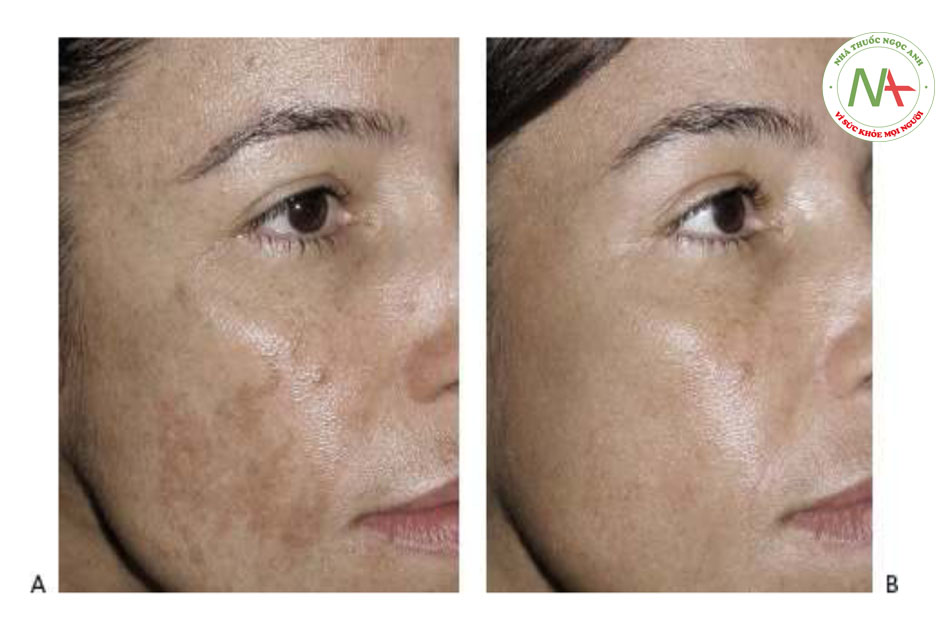
Các tình trạng sắc tố trở nên trầm trọng hơn khi tiếp xúc với tia cực tím bao gồm PIH, nám và đốm da của Civatte. PIH có thể nhìn thấy dưới dạng các đốm màu nâu hoặc các mảng phát sinh tại các vị trí viêm như mụn trứng cá và chấn thương (Hình 13a) và có thể là một biến chứng do viêm liên quan đến điều trị bằng laser. PIH xảy ra thường xuyên nhất ở những bệnh nhân có phân loại da tối màu theo phân loại Fitzpatrick (IV – VI). Nám da biểu hiện dưới dạng các mảng mạng lưới tăng sắc tố và các đốm nâu trên mặt, thường liên quan đến má, môi trên, trán và cằm (Hình 14a và 15a). Nó thường được quan sát sau khi thay đổi tình trạng nội tiết tố nữ như khi mang thai (chứng nám da) và đáp ứng với thuốc tránh thai. Mặc dù ít phổ biến hơn, nám cũng có thể xảy ra ở cổ, ngực và cẳng tay. Đốm da của Civatte thể hiện sự đổi màu hồng ban và / hoặc màu nâu trên ngực, cổ bên và má. (Hình 3 và 4, Chương 3).
Sắc tố melanin xác định màu da và tổn thương sắc tố. Sự thay đổi sắc tố ở da lão hóa do ánh nắng mặt trời là do sự không điều hòa quá trình tổng hợp melanin và lắng đọng trong da. Tiếp xúc với tia UV mãn tính dẫn đến sự gia tăng số lượng tế bào melanin hoạt động quá mức và sự lắng đọng melanin vô tổ chức trong lớp biểu bì. Tiếp xúc với tia UV mãn tính dẫn đến sự gia tăng số lượng melanocytes hoạt động quá mức và sự lắng đọng melanin vô tổ chức trong lớp biểu bì. Điều này dẫn đến các khu vực dư thừa với melanin rõ ràng là tăng sắc tố như tàn nhang và nốt ruồi, và các khu vực thiếu hụt melanin rõ ràng là giảm sắc tố. Các tổn thương sắc tố có thể được phân loại dựa trên độ sâu tích lũy melanintrong da như biểu bì, hạ bì, hoặc biểu bì hỗn hợp và hạ bì. Nốt ruồi do ánh nắng mặt trời và tàn nhang nằm trong lớp biểu bì trong khi PIH, nám và đốm da của Civatte có thể nằm ở một hoặc cả hai cấp độ này. Các tổn thương sắc tố lành tính và vị trí dưới da của chúng được tóm tắt trong Bảng 1. Một đèn Wood có thể được sử dụng để xác định độ sâu của sắc tố melanin trong da. Khi được chiếu sáng bằng đèn Wood các sắc tố biểu bì xuất hiện tối hơn với độ tương phản cao hơn so với da nền, trongkhi sắc tố biểu bì có ít độ tương phản.
Nguyên lý Laser
Điều trị bằng laser các tổn thương sắc tố lành tính dựa trên nguyên tắc nhiệt phân do ánh sáng. Có hai loại laser chính được sử dụng để điều trị các tổn thương sắc tố, laser sắc tố đặc hiệu nhắm vào các nhóm mang màu melanin trong các tổn thương sắc tố và laser tái tạo bề mặt da nhắm vào nhóm mang màu nước trong mô hạ bì
Bảng 1
| Vị trí ở dưới da | Tổn thương sác tố lành tính |
| Biểu bì | Nốt ruồi
Tàn nhang |
| Biều bì và/hoặc hạ bì | Nam
Tăng sác tố sau viêm Đốm da civatte |
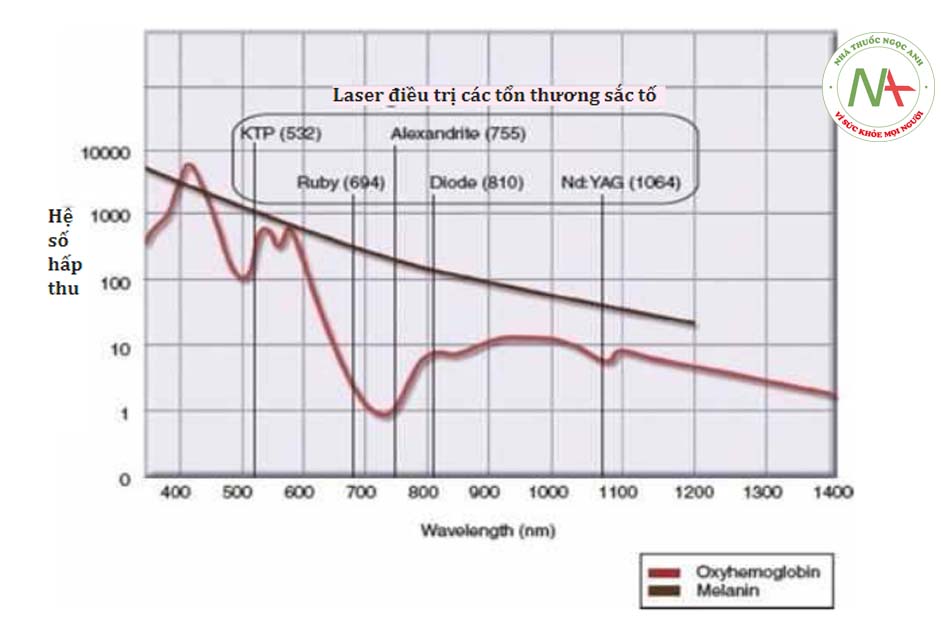
Laser sắc tố đặc hiệu được sử dụng phổ biến nhất để điều trị các tổn thương sắc tố. Họ sử dụng melanin làm các nhóm mang màu mục tiêu, tốt nhất là hấp thụ ánh sáng trong khoảng từ 600 đến 1200 nm (Hình 1). Melanin có độ hấp thụ lớn hơn ở bước sóng ngắn hơn và độ hấp thụ ít hơn ở bước sóng dài hơn (Hình 4, phần Tài liệu tham khảo chính). Laser tạo ra ánh sáng trong phạm vi này bao gồm: KTP (532 nm), ruby (694 nm), alexandrite (755 nm), diode (810 nm), Nd: YAG (1064 nm). Nhiều trong số các bước sóng này có sẵn dưới dạng laser Q- switching (QS) tạo ra độ rộng xung rất ngắn, trong phạm vi nano giây và pico giây. Các tế bào melanosome có kích thước rất nhỏ (khoảng 1 μm) và đáp ứng tốt với các độ rộng xung cực ngắn này. Laser QS sử dụng rung động quang học cũng như sự nhiệt phân chọn lọc quang học để loại bỏ các tổn thương sắc tố. Các thiết bị ánh sáng xung mạnh (IPL) phát ra một dải bước sóng và những bước sóng này được sử dụng để điều trị các tổn thương sắc tố bao gồm các bước sóng mong muốn để hấp thụ melanin. Khi một tổn thương như nốt ruồi được chiếu xạbằng laser sắc tố đặc biệt, melanin trong melanosome sẽ hấp thụ năng lượng và được đốt nóngvà các tế bào chứa melanosome (ví dụ như melanocytes và keratinocytes) bị vỡ. Melanin sau đó được loại bỏ thông qua dẫn lưu bạch huyết, thực bào và tẩy da chết
Laser tái tạo bề mặt dasử dụng nước làm nhóm mang màu mục tiêu, hấp thụ đáng kể ánh sáng trên 1200 nm (Hình 6, Tài liệu tham khảo chính). Những laser này được sử dụng chủ yếu cho các hiệu ứng tái tạo collagen để điều trị nếp nhăn và sẹo, nhưng cũng có thể được sử dụng để điều trị các tổn thương sắc tố. Khi da được chiếu xạ bằng tia laser tái tạo bề mặt, nước tronglớp hạ bì sẽ hấp thụ năng lượng và được làm nóng. Biểu bì và mô da được loại bỏ và các tổn thương sắc tố được loại bỏ không đặc hiệu cùng với mô này. Laser tái tạo bề mặt da không xâm lấn (phân đoạn) điều trị các tổn thương sắc tố bao gồm 1410, 1440, 1540, 1550 và 1927nm. Thông qua một quá trình được gọi là quá trình nhiệt phân quang học phân đoạn, các tia laser này đốt nóng và làm đông lại một phần da trong các cột siêu nhỏ, được gọi là vùng vi nhiệt. Melanin trong các khu vực vi nhiệt được xử lý được làm nhô ra từ lớp biểu bì cùng với các mảnh vụn hạ bì khác, do đó làm giảm sắc tố không mong muốn. Độ sâu thâm nhập của các laser này bị ảnh hưởng bởi khả năng hấp thụ nước của chúng, trong đó các bước sóng được hấp thụ cao bởi nước xâm nhập ở lớp rất nông và các bước sóng ngắn hơn với độ hấp thụ nước thấp hơn thâm nhập sâu hơn. Ví dụ, 1927 nm có độ hấp thụ nước lớn hơn 1550 nm (Hình 6, Tài liệu tham khảo chính). Do đó, 1927 nm nhắm vào các tổn thương bề mặt nông nhiều hơn và có hiệu quả trong điều trị các tổn thương sắc tố biểu bì như nốt ruồi và nốt tàn nhang, trong khi 1550 nm thâm nhập sâu hơn vào lớp hạ bì và hiệu quả hơn đối với các tổn thương sắc tố da như nám. Laser tái tạo bề mặt da xâm lấn (cả phân đoạn và không phân đoạn) bao gồm 2790, 2940 và 10600 nm. Laser tái tạo bề mặt da xâm lấn chủ yếu được sử dụng để điều trị nếp nhănvà sẹo, nhưng sự xâm lấn mô biểu bì và hạ bì cũng loại bỏ các tổn thương sắc tố.
Các thông số laser để điều trị các tổn thương sắc tố
Bằng cách điều chỉnh các thông số laser về bước sóng, độ ảnh hưởng, độ rộng xung và kích thước điểm, hiệu quả và độ an toàn tối đa có thể đạt được khi điều trị các tổn thương sắc tố lành tính (xem phần Giới thiệu và các khái niệm nền tảng, phần Thông số Laser). Các cuộc thảo luận sau đây tập trung vào các thông số được sử dụng với laser sắc tố đặc hiệu, thảo luận về các thông số được sử dụng với laser tái tạo bề mặt da có thể được tìm thấy trong các chương về laser xâm lấn và không xâm lấn để giảm nếp nhăn (Chương 5 và 6 theo tuần tự).
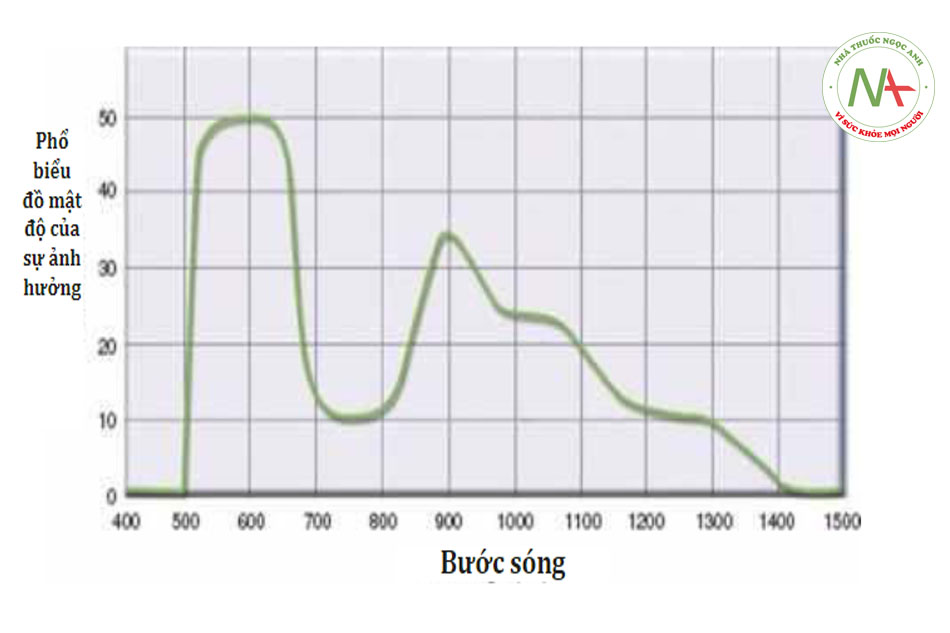
• Bước sóng. Laser sắc tố đặc hiệu nhắm mục tiêu melanin. Laser đượcsử dụng để điều trị các tổn thương sắc tố được thể hiện trong Hình 1 và bao gồm KTP (532 nm), ruby (694 nm), alexandrite (755 nm), diode (810 nm) và Nd: YAG (1064 nm). Các thiết bị IPL được sử dụng để điều trị các tổn thương sắc tố phát ra các bước sóng cũng nhắm vào melanin. Hình 2 cho thấy phổ phát xạ của một tay cầm IPL được sử dụng cho các tổn thương sắc tố (MaxG, Palo-mar / Cynenses) với các đỉnh ở 500 – 670 nm và 870 – 1200 nm. Bước sóng ngắn thâm nhập bề mặt nông do sự tán xạ cao của chùm tia laser và bước sóng dài hơn thâm nhập sâu hơn. Bước sóng ngắn có hiệu quả hơn đối với các tổn thương sắc tố biểu bì và bước sóng dài hơn có hiệu quả hơn đối với sắc tố hạ bì và an toàn hơn đối với các loại da sẫm màu.
Độ ảnh hưởng. Độ ảnh hưởng cao được sử dụng khi có ít nhóm mang màu hiện diện hoặc do tổn thương thưa thớt hoặc tổn thương có màusắc mờ nhạt. Các độ ảnh hưởng thấp hơn được sử dụng khi có nhiều nhóm mang màu đích hơn do mật độ cao của các tổn thương sắc tố hoặccác tổn thương có màu đậm.
Độ rộng xung. Độ rộng xung ngắn được sử dụng khi có ít nhóm mangmàu mục tiêu hiện diện hoặc do tổn thương thưa thớt hoặc tổn thươngcó màu mờ nhạt. Độ rộng xung dài hơn được sử dụng khi có nhiềunhóm mang màu mục tiêu hơn do mật độ sắc tố cao hoặc tổn thương cómàu đậm. Ngoài ra, độ rộng xung dài hơn thâm nhập sâu hơn vào da,giúp chúng an toàn hơn trên lớp biểu bì và thích hợp hơn để điều trịcác loại da tối màu. Các loại da sáng màu được điều trị với độ rộng xungngắn hơn so với các loại da tối màu.
Kích thước điểm.(spot size) Kích thước điểm lớn có sự thâm nhập sâu hơn so với kích thước điểm nhỏ. Kích thước điểm lớn an toàn hơn trên lớp biểu bì và thích hợp hơn để điều trị các loại da sẫm màu. Các loại da sáng được điều trị với kích thước điểm nhỏ hơn. Khi điều trị các khu vực lớn giao nhau, kích thước điểm lớn được sử dụng để bao phủ nhiều diện tích cơ thể hơn trên mỗi xung và có thời gian điều trị ngắn hơn. Khi điều trị các tổn thương rời rạc, kích thước điểm được chọn để phù hợp kích thước của tổn thương. Điều này đặc biệt quan trọng với laser QS để tránh thay đổi sắc tố cho da xung quanh các tổn thương.
• Tỷ lệ lặp lại.Tốc độ lặp lại nhanh cho phép bao phủ nhanh chóng các khu vực điều trị lớn và rút ngắn thời gian điều trị.
• Chế độ xung. Một số thiết bị IPL có chế độ xung thay đổi. Chế độ đa xung với độ trễ dài giữa các xung (ví dụ: chế độ ba xung) cho phép nhiều năng lượng nhiệt tiêu tan hơn và an toàn hơn cho lớp biểu bì so với chế độ xung đơn. Chế độ đa xung với độ trễ dài thường được sử dụng khi có nhiều nhóm mang màu mục tiêu hiện diện và trong các loại da sẫm màu. Chế độ xung đơn mạnh hơn và được sử dụng để điều trị khi có ít nhóm mang màu mục tiêu hiện diện và ở các loại da sáng màu hơn.
•Các thông số điều trị bằng laser thường được mô tả là tích cực hoặc bảo tồn. Các thông số điều trị tích cực đề cập đến việc sử dụng các bước sóng ngắn, độ rộng xung ngắn, độ ảnh hưởng cao và kích thước điểm nhỏ. Các thông số laser bảo tồn đề cập đến việc sử dụng độ rộng xung dài, độ ảnh hưởng thấp và kích thước điểm lớn (Hình 3, Tài liệu tham khảo chính).
Lựa chọn bệnh nhân
Các loại da sáng màu theo phân loại Fitzpatrick (I – III) là ứng cử viên tốt nhất để điều trị bằng laser cho các tổn thương sắc tố. Phương pháp điều trị có hiệu quả cao, và những bệnh nhân này cần ít phương pháp điều trị hơn và có nguy cơ biến chứng thấp hơn. Điều này là do các loại da sáng có tổn thương sắc tố có độ tương phản lớn nhất giữa da nền và các tổn thương mục tiêu và các thông số điều trị tích cực có thể được sử dụng. Bệnh nhân có loại da tối màu Fitzpatrick (IV – VI) cũng có tổn thương sắc tố lành tính; tuy nhiên, điều trị những bệnh nhân này khó khăn hơn. Các loại da sẫm màu có nguy cơ biến chứng cao hơn như tăng sắc tố, giảm sắc tố và bỏng do melanin ở da nền cạnh tranh với nhóm mang màu melanin trong các tổn thương mục tiêu. Bệnh nhân có phân loại da theo Fitzpatrick loại VI có nguy cơ biến chứng cao nhất với bất kỳ quy trình thẩm mỹ nào và điều trị loại da này là một ứng dụng laser tiên tiến, nằm ngoài phạm vi của cuốn sách này. Để giảm thiểu rủi ro, bệnh nhân có loại da sẫm màu được điều trị bằng các thông số bảo tồn. Phương pháp điều trị ít hiệu quả hơn và cần nhiều phương pháp điều trị hơn để đạt được sự cải thiện
Mong đợi của bệnh nhân
Điều trị sắc tố lành tính có thể được thực hiện trên hầu hết mọi vùng cơ thể có các tổn thương do ánh sáng xuất hiện. Điều trị mặt, cổ, ngực và tay là một số khu vực được điều trị phổ biến nhất. Kết quả đáng chú ý là rõ ràng sau một lần điều trị duy nhất ở các ứng cử viên được lựa chọn hợp lý, nhưng thông thường, cần có một loạt 3 – 5 lần điều trị để có kết quả tối ưu. Bệnh nhân bị các tổn thương do ánh sáng nghiêm trọng cần nhiều phương pháp điều trị hơn so với những người bị tổn thương nhẹ. Sau khi điều trị, các tổn thương sắc tố thường sẫm màu và trở nên rõ rệt hơn trong 1 – 2 tuần trước khi bong ra để lộ các tổn thương sáng màu hoặc đã được giải quyết. Điều quan trọng là bệnh nhân phải hiểu rằng các tổn thương được điều trị sẽ tạm thời trông tồi tệ hơn trước khi chúng trở nên tốt hơn.
Chỉ định
• Đồi mồi
• Tàn nhang
• Đường lằn thay đổi sắc tố
• Tăng sắc tố sau viêm
• Đốm da của Civilatte
• Nám có thể đáp ứng không thể đoán trước với laser. Laser không xâm lấn được ưa thích hơn để điều trị nám do nguy cơ nặng hơn với laser xâm lấn. Các tia laser không xâm lấn QS 1064 nm và phân đoạn 1440 và 1550 nm sử dụng các phương pháp điều trị lặp đi lặp lại đủ cách xa nhau, và một số phương pháp điều trị IPL có giới hạn (ví dụ: 1-2) đã mô tả thành công với nám. Nám sạm màu đảo ngược có thể xảy ra đặc biệt với các phương pháp điều trị bằng laser làm nóng quá mức da bằng các thông số tích cực hoặc khoảng thời gian ngắn giữa các lần điều trị.
Phương pháp điều trị thay thế
Các lựa chọn điều trị không phải laser cho các tổn thương sắc tố lành tính bao gồm nitơ lỏng, phương pháp điều trị tẩy da chết như tẩy da chết vi điểm và lột hóa chất, và các sản phẩm làm sáng da tại chỗ như hydroquinone và axit azelaic. Nitơ lỏng ít tốn kém hơn nhiều so với laser; tuy nhiên, nó thường được liên kết với điều trị tăng sắc tố và giảm sắc tố sau điều trị và nên hạn chế sử dụng cho các loại da sáng hơn.Tẩy da chết và các trị liệu tại chỗ chậm hơn để đạt được sự cải thiện và kết quả hiếm khi so sánh với laser.
Liệu pháp quang động (PDT) được sử dụng không chính thống để điều trị các tổn thương sắc tố, và được Cục Quản lý Dược Liên bang (FDA) phê duyệt để điều trị sừng hóa không tăng sinh keratose do quang hóa trên mặt (xem phần Giới thiệu và các khái niệm nền tảng, phần quang động học). PDT có chi phí cao hơn cho bệnh nhân so với chỉ dùng laser đơn độc, thời gian hồi phục nhiều hơn với ban đỏ và tạo vỏ và cần bệnh nhân tránh nghiêm ngặt của ánh sáng mặt trời xung quanh sau điều trị trong 48 giờ vì tiếp xúc có thể dẫn đến điều trị quá mức và các biến chứng liên quan.
Các thiết bị hiện có sẵn để điều trị các tổn thương sắc tố
Laser được sử dụng để điều trị các tổn thương sắc tố lành tính có thể được chia thành 2 loại rộng dựa trên mục tiêu ở da của chúng: Laser sắc tố đặc hiệu nhắm vào nhóm mang màu melanin (Hình 1 và 2), và laser tái tạo bề mặt da nhắm vào nhóm mang màu nước (Hình 6 phần tham khảo chính).
| Laser | Bước sóng | |
| Thay đổi sách tố cụ thể | Ahs sáng xung mạnh Potassium titanyl phos – phate | 500-1200
532 |
| Tái tạo bề mặt da | Phân đoạn không xâm lấnXâm lấn (phân đoạn và không phân đoạn)Hỗn hợp Neodymium pha với nhôm yttrium đầu thủy tinh erbiumHỗn hợp Yttrium – scandium – galliumHỗn hợp erbium pha với nhôm yttriumcarbon dioxide | 1440 2790 2940 |
Laser sắc tố cụ thể
Các tia laser bước sóng ngắn nhắm vào melanin (ví dụ, 532 nm) có hiệu quả nhất đối với các tổn thương biểu bì vì chúng có sự hấp thụ melanin cao và thâm nhập bề mặt nông. Laser bước sóng dài hơn (ví dụ, 1064 nm) có hiệu quả nhất đối với sắc tố da và an toàn hơn cho điều trị bệnh nhân có loại da sẫm màu (IV – V
Các thiết bị ánh sáng xung mạnh (IPL) phát ra phổ các bước sóng và sử dụng các bộ lọc để tinh chỉnh lựa chọn năng lượng đầu ra cho các bước sóng được hấp thụ bởi các tổn thương mục tiêu. Hình 2 cho thấy một tay cầm IPL được sử dụng để điều trị các tổn thương sắc tố có đỉnh phát xạ ở 500 – 670 nm và ở 870 – 1200 nm. Cả melanin và oxyhemoglobin đều được nhắm mục tiêu với các bước sóng này. Các tổn thương ở các độ sâu khác nhau cũng được nhắm mục tiêu trong đó các bước sóng ngắn nhắm vào các tổn thương nông hơn và các bước sóng dài hơn nhắm vào các tổn thương sâu hơn. Theo cách này, một thiết bị IPL đơn độc có thể được sử dụng để điều trị cả tổn thương mạch máu và tổn thương sắc tố ở nhiều độ sâu khác nhau trên da. Nhiều thiết bị cũng được điều chỉnh các đầu điều trị để có thể được sử dụng để điều trị các tổn thương mục tiêu riêng biệt. Các thiết bị chất lượng cao sử dụng thiết bị tích hợp bên trong để bảo vệ lớp biểu bì, điều này cũng góp phần làm tê. Do kích thước điểm lớn, các thiết bị IPL có thời gian điều trị tương đối ngắn. Tùy thuộc vào thiết bị, hầu hết các thiết bị IPL có thể được sử dụng cho các loại da phân loại da theo Fitzpatrick I – IV và một số cho loại da V.I).
Laser KTP (532 nm) được hấp thụ cao bởi oxyhemoglobin cũng như melanin và, trong khi chủ yếu được sử dụng để điều trị các tổn thương mạch máu, chúng cũng được sử dụng để điều trị các tổn thương sắc tố riêng biệt. Do bước sóng ngắn và sự hấp thụ melanin cao, các mục tiêu tổn thương của laser nằm trong lớp biểu bì như nốt ruồi và tàn nhang. Nhược điểm của độ sâu mục tiêu nông này là sự hình thành của ban xuất huyết và tổn thương biểu bì liên quan với tăng sắc tố và giảm sắc tố, điều này đã hạn chế việc sử dụng chúng trong quá khứ. Các thiết bị mới hơn có kích thước điểm lớn (ví dụ: 10 mm) thâm nhập sâu hơn và được cải thiện an toàn với giảm nguy cơ ban xuất huyết và tổn thương biểu bì. Các muỗng nén mờ có thể được sử dụng để làm giảm các tổn thương sắc tố, làm giảm các mục tiêu mạch máu trong khu vực điều trị, do đó làm giảm nguy cơ mắc ban xuất huyết và điều trị quá mức. Laser KTP được sử dụng trong các loại da sáng màu theo phân loại Fitzpatrick (I – III).
Laser Ruby (694 nm) là một trong những laser xung dài đầu tiên được sử dụng để điều trị tổn thương sắc tố, nhưng chúng có tỷ lệ giảm sắc tố cao và hiếm khi được sử dụng ngày nay. Tuy nhiên, laser ruby QS vẫn được sử dụng để điều trị các tổn thương sắc tố biểu bì riêng biệt và xóa hình xăm. Ruby laser chủ yếu được sử dụng trong các loại da sáng màu theo phân loại Fitzpatrick (I – III).
Laser Alexandrite (755 nm) thường được sử dụng để triệt lông nhưng cũng có hiệu quả trong điều trị các tổn thương sắc tố biểu bì. Nhiều thiết bị có ưu điểm là dễ sử dụng với các cánh tay sử dụng sợi quang linh hoạt. Chúng thường sử dụng bình xịt lạnh để làm mát; những hộp này là dùng một lần và có một chi phí liên quan. Nguy cơ với thuốc xịt lạnh là tổn thương biểu bì do quá lạnh. Laser Alexandrite chủ yếu được sử dụng trong các loại da sáng màu theo phân loại Fitzpatrick (I – III).
Diode laser (810 nm) cũng chủ yếu được sử dụng để tẩy lông và, giống như laser alexandrite, sự hấp thụ melanin cao của chúng cũng giúp chúng có hiệu quả trong điều trị các tổn thương sắc tố biểu bì riêng biệt. Chúng có thể được sử dụng trong các loại da tối màu an toàn hơn so với laser alexandrite do bước sóng dài hơn của chúng với sự thâm nhập sâu hơn và thiết bị làm mát tích hợp. Một phần của sự hấp dẫn và phổ biến của chúng là do kích thước tương đối nhỏ gọn và không có các bộ phận dùng một lần. Diode laser có thể được sử dụng trong các loại da Fitzpatrick I – IV
Laser QS tạo ra độ rộng xung rất ngắn, trong phạm vi nano giây và pico giây. Các tế bào melanin có kích thước rất nhỏ (khoảng 1 μm) và đáp ứng tốt với các độ rộng xung cực ngắn này. Ngoài ra, các laser bước sóng ngắn hơn (QS 532 nm, QS 694 nm và QS 755 nm)có sự hấp thụ mạnh bởi melanin và rất hiệu quả để điều trị các tổn thương sắc tố biểu bì như tàn nhang và nốt ruồi ở các loại da sáng màu. Laser QS có các đáp ứng lâm sàng của các đốm trắng rõ nét và thường gây ra các điểm xuất huyết. Khi điều trị các tổn thương riêng biệt với các bước sóng này, kích thước điểm được chọn để phù hợp với kích thước của tổn thương để tránh thay đổi sắc tố cho vùng da xung quanh. Ngoài việc điều trị các tổn thương biểu bì riêng biệt, laser QS 532 nm và QS 755 nm có thể được sử dụng để điều trị các vùng da lớn giao nhau bị tổn thương do ánh sáng mặt trời ở loại da sáng màu. Do độ thâm nhập sâu hơn và sự hấp thụ melanin thấp hơn, laser QS 1064 nm được sử dụng để điều trị các tình trạng về da như nám, đốm da của Civatte và PIH, và an toàn cho mọi loại da (I – VI).
Laser tái tạo bề mặt da
Laser tái tạo bề mặt da chủ yếu được sử dụng cho các hiệu ứng tái tạo collagen để điều trị nếp nhăn và sẹo mụn nhưng cũng có thể làm giảm sắc tố. Chúng được sử dụng để điều trị các khu vực giao nhau lớn có sắc tố khuếch tán, chứ không phải cho các tổn thương sắc tố riêng biệt. Nước là nhóm mang màu mục tiêu cho các laser này.
Các laser phân đoạn không xâm lấn bao gồm diode (1410 nm), Nd: YAG (1440 nm) và erbium glass (1540 nm, 1550 nm, 1565 nm) có thể điều trị sắc tố biểu bì và da. Mặc dù chúng không tạo ra tổn thương như laser xâm lấn, nhưng da bị phá vỡ và cần một thời gian để hồi phục. Phương pháp điều trị là đau đớn và bệnh nhân thường cần gây tê tại chỗ và cũng có thể cần thuốc giảm đau đường uống. Sau điều trị, chúng có thể liên quan đến mụn trứng cá, ban hạt kê, ban đỏ kéo dài và PIH, đặc biệt ở các loại da sẫm màu. Laser phân đoạn không xâm lấn thulium (1927 nm) có độ hấp thụ lớn hơn bởi nước so với các laser phân đoạn không xâm lấn khác, dẫn đến sự thâm nhập nông hơn và nhắm mục tiêu hiệu quả hơn của sắc tố biểu bì. Cần nhiều thời gian hồi phục hơn với 1927 nm so với các laser phân đoạn không xâm lấn khác và nếu không thì nó có tỷ lệ biến chứng tương tự. Xem Chương 5 để thảo luận thêm về laser phân đoạn không xâm lấn được sử dụng cho laser tái tạo bề mặt.
Laser xâm lấn (2790 nm, 2940 nm, 10600 nm) là loại laser mạnh mẽ nhất và chủ yếu được sử dụng để tái tạo bề mặt để giảm nếp nhăn và sự lỏng lẻo nhưng cũng có thể điều trị các tổn thương sắc tố biểu bì. Laser xâm lấn tạo ra một vết thương và có nguy cơ thay đổi sắc tố như tăng sắc tố và giảm sắc tố, tạo sẹo và nhiễm trùng. Laser xâm lấn có thời gian hồi phục sau điều trị dài nhất. Phương pháp điều trị là đau đớn và bệnh nhân thường cần thuốc giảm đau đường uống, giải lo âu và thuốc gây tê tại chỗ. Laser xâm lấn phân đoạn, liên quan đến laser xâm lấn không phân đoạn, có thời gian phục hồi ngắn hơn và các loại biến chứng tương tự, nhưng với tỷ lệ thấp hơn đáng kể và giảm mức độ nghiêm trọng. Xem Chương 6 để biết thêm thảo luận về laser xâm lấn được sử dụng với laser tái tạo bề mặt.Xem Nguồn cung cấp, Phụ lục 6 cho các nhà sản xuất laser.
Chống chỉ định
Chống chỉ định chung với Laser
• Nhiễm trùng đang hoạt động trong khu vực điều trị (ví dụ, herpes sim-plex, mụn mủ, viêm mô tế bào)• Viêm da trong khu vực điều trị (ví dụ, bạch biến, bệnh vẩy nến, viêm da dị ứng)
• U melanin, hoặc tổn thương nghi ngờ u melanin ở khu vực điều trị
• Lột hóa chất sâu, tổn thương da hoặc liệu pháp xạ trị trong khu vực điều trị trong vòng 6 tháng trước đó
• Sẹo lồi
• Chảy máu bất thường (ví dụ, giảm tiểu cầu, sử dụng thuốc chống đông máu)
• Suy yếu hệ thống lành thương (ví dụ, thuốc ức chế miễn dịch, đái tháo đường được kiểm soát kém)
• Bệnh mạch máu ngoại biên• Rối loạn co giật
• Tình trạng hệ thống không được kiểm soát
• Máy tạo nhịp tim
• Teo da (ví dụ, sử dụng steroid đường uống mãn tính, các hội chứng di truyền như hội chứng Ehlers – Danlos)
• Các mạng lưới xanh tím, một bệnh mạch máu liên quan đến sự đổi màu đường lằn da của cánh tay hoặc chân bị trầm trọng hơn do tiếp xúc với nhiệt
• Ban đỏ do nhiệt, mạng lưới ban đỏ mắc phải hiếm gặp hoặc ban sắc tố bị trầm trọng hơn do tiếp xúc với nhiệt• Tiếp xúc trực tiếp với ánh nắng mặt trời trong vòng 2 tuần trước đó dẫn đến da bị đỏ hoặc rám nắng• Sử dụng sản phẩm tự rám nắng da trong vòng 2 tuần trước
• Thuốc retinoid kê toa tại chỗ trong vòng tuần trước
• Isotretinoin (Accutane ™) trong vòng 6 tháng trước đó• Liệu pháp vàng (ví dụ: được sử dụng để điều trị viêm khớp)
• Thuốc cảm quang (ví dụ: tetracycline, cây St. John, thiazide)
• Rối loạn cảm quang (ví dụ, bệnh lupus ban đỏ hệ thống)• Mang thai hoặc cho con bú• Kỳ vọng của bệnh nhân không thực tế
• Rối loạn chức năng cơ thể
• Điều trị bên trong ổ mắt (ví dụ không có tấm che mắt bên trong mắt)
Chống chỉ định cụ thể đối với điều trị bằng laser các tổn thương sắc tố
• Da loại IV với một số thiết bị
• Loại da V với hầu hết các thiết bị
• Loại da VI với tất cả các thiết bị ngoại trừ 1064 nm
Ưu điểm của điều trị bằng laser đối với các tổn thương sắc tố
• Cải thiện đáng kể trong một khoảng thời gian tương đối ngắn so với các sản phẩm tại chỗ như retinoids hoặc hydroquinone
• Thời gian phục hồi tối thiểu và làm tối thiểu nguy cơ của các biến chứng như tăng sắc tố, giảm sắc tố, sẹo hoặc nhiễm trùng ở những bệnh nhân được lựa chọn phù hợp bằng cách sử dụng laser không xâm lấn.
• Ít nguy cơ giảm sắc tố so với nitơ lỏng
Nhược điểm của điều trị bằng laser đối với các tổn thương sắc tố
• Các loại da tối màu theo phân loại Fitzpatrick (IV trở lên) có nguy cơ tăng sắc tố, giảm sắc tố và sẹo
• Chi phí thiết bị cao so với phương pháp điều trị không phải laser
Trang thiết bị
• Thiết bị IPL thích hợp để điều trị tổn thương sắc tố
• Kính bảo hộ an toàn với laser cho bệnh nhân và bác sĩ cụ thể theo các bước sóng đang được sử dụng
• Miếng lau mặt không cồn
•Gel trong suốt không màu để điều trị nếu cần thiết theo nhà sản xuất
• Gạc 4 × 4 inches
• Găng tay sạch
•Túi đá
• Kem hydrocortisone 1% và 2,5%
• Kem chống nắng phổ rộng với SPF 30 chứa kẽm oxit hoặc titan dioxide
• Miếng lau cồn để làm sạch đầu laser
• Miếng lau diệt khuẩn dùng một lần để vệ sinh thiết bị
Danh sách kiểm tra trước điều trị
• Tư vấn thẩm mỹ được thực hiện để xem xét tiền căn y khoa của bệnh nhân bao gồm chống chỉ định điều trị, tăng sắc tố do nội tiết tố, tiền sử PIH hoặc sẹo bất thường, các loại thuốc có thể làm nặng thêm tình trạng tăng sắc tố hoặc ban đỏ như các hormone có chứa estrogen đường uống và steroid tại chỗ, cũng như các phương pháp trước đây để điều trị da tổn thương do ánh sáng mặt trời và thành công. Xem thêm Giới thiệu và các khái niệm nền tảng, phần Tư vấn thẩm mỹ.
• Các loại da Fitzpatrick được xác định (Giới thiệu và các khái niệm nền tảng, phần Tư vấn thẩm mỹ).
• Kiểm tra khu vực điều trị được thực hiện. Các tổn thương nghi ngờ cho khối u melanin hoặc u tân sinh được sinh thiết hoặc được hội chẩn, nếu được chỉ định. Các tổn thương nghi ngờ cho khối u melanin có thể không đối xứng, có đường viền không đều, màu sắc đa dạng, đường kính lớn hơn 6 mm, thay đổi hoặc có các đặc điểm mới như mở rộng hoặc chảy máu. Lưu ý rằng ung thư biểu mô tế bào đáy cũng có thể bị thay đổi sắc tố. Chờ kết quả sinh thiết âm tính trước khi tiến hành điều trị bằng laser.
• Có đượcsự đồng ý (xem phần Giới thiệu và các khái niệm nền tảng, phần Tư vấn thẩm mỹ). Một ví dụ về mẫu đơn đồng ý được cung cấp trong Phụ lục 4b.
• Ảnh trước điều trị được chụp(xem Giới thiệu và các khái niệm nền tảng, phần Tư vấn thẩm mỹ).
• Tránh tiếp xúc trực tiếp với ánh nắng mặt trời và sử dụng kem chống nắng phổ rộng hàng ngày với SPF 30 trước và trong suốt quá trình điều trị.
• Làm sáng da nền có thể được xem xét đối với loại da tối màu theo phân loại Fitzpatrick (IV – VI) để giảm nguy cơ thay đổi sắc tố như PIH. Có thể sử dụng các sản phẩm làm sáng da tại chỗ theo toa như kem hydroquinone 4 – 8% hoặc các sản phẩm mỹ phẩm không kê đơn có chứa axit kojic, arbutin, ni-acinamide và axit azelaic (ít hiệu quả hơn) một lần hoặc hai lần mỗi ngày trong 1 tháng trước điều trị.
• Các điểm kiểm tra có thể được xem xét cho những bệnh nhân có loại da tối màu theo phân loại Fitzpatrick (IV – VI) trước khi điều trị ban đầu. Các thông số tại điểm kiểm tra được lựa chọn dựa trên đặc điểm loại da và sắc tố theo phân loại Fitzpatrick theo hướng dẫn của nhà sản xuất về bước sóng, kích thước điểm, độ ảnh hưởng và độ rộng xung. Các điểm kiểm tra được đặt một cách riêng biệt gần khu vực điều trị dự định (ví dụ, dưới cằm, phía sau hoặc phía dưới tai) và các xung chồng lên nhau để mô phỏng kỹ thuật được sử dụng trong điều trị. Các điểm kiểm tra được xem xét 3 – 5 ngày sau khi điều trị để tìm bằng chứng ban đỏ, phồng rộp, tạo lớp vỏ hoặc tác dụng phụ khác. Bệnh nhân nên được thông báo rằng không có phản ứng phụ với các điểm kiểm tra không đảm bảo rằng tác dụng phụ hoặc biến chứng sẽ không xảy ra khi điều trị.
• Thuốc kháng vi-rút có thể được điều trị dự phòng khi có tiền sử her-pes simplex hoặc varicella zoster trong hoặc gần khu vực điều trị 2 ngày trước khi làm điều trị và tiếp tục trong 3 ngày sau điều trị (ví dụ, valacyclovir / famci-clovir 500 mg 1 viên x 2 lần mỗi ngày). Bệnh nhân có tiền sử xa nhiễm HSV có nguy cơ tái hoạt động thấp hơn và thuốc kháng vi-rút có thể được bắt đầu vào ngày điều trị và tiếp tục trong 5 ngày.
• Lông trong khu vực điều trị được cạo trước khi điều trị để giảm nguy cơ tổn thương biểu bì do nhiệt.
• Hướng dẫn trước điều trị bằng văn bản được cung cấp cho bệnh nhân (xem Hướng dẫn điều trị bằng laser với các tổn thương sắc tố trước và sau khi điều trị bằng Laser, Phụ lục 3b).
Gây tê
Gây tê thường không cần thiết khi điều trị bằng laser các tổn thương sắc tố. Ngoài ra, gây tê có thể can thiệp vào phản hồi của bệnh nhân, một thành phần quan trọng để lựa chọn các thông số điều trị thích hợp. Đối với những bệnh nhân có ngưỡng đau thấp, hãy cân nhắc dùng thuốc giảm đau đường uống như tramadol (Ultram ™) 50 mg 1 – 2 viên 1 giờ trước khi làm điều trị.
Quy trình điều trị bằng laser của các tổn thương sắc tố
Các khuyến nghị về quy trình sau đây để điều trị các tổn thương sắc tố lành tính, bao gồm các phần về lựa chọn các thông số laser ban đầu để điều trị, kỹ thuật điều trị chung, các đáp ứng lâm sàng mong muốn, các đáp ứng lâm sàng không mong muốn, chăm sóc sau điều trị, các khoảng điều trị và các theo dõi thông thường được dựa trên việc sử dụng thiết bị IPL (Cynenses / Palomar Icon ™ với tay cầm MaxG) được chỉ định cho loại da Fitzpatrick I – IV. Hướng dẫn của nhà sản xuất cho thiết bị cụ thể được sử dụng nên được tuân thủ tại thời điểm điều trị.
Chọn thông số Laser ban đầu để điều trị
Nhiều yếu tố lâm sàng ảnh hưởng đến việc lựa chọn thông số laser để điều trị bao gồm
Loại da Fitzpatrick. Các loại da tối màu theo phân loại Fitzpatrick (ví dụ: IV) có nguy cơ tổn thương biểu bì cao hơn. Các thông số bảo tồn của độ rộng xung dài và độ ảnh hưởng thấp được sử dụng để điều trị. Các loại da sáng màu (I – III) có thể chịu đựng được các thông số tích cực hơn về độ rộng xung ngắn và độ ảnh hưởng cao. Ví dụ, một bệnh nhân có phân loại da theo Fitzpatrick loại IV với nhiều nốt ruồi có thể được bắt đầu điều trị bằng cách sử dụng độ rộng xung là 30 ms và độ ảnh hưởng 26 – 28 J / cm2. Một bệnh nhân có da Fitzpatrick loại II có nhiều nốt ruồi ban đầu có thể được điều trị bằng cách sử dụng độ rộng xung 15 ms và độ ảnh hưởng 34 – 36 J / cm2.
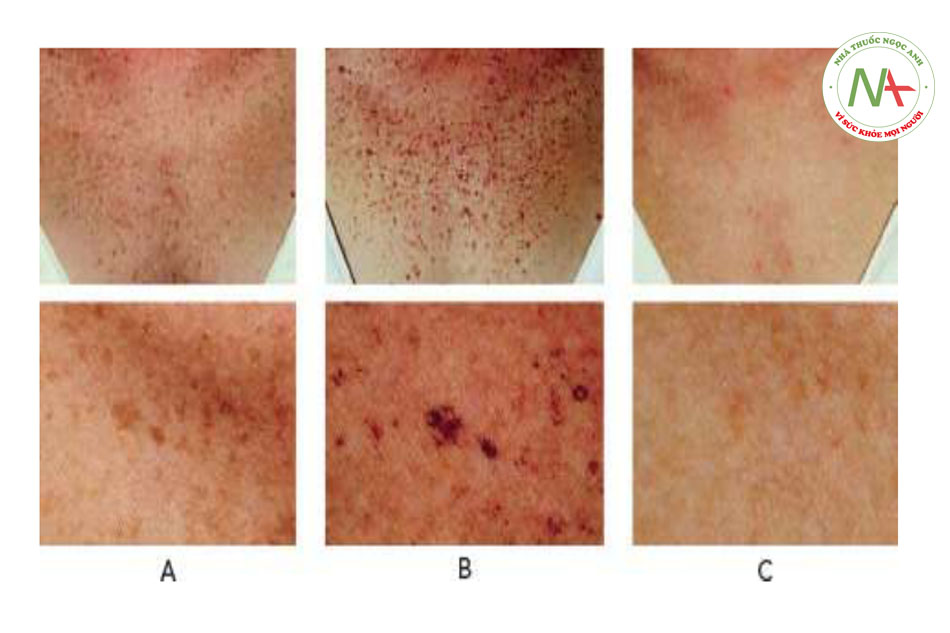
• Đặc điểm sắc tố. Các khu vực điều trị có chứa nhiều mục tiêu (ví dụ, nốt ruồi sẫm màu hoặc mật độ cao của nốt ruồi) thường yêu cầu các thông số bảo tồn về độ rộng xung dài và độ ảnh hưởng thấp. Các khu vực điều trị với ít mục tiêu hơn (ví dụ, nốt ruồi sáng màu hoặc mật độ nốt ruồi thưa thớt) thường đòi hỏi các thông số tích cực hơn về độ ảnh hưởng cao và độ rộng xung ngắn (Hình 3). Ví dụ, một điều trị ban đầu cho một bệnh nhân có phân loại da Fitz-patrick loại II có nhiều nốt ruồi màu nâu sẫm có thể sử dụng một xung chiều rộng 20 ms và độ ảnh hưởng 30 J / cm2. Một bệnh nhân có cùng loại da theo Fitzpatrick với nốt ruồi màu nâu nhạt thưa thớt có thể sử dụng độ rộng xung 15 ms và độ ảnh hưởng 34 – 36 J / cm2.
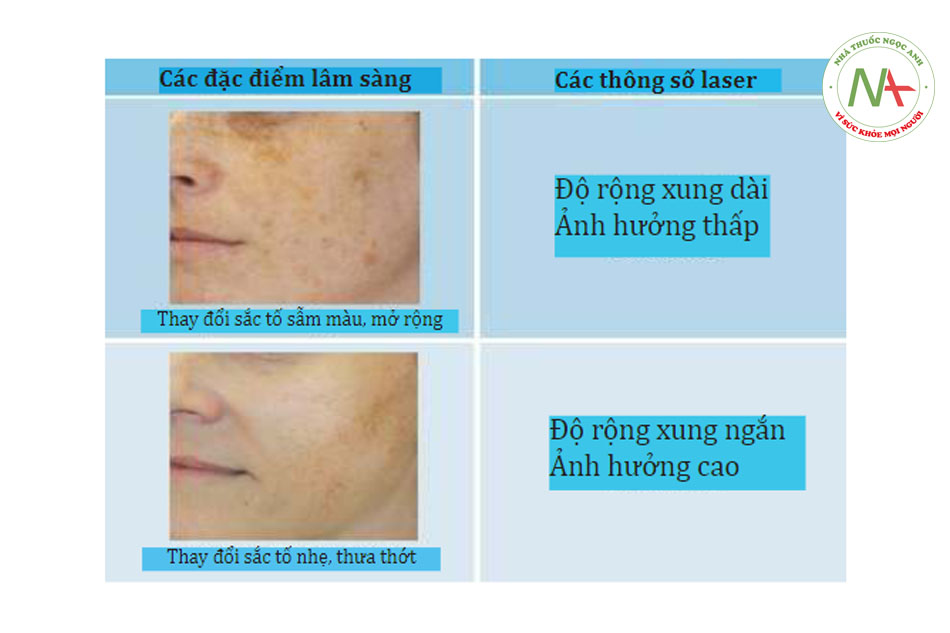
• Các nhóm mang màu khác trong khu vực điều trị. Khi đánh giá da, điều quan trọng là lấy tất cả các nhóm mang màu có khả năng là mục tiêu theo bước sóng được sử dụng. Ngoài các tổn thương sắc tố, da tổn thương do ánh sáng mặt trời thường có các tổn thương mạch máu đỏ và cũng có thể có lông sẫm màu hiện diện.
- Clinical Characteristics: các đặc điểm lâm sàng
- Laser parameters: các thông số laser
- Dark, extensive pigmentation: thay đổi sắc tố sẫm màu, mở rộngLong pulse width: độ rộng xung dài
- Low fluence: ảnh hưởng thấp
- Light, sparse pigmentation: thay đổi sắc tố nhẹ, thưa thớt
- Short pulse width:độ rộng xung ngắn
- High fluence: ảnh hưởng cao
• Khu vực không thuộc mặt. Các khu vực như tứ chi, cổ và ngực được điều trị bằng các thông số bảo tồn hơn so với khuôn mặt, do thời gian lành thương chậm hơn và nguy cơ biến chứng cao hơnKỹ thuật điều trị chung• Các phương pháp điều trị IPL trên khuôn mặt được thực hiện bên ngoài ổ mắt: phía trên rìa trên ổ mắt (gần nơi của lông mày) và bên dưới vành dưới ổ mắt. Hình 14 trong Giới thiệu và các khái niệm nền tảng cho thấy các khu vực không điều trị trên khuôn mặt. Ban đầu, nên tránh vùng môi và khi kỹ năng được cải thiện, các bác sĩ có thể chọn điều trị môi với các tổn thương như các nốt ruồi.
Đáp ứng lâm sàng mong muốn
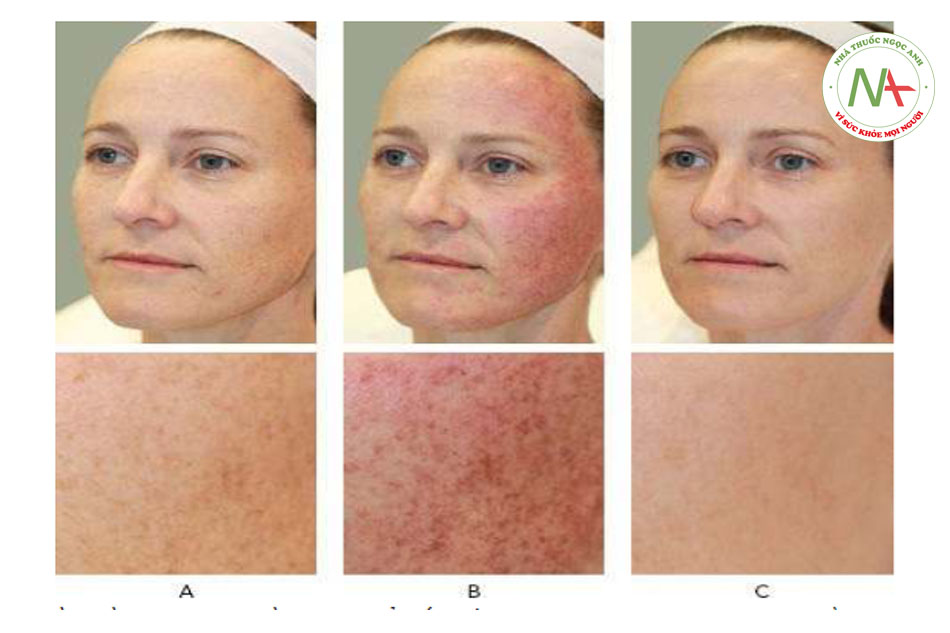
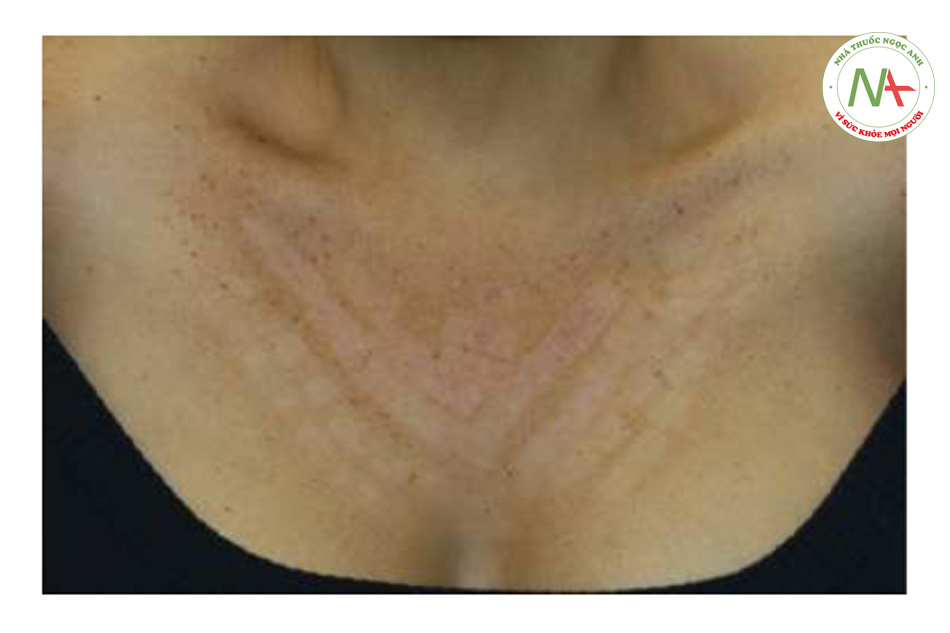
- Làm tối các tổn thương và tăng cường ranh giới trên da nền (Hình 4b)
- ban đỏ xung quanh tổn thương(Hình 4b)
- ban đỏ nền (Hình 4b và 5)
- Sự thay đổi màu xám hoặc đen của tổn thương có thể xảy ra khi điều trị tích cực (Hình 5)
Đáp ứng lâm sàng không mong muốn
- Làm trắng nghiêm trọng
- Mụn nước
Thực hiện điều trị bằng laser cho các tổn thương sắc tố
Chăm sóc sau điều trị
Các theo dõi thông thường
Khoảng thời gian điều trị
Điều trị sau đó
Các kết quả
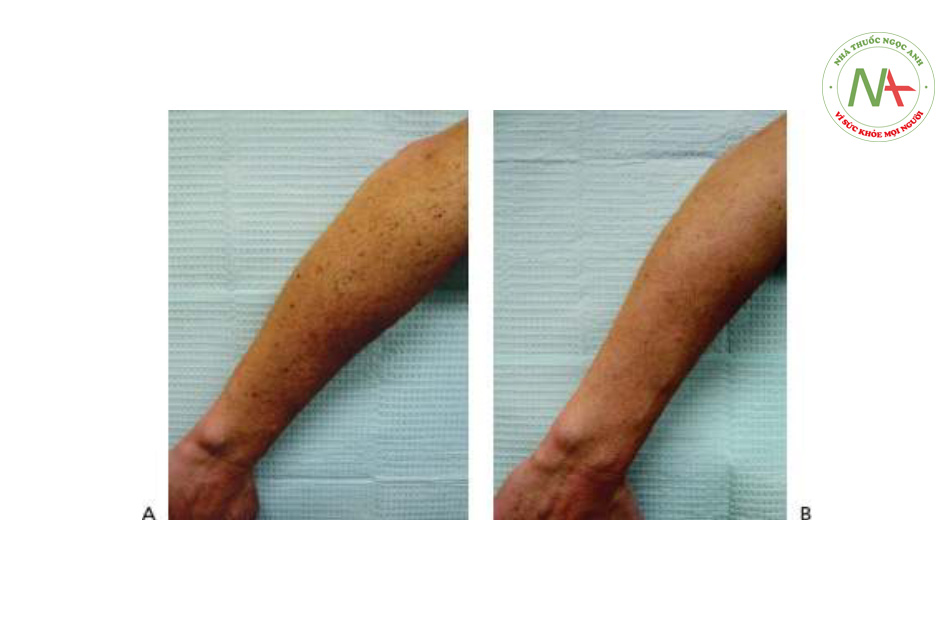
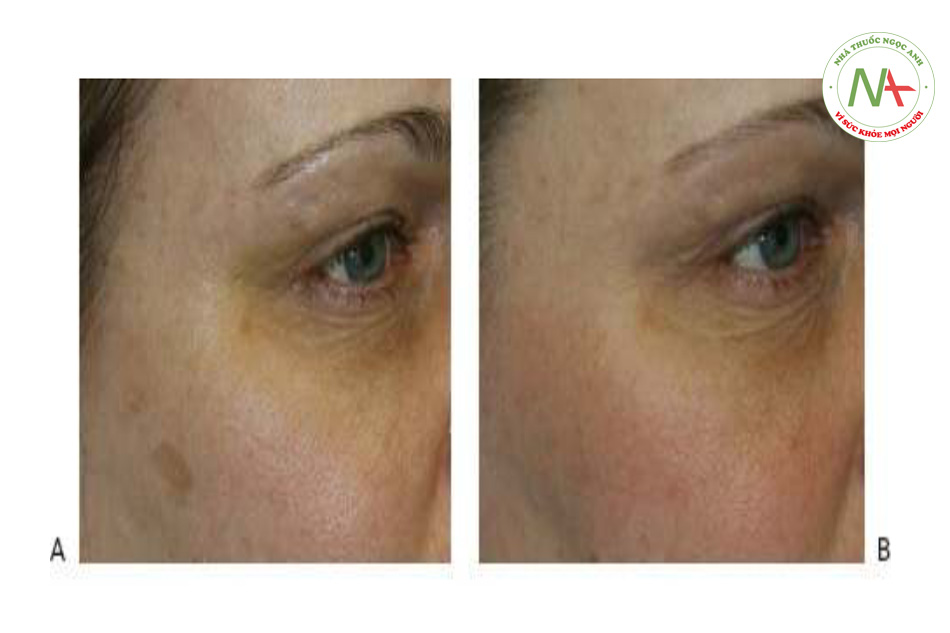
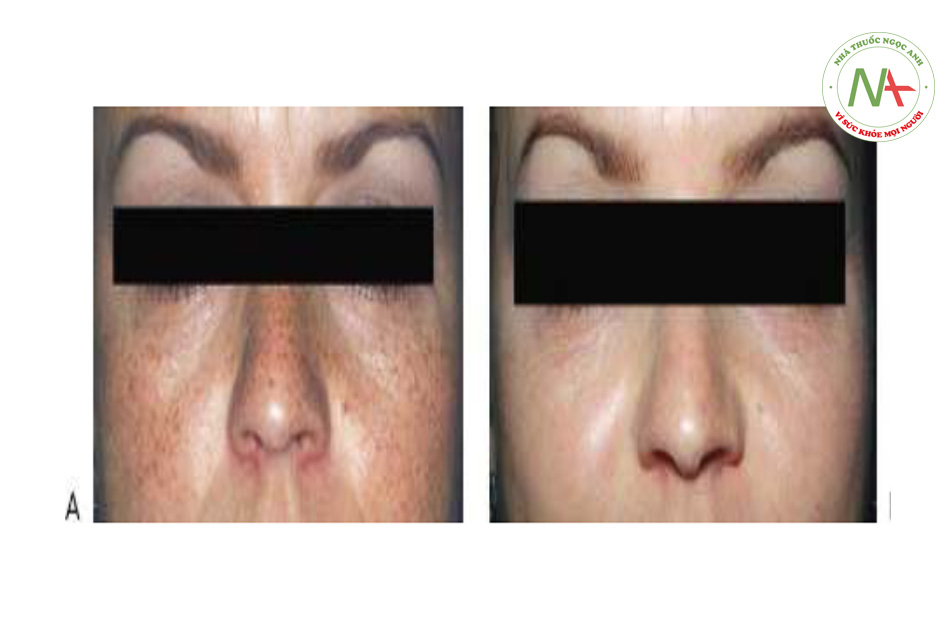
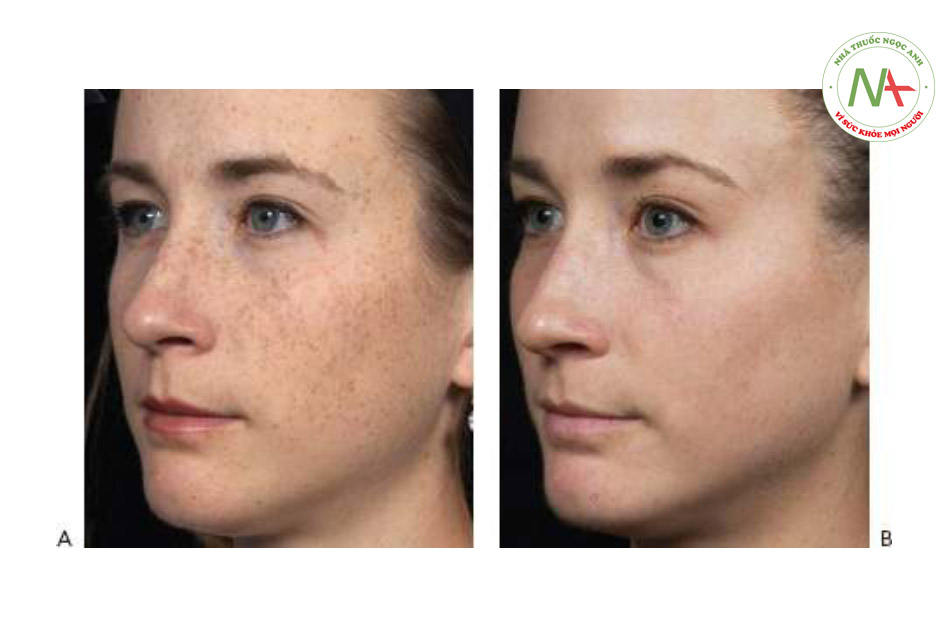
Biến chứng
- Đau đớn
- ban đỏ kéo dài
- Phù kéo dài
- Mề đay
- Viêm da tiếp xúc
- Sự nhiễm trùng
- Ban nhỏ
- Đốm xuất huyết và ban xuất huyết
- Các mẫu da có thể nhìn thấy hoặc các đường sọc
- Tăng sắc tố
- Giảm sắc tố
- Bỏng
- Thay đổi hình xăm
- Sẹo
- Không đáp ứng, giải phóng không hoàn toàn, tái phát hoặc làm xấu đi sắc tố không mong muốn (ví dụ: làm nám xấu hơn)
- Giảm lông trong hoặc liền kề khu vực điều trị• Chấn thương mắtMặc dù các biến chứng nghiêm trọng là rất hiếm khi điều trị bằng laser với các tổn thương sắc tố lành tính, kiến thức về các biến chứng tiềm ẩn và cách xử trí của chúng giúp đảm bảo kết quả tốt nhất có thể. Các biến chứng liên quan đến điều trị quá mức như bỏng, tăng sắc tố và giảm sắc tố xảy ra thường xuyên nhất khi sử dụng các thông số điều trị tích cực: bước sóng ngắn, độ rộng xung ngắn, độ ảnh hưởng cao và làm mát biểu bì không đủ. Bệnh nhân có loại da Fitzpatrick tối màu (IV, VI) và những người có loại da sáng (I-III) mà có rối loạn sắc tố lan tỏa như màu đồng của da do quang hóa, da rám nắng và da bị tổn thương nặng do ánh nắng mặt trời với sự mở rộng của các nốt ruồi có nguy cơ cao nhất với các biến chứng này. Các cuộc thảo luận sau đây về các biến chứng tập trung vào những người nhìn thấy bằng laser không xâm lấn được sử dụng để điều trị các tổn thương sắc tố lành tính; các biến chứng liên quan đến laser xâm lấn được thảo luận trong Chương 6.
- Ban đỏ, phù, viêm ngứa nhẹ và khó chịu như bị bỏng nắng nhẹ tạm thời sau khi điều trị là phổ biến, thường kéo dài trong vài giờ đến vài ngày và không được coi là biến chứng.
- Đau thường chỉ được báo cáo trong quá trình điều trị và từ nhẹ đến trung bình (dưới 6 trên thang điểm đau tiêu chuẩn là 1 – 10) tùy thuộc vào khu vực điều trị. Cơn đau nhiều hơn với laser phân đoạn, điển hình là 5 – 6, và bệnh nhân thường cần làm mát bằng việc thổi mát hoặc chườm đá ngay sau khi điều trị để thoải mái. Khiếu nại đau vài ngày sau điều trị là không phổ biến và nên được đánh giá, đặc biệt là để đánh giá tổn thương nhiệt do điều trị quá mức và nhiễm trùng.
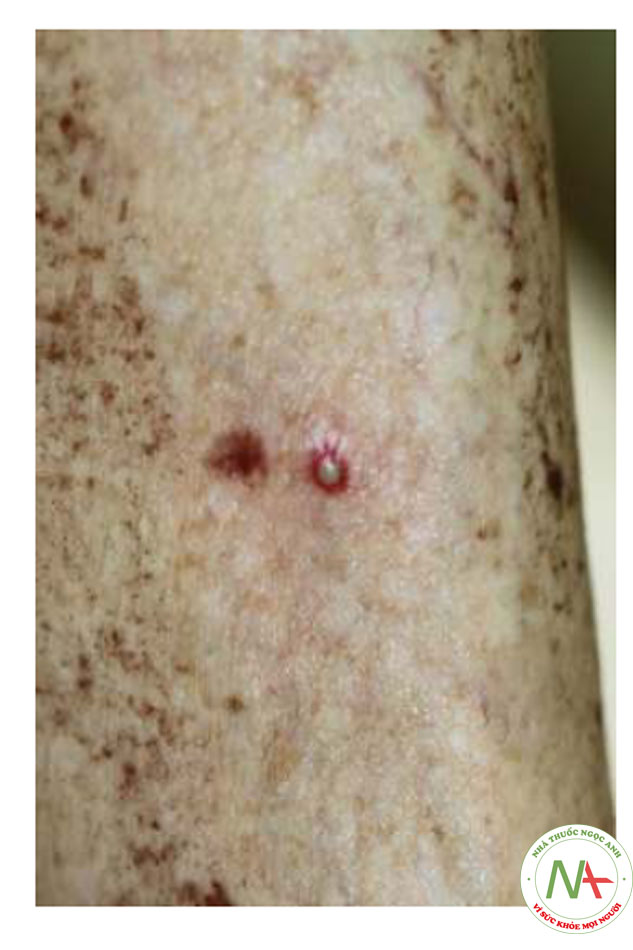
- Bỏng có thể là kết quả của các thông số điều trị tích cực, đặc biệt là với các bước sóng ngắn (ví dụ: 532 nm). Áp dụng kịp thời một túi chườm đá cho các khu vực nghi ngờ điều trị quá mức tại thời điểm điều trị mà có ban đỏ và đau đớn nặng có thể làm giảm diện tích chấn thương. Mụn nước và lớp vỏ được kiểm soát bằng cách sử dụng một loại thuốc mỡ thường gặp như Aquaphor ™ hoặc bacitracin, và được phủ bằng băng gạc và băng giấy. Bệnh nhân được theo dõi trong vài tuần tới để theo dõi hình thành bóng nước, ban đỏ kéo dài, cứng và sẹo. Hình xăm và các loại trang điểm vĩnh viễn có sắc tố mực tập trung và điều trị trên các vùng này có thể dẫn đến bỏng toàn bộ độ dày của da.
- Sẹo là rất hiếm nhưng có thể xảy ra với các phương pháp điều trị quá tích cực, đặc biệt là ở các khu vực dễ bị sẹo như xương ức hoặc với các phương pháp điều trị phức tạp do bỏng và nhiễm trùng. Ngoài ra, việc sử dụng isotreti-noin gần đây, xạ trị trước đây trong khu vực điều trị và tiền sử hình thành sẹo lồi cũng là những yếu tố nguy cơ gây sẹo phì đại. Ban đỏ dữ dội kéo dài có thể là một dấu hiệu của sự hình thành sẹo sắp xảy ra. Các biện pháp can thiệp cho ban đỏ dữ dội kéo dài để giảm nguy cơ để lại sẹo và xử trí sẹo được thảo luận trong phần Sẹo, Chương 6.
- Sự không đáp ứng của các tổn thương sắc tố có thể xuất phát từ các thông số điều trị quá bảo tồn. Các tổn thương Keratotic như tiết bã nhờn ker-atoses có thể sáng màu nhưng không làm phẳng khi đáp ứng với laser không xâm lấn; chúng có thể được điều trị bằng laser tái tạo bề mặt và nitơ lỏng.
- Lông giảm trong hoặc liền kề với khu vực điều trị có thể xảy ra. Nên thảo luận đầy đủ về nguy cơ này nếu lông có hiện diện, đặc biệt là nếu điều trị trên lông mặt của nam giới.
- Chấn thương mắt có thể tránh được bằng cách đeo kính bảo hộ an toàn với laser mọi lúc trong quá trình điều trị, hướng đầu laser ra khỏi mắt và điều trị bên ngoài ổ mắt. Ánh sáng laser trên võng mạc có thể phá hủy melanin võng mạc, dẫn đến mù lòa.
Quần thể đặc biệt và những cân nhắc bổ sung
• Mang thai và cho con bú. Phụ nữ mang thai hoặc cho con bú thường không trải qua điều trị chọn lựa như laser để điều trị các tổn thương mạch máu đỏ. Một biến chứng có thể ở phụ nữ cho con bú là ức chế tiết sữa do đau liên quan đến đau do điều trị bằng laser kéo dài.
• Các loại da tối màu theo Fitzpatrick. Bệnh nhân có loại da tối màu theo Fitzpatrick (IV – V) được điều trị bằng cách sử dụng cài đặt bảo tồn với độ rộng xung dài và độ ảnh hưởng thấp. Thông số điều trị là tăng dần để giảm nguy cơ biến chứng. Bệnh nhân có thể không trải nghiệm như nhau về việc giảm sắc tố không mong muốn mà các loại da Fitzpatrick nhẹ hơn có thể đạt được do những hạn chế này.
Kỹ thuật học tập để điều trị bằng laser cho các tổn thương sắc tố
Phát triển hiện tại
Tái tạo bề mặt phân đoạn là một trong những lĩnh vực mới nhất của y học laser với nhiều lợi ích trẻ hóa da bao gồm giảm sắc tố. Các ứng dụng mới cho công nghệ này, bước sóng mới và sửa đổi mới đang nhanh chóng trở nên khả dụng. Một số kỹ thuật mới nhất, trong đó có các nghiên cứu lâm sàng, liên quan đến việc kết hợp tái tạo bề mặt phân đoạn với các công nghệ laser khác để đạt được những cải tiến toàn diện hơn cho làn da lão hóa do ánh nắng mặt trời (xem phần Giới thiệu và các khái niệm nền tảng, Kết hợp quy trình thẩm mỹ).Các thiết bị phân đoạn không xâm lấn không cần toa đang được phát triển với tuyên bố của công ty về việc cải thiện các tổn thương sắc tố lành tính bên cạnh việc điều trị các dấu hiệu khác của da lão hóa do ánh sáng mặt trời như nếp nhăn và kết cấu da. ReAura (của Philips) là một laser diode phân đoạn không xâm lấn (1435 nm) tuyên bố cải thiện làn da lão hóa do ánh nắng mặt trời. Tia laser này thâm nhập sâu 200 μm, trong khi laser phân đoạn không xâm lấn tại văn phòng thâm nhập tới 1500 μm. Một thiết bị gia đình khác được cung cấp tại Hoa Kỳ để trẻ hóa da là VISS (bởi Narian, Hàn Quốc), IPL 430 – 1200 nm với dữ liệu hạn chế. Mặc dù các cải tiến khiêm tốn có thể được nhìn thấy với các thiết bị gia đình, nhưng hiệu quả lâm sàng của chúng khó có thể so sánh với các công nghệ xây dựng cho văn phòng.
Cân nhắc tài chính
xem thêm: Các tổn thương mạch máu gây ra những biến chứng gì ở da?
Câu hỏi lâm sàng
Bệnh nhân nam 82 tuổi đến phòng khám để theo dõi một nốt trên lưng. Bệnh nhân cho rằng tổn thương da này đã xuất hiện nhiều tháng cho đến vài năm nhưng không chắc chắn thời điểm nào. Tổn thương không có triệu chứng cho đến khi bắt đầu ngứa; tổn thương kích thước lớn và sẫm màu nhưng bệnh nhân không chắc liệu tổn thương này có tiến triển. Tổn thương được cho thấy dưới đây.
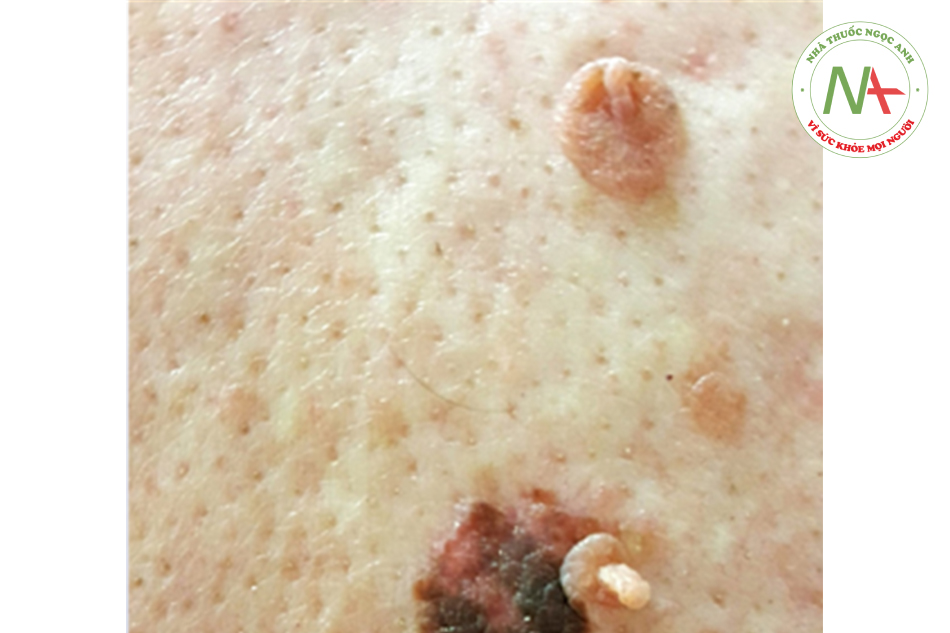
Bước xử trí nào tiếp theo là tốt nhất ở tổn thương của bệnh nhân này?
- Phá huỷ áp lạnh tổn thương
- Sinh thiết cắt tổn thương
- Theo dõi 3-6 tháng
- Sinh thiết bấm bờ tổn thương
- Sinh thiết bấm trung tâm tổn thương
Đánh giá lâm sàng đầu tiên của tổn thương sắc tố da nên chú trọng xác định u tế bào sắc tố và từ đó thực hiện sinh thiết. Sinh thiết là phù hợp trong một số trường hợp sau:
- Tổn thương có tính chất gợi ý u tế bào sắc tố khi sử dụng quy tắc tiên lượng đã được phê chuẩn (các tổn thương có ≥1-2 đặc điểm trong tiêu chuẩn ABCDE)
- Tổn thương có thay đổi tính chất viêm; ngứa, đóng vảy, ngứa; thay đổi cảm giác (dị cảm)
- Tổn thương thay đổi đáng kể về mặt hình thái so với các tổn thương khác trên cùng một bệnh nhân (dấu hiệu vịt con xấu xí)
- Tổn thương xuất hiện dày da hoặc mọc nốt; cho thấy phát triển chiều dọc và tăng nguy cơ di căn
Bệnh nhân này có tổn thương không đối xứng với bờ không đều và biểu hiện nhiều màu sắc dễ thấy (màu nâu tối, nâu nhạt, và hồng). Tổn thương dạng nốt kèm triệu chứng ngứa làm tăng nguy cơ u sắc tố.
Để loại trừ u sắc tố, sinh thiết cắt toàn bộ bề dày kèm 1-3 mm bờ mô bình thường được khuyến cáo. Cắt bỏ một phần (sinh thiết vét sâu hoặc sinh thiết bấm trung tâm hoặc ngoại vi) chỉ thường được thực hiện ở tổn thương lớn hoặc tổn thương ở vị trí khi cắt bỏ hoàn toàn sẽ gây vấn đề (tai, mặt, mũi); cắt bỏ một phần có thể không cho phép lấy mẫu phù hợp cho chẩn đoán hoặc đánh giá chính xác độ sâu tổn thương (chỉ điểm quan trọng nhất tiên lượng u sắc tố) (Ý D và E)
Ý A: Trong phá huỷ tại chỗ với áp lạnh hoặc dùng fluorouracil tại chỗ được chỉ định để điều trị dày sừng quang hoá. Dày sừng quang hoá biểu hiện là các nhú nhỏ, xù xì ở vùng tiếp xúc ánh nắng (mặt, tay, da đầu) và thường không thay đổi sắc tố
Ý C: Giám sát định kỳ được yêu cầu ở bệnh nhân với nhiều nốt ruồi không điển hình mà không có dấu hiệu nghi ngờ. Nghi ngờ u sắc tố cần đảm bảo xác định mô mà không trì hoãn.
Mục tiêu học tập: Đánh giá tổn thương sắc tố da nên bao gồm quy tắc tiên lượng để xác định nguy cơ u sắc tổ, như quy tắc (thang) ABCDE (không đối xứng; bờ không đều; đốm thay đổi màu sắc; đường kính; phát triển); tổn thương có ≥1-2 yếu tố trong thang ABCDE cần đảm bảo cắt sinh thiết. Sinh thiết cũng được khuyến nghị ở tổn thương có viêm; ngứa; đóng vảy; chảy máu hoặc thay đổi cảm giác và cho tổn thương thay đổi đáng kể hình dáng so với các điểm sắc tố khác trên cùng 1 bệnh nhân (dấu hiệu con vịt xấu xí)

