Bệnh truyền nhiễm
Nhiễm virus đậu mùa: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Nhiễm virus đậu mùa: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
◊ Bệnh đậu mùa ở người đã được thanh toán từ năm 1977, nhưng bệnh đậu mùa khỉ là dịch bệnh lưu hành ở Tây và Trung Phi.
◊ Nếu nghi ngờ bệnh đậu mùa, bệnh nhân sẽ được cách ly ngay lập tức và thông báo cho đơn vị bệnh truyền nhiễm trong khu vực. Để ngăn ngừa tình huống cấp cứu xảy ra, các nhân viên sức khỏe cộng đồng sẽ xử trí tất cả các trường hợp nghi ngờ nhiễm bệnh. Bệnh đậu mùa khỉ cũng là bệnh cần khai báo.
◊ Nhiều bệnh khác cũng có biểu hiện tương tự, do đó cần ghi nhớ những khác biệt có thể có, và vì bệnh đậu mùa đã được thanh toán nên cũng ít có khả năng nghĩ tới bệnh này.
◊ Việc kiểm soát dịch bệnh cần tập trung vào việc cách ly bệnh nhân, chăm sóc hỗ trợ và kiểm soát nhiễm trùng.
◊ Có thể phòng bệnh đậu mùa bằng tiêm vắc-xin, và chỉ được khuyến cáo cho nhân viên phòng thí nghiệm làm việc với các virus thuộc nhóm orthopoxvirus và các thành viên trong nhóm ứng phó y tế công cộng và chăm sóc sức khỏe
Thông tin cơ bản
Định nghĩa
Các vi-rút thuộc họ Poxvirus (chi Orthopoxvirus) có thể lây nhiễm cho người và động vật có vú theo đường tự nhiên bao gồm vi-rút variola (đậu mùa), virus đậu mùa khỉ, vi-rút vaccinia, virus đậu trâu, vi-rút đậu lạc đà và vi-rút cantagalo. Chủ đề này tập trung vào bệnh ở người liên quan đến nhiễm bệnh đậu mùa và bệnh đậu mùa khỉ.
Bệnh đậu mùa là một bệnh truyền nhiễm nghiêm trọng, và thường gây chết người do virus variola gây nên. Bệnh đậu mùa đã được tuyên bố bị thanh toán hoàn toàn vào năm 1980 sau chiến dịch chủng ngừa toàn cầu do Tổ chức Y tế Thế giới chỉ đạo, với ca bệnh cuối cùng được biết đến là tại Somalia năm 1977. Bệnh đậu mùa thường khởi phát với biểu hiện sốt cấp tính và mệt mỏi, sau đó là phát ban trên da (các tổn thương rắn chắc nổi lên có vết lõm ở giữa) chủ yếu xảy ra trên mặt, cánh tay, và chân.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) Bệnh này chủ yếu lây truyền từ người sang người qua đường hô hấp (ví dụ qua nước bọt); tuy nhiên, việc lây truyền qua tiếp xúc trực tiếp với chất dịch cơ thể của người bệnh cũng được báo cáo. Thời kỳ ủ bệnh của vi-rút đậu mùa là 7 đến 17 ngày với phát ban điển hình thường xuất hiện 4 đến 7 ngày sau đó; giai đoạn dễ lây nhiễm nhất là trong tuần đầu tiên của bệnh.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))
Bệnh đậu mùa khỉ là một căn bệnh hiếm gặp, về mặt lâm sàng giống như bệnh đậu mùa và thường ít nghiêm trọng hơn. Bệnh đậu mùa khỉ có một điểm đặc trưng là tổn thương hạch bạch huyết.((Centers for Disease Control and Prevention. Yellow Book: health information for international travel. Chapter 3 – smallpox & other orthopoxvirus-associated infections. May 2017 [internet publication]. Toàn văn)) Vi-rút đậu mùa khỉ có thể lây truyền sang người từ các loài động vật hoang dã khác nhau, chẳng hạn như linh trưởng và các loài gặm nhấm, mặc dù chưa xác định được nguồn vật chủ tự nhiên. Tương tự như bệnh đậu mùa, bệnh đậu mùa khỉ có thể lây truyền từ người sang người qua đường hô hấp hoặc qua tiếp xúc trực tiếp với dịch tiết cơ thể của người bệnh. Thời kỳ ủ bệnh thường là từ 7 đến 14 ngày và bệnh thường kéo dài từ 2 đến 4 tuần.((Centers for Disease Control and Prevention. Monkeypox. May 2015 [internet publication]. Toàn văn))
Dịch tễ học
Bệnh đậu mùa đã được tuyên bố bị thanh toán vào năm 1980 sau chiến dịch chủng ngừa toàn cầu do Tổ chức Y tế Thế giới chỉ đạo, với ca bệnh tự nhiên cuối cùng được biết đến là tại Somalia năm 1977. Đó là một trong những căn bệnh nguy hiểm nhất mà nhân loại biết đến. Ca bệnh cuối cùng được biết đến trên thế giới xảy ra vào tháng 9 năm 1978, là kết quả của một tai nạn tại phòng thí nghiệm ở Birmingham, Anh.
Ghi nhận lần đầu tiên bệnh đậu mùa khỉ ở người vào năm 1970 ở xứ Zaire (nay là Cộng hòa Dân chủ Congo). Từ đó trở đi phần lớn các ca bệnh được báo cáo xảy ra ở các vùng nông thôn của Lưu vực Congo và Tây Phi, đặc biệt là ở Cộng hòa Dân chủ Congo – nơi xảy ra một dịch bệnh lớn vào năm 1996-1997. Lần đầu tiên các ca đậu mùa khỉ ngoài châu Phi được xác nhận ở vùng Trung Tây Mỹ năm 2003. Nguồn gốc của vụ bùng phát dịch bệnh này là từ việc nhập khẩu chuột túi Gambia từ Tây Phi.((World Health Organization. Monkeypox: fact sheet. June 2018 [internet publication]. Toàn văn))Các đợt dịch bùng phát gần đây được báo cáo ở Nigeria (tháng 9 năm 2017) và Cameroon (tháng 6 năm 2018).((World Health Organization. Disease outbreak news: monkeypox – Cameroon. June 2018 [internet publication]. Toàn văn)) ((World Health Organization. Disease outbreak news. Monkeypox – Nigeria. October 2018 [internet publication]. Toàn văn))Ở Nigeria dịch bệnh vẫn đang diễn ra.
Tháng 9 năm 2018, tại Anh có 3 ca nhiễm đậu mùa khỉ. Đây là những ca bệnh đầu tiên được báo cáo tại Anh. Hai bệnh nhân đầu tiên được cho là nhiễm bệnh tại Nigeria, bệnh nhân đầu tiên là cư dân Nigeria và bệnh nhân thứ hai là khách du lịch đến Nigeria. Bệnh nhân thứ ba là một nhân viên y tế tham gia chăm sóc bệnh nhân thứ hai trước khi được chẩn đoán nhiễm đậu mùa khỉ.((Public Health England. Monkeypox case in England. September 2018 [internet publication]. Toàn văn))
Tháng 5 năm 2019, tại Singapore có 1 ca nhiễm đậu mùa khỉ. Đây là ca bệnh đầu tiên được báo cáo tại Singapore. Bệnh nhân là một người đàn ông Nigeria đi từ Nigeria đến Singapore để tham dự hội thảo. Anh nhiễm bệnh khi đang ở Nigeria. Những người tiếp xúc gần với bệnh nhân được theo dõi và cách ly nếu cần thiết. Theo Tổ chức Y tế Thế giới, nguy cơ bùng phát dịch là thấp.((World Health Organization. Disease outbreak news. Monkeypox – Singapore. May 2019 [internet publication]. Toàn văn))
Bệnh căn học
Bệnh đậu mùa, do vi-rút đậu mùa gây ra, chủ yếu lây truyền từ người sang người qua đường hô hấp (qua nước bọt); tuy nhiên, việc lây truyền qua tiếp xúc trực tiếp với chất dịch cơ thể của người bệnh cũng được báo cáo. Hiếm khi lây truyền qua không khí trong phòng thí nghiệm và môi trường bệnh viện.
Vi-rút bệnh đậu mùa khỉ lần đầu tiên được phân lập vào năm 1958 sau khi điều tra về một bệnh giống bệnh đậu mùa xảy ra ở khỉ. Vi-rút có thể lây truyền sang người từ các loài động vật hoang dã khác nhau, chẳng hạn như khỉ và các loài gặm nhấm, mặc dù chưa xác định được nguồn vật chủ tự nhiên. Việc lây truyền từ động vật sang người có thể xảy ra do người bị động vật nhiễm bệnh cắn hoặc cào, ăn thịt động vật bị bệnh hoặc tiếp xúc trực tiếp hoặc gián tiếp với dịch tiết cơ thể của động vật bị bệnh. Tương tự như bệnh đậu mùa, bệnh đậu mùa khỉ có thể lây truyền từ người sang người qua đường hô hấp hoặc qua tiếp xúc trực tiếp với dịch tiết cơ thể của người bệnh.((Centers for Disease Control and Prevention. Monkeypox. May 2015 [internet publication]. Toàn văn)) Khả năng tử vong ở người nói chung là khoảng 10% ở châu Phi, nhưng là 0% ở một ổ dịch tại Mỹ vào năm 2003.[Fig-1]
Sinh lý bệnh học
Vi-rút bệnh đậu mùa được truyền qua không khí, chủ yếu từ các chất tiết đường hô hấp trên. Phát ban đặc trưng của bệnh đậu mùa chứa các phân tử virus trong mụn nước, mụn mủ, và sau đó là các vảy trên da, nhưng đây không phải là các nguồn lây truyền chủ yếu. Sau khi vi-rút đậu mùa xâm nhập vào đường hô hấp, các vi-rút bị nuốt bởi các đại thực bào và sau đó được vận chuyển đến các hạch bạch huyết vùng, nơi chúng được nhân lên. Vi-rút này được lan truyền qua đường máu đến gan, lách và các cơ quan bạch huyết khác, tại đây vi-rút được tiếp tục nhân lên. Cuối cùng, có một giai đoạn nhiễm vi-rút huyết, trong đó vi-rút phát triển đến các mạch máu nhỏ trên da và đường hô hấp trên. Sự nhân lên vi- rút tại chỗ và nhiễm trùng vùng da và niêm mạc lân cận dẫn tới phát ban dạng loét trong niêm mạc và phát ban mụn nước điển hình trên da trong bệnh đậu mùa, cùng với khả năng lây lan của nó. Khả năng lây mạnh nhất khi khởi phát các triệu chứng toàn thân và giảm khi mọc ban trên da.
Bệnh đậu mùa xuất huyết kèm với nhiễm vi-rút huyết rõ rệt hơn so với bệnh đậu mùa thông thường. Cơ chế tử vong do nhiễm độc huyết chưa được nghiên cứu kỹ lưỡng ở người, nhưng tử vong có liên quan đến hạ huyết áp và tăng kali máu trong nghiên cứu vi-rút đậu thỏ. Các nghiên cứu về bệnh đậu mùa khỉ cho thấy sinh lý bệnh học tương tự như bệnh đậu mùa.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))
Phân loại
Phân loại vi-rút
Vi-rút đậu mùa và đậu mùa khỉ thuộc họ Poxviridae và chi Orthopoxvirus và có thể được phân biệt dễ dàng bằng PCR. Về mặt lâm sàng, bệnh đậu mùa và đậu mùa khỉ khó có thể phân biệt, trừ khi xuất hiện hạch to ở đa số các ca bệnh đậu mùa khỉ.
Bệnh đậu mùa có thể được chia thành các thể: đậu mùa thể nặng và đậu mùa thể nhẹ (alastrim); chuỗi hệ gien đã chứng tỏ đây là những vi-rút khác nhau, nhưng có quan hệ gần với nhau.((Shchelkunov SN, Totmenin AV, Loparev VN, et al. Alastrim smallpox variola minor virus genome DNA sequences. Virology. 2000;266:361-386. Toàn văn Tóm lược)) Trong bệnh đậu mùa, đậu mùa thể nhẹ nói chung ít độc lực hơn, nhưng khó phân biệt chính xác các biến thể ở bệnh nhân mà không có xét nghiệm hỗ trợ.
Có 2 nhóm (nhánh) vi-rút đậu mùa khỉ khác nhau: đậu mùa khỉ ở Trung Phi và đậu mùa khỉ ở Tây Phi. Bệnh đậu mùa khỉ ở Tây Phi nhẹ hơn, số ca tử vong ít hơn, và lây truyền từ người sang người hạn chế hơn so với bệnh đậu mùa khỉ ở Trung Phi.((Centers for Disease Control and Prevention. Monkeypox. May 2015 [internet publication]. Toàn văn))
Dự phòng
Dự phòng ban đầu
Bệnh đậu mùa có thể được ngăn ngừa bằng vắc-xin bệnh đậu mùa, chỉ được khuyến cáo cho nhân viên phòng thí nghiệm làm việc với vi-rút thuộc nhóm orthopox và các thành viên trong nhóm phản ứng chăm sóc sức khỏe cộng đồng và chăm sóc sức khỏe. Vắc-xin bệnh đậu mùa được làm từ vi-rút vaccinia sống và không chứa vi-rút variola. Vi-rút vaccinia tiêu chuẩn không được tiêm bằng kim tiêm dưới da mà bằng một kim tiêm nhánh đôi nhúng vào dung dịch vắc-xin và sau đó dùng để chích da.
Tiêm chủng bằng vi-rút vaccinia truyền thống có thể gây ra phát ban mụn nước, gọi là eczema vaccinatum. Tiền sử tiêm vắc-xin hoặc gần đây tiếp xúc với người đã được chủng ngừa trên nền bệnh eczema đã biết là chìa khóa cho việc chẩn đoán. PCR dịch mụn nước sẽ có kết quả dương tính với ADN vi-rút vaccinia nhưng âm tính đối với ADN bệnh đậu mùa hoặc bệnh đậu mùa khỉ. Những người bị ức chế miễn dịch có nguy cơ bị nhiễm vi-rút vaccinia tiến triển, có thể tử vong. Ngoài ra, tiêm vắc-xin này còn có nhiều tác dụng phụ tiềm ẩn khác, bao gồm viêm cơ tim-viêm màng ngoài tim (5,7 trên 1000 người) và viêm não có thể gây tử vong (khoảng 1 trên 1 triệu người).[Fig-2]
Eczema vaccinatum nên được phân biệt với bệnh vaccinia toàn thân (lan tỏa), là một bệnh tự khỏi do hậu quả của việc nhiễm vi-rút vaccina huyết khi không có bệnh da liễu trước đó (khoảng 1 trên 20.000 người). Eczema vaccinatum và bệnh vaccinia toàn thân cần được phân biệt rõ hơn so với bệnh vaccinia tiến triển. Bệnh vaccinia tiến triển bắt đầu từ vị trí tiêm và nhanh chóng lan ra toàn thân, xảy ra ở bệnh nhân bị ức chế miễn dịch (ví dụ: những bệnh nhân suy giảm miễn dịch bẩm sinh, những người điều trị hóa chất, hoặc những người bị HIV tiến triển). Bệnh vaccinia tiến triển rất hiếm gặp, nhưng gây tử vong nếu không được điều trị.
Vắc-xin bệnh đậu mùa được dự trữ trong trường hợp khẩn cấp. Vắc-xin này có sẵn giống vắc-xin vaccinia truyền thống (chủng Lister) như ACAM2000® (phát triển trong nuôi cấy tế bào) hoặc vắc-xin Aventis Pasteur® (chế phẩm lỏng được đông lạnh vì được sản xuất từ bạch huyết của bò); và như vắc-xin giảm độc lực, còn được gọi là vắc-xin vaccinia Ankara cải biến (ví dụ: Imvamune®, Imvanex®). Trái ngược với vắc-xin vaccinia truyền thống, vắc-xin vaccinia Ankara cải biến có thể được sử dụng an toàn cho những người bị ức chế miễn dịch và những người bị bệnh eczema, và không có phản ứng phụ đáng kể nào; vắc-xin này được tiêm dưới da.((Stickl H, Hochstein-Mintzel V, Mayr A, et al. MVA vaccination against smallpox: clinical tests with an attenuated live vaccinia virus strain (MVA) [in German]. Dtsch Med Wochenschr. 1974;99:2386-2392. Tóm lược)) ((Mayr A, Stickl H, Muller HK, et al. The smallpox vaccination strain MVA: marker, genetic structure, experience gained with the parenteral vaccination and behavior in organisms with a debilitated defence mechanism [in German]. Zentralbl Bakteriol B)) Vi-rút này đã giảm độc lực, không nhân lên ở động vật có vú, và vắc-xin chế từ chúng có thể an toàn sử dụng khi mang thai. Vắc-xin này đang được thử nghiệm và phát triển.((World Health Organization. WHO Advisory Committee on Variola Virus Research. Report of the nineteenth meeting, 1-2 November 2017, Geneva, Switzerland. May 2018 [internet publication]. Toàn văn))
Có thể phòng ngừa bệnh đậu mùa khỉ bằng tiêm vắc-xin bệnh đậu mùa; sự tái phát bệnh đậu mùa khỉ quan sát thấy ở châu Phi được cho là do việc chấm dứt tiêm vắc-xin đậu mùa trên diện rộng. Các dữ liệu thu được từ các giai đoạn cuối của chiến dịch loại trừ bệnh đậu mùa ngụ ý rằng việc sử dụng vắc-xin vaccinia tiêu chuẩn sẽ bảo vệ lên tới 85% số bệnh nhân sau khi tiếp xúc với bệnh đậu mùa khỉ.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) Các nghiên cứu ở động vật linh trưởng cho thấy vắc-xin vaccinia Ankara cải biến cũng giúp bảo vệ chống nhiễm bệnh.((Earl PL, Americo JL, Wyatt LS, et al. Immunogenicity of a highly attenuated MVA smallpox vaccine and protection against monkeypox. Nature. 2004;428:182-185. Tóm lược))
[Centers for Disease Control and Prevention: smallpox vaccination information]Dự phòng cấp hai
Bệnh đậu mùa là một bệnh cần phải khai báo, và có thể thông báo ở cấp quốc gia cho Tổ chức Y tế Thế giới trong trường hợp đáp ứng cả tiêu chuẩn chẩn đoán lâm sàng và phòng thí nghiệm đối với bệnh đậu mùa. Bệnh đậu mùa khỉ cũng là bệnh cần khai báo.
Các bằng chứng dịch tễ học chỉ ra rằng tiêm vắc-xin trong vòng 3 ngày kể từ ngày phơi nhiễm sẽ ngăn ngừa hoặc thay đổi đáng kể bệnh đậu mùa ở phần lớn những người bị mắc bệnh. Tiêm vắc-xin từ 4 đến 7 ngày cũng có thể làm thay đổi mức độ nghiêm trọng của bệnh và bảo vệ bệnh nhân khỏi tử vong. Tiêm vắc-xin sẽ không bảo vệ bệnh nhân mắc bệnh đậu mùa đã phát ban. Những người tiếp xúc với bệnh nhân nên được tiêm vắc-xin chống bệnh đậu mùa, lý tưởng nhất là trong vòng 3 ngày. Điều đặc biệt quan trọng là tất cả những người tiếp xúc với bệnh nhân trong hộ gia đình, và tất cả các y tá và nhân viên y tế đã tiếp xúc với bệnh nhân cũng phải được tiêm vắc-xin. Cần cách ly những người tiếp xúc có triệu chứng.
Những người tiếp xúc với bệnh đậu mùa khỉ cũng nên được tiêm vắc-xin bệnh đậu mùa và những người tiếp xúc có triệu chứng nên được cách ly. Tiêm vắc-xin trong vòng 14 ngày sau khi tiếp xúc với bệnh đậu mùa khỉ được cho là sẽ mang lại hiệu quả.((Jezek Z, Marennikova SS, Mutumbo M, et al. Human monkeypox: a study of 2,510 contacts of 214 patients. J Infect Dis. 1986;154:551-555. Tóm lược ))
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một nhà nhân chủng học 25 tuổi làm việc tại một vùng hẻo lánh ở Cộng hòa Dân chủ Congo. Cô ấy đến Anh Quốc một tuần sau đó, và bị sốt cách đây 2 ngày. Cô ấy đang sử dụng doxycycline để phòng bệnh sốt rét, tuy nhiên cô ấy vẫn có thể mắc bệnh sốt rét. Cô ấy không dùng loại thuốc nào khác. Cô ấy cảm thấy rét run, ớn lạnh và có ban phỏng nước rải rác toàn thân. Cô ấy cho biết cô ấy bị thủy đậu khi còn nhỏ, và trong khu vực mà cô ấy ở lúc đó có 2 đứa trẻ cũng phát ban tương tự và không khỏe khi cô ấy rời đi. Các mụn nước của cô ấy trong cùng một giai đoạn phát triển, và xuất hiện nhiều trên mặt và tay chân hơn là trên thân mình. Về mặt lâm sàng, cần nghi ngờ bệnh đậu mùa khỉ dựa trên biểu hiện của phát ban và mối liên hệ dịch tễ với Trung Phi, do đó cần liên hệ với đơn vị bệnh truyền nhiễm trong khu vực và cảnh báo với dịch vụ cấp cứu về nguy cơ nhiễm bệnh. Khi đến bệnh viên, cô ấy được cách ly ngay lập tức và nhân viên ở đó đều mang thiết bị bảo hộ cá nhân đầy đủ. Khai thác tiền sử và bệnh sử, không có thuốc nào ngoài biện pháp dự phòng sốt rét, và lấy danh sách những người tiếp xúc. Cô ấy chưa bao giờ tiêm vắc-xin ngừa bệnh đậu mùa. Tiến hành quan sát tiêu chuẩn, gồm đo huyết áp và độ bão hòa oxy. Bệnh nhân có sốt (38,5°C), hạ huyết áp nhẹ với huyết áp là 100/60 mmHg, và nhịp tim nhanh 90 nhịp/phút, do đó bắt đầu tiến hành truyền dịch đường tĩnh mạch. Khám lâm sàng cho thấy có biểu hiện phát ban và có hạch cổ/nách. Liên hệ trước với phòng thí nghiệm của bệnh viện để cảnh báo về bệnh phẩm có nguy cơ cao để xử lý. Liên hệ với phòng thí nghiệm có mầm bệnh hiếm và du nhập để cảnh báo về các bệnh phẩm có nguy cơ cao đang đến và tìm hiểu ý kiến tư vấn mới nhất về các vật liệu thu thập bệnh phẩm. Thông báo cho bác sĩ sức khỏe công cộng đang trực. Lấy chất dịch từ mụn nước bằng bông gạc vô trùng và cho vào lọ đựng kín. Lấy máu để xét nghiệm công thức máu, ure và điện giải đồ, xét nghiệm chức năng gan, lactate, ethylenediamine tetra-acetic acid (EDTA) trong máu để làm PCR, cấy máu, xét nghiệm huyết thanh, và soi lam máu tìm ký sinh trùng sốt rét khẩn cấp Lấy dịch phết họng và nước tiểu để nghiên cứu vi-rút, và tiến hành thử thai trong nước tiểu khi có sự đồng ý của bệnh nhân. Vận chuyển an toàn bệnh phẩm đến phòng xét nghiệm theo các quy trình. Uống paracetamol để hạ sốt, và huyết áp tâm thu cải thiện, đạt 110 mmHg sau khi truyền 500mL nước muối sinh lý, do đó hoãn điều trị kháng sinh và đặt catheter. Xét nghiệm máu cho thấy soi ký sinh trùng sốt rét âm tính, giảm tiểu cầu nhẹ, giảm bạch cầu lympho nhẹ, kết quả urê và điện giải đồ bình thường, và lactate bình thường. Sau 24 giờ chạy PCR từ dịch mụn nước, kết quả cho thấy có ADN đậu mùa khỉ. Bệnh nhân vẫn ổn định về mặt lâm sàng và quyết định hoãn điều trị thuốc kháng vi-rút, nhưng đề nghị tiêm vắc-xin đậu mùa cho những người tiếp xúc gần với bệnh nhân sau khi tư vấn về các nguy cơ và lợi ích.
Tiền sử ca bệnh #2
Một bệnh nhân nam 30 tuổi, tiền sử khỏe mạnh đến phòng khám của bác sĩ đa khoa với triệu chứng ớn lạnh, đau cơ, và đau lưng kéo dài 24 tiếng. Anh ấy nói rằng anh ấy cảm thấy rất khó chịu, nhưng thăm khám không phát hiện gì đặc biệt ngoài việc sốt 38°C và nhịp tim nhanh 105 nhịp/phút. Lúc này là mùa đông, anh ấy không tiêm vắc-xin cúm, và khi được hỏi trực tiếp thì anh ấy cho biết là hơi đau họng. Kết quả xét nghiệm nước tiểu bình thường. Anh ấy được về nhà, với chỉ định dùng paracetamol và uống nhiều nước do nghi ngờ bị nhiễm cúm . Hai ngày sau, anh ấy phát ban toàn thân, kèm theo buồn nôn và thỉnh thoảng nôn mửa. Bạn của anh ấy rất lo lắng và đưa anh ấy đến phòng cấp cứu, ở đó anh ấy được đưa vào một phòng nhỏ. Khi kiểm tra, anh ấy có vẻ không khỏe, phát ban mụn nước ở trên mặt, tay chân và lan rộng ra lòng bàn tay và lòng bàn chân. Không có biểu hiện của hạch to. Tất cả các tổn thương có vẻ như trong cùng một giai đoạn phát triển. Liên hệ với nhóm chuyên khoa truyền nhiễm và tiến hành lấy chất dịch từ mụn nước bằng bông gạc vô trùng và cho vào lọ đựng kín. Lấy máu để xét nghiệm công thức máu, ure và điện giải đồ, xét nghiệm chức năng gan, lactate, EDTA trong máu để làm PCR, cấy máu, xét nghiệm huyết thanh. Lấy dịch phết họng và nước tiểu để nghiên cứu vi-rút, nhưng không xét nghiệm sốt rét.
Các bài trình bày khác
Bệnh đậu mùa không phải lúc nào cũng có phát ban điển hình. Có thể nó có triệu chứng nhẹ hơn nhiều, nhất là ở những người đã tiêm vắc-xin trước đó, chỉ có những mụn nước nhỏ hoặc thậm chí không phát ban (đậu mùa gây phát ban). Ngược lại, cũng có thể nó là bệnh xuất huyết tối cấp, kèm theo chảy máu cam, đái máu, xuất huyết dưới kết mạc, đi ngoài phân máu và chảy máu tử cung. Có thể có ban xuất huyết trên da và niêm mạc. Bệnh đậu mùa xuất huyết không phổ biến, xảy ra ở khoảng 3% các ca nhập viện tại Ấn Độ, nhưng khó chẩn đoán vì phát ban không điển hình và các đặc điểm khác. Đôi khi các đặc điểm xuất huyết xảy ra muộn trong diễn biến của bệnh đậu mùa thông thường. Ở bệnh đậu mùa dạng ban phẳng, hiếm khi thấy xuất hiện các mụn nước hoặc mụn mủ, các tổn thương trên da có màu đỏ với ít dịch mụn nước. Bệnh đậu mùa dạng ban phẳng chiếm khoảng 7% ca bệnh và thường ảnh hưởng đến trẻ chưa được tiêm vắc-xin; điều này có một tiên lượng nghiêm trọng. Bệnh thường biểu hiện tiền triệu nghiêm trọng trước đó kèm xuất hiện ban ở niêm mạc. Các yếu tố khác ảnh hưởng đến mức độ nặng của bệnh đậu mùa như mang thai và suy giảm miễn dịch, khiến bệnh nặng hơn về số lượng và kết hợp các mụn nước và mụn mủ, dẫn đến tiên lượng bệnh xấu hơn.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) Đồng nhiễm HIV và bệnh đậu mùa không được mô tả, nhưng có vẻ như có khả năng khiến bệnh nặng hơn.
Cách tiếp cận chẩn đoán từng bước
Ca bệnh đậu mùa cuối cùng xảy ra vào năm 1977 và trừ vụ tai nạn trong phòng thí nghiệm vào năm 1978, từ đó không còn ca bệnh đậu mùa ở người. Bản thân bệnh đậu mùa chỉ có khả năng xuất hiện lại do xảy ra tai nạn ở các kho lưu trữ nổi tiếng ở Atlanta (Mỹ) và Novosibirsk (Nga), hoặc nếu một lọ chứa mẫu vi-rút bệnh đậu mùa được để không đúng chỗ và được xử lý không đúng cách. Trong hơn một thế kỷ, không còn xảy ra trường hợp sử dụng vi-rút đậu mùa làm vũ khí sinh học. Tiêm vắc-xin vaccinia còn khả năng nhân lên ở quân nhân nguy hại hơn là trường hợp phơi nhiễm bệnh đậu mùa thực tế từ năm 1979. Nếu nghi ngờ mắc bệnh đậu mùa, ngay lập tức cách ly bệnh nhân và thông báo cho đơn vị kiểm soát dịch bệnh khu vực. Để ngăn ngừa tình huống cấp cứu xảy ra, các nhân viên sức khỏe cộng đồng sẽ xử trí tất cả các trường hợp nghi ngờ nhiễm bệnh. Do bệnh đậu mùa không còn là một bệnh xảy ra tự nhiên, nên chỉ cần có một ca bệnh đậu mùa được phòng thí nghiệm xác nhận sẽ được xem là đợt bùng phát. Nhiều bệnh khác cũng có biểu hiện tương tự, do đó cần ghi nhớ những khác biệt có thể có, và vì bệnh đậu mùa đã được thanh toán nên cũng ít có khả năng nghĩ tới bệnh này.
Vi-rút đậu mùa khỉ là một loại Orthopoxvirus, là loại vi-rút liên hệ chặt chẽ với bệnh đậu mùa gây ra triệu chứng bệnh rất tương tự, nhưng nhẹ hơn. Khó có thể loại trừ hoàn toàn bệnh đậu mùa khỉ vì có nhiều nguồn chứa động vật ở Tây và Trung Phi. Như vậy, nếu gặp phải hội chứng giống bệnh đậu mùa, có khả năng là do bệnh khác gây ra (như bệnh thủy đậu hoặc phản ứng thuốc); nếu có mối liên hệ dịch tễ học với Tây hoặc Trung Phi, có thể cần nghĩ tới bệnh đậu mùa khỉ. Có thể các mối liên hệ dịch tễ học này không rõ ràng ngay lập tức nếu vi-rút được du nhập từ động vật mang mầm bệnh như sóc Châu Phi. Nhiễm vi-rút đậu mùa khỉ là bệnh lý cần khai báo.
Tiền sử
Bệnh đậu mùa
- Sốt thường xuất hiện từ 10 đến 14 ngày sau khi phơi nhiễm, trung bình từ 7 đến 19 ngày.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))
- Ít nhất trong những giai đoạn đầu của một dịch bệnh mới, có thể không rõ tiền sử phơi nhiễm nếu lén lút cố ý phát tán virus ra ngoài môi trường.
- Có thể có tiền sử phơi nhiễm nếu một công nhân tại một trong những kho lưu trữ vi-rút đậu mùa bị nhiễm bệnh, hoặc nếu nhân viên phòng thí nghiệm tình cờ nhiễm vi-rút trong một cơ sở khác trong khi xử lý vật liệu lưu trữ.
Bệnh đậu mùa khỉ
- Thời gian ủ bệnh trung bình là 12 ngày với khoảng tứ phân vị là từ 11 đến 18 ngày.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
- Thông thường có tiền sử tiếp xúc với người mắc bệnh đậu mùa khỉ, thường ở Châu Phi cận Sahara, hoặc tiền sử tiếp xúc với động vật hoang dã được biết là nơi có vi-rút bệnh đậu mùa khỉ (điển hình là sóc).
Khám lâm sàng
Bệnh đậu mùa có 2 thể lâm sàng:
- Đậu mùa thể nặng: biểu hiện nặng và thường gặp nhất là phát ban diện rộng hơn và sốt cao hơn
- Đậu mùa thể nhẹ (alastrim): biểu hiện ít gặp hơn và bệnh nhẹ hơn.
Trong bệnh đậu mùa và bệnh đậu mùa khỉ, bệnh nhân thường sốt, đau đầu, đau lưng, viêm họng, nôn mửa, và ban phỏng nước ở cùng lứa tuổi (cùng giai đoạn phát triển, đây là điểm đặc trưng của bệnh), xuất hiện trên các chi nhiều hơn là thân mình.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))Hạch to hiếm gặp ở bệnh đậu mùa nhưng là đặc điểm thường gặp của bệnh đậu mùa khỉ (71% số ca bệnh).((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) ((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))Các biểu hiện ít gặp của bệnh đậu mùa và đậu mùa khỉ là tiêu chảy, sảng, và co giật.
Phát ban thường bắt đầu từ 1 đến 3 ngày sau khi khởi phát sốt cấp tính với ban dạng dát trên mặt. Các ban này phát triển thành các nốt sẩn trong vòng 1 đến 2 ngày, tiếp đó là các mụn nước sau đó 1 đến 2 ngày, rồi thành mụn mủ sau 1 đến 2 ngày, sau đó các mụn này bị lõm trước khi đóng vảy, và dần dần bong ra sau khoảng 2 tuần. Các mụn mủ ở bệnh đậu mùa có đường kính lên đến 6mm và ở bệnh đậu mùa khỉ là 5 mm. Sau khi các lớp vảy bong ra, để lại một vết sẹo rỗ, đáng chú ý nhất là ở trên mặt Phát ban mụn nước nằm sâu trong hạ bì, do đó các mụn nước không bị vỡ (không như bệnh thủy đậu và mụn nước trong nhiễm vi-rút herpes). Phát ban da (ngoại ban) xảy ra 24 giờ sau khi phát ban ở họng miệng và lưỡi (nội ban) thường không được chú ý. Ngoại ban thường xuất hiện ở lòng bàn tay và lòng bàn chân. Nhìn chung, các mụn nước mọc nhiều nhất ở đậu mùa thể nặng và ít hơn ở đậu mùa thể nhẹ và đậu mùa khỉ. Ở bệnh đậu mùa, các tổn thương nhỏ hơn, tiến triển nhanh hơn và nông hơn có xu hướng xảy ra ở những người được tiêm vắc-xin trước đây, khiến bệnh nhẹ hơn nhiều. Phát ban đậu mùa điển hình xảy ra trong khoảng 90% ca bệnh (tỷ lệ tử vong là 30%), trong khi thể nhẹ hoặc biến thể xảy ra ở 2% ca bệnh (hiếm khi gây tử vong). Trong 7% ca bệnh đậu mùa, các tổn thương dần dần, nhanh chóng trở nên bằng phẳng, cuối cùng hợp lại, với tỷ lệ tử vong là 97% khi không được tiêm vắc-xin trước đó. Bệnh đậu mùa có thể gây xuất huyết với tỉ lệ là 3% bao gồm ban đỏ toàn thân, chấm xuất huyết, vết bầm máu, xuất huyết dưới kết mạc, và khả năng tử vong thường vào khoảng ngày thứ 6 của bệnh. Bệnh đậu mùa không phải lúc nào cũng có ban: đậu mùa gây phát ban xảy ra dưới dạng nhiễm trùng nhẹ hoặc thậm chí không có triệu chứng trong những trường hợp hiếm, mà vi-rút chỉ ở một chỗ vì sức đề kháng có trước đó nhờ tiêm vắc-xin hoặc có các kháng thể từ mẹ.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) ((Breman JG, Henderson DA. Diagnosis and management of smallpox. N Engl J Med. 2002;346:1300-1308. Toàn văn Tóm lược))
Số lượng tổn thương ở bệnh đậu mùa khỉ thay đổi từ một vài đến vài ngàn, có ở niêm mạc miệng (trong 70% ca bệnh), bộ phận sinh dục (30%) và kết mạc (mí mắt) (20%), và giác mạc (nhãn cầu).((World Health Organization. Monkeypox: fact sheet. November 2016 [internet publication]. Toàn văn)) [Fig-3]
Trung tâm Kiểm soát và Phòng chống Dịch bệnh có một phác đồ chẩn đoán hữu ích, cung cấp một biện pháp tiêu chuẩn để đánh giá bệnh nhân có phát ban mụn nước hay mụn mủ cấp tính, nặng với những gợi ý lâm sàng để phân biệt bệnh đậu mùa với các bệnh lý khác. Điều này dựa vào việc xác định nguy cơ mắc bệnh đậu mùa của bệnh nhân dựa trên tiêu chuẩn lâm sàng nặng và nhẹ được xác định.
[Centers for Disease Control and Prevention: evaluating patients for smallpox – acute, generalized vesicular or pustular rash illness protocol]Chỉ có thể chẩn đoán bệnh đậu mùa nếu đáp ứng các định nghĩa lâm sàng (xem phần Tiêu chuẩn chẩn đoán). Mặc dù cách tiếp cận này có thể bỏ sót các thể bệnh không điển hình, nhưng tránh được lỗi kết quả PCR dương tính giả khó có thể xảy ra.
Các xét nghiệm ban đầu
Cần cách ly bệnh nhân có triệu chứng với tiền sử bệnh phù hợp với bệnh đậu mùa hoặc bệnh đậu mùa khỉ (trong phòng áp lực âm) và lấy bệnh phẩm để chẩn đoán. Nhân viên phải mang thiết bị bảo hộ cá nhân (PPE) đầy đủ bao gồm mặt nạ N95 để phòng lây bệnh qua đường hô hấp và tiếp xúc trực tiếp với bệnh nhân hoặc dịch cơ thể của bệnh nhân. Cần mặc và cởi thiết bị bảo hộ cá nhân (PPE) một cách cẩn thận với sự có mặt của một quan sát viên đã được đào tạo.
Bệnh phẩm quan trọng là chất dịch từ mụn nước hoặc mụn mủ, thu thập bằng cách dùng một dụng cụ đầu tù làm vỡ các tổn thương đó và lấy bệnh phẩm vào một miếng gạc vô trùng. Bệnh phẩm được cho vào lọ đựng nhỏ, vô trùng, đóng kín. Cần thu thập bệnh phẩm khác để chẩn đoán theo quy trình tham khảo của phòng thí nghiệm như dịch phết hầu họng, ethylenediamine tetra-acetic acid (EDTA) trong máu, và máu đông để tách huyết thanh. Nên yêu cầu làm PCR dịch mụn nước ở tất cả các bệnh nhân bị nghi ngờ nhiễm bệnh đậu mùa hoặc bệnh đậu mùa khỉ trong khi cách ly bệnh nhân.
Cần tiến hành các xét nghiệm máu như công thức máu, ure và điện giải đồ, xét nghiệm chức năng gan, sàng lọc đông máu, và lactate tĩnh mạch.
Cần thông báo cho phòng thí nghiệm biết về khả năng bệnh đậu mùa trước khi gửi bệnh phẩm được đóng gói theo quy định của địa phương. Có các quy trình địa phương để xử lý an toàn các bệnh phẩm này trong phòng thí nghiệm và tiếp tục vận chuyển vật liệu virus học đến phòng thí nghiệm tham khảo.
Các xét nghiệm khác
Cần thực hiện cấy máu ở tất cả các bệnh nhân nghi ngờ mắc bệnh đậu mùa hoặc bệnh đậu mùa khỉ trong khi cách ly bệnh nhân và trước khi điều trị kháng sinh, nếu nghi ngờ có bội nhiễm vi khuẩn ở các tổn thương trên da hoặc nhiễm khuẩn ở một bệnh nhân bệnh rất nặng.
Đồng nhiễm sốt rét nên được loại trừ khỏi bất kỳ bệnh nhân bị sốt nào đã đến khu vực dịch tễ của sốt rét, đặc biệt là trong 3 tuần trước khi khởi phát sốt. Xét nghiệm phát hiện kháng nguyên ít có nguy cơ lây nhiễm cho nhân viên phòng thí nghiệm hơn là chuẩn bị các tiêu bản máu đặc và máu đàn.
Các yếu tố nguy cơ
Thường gặp
Liên hệ với phòng xét nghiệm (bệnh đậu mùa)
- Vi-rút đậu mùa được biết là bị giữ trong các phòng thí nghiệm ở Atlanta (Mỹ) và Novosibirsk (Nga). Vi-rút này đã được công khai trong các tài liệu lưu trữ trong một lần ở Maryland, Mỹ.((McCarthy M. Smallpox samples are found in FDA storage room in Maryland. BMJ. 2014;349:g4545. Tóm lược))Các trường hợp mắc bệnh đậu mùa được ghi lại gần đây nhất sau một công bố tình cờ của phòng xét nghiệm tại Birmingham, Anh vào năm 1978.(([No authors listed]. Smallpox in Birmingham. Br Med J. 1978;2:837. Toàn văn Tóm lược)) khủng bố sinh học (bệnh đậu mùa)
- Các vi-rút bệnh đậu mùa đã biết đến được giữ an toàn trong các cơ sở chống lây nhiễm cao và người ta cho rằng việc cố tình giải phóng vật liệu bị cách ly không rõ nguồn gốc là con đường có khả năng cao nhất khiến bệnh đậu mùa tái nhập vào quần thể con người.((Beeching NJ, Dance DA, Miller AR, et al. Biological warfare and bioterrorism. BMJ. 2002;324:336-339. Toàn văn Tóm lược)) Giả sử việc giải phóng các vi-rút này được công nhận, và xác nhận được vật liệu di truyền của chúng xuất hiện trong môi trường thì các cá nhân bị phơi nhiễm cần nhanh chóng được tiêm vắc-xin và giám sát chặt chẽ.((Petersen BW, Damon IK, Pertowski CA, et al. Clinical guidance for smallpox vaccine use in a postevent vaccination program. MMWR Recomm Rep. 2015;64:1-26. Toàn văn Tóm lược))
Tiếp xúc gần với ca bệnh đã biết (bệnh đậu mùa)
- Những người trong gia đình và nhân viên y tế chăm sóc tiếp xúc trực tiếp với bệnh nhân có nguy cơ cao nhiễm bệnh đậu mùa, trừ khi họ được tiêm chủng đầy đủ và có các biện pháp phòng bệnh thích hợp. Tỷ lệ tấn công của những người trong gia đình chưa tiêm vắc-nhân và có tiếp xúc với bệnh nhân khá cao, chiếm 88% ở Pakistan((Mack TM, Thomas DB, Ali A, et al. Epidemiology of smallpox in West Pakistan. I. Acquired immunity and the distribution of disease. Am J Epidemiol. 1972;95:157-168. Tóm lược)) và đã được ghi nhận là 59% ở nước Anh vào thế kỷ 19.((Vaccination Commission. Final report of the Royal Commission appointed to inquire into the subject of vaccination. London: Her Majesty’s Stationery Office; 1896. Toàn văn))
Tiếp xúc với đậu mùa khỉ ở động vật hoặc con người
- Không giống như bệnh đậu mùa, bệnh đậu mùa khỉ có ổ chứa vi-rút là động vật và đây là nguồn lây nhiễm ban đầu sang con người, mặc dù sự lây truyền từ người sang người cũng xảy ra. Thông thường sẽ có tiền sử tiếp xúc với động vật linh trưởng hoặc loài gặm nhấm có nguồn gốc từ châu Phi. Sóc là nguồn lây truyền chính ở châu Phi, và sau khi nhập khẩu động vật gặm nhấm ở Tây Phi vào Mỹ (hiện nay là bất hợp pháp), sóc chó đã tạm thời trở thành nguồn lây nhiễm chính thứ hai. Trong đợt bùng phát bệnh đậu mùa khỉ vào năm 2013 ở Cộng hòa Dân chủ Congo, tỷ lệ tấn công của những người trong gia đình có tiếp xúc với bệnh nhân là 50%.((Nolen LD, Osadebe L, Katomba J, et al. Introduction of monkeypox into a community and household: risk factors and zoonotic reservoirs in the Democratic Republic of the Congo. Am J Trop Med Hyg. 2015;93:410-415. Toàn văn Tóm lược))
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ chính bao gồm: tiếp xúc với phòng thí nghiệm, khủng bố sinh học, và tiếp xúc gần với ca bệnh đã biết (đối với bệnh đậu mùa); và tiếp xúc với động vật hoặc người bị nhiễm bệnh (đối với bệnh đậu mùa khỉ).
Sốt (thường gặp)
- Sốt là một triệu chứng thường gặp trong giai đoạn tiền triệu của bệnh đậu mùa((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) và được phát hiện ở 85% bệnh nhân mắc bệnh đậu mùa khỉ.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
Ban mụn nước (thường gặp)
- Đặc điểm của bệnh đậu mùa và bệnh đậu mùa khỉ là phát ban mụn nước, với các tổn thương cùng lứa tuổi, xuất hiện ở các chi nhiều hơn là thân thể.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) Nhìn chung, các mụn nước mọc nhiều nhất ở đậu mùa thể nặng và ít hơn ở đậu mùa thể nhẹ và đậu mùa khỉ.
- Số lượng tổn thương ở bệnh đậu mùa khỉ thay đổi từ một vài đến vài ngàn, có ở niêm mạc miệng (trong 70% ca bệnh), bộ phận sinh dục (30%) và kết mạc (mí mắt) (20%), và giác mạc (nhãn cầu).((World Health Organization. Monkeypox: fact sheet. November 2016 [internet publication]. Toàn văn))
- Trong đợt bùng phát bệnh đậu mùa khỉ ở Mỹ vào năm 2003, 68% ca bệnh mắc phát ban đơn dạng, 29% ca phát ban đa dạng, và 3% không bị phát ban. Tổn thương khu trú được phát hiện ở 26% ca bệnh; khi ban toàn thân, ngoại vi thấy nhiều hơn ở 48% bệnh nhân, nhưng sự phân bố đồng đều xảy ra ở 23% bệnh nhân và có trên thân mình xảy ra nhiều hơn ở 3% bệnh nhân. Chỉ có 5 đến 25 tổn thương xuất hiện ở 47% ca bệnh, với 26 đến 100 tổn thương chiếm 33% và >100 tổn thương chiếm 20% ca bệnh.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))[Fig-3][Fig-1]
Nội ban ở họng miệng và lưỡi (thường gặp)
- Phát ban da xảy ra 24 giờ sau khi phát ban ở họng miệng và lưỡi và thường không được chú ý. Ngoại ban thường xuất hiện ở lòng bàn tay và lòng bàn chân.
Bệnh hạch bạch huyết (thường gặp)
- Hạch to hiếm gặp ở bệnh đậu mùa nhưng là đặc điểm thường gặp của bệnh đậu mùa khỉ (71% số ca bệnh).((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) ((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
Các yếu tố chẩn đoán khác
Đau đầu (thường gặp)
- Người ta thấy đau đầu xuất hiện ở 90% ca bệnh đậu mùa thể nặng và 70% ca bệnh đậu mùa thể nhẹ trước khi bị phát ban.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) 65% ca bệnh đậu mùa khỉ có đau đầu.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
Đau lưng (thường gặp)
- Đau lưng thấy ở 90% ca bệnh đậu mùa thể nặng và khoảng 40% ca bệnh đậu mùa thể nhẹ trước khi bị phát ban.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))30% ca bệnh đậu mùa khỉ có đau lưng.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
Viêm họng (thường gặp)
- Viêm họng được thấy ở 15% ca bệnh đậu mùa thể nặng và khoảng 30% ca bệnh đậu mùa thể nhẹ trước khi bị phát ban.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) Đau họng được thấy ở 60% ca bệnh đậu mùa khỉ.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
Nôn (thường gặp)
- 50% ca bệnh đậu mùa thể nặng và khoảng 30% ca bệnh đậu mùa thể nhẹ trước khi bị phát ban có triệu chứng nôn.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) Buồn nôn và/hoặc nôn mửa được thấy ở 32% ca bệnh đậu mùa khỉ.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
Tiêu chảy (không thường gặp)
- 10% ca bệnh đậu mùa thể nặng và khoảng 2% ca bệnh đậu mùa thể nhẹ trước khi bị phát ban có tiêu chảy.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))Tiêu chảy xảy ra ở 6% ca bệnh đậu mùa khỉ.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
Sảng (không thường gặp)
- Sảng được thấy ở 15% ca bệnh đậu mùa thể nặng và hiếm khi xảy ra ở bệnh đậu mùa thể nhẹ trước khi bị phát ban.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))Lú lẫn xảy ra ở 6% ca bệnh đậu mùa khỉ.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
Co giật (không thường gặp)
- Co giật xảy ra ở 7% ca bệnh đậu mùa thể nặng và hiếm xảy ra ở đậu mùa thể nhẹ trước khi bị phát ban.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn)) Co giật xảy ra ở 3% ca bệnh đậu mùa khỉ.((Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược))
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| PCR dịch mụn nước
• Cần thực hiện ở tất cả các bệnh nhân nghi ngờ mắc bệnh đậu mùa hoặc bệnh đậu mùa khỉ trong khi cách ly bệnh nhân. Phòng thí nghiệm tham khảo cũng có thể yêu cầu lấy dịch ngoáy (phết) họng, axit ethylenediamine tetra-axetic (EDTA) trong máu, và nước tiểu. • Phòng thí nghiệm tham khảo nên tự động xét nghiệm vi-rút varicella zoster khi thực hiện PCR ADN vi-rút đậu mùa. Kết quả ADN vi-rút varicella zoster có thể dương tính nếu có đồng nhiễm. |
Dương tính với ADN bệnh đậu mùa hoặc bệnh đậu mùa khỉ |
| Công thức máu
• Cần thực hiện ở tất cả các bệnh nhân nghi ngờ mắc bệnh đậu mùa hoặc bệnh đậu mùa khỉ trong khi cách ly bệnh nhân. |
Bệnh đậu mùa: có thể tăng tế bào lympho, giảm bạch cầu trung tính tương đối sớm trong giai đoạn khởi phát, giảm tiểu cầu sau giải đoạn mụn nước, giảm tiểu cầu rõ rệt ở các thể xuất huyết hiếm gặp; bệnh đậu mùa khỉ: tăng bạch cầu, giảm tiểu cầu |
| Urê và điện giải đồ
• Cần thực hiện ở tất cả các bệnh nhân nghi ngờ mắc bệnh đậu mùa hoặc bệnh đậu mùa khỉ trong khi cách ly bệnh nhân. • Có rất ít thông tin về urê và điện giải đồ ở bệnh đậu mùa; tuy nhiên, tổn thương thận cấp tính có thể xảy ra ở những bệnh nhân nhiễm độc có hạ huyết áp. Tổn thương thận cấp tính chưa được phát hiện trong đợt bùng phát bệnh đậu mùa khỉ tại Mỹ, nhưng bệnh nhân có nguy cơ bị thiếu dịch trong lòng mạch. |
Có thể có tăng creatinine máu, tăng kali máu, nhiễm toan chuyển hóa |
| Xét nghiệm chức năng gan
• Cần thực hiện ở tất cả các bệnh nhân nghi ngờ mắc bệnh đậu mùa hoặc bệnh đậu mùa khỉ trong khi cách ly bệnh nhân. • Có rất ít thông tin về LFT (chức năng gan) ở bệnh đậu mùa; tuy nhiên, có thể vi-rút đậu mùa gây tổn thương trực tiếp đến tế bào gan và cơ quan nội tạng. Ở bệnh đậu mùa không gây tử vong trong một thử nghiệm lâm sàng ở Ethiopia, men gan đã được báo cáo là không đáng kể.[24] Trong một nghiên cứu về bệnh đậu mùa xuất huyết ở Madras, có tăng transaminase.[25] Ở bệnh đậu mùa khi, transaminases tăng và albumin huyết thanh thấp. |
Có thể bình thường ở bệnh đậu mùa; có thể có transaminase tăng cao, albumin huyết thanh thấp |
| Lactate tĩnh mạch
• Lactate tĩnh mạch là một chất chỉ điểm cho tưới máu mô và nhu cầu dịch truyền tĩnh mạch trong nhiễm trùng huyết. Nghiên cứu về mối quan hệ giữa lactate tĩnh mạch và bệnh đậu mùa hay bệnh đậu mùa khỉ chưa được thực hiện, nhưng, với tỷ lệ ‘kiệt sức’ và tử vong cao ở bệnh đậu mùa nói riêng, lactate tĩnh mạch có thể hữu ích như là một phần trong chăm sóc hỗ trợ hiện đại. |
Tăng trong bệnh nặng |
| Sàng lọc đông máu
• Bệnh đậu mùa xuất huyết có kết quả xấu và có liên quan đến thời gian đông máu kéo dài mà có thể điều trị tốt bằng việc hỗ trợ truyền các yếu tố đông máu và tiểu cầu.[25] |
Thời gian đông máu kéo dài (bệnh đậu mùa xuất huyết) |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Cấy máu
• Cần thực hiện ở tất cả các bệnh nhân nghi ngờ mắc bệnh đậu mùa hoặc bệnh đậu mùa khỉ trong khi cách ly bệnh nhân, trước khi điều trị bằng kháng sinh nếu cần thiết. • Cấy máu chưa bao giờ được thực hiện thường quy ở bệnh đậu mùa, nhưng vẫn cần điều trị kháng sinh theo kinh nghiệm khi nghi ngờ có tổn thương da do bội nhiễm vi khuẩn hoặc nếu nhiễm khuẩn có thể xảy ra ở bệnh nhân nặng. Cấy máu trước khi điều trị kháng sinh là một thực hành tốt, mặc dù chưa có bằng chứng nhiễm khuẩn huyết ở bệnh đậu mùa. |
Có thể có nhiễm khuẩn huyết |
| Xét nghiệm kháng nguyên sốt rét
• Sốt rét không gây có ngoại ban, nhưng đồng nhiễm sốt rét nên được loại trừ ở bất kỳ bệnh nhân nào có sốt và đã đến khu vực dịch tễ của sốt rét, đặc biệt là trong 3 tuần trước khi sốt. Xét nghiệm kháng nguyên ít có nguy cơ lây nhiễm cho nhân viên phòng thí nghiệm hơn là chuẩn bị các tiêu bản máu đặc và máu đàn. • Xét nghiệm này nên được thực hiện ở các bệnh nhân nghi ngờ nhiễm bệnh đậu mùa hoặc bệnh đậu mùa khỉ trong khi cách ly bệnh nhân nếu có tiền sử đã đi đến khu vực nhiễm sốt rét. Trước hết phải thông báo cho phòng thí nghiệm địa phương về nguy cơ mắc bệnh đậu mùa hoặc bệnh đậu mùa khỉ và đảm bảo vận chuyển an toàn các mẫu xét nghiệm theo chính sách được chấp thuận. |
Âm tính; có thể dương tính nếu đồng nhiễm |
Chẩn đoán phân biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Bệnh thủy đậu | • Mụn nước xuất hiện thành cụm (trong khi đó mụn nước ở bệnh đậu mùa xuất hiện cùng lứa tuổi), thường nông (dễ vỡ, không giống như tổn thương do bệnh đậu mùa là tổn thương sâu), và chủ yếu ở trên thân mình (hướng tâm, ngược lại với phát ban do bệnh đậu mùa và bệnh đậu mùa khỉ là ly tâm).
• Không có biểu hiệu hoặc triệu chứng khác biệt nếu bệnh nặng. |
• PCR dịch mụn nước: dương tính với ADN vi-rút varicellazoster.
• Thường được thực hiện như là một phần của các xét nghiệm sàng lọc cho bệnh đậu mùa và bệnh đậu mùa khỉ. |
| Sởi | • Nốt phát ban lan rộng không nổi mụn nước.
• Xảy ra kèm theo viêm long đường hô hấp trên và viêm kết mạc. |
• Tăng kháng thể kháng sởi IgM trong huyết thanh.
• Phân lập vi-rút sởi từ dịch ngoáy họng hoặc nước tiểu. • Chỉ yêu cầu xét nghiệm sau khi bệnh đậu mùa đã được loại trừ và bệnh nhân được phân loại là có nguy cơ thấp. |
| Vi-rút Herpes simplex | • Phát ban không toàn thân và không sâu. | • Xét nghiệm PCR dịch mụn nước: dương tính với ADN của vi-rút herpes simplex. Thường được thực hiện tự động bởi phòng thí nghiệm tham chiếu như là một phần của sàng lọc bệnh đậu mùa khỉ và bệnh đậu mùa. |
| Bệnh giang mai | • Trong giang mai giai đoạn 2, phát ban toàn thân không có mụn nước; và có thể lan đến lòng bàn tay và lòng bàn chân. | • Huyết thanh học bệnh giang mai (ví dụ, RPR, Treponema pallidum particle agabutination [TPPA]): dương tính.
• Xét nghiệm nhanh kháng thể reagin có trong huyết tương: không đặc hiệu nhưng phản ánh hoạt tính của bệnh. • Xét nghiệm TPPA: đặc hiệu nhưng vẫn dương tính sau khi điều trị hiệu quả. Chỉ yêu cầu xét nghiệm sau khi bệnh đậu mùa đã được loại trừ và bệnh nhân được phân loại là có nguy cơ thấp. |
| Eczema vaccinatum | • Tiêm chủng vắc-xin phòng bệnh đậu mùa có thể gây phát ban mụn nước toàn thân trên bệnh nền là eczema.[Fig-2]
• Tiền sử tiêm vắc-xin hoặc gần đây có tiếp xúc với người đã được chủng ngừa trên nền bệnh eczema đã biết. |
• PCR dịch mụn nước: dương tính với ADN vaccinia nhưng âm tính đối với ADN bệnh đậu mùa hoặc bệnh đậu mùa khỉ. Thường được thực hiện tự động bởi phòng thí nghiệm tham chiếu như là một phần của sàng lọc bệnh đậu mùa khỉ và bệnh đậu mùa. |
| Bệnh tay-chân-miệng | • Các mụn nước thường chỉ xuất hiện ở niêm mạc miệng với tổn thương nhỏ trên bàn tay và bàn chân. Bệnh thường chỉ kéo dài vài ngày nếu không có biến chứng. | • Thông thường là chẩn đoán lâm sàng.
• Phân lập vi-rút (từ phân, dịch ngoáy họng, nước tiểu, hoặc dịch não tủy) cần nhiều nỗ lực. • Xét nghiệm huyết thanh có thể có phản ứng chéo và thường chỉ cho phép chẩn đoán hồi cứu. • Có thể phát hiện RNA vi-rút bằng phản ứng khuếch đại chuỗi gien phiên mã ngược, tuy nhiên phản ứng này thường không có sẵn. • Chỉ yêu cầu xét nghiệm sau khi bệnh đậu mùa đã được loại trừ và bệnh nhân được phân loại là có nguy cơ thấp. |
| Phản ứng thuốc | • Biểu hiện của phản ứng thuốc trên da có thể ở dạng mụn nước và bọng nước, tuy nhiên các thương tổn hiếm khi đồng dạng.
• Tiền sử tiếp xúc với thuốc mới. |
• Chẩn đoán lâm sàng. |
| Ban đỏ đa dạng | • Có mụn nước, đa dạng và thường có mụn nước lớn. Thường có kèm theo viêm kết mạc, viêm loét miệng và viêm niệu đạo (Hội chứng Stevens- Johnson). | • Chẩn đoán lâm sàng.
• Thông thường không có xét nghiệm chẩn đoán đặc hiệu đối với ban đỏ đa dạng, nhưng đôi khi có thể xác định được nguyên nhân tiềm ẩn (ví dụ, nhiễm mycoplasma). |
| Nhiễm khuẩn huyết do não mô cầu | • Tổn thương ban xuất huyết. | • PCR của axit ethylenediamine tetra-acetic (EDTA) trong máu: phát hiện ADN não mô cầu.
• Sự phân lập các song cầu gram âm từ nuôi cấy máu sau đó được chứng minh là vi khuẩn não mô cầu. |
| Tanapox | • Một vài tổn thương đơn lẻ hoặc cục bộ, phát triển chậm và không trở thành mụn mủ.
• Bệnh động vật truyền sang người chủ yếu được phát hiện ở Kenya và Zaire. • Có thể có tiền triệu là sốt nhẹ. |
• PCR từ mô tổn thương: dương tính với ADN vi-rút Tanapox. Sàng lọc ADN bằng PCR thường là một phần thường quy của xét nghiệm bệnh đậu mùa và bệnh đậu mùa khỉ. |
| Orf | • Thường là các tổn thương đơn lẻ, không liên quan đến bệnh toàn thân.
• Bệnh nhân có sức khỏe toàn thân tốt. |
• PCR từ mô tổn thương: dương tính với ADN (parapox) vi-rút gây bệnh ở cừu. |
| Mụn trứng cá | • Các tổn thương có thể hình thành các mụn mủ thường mọc trên mặt, thỉnh thoảng mọc ở thân mình và hiếm khi mọc ở chân tay.
• Tiền sử mụn trứng cá kéo dài khi không có bất kỳ bệnh nền nào. |
• Chẩn đoán lâm sàng. |
| Côn trùng đốt | • Vết đốt thường không tạo thành mụn nước hay các tổn thương đơn dạng (một ngoại lệ đó
là tiếp xúc đột ngột với rệp giường). • Không có bệnh nền hoặc các triệu chứng toàn thân nào trước đó. |
• Chẩn đoán lâm sàng. |
| Vi-rút vaccinia lan tỏa (toàn thân) | • Bệnh nhiễm vi-rút huyết tự khỏi sau tiếp xúc với vi-rút vaccinia (cố ý hoặc qua tiếp xúc với vắc- xin).
• Các tổn thương nặng hơn sau đó và xa vị trí tiêm chủng ban đầu. |
• Có thể khẳng định chẩn đoán lâm sàng bằng việc chứng minh ADN vaccinia ở những tổn thương xa. |
| U mềm lây | • Có thể có các tổn thương dạng nốt sần cục bộ, lõm ở giữa nhưng không gây mụn nước do vi-rút gây bệnh u mềm lây.
• Có thể lan rộng ở những người bị ức chế miễn dịch. • Không gây bệnh toàn thân. |
• Có thể khẳng định chẩn đoán lâm sàng bằng mô bệnh học chuẩn.
• Kính hiển vi điện tử (thường không được thực hiện): thấy các virion bệnh đậu điển hình. |
Các tiêu chí chẩn đoán
Tổ chức Y tế Thế giới (WHO): xác định ca bệnh để thông báo về bệnh đậu mùa((World Health Organization. Smallpox: case definition for notification of smallpox under the IHR. 2005 [internet publication]. Toàn văn))
Ca bệnh được xác định:
- Bất kỳ cá nhân nào có sốt cấp tính (>38,3°C/101°F), mệt mỏi và kiệt sức trầm trọng kèm đau đầu và đau lưng xảy ra từ 2 đến 4 ngày trước khi phát ban; và
- Sau khi xuất hiện ban dạng dát sẩn, bắt đầu trên mặt và cẳng tay, sau đó lan rộng đến thân và chân, và phát triển trong vòng 48 giờ thành các mụn nước sâu, chắc/cứng, và tròn, ranh giới rõ và sau đó là các mụn mủ có thể lõm sâu hoặc mọc dày; và
- Các tổn thương trong cùng lứa tuổi (tức là tất cả đều là mụn nước hoặc tất cả là mụn mủ) ở mọi nơi trên cơ thể (ví dụ như mặt hoặc cánh tay); và
- Không có chẩn đoán thay thế giải thích bệnh; và
- Xác nhận của phòng thí nghiệm.
Yêu cầu phải thông báo ngay cho WHO.
Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh: xác định ca bệnh đậu mùa/ variola năm 2004((Centers for Disease Control and Prevention. Smallpox/variola case definition. 2004 [internet publication]. Toàn văn))
Mô tả lâm sàng:
- Một bệnh với khởi phát sốt cấp tính 38,3°C (>101°F) sau đó phát ban kiểu mụn nước hoặc mụn mủ chắc, sâu, phát triển cùng lứa tuổi mà không có nguyên nhân nào khác.
Xác nhận của phòng thí nghiệm:
- Nhận biết ADN đậu mùa bằng PCR trong bệnh phẩm; hoặc
- Phân lập vi-rút đậu mùa (variola) từ bệnh phẩm (được xác nhận bởi PCR đậu mùa).
Phân loại ca bệnh:
- Xác nhận: ca bệnh đậu mùa được phòng thí nghiệm xác nhận, hoặc ca bệnh đáp ứng tiêu chuẩn lâm sàng có mối liên quan về mặt dịch tễ học với ca bệnh được phòng thí nghiệm xác nhận
- Có khả năng: ca bệnh đáp ứng tiêu chuẩn lâm sàng thông thường, hoặc ca bệnh không đủ tiêu chuẩn chẩn đoán lâm sàng và có mối liên quan về mặt dịch tễ học với ca bệnh đậu mùa được xác nhận
- Nghi ngờ: ca bệnh với phát ban mụn nước hoặc mụn mủ toàn thân, cấp tính kèm theo sốt trước khi phát ban từ 1-4 ngày
- Tiêu chuẩn loại trừ: có thể loại trừ ca bệnh là ca bệnh đậu mùa nghi ngờ hoặc có khả năng nếu có chẩn đoán khác phù hợp hoặc các mẫu bệnh phẩm âm tính với đậu mùa.
Điều trị
Cách tiếp cận điều trị từng bước
Bệnh đậu mùa là một bệnh cần phải khai báo, và có thể thông báo ở cấp quốc gia cho Tổ chức Y tế Thế giới (WHO) trong trường hợp đáp ứng cả tiêu chuẩn chẩn đoán lâm sàng và phòng thí nghiệm đối với bệnh đậu mùa. Bệnh đậu mùa khỉ cũng là bệnh cần khai báo.
Cân nhắc trường hợp khẩn cấp
Nếu nghi ngờ lâm sàng có bệnh đậu mùa hay bệnh đậu mùa khỉ, cần phải liên lạc ngay với đơn vị bệnh truyền nhiễm khu vực. Từ đó bắt đầu các quy trình vận chuyển bệnh nhân an toàn đến phòng cách ly áp lực âm và thông báo cho nhóm y tế công cộng. Điều quan trọng là phải lưu giữ hồ sơ của tất cả những ai có tiếp xúc với bệnh nhân có triệu chứng (những người trong gia đình có tiếp xúc với bệnh nhân, nhân viên cấp cứu và nhân viên y tế) và nếu có bất kỳ động vật nào có khả năng mang bệnh (chỉ đối với bệnh đậu mùa khỉ; thường là động vật gặm nhấm).
Các biện pháp cách ly và kiểm soát nhiễm khuẩn
Các biện pháp cách ly và kiểm soát nhiễm khuẩn cũng giống như đối với bệnh Ebola và các bệnh sốt xuất huyết do vi-rút khác. Những bệnh nhân được xác định là có nguy cơ nhiễm bệnh đậu mùa hoặc bệnh đậu mùa khỉ theo tiêu chuẩn của WHO hoặc Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) cần được cách ly ngay lập tức trong một phòng có phòng tắm riêng.
Tất cả nhân viên y tế chăm sóc cho bệnh nhân phải mang phương tiện bảo hộ cá nhân (PPE) phù hợp với các quy trình đã được công bố. Lý tưởng nhất là tất cả các nhân viên mà có khả năng tiếp xúc với bệnh nhân, dịch tiết cơ thể, hoặc đồ vật nhiễm mầm bệnh đều cần được tiêm vắc-xin ngừa bệnh đậu mùa trong vòng 10 năm; nếu không, họ nên được tiêm chủng trong vòng 3 ngày sau khi tiếp xúc. Tất cả các đồ vật nhiễm mầm bệnh (ví dụ như quần áo, khăn trải giường) phải được coi là có khả năng lây nhiễm. Tổ chức Y tế Thế giới và Trung tâm Kiểm soát và Phòng chống Dịch bệnh có hướng dẫn chi tiết về phương tiện bảo hộ cá nhân:
- [WHO: personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline]
- [WHO: steps to put on personal protective equipment (PPE)]
- [WHO: steps to remove personal protective equipment (PPE)]
- [CDC: guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola]
Các bệnh phẩm để xét nghiệm (ví dụ: PCR bệnh đậu mùa và bệnh đậu mùa khỉ, công thức máu, creatinine và urê huyết thanh, xét nghiệm chức năng gan, xét nghiệm đông máu, cấy máu và các xét nghiệm khác như sốt rét) phải được thu thập và gửi đi theo các quy trình của địa phương và quốc gia. Lựa chọn các xét nghiệm một cách thận trọng là rất quan trọng để giảm nguy cơ truyền bệnh cho nhân viên phòng thí nghiệm và nhân viên y tế khác. Đặt đường truyền trung tâm sớm trong thời gian nằm viện (nếu có thể) để lấy máu và bù dịch, đồng thời giảm thiểu nguy cơ thương tích do kim đâm.((Rees PS, Lamb LE, Nicholson-Roberts TC, et al. Safety and feasibility of a strategy of early central venous catheter insertion in a deployed UK military Ebola virus disease treatment unit. Intensive Care Med. 2015;41:735-743. Tóm lược)) Tổ chức Y tế Thế giới có hướng dẫn chi tiết về việc lấy mẫu bệnh phẩm:
- [WHO: how to safely collect blood samples from persons suspected to be infected with highly infectious blood¬borne pathogens]
Bệnh nghi ngờ ở các bệnh nhân có triệu chứng
Bệnh đậu mùa là mầm bệnh nguy hiểm nhóm 4. Có thể sẽ cần truyền dịch tĩnh mạch sớm nếu bệnh nhân có dấu hiệu mất nước hoặc nhiễm trùng huyết, và cần thực hiện liệu pháp oxy nếu độ bão hòa <93%. Có thể cần theo dõi lượng nước tiểu bằng cách đặt ống thông. Nếu các tổn thương da xuất hiện nhiễm trùng thứ phát hoặc đúng với các tiêu chuẩn của nhiễm trùng huyết, thì cần phải dùng các thuốc kháng sinh đường tĩnh mạch theo kinh nghiệm. Nếu nghi ngờ có thể nhiễm vi-rút varicella-zoster nặng, nên tiêm tĩnh mạch aciclovir trong khi chờ đợi kết quả chính xác.
Trong trường hợp không chắc chắn xảy ra đợt bùng phát bệnh đậu mùa, cần tiêm vắc-xin bệnh đậu mùa để bảo vệ những bệnh nhân không chứng minh được có bệnh đậu mùa sau đó, nhất là nếu cần tập hợp những bệnh nhân có khả năng nhiễm bệnh.
Bệnh được xác nhận
Kiểm soát bệnh đậu mùa/bệnh đậu mùa khỉ đã được xác nhận chủ yếu là bằng điều trị hỗ trợ với cân bằng dịch, oxy hóa, dinh dưỡng và điều trị kịp thời các bệnh nhiễm khuẩn khác. Có thể truyền các chế phẩm máu, đặc biệt là ở thể xuất huyết hiếm gặp và kiểm soát co giật ở bệnh nhân viêm não. Việc duy trì các biện pháp cách ly và kiểm soát lây nhiễm là rất cần thiết để ngăn ngừa sự lây lan của bệnh đậu mùa và bệnh đậu mùa khỉ từ bệnh viện.
Lý tưởng là nhân viên y tế và trợ y nên tiêm vắc-xin bệnh đậu mùa trong vòng 10 năm qua. Nếu nhân viên chưa được tiêm vắc-xin, thì tiêm vắc-xin là ưu tiên tiếp theo. Bệnh nhân phải tiếp tục cách ly cho đến khi tất cả các tổn thương do bệnh đậu đã lên vảy và bong vảy (thường là 3-4 tuần sau khi khởi phát phát ban). Nếu bệnh nhân bị bệnh đậu mùa khỉ khỏe mạnh, có thể cách ly tại nhà với sự tham vấn của các cơ quan y tế công cộng. Điều quan trọng là bệnh nhân phải được cách ly khỏi động vật có vú, cũng như các thành viên khác không bị nhiễm bệnh trong hộ gia đình.
Thuốc kháng vi-rút không được chứng minh là có tác dụng ở người, nhưng các nghiên cứu trong ống nghiệm và khỉ Macaque cho thấy cidofovir có thể có lợi.((Stittelaar KJ, Neyts J, Naesens L, et al. Antiviral treatment is more effective than smallpox vaccination upon lethal monkeypox virus infection. Nature. 2006;439:745-748. Tóm lược)) ((Huggins J, Goff A, Hensley L, et al. Nonhuman primates are protected from smallpox virus or monkeypox virus challenges by the antiviral drug ST-246. Antimicrob Agents Chemother. 2009;53:2620-2625. Toàn văn Tóm lược)) Nên sử dụng đồng thời với probenecid và bù nước. Cần sử dụng thuốc kháng vi-rút bôi cho tổn thương giác mạc. Trifluorothymidine bôi được dùng để điều trị bệnh đậu bò ở mắt,((Hu G, Wang MJ, Miller MJ, et al. Ocular vaccinia following exposure to a smallpox vaccinee. Am J Ophthalmol. 2004;137:554-556. Tóm lược )) và có thể được sử dụng ở tổn thương giác mạc do bệnh đậu mùa hoặc bệnh đậu mùa khỉ.
Tháng 7 năm 2018, Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ đã phê duyệt tecovirimat, một loại thuốc kháng vi-rút mới, đường uống để điều trị bệnh đậu mùa ở người. Thuốc này hoạt động bằng cách ức chế protein bọc vỏ ngoài VP37 của orthopoxvirus. Do các thử nghiệm lâm sàng không khả thi và phi đạo đức nên chưa xác nhận được hiệu lực của tecovirimat trên người ; tuy nhiên, tính hiệu quả đã được xác nhận trong hai nghiên cứu trên động vật.((Grosenbach DW, Honeychurch K, Rose EA, et al. Oral tecovirimat for the treatment of smallpox. N Engl J Med. 2018 Jul 5;379(1):44-53. Tóm lược))Tính an toàn của tecovirimat đã được xác nhận trong một thử nghiệm giai đoạn 3 với 359 người tình nguyện khỏe mạnh không bị bệnh đậu mùa.((ClinicalTrials.gov. A trial to assess the safety, tolerability, and pharmacokinetics of the anti-orthopoxvirus compound tecovirimat (SIGA246-008). ClinicalTrials.gov Identifier: NCT02474589. November 2017 [internet publication]. Toàn văn))Các tác dụng phụ thường gặp nhất là đau đầu và buồn nôn. Mặc dù vi-rút variola đã được thanh toán, nhưng nó có thể được sử dụng làm vũ khí sinh học; do đó, Hoa Kỳ đã dự trữ loại thuốc này.
Bù dịch và điện giải
Sốt và mất dịch với tổn thương phỏng nước trên da và thoát huyết tương ra khỏi lòng mạch như một phần của hội chứng đáp ứng viêm toàn thân có thể dẫn đến giảm thế tích tuần hoàn, hạ huyết áp, và tổn thương thận cấp tính. Ngoài ra có thể bị nôn và tiêu chảy. Những tình huống này có thể sẽ cần truyền dịch tĩnh mạch nhanh, dựa trên đánh giá lâm sàng, theo dõi lactate máu tĩnh mạch, urê và điện giải đồ. Nếu hạ huyết áp không đáp ứng với liệu pháp bù dịch, thì cần sử dụng các thuốc vận mạch trong hồi sức tích cực.
Kiểm soát triệu chứng
Sốt và đau:
- Paracetamol là lựa chọn đầu tay. Thuốc giảm đau có chứa opioid (ví dụ như morphine) sẽ tốt hơn nếu đau nhiều hơn. Nên tránh các thuốc chống viêm không steroid (gồm aspirin) vì có thể làm tăng nguy cơ xuất huyết và có khả năng gây độc thận.((World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016 [internet publication]. Toàn văn))
Buồn nôn và nôn mửa:
- Thuốc chống nôn đường uống hoặc tĩnh mạch (ví dụ ondansetron, metoclopramide) được khuyến cáo.((World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016 [internet publication]. Toàn văn))
Ợ nóng/nuốt khó/đau bụng:
- Bệnh nhân có thể được lợi từ việc sử dụng thuốc kháng axit thích hợp hoặc chất ức chế bơm proton (ví dụ omeprazole).((World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016 [internet publication]. Toàn văn))
Co giật:
- Mặc dù không phổ biến nhưng co giật là một đặc điểm của bệnh tiến triển và gây nguy hiểm cho nhân viên y tế vì chúng làm tăng nguy cơ tiếp xúc với dịch cơ thể của bệnh nhân. Cần phải nhận biết và điều chỉnh các yếu tố khác (ví dụ: nhiệt độ cao, giảm tưới máu, rối loạn điện giải). Có thể sử dụng benzodiazepine để cắt cơn giật, đồng thời sử dụng một loại thuốc chống co giật khác (ví dụ như phenobarbital) để phòng cơn co giật tái phát.((World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016 [internet publication]. Toàn văn)) Nếu không có thuốc tiêm tĩnh mạch, có thể tiêm trong cơ hoặc đặt hậu môn.
Kích động:
- Mặc dù không phổ biến nhưng kích động có thể liên quan đến bệnh não, hoặc có thể là một tác động trực tiếp của virus đối với não, và có thể xảy ra khi bệnh tiến triển. Việc sử dụng thuốc an thần một cách thận trọng (ví dụ: haloperidol hoặc benzodiazepine) là cần thiết để giữ cho bệnh nhân bình tĩnh và ngăn ngừa vết thương do kim đâm đối với nhân viên y tế.((World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016 [internet publication]. Toàn văn))
- Có thể cần tiêm trong xương ở một số bệnh nhân.
Nhiễm trùng huyết/sốc nhiễm khuẩn
Cần thực hiện nhanh việc xác định nhiễm trùng huyết hoặc sốc nhiễm trùng bằng các tiêu chuẩn đã đề ra.
Kiểm soát theo các nguyên tắc tương tự như đối với nhiễm khuẩn huyết và sẽ bao gồm:((Rhodes A, Evans LE, Alhazzani W, et al. Surviving Sepsis Campaign: international guidelines for management of sepsis and septic shock: 2016. Intensive Care Med. 2017 Mar;43(3):304-77. Toàn văn Tóm lược))
- Thuốc kháng sinh phổ rộng trong giờ đầu tiên sau khi gửi bệnh phẩm cấy máu
- Bù dịch đường tĩnh mạch nhanh chóng cùng với đánh giá đáp ứng với liệu pháp bù dịch
- Xử trí đường thở thích hợp và cung cấp oxy
- Theo dõi lượng nước tiểu (tốt nhất là đặt sonde tiểu)
Thuốc kháng sinh phổ rộng được sử dụng ở những bệnh nhân có nhiễm trùng bao gồm điều trị cả các vi sinh vật đường ruột. Điều này không được củng cố bởi bất kỳ bằng chứng nào, và cấy máu rất khó thực hiện một cách an toàn ở các bệnh nhân nhiễm bệnh. Ở một số môi trường, đặc biệt là ở các vùng lưu hành dịch, nơi ít có khả năng tiếp cận các xét nghiệm chẩn đoán, bệnh nhân thường được cho dùng thuốc kháng sinh phổ rộng như một phần trong quy trình điều trị.
Nồng độ lactate trong máu là một công cụ hữu ích để giúp đánh giá sự tưới máu và đáp ứng với hồi sức.
Nếu không đáp ứng với điều trị ban đầu, nên cân nhắc sử dụng thuốc co mạch, tốt nhất là qua catheter tĩnh mạch trung tâm trong một đơn vị chăm sóc tích cực, nơi việc theo dõi qua các kỹ thuật xâm lấn cho phép điều chỉnh cân bằng dịch, điện giải và thăng bằng toan-kiềm.((Fowler RA, Fletcher T, Fischer WA 2nd, et al. Caring for critically ill patients with Ebola virus disease. Perspectives from West Africa. Am J Respir Crit Care Med. 2014;190:733-737. Toàn văn Tóm lược))
Cần cân nhắc khả năng xuất huyết, đặc biệt ở những bệnh nhân có chảy máu da hoặc niêm mạc.
Mang thai
Bệnh đậu mùa đặc biệt nghiêm trọng khi mang thai và gây sảy thai đến 75% nếu mắc phải trong ba tháng đầu thai kỳ, và sinh non khoảng 60% sau đó trong thời gian mang thai. Có 26% trường hợp mang thai nhiễm bệnh đậu mùa dạng xuất huyết và ban phẳng, điều này liên quan đến tỷ lệ tử vong rất cao.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))
Các biện pháp điều trị và cách ly tương tự như ở những bệnh nhân không mang thai trừ việc chống chỉ định sử dụng cidofovir vì nó gây sinh quái thai trong các nghiên cứu động vật. Bệnh đậu mùa bẩm sinh có xảy ra nhưng không phổ biến.
Tổng quan về các chi tiết điều trị
Lưu ý là dạng bào chế và liều dùng có thể khác nhau giữa các thuốc và dạng biệt dược, công thức, hoặc đường dùng.
Khuyến nghị điều trị cụ thể’ cho các nhóm bệnh nhân: xem phần miễn trừ trách nhiệm
| Bắt đầu (tóm tắt) | ||
| Bệnh nghi ngờ mắc phải: các bệnh nhân có triệu chứng | ||
| 1 | Cách ly và kiểm soát nhiễm khuẩn | |
| Bổ sung | Truyền dịch tĩnh mạch ± liệu pháp oxy | |
|
Thêm | Điều trị kháng sinh theo kinh nghiệm |
|
Thêm | Truyền tĩnh mạch aciclovir |
| Cấp tính (tóm tắt) | ||
| Bệnh được xác nhận | ||
| 1 | Chăm sóc hỗ trợ | |
| Bổ sung | Liệu pháp kháng vi-rút | |
| Bổ sung | Bù dịch và điện giải | |
|
Thêm | Thuốc kháng vi-rút bôi tại chỗ |
|
Thêm | Thuốc giảm đau/thuốc hạ sốt |
|
Thêm | Thuốc chống nôn |
|
Thêm | Thuốc kháng axit hoặc chất ức chế bơm proton |
|
Thêm | Thuốc chống co giật |
|
Thêm | Thuốc an thần |
|
Thêm | Điều trị kháng sinh theo kinh nghiệm + bù dịch + thuốc co mạch + kiểm soát đường thở |
Phác đồ điều trị
| Bắt đầu | ||
| Bệnh nghi ngờ mắc phải: các bệnh nhân có triệu chứng | ||
| 1 | Cách ly và kiểm soát nhiễm khuẩn | |
| » Những bệnh nhân được xác định là có nguy cơ nhiễm bệnh theo tiêu chuẩn của Tổ chức Y tế Thế giới (WHO) hoặc Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) cần được cách lý ngay lập tức trong một phòng có phòng tắm riêng. » Tất cả nhân viên y tế chăm sóc cho bệnh nhân phải mang thiết bị bảo hộ cá nhân (PPE) phù hợp với các quy trình đã được công bố. Lý tưởng nhất là tất cả các nhân viên mà có khả năng tiếp xúc với bệnh nhân, dịch tiết cơ thể, hoặc đồ vật mang mầm bệnh đều cần được tiêm vắc-xin ngừa bệnh đậu mùa trong vòng 10 năm; nếu không, họ nên được tiêm chủng trong vòng 3 ngày sau khi tiếp xúc. » Tất cả các đồ vật mang mầm bệnh (ví dụ như quần áo, khăn trải giường) phải được coi là có khả năng lây nhiễm. » Các bệnh phẩm để xét nghiệm (ví dụ: PCR bệnh đậu mùa và bệnh đậu mùa khỉ, công thức máu, creatinine và urê huyết thanh, xét nghiệm chức năng gan, xét nghiệm đông máu, cấy máu và các xét nghiệm khác như sốt rét) phải được thu thập và gửi đi theo các quy trình của địa phương và quốc gia. Lựa chọn các xét nghiệm một cách thận trọng là rất quan trọng để giảm nguy cơ truyền bệnh cho nhân viên phòng thí nghiệm và nhân viên y tế khác. » Đặt đường truyền trung tâm sớm trong thời gian nằm viện (nếu có thể) để lấy máu và bù dịch, đồng thời giảm thiểu nguy cơ thương tích do kim đâm.[28] » Bệnh đậu mùa và bệnh đậu mùa khỉ là những bệnh cần phải khai báo. |
||
| Bổ sung | Truyền dịch tĩnh mạch ± liệu pháp oxy | |
| Biện pháp điều trị được khuyến nghị cho MỘT SỐ bệnh nhân trong nhóm bệnh nhân được chọn » Có thể sẽ cần truyền dịch tĩnh mạch sớm nếu bệnh nhân có dấu hiệu mất nước hoặc nhiễm trùng huyết, và cần thực hiện liệu pháp oxy nếu độ bão hòa <93%. » Có thể cần theo dõi lượng nước tiểu bằng cách đặt sonde tiểu. |
||
|
Thêm | Điều trị kháng sinh theo kinh nghiệm |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn » Nếu các tổn thương da xuất hiện nhiễm trùng thứ phát hoặc đúng với các tiêu chuẩn của nhiễm trùng huyết, thì cần phải dùng các thuốc kháng sinh đường tĩnh mạch theo kinh nghiệm. |
||
|
Thêm | Truyền tĩnh mạch aciclovir |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp» Aciclovir: 10 mg/kg đường tĩnh mạch mỗi 8 giờ một lần » Nếu nghi ngờ có thể nhiễm vi-rút varicella-zoster nặng, nên truyền tĩnh mạch aciclovir trong khi chờ đợi kết quả chính xác. |
||
| Cấp tính | ||
| Bệnh được xác nhận | ||
| 1 | Chăm sóc hỗ trợ | |
| » Kiểm soát bệnh đậu mùa và bệnh đậu mùa khỉ đã được xác nhận chủ yếu là bằng điều trị nâng đỡ với cân bằng dịch, oxy hóa, dinh dưỡng và điều trị kịp thời các bệnh nhiễm khuẩn khác. Có thể’ truyền các chế phẩm máu, đặc biệt là ở thể’ xuất huyết hiếm gặp và kiể’m soát co giật ở bệnh nhân viêm não. » Việc duy trì các biện pháp cách ly và kiể’m soát lây nhiễm là rất cần thiết để’ ngăn ngừa sự lây lan của bệnh đậu mùa và bệnh đậu mùa khỉ từ bệnh viện. » Trong trường hợp không chắc chắn xảy ra đợt bùng phát bệnh đậu mùa, cần tiêm vắc-xin bệnh đậu mùa để’ bảo vệ những bệnh nhân không chứng minh được có bệnh đậu mùa sau đó. |
||
| Bổ sung | Liệu pháp kháng vi-rút | |
| Biện pháp điều trị được khuyến nghị cho MỘT SỐ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » cidofovir: tham khảo ý kiến chuyên gia để’ có hướng dẫn về liều dùng -và- » probenecid: tham khảo ý kiến chuyên gia để’ có hướng dẫn về liều dùng HOẶC » Tecovirimat: 600 mg uống hai lần một ngày trong 14 ngày » Thuốc kháng vi-rút không được chứng minh là có tác dụng ở người, nhưng các nghiên cứu trong ống nghiệm và khỉ Macaque cho thấy cidofovir có thể’ có lợi.[29] [30]Được khuyến cáo sử dụng đồng thời với probenecid và bù nước. Cidofovir chống chỉ định với phụ nữ có thai vì thuốc gây quái thai trong các nghiên cứu trên động vật. Bệnh đậu mùa bẩm sinh có xảy ra nhưng không phổ biến. » Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ đã phê duyệt tecovirimat trong điều trị bệnh đậu mùa ở người. Tính hiệu quả của thuốc đã được chứng minh trong hai nghiên cứu trên động vật.[32]còn tính an toàn đã được chứng minh trong một thử nghiệm giai đoạn 3 với 359 người tình nguyện khỏe mạnh không bị bệnh đậu mùa.[33]Các tác dụng phụ thường gặp nhất là đau đầu và buồn nôn. Mặc dù vi-rút variola đã được thanh toán, nhưng nó có thể’ được sử dụng làm vũ khí sinh học; do đó, Hoa Kỳ đã dự trữ loại thuốc này.» Bệnh đậu mùa khỉ thường là một bệnh nhẹ, không cần điều trị thuốc kháng vi-rút. |
||
| Bổ sung | Bù dịch và điện giải | |
| Biện pháp điều trị được khuyến nghị cho MỘT SỐ bệnh nhân trong nhóm bệnh nhân được chọn » Sốt và mất dịch với tổn thương phỏng nước trên da và thoát huyết tương ra khỏi lòng mạch như một phần của hội chứng đáp ứng viêm toàn thân có thể dẫn đến giảm thế tích tuần hoàn, hạ huyết áp, và tổn thương thận cấp tính. Ngoài ra có thể bị nôn và tiêu chảy. Những tình huống này có thể sẽ cần truyền dịch tĩnh mạch nhanh, dựa trên đánh giá lâm sàng, theo dõi lactate máu tĩnh mạch, urê và điện giải đồ. » Nếu hạ huyết áp không đáp ứng với liệu pháp bù dịch, thì cần sử dụng các thuốc vận mạch trong hồi sức tích cực. |
||
|
Thêm | Thuốc kháng vi-rút bôi tại chỗ |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » trifluridine dùng cho mắt: 9 giọt vào (các) mắt bị ảnh hưởng mỗi ngày » Cần sử dụng thuốc kháng vi-rút bôi cho tổn thương giác mạc. |
||
|
Thêm | Thuốc giảm đau/thuốc hạ sốt |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » Paracetamol: 500-1000 mg uống mỗi 4-6 giờ khi cần, tối đa 4000 mg/ngày HOẶC » morphine sulfate: 2,5 đến 10 mg đường uống/ tĩnh mạch mỗi 4 giờ nếu cần » Paracetamol là lựa chọn đầu tay. » Thuốc giảm đau có chứa opioid (ví dụ như morphine) sẽ tốt hơn nếu đau nhiều hơn. » Nên tránh các thuốc chống viêm không steroid (gồm aspirin) vì có thể làm tăng nguy cơ xuất huyết và có khả năng gây độc thận.[34] |
||
|
Thêm | Thuốc chống nôn |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp |
||
|
Thêm | Thuốc kháng axit hoặc chất ức chế bơm proton |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » omeprazole: 20 mg uống mỗi ngày một lần » Bệnh nhân có thể được lợi từ việc sử dụng thuốc kháng axit thích hợp hoặc chất ức chế bơm proton (ví dụ omeprazole).[34] |
||
|
Thêm | Thuốc chống co giật |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » lorazepam: Liều đầu tiên: 4 mg tiêm tĩnh mạch/ trong cơ, có thể lặp lại mỗi 10-15 phút một lần nữa nếu cần HOẶC » Phenobarbital: Liều nạp: 15-20 mg/kg tiêm tĩnh mạch, sau đó bolus 5-10 mg/kg mỗi 15-30 phút một lần nếu cần, và 1-3 mg/kg/ngày tiêm tĩnh mạch/đường uống chia thành 2 liều bắt đầu 12-24 giờ sau liều nạp » Mặc dù không phổ biến, co giật là một đặc điểm của bệnh tiến triển và gây nguy hiểm cho nhân viên y tế vì chúng làm tăng nguy cơ tiếp xúc với dịch cơ thể của bệnh nhân. » Cần phải nhận biết và điều chỉnh các yếu tố khác (ví dụ: nhiệt độ cao, giảm tưới máu, rối loạn điện giải). » Có thể sử dụng benzodiazepine (ví dụ lorazepam) để cắt cơn co giật đồng thời sử dụng thuốc chống co giật khác (ví dụ phenobarbital) để phòng cơn co giật tái phát.[34] Nếu không thể tiêm tĩnh mạch, có thể tiêm bắp hoặc đặt hậu môn. |
||
|
Thêm | Thuốc an thần |
| Biện pháp điều trị được khuyến nghị cho TÂT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơcấp » haloperidol: Liều đơn: 1-10 mg tiêm tĩnh mạch/ trong cơ/đường uống HOẶC » lorazepam: Liều đơn: 2 mg tiêm tĩnh mạch » Mặc dù không phổ biến, kích động có thể liên quan đến bệnh não, hoặc có thể là một tác động trực tiếp cùa vi-rút dối với não. và có thể xảy ra khi bệnh tiến triển. » Việc sử dụng thuốc an thần một cách thận trọng (ví dụ: haloperidol hoặc benzodiazepine) là cần thiết dể giữ cho bệnh nhân bình tĩnh và ngăn ngừa vết thương do kim dâm dối với nhân viên y tế.[34] » Có thể cần tiêm trong xương ở một số bệnh nhân. |
||
|
Thêm | Điều trị kháng sinh theo kinh nghiệm + bù dịch + thuốc co mạch + kiểm soát đường thở |
| Biện pháp điêu trị được khuyến nghị cho TẤT CÀ bệnh nhân trong nhóm bệnh nhân được chọn » Cần thực hiện nhanh việc xác định nhiễm trùng huyết hoặc sốc nhiềm trùng theo các tiêu chuẩn đã đề ra. Việc kiếm soát bệnh phải tuân thủ các nguyên tắc như đối với nhiễm khuân huyết và nen bao gôm: kháng sinh phố rộng trong vòng giờ đâu tiên sau khi gửi bệnh phẩm cấy máu. bù dịch nhanh dường tĩnh mạch và dánh giá dáp ứng. kiềm soát đường thở phù hợp và oxy liệu pháp, và theo dõi lượng nước tiều (tốt nhất là đặt sondc tiếu).[35] » Thuốc kháng sinh phố rộng được sử dụng ở những bệnh nhân có nhiềm trùng bao gồm điều trị cà các vi sinh vật đường ruột. Điều này không được củng cố bởi bất kỳ bằng chứng nào. và cấy máu rất khó thực hiện một cách an toàn ở các bệnh nhân nhiễm bệnh. Ó một số môi trường, đặc biệt là ở các vùng lưu hành dịch, nơi ít có khà năng tiếp cận các xét nghiệm chấn doán. bệnh nhân thường dược cho dùng thuốc kháng sinh phố rộng như một phân trong quy trình điều trị. » Nồng độ lactate trong máu là một công cụ hữu ích để giúp đánh giá sự tưới máu và đáp ứng với hồi sức. » Nếu không đáp ứng với điều trị ban đầu. nên cân nhắc sử dụng thuốc co mạch, tốt nhất là qua catheter tĩnh mạch trung tâm trong một đơn vị chăm sóc tích cực. nơi việc theo dõi qua các kỹ thuật xâm lấn cho phép điều chỉnh cân bằng dịch, điện giải và thăng bằng toan kiềm.|36] » Cần cân nhắc khả năng xuất huyết, đặc biệt ở những bệnh nhân có chảy máu da hoặc niêm mạc. |
||
Giai đoạn đầu
Brincidofovir
Brincidofovir, một tiền chất của cidofovir, ít độc hơn cidofovir và có thể có tác dụng tương tự, nhưng còn thiếu dữ liệu trên động vật linh trưởng. Thuốc này hiện đang trong thử nghiệm giai đoạn II và chưa có trên thị trường.
Liên lạc theo dõi
Khuyến nghị
Theo dõi
Không yêu cầu theo dõi lâu dài. Tuy nhiên, có thể có di chứng lâu dài như bị mù do ảnh hưởng đến giác mạc và sẹo biến dạng trên mặt, cần tư vấn và hỗ trợ. Viêm tủy xương và viêm khớp thường không được chú ý trong thời gian bị bệnh đậu mùa cấp tính nhưng dẫn đến thoái hóa khớp lâu dài, làm ngắn xương, khớp lỏng lẻo, và trật khớp nhẹ.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))
Hướng dẫn dành cho bệnh nhân
Cần thông báo với bệnh nhân rằng sau khi phát ban ở da đã lành, họ sẽ hoàn toàn hồi phục và không còn bị nhiễm bệnh, và họ sẽ có sức đề kháng đối với vi-rút đậu mùa/đậu mùa khỉ.
Cần hướng dẫn cho bệnh nhân:
- Tránh cào gãi vào chỗ da phát ban. Điều này giúp ngăn các nhiễm khuẩn khác thâm nhập vào cơ thể và giúp giảm ảnh hưởng của phát ban sau khi bệnh nhân đã hồi phục.
- Vẫn cách ly cho đến khi hồi phục. Điều này giúp ngăn lây bệnh cho người khác. Trong trường hợp bệnh đậu mùa, điều này thường có nghĩa là vẫn nằm viện cho đến khi bệnh nhân không còn nhiễm trùng, nhưng nếu nhiễm bệnh đậu mùa khỉ, bệnh nhân có thể được về nhà sớm hơn với điều kiện là họ tự cách ly mình ở nhà trong một thời gian.
- Quyết định xem có cần điều trị thử nghiệm không, nếu được chỉ định. Điều này có thể xảy ra như là một phần của thử nghiệm lâm sàng để so sánh các liệu pháp điều trị khác nhau, nhưng nếu bệnh nhân quyết định tham gia vào nghiên cứu đó, cần phải giải thích cẩn thận cho họ và họ không bắt buộc phải tham gia.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Tổn thương thận cấp tính | Ngắn hạn | Cao |
| Thường xuyên xảy ra ở bệnh nặng vì có thể có giảm thể tích tuần hoàn khi bị sốt, phát ban và thoát quản huyết tương. Hội chứng đáp ứng viêm toàn thân kèm theo bệnh đậu mùa nặng cũng có thể gây ra huyết áp thấp. Sự kết hợp của các yếu tố này làm giảm lưu lượng máu ở thận và kích thích tổn thương thận cấp tính. Nhận biết sớm bằng cách theo dõi lượng nước tiểu và sinh hóa máu sẽ cho biết liệu truyền dịch tĩnh mạch là cần thiết hay không. | ||
| Nhiễm trùng da do vi khuẩn | Ngắn hạn | Cao |
| Ban mụn nước trên da ảnh hưởng tới tính toàn vẹn của hàng rào da đối với nhiễm trùng da do vi khuẩn, đặc biệt khi bị trầy xước hoặc chấn thương. Nên điều trị bằng kháng sinh. | ||
| Viêm phổi | Ngắn hạn | Trung bình |
| Bệnh nhân bị bệnh đậu mùa nặng có nguy cơ mắc viêm phổi do vi khuẩn. Cần phải điều trị bằng thuốc kháng sinh phổ rộng. Viêm phổi nặng sẽ gây ra giảm oxy máu, do đó cần sử dụng liệu pháp oxy và có thể thông khí cơ học tại một đơn vị chăm sóc tích cực. | ||
| Hạ huyết áp | Ngắn hạn | Trung bình |
| Hạ huyết áp cũng có thể trầm trọng thêm bởi nhiễm khuẩn huyết và viêm cơ tim do vi-rút gây ra. Hạ huyết áp không đáp ứng với bù dịch đầy đủ sẽ cần phải được điều trị bằng thuốc co mạch. Nếu nghi ngờ nhiễm khuẩn huyết, thì nên sử dụng thuốc kháng sinh phổ rộng đường tĩnh mạch. Cũng có thể bị hạ huyết áp do xuất huyết. Điều này đòi hỏi phải truyền máu và có tiên lượng xấu. | ||
| Đông máu nội mạch rải rác (DIC) | Ngắn hạn | Thấp |
| Việc tiêu hủy các yếu tố đông máu và tiểu cầu có thể xảy ra ở bệnh đậu mùa nặng, dẫn đến xuất huyết tạng. Điều này có tiên lượng xấu và nên được điều trị bằng truyền các chế phẩm máu và tiểu cầu thích hợp. | ||
| Loét giác mạc và viêm giác mạc | Ngắn hạn | Thấp |
| Cần sử dụng thuốc kháng vi-rút bôi cho tổn thương giác mạc. Trifluorothymidine bôi được dùng để điều trị bệnh đậu bò ở mắt,[31] và có thể được sử dụng ở tổn thương giác mạc do bệnh đậu mùa hoặc bệnh đậu mùa khỉ. | ||
| Viêm não | Ngắn hạn | Thấp |
| Bệnh đậu mùa có thể gây ra viêm não do vi-rút dẫn tới điểm Glasgow giảm và co giật. Phương pháp điều trị chính là điều trị hỗ trợ. Các thuốc kháng vi-rút có thể có hiệu quả nhưng chưa có bằng chứng ủng hộ. Nên dùng thuốc chống co giật như lorazepam nếu cần. | ||
| Thoái hóa khớp | Dài hạn | Thấp |
| Viêm tủy xương và viêm khớp thường không được chú ý trong thời gian bị bệnh đậu mùa cấp tính nhưng dẫn đến viêm xương khớp lâu dài, làm ngắn xương, khớp lỏng lẻo, và trật khớp nhẹ.[1] | ||
Tiên lượng
Tỷ lệ tử vong dao động từ 30% đối với đậu mùa thể nặng, 3% đối với đậu mùa thể nhẹ, và 1% đến 15% đối với bệnh đậu mùa khỉ. Có những phân nhóm có tỷ lệ tử vong rất cao do bệnh đậu mùa, như những người đang mang thai hoặc những người bị suy giảm miễn dịch nguyên phát.((Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn))Tỷ lệ tử vong ở bệnh đậu mùa khỉ lên tới 15% đã được ghi nhận ở Trung Phi, phần nào phản ánh rằng nhánh vi-rút này nguy hiểm hơn và một phần là do thiếu các cơ sở y tế.
Bệnh đậu mùa và bệnh đậu mùa khỉ là những bệnh nhiễm trùng cấp tính dẫn đến suy giảm sức đề kháng sau khi hồi phục.
Hướng dẫn
Hướng dẫn chẩn đoán
Châu Âu
Monkeypox
Nhà xuất bản: Public Health England
Quốc tế
Smallpox clinical diagnosis
Nhà xuất bản: World Health Organization
Xuất bản lần cuối: 2016
Bắc Mỹ
Smallpox: diagnosis and evaluation
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2017
CDC health information for international travel (Yellow Book): smallpox and other orthopoxvirus-associated infections
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2017
Hướng dẫn điều trị
Châu Âu
Monkeypox
Nhà xuất bản: Public Health England
Xuất bản lần cuối: 2018
Bắc Mỹ
CDC health information for international travel (Yellow Book): smallpox and other orthopoxvirus-associated infections
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2017
Clinical guidance for smallpox vaccine use in a postevent vaccination program
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2015
Nguồn trợ giúp trực tuyến
- Centers for Disease Control and Prevention: smallpox vaccination information (external link)
- Centers for Disease Control and Prevention: evaluating patients for smallpox – acute, generalized vesicular or pustular rash illness protocol (external link)
- WHO: personal protective equipment for use in a filovirus disease outbreak – rapid advice guideline (external link)
- WHO: steps to put on personal protective equipment (PPE) (external link)
- WHO: steps to remove personal protective equipment (PPE) (external link)
- CDC: guidance on personal protective equipment (PPE) to be used by healthcare workers during management of patients with confirmed Ebola or persons under investigation (PUIs) for Ebola (external link)
- WHO: how to safely collect blood samples from persons suspected to be infected with highly infectious blood¬borne pathogens (external link)
- World Health Organization: smallpox (external link)
- Centers for Disease Control and Prevention: smallpox (external link)
- World Health Organization: monkeypox (external link)
- Centers for Disease Control and Prevention: monkeypox (external link)
Các bài báo chủ yếu
- Rhodes A, Evans LE, Alhazzani W, et al. Surviving Sepsis Campaign: international guidelines for management of sepsis and septic shock: 2016. Intensive Care Med. 2017 Mar;43(3):304-77. Toàn văn Tóm lược
Tài liệu tham khảo
- Fenner F, Henderson DA, Arita I, et al. Smallpox and its eradication. Geneva: World Health Organization; 1988. Toàn văn
- Centers for Disease Control and Prevention. Yellow Book: health information for international travel. Chapter 3 – smallpox & other orthopoxvirus-associated infections. May 2017 [internet publication]. Toàn văn
- Centers for Disease Control and Prevention. Monkeypox. May 2015 [internet publication]. Toàn văn
- Shchelkunov SN, Totmenin AV, Loparev VN, et al. Alastrim smallpox variola minor virus genome DNA sequences. Virology. 2000;266:361-386. Toàn văn Tóm lược
- World Health Organization. Monkeypox: fact sheet. June 2018 [internet publication]. Toàn văn
- World Health Organization. Disease outbreak news: monkeypox – Cameroon. June 2018 [internet publication]. Toàn văn
- World Health Organization. Disease outbreak news. Monkeypox – Nigeria. October 2018 [internet publication]. Toàn văn
- Public Health England. Monkeypox case in England. September 2018 [internet publication]. Toàn văn
- World Health Organization. Disease outbreak news. Monkeypox – Singapore. May 2019 [internet publication]. Toàn văn
- McCarthy M. Smallpox samples are found in FDA storage room in Maryland. BMJ. 2014;349:g4545. Tóm lược
- [No authors listed]. Smallpox in Birmingham. Br Med J. 1978;2:837. Toàn văn Tóm lược
- Beeching NJ, Dance DA, Miller AR, et al. Biological warfare and bioterrorism. BMJ. 2002;324:336-339. Toàn văn Tóm lược
- Petersen BW, Damon IK, Pertowski CA, et al. Clinical guidance for smallpox vaccine use in a postevent vaccination program. MMWR Recomm Rep. 2015;64:1-26. Toàn văn Tóm lược
- Mack TM, Thomas DB, Ali A, et al. Epidemiology of smallpox in West Pakistan. I. Acquired immunity and the distribution of disease. Am J Epidemiol. 1972;95:157-168. Tóm lược
- Vaccination Commission. Final report of the Royal Commission appointed to inquire into the subject of vaccination. London: Her Majesty’s Stationery Office; 1896. Toàn văn
- Nolen LD, Osadebe L, Katomba J, et al. Introduction of monkeypox into a community and household: risk factors and zoonotic reservoirs in the Democratic Republic of the Congo. Am J Trop Med Hyg. 2015;93:410-415. Toàn văn Tóm lược
- Stickl H, Hochstein-Mintzel V, Mayr A, et al. MVA vaccination against smallpox: clinical tests with an attenuated live vaccinia virus strain (MVA) [in German]. Dtsch Med Wochenschr. 1974;99:2386-2392. Tóm lược
- Mayr A, Stickl H, Muller HK, et al. The smallpox vaccination strain MVA: marker, genetic structure, experience gained with the parenteral vaccination and behavior in organisms with a debilitated defence mechanism [in German]. Zentralbl Bakteriol B. 1978;167:375-390. Tóm lược
- World Health Organization. WHO Advisory Committee on Variola Virus Research. Report of the nineteenth meeting, 1-2 November 2017, Geneva, Switzerland. May 2018 [internet publication]. Toàn văn
- Earl PL, Americo JL, Wyatt LS, et al. Immunogenicity of a highly attenuated MVA smallpox vaccine and protection against monkeypox. Nature. 2004;428:182-185. Tóm lược
- Huhn GD, Bauer AM, Yorita K, et al. Clinical characteristics of human monkeypox, and risk factors for severe disease. Clin Infect Dis. 2005;41:1742-1751. Tóm lược
- Breman JG, Henderson DA. Diagnosis and management of smallpox. N Engl J Med. 2002;346:1300-1308. Toàn văn Tóm lược
- World Health Organization. Monkeypox: fact sheet. November 2016 [internet publication]. Toàn văn
- Dennis DT, Doberstyn EB, Awoke S, et al. Failure of cytosine arabinoside in treating smallpox. A double-blind study. Lancet. 1974;2:377-379. Tóm lược
- McKenzie PJ, Githens JH, Harwood ME, et al. Haemorrhagic smallpox. 2. Specific bleeding and coagulation studies. Bull World Health Organ. 1965;33:773-782. Toàn văn Tóm lược
- World Health Organization. Smallpox: case definition for notification of smallpox under the IHR. 2005 [internet publication]. Toàn văn
- Centers for Disease Control and Prevention. Smallpox/variola case definition. 2004 [internet publication]. Toàn văn
- Rees PS, Lamb LE, Nicholson-Roberts TC, et al. Safety and feasibility of a strategy of early central venous catheter insertion in a deployed UK military Ebola virus disease treatment unit. Intensive Care Med. 2015;41:735-743. Tóm lược
- Stittelaar KJ, Neyts J, Naesens L, et al. Antiviral treatment is more effective than smallpox vaccination upon lethal monkeypox virus infection. Nature. 2006;439:745-748. Tóm lược
- Huggins J, Goff A, Hensley L, et al. Nonhuman primates are protected from smallpox virus or monkeypox virus challenges by the antiviral drug ST-246. Antimicrob Agents Chemother. 2009;53:2620-2625. Toàn văn Tóm lược
- Hu G, Wang MJ, Miller MJ, et al. Ocular vaccinia following exposure to a smallpox vaccinee. Am J Ophthalmol. 2004;137:554-556. Tóm lược
- Grosenbach DW, Honeychurch K, Rose EA, et al. Oral tecovirimat for the treatment of smallpox. N Engl J Med. 2018 Jul 5;379(1):44-53. Tóm lược
- ClinicalTrials.gov. A trial to assess the safety, tolerability, and pharmacokinetics of the anti-orthopoxvirus compound tecovirimat (SIGA246-008). ClinicalTrials.gov Identifier: NCT02474589. November 2017 [internet publication]. Toàn văn
- World Health Organization. Clinical management of patients with viral haemorrhagic fever: a pocket guide for the front-line health worker. February 2016 [internet publication]. Toàn văn
- Rhodes A, Evans LE, Alhazzani W, et al. Surviving Sepsis Campaign: international guidelines for management of sepsis and septic shock: 2016. Intensive Care Med. 2017 Mar;43(3):304-77. Toàn văn Tóm lược
- Fowler RA, Fletcher T, Fischer WA 2nd, et al. Caring for critically ill patients with Ebola virus disease. Perspectives from West Africa. Am J Respir Crit Care Med. 2014;190:733-737. Toàn văn Tóm lược
- Jezek Z, Marennikova SS, Mutumbo M, et al. Human monkeypox: a study of 2,510 contacts of 214 patients. J Infect Dis. 1986;154:551-555. Tóm lược
Hình ảnh

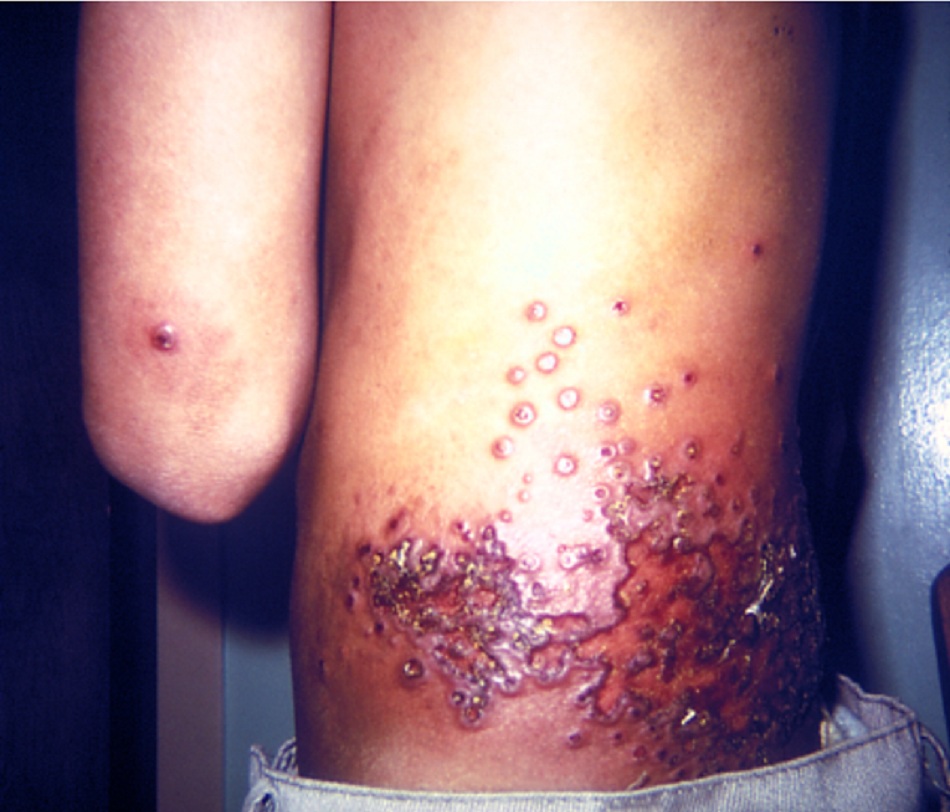
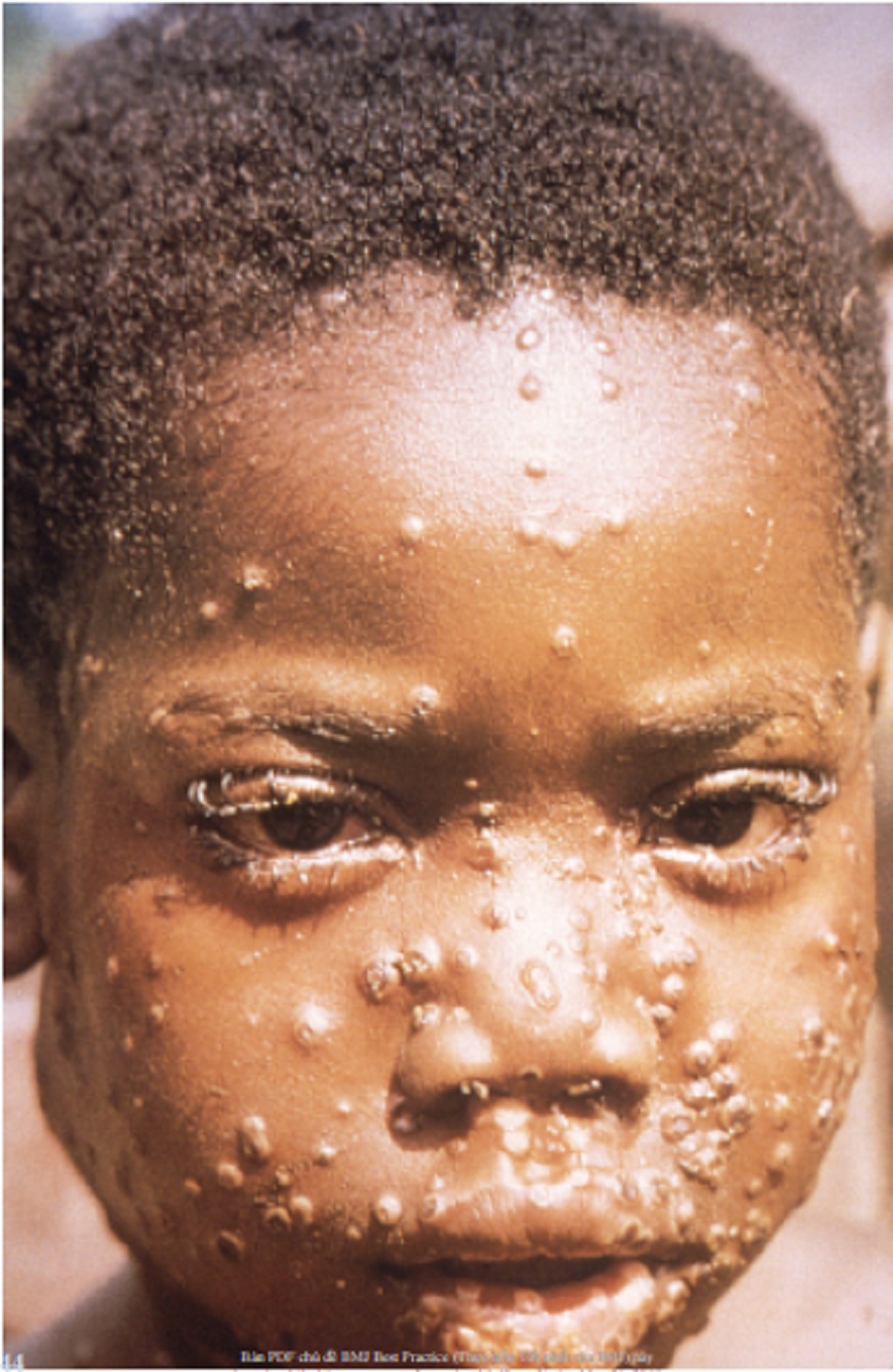
Những người có đóng góp
// Các tác giả:
Tom Blanchard, DTM&H, PhD, FRCP
Consultant in Infectious Diseases
Department of Infectious Diseases and Tropical Medicine, North Manchester General Hospital, Manchester, UK
CÔNG KHAI THÔNG TIN: TB is the principal investigator on an MRC/Wellcome/Newton Fund grant to make a Zika vaccine based on recombinant modified vaccinia Ankara.
// Những Người Bình duyệt:
Jimmy Whitworth, MD, FRCP
Professor of International Public Health
London School of Hygiene & Tropical Medicine, London, UK
CÔNG KHAI THÔNG TIN: JW declares that he has no competing interests.
Ashley Styczynski, MD, MPH
Epidemic Intelligence Service Officer
Poxvirus and Rabies Branch, Centers for Disease Control and Prevention, Atlanta, GA
CÔNG KHAI THÔNG TIN: AS declares that she has no competing interests.
Xem thêm:
Nhiễm virus cúm A (H5N1): Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ