Bệnh Học
NEW 2024: Hội chứng nôn ói chu kỳ – Hội tiêu hoá Hoa Kỳ (AGA 2024)
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Mục đích của Bản cập nhật Thực hành Lâm sàng (CPU) của Viện Hiệp hội Tiêu hóa Hoa Kỳ (AGA) là xem xét các bằng chứng hiện có và cung cấp lời khuyên của chuyên gia về chẩn đoán và điều trị hội chứng nôn chu kỳ.
Phương pháp
CPU này được Ủy ban Cập nhật Thực hành Lâm sàng của Viện AGA (CPUC) và Hội đồng Quản trị AGA ủy quyền và phê duyệt với mục đích hướng dẫn kịp thời về thông tin có tầm quan trọng lâm sàng cao đối với các thành viên AGA, đã trải qua quá trình đánh giá ngang hàng nội bộ của CPUC và đánh giá ngang hàng bên ngoài thông qua các quy trình tiêu chuẩn của Khoa Tiêu hóa . Bài viết này là sự kết hợp các nghiên cứu quan trọng, các nghiên cứu mới được công bố trong lĩnh vực này, những bình luận có kinh nghiệm của các tác giả là chuyên gia trong việc điều trị bệnh nhân mắc hội chứng nôn chu kỳ.
Những người mắc CVS có thể xác định được triệu chứng rập khuôn xuất hiện trong cả giai đoạn tiền triệu chứng và giai đoạn nôn. Mặc dù có các phương pháp điều trị hiệu quả cho hầu hết bệnh nhân, tình trạng này vẫn chưa được chẩn đoán và do đó chưa được điều trị. Hầu hết bệnh nhân đều trải qua nhiều năm trì hoãn chẩn đoán, các cuộc điều tra mở rộng đều vô ích, thậm chí là các thủ thuật phẫu thuật là không cần thiết. Khoảng một nửa số người mắc CVS đến khoa cấp cứu (ED) ít nhất một lần một năm và 1 trong 3 người mắc CVS sẽ bị tàn tật. Việc tiếp cận dịch vụ chăm sóc, phát hiện sớm CVS và điều trị thích hợp có thể làm giảm các triệu chứng CVS, giảm sử dụng dịch vụ chăm sóc sức khỏe và cải thiện chất lượng cuộc sống của bệnh nhân
Tỷ lệ CVS là khoảng 2% ở Hoa Kỳ và phụ nữ có tỷ lệ mắc cao hơn. Tuy nhiên, chỉ một phần nhỏ trong số những người mắc CVS có thể chẩn đoán ra được mắc CVS. Mục đích của bài bình viết này là mô tả các phương pháp chẩn đoán và quản lý dành cho người trưởng thành mắc CVS.
Chẩn đoán
Nhận thức chung về CVS và nhận biết kịp thời tình trạng bệnh là chìa khóa để điều trị hiệu quả. Về bản chất, bác sĩ lâm sàng nên xem CVS là chẩn đoán tiềm ẩn ở bất kỳ người lớn nào có biểu hiện lâm sàng cốt lõi là các cơn nôn liên tục từng cơn.
Hội chứng nôn ói chu kỳ là một rối loạn mạn tính trục não-ruột đặc trưng bởi các đợt cấp với các triệu chứng buồn nôn, nôn ói, nôn khan xen kẽ giữa các giai đoạn không có triệu chứng.
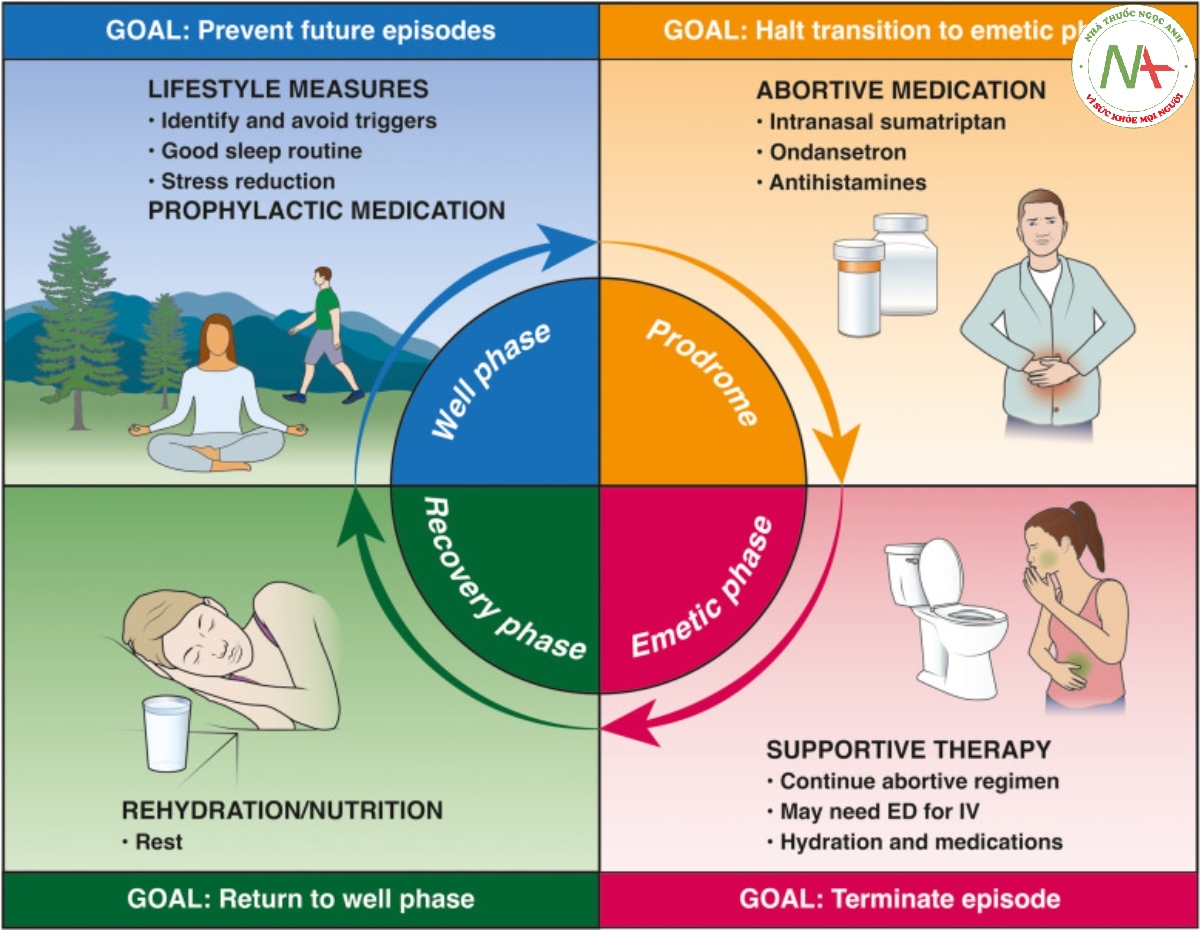
Hội chứng nôn ói chu kỳ gồm 4 giai đoạn riêng biệt: giai đoạn không triệu chứng- giai đoạn tiền triệu- giai đoạn nôn ói và giai đoạn hồi phục (figure 1 đính kèm). Mỗi giai đoạn có các chế độ quản lý và điều trị khác nhau.
Giống những rối loạn trục não ruột khác, hội chứng nôn ói chu kỳ được chẩn đoán dựa vào tiêu chuẩn lâm sàng được thiết lập bởi tiêu chuẩn ROME (box 1 đính kèm).
Đặc điểm lâm sàng của CVS
Dấu hiệu quan trọng của CVS là tình trạng tái phát các triệu chứng cấp như buồn nôn, nôn ói, nôn khan. Mặc dù phần lớn bệnh nhân có đầy đủ tiêu chuẩn ROME, tuy nhiên thực tế lâm sàng có thể gặp nhiều triệu chứng lâm sàng và mức độ khác nhau.
Khoảng 65% bệnh nhân có các triệu chứng tiền triệu kéo dài khoảng 1 giờ trước khi nôn ói như: cảm giác ngộp, hoảng loạn, không thể giao tiếp hiệu quả…
Mặc dù CVS là tình trạng rối loạn của buồn nôn, nôn ói, giai đoạn tiền triệu và giai đoạn nôn ói có thể kết hợp nhiều rối loạn về hành vi, nhận thức, triệu chứng vận động và tự chủ như: mệt mỏi, cảm giác nóng lạnh, mơ hồ, bồn chồn lo lắng, tiêu chảy hoặc táo bón, đau đầu, đau bụng, toát mồ hôi, bừng mặt, run…
Thường bệnh nhân có thể xác định được trình tự các dấu hiệu khi rơi vào giai đoạn tiền triệu và/ hoặc giai đoạn nôn ói.
Đau bụng thường xảy ra ở hầu hết bệnh nhân trong giai đoạn cấp CVS. Các triệu chứng lâm sàng CVS thường xảy ra vào sáng sớm.
Nhận biết sớm các giai đoạn khác nhau của CVS giúp kiểm soát và ngăn ngừa diễn tiến nặng của CVS.
Giai đoạn nôn ói đặc trưng bởi tình trạng nôn khan, nôn ói không kiểm soát, thường kéo dài vài giờ đến vài ngày. Người bệnh có thể giảm triệu chứng khó chịu bằng cách uống nhiều nước hoặc thậm chí dùng ngón tay móc họng để nôn ói.
Theo tiêu chuẩn ROME IV thì đợt cấp CVS thường kéo dài điển hình < 7 ngày và khoảng thời gian không triệu chứng >= 1 tuần. Thỉnh thoảng 15% có đợt cấp > 7 ngày
Việc nhận biết các giai đoạn CVS khác nhau là điều cần thiết. Ví dụ, giai đoạn tiền triệu chứng là thời điểm lý tưởng để cung cấp biện pháp điều trị cắt cơn và can thiệp sớm hơn nếu khả năng điều trị cắt cơn thành công cao. Khuyến cáo bệnh nhân đây là thời điểm bắt buộc để chăm sóc sức khỏe tối ưu, tư vấn trước với bệnh nhân các liệu pháp mà họ có thể thực hiện để điều trị cắt cơn tốt nhất. Liệu pháp điều trị cắt cơn sẽ được thảo luận chi tiết hơn trong phần quản lý của bài viết này. Trong giai đoạn nôn, bệnh nhân thường thấy khó giao tiếp và thường kích động.
Yếu tố thúc đẩy hội chứng nôn ói chu kỳ
Tương tự như chứng đau nửa đầu, các đợt CVS thường do các yếu tố tâm lý và sinh lý gây ra. Một trong những tác nhân gây CVS phổ biến nhất là căng thẳng ( khoảng 70%–80%).Các tác nhân khác bao gồm mất ngủ; thay đổi nội tiết tố liên quan đến các giai đoạn của chu kỳ kinh nguyệt; đi du lịch; say tàu xe; hoặc các tác nhân gây căng thẳng về mặt sinh lý, chẳng hạn như nhiễm trùng cấp tính hoặc phẫu thuật. Các tác nhân ít phổ biến hơn bao gồm nhịn ăn kéo dài hoặc tập thể dục cường độ cao. Bệnh nhân cần nhận ra các tác nhân gây ra và có biện pháp để loại bỏ hoặc giảm thiểu các tác nhân này.
Tắm nước ấm hoặc tắm vòi sen có thể giảm triệu chứng tạm thời trong giai đoạn nôn ói, khoảng 48%.
Vài tình trạng thường kết hợp với CVS, trong đó thường gặp nhất là rối loạn cảm xúc như: lo lắng, trầm cảm, hoảng sợ chiếm khoảng 50-60%. 25-30% CVS kết hợp với đau đầu migraine.
Tình trạng bệnh lý đi kèm trong CVS
Một số tình trạng liên quan đến CVS ở người trưởng thành, phổ biến nhất trong số đó là các rối loạn tâm trạng, bao gồm lo âu, trầm cảm và rối loạn hoảng sợ (50%–60% bệnh nhân). Một tỷ lệ khá đáng kể bệnh nhân trưởng thành mắc CVS bị đau nửa đầu (20%–30%) hoặc thậm chí là các chứng rối loạn co giật (khoảng 3). Có đánh giá mới nổi cho rằng sự mất cân bằng tự chủ, bao gồm hội chứng nhịp tim nhanh tư thế đứng đã được quan sát thấy ở một nhóm bệnh nhân CVS đáng kể. Sự hiện diện của các tình trạng bệnh lý đi kèm điển hình này giúp chẩn đoán CVS và hướng dẫn quản lý, dẫn đến cải thiện kết quả lâm sàng. Ví dụ, cải thiện lo âu có thể làm giảm tần suất các đợt CVS và cải thiện buồn nôn giữa các đợt, điều trị hội chứng nhịp tim nhanh tư thế đứng có thể cải thiện tình trạng chức năng tổng thể của bệnh nhân.
Phân loại hội chứng nôn ói chu kỳ
Tiêu chuẩn Rome IV đặt ra các ngưỡng cho độ dài điển hình của các đợt (<7 ngày) và khoảng thời gian giữa các đợt (≥1 tuần). Tuy nhiên, có sự không đồng nhất về thời gian của các đợt CVS, với gần 15% bệnh nhân bị CVS trải qua các đợt kéo dài hơn 7 ngày. Tương tự như vậy, tần suất các đợt thay đổi rất nhiều, với các dạng CVS nghiêm trọng hơn được đặc trưng bởi số lượng các đợt nhiều hơn. Để giải thích cho sự thay đổi về mức độ nghiêm trọng của CVS, hướng dẫn lâm sàng ANMS-CVSA đề xuất phân biệt lâm sàng giữa các dạng CVS nhẹ và trung bình-nặng. Ví dụ, bệnh nhân có <4 đợt/năm, mỗi đợt kéo dài <2 ngày mà không cần đến khoa cấp cứu hoặc nhập viện sẽ được coi là bị CVS nhẹ. Bệnh nhân có ≥4 đợt/năm, mỗi đợt kéo dài >2 ngày và cần đến khoa cấp cứu hoặc nhập viện sẽ được coi là bị CVS trung bình-nặng. Cả phương pháp điều trị dự phòng và điều trị cắt cơn đều nên được áp dụng cho những bệnh nhân mắc CVS ở mức độ trung bình đến nặng, trong khi chỉ nên áp dụng biện pháp điều trị cắt cơn cho những bệnh nhân mắc CVS ở mức độ nhẹ.
Một nhóm bệnh nhân đáng chú ý bị CVS nặng có một quỹ đạo bệnh nặng hơn diễn ra trong nhiều năm, đặc trưng bởi thời gian và tần suất các đợt bệnh tăng dần. Ở một số bệnh nhân lên đến đỉnh điểm là buồn nôn và nôn hàng ngày.
Công tác chẩn đoán
Nhận dạng lâm sàng CVS vẫn là điểm tựa của phương pháp chẩn đoán. Tuy nhiên, hướng dẫn ANMS-CVSA xác nhận có một số xét nghiệm còn hạn chế trong việc loại trừ các tình trạng tương. Một đánh giá cơ bản đối với tình trạng nôn từng cơn nên bao gồm xét nghiệm máu (công thức máu toàn phần, chất điện giải trong huyết thanh và glucose, xét nghiệm chức năng gan và lipase) và phân tích nước tiểu.
Nội soi thực quản-dạ dày tá tràng một lần hoặc phương pháp chụp ảnh đường tiêu hóa trên có hiệu quả trong loại trừ các tổn thương tắc nghẽn có thể gây ra tình trạng buồn nôn và nôn từng cơn. Nếu nội soi thực quản-dạ dày tá tràng được thực hiện ngay sau một đợt CVS gần đây, phải nhận ra các hiện tượng phụ của tình trạng nôn và buồn nôn (như viêm dạ dày nhẹ hoặc vết ban đỏ, vết rách Mallory-Weiss hoặc viêm thực quản) không phải là nguyên nhân. Nên tránh lặp lại việc nội soi thực quản-dạ dày tá tràng hoặc các nghiên cứu chụp ảnh đường tiêu hóa trên.
Không nên chỉ định chụp quét làm rỗng dạ dày thường quy vì một số ít bệnh nhân bị CVS có tình trạng làm rỗng chậm và kết quả thu được trong một đợt CVS là không thể giải thích được. Hơn nữa, việc sử dụng cần sa hoặc thuốc phiện làm phức tạp việc giải thích nghiên cứu làm rỗng dạ dày. Các xét nghiệm chẩn đoán khác nên được chỉ định dựa trên tiền sử bệnh nhân và chỉ áp dụng các xét nghiệm khác khi được chỉ định. Những xét nghiệm này có thể bao gồm xét nghiệm bệnh Addison, suy giáp và bệnh porphyria gan. Bệnh nhân có bất kỳ triệu chứng thần kinh khu trú nào cũng nên chụp não và chuyển đến bác sĩ thần kinh.
Mẫu sử dụng cần sa trong CVS
Nhiều bệnh nhân CVS sử dụng cần sa để giải trí hoặc để làm giảm các cơn CVS. Việc sử dụng cần sa ở bệnh nhân CVS thường gây lo ngại về CHS. Bài viết này không đề cập đầy đủ về CVS so với CHS, nhưng cần nêu bật một số chi tiết về các rối loạn này.
Đầu tiên, các chuyên gia đề xuất rằng CHS là một phân nhóm của CVS khi sử dụng cần sa kéo dài (>1 năm) và nhiều (tức là >4 lần một tuần, nhưng thường là hàng ngày) trước khi xuất hiện các triệu chứng. Việc sử dụng cần sa ở những bệnh nhân bị CVS ít thường xuyên hơn và thường xảy ra sau khi bắt đầu nôn từng cơn.
Thứ hai, các chuyên gia cho rằng thời gian cai cần sa cần thiết để chẩn đoán CHS hồi cứu phải là 6 tháng hoặc ít nhất là 3 chu kỳ điển hình cho bệnh nhân. Nếu bệnh nhân vẫn tiếp tục bị nôn sau thời gian ngừng cần sa, thì có thể loại trừ CHS.
Cuối cùng, bệnh nhân sử dụng cần sa thường bị kỳ thị và gặp khó khăn trong việc tiếp cận điều trị. Điều bắt buộc là tất cả bệnh nhân, bao gồm cả những người đang sử dụng cần sa và không chắc chắn về chẩn đoán CVS so với CHS, phải được cung cấp phương pháp điều trị cắt cơn và/hoặc dự phòng. Các phương pháp điều trị này vẫn có thể có hiệu quả đối với nhiều bệnh nhân, ngay cả khi vẫn đang sử dụng cần sa.
Quản lý hội chứng nôn ói chu kỳ
Thay đổi lối sống
Bệnh nhân cần xác định rỏ các yếu tố thúc đẩy vào hội chứng nôn ói chu kỳ nhằm tránh hoặc giảm thiểu tối đa tiếp xúc với các yếu tố thúc đẩy đó
Ngủ đủ giấc, tránh nhịn ăn kéo dài, thư giãn, giảm thiểu stress bằng các liệu pháp vận động, liệu pháp hành vi nhận thức hoặc ngồi thiền.
Kiểm soát tốt các tình trạng đi kèm hay gặp như rối loạn giấc ngủ, đau đầu migraine, trầm cảm…
Liệu pháp phòng ngừa
Phòng ngừa cơn được chỉ định ở những bệnh nhân CVS mức độ trung bình- nặng (>= 4 đợt/năm, kéo dài > 2 ngày, đòi hỏi nhập cấp cứu hoặc nhập viện)
Mục tiêu liệu pháp phòng ngừa là kéo dài khoảng thời gian không triệu chứng và/hoặc rút ngắn và giảm mức độ nặng giai đoạn nôn ói.
Nhóm thuốc chống trầm cảm 3 vòng là lựa chọn ưu tiên, tiếp theo sau là topiramate, aprepitant, zonisamide, và levetiracetam (table 1 đính kèm). Tác dụng phụ thường gặp khi sử dụng amitryptiline như buồn ngủ, mờ mắt, táo bón, khô miệng, tăng cân, QT kéo dài. Khởi đầu liều thấp 10-25mg/ trước ngủ, tăng dần liều mỗi 2 tuần tới liều dung nạp tốt nhất
| Liệu pháp | Thuốc | Cơ chế hoạt động | Liều dùng | Tác dụng phụ thường gặp | Những cân nhắc lâm sàng |
| Liệu pháp dự phòng (cho CVS trung bình-nặng) | |||||
| TCA | Amitriptylin
Nortriptylin Doxepin |
Ức chế tái hấp thu 5-HT và NE | Liều khởi đầu: 25 mg trước khi đi ngủ
Liều mục tiêu (bất kỳ TCA nào): 75–150 mg hoặc 1–1,5 mg/kg trước khi đi ngủ |
Buồn ngủ, khô miệng, mờ mắt, táo bón, tăng cân và kéo dài QTc trên ECG | Việc chuẩn độ chậm (tăng dần 10–25 mg, cứ sau 2 tuần, cho đến liều mục tiêu) thường được dung nạp tốt hơn
Amitriptyline có thể có hoạt tính kháng cholinergic/kháng histamin mạnh hơn nortriptyline Dùng vào ban đêm |
| Thuốc chống co giật | Topiramate | Chưa xác định
Có thể làm tăng hoạt động của thụ thể GABA và ức chế hoạt động của thụ thể glutamate |
Liều khởi đầu: 25 mg mỗi ngày
Liều mục tiêu: 100–150 mg mỗi ngày chia làm nhiều lần |
Rối loạn nhận thức, dị cảm, đau đầu, mệt mỏi, buồn nôn, chóng mặt hoặc các vấn đề về tâm trạng | Tăng liều thêm 25 mg mỗi tuần cho đến khi đạt được liều mục tiêu
Theo dõi chất điện giải trong huyết thanh và chức năng thận hai lần mỗi năm Tăng nguy cơ sỏi thận; không sử dụng ở những bệnh nhân có tiền sử sỏi thận Không được sử dụng trong thời kỳ mang thai Có liên quan đến việc giảm cân |
| Zonisamid | hặn kênh natri và canxi; điều chế thụ thể GABA | Liều khởi đầu: 100 mg mỗi ngày
Liều mục tiêu: 200–400 mg mỗi ngày |
Dễ cáu kỉnh, bối rối, trầm cảm | Tăng liều thêm 100 mg mỗi ngày sau mỗi 2 tuần để đạt được liều mục tiêu
Theo dõi chất điện giải và chức năng thận hai lần một năm Tăng nguy cơ sỏi thận Có liên quan đến sụt cân |
|
| Levetiracetem | Liên kết với SV2 ảnh hưởng đến việc giải phóng chất dẫn truyền thần kinh phụ thuộc SV2 | Liều khởi đầu: 500 mg hai lần một ngày
Liều mục tiêu: 1000–2000 mg mỗi ngày chia làm nhiều lần |
Suy nhược thần kinh trung ương
Thiếu máu |
Tăng liều thêm 500 mg mỗi ngày sau mỗi 2 tuần để đạt liều mục tiêu
Không cần theo dõi thuốc điều trị Theo dõi công thức máu toàn phần |
|
| Hệ thống Neurokinin-1 | Aprepitant | Chất đối kháng thụ thể Neurokinin-1 | 125 mg 2–3 lần/tuần (người lớn >60 kg)
80 mg 2–3 lần/tuần (người lớn nhỏ hơn 40–60 kg) |
Mệt mỏi do giảm bạch cầu trung tính | Có khả năng gây trở ngại cho thuốc tránh thai đường uống
An toàn hơn khi mang thai Khó khăn trong việc xin bảo hiểm cho việc sử dụng “ngoài nhãn” tại CVS Giá thành cao |
| Bổ sung dinh dưỡng | Coenzym Q10
Riboflavin |
Hỗ trợ chức năng ty thể
Cơ chế không rõ ràng trong CVS |
300–400 mg mỗi ngày
200 mg hai lần mỗi ngày |
Tăng men gan
Tiêu chảy |
Theo dõi men gan |
| Liệu pháp điều trị cắt cơn (cho cả CVS nhẹ hoặc trung bình-nặng) | |||||
| Thuốc Triptan | Thuốc Sumatriptan | Chất chủ vận thụ thể 5HT 1B/1D/1F | Liều duy nhất (20 mg xịt mũi hoặc 6 mg tiêm dưới da), lặp lại một lần sau 2 giờ nếu cần, không quá 2 liều trong vòng 24 giờ | Khó chịu ở ngực
Mệt mỏi Chóng mặt Dị cảm Vị khó chịu |
Không nên sử dụng trong thời kỳ mang thai
Chống chỉ định ở những bệnh nhân mắc bệnh tim thiếu máu cục bộ, đột quỵ, bệnh mạch máu ngoại biên hoặc tăng huyết áp không kiểm soát được |
| Thuốc chống nôn | Ondansetron | Thuốc đối kháng thụ thể 5- HT3 | 8 mg (ngậm dưới lưỡi) mỗi 4–6 giờ trong cơn | Đau đầu
Khó chịu Buồn ngủ Táo bón khi dùng liều thường xuyên |
ECG cơ bản được khuyến cáo; liên quan đến QTc kéo dài |
| Promethazin | Thuốc đối kháng thụ thể Dopamine có tác dụng kháng histamin và kháng cholinergic | 12,5–25 mg qua đường uống/trực tràng cứ sau 4–6 giờ trong cơn | Ức chế thần kinh trung ương, tác dụng kháng cholinergic, triệu chứng ngoại tháp | Tiêm tĩnh mạch ngoại vi có thể gây tổn thương mô, bao gồm hoại tử hoặc viêm tắc tĩnh mạch | |
| Prochlorperazine | Thuốc đối kháng thụ thể Dopamine | 5–10 mg mỗi 6–8 giờ
Thuốc đạn 25 mg mỗi 12 giờ |
Ức chế thần kinh trung ương, tác dụng kháng cholinergic, triệu chứng ngoại tháp, giảm bạch cầu hoặc giảm bạch cầu trung tính do thuốc, nguyên nhân hiếm gặp của hội chứng ác tính do thuốc an thần kinh | Thận trọng ở những bệnh nhân có tiền sử giảm bạch cầu hoặc giảm bạch cầu trung tính, mất trí nhớ, bệnh tăng nhãn áp hoặc rối loạn co giật | |
| Thuốc an thần | Thuốc Alprazolam | Chất chủ vận thụ thể GABA | 0,5–2 mg mỗi 4–6 giờ | Suy nhược thần kinh trung ương, mất trí nhớ thuận chiều, hung hăng nghịch lý ở người lớn tuổi | Thận trọng khi mang thai và những người có tiền sử lạm dụng chất gây nghiện |
| Diphenhydramin | Thuốc đối kháng thụ thể histamine loại 1 có tác dụng kháng cholinergic | 12,5–25 mg mỗi 4–6 giờ | Tác dụng kháng cholinergic, an thần quá mức, lú lẫn | Thận trọng ở bệnh nhân lớn tuổi, những người bị bệnh tăng nhãn áp, phì đại lành tính tuyến tiền liệt, bệnh tim thiếu máu cục bộ hoặc tăng huyết áp | |
Điều trị cắt cơn
Mục tiêu điều trị cắt cơn là ngăn chặn vào giai đoạn nôn ói, hoặc ít nhất giảm mức độ nặng. Ngăn chặn giai đoạn nôn ói là một thách thức vì nhiều bệnh nhân chuyển nhanh từ giai đoạn không triệu chứng đến giai đoạn nôn ói mà không có dấu hiệu tiền triệu
Vài bệnh nhân đáp ứng với đơn trị liệu, tuy nhiên hầu hết cần kết hợp ít nhất 2 tác nhân nhằm giảm triệu chứng và mức độ nặng của giai đoạn nôn ói.
Phần lớn liệu pháp cắt cơn kết hợp giữa sumatriptan và thuốc chống nôn như ondansetron. Các loại thuốc chống nôn khác có thể lựa chọn như promethazine và prochlorperazine tuỳ theo cơ số tại cơ sở y tế.
Các thuốc an thần như diphenhydramine hoặc benzodiazepines có thể lựa chọn trong giai đoạn cắt cơn.
Điều trị giảm đau ở bệnh nhân CVS ưu tiên thuốc giảm đau không gây nghiện như ketorolac tĩnh mạch. Tất cả bệnh nhân CVS giai đoạn nôn ói nên bù dịch chứa dextrose
Quản lý khoa cấp cứu của CVS
Bản cập nhật này không đề cập đầy đủ đến việc quản lý ED của bệnh nhân CVS, nhưng có một số điểm đáng lưu ý.
Đầu tiên, tất cả bệnh nhân có biểu hiện nôn và buồn nôn không kiểm soát đều phải được điều trị bất kể có nghi ngờ CHS tiềm ẩn hay không.
Thứ hai, nhiều bệnh nhân có các đợt CVS bị đau bụng dữ dội, chỉ ở những dạng kháng trị nghiêm trọng nhất, mới có thể cần dùng một liều thuốc giảm đau gây mê như một thành phần của phác đồ điều trị cắt cơn.
Thứ ba, an thần là một mục tiêu điều trị quan trọng và bệnh nhân có thể đạt hiệu quả tốt nhất cùng với benzodiazepin IV, để gây an thần tốt nhất.
Cuối cùng, tất cả bệnh nhân CVS nên được truyền dịch có chứa dextrose IV và hầu hết bệnh nhân CVS đều được hưởng lợi từ việc dùng thuốc chống nôn IV.
Hướng đi trong tương lai
Có những lỗ hổng lớn trong hiểu biết về bệnh sinh và diễn biến tự nhiên của CVS, điều này hạn chế việc phát triển các phương pháp điều trị hiệu quả hơn. Tương tự như vậy, sự hiểu biết không đầy đủ về các đặc điểm lâm sàng và bệnh đi kèm giúp dự đoán phản ứng lâm sàng là rào cản đối với việc phát triển các phương pháp điều trị cá nhân hóa.
Dữ liệu gần đây cho thấy sự chênh lệch đáng kể về chủng tộc trong kết quả lâm sàng của bệnh nhân CVS vì những lý do chưa được hiểu rõ và cần được nghiên cứu trong tương lai.
Nghiên cứu lâm sàng tận dụng các sổ đăng ký bệnh nhân CVS chuẩn hóa, đa trung tâm và chính phủ là cần thiết. May mắn thay, sự công nhận đối với CVS ngày càng tăng và tác động sâu sắc của nó đối với bệnh nhân và hệ thống chăm sóc sức khỏe có khả năng thúc đẩy sự tiến bộ trong những năm tới.
Kết luận
CVS là tình trạng phổ biến và gây tàn tật ở người lớn. Nhận biết kịp thời vẫn là yếu tố chính để tránh các cuộc điều tre không cần thiết và cung cấp cho bệnh nhân các phương pháp điều trị hiệu quả.
Tài liệu tham khảo
David J. Levinthal, Kyle Staller, Thangam Venkatesan (2024), AGA Clinical Practice Update on Diagnosis and Management of Cyclic Vomiting Syndrome: Commentary. www.gastrojournal.org. Truy cập ngày 19/07/2024.
