Bệnh tim mạch, Hướng dẫn điều trị
Cập nhật 2023 của ESC trong chẩn đoán và điều trị suy tim cấp và mạn tính
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết Cập nhật 2023 của ESC trong chẩn đoán và điều trị suy tim cấp và mạn tính tải bản pdf đầy đủ Tại đây.
Bản dịch của Nguyễn Hoàng Lộc.
GIỚI THIỆU
Từ khi guidelines của ESC về chẩn đoán và điều trị suy tim cấp và mạn được công bố năm 2021, đã có nhiều nghiên cứu được thực hiện chỉ ra rằng nên thay đổi điều trị, hướng đến một guidelines đầy đủ hơn. Bản cập nhật 2023 nêu ở đây sẽ đưa thêm nhiều khuyến cáo dựa trên các nghiên cứu mới được thực hiện này (các nghiên cứu được cập nhật đến ngày 31/4/2023).
Task Force xem xét và thảo luận các nghiên cứu lâm sàng mới cũng như các nghiên cứu tổng hợp sau đây: ADVOR (Acetozolamide trên suy tim mất bù và quá tải thể tích), CLOROTIC (kết hợp lợi tiểu quai và lợi tiểu hydrochlorothiazide trên bệnh nhân suy tim)…
Chỉ những kết quả mà dẫn đến việc thay đổi phân độ class I/IIa trong khuyến cáo mới được chọn. Các nghiên cứu còn lại sẽ được bàn luận và công bố trong bản guidelines khác.
Ngoài việc đưa vào các nghiên cứu mới, TASK FORCE cũng thảo luận về việc thay đổi mô tả của gốc từ suy tim phân suất tống máu bảo tồn với suy tim phân suất tống máu bình thường và ngưỡng tống máu thất trái là bao nhiêu cho suy tim phân suất tống máu bình thường. Task Force vẫn quyết định giữ lại gốc từ suy tim phân suất tống máu bảo tồn.
=> Tham khảo thêm: CÁC KHÍA CẠNH DI TRUYỀN CỦA BỆNH TIM BẨM SINH.
SUY TIM MẠN
Guidelines 2021 của ESC phân loại suy tim mạn theo phân suất tống máu thất trái:
Bảng 3: Định nghĩa suy tim EF giảm (HFrEF), EF giảm nhẹ (HFmrEF), và EF bảo tồn (HFpEF)
| Type of HF | HFrEF | HFmrEF | HFpEF |
| Criteria 1 | Symptoms ± signs | Symptoms ± signs | Symptoms ± signs |
| 2 | LVEF < 40% | LVEF 41-49%b | LVEF >50% |
| 3 | – | – | Objective evidence of cardiac structural and/or functional abnormalities consistent with the presence of LV diastolic dysfunction/raised LV filling pressures, including raised natriuretic peptides |
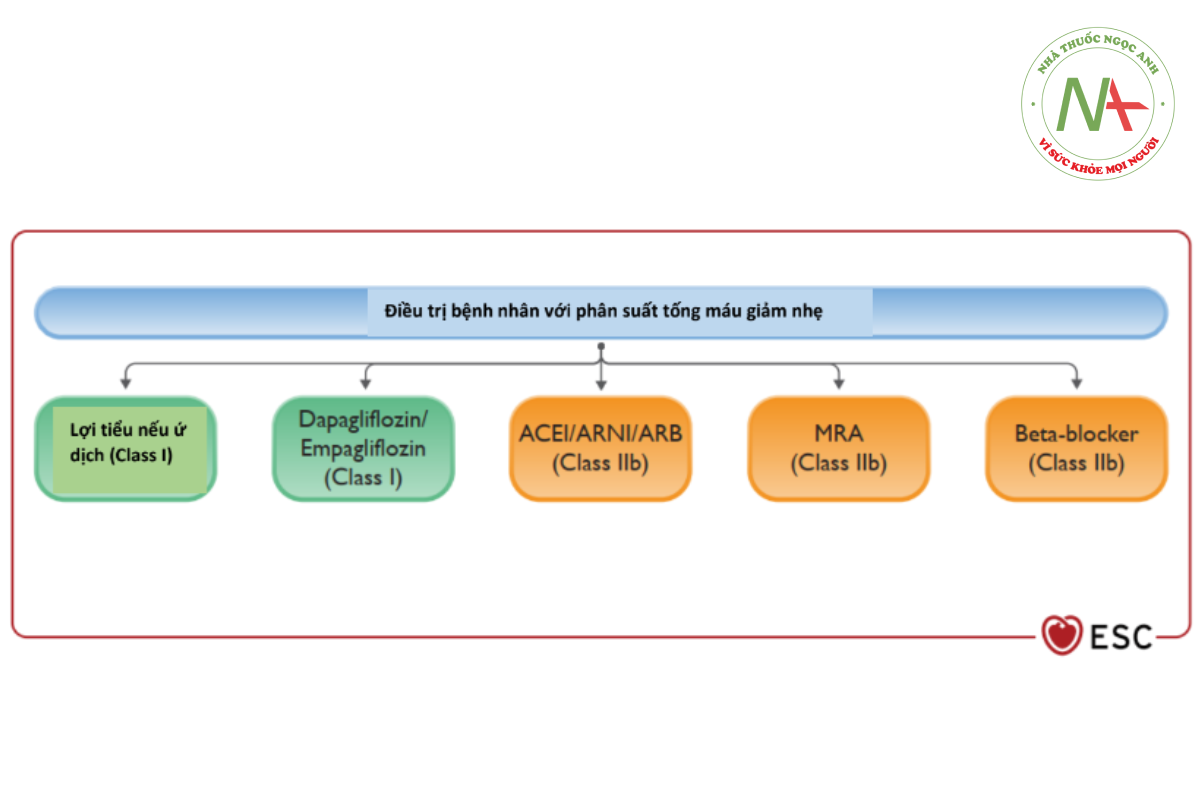
Với các bệnh nhân có EF giảm nhẹ (41-49%), Task Force khuyến cáo yếu (IIB, C) việc sử dụng các liệu pháp điều trị mà có phân độ class I áp dụng cho suy tim với EF giảm. Việc này đến từ các nghiên cứu thứ cấp mà không được thiết kế để tập trung nghiên cứu dựa trên các bệnh nhân có EF giảm nhẹ. Task Force không khuyến cáo sử dụng thuốc nhóm ức chế SGLT-2 cho nhóm bệnh nhân này.
Với các bệnh nhân có EF bảo tồn, Task Force không khuyến cáo sử dụng các liệu pháp điều trị như với suy tim phân suất tống máu giảm, với thuốc ức chế men chuyển, ức chế thụ thể, kháng thụ thể mineralcorticoid, angiotensin receptor-neprilysin inhibitors (ARNI) đã thất bại trong các nghiên cứu. Không có nghiên cứu nào về thuốc ức chế SGLT-2, vì vậy không có khuyến cáo nào được đưa ra cho nhóm bệnh nhân này.
Sau đó, thì đã có 2 nghiên cứu về nhóm thuốc ức chế SGLT-2 đó là empagliflozin and dapagliflozin, trên bệnh nhân suy tim với phân suất tống máu thất trái > 40%.
Nghiên cứu lâm sàng đầu tiên được báo cáo mang tên EMPEROR-Preserved. Nó tập hợp 5988 bệnh nhân với suy tim (NYHA từ II đến IV) với EF > 40% và có tăng NT-proBNP kèm theo (>300 pg/mL với các bệnh nhân nhịp xoang và >900 pg/mL với các bệnh nhân rung nhĩ). Họ được ngẫu nhiên sử dụng Empagliflozine (liều 10mg 1 lần/ngày) so sánh với giả dược. Primary outcome là tỷ lệ tử vong và nhập viện do suy tim. Tại thời điểm theo dõi trung bình 26.2 tháng Empagliflozine giảm primary outcome ([HR] 0.79, 95% confidence interval [CI] 0.69-0.90; P < .001). Hiệu quả của thuốc được suy trì bằng việc giảm tỷ lệ nhập viện và không cho thấy giảm tử vong do tim mạch. Hiệu quả của thuốc được quan sát thấy trên các bệnh nhân có và cũng như không có bệnh đái tháo đường. Phần lớn các bệnh nhân cũng đồng sử dụng thuốc khác ACE-
I/ARB/ARNI (80%) và beta-blocker (86%) và 37% đang sử dụng MRA.
Một năm sau đó, nghiên cứu DELIVER báo cáo hiệu quả của dapagliflozin (10 mg 1 lần/ngày) so với giả dược trên 6263 bệnh nhân có suy tim (NYHA từ II đến IV). Các bệnh nhân trong nghiên cứu phải có EF>40% lúc vào nghiên cứu, những bệnh nhân mà trước đó có EF<40% mà sau đó cải thiện >40% cũng được đưa vào. Cả bệnh nhân ngoại viện hoặc nội viện đều được chọn. Tiêu chuẩn phải tăng BNP cũng là bắt buộc trên các bệnh nhân này (>300 pg/mL với nhịp xoang hoặc >600 pg/mL với rung nhĩ).
Dapagliflozin là giảm tỷ lệ tử vong tim mạch cũng như suy tim nặng lên tại primary endpoint Task Force đã quyết định đưa ra một khuyến cáo
(HR 0.82, 95% CI 0.73- 0.92; P < .001). Và một lần nữa, cho thấy thuốc có giảm tỷ lệ suy tim tiến triển nặng và không cho thấy giảm tỷ lệ tử vong do tim mạch. Dapagliflozin cũng cho thấy nó cải thiện triệu chứng cho bệnh nhân. Hiệu quả thuốc không phụ thuộc việc bệnh nhân có bị ĐTĐ2 hay không. Hiệu quả của Dapagliflozin vẫn nhất quán, mặc dù bệnh nhân còn triệu chứng nhưng phân suất tống máu EF đã cải thiện. Các bệnh nhân trên cũng đang sử dụng các thuốc điều trị nền khác như: 77% với lợi tiểu quai, 77% với ACE-I/ARB/ARNI, 83% với 1 thuốc nhóm beta-blocker, và 43% với 1 thuốc nhóm MRA.
Recommendation Table 1 — Recommendation for the treatment of patients with symptomatic heart failure with mildly reduced ejection fraction
| Recommendation | Class | Level |
| Thuốc ức chế SGLT-2 (dapagliflozin hoặc empagliflozin) được khuyến cáo sử dụng cho các bệnh nhân suy tim phân suất tống máu giảm nhẹ để giảm nguy cơ nhập viện hoặc tử vong do bệnh tim mạch. | 1 | A |
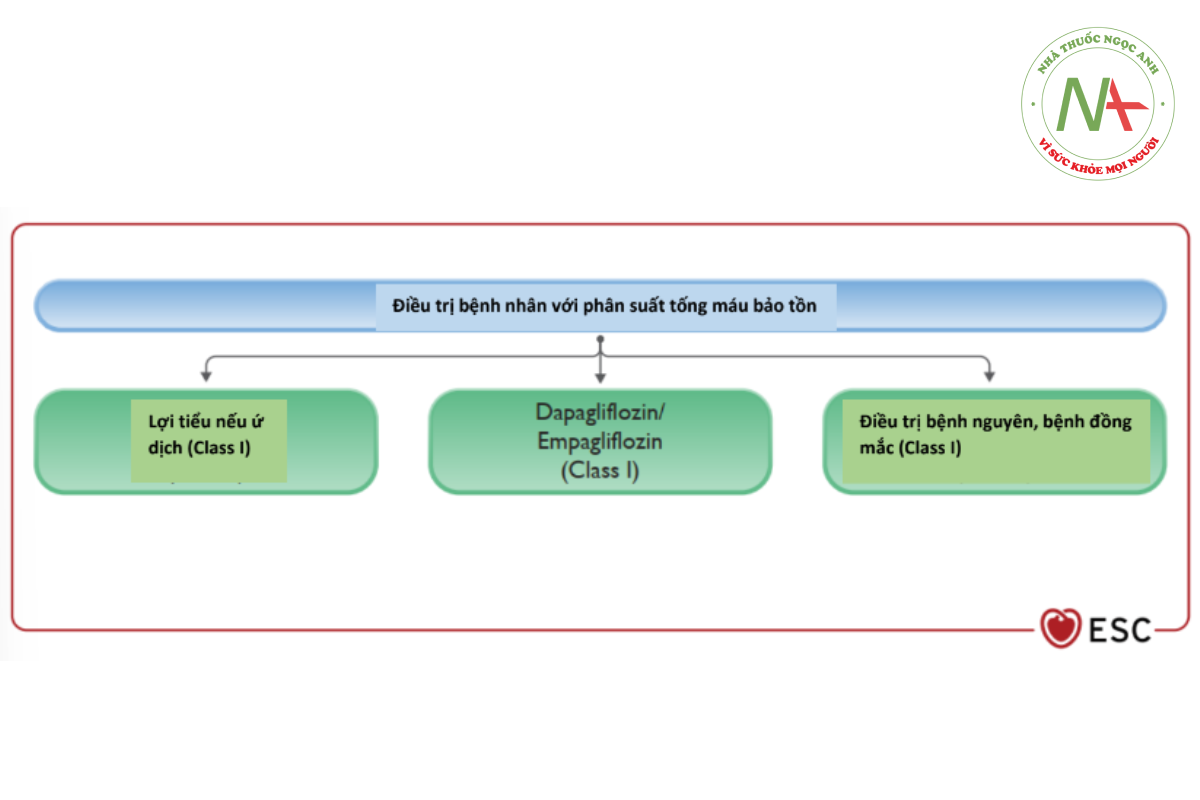
Recommendation Table 2 — Recommendation for the treatment of patients with symptomatic heart failure with preserved ejection fraction
| Recommendation | Class | Level |
| Thuốc ức chế SGLT-2 (dapagliflozin hoặc empagliflozin) được khuyến cáo sử dụng trên các bệnh nhân suy tim có phân suất tống máu bảo tồn để giảm nguy cơ nhập viện hoặc tử vong do bệnh tim mạch. | 1 | A |
SUY TIM CẤP
Điều trị suy tim cấp đã được nhấn mạnh trong guideline của ESC năm 2021. Từ khi được công bố, nhiều nghiên cứu hơn nữa đã được thực hiện với lợi tiểu cũng như các chiến lược điều trị suy tim cấp. Các kết quả của các nghiên cứu ấy được tóm lược ở đây.
Điều trị y khoa
Lợi tiểu
ADVOR là 1 nghiên cứu lâm sàng mù đôi, đa trung tâm , ngẫu nhiên với 519 bệnh nhân suy tim mất bù cấp, lâm sàng quá tải tuần hoàn (phù, dịch màng phổi, báng bụng) và có NT- proBNP >1000 pg/mL hoặc BNP >250 pg/mL. Họ được ngẫu nhiên tiêm acetazolamide (500 mg 1 lần/ngày) , nhóm còn lại thì dùng giả dược kèm với điều trị lợi tiểu quai theo phác đồ chuẩn. Điểm cắt cuối cùng ban đầu cho giảm sung huyết thành công đó là: sự biến mất của các dấu hiệu quá tải tuần hoàn trong vòng 3 ngày và không được lên thang thuốc điều trị quá tải tuần hoàn đã đạt được ở 108 trên 256 bệnh nhân (42.2%) trong nhóm acetazolamide và 79 trên 259 bệnh nhân (30.5%) trong nhóm dùng giả dược (risk ratio [RR] 1.46, 95% CI 1.171.82; P < .001). Tái nhập viện do suy tim hoặc tử vong do tất cả các nguyên nhân xảy ra ở 76 bệnh nhân (29.7%) trong nhóm acetazolamide và ở 72 bệnh nhân (27.8%) trong nhóm giả dược (HR 1.07, 95% CI 0.78-1.48). thời gian nằm viện ngắn hơn 1 ngày trong nhóm acetazolamide khi so với nhóm giả dược (8.8 [95% CI 8.0-9.5] vs. 9.9 [95% CI 9.1-10.8] days). Không có khác biệt khác gì về các outcomes còn lại giữa 2 nhóm. Mặc dù thông qua nghiên cứu này, có thể xem xét them thuốc acetazolamide khi điều trị bệnh nhân suy tim mất bù cấp, nhưng cần nhiều nghiên cứu hơn nữa về hiệu quả cũng như độ an toàn.
CLOROTIC là nghiên cứu có cỡ mẫu 230 bệnh nhân suy tim cấp và cho họ ngẫu nhiên uống hydrochlorothiazide (25-100 mg mổi ngày, tuỳ vào [eGFR]), hóm còn lại uống giả dược, cả 2 nhóm đều sử dụng furosemide tĩnh mạch. Nghiên cứu xét 2 tiêu chí là: cân nặng và độ khó thở được bệnh nhân ghi nhận tại thời điểm sau 72 giờ. Nhóm bệnh nhân uống hydrochlorothiazide có giảm cân nặng lớn hơn nhóm giả dược (-2.3 vs. -1.5 kg; thay đổi ước tính -1.14 kg, 95% CI -1.84 to -0.42 kg; P = .002). Về mức độ thay đổi sự khó thở thì tương tự giữa 2 nhóm. Ghi nhận thấy Creatinine máu tăng cao hơn ở nhóm bệnh nhân sử dụng hydrochlorothiazide (46.5%) so với nhóm giả dược (17.2%) (P < .001). Tỷ lệ tái nhập viện, tử vong do tất cả các nguyên nhân, cũng như thời gian nằm viện thì tương tự giữa 2 nhóm. Nghiên cứu cho thấy thiếu sự tác động trên lâm sàng để có thể khuyến cáo gì thêm vào các guidelines hiện hành.
Sodium glucose co-transporter 2 inhibitors
EMPULSE là nghiên cứu kiểm tra hiệu quả của việc khởi trị ngay từ đầu Empagliflozin trên các bệnh nhân suy tim cấp nhập viện. Điểm khảo sát là “ lợi ích lâm sàng” , được xác định bằng việc tổng hợp các chỉ số tử vong do tất cả các nguyên nhân, số biến cố suy tim, và thời gian đến biến cố suy tim đầu tiên, hoặc điểm số >5 điểm trong bảng khảo sát Kansas City Cardiomyopathy Questionnaire về triệu chứng tại thời điểm 90 ngày. Biến cố suy tim đựơc định nghĩa là: suy tim phải nhập viện, suy tim đến khám khẩn cấp, suy tim phải đến phòng khám mà không hẹn trước. Các biến cố được cân nhắc là liên quan đến suy tim khi nó có các dấu hiệu và triệu chứng liên quan rõ đến suy tim cũng như phải điều trị tăng cường (tăng thuốc lợi tiểu, thuốc giãn mạch, hoặc phải bắt đầu các can thiệp cơ học/phẫu thuật) được thực hiện. Bệnh nhân được chọn ngẫu nhiên trong bệnh viện khi lâm sàng đã ổn định. Với thời gian trung vị từ lúc nhập viện đến lúc chọn là 3 ngày, và đã được điều trị lên đến 90 ngày. Các chỉ tiêu về điểm cắt ban đầu đều đạt trên nhóm bệnh nhân dùng Empagliflozin so với giả dược (stratified win ratio 1.36, 95% CI 1.09-1.68; P = .0054). Hiệu quả của thuốc độc lập với phân suất tống máu thất trái và tình trạng có ĐTĐ2 hay không. Các biến cố tác dụng không mong muốn thì tương tự giữa 2 nhóm.
Kết quả cho ra nhất quán với các nghiên cứu trên các bệnh nhân suy tim mạn về hiệu quả của ức chế SGLT-2, bất kể phân suất tống máu như thế nào, và cũng hiệu quả trên các bệnh nhân suy tim nhập viện gần gây, khi lâm sàng đã ổn định. SGLT-2 không được chỉ định cho đái tháo đường type I.
BỆNH ĐỒNG MẮC
ESC 2021 đã đưa ra khuyến cáo về việc ngăn ngừa suy tim trên bệnh nhân đái tháo đường type 2. Bản cập nhật này sẽ đưa ra thêm các khuyến cáo mới
Các nghiên cứu lâm sàng trước đó đã trình bày hiệu quả của thuốc ức chế thụ thể trong việc phòng ngừa các biến cố suy tim trên bệnh nhân có bệnh lý thần kinh do ĐTĐ2. Cả 2 hội là Kidney Disease: Improving Global Outcomes (KDIGO) và the 2022 American Diabetes Association Standards of Medical Care in Diabetes và các khuyến cáo của KDIGO chỉ định điều trị thuốc ức chế men chuyển hoặc ức chế thụ thể cho các bệnh nhân bệnh thận mạn, đái tháo đường có tăng huyết áp hoặc albumin niệu.
Sodium glucose co-transporter 2 inhibitors
Hai nghiên cứu lâm sàng ngẫu nhiên, đã bị dừng sớm vì tính hiệu quả và 1 nghiên cứu tổng hợp mới công bố gần đây. DAPA-CKD là 1 nghiên cứu ngẫu nhiên mù đôi, đa trung tâm trên bệnh nhân có cũng như không có ĐTĐ2, nhưng có tỷ lệ albumin-to-creatinine niệu >200 mg/g và eGFR of 25-75 mL/ min/1.73 m2. Các bệnh nhân này được sử dụng dapagliflozin 10 mg mổi ngày 1 lần , nhóm còn lại dùng giả dược. Nhìn chung, 468 (11%) trong tổng 4304 bệnh nhân có bệnh sử suy tim. Trong suốt 2.4 năm theo dõi, cho thấy có sự giảm trong kết quả ban đầu, bệnh thận giai đoạn cuối, hoặc tử vong do bệnh thận hoặc do bệnh lý tim mạch, đã giảm 39% trong nhóm sử dụng dapagliflozin so với nhóm dùng giả dược (HR 0.61, 95% CI 0.51-0.72; P < .001). Cũng thế, nguy cơ của các kết quả thứ cấp như suy tim phải nhập viện hoặc tử vong do bệnh tim mạch cũng giảm trên nhóm bệnh nhân sử dụng dapagliflozin (HR 0.71, 95% CI 0.55-0.92; P = .009).
Nghiên cứu EMPA-KIDNEY lấy một cỡ mẫu rộng hơn, các bệnh nhân bệnh thận mạn so với Nghiên cứu DAPA-CKD, gồm các bệnh nhân với eGFR 20-45 mL/min/1.73 m2, mặc dù các bệnh nhân này không có albumin niệu hoặc với eGFR từ 45-90 mL/min/1.73 m2 kèm theo tỷ lệ albumin-to-creatinine niệu >200 mg/g. Bệnh nhân được sử dụng ngẫu nhiên empagliflozin 10 mg 1 lần/ngày , nhóm còn lại dùng giả dược. Nhìn chung, có 658 /6609 bệnh nhân trong mẫu (10%) có bệnh sử suy tim. Trong suốt thời gian theo dõi 2 năm, ghi nhận có giảm trong tiến triển của bệnh thận, hoặc tử vong do tim mạch. Nguy cơ suy tim nhập viện hoặc tử vong do tim mạch giảm không rõ (HR 0.84, 95% CI 0.671.07; P = .15).
DAPA-CKD, EMPA-KIDNEY, CREDENCE (Canagliflozin và các biến cố thận trên bệnh đái tháo đường với bệnh lý thần kinh được đánh giá bằng lâm sàng), và SCORED (hiệu quả của Sotagliflozin trên các biên cố tim mạch và thận ở bệnh nhân ĐTĐ2 với suy thận mức độ trung bình kèm với có nguy cơ tim mạch) là các nghiên cứu được tổng hợp để phân tích. Giảm tỷ lệ suy tim nhập viện và tử vong do tim mạch tương tự nhau khi xét trên nghiên cứu dù cho là về suy tim hay nghiên cứu về bệnh thận mạn. (HR 0.77, 95% CI 0.73-0.81 trên các bệnh nhân ĐTĐ2, và HR 0.79, 95% CI 0.72-0.87 ‘trên các bệnh nhân không có ĐTĐ2). Tuy nhiên, kết quả không rõ ràng trên nhóm bệnh nhân không có ĐTĐ2 khi chỉ xét trên các nghiên cứu bệnh thận mạn (HR for HF hospitalizations and CV death of 0.74, 95% CI 0.66-0.82 ở bệnh nhân ĐTĐ2, và HR of 0.95, 95% CI 0.65-1.40 ở bệnh nhân có ĐTĐ2). Dựa trên các kết quả này, SGLT-2 được khuyến cáo sử dụng cho bệnh nhân có bệnh thận mạn và có đái tháo đường 2 và với các đặc trưng bổ sung của các bệnh nhân tham gia các nghiên cứu này, bao gồm eGFR >20-25 mL/min/1.73 m2, để giảm nguy cơ suy tim nhập viện hoặc tử vong tim mạch.
=> Đọc thêm: Viêm nội tâm mạc nhiễm khuẩn là gì? Chẩn đoán? Điều trị?.
Finerenone
Thuốc nhóm MRA chọn lọc, không steroid, Finerenone được đánh giá trong 2 nghiên cứu lâm sàng trên bệnh nhân có bệnh thận do đái tháo đường. Nghiên cứu FIDELIO-DKD quy nạp cỡ mẫu 5734 bệnh nhân với tỷ lệ albumin- to-creatinine niệu từ 30-300 mg/g và có eGFR 25-60 mL/min/1.73 m2, và bệnh võng mạc do đái tháo đường, hoặc tỷ lệ albumin-to-creatinine 300-5000 mg/g và eGFR 25-75 mL/ min/1.73 m2. Chỉ tiêu chính của nghiên cứu xét trên đơn vị thời gian đến lúc xảy ra biến cố, tổng hợp của suy thận, giảm eGFR >40% so với mức nền sau thời gian >4 tuần, hoặc tử vong từ những nguyên nhân do thận. Tiêu chí suy thận được định nghĩa là bệnh thận giai đoạn cuối hoặc eGFR <15 mL/min/1.73 m2. Bệnh thận giai đoạn cuối được định nghĩa là bắt đầu điều trị lọc thận kéo dài (>90 ngày), hoặc phải ghép thận. Tại điểm kết cục chính, người ta nhận thấy có giảm 18% với nhóm dùng finerenone so với nhóm giả dược (HR 0.82, 95% CI 0.73-0.93; P = .001) với thời gian trung vị theo dõi là 2.6 năm. Không có bằng chứng nào cho thấy có giảm tỷ lệ suy tim phải nhập viện khi so finerenone với giả dược (HR 0.86, 95% CI 0.68-1.08), mặc dù finerenone làm giảm sự xuất hiện của các biến cố khá quan trọng, tử vong do tim mạch, nhồi máu cơ tim không tử vong, nhồi máu não không tử vong, và nhập viện do suy tim (HR 0.86, 95% CI 0.75-0.99; P = .03). Các bệnh nhân suy tim với EF giảm và NYHA từ II-IV được loại khỏi nghiên cứu. Tuy nhiên bệnh nhân có suy tim EF giảm không triệu chứng hoặc NYHA I, hoặc suy tim có EF giảm nhẹ, hoặc EF bảo tồn có thể đưa vào nghiên cứu, đến nổi có đến 7.7% bệnh nhân trong nghiên cứu có bệnh sử suy tim. Hiệu quả của finerenone được đánh giá bằng kết quả tổng hợp của tiêu chí tim mạch và thận bao gồm suy tim cần nhập viện, độc lập với bệnh sử suy tim trước đó.
Trong nghiên cứu gần đây hơn mang tên FIGARO-DKD, kết cục chính, đánh giá bằng thời gian đến khi xảy ra biến cố, là kết quả tổng hợp của tiêu chí tử vong do tim mạch, nhồi máu cơ tim không tử vong, nhồi máu não không tử vong, và nhập viện do suy tim. Nghiên cứu lấy các bệnh nhân có đái tháo đường type 2 và có bệnh thận mạn đang được điều trị thuốc ức chế men chuyển ở liều tối đa dung nạp. Bệnh thận mạn được định nghĩa bằng 1 trong 2 bộ tiêu chí sau: 1) tăng albumin niệu mức độ trung bình, kéo dài (tỷ lệ albumin-to-creatinine niệu 30 đến <300 mg/g) và eGFR 25-90 mL/min/1.73 m2 (i.e. giai đoạn 2 to 4 CKD); 2) hoặc tăng albumin niệu mức độ nặng, kéo dài (tỷ lệ albumin-to-creatinine niệu 300 đến <5000 mg/g) và eGFR >60 mL/min/1.73 m2 (i.e. giai đoạn 1 or 2 CKD). Các bệnh nhân bắt buộc phải có mức Kali máu <4.8 mmol/L tại thời điểm tầm soát. Nghiên cứu lâm sàng này gồm 7437 bệnh nhân được ngẫu nhiên cho uống finerenone hoặc giả dược. Ở thời gian theo dõi trung vị 3.4 năm, tỷ lệ các tiêu chí chính, tử vong do tim mạch, nhồi máu cơ tim không tử vong, nhồi máu não không tử vong, và nhập viện do suy tim giảm rõ trong nhóm điều trị finerenone khi so với giả dược (HR 0.87, 95% CI 0.76-0.98; P = .03). Trong cả 2 nghiên cứu FIDELIO-DKD và FIGARO-DKD , ghi nhận tăng kali máu xuất hiện cao hơn ở nhóm bệnh nhân sử dụng finerenone. Tuy nhiên, tỷ lệ các biến cố bất lợi thì tương tự giữa 2 nhóm.
Recommendation Table 4 — Recommendations for the prevention of heart failure in patients with type 2 diabetes mellitus and chronic kidney disease
| Recommendations | Class | Level |
| Trên các bệnh nhân ĐTĐ-2 và bệnh thận mạn, thuốc ức chế SGLT2 (dapagliflozin hoặc empagliflozin) được khuyến cáo sử dụng để giảm nguy cơ suy tim nhập viện hoặc tử vong do tim mạch. | 1 | A |
| Trên các bệnh nhân ĐTĐ-2 và bệnh thận mạn, Finerenone được khuyến cáo sử dụng để giảm nguy cơ suy tim nhập viện. | 1 | A |
Thiếu sắt
Các khuyến cáo chẩn đoán và điều trị thiếu sắt được công bố trong ESC 2021: Class I, level C cho chẩn đoán thiếu sắt; Class IIa, level A cho cải thiện triệu chứng, mức độ gắng sức và chất lượng cuộc sống và Class IIa, level B trong giảm nguy cơ nhập viện do suy tim, khi điều trị bằng Fe carboxymaltose.
Nghiên cứu lâm sàng mới, IRONMAN, bây giờ mới được công bố. Nghiên cứu ngẫu nhiên trên các bệnh nhân suy tim , EF <45%, và có tranferrin <20% hoặc ferritin <100 gg/L, được ngẫu nhiên sử dụng Fe carboxymaltose, nhóm còn lại thì chăm sóc bình thường. Tổng số ca nhập viện do suy tim giảm rõ rệt với nhóm điều trị ferric derisomaltose (16.7 vs. 20.9 mỗi 100 bệnh nhân – năm; RR 0.80, 95% CI 0.62-1.03; P = .085). Trong một phân tích của Graham và cộng sự, gồm 10 nghiên cứu lâm sàng với 3373 bệnh nhân, sắt tĩnh mạch giúp giảm tiêu chí suy tim nhập viện , giảm tử vong do tim mạch (RR 0.75, 95% CI 0.61-0.93; P < .01), và giảm tỷ lệ nhập viện lần đầu do suy tim hoặc tử vong tim mạch (odds ratio [OR] 0.72, 95% CI 0.53-0.99; P = .04).
Dựa trên các nghiên cứu lâm sàng và các phân tích tổng hợp gần đây, bổ sung sắt tĩnh mạch được khuyến cáo trên các bệnh nhân với suy tim EF giảm hoặc suy tim EF giảm nhẹ và có thiếu sắt, để cải thiện triệu chứng và chất lượng cuộc sống, cũng như giảm nguy cơ nhập viện do suy tim. Thiếu sắt được chẩn đoán khi Tranferrin thấp (<20%), hoặc Ferritin thấp (<100 gg/L). Lưu ý, trong nghiên cứu IRONMAN, bệnh nhân có Hb >13 g/dL (với phụ nữ) và >14 g/dL (với đàn ông) sẽ bị loại khỏi nghiên cứu.
Recommendation Table 5 —Recommendations for the management of iron deficiency in patients with heart failure
| Recommendations | Class | Levelb |
| Bổ sung sắt tĩnh mạch được khuyến cáo sử dụng trên các bệnh nhân suy tim (EF giảm/ giảm nhẹ) có triệu chứng, và có thiếu sắt, để cải thiện triệu chứng và chất lượng sống. | 1 | A |
| Bổ sung sắt tĩnh mạch với Ferric carboxymaltose hoặc Ferric derisomaltose nên được cân nhắc sử dụng trên các bệnh nhân suy tim (EF giảm/ giảm nhẹ) có triệu chứng, và có thiếu sắt, để giảm nguy cơ nhập viện do suy tim. | IIa | A |
TÓM LẠI CÁC ĐIỂM ĐÁNG CHÚ Ý
- Về suy tim mạn: gia tăng mức khuyến cáo SGLT2 lên IA. Guideline 2021 khuyến cáo cho HFrEF. Từ đó đến nay qua 2 nghiên cứu DELIVER và EMPEROR-Preserved trên bệnh nhân HFmrEF và HFpEF, SGLT2 được mở rộng khuyến cáo cho tất cả bệnh nhân suy tim từ HFrEF, HFmrEF đến HFpEF.
- Về suy tim cấp: nghiên cứu ADVOR cho thấy acetazolamide phối hợp furosemide làm tăng khả năng rút nước cho bệnh nhân suy tim cấp có tình trạng quá tải tuần hoàn. Ngược lại Hydroclorothiazide không những ko tăng hiệu quả rút dịch mà còn làm tăng nguy cơ suy thận và hạ Kali máu.
- Về chiến lượt điều trị suy tim cấp: nghiên cứu EMPULSE cho thấy nên khởi động sớm SGLT2 ngay khi bệnh nhân còn nằm viện và trước xuất viện (trung bình 3 ngày sau nhập viện). Guideline khuyến cáo khởi động tứ trụ sớm trong khi còn nằm viện và tăng liều nhanh chóng trong vòng 6 tuần sau xuất viện
- Bệnh nhân ĐTĐ2 kèm bệnh thận mạn: SGLT2 và Finerenone được khuyến cáo để giảm tỷ lệ suy tim phải nhập viện
- Suy tim + thiếu sắt: mở rộng chỉ định truyền chế phẩm sắt cho HFmEF

