Bệnh hô hấp
Viêm nắp thanh nhiệt: Định nghĩa, sinh bệnh học, chẩn đoán, điều trị
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhathuocngocanh.com – Bài viết Viêm nắp thanh nhiệt: Định nghĩa, sinh bệnh học, chẩn đoán, điều trịViêm thanh nhiệt. Để tải file PDF, mời các bạn click vào link ở đây
Tóm tắt
◊ Viêm mô tế bào thượng thanh môn có thể gây ảnh hưởng đường thở. Phải thực hiện cấp cứu đường thở, nhất là ở trẻ em, và các biện pháp phòng ngừa.
◊ Người ta thường mô tả viêm nắp thanh quản ở trẻ em từ 2 đến 6 tuổi; tuy nhiên, nó có thể biểu hiện ở bất kỳ độ tuổi nào, bao gồm ở trẻ sơ sinh. Hiện bệnh lý này có thể thường gặp hơn ở trẻ lớn và người lớn do vắc-xin Haemophilus influenzae týp B (Hib).
◊ Các dấu hiệu thường gặp nhất là khởi phát nhanh sốt cao, đau họng, không có thể năng kiểm soát bài tiết, tư thế ba chân thông thường, khó thở, và dễ bị kích thích. Người lớn có thể có biểu hiện không đau và có thể không cần can thiệp đường thở (chỉ khoảng 20% người lớn cần đặt nội khí quản trong khi hầu hết trẻ em đều phải đặt).
◊ Sự phối hợp giữa bác sĩ tai mũi họng, bác sĩ nhi khoa, hoặc bác sĩ phòng cấp cứu và bác sĩ gây mê rất quan
trọng.
◊ Không cần thực hiện hành động nào có thể gây kích thích cho trẻ nghi ngờ viêm nắp thanh quản, bao gồm khám khoang miệng, bắt đầu truyền tĩnh mạch, lấy máu, hoặc thậm chí tách rời khỏi cha mẹ. Cần cẩn trọng tương tự trong viêm nắp thanh quản cấp tính tối cấp ở người lớn.
◊ Chẩn đoán dựa vào lâm sàng, và xét nghiệm hoặc các can thiệp khác không được cản trở hoặc trì hoãn việc điều trị đúng lúc đường thở trong ca bệnh nghi ngờ viêm nắp thanh thiệt.
◊ Khi đường thở đã được bảo đảm và bắt đầu sử dụng thuốc kháng sinh, bệnh lý thường khỏi nhanh chóng.
◊ Tiêm vắc-xin không giúp ngăn ngừa khả năng viêm nắp thanh thiệt hoặc thậm chí khả năng viêm nắp thanh thiệt từ Haemophilus influenzae
Thông tin cơ bản
Định nghĩa
Viêm nắp thanh thiệt là viêm mô tế bào thượng thanh môn với khả năng gây ảnh hưởng đường thở, và cần được xem như là trường hợp phẫu thuật cấp cứu cho đến khi khám và chữa lành đường thở.[1] Tiêu chí chẩn đoán thích hợp bao gồm tư thế ‘ba chân’ thông thường của bệnh nhân, chảy nước dãi, sốt cao, và biểu hiện ngộ độc.
Dịch tễ học
Viêm nắp thanh thiệt thường gặp nhất ở độ tuổi từ 3 đến 5 tuổi, nhưng có thể xảy ra ở bất kỳ độ tuổi nào. Một nghiên cứu hồi cứu xem xét tỷ lệ bị viêm nắp thanh thiệt ở Thụy Điển từ năm 1975 đến 1987 ước tính tỷ lệ mắc bệnh hàng năm trung bình là 4,9 trên 100.000. Từ năm 1981 đến 1987 tỷ lệ mắc bệnh giảm đáng kể so với thời gian trước khi nghiên cứu.[6] Một nghiên cứu từ Hoa Kỳ ước tính tỷ lệ bị viêm nắp thanh quản cấp tính là từ 3,47 trên 100.000 trong năm 1980 đến 0,63 trên 100.000 trong năm 1990.[7] Trong cùng khoảng thời gian này, tỷ lệ viêm nắp thanh quản ở trẻ với người lớn giảm từ 2,6 trong năm 1980 đến 0,4 trong năm 1990. Những thay đổi nhân khẩu học này được cho là do sử dụng vắcxin Haemophilus influenzae týp B (Hib).
Một nghiên cứu khác ở Hoa Kỳ ghi nhận trong số 2.984.129 bệnh nhân nhập viện, thì có 342 bệnh nhân nhi và 40 ca can thiệp đường thở liên quan đến viêm nắp thanh quản được xuất viện trong năm 2003.[8] Một nghiên cứu hồi cứu năm 2010 tại Hoa Kỳ cho thấy rằng độ tuổi trung bình của bệnh nhân viêm nắp thanh quản là 44,9 tuổi. Nam giới và người da trắng thường bị ảnh hưởng nhiều hơn.[3]
Một đánh giá hồi cứu từ 2 cơ sở chăm sóc thứ ba ghi nhận 60 ca viêm nắp thanh thiệt ở người lớn và 1 ca bệnh nhi.
Trong số những bệnh nhân này, có mười một bệnh nhân cần được đặt nội khí quản và 2 ca cần phẫu thuật mở khí
quản.[9]
Bệnh căn học
• Nhiễm khuẩn vùng thượng thanh môn: thường với Haemophilus influenzae, nhưng cũng từ các mầm bệnh tiềm
tàng khác, bao gồm Streptococcus pneumoniae, Staphylococcus aureus, và MRSA.[10] [11] Đã có báo cáo về các
mầm bệnh vi khuẩn hiếm gặp khác như Pasteurella multocida.[12]
Mầm bệnh vi-rút như parainfluenza là tác nhân gây bệnh, nhưng ít gặp hơn.[13]
Bệnh căn học khác nhưng hiếm gặp của viêm nắp thanh quản là nhiễm nấm. Đã có một vài báo cáo về viêm nắp
thanh quản do nấm candida.[14]
• Chấn thương: chấn thương cơ học cho nắp thanh quản có thể xảy ra, thường gặp nhất là từ nuốt phải chất ăn mòn
hoặc thương tổn nhiệt, có thể dẫn đến phù nề rõ ràng và viêm nắp thanh quản.
Sinh lý bệnh học
các đường viêm dẫn đến phù nề khu trú đường thở, làm tăng sự đề kháng đường thở theo cấp số mũ trong khi thu hẹp đường thở phía trên thanh môn có hiệu quả. Thanh môn thường không bị viêm hay bị ảnh hưởng vì quy trình này ảnh hưởng đến cấu trúc thượng thanh môn. Tình trạng này có thể bị ảnh hưởng hơn nữa từ các bài tiết có khả năng gây tắc nghẽn đường thở toàn bộ.
Phân loại
Katori và Tsukuda, 2005[2]
Đề nghị phân loại bệnh nhân theo khám bằng ống soi mũi họng mềm.
• Loại I có biểu hiện là hơi sưng, kèm theo nhìn thấy được toàn bộ dây thanh âm.
• Loại II là sưng vừa nắp thanh quản, với >50% dây thanh quản phía sau nhìn thấy được.
• Loại III là sưng nặng với <50% dây thanh quản phía sau nhìn thấy được.
Những sửa đổi trong giản đồ bao gồm không mở rộng đến dịch chuyển sụn phễu và nếp sụn phểu-nắp thanh quản (nhóm
A) hoặc có mở rộng (nhóm B).
Phòng ngừa
Ngăn ngừa sơ cấp
Tại Hoa Kỳ, tiêm vắc-xin liên hợp với Haemophilus influenzae týp B (Hib) giúp giảm tỷ lệ mắc bệnh xuống khoảng
95%.[15]
Ngăn ngừa thứ cấp
Tiêm vắc-xin liên hợp ngừa Haemophilus influenzae týp B (Hib) nếu trước đây chưa tiêm ngừa.
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một cậu bé 4 tuổi đến phòng cấp cứu với biểu hiện khó nuốt, sốt, chảy nước dãi, và giọng khó nghe. Các triệu chứng dần dần trở nặng sau một ngày. Cậu bé có biểu hiện ngộ độc, và ngả người về phía trước khi ngồi trong lòng mẹ. Cậu bé chảy nước dãi, và nói giọng khó nghe ‘khoai tây nóng’. Cha mẹ cho biết không có chấn thương hoặc bằng chứng nuốt dị vật. Họ không có nhớ là cậu bé có được tiêm vắc-xin Haemophilus influenzae týp B (Hib) không.
Các bài trình bày khác
Biểu hiện của bệnh nhân bị viêm nắp thanh thiệt, nhất là thời kỳ hậu vắc-xin Hib, có thể khác nhau.[3] Tiêm vắc-xin
không có hiệu quả 100%, do đó có khả năng là bệnh nhân có thể chỉ có một số biểu hiện triệu chứng điển hình. Người lớn có thể có biểu hiện không đau hơn trẻ em.[4]
Một đánh giá của Hàn Quốc ghi nhận tỷ lệ có nang nắp thanh quản cao ở bệnh nhân có biểu hiện với viêm nắp thanh quản (29%). Trong loạt ca bệnh này, các nang này làm ảnh hưởng đến tình trạng tắc nghẽn đường thở nặng hơn và nguy cơ tái phát cao hơn.[5]
Chẩn đoán
Cách tiếp cận chẩn đoán từng bước
Tiền sử đặc trưng và kết quả khám thường đủ hoặc đặc trưng bệnh để chẩn đoán tình trạng này.[18] [19] Trong khi chẩn đoán, không cần thực hiện hành động nào có thể gây kích thích cho trẻ nghi ngờ viêm thanh quản. Viêm thanh quản là chẩn đoán lâm sàng, và xét nghiệm hoặc các can thiệp khác không được cản trở hoặc trì hoãn việc điều trị đúng lúc đường thở trong ca bệnh nghi ngờ viêm nắp thanh quản. Các hành động gây kích thích bao gồm khám khoang miệng, bắt đầu truyền tĩnh mạch, lấy máu, hoặc thậm chí tách rời khỏi cha mẹ. Chỉ cần thực hiện những hành động này khi đường thở được chữa lành. Cần cẩn trọng tương tự trong viêm nắp thanh quản cấp tính tối cấp ở người lớn. Chỉ thực hiện thật cẩn trọng khám bằng soi ống mềm ở người lớn để tránh làm tình trạng ảnh hưởng đường thở trở nên nặng. Một yếu tố nguy cơ quan trọng là không được tiêm chủng ngừa Haemophilus influenzae týp B (Hib).
Tiền sử
Thường đau họng tiến triển nhanh kèm theo chứng khó nuốt, chảy nước dãi, khó thở, giảm rõ rệt lượng dịch qua
miệng, và khó kiểm soát bài tiết.
Khám lâm sàng
Trẻ có biểu hiện ‘ngộ độc’, trong suy nhược cấp tính, sốt, ở tư thế ba chân, và có thể chảy nước dãi. Họ cũng có thể có tình trạng thở rít. tư thế ba chân là trẻ có tư thế đầu và cổ về phía trước và đặt tay lên đầu gối. Vị trí hàm dưới và cổ lạc chỗ ở phía trước cho phép trẻ thở dễ dàng hơn vì xương móng và nắp thanh quản cũng di chuyển về phía trước, mở ra một không gian đường thở hiệu quả để thở.
Xét nghiệm chẩn đoán
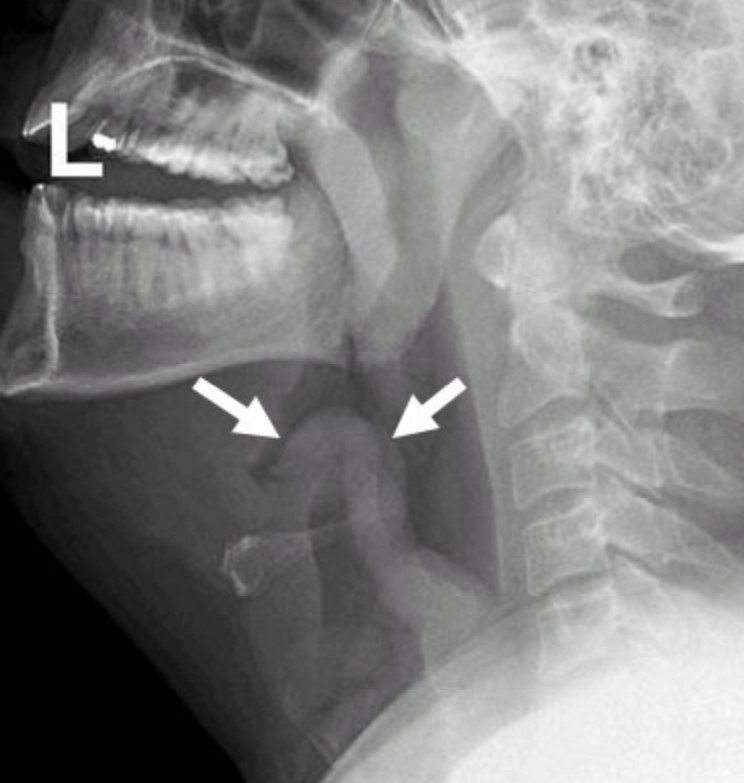
Trong hầu hết các ca bệnh, biểu hiện lâm sàng có tính gợi ý chẩn đoán cao. Soi thanh quản giúp xác định bệnh lý này, mà khi kết hợp với đặt nội khí quản đường mũi, cũng như là một biện pháp điều trị do nó sẽ xác lập đường thở. Lý tưởng nhất là thực hiện thủ thuật này trong môi trường phẫu thuật có kiểm soát với bác sĩ được đào tạo thích hợp để phẫu thuật khẩn cấp đường thở có thể thực hiện được nếu không thể đặt nội khí quản. Chụp x-quang cổ nghiêng sẽ cho thấy nắp thanh quản phình to rõ rệt, được gọi là ‘dấu hiệu dấu ngón tay cái’. Chỉ thực hiện thủ thuật này với bác sĩ chăm sóc sức khỏe chuyên môn có khả năng đảm bảo đường thở với thiết bị thích hợp có sẵn trong khi xét nghiệm.
Thủ thuật này thường thực hiện an toàn ở người lớn không trong giờ lâm tử. Sau khi xét nghiệm nội soi và chẩn đoán hình ảnh, FBC có thể cho thấy tăng bạch cầu với sự thay đổi sang trái. Nếu có thể thực hiện thủ thuật này mà không làm bệnh nhân lo lắng và/hoặc sau khi đã chữa lành đường thở, lấy mẫu nuôi cấy từ máu và trực tiếp từ nắp thanh quản rất quan trọng khi nhận biết tác nhân nhiễm trùng.
Các yếu tố nguy cơ
Mạnh
Không tiêm vắc-xin Hib
- Tại Hoa Kỳ, tiêm vắc-xin liên hợp với Haemophilus influenzae týp B (Hib) giúp giảm tỷ lệ mắc bệnh xuống khoảng 95%.[15] Cũng có ghi nhận về sự thất bại miễn dịch sau tiêm phòng, và đa dạng di truyền liên quan mạnh mẽ ở những bệnh nhân này.[16]
Suy giảm miễn dịch
- Những bệnh nhân có hệ miễn dịch không bình thường có thể biểu hiện theo nhiều cách khác nhau và với độ nghiêm trọng khác nhau với người có hệ miễn dịch bình thường. Ức chế miễn dịch có thể khiến bệnh nhân bị viêm nắp thanh thiệt hoại tử, một dạng bệnh lý hiếm gặp và nặng hơn.[17]
Trung niên
- Một đánh giá hồi cứu cho thấy rằng độ tuổi trung bình của bệnh nhân viêm nắp thanh thiệt là 44,9 tuổi.
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ bao gồm không tiêm vắc-xin Hib, suy giảm miễn dịch, hoặc trung niên.
không tiêm vắc-xin Hib (thường gặp)
- Tiêm vắc-xin không giúp ngăn ngừa khả năng viêm nắp thanh thiệt hoặc thậm chí khả năng viêm nắp thanh thiệt từ Haemophilus influenzae. Tuy nhiên, từ khi có vắc-xin, tỷ lệ mắc bệnh giảm xuống khoảng 95% tại Hoa Kỳ.[15]
Đau họng (thường gặp)
- Thường tiến triển nhanh chóng. Ở người lớn, 88% cho biết đau họng.[18]
Khó nuốt (thường gặp)
- Ở người lớn, 83% cho biết đau kèm theo sưng.[18]
khó kiểm soát bài tiết (thường gặp)
- Đau kèm theo sưng có thể làm hạn chế khả năng kiểm soát bài tiết.
biểu hiện ngộ độc (thường gặp)
- Nhất là ở trẻ em.
suy giảm cấp tính (thường gặp)
- Nhất là ở trẻ em.
sốt (thường gặp)
- Nhất là ở trẻ em nhưng cũng biểu hiện ở khoảng 38% bệnh nhân người lớn.[18]
tư thế ba chân (thường gặp)
- Phản ứng tự nhiên ở trẻ tối ưu hóa đường thở qua đầu vào thanh quản bị hẹp.[19] tư thế ba chân là trẻ có tư thế đầu và cổ về phía trước và đặt tay lên đầu gối. Vị trí hàm dưới và cổ lạc chỗ ở phía trước cho phép trẻ thở dễ dàng hơn vì xương móng và nắp thanh quản cũng di chuyển về phía trước, mở ra một không gian đường thở hiệu quả để thở.
Khó thở (thường gặp)
- Biểu hiện ở trẻ em và người lớn. Ở bệnh nhân người lớn, 34% có dấu hiệu khó hô hấp.
Các yếu tố chẩn đoán khác
Lượng dịch đường miệng giảm (thường gặp)
- Có thể thấy lượng dịch đường miệng giảm ở trẻ trong khi bệnh.
Giọng khó nghe (thường gặp)
- Cũng được mô tả là giọng nói “khoai tây nóng”. Biểu hiện ở trẻ em và người lớn. Ở bệnh nhân người lớn, 25% có giọng nói khó nghe.[18]
Thở rít (thường gặp)
- Thở rít gợi ý tắc đường hô hấp trên sắp xảy ra.
Dễ bị kích thích (thường gặp)
- Cáu kỉnh thường gặp ở trẻ bị bệnh.
Chảy nước dãi (không thường gặp)
- Thường gặp ở trẻ em, nhưng chỉ 7% người lớn có biểu hiện chảy nước dãi.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
soi thanh quản
|
sưng cấu trúc thượng thanh môn |
x-quang cổ nghiêng
|
nắp thanh quản phình to rõ rệt, được gọi là ‘dấu hiệu dấu ngón tay cái’ |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Công thức máu | có khả năng tăng bạch cầu với sự thay đổi sang trái |
nuôi cấy máu/thượng thanh môn (nắp thanh quản)
|
nuôi cấy dương tính |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Áp xe quanh Amidan | • Niêm mạc quanh amidan phồng lên với amidan lạc chỗ sang một bên rõ rệt và lệch lưỡi gà đồng thời. |
• Chụp CT có thể cho thấy tích tụ chất dịch giảm âm với dày đường viền. |
| Viêm amidan | • Ban đỏ | • Chụp x-quang cổ nghiêng bình thường. |
| Dị vật đường thở | • Không có các dấu hiệu và triệu chứng phân biệt. Thông thường, bác sĩ chăm sóc sức khỏe có thể suy luận tiền sử có khả năng dị vật đường thở. |
• Dị vật được thấy trong các nghiên cứu chụp hình ảnh. Có thể bỏ sót các vật có thể thấu xạ. Nếu nghi ngờ dị vật đường thở, soi thanh quản và soi phế quản trực tiếp là điều cần thiết. |
| Áp xe sau hầu | • Không thể phân biệt được một cách chính xác bằng triệu chứng học hoặc các phát hiện khám lâm sàng, có thể thay đổi rất cao. Tất cả các khoang trong cổ không có mối liên hệ với nhau; do đó nhiễm trùng nặng trong một mặt phẳng cân mạc có thể dẫn đến nhiễm trùng trong các mặt phẳng khác. |
• Chụp x-quang cổ nghiêng: có thể thấy phình khoang sau hầu trên hình chụp x-quang cổ nghiêng. • Chụp CT sẽ cho thấy áp-xe sau hầu. • Quan sát trực tiếp bằng soi thanh quản có thể cho thấy khoang sau hầu phình lên và không có viêm nắp thanh thiệt. |
| Viêm thanh khí phế quản | • Thở rít và ho ăng ẳng, chảy nước dãi, hoặc tư thế ba chân. |
• Chụp x-quang cổ nghiêng trước sau sẽ cho thấy thường biểu hiện dấu hiệu tháp chuông của viêm dưới thanh môn. |
| Bệnh bạch hầu | • Màng ở họng với bệnh bạch hầu |
• Khám quan sát trực tiếp. Thử nghiệm vi sinh học dương tính với Corynebacterium diphtheriae. |
Điều trị
Cách tiếp cận điều trị từng bước
Không cần thực hiện hành động nào có thể gây kích thích cho trẻ nghi ngờ viêm thanh quản. Sự phối hợp giữa bác sĩ tai mũi họng, bác sĩ nhi khoa, hoặc bác sĩ phòng cấp cứu và bác sĩ gây mê rất quan trọng.
Điều trị ban đầu
Thủ thuật chẩn đoán, và xét nghiệm khoang miệng, bắt đầu truyền tĩnh mạch, lấy máu, hoặc thậm chí tách trẻ ra khỏi cha mẹ không được cản trở hoặc trì hoãn việc điều trị đúng lúc đường thở trong ca bệnh nghi ngờ viêm nắp thanh thiệt. Cần cẩn trọng tương tự trong viêm nắp thanh thiệt cấp tính tối cấp ở người lớn. Nếu trẻ hoặc người lớn không lo âu, oxy hỗ trợ hoặc heliox có thể giúp duy trì oxy hóa với đường thở bị ảnh hưởng sớm. Có thể sử dụng racemic epinephrine như là hình thức bổ sung ở bệnh nhân suy đường hô hấp trên. Nó như cầu nối giúp giảm phù niêm mạc đường thở. Thường được sử dụng như là biện pháp ứng biến, và không xác lập đường thở xác định.
Nếu bệnh nhân đang lâm chung, hoặc có bất kỳ nghi ngờ nào về đường thở của bệnh nhân, cần kiểm soát đường thở. Lý tưởng là cần kiểm soát đường thở trong phòng phẫu thuật sau khi soi thanh quản bằng ống cứng trực tiếp. Ưu tiên đặt nội khí quản. Nếu có thể, cố gắng đặt nội khí quản đường mũi cho trẻ nhỏ với sự quan sát trực tiếp vì nó cho phép trẻ duy trì hoạt động vận động miệng trong khi đặt nội khí quản, và ít đau hơn cũng như ít chấn thương hơn cho trẻ.
Tuy nhiên, trong môi trường cấp cứu, có thể chứng minh là khó thực hiện. Nếu tình huống yêu cầu và khẩn cấp, có thể cần phẫu thuật mở khí quản hoặc mở màng nhẫn giáp, mặc dù nhiều người có thể duy trì tình trạng đường thở bằng thông khí bằng mặt nạ. Điều này có thể cho phép đủ thời gian để thu xếp đường thở xác định. Chỉ thực hiện phẫu thuật mở khí quản như là biện pháp cứu sống.
Một kỹ thuật khác để kiểm soát đường thở là đặt nội khí quản qua nội soi ống sợi quang mềm được truyền qua lỗ mũi. Cần thật cẩn trọng khi sử dụng kỹ thuật này.
Trong thử nghiệm rút ống ban đầu, bệnh nhân sẽ không thành công nhưng hiếm khi xảy ra hoặc đường thở có thể
không sẵn sàng để rút ống sau 72 giờ và tiếp tục, có thể đặt nội khí quản kéo dài cho đến khi bệnh nhân đáp ứng tiêu chí.
Kháng sinh
Kê toa thuốc kháng sinh theo kinh nghiệm cho bệnh nhân được đặt nội khí quản và có thể kê toa thuốc kháng sinh đường uống sau khi đã rút ống.[1] [20] Các cơ sở y tế thường có phác đồ điều trị kháng sinh riêng, tùy theo sự đề kháng cục bộ. Có thể tư vấn với bác sĩ chuyên khoa về bệnh truyền nhiễm để được bảo vệ thích hợp chống lại vi khuẩn vì điều trị kháng sinh kết hợp là sự cân nhắc có khả năng ở bệnh nhân viêm thanh nhiệt. Các phác đồ theo kinh nghiệm bao gồm ampicillin/sulbactam hoặc oxacillin hoặc nafcillin hoặc cephalosporin hoặc clindamycin, hoặc vancomycin cộng với ceftriaxone hoặc cefotaxime. Thông thường, viêm thanh nhiệt liên quan đến Haemophilus influenzae, nhưng cũng từ các mầm bệnh tiềm tàng khác, bao gồm Streptococcus pneumoniae, Staphylococcus aureus, và MRSA.[10] [11] Đã có báo cáo về các mầm bệnh vi khuẩn hiếm gặp như Pasteurella multocida.[12]
Corticosteroids
Mặc dù không có các thử nghiệm có đối chứng chứng minh, corticosteroids (dexamethasone) được sử dụng để giảm viêm thượng thanh môn.
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Cấp tính | ||
| Nhóm bệnh nhân | Tx line | Điều trị |
| biểu hiện ban đầu | 1 | an toàn đường thở + oxi bổ |
| thêm | thuốc kháng sinh qua đường tĩnh mạch | |
| bổ sung | Corticosteroids | |
| bổ sung | racemic epinephrine | |
| bổ sung | đặt nội khí quản kéo dài | |
| sau khi ổn định và rút ống | 1 | kháng sinh đường ống |
Các lựa chọn điều trị
| Cấp tính | ||
| Nhóm bệnh nhân | Tx line | Điều trị |
| biểu hiện ban đầu | 1 | An toàn đường thở + oxy bổ sung » Không cần thực hiện hành động nào có thể gây kích thích cho trẻ nghi ngờ viêm thanh nhiệt. Viêm thanh quản là chẩn đoán lâm sàng, và xét nghiệm hoặc các can thiệp khác không được cản trở hoặc trì hoãn việc điều trị đúng lúc đường thở trong ca bệnh nghi ngờ viêm nắp thanh thiệt. Điều này bao gồm khám khoang miệng, bắt đầu truyền tĩnh mạch, lấy máu, hoặc thậm chí tách rời khỏi cha mẹ. Cần cẩn trọng tương tự trong viêm nắp thanh thiệt cấp tính tối cấp ở người lớn. » Soi thanh quản trực tiếp bằng ống cứng và đặt nội khí quản là trường hợp thường gặp nhất. » Thực hiện thật cẩn trọng khám bằng ống sợi quang mềm chỉ ở người lớn. » Chọn lựa biện pháp điều trị dựa trên tình huống lâm sàng của bệnh nhân và năng lực của cơ sở. Người lớn có thể có biểu hiện không đau và có thể không phải lúc nào cũng cần can thiệp đường thở.[4] » Thông khí bằng mặt nạ sau khi đặt nội khí quản thường là lựa chọn đầu tiên. » Có thể sử dụng oxy bổ sung và heliox như là biện pháp ứng biến. Đây là lựa chọn khả thi ở bệnh nhân ổn định không có dấu hiệu suy giảm chức năng đường thở không lành. » Có thể thực hiện phẫu thuật mở khí quản/mở màng nhẫn giáp trong trường hợp cấp cứu ở bệnh nhân không thể đặt nội khí quản an toàn. » Trong thử nghiệm rút ống ban đầu, bệnh nhân sẽ không thành công nhưng hiếm khi xảy ra hoặc đường thở có thể không sẵn sàng để rút ống sau 72 giờ và tiếp tục, có thể đặt nội khí quản kéo dài cho đến khi bệnh nhân đáp ứng tiêu chí. |
| thêm | Thuốc kháng sinh qua đường tĩnh mạch » Tất cả các loại thuốc kháng sinh sau đây được ủng hộ sử dụng như là liệu pháp theo kinh nghiệm và việc sử dụng tùy theo độ nhạy cảm của kết quả nuôi cấy.[1] [20] Có thể sử dụng vancomycin hoặc clindamycin ở bệnh nhân dị ứng penicillin.[1] » Các cơ sở y tế thường có phác đồ điều trị kháng sinh riêng, tùy theo sự đề kháng cục bộ. Có thể tư vấn với bác sĩ chuyên khoa về bệnh truyền nhiễm để được bảo vệ thích hợp chống lại vi khuẩn vì điều trị kháng sinh kết hợp là sự cân nhắc có khả năng ở bệnh nhân viêm thanh nhiệt. Cho đến khi có thể thực hiện liệu pháp theo kết quả nuôi cấy, có thể khuyến nghị phạm vi phổ rộng để bao gồm Haemophilus influenza và Staphylococcus aureus.Các lựa chọn sơ cấp» cefotaxime: trẻ em: 150-200 mg/kg/ngày tiêm tĩnh mạch/tiêm vào cơ chia thành liều mỗi 6-8 giờ; người lớn: 1-2 g tiêm tĩnh mạch/tiêm vào cơ sau mỗi 6-12 giờ; tối đa 12g/ngày HOẶC Các lựa chọn sơ cấp » ceftriaxone: trẻ bị nhiễm trùng nhẹ đến vừa: 50-75 mg/kg/ngày tiêm tĩnh mạch/tiêm vào cơ chia thành liều mỗi 12-24 giờ; trẻ em bị nhiễm trùng nặng: 80-100 mg/kg/ngày tiêm tĩnh mạch/tiêm vào cơ chia thành liều mỗi 12-24 giờ; người lớn: 1-2g tiêm tĩnh mạch/tiêm vào cơ chia thành liều mỗi 12-24 giờ; tối đa 4 g/ngày HOẶC Các lựa chọn sơ cấp » ampicillin/sulbactam: trẻ em: 100-200 mg/kg/ngày tiêm tĩnh mạch chia liều mỗi 6 giờ; người lớn: 1,5 đến 3 g tiêm tĩnh mạch 6 giờ, tối đa 12 g/ngày Liều dùng tính theo thành phần ampicillin. HOẶC Các lựa chọn sơ cấp » oxacillin: trẻ em: 200 mg/kg/ngày tiêm tĩnh mạch chia liều mỗi 6 giờ; người lớn: 2 g tiêm tĩnh mạch 6 giờ, tối đa 12 g/ngày HOẶC Các lựa chọn sơ cấp » nafcillin: trẻ em: 100 mg/kg/ngày tiêm tĩnh mạch chia liều mỗi 6 giờ; người lớn: 2 g tiêm tĩnh mạch 6 giờ, tối đa 12 g/ngày HOẶC Các lựa chọn sơ cấp» clindamycin: trẻ em: 15-25 mg/kg/ngày qua đường tĩnh mạch, chia liều mỗi 6 tiếng; người lớn: 600 mg qua đường tĩnh mạch mỗi 6 tiếng HOẶC Các lựa chọn sơ cấp » vancomycin: trẻ em: 40 mg/kg/ngày tiêm tĩnh mạch chia liều sau mỗi 6-8 giờ; người lớn: 2 g/ngày tiêm tĩnh mạch chia liều sau mỗi 6-12 giờ –VÀ– » cefotaxime: trẻ em: 150-200 mg/kg/ngày tiêm tĩnh mạch/tiêm vào cơ chia thành liều mỗi 6-8 giờ; người lớn: 1-2 g tiêm tĩnh mạch/tiêm vào cơ sau mỗi 6-12 giờ; tối đa 12g/ngày -hoặc- » ceftriaxone: trẻ bị nhiễm trùng nhẹ đến vừa: 50-75 mg/kg/ngày tiêm tĩnh mạch/tiêm vào cơ chia thành liều mỗi 12-24 giờ; trẻ em bị nhiễm trùng nặng: 80-100 mg/kg/ngày tiêm tĩnh mạch/tiêm vào cơ chia thành liều mỗi 12-24 giờ; người lớn: 1-2 g tiêm tĩnh mạch/tiêm vào cơ chia thành liều mỗi 12-24 giờ; tối đa 4 g/ngày |
|
| bổ sung | Corticosteroids » Sử dụng corticosteroids để giảm viêm thượng thanh môn tùy theo chỉ định của bác sĩ. Các lựa chọn sơ cấp » dexamethasone: trẻ em: 0,08 đến 0,3 mg/kg/ngày dùng đường uống chia liều mỗi 6-12 giờ; người lớn: 0,75 đến 9 mg/ngày dùng đường uống chia mỗi 6-12 giờ theo mức đáp ứng. |
|
| bổ sung | racemic epinephrine » Có thể sử dụng racemic epinephrine như là hình thức bổ sung ở bệnh nhân suy đường hô hấp trên. Nó như cầu nối giúp giảm phù niêm mạc đường thở. Thường được sử dụng như là biện pháp ứng biến, và không xác lập đường thở xác định. Các lựa chọn sơ cấp » hít adrenaline: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng. |
|
| bổ sung | Đặt nội khí quản kéo dài » Trong thử nghiệm rút ống ban đầu, bệnh nhân sẽ không thành công nhưng hiếm khi xảy ra hoặc đường thở có thể không sẵn sàng để rút ống sau 72 giờ và tiếp tục, có thể đặt nội khí quản kéo dài cho đến khi bệnh nhân đáp ứng tiêu chí. |
|
| sau khi ổn định và rút ống | 1 | Kháng sinh đường uống » Sau khi bệnh nhân không còn được đặt nội khí quản và dung nạp với thuốc qua đường uống, có thể sử dụng thêm thuốc kháng sinh tại nhà. Các lựa chọn sơ cấp » amoxicillin/clavulanate: trẻ em: 25-45 mg/kg/ngày đường uống chia liều mỗi 12 giờ; người lớn: 500-875 mg đường uống mỗi 12 giờỔn định để nuôi cấy gram dương. Liều dùng tính theo thành phần amoxicillin. HOẶC Các lựa chọn sơ cấp » cefaclor: trẻ em: 20-40 mg/kg/ngày đường uống chia liều mỗi 8-12 giờ; người lớn: 250-500 mg đường uống mỗi 8 giờ Ổn định để nuôi cấy gram âm. |
Giai đoạn đầu
Kỹ thuật soi thanh quản qua video mới
Người ta mô tả sử dụng kỹ thuật soi thanh quản qua video như là biện pháp bảo đảm an toàn cho đường thở ở bệnh nhân, người lớn viêm nắp thanh thiệt.
Liên lạc theo dõi
Khuyến nghị
Giám sát
Không cần theo dõi lâu dài sau khi điều trị khỏi đợt bệnh cấp tính. Cần theo dõi với bác sĩ chuyên khoa tai họng khi xuất viện để đảm bảo không có di chứng do đặt nội khí quản gây ra. Nếu cần, có thể theo dõi với bác sĩ chuyên khoa về bệnh lây nhiễm đang điều trị cho bệnh nhân. Khuyến nghị cần tiêm ngừa nếu chưa được tiêm trước đây. Nếu đã tiêm ngừa trước đây, có thể kiểm tra các chuẩn độ với Haemophilus influenzae type B (Hib), vì đã có báo cáo về sự thất bại của vắc-xin.[10]
Hướng dẫn dành cho bệnh nhân
Bệnh nhân cần được tiêm vắc-xin liên hợp ngừa Haemophilus influenzae týp B (Hib) nếu trước đây chưa tiêm ngừa.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Viêm trung thất | biến thiên | thấp |
| Biến chứng nhiễm trùng cổ có khả năng xảy ra liên quan đến vùng sau hầu. Viêm nắp thanh thiệt mở rộng vào vùng này có thể lan sang trung thất, và dẫn đến viêm trung thất. Nhiễm trùng này thường có đặc điểm là nhịp tim nhanh và đau ngực. Những nhiễm trùng này nặng và thường liên quan đến 50% tỷ lệ tử vong. | ||
| Nhiễm trùng cổ | biến thiên | thấp |
| Có thể xảy ra nếu nhiễm trùng mở rộng vượt ngoài nắp thanh quản vào sâu bên trong cổ. Điều này có thể gây viêm mô tế bào, hoặc có thể tiến triển thành áp-xe có tổ chức. Chụp hình (nghĩa là chụp CT hoặc MRI) có thể xác định thêm các đường ranh cũng như mức độ nghiêm trọng của nhiễm trùng. | ||
| Viêm phổi | biến thiên | thấp |
| Là biến chứng có khả năng xảy ra với bất kỳ bệnh nhân nào cần được đặt nội khí quản và hỗ trợ thở máy. Cũng có thể hiểu rằng lây lan đoạn xa của nhiễm trùng đường hô hấp trên có thể khiến đường thở dưới bị nhiễm khuẩn. | ||
Tiên lượng
Viêm nắp thanh thiệt là một bệnh lý cấp tính và, mặc dù rất nặng (nhất là ở trẻ em), nếu bệnh nhân được điều trị thích hợp, thì tiên lượng bệnh là tuyệt vời để hồi phục nhanh và hoàn toàn. Ngoài những bệnh nhân không tiêm vắc-xin hoặc suy giảm miễn dịch, các đợt bệnh sau này không có nguy cơ tăng cao về mặt lý thuyết.
Nhiễm trùng không được điều trị
Có một số di chứng nếu không điều trị quá trình nhiễm trùng gây tắc nghẽn đường thở. Những di chứng này bao gồm: tử vong, viêm trung thất, nhiễm trùng vùng cổ, viêm cân mạc hoại tử, viêm phổi, hút dịch, và chứng ngạt thở.
Tài liệu tham khảo
Các bài báo chủ yếu
• Shah RK, Roberson DW, Jones DT. Epiglottitis in the Hemophilus influenza type B vaccine era: changing trends.
Laryngoscope. 2004;114:557-560. Tóm lược
• Wong EY, Berkowitz RG. Acute epiglottitis in adults: the Royal Melbourne Hospital experience. ANZ J Surg.
2001;71:740-743. Tóm lược
Tài liệu tham khảo
1. Duncan NO. Infections of the airway. In: Cummings CW. Otolaryngology: head and neck surgery, 4th ed.
Philadelphia, PA: Mosby; 2005.
2. Katori H, Tsukuda M. Acute epiglottitis: analysis of factors associated with airway intervention. J Laryngol Otol.
2005;119:967-972. Tóm lược
3. Shah RK, Roberson DW, Jones DT. Epiglottitis in the Hemophilus influenza type B vaccine era: changing trends.
Laryngoscope. 2004;114:557-560. Tóm lược
4. Wong EY, Berkowitz RG. Acute epiglottitis in adults: the Royal Melbourne Hospital experience. ANZ J Surg.
2001;71:740-743. Tóm lược
5. Yoon TM, Choi JO, Lim SC, et al. The incidence of epiglottic cysts in a cohort of adults with acute epiglottitis. Clin
Otolaryngol. 2010;35:18-24. Tóm lược
6. Carenfelt C, Sobin A. Acute infectious epiglottitis in children and adults: annual incidence and mortality. Clin
Otolaryngol. 1998;14:489-493. Tóm lược
7. Frantz TD, Rasgon BM. Acute epiglottitis: changing epidemiologic patterns. Otolaryngol Head Neck Surg.
1993;109:457-460. Tóm lược
8. Acevedo JL, Lander L, Choi S, et al. Airway management in pediatric epiglottitis: a national perspective.
Otolaryngol Head Neck Surg. 2009;140:548-551. Tóm lược
9. Guardiani E, Bliss M, Harley E. Supraglottitis in the era following widespread immunization against Haemophilus
influenzae type B: evolving principles in diagnosis and management. Laryngoscope. 2010;120:2183-2188. Tóm
lược
10. Freeman L, Wolford R. Acute epiglottitis caused by methicillin-resistant Staphylococcus aureus in adults. Clin Infect
Dis. 1998;26:1240-1241. Tóm lược
11. Isakson M, Hugosson S. Acute epiglottitis: epidemiology and Streptococcus pneumoniae serotype distribution in
adults. J Laryngol Otol. 2011;125:390-393. Tóm lược
12. Harris PJ, Osswald MB. Pasteurella multocida epiglottitis: a review and report of a new case with associated chronic lymphocytic leukemia. Ear Nose Throat J. 2010;89:E4.
13. Vigil KJ, Mulanovich VE, Chemaly RF, et al. Severe parainfluenza virus type 2 supraglottitis in an
immunocompetent adult host: an unusual cause of a paramyxoviridae viral infection. J Intern Med.
2009;265:397-400. Tóm lược
14. Lo WC, Lee SY, Hsu WC. Isolating Candida epiglottitis. Otolaryngol Head Neck Surg. 2010;142:630-631. Tóm
lược
15. Haemophilus influenzae invasive disease among children aged less than 5 years–California, 1990-1996. MMWR
Morb Mortal Wkly Rep. 1998;47:737-740. Toàn văn
16. Ladhani SN, Davila S, Hibberd ML, et al. Association between single-nucleotide polymorphisms in Mal/TIRAP
and interleukin-10 genes and susceptibility to invasive haemophilus influenzae serotype b infection in immunized
children. Clin Infect Dis. 2010;51:761-767. Tóm lược
17. Kong MS, Engel SH, Zalzal GH, et al. Necrotizing epiglottitis and hemophagocytic lymphohistiocytosis. Int J
Pediatr Otorhinolaryngol. 2009;73:119-125. Tóm lược
18. Berger G, Landau T, Berger S, et al. The rising incidence of adult acute epiglottitis and epiglottic abscess. Am J
Otolaryngol. 2003;24:374-383. Tóm lược
19. Cressman WR, Myer CM 3rd. Diagnosis and management of croup and epiglottitis. Pediatr Clin North Am.
1994;41:265-276. Tóm lược
20. McEwan J, Giridharan W, Clarke RW. Paediatric acute epiglottitis: not a disappearing entity. Int J Pediatr
Otorhinolaryngol. 2003;67:317-321. Tóm lược
21. Vermelis AM, Mateijsen N, Giebelen D, et al. Successful use of videolaryngoscopy in an adult patient with acute
epiglottitis: a case report. Acta Anaesthesiol Belg. 2010;61:67-70. Tóm lược
Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó. Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.