Bệnh hô hấp
Xử trí thuyên tắc phổi cấp: Cập nhật và những điểm cần lưu ý
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Để tải về bài viết Thuyên tắc phổi cấp, mời bạn click vào link ở đây
Bản Dịch Của Bác Sĩ Trần Minh Thành- Khoa HSTC-CĐ
XỬ TRÍ THUYÊN TẮC PHỔI CẤP
Heparin Không Phân Đoạn Và Heparin Trọng Lượng Phân Tử Thấp
Heparin hoạt động bằng cách liên kết với antithrombin chống đông máu tự nhiên, do đó làm tăng tốc độ bất hoạt của thrombin bởi antithrombin và một số yếu tố đông máu được hoạt hóa khác. Cơ chế hoạt động này sẽ ngăn cản tiến triển của huyết khối. UFH thường được dùng: một liều bolus ban đầu, sau đó là truyền tĩnh mạch liên tục. Do sự khác biệt lớn giữa các cá thể trong việc gắn kết heparin với protein huyết tương, nên điều chỉnh liều truyền theo kết quả của aPTT hoặc anti-Xa.155
Hiệu quả của liệu pháp heparin phụ thuộc phần lớn vào việc trong vòng 24 giờ đầu điều trị đạt được mức điều trị mục tiêu của heparin. Mức điều trị quan trọng của heparin là 1,5 lần giá trị kiểm soát nền aPTT hoặc giới hạn trên của giới hạn bình thường aPTT. Mức độ chống đông máu này được kỳ vọng tương ứng với nồng độ heparin trong máu từ 0,2 đến 0,4 U / mL bằng xét nghiệm chuẩn độ protamin sulfat và 0,3 đến 0,6 bằng xét nghiệm kháng Xa.157 Nếu chọn UFH tiêm tĩnh mạch, liều bolus ban đầu là 80 U. / kg hoặc 5000 U, sau đó nên truyền 18 U / kg mỗi giờ hoặc 1300 U / h, với mục tiêu nhanh chóng đạt được và duy trì aPTT ở mức tương ứng với nồng độ heparin điều trị. Các phác đồ điều trị UFH tiêm dưới da liều cố định và được theo dõi sát có sẵn và là lựa chọn thay thế có thể chấp nhận được 154,156
Heparin trọng lượng phân tử thấp (LMWHs) có nhiều ưu điểm hơn UFH, LMWHs có sinh khả dụng lớn hơn, có thể được dùng bằng cách tiêm dưới da một hoặc hai lần một ngày và có thời gian tác dụng chống đông máu lâu hơn. Giảm nguy cơ loãng xương và giảm nguy cơ giảm tiểu cầu qua trung gian miễn dịch.158 Có thể sử dụng liều LMWH cố định và không cần theo dõi bằng các xét nghiệm ngoại trừ các trường hợp lâm sàng như béo phì, nhẹ cân (<40kg), mang thai và suy thận . 159 Các thử nghiệm so sánh giữa LMWH và UFH chứng minh rằng LMWH ít nhất cũng hiệu quả và an toàn như UFH, và không có sự khác biệt đáng kể về các biến cố huyết khối tắc mạch tái phát, chảy máu nhiều hoặc nguy cơ tử vong giữa hai loại heparin. 160
Thận trọng khi dùng LMWH ở bệnh nhân suy thận. LMWH được thanh thải chủ yếu qua thận. Do đó nên theo dõi anti-Xa ở bệnh nhân suy giảm chức năng thận. Nếu độ thanh thải creatinin dưới 30 mL / phút, nên sử dụng UFH. LMWH có tỷ lệ giảm tiểu cầu do heparin (HIT) thấp hơn đáng kể, tuy nhiên HIT vẫn có thể xảy ra khi tiếp xúc với LMWH. Do đó LMWH không phải là thuốc thay thế thuốc chống đông mẫu cho bệnh nhân HIT cần điều trị dự phòng VTE hoặc
điều trị huyết khối,62 LMWH có thể được sử dụng một cách an toàn ở bệnh nhân ngoại trú. Điều này đã dẫn đến sự phát triển của các chương trình trong đó bệnh nhẫn PE ổn định
về mặt lâm sàng được điều trị tại nhà, với chi phí tiết kiệm đáng kể.163. Một thủ
nghiệm ngẫu nhiên quốc tế so sánh điều trị ngoại trú và nội trú (cả hai đều sử dụng
enoxaparin LMWH làm liệu pháp ban đầu) của bệnh nhân nguy cơ thấp với PE cấp
tính và kết luận rằng điều trị ngoại trú không thua kém điều trị nội trú, 164
Thuốc Chống Đông Đường Uống Thế Hệ Mới
Một thế hệ thuốc chống đông máu mới đang nổi lên với những ưu điểm đầy hứa hẹn so với liệu pháp hiện tại. Những loại thuốc này có tác dụng đối với các bước chuyên biệt của quá trình đông máu. Các tác nhân này được dùng bằng đường uống và không cần theo dõi huyết học. Thuốc ức chế thrombin trực tiếp dabigatran và thuốc ức chế yếu tố Xa: rivaroxaban, apixaban, và edoxaban hiện đã được chấp thuận ở Hoa Kỳ để điều trị DVT hoặc PE. Rivaroxaban đã được chứng minh là có hiệu quả như warfarin, 15,167 Một nhược điểm lớn đối với các thuốc ức chế yếu tố Xa là hiện tại không có chất đối kháng cụ thể nào, 168 Idarucizumab, một đoạn kháng thể đơn dòng được nhân bản hóa, hiện có sẵn ở Hoa Kỳ như một chất đối kháng đối với dabigatran. Andexanet alfa, một chất bẫy chống Xa, hiện đang được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) xem xét ,169
Thời Gian Điều Trị Chống Đông Máu
Một bệnh nhân có biến cố huyết khối tắc mạch đầu tiên xảy ra trong bối cảnh các yếu tố nguy cơ có thể hồi phục, chẳng hạn như bất động, phẫu thuật hoặc chấn thương, nên điều trị bằng warfarin trong ít nhất 3 tháng. Không có sự khác biệt về tỷ lệ tái phát được quan sát thấy trong hai nghiên cứu so sánh điều trị chống đông máu 3 tháng so với 6 tháng ở những bệnh nhân có biến cố đầu tiên không rõ nguyên nhân. Sự cần thiết của việc kéo dài thời gian chống đông nên được tái đánh giá tại thời điểm đó,170
Các hướng dẫn ACCP hiện tại khuyến cáo rằng tất cả bệnh nhân unprovoked PE nên được đánh giá lợi ích-nguy cơ để xác định xem có cần điều trị lâu dài hay không (grade 1C) .170 Khuyến cáo điều trị kéo dài cho những bệnh nhân không có các yếu tố nguy cơ chảy máu và có thể theo dõi sát tình trạng chống đông máu chính xác (grade 1A). Những bệnh nhân có PE và có sẵn các yếu tố nguy cơ không thể phục hồi, chẳng hạn như thiếu hụt antithrombin III, protein S và C, đột biến yếu tố V Leiden, hoặc sự hiện diện của kháng thể kháng phospholipid, nên được điều trị kháng đông kéo dài.
Điều Trị Tiêu Sợi Huyết
Mục tiêu của điều trị Tiêu Sợi huyết, bằng cách đẩy nhanh quá trình chuyển đổi plasminogen thành plasmin, là thúc đẩy quá trình ly giải cục máu đông và giảm tải thất phải bằng cách giảm tắc nghẽn mạch phổi. Điều trị Tiêu Sợi Huyết đã chứng tỏ tắc nghẽn mạch phổi được giải quyết nhanh hơn với sự cải thiện huyết động RV trong vòng 2 giờ sau khi bắt đầu truyền. Tuy nhiên, vẫn còn tranh cãi về việc liệu việc giảm tải thất phải bằng liệu pháp tiêu sợi huyết có liên quan đến việc cải thiện tỷ lệ tử vong hay không. Trong các thử nghiệm Tiêu Sợi Huyết lớn hơn, streptokinase và urokinase được so sánh với heparin đơn độc ở tốc độ truyền tương ứng là 24 và 12 giờ. Các nghiên cứu này đã chứng minh sự tái tưới máu nhanh chóng của mạch máu phổi, giảm đề kháng mạch máu phổi và không có sự khác biệt về tỷ lệ tử vong khi so sánh với heparin 173,174
Hiện tại ba loại thuốc Tiêu Sợi Huyết đã được FDA chấp thuận ở Hoa Kỳ cho PE cấp tính: streptokinase, urokinase và alteplase. Streptokinase và urokinase là những thuốc không chọn lọc kích hoạt cả plasminogen liên kết trong tuần hoàn và cục máu đông. Cả hai thuốc này đều có những hạn chế đáng kể; streptokinase có tính kháng nguyên và có thể gây tụt huyết áp. Alteplase ( kích hoạt plasminogen mô [tPA]) đặc hiệu với fibrin và là thuốc Tiêu Sợi Huyết được lựa chọn để xử trí PE, 175,176
Các khuyến cáo chính của ACCP hiện tại về việc sử dụng điều trị Tiêu Sợi Huyết trong PE cấp được trình bày ở đây 170,177.
- 1. Ở những bệnh nhân có PE cấp liên quan đến tụt huyết áp (ví dụ, huyết áp tâm thu <90mmHg) không có nguy cơ chảy máu cao, chúng tôi đề nghị điều trị tiêu sợi huyết toàn thân thay vì không điều trị như vậy (grade 2B)
- 2. Ở hầu hết các bệnh nhân PE cấp tính không liên quan đến tụt huyết áp, chúng tôi khuyến cáo không nên điều trị bằng Tiêu sợi huyết toàn thân (grade 1B).
- 3. Ở một số bệnh nhân PE cấp tính được chọn lọc có tình trạng xấu đi sau khi bắt đầu điều trị chống đông máu nhưng vẫn chưa tiến triển tụt huyết áp và có nguy cơ chảy máu thấp, chúng tôi đề nghị điều trị tiêu sợi huyết toàn thân thay vì không điều trị như vậy (grade 2C quality evidence).
- 4. Khi sử dụng thuốc tiêu sợi huyết, chúng tôi đề nghị thời gian truyền ngắn (ví dụ, truyền 2 giờ) (grade 2C—weak recommendation [suggestion]/low- quality or very-low-quality evidence).
- 5. Ở những bệnh nhân PE cấp tỉnh khi sử dụng thuốc tiêu sợi huyết, chúng tôi đề nghị truyền qua tĩnh mạch ngoại vi. Việc dùng đường truyền trung tâm được cho là không cần thiết (grade 2C—weak recommendation [suggestion]/low-quality or very-low-quality evidence).
Tỷ lệ xuất huyết nặng do dùng thuốc tiêu sợi huyết toàn thân có thể lên tới 20%, bao gồm 3% đến 5% nguy cơ xuất huyết nội sọ.
Chống chỉ định điều trị tiêu sợi huyết toàn thân trong PE cấp tỉnh bao gồm ung thư nội sọ, phẫu thuật hoặc chấn thương nội sọ gần đây (tức là < 2 tháng), đang xuất huyết nội hoặc gần đây trong 6 tháng trước, tiền sử đột quỵ xuất huyết, chảy máu tạng, tăng huyết áp nặng không kiểm soát được ( tức là huyết áp tâm thụ > 200 mmHg hoặc huyết áp tâm trương > 110mmHg), đột quỵ không xuất huyết trong vòng 2 tháng trước, phẫu thuật trong vòng 10 ngày trước đó và giảm tiểu cầu (tức là, tiểu cầu < 100,000 / mL). Điều trị Tiêu Sợi Huyết có thể gây chảy máu vừa phải ở phụ nữ đang hành kinh, nhưng nó không liên quan đến xuất huyết nặng. Do đó kinh nguyệt không phải là chống chỉ định của điều trị tiêu sợi huyết, 178
Ca lâm sàng
Ca 1
Nữ 56 tuổi tới khoa cấp cứu vì khó thở, bắt đầu đột ngột từ 2 tiếng trước trong khi cô ta đang xem TV. Cô ta cũng có đau ngực dữ dội bên trái và tăng khi ho. Tiền sử đái tháo đường từ 10 năm trước và tăng huyết áp 6 năm nay. Tiền sử gia đình mắc bệnh tim với bố chết năm 40. Bệnh nhân hút thuốc lá trong 30 năm nhưng hiện tại không còn hút. Thăm khám, cô ta có rối loạn cấp tính và vã mồ hôi. Thân nhiệt 38.1 độ C, huyết áp 110/60 mmHg, mạch 140 lần/phút không đều, nhịp thở 30 lần/phút. Spo2 84% ở khí phòng, BMI 38 kg/m2. Tĩnh mạch cổ nổi nhẹ. Phổi trong.
Cận lâm sàng: HCT 40%, BC 11.600, TC 190.000. Xquang ngực không có dấu hiệu gì. ECG thấy RR không đều và không có sóng P, phức bộ QRS hẹp. Nguyên nhân cho các triệu chứng này của bệnh nhân là gì?
- Co thắt phế quản.
- Chèn ép tim.
- Hẹp van hai lá.
- Nhồi máu cơ tim.
- Thuyên tắc phổi.
- Tràn khí màng phổi áp lực.
Đáp án đúng là E: Biểu hiện của thuyên tắc p đặc trưng và rất đa dạng. Khó thở cấp đột ngột v chứng chính, xảy ra tương ứng ở 73% và 66% bệnh nhân và triệu chứng huyết khối tĩnh mạch sâu là <30%. Bệnh nhân này có nhiều dấu hiệu lâm sàng phù hợp với PE bao gồm thở nhanh (trên 70% trường hợp), mạch nhanh (30%) và sốt nhẹ (15%). Cô ta không có các dấu hiệu đặc trưng của PE trên ECG (S1Q3T3) hoặc trên xquang ngực (Dấu hiệu Hampton và Westermark) nhưng các dấu hiệu trên biểu hiện ở phần ít bệnh nhân. Rung nhĩ thường liên quan tới PE, vài trường hợp có thể do tăng áp lực ở tâm nhĩ phải (bằng chứng là tĩnh mạch cổ nổi). Giảm SpO2 và rung nhĩ đi kèm với tiên lượng xấu ở bệnh nhân PE.
Đáp án A: Co thắt phế quản (hen, khí phế thũng) có thể biểu hiện khó thở, thở nhanh, mạch nhanh, giảm SpO2. Không có ran rít và biểu hiện đau ngực kiểu màng phổi ở bệnh nhân nên chẩn đoán này là ít khả năng. Tăng giãn phổi thấy trên xquang ngực.
Đáp án B: Chèn ép tim biểu hiện khó thở, thở nhanh, mạch nhanh. Tuy nhiên, nó ít khi gây đau ngực dữ dội và giảm oxy máu, và không có tiếng tim mờ, hạ huyết áp, ECG dạng xen kẽ nên chẩn đoán này là ít khả năng.
Đáp án C: Hẹp hai lá biểu hiện rung tâm trương và tiếng mở van nghe ở mỏm tim. Rung nhĩ có thể xuất hiện như một hậu quả của hẹp hai lá, nhưng không có đau ngực.
Đáp án D: Yếu tố nguy cơ đối với nhồi máu cơ tim ở bệnh nhân này bao gồm tăng huyết áp, Đái tháo đường và tiền sử gia đình. Tuy nhiên đau ngực kiểu màng phổi và rối loạn hô hấp cấp, giảm oxy máu không có phù phổi và thiếu dấu hiệu thiếu máu trên ECG (ST chênh lên, T đảo chiều, sóng Q) nên chẩn đoán PE là nhiều khả năng hơn.
Đáp án F: Tràn khí màng phổi áp lực biểu hiện khó thở khởi phát đột ngột và đau ngực kiểu màng phổi. Thăm khám thấy mất tiếng thở một bên, khí quản lệch và hạ huyết áp.
Tổng kết: Biểu hiện của thuyên tắc phổi thường không đặc trưng và đa dạng. Chẩn đoán nên được nghi ngờ ở bệnh nhân có biểu hiện kết hợp khó thở khởi phát đột ngột, đau ngực kiểu màng phổi, sốt nhẹ, ho máu. Thở nhanh, mạch nhanh và giảm oxy máu là các dấu hiệu thường thấy.
Ca 2
Nữ 53 tuổi tới cấp cứu sau ngã đột ngột khi đang đứng và mất ý thức 3 phút trước đó. Cô ta tỉnh lại ngay sau đó nhưng yếu và có rối loạn tiêu hóa. Cô ta cũng có đau ngực trái. Không có hành động co giật – co cứng hay mất kiểm soát. Bệnh nhân được chẩn đoán ung thư trực tràng trong lần nội soi trực tràng định kỳ và có được thuật cắt bỏ. Tiền sử tăng huyết áp nhưng không có biến chứng nể 86/50 mmHg, mạch 120 lần/phút đều. Spo2 80% ở khí phòng. Cô ta v nhanh. Tĩnh mạch cổ nổi 13 cm H20. Phổi trong khi nghe. Các xét nghiệm tiếp theo nhiều khả năng sẽ thấy dấu hiệu nào sau đây?
- Hở hai lá cấp tính.
- Block tim hoàn toàn.
- Block nhánh trái.
- Trung thất giãn rộng.
- Chèn ép màng ngoài tim.
- Mất chức năng tâm thất phải.
- Tràn khí màng phổi áp lực.
Đáp án F: Bệnh nhân này có khối u ác tính và có biểu hiện cấp tính bao gồm khó thở, đau ngực, khó thở và mạch nhanh, giảm oxy máu, phổi trong gợi ý thuyên tắc phổi (PE). Bệnh nhân PE nặng cấp tính có thể biểu hiện ngất và huyết động hẹp. Thăm khám thấy tiếng T2 lớn tại van động mạch phổi và tăng áp lực tĩnh mạch trung tâm (tĩnh mạch cổ nổi).
PE cấp nặng gây ra bởi sự tăng kháng trở tại mạch máu phổi và hậu quả làm tăng áp tại tâm thất phải. Tăng áp lực tâm thất phải gây tăng áp lực tại thành tâm thất phải, độ cứng thành và giãn tâm thất phải. Nó tăng nhu cầu oxy của cơ thành tâm thất phải và giảm tưới máu mạch vành, gây khoảng trống tưới máu và thiếu máu tâm thất phải. Sự suy giảm chức năng của tâm thất phải có thể dẫn tới mất khả năng bơm máu lên vòng tuần hoàn phổi giảm lượng máu trở về tâm nhĩ trái làm giảm cung lượng tim, và có nguy cơ gây hẹp huyết động.
Bên cạnh siêu âm tim có thể thấy vách lệch về tâm thất trái (do áp lực tâm thất phải giờ lớn hơn áp lực tâm trương ở tâm thất trái) và giảm chuyển động của thành tự do của tâm thất phải tại mỏm. Biểu hiện của giảm chức năng tâm thất phải, kèm với tăng BNP và troponin có liên quan tới tăng nguy cơ tử vong.
(Có thể gặp khó khăn trong việc phân biệt PE với nhồi máu cơ tim tâm thất phải, cái có thể cũng gây suy giảm chức năng tâm thất phải, tuy nhiên nhồi máu tâm thất phải thường ít gây khó thở và ngất và thường gây thở chậm hoặc loạn nhịp).
Đáp án A: Hở hai lá cấp tính có thể là biến chứng của nhồi máu cơ tim và có thể gây sốc tim. Bệnh nhân sẽ có phù phổi nhanh với ran ẩm.
Đáp án B: Block tim hoàn toàn có thể gây tăng áp lực tĩnh mạch cảnh và hạ huyết áp. Tuy nhiên thường thấy mạch chậm.
Đáp án C: PE cấp nặng có thể gây hình ảnh block nhánh phải trên ECG. LBBB mới xuất hiện gợi ý nhồi máu cơ tim cấp, khó thở hay giảm oxi máy trong nhồi máu cơ tim cấp do phù phổi cái mà ở bệnh nhân này không có.
Đáp án D: Trung thất giãn rộng có thể thấy ở bệnh nhân có bóc tách động mạch chủ. Bệnh nhân thường biểu hiện đau thấu ngực hoặc đau lưng có thể nhanh chóng dẫn tới huyết động hẹp (do tách thành động mạch chủ hoặc chèn ép tim). Thường không thấy khó thở và giảm oxy máu.
Đáp án E: Tràn dịch màng ngoài tim do ung thư có thể gây chèn ép tim. Tuy nhiên di căn màng ngoài tim thường thấy gặp trong K phổi, hiếm khi là K trực tràng. Ngoài ra, chèn ép tim biểu hiện hạ huyết áp nhưng không gây giảm oxy máu.
Đáp án G: Tràn khí màng phổi áp lực có thể gây hạ huyết áp và tăng áp lực tĩnh mạch cảnh nhưng không gây giảm âm thở một bên. Nó thường thấy ở bệnh nhân có thở máy hoặc sau chấn thương ngực.
Tổng kết: Bệnh nhân thuyên tắc phổi cấp tính thường biểu hiện các dấu hiệu giảm tưới máu động mạch (hạ huyết áp, ngất) và khó thở, đau ngực màng phổi, mạch nhanh cấp. Huyết khối làm tăng kháng trở tại mạch máu phổi và áp lực tâm thất phải, gây giảm vận động tâm thất phải và giãn gây hạ huyết áp.
Ca 3
Nữ 34 tuổi tới phòng khám sau ho máu. Hôm qua, bệnh nhân có đau ngực phải khởi phát đột ngột và khó thở ít sau khi rời khởi giường. 4 ngày gần đây, cô ta có tiêu chảy cũng như buồn nôn, nôn sau ăn tại nhà hàng. Bệnh nhân thấy yếu mệt và các triệu chứng hô hấp làm cô ta phải nằm tại giường và không thể hoạt động. Đau ngực tăng khi thở sâu. Tiền sử y khoa khác bao gồm mắc HIV, sử dụng heroin, có đợt viêm mô tế bào tại tay phải. Lần cuối đo số lượng TB TCD4+ vào 2 tháng trước là 350/mm3, PPD (xét nghiệm lao) tại thời điểm đó cho độ lớn 2mm. Cô ta có tiền sử hút thuốc 15 năm. Thân nhiệt 38.1 độ C, huyết áp 110/70 mmHg, mạch 112 lần/phút. Niêm mạc khô. Tiếng thở mất tại đáy phổi phải. Chụp CT ngực thấy hình ảnh:
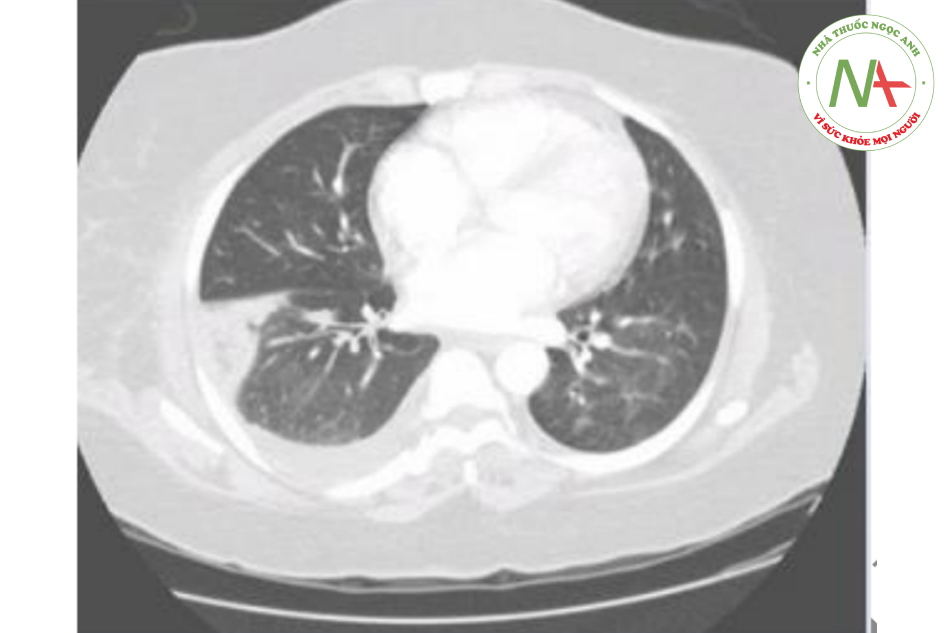
Chẩn đoán có khả năng nhất là gì?
- Viêm phổi do vi khuẩn.
- Ung thư phổi.
- Viêm phổi do tác nhân nguyên sinh ở bệnh nhân suy giảm miễn dịch.
- Thuyên tắc huyết khối tại phổi.
- Lao phổi.
Đáp án đúng là D: Bệnh nhân có đau ngực kiểu màng phổi khởi phát đột ngột, mạch nhanh gợi ý thuyên tắc phổi (Pulmonary embolism, PE). Ho máu là kết quả của nhồi máu phổi. Sốt nhẹ và tăng nhẹ bạch cầu cũng có thể xảy ra trong PE. Yếu tố nguy cơ ở bệnh nhân này là mắc HIV và cô đặc máu do mất nước bởi tình trạng đường tiêu hóa. CT ngực thấy hình ảnh dạng nêm, mờ đục ở màng phổi xảy ra do tắc hoàn toàn đầu xa của động mạch phổi. Nhồi máu phổi có thể thỉnh thoảng thấy trên Xquang ngực bởi hình ảnh Humpton. Trên CT có thuốc cản quang, PE có các dấu hiệu tổn thương mất đoạn tại động mạch phổi. Thuyên tắc phổi là nguyên nhân chính của cả tràn dịch màng phổi dịch thấm và cả dịch tiết. CT ngực của bệnh nhân này thấy tổn thương một bên, tràn dịch màng phổi bên phải.
Đáp án A: Viêm phổi do vi khuẩn biểu hiện đau ngực tiến triển nhanh, sốt, rét run, ho và khó thở. Thâm nhiễm phế nang có thể thấy trên hình ảnh Xquang và CT ngực nhưngkhông thấy hình ảnh dạng nêm. Triệu chứng khởi phát ít khi là đột ngột, ho máu có thể xảy ra nhưng hiếm.
Đáp án B: Dù cho ung thư phổi có thể gây ho, đau ngực và khó thở hình ảnh thường thấy là khối tròn, gai hơn là tổn thương tại ngoại biên dạng nêm.
Đáp án C: Viêm phổi do tác nhân nguyên sinh là nguyên nhân chính gây khó thở ở bệnh nhân mắc HIV/AIDS. Tuy nhiên nó thường xảy ra ở bệnh nhân có CD4+ <200 và thường là bán cấp. Hình ảnh thường thấy là tổn thương kẽ lan tỏa.
Đáp án E: Dù cho bệnh nhân mắc HIV tăng nguy cơ lao phổi, nhưng bệnh nhân nữ này có PPD âm tính, không thấy các tổn thương đặc trưng. Ít có khả năng PPD âm tính giả ở bệnh nhân này do CD4+ là 350. Lao phổi không thường gây tổn thương dạng nêm.
Tổng kết: Thuyên tắc phổi thường biểu hiện bằng đau ngực kiểu màng phổi khởi phát đột ngột, ho và khó thở. Ho máu có thể xảy ra do kết quả của nhồi máu phổi. CT ngực thấy ổ nhồi máu dạng nêm là hình ảnh bệnh học của thuyên tắc phổi.
Ca 4
Nam béo phì 56 tuổi tới khoa cấp cứu do khó thở khởi phát đột ngột, anh ta bị bị đau mắt cá chân từ 5 ngày trước và giới hạn vận động từ đó. Tiền sử y tế bao gồm đái tháo đường týp 2, tăng huyết áp, bệnh thận mạn, viêm khớp gối phải. Thuốc hiện tại đang dùng là insulin, amlodipine, Aspirin liều thấp. Huyết áp 110/60 mmHg, mạch 110 lần/ph, HGB 11.2 g/dL, tiểu cầu 230.000.
Mức lọc cầu thận là GFR=20 mL/min/1.73m3 (Giá trị bình thường :90). Khảo sát thông khí- tưới máu thấy thùy trên phổi phải giảm tưới máu, thông khí tốt. Điều trị ban đầu hợp lý nhất ở bệnh nhân này là gì?
- Enoxaparin.
- Fondaparinux.
- Rivaroxaban
- Heparin không phân mảnh.
- Wafarin.
Đáp án đúng là D: Bệnh nhân này có tình trạng thuyên tắc phổi do huyết khối. Thuyên tắc phổi (PE) không điều trị có nguy cơ gây tử vong trên 30% do thuyên tắc tái phát. Nó dẫn đến việc cần dùng kháng đông ngay lập tức trừ khi có chống chỉ định. Có rất nhiều lựa chọn thuốc chống đông có thẻ lựa chọn. Heparin trọng lượng phân tử thấp (enoxaparin), tiêm ức chế yếu tố Xa (fondaparinx) và rivaroxaban (ức chế Xa đường uống) không thể sử dụng ở bệnh nhân có suy giảm chức năng thận nặng (GRF <30) do giảm khả năng đào thải tại thận làm tăng sự hoạt động của yếu tố anti Xa và tăng nguy cơ chảy máu. (Đáp án A, B và C).
Heparin không phân mảnh được khuyên dùng ở bệnh nhân giảm GFR để thuận tiện cho việc theo dõi điều trị thông qua APTT. Một khi heparin đạt được hiệu quả kháng động (PTT mục tiêu là > 1.5-2 lần bình thường) thì bắt đầu dùng wafarin. Wafarin có thể dùng trong 5-7 ngày để đạt tới nồng độ giới hạn. Nó cũng ức chế các pr C và S (Protein kháng tạo huyết khối) và có thể trở thành nguyên nhân gây huyết khối nếu không dùng chống đông thứ phát (heparin) như một biện pháp điều trị gối đầu. Sau khi đạt giới hạn của INR, thì có thể dừng heparin và wafarin có thể tiếp tục dùng trong thời gian dài. (Đáp án E)
Rivaroxaban là một kháng đông đường uống có tác dụng nhanh (không như wafarin). Vì vậy, không có sự liên hệ nào với heparin. Thật không may, nó không phải lựa chọn ở bệnh nhân bị suy giảm chức năng thận.
Tổng kết: Để chống đông, điều trị heparin không phân mảnh được dùng nhiều hơn heparin trọng lượng phân tử thấp, Fondaparinux, và rivaroxaban ở những bệnh nhân có suy giảm chức năng thận nặng (GFR <30 mL/min/ 1.73 m3) do giảm chức năng lọc dẫn tới tăng hoạt động ức chế Xa và tăng nguy cơ chảy máu.
Ca 5
Nữ 33 tuổi hậu sản được đưa tới khoa cấp cứu do khó thở nặng đột ngột và đau ngực phải bắt đầu từ 3 tiếng trước khi bắt đầu cho con bú. Bệnh nhân nhập viện 4 ngày trước sau mổ đẻ. Cô ta khôgn hút thuốc, uống rượu hay chất kích thích. Thân nhiệt 36.7 độ C, huyết áp 100/70 mmHg, mạch 128 lần/phút, nhịp thở 32 lần/phút. SpO2 84%, BMI 34 kg/m2. Thăm khám thấy nữ có rói loạn hô hấp vừa và có dùng cơ hô hấp phụ. Cô ta tỉnh và hợp tác, không có tím hay vàng da. Tiếng tim bình thường và phổi trong khi nghe. Xquang ngực thấy không có hình ảnh thâm thâm nhiễm và hình tim bình thường. Điện tâm đồ: Nhịp nhanh xoang.
Khí máu: pH 7.52, Pco2 30mmHg, PaO2 55mmHg, Hco3 22mEq/L. Ngoài hỗ trợ thở oxy ra thì bước điều trị tiếp theo phù hợp nhất ở bệnh nhân này là gì?
- Chụp CT mạch máu ngực.
- Xét nghiệm D-dimer.
- Heparin truyền tĩnh mạch.
- Siêu âm tĩnh mạch chi dưới.
- Siêu âm tim qua thành ngực.
- Xét nghiệm troponin và CK-M.
Đáp án C: Bước đầu tiên trong quản lý ở bệnh nhân nghi ngờ thuyên tắc phổi (Pulmonary embolism, PE) đó là điều trị hỗ trợ (oxy, truyền dịch tĩnh mạch nếu hạ huyết áp). Bước tiếp theo là xem xét chcíng chỉ định tuyệt đối với chất chốíng đông (Xuất huyết, đột quỵ do xuất huyết não). Bệnh nhân có chcíng chỉ định nên được xét nghiệm chẩn đoán PE, với các điều trị phù hợp (Đặt lưới tĩnh mạch chủ dưới) nếu xét nghiệm dương tính. Bệnh nhân không có chcíng chỉ định nên được tính các tiêu chí theo thang điểm Wells để đánh giá nguy cơ PE. Ở bệnh nhân ít khả năng măc PE dựa trên những tiêu chí trên thì làm chẩn đoán trước khi xem xét thucíc chcíng đông. Tuy nhiên, các chcíng đông (như Heparin trọng lượng phân tử thấp và Heparin không phân mảnh) nên được dùng trước khi bệnh nhân được làm xét nghiệm chẩn đoán đặc biệt ở người có rối loạn từ vừa tới nặng.
Bệnh nhân này hậu sản nhiều khả năng bị PE cấp (khó thở khởi phát đột ngột, đau ngực, thở nhanh, giảm oxy máu). Điểm Wells của cô ta là 6 (không có các chẩn đoán tương tự=3, thở nhanh=1.5, vừa mổ đẻ=1.5). Cô ta có rối loạn với tăng công thở, giảm oxy máu, thở nhanh. Cô ta không có chốíng chỉ định tuyệt đối với chốíng đông (chống đông có thể bắt đầu an toàn trong 6-12h sau khi mổ đẻ) và nên được bắt đầu heparin đường tĩnh mạch trước khi làm các thăm khám khác. Chống đông sớm và hiệu quả giảm tỷ lệ tử vong ở bệnh nhân PE cấp đi 2,8% tới 30%.
Đáp án A và E: Chụp CT mạch máu ngực là một xét nghiệm để chẩn đoán PE. Đánh giá thông khí- tưới máu là một phương pháp thay thế ở bệnh nhân có tổn thương thận, béo phì, dị ứng với chất cẩn quang. Siêu âm tim qua thành ngực có thể xác định sự thay đổi của tâm thất phải gợi ý PE ở những bệnh nhân không đủ ổn định để tiến hành chụp CT mạch. Tuy nhiên, bệnh nhân này nên được bắt đầu sử dụng kháng đông trước khi làm bất
kỳ xét nghiệm nào khác.
Đáp án B: Xét nghiệm D-dimer có độ đặc hiệu cao và nếu nó âm tính có giá trị loại trừ PE. Tuy nhiên, xét nghiệm dương tính có thể không giúp chẩn đoán PE ở những người có nguy cơ mắc PE.
Đáp án D: Siêu âm tĩnh mạch chi dưới được sử dụng để chẩn đoán huyết khối tĩnh mạch sâu. Tuy nhiên, kết quả âm tính không giúp loại trừ PE cấp ở bệnh nhân có dấu hiệu lâm sàng nghi ngờ.
Đáp án F: Troponin và CKMB có ích trong theo dõi cơn đau ngực cấp, tuy nhiên nên để sau việc dùng chốíng đông.
Tổng kết: Chống đông kịp thời và hiệu quả làm giảm yếu tố nguy cơ ở bệnh nhân bị thuyên tắc phổi cấp và nên được bắt đàu trước khi sử dụng các xét nghiệm chẩn đoán khác ở bệnh nhân nghi ngờ PE cấp, đặc biệt có rối loạn từ vừa đến nặng.
Ca 6
Nam 72 tuổi được đưa tới khoa cấp cứu sau khi đặt nội khí quản bởi các nhân viên cấp cứu. Bệnh nhân được tìm thấy tại nhà trong tình trạng mất ý thức với mạch yếu và thở hấp hối. Tiền sử tăng huyết áp, mỡ máu cao, đái tháo đường type 2, bệnh mạch vành, ung thư tuyến tiền liệt di căn. Huyết áp 80/40 mmHg, mạch 120 lần/phút và đều. Nghe thấy ran lan tỏa. Tiếng thổi tâm thu 2/6 nghe ở mỏm. Chi trên, dưới đều lạnh và ẩm. Có tổn thương chảy máu được ghi nhận tại chân phải. Catheter đặt ở động mạch phổi thấy:
Áp lực tâm nhĩ phải 18 mmHg (bình thường: 0-8 mmHg), áp lực động mạch phổi 43/21 mmHg (bth: 15-28 mmHg/5-16 mmHg), áp lực mao mạch phổi bít 9 mmHg (bth:6-12 mmHg). Chẩn đoán có khả năng nhất là gì?
- Bóc tách động mạch chủ.
- Shock giảm thể tích.
- Hẹp động mạch gian thất trước.
- Thuyên tắc phổi.
- Sốc nhiễm khuẩn.
Đáp án đúng là D: Bệnh nhân có tiền sử ung di căn được tìm thấy trong tình trạng không có ý thức và có tụt huyết áp nặng kèm sốc. Ông ta tăng áp lực động mạch phổi và áp lực tâm nhĩ phải phù hợp với tăng áp động mạch phổi. Áp lực mao mạch phổi bít phản ánh cho áp lực tâm nhĩ trái và chức năng tim trái. Tăng áp lực mao mạch phổi bít đi kèm với tăng áp lực bên tim phải gợi ý suy tim trái dẫn tới suy tim phải. Tuy nhiên, bệnh nhân này có áp lực mao mạch phổi bít (PCWP) bình thường tương ứng với chức năng tâm thất trái bình thường, gợi ý tăng áp phổi thường thấy do các tổn thương tại phổi.
Thuyên tắc phổi cấp có thể gây tăng đột ngột áp lực tâm nhĩ phải > 10 mmHg và áp lực động mạch phổi > 40 mmHg. Nó có thể dẫn tới giảm lượng máu tĩnh mạch trở về tâm nhĩ trái, giảm cung lượng tim, hạ huyết áp và sốctắc nghẽn, như được thấy ở bệnh nhân này.
Đáp án A: Dù cho bóc tách động mạch chủ có thể gây ngất nhưng nó thường không ảnh hưởng tới huyết động tại tim trừ khi có biến chứng như chèn ép tim. Do nó gây chèn ép nên tăng áp lực tâm nhĩ phải, áp lực động mạch phổi, và áp lực mao mạch phổi bít cân bằng với huyết áp tâm trương.
Đáp án B: Bệnh nhân bị sốc giảm thể tích có thể tích nội mạch giảm gây giảm cả áp lực tâm nhĩ phải, động mạch phổi và áp lực mao mạch phổi bít. Kháng trở hệ thống tăng để duy trì tưới máu.
Đáp án C: Hẹp động mạch liên thất trước gây nhồi máu cơ tim thành trước với tổn thương tâm thất trái nặng (>40%) có thể dẫn tới sốc tim. Nó thường tăng PCWP, giảm cung lượng tim, tăng kháng trở. Thường áp lực tâm nhĩ phải và động mạch phổi cũng tăng.
Đáp án E Sốc nhiễm khuẩn là một dạng shock phân phối dẫn tới giãn mạch ngoại biên và giảm kháng trở. Giảm dòng máu trở về tim gây giảm áp lực tâm nhĩ phải, động mạch phổi và áp lực mao mạch phổi bít. Cung lượng tim tăng cũng giúp duy trì sự tưới máu.
Tổng kết: Thuyên tắc phổi cấp tính có thể biểu hiện ban đầu là ngất và shock. Catheter tim phải sẽ cho thấy tăng áp lực tâm nhĩ phải và động mạch phổi kèm với áp lực mao mạch phổi bít bình thường.
Ca 7
Bệnh nhân nam 56 tuổi được nhập khoa chăm sóc tích cực sau khi nhập viện 3 ngày vì nhiễm khuẩn và suy hô hấp cấp do viêm phổi cộng đồng mắc phải. Tiền sử bệnh lý có tăng huyết áp và hẹp van ĐMC vừa mà được theo dõi lần cuối vào 2 năm trước. Khi nhập viện, bệnh nhân được đặt nội khí quản và được đặt thông khí cơ học. Bệnh nhân cũng được điều trị với dịch tĩnh mạch và kháng sinh kèm chỉ định liệu pháp co mạch trong 12 giờ, sau đó bệnh nhân có cải thiện. Trong khi vẫn được đặt ống thông khí sáng nay, bệnh nhân đột ngột xuất hiện cơn hạ huyết áp và nhịp tim nhanh. Nhiệt độ 37, huyết áp 82/54, mạch 120 l/p, nhịp thở 26 l/p. Thăm khám tim thấy nhịp đều kèm tần suất nhanh, nghe phổi thấy rì rào phế nang 2 bên kèm ran ẩm ở dưới phổi phải. Bệnh nhân được truyền nhanh 2L dịch muối với cải thiện huyết áp nhẹ. Đặt catheter động mạch phổi được thực hiện và cho thấy:
- Áp lực tĩnh mạch trung tâm: 14 mm Hg (bình thường: 6-8)
- Áp lực mao mạch phổi bít: 6 mm Hg (bình thường: 6-12)
Nguyên nhân nào sau đây nhiều khả năng nhất gây ra shock ở bệnh nhân?
- Bóc tách động mạch chủ
- Nhiễm khuẩn gram âm
- Suy thất trái
- Thuyên tắc phổi
- Hẹp động mạch chủ cấp
Đáp án đúng là D:
| Thông số | Shock giảm thể tích | Shock tim | Shock tắc nghẽn | Shock phân bố |
| Áp lực tĩnh mạch trung tâm (tiền tải bên phải) | Giảm | Tăng | Tăng | Giảm |
| Áp lực mao mạch phổi bít (tiền tải bên trái) | Giảm | Tăng | Giảm* | Giảm |
| Chỉ số tim (Thể tích tổng máu thất trái) | Giảm | Giảm | Giảm | Tăng** |
| Kháng trở mạch hệ thống (hậu tải) | Tăng | Tăng | Tăng | Giảm |
| Độ bão hoà oxy tĩnh mạch | Giảm | Giảm | Giảm | Tăng** |
| (*) Trong chèn ép tim, tiền tải thất trái giảm, nhưng áp lực lại tăng do chèn ép bên ngoài bởi dịch ngoài tim
(**) Chỉ số tim và độ bão hoà oxy tĩnh mạch thường giảm 0 hệ giao cảm mao mạch phổi bít đo được thì ngược shock do thần kinh do giảm hoạt động |
||||
Bệnh nhân này có các dấu hiệu khi đặt catheter động mạch phổi phù hợp với shock tắc nghẽn do thuyên tắc phổi cấp.
Các chỉ số huyết động được mong chờ trong shock tắc nghẽn bao gồm áp lực tĩnh mạch trung tâm tăng, và giảm lưu lượng tim; tuy nhiên, áp lực mao mạch phổi bít, ước lượng áp lực nhĩ trái và đại diện cho tiền tải tim trái, có thể thay đổi tuỳ thuộc vị trí tắc
- Shock tắc nghẽn trước phổi (do thuyên tắc phổi lớn hoặc tràn khí màng phổi áp lực) là phổ biến nhất và gây ra bởi tắc nghẽn liên quan đến nhĩ phải, thất phải, hoăc động mạch phổi. Vì máu không thể đi từ bên phải sang trái tim, áp lực mao mạch phổi bít thấp hoặc trung bình.
- Shock tắc nghẽn sau phổi thường liên quan đến tắc nghẽn trong phía bên trái tim hoặc động mạch chủ; áp lực mao mạch phổi bít tăng làm các chỉ số huyết động tương tự như trong shock tim.
Lưu ý, chèn ép tim gây shock tắc nghẽn trước phổi vì máu không thể đổ đầy các buồng tim bên phải đang bị chèn ép. Mặc dù giảm tiền tải tim trái, áp lực mao mạch phổi bít được đo được ngược lại là tăng do chèn ép bên ngoài nhĩ trái, một ngoại lệ hiếm khi tiền tải tim trái và áp lực mao mạch phổi bít trái ngược nhau.
Ý A và E: Bóc tách động mạch chủ là nguyên nhân tiềm năng của shock tắc nghẽn sau phổi vì phần thành khối bóc tách có thể tạo ra phần lòng mạch giả làm tắc nghẽn máu ở phần lòng mạch thật. Hẹp van ĐMC cấp cũng có thể gây shock tắc nghẽn sau phổi. Tăng áp lực mao mạch phổi bít được xuất hiện ở những kiểu tắc nghẽn sau phổi này. Bóc tách động mạch chủ cũng có thể gây shock mất máu (giảm thể tích); tuy nhiên áp lực tĩnh mạch trung tâm thấp được xuất hiện.
Ý B: Áp lực tĩnh mạch trung tâm thấp và áp lực mao mạch phổi bít thấp là điểm nên thấy trong shock nhiễm trùng.
Ý C: Suy thất trái có thể gây ra bởi nhồi máu cơ tim cấp và dẫn tới shock tim đặc trưng bởi tăng áp lực tĩnh mạch trung tâm và áp lực mao mạch phổi bít. Nhồi máu cơ tim thất phải và suy thất phải có thể biểu hiện tăng áp lực tĩnh mạch trung tâm và giảm hoặc bình thường áp lực mao mạch phổi bít, dấu hiệu tương tự trong shock tắc nghẽn trước tim.
Mục tiêu học tập: Hầu hết trường hợp shock tắc nghẽn gây ra bởi tắc nghẽn trước phổi (do thuyên tắc phổi lớn hoặc tràn khí màng phổi áp lực) với các chỉ số huyết động có gia tăng áp lực tĩnh mạch trung tâm, giảm áp lực mao mạch phổi bít, và giảm cung lượng tim. Shock tắc nghẽn sau phổi (do bóc tách động mạch chủ hoặc hẹp van động mạch chủ cấp) dẫn đến dấu hiệu tương tự như shock tim với áp lực tĩnh mạch trung tâm cao, áp lực mao mạch phổi bít tăng, và giảm cung lượng tim.