Thông Tin Thuốc
Tổng quan về nhóm thuốc dự phòng phơi nhiễm HIV (PrEP)
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết này nhà thuốc Ngọc Anh xin chia sẻ về tổng quan điều trị phơi nhiễm HIV.
Đại cương về phơi nhiễm HIV
Phơi nhiễm HIV là tình trạng tiếp xúc trực tiếp với máu hoặc dịch cơ thể của người nhiễm HIV hoặc nghi ngờ nhiễm HIV, dẫn đến nguy cơ lây nhiễm HIV. Phơi nhiễm HIV được phân loại thành hai dạng: phơi nhiễm HIV trong môi trường nghề nghiệp và phơi nhiễm HIV ngoài môi trường nghề nghiệp.
Một số tình huống phơi nhiễm thường gặp
Phơi nhiễm HIV trong môi trường nghề nghiệp
- Bị kim đâm khi làm thủ tục tiêm truyền, chọc dò…
- Bị thương do dao mổ, dụng cụ sắc nhọn có dính máu hoặc dịch cơ thể của người bệnh.
- Máu hoặc dịch cơ thể của người bệnh bắn vào vùng da tổn thương hoặc niêm mạc.
- Bị đối tượng xấu dùng kim tiêm chứa máu đâm vào khi đang truy đuổi tội phạm.
Phơi nhiễm HIV ngoài môi trường nghề nghiệp
- Quan hệ tình dục không sử dụng bao cao su, bao cao su bị rách hoặc bị cưỡng dâm.
- Sử dụng chung bơm kim tiêm với đối tượng tiêm chích ma túy.
- Bị thương do đâm phải kim hoặc các vật sắc nhọn ở nơi công cộng và có dính máu nhìn thấy được.
- Bị thương do bị người nghi ngờ nhiễm HIV cắn chảy máu.
Quy trình xử trí sau phơi nhiễm HIV
Sau khi phơi nhiễm HIV, người bị phơi nhiễm cần thực hiện các quy trình xử trí sau:
Bước 1: Xử lý vết thương tại chỗ.
Nếu tổn thương da có chảy máu, rửa vết thương dưới vòi nước. Để vết thương tự chảy máu trong một thời gian ngắn và không nặn bóp. Rửa kỹ bằng xà phòng và nước sạch.
Nếu phơi nhiễm qua niêm mạc mắt, rửa mắt bằng nước cất hoặc nước muối sinh lý liên tục trong 5 phút.
Nếu phơi nhiễm qua niêm mạc miệng, mũi, rửa mũi bằng nước cất hoặc nước muối sinh lý, súc miệng bằng nước muối sinh lý nhiều lần.
Bước 2: Báo cáo và lập biên bản.
Báo cáo rõ thời gian, hoàn cảnh xảy ra, đánh giá vết thương và mức độ nguy cơ phơi nhiễm.

Bước 3: Đánh giá nguy cơ phơi nhiễm.
Nếu máu và dịch cơ thể của đối tượng gây phơi nhiễm bắn vào vùng da lành, ta coi như không có nguy cơ. Các trường hợp còn lại được coi là có nguy cơ.
Bước 4: Xác định tình trạng HIV của nguồn gây phơi nhiễm.
Bước 5: Xác định tình trạng HIV của người gây phơi nhiễm.
Nếu người gây phơi nhiễm có xét nghiệm HIV dương tính: Tìm hiểu thông tin tiền sử điều trị của họ và đáp ứng với thuốc ARV (thuốc kháng Retrovirus).
Nếu người gây phơi nhiễm không rõ tình trạng HIV: Tư vấn và xét nghiệm HIV cho họ.
Nếu không thể xác định được tình trạng HIV của người gây phơi nhiễm: Coi như có nguy cơ.
Bước 6: Tư vấn cho người bị phơi nhiễm.
Tư vấn nguy cơ nhiễm HIV, virus viêm gan B, C.
Tư vấn về lợi ích và nguy cơ của dự phòng phơi nhiễm bằng thuốc ARV, các tác dụng phụ của thuốc cũng như các triệu chứng khởi đầu của nhiễm HIV.
Tư vấn dự phòng phơi nhiễm HIV cho người khác.
Tư vấn tuân thủ điều trị và hỗ trợ tâm lý.
Bước 7: Điều trị dự phòng bằng thuốc ARV.
Thuốc dự phòng sau phơi nhiễm HIV
Cần dự phòng phơi nhiễm càng sớm càng tốt cho tất cả đối tượng cho nguy cơ lây nhiễm HIV. Thời gian tối ưu nhất là 6 giờ đầu sau phơi nhiễm, không để quá 72 giờ sau phơi nhiễm.
Không áp dụng dự phòng phơi nhiễm HIV cho các đối tượng:
- Người bị phơi nhiễm đã được khẳng định nhiễm HIV.
- Nguồn gây phơi nhiễm được khẳng định là âm tính với HIV.
- Phơi nhiễm với dịch cơ thể không có nguy cơ lây nhiễm đáng kể như nước mắt, nước bọt không có máu, nước tiểu và mồ hôi.
- Người phơi nhiễm liên tục với HIV như gái mại dâm, thường xuyên quan hệ tình dục với người nhiễm HIV nhưng hiếm khi sử dụng bao cao su, người nghiện chích ma túy thường xuyên sử dụng chung bơm kim tiêm.
Thời gian điều trị dự phòng phơi nhiễm là 28 ngày. Chỉ ngừng điều trị khi xuất hiện các tác dụng phụ nặng nề. Bệnh nhân cần được xét nghiệm lại HIV sau 3 tháng kể từ khi phơi nhiễm. Bệnh nhân không được phép hiến máu, phải quan hệ tình dục và tiêm chích an toàn và không được cho con bú trong thời gian điều trị dự phòng phơi nhiễm cho đến khi được khẳng định không bị nhiễm HIV.
Người lớn: TDF + 3TC (hoặc FTC) + LPV/r (hoặc EFV) hoặc AZT + 3TC + LPV/r (hoặc EFV).
Trẻ em ≤ 10 tuổi: AZT + 3TC + LPV/r.
Trong đó các kí hiệu viết tắt lần lượt là của các thuốc: Tenofovir disoproxil fumarate (TDF), Lamivudine (3TC), Emtricitabine (FTC), Lopinavir/Ritonavir (LPV/r), Efavirenz (EFZ), Azidothymidine (AZT) (còn có tên gọi khác là Zidovudine [ZDV]).
Cứu cánh cho người nhiễm HIV nhờ thuốc ARV – thuốc Avonza 300mg/300mg/400mg Mylan
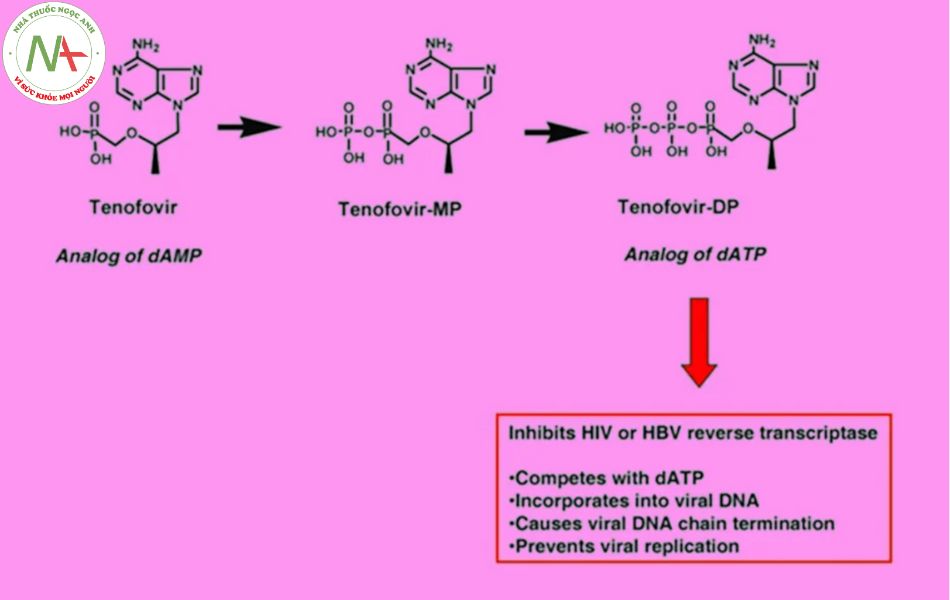
Tenofovir disoproxil fumarate (TDF)
Tenofovir là một thuốc thuộc nhóm ức chế enzyme phiên mã ngược có cấu trúc nucleoside (NRTIs). Nó thường được sử dụng dưới dạng dược dụng Tenofovir disoproxil fumarate hoặc Tenofovir alafenamide (TAF). Trong cơ thể, cả hai dạng này đều được chuyển hóa thành Tenofovir. Trong tế bào đích, Tenofovir lại tiếp tục được phosphoryl hóa 2 lần để tạo thành Tenofovir diphosphate. Đây chính là dạng có hoạt tính. Tenofovir diphosphate sẽ ức chế enzyme phiên mã ngược của HIV-1 theo cơ chế ức chế cạnh tranh do cấu trúc của nó tương đồng như dATP (deoxyadenosine 5′-triphosphate). Khi enzyme này bị ức chế, quá trình kéo dài chuỗi bị ngừng lại và virus bị ức chế nhân lên.
Sinh khả dụng đường uống của Tenofovir nằm trong khoảng 25-40%, thời gian bán thải nội bào hơn 60 giờ và thuốc được thải trừ qua thận. Tenofovir có thể cản trở thải trừ Acyclovir và Ganciclovir qua thận. Các tác dụng bất lợi bao gồm suy nhược, đau đầu, một số triệu chứng khó chịu đường tiêu hóa, hiếm hơn là suy thận cấp và hội chứng Fanconi.
Ngoài HIV, Tenofovir còn được sử dụng cho bệnh nhân bị viêm gan B mạn tính. Đây là loại thuốc có hiệu lực kháng virus cao và hầu như không xuất hiện đề kháng.
Trong 2 dạng dược dụng là Tenofovir disoproxil fumarate hoặc Tenofovir alafenamide, dạng Tenofovir alafenamide có nhiều ưu điểm nổi trội hơn cả. So với Tenofovir disoproxil fumarate, Tenofovir alafenamide có độ ổn định cao hơn, thời gian bán thải trong huyết tương dài hơn, tích lũy trong gan nhiều hơn, do vậy liều cần dùng của Tenofovir alafenamide thấp hơn rất nhiều (25 mg) so với Tenofovir disoproxil fumarate (300 mg). Tất nhiên đi kèm với chất lượng tốt thì chi phí điều trị của Tenofovir alafenamide cũng cao hơn khá nhiều.
Một số biệt dược phổ biến tại Việt Nam: Fosel, Tenfovix, Tenfudin, Tenifo (Tenofovir disoproxil fumarate), Hepbest, Vemlidy (Tenofovir alafenamide).
Lamivudine (3TC)
Lamivudine là một thuốc thuộc nhóm NRTIs tương tự như Tenofovir. Cơ chế tác dụng của nó cũng tương tự như Tenofovir, chỉ khác là Lamivudine bắt chước cấu trúc của cytidine thay vì adenosine như Tenofovir.
Lamivudine có khả dụng sinh học 80% qua đường uống và hầu như chỉ được thải trừ qua thận. Hiệu chỉnh liều là cần thiết ở bệnh nhân suy thận. Tác dụng bất lợi của Lamivudine thường nhẹ và bao gồm rối loạn tiêu hóa, đau đầu, mất ngủ và mệt mỏi.
Lamivudine có thể được sử dụng trong điều trị HIV và cả viêm gan B. Hiệu lực của thuốc này yếu hơn Tenofovir và đồng thời cũng dễ bị đề kháng hơn.
Biệt dược gốc của Lamivudine là Epivir.
Emtricitabine (FTC)
Emtricitabine là là một thuốc thuộc nhóm NRTIs. Cơ chế tác dụng của nó hoàn toàn tương tự như Lamivudine.
Sinh khả dụng đường uống tốt và thải trừ qua thận với thời gian bán thải dài cho phép dùng Emtricitabine 1 lần/ngày. Với các dung dịch uống chứa propylene glycol, chống chỉ định cho phụ nữ có thai, trẻ nhỏ và bệnh nhân có rối loạn chức năng gan hoặc thận. Các tác dụng phụ thường gặp của thuốc bao gồm suy nhược, khó chịu đường tiêu hóa, đau đầu và tăng sắc tố ở lòng bàn tay và/hoặc lòng bàn chân.
Các thuốc thuộc nhóm NRTIs đều có thể gây ra chứng gan to nghiêm trọng kèm nhiễm mỡ và nhiễm toan lactic. Các yếu tố nguy cơ bao gồm béo phì, điều trị kéo dài với NRTIs và rối loạn chức năng gan từ trước. Cần cân nhắc việc ngừng điều trị bằng NRTIs ở những bệnh nhân có nồng độ aminotransferase tăng cao.
Biệt dược duy nhất tại Việt Nam chứa Emtricitabine đơn độc là Efava.
Lopinavir/Ritonavir (LPV/r)
Sự tập hợp các virion lây nhiễm HIV phụ thuộc vào một aspartate protease (HIV-1 protease) được mã hóa bởi gene pol. Enzyme của virus này phân cắt các polyprotein ban đầu thành các protein cấu trúc cuối cùng của lõi virion trưởng thành. Các thuốc ức chế protease HIV được thiết kế dựa trên đặc điểm phân tử của vị trí hoạt động của enzyme. Sự đề kháng xảy ra thông qua nhiều đột biến điểm trên gene pol, mức độ kháng chéo có thể thay đổi tùy thuộc vào thuốc ức chế protease cụ thể.
Lopinavir/Ritonavir là các thuốc ức chế protease HIV, từ đó ngăn chặn sự nhân lên của virus. Trong liệu pháp phối hợp này, vai trò ức chế virus chính là của Lopinavir, vai trò chính của Ritonavir không phải là ức chế protease HIV, mà là ức chế enzyme chuyển hóa thuốc CYP3A4 ở gan, ức chế chuyển hóa Lopinavir, từ đó tăng cường tác dụng của Lopinavir. Cần lưu ý tương tác thuốc của Lopinavir/Ritonavir với các thuốc khác cũng được chuyển hóa nhiều qua CYP3A4 (ví dụ: đa số các statin hạ mỡ máu).
Kết hợp này giúp tăng cường tuân thủ điều trị và được dung nạp tốt.
Việc sử dụng các thuốc ức chế protease HIV có thể dẫn đến rối loạn chuyển hóa carbohydrate và lipid. Có ý kiến cho rằng điều này là do sự ức chế các protein điều hòa lipid có vị trí hoạt động tương đồng về cấu trúc với protease HIV. Hội chứng bao gồm tăng đường huyết và kháng insulin hoặc tăng lipid máu, với sự phân bố chất béo trong cơ thể bị thay đổi. Bướu lạc đà, nữ hóa tuyến vú và béo phì trung tâm có thể xảy ra cùng với chứng loạn dưỡng mỡ ở mặt và ngoại vi.
Các biệt dược phổ biến tại Việt Nam: Ripinavir, Kaletra, Lopimune.
Efavirenz (EFZ)
Đây là thuốc ức chế enzyme phiên mã ngược không có cấu trúc nucleoside (NNRTIs). Vị trí gắn vào enzyme phiên mã ngược của virus của Efavirenz hoàn toàn khác với các thuốc thuộc nhóm NRTIs. Nó không cần được phosphoryl hóa để hoạt hóa và không cạnh tranh với các nucleoside triphosphate. Không có sự đề kháng chéo với các NRTIs. Nếu sử dụng đơn trị liệu, thuốc rất dễ bị đề kháng thông qua đột biến gene pol.
Efavirenz có thể được dùng 1 lần/ngày vì thời gian bán hủy dài. Thức ăn giàu chất béo làm tăng sinh khả dụng của thuốc. Efavirenz được chuyển hóa bởi CYP450 ở gan và thường xuyên tham gia vào các tương tác thuốc. Nó là một chất cảm ứng mạnh CYP3A4 và có thể ảnh hưởng đến chuyển hóa của nhiều thuốc. Độc tính của Efavirenz bao gồm rối loạn chức năng thần kinh trung ương, phát ban da và tăng cholesterol huyết tương. Efavirenz là một trong những thuốc NNRTIs được khuyến khích sử dụng trong thai kỳ, nhưng nên bắt đầu sau 8 tuần đầu tiên do dị tật bẩm sinh đã được quan sát thấy trong một nghiên cứu trên linh trưởng với liều tương tự như được sử dụng ở người.
Một số biệt dược trên thị trường Việt Nam: Aviranz, Efavula, Fabasofos, Efavir.
Zidovudine (ZDV) hay Azidothymidine (AZT)
Zidovudine là một thuốc thuộc nhóm NRTIs, với cấu trúc bắt chước thymidine.
Thuốc được chuyển hóa ở gan thông qua liên hợp glucuronide và thải trừ qua thận. Giảm liều là cần thiết ở những bệnh nhân tăng ure máu và xơ gan. Độc tính chính của Zidovudine là ức chế tủy xương, dẫn đến thiếu máu và giảm bạch cầu trung tính. Rối loạn tiêu hóa, giảm tiểu cầu, đau đầu, đau cơ, viêm gan ứ mật cấp, kích động và mất ngủ cũng có thể xảy ra. Các thuốc có thể làm tăng nồng độ trong huyết tương của Zidovudine bao gồm kháng nấm azole và thuốc ức chế protease HIV. Rifampicin làm tăng thanh thải Zidovudine.
Một số biệt dược phổ biến tại Việt Nam: Pharbacox, Zido-H, Retrovir.
Xem thêm: Lamivudine and Zidovudine Disperible Tablets 30mg/60mg là thuốc gì?
Tài liệu tham khảo
Bộ Y tế (2017). Hướng dẫn Điều trị và chăm sóc HIV/AIDS.
Katzung, B. G., Kruidering-Hall, M., & Trevor, A. J. (2019). Katzung & Trevor’s pharmacology: Examination & board review (Twelfth edition). New York: McGraw-Hill Education.