Bệnh Nội tiết - chuyển hóa
Nhiễm toan chuyển hóa: chẩn đoán, những dấu hiệu cần chú ý khi điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh -Bài viết Nhiễm toan chuyển hóa: chẩn đoán, những dấu hiệu cần chú ý khi điều trị theo BMJ để tải file PDF vui lòng click vào link ở đây.
1. Tóm tắt
Bị nhiễm toan chuyển hóa chứng tỏ bệnh nhân có thể tiềm ẩn một số bệnh lý khác. pH trong máu động mạch <7,35 định nghĩa về nhiễm toan. Nhiễm toan chuyển hóa khi nồng độ bicacbonat trong huyết tương giảm và/ hoặc khoảng trống anion (AG) huyết thanh tăng đáng kể.
Nhiễm toan chuyển hóa có thể xảy ra do những nguyên nhân sau:
- Bổ sung axit mạnh với đệm và hấp thụ ion bicacbonat
- Mất ion bicacbonat khỏi chất dịch cơ thể, thường là qua đường tiêu hóa hoặc thận
- Bổ sung nhanh dung dịch không chứa đệm bicacbonat vào dịch ngoại bào.
Việc phân biệt giữa các nguyên nhân gây nhiễm toan chuyển hóa bắt đầu bằng tính khoảng trống anion (anion gap, AG) huyết thanh. Tính AG huyết thanh bằng cách lấy các cation chính định lượng được, natri (Na+) trừ đi tổng số các anion chính định lượng được, gồm clo (Cl) và bicacbonat (HCO3).
- AG = Na – (Cl + HCO3)
AG huyết thanh bình thường là do chênh lệch giữa số anion không định lượng chẳng hạn như sulfate (SO4), phosphat (PO4), albumin và các anion hữu cơ so với số cation không định lượng được, chẳng hạn như kali (K +), magiê (Mg+), và canxi (Ca2+). Các protein trong huyết tương cũng góp phần duy trì AG huyết thanh bình thường.
2. Bệnh căn học
Thông thường, khoảng trống anion (AG) dao động trong khoảng từ 6 đến 12 millimol/L (6-12 mEq/L). Tăng AG thường gợi ý bệnh nhân đang bị nhiễm toan hữu cơ. Căn cứ trên khái niệm này, có thể phân loại nhiễm toan chuyển hóa thành nhiễm toan chuyển hóa có AG bình thường và AG tăng.
2.1 AG bình thường
- Bicacbonat (HCO3) bị mất đi hoặc bị loãng, cơ thể không tạo ra anion, và độ trung hòa về điện vẫn được duy trì do tăng đối ứng nồng độ clo trong huyết thanh.
- Tình trạng này còn được gọi là nhiễm toan chuyển hóa tăng clo huyết.
- Thường là do mất HCO3 qua đường tiêu hóa hoặc thận.
- Các nguyên nhân ở đường tiêu hóa bao gồm tiêu chảy, dẫn lưu và lỗ rò trên đường tiêu hóa, phẫu thuật dẫn dòng nước tiểu qua ruột và ăn/nuốt hạt nhựa trao đổi anion có chứa clo.
- Các nguyên nhân ở thận bao gồm nhiễm toan ống thận, thuốc ức chế carbonic anhydrase, giảm aldosterone và dùng thuốc lợi tiểu giữ kali.
- Những nguyên nhân khác bao gồm bổ sung axit bằng cách nuôi dưỡng tĩnh mạch hoàn toàn, nuốt phải lưu huỳnh nguyên chất hoặc bổ sung hydro clorua (HCl) hoặc các hóa chất liên quan khác, chẳng hạn như amoni clorua.
2.2 AG tăng
- Axit hữu cơ hấp thụ HCO3, và anion được tạo ra thường sẽ được giữ lại trong huyết thanh và dịch ngoại bào.
- Nồng độ clo trong huyết thanh không tăng.
- Nguyên nhân là tình trạng toan ceton do bệnh tiểu đường, tình trạng toan ceton do rượu, toan lactic, bệnh thận hoặc ngộ độc methanol, ethanol, ethylene glycol, propylene glycol (pha loãng trong lorazepam), 5-oxoproline (các nồng độ nhiễm độc có thể xảy ra ở những bệnh nhân sử dụng paracetamol trong thời gian dài), axit salicylic, paraldehyde, phenformin, metformin, sắt, isoniazid, hydro sulfua, cacbon monoxit, toluene, hoặc ethylene glycol.
3. Những cân nhắc khẩn cấp
(Xem Chẩn đoán khác biệt để biết thêm chi tiết)
Nhiễm toan chuyển hóa thường không đe dọa tính mạng trừ khi đạt đến cực độ pH (ví dụ: pH trong máu động mạch <7,00). Tuy nhiên, có nhiều nguyên nhân gây nhiễm toan chuyển hóa cực kỳ nghiêm trọng. Do đó, bác sĩ điều trị cần nhanh chóng đưa ra chẩn đoán xác định và bắt đầu điều trị tình trạng tiềm ẩn.
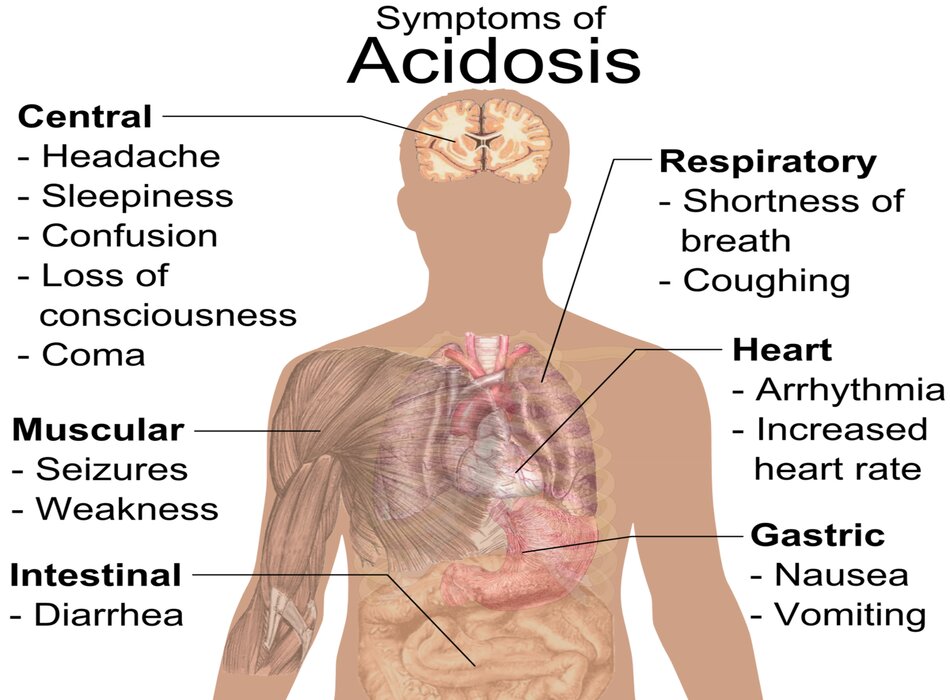
4. Những dấu hiệu cần chú ý
- Nhiễm xeton axit do tiểu đường
- Tình trạng toan ceton do rượu
- Ăn vào các chất độc hại
- Ngộ độc paracetamol (nhiễm độc 5-oxoproline)
- Nhiễm độc salicylate
- Suy thận cấp
5. Cách tiếp cận chẩn đoán từng bước
Đánh giá tổng quát tình trạng cân bằng axit-bazơ của bệnh nhân sẽ giúp hiểu rõ vấn đề bệnh lý tiềm ẩn. Có thể thu hẹp phạm vi chẩn đoán phân biệt những rối loạn này nếu có thông tin lâm sàng về bệnh nhân và một số kết quả xét nghiệm. Có thể đánh giá những tình trạng lâm sàng kèm rối loạn cân bằng axit-bazơ một cách hiệu quả bằng phương pháp tiếp cận sinh lý bệnh học từng bước.
Nên tiến hành phân tích ABG (khí máu động mạch) và bộ xét nghiệm chuyển hóa (CMP). Các xét nghiệm cần thiết nhằm tiếp cận rối loạn cân bằng toan kiềm nghi ngờ thông qua ABG, đây là xét nghiệm cung cấp thông tin về các giá trị pH, PaO2, PaCO2, và HCO3 tính được, cũng như bộ xét nghiệm chuyển hóa máu tĩnh mạch, bộ chuyển hóa này cũng cung cấp thông tin về nồng độ Na+, K+, Cl, và CO2 toàn phần (TCO2). TCO2 là nồng độ cacbon dioxit toàn phần có trong huyết thanh, bao gồm CO2 hòa tan, bicacbonat, cacbonat và axit cacbonic. CO2 hòa tan là một phần nhỏ trong TCO2. TCO2 trong xét nghiệm chất điện giải trong huyết thanh chủ yếu thể hiện nồng độ bicacbonat trong huyết tương.
Dưới đây là các bước bắt buộc khi diễn giải dữ liệu và xác định nguyên nhân gây nhiễm toan chuyển hóa.
5.1 Xác định tình trạng rối loạn qua độ pH
- Độ pH trong động mạch cho biết rối loạn bệnh nhân đang mắc phải – nhiễm toan hay nhiễm kiềm.
- Tại mực nước biển, độ pH bình thường là 7,42 ± 0,02, trong đó dao động từ 7,35 đến 7,45.
- pH máu động mạch giảm khi <7,35 cho thấy rối loạn nghiêm trọng mà bệnh nhân đang gặp phải là nhiễm toan.
5.2 Xác định tình trạng rối loạn nguyên phát
- Để xác định tình trạng rối loạn nguyên phát, phải kiểm tra những thay đổi tăng giảm nồng độ HCO3 trong huyết thanh và PaCO2 trong máu động mạch so với mức bình thường và mối quan hệ với mức thay đổi độ pH trong động mạch.
- Nếu độ pH và HCO3 đều thấp, thì tình trạng rối loạn nguyên phát sẽ là nhiễm toan chuyển hóa.
5.3 Đánh giá mức độ bù trừ đáp ứng với tình trạng nguyên phát:
- Nếu bị nhiễm toan chuyển hóa đơn thuần, cơ chế đáp ứng thích nghi bình thường của đường hô hấp sẽ làm giảm PaCO2 trong động mạch 1 đến 1,5 lần so với mức giảm HCO3 trong huyết thanh.
5.4 Tính khoảng trống anion (AG) huyết thanh
- AG huyết thanh = Na – (Cl + HCO3).
- Trong huyết thanh, cation định lượng được + cation không định lượng được = anion định lượng được + anion không định lượng được. AG huyết thanh được tính bằng cách lấy cation (Na) định lượng được – anion (Cl + HCO3) định lượng được, và đây thực sự là chỉ báo cho biết liệu có anion nào không định lượng được tích tụ trong huyết thanh hay không. Do đó, bất kỳ quy trình chuyển hóa nào gây tích tụ anion không định lượng được đều sẽ làm tăng khoảng trống anion.
- Có thể hiểu như sau: ở nhiễm toan hữu cơ, anion tích tụ theo mối quan hệ 1:1 với lượng HCO3 hấp thụ. Do đó, mức AG huyết thanh tăng lên cần phải gần tương đương mức HCO3 giảm đi ở nhiễm toan hữu cơ.
- Ngược lại, nhiễm toan mà không tích tụ anion sẽ không có bất kỳ thay đổi nào trong AG huyết thanh; những kiểu nhiễm toan này được gọi là AG bình thường hoặc nhiễm toan chuyển hóa tăng clo huyết, phản ánh mức tăng còn bù ở nồng độ clo trong huyết thanh, đây là mức duy trì AG huyết thanh trong phạm vi từ 6 đến 12 millimol/L (6-12 mEq/L).[6]
- Giá trị <12 millimol/L (12 mEq/L) cho thấy bệnh nhân bị nhiễm toan chuyển hóa có AG bình thường, trong khi giá trị >12 millimol/L (12 mEq/L) cho thấy bệnh nhân bị nhiễm toan chuyển hóa có tăng AG.[6]
5.5 So sánh sự thay đổi ở giá trị AG trong huyết thanh với lượng HCO3 giảm đi
- Ở nhiễm toan chuyển hóa có tăng AG, giá trị AG huyết thanh tăng lên cần tương đương với nồng độ HCO3 giảm đi.
- Khi AG huyết thanh tăng lên nhiều hơn nồng độ HCO3 giảm đi, thì có thể bệnh nhân bị nhiễm kiềm-toan chuyển hóa kết hợp.
- Ngược lại, khi nồng độ HCO3 giảm đi lớn hơn giá trị AG huyết thanh tăng lên (và AG huyết thanh tăng lên đáng kể), thì chứng tỏ bệnh nhân bị nhiễm toan chuyển hóa có tăng AG và AG bình thường đồng thời.
- Nếu bệnh nhân bị nhiễm toan chuyển hóa có tăng AG, hãy tính chênh lệch nồng độ osmol/kg huyết thanh đo được/ tính được.
- Chênh lệch thẩm thấu: = nồng độ osmol/kg huyết thanh đo được – nồng độ osmol/kg huyết thanh tính được.
- Độ thẩm thấu máu tính được = 2 x Na trong huyết thanh + glucose/18 + urê/2,8 (bình thường <10).
- Độ thẩm thấu máu là do các chất tan thường có trong huyết thanh. Bổ sung các chất chẳng hạn như rượu, protein, chất béo và mannitol làm tăng nồng độ thẩm thấu đo được, và do đó làm tăng chênh lệch nồng độ thẩm thấu huyết thanh đo được/tính được. Tình trạng tăng mức chênh lệch nồng độ thẩm thấu máu đo được/tính được khi bị nhiễm toan chuyển hóa có tăng AG có thể là chỉ báo gián tiếp cho biết bệnh nhân bị nhiễm độc ethanol hoặc ăn vào methanol và ethylene glycol.
5.6 Nếu bệnh nhân bị nhiễm toan chuyển hóa có AG bình thường (tăng clo huyết), cần đo AG trong nước tiểu.
- AG trong nước tiểu = (Na + K) – Cl (ion trong nước tiểu).
- Trong trường hợp nhiễm toan chuyển hóa có AG bình thường, thì tính AG trong nước tiểu sẽ giúp phân biệt giữa nhiễm toan ống thận và những nguyên nhân khác không liên quan đến thận.[7]
- Về căn bản, các giá trị âm (< 0 millimol/L; < 0 mEq/L) chứng tỏ bệnh trạng do các nguyên nhân không liên quan đến thận.
- Bởi thường không đo được amoni trong nước tiểu trong những trường hợp lâm sàng, nên giới chuyên môn sẽ sử dụng AG trong nước tiểu để biết được liệu có nhiều amoni (AG trong nước tiểu âm) hay không có amoni (AG trong nước tiểu dương).
- Hữu ích nhất trong việc phân biệt các nguyên nhân liên quan đến thận (chủ yếu là nhiễm toan ống thận), mà thường có đặc trưng là giảm sản hoặc giảm tiết amoni so với những nguyên nhân gây nhiễm toan chuyển hóa có AG bình thường không liên quan đến thận (ví dụ: tiêu chảy).
5.7 Xác định bệnh nền
- Đây là mục đích chính trong bước phân tích rối loạn cân bằng axit-bazơ và có thể xác định được qua biểu hiện lâm sàng và các bước liệt kê bên trên.
- Cần tiến hành xét nghiệm thêm để xác định nồng độ lactic và xeton, cũng như tiến hành sàng lọc độc tố (nồng độ ethanol, methanol, ethylene glycol, propylene glycol, 5-oxoproline, và salicylate) nếu được gợi ý qua bệnh sử.
5.8 Phương án chẩn đoán cổ điển nêu trên có thể không hiệu quả ở những bệnh nhân nguy kịch.
Ở những bệnh nhân nguy kịch, nhiều cation như Ca và Mg cũng như anion như albumin và PO4 có thể vẫn không thay đổi như giả định ở phương án chẩn đoán kinh điển.
- AG cần phải được điều chỉnh khi nồng độ albumin bất thường.
- AG đã điều chỉnh = AG quan sát + 2,5 x (albumin bình thường trong huyết thanh – albumin đo được trong huyết thanh).
- Phương pháp ion mạnh (do BS. Peter Stewart phát triển) áp dụng đối với tất cả các ion hòa tan trong huyết tương.
- Chênh lệch ion mạnh (SID) biểu kiến = (Na + K + Ca + Mg) – Cl.
- SID hiệu dụng = HCO3 + albumin đo được x (0,123 x pH – 0,631) + phốt phát vô cơ x (0,309 x pH – 0,469).
- Khoảng trống ion mạnh = SID biểu kiến – SID hiệu dụng.
5.9 Bắt đầu liệu pháp phù hợp
- Nguyên tắc điều trị bệnh nhiễm toan chuyển hóa cơ bản đó là xác định và điều trị bệnh trạng tiềm ẩn.
- Đôi khi có thể cần dùng liệu pháp trực tiếp để điều trị bệnh nhiễm toan chuyển hóa.
- Có thể điều trị hiệu quả bệnh nhiễm toan chuyển hóa có AG bình thường bằng cách bổ sung từ từ bicacbonat, mặc dù cách điều trị tương tự đối với trường hợp có tăng AG vẫn còn gây tranh cãi.
- Cần tránh điều trị nhanh bất kỳ bệnh chuyển hóa nhiễm toan nào bằng cách tiêm nhanh natri bicacbonat qua đường tĩnh mạch.
6. Chẩn đoán khác biệt
6.1 Thường gặp |
|||
| 6.1.1 Mất bicacbonat qua đường tiêu hóa | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiêu chảy, dẫn lưu và lỗ rò trên đường tiêu hóa, phẫu thuật dẫn dòng nước tiểu qua ruột, nạp hạt nhựa trao đổi anion có chứa clo chẳng hạn như canxi clorua hoặc magiê clorua. | Chẩn đoán thường căn cứ trên thông tin bệnh sử và những phát hiện về triệu chứng thực thể | »Khoảng trống anion huyết thanh: <12 millimol/L (< 12 mEq/L) | »Khoảng trống anion nước tiểu: thấp (<0 millimol/L; < 0 mEq/L) |
| 6.1.2 Mất bicacbonat qua thận – nhiễm toan ống thận loại 1 và 2 | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử gia đình, bệnh tự miễn (hội chứng Sjogren, SLE (lupus ban đỏ hệ thống), viêm khớp dạng thấp), thoái hóa dạng tinh bột, đa u tủy xương, bí tiểu, tiền sử dùng thuốc (liti, amphotericin B, ifosfamide, chất ức chế carbonic anhydrase), chứng nhuyễn xương hoặc còi xương | Chẩn đoán thường căn cứ trên thông tin bệnh sử và những phát hiện về triệu chứng thực thể | »Khoảng trống anion huyết thanh: <12 millimol/L (< 12 mEq/L) | »Khoảng trống anion nước tiểu: cao (>0 millimol/L; >0 mEq/L)
»Độ pH trong nước tiểu: loại 1 >5,3; loại 2 <5,3 »Kali trong huyết thanh: Thấp |
| 6.1.3 Nhiễm toan ống thận loại 4 | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiểu đường, giảm aldosterone, tiền sử dùng thuốc (amiloride, spironolactone, trimethoprim, ciclosporin) | Chẩn đoán thường căn cứ trên thông tin bệnh sử và những phát hiện về triệu chứng thực thể | »Khoảng trống anion huyết thanh: <12millimol/L (<12 mEq/L) | »Khoảng trống anion nước tiểu: cao (>0 millimol/L; >0 mEq/L) »độ pH trong nước tiểu: bình thường »Kali trong huyết thanh: Cao »Aldosterone trong huyết tương: thấp ở chứng suy tuyến thượng thận nguyên phát và bệnh thận thứ phát »renin trong huyết tương: cao ở chứng suy tuyến thượng thận nguyên phát và thấp ở bệnh thận thứ phát |
| 6.1.4 Nhiễm xeton axit do tiểu đường | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Bệnh nhân bị đái tháo đường tuýp 1, đặc biệt là khi đồng thời mắc bệnh khác, chẳng hạn như nhiễm trùng hoặc nhồi máu cơ tim | Lơ mơ, ngủ gà, có mùi ketone trong hơi thở | »Khoảng trống anion huyết thanh: >12 millimol/L (>12 mEq/L) | »Xeton trong huyết thanh và nước tiểu: tăng cao (có thể đo được) »Glucose trong huyết thanh và nước tiểu: Tăng »Lactate trong huyết thanh: Tăng |
| 6.1.5 Tình trạng toan ceton do rượu | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Uống rượu trong thời gian dài; suy dinh dưỡng; buồn nôn, ói mửa, đau bụng | Lơ mơ, ngủ gà, có mùi ketone trong hơi thở; các triệu chứng thực thể của bệnh mạch máu ngoại biên, triệu chứng thực thể của bệnh gan mạn tính (sao mạch, móng trắng, bàn tay son, bầm tím, vàng da, vết gãi ngứa); gan to | »Khoảng trống anion huyết thanh: >12 millimol/L (>12 mEq/L) | »Xeton trong nước tiểu: thường xuất hiện Nếu không thấy xuất hiện cũng không được loại trừ bệnh.
»Nồng độ ethanol: thấp hoặc không có »Glucose trong huyết thanh và nước tiểu: thấp hoặc bình thường »Lactate trong huyết thanh: tăng cao nhưng không đủ để chứng minh bệnh nhiễm toan |
| 6.1.6 Ăn vào các chất độc hại | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử ngộ độc: ethanol, methanol (chất thay thế ethanol), ethylene glycol (thành phần của chất chống đông dùng trong ô tô), propylene glycol (hòa tan trong nhiều loại thuốc dạng tiêm tĩnh mạch chẳng hạn như lorazepam) | Lơ mơ, ngủ gà | »Khoảng trống thẩm thấu huyết thanh: bình thường < 10 mOsm/L
»Khoảng trống anion huyết thanh: >12 millimol/L (>12 mEq/L) |
»Sàng lọc độc tố trong huyết thanh (ethanol, methanol, ethylene glycol, propylene glycol): dương tính |
| 6.1.7 Ngộ độc paracetamol (nhiễm độc 5-oxoproline) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử dùng quá liều paracetamol hoặc paracetamol trong thời gian dài; liên quan đến bệnh mắc kèm chẳng hạn như suy dinh dưỡng và bệnh thận mạn tính[10] | Lơ mơ, ngủ gà | »Khoảng trống anion huyết thanh: >12 millimol/L (>12 mEq/L) | »Paracetamol trong huyết thanh và nước tiểu: dương tính (không nhất thiết trong phạm vi độc)
»Lactate trong huyết thanh: Tăng »Khối phổ để xác định 5- oxoproline: dương tính Nghi ngờ nhiễm độc 5- oxoproline nếu không xác định được nguyên nhân nào khác gây nhiễm toan chuyển hóa ảnh hưởng đến khoảng trống anion. |
| 6.1.8 Nhiễm độc salicylate | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Dùng aspirin nồng độ điều trị hoặc cố tình dùng quá liều | Lú lẫn, ù tai, tăng thông khí, phù phổi | »Khoảng trống anion huyết thanh: >12 millimol/L (> 2 mEq/L) | »Nồng độ salicylate: >2172 micromol/L (>300 microgram/mL) |
| 6.1.9 Nhiễm toan lactic | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử có các nguyên nhân gây bệnh tiềm ẩn: giảm tưới máu đến mô, bệnh tiểu đường, dùng thuốc (ví dụ: metformin, paraldehyde, liệu pháp antiretroviral), dị tật di truyền (ví dụ: hội chứng MELAS – bệnh não ty thể, | Có thể phát hiện thấy các triệu chứng thực thể liên quan đến nguyên nhân tiềm ẩn | »Khoảng trống anion huyết thanh: >12 millimol/L (>12 mEq/L) | »Lactate trong huyết thanh:Tầng |
| 6.1.10 Suy thận cấp | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có thể không có triệu chứng; các triệu chứng bao gồm biếng ăn, mệt mỏi, ngứa, buồn nôn, ói mửa, và thở gấp (khó thở). | Suy tư thế vận động, tiếng cọ màng phổi hoặc màng tim, phù nề mạch ngoại biên, tiếng ran phổi, lượng nước tiểu <400 mL/ ngày | »Khoảng trống anion huyết thanh: >12 millimol/L (>12 mEq/L) »Xét nghiệm chức năng thận: creatine và urê tăng cao, nồng độ kali biến đổi không ngừng
Creatinine tăng >44 micromol/L (>0,5 mg/dL) so với lần khám ban đầu. |
|
| 6.1.11 Suy thận mạn tính | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử giảm chức năng thận; thường là không có triệu chứng | Có thể phát hiện các triệu chứng thực thể liên quan đến nguyên nhân tiềm ẩn; ngứa, phù nề mạch ngoại biên, tiếng ran phổi nếu bị quá tải dịch | »Khoảng trống anion huyết thanh: >12 millimol/L (>12 mEq/L) »Xét nghiệm chức năng thận: creatine và urê tăng cao, nồng độ kali biến đổi không ngừng | |
6.2 Không thường gặp |
|||
| 6.2.1 Bổ sung axit | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Nuôi dưỡng tĩnh mạch hoàn toàn, ngộ độc lưu huỳnh nguyên chất, bổ sung hydro clorua (ví dụ chất đồng loại chẳng hạn như amoni clorua); những bệnh nhân truyền nhanh các thể dịch không chứa HCO3 sẽ bị nhiễm toan loãng | Chẩn đoán thường căn cứ trên thông tin bệnh sử và những phát hiện về triệu chứng thực thể | »Khoảng trống anion huyết thanh: >12 millimol/L (>12 mEq/L) | »Khoảng trống anion nước tiểu: thấp (<0 millimol/L; <0 mEq/L) |
7. Các bài báo chủ yếu
- Berend K, de Vries AP, Gans RO. Physiological approach to assessment of acid-base disturbances. N Engl J Med.2014;371:1434-1445. Tóm lược
- Seifter JL. Integration of acid-base and electrolyte disorders. N Engl J Med. 2014;371:1821-1831. Tóm lược
- Fencl V, Miller TB, Pappenheimer JR. Studies on respiratory response to disturbances of acid-base balance, with
- deductions concerning the ionic composition of cerebral interstitial fluid. Am J Physiol. 1966;210:459-466. Tóm lược
- Elkinton JR. Clinical disorders of acid-base regulation: A survey of seventeen years diagnostic experience. Med Clin North Am. 1966;50:1325-1350. Tóm lược
- Gabow PA, Kaehny WD, Fennessey PV, et al. Diagnostic importance of an increased serum anion gap. N Engl J Med. 1980;303:854-858. Tóm lược
8. Tài liệu tham khảo
- Dubin A, Menises MM, Masevicius FD, et al. Comparison of three different methods of evaluation of metabolic acid-base disorders. Crit Care Med. 2007;35:1264-1270. Tóm lược
- Berend K, de Vries AP, Gans RO. Physiological approach to assessment of acid-base disturbances. N Engl J Med. 2014;371:1434-1445. Tóm lược
- Seifter JL. Integration of acid-base and electrolyte disorders. N Engl J Med. 2014;371:1821-1831. Tóm lược
- Fencl V, Miller TB, Pappenheimer JR. Studies on respiratory response to disturbances of acid-base balance, with deductions concerning the ionic composition of cerebral interstitial fluid. Am J Physiol. 1966;210:459-466. Tóm lược
- Elkinton JR. Clinical disorders of acid-base regulation: A survey of seventeen years diagnostic experience. Med Clin North Am. 1966;50:1325-1350. Tóm lược
- Gabow PA, Kaehny WD, Fennessey PV, et al. Diagnostic importance of an increased serum anion gap. N Engl J Med. 1980;303:854-858. Tóm lược
- Batlle DC, Hizon M, Cohen E, et al. The use of urinary anion gap in the diagnosis of hyperchloremic metabolic acidosis. N Engl J Med. 1988;318:594-599. Tóm lược
- Shapiro JI. Pathogenesis of cardiac dysfunction during metabolic acidosis: therapeutic implications. Kidney Int. 1997;61:S47-S51. Tóm lược
- McGuire LC, Cruickshank AM, Munro PT. Alcoholic ketoacidosis. Emerg Med J. 2006;23:417-420. Toàn văn Tóm lược
- Fenves AZ, Kirkpatrick HM 3rd, Patel VV, et al. Increased anion gap metabolic acidosis as a result of 5-oxoproline (pyroglutamic acid): a role for acetaminophen. Clin J Am Soc Nephrol. 2006;1:441-447. Toàn văn Tóm lược
- Agrawal M, Swartz R. Acute renal failure. Am Fam Physician. 2000 Apr 1;61(7):2077-88. Tóm lược
- Chan JCM. The role of metabolic acidosis in chronic kidney diseases. Asian Biomed. 2010;4:367-372.
9. Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.
Xem đầy đủ Các Điều khoản và Điều kiện Sử dụng Trang Web.
10. Những người có đóng góp
Các tác giả:
Dinkar Kaw, MD
Professor of Medicine
Division of Nephrology, Department of Medicine, University of Toledo College of Medicine, Toledo, OH CÔNG KHAI THÔNG TIN: DK declares that he has no competing interests.
Lời cảm ơn:
Dr Dinkar Kaw would like to gratefully acknowledge Dr Joseph I. Shapiro, a previous contributor to this monograph. JIS declares that he has no competing interests.
Những Người Bình duyệt:
Tausif Zar, MD
Staff Nephrologist
Division of Nephrology, Department of Medicine, Southern Arizona Veterans Affairs Health Care System, Tucson, AZ CÔNG KHAI THÔNG TIN: TZ declares that he has no competing interests.
Andrew Fenves, MD
Professor of Medicine
Baylor University Medical Center, Dallas, TX
CÔNG KHAI THÔNG TIN: AF declares that he has no competing interests.
Xem thêm:
Rối loạn tăng Kali máu: Nguyên nhân, triệu chứng, chẩn đoán điều trị theo BMJ
11. Câu hỏi lâm sàng
Câu 1
Nam 66 tuổi tới phòng khám để thăm khám thường quy. Ông ta hiện không có than phiền về vấn đề gì. Bệnh nhân có tiền sử ĐTĐ type2 kiểm soát kém và Tăng huyết áp. Công thức máu làm từ 2 tháng trước chỉ ra tăng K máu và dừng lisinopril đi. Thuốc hiện tại bao gồm glipizidie, furosemide, nifedipine và aspirin. Huyết áp 150/90 mmHg, mạch 78 lần/phút, thăm khám không có vấn đề gì đáng kể.
Cận lâm sàng: Natri 136 mEq/L, Kali 5.8 mEq/L, Clo 108 mEq/L, Hco3- 18 mEq/L, BUN 28 mg/dL, Creatinine huyết thanh 1.4 mg/dL. Nguyên nhân nhiều khả năng nhất gây bất thường điện giải ở bệnh nhân này là?
- Sử dụng furosemide.
- Lạm dụng thuốc nhuận tràng.
- Tăng ure máu do suy thận trước thận.
- Tăng aldosteron nguyên phát.
- Hẹp động mạch thận.
- Nhiễm toan ống thận.
- Nôn ẩn giấu.
Đáp án đúng là F: Bệnh nhân này có toan chuyển hóa (Hco3- huyết thanh là 18 mEq/L) kèm tăng Kali máu. Ông ta bị toan chuyển hóa không có khoảng trống anion với AG huyết Thanh= 10 mEq/L. Ông ta cũng có suy giảm chức năng thận nhẹ phù hợp với bệnh thận mãn. Khi mất từ từ các nephrons, các nephrons còn lại duy trì chức năng thận bằng cách đào thải acid hàng ngày thông qua việc sản xuất nhiều đệm Nh3 để đào thải H+ hay Nh4 vào trong nước tiểu. Do đó, hiếm thấy toan chuyển hóa trên nền bệnh thận mạn cho tới khi chức năng thận suy giảm nặng (GFR < 20mL/ min). Toan chuyển hóa không có AG và tăng K máu xảy ra cùng với sự suy giảm chức năng thận chỉ ra sự rói loạn trong ống thận.
Toan hóa ống thận (Renal tubular acidosis-RTA) là một nhóm các rối loạn đặc trưng bởi toan chuyển hóa không có AG biểu hiện chức năng thận còn được bảo tồn. Phần ống góp là nơi đào thải H+ và K+ và được điều hòa bởi aldosteron. Bất thường trong chức năng của vùng này do thiếu hoặc không đáp ứng với aldosterone sẽ tăng tích trữ H+ và K+ => Toan hóa ống thận tăng K máu (Type 4). Bệnh thường thấy ở người già mắc đái tháo đường kiểm soát kém với tổn thương bộ máy cận cầu thận gây nên tình trạng giảm aldosterone – giảm renin. Những bệnh nhân này có tăng K máu nhẹ (5.2-6) và toan hóa nhẹ (hco3- 15-20) trên nền mức lọc cầu thận còn bảo tồn hoặc giảm vừa (20-50mL/min). Tăng huyết áp có thể hoặc có thể không biểu hiện và thường do xơ hóa mạch máu kèm theo.
| Các nguyên nhân gây toan chuyển hóa không có khoảng trống anion |
| – Tiêu chảy – Lỗ dò (tụy, da – hồi tràng) – Ức chế men CA – Toan hóa ống thận – Niệu quản nghịch đảo – Bẩm sinh |
Đáp án A: Sử dụng lợi tiểu quai gây giảm Kali máu và kiềm chuyển hóa.
Đáp án B: Dù cho tiêu chảy thường gây toan chuyển hóa nhưng tiêu chảy do dùng thuốc nhuận tràng thường gây hạ Kali máu nặng và kiềm chuyển hóa. Hạ K máu nặng do mất K trong phân và tăng tiết aldosteron khi mất thể tích. Nó dẫn tới bất thường trong tái hấp thu Clo và đào thải Hco3- dẫn tới kiềm chuyển hóa.
Đáp án C: Tăng ure máu do suy thận trước thận (giảm tưới máu thận) thì tỷ lệ BUN/ Creatinine >20 do tăng tái hấp thu ure. Giảm tưới máu thận do giảm thể tích hệ thống hoặc bất thường cung lượng tim. Bệnh nhân này không có triệu chứng gì của giảm thể tích.
Đáp án D: Trong cường aldosterone nguyên phát, tăng nồng độ aldosterone gây tăng đào thải H+ và K+ dẫn tơi giảm K máu và kiềm chuyển hóa.
Đáp án E: Hẹp động mạch thận gây cường aldosterone thứ phát do giảm tưới máu tới thận. Thường thấy giảm K máu, kiềm chuyển hóa và tăng huyết áp.
Đáp án G: Nôn ẩn giấu gây kiềm chuyển hóa giảm Clo máu do mất dịch tiêu hóa HCl. Giảm K máu có thể thấy do tăng tiết aldosterone đáp ứng với việc giảm thể tích
Tổng kết: Toan hóa ống thận type 4 (toan hóa ống thận có tăng K máu) đặc trưng bời toan chuyển hóa không có AG, tăng Kali kéo dài và suy giảm chức năng thận từ nhẹ tới vừa. Nó thường xảy ra ở bệnh nhân đái tháo đường kiểm soát kém.
Câu 2
Một nam giới 42 tuổi được tìm thấy trong tình trạng không đáp ứng ở ga tàu điện ngầm. Anh ta được đem tới khoa cấp cứu, tại đây được tiến hành hồi sức tim phổi (CPROTEIN) kèm truyền glucose và thiamine đường tĩnh mạch. Kết quả khí máu động mạch của anh ta: pH 7.2, PaO2 90 mmHg, PaCo2 28 mmHg, Hco3- 12 mEq/L. Bước tiếp theo phù hợp nhất để chẩn đoán tình trạng toan kiềm ở bệnh nhân này là?
- Tính toán khoảng trống anion huyết tương
- Tính toán khoảng trống áp lực thẩm thấu huyết tương
- Tính khoảng trống anion trong nước tiểu
- Tính khoảng trống áp lực thẩm thấu trong nước tiểu
- Tiến hành lấy khí máu tĩnh mạch
Đáp án đúng là A: Bệnh nhân này bị toan chuyển hóa (pH <7.35, Giảm nguyên phát Hco3-). Để xác định tình trạng kiềm toan, bước tiếp theo nên tính toán khoảng trống anion (Anion gap – AG). AG thể hiện các ion không tính toán được trong cơ thể. Nó có thể được tính bằng công thức:
AG = Na – (Hco3 + Cl).
AG bình thường trong khoảng 10-14 mEq/L. Tăng AG chỉ ra sự xuất hiện của các acid no nước chloride trong bào tương, ngoại sinh hoặc các anion chưa xác định. Dấu hiệu tăng AG kèm với biểu hiện lâm sàng giúp làm hẹp các chẩn đoán phân biệt toan chuyển hóa với một số nguyên nhân thường thấy khác. Một số nguyên nhân chính tạo khoảng trống anion trong toan chuyển hóa là:
- Tăng acid lactic: giảm oxy máu, giảm tưới máu cơ quan, suy giảm chức năng ty thể.
- Nhiễm toan keto: ĐTĐ type I, Đói hoặc nghiện rượu.
- Uống methanol: Tích tụ acid formic
- Uống Ethylene glycol: Tích tụ a. oxalic và a. glycolic.
- Nhiễm độc salicylat: Tích tụ salicylate (cũng là nguyên nhân gây kiềm hô hấp kèm theo)
- Tăng ure máu (suy thận giai đoạn cuối): Mất có khả năng đào thải H+ hay nh4+.
Đáp án B: Khoảng trống áp lực thẩm thấu nên được tính trong trường hợp nhiễm toan có tăng AG như khi uống eTăng huyết ápnol, meTăng huyết ápnol và ngộ độc ethylene glycol. Nó được tính bằng cách xác định sự khác nhau giữa áp lực lý thuyết và thực tế.
Đáp án C: Khoảng trống anion niệu (Na niệu + K niệu – Cl niệu) được tính ở bệnh nhân toan chuyển hóa có AG bình thường. Khoảng trốíng anion niệu giúp xác định xem toan do thận hay mất hco3- qua ruột. Mất hco3- qua thận (khoảng trốíng anion niệu dương) xảy ra nếu cíng lượn xa nhiễm toan hoặc dùng thuốc ức chế men CA. Mất hco3- qua ruột xảy ra trong trường hợp tiêu chảy (khoảng trốíng anion âm).
Đáp án D: Tính khoảng trốíng thẩm thấu niệu không giúp xác định tình trạng toan kiềm ở bệnh nhân này.
Đáp án E: Khí máu tĩnh mạch khác một chút với khí máu đm là sự giảm nồng độ oxi trong máu tĩnh mạch so với động mạch. Nếu máu tĩnh mạch chứa lượng oxy bằng với đm thì chỉ ra rối loạn hô hấp chuyển hóa hỗn hợp ví dụ như nhiễm độc cyanide.
Tổng kết: Khoảng trống anion (AG) luôn cần được tính ở bệnh nhân toan chuyển hóa để làm hẹp các chẩn đoán phân biệt.