Bệnh Nội tiết - chuyển hóa
TOAN HÓA ỐNG THẬN: Sinh lý bệnh, nguyên nhân, điều trị
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
nhathuocngocanh.com – TOAN HÓA ỐNG THẬN: Sinh lý bệnh, nguyên nhân, điều trị. Tải file PDF Tại đây.
TỔNG QUAN
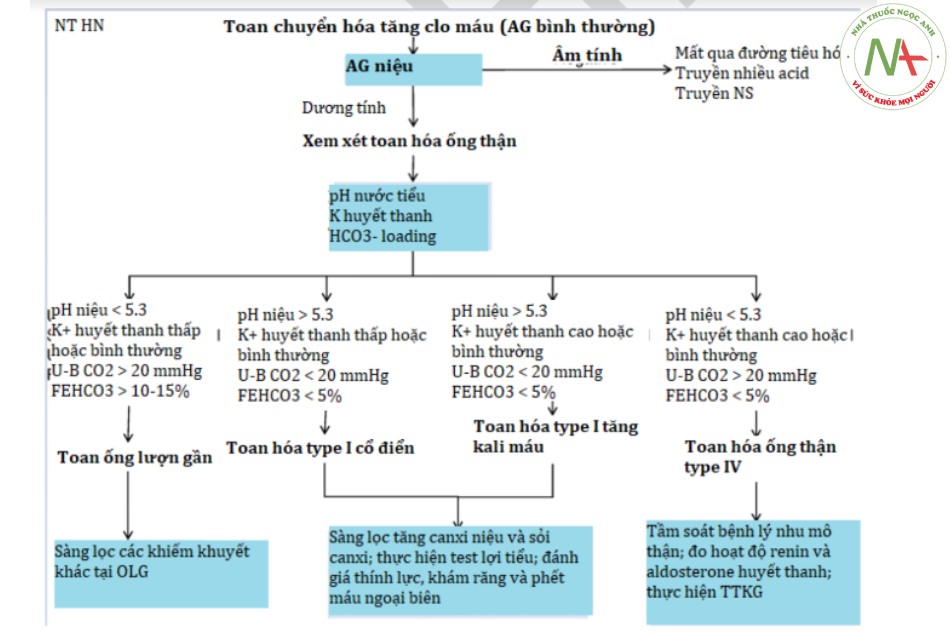
Ở trẻ em, toan hóa ống thận (RTA – renal tubular acidosis) có thể do di truyền hoặc mắc phải, ảnh hưởng đến khả năng hấp thu HCO3 tại thận, khả năng bài tiết NH3 hoặc acid. Toan hóa ống thận đặc trưng với toan chuyển hóa AG bình thường (tăng clo máu).
SINH LÝ BỆNH
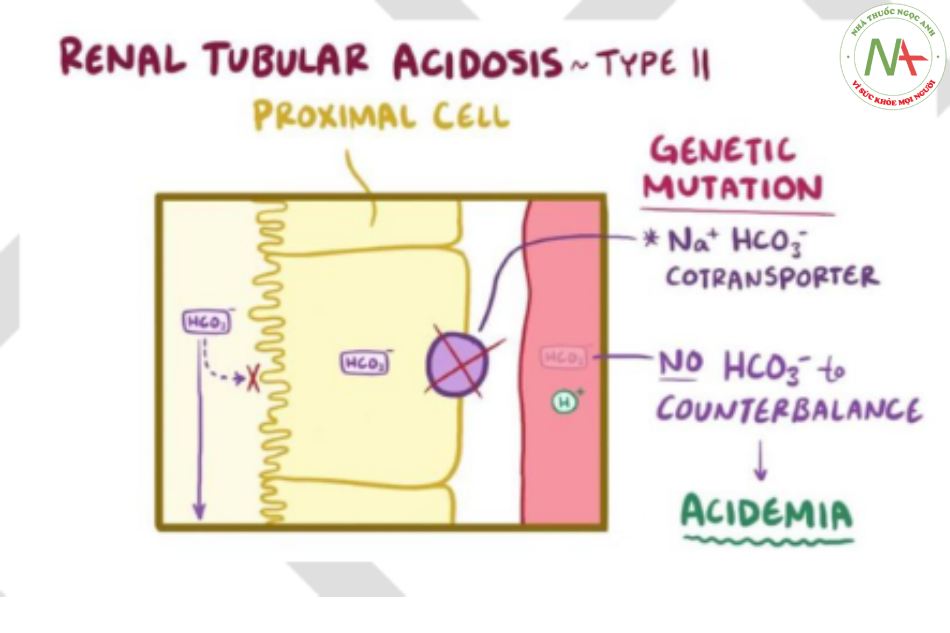
Toan ống lượn gần (Type II)
Toan hóa ống thận type II do giảm khả năng tái hấp thu bicarbonate tại ống lượn gần:
- HCO3- trong nước tiểu cho đến khi tải lọc giảm phù hợp với sự giảm khả năng tái hấp thu • Trạng thái ổn định (steady-state) đặc trưng với giảm HCO3- huyết tương và acid niệu • Một ví dụ là hội chứng Fanconi, khiếm khuyết các quá trình vận chuyển tại ống lượn gần và ức chế men carbonic anhydrase.
- Kali huyết thanh cũng giảm. Khi HCO3- mất qua nước tiểu, nó bị mất dưới dạng NaHCO3 và kéo nước theo do lợi tiểu thẩm thấu. Lợi tiểu gây mất kali.
Nguyên nhân
- Toan OLG đơn độc: ít gặp, có thể do thoáng qua hoặc di truyền trội hay lặn. • Hội chứng Fanconi: rối loạn chức năng ống lượn gần, đặc trưng với toan hóa ống lượn gần, tiểu glucose (với đường huyết bình thường), tiểu aminoacid, và protein niệu.
Biểu hiện
- Ở trẻ em, biểu hiện lâm sàng thường gặp nhất của hội chứng Fanconi là chậm lớn, và các đợt giảm thể tích do mất khả năng cô đặc nước tiểu gây tiểu nhiều. Các biểu hiện khác bao gồm dị dạng xương (rickets, mềm xương do giảm phospho máu, và giảm nồng độ canxi, táo bón và yếu cơ do hạ kali máu).
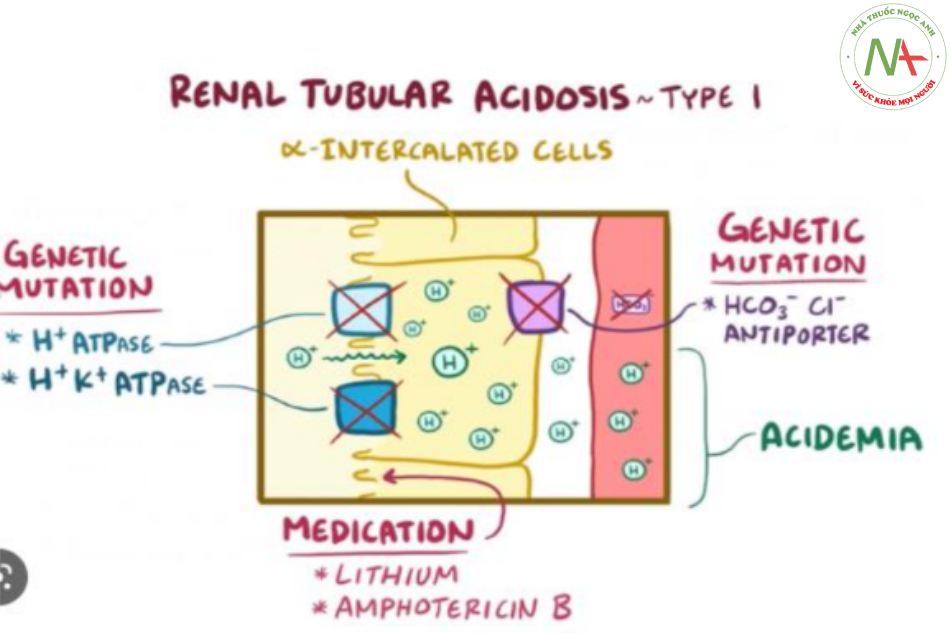
Toan ống lượn xa (Type I)
Toan ống lượn xa do mất khả năng bài tiết acid cố định tại ống lượn xa, do đó mất khả năng hình thành acid niệu. pH niệu > 5.5 – 6.0.
- Cơ chế sẽ bao gồm mất khả năng hệ thống vận chuyển ion H+ và HCO3, tăng tính thấm màng luminal cho phép khuếch tán ngược ion H+ từ ống thận trở về.
- Gây ra tình trạng toan hóa với pH niệu cao không thích hợp.
- K huyết thanh giảm.
Các nguyên nhân bao gồm bệnh lý tự miễn (eg, lupus, sarcoidosis, Sjogren); lithium; và tình trạng tăng canxi niệu (canxi gây phá hủy tế bào).
Nguyên nhân
Di truyền: Gen trội (đột biến gen SLC4A1), đột biến gen lặn thể có điếc hoặc không điếc • Mắc phải: thuốc (amphotericin B, lithium), bệnh lý tự miễn (lupus ban đỏ hệ thống, Sjogren syndrome); bệnh thận tắc nghẽn
Biểu hiện lâm sàng
- Thể lặn (recessive form): nhìn chung biểu hiện lâm sàng nặng bao gồm toan chuyển hóa tăng clo máu nặng (HCO3 có thể giảm dưới 10 mEq/L), hạ kali máu vừa đến nặng (K huyết thanh dưới 3.0 mEq/L), sỏi thận, nôn ói, mất nước, chậm lớn, Rickets.
- Thể trội (dominant form): so với thể lặn, thể trội thường nhẹ hơn và biểu hiện muộn hơn trong giai đoạn vị thành niên. Biểu hiện thường gặp nhất là sỏi thận. Bệnh nhân thường không bị toan hoặc toan mức độ nhẹ, hạ kali máu nhẹ đến vừa, ít gặp hơn là chậm lớn. Bệnh lý xương thì hiếm gặp trong thể này.
- Bệnh thận mạn: với độ lọc cầu thận < 90 cc/phút/1.73 m2 da, được báo cáo là biến chứng của toan ống lượn xa có tính chất di truyền.
Toan hóa ống thận type IV: Tình trạng nhược aldosterone
Toan hóa ống thận type IV do mất khả năng tiết kali gây tăng kali máu. Điều này làm giảm tiết proton H+, dẫn đến toan chuyển hóa.
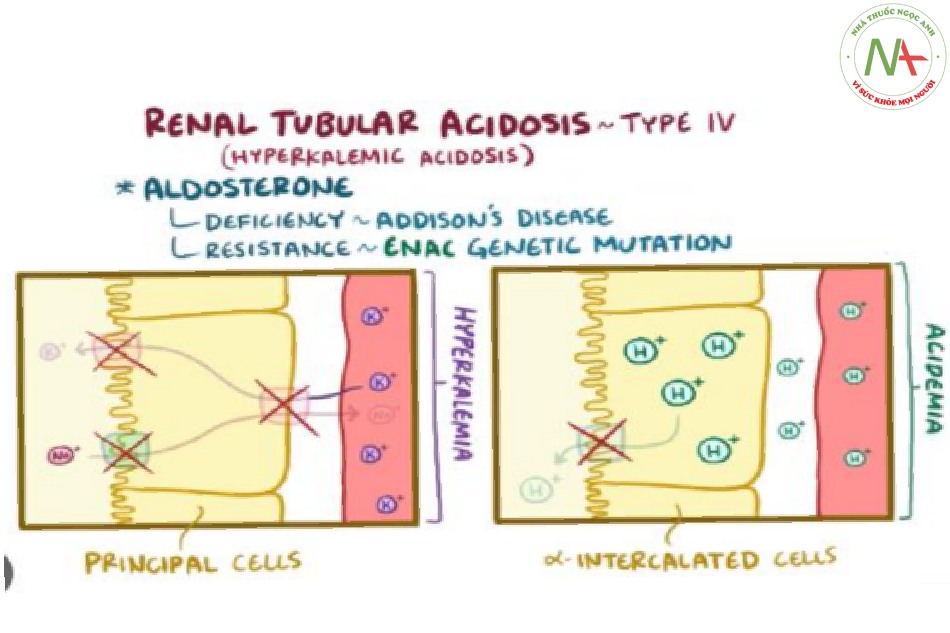
Các nguyên nhân:
- Bệnh thận đái tháo đường, do giảm tiết renin vì mất nước năng thận
- Bất kỳ thuốc nào ức chế hệ thống RAAS, như ức chế men chuyển, ức chế thụ thể, spironolactone, và aliskiren.
- Trimethoprim
- Bệnh Addison do mất khả năng tiết aldosterone từ vỏ tuyến thượng thận
NGUYÊN TẮC ĐIỀU TRỊ TOAN HÓA TYPE I VÀ TYPE II
Điều trị kiềm (alkali therapy) đòi hỏi trên những bệnh nhân toan hóa ống thận type 1. Điều chỉnh toan chuyển hóa mang lại nhiều lợi ích, bao gồm phục hồi tốc độ tăng trưởng ở trẻ; ngăn ngừa tiêu xương, sỏi thận, tăng canxi niệu; điều chỉnh kali máu; phòng ngừa bệnh thận mạn.
Mục tiêu điều trị kiềm trên bệnh nhân toan ống lượn xa là đạt được HCO3- trong giới hạn bình thường (22 đến 24 mEq/L). Những bệnh nhân hạ kali nên được bù kali trước bù kiềm (nếu nặng hoặc có triệu chứng) hoặc bù đồng thời (eg, sử dụng muối kali bicarbonate hay citrate.
- Ở người lớn, toan ống lượn xa có HCO3 < 16 mEq/L, liều khởi đầu bicarbonate hoặc citrate là 30 mEq dùng 4 lần hàng ngày (liều tổng là 120 mEq/ngày). Nếu HCO3 ban đầu > 16 mEq/L, liều khởi đầu là 40 mEq dùng 2 lần hàng ngày (tổng liều là 80 mEq/ngày).
- Nồng độ HCO3- nên được đo trong vòng 1 tuần. Liều có thể điều chỉnh tăng hoặc giảm tùy thuộc vào đáp ứng. Duy trì liều bicarbonate (hoặc citrate) từ 30-50 mEq x 2 lần hàng ngày.
- Ở trẻ em toan hóa ống lượn xa cần liều cao hơn người lớn, thường là 4-10 mEq/kg/ngày chia 2 lần. Liều 1 mEq/kg x 4 lần hàng ngày hoặc 2 mEq/kg x 2 lần hàng ngày thường là liều khởi đầu ở các bệnh nhân này. Test lại HCO3- sau 1 tuần, và chỉnh liều tăng hay giảm tùy thuộc vào đáp ứng.
Khi xét nghiệm sinh hóa trở về bình thường, xét nghiệm có thể sau mỗi vài tháng hơn lâu hơn.
Điều trị toan ống lượn gần tùy thuộc vào nguyên nhân, tình trạng toan và mức độ rối loạn chức năng ở ống lượn gần. Khi bệnh lý do thuốc, ngừng thuốc. Khi có hội chứng Fanconi, điều chỉnh tình trạng hạ phospho máu và thiếu vitamin D khi cần, ngoài bù kiềm.
Điều trị toan chuyển hóa khó khăn hơn toan ống lượn xa, vì nâng HCO3- sẽ làm tăng tải lọc bicarbonate trên mức khả năng tái hấp thu đang bị giảm tại ống lượn gần, và gây tăng đáng kể bicarbonate trong nước tiểu. Lượng bicarbonate hoặc citrate cần sẽ khác nhau tùy thuộc vào mức độ bệnh. Ở bệnh nhân toan ống lượn gần, đích điều trị là đạt được HCO3- trong ngưỡng bình thường từ 22-24 mEq/L.
Bù kiềm ban đầu với liều 10-15 mEq/kg hàng ngày, chia 2 lần ở những bệnh nhân toan ống lượn gần để khắc phục tình trạng mất HCO3 tại thận và nâng nồng độ bicar trong huyết thanh. Tăng HCO3 niệu sau bù kiềm cũng làm tăng mất kali niệu vì tăng natri bicarbonate và nước đến ống lượn xa kích thích tiết kali.
Nếu bicarbonate huyết thanh không thể về mức trên 22 mEq/L mặc dù đã bù kiềm liều cao ở những bệnh nhân toan ống lượn gần, chúng tôi đề xuất dùng lợi tiểu thiazide liều thấp (ví dụ 25 mg hydrochlorothiazide). Ngoài ra, chỉ định lợi tiểu giữ kali (như amiloride hoặc spironolactone) có thể cần thiết khi hạ kali máu dai dẳng trong quá trình điều trị.
Tương tự với toan ống lượn xa, theo dõi điện giải (bao gồm HCO3, K, ở bệnh nhân Fanconi, có thể phosphate) hàng tuần sau điều trị ban đầu hoặc thay đổi điều trị. Khi đạt đích HCO3- trên 22 mEq/L, đo lại mỗi 3 tháng.
References
- https://link.springer.com/article/10.1007/s12098-020-03318-8
- https://www.osmosis.org/learn/Renal_tubular_acidosis
- https://www.uptodate.com/contents/etiology-and-clinical-manifestations-of-renal-tubular acidosis-in-infants-and children?search=renal%20tubular%20acidosis&source=search_result&selectedTitle=1~150&usa ge_type=default&display_rank=1#H6
- https://www.uptodate.com/contents/treatment-of-distal-type-1-and-proximal-type-2-renal tubular acidosis?search=renal%20tubular%20acidosis&source=search_result&selectedTitle=10~150&us age_type=default&display_rank=10#H7419202
