Mẹ và Bé
Nguyên tắc sử dụng thuốc cho phụ nữ có thai và cho con bú
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhathuocngocanh – Phụ nữ mang thai và bà mẹ cho con bú là những đối tượng vô cùng nhạy cảm trong việc sử dụng thuốc. Không có laoij thuốc nào được coi là an toàn tuyệt đối cho hai nhóm đối tượng này. Chỉ cân nhắc sử dụng thuốc khi thật sự cần thiết, cân nhắc kỹ lưỡng giữa hiệu quả điều trị và rủi ro tiềm ẩn có thể xảy ra. Trong bài viết này Nhà thuốc Ngọc Anh sẽ giúp bạn tìm hiểu về một số nguyên tắc khi sử dụng thuốc cho phụ nữ có thai.
Sử dụng thuốc cho phụ nữ mang thai
Nguyên tắc sử dụng thuốc cho phụ nữ mang thai
Việc sử dụng thuốc trên thai phụ luôn được quan tâm và là câu đố đau đầu cho các nhà nghiên cứu cũng như phát triển thuốc. Tuy nhiên, những dữ kiện về việc dùng thuốc cho thai phụ vẫn còn rất ít thông tin cũng như có rất nhiều hạn chế nhất định. Nguyên chính là tính nhân đạo trong việc thử nghiệm thuốc, phụ nữ mang thai là đối tượng không được phép thử thuốc trực tiếp lên cơ thể. Những nghiên cứu thực nghiệm trên động vật mang thai vẫn còn tồn tại rất nhiều hạn chế do đó không thể suy ra trên người. Bởi vậy trong hầu hết các tờ giấy hướng dẫn sử dụng thuốc ở mục sử dụng cho phụ nữ mang thai và cho con bú thường được để là “Hỏi ý kiến bác sĩ trước khi sử dụng, cân nhắc kỹ lưỡng giữa lợi ích và nguy cơ có thể xảy ra”.
Một số loại thuốc độc đã có chống chỉ định rõ ràng trên thai phụ thì cần tránh xa tuyệt đối, do những thuốc này có nguy cơ cao gây ra dị tật trên thai nhi. Việc sử dụng thuốc cho thai phụ cần được xem xét và đánh giá trên nhiều phương diện, và chỉ được sử dụng khi những lợi ích vượt xa nguy cơ có thể xảy ra trên thai nhi.
Ngay cả những người trưởng thành có sức khỏe bình thường thì không có thuốc nào là an toàn 100%. Sử dụng cho thai phụ thì càng phải thận trọng, kể cả những loại thuốc được xem là lành tính, ít tác dụng phụ. Thuốc có thể an toàn trong thời điểm mang thai này, nhưng ở những giai đoạn tiếp theo thì chưa thể đảm bảo. Kể cả những thuốc có độ an toàn cao thì khi sử dụng với liều cao vẫn có thể gây ra những biến chứng không thể lường trước. Đặc biệt là những tác dụng không mong muốn hiếm gặp, ít có báo cao liên quan. Hoặc là những thuốc mới được đưa ra thị trường gần đây nên không có đủ thời gian để xác định được độ an toàn, cũng như chưa có những thống kê khoa học toàn diện.
Hệ thống phân loại mức độ an toàn của dược phẩm khi dùng cho thai phụ được chia theo bảng chữ cái với 5 cấp độ từ nhẹ đến nguy hiểm đó là: A, B, C, D, X. Tuy nhiên hiện nay hệ thống phân loại này đã được thay thế bằng những thông tin cụ thể hơn về nguy cơ, và báo cáo lâm sàng liên quan. Việc này sẽ cung cấp cho bác sĩ cung như bệnh nhân có cái nhìn trực quan, dễ hiểu hơn về loại thuốc sắp sử dụng, đồng thời có sự cân nhắc kỹ lưỡng giữa lợi ích và nguy cơ có thể xảy ra. Để hạn chế được tối đa những nguy cơ bất lợi trên thai nhi, khi sử dụng thuốc, thai phụ các cán bộ y tế cần tuân thủ theo những nguyên tắc sử dụng thuốc cho phụ nữ có thai sau:
- Hạn chế tối đa việc sử dụng thuốc, kể cả những thuốc được xem là an toàn và ít tác dụng không mong muốn, nên ưu tiên lựa chọn các hướng đường trị không dùng thuốc.
- Hạn chế việc dùng thuốc đặc biệt là trong 3 tháng đầu của thai kỳ, trước khi dùng cần tham khảo kỹ ý kiến của bác sĩ.
- Dùng thuốc với liều thấp nhất có hiệu quả điều trị và dùng thuốc trong thời gian ngắn nhất, tuy nhiên cần tránh việc bỏ thuốc, uống thuốc không đủ liều hoặc đủ ngày được bác sĩ chỉ dẫn.
- Ưu tiên sử dụng và lựa chọn những thuốc đã được chứng minh là an toàn, tránh dùng những thuốc mới, ít thông tin và chưa được sử dụng rộng rãi.

== > Bạn có thể xem thêm bài viết: Ảnh hưởng của tình trạng tăng thanh thải trên liều dùng kháng sinh ở bệnh nhân nhi hồi sức
Một số thuốc thường được sử dụng trong thai kỳ và những nguy cơ liên quan
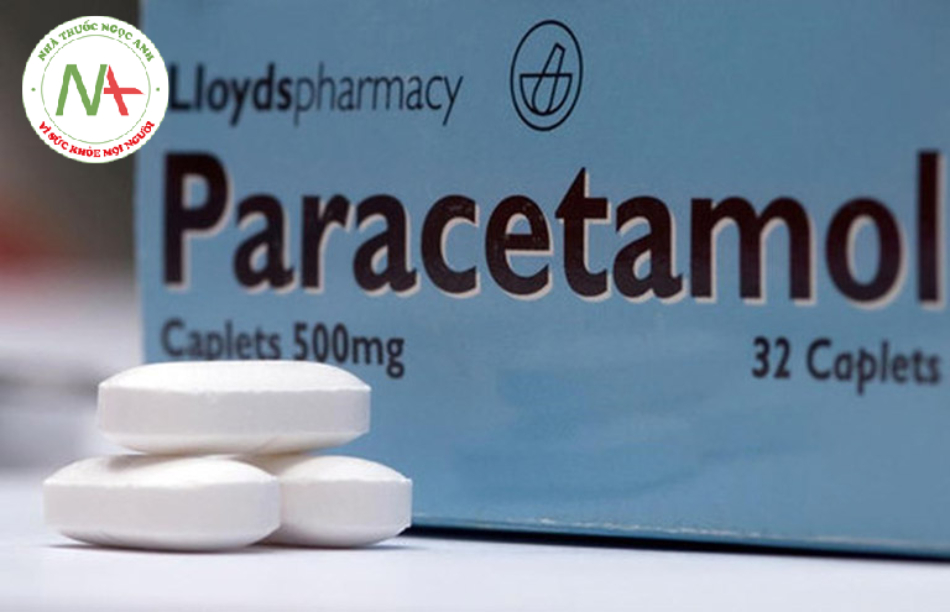
Thuốc hạ sốt và giảm đau
Thuốc hạ sốt Paracetamol là loại thuốc được xem là an toàn có thể dùng để hạ sốt và giảm đau cho phụ nữ mang thai. Mặc dù vẫn còn một số tranh luận liên quan đến việc hoạt chất Paracetamol có thể gây ra chứng rối loạn tăng động, giảm chú ý ở trẻ em tuy nhiên vẫn còn thiếu nhiều bằng chứng liên quan để có thể đưa đến kết luận cuối cùng.
Với các thuốc thuộc nhóm NSAIDs vào tháng 10 năm 2020, FDA đưa đưa ra khuyến cáo tránh sử dụng thuốc này từ tuần thứ 20 trở đi của thai kỳ. Bởi nếu sử dụng trong giai đoạn này, thai nhi có thể bị mắc các bệnh lý thận hiếm gặp, khiến lượng nước ối trong phôi thai bị suy giảm, gây ra những biến chứng nghiêm trọng như suy thận hoặc thậm chí là chết lưu thai. Nguy cơ liên quan đến việc đóng ống động mạch sớm ở bào thai cũng đã được báo cáo. Những thuốc thông dụng thuộc nhóm này có thể kể đến như: Aspirin, Ibuprofen, Celecoxib,… Bạn cần chú ý trong các sản phẩm thuốc giảm đau, chống viêm xương khớp, dán giảm đau bởi chúng rất có thể có những thành phần thuộc nhóm này.
Thuốc hạ áp
Tình trạng tăng huyết áp mạn tính hoặc tăng huyết áp trong thời kỳ mang thai có thể gây ra những biến chứng sản khoa nghiêm trọng. Điển hình là tình trạng chậm phát triển thai, thiếu nước ối, một số trường hợp còn có thể chết lưu thai, dọa sảy thai hoặc sinh non. Các thuốc hạ áp được ưu tiên sử dụng trong thời kỳ mang thai là Methyldopa, Labetalol và Hydralazine. Trong đó Methyldopa được coi là lựa chọn đầu tay trong việc điều trị tình trạng cao huyết áp ở phụ nữ mang thai, Còn Hydralazine lại thường được chỉ định khi thai phụ bị tăng huyết áp cao hoặc tiền sản giật.
Nhóm thuốc hạ áp thông qua cơ chế ức chế men chuyển và chẹn thụ thể Angiotensin II không được khuyến cáo sử dụng cho thai phụ đang trong kỳ tam cá nguyệt thứ 2 và thứ 3. Bởi những nghiên cứu liên quan đến việc sử dụng nhóm thuốc này còn rất ít ỏi, nguy cơ gây hại đến bào thai đã được báo cáo và ghi nhận lại.
Việc theo dõi huyết áp và nhịp tim trong giai đoạn mang thai là vô cùng quan trọng. Bởi lẽ huyết áp quá cao cũng có thể tạo thành những biến cố sản khoa nghiêm trọng, nhưng khi huyết áp quá thấp, việc tưới máu đến bào thai bị ảnh hưởng cũng có thể dẫn đến suy thai.
Các thuốc có tác dụng chống dị ứng và thuốc thuộc nhóm Corticoid
Viêm da dị ứng, mẩn ngứa là tình trạng khá phổ biến trong giai đoạn mang thai. Tình trạng này thường không gây ra biên schuwngs nghiêm trọng nhưng lại ảnh hưởng khá nhiều đến tâm lý, sinh hoạt của người bệnh. Các thuốc kháng Histamin h1 có tác dụng chống dị ứng (cả Histamin thế hệ 1 và 2) đều được khuyến cáo là sử dụng khi thật cần thiết và chỉ được dùng khi có chỉ định từ bác sĩ điều trị. Việc sử dụng các thuốc kháng Histamin trong 3 tháng cuối của thai kỳ có thể là nguyên nhân dẫn đến những phản ứng nghiêm trọng sau này của thai nhi.
Các thuốc thuộc nhóm Corticoid dùng đường uống thông dụng như: Betamethasone. Dexamethasone, Methylprednisolone,… khi dùng cho thai phụ đặc biệt là dùng với liều cao có thể làm tăng nguy cơ gây ra dị tật bẩm sinh ở thai nhi. Những thuốc trên được xếp vào nhóm các thuốc chống chỉ định cho phụ nữ có thai.
Những dị tật bẩm sinh ở trẻ nhỏ đã được ghi nhận là có liên quan đến Corticoid là hở hàm ếch, sứt môi, nhẹ cân, sinh non,… Với người mẹ lạm dụng Corticoid có thể gây ra tiểu đường thai kỳ và tiền sản giật. Ở những thai phụ có tiền sử hen phế quản hoặc viêm mũi dị ứng, Corticoid dạng xịt hoặc hít được khuyến cao hơn so với liệu pháp dùng thuốc thông thường. Vì khả năng hấp thụ toàn thân của các Corticoid đường hít thường khá thấp, do đó hạn chế được tác dụng không mong muốn như khi dùng đường uống.
Các thuốc kiểm soát đường huyết
Khi thai phụ bị chẩn đoán là tiểu đường thai kỳ thì việc thay đổi lối sống, tập thể dục, kiếng ăn và quản lý cân nặng là liệu pháp được ưu tiên hàng đầu. Khi những biện pháp trên đều không đem lại hiệu quả điều trị mong muốn thì mới sử dụng thuốc. Insulin được coi là lựa chọn ưu tiên để kiểm soát tình trạng tiểu đường thai kỳ vì thuốc không đi qua được hàng rào nhau thai do đó hạn chế được tối đa tác dụng bất lợi lên thai nhi. Trên thị trường có rất nhiều loại Insulin khác nhau, khác cả về hoạt chất cũng như thời gian tác dụng. Loại thuốc được sử dụng phải là loại có khả năng kiểm soát đường huyết tốt, người bệnh có đáp ứng tốt với thuốc, và hạn chế được tối đa tình trạng hạ đường huyết ở thai phụ. Thuốc kiểm soát đường huyết khác như Metformin, Gliclazide không được khuyến cáo sử dụng cho thai phụ, mặc dù nguy cơ gây ra là không đáng kể.
== > Bạn có thể xem thêm bài viết: Nghiên cứu mối quan hệ giữa hoạt động thể chất khi mang thai và thời gian chuyển dạ
Thuốc chống nôn dùng trong giai đoạn ốm nghén
Các thuốc chống nôn chỉ được cân nhắc sử dụng khi thai phụ có tình trạng ốm nghén nặng, da dẻ xanh dao, khó ăn uống hoặc có dấu hiệu sụt cân. Khi dùng theo đúng chỉ dẫn của bác sĩ các thuốc chống nôn được xem là tương đối an toàn cho thai nhi. Để hạn chế tình trạng buồn nôn, ốm nghén bạn có thể chia nhỏ bữa ăn, ăn những thực phẩm dễ tiêu hóa hoặc sử dụng gừng tươi để làm giảm cơ buồn nôn.

Sử dụng thuốc cho bà mẹ cho con bú
Nguyên tắc sử dụng thuốc cho bà mẹ cho con bú
Sữa mẹ là nguồn cung cấp dinh dưỡng chủ yếu cho trẻ trong những tháng đầu đời. Trong giai đoạn cho con bú, việc sử dụng thuốc cho người mẹ cần phải được cân nhắc một cách cực kỳ cẩn trọng. Bởi lẽ có rất nhiều loại thuốc có thể tiết qua sữa mẹ, khi trẻ bú phải thì rất dễ gây ra những ảnh hưởng tiêu cực. Các thuốc cấm dùng hẳn trong giai đoạn cho con bú thường rất ít, nhưng khi kê đơn cho bà mẹ đang cho con bú, các bác sĩ cần nghĩ ngay đến khả năng thải thuốc qua sữa.
Những thuốc được xem là an toàn cho trẻ em và trẻ sơ sinh thì có thể sử dụng an toàn cho bà mẹ đang cho con bú. Những thuốc không tiết qua sữa mẹ như Aminoglycosid, Insulin, Vancomycin, Heparin,… được coi là an toàn khi dùng trong giai đoạn nhạy cảm này. Dưới đây là một số nguyên tắc sử dụng thuốc cho phụ nữ cho con bú:
- Hạn chế tối đa việc sử dụng thuốc cho bà mẹ đang cho con bú. Trong trường hợp bắt buộc, việc dùng thuốc cần phải có chỉ định từ bác sĩ điều trị, và có cân nhắc kỹ lưỡng giữa lợi ích và nguy cơ.
- Ưu tiên lựa chọn những loại thuốc an toàn cho trẻ bú mẹ, và những loại thuốc có tỷ lệ tiết qua sữa và huyết tương thấp.
- Ưu tiên lựa chọn những loại thuốc có khả năng thải trừ nhanh.
- Dùng thuốc với liều thấp nhất có hiệu quả điều trị, dùng thuốc trong thời gian ngắn nhất và nên dừng thuốc ngay sau khi đã đạt được hiệu quả điều trị mong muốn.
- Thời điểm dùng thuốc nên chọn vào thời điểm khi trẻ đã bú xong, người mẹ cũng có thể vắt sữa trước rồi tích vào tủ đông để hạn chế việc cho trẻ bú trong thời gian dùng thuốc.
- Trong trường hợp bắt buộc sử dụng những loại thuốc có độc tính cao, người mẹ cần vắt sữa bỏ đi rồi sử dụng sữa ngoài để thay thế. Sau khi đã ngừng thuốc cần chờ thêm một khoảng thời gian nữa rồi mới cho trẻ bú trở lại.
Các yếu tố quyết định lượng thuốc vào trẻ khi sử dụng thuốc ở phụ nữ cho con bú
Khi dùng thuốc cho phụ nữ đang cho con bú, có một số yếu tố cần cần nhắc để đảm bảo việc điều trị là hợp lý và an toàn cho cả người mẹ và đứa trẻ. Cần phải lưu tâm tới lượng thuốc tiết vào sữa mẹ và lượng thuốc thực tế đứa trẻ nuốt vào bụng. Điều này liên quan đến 4 nhóm yếu tố:
Việc dùng thuốc của người mẹ
Loại thuốc được dùng, liều, đường đưa thuốc và đặc điểm dược động học của mẹ là các yếu tố quyết định lượng thuốc tiềm tàng có thể được thải trừ vào sữa.
Việc bài tiết sữa của người mẹ
Tuỳ thuộc vào lượng sữa người mẹ tiết ra, lượng thuốc có trong sữa để trẻ nuốt vào bụng rất khác nhau.
Thành phần và pH của sữa mẹ sẽ ảnh hưởng đến lượng thuốc có trong sữa. Thành phần sữa mẹ có nước, lipid, protein, lactose… Thành phần sữa thay đổi giữa các cá thể và ngay trong từng cá thể ở những thời điểm khác nhau. Sữa non ít lipid, giàu protein hơn sữa chính thức. Trong một ngày, sữa tiết vào buổi sáng giàu lipid hơn buổi chiều.
Tính chất hoá lý của thuốc
Thuốc vào sữa chủ yếu theo cơ chế khuếch tán thụ động qua những lỗ trên màng biểu mô tuyến vú. Ngoài ra có một phần theo cơ chế vận chuyển tích cực nhờ chất mang. Sữa có thành phần lipid nhiều hơn, protein ít hơn và pH thấp hơn so với huyết tương (pH của sữa khoảng 7,0).
Các đặc tính của thuốc có ảnh hưởng đến lượng thuốc bài tiết vào sữa là: pKa, tính tan trong lipid, phân tử lượng và khả năng liên kết với protein huyết tương của thuốc:
pKa
pKa của mỗi thuốc là trị số phản ánh tỷ lệ thuốc bị ion hoá ở pH sinh lý. Do pH của sữa thấp hơn pH huyết tương, nên sữa giống như một bẫy ion với các thuốc có bản chất base. Ở trạng thái cân bằng, nồng độ các thuốc có bản chất base trong sữa có thể cao hơn trong huyết tương. Ngược lại các thuốc có bản chất acid sẽ rất khó vào sữa,
Ví dụ: Erythromycin base (pKa= 8,8) có tỷ số nồng độ thuốc trong sữa/huyết tương là 7,0; penicilin có bản chất acid (pKa= 2,7) thi tỷ số này là 0,2.
Tính tan trong lipid:
Các thuốc tan trong lipid dễ hoà tan vào thành phần lipid trong sữa, nhờ vậy tăng mức độ và tốc độ bài tiết vào sữa.
Phân tử lượng
Thuốc có phân tử lượng nhỏ dễ khuếch tán vào sữa hơn. Các thuốc có phân tử lượng lớn ví dụ như heparin vào sữa không đáng kể.
Khả năng liên kết với protein huyết tương:
Vì trong sữa có ít protein hơn trong huyết tương, các thuốc liên kết nhiều với protein huyết lương sẽ bị giữ lại trong máu mẹ (ví dụ như warfarin). Nồng độ các thuốc này trong sữa vì thế thường thấp.
Việc bú mẹ của trẻ
Lượng thuốc vào trẻ bú mẹ khi dùng cho người mẹ không chỉ phụ thuộc vào các yếu tố ở trên mà còn được quyết định bởi lượng sữa trẻ thực bú. Vì vậy thời điểm cho trẻ bú mẹ cũng cần được tính đến. Nếu trẻ bú mẹ vào thời điểm thuốc đang đạt nồng độ tối da trong máu mẹ thì lượng thuốc vào trẻ sẽ cao. Nếu cho trẻ bú ngay trước khi người mẹ dùng liều thuốc tiếp theo, lượng thuốc vào trẻ sẽ ít hơn.

Một số loại thuốc có thể ảnh hưởng đến khả năng tiết sữa
Việc điều tiết sữa ở người mẹ được kiểm soát bằng Hormone, việc bài tiết sữa tăng hay giảm phụ thuộc rất nhiều vào nồng độ Prolactin – được sản xuất bởi thùy trước của tuyến yên. Do đó trong giai đoạn cho con bú người mẹ cần hết sức lưu ý đến những thuốc có thể làm giảm nồng độ Prolactin trong cơ thể.
Những thuốc gây giảm tiết sữa điển hình là Estrogen, mặc dù tỷ lệ các thuốc Estrogen tiết qua sữa thường rất thấp nhưng có thể gây ảnh hưởng đến nồng độ Prolactin, từ đó gây mất hoặc giảm tiết sữa. Do đó, trong giai đoạn cho con bú người mẹ cần tránh sử dụng những loại thuốc tránh thai có thành phần Estrogen.
Ngoài ra còn có một số nhóm thuốc khác có thể ảnh hưởng tới khả năng tiết sữa như: nhóm dẫn chất Ergotamin, nhóm thuốc lợi tiểu Thiazid, chất đối kháng Serotonin, rượu,… Ngoài ra một số thuốc có khả năng tăng tiết sữa như Metoclopramid và Domperidon đây là những thuốc dùng được cho phụ nữ cho con bú và thường được chỉ định cho những bà mẹ đẻ thiếu tháng có ít sữa.
Viện Nhi khoa Hoa Kỳ (AAP) đã khuyến cáo hạn chế sử dụng một số loại thuốc trong giai đoạn cho con bú. Điển hình là các thuốc Asprin, các thuốc kiểm soát huyết áp và chống động kinh, các hóa chất trị liệu hoặc có khả năng gây ức chế miễn dịch ở trẻ sơ sinh.
Người mẹ sử dụng các chất kích thích, ma túy, Amphetamin, Cocain, các chất gây mê khi cho con bú có thể gây ra tình trạng cáu kỉnh, động kinh, mất ngủ ở trẻ nhỏ.
Ngoài ra cũng có một số loại thuốc có thể ảnh hưởng đến mùi vị của sữa mẹ, khiến trẻ bỏ bú, khó chịu khi vú mẹ. Điển hình là Metronidazol có thể gây ra vị đắng cho sữa mẹ.
Khi sử dụng thuốc cho bà mẹ cho con bú các bác sĩ cần đánh giá giữa hiệu quả và nguy cơ sao cho thuốc đạt mục tiêu điều trị tối ưu đồng thời giảm thiểu được tối đa nguy cơ gây bất lợi đến sức khỏe của trẻ. Khi dùng thuốc cho bà mẹ cho con bú cần cân nhắc những yếu tố như:
- Ảnh hưởng của thuốc đến sự bài tiết sữa của người mẹ cũng như tỷ lệ thuốc có thể tiết qua sữa.
- Mức độ hấp thu thuốc qua sữa và các yếu tố nguy cơ có thể xảy ra.

Sử dụng thuốc cho phụ nữ có thai và cho con bú đều phải rất thận trọng vì hậu quả để lại sẽ có thể ảnh hưởng trầm trọng đến cả cuộc đời của trẻ trong tương lai. Chính vì vậy, mỗi chuyên luận về thuốc đều có mục: “Với phụ nữ có thai và đang cho con bú”. Các bác sĩ và dược sĩ đều phải tuân thủ nguyên tắc “Đọc kỹ các chỉ dẫn trước khi dùng trước khi kê đơn hoặc phát thuốc. Đặc biệt khi dùng thuốc, thai phụ và bà mẹ cho con bú cần có sự giám sát, chỉ định cũng như hướng dẫn cụ thể từ bác sĩ điều trị
Tài liệu tham khảo
1.Maternal–Fetal Drug Development: An Industry Perspective, nguồn NCBI, truy cập ngày 7/5/2023.
2.Improving Development of Drug Treatments for Pregnant Women and the Fetus, nguồn NCBI, truy cập ngày 7/5/2023.

