Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Nguyễn Lân Hiếu
Nguyễn Duy Thắng
Trần Hồng Quân
Nguyễn Văn Hiếu
Hầu như tất cả các tiểu bang ở Hoa Kỳ đều yêu cầu khám sàng lọc những người tham gia thể thao chuyên nghiệp, trong đó lý do chính là ngăn ngừa đột tử do tim. Các bác sĩ cấp cứu và tim mạch có thể gặp bệnh nhân đột tử do tim trong các môn thể thao, do vậy cần có sự hiểu biết chung về các khuyến cáo và điều kiện tham gia dành cho bệnh nhân có bệnh tim mạch.
Cần lưu ý là thi đấu thể thao làm tăng đáng kể hoạt động giao cảm, sự gia tăng nồng độ catecholamine gây tăng huyết áp, nhịp tim và co bóp cơ tim và làm tăng nhu cầu oxy. Tăng trương lực giao cảm có thể gây ra rối loạn nhịp tim và có thể làm nặng thêm tình trạng thiếu máu cơ tim cũng như tình trạng bệnh tim mạch hiện mắc.
ĐỘT TỬ DO TIM Ở VẬN ĐỘNG VIÊN TRẺ TUỔI
Thống kê về đột tử do tim
- Đột tử do tim (sudden cardiac death – SCD) xảy ra khoảng 1 trên 000 người tham gia các môn thể thao, trong thời kỳ cấp học trung học phổ thông (THPT) mỗi năm. Gặp ở nam nhiều hơn nữ. Ở Hoa Kỳ, bóng bầu dục và bóng rổ là những môn thể thao thường gặp đột tử do tim nhất.
- Hai nhóm bệnh tim quan trọng nhất gây ra SCD là bệnh cơ tim phì đại (hypertrophic cardiomyopathy – HCM) và bất thường động mạch vành, chiếm gần 70% các trường hợp (xem Bảng 1).
Nguyên nhân thường gặp gây đột tử do tim
- Bệnh cơ tim phì đại (lên đến 36%) và biến thể của nó (8%) chiếm gần một nửa các trường hợp SCD (xem Bảng 1).
- Bất thường động mạch vành bẩm sinh và mắc phải (xơ vữa động mạch hoặc hậu quả của bệnh Kawasaki) là nhóm nguyên nhân quan trọng tiếp theo của SCD, chiếm 23%.
- Viêm cơ tim và bệnh cơ tim giãn (dilated cardiomyopathy) xuất hiện ở 8% SCD.
- Rối loạn nhịp tim (do hội chứng QT kéo dài, hội chứng Wolff-Parkinson-White (WPW), rối loạn chức năng nút xoang, loạn sản thất phải gây loạn nhịp (arrhythmogenic right ventricular cardiomyopathy – ARVC)) chiếm 10% SCD.
- Các nguyên nhân hiếm gặp khác của SCD ở vận động viên bao gồm hẹp van động mạch chủ (aortic valve stenosis) hoặc hẹp van động mạch phổi (pulmonary valve stenosis) nặng, hội chứng Marfan (gây biến chứng vỡ phình động mạch chủ), sa van hai lá, bệnh cơ tim giãn, tăng áp động mạch phổi nguyên phát (primary pulmonary artery hypertension), sang chấn vùng tim (commotio cordis), bệnh sarcoidosis và bệnh hồng cầu hình liềm.
Bảng 1. Các nguyên nhân thường gặp của đột tử do tim ở vận động viên trẻ tuổi
| NGUYÊN NH N TIM MẠCH CỦA ĐỘT TỬ Ở VẬN ĐỘNG TRẺ TUỔI (N = 690)* |
|
| Nguyên nhân | Tỉ lệ (%) |
| Bệnh cơ tim phì đại | 36 |
| Bất thường bẩm sinh/mắc phải của động mạch vành | 23 |
| Nghi ngờ bệnh cơ tim phì đại | 8 |
| Viêm cơ tim | 6 |
| Loạn sản thất phải gây rối loạn nhịp (ARVD) | 4 |
| Bệnh bất thường kênh ion (như hội chứng Brugada…) | 4 |
| Sa van hai lá | 3 |
| Vỡ phình động mạch chủ | 3 |
| Hẹp van động mạch chủ | 2 |
| Bệnh cơ tim giãn | 2 |
| Hội chứng Wolff-Parkinson-White | 2 |
| Nguyên nhân khác | 5 |
*Nguồn: Maron BJ, Doerer JJ, Haas TS, et al: Sudden deaths in young competitive athletes: analysis of 1866 deaths in the United States).
Sàng lọc bệnh tim mạch cho vận động viên
Theo khuyến cáo năm 2014 của Hội tim mạch học Hoa Kỳ (AHA)
- Khuyến cáo sử dụng hệ thống 12 điểm của Hội tim mạch học Hoa Kỳ hoặc các hệ thống phân loại khác đã được chuẩn hóa để góp phần vào sàng lọc lâm sàng phát hiện các trường hợp nghi ngờ mắc các bệnh lý tim mạch có tính chất bẩm sinh/ di truyền.
- Sàng lọc bằng điện tâm đồ 12 chuyển đạo kết hợp cùng hỏi bệnh và thăm khám lâm sàng tỉ mỉ để phát hiện các trường hợp nghi mắc các bệnh tim mạch bẩm sinh/di truyền nên cân nhắc trong nhóm vận động viên trẻ khỏe mạnh từ 12 đến 25 tuổi, không nhất thiết phải giới hạn trong phạm vi các vận động viên thi đấu chuyên nghiệp (trong trường trung học, đại học hoặc trong cộng đồng…). Tuy nhiên cần có sự tham gia giám sát từ các bác sĩ chuyên khoa tim mạch nhằm giúp các tổ chức tham gia sàng lọc cho các nhóm đối tượng này hiểu được các điểm hạn chế của việc sàng lọc bằng điện tâm đồ 12 chuyển đạo, bao gồm cả tần suất dương tính giả và âm tính giả, cũng như cần làm thăm dò sâu hơn khi nghi ngờ.
- Không khuyến cáo sàng lọc trên diện rộng trong cộng đồng một cách bắt buộc nhóm người trẻ (cho cả nhóm vận động viên) trong khoảng từ 12 đến 25 tuổi nhằm phát hiện các bệnh lý tim mạch bẩm sinh/di truyền.
- Việc sử dụng thăm khám lâm sàng và hỏi bệnh đơn thuần nhằm sàng lọc các bệnh lý tim mạch trong phạm vi cộng đồng không được khuyến cáo
Bảng 2. Khuyến cáo của Hiệp hội Tim mạch Hoa Kỳ (AHA) 2014 về sàng lọc tim mạch cho vận động viên thi đấu
| KHUYẾN CÁO AHA VỀ SÀNG LỌC TIM MẠCH CHO VẬN ĐỘNG VIÊN THI ĐẤU THEO 12 TIÊU CHÍ |
| Nguyên nhân |
| 1. Đau ngực/khó chịu khi gắng sức2. Ngất hoặc gần ngất không rõ nguyên nhân**
3. Khó thở quá mức và khó thở/mệt mỏi không giải thích được liên quan đến vận động 4. Từng có tiếng thổi tim 5. Huyết áp tâm thu tăng |
| Tiểu sử gia đình* |
| 6. Có ≥ 1 người thân chết trẻ (có thể đột ngột và bất ngờ) trước 50 tuổi do bệnh tim7. Có người thân dưới 50 tuổi có tình trạng nặng do bệnh tim
8. Biết rõ người thân mắc các bệnh: bệnh cơ tim phì đại hoặc bệnh cơ tim giãn, hội chứng QT kéo dài hoặc các rối loạn chức năng kênh ion khác, hội chứng Marfan hoặc rối loạn nhịp tim đáng kể trên lâm sàng |
| Khám thực thể |
| 9. Tiếng thổi tim***10. Bắt mạch đùi để loại trừ hẹp eo động mạch chủ (aortic coarctation)
11. Kiểu hình của hội chứng Marfan 12. Huyết áp đo ở động mạch cánh tay (tư thế ngồi) và đo cả hai bên cánh tay |
Chú thích: * Vận động viên THCS và THPT cần xác nhận của phụ huynh.
**Loại trừ nguyên nhân thần kinh (dây phế vị); đặc biệt khi liên quan đến gắng sức.
***Nghe tim phải được thực hiện ở cả tư thế nằm ngửa và đứng (hoặc với nghiệm pháp Valsalva), đặc biệt để xác định tiếng thổi của tắc nghẽn đường ra thất trái.
(Nguồn: Maron BJ et al: Recommendations and considerations related to preparticipation screening for cardiovascular abnormalities in competitive athletes 2007)
Một số lưu ý khi sử dụng các tiêu chí cho sàng lọc bệnh tim ở vận động viên
- Khai thác tiền sử/bệnh sử và khám thực thể:
- Mặc dù khai thác tiền sử/bệnh sử và khám thực thể có thể hướng tới bệnh tim mạch ở một số vận động viên có nguy cơ, nhưng chỉ vậy là chưa đủ mạnh để đảm bảo phát hiện nhiều bất thường tim mạch quan trọng.
- Tiền sử ngất, đau ngực, khó thở và mệt mỏi, đặc biệt khi liên quan đến gắng sức là rất quan trọng.
- Tiền sử gia đình có người chết sớm, đột tử và có bệnh di truyền liên quan đến tim mạch nên được ghi lại.
- Khám thực thể phát hiện hẹp van động mạch chủ/động mạch phổi đáng kể hoặc hẹp eo động mạch chủ.
- Xác định bệnh cơ tim phì đại bằng 12 tiêu chí của AHA là không đáng tin cậy vì: (1) hầu hết bệnh nhân đều không có tắc nghẽn (và do đó, không có tiếng thổi tim) và (2) hầu hết các vận động viên mắc bệnh cơ tim phì đại không gặp ngất khi gắng sức hoặc không có tiền sử gia đình mắc bệnh hoặc đột tử sớm.
- Nếu sau sàng lọc nghi ngờ có bất thường tim mạch:
- Tư vấn chuyên gia tim mạch hoặc xét nghiệm bổ sung.
- Vận động viên nên tạm ngừng các hoạt động cho đến khi giải quyết xong vấn đề.
- Việc sử dụng điện tâm đồ và siêu âm tim được phác thảo ngắn gọn trong phần sau, mặc dù chúng không được AHA khuyến cáo thường xuyên.
- Điện tâm đồ 12 chuyển đạo là một chiến lược thay thế thực tế và hiệu quả, đồng thời rẻ so với siêu âm tim thông thường.
- Điện tâm đồ bất thường ở 75% đến 95% bệnh nhân bị bệnh cơ tim phì đại. Những bất thường có thể bao gồm phì đại thất trái, thay đổi khoảng ST và sóng T cũng như sóng Q sâu bất thường (do phì đại vách) với sóng R nhỏ hoặc không có ở V5 và V6. Thỉnh thoảng, sóng T âm sâu xuất hiện ở V5 và V6. Có thể thấy rối loạn nhịp và block nhĩ thất cấp 1.
- Bất thường động mạch vành có thể biểu hiện bất thường khoảng ST và sóng T hoặc sóng Q.
- Hội chứng QT kéo dài (QT > 0,46 giây), hội chứng Brugada (block nhánh phải với ST chênh lên) và các hội chứng di truyền khác có thể được xác định bằng ECG.
- Điện tâm đồ cũng có thể giúp nghĩ tới viêm cơ tim (ngoại tâm thu thất, thay đổi ST-T) hoặc loạn sản thất phải gây loạn nhịp (nhận thấy sóng T đảo ngược từ V1-V3, sóng P cao, giảm điện thế hoạt động thất phải).
- Tuy nhiên, khoảng 40% vận động viên chuyên nghiệp có thể cho thấy những bất thường ECG: điện thế sóng R hoặc S tăng; bất thường sóng Q và tái cực; và Holter điện tâm đồ có thể xuất hiện rối loạn nhịp .
- Siêu âm tim: xác định bệnh cơ tim phì đại và các bất thường khác về tim.
- Ở người lớn, bệnh cơ tim phì đại được chẩn đoán khi có độ dày thành thất trái tâm trương ≥ 15 mm (hoặc đôi khi, 13 hoặc 14 mm), thường có kích thước thất trái < 45 mm. Đối với trẻ em, chẩn đoán khi Z-score từ 2 trở lên khi tính theo diện tích bề mặt cơ thể (BSA) là phù hợp về mặt lý thuyết.
- Một số vận động viên chuyên nghiệp có thể có phì đại thất trái, khiến cho việc phân biệt giữa phì đại sinh lý và bệnh cơ tim phì đại trở nên khó khăn. Độ dày thành thất trái ≥ 13 mm ít gặp ở các vận động viên được đào tạo chuyên sâu và luôn đi kèm với phình thất trái (với kích thước thất trái tâm trương > 54 mm; dao động từ 55 đến 63 mm). Do đó, các vận động viên có độ dày thành thất trái > 16 mm và thất trái không giãn thì có khả năng mắc bệnh cơ tim phì đại.
- Siêu âm tim sẽ phát hiện các bệnh tim bẩm sinh khác (như hẹp động mạch chủ/động mạch phổi, hội chứng Marfan (giãn gốc động mạch chủ, sa van hai lá), viêm cơ tim hoặc bệnh cơ tim giãn (rối loạn chức năng và/hoặc giãn thất trái).
- Có thể không chẩn đoán xác định được bất thường động mạch vành bẩm sinh bằng siêu âm; cần các xét nghiệm khác như chụp MSCT hoặc chụp mạch vành qua da.
KÊ ĐƠN TẬP LUYỆN THỂ LỰC VÀ THAM GIA CÁC MÔN THỂ THAO Ở BỆNH NH N TIM MẠCH
Giới thiệu chung
Kê đơn tập luyện thể lực (exercise prescription) yêu cầu bác sĩ cần có những hiểu biết cơ bản về đáp ứng sinh lý của cơ thể với các bài tập, các khái niệm và các đặc trưng của các hoạt động thể lực, cũng như phương thức điều trị bằng các bài tập thể lực và ý nghĩa về khả năng tham gia các hoạt động thể thao.
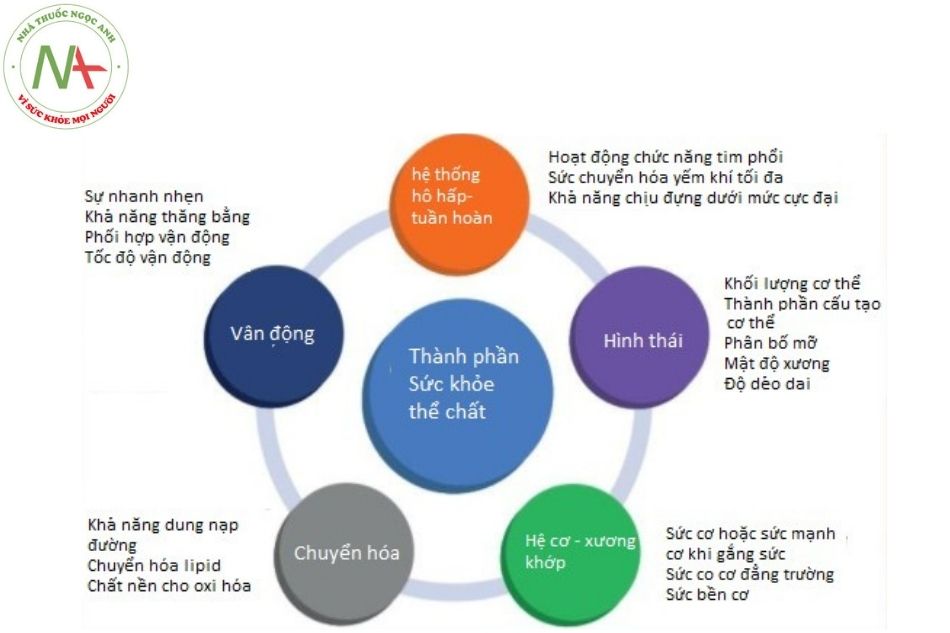
Mặc dù bài tập thể lực và các hoạt động thể lực thường được đi liền với nhau, tuy nhiên cần nhận định rõ ràng hai khái niệm này là hoàn toàn khác biệt. Hoạt động thể lực được định nghĩa là tất cả các cử động của hệ cơ xương dẫn tới tiêu thụ năng lượng. Bài tập thể lực là các hoạt động thể lực có cấu trúc, lặp lại và có mục đích cải thiện hoặc duy trì một thành phần hoặc nhiều hơn sự khỏe mạnh thể chất.
Sự khỏe mạnh thể chất được đặc trưng bởi 5 thành tố chính (Hình 1):
- Các yếu tố về hình thể (chỉ số khối cơ thể, tỷ lệ các chất cấu thành cơ thể, phân bố mỡ dưới da, mỡ bụng, tỷ trọng xương và độ linh hoạt).
- Thành tố cơ (sức mạnh hoặc khả năng gắng sức, sức bền cũng như sức mạnh co cơ).
- Thành tố thần kinh vận động (tốc độ, sự thăng bằng, khả năng phối hợp, tốc độ dẫn truyền các cử động).
- Thành tố chức năng tim phổi (khả năng chịu đựng các gắng sức gần tối đa cực hạn, khả năng vận cơ yếm khí tối đa, chức năng tim, chức năng phổi, huyết áp).
- Thành tố chuyển hóa (khả năng chuyển hóa đường, độ nhạy insulin, chuyển hóa mỡ và lipoprotein, đặc trưng sử dụng oxy).
Nguyên tắc kê đơn bài tập thể lực
Nguyên tắc cơ bản của kê đơn các bài tập thể lực là dựa trên nguyên tắc FITT (Frequency: tần số; Intensity: cường độ; Time: thời gian và Type: loại bài tập thể lực).
Bảng 3. Nguyên tắc FITT kê đơn bài tập thể lực
| Tần số:‐ Số buổi tập/tuần
‐ Số đợt tập trong một chương trình tập |
| Cường độ:‐ Bài tập sức bền: %VO2 tối đa hoặc %Nhịp tim tối đa hoặc %HRR (dự trữ nhịp tim)
‐ Bài tập sức mạnh: %1RM hoặc %5RM hoặc với bài tập hỗn hợp có thể dùng % Nhịp tim tối đa hoặc %HRR (dự trữ nhịp tim) |
| Thời gian:‐ Chương trình tập luyện (nhiều tuần hoặc nhiều tháng)
‐ Số ngày tập trong 1 tuần ‐ Số bài tập trong một ngày ‐ Thời gian kéo dài mỗi bài tập tính theo giờ |
| Nhóm bài tập:‐ Sức bền (chạy bộ, đạp xe, đi bộ, bơi lội)
‐ Sức mạnh hay luyện tập với kháng trở ‐ Tốc độ và khả năng kéo dài tốc độ ‐ Sự dẻo dai (ngồi và với, test duỗi lưng, tính lưu động bên) ‐ Khả năng phối hợp và giữ thăng bằng |
| Phương thức rèn luyện thể lực‐ Chuyển hóa ái khí và chuyển hóa yếm khí
‐ Dựa theo đặc điểm co cơ: • Đẳng trương và đẳng trường • Động và tĩnh • Liên tục và từng lúc • Nhóm cơ nhỏ và nhóm cơ lớn |
Đặc trưng các bài tập thể lực
Các nhóm bài tập thể lực
Phân loại cơ bản các loại bài tập thể lực gồm bài tập sức mạnh và bài tập sức bền, tuy nhiên phân loại này được cho là đơn giản hóa quá mức, không phù hợp. Hiện tại có nhiều phương pháp phân loại mới được đưa ra: phân loại theo cơ chế chuyển hóa (bài tập ái khí và bài tập yếm khí) hoặc liên quan tới đặc điểm co cơ (bài tập co cơ đẳng trương hoặc co cơ đẳng trường).
Bài tập ái khí là thuật ngữ được dùng cho các bài tập với mức cường độ cho phép chuyển hóa cơ thể chủ yếu qua con đường đường phân hiếu khí. Bên cạnh con đường đường phân còn có con đường chuyển hóa mỡ cũng được sử dụng trong quá trình gắng sức. Vận cơ ái khí thường yêu cầu cần sử dụng những nhóm cơ lớn và thực hiện các hoạt động liên tục dẫn đến tăng nhịp tim và tăng sử dụng năng lượng. Ví dụ cho các bài tập vận cơ ái khí bao gồm: đạp xe, chạy bộ, bơi với cường độ từ nhẹ tới trung bình. Ngược lại, các bài tập yếm khí được diễn ra với cường độ rất cao và sự cung cấp oxy cho quá trình chuyển hóa không đủ, thường cần đến cả nguồn năng lượng dự trữ, chủ yếu qua con đường yếm khí. Một ví dụ về bài tập yếm khí đó là bài tập co cơ đẳng trường duy trì kéo dài.
Bài tập động bao gồm những thay đổi về chiều dài cơ và chuyển động khớp với sự co rút nhịp nhàng tạo ra các lực co cơ tương đối nhỏ. Nó tạo ra sự gia tăng đáng kể mức tiêu thụ oxy kéo theo gia tăng đáng kể về cung lượng tim, nhịp tim và thể tích nhát bóp. Nó làm tăng huyết áp tâm thu nhưng làm giảm huyết áp tâm trương và sức cản mạch máu toàn thân. Nó chủ yếu tạo gánh thể tích lên thất trái. Bài tập tĩnh (đẳng trường) liên quan đến lực co cơ tương đối lớn nhưng ít hoặc không thay đổi chiều dài cơ cũng như chuyển động khớp. Nó tạo ra sự gia tăng nhỏ trong tiêu thụ oxy, cung lượng tim và nhịp tim và không thay đổi thể tích nhát bóp. Có sự gia tăng rõ rệt về huyết áp tâm thu, tâm trương cũng như huyết áp động mạch trung bình và không có thay đổi đáng kể trong sức cản ngoại biên. Bài tập tĩnh gây ra gánh áp lực lên thất trái.
Tần số tập luyện
Tần số tập luyện được biểu hiện bằng thời gian luyện tập của cá nhân trong 1 tuần. Khuyến cáo khuyên rằng các bài tập mức độ trung bình nên được tối ưu nhất số ngày tập có thể với mức trung bình là 150 phút/tuần.
Cường độ tập luyện
Trong các yếu tố căn bản của kê đơn tập luyện thể lực, cường độ tập luyện thường được xem là quan trọng nhất để đạt được mức hoạt động ái khí tối ưu và được cho là có ảnh hưởng tích cực nhất tới thay đổi các yếu tố nguy cơ.
- Cường độ tuyệt đối (absolute intensity) được dùng để tính toán năng lượng được tiêu thụ trong bài tập (đo bằng Kcal/phút hoặc đơn vị chuyển hóa METs).
- Cường độ tương đối được dùng để biểu đạt phần nhỏ sức mạnh trong sức mạnh tối đa được yêu cầu duy trì trong bài tập, thường được định lượng bằng tỷ lệ phần trăm so với khả năng vận động ái khí tối đa (VO2 max) đánh giá bằng test gắng sức tim phổi CPET (cardiopulmonary exercise testing).
Cường độ tập luyện cũng được đánh giá bằng tỷ lệ nhịp tim so với nhịp tim tối đa, trong đó nhịp tim tối đa có thể được đo trực tiếp trong một bài tập gắng sức tối đa hoặc dự đoán qua công thức: Hrmax = 220 – tuổi. Một cách khác có thể sử dụng để đánh giá cường độ tập luyện đó là đánh giá tỷ lệ nhịp tim dự trữ: tính toán bằng tỷ lệ giữa hiệu số nhịp tim tối đa và nhịp tim khi nghỉ sau đó chia cho nhịp tim khi nghỉ (công thức Karvonen). Tuy nhiên cần thận trọng khi sử dụng các thông số liên quan đến nhịp tim để kê đơn tập luyện cũng như đánh giá cường độ tập luyện ở các bệnh nhân sử dụng thuốc chẹn beta giao cảm. Lý tưởng nhất, các thông số nhịp tim được sử dụng cho tập luyện chỉ nên sử dụng nếu các thông số được đo đạc sau một test gắng sức được tiến hành khi bệnh nhân đã/đang sử dụng thuốc. Cường độ cũng có thể được theo dõi sử dụng bảng đánh giá khả năng gắng sức (bảng Borg với thang điểm từ 6-20) hoặc “test nói” (VD: khả năng trò chuyện trong lúc gắng sức).
Volume tập luyện (training volume)
Cường độ tập luyện thường có liên hệ nghịch với thời gian tập luyện. Hiệu quả tập luyện (Kcal hoặc KJ) được định nghĩa là volume của mỗi đơn vị tập luyện, được tính bằng tần số tập luyện nhân với năng lượng tiêu thụ trong mỗi buổi tập luyện. Tần số tập luyện và thời gian kéo dài mỗi đợt tập luyện cung cấp tổng năng lượng tiêu thụ trong mỗi chương trình tập. Yêu cầu cơ bản của bài tập theo khuyến cáo phải đạt 1000 Kcal/tuần hoặc 10 MET/h/tuần.
Volume tập luyện nên được tăng 2,5% cường độ hoặc 2 phút trong thời gian tập luyện tuy nhiên tốc độ tăng nên được cá thể hóa tùy theo đáp ứng sinh học của mỗi cá nhân. Sự đáp ứng với tập luyện cũng ảnh hưởng bởi: tuổi, giới, mức độ khỏe mạnh và các yếu tố môi trường như: mất nước, nhiệt, lạnh, và thái độ tập luyện.
Các chương trình tập luyện
Luyện tập ái khí:
- Luyện tập ái khí có thể là liên tục hoặc ngắt quãng. Đã có rất nhiều bằng chứng và khuyến cáo về bài tập ái khí liên tục tuy nhiên cũng có các bằng chứng rất mạnh mẽ về hiệu quả của bài tập ngắt quãng.
- Thiết kế của bài tập ngắt quãng bao gồm các đợt bài tập ngắn với cường độ cao, theo sau bởi pha nghỉ ngơi. Khi so sánh với bài tập liên tục, hướng tiếp cận này cho thấy mức độ gắng sức lớn hơn với hệ tim phổi, hệ mạch ngoại vi và hệ thống chuyển hóa do đó dẫn tới hiệu quả luyện tập cao hơn.
- Luyện tập tránh gây tình trạng nhàm chán cho người tập. Tuy nhiên luyện tập ngắt quãng chỉ nên áp dụng ở các bệnh nhân có tình trạng tim mạch ổn định do gây ra mức độ gắng sức lớn với hệ tim mạch.
- Do luyện tập ngắt quãng gây ra tình trạng gắng sức gần như tuyệt đối nên cần có khoảng nghỉ thích hợp, khuyến cáo nên điều chỉnh phù hợp với từng bệnh nhân.
- Có nhiều cách tiếp cận có thể được sử dụng, tuy nhiên nên được cá nhân hóa và phù hợp với tình trạng sức khỏe và bệnh đồng mắc mỗi cá nhân.
Luyện tập có kháng trở:
Cường độ tập luyện: cường độ luyện tập với bài tập kháng trở thường được kê theo khả năng lặp lại tối đa một lần (1 RM). 1 RM (repetition maximum) được định nghĩa là mức nặng tối đa một người có thể tạo ra một cử động và lặp lại cử động đó 1 lần. Dù rằng đánh giá theo 1 RM được cho là an toàn để đánh giá sức mạnh và không có biến cố tim mạch nào xảy ra, tuy nhiên vì lo lắng sự an toàn, người ta khuyến cáo nên dùng cả chỉ số 5 RM với định nghĩa 5 RM là mức nặng tối đa một người có thể tạo ra một cử động và lặp lại cử động đó 5 lần. Nghiên cứu chỉ ra rằng có thể xác định 5 RM một cách khá chính xác, vì vậy chỉ số 5 RM khá phù hợp để phản ánh sức mạnh tối đa của người tập.
Khoảng an toàn cho luyện tập: Luyện tập với kháng trở sử dụng ít hơn 20% 1 RM thường được xem là luyện tập ái khí có kháng trở. Với trên 20% 1RM, mao mạch của cơ vân trở nên bị đè ép trong quá trình vận cơ dẫn đến các đáp ứng của thiếu oxy trong quá trình tập luyện. Số lần nhắc lại bài tập tỉ lệ nghịch với cường độ tập luyện. Bài tập với mức cường độ 30-50% 1 RM với số lần nhắc lại 15-30 lần được xem xét để tập luyện sức bền. Bài tập với cường độ 50-70% 1 RM với số lần lặp lại từ 8-15 lần là tối ưu để tăng cường sức mạnh
Volume luyện tập: Tăng cường sức mạnh tối ưu xuất hiện khi luyện tập bài tập kháng trở 2-3 lần/tuần. Tiếp cận với luyện tập có kháng trở nên theo hình thức từng trạm hoặc vòng tròn. Với hình thức đầu tiên, mỗi cá nhân cần hoàn thành tất cả các bộ bài tập với từng nhóm cơ trước khi chuyển sang các nhóm cơ với các bài tập khác. Ở cách tiếp cận sau, mỗi nhóm cơ hoàn thành một bộ bài tập sau đó chuyển qua nhóm cơ với bài tập khác cho tới khi mỗi nhóm cơ đều hoàn thành tất cả các bộ bài tập. Mỗi buổi tập luyện cần một đến ba bộ bài tập với số lần lặp lại từ 8-15 lần và phải bao gồm các động tác gấp – duỗi, nên luyện tập nhiều bộ bài tập khác nhau hơn là chỉ 1 bộ. Một nhóm từ 10 bài tập kháng trở nên được kê để bao gồm tất cả các nhóm cơ đều được tập luyện. Sức mạnh cơ tốt nhất được duy trì nếu các khoảng nghỉ từ 3-5 phút.
Dạng tập luyện: Bài tập kháng trở có thể là co cơ tĩnh (không có sự cử động của các khớp) hoặc bài tập cơ động. Bài tập vận cơ tĩnh có thể gây ra phản ứng Valsalva với cường độ từ trung bình đến cao nếu không được dự phòng trước bằng phương pháp hít thở phù hợp và có thể dẫn đến sự mất ổn định về huyết áp. Luyện tập vận cơ động có thể với kháng trở cố định hoặc thay đổi dựa theo sự thay đổi của cử động không có kháng trở hoặc có máy kháng trở. Ở cả hai nhóm này, loại co bóp và tốc độ đều thay đổi rất nhiều trong quá trình luyện tập. Co cơ có thể là co đồng tâm (cơ co ngắn lại) hoặc lệch tâm (cơ dài ra). Luyện tập với kháng trở là một công cụ tiến bộ trong đó người luyện tập có thể thực hiện một chuỗi co cơ đồng tâm hoặc lệch tâm với kháng trở cao.
Phân loại các môn thể thao và lời khuyên tham gia các môn thể thao
Phân loại các môn thể thao
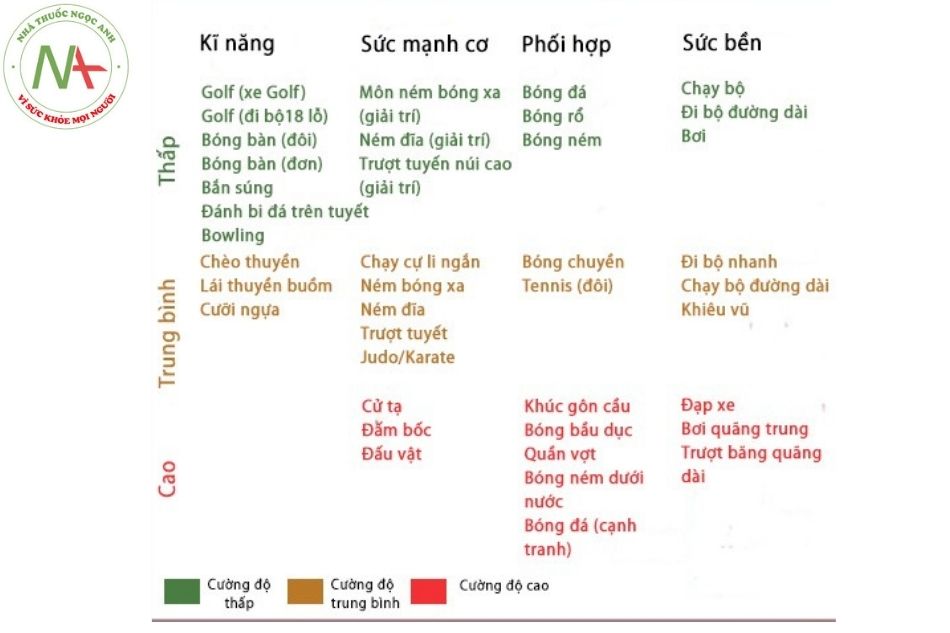
Phân loại các môn thể thao theo các thành tố của FITT: Phân loại chính xác các môn thể thao dựa theo các thành tố của FITT khó khăn bởi sự khác biệt trong các nhóm cơ được sử dụng, chế độ, volume và cường độ tập luyện. Bên cạnh đó, đa số các môn thể thao đều bao gồm cả bài tập vận cơ đẳng trương và đẳng trường. Ví dụ: các hoạt động với kháng trở có thể được thực hiện chủ yếu trong trạng thái động hoặc trạng thái tĩnh. Một số môn thể thao đòi hỏi kỹ thuật cao và lượng thần kinh kiểm soát nhiều hơn và một số được tiến hành với cường độ thấp, trung bình hoặc cao và còn thay đổi phụ thuộc vào mức độ nghiệp dư hay chuyên nghiệp. (Hình 2)
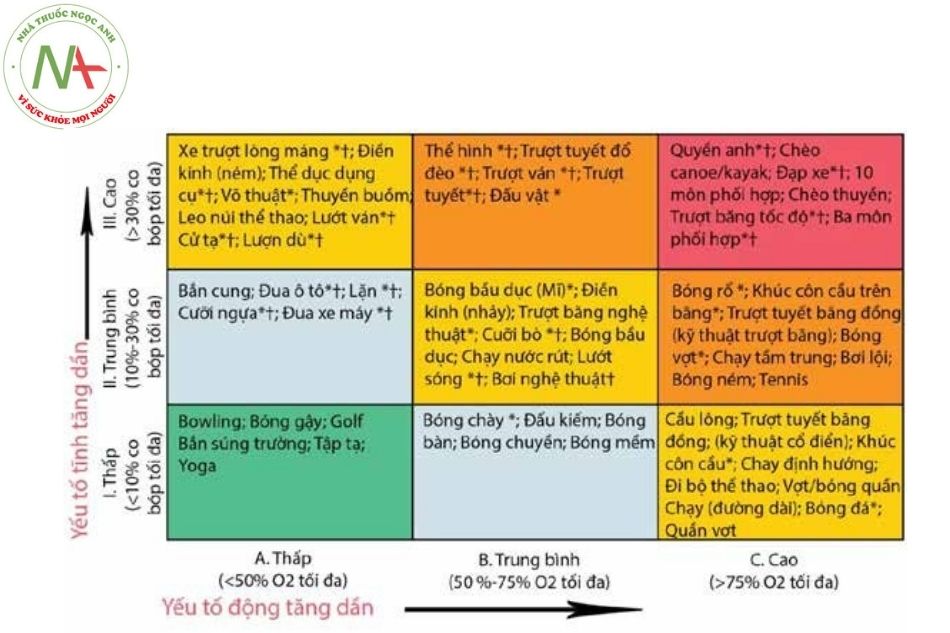
Phân loại các môn thể thao theo yếu tố động và tĩnh: Với mục đích đưa ra khuyến cáo về khả năng tham gia của các vận động viên, Nhóm 8 của Hội nghị Bethesda lần thứ 36 (Mitchel et al, 2005) đã trình bày phân loại thể thao sau đây (Hình 3). Phân loại trong Hình 3 rất hữu ích trong việc đưa ra khuyến cáo về môn thể thao cho bệnh nhân có vấn đề về tim. Thể thao được chia thành hai nhóm lớn, động và tĩnh, và mỗi môn thể thao được phân loại theo cường độ (thấp, trung bình, cao). Hầu hết các hoạt động thể thao là sự kết hợp của các bài tập tĩnh và động.
Chú thích: * Nguy cơ va chạm cơ thể; †Nguy cơ gia tăng nếu xảy ra ngất.
(Nguồn: Modified from Mitchel JH, Haskel W.Snell P,et al., Task Force 8: Classification of sports, J Am Coll Cardiol 2005)
Như vậy, các môn thể thao được phân loại thành 9 nhóm, tương ứng từ hoạt động nhẹ đến nặng dần:
- IA
- IIA, IB
- IIIA, IIB, IC
- IIIB, IIC
- IIIC
Đưa ra các lời khuyên về tham gia các môn thể thao ở bệnh nhân tim mạch
Khi đưa ra những lời những lời khuyên về chương trình tập luyện thể lực hoặc tham gia thể thao, bác sĩ nên hướng dẫn: (1) nhóm môn thể thao, (2) tần số và thời gian chương trình tập luyện, (3) cường độ phù hợp với mỗi cá nhân.
- Bên cạnh việc lựa chọn môn thể thao thuận tiện cho sự luyện tập của bệnh nhân nhất, bác sĩ cần chỉ định loại thể thao cụ thể trong hình 2 (kỹ năng, sức mạnh, sự phối hợp hoặc sự chịu đựng) với sự cụ thể hóa về tần số, thời gian và cường độ của khối cơ tham gia trong thời gian diễn ra chương trình tập luyện.
- Để có thể đưa ra chương trình tập luyện có cường độ hợp lý với bài tập sức bền hoặc bài tập phối hợp, bệnh nhân nên thực hiện bài tập gắng sức tối đa với điện tâm đồ 12 chuyển đạo hoặc test gắng sức tim phổi (CPET) .
Nắm được khả năng hoạt động thể lực tối đa của mỗi cá thể cho phép chuyên gia sức khỏe đo đạc được chính xác chương trình tập luyện nào là phù hợp an toàn và hiệu quả nhất. Nghiệm pháp gắng sức cho phép hình thành kê đơn thể lực phù hợp, dựa vào HRR (dự trữ tần số tim), VO2R (dự trữ tiêu thụ oxy) khả năng gắng sức hô hấp. Nghiệm pháp gắng sức cũng cho phép đánh giá bất cứ bệnh lý bất thường tim mạch mà có thể không xuất hiện trong các hoạt động thể lực thông thường (bao gồm triệu chứng, bất thường điện tim, rối loạn nhịp hoặc bất thường về đáp ứng huyết áp). Dựa trên kết quả của test thể lực, bác sĩ có thể chỉ định cường độ, chế độ và thời gian bài tập phù hợp nhất với đối tượng đó.
Với các môn thể thao nặng hoặc tập luyện với kháng trở, các test gắng sức cơ tối đa cần được tiến hành để xác định 1 RM hoặc 5 RM. Phần trăm của các giá trị này, số lần lặp lại và số lượng bài tập cho phép xác định bệnh lý tim mạch và nhu cầu tập luyện của các nhóm cơ. Ngoài ra các test thử nghiệm thực tế sẽ cho phép kê đơn phù hợp, chủ yếu với các môn thể thao cần phối hợp đồng đội.
Khi kê đơn tập luyện thể thao cường độ nặng cho các cá nhân bệnh tim mạch, bác sĩ nên xem xét loại co cơ: co cơ tĩnh hoặc co cơ động. Bên cạnh đó, nhóm và số lượng luyện tập khi chuẩn bị cho một môn thể thao là vô cùng quan trọng. Lượng luyện tập nên được tăng dần phù hợp với khả năng đáp ứng với vận động.
Bảng 4. Chỉ định cường độ của các môn thể thao sức bền dựa theo kết quả test gắng sức và dạng luyện tập
| Cường độ | VO2 (%) | HR max (%) | HRR (%) | Thang điểm RPE | Dạng tập luyện |
| Thấp | < 40 | < 55 | < 40 | 10-11 | Ái khí |
| Trung bình | 40-69 | 55-74 | 40-69 | 12-13 | Ái khí |
| Cao | 70-85 | 70-85 | 70-85 | 14-16 | Ái khí + Lactat |
| Rất cao | > 85 | > 90 | > 85 | 17-19 | Ái khí + Lactat + Yếm khí |
Chú thích: HRmax: Nhịp tim tối đa; HRR (heart rate reserve): Dự trữ nhịp tim; RPE: Mức độ gắng sức tự cảm nhận (VD thang điểm Borg); VO2max: Tiêu thụ oxy tối đa.
QUYẾT ĐỊNH KHẢ NĂNG THAM GIA THỂ THAO CỦA VẬN ĐỘNG VIÊN CÓ BỆNH LÝ TIM MẠCH
Nguyên tắc kê đơn tập luyện thể lực và tham gia thể thao ở bệnh nhân tim bẩm sinh
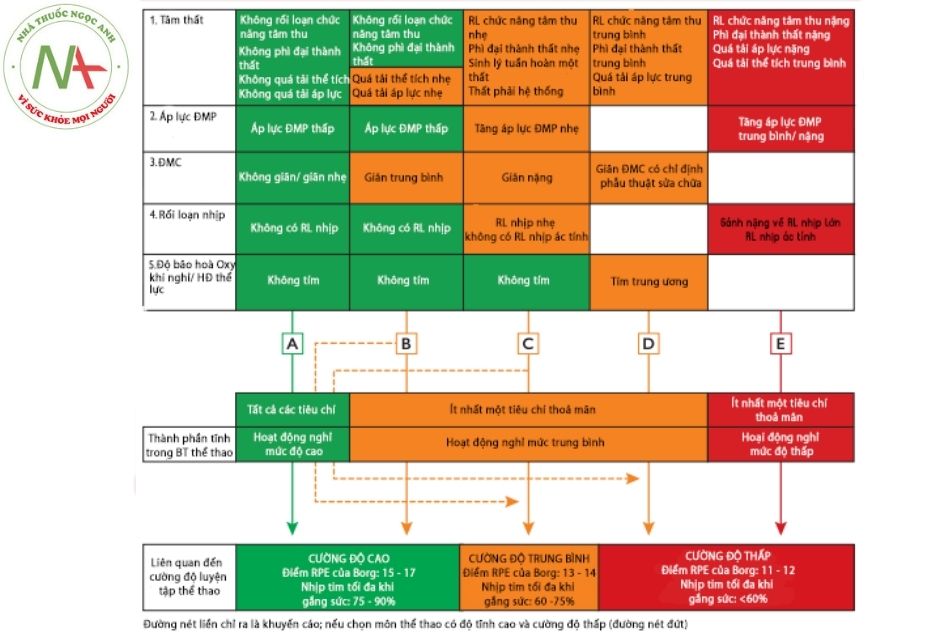
Khuyến cáo kê đơn tập luyện thể lực (exercise prescription) cho bệnh nhân tim bẩm sinh được áp dụng theo phương pháp của Budts và cộng sự và có thể được sửa đổi để đánh giá cho các vận động viên mắc bệnh lý tim bẩm sinh.
Bước 1: cần khai thác đầy đủ toàn bộ bệnh sử và thăm khám lâm sàng kỹ lưỡng
- Cần nắm chắc chẩn đoán tim bẩm sinh của bệnh nhân, tất cả các thủ thuật can thiệp qua da hoặc phẫu thuật đã được thực hiện, các thuốc đang sử dụng và các triệu chứng tim mạch (cả khi nghỉ ngơi và khi hoạt động).
- Chú ý tới tất cả các triệu chứng không liên quan đến tim mạch khác bao gồm cả các rối loạn chức năng hô hấp.
- Khai thác đầy đủ toàn bộ các hoạt động thể lực và các môn thể thao đã từng tham gia và bao gồm cả chi tiết chính xác lịch trình tập luyện và chế độ ăn uống hỗ trợ.
- Khi đánh giá các hoạt động thể lực hiện tại của bệnh nhân cần đánh giá kỹ cả thành phần tĩnh cũng như cường độ tập luyện, nếu cần thiết cần tham khảo thêm ý kiến của các chuyên gia thể thao hoặc các nhà phục hồi chức năng thể thao y tế.
Bước 2: các thông số cơ bản sau cần được đánh giá
- Chức năng thất trái: Đánh giá chức năng thất trái thường qua siêu âm tim. Mục đích để phân loại xem chức năng thất trái có giảm hay không (EF < 55%) và nếu giảm thì ở mức độ nào: nhẹ (EF 45-55%), trung bình (EF 30-45%) hay nặng (EF < 30%). Đây là đánh giá nền tảng cơ bản trước khi kê đơn thể lực đồng thời nhằm đánh giả hiệu quả của điều trị thể lực. Siêu âm tim cũng có thể đánh giá các bất thường dòng chảy có thể nặng hơn trong khi hoạt động thể lực. Chụp cộng hưởng từ có thể có ích hơn trong các bệnh lý phức tạp vì có thêm lợi ích đánh giá sẹo cơ tim, qua đó ước đoán nguy cơ rối loạn nhịp ở bệnh nhân.
- Đánh giá áp lực động mạch phổi. Chẩn đoán tăng áp động mạch phổi (pulmonary arterial hypertension) khi áp lực mạch phổi trung bình trên 20 mmHg. Tăng áp động mạch phổi có thể xuất hiện trong bệnh cảnh luồng thông trái – phải (left to right shunt) kéo dài như thông liên nhĩ (atrial septal defect), thông liên thất (ventricular septal defect), còn ống động mạch (patent ductus arteriosus), làm tăng cung lượng lên phổi không kiểm soát, cuối cùng dẫn tới tăng áp động mạch phổi cố định, tăng sức cản mạch phổi và đảo chiều luồng thông. Sự tăng hậu gánh thất phải này dẫn tới giảm cung lượng tim và ảnh hưởng chức năng thất trái.
Rất ít bệnh nhân tim bẩm sinh có tăng áp động mạch phổi có thể tham gia vào các môn thể thao đối kháng do giảm đáng kể khả năng gắng sức. Tuy nhiên một số vận động viên với bệnh tim bẩm sinh có tăng kháng trở mạch phổi nhẹ và có thể nặng thêm bởi các yếu tố như thái độ luyện tập. Áp lực mạch phổi tăng trong quá trình tập luyện. Mức tăng này có tương quan với tuổi và có thể tăng quá mức đáng kể ở bệnh nhân tim bẩm sinh do có tăng sức cản mạch phổi. Bên cạnh đó, hẹp van động mạch phổi hoặc hẹp nhánh động mạch phổi có thể gây tăng áp lực thất phải khi gắng sức.
Đánh giá không xâm lấn của tăng sức cản mạch phổi có thể khó khăn và hướng dẫn về đo đạc chính xác áp lực mạch phổi đã được xuất bản. Các thông tin khác có thể thu được từ test gắng sức tim phổi (CPET) và VO2 > 25,2 mL/phút/kg ít khi nghĩ đến tăng áp động mạch phổi. Ngoài ra tăng áp động mạch phổi có thể là biến chứng muộn sau phẫu thuật sửa bệnh lý tim bẩm sinh, đánh giá áp lực mạch phổi nên là một phần không thể thiếu khi siêu âm kiểm tra tất cả các vận động viên mắc bệnh lý tim bẩm sinh. Mặc dù tập luyện thể lực nói chung được xem là an toàn ở bệnh nhân tăng áp động mạch phổi, tuy nhiên thi đấu thể thao đối kháng không được khuyến cáo.
- Đánh giá động mạch chủ: Rất nhiều bệnh nhân tim bẩm sinh có nguy cơ giãn động mạch chủ, đặc biệt ở bệnh nhân Marfan, hở van động mạch chủ và một số hội chứng như mất đoạn nhiễm sắc thể 22q11 và hội chứng Tuy nhiên biến chứng tách thành động mạch chủ là hiếm ở bệnh nhân tim bẩm sinh. Các vận động viên có sự tăng nhẹ khi so sánh với những đối tượng có lối sống tĩnh tại, tuy nhiên không thể biết chắc đây có thực sự là một hậu quả ở các vận động viên có bệnh lý tim bẩm sinh. Khi thấy bất thường giãn động mạch chủ, cần đánh giá tình trạng hở van động mạch chủ. Nên tránh tập luyện thể thao với các bệnh nhân có động mạch chủ giãn trên 5 cm.
- Đánh giá rối loạn nhịp tim: Rối loạn nhịp tim là nguyên nhân gây tử vong ở 25% bệnh nhân tim bẩm sinh nhập viện. Khoảng 80% rối loạn nhịp là nhịp nhĩ, tuy nhiên rối loạn nhịp thất nguy hiểm có thể xuất hiện. Các yếu tố nguy cơ độc lập bao gồm: tuổi cao, giới nam, thất phải hai đường ra (double outlet right ventricle), bất thường vách liên nhĩ–thất, chuyển gốc đại động mạch (transposition of the great arteries), ngừng thở khi ngủ, chuyển gốc đại động mạch có sửa chữa bẩm sinh (congenitally corrected transposition of the great arteries) và tứ chứng Fallot (tetralogy of Fallot). Đánh giá vận động viên mắc bệnh lý tim bẩm sinh cần bao gồm khai thác tiền sử các triệu chứng: hồi hộp đánh trống ngực, tiền ngất và ngất đặc biệt là khi hoạt động thể lực. Rối loạn nhịp tim có thể là dấu hiệu đầu tiên của suy sụp huyết động và rối loạn nhịp mới xuất hiện gợi ý cần đánh giá lại huyết động toàn bộ. Nếu các rối loạn nhịp có triệu chứng xuất hiện cần tiến hành điện tâm đồ gắng sức, theo dõi Holter điện tâm đồ kéo dài, cấy loop recorder và thậm chí cả thăm dò điện sinh lý. Điều chỉnh rối loạn nhịp tim ở nhóm bệnh nhân này cần phối hợp giữa bác sĩ chuyên sâu về nhịp học và tim bẩm sinh.
- Đánh giá bão hòa oxy/chức năng của phổi
Bệnh nhân tim bẩm sinh cần được đánh giá khả năng có luồng thông phải -> trái (right to left shunt) trong tim. Bất thường này có thể được đánh giá bằng máy đo độ bão hòa oxy, tuy nhiên kể cả khi bão hòa oxy khi nghỉ trên 95% cũng không thể loại trừ tím trung ương khi gắng sức và do đó đánh giá khi gắng sức là cần thiết. Khả năng tím do nguyên nhân tại phổi cũng cần được cân nhắc và cần đánh giá chức năng phổi qua test gắng sức tim phổi. Ngay cả khi đã phẫu thuật sửa chữa, ở bệnh nhân tim bẩm sinh vẫn còn nguy cơ tồn tại luồng thông tồn lưu.
Bước 3: test gắng sức tim phổi (cardiopulmonary exercise testing – CPET)
- CPET rất có giá trị trong đánh giá nguy cơ ở bệnh nhân trưởng thành mắc tim bẩm sinh và dự đoán tiên lượng của bệnh nhân. Nó cũng đặc biệt rất hiệu quả trong đánh giá các vận động viên mắc tim bẩm sinh, do cho phép đánh giá áp lực mạch phổi, các vấn đề hô hấp, cung lượng tim, huyết động liên quan đến gắng sức và rối loạn nhịp. CPET càng được nâng cao hiệu quả khi kết hợp với các phương pháp đánh giá khác ví dụ như thang điểm Borg. Đã có các thông số CPET bình thường ở các bệnh nhân tim bẩm sinh không phải vận động viên.
- CPET nên được thực hiện cùng điện tâm đồ 12 chuyển đạo để đánh giá các rối loạn nhịp Sự suy giảm VO2 max có thể phản ánh sự giảm cung lượng tim và có thể gặp ở các bệnh lý tim bẩm sinh phức tạp cũng như các hình thái tim bẩm sinh khác như: tứ chứng Fallot đã sửa chữa, hở van động mạch chủ, giãn gốc động mạch chủ.
- Ở bệnh nhân tim bẩm sinh, ngưỡng gắng sức hô hấp cơ thể giảm và giảm hiệu quả trao đổi khí ở các bài tập cơ động và bài tập sức bền. Nguyên nhân có thể do phẫu thuật mở ngực hoặc bệnh lý phổi. Tương tự có sự tăng lên của đường cong VE/ VCO2, chỉ ra rằng có sự bất tương hợp thông khí và tưới máu phổi. Giảm khối lượng cơ vận thường gặp ở bệnh nhân tim bẩm sinh người lớn và dẫn đến giảm tưới máu mô. Tuy nhiên, kể cả ở các bệnh lý phức tạp, tham gia vào các bài tập vận động thông thường giúp tăng khối lượng cơ và là một yếu tố quan trọng quyết định tiên lượng lâu dài.
Bước 4: cường độ gắng sức và kê đơn thể lực
- Đánh giá về khả năng gắng sức và tham gia hoạt động thể lực nên bao gồm đánh giá cường độ, các thành tố ái khí và có kháng trở và dung lượng tập luyện nói chung, bao gồm cả tập luyện và thi đấu.
- Hậu quả thay đổi huyết động nên được cân nhắc dưới sự hiểu biết về sinh lý bệnh tổn thương và các biến đổi mang tính cá thể xác định được trong quá trình thăm khám.
Bước 5: theo dõi và lặp lại đánh giá
- Ở các vận động viên mắc tim bẩm sinh cần được đánh giá lại định kỳ và hệ thống khi đang tham gia vào các môn thể
- Việc đánh giá nhiều lần giúp xác định được ảnh hưởng của tuổi lên hoạt động thể lực cũng như nguy cơ khởi phát các biến cố tim mạch cấp tính.
Khuyến cáo chung về hoạt động thể lực và tham gia thể thao ở bệnh nhân tim bẩm sinh
Bảng 5. Khuyến cáo về hoạt động thể lực và tham gia thể thao ở bệnh nhân tim bẩm sinh
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Tham gia vào các hoạt động gắng sức mức độ trung bình bình thường được khuyến cáo ở tất cả bệnh nhân tim bẩm sinh. | I | B |
| Cần được tham vấn và kê đơn tập luyện thể lực cá thể hóa cho tất cả các bệnh nhân tim bẩm sinh. | I | B |
| Đánh giá chức năng thất, áp lực động mạch phổi, kích thước mạch chủ và rối loạn nhịp được khuyến cáo ở tất cả các vận động viên mắc tim bẩm sinh. | I | C |
| Thể thao đối kháng có thể được xem xét ở các vận động viên tim bẩm sinh có mức NYHA I-II và không có nguy cơ mắc các rối loạn nhịp nguy hiểm sau khi được đánh giá kỹ càng và cùng đưa ra quyết định. | IIa | C |
| Thể thao đối kháng không được khuyến cáo ở các vận động viện tim bẩm sinh có mức NYHA III-IV và có nguy cơ mắc các rối loạn nhịp nguy hiểm. | III | C |
Hầu hết các khuyến cáo trong các bệnh lý tim bẩm sinh cụ thể dưới đây được trích dẫn từ Hội nghị Bethesda lần thứ 36 (Maron và cộng sự, 2005). Những khuyến cáo này áp dụng cho các vận động viên ở trường trung học và đại học. Trong đó, các môn thể thao được phân loại thành 9 nhóm, tương ứng từ hoạt động nhẹ đến nặng dần (xem Bảng 3):
- IA
- IIA, IB
- IIIA, IIB, IC
- IIIB, IIC
- IIIC
BỆNH TIM BẨM SINH KHÔNG TÍM
Các luồng thông trái -> phải đơn thuần
Thông liên nhĩ (atrial septal defect) Chưa sửa chữa
- Các vận động viên có lỗ thông nhỏ < 6 mm, thất phải bình thường và không có tăng áp động mạch phổi được tham gia thi đấu tất cả các môn (khuyến cáo I-C).
- Các vận động viên có lỗ thông lớn và không có tăng áp động mạch phổi được tham gia thi đấu tất cả các môn (khuyến cáo I-C).
- Các vận động viên có thông liên nhĩ và tăng áp động mạch phổi được tham gia thi đấu các môn thuộc nhóm IA (khuyến cáo I-C).
- Các trường hợp có kèm theo tổn thương tắc nghẽn ở van động mạch phổi có tím và luồng thông phải -> trái không nên tham gia thi đấu thể thao trừ các môn thuộc nhóm IA (khuyến cáo III-C).
Đã sửa chữa
- 3-6 tháng sau khi sửa chữa, các vận động viên không có tăng áp động mạch phổi và rối loạn chức năng co bóp cơ tim và rối loạn nhịp có thể tham gia thi đấu tất cả các môn.
- Sau khi sửa chữa, các vận động viên còn tăng áp động mạch phổi hoặc rối loạn chức năng co bóp cơ tim hoặc rối loạn nhịp có thể cân nhắc tham gia thi các môn thuộc nhóm
Thông liên thất (ventricular septal defect) Chưa sửa chữa
- Các vận động viên có lỗ thông liên thất nhỏ, kích thước tim và áp lực động mạch phổi trong giới hạn bình thường có thể tham gia thi đấu tất cả các môn (khuyến cáo I-C).
- Các vận động viên có lỗ thông liên thất lớn và tăng áp động mạch phổi có thể tham gia thi đấu tất cả các môn thuộc nhóm IA (khuyến cáo IIb-C).
Đã sửa chữa
- 3-6 tháng sau khi sửa chữa, các vận động viên không có tổn thương tồn dư, không còn tăng áp động mạch phổi và rối loạn chức năng co bóp cơ tim, rối loạn nhịp có thể tham gia thi đấu tất cả các môn (khuyến cáo I-C).
- Sau khi sửa chữa, các vận động viên còn tăng áp động mạch phổi chỉ được tham gia thi các môn thuộc nhóm IA (khuyến cáo I-B).
- Các vận động viên có rối loạn nhịp nhĩ hoặc nhịp thất/block nhĩ thất độ 2-3 có triệu chứng không nên tham gia các môn thể thao thi đấu cho đến khi được đánh giá đầy đủ bởi một chuyên gia điện sinh lý học (khuyến cáo III-C).
- Sau khi sửa chữa, các vận động viên còn tăng áp động mạch phổi nhẹ hoặc vừa hoặc rối loạn chức năng co bóp cơ tim không nên tham gia vào các môn thể thao cạnh tranh, trừ các môn thuộc nhóm IA có thể được cân nhắc (khuyến cáo III-C).
Còn ống động mạch (patent ductus arteriosus)
Chưa sửa chữa
- Các vận động viên có ống nhỏ, kích thước tim và áp lực động mạch phổi trong giới hạn bình thường có thể tham gia thi đấu tất cả các môn (khuyến cáo I-C).
- Các vận động viên có ống động mạch kích thước trung bình đến lớn và tăng áp động mạch phổi chỉ có thể tham gia thi đấu tất cả các môn thuộc nhóm IA (khuyến cáo I-B).
- Các vận động viên có ống động mạch kích thước trung bình đến lớn kèm theo giãn buồng tim trái không nên tham gia thi đấu cho đến khi tổn thương được sửa chữa (khuyến cáo III-C).
Đã sửa chữa
- Sau khi sửa chữa thành công, các bệnh nhân không còn tăng áp động mạch phổi có thể thi đấu tất cả các môn (khuyến cáo I-C).
- Các bệnh nhân còn tăng áp động mạch phổi sau sửa chữa không được tham gia thi đấu thể thao trừ các môn thuốc nhóm IA (khuyến cáo I-B).
Hẹp van động mạch phổi (pulmonary valve stenosis)
- Các vận động viên có hẹp van động mạch phổi nhẹ và chức năng thất phải bình thường có thể tham gia thi đấu tất cả các môn (khuyến cáo I-B).
- Sau phẫu thuật hoặc sau nong van bằng bóng qua da, nếu chênh áp qua van giảm xuống dưới 40 mmHg đo trên siêu âm, vận động viên có thể tham gia tất cả các môn (khuyến cáo I-B).
- Các vận động viên có hẹp van động mạch phổi mức độ trung bình và nặng có thể cân nhắc tham gia các môn thuộc nhóm IA và IB (khuyến cáo IIb-B).
- Các vận động viên có hở van động mạch phổi nặng gây giãn buồng tim phải có thể cân nhắc tham gia các môn thuốc nhóm IA và IB (khuyến cáo IIb-B).
Hẹp eo động mạch chủ (coarctation of the aorta)
Chưa sửa chữa
- Các vận động viên có hẹp eo động mạch chủ không kèm theo giãn động mạch chủ lên (Z-score ≤ 3; Z-score = 3 tương đương với 3 độ lệch chuẩn so với kích thước trung bình của nhóm người bình thường có cùng kích cỡ cơ thể), nghiệm pháp gắng sức bình thường, chênh áp giữa chi trên và chi dưới lúc nghỉ dưới 20 mmHg và áp lực đỉnh thì tâm thu không vượt quá 95% dự đoán khi làm nghiệm pháp gắng sức có thể tham gia tất cả các môn thể thao (khuyến cáo I-C).
- Các vận động viên có hẹp eo động mạch chủ kèm theo giãn động mạch chủ lên (Z-score > 3) và chênh áp giữa chi trên và chi dưới lúc nghỉ trên 20 mmHg hoặc áp lực đỉnh thì tâm thu không vượt quá 95% dự đoán khi làm nghiệm pháp gắng sức chỉ có thể cân nhắc tham gia các môn thể thao nhóm IA (khuyến cáo IIb-C).
Sau sửa chữa
- Sau khi sửa chữa trên 3 tháng và chênh áp chi trên và chi dưới dưới 20 mmHg kèm theo: 1) hẹp eo động mạch chủ không kèm theo giãn động mạch chủ lên (Z-score ≤ 3; Z-score = 3 tương đương với 3 độ lệch chuẩn so với kích thước trung bình của nhóm người bình thường có cùng kích cỡ cơ thể) và nghiệm pháp gắng sức bình thường, 2) không có phình tại vị trí can thiệp, 3) không kèm theo bệnh van động mạch chủ có thể cân nhắc tham gia tất cả các môn thi đấu ngoại trừ các môn có độ tĩnh cao (IIIa-B,C) cũng như các môn thể thao có nguy cơ va chạm mạnh (khuyến cáo IIb-C).
- Các vận động viên có phình động mạch chủ hoặc giãn động mạch chủ nhưng chưa có đủ chỉ định phẫu thuật có thể cân nhắc tham gia các môn thuộc nhóm IA hoặc IB (khuyến cáo IIb-C).
Tăng áp động mạch phổi (pulmonary arterial hypertension – PAH) ở bệnh nhân có bệnh tim bẩm sinh
- Các bệnh nhân có áp lực động mạch phổi trung bình dưới 25 mmHg có thể tham gia thi đấu tất cả các môn (khuyến cáo I-B).
- Các bệnh nhân có tăng áp động mạch phổi mức độ trung bình hoặc nặng (áp lực động mạch phổi trung bình trên 25 mmHg) không nên tham dự thi đấu hầu hết các môn trừ nhóm IA (khuyến cáo III-B).
Rối loạn chức năng tâm thất sau phẫu thuật tim bẩm sinh
- Trước khi tham gia thi đấu thể thao, các vận động viên có rối loạn chức năng tâm thu sau phẫu thuật nên được đánh giá lâm sàng, điện tâm đồ và siêu âm cũng như làm nghiệm pháp gắng sức (khuyến cáo I-B).
- Các vận động viên với chức năng tâm thu bình thường hoặc gần như bình thường (EF ≥ 50%) có thể tham gia thi đấu tất cả các môn (khuyến cáo I-B).
- Các vận động viên có chức năng tâm thu thất giảm (EF 40-50%) chỉ nên tham dự các môn trong nhóm IA, IB, IIA và IIB (khuyến cáo IIb-B).
- Các vận động viên có chức năng tâm thu thất giảm nặng (EF < 40%) không nên tham gia thi đấu thể thao, trừ các môn nhóm IA (khuyến cáo III-B).
BỆNH TIM BẨM SINH CÓ TÍM
Bệnh tim bẩm sinh tím chưa được phẫu thuật hoặc phẫu thuật giảm nhẹ
- Các bệnh nhân có bệnh tim bẩm sinh tím chưa được sửa chữa cần được đánh giá tổng thể bao gồm cả tiền hành làm nghiệm pháp gắng sức (khuyến cáo I-C).
- Các bệnh nhân có bệnh tim bẩm sinh tím chưa được sửa chữa không có biểu hiện suy tim có thể cân nhắc tham dự các môn thể thao nhóm IA (khuyến cáo IIb-B).
Sau phẫu thuật sửa tứ chứng Fallot
- Trước khi tham gia thi đấu thể thao, các vận động viên này nên được đánh giá đầy đủ về lâm sàng, điện tâm đồ, đánh giá chức năng tâm thất bằng các phương pháp chẩn đoán hình ảnh và làm nghiệm pháp gắng sức (khuyến cáo I-B).
- Các vận động viên không có EF > 50% hoặc tắc nghẽn đường ra hoặc rối loạn nhịp có thể cân nhắc tham gia các môn thể thao cường độ trung bình đến cao (nhóm II-III). Tiêu chuẩn này thỏa mãn sau khi tiến hành làm nghiệm pháp gắng sức mà không ghi nhận được tình trạng tụt áp, rối loạn nhịp, thiếu máu và các triệu chứng đáng lo ngại khác (khuyến cáo IIb-B).
- Các bệnh nhân có EF < 40%, tắc nghẽn nặng đường ra hoặc rối loạn nhịp thất/nhịp nhĩ khó kiểm soát không nên thi đấu hết như tất cả các môn trừ nhóm IA (khuyến cáo III-B).
Sau phẫu thuật chuyển tầng nhĩ ở các bệnh nhân chuyển gốc đại động mạch
- Trước khi tham gia thi đấu thể thao, các vận động viên này nên được đánh giá đầy đủ về lâm sàng, điện tâm đồ, đánh giá chức năng tâm thất bằng các phương pháp chẩn đoán hình ảnh và làm nghiệm pháp gắng sức (khuyến cáo I-B).
- Các vận động viên có EF < 40%, tắc nghẽn nặng đường ra hoặc rối loạn nhịp thất/nhịp nhĩ khó kiểm soát không nên thi đấu hết như tất cả các môn trừ nhóm IA (khuyến cáo IIb-C).
- Các vận động viên không có rối loạn nhịp đáng kể, chức năng tâm thu không giảm quá nặng hoặc xuất hiện triệu chứng khi làm nghiệm pháp gắng sức có thể cân nhắc tham dự môn thi đấu nhóm IA, IB, IIA, IIB (khuyến cáo IIb-C).
- Các vận động viên có rối loạn nặng chức năng thất phải, tắc nghẽn nặng đường ra thất phải hoặc rối loạn nhịp nhĩ/thất khó kiểm soát không nên tham dự thi đấu tất cả các môn trừ nhóm IA (khuyến cáo III-C).
Chuyển gốc đại động mạch có sửa chữa bẩm sinh (congenitally corrected transposition of the great arteries)
- Trước khi tham gia thi đấu thể thao, các vận động viên này nên được đánh giá đầy đủ về lâm sàng, điện tâm đồ, đánh giá chức năng tâm thất bằng các phương pháp chẩn đoán hình ảnh và làm nghiệm pháp gắng sức (khuyến cáo I-B).
- Các vận động viên có tiền sử rối loạn nhịp có triệu chứng hoặc rối loạn nặng chức năng tâm thất nên được cân nhắc trong từng tình huống cụ thể trước khi tham gia thi đấu (khuyến cáo IIb-C).
- Các vận động viên không có rối loạn nhịp đáng kể, chức năng tâm thu không giảm quá nặng hoặc xuất hiện triệu chứng khi làm nghiệm pháp gắng sức có thể cân nhắc tham dự môn thi đấu nhóm IA, IB (khuyến cáo IIb-C).
- Các vận động viên không có triệu chứng, thăm khám lâm sàng bình thường có thể cân nhắc tham gia các môn thể thao cường độ trung bình – cao (IB, IIB, IIC) (khuyến cáo IIb-C).
- Các vận động viên có rối loạn nặng chức năng thất phải, tắc nghẽn nặng đường ra thất phải hoặc rối loạn nhịp nhĩ/thất khó kiểm soát không nên tham dự thi đấu tất cả các môn trừ nhóm IA (khuyến cáo III-C).
Sau phẫu thuật chuyển lại các đại động mạch
- Trước khi tham gia thi đấu thể thao, các vận động viên này nên được đánh giá đầy đủ về lâm sàng, điện tâm đồ, đánh giá chức năng tâm thất bằng các phương pháp chẩn đoán hình ảnh và làm nghiệm pháp gắng sức (khuyến cáo I-B).
- Các vận động viên không có triệu chứng tim mạch, chức năng tim bình thường và không có rối loạn nhịp sau phẫu thuật có thể tham gia thi đấu tất cả các môn (khuyến cáo IIb-C).
- Các vận động viên còn tổn thương tồn dư từ mức nhẹ trở lên hoặc kèm theo rối loạn chức năng tim sau phẫu thuật có thể tham gia các môn thể thao cường độ nhẹ – trung bình (IA, IB, IC và IIA) (khuyến cáo IIb-C).
- Các vận động viên có bằng chứng thiếu máu cơ tim sau phẫu thuật không nên tham gia các môn thi đấu trừ nhóm IA (khuyến cáo III-B).
Sau phẫu thuật Fontan
- Trước khi tham gia thi đấu thể thao, các vận động viên này nên được đánh giá đầy đủ về lâm sàng, điện tâm đồ, đánh giá chức năng tâm thất bằng các phương pháp chẩn đoán hình ảnh và làm nghiệm pháp gắng sức (khuyến cáo I-B).
- Các vận động viên không có triệu chứng tim mạch hoặc các rối loạn huyết động đáng kể trong hệ mạch chỉ có thể tham gia thi đấu các môn thuộc nhóm IA (khuyến cáo I-C).
- Việc tham dự vào nhóm các môn thể thao còn lại cần cân nhắc khả năng của vận động viên trong lúc làm nghiệm pháp gắng sức cũng như các rối loạn nhịp ghi nhận được, tình trạng tụt áp, thiếu máu cơ tim hoặc các triệu chứng lâm sàng khác (khuyến cáo IIb-C).
Bất thường Ebstein (Ebstein anomaly)
- Các vận động viên có thương tổn giải phẫu ở mức độ nhẹ – trung bình, kích thước thất phải bình thường, không kèm hở nặng van ba lá và không có bằng chứng rối loạn nhịp nhĩ và nhịp thất có thể cân nhắc tham gia tất cả các môn (khuyến cáo IIb-C).
- Các vận động viên có kèm hở van ba lá mức độ nặng nhưng không có bằng chứng rối loạn nhịp trên Holter điện tâm đồ có thể được cân nhắc chỉ tham gia các môn thể thao nhóm IA (khuyến cáo IIb-C).
BỆNH LÝ VAN TIM
Hẹp van động mạch chủ (aortic valve stenosis)
- Các vận động viên có hẹp nhẹ van động mạch chủ và nghiệm pháp gắng sức tốt có thể tham gia tất cả các môn (khuyến cáo I-C).
- Các vận động viên có hẹp van động mạch chủ vừa có thể tham dự các môn thuộc nhóm IA, IB và IIA nếu nghiệm pháp gắng sức đạt được ngưỡng tương đương với mức độ trong khi thi đấu mà không có xuất hiện triệu chứng, biến đổi ST-T hoặc rối loạn nhịp thất và đáp ứng huyết áp phù hợp (khuyến cáo IIa-C).
- Các vận động viên hẹp van động mạch chủ nặng không có triệu chứng không nên tham gia thi đấu thể thao trừ các môn thuộc nhóm IA (khuyến cáo III-C).
- Các vận động viên hẹp van động mạch chủ nặng có triệu chứng không nên tham gia thi đấu thể thao (khuyến cáo III-C).
Khuyến cáo của ESC 2020 về hoạt động thể lực ở bệnh nhân hẹp van động mạch chủ: Bệnh nhân hẹp van động mạch chủ nặng/có triệu chứng không được khuyến cáo tham gia bất cứ hoạt động nào cả thư giãn giải trí hay thi đấu thể thao đối kháng và nên được thay van động mạch chủ.
Xem thêm: Sinh lý hệ tuần hoàn và huyết động học lâm sàng – Lâm sàng tim bẩm sinh
Bảng 6. Khuyến cáo về tham gia các hoạt động thể thao thư giãn ở bệnh nhân hẹp van động mạch chủ
<td;>Mức độ hẹp van động mạch chủ<td;>Nhẹ<td;>Trung bình<td;>Nặng<td”>IIIC
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Tham gia tất cả các hoạt động thư giãn, giải trí. | I | C |
| Tham gia tất cả các hoạt động thư giãn, giải trí với cường độ từ thấp đến trung bình nên được xem xét ở các bệnh nhân có EF ≥ 50% và có cơ năng tốt, test gắng sức cho kết quả bình thường. | IIa | C |
| Tham gia tất cả các hoạt động thư giãn, giải trí với cường độ thấp nên được xem xét ở các bệnh nhân có EF ≥ 50%, test gắng sức cho kết quả đáp ứng huyết áp bình thường. | IIb | C |
Chú thích: EF: Phân suất tống máu.
Bảng 7. Khuyến cáo về tham gia các hoạt động thể thao thi đấu ở bệnh nhân hẹp van động mạch chủ
| Mức độ hẹp van động mạch chủ | Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Nhẹ | Tham gia tất cả các hoạt động thi đấu đối kháng. | I | C |
| Trung bình | Tham gia tất cả các hoạt động thi đấu đối kháng với cường độ từ thấp đến trung bình nên được xem xét ở các bệnh nhân có EF ≥ 50% và có cơ năng tốt, test gắng sức có đáp ứng huyết áp bình thường. | IIb | C |
| Nặng | Tham gia tất cả các hoạt động thể thao với cường độ thấp nên được xem xét ở một số bệnh nhân có EF ≥ 50%. | IIb | C |
| Tham gia các môn thể thao đối kháng hoặc các hoạt động thể lực có cường độ từ trung bình đến cao không được khuyến cáo. | III | C |
Chú thích: Phân suất tống máu.
Hở van động mạch chủ (aortic valve regurgitation)
- Các vận động viên nên được tiến hành nghiệm pháp gắng sức với mức độ hoạt động tương đương với tình trạng thi đấu hoặc tập luyện hằng ngày của bệnh nhân để đánh giá chính xác bệnh nhân có hay không có triệu chứng (khuyến cáo I-C).
- Các vận động viên có hở van động mạch chủ mức độ nhẹ đến vừa và chức năng tim bình thường có thể tham gia thi đấu tất cả các môn nếu nghiệm pháp gắng sức cho thấy khả năng gắng sức tốt (khuyến cáo I-C).
- Các vận động viên có hở van động mạch chủ mức độ nhẹ đến vừa và chức năng tim bình thường và giãn buồng thất ở mức độ vừa (LVESD < 50 mm (nam) và < 40 mm (nữ) hoặc < 25 mm/ m2 cho cả hai giới) có thể tham gia tất cả các môn nếu nghiệm pháp gắng sức cho thấy khả năng gắng sức tốt (khuyến cáo IIa-C).
- Các vận động viên có hở van động mạch chủ mức độ nặng và có EF > 50% và LVESD < 50 mm (nam) và < 40 mm (nữ) hoặc < 25 mm/m2 cho cả hai giới và nghiệm pháp gắng sức cho thấy khả năng gắng sức tốt đồng thời siêu âm tim cho thấy không có tăng mức độ hở van và giãn thất trái, có thể cân nhắc cho phép tham dự tất cả các môn thi đấu (khuyến cáo IIb-C).
- Các vận động viên có hở van động mạch chủ và đường kính động mạch chủ từ 41 đến 45mm có thể tham gia các môn thể thao có xác suất va chạm thấp (khuyến cáo IIb-C).
- Các vận động viên có hở van động mạch chủ nặng có triệu chứng, đặc biệt nếu EF < 50%, LVESD > 50 mm, hoặc > 25mm/m2 hoặc LVEDD > 70 mm hoặc 35,3 mm/m2 cho nam và > 65mm hoặc ≥ 40,8 mm/m2 cho nữ; không nên tham gia thi đấu thể thao (khuyến cáo III-C).
Chú thích: LVESD: Kích thước thất trái cuối tâm thu; LVEDD: Kích thước thất trái cuối tâm trương.
Khuyến cáo của ESC 2020 về hoạt động thể lực ở bệnh nhân hở van động mạch chủ: Hở van động mạch chủ có triệu chứng không nên tham gia bất kỳ hình thức thể thao nào ngoại trừ bài tập ái khí cường độ thấp được khuyến khích có thể cải thiện khả năng gắng sức.
Bảng 8. Khuyến cáo về tham gia các hoạt động thể thao thư giãn ở bệnh nhân hở van động mạch chủ
| Mức độ hở van động mạch chủ | Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Nhẹ | Tham gia tất cả các hoạt động thư giãn, giải trí. | I | C |
| Trung bình | Tham gia tất cả các hoạt động thư giãn, giải trí nên được xem xét ở các bệnh nhân có EF ≥ 50% và không giãn thất trái, test gắng sức cho kết quả bình thường. | IIa | C |
| Nặng | Tham gia tất cả các hoạt động thư giãn, giải trí với cường độ thấp đến trung bình nên được xem xét ở các bệnh nhân có EF ≥ 50%, thất trái giãn nhẹ đến trung bình, test gắng sức cho kết quả đáp ứng huyết áp bình thường. | IIb | C |
| Tham gia các hoạt động thể lực thư giãn/giải trí có cường độ từ trung bình đến cao không được khuyến cáo với LVEF < 50% và/hoặc có rối loạn nhịp khởi phát do gắng sức. | III | C |
Chú thích: LVEF: Phân suất tống máu thất trái; EF: Phân suất tống máu.
Bảng 9. Khuyến cáo về tham gia các hoạt động thể thao thi đấu ở bệnh nhân hở van động mạch chủ
| Mức độ hở van động mạch chủ | Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Nhẹ | Tham gia tất cả các hoạt động thể thao đối kháng. | I | C |
| Trung bình | Tham gia tất cả các hoạt động thể thao đối kháng nên được xem xét ở các bệnh nhân có EF ≥ 50% và không giãn thất trái, test gắng sức cho kết quả bình thường. | IIa | C |
| Nặng | Tham gia tất cả các hoạt động thể thao đối kháng với cường độ thấp đến trung bình nên được xem xét ở các bệnh nhân có EF ≥ 50%, thất trái giãn nhẹ đến trung bình, test gắng sức cho kết quả đáp ứng huyết áp bình thường. | IIb | C |
| Tham gia các hoạt động thể lực thư giãn/giải trí có cường độ từ trung bình đến cao không được khuyến cáo với hở van động mạch chủ nặng, LVEF < 50% và/hoặc có rối loạn nhịp khởi phát do gắng sức. | III | C |
Chú thích: LVEF: Phân suất tống máu thất trái; EF: Phân suất tống máu.
Hẹp van hai lá (mitral valve stenosis)
- Các vận động viên nên được tiến hành nghiệm pháp gắng sức với mức độ hoạt động tương đương với tình trạng thi đấu hoặc tập luyện hằng ngày của bệnh nhân để đánh giá chính xác bệnh nhân có hay không có triệu chứng (khuyến cáo I-C).
- Các bệnh nhân có hẹp van hai lá nhẹ (diện tích lỗ van > 2 cm2, chênh áp trung bình < 10 mmHg khi nghỉ) đang ở nhịp xoang có thể tham gia thi đấu tất cả các môn (khuyến cáo IIa-C).
- Các bệnh nhân có hẹp van hai lá nặng (diện tích lỗ van < 1,5 cm2) dù rung nhĩ hay nhịp xoang không nên tham gia thi đấu thể thao trừ các môn thuộc nhóm IA (khuyến cáo III-C).
- Các bệnh nhân có hẹp van hai lá nặng có rung nhĩ bền bỉ hoặc rung nhĩ cơn có chỉ định dùng chống đông không nên tham gia các môn thể thao có khả năng va chạm cao (khuyến cáo III-C).
Khuyến cáo của ESC 2020 về hẹp van hai lá:
Bảng 10. Khuyến cáo về tham gia các hoạt động thể thao thư giãn ở bệnh nhân hẹp van hai lá
Tham gia tất cả các hoạt động thư giãn, giải trí được khuyến cáo nếu áp lực động mạch phổi tâm thu dưới 40 mmHg và test gắng sức bình thường. Tham gia tất cả các hoạt động thư giãn, giải trí cường độ từ thấp đến trung bình nên được xem xét ở các bệnh nhân có áp lực động mạch phổi tâm thu dưới 40 mmHg, test gắng sức cho kết quả bình thường. Tham gia các hoạt động thể lực có cường độ từ trung bình đến cao không được khuyến cáo.
| Mức độ hẹp van hai lá | Mức khuyến cáo | Bằng chứng |
| Nhẹ | I | C |
| Trung bình | IIa | C |
| Nặng | III | C |
Bảng 11. Khuyến cáo về tham gia các hoạt động thể thao thi đấu ở bệnh nhân hẹp van hai lá
| Mức độ hẹp van hai lá | Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Nhẹ | Tham gia tất cả các hoạt động thi đấu đối kháng được khuyến cáo nếu áp lực động mạch phổi tâm thu dưới 40 mmHg và test gắng sức bình thường. | I | C |
| Trung bình | Tham gia tất cả các hoạt động thi đấu đối kháng cường độ thấp nên được xem xét ở các bệnh nhân có áp lực động mạch phổi tâm thu dưới 40 mmHg, test gắng sức cho kết quả bình thường. | IIa | C |
| Nặng | Tham gia các hoạt động thể lực có cường độ từ trung bình đến cao không được khuyến cáo. | IIb | C |
Hở van hai lá (mitral valve regurgitation)
- Các vận động viên nên được tiến hành nghiệm pháp gắng sức với mức độ hoạt động tương đương với tình trạng thi đấu hoặc tập luyện hằng ngày của bệnh nhân để đánh giá chính xác bệnh nhân có hay không có triệu chứng (khuyến cáo I-C).
- Các vận động viên có hở van hai lá mức độ nhẹ – vừa đang ở nhịp xoang, có chức năng và kích thước buồng tim trong giới hạn bình thường và không có tăng áp mạch máu phổi có thể tham gia thi đấu tất cả các môn (khuyến cáo I-C).
- Các vận động viên có hở van hai lá mức độ vừa, đang ở nhịp xoang, chức năng tim bình thường nhưng kèm theo giãn nhẹ buồng thất trái (LVEDD < 60 mm hoặc 35,3 mm/m2 ở nam hoặc < 40 mm/ m2 ở nữ) có thể tham dự tất cả các môn thể thao (khuyến cáo IIa-C).
- Các vận động viên có hở van hai lá mức độ vừa, đang ở nhịp xoang, chức năng tim bình thường nhưng kèm theo giãn nhẹ buồng thất trái (LVEDD < 60 mm hoặc 35,3 mm/m2 ở nam hoặc < 40 mm/ m2 ở nữ) có thể tham dự tất cả các môn thể thao (khuyến cáo IIb-C).
- Các vận động viên có hở van hai lá mức độ nặng, đang ở nhịp xoang, chức năng tim bình thường nhưng kèm theo giãn nhẹ buồng thất trái (LVEDD < 60 mm hoặc 35,3 mm/m2 ở nam hoặc < 40 mm/ m2 ở nữ) chỉ nên tham dự thi đấu các môn thể thao nhóm IA (khuyến cáo IIb-C).
- Các vận động viên có hở van hai lá mức độ nặng, chức năng tim bình thường nhưng kèm theo giãn buồng thất trái (LVEDD ≥ 65 mm hoặc 35,3 mm/ m2 ở nam hoặc > 40 mm/m2 ở nữ) hoặc rối loạn chức năng tâm thu thất trái ở bất kỳ mức độ nào cũng không nên tham gia thi đấu thể thao trừ các môn thuộc nhóm IA (khuyến cáo III-C).
Chú thích: LVEDD: Kích thước thất trái cuối tâm trương.
Sau phẫu thuật thay van
- Các vận động viên có van động mạch chủ, van hai lá sinh học và không đang dùng các thuốc chống đông, chức năng van nhân tạo còn tốt và chức năng tâm thu thất bình thường có thể tham gia các môn thuộc nhóm IA, IB, IIC (khuyến cáo IIa-C).
- Các vận động viên có van động mạch chủ, van hai lá nhân tạo và không đang dùng các thuốc chống đông, chức năng van nhân tạo còn tốt và chức năng tâm thu thất bình thường có thể cân nhắc được tham gia các môn thuộc nhóm IA, IB, IIA (khuyến cáo IIa-C).
- Các bệnh nhân hẹp van hai lá sau nong van hoặc phẫu thuật cần cân nhắc vấn đề thi đấu của bệnh nhân dựa trên các mức độ tổn thương của hẹp hay hở van hai lá sau nong cũng như tình trạng tăng áp mạch máu phổi nếu có (khuyến cáo IIa-C).
- Các bệnh nhân được thay/sửa van hai lá hoặc phẫu thuật thay van động mạch chủ mà không còn tổn thương tồn dư hoặc tổn thương tồn dư mức độ ít, có chức năng tim bình thường có thể cân nhắc cho tham dự các môn thể thao thuộc nhóm IA, IB và IIA (khuyến cáo IIa-C).
BỆNH CƠ TIM VÀ MÀNG NGOÀI TIM
Bệnh cơ tim phì đại (hypertrophic cardiomyopathy)
- Các vận động viên được chẩn đoán xác định mang gen bệnh cơ tim phì đại nhưng không có biểu hiện lâm sàng cũng như dày thành thất trái trên siêu âm và cộng hưởng từ có thể tham gia thi đấu thể thao, đặc biệt nếu không kèm theo tiền sử gia đình có người bị đột tử (khuyến cáo IIa-C).
- Các vận động viện có biểu hiện lâm sàng và xét nghiệm phù hợp với chẩn đoán bệnh cơ tim phì đại (có biểu hiện phì đại thất trái) không nên tham gia vào hầu hết các hoạt động thi đấu thể thao trừ các môn nhóm IA. Khuyến cáo này áp dụng cho mọi độ tuổi, giới tính, mức độ phì đại thất trái, đột biến gen, có hay không tắc nghẽn đường ra thất trái (left ventricular outflow tract obstruction) (cả khi nghỉ và gắng sức), không có biểu hiện trước đó, có hay không biểu hiện xơ hóa cơ tim trên chụp cộng hưởng từ và bệnh nhân đã được tiến hành phẫu thuật khoét vách liên thất hay đốt cồn vách liên thất trước đó (khuyến cáo III-C).
- Các thuốc để kiểm soát các triệu chứng hoặc rối loạn nhịp thất không nên được cho chỉ nhằm mục đích giúp cho bệnh nhân có khả năng tham dự các môn thể thao cường độ cao (khuyến cáo III-C).
- Cấy máy phá rung tự động dự phòng không nên được tiến hành chỉ nhằm mục đích giúp cho bệnh nhân có khả năng tham dự các môn thể thao cường độ cao do khả năng dẫn đến các biến chứng liên quan đến thiết bị. Chỉ định cấy máy phá rung không có sự khác biệt giữa nhóm vận động viên và không phải vận động viên (khuyến cáo III-C).
Bệnh cơ tim không biệt hoá
- Cho đến khi các bằng chứng lâm sàng trở nên rõ ràng, các vận động viên được chẩn đoán mắc bệnh cơ tim không xếp bè (cơ tim xốp) nhưng có chức năng tâm thu bình thường, không kèm theo ngất và trên Holter theo dõi và nghiệm pháp gắng sức không ghi nhận được các rối loạn nhịp thất đáng kể có thể được cân nhắc cho phép tham gia thi đấu thể thao (khuyến cáo IIb-C).
- Các vận động viên nghi ngờ mắc bệnh và rối loạn chức năng tâm thu hoặc có rối loạn nhịp nhĩ hoặc nhịp thất đáng kể trên Holter 24 giờ hoặc khi làm nghiệm pháp gắng sức (hoặc có tiền sử ngất) không nên tham gia thi đấu thể thao, trừ các môn thể thao nhóm IA
Bệnh cơ tim khác
Các vận động viên mắc bệnh cơ tim giãn (dilated cardiomyopathy), bệnh cơ tim hạn chế (restrictive cardiomyopathy) và bệnh cơ tim thâm nhiễm (infiltrative cardiomyopathy) có triệu chứng không nên tham gia thi đấu thể thao. Các môn thể thao nhóm IA có thể cân nhắc tham gia thi đấu trong một số trường hợp đặc biệt.
Viêm cơ tim (myocarditis)
- Các vận động viên đang trong giai đoạn viêm cơ tim cấp tính không được phép tham gia thi đấu dù ở bất kì độ tuổi, giới tính hay mức chức năng tâm thu nào (khuyến cáo III-C).
- Sau một đợt cấp viêm cơ tim, phải nghỉ ngơi ít nhất 3-6 tháng trước khi được đánh giá lại bằng siêu âm tim, Holter điện tâm đồ 24 giờ và nghiệm pháp gắng sức để xét khả năng thi đấu trở lại (khuyến cáo I-C).
- Vận động viên được phép thi đấu trở lại nếu thỏa mãn tất cả các yêu cầu sau (khuyến cáo IIa-C):
- Chức năng tâm thu trong giới hạn bình thường.
- Các dấu ấn sinh học viêm và tổn thương cơ tim và suy tim đã về trong giới hạn bình thường.
- Các rối loạn nhịp đáng kể như ngoại tâm thu thất/trên thất dày/nhiều dạng phức tạp không được ghi nhận khi theo dõi bằng Holter điện tâm đồ và khi làm nghiệm pháp gắng sức.
- Tại thời điểm hiện tại, chưa có bằng chứng rõ ràng cho việc sử dụng tiêu chuẩn về sự biến mất của các hình ảnh ngấm gadolinium thì muộn trên phim cộng hưởng từ trong vấn đề quyết định khả năng thi đấu trở lại của vận động viên.
Viêm màng ngoài tim
Các vận động viên bị viêm màng ngoài tim do bất kể nguyên nhân gì không nên tham gia thi đấu thể thao trong giai đoạn cấp tính. Các vận động viên này có thể trở lại thi đấu khi các chỉ điểm của tình trạng viêm nhiễm cấp tính đã mất đi, bao gồm cả hình ảnh tràn dịch màng ngoài tim trên siêu âm tim (khuyến cáo III-C).
Đối với các bệnh nhân có viêm cơ – màng ngoài tim nên xử trí như các bệnh nhân bị viêm cơ tim. Các bệnh nhân viêm màng ngoài tim mạn tính gây viêm màng ngoài tim co thắt không được phép tham gia thi đấu thể thao (khuyến cáo III-C).
Loạn sản thất phải gây rối loạn nhịp
- Các vận động viên được chẩn đoán xác định không nên tham gia thi đấu thể thao, trừ các môn thuộc nhóm IA (khuyến cáo III-C).
- Các vận động viên mà chẩn đoán nằm ở mức ranh giới mắc bệnh không nên tham gia thi đấu thể thao, trừ các môn thuộc nhóm IA (khuyến cáo III-C).
- Các vận động viên có chẩn đoán nằm ở mức có thể mắc bệnh không nên tham gia thi đấu thể thao, trừ các môn thuộc nhóm IA (khuyến cáo III-C).
- Không có chỉ định cấy máy phá rung tự động nếu đơn thuần chỉ nhằm mục đích giúp vận động viên đủ điều kiện tham gia thi đấu cường độ cao bởi khả năng xảy ra các biến chứng liên quan đến thiết bị (khuyến cáo III-C).
VẬN ĐỘNG VIÊN CÓ TĂNG HUYẾT ÁP
Huyết áp và các loại bài tập
Thay đổi huyết áp phụ thuộc vào loại bài tập mà vận động viên tham gia.
Trong bài tập tĩnh, cả huyết áp tâm thu và huyết áp tâm trương đều tăng. Tập luyện quá mức, kể cả bài tập động hay bài tập tĩnh đều có thể gây nhồi máu cơ tim và đột tử ở những người không được rèn luyện, có yếu tố nguy cơ.
Về lâu dài, cả huyết áp tâm thu và tâm trương đều thấp hơn ở những người tập bài tập động, ngay cả trên Holter huyết áp 24h.
Một người có huyết áp bình thường lúc nghỉ, nếu huyết áp tâm thu tăng lên > 200 mmHg trong quá trình test gắng sức thảm chạy thì cần nghĩ đến người đó bị tăng huyết áp và nên làm thêm các thăm dò khác nếu cần để xác định chẩn đoán. Đáp ứng tăng huyết áp quá mức trong test gắng sức cũng là yếu tố nguy cơ độc lập cho các biến cố tim mạch và tử vong:
- Bài tập động gây ra sự gia tăng đáng kể huyết áp tâm thu, nhịp tim, thể tích nhát bóp và cung lượng tim. Tăng vừa phải huyết áp động mạch trung bình và giảm huyết áp tâm trương, giảm rõ rệt sức cản ngoại biên.
- Ngược lại, bài tập tĩnh gây ra sự gia tăng nhỏ về cung lượng tim và nhịp tim và không thay đổi thể tích nhát bóp. Có sự gia tăng rõ rệt về huyết áp tâm thu/tâm trương và huyết áp động mạch trung bình và không có thay đổi đáng kể sức cản ngoại biên.
Theo khuyến cáo của ACC/AHA 2015
- Tăng huyết áp độ 1 và không có tổn thương cơ quan đích thì không bị giới hạn ở bất cứ môn thể thao đối kháng nào. Khi đã bắt đầu quá trình tập luyện, các vận động viên bị tăng huyết áp nên được đo huyết áp mỗi 2 đến 4 tháng (có thể thường xuyên hơn nếu có chỉ định) để đánh giá ảnh hưởng của tập luyện.
- Trước khi bắt đầu quá trình tập luyện để trở thành vận động viên trong các môn đối kháng, họ nên được đo huyết áp. Những người có huyết áp cao (> 140/90 mmHg ở người lớn) nên được đo tại nhà, tốt nhất là đo Holter huyết áp để đánh giá chính xác.
- Với những người bị tiền tăng huyết áp (130/80 đến 139/89 mmHg), nên khuyến khích thay đổi lối sống nhưng không cần hạn chế hoạt động thể lực. Những vận động viên bị tăng huyết áp kéo dài nên được làm siêu âm tim. Những người có dày thất trái trên mức thường thấy của “trái tim vận động viên” nên hạn chế tập luyện cho đến khi huyết áp được kiểm soát về bình thường bằng thuốc phù hợp (khuyến cáo IIa-B).
- Những vận động viên có tăng huyết áp độ 2 (> 160/100 mmHg), ngay cả khi không có bằng chứng tổn thương cơ quan đích, nên hạn chế tham gia thể thao, nhất là các môn thể thao tĩnh cường độ cao như cử tạ, đấm bốc, đấu vật cho tới khi tăng huyết áp được kiểm soát bằng cách điều chỉnh lối sống hoặc bằng thuốc (khuyến cáo IIa-B).
- Khi kê thuốc điều trị tăng huyết áp, đặc biệt là thuốc lợi tiểu cho vận động viên, cần sử dụng những thuốc đã được đăng ký với các cơ quan quản lý thích hợp và nếu cần là cả cơ quan phòng chống doping (khuyến cáo IIa-B).
- Khi tăng huyết áp cùng tồn tại với một bệnh tim mạch khác, việc đủ điều kiện tham gia các môn thể thao cạnh tranh thường dựa trên loại và mức độ nghiêm trọng của bệnh tim mạch kèm theo (khuyến cáo IIa-C)
VẬN ĐỘNG VIÊN BỊ MARFAN HOẶC BỆNH LÝ ĐỘNG MẠCH CHỦ KHÁC
Lóc tách hoặc vỡ cấp động mạch chủ (ĐMC) trong hội chứng Marfan và các bệnh lý ĐMC khác là nguyên nhân quan trọng gây đột tử ở vận động viên (VĐV). Gắng sức thể lực cường độ cao có thể dẫn đến những thay đổi huyết động làm tăng áp lực lên thành ĐMC và có thể làm gia tăng đường kính ĐMC. Tập luyện cường độ cao kéo dài cũng làm giãn ĐMC. Vì vậy việc đánh giá nguy cơ để đưa ra khuyến cáo về khả năng tham gia các môn thể thao khác nhau là hết sức cần thiết ở các bệnh nhân có bệnh lý ĐMC.
Khuyến cáo
- Vận động viên bị Hội chứng Marfan nên được siêu âm tim (và chụp CT hay MRI trong một số trường hợp) để đo đường kính gốc ĐMC mỗi 6-12 tháng, tuỳ thuộc vào kích thước ĐMC (khuyến cáo I-C).
- Vận động viên bị phình ĐMC ngực không rõ nguyên nhân, hoặc mang tính chất gia đình hoặc có các gen bệnh lý dẫn tới phình ĐMC ngực gia đình (như ACTA2, MYH11, FBN1, TGFBR1, TGFBR2, MLCK, SMAD3, TGFB2…) nên được siêu âm và chụp CT hay MRI (tuỳ thuộc chẩn đoán) kiểm tra mỗi 6-12 tháng để đánh giá tiến triển của bệnh lý ĐMC hoặc các nhánh (khuyến cáo I-C).
- Vận động viên với đường kính ĐMC giãn nhẹ (Z-score 2-2.5 hoặc đường kính gốc ĐMC 40-41 mm ở nam giới cao hoặc 36-38 mm ở nữ giới cao) và không có các dấu hiệu khác của các hội chứng Marfan, Loeys-Dietz hay phình ĐMC ngực gia đình nên được siêu âm hoặc chụp MRI mỗi 6-12 tháng, tuỳ thuộc vào kích thước ĐMC và mức độ tiến triển (khuyến cáo I-C).
- Vận động viên có van ĐMC hai lá có thể tham gia vào tất cả các môn thể thao cạnh tranh nếu gốc ĐMC và ĐMC lên không giãn (Z-score < 2 hoặc < 2 SD, hoặc < 40 mm ở người lớn). Chức năng của van ĐMC hai lá (có kèm hẹp hoặc hở) cũng có vai trò quan trọng trong việc đánh giá khả năng tham gia thể thao (xem mục Bệnh lý van tim ở trên) (khuyến cáo I-C).
- Vận động viên có van ĐMC hai lá và ĐMC giãn trên giới hạn bình thường (Z-score 2-3 hoặc đường kính gốc ĐM chủ 40-42 mm ở nam giới hoặc 36-39 mm ở nữ giới) nên được siêu âm hoặc chụp cộng hưởng từ ĐMC mỗi 12 tháng hoặc thường xuyên hơn nếu Z-score tăng (khuyến cáo I-C).
- Vận động viên mắc hội chứng Marfan có thể tham gia vào các môn thể thao cạnh tranh vận động thấp hoặc tĩnh trung bình (nhóm IA và IIA) nếu họ không có bất kỳ các yếu tố nào sau đây(khuyến cáo IIa-C):
- Gốc ĐMC giãn (Z-score > 2, hoặc đường kính ĐMC > 40 mm, hoặc > 2 lần phân bố chuẩn (theo BSA) ở trẻ < 15 tuổi.
- Hở van hai lá mức độ trung bình đến nặng.
- Suy chức năng tâm thu thất trái (EF < 40%).
- Tiền sử gia đình bị lóc tách ĐMC khi đường kính ĐMC < 50 mm.
- Vận động viên bị phình ĐMC ngực không rõ nguyên nhân, hoặc mang tính chất gia đình hoặc có các gen bệnh lý dẫn tới phình ĐMC ngực gia đình (như ACTA2, MYH11, FBN1, TGFBR1, TGFBR2, MLCK, SMAD3, TGFB2…) có thể tham gia vào các môn thể thao đối kháng tĩnh cường độ thấp, động cường độ thấp (nhóm IA) nếu không có bất kỳ yếu tố nguy cơ nào sau đây (khuyến cáo IIa-C):
- Gốc ĐMC giãn (Z-score > 2, hoặc đường kính ĐMC > 40 mm hoặc > 2 lần phân bố chuẩn (theo BSA) ở trẻ < 15 tuổi.
- Hở van hai lá từ trung bình đến nặng.
- Tiền sử gia đình bị tách thành ĐMC.
- Bệnh lý mạch máu não.
- Các nhánh của ĐMC bị phình hay tách thành.
- Vận động viên mắc hội chứng Loeys-Dietz hoặc Ehlers-Danlos có thể tham gia vào các môn thể thao nhóm IA nếu không có bất kỳ yếu tố nguy cơ nào sau đây (khuyến cáo IIa-C):
- ĐMC giãn (Z-score > 2 ) hoặc lóc tách, hoặc các nhánh ĐMC bị giãn.
- Hở van hai lá trung bình đến nặng.
- Tổn thương kèm theo các cơ quan bên ngoài tim có thể gây nguy hiểm khi tham gia tập luyện, thi đấu.
- Các vận động viên đã được phẫu thuật sửa chữa các bệnh lý phình hoặc lóc tách gốc ĐMC hoặc ĐMC lên và không có bằng chứng ĐMC giãn hay lóc tách tồn dư có thể tham gia vào các môn thể thao nhóm IA không có nguy cơ xảy ra va chạm (khuyến cáo IIa-C).
- Vận động viên mắc van ĐMC hai lá van và có giãn ĐMC nhẹ đến vừa (Z-score 2-3,5 hoặc đường kính gốc ĐMC hoặc ĐMC lên 40-42 mm ở nam giới hoặc 36-39 mm ở nữ giới) và không có các dấu hiệu của bệnh lý mô liên kết đi kèm hoặc hội chứng phình ĐMC ngực gia đình, có thể được cân nhắc tham gia và các môn thể thao đối kháng động và tĩnh thấp đến vừa có nguy cơ va chạm thấp (nhóm IA, IB, IC, IIA, IIB, IIC). Với họ, cân nhắc tránh tập luyện cường độ cao (khuyến cáo IIb-C).
- Vận động viên có ĐMC giãn nhẹ (Z-score 2-2,5 hoặc đường kính gốc ĐMC 40-41 mm ở nam giới cao hoặc 36-38 mm ở nữ giới cao) và không có các dấu hiệu khác của các hội chứng Marfan, Loeys-Dietz, phình ĐMC ngực gia đình, hay van ĐMC hai lá, có thể cân nhắc tham gia vào tất cả các môn thể thao cạnh tranh sau khi đã được đánh giá về các gen liên quan tới bệnh lý ĐMC. Điều này có thể bao gồm cả phân tích đột biến gen FBN1 và các gen khác trong các trường hợp cụ thể (khuyến cáo IIb-C).
- Vận động viên có ĐMC giãn nhẹ (Z-score 2-2,5 hoặc đường kính gốc ĐMC 40-41 mm ở nam giới cao hoặc 36-38 mm ở nữ giới cao) và không có các dấu hiệu khác của các hội chứng Marfan, Loeys-Dietz, phình ĐMC ngực gia đình hay van ĐMC hai lá, cân nhắc tránh tập luyện cường độ cao (khuyến cáo IIb-C).
- Vận động viên có van ĐMC hai lá và ĐMC giãn với đường kính 43-45 mm, việc tham gia vào các môn thể thao cạnh tranh cường độ thấp (nhóm IA) với nguy cơ va chạm thấp có thể được cân nhắc (khuyến cáo IIb-C).
- Vận động viên mắc hội chứng Marfan, Loeys-Dietz, phình ĐMC ngực gia đình, phình ĐMC không rõ nguyên nhân hay Ehlers- Danlos, hoặc các bất thường phình ĐMC liên quan không nên tham gia vào bất cứ môn thể thao cạnh tranh nào có mức gắng sức thể lực cao hoặc có nguy cơ xảy ra va chạm (khuyến cáo III-C).
- Vận động viên có van ĐMC hai lá và giãn nặng ĐMC (Z-score > 3,5–4 hoặc > 43 mm ở nam giới hoặc > 40 mm ở nữ giới) không nên tham gia bất cứ môn thể thao cạnh tranh nào có nguy cơ xảy ra va chạm (khuyến cáo III-C).
- Vận động viên có van ĐMC hai lá và ĐMC giãn > 45 mm không nên tham gia vào bất cứ môn thể thao cạnh tranh nào (khuyến cáo III-C).
- Vận động viên bị lóc tách ĐMC mãn tính hoặc bị phình hoặc lóc tách các nhánh ĐMC không nên tham gia vào bất cứ môn thể thao cạnh tranh nào (khuyến cáo III-C).
Bảng 12. Khuyến cáo về tham gia các hoạt động thể thao thi đấu ở bệnh nhân hẹp van hai lá
| Nguy cơ thấp | Nguy cơ thấp – trung bình | Nguy cơ trung bình | Nguy cơ cao | |
| Chẩn đoán | – ĐMC < 40 mm ở bệnh nhân bệnh ĐMC hai lá van hoặc ba lá van.– Hội chứng Turner không có giãn ĐMC. | – Hội chứng Marfan hoặc các bệnh mạch chủ di truyền khác không có giãn ĐMC.– ĐMC 40-45 mm ở bệnh nhân bệnh động mạch chủ hai lá van hoặc ba lá van. | – Giãn ĐMC trung bình (40-45 mm với hội chứng Marfan, 45 – 50 mm với bệnh ĐMC hai hoặc ba lá van, hội chứng Turner ASI 20-25 mm/m2, Tứ chứng Fallot và < 50 mm). | – Giãn ĐMC nặng (> 45 mm với hội chứng Marfan, > 50 mm với bệnh ĐMC hai hoặc ba lá van, hội chứng Turner với ASI > 25 mm/m2, tứ chứng Fallot > 50 mm) |
| – Sau phẫu thuật mở ngực xử lý bệnh ĐMC với bệnh ĐMC hai lá van hoặc các bệnh lý nguy cơ thấp khác. | – Sau phẫu thuật mở ngực sửa chữa ĐMC với hội chứng Marfan hoặc các hội chứng chuyển hóa khác. | – Sau phẫu thuật nhưng không thành công hoàn toàn. | ||
| Lời khuyên | Tất cả các môn thể thao nhưng ưu tiên các bài tập sức bền hơn các bài tập sức mạnh. | – Tránh các bài tập cường độ cao và rất cao, các môn va chạm nhiều và các môn thể thao cần sức mạnh. | – Chỉ tham gia các môn yêu cầu kỹ thuật hoặc phối hợp hoặc các bài sức bền có cường độ thấp. | – Thể thao (tạm thời) là chống chỉ định. |
| – Ưu tiên bài tập sức bền hơn sức mạnh. | ||||
| Theo dõi | 2-3 năm/lần | 1-2 năm/lần | 6 tháng-1 năm/lần | Đánh giá lại sauđiều trị |
Chú thích: ĐMC: Động mạch chủ.
Bảng 13. Khuyến cáo của ESC 2020 về hoạt động thể lực ở bệnh nhân mắc bệnh lý động mạch chủ
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Trước khi tham gia các hoạt động thể lực cần được đánh giá và phân loại nguy cơ kỹ lưỡng bao gồm cả các phương tiện chẩn đoán hình ảnh chuyên sâu (CT/MRI), test gắng sức và đánh giá đáp ứng của huyết áp. | I | C |
| Theo dõi thường xuyên và đánh giá phân loại nguy cơ. | I | C |
| Bài tập vận cơ động phù hợp hơn so với các bài tập vận cơ tĩnh. | IIa | C |
| Tham gia các môn thể thao đối kháng hoặc thư giãn (trừ các môn thể thao yêu cầu sức mạnh) nên được xem xét ở các bệnh nhân có nguy cơ thấp. | IIa | C |
| Tham gia vào các chương trình tập luyện thư giãn nên được xem xét ở các bệnh nhân có phân độ nguy cơ cao. | IIb | C |
| Thi đấu thể thao đối kháng không được khuyến cáo ở những đối tượng nguy cơ cao. | III | C |
BỆNH LÝ ĐỘNG MẠCH VÀNH
Bất thường động mạch vành bẩm sinh (coronary artery anomaly)
Các bệnh nhân có bất thường xuất phát động mạch vành chưa được phẫu thuật, nếu có triệu chứng, rối loạn nhịp hoặc thiếu máu cơ tim khi gắng sức không nên tham gia thi đấu trừ các môn thuộc nhóm IA (khuyến cáo III-C).
Bất thường xuất phát động mạch vành từ động mạch phổi
- Các vận động viên có bất thường xuất phát động mạch vành từ động mạch phổi chỉ có thể tham dự các môn thi đấu nhóm IA (khuyến cáo I-C).
- Sau khi đã sửa chữa thành công trường hợp bất thường xuất phát động mạch vành từ động mạch phổi, nên đánh giá tình trạng thiếu máu cơ tim và rối loạn chức năng tim trước khi đưa ra quyết định (khuyến cáo IIb-C).
Bất thường xuất phát động mạch vành từ xoang Valsalva
- Các bệnh nhân có bất thường xuất phát động mạch vành trái từ xoang Valsalva phải, đặc biệt nếu động mạch này đi giữa động mạch phổi và động mạch chủ, không nên tham gia thi đấu trừ các môn thuộc nhóm IA (khuyến cáo III-B).
- Các vận động viên có bất thường xuất phát động mạch vành phải từ xoang Valsalva trái nên được làm nghiệm pháp gắng sức. Nếu nghiệm pháp gắng sức âm tính có thể cân nhắc vấn đề tham dự các môn thi đấu khác nhau sau khi giải thích rõ cho bệnh nhân các nguy cơ có thể xảy ra (khuyến cáo IIa-C).
- Sau khi đã sửa chữa thành công trường hợp bất thường xuất phát động mạch vành từ xoang vành khác, vận động viên nên chờ ít nhất ba tháng trước khi tiến hành đánh giá lại bằng nghiệm pháp gắng sức. Trường hợp không có triệu chứng thiếu máu cơ tim hoặc không ghi nhận bất thường khi làm nghiệm pháp gắng sức có thể cân nhắc cho phép vận động viên thi đấu một cách bình thường (khuyến cáo IIb-C).
Bệnh xơ vữa động mạch vành (XVĐMV)
(Nhóm bệnh lý xơ vữa ĐMV thường gặp ở người lớn tuổi, ở trẻ em hiếm gặp, có thể gặp ở trẻ mắc bệnh Tăng cholesterol máu gia đình)
- Các vận động viên (VĐV) mắc XVĐMV nên được test khả năng gắng sức tối đa để đánh giá khả năng dung nạp thể lực, các biểu hiện thiếu máu cơ tim hoặc các bất ổn điện học do gắng sức. Việc thực hiện test nên được thực hiện trên nền điều trị chuẩn, bao gồm cả thuốc chẹn beta (khuyến cáo I-C).
- VĐV mắc VXĐMV nên được đánh giá chức năng thất trái (khuyến cáo I-C).
- Dựa trên các thông tin có được kể trên, VĐV người lớn mắc VXĐMV nên được đánh giá về những lợi ích về sức khỏe và tâm lý của tập luyện so với nguy cơ (khuyến cáo I-C).
- VĐV mắc VXĐMV nên loại bỏ các yếu tố nguy cơ cao cùng với sử dụng liệu pháp statin liều cao để giảm nguy cơ nứt vỡ mảng xơ vữa (khuyến cáo I-A).
- Các VĐV mắc VXĐMV không có biểu hiện lâm sàng có thể cân nhắc tham gia được tất cả các môn thể thao cạnh tranh nếu LVEF > 50% lúc nghỉ và không có các dấu hiệu thiếu máu cơ tim hay bất ổn điện học khi gắng sức. Trong khi đó, VĐV mắc VXĐMV mà có biểu hiện lâm sàng và không đáp ứng các tiêu chuẩn nói trên, có thể cân nhắc chỉ được tham gia các môn thể thao có tính chất động mức độ thấp và tĩnh mức độ thấp đến vừa (khuyến cáo IIb-C).
- Không nên để các bệnh nhân VXĐMV có triệu chứng lâm sàng tham gia các môn thể thao cạnh tranh trong các trường hợp sau:
- Ít nhất trong vòng 3 tháng sau nhồi máu cơ tim cấp hoặc tái thông động mạch vành (ĐMV) (khuyến cáo IIb-C).
- Nếu họ bị gia tăng tần suất hoặc mức độ triệu chứng của thiếu máu cơ tim (khuyến cáo IIb-C).
Co thắt động mạch vành
- Những bệnh nhân có thiếu máu cơ tim thầm lặng do co thắt ĐMV mà có rối loạn nhịp nguy hiểm được ghi nhận và những người không còn đau ngực nhờ đáp ứng tốt với điều trị chỉ nên giới hạn ở việc tham gia các môn thể thao có tính chất động mức độ thấp và tĩnh mức độ thấp đến vừa (khuyến cáo IIa-C).
- Những VĐV mà triệu chứng và các bằng chứng về co thắt có thể được kiểm soát bằng thuốc có thể cân nhắc cho phép tham gia tất cả các mức độ của các môn thể thao cạnh tranh (khuyến cáo IIb-C).
Tách thành động mạch vành tự nhiên
Chưa có đủ dữ liệu để đưa ra khuyến cáo chắc chắn nhưng vì việc tách thành tự nhiên có thể xảy ra khi gắng sức, nên những bệnh nhân có tiền sử tách thành ĐMV tự nhiên chỉ nên giới hạn ở việc tham gia các môn thể thao có tính chất động mức độ thấp đến vừa và tĩnh mức độ thấp đến vừa (khuyến cáo IIa-C).
Cầu cơ động mạch vành
- VĐV có cầu cơ ĐMV và không có bằng chứng thiếu máu cơ tim trong các nghiệm pháp gắng sức được thực hiện phù hợp có thể tham gia vào tất cả các môn thể thao (khuyến cáo IIa-C).
- Các VĐV có cầu cơ ĐMV và có bằng chứng thiếu máu cơ tim hoặc tiền sử nhồi máu cơ tim nên giới hạn ở việc tham gia các môn thể thao có tính chất động mức độ thấp đến vừa và tĩnh mức độ thấp đến vừa (khuyến cáo IIa-C).
- Những VĐV bị cầu cơ ĐMV mà phải phẫu thuật hoặc đặt stent để điều trị cầu cơ nên giới hạn ở các môn thể thao cường độ thấp trong vòng 6 tháng sau phẫu thuật/thủ thuật. Nếu không còn dấu hiệu của thiếu máu cục bộ, có thể tham gia tất cả các môn thể thao sau đó (khuyến cáo IIa-C).
Xem thêm: Tiếp cận bệnh nhân tim bẩm sinh – Đại cương, tiền sử, triệu chứng cơ năng
Bệnh Kawasaki
- Bệnh nhân bị phình từ 1 ĐMV trở lên nên duy trì thuốc kháng ngưng tập tiểu cầu và có thể cả thuốc chống đông nếu cần. Các nghiệm pháp gắng sức nên được thực hiện hàng năm và khuyến cáo về mức tập luyện dựa trên các kết quả này, tương tự như bệnh nhân XVĐMV (khuyến cáo I-C).
- Bệnh nhân nhồi máu cơ tim hoặc tái thông ĐMV nên thực hiện theo hướng dẫn dành cho bệnh nhân XVĐMV (khuyến cáo I-A).
- Bệnh nhân đang dùng thuốc kháng ngưng tập tiểu cầu nên tránh các môn thể thao có va chạm.
- Nếu không có dấu hiệu thiếu máu cơ tim hoặc rối loạn nhịp khi gắng sức, các bệnh nhân có thể tham gia vào các môn thể thao cạnh tranh có tính chất động và tĩnh mức độ thấp đến vừa. Các bệnh nhân có phình ĐMV cố định mức độ nhẹ đến vừa nên tiếp tục duy trì thuốc kháng ngưng tập tiểu cầu và kiểm tra định kỳ (khuyến cáo IIa-C).
- Các bệnh nhân không bị phình ĐMV trong giai đoạn hồi phục và không có bằng chứng thiếu máu cơ tim hay rối loạn nhịp khi gắng sức có thể được cân nhắc tham gia tất cả các môn thể thao từ 8 tuần sau khi lui bệnh (khuyến cáo IIb-C).
- Các bệnh nhân có phình ĐMV thoáng qua và không có bằng chứng thiếu máu cơ tim hay rối loạn nhịp khi gắng sức có thể được cân nhắc tham gia tất cả các môn thể thao từ 8 tuần sau khi lui bệnh. Đánh giá lại nguy cơ sau mỗi 3-5 năm hoặc theo các hướng dẫn hiện hành (khuyến cáo IIb-C).
Bệnh lý viêm động mạch vành khác
Bao gồm viêm nút quanh động mạch, Takayasu, Buerger, và các dạng viêm ĐMV khác.
- Các VĐV đã hồi phục sau viêm ĐMV có thể tham gia vào tất cả các môn thể thao mà không bị giới hạn (khuyến cáo I-C).
- Các VĐV đang bị viêm ĐMV có nguy cơ gia tăng biến cố tim mạch trong quá trình tập luyện và thi đấu: không nên tham gia các môn thể thao cho đến khi tình trạng viêm mạch phục hồi (khuyến cáo IIa-C).
RỐI LOẠN NHỊP TIM, RỐI LOẠN DẪN TRUYỀN
Rối loạn nhịp tim có triệu chứng đòi hỏi phải ngừng hoạt động thể chất cho đến khi loạn nhịp được đánh giá và kiểm soát đầy đủ bởi bác sĩ tim mạch.
Rối loạn nhịp chậm
Nhịp chậm xoang
- VĐV có nhịp chậm xoang, block xoang nhĩ, ngưng xoang và nhịp xoang không đều mà không có triệu chứng có thể tham gia vào tất cả các môn thể thao thi đấu trừ khi có bệnh tim cấu trúc hoặc các rối loạn nhịp khác (khuyến cáo I-C).
- VĐV bị nhịp chậm có triệu chứng nên được đánh giá các bệnh tim cấu trúc và điều trị nhịp chậm, thường là cấy máy tạo nhịp. Họ không nên tham gia luyện tập hay thi đấu trong thời gian đánh giá. Sau khi điều trị, nếu đã hết triệu chứng, có thể tham gia vào tập luyện và thi đấu các môn thể thao trừ khi có bệnh tim cấu trúc hoặc các rối loạn nhịp khác (khuyến cáo I-C).
Block nhĩ thất (BAV)
BAV cấp I
- VĐV không có triệu chứng và không có bệnh tim cấu trúc và có BAV cấp I với PR < 0,3 giây có thể tham gia vào tất cả các môn thể thao thi đấu trừ khi có các dấu hiệu cho thấy họ có nguy cơ tiến triển lên mức BAV cao hơn có thể gây triệu chứng (khuyến cáo I-C).
- VĐV không có triệu chứng và có BAV cấp I mà xuất hiện BAV cấp II Mobitz 1 khi gắng sức nên được đánh giá sâu hơn về vị trí block tại bó His hay dưới bó His bằng thăm dò điện sinh lý (khuyến cáo I-C).
- Nếu có bệnh tim cấu trúc kèm theo, VĐV nên được hạn chế tham gia các hoạt động dựa theo hướng dẫn tương ứng với bệnh tim cấu trúc đó (khuyến cáo I-C).
BAV cấp II Mobitz 1
- Các VĐV không có triệu chứng với cấu trúc tim bình thường và có BAV cấp II Mobitz 1 mà dẫn truyền nhĩ thất cải thiện hoặc phục hồi khi gắng sức có thể tham gia vào tất cả các môn thể thao thi đấu (khuyến cáo I-C).
- Các VĐV không có triệu chứng với cấu trúc tim bất thường và có BAV cấp II Mobitz 1 cải thiện khi gắng sức có thể tham gia vào tất cả các môn thể thao thi đấu, trừ khi có hạn chế nào khác do bệnh tim cấu trúc (khuyến cáo I-C).
- Các VĐV có BAV cấp II Mobitz 1 không cải thiện khi gắng sức nên được thăm dò điện sinh lý để đánh giá vị trí block tại bó His hay dưới bó His, từ đó có thể có chỉ định cấy máy tạo nhịp nếu cần (khuyến cáo I-C).
- Ở các VĐV với BAV cấp II Mobitz 1 và có đồng thời block bó – nhánh hoặc có bất cứ dấu hiệu nào chỉ ra rằng họ có nguy cơ tiến triển tới mức BAV cao hơn, thăm dò điện sinh lý nên được thực hiện để xác định có hay không block tại bó His hay dưới bó His, từ đó có thể có chỉ định cấy máy tạo nhịp nếu cần (khuyến cáo I-C).
BAV cấp II Mobitz 2
- Các VĐV có BAV cấp II Mobitz 2 với QRS giãn rộng, bao gồm cả dạng block nhánh phải đơn độc nên được cấy máy tạo nhịp vĩnh viễn (khuyến cáo I-C).
- Cấy máy tạo nhịp vĩnh viễn có thể được chỉ định cho các VĐV BAV cấp II Mobitz 2 với QRS hẹp và không có triệu chứng (khuyến cáo IIa-C).
Block nhánh phải hoàn toàn
Các VĐV có block nhánh phải mà không có biểu hiện của BAV cấp II Mobitz 2 hoặc BAV cấp III tự phát hoặc khi gắng sức và không có triệu chứng hoặc không mắc các bệnh tim mạch cần hạn chế thể lực khác, thì có thể tham gia vào tất cả các môn thể thao cạnh tranh (khuyến cáo I-C).
Block nhánh trái hoàn toàn
- Các VĐV có block nhánh trái cố định hoặc phụ thuộc tần số mà không có BAV cấp II Mobitz 2 hoặc BAV cấp III tự phát và không có triệu chứng hay bệnh lý tim mạch cần hạn chế thể lực khác thì có thể tham gia vào tất cả các môn thể thao cạnh tranh (khuyến cáo I-C).
- Ở các VĐV có triệu chứng, thăm dò điện sinh lý được khuyến cáo. Một VĐV có khoảng HV bình thường và đáp ứng dẫn truyền AV bình thường có thể tham gia vào tất cả các môn thể thao thi đấu, trừ khi có hạn chế nào khác do bệnh tim cấu trúc (khuyến cáo I-C).
- Các VĐV có dẫn truyền AV bất thường đặc trưng bởi khoảng HV > 90 ms hoặc block His-Purkinje nên được cấy máy tạo nhịp (khuyến cáo I-C).
Block nhĩ thất độ cao hoặc hoàn toàn bẩm sinh
- Các VĐV không có bệnh tim khác mà có nhịp thoát bộ nối với QRS < 120 ms, tần số tim khi nghỉ > 40 ck/ph và tăng lên phù hợp với mức độ gắng sức và mức gắng sức xấp xỉ với cường độ của hoạt động thể thao thì có thể tham gia vào các hoạt động thể thao tương ứng mà không bị hạn chế nào (khuyến cáo I-C).
- Các VĐV bị block AV hoàn toàn mà có triệu chứng, tần số thất khi nghỉ < 40 ck/ph hoặc nhịp thoát thất có QRS > 120 ms nên được cấy máy tạo nhịp trước khi tham gia các môn thể thao cạnh Trước khi được phép tiếp tục tham gia, họ cần được làm nghiệm pháp gắng sức để đảm bảo an toàn và mức gắng sức của họ là tương tự mức yêu cầu đối với môn thể thao đó (khuyến cáo I-C).
- Các VĐV có bệnh tim cấu trúc và block AV hoàn toàn có được phép tham gia các môn thể thao cạnh tranh hay không cần dựa vào khuyến cáo cho bệnh tim cấu trúc đó có hay không có máy tạo nhịp vĩnh viễn (khuyến cáo I-C).
Block nhĩ thất hoàn toàn mắc phải
- Các VĐV bị BAV hoàn toàn mắc phải cần được cấy máy tạo nhịp vĩnh viễn bất kể triệu chứng, bệnh tim cấu trúc và mức gắng sức, trừ khi mức BAV là do nguyên nhân có thể phục hồi hoàn toàn và đã phục hồi hoàn toàn (khuyến cáo I-C).
- Các VĐV có bệnh tim cấu trúc và bị BAV hoàn toàn mắc phải có được phép tham gia các môn thể thao cạnh tranh hay không cần dựa vào khuyến cáo cho bệnh tim cấu trúc đó (khuyến cáo I-C).
- Trước khi các VĐV đã cấy máy tạo nhịp vĩnh viễn được phép tham gia trở lại các hoạt động thể thao, nghiệm pháp gắng sức nên được làm để đảm bảo mức gắng sức của họ tương tự mức yêu cầu đối với môn thể thao đó (khuyến cáo I-C).
Vận động viên với máy tạo nhịp vĩnh viễn
- Nhìn chung, các VĐV có máy tạo nhịp vĩnh viễn nên được làm rõ khả năng được tham gia hoạt động thể thao nếu không có hạn chế nào từ tình trạng cấu trúc tim hay triệu chứng (khuyến cáo I-C).
- Các VĐV phụ thuộc hoàn toàn vào máy tạo nhịp không nên tham gia các môn thể thao có nguy cơ va chạm do có thể làm hỏng hệ thống máy tạo nhịp (khuyến cáo I-C).
- Các VĐV không phụ thuộc hoàn toàn vào máy tạo nhịp có thể tham gia vào các môn thể thao có nguy cơ va chạm nếu họ hiểu và chấp nhận nguy cơ hỏng hệ thống máy tạo nhịp và không có hạn chế nào từ tình trạng cấu trúc tim (khuyến cáo I-C).
- Đối với VĐV có máy tạo nhịp vĩnh viễn, việc sử dụng các thiết bị bảo vệ nên được cân nhắc khi tham gia vào các môn thể thao có nguy cơ làm hỏng hệ thống máy tạo nhịp (khuyến cáo I-C).
Các rối loạn nhịp nhanh trên thất
Rung nhĩ
- Các VĐV bị rung nhĩ có nguy cơ thấp mà dung nạp tốt và tự hết có thể tham gia vào tất cả các môn thể thao (khuyến cáo I-C).
- Ở các VĐV bị rung nhĩ, nếu phải dùng thuốc chống đông ngoài aspirin, có thể cân nhắc nguy cơ chảy máu trong các hoạt động thể thao cụ thể trước khi đi đến quyết định (khuyến cáo IIa-C).
- Triệt đốt rung nhĩ bằng catheter có thể làm giảm nhu cầu dùng thuốc kiểm soát tần số hoặc chống loạn nhịp và nên được cân nhắc (khuyến cáo IIa-C).
Cuồng nhĩ
- Triệt đốt cuồng nhĩ điển hình bằng catheter có tỷ lệ thành công cao và nên được cân nhắc (khuyến cáo I-C).
- Ở các VĐV bị cuồng nhĩ, nếu phải dùng thuốc chống đông ngoài aspirin, có thể cân nhắc nguy cơ chảy máu trong các hoạt động thể thao cụ thể trước khi đi đến quyết định (khuyến cáo IIa-C).
Cơn nhịp nhanh vào lại nút nhĩ thất, cơn nhịp nhanh vào lại nhĩ thất, cơn nhịp nhanh nhĩ
- Biện pháp điều trị cho các VĐV mắc các cơn nhịp nhanh trên thất có triệu chứng, khởi phát đột ngột nên là triệt đốt bằng catheter (khuyến cáo I-C).
- Các VĐV bị các cơn nhịp nhanh trên thất dẫn xuôi với các đường phụ có thời kỳ trơ ngắn và tiền sử bị rung nhĩ kịch phát nên được triệt đốt đường phụ bằng catheter trước khi quyết định có được tham gia các môn thể thao cạnh tranh không bởi nguy cơ rối loạn nhịp tim nguy hiểm (khuyến cáo I-B).
- Ở các VĐV có hội chứng tiền kích thích không triệu chứng, nên được đánh giá nguy cơ bằng nghiệm pháp gắng sức để xác định liệu tiền kích thích có hết đi khi ở tần số tim thấp hay không. Nếu không rõ là nguy cơ thấp, thăm dò điện sinh lý nên được thực hiện cùng với triệt đốt đường phụ bằng catheter nếu thời gian trơ < 250 ms do nguy cơ đột tử cao. (khuyến cáo IIa-B).
Một số cập nhật từ khuyến cáo ESC 2020 về các rối loạn nhịp nhanh trên thất
Bảng 14. Khuyến cáo của ESC 2020 về hoạt động thể lực ở bệnh nhân mắc rung nhĩ
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Tập luyện thể lực thường xuyên được khuyến cáo ngăn ngừa rung nhĩ.Đánh giá và kiểm soát bệnh tim cấu trúc, rối loạn chức năng tuyến giáp, nghiện rượu và thuốc hoặc các bệnh lý khác liên quan đến rung nhĩ được khuyến cáo trước khi đưa vào chương trình tập luyện. | I
I |
A
A |
| Đốt điện rung nhĩ được khuyến cáo ở bệnh nhân tập luyện thể lực còn rung nhĩ tái phát, có triệu chứng và/hoặc những bệnh nhân không muốn sử dụng thuốc làm ảnh hưởng đến thành tích thể thao. | I | B |
| Tần số thất trong lúc tập luyện nên được xem xét (thông qua triệu chứng và/ hoặc theo dõi điện tâm đồ), và việc chuyển nhịp nên được đặt ra. | IIa | C |
| Tham gia thể thao mà không có thuốc chống loạn nhịp nên được xem xét ở những bệnh nhân không có bệnh tim cấu trúc và ở bệnh nhân rung nhĩ dung nạp tốt. | IIa | C |
| Triệt đốt bằng sóng radio nên được cân nhắc ở những đối tượng có bằng chứng cuồng nhĩ muốn tham gia tập luyện, nhằm ngăn cuồng nhĩ dẫn truyền nhĩ thất 1:1. | IIa | C |
| Triệt đốt bằng sóng radio dự phòng nhằm ngăn ngừa cuồng nhĩ nên được cân nhắc ở bệnh nhân rung nhĩ muốn tham gia tập luyện và được khởi đầu điều trị thuốc chống loạn nhịp nhóm I. | IIa | C |
| Sử dụng thuốc chống loạn nhịp nhóm I đơn thuần không có bằng chứng đủ để kiểm soát nhịp rung nhĩ/cuồng nhĩ trong quá trình tập luyện, không được khuyến cáo. | III | C |
| Sau khi sử dụng viên thuốc flecainide hoặc propafenone, việc tham gia tập luyện thể thao không được khuyến cáo cho đến lúc gấp 2 lần thời gian bán hủy của thuốc trôi qua (lên đến 2 ngày). | III | C |
| Những môn thể thao tiếp xúc trực tiếp hoặc dễ gây chấn thương không được khuyến cáo cho những bệnh nhân rung nhĩ có sử dụng thuốc chống đông. | III | A |
Bảng 15. Khuyến cáo của ESC 2020 về hoạt động thể lực ở bệnh nhân mắc bệnh lý cơn tim nhanh trên thất
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Những bệnh nhân hồi hộp trống ngực, đánh giá toàn diện nhằm loại trừ tiền kích thích, bệnh tim cấu trúc và rối loạn nhịp thất. | I | B |
| Tham gia tất cả các hoạt động thể thao được khuyến cáo ở bệnh nhân PSVT không có hội chứng tiền kích thích. | I | C |
| Đốt điện đường dẫn truyền phụ được khuyến cáo ở những vận động viên tham gia thể thao cạnh tranh và giải trí có tiền kích thích và có bằng chứng rối loạn nhịp. | I | C |
| Ở những vận động viên có tiền kích thích không triệu chứng, thăm dò điện sinh lý được khuyến cáo nhằm đánh giá nguy cơ đột tử. | I | B |
| Ở vận động viên có PSVT nhưng không có tiền kích thích, điều trị triệt để bằng đốt điện nên được cân nhắc. | IIa | C |
Chú thích: PSVT: Nhịp nhanh kịch phát trên thất.
Rối loạn nhịp thất
Ngoại tâm thu thất (premature ventricular contraction – PVC)
- Các VĐV có PVC nhưng không đi thành chùm trở lên khi nghỉ và khi làm nghiệm pháp gắng sức và không có bệnh tim cấu trúc có thể tham gia vào tất cả các môn thể thao. Nghiệm pháp gắng sức được thực hiện nên dựa vào mức gắng sức tối đa hơn là việc đạt 80-100% tần số tim đích và mức gắng sức này càng gần mức gắng sức cần đạt trong môn thi đấu của họ càng tốt (khuyến cáo I-C).
- Các VĐV có PVC khi nghỉ và tăng lên khi gắng sức và chuyển sang dạng chùm trở lên nên được đánh giá sâu hơn bằng các thăm dò chẩn đoán hình ảnh hoặc monitor trước khi đi đến quyết định có được tham gia vào các môn thể thao cường độ cao hay không. Nếu các loạn nhịp khi gắng sức gây triệu chứng như choáng váng, gần ngất, mệt, khó thở và không kiểm soát được, VĐV nên hạn chế chỉ tham gia các hoạt động thể thao ở dưới mức mà có thể gây loạn nhịp tăng lên đáng kể hoặc triệu chứng khi làm nghiệm pháp gắng sức (khuyến cáo I-C).
- Các VĐV mắc bệnh tim cấu trúc được xác định là có nguy cơ cao và có PVC, bất kể có hay không được điều trị loạn nhịp, chỉ nên giới hạn ở các môn thể thao cường độ thấp nhóm
- Triệt đốt PVC có thể được cân nhắc ở bệnh nhân có PVC thường xuyên có triệu chứng mà không đáp ứng với thuốc (khuyến cáo IIb-C).
Cơn nhịp nhanh thất không bền bỉ (nonsustained ventricular tachycardia – NSVT)
- Các VĐV có cấu trúc tim bình thường và không có bằng chứng về gen hoặc bệnh lý viêm khác có thể gây loạn nhịp khi gắng sức có thể tham gia vào tất cả các môn thể thao. Nghiệm pháp gắng sức được thực hiện nên dựa vào mức gắng sức tối đa hơn là việc đạt 80-100% tần số tim đích và mức gắng sức này càng gần mức gắng sức cần đạt trong môn thi đấu của họ càng tốt. Cân nhắc triệt đốt bằng catheter để điều trị loạn nhịp (khuyến cáo I-C).
- Các VĐV không có bệnh lý tim cấu trúc mà có các cơn nhịp nhanh thất không bền bỉ (NSVT) có thể ức chế bằng thuốc, đặc biệt là thuốc chẹn beta, nhưng ghi nhận được các cơn NSVT khi bình thường hoặc khi gắng sức nên được đánh giá sâu hơn trước khi quyết định có được tham gia các môn thể thao cường độ cao hay không. Họ không nên thi đấu trong các môn thể thao có cường độ cao hơn nhóm IA, trừ khi ghi nhận được bằng nghiệm pháp gắng sức hoặc thăm dò điện sinh lý rằng loạn nhịp đó không còn gây được cơn dưới cùng điều kiện lên cơn trước kia, khi chưa được điều trị. Lưu ý rằng thuốc chẹn beta có thể khởi phát cơn hen khi gắng sức (khuyến cáo I-C).
- Các VĐV có bệnh tim cấu trúc hoặc viêm cơ tim đang hoạt động và ghi nhận được các cơn NSVT chỉ nên tham gia các môn thể thao cường độ thấp nhóm Trong trường hợp viêm cơ tim, nên đánh giá lại sau khi có bằng chứng về lâm sàng và xét nghiệm về việc bệnh hồi phục và có thể quay trở lại hoạt động thể thao sau khi lui bệnh ít nhất 3 tháng (khuyến cáo I-C).
Cơn nhịp nhanh thất đơn dạng bền bỉ
- Các VĐV có cấu trúc tim bình thường mà có cơn nhịp nhanh thất (VT) đơn dạng bền bỉ đáp ứng với điều trị triệt đốt và không có cơn VT tái phát tự nhiên hoặc bằng kích thích trong ít nhất 3 tháng sau điều trị có thể tham gia lại đầy đủ các hoạt động thể thao (khuyến cáo I-C).
- Các VĐV có cấu trúc tim bình thường mà có cơn VT đơn dạng bền bỉ đáp ứng với điều trị thuốc không nên tham gia bất cứ hoạt động thể thao nào trong ít nhất 3 tháng kể từ cơn VT cuối. Nếu sau đó không có cơn loạn nhịp nào tái phát tự nhiên hoặc bằng kích thích với gắng sức hoặc thăm dò điện sinh lý thì có thể cho phép tham gia lại đầy đủ các hoạt động thể thao (khuyến cáo I-C).
- Các VĐV có bệnh tim cấu trúc tim mà có cơn VT đơn dạng bền bỉ, bất kể có đáp ứng với điều trị loạn nhịp hay không, chống chỉ định tham gia các môn thể thao cường độ trung bình trở lên dù rằng việc tham gia các môn thể thao nhóm IA có thể được phép (khuyến cáo III-C).
Cơn nhịp nhanh thất đa dạng bền bỉ, cuồng thất, rung thất
- Các VĐV sống sót sau ngừng tuần hoàn do rung thất hoặc nhịp nhanh thất hoặc ghi nhận được cơn VT tần số cao có triệu chứng mà liên quan đến bệnh lý tim (cấu trúc hoặc phân tử) không phục hồi được hoặc không rõ nguyên nhân, nên được cấy ICD (khuyến cáo I-A).
- Các VĐV sống sót sau ngừng tuần hoàn do rung thất hoặc nhịp nhanh thất hoặc ghi nhận được cơn VT tần số cao có triệu chứng mà được xác định là do bệnh lý có thể hồi phục (như viêm cơ tim cấp, rối loạn điện giải có thể kiểm soát…) có thể cân nhắc cho phép tham gia trở lại các hoạt động thể thao sau khi đánh giá lại sau 3 tháng phục hồi (khuyến cáo I-C).
Khuyến cáo về tập luyện thể lực ở bệnh nhân ngoại tâm thu thất (ESC 2020)
Bảng 16. Khuyến cáo của ESC 2020 về hoạt động thể lực ở bệnh nhân mắc bệnh lý ngoại tâm thu thất
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Ở bệnh nhân tập luyện có ≥ 2 NTT trên điện tâm đồ cơ bản (hoặc ≥ 1 NTT trong trường hợp vận động viên sức bền cao) cần được đánh giá kỹ (bao gồm tiền căn gia đình) để loại trừ bệnh cấu trúc nền và tình trạng rối loạn nhịp di truyền. | I | B |
| Những bệnh nhân NTT thường xuyên được khuyến cáo đánh giá kỹ bằng Holter và điện tâm đồ 12 chuyển đạo, thử nghiệm tập luyện và hình ảnh học phù hợp. | I | C |
| Tất cả các hoạt động thể thao cạnh tranh và giải trí được khuyến cáo cho phép với việc đánh giá lại định kỳ ở những bệnh nhân không có bệnh cấu trúc nền và tiền căn gia đình. | I | C |
Chú thích: NTT: Ngoại tâm thu.
Ngất
- VĐV bị ngất khi gắng sức nên ngừng tất cả hoạt động thể thao cho tới khi được đánh giá đầy đủ bởi cơ quan y tế được chứng nhận (khuyến cáo I-B).
- Các VĐV bị ngất gây nên bởi bệnh tim cấu trúc hoặc rối loạn điện giải nguyên phát nên hạn chế các hoạt động thể thao theo các khuyến cáo về tình trạng tim mạch tương ứng (khuyến cáo I-C).
- Các VĐV bị ngất do nguyên nhân thần kinh có thể tiếp tục tất cả các hoạt động thể thao một khi các thăm dò cho thấy có thể dự phòng được cơn ngất tái phát (khuyến cáo I-C).
- Các VĐV bị ngất không rõ nguyên nhân, sau khi đã loại trừ bệnh lý cấu trúc hoặc phân tử không nên tham gia vào các hoạt động thể thao mà ở đó việc mất ý thức thoáng qua có thể gây nguy hiểm (khuyến cáo III-C).
Vận động viên cấy máy phá rung tự động (ICD)
- Chỉ định cấy ICD cho VĐV không khác biệt so với cộng đồng (khuyến cáo I-C).
- Các khuyến cáo nên dựa vào bằng chứng về lợi ích và nguy cơ, bao gồm cả việc thảo luận về ảnh hưởng đến các hoạt động thể thao (khuyến cáo I-C).
- Các VĐV có ICD có thể cân nhắc được tham gia vào các môn thể thao nhóm IA nếu họ không có các cơn cuồng thất hay rung thất cần phá rung trong 3 tháng (khuyến cáo IIa-C).
- Có thể cân nhắc các VĐV có ICD tham gia vào các môn thể thao có cường độ cao hơn nhóm IA nếu họ không có các cơn cuồng thất hay rung thất cần phá rung trong 3 tháng. Việc đưa ra quyết định cần dựa trên việc cân nhắc và tư vấn cho VĐV về khả năng xuất hiện cao hơn những nhát sốc cả phù hợp và không phù hợp cùng nguy cơ chấn thương liên quan tới máy tạo nhịp khi tham gia các hoạt động thể thao cường độ cao hơn (khuyến cáo IIb-C).
- Việc quyết định cho VĐV tiếp tục tham gia thi đấu thể thao không nên thay thế cho chỉ định cấy ICD ban đầu (khuyến cáo III-C).
Khuyến cáo của ESC 2020 về tập luyện thể lực ở các bệnh nhân mang thiết bị hỗ trợ
Bảng 17. Khuyến cáo của ESC 2020 về hoạt động thể lực ở bệnh nhân mang thiết bị hỗ trợ tim mạch
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Khuyến cáo bệnh nhân được cấy thiết bị có hoặc không có tái đồng bộ và bệnh nền tuân theo các khuyến cáo liên quan đến bệnh nền. | I | B |
| Việc tham gia các môn thể thao và tập luyện (trừ các môn thể thao có va chạm) nên được cân nhắc ở những bệnh nhân được điều trị đặt máy tạo nhịp không có cơ chất bệnh lý liên quan đến các rối loạn nhịp gây tử vong.
Phòng ngừa ảnh hưởng trực tiếp đến thiết bị cấy ghép bằng cách điều chỉnh dây và/hoặc thiết bị cấy ghép, hoặc hạn chế các môn thể thao tác động trực tiếp nên được cân nhắc. |
IIa
|
C
|
| Ghi nhận Holter và phân tích thông số trong và sau khi tập luyện nên được cân nhắc cho phép điều chỉnh các chỉ số tạo nhịp đáp ứng với tần số thích hợp, loại trừ ức chế điện cơ và điện từ cũng như phát hiện các rối loạn nhịp thất. | IIa | C |
| Việc quyết định chung nên được xem xét trong các quyết định liên quan đến việc tiếp tục cường độ hoặc tham gia các môn thể thao cạnh tranh ở bệnh nhân có ICD, tính đến những ảnh hưởng của thể thao đối với chất nền, thực tế các môn thể thao cường độ cao sẽ kích hoạt những nhát sốc thích hợp và không thích hợp, gây ảnh hưởng đến tâm lý của những nhát sốc đối với bệnh nhân/ vận động viên, và tiềm ẩn nguy cơ ảnh hưởng đến bên thứ ba. | IIa | C |
VẬN ĐỘNG VIÊN VÀ BỆNH LÝ KÊNH ION TẠI TIM
Bao gồm hội chứng QT kéo dài (LQTS), nhịp nhanh thất đa dạng do catecholamin (CPVT), hội chứng Brugada, hội chứng tái cực sớm, hội chứng QT ngắn, rung thất không rõ nguyên nhân.
- Với những VĐV nghi ngờ hoặc được chẩn đoán bệnh lý kênh ion ở tim nên được đánh giá toàn diện bởi chuyên gia nhịp học hoặc tim mạch di truyền với kinh nghiệm phù hợp về các bệnh lý này (khuyến cáo I-C).
- Các VĐV có triệu chứng mà nghi ngờ hoặc được chẩn đoán có bệnh lý kênh ion tim cần hạn chế tham gia tất cả các môn thể thao cạnh tranh cho tới khi được đánh giá toàn diện và VĐV cùng gia đình đã được thông tin đầy đủ, liệu pháp điều trị đã được thực hiện và VĐV đã không có triệu chứng trong 3 tháng khi đang điều trị (khuyến cáo I-C).
- VĐV không có triệu chứng mà có xét nghiệm dương tính với các gen bệnh lý mà không biểu hiện ra kiểu hình của các bệnh lý kênh ion (bệnh lý kênh ion ẩn) có thể tham gia vào tất cả các môn thể thao cạnh tranh với các thận trọng phù hợp, bao gồm:
- Tránh sử dụng các thuốc làm kéo dài QT trong trường hợp có hội chứng QT dài.
- Tránh các thuốc làm trầm trọng hội chứng Brugada trong trường hợp VĐV bị ảnh hưởng (http://www.brugadadrugs.org).
- Bổ sung nước/điện giải kịp thời, tránh để mất nước cho tất cả các trường hợp.
- Tránh hoặc điều trị tình trạng tăng thân nhiệt do sốt hoặc do tập luyện hoặc sốc nhiệt ở VĐV mắc hội chứng Qt dài hoặc hội chứng
- Yêu cầu có máy phá rung tự động ngoài cơ thể (AED) như một trong những thiết bị bảo hộ cá nhân cho VĐV.
- Thiết lập kế hoạch xử trí cấp cứu cho đội ngũ liên quan tại trường hay đội thể thao (khuyến cáo IIa-C).
- Việc tham gia vào các môn thể thao cạnh tranh có thể được cân nhắc ở những VĐV có tiền sử có triệu chứng hoặc bằng chứng điện tim của hội chứng Brugada, hội chứng tái cực sớm hoặc hội chứng QT ngắn và đã được đánh giá thận trọng và thích hợp và điều trị đặc hiệu và rằng các VĐV đã điều trị hết triệu chứng ít nhất 3 tháng (khuyến cáo IIb-C). Nếu việc điều trị bao gồm cấy ICD, xem khuyến cáo cho VĐV có ICD ở trên.
- Đối với VĐV mắc hội chứng QT kéo dài hoặc có triệu chứng hoặc có biểu hiện điện tim (ví dụ, QTc > 470 ms ở nam và > 480 ms ở nữ), việc tham gia các môn thể thao cạnh tranh (trừ bơi thi đấu ở VĐV LQT1 có triệu chứng trước đó) có thể được cân nhắc sau khi đã được đánh giá thận trọng, thích hợp và được điều trị hết triệu chứng ít nhất 3 tháng (khuyến cáo IIb-C). Nếu việc điều trị bao gồm cấy ICD, xem khuyến cáo cho VĐV có ICD ở trên.
- Với VĐV mắc nhịp nhanh thất đa dạng do catecholamin (CPVT) có triệu chứng trước đây hoặc không có triệu chứng nhưng xuất hiện ngoại tâm thu thất dạng nhịp đôi, chùm đôi khi gắng sức, việc tham gia vào các môn thể thao cạnh tranh là không được khuyến cáo trừ các môn nhóm IA (khuyến cáo IIb-C). Trường hợp ngoại lệ chỉ áp dụng sau khi có ý kiến tư vấn của chuyên gia nhịp học.
Khuyến cáo ESC 2020 về tập luyện thể lực ở các bệnh nhân hội chứng QT kéo dài và Brugada
Bảng 18. Khuyến cáo của ESC 2020 về hoạt động thể lực ở bệnh nhân mắc hội chứng QT kéo dài
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Khuyến cáo tất cả bệnh nhân tập luyện có LQTS với triệu chứng trước đó hoặc QTc kéo dài được điều trị với chẹn beta ở liều mục tiêu.Khuyến cáo những bệnh nhân tập luyện có LQTS nên tránh những thuốc làm kéo dài QT và mất cân bằng điện giải như hạ kali máu và hạ magie máu. | I
|
B
|
| Chia sẻ quyết định nên được cân nhắc về việc tham gia tập luyện ở những bệnh nhân LQTS có kiểu gen dương tính/kiểu hình âm tính (ví dụ < 470/480 ms ở nam/nữ). Kiểu và loại thể thao (cá nhân hoặc nhóm), kiểu đột biến và mức độ dự phòng nên được cân nhắc trong trường hợp này. | IIa | C |
| Tham gia thể thao giải trí cường độ cao hoặc thể thao cạnh tranh, bất kể sử dụng thuốc chẹn beta, không được khuyến cáo ở bệnh nhân QTc > 500 ms hoặc LQTS xác định bằng gen với QTc ≥ 470 ms ở nam hoặc ≥ 480 ms ở nữ. | III | B |
| Tham gia thể thao đối kháng (có hoặc không có ICD) không được khuyến cáo ở bệnh nhân LQTS có tiền căn ngừng tim hoặc ngất do rối loạn nhịp. | III | C |
Chú thích: LQTS: hội chứng QT dài; ICD: cấy máy phá rung.
Bảng 19. Khuyến cáo của ESC về hoạt động thể lực ở bệnh nhân mắc hội chứng Brugada
| Khuyến cáo | Mức khuyến cáo | Bằng chứng |
| Cấy ICD được khuyến cáo ở bệnh nhân mắc Brugada có cơn ngất do rối loạn nhịp và/hoặc đột tử do tim. | I | C |
| Sau khi cấy ICD, trở lại tham gia thể thao giải trí hoặc đối kháng nên được cân nhắc sau ở những bệnh nhân chưa có rối loạn nhịp tái phát trên 3 tháng sau khi cấy ICD. | IIa | C |
| Bệnh nhân mắc Brugada không triệu chứng, mang đột biến không triệu chứng và những vận động viên không triệu chứng chỉ biểu hiện trên điện tâm đồ, tham gia các hoạt động thể thao không liên quan đến tăng thân nhiệt trung tâm > 39ºC được cân nhắc.
Chỉ định thuốc có thể làm trầm trọng hội chứng Brugada, bất thường điện giải và hoạt động thể thao làm tăng nhiệt độ trung tâm > 39ºC không được khuyến cáo ở những bệnh nhân Brugada rõ ràng hoặc mang đột biến kiểu hình âm tính. |
IIb | C
|
Chú thích: ICD: Cấy máy phá rung.
TÀI LIỆU THAM KHẢO
1.Antonio Pelliccia, Sanjay Sharma, Sabiha Gati et al. 2020 ESC Guidelines on sports cardiology and exercise in patients with cardiovascular disease. European Heart Journal (2020) 00, 180. doi:10.1093/eurheartj/ehaa605.
2. Maron BJ, Doerer JJ, Haas TS, et al: Sudden deaths in young competitive athletes: analysis of 1866 deaths in the United States, 1980-2006, Circulation 119:1085-1092,
3. Franklin BA, Thompson PD, Al-Zaiti SS, et al. Exercise-Related Acute Cardiovascular Events and Poten- tial Deleterious Adaptations Following Long-Term Exercise Training: Placing the Risks Into Perspective-An Update: A Scientific Statement From the American Heart Association. Circulation 2020; 141:e705.
4. Thompson PD, Franklin BA, Balady GJ, et al. Exercise and acute cardiovascular events placing the risks into perspective: a scientific statement from the American Heart Association Council on Nutrition, Physical Activity, and Metabolism and the Council on Clinical Cardiology. Circulation 2007; 115:2358.
5. Maron BJ, Thompson PD, Ackerman MJ, et al. Recommendations and considerations related to preparticipation screening for cardiovascular abnormalities in competitive athletes: 2007 update: a scientif- ic statement from the American Heart Association Council on Nutrition, Physical Activity, and Metabolism: endorsed by the American College of Cardiology Foundation. Circulation 2007; 115:1643.
6. Harmon KG, Drezner JA, Wilson MG, Sharma Incidence of sudden cardiac death in athletes: a state-of-the- art review. Br J Sports Med 2014; 48:1185.