Tác giả: Lê Nhật Cường, Nguyễn Lân Hiếu
Bài viết ĐIỀU TRỊ COVID-19 Ở TRẺ EM được trích trong chương 5 sách Chẩn đoán và điều trị COVID-19, Nhà xuất bản Đại học Quốc gia Hà Nội.
Biểu hiện của COVID-19 ở trẻ em thường nhẹ hơn người lớn, tuy nhiên có một số trường hợp bệnh diễn biến với mức độ nghiêm trọng. Tháng 4 năm 2020, tại Anh đã ghi nhận một trẻ mắc COVID-19 có biểu hiện bệnh tương tự với bệnh Kawasaki không điển hình hoặc sốc độc tố (toxic shock syndrome), kể từ đó đã có thêm nhiều trẻ em mắc COVID-19 với biểu hiện bệnh tương tự được báo cáo ở các nước khác trên thế giới. Hiện tượng này có nhiều tên gọi khác nhau, nhưng trong bài viết này chúng tôi thống nhất tên gọi là Hội chứng viêm hệ thống liên quan đến nhiễm COVID-19 ở trẻ em (Multisystem Inflammatory Syndrome in Children – MIS-C), và sau đây gọi tắt là MIS-C.
Biểu hiện của COVID-19 ở trẻ em thường nhẹ hơn người lớn và tử vong ở trẻ em nhiễm SARS-CoV-2 khá hiếm gặp. Tuy nhiên ở trẻ em có một số bệnh lý kèm theo thường là yếu tố nguy cơ bệnh diễn biến nặng như: bệnh phổi mạn, tim bẩm sinh, suy giảm miễn dịch, bệnh thận mạn, hồng cầu hình liềm, bất thường gen, béo phì, đái tháo đường. Điều trị COVID-19 ở trẻ em cơ bản giống với người lớn và các khuyến cáo điều trị ở trẻ em phần lớn được ngoại suy từ người lớn. Tuy nhiên, trong vấn đề điều trị có một số điểm khác biệt cần lưu ý.

1. ĐÁNH GIÁ MỨC ĐỘ BỆNH VÀ ĐIỀU TRỊ
1.1. Yếu tố nguy cơ bệnh diễn biến nặng ở trẻ em mắc covid-19
Trẻ em có các bệnh mạn tính như: tim bẩm sinh, bệnh phổi mạn, bệnh hồng cầu hình liềm, béo phì, đái tháo đường, suy giảm miễn dịch, bệnh thận mạn, động kinh, bất thường gen là đối tượng nguy cơ diễn biến nặng khi nhiễm SARS-CoV-2.
Bảng 5.1. Phân loại mức độ bệnh và xét nghiệm cận lâm sàng
| TIÊU CHÍ | CẬN LÂM SÀNG | |
| Nhẹ | – Viêm đường hô hấp trên hoặc dưới – Không khó thở– Không yêu cầu thở oxy |
– Không cần – Nếu nhập viện, bệnh nhân có nguy cơ: xét nghiệm như mức độ trung bình |
| Trung bình | – Viêm phổi: tổn thương thâm nhiễm trên Xquang – Khó thở mức độ nhẹ hoặc trung bình – Không suy hô hấp (SpO2 ≥ 94% với thở khí trời) |
– Cân nhắc theo dõi SpO2 và ECG liên tục – Cấy máu trước khi dùng kháng sinh– Công thức máu– Đông máu: APTT, PT, fibrinogen, D-dimer– AST, ALT, albumin, protein toàn phần, bilirubin, GGT– Ure, creatinine, điện giải đồ– Ferritin, LDH, CRP, máu lắng– Cân nhắc định lượng Interleukin |
| Nặng | – Viêm phổi: tổn thương thâm nhiễm trên Xquang
– Suy hô hấp: khó thở mức độ nặng cần thở oxy |
– Các xét nghiệm như mức độ trung bình– ECG 12 chuyển đạo đánh giá: QTc, ST-T
– Men tim: troponin I/T, NT-proBNP – Không nên chụp CT phổi hoặc soi rửa phế quản một cách thường quy |
– Các xét nghiệm như mức độ nặng– Siêu âm tim nếu có bằng chứng của giảm chức năng tim trên lâm sàng
| Nguy kịch |
– ARDS – Sốc cần phải dùng thuốc vận mạch để duy trì huyết áp – Suy đa cơ quan (tim, thận, rối loạn đông máu) |
Bảng 5.2. Điều trị theo mức độ bệnh
| MỨC ĐỘ | ĐIỀU TRỊ ĐẦU TAY | ĐIỀU TRỊ KHÁC |
| Nhẹ không có yếu tố nguy cơ | – Chăm sóc hỗ trợ – Điều trị triệu chứng |
|
| Nhẹ có yếu tố nguy cơ | Hội chẩn với bác sĩ truyền nhiễm:– Cân nhắc dùng remdesivir ở bệnh nhân có nguy cơ cao và không có chống chỉ định | |
| Trung bình | Hội chẩn với BS truyền nhiễm: – Remdesivir: cân nhắc ở bệnh nhân có nguy cơ cao và không có chống chỉ định – Dexamethasone: bệnh nhân thở oxy, có yếu tố nguy cơ bệnh nặng, bằng chứng bệnh đang tiến triển |
– Cân nhắc kháng sinh khi nghi ngờ bội nhiễm – Cân nhắc tocilizumab |
| Nặng/ Nguy kịch | Hội chẩn với BS truyền nhiễm– Remdesivir: cân nhắc ở bệnh nhân bệnh khởi phát dưới 10 ngày và không có chống chỉ định
Lưu ý: Remdesivir không có tác dụng trong bệnh nhân thở máy nhưng có thể cân nhắc sử dụng trong từng trường hợp – Dexamethasone: được khuyến cáo |
– Cân nhắc kháng sinh khi nghi ngờ bội nhiễm – Khi có nghi ngờ hội chứng hoạt hóa đại thực bào, bão cytokine: cân nhắc thuốc điều hòa miễn dịch như tocilizumab |

1.2. Remdesivir
Remdesivir chưa được đánh giá trong các thử nghiệm lâm sàng ở trẻ em; và các nghiên cứu vẫn đang được thực hiện để đánh giá thêm về dược động học, hiệu quả hay độc tính ở trẻ nhỏ. Trong một số nghiên cứu, remdesivir được chứng minh là có lợi ích ở trẻ em nhiễm SARS-CoV-2 nhập viện, có nguy cơ cao (trẻ có bệnh mạn tính, béo phì,…)
Chỉ định
- Trẻ em trên 16 tuổi tăng nhu cầu sử dụng oxy bất kể có yếu tố nguy cơ bệnh nặng hay không.
- Trẻ em trên 12 tuổi có yếu tố nguy cơ bệnh nặng và suy hô hấp tăng nhu cầu sử dụng
- Với bệnh nhân dưới 12 tuổi, suy hô hấp tăng nhu cầu sử dụng oxy, cần hội chẩn với các chuyên gia bệnh truyền nhiễm trẻ
Liều dùng và thời gian dùng
- Cân nặng trên 40 kg: ngày đầu 200 mg, những ngày sau 100 mg/ngày.
- Cân nặng 3,5kg đến 40 kg: ngày đầu 5 mg/kg (tối đa 200 mg), những ngày sau 2,5 mg/kg/ngày (tối đa 100 mg/kg/ngày).
- Thời gian dùng: tổng cộng tối đa 10 ngày.
Lưu ý
- Remdesivir có hiệu quả khi sử dụng trong giai đoạn sớm; không có tác dụng trong bệnh nhân thở máy nhưng có thể cân nhắc sử dụng trong từng trường hợp.
- Lợi ích cũng như nguy cơ ở trẻ em vẫn còn nhiều tranh cãi, do vậy cần theo dõi sát các tác dụng không mong muốn của thuốc.
- Không dùng remdesivir ở bệnh nhân có mức lọc cầu thận dưới 30 ml/ phút hoặc AST hoặc ALT > 5 lần giới hạn trên của bình thường.
1.3. Corticoid
Hiệu quả và độ an toàn của dexamethasone và các corticoid khác trong điều trị COVID-19 chưa được đánh giá trên trẻ em; vì vậy, cần thận trọng khi quy chiếu các phác đồ ở người lớn cho trẻ dưới 18 tuổi. Corticoid không được khuyến cáo sử dụng ở trẻ em nhiễm SARS-CoV-2 bệnh nhẹ và chỉ cần liều oxy hỗ trợ thấp.
Chỉ định
- Trẻ em nhiễm SARS-CoV-2 mức độ trung bình tiến triển nhanh và bệnh nhân nặng.
- Tránh sử dụng corticoid trong 3-5 ngày đầu khi bắt đầu triệu chứng vì giảm khả năng đào thải vi rút của cơ thể.
Liều khuyến cáo
- Dexamethasone: 0,15 mg/kg/ngày, tối đa 6 mg/ngày.
- Hoặc methylprednisolone: 0,75 mg/kg/ngày, tối đa 30 mg/ngày.
- Thời gian điều trị: liên tục trong 5-7 ngày, có thể kéo dài tới 14 ngày.
1.4. Kháng sinh
Cân nhắc chung
- Cần nghĩ đến các căn nguyên viêm phổi khác như: Mycoplasma pneumoniae, Streptococcus pneumoniae, Staphylococcus aureus, vi rút đường hô hấp khác ngoài SARS-CoV-2 khi trẻ em vào viện vì viêm phổi nghi do SARS-CoV-2.
- Tỷ lệ viêm phổi bội nhiễm ở trẻ mắc COVID-19 là thấp, và các căn nguyên bội nhiễm tương tự như viêm phổi bội nhiễm sau cúm bao gồm: Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae không định
Lựa chọn kháng sinh
- Ceftriaxone hoặc cefotaxime là lựa chọn đầu tay cho viêm phổi bội nhiễm ở trẻ từ 1 tháng tuổi trở lên.
- Ceftriaxone kết hợp vancomycin được khuyến có trong trường hợp nặng cần chăm sóc đặc biệt.
Với bệnh nhân dị ứng với kháng sinh nhóm betalactam: sử dụng kháng sinh nhóm macrolide hoặc fluoroquinolone (với levofloxacin), cân nhắc kết hợp thêm kháng sinh chống tụ cầu (vancomycin hoặc clindamycin) nếu cần.
1.5. Theo dõi huyết khối ở bệnh nhân covid-19 trẻ em
Bệnh nhân người lớn mắc COVID-19 có nguy cơ huyết khối tĩnh mạch sâu chi dưới, thuyên tắc phổi tăng lên đáng kể. Do đó, sử dụng thuốc chống đông liều dự phòng/điều trị được cân nhắc cho tất cả các bệnh nhân người lớn mắc COVID-19 có triệu chứng. Tuy nhiên, nguy cơ huyết khối tĩnh mạch sâu chi dưới cũng như thuyên tắc phổi ở trẻ em mắc COVID-19 thấp hơn rất nhiều so với người lớn. Nguy cơ huyết khối tăng lên ở trẻ trên 12 tuổi hoặc trẻ em trong bệnh cảnh hội chứng viêm hệ thống (MIS-C) liên quan đến COVID-19.
Đánh giá nguy cơ huyết khối tĩnh mạch
- Xét nghiệm đông máu (APTT, prothrombin, fibrinogen, D-dimer) cần được xét nghiệm ở trẻ em mắc COVID-19 nằm viện trên 24 giờ và cần theo dõi thường xuyên.
- Khi trẻ có dấu hiệu nghi ngờ huyết khối tĩnh mạch sâu chi dưới (đau chân, chân phù sưng to, đỏ hai chân) cần siêu âm Doppler mạch chi dưới. Cân nhắc chụp cắt lớp vi tính động mạch phổi khi bệnh nhân suy hô hấp tiến triển nhanh kèm theo đau ngực.
Nguy cơ thấp: có đường truyền tĩnh mạch trung tâm hoặc ngoại vi, bệnh nặng nhưng không có tình trạng tăng viêm, không có nguy cơ huyết khối tĩnh mạch.
- Enoxaparin: < 2 tháng: 0,75 mg/kg/12h, > 2 tháng: 0,5 mg/kg/12h.
- Anti Xa: 0,3–0,5 UI/ml.
Nguy cơ cao: bệnh nặng, tình trạng tăng viêm (CRP > 150 mg/l, D-dimer > 1500 ng/ml, IL-6 > 100 pg/ml, ferritin > 500 ng/ml), tiền sử huyết khối tĩnh mạch trước đây:
- Enoxaparin: < 2 tháng: 1,5 mg/kg/12h, > 2 tháng: 1,0 m/kg/12h.
- Anti Xa: 0,5–1,0 UI/ml.
TAMOF (thrombocytopenia-associated multiple organ failure): giảm tiểu cầu và suy đa cơ quan
Tình trạng bệnh nhân COVID-19 nặng có suy đa cơ quan liên quan với tình trạng giảm tiểu cầu huyết khối: cần định lượng yếu tố ADAMTS 13 và có thể lọc huyết tương để điều trị xuất huyết giảm tiểu cầu huyết khối (TTP), tình trạng tăng viêm, suy đa cơ quan.
2. HỒI SỨC VÀ ĐIỀU TRỊ COVID-19 NẶNG Ở TRẺ EM
2.1. Thông khí
- Cung cấp oxy lưu lượng thấp qua gọng mũi khi SpO2 ≤ 94 %, nếu không đáp ứng chuyển oxy qua mask có túi thở lại.
- Khi không đáp ứng với thở oxy thông thường (thiếu oxy, tăng công thở), HFNC có thể sử dụng. Khi suy hô hấp tiến triển, nếu không có HFNC, có thể sử dụng thở máy không xâm nhập: CPAP,
- Khi không đáp ứng với thở máy không xâm nhập: đặt ống nội khí quản và thở máy xâm nhập.
- Thông khí nằm sấp được khuyến cáo khi bệnh nhân thở máy có tình trạng thiếu oxy nặng.
Lưu ý
- Khi đặt ống: bác sĩ có kinh nghiệm, ống nội khí quản có cuff, sử dụng đèn camera, người đặt mặc PPE trong cả khi đặt và khi rút nội khí quản, dùng pank kẹp đầu trên ống nội khí quản trong khi đặt.
- Khi cài đặt thông số máy: thể tích khí lưu thông 6 ml/kg, PEEP tối ưu tùy thuộc vào tình trạng bệnh nhân và giai đoạn bệnh.
- Với bệnh nhân tim bẩm sinh thở máy, thiếu oxy máu trầm trọng, NO đường hít không được sử dụng thường
- Thở máy tần số cao (HFO) không được khuyến cáo sử dụng thường quy ở tất cả bệnh nhân.
2.2. Huyết động
- Bệnh nhân sốc cần phải thở máy xâm nhập: bolus dịch 10-20 ml/kg/ lần tối đa 40-60 ml/kg trong giờ đầu.
- Bệnh nhân sốc không cần thở máy xâm nhập:
- Không có dấu hiệu giảm thể tích: không nên bolus dịch, duy trì dịch theo nhu cầu hằng ngày.
- Có giảm thể tích: bolus dịch 10-20 ml/kg/ lần tối đa 40-60 ml/kg trong giờ đầu.
- Bolus dịch nên bắt đầu bởi dịch tinh thể cân bằng (NaCl 0,9%), có thể thay thế bằng dịch keo (albumin 5%) tùy từng bệnh nhân.
- Ở bệnh nhân sốc, huyết áp trung bình nên điều chỉnh phù hợp theo tuổi. Nếu huyết áp trung bình theo tuổi khó đạt được, có thể chấp nhận huyết áp tâm thu theo tuổi.
- Nên sử dụng các phương tiện theo dõi huyết động (đo cung lượng tim, sức cản ngoại vi, áp lực tĩnh mạch trung tâm, áp lực động mạch phổi), đánh giá lâm sàng, diễn biến của lactat máu giúp cho quá trình hồi sức bệnh nhân.
- Thuốc vận mạch nên sử dụng là adrenaline và noradrenaline (có thể thay thế bằng dopamine). Khi dùng liều thấp, nếu không có khả năng đặt catheter tĩnh mạch trung tâm, có thể pha loãng dùng qua đường truyền ngoại vi. Nếu dùng liều cao, phải truyền qua catheter tĩnh mạch trung tâm.
- Khi sử dụng catecholamine liều cao không đạt huyết áp mục tiêu, cân nhắc sử dụng
- Thuốc giãn mạch (milrinone, dobutamine, levosermidan) không được khuyến cáo sử dụng thường Chỉ sử dụng thuốc giãn mạch khi có dấu hiệu giảm tưới máu ngoại vi, giảm cung lượng tim mặc dù đã dùng liều cao catecholamine.
- Sốc kháng trị: cân nhắc sử dụng glucocorticoid liều chống viêm.
- Bệnh nhân COVID-19 nặng nên được đánh giá chức năng tim: troponin, BNP trong máu, điện tâm đồ, siêu âm
- Glucocorticoid liều chống viêm, IVIG nên được sử dụng trong bệnh nhân COVID-19 có dấu hiệu viêm cơ
2.3. Điều trị bổ sung
- Thuốc kháng vi rút, corticoid, chống đông và kháng sinh: xem phần 1. ĐÁNH GIÁ MỨC ĐỘ BỆNH VÀ ĐIỀU TRỊ.
- TAMOF (thrombocytopenia-associated multiple organ failure) – tình trạng bệnh nhân COVID-19 nặng có suy đa cơ quan liên quan với tình trạng giảm tiểu cầu huyết khối: cần định lượng yếu tố ADAMTS 13 và có thể lọc huyết tương để điều trị xuất huyết giảm tiểu cầu huyết khối (TTP), tình trạng tăng viêm, suy đa cơ
- Bệnh nhân suy thận hoặc quá tải dịch không đáp ứng với điều trị lợi tiểu cân nhắc điều trị thay thế thận.
- Dinh dưỡng qua đường ruột nên được ưu tiên, nuôi dưỡng tĩnh mạch khi không thể cho ăn qua đường miệng và cố gắng giải quyết trong 7 ngày đầu.
2.4. ECMO
- ECMO sử dụng cho bệnh nhân nhi mắc SARS-CoV-2 để quản lý tình trạng ARDS hoặc suy tim (viêm cơ tim, rối loạn nhịp tim, thuyên tắc động mạch phổi).
- Sử dụng phương thức ECMO (VV ECMO hoặc VA EMCO) phù hợp với tình trạng bệnh nhân.
3. HỘI CHỨNG VIÊM HỆ THỐNG LIÊN QUAN ĐẾN NHIỄM COVID-19 Ở TRẺ EM (MIS-C)
3.1. Đôi nét về dịch tễ học
Cho tới nay, chưa có thống kê chính xác về tỷ lệ mắc MIS-C, tuy nhiên MIS-C là một biến chứng khá hiếm gặp ở trẻ em mắc COVID-19, với tỷ lệ dưới 1% trong tổng số trẻ nhiễm SARS-CoV-2. Trong một báo cáo ở New York, tỷ lệ bệnh nhân dưới 21 tuổi nhiễm SARS-CoV-2 là khoảng 322/100.000 và tỷ lệ mắc MIS-C khoảng 2/100.000. Tỷ lệ mắc MIS-C dường như cũng khác nhau giữa các quốc gia và vùng lãnh thổ. Sau ca bệnh đầu tiên tại Anh được báo cáo vào tháng 4 năm 2020, đã có nhiều ca bệnh được báo cáo ở các khu vực khác trên thế giới, bao gồm Châu u, Canada, Hoa Kỳ, Nam Phi. Đáng chú ý, có rất ít báo cáo về trẻ em mắc COVID-19 có biến chứng MIS-C ở Trung Quốc và các nước châu Á mặc dù các quốc gia này cũng có tỷ lệ mắc COVID-19 cao.
Trong hầu hết các nghiên cứu nhận thấy có độ trễ khoảng 3 đến 4 tuần giữa đỉnh của sự gia tăng số ca bệnh mắc COVID-19 có biến chứng MIS-C so với đỉnh của số ca mắc COVID-19 trong cộng đồng. Thời gian này trùng với thời điểm bệnh nhân nhiễm SARS-CoV-2 có được miễn dịch mắc phải, do vậy nhiều giả thiết cho rằng MIS-C có thể coi như một biến chứng sau nhiễm SARS-CoV-2 hơn là trong giai đoạn nhiễm vi rút cấp tính.
3.2. Định nghĩa ca bệnh
Hiện tại vẫn chưa có một định nghĩa ca bệnh thống nhất cho biến chứng MIS-C ở trẻ mắc SARS-CoV-2. Chúng tôi đưa ra 3 định nghĩa ca bệnh theo Tổ chức Y tế thế giới (WHO), CDC Hoa Kỳ và Vương Quốc Anh. Các tiêu chuẩn có sự thay đổi ở một số điểm, nhưng nhìn chung đều dựa theo các tiêu chí:
- Lâm sàng: tuổi bệnh nhân, sự xuất hiện của sốt, các triệu chứng tổn thương đa cơ quan (ban da, thay đổi niêm mạc, phù mu bàn tay bàn chân, viêm kết mạc, hạch to, tổn thương tim, hô hấp…).
- Xét nghiệm: đánh giá phản ứng viêm và đánh giá tổn thương các cơ quan, đồng thời loại trừ các căn nguyên khác có thể nghi ngờ.
- Bằng chứng nhiễm SARS-CoV-2: có thể trên xét nghiệm hoặc tiền sử tiếp xúc với người mắc COVID-19 trước đó.
Bảng 5.3. Định nghĩa ca bệnh
| WHO | Anh | CDC Hoa Kỳ | |
| Tên gọi | Multisystem inflammatory syndrome in children and adolescents temporally related to COVID-19. | Pediatric multisystem inflammatory syndrome temporally associated with COVID-19. | Multisystem inflammatory syndrome in children (MIS-C) associated with coronavirus disease 2019 (COVID-19). |
| Tuổi | 0-19 tuổi | < 18 tuổi | < 21 tuổi |
| Sốt | Trên 3 ngày | ≥ 38,5 độ C, dai dẳng | > 38 độ C trong≥ 24 giờ |
| Lâm sàng | 2 trong 5 tiêu chuẩn:1. Ban da, viêm kết mạc hai bên, biến đổi niêm mạc
2. Hạ huyết áp hoặc sốc 3. Rối loạn tiêu hóa cấp tính: nôn, tiêu chảy, đau bụng |
Bằng chứng của tổn thương một hoặc nhiều cơ quan (tim mạch, hô hấp, thận, tiêu hóa, thần kinh)Hầu hết bệnh nhân: hạ huyết áp và cần thở oxy
Một số bệnh nhân: ban, thay đổi niêm mạc, viêm kết mạc, hạch to, phù mu bàn tay, phù mu bàn chân, ngất,.. |
Bằng chứng của đáp ứng viêm và bệnh nặng với tổn thương trên 2 cơ quan (hô hấp, tim mạch, thận, hệ tạo máu, tiêu hóa, da, thần kinh) |
| Xét nghiệm | 4. Tổn thương tim trên siêu âm (giảm chức năng, bất thường van tim, viêm màng ngoài tim, tổn thương mạch vành), trên xét nghiệm (tăng troponin/ NT-proBNP)5. Rối loạn đông máu VÀ Bằng chứng của phản ứng viêm: tăng CRP, tốc độ máu lắng, procalcitonin VÀ Không có căn nguyên vi sinh khác | Dấu hiệu của viêm Tất cả bệnh nhân: tăng CRP, tốc độ máu lắng, procalci- tonin, D-Dimer, ferri- tin, bạch cầu trung tính, bất thường fibrinogen, giảm albumin máu
Một số bệnh nhân: thiếu máu, suy thận, rối loạn đông máu, tăng CK, LDH, AST, ALT, troponin, triglyceride, IL-6, IL- 10, giảm tiểu cầu |
Ít nhất 1 trong các dấu hiệu sau: tăng CRP, tốc độ máu lắng, procalcitonin, fibrinogen, LDH, ferritin, D-Dimer, IL-6, bạch cầu trung tính, giảm bạch cầu lympho, albumin |
| Bằng chứng nhiễm SARS- CoV-2 | – Xét nghiệm SARS- CoV-2 dương tính bằng phương pháp PCR hoặc kháng thể trong máu– Tiếp xúc với bệnh nhân COVID-19 | – Xét nghiệm SARS- CoV-2 có thể dương tính hoặc âm tính | – Xét nghiệm SARS-CoV-2 dương tính bằng phương pháp PCR hoặc test nhanh kháng nguyên – Tiếp xúc với bệnh nhân COVID-19 trong 4 tuần trước khởiphát bệnh |
| Tiêu chuẩn loại trừ | Loại trừ các căn nguyên khác của viêm và nhiễm trùng | Loại trừ các nguyên nhân nhiễm trùng (sốc độc tố trong nhiễm tụ cầu), viêm cơ tim cấp do EV | Không tìm thấy nguyên nhân khác |
| Cân nhắc chẩn đoán | – Kawasaki điển hình hoặc không điển hình– Sốc độc tố | Trẻ đáp ứng toàn bộ hoặc một phần tiêu chuẩn chẩn đoán Kawasaki | Kawasaki điển hình hoặc không điển hình |
Ngoài ra, có thể chia MIS-C thành 3 nhóm phụ với các đặc điểm lâm sàng có đôi nét khác nhau: MIS-C độc lập với Kawasaki hoặc nhiễm SARS-CoV-2 cấp tính, MIS-C chồng lấp với Kawasaki và MIS-C chồng lấp với nhiễm SARS-CoV-2 cấp tính nghiêm trọng:
- MIS-C độc lập với Kawasaki hoặc nhiễm SARS-CoV-2 cấp tính: Nhóm này chiếm khoảng 35%, với các đặc điểm tổn thương tim mạch và hô hấp chiếm tỷ lệ cao, thường gặp các triệu chứng của sốc, suy tuần hoàn, CRP và ferritin tăng cao. Gần như tất cả bệnh nhân trong nhóm này đều có kháng thể với SARS-CoV-2 trong huyết thanh dương tính và PCR âm tính.
- MIS-C chồng lấp với Kawasaki: nhóm này chiếm khoảng 35% số bệnh nhân với đặc điểm tổn thương da và niêm mạc chiếm chủ yếu. Khoảng 2/3 số bệnh nhân có kháng thể với SARS-CoV-2 trong huyết thanh dương tính, 1/3 dương tính với
- MIS-C chồng lấp với nhiễm SARS-CoV-2 cấp tính nghiêm trọng: nhóm này chiếm khoảng 30% bệnh nhân với đặc điểm xuất hiện các triệu chứng hô hấp nghiêm trọng như khó thở, suy hô hấp, ARDS. Bệnh nhân trong nhóm này thường lớn tuổi hơn hai nhóm còn lại và tỷ lệ tử vong cũng cao hơn. Đa số bệnh nhân dương tính với PCR và không tìm thấy kháng thể với SARS-CoV-2 trong máu.
3.3. Chiến lược chẩn đoán
Tại các khu vực đang có dịch COVID-19 lưu hành, nên nghi ngờ MIS-C khi trẻ có biểu hiện sốt trên 38 độ C kèm theo ít nhất 2 trong số các bất thường: ban trên da, tổn thương niêm mạc, viêm kết mạc, phù mu bàn tay, phù mu bàn chân, hạch to, rối loạn tiêu hóa, bất thường thần kinh và có tiền sử tiếp xúc với bệnh nhân nhiễm COVID-19 trong vòng 4-6 tuần trước đó. Bệnh nhân nghi ngờ MIS-C nên được thực hiện các xét nghiệm theo các bước cần thiết cho chẩn đoán, phụ thuộc vào mức độ nặng của bệnh trên lâm sàng (xem Phụ lục: Sơ đồ 5.1. Chiến lược chẩn đoán trẻ mắc COVID-19 nghi ngờ có biến chứng MIS-C cuối chương)
- Đánh giá tình trạng nhiễm SARS-CoV-2 bằng phương pháp PCR hoặc huyết thanh học (tìm kháng thể): Tất cả các bệnh nhân nghi ngờ mắc MIS-C được xét nghiệm tìm SARS-CoV-2 trong dịch tỵ hầu phương pháp RT-PCR hoặc tìm kháng thể với SARS-CoV-2 trong máu bằng phương pháp huyết thanh học. Các nghiên cứu đã chỉ ra khoảng 60% bệnh nhân có xét nghiệm huyết thanh học tìm kháng thể dương tính và xét nghiệm PCR âm tính, chỉ khoảng 30-35% bệnh nhân dương tính với cả hai xét nghiệm. Điều này cũng phù hợp với giả thiết của một số tác giả đưa ra: MIS-C được coi như một biến chứng sau nhiễm SARS-CoV-2. Một số ít bệnh nhân (5-10% bệnh nhân) âm tính với cả hai xét nghiệm, trong trường hợp này, việc chẩn đoán phụ thuộc vào khai thác tiền sử tiếp xúc với bệnh nhân nhiễm SARS-CoV-2 trong thời gian 4-6 tuần trước đó.
- Các xét nghiệm đánh giá tình trạng viêm: tổng phân tích tế bào máu ngoại vi, CRP, tốc độ máu lắng, procalcitonin, ferritin, fibrinogen, D-dimer, albumin.
- Các xét nghiệm đánh giá suy chức năng cơ quan: hô hấp (Xquang ngực, khí máu), tim mạch (troponin, BNP, siêu âm tim, điện tâm đồ), thận (ure, creatinine, điện giải đồ), gan (ALT, đông máu cơ bản, albumin), LDH, IL-6, …
- Các xét nghiệm loại trừ nguyên nhân khác: cấy máu và tùy thuộc theo nguyên nhân nghi ngờ.
Đánh giá tổn thương tim: ngoài xét nghiệm định lượng nồng độ BNP, troponin trong máu, siêu âm tim và điện tâm đồ cũng có vai trò quan trọng trong đánh giá bệnh nhân nghi ngờ MIS-C.
- Các biến đổi trên điện tâm đồ có thể gặp trong bệnh nhân MIS-C: các dấu hiệu của thiếu máu cơ tim (biến đổi đoạn ST-T, sóng T âm, Q sâu), các rối loạn nhịp tim thường gặp là block nhĩ thất độ Block nhĩ thất độ 1 xảy ra ở khoảng 20% bệnh nhân MIS-C và những bệnh nhân này cần theo dõi cẩn thận vì hoàn toàn có thể tiến triển thành block nhĩ thất độ 2 hoặc block nhĩ thất hoàn toàn đe dọa tới tính mạng.
- Siêu âm tim là một thăm dò quan trọng trong đánh giá bệnh nhân nghi ngờ MIS-C. Trên siêu âm tim cần đánh giá: hình thái và chức năng thất trái, hình thái và chức năng thất phải, tổn thương động mạch vành (thay đổi nội mạch mạch vành, giãn phình động mạch vành, huyết khối trong lòng động mạch vành), huyết khối trong buồng tim, tràn dịch màng ngoài tim. Giảm chức năng tâm thu thất trái và tổn thương mạch vành là hai tổn thương thường gặp nhất trong bệnh nhân MIS-C với tỷ lệ tương ứng dao động khoảng từ 30-40% và 8-24% thay đổi khác nhau giữa các nghiên cứu. Khi so sánh tổn thương tim trên siêu âm của bệnh nhân MIS-C và bệnh nhân Kawasaki nhận thấy: suy chức năng thất trái (tâm thu và tâm trương) gặp với tỷ lệ cao hơn và nặng hơn ở bệnh nhân MIS-C, nhưng tổn thương mạch vành ít gặp hơn và mức độ nhẹ hơn. Giảm chức năng thất trái cũng như tổn thương mạch vành đều có khả năng hồi phục theo thời gian, sau 30 ngày tỷ lệ hồi phục khoảng 90% với giảm chức năng thất trái và ở khoảng 75% với tổn thương mạch vành.
3.4. Chiến lược điều trị
3.4.1. Phân loại bệnh nhân
Đầu tiên, với bệnh nhân có chẩn đoán xác định hoặc nghi ngờ MIS-C cần đánh giá mức độ nặng và xác định bệnh nhân cần nhập viện, điều trị ngoại trú, hay chuyển đơn vị điều trị tích cực.
Điều trị nội trú: với bệnh nhân mức độ trung bình nặng hoặc có nguy cơ diễn biến nặng cần được nhập viện để theo dõi và điều trị, bao gồm các dấu hiệu sau:
- Bất thường dấu hiệu sinh tồn: nhịp tim nhanh, nhịp thở
- Suy hô hấp.
- Sốc.
- Bằng chứng lâm sàng hoặc xét nghiệm thể hiện có tổn thương
- Dấu hiệu tiêu hóa nặng: đau bụng dữ dội, nôn nhiều có mất nước hoặc không thể ăn đường miệng.
- Tổn thương thận cấp.
- Bất thường thần kinh: kích thích, lơ mơ, ngủ gà.
- Không có khả năng theo dõi tại nhà hoặc quay lại cơ sở y tế ngay khi có bất thường
Tuy nhiên trong bối cảnh đại dịch bùng nổ khắp nơi trên thế giới, dễ dẫn tới quá tải y tế, chỉ định nhập viện cũng thay đổi tùy theo từng địa phương. Tại những nơi điều kiện y tế chưa quá tải, có thể nhập viện với tất cả bệnh nhân ngay khi nghi ngờ MIS-C vì bệnh có thể diễn biến nặng rất nhanh.
Nhập khoa điều trị tích cực đối với bệnh nhân có suy hô hấp nặng cần thở máy, huyết động không ổn định (sốc, rối loạn nhịp tim), tình trạng suy tạng cần theo dõi đặc biệt.
Điều trị ngoại trú: chỉ điều trị ngoại trú đối với bệnh nhân mức độ nhẹ hoặc nghi ngờ MIS-C nhưng chưa đáp ứng đủ các tiêu chuẩn của bệnh như: sốt, ban da, không có bất thường trên xét nghiệm (xem Phụ lục: Sơ đồ 5.1. Chiến lược chẩn đoán trẻ mắc COVID-19 nghi ngờ có biến chứng MIS-C cuối chương) và cha mẹ trẻ có khả năng theo dõi nhận biết các dấu hiệu nặng cần nhập viện.

3.4.2. Điều trị
Điều trị bệnh nhân MIS-C bao gồm: ổn định bệnh nhân, kháng sinh khi cần thiết, liệu pháp miễn dịch (IVIG, corticoid), liệu pháp chống đông, chống ngưng tập tiểu cầu, các điều trị bổ sung thay đổi theo mức độ bệnh nhân (xem Phụ lục: Bảng 5.4, Bảng 5.5, Sơ đồ 5.2 và 5.3 cuối chương). Nhìn chung điều trị MIS-C cần sự phối hợp đa chuyên khoa bao gồm: truyền nhiễm, miễn dịch, tim mạch, huyết học và hồi sức. Sau đây chúng tôi bàn luận về một số điểm chính trong điều trị.
a. Thuốc kháng vi rút
- Vai trò của thuốc kháng vi rút (ví dụ: remdesivir) trong điều trị bệnh nhân MIS-C là không rõ ràng vì một tỷ lệ cao bệnh nhân không phát hiện thấy SARS-CoV-2 bằng phương pháp PCR và MIS-C được coi như một biến chứng sau mắc SARS-CoV-2 hơn là biểu hiện của giai đoạn cấp tính.
- Tuy nhiên vẫn có một số bệnh nhân MIS-C dương tính với SARS-CoV-2 bằng phương pháp PCR và có biểu hiện của đợt cấp tính của nhiễm SARS-CoV-2. Thuốc kháng vi rút có thể có lợi trong những bệnh nhân này. Như vậy, thuốc kháng vi rút chỉ được sử dụng trong những bệnh nhân MIS-C mức độ nặng và có bằng chứng nhiễm SARS-CoV-2 cấp tính (lâm sàng và xét nghiệm) và cần hội chẩn với các chuyên gia truyền nhiễm trước khi điều trị.
- Một liệu trình điều trị remdesivir có thể sử dụng: 5 mg/kg/ngày (max 200 mg/ngày) trong ngày đầu và sau đó 2,5 mg/kg/ngày (max 100 mg/ ngày) tối đa tổng cộng 10 ngày.
b. Globulin miễn dịch truyền tĩnh mạch (IVIG)
Các nghiên cứu chỉ ra, IVIG cải thiện tình trạng bệnh trong khoảng 70-95% số bệnh nhân, ngoài ra IVIG còn chứng minh hiệu quả trong điều trị Kawasaki, sốc độc tố. Đây là những bằng chứng trực tiếp và gián tiếp ủng hộ sử dụng IVIG trong điều trị MIS-C ở trẻ em.
IVIG nên được sử dụng ngay cho bệnh nhân đủ tiêu chuẩn chẩn đoán MIS-C với liều 2 mg/kg/ngày, truyền tĩnh mạch liên tục trong 8-12 giờ.
Một số lưu ý khi sử dụng thuốc:
- Với bệnh nhân béo phì, liều thuốc cần tính theo cân nặng lý tưởng, không tính theo cân nặng thực.
- Với bệnh nhân suy tim nặng, có thể sử dụng liều 1 mg/kg/ngày trong 2 ngày để tránh quá tải dịch và cần theo dõi các dấu hiệu quá tải dịch trong quá trình dùng thuốc.
- Sau khi sử dụng IVIG thường làm thay đổi tốc độ máu lắng, do vậy không sử dụng tốc độ máu lắng làm chỉ số đánh giá tình trạng viêm. Sau truyền IVIG nên sử dụng CRP, ferritin để đánh giá tình trạng viêm.
c. Corticoid
Corticoid chứng minh hiệu quả cải thiện triệu chứng như: giảm sốt và cắt sốt, cải thiện tổn thương tim (phân suất tống máu thất trái, tổn thương động mạch vành), giúp ổn định huyết động sớm hơn ở bệnh nhân sốc, giảm nhu cầu phải sử dụng kháng thể đơn dòng. Tuy nhiên, chưa nhiều các nghiên cứu chứng minh corticoid cải thiện tỷ lệ tử vong trong bệnh nhân MIS-C.
Sử dụng corticoid được sử dụng cho bệnh nhân có chẩn đoán xác định MIS-C mức độ trung bình hoặc nặng. Liệu trình điều trị có thể khác nhau trong một số trường hợp (xem Phụ lục: Sơ đồ 5.3).
- Mức độ trung bình/nặng: Methylprednisolone tĩnh mạch với liều 2mg/ kg/ngày (tối đa: 60 mg/ngày), giảm dần liều và dừng trong 2-3 tuần nếu bệnh nhân ổn định.
- Tiến triển nhanh hoặc kháng trị: Methylprednisolone tĩnh mạch với liều 10-30mg/kg/ngày (tối đa 1g/ngày) trong 1-3 ngày. Sau đó Methylprednisolone với liều 2mg/kg/ngày (tối đa 60 mg/ngày), giảm dần và dừng trong 4-8 tuần nếu bệnh ổn định.
- Chuyển sang dạng uống khi bệnh nhân có thể ăn bằng đường miệng được.
d. Các thuốc ức chế Interleukin
Lợi ích của các thuốc ức chế IL-1 (anakinra, canakinumab), ức chế IL-6 (tocilizumab), ức chế TNF alpha (infliximab) trong điều trị MIS-C là không rõ ràng. Một số nghiên cứu chỉ ra các thuốc ức chế IL-1, IL-6 hoặc TNF alpha có hiệu quả trong điều trị bệnh nhân MIS-C kháng trị với corticoid hoặc có chống chỉ định với corticoid. Tuy nhiên việc điều trị nhóm thuốc này cần tham khảo ý kiến bác sĩ miễn dịch, cân nhắc lợi ích và nguy cơ trên bệnh nhân, căn cứ tình hình thực tế tại mỗi địa phương.
Ngoài ra, với các bệnh nhân có tổn thương động mạch vành, có thể sử dụng aspirin liều thấp (liều chống ngưng tập tiểu cầu 3-5 mg/kg/ngày) như đối với bệnh nhân Kawasaki.
3.5. Theo dõi và giáo dục bệnh nhân sau ra viện
3.5.1. Theo dõi sau ra viện
- Bác sĩ tim mạch: Sau khi ra viện 1 tuần bệnh nhân được khám lại chuyên khoa tim mạch (siêu âm, điện tâm đồ). Tùy theo tình hình tổn thương tim sẽ có kế hoạch theo dõi sau đó, nếu bệnh ổn định siêu âm tim kiểm tra sau mỗi 4-8 tuần. Khi bệnh ổn định (bình thường về chỉ số viêm, tổn thương mạch vành) có thể cân nhắc dừng aspirin. Thông thường bệnh nhân không cần dùng chống đông khi ra viện trừ khi có phình hoặc huyết khối động mạch vành.
- Bác sĩ nội tiết: Khám chuyên khoa nội tiết mỗi 2-3 tuần khi dùng corticoid để theo dõi các tác dụng phụ của thuốc. Nếu bệnh nhân ổn định, thời gian dùng steroid tùy theo mức độ bệnh ban đầu.
- Sử dụng PPI cho tới khi dừng
- Đánh giá lại toàn bộ xét nghiệm (tình trạng viêm, rối loạn chức năng cơ quan) khi bệnh nhân có biểu hiện tái phát (sốt, tổn thương da, tổn thương niêm mạc, phù mu bàn tay bàn chân, rối loạn tiêu hóa,..).
3.5.2. Giáo dục bệnh nhân
Bệnh nhân khi ra viện cần lưu ý một số điểm:
- Không sử dụng các thuốc giảm đau hạ sốt nhóm không steroid khi đang sử dụng
- Không tiêm các vacxin sống giảm độc lực trong vòng 11 tháng sau sử dụng IVIG.
- Biến chứng khi sử dụng IVIG: thiếu máu tan máu, viêm màng não vô khuẩn.
- Giáo dục theo dõi các triệu chứng là dấu hiệu của bệnh tái phát (sốt, phát ban, thay đổi niêm mạc, phù mu bàn tay bàn chân,…) và quay lại cơ sở y tế khi gặp các triệu chứng này.
- Có thể giáo dục về liệu trình giảm liều corticoid tại nhà cho bệnh nhân.
- Hạn chế hoạt động thể lực và các động tác đối kháng với bệnh nhân có giảm chức năng.
3.6. Kết luận
Dịch bệnh COVID-19 do SARS-CoV-2 gây ra ngày càng lan rộng và trở thành thách thức về mặt y tế cũng như xã hội trên toàn thế giới. Theo các báo cáo trên thế giới, biểu hiện bệnh ở trẻ em thường nhẹ hơn so với người lớn, tuy nhiên MIS-C là một biến chứng nguy hiểm của bệnh COVID-19 ở trẻ em. Trên lâm sàng, MIS-C biểu hiện tương tự như Kawasaki hoặc sốc độc tố, tuy nhiên có một số biểu hiện giúp phân biệt. Điều trị MIS-C cần sự phối hợp của đa chuyên khoa bao gồm: miễn dịch, truyền nhiễm, hồi sức, huyết học… và các liệu pháp điều trị (kháng sinh, kháng vi rút, IVIG, corticoid, chống đông,..) thay đổi theo mức độ của bệnh.
Tiên lượng cũng như tiến triển của bệnh chưa rõ ràng, vì MIS-C là một thể lâm sàng tương đối mới. Diễn biến bệnh có thể khá nhanh dẫn tới suy đa cơ quan cần hồi sức tích cực. Tuy nhiên hầu hết trẻ em đều hồi phục sau điều trị, nhưng vẫn có những trường hợp tử vong được báo cáo. Tổn thương tim là một tổn thương quan trọng của bệnh cần được theo dõi lâu dài.
TÀI LIỆU THAM KHẢO
- COVID-19 Treatment Guidelines, <https://www.covid19treatmentguidelines. nih.gov/special-populations/children/>, accessed: 31/07/2021.
- Kache , Chisti M.J., Gumbo F. và cộng sự. (2020). COVID-19 PICU guidelines: for high- and limited-resource settings. Pediatr Res, 88(5), 705–716. 3.GuidelinesforManagementofCOVID19inCHILDREN18June2021final.pdf. <https://www. mohfw.gov.in/pdf/GuidelinesforManagementofCOVID19inCHILDREN18June2021final. pdf?fbclid=IwAR3vAv0mxIYyt_Z8tdMnOkbJK5gPByrjKbkuP4m0qUHK2aHdf6nZHs- Ka1kw>, accessed: 31/07/2021.
- PubMed Central Link. <http://www.ncbi.nlm.nih.gov/pmc/articles/PMC7569573/>, ac- cessed: 27/07/2021.
- Cucinotta và Vanelli M. (2020). WHO Declares COVID-19 a Pandemic. Acta Bio Med- ica Atenei Parm, 91(1), 157–160.
- Lima-Setta , Magalhães-Barbosa M.C. de, Rodrigues-Santos G. và cộng sự. (2021). Multisystem inflammatory syndrome in children (MIS-C) during SARS-CoV-2 pandemic in Brazil: a multicenter, prospective cohort study. J Pediatr (Rio J), 97(3), 354–361.
- Hyperinflammatory shock in children during COVID-19 pandemic. <https://www.ncbi. nih.gov/pmc/articles/PMC7204765/>, accessed: 27/07/2021.
- Multisystem inflammatory syndrome associated with COVID-19 from the pediat- ric emergency physician’s point of <https://www.ncbi.nlm.nih.gov/pmc/articles/ PMC7486073/>, accessed: 27/07/2021.
- Multisystem Inflammatory Syndrome in Children in New York <https://www.ncbi. nlm.nih.gov/pmc/articles/PMC7346766/>, accessed: 27/07/2021.
- An outbreak of severe Kawasaki-like disease at the Italian epicentre of the SARS-CoV-2 epidemic: an observational cohort study. <https://www.ncbi.nlm.nih.gov/pmc/articles/ PMC7220177/>, accessed: 27/07/2021.
- Why multisystem inflammatory syndrome in children has been less commonly de- scribed in Asia?. <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7804475/>, ac- cessed: 27/07/2021.
- Clinical Characteristics of 58 Children With a Pediatric Inflammatory Multisystem Syn- drome Temporally Associated With SARS-CoV-2. <https://www.ncbi.nlm.nih.gov/pmc/ articles/PMC7281356/>, accessed: 27/07/2021.
- COVID-19–Associated Multisystem Inflammatory Syndrome in Children — United States, March–July 2020. <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7440126/>, accessed: 28/07/2021.
- mis-c-clinical-guideline.pdf. <https://www.childrensmn.org/Departments/infection– control/pdf/mis-c-clinical-guideline.pdf?fbclid=IwAR3zNF_PhI11yO854LLiimBYGNZ- 5Peh_EPSCjROA1ajPNlRqXKDcD31BlQg>, accessed: 27/07/2021.
- Infectious Diseases Society of America Guidelines on the Diagnosis of COVID-19:Se- rologic <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7543294/>, accessed: 28/07/2021.
- Atrioventricular Block in Children With Multisystem Inflammatory Syndrome-<https://pubmed.ncbi.nlm.nih.gov/32855347/>, accessed: 28/07/2021.
- Echocardiographic Findings in Pediatric Multisystem Inflammatory Syndrome Asso- ciated With COVID-19 in the United <https://www.ncbi.nlm.nih.gov/pmc/articles/ PMC7467656/>, accessed: 28/07/2021.
- Characteristics and Outcomes of US Children and Adolescents With Multisystem Inflammatory Syndrome in Children (MIS-C) Compared With Severe Acute COVID-19 – PubMed. <https://pubmed.ncbi.nlm.nih.gov/33625505/>, accessed: 28/07/2021.
- American College of Rheumatology Clinical Guidance for Pediatric Patients with Multisystem Inflammatory Syndrome in Children (MIS‐C) Associated with SARS‐CoV‐2 and Hyperinflammation in COVID‐19. Version 1. <https://www.ncbi.nlm.nih.gov/pmc/ar– ticles/PMC7405113/>, accessed: 28/07/2021.
- COVID-19-pathway.pdf. <https://www.seattlechildrens.org/pdf/COVID-19-pathway. pdf?fbclid=IwAR0HkYYhKD0rRvvPW4BxGaysg1M84RqHKw8MC2zuyMN2d7jT_uWQ- c6eeR1Y>, accessed: 27/07/2021.
- Lr , Mw T., Kg F. và cộng sự. (2021). Characteristics and Outcomes of US Children and Adolescents With Multisystem Inflammatory Syndrome in Children (MIS-C) Compared With Severe Acute COVID-19. JAMA, <https://pubmed.ncbi.nlm.nih.gov/33625505/>, ac- cessed: 28/07/2021.
PHỤ LỤC: BẢNG VÀ SƠ ĐỒ
![Điều trị COVID-19 ở trẻ em 20 Sơ đồ 5.1: Chiến lược chẩn đoán trẻ mắc COVID-19 nghi ngờ có biến chứng MIS-C [11]](https://nhathuocngocanh.com/wp-content/uploads/2022/02/chien-luoc-chan-doan-tre-mac-covid-19-nghi-ngo-co-bien-chung-MIS-C-min.jpg)
| Điều trị ban đầu tại đơn vị hồi sức– Siêu âm tim: cần đánh giá ngay khi nhập đơn vị hồi sức và sau mỗi 72 giờ hoặc theo ý kiến bác sĩ Tim mạch.
– Kháng sinh: tất cả bệnh nhân cho tới khi cấy máu âm tính, dùng ceftriaxone đơn độc hoặc phối hợp tùy tình trạng bệnh: Ceftriaxone + vancomycin/clindamycin khi nghi ngờ sốc nhiễm độc, Ceftri- axone + metronidazol khi có viêm ruột. – IVIG: 2 g/kg/12h hoặc 1 g/kg/12h trong 2 ngày khi bệnh nhân có suy tim. – Steroid: TM methylprednisolone 2 mg/kg/ngày (max 60 mg/ngày), có thể dùng liều cao nếu cần. – Aspirin: liều thấp 3-5 mg/kg/ngày (tối đa 81 mg/ngày) trừ khi tiểu cầu < 80 G/L, khi có tổn thương mạch vành, có thể dùng cùng heparin trọng lượng phân tử thấp. – Dự phòng huyết khối cho tới khi ra viện trừ khi có chống chỉ định. – Chống đông: • Động mạch vành giãn trên 5 Z-score: lovenox (anti Xa 0,5-1)/warfarin + aspirin liều thấp. • LVEF ≤ 35%: chống đông đơn độc. – PPI cho tới khi dừng steroid. |
Kháng trị hoặc bệnh tiến triển nhanh:– Dựa theo tiêu chuẩn kháng trị của bệnh Kawasaki: không cắt sốt hoặc sốt lại trong 36 giờ sau dùng IVIG.
– IVIG lần 2 không được khuyến cáo trừ khi bệnh cảnh lâm sàng gợi ý cao Kawasaki. – Với bệnh nặng: Methylpred- nisolone 10-30 mg/kg/ngày (max 1 g/ngày) tĩnh mạch. – Cân nhắc anakinra 2-10 mg/ kg/lần mỗi 6-12 giờ nếu cần. – Tìm và loại trừ chẩn đoán khác. |
| Xét nghiệm– CTM, CRP, D-Dimer, ferritin, chức năng gan thận hằng ngày cho tới khi hết sốt hoặc ổn định trong 3 ngày.
– Troponin mỗi 6 giờ, BNP mỗi 48 giờ hoặc ngay khi lâm sàng xấu đi. – Điện tâm đồ sau 48 giờ. |
|
| Siêu âm tim lại khi bệnh nhân trong viện khi siêu âm lần đầu:– Bình thường: 1-2 tuần sau đó 4-6 tuần.
– Giãn vành: sau mỗi 2-3 ngày khi giãn vành ổn định, sau đó hằng tuần cho tới khi ra viện. – Ngay khi tình trạng lâm sàng xấu đi. |
|
| Ra khỏi khoa điều trị tích cực:– Hô hấp huyết động ổn định
– Troponin về bình thường |
Bảng 5.2: Điều trị nội trú bệnh nhân MIS-C [11]
| Điều trị ban đầu với bệnh nhân nội trú– Siêu âm tim: cần đánh giá ngay khi nhập đơn vị hồi sức và sau mỗi 72 giờ hoặc theo ý kiến bác sĩ Tim mạch.
– Kháng sinh: tất cả bệnh nhân cho tới khi cấy máu âm tính, dùng ceftriaxone đơn độc hoặc phối hợp tùy tình trạng bệnh: ceftriaxone + vancomycin/clindamycin khi nghi ngờ sốc nhiễm độc, ceftriaxone + metronidazol khi có viêm ruột. – IVIG: 2 g/kg/12h hoặc 1 g/kg/12h. – Steroid: TM methylprednisolone 2 mg/kg/ngay (max 60 mg/ngày) với bệnh nhân nặng, bệnh nhân mức độ nhẹ nên tham khảo ý kiến bác sĩ miễn dịch. – Aspirin: liều thấp 3-5 mg/kg/ngày (max 81 mg/ngày) trừ khi tiểu cầu < 80 G/L, khi có tổn thương mạch vành, có thể dùng cùng heparin trọng lượng phân tử thấp. – Dự phòng huyết khối cho tới khi ra viện trừ khi có chống chỉ định. – Chống đông: • Động mạch vành giãn trên 5 Z-score: lovenox (anti Xa 0,5-1)/ warfarin + aspirin liều thấp • LVEF ≤ 35%: chống đông đơn độc. – PPI cho tới khi dừng steroid |
Đánh giá mức độ bệnh
– Nhẹ: các ca bệnh nghi ngờ. – Trung bình: đủ tiêu chuẩn định nghĩa ca bệnh nhưng không sốc hoặc đủ tiêu chuẩn nhập ICU. – Nặng: hầu hết bệnh nhân thuộc nhóm nằm ICU hoặc có suy cơ quan. Kháng trị hoặc bệnh tiến triển nhanh: – Dựa theo tiêu chuẩn kháng trị của bệnh Kawasaki: không cắt sốt hoặc sốt lại trong 36 giờ sau dùng IVIG. – IVIG lần 2 không được khuyến cáo trừ khi bệnh cảnh lâm sàng gợi ý cao Kawasaki. – Với bệnh nặng: Methylprednisolone 10- 30 mg/kg/ngày (max 1g/ngày) tĩnh mạch. – Cân nhắc anakinra 2-10 mg/kg/lân mỗi 6-12 giờ nếu cần. – Tìm và loại trừ chẩn đoán khác. – Cân nhắc chuyển ICU. Tiêu chuẩn ra viện – Hết sốt – CRP, ferritin, D-dimer bình thường/cải thiện. – Điện tâm đồ không rối loạn nhịp. – Siêu âm bình thường hoặc cải thiện. – Ăn đường miệng – Không thở oxy |
| Theo dõi xét nghiệm– Bệnh nhẹ: CTM, CRP, D-Dimer, ferritin, chức năng gan thận hằng ngày cho tới khi hết sốt hoặc ổn định trong 3 ngày. Troponin, BNP ngay khi lâm sàng xấu đi. Điện tâm đồ sau 48 giờ.
– Bệnh trung bình: CTM, CRP, D-Dimer, ferritin, chức năng gan thận hằng ngày cho tới khi hết sốt hoặc ổn định trong 3 ngày. Troponin mỗi 6 giờ, BNP mỗi 48 giờ hoặc ngay khi lâm sàng xấu đi. Điện tâm đồ sau 48 giờ. Siêu âm tim ngay khi lâm sàng xấu đi. |
|
| Siêu âm tim lại khi bệnh nhân trong viện khi siêu âm lần đầu:– Bình thường: 1-2 tuần sau đó 4-6 tuần.
– Giãn vành: sau mỗi 2-3 ngày khi giãn vành ổn định, sau đó hằng tuần cho tới khi ra viện. – Ngay khi tình trạng lâm sàng xấu đi. |
Chú thích: TM: tĩnh mạch; LVEF: phân suất tống máu thất trái; CTM: công thức máu; IVIG: globulin miễn dịch truyền tĩnh mạch.
![Điều trị COVID-19 ở trẻ em 21 Sơ đồ 5.2: Quản lý bệnh nhân không đủ tiêu chuẩn MIS-C [10]](https://nhathuocngocanh.com/wp-content/uploads/2022/02/quan-ly-benh-nhan-khong-du-tieu-chuan-MIS-C-min.jpg)
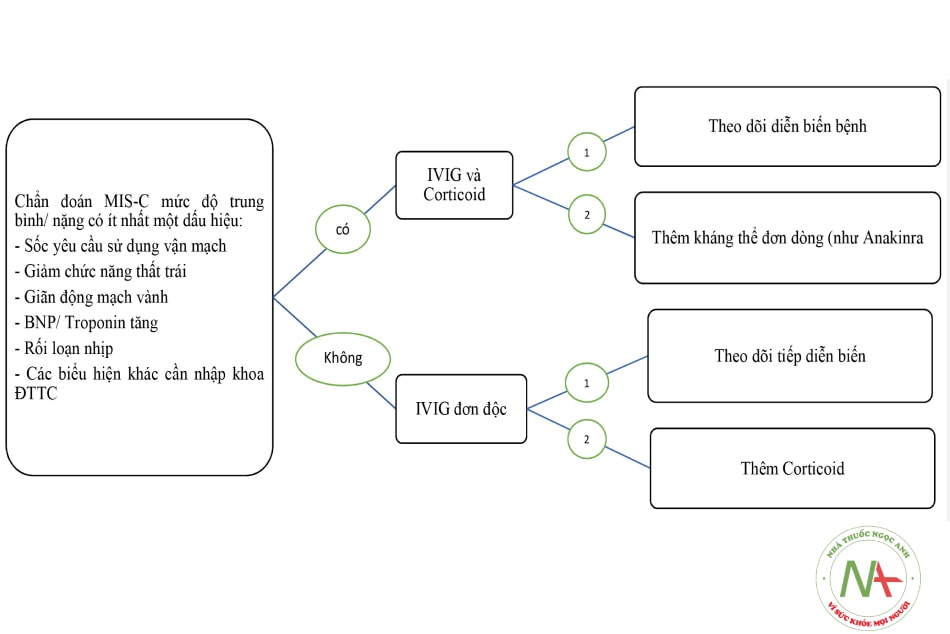
Chú thích: 1: Đáp ứng điều trị, 2: Không đáp ứng điều trị (tiêu chuẩn không đáp ứng/kháng điều trị xem bảng 2)
Liều corticoid xem trong bảng 5.1 và 5.2.
Chú thích: MIS-C: Hội chứng viêm hệ thống liên quan đến nhiễm COVID-19 ở trẻ em; ĐTTC: điều trị tích cực; IVIG: globulin miễn dịch truyền tĩnh mạch

