Bệnh hô hấp, Hướng dẫn điều trị
Cập nhật điều trị hen phế quản 2023
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết Cập nhật điều trị hen phế quản 2020 – nhà thuốc Ngọc Anh
Sự thay đổi về điều trị bằng thuốc trong quản lý hen phế quản ở bệnh nhân thanh thiếu niên và người trưởng thành
(Bài soạn chỉ mang tính chất tham khảo)
Các guideline về điều trị hen suyễn ở thanh thiếu niên và người trưởng thành vừa mới được công bố gần đây ở New Zealand, là liệu trình điều trị mới theo bậc thang chứa đựng một trong những thay đổi lớn nhất qua trong điều trị hen phế quản qua nhiều thập kỷ. Các thầy thuốc khi kê đơn cần cân nhắc đáp ứng với các khuyến cáo mới này; đây chính là cơ hội để thiết lập lại cách quản lý bệnh nhân hen suyễn và cải thiện những kết cục sức khỏe cho bệnh nhân.
Những điểm chính trong thực hành lâm sàng:
Budesonide/formoterol hiện đang được ưu tiên trong điều trị hen phế quản có triệu chứng ở tất cả bệnh nhân thanh thiếu niên và người trưởng thành; thuốc vừa có tác dụng trong điều trị duy trì lẫn để cắt triệu chứng cấp khi cần, tức là chỉ cần một dụng cụ hít.
Corticosteroid đường hít (ICS) nên được dùng cho tất cả bệnh nhân hen phế quản; những người chưa được sử dụng budesonide/ formoterol thì có thể dùng ICS hoặc kết hợp ICS với LABA để thay thế cho SABA, tức là cần có hai dụng cụ hít.
SABA có hại khi dùng thường xuyên mà không sử dụng đồng thời với ICS; nhắc lại tầm quan trọng của việc tuân thủ điều trị ICS với tất cả bệnh nhân đang sử dụng SABA hoặc khuyến cáo chuyển sang điều trị với budenoside/formoterol.
Formoterol là LABA duy nhất có thể sử dụng trong điều trị cắt triệu chứng cấp tính; Vì vậy khi kết hợp ICS/LABA mà LABA không phải formoterol thì không dùng cho điều trị cắt triệu chứng cấp tính.
Các thuốc sinh học như omalizumab và mepolizumab áp dụng cho những bệnh nhân hen phế quản nặng, thỏa tiêu chí yêu cầu và sau khi áp dụng chăm sóc cấp hai.
Nhấn mạnh lại những thay đổi chính trong quản lý hen phế quản
Trong hơn 50 năm qua, những bệnh nhân hen phế quản được kê đơn với SABA như lựa chọn đầu tay để giảm các triệu chứng trong cơn cấp1. Tuy nhiên, những bằng chứng tích lũy trong thời gian qua đã thay đổi và các guideline mới của Tổ chức Hô Hấp và Hen Suyễn ở New Zealand (2020) ưu tiên việc sử dụng budenoside/formoterol hơn SABA trong kiểm soát các triệu chứng cấp tính. Sự thay đổi này đã cho ra đời thuật ngữ liệu pháp “giảm đau bằng kháng viêm” (AIR therapy) để mô tả phưởng pháp điều trị bằng cách sử dụng một dụng cụ hít duy nhất với thuốc là sự kết hợp giữa corticosteroid đường hít (ICS) budenoside và thuốc LABA formoterol có tác dụng nhanh (xem: “AIR liệu pháp bao gồm SMART”).2
Chiến lược điều trị theo từng bậc cho hen phế quản
Điều trị hen suyễn theo hướng lên bậc hay xuống bậc nhằm xác định mức độ tối ưu giúp kiểm soát các triệu chứng, quản lý nguy cơ lên cơn cấp và hạn chế các tác dụng phụ của thuốc 2. Mức độ điều trị cần thiết để kiểm soát được bệnh lần lượt được sử dụng nhằm xác định mức độ nặng của hen, ví dụ hen mức độ nhẹ sẽ được kiểm soát tốt bằng bậc điều trị đầu tiên và hen mức độ nặng thì không thể kiểm soát được dù đã điều trị tối đa một cách thích hợp.3
ICS được khuyến cáo áp dụng trong điều trị hen cho tất cả bệnh nhân thanh thiếu niên và trưởng thành.
Các hướng dẫn điều trị mới đã đưa ra những khuyến cáo rõ ràng hơn về thời điểm bắt đầu điều trị ICS, dưới dạng hai liệu trình. Tất cả bệnh nhân thanh thiếu niên và người trưởng thành mắc hen phế quản, khởi phát do gắng sức hoặc các triệu chứng không thường xuyên thì nên sử dụng dụng cụ hít có chứa ICS để kiểm soát các triệu chứng và giảm nguy cơ lên cơn cấp. Điều này giúp bệnh nhân tránh khỏi sự lệ thuộc khó có thể vượt qua khi đã sử dụng quen với SABA. Budesonide/formoterol được ưu tiên hơn (Hình 1, liệu pháp AIR), nhưng ICS kết hợp với SABA khi cần là lựa chọn thay thế cho những bệnh nhân không chuyển sang liệu pháp AIR (Hình 2).2,3
AIR liệu pháp bao gồm SMART (Sử dụng một bình hít kháng viêm – cắt cơn)
Budesonide/formoterol cũng là nền tảng trong Liệu pháp duy trì và cắt cơn bằng ICS/LABA đơn độc (SMART) đã tồn tại trong hơn 15 năm. Thuật ngữ AIR liệu pháp bao gồm SMART, tức budenoside/formoterol có thể vừa có vai trò duy trì và kiểm soát cơn cấp, hoặc chỉ có vai trò giảm triệu chứng trong cơn cấp (khi cần).
Trong khi nhiều bác sĩ lâm sàng chăm sóc cấp 1 đã đề xuất việc nên bắt đầu sớm ICS trong nhiều năm qua, nhưng khuyến cáo mới này sẽ cung cấp một cách rõ ràng hơn trong quản lý những bệnh nhân có triệu chứng không thường xuyên hoặc triệu chứng có liên quan đến gắng sức cũng như hỗ trợ sự tuân thủ tốt hơn ở những người không thường xuyên điều trị ICS.
* Được định nghĩa là những người trong độ tuổi từ 12 đến 17
Các guideline mới đang dần chuẩn hóa sự chăm sóc bệnh hen phế quản
Bằng cách cung cấp hướng dẫn chính xác hơn về thời điểm nên bắt đầu điều trị bằng ICS và mở rộng khuyến cáo về sử dụng budenoside/formoterol, các guideline mới đang dần giúp chuẩn hóa việc điều trị bệnh hen phế quản2. Những khuyến cáo này nhất quán với các guideline của Chiến lược toàn cầu về điều trị và phòng ngừa hen phế quản (GINA) 20203. Người ta hi vọng rằng bằng việc tối ưu và chuẩn hóa sự chăm sóc thì các kết cục bệnh nhân sẽ cải thiện.
Liệu pháp AIR được ưu tiên sử dụng cho tất cả bệnh nhân hen phế quản ở độ tuổi thanh thiếu niên và trưởng thành
Liệu pháp AIR là sử dụng budesonide/formoterol theo 2 cách:2
- Budesonide/formoterol khi cần chỉ để điều trị giảm triệu chứng cấp, tức là không dùng để duy trì (Bước 1)
- Budesonide/formoterol để điều trị duy trì và thêm liều khi cần điều trị giảm triệu chứng cấp (Bước 2 và 3); còn được gọi là Liệu pháp SMART.
Trấn an bệnh nhân rằng việc kết hợp budenoside/formoterol có hiệu quả tương tự như SABA trong điều trị giảm triệu chứng,3 kể cả trong cơn cấp nếu bệnh nhân có khả năng sử dụng thiết bị dạng turbuhaler (phương pháp đưa thuốc được khuyến nghị). Tất cả bệnh nhân chỉ đang dùng SABA thì nên chuyển sang budesonide/formoterol. Những bệnh nhân đang sử dụng ICS kết hợp với SABA (khi cần) cũng được khuyến khích chuyển sang dạng trên, đặc biệt nếu không kiểm soát hen tốt. Budesonide/formoterol không nên sử dụng để giảm triệu chứng ở bệnh nhân sử dụng ICS/LABA loại khác để điều trị duy trì, tức là không kết hợp hai loại LABA với nhau3.
Formoterol là loại LABA duy nhất có thể sử dụng để giảm triệu chứng cấp tính* vì nó khởi phát tác dụng tương đối nhanh. Fluticasone/salmeterol và fluticasone/vilanterol không được nghiên cứu cho mục đích giảm triệu chứng đơn độc và vì thế những thuốc này không phải là lựa chọn phù hợp nhằm giảm triệu chứng nhanh chóng; khi đang sử dụng các loại thuốc hít này phải bổ sung thêm SABA khi cần. Formoterol đường hít cho tác dụng giãn phế quản sau khoảng một đến ba phút, trong khi salmeterol đường hít thì cần 10 đến 20 phút để khởi phát tác dụng và đạt tối đa phải mất một vài giờ.8, 9
Nhìn chung những bệnh nhân dùng fluticasone/vilanterol thường giúp cải thiện chức năng phổi trong vòng 15 phút, 10 nhưng thường tác dụng không đủ nhanh để giảm triệu chứng cấp tính.
* Beclomethasone/formoterol cũng phù hợp để áp dụng liệu pháp AIR, tuy nhiên thuốc không có sẵn ở New Zealand.3
Có hai loại thuốc hít budesonide/formoterol kết hợp ở New Zealand, nhưng chỉ có dạng bột hít khô Symbicort Turbuhaler (DPI – 200/6 và 100/6) là được chấp thuận trong điều trị giảm triệu chứng.2 Bình xịt định liều Vannair (MDI – 200/6 và 100/6) có thể được ưa dùng hơn ở những bệnh nhân gặp khó khăn trong sử dụng Turbuhaler; chỉ định thuốc hít này tuy chưa được chấp thuận rộng rãi nhưng có thể hợp lí nếu giúp cải thiện sự tuân thủ điều trị của bệnh nhân. Symbicort Turbuhaler DPI, 400/12 micrograms không nên dùng để điều trị giảm triệu chứng.2
Mỗi nhát chứa budenoside/formoterol 200/6 (thường dùng) hoặc 100/6 để giảm triệu chứng khi cần, thay cho hai liều của SABA.2
Liều tối đa của budesonide/formoterol (200/6 hoặc 100/6) là 12 nhát một ngày, tức là tối đa 72 mcg formoterol.2, 3
Liệu pháp AIR hoạt động như thế nào?
Dạng kết hợp Symbicort 200/6, với dụng cụ Turbuhaler được ưu tiên áp dụng cho liệu pháp AIR therapy và liều dùng khuyến cáo bên dưới (xem Hình 1 và Bảng 1) dựa trên dụng cụ hít này.2 Không cần thêm ống hít vì loại Turbuhaler budenosde/formoterol được sử dụng cho cả hai mục đích duy trì và giảm triệu chứng.
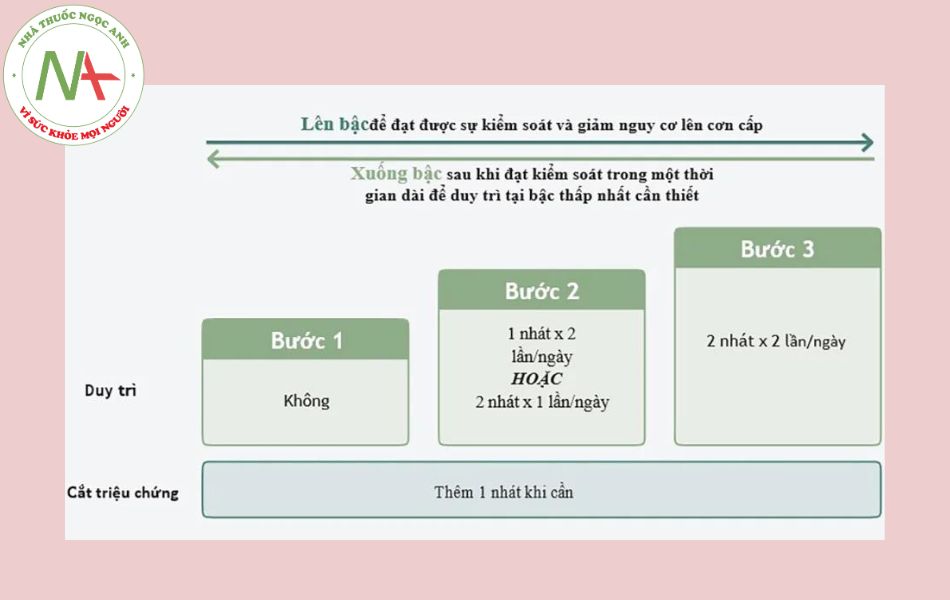
Bước 1 là sử dụng budesonide/formoterol một nhát chỉ để giảm triệu chứng.2 Hầu hết bệnh nhân bị hen phế quản có thể bắt đầu với Bước 1, tức là áp dụng cho những bệnh nhân khởi phát triệu chứng với tần suất từ thỉnh thoảng đến nhiều lần trong một tháng, nhưng không xảy ra mỗi ngày.3 Những bệnh nhân có vấn đề với việc tuân thủ các thuốc hít nhiều khả năng sẽ thích nghi bằng bước này, là phương pháp điều trị tối thiểu được khuyến cáo cho tất cả bệnh hen phế quản ở thanh thiếu niên và người trưởng thành.2
Bước 2 là sử dụng budesonide/formoterol cho mục đích duy trì, dùng mỗi ngày một lần với mỗi lần hai nhát hoặc hai lần một ngày với mỗi lần một nhát và thêm một nhát để giảm triệu chứng khi cần.2 Bước này phù hợp cho những bệnh nhân khởi đầu với các triệu chứng của hen xuất hiện trong hầu hết tất cả các ngày hoặc bị đánh thức khi ngủ bởi hen một hoặc nhiều hơn một lần trong tuần.3
Bước 3 là sử dụng budesonide/formoterol liều cao hơn để điều trị duy trì, sử dụng hai nhát mỗi lần và dùng hai lần một ngày, thêm một nhát khi cần để làm giảm các triệu chứng. 2 Bước điều trị này gần như không cần thiết cho hầu hết các bệnh nhân mới được chẩn đoán hen phế quản nhưng có thể áp dụng trong điều trị tăng bậc nếu các triệu chứng không thể kiểm soát tốt khi thực hiện Bước 2.
Bệnh nhân nên lên hoặc xuống bậc, tùy thuộc vào mức độ kiểm, tức là khi đang dùng Symbicort Turbuhaler 200/6 thì sẽ:11
Xuống bậc, nếu cần sử dụng từ 0 –2 nhát để giảm triệu chứng trong tuần.
Tiếp tục bậc đang dùng, nếu cần 3 – 7 nhát để giảm triệu chứng trong tuần
Lên bậc, nếu phải dùng > 7 nhát mỗi tuần để giảm triệu chứng
Thay đổi chiến lược ở bệnh nhân đang điều trị hen
Bệnh nhân đang điều trị với SABA (khi cần giảm triệu chứng) có thể chuyển sang điều trị bằng liệu pháp AIR ngay lập tức:11
- Bước 1 của chiến lược AIR phù hợp cho những bệnh nhân đã được kiểm soát tốt trước đó với SABA hoặc với ICS kết hợp SABA (khi cần)
- Bước 2 của chiến lược AIR phù hợp cho những bệnh nhân đã được kiểm soát tốt trước đó với ICS/LABA ở liều chuẩn cộng với SABA (khi cần)
- Bước 3 của chiến lược AIR phù hợp cho những bệnh nhân trước đó đang sử dụng ICS/LABA ở liều cao hơn liều chuẩn cộng với SABA (khi cần)
Nếu việc chuyển đổi sang liệu pháp AIR được thực hiện sau mắc một cơn cấp nặng, thì nên cân nhắc điều trị lên thang khi đã đánh giá cẩn thận về sự tuân thủ điều trị và thực hiện kỹ thuật hít của bệnh nhân để giảm nguy cơ bùng phát cơn cấp. Khi tình trạng bệnh nhân ổn định thì có thể tiến hành xuống thang.
Bảng 1: Liều khuyến cáo (tiêu chuẩn) hàng ngày khi bắt đầu điều trị hen phế quản với ICS/LABA ở thanh thiếu niên và người lớn 2
| Corticosteroid đường hít | Tổng liều mỗi ngày (microgram) |
| Beclomethasone dipropionate | 400 – 500 |
| Beclomethasone dipropionate extrafine | 200 |
| Budesonide | 400 |
| Fluticasone propionate | 200 – 250 |
| Fluticasone furoate | 100 |
Những điểm chính cần nhớ về liệu pháp AIR:2
- Không nên dùng SABA ở bệnh nhân đâng được điều trị với liệu pháp AIR
- Để giảm triệu chứng cấp tính thì chỉ cần một nhát budesonide/formoterol 200/6 hoặc 100/6 là đủ (so với hai nhát SABA)
- Không dùng budenoside/formoterol liều cao (400/12) cho liệu pháp AIR
- Các chuyên gia y tế khuyên rằng nên tiếp tục sử dụng SABA để quản lý những đối tượng mắc nhiều cơn hen cấp mức độ nặng ở phòng khám; không có đủ bằng chứng khuyến cáo sử dụng budesonide/formoterol trong bệnh cảnh này.
Bằng chứng đằng sau những khuyến cáo mới
Budesonide/formoterol được ưu tiên hơn SABA trong việc giảm ngay các triệu chứng của hen phế quản vì 4 lý do chính sau:
- Những người có triệu chứng không thường xuyên thường không tuân thủ với điều trị ICS, điều này làm tăng nguy cơ xuất hiện tác dụng phụ liên quan đến SABA do sử dụng SABA quá mức.
- So với điều trị bằng SABA đơn độc thì sự kết hợp budesonide/formoterol (khi cần) làm giảm ít nhất 60% tần suất mắc cơn hen cấp nặng ở những bệnh nhân hen phế quản mức độ nhẹ.
- So với điều trị bằng ICS kết hợp SABA (khi cần) thì việc sử dụng budesonide/formoterol (khi cần) làm giảm đáng kể tần suất mắc cơn cấp nặng ở bệnh nhân hen phế quản mức độ nhẹ và nó có liên quan đến việc sử dụng liều ICS trung bình mỗi ngày thấp hơn.
- So với điều trị bằng loại ICS/LABA khác cộng với SABA (khi cần) ở những bệnh nhân có tiền sử nhiều đợt cấp thì việc sử dụng budesonide/formoterol cho mục đích duy trì và mục đích điều trị cơn cấp khi cần giúp giảm đáng kể nguy cơ mắc đợt cấp mới.
Điều trị ICS sớm liên quan đến sự cải thiện các kết cục và chức năng phổi. Những bệnh nhân hen phế quản được khởi trị với ICS sớm thì cho đáp ứng với điều trị tốt hơn so với những bệnh nhân bị trì hoãn.3 Lấy ví dụ, một nghiên cứu đã chỉ ra rằng chức năng phổi tăng 22% khi bắt đầu điều trị với ICS ở những bệnh nhân có triệu chứng hen phế quản < 6 tháng. Con số này là 6% ở những người khởi trị ICS sau khi có triệu chứng từ 2-5 năm và chức năng phổi chỉ tăng 2% khi khởi trị ở những bệnh nhân mà triệu chứng đã > 10 năm. Hơn nữa, những cơn hen cấp nặng thúc đẩy làm giảm chức năng phổi, và có thể ngừa được nếu bệnh nhân đang sử dụng ICS.16 Cuối cùng, nguy cơ xảy ra các biến cố nghiêm trọng liên quan đến hen phế quản sẽ giảm đáng kể nếu thường xuyên sử dụng ICS; hầu hết những ca nhập viện và tử vong liên quan đến hen phế quản có thể ngăn ngừa bằng sự can thiệp này.17
ICS kết hợp SABA (khi cần) là một lựa chọn thay thế
Guideline mới cung cấp phương pháp điều trị thay thế cho những bệnh nhân không áp dụng chiến lược AIR. Sử dụng ICS hoặc ICS/LABA mỗi ngày cộng với SABA (khi cần giảm triệu chứng) (Hình 2).2 Lựa chọn này chỉ phù hợp cho những bệnh nhân tuân thủ điều trị với ICS. Những bệnh nhân kiểm soát tốt hen phế quản bằng ICS hoặc ICS/LABA cộng SABA (khi cần) có thể bày tỏ mong muốn tiếp tục duy trì phác đồ điều trị hiện tại và vì thế sẽ hợp lý nếu ta tiến hành tiếp cận theo cách này.
Điều trị theo từng bậc với ICS và SABA đã có sự thay đổi
Tất cả bệnh nhân trước đây chỉ sử dụng SABA, thì giờ cần chuyển sang điều trị theo liệu pháp AIR hoặc khuyên họ nên sử dụng ống hít có chứa ICS mỗi ngày đối với bệnh nhân hen phế quản nhẹ hoặc triệu chứng của hen có liên quan đến gắng sức. Trước đây, bước 1 trong điều trị hen chỉ dùng SABA mà không có ICS thì hiện đã không còn khuyến cáo trong quản lý lâu dài bệnh nhân hen phế quản.
Sự thay đổi này bắt nguồn từ việc sử dụng SABA mà không có ICS làm nguy cơ mắc cơn cấp cao hơn vì nó làm tăng quá trình viêm và tăng sự nhạy cảm với các dị nguyên. Hơn nữa, khi sử dụng SABA thường xuyên dẫn đến hiện tượng “lờn thuốc nhanh – tachyphylaxis” (sự giảm đáp ứng với thuốc một cách cấp tính, đột ngột), từ đó tạo một vòng phản hồi và hậu quả là bệnh nhân càng cần dùng SABA thường xuyên hơn nữa, nhưng một khi thuốc càng trở nên kém hiệu quả thì nhu cầu cần thuốc lại càng nhiều hơn. Sử dụng ≥ 3 canister SABA mỗi năm làm tăng nguy cơ nhập viện hoặc vào khoa cấp cứu mà không phụ thuộc vào mức độ nặng của hen phế quản.
Tuy nhiên, các chuyên gia y tế khuyên rằng đối với những đối tượng mắc nhiều cơn hen phế quản cấp mức độ nặng thì nên tiếp tục sử dụng SABA qua buồng đệm để quản lý ở phòng khám.
Liệu pháp ICS kết hợp với SABA khi cần
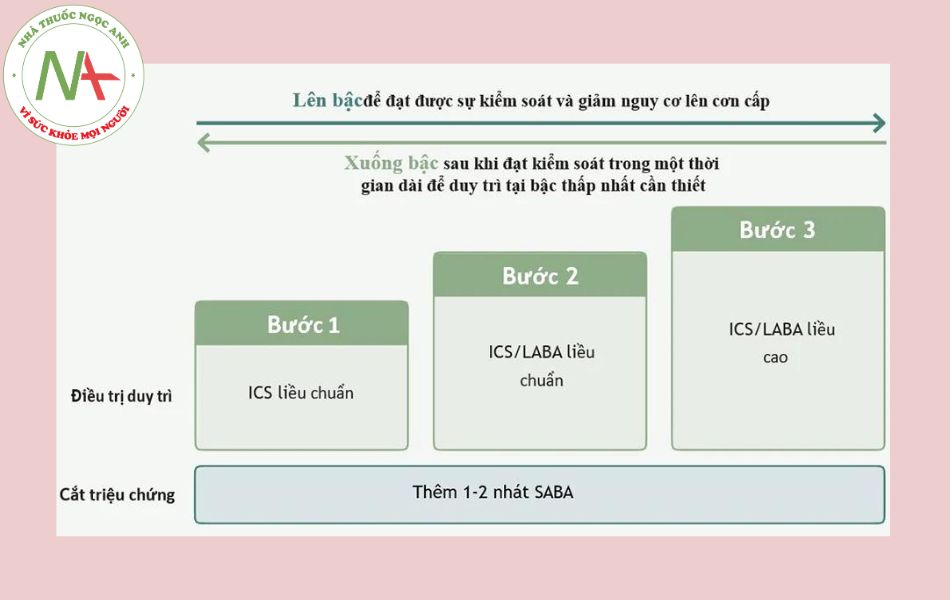
Bước 1: Sử dụng beclomethasone, budesonide hoặc fluticasone (Bảng 1) liều chuẩn cộng với SABA (khi cần) với mục đích giảm triệu chứng. Hầu hết bệnh nhân hen phế quản có thể bắt đầu với bước 1, với những bệnh nhân khởi đầu hen phế quản có tần suất triệu chứng từ thỉnh thoảng đến nhiều lần trong tháng, nhưng không xuất hiện mỗi ngày.
Bước 2: Sử dụng fluticasone propionate/salmeterol hoặc fluticasone furoate/vilanterol liều chuẩn cộng với SABA (khi cần). Bước này phù hợp cho những bệnh nhân khởi đầu hen phế quản có tần suất xuất hiện các triệu chứng trong hầu hết các ngày trong tuần, hoặc khi phải thức giấc do hen phế quản từ ít nhất một lần/ tuần trở lên. Các loại thuốc LABA không nên sử dụng riêng ống hít với ICS vì nếu đơn trị liệu bằng các loại LABA ở bệnh nhân hen phế quản làm tăng nhẹ nguy cơ tử vong có ý nghĩa.
Bước 3: Sử dụng Fluticasone propionate/salmeterol hoặc fluticasone furoate/vilanterol với ICS có liều cao hơn liều chuẩn (Bảng 1) cộng với SABA (khi cần). Bước này không cần thiết phải áp dụng trong hầu hết bệnh nhân mới được chẩn đoán hen phế quản nhưng có thể áp dụng trong điều trị “lên thang” ở những bệnh nhân thường xuyên mắc triệu chứng mà không được kiểm soát tốt ở bước 2.
Nếu triệu chứng của bệnh nhân vẫn không được kiểm soát dù đã thực hiện bước 3 thì có thể thảo luận với bác sĩ chuyên khoa hô hấp về việc chuyển sang áp dụng chiến lược AIR hoặc xem xét thêm các điều trị bổ sung (Xem thêm: “Những thuốc điều trị hỗ trợ khác trong hen phế quản”).
Lưu ý: Về mặt kỹ thuật thì budesonide/formoterol cũng là một lựa chọn về ICS/LABA ở bước 2 và bước 3, tuy nhiên nếu bệnh nhân đang sử dụng nó thì sẽ không hợp lý nếu không áp dụng theo chiến lược AIR.
Thảo luận việc sử dụng ICS với bệnh nhân
Nhắc nhở bệnh nhân rằng ngay cả khi các triệu chứng xuất hiện không thường xuyên hoặc ngắt quãng thì đường thở của bệnh nhân hen vẫn luôn bị viêm mạn tính ở một mức độ nào đó và vì thế sử dụng ICS là biện pháp hiệu quả nhất để kiểm soát viêm. (Xem: “Bằng chứng đằng sau những khuyến cáo mới”)
Một số bệnh nhân lo lắng khi điều trị với ICS, có thể về những tác dụng phụ có thể xảy ra hoặc lo ngại do bản chất thuốc là steroid thì chúng ta nên trấn an họ rằng các tác dụng phụ toàn thân khi sử dụng ICS liều chuẩn là rất hiếm gặp.
Những phụ nữ có kế hoạch hoặc đang mang thai thì nên tiếp tục sử dụng những thuốc điều trị hen phế quản đường hít như bình thường trong suốt thai kỳ. Nguy cơ trên lý thuyết liên quan đến thuốc điều trị hen phế quản trong thai kỳ về mặt lâm sàng là không đang kể so với rủi ro cho cả mẹ và con nếu ngưng điều trị.
Lưu ý: Tất cả bệnh nhân dùng ICS để kiểm soát hen phế quản nên được tiêm phòng cúm, bất kể tuân thủ điều trị của bệnh nhân.
 Các thuốc bổ trợ khác trong điều trị hen phế quản
Các thuốc bổ trợ khác trong điều trị hen phế quản
Các thuốc hỗ trợ khác trong điều trị hen phế quản không được khuyến cáo dùng thường quy, nhưng có thể thích hợp cho những bệnh nhân:
- Có triệu chứng nhẹ và không dung nạp với ICS
- Hen không được kiểm soát hoặc hen phế quản mức độ nặng, đánh giá bởi bác sĩ chuyên khoa hô hấp
Hen phế quản nhẹ: Thuốc điều trị bổ trợ
Montelukast, một thuốc đối vận thụ thể leukotriene đường uống, có thể phù hợp để điều trị hỗ trợ cho tất cả bệnh nhân bị cơn hen phế quản cấp do aspirin và những tác nhân tiềm ẩn khác mà những triệu chứng không được kiểm soát với điều trị tiêu chuẩn. Montelukast kém hiệu quả hơn trong việc kiểm soát triệu chứng, đặc biệt là trong giảm nguy cơ đợt cấp so với điều trị bằng ICS. Montelukast có liên quan đến các tác dụng bất lợi trên tâm thần ở trẻ như gặp ác mộng, gây mất ngủ và hung hăng.21
Natri cromoglicate (Intal Forte) và nedocromil (Tilade)
Bình xịt định liều chứa các thuốc trên phần lớn sử dụng để ngăn ngừa hen phế quản do dị nguyên, tuy nhiên hiếm khi được sử dụng trong quản lý lâu dài.
Hen phế quản nặng: Thuốc điều trị bổ trợ
Bệnh nhân hen phế quản kiểm soát kém ở bước 3 nên được đánh giá bởi bác sĩ chuyên khoa hô hấp. Các lựa chọn được đề xuất bao gồm:
Tăng ICS cao hơn liều chuẩn có thể được cân nhắc cho những bệnh nhân hen phế quản kiểm soát kém dù đã điều trị tối ưu với liều thấp hơn. Phương pháp này chỉ thích hợp cho một số ít bệnh nhân. Điều trị ICS liều cao, thí dụ > 400 µg/ngày budesonide, > 250 µg/ngày fluticasone propionate hoặc > 100 µg/ngày fluticasone furoate, bằng cách tăng số nhát trong điều trị duy trì của bệnh nhân. Những bệnh nhân đang áp dụng liệu pháp AIR thì không nên dùng Symbicort Turbuhaler 400/12.
Corticosteroid đường uống dùng liều thấp nhất có hiệu quả để điều trị duy trì, thí dụ prednisone ≤ 7,5 mg/ngày, có thể cân nhắc trong một số giai đoạn nhất định ở những bệnh nhân hen phế quản nặng, dù nguy cơ tác dụng phụ khi sử dụng lâu dài là đáng kể. Khi ngưng cần giảm liều điều trị từ từ nếu đã sử dụng kéo dài hơn 2 tuần.
Những xem xét cần thực hiện trước khi tăng bậc điều trị
Trước khi xem xét thay đổi phương pháp điều trị của bệnh nhân, với liệu pháp AIR hoặc ICS cộng SABA (khi cần), cần đánh giá những vấn đề sau:
- Đánh giá kỹ thuật hít và tuân thủ điều trị của bệnh nhân; các nguyên nhân phổ biến gây kiểm soát kém trong điều trị hen phế quản
- Xem xét chẩn đoán có chính xác chưa và xem xét những yếu tố thúc đẩy:
- Các bệnh chồng lấp, thí dụ: COPD, giãn phế quản, polyp mũi hoặc viêm mũi.
- Các bệnh đồng mắc, thí dụ: béo phì, bệnh trào ngược dạ dày thực quản, rối loạn lo âu hoặc chứng ngưng thở tắc nghẽn khi ngủ.
- Các yếu tố về môi trường, thí dụ: khói thuốc lá, lạnh, môi trường sống ẩm thấp.
- Các loại thuốc sử dụng, thí dụ: aspirin, NSAIDs hoặc chẹn β.
- Xác thực lại bệnh nhân đã hiểu biết về kế hoạch quản lý của họ chưa
- Khuyến khích các can thiệp không dùng thuốc thích hợp, thí dụ: cai thuốc lá, giảm cân, tập thể dục thường xuyên và các bài tập thở.
- Thảo luận về bất kỳ rào cản nào khác trong quá trình tự chăm sóc của bệnh nhân, thí dụ: sự tiếp cận đến thuốc và các yêu cầu khác về buồng đệm.
Thông tin thêm về cai thuốc lá có sẵn ở: https://bpac.org.nz/BPJ/2015/October/smoking. aspx
Các kế hoạch hành động trong điều trị hen phế quản, có sẵn ở: https://www.asthmafoundation.org.nz/resources
Thông tin thêm về các bài tập thở có sẵn ở: www.asthmafoundation.org.nz/resources/whatis- buteyko
Tiotropium, thuốc đối kháng muscarinic tác dụng kéo dài (LAMA), có thể là thuốc bổ trợ phù hợp cho những bệnh nhân vừa có đặc điểm của hen phế quản vừa có đặc điểm của COPD (ACOS). Dù vậy nó chỉ được tài trợ để điều trị cho những người được chẩn đoán COPD. Tiotropium giúp giảm nhẹ các cơn hen phế quản cấp và giúp cải thiện chức năng phổi một ít. Các thuốc LAMA khác, thí dụ glycopyrronium và umeclidinium cũng có thể có lợi, tuy nhiên, nó không được chấp thuận và tài trợ cho bệnh nhân hen phế quản.
Thông tin thêm về ACOS có sẵn ở “Cập nhật về điều trị bằng thuốc cho bệnh nhân COPD giai đoạn ổn định” : https://bpac.org.nz/2020/copd.aspx
Hai loại thuốc sinh học omalizumab và mepoizumab được tài trợ bởi Đặc Quyền (Special Authority) cho những bệnh nhân hen phế quản, chỉ định bởi bác sĩ chuyên khoa hô hấp và bác sĩ miễn dịch lâm sàng.
Hai loại thuốc này nhắm vào quá trình viêm ở bệnh nhân hen phế quản nặng. Omalizumab có thể có lợi cho những bệnh nhân có tăng kháng thể IgE trong huyết thanh và mepolizumab có thể có lợi cho những bệnh nhân có số lượng bạch cầu ái toan máu tăng cao. Cả hai thuốc thường được tiêm dưới da mỗi 4 tuần, mặc dù ở một số bệnh nhân, omalizumab có thể được tiêm mỗi 2 tuần. Khi sử dụng một trong hai loại thuốc này có thể làm tăng nguy cơ nhiễm ký sinh trùng hay một phần nhỏ nguy cơ gây phản ứng quá mẫn.
acknowledgement: Thank you to professor richard Beasley, Director of the Medical Research Institute of New Zealand, and Respiratory Physician, Capital and Coast DHB, Wellington for expert review of this article.
Article supported by PHARMAC
N.B. Expert reviewers do not write the articles and are not responsible for the final content. bpacnz retains editorial oversight of all content.
Funding changes for fluticasone and fluticasone with salmeterol inhalers
From 1 September, 2020, the Floair brand of fluticasone metered dose inhaler (MDI) and the RexAir brand of fluticasone with salmeterol MDI will no longer be funded.23 The Flixotide brand of fluticasone MDI and the Seretide brand of fluticasone with salmeterol MDI will become the only funded inhalers for these medicines until at least June, 2023.23
This decision does not affectother inhalerscontaining fluticasone, i.e. fluticasone with salmeterol and fluticasone furoate withvilanterol.
Ca lâm sàng
Ca 1
Nam 32 tuổi tới khoa cấp cứu do khó thở tăng dần. Bệnh nhân mắc hen 20 năm và có sức khỏe không tốt dần trong 4 ngày nay, khi anh ta có sốt nhẹ, đau âm ỉ toàn thân. 2 ngày trước, anh ta khó thở và ho khan. Bệnh nhân không đau ngưc, không thấy cải thiện được nhiều khi dùng albuterol. Thân nhiệt 37 độ C, huyết áp 110/70 mmHg, mạch 120 lần/phút, nhịp thở 28 lần/phút. SpO2 84% ở khí phòng và 92% khi thở oxy 3L/ ph. Bệnh nhân có sử dụng cơ hô hấp phụ, anh ta không thể nằm ngửa. Thăm khám thấy tiếng thở giảm hai bên kèm ran rít rõ. Xquang ngực thấy không có thâm nhiễm nhưng có tăng giãn hai phổi.
Công thức máu thấy BC 11.000. Bệnh nhân bắt đầu dược điều trị bằng albuterol khí dung và ipratropium khí dung, anh ta được dùng một liều methylpredisolone. 1h sau, kết quả khí máu động mạch là: pH 7.32, PaO2 65 mmHg, PaCo2 50 mmHg. Bước điều trị tiếp theo tốt nhất ở bệnh nhân này là?
- Tiếp tục điều trị như hiện tại.
- Đặt nội khí quản.
- Truyền kháng sinh
- Truyền Theophyline
- Tiêm epinphrine.
Đáp án đúng là B: Bệnh nhân này có biểu hiện của đợt hen cấp (Serve asthma exacerbation) có dấu hiệu suy hô hấp. Đợt Hen cấp gây tăng hô hấp và tăng thông khí, dẫn tới giảm PaCo2. Việc chỉ số PaCO2 tăng hoặc bình thường như ở bệnh nhân này chỉ ra mất khả năng tăng hô hấp theo nhu cầu (có thể do mệt cơ hô hấp) và có nguy cơ suy hô hấp. Các dấu hiệu và triệu chứng lâm sàng khác của suy hô hấp nguy cấp bao gồm:
- Dấu hiệu giảm âm thở.
- Mất ran rít.
- Giảm tỉnh táo.
- Dáu hiệu giảm oxy máu và da xanh.
Bệnh nhân có suy hô hấp hoặc ngừng hô hấp cấp cần được chuyển tới ICU kèm đặt ống nội khí quản để duy trì oxygen tương ứng và thông khí.
Đợt hen cấp từ nhẹ tới vừa thường đáp ứng với oxy và SABA (Short-acting B2 agonists) khí dung cho hiệu quả phục hồi đường thở. Bệnh nhân không có đáp ứng cần dùng corticosteroid đường toàn thân. >
Đợt hen cấp nặng cần dùng SABA, ipratropium khí dung và corticosteroid toàn thân. Kết hợp ipratropium và SABA có thể cho hiệu quả giãn phế quản tốt hơn so với dùng đơn độc và được khuyên trong suốt lúc cấp cứu đợt hen cấp. Glucocorticoid toàn thân (đường uống hoặc tiêm) tăng tỷ lệ cải thiện triệu chứng, nhưng những hiệu quả trên lâm sàng thường không xuất hiện vài giờ sau sử dụng. Kết hợp giãn phế quản với tiêm Mgso4 ít nhất một lần được khuyên dùng trong trường hợp đợt hen cấp không cho cải thiện sau 1 giờ điều trị.
Đáp án A Bệnh nhân này không cải thiện với các điều trị hiện tại, nhiễm toan hô hấp với tăng PaCO2 chỉ ra suy hô hấp. Đặt nội khí quản là cần thiết để đề phòng ngừng tim do hẹp đường thở.
Đáp án C: Không khuyến cáo tiêm kháng sinh ở bệnh nhân đợt hen cấp do có thể là yếu ông có hiệu quả điều trị kháng sinh. Bạch cầu thường tăng như tress hơn là do nhiễm khuẩn.
Ý D: Methylxanthienes (Theophyline, aminophyline) không giíup cải thiện hơn so với SABA và các chất ức chế acetylcholine khí dung, nên không ư được chỉ định trong đợt hen cấp.
Tổng kết: Bệnh nhân có hen cấp tăng nặng nên được dùng SABA, Ipratropium khí dung và corticosteroid toàn thân. PaCo2 tăng hoặc bình thường gợi ý suy hô hấp và tình trạng hẹp hô hấp (Respiratory collapse). Những bệnh nhân này cần đặt nội khí quản và đặt máy thở.
Ca 2
Nam 34 tuổi tới khoa cấp cứu do khó thở tăng dần và ho. Bệnh nhân mắc hen 10 năm và có 1 lần nhập viện vì đợt cấp. Thuốc hiện dùng là fluticasone khí dung và albuterol khi cần. Cơn bắt đầu từ 10h trước và không đáp ứng với albuterol dùng tại nhà. Anh ta không hút thuốc và không dùng chất cấm. Thân nhiệt 37 độ C, huyết áp 120/70 mmHg, mạch 110 lần/phút, nhịp thở 28 lần/phút. SpO2 88%. Bệnh nhân có sử dụng cơ hô hấp phụ và nói khó. Nghe phổi thấy giảm âm thở, thì thở ra kéo dài, ran rít lan tỏa hai bên. Tiếng tim bình thường.
Khí máu: pH 7.43, PaO2 65mmHg, PaCo2 40 mmHg. Xquang ngực thấy tăng thông khí phổi. Dấu hiệu nào dưới đây chỉ ra bệnh nhân này đang trở nên tệ dần?
- Giảm oxi máu trên khí máu.
- Tăng giữ khí phổi trên
- PaCo2 bình thường trong kết quả khí
- Mạch nhanh.
- Thở nhanh.
Đáp án đúng là C: Bệnh nhân mắc hen biểu hiện khó thở, ho, sử dụng cơ hô hấp phụ, khó nói phù hợp với cơn hen cấp. Phản ứng sinh lý ban đầu với tổn thương hô hấp như hen cấp là tăng hô hấp và dẫn tới tăng thông khí. Đáp ứng này có thể dẫn tới đi kèm hạ oxi máu, mệt mỏi do cảm giác khó thở và tín hiệu từ các thụ thể tại ngực ảnh huổng bởi sự xuất hiện của các chất gây viêm (prostaglandin, histamine). giảm PaCo2 và gây nhiễm kiềm hô hấp nguyên phát, điều biểu đợt cấp của hen.
Khí máu của bệnh nhân này có biểu hiện pH và PaCo2 bình thường, trong tình trạng tăng hoạt động của cơ hô hấp chỉ ra mất khả năng thông khí hợp lý. Nó không còn khả năng tăng điều chỉnh hô hấp do cơ hô hấp mệt mỏi hoặc bẫy khí nhiều và gợi ý “xẹp hô hấp” (Respiratory collapse).
Đáp án A: Giảm oxy máu nặng (PaO2<60 mmHg) hiếm khi liên quan đến đợt hen cấp và chỉ ra tình trạng đợt cấp rất nặng hoặc biểu hiện các tình trạng bệnh đi kèm (viêm phổi). PaO2 bệnh nhân này là 65 mmHg – mức hi vọng trong giảm oxi máu và không được quan tâm nhiều so với giá trị PaCo2 bình thường.
Đáp án B: Tăng thông khí phổi trên hình ảnh xquang ngực là thường thấy trong cơn hen và không giúp dự đoán mức độ.
Đáp án D và E: Mạch nhanh và thở nhanh nhiều có thể là dự báo đối với đợt hen cấp nặng. Tuy nhiên, mạch nhanh và thở nhanh vừa là các dấu hiệu thường thấy và không được quan tâm nhiều như giá trị PaCo2 bình thường.
Tổng kết: Bệnh nhân trong cơn hen cấp tính thường có nhiễm kiềm hô hấp với PaCo2 giảm do tăng thông khí. PaCo2 bình thường hoặc tăng là điềm cảnh báo và thường là dấu hiệu quan trọng gợi ý suy hô hấp.
Ca 3
Nam 34 tuổi tới phòng khám để khám sức khỏe định kỳ. Anh ta có tiền sử hen phế quản 5 năm, sử dụng albuterol dạng khí dung 2 lần/tuần. Ngoài ra, triệu chứng hen làm anh ta dậy giữa đêm 3-4 lần/tháng. Bệnh nhân dị ứng với con mạt và cỏ phấn hương, không có tiền sử về bệnh lý và hiện không dùng thuốc nào khác. Anh ta không dùng thuốc, rượu và chất kích thích. Tiền sử gia đình mắc hen ở người bà. Giá trị sinh hiệu bình thường. Nghe phổi thấy âm thở bình thường không có ran rít. Tiếng tim bình thường. Bước điều trị tiếp theo phù hợp nhất ở bệnh nhân này?
- Thêm corticosteroid khí dung.
- Thêm ipratropium khídung.
- Thêm LABA khí dung.
- Thêm predisolone đường uống.
- Tiếp tục điều trị như trên.
Đáp án đúng là A: Bệnh nhân này có tiền sử hen thoáng qua điều trị bằng SABA khi cần (albuterol), cần bắt đầu kiểm soát điều trị thuốc (và mức độ kiểm soát) theo dõi bằng các mức độ triệu chứng:1-4 mức độ hen (nhẹ, nhẹ vừa, vừa, nặng). Bệnh nhân này được dùng albuterol khí dung 2ng/tuần, có đáp ứng tốt. Tuy nhiên, anh ta có 3-4 lần/tháng tỉnh dậy giữa đêm, dấu hiệu chỉ định không được điều trị bằng chỉ SABA. Dựa trên mức độ các triệu chứng, anh ta hiện tại có cơn hen nhẹ kéo dài và cần được dùng thêm corticosteroid dạng khí dung.
Một khi bệnh nhân bắt đầu điều tra kiểm soát hen thì cần được theo dõi dựa trên các triệu chứng của kiểm soát hen (giống với theo dõi hen nặng). Bệnh nhân có các triệu chứng trên được kiểm soát tốt bằng các điều trị như trên trong 3 tháng nên được xem xét hạ 1 bậc điều trị. Bệnh nhân có các triệu chứng kiểm soát kém, điều trị thuốc nên được tăng 1-2 bậc, và nên được sử dụng predisolone đường uống thời gian ngắn.
| Mức độ hen ở các bệnh nhân không kiểm soát được bằng thuốc | |||
| Mức độ bệnh | Tần suất triệu chứng/sử dụng SABA | Thức giấc giữa đêm | Chỉ định bắt đầu điều trị |
| Thoáng qua | <=2 ngày trong tuần | <=2 lần trong tháng | Step 1 |
| Kéo dài nhẹ | >2 ngày trong tuần nhưng không phải hàng ngày | 3-4 lần mỗi tháng | Step 2 |
| Kéo dài vừa | Hàng ngày | >1 lần mỗi tuần nhưng không phải hàng đêm | Step 3 |
| Kéo dài nặng | Suốt cả ngày | 4-7 lần mỗi tuần | Step 4 hoặc 5 |
Đáp án B: Ipratropium là chất ức chế cholinergic có tác dụng ngắn, khởi phát chậm nhất và có hiệu quả giãn phế quản ít hơn ở bệnh nhân so với SABA. Dù cho liều của Ipratropium có vai trò chính trong COPD, nhưng nó không được chỉ định trong điều trị hen trừ những trường hợp đặc biệt.
Đáp án C: Do có bằng chứng của việc tăng tỷ lệ tử vong cũng như điều trị thất bại ở các bệnh nhân hen đang dùng LABA điều trị đơn độc, nên việc thêm LABA chỉ được chỉ định phối hợp cùng ICS.
Đáp án D: Dùng predisolone đường uống được chỉ định ở bệnh nhân đợt hen cấp và trường hợp có kiểm soát triệu chứng kém. Không khuyến cáo sử dụng predisolone đường uống sử dụng kéo dài do các tác dụng phụ.
Đáp án E: Tiếp tục điều trị hiện tại là không phù hợp với triệu chứng của bệnh nhân không được kiểm soát và tăng bậc điều trị là cần thiết.
Tổng kết: Hen nhẹ kéo dài đặc trưng bởi triệu chứng xuất hiện >2 ngày/tuần, 3-4 đêm/tuần. Bệnh nhân mắc hen nhẹ kéo dài, cần điều trị thuốc hàng ngày (corticosteroid dạng khí dung) kết hợp SABA (Albuterol).
Ca 4
Nam 28 tuổi tới phòng khám để thăm khám sức khỏe định kỳ. Bệnh nhân mắc bệnh hen phế quản 2 năm nay sử dụng Albuterol khi dung. Anh ta có triệu chứng hen khoảng 2 lần/tuần và dùng albuterol giúp cải thiện được triệu chứng. Bệnh nhân không thức dậy giữa đêm trong tháng trước và chưa bao giờ nhập viện vì cơn hen. Anh ta không sử dụng thuố’c lá, rượu hay chất cấm. Tiền sử gia đình có bà mắc hen. Các chỉ số’ sinh tồn bình thường. Nghe phổi thấy tiếng thở bình thường và không có ran rít. Tiếng tim bình thường. Bước điều trị tiếp theo phù hợp nhất là?
- Dùng corticosteroid khí dung.
- Dùng LABA khí dung.
- Dùng predisolone đường uống.
- Dùng theophylline đường uống.
- Tiếp tục điều trị như hiện tại.
Đáp án đúng là E: Điều trị thuốc ở bệnh nhân mắc hen được hướng dẫn là tiếp cận theo từng bước. Ở bệnh nhân được chẩn đoán hen mới hoặc hen thoáng qua được điều trị chỉ với SABA khi cần (albuterol), sự cần thiết kiểm soát việc điều trị bằng thucíc được theo dõi bằng cách phân độ triệu chứng từ mức 1-4 của hen: nhẹ, nhẹ vừa, vừa, nặng. Các yếu tố cần quan tâm là số ngày xảy ra triệu chứng (có thể theo dõi bằng việc sử dụng SABA nếu được kê) và số lần thức dậy giữa đêm. Đo chức năng hô hấp cũng có vai trò khi: FEV1 và FEV1/FVc giảm thì tương ứng với hen nặng mà không được kiểm soát triệu chứng.
Đối với hen mức độ nhẹ, triệu chứng xảy ra <= 2 lần/tuần, thức dậy giữa đên <= 2 lần/tháng, FEV1 và FEV1/FVC bình thường và không làm giới hạn các hoạt động thường ngày. Tất cả các điều trên chỉ ra một bệnh nhân mắc hen mức độ nhẹ. Anh ta không cần chuyển sang bậc 2 và nên tiếp tục theo điều trị hiện tại.
Đáp án A: Corticosteroid khí dung liều thấp (ICS-Beclomethasone, fluticasone) là các thuốíc được ưu tiên sử dụng ở các bệnh nhân mắc hen không được kiểm soát bởi SABA khi cần (Step 2).ICS là thuốíc điều trị chính ở bệnh nhân mắc hen kéo dài.
Đáp án B: LABA như salmeterol được kê thêm ở bệnh nhân mắc hen không đc kiểm soát bởi SABA và ICS liều thấp (Step 3).
Đáp án C: Predisolone đường uốíng trong thời gian ngắn được chỉ dịnh ở bệnh có đợt hen cấp. Sử dụng kéo dài không được chỉ định do các tác dụng phụ.
Đáp án D: Theophylline là thuốc ức chế phosphodiesterasa, gây giãn phế quản. Dù cho nó được sử dụng hạn chế do các tác dụng phụ, nhưng nó được chỉ định như một biện pháp thay thế cho hỗn hợp LABA/ICS ở những bệnh nhân mắc hen không kiểm soát được bằng SABA và ICS (thay thế step 3).
Tổng kết: Hen mức độ nhẹ đặc trưng bời triệu chứng <= 2 lần/tuần và thức dậy giữa đêm <=2 lần/tháng, FEV1 và FEV1/FVC bình thường, không giới hạn các hoạt động hàng ngày. Bệnh nhân mắc hen thoáng qua được điều trị bằng SABA khi cần và không cần dùng thuốc kiểm soát hàng ngày (Corticosteroid khí dung).
Ca 5
Nữ 56 tuổi tới phòng khám vì triệu chứng hen tăng nặng. Bệnh nhân nói rằng ho suốt đêm và có tiếng khò khè tăng trong 01 tháng vừa rồi. Thỉnh thoảng cô ta sử dụng Albuterol dạng khí dung sau bữa ăn. Cô ta cũng có cảm giác mệt mỏi mỗi sáng khi làm việc muộn và không có thời gian nghỉ ngơi sau ăn tối. Bệnh nhân không có khó thở khi gắng sức nhưng nói rằng họng cô ấy bị đau và khàn giọng vào buổi sáng. Cô ta tăng 5kg trong 6 tháng. Tiền sử hen phế quản, Đái tháo đường type 2, Tăng huyết áp. Thuốc bao gồm Fluticasone dạng khí dung liều thấp, albuterol dạng khí dung, lisinopril, amlodipine, aspirin và ko thay thuốc trong 1 năm nay. Huyết áp 140/90 mmHg và r 16 lần/phút, BMI 32 kg/m2. Nghe phổi thấy tiếng thở bình thường không có ran rít. Tiếng tim bình thường. Bước điều trị tiếp theo phù hợp nhất ở bệnh nhân này?
- Dùng benzocaine lozenges.
- Dùng diphenhydramine.
- Dùng esomeprazole.
- Dùng Corticosteroid đường uống
- Dừng aspirin.
- Dừng Lisinopril.
Đáp án đúng là C: Đồng mắc bệnh trào ngược dạ dày thực quản (Gastroesophageal reflux disease, GERD) thường thấy ở bệnh nhân mắc hen và trong đợt cấp của hen, triệu chứng xảy ra do sự hít vào một lượng dịch vi tiêu hóa (microaspiration), dẫn tới tăng kích thích dây phế vị và độ nhạy cảm của phế quản. Bệnh nhân này mắc hen có nhiều manh mối về bệnh sử gợi ý GERD bao gồm đau họng, khàn tiếng buổi sáng, ho tăng dần về đêm và cần dùng albuterol sau bữa ăn. Ngoài ra, béo phì tăng nguy cơ tiến triển GERD, và triệu chứng hen của bệnh nhân này nặng hơn trùng (coindie) với sự tăng cân. Các triệu chứng khác gợi ý GERD không biểu hiện ở bệnh nhân này như khó nuốt, nóng ngực, cảm giác trào ngược.
Điều trị bằng thuốc ức chế bơm proton (PPI-Proton pump inhibitor) làm ức chế bơm proton giúp cải thiện cả triệu chứng hen và đỉnh tần số hô hấp ở bệnh nhân hen có các bằng chứng về đồng mắc GERD, và ở bệnh nhân này nên bắt đầu lộ trình điều trị PPI.
Đáp án A: Benzocaine lozenges có thể cải thiện tạm thời cơn đau họng nhưng sẽ không giải quyết đc nguyên nhân ban đầu của vấn đề.
Đáp án B: Tác động kháng cholinergic của diphenhydramine là có hiệu quả trong điều trị ho khan gây ra bởi viêm mũi ở bệnh nhân có hội chứng ho đường hô hấp trên (upper airway cough syndrome UACS) cũng có thể biết tới với tên hội chứng “chảy dịch” sau mũi. Triệu chứng của bệnh nhân này gợi ý GERD mắc kèm hơn là UACS (không có chảy nước mũi, ko có cảm giác nhỏ giọt ở trong họng).
Đáp án D: Coritcosteroid đường uống được dùng trong đợt cấp của hen (khó thở khi nghỉ ngơi, khò khè), điều này ở bệnh nhân không có.
Đáp án E: Bệnh đường hô hấp trở nặng do dùng aspirin xảy ra ở bệnh nhân có hen và viêm mũi mãn. Triệu chứng bao gồm hen tăng nặng đột ngột và xung huyết mũi (nasal congestion) 30ph tới 3 giờ sau dùng NSAIDs. Bệnh nhân này không có triệu chứng đáng kể để gợi ý sung huyết mũi.
Đáp án F: Ho liên quan tới dùng ACEIs có thể xảy ra bất kỳ thời gian nào trong quá trình điều trị (thường 2 tuần sau khi bắt đầu dùng thuốc). Tuy nhiên, nó ít khả năng sẽ xảy ra vào ban đêm và không liên quan tới khò khè hay nói khàn buổi sáng.
Tổng kết: Đồng mắc GERD thường thây ở bệnh nhân hen và có thể có triệu chứng hen tăng nặng do hít phải dịch vị tiêu hóa (microaspiration). Bệnh nhân hen có các dấu hiệu và triệu chứng gợi ý đồng mắc GERD thì điều trị PPI cho thấy có hiệu quả trong cải thiện triệu chứng hen và đỉnh tần số hô hấp.
Tài liệu tham khảo
- Hills T, Beasley R. The history and future of short-acting beta2 -agonist therapy in asthma. Respirology 2020;25:246–8. doi:10.1111/resp.13727
- Beasley R, Beckert L, Fingleton J, et al. NZ adolescent & adult asthma guidelines. NZMJ 2020;133. Available from: www.nzma.org.nz/journal- articles/asthma- and-respiratory-foundation-nz-adolescent-and-adult-asthma- guidelines-2020- a-quick-reference-guide (Accessed Jun, 2020)
- Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention. 2020. Available from: https://ginasthma.org/gina-reports (Accessed May, 2020)
- Ministry of Health. New Zealand Health Survey: Annual data explorer 2018/19. 2020. Available from: www.health.govt.nz/publication/annual- update-key- results-2018-19-new-zealand-health-survey (Accessed May, 2020)
- Barnard L, Zhang J. The impact of respiratory disease in New Zealand: 2018 update. 2019. Available from: www.asthmafoundation.org.nz/research/
the-impact-of-respiratory-disease-in-new-zealand-2018-update (Accessed Jun, 2018) - Pilcher J, Patel M, Smith A, et al. Combination budesonide/formoterol inhaler as maintenance and reliever therapy in Māori with asthma. Respirology 2014;19:842–51. doi:10.1111/resp.12319
- Hardy J, Baggott C, Fingleton J, et al. Budesonide-formoterol reliever therapy versus maintenance budesonide plus terbutaline reliever therapy
in adults with mild to moderate asthma (PRACTICAL): a 52-week, open- label, multicentre, superiority, randomised controlled trial. Lancet 2019;394:919–28. doi:10.1016/S0140-6736(19)31948-8 - AstraZeneca Limited. New Zealand data sheet. 2017. Available from: www. medsafe.govt.nz/profs/datasheet/o/Oxisturbuhaler.pdf (Accessed May, 2020)
- GlaxoSmithKline NZ Limited. New Zealand data sheet. 2018. Available from: www.medsafe.govt.nz/profs/datasheet/s/SereventCFC-freeinh.pdf (Accessed May, 2020)
- GlaxoSmithKline NZ Limited. New Zealand data sheet. 2018. Available from: www.medsafe.govt.nz/profs/datasheet/b/breoelliptainhalation.pdf (Accessed Jun, 2020)
- Beasley R, Braithwaite I, Semprini A, et al. ICS-formoterol reliever therapy stepwise treatment algorithm for adult asthma. Eur Respir J 2020;55. doi:10.1183/13993003.01407-2019
- Global Initiative for Asthma (GINA). Pocket guide for asthma management and prevention (for adults and children older than 5 years). 2020. Available
- O’Byrne PM, FitzGerald JM, Bateman ED, et al. Inhaled Combined Budesonide- Formoterol as Needed in Mild Asthma. N Engl J Med 2018;378:1865–76. doi:10.1056/NEJMoa1715274
- Beasley R, Holliday M, Reddel HK, et al. Controlled Trial of Budesonide- Formoterol as Needed for Mild Asthma. N Engl J Med 2019;380:2020–30. doi:10.1056/NEJMoa1901963
- Selroos O, Pietinalho A, Löfroos AB, et al. Effect of early vs late intervention with inhaled corticosteroids in asthma. Chest 1995;108:1228–34.
- O’Byrne PM, Pedersen S, Lamm CJ, et al. Severe exacerbations and decline in lung function in asthma. Am J Respir Crit Care Med 2009;179:19–24. doi:10.1164/rccm.200807-1126OC
- Suissa S, Ernst P. Inhaled corticosteroids: impact on asthma morbidity and mortality. J Allergy Clin Immunol 2001;107:937–44. doi:10.1067/ mai.2001.115653
- Beasley R, Hancox RJ, Harwood M, et al. Asthma and Respiratory Foundation NZ adult asthma guidelines: a quick reference guide. N Z Med J 2016;129:83–102.
- Weatherall M, Wijesinghe M, Perrin K, et al. Meta-analysis of the risk of mortality with salmeterol and the effect of concomitant inhaled corticosteroid therapy. Thorax 2010;65:39–43. doi:10.1136/thx.2009.116608
- Barnes P. Diseases of the respiratory system. In: Harrison’s principles of
internal medicine. McGraw-Hill 2015. 1669–80. - MEDSAFE. Montelukast – reminder about neuropsychiatric reactions. Prescriber Update 2017;38:40.
- New Zealand Formulary (NZF). NZF v97. Available from: www.nzf.org.nz (Accessed Jul, 2020).
- PHARMAC. Decision to award sole supply for fluticasone and fluticasone with salmeterol metered dose inhalers. 2019. Available from: www.pharmac.govt. nz/news/notification-2019-12-12-fluticasone (Accessed Apr, 2020)
Xem thêm: Kháng sinh dự phòng trong phẫu thuật

 Các thuốc bổ trợ khác trong điều trị hen phế quản
Các thuốc bổ trợ khác trong điều trị hen phế quản