Bệnh tim mạch
Các thăm dò không xâm lấn khác trong thực hành lâm sàng tim bẩm sinh
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Nguyễn Lân Hiếu
Hoàng Văn Kỳ
Đỗ Quốc Hiển
Một số thăm dò không xâm lấn thường sử dụng trong tim bẩm sinh, giúp chẩn đoán và theo dõi điều trị, Nhà thuốc Ngọc Anh xin gửi đến bạn đọc trong bài viết dưới đây: Test đi bộ 6 phút, gia tốc kế hoạt động thể chất, nghiệm pháp gắng sức điện tâm đồ, theo dõi điện tâm đồ dài hạn (holter) và đo mức tiêu thụ oxy tối đa (VO2 max).
Test đi bộ 6 phút (six minute walk test – 6MWT)
- Đầu năm 1960, Balke đã đưa ra phương pháp test đi bộ được thực hiện khá đơn giản: đo quãng đường tối đa bệnh nhân đi được trong một khoảng thời gian xác định. Tại thời điểm mới đưa vào áp dụng, khoảng thời gian này là 12 phút. Test được áp dụng đánh giá khả năng gắng sức ở người khỏe mạnh và ở bệnh nhân có bệnh phổi mạn tính. Sau đó thời gian thực hiện test được điều chỉnh xuống 6 phút cho phù hợp hơn với bệnh nhân có bệnh phổi mạn tính.
- Các khảo sát gần đây về các phương pháp đánh giá khả năng gắng sức đã thống nhất cho rằng: test đi bộ 6 phút là một thăm dò dễ áp dụng và phản ánh tốt hơn hoạt động thể lực hàng ngày của bệnh nhân so với các test gắng sức khác.
- Gần đây Hội Lồng ngực Hoa Kỳ (ATS) đã thống nhất áp dụng test đi bộ 6 phút trong thực hành lâm sàng để đánh giá khả năng hoạt động thể lực của bệnh nhân.
- Test đi bộ 6 phút có một số ưu điểm như dễ thực hiện, an toàn, dung nạp tốt, phản ánh tốt hơn hoạt động thường ngày của bệnh nhân so với các test đi bộ khác.
Chỉ định
- Đánh giá sự cải thiện về triệu chứng sau điều trị ở những bệnh nhân có bệnh lý tim mạch, hô hấp mức độ trung bình đến nặng.
- Ngoài ra test có thể ứng dụng đánh giá khả năng hoạt động thể lực tại một thời điểm, cũng như dự báo khả năng mắc bệnh và tỷ lệ tử vong trong các nghiên cứu dịch tễ học.
- Bổ sung cho thăm dò gắng sức tim phổi.
- Sự cải thiện về quãng đường đi được trong 6 phút sau can thiệp điều trị tương quan với sự cải thiện mức độ khó thở của bệnh nhân.
- Test đi bộ 6 phút có mối tương quan tốt hơn với thang điểm đánh giá chất lượng cuộc sống.
- Khả năng lặp lại test đi bộ 6 phút dễ dàng.
Bảng 1. Chỉ định của test đi bộ 6 phút
(Theo khuyến cáo về test đi bộ 6 phút của Hội Lồng ngực Hoa Kỳ (ATS) 2002)
| Đánh giá hiệu quả của phương pháp điều trị |
| Tăng áp động mạch phổi (pulmonary arterial hypertension) |
| Suy tim |
| Phục hồi chức năng hô hấp |
| Bệnh phổi tắc nghẽn mạn tính |
| Sau phẫu thuật ghép phổi hoặc cắt phổi |
| Đánh giá triệu chứng cơ năng tại một thời điểm |
| Bệnh phổi tắc nghẽn mạn tính |
| Xơ phổi |
| Suy tim tiến triển |
| Bệnh mạch máu ngoại biên |
| Bệnh nhân cao tuổi |
| Dự báo khả năng nhập viện và tỷ lệ tử vong |
| Suy tim |
| Bệnh phổi mạn tính |
| Tăng áp động mạch phổi nguyên phát |
Chống chỉ định
- Chống chỉ định tuyệt đối: đau thắt ngực không ổn định hoặc nhồi máu cơ tim (NMCT) mới xảy ra trong vòng 1 tháng gần đây.
- Chống chỉ định tương đối:
- Nhịp tim lúc nghỉ > 120 chu kỳ/phút.
- Huyết áp tâm thu lúc nghỉ > 180 mmHg.
- Huyết áp tâm trương lúc nghỉ > 100 mmHg.
Tất cả các bệnh nhân có chống chỉ định tương đối cần được chỉ định bởi bác sĩ chuyên khoa hoặc được đánh giá cụ thể trước khi đưa ra chỉ định thăm dò. Bệnh nhân cần được xem lại điện tâm đồ khi nghỉ trong vòng 6 tháng trước khi tiến hành test đi bộ.
Bệnh nhân đau thắt ngực ổn định không phải là chống chỉ định tuyệt đối của test, nhưng tất cả bệnh nhân cần được điều trị các thuốc chống đau ngực và các thuốc nitrate luôn được chuẩn bị sẵn sàng khi tiến hành thủ thuật.
Các vấn đề an toàn khi thực hiện test đi bộ:
- Test đi bộ 6 phút nên được thực hiện ở nơi có thể đáp ứng nhanh chóng, thích hợp cho trường hợp cấp cứu.
- Phải có sẵn oxy, nitroglycerine xịt dưới lưỡi, .. Cần có điện thoại hoặc các phương tiện khác để thực hiện cuộc gọi trợ giúp.
- Kỹ thuật viên phải được chứng nhận về cấp cứu tim phổi.
- Bác sĩ không bắt buộc phải có mặt trong tất cả trường hợp làm test. Bác sĩ chỉ định xét nghiệm hoặc bác sĩ phụ trách đơn vị chức năng quyết định có cần phải tham gia hay không.
- Nếu bệnh nhân đang thở oxy liên tục, nên thở oxy theo tỷ lệ tiêu chuẩn hoặc theo chỉ định của bác sĩ.
Các trường hợp ngừng thăm dò bao gồm: (1) đau ngực, (2) khó thở không thể chịu đựng được, (3) chuột rút, (4) choáng váng, (5) vã mồ hôi, (6) tái nhợt hoặc các dấu hiệu nguy hiểm khác.
Các kỹ thuật viên phải được đào tạo để phát hiện và xử trí thích hợp các triệu chứng trên. Khi ngừng thăm dò vì những lý do trên, bệnh nhân nên ngồi hoặc nằm nghỉ tùy theo mức độ triệu chứng, đánh giá của kỹ thuật viên và nguy cơ ngất. Kỹ thuật viên sẽ ghi nhận lại các chỉ số: huyết áp, nhịp mạch, độ bão hòa oxy và đánh giá của bác sĩ.
==>> Xem thêm: Chụp cắt lớp vi tính, cộng hưởng từ trong chẩn đoán bệnh tim bẩm sinh
Các lưu ý về mặt kỹ thuật
Địa điểm
- Nơi thực hiện test đi bộ là một hành lang dài, thẳng, bằng phẳng, vắng người qua lại, nên dài tối thiểu 30 m. Đánh dấu điểm xuất phát bằng một đường kẻ đỏ đậm, đánh dấu chia vạch mỗi 3m, ở cuối lối đi nên cắm cột mốc báo hiệu vị trí quay đầu.
- Chiều dài lối đi không nên quá ngắn vì bệnh nhân sẽ mất thời gian quay đầu nhiều do đó sẽ làm ảnh hưởng đến quãng đường đi được.
Quy trình thực hiện test đi bộ 6 phút
- Nếu làm test nhiều lần nên thực hiện vào cùng một thời điểm trong ngày để giảm thiểu các sai số gây ra do nhịp ngày đêm.
- Cho bệnh nhân ngồi nghỉ trên ghế gần vị trí xuất phát trước khi tham gia test 10 phút. Trong thời gian đó, kiểm tra lại các chống chỉ định, đo mạch, huyết áp, trang phục, hoàn thành đầy đủ các thông tin ở trang đầu của bảng kiểm.
- Đo bão hòa oxy mao mạch tại thời điểm trước khi đi bộ.
- Cho bệnh nhân đứng dậy, đánh giá mức độ khó thở và mức độ mệt mỏi chung của bệnh nhân tại thời điểm xuất phát theo thang điểm Borg.
- Cài đặt thiết bị đếm số vòng đi được: giá trị 0 và 6 phút.
- Cho bệnh nhân đứng tại vị trí xuất phát. Người thực hiện cũng nên đứng gần vị trí xuất phát trong quá trình thực hiện test. Không nên đi bộ cùng bệnh nhân. Bấm giờ ngay khi bệnh nhân bắt đầu xuất phát.
- Không nói chuyện với bệnh nhân trong quá trình thực hiện test. Tập trung theo dõi bệnh nhân để đếm đúng số vòng bệnh nhân đi được. Khuyến khích bệnh nhân bằng ngôn ngữ thích hợp đã chuẩn hóa, không nên sử dụng cụm từ khác hoặc ngôn ngữ cơ thể để cổ vũ bệnh nhân trong quá trình đi bộ vì sẽ ảnh hưởng đến quãng đường đi được.
- Khi đồng hồ hết giờ, ra hiệu cho bệnh nhân đứng lại đồng thời đi lại phía bệnh nhân, nếu thấy bệnh nhân quá mệt có thể mang cho bệnh nhân ghế ngồi. Đánh dấu vị trí đứng của bệnh nhân.
- Đánh giá lại mức độ mệt và mức độ khó thở dựa trên bảng điểm Borg, đồng thời hỏi bệnh nhân “điều gì cản trở làm bệnh nhân không tiếp tục đi thêm được?”.
- Đo độ bão hòa oxy mao mạch và tần số tim của bệnh nhân sau khi kết thúc
- Ghi lại số vòng bệnh nhân đi được và quãng đường đi thêm được ở vòng cuối cùng, quy ra số mét đi được trong 6 phút.
Bảng 2. Thang điểm Borg
| 0 | Không cảm thấy khó thở/mệt |
| 0.5 | Cảm thấy khó thở/mệt rất rất ít |
| 1 | Cảm thấy khó thở/mệt rất ít |
| 2 | Cảm thấy khó thở/mệt ít |
| 3 | Cảm thấy khó thở/mệt mức độ trung bình |
| 4 | Cảm thấy khó thở/mệt hơi nhiều |
| 5 | Cảm thấy khó thở/mệt nhiều |
| 6 | |
| 7 | Cảm thấy khó thở/mệt rất nhiều |
| 8 | |
| 9 | |
| 10 | Cảm thấy khó thở/mệt rất rất nhiều |
- Test đi bộ 6 phút được chỉ định ở bệnh nhân tại thời điểm trước và sau can thiệp điều trị, vì vậy câu hỏi đầu tiên cần trả lời sau hai test là bệnh nhân có cải thiện rõ rệt về mặt lâm sàng không.
- Dựa vào giá trị tuyệt đối của quãng đường đi được trước và sau điều trị để đánh giá kết quả điều trị.
- Phiên giải kết quả khi sử dụng test đi bộ 6 phút đánh giá mức độ hoạt động thể lực tại một thời điểm.
Khi quãng đường đi được trong 6 phút quá ngắn so với giá trị bình thường của quần thể tham chiếu, cần tìm các nguyên nhân có thể dẫn đến việc giảm quãng đường đi được. Cần thực hiện thêm các thăm dò sau để xác định nguyên nhân: đo chức năng hô hấp, chức năng tim, chỉ số mắt cá – cánh tay, đo cơ lực, tình trạng dinh dưỡng, hoạt động của hệ xương khớp và khả năng nhận thức.
Nghiên cứu đánh giá trên đối tượng nghiên cứu khỏe mạnh
Enright PL và cộng sự (1998) nghiên cứu test đi bộ 6 phút ở người trưởng thành khỏe mạnh nhận thấy rằng giới, tuổi, cân nặng, chiều cao có ảnh hưởng đến kết quả của trắc nghiệm và thiết lập công thức tính quãng đường đi được của trắc nghiệm đi bộ 6 phút (6MWD) như sau:
- Nam: 6MWD = [7.57 x chiều cao(cm)] – (5.02 x Tuổi – [1.76 x cân nặng (kg)] – 309m
- Nữ: 6MWD = [2.11 x chiều cao(cm)] – (5.78 x Tuổi) – [2.29 x cân nặng (kg)] + 667m
Theo Enright PL và cộng sự: Quãng đường trung bình của nam giới khi làm test đi bộ 6 phút là 576 m và nữ giới là 494 m.
Gia tốc kế hoạt động thể chất
Từ những năm 1980, các máy theo dõi hoạt động dựa trên gia tốc đã được sử dụng để định lượng hoạt động thể chất cho các bệnh nhân.
- Thiết bị được đeo ở cùng một vị trí (cổ tay hoặc hông). Thời gian đeo thường 1 tuần, hoặc 2 tuần liên tục.
- Các biến số thu được là: mức năng lượng chi tiêu cho hoạt động thể chất và thời gian hoạt động trong ngày. So sánh tại các thời điểm trước, trong và sau điều trị giúp đánh giá khách quan hiệu quả của điều trị.
- Ưu điểm: dễ dàng sử dụng, kể cả trẻ em.
Nghiệm pháp gắng sức điện tâm đồ
- Nghiệm pháp gắng sức đóng một vai trò quan trọng trong đánh giá các triệu chứng tim mạch bằng cách lượng hóa mức độ nặng của các bất thường tim mạch và đánh giá hiệu quả của điều trị.
- Mặc dù một số phòng chức năng đã phát triển các quy trình sử dụng xe đạp lực kế, quy trình sử dụng thảm chạy bộ (quy trình Bruce) được chuẩn hóa vẫn được sử dụng rộng rãi vì hầu hết các bệnh viện đều có thảm chạy bộ.
Chỉ định
Khuyến cáo của AHA về chỉ định thực hiện nghiệm pháp gắng sức ở nhóm bệnh nhân nguy cơ thấp. Nguy cơ phải được đánh giá cá thể hóa từng bệnh nhân.
AHA (2013) đưa ra khuyến cáo chung về chỉ định và chống chỉ định của nghiệm pháp gắng sức điện tâm đồ. Ở bệnh nhân tim bẩm sinh, nghiệm pháp gắng sức được tiến hành nhằm:
- Đánh giá những dấu hiệu hoặc triệu chứng đặc trưng được gây ra hoặc nặng lên bởi gắng sức.
- Đánh giá hoặc nhận định những đáp ứng bất thường với gắng sức ở bệnh nhân có bất thường về tim, phổi hoặc những cơ quan khác, bao gồm sự xuất hiện của thiếu máu cơ tim và rối loạn nhịp tim.
- Đánh giá hiệu quả của các phương pháp điều trị phẫu thuật hoặc thuốc đặc hiệu.
- Đánh giá khả năng tham gia vào các hoạt động giải trí, thể thao và nghề nghiệp.
- Đánh giá tiên lượng, bao gồm các phép đo kiểm tra cơ bản và liên tiếp.
- Thiết lập dữ liệu cơ sở ở thời điểm bắt đầu tiến hành các biện pháp phục hồi chức năng tim, phổi và hệ cơ xương.
- Dự báo các nguy cơ có thể xảy ra các biến cố tim mạch như đột quỵ, đau thắt ngực…
Chống chỉ định
Chống chỉ định tuyệt đối
- Bệnh nhân bị NMCT cấp hay ĐTNKÔĐ, viêm cơ tim hoặc viêm màng ngoài tim cấp; bệnh nhân có các tổn thương tắc nghẽn nghiêm trọng có chỉ định can thiệp phẫu thuật rõ ràng.
- Bệnh nhân có tăng áp động mạch phổi (pulmonary arterial hypertension), hội chứng QT kéo dài, tăng huyết áp không kiểm soát được, rối loạn nhịp tim không kiểm soát được gây ra triệu chứng hoặc ảnh hưởng huyết động, viêm nội tâm mạc nhiễm khuẩn, suy tim mất bù, thuyên tắc phổi cấp.
Chống chỉ định tương đối
- Hẹp thân chung ĐMV.
- Hẹp van ĐMC (aortic valvular stenosis) mức độ trung bình – nặng.
- Rối loạn nhịp nhanh chưa kiểm soát được tần số thất.
- Rối loạn điện giải, thiếu máu, cường giáp…
- Thiếu máu não cục bộ thoáng qua (transient ischemic attack – TIA) hoặc đột quỵ não (stroke) gần đây.
- Tăng huyết áp (huyết áp tâm thu (HATT) > 200 mmHg và/hoặc huyết áp tâm trương (HATTr) > 110 mmHg).
- Bệnh cơ tim phì đại (hypertrophic cardiomyopathy) và các trường hợp có tắc nghẽn đường ra của thất.
- Rối loạn tâm thần và thực tổn gây ảnh hưởng đến việc thực hiện gắng sức.
- Van động mạch chủ hai lá (bicuspid aortic valve) mức độ
Dừng nghiệm pháp gắng sức
Chỉ định tuyệt đối
- Đau ngực mức độ vừa đến nặng mới xuất hiện.
- HATT tụt > 10 mmHg so với trước gắng sức cho dù mức gắng sức đã tăng lên, đặc biệt nếu kèm theo dấu hiệu của thiếu máu cơ tim.
- Dấu hiệu của giảm tưới máu: tím, nhợt, da lạnh, ẩm.
- Khó thở nặng hoặc khó thở một cách bất thường.
- Các dấu hiệu của hệ thần kinh trung ương: hoa mắt, chóng mặt, choáng váng…
- ST chênh lên ≥ 1 mm ở các chuyển đạo không có sóng Q trước đây (trừ V1 hoặc aVR).
- Rối loạn nhịp nguy hiểm: block nhĩ thất (BAV) cấp 2, BAV cấp 3, rung nhĩ với tần số đáp ứng thất nhanh hoặc nhịp nhanh thất.
- Lỗi kỹ thuật của hệ thống theo dõi.
- Bệnh nhân yêu cầu.
Tiêu chuẩn tương đối
- Mọi trường hợp đau ngực tăng lên.
- Khó thở hoặc mệt mỏi.
- Mỏi chân hoặc tình trạng không đáp ứng (chuột rút).
- Tăng huyết áp quá cao (HATT > 260 mmHg, HATTr > 115 mmHg).
- Thay đổi ĐTĐ: ST chênh lên ≥ 1 mm ở các chuyển đạo không có sóng Q trước đây (trừ V1 hoặc aVR). ST chênh xuống > 2 mm, đi ngang hoặc đi dốc xuống, đặc biệt nếu kèm theo đau ngực.
- Xuất hiện block nhánh do gắng sức mà không phân biệt được với cơn tim nhanh thất.
- Các rối loạn nhịp tim: cơn nhịp nhanh kịch phát trên thất, ngoại tâm thu thất số lượng nhiều…
- Đạt được ít nhất 85% tần số tim đích theo lý thuyết.
Theo dõi trong quá trình thực hiện nghiệm pháp gắng sức điện tâm đồ
Trong quá trình thực hiện nghiệm pháp gắng sức, bệnh nhân được theo dõi liên tục các triệu chứng ví dụ như đau ngực hoặc choáng, những thay đổi thiếu máu hoặc loạn nhịp trên điện tâm đồ, độ bão hòa oxy, các đáp ứng về nhịp tim và huyết áp.
Thời gian chạy gắng sức
Có một sự tương quan chặt chẽ giữa lượng oxy tiêu thụ tối đa (VO2 max) và thời gian chịu đựng. Do vậy thời gian chịu đựng là yếu tố dự đoán khả năng gắng sức tốt nhất ở trẻ em. Dữ liệu từ một nghiên cứu ở Mỹ được trình bày ở Bảng 3.
Bảng 3. Bách phân vị của thời gian chịu đựng (phút) bằng quy trình Bruce
| PHÂN VỊ |
||||||
| NHÓM TUỔI | 10 | 25 | 50 | 75 | 90 | TRUNG BÌNH ±SD |
| NAM | ||||||
| 4-5 | 6,8 | 7,0 | 8,2 | 10,0 | 12,7 | 8,9 ± 2,4 |
| 6-7 | 6,6 | 7,7 | 9,6 | 10,4 | 13,1 | 9,6 ± 2,3 |
| 8-9 | 7,0 | 9,1 | 9,9 | 11,1 | 15,0 | 10,2 ± 2,5 |
| 10-12 | 8,1 | 9,2 | 10,7 | 12,3 | 13,2 | 10,7 ± 2,1 |
| 13-15 | 9,6 | 10,3 | 12,0 | 13,5 | 15,0 | 12,0 ± 2,0 |
| 16-18 | 9,6 | 11,1 | 12,5 | 13,5 | 14,6 | 12,2 ± 2,2 |
| NỮ | ||||||
| 4-5 | 6,8 | 7,2 | 7,4 | 9,1 | 10,0 | 8,0 ± 1,1 |
| 6-7 | 6,5 | 7,3 | 9,0 | 9,2 | 12,4 | 8,7 ± 2,0 |
| 8-9 | 8,0 | 9,2 | 9,8 | 10,6 | 10,8 | 9,8 ± 1,6 |
| 10-12 | 7,3 | 9,3 | 10,4 | 10,8 | 12,7 | 10,2 ± 1,9 |
| 13-15 | 6,9 | 8,1 | 9,6 | 10,6 | 12,4 | 9,6 ± 2,1 |
| 16-18 | 7,4 | 8,5 | 9,5 | 10,1 | 12,0 | 9,5 ± 2,0 |
(Nguồn: Myung K. Park. The pediatric cardiology handbook (2015). Publisher Elsevier)
Nhịp tim
Nhịp tim được đo trên điện tâm đồ.
- Bình thường: nhịp tim tăng dần khi mức gắng sức tăng.
- Nhịp tim tối đa từ 188-210 nhịp/phút. Nhịp tim tối đa trung bình được ghi lại là tương đương giữa nam và nữ: 198 ± 11 với nam và 200 ± 9 với nữ.
- Nhịp tim giảm đột ngột trong phút đầu tiên của quá trình hồi phục xuống 140-150 nhịp/phút.
- Sự gia tăng nhịp tim không đầy đủ có thể gặp trong rối loạn chức năng nút xoang, thiếu máu cơ tim, trong block tim bẩm sinh và sau phẫu thuật tim mạch.
Huyết áp
- Huyết áp tâm thu tăng tuyến tính với mức độ gắng sức tăng lên. Huyết áp tâm thu thường tăng đến ngưỡng 180 mmHg trong khi huyết áp tâm trương ít thay đổi. Huyết áp tâm thu tối đa ở trẻ em hiếm khi tăng đến 200 mmHg. Trong quá trình hồi phục, nó trở về giá trị nền trong khoảng 10 phút.
- Huyết áp tâm trương thay đổi trong khoảng 51- 76 mmHg khi huyết áp tâm thu đạt tối đa. Huyết áp tâm trương cũng trở về mức nghỉ ngơi sau 8-10 phút.
- Khi huyết áp tâm thu đo ở cánh tay cao, tới ngưỡng được xem là tăng huyết áp cấp cứu (> 180/110 mmHg), gây lo lắng ở cả trẻ em và người lớn nhưng chỉ số đó có thể không phản ánh chính xác huyết áp động mạch chủ trung tâm. Sự tăng huyết áp tâm thu ở cánh tay trong quá trình chạy bộ có thể là do sự khuếch đại ngoại biên gây co mạch ở cánh tay; áp lực trung tâm động mạch chủ có thể thấp (thậm chí có thể thấp hơn nhiều) so với huyết áp tâm thu ở cánh tay trong hầu hết các trường hợp. Chú ý rằng khi huyết áp tâm thu ở động mạch quay lớn hơn 230 mmHg, áp lực ở động mạch chủ chỉ là 160 mmHg và ít có sự tăng huyết áp tâm trương. Do đó, lợi ích của huyết áp cánh tay trong đánh giá chức năng tim mạch trong quá trình gắng sức ở tư thế đứng là không chắc chắn, trừ trường hợp huyết áp không tăng trong quá trình gắng sức.
- Huyết áp không thể tăng đến mức kỳ vọng có thể có ý nghĩa nhiều hơn, phản ánh sự gia tăng không đầy đủ của cung lượng tim. Điều này thường gặp trong bệnh cơ tim, tắc nghẽn đường ra thất trái, bệnh động mạch vành, hoặc khởi phát của rối loạn nhịp thất hoặc nhịp nhĩ.
Theo dõi điện tâm đồ
Mục đích: nhằm phát hiện các rối loạn nhịp và những thay đổi thiếu máu gây ra do gắng sức.
- Các rối loạn nhịp do gắng sức: Rối loạn nhịp tăng lên về tần suất hoặc khởi phát khi gắng sức thường có tính chất gợi ý. Nên chú ý đến rối loạn nhịp trước và sau gắng sức, sự khởi phát của những rối loạn nhịp mới hoặc mức độ nghiêm trọng hơn của những rối loạn nhịp cũ. Sự xuất hiện của rối loạn nhịp thất nghiêm trọng là chỉ định để dừng nghiệm pháp.
Bất thường đoạn ST:
- Đoạn ST bắt đầu từ điểm J (junction) tới khởi đầu sóng Đoạn ST bình thường dài khoảng 80 ms (độ rộng của 2 ô nhỏ). Đoạn ST bình thường đẳng điện, có thể chênh lên và đi dốc lên ở các chuyển đạo trước tim (nhưng không quá 1 mm).
- Đoạn ST có thể chênh lên (elevation) hoặc chênh xuống (depression) so với đường đẳng điện, trong đó đoạn ST chênh xuống là biểu hiện thường gặp nhất của thiếu máu cơ tim do gắng sức. Xác định mức độ ST chênh dựa vào sự chuyển dịch của điểm J (điểm nối, được coi là điểm cuối sóng S hay điểm đầu đoạn ST) và điểm nằm ở khoảng thời gian 80 ms sau điểm J (tương đương với độ rộng 2 ô nhỏ trên điện tâm đồ, tức 2 mm).
- Với trẻ em, đoạn ST chênh lên hoặc dốc xuống hoặc đi ngang lớn hơn hoặc bằng 2 mm đo sau điểm J 80 ms được xem là bất thường.
- Hầu hết các hướng dẫn cho nghiệm pháp gắng sức ở người lớn cho rằng đoạn ST chênh xuống lớn hơn hoặc bằng 1 mm là một đáp ứng bất thường. Nếu đoạn ST chênh xuống khi nghỉ, chênh thêm lớn hơn hoặc bằng 1 mm được xem là có ý nghĩa.
- Độ đặc hiệu của điện tâm đồ gắng sức là thấp khi có các bất thường ST-T trên điện tâm đồ khi nghỉ ngơi hoặc khi sử dụng thuốc
- Khi có sự khử cực bất thường (ví dụ như block nhánh (BBB-bundle branch block), máy tạo nhịp ở tâm thất hoặc hội chứng tiền kích thích (WPW), việc lý giải sự thay đổi ở đoạn ST là không thể.
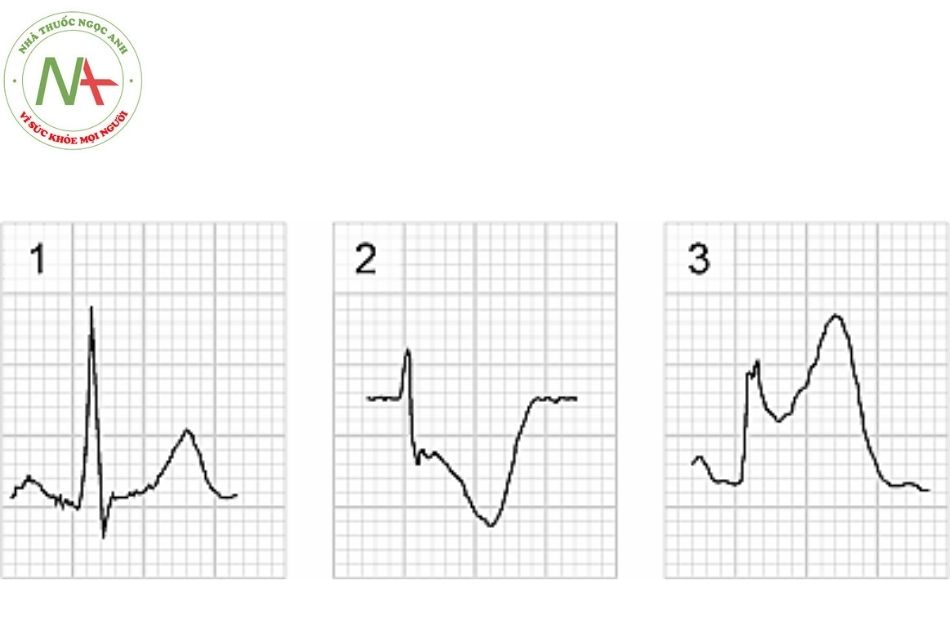
2: ST chênh xuống 4 mm tại điểm J và 5 mm ở khoảng 80 ms sau điểm J.
3: ST chênh lên 4 mm tại điểm J và 6 mm ở khoảng 80 ms sau điểm J.
Độ bão hòa oxy
Thường duy trì độ bão hòa oxy (SpO2) lớn hơn 90% trong lúc gắng sức tối đa khi đo bằng máy đo bão hòa oxy máu ngoại vi.
Giảm độ bão hòa SpO2 (< 90%) được xem là một đáp ứng bất thường và có thể phản ánh sự bất thường về hô hấp, tim mạch hoặc tuần hoàn. Bệnh nhân sau phẫu thuật Fontan tạo lỗ thông có thể giảm độ bão hòa oxy trong quá trình gắng sức do luồng thông phải -> trái (right to left shunt) qua lỗ thông.
Theo dõi điện tâm đồ dài hạn
Ghi điện tâm đồ dài hạn là phương pháp hữu ích nhất để ghi lại và lượng giá tần suất của rối loạn nhịp tim, tương quan giữa rối loạn nhịp tim với các triệu chứng của bệnh nhân, và đánh giá đáp ứng với các liệu pháp điều trị rối loạn nhịp.
Chỉ định
- Để nhận định các triệu chứng như đau ngực, trống ngực hoặc ngất nghi do rối loạn nhịp tim gây ra.
- Để đánh giá sự đáp ứng của liệu pháp dùng thuốc điều trị rối loạn nhịp tim
- Để sàng lọc những bệnh nhân có nguy cơ cao rối loạn nhịp tim (ví dụ những người có bệnh cơ tim phì đại hoặc những bệnh nhân sau các phẫu thuật dẫn đến rối loạn nhịp tim như phẫu thuật Fontan).
- Đánh giá hiệu quả của máy tạo nhịp tim ở bệnh nhân cấy máy tạo nhịp.
- Phát hiện rối loạn nhịp tim nguy hiểm có thể xảy ra trong khi bệnh nhân ngủ.
Các loại bản ghi điện tâm đồ dài hạn
- Holter điện tâm đồ.
- Bản ghi biến cố (event loop monitor).
- Bản ghi bằng miếng dán (pad monitor).
- Máy ghi điện tâm đồ cấy trong cơ thể.
- Thiết bị theo dõi từ xa ở bệnh nhân ngoại trú.
Tùy vào từng bệnh nhân, triệu chứng lâm sàng, tần suất xuất hiện, thời gian kéo dài của triệu chứng mà bác sĩ lâm sàng sẽ lựa chọn phương pháp theo dõi ĐTĐ phù hợp.
Holter điện tâm đồ 24h
- Holter điện tâm đồ ghi lại nhịp tim liên tục trong 24 giờ, có thể 48 giờ, sử dụng các điện cực ĐTĐ gắn lên ngực. Nhịp tim được ghi lại trên băng cassette hoặc thẻ flash và sau đó được xử lý tại trung tim tim mạch. Máy theo dõi có một bộ hẹn giờ tích hợp được sử dụng cùng với nhật ký của bệnh nhân cho phép sự tương quan tiếp sau của các triệu chứng và hoạt động với rối loạn nhịp tim ghi nhận được.
- Thông tin thu được:
- Mô tả nhịp tim cơ bản và khoảng dao động của nhịp
- Nếu có nhịp chậm, mô tả tần số, nhịp điệu và khoảng kéo dài (hoặc số nhịp) và sự xuất hiện của các nhịp thoát…
- Ở nhịp nhanh, mô tả tần số, nhịp điệu, cách thức bắt đầu và kết thúc và thời gian kéo dài.
- Mô tả bất kỳ bất thường nào trong dẫn truyền nhĩ thất.
- Mô tả bất kỳ loại rối loạn nhịp tim, bao gồm tính chất, khoảng kéo dài và tần suất.
- Liên hệ giữa rối loạn nhịp với hoạt động và triệu chứng của bệnh nhân.
- Nếu bệnh nhân đau ngực, cần xem xét và đánh giá kỹ những thay đổi của đoạn
- Lựa chọn thích hợp: các bệnh nhân có triệu chứng diễn ra hàng ngày hoặc gần như hàng ngày (ví dụ: hồi hộp trống ngực…).
Bản ghi biến cố (event recorder)
Event recorder là các thiết bị được sử dụng ở bệnh nhân trong khoảng thời gian dài (thường là 1 tháng). Hai loại máy ghi biến cố thường thấy là:
- Looping memory (presymptom) event monitor: chỉ khi bệnh nhân triệu chứng và ấn nút kích hoạt thì thiết bị mới ghi lại. Hầu hết các máy này sẽ lưu nhịp tim trong 30 giây trước khi thiết bị được kích hoạt.
- Nonlooping memory (postsymptom) event Thiết bị này không có các điện cực gắn trên ngực. Thiết bị này được sử dụng để ghi lại các triệu chứng kéo dài trên 45-60 giây. Đây là một thiết bị nhỏ có các miếng kim loại nhỏ hoạt động như các điện cực. Khi triệu chứng xảy ra, thiết bị được ấn vào ngực để bắt đầu ghi lại. Nó có thể lưu giữ tới 6 biến cố trước khi cần thiết phải truyền thông tin.
- Lựa chọn thích hợp: các triệu chứng xảy ra thưa, hàng tuần hoặc nhiều tuần hoặc các triệu chứng xảy ra dày hơn nhưng Holter không chẩn đoán được.
Máy ghi điện tim cấy trong cơ thể
- Máy ghi điện tim cấy trong cơ thể, kích thước khoảng bằng một bao kẹo cao su, được cấy dưới da ở phần trên ngực trái. Bệnh nhân sử dụng một bộ kích hoạt cầm tay để ghi và lưu giữ lâu dài nhịp tim khi các triệu chứng xuất hiện. Thiết bị này có thể được kiểm tra qua da để xác định các rối loạn nhịp tim tại thời điểm triệu chứng xuất hiện.
- Thiết bị này được chỉ định ở những bệnh nhân có triệu chứng rất không thường xuyên, ví dụ 6 tháng một lần (cơn ngất…).
Phân tích kết quả
- Khi phân tích ĐTĐ monitoring cần đặt trong mối tương quan với các triệu chứng lâm sàng.
- Những bệnh nhân có các triệu chứng tương xứng với các bất thường trên ĐTĐ trong thời gian theo dõi ĐTĐ liên tục => Bệnh nhân cần được điều trị thích hợp với chẩn đoán và thường không cần thêm các biện pháp theo dõi ĐTĐ liên tục nào khác với mục đích chẩn đoán (vẫn có một số trường hợp được sử dụng để đánh giá hiệu quả điều trị).
- Bệnh nhân có các triệu chứng không tương xứng với bất thường trên ĐTĐ trong thời gian theo dõi ĐTĐ liên tục => kiểm tra và phân tích kỹ ĐTĐ, khi đó nhiều khả năng triệu chứng bệnh là không do bệnh tim mạch.
- Bệnh nhân không có triệu chứng, không thấy bất thường trên ĐTĐ trong thời gian theo dõi ĐTĐ liên tục => quyết định có làm thêm các theo dõi ĐTĐ liên tục khác hay không tùy thuộc bệnh cảnh lâm sàng và các bệnh lý kèm theo, ví dụ: bệnh nhân chỉ có ít cơn hồi hộp trống ngực, không có bệnh nền nặng kèm theo, có thể hẹn tái khám và đánh giá lại, bệnh nhân khác có các triệu chứng nặng, cần làm thêm các phương pháp theo dõi ĐTĐ kéo dài hơn.
==>>Mời bạn đọc xem thêm: Chụp cắt lớp vi tính, cộng hưởng từ trong chẩn đoán bệnh tim bẩm sinh
Đo mức tiêu thụ oxy tối đa
Mức tiêu thụ oxy tối đa (VO2 max) là mức tiêu thụ oxy cao nhất đạt được trong quá trình hoạt động thể lực và thực hiện các bài tập tiêu hao năng lượng có liên quan tới sử dụng một phần lớn của tổng khối lượng cơ bắp. Mức tiêu thụ oxy tối đa phản ánh hoạt động thể lực và đáp ứng của tim phổi với hoạt động gắng sức. Đây thường được xem là chỉ số tốt nhất để đánh giá về sức khỏe hệ tim mạch và khả năng chịu đựng của chuyển hóa ái khí.
Năm 2016, hội Tim mạch Hoa Kỳ (AHA) đã đưa ra khuyến cáo sử dụng VO2 max như một chỉ số giúp bác sĩ tư vấn, điều trị, theo dõi, cũng như đưa ra các chương trình tập luyện, phục hồi chức năng phù hợp cho từng bệnh nhân.
Giới thiệu hai phương pháp đo
VO2 max có thể được đo bởi nhiều phương pháp khác nhau, trong đó sử dụng nghiệm pháp gắng sức thảm chạy theo quy trình Bruce sửa đổi được cho là dự báo kết quả gần tương đương với phương pháp đo trực tiếp, do đó phương pháp này ngày càng được ứng dụng nhiều trong lâm sàng. VO2 max thường không được đo bằng quá trình kiểm tra sức chịu đựng gắng sức mà được ước tính từ cường độ hoạt động cao nhất đạt được.
Lúc nghỉ, sự tiêu thụ oxy bằng nhu cầu oxy được biểu hiện bởi MET (metabolic equivalent of task), theo đó, một đơn vị tiêu thụ oxy khi nghỉ (1 MET) được xác định bằng 3,5 ml O2 trên mỗi kg trọng lượng cơ thể trong mỗi phút (mL/kg/phút). Các yếu tố ảnh hưởng VO2 max bao gồm tuổi, giới, thói quen tập thể dục, di truyền và tình trạng bệnh lý tim mạch kèm theo.
Khi gắng sức, sự tiêu thụ oxy tăng lên theo từng giai đoạn. VO2 max tương đương với sự đáp ứng bằng cung lượng tim tối đa và chênh lệch oxy động – tĩnh mạch tối đa.
Phương pháp đo trực tiếp
Bằng cách cho đối tượng đeo mặt nạ, chúng ta có thể đo trực tiếp thể tích và nồng độ khí của không khí được hít vào và thở ra.
Bài test bao gồm tập thể dục trên máy chạy bộ hoặc xe đạp ở cường độ tăng dần sau mỗi vài phút cho đến khi đạt được gắng sức tối đa. Bằng cách này cũng đo được nhịp tim tối đa của từng cá nhân, cùng với nhịp tim lúc nghỉ ngơi, từ đó có thể xác định nhịp tim mục tiêu.
Biện pháp này được coi là chính xác nhất. Tuy nhiên, có nhiều yếu tố làm hạn chế tính khả thi của thí nghiệm trực tiếp đối với phần lớn người tham gia, bao gồm: sự đầy đủ các thiết bị, thời gian thực hiện, yêu cầu các đối tượng vận động gắng sức đến mức tối đa, yêu cầu về kỹ thuật viên được đào tạo.
Đo VO2 max gián tiếp bằng test thảm chạy theo phương pháp Bruce sửa đổi
Quy trình gắng sức lý tưởng: là quy trình đạt công làm việc tối đa và tối đa hoá độ nhạy và độ đặc hiệu của nghiệm pháp gắng sức.
- Thời gian: 15-20 phút, gồm ba giai đoạn:
- Giai đoạn khởi động với công làm việc thấp.
- Giai đoạn gắng sức kéo dài khoảng 6-12 phút với mức làm việc tăng dần.
- Giai đoạn hồi phục: ít nhất là 3 phút.
- Độ dài giai đoạn: Độ dài của từng giai đoạn tối ưu từ 2 tới 3 phút.
Quy trình gắng sức bằng thảm chạy: Thường dùng nhất là quy trình Bruce chuẩn, ngoài ra còn có nhiều quy trình khác tùy theo tình trạng bệnh nhân.
- Quy trình Bruce: Đối với thảm lăn hay dùng quy trình Bruce, tăng công mỗi 3 phút và tính bằng đơn vị
- Quy trình Bruce sửa đổi: Đối với bệnh nhân khả năng gắng sức kém có thể dùng quy trình Bruce sửa đổi với tốc độ và độ dốc thay đổi.
Bảng 4. Quy trình Bruce cải tiến (1963) gắng sức bằng thảm chạy
| Giai đoạn | Tốc độ (Km/h) | Độ dốc (%) | Thời gian (phút) |
| 1 | 2,72 | 0 | 3 |
| 2 | 2,72 | 5 | 3 |
| 3 | 2,72 | 10 | 3 |
| 4 | 4,00 | 12 | 3 |
| 5 | 5,44 | 14 | 3 |
| 6 | 6,72 | 16 | 3 |
| 7 | 8,00 | 18 | 3 |
| 8 | 8,60 | 20 | 3 |
Bảng 5. Mức tiêu thụ oxy tối đa ở nam giới
| Tuổi | Rất thấp | Thấp | Trung bình | Tốt | Rất tốt | Cao |
| 13-19 | < 35,0 | 35,0 – 38,3 | 38,4 – 45,1 | 45,2 – 50,9 | 51,0 – 55,9 | > 55,9 |
| 20-29 | < 33,0 | 33,0 – 36,4 | 36,5 – 42,4 | 42,5 – 46,4 | 46,5 – 52,4 | > 52,4 |
| 30-39 | < 31,5 | 31,5 – 35,4 | 35,5 – 40,9 | 41,0 – 44,9 | 45,0 – 49,4 | > 49,4 |
| 40-49 | < 30,2 | 30,2 – 33,5 | 33,6 – 38,9 | 39,0 – 43,7 | 43,8 – 48,0 | > 48,0 |
| 50-59 | < 26,1 | 26,1 – 30,9 | 31,0 – 35,7 | 35,8 – 40,9 | 41,0 – 45,3 | > 45,3 |
| 60+ | < 20,5 | 20,5 – 26,0 | 26,1 – 32,2 | 32,3 – 36,4 | 36,5 – 44,2 | > 44,2 |
Bảng 6. Mức tiêu thụ oxy tối đa ở nữ giới
| Tuổi | Rất thấp | Thấp | Trung bình | Tốt | Rất tốt | Cao |
| 13-19 | < 25,0 | 25,0 – 30,9 | 31,0 – 34,9 | 35,0 – 38,9 | 39,0 – 41,9 | > 41,9 |
| 20-29 | < 23,6 | 23,6 – 28,9 | 29,0 – 32,9 | 33,0 – 36,9 | 37,0 – 41,0 | > 41,0 |
| 30-39 | < 22,8 | 22,8 – 26,9 | 27,0 – 31,4 | 31,4 – 35,6 | 35,7 – 40,0 | > 40,0 |
| 40-49 | < 21,0 | 21,0 – 24,4 | 24,5 – 28,9 | 29,0 – 32,8 | 32,9 – 36,9 | > 36,9 |
| 50-59 | < 20,2 | 20,2 – 22,7 | 22,8 – 26,9 | 27,0 – 31,4 | 31,5 – 35,7 | > 35,7 |
| 60+ | < 17,5 | 17,5 – 20,1 | 20,2 – 24,4 | 24,5 – 30,2 | 30,3 – 31,4 | > 31,4 |
Phương trình dự đoán VO2 max được tính như sau:
Nam: VO2 max = 3,88 + 0,056 × D (ml/kg/ph) Nữ: VO2 max = 1,06 + 0,056 × D (ml/kg/ph)
Trong đó, D là thời gian thực hiện bài test được tính bằng giây.
Các thông số mức tiêu thụ oxy tối đa (VO2 max) theo tuổi và giới
Các yếu tố ảnh hưởng tới VO max
- Tuổi: Giá trị của VO2 max với một người bình thường đạt cao nhất ở độ tuổi từ 15 đến 30 tuổi, sau đó giảm dần 8-10% mỗi thập niên. Ở tuổi 60, VO2 max trung bình ở nam giới xấp xỉ bằng hai phần ba so với người 20 tuổi.
- Giới: Giá trị VO2 max ở phụ nữ thấp hơn ở nam giới.
- Chế độ tập luyện: Ở những người đàn ông trẻ tuổi hoạt động vừa phải, VO2 max tương đương ≈ 12 MET (42 mL/kg/ph), trong khi những người thực hiện các bài tập như chạy cự ly có thể có VO max cao tới 18 đến 24 MET (60 đến 85 mL/kg/ph).
- Di truyền.
- Các bệnh tim mạch kèm theo: làm giảm VO max.
Tài liệu tham khảo
1.Myung Park. The pediatric cardiology handbook (2015). Publisher Elsevier.
2. Moss and Adams’. Heart disease in infants, children and adolescents Including the fetus and young adult 8th (2013). Wolters
3. Bruce RA, Kusumi F, Hosmer Maximal oxygen intake and nomographic assessment of functional aerobic impairment in cardiovascular disease. Am Heart J 1973; 85:546.
4. Rapp D, Scharhag J, Wagenpfeil S, Scholl J. Reference values for peak oxygen uptake. Dtsch ZSportmed. 2018; 69: 199-205. doi:10.5960/dzsm.2018.329.
5. Myers J, Arena R, Franklin B, Pina I, Kraus We, Mcinnis K, Balady Gj; American Heart
6. Association committee on exercise, cardiac rehabilitation, and prevention of the council on clinical cardiology, the council on nu- trition, physical activity, and metabolism, and the council on cardiovascular nursing. Recommendations for Clinical Exercise Laboratories: A ScientificStatement From the American Heart Association.

