Bệnh tim mạch
Chụp cắt lớp vi tính, cộng hưởng từ trong chẩn đoán bệnh tim bẩm sinh
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Nguyễn Lân Hiếu
Nguyễn Ngọc Tráng
Trần Tiến Anh
Mặc dù siêu âm tim giữ vai trò chính trong các thăm dò không xâm lấn ở bệnh nhân tim mạch, nhưng vẫn có những hạn chế nhất định. Ngoài việc phụ thuộc chủ quan vào đánh giá của người làm, siêu âm tim có thể hạn chế trong đánh giá cấu trúc tim và mạch máu do sẹo mổ, biến dạng lồng ngực, bệnh nhân người lớn và béo phì…
Chụp cắt lớp vi tính và chụp cộng hưởng từ là những phương thức chẩn đoán hình ảnh giúp đánh giá toàn diện hơn trên bệnh nhân tim bẩm sinh và là những phương pháp chẩn đoán có giá trị rất cao trên lâm sàng. Ngoài đánh giá cấu trúc và chức năng tim, các phương pháp trên vượt trội hơn siêu âm tim trong đánh giá những cấu trúc ngoài tim như: các động mạch phổi, tĩnh mạch phổi, cung động mạch chủ… và do đó bổ sung cho những hạn chế nói trên của siêu âm tim.
Trong bài viết dưới đây Nhà thuốc Ngọc Anh xin gửi đến quý bạn đọc những thông tin quan trọng và cần lưu ý khi chụp cắt lớp vi tính và cộng hưởng từ trong chẩn đoán, đánh giá bệnh tim bẩm sinh.
Ưu điểm và nhược điểm của các kỹ thuật
Cả chụp cộng hưởng từ (CHT) và chụp cắt lớp vi tính (CLVT) đều có thể cung cấp hình ảnh các cấu trúc tim, mạch máu và những cấu trúc khác trong lồng ngực mà không quan sát được trên siêu âm tim; đồng thời cho phép dựng hình 3D các cấu trúc nhằm cung cấp cái nhìn tổng quan (có thể sử dụng in 3D mô hình TBS) và đánh giá chức năng hai thất. Tuy nhiên, với tùy từng tổn thương cấu trúc, mục đích đánh giá và điều kiện trang thiết bị, các nhà lâm sàng và chuyên gia tim mạch sẽ phải quyết định lựa chọn kỹ thuật không xâm lấn nào để đem lại hiệu quả tốt nhất cho bệnh nhân. Dưới đây là bảng đánh giá các ưu và nhược điểm của CHT và CLVT.
Bảng 1. Ưu điểm và nhược điểm của chụp cộng hưởng từ và cắt lớp vi tính
| Ưu điểm | Nhược điểm | |
| Cộng hưởng từ | ‐ Không có bức xạ ion hóa.‐ Ưu thế trong đánh giá chức năng tâm thất (ví dụ thể tích, khối lượng và chức năng tâm thất trái và tâm thất phải, bao gồm phân suất dòng phụt); dòng chảy trong và ngoài tim.
‐ Ưu thế trong phân biệt các mô. ‐ Ít phụ thuộc vào tiêm thuốc đối quang từ đường tĩnh mạch. |
‐ Thời gian chụp dài (45-60 phút).‐ Cần thuốc an thần và gây mê, cần theo dõi sát.
‐ Chống chỉ định ở những bệnh nhân có mang vật liệu kim loại, có đặt máy tạo nhịp hoặc cấy máy phá rung (ICD- Implantable Cardioverter Defibrillator). |
| Cắt lớp vi tính | ‐ Thời gian chụp phim ngắn (5-10 phút).‐ Ít đòi hỏi sử dụng thuốc an thần hoặc gây mê.
‐ Chất lượng hình ảnh các mạch máu ngoài tim trội hơn (ví dụ các động mạch và tĩnh mạch phổi, cung động mạch chủ, các động mạch vành, và động mạch chủ phụ). ‐ Đánh giá đồng thời hai phổi và đường dẫn khí. ‐ Độ phân giải không gian cao. |
‐ Phơi nhiễm với bức xạ.‐ Nguy cơ của các chất cản quang chứa iod.
‐ Yêu cầu nín thở và có nhịp tim chậm, đều. ‐ Thiếu các thông tin về chức năng tâm thất (ví dụ chức năng thất phải, phân suất dòng phụt ngược động mạch phổi). |
Chụp cộng hưởng từ
Khuyến cáo của Hội Tim mạch châu Âu (ESC) năm 2020 về bệnh tim bẩm sinh ở người trưởng thành đề xuất CHT nên được sử dụng như một phần bổ sung cho siêu âm tim hoặc thay thế cho siêu âm tim khi phương pháp này cung cấp không đủ thông tin.
Khuyến cáo này nhấn mạnh lợi ích của CHT trong đánh giá hình thái và chức năng của tâm thất phải (RV), van động mạch phổi và van động mạch chủ, tất cả các mạch máu và liên quan trong trung thất, cùng với các tổn thương mô cơ tim (xơ hóa, quá tải sắt hoặc chất béo).
Chỉ định chụp cộng hưởng từ ở bệnh nhân tim bẩm sinh
Bảng 2. Chỉ định chụp cộng hưởng từ ở bệnh nhân tim bẩm sinh (theo ESC 2020)
| ‐ Đánh giá thể tích buồng thất phải, phân suất tống máu (bao gồm tâm thất phải dưới van ĐMP, tâm thất phải hệ thống và tim một thất).‐ Đánh giá tắc nghẽn đường ra thất phải và đoạn ống nối có van thất phải – ĐMP (conduit TP – ĐMP).
‐ Đánh giá hở van ĐMP. ‐ Đánh giá ĐMP (hẹp, phình động mạch) và động mạch chủ (phình, tách thành, hẹp eo động mạch (nghi ngờ trên CLVT)). ‐ Đánh giá tĩnh mạch phổi và tĩnh mạch hệ thống (bất thường, tắc nghẽn, giải phẫu tĩnh mạch vành trước phẫu thuật/can thiệp…) ‐ Tuần hoàn bàng hệ và dị dạng động tĩnh mạch (nghi ngờ trên CLVT) ‐ Bất thường động mạch vành và bệnh lý động vành (MSCT ưu tiên hơn trong đánh giá mạch vành đi trong cơ tim, động mạch vành gấp góc, cầu cơ, cầu nối chủ vành, xơ vữa thành động mạch). – Phát hiện và định lượng thiếu máu cơ tim bằng CHT tưới máu. – Đánh giá khối u trong và ngoài tim (TT và TP). – Phát hiện và đánh giá xơ/sẹo cơ tim (ngấm thuốc đối quang từ muộn thì T1), đặc điểm mô cơ tim (xơ hóa, nhiễm mỡ, nhiễm sắt…). – Đánh giá lưu lượng máu tuần hoàn hệ thống và tuần hoàn phổi để tính toán Qp:Qs. – Đánh giá phân bố tưới máu ở phổi phải và trái. – Đo lường dòng chảy máu ở ĐMP ở bệnh nhân có nhiều nguồn cấp máu (ví dụ MAPCA chủ – phổi). |
Chú thích: TT: Thất trái, TP: Thất phải; CHT: cộng hưởng từ; CLVT: cắt lớp vi tính; ĐMP: động mạch phổi; Qp:Qs = tỷ số lưu lượng tuần hoàn phổi trên tuần hoàn hệ thống; MAPCA chủ phổi: các động mạch bàng hệ chủ phổi chính.
==>> Mời bạn đọc xem thêm: Các thăm dò không xâm lấn khác trong thực hành lâm sàng tim bẩm sinh
Trình tự tiếp cận chẩn đoán hình ảnh bệnh tim bẩm sinh theo Van Praagh
Khi chẩn đoán giải phẫu chưa đầy đủ, cần phải có một cách tiếp cận chẩn đoán, cách tiếp cận này có thể được thực hiện bằng CHT hoặc CLVT hoặc kết hợp cả hai kỹ thuật này, đó là dựa theo đồng thuận về mô hình Van Praagh: (1) vị trí của nội tạng và tâm nhĩ được xác định đầu tiên thông qua tương quan với phế quản và tâm nhĩ; (2) tâm thất trái và phải được xác định bằng các đặc điểm hình thái của cả hai tâm thất; (3) tình trạng mạch máu được xác định bằng cách kiểm tra vị trí tương ứng của động mạch chủ và động mạch phổi.
Bảng 3. Trình tự tiếp cận chẩn đoán hình ảnh bệnh tim bẩm sinh theo Van Praagh
Bước 1: Xác định vị trí tương ứng của phủ tạng và tâm nhĩ. Gồm có:
Bước 2: Xác định hướng xoay tâm thất, gồm có hướng xoay phải – D-loop (thất phải nằm bên phải thất trái) hoặc hướng xoay trái – L-loop (thất phải nằm bên trái thất trái). Bước 3: Xác định vị trí của các đại động mạch, bất thường gồm:
Bước 4: Xác định những bất thường phối hợp khác của buồng tim, vách liên nhĩ, vách liên thất, đường ra tâm thất, còn ống động mạch (patent ductus arteriosus), bất thường xuất phát động mạch vành (anomalous origin of the right coronary artery), bất thường đổ về tĩnh mạch phổi (anomalous pulmonary venous connection)… |
Đánh giá chức năng hai tâm thất
Đánh giá chức năng tâm thất được thực hiện thường xuyên và chính xác với hình ảnh xung CINE b-FFE máu trắng (white blood) khi ngưng thở, đánh giá theo trục ngắn của tim (Hình 12.1).
Nếu hình ảnh không được chụp khi ngưng thở, hình ảnh thực vẫn được ghi lại, trường hợp này cho độ phân giải không gian ít hơn nhưng vẫn cho phép thực hiện các phép đo gần đúng. Điều cần thiết là xác định rõ các mặt phẳng van hai lá và ba lá trên các mặt cắt trực giao (4 buồng, trục dài của thất trái (TT) và thất phải (TP)) để không bao gồm các phần nhĩ trong các khu vực bề mặt tâm thất được đo.
CHT đặc biệt hữu ích để đánh giá thất phải, rất khó kiểm tra bằng siêu âm tim vì có hình dạng phức tạp. Kiểm tra hình thái và chức năng của thất phải là điều cần thiết ở những bệnh nhân đã trải qua phẫu thuật sửa chữa bất thường tim, như trong các trường hợp tứ chứng Fallot (tetralogy of Fallot) và cả ở những bệnh nhân bị thất phải hệ thống (systemic right ventricle) như sau phẫu thuật Mustard chuyển gốc đại động mạch (D-TGA). Hiệp hội tim mạch châu u khuyến cáo thể tích thất phải được lấy bao gồm cả phần đường ra thất phải phình hoặc không co bóp lên đến mức van động mạch phổi dự kiến.
Trong quá trình theo dõi đánh giá lâu dài bệnh nhân TBS, cần thống nhất sử dụng 1 phương pháp đánh giá chức năng hai thất và lưu trữ dữ liệu để so sánh khi cần.
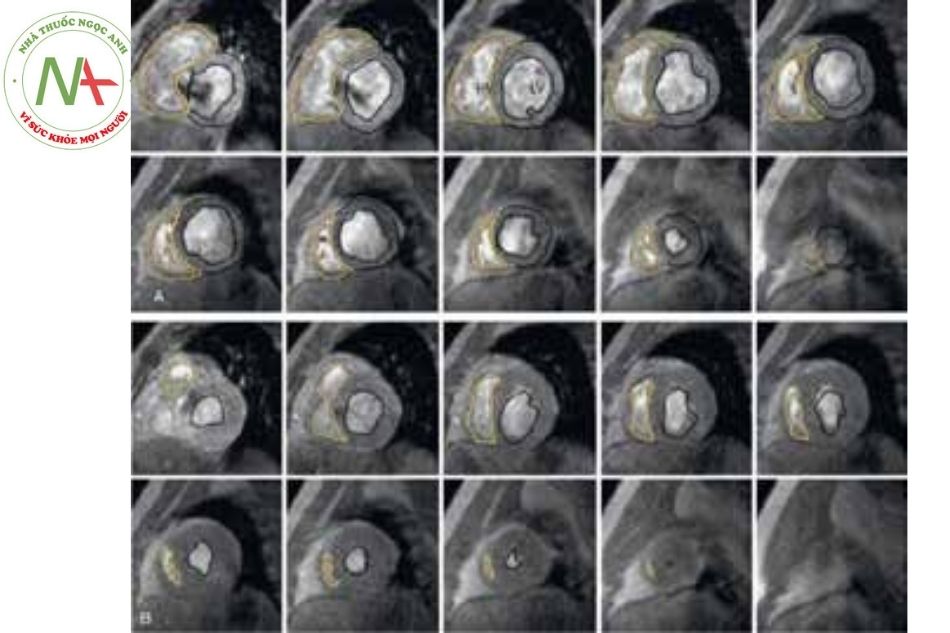
Chú thích: LV: Tâm thất trái; RV: tâm thất phải.
Đo lưu lượng
Đo lưu lượng qua đường ra là một thế mạnh của CHT tim. CHT tim cho phép tính toán lưu lượng qua đường ra thất phải, đường ra thất trái, các luồng thông và định lượng dòng hở van (Hình 3). Tuy nhiên, đối với các giá trị này, các phép đo vận tốc cần đạt tiêu chuẩn chính xác cao, đặc biệt khi các mạch máu bị giãn.
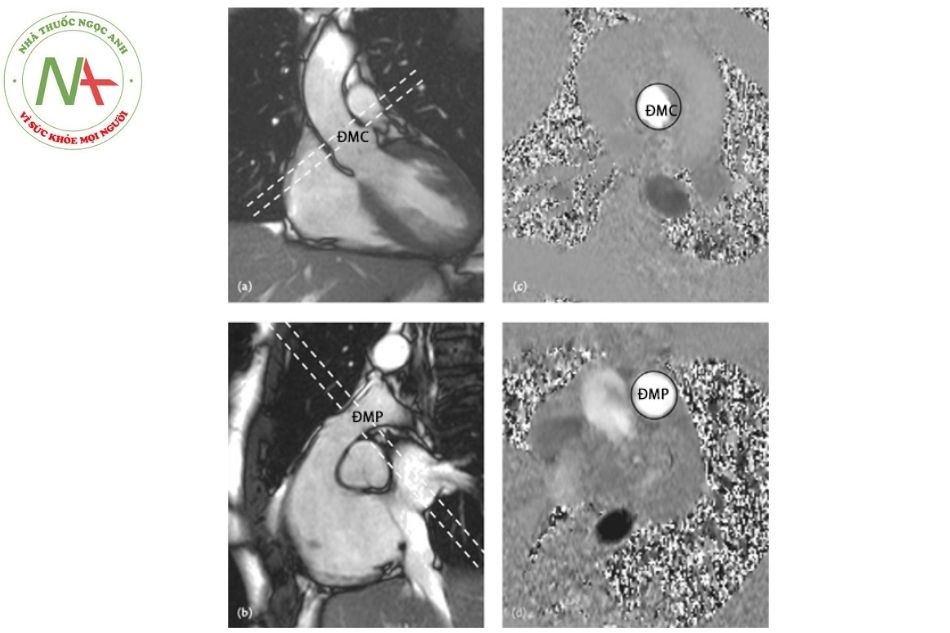
Chú thích: ĐMP: Động mạch phổi; ĐMC: Động mạch chủ.
Ngoài ra, CHT được sử dụng tốt để đánh giá các tổn thương ở từng đoạn của động mạch chủ ngực, khi siêu âm tim bị hạn chế (đặc biệt là đoạn cung và eo động mạch chủ). Các phép đo động mạch chủ tại xoang Valsalva chính xác hơn trên CHT (hoặc CLVT) so với siêu âm tim. CHT đặc biệt hữu ích khi động mạch bị hẹp hoặc co thắt, đánh giá tuần hoàn bàng hệ.
Tứ chứng Fallot (tetralogy of Fallot)
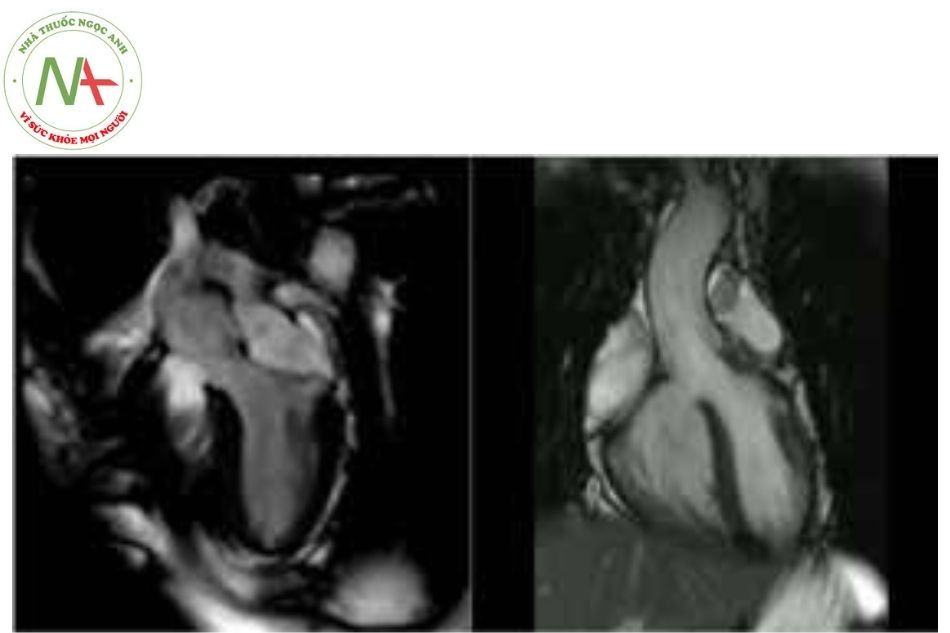
Tứ chứng Fallot là bệnh tim bẩm sinh có tím phổ biến bao gồm 4 tổn thương: hẹp van động mạch phổi, thông liên thất và động mạch chủ “cưỡi ngựa” lên vách liên thất và dày thất phải (Hình 4). CHT thường là cần thiết ở những bệnh nhân bị tứ chứng Fallot được theo dõi lâu dài để:
- Đánh giá chức năng thất phải (phân suất tống máu, thể tích và khối lượng), rất khó kiểm tra trên siêu âm
- Đánh giá dòng trào ngược động mạch phổi bằng kỹ thuật mã hóa vận tốc: CHT mạch máu (MRA). CLVT có thể định lượng hồi quy với điều kiện là tốc độ mã hóa được chọn chính xác và vùng quan tâm được đặt vuông góc với thân động mạch phổi.
- Đánh giá hẹp động mạch phổi (pulmonary stenosis) đồng thời bằng chụp CHT mạch máu
- MRA (CLVT có thể được xem xét trong tình huống này và cũng để đánh giá cho lỗ rò động mạch chủ phổi).
- Đánh giá các xơ hóa cơ tim ở thì muộn thường liên quan đến rối loạn nhịp
Thông liên nhĩ (atrial septal defect)
Thông liên nhĩ là bệnh tim bẩm sinh được chẩn đoán ở mọi lứa tuổi, hay gặp là thông liên nhĩ thứ phát (secundum atrial septal defect), là khiếm khuyết hình bầu dục vị trí trung tâm của vách ngăn liên nhĩ. Các thể khác nhau của thông liên nhĩ là:
- Thông liên nhĩ thể xoang tĩnh mạch (sinus venosus atrial septal defect) ở vị trí tĩnh mạch chủ trên đổ vào tâm nhĩ phải và thường liên quan đến sự bất thường đổ về tĩnh mạch phổi (anoma- lous pulmonary venous connection – APVC) vào nhĩ phải.
- Thông liên nhĩ lỗ nguyên phát (primum atrial septal defect) là một phần của dị tật liên quan đến kênh nhĩ thất (atrioventricular septal defect), kết hợp với bất thường van hai lá, thông liên nhĩ, thông liên thất (sinus venosus atrial septal defect).
- Thông liên nhĩ thể xoang vành (coronary sinus atrial septal defect): hiếm hơn và khó chẩn đoán.
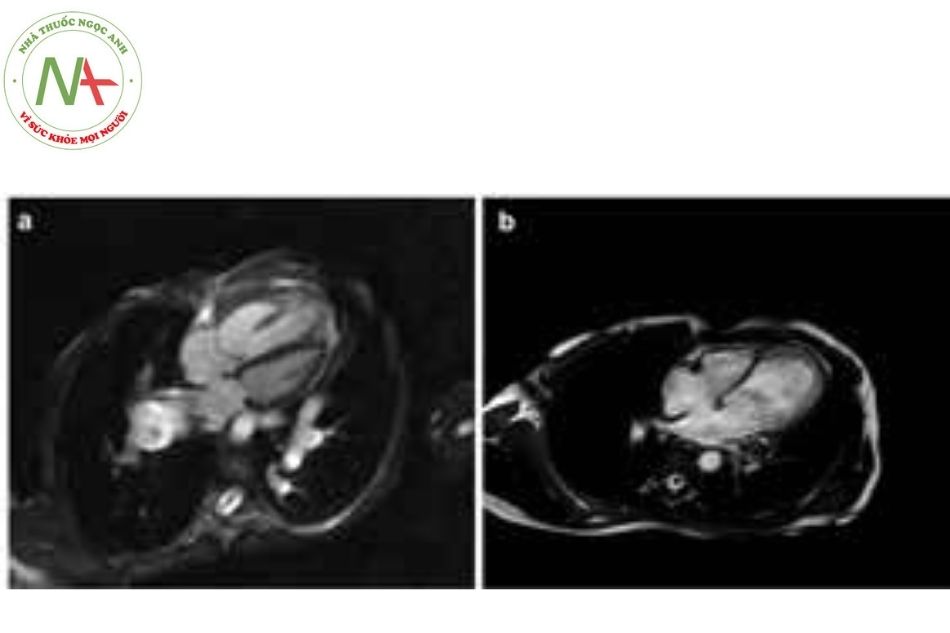
Vai trò cơ bản nhưng thiết yếu của hình ảnh (cả CHT và CLVT) là giúp chẩn đoán bất thường đổ về tĩnh mạch phổi. Siêu âm tim chỉ thực hiện tốt trong tình huống này ở trẻ nhỏ.
Một trong những lợi ích của CHT trong chẩn đoán thông liên nhĩ là định lượng luồng thông (shunt), thường là từ trái sang phải. Dòng chảy tâm thất trái được đo bằng trình tự mã hóa vận tốc trong động mạch chủ và được so sánh với dòng chảy tâm thất phải được đo trong động mạch phổi. Với một luồng thông từ trái sang phải đáng kể, dòng chảy lớn hơn nhiều ở bên phải và có liên quan đến các dấu hiệu quá tải bên phải và thất phải bị giãn. Định lượng luồng thông này quan trọng vì giúp quyết định có tiến hành điều trị xâm lấn hay không: phẫu thuật (thông liên nhĩ nguyên phát, lỗ lớn) hoặc bít lỗ thông bằng dụng cụ qua da (thông liên nhĩ thứ phát).
Bảng 3. Quy trình chụp cộng hưởng từ ở bệnh nhân tim bẩm sinh
| Mốc thời gian (phút) | Kỹ thuật chụp | Ghi chú |
| 0-10 | Chụp hình thái | – Gồm hình ảnh 2D single shot máu đen và máu trắng.– Mặt phẳng ngang (axial), mặt phẳng trán (coronal), mặt phẳng đứng dọc (sagittal). |
| 10-25 | Chụp cine | – Chức năng, thể tích tim, hình ảnh khối.– Hình thái và chức năng van, phát hiện luồng thông, màng ngoài tim.
– Mặt phẳng: tiêu chuẩn, ngang, đường ra, van động mạch chủ và van động mạch phổi. |
| 25-30 | Chụp mạch tương phản | – Gồm chụp tưới máu (perfusion) hoặc cộng hưởng từ mạch máu 3D fast gradient echo.– Đánh giá các cấu trúc tim và mạch máu ngoài tim. |
| 30-45 | Chụp bổ sung | – Hình ảnh tốc độ/lưu lượng tại van tim và đường ra.– Hình ảnh cine bổ sung.
– Đánh dấu cơ tim. |
| 45-55 | Chụp ngấm thuốc muộn (10 -15 phút sau tiêm chất tương phản) | – Chụp một lần (nhanh, không cần nín thở).– Chụp tuần tự (độ tương phản cao và phân giải một phần, yêu cầu nín thở). |
| 55-65 | Chụp bổ sung | Mã hóa tốc độ/ lưu lượng trong bệnh van tim và đường ra.– Đánh dấu cơ tim.
– Hình ảnh cine bổ sung. |
Chụp cắt lớp vi tính
Chụp CLVT có độ phân giải không gian cao hơn và thời gian chụp nhanh chóng. Trong khi đó CHT thường hạn chế đánh giá vôi hóa, cũng như các cấu trúc kim loại (stent, van tim nhân tạo, dụng cụ bít…) tạo ra các nhiễu từ hình ảnh.
Chụp CLVT đặc biệt thích hợp với mạch máu lớn, động mạch vành, tuần hoàn bàng hệ và bệnh lý nhu mô phổi. Với nhiều trung tâm tim mạch, CLVT là phương thức hình ảnh ưa thích trong lập kế hoạch thay van ĐMC hoặc ĐMP qua da.
Chụp CLVT có thể đánh giá kích thước và chức năng thất, tuy nhiên với độ phân giải thời gian kém hơn CHT, và cần liều bức xạ tăng lên, do đó không thường được sử dụng cho chỉ định này.
Hiện nay, với sự phát triển nhanh chóng của kỹ thuật chụp CLVT đã làm giảm đáng kể lượng tiếp xúc với bức xạ, đạt được < 5 mSv để chụp động mạch vành, động mạch phổi và động mạch chủ. Do đó, đối với bệnh nhân tim bẩm sinh, CLVT đã được sử dụng nhiều hơn đặc biệt đối với đánh giá bệnh lý động mạch vành và các mạch máu tuần hoàn phụ.
Bên cạnh đó, CLVT rất hữu ích trong các trường hợp khẩn cấp bao gồm tách thành động mạch, thuyên tắc động mạch phổi, và áp xe cạnh mô trong viêm nội tâm mạc nhiễm khuẩn, trong đó CLVT có thể có lợi thế hơn siêu âm tim và CHT do ít bị nhiễu tín hiệu với van nhân tạo.
Ở những bệnh nhân có van nhân tạo (> 3 tháng), chụp cắt lớp phát xạ positron với fluorine-18-flu- orodeoxyglucose hoặc chụp cắt lớp vi tính rất hữu ích để chẩn đoán sớm tình trạng viêm và nhiễm trùng tại vị trí của van, cũng như để xác định nhiễm trùng ở các vị trí thứ phát.
Với những lợi thế nói trên, chụp CLVT cũng được ưu tiên với trẻ nhỏ, bệnh nhân sợ không gian hẹp, những người có máy tạo nhịp tim hoặc máy phá rung tim tự động.
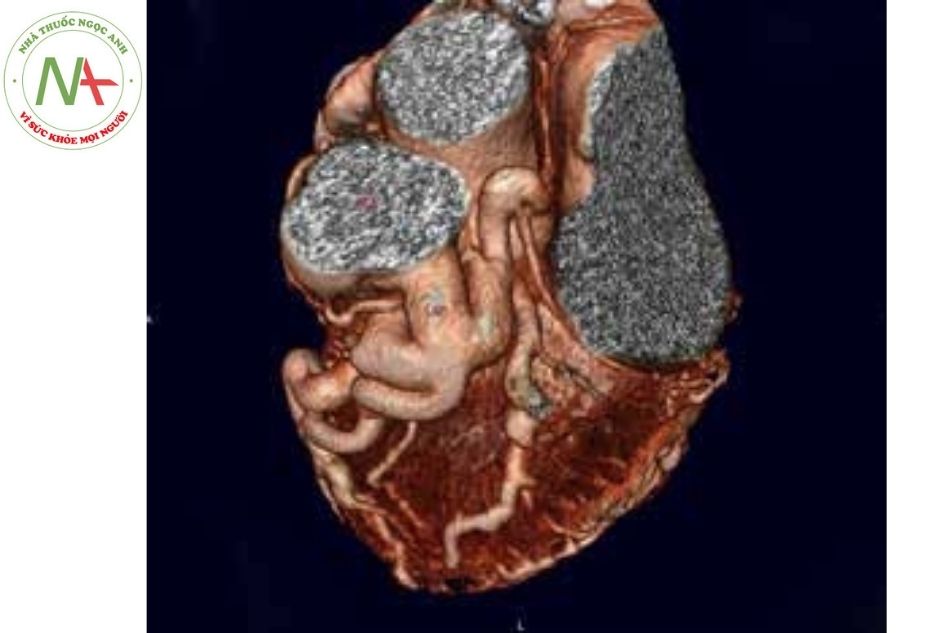
Trong những tình huống này, CLVT nên được điều chỉnh theo độ tuổi của bệnh nhân và mục tiêu muốn đánh giá. Liều phóng xạ nên được kiểm soát chặt chẽ với trẻ nhỏ (hoặc người lớn) và đặc biệt ở nữ giới. Các nguyên tắc chính được liệt kê dưới đây:
- Hướng dẫn bệnh nhân nhịn thở (lưu ý tuổi và tình trạng lâm sàng cho phép);
- Chụp một pha động mạch đơn;
- Luôn đồng bộ hóa thì tâm thu (40% khoảng R-R) nếu nhịp tim tăng;
- Việc sử dụng điện áp thấp (thường là 80 kVp) luôn có ích trong thực hành tim mạch vì nó làm tăng độ tương phản;
- Cường độ dòng điện thích hợp;
- Tái tạo theo cấu trúc lặp (có thể có nhiễu ảnh và do đó giảm liều bức xạ).
CLVT giúp đánh giá tốt về chuyển gốc đại động mạch. Bác sĩ phẫu thuật tiến hành sửa chữa giải phẫu và tránh sử dụng thất phải là tâm thất hệ thống như đã được thực hiện trước đây với phẫu thuật Mustard hoặc Senning. Sau phẫu thuật, thân chung động mạch phổi nằm ở phía trước động mạch chủ lên và các nhánh của nó cuốn quanh động mạch chủ, trở về phổi phải và phổi trái. Chụp CLVT giúp đánh giá sau phẫu thuật trong tình huống này, với việc phân tích giải phẫu quan trọng hơn so với chức năng. Điều cần thiết là phát hiện sự giãn mới của gốc động mạch chủ, sự bất thường của việc tái ghép động mạch vành hoặc hẹp động mạch phổi. Cần nhấn mạnh rằng siêu âm tim sẽ khó khăn trong tình huống này khi đánh giá các nhánh phổi và tổn thương hẹp van.
Bảng 4. Tiêu chuẩn áp dụng CLVT đánh giá bệnh tim bẩm sinh ở người lớn
| Tiêu chuẩn ACCF 2010 sử dụng cắt lớp vi tính để đánh giá bệnh lý tim bẩm sinh | ||
| Mức độ phù hợp | Chỉ định | Điểm trung vị |
|
Phù hợp |
Đánh giá động mạch vành và các cấu trúc động, tĩnh mạch trong lồng ngực khác. | 9 |
| Đánh giá bệnh tim bẩm sinh phức tạp ở người lớn. | 8 | |
| Đánh giá chức năng thất phải. | 7 | |
| Không rõ ràng | Không liệt kê. | |
| Không phù hợp | Không liệt kê. | |
Mời bạn đọc xem thêm: Chụp cắt lớp vi tính, cộng hưởng từ trong chẩn đoán bệnh tim bẩm sinh
Lựa chọn kỹ thuật chẩn đoán hình ảnh dựa theo lứa tuổi
Với trẻ sơ sinh và trẻ nhỏ dưới 8 tuổi
- Siêu âm tim sẽ giúp đưa ra chẩn đoán bệnh chính xác, thậm chí bệnh tim bẩm sinh phức tạp ở hầu hết các trường hợp. Do đó, sự cần thiết của việc sử dụng CHT và CLVT là không đáng kể.
- CHT có thể được sử dụng để giải quyết cho hầu hết những câu hỏi chưa được trả lời liên quan đến kích thước và chức năng tâm thất và các cấu trúc mạch máu ngoài
- Khi câu hỏi chủ yếu về mạch máu ngoài tim, CLVT có thể được sử dụng. Việc sử dụng CLVT nên được cân bằng giữa lợi ích và nguy cơ phơi nhiễm với bức xạ ion hóa.
Với thanh thiếu niên và người lớn
- Mặc dù siêu âm là phương tiện chẩn đoán thiết yếu, vai trò của CHT cũng tăng dần, đặc biệt để đánh giá các cấu trúc ngoài tim, mạch máu trong lồng ngực, thể tích và chức năng tâm thất và đo dòng chảy.
- CHT thường được sử dụng hơn CLVT hoặc thông tim ở nhóm tuổi này vì nó tránh phơi nhiễm với bức xạ ion hóa và có thể cho nhiều thông tin về chức năng.
- CLVT được sử dụng ở bệnh nhân có chống chỉ định với CHT, ví dụ người đặt máy tạo nhịp hoặc máy khử rung, và những người cần đánh giá đồng thời bệnh mạch vành.
Tài liệu tham khảo
1.Baumgartner H, De Backer J, Babu-Narayan SV, et al. 2020 ESC Guidelines for the management of adult congenital heart disease. Eur Heart J
2. Matthias Greutmann MD, Daniel Tobler MD (auth.), Farhood Saremi (eds.) Cardiac CT and MR for Adult Congenital Heart Springer-Verlag New York (2014).
3. Myung Park. The pediatric cardiology handbook (2015). Publisher Elsevier.
4. Cury RC, Abbara S, Achenbach S, et CAD-RADS(TM) Coronary Artery Disease – Reporting and Data Sys- tem. An expert consensus document of the Society of Cardiovascular Computed Tomography (SCCT), the American College of Radiology (ACR) and the North American Society for Cardiovascular Imaging (NASCI). Endorsed by the American College of Cardiology. J Cardiovasc Comput Tomogr 2016; 10:269.
5. Schuijf JD, Bax JJ, Shaw LJ, et al. Meta-analysis of comparative diagnostic performance of magnetic res- onance imaging and multislice computed tomography for noninvasive coronary angiography. Am Heart J 2006; 151:404.