Bệnh da liễu
Ban dát sần: Nguyên nhân gây bệnh, hướng dẫn chẩn đoán theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Ban dát sần: Nguyên nhân gây bệnh, hướng dẫn chẩn đoán theo BMJ để tải file PDF bài viết vui lòng click vào link ở đây.
1. Tóm tắt
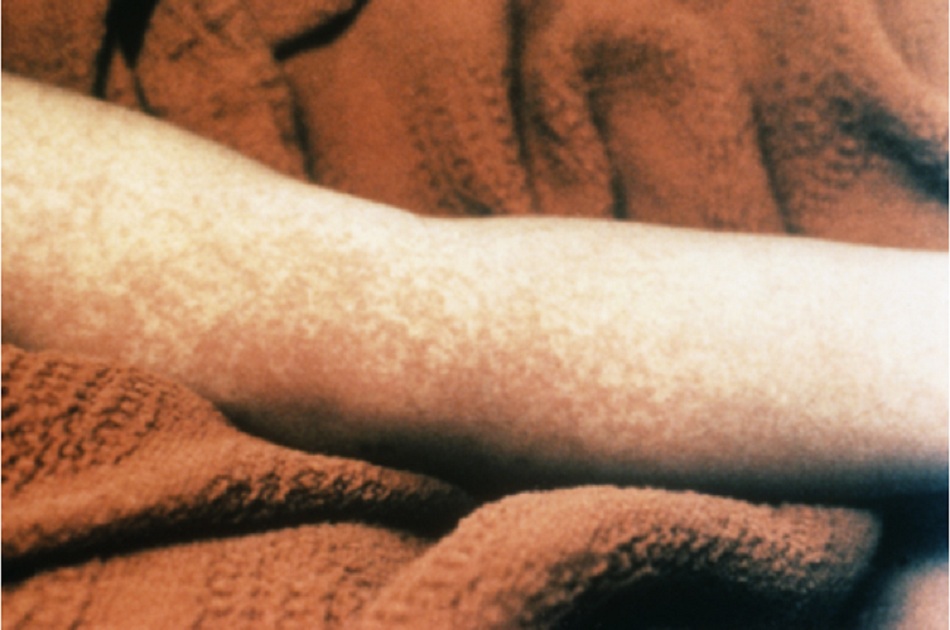
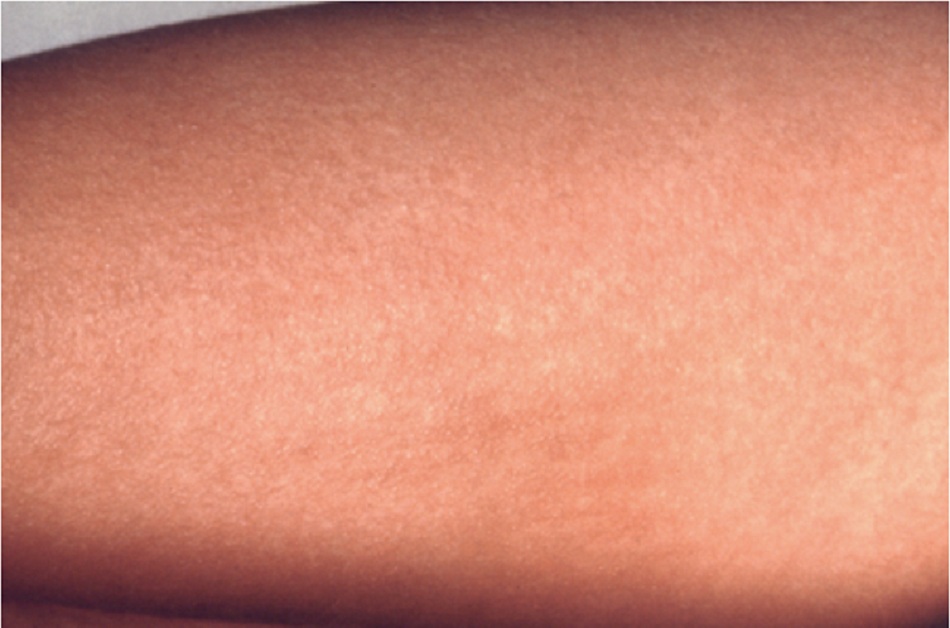
Bệnh nhân phát ban dát sần cấp tính là một thách thức trong chẩn đoán đối với bác sĩ. Thuật ngữ ban dát sần không đặc hiệu vì nhiều dạng phát ban có hình thái nguyên phát là những vết ban hoặc nốt sần, trong khi thuật ngữ này có thể bị sử dụng sai để chỉ ra bất kỳ dạng phát ban nào. Bản thân thuật ngữ phát ban cũng không đặc hiệu và đôi khi được áp dụng không chính xác với bất kỳ phát hiện nào ở da; cơn phát ban có thể được ưu tiên đối với phản ứng khởi phát cấp tính ở da. Tuy nhiên, thuật ngữ phát ban dát sần thường được sử dụng lâm sàng và sẽ được giữ lại ở đây để đơn giản. Các từ đồng nghĩa của phát ban dát sần bao gồm phát ban đỏ (ngoại ban) hoặc phát ban dạng sởi.
Các định nghĩa :
Thuật ngữ phát ban sần thường đặc trưng cho đợt phát ban cấp tính và toàn thân.
Thuật ngữ về hình thái:
- Vết ban: tổn thương phẳng ở da có đường kính lớn nhất <1 cm. Khi vết ban vượt quá 1cm, thuật ngữ thích hợp là mảng ban loang lổ.
- Nốt sần: một cục u nhô cao có đường kính <1 cm. Khi nốt sần có kích thước trên 1cm, thuật ngữ thích hợp là mảng ban (các tổn thương mảng ban nhô lên khỏi bề mặt da) hoặc cục u (nốt sần chắc, lớn hơn với kích thước dọc đáng kể).
Các thuật ngữ hình thái khác trong môi trường lâm sàng bao gồm:
- Mụn mủ: nốt sần có chứa dịch mủ
- Mụn nước: nốt sần có chứa thanh dịch trong suốt
- Bọng nước: mụn nước lớn hơn >1 cm
- Nổi mề đay: sẩn phù hay mề đay.
Do đó, thuật ngữ phát ban sẩn nghĩa là bùng phát các tổn thương phẳng và nhô cao trên mặt da.
2. Bệnh căn học
Các chẩn đoán phân biệt ban đầu của phát ban sẩn có thể là:
- Phản vệ
- Phát ban do thuốc
- Các phát ban do vi-rút
- Nhiễm khuẩn
- Nhiễm Rickettsia
- Bệnh thấp khớp
- Bệnh hệ thống.
Những gợi ý ban đầu về nhóm chính xác xuất phát từ tiền sử và tình trạng lâm sàng.
2.1 Phản vệ
Phản ứng phản vệ thường là khởi phát nổi mề đay nhanh chóng trong nhiều phút đến nhiều giờ sau khi phơi nhiễm, thường liên quan nhiều nhất đến:
- Thuốc hoặc dị ứng thức ăn
- Vết cắn hoặc đốt của côn trùng.
2.2 Phát ban do thuốc
Phát ban sẩn là biểu hiện thường gặp nhất của phát ban do thuốc.
- Phản ứng bất lợi do thuốc thường biểu hiện trên da, với phát ban quan sát thấy ở khoảng 1% bệnh nhân đang dùng bất kỳ loại thuốc cụ thể nào.[1]
- Thuốc kháng sinh (đặc biệt là sulphonamide, penicillin, cephalosporin), thuốc chống co giật, và allopurinol có thể có tỷ lệ gây phát ban lên đến 5%.[1]
- Môi trường chất cản quang có chứa i-ốt: phản ứng quá mẫn có thể xảy ra ngay lập tức hoặc sau 1 giờ, nhưng thường từ 24 đến 48 tiếng từ khi sử dụng chất cản quang (không lập tức) hoặc lên đến vài ngày sau khi sử dụng (chậm trễ). Các loại phát ban khác nhau trong những trường hợp khác nhau. Phát ban sẩn thường gặp nhất trong trường hợp phản ứng không ngay lập tức.[2]
- Phản ứng thuốc nặng ước tính xảy ra trong 0,1% tất cả số bệnh nhân nhập viện.[3] Trong một nghiên cứu dài hạn tại bệnh viện ở gần 50.000 bệnh nhân, phát ban do thuốc biểu hiện là phát ban sần ở 91% số ca bệnh.[4]
- Ngoài loại thuốc, các yếu tố nguy cơ phát ban còn bao gồm giới tính nữ, tuổi cao , và suy giảm miễn dịch.[5]
Các yếu tố sinh lý gợi ý chẩn đoán:
- Có thể nghi ngờ phản ứng thuốc khi phát ban sần bắt đầu từ 4 đến 12 ngày kể từ khi bắt đầu sử dụng thuốc mới; tuy nhiên, phản ứng thuốc qua da có thể xảy ra sau liều đầu tiên, hoặc thậm chí đến 3 tuần sau khi sử dụng thuốc.
- Các yếu tố sinh lý cũng có thể gợi ý chẩn đoán về các phương diện sau:
- Tương tác thuốc-thuốc tiềm tàng
Đáp ứng với việc loại bỏ thuốc nghi ngờ, thời gian và khoảng thời gian loại bỏ, và đáp ứng với việc sử dụng thuốc lại.
Nguyên nhân bệnh của hầu hết các chứng phát ban do thuốc thường liên quan đến sự quá mẫn miễn dịch muộn đối với một thuốc hoặc một chất chuyển hóa, với sự tham gia của cả cơ chế thể dịch và trung gian tế bào Phần lớn các chứng phát ban sần được coi là loại phản ứng trung gian tế bào (thường là T-cell) loại chậm (loại IV).[5] Các phản ứng thường không thể dự đoán trước, không phụ thuộc vào liều lượng, và do đặc ứng.
Hóa trị liệu, nhất là với cytarabine, dacarbazine, hydroxyurea, paclitaxel, và procarbazine có liên quan đến phát ban sần.[6]
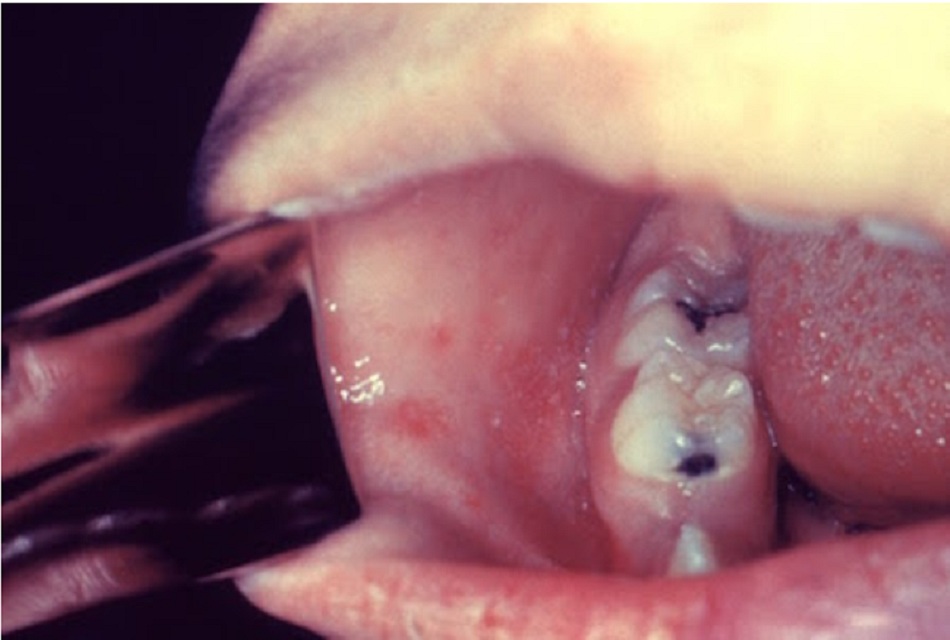
Hồng ban đa dạng nặng (hội chứng Stevens-Johnson, hoại tử biểu bì nhiễm độc) là phát ban toàn thân nặng mà nguyên nhân hay gặp nhất là do thuốc. Sự hiện diện của các tổn thương cố định, thỉnh thoảng gây đau đớn trên da, các tổn thương tối màu bào mòn sớm, và ảnh hưởng đến niêm mạc có thể báo hiệu ban đỏ đa dạng nặng đang tiến triển do các loại thuốc thường gặp như sulfonamide, thuốc chống co giật, và penicillin.[7]
Phản ứng thuốc với bạch cầu ái toan và hội chứng toàn thân (DRESS) biểu hiện ban đầu là phát ban dạng sởi do thuốc (giống như sởi), nhưng bệnh nhân ốm yếu hơn, thường kèm theo sốt, đau bụng, và mặt sưng phù. Trong một đánh giá, 44 loại thuốc gây bệnh khác nhau được tìm ra, trong đó carbamazepine là thuốc gây bệnh thường gặp nhất. Hầu hết các ca bệnh có phát ban, sốt, bạch cầu ái toan tăng, hạch to, và men gan tăng. Có báo cáo về kết quả tử vong ở 9 ca bệnh (5,2%). Không tìm thấy yếu tố nguy cơ đối với phản ứng nặng.[8]
Hạch to đáng kể, sốt, tăng bạch cầu ái toan ngoại vi đáng kể, và tăng transaminases có thể cho thấy hội chứng quá mẫn toàn thân.[5]
2.3 Các phát ban do vi-rút
Ngoại ban do vi-rút là phát ban ngoài da xảy ra dưới dạng triệu chứng của bệnh toàn thân. Nhiều dạng phát ban này hoàn toàn không đặc hiệu. Các loại thuốc gây bệnh có thể bao gồm vi-rút Epstein Barr, enterovirus, adenovirus, vi-rút herpes tuýp 6 ở người, parvovirus B19, cytomegalovirus, HIV cấp tính, viêm gan virus cấp tính, vi-rút Ebola, vi-rút Zika, vi-rút dengue, và vi-rút chikungunya.[9]
Một vài phát hiện có đặc điểm của phát ban sần liên quan đến nhiễm vi-rút:
- Có thể xảy ra trước, đồng thời hoặc sau khi nhiễm virus[9]
- Thường có biểu hiện sốt
- Có thể có các triệu chứng gần đây của bệnh, bao gồm viêm tai, viêm họng, đau cơ, đau khớp, khó tiểu, đau dạ dày
- Các triệu chứng tương tự ở những thành viên tiếp xúc gần gũi trong gia đình
- Ngứa thường nhẹ
- Bệnh phổ biến hơn ở trẻ em.
Một vài triệu chứng đặc hiệu có thể liên quan đến ngoại ban do vi-rút:
- Vi-rút Epstein Barr là vi-rút phổ biến (cũng còn được gọi là virus Herpes 4 ở người) làm tăng bạch cầu đơn nhân do nhiễm trùng. Ampicillin hoặc penicillin gây phát ban toàn thân ở hầu hết bệnh nhân với tăng bạch cầu đơn nhân do nhiễm trùng.[10]
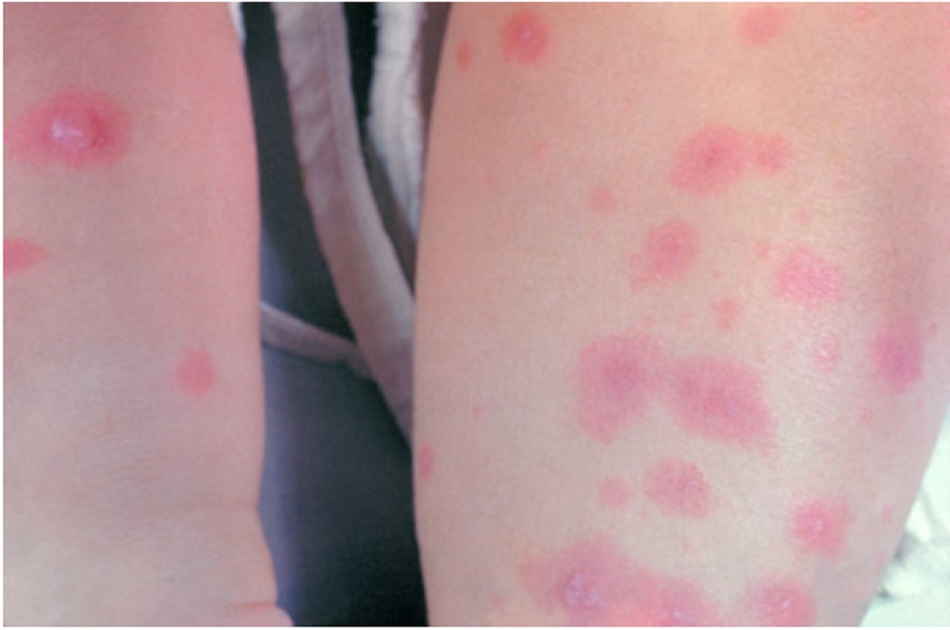
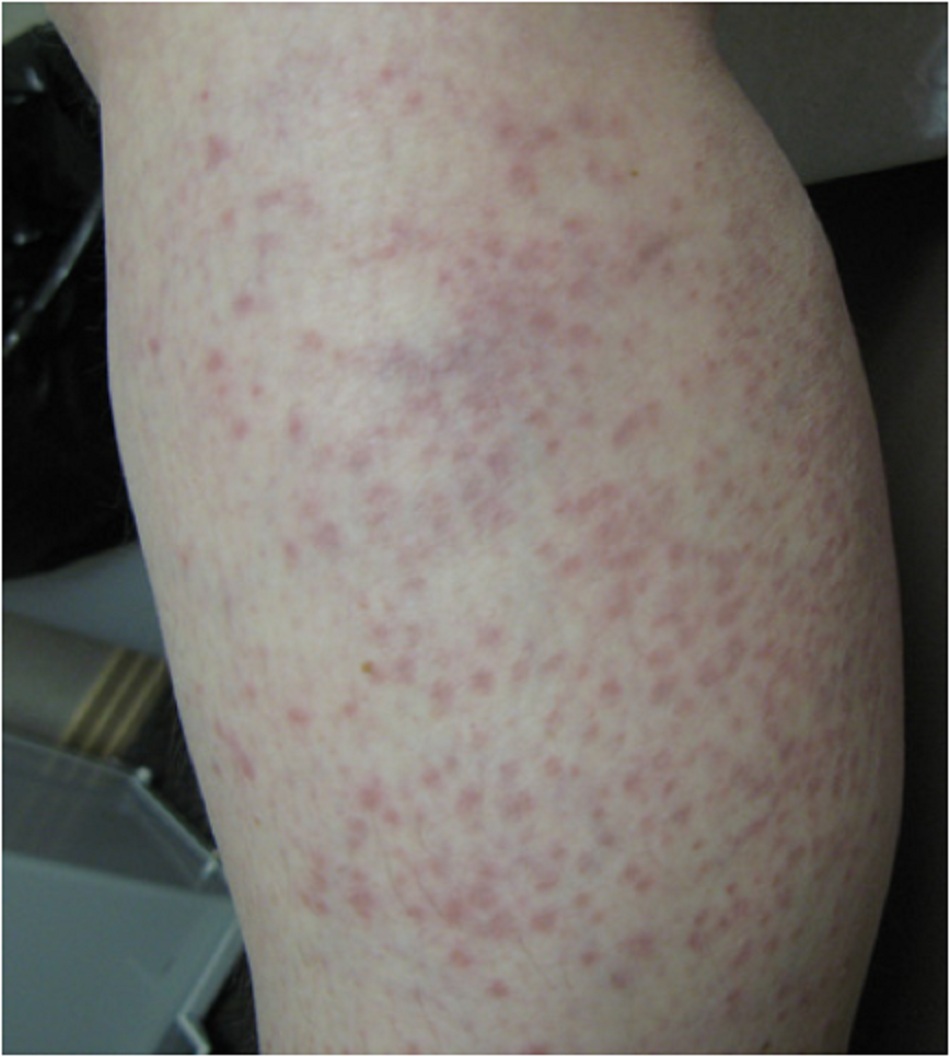
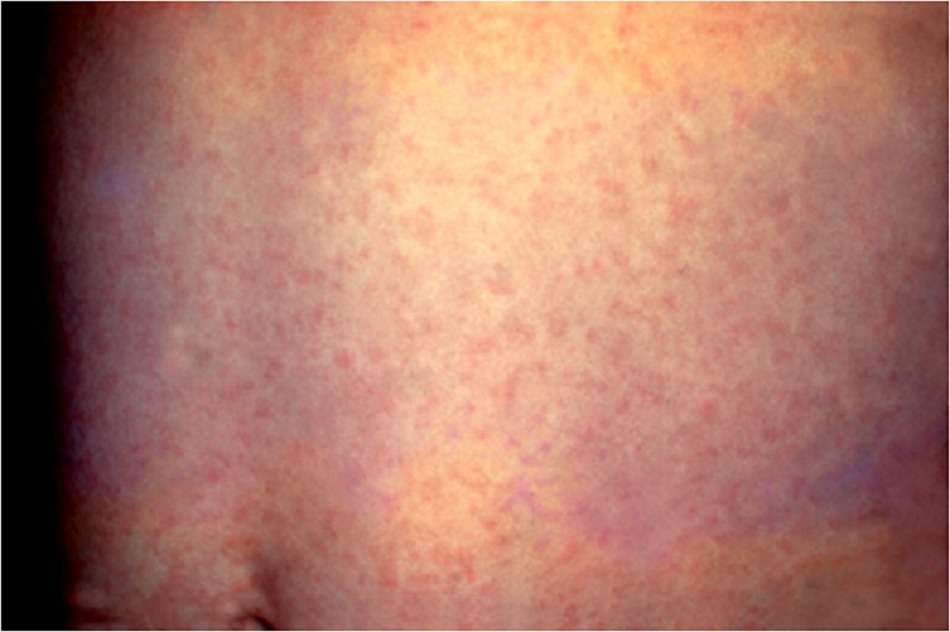
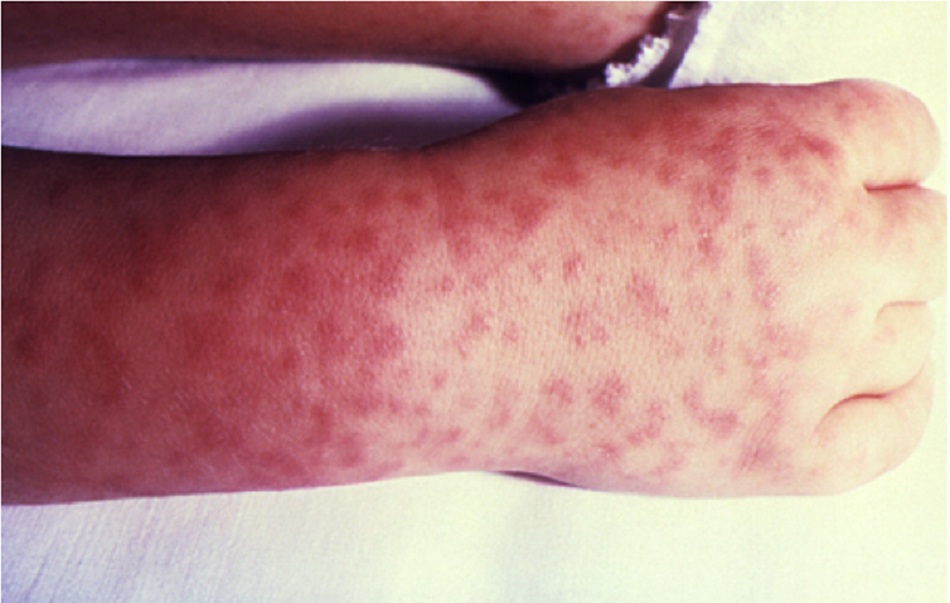
- Ban đỏ nhiễm khuẩn (bệnh thứ năm) do parvovirus B19 gây ra, và thường gặp nhất vào mùa đông và mùa xuân.[9] [11] [Fig-7]
- Ban đào (bệnh thứ sáu) thường gặp từ thời niên thiếu và thời thơ ấu và do vi-rút herpes tuýp 6 và 7 ở người gây ra.[9]
- Nhiễm enterovirus thường gặp, nhất là ở trẻ em và vào các tháng mùa hè và mùa thu, như là echovirus.
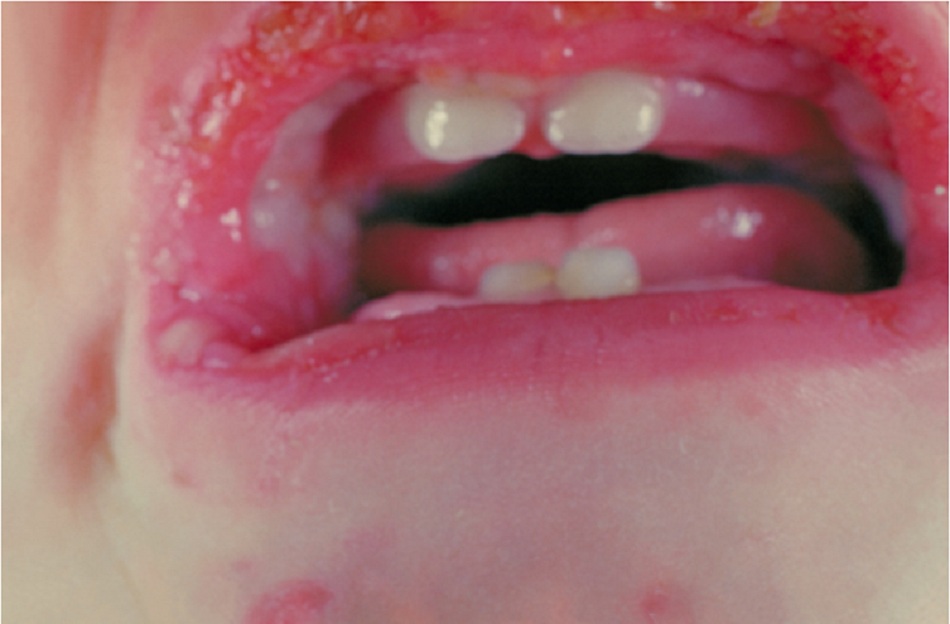
- Bệnh tay-chân-miệng là một ví dụ của bệnh enterovirus (thường là coxsackievirus tuýp A16 và A7), mặc dù biểu hiện là phát ban mụn nước ở lòng bàn tay và lòng bàn chân với viêm miệng có mụn nước.[12]
- Cytomegalovirus có tính phổ biến trên thế giới với huyết thanh dương tính lên đến 90%. Nhiễm trùng nguyên phát thường không có triệu chứng.
- Rubella (sởi Đức) gây bệnh nhẹ, tự khỏi ở trẻ em và người lớn nhưng nhiễm trùng khi có thai có liên quan đến các biến chứng đáng kể.[9] Bệnh này do RNA togavirus gây ra. Tỷ lệ mắc bệnh giảm đáng kể từ khi vắc xin sởi/quai bị/rubella (MMR) được giới thiệu vào năm 1969.
- Tỷ lệ mắc bệnh rubeola (sởi) giảm với tiêm chủng thường qui, mặc dù các đợt bùng phát dịch vẫn tiếp tục xảy ra, và phát sởi không điển hình cũng xảy ra ở bệnh nhân không tiêm chủng hoặc có sức đề kháng thay đổi.[9]
- 10% đến 12% bệnh nhân bị nhiễm HIV giai đoạn đầu sẽ tiến triển hội chứng cấp tính từ 3 đến 6 tuần sau khi phơi nhiễm. Hội chứng này bao gồm phát ban dạng sởi, mệt mỏi, khó chịu, đau đầu và đau cơ.[13]
- Các phát hiện biến đổi ở da có thể xảy ra trong giai đoạn nhiễm vi-rút huyết của viêm gan B và C cấp tính, và phát ban kèm theo có thể là ban sần
2.4 Nhiễm khuẩn
Qua trung gian không độc tố
- Phát ban có thể là dấu hiệu biểu hiện sớm của nhiễm khuẩn huyết do não mô cầu (Meningococcemia). Điều này khác với ban xuất huyết dạng chấm hoặc ban xuất huyết kết khối cổ điển hơn thường được phát hiện trong giai đoạn sau của bệnh.
- Bệnh giang mai thứ phát cũng có thể biểu hiện là phát ban sần trên thân và tứ chi, nhất là ở lòng bàn tay và lòng bàn chân.
Bệnh giang mai bẩm sinh có thể biểu hiện theo cách này nhưng cũng có thể có biểu hiện đóng vảy quanh miệng và các mụn nước ở lòng bàn tay và lòng bàn chân.
Qua trung gian độc tố
Ba nhiễm khuẩn qua trung gian độc tố có thể thường biểu hiện với phát ban sần:
- Hội chứng bong vảy da do tụ cầu
- Hội chứng sốc độc
- Bệnh tinh hồng nhiệt.
Hội chứng bong vảy da do tụ cầu là nhiễm trùng qua trung gian độc tố thường ảnh hưởng đến trẻ em và người lớn bị ức chế miễn dịch, hoặc bệnh nhân được lọc máu hoặc sử dụng thuốc kháng viêm không steroid.
Sốt tinh hồng nhiệt gây ra bởi một độc tố gây ban đỏ do liên cầu khuẩn beta tan huyết nhóm A sản sinh ra và thường gặp nhất ở trẻ em.[14] Từ năm 2014 đến năm 2016, ở Anh Quốc, các ca sốt tinh hồng nhiệt bùng phát trở lại đáng kể. Lý do gây ra bệnh này không rõ ràng.[15]
2.5 Bệnh Ricksettsia
Rickettsiae là vi khuẩn trực khuẩn gram âm ngắn lây truyền qua ve.
- Có khoảng 20 loài liên quan đến sốt đốm.
- Hầu hết các ca bệnh xảy ra vào mùa hè hoặc đầu mùa thu.
- Các ví dụ bao gồm sốt đốm Rocky Mountain (Hoa Kỳ, Trung Mỹ, Brazil) và sốt đốm vùng Địa Trung Hải (Pháp, Bồ Đào Nha).
Ví dụ được nghiên cứu tốt nhất là sốt đốm Rocky Mountain. Bệnh do vi-rút này có đặc điểm sốt cao và ban xuất huyết dạng chấm và/hoặc phát ban sần bắt đầu ở tứ chi và lan rộng hướng tâm. Xét nghiệm trong phòng thí nghiệm không đặc hiệu.[16]
2.6 Bệnh toàn thân hay thấp khớp
- Bệnh lý thải ghép cấp tính không phải hiếm gặp sau khi ghép tủy xương hoặc tế bào gốc. Phát ban sần thường có tính chất ban đỏ và ngứa.
- Bệnh Kawasaki (hội chứng da niêm mạc kèm sưng hạch bạch huyết) là một bệnh cấp tính, đa cơ quan, gây sốt chủ yếu ảnh hưởng đến trẻ em <4 tuổi.[9] [17] Phát ban chủ yếu là ban đỏ và tập trung ở phần thân.
- Viêm khớp dạng thấp vị thành niên (bệnh Still) và bệnh Still ở người lớn thường liên quan đến phát ban sần.
3. Những cân nhắc khẩn cấp
(Xem Chẩn đoán khác biệt để biết thêm chi tiết)
3.1 Phản ứng phản vệ
Phản ứng phản vệ thường là khởi phát nổi mề đay nhanh chóng trong nhiều phút đến nhiều giờ sau khi phơi nhiễm, thường liên quan nhiều nhất đến thuốc, vết bọ cắn, hoặc dị ứng thức ăn.
- Phát ban dạng dát sần có thể xảy ra đầu tiên trước khi tiến triển thành nổi mề đay điển hình về mặt lâm sàng.
- Phù mạch và tổn thương hô hấp thường theo sau đó.
- Hạ huyết áp và nhịp tim nhanh thường xuất hiện.
Các xem xét tiền sử quan trọng bao gồm:
- Các đợt bệnh trước đó
- Sử dụng thuốc mới (thường thuốc kháng sinh, nhất là penicillin; thường gặp ở đường tiêm hơn là qua đường uống)
- Thức ăn (thường là đậu phộng hay tôm cua).
Can thiệp cấp cứu bao gồm cung cấp adrenaline tiêm trong cơ (epinephrine), oxy và các biện pháp hỗ trợ.[18]
3.2 Phát ban do thuốc mức độ nặng
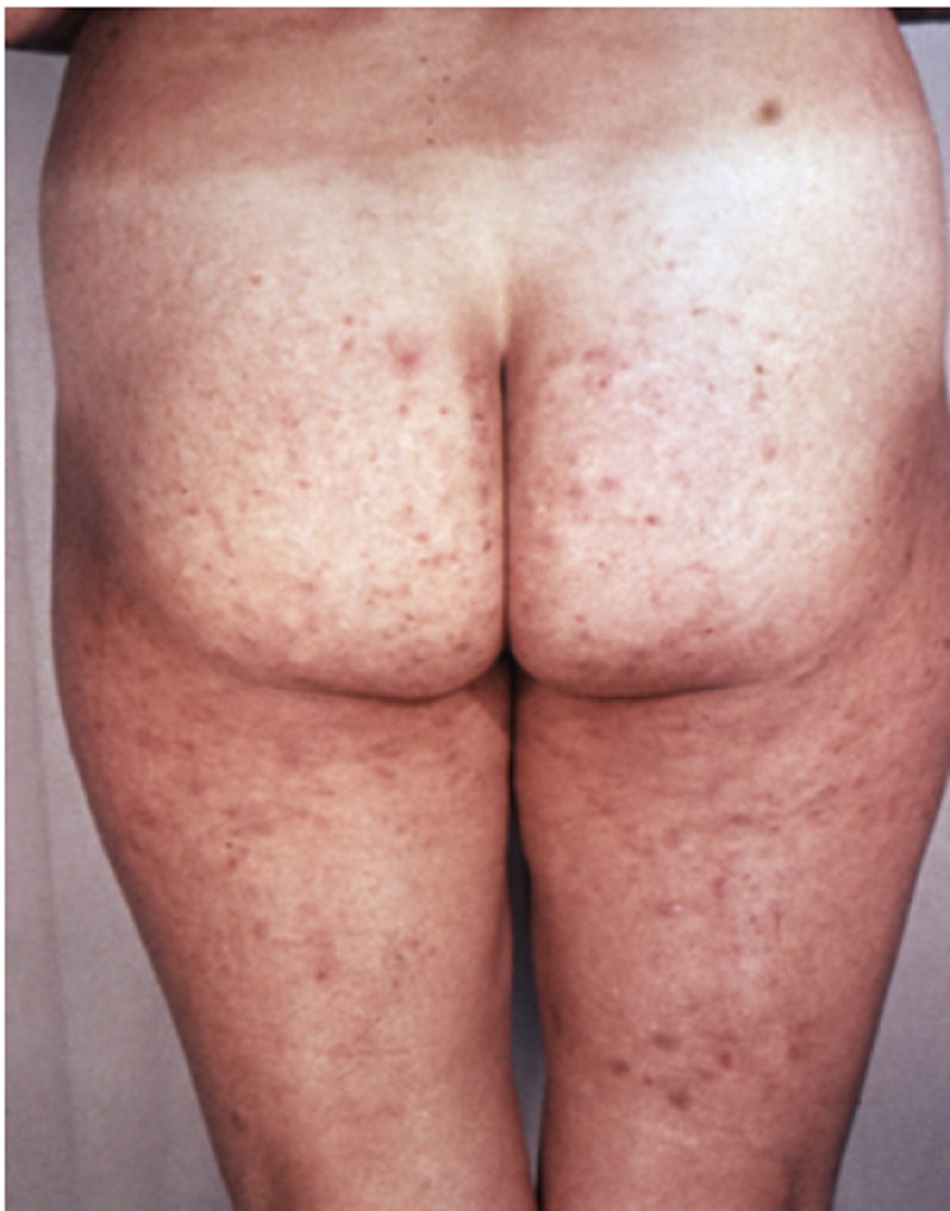
Hoại tử biểu bì nhiễm độc và hội chứng Stevens-Johnson, tạo thành hồng ban đa dạng nặng, là phát ban toàn thân nặng thường do thuốc gây ra nhiều nhất.[19]
- Xuất hiện ảnh hưởng lan rộng trên da, có liên quan đến >2 bề mặt niêm mạc (đường miệng, kết mạc, sinh dục).
- Tổn thương da ban đầu có hình bia mặc dù thường trở nên hợp nhất.
- Mòn bề mặt xảy ra trước khi hoại tử da.
- Các tổn thương này gây đau và diễn biến cấp tính
- Khả năng nhiễm trùng thứ phát cao.
Hội chứng Stevens-Johnson nhẹ hơn hoại tử biểu bì nhiễm độc, mặc dù vẫn có tỷ lệ tử vong khoảng 5%. Tỷ lệ tử vong có thể vượt quá 30%. Các thuốc gây bệnh thường gặp bao gồm:
- Thuốc chống co giật
- Sulphonamide
- Thuốc kháng viêm không chứa steroid (NSAID)
- Allopurinol
Khuyến nghị cho nhập viện đối với những người có hội chứng Stevens-Johnson hoặc hoại tử biểu bì nhiễm độc. Cần điều trị cho bệnh nhân bị hoại tử biểu bì nhiễm độc trong khoa phỏng hoặc đơn vị chăm sóc tích cực với:
- Hồi sức dịch và chất điện giải
- Các loại thuốc kháng sinh tiêm tĩnh mạch để điều trị nhiễm trùng
- Điều trị giảm đau
- Hỗ trợ dinh dưỡng
- Chăm sóc vết thương và phẫu thuật cắt lọc (loại bỏ) mô chết
- Có thể truyền tĩnh mạch immunoglobulin, ciclosporin, hoặc lọc huyết tương.[20]
Phản ứng thuốc với biểu hiện tăng bạch cầu ái toan và hội chứng toàn thân (DRESS) giống với phát ban dạng sởi do thuốc, nhưng bệnh nhân ốm yếu hơn, thường kèm theo sốt, đau bụng, và mặt sưng phù.[7] Khoảng thời gian giữa lần uống loại thuốc gây phản ứng và các triệu chứng cũng có xu hướng dài hơn, thường là 2 đến 6 tuần.
Các thuốc gây bệnh thường gặp bao gồm:
- Sulphonamide
- Thuốc chống co giật (gọi là hội chứng quá mẫn với thuốc chống co giật)
- Allopurinol
Trong một đánh giá, 44 loại thuốc gây bệnh khác nhau được phát hiện trong đó carbamazepine thường gặp nhất. Hầu hết các ca bệnh có phát ban, sốt, tăng bạch cầu ái toan, hạch to, và tăng men gan. Liệu pháp điều trị là chỉ định ngưng sử dụng thuốc gây phát ban ngay lập tức. Tỷ lệ tử vong có thể là 5% đến 10%.[7]
3.3 Nhiễm khuẩn huyết
Điều quan trọng là cần xem xét khả năng nhiễm khuẩn huyết vì nhận biết sớm để điều trị sớm, giúp cải thiện đáng kể kết quả ngắn hạn và dài hạn.[21] [22] [23] Để biết thêm chi tiết, vui lòng xem các chủ đề của BMJ Best Practice về Nhiễm khuẩn huyết ở trẻ em và Nhiễm khuẩn huyết ở người lớn. Phát ban sần có thể là một đặc điểm ở bệnh nhân nhiễm khuẩn huyết. Các bệnh lý liên quan bao gồm hội chứng bong vảy da do tụ cầu, hội chứng sốc nhiễm độc, và nhiễm khuẩn huyết do não mô cầu.
3.4 Ban đỏ nhiễm khuẩn qua trung gian độc tố
Ban đỏ qua trung gian độc tố bao gồm hội chứng bong vảy da do tụ cầu và hội chứng sốc nhiễm độc.
- Hội chứng bong vảy da do tụ cầu có nhiều khả năng xảy ra hơn ở trẻ từ 5 tuổi trở xuống, trong khi hội chứng sốc nhiễm độc thường gặp hơn ở bệnh nhân sau khi phẫu thuật và thỉnh thoảng liên quan đến kinh nguyệt.
- Cả hai bệnh lý đều do ảnh hưởng của độc tố do vi khuẩn tụ cầu.
- Cả hai bệnh lý có đặc trưng là sốt cao, hạ huyết áp và phát ban tróc vảy.
- Chẩn đoán chủ yếu là lâm sàng, do kết quả nuôi cấy máu và dịch thường là âm tính, mặc dù môi trường lâm sàng giúp phân biệt.
- Tử vong hiếm khi xảy ra ở những người có hội chứng sốc nhiễm độc và ở trẻ em có hội chứng bong vảy da do tụ cầu nhưng vượt quá 50% ở người lớn có hội chứng bong vảy da do tụ cầu.
Điều trị bao gồm thuốc kháng sinh đường tiêm và điều trị hỗ trợ tích cực.
3.5 Nhiễm khuẩn huyết do não mô cầu (Meningococcemia)
Phát ban sần có thể là dấu hiệu biểu hiện sớm của nhiễm khuẩn huyết do não mô cầu và khác với ban xuất huyết dạng chấm hoặc phát ban xuất huyết kết khối cổ điển hơn thường được phát hiện trong giai đoạn sau của bệnh. Phát ban sần có tính tạm thời, kéo dài trong vài giờ đến không quá 48 tiếng, và giống với nhiều loại ngoại ban do vi-rút khác nhau. Dựa trên mức độ nặng của quá trình bệnh này, điều quan trọng là xem xét sớm nhiễm khuẩn huyết do não mô cầu trong các khả năng phân biệt khi đánh giá bệnh nhân phát ban sần.
- Các yếu tố tiền sử để đánh giá bao gồm điều kiện sống (thường gặp hơn trong điều kiện sống gần gũi như ký túc xá, nhà tù), tình trạng miễn dịch (tiêm chủng trước đó; người được tiêm chủng cách đây >10 năm, trẻ nhỏ, và người lớn tuổi có thể không có khả năng miễn dịch đầy đủ).
- Sốt và cứng gáy là biểu hiện thường gặp.
- Chẩn đoán nhiễm khuẩn huyết do não mô cầu dựa trên sự phân lập vi khuẩn não mô cầu từ cấy máu.
Bệnh lý này được điều trị với kháng sinh theo kinh nghiệm như là liệu pháp cấp cứu và hỗ trợ. Trong số các yếu tố lâm sàng khác, mô hình nhạy cảm thuốc trong khu vực giúp hướng dẫn chọn lựa thuốc kháng sinh.
3.6 Sốt đốm Rickettsial
Sốt và phát ban toàn thân vào mùa hè hoặc mùa thu 1 tuần sau khi tham gia các hoạt động ngoài trời có thể bị bọ ve cắn.
- Khó chịu, đau cơ, và đau đầu thường gặp.
- Ban xuất huyết toàn thân thường hay gặp ở lòng bàn tay và lòng bàn chân.
- Xét nghiệm huyết thanh có thể xác định chẩn đoán.
- Tỷ lệ tử vong >20% trong các ca bệnh không được điều trị.
Bệnh nhân được điều trị theo kinh nghiệm với doxycycline (ưu tiên).
3.7 Bệnh Kawasakis
Bệnh Kawasaki (hội chứng da niêm mạc kèm sưng hạch bạch huyết) là một bệnh cấp tính, đa cơ quan, gây sốt chủ yếu ảnh hưởng đến trẻ em <4 tuổi.[9] [17] Mặc dù có đã có tổng kết về một nguyên nhân bệnh truyền nhiễm, những nguyên nhân của bệnh vẫn chưa xác định.
Tỷ lệ mắc bệnh cao điểm là từ mùa đông đến cuối mùa xuân.
Các tiêu chí chẩn đoán bao gồm sốt trong 5 ngày, cộng với ít nhất 4 trong 5 dấu hiệu sau đây:
- Xung huyết kết mạc
- Hạch to vùng cổ
- Các thay đổi ở vùng họng hầu (bao gồm sung huyết, các vết nứt ở miệng, “lưỡi dâu tây”)
- Các thay đổi ở ngoại vi của các chi (bao gồm bóc vẩy da ở bàn tay và bàn chân, ban đỏ, phù nề)
- Phát ban đa hình thái.
Phát ban thường là toàn thân và ban sẩn mà không có chấm xuất huyết; đặc biệt thường nổi bật với ban đỏ đáy chậu. Phát ban giống với ngoại ban do vi-rút, mặc dù phát hiện sớm rất quan trọng do khả năng xảy ra các biến chứng đe dọa tính mạng của bệnh Kawasaki không được điều trị.
- Ảnh hưởng tim là nghiêm trọng nhất, bao gồm phình mạch vành (nguyên nhân gây tử vong thường gặp nhất), viêm cơ tim, và suy tim sung huyết.
- Ảnh hưởng đa phủ tạng thường gặp và tác động đến hệ thần kinh trung ương, mắt, thận, và hệ tiêu hóa (bao gồm phù túi mật).
- Viêm mạch máu có kích thước nhỏ và trung bình cũng góp phần vào bệnh học.
Chẩn đoán chủ yếu dựa vào lâm sàng, vì không có xét nghiệm chẩn đoán đặc hiệu. Điều trị thường bao gồm globulin miễn dịch truyền tĩnh mạch và aspirin.
3.8 Vi-rút Ebola
Virus Ebola là bệnh nhiễm trùng nặng, thường gây chết người, bệnh từ động vật truyền sang người do vi-rút Ebola gây ra.
- Thời kỳ ủ bệnh từ 1 đến 21 ngày (thường từ 5-12 ngày), và bệnh nhân không bị nghi ngờ là nhiễm bệnh cho tới khi xuất hiện các triệu chứng.
- Phát ban sần tiến triển sớm trong thời gian mắc bệnh ở khoảng 25% đến 52% bệnh nhân trong các đợt bùng phát trước.[24] nhưng chỉ 1% đến 5% số bệnh nhân trong đợt dịch bùng phát năm 2014.[25] [26] [27]
- Thường được mô tả là không gây ngứa, ban đỏ, và ban sần.
- Phát ban có thể bắt đầu xuất hiện tập trung, sau đó khuếch tán, lan rộng và hợp lại.
- Ban có thể trở thành ban hoặc chấm xuất huyết giai đoạn sau của bệnh ở những bệnh nhân có rối loạn đông máu.[28]
- Có thể khó phân biệt được phát ban ở những người da sẫm màu.
4. Những dấu hiệu cần chú ý
- Dị ứng với thức ăn hoặc thuốc
- Vết cắn hoặc đốt của côn trùng
- Hồng ban đa dạng nặng (hoại tử biểu bì nhiễm độc hoặc hội chứng Stevens-Johnson)
- Phản ứng thuốc với tăng bạch cầu ái toan và các triệu chứng toàn thân (DRESS)
- Hội chứng quá mẫn toàn thân
- Nhiễm cytomegalovirus (CMV)
- Nhiễm khuẩn huyết do não mô cầu (Meningococcemia)
- Bệnh tinh hồng nhiệt ở trẻ em (Scarlet fever)
- Hội chứng bong vảy da do tụ cầu
- Hội chứng sốc nhiễm độc (ngoại độc tố của tụ cầu vàng)
- Sốt đốm Rocky Mountain hoặc sốt đốm vùng Địa Trung Hải
- Bệnh lý mảnh ghép chống lại vật chủ cấp tính (aGVHD)
- Bệnh Kawasaki (hội chứng sưng hạch bạch huyết và tổn thương da kèm sốt cấp tính)
- Nhiễm vi-rút Ebola
- Nhiễm vi-rút Zika
- Sốt Dengue
5. Cách tiếp cận chẩn đoán từng bước
Tiền sử và thăm khám lâm sàng là rất quan trọng trong việc tiếp cận chẩn đoán. Xác định nguyên nhân gây bệnh cần xem xét cả đặc điểm lâm sàng và đặc điểm sinh lý.[5] Có thể tìm thấy nguyên nhân phát ban khi khai thác tiền sử xảy ra trước khi ban xuất hiện: ví dụ như một người mẹ cho biết rằng một số trẻ em ở khu vực lân cận bị ốm do một loại “bọ” và sau đó bệnh tiến triển thành phát ban (ví dụ như ngoại ban do vi-rút), hoặc bệnh nhân lớn tuổi xuất hiện phát ban sau khi thăm khám với bác sĩ mới (ví dụ như phát ban do thuốc).
Các đặc điểm lâm sàng ban đầu cần chú ý ở bệnh nhân:
- Loại tổn thương nguyên phát, số lượng, và phân bổ
- Niêm mạc bị ảnh hưởng hoặc không xuất hiện
- Các dấu hiệu và triệu chứng liên quan (ví dụ như sốt, ngứa, hạch to, gan lách to).
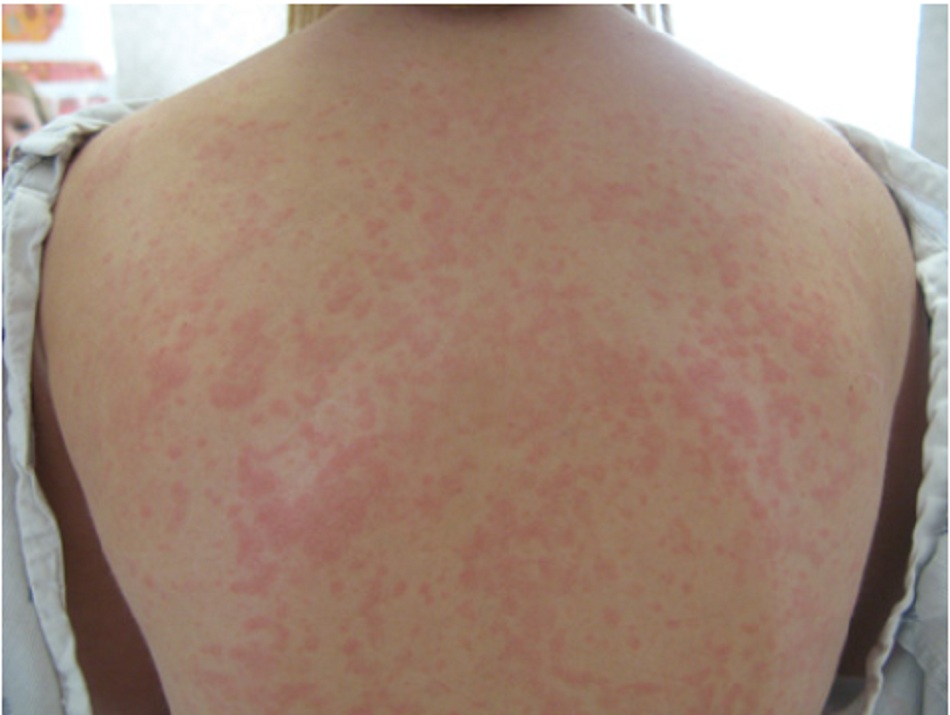
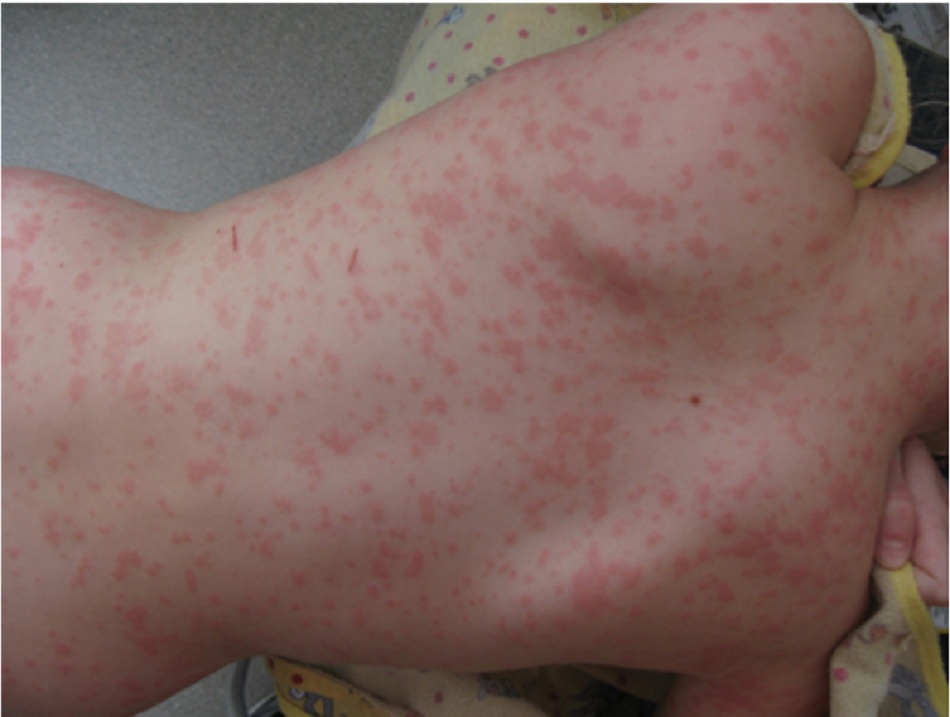
Tuổi, giới tính, tiền sử của gia đình, thuốc, các loại dị ứng đã biết, và các phơi nhiễm cũng có tầm quan trọng trong chẩn đoán. Tuổi có thể là yếu tố dự đoán chẩn đoán quan trọng nhất. Khi không có các dữ liệu khác, phát ban sần ở người lớn có khả năng liên quan đến thuốc nhiều nhất, trong khi phát ban sần ở trẻ em có nhiều khả năng liên quan đến vi-rút nhất.
Hình thái, thời gian và sự phân bố:
Khi đánh giá phát ban sần, những lưu ý ban đầu cần xem xét bao gồm hình thái, thời gian và sự phân bố:
- Các tổn thương thường là ban đỏ hoặc mẩn đỏ, do có biểu hiện viêm.
- Thông thường, phát ban ở bệnh nhân là sự kết hợp của các vết ban, nốt sần, mảng ban, mảng bám, và thậm chí các hình thái khác, mặc dù một hình thái có thể chiếm ưu thế.
- Thời gian phát ban có thể cấp tính (khởi phát gần đây, <4 tuần), bán cấp (4-8 tuần), hoặc mạn tính (>8 tuần). Các khung thời gian này có thể thay đổi.
- Phát ban cấp tính thường có yếu tố khởi phát đặc hiệu như tiếp xúc dị ứng (ví dụ như thuốc) hoặc nhiễm trùng (ví dụ như vi-rút). Phát ban có thể phân bố khu trú hoặc toàn thân.
Các đặc điểm khác:
Các yếu tố lâm sàng khác, bao gồm sốt, đau đầu, và các dấu hiệu bệnh khác, là rất quan trọng. Một số bệnh lý với diễn biến lâm sàng nghiêm trọng có phát ban sần như là dấu hiệu biểu hiện và cần đánh giá khẩn cấp. Nói chung, phát ban sần mà không bị sốt hay có các triệu chứng toàn thân thì không phải là trường hợp khẩn cấp. Khi sốt hoặc có các dấu hiệu của bệnh, phải cân nhắc về bệnh khẩn cấp. Một số bệnh lý có diễn biến lâm sàng nghiêm trọng có thể có một phần là phát ban sần, và cần đánh giá khẩn trương nếu có nghi ngờ. Trong số những đặc điểm đó là:
- Nhiễm khuẩn huyết do não mô cầu (Meningococcemia)
- Phản ứng phản vệ
- Hoại tử biểu bì nhiễm độc và hội chứng Stevens-Johnson
- Phản ứng thuốc với tăng bạch cầu ái toan và các triệu chứng toàn thân (DRESS)
- Hội chứng bong vảy da do tụ cầu và hội chứng sốc nhiễm độc
- Sốt đốm Rickettsial.
5.1 Tiền sử dùng thuốc
Khi biểu hiện lâm sàng là phát ban sần, nguyên nhân là do thuốc gây ra ở 50% đến 70% người lớn và 10% đến 20% ở trẻ em.
Thường nghi ngờ về phản ứng thuốc khi có phát ban sần bắt đầu trong vòng 4 đến 12 ngày kể từ ngày bắt đầu một loại thuốc mới. Tuy nhiên, những phát ban này có thể xảy ra sau liều dùng thứ nhất hoặc có thể không tiến triển cho đến 3 tuần sau khi bắt đầu dùng thuốc. Ban đầu các vết ban chiếm ưu thế, sau đó trở thành các mảng hợp nhất với các vị trí nốt sần trong mảng ban.
- Phần lớn các phản ứng tiến triển trong vòng 7 đến 8 ngày, mặc dù các phản ứng với aminopenicillin có thể tiến triển trong thời gian lâu hơn (>8 ngày). Đây là khoảng thời gian cần thiết để phản ứng quá mẫn miễn dịch (qua trung gian tế bào) loại chậm xảy ra.
- Phát ban có đặc điểm đa hình, với các vị trí tụ lại trên thân, các vị trí nốt sần trên cánh tay, và các vị trí xuất huyết trên bàn chân.
- Có thể có ngứa vừa, sốt nhẹ, và khó chịu toàn thân.
- Niêm mạc thường không bị phát ban, và hạch to nhẹ nếu biểu hiện.
- Phát ban thường mờ dần trong 1 đến 2 tuần mà không có biến chứng.
- Tróc vảy da sau viêm thường gặp và không có chẩn đoán nghiêm trọng hơn như hoại tử biểu bì nhiễm độc hoặc hội chứng bong vảy da do tụ cầu khi không có các phát hiện khác. Tử vong cực kỳ hiếm gặp.
- Thuốc kháng sinh (sulphonamide, aminopenicillin, cephalosporin) và thuốc chống co giật thường có liên quan nhiều nhất.
- Các thuốc hóa trị liệu, nhất là cytarabine, dacarbazine, hydroxyurea, paclitaxel, và procarbazine cũng có liên quan đến phát ban sần.[6] Phản ứng không ngay lập tức với chất cản quang có chứa i-ốt cũng thường bao gồm phát ban sần.[2]
- Chất ức chế thụ thể yếu tố tăng trưởng biểu bì (EGFR; ví dụ như cetuximab) cũng có xu hướng kích hoạt phát ban ở da.[29]
- Trong một nghiên cứu 20 năm ở hơn 1300 bệnh nhân phản ứng quá mẫn do thuốc, phát ban sần xảy ra ở khoảng 90% bệnh nhân và là hình thái ở da thường gặp nhất.[30]
Hoại tử biểu bì nhiễm độc và hội chứng Stevens-Johnson, tạo thành hồng ban đa dạng, là phát ban toàn thân nặng và thường do thuốc gây ra nhiều nhất.[19] Các loại thuốc gây bệnh thường gặp bao gồm: thuốc chống co giật, sulfonamide, thuốc kháng viêm không steroid, và allopurinol. Xuất hiện ảnh hưởng lan rộng trên da, có liên quan đến >2 bề mặt niêm mạc (đường miệng, kết mạc, sinh dục). Tổn thương da ban đầu có hình bia mặc dù thường trở nên hợp nhất. Mòn bề mặt xảy ra trước khi hoại tử da. Các tổn thương này gây đau và diễn biến cấp tính.
Phản ứng thuốc với biểu hiện bạch cầu ái toan và hội chứng toàn thân (DRESS) giống với phát ban dạng sởi do thuốc, nhưng diễn biến nặng hơn, thường kèm theo sốt, đau bụng, và mặt sưng phù.[7] Thuốc gây bệnh thường gặp bao gồm sulfonamide, thuốc chống co giật (gọi là hội chứng quá mẫn với thuốc chống co giật), allopurinol và minocycline. Khoảng thời gian giữa lúc dùng loại thuốc gây bệnh và xảy ra các triệu chứng thường từ 2 đến 6 tuần.
5.2 Phơi nhiễm yếu tố gây nhiễm vi-rút
Ngoại ban do vi-rút thường gặp hơn ở trẻ em và có nhiều khả năng có biểu hiện lâm sàng đơn dạng (một hình dạng).[3] [5]
- Sốt, khó chịu, viêm họng và đau cơ là những triệu chứng đi kèm thường gặp.
- Các vi-rút căn nguyên có xu hướng theo mùa, với các enterovirus chiếm ưu thế vào mùa hè và vi-rút đường hô hấp chiếm ưu thế vào mùa đông.
Vi-rút Epstein Barr (EBV) là virus phổ biến (cũng còn được gọi là virus Herpes 4 ở người) làm tăng bạch cầu đơn nhân do nhiễm trùng. Ở các quốc gia phát triển, EBV có huyết thanh dương tính có thể vượt quá 90% trước đầu độ tuổi trưởng thành.
- EBV thường ảnh hưởng đến niêm mạc hầu họng và chủ yếu truyền qua nước bọt bị nhiễm bệnh. Trẻ em bị phơi nhiễm thường bị sốt nhẹ không đặc hiệu và thường không phát hiện. Tuy nhiên, nhiễm trùng nguyên phát ở trẻ vị thành niên và người trẻ tuổi dẫn đến nhiễm trùng tăng bạch cầu đơn nhân ở khoảng 50% số ca bệnh.
- Hầu hết những người nhiễm trùng tăng bạch cầu đơn nhân là từ 14 đến 25 tuổi.
- Sau thời kỳ ủ bệnh kéo dài từ 4 đến 8 tuần, tam chứng sốt, hạch to, và viêm họng tiến triển ở 80% ca bệnh.
- Phát ban bắt đầu vào ngày thứ 4 đến 6 của bệnh, ban đầu ở thân mình và các chi trên, sau đó lan rộng ra cánh tay và khuôn mặt, với chấm xuất huyết thường biểu hiện.
- Ampicillin hoặc penicillin gây phát ban toàn thân ở hầu hết bệnh nhân với tăng bạch cầu đơn nhân do nhiễm trùng.[10] Đợt phát ban này thường xảy ra sau khi uống thuốc 1 tuần và liên quan đến kháng thể EBV phản ứng chéo với thuốc. Phát ban kéo dài khoảng 1 tuần trước khi khỏi kèm theo tróc vảy da. Khi phát ban sần xảy ra ở bệnh nhân EBV đang sử dụng thuốc amoxicillin, bệnh nhân không được xem là dị ứng với thuốc đó.
Coxsackievirus loại A và B, echoviruses, và enteroviruses
- Những vi-rút này có thể gây phát ban sần và thường được truyền qua đường phân-miệng hoặc hô hấp.
- Bệnh thường gặp hơn vào mùa hè.
- Thời kỳ ủ bệnh thông thường là từ 3 đến 6 ngày.
- Phát ban thường là toàn thân và ban sẩn, với chấm xuất huyết, vết trợt ở miệng; và biểu hiện xuất huyết kết mạc.
- Sốt và viêm họng thường gặp.
Bệnh tay-chân-miệng là một ví dụ của bệnh enterovirus (thường là coxsackievirus tuýp A16 và A7), mặc dù biểu hiện là phát ban mụn nước ở lòng bàn tay và lòng bàn chân với viêm miệng có mụn nước.[12]
Rubella (sởi Đức) gây bệnh nhẹ, tự khỏi ở trẻ em và người lớn nhưng nhiễm trùng khi có thai có liên quan đến các biến chứng đáng kể.[9] Tỷ lệ mắc bệnh giảm đáng kể từ khi vắc xin sởi/quai bị/rubella (MMR) được giới thiệu vào năm 1969.
- Tiền triệu bao gồm sốt, đau đầu, và các triệu chứng hô hấp trên tiến triển sau thời kỳ ủ bệnh 16 đến 18 ngày.
- Từ một đến 5 ngày sau, phát ban đặc trưng với những nốt sẩn màu hồng đào bắt đầu ở mặt và lan ra dọc theo cơ thể, kéo dài 2 đến 3 ngày trước khi phai dần theo cùng thứ tự.
- Diễn biến điển hình hữu ích hơn khi nghi ngờ chẩn đoán này so với một đợt phát ban không đặc hiệu.
- Dát chấm xuất huyết trên khẩu cái mềm (chấm Forschheimer) đặc trưng của rubella.
- Bệnh hạch bạch huyết cổ đau khi chạm thường gặp.
- Đau khớp và viêm khớp có thể xảy ra.
- Viêm gan, viêm cơ tim/viêm màng ngoài tim, và thiếu máu hiếm khi gặp.
Tỷ lệ mắc bệnh rubeola (sởi) cũng giảm với tiêm chủng thường qui, mặc dù các đợt bùng phát dịch vẫn tiếp tục xảy ra, và phát sởi không điển hình cũng xảy ra ở bệnh nhân không tiêm chủng hoặc có sức đề kháng thay đổi.[9] Trong một nghiên cứu ở 35 ca bệnh người lớn bị sởi xác định bằng huyết thanh học, phát ban đặc trưng biểu hiện ở 100%, ho ở 94%, sốt ở 91%, và đốm Koplik ở 77%.[31] Hạt Koplik (các vết sẩn màu xám-trắng trên niêm mạc má) xuất hiện trong suốt tiền
- Sởi do paramyxovirus gây ra, có tính lây nhiễm cao, lây lan do hít phải giọt nước bọt trong không khí, và có thời gian ủ bệnh từ 10 đến 14 ngày.
- Trong và sau khi tiền triệu sốt, ho, sổ mũi và viêm kết mạc, ngoại ban là những nốt sần và dát ban đỏ bắt đầu trên trán và phía sau tai, sau đó lan rộng dọc thân thể; phát ban kéo dài khoảng 5 ngày và sau đó bắt đầu mờ dần. Các biến chứng bao gồm viêm phổi, viêm tai, viêm cơ tim, viêm não, và viêm não xơ hóa bán cấp.
- Các biến chứng bao gồm viêm phổi, viêm tai, viêm cơ tim, viêm não, và viêm não xơ hóa bán cấp.
Ban đỏ nhiễm khuẩn (bệnh thứ năm) do parvovirus gây ra, và sinh sôi trong tế bào gốc erythroid, cũng như biểu mô hô hấp.
- Thường gặp nhất vào mùa đông và mùa xuân.[9] [11]
- Thường gặp ở trẻ em từ 4 đến 10 tuổi trên thế giới và thường xảy ra trong thời gian đại dịch trong cộng đồng.
- Quá trình sinh sôi xảy ra trong thời kỳ ủ bệnh từ 4 đến 14 ngày.
- Phát ban xuất hiện sau thời gian ủ bệnh, thường với ban đỏ màu sáng trên khuôn mặt (má bị tát) ngoại trừ mũi và khu vực xung quanh miệng.
- Từ một đến 4 ngày sau, giai đoạn phát ban thứ hai tiến triển, bao gồm các nốt sần và dát ban đỏ ở dạng lưới, chủ yếu ở tay và chân.
- Phát ban kéo dài từ 1 đến 3 tuần, trong khi đó có thể có sốt nhẹ và đau khớp.
- Các triệu chứng về khớp thường gặp hơn ở người lớn.
- Bệnh nhiễm vi-rút này có tỷ lệ tử vong cao.
Ban đào (bệnh thứ sáu) do vi-rút herpes tuýp 6 và 7 ở người gây ra.[9] Bệnh do vi-rút này thường gặp ở trẻ sơ sinh và trẻ nhỏ.
- Hầu hết trẻ em có huyết thanh dương tính trước 12 tháng tuổi.[32]
- Biểu hiện sốt cao trong 3 đến 5 ngày, sau đó xuất hiện đột ngột phát ban màu hồng đào toàn thân trên thân mình và gần các chi trong khi hạ sốt.
- Đặc trưng là sẩn đỏ và ăn mòn ở khẩu cái mềm và lưỡi gà (các điểm Nagayama).
- Sốt co giật có thể xảy ra.
- Các triệu chứng hô hấp trên nhẹ và hạch to ở cổ hoặc vùng chẩm có thể biểu hiện.
- Thường hồi phục hoàn toàn, mặc dù vi-rút tiềm ẩn có thể tái kích hoạt.
Viêm gan B và C cấp tính có thể biểu hiện nhiều phát hiện khác nhau ở da:
- Có thể xảy ra trong giai đoạn nhiễm vi-rút huyết của viêm gan B hoặc C cấp tính
- Phát ban có thể là ban sần
- Có thể quan sát thấy các phát hiện trên da khác bao gồm viêm mạch, nổi mề đay, lichen phẳng, cryoglobulin huyết và rối loạn chuyển hóa porphyria ở bất kỳ giai đoạn nào của nhiễm trùng.
- Đau bụng có thể biểu hiện.
Bệnh nhân nghi ngờ bị ngoại ban HIV cho kết quả sàng lọc dương tính với RNA hoặc kháng nguyên lõi của vi-rút HIV.
- Ở bệnh nhân nhiễm HIV giai đoạn đầu, 10% đến 12% sẽ tiến triển hội chứng cấp tính từ 3 đến 6 tuần sau khi phơi nhiễm.
- Hội chứng này bao gồm phát ban dạng sởi, mệt mỏi, khó chịu, đau đầu và đau cơ.
Vi-rút Zika là một loại flavivirus lây truyền bởi động vật chân đốt, chủ yếu là bởi loài muỗi Aedes.
- Đa số bệnh nhân không có triệu chứng, tuy nhiên, khoảng 20% số ca nhiễm trùng nhẹ, tự khỏi kèm theo các triệu chứng mơ hồ, bao gồm ban sần, sốt, đau khớp, viêm màng kết.
- Phát ban là đặc điểm của nhiễm trùng và có thể ngứa.
- Có bằng cho rằng vi-rút Zika là nguyên nhân gây chứng đầu nhỏ và các dị tật bẩm sinh khác.
Virus Ebola là bệnh nhiễm trùng nặng, thường gây chết người, bệnh từ động vật truyền sang người do vi-rút Ebola gây ra.
- Thời kỳ ủ bệnh từ 1 đến 21 ngày (thường từ 5-12 ngày), và bệnh nhân không bị nghi ngờ là nhiễm bệnh cho tới khi xuất hiện các triệu chứng.
- Phát ban sần tiến triển sớm trong thời gian mắc bệnh ở khoảng 25% đến 52% bệnh nhân trong các đợt bùng phát trước, nhưng chỉ 1% đến 5% số bệnh nhân trong đợt bùng phát năm 2014.
- Thường được mô tả là không gây ngứa, ban đỏ, và ban sần.
- Phát ban do vi-rút này có thể bắt đầu xuất hiện tập trung, sau đó khuếch tán, lan rộng và hợp lại.
- Ban có thể trở thành ban hoặc chấm xuất huyết giai đoạn sau của bệnh ở những bệnh nhân có rối loạn đông máu.
- Có thể khó phân biệt được phát ban ở những người da sẫm màu.
Nhiễm vi-rút Chikungunya do muỗi Aedes đốt.
- Bệnh thường tự khỏi và có đặc điểm sốt, đau khớp nặng, và phát ban.
- Trong khoảng một nửa ca bệnh, phát ban sần được ghi nhận, thường liên quan đến khởi phát sốt, nhưng thỉnh thoảng xảy ra sau khi giảm sốt.
- Phát ban có tính phân bổ rộng khắp, nhưng thường ảnh hưởng đến tứ chi nhiều nhất.
- Phát ban thỉnh thoảng chỉ ngứa.
- Nhiều biểu hiện da liễu khác có thể xảy ra, bao gồm tăng sắc tố da, hăm da, loét quanh bộ phận sinh dục và quanh hậu môn, tróc vẩy da đặc biệt ở lòng bàn tay và lòng bàn chân, và loét áp-tơ miệng.
Sốt Dengue có tính lưu hành dịch ở các vùng Đông Nam Á và Tây Thái Bình Dương, vùng Caribbean, Châu Mỹ La-tinh, và một số khu vực ở Hoa Kỳ, Châu Phi, và Trung Đông, do đó, điều quan trọng là cần hiểu bệnh nhân có sống tại hoặc gần đây có du lịch đến các vùng này không.
- Sốt Dengue biểu hiện sốt và đỏ da mặt và cổ trước khi phát ban sần lan rộng tiến triển, ảnh hưởng đến toàn bộ cơ thể, có thể bị ngứa.
- Các triệu chứng khác bao gồm đau cơ, đau khớp, đau đầu, chứng biếng ăn, buồn nôn và nôn.
- Nếu sốt xuất huyết dengue tiến triển, có thể có chấm xuất huyết, chảy máu cam và các dấu hiệu chảy máu từ các vị trí khác, chứng to gan lách, và sốc sau đó.
5.3 Tiền sử xã hội và giải trí
Các yếu tố tiền sử để đánh giá bệnh nhân nghi ngờ nhiễm khuẩn huyết do não mô cầu bao gồm điều kiện sống (thường gặp hơn trong điều kiện sống gần gũi như ký túc xá, nhà tù), tình trạng miễn dịch (tiêm chủng trước đó; người được tiêm chủng cách đây >10 năm, trẻ nhỏ, và người lớn tuổi có thể không có khả năng miễn dịch đầy đủ).
Tỷ lệ mắc bệnh vào mùa hè/mùa thu tương ứng với các hoạt động ngoài trời và với khả năng bị bọ ve chích là đặc điểm phân biệt bệnh rickettsial.[16] Một báo cáo thực tế về vết cắn của bọ ve trước đó hoặc tiếp xúc với bọ ve chiếm 45% đến 60% ca bệnh.[33] Các đặc điểm khác của bệnh rickettsial có thể bao gồm:
- Sốt, kèm theo phát ban bắt đầu ở cổ tay và mắt cá như là dát chấm xuất huyết và lan rộng vào giữa; thỉnh thoảng các tổn thương ban sần tiến triển sau đó.
- Đau đầu, các triệu chứng đường tiêu hóa và tình trạng khó chịu (thường gặp).
- Ảnh hưởng đến thần kinh (không thường gặp).
Các ví dụ bao gồm sốt đốm Rocky Mountain (Hoa Kỳ, Trung Mỹ, Brazil) và sốt đốm vùng Địa Trung Hải (Pháp, Bồ Đào Nha). Hơn 30 phân nhóm được ghi nhận.
5.4 Sau ghép tạng.
Biểu hiện của bệnh lý mảnh ghép chống lại vật chủ cấp tính (aGVHD) là khởi phát đột ngột phát ban sần ở bệnh nhân có tình trạng sau cấy ghép gần đây.
- Phát ban này không thường gặp sau khi ghép tủy xương hoặc cấy tế bào gốc, và có thể xuất hiện sau khi truyền sản phẩm máu hoặc ghép tạng đặc. Điều này thường xảy ra từ 1 đến 3 tuần sau khi cấy ghép.
- Phát ban thường bắt đầu ở tay và bàn chân như là ban đỏ phía ngoài và cũng xuất hiện lưng trên, tai, má, và cổ. Các ca bệnh nặng có thể liên quan đến ban đỏ lan tỏa và tróc vẩy da, và niêm mạc (nhất là kết mạc) có thể bị ảnh hưởng. Sau khi xuất hiện ở da vài ngày, đường tiêu hóa và gan bị ảnh hưởng.
- Tần suất phụ thuộc vào mức độ khớp giữa người hiến tặng và người nhận, xảy ra ở 25% đến 40% anh chị em phù hợp HLA và ở 50% ca cấy ghép không phù hợp HLA. aGVHD có thể do tế bào T có sức đề kháng bình thường của người hiến tặng gây ra được truyền vào vật chủ suy giảm miễn dịch, mà phản ứng nhằm vào da (phát ban), đường tiêu hóa (tiêu chảy), và gan (viêm gan tắc mật).
- Bệnh nhân không khỏe về mặt lâm sàng và sốt thường biểu hiện.
- Một nửa số bệnh nhân có aGVHD vừa đến nặng có thể tử vong do hậu quả.
5.5 Sốt theo chu kỳ
Viêm khớp dạng thấp vị thành niên (bệnh Still) và bệnh Still ở người lớn thường liên quan đến phát ban sần. Sốt định kỳ (thường là buổi chiều muộn, sốt cao vào buổi tối, và cải thiện), và đau khớp thường xảy ra trước khi phát ban.[34]
- Phát ban sần liên quan đến viêm khớp dạng thấp vị thành niên thường thoáng qua (tái phát kèm theo sốt), ban đỏ, và không ngứa. Thân mình và các vị trí áp lực nhạy hơn.[35]
- Phát ban sần liên quan đến bệnh Still khởi phát ở người lớn có màu hồng, không ngứa, và đi kèm theo sốt.
Chẩn đoán có thể phát hiện muộn nhưng nên nghi ngờ khi có sốt theo chu kỳ khi không có nguyên nhân nhiễm trùng, và viêm khớp.
5.6 Bệnh nhân có biểu hiện bất thường về mặt lâm sàng có bệnh toàn thân hoặc nhiễm khuẩn huyết
Điều quan trọng là cần xem xét khả năng nhiễm khuẩn huyết vì nhận biết sớm để điều trị sớm, giúp cải thiện đáng kể kết quả ngắn hạn và dài hạn.[21] [22] [23] Phát ban sần có thể là đặc điểm lâm sàng ở bệnh nhân có bệnh toàn thân hoặc nhiễm khuẩn huyết do nhiều nguyên nhân tiềm ẩn khác nhau.
Phát ban có thể là dấu hiệu sớm ở bệnh nhân có nhiễm khuẩn huyết do não mô cầu. Điều này khác với ban xuất huyết dạng chấm hoặc phát ban xuất huyết kết khối cổ điển hơn thường được phát hiện về sau trong giai đoạn bệnh. Phát ban sần có tính tạm thời, kéo dài trong vài giờ đến không quá 48 tiếng, và giống với nhiều loại ngoại ban do vi-rút khác nhau.
- Các yếu tố tiền sử để đánh giá bao gồm điều kiện sống (thường gặp hơn trong điều kiện sống gần gũi như ký túc xá, nhà tù), tình trạng miễn dịch (tiêm chủng trước đó; người được tiêm chủng cách đây >10 năm, trẻ nhỏ, và người lớn tuổi có thể không có khả năng miễn dịch đầy đủ).
- Nhìn chung, thường có biểu hiện sốt và cứng gáy.
- Hầu hết bệnh nhân nhiễm khuẩn huyết do não mô cầu không bị viêm màng não mủ do não mô cầu, và thường những người bị viêm màng não mủ do não mô cầu không có nhiễm khuẩn huyết do não mô cầu.
Bệnh giang mai thứ phát có thể biểu hiện là phát ban sần trên thân và tứ chi, nhất là ở lòng bàn tay và lòng bàn chân. Phát ban có hình dạng thay đổi, thường gặp nhất là không ngứa, và có màu hồng đến nâu đỏ, có đường kính từ 2 đến 20 mm. Bệnh lý này thường tiến triển khoảng 4 đến 10 tuần sau tổn thương ban đầu (loét sinh dục không đau). Phát ban thường liên quan đến sốt và các triệu chứng toàn thân (ví dụ như khó chịu, đau cơ, đau khớp, đau họng, và sụt cân). Bệnh nhân có kết quả tầm soát dương tính với xét nghiệm nhanh reagin trong huyết tương (RPR) và xét nghiệm huyết thanh khuẩn xoắn đặc hiệu dương tính (xét nghiệm ngưng kết hồng cầu Treponema pallidum [TPHA] và xét nghiệm hấp thụ kháng thể huỳnh quang [FTA-ABS]). Được thực hiện ít thường xuyên hơn là soi kính hiển vi nền đen dịch tiết da/niêm mạc và sinh thiết da, có thể cho thấy khuẩn xoắn spirochetes.[36]
Ba nhiễm khuẩn qua trung gian độc tố có thể dẫn đến hội chứng bệnh lâm sàng nặng hoặc nhiễm khuẩn huyết với phát ban sần toàn thân (bệnh tinh hồng nhiệt ở trẻ em, hội chứng bong vảy da do tụ cầu, hội chứng sốc nhiễm độc).[14]
Sốt tinh hồng nhiệt gây ra bởi một độc tố do liên cầu khuẩn beta tan huyết nhóm A sản sinh ra, thường xảy ra sau khi viêm họng hoặc viêm amiđan.
- Phát ban này thường gặp nhất ở trẻ nhỏ (80% trẻ em có các kháng thể trước năm 10 tuổi), và thường gặp hơn vào mùa thu đến mùa xuân. Từ năm 2014 đến năm 2016, ở Anh Quốc, tỷ lệ sốt tinh hồng nhiệt được ghi nhận ngày càng tăng.[15]
- Các triệu chứng bao gồm đau họng, sốt, khó chịu, và rối loạn tiêu hóa.
- Trong vòng 2 ngày, phát ban toàn thân bắt đầu ở cổ và ngực và trở thành toàn thân trong nhiều giờ. Phát ban bao gồm các nốt sần nhỏ trên nền đỏ (phát ban thể scarlatiniform), có kết cấu như giấy nhám.
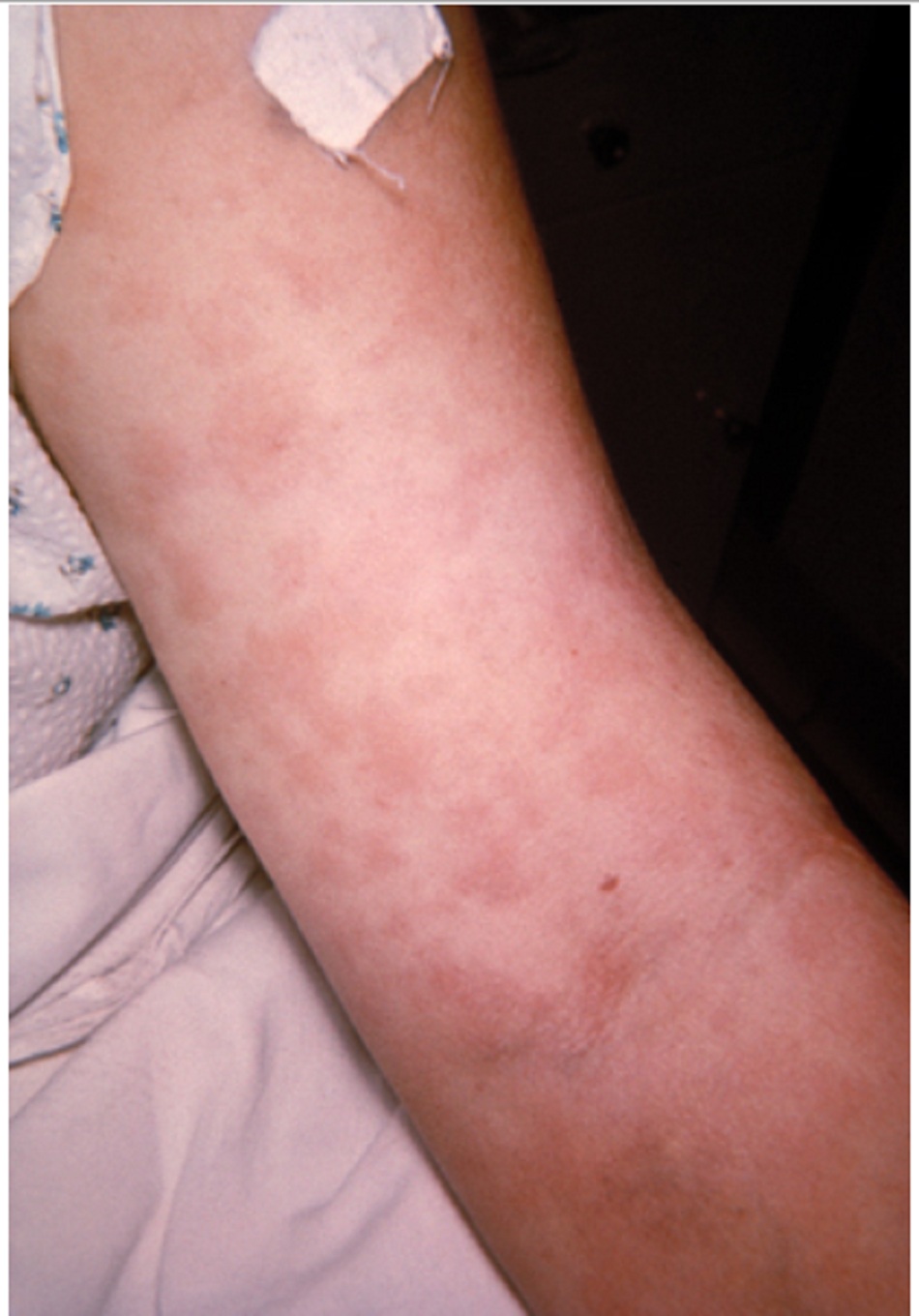
Sự hiện diện của các tổn thương gây đau trên da, các tổn thương tối màu bào mòn sớm, và ảnh hưởng đến niêm mạc có thể báo hiệu ban đỏ đa dạng nặng đang tiến triển (hội chứng Stevens-Johnson hoặc hoại tử biểu bì nhiễm độc). [Fig-3]
Hội chứng bong vảy da do tụ cầu là hội chứng qua trung gian độc tố, do độc tố gây tróc da ET-A và ET-B từ các chủng thuộc loại phage nhóm II gây ra.[37] Những độc tố này nhằm vào lớp hạt của biểu bì, gây mất độ kết dính và tạo mụn nước.
- Trẻ nhỏ (< 6 tuổi) thường bị ảnh hưởng nhất, mặc dù hội chứng bong vảy da do tụ cầu có thể’ xuất hiện ở người lớn với bệnh suy thận tiềm ẩn hoặc ức chế miễn dịch.[38]
- Tiền triệu sốt, khó chịu và da đau khi chạm vào xảy ra trước khi phát ban.
- Ban đỏ bắt đầu ở đầu và nhanh chóng lan ra toàn thân (nhiều giờ).
- Da bị sưng, và hình thành các mụn nước có bề mặt mỏng và bọng nước.
- Bóc vẩy da/ tróc da trên bề mặt xuất hiện trong 2-5 ngày, để lại lớp da nằm dưới trần trụi và đóng vảy. Quan sát thấy đóng vảy quanh miệng kèm theo phát ban niêm mạc miệng.
- Hội chứng bong vảy da do tụ cầu thường được chẩn đoán lâm sàng. Dấu hiệu Nikolsky (gây mụn nước ở da với áp lực bên) là phát hiện dương tính về vấn đề này.
- Bệnh nhân có nguy cơ cao nhiễm khuẩn huyết trong 1 đến 2 tuần tiếp theo trong khi da biểu mô hóa. Tỷ lệ tử vong ở trẻ em thấp (3%) nhưng >50% ở người lớn.[37]
Hội chứng sốc nhiễm độc do ảnh hưởng của ngoại độc tố của tụ cầu vàng (TSS-toxin-1).[39] [40] Mặc dù các ca bệnh được ghi nhận ban đầu là liên quan đến kinh nguyệt, nhưng ngày nay hầu hết các ca bệnh là sau phẫu thuật.
- Hội chứng sốc nhiễm độc có đặc điểm sốt cao (>39,6°C [103°F]), hạ huyết áp (huyết áp tâm thu <90 mmHg), viêm họng, đau đầu, các triệu chứng tiêu hóa, và phát ban thể scarlatiniform lan tỏa.
- Chẩn đoán có tính lâm sàng khi có sốt, hạ huyết áp, phát ban tróc vẩy da, và ảnh hưởng >3 hệ cơ quan (tiêu hóa, cơ, hệ thần kinh trung ương, thận, gan, niêm mạc, hoặc huyết học).
- Phát ban bắt đầu trên thân mình và lan ra ở dạng hướng tâm.
- Tứ chi trở nên phù nề, niêm mạc miệng và lưỡi trở nên sung huyết.
- róc vẩy da xảy ra từ 1 đến 2 tuần sau khi khởi phát, bắt đầu ở lòng bàn tay và lòng bàn chân.
Hạch to đáng kể, sốt, tăng bạch cầu ái toan, và rối loạn chức năng gan có thể cho thấy hội chứng quá mẫn toàn thân.[5]
Bệnh Kawasaki (hội chứng da niêm mạc kèm sưng hạch bạch huyết) là một bệnh cấp tính, đa cơ quan, gây sốt chủ yếu ảnh hưởng đến trẻ em <4 tuổi.[9] [17] Chẩn đoán được thực hiện trên lâm sàng, vì không có xét nghiệm chẩn đoán đặc hiệu.
Các tiêu chí chẩn đoán bao gồm sốt trong 5 ngày, cộng với 4 trong 5 đặc điểm sau đây:[41]
- Xung huyết kết mạc
- Hạch to vùng cổ
- Các thay đổi ở vùng họng hầu (bao gồm sung huyết, các vết nứt ở miệng, “lưỡi dâu tây”)
- Các thay đổi ở ngoại vi của các chi (bao gồm bóc vẩy da ở bàn tay và bàn chân, ban đỏ, phù nề)
- Phát ban đa hình thái.
Phát ban thường là toàn thân và ban sẩn mà không có chấm xuất huyết; đặc biệt thường nổi bật với ban đỏ đáy chậu. Phát ban giống với ngoại ban do vi-rút, mặc dù phát hiện sớm rất quan trọng do khả năng xảy ra các biến chứng đe dọa tính mạng của bệnh Kawasaki không được điều trị, bao gồm:
- Ảnh hưởng tim (biến chứng nghiêm trọng nhất), bao gồm phình mạch vành (nguyên nhân gây tử vong thường gặp nhất), viêm cơ tim, và suy tim sung huyết.
- Ảnh hưởng đa phủ tạng (thường gặp), tác động đến hệ thần kinh trung ương, mắt, thận, và hệ tiêu hóa.
Viêm mạch máu có kích thước nhỏ và trung bình cũng góp phần vào bệnh học.
5.7 Kết quả xét nghiệm
Khi bệnh nhân có biểu hiện nghi ngờ phát ban do thuốc gây ra, không có xét nghiệm trong phòng thí nghiệm nào giúp xác định hoặc khẳng định loại thuốc là căn nguyên. Công thức máu có thể chỉ cho thấy bạch cầu ái toan ngoại vi mức nhẹ đến trung bình. Thông thường sẽ có các bảng xét nghiệm chức năng chuyển hóa, gan và thận.
Do có nhiều xét nghiệm huyết thanh, nên việc tầm soát từng bệnh nhân với từng xét nghiệm là không thiết thực. Nếu nghi ngờ nguyên nhân nhiễm trùng gây bệnh, dựa trên tiền sử và khám lâm sàng, chỉ định đánh giá xét nghiệm trực tiếp.
Tùy theo vi-rút cụ thể có ảnh hưởng, có thể xác định chẩn đoán ngoại ban do vi-rút bằng nuôi cấy vi-rút, PCR, hoặc huyết thanh.
- Chẩn đoán vi-rút Epstein Barr (EBV) được hỗ trợ với sự hiện diện của kháng thể heterophile và được xác định bằng kháng thể EBV đặc hiệu.[42]
- Xét nghiệm phản ứng chuỗi sao chép ngược enterovirus (PCR) có sẵn để chẩn đoán.
- Chẩn đoán Rubella được xác định bằng kháng thể IgM kháng rubella hoặc chuẩn độ IgG kháng rubella tăng gấp bốn lần.
- Chẩn đoán sởi có tính lâm sàng nhưng có thể được xác định về mặt huyết học hoặc bằng nuôi cấy vi-rút.
- Ban đỏ nhiễm khuẩn (bệnh thứ năm) được chẩn đoán có tính lâm sàng với khả năng xác định bằng phát hiện kháng thể IgM kháng B19.
- Nếu nhiễm cytomegalovirus (CMV) là nguyên nhân gây ngoại ban do vi-rút, huyết thanh CMV có thể dương tính, phát hiện PCR và kháng nguyên có thể giúp chẩn đoán.
- Xét nghiệm chẩn đoán nhiễm khuẩn huyết do não mô cầu bao gồm phân lập vi khuẩn não mô cầu từ nuôi cấy máu.
- Chẩn đoán nghi ngờ lâm sàng bệnh tinh hồng nhiệt và có thể xác định với xét nghiệm nhanh kháng nguyên liên cầu khuẩn hoặc hiệu giá kháng thể kháng streptolysin O dương tính.
- Hội chứng bong vảy da do tụ cầu thường được chẩn đoán lâm sàng. Kết quả nuôi cấy và nhuộm Gram từ da thường âm tính, mặc dù có thể nuôi cấy S aureus từ hầu họng, rốn, lỗ mũi, quanh hậu môn, hoặc mắt. Dịch mụn nước tiệt trùng.
- Hội chứng sốc nhiễm độc có biểu hiện giảm tiểu cầu đặc trưng với số lượng tiểu cầu <100 x 109/L (100 x 103/ microlitre).[40] Có thể phân lập độc tố của hội chứng sốc nhiễm độc từ huyết thanh.[43]
- Xét nghiệm huyết thanh xác định chẩn đoán bệnh rickettsial nhưng không nhận biết các loài. Thường không tăng chuẩn độ có ý nghĩa chẩn đoán cho đến tuần thứ hai của bệnh. Các bất thường xét nghiệm không đặc hiệu bao gồm giảm tiểu cầu và hạ natri máu.
- Bệnh nhân có kết quả tầm soát bệnh giang mai dương tính với xét nghiệm nhanh reagin trong huyết tương (RPR) và xét nghiệm huyết thanh khuẩn xoắn đặc hiệu dương tính (xét nghiệm ngưng kết hồng cầu Treponema pallidum [TPHA] và xét nghiệm hấp thụ kháng thể huỳnh quang [FTA-ABS]).
- Tăng bạch cầu ái toan ngoại vi đáng kể và tăng aminotransferase có thể cho thấy hội chứng quá mẫn toàn thân.[5]
- Huyết thanh viêm gan cấp tính cho kết quả dương tính và aminotransferases tăng lên ở bệnh nhân viêm gan B và C. Tuy nhiên, huyết thanh có thể âm tính ở những người nhiễm viêm gan C cấp tính, và cần thực hiện xét nghiệm RNA nếu có nghi ngờ.
- Bệnh nhân nghi ngờ bị ngoại ban HIV cho kết quả sàng lọc dương tính với RNA hoặc kháng nguyên lõi của vi-rút HIV.
5.8 Sinh thiết da
Trước khi sinh thiết da, các bác sĩ cần xem xét liệu thông tin từ kết quả sinh thiết có chứng minh được hiệu quả của thủ thuật này không; nên thường hội chẩn với bác sĩ da liễu.
Sinh thiết da là yếu tố quan trọng trong xét nghiệm đối với bất kỳ bệnh nhân nào nghi ngờ aGVHD. Những thay đổi với aGVHD có tính đặc trưng, với thay đổi không bào của lớp đáy (cấp I), viêm lympho bào, và hoại tử tế bào keratin (cấp II), tách lớp hạ bì và biểu bì để hình thành các mụn nước (cấp III) hoặc bọng nước (cấp IV).
Sinh thiết là một lựa chọn khi có phát ban ở da do thuốc (thay đổi không đặc hiệu) hoặc bệnh giang mai (thay đổi không đặc hiệu; nhuộm Warthin-Starry có thể cho thấy khuẩn xoắn spirochetes). Thường không được chỉ định trong tình trạng ngoại ban do vi-rút.
Chỉ định sinh thiết da ở những người nghi ngờ hội chứng bong vảy da do tụ cầu chỉ khi chẩn đoán không rõ ràng về mặt lâm sàng. Có thể xác định chẩn đoán bằng chẩn đoán mô bệnh học, vì sinh thiết da cắt lạnh sẽ cho thấy sự phân tách trong biểu bì.
5.9 Ngưng thuốc và làm test kích thích
Có một vài hướng dẫn để điều trị cho bệnh nhân bị phát ban do thuốc:[44] [45]
Ở bệnh nhân đang dùng chỉ một loại thuốc, việc ngưng thuốc ngay sau khi các triệu chứng tiến triển có thể giúp cải thiện lâm sàng trong vòng vài ngày. Thật không may, là các tình huống lâm sàng thường gặp hơn ở những bệnh nhân đang sử dụng nhiều thuốc, và thậm chí nhiều thuốc mới được dùng gần đây.[46]
Thậm chí một bệnh nhân sử dụng cùng thuốc trong nhiều năm có thể tiến triển phản ứng với thuốc thay thế đồng dạng. Do đó, thuốc nghi ngờ sẽ được ngưng mặc dù có thể là thuốc không gây bệnh. Lý tưởng nhất, đó là ngừng tất cả các loại thuốc không cần thiết. Tuy nhiên, do bệnh nhân thường sử dụng một số loại thuốc cần thiết và khó có thể không dùng
Thông thường cần làm việc với bác sĩ kê đơn để xác định xem liệu có thể ngưng một loại thuốc nghi ngờ và cần bắt đầu một loại thuốc thay thế thích hợp có tác dụng tương tự hay không. Rõ ràng là điều này dẫn đến một vài biến đổi và khó khăn. Trong một số ca bệnh, nguy cơ từ việc ngưng một loại thuốc quan trọng còn lớn hơn nguy cơ phát ban, và họ sẽ quyết định xem có tiếp tục dùng loại thuốc gây phát ban không. Nhiều loại phát ban vẫn cải thiện, mặc dù một số loại có thể tiến triển thành viêm da đỏ toàn thân.
Xét nghiệm huyết thanh để tìm các ức chế chuyển đổi, mất hạt bạch cầu ái kiềm, và độc tính tế bào lympho có thể xác định chẩn đoán phát ban do thuốc khi có kết quả xét nghiệm dương tính. Tuy nhiên, hiện nay xét nghiệm này không phổ biến rộng rãi, cũng như không có sẵn đối với các loại thuốc có nghi ngờ nhất. Chẩn đoán với xét nghiệm chích da hoặc thử nghiệm áp da đối với các thành phần trong thuốc nghi ngờ có thể xác định chắc chắn chẩn đoán trong một số ca bệnh.[6] Một nghiên cứu cho thấy rằng thử nghiệm áp da trong các trường hợp này có độ đặc hiệu cao nhưng độ nhạy
cảm thấp.[47] Các nghiên cứu về test kích thích với các loại thuốc cũng có thể có câu trả lời xác định nhưng cần thực hiện dưới sự theo dõi để tránh sốc phản vệ.[48] Nhìn chung, không khuyến nghị uống lại thuốc nghi ngờ gây bệnh.
6. Chẩn đoán khác biệt
6.1 Thường gặp |
|||
| 6.1.1 Dị ứng với thức ăn hoặc thuốc | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát nhanh chóng, nổi mề đay trong vòng vài phút đến vài giờ từ khi phơi nhiễm | Phát ban có dạng ban sần, thỉnh thoảng trước khi tiến triển mề đay; phù mạch và suy hô hấp theo sau, hạ huyết áp và nhịp tim nhanh thường biểu hiện | »Không có: Chẩn đoán mang tính lâm sàng | »Xét nghiệm chích da (xét nghiệm vào da với thuốc nghi ngờ): Xét nghiệm dương tính có thể xác định chẩn đoán Không được thực hiện rộng rãi. Xét nghiệm này phải do chuyên gia dị ứng được đào tạo về cách điều trị những biến cố hiếm gặp nhưng có khả năng đe dọa tính mạng có thể xảy ra. Sử dụng qua đường tiêm vào da có thể không gây phản ứng dị ứng cục bộ. Độ nhạy và độ đặc hiệu thấp. Bôi trên da có thể không thực tế hoặc có thể không gây phản ứng tiếp xúc dị ứng. Thường có kết quả âm tính giả và dương tính giả.[49] |
| 6.1.2 Phản ứng thuốc bất lợi ví dụ như thuốc kháng sinh, thuốc chống co giật, hoặc allopurinol | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử dùng thuốc gần đây, thường là thuốc kháng sinh như penicillin, sulphonamide, cephalosporin, tiền sử dị ứng với thuốc trước đây, phát ban xảy ra trong vài ngày (thường 4-14 ngày) kể từ khi sử dụng thuốc mới (có thể phát ban do sử dụng thuốc mạn tính hiện tại nhưng ít gặp); có thể đi kèm bổ sung dinh dưỡng hoặc thảo mộc mới trong 1 trên 1000 hoặc có biểu hiện là hội chứng giống cúm sau khi tiêm chủng gần đây | Phát ban dát sẩn trên thân và các chi; bệnh nhân có vẻ ốm yếu, thường là người lớn, thường bị sốt; trong các trường hợp phản ứng dị ứng, các biểu hiện trên da chiếm đa số; bệnh nhân có thể cho thấy tình trạng khó chịu nhẹ, không có các dấu hiệu nhiễm trùng đặc hiệu; ngứa có thể nhẹ đến nặng | »Không có: Chẩn đoán mang tính lâm sàng | »Thử nghiệm áp da: Xét nghiệm dương tính có thể xác định chẩn đoán (trước đây); chỉ cần thực hiện 2 đến 6 tháng sau khi khỏi;[49] [50] Kết quả không phù hợp[49] [51]
»Sử dụng lại qua đường uống: Phát ban tái phát có thể xác định chẩn đoán[52] »Xét nghiệm chích da (xét nghiệm vào da với thuốc nghi ngờ): Xét nghiệm dương tính có thể xác định chẩn đoán Không được thực hiện rộng rãi. Sử dụng qua đường tiêm vào da có thể không gây phản ứng dị ứng cục bộ. Độ nhạy và độ đặc hiệu thấp. Bôi trên da có thể không thực tế hoặc có thể không gây phản ứng tiếp xúc dị ứng. Thường có kết quả âm tính giả và dương tính giả.[49] |
| 6.1.3 Hóa trị liệu | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Hóa trị liệu gần đây (ví dụ như cytarabine, dacarbazine, hydroxyurea, paclitaxel, và procarbazine); khả năng thường được ghi chú trong thông tin có trong thuốc. | Phát ban dát sẩn, đặc trưng bởi các nốt sẩn đỏ đơn dạng | »Không có: Chẩn đoán mang tính lâm sàng | »Xét nghiệm chích da (xét nghiệm vào da với thuốc nghi ngờ): Xét nghiệm dương tính có thể xác định chẩn đoán Không được thực hiện rộng rãi. Sử dụng qua đường tiêm vào da có thể không gây phản ứng dị ứng cục bộ. Độ nhạy và độ đặc hiệu thấp. Bôi trên da có thể không thực tế hoặc có thể không gây phản ứng tiếp xúc dị ứng. Thường có kết quả âm tính giả và dương tính giả.[49] |
| 6.1.4 Enterovirus và nhiễm echovirus | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Sốt và khó chịu với phát ban toàn thân đồng bộ đột ngột, thường gặp hơn vào mùa thu và mùa hè (ví dụ như bệnh chân-tay-miệng, thường là coxsackievirus loại A16 và A7) | Phát ban sần toàn thân; viêm họng thường gặp, thỉnh thoảng chấm xuất huyết, vết trợt ở miệng, và xuất huyết kết mạc; ảnh hưởng hệ thần kinh trung ương (viêm não, viêm màng não) và tim (viêm cơ tim) hiếm gặp | »Cấy vi rút: dương tính Từ mẫu phết họng hoặc dịch cơ thể (não tủy, mụn nước ở da, máu); có thể chẩn đoán nhanh nhưng thường chỉ thực hiện trong những ca bệnh nặng.
»Xét nghiệm phản ứng khuếch đại chuỗi gien (PCR ): dương tính Từ mẫu phết họng hoặc dịch cơ thể (não tủy, mụn nước ở da, máu); có thể chẩn đoán nhanh nhưng thường chỉ thực hiện trong những ca bệnh nặng. |
»Huyết thanh học: dương tính
Hiếm khi được thực hiện do lượng lớn kiểu huyết thanh. |
| 6.1.5 Bệnh thứ năm (ban đỏ nhiễm khuẩn) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền triệu nhẹ, nhất là ở trẻ em từ 4 đến 10 tuổi vào mùa đông và mùa xuân, đau khớp không thường gặp; nhiễm trùng trong khi mang thai có thể dẫn đến chứng thiếu máu, phù thai nhi, và thai chết | Ban đầu ban đỏ má, trong 1 đến 4 ngày sau đó là phát ban dạng ren ở các chi; đau khớp ở tay, cổ tay, mắt cá, bàn chân | »Kháng thể IgM kháng parvovirus B19: dương tính | |
| 6.1.6 Ban đào (bệnh thứ sáu) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Phát ban trong giai đoạn hạ sốt sau thời kì sốt cao, đặc biệt là ở trẻ nhũ nhi; có thể dẫn đến co giật, bệnh não, và viêm màng não vô khuẩn; đôi khi xuất hiện triệu chứng đường hô hấp trên nhẹ | Sốt cao; xuất hiện đột ngột phát ban màu hồng đào toàn thân trên thân mình và gốc các chi trong khi hạ sốt; thóp phồng cho thấy nguy cơ ảnh hưởng đến hệ thần kinh trung ương; đôi khi có hạch to ở cổ hoặc vùng chẩm; sẩn đỏ và vết trợt ở khẩu cái mềm và lưỡi gà (điểm Nagayama) có tính đặc trưng | »Huyết thanh để phát hiện kháng thể kháng vi-rút herpes người 6: dương tính | |
| 6.1.7 Nhiễm cytomegalovirus (CMV) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Giống tăng bạch cầu đơn nhân, có thể kéo dài 2 tuần, hiếm khi liên quan đến viêm gan; nguy cơ tử vong ở bệnh nhân bị suy giảm miễn dịch (người nhận ghép tạng và HIV); nhiễm trùng bẩm sinh kèm theo nguy cơ tử vong cao, gây quái thai | Sốt, phát ban sần không đặc hiệu; chấm xuất huyết thường biểu hiện, hạch to (ở cổ, dưới hàm dưới, hoặc toàn thân) | »Huyết thanh đối với
CMV: dương tính Cũng có phát hiện PCR và kháng nguyên. |
|
6.2 Không thường gặp |
|||
| 6.2.1 Phản ứng bất lợi không ngay lập tức với chất cản quang có chứa i-ốt | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát nổi ban sần tạm thời liên quan đến tiêm chất cản quang có chứa i- ốt | Phát ban sần, cũng có thể tiến triển thành nổi mề đay | »Không có: Chủ yếu chẩn
đoán lâm sàng |
|
| 6.2.2 Phản ứng thuốc với tăng bạch cầu ái toan và các triệu chứng toàn thân (DRESS) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Gần đây sử dụng sulphonamide, thuốc chống co giật, allopurinol, và minocycline; cũng liên quan đến việc sử dụng carbamazepine; lượng thuốc sử dụng có thể 2-6 tuần trước khi tiến triển triệu chứng[8] [7] | Phát ban dạng sởi (giống như sởi) do thuốc, bệnh nhân không khỏe cấp tính kèm theo sốt, đau bụng, và mặt sưng phù | »Không có: chẩn đoán dựa vào lâm sàng, và thường không khuyến cáo thực hiện xét nghiệm | »Công thức máu: tăng bạch cầu ái toan, tăng tế bào lympho không điển hình
»Tổng phân tích nước tiểu: protein niệu, cặn nước tiểu bất thường đôi khi có kèm bạch cầu ái toan chỉ điểm bệnh viêm thận kẽ »Sinh thiết da: Không yêu cầu chẩn đoán nhưng có thể được xem xét dựa trên tình huống lâm sàng |
| 6.2.3 Ban đỏ đa dạng | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Gần đây sử dụng sulfonamide, penicillin, có thể nhiễm trùng gan | Các tổn thương gây đau trên da, các tổn thương tối màu bào mòn sớm, và ảnh hưởng đến niêm mạc | »Không có: chẩn đoán dựa vào lâm sàng, và thường không khuyến cáo thực hiện xét nghiệm | »Sinh thiết da: Không yêu cầu chẩn đoán nhưng có thể được xem xét dựa trên tình huống lâm sàng |
| 6.2.4 Da xung huyết chuyển đảo huyết thanh HIV | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Hội chứng cấp tính từ 3 đến 6 tuần sau khi phơi nhiễm; mệt mỏi, khó chịu, đau đầu và đau cơ | Phát ban mịn dạng sởi trên thân mình và cánh tay, đôi khi ở lòng bàn tay và lòng bàn chân; kéo dài 4 đến 5 ngày, tự khỏi. | »RNA vi-rút HIV hoặc kháng nguyên lõi: dương tính
Tầm soát cho bệnh nhân có nguy cơ nhiễm HIV. Có thể phát hiện được trong khoảng 10 ngày sau khi nhiễm. |
»Xét nghiệm huyết thanh HIV: dương tính Thường mất 6 tuần để chuyển đảo huyết thanh; phát ban thường khỏi trước khi xét nghiệm này cho kết quả dương tính. |
| 6.2.5 Nhiễm vi-rút viêm gan B cấp tính | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Các phát hiện biến đổi ở da kèm theo giai đoạn nhiễm vi-rút huyết của viêm gan B cấp tính | Phát ban có thể là dát sẩn; các biểu hiện khác trên da, bao gồm viêm mạch, nổi mề đay, lichen phẳng, cryoglobulin huyết và rối loạn chuyển hóa porphyria; đau gan hoặc toàn bộ vùng bụng | »Xét nghiệm huyết thanh chẩn đoán viêm gan cấp tính: dương tính HBsAg dương tính, IgM kháng viêm gan B.
»Bảng chức năng gan: tăng aminotransferase |
|
| 6.2.6 Nhiễm vi-rút viêm gan C cấp tính | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Các phát hiện biến đổi ở da kèm theo giai đoạn nhiễm vi-rút huyết của viêm gan C cấp tính | Phát ban có thể là dát sẩn; các biểu hiện khác trên da, bao gồm viêm mạch, nổi mề đay, lichen phẳng, cryoglobulin huyết và rối loạn chuyển hóa porphyria; đau gan hoặc toàn bộ vùng bụng | »Bảng chức năng gan: tăng aminotransferase »Xét nghiệm huyết thanh viêm gan C: dương tính | »Xét nghiệm huyết thanh viêm gan C: dương tính |
| 6.2.7 Rubella (sởi Đức) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thời gian ủ bệnh 16 đến 18 ngày, tiền triệu là sốt, đau đầu, và các triệu chứng đường hô hấp trên; thường gặp hơn ở những bệnh nhân không được tiêm chủng hoặc suy giảm miễn dịch. | Phát ban dát sẩn bắt đầu trên mặt và lan dọc cơ thể, dát chấm xuất huyết trên khẩu cái mềm (chấm Forschheimer), hạch to ở cổ gây đau khi chạm; đau khớp thường gặp | »Kháng thể kháng rubella trong huyết thanh: dương tính IgM hoặc IgG tăng gấp bốn lần. | |
| 6.2.8 Rubeola (bệnh sởi) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền triệu ho, sổ mũi, viêm kết mạc và đốm Koplik; bệnh nhân suy giảm miễn dịch không được chủng ngừa; kéo dài khoảng 5 ngày | Các vết dát và sẩn ban đỏ bắt đầu xuất hiện trên trán, chân tóc và phía sau tai, sau đó lan rộng dọc thân thể, đốm Koplik (nốt sần màu trắng xám trên niêm mạc miệng) | »Huyết thanh đặc hiệu với sởi: dương tính IgM | »Cấy vi rút: dương tính |
| 6.2.9 Hội chứng bong vảy da do tụ cầu | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Trẻ em hoặc người lớn bị ức chế miễn dịch/suy thận; tiền triệu sốt, tình trạng khó chịu, và da đau khi chạm | Phát ban dỏ toàn thân kèm theo sốt; bọng nước dễ vỡ trên bề mặt da, dấu hiệu Nikolsky dương tính (phồng rộp khi miết ở gần bên) | »Nuôi cấy từ mụn nước:
Âm tính (qua trung gian không độc tố) |
»Sinh thiết da: Nứt nẻ lớp biểu bì trong lớp hạt; chỉ được chỉ định khi chẩn đoán không rõ ràng về mặt lâm sàng Mô học cắt lạnh có thể nhanh (nếu có).
»Xét nghiệm hấp thụ miễn dịch liên kết với enzyme để phát hiện độc tố tụ cầu vàng: dương tính Nếu có sẵn. |
| 6.2.10 Hội chứng sốc nhiễm độc (ngoại độc tố của tụ cầu vàng) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Người trẻ tuổi, sau phẫu thuật với miếng nhét, áp- xe, tấm lưới nhiễm trùng; hạ huyết áp, suy thận, viêm họng, đau đầu, triệu chứng tiêu hóa; có thể liên quan đến kinh nguyệt | Sốt, hạ huyết áp, phát ban thể scarlatiniform lan tỏa; phát ban bắt đầu ở thân mình và lan rộng hướng tâm với tróc vẩy da sau đó, ảnh hưởng đa phủ tạng (>3: hệ tiêu hóa, cơ, hệ thần kinh trung ương, thận, gan, niêm mạc, huyết học [giảm tiểu cầu với số lượng tiểu cầu: <100 x 109/L; 100 x 103/ microlitre]) | »Nuôi cấy máu, họng hầu, và dịch não tủy:
Thường âm tính Chẩn đoán lâm sàng trong môi trường thích hợp. »Huyết thanh đối với hội chứng sốc nhiễm độc toxin-1: thường là dương tính |
|
| 6.2.11 Bệnh lý mảnh ghép chống lại vật chủ cấp tính (aGVHD) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Cấy ghép tủy xương hoặc tế bào gốc; cũng sau khi truyền sản phẩm máu hoặc ghép tạng đặc; thường xảy ra từ 1 đến 3 tuần sau khi ghép, xảy ra ở 25% đến 40% anh chị em phù hợp HLA và ở 50% ca cấy ghép không phù hợp HLA | Phát ban sần, bắt đầu ở tay và bàn chân như là ban đỏ phía ngoài, cũng xuất hiện lưng trên, tai, má, và cổ; các ca bệnh nặng với ban đỏ lan tỏa và tróc vẩy da; niêm mạc (nhất là kết mạc) bị ảnh hưởng, đường tiêu hóa và gan có thể bị ảnh hưởng. | »Bảng chức năng gan: Bilirubin và aminotransferases tăng Mức độ tăng cao tương quan với mức độ đoạn lâm sàng.
»Sinh thiết da: Thay đổi không bào của lớp đáy (cấp I), với viêm lympho bào, và hoại tử tế bào keratin (cấp II), tách lớp hạ bì và biểu bì để hình thành các mụn nước (cấp III) hoặc bọng nước (cấp IV) Cấp độ mô học tương quan với giai đoạn lâm sàng (giai đoạn 1: phát ban sần <25% diện tích bề mặt cơ thể [BSA]; giai đoạn 2: 25% đến 50% BSA; giai đoạn 3: >50% BSA đối với viêm da đỏ toàn thân; giai đoạn 4: viêm da đỏ toàn thân kèm theo bọng nước. |
|
| 6.2.12 Bệnh Still khởi phát ở trẻ vị thành niên hoặc người lớn | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Sốt chu kỳ, thoáng qua liên quan đến phát ban khởi phát nhanh; phát ban biến mất khi sốt dịu đi; thường xuất hiện viêm khớp và đau cơ | Sốt, phát ban dát màu hồng, thường ở trên thân và các vị trí áp lực; đau khớp, viêm thường ảnh hưởng đến đầu gối, mắt cá (trẻ vị thành niên), và xương cổ tay (người lớn); lách to ở trẻ em | »ESR trong huyết thanh: Tăng
Thường gặp nhưng không đặc hiệu. »PCR huyết thanh: Tăng Thường gặp nhưng không đặc hiệu. »RF huyết thanh: Tăng |
|
| 6.2.13 Nhiễm vi-rút Ebola | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử tiếp xúc với người bị nhiễm bệnh hoặc du lịch đến vùng lưu hành dịch; giai đoạn đầu nhiễm trùng không đặc hiệu; bệnh nhân có thể có sốt, đau đầu, đau cơ, các triệu chứng tiêu hóa, viêm kết mạc, và chảy máu; phát ban sần tiến triển sớm trong giai đoạn bệnh | Phát ban thường được mô tả là không gây ngứa, ban đỏ và ban sần; có thể bắt đầu xuất hiện khu trú, sau đó khuếch tán, lan rộng và suy biến; phát ban có thể trở thành ban xuất huyết hoặc có đốm xuất huyết sau đó ở bệnh nhiễm trùng ở những bệnh nhân bị rối loạn đông máu | »Phản ứng chuỗi sao chép ngược (RT-PCR): dương tính | |
| 6.2.14 Nhiễm vi-rút Zika | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Cư ngụ tại/du lịch từ vùng bị ảnh hưởng bởi Zika, hoặc quan hệ tình dục không bảo vệ với người bị nhiễm bệnh; bệnh nhân có triệu chứng thường có biểu hiện bệnh nhẹ, tự khỏi bao gồm sốt, phát ban sần, đau khớp/đau cơ, và viêm kết mạc | Phát ban là đặc điểm của nhiễm trùng; có thể có dạng sởi và có thể ngứa | »RT-PCR:: dương tính »Huyết thanh học: dương tính | |
| 6.2.15 Nhiễm vi-rút Chikungunya | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Cư ngụ tại/du lịch từ vùng lưu hành dịch; sốt và đau khớp thường gặp; các biểu hiện da liễu bao gồm phát ban, tăng sắc tố, tổn thương, và loét | Phát ban sần với phân bổ toàn thân; có thể ngứa | »ELISA/kháng thể huỳnh quang gián tiếp (IFA): dương tính »RT-PCR:: dương tính | |
| 6.2.16 Sốt Dengue | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Sống tại hoặc gần đây du lịch đến vùng mà vi- rút là lưu hành dịch (các vùng Đông Nam Á và Tây Thái Bình Dương, vùng Caribbean, Châu Mỹ La-tinh, và một số vùng ở Hoa Kỳ, Châu Phi và Trung Đông); sốt (thường khởi phát đột ngột); đỏ da ở mặt, cổ và ngực trước khi tiến triển phát ban sần ảnh hưởng đến toàn thân; đau cơ, đau khớp; đau đầu; biếng ăn; buồn nôn/ nôn | Phát ban phân bổ lan tỏa, có thể ngứa; sốt cao; khó đi lại; sốt xuất huyết dengue: chấm xuất huyết, chảy máu cam, dấu hiệu chảy máu từ các vị trí khác, chứng to gan lách, có thể tiến triển sốc | »RT-PCR:: dương tính Lựa chọn xét nghiệm nhưng có thể không có trong các vùng lưu hành dịch dengue.
»Huyết thanh học: IgM và IgG dương tính trong một mẫu huyết thanh (gợi ý cao nhiễm trùng); kết quả âm tính không loại trừ nhiễm trùng trừ khi xét nghiệm huyết thanh bắt cặp Kháng thể IgM kháng vi- rút Zika, vi-rút dengue, và flavivirus khác có phản ứng chéo mạnh có thể tạo ra kết quả dương tính giả trong các xét nghiệm huyết thanh. Do đó, kết quả dương tính đối với dengue IgM với kết quả âm tính đối với dengue IgG trên huyết thanh hồi phục có thể cho thấy nhiễm vi-rút Zika.[53] |
|
7. Các bài báo chủ yếu
- Cherry JD. Parvovirus infections in children and adults. Adv Pediatr. 1999;46:245-69. Tóm lược
- Elzagallaai AA, Knowles SR, Rieder MJ, et al. Patch testing for the diagnosis of anticonvulsant hypersensitivity syndrome: a systematic review. Drug Saf. 2009;32(5):391-408. Tóm lược
8. Tài liệu tham khảo
- Arndt KA, Jick H. Rates of cutaneous reactions to drugs. A report from the Boston Collaborative Drug Surveillance Program. JAMA. 1976 Mar 1;235(9):918-23. Tóm lược
- Rosado Ingelmo A, Dona Diaz I, Cabanas Moreno R, et al. Clinical practice guidelines for diagnosis and management of hypersensitivity reactions to contrast media. J Investig Allergol Clin Immunol. 2016;26(3):144-55. Toàn văn Tóm lược
- Roujeau JC, Stern RS. Severe adverse cutaneous reactions to drugs. N Engl J Med. 1994 Nov 10;331(19):1272-85. Tóm lược
- Bigby M. Rates of cutaneous reactions to drugs. Arch Dermatol. 2001 Jun;137(6):765-70. Tóm lược
- Revuz J, Valeyrie-Allanore J. Drug Reactions. In: Bolognia JL, Jorizzo JL, Rapini RP, eds. Dermatology. Elsevier; 2003:333-54.
- Bousquet PJ, Kvedariene V, Co-Minh HB, et al. Clinical presentation and time course in hypersensitivity reactions to beta-lactams. Allergy. 2007 Aug;62(8):872-6. Tóm lược
- Tas S, Simonart T. Management of drug rash with eosinophilia and systemic symptoms (DRESS syndrome): an update. Dermatology. 2003;206(4):353-6. Tóm lược
- Cacoub P, Musette P, Descamps V, et al. The DRESS syndrome: a literature review. Am J Med. 2011 Jul;124(7):588-97. Tóm lược
- Mancini AJ, Shani-Adir A. Other viral diseases. In: Bolognia JL, Jorizzo JL, Rapini RP, eds. Dermatology. Elsevier; 2003:1255-320.
- Renn CN, Straff W, Dorfmuller A, et al. Amoxicillin-induced exanthema in young adults with infectious mononucleosis: demonstration of drug-specific lymphocyte reactivity. Br J Dermatol. 2002 Dec;147(6):1166-70. Tóm lược
- Cherry JD. Parvovirus infections in children and adults. Adv Pediatr. 1999;46:245-69. Tóm lược
- Cherry JD. Viral exanthems. Curr Probl Pediatr. 1983 Apr;13(6):1-44. Tóm lược
- Porras B, Costner M, Friedman-Kien AE, et al. Update on cutaneous manifestations of HIV infection. Med Clin North Am. 1998 Sep;82(5):1033-80, v. Tóm lược
- Blume JE, Levine EG, Heymann WR. Bacterial diseases. In: Bolognia JL, Jorizzo JL, Rapini RP, eds. Dermatology. Elsevier; 2003:1117-44.
- Lamagni T, Guy R, Chand M, et al. Resurgence of scarlet fever in England, 2014-16: a population-based surveillance study. Lancet Infect Dis. 2018 Feb;18(2):180-7. Tóm lược
- Berbis, P. Rickettsial diseases. In: Bolognia JL, Jorizzo JL, Rapini RP, eds. Dermatology. Elsevier; 2003:1165-70.
- Barron KS. Kawasaki disease in children. Curr Opin Rheumatol. 1998 Jan;10(1):29-37. Tóm lược
- Resuscitation Council UK. Emergency treatment of anaphylactic reactions: guidelines for healthcare providers. January 2008 [internet publication]. Toàn văn
- Hazin R, Ibrahimi OA, Hazin MI, et al. Stevens-Johnson syndrome: pathogenesis, diagnosis, and management. Ann Med. 2008;40(2):129-38. Tóm lược
- New Zealand Dermatological Society Incorporated. Stevens Johnson syndrome / toxic epidermal necrolysis. January 2016 [internet publication]. Toàn văn
- Gao F, Melody T, Daniels DF, et al. The impact of compliance with 6-hour and 24-hour sepsis bundles on hospital mortality in patients with severe sepsis: a prospective observational study. Crit Care. 2005;9(6):R764-70. Toàn văn Tóm lược
- Daniels R, Nutbeam T, McNamara G, et al. The sepsis six and the severe sepsis resuscitation bundle: a prospective observational cohort study. Emerg Med J. 2011 Jun;28(6):507-12. Toàn văn Tóm lược
- National Institute for Health and Care Excellence. Sepsis: recognition, diagnosis and early management. NICE guideline NG51. September 2017 [internet publication]. Toàn văn
- Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011;204(suppl 3):S810-S816. Toàn văn Tóm lược
- WHO Ebola Response Team. Ebola virus disease in West Africa: the first 9 months of the epidemic and forward projections. N Engl J Med. 2014;371:1481-95. Toàn văn Tóm lược
- Dallatomasinas S, Crestani R, Squire JS, et al. Ebola outbreak in rural West Africa: epidemiology, clinical features and outcomes. Trop Med Int Health. 2015;20:448-54. Tóm lược
- Lado M, Walker N, Baker P, et al. Clinical features of patients isolated for suspected Ebola virus disease at Connaught Hospital, Freetown, Sierra Leone: a retrospective cohort study. Lancet Infect Dis. 2015;15:1024-33. Tóm lược
- Nkoghe D, Leroy EM, Toung-Mve M, et al. Cutaneous manifestations of filovirus infections. Int J Dermatol. 2012;51:1037-43. Tóm lược
- Tan EH, Chan A. Evidence-based treatment options for the management of skin toxicities associated with epidermal growth factor receptor inhibitors. Ann Pharmacother. 2009 Oct;43(10):1658-66. Tóm lược
- Hunziker T, Kunzi UP, Braunschweig S, et al. Comprehensive hospital drug monitoring (CHDM): adverse skin reactions, a 20-year survey. Allergy. 1997 Apr;52(4):388-93. Tóm lược
- Celebi G, Piậkin N, Aydemir H, et al. Evaluation of 35 adult measles cases detected in a measles outbreak [in Turkish]. Mikrobiyol Bul. 2007 Jan;41(1):79-86. Tóm lược
- Kimberlin DW. Human herpesviruses 6 and 7: identification of newly recognized viral pathogens and their association with human disease. Pediatr Infect Dis J. 1998 Jan;17(1):59-67; quiz 68. Tóm lược
- Buckingham SC, Marshall GS, Schutze GE, et al. Clinical and laboratory features, hospital course, and outcome of Rocky Mountain spotted fever in children. J Pediatr. 2007 Feb;150(2):180-4, 184.e1. Tóm lược
- Mehrpoor G, Owlia MB, Soleimani H, et al. Adult-onset Still’s disease: a report of 28 cases and review of the literature. Mod Rheumatol. 2008;18(5):480-5. Tóm lược
- Falcini F, Cimaz R. Juvenile rheumatoid arthritis. Curr Opin Rheumatol. 2000 Sep;12(5):415-9. Tóm lược
- Stary A. Sexually transmitted diseases. In: Bolognia JL, Jorizzo JL, Rapini RP, eds. Dermatology. Elsevier; 2003:1271-81.
- Gemmell CG. Staphylococcal scalded skin syndrome. J Med Microbiol. 1995 Nov;43(5):318-27. Tóm lược
- Cribier B, Piemont Y, Grosshans E. Staphylococcal scalded skin syndrome in adults. A clinical review illustrated with a new case. J Am Acad Dermatol. 1994 Feb;30(2 Pt 2):319-24. Tóm lược
- Hajjeh RA, Reingold A, Weil A, et al. Toxic shock syndrome in the United States: surveillance update, 1979-1996. Emerg Infect Dis. 1999;5:807-810. Toàn văn Tóm lược
- Reingold AL, Hargrett NT, Shands KN, et al. Toxic shock syndrome surveillance in the United States, 1980 to 1981. Ann Intern Med. 1982;96:875-880. Tóm lược
- McCrindle BW, Rowley AH, Newburger JW, et al. Diagnosis, treatment, and long-term management of Kawasaki disease: a scientific Statement for health professionals from the American Heart Association. Circulation. 2017 Apr 25;135(17):e927-9. Toàn văn Tóm lược
- Evans AS, Niederman JC, Cenabre LC, et al. A prospective evaluation of heterophile and Epstein-Barr virus-specific IgM antibody tests in clinical and subclinical infectious mononucleosis: Specificity and sensitivity of the tests and persistence of antibody. J Infect Dis. 1999 Nov-Dec;5(6):807-10. Tóm lược
- Ferry T, Thomas D, Bouchut JC, et al. Early diagnosis of staphylococcal toxic shock syndrome by detection of the TSST-1 Vbeta signature in peripheral blood of a 12-year-old boy. Pediatr Infect Dis J. 2008 Mar;27(3):274-7. Tóm lược
- National Institute for Health and Care Excellence. Drug allergy: diagnosis and management. September 2014 [internet publication]. Toàn văn
- Mirakian R, Ewan PW, Durham SR, et al. BSACI guidelines for the management of drug allergy. Clin Exp Allergy. 2009 Jan;39(1):43-61. Toàn văn Tóm lược
- Nigen S, Knowles SR, Shear NH. Drug eruptions: approaching the diagnosis of drug-induced skin diseases. J Drugs Dermatol. 2003 Jun;2(3):278-99. Tóm lược
- Hassoun-Kheir N, Bergman R1, Weltfriend S. The use of patch tests in the diagnosis of delayed hypersensitivity drug eruptions. Int J Dermatol. 2016 Nov;55(11):1219-24. Tóm lược
- Aberer W, Bircher A, Romano A, et al. Drug provocation testing in the diagnosis of drug hypersensitivity reactions: general consideration. Allergy. 2003 Sep;58(9):854-63. Tóm lược
- Lammintausta K, Kortekangas-Savolainen O. The usefulness of skin tests to prove drug hypersensitivity. Br J Dermatol. 2005 May;152(5):968-74. Tóm lược
- Elzagallaai AA, Knowles SR, Rieder MJ, et al. Patch testing for the diagnosis of anticonvulsant hypersensitivity syndrome: a systematic review. Drug Saf. 2009;32(5):391-408. Tóm lược
- Cham PM, Warshaw EM. Patch testing for evaluating drug reactions due to systemic antibiotics. Dermatitis. 2007 Jun;18(2):63-77. Tóm lược
- Lammintausta K, Kortekangas-Savolainen O. Oral challenge in patients with suspected cutaneous adverse drug reactions: findings in 784 patients during a 25-year-period. Acta Derm Venereol. 2005;85(6):491-6. Tóm lược
- Centers for Disease Control and Prevention. Revised diagnostic testing for Zika, chikungunya, and dengue viruses in US Public Health Laboratories [memorandum]. February 2016 [internet publication]. Toàn văn
9. Hình ảnh
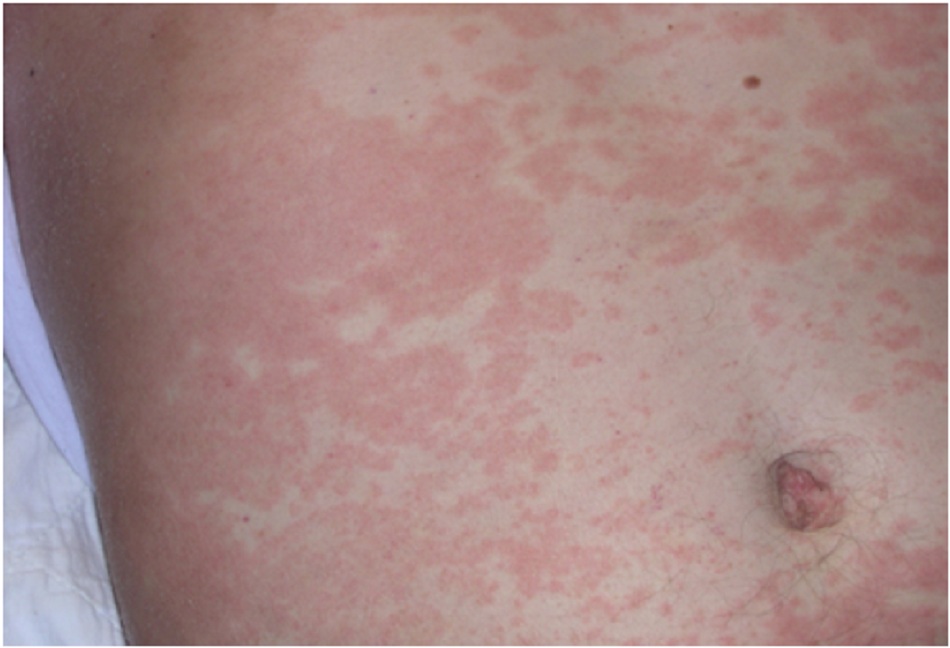
10. Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.
Xem đầy đủ Các Điều khoản và Điều kiện Sử dụng Trang Web.
11. Những người có đóng góp:
// Các tác giả:
Adelaide A. Hebert, MD
Professor & Director of Pediatric Dermatology
Department of Dermatology and Pediatrics, UTHealth McGovern Medical School Houston, Houston, TX
CÔNG KHAI THÔNG TIN: AAH declares that she has no competing interests
Mary DarConte, MD
Clinical Research Fellow
Department of Dermatology, University of Texas Health Sciences Center in Houston, Houston, TX
CÔNG KHAI THÔNG TIN: MD declares that she has no competing interests.
// Lời cảm ơn:
Dr Adelaide A. Hebert and Dr Mary DarConte would like to gratefully acknowledge Dr Mark Naftanel and Dr Hobart W. Walling, previous contributors to this topic. MN and HWW declare that they have no competing interests.
// Những Người Bình duyệt:
Brian Swick, MD
Clinical Assistant Professor
University of Iowa College of Medicine, Iowa City, IA
CÔNG KHAI THÔNG TIN: BS declares that he has no competing interests.
Kimberly Schulz, MD
Dermatologist
Town Square Dermatology, Coralville, IA
CÔNG KHAI THÔNG TIN: KS declares that she has no competing interests.
Xem thêm:
Sảng là gì? Phân loại và hướng dẫn tiếp cận chẩn đoán theo BMJ