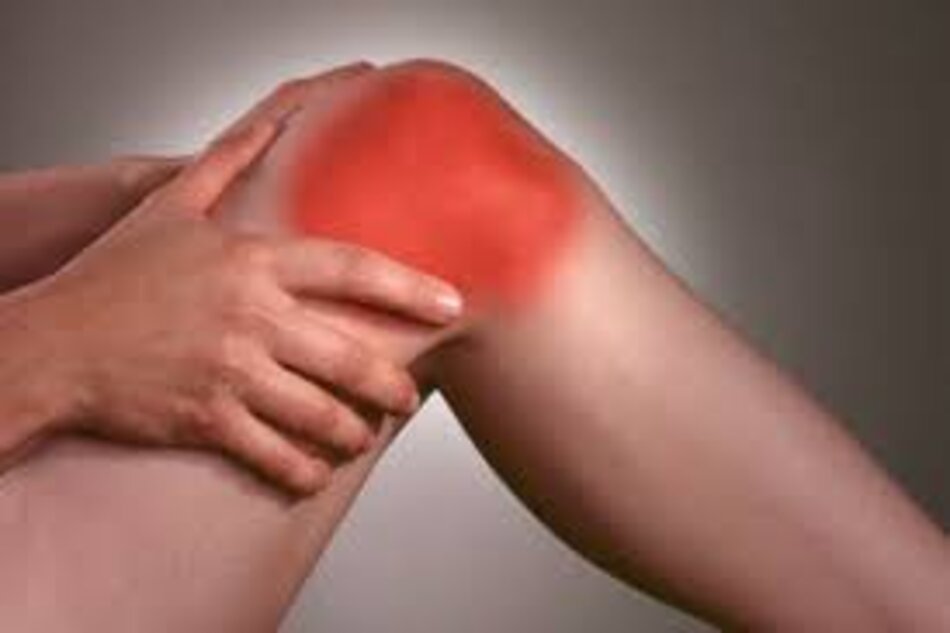
Bệnh cơ xương khớp
Viêm khớp phản ứng: Nguyên nhân, chuẩn đoán và điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
nhathuocngocanh.com – Để tải file PDF của bài viết Viêm khớp phản ứng: Nguyên nhân, chuẩn đoán và điều trị theo BMJ, xin vui lòng click vào link ở đây.
Tóm tắt
- Bệnh nhân có thể có tiền sử nhiễm trùng sinh dục niệu hoặc nhiễm trùng lỵ từ 1 đến 4 tuần trước khi khởi phát viêm khớp.
- Các đặc điểm biểu hiện bao gồm các hội chứng toàn thân như sốt, viêm khớp ngoại biên và viêm khớp thể trục, viêm điểm bám gân (viêm nơi các dây chằng bám vào xương), viêm các ngón (sưng toàn bộ ngón tay hoặc ngón chân), viêm kết mạc và viêm mống mắt, và các tổn thương da bao gồm viêm quy đầu và sừng hóa da ở lòng bàn tay, bàn chân.
- Viêm khớp ngoại biên trong viêm khớp phản ứng thường là viêm ít khớp không đối xứng ảnh hưởng đến các khớp lớn của chi dưới, mặc dù viêm một khớp và viêm nhiều khớp cũng có thể xảy ra.
- Không có xét nghiệm đặc hiệu để chẩn đoán viêm khớp phản ứng. Thay vào đó, cần sử dụng một nhóm các xét nghiệm để xác định nghi ngờ ở một người có các triệu chứng lâm sàng gợi ý viêm khớp trong giai đoạn sau khi mắc bệnh hoa liễu hoặc sau kiết lỵ.
- Liệu pháp điều trị nhằm làm thuyên giảm triệu chứng và phòng ngừa hoặc ngăn chặn thương tổn khớp. Các thuốc thường quy bao gồm thuốc kháng viêm không steroid (NSAIDs), Corticosteroids, và nhóm thuốc chống thấp khớp tác dụng chậm (DMARD).
- Khoảng 30% đến 50% bệnh nhân sẽ tiếp tục có một số dạng viêm khớp phản ứng mạn tính.
Định nghĩa
Viêm khớp xảy ra sau khi phơi nhiễm với các nhiễm trùng tiêu hóa và niệu sinh dục. Người ta thường mô tả ba đặc điểm cổ điển là viêm khớp sau nhiễm trùng, viêm niệu đạo không do vi khuản lậu cầu, và viêm kết mạc nhưng chỉ có trong một số ít ca bệnh và không cần chẩn đoán.[1] Bộ ba triệu chứng này được Hans Reiter mô tả vào năm 1916. Tuy nhiên, thuật ngữ ‘hội chứng Reiter’ không được sử dụng vì nó liên quan đến Đảng quốc xã và các thử nghiệm y tế trên tù nhân trong các trại tập trung.[2] Viêm khớp phản ứng thuộc họ các bệnh cột sống, có cùng các đặc điểm lâm sàng, X-quang, và xét nghiệm bao gồm viêm cột sống và liên quan đến HLA-B27. Chúng bao gồm viêm khớp vẩy nến, viêm cột sống dính khớp, viêm khớp liên quan đến bệnh viêm ruột, và bệnh viêm khớp cột sống không phân biệt.
Dịch tễ học
Tỷ lệ viêm khớp phản ứng khác nhau trong các nghiên cứu dịch tễ. Người ta cho rằng có nhiều yếu tố góp phần vào sự khác biệt này, bao gồm các khác biệt về cấu tạo gen (như sự nổi trội của HLA-B27) và các yếu tố môi trường (như tỷ lệ nhiễm trùng khác nhau của vi khuẩn gây bệnh). Việc thiếu tiêu chí chẩn đoán cụ thể cũng giới hạn khả năng ước tính chính xác tỉ lệ hiện mắc.[3] [4]
Viêm khớp phản ứng chủ yếu xảy ra ở người lớn.[5] [6] Người ta cho rằng tỷ lệ bệnh là 30 đến 40 ca bệnh trong mỗi
100.000 người lớn, với tỷ lệ mắc mới hàng năm là 4,6 cho mỗi 100.000 đối với viêm khớp do nấm Chlamydia và 5 cho mỗi 100.000 đối với viêm khớp do vi khuẩn Enterobacteria.[7] [8] Tỷ lệ viêm khớp phản ứng tấn công sau khi nhiễm C trachomatis dao động từ khoảng 4% đến 8%,[9] [10] và viêm khớp phản ứng sau kiết lỵ là từ 1,5% đến khoảng 30%.[11] [12]Một nghiên cứu cho thấy viêm khớp kéo dài trong 2 năm trong gần một nửa (47%) số bệnh nhân bị ảnh hưởng.
Bệnh căn học
Vi khuẩn liên quan đến viêm khớp phản ứng là nguyên nhân thường gặp gây bệnh hoa liễu và kiết lỵ nhiễm trùng. Đây là vi khuẩn gram âm có thành phần Lipopolysaccharide trong màng tế bào, và đã nhận biết vi khuẩn cùng với các thành phần vi khuẩn trong mô hoạt dịch.[13] [14] [15] [16] [17] [18] [19] [20] [21] Các chủng vi khuẩn thường có liên quan nhất là các chủng Chlamydia, Salmonella, Campylobacter, Shigella, và Yersinia, mặc dù viêm khớp phản ứng được ghi nhận sau nhiều ca nhiễm khuẩn khác.
Người ta thường cho rằng các chủng Chlamydia là nguyên nhân thường gặp nhất gây viêm khớp phản ứng.[22] Cả C trachomatis và C pneumoniae đều có thể là nguyên nhân gây bệnh. Tuy nhiên, C trachomatis là đồng phạm thường gặp hơn. Trong một nghiên cứu, C trachomatis có trong 50% bệnh nhân bị nhiễm trùng niệu-sinh dục tiến triển thành viêm khớp phản ứng.[23] Một nghiên cứu quan sát gợi ý rằng Chlamydiae cũng là nguyên nhân thường gặp gây bệnh cột sống không phân biệt.[24] Do đó, tác động thật sự của Chlamydiae trong vai trò là tác nhân gây viêm khớp nhiễm khuẩn có thể chưa được ghi nhận đầy đủ.
Campylobacter Jejuni có lẽ là nguyên nhân quan trọng nhất gây viêm khớp phản ứng sau khi bị ly ở Hoa Kỳ.[25] Tỷ lệ viêm khớp phản ứng do Campylobacter gây ra thay đổi trong các nghiên cứu từ 1% đến 7%. Kiểu gen di truyền HLA-B27 chưa được chứng minh một cách thuyết phục là làm tăng nguy cơ viêm khớp phản ứng sau khi nhiễm Campylobacter.[11] [26] [27] Salmonella Enteritidis là một trong những nhiễm trùng đường ruột thường gặp nhất tại Hoa Kỳ, và khoảng 6% đến 30% bệnh nhân bị nhiễm Salmonella cấp tính sau đó tiến triển thành viêm khớp phản ứng.[12] [28]Kháng nguyên vi khuẩn Salmonella có mặt trong dịch khớp của những bệnh nhân bị viêm khớp phản ứng do Salmonella.[19]
Cũng xác định được ADN vi khuẩn của vi khuẩn Shigella trong mô hoạt dịch của bệnh nhân viêm khớp phản ứng.[15] [17] Nghiên cứu năm 2005 của Phần Lan cho thấy tỷ lệ tấn công tổng là 7%.[29]
Dữ liệu từ 2 đợt bùng phát nhiễm trùng Yersinia vào năm 1998 cho thấy 12% bệnh nhân nhiễm trùng tiến triển thành viêm khớp phản ứng, và một nghiên cứu mới đây hơn ở 37 người lớn cho thấy tỷ lệ tấn công thực tế có thể cao hơn (22%).[30] [31] [32]Người ta đã xác định được kháng nguyên vi khuẩn Yersinia trong mô hoạt dịch,[18] và một nghiên cứu gợi ý rằng những vi khuẩn trong hoạt dịch này có hoạt tính về mặt chuyển hóa.[16]
Sinh lý bệnh học
Nhiều loại ADN vi khuẩn gây viêm nhiễm khác nhau đã được phát hiện trong mô màng hoạt dịch của bệnh nhân viêm khớp phản ứng. Các Nucleic Axit vi khuẩn cũng được xác định ở những bệnh nhân bị nhiễm khuẩn bằng kỹ thuật PCR. Người ta cũng tìm thấy bản sao ribosom RNA của Chlamydia Trachomatis và C pneumoniae trong mô hoạt dịch của bệnh nhân viêm khớp phản ứng sau khi nhiễm nấm Chlamydial, chứng tỏ vi khuẩn sống ở trong các khớp.[13] [14] [15] [33] Ngoài ra, ADN của Enterobacteria cũng xuất hiện trong mô hoạt dịch của bệnh nhân viêm khớp phản ứng sau kiết lỵ.
Mặc dù đã có ghi nhận các mầm bệnh trong mô hoạt dịch kéo dài ở cả hai trường hợp viêm khớp phản ứng sau nhiễm nấm Chlamydial và sau khi bị đường ruột, vai trò thật sự của vấn đề này vẫn còn chưa rõ ràng.[34] Tuy nhiên, dữ liệu từ mô hình chuột viêm khớp phản ứng cho thấy chuột SKG dễ bị mắc bệnh tiến triển thành viêm màng hoạt dịch ngoại vi, viêm khớp cùng chậu, viêm đốt sống, viêm điểm bám gân, và phát ban dạng vẩy nến 5 tuần sau khi nhiễm trùng âm đạo với C Muridarum. Nhiễm nấm Chlamydial gây viêm khớp phản ứng liên quan đến TNF phụ thuộc vào nhiễm trùng hoạt động. Mức độ nghiêm trọng của viêm khớp phản ứng tương quan với số lượng vi khuẩn cùng với tỷ lệ thanh thải vi khuẩn giảm.[35]
Các sản phẩm thoái hóa của vi khuẩn đã được tìm thấy trong mô hoạt dịch của bệnh nhân viêm khớp phản ứng sau viêm ruột; tuy nhiên, Chlamydiae trong bao hoạt dịch tồn tại trong trạng thái bền bỉ và hoạt động về mặt chuyển hóa. Mặc dù Chlamydiae tồn tại ở dạng bền bỉ nhưng ở trạng thái khác thường, do đó không thể dễ dàng nuôi cấy những vi khuẩn nội bào này.[36] [37] [38] Không phát hiện thấy các vi khuẩn sau nhiễm khuẩn ruột trong mô hoạt dịch của bệnh nhân viêm khớp phản ứng, có thể trừ trường hợp vi khuẩn Yersinia.[16] Trong trạng thái bền bỉ này, biểu hiện gen thay đổi. Biểu hiện của gen Protein màng ngoài (omp 1), được sử dụng trong phân chia tế bào, trong vi khuẩn Chlamydia ở trạng thái bền bỉ giảm so với vi khuẩn ở trạng thái sản sinh. Tăng cường điều chỉnh Protein sốc nhiệt (HSP)-60 trong C Trachomatis và C Pneumoniae có vai trò quan trọng để duy trì trạng thái bền bỉ.[33] [36] [39] [40] Người ta cũng chứng mình được ở bệnh nhân viêm khớp phản ứng có tình trạng giảm hoạt động diệt khuẩn của các bạch cầu đơn nhân khi phơi nhiễm với Chlamydia.[41]Các chủng Chlamydia có một vài phương pháp khác nhau để tránh đáp ứng miễn dịch của vật chủ.
Người ta nhận thấy vai trò quan trọng của kháng nguyên tương thích mô HLA-B27 loại I trong sinh bệnh học của các bệnh cột sống. Tỷ lệ hiện mắc bệnh thường dao động từ 30% đên 50% trong các nghiên cứu dịch tễ viêm khớp phản ứng.[27] [29] [42] [43] [44] [45] [46] [47] Vai trò chính xác của gen HLA-B27 không rõ ràng; tuy nhiên, không bắt buộc phải có để chẩn đoán. Một vài cơ chế gây bệnh đã được mô tả. Trong đó bao gồm tính bắt chước phân tử, bằng cách trình diện các vật liệu vi khuẩn có cấu tạo gen giống các khớp với tế bào T từ đó gây ra phản ứng tự miễn,[47] vi khuẩn gây bệnh làm thay đổi tự dung nạp với kháng nguyên B27[48] [49] và đáp ứng vật chủ thay đổi liên quan đến sự tăng xâm lấn của các vi trùng trong ruột,[50] và tạo thuận cho tình trạng bền bỉ của vi khuẩn Chlamydia.[51]
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một sinh viên nam 21 tuổi có biểu hiện đầu gối trái đau, nóng, và sưng, đau vùng dưới thắt lưng kèm theo đau hai bên mông, và đau gót chân trái trong 4 tuần. Bệnh nhân cho biết không bị chấn thương và các triệu chứng mới xuất hiện. Bệnh nhân không sốt hoặc đau khớp đáng kể. Xem xét thêm các triệu chứng cho thấy bệnh nhân được điều trị nhiễm nấm Chlamydia sau khi bị khó tiểu khoảng 8 tuần trước (sử dụng Azithromycin đơn trị). Bệnh nhân cho biết có quan hệ tình dục không an toàn với bạn tình mới 2 ngày trước khi khởi phát chứng khó tiểu. Ngoài đau và sưng, bệnh nhân còn cho biết em ấy bị cứng đầu gối trái và vùng dưới lưng vào buổi sáng kéo dài hơn 1 tiếng. Bệnh nhân tiếp tục có các đợt khó tiểu. Kết quả khám lâm sàng cho thấy đầu gối trái bị tràn dịch nhiều và nóng. Hạn chế vận động mức độ nhẹ. Gót chân trái đau khi chạm vào ở vị trí gân Achilles. Kết quả xét nghiệm có tốc độ máu lắng là 35 mm/giờ, và công thức máu và Axit Uric trong giới hạn bình thường. Kết quả HLA-B27 dương tính, yếu tố dạng thấp âm tính, và ANA âm tính. Kết quả phân tích dịch khớp âm tính đối với tinh thể, và tổng số lượng tế bào có nhân là 22.000 tế bào/ microlitre (65% bạch cầu trung tính). Kết quả mẫu phết niệu đạo bằng PCR dương tính với Chlamydia Trachomatis 9 tuần trước vào lần biểu hiện khó tiểu ban đầu. Không có bằng chứng cho thấy song cầu Gram âm trên mẫu nhuộm Gram.
Cách tiếp cận chẩn đoán từng bước
Không có xét nghiệm đặc hiệu để chẩn đoán viêm khớp phản ứng. Thay vào đó, cần sử dụng một nhóm các xét nghiệm để xác định nghi ngờ ở một bệnh nhân có các triệu chứng lâm sàng gợi ý viêm khớp trong giai đoạn sau khi mắc bệnh hoa liễu hoặc sau kiết lỵ.
Các yếu tố phản ứng viêm cấp tính và HLA-B27
Các yếu tố phản ứng viêm cấp tính như tốc độ máu lắng hoặc Protein phản ứng C (CRP), thường tăng trong giai đoạn cấp tính nhưng có xu hướng bình thường hóa nếu bệnh tiến triển thành mạn tính. Các xét nghiệm yếu tố dạng thấp, gặp trong viêm khớp dạng thấp, và ANA, có trong nhiều bệnh lý tự miễn, thường âm tính. Mặc dù tỷ lệ có HLA-B27 trong các nghiên cứu trước đây dao động từ 0% đến 80%, đa số nghiên cứu về viêm khớp phản ứng cho biết tỷ lệ HLA-B27 từ 30% đến 50%.[29] [42] [43] [44] [26] [27] [45] [46] Gen không đặc hiệu hoặc không bắt buộc phải có để chẩn đoán viêm khớp phản ứng, nhưng sự có mặt của nó trong một biểu hiện lâm sàng thích hợp giúp cải thiện độ chính xác của chẩn đoán.[53]
Xét nghiệm trong phòng thí nghiệm
Nhận biết các vi khuẩn gây bệnh thường gặp giúp đưa ra chẩn đoán. Nuôi cấy niệu-sinh dục và phân rất hữu ích khi đang nhiễm trùng; tuy nhiên, các kết quả nuôi cấy này thường âm tính sau khi khởi phát viêm khớp. Tuy nhiên, chúng dễ thực hiện và cần tiến hành khi khởi phát viêm khớp.
Cần thực hiện nuôi cấy thường qui và nuôi cấy để loại trừ bệnh lậu và các nhiễm khuẩn khác đối với dịch khớp. Cũng cần thực hiện tìm tinh thể trong dịch khớp để loại trừ bệnh Gút hoặc bất kỳ viêm khớp do tinh thể gây ra khác.
Phân tích PCR các thành phần vi khuẩn trong màng hoạt dịch hoặc dịch khớp giúp xác định chẩn đoán nhưng không thiết thực. Cũng nên tiến hành phân tích PCR trên mẫu nước tiểu khi khởi phát viêm khớp; tuy nhiên, kết quả thường âm tính vào giai đoạn này.
Chỉ định xét nghiệm khuếch đại Nucleic ở nam giới và nữ giới không có triệu chứng nghi ngờ viêm khớp phản ứng mắc phải do quan hê tình dục.[54]
Có thể kiểm tra huyết thanh đối với các vi khuẩn gây bệnh đã biết, nhưng vẫn khó có thể chứng minh được nguyên nhân vì vậy thường không khuyến cáo chỉ định các xét nghiệm này.[55]
Chụp X-quang
Cần chụp x-quang cột sống của bất kỳ bệnh nhân nào nghi ngờ nhiễm viêm khớp phản ứng mạn tính. Mặc dù chụp X- quang các khớp ngoại biên có thể cho thấy một số đặc điểm viêm khớp phản ứng, nhưng ít đặc hiệu hơn trong viêm khớp phản ứng.
Không có kết quả chụp X-quang đặc hiệu trong giai đoạn sớm của bệnh trừ tình trạng sưng nề mô mềm. Khi đã trở thành mạn tính, có thể thấy hẹp khe khớp và bào mòn các khớp nhỏ ở tay và bàn chân. Chụp X quang cột sống cho thấy viêm khớp cùng chậu không đối xứng trong một phần ba bệnh nhân bị viêm khớp phản ứng mạn tính.[56] [57] Trong viêm khớp phản ứng mãn tính có thể thấy viêm điểm bám tận biểu hiện dưới dạng tân tạo xương màng xương các vị trí bám của gân và dây chằng. Thường gặp Canxi hóa ở vị trí gân Achille và gai xương tân tạo tại xương gót. Vôi hóa dây chằng ở cột sống thắt lưng vầ cột sống ngực là do viêm điểm bám gân mạn tính dây chằng cạnh cột sống.
MRI
Chụp MRI có thể có độ nhạy cao trong phát hiện sớm viêm khớp cùng chậu, nhưng chưa có các nghiên cứu có đối chứng về vấn đề này. Chụp MRI các khớp cùng chậu có thể đặc biệt hữu ích ở những bệnh nhân nghi ngờ viêm khớp phản ứng kèm theo đau lưng dưới hoặc vùng mông. Chụp MRI không chỉ có thể cho thấy các hình ảnh mòn khớp hoặc cứng khớp cùng chậu, mà còn những tổn thương ở tủy xương quanh khớp cùng chậu cho thấy tình trạng viêm khớp cùng chậu đang hoạt động.
Các yếu tố nguy cơ
Các yếu tố nguy mạnh
Giới tính nam
Tỷ lệ bệnh viêm khớp phản ứng do Chlamydia gây ra ở nam giới so với nữ giới là 9:1. Tỷ lệ bệnh viêm khớp phản ứng sau kiết lỵ ở nam giới so với nữ giới là khoảng 1:1.[52]
Kiểu gen HLA-B27
Tỷ lệ lưu hành HLA-B27 trong các nghiên cứu dịch tễ ở bệnh nhân viêm khớp phản ứng thường dao động từ 30% đến 50%.[29] [42] [43] [44] [27] [45] [46] [47] Tuy nhiên, vai trò gen chính xác của HLA-B27 chưa rõ ràng.
Tiền sử nhiễm Chlamydial hoặc nhiễm khuẩn đường tiêu hóa
Viêm khớp phản ứng xảy ra sau khi phơi nhiễm các nhiễm khuẩn đường tiêu hóa và niệu-sinh dục nhất định, nhất là các chủng Chlamydia, Campylobacter Jejuni, Salmonella Enteritidis, Shigella, và Yersinia.
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
Các yếu tố nguy cơ bao gồm nam giới, kiểu gien di truyền HLA-B27 và nhiễm Chlamydial hoặc nhiễm khuẩn đường tiêu hóa trước đây.
Viêm khớp ngoại vi (thường gặp)
Các triệu chứng lâm sàng thường bắt đầu trong vòng 1 đến 4 tuần sau khi khởi phát nhiễm trùng. Tiến triển âm thầm của viêm khớp liên quan đến nhiễm Chlamydial có thể lâu hơn so với nhiễm kiết lỵ.[58]
Viêm khớp thường gặp nhất là viêm ít khớp không đối xứng. Tuy nhiên, viêm đa khớp và viêm một khớp có thể xảy ra. Thường xảy ra ở các khớp lớn của chi dưới. Tình trạng viêm thường dẫn đến đau, sưng, nóng, đỏ, và cứng các khớp nhất là vào buổi sáng. Sưng toàn bộ các ngón (ngón tay hoặc ngón chân), được gọi là viêm ngón, là tổn thương đặc hiệu trong các bệnh cột sống do viêm bao hoạt dịch gân cơ gấp. Thông thường, chẩn đoán bệnh nhân bị viêm khớp phản ứng mạn tính khi có biểu hiện các triệu chứng khớp trong hơn 6 tháng.
Viêm khớp thể trục (thường gặp)
Thường gặp viêm cột sống, nhất là của khớp cùng xương chậu và thắt lưng-xương cùng.. Các triệu chứng biểu hiện là đau và cứng thắt lưng vùng dưới và/hoặc đau mông không đặc hiệu, nhất là khi không hoạt động. Tập luyện thường giúp thuyên giảm các triệu chứng. Đặc điểm này giúp phân biệt viêm cột sống và các nguyên nhân cơ học gây đau lưng. Viêm khớp phản ứng mạn tính thường liên quan đến cột sống ngực và cột sống cổ.
Các yếu tố chẩn đoán khác
Các triệu chứng thể tạng (thường gặp)
Thường gặp sốt, mệt mỏi và sụt cân.
Viêm điểm bám gân (thường gặp)
Đây là tình trạng viêm ở những vị trí gân bám vào xương. Các vị trí thường gặp bao gồm gân Achilles và mặt gan bàn chân của xương gót gây đau gót.
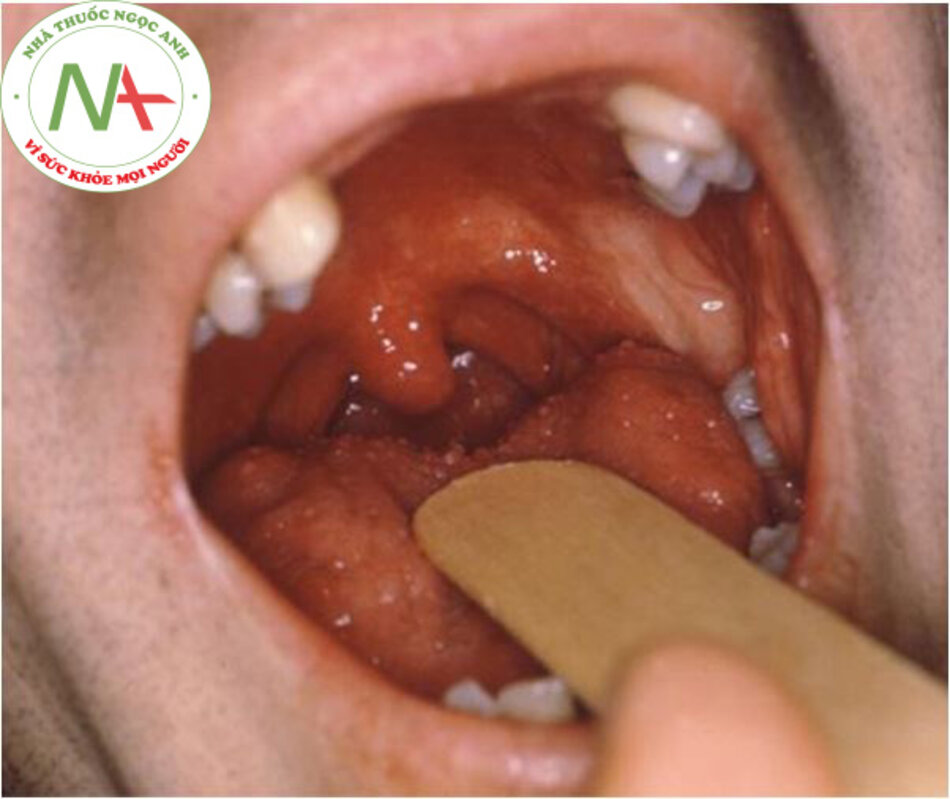
Tổn thương niêm mạc (không thường gặp)
Bệnh nhân có thể bị loét niêm mạc miệng không đau kèm theo viêm niệu đạo và chứng khó tiểu vô khuẩn. Tình trạng viêm ở bàng quang và tuyến tiền liệt có thể dẫn đến viêm bàng quang và viêm tuyến tiền liệt.
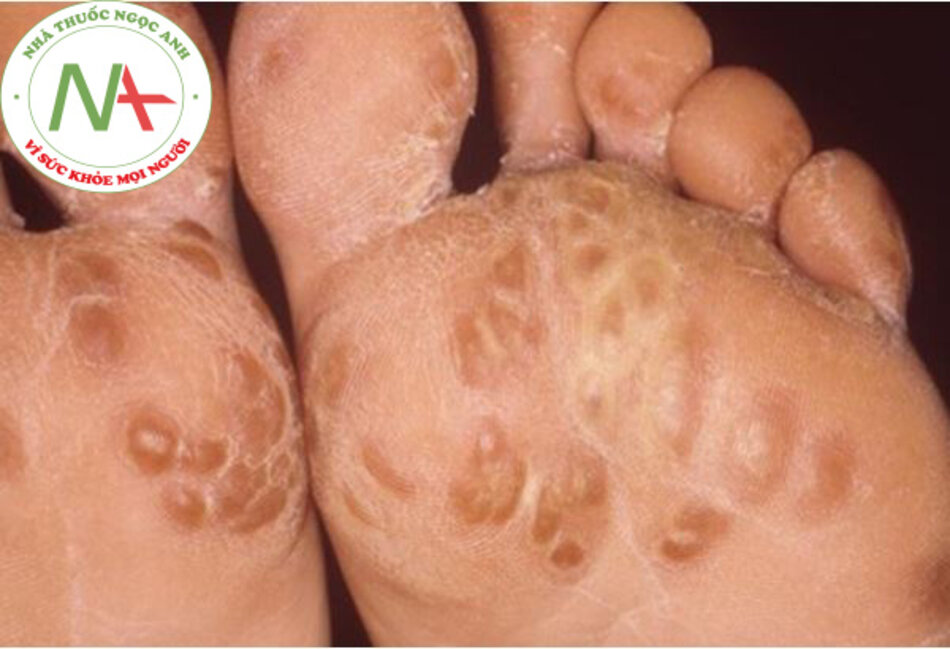
[Fig-1]Phát ban da (không thường gặp)
Dầy sừng lậu là tổn thương da gặp ở khoảng 12% bệnh nhân. Biệu hiện như tổn thương rộp nước giống mảng bám hoặc có mủ và không thể phân biệt với bệnh vảy nến có mủ bằng kính hiển vi. Những tổn thương này thường gặp nhất là ở lòng bàn chân hoặc lòng bàn tay, nhưng cũng có thể ở chỗ khác.
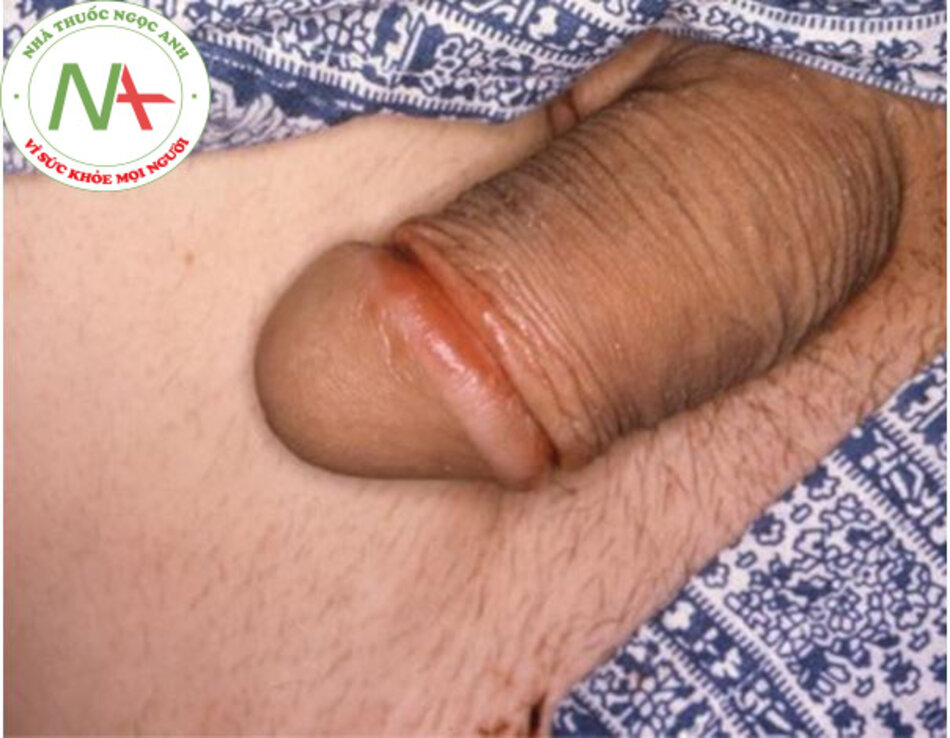
[Fig-2]Viêm quy đầu (không thường gặp)
Loét không đau và các tổn thương giống mảng bám trên phần thân hoặc đầu dương vật. [Fig-3]
Biểu hiện ở mắt (không thường gặp)
Biểu hiện ở mắt là viêm kết mạc có thể gây đỏ, chảy nước mắt, và chảy mủ vô khuẩn trong giai đoạn cấp tính. Viêm màng bồ đào trước (viêm mống mắt), liên quan đến xét nghiệm HLA-B27 dương tính, gây ra các triệu chứng đau, đỏ, và sợ ánh sáng. Viêm mống mắt thường trở thành mạn tính.
Biểu hiện tại tim (không thường gặp)
Biểu hiện viêm động mạch chủ, có thể gây hở van động mạch chủ, dẫn đến suy tim. Rối loạn nhịp tim xảy ra thứ phát do sẹo trên hệ thống dẫn truyền do viêm mãn tính.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Máu lắng (ESR)
Tốc độ máu lắng tăng không đặc hiệu, nhất là ở giai đoạn cấp tính. Độ nhạy cảm và độ đặc hiệu của xét nghiệm này thấp. |
Tăng |
| Protein phản ứng C (CRP)
Tốc độ máu lắng tăng không đặc hiệu, nhất là ở giai đoạn cấp tính. Độ nhạy cảm và độ đặc hiệu của xét nghiệm này thấp. |
Tăng |
| Kháng thể kháng nhân (ANA)
Giúp loại trừ các dạng viêm khớp hoặc các bệnh lý khác gây ra các triệu chứng tương tự. |
Âm tính |
| Yếu tố dạng thấp
Giúp loại trừ các dạng viêm khớp hoặc các bệnh lý khác gây ra các triệu chứng tương tự. |
Âm tính |
| Nuôi cấy niệu-sinh dục và phân
Nuôi cấy niệu-sinh dục và phân rất hữu ích khi mới có nhiễm trùng; tuy nhiên, các kết quả nuôi cấy này thường âm tính sau khi khởi phát viêm khớp. |
Âm tính trừ khi bệnh nhân được xét nghiệm rất sớm sau khi khởi phát nhiễm trùng |
| Chụp X quang thông thường
Thông thường, có bằng chứng cho thấy viêm khớp cùng chậu không đối xứng. Cũng có bằng chứng về viêm điểm bám gân, nhất là gân Achilles. Tuy nhiên, những biểu hiện này không hay gặp trong giai đoạn cấp tính và thường thấy trong viêm khớp phản ứng mạn tính. Độ nhạy cảm và độ đặc hiệu của các hình ảnh này thường thấp. |
Viêm khớp cùng chậu hoặc viêm đầu gân |
| Chọc hút và xét nghiệm dịch khớp
Giúp loại trừ viêm khớp do tinh thể như bệnh Gout. Cũng có thể cho làm xét nghiệm này nếu về sau có tổn tương lan tỏa. |
Âm tính |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| HLA-B27
Xét nghiệm này có thể xác định có hay không có HLA-B27. Độ nhạy cảm và độ đặc hiệu của xét nghiệm này thường thấp. |
Dương tính hoặc âm tính |
| Xét nghiệm khuếch đại Nucleic
Được chỉ định ở nam giới và nữ giới không có triệu chứng nghi ngờ viêm khớp phản ứng mắc phải do quan hệ tình dục.[54] |
Có thể dương tính đối với nhiễm nấm Chlamydia Trachomatis hoặc Neisseria Gonorrhoeae |
| Xét nghiệm | Kết quả |
| MRI
Thông thường, có bằng chứng cho thấy viêm khớp cùng chậu không đối xứng. Cũng có bằng chứng về viêm điểm bám gân, nhất là gân Achilles. Tuy nhiên, những kết quả này không hay gặp trong giai đoạn cấp tính và thường thấy trong viêm khớp phản ứng mạn tính. Độ nhạy cảm và độ đặc hiệu của hình ảnh này thường thấp. |
Viêm khớp cùng chậu hoặc viêm đầu gân |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Viêm cột sống dính khớp (AS) | Tổn thương lên cột sống tương tự như viêm khớp phản ứng nhưng đối xứng hơn, nhất là ở các khớp cùng chậu. | Chụp X-quang cột sống thấy có cầu xương (xơ hóa dây chằng cột sống tạo thành cầu xương giữa các đốt sống) có xu hướng ở mép. Hình ảnh cột sống “hình cây tre” đặc trưng trong viêm cột sống dính khớp. Viêm cột sốn dính khớp ít ảnh hưởng đến các khớp lồi ngoại vi hơn viêm khớp phản ứng. |
| Viêm khớp vẩy nến | Có thể khó phân biệt được 2 bệnh lý này, nhất là ở bệnh nhân bị viêm khớp vẩy nến không có bệnh vảy nến và ở cả hai nhóm bệnh nhân đều có ảnh hưởng đến da. Các tổn thương da có thể xuất hiện rất giống nhau và về mặt mô học giống với những tổn thương của viêm khớp phản ứng. Trong viêm khớp vẩy nến, thường không ảnh hưởng đến các khớp gian đốt xa. | Chụp X-quang tay cho thấy hình ảnh bào mòn ở một đầu khớp gian đốt xa kèm theo mở rộng phần đáy của xương bàn tay gần bên; hủy xương các đốt ngón xa. |
| Viêm khớp dạng thấp | Tổn thương đa khớp có tính đối xứng thường ảnh hưởng tới các khớp nhỏ ở bàn tay và bàn chân. Viêm khớp dạng thấp không ảnh hưởng đến cột sống thắt lưng hoặc các khớp cùng xương chậu. | Yếu tố dạng thấp và các kháng thể kháng CCP (Cyclic Citrullinated Peptide) trong có
thể dương tính trong viêm khớp dạng thấp. Chụp X quang bàn tay cho thấy các thay đổi bào mòn điển hình. |
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Sốt thấp khớp | Sốt thấp khớp liên quan đến hệ hô hấp trên trước khi khởi phát viêm khớp. Cả hai loại bệnh đều thường có sốt. Sốt thấp khớp bắt đầu là viêm khớp di chuyển cấp tính liên quan đến cả hai
chi trên và chi dưới. Không ảnh hưởng đến cột sống, bao gồm cả các khớp cùng chậu. Viêm khớp phản ứng sau khi nhiễm khuẩn liên cầu là viêm khớp cấp tính liên quan đến nhiễm khuẩn liên cầu trước đây ở bệnh nhân không đáp ứng các iêu chuẩn Jones về sốt thấp khớp cấp tính. Viêm khớp phản ứng sau khi nhiễm khuẩn liên cầu thường xuất hiện ở hai chi dưới, do đó, cần chẩn đoán phân biệt ở bệnh nhân viêm khớp hai chi dưới. Người ta không rõ liệu đây là một bệnh lý riêng hay hình thái ít triệu chứng của sốt thấp khớp. |
Các kháng thể Antistreptolysin- O, kháng thể antiDNAse B, và nuôi cấy họng/xét nghiệm kháng nguyên nhanh cho Streptococcus nhóm A có thể dương tính. |
| Bệnh Still khởi phát ở người lớn | Bệnh nhân mắc bệnh Still và viêm khớp phản ứng đều có thể bị sốt. Tuy nhiên, người ta ghi nhận sốt trong bệnh Still là sốt hàng ngày (mỗi ngày 2 cơn sốt). Phát ban có đặc trưng chóng phai, màu cá hồi xảy ra đồng thời với sốt trong bệnh Still. | Có thể thấy tăng bạch cầu và tăng tiểu cầu trong công thức máu, LDH tăng, LFTs bình thường, và Ferritin huyết thanh tăng. ChụpXx-quang tay có thể cho thấy hẹp khe khớp cổ tay và khớp cổ-bàn tay mà không có vết bào mòn. |
| Bệnh lậu cầu lan tỏa | Viêm khớp do bệnh lậu cầu xảy ra là viêm đa khớp di chuyển cấp tính kèm theo viêm bao hoạt dịch gân, thường ảnh hưởng đến bàn tay. Một đặc điểm khác của nhiễm lậu cầu bao gồm các tổn thương nhỏ, không đau, ban sần, có mủ, hoặc mụn nước trên gốc ban đỏ ở các chi. | Nuôi cấy sinh dục niệu để tìm Neisseria Gonorrhoeae. |
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Viêm khớp liên quan đến viêm đường ruột | Tình trạng viêm đường ruột giúp chẩn đoán phân biệt viêm khớp liên quan đến viêm đường ruột và viêm khớp phản ứng. | Không có xét nghiệm phân biệt. Tuy nhiên, bệnh nhân viêm khớp liên quan đến viêm đường ruột thường có viêm khớp cùng chậu đối xứng hai bên, trong khi bệnh nhân viêm khớp phản ứng thường có tổn thương không đối xứng khớp cùng chậu trên hình ảnh chụp thường quy. Ngoài ra, bệnh nhân viêm khớp liên quan đến viêm đường ruột có thể biểu hiện cầu xương ở mép trên hình ảnh chụp thường quy, và bệnh nhân viêm khớp phản ứng thường biểu hiện cầu xương không ở mép. |
| Gút | Trong bệnh Gút, bệnh nhân thường bị tổn thương các khớp gian đốt xa hơn. Bệnh nhân cũng có thể có các hạt Tophi do lắng đọng Axit Uric, ví dụ như ở loa tai. | Thấy tinh thể trong dịch khớp bị tổn thương. |
| Viêm khớp nhiễm khuẩn | Ảnh hưởng đến các khớp đơn trong hầu hết các ca. Khớp bị ảnh hưởng thường sưng, nóng, đỏ, bệnh nhân có thể bị sốt. | Cần cấy vi khuẩn từ dịch khớp của khớp tổn thương. Số lượng tế bào của dịch khớp thường vượt quá 50.000/mm^3, với hơn 75% bạch cầu đa nhân. Cũng có thể có kết quả cấy máu dương tính. |
| Viêm khớp sau nhiễm vi-rút | Đau khớp xuất hiện sau khi bị bệnh giống cúm trong nhiễm vi- rút Parvo. Kiểu tổn thương khớp giống thấp khớp (viêm đa khớp nhỏ đối xứng) có tính đặc hiệu. Thỉnh thoảng, bệnh nhân có thể có sẩn phát ban. | Trong nhiễm vi-rút Parvo B19, có thể thấy xét nghiệm máu dương tính; IgM dương tính trong vòng 6 tuần đầu sau khi phơi nhiễm.. |
| Viêm khớp Lyme | Bệnh Lyme gây ra dạng phát ban đặc trưng được gọi là quầng ban đỏ bắt đầu tại vị trí bị ve đốt. Các triệu chứng toàn thân không đặc hiệu như đau đầu, sốt, và mệt mỏi thường gặp trong bệnh Lyme. Viêm khớp có thể di chuyển và thường mỗi lần chỉ ảnh hưởng đến 1 khớp, chủ yếu là các khớp lớn như đầu gối. | Xét nghiệm dương tính với Lyme bằng phương pháp Western blot. |
Các tiêu chí chẩn đoán
Tiêu chuẩn của Nhóm nghiên cứu bệnh cột sống châu Âu (ESSG)
Không có tiêu chuẩn chẩn đoán cho viêm khớp phản ứng. Viêm khớp phản ứng là một trong các dạng viêm khớp cột sống. Người ta đề xuất hai sơ đồ phân loại để hỗ trợ chẩn đoán bệnh viêm khớp cột sống. Người ta phát triển sơ đồ đầu tiên, tiêu chuẩn Amor, vào năm 1990 theo các nghiên cứu có đối chứng ca bệnh thuộc bệnh cột sống.[59] Sơ đồ công bố gần đây nhất, ESSG, năm 1991.[60] Sau khi đã chẩn đoán bệnh cột sống, nghiên cứu tiền sử và các triệu chứng khác cho phép nhận biết bệnh viêm khớp cột sống đặc hiệu, bao gồm viêm khớp phản ứng.
ESSG sử dụng 2 thông số tầm soát ban đầu để đánh giá thêm bệnh cột sống:
- Đau viêm cột sống, được xác định là đau cột sống với ít nhất 4 tiêu chuẩn sau:
- Khởi phát trước 45 tuổi
- Diễn ra âm thầm
- Cải thiện khi vận động
- Cứng khớp buổi sáng
- Ít nhất 3 tháng
- Viêm màng hoạt dịch không đối xứng hoặc chủ yếu ảnh hưởng đến hai chi dưới, và 1 hoặc nhiều tiêu chuẩn sau đây:
- Tiền sử gia đình, trực hệ hoặc thế hệ thứ hai có bất kỳ bệnh nào sau đây: viêm cột sống dính khớp, bệnh vảy nến, viêm màng bồ đào cấp tính, viêm khớp phản ứng, hoặc bệnh viêm đường ruột
- Bệnh vảy nến xảy ra trước đây hoặc hiện nay, do bác sĩ chẩn đoán
- Bệnh viêm đường ruột (bệnh Crohn hoặc viêm loét đại tràng) xảy ra trước đây hoặc hiện nay, do bác sĩ chẩn đoán và xác định bằng chụp X-quang hoặc nội soi
- Đau mông xen kẽ
Viêm đầu gân, được xác định là trước đây hoặc hiện tại có đau hoặc đau khi chạm khi khám ở vị trí gân Achilles hoặc mặt gan bàn chân - Tiêu chảy cấp tính xảy ra trong vòng 1 tháng trước khi viêm khớp
- Viêm niệu đạo không do vi khuẩn lậu cầu hoặc viêm cổ tử cung xảy ra trong vòng 1 tháng trước khi viêm khớp
- Bằng chứng viêm khớp cùng chậu trên phim X-quang.
Cách tiếp cận điều trị từng bước
Như với nhiều hội chứng viêm khớp, mục tiêu điều trị nhằm làm thuyên giảm triệu chứng và phòng ngừa hoặc ngăn chặn tổn thương khớp. Các thuốc thường dùng bao gồm thuốc kháng viêm không Steroid (NSAIDs), Corticosteroids, và nhóm thuốc chống thấp khớp tác dụng chậm (DMARD).
Thuốc kháng viêm không Steroid (NSAID)
Thường sử dụng NSAIDs như là liệu pháp đầu tay. Người ta không cho rằng NSAID đặc hiệu tốt hơn các loại thuốc khác.[61] NSAIDs dường như có hiệu quả trung bình trong điều trị các triệu chứng lâm sàng của cả đau khớp thể trục và ngoại vi. Tuy nhiên, không có thử nghiệm nào phân tích hiệu quả của chúng trong viêm khớp phản ứng. Tuy vậy, kinh nghiệm lâm sàng gợi ý rằng nhóm thuốc này có hiệu quả. Người tra sử dụng trong giai đoạn sớm của bệnh để cải thiện tình trạng chức năng. Ý kiến của bác sĩ chuyên khoa gợi ý thử Indometacin hoặc Naproxen trước tiên. Việc sử dụng NSAIDs bị hạn chế do độc tính gan và thận cùng với các biến chứng xuất huyết tiêu hóa của thuốc.
Corticosteroid
Không như NSAIDs, Corticosteroids có hiệu quả hạn chế trên các triệu chứng thuộc khớp trục và có hiệu quả hơn lên các khớp ngoại vi trong viêm khớp phản ứng.[5] Có thể sử dụng Corticosteroids nếu bệnh nhân không đáp ứng với NSAIDs hoặc trong cơn cấp tính. Tiêm thuốc trong khớp khi chỉ tổn thương một khớp và ít khớp giúp thuyên giảm trong thời gian ngắn, nhưng có thể cần sử dụng Corticosteroid đường toàn thân nếu nhiều khớp bị ảnh hưởng. Corticosteroids đường toàn thân có thể giúp điều trị các biểu hiện ở mắt, như viêm mống mắt. Có thể sử dụng Corticosteroids tại chỗ để điều trị tổn thương da như viêm quy đầu và da dầy sừng lậu.
[Fig-3] [Fig-2]Thuốc chống thấp khớp tác dụng chậm (DMARDs)
Người ta xem đây là lựa chọn thứ hai khi NSAIDs thất bại hoặc khi cần điều trị tích cực để phòng ngừa tổn thương khớp có bằng chứng trên phim X-quang. Loại thuốc chống thấp khớp tác dụng chậm duy nhất được đánh giá chính thức trong thử nghiệm đối chứng mù đôi là Sulfasalazine.[62] Trong thử nghiệm này, 2 g Sulfasalazine sử dụng mỗi ngày cho thấy một số cải thiện so với giả dược. Nếu thuốc không có hiệu lực trong vòng 3 đến 4 tháng, cần ngưng thuốc.
Kháng sinh
Không có dữ liệu nào cho thấy sử dụng thuốc kháng sinh lâu dài có bất kỳ hiệu quả điều trị nào trong điều trị viêm khớp phản ứng sau khi nhiễm bệnh đường ruột. Đối với viêm khớp phản ứng sau khi nhiễm nấm Chlamydial, dữ liệu liên quan đến điều trị bằng thuốc kháng sinh lâu dài đang gây nhiều tranh cãi. Điều quan trọng cần nhớ là có viêm khớp phản ứng cấp tính và viêm khớp phản ứng mạn tính. Người ta đã thực hiện phần lớn các nghiên cứu trên bệnh nhân bị viêm khớp phản ứng sau khi nhiễm nấm Chlamydial cấp. Do bệnh lý thường tự khỏi, có thể khó chứng minh rằng sử dụng thuốc kháng sinh lâu dài có thể giúp ích trong giai đoạn cấp tính. So với giả dược, một nghiên cứu không cho thấy lợi ích đáng kể khi kết hợp Ofloxacin và Roxithromycin ở bệnh nhân viêm khớp phản ứng cấp tính sau sau kiết lỵ hoặc sau khi nhiễm trùng tiết niệu sinh dục.[63] Hầu hết các dữ liệu cho thấy phương pháp điều trị này không có tác dụng, trừ khi một nghiên cứu gợi ý là có tác dụng.[64] Đối với viêm khớp phản ứng mạn tính sau khi nhiễm nấm Chlamydial, một nghiên cứu sử dụng phương pháp kháng khuẩn kết hợp lâu dài cho thấy kết quả tích cực.[65] Một phân tích gộp cho ra kết quả không đồng nhất, do đó hiệu quả của thuốc kháng sinh trong viêm khớp phản ứng vẫn không chắc chắn.[66]
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Cấp tính | ( tóm tắt ) | ||
| Nhóm bệnh nhân | Tx line | Điều trị | |
|
Giảm triệu chứng |
1 |
Thuốc kháng viêm không Steroid (NSAID) |
|
| 2 | Corticosteroid |
| Tiếp diễn | ( tóm tắt ) | ||
| Nhóm bệnh nhân | Tx line | Điều trị | |
|
Viêm khớp phản ứng dai dẳng hoặc mạn tính |
1 |
thuốc chống thấp khớp tác dụng chậm |
Các lựa chọn điều trị
| Cấp tính | ||
| Nhóm bệnh nhân | Tx line | Điều trị |
| Giảm triệu chứng | 1 | Thuốc kháng viêm không Steroid (NSAID)
Các lựa chọn sơ cấp
|
| 2 | Corticosteroid
Các lựa chọn thứ cấp
|
|
| Tiếp diễn | ||
| Nhóm bệnh nhân | Tx line | Điều trị |
| Viêm khớp phản ứng dai dẳng hoặc mạn tính | 1 | Thuốc chống thấp khớp tác dụng chậm
|
Giai đoạn đầu
Thuốc ức chế TNF-alpha
Thuốc đã được chứng minh lợi ích tuyệt vời trong điều trị viêm cột sống dính khớp và viêm khớp vẩy nến, nhưng không có thử nghiệm mù đôi, có đối chứng với giả dược nào đánh giá hiệu quả trong viêm khớp phản ứng. Một nghiên cứu hồi cứu nhãn mở và các báo cáo ca bệnh gợi ý lợi ích trên lâm sàng của nhóm thuốc này trong điều trị viêm khớp phản ứng.[67] [68] [69] [70] Trong huyết thanh của bệnh nhân viêm khớp phản ứng, người ta thấy TNF tăng nhẹ so với nhóm chứng,[71] cho thấy thuốc ức chế TNF-alpha có thể có lợi nhưng người ta cho rằng viêm khớp phản ứng là loại bệnh do hoạt động của tế bào T hỗ trợ 2 nhiều hơn.[72] [73] [74] Quan sát dài hạn ở các bệnh nhân viêm khớp phản ứng cho thấy các bệnh nhân này ít tiết TNF-alpha.[75] Hơn nữa, dữ liệu xét nghiệm trong ống nghiệm gợi ý rằng số lượng vi khuẩn Chlamydia ở dạng bền bỉ tỷ lệ nghịch với mức TNF-alpha.[76] [77] [78] Cần sử dụng cẩn trọng thuốc ức chế TNF-alpha đối với viêm khớp phản ứng khó điều trị. Tuy nhiên, vẫn có khả năng là sử dụng các chất đối kháng TNF- alpha trong viêm khớp phản ứng có thể tái kích hoạt nguyên nhân gây nhiễm trùng, nhất là với viêm khớp phản ứng do nấm Chlamydia.[54] Do đó, liệu pháp này vẫn chưa được sử dụng ở những bệnh nhân này.
Kháng sinh
Vai trò chính xác của thuốc kháng sinh trong viêm khớp phản ứng vẫn đang được nghiên cứu. Một nghiên cứu kéo dài 3 tháng sử dụng Lymecycline trong viêm khớp phản ứng cho thấy so với giải dược, loại thuốc này cải thiện đáng kể về mặt thống kê đối với viêm khớp phản ứng sau khi giao hợp nhưng không phải với viêm khớp phản ứng sau khi nhiễm bệnh đường ruột.[64] Một nghiên cứu tương tự sử dụng Ciprofloxacin không cho thấy có sự khác biệt đáng kể so với giả dược đối với tất cả các dạng viêm khớp phản ứng; tuy nhiên, quan sát thấy có một số cải thiện khi phân tích dưới nhóm với C Trachomatis.[79] Các nghiên cứu khác không cho thấy lợi ích của thuốc kháng sinh.[80] Kết quả các xét nghiệm trong ống nghiệm cho thấy rằng đơn trị liệu lâu dài với một vài thuốc kháng sinh có thể thúc đẩy hình thành nấm Chlamydial nội bào ở dạng bền bỉ.[81] [82] [83] [84] Tuy nhiên, kết hợp các loại thuốc kháng sinh có thể giúp tiêu diệt các vi khuẩn Chlamydia bền bỉ, từ đó chữa khỏi bệnh. Một nghiên cứu trong ống nghiệm đánh giá sự kết hợp Rifampicin và Azithromycin, cho thấy tiêu diệt thành công nấm Chlamydiae bền bỉ.[82] Một nghiên cứu trong ống nghiệm cho thấy lợi ích đáng kể khi kết hợp Rifampicin và Doxycycline để điều trị bệnh cột sống mà người ta cho rằng do nấm chlamydiae gây ra.[45] Khi kết hợp với nhau, dữ liệu hiện tại không cho thấy lợi ích tiềm năng từ thuốc kháng sinh trong viêm khớp phản ứng sau bệnh đường ruột, nhưng có thể có vai trò trong viêm khớp phản ứng do nấm Chlamydia. Điều này ủng hộ cho việc quan sát các vi khuẩn Chlamydia nhìn thấy được trong mô hoạt dịch của viêm khớp phản ứng sau nhiễm nấm Chlamydial và sự hiện diện của các vi khuẩn sau đường ruột không nhìn thấy được trong mô hoạt dịch ở bệnh nhân sau nhiễm bệnh đường ruột. Cần tiến hành nhiều nghiên cứu hơn để xác định vai trò chính xác của thuốc kháng sinh trong viêm khớp phản ứng. Một thử nghiệm đối đầu kéo dài 9 tháng so sánh Doxycycline với liệu pháp kết hợp Doxycycline và Rifampicin cho thấy sự kết hợp này tốt hơn đáng kể so với đơn trị liệu.[45] Thời gian điều trị lâu hơn (4 tháng) với Doxycycline trong đơn trị liệu không cho thấy tốt hơn so với điều trị ngắn ngày (10 ngày) ở bệnh nhân viêm khớp phản ứng do nấm Chlamydia.[80] Một thử nghiệm tiến cứu, mù đôi, có đối chứng với giả dược so sánh thời gian sử dụng Azithromycin và Rifampin hoặc Doxycycline và Rifampin trong 6 tháng với giả dược ở bệnh nhân viêm khớp phản ứng do nấm Chlamydia. Nghiên cứu này cho thấy rằng cả hai liệu pháp kết hợp thuốc kháng sinh có hiệu quả tốt hơn so với giả dược, và bệnh nhân được chọn ngẫu nhiên sử dụng liệu pháp kháng khuẩn kết hợp này có nhiều khả năng diệt được nấm Chlamydial ở dạng bền bỉ.[65] Một nghiên cứu trên động vật cho thấy có thể sử dụng Folate-functionalized Dendrimers nhằm vào các mô nhiễm nấm Chlamydia trong viêm khớp phản ứng.[85] Trong mô hình chuột viêm khớp phản ứng, viêm khớp sau nhiễm nấm Chlamydial đáp ứng với liệu pháp kháng TNF, và kết hợp các thuốc kháng sinh sử dụng trong 1 ngày sau khi bị nhiễm bệnh giúp phòng ngừa bệnh.[35] Điều này đem lại niềm hy vọng rất lớn về liệu pháp điều trị tương lai của dạng viêm khớp phản ứng đặc hiệu này.
Khuyến nghị
Giám sát
Bác sĩ chuyên khoa khuyến nghị theo dõi chặt chẽ những bệnh nhân được chẩn đoán viêm khớp phản ứng. Thông thường, cần xếp lịch thăm khám hàng tháng trong 3 đến 6 tháng đầu tiên. Sau đó, cần điều chỉnh theo đáp ứng điều trị của bệnh nhân. Bác sĩ khoa khớp cần theo dõi bệnh nhân, và cả bác sĩ chuyên khoa mắt cũng như bác sĩ da liễu nếu thích hợp.
Hướng dẫn dành cho bệnh nhân
Khuyến nghị nghỉ ngơi và tránh sử dụng các khớp bị tổn thương trong các giai đoạn đầu của bệnh. Sau khi các triệu chứng bắt đầu cải thiện, vật lý trị liệu và tập luyện rất quan trong trong việc xây dựng sức mạnh và cải thiện phạm vi chuyển động tại các khớp bị tổn thương.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Thoái hóa khớp thứ phát | Dài hạn | Trung bình |
| Viêm khớp có thể dẫn đến phá hủy sụn và tiêu xương với thoái hóa khớp thứ phát. Viêm khớp mạn tính có thể tiến triển trong khoảng 50% bệnh nhân viêm khớp phản ứng.[45] [84] [86] [87] [88] [89]
Nếu bệnh nhân bị viêm khớp phản ứng mạn tính (>6 tháng), sử dụng thuốc ức chế miễn dịch để cố gắng làm chậm hoặc ngăn chặn phá hủy khớp. |
||
| Viêm mống mắt/viêm màng bồ đào | Biến thiên | Thấp |
| Bệnh nhân có thể bị đau mắt, mờ mắt với chứng sợ ánh sáng và mắt đỏ.
Điều trị biến chứng này với Ophthalmic Corticosteroids. Thỉnh thoảng sử dụng Corticosteroids hoặc thuốc ức chế miễn dịch đường uống. |
||
| Dày sừn lậu | Biến thiên | Thấp |
| Các tổn thương có mủ hoặc giống mảng bám, thường trong lòng bàn tay hoặc lòng bàn chân. [Fig-2]
Sử dụng các dạng bào chế của Corticosteroid bôi trên da để điều trị. |
||
Tiên lượng
Khoảng 50% bệnh nhân có thể khỏi các triệu chứng trong vòng 6 tháng đầu tiên.[45] [84] Tuy nhiên, 30% đến 50% bệnh nhân sẽ bị viêm khớp phản ứng mạn tính.[86] [87] [88] [89]
Câu hỏi lâm sàng
Bệnh sử
Bệnh nhân nam 35 tuổi đến phòng cấp cứu khám vì đau tăng dần và phù đầu gối chân phải. Triệu chứng này diễn tiến nhanh chóng trong 36 giờ qua. Không có tiền sử chấn thương đầu gối hay các vấn đề về khớp. Bệnh nhân thấy toàn thân không khỏe và thấy đau mắt. Bệnh nhân không có tiền sử bệnh trước đây. Bệnh nhân không hút thuốc và uống 15 đơn vị rượu mỗi tuần. Bệnh nhân là doanh nhân, mới trở về nhà cách đây 3 tuần từ chuyến đi công tác ở Thái Lan.
Khám lâm sàng
Nhiệt độ 38.0°C. Cả 2 mắt đều đỏ. Có một vết ban đỏ màu nâu ở lòng bàn tay và bàn chân. Khám hệ tim mạch, hệ hô hấp, hệ tiêu hóa và hệ thần kinh đều bình thường. Đầu gối chân phải phù, nóng, đau do hạn chế gấp đầu gối. Các khớp khác không bị ảnh hưởng.
Cận lâm sàng
| Bình thường | |
| Haemoglobin 13.8 g/dL
Thể tích trung bình hồng cầu (MCV) 87 fL Số lượng bạch cầu 13.6 X 109/L Số lượng tiểu cầu 345 X 109/L Tốc độ lắng của hồng cầu (ESR) 64 mm/h Natri 139 mmol/L Kali 4.1 mmol/L Urea 5.2 mmol/L Creatinine 94 pmol/L |
13.3-17.7 g/dL
80-99fL 3.9-10.6 X 109/L 150-440 X 109/L <10 mm/h 135-145 mmol/L 3.5- 5.0 mmol/L 2.5- 6.7 mmol/L 70-120 pmol/L |
Tổng phân tích nước tiểu: không protein, không hồng cầu, không glucose Cấy máu: âm tính
X-quang đầu gối: phù mô mềm quanh khớp
Câu hỏi
- Chẩn đoán và chẩn đoán phân biệt chính của ca này?
- Điều trị bệnh nhân này thế nào?
Trả lời
Bệnh nhân này có bệnh ở 1 khớp, phát ban và mắt đỏ. Cận lâm sàng thấy tăng số lượng bạch cầu và ESR. Chẩn đoán sơ bộ là viêm niêm mạc sau nhiễm trùng và viêm khớp, thường viết tắt là viêm khớp phản ứng hay còn gọi là hội chứng Reiter. Bệnh cảnh này điển hình với tam chứng (mặc dù tất cả 3 triệu chứng có thể không xuất hiện đồng thời):
- Viêm khớp huyết thanh âm tính với biểu hiện chính ở các khớp chi dưới
- Viêm kết mạc
- Viêm niệu đạo không đặc hiệu (NSU).
Nguyên nhân gây ra có thể do viêm niệu đạo không do lậu (Chlamydia trachomatis) hoặc một số nhiễm trùng đường tiêu hóa (Salmonella, Shigella, Yerinia và Campylobacter). Bệnh nhân này có thể mắc NSU sau khi quan hệ tình dục ở Thái Lan. Khi hỏi bệnh trực tiếp, bệnh nhân thừa nhận có dịch tiết niệu đạo chảy ra. Viêm khớp cấp tính điển hình ở một khớp nhưng có thể diễn tiến thành viêm khớp phá hủy tái phát mạn tính tác động lên đầu gối và bàn chân gây viêm khớp cùng xương chậu (sacroiliitis) và viêm cột sống dính khớp. Có thể xuất hiện viêm gân và viêm cân gan bàn chân. Mắt đỏ do viêm kết mạc, viêm màng bồ đào trước và có thể tái phát viêm khớp ban đỏ. Ban đỏ trên lòng bàn tay bệnh nhân là đặc trưng của ban đỏ màu nâu của bệnh cảnh này: dày lớp sừng do bệnh lậu. Các triệu chứng khác của bệnh cảnh này đôi khi xuất hiện là loạn dưỡng móng và viêm bao qui đầu. Các triệu chứng toàn thân gồm viêm màng ngoài tim, viêm màng phổi, sốt và nổi hạch bạch huyết. ESR thường tăng.
Chẩn đoán phân biệt viêm 1 khớp cấp tính
Viêm khớp do lậu cầu: viêm đa khớp ảnh hường đến các khớp nhỏ bàn tay và cổ tay, ban đỏ có mủ.
- Viêm khớp nhiễm trùng huyết cấp tính: bệnh nhân trông mệt mỏi, nhiễm trùng huyết và vùng trên khớp rất đỏ.
- Các bệnh viêm khớp huyết thanh âm tính khác: viêm cột sống dính khớp (ankylosing spondylitis) và bệnh khớp vẩy nến (psoriatic arthropathy).
- Viêm khớp do virus: thường bệnh đa khớp.
- Viêm khớp dạng thấp cấp tính: thường đa khớp
- Gout cấp tính: ảnh hưởng nhiều nhất đến khớp bàn chân-ngón chân.
- Giả gout: do tinh thể natri pyrophosphate gây ra, thường ảnh hưởng đến các khớp lớn ở bệnh nhân lớn tuổi.
- Bệnh Lyme: nguyên nhân do nhiễm trùng Borrelia burgdorfii qua vết cắn của ve, có thể đặc trưng phát ban ở da: hồng ban mạn tính do ấu trùng cư trú
- Viêm khớp xuất huyết: thường có tiền sử chấn thương hoặc rối loạn chảy máu.
Bệnh nhân này nên được cấy dịch âm đạo để loại trừ nhiễm chlamydial/gonococcal và điều trị kháng sinh thích hợp. Nên cấy dịch khớp gối. Nhuộm gram sẽ loại trừ nhiễm trùng sinh mủ, và kính hiển vi khúc xạ kép có thể dùng để tìm acid uric hoặc các tinh thể pyrophosphate. Bệnh nhân nên được điều trị giảm đau bằng thuốc kháng viêm non-steroide (NSAIDs) và có thể cân nhắc tiêm stroide trong khớp hoặc uống prednisolone. Sulfasalazine được dùng trong các trường hợp bệnh rất nặng. Nếu bệnh tái phát, bệnh nhân nên được giới thiệu đến khám bác sĩ thấp khớp. Vợ chồng bệnh nhân nên đến phòng khám để được tư vấn bệnh lây truyền qua đường tình dục và xét nghiệm các bệnh như viêm gan B, HIV và giang mai.
Ý chính
- Các nguyên nhân thường gặp nhất của viêm 1 khớp lớn cấp tính là viêm khớp nhiễm trùng huyết và viêm khớp huyết thanh âm tính.
- Viêm khớp nhiễm trùng huyết được chẩn đoán và điều trị tại phòng cấp cứu bởi vì bệnh phá hủy nhanh các khớp và gây nhiễm trùng máu nặng.
Các bài báo chủ yếu
- Parker CT, Thomas D. Reiter’s syndrome and reactive arthritis. J Am Osteopath Assoc. 2000;100:101-104. Tóm lược
- Dougados M, van der Linden S, Juhlin R, et al. The European Spondylarthropathy Study Group preliminary criteria for the classification of spondylarthropathy. Arthritis Rheum. 1991;34:1218-1227. Tóm lược
- Toivanen A. Managing reactive arthritis. Rheumatology (Oxford). 2000;39:117-119. Tóm lược
- Carter JD, Espinoza LR, Inman RD, et al. Combination antibiotics as a treatment for chronic Chlamydia-induced reactive arthritis: a double-blind, placebo-controlled, prospective trial. Arthritis Rheum. 2010;62:1298-1307. Tóm lược
- Colmegna I, Espinoza LR. Recent advances in reactive arthritis. Curr Rheumatol Rep. 2005;7:201-207. Tóm lược
Tài liệu tham khảo
- Parker CT, Thomas D. Reiter’s syndrome and reactive arthritis. J Am Osteopath Assoc. 2000;100:101-104. Tóm lược
- Lu DW, Katz KA. Declining use of the eponym “Reiter’s syndrome” in the medical literature, 1998-2003. J Am Acad Dermatol. 2005;53:720-723. Tóm lược
- Braun J, Kingsley G, van der Heijde D, et al. On the difficulties of establishing a consensus on the definition of and diagnostic investigations of reactive arthritis. Results and discussion of a questionnaire prepared for the 4th
International Workshop on Reactive Arthritis, Berlin, Germany, July 3-6, 1999. J Rheumatol. 2000;27:2185-2192. Tóm lược - Michet CJ, Machado EB, Ballard DJ, et al. Epidemiology of Reiter’s syndrome in Rochester, Minnesota: 1950-1980. Arthritis Rheum. 1988;31:428-431. Tóm lược
- Flores D, Marquez J, Garza M, et al. Reactive arthritis: newer developments. Rheum Dis Clin North Am. 2003;29:37-59. Tóm lược
- Rudwaleit M, Richter S, Braun J, et al. Low incidence of reactive arthritis in children following a salmonella outbreak. Ann Rheum Dis. 2001;60:1055-1057. Tóm lược
- Kvien TK, Glennas A, Melby G, et al. Reactive arthritis: incidence, triggering agents and clinical presentation. J Rheumatol. 1994;21:115-122. Tóm lược
- Toivanen A, Toivanen P. Reactive arthritis. Best Pract Res Clin Rheumatol. 2004;18:689-703. Tóm lược
- Rich E, Hook EW 3rd, Alarcon GS, et al. Reactive arthritis in patients attending an urban sexually transmitted diseases clinic. Arthritis Rheum. 1996;39:1172-1177. Tóm lược
- Carter JD, Rehman A, Guthrie JP, et al. Attack rate of Chlamydia-induced reactive arthritis and effect of the CCR5- Delta-32 mutation: a prospective analysis. J Rheumatol. 2013;40:1578-1582. Tóm lược
- Eastmond CJ, Rennie JA, Reid TM. An outbreak of Campylobacter enteritis – a rheumatological followup survey. J Rheumatol. 1983;10:107-108. Tóm lược
- Dworkin MS, Shoemaker PC, Goldoft MJ, et al. Reactive arthritis and Reiter’s syndrome following an outbreak of gastroenteritis caused by Salmonella enteritidis. Clin Infect Dis. 2001;33:1010-1014. Tóm lược
- Gerard HC, Branigan PJ, Schumacher HR Jr, et al. Synovial Chlamydia trachomatis in patients with reactive arthritis/Reiter’s syndrome are viable but show aberrant gene expression. J Rheumatol. 1998;25:734-742. Tóm lược
- Gerard HC, Schumacher HR, El-Gabalawy H, et al. Chlamydia pneumoniae present in the human synovium are viable and metabolically active. Microb Pathog. 2000;29:17-24. Tóm lược
- Granfors K, Jalkanen S, Toivanen P, et al. Bacterial lipopolysaccharide in synovial fluid cells in Shigella triggered reactive arthritis. J Rheumatol. 1992;19:500. Tóm lược
- Gaston JS, Cox C, Granfors K. Clinical and experimental evidence for persistent Yersinia infections in reactive arthritis. Arthritis Rheum. 1999;42:2239-2242. Tóm lược
- Braun J, Tuszewski M, Ehlers S, et al. Nested polymerase chain reaction strategy simultaneously targeting DNA sequences of multiple bacterial species in inflammatory joint diseases. II. Examination of sacroiliac and knee joint biopsies of patients with spondyloarthropathies and other arthritides. J Rheumatol. 1997;24:1101-1105. Tóm lược
- Nikkari S, Merilahti-Palo R, Saario R, et al. Yersinia-triggered reactive arthritis. Use of polymerase chain reaction and immunocytochemical staining in the detection of bacterial components from synovial specimens. Arthritis Rheum. 1992;35:682-687. Tóm lược
- Nikkari S, Rantakokko K, Ekman P, et al. Salmonella-triggered reactive arthritis: use of polymerase chain reaction, immunocytochemical staining, and gas chromatography-mass spectrometry in the detection of bacterial components from synovial fluid. Arthritis Rheum. 1999;42:84-89. Tóm lược
- Taylor-Robinson D, Gilroy CB, Thomas BJ, et al. Detection of Chlamydia trachomatis DNA in joints of reactive arthritis patients by polymerase chain reaction. Lancet. 1992;340:81-82. Tóm lược
- Viitanen AM, Arstila TP, Lahesmaa R, et al. Application of the polymerase chain reaction and immunofluorescence techniques to the detection of bacteria in Yersinia-triggered reactive arthritis. Arthritis Rheum. 1991;34:89-96. Tóm lược
- Barth WF, Segal K. Reactive arthritis (Reiter’s syndrome). Am Fam Physician. 1999;60:499-503, 507. Tóm lược
- Rahman MU, Hudson AP, Schumacher HR Jr. Chlamydia and Reiter’s syndrome (reactive arthritis). Rheum Dis Clin North Am. 1992;18:67-79. Tóm lược
- Carter JD, Gerard HC, Espinoza LR, et al. Chlamydiae as etiologic agents in chronic undifferentiated spondylarthritis. Arthritis Rheum. 2009;60:1311-1316. Toàn văn Tóm lược
- Altekruse SF, Stern NJ, Fields PI, et al. Campylobacter jejuni – an emerging foodborne pathogen. Emerg Infect Dis. 1999;5:28-35. Tóm lược
- Hannu T, Mattila L, Rautelin H, et al. Campylobacter-triggered reactive arthritis: a population-based study. Rheumatology (Oxford). 2002;41:312-318. Tóm lược
- Hannu T, Kauppi M, Tuomala M, et al. Reactive arthritis following an outbreak of Campylobacter jejuni infection. J Rheumatol. 2004;31:528-530. Tóm lược
- Buxton JA, Fyfe M, Berger S, et al. Reactive arthritis and other sequelae following sporadic Salmonella typhimurium infection in British Colombia, Canada: a case control study. J Rheumatol. 2002;29:2154-2158. Tóm lược
- Hannu T, Mattila L, Siitonen A, et al. Reactive arthritis attributable to Shigella infection: a clinical and epidemiological nationwide study. Ann Rheum Dis. 2005;64:594-598. Toàn văn Tóm lược
- Hannu T, Mattila L, Nuorti JP, et al. Reactive arthritis after an outbreak of Yersinia pseudotuberculosis serotype O:3 infection. Ann Rheum Dis. 2003;62:866-869. Tóm lược
- Press N, Fyfe M, Bowie W, et al. Clinical and microbiological follow-up of an outbreak of Yersinia pseudotuberculosis serotype Ib. Scand J Infect Dis. 2001;33:523-526. Tóm lược
- Vasala M, Hallanvuo S, Ruuska P, et al. High frequency of reactive arthritis in adults after Yersinia pseudotuberculosis O:1 outbreak caused by contaminated grated carrots. Ann Rheum Dis. 2014;73:1793-1796. Tóm lược
- Gerard HC, Whittum-Hudson JA, Schumacher HR, et al. Differential expression of three Chlamydia trachomatis hsp60-encoding genes in active vs. persistent infections. Microb Pathog. 2004;36:35-39. Tóm lược
- Gracey E, Inman RD. Chlamydia-induced ReA: immune imbalances and persistent pathogens. Nat Rev Rheumatol. 2011;8:55-59. Tóm lược
- Baillet AC, Rehaume L, Benham H, et al. High Chlamydia burden promotes TNF-dependent reactive arthritis in SKG mice. Arthritis Rheumatol. 2015;67:1535-1547. Tóm lược
- Zugel U, Kaufmann SH. Role of heat shock proteins in protection from and pathogenesis of infectious diseases. Clin Microbiol Rev. 1999;12:19-39. Tóm lược
- Gérard HC, Carter JD, Hudson AP. Chlamydia trachomatis is present and metabolically active during the remitting phase in synovial tissues from patients with chronic chlamydia-induced reactive arthritis. Am J Med Sci. 2013;346:22-25. Tóm lược
- Morris D, Inman RD. Reactive arthritis: developments and challenges in diagnosis and treatment. Curr Rheumatol Rep. 2012;14:390-394. Tóm lược
- Airenne S, Surcel HM, Tuukkanen J, et al. Chlamydia pneumoniae inhibits apoptosis in human epithelial and monocyte cell lines. Scand J Immunol. 2002;55:390-398. Tóm lược
- Dean D, Powers VC. Persistent Chlamydia trachomatis infections resist apoptotic stimuli. Infect Immun. 2001;69:2442-2447. Tóm lược
- Chen YJ, Li RN, Lin CH, et al. The role of monocytes and SLC11A1 polymorphisms in the pathogenesis of Chlamydia-induced reactive arthritis. Scand J Rheumatol. 2013;42:146-149. Tóm lược
- Inman RD, Johnston ME, Hodge M, et al. Postdysenteric reactive arthritis: a clinical and immunogenetic study following an outbreak of salmonellosis. Arthritis Rheum. 1988;31:1377-1383. Tóm lược
- Mattila L, Leirisalo-Repo M, Koskimies S, et al. Reactive arthritis following an outbreak of Salmonella infection in Finland. Br J Rheumatol. 1994;33:1136-1141. Tóm lược
- Matilla L, Leirisalo-Repo M, Pelkonen P, et al. Reactive arthritis following an outbreak of Salmonella bovismorbificans infection. J Infect. 1998;36:289-295. Tóm lược
- Carter JD, Valeriano J, Vasey FB. Doxycycline versus doxycycline and rifampin in undifferentiated spondyloarthropathy with special reference to chlamydia-induced arthritis. A prospective, randomized 9-month comparison. J Rheumatol. 2004;31:1973-1980. Tóm lược
- Kvien TK, Gaston JS, Bardin T, et al. Three month treatment of reactive arthritis with azithromycin: a EULAR double-blind, placebo controlled study. Ann Rheum Dis. 2004;63:1113-1119. Tóm lược
- Dulphy N, Peyrat MA, Tieng V, et al. Common intra-articular T cell expansions in patients with reactive arthritis: identical beta-chain junctional sequences and cytotoxicity toward HLA-B27. J Immunol. 1999;162:3830-3839. Tóm lược
- Popov I, Dela Cruz CS, Barber BH, et al. Breakdown of CTL tolerance to self HLA-B*2705 induced by exposure to Chlamydia trachomatis. J Immunol. 2002;169:4033-4038. Tóm lược
- Alvarez-Navarro C, Cragnolini JJ, Dos Santos HG, et al. Novel HLA-B27-restricted epitopes from Chlamydia trachomatis generated upon endogenous processing of bacterial proteins suggest a role of molecular mimicry in reactive arthritis. J Biol Chem. 2013;288:25810-25825. Tóm lược
- Saarinen M, Ekman P, Ikeda M, et al. Invasion of Salmonella into human intestinal epithelial cells is modulated by HLA-B27. Rheumatology (Oxford). 2002;41:651-657. Tóm lược
- Kuipers JG, Bialowons A, Dollmann P, et al. The modulation of chlamydial replication by HLA-B27 depends on the cytoplasmic domain of HLA-B27. Clin Exp Rheumatol. 2001;19:47-52. Tóm lược
- Keat AC, Maini RN, Pegrum GD, et al. The clinical features and HLA associations of reactive arthritis associated with non-gonococcal urethritis. Q J Med. 1979;48:323-342. Tóm lược
- Sieper J, Rudwaleit M, Braun J, et al. Diagnosing reactive arthritis: role of clinical setting in the value of serologic and microbiologic assays. Arthritis Rheum. 2002;46:319-327. Tóm lược
- British Association for Sexual Health and HIV. United Kingdom national guideline on the management of sexually acquired reactive arthritis. January 2008. http://www.bashh.org (last accessed 21 March 2016). Toàn văn
- Tuuminen T, Lounamo K, Leirisalo-Repo M. A review of serological tests to assist diagnosis of reactive arthritis: critical appraisal on methodologies. Front Immunol. 2013;4:418. Toàn văn Tóm lược
- Martel W, Braunstein EM, Borlaza G, et al. Radiologic features of Reiter disease. Radiology. 1979;132:1-10. Tóm lược
- Russell AS, Davis P, Percy JS, et al. The sacroiliitis of acute Reiter’s syndrome. J Rheumatol. 1977;4:293-296. Tóm lược
- Ozgul A, Dede I, Taskaynatan MA, et al. Clinical presentations of chlamydial and non-chlamydial reactive arthritis. Rheumatol Int. 2006;26:879-885. Tóm lược
- Amor B, Dougados M, Mijiyawa M. Criteria of the classification of spondylarthropathies. Rev Rhum Mal Osteoartic. 1990;57:85-89. Tóm lược
- Dougados M, van der Linden S, Juhlin R, et al. The European Spondylarthropathy Study Group preliminary criteria for the classification of spondylarthropathy. Arthritis Rheum. 1991;34:1218-1227. Tóm lược
- Toivanen A. Managing reactive arthritis. Rheumatology (Oxford). 2000;39:117-119. Tóm lược
- Clegg DO, Reda DJ, Weisman MH, et al. Comparison of sulfasalazine and placebo in the treatment of reactive arthritis (Reiter’s syndrome). A Department of Veteran’s Affairs Cooperative Study. Arthritis Rheum. 1996;39:2021-2027. Tóm lược
- Kuuliala A, Julkunen H, Paimela L, et al. Double-blind, randomized, placebo-controlled study of three-month treatment with the combination of ofloxacin and roxithromycin in recent-onset reactive arthritis. Rheumatol Int. 2013;33:2723-2729. Tóm lược
- Lauhio A, Leirisalo-Repo M, Lahdevirta J, et al. Double-blind, placebo-controlled study of three-month treatment with lymecycline in reactive arthritis, with special reference to Chlamydia arthritis. Arthritis Rheum. 1991;34:6-14. Tóm lược
- Carter JD, Espinoza LR, Inman RD, et al. Combination antibiotics as a treatment for chronic Chlamydia-induced reactive arthritis: a double-blind, placebo-controlled, prospective trial. Arthritis Rheum. 2010;62:1298-1307. Tóm lược
- Barber CE, Kim J, Inman RD, et al. Antibiotics for treatment of reactive arthritis: a systematic review and meta- analysis. J Rheumatol. 2013;40:916-928. Tóm lược
- Flagg SD, Meador R, Hsia E, et al. Decreased pain and synovial inflammation after etanercept therapy in patients with reactive and undifferentiated arthritis: an open-label trial. Arthritis Rheum. 2005;53:613-617. Tóm lược
- Oili KS, Niinisalo H, Korpilahde T, et al. Treatment of reactive arthritis with infliximab. Scand J Rheumatol. 2003;32:122-124. Tóm lược
- Haibel H, Brandt J, Rudwaleit M, et al. Therapy of chronic enteral reactive arthritis with infliximab. Ann Rheum Dis. 2003;62:ABO380.
- Meyer A, Chatelus E, Wendling D, et al. Safety and efficacy of anti-tumor necrosis factor α therapy in ten patients with recent-onset refractory reactive arthritis. Arthritis Rheum. 2011;63:1274-1280. Toàn văn Tóm lược
- Rihl M, Gu J, Baeten D, et al. Alpha beta but not gamma delta T cell clones in synovial fluids of patients with reactive arthritis show active transcription of tumour necrosis factor alpha and interferon gamma. Ann Rheum Dis. 2004;63:1673-1676. Tóm lược
- Braun J, Yin Z, Spiller I, et al. Low secretion of tumor necrosis factor alpha, but no other Th1 or Th2 cytokines, by peripheral blood mononuclear cells correlates with chronicity in reactive arthritis. Arthritis Rheum. 1999;42:2039-2044. Tóm lược
- Thiel A, Wu P, Lauster R, et al. Analysis of the antigen-specific T cell response in reactive arthritis by flow cytometry. Arthritis Rheum. 2000;43:2834-2842. Tóm lược
- Yin Z, Braun J, Neure L, et al. Crucial role of interleukin-10/interleukin-12 balance in the regulation of the type 2 T helper cytokine response in reactive arthritis. Arthritis Rheum. 1997;40:1788-1797. Tóm lược
- Colmegna I, Cuchacovich R, Espinoza LR. HLA-B27-associated reactive arthritis: pathogenetic and clinical considerations. Clin Microbiol Rev. 2004;17:348-369. Tóm lược
- Ishihara T, Aga M, Hino K, et al. Inhibition of Chlamydia trachomatis growth by human interferon-alpha: mechanisms and synergistic effect with interferon-gamma and tumor necrosis factor-alpha. Biomed Res. 2005;26:179-185. Tóm lược
- Perry LL, Feilzer K, Caldwell HD. Immunity to Chlamydia trachomatis is mediated by T helper 1 cells through IFN-gamma-dependent and -independent pathways. J Immunol. 1997;158:3344-3352. Tóm lược
- Takano R, Yamaguchi H, Sugimoto S, et al. Cytokine response of lymphocytes persistent infected with Chlamydia pneumoniae. Curr Microbiol. 2005;50:160-166. Tóm lược
- Sieper J, Fendler C, Laitko S, et al. No benefit of long-term ciprofloxacin in patients with reactive arthritis and undifferentiated oligoarthritis: a three-month, multicenter, double-blind, randomized, placebo-controlled study. Arthritis Rheum. 1999;42:1386-1396. Tóm lược
- Putschky N, Pott HG, Kuipers JG, et al. Comparing 10-day and 4-month doxycycline courses for treatment of Chlamydia trachomatis-reactive arthritis: A prospective, double-blind trial. Ann Rheum Dis. 2006;65:1521-1524. Toàn văn Tóm lược
- Dreses-Werringloer U, Padubrin I, Jurgens-Saathoff B, et al. Persistence of Chlamydia trachomatis is induced by ciprofloxacin and ofloxacin in vitro. Antimicrob Agents Chemother. 2000;44:3288-3297. Tóm lược
- Dreses-Werringloer U, Padubrin I, Zeidler H, et al. Effects of azithromycin and rifampin on Chlamydia trachomatis infection in vitro. Antimicrob Agents Chemother. 2001;45:3001-3008. Tóm lược
- Morrissey I, Salman H, Bakker S, et al. Serial passage of Chlamydia spp. in sub-inhibitory fluoroquinolone concentrations. J Antimicrob Chemother. 2002;49:757-761. Tóm lược
- Khan MA. Update on spondyloarthropathies. Ann Intern Med. 2002;136:896-907. Tóm lược
- Benchaala I, Mishra MK, Wykes SM, et al. Folate-functionalized dendrimers for targeting Chlamydia-infected tissues in a mouse model of reactive arthritis. Int J Pharm. 2014;466:258-265. Tóm lược
- Colmegna I, Espinoza LR. Recent advances in reactive arthritis. Curr Rheumatol Rep. 2005;7:201-207. Tóm lược
- Leirisalo-Repo M, Helenius P, Hannu T, et al. Long-term prognosis of reactive salmonella arthritis. Ann Rheum Dis. 1997;56:516-520. Tóm lược
- Yli-Kerttula T, Tertti R, Toivanen A. Ten-year follow up study of patients from a Yersinia pseudotuberculosis III outbreak. Clin Exp Rheumatol. 1995;13:333-337. Tóm lược
- Rihl M, Klos A, Kohler L, et al. Infection and musculoskeletal conditions: reactive arthritis. Best Pract Res Clin Rheumatol. 2006;20:1119-1137. Tóm lược
Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.