Bệnh tim mạch
Tiếp cận bệnh nhân tim bẩm sinh – Triệu chứng thực thể
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Nguyễn Lân Hiếu
Nguyễn Văn Hiếu
Trần Tiến Anh
Lê Nhật Cường
Khám lâm sàng bệnh nhân tim bẩm sinh bao gồm việc quan sát toàn trạng bệnh nhân, các kỹ năng khám tim và các mạch máu ngoại vi (nhìn, sờ, nghe). Các triệu chứng thực thể thu được sẽ rất có ý nghĩa trong việc chẩn đoán bệnh. Trong bài viết dưới đây Nhà thuốc Ngọc Anh xin gửi đến quý bạn đọc các triệu chứng thực thể của bệnh nhân tim bẩm sinh.
Toàn trạng
- Đánh giá toàn trạng: Khi tiếp xúc đánh giá ban đầu một bệnh nhân nghi ngờ mắc bệnh tim bẩm sinh, cần đánh giá chiều cao cân nặng và sự phát triển thể chất, tâm thần vận động của bệnh nhân. Ở trẻ em mắc các bệnh tim bẩm sinh có suy tim, trẻ thường chậm phát triển thể chất do suy tim, viêm phổi tái diễn, kéo dài… Hoạt động thể lực (vui chơi cùng trẻ khác, hoạt động trong công việc hằng ngày) cần được đánh giá.
- Quan sát đánh giá hình thể bên ngoài giúp phát hiện các bất thường hình thái liên quan tới bất thường nhiễm sắc thể và bệnh lý tim bẩm Các hội chứng bất thường nhiễm sắc thể có liên quan với các bệnh tim bẩm sinh. Ví dụ: khoảng 40-50% bệnh nhân mắc hội chứng Down có bệnh TBS, phổ biến nhất là kênh nhĩ thất (atrioventricular septal defect) và thông liên thất (ventricular septal defect) và trong số bệnh nhân mắc kênh nhĩ thất cũng có khoảng 50% có hội chứng Down kèm theo. Danh sách các bệnh lý TBS có liên quan đến các dị tật bẩm sinh được liệt kê tại Bảng 3, Bảng 4 và Bảng 5 liệt kê các bệnh tim bẩm sinh có liên quan đến các hội chứng có hoặc không di truyền cũng như các tổn thương của các cơ quan khác.
- Màu sắc da cần được chú ý, bệnh nhân có thể tím, da tái, da xanh niêm mạc nhợt hoặc vàng Với một bệnh nhân có tím, cần phân biệt tím trung ương hay tím ngoại vi, tím từng đợt hay liên tục, tím có kèm theo khó thở gắng sức hay không và mức độ tím, từ đó phân biệt tím có phải do cơ quan tim mạch hay không. Da xanh, niêm mạc nhợt thường do thiếu máu, da tái nhợt kèm theo lạnh ẩm bàn tay thường do co mạch trong suy tim hoặc shock tim. Trẻ sơ sinh suy tim nặng và nhiễm độc giáp bẩm sinh có thể kéo dài thời gian vàng da sinh lý. Còn ống động mạch (patent ductus arteriosus) và hẹp động mạch phổi (pulmonary stenosis) hay gặp cùng với nhiễm độc giáp bẩm sinh. Vàng da do bệnh lý gan có thể làm giảm bão hòa oxy do các thông động tĩnh mạch phổi (pulmonary arteriovenous fistula) (như trong loạn sản động mạch gan chung).
- Ngón tay/chân dùi trống (clubbing) (Hình 1). Tình trạng giảm bão hòa oxy động mạch kéo dài (thường trên 6 tháng) kể cả ở mức độ nhẹ đều gây ra ngón tay, ngón chân dùi trống. Đầu ngón tay và ngón chân rộng và dày hơn kèm theo móng tay lồi lên và mất góc giữa móng và giường móng. Trong giai đoạn sớm có thể thấy đốt cuối ngón tay bóng và đỏ. Biểu hiện rõ nhất và sớm nhất thường ở ngón tay cái. Ngón tay dùi trống thường gặp trong các bệnh lý gây thiếu oxy mạn tính kéo dài như bệnh lý phổi (bệnh phổi tắc nghẽn mạn tính), xơ gan (hội chứng gan phổi), tim bẩm sinh có tím (hội chứng Eisenmenger, thân chung động mạch,..) và viêm nội tâm mạc nhiễm khuẩn (infective endocarditis). Đôi khi triệu chứng này có thể gặp ở người bình thường như trong hội chứng dùi trống có tính chất gia đình (familial clubbing).

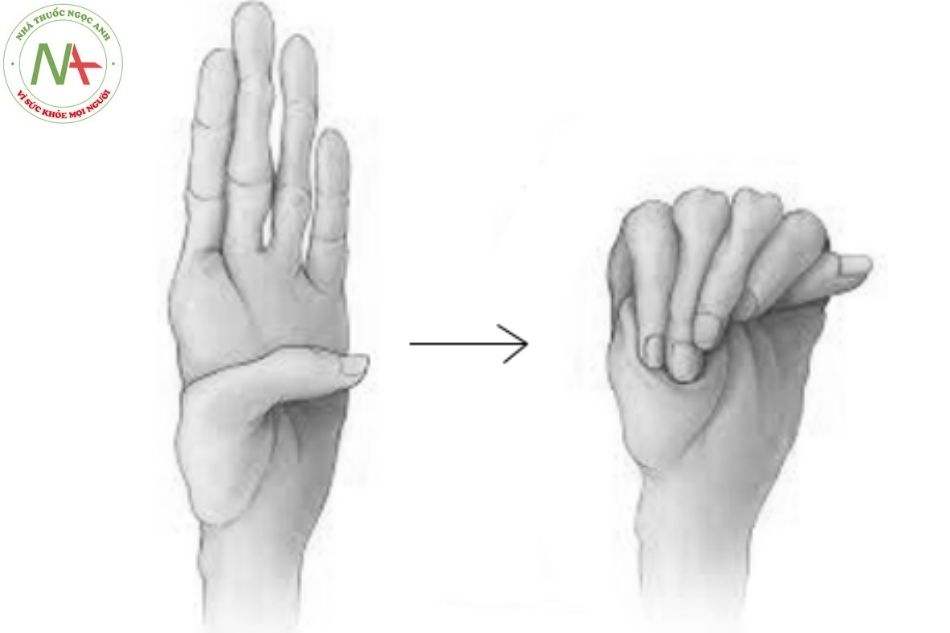
- “Tay dài như vượn” là triệu chứng của hội chứng Marfan. Khi nắm chặt bàn tay lại, ngón cái nhô ra khỏi bờ trụ của bàn Khi dùng ngón cái và một ngón tay khác của bàn tay bên này vòng qua cổ tay bên kia, hai ngón tay chồng lên nhau ít nhất 1 cm (Hình 2).
- Mọi bệnh nhân đều cần phải đếm nhịp thở, đặc biệt là trẻ nhỏ và trẻ sơ sinh. Thở nhanh, khó thở kiểu gắng sức cùng với nhịp tim nhanh là dấu hiệu sớm nhất của suy tim trái. Tuy nhiên trẻ em có thể tăng nhịp thở khi khóc, bú, do đó cần đếm nhịp thở lúc trẻ ngủ yên. Đặc biệt đối với trẻ dưới 2 tháng cần đếm nhịp thở 2 lần. Ngưỡng thở nhanh phụ thuộc vào độ tuổi của bệnh nhân: nhịp thở được coi là nhanh khi trên 60 lần/phút ở trẻ dưới 2 tháng, trên 50 lần/phút ở trẻ dưới 12 tháng, trên 40 lần/phút ở trẻ từ 1 đến dưới 5 tuổi. Riêng ở trẻ sơ sinh có thể không biểu hiện bằng thở nhanh mà thay bằng thở chậm và rối loạn nhịp thở.
- Trẻ bị suy tim thường vã mồ hôi lạnh ở trán. Đây thường là biểu hiện của tăng trương lực thần kinh giao cảm như là một cơ chế bù trừ cho tình trạng giảm cung lượng tim. Cần chú ý tới vã mồ hôi ở trẻ trong khi bú, đây là dấu hiệu sớm và kín đáo của tình trạng giảm cung lượng tim và suy tim ở trẻ bú mẹ.
- Bệnh gai đen (acanthosis nigricans) đặc trưng bởi hiện tượng dày sừng và tăng sắc tố ở các nếp gấp (cổ, nách, bẹn, mặt trong đùi và nếp lằn bụng…), khi sờ có cảm giác như sờ vào vải nhung, thường thấy ở trẻ béo phì và những người mắc đái tháo đường type 2 và có biểu hiện của tăng insulin máu. Triệu chứng ít gặp hơn ở bệnh Addison, hội chứng Cushing, hội chứng buồng trứng đa nang và nhiễm độc giáp.
- Vùng trước ngực nhô lên, có hoặc không có tình trạng tim tăng động gợi ý phì đại tim mạn tính. Lõm xương ức có thể là nguyên nhân của một tiếng thổi ở tim. Ngực hình ức gà thường không phải là hậu quả của tim bị phì đại.
Kỹ năng nhìn, sờ
Vùng trước tim
Sẹo mổ cũ:
- Hỏi tiền sử phẫu thuật
- Quan sát lồng ngực đánh giá sẹo mổ.
Quan sát vị trí mỏm tim:
- Mỏm tim là vị trí thấp nhất và xa nhất của diện đập tim, khi mỏm tim nằm thấp hơn và lệch trái hơn vị trí bình thường là biểu hiện của giãn thất trái. Nhưng cần loại trừ các khối bất thường trong trung thất đẩy lệch tim sang trái như thoát vị hoành phải.
- Vị trí mỏm tim bình thường thay đổi theo tuổi: với các bệnh nhân nhỏ, mỏm tim thường cao hơn và nằm ngoài đường giữa đòn trái so với người lớn do tim nằm ngang.› Trẻ sơ sinh đến 2 tuổi: mỏm tim ở khoang liên sườn 4 ngoài đường giữa đòn trái 1-2 cm.› Trẻ 2 đến 4 tuổi: mỏm tim ở khoang liên sườn 5 ngoài đường giữa đòn trái 1 cm.› Trẻ từ sau 4 tuổi mỏm tim có xu hướng như người lớn: khoang liên sườn 5 đường giữa đòn trái.
- Đánh giá các yếu tố tiên lượng đi kèm: vẹo cột sống, rối loạn chức năng hô hấp liên quan đến phẫu thuật lồng ngực trước đó…
- Tim tăng động là đặc trưng của bệnh tim quá tải dịch, như tổn thương với luồng thông trái → phải (left-to-right shunt) lớn hoặc hở van động mạch chủ (aortic valve regurgitation) nặng.
- Rung miu (precordial thrill) thường có giá trị chẩn đoán cao. Vị trí của rung miu gợi ý một số bất thường về tim: ở bờ ức trái trên gợi ý hẹp ĐMP; ở bờ ức phải trên gợi ý hẹp van động mạch chủ (aortic valve stenosis); ở bờ ức trái dưới gợi ý thông liên thất (ventricular septal defect); ở trên hõm ức gợi ý hẹp van ĐMC, đôi khi hẹp ĐMP, còn ống động mạch hoặc hẹp eo động mạch chủ (aortic coarctation ); ở phía trên động mạch cảnh gợi ý hẹp van ĐMC hoặc hẹp eo ĐMC.
- Mạch ngoại vi
- Đếm mạch ngoại vi, kiểm tra bất thường mạch (loạn nhịp) và thể tích (dội mạnh, đầy hay nhỏ yếu).
- Khám tất cả các mạch máu. Hẹp eo động mạch chủ được chẩn đoán bằng khám lâm sàng: động mạch đùi hai bên bắt yếu, động mạch cảnh và động mạch quay trên chỗ hẹp nảy mạnh.
- Mạch nảy mạnh, chìm sâu: là biểu hiện của hiện tượng thất thoát thể tích tuần hoàn trong thời kỳ tâm trương, thường gặp trong các bệnh lý như: hở van động mạch chủ nặng, còn ống động mạch, sau phẫu thuật tạo luồng thông chủ – phổi (ví dụ: cầu nối Blalock – Taussig), thông động tĩnh mạch lớn, rò động mạch vành vào thất trái (coronary artery-left ventricular fistula), cửa sổ chủ phế (aortopulmonary window).
- Mạch cánh tay phải nảy mạnh hơn mạch cánh tay trái gợi ý hẹp trên van ĐMC (supravalvar aortic stenosis) (có thể gặp ở bệnh nhân mắc hội chứng Williams, do hiệu ứng Coanda làm dòng máu chảy xuôi theo hướng bề mặt cong) hoặc gợi ý hẹp eo ĐMC.
- Mạch yếu và nhỏ có thể thấy trong suy tim sung huyết nặng và shock giảm thể tích tuần hoàn.
Đo huyết áp
Bệnh nhân cần được đo huyết áp (HA) cánh tay với băng đo phù hợp trong mỗi lần khám lâm sàng. Cần so sánh chỉ số huyết áp đo được với chỉ số huyết áp của quần thể tham chiếu để xác định xem là bình thường hay bất thường. Tuy nhiên có thể có khó khăn trong việc đánh giá liên quan đến phương pháp đo huyết áp chuẩn và quần thể tham chiếu đáng tin cậy ở trẻ em, chính vì vậy cần theo dõi định kỳ cá thể hóa từng trường hợp.
Mời bạn đọc xem thêm: Các bệnh tim mạch bẩm sinh: Còn ống động mạch
Kỹ thuật đo huyết áp
Thiết bị đo:
- Có nhiều thiết bị đo huyết áp, các thiết bị thường được sử dụng như huyết áp kế thủy ngân, huyết áp kế đồng hồ, huyết áp điện tử, dao động kế. Tại các đơn vị điều trị tích cực, thiết bị đo huyết áp xâm nhập (arterial line) có thể được sử dụng.
- Tuy nhiên đo huyết áp bằng phương pháp nghe với huyết áp kế đồng hồ thường được sử dụng trên lâm sàng vì đơn giản và tiện dùng.
- Điều quan trọng để cho con số huyết áp chính xác là cách chọn băng đo phù hợp và thiết bị phải được chuẩn hóa.
Các yêu cầu về bệnh nhân và kỹ thuật để đo huyết áp chính xác:
- Bệnh nhân cần nghỉ ngơi trong phòng yên tĩnh ít nhất 5-10 phút trước khi đo huyết áp, không dùng chất kích thích (cà phê, hút thuốc, rượu bia) trước đó 2 giờ. Với trẻ nhỏ thì trẻ phải trong trạng thái nằm yên, không quấy khóc kích thích.
- Tư thế đo chuẩn: Người được đo huyết áp ngồi ghế tựa, cánh tay duỗi thẳng trên bàn, nếp khuỷu ngang mức với tim. Trẻ em có thể sử dụng tư thế nằm.
- Nên đo thêm ở các tư thế nằm, đứng đối với một số bệnh nhân người lớn nghi ngờ hạ huyết áp tư thế. Ở trẻ em cần đo huyết áp tay phải và chân, so sánh hai trị số này có giá trị gợi ý trong một số bệnh tim bẩm
- Sử dụng băng cuốn chuẩn:
- Ở người lớn: Băng cuốn có chiều rộng 12-13 cm, chiều dài 35 cm. Bề dài bao đo (nằm trong băng quấn) tối thiểu bằng 80% chu vi cánh tay, bề rộng tối thiểu bằng 40% chu vi cánh tay. Tuy nhiên cần có băng cuốn lớn hơn cho người có cánh tay to (chu vi cánh tay > 32 cm) và băng cuốn nhỏ hơn cho người gầy. Quấn băng cuốn đủ chặt, bờ dưới của băng cuốn trên nếp lằn khuỷu 1-2 cm. Đặt máy đo huyết áp ở vị trí phù hợp để đảm bảo máy hoặc mốc 0 của thang đo ngang mức với tim.
- Với trẻ em: Cần chọn băng đo phù hợp theo lứa tuổi. Túi hơi của băng cuốn có chiều rộng khoảng 40% chu vi cánh tay và chiều dài khoảng 80-100% chu vi cánh tay. Băng cuốn quá nhỏ sẽ làm tăng giả con số huyết áp và ngược lại (Bảng 1).
Bảng 1. Kích thước băng đo huyết áp theo tuổi ở trẻ em
| Đối tượng | Chiều rộng (cm) | Chiều dài (cm) |
| Trẻ sơ sinh | 4 | 8 |
| Trẻ bú mẹ | 6 | 12 |
| Trẻ lớn | 9 | 18 |
- Nếu không dùng thiết bị đo tự động, trước khi đo phải xác định vị trí động mạch cánh tay để đặt ống Bơm hơi thêm 30 mmHg sau khi không còn thấy mạch đập. Xả hơi với tốc độ 2-3 mmHg/nhịp đập. Huyết áp tâm thu tương ứng với lúc xuất hiện tiếng đập đầu tiên và huyết áp tâm trương tương ứng với khi mất hẳn tiếng đập (pha I và pha V của Korotkoff).
- Không nói chuyện khi đang đo huyết áp. Không bắt chéo chân.
- Cần đo huyết áp ít nhất hai lần, mỗi lần cách nhau ít nhất 1-2 phút. Nếu số đo huyết áp giữa 2 lần chênh nhau trên 10 mmHg, cần đo lại một vài lần sau khi đã nghỉ trên 5 phút. Giá trị huyết áp ghi nhận là trung bình của hai lần đo cuối cùng.
- Cần đo thêm một vài lần cho người có rối loạn nhịp (như rung nhĩ). Những trường hợp này cần sử dụng máy đo huyết áp dùng tai nghe vì các máy đo tự động thường không chính xác khi có rung nhĩ.
- Lần đo đầu tiên, cần đo huyết áp ở cả hai cánh tay, tay nào có con số huyết áp cao hơn sẽ dùng để theo dõi huyết áp về
- Ghi lại số đo theo đơn vị mmHg dưới dạng HA tâm thu/HA tâm trương (ví dụ 126/82 mmHg), không làm tròn số quá hàng đơn vị và thông báo kết quả cho người được đo.
- Cần ghi nhận cả tần số tim. Nên bắt mạch hoặc nghe tim để loại trừ có rối loạn nhịp.
- Con số HA của bệnh nhân là kết quả trung bình của 2 lần đo.
- Trường hợp nghi ngờ, có thể theo dõi huyết áp bằng máy đo tự động tại nhà hoặc bằng máy đo huyết áp tự động 24 giờ (Holter huyết áp).
- Ở trẻ em cần phải so sánh giá trị huyết áp đo được của bệnh nhân với giá trị huyết áp bình thường theo tuổi, giới và chiều
Khái niệm khuếch đại huyết áp tâm thu ngoại biên
Cần lưu ý là huyết áp đo ở ngoại vi (như đo ở cánh tay) không cùng trị số huyết áp ở trung ương động mạch chủ (hoặc huyết áp ở thất trái). Huyết áp tâm thu ngoại vi đo được bằng phương pháp trực tiếp hay gián tiếp không phải lúc nào cũng giống huyết áp trung ương động mạch chủ.
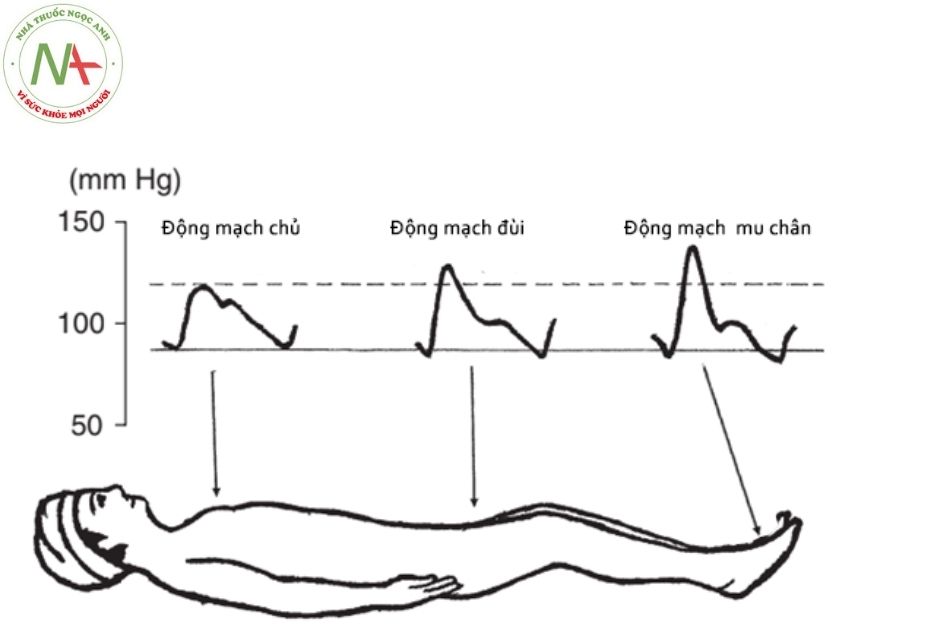
Trên thực tế, huyết áp tâm thu cánh tay nói chung cao hơn huyết áp ở động mạch chủ và cao hơn đáng kể trong một số tình huống nhất định như động mạch cánh tay bị xơ vữa. Hiện tượng này gọi là khuếch đại huyết áp tâm thu ngoại vi (Hình 3).
Sự khuếch đại tâm thu tăng lên khi vị trí đo huyết áp ở xa hơn, đồng thời bị ảnh hưởng bởi một số yếu tố:
- Sự khuếch đại được giới hạn ở huyết áp tâm thu (không phải huyết áp tâm trương hay huyết áp trung bình).
- Khuếch đại tâm thu sẽ lớn hơn ở trẻ em (có nhiều động mạch hoạt động hơn) so với người lớn có bệnh lý thoái hóa động mạch.
- Huyết áp tâm thu động mạch mu chân cao hơn huyết áp động mạch
- Sự khuếch đại sẽ tăng lên khi có tình trạng co mạch.
- Mức độ khuếch đại ngoại vi của huyết áp tâm thu sẽ giảm khi giãn mạch.
Một số điểm lưu ý về thay đổi huyết áp ở trẻ em
- Ở trẻ em cần đo huyết áp tay phải và chân trong cùng một lần thăm khám.
- Bình thường huyết áp chân và tay ở trẻ sơ sinh và trẻ nhỏ có xu thế tương đương nhau hoặc chân cao hơn tay một chút. Khi huyết áp tay phải cao hơn huyết áp chân cần nghi ngờ hẹp eo động mạch chủ. Cần kết hợp bắt mạch bẹn trong chẩn đoán.
- Mức độ chênh huyết áp tay phải và huyết áp chân có thể phản ánh mức độ hẹp eo động mạch chủ. Tuy nhiên khi tuần hoàn bàng hệ phát triển đầy đủ thì không có chênh huyết áp tay và chân
- Huyết áp hiệu số (chênh lệch giữa huyết áp tâm thu và huyết áp tâm trương) nhỏ hơn 25% huyết áp tâm thu thì được gọi là huyết áp kẹt.
- Huyết áp kẹt có thể gặp trong giai đoạn muộn của bệnh cơ tim giãn (dilated cardiomyopathy) và bệnh cơ tim hạn chế (restrictive cardiomyopathy) với biểu hiện của hội chứng cung lượng tim thấp (low cardiac output syndrome) trên lâm sàng.
- Huyết áp kẹt cũng là biểu hiện của tràn dịch màng ngoài tim có chèn ép tim cấp. Mạch nghịch đảo là dấu hiệu gặp trong chèn ép tim cấp cùng với huyết áp kẹt.
- Huyết áp hiệu số giãn rộng gặp trong các tình trạng bệnh lý gây thất thoát thể tích tuần hoàn trong thời kỳ tâm trương như: còn ống động mạch lớn, cửa sổ chủ phế, hở van ĐMC nặng hoặc thông động tĩnh mạch.
Một số điểm cơ bản về tăng huyết áp
Định nghĩa
- Định nghĩa tăng huyết áp (THA) (high blood pressure hoặc hypertension) ở trẻ em và người lớn có ý nghĩa khác nhau. Ở người lớn, ngưỡng chẩn đoán tăng huyết áp có ý nghĩa về mặt phân tầng nguy cơ cho bệnh nhân. Ngưỡng trị số huyết áp để chẩn đoán tăng huyết áp là giá trị huyết áp mà tại đó nguy cơ tim mạch của bệnh nhân tăng Còn ở trẻ em, ngưỡng chẩn đoán tăng huyết áp là giá trị mang ý nghĩa thống kê trên quần thể tham chiếu.
- Ở người lớn, tăng huyết áp là khi huyết áp tâm thu (HATT) ≥ 140 mmHg và/hoặc huyết áp tâm trương (HATTr) ≥ 90 mmHg hoặc đã được chẩn đoán và điều trị THA trước đó.
- Ở trẻ em, tăng huyết áp khi HATT trung bình và/hoặc HATTr trung bình ≥ 95th bách phân vị theo tuổi, giới, chiều cao ở ít nhất 3 lần đo khác
- THA “áo choàng trắng” (white coat hypertension) là tình trạng huyết áp (HA) thường xuyên tăng khi đo tại bệnh viện hoặc phòng khám trong khi HA hằng ngày đo tại nhà hoặc HA trung bình trong 24 giờ lại bình thường.
- THA“ẩn giấu” (masked arterial hypertension) là tình trạng ngược lại, HA có trị số bình thường khi đo tại phòng khám nhưng lại tăng cao khi đo tại nhà hoặc khi theo dõi huyết áp 24 giờ.
Phân độ tăng huyết áp ở trẻ em và người lớn
Bảng 2. Phân độ tăng huyết áp ở trẻ em theo khuyến cáo của hội Nhi khoa Hoa Kỳ (American Academy of Pediatrics) năm 2017
| Tuổi | Phân độ THA | Bách phân vị HATT và/hoặc HATTr |
| Trẻ 1-13 tuổi | Huyết áp bình thường | HATT và HATTr < 90th |
| Huyết áp bình thường cao | ≥ 90th đến < 95th, hoặc từ 120/80 mmHg đến < 95th (lấy trị số thỏa mãn thấp hơn) | |
| THA độ 1 | ≥ 90th đến < 95th + 12 mmHg, hoặc từ 130/80 mmHg đến 139/89 mmHg (lấy trị số thỏa mãn thấp hơn) | |
| THA độ 2 | ≥ 95th + 12 mmHg, hoặc ≥ 140/90 mmHg (lấy trị số thỏa mãn thấp hơn) | |
| Trẻ ≥ 13 tuổi | Huyết áp bình thường | < 120/< 80 mmHg |
| Huyết áp bình thường cao | 120/< 80 đến 129/< 80 mmHg | |
| THA độ 1 | 130/80 đến 139/89 mmHg | |
| THA độ 2 | ≥ 140/90 mmHg |
Chú thích: THA: Tăng huyết áp; HA: Huyết áp; HATT: Huyết áp tâm thu; HATTr: Huyết áp tâm trương.
Bảng bách phân vị huyết áp theo tuổi, giới và chiều cao: xem phần PHỤ LỤC 4: Bảng huyết áp theo tuổi, giới và chiều cao ở trẻ em
Bảng 3. Phân độ tăng huyết áp ở người lớn dựa theo khuyến cáo của hội tim mạch Việt Nam 2018
| Phân độ tăng huyết áp | HATT (mmHG) | HATTr (mmHg) | |
| HA tối ưu | < 120 | và | < 80 |
| HA bình thường | 120-129 | và/hoặc | 80-84 |
| HA bình thường cao | 130-139 | và/hoặc | 85-89 |
| THA độ 1 | 140-159 | và/hoặc | 90-99 |
| THA độ 2 | 160-179 | và/hoặc | 100-109 |
| THA độ 3 | ≥ 180 | và/hoặc | ≥ 110 |
| THA tâm thu đơn độc | ≥ 140 | và | < 90 |
| *HA được phân loại dựa trên chỉ số đo tại phòng khám, nếu 2 số HATT và HATTr không ở cùng 1 phân độ thì căn cứ vào số HA có độ cao hơn.*Tiền THA là khi HATT từ 120-139 mmHg và HATTr từ 80-89 mmHg.
*THA tâm thu đơn độc được phân độ dựa trên HA tâm thu (HATT ≥ 140 mmHg). *Phân loại trên áp dụng cho tất cả bệnh nhân từ 18 tuổi trở lên. Chú thích: THA: Tăng huyết áp; HA: Huyết áp; HATT: Huyết áp tâm thu; HATTr: Huyết áp tâm trương. |
Kỹ năng nghe tim
Khi nghe tim cần đánh giá một cách hệ thống: tần số tim bao nhiêu, có đều hay không; cường độ và đặc tính của tiếng tim, đặc biệt là tiếng tim thứ 2; các tiếng tim tâm thu và tâm trương (tiếng click tống máu, tiếng click giữa tâm thu, tiếng clac mở van) và các tiếng thổi của tim.
Tiếng tim cơ bản
- Tiếng tim thứ nhất (T1) liên quan đến sự đóng của van hai lá và van ba lá, nghe rõ ở mỏm tim và phía dưới cạnh bờ trái xương ức. Ở trẻ em T1 tách đôi là bất thường. Tiếng T1 tách đôi, rộng có thể gặp trong block nhánh phải hoặc bất thường Ebstein (Ebstein anomaly).
- Tiếng tim thứ hai (T2) do đóng van ĐMC và ĐMP, nghe phía trên cạnh bờ trái xương ức (hoặc vùng ổ van động mạch phổi), mức độ tách đôi liên quan đến cường độ của tiếng P2 (tiếng đóng của van ĐMP) và cường độ tương đối của A2 (tiếng đóng của van ĐMC). Mặc dù nghe bằng phần màng rõ hơn nhưng cả hai thành phần đều có thể nghe thấy bằng phần chuông của ống
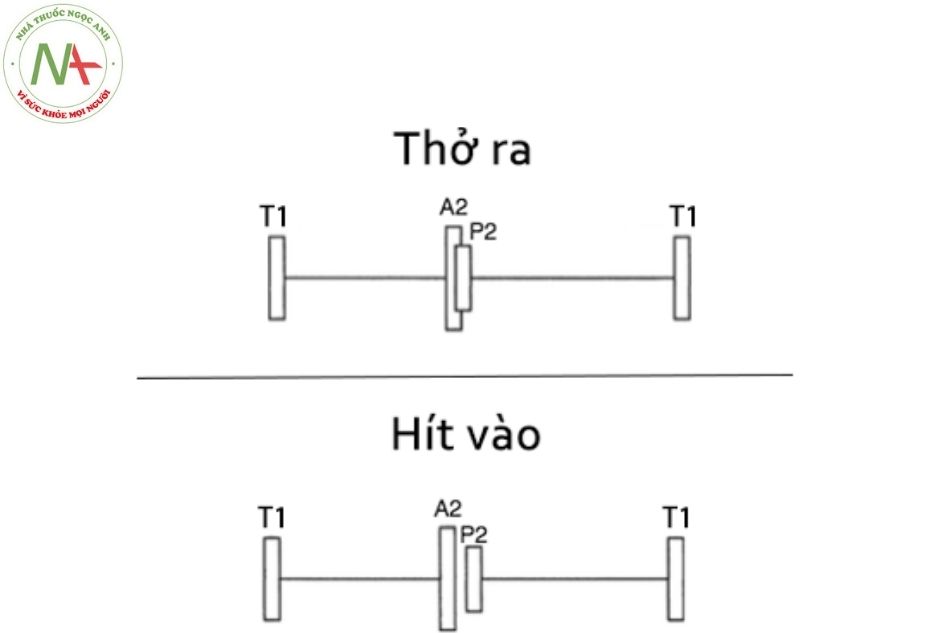
- Mức độ tách đôi của T2 thường thay đổi theo hô hấp, tăng khi hít vào và giảm hoặc trở thành một tiếng đơn khi thở ra (Hình 5).
- Tiếng T2 bất thường có các hình thái tách đôi rộng, tách đôi hẹp, cường độ P2 bất thường hay hiếm hơn là tách đôi nghịch thường (tóm tắt tiếng T2 bất thường ở Bảng 4).
- Tiếng T2 thay đổi theo lứa tuổi: ở trẻ em tiếng T2 nghe rõ khi trẻ trên 18 tháng.
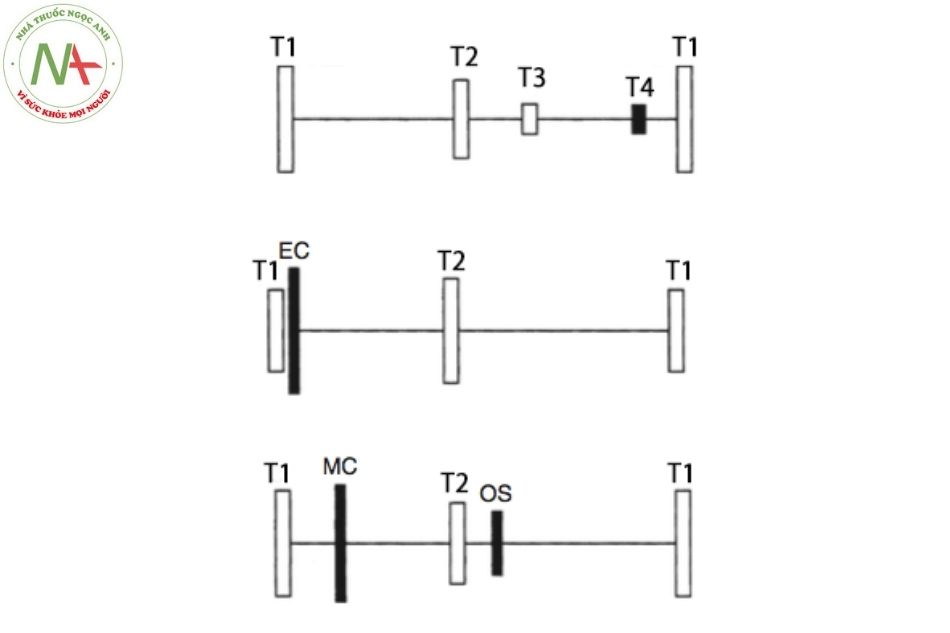
- Tiếng tim thứ ba (T3) nghe rõ nhất ở mỏm tim (Hình 7.6), thường gặp ở trẻ em bình thường, thanh niên và bệnh nhân bị giãn tâm thất và thất giảm giãn nở (ví dụ như lỗ TLT lớn, suy tim sung huyết).
- Tiếng tim thứ tư (T4) nghe ở mỏm tim luôn luôn là bệnh lý (Hình 7.6) có thể nghe thấy trong thất giảm giãn nở hoặc suy tim sung huyết.
- Tiếng ngựa phi thường biểu hiện bệnh lý và là kết quả của sự kết hợp tiếng T3 hoặc T4 mạnh và nhịp nhanh, phổ biến trong suy tim sung huyết.
Tiếng tim bất thường thì tâm thu và tâm trương
- Tiếng click tống máu giống như tiếng tách đôi của T1 nhưng nghe rõ nhất ở phía dưới cạnh bờ trái xương ức (Hình 6).
- Tiếng click giữa tâm thu có hoặc không có tiếng thổi cuối tâm thu được nghe gần mỏm tim ở bệnh nhân sa van hai lá (mitral valve prolapse) (Hình 6).
- Tiếng clac mở van tâm trương nghe rõ ở mỏm tim hoặc phía dưới cạnh bờ trái xương ức ở hẹp van hai lá (mitral stenosis) (Hình 6).
Hình 5. Độ mạnh của thành phần A2 và P2 trong tiếng T2 và sự tách đôi của tiếng T2 theo chu kỳ hô hấp A2: tiếng đóng của van động mạch chủ.
Tiếng thổi ở tim
Mỗi tiếng thổi phải được phân tích về cường độ, thời gian (tâm thu hoặc tâm trương), vị trí, hướng lan truyền và các đặc tính (như âm sắc, độ rung, độ thổi).
Cường độ của tiếng thổi được phân loại từ độ 1 tới 6
- Độ 1: khó nghe thấy được.
- Độ 2: nhẹ nhưng dễ
- Độ 3: to vừa phải nhưng không kèm theo rung
- Độ 4: lớn kèm rung
- Độ 5: nghe rõ khi ống nghe hầu như không tiếp xúc với thành ngực.
- Độ 6: nghe rất rõ ngay cả khi lấy ống nghe ra khỏi thành ngực.
Bảng 4. Tóm tắt sự bất thường của tiếng T2
| TÁCH ĐÔI BẤT THƯỜNG
1. Tiếng T2 tách đôi rộng và cố định: ‐ Quá tải dịch, tăng lưu lượng máu lên phổi: TLN lỗ thứ phát (secundum atrial septal defect), bất thường đổ về tĩnh mạch phổi bán phần (partial anomalous pulmonary venous connection). ‐ Chậm dẫn truyền điện học (block nhánh phải). ‐ Đóng sớm van ĐMC: hở van hai lá (mitral regurgitation). ‐ Đôi khi ở trẻ em bình thường. 2. Tiếng T2 tách đôi hẹp: ‐ Tăng áp mạch máu phổi (pulmonary hypertension). ‐ Hẹp van ĐMC. ‐ Thỉnh thoảng gặp ở trẻ em bình thường. |
| 3. Tiếng T2 đơn:‐ Tăng áp mạch máu phổi.
‐ Một van bán nguyệt: teo tịt van ĐMP (pulmonary atresia), teo tịt van ĐMC (aortic atresia) , thân chung động mạch (common arterial trunk). ‐ Không nghe thấy P2: chuyển gốc đại động mạch (transposition of the great arteries ), tứ chứng Fallot (tetralogy of Fallot ), hẹp ĐMP nặng. ‐ Hẹp khít van ĐMC. ‐ Đôi khi ở trẻ em bình thường. 4. Tách đôi T2 nghịch thường: ‐ Hẹp van ĐMC nặng. ‐ Block nhánh trái. BẤT THƯỜNG CƯỜNG ĐỘ P2 1. Tăng P2 (tăng áp mạch máu phổi). 2. Giảm P2 (hẹp ĐMP nặng, tứ chứng Fallot, hẹp van ba lá). |
Chú thích: ĐMP: động mạch phổi; ĐMC: động mạch chủ; TLN: thông liên nhĩ.
Phân loại tiếng thổi của tim
Tiếng thổi của tim được phân thành tâm thu, tâm trương và liên tục.
Hình 6. Mối quan hệ giữa các tiếng tim T1, T2, T3, T4, tiếng click tống máu, click giữa tâm thu, clac mở van trong chu chuyển tiếp
Chú thích: EC: tiếng click tống máu; MC: click giữa tâm. thu; OS: clac mở van.
Các tiếng thổi tâm thu
Phân loại tiếng thổi tâm thu
Một tiếng thổi tâm thu xảy ra giữa tiếng T1 và T2. Tiếng thổi tâm thu được phân loại đầu tiên bởi Aubrey Leatham vào năm 1958 thành hai loại tống máu hay phụt ngược phụ thuộc vào thời điểm bắt đầu so với tiếng T1, không quan trọng thời điểm kết thúc.
Hiện nay Joseph Perloff đề xuất một cách phân loại mới dựa theo cả thời điểm bắt đầu và kết thúc và chia thành 4 loại: giữa tâm thu (tống máu), toàn tâm thu, đầu tâm thu và cuối tâm thu.
- Tiếng thổi tâm thu tống máu (còn gọi là tiếng thổi giữa tâm thu hẹp, tiếng thổi giữa tâm thu hình kim cương hay tiếng thổi giữa tâm thu Perloff):
- Tiếng thổi có một khoảng thời gian giữa tiếng T1 và thời điểm bắt đầu của tiếng thổi, mạnh dần lên đến đỉnh rồi giảm dần. Tiếng thổi này có thể ngắn hoặc dài (Hình 7A).
- Những tiếng thổi này được tạo ra do dòng máu đi qua chỗ hẹp hoặc van bán nguyệt bị biến dạng hoặc tăng dòng chảy qua lỗ van bán nguyệt bình thường, do vậy nghe được ở đáy hoặc trên vùng trước
- Tiếng thổi này có thể là bệnh lý hoặc sinh lý (tiếng thổi cơ năng).
- Tiếng thổi tâm thu phụt ngược:
-
- Tiếng thổi bắt đầu cùng với T1 (không có khoảng cách giữa T1 và thời điểm bắt đầu tiếng thổi). Tiếng thổi thường kéo dài toàn bộ thời kỳ tâm thu (toàn tâm thu) nhưng có thể giảm cho đến khi kết thúc ở giữa hoặc đầu tâm thu (Hình 7B).
- Tiếng thổi toàn tâm thu Perloff và đầu tâm thu là những tiếng thổi phụt ngược. Những tiếng thổi này luôn là bệnh lý và có thể do thông liên thất, hở van hai lá hoặc hở van ba lá (tricuspid regurgitation).
- Tiếng thổi cuối tâm thu Perloff: gặp trong sa van hai lá.
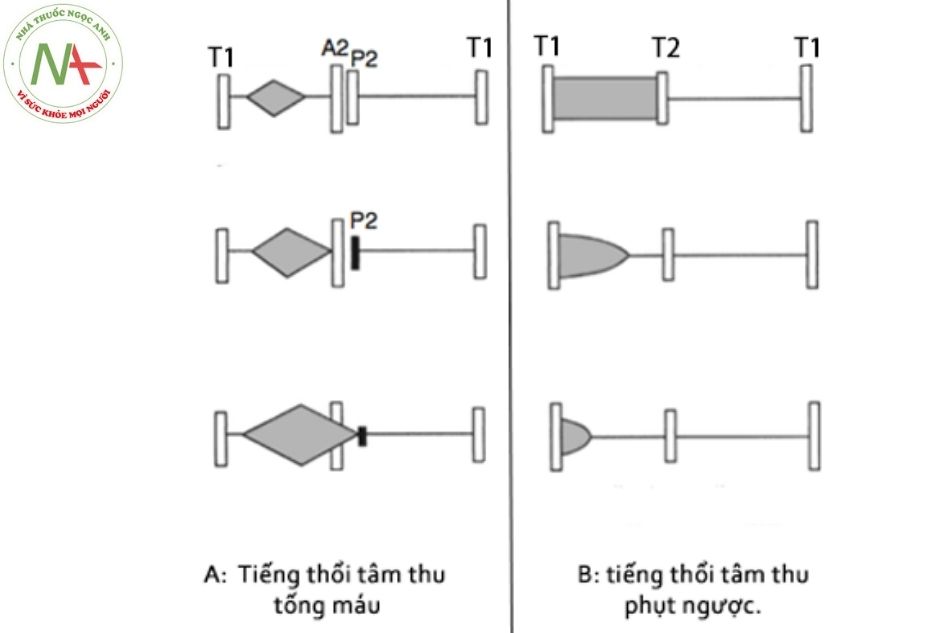
Hình A: Tiếng thổi kiểu tống máu ngắn với đỉnh của tiếng thổi trong phần đầu của thời kỳ tâm thu được phát hiện khi hẹp nhẹ van bán nguyệt (trên cùng, bên trái). Mức độ hẹp ngày càng nghiêm trọng, tiếng thổi trở nên to hơn và kéo dài hơn và đỉnh của nó di chuyển về phía T2 (giữa, bên trái). Trong hẹp động mạch phổi nặng, tiếng thổi to hơn và có thể vượt ra ngoài mức A2 (phía dưới, bên trái).
Hình B: Tiếng thổi tâm thu phụt ngược thường do thông liên thất (VSD) và thường là tiếng thổi toàn tâm thu, kéo dài đến tận T2 (trên cùng, bên phải). Tiếng thổi phụt ngược có thể kết thúc ở giữa hoặc sớm trong thời kỳ tâm thu (không phải toàn tâm thu) ở một số trẻ, đặc biệt là ở những trẻ bị thông liên thất luồng thông nhỏ và ở một số trẻ sơ sinh mắc thông liên thất (giữa và dưới, bên phải).
A2: tiếng đóng của van động mạch chủ. P2: tiếng đóng của van động mạch phổi.
Vị trí
Ngoài phân loại tiếng thổi (tống máu hay phụt ngược), vị trí có cường độ lớn nhất cũng rất quan trọng trong việc xác định nguồn gốc tiếng thổi.
Hình 8 minh họa các vị trí có thể nghe thấy tiếng thổi tâm thu lớn nhất. Bảng 5 đến Bảng 8 tóm tắt các đặc điểm lâm sàng (ví dụ khám lâm sàng, hình ảnh Xquang ngực và điện tâm đồ) có thể thêm vào chẩn đoán phối hợp với vị trí tiếng thổi tâm thu.
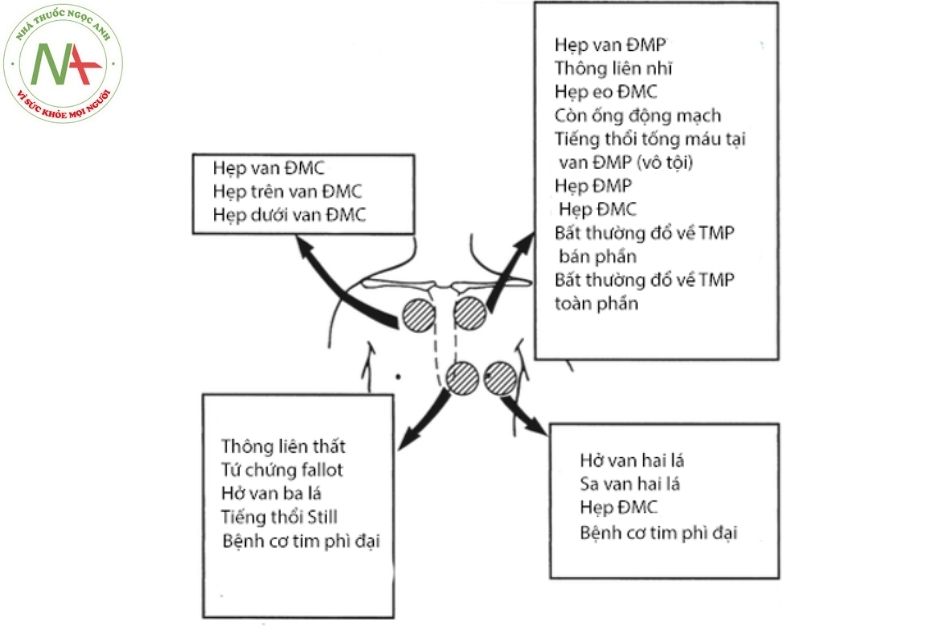
Chú thích: ĐMC: Động mạch chủ; ĐMP: Động mạch phổi; TMP: Tĩnh mạch phổi.
Hướng lan
Tiếng thổi tâm thu tống máu ở đáy tim có thể lan rõ lên vùng cổ theo ĐMC. Tiếng thổi từ van ĐMP có thể lan rõ sang ngực đối diện hoặc ra sau lưng.
Tiếng thổi tâm thu vùng mỏm tim lan ra nách trái gặp trong hở van hai lá.
âm sắc
Tiếng thổi tâm thu tống máu của hẹp van ĐMC hoặc hẹp van ĐMP thường thô ráp.
Tiếng thổi cơ năng thường gặp ở trẻ em (tiếng thổi Still) có đặc tính rung hoặc thổi nhẹ.
Các tiếng thổi tâm trương
Tiếng thổi tâm trương xảy ra giữa T2 và T1 gồm ba loại.
- Tiếng thổi đầu tâm trương giảm dần do hở van ĐMC hoặc hở van ĐMP (Hình 9).
- Tiếng thổi hở van ĐMC rất cao, nghe rõ nhất ở khoang liên sườn 3 bên phải lan tới mỏm
- Tiếng thổi hở van ĐMP bình thường cao vừa nhưng có thể rất cao nếu có tăng áp mạch máu phổi, nghe rõ nhất ở khoang liên sườn 2 bên trái và lan đến bờ trái xương ức.
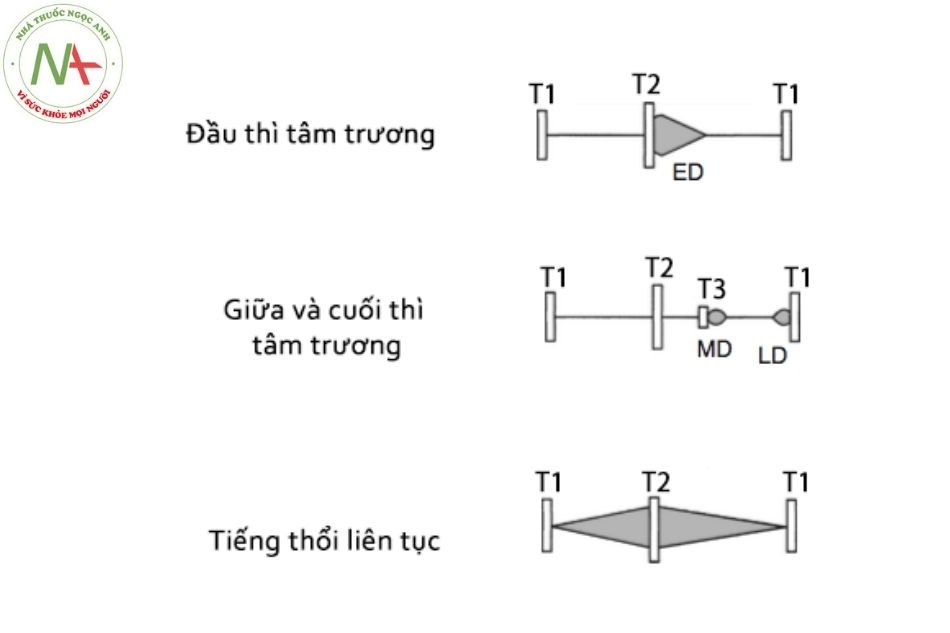
Chú thích:
ED (Early diastolic murmur): Tiếng thổi đầu tâm trương;
MD (Middiastolic murmur): Tiếng thổi giữa tâm trương;
LD (late diastolic (presystolic) murmur): Tiếng thổi cuối tâm trương (hay tiền tâm thu).
- Tiếng thổi giữa tâm trương trầm hơn, bắt đầu cùng với tiếng T3 (Hình 9).
- Nghe rõ nhất bằng mặt chuông của ống nghe, những tiếng thổi này được gây ra bởi hẹp thực tổn hay cơ năng của van hai lá hoặc van ba lá.
- Tiếng rung do hẹp van hai lá nghe rõ nhất ở mỏm tim và tiếng thổi hẹp van ba lá nghe rõ nhất dọc theo bờ ức trái dưới.
- Tiếng thổi tiền tâm thu hay cuối tâm trương trầm hơn và xảy ra ở cuối tâm trương hoặc ngay trước tâm thu (Hình 9), được nghe thấy khi hẹp van hai lá hoặc hẹp van ba lá.
Bảng 5. Chẩn đoán phân biệt các tiếng thổi tâm thu ở phần cao cạnh ức trái (vùng ổ van động mạch phổi)
| Tình trạng | Đặc điểm lâm sàng quan trọng | Xquang ngực | Điện tâm đồ |
| Hẹp van ĐMP | – TTT tống máu độ 2-5/6.– Rung miu (±).
– T2 có thể tách đôi rộng khi hẹp nhẹ. – Click tống máu (±) ở KLS 2 trái lan ra sau lưng. |
Giãn cung động mạch phổi (giãn sau đoạn hẹp), mạch máu phổi bình thường. | – Bình thường nếu nhẹ, trục phải.– Phì đại thất phải.
– Phì đại nhĩ phải nếu nặng. |
| TLN | – TTT tống máu độ 2-3/6 do tăng lưu lượng máu qua van động mạch phổi.– T2 tách đôi rộng và cố định. | – Tăng đậm mạch máu phổi.– Phì đại nhĩ phải hoặc thất phải | – Trục phải.– Phì đại thất phải.
– Block nhánh phải. |
| Tiếng thổi dòng chảy ĐMP ở trẻ sơ sinh | – TTT tống máu độ 1-2/6.– Không rung miu.
– Lan nhiều ra sau lưng và nách. |
Bình thường. | Bình thường. |
| Tiếng thổi dòng chảy ĐMP ở trẻ khác | – TTT tống máu độ 2-3/6.– Không rung miu.
– Ít lan. |
– Bình thường.– Đôi khi lõm ngực hoặc lưng thẳng. | Bình thường. |
| Hẹp ĐMP | – TTT tống máu độ 2-3/6, nếu nặng có thể tiếng thổi liên tục ở lưng.– P2 có thể lớn.
– Lan nhiều ra sau lưng và cả nách. |
Mạch máu rốn phổi đậm (±). | Phì đại thất phải hoặc bình thường. |
| Hẹp van ĐMC | – TTT tống máu độ 2-5/6, thường nghe ở KLS 2 bên phải.– Rung miu (±) ở KLS 2 trái hoặc trên xương đòn. | ĐMC giãn. | Bình thường hoặc tăng gánh thất trái |
| Tứ chứng Fallot | – TTT dài, độ 2-4/6 do hẹp đường ra thất phải. | – Giảm tưới máu phổi (phổi sáng, cung động mạch phổi lõm). | – Trục phải. |
| – Lớn hơn ở bờ ức giữa trái.
– Phì đại thất phải hoặc phì đại hai thất. |
– Kích thước tim bình thường.– Tim hình chiếc ủng. | – Phì đại thất phải hoặc phì đại hai thất. | |
| – Tiếng T2 đơn (không bị tách đôi).– Tím, ngón chi dùi trống (±). | – Quai ĐMC quay phải (25%). | – Phì đại nhĩ phải(±). | |
| Hẹp eo ĐMC | – TTT tống máu độ 1-3/6, to nhất ở vùng liên xương bả vai trái (lưng).– Mạch đùi yếu hoặc mất.
– Tăng huyết áp ở cánh tay. – Thường liên quan đến van ĐMC 2 lá van hoặc hở van hai lá. |
– Kinh điển có dấu hình số 3 ở phim thường hoặc dấu chữ E trên phim barite cản quang thực quản.– Xương sườn chữ V (±). | – Phì đại thất trái ở trẻ em.– Block nhánh phải hoặc phì đại thất phải ở trẻ sơ sinh. |
| Còn ống động mạch | – Tiếng thổi liên tục độ 2-4/6 ở vùng liên xương bả vai trái hay dưới đòn trái. Đôi khi chỉ có tiếng thổi tâm thu.– Rung miu (±).
– Mạch ngoại biên dội mạnh. |
– Tăng tưới máu phổi.– Phì đại nhĩ trái và phì đại thất trái. | Bình thường, tăng gánh thất trái hoặc cả hai thất. |
| Bất thường đổ về tĩnh mạch phổi toàn phần | – TTT tống máu độ 2-3/6.– Tiếng T2 tách đôi rộng và cố định (±).
– Tiếng rung tâm trương vùng thấp cạnh ức trái. – Tím nhẹ và ngón chi dùi trống (±). |
– Tăng tưới máu phổi.– Phì đại nhĩ phải và thất phải, giãn cung động mạch phổi.
– Dấu hiệu người tuyết. |
Trục phải, tăng gánh nhĩ phải, tăng gánh thất phải. |
| Bất thường đổ về tĩnh mạch phổi bán phần | – Đặc điểm lâm sàng tương tự như TLN.– T2 có thể không cố định trừ khi đi kèm TLN. | – Tăng tưới máu phổi.– Phì đại nhĩ phải và thất phải.
– Dấu hiệu lưỡi liềm (±). |
Giống như ở TLN. |
Chú thích: TTT: thổi tâm thu; KLS: khoang liên sườn; TLN: thông liên nhĩ; ĐMP: động mạch phổi; ĐMC: động mạch chủ.
Bảng 6. Chẩn đoán phân biệt các tiếng thổi tâm thu ở phần cao cạnh ức phải (vùng ổ van động mạch chủ)
| Tình trạng | Đặc điểm lâm sàng quan trọng | Xquang ngực | Điện tâm đồ |
| Hẹp van ĐMC | – TTT tống máu độ 2-5/6 ở KLS 2, có thể to nhất ở KLS 3.– Rung miu (±) ở phần cao cạnh ức phải và động mạch cảnh.
– Tiếng click tống máu. – Lan rõ lên cổ. – T2 có thể đơn. – TTT tống máu độ 2-4/6. |
– Phì đại tâm thất trái nhẹ (±).– ĐMC to và nổi rõ hoặc phình quai ĐMC. | Bình thường hoặc tăng gánh thất trái có hoặc không có quá tải. |
| Hẹp dưới van ĐMC | – Có thể có tiếng rung hở van ĐMC.– Không có tiếng click tống máu.
– TTT tống máu độ 2-3/6. – Rung miu (±). |
Thường bình thường. | Bình thường hoặc tăng gánh thất trái. |
| Hẹp trên van ĐMC | – Không có tiếng click tống máu.– Mạch và huyết áp có thể lớn hơn ở tay phải so với tay trái. | Không có dấu hiệu đặc biệt. | Bình thường, tăng gánh thất trái hoặc hai thất. |
| – Bộ mặt dị hình, chậm phát triển tâm thần (±) (gặp trong hội chứng Williams). |
Chú thích: TTT: thổi tâm thu; KLS: khoang liên sườn; ĐMC: động mạch chủ.
Bảng 7. Chẩn đoán phân biệt các tiếng thổi tâm thu ở vùng thấp cạnh ức trái
| Tình trạng | Đặc điểm lâm sàng quan trọng | Xquang ngực | Điện tâm đồ |
| Thông liên thất | – TTT phụt ngược độ 2-5/6, có thể không toàn tâm thu, nghe rõ khu trú ở cạnh ức trái.– Thường có rung miu.
– P2 có thể lớn. |
– Tăng dấu hiệu mạch máu phổi.– Phì đại tâm nhĩ trái và phì đại tâm thất trái (bệnh cơ tim phì đại). | Phì đại thất trái hoặc phì đại hai thất. |
| Kênh nhĩ thất | – Tương tự lâm sàng của TLT.– Tiếng rung tâm trương ở vùng thấp cạnh ức trái.
– Tiếng ngựa phi thường gặp ở trẻ sơ sinh (suy tim sung huyết). |
Tương tự như lỗ TLT lớn. | Trục trái, tăng gánh thất trái hoặc hai thất. |
| Tiếng thổi vô tội (hội chứng Still) | – TTT độ 2-3/6, nghe như tiếng rung, rõ nhất ở giữa tâm thu. | Bình thường. | Bình thường. |
| Bệnh cơ tim phì đại tắc nghẽn hay phì đại dưới van ĐMC vô căn | – Nghe rõ nhất ở giữa bờ ức trái thấp và mỏm tim. | Bình thường hoặc phì đại thất trái hình cầu. | – Tăng gánh thất trái.– Bất thường sóng Q sâu ở V5 và V6. |
| Hở van ba lá | – TTT phụt ngược độ 2-3/6.– Nghe thấy tiếng tim T3, T4 (Eb- stein).
– Tím nhẹ (±). – Gan to và tĩnh mạch cổ nổi khi nặng. |
– Tưới máu phổi bình thường.– Phì đại nhĩ phải nếu nặng. | Block nhánh phải, tăng gánh nhĩ phải và block nhĩ thất độ 1 trong Ebstein. |
| Tứ chứng Fallot | Tiếng thổi có thể lớn hơn ở bờ ức trái dưới (xem Bảng 5). | Xem Bảng 5. | Xem Bảng 5. |
Chú thích: TTT: Thổi tâm thu; KLS: Khoang liên sườn; TLT: Thông liên thất.
Tiếng thổi liên tục
Tiếng thổi liên tục bắt đầu ở tâm thu và tiếp tục kéo dài qua T2 đến một phần hoặc toàn bộ tâm trương (Hình 9). Tiếng thổi kết hợp tâm thu và tâm trương như trong hẹp và hở van ĐMC hay hẹp và hở van ĐMP được gọi là tiếng cò cưa (to-and-fro murmur) phân biệt với thổi liên tục. Tiếng thổi liên tục được gây ra bởi các nguyên nhân:
- Luồng thông chủ – phổi, thông động tĩnh mạch (ví dụ như còn ống động mạch, thông động tĩnh mạch, sau phẫu thuật cầu nối chủ phổi Blalock-Taussig hoặc đôi khi trong thân chung động mạch).
- Rối loạn dòng chảy tĩnh mạch, “tiếng thổi tĩnh mạch” (venous hum).
- Rối loạn dòng chảy động mạch (hẹp eo ĐMC, hẹp nhánh ĐMP ngoại biên).
Bảng 8. Chẩn đoán phân biệt các tiếng thổi tâm thu ở mỏm tim
| Tình trạng | Đặc điểm lâm sàng quan trọng | Xquang ngực | Điện tâm đồ |
| Hở van hai lá | – TTT phụt ngược ở mỏm tim độ 2-3/6.– Lan đến nách trái (ít rõ ràng hơn ở trẻ em).
– Có thể to nhất ở giữa ngực trước tim. |
Phì đại tâm nhĩ trái và phì đại tâm thất trái. | Block nhánh trái trước hoặc phì đại thất trái. |
| Sa van hai lá | – Tiếng click giữa tâm thu có hoặc không có tiếng thổi cuối tâm thu.– Tỷ lệ mắc các bất thường xương thành ngực cao (85%) (ví dụ lõm ngực hoặc lưng thẳng). | Bình thường. | Sóng T đảo ngược ở aVF (±). |
| Hẹp van ĐMC | Tiếng thổi và tiếng click tống máu có thể nghe rõ nhất ở mỏm tim, rõ ràng ở KLS 2 phải. | – Phì đại tâm thất trái nhẹ (±).– ĐMC to và nổi rõ hoặc phình quai ĐMC. | Bình thường hoặc tăng gánh thất trái có hoặc không có quá tải. |
| Bệnh cơ tim phì đại tắc nghẽn hay phì đại dưới van ĐMC vô căn | Tiếng thổi của phì đại dưới van ĐMC vô căn có thể nghe rõ nhất ở mỏm tim (có thể có trong hở van hai lá) (Xem Bảng 7.7) | ||
| Tiếng thổi cơ năng (vô tội) | Tiếng thổi cơ năng có thể nghe được rõ nhất ở mỏm tim (Xem Bảng 9) |
Chú thích: TTT: Thổi tâm thu; KLS: Khoang liên sườn; ĐMC: Động mạch chủ.
Tiếng thổi cơ năng
Hơn 80% tiếng thổi ở trẻ em là tiếng thổi cơ năng (còn được gọi là tiếng thổi vô tội) thuộc loại này hoặc loại khác trong suốt thời thơ ấu, phổ biến nhất ở 3 hoặc 4 tuổi.
Tất cả các tiếng thổi cơ năng ở tim đều nổi bật lên hoặc được phát hiện ra khi bệnh nhân ở trạng thái tăng cung lượng, quan trọng nhất là kèm theo sốt. Những đặc điểm lâm sàng của những tiếng thổi này được tóm tắt dưới đây:
Bảng 9. Tiếng thổi cơ năng thường gặp của tim
| Loại (thời điểm) | Mô tả tiếng thổi | Nhóm tuổi |
| Tiếng thổi rung cổ điển (Tiếng thổi Still) (tâm thu) | – Lớn nhất ở giữa hoặc dưới cạnh ức trái và mỏm tim.– Cường độ 2-3/6.
– Rung tần số thấp, nghe như tiếng rên, tiếng rít nhẹ hoặc như tiếng nhạc. |
3-6 tuổi.Thỉnh thoảng gặp ở trẻ sơ sinh. |
| Tiếng thổi phụt ngược ĐMP (tâm thu) | – Lớn nhất ở bờ ức trên trái.– Đầu đến giữa tâm thu.
– Cường độ 1-3/6. |
8-14 tuổi. |
| Tiếng thổi dòng chảy ĐMP ở trẻ sơ sinh (tâm thu) | – Lớn nhất ở bờ ức trên trái.– Lan rõ tới ngực trái và phải, nách và lưng.
– Cường độ 1-2/6. |
Sơ sinh non tháng và đủ tháng.Thường xuất hiện lúc 3-6 tháng tuổi. |
| Tiếng thổi tĩnh mạch (venous hum) (liên tục) | – Lớn nhất ở trên đòn phải (hoặc trái) và vùng dưới đòn.– Cường độ 1-3/6.
– Chỉ nghe được ở tư thế ngồi (không nghe được khi nằm ngửa). – Cường độ thay đổi theo tư thế của đầu và độ đè ép tĩnh mạch cảnh. |
3-6 tuổi. |
| Tiếng thổi động mạch cảnh | – Vùng trên đòn phải và lan lên cảnh.– Cường độ 2-3/6.
– Đôi khi có rung miu theo động mạch cảnh. |
Bất kỳ lứa tuổi nào. |
Chú thích: ĐMP: Động mạch phổi.
Tiếng thổi bệnh lý
Khi có một hoặc nhiều những đặc điểm sau đây thì tiếng thổi đó có thể là bệnh lý và cần khám chuyên khoa tim mạch:
- Có kèm thêm triệu chứng tim mạch khác như khó thở, mệt, đau ngực…
- Tím.
- Bất thường Xquang ngực (kích thước tim và/ hoặc dấu hiệu xóa bờ và hệ mạch máu phổi).
- Bất thường trên điện tâm đồ.
- Tiếng thổi tâm thu lớn (cường độ 3/6 hoặc có rung miu).
- Tiếng thổi tâm trương.
- Bất thường các tiếng
- Bắt mạch thấy bất thường mạnh hoặc yếu.
Tài liệu tham khảo
1.Nguyễn Gia Khánh. Bài giảng nhi khoa tập 2 (2013). Nhà xuất bản Y học.
2. Myung Park. The pediatric cardiology handbook (2015). Publisher Elsevier.
3. Moss and Adams’. Heart disease in infants children and adolescents Including the fetus and young adult 8th (2013). Wolters
4. Joseph Flynn, David C. Kaelber, Carissa M et (2017) Clinical practice guideline for screening and management of high blood pressure in children and adolescents. American academy of Pediatrics.
5. Yeh, Doreen DeFaria, Bhatt, Ami. Adult Congenital Heart Disease in Clinical Practice (2018). Springer Inter- national
Xem thêm: Chụp cắt lớp vi tính, cộng hưởng từ trong chẩn đoán bệnh tim bẩm sinh