Hướng dẫn điều trị, Bệnh tiêu hóa
SUY GAN CẤP: NGUYÊN NHÂN, TRIỆU CHỨNG VÀ ĐIỀU TRỊ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
ĐẠI CƯƠNG
Suy gan cấp là tình trạng tổn thương tế bào gan một cách ồ ạt do nhiều nguyên nhân khác nhau dẫn đến bệnh cảnh lâm sàng cấp tính với các biểu hiện:vàng da, rối loạn đông máu,bệnh lý não gan, suy đa tạng… ở một người trước đó có chức năng gan bình thường. Tỷ lệ tử vong cao 50 – 90% nếu không được điều trị hợp lý hoặc không được ghép gan.
NGUYÊN NHÂN
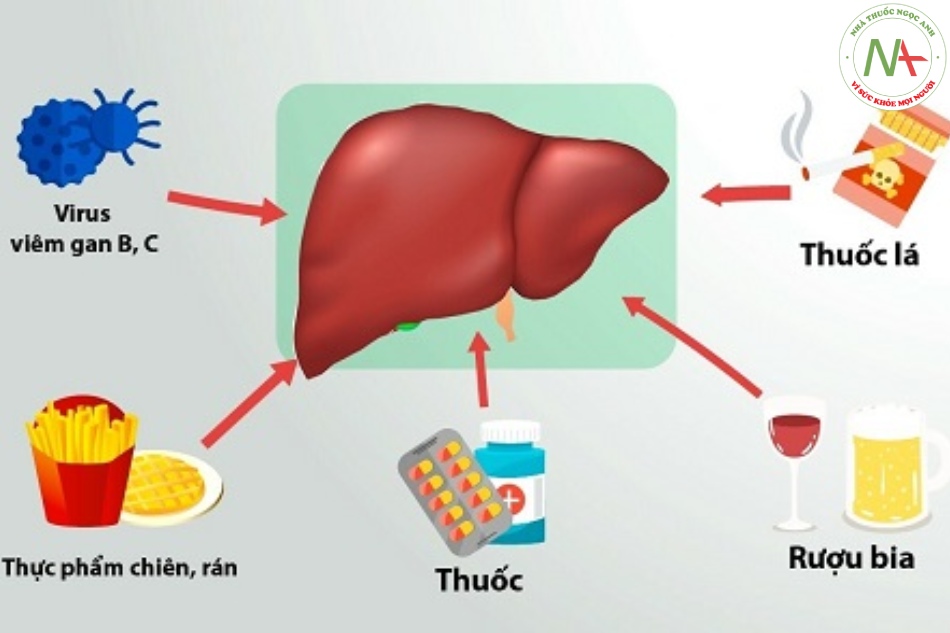
2.1. Nguyên nhân vi sinh vật
- Do các virut viêm gan A, B, C, E virut viêm gan B là nguyên nhân phổ biến nhất ở Việt
- Các virut khác: Cytomegalovirus, Herpes, Epstein Barr, thủy đậu.
- Vi khuẩn: gặp ở những bệnh nhân nhiễm khuẩn nặng và sốc nhiễm khuẩn, tỷ lệ tổn thương gan và suy gan cấp tới 20 – 25%.
- Ký sinh trùng: sốt rét, sán lá gan,
2.2. Do ngộ độc
2.2.1. Thuốc
- Hay gặp nhất là Paracetamol kể cả với liều điều trị thông thường ở bệnh nhân nghiện rượu, hoặc được sử dụng cùng với các thuốc chuyển hóa qua enzyme Cytochrome 450 như các thuốc chống co giật.
- Các thuốc khác: Isoniazide, Rifampicin, thuốc chống viêm không Steroid, Sulphonamides, Phenytoin, Tetracycline, Allopurinol,Ketoconazole, ..
- Ngộ độc các thuốc đông y, đặc biệt là chất bảo quản thuốc.
2.2.2. Các loại nấm mốc
Điển hình là nấm Amianita phalloides.
2.2.3. Các nguyên nhân khác
- Hội chứng gan nhiễm mỡ cấp ở phụ nữ có
- Tắc mạch lớn ở
- Hội chứng
TRIỆU CHỨNG
3.1. Lâm sàng
Bệnh nhân suy gan cấp thường có tiền sử khỏe mạnh hoặc không có biểu hiện tiền sử bệnh lý nặng nề trước đó. Bệnh nhân khởi phát với triệu chứng: mệt xỉu, buồn nôn, chán ăn sau đó các biểu hiện điển hình trên lâm sàng là:
- Vàng da và niêm mạc tăng nhanh, nước tiểu sẫm màu.
- Các triệu chứng do rối loạn đông máu: chảy máu dưới da, niêm mạc, xuất huyết tiêu hóa cao và thấp, có thể xuất huyết não.
- Hội chứng não gan biểu hiện ở nhiều mức độ và tùy giai đoạn:
+ Độ I: Thay đổi trạng thái tình cảm, giảm tập trung ,rối loạn giấc ngủ.
+ Độ II: Lơ mơ, u ám, hành vi bất thường, ứng xử không phù hợp mất định hướng, còn đáp ứng với lời nói.
+ Độ III: Ngủ gà, không đáp ứng với lời nói, u ám rõ ,tăng phản xạ.
+ Độ IV: Hôn mê, biểu hiện mất não, có thể còn đáp ứng với kích thích đau.
- Suy thận cấp là biến chứng xảy ra sau suy gan cấp.
- Nhiễm trùng: hay gặp viêm phổi, nhiễm trùng tiết niệu, nhiễm khuẩn huyết.
- Người bệnh có thể tử vong trong bệnh cảnh suy đa tạng.
3.2. Cận lâm sàng
- Các xét nghiệm sinh hóa, huyết học để đánh giá mức độ nặng của bệnh nhân:
+ Tăng bilirubin: nếu tăng > 250 mmol/l bệnh nhân rất nặng.
+ AST và ALT tăng cao khi có tổn thương tế bào gan nặng.
+ INR, NH3, PT, aPTT, yếu tố V, VII, VIII và fibrinogen.Thời gian prothrombin PT kéo dài 1,5 là yếu tố xác định bệnh nặng.
+ Hạ đường máu, hạ natri máu, hạ mage máu ,kiềm hô hấp, toan chuyển hóa.
+ Tăng ure, creatinin máu.
- Chẩn đoán hình ảnh:
+ Siêu âm ổ bụng, xác định kích thước gan, loại trừ các bệnh mạn tính khác ở gan…
+ Chụp cắt lớp sọ xem tình trạng phù não, xuất huyết não nếu có.
- Các xét nghiệm tìm nguyên nhân
+ Ngộ độc: lấy nước tiểu, máu xác định và định lượng độc chất (như nồng độ paracetamol trong huyết thanh).
+ Huyết thanh chẩn đoán các loại virut gây viêm gan cấp: viêm gan A (IgM); viêm gan B (HBsAg, Anti HBC, HBV DNA…). Viêm gan C(HCVAb,HCV-RNA), Epstein – Barr virút (IgM, IgG) Cytomegalovirus (IgG, IgM). PCR với các vi rút: Herpes; Enterovirus, Adenovirus, Parovirus...
+ Kháng thể tự miễn khi lâm sàng nghi ngờ viêm gan tự miễn.
==>> Xem thêm: Viêm đường tiêu hóa do virus: Nguyên nhân, chẩn đoán, điều trị theo BMJ
CHẨN ĐOÁN
4.1. Chẩn đoán xác định
- Chẩn đoán suy gan cấp trên lâm sàng cần kết hợp đầy đủ các biểu hiện của hội chứng suy chức năng gan cấp tính, hội chứng não gan: mệt mỏi, vàng da, xuất huyết, dấu hiệu thần ..
- Các xét nghiệm sinh hóa: tăng bilirubin, NH3, AST, ALT thời gian prothrombin kéo dài 1,5.
4.2. Chẩn đoán phân biệt: suy gan cấp cần phân biệt với:
- Ngộ độc thuốc an thần gây ngủ.
- Hạ đường huyết.
- Hôn mê tăng áp lực thẩm thấu.
- Tai biến mạch máu não.
- Các bệnh lý thần kinh khác.
- Đợt cấp trên một bệnh nhân có bệnh gan mạn tính (do viêm gan vi rút, xơ gan rượu, viêm gan tự miễn, bệnh gan do rối loạn chuyển hóa…).
4.3. Chẩn đoán nguyên nhân
- Suy gan cấp do ngộ độc: xét nghiệm độc chất trong máu nước tiểu, dịch dạ dày, định lượng paracetamol trong huyết
- Suy gan cấp nghi do viêm gan virus: chẩn đoán huyết thanh: viêm gan A (IgM); viêm gan B (HbsAg; Anti HBC,đếm định lượng HBV DNA)….
- Suy gan cấp do các nguyên nhân khác: bệnh tự miễn tìm kháng thể tự miễn, bệnh rối loạn chuyển hóa…
- Chẩn đoán hình ảnh: siêu âm gan xác định tắc mạch gan, gan teo trong các viêm gan virus tối cấp.
4.4. Phân loại mức độ
1. Phân chia theo Lucke và Mallory: chia làm 3 giai đoạn
- Tiền triệu: là giai đoạn chưa có vàng
- Giai đoạn trung gian: đánh dấu bằng sự xuất hiện của vàng
- Giai đoạn cuối biểu hiện của bệnh lý não
2. Phân loại lâm sàng kinh điển: dựa vào khoảng thời gian từ khi biểu hiện vàng da đến khi xuất hiện bệnh lý não gan.
- Suy gan tối cấp 7 ngày.
- Suy gan cấp 8 – 28 ngày.
- Suy gan bán cấp 5 – 12 tuần.
3. Bệnh lý não gan chia làm 4 mức độ: rất hữu ích trong tiên lượng, theo dõi và thái độ xử trí cho bệnh nhân.
Độ I: Hưng phấn hoặc trầm cảm, nói nhịu, hơi lẫn, rối loạn giấc ngủ, run nhẹ.
Độ II: Lơ mơ, u ám, mất định hướng, run rõ.
Độ III: Ngủ lịm, nhưng còn đáp ứng, tăng phản xạ, run thường xuyên.
Độ IV: Hôn mê sâu, không còn run.
XỬ TRÍ
Các thuốc dùng trong xử trí Suy Gan cấp có bán tại nhà thuốc Ngọc Anh, chúng tôi giao hàng toàn quốc, tư vấn miễn phí 098 572 9595
5.1. Nguyên tắc xử trí
Không có điều trị đặc hiệu cho bệnh suy gan cấp, do vậy các biện pháp điều trị bao gồm:
- Điều trị hỗ trợ gan, các cơ quan bị suy chức năng.
- Điều trị các biến chứng trong khi chờ đợi tế bào gan hồi phục hoặc chờ ghép
gan.
5.2. Xử trí ban đầu và vận chuyển cấp cứu
- Ngừng tất cả các thuốc đang uống, gây nôn, uống 20 gam than hoạt nếu nghi ngờ ngộ độc
- Truyền dung dịch glucose 10% tránh hạ đường huyết
- Chuyển ngay đến khoa hồi sức tích cực, đảm bảo tư thế an toàn, hô hấp và tuần hoàn trên đường vận chuyển.
5.3. Xử trí tại bệnh viện
1. Các biện pháp hồi sức cơ bản
- Nằm đầu cao 30o – 45o nếu không có tụt huyết áp, hạn chế tối đa việc sử dụng thuốc an thần.
- Hồi sức hô hấp: tư thế an toàn, các biện pháp hỗ trợ hô hấp tùy thuộc tình trạng hô hấp của bệnh nhân. Nếu phải đặt nội khí quản thở máy, tránh dùng PEEP quá cao vì làm tăng áp lực nội sọ.
- Hồi sức tuần hoàn: duy trì huyết áp của người bệnh cao hơn mức bình thường hoặc huyết áp nền để đảm bảo áp lực tưới máu não: sử dụng dịch keo (albumin, gelatin) để đảm bảo thể tích tuần hoàn, duy trì Hb 10g/dl. Sử dụng thuốc vận mạch noradrenalin để duy trì huyết áp nếu huyết áp còn thấp khi đã bù đủ dịch.
- Điều trị chống phù não: bệnh nhân suy gan cấp ở giai đoạn III và IV hầu hết có phù não. Chết não liên quan đến phù não là nguyên nhân chính của tử vong do suy gan cấp ngoài các biện pháp đảm bảo hô hấp, tuần hoàn như trên cần sử dụng các biện pháp:
+ Manitol 20% :0,5g/kg truyền tĩnh mạch trong 15 phút lặp lại nếu áp lực thẩm thấu dưới 320 mosm/l.
+ Duy trì natri máu 145 – 155 mmol/l bằng truyền dung dịch muối natriclorua 3%.
+ Theo dõi và kiểm soát áp lực nội sọ nếu thực hiện được kỹ thuật này. Chỉ định khi bệnh nhân ở giai đoạn III, IV. Đảm bảo áp lực nội sọ < 25mmHg và áp lực tưới máu não 50 – 80mmHg.
+ Thuốc an thần nên sử dụng Pentobarbital (3 – 5mg/kg liều ban đầu, sau đó duy trì 1 – 3 mg/kg/giờ). Chỉ định khi bệnh nhân kích thích ,co giật và đau.
- Các biện pháp hồi sức cơ bản khác
+ Dự phòng chảy máu đường tiêu hóa: sử dụng kháng H2 liều cao: Ranitidin 1 – 3mg mỗi 8 giờ (tĩnh mạch) hoặc ức chế bơm proton.
+ Theo dõi và điều chỉnh nước điện giải, thăng bằng toan kiềm (Lưu ý hạ natri máu không bù nhanh vì làm tăng áp lực nội sọ), cân bằng dịch vào ra.
+ Cung cấp glucose bằng truyền dung dịch glucose 10% hoặc 20%, truyền liên tục và theo dõi đường máu theo giờ, tránh hạ đường máu (làm tăng tỷ lệ tử vong) cũng như tăng đường máu làm tăng áp lực nội sọ.
+ Điều trị rối loạn đông máu: truyền plasma tươi, tiểu cầu, yếu tố tủa khi có xuất huyết tự phát hoặc khi làm thủ thuật xâm lấn mà INR > 1,5 tiểu cầu < 50.000; fibrinogen < 100mg/dl. Vitamin K 10mg tiêm tĩnh mạch để dự phòng.
+ Dinh dưỡng cho bệnh nhân suy gan cấp ưu tiên dinh dưỡng đường miệng, đảm bảo 35 – 40 Kcal/kg/ngày; 0,5 – 1g protein/kg/ngày.
+ Sử dụng kháng sinh:
- Kháng sinh diệt khuẩn đường ruột chọn lọc Neomycine, Rifampicin
- Sử dụng kháng sinh toàn thân khi có bằng chứng nhiễm khuẩn.
+ Thuốc nhuận tràng: Sorbitol, Duphalac.
2. Các biện pháp điều trị lọc máu hỗ trợ gan ngoài cơ thể
Các biện pháp lọc máu có tác dụng loại bỏ các chất độc sản sinh trong quá trình chuyển hóa, nâng đỡ gan và các cơ quan trong lúc chờ đợi tế bào gan hồi phục hoặc chờ đợi ghép gan.
- Lọc máu liên tục tĩnh mạch – tĩnh mạch (CVVH) hoặc thẩm tách CVVHD. Chỉ định: bệnh nhân suy gan cấp có suy thận cấp.
- Thay huyết tương.: Thay huyết tương chỉ định khi: Bilirubin > 250 mmol/l và/ hoặc NH3> 150 /l và/ hoặc PT > 100 giây, đặc biệt nên thực hiện sớm khi trên lâm sàng có biểu hiện hội chứng não gan ở giai đoạn I , II ( xem thêm quy trình kỹ thuật thay huyết tương trong suy gan cấp- Quy trình kỹ thuật trong hồi sức cấp cứu và chống độc – Bộ y tế2014)
- Gan nhân tạo (liệu pháp hấp phụ phân tử tái tuần hoàn – MARS) dùng để hỗ trợ chức năng khử độc của gan nhờ loại bỏ các sản phẩm chuyển hóa độc hại hòa tan trong nước cũng như các chất gắn kết với protein bằng hệ thống MARS ngoài cơ thể, qua đó huyết tương được làm sạch trong khoảng thời gian chờ đợi chức năng tế bào gan hồi phục hoặc phẫu thuật ghép gan.( xem thêm quy trình kỹ thuật gan nhân tạo trong suy gan cấp- Quy trình kỹ thuật trong hồi sức cấp cứu và chống độc – Bộ y tế 2014)
3. Điều trị theo nguyên nhân
- Ngộ độc Paracetamol (và suy gan nhiễm độc cấp tính khác): N-acetylcysteine 140mg/kg trọng lượng người bệnh liều ban đầu giờ, sau đó mỗi 4 giờ một liều 70 mg /kg /lần (17 liều).
- Bệnh lý tự miễn dịch:
- Thuốc kháng virus với viêm gan do vi rút.
- Đình chỉ thai nghén (gan nhiễm mỡ cấp nặng, hội chứng HELLP …).
4. Ghép gan: cần liên hệ với các đơn vị có thể thực hiện được ghép gan trong quá trình hồi sức khi thấy bệnh nhân có chỉ định ghép gan. Hiện tại các đơn vị ghép gan trong nước chọn tiêu chuẩn theo King’s Colllege Hospital đối với bệnh nhân suy gan cấp.
Chỉ định
| Suy gan cấp do ngộ độc paracetamol | Suy gan cấp do nguyên nhân khác |
| pH < 7,3 (không phụ thuộc giai đoạn hôn mê); hoặc: Hôn mê giai đoạn III, IV; và PT > 100 giây và creatinin huyết thanh > 300 mmol/l. | PT > 100 giây (không phụ thuộc giai đoạn hôn mê) hoặc 3/5 tiêu chuẩn sau:
+ Tuổi < 10 tuổi hoặc > 40 tuổi. + Nguyên nhân viêm gan non A non B, viêm gan do Halothane, phản ứng thuốc khác. + Thời gian vàng da kéo dài trước hôn mê > 7 ngày. + PT > 50 giây. + Bilirubin > 308 mmol/l. |
Chống chỉ định: không chỉ định ghép gan ở những bệnh nhân:
+ Nhiễm khuẩn không kiểm soát được.
+ Suy đa tạng.
+ Chết não.
TIÊN LƯỢNG VÀ BIẾN CHỨNG
Tiên lượng phụ thuộc vào nguyên nhân, tuổi và thời gian diễn tiến bệnh. Tiên lượng tốt khi nguyên nhân là ngộ độc paracetamol và viêm gan A, xấu nhất trong viêm gan non-A non-B và phản ứng thuốc đặc ứng. Thời gian xuất hiện bệnh lý não cũng ảnh hưởng đến tiên lượng. Suy gan tối cấp có tỉ lệ sống 35% và bán cấp chỉ còn 15%. Kết quả ghép gan cho suy gan cấp đang được cải thiện và hiện nay đạt được 65-75%.
==>> Xem thêm: Viêm gan A: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ
PHÒNG BỆNH
- Sử dụng thuốc đúng liều, đủ liều
- Phát hiện sớm và điều trị tích cực các người bệnh viêm gan do thuốc, do virus, vi khuẩn và các nguyên nhân khác…
Ca lâm sàng
Ca 1
Bệnh nhân nữ, 35 tuổi, nhập khoa cấu cứu vì buồn nôn, chán ăn, khó chịu (malaise), đau bụng và ngủ gà tiến triển trong 3 ngày qua. Bệnh nhân là người mang virus viêm gan B mạn tính và không điều trị. Cô ấy có tiền căn dùng ma túy đường tiêm và hoàn tất chương trình cai nghiện trong 2 năm trước, nhưng gần đây cô ấy bắt đầu dùng thuốc trở lại. Cô ấy cũng có sử dụng rượu bia nhưng không hút thuốc lá. Thân nhiệt 37.8 C, huyết áp 106/64 mmHg, mạch 114 lần/phút. Gan to mềm. Xét nghiệm cận lâm sàng ghi nhận tăng men gan và kháng nguyên HDV dương tính. Bệnh nhân được chẩn đoán sơ bộ là suy gan cấp do viêm gan siêu vi D. Dấu hiệu nào sau đây dúng xác định chẩn đoán nguyên nhân gây suy gan ở bệnh nhân này?
- Giảm lượng nước tiểu.
- Tăng áp lực tĩnh mạch cửa.
- Các dấu hiệu xơ gan.
- Tăng bilirubin máu nặng.
- Dấu hiệu của bệnh não gan.
Đáp án đúng là E.
Suy gan cấp là một tình trạng nghiêm trọng do tổn thương gan cấp nặng ở bệnh nhân không có xơ gan hoặc bệnh gan tiềm ẩn. Chẩn đoán cần thỏa các tiêu chuẩn:
- Tổn thương gan cấp nặng dựa trên bằng chứng tăng men gan (thường > 1000 U/L)
- Dấu hiệu của bệnh não gan
- Giảm khả năng tổng hợp của gan (INR > 1.5)
Sự xuất hiện của bệnh não gan giúp phân biệt suy gan cấp với viêm gan cấp (viêm gan cấp có tiên lượng tốt hơn so với suy gan cấp). Bên cạnh các mức độ của bệnh não gan, các biểu hiện phổ biến khashc của suy gan cấp bao gồm mệt mỏi, khó chịu, buồn nôn, nôn ói, vàng dao, ngứa và đau hạ sườn phải. Phần lớn các nguyên nhân phổ biến gây suy gan cấp là ngộ độc rượu (eg: quá liều acetaminophen) và viêm gan cấp do virus. Các nguyên nhân khác bao gồm: viêm gan tự miễn, thiếu máu cục bộ, bệnh Wilson, thâm nhiễm ác tính tại gan.
Người mang HBV mạn tính, như bệnh nhân, thường không có triệu chứng và không có bằng chứng của bệnh gan tiềm ẩn (eg: xơ hóa). Sự tồn tại HBV và đồng nhiễm cấp tính HDV làm tăng nguy cơ tiến triển thành suy gan cấp, đặc biệt trên người dung ma túy đường tiêm. Khi đánh giá thêm trên bệnh nhân này. Các dấu hiệu của bệnh não gan và kết quả cận lâm sàng INR > 1.5 cũng giúp chẩn đoán suy gan cấp.
(Lựa chọn A và B) Giảm lượng nước tiểu (do giảm thể thể tích tuần hoàn và giảm tưới máu thận) và tăng áp lực tĩnh mạch cửa (do tăng sức cản với dòng chảy lớn qua mô gan bị viêm) là các dấu hiệu phổ biến trong suy gan cấp. Tuy nhiên, các dấu hiệu này không đặc hiệu cho chẩn đoán suy gan cấp.
(Lựa chọn C) Các dấu hiệu cảu xơ gan bao gồm ứ dịch, vàng da, tuần hoàn bàng hệ cửa chủ, lòng bàn tay son, mất cơ và nữ hóa tuyến vú. Suy gan cấp bao gồm các dấu hiệu trên những bệnh đặc trưng bởi sự tổn thương gan cấp tính mà không có xơ gan.
(Lựa chọn D) Tăng bilirubin máu nặng là một dấu hiệu phổ biến trong suy gan cấp và do sự giảm khả năng liên hợp và khả năng bài tiết bilirubin. Tuy nhiên, dấu hiệu này không cần thiết để chẩn đoán suy gan cấp.
Kết luận: Suy gan cấp là tình trạng tổn thương gan nặng cấp tính với biểu hiện gồm bệnh não gan và rối loạn khả năng tổng hợp (INR > 1.5) trên bệnh nhân không có xơ gan hay bệnh gan tiềm ẩn. Ngộ độc thuốc và viêm gan do virus cấp tính là 2 nguyên nhân phổ biến nhất.
Ca 2
Bệnh nhân nam, 68 tuổi nhập khoa cấp cứu do lú lẫn và ngủ gà tiến triển trong 2 ngày. Các triệu chứng của ông ấy bắt đầu khoảng 4 ngày trước với triệu chứng khó chịu, buồn nôn và nôn. Bệnh nhân bị tăng huyết áp và đau lưng mãn tính do hẹp ống sống. 4 năm trước, bệnh nhân được phẫu thuật cắt cung sau đốt sống (laminectomy) nhưng không cải thiện triệu chứng nhiều. Các loại thuốc của bệnh nhân bao gồm losartan hàng ngày và thuốc giảm đau kết hợp hydrocodone và acetaminophen khi cần. Vợ anh ấy nói rằng trong 2 tuần qua anh ấy đã uống thêm acetaminophen vì bị đau răng dữ dội. Bệnh nhân hút một gói thuốc lá và uống 2 ly whiskey mỗi ngày. Anh ta có tiền sử nghiện ma túy dạng tiêm tĩnh mạch từ lâu. Huyết áp là 110/60 mmHg, mạch là 108/min, và BMI là 32 kg/m2. Bệnh nhân ngủ, thức dậy khi gọi và làm theo lệnh. Bệnh nhân định hướng được người là địa điểm. Vàng nhẹ củng mạc. Khám tim phổi chưa ghi nhận bất thường, và bờ gan mềm, trơn quả xét nghiệm như sau:
| Complete blood count | |
| Hematocrit | 42% |
| Platelets | 160,000/mm3 |
| Leukocytes | 9000/mm3 |
| Serum chemistry | |
| Blood urea nitrogen | 32 mg/dL |
| Creatinin | 19 mg/dL |
| Liver function studies | |
| Total bilirubin | 3.3 mg/dL |
| Alkaline phosphatase | 220 U/L |
| Aspartate amonotransferase | 3207 U/L |
| Alanine aminotransferase | 4180 U/L |
INR: 1.6 (bình thường 0.8 – 1.2).
- Viên gan rượu cấp (Acute alcoholic hepatitis).
- Viêm gan siêu vi C (Hepatitis C infection).
- Viêm gan do thiếu máu cục bộ (lschemic hepatitis).
- Xơ gan (Liver cirrhosis).
- Tổn thương gan do thuốc (Medication-induced liver injury).
- Bệnh gan nhiễm mỡ không do rượu (Nonalcoholic steatohepatitis).
Bệnh nhân nam, 68 tuổi, nhập viện vì rối loạn tri giác:
- Bệnh 2 ngày.
- Tiền căn: hẹp ống sống đã laminectomy, đang dùng thuốc giảm đau paracetamol + hydrocodone + đau răng nên dùng thêm paracetemol + uốíng rượu mỗi ngày.
- Ngủ gà.
- AST, ALT tăng rất cao, AST/ALT < 1.
- Bilirubin tăng nhẹ, INR tăng.
Đáp án: E: Tổn thương gan do thuốc.
Bệnh nhân này bị suy gan cấp tính (ALF) có thể do ngộ độc acetaminophen trong bối cảnh sử dụng rượu mạn tính. Chẩn đoán ALF cần tam chứng: tăng aminotransferase (tăng rõ rệt ở bệnh nhân này), dấu hiệu của bệnh não gan (lú lẫn, ngủ gà và dấu rung vẩy) và rối loạn chức năng tổng hợp (được chứng minh bằng INR > 1,5) – Không có xơ gan hay bệnh gan tiềm ẩn.
Ngộ độc acetaminophen là nguyên nhân phổ biến nhất của ALF ở nhiều nước phát triển và có thể’ thấy trong trường hợp cố ý dùng quá liều (cố’ gắng tự tử) hoặc tình cờ dùng quá liều ở những bệnh nhân dùng nhiều nguồn acetaminophen (chẳng hạn như bệnh nhân này). Ngộ độc là kết quả của việc sản xuất quá mức chất chuyển hóa gây độc W-acetyl-p-benzoqulnone imine (NAPQI), dẫn đến hoại tử gan. NAPQI thường được giải độc an toàn nhờ sự glucuronid hóa ở gan, nhưng con đường này trở nên quá tải khi dùng quá liều. Sử dụng rượu mạn tính được cho là làm tăng khả năng acetaminophen gây độc gan do làm cạn kiệt glutathione và giảm sự glucuronid hóa. Mặt khác, N-acetylcystein làm tăng glutathione và liên kết với NAPQI, vì vậy đây là thuốc giải độc hiệu quả khi dùng quá liều acetaminophen khi dùng sớm.
Suy thận cấp thường gặp ở ALF, đặc biệt là khi acetaminophen gây ra, do độc tính trực tiếp của thuốc đối với ống thận.
Tăng blirubin máu cũng phổ biến, nhưng độc tính trên gan của acetaminophen được đặc trưng bởi lượng bilirubin huyết thanh tương đối thấp so hơn với ở nguyên nhân khác của ALF.
(Lựa chọn A) Viêm gan cấp do rượu thường gây tăng aminotransferase nhẹ đến trung bình (<500 U/L) ở những bệnh nhân uống nhiều rượu (>100 g/ngày). Tỷ lệ AST/ALT thường >2:1.
(Lựa chọn B) Viêm gan C gây viêm gan mãn tính và có thể dẫn đến xơ gan nhưng thường không liên quan đến ALF. Viêm gan A, B, D và E là nguyên nhân thường gặp của ALF.
(Lựa chọn C) Viêm gan thiếu máu cục bộ có thể do hạ huyết áp nặng (ví dụ: sốc gan) hoặc hội chứng Budd-Chiari (huyết khối tĩnh mạch gan) và nguyên nhân của ALF. Bệnh nhân này không bị hạ huyết áp đáng kể và không bị đau hạ sườn phải, thường nghiêm trọng ở hội chứng Budd- Chiari.
(Lựa chọn D và F) Viêm gan nhiễm mỡ không do rượu là một tình trạng mãn tính có liên quan đến hội chứng chuyển hóa và có thể’ dẫn đến xơ gan. Cả viêm gan nhiễm mỡ không do rượu và xơ gan đều được đặc trưng bởi nồng độ aminotransferase bình thường đến tăng vừa phải và tăng cao >1000 U/L không phù hợp với cả hai chẩn đoán.
Ca 3
Bệnh nhân nam, 20 tuổi, nhập viện khoa cấp cứu vì cố gắng tự tử bằng cách uống lượng lớn acetaminophen. Hai ngày trước, bạn gái nói với bệnh nhân rằng cô ấy muốn chia tay với anh ta. Anh trở nên quẫn trí và lấy khoảng 30 viên acetaminophen 500 mg để tự tử. Sáng nay, bạn gái phát hiện ra hành vi của anh ta và đưa anh ta vào bệnh viện để chăm sóc. Bệnh nhân có triệu chứng buồn nôn và đau bụng nhẹ. Anh ta không có tiền căn tự tử hoặc bệnh tâm thần trước đó. Nhiệt độ là 36,7 C (98 F), huyết áp là 114/68 mm Hg, và mạch là 94/phút. Khám bụng thấy gan to, mềm nhẹ. Nồng độ acetaminophen huyết thanh cao, và bệnh nhân phải nhập viện để’ điều trị bằng N-acetylcystein. Trong thời gian nằm viện, anh ấy trở nên lú lẫn và ngôn ngữ rời rạc (incoherent). Thăm khám lại ghi nhận vàng củng mạc và dấu rung vẫy. Kết quả xét nghiệm hiện tại và kết quả thu được tại thời điểm nhập viện như sau:
| At admission | Current | |
| Live function studies | ||
| Total bilirubin | 1.2 mg/dL | 4.1 mg/dL |
| Aspartate aminotransferase | 96 U/L | 8456 U/L |
| Alanine aminotransferase | 70 U/L | 9634 U/L |
| Prothrombin | 18 sec | 120 sec |
| Serum creatinin | 1.1 mg/dL | 3.5 mg/dL |
Bước điều trị tiếp theo nào là phù hợp nhất cho bệnh nhân?
- Chỉ cần theo dõi sát (Close monitoring only).
- Bắt đầu bổ sung vitamin K (Initiate vitamin K supplementation).
- Sinh thiết gan (Perform liver biopsy).
- Giới thiệu đến trung tâm ghép gan (Refer to liver transplant center).
- Bắt đầu sử dụng glucocorticoid (Start glucocorticoid).
Đáp án D: Giới thiệu đến trung tâm ghép gan.
Bệnh nhân này bị suy gan cấp (ALF) do ngộ độc acetaminophen. ALF được định nghĩa là tổn thương gan cấp tính nghiêm trọng mà không bệnh gan nền và được đặc trưng bởi tăng aminotransferase (thường >1.000 U/L), bệnh não gan và rối loạn chức năng tổng hợp (được định nghĩa là PT kéo dài với INR 21,5). Khoảng một nửa số bệnh nhân mắc ALF sẽ sống sót mà không cần ghép gan. Các chỉ số đáng tin cậy báo hiệu ALF đang xấu đi bao gồm tăng bilirubin huyết thanh và PT, như đã thấy ở bệnh nhân này Suy thận cấp, có khả năng là do giảm tưới máu thận, là biến chứng phổ biến và cơ hội phục hồi thấp hơn nếu không ghép gan. Mức độ bệnh não gan cũng có tầm quan trọng trong việc tiên lượng, ví dụ bệnh não gan độ III (đặc trưng bởi sự lú lẫn và ngôn ngữ rời rạc) có khoảng 49-50% cơ hội tự hồi phục. Phù não là một biến chứng tiềm ẩn của ALF có thể dẫn đến hôn mê và thoát vị thân não, và là nguyên nhân phổ biến gây tử vong.
Sự cân nhắc về chuẩn mực đạo đức là rất phức tạp trong trường hợp ghép gan liên quan ALF do cố gắng tự sát; tuy nhiên, ở một bệnh nhân trầm cảm và không có tiền sử bệnh tâm thần hoặc ý định tự tử trước đó, ghép gan thường được thực hiện nếu cần. ALF do ngộ độc acetaminophen, ghép gan được chỉ định chắc chắn ở những bệnh nhân mắc bệnh não gan độ III hoặc IV, PT > 100 giây và creatinin huyết thanh >3,4 mg/dL (như ở bệnh nhân này). Tỷ lệ sống sót một năm sau ghép gan đối với ALF là khoảng 80%.
(Lựa chọn A và C) Sinh thiết gan đôi khi hữu ích trong ALF không rõ nguyên nhân. ALF của bệnh nhân này là do ngộ độc acetaminophen và tình trạng ngày càng xấu đi. Chỉ theo dõi chặt chẽ sẽ không phù hợp và sinh thiết gan không có khả năng giảm sự cần thiết của ghép gan.
(Lựa chọn B) PT kéo dài của bệnh nhân này phản ánh rối loạn đông máu do ALF hơn là do thiếu vitamin K (thường thấy ở bệnh nhân mắc suy dinh dưỡng). Do đó, việc bổ sung vitamin K sẽ có không có nhiều tác dung đối với tình trạng rối loạn đông máu của bệnh nhân.
(Lựa chọn E) Glucocorticoid thường không được chỉ định trong ALF vì làm tăng nguy cơ nhiễm trùng và không chứng minh được lợi ích trong hầu hết các trường hợp ALF. Chúng có thể’ mang lại lợi ích trong viêm gan do rượu và ALF do viêm gan tự miễn.
Kết luận:
Tỷ lệ sống sót khi không ghép gan là thấp ở những bệnh nhân bị suy gan cấp và chỉ định khi bệnh xấu dần hoặc không cải thiện. Vào thời điểm thích hợp, bệnh nhân nên được cân nhắc sớm ghép gan.
Tài liệu tham khảo
- Nguyễn Gia Bình và CS (2013), Nghiên cứu ứng dụng một số kỹ thuật lọc máu hiện đại trong cấp cứu, điều trị một số bệnh, Đề tài khoa học cấp Nhà nước.
- Vũ Văn Đính (2000),“Suy gan cấp”. Cẩm nang cấp cứu, Nhà xuất bản y học, 187-189.
- Maxine A., Stephen J. (2013), “Liver, biliary tract, & pancreas disorders”, Current Medical Diagnosis and Treatment, Pp. 662-800.
- William M., Lee R. (2011), “The management of Acute Liver Failure”, Hepatology: 11, Pp. 1-17.