Bệnh truyền nhiễm
Nhiễm giardia: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Nhiễm giardia: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
- Các triệu chứng thay đổi từ đại tiện ra nang không có triệu chứng cho đến tiêu chảy cấp tính tự khỏi hoặc tiêu chảy mạn tính. Đã có mô tả kỹ về chậm phát triển ở trẻ em.
- Chẩn đoán bằng cách phát hiện nang hoặc thể tư dưỡng trong phân.
- Khuyến nghị dùng metronidazole hoặc tinidazole làm điều trị bậc 1.
- Lây truyền qua đường phân – miệng. Vệ sinh cá nhân rất quan trọng đối với việc phòng ngừa.
Thông tin cơ bản
Định nghĩa
Nhiễm ký sinh trùng Giardia là nhiễm trùng đường ruột gây ra do ký sinh trùng nguyên sinh hai nhân, hình roi, có nhân điển hình, có tên là Giardia lamblia. Ký sinh trùng này được mô tả lần đầu tiên vào năm 1681, và là nguyên nhân chính gây ra bệnh tiêu chảy ở người và động vật có vú khác.[1] [2] Trẻ em có thể giảm cân và tăng cân chậm do chứng kém hấp thu.
Dịch tễ học
Giardia là một trong những ký sinh trùng được chẩn đoán nhiều nhất.[7] [8] [9] Thường phát hiện thấy ký sinh trùng này tại các vùng nhiệt đới và ôn đới trên thế giới và phổ biến hơn tại các nước đang phát triển và vùng nông thôn.
Đây là ký sinh trùng đường ruột thường gặp nhất tại Anh Quốc. Theo Cơ quan Bảo vệ Sức khỏe tại Anh và Wales, tỷ lệ mắc mới nhiễm ký sinh trùng Giardia vào năm 2006 là khoảng 2900 ca bệnh, nhưng tỷ lệ này đã tăng lên khoảng 4400 ca bệnh vào năm 2015.[10] Khoảng 15.000 ca bệnh nhiễm ký sinh trùng Giardia đã được báo cáo tại Hoa Kỳ vào năm 2012.[11] Người cắm trại, thợ săn, du khách ba lô và du khách đến các vùng lưu hành dịch có khả năng mắc bệnh nhất.[12]
Bệnh căn học
Đã phát hiện thấy một số kiểu gen của Giardia lamblia nhưng chỉ rất ít kiểu gen ký sinh trên một vật chủ duy nhất là con người.[13]
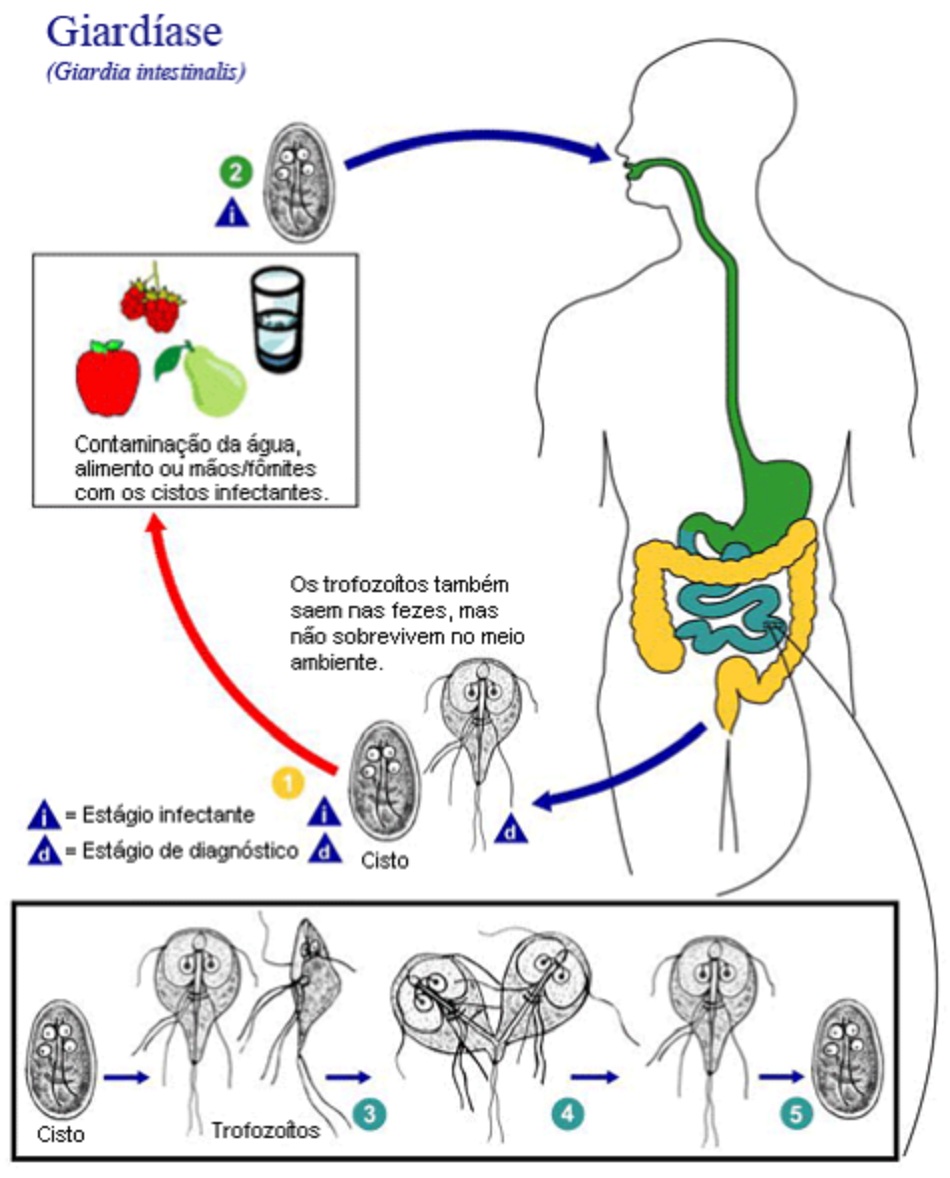
Có 2 dạng hình thái của G lamblia: thể nang và thể tư dưỡng. Nhiễm trùng đòi hỏi việc ăn vào nang (để gây ra nhiễm trùng, chỉ cần ăn vào dưới 10 nang). Thời gian ủ bệnh kéo dài từ 3-25 ngày.[14] [15] [16] [17]
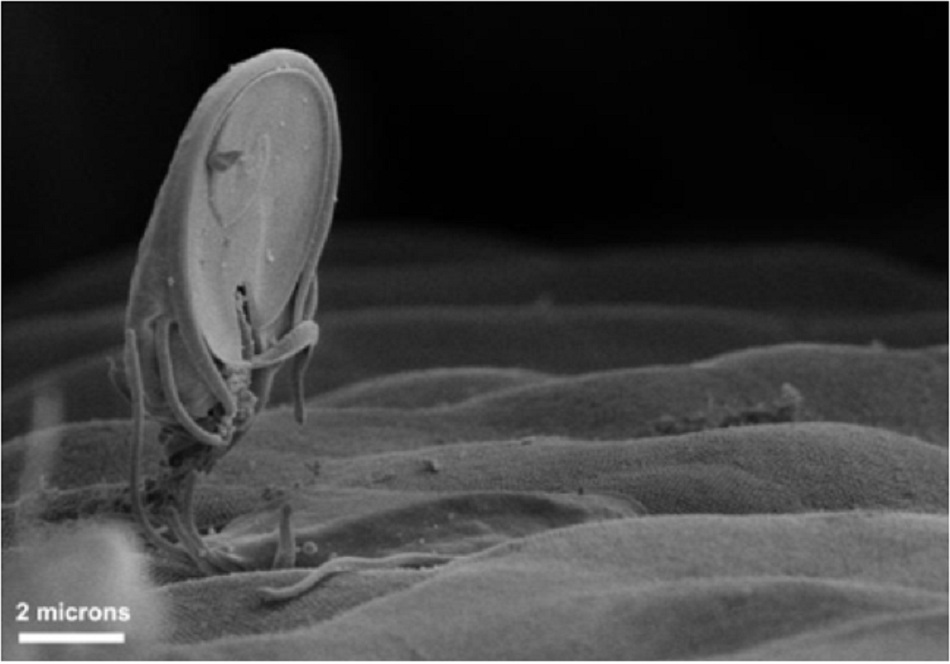
Sau khi ăn vào nang, xảy ra tình trạng thoát nang ở ruột non đoạn gần nơi các thể tư dưỡng được giải phóng. Các thể tư dưỡng này bám vào bề mặt niêm mạc của tá tràng và hỗng tràng bằng cách sử dụng đĩa bám dính trên bề mặt bụng của chúng. Thể tư dưỡng biến đổi sang thể nang lây nhiễm trong ruột non. [CDC: parasites – Giardia] [Fig-1]
Mắc bệnh nhiễm ký sinh trùng Giardia do uống nước (hoặc ăn phải thức ăn) nhiễm nang và lây truyền trực tiếp qua đường phân – miệng. Nuốt phải nước trong khi bơi, tiếp xúc với nước ngọt vùng giải trí, uống nước máy và ăn rau diếp là các yếu tố nguy cơ nhiễm ký sinh trùng Giardia.[18] [19]
Giảm gamma globulin huyết khởi phát muộn biến đổi thường gặp có liên quan đến tần suất nhiễm ký sinh trùng Giardia cao.[20]
Sinh lý bệnh học
Không hoàn toàn hiểu rõ sinh bệnh học của nhiễm ký sinh trùng giardia và có một số giả thuyết tồn tại. Các giả thuyết bao gồm tổn thương trực tiếp niêm mạc ruột ở gờ bàn chải do thể tư dưỡng hoặc hoạt hóa đáp ứng miễn dịch ở vật chủ. Mô hình ở động vật đã chứng minh ảnh hưởng của hoạt động của enzym tiêu hóa trong ruột.[21] [22] [23] [24]Giardia không thể sống sót trong ruột non khi không có axit mật. Phân mỡ, có mùi thối là do vi sinh vật tích tụ axit mật.
Giardia phá vỡ các liên kết chặt chẽ ở lớp đơn của ruột người, làm tăng độ thẩm thấu của biểu mô[25] [26] và dẫn đến chứng kém hấp thu chất béo. Thường thấy giảm cân và chứng kém hấp thu các vitamin tan trong chất béo, lactose, và vitamin B12 ở bệnh nhiễm ký sinh trùng giardia mạn tính. Trẻ em có thể tăng cân chậm.
Giardia gây ra chết tế bào theo chương trình (apoptosis) ở các tế bào nhiễm bệnh.[27] [28] Điều này gây ra chứng kém hấp thu natri, nước và glucose và giảm hoạt tính của disaccharidase do mất diện tích bề mặt hấp thụ của biểu mô.[29] [30] [31] [32] [33] [34]
Ngăn ngừa sơ cấp
Rửa tay kỹ rất quan trọng đối với việc phòng tránh lây truyền trực tiếp nhiễm ký sinh trùng giardia. Có thể loại bỏ nang Giardia bằng cách đun nước nóng đến ít nhất 70°C trong 10 phút. Khử trùng bằng i-ốt trong ít nhất 8 giờ hiệu quả hơn xử lý bằng clo. Các thiết bị lọc nước chất lượng cao đã được chứng minh là có hiệu quả trong việc loại bỏ nang Giardia.[40]
Vệ sinh ở trẻ em cũng quan trọng không kém, kể cả khi thay và thải bỏ tã. Tại các trung tâm chăm sóc ban ngày, điều trị trẻ em có triệu chứng có thể ngăn ngừa lây truyền nhiễm ký sinh trùng giardia. Sữa mẹ chứa IgA tiết, có chức năng bảo vệ đối với trẻ nhũ nhi đang bú sữa mẹ và đặc biệt quan trọng tại các nước đang phát triển.[41] Có bằng chứng cho thấy các biện pháp can thiệp để xử lý phân ở người có hiệu quả trong việc phòng ngừa bệnh tiêu chảy.[42]
Có một số bằng chứng về hiệu lực và sự an toàn của men vi sinh như Saccharomyces boulardii trong việc điều trị và phòng ngừa một số loại tiêu chảy, bao gồm bằng chứng hạn chế về tiêu chảy do nhiễm ký sinh trùng giardia.[43]
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một khách du lịch nam 32 tuổi trở về từ chuyến đi vùng nông thôn Ấn Độ trong 2 tuần bị bệnh trong 10 ngày, thường xuyên đại tiện ra phân mỡ, có mùi thối, màu vàng nhưng với lượng nhỏ kèm theo xu hướng chướng bụng. Bệnh nhân xác nhận có đi cắm trại và uống nước từ suối nước ngọt trong chuyến đi. Bạn tình đồng tính cũng có các triệu chứng trướng bụng trong 2 ngày qua. Các biểu hiện khác bao gồm buồn nôn, thường xuyên ợ hơi có mùi sulfuric, chướng bụng và đầy hơi. Khi khám thực thể chỉ có chướng bụng nhẹ không kèm theo cảm giác đau khi chạm vào, không có khối u cục, gan lách không to.
Các bài trình bày khác
Bệnh nhân có thể cảm thấy mệt mỏi và khó chịu toàn bộ vùng bụng do ăn uống. Các triệu chứng có thể lúc tăng lúc giảm theo các giai đoạn của tiêu chảy và táo bón. Trẻ em có thể sút cân và tăng cân chậm do chứng kém hấp thu.[3] Đã có mô tả về thiếu hụt dinh dưỡng đối với các vitamin tan trong chất béo, vitamin B12, folate, protein và D-xylose và disaccharidase.[4] [5] Các biểu hiện ngoài ruột có thể bao gồm viêm màng bồ đào, viêm khớp phản ứng, viêm khớp cùng chậu, hồng ban nút, bệnh đường mật và chứng mày đay.[4] [6]
Cách tiếp cận chẩn đoán từng bước
Cần lưu ý đến tiền sử có tiếp xúc với nước bị nhiễm ký sinh trùng, chẳng hạn như nuốt phải nước trong khi đang bơi, uống nước máy chưa được xử lý, ăn rau diếp và tiếp xúc với nước ngọt của khu vực giải trí.[5]
Đánh giá lâm sàng
Biểu hiện các triệu chứng bao gồm tiêu chảy, chướng bụng kèm co thắt, thường xuyên ợ hơi có mùi sulfuric, buồn nôn, biếng ăn và mệt mỏi. Trẻ em có thể bị suy dinh dưỡng và tăng cân chậm.[44] [45] [46] Nếu có tiền sử tiêu chảy mạn tính tồn tại cùng với nhiễm trùng đường hô hấp tái phát, cần xem xét suy giảm miễn dịch thường gặp.
Các thăm dò
Chẩn đoán nhiễm ký sinh trùng giardia ban đầu bằng soi phân. Cần kiểm tra mẫu phân tươi để phát hiện thể tư dưỡng và thể nang hoặc phải bảo quản ngay. Bài tiết nang trong phân rất thay đổi, vì thế khuyến cáo lấy 3 mẫu phân vào các ngày khác nhau. Một phần của xét nghiệm ban đầu cần làm bao gồm công thức máu, nhưng kết quả có thể bình thường và không tăng bạch cầu ái toan.
Nếu mẫu phân âm tính hoặc không có chuyên gia về kính hiển vi, cần yêu cầu xét nghiệm kháng thể huỳnh quang trực tiếp (DFA) phát hiện vi sinh vật không bị biến đổi, hay ELISA phát hiện các kháng nguyên hòa tan trong phân. Khi so sánh với xét nghiệm phát hiện trứng và ký sinh trùng, các xét nghiệm này đều có độ nhạy và độ đặc hiệu cao hơn. Các phương pháp này nhìn chung đã tăng cường độ nhạy và thời gian quay vòng nhanh hơn so với các phương pháp soi phân trên kính hiển vi truyền thống. Chi phí và độ đặc hiệu thường có thể so sánh được. Theo một số nghiên cứu, DFA có độ nhạy cao nhất.[47] [48] Nhiều xét nghiệm có sẵn trên thị trường có thể phát hiện đồng thời cả các loài Cryptosporidium và Giardia.[49] [50] [51]
Một xét nghiệm cũng có hữu ích trong trường hợp này là ImmunoCard STAT!, xét nghiệm miễn dịch sắc ký định tính pha rắn phi enzym phát hiện và phân biệt giữa Giardia lamblia và Cryptosporidium parvum trong nước chiết xuất từ mẫu phân người.[52]
Các xét nghiệm khác bao gồm:
- Xét nghiệm chuỗi (EnteroTest), bao gồm nuốt một viên nang gelatin gắn với một chuỗi dài. Đầu chuỗi vẫn nằm bên ngoài miệng và được dán với má. Viên nang hòa tan trong dạ dày và chuỗi đi vào tá tràng. Chuỗi được giữ nguyên vị trí trong 4-6 giờ hoặc qua đêm. Sau đó, chuỗi được lấy ra và đầu chuỗi được kiểm tra bên dưới kính hiển vi để phát hiện ký sinh trùng đã bám vào. Có thể tiến hành xét nghiệm chuỗi nếu các phương pháp khác (đặc biệt là kiểm tra mẫu phân và xét nghiệm kháng nguyên) đã thất bại trong việc phát hiện nhiễm ký sinh trùng giardia.
- PCR mẫu phân phát hiện được nồng độ ký sinh trùng thấp đến 10 ký sinh trùng/100 microlit phân.[53] Theo một nghiên cứu, ứng dụng real-time PCR đã cải thiện 18% hiệu suất chẩn đoán. Một mẫu phân là đủ để chẩn đoán ký sinh trùng hoàn toàn. Tuy nhiên, sử dụng xét nghiệm mẫu phân dựa trên PCR để phát hiện Giardia chưa được chuẩn hóa rộng rãi.[54]
- Hút dịch tá tràng và sinh thiết là các biện pháp xâm lấn nhưng có thể ưu việt để phát hiện thể tư dưỡng và các mầm bệnh đường ruột khác như microsporidia và cryptosporidium. Có thể tiến hành các xét nghiệm này khi các xét nghiệm khác đã không đưa ra được chẩn đoán.
Các yếu tố nguy cơ
Thường gặp
Nước/thức ăn nhiễm ký sinh trùng
- Lây truyền do ăn phải nang trong nước hoặc thức ăn bị nhiễm ký sinh trùng hoặc thông qua tiếp xúc đường phân – miệng trực tiếp.[35]
Vật nuôi sống trong hoặc quanh nhà
- Trẻ em sống trong các hộ gia đình như thế có khả năng bị nhiễm ký sinh trùng cao hơn 2-5 lần.[36]
Không thường gặp
Giảm gamma globulin huyết
- Có liên quan đến tỷ lệ mắc mới nhiễm ký sinh trùng giardia cao hơn, đặc biệt là ở bệnh nhân thiếu hụt IgA.[37]
Nhỏ tuổi
- Xảy ra ở tất cả các nhóm tuổi nhưng thường gặp nhiều hơn ở trẻ em.
Nam giới
- Đã có lưu ý là nam có nguy cơ cao hơn nữ; nguy cơ tương đối là 1,19.[38]
Chăm sóc ban ngày
- Trẻ em tại trung tâm chăm sóc ban ngày tăng nguy cơ nhiễm ký sinh trùng giardia.[39]
Nam có quan hệ tình dục đồng tính
- Nam đồng tính tăng nguy cơ nhiễm ký sinh trùng giardia.[39]
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Tiêu chảy (thường gặp)
- Thường đột ngột khởi phát và ban đầu có thể có nhiều nước và không kèm dịch nhầy, mủ hoặc máu đại thể. Bệnh nhân có thể mô tả phân mỡ và có mùi thối.
Ợ hơi thường xuyên (thường gặp)
- Ợ hơi thường có mùi sulfuric.
Các yếu tố chẩn đoán khác
Chướng bụng và khó chịu (thường gặp)
- Khó chịu toàn bộ vùng bụng và co thắt có thể do ăn uống.
Khó chịu (thường gặp)
- Triệu chứng không đặc hiệu.
Sút cân (thường gặp)
- Do chứng kém hấp thu ở bệnh nhiễm ký sinh trùng giardia mạn tính.
Buồn nôn và nôn mửa (không thường gặp)
- Buồn nôn và nôn có thể xảy ra.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Công thức máu
• Cần được chỉ định là xét nghiệm cơ bản và nhằm hỗ trợ chẩn đoán phân biệt. |
Thường có kết quả bình thường và không có tăng bạch cầu ái toan |
| Soi phân dưới kính hiển vi
• Đây vẫn là xét nghiệm chắc chắn nhất. • Không tốn kém, nhưng đòi hỏi có chuyên môn về soi kính hiển vi và các phòng thí nghiệm chuyên môn. • Cần xét nghiệm ba mẫu được lấy vào các ngày khác nhau. • Một số cơ quan quản lý đã ban hành các hướng dẫn cụ thể về thu thập mẫu phân.[55] [56] |
Xuất hiện nang và thể tư dưỡng |
| Phát hiện kháng nguyên trong phân; ELISA và xét nghiệm kháng thể huỳnh quang trực tiếp (DFA)
• Chi phí tương tự như soi kính hiển vi nhưng có thể làm nhiều lần và trả kết quả nhanh hơn. • Các phương pháp này nhìn chung đã tăng cường độ nhạy và thời gian quay vòng nhanh hơn so với các phương pháp soi phân dưới hiển vi truyền thống. Chi phí và độ đặc hiệu thường có thể so sánh được. Theo một số nghiên cứu, DFA có độ nhạy cao nhất.[47] [48] |
Dương tính với thành nang |
| ImmunoCard STAT!
• Hoàn thành sau 10-12 phút. • Phân biệt giữa Giardia lamblia và Cryptosporidium parvum. |
Xuất hiện kháng thể |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Xét nghiệm chuỗi (EnteroTest)
• Chất nhầy từ chuỗi được kiểm tra để phát hiện thể tư dưỡng khi soi tươi trong dung dịch i-ốt hoặc nước muối sinh lý hoặc sau khi cố định và nhuộm. |
Xuất hiện thể tư dưỡng |
| Hút dịch tá tràng và sinh thiết
• Xét nghiệm xâm lấn. Dành cho các ca bệnh tiêu chảy không xác định, dai dẳng để loại trừ các căn nguyên khác như bệnh coeliac hoặc bệnh Crohn. Sinh thiết cho phép khám chụp hiển vi cấu trúc ruột non. |
Xuất hiện nang và thể tư dưỡng |
| PCR mẫu phân
• Xét nghiệm thí nghiệm, không được sử dụng thường xuyên lắm ở các bệnh nhân có triệu chứng. • Hữu ích cho các mục đích sàng lọc nước. |
Dương tính |
Chẩn đoán khác biệt
.
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Viêm dạ dày – ruột do Rotavirus | • Thường gặp ở trẻ em từ 6 tháng tuổi đến 2 tuổi.
• Gây ra mất nước nặng và thậm chí tử vong. • Thời gian ủ bệnh của nhiễm rotavirus thường khoảng 2 ngày. Bệnh có đặc trưng là nôn và tiêu chảy ra nhiều nước trong 3 đến 8 ngày, và sốt và đau bụng xảy ra thường xuyên. [57] • Bệnh nhân nhi thường nhiễm đồng thời cả vi-rút đường hô hấp và đường tiêu hóa, khiến cho việc diễn giải các triệu chứng này khó khăn hơn. |
• ELISA và xét nghiệm ngưng kết latex trên các mẫu phân sẽ cho kết quả dương tính với rotavirus. |
| Tiêu chảy rối loạn chức năng | • Được định nghĩa là phân lỏng (sền sệt) hoặc ra nhiều nước mà không đau xảy ra trong ít nhất 75% lần đại tiện trong ít nhất 3 tháng kèm theo việc khởi phát triệu chứng ít nhất 6 tháng trước khi chẩn đoán.
• Không gây ra giảm cân. |
• Đây là chẩn đoán loại trừ và không có xét nghiệm xác định. |
| Bệnh Coeliac | • Quá trình tự miễn diễn ra do đáp ứng miễn dịch không phù hợp với protein gluten trong chế độ ăn.
• Một loạt các triệu chứng, bao gồm đầy hơi, đau bụng và chướng bụng tái phát, táo bón hoặc tiêu chảy mạn tính; phân nhạt màu, có mùi thối hoặc có mỡ, giảm cân/tăng cân, mệt mỏi, thiếu máu không rõ nguyên nhân, thay đổi hành vi, dễ bị kích thích thường gặp ở trẻ em; tê kiểu kim châm ở chân (do tổn thương thần kinh); đau xương hoặc khớp, co thắt cơ; chậm phát triển ở trẻ em hoặc tăng cân chậm ở trẻ nhũ nhi; loét áp tơ, viêm da dạng herpes, loãng xương (đặc biệt khi tuổi còn trẻ), thiếu sắt.[58] |
• Xét nghiệm để phát hiện kháng thể kháng transglutaminase của mô (tTG) – globulin miễn dịch A (IgA) trong huyết thanh. Kết quả xét nghiệm IgA tTG sẽ yêu cầu sinh thiết ruột non với ít nhất 4 mẫu mô để xác nhận chẩn đoán.
• Tuân thủ chế độ ăn không có gluten có thể loại bỏ các triệu chứng trong vòng vài tháng.[58] |
| Viêm loét đại tràng | • Khởi phát từ lúc 15 đến 40 tuổi.
• Phần lớn liên quan đến trực tràng và có thể liên tục tới đầu gần của đại tràng và các phần khác của đại tràng. Các triệu chứng thay đổi từ xuất huyết trực tràng từng đợt có liên quan đến tiết ra dịch nhầy đến phân lỏng, có máu thường xuyên. |
• Nội soi đại tràng và sinh thiết: mất các điểm mạch do xung huyết niêm mạc, dẫn đến biểu hiện ban đỏ. Ngoài ra, có thể xuất hiện chấm xuất huyết, dịch tiết, mủn khi chạm vào và chảy máu rõ ràng. Tổn thương đại tràng liên tục. Các ca bệnh nặng hơn có thể có loét đại thể, xuất huyết nặng và nhiều dịch tiết. |
| Bệnh Crohn | • Khởi phát từ lúc 15 đến 40 tuổi.
• Có thể tổn thương toàn bộ đường tiêu hóa từ miệng đến quanh hậu môn. Mệt mỏi, tiêu chảy kéo dài kèm đau bụng, sút cân và sốt, kèm hoặc không kèm xuất huyết nhiều, là các dấu hiệu phân biệt của bệnh Crohn. • Mặc dù kiểm tra phân thường có hồng cầu ở bệnh Crohn nhưng xuất huyết nặng ít xảy ra hơn. |
• Nội soi đại tràng và sinh thiết: loét khu trú gần với các vùng niêm mạc có vẻ bình thường cùng với thay đổi niêm mạc dạng polyp tạo hình ảnh lát sỏi. Các vùng tổn thương từng đoạn điển hình kèm theo các đoạn ruột có vẻ bình thường, xen kẽ với các vùng lớn có biểu hiện bệnh rõ ràng; quy luật này khác với sự tổn thương liên tục trong viêm loét đại tràng. Cũng thường xuất hiện polyp giả. |
| Viêm đại tràng vi thể | • Thường là bệnh nhân trung niên có biểu hiện tiêu chảy ra nhiều nước mạn tính không kèm theo xuất huyết. | • Nội soi đại tràng và sinh thiết: đưa ra chẩn đoán bằng mô học. Có đặc trưng điển hình là tích tụ collagen dưới biểu mô niêm mạc đại tràng kèm theo thâm nhiễm tế bào lympho trong biểu mô. |
| Tiêu chảy nhiễm trùng | • Các yếu tố nguy cơ cụ thể như đi lại, nhiễm HIV, sử dụng thuốc kháng sinh và uống nước có thể bị nhiễm ký sinh trùng. | • Xét nghiệm phân để phát hiện trứng/ký sinh trùng, độc tố của Clostridium difficile, nhuộm axit nhanh biến đổi và nuôi cấy. |
| Hội chứng ruột kích thích (IBS) | • IBS (hội chứng ruột kích thích) là hội chứng đường tiêu hóa có đặc trưng là đau bụng mạn tính và thay đổi thói quen đi ngoài khi không có bất kỳ nguyên nhân thực thể nào. Bệnh nhân và phụ nữ trẻ tuổi hơn thường có khả năng bị chẩn đoán IBS hơn.
• Không gây ra giảm cân. |
• Tiêu chuẩn dựa trên triệu chứng. Chẩn đoán loại trừ. |
Điều trị
Cách tiếp cận điều trị từng bước
Cần điều trị cả bệnh nhân có triệu chứng lẫn người mang bệnh không có triệu chứng ở vùng không lưu hành dịch. Việc điều trị bệnh nhân không có triệu chứng ở vùng lưu hành dịch có thể không đem lại hiệu quả bởi tỷ lệ tái phát là rất cao.[59]
Liệu pháp tiêu chuẩn
Nitroimidazole là lựa chọn đầu tiên để điều trị nhiễm ký sinh trùng giardia. Tinidazole có thể được chỉ định dưới dạng một liều đơn và có hiệu lực từ 90% đến 98%.[60] Metronidazole được cho dùng trong 7 ngày và có hiệu lực từ 80% đến 95%.[61] Một số thuốc khác bao gồm quinacrine, furazolidone, paromomycin, nitazoxanide thường được sử dụng nhất để điều trị tiêu chảy do nhiễm ký sinh trùng giardia.[62] [63]
Không dung nạp liệu pháp tiêu chuẩn
Một số bệnh nhân được điều trị bằng nitroimidazoles có các triệu chứng đường tiêu hóa đáng kể như buồn nôn, nôn, vị kim loại, tiêu chảy, chứng khó tiêu và khô miệng. Nitroimidazole cũng có các tác dụng như disulfiram nếu uống rượu trong khi điều trị, và thuốc này có thể không phù hợp đối với một số bệnh nhân. Nitazoxanide đã được Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt để điều trị nhiễm ký sinh trùng giardia ở trẻ em trên 1 tuổi,[64] và trong một số nghiên cứu, đã phát hiện thấy thuốc này ít nhất là có hiệu quả như metronidazole trong việc giảm nhẹ các triệu chứng ở các cá nhân bị nhiễm ký sinh trùng giardia, với hiệu lực từ 81% đến 85%.[65] [66] [67]
Albendazole, một loại thuốc thuộc nhóm benzimidazole, đã chứng minh hoạt tính tuyệt vời trong việc chống lại các chủng Giardia lamblia trong ống nghiệm.[68] Thuốc này có hiệu quả như metronidazole, đặc biệt ở trẻ em, để điều trị tiêu chảy do nhiễm ký sinh trùng giardia.[69]
Nitroimidazole là biện pháp điều trị nhiễm ký sinh trùng giardia hiệu quả và có lợi ích, có thể được dùng dưới dạng liều đơn, vì thế vẫn là lựa chọn đầu tiên để điều trị trong hầu hết các ca bệnh. Albendazole và nitazoxanide, mặc dù có hiệu quả trong việc điều trị nhiễm ký sinh trùng giardia, nhưng đòi hỏi phải dùng nhiều liều. Còn thiếu nhiều kinh nghiệm lâm sàng về nitazoxanide, nhưng nitazoxanide có thể có vai trò trong việc điều trị nhiễm ký sinh trùng giardia dai dẳng.
Mang thai
Không có thuốc trị liệu nào có cả tính an toàn và hiệu lực tối ưu ở phụ nữ mang thai. Trong ba tháng đầu thai kỳ, chỉ điều trị khi không thể duy trì tình trạng đủ nước và dinh dưỡng. Nếu cần điều trị bằng thuốc, paromomycin, một loại aminoglycoside không hấp thụ qua đường uống, là loại thuốc được lựa chọn trong ba tháng đầu thai kỳ, do khả năng hấp thụ bị hạn chế khi dùng qua đường uống. Thuốc đã chứng minh tỷ lệ hiệu lực từ 60% đến 70%.[70] Có thể sử dụng metronidazole trong ba tháng giữa thai kỳ và ba tháng cuối thai kỳ mặc dù thuốc này không được phê duyệt cho chỉ định này.
Điều trị thất bại
Đã có báo cáo về thất bại trong điều trị với tất cả các thuốc điều trị nhiễm ký sinh trùng Giardia thường gặp; tuy nhiên, điều quan trọng là phân biệt giữa việc chữa khỏi trước khi tái nhiễm ký sinh trùng, không dung nạp lactose sau khi nhiễm ký sinh trùng Giardia và tình trạng kháng thuốc thực sự.
Bước đầu tiên là gửi mẫu phân để phát hiện trứng và ký sinh trùng hoặc kháng nguyên của Giardia. Các kết quả dương tính cần yêu cầu xem xét tiền sử kỹ lưỡng để đánh giá nguy cơ tái nhiễm ký sinh trùng, và bệnh nhân tái nhiễm ký sinh trùng cần đáp ứng với thuốc trị liệu ban đầu.
Điều trị tái nhiễm ký sinh trùng cần bao gồm khai thác các yếu tố nguy cơ tái nhiễm ký sinh trùng, và tư vấn về các biện pháp vệ sinh và phòng ngừa bên cạnh liệu pháp tiêu chuẩn.
Không dung nạp lactose sau khi nhiễm ký sinh trùng Giardia xảy ra ở 20% đến 40% bệnh nhân.[71] Có thể mất đến vài tuần mới hết hội chứng này. Do đó, cần bắt đầu một thử nghiệm tránh thức ăn và chất lỏng có chứa lactose nếu xét nghiệm phân cho kết quả âm tính với G lamblia.
Thất bại thực sự trong điều trị có thể có nghĩa là nhiễm một chủng kháng thuốc của G lamblia. Các chủng kháng thuốc về mặt lâm sàng được điều trị với các thuốc ban đầu theo các đợt lâu hơn hoặc với liều cao hơn.[72] [73] [74] Tuy nhiên, biện pháp hiệu quả nhất để loại trừ nhiễm ký sinh trùng này là sử dụng một nhóm thuốc khác để tránh đề kháng chéo tiềm ẩn như nitazoxanide hoặc albendazole.[75] [76]
Phương pháp điều trị kết hợp sử dụng metronidazole-albendazole, etronidazole-quinacrine, hoặc các thuốc khác, hoặc dùng nitroimidazole kết hợp với quinacrine nhiều đợt trong ít nhất 2 tuần, đã được chứng minh là thành công trong việc điều trị nhiễm ký sinh trùng kháng trị.[77] [78] [79] [80] [81] Đôi khi, sẽ cần một số kết hợp hoặc biện pháp tiếp cận khác để chữa khỏi bệnh.
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế.
| Cấp tính (tóm tắt) | ||
| Không mang thai | ||
|
1 |
Liệu pháp kháng đơn bào | |
| Mang thai; ba tháng đâu thai kỳ | ||
|
1 |
Paromomycin | |
| Mang thai; ba tháng giữa thai kỳ hoặc ba tháng cuối thai kỳ | ||
|
1 |
Liệu pháp kháng đơn bào | |
| Tiếp diễn (tóm tắt) | ||
| Thất bại trong điều trị hay đề kháng | ||
| 1 | Liệu pháp kháng đơn bào | |
| 2 | Điều trị kết hợp | |
Các lựa chọn điều trị
| Cấp tính | ||
| Không mang thai | ||
|
1 |
Liệu pháp kháng đơn bào | |
|
|
Các lựa chọn sơ cấp » metronidazole: 250 mg qua đường uống ba lần hàng ngày trong 5-7 ngày HOẶC » tinidazole: 2 g đường uống dưới dạng liều đơn Các lựa chọn thứ cấp » nitazoxanide: 500 mg qua đường uống hai lần mỗi ngày trong 3-7 ngày HOẶC » albendazole: 400 mg đường uống mỗi ngày một lần trong 5 ngày » Nitroimidazole (ví dụ như metronidazole và tinidazole) là lựa chọn đầu tiên cho các bệnh nhân này và gắn kết với DNA của ký sinh trùng gây chết thể’ tư dưỡng.[82] Các tác dụng phụ bao gồm có vị kim loại trong miệng và buồn nôn.[83] » Có thể’ dùng nitazoxanide hoặc albendazole ở bệnh nhân không dung nạp với nitroimidazole. Nitazoxanide cung cấp phạm vi điều trị phổ rộng với nhiều đơn bào và giun sán ký sinh đường ruột, và một số vi khuẩn hiếu khí và kỵ khí. Albendazole là thuốc tẩy giun phổ rộng. |
|
| Mang thai; ba tháng đâu thai kỳ | ||
|
1 |
Paromomycin | |
|
|
Các lựa chọn sơ cấp » paromomycin: 25-35 mg/kg/ngày qua đường uống trong 10 ngày » Aminoglycoside không hấp thụ với hoạt tính kháng Giardia lamblia trong ống nghiệm. Phần lớn thuốc được tiết ra theo phân mà không bị chuyển hóa. Điều trị được khuyến nghị trong khi mang thai. |
|
| Mang thai; ba tháng giữa thai kỳ hoặc ba tháng cuối thai kỳ | ||
|
1 |
Liệu pháp kháng đơn bào | |
|
|
Các lựa chọn sơ cấp
» paromomycin: 25-35 mg/kg/ngày qua đường uống trong 10 ngày |
|
| Tiếp diễn | ||
| Thất bại trong điều trị hay đề kháng | ||
| 1 | Liệu pháp kháng đơn bào | |
| Các lựa chọn sơ cấp » metronidazole: 250 mg qua đường uống ba lần hàng ngày trong 2 tuần HOẶC » tinidazole: 2 g qua đường uống dưới dạng liều đơn trong 2 tuần Các lựa chọn thứ cấp » nitazoxanide: 500 mg qua đường uống hai lần mỗi ngày trong 2 tuần HOẶC » albendazole: 400 mg qua đường uống mỗi ngày một lần trong 2 tuần » Thất bại thực sự trong điều trị có thể’ có nghĩa là nhiễm một chủng kháng thuốc của Giardia lamblia. Các chủng kháng thuốc về mặt lâm sàng được điều trị với các thuốc ban đầu theo các đợt lâu hơn hoặc với liều cao hơn.[72] [73] [74] Tuy nhiên, biện pháp hiệu quả nhất để’ loại trừ nhiễm ký sinh trùng này là sử dụng một nhóm thuốc khác để’ tránh đề kháng chéo tiềm ẩn như nitazoxanide hoặc albendazole.[75] Nếu đã đề kháng hoặc tái phát, điều trị bằng một thuốc thuộc nhóm thuốc khác hoặc liệu pháp kết hợp trong ít nhất 2 tuần sẽ loại bỏ tận gốc nhiễm ký sinh trùng. |
||
| 2 | Điều trị kết hợp | |
| Các lựa chọn sơ cấp » metronidazole-và- » albendazole » Phương pháp điều trị kết hợp sử dụng metronidazole-albendazole, metronidazole-quinacrine, hoặc các thuốc khác, hoặc dùng nitroimidazole kết hợp với quinacrine nhiều đợt trong ít nhất 2 tuần, đã được chứng minh là thành công trong việc điều trị nhiễm ký sinh trùng kháng trị.[77] [78] [79] [80] [81] Quinacrine không có sẵn ở một số nước. |
||
Liên lạc theo dõi
Khuyến nghị
Giám sát
Có thể kỳ vọng rằng sẽ loại trừ ký sinh trùng ra khỏi phân trong 3-5 ngày và các triệu chứng sẽ hết trong 5-7 ngày. Nếu các triệu chứng không thuyên giảm, cần đánh giá bệnh nhân về thất bại điều trị, không dung nạp lactose hoặc hội chứng ruột kích thích sau khi nhiễm ký sinh trùng. Có thể cân nhắc hội chẩn tiêu hóa đối với các ca bệnh chọn lọc.
Nếu đã đề kháng hoặc tái phát, điều trị bằng một thuốc thuộc nhóm thuốc khác hoặc liệu pháp kết hợp trong ít nhất 2 tuần sẽ loại bỏ tận gốc nhiễm ký sinh trùng.
Hướng dẫn dành cho bệnh nhân
Rửa tay kỹ sau khi đi vệ sinh, chơi với vật nuôi, thay tã và chuẩn bị thức ăn là rất quan trọng.
Cần tránh uống nước chưa được xử lý.
Cần rửa sạch thực phẩm ăn sống bằng nước đã xử lý.
Khi đi lại trong các vùng lưu hành dịch, bệnh nhân cần tránh ăn các thức ăn chưa được nấu chín. Cần đun sôi nước trong 1 phút hoặc lọc với kích thước tuyệt đối của lỗ lọc từ 1 micromet trở xuống. Xử lý bằng clo hoặc i-ốt kém hiệu quả hơn.[90]
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Mất nước | Ngắn hạn | Trung bình |
| Tiêu chảy ra nhiều nước nghiêm trọng có thể dẫn đến mất nước nhiều trong một số trường hợp do tổn thương do ký sinh trùng gây ra đối với gờ bàn chải và bài tiết dịch do tăng độ thẩm thấu của tế bào biểu mô ở ruột non. | ||
| Gảm cân/chứng kém hấp thu | Ngắn hạn | Trung bình |
| Cả trong các ca bệnh không có triệu chứng, bệnh nhân cũng có thể giảm từ 10% đến 20% cân nặng cơ thể do chứng kém hấp thu chất béo, đường, carbohydrate và vitamin.
Cũng có thể thiếu hụt folate, vitamin A, B12, giảm albumin huyết và thiếu hụt lactase thứ phát. |
||
| Chậm tăng trưởng và phát triển | Ngắn hạn | Trung bình |
| Đã có các báo cáo mâu thuẫn về mối quan hệ giữa nhiễm ký sinh trùng giardia mạn tính và ảnh hưởng của nó đến tăng trưởng và phát triển ở trẻ em.[9] [87] [88] | ||
| Hiện tượng tự miễn | Ngắn hạn | Thấp |
| Có thể quan sát thấy phát ban, nổi mề đay, loét áp tơ, viêm động mạch võng mạc, viêm màng bồ đào và viêm khớp phản ứng hoặc viêm màng hoạt dịch. Những triệu chứng này được cho là do tình trạng viêm và kích thích đáp ứng miễn dịch loại 2. Đáp ứng miễn dịch muộn cũng có thể đóng một vai trò trong đó. | ||
| Tổn thương lan xa | Ngắn hạn | Thấp |
| Đã có báo cáo về việc tổn thương từ tá tràng đến ống dẫn mật và ống dẫn tụy.
Hút dịch mật bằng nội soi chụp mật tuỵ ngược dòng hữu ích trong việc chẩn đoán và điều trị. |
||
| Da cóc do thiếu vitamin A | Ngắn hạn | Thấp |
| Một dạng tăng sừng hóa nang do thiếu vitamin A và C hoặc thiếu các axit béo thiết yếu.[89]
Yêu cầu điều trị nhiễm ký sinh trùng giardia và hỗ trợ cung cấp chất dinh dưỡng phù hợp. |
||
Tiên lượng
Nhìn chung, hầu hết mọi người nhiễm Giardia lamblia đều không có triệu chứng hoặc có triệu chứng ở mức tối thiểu. Dưới 4% đối tượng vẫn còn có triệu chứng trong hơn 2 tuần. Điều trị bệnh nhân không có triệu chứng, đặc biệt là ở trẻ em, là vấn đề gây tranh cãi. Tại các khu vực lưu hành dịch G lamblia, điều trị có thể không mang lại kết quả mong muốn vì trẻ em rất có khả năng bị tái nhiễm bệnh nhanh chóng sau khi điều trị. Nếu nhiễm ký sinh trùng có ảnh hưởng tới việc không tăng trưởng và phát triển, điều trị có thể giúp tăng trưởng bù lại (mặc dù tái nhiễm ký sinh trùng có thể xảy ra). Một thử nghiệm ngẫu nhiên có đối chứng từ Bangladesh đã chứng minh điểm số Z cân nặng theo tuổi và cân nặng theo chiều cao tốt hơn, với cải thiện về chức năng niêm mạc ruột non nhờ vào điều trị.[84] Các loại thuốc, như albendazole, cũng điều trị nhiễm giun tròn, có thể hữu ích trong các trường hợp này; tuy nhiên, có thể khó hoàn thành yêu cầu dùng thuốc trong 5 ngày trong nhiều trường hợp.
Trẻ em không có triệu chứng tại trung tâm chăm sóc ban ngày có tình trạng dinh dưỡng tốt tại lần khám ban đầu có thể không phải lúc nào cũng cần được điều trị. Tuy nhiên, trẻ em nhiễm ký sinh trùng không có triệu chứng có thể bài tiết các vi sinh vật trong nhiều tháng, mang theo ký sinh trùng về nhà và lây lan cho các thành viên gia đình. Điều này có thể bắt đầu tình trạng lây nhiễm trong gia đình và thậm chí có thể góp phần duy trì các mức lây nhiễm cao trong cộng đồng. Cần khám sàng lọc và điều trị tiêu chảy tái phát do G lamblia cho tất cả trẻ em ở trung tâm chăm sóc ban ngày. Có bằng chứng hỗ trợ việc sử dụng lactoferrin trong việc làm giảm tỷ suất hiện mắc Giardia ở trẻ em.[85]
Theo một nghiên cứu, tỷ lệ chữa khỏi đối với người lớn là 78,7% khi được điều trị bằng mebendazole và 83,6% khi được điều trị bằng quinacrine.[86] Các ca bệnh nhiễm ký sinh trùng giardia mạn tính ở người bình thường và người suy giảm miễn dịch thường kháng trị với điều trị bằng thuốc tiêu chuẩn và có thể đòi hỏi điều trị lặp lại trong thời gian lâu hơn, liều cao hơn hoặc liệu pháp kết hợp.
Hướng dẫn
Hướng dẫn chẩn đoán
Quốc tế
WGO practice guideline: acute diarrhea Nhà xuất bản: World Gastroenterology Organisation
Xuất bản lần cuối: 2012
Bắc Mỹ
CDC Yellow Book: chapter 3 – infectious diseases related to travel: giardiasis
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2017
Diagnosis, treatment, and prevention of acute diarrheal infections in adults
Hướng dẫn điều trị
Quốc tế
WGO practice guideline: acute diarrhea Nhà xuất bản: World Gastroenterology Organisatio
Xuất bản lần cuối: 2012
Bắc Mỹ
CDC Yellow Book: chapter 3 – infectious diseases related to travel: giardiasis
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2017
Diagnosis, treatment, and prevention of acute diarrheal infections in adults
Nhà xuất bản: American College of Gastroenterology
Xuất bản lần cuối: 2016
Nguồn trợ giúp trực tuyến
- CDC: parasites – Giardia (external link)
Các bài báo chủ yếu
- Ankarklev J, Jerlstrom-Hultqvist J, Ringqvist E, et al. Behind the smile: cell biology and disease mechanisms of Giardia species. Nat Rev Microbiol. 2010 Jun;8(6):413-22. Tóm lược
- Escobedo AA, Almirall P, Robertson LJ, et al. Giardiasis: the ever-present threat of a neglected disease. Infect Disord Drug Targets. 2010 Oct;10(5):329-48. Tóm lược
- Ali SA, Hill DR. Giardia intestinalis. Curr Opin Infect Dis. 2003 Oct;16(5):453-60. Tóm lược
- Lalle M. Giardiasis in the post genomic era: treatment, drug resistance and novel therapeutic perspectives. Infect Disord Drug Targets. 2010 Aug;10(4):283-94. Tóm lược
- Lopez-Velez R, Batlle C, Jiménez C, et al. Short course combination therapy for giardiasis after nitroimidazole failure. Am J Trop Med Hyg. 2010 Jul;83(1):171-3. Tóm lược
Tài liệu tham khảo
- Ankarklev J, Jerlstrom-Hultqvist J, Ringqvist E, et al. Behind the smile: cell biology and disease mechanisms of Giardia species. Nat Rev Microbiol. 2010 Jun;8(6):413-22. Tóm lược
- Escobedo AA, Almirall P, Robertson LJ, et al. Giardiasis: the ever-present threat of a neglected disease. Infect Disord Drug Targets. 2010 Oct;10(5):329-48. Tóm lược
- Rosado JL, Caamano MC, Montoya YA, et al. Interaction of zinc or vitamin A supplementation and specific parasite infections on Mexican infants’ growth: a randomized clinical trial. Eur J Clin Nutr. 2009 Oct;63(10):1176-84. Tóm lược
- Hill DR. Giardiasis. Issues in diagnosis and management. Infect Dis Clin North Am. 1993 Sep;7(3):503-25. Tóm lược
- Chenu P, Gottrand F, Turck D, et al. Intestinal disaccharidase activity in giardiasis. J Pediatr Gastroenterol Nutr. 1992 Apr;14(3):356-7. Tóm lược
- Layton MA, Dziedzic K, Dawes PT. Sacroiliitis in an HLA B27-negative patient following giardiasis. Br J Rheumatol. 1998 May;37(5):581-3. Toàn văn Tóm lược
- Kappus KD, Lundgren RG Jr, Juranek DD, et al. Intestinal parasitism in the United States: update on a continuing problem. Am J Trop Med Hyg. 1994 Jun;50(6):705-13. Tóm lược
- Farthing MJ. The molecular pathogenesis of giardiasis. J Pediatr Gastroenterol Nutr. 1997 Jan;24(1):79-88. Tóm lược
- Ortega YR, Adam RD. Giardia: overview and update. Clin Infect Dis. 1997 Sep;25(3):545-9. Tóm lược
- Health Protection Agency. Giardia: guidance and data. Feb 2017 [internet publication]. Toàn văn
- Painter JE, Gargano JW, Collier SA, et al; Centers for Disease Control and Prevention. Giardiasis surveillance – United States, 2011-2012. MMWR Suppl. 2015 May 1;64(3):15-25. Toàn văn Tóm lược
- Gilman RH, Brown KH, Visvesvara GS, et al. Epidemiology and serology of Giardia lamblia in a developing country: Bangladesh. Trans R Soc Trop Med Hyg. 1985;79(4):469-73. Tóm lược
- Read C, Walters J, Robertson ID, et al. Correlation between genotype of Giardia duodenalis and diarrhoea. Int J Parasitol. 2002 Feb;32(2):229-31. Tóm lược
- Flanagan PA. Giardia – diagnosis, clinical course and epidemiology. A review. Epidemiol Infect. 1992 Aug;109(1):1-22. Tóm lược
- Nash TE, Herrington DA, Losonsky GA, et al. Experimental human infections with Giardia lamblia. J Infect Dis. 1987 Dec;156(6):974-84. Tóm lược
- Haque R, Roy S, Kabir M, et al. Giardia assemblage A infection and diarrhea in Bangladesh. J Infect Dis. 2005 Dec 15;192(12):2171-3. Tóm lược
- Eligio-García L, Cortes-Campos A, Jiménez-Cardoso E. Genotype of Giardia intestinalis isolates from children and dogs and its relationship to host origin. Parasitol Res. 2005 Aug;97(1):1-6. Tóm lược
- Stuart JM, Orr HJ, Warburton FG, et al. Risk factors for sporadic giardiasis: a case-control study in southwestern England. Emerg Infect Dis. 2003 Feb;9(2):229-33. Toàn văn Tóm lược
- Mintz ED, Hudson-Wragg M, Mshar P, et al. Foodborne giardiasis in a corporate office setting. J Infect Dis. 1993 Jan;167(1):250-53. Tóm lược
- Ament ME, Rubin CE. Relation of giardiasis to abnormal intestinal structure and function in gastrointestinal immunodeficiency syndromes. Gastroenterology. 1972 Feb;62(2):216-26. Tóm lược
- Chin AC, Teoh DA, Scott KG, et al. Strain-dependent induction of enterocyte apoptosis by Giardia lamblia disrupts epithelial barrier function in a caspase-3 dependent manner. Infect Immun. 2002 Jul;70(7):3673-80. Toàn văn Tóm lược
- Adam RD. Biology of Giardia lamblia. Clin Microbiol Rev. 2001 Jul;14(3):447-75. Toàn văn Tóm lược
- Ali SA, Hill DR. Giardia intestinalis. Curr Opin Infect Dis. 2003 Oct;16(5):453-60. Tóm lược
- Oberhuber G, Kastner N, Stolte M. Giardiasis: a histologic analysis of 567 cases. Scand J Gastroenterol. 1997 Jan;32(1):48-51. Tóm lược
- Dagci H, Ustun S, Taner MS, et al. Protozoon infections and intestinal permeability. Acta Trop. 2002 Jan;81(1):1-5. Tóm lược
- Scott KG, Meddings JB, Kirk DR, et al. Intestinal infection with Giardia spp. reduces epithelial barrier function in a myosin light chain kinase-dependent fashion. Gastroenterology. 2002 Oct;123(4):1179-90. Tóm lược
- Eckmann L, Laurent F, Langford TD, et al. Nitric oxide production by human intestinal epithelial cells and competition for arginine as potential determinants of host defense against the lumen-dwelling pathogen Giardia lamblia. J Immunol. 2000 Feb 1;164(3):1478-87. Toàn văn Tóm lược
- Potoka DA, Upperman JS, Zhang XR, et al. Peroxynitrite inhibits enterocyte proliferation and modulates Src kinase activity in vitro. Am J Physiol Gastrointest Liver Physiol. 2003 Nov;285(5):G861-9. Toàn văn Tóm lược
- Muller N, von Allmen N. Recent insights into the mucosal reactions associated with Giardia lamblia infections. Int J Parasitol. 2005 Nov;35(13):1339-47. Tóm lược
- Buret AG, Scott KG-E, Chin AC. Giardiasis: pathophysiology and pathogenesis. In: Olson BE, Olson ME, Wallis PM, eds. Giardia: the cosmopolitan parasite. New York, NY: CABI Pub; 2002:109-27.
- Gascón J. Epidemiology, etiology, and pathophysiology of traveler’s diarrhea. Digestion. 2006;73 Suppl 1:102-8. Tóm lược
- Buret A, Hardin JA, Olson ME, et al. Pathophysiology of small intestinal malabsorption in gerbils infected with Giardia lamblia, Gastroenterology. 1992 Aug;103(2):506-13. Tóm lược
- Cevallos A, Carnaby S, James M, et al. Small intestinal injury in a neonatal rat model of giardiasis is strain dependent. Gastroenterology. 1995 Sep;109(3):766-73. Tóm lược
- Troeger H, Epple HJ, Schneider T, et al. Effect of chronic Giardia lamblia infection on epithelial transport and barrier function in human duodenum. Gut. 2007 Mar;56(3):328-35. Tóm lược
- Pérez PF, Minnaard J, Rouvet M, et al. Inhibition of Giardia intestinalis by extracellular factors from lactobacilli: an in vitro study. Appl Environ Microbiol. 2001 Nov;67(11):5037-42. Toàn văn Tóm lược
- Sackey ME, Weigel MM, Armijos RX. Predictors and nutritional consequences of intestinal parasitic infections in rural Ecuadorian children. J Trop Pediatr. 2003 Feb;49(1):17-23. Tóm lược
- Langford TD, Housley MP, Boes M, et al. Central importance of immunoglobulin A in host defense against Giardia spp. Infect Immun. 2002 Jan;70(1):11-18. Toàn văn Tóm lược
- Laupland KB, Church DL. Population-based laboratory surveillance for Giardia sp. and Cryptosporidium sp. infections in a large Canadian health region. BMC Infect Dis. 2005 Sep 16;5:72. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Parasites: Giardia: sources of infection & risk factors. Jul 2015 [internet publication]. Toàn văn
- Ongerth JE, Johnson RL, Macdonald SC, et al. Backcountry water treatment to prevent giardiasis. Am J Public Health. 1989 Dec;79(12):1633-7. Toàn văn Tóm lược
- Nayak N, Ganguly NK, Walia BN, et al. Specific secretory IgA in the milk of Giardia lamblia-infected and uninfected women. J Infect Dis. 1987 Apr;155(4):724-7. Tóm lược
- Clasen TF, Bostoen K, Schmidt WP, et al. Interventions to improve disposal of human excreta for preventing diarrhoea. Cochrane Database Syst Rev. 2010 Jun 16;(6):CD007180. Toàn văn Tóm lược
- McFarland LV. Systematic review and meta-analysis of Saccharomyces boulardii in adult patients. World J Gastroenterol. 2010 May 14;16(18):2202-22. Toàn văn Tóm lược
- Solomons NW. Giardiasis: nutritional implications. Rev Infect Dis. 1982 Jul-Aug;4(4):859-69. Tóm lược
- Gillon J. Clinical studies in adults presenting with giardiasis to a gastro-intestinal unit. Scott Med J. 1985 Apr;30(2):89-95. Tóm lược
- Welsh JD, Poley JR, Hensley J, et al. Intestinal disaccharidase and alkaline phosphatase activity in giardiasis. J Pediatr Gastroenterol Nutr. 1984;3(1):37-40. Tóm lược
- Garcia LS, Shimizu RY. Evaluation of nine immunoassay kits (enzyme immunoassay and direct fluorescence) for detection of Giardia lamblia and Cryptosporidium parvum in human fecal specimens. J Clin Microbiol. 1997 Jun;35(6):1526-9. Toàn văn Tóm lược
- Al FD, Kuậtimur S, Ozekinci T, et al. The use of enzyme linked immunosorbent assay (ELISA) and direct fluorescent antibody (DFA) methods for diagnosis of Giardia intestinalis. Turkiye Parazitol Derg. 2006;30(4):275-8. Tóm lược
- Weitzel T, Dittrich S, Mohl I, et al. Evaluation of seven commercial antigen detection tests for Giardia and Cryptosporidium in stool samples. Clin Microbiol Infect. 2006 Jul;12(7):656-9. Toàn văn Tóm lược
- Aziz H, Beck CE, Lux MF, Hudson MJ. A comparison study of different methods used in the detection of Giardia lamblia. Clin Lab Sci. 2001 Summer;14(3):150-54. Tóm lược
- Aldeen WE, Hale D, Robison AJ, et al. Evaluation of a commercially available ELISA assay for detection of Giardia lamblia in fecal specimens. Diagn Microbiol Infect Dis. 1995 Feb;21(2):77-9. Tóm lược
- Garcia LS, Shimizu RY, Novak S, et al. Commercial assay for detection of Gardia lamblia and Cryptosporidium parvum antigens in human fecal specimens by rapid solid-phase qualitative immunochromatography. J Clin Microbiol. 2003 Jan;41(1):209-12. Toàn văn Tóm lược
- Ghosh S, Debnath A, Sil A, et al. PCR detection of Giardia lamblia in stool: targeting intergenic spacer region of multicopy rRNA gene. Mol Cell Probes. 2000 Jun;14(3):181-9. Tóm lược
- Bruijnesteijn van Coppenraet LE, Wallinga JA, Ruijs GJ, et al. Parasitological diagnosis combining an internally controlled real-time PCR assay for the detection of four protozoa in stool samples with a testing algorithm for microscopy. Clin Microbiol Infect. 2009 Sep;15(9):869-74. Tóm lược
- Ministry of Health, British Columbia. Infectious diarrhea: guideline for ordering stool specimens. Mar 2009 [internet publication]. Toàn văn
- Toward Optimized Practice (TOP) Working Group for Microbiology. Ordering stool test for investigation of suspected infectious diarrhea: clinical practice guideline. Mar 2014 [internet publication]. Toàn văn
- Centers for Disease Control and Prevention. Rotavirus: clinical information. Aug 2016 [internet publication]. Toàn văn
- Presutti RJ, Cangemi JR, Cassidy HD, et al. Celiac disease. Am Fam Physician. 2007 Dec 15;76(12):1795-1802. Toàn văn Tóm lược
- Gilman RH, Marquis GS, Miranda E, et al. Rapid reinfection by Giardia lamblia after treatment in a hyperendemic Third World community. Lancet. 1988 Feb 13;1(8581):343-5. Tóm lược
- Ozbilgin A, Ertan P, Yereli K, et al. Giardiasis treatment in Turkish children with a single dose of ornidazole. Scand J Infect Dis. 2002;34(12):918-20. Tóm lược
- Gardner TB, Hill DR. Treatment of giardiasis. Clin Microbiol Rev. 2001 Jan;14(1):114-28. Tóm lược
- Tian HF, Chen B, Wen JF. Giardiasis, drug resistance, and new target discovery. Infect Disord Drug Targets. 2010 Aug;10(4):295-302. Tóm lược
- Lalle M. Giardiasis in the post genomic era: treatment, drug resistance and novel therapeutic perspectives. Infect Disord Drug Targets. 2010 Aug;10(4):283-94. Tóm lược
- F-D-C Reports, Inc. Romark Alinia adult dose “approvable”; anti-parasitic approved for children. Pink Sheet. 2002 Dec 2;64:11.
- Rossignol JF, Ayoub A, Ayers MS. Treatment of diarrhea caused by Giardia intestinalis and Entamoeba histolytica or E. dispar: a randomized, double-blind, placebo-controlled study of nitazoxanide. J Infect Dis. 2001 Aug 1;184(3):381-4. Toàn văn Tóm lược
- Ortiz JJ, Ayoub A, Gargala G, et al. Randomized clinical study of nitazoxanide compared to metronidazole in the treatment of symptomatic giardiasis in children from Northern Peru. Aliment Pharmacol Ther. 2001 Sep;15(9):1409-15. Toàn văn Tóm lược
- Davila-Gutierrez CE, Vasquez C, Trujillo-Hernandez B, et al. Nitazoxanide compared with quinfamide and mebendazole in the treatment of helminthic infections and intestinal protozoa in children. Am J Trop Med Hyg. 2002 Mar;66(3):251-4. Toàn văn Tóm lược
- Chan R, Chen J, York MK, et al. Evaluation of a combination rapid immunoassay for detection of Giardia and Cryptosporidium antigens. J Clin Microbiol. 2000 Jan;38(1):393-4. Toàn văn Tóm lược
- Solaymani-Mohammadi S, Genkinger JM, Loffredo CA, et al. A meta-analysis of the effectiveness of albendazole compared with metronidazole as treatments for infections with Giardia duodenalis. PLoS Negl Trop Dis. 2010 May 11;4(5):e682. Toàn văn Tóm lược
- Rotblatt MD. Giardiasis and amebiasis in pregnancy. Drug Intell Clin Pharm. 1983 Mar 1;17(3):187-8.
- Duncombe VM, Bolin TD, Davis AE, et al. Histopathology in giardiasis: a correlation with diarrhoea. Aust N Z J Med. 1978 Aug;8(4):392-6. Tóm lược
- Garg BK. Furazolidone and metronidazole in the treatment of giardiasis. Indian J Pediatr. 1972 Aug;39(295):264-6. Tóm lược
- Meingassner JG, Heyworth PG. Intestinal and urogenital flagellates. Antibiot Chemother (1971). 1981;30:163-202. Tóm lược
- Murphy TV, Nelson JD. Five v ten days’ therapy with furazolidone for giardiasis. Am J Dis Child. 1983 Mar;137(3):267-70. Tóm lược
- Gascón J, Abós R, Valls ME, et al. Mebendazole and metronidazole in giardial infections. Trans R Soc Trop Med Hyg. 1990 Sep-Oct;84(5):694. Tóm lược
- Lopez-Velez R, Batlle C, Jiménez C, et al. Short course combination therapy for giardiasis after nitroimidazole failure. Am J Trop Med Hyg. 2010 Jul;83(1):171-3. Tóm lược
- Cacopardo B, Patamia I, Bonaccorso V, et al. Synergic effect of albendazole plus metronidazole association in the treatment of metronidazole-resistant giardiasis [in Italian]. Clin Ter. 1995 Dec;146(12):761-7. Tóm lược
- Nash TE, Ohl CA, Thomas E, et al. Treatment of patients with refractory giardiasis. Clin Infect Dis. 2001 Jul 1;33(1):22-8. Toàn văn Tóm lược
- Popovic OS, Milovic V. Propranolol and metronidazole for the treatment of metronidazole-resistant giardiasis. J Clin Gastroenterol. 1990 Oct;12(5):604-5. Tóm lược
- Smith PD, Gillin FD, Spira WM, et al. Chronic giardiasis: studies on drug sensitivity, toxin production, and host immune response. Gastroenterology. 1982 Oct;83(4):797-803. Tóm lược
- Taylor GD, Wenman WM, Tyrrell DL. Combined metronidazole and quinacrine hydrochloride therapy for chronic giardiasis. CMAJ. 1987 Jun 1;136(11):1179-80. Toàn văn Tóm lược
- Samuelson J. Why metronidazole is active against both bacteria and parasites. Antimicrob Agents Chemother. 1999 Jul;43(7):1533-41. Toàn văn Tóm lược
- Gazder AJ, Banerjee M. Single-dose treatment of giardiasis in children: a comparison of tinidazole and metronidazole. Curr Med Res Opin. 1977;5(2):164-8. Tóm lược
- Goto R, Mascie-Taylor CG, Lunn PG. Impact of anti-Giardia and anthelminthic treatment on infant growth and intestinal permeability in rural Bangladesh: a randomised double-blind controlled study. Trans R Soc Trop Med Hyg. 2009 May;103(5):520-9. Tóm lược
- Ochoa TJ, Chea-Woo E, Campos M, et al. Impact of lactoferrin supplementation on growth and prevalence of Giardia colonization in children. Clin Infect Dis. 2008 Jun 15;46(12):1881-3. Toàn văn Tóm lược
- Canete R, Escobedo AA, González ME, et al. Randomized clinical study of five days’ therapy with mebendazole compared to quinacrine in the treatment of symptomatic giardiasis in children. World J Gastroenterol. 2006 Oct 21;12(39):6366-70. Toàn văn Tóm lược
- Pickering LK, Woodward WE, DuPont HL, et al. Occurrence of Giardia lamblia in children in day care. J Pediatr. 1984 Apr;104(4):522-6. Tóm lược
- Farthing MJ, Mata L, Urrutia JJ, et al. Natural history of Giardia infection of infants and children in rural Guatemala and its impact on physical growth. Am J Clin Nutr. 1986 Mar;43(3):395-405. Tóm lược
- Girard C, Dereure O, Blatiere V, et al. Vitamin a deficiency phrynoderma associated with chronic giardiasis. Pediatr Dermatol. 2006 Jul-Aug;23(4):346-9. Tóm lược
- Jakubowski W. Purple burps and the filtration of drinking water supplies. Am J Public Health. 1988 Feb;78(2):123-5. Toàn văn Tóm lược
Hình ảnh
Những người có đóng góp
// Các tác giả:
Musaddiq Waheed, MD
Chief Hospitalist
Sound Physicians, Memorial Hermann Southwest Hospital, Houston, TX
CÔNG KHAI THÔNG TIN: MW declares that he has no competing interests.
Fida A. Khan, MD, FACP
Clinical Assistant Professor
Department of Internal Medicine, The University of Texas at Austin, Dell Medical School, Infectious Diseases Attending,
Seton Medical Center Williamson and St David’s Medical Center, Round Rock, TX
CÔNG KHAI THÔNG TIN: FAK declares that he has no competing interests.
// Những Người Bình duyệt:
Zana Nikolla, MD
Faculty of Medicine
University of Tirana, Tirana, Albania
CÔNG KHAI THÔNG TIN: ZN declares that she has no competing interests.
Rodney Adam, MD
Professor of Medicine and Immunobiology
University of Arizona, Tucson, AZ
CÔNG KHAI THÔNG TIN: RA declares that he has no competing interests.
Xem thêm:
Nhiễm giang mai: Nguyên nhân, chẩn đoán và điều trị theo BMJ