Bệnh thận - tiết niệu
Bệnh thận mạn: Nguyên nhân, triệu chứng, điều trị
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Hướng dẫn cho người bệnh thận mạn file PDF xin vui lòng click vào link ở đây.
Nguồn: The National Kidney Foundation
Biên dịch: Bác sĩ Đào Thị Mỹ Vân; Điện thoại: 0901142238
Giới thiệu về Thông tin trong Hướng dẫn này
Tài liệu này cung cấp các hướng dẫn và bình luận giúp các đơn vị chăm sóc sức khỏe của bạn đưa ra quyết định về việc điều trị của bạn.
Các giai đoạn của bệnh thận
Có năm giai đoạn của bệnh thận. Chúng được hiển thị trong bảng dưới đây. Nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn xác định giai đoạn bệnh thận của bạn dựa trên sự hiện diện của tổn thương thận và mức lọc cầu thận (GFR), là thước đo chức năng thận của bạn. Phương pháp điều trị dựa trên giai đoạn bệnh thận của bạn. Nói chuyện với nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn nếu bạn có bất kỳ câu hỏi nào về giai đoạn bệnh thận hoặc cách điều trị của bạn.
CÁC GIAI ĐOẠN CỦA BỆNH THẬN
| Giai đoạn | Mô tả | Độ lọc cầu thận (GFR)* |
| 1 | Tổn thương thận (ví dụ, protein trong nước tiểu) với GFR bình thường | Từ 90 trở lên |
| 2 | Tổn thương thận với GFR giảm nhẹ | Từ 60 đến 89 |
| 3 | GFR giảm vừa phải | Từ 30 đến 59 |
| 4 | Giảm nghiêm trọng GFR | Từ 15 đến 29 |
| 5 | Suy thận | Thấp hơn 15 |
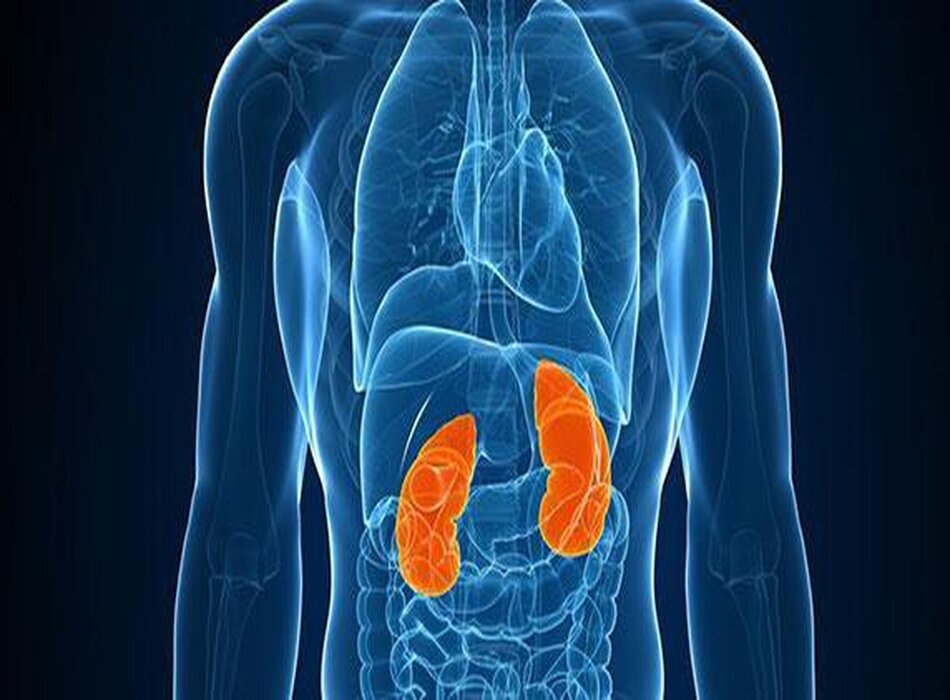
Thận là gì và tại sao chúng lại quan trọng?
Bạn có hai quả thận. Mỗi quả thận có kích thước bằng nắm tay của bạn. Chúng nằm gần giữa lưng, ngay dưới khung xương sườn. Thận khỏe mạnh có thể thực hiện được nhiều chức năng quan trọng. Cụ thể là:
- Loại bỏ các chất cặn bã và nước thừa ra khỏi cơ thể
- Giúp kiểm soát huyết áp
- Giúp tạo ra các tế bào hồng cầu
- Giúp xương khỏe mạnh
THẬN KHỎE MẠNH
Hãy coi thận của bạn như một bộ lọc cà phê. Khi bạn pha cà phê, bộ lọc sẽ giữ các hạt cà phê bên trong nhưng cho nước đi qua. Thận của bạn làm điều gì đó tương tự. Chúng giữ những thứ bạn cần bên trong cơ thể nhưng lọc ra những thứ bạn không cần.
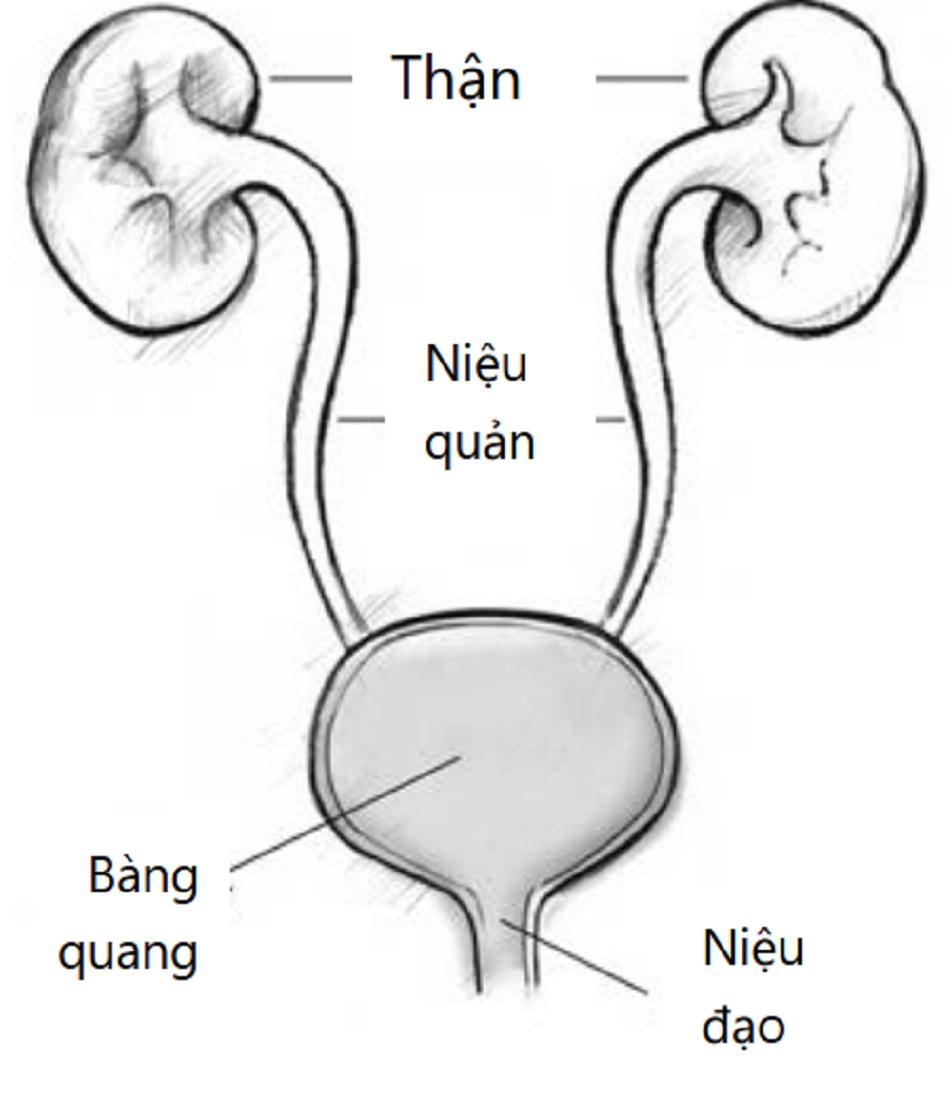
Mỗi quả thận của bạn có khoảng 1,5 triệu bộ lọc được gọi là cầu thận. Cầu thận loại bỏ chất thải và chất lỏng thừa ra khỏi máu của bạn dưới dạng nước tiểu. Nước tiểu chảy qua hai ống, được gọi là niệu quản, đến bàng quang. Nước tiểu được lưu trữ ở đó cho đến khi bạn đi vệ sinh. Chất thải đến từ sự phân hủy của những gì bạn ăn hoặc uống, thuốc bạn uống, cộng với hoạt động bình thường của cơ bắp.
Bệnh thận mạn là gì?
Bệnh thận mạn có nghĩa là thận bị hư hỏng. Thận bị hư không có khả năng giữ cho bạn khỏe mạnh. Chúng không thể làm tốt công việc lọc máu, và không thể làm tốt các công việc khác đúng chức năng.
Bệnh thận không phải một sớm một chiều. Nó diễn ra từ từ và theo từng giai đoạn. Hầu hết mọi người trong giai đoạn đầu không có bất kỳ triệu chứng nào. Họ có thể không biết bất cứ điều không ổn nào đang diễn ra. Nhưng nếu nó được phát hiện và điều trị, bệnh thận thường có thể được làm chậm lại hoặc chấm dứt.
Nếu bệnh thận trở nên tồi tệ hơn, chất thải có thể tích tụ đến mức cao trong máu và khiến bạn cảm thấy không khỏe. Bạn có thể mắc các vấn đề khác như huyết áp cao, số lượng hồng cầu thấp (thiếu máu), xương yếu, dinh dưỡng kém và tổn thương thần kinh. Bạn cũng sẽ có nguy cơ mắc bệnh tim và mạch máu cao hơn.
Nếu tiếp tục tệ hơn, nó có thể dẫn đến suy thận. Điều này có nghĩa là thận của bạn không còn hoạt động đủ tốt để giữ cho bạn sống và bạn cần được điều trị như lọc máu hoặc ghép thận.
Nguyên nhân nào gây ra bệnh thận?
Hai nguyên nhân phổ biến nhất của bệnh thận là:
- Bệnh tiểu đường xảy ra khi lượng đường trong máu của bạn quá cao. Điều này gây ra tổn thương cho nhiều cơ quan và cơ trong cơ thể của bạn, bao gồm thận, tim và mạch máu, dây thần kinh và mắt.
- Huyết áp cao xảy ra khi áp lực của máu lên thành mạch quá cao. Nếu huyết áp cao không được kiểm soát, nó có thể gây ra bệnh thận mạn, đau tim và đột quỵ.
Nhiều tình trạng khác có thể gây hại cho thận. Bao gồm:
- Viêm cầu thận, một nhóm bệnh làm tổn thương các bộ phận lọc của thận.
- Các bệnh di truyền, như bệnh thận đa nang, gây hình thành các u nang trong thận.
- Lupus và các bệnh khác ảnh hưởng đến hệ thống miễn dịch của cơ thể.
- Các chướng ngại vật do các vấn đề như niệu quản có hình dạng bất thường, sỏi thận, khối u hoặc tuyến tiền liệt phì đại ở nam giới.
- Nhiễm trùng đường tiết niệu nhiều lần.
Có phải ai cũng có thể bị bệnh thận?
Đúng. Bất kỳ ai cũng có thể mắc bệnh thận ở mọi lứa tuổi. Nhưng một số người có nhiều khả năng mắc bệnh hơn những người khác. Bạn có thể có nguy cơ mắc bệnh thận cao hơn nếu bạn:
- Bị bệnh tiểu đường
- Bị huyết áp cao
- Có một thành viên trong gia đình bị suy thận
- Từ 60 tuổi trở lên
- Là người Mỹ da đen, người châu Á, người gốc Tây Ban Nha, người đảo Thái Bình Dương hay người Mỹ da đỏ
- Đã sử dụng thuốc trong nhiều năm gây hại cho thận
Các yếu tố nguy cơ làm tăng khả năng mắc bệnh thận. Bạn càng có nhiều yếu tố nguy cơ, rủi ro càng lớn.
Tôi nên làm gì nếu mình có nguy cơ mắc bệnh thận cao hơn?
Hãy kiểm tra nó. Hầu hết những người bị bệnh thận giai đoạn đầu không có triệu chứng. Đó là lý do tại sao điều quan trọng là phải được kiểm tra. Có hai xét nghiệm đơn giản để kiểm tra bệnh thận:
Xét nghiệm nước tiểu
- Nước tiểu của bạn sẽ được kiểm tra để tìm protein. Cơ thể bạn cần protein. Nhưng nó phải ở trong máu, không phải nước tiểu. Có một lượng nhỏ protein trong nước tiểu có thể có nghĩa là thận của bạn không lọc máu đủ tốt. Đây có thể là dấu hiệu của bệnh thận giai đoạn đầu. Có protein trong nước tiểu của bạn được gọi là “albumin niệu”.
Xét nghiệm máu
- Máu của bạn sẽ được xét nghiệm để tìm chất thải gọi là creatinine. Creatinine đến từ mô cơ. Khi thận bị tổn thương, chúng sẽ gặp khó khăn khi loại bỏ creatinine khỏi máu của bạn.
- Những xét nghiệm creatinine mới chỉ là bước đầu tiên. Tiếp theo, kết quả creatinine của bạn được sử dụng trong một công thức toán học với tuổi, chủng tộc và giới tính của bạn để tìm ra mức lọc cầu thận (GFR) của bạn. Số GFR của bạn cho nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn biết thận của bạn đang hoạt động tốt như thế nào.
Bạn cũng nên kiểm tra huyết áp thường xuyên. Huyết áp cao khiến bạn có nguy cơ mắc bệnh thận. Khám sức khỏe định kỳ giúp nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn phát hiện và điều trị bệnh cao huyết áp. Điều này giúp giảm nguy cơ bị tổn thương thận.
Bệnh thận có triệu chứng không?
Hầu hết những người bị bệnh thận giai đoạn đầu không có triệu chứng. Đó là lý do tại sao điều quan trọng là phải được kiểm tra. Trong giai đoạn sau của bệnh thận, bạn có thể:
- Cảm thấy mệt mỏi hoặc khó thở
- Khó suy nghĩ rõ ràng
- Không muốn ăn
- Gặp khó khăn khi ngủ
- Da khô, ngứa
- Bị chuột rút cơ vào ban đêm
- Cần đi tiểu thường xuyên hơn, đặc biệt là vào ban đêm
- Bị sưng bàn chân và mắt cá chân
- Có bọng quanh mắt, đặc biệt là vào buổi sáng
Tôi có thể ngăn ngừa bệnh thận, ngay cả khi tôi có nguy cơ cao?
Đúng. Không phải ai có nguy cơ mắc bệnh cũng sẽ mắc bệnh thận. Nói chuyện với nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn về cách làm giảm nguy cơ mắc bệnh thận. Bạn cũng nên:
- Kiểm tra sức khỏe định kỳ bởi nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn
- Kiểm soát lượng đường trong máu nếu bạn bị tiểu đường
- Kiểm soát huyết áp của bạn nếu bạn bị huyết áp cao
- Lựa chọn thực phẩm lành mạnh
- Luyện tập thể dục đều đặn
- Giảm cân nếu bạn đang thừa cân
- Ngừng hút thuốc nếu bạn là người hút thuốc
- Hạn chế uống bia rượu
- Chỉ sử dụng các loại thuốc, vitamin và chất bổ sung mà nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn khuyến nghị. Một số có thể gây hại cho thận.
- Tránh các chất bổ sung thảo dược và những loại được sử dụng để tăng cường cơ bắp
LỜI KHUYÊN
Một số loại thuốc giảm đau có thể gây hại cho thận nếu chúng được sử dụng trong thời gian dài. Chúng được gọi là NSAID (thuốc chống viêm không steroid). Chúng bao gồm aspirin, ibuprofen và naproxen. Nói chuyện với nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn nếu bạn có thắc mắc về chúng
Điều gì sẽ xảy ra nếu kết quả xét nghiệm cho thấy tôi đã bị bệnh thận?
Các xét nghiệm khác có thể được thực hiện để giúp hiểu nguyên nhân gây ra bệnh thận của bạn. Điều này có thể giúp bạn lập kế hoạch điều trị. Bạn cũng có thể được yêu cầu gặp bác sĩ chuyên khoa. Ví dụ về các thử nghiệm có thể được thực hiện là:
- Siêu âm hoặc chụp CT để có hình ảnh về thận và hệ tiết niệu của bạn. Những hình ảnh này cho thấy kích thước của thận của bạn và liệu chúng quá lớn hay quá nhỏ. Chúng cũng cho biết bạn có bất kỳ khối u, sỏi thận hay u nang nào hay không.
- Sinh thiết để lấy một mảnh mô thận nhỏ để đánh giá. Mẫu được nghiên cứu dưới kính hiển vi để:
-
- Xem những loại tổn thương thận đang xảy ra
- Xem mức độ thiệt hại đã xảy ra
- Lập kế hoạch điều trị
Nếu tôi bị bệnh thận, tôi nên điều trị cách nào?
Kế hoạch điều trị của bạn sẽ phụ thuộc vào giai đoạn bệnh thận của bạn và các vấn đề sức khỏe khác mà bạn có thể mắc phải. Nó có thể bao gồm:
Điều trị huyết áp cao
Huyết áp cao có thể làm cho bệnh thận của bạn trở nên tồi tệ hơn. Bạn có thể cần dùng thuốc để giúp kiểm soát nó. Bạn cũng có thể cần ăn ít muối hơn, giảm cân nếu thừa cân và tuân theo một chương trình tập thể dục thường xuyên.
Bảo vệ chức năng thận bằng cách dùng thuốc ức chế men chuyển hoặc ARB
Bạn có thể được yêu cầu dùng thuốc cao huyết áp (được gọi là thuốc ức chế ACE hoặc ARB), ngay cả khi huyết áp của bạn bình thường. Nghiên cứu cho thấy rằng những loại thuốc này có thể làm chậm quá trình mất chức năng thận ở một số người – ngay cả ở những người có huyết áp bình thường.
Kiểm soát lượng đường trong máu nếu bạn bị tiểu đường
Cách tốt nhất để ngăn ngừa hoặc làm chậm tổn thương thận là giữ cho lượng đường trong máu của bạn được kiểm soát tốt. Điều này thường được thực hiện với chế độ ăn kiêng, tập thể dục, và nếu cần, insulin hoặc thuốc viên (được gọi là thuốc hạ đường huyết).
Kiểm soát cholesterol cao bằng chế độ ăn uống và thuốc
Nhiều người bị bệnh thận có lượng cholesterol trong máu cao. Cholesterol trong máu cao làm tăng nguy cơ mắc bệnh tim. Nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn sẽ kiểm tra cholesterol của bạn ít nhất mỗi năm một lần. Nếu nó quá cao, bạn có thể cần dùng thuốc và tập thể dục để giúp hạ thấp nó.
Điều trị bệnh thiếu máu
Những người bị bệnh thận thường bị thiếu máu (số lượng hồng cầu thấp). Lý do tại sao điều này xảy ra? Thận khỏe mạnh giúp cơ thể tạo ra các tế bào hồng cầu. Nếu bạn bị bệnh thận, thận của bạn có thể không thực hiện tốt chức năng này và bạn có thể bị thiếu máu. Các loại thuốc được gọi là ESAs (tác nhân kích thích tạo hồng cầu) và chất bổ sung sắt được sử dụng để điều trị bệnh thiếu máu.
Điều trị chứng rối loạn chất khoáng và xương
Nhiều người bị bệnh thận mạn bị rối loạn chất khoáng và xương. Rối loạn chất khoáng và xương có thể làm cho động mạch của bạn cứng lại và thu hẹp do có thêm canxi và phốt pho trong máu. Điều này làm chậm lưu lượng máu đến tim của bạn và có thể dẫn đến đau tim và tử vong. Bạn có thể cần các loại thuốc đặc biệt để giúp điều trị chứng rối loạn chất khoáng và xương. Bạn cũng có thể cần tiết chế thức ăn có chứa phốt pho, chẳng hạn như sữa, quả hạch, hạt, đậu khô và đậu hà lan.
Tuân theo một chương trình tập thể dục được nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn chấp thuận
Kiểm soát cân nặng của bạn bằng chế độ ăn kiêng và tập thể dục
Theo dõi bạn làm tốt như thế nào
- GFR của bạn sẽ được kiểm tra thường xuyên để biết liệu bệnh thận của bạn có trở nên tồi tệ hơn hay không.
- Lượng protein trong nước tiểu của bạn sẽ được kiểm tra thường xuyên.
- Các xét nghiệm dinh dưỡng sẽ được thực hiện để đảm bảo rằng bạn đang nhận đủ protein và calo. Bạn có thể được yêu cầu theo một chế độ ăn uống ít protein hơn. Nếu vậy, bạn có thể cần thêm calo từ các loại thực phẩm khác. Một chuyên gia dinh dưỡng được đào tạo đặc biệt về bệnh thận có thể giúp bạn lên kế hoạch cho bữa ăn của mình để có được những loại thực phẩm phù hợp với số lượng phù hợp.
Điều trị bệnh thận mạn bằng SGLT2i
Các thuốc SGLT2i đã chứng minh hiệu quả qua các thử nghiệm lâm sàng trên đối tượng bệnh nhân bệnh thận mạn. Tờ thông tin kê toa của sản phẩm Forxiga (Dapaglifozin) tại châu Âu đã được cập nhật chỉ định điều trị bệnh thận mạn ở người trưởng thành. Trong khi đó, tờ thông tin sản phẩm Farxiga (Dapagilfozin) cũng đã được FDA phê duyệt để làm giảm nguy cơ diễn tiến bệnh thận giai đoạn cuối, tử vong tim mạch và nhập viện vì suy tim trên BN trưởng thành mắc bệnh thận mạn có nguy cơ tiến triển. Mới đây, Dược thư quốc gia Việt Nam xuất bản lần thứ 3 đã cũng đã thêm chỉ định điều trị bệnh thận mạn ở người trưởng thành đối với hoạt chất dapaglifozin.
Nếu tôi bị bệnh thận, tôi có thể giữ cho nó không trở nên nặng hơn không?
Rất có thể. Điều trị có thể giúp làm chậm hoặc thậm chí ngăn chặn bệnh thận trở nên tồi tệ hơn. Việc điều trị của bạn có hiệu quả như thế nào sẽ phụ thuộc vào:
- Giai đoạn bệnh thận của bạn khi bạn bắt đầu điều trị. Bắt đầu càng sớm, càng có lợi.
- Bạn tuân thủ kế hoạch điều trị của mình một cách cẩn thận như thế nào. Tìm hiểu tất cả những gì bạn có thể về bệnh thận và cách điều trị bệnh. Đảm bảo tuân thủ tất cả các bước điều trị của bạn.
- Nguyên nhân gây ra bệnh thận của bạn. Có một số bệnh thận khó kiểm soát hơn.
Điều gì xảy ra nếu bệnh thận của tôi trở nên tồi tệ hơn?
Nếu bệnh thận nặng hơn có thể dẫn đến suy thận. Suy thận có nghĩa là thận của bạn không còn hoạt động đủ tốt để giữ cho bạn sống. Không có cách chữa khỏi bệnh suy thận. Nhưng có những phương pháp điều trị để thay thế công việc của quả thận bị hỏng của bạn.
Điều trị suy thận như thế nào?
Có hai phương pháp điều trị suy thận – lọc máu và ghép thận.
- Lọc máu là một phương pháp điều trị để loại bỏ chất thải và nước thừa ra khỏi máu của bạn. Có hai loại lọc máu: chạy thận nhân tạo hoặc lọc màng bụng.
- Ghép thận là một cuộc phẫu thuật đặt một quả thận mới vào bên trong cơ thể bạn. Quả thận mới sẽ tiếp nhận công việc của quả thận bị hỏng của bạn. Quả thận mới có thể đến từ một người hiến tặng còn sống (thường là người thân hoặc bạn bè) hoặc một người đã chết và muốn trở thành một người hiến tặng nội tạng.
Nhóm chăm sóc sức khỏe của bạn có thể thảo luận với bạn về các phương pháp điều trị khác nhau này và trả lời tất cả các câu hỏi của bạn. Nếu bạn cần một phương pháp điều trị suy thận, họ sẽ giúp bạn chọn một phương pháp điều trị dựa trên sức khỏe chung, lối sống và sở thích điều trị của bạn.
Làm thế nào tôi có thể đối phó với bệnh thận?
Bạn sẽ có người giúp đỡ. Việc phát hiện ra mình bị bệnh thận có thể rất khó đối mặt. Nhưng bạn không cần phải đối mặt với nó một mình. Nhóm chăm sóc sức khỏe của bạn sẽ giúp bạn. Bạn cũng có thể thấy hữu ích khi nói chuyện với những người bị bệnh thận khác. Tìm hiểu tất cả những gì bạn có thể về bệnh thận và cách điều trị của nó. Biết điều gì sẽ xảy ra và bạn có thể làm gì để giúp đỡ bản thân là điều quan trọng. Nó có thể giúp bạn kiểm soát bệnh của mình tốt hơn.
Tôi có thể lấy thêm thông tin ở đâu?
Nếu bạn có thắc mắc, hãy nói chuyện với nhóm chăm sóc sức khỏe của bạn. Họ biết bạn và có thể trả lời các câu hỏi về bạn.
Bạn cũng có thể liên hệ trực tiếp với chúng tôi. Một chuyên gia được đào tạo sẽ lắng nghe mối quan tâm của bạn và giúp trả lời các câu hỏi của bạn.
Nếu bạn muốn đọc thêm về bệnh thận, có rất nhiều thông tin về nhiều chủ đề, chẳng hạn như:
- Lựa chọn phương pháp điều trị suy thận
- Dinh dưỡng và bệnh thận mạn
- Lọc máu
- Thẩm phân phúc mạc
- Cấy ghép thận
- Đối mặt với bệnh thận
- Mức lọc cầu thận (GFR)
- Huyết áp cao và thận của bạn
- Những điều bạn cần biết về phân tích nước tiểu
- Việc làm và bệnh thận mạn
Những điểm chính
- Thận khỏe làm nhiều công việc quan trọng. Chúng loại bỏ các chất cặn bã và nước thừa ra khỏi cơ thể, giúp cơ thể tạo ra các tế bào hồng cầu, giúp kiểm soát huyết áp và giữ cho xương của bạn khỏe mạnh.
- Khi bạn bị bệnh thận, thận của bạn từ từ mất khả năng thực hiện các công việc quan trọng giúp bạn khỏe mạnh. Nguyên nhân hàng đầu của bệnh thận là tiểu đường và huyết áp cao.
- Nếu bạn có các yếu tố nguy cơ mắc bệnh thận, hãy đi xét nghiệm để phát hiện.
- Có hai xét nghiệm đơn giản cho bệnh thận — xét nghiệm nước tiểu để kiểm tra protein trong nước tiểu của bạn và xét nghiệm máu để ước tính GFR của bạn. Chỉ số GFR của bạn giúp nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn biết chức năng thận của bạn đang ở mức nào. Có protein trong nước tiểu trong vài tuần là dấu hiệu ban đầu của bệnh thận.
- Nếu bạn bị bệnh thận, bạn sẽ cần phải tuân theo một kế hoạch điều trị có thể bao gồm uống thuốc, hạn chế muối, hạn chế một số loại thực phẩm, tập thể dục, v.v. Kế hoạch điều trị của bạn sẽ phụ thuộc vào giai đoạn bệnh thận của bạn và bất kỳ vấn đề sức khỏe nào khác mà bạn có thể mắc phải.
- Phát hiện và điều trị bệnh thận sớm có thể giúp làm chậm hoặc thậm chí ngăn chặn bệnh thận trở nên tồi tệ hơn.
- Nếu bạn bị bệnh thận, hãy tìm hiểu tất cả những gì bạn có thể về nó. Bạn là một thành viên quan trọng trong nhóm chăm sóc sức khỏe của bạn. Việc bạn tuân thủ kế hoạch điều trị cẩn thận như thế nào có thể ảnh hưởng đến kết quả của bạn.
- Biết các chỉ số của bạn. Hỏi nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn về các xét nghiệm quan trọng như GFR và lượng protein trong nước tiểu của bạn. Theo dõi chúng.
- Nếu bệnh thận nặng hơn, nó có thể dẫn đến suy thận. Một khi thận bị suy, cần phải điều trị bằng lọc máu hoặc ghép thận để duy trì sự sống.
Kiểm tra kiến thức của bạn: Làm bài kiểm tra Đúng hay Sai này
- Công việc duy nhất của thận là loại bỏ chất thải và chất lỏng thừa ra khỏi cơ thể.
Đúng: Sai:
- Những người bị bệnh tiểu đường hoặc huyết áp cao có nguy cơ mắc bệnh thận mạn cao hơn.
Đúng: Sai:
- Những người bị bệnh thận mạn giai đoạn đầu luôn có rất nhiều triệu chứng.
Đúng: Sai:
- Người Mỹ da đen có nguy cơ mắc bệnh thận mạn thấp.
Đúng: Sai:
- Bệnh thận mạn có thể được phát hiện bằng cách sử dụng các xét nghiệm máu và nước tiểu đơn giản.
Đúng: Sai:
- Phát hiện và điều trị sớm thường có thể giữ cho bệnh thận mạn không trở nên tồi tệ hơn.
Đúng: Sai:
- Protein trong nước tiểu trong vài tuần là dấu hiệu ban đầu của bệnh thận mạn.
Đúng: Sai:
- Cách tốt nhất để biết thận của bạn đang hoạt động như thế nào là biết mức lọc cầu thận (GFR) của bạn.
Đúng: Sai:
- Thiếu máu và bệnh xương là những biến chứng thường gặp của bệnh thận mạn.
Đúng: Sai:
- Những người bị bệnh thận mạn có nguy cơ thấp mắc bệnh tim mạch.
Đúng: Sai:
CÂU TRẢ LỜI
- Sai; 2. Đúng; 3. Sai ; 4. Sai; 5. Đúng; 6. Đúng; 7. Đúng; 8. Đúng; 9. Đúng; 10. Sai
Hiểu các chỉ số xét nghiệm của bạn
Một số hoặc tất cả các xét nghiệm này có thể được sử dụng để kiểm tra sức khỏe tổng quát của bạn. Hỏi nhóm chăm sóc sức khỏe của bạn những xét nghiệm nào bạn sẽ có và tần suất chúng sẽ được thực hiện. Nếu các con số của bạn không nằm trong phạm vi bình thường, hãy hỏi cách cải thiện chúng.
A1C:
Đây là một xét nghiệm máu đơn giản được sử dụng để chẩn đoán bệnh tiểu đường và sau đó để xem bạn đang kiểm soát bệnh tiểu đường của mình tốt như thế nào. Nó cho bạn biết mức đường huyết trung bình của bạn trong hai đến ba tháng qua.
Đường huyết:
Nếu bạn bị tiểu đường, kiểm soát lượng đường trong máu của bạn là rất quan trọng. Kiểm soát tốt lượng đường trong máu giúp bệnh thận mạn và các vấn đề khác không trở nên tồi tệ hơn. Có hai cách để theo dõi lượng đường trong máu của bạn. Đầu tiên là với máy đo đường huyết. Đây là một bài kiểm tra đơn giản mà bạn tự làm, thường là vài lần một ngày. Nó cho bạn biết lượng đường trong máu của bạn vào bất kỳ thời điểm nào trong ngày. Cách khác là với bài kiểm tra A1C. (Xem “A1C” ở trên.)
Huyết áp:
Huyết áp đo lực đẩy của máu lên thành mạch máu. Huyết áp cao xảy ra khi áp suất tăng lên đủ để gây ra tổn thương. Nếu bạn bị huyết áp cao, hãy đảm bảo rằng bạn tuân thủ tất cả các bước trong kế hoạch điều trị của mình. Điều trị rất quan trọng vì huyết áp cao làm tăng nguy cơ mắc bệnh tim và mạch máu.
Canxi:
Canxi là một khoáng chất trong máu rất quan trọng cho xương và răng chắc khỏe. Những người bị bệnh thận thường bị rối loạn xương và khoáng chất do lượng canxi bất thường. Kiểm tra mức canxi của bạn giúp nhà cung cấp dịch vụ chăm sóc sức khỏe đánh giá xem bạn có bị rối loạn chất khoáng hoặc xương và cần điều trị hay không.
Cholesterol:
- Tổng lượng chất béo
Cholesterol là một chất giống như chất béo trong máu của bạn. Mức cholesterol cao có thể làm tăng nguy cơ mắc các vấn đề về tim và tuần hoàn. Tuy nhiên, mức cholesterol quá thấp có thể có nghĩa là bạn không ăn uống đủ chất để duy trì sức khỏe.
- Chất béo
HDL cholesterol là một loại cholesterol “tốt” bảo vệ trái tim của bạn.
- LDL Cholesterol
Cholesterol LDL là một loại cholesterol “xấu”. Mức LDL cao có thể làm tăng nguy cơ mắc các vấn đề về tim và mạch máu. Nếu mức LDL của bạn quá cao, nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn có thể khuyên bạn nên thay đổi chế độ ăn uống và tăng mức độ hoạt động của bạn.
- Triglyceride
Triglyceride là một loại chất béo khác được tìm thấy trong máu của bạn. Mức triglyceride cao, cùng với mức cholesterol toàn phần và LDL cao, có thể làm tăng nguy cơ mắc các vấn đề về tim và mạch máu.
Độ thanh thải creatinin:
Độ thanh thải creatinin của bạn là một xét nghiệm khác cho bác sĩ biết chức năng thận của bạn như thế nào. Nó được thực hiện bằng cách sử dụng một mẫu nước tiểu của bạn. Nếu độ thanh thải creatinin của bạn giảm xuống dưới 15, bạn sẽ cần phải điều trị suy thận, như lọc máu hoặc ghép thận.
GFR:
GFR (mức lọc cầu thận) của bạn là một phép đo chức năng thận có thể được ước tính từ một xét nghiệm máu đơn giản.
Nếu GFR của bạn giảm xuống dưới 30, chuyên gia chăm sóc sức khỏe của bạn sẽ nói chuyện với bạn về các phương pháp điều trị suy thận. GFR dưới 15 cho thấy rằng bạn cần bắt đầu một trong những phương pháp điều trị này.
Huyết sắc tố:
Hemoglobin là một phần của các tế bào hồng cầu mang oxy từ phổi của bạn đến tất cả các mô trong cơ thể bạn. Nếu hemoglobin của bạn quá thấp, bạn bị thiếu máu. Thiếu máu có thể khiến bạn cảm thấy mệt mỏi và ít năng lượng. Kiểm tra nồng độ hemoglobin của bạn là rất quan trọng vì nó giúp nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn biết liệu bạn có bị thiếu máu hay không và cần điều trị nó. Nó cũng giúp cho thấy việc điều trị bệnh thiếu máu của bạn hiệu quả như thế nào. Nếu bạn bị thiếu máu do bệnh thận, bạn có thể cần dùng một loại thuốc gọi là chất kích thích tạo hồng cầu (ESA), cùng với sắt bổ sung.
Sắt:
- TSAT và Ferritin huyết thanh
TSAT và ferritin huyết thanh là thước đo lượng sắt trong cơ thể bạn. Sắt giúp cơ thể bạn tạo ra các tế bào hồng cầu. Bạn có thể cần thêm sắt nếu bị thiếu máu.
- Hormone tuyến cận giáp (PTH)
Mức PTH của bạn cung cấp thông tin về tình trạng sức khỏe xương và chất khoáng của bạn. Mức PTH cao có thể do sự cân bằng canxi và phốt pho trong máu của bạn kém. Điều này có thể gây ra rối loạn chất khoáng và xương. Việc kiểm tra PTH thường xuyên là rất quan trọng vì nó giúp xác định xem bạn có cần điều trị chứng rối loạn về xương và chất khoáng hay không.
Phốt pho:
Phốt pho là một khoáng chất trong máu giúp giữ cho các tế bào và xương khỏe mạnh. Thận giữ mức phốt pho trong máu ở mức cân bằng. Mức phốt pho cao có thể dẫn đến xương yếu. Những người bị bệnh thận cần được theo dõi mức độ phốt pho để có thể điều trị sớm sự mất cân bằng.
Kali:
Kali là một khoáng chất có trong máu giúp tim và cơ của bạn hoạt động tốt. Thận khỏe mạnh sẽ loại bỏ thêm kali trong máu của bạn. Những người bị bệnh thận nên hỏi nhà cung cấp dịch vụ chăm sóc sức khỏe của họ nếu họ cần ăn thực phẩm ít kali. Nồng độ kali quá cao (tăng kali máu) hoặc quá thấp (hạ kali máu) có thể có hại và cần được điều trị để đưa nồng độ về mức bình thường.
Huyết thanh creatinine:
Creatinine là một chất thải trong máu đến từ hoạt động bình thường của cơ bắp. Thận khỏe mạnh loại bỏ creatinine khỏi máu của bạn, nhưng khi chức năng thận chậm lại, mức creatinine của bạn sẽ tăng lên. Mức độ creatinine của bạn được sử dụng để đo chức năng thận. Kết quả của creatinine huyết thanh của bạn được sử dụng để ước tính tốc độ lọc cầu thận (GFR).
Phương pháp đánh giá dinh dưỡng chủ quan (SGA):
Chuyên gia dinh dưỡng của bạn có thể sử dụng SGA để giúp kiểm tra các dấu hiệu của các vấn đề dinh dưỡng. Chuyên gia dinh dưỡng sẽ hỏi bạn một số câu hỏi về chế độ ăn uống hàng ngày, đồng thời kiểm tra cân nặng cũng như lượng mỡ và cơ dự trữ ở mặt, bàn tay, cánh tay, vai và chân. Hỏi chuyên gia dinh dưỡng về điểm số của bạn trên SGA. Nếu điểm của bạn quá thấp, hãy hỏi cách cải thiện nó.
Albumin nước tiểu (ACR):
Albumin là một loại protein được tạo ra từ thực phẩm bạn ăn hàng ngày. Albumin không được bài tiết qua nước tiểu. Có albumin trong nước tiểu là một phát hiện bất thường. Có albumin trong nước tiểu từ 3 tháng trở lên là bệnh thận. Albumin nước tiểu có thể được đo bằng nhiều cách. Hai bài kiểm tra thường được sử dụng là:
- Tỷ lệ Albumin trên Creatinine (ACR): Xét nghiệm này so sánh lượng albumin với lượng creatinine trong một mẫu nước tiểu. Khi thận khỏe mạnh, nước tiểu sẽ chứa một lượng lớn creatinin nhưng hầu như không có albumin. Ngay cả một sự gia tăng nhỏ tỷ lệ giữa albumin và creatinine trong 3 tháng hoặc hơn là một dấu hiệu của tổn thương thận.
- Que thăm đặc hiệu albumin: Xét nghiệm này phát hiện albumin trong một mẫu nước tiểu. Kết quả có thể dương tính hoặc âm tính. Kết quả dương tính cho thấy có albumin và bất thường. Những người có kết quả que thăm dương tính nên làm xét nghiệm ACR.
Cơ thể bạn cần vitamin D để có thể hấp thụ canxi từ thức ăn và đưa canxi vào xương. Thận của bạn giúp làm điều này. Chúng lấy vitamin D mà bạn nhận được từ ánh sáng mặt trời và thức ăn, và biến nó thành dạng “hoạt động” mà cơ thể bạn có thể sử dụng. Khi thận của bạn không hoạt động tốt, chúng có thể không tạo đủ vitamin D hoạt động để giữ cho xương của bạn khỏe mạnh.
Cân nặng:
Duy trì cân nặng hợp lý là điều quan trọng đối với sức khỏe tổng thể của bạn. Tăng hoặc giảm cân đột ngột cũng có thể là một vấn đề. Bạn nên kiểm tra cân nặng tại nhà vào mỗi buổi sáng. Nói chuyện với nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn nếu cân nặng của bạn thay đổi đột ngột.
Xem thêm:
Hướng dẫn chẩn đoán và quản lý bệnh loãng xương
Câu hỏi lâm sàng
Câu 1
Nam 32 tuổi đến phòng khám để khám sức khỏe việc làm định kỳ. 10 năm trước, bố anh ta chết đột ngột ở tuổi 54. HA: 175/103 mmHg, ở tay phải và 180/105 mmHg ở tay trái, mạch 82 l/ph. BMI 22.1 kg/m3. Phổi thô, tim bình thường. Có khối, không gây đau ở hai bên vùng bụng trên khi thăm khám. HGB 15.2 g/dl và nồng độ Creatinin 0.8 mg/dl. Bước tiếp theo phù hợp nhất để theo dõi ở bệnh nhân này là?
- Theo dõi Cortisol nước tiểu 24h.
- Siêu âm ổ bụng.
- Xạ hình thận.
- Tỷ số aldosteron/renin.
- Xét nghiệm catecholamin trong nước tiểu.
Đáp án đúng là B:
Bệnh nhân có tăng huyết áp mới khởi phát và khối hai bên bụng nghĩ nhiều đến bệnh thận đa nang do gen trội trên NST thường (ADPKD) là nguyên nhân di truyền chủ yếu gây ra bệnh thận mạn. Sự đột biến của gen PKD 1 và 2 làm mất chức năng của protein polycystin và dẫn tới sự thoái hóa
các nang ở trong nhu mô thận, tình trạng diễn ra ở người trẻ.
Đa số các bệnh nhân đều không có triệu chứng đến tận 30-40 tuổi khi nang trở nên lớn và nhiều. Tăng huyết áp là bệnh khởi phát sớm nhất và đặc hiệu trươc khi có các tổn thương tại thận. Các bệnh khác được tìm thấy bao gồm đái máu, sỏi thận, đau thắt lưng và nhiễm khuẩn đường tiết niệu. Một số bệnh nhân có tăng nồng độ hemoglobin vì sản xuất erythropoitein (có khả năng từ vùng thiếu máu xung quanh các nang). Khi các nang thoái hóa khi theo độ tuổi, bệnh nhân mất dần chức năng thận và cuối cùng dãan tới bệnh thận giai đoạn cuối (ESRD).
Các tổn thương ngoài thận của ADPKD bao gồm phình mạch não, nang gan hoặc tụy, bất thường mạch máu, túi thừa ruột già, thoát vị bẹn. Cái chết đột ngột của bố anh ấy gợi ý cho sự vỡ mạch máu não trong ADPKD. Chẩn đoán dựa chủ yếu vào siêu âm ổ bụng hoặc CT thấy hình ảnh thận nhiều nang và nang to.
Đáp án A: Theo dõi Cortisol nước tiểu 24h thấy trong HC Cushing. Dù cho hội chứng Cushing có thể có THA thứ phát nhưng bệnh nhân này không tăng cân, thấy khỏe và không có các triệu chứng gợi ý như mệt mỏi, dễ bị kích thích. HC Cushing có thể do có khối u ở thượng thận nhưng không sờ thấy như ở bệnh nhân này.
Đáp án C: Xạ hình thận được sử dụng thường xuyên để chẩn đoán các bệnh của mạch thận hoặc hẹp động mạch thận – một trong những nguyên nhân của THA. Tuy nhiên, tình trạng đó không liên quan tới khối u sờ thấy.
Đáp án D: Tỷ số aldosteron/renin cao thấy ở bệnh nhân quá sản tuyến thượng thận nguyên phát (bệnh Cushing) là nguyên nhân chủ yếu gây THA thứ phát. Tuy nhiên, nó thường bao gồm khối u thượng thận một bên khó sờ thấy, khối u hai bên là không phổ biến.
Đáp án E: Xét nghiệm Catecholamin trong nước tiểu tăng trong bệnh u pheochromocytoma (u nội tiết- thần kinh tiết ra catecholamin). Bệnh nhân thường có tăng huyết áp kịch phát dẫn tới đau đầu, đánh trống ngực hoặc toát mồ hôi.
Tổng kết: Đa số bệnh nhân mắc ADPKD đều không có triệu chứng đến năm 30-40 tuổi khi thận nhiều nang và nang to. Sờ thấy khối hai bên đặc trưng và tăng huyết áp là biểu hiện đầu tiên và đi trước sự suy giảm chức năng của thận sau này.
Câu 2
Nữ 55 tuổi tới bác sĩ để thăm khám định kỳ hàng năm. Cô ta không có than phiền nào mới trừ mệt mỏi. Tiền sử đau cột sống thắt lưng 8 năm nay, bệnh thoái hóa khớp nặng được chẩn đoán dựa trên MRI. Cô ta bị nhồi máu cơ tim thành trc 4 năm trc. Các thuốc hiện tại bao gồm naproxen, acetaminophen, oxycodone, aspirin, atenolol và simvastatin. Huyết áp 130/80 mmHg, mạch 72 lần/phút. Cận lâm sàng: Hemoglobin 10 g/dL, WBC 6.000/mm3, Glucose 82 mg/dL, BUN 36 mg/dL, Creatinine 2.0 mg/dL, phân tích nước tiểu thấy: Protein 2+, Glucose (-), hồng cầu (-), WBC 10-15/vi trường năng lượng cao, Nitrit (-), Esterase (-) có trụ bạch cầu. Điện di protein huyết thanh âm tính với bệnh gamma đơn dòng. 2 năm trước, BUN là 22 mg/dL và Creatinine 1.6 mg/dL. Nguyên nhân nào dưới đây nhiều khả năng nhất gây suy thận ở bệnh nhân này?
- Hoại tử ống thận cấp.
- Viêm cầu thận mạn tính.
- Viêm kẽ ống thận.
- Viêm thận-bể thận tái phát.
Đáp án đúng là C: Bệnh thận do thuốc giảm đau (Analegsic nephropathy) là nguyên nhân chính gây suy thận mạn ở bệnh nhân sử dụng thuốc. Nó được thấy ở 3-5% bệnh nhân mắc bệnh thận giai đoạn cuối (End-stage renal disease, ESRD) tại Mỹ và chủ yếu thấy ở phụ nữ (khoảng 50-55t) có thói quen sử dụng kết hợp các loại thuốc giảm đau (aspirin và naproxen). Nó thường thấy sau sử dụng khoảng 2-3 kg thuốc. Hoại tử nhú thận và viêm kẽ ống thận mãn là các cơ chế bệnh sinh chính. Đái nhiều và đái mủ vô khuẩn (trụ Bạch cầu có thể thấy) là các triệu chứng sớm. Đái máu vi thể và đau quặn thận có thể xảy ra sau sự bong các nhú thận. Tăng huyết áp, protein niệu mức độ nhẹ và rối loạn khả năng cô đặc nước tiểu thường xảy ra khi bệnh tiến triển. Trong các trường hợp nặng, có thể thấy protein niệu ở mức thận hư, bệnh nhân cũng có thể xuất hiện tình trạng già trước tuổi, bệnh xơ hóa mạch máu và ung thư đường tiết niệu
Đáp án A: Hoại tử ống thận cấp gây suy thận cấp chứ không phải là sự suy giảm chức năng thận diễn biến từ từ. Nó thường thấy nhất ở thận thiếu máu hoặc nhiễm độc cấp tính. Cặn hạt màu nâu bùn là một biểu hiện của bệnh
Đáp án B: Viêm cầu thận mãn biểu hiện giống như HCTH. Đái máu (trụ hồng cầu), phù, TĂNG HUYẾT ÁP và protein niệu là các đặc điểm chính.
Đáp án D: Viêm thận bể thận mạn tính có thể gây viêm ống thận kẽ mãn tuy nhiên nó liên quan tới tiền sử mắc UTI tái phát và các triệu chứng như sốt, đau lưng và đái buốt
Tổng kết: Bệnh thận do thuốc giảm đau là nguyên nhân chính gây suy thận mãn do thuốc. Hoại tử nhú thận và viêm kẽ ống thận mạn là các bệnh nguyên chủ yếu. Bệnh nhân lạm dụng sử dụng thuốc giảm đau kéo dài nhiều khả năng bị thấy già trước tuổi, bệnh xơ vữa mạch máu và K đường tiết niệu.
Câu 3
Nam 46 tuổi tới khoa cấp cứu do đau dữ dội mạn sườn phải thoáng qua vài ngày trc. Anh ta thấy giảm lượng nước tiểu trong vài ngày rồi nhưng cũng đôi khi có các cơn đái nhiều và có cảm giác yếu toàn thân. Bệnh nhân có tiền sử đau cột sống thắt lưng mạn tính và điều trị bằng oxycodone hàng ngày, anh ta trải qua phẫu thuật cắt toàn bộ thận trái do tai nạn xe máy cách đây 25 năm. Anh ta bắt đầu dùng lisiopril liều thấp cho Tăng huyết áp mới được chẩn đoán. Không có tiền sử gia đình về bệnh thận. Thăm khám thấy huyết áp 145/86 mmHg, mạch 86 lần/phút. Cận lâm sàng thấy: Kali 3.4 mEq/L, Creatinine huyết thanh 1.7 mg/dL, phân tích nước tiểu cps Protein dạng vết, bạch cầu 4 TB/ vi trường năng lượng cao, hồng cầu 2 TB/vi trường năng lượng cao, không có trụ. Nguyên nhân nhiều khả năng nhất gây ra triệu chứng trên bệnh nhân này là?
- Khối u thượng thận
- Viêm cầu thận
- Bệnh thận di truyền
- Viêm thận kẽ.
- Hẹp động mạch thận.
- Hẹp đường ra của hệ tiết niệu.
Đáp án đúng là F: Bệnh nhân có tiền sử cắt thận trái toà ần giờ có biểu hiện bệnh thận tắc nghẽn một bên do sỏi canxi. Các triệu chứng ủng hộ chẩn đoán này bao gồm: đau sườn (căng chướng bao vỏ thận) và giảm lượng nước tiểu (tắc nghẽn cơ học đường ra của hệ tiết niệu). Các cơn đái nhiều (tăng thể tích) thoáng qua có thể xảy ra sự tắc nghẽn trở nên quá mức do lượng lớn nước tiểu tích tồn đọng (bài niệu xảy ra sau tắc nghẽn, postobstructive diuresis). Sự bài niệu quá mức có thể dẫn tới mất Kali và mất nước dẫn tới yếu mệt.
Sự bài niệu xảy ra sau tắc nghẽn có thể thấy ở những bệnh nhân với thận hai bên có chức năng bình thường do bị thận ảnh hưởng sẽ sản xuất lượng lớn nước tiểu trong khi sự tắc nghẽn được hồi phục. Tuy nhiên, bệnh nhân này chỉ có một thận nên dễ tiến triển suy thận cấp hơn so với người có hai thận nguyên vẹn.
Đáp án A: Đa số khối u thượng thận là lành tính và không có triệu chứng. Triệu chứng do sự sản xuất hm ở tuyến phụ thuộc vào lượng hm lành tính được tiết ra. K thượng thận không chức năng có thể biểu hiện ra đau dưới sườn do khối sự phát triển của khối u. Tuy nhiên, triệu chứng thường ít nghiêm trọng và không làm thay đổi lượng nước tiểu
Đáp án B: Viêm cầu thận biểu hiện với đái máu, trụ hồng cầu, suy thận cấp, Tăng huyết áp và phù
Đáp án C: Nguyên nhân hàng đầu gây bệnh thận di truyền là bệnh thận đa nang trên nhiễm sắc thể thường. Bệnh nhân thường biểu hiện với đau bụng và mạn sườn kéo dài, đái máu có thể đại thể hoặc vi thể. Có tiền sử gia đình ở 75% trường hợp và hơn nửa bệnh nhân là mắc Tăng huyết áp.
Đáp án D: Viêm thận kẽ thường xảy ra như một đáp ứng vs thuốc. Bệnh nhân biểu hiện sốt, ban và triệu chứng tiết niệu, có bạch cầu niệu và có thể thấy trụ bạch cầu.
Đáp án E: Hẹp động mạch thận có thể gây Tăng huyết áp mà kèm hoặc không kèm tổn thương thận. Nó không gây ra đau hạ sườn và các triệu chứng tiểu tiện.
Tổng kết: Bệnh thận do tắc nghẽn biểu hiện bằng đau mạn sườn, giảm thể tích nước tiểu đi kèm hoặc không đi kèm với tăng thể tích nước tiểu thoáng qua và nếu xảy ra ở hai bên có thể gây suy giảm chức năng thận.
Câu 4
Nữ 67 tuổi được đánh giá tổn thương trên da gây đau xuất hiện từ 1-2 tuần trước. Cô ta mắc bệnh thận mạn giai đoạn cuối trong một thời gian dài do bệnh thận đái tháo đường được điều trị lọc máu 3 lần/ tuần. Thân nhiệt 37 độ C, huyết áp 159/79 mmHg, mạch 97 lần/phút, nhịp thở 16 lần/phút. Thăm khám trên da thấy các dấu hiệu như ở dưới. Cận lâm sàng: tăng BUN, Creatinine huyết thanh, nồng độ Canxi huyết thanh bình thường. Sinh thiết bấm (punch biopsy) tổn thương thấy vôi hóa lớp áo giữa của tiểu động mạch, xơ hóa lớp dưới nội mạc và chít hẹp do huyết khối nhưng không kèm viêm mạch máu. Điều nào dưới đây có liên quan tới sự tăng nguy cơ tổn thương da gây đau ở bệnh nhân này?
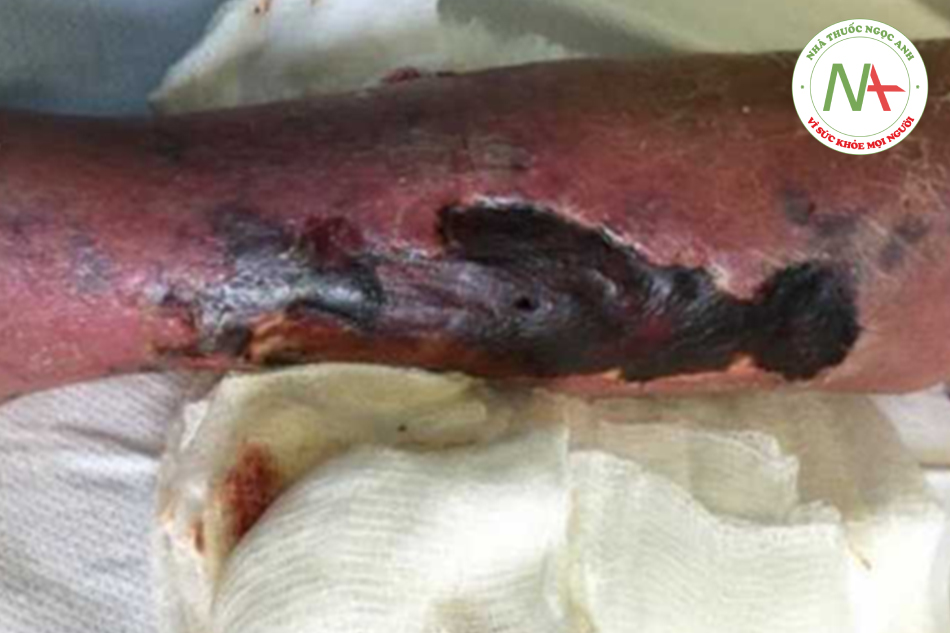
- Tăng Magie máu
- Tăng Phospho máu
- Giảm Canxi máu
- Giảm đường máu tái phát
- Bổ sung vitamin K quá mức.
Đáp án đúng là B: Bệnh nhân này mắc bệnh canxi hóa mao mạch và hoại tử da – calciphylaxis (còn được biết tới là bệnh canxi hóa tiểu động mạch do tăng ure máu – Calcific uremic arteriolopathy), đặc trưng bởi canxi hóa tiểu động mạch hệ thống và sự lắng đọng canxi tại mô mềm kèm hoại tử và thiếu máu tại chỗ. Nó xảy ra chủ yếu ở bệnh nhân mắc bệnh thận giai đoạn cuối (ESRD) trong thời gian dài đã được lọc máu hoặc được ghép thận.
Calciphylaxis biểu hiện bằng các mảng và các nốt trên da gây đau có thể gây tím hoặc ngứa. Các nốt này có thể tiến triển thành loét thiếu máu hoặc hoại tử, trở nên nhiễm khuẩn và dẫn tới sepsis với tỷ lệ tử vong cao. Bệnh thường phổ biến tại các vùng nhiều mỡ (thân, đùi) và ngược lại với thiếu máu do xơ hóa mạch thì nó thường không ảnh hưởng tới mạch ngoại biên. Cận lâm sàng thấy nồng độ hóc môn tuyến cận giáp huyết thanh cao và Phospho máu tăng. Tăng Canxi máu và tăng sản xuất Canxi phosphate cũng làm tăng nguy cơ này, dù cho nồng độ Ca huyết thanh bình thường nhưng không loại trừ được Calciphylaxis bởi nồng độ Canxi tại mô có thể cao hơn do sự thay đổi gây ra bởi viêm tại chỗ (Đáp án C).
| Bệnh tiểu động mạch vôi hóa có tăng ure máu (Calciphylaxis) | |
| Bệnh học |
|
| Các yếu tố nguy cơ |
|
| Các biểu hiện lâm sàng |
|
Đáp án A: Magie ức chế sự canxi hóa ngoài xương. Nguy cơ mắc calciphylaxis được thấy tăng ở bệnh nhân giảm Magie máu và giảm đi ở bệnh nhân tăng Magie máu.
Đáp án D: Béo phì và Đái tháo đường tăng nguy cơ bị calciphylaxis. Bệnh nhân mắc ESRD có thể xuất hiện giảm glucose máu do giảm thanh thải insulin nhưng hạ đường huyết không thúc đẩy calciphylaxis.
Đáp án E: Bệnh nhân thiếu vitamin K hoặc sử dụng thuốíc ức chế kháng vitamin K (Wafarin) tăng nguy cơ mắc bệnh do vitamin K kích thích chuyển hóa protein làm ngăn chặn sự vôi hóa tại mạch máu.
Tổng kết: Calciphylaxis (Canxi hóa mao mạch và hoại tử da) đặc trưng bởi sự vôi hóa tiểu động mạch hệ thống và lắng đọng canxi tại mô mềm kèm thiếu máu và hoại tử tại chỗ. Nó thường thấy ở bệnh nhân bị ESRD trong thời gian dài. Các yếu tố nguy cơ bao gồm cường tuyến cận giáp, tăng Phosphate máu, tăng Canxi máu dù cho nồng độ Canxi huyết thanh thường bình thường.
Câu 5
Nam 68 tuổi nhập viện do viêm thùy dưới phổi trái và đã bắt đầu dùng kháng sinh. Ông ta có tiền sử đái tháo đường lâu năm, nhược giáp, tăng cholesterol máu và Tăng huyết áp. Ông ta cũng mắc bệnh võng mạc do đái tháo đường, bệnh thần kinh ngoại biên và bệnh thận. Anh ta được làm cầu tay để chuẩn bị lọc máu. Thuốc hiện tại đang dùng là insulin, furosemide, atorvastatin, metoproteinolol và levothyroxine. Hôm nay, sau khi lấy máu để làm cận lâm sàng thì anh ta chảy máu kéo dài.
Cận lâm sàng: Hemoglobin 11.5 g/dL, Tiểu cầu 160.000/mm3, Glucose 178 mg/dL, BUN 56 mg/dL, Creatinine 3.5 mg/dL. Nồng độ Creatinine trước đó của anh ta là 3.2-3.5 mg/dL. Chẩn đoán nguyên nhân có thể nhất gây chảy máu là?
- Sự đông máu nội mạch rải rác.
- Sự suy giảm chức năng của tiểu cầu.
- Thiếu yếu tố VIII.
- Bệnh đông máu do “tiêu thụ”
- Giảm tiểu cầu.
Đáp án đúng là B: Tình trạng đông máu bất thường là biểu hiện thường thấy ở bệnh nhân suy thận mãn. Chảy máu bất thường và ban xuất huyết là các đặc điểm của bệnh đông máu do tăng ure máu. Dạo gần đây, bầm máu và chảy máu mũi là các biểu hiện chính của chảy máu được thấy do lọc máu ngoài ra chảy máu tiêu hóa, chảy máu màng ngoài tim, chảy máu dưới màng nhện và chảy máu do phẫu thuật hoặc các can thiệp có thể vẫn xảy ra do bệnh đông máu bởi tăng ure máu.
Bệnh học thì có nhiều nguyên nhân những yếu tố chính là sự tác động qua lại của tiểu cầu – thành mạch và tiểu cầu – tiểu cầu. Độc tố của ure trong máu nặng gây ảnh hưởng làm mất chức năng tiểu cầu thấy trong suy thận mãn (Chronic renal failure – CRF), yếu tố chính trong đó là a. guanidnosuccinin. aPTT, PT và TT thường bình thường. Thời gian chảy máu (BT) bị ảnh hưởng bởi chức năng tiểu cầu nên thường kéo dài. Số lượng TC bình thường nhưng giảm chức năng nên gây ra chảy máu.
Một số chất như desmoproteinessin, cryoproteinecipiate và estrogen được sử dụng để điều trị các bệnh lý đông máu ở bệnh nhân tăng ure máu. Desmoproteinessin tăng giải phóng yếu tố VIII: von Willebrand từ các khoang tích trữ của tế bào nội mô.
Đáp án A, C, D và E: Đông máu nội mạch rải rác, thiếu yếu tố VIII, bệnh đông máu do tăng tiêu hủy và giảm tiểu cầu không là nguyên nhân chính gây chảy máu ở bệnh nhân tăng ure máu. Hơn nữa, bệnh nhân này có số lượng Tiểu cầu bình thường nên chẩn đoán DIC không hợp lý.
Tổng kết: Giảm chức năng tiểu cầu là nguyên nhân chính gây bất thường đông máu ở bệnh nhân CKD. PT, APTT và số lượng tiểu cầu bình thường, thời gian chảy máu kéo dài. Desmoproteinessin thường được lựa chọn để đièu trị nếu cần thiết, thuốc giúp tăng tiết yếu tố VIII từ các khoang chứa của tế bào nội mô. Truyền tiểu cầu không được chỉ định do số tiểu cầu được truyền nhanh chóng cũng mất chức năng.
Câu 6
Một nam giới 51 tuổi tới phòng khám do nôn và mệt mỏi trong nhiều tuần nay. Bệnh nhân thỉnh thoảng có các cơn đau mạn sườn hai bên trong nhiều năm qua và tiểu đêm 2-3 lần/ đêm trong 10 năm nay. Anh ta không có các Tăng huyết ápy đổi về ăn uốíng hay cân nặng. Bệnh nhân không sử dụng thuốc lá, rượu hay chất cấm. Thân nhiệt 36.9 độ C, huyết áp 164/100 mmHg, mạch 80 lần/phút, nhịp thở 16 lần/phút. BMI 24 kg/m2. Thăm khám tim phổi không có gì bất thường. Gan to, có khối thấy ở mạn sườn phải khi ấn sâu. Tuyến tiền liệt phì đại ít và không ấn đau. Không có phù chi. Cận lâm sàng: Hemoglobin 10.4 g/dL, BUN 48 mg/dL, Creatinine 3.1 mg/dL. Giải thích phù hợp nhất với các dấu hiệu trên của bệnh nhân là?
- Hẹp đường ra bàng quang
- Thận hình móng ngựa
- Sỏi thận
- Thận đa nang
- K biểu mô thận
Đáp án đúng là D: Bệnh nhân này nhiều khả năng mắc Bệnh thận mạn (Chronic kidney disease – CKD) (tăng Creatinine, nôn, mệt mỏi) bởi bệnh thận đa nang do đột biến gen trội trên nhiễm sắc thể thường (Autosomal dominant polycytic kidney disease – ADPKD). Bệnh nhân mắc bệnh này thì sự khởi phát và tiến triển của triệu chứng thường liên quan tới sự hình thành cấu trúc nang tại thận:
- Đau mạn sườn, có hay không có đái máu kèm theo, có thể thường xảy ra và có thể là biểu hiệu của vỡ nang hoặc sỏi thận. Có thể sờ thấy khối ở mạn sườn như ở Bệnh nhân này.
- Tăng huyết áp là biểu hiện sớm của bệnh do nang to dẫn tới thiếu máu tại thận và tăng hoạt động của Renin hay hệ RAA (Renin-angiotensin II-aldosterone).
- Tiểu nhiều và tiểu đêm đi kèm với tiểu buốt do bất thường trong đông đặc nước tiểu, có thể gây ra bởi nang gây tổn thương cíng lượn xa và bất thường của thụ thể của vassoproteinessin. Dưới tác động này thì có thể gây ra tình trạng đái tháo nhạt do thận mức độ nhẹ.
- Suy giảm chức năng thận tiến triển xảy ra do nang tiến triển. Dựa trên kết quả cận lâm sàng, bệnh nhân này có bệnh thận mạn tiến triển kèm thiếu máu. Bệnh nhân có ADPKD thường không có triệu chứng cho tới năm 30 tuổi hoặc muộn hơn và tiến triển của suy thận giai đoạn cuối ở tuổi 55-60 tuổi.
Các dấu hiệu của ADPKD ngoài thận bao gồm nang tại gan (gan to) và phình mạch máu não
| Bệnh thận đa nang do gen trội trên nhiễm sắc thể thường | |
| Biểu hiện lâm sàng |
|
| Các biểu hiện ngoài thận |
|
| Chẩn đoán | Siêu âm cho thấy nhiều nang tại thận |
| Điều trị |
|
Đáp án A: Hẹp đường ra bàng quang có thể xảy ra do Phì đại lành tính tuyến tiền liệt (BPH) và có thể dẫn tới bệnh thận do tắc nghẽn và CKD. Tuy nhiên, BPH (benign proteinostate hyperplasia) phì đại ít không giải thích được gan to và khối ở hạ sườn phải.
Đáp án B: Thận hình yên ngựa là bất thường bẩm sinh làm tăng tỉ lể bất thường điểm nối niệu quản-bàng quang, sỏi thận, trào ngược bàng quang niệu quản và nhiễm khuẩn đường niệu mãn tính. Nó sẽ không gỉai thích được đau mạn sườn và gan to ở bệnh nhân này
Đáp án C: Bệnh nhân mắc ADPKD tăng nguy cơ sỏi thận. Dù cho sỏi thận có thể gây đau mạn sườn thoáng qua nhưng nó sẽ không giải thích được gan to và thường sẽ được chẩn đoán trước khi chẩn đoán được CKD.
Đáp án E: Ung thư tế bào biểu mô thận (RCC) có thể biểu hiện với một khối ở một bên mạn sườn nhưng không giải thích được tình trạng CKD tiến triển và hơn nữa không có đái máu, sốt và sụt cân. Hơn nữa, tỷ lệ mắc RCC là thấp hơn so với ADPKD.
Tổng kết: Biểu hiện lâm sàng của bệnh thận đa nang di truyền trên gen trội của NST thường thường liên quan tới sự phát triển của các cấu trúc nang tại thận và bao gồm tăng huyết áp, đái nhiều, đau mạn sườn, suy giảm chức năng thận. Biểu hiện ngoài thận bao gồm nang gan và phình mạch não.
Câu 7
Nam 55 tuổi được theo dõi do mệt mỏi. Anh ta có tiền sử tăng huyết áp và đau lưng dưới mạn tính do chấn thương 20 năm trc. Thuốc bao gồm lisinopril và Thuốc giảm đau không kê đơn. Bố của anh ta mắc đái tháo đường và mẹ mắc tăng huyết áp. Anh ta không sử dụng thuốc lá, rượu hay chất cấm. Huyết áp 130/80 mmHg, mạch 80 lần/phút. Thăm khám không có gì đáng chú ý. Phân tích nước tiểu: Tỷ trọng 1.013, pH 6.2, Protein dạng vết, máu: vừa, Glucose (-), Keton (-), Esterase bạch cầu (-), Nitrit (-), vi khuẩn (-), bạch cầu 20-30/vi trường năng lượng cao, hồng cầu 2-3/vi trường năng lượng cao, trụ bạch cầu, tinh thể (-). Creatinine huyết thanh 2.2 mg/dL và BUN 34 mg/dL. Nguyên nhân nào sau đây có khả năng nhất?
- Viêm cầu thận.
- Sỏi thận.
- Viêm kẽ ống thận.
- Nhiễm khuẩn đường tiết niệu.
- Bệnh ác tính đường tiết niệu
Đáp án đúng là C: Kết quả phân tích nước tiểu bất thường của bệnh nhân (đái máu không đau, đái mủ không vi khuẩn, trụ bạch cầu và protein vết) chỉ ra rối loạn không do cầu thận ảnh hưởng tới kẽ cíng thận hoặc bờ của đường tiết niệu. Đau lưng mạn tính ở bệnh nhân này được điều trị bằng Thuốc giảm đau không kê đơn nên anh ta nhiều khả năng mắc bệnh thận do Thuốc giảm đau. Sử dụng Thuốc giảm đau mạn (kéo dài) với 1 hoặc nhiều hơn 1 loại Thuốc giảm đau (các Thuốc NSAIDs như aspirin) có thể gây bệnh thận mạn do viêm kẽ cíng thận mạn. Bệnh nhân thường không có triệu chứng và tăng Creatinine vô tình được phát hiện. Bệnh nhân cũng có thể cũng tiến triển đái máu kéo dài và không đau do thiếu máu nhú thận bởi Thuốc giảm đau gây co mạch tại mạch máu vùng tủy thận. Hoại tử nhú thận đáng kể và bong nhú có thể gây ra cơn đau quặn thận.
| Các biểu hiện lâm sàng của bệnh thận do thuốc giảm đau | |
| Các biểu hiện lâm sàng |
|
| Chẩn đoán |
|
Đáp án A: Viêm cầu thận thường xảy ra đi kèm với các triệu chứng đặc trưng bất thường thấy trên phân tích nước tiểu (hồng cầu biến dạng, protein niệu, trụ hồng cầu). Tuy nhiên bệnh nhân này chủ yếu thấy bạch cầu gợi ý nhiều tới viêm thận kẽ.
Đáp án B: Sỏi thận thường biểu hiện đau quặn thận đi kèm đái máu. Tuy nhiên sỏi thận thường không liên quan tới protein vết, đái mủ hoặc tổn thương thận cấp trừ khi nhiễm khuẩn hoặc hẹp đường tiết niệu hai bên.
Đáp án D: Nhiễm khuẩn đường tiết niệu biểu hiện bằng đái khó, sốt/rét run, đau bụng và đái mủ (Esterase (+) hoặc nitrit (+)).
Đáp án E: Ung thư thường biểu hiện với đái máu không đau nhưng ít khả năng ở bệnh nhân này do không có tiền sử hút thuốc hoặc tiền sử gia đình với K. Ung thư tiết niệu hiếm khi gây protein niệu dạng vết, đái mủ hoặc bệnh thận mạn.
Tổng kết: Sử dụng thuốc giảm đau kéo dài với 1 hoặc hơn một loại thuốc giảm đau (các thuốc NSAIDs như aspirin) có thể gây bệnh thận mạn do viêm kẽ ống thận và đái máu do hoại tử nhú thận.
Câu 8
Bệnh sử
Bệnh nhân nữ 86 tuổi đến khám bác sĩ đa khoa vì mệt mỏi tăng dần và kéo dài trong 6 tháng gần đây. Bệnh nhân ăn không ngon miệng và cảm giác buồn nôn liên tục. Bệnh nhân sụt 8kg trong 6 tháng. Cách đây 4 tuần, bệnh nhân đi khám bệnh vì ngứa và chuột rút. Bệnh nhân bị tăng huyết áp 20 năm và dùng thuốc hạ áp từ đó đến nay. Bệnh nhân bị tai biến mạch máu não, gây yếu nửa người trái và giảm khả năng đi lại. Bệnh nhân là người Caribbean gốc Phi, đã di cư đến Anh vào những năm 1960. Bệnh nhân sống 1 mình, sử dụng dịch vụ giao đồ ăn cho người già và đi khám tại bệnh viện 2 lần/tuần. Bệnh nhân có 2 con gái.
Khám lâm sàng
Kết mạc bệnh nhân nhợt nhạt. Mạch 88 lần/phút, huyết áp 190/110 mmHg, phù mềm nhẹ mắt cá chân. Khám hệ tim mạch và hô hấp chưa ghi nhận bất thường. Khám thần kinh thấy liệt mặt dây thần kinh vận động trên trái, biểu hiện yếu nhẹ, tăng trọng lượng và phản xạ tay trái và chân. Bệnh nhân khi đi phải chống gậy. Soi đáy mắt phát hiện cầu nối động tĩnh mạch và tăng hẹp động mạch.
| Bình thường | ||
| Haemoglobin | 7.8 g/dL | 11.7–15.7 g/dL |
| Thể tích trung bình hồng cầu (MCV) | 84fL | 80–99 fL |
| Số lượng bạch cầu | 0.3 X 109/L | 3.5–11.0 × 109/L |
| Số lượng tiểu cầu | 294 X 109/L | 150–440 × 109/L |
| Natri | 130 mmol/L | 135–145 mmol/L |
| Kali | 4.8 mmol/L | 3.5–5.0 mmol/L |
| Urea | 40.2 mmol/L | 2.5–6.7 mmol/L |
| Creatinine | 709 pmol/L | 70–120 μmol/L |
| Glucose | 4.4 mmol/L | 4.0–6.0 mmol/L |
| Albumin | 37 g/L | 35–50 g/L |
| Calcium | 1.94 mmol/L | 2.12–2.65 mmol/L |
| Phosphate | 3.4 mmol/L | 0.8–1.45 mmol/L |
| Bilirubin | 15 mmol/L | 3–17 mmol/L |
| Alanine transaminase | 23IU/L | 5–35 IU/L |
| Alkaline phosphatase | 423IU/L | 30–300 IU/L |
Tổng phân tích nước tiểu: 1 protein; 1 hồng cầu.
Phết máu: thiếu máu đẳng sắc, đẳng bào.
Câu hỏi
- Chẩn đoán là gì?
- Điều trị bệnh nhân này thế nào?
Trả lời
Bệnh nhân này bị chán ăn, buồn nôn, sụt cân, mệt mỏi, ngứa và chuột rút. Đây là các triệu chứng điển hình của suy thận giai đoạn cuối.
Tăng urea và creatinine thì xác định suy thận nhưng không thể chẩn đoán phân biệt suy thận cấp và mạn. Thông thường, khi mới bắt đầu suy thận giai đoạn đầu sẽ có bằng chứng bệnh toàn thân hoặc nguyên nhân thúc đẩy rõ ràng khác (như sử dụng các thuốc gây độc thận/các đợt tụt huyết áp kéo dài), trong khi đó với suy thận trong thời gian dài sẽ có tiền sử mệt mỏi kéo dài. Nếu bệnh nhân trước đây có xét nghiệm máu để đo mức creatinine, đây là các thông tin về diễn tiến xấu đi suy giảm chức năng thận. Trên bệnh nhân này, thiếu máu và cường cận giáp (tăng alkaline phosphatase) là các đặc điểm của suy thận mạn. Thiếu máu đẳng sắc, đẳng bào phần lớn do thiếu erythropoietin (thận là nơi chủ yếu sản xuất erythropoietin). Cường cận giáp là hậu quả của tăng phosphate huyết thanh do giảm thanh thải phosphate và giảm mức vitamin D.
Chụp Xquang bàn tay chứng minh bệnh nhân đang bị cường cận giáp (ăn mòn phần cuối các đốt ngón tay và ăn mòn dưới màng xương các mặt trục giữa của các đốt giữa ngón tay) có thể giúp chẩn đoán xác định suy thận mạn.
Siêu âm thận là cận lâm sàng cần thiết. Siêu âm sẽ đo chính xác kích thước thận và xác định rõ nguyên nhân gây suy thận, như bệnh thận đa nang hoặc tắc nghẽn vì thận ứ nước 2 bên. Kích thước không đều của 2 thận gợi ý bệnh thận trào ngược hoặc bệnh mạch máu trong thận. Trên ca này, siêu âm cho thấy 2 thận phản âm nhỏ #8cm phù hợp tình trạng suy thận kéo dài. Sinh thiết thận trong ca này là không phù hợp vì sinh thiết thận nhỏ có tỷ lệ biến chứng chảy máu cao, và phải lấy mẫu sinh thiết toàn bộ cầu thận và xơ hóa ống thận kẽ, có thể không xác định nguồn gốc bệnh. Bệnh nhân này bị suy thận là do tăng huyết áp hoặc viêm cầu thận nguyên phát như bệnh thận immunoglobulin A (IgA). Người Caribbean gốc Phi dễ bị suy thận do tăng huyết áp hơn bất kỳ nhóm chủng tộc khác.
Các thuốc hạ áp phải dùng đầy đủ để kiểm soát huyết áp bệnh nhân, chuẩn bị các chất kết dính phosphate bằng đường uống và các chế phẩm vitamin D để điều trị cường cận giáp thứ phát và tiêm erythropoietin để điều trị thiếu máu. Trong trường hợp khó suy xét liệu lọc máu có phù hợp trên bệnh nhân này không. Lọc máu tại bệnh viện và thẩm phân phúc mạc tại nhà là lựa chọn hiện có. Do tuổi và nhiều bệnh kèm theo gây cản trở liệu pháp ghép thận. Điều trị bảo tồn mà không lọc máu có thể thích hợp trên bệnh nhân này.
Ý chính
- Bệnh nhân thường biểu hiện triệu chứng do suy thận chỉ khi độ lọc cầu thận (GFR) <15 ml/phút và do đó có thể là suy thận giai đoạn cuối.
- Xét nghiệm creatinine huyết thanh trước đó có thể cho biết tốc độ suy giảm chức năng thận.
- Siêu âm thận là cận lâm sàng quan trọng.