Bệnh da liễu
Hoại thư: Nguyên nhân, triệu chứng, chẩn đoán và điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Hoại thư: Nguyên nhân, triệu chứng, chẩn đoán và điều trị theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
◊ Biến chứng của hoại tử đặc trưng bởi sự phân hủy các mô của cơ thể. Nguyên nhân là do thiếu máu cục bộ, nhiễm trùng hoặc chấn thương (hoặc kết hợp các quá trình này).
◊ Hai loại chính: hoại thư do nhiễm trùng (bao gồm viêm cân mạc hoại tử và hoại thư sinh hơi), và hoại thư do thiếu máu cục bộ (có thể do tắc động mạch hoặc tĩnh mạch).
◊ Các yếu tố nguy cơ bao gồm đái tháo đường, hút thuốc, xơ vữa động mạch, bệnh thận, lạm dụng rượu và chất kích thích, bệnh ác tính, chấn thương hoặc phẫu thuật ổ bụng, vết thương bị nhiễm trùng, suy dinh dưỡng, các tình trạng tăng đông và sử dụng ga-rô trong thời gian dài.
◊ Điều trị thành công hoại thư do nhiễm trùng đòi hỏi nhận biết sớm và kết hợp phẫu thuật cắt lọc tích cực, dùng kháng sinh tĩnh mạch phù hợp và điều trị hỗ trợ tích cực.
◊ Hoại thư do thiếu máu cục bộ đòi hỏi tái tưới máu đối với trường hợp tắc mạch và huyết khối, cùng với điều trị tối ưu các bệnh lý nền. Các biện pháp để ngăn ngừa nhiễm trùng thêm vào cũng phải được thực hiện.
◊ Tiên lượng rất khác nhau, nhưng có thể liên quan tới khả năng tàn tật và tử vong đáng kể.
Thông tin cơ bản
Định nghĩa
Hoại thư là biến chứng của hoại tử đặc trưng bởi phân hủy các mô của cơ thể. Có hai loại chính: hoại thư do nhiễm trùng (hoại thư ướt) và hoại thư do thiếu máu cục bộ (hoại thư khô). Tình trạng này có thể bắt nguồn từ thiếu máu cục bộ, nhiễm trùng, hoặc chấn thương (hoặc kết hợp những quá trình này). Thiếu máu cục bộ có thể xảy ra do tổn thương động mạch hoặc tĩnh mạch, và có thể là quá trình cấp tính hoặc mạn tính (hoặc kết hợp cả hai). Lượng máu cung cấp thiếu quá nhiều là nguyên nhân thường gặp của hoại thư, và thường có liên quan đến đái tháo đường và hút thuốc trong thời gian dài.[1]
Dịch tễ học
Hoại thư xảy ra ở nam và nữ với tỷ lệ như nhau. Viêm cân mạc hoại tử týp I thường gặp nhất ở bệnh nhân bị đái tháo đường và bệnh nhân mắc bệnh lý mạch máu ngoại biên. Đây là dạng thường gặp nhất của viêm cân mạc hoại tử ở dân số nói chung.[5] Viêm cân mạc hoại tử týp II có tỷ lệ mắc mới hàng năm từ 5 đến 10 ca bệnh trên 100.000 người tại Hoa Kỳ. Khoảng một nửa số ca viêm cân mạc hoại tử do liên cầu xảy ra ở người trẻ tuổi và khỏe mạnh trước đó.[13]
Tỷ lệ mắc mới hoại thư sinh hơi tại Hoa Kỳ là gần 3000 ca bệnh hàng năm. Chấn thương hở hoặc các vết thương dập nát nặng kèm theo gián đoạn việc cấp máu là các yếu tố nguy cơ thường gặp.[14] Hoại thư sinh hơi nguyên phát gây ra do Clostridium septicum có thể thường gặp hơn hoại thư do chấn thương, gây ra bởi các loài Clostridium khác.[15] Trong số bệnh nhân tiêm chích, nguyên nhân thường thấy nhất là C perfringens, C sordellii và C novyi.[5]
Trong số những bệnh nhân bị xơ vữa động mạch, tỷ lệ mắc mới hàng năm của huyết tắc do mảng xơ vữa dẫn đến hoại thư do thiếu máu cục bộ chiếm từ 0,3% đến 3,5% số ca bệnh, mặc dù sau thủ thuật mạch máu, tỷ lệ này có thể lên tới 30%.[16] Bệnh nhân có hội chứng kháng phospholipid có thể xuất hiện hoại thư đoạn xa lên đến 9% ca bệnh.[17] [18] Trong trường hợp bệnh ác tính bị ảnh hưởng bởi hội chứng mạch máu chi cận u, biểu hiện da thường gặp nhất là hoại thư ngón cấp, xảy ra ở 60% ca bệnh. Hầu hết bệnh nhân có hiện tượng Raynaud là phụ nữ trong độ tuổi từ 20 đến 40 tuổi, có tổn thương xuất hiện trong những tháng lạnh.[17]
Bệnh căn học
Hoại thư do nhiễm trùng
- Viêm cân mạc hoại tử: vi khuẩn thường gặp nhất được phân lập là các loại liên cầu tan huyết beta nhóm A, các loài tụ cầu, các loại liên cầu không thuộc nhóm A, Enterobacteriaceae và các vi khuẩn kỵ khí như các loài Clostridium và Bacteroides.
- Hoại thư sinh hơi: Clostridium perfringens là tác nhân gây bệnh thường gặp nhất, với các vi khuẩn khác thuộc loài này (C histolyticum, C novyi, C sordellii, C bifermentans, C sporogenes và C septicum) cũng được báo cáo.[8] Các vi sinh vật này là các trực khuẩn kỵ khí, gram dương, sinh bào tử, có ở khắp nơi trong đất và bụi. Các vi khuẩn không phải là Clostridium cũng đã được phân lập trong các ca bệnh hoại thư sinh hơi, bao gồm Bacteroides fragilis, Escherichia coli, Proteus species, Pseudomonas aeruginosa và Klebsiella pneumoniae.[8] [19]
Hoại thư do thiếu máu cục bộ
- Xơ vữa động mạch xuất hiện trong hầu hết các bệnh động mạch ngoại biên, những bệnh lý mạch máu nhỏ do đái tháo đường là một yếu tố quan trọng khác. Huyết khối do các trạng thái tăng động, tiêm chích ma túy, viêm mạch, bệnh ác tính hoặc hội chứng kháng phospholipid và các bệnh tự miễn khác cũng là các nguyên nhân quan trọng.[17] Co thắt mạch có liên quan đến hiện tượng Raynaud và lạm dụng cocaine cũng có thể gây ra hoại thư sinh hơi.[9]
- Lượng máu cung cấp không đủ và hoại thư cũng có thể có nguyên nhân do tắc nghẽn tĩnh mạch. Viêm tắc tĩnh mạch xanh đau là một tình trạng hiếm gặp, thường có liên quan đến bệnh ác tính, trong đó tắc hoàn toàn hoặc gần như hoàn toàn dẫn lưu tĩnh mạch từ chi.
Sinh lý bệnh học
Hoại thư do nhiễm trùng
- Sự nhân lên của vi khuẩn và sinh ngoại độc tố cần áp lực oxy thấp. Vai trò chính xác của ngoại độc tố không hoàn toàn rõ ràng, mặc dù có vẻ như độc tố alpha có vai trò quan trọng nhất. Độc tố alpha là enzym chứa kim loại gây phá hủy tế bào bằng cách thủy phân các thành phần của màng tế bào. Qua cơ chế này, nó có thể ly giải hồng cầu, bạch cầu, tiểu cầu, nguyên bào sợi và tế bào cơ. Enzyme này cũng được cho là có hoạt tính protein C.
- Protein M đã được coi là một yếu tố quyết định độc lực quan trọng của liên cầu nhóm A (GAS). Vimentin trên bề mặt tế bào làm tăng khả năng gắn kết với GAS tại vị trí xương bị tổn thương.
- Nhiễm trùng bắt đầu với việc nhiễm bẩn bào tử Clostridium ở mô của vết thương sau phẫu thuật hoặc sau chấn thương. Tình trạng tại chỗ vết thương quan trọng hơn mức độ nhiễm Clostridium trong việc xác định sự tiến triển của bệnh. Mô hoại tử tạo môi trường cần thiết cho việc sinh sôi bào tử; sự xuất hiện của enzym mô và khả năng oxy hóa/khử thấp có vai trò quan trọng trong bước này. Sự lan tràn mô hoại tử ở cơ và chất béo dưới da, và tắc mạch máu, tạo ra môi trường lý tưởng cho việc nhân lên liên tục của vi khuẩn. Mô phù nề có thể làm giảm thêm sự cung cấp máu. Lên men glucose có thể là cơ chế sinh hơi chính.[20]
Hoại thư do thiếu máu cục bộ
- Xơ vữa mạch máu là nguyên nhân trong hầu hết bệnh động mạch ngoại biên. Mạch máu hẹp không thể cung cấp đủ lưu lượng máu đến các cơ của chân và có thể gây ra chứng đau cách hồi. Các mảng xơ vữa động mạch có chứa lõi hoại tử bên trong nội mạc động mạch, bao gồm các tế bào bọt, mảnh vụn tế bào và lipid (chủ yếu là cholesterol), được che bởi một nắp bảo vệ. Lực xé do tuần hoàn của dòng máu hoặc vỡ tiên phát có thể phá vỡ nắp bảo vệ này, gây huyết tắc bởi các tinh thể cholesterol và hình thành huyết khối, làm giảm hơn nữa lưu lượng máu.[17] Thiếu máu cục bộ nghiêm trọng ở mô đặc trưng lâm sàng bởi đau khi nghỉ ngơi, vết thương mạn tính hoặc hoại tử mô (thường thấy trên các ngón chân).[9] Các tình trạng tăng đông có thể gây ra huyết khối lớn, có thể làm tắc các mạch máu lớn và gây ra hoại thư lan rộng. Các loại thuốc như cocaine (thuốc kích thích giao cảm mạnh) có thể gây ra co thắt mạch đủ mạnh để gây ra hoại thư.[11]
- Viêm tắc tĩnh mạch xanh đau là một tình trạng hiếm gặp, trong đó tắc hoàn toàn hoặc gần như hoàn toàn dẫn lưu tĩnh mạch từ chi. Đau, phù, tím và thiếu máu cục bộ do giảm lưu lượng máu, và trừ khi tắc nghẽn thuyên giảm, tình trạng này có thể tiến triển thành dạng hoại thư còn gọi là hoại thư tĩnh mạch.
Phân loại
Hoại thư do nhiễm trùng (hoại thư ướt)
Viêm cân mạc hoại tử: nhiễm trùng lớp mỡ dưới da và lớp cân mạc và không ảnh hưởng đến cơ bên dưới và da[2]
Týp I (tạp nhiễm): do Enterobacteriaceae và vi khuẩn kỵ khí và gây ra 80% các ca viêm cân mạc hoại tử.[3] Loại này xảy ra thường xuyên nhất sau các thủ thuật phẫu thuật, và ở các bệnh nhân bị đái tháo đường, nghiện rượu, ức chế miễn dịch, tiêm chích ma túy hoặc bệnh lý mạch máu ngoại biên.
- Hoại thư Fournier là viêm cân mạc hoại tử týp I ở vùng tầng sinh môn và cơ quan sinh dục, gây ra do tạp nhiễm. Chúng thường do các vi khuẩn hiếu kỵ khí tùy tiện như Escherichia coli, Klebsiella, hoặc Enterococcus cùng với các vi khuẩn kỵ khí như Bacteroides, Fusobacterium, Clostridium hoặc liên cầu vi hiếu khí.[4] [Fig-1]
- Viêm cân mạc hoại tử đầu và cổ thường do vi khuẩn kỵ khí ở miệng gây ra.
Týp II (do liên cầu): một dạng hoại thư hiếm gặp do liên cầu nhóm A (hoặc C hoặc G), thường phát triển tại vị trí chi bị chấn thương.[1] Gây ra 20% ca viêm cân mạc hoại tử.[3]
- Viêm họng Ludwig: ở vùng đầu và cổ, vi khuẩn xâm nhập vào khoang cân mạc dưới hàm dưới và dưới lưỡi có thể dẫn đến hội chứng có tên là viêm họng Ludwig, có thể tiến triển thành viêm cân mạc hoại tử.[5]
Hoại thư sinh hơi (viêm cơ hoại tử do Clostridium) và viêm mô tế bào do vi khuẩn kỵ khí (hoại tử ướt hoặc hoại thư ướt)
- Nhiễm trùng mô mềm hoại tử với dấu hiệu lâm sàng đặc hiệu là có sinh hơi; có thể dẫn đến tử vong. Căn nguyên thường gặp nhất là loài Clostridium.[6] [7] [8] Nó có thể xảy ra sau chấn thương, sau phẫu thuật hoặc tự phát. [Fig-2]
Hoại thư tiến triển do tạp khuẩn (hoại thư Meleney)
- Điều này thường xảy ra sau khi nhiễm trùng tại vết thương phẫu thuật ổ bụng, xung quanh vị trí mở thông hồi tràng hoặc đại tràng, tại lỗ thoát ra của đường rò, hoặc gần với vết loét mạn tính trên các chi. Tình trạng này xảy ra do tương tác hợp lực giữa tụ cầu vàng và liên cầu vi hiếu khí.
Viêm mô tế bào hoại thư ở bệnh nhân bị ức chế miễn dịch[1]
- Cân nhắc căn nguyên viêm mô tế bào xảy ra ở vật chủ bị ức chế miễn dịch bao gồm các tác nhân gây ra các nhiễm trùng này ở người khỏe mạnh, cũng như nhiều căn nguyên khác.
Hoại thư do thiếu máu cục bộ (hoại thư khô)
Xảy ra do giảm lưu lượng máu mạn tính. Ở hầu hết bệnh nhân, vùng bị ảnh hưởng không bị nhiễm trùng. Loại hoại thư này có biểu hiện lâm sàng bao gồm chi lạnh, đen và khô. Hầu hết các ca bệnh dẫn đến cắt cụt chi.[9] Quá trình bệnh lý liên quan có thể bao gồm:
- Xơ vữa động mạch: do bệnh động mạch ngoại biên, đái tháo đường, hút thuốc[10]
- Huyết khối: kèm theo viêm mạch, tiêm chích ma túy, chấn thương, hội chứng kháng phospholipid, bệnh ác tính [Fig-3]
- Co thắt mạch: có liên quan đến hiện tượng Raynaud, người lạm dụng cocaine[11]
Mặc dù đa số hoại thư do thiếu máu cục bộ phát sinh từ tổn thương động mạch, bệnh này hiếm khi xảy ra do tắc tĩnh mạch. Tình trạng hiếm gặp này còn được gọi là viêm tắc tĩnh mạch xanh đau và do tắc toàn bộ hoặc gần như toàn bộ dẫn lưu tĩnh mạch từ chi. Đau, phù, tím và thiếu máu cục bộ do giảm lưu lượng máu xảy ra sau đó, và trừ khi tắc nghẽn thuyên giảm, tình trạng có thể tiến triển thành dạng hoại thư còn gọi là hoại thư tĩnh mạch.
Phòng ngừa
Ngăn ngừa sơ cấp
Cắt lọc mô bị hoại tử tích cực và khôi phục việc cung cấp máu của mạch máu đã bị tổn thương làm giảm đáng kể tần suất hoại thư sinh hơi ở các vết thương bị nhiễm trùng sâu. Cần tránh tiêm bắp adrenaline (epinephrine), dùng garô trong thời gian dài và phẫu thuật đóng vết thương do chấn thương. Bệnh nhân bị gãy xương hở đặc biệt có nguy cơ bị hoại thư sinh hơi nếu vết thương được đóng lại bằng phẫu thuật. Bệnh nhân có vết thương bị nhiễm trùng cần dùng thuốc kháng sinh dự phòng.[5]
Đối với các bệnh nhân có bằng chứng nhiễm trùng mô mềm khu trú tiến triển, phẫu thuật thăm dò vị trí đó kịp thời đặc biệt quan trọng để xác định liệu có đang diễn ra quá trình hoại tử hay không. Điều này cũng đúng với bệnh nhân có các đặc điểm nhiễm trùng khu trú nhẹ hơn kèm theo nhiễm độc toàn thân nặng.[5]
Các yếu tố chính có thể thay đổi trong việc phòng ngừa ban đầu đối với hoại thư do thiếu máu cục bộ là tránh và bỏ thuốc lá, kiểm soát lipid và cholesterol, kiểm soát đường huyết chặt chẽ ở người bị đái tháo đường, kiểm soát tăng huyết áp, tập thể dục thường xuyên và tránh tình trạng béo phì, khám sức khỏe thường xuyên và có các can thiệp kịp thời và phù hợp nếu thiếu máu cục bộ bắt đầu xuất hiện.
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một người đàn ông 60 tuổi có tiền sử đái tháo đường, tăng cholesterol máu và nghiện thuốc lá nặng trong hơn 20 năm có biểu hiện đau các mũi bàn chân trái ngày càng tăng trong 3 tuần, ảnh hưởng đến khả năng đi lại và giấc ngủ. Khi khám, bàn chân trái của ông tái, lạnh, không có lông và hai ngón chân ở hai bên sẫm đen và đổi màu. Không sờ thấy mạch ở bàn chân và chỉ có thể phát hiện được qua đầu dò Doppler.
Tiền sử ca bệnh #2
Một người đàn ông 56 tuổi có tiền sử đái tháo đường kiểm soát kém và nghiện rượu có biểu hiện đau bìu nhiều và sốt trong 3 ngày. Ông không đau vùng quanh hậu môn khi ấn. Dấu hiệu sinh tồn của bệnh nhân là huyết áp 125/60 mmHg, nhịp tim 120 nhịp/phút, nhịp thở 25 nhịp/phút, và nhiệt độ là 38,6°C (101,5°F). Bìu của bệnh nhân đau nhiều khi chạm, đen và có mùi hôi. Vùng da ở đùi và tầng sinh môn liền kề có tiếng lạo xạo.
Các bài trình bày khác
Ở bệnh nhân có các tình trạng như nhiễm trùng sau phẫu thuật, vết thương do súng hay dao, đái tháo đường, các dấu hiệu và triệu chứng ban đầu của nhiễm trùng có thể không rõ ràng hoặc có thể bị phiên giải nhầm. Ví dụ, ở bệnh nhân bị đái tháo đường, cơn đau có thể thuyên giảm hoặc không đau do bệnh thần kinh ở vị trí nhiễm trùng. Ở bệnh nhân phẫu thuật, những người có các thương tích do chấn thương, và bệnh nhân sau sinh, cơn đau có thể được cho là một phần của sự hồi phục bình thường hơn là do nhiễm trùng cấp tính. Chậm chẩn đoán có thể làm bệnh tiến triển sang các giai đoạn muộn trước khi bắt đầu điều trị.[5] Ở những bệnh nhân bị suy giảm miễn dịch, các vi sinh vật không điển hình có thể tham gia vào việc hình thành hoại thư. Ví dụ, viêm mô tế bào hoại thư do nấm Murco có thể xảy ra ở những bệnh nhân bị đái tháo đường hoặc những bệnh nhân đang điều trị liệu pháp ức chế miễn dịch. Bào tử loài Rhizopus có thể làm nhiễm bẩn vùng băng kín. Apophysomyces elegans có thể lây nhiễm cho bệnh nhân bị vãng khuẩn huyết do Pseudomonas hoặc bị bỏng nhiệt.[1] Bệnh nhân bị bệnh thận mạn tính có vôi hóa lan tỏa các tiểu động mạch của mô dưới da và tăng cao rõ rệt canxi-phosphate (canxi hóa), có thể góp phần gây ra hoại thư do giảm lượng máu đến mô.[12]
Cách tiếp cận chẩn đoán từng bước
Khi nghi ngờ hoại thư, quyết định quan trọng nhất là phân biệt giữa hoại thư do thiếu máu cục bộ với hoại thư do nhiễm trùng và nhận biết nhiễm trùng hoại tử sâu đòi hỏi phẫu thuật can thiệp khẩn cấp.
Điều này thường bao gồm:
- Xác định bất kỳ yếu tố nguy cơ nào
- Tiền sử chi tiết và khám lâm sàng toàn diện
- Xét nghiệm trong phòng thí nghiệm phù hợp
- Hình ảnh và các xét nghiệm khác, trong các ca bệnh chọn lọc.
Diễn biến nhanh, lan tràn hoặc diễn biến lâm sàng xấu đi chỉ ra sự cần thiết phải phẫu thuật thăm dò. Trong các ca bệnh không rõ ràng, cần sinh thiết hoặc phẫu thuật thăm dò để xác định liệu có ảnh hưởng đến lớp cân mạc hay không, vì quan sát mô ở lớp sâu là biện pháp xác định duy nhất để đưa ra chẩn đoán.[32]
Nhận diện các yếu tố nguy cơ
Các yếu tố nguy cơ của hoại thư do thiếu máu cục bộ bao gồm đái tháo đường, xơ vữa động mạch, hút thuốc, dùng garô trong thời gian dài, các tình trạng tăng đông máu, lạm dụng chất kích thích, bệnh ác tính và bệnh thận.
Các yếu tố nguy cơ của hoại thư do nhiễm trùng bao gồm chấn thương hoặc phẫu thuật ổ bụng, vết thương nhiễm trùng, đái tháo đường, nghiện rượu, bệnh thận, lạm dụng chất kích thích, bệnh ác tính và suy dinh dưỡng.
Đánh giá lâm sàng
Các dấu hiệu gợi ý hoại thư do thiếu máu cục bộ ở động mạch bao gồm: chi lạnh, tiền sử huyết khối trước đó, diễn biến mạn tính, thay đổi về da do thiếu máu, đau (thường được mô tả là đau bỏng rát ở ụ bàn chân và ngón chân, đau tăng hơn về đêm), ban xuất huyết, phù nề, loét và viêm mạch mạng lưới livedo.[17] Huyết áp tâm thu ở mắt cá chân từ 50 mmHg trở xuống, hoặc huyết áp tâm thu ở ngón chân từ 30 mmHg trở xuống, giúp hỗ trợ chẩn đoán hoại thư do thiếu máu cục bộ; tuy nhiên, các thông số này có thể ít đáng tin cậy ở những bệnh nhân bị đái tháo đường vì canxi hóa thành động mạch có thể ảnh hưởng đến khả năng ép mạch máu của băng đo huyết áp và tạo ra các số đo huyết áp tâm thu cao hơn chỉ số thực tế.[9] Một phép đo hữu ích khác là chỉ số cổ chân-cánh tay (ABI), là tỷ lệ huyết áp tâm thu tại động mạch mu chân hay động mạch chày sau chia cho huyết áp tâm thu tại động mạch cánh tay. Bệnh nhân bị thiếu máu cục bộ nghiêm trọng ở chi thường có ABI từ 0,4 trở xuống.[9]
Về mặt lâm sàng, các đặc trưng này có thể giúp phân loại khả năng sống của một chi bị thiếu máu cục bộ cấp tính bao gồm:
- Sống được: không bị đe dọa ngay; không bị mất cảm giác hoặc yếu cơ; nghe được các tín hiệu Doppler ở động mạch và tĩnh mạch
- Bị đe dọa nhẹ: cứu vãn được nếu được điều trị ngay; không bị mất cảm giác hoặc mất cảm giác ở mức rất nhẹ (ngón chân); không bị yếu cơ; thường không nghe được các tín hiệu Doppler ở động mạch; nghe được các tín hiệu Doppler ở tĩnh mạch.
- Bị đe dọa ngay lập tức: có thể cứu vãn khi tái tưới máu ngay; mất cảm giác ở hơn một ngón chân kèm theo đau khi nghỉ ngơi; yếu cơ ở mức nhẹ đến trung bình; thường không nghe được các tín hiệu Doppler ở động mạch; nghe thấy các tín hiệu Doppler ở tĩnh mạch.
- Không thể khắc phục/không sống được: mất mô nghiêm trọng và/hoặc tổn thương thần kinh vĩnh viễn; mất cảm giác rõ rệt; liệt (cứng đờ) rõ rệt; không nghe thấy tín hiệu Doppler ở động mạch và tĩnh mạch.
Viêm tắc tĩnh mạch xanh đau, thường có liên quan đến bệnh ác tính, gây ra tắc hoàn toàn hoặc gần như hoàn toàn dẫn lưu tĩnh mạch từ chi. Đau, phù nề chi rõ, và da xanh tím xuất hiện sau diễn biến thời gian khác nhau. Trong khoảng một nửa số ca bệnh, chứng xanh tím có thể xảy ra sau khi xuất hiện đốm trắng trên da, gây ra do phù nề dưới da mà không có tắc tĩnh mạch.
Các dấu hiệu gợi ý hoại thư do nhiễm trùng bao gồm: sốt nhẹ và rét run, tổn thương dạng bọng nước màu tím hoặc đỏ, đau nhiều khi sờ trên vùng liền kề nhưng ít khi ở vùng không bị ảnh hưởng, đường viền không rõ, tiếng lạo xạo, mất cảm giác ở xa vùng bị ảnh hưởng, và nhiễm trùng tiến triển nhanh chóng.[6]
Viêm mô tế bào hoại tử (NC) biểu hiện bằng dịch tiết mỏng sẫm màu từ vết thương và hình thành khí trong da mà không ảnh hưởng đến cân mạc và cơ ở lớp sâu. Khởi phát từ từ không đau, kèm theo sưng và nhiễm độc toàn thân.[33] [34]
Viêm cân mạc hoại tử (NF) là nhiễm trùng sâu mô dưới da dẫn đến phá hủy lớp cân mạc và chất béo tăng dần. Viêm cân mạc hoại tử thường biểu hiện hồng ban nhưng đường viền thường không rõ, sưng, nóng, vùng da bóng và đau nhiều khi chạm, tiến triển nhanh qua nhiều ngày kèm theo thay đổi về màu da và hình thành bọng nước. Có thể quan
sát thấy hoại thư rõ ràng ở da trong vòng 3 đến 5 ngày với tiền triệu là tê bì trước khi xuất hiện hoại tử da. Điều này giúp phân biệt với viêm mô tế bào hoại tử ở trên.[33] [34]
Viêm cơ hoại tử (viêm cơ hoại thư nguyên phát) là một nhiễm trùng nghiêm trọng kèm sốt, đau dữ dội và sưng cơ. Lớp da phía trên có thể xuất hiện hồng ban, nóng, chấm xuất huyết, bọng nước và mụn nước tiến triển sau vài giờ dẫn đến ảnh hưởng các nhóm cơ liền kề và mô mềm. Sốc nhiễm khuẩn dưới dạng hội chứng sốc do nhiễm độc tố liên cầu có thể xảy ra. Thời gian tiến triển giúp phân biệt với viêm cân mạc hoại tử.[33] [34][Fig-4][Fig-5]
Xét nghiệm trong phòng thí nghiệm
Đối với hoại thư do thiếu máu cục bộ và hoại thư do nhiễm trùng, đánh giá ban đầu trong phòng thí nghiệm bao gồm công thức máu kèm phết máu ngoại vi, xét nghiệm chức năng gan, xét nghiệm chức năng thận, protein phản ứng C, LDH huyết thanh và các xét nghiệm đông máu tại lần khám ban đầu.
Các dấu hiệu hỗ trợ chẩn đoán hoại thư và có thể cần xét nghiệm thêm bao gồm:
- Protein phản ứng C >143 nanomol/L (>15 mg/L)
- Số lượng tế bào bạch cầu >15 x 10A9/L (>15.000 tế bào/microlit); lưu ý rằng mặc dù bị nhiễm trùng nặng, số lượng tế bào bạch cầu (WBC) có thể không tăng
- Haemoglobin <135g/L (<13,5 g/dL); thiếu máu huyết tán là một dấu hiệu thường gặp trong trường hợp hoại thư sinh hơi
- Natri <135 mmol/l (<135 mEq/L)
- Nồng độ LDH tăng cao
- Kết quả trong phòng thí nghiệm gợi ý suy thận cấp, suy gan hoặc nhiễm toan chuyển hóa.
Nuôi cấy máu được khuyến cáo nếu nghi ngờ hoại thư do nhiễm trùng.
Hệ thống chấm điểm LRINEC là một công cụ hữu ích để sử dụng xét nghiệm ban đầu trong phòng thí nghiệm nhằm dự đoán nguy cơ viêm cân mạc hoại tử.[3] [35] Nó có giá trị dự đoán dương tính là 92% và giá trị dự đoán âm tính là 96%. Các điểm số được cho đối với các nồng độ protein phản ứng C, số lượng bạch cầu, haemoglobin, natri, creatinine và glucose. Trên 6 điểm trở lên có thể nghi ngờ viêm cân mạc hoại tử, và trên 8 điểm trở lên dự đoán nguy cơ viêm cân mạc hoại tử rất cao.
Nếu các xét nghiệm thường quy không tiết lộ điều gì, các xét nghiệm bổ sung có thể giúp chẩn đoán tình trạng bệnh có thể góp phần gây ra thiếu máu cục bộ và hoại thư: kháng thể kháng nhân (hội chứng Sjogren, SLE, lupus dạng đĩa), kháng thể kháng phospholipid (hội chứng kháng phospholipid), ngưng kết tố lạnh (bệnh ngưng kết tố lạnh nguyên phát hoặc thứ phát), cryofibrinogen (cryofibrinogen huyết vô căn hoặc kèm theo các nhiễm trùng khác, các rối loạn do thấp hoặc ung thư), và cryoglobulin (do tăng sinh tế bào lympho, viêm hoặc nhiễm trùng) đều có thể được chỉ ra ở những bệnh nhân nghi ngờ hoại thư do thiếu máu cục bộ gây ra ngón chân xanh hoặc tím.[17]
Nhuộm gram mô bị nhiễm bệnh có thể phát hiện các trực khuẩn gram dương. Các cầu khuẩn gram dương dạng chuỗi gợi ý nhiễm liên cầu; các cầu khuẩn dạng cụm lớn gợi ý tụ cầu vàng.[1] Nuôi cấy máu và mô có thể cung cấp chẩn đoán vi khuẩn xác định và chỉ ra liệu nhiễm trùng là do nhiều vi sinh vật hay một loại vi sinh vật.
Chẩn đoán hình ảnh
Nếu một bệnh nhân đã nghi ngờ hoại thư sinh hơi, chụp X-quang không chuẩn bị có thể chỉ ra có hơi trong mô mềm và/hoặc chỉ ra viêm xương tủy tiềm ẩn. Chụp MRI hoặc CT có thể cho thấy ổ áp xe hình thành hoặc bằng chứng ngấm thuốc, phù nề hoặc dày lớp cân mạc. Tuy nhiên, không có khí trong mô mềm không loại trừ chẩn đoán nhiễm
trùng hoại tử. Chụp CT có thể phát hiện lượng khí trong mô ít hơn so với chụp X-quang không chuẩn bị và vì thế có thể thích hợp hơn về điểm này. Chụp CT cũng có thể phát hiện tụ dịch dễ dàng hơn. Mặc dù cung cấp hình ảnh mô mềm chi tiết hơn CT, MRI thường ít sẵn có và cũng có thể gây ra các vấn đề về công tác chuẩn bị ở những bệnh nhân thường bị bệnh khá nặng.
Ở bệnh nhân nghi ngờ hoại thư do thiếu máu cục bộ, một số kỹ thuật chẩn đoán hình ảnh có thể được chỉ ra, tùy thuộc vào tình huống lâm sàng:
- Siêu âm Duplex có thể hữu ích để chỉ ra vị trí và mức độ nghiêm trọng của hẹp hoặc tắc động mạch và cũng có thể phát hiện huyết tắc tĩnh mạch.[17] Đây là phương pháp được sử dụng rộng rãi nhất để đánh giá vị trí và mức độ hẹp trong bệnh lý mạch máu ngoại biên cũng như tình trạng thông của đoạn ghép bắc cầu. Độ nhạy và độ đặc hiệu đối với hẹp 50% trở lên từ động mạch chậu đến động mạch khoeo lần lượt là 90% đến 95%.
- Chụp mạch máu thường quy thường được sử dụng để xác định vị trí và mức độ tắc động mạch hoặc tĩnh mạch. Độ chính xác và phiên giải được nâng cao bằng cách sử dụng các kỹ thuật như kỹ thuật chụp mạch máu số hóa xóa nền, loại bỏ được ảnh của mô xương đặc và xương. Tuy nhiên, đây là thủ thuật xâm lấn cần thuốc cản quang.
- Nếu sẵn có, chụp CT mạch máu hoặc chụp cộng hưởng từ (MRA) mạch máu có thể được sử dụng để tìm ra huyết tắc do mảng xơ vữa. Chụp CT mạch máu ngày càng được sử dụng, nhưng vẫn cần dùng chất cản quang qua đường tĩnh mạch, mặc dù có lượng phóng xạ ít hơn chụp mạch máu truyền thống. Kỹ thuật này cũng có thể tái tạo hình ảnh thành hình ảnh 3D. Hình ảnh từ chụp CT 64 dãy mới có thể có độ nhạy từ 89% đến 100% và độ đặc hiệu từ 92% đến 100% đối với hẹp >50%. Tuy nhiên, độ phân giải thấp hơn chụp mạch máu số hóa xóa nền và hình ảnh mờ đục tĩnh mạch có thể làm mờ hình ảnh đổ đầy động mạch. Ít phổ biến hơn, độ nhạy và độ đặc hiệu của MRA để phát hiện hẹp trên 50% có thể từ 90% đến 100% với độ chính xác cao nhất khi sử dụng gadolinium. Tuy nhiên, nó có một số hạn chế. MRA có khuynh hướng ước tính quá mức tình trạng hẹp và tắc mạch; kẹp kim loại có thể trông giống như tắc mạch, do đó ít khi được sử dụng ở các bệnh nhân sau phẫu thuật. Ngoài ra, không thể quét an toàn cho những bệnh nhân dùng máy tạo nhịp tim, máy khử rung tim, và một số kẹp phình động mạch não, và gadolinium đã gây ra chứng xơ hóa toàn thân do bệnh thận (NSF) ở những bệnh nhân bị suy thận mạn tính.
- Chụp CT ngực và ổ bụng được chỉ định ở những bệnh nhân có nghi ngờ bị bệnh ác tính tiềm ẩn gây ra hội chứng huyết tắc cận ung thư như là nguyên nhân gây thiếu máu cục bộ.
- Siêu âm tim được chỉ định trong các ca bệnh trong đó các đặc điểm tiền sử và khám lâm sàng (ví dụ như tiền sử của bệnh mạch máu, sự xuất hiện của tiếng thổi tim) gợi ý khả năng viêm nội tâm mạc nhiễm khuẩn, u nhầy và viêm nội tâm mạc có huyết khối không do vi khuẩn.
Các yếu tố nguy cơ
Thường gặp
Tiểu đường
- Một yếu tố nguy cơ đặc biệt nghiêm trọng vì thường có liên quan đến cả hoại thư do thiếu máu cục bộ và hoại thư do nhiễm trùng.[9][Fig-2]
Các dưới nhóm hoại thư do nhiễm trùng ở các bệnh nhân đái tháo đường bao gồm viêm mô tế bào do vi khuẩn kỵ khí không phải Clostridium, viêm mô tế bào hoại tử do tạp khuẩn và viêm cân mạc hoại tử týp I. Nồng độ glucose trong máu cao, đáp ứng miễn dịch không đầy đủ, bệnh lý thần kinh ngoại biên và bệnh động mạch ngoại biên là các đặc trưng quan trọng nhất của đái tháo đường góp phần dẫn đến nhiễm trùng bàn chân đái tháo đường đe doạ cắt cụt chi.[21] Bệnh động mạch ngoại biên (PAD) ở bệnh nhân bị đái tháo đường có khuynh hướng ảnh hưởng đến các động mạch nhỏ và ảnh hưởng đến nhóm trẻ tuổi so với những bệnh nhân không bị đái tháo đường.[22] Nghiên cứu Framingham chỉ ra rằng hơn 50% bệnh nhân bị đái tháo đường bị mất mạch mu chân.[23] Gần 70% bệnh nhân bị viêm cân mạc hoại tử bị đái tháo đường.[5]
Xơ vữa động mạch (hoại thư do thiếu máu cục bộ)
- Các mảng xơ vữa động mạch có chứa lõi hoại tử bên trong nội mạc động mạch, bao gồm các tế bào bọt, mảnh vụn tế bào và lipid, được phủ bằng một lớp mô sợi của tế bào nội mô. Vỡ mảng bám nguyên phát hoặc lực xé do dòng tuần hoàn máu có thể phá vỡ mảng bám này, gây ra huyết tắc do mảng xơ vữa dẫn đến thiếu máu cục bộ và hoại tử mô.[17]
Hút thuốc (hoại thư do thiếu máu cục bộ)
- Hút thuốc có liên quan trực tiếp đến tổn thương mạch máu, góp phần gây ra thiếu máu cục bộ mạn tính ở chi. Sự xuất hiện của rối loạn chức năng nội mô là dấu ấn sớm cho thấy tổn thương mạch máu, dễ dẫn đến xuất hiện tổn thương do xơ vữa động mạch.[24] Một số nghiên cứu đã phát hiện ra mối quan hệ nhân quả trực tiếp giữa hút thuốc lá và loét bàn chân hoặc cắt cụt chi ở bệnh nhân bị đái tháo đường. Một nghiên cứu bệnh – chứng ở những người bị đái tháo đường tại Vương Quốc Anh đã cho thấy nguy cơ cắt cụt chân thấp hơn ở những người gốc Nam Á so với những người gốc châu Âu, một phần là do tỷ lệ hút thuốc thấp hơn.[25]
Bệnh thận
- Hoại thư là biến chứng thường gặp ở những bệnh nhân mắc bệnh thận giai đoạn cuối, bao gồm người nhận ghép thận và những người trải qua lọc màng bụng hoặc lọc máu mạn tính. Những bệnh nhân thường có bằng chứng cường cận giáp thứ phát hoặc cấp III kèm tăng cao nồng độ canxi-phosphate huyết thanh. Canxi hóa có thể xuất hiện ở một bên hoặc hai bên, và tổn thương có thể xảy ra ở các chi, thân và mông. Tổn thương ở đoạn xa của chân có thể bắt đầu dưới dạng viêm mạch mạng lưới livedo hoặc tím đầu chi, nhưng thường tiến triển nhanh chóng sang loét và hoại thư. Thường rất đau đớn ở da.[12] [17]
Lạm dụng rượu và chất gây nghiện
- Cocaine gây ra co mạch nghiêm trọng và cũng tăng cường ngưng tập tiểu cầu, khiến người dùng có nguy cơ hoại thư do thiếu máu cục bộ.[11] Nhiễm trùng mô mềm nặng do Clostridium perfringens, C sordellii và C novyi gây ra đã được mô tả trong số những người dùng thuốc tiêm trong da (‘tiêm trực tiếp vào da’) và người tiêm chích ma túy.[26] [27] Nhiễm trùng kỵ khí xảy ra với tỷ lệ cao hơn nhiều ở những người tiêm chích ma túy. Vô tình nhiễm trùng động mạch có thể gây ra tắc động mạch, dẫn đến hoại thư ở đoạn xa và cắt cụt ngón tay, ngón chân hay thậm chí toàn bộ chi.[28] Những bệnh nhân này thường có đáp ứng miễn dịch suy giảm, do thói quen tiêu thụ lượng lớn rượu và rối loạn chức năng gan đáng kể.[29]
Ung thư
- Một yếu tố nguy cơ của cả hoại thư do nhiễm trùng và hoại thư do thiếu máu cục bộ. Ung thư biểu mô đại trực tràng là yếu tố thường gặp trong trường hợp hoại thư sinh hơi nguyên phát gây ra do Clostridium septicum, có thể tiến triển thành nhiễm trùng huyết.[15] [30] Bệnh máu ác tính và giảm bạch cầu trung tính cũng có liên quan đến tăng nguy cơ mắc hoại thư do nhiễm trùng.[1] [20]
- Bệnh ác tính cũng là một yếu tố nguy cơ của hoại thư do thiếu máu cục bộ. Liên quan đến hiện tượng Raynaud, chứng xanh tím đầu chi và hoại thư có tên là hội chứng mạch máu chi cận u. Khoảng 60% bệnh ác tính tiềm ẩn được báo cáo là ung thư biểu mô của nhiều mô khác nhau, thường gặp nhất là ung thư biểu mô tuyến (phổi, buồng trứng và dạ dày), và 20% là bệnh máu ác tính.[17] Các bất thường của da xảy ra đồng thời khi phát hiện ung thư ở khoảng 50% bệnh nhân, trước khi chẩn đoán ở khoảng 45%, và xuất hiện sau khi phát hiện ra bệnh ác tính ở khoảng 5% bệnh nhân.[17] Biểu hiện thường gặp nhất ở da là hoại thư ngón cấp tính (ở khoảng 60% ca bệnh), với các ngón ở vị trí bị ảnh hưởng ở 95% bệnh nhân.[17]
Chấn thương hoặc phẫu thuật ổ bụng (hoại thư do nhiễm trùng)
- Các yếu tố có liên quan đến hoại thư do nhiễm trùng và hoại thư sinh hơi do chấn thương là phẫu thuật đường mật và ruột, tiêm bắp adrenaline (epinephrine), phẫu thuật đóng vết thương do chấn thương, sẩy thai lưu hoặc phá thai bất hợp pháp, sót nhau, vỡ ối kéo dài và thai chết lưu.
Vết thương bị nhiễm trùng (hoại thư do nhiễm trùng)
- Có thể dễ dẫn đến xuất hiện hoại thư do nhiễm trùng.
Không thường gặp
Suy dinh dưỡng (hoại thư do nhiễm trùng)
- Góp phần gây ra ức chế miễn dịch, và vì thế là một yếu tố nguy cơ của hoại thư do nhiễm trùng, như hoại thư Fournier.[31][Fig-1]
Các tình trạng tăng đông máu (hoại thư do thiếu máu cục bộ)
- Có thể gây ra huyết khối lớn, có thể làm tắc các mạch máu lớn và gây hoại thư lan rộng do thiếu máu cục bộ.[11] [Fig-3]
Dùng garô trong thời gian dài (hoại thư do thiếu máu cục bộ)
- Có thể dễ dẫn đến xuất hiện hoại thư do thiếu máu cục bộ.
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ chính bao gồm: đái tháo đường, xơ vữa động mạch, hút thuốc, các tình trạng tăng đông máu, lạm dụng chất kích thích, bệnh ác tính, bệnh thận, chấn thương hoặc phẫu thuật ổ bụng, nghiện rượu và suy dinh dưỡng.
Đau (thường gặp)
- Cơn đau thường là một biểu hiện của hoại thư, mặc dù không đau không loại trừ chẩn đoán này. Có thể có tiền sử đau cách hồi mạn tính ở những bệnh nhân hoại thư do thiếu máu cục bộ. Trái lại, khởi phát cơn đau đột ngột thường là triệu chứng đầu tiên của hoại thư do nhiễm trùng. Ngoài ra, 50% bệnh nhân báo cáo cảm giác tức nặng ở chi bị ảnh hưởng.[36]
Phù nề (thường gặp)
- Vùng bị ảnh hưởng có thể bị phù nề rõ rệt, với ban đỏ phía trên.[36]
Đổi màu da (không thường gặp)
- Bầm máu, ban xuất huyết, mụn nước ở da, và bọng nước xuất huyết có thể xuất hiện trong hoại thư.[36] [Fig-4][Fig-5]
- Eschar hoại tử màu đen có thể xuất hiện ở viền vùng bị ảnh hưởng.[Fig-6][Fig-2]
Tiếng lép bép (hoại tử sinh hơi) (không thường gặp)
- Khi bị hoại thư sinh hơi, sờ nhẹ có thể nghe thấy tiếng lép bép. Biểu hiện này được phát hiện thấy chỉ ở 14% bệnh nhân khi nhập viện, nhưng nếu có, báo cáo chùm ca bệnh cho thấy độ đặc hiệu 99% đối với hoại thư sinh hơi.[36]
Các yếu tố chẩn đoán khác
Mạch mu chân yếu và chỉ số cổ chân-cánh tay thấp (hoại thư do thiếu máu cục bộ) (thường gặp)
- Gợi ý suy động mạch mạn tính. Đọc sai chỉ số cổ chân-cánh tay có thể xảy ra nếu bị vôi hóa động mạch.
Sốt nhẹ và rét run (hoại thư do nhiễm trùng) (không thường gặp)
- Đây có thể là các dấu hiệu sớm của hoại thư do nhiễm trùng.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Công thức máu
• Khi nhập viện, số lượng bạch cầu >15,4 x 10A9/L (>15.400/microL) xuất hiện ở 90% bệnh nhân bị nhiễm trùng mô mềm hoại tử.[36] • Haemoglobin thường <135 g/L (<13,5 g/dL).[5] |
Tăng bạch cầu, cô đặc máu hoặc thiếu máu |
| Bảng chuyển hóa toàn diện
• Natri <135 mmol/L (<135 mEq/mL) có ở gần 100% bệnh nhân bị hoại thư khi nhập viện.[36] |
Có thể chỉ ra nhiễm toan chuyển hóa, rối loạn chức năng gan, suy thận |
| Lactate dehydrogenase (LDH) trong huyết thanh
• Thiếu máu huyết tán tiến triển nhanh kèm theo nồng độ lactate dehydrogenase tăng thường gặp ở bệnh nhân bị hoại thư sinh hơi.[17] [32] • Thiếu máu huyết tán cũng có thể là một phần của biểu hiện các bệnh trạng tiềm ẩn như bệnh ngưng kết tố lạnh. |
Cao nếu bị thiếu máu huyết tán |
| Xét nghiệm đông máu
• Thực hiện lúc ban đầu. |
Bình thường |
| Cấy máu
• Được khuyến cáo nếu nghi ngờ hoại thư do nhiễm trùng. |
Dương tính đối với vi sinh vật gây bệnh |
| Protein phản ứng C trong huyết thanh (CRP)
• Protein phản ứng C >143 nanomol/L (>15 mg/L) gợi ý nhiều nhiễm trùng mô mềm hoại tử trong tình huống lâm sàng phù hợp. |
Tăng |
| Chụp X quang thông thường
• Độ đặc hiệu 95% đối với hoại thư sinh hơi, nhưng chỉ có ở 10% đến 15% bệnh nhân lúc nhập viện.[36] |
Có thể cho thấy có khí trong mô mềm và/hoặc chỉ ra viêm xương tủy tiềm tàng |
| Chụp CT vị trí bị ảnh hưởng
• Chụp CT rất hữu ích, đặc biệt trong các ca bệnh hoại thư sinh hơi ổ bụng.[5] Không có các dấu hiệu bất thường trong lớp cân mạc dẫn đến ít khả năng viêm cân mạc hoại tử hơn, tuy nhiên, nó cũng có thể xảy ra khi bị viêm mô tế bào đơn thuần.[32] |
Có thể cho thấy hình thành áp-xe hoặc bằng chứng ngấm thuốc, phù nề hoặc dày lớp cân mạc |
| Chụp MRI vị trí bị ảnh hưởng
• Không có khí trong mô mềm không loại trừ chẩn đoán nhiễm trùng hoại tử. |
Có thể cho thấy hình thành áp-xe hoặc bằng chứng ngấm thuốc, phù nề hoặc dày lớp cân mạc |
| Siêu âm Doppler
• Một sự thay đổi về dạng sóng Doppler từ ba pha đến hai pha rồi đến một pha và sau đó các dạng sóng hẹp có thể xác định các vị trí tắc động mạch.[9] |
Có thể chỉ ra sự xuất hiện và mức độ nghiêm trọng của tắc động mạch hoặc tĩnh mạch |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Phẫu thuật thăm dò và sinh thiết da
• Quan sát mô mềm lớp sâu là phương pháp xác định duy nhất để đưa ra chẩn đoán.[32] Nó có thể hữu ích để nuôi cấy mô.[17] |
Có thể xác định sự ảnh hưởng đến lớp cân mạc |
| Chụp CT mạch máu
• Nếu có, chụp CT mạch máu có thể được sử dụng để tìm ra huyết tắc do mảng xơ vữa. Chụp CT mạch máu ngày càng được sử dụng, nhưng vẫn cần dùng chất cản quang qua đường tĩnh mạch, mặc dù có lượng phóng xạ ít hơn chụp mạch máu truyền thống. Kỹ thuật này cũng có thể tái tạo hình ảnh thành hình ảnh 3D. Chụp CT 64 dãy có thể có độ nhạy từ 89% đến 100% và độ đặc hiệu từ 92% đến 100% đối với hẹp >50%. Tuy nhiên, độ phân giải thấp hơn chụp mạch máu số hóa xóa nền và hình ảnh mờ đục tĩnh mạch có thể làm mờ hình ảnh đổ đầy động mạch. |
Có thể chỉ ra nguyên nhân tắc mạch do mảng xơ vữa hoặc vị trí tắc nghẽn cụ thể |
| Chụp mạch máu cộng hưởng từ (MRA)
• Ít phổ biến hơn, độ nhạy và độ đặc hiệu của MRA để phát hiện hẹp trên 50% có thể từ 90% đến 100% với độ chính xác cao nhất khi sử dụng gadolinium. Tuy nhiên, nó có một số giới hạn: MRA có khuynh hướng ước tính quá mức tình trạng hẹp và tắc mạch; kẹp kim loại có thể trông giống như tắc mạch, do đó ít khi được sử dụng ở các bệnh nhân sau phẫu thuật. Ngoài ra, không thể quét an toàn cho những bệnh nhân dùng máy tạo nhịp tim, máy khử rung tim, và một số kẹp phình động mạch não, và gadolinium đã gây ra chứng xơ hóa toàn thân do bệnh thận (NSF) ở những bệnh nhân bị suy thận mạn tính. |
Có thể chỉ ra nguyên nhân tắc mạch do mảng xơ vữa hoặc vị trí tắc nghẽn cụ thể |
| Chụp CT ngực và ổ bụng
• Có thể hữu ích trong việc phát hiện bệnh ác tính nghi ngờ.[36] |
Hữu ích trong việc phát hiện bệnh ác tính nghi ngờ |
| ANA (kháng thể kháng nhân), kháng thể kháng đông lupus, kháng thể kháng cardiolipin, và kháng thể kháng beta2 glycoprotein-1
• Có thể được chỉ định ở bệnh nhân nghi ngờ hoại thư do thiếu máu cục bộ. |
Cao nếu mắc hội chứng kháng phospholipid |
| Ngưng kết tố lạnh huyết thảnh
• Có thể được chỉ định ở bệnh nhân nghi ngờ hoại thư do thiếu máu cục bộ. |
Tăng cao nếu mắc bệnh ngưng kết tố lạnh |
| Cryofibrinogen huyết thanh
• Có thể được chỉ định ở bệnh nhân nghi ngờ hoại thư do thiếu máu cục bộ. |
Tăng cao trong các trường hợp bị cryofibrinogen huyết |
| Cryoglobulin huyết tương
• Có thể được chỉ định ở bệnh nhân nghi ngờ hoại thư do thiếu máu cục bộ. |
Dương tính nếu bị cryoglobulin huyết |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Tổn thương da do tụ cầu | Mụn mủ đặc trưng, áp-xe dưới da, ban xuất huyết mủ thường xuất hiện trong tình trạng này.[1] | • Nuôi cấy máu: dương tính đối với nhiễm tụ cầu.
• Hút dịch và soi kính: cho thấy tụ cầu và bạch cầu đa nhân.[1] |
| Viêm quầng | Tiền sử viêm họng gần đây. Trẻ nhũ nhi và người già thường bị ảnh hưởng. Ngứa và bỏng rát xuất hiện trước khi bị bệnh da.[1] Tổn thương khoanh vùng rõ ràng, đau nhiều màu đỏ tươi, phù nề, chai cứng (màu vỏ cam). Bọng nước trong 5% ca bệnh. | Có thể phát hiện kháng thể kháng tụ cầu. |
| Viêm mô tế bào | Không có tổn thương dạng bọng nước màu tím hoặc đỏ, không có tiếng lép bép, cảm giác không bị ảnh hưởng ở đoạn xa vùng bị ảnh hưởng, và lây lan tương đối chậm. Nhiễm độc toàn thân (ví dụ như suy thận, hạ huyết áp và nhiễm toan) thường không có trong viêm mô tế bào. | • Có thể thấy thanh dịch tiết ra khi ép ở viền vết thương, và có thể phát hiện tụ cầu khi nhuộm Gram.[1]
• Chẩn đoán hình ảnh (chụp X- quang, CT và MRI): không có khí, tăng ngấm thuốc trong lớp cân mạc, và phù nề mô mềm đặc trưng của hoại thư. |
| Côn trùng đốt | Tiền sử bị côn trùng hoặc nhện cắn, hoặc có hoàn cảnh lâm sàng phù hợp. Vết cắn của nhện nâu độc (Loxosceles reclusa) có thể gây ra tổn thương da hoại tử trông giống với viêm mô tế bào hoại thư do nhiễm trùng. Thường không có sốt, nhưng xuất hiện sốt và rét run 24 đến 48 giờ sau khi vết cắn làm tăng sự giống nhau.[1] | Chẩn đoán lâm sàng. |
Điều trị
Cách tiếp cận điều trị từng bước
Điều trị thành công hoại thư do nhiễm trùng đòi hỏi kết hợp phẫu thuật cắt lọc, kháng sinh phù hợp và chăm sóc nâng đỡ tích cực.[14] [20] [37]
Hoại thư do thiếu máu cục bộ đòi hỏi tái tưới máu đối với trường hợp tắc mạch và huyết tắc, cùng với điều trị bệnh lý nền. Các biện pháp để ngăn ngừa nhiễm trùng thêm vào cũng phải được thực hiện.
Cắt cụt chi
Trong các ca bệnh nhiễm trùng huyết nặng ở chi, bắt buộc phải cắt cụt: đây là thủ thuật hai giai đoạn bắt đầu bằng cắt cụt để hở và sau đó, khi đã hết nhiễm trùng, nên cắt cụt thực sự và khâu vết thương.[38]
Bệnh nhân có chi không cứu vãn được (tức là đã hình thành nhiều hoại tử, mất cảm giác rõ ràng, liệt rõ ràng, và không nghe thấy mạch khi siêu âm Doppler), cần được cắt cụt chi ngay. Mức độ cắt cụt chi được xác định dựa vào biểu hiện lâm sàng và khả năng sống được của mô tại thời điểm phẫu thuật. Cần thực hiện mọi nỗ lực để giữ lại nhiều khớp nhất có thể, để giảm việc đi lại bằng chân giả và cải thiện khả năng phục hồi chức năng thành công.[39]
Viêm cân mạc hoại tử
Týp I (do tạp khuẩn)
Nhiễm trùng týp I là nhiễm trùng phối hợp với vi khuẩn kỵ khí. Các vi sinh vật có thể bao gồm, chẳng hạn như là Bacteroides hoặc Peptostreptococcus với các vi khuẩn hiếu kỵ khí tùy tiện như Enterobacteriaceae Escherichia coli, Enterobacter, Klebsiella hoặc Proteus; hoặc liên cầu không thuộc nhóm A. Loại này xảy ra thường xuyên nhất sau các thủ thuật phẫu thuật, và ở các bệnh nhân bị đái tháo đường, nghiện rượu, ức chế miễn dịch, tiêm chích ma túy hoặc bệnh lý mạch máu ngoại biên. Hoại thư Fournier là viêm cân mạc hoại tử týp I ở vùng tầng sinh môn và cơ quan sinh dục, gây ra do nhiễm nhiều loại vi khuẩn.[4] [Fig-1]
Chăm sóc phẫu thuật: cắt bỏ rộng tất cả các mô hoại tử, đặt ống dẫn lưu, và phẫu thuật cắt lọc phù hợp rất cần thiết cho cả chẩn đoán và điều trị.[37] Sau phẫu thuật cắt lọc, nhiều bác sĩ phẫu thuật rửa tại chỗ bằng nước muối sinh lý có bổ sung bacitracin. Có thể cần cắt cụt chi.
Điều trị kháng sinh: để điều trị theo kinh nghiệm nhiễm trùng phối hợp týp I, Hiệp hội Bệnh Truyền nhiễm Hoa Kỳ (IDSA) khuyến cáo sử dụng các thuốc kháng cả vi khuẩn hiếu khí (bao gồm MRSA) và vi khuẩn kỵ khí.[14] Các lựa chọn bao gồm vancomycin hoặc linezolid kết hợp với: piperacillin/tazobactam; một loại thuốc thuộc nhóm carbapenem; ceftriaxone kết hợp với metronidazole; hoặc một loại thuốc thuộc nhóm fluoroquinolone kết hợp với metronidazole. Đối với các bệnh nhân dị ứng với penicillin, có thể dùng clindamycin hoặc metronidazole kết hợp với một loại thuốc thuộc nhóm aminoglycoside hoặc fluoroquinolone. Khi có thêm thông tin và đã xác định được tác nhân gây bệnh, cần thay đổi điều trị kháng sinh để nhắm đến tác nhân gây bệnh cụ thể. Vì hiện tại không có các thử nghiệm lâm sàng khẳng định, IDSA khuyến cáo tiếp tục sử dụng thuốc kháng sinh cho đến khi không còn cần đến phẫu thuật cắt lọc, bệnh nhân đã có cải thiện về mặt lâm sàng và hết sốt trong vòng 48 đến 72 giờ.[14]
Týp II (do liên cầu khuẩn)
Bệnh týp II là một dạng hiếm gặp của hoại thư, gây ra do liên cầu nhóm A (hoặc C hoặc G), thường xuất hiện tại vị trí chấn thương của chi.[1]
Chăm sóc phẫu thuật: cần phẫu thuật thăm dò ngay bằng cách rạch theo chiều dọc qua lớp cân mạc sâu và kéo dài đến quá chỗ hoại thư và vùng bị ảnh hưởng. Các vùng da hoại tử bị cắt bỏ, và lớp cân mạc chết được cắt lọc. Thường thực hiện lại phẫu thuật thăm dò trong vòng 24 giờ.[20] [37] Có thể cần cắt cụt chi.
Điều trị kháng sinh: ngoài phẫu thuật cắt lọc khẩn cấp, cần cho dùng penicillin kết hợp với clindamycin để điều trị liên cầu nhóm A và ức chế khả năng tổng hợp độc tố của chúng.[14] Clindamycin được sử dụng vì nó đã được chứng minh là ưu việt hơn penicillin để điều trị viêm cân mạc hoại tử trong thực nghiệm hoặc hoại tử cơ do liên cầu nhóm A gây ra bởi vì:[20]
- Nó làm giảm sự giải phóng ngoại độc tố A của streptococcal pyrogenes trong ống nghiệm
- Nó không bị ảnh hưởng bởi kích thước quần thể vi khuẩn hoặc giai đoạn phát triển
- Nó tạo điều kiện thuận lợi cho sự thực bào Streptococcus pyogenes bằng cách ức chế sự tổng hợp protein M
- Nó ức chế sự sản sinh các yếu tố điều hòa kiểm soát sự tổng hợp của vách tế bào
- Nó có hiệu quả hậu kháng sinh kéo dài.
- Nếu có bất kỳ nghi ngờ nào về tác nhân gây bệnh (ví dụ: có thể là do Staphylococcus aureus hơn là Liên cầu nhóm A), cần dùng nafcillin.[1]
- Đối với các bệnh nhân bị dị ứng penicillin, vancomycin, daptomycin hoặc linezolid (nếu đồng thời dị ứng với vancomycin) dưới dạng đơn trị liệu có thể được dùng thay cho kết hợp penicillin-clindamycin hoặc nafcillin- clindamycin.[14]
- Cũng có thể cân nhắc bổ sung globulin miễn dịch truyền tĩnh mạch (IVIG), nhưng dữ liệu về hiệu quả còn nhiều mâu thuẫn. Một số nghiên cứu quan sát gợi ý lợi ích khiêm tốn, nhưng một thử nghiệm mù đôi có đối chứng với giả dược (kết thúc sớm vì thu tuyển bệnh nhân chậm) và một phân tích hồi cứu quy mô lớn về tác dụng của IVIG đối với bệnh nhân bị viêm cân mạc hoại tử đã cắt lọc (bị sốc do liên cầu nhóm A hoặc Staphylococcus aureus) đã phát hiện ra rằng IVIG bổ trợ không liên quan đến cải thiện sống sót.[40] [41] [42] [43] [44] Hướng dẫn của Hiệp hội Bệnh Truyền nhiễm Hoa Kỳ (IDSA) không bao gồm khuyến cáo sử dụng IVIG ở bệnh nhân bị viêm cân mạc hoại tử kèm hội chứng sốc do nhiễm độc tố liên cầu, nêu ra sự cần thiết phải tiến hành các nghiên cứu bổ sung.[14] Hướng dẫn của Hiệp hội Phẫu thuật Khẩn cấp Thế giới ủng hộ việc cân nhắc sử dụng IVIG ở bệnh nhân bị viêm cân mạc hoại tử và có bằng chứng rối loạn chức năng cơ quan (khuyến cáo yếu), trong khi công nhận việc sử dụng IVIG để điều trị nhiễm trùng mô mềm hoại tử vẫn còn gây tranh cãi.[45]
Hoại thư sinh hơi
Điều trị hoại thư sinh hơi đòi hỏi sự phối hợp phẫu thuật cắt lọc và điều trị kháng sinh. Liệu pháp oxy cao áp (HBO) không còn được khuyến cáo vì không chứng minh được ưu điểm đối với bệnh nhân và có thể làm trì hoãn quá trình hồi sức và điều trị.[14]
- Chăm sóc phẫu thuật: phẫu thuật cắt lọc toàn diện và tích cực là bắt buộc để cải thiện sống sót, giữ lại chi và ngăn ngừa biến chứng.[1] [6] [20] Ở những bệnh nhân bị ảnh hưởng đến chi, có thể cần cắt cân mạc để điều trị hội chứng chèn ép khoang, và cần tiến hành cắt cân mạc ngay sau khi có chẩn đoán. Cắt lọc hàng ngày là cần thiết, và đặc biệt quan trọng để loại bỏ tất cả các mô hoại tử và nhiễm bệnh. Một điều cũng quan trọng là cân nhắc cắt cụt khi cần thiết, vì điều này có thể cứu sống bệnh nhân.
- Điều trị kháng sinh: hiện tại, liệu pháp phối hợp penicillin và clindamycin được sử dụng rộng rãi.[14] Một số nghiên cứu đã chứng minh rằng kháng sinh ức chế tổng hợp protein (ví dụ như clindamycin, chloramphenicol, rifampicin, tetracycline) có thể hiệu quả hơn penicillin vì chúng ức chế sự tổng hợp ngoại độc tố của Clostridium và làm giảm ảnh hưởng gây độc khu trú và toàn thân của các protein này.[46] Đối với các bệnh nhân dị ứng với penicillin, phối hợp clindamycin và metronidazole là một lựa chọn tốt.
Hoại thư do thiếu máu cục bộ
Đối với thiếu máu cục bộ cấp tính ở chi, trừ khi chống chỉ định, tất cả bệnh nhân cần được tiêm bolus một liều heparin tĩnh mạch, sau đó là truyền heparin liên tục.[47] [48] Sau khi bắt đầu dùng heparin, điều trị sau đó thay đổi tùy theo khả năng sống sót của chi. Các đặc trưng sau đây có thể giúp phân loại khả năng sống sót của chi bị thiếu máu cục bộ cấp tính.
- Sống được: không bị đe dọa ngay; không bị mất cảm giác hoặc yếu cơ; nghe được các tín hiệu Doppler ở động mạch và tĩnh mạch.
- Bị đe dọa nhẹ: cứu vãn được nếu được điều trị ngay; không bị mất cảm giác hoặc mất cảm giác ở mức rất nhẹ (ngón chân); không bị yếu cơ; thường không nghe được các tín hiệu Doppler ở động mạch; nghe được các tín hiệu Doppler ở tĩnh mạch.
- Bị đe dọa ngay lập tức: có thể cứu vãn khi tái tưới máu ngay; mất cảm giác ở hơn một ngón chân kèm theo đau khi nghỉ ngơi; yếu cơ ở mức nhẹ đến trung bình; thường không nghe được các tín hiệu Doppler ở động mạch; nghe thấy các tín hiệu Doppler ở tĩnh mạch.
- Không thể khắc phục/không sống được: mất mô nghiêm trọng và/hoặc tổn thương thần kinh vĩnh viễn; mất cảm giác rõ rệt; liệt (cứng đờ) rõ rệt; không nghe thấy tín hiệu Doppler ở động mạch và tĩnh mạch.
Lựa chọn điều trị bao gồm phẫu thuật, phương pháp tạo hình mạch bằng bóng qua da (PTA), và liệu pháp tiêu huyết khối.
Phẫu thuật
- Bệnh nhân có chi bị đe dọa nhưng có khả năng cứu vãn (tức là có biểu hiện đau khi nghỉ ngơi, mất cảm giác hoặc yếu cơ nhẹ, nhưng không có các vùng bị hoại tử đáng kể) cần được phẫu thuật tái tưới máu cấp sau khi chống đông bằng heparin. Đa số những bệnh nhân này sẽ có biến cố tắc mạch, và những thay đổi không khắc phục được có thể xảy ra trong vòng 4 đến 6 giờ kể từ khi bị thiếu máu cục bộ rõ rệt. Mặc dù thuốc tiêu huyết khối có thể làm tan thành công huyết khối, thời gian cần thiết thường quá dài để có thể chấp nhận liệu pháp này thay cho phẫu thuật.[48]
- Vào năm 2010, kết quả thử nghiệm phẫu thuật bắc cầu so với phương pháp tạo hình mạch trong thiếu máu cục bộ nặng ở chân (BASIL) đã được công bố dựa trên phân tích về điều trị ban đầu.[49] Kết quả thu được là tỷ lệ sống sót khi không cắt cụt chi (AFS) và tỷ lệ sống sót chung (OS). Thử nghiệm cũng so sánh tĩnh mạch được phẫu thuật ghép bắc cầu bằng mạch nhân tạo và lòng mạch được tạo hình bằng bóng dưới nội mạc, và kiểm tra kết quả từ phẫu thuật bắc cầu sau khi tạo hình mạch bằng bóng thất bại. Tác giả kết luận rằng phương pháp tạo hình mạch bằng bóng có liên quan với tỷ lệ thất bại sớm cao hơn nhiều so với phẫu thuật bắc cầu. Hầu hết bệnh nhân sử dụng phương pháp tạo hình mạch bằng bóng cuối cùng vẫn cần đến phẫu thuật. Hơn nữa, kết quả phẫu thuật bắc cầu sau khi phương pháp tạo hình mạch bằng bóng thất bại tệ hơn nhiều so với trường hợp phẫu thuật bắc cầu được thực hiện như là nỗ lực tái tưới máu đầu tiên. Phẫu thuật bắc cầu tĩnh mạch mang lại tỷ lệ AFS và OS tốt nhất về lâu dài, và nhìn chung, phương pháp tạo hình mạch bằng bóng dường như ưu việt hơn so với phẫu thuật bắc cầu bằng mạch nhân tạo.
Phương pháp tạo hình mạch bằng bóng qua da (PTA)
- Trong thử nghiệm BASIL, 450 bệnh nhân thiếu máu cục bộ nặng ở chi do bệnh mạch máu vùng dưới bẹn được chỉ định ngẫu nhiên PTA hoặc phẫu thuật bắc cầu.[50] Sau 30 ngày, không có sự khác biệt về tỷ lệ tử vong giữa các nhóm, nhưng phẫu thuật có liên quan đến tỉ lệ tàn tật cao hơn (57% so với 41%). Theo phân tích theo phân bổ ngẫu nhiên ban đầu, không có sự khác biệt về kết điểm chính (tỷ lệ sống sót khi không cắt cụt chi) sau 1 năm và 3 năm, và phẫu thuật có liên quan đến tỷ lệ tái can thiệp thấp hơn đáng kể (18% so với 26%).Dựa trên những phát hiện này, tác giả khuyến cáo trước tiên nên điều trị bằng PTA cho bệnh nhân có các bệnh đồng mắc nặng được dự kiến sống không quá 2 năm. Đối với những bệnh nhân dự kiến sống trên 2 năm, các lợi ích của phẫu thuật bắc cầu có thể cao hơn sự tăng tỉ lệ tàn tật trong ngắn hạn.
Liệu pháp tan huyết khối
- Trong nhóm bệnh nhân được chọn lọc kỹ lưỡng, liệu pháp tiêu huyết khối nội mạch dựa vào ống thông có thể thay thế cho phẫu thuật hoặc can thiệp qua da để điều trị thiếu máu cục bộ nghiêm trọng ở chi. Chỉ định chính là để điều trị thiếu máu cục bộ cấp tính ở chi trong thời gian dưới 14 ngày ở bệnh nhân có chi còn sống được.[39]
- Viêm tắc tĩnh mạch xanh đau, một tình trạng hiếm gặp, trong đó tắc hoàn toàn hoặc gần như hoàn toàn dẫn lưu tĩnh mạch từ chi, có thể điều trị bằng liệu pháp tiêu huyết khối tĩnh mạch để giúp ngăn ngừa khởi phát và tiến triển của hoại thư tĩnh mạch.[51]
Chăm sóc và hỗ trợ tích cực
Ở bệnh nhân bị hoại thư do nhiễm trùng, thoát quản mao mạch lan tỏa và hạ huyết áp khó kiểm soát thường gặp, và thường cần truyền lượng lớn dịch tĩnh mạch (10-20L mỗi ngày). Ở một số bệnh nhân, huyết áp cải thiện chỉ bằng truyền dịch tĩnh mạch đơn thuần. Các thuốc co mạch, như dopamine, có thể hữu ích, mặc dù có ít thông tin từ các nghiên cứu thực nghiệm hoặc thử nghiệm lâm sàng có đối chứng trong trường hợp cụ thể này. Mặc dù các thuốc co mạch như adrenaline (epinephrine) có thể làm tăng huyết áp, hoại thư hai bên có thể xảy ra sau đó, một phần do thuốc và một phần do tưới máu kém gây ra do vi khuẩn, độc tố và chất điều hòa nội sinh.[14] [20]
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. (xem Tuyên bố miễn trách nhiệm)
| Bắt đầu (tóm tắt) | ||
| Viêm cân mạc hoại tử cần khẳng định kết quả nuôi cấy vi khuẩn và kháng sinh đồ | ||
| 1 | Phẫu thuật cắt lọc + chăm sóc tích cực | |
| Thêm | Kháng sinh phổ rộng theo kinh nghiệm | |
| Cấp tính (Tóm tắt) | ||
| Viêm cân mạc hoại tử týp I (do tạp khuẩn) | ||
| 1 | Chăm sóc hỗ trợ tích cực + phẫu thuật cắt lọc ± cắt cụt chi | |
| Thêm | Rửa tại chỗ bằng nước muối sinh lý có bổ sung bacitracin | |
| Thêm | Các kháng sinh phổ rộng đường tĩnh mạch | |
| Khẳng định viêm cân mạc hoại tử týp II (do liên cầu) | ||
| 1 | Chăm sóc hỗ trợ tích cực + phẫu thuật cắt lọc ± cắt cụt chi | |
| Thêm | Thuốc kháng sinh đường tĩnh mạch | |
| – Sốc nhiễm độc liên cầu |
Bổ sung |
Immunoglobulin đường tĩnh mạch (IVIG) |
| Hoại thư sinh hơi | ||
| 1 | Chăm sóc nâng đỡ tích cực+ phẫu thuật cắt lọc ± cắt chi | |
| Thêm | Thuốc kháng sinh đường tĩnh mạch | |
| Bổ sung | Liệu pháp oxy cao áp | |
| Hoại thư do thiếu máu cục bộ | ||
| 1 | Heparin tĩnh mạch | |
| – Với chi bị đe dọa hoặc chết: thời gian sống kỳ vọng >2 năm | Thêm | Phẫu thuật tái tưới máu ± cắt cụt chi |
| – Với chi bị đe dọa hoặc chết: thời gian sống kỳ vọng <2 năm | Thêm | Phương pháp tạo hình mạch bằng bóng qua da (PTA) ± cắt cụt chi |
| – Có chi sống được | Thêm | Liệu pháp tiêu huyết khối |
| – Bị viêm tắc tĩnh mạch xanh đau | Thêm | Liệu pháp tiêu huyết khối |
Các lựa chọn điều trị
| Bắt đầu | ||
| Viêm cân mạc hoại tử cần khẳng định kết quả nuôi cấy vi khuẩn và kháng sinh đồ | ||
| 1 | Phẫu thuật cắt lọc + chăm sóc tích cực
» Các vết rạch phẫu thuật cần mở rộng vượt quá ranh giới vùng hoại tử nhìn thấy được và cắt bỏ toàn bộ vùng hoại tử. Cần đánh giá phẫu thuật và cắt lọc thêm khi cần và có thể’ cần đến một số thủ thuật. [14] Hỗ trợ huyết động tích cực bằng truyền dịch tĩnh mạch là một khía cạnh quan trọng của điều trị bằng phẫu thuật. |
|
| Thêm | Kháng sinh phổ rộng theo kinh nghiệm
Các lựa chọn sơ cấp » vancomycin: 30 mg/kg/ngày dùng qua đường tĩnh mạch, được chia liều 12 giờ một lần -hoặc- » linezolid: 600 mg đường tĩnh mạch mỗi 12 giờ một lần -VÀ- » piperacillin/tazobactam: 3,375 g đường tĩnh mạch mỗi 6 giờ một lần Liều lượng bao gồm 3 g piperacillin kết hợp với 0,375 g tazobactam. -hoặc- » imipenem/cilastatin: 1 g qua đường tĩnh mạch 6-8 giờ một lần -hoặc- » meropenem: 1 g qua đường tĩnh mạch 8 giờ một lần -hoặc- » ertapenem: 1 g qua đường tĩnh mạch mỗi 24 giờ HOẶC » vancomycin: 30 mg/kg/ngày dùng qua đường tĩnh mạch, được chia liều 12 giờ một lần -hoặc- » linezolid: 600 mg đường tĩnh mạch mỗi 12 giờ một lần –VÀ– » ceftriaxone: 1-2 g qua đường tĩnh mạch 12-24 giờ một lần -hoặc- » Ciprofloxacin: 400 mg qua đường tĩnh mạch 12 giờ một lần –Và– » metronidazole: 30 mg/kg/ngày qua đường tĩnh mạch được chia liều 6 giờ một lần HOẶC » benzylpenicillin sodium: 2,4 đến 4,8 g/ngày tiêm tĩnh mạch chia liều mỗi 4-6 giờ -và- » clindamycin: 600-900 mg qua đường tĩnh mạch 8 giờ một lần Các lựa chọn thứ cấp » clindamycin: 600-900 mg qua đường tĩnh mạch 8 giờ một lần -hoặc- » metronidazole: 30 mg/kg/ngày qua đường tĩnh mạch được chia liều 6 giờ một lần —VÀ— » gentamicin: 3-5 mg/kg/ngày qua đường tĩnh mạch được chia liều 8 giờ một lần -hoặc- » Ciprofloxacin: 400 mg qua đường tĩnh mạch 12 giờ một lần » Để điều trị theo kinh nghiệm nhiễm trùng phối hợp týp I, Hiệp hội Bệnh Truyền nhiễm Hoa Kỳ (IDSA) khuyến cáo dùng các thuốc kháng cả vi khuẩn hiếu khí (bao gồm MRSA) và vi khuẩn kỵ khí.[14] Các lựa chọn bao gồm vancomycin hoặc linezolid kết hợp với: piperacillin/tazobactam; một loại thuốc thuộc nhóm carbapenem; ceftriaxone kết hợp với metronidazole; hoặc một loại thuốc thuộc nhóm fluoroquinolone kết hợp với metronidazole. Khuyến cáo dùng penicillin kết hợp với clindamycin để điều trị viêm cân mạc hoại tử nghi ngờ do liên cầu nhóm A đáng ngờ (hoặc đã khẳng định). » Đối với các bệnh nhân dị ứng với penicillin, có thể dùng clindamycin hoặc metronidazole kết hợp với một loại thuốc thuộc nhóm aminoglycoside hoặc fluoroquinolone. » Khi có thêm thông tin và đã xác định được tác nhân gây bệnh, cần thay đổi kháng sinh điều trị để nhắm đến tác nhân gây bệnh đặc hiệu. » Vì hiện tại không các thử nghiệm lâm sàng khẳng định, IDSA khuyến cáo tiếp tục sử dụng thuốc kháng sinh cho đến khi không còn cần đến phẫu thuật cắt lọc, bệnh nhân đã có cải thiện về mặt lâm sàng và hết sốt trong vòng 48 đến 72 giờ.[14] |
|
| Cấp tính | ||
| Viêm cân mạc hoại tử týp I (do tạp khuẩn) | ||
| 1 | Chăm sóc hỗ trợ tích cực + phẫu thuật cắt lọc ± cắt cụt chi
» Viêm cân mạc hoại tử cần phẫu thuật khẩn cấp và cần đưa bệnh nhân đến phòng mổ ngay để cắt lọc tất cả mô nhiễm trùng bị hoại tử. Có thể cần cắt cụt chi. » Cắt bỏ rộng tất cả các mô hoại tử, đặt ống dẫn lưu, và phẫu thuật cắt lọc phù hợp rất cần thiết cho cả chẩn đoán và điều trị.[37] Cần đánh giá phẫu thuật và cắt lọc thêm khi cần và có thể cần đến một số thủ thuật.[14] » Hỗ trợ huyết động tích cực bằng truyền dịch tĩnh mạch là một khía cạnh quan trọng của điều trị bằng phẫu thuật. |
|
| Thêm | Rửa tại chỗ bằng nước muối sinh lý có bổ sung bacitracin
» Sau phẫu thuật cắt lọc, nhiều bác sĩ phẫu thuật rửa tại chỗ bằng nước muối sinh lý có bổ sung bacitracin |
|
| Thêm | Các kháng sinh phổ rộng đường tĩnh mạch
Các lựa chọn sơ cấp » vancomycin: 30 mg/kg/ngày dùng qua đường tĩnh mạch, được chia liều 12 giờ một lần -hoặc- » linezolid: 600 mg đường tĩnh mạch mỗi 12 giờ một lần –VÀ– » piperacillin/tazobactam: 3,375 g đường tĩnh mạch mỗi 6 giờ một lần Liều lượng bao gồm 3 g piperacillin kết hợp với 0,375 g tazobactam. -hoặc- » imipenem/cilastatin: 1 g qua đường tĩnh mạch 6-8 giờ một lần -hoặc- » meropenem: 1 g qua đường tĩnh mạch 8 giờ một lần -hoặc- » ertapenem: 1 g qua đường tĩnh mạch mỗi 24 giờ HOẶC » vancomycin: 30 mg/kg/ngày dùng qua đường tĩnh mạch, được chia liều 12 giờ một lần -hoặc- » linezolid: 600 mg đường tĩnh mạch mỗi 12 giờ một lần –VÀ– » ceftriaxone: 1-2 g qua đường tĩnh mạch 12-24 giờ một lần -hoặc- » Ciprofloxacin: 400 mg qua đường tĩnh mạch 12 giờ một lần –Và– » metronidazole: 30 mg/kg/ngày qua đường tĩnh mạch được chia liều 6 giờ một lần Các lựa chọn thứ cấp » clindamycin: 600-900 mg qua đường tĩnh mạch 8 giờ một lần -hoặc- » metronidazole: 30 mg/kg/ngày qua đường tĩnh mạch được chia liều 6 giờ một lần —VÀ— » gentamicin: 3-5 mg/kg/ngày qua đường tĩnh mạch được chia liều 8 giờ một lần -hoặc- » Ciprofloxacin: 400 mg qua đường tĩnh mạch 12 giờ một lần » Để điều trị theo kinh nghiệm nhiễm trùng phối hợp týp I, Hiệp hội Bệnh Truyền nhiễm Hoa Kỳ (IDSA) khuyến cáo dùng các thuốc kháng cả vi khuẩn hiếu khí (bao gồm MRSA) và vi khuẩn kỵ khí.[14] Các lựa chọn bao gồm vancomycin hoặc linezolid kết hợp với: piperacillin/tazobactam; một loại thuốc thuộc nhóm carbapenem; ceftriaxone kết hợp với metronidazole; hoặc một loại thuốc thuộc nhóm fluoroquinolone kết hợp với metronidazole. » Đối với các bệnh nhân dị ứng với penicillin, có thể’ dùng clindamycin hoặc metronidazole kết hợp với một loại thuốc thuộc nhóm aminoglycoside hoặc fluoroquinolone. » Khi có thêm thông tin và đã xác định được tác nhân gây bệnh, cần thay đổi kháng sinh điều trị để’ nhắm đến tác nhân gây bệnh đặc hiệu. » Vì hiện tại không các thử nghiệm lâm sàng khẳng định, IDSA khuyến cáo tiếp tục sử dụng thuốc kháng sinh cho đến khi không còn cần đến phẫu thuật cắt lọc, bệnh nhân đã có cải thiện về mặt lâm sàng và hết sốt trong vòng 48 đến 72 giờ.[14] |
|
| Khẳng định viêm cân mạc hoại tử týp II (do liên cầu) | ||
| 1 | Chăm sóc hỗ trợ tích cực + phẫu thuật cắt lọc ± cắt cụt chi
» Viêm cân mạc hoại tử cần phẫu thuật khẩn cấp và cần đưa bệnh nhân đến phòng mổ ngay để’ cắt lọc tất cả mô nhiễm trùng bị hoại tử. » Cắt bỏ rộng tất cả các mô hoại tử, đặt ống dẫn lưu, và phẫu thuật cắt lọc phù hợp rất cần thiết cho cả chẩn đoán và điều trị.[37] Cần đánh giá phẫu thuật và cắt lọc thêm khi cần và có thể’ cần đến một số thủ thuật.[14] » Hỗ trợ huyết động tích cực bằng truyền dịch tĩnh mạch là một khía cạnh quan trọng của điều trị bằng phẫu thuật. |
|
| Thêm | Thuốc kháng sinh đường tĩnh mạch
Các lựa chọn sơ cấp » benzylpenicillin sodium: 2,4 đến 4,8 g/ngày tiêm tĩnh mạch chia liều mỗi 4-6 giờ -và- » clindamycin: 600-900 mg qua đường tĩnh mạch 8 giờ một lần Các lựa chọn thứ cấp » nafcillin: 1,5 đến 2 g truyền tĩnh mạch 4-6 giờ -và- » clindamycin: 600-900 mg qua đường tĩnh mạch 8 giờ một lần HOẶC » vancomycin: 30 mg/kg/ngày dùng qua đường tĩnh mạch, được chia liều 12 giờ một lần HOẶC » Daptomycin: 4 mg/kg đường tĩnh mạch mỗi ngày một lần HOẶC » linezolid: 600 mg đường tĩnh mạch mỗi 12 giờ một lần » Nhiễm trùng týp II do liên cầu nhóm A (tức là Streptococcus pyogenes) gây ra. Ngoài phẫu thuật cắt lọc khẩn cấp, cần cho dùng penicillin kết hợp với clindamycin để điều trị liên cầu nhóm A và ức chế khả năng tổng hợp độc tố của chúng.[14] » Clindamycin đã được chứng minh là ưu việt hơn penicillin để điều trị viêm cân mạc hoại tử trong thực nghiệm hoặc hoại tử cơ do liên cầu nhóm A gây ra.[20] Nó đã được chứng minh là làm giảm sự giải phóng ngoại độc tố A của streptococcus pyrogenes trong ống nghiệm; không bị ảnh hưởng bởi kích thước quần thể hoặc giai đoạn phát triển; tạo điều kiện thuận lợi cho thực bào streptococcus pyogenes bằng cách ức chế sự tổng hợp protein M; ức chế sự sản sinh các yếu tố điều hòa kiểm soát sự tổng hợp vách tế bào; và nó có hiệu quả hậu kháng sinh kéo dài.[20] » Nếu có bất kỳ nghi ngờ nào về tác nhân gây bệnh (ví dụ: có thể là do Staphylococcus aureus hơn là Liên cầu nhóm A), cần dùng nafcillin thay cho penicillin.[1] » Đối với các bệnh nhân bị dị ứng penicillin, cần dùng vancomycin, daptomycin hoặc linezolid (nếu đồng thời dị ứng với vancomycin) dưới dạng đơn trị liệu thay cho kết hợp penicillin-clindamycin hoặc nafcillin- clindamycin.[14] |
|
| – Sốc nhiễm độc liên cầu |
Bổ sung |
Immunoglobulin đường tĩnh mạch (IVIG)
Các lựa chọn sơ cấp » globulin miễn dịch thông thường ở người: 1 g/ kg đường tĩnh mạch vào ngày 1, sau đó là 0,5 g/kg vào ngày 2 và 3; hoặc 2 g/kg qua đường tĩnh mạch dưới dạng liều đơn Phác đồ theo liều khác nhau; tham khảo ý kiến chuyên gia để’ có thêm hướng dẫn về liều lượng. » Bổ sung IVIG cũng có thể’ được cân nhắc để’ điều trị hội chứng sốc do nhiễm độc tố liên cầu, mặc dù dữ liệu về hiệu quả còn gây nhiều tranh cãi.[14] [45] |
| Hoại thư sinh hơi | ||
| 1 | Chăm sóc nâng đỡ tích cực+ phẫu thuật cắt lọc ± cắt chi
» Phẫu thuật cắt lọc toàn diện và tích cực là bắt buộc để’ cải thiện sống sót, giữ lại chi và ngăn ngừa biến chứng.[1] [6] [20] Ở những bệnh nhân bị ảnh hưởng đến chi, có thể’ cần cắt cân mạc để’ điều trị hội chứng chèn ép khoang, và cần tiến hành cắt cân mạc ngay sau khi có chẩn đoán. Cắt lọc hàng ngày là cần thiết, và đặc biệt quan trọng để’ loại bỏ tất cả các mô hoại tử và nhiễm bệnh. Một điều cũng rất quan trọng là cân nhắc cắt cụt chi khi cần thiết, vì điều này có thể’ cứu sống bệnh nhân. » Hỗ trợ tích cực huyết động cùng với truyền dịch tĩnh mạch cũng là một yếu tố quan trọng của phẫu thuật điều trị. |
|
| Thêm | Thuốc kháng sinh đường tĩnh mạch
Các lựa chọn sơ cấp » benzylpenicillin sodium: 2,4 đến 4,8 g/ngày tiêm tĩnh mạch chia liều mỗi 4-6 giờ -và- » clindamycin: 600-900 mg qua đường tĩnh mạch 8 giờ một lần Các lựa chọn thứ cấp » clindamycin: 600-900 mg qua đường tĩnh mạch 8 giờ một lần -và- » metronidazole: 30 mg/kg/ngày qua đường tĩnh mạch được chia liều 6 giờ một lần » Hiện tại, phối hợp penicillin và clindamycin được sử dụng rộng rãi.[14] Các kháng sinh ức chế tổng hợp protein (ví dụ như clindamycin, chloramphenicol, rifampicin, tetracycline) hiệu quả vì chúng ức chế sự tổng hợp ngoại độc tố của Clostridium và các tác dụng nhiễm độc toàn thân và khu trú của các protein này.[46] » Đối với các bệnh nhân dị ứng với penicillin, phối hợp clindamycin và metronidazole là một lựa chọn tốt. |
|
| Bổ sung | Liệu pháp oxy cao áp
» Một số nghiên cứu hồi cứu đã báo cáo thời gian sống sót dài hơn khi phối hợp phẫu thuật, kháng sinh và liệu pháp oxy cao áp (HBO).[52] [53] [54] Tuy nhiên, các tổng quan khác đã phát hiện ra rằng liệu pháp HBO không ảnh hưởng đến tỷ lệ tử vong do nhiễm trùng hoại tử.[55] Liệu pháp HBO có tác dụng diệt khuẩn trực tiếp đối với các loài Clostridium, ức chế sản sinh độc tố, và cải thiện chức năng của bạch cầu đa nhân và thanh thải vi khuẩn; nó cũng tạo điều kiện thuận lợi cho kháng sinh tác dụng hoặc ngấm vào, và tăng cường sự xuất hiện của mô chết trước khi điều trị bằng phẫu thuật. Điều trị khuyến cáo cho liệu pháp HBO bao gồm cho dùng oxy nồng độ 100% ở áp suất tuyệt đối 2,5 đến 3 trong 90 đến 120 phút 3 lần một ngày trong 48 giờ, sau đó hai lần một ngày khi cần.[14] |
|
| Hoại thư do thiếu máu cục bộ | ||
| 1 | Heparin tĩnh mạch
Các lựa chọn sơ cấp |
|
| – Với chi bị đe dọa hoặc chết: thời gian sống kỳ vọng >2 năm | Thêm | Phẫu thuật tái tưới máu ± cắt cụt chi
» Bệnh nhân có chi bị đe dọa cần trải qua phẫu thuật tái tưới máu khẩn cấp sau khi chống đông bằng heparin. Đa số những bệnh nhân này sẽ có biến cố tắc mạch, và những thay đổi không khắc phục được có thể xảy ra trong vòng 4 đến 6 giờ kể từ khi bị thiếu máu cục bộ rõ nét. Mặc dù thuốc tiêu huyết khối có thể làm tan thành công huyết khối, thời gian cần thiết thường quá dài để có thể chấp nhận liệu pháp này thay cho phẫu thuật.[48] » Bệnh nhân có chi không cứu vãn được cần được cắt cụt chi ngay. Mức độ cắt cụt chi được xác định dựa vào biểu hiện lâm sàng và khả năng sống được của mô tại thời điểm phẫu thuật. Cần thực hiện mọi nỗ lực để bảo tồn nhiều khớp nhất có thể, để giảm việc đi lại bằng chân giả và cải thiện khả năng phục hồi chức năng thành công.[39] Có thể cần tái tưới máu chi không cứu vãn để cho phép hồi phục mỏm cắt cụt hoặc cho phép cắt cụt chi ít hơn. |
| – Với chi bị đe dọa hoặc chết: thời gian sống kỳ vọng <2 năm | Thêm | Phương pháp tạo hình mạch bằng bóng qua da (PTA) ± cắt cụt chi
» Trong thử nghiệm phẫu thuật bắc cầu so với phương pháp tạo hình mạch trong trường hợp thiếu máu cục bộ nặng ở chân (BASIL), 450 bệnh nhân bị thiếu máu cục bộ nặng ở chi do bệnh động mạch dưới vùng bẹn được chỉ định ngẫu nhiên cho PTA hoặc phẫu thuật bắc cầu.[50] Sau 30 ngày, không có sự khác biệt về tỷ lệ tử vong giữa các nhóm, nhưng phẫu thuật có liên quan đến tỉ lệ tàn tật cao hơn (57% so với 41%). Theo phân tích theo phân bổ ngẫu nhiên ban đầu, không có sự khác biệt về kết điểm chính (tỷ sống sót khi không cắt cụt chi) sau 1 năm và 3 năm, và phẫu thuật có liên quan đến tỷ lệ tái can thiệp thấp hơn đáng kể (18% so với 26%). » Dựa trên những phát hiện này, tác giả khuyến cáo trước tiên nên cung cấp PTA cho bệnh nhân có các bệnh đồng mắc nặng được dự kiến sống không quá 2 năm. » Đối với những bệnh nhân dự kiến sống trên 2 năm, các lợi ích của phẫu thuật bắc cầu có thể cao hơn sự tăng tỉ lệ tàn tật trong ngắn hạn. |
| – Có chi sống được | Thêm | Liệu pháp tiêu huyết khối
» Không có cơn đau khi nghỉ ngơi, mất cảm giác và yếu cơ giúp phân biệt chi sống được với chi bị đe dọa.[56] Trong nhóm bệnh nhân được chọn lọc kỹ lưỡng, liệu pháp tiêu huyết khối trong động mạch dựa vào ống thông có thể thay thế cho phẫu thuật hoặc can thiệp qua da để điều trị chứng thiếu máu cục bộ nghiêm trọng ở chi. Chỉ định chính là để điều trị chứng thiếu máu cục bộ cấp tính ở chi trong thời gian dưới 14 ngày ở bệnh nhân có chi có thể sống được và chỉ có ít vùng hoại thư.[39] |
| – Bị viêm tắc tĩnh mạch xanh đau | Thêm | Liệu pháp tiêu huyết khối
» Viêm tắc tĩnh mạch xanh đau, một tình trạng hiếm gặp, trong đó tắc hoàn toàn hoặc gần như hoàn toàn dẫn lưu tĩnh mạch từ chi, có thể điều trị bằng liệu pháp tiêu huyết khối tĩnh mạch để giúp ngăn ngừa khởi phát và tiến triển của hoại thư tĩnh mạch.[51] |
Giai đoạn đầu
Delafloxacin
Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ đã phê duyệt delafloxacin, một loại thuốc kháng khuẩn thuộc nhóm fluoroquinolone, để điều trị nhiễm khuẩn da và cấu trúc da cấp tính (ABSSSI) do vi khuẩn nhạy cảm gây ra. Trong một thử nghiệm lâm sàng ngẫu nhiên mù đôi giai đoạn II ở những bệnh nhân bị ABSSSI, tỷ lệ chữa khỏi bằng delafloxacin cao hơn nhiều so với vancomycin, và tương đương so với tỷ lệ chữa khỏi bằng linezolid.[57]
Prostaglandin E1
Tài liệu đồng thuận TASC II năm 2007 về điều trị bệnh động mạch ngoại biên (PAD) không khuyến cáo prostaglandin E1 hoặc bất kỳ prostanoid nào khác để điều trị thiếu máu cục bộ đe dọa chi.[47] Tuy nhiên, ở bệnh nhân bị PAD tiến triển không phù hợp với bất kỳ dạng can thiệp nào khác, prostanoid đã được chứng minh làm giảm cơn đau khi nghỉ ngơi.[58]
Kích thích tạo mạch
Điều trị này bao gồm cho dùng các yếu tố tăng trưởng tạo mạch, như protein tái tổ hợp hoặc DNA trần, để tăng cường lưu thông tuần hoàn bàng hệ và tăng cường dòng máu đến mô thiếu máu cục bộ. Một phương pháp tiếp cận khác là cấy ghép tự thân tế bào đơn nhân tủy xương, hoặc tiêm nhiều mũi vào trong cơ các yếu tố kích thích tạo cụm bạch cầu hạt.[59]
Liên lạc theo dõi
Khuyến nghị
Giám sát
Bệnh nhân bị hoại thư có thể bị bệnh nặng. Giám sát kỹ lưỡng và đánh giá thường xuyên, thường trong môi trường phụ thuộc cao hoặc chăm sóc tích cực, là cần thiết để tối ưu hóa điều trị và theo dõi sự không đáp ứng điều trị, có thể xảy ra do kháng kháng sinh của vi khuẩn hoặc do sự cần thiết phải cắt lọc mở rộng. Hơn nữa, cần giám sát việc suy giảm chức năng hô hấp và/hoặc huyết động, cân nhắc đến sốc nhiễm độc tiềm ẩn ở bệnh nhân bị nhiễm liên cầu nhóm A.
Hướng dẫn dành cho bệnh nhân
Bệnh nhân (và người thân) cần biết đến tính chất đe dọa tính mạng và đe dọa mất chi tiềm ẩn và sự cần thiết phải tiến hành phẫu thuật và điều trị kháng sinh. Hiếm khi tái phát viêm cân mạc hoại tử. Tuy nhiên, tỷ lệ tàn tật đáng kể do mất chức năng và thẩm mỹ vẫn có thể còn sau các liệu pháp phẫu thuật ban đầu, có thể đòi hỏi phẫu thuật tái tạo sau đó, và bệnh nhân cần biết đến khả năng này. Cần đặc biệt khuyến cáo bệnh nhân bị hoại thư do thiếu máu cục bộ ngừng hút thuốc.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Nhiễm trùng huyết | Ngắn hạn | Cao |
| Sepsis được định nghĩa là hội chứng đáp ứng viêm toàn thân (SIRS) do nhiễm trùng được ghi nhận hoặc nghi ngờ.
Tiêu chí SIRS là sự xuất hiện hai yếu tố trở lên trong số các kết quả xét nghiệm hoặc dấu hiệu sinh tồn sau đây: nhiệt độ >38,4°C (>100,4°F) hoặc <36°C (<96,8°F); nhịp tim >90 nhịp/phút; nhịp thở >20 nhịp/phút, hoặc PaCO2 <32 mmHg; WBC>12 x 10A9/L (>12.000/microL) hoặc < 4 x 10A9/L (<4000/microL) hoặc >10% bạch cầu trung tính non. Điều này không còn được dùng trong hướng dẫn đồng thuận, do nó là yếu tố dự đoán tử vong kém, và tính chất không cụ thể của các tiêu chí này về cả nguyên nhân nhiễm trùng và không nhiễm trùng.[64] Sốc nhiễm khuẩn bao gồm: đáp ứng định nghĩa về nhiễm trùng huyết (điểm số Đánh giá suy tạng theo thời gian [SOFA] >2 điểm so với điểm số ban đầu, kèm rối loạn chức năng cơ quan), nồng độ lactate cao >2 mmol/l (>18 mg/ dL), huyết áp động mạch trung bình <65 mmHg kéo dài, mặc dù đã hồi sức dịch đầy đủ hoặc sử dụng thuốc co mạch khi không có giảm thể tích tuần hoàn.[32] [64] Điểm số SOFA nhanh (qSOFA): nhịp thở là 22 nhịp/phút, thay đổi ý thức và huyết áp tâm thu <100 mmHg, có thể được sử dụng trong các trường hợp không nguy kịch. Tuy nhiên, nó thiếu đánh giá tiến cứu để dự đoán tử vong, và vì thế không phải là một phần của định nghĩa đồng thuận về sepsis.[64] Các dấu hiệu này (định nghĩa sepsis trước đó sử dụng SIRS), và nhiễm trùng da kèm theo đau không tương xứng, tiến triển nhanh, hình thành bọng nước, tiếng lép bép dưới da, và nhìn thấy rõ khí trên hình ảnh có độ nhạy 85% trong việc phát hiện nhiễm trùng da hoại tử.[19] |
||
| Sốc | Ngắn hạn | Cao |
| Sốc nhiễm trùng là một tình trạng hạ huyết áp dai dẳng (định nghĩa cũ: huyết áp tâm thu <90 mmHg hoặc <40 mmHg so với giá trị ban đầu; đồng thuận hiện tại: huyết áp động mạch trung bình <65 mmHg) mặc dù hồi sức dịch đầy đủ, nồng độ lactate cao >2 mmol/L, và đáp ứng định nghĩa về sepsis (điểm số SOFA >2 điểm so với giá trị ban đầu kèm rối loạn chức năng của cơ quan).[19] [64]
Cơ chế sốc trong trường hợp hoại thư chưa được hiểu rõ. Phần nước lọc từ Clostridium perfringens không ly tâm cho thấy độc tố alpha và độc tố phi tinh khiết gây ra hạ huyết áp, nhịp tim chậm và giảm cung lượng tim khi tiêm vào động vật thực nghiệm. Vì độc tố alpha và độc tố phi ưa chất béo và có thể duy trì sự gắn kết tại chỗ với màng bào tương của mô, các độc tố có thể kích thích sự tổng hợp các chất trung gian thứ cấp gây ra các bất thường về tim mạch.[6] Sốc biểu hiện ở 50% bệnh nhân bị hoại thư tại thời điểm họ đến bệnh viện.[5] |
||
| Suy thận cấp | Ngắn hạn | Cao |
| Các ngoại độc tố có thể gây ra huyết tán nặng. Khi điều này xảy ra kết hợp với hạ huyết áp, đái ra huyết cầu tố, và myoglobin niệu, nó có thể gây ra suy thận và hoại tử ống thận cấp.[1] [16] Cũng có thể có ảnh hưởng trực tiếp của các độc tố đối với tế bào ống thận, góp phần gây ra suy thận.[5] | ||
| Chứng huyết tán | Biến thiên | Cao |
| Độc tố alpha, một enzym chứa kim loại có hoạt tính phospholipase-C và gây ra phá hủy tế bào do thủy phân các thành phần chính của màng tế bào, được tạo ra trong trường hợp hoại thư sinh hơi. Độc tố này có tác dụng ly giải hồng cầu, bạch cầu, tiểu cầu, nguyên bào sợi và tế bào cơ.[5] | ||
| Mất chi | Biến thiên | Cao |
| Một số lượng đáng kể các ca bệnh hoại thư dẫn đến mất một phần hoặc hoàn toàn chi. Cần quan sát kỹ lưỡng để đảm bảo hoàn toàn hồi phục. | ||
| Đông máu nội mạch lan tỏa (DIC) | Biến thiên | Trung bình |
| Biểu hiện lâm sàng của hoạt hóa thrombin không phù hợp. Hoạt hóa thrombin dẫn đến chuyển hóa fibrinogen thành fibrin, hoạt hóa và tiêu thụ tiểu cầu, hoạt hóa các yếu tố V và VIII, hoạt hóa protein C, hoạt hóa tế bào nội mô và tiêu sợi huyết. Nguyên nhân hàng đầu là bệnh ác tính và nhiễm trùng dẫn đến hoại thư. Đôi khi, đông máu nội mạch rải rác (DIC) có thể là dấu hiệu biểu hiện của nhiễm trùng, và nhận biết kịp thời và điều trị phù hợp có thể cứu sống tính mạng bệnh nhân. Nó có thể xảy ra ở bất kỳ độ tuổi nào, và tỷ lệ tử vong được báo cáo đối với biến chứng này là gần 35%, với tỉ lệ tàn tật vì cắt cụt chi cao đến 85%.[65] | ||
Tiên lượng
Tiên lượng hoại thư rất khác nhau, phụ thuộc vào týp và mức độ nghiêm trọng có thể gặp phải về mặt lâm sàng. Mặc dù nhìn chung các kết quả đã cải thiện, hoại thư vẫn là tình trạng có thể đe dọa tính mạng và đe dọa cắt cụt chi. Hai yếu tố chính trong việc cải thiện kết quả là nhận biết sớm và điều trị tích cực bằng kháng sinh và phẫu thuật.
Trước khi có thuốc kháng sinh, hoại thư sinh hơi thường gây tử vong. Tuy nhiên, với liệu pháp kháng sinh tích cực và liệu pháp phẫu thuật tích cực, tình trạng này giờ đây không còn nữa.
Ước tính tỷ lệ tử vong do viêm cân mạc hoại tử được điều trị đúng cách bằng phẫu thuật kết hợp với thuốc kháng sinh nằm trong khoảng từ 10% đến 40%.[5] Tỷ lệ tử vong cao hơn ở bệnh nhân bị sốc và tổn thương suy tạng, lên đến 30% đến 70%.[14] Hiếm khi tái phát viêm cân mạc hoại tử.[60] Tuy nhiên, vẫn còn tỉ lệ tàn tật đáng kể do mất chức năng và thẩm mỹ sau các liệu pháp phẫu thuật ban đầu, có thể đòi hỏi phẫu thuật tái tạo sau đó. Yếu tố dự đoán tỷ lệ tử vong bao gồm WBC >30 x 10A9/L (>30.000/microlit), creatinine huyết thanh >177 micromol/L (>2,0 mg/dL), nhiễm Clostridium, xuất hiện bệnh tim khi nhập viện, xơ gan, khí trong mô mềm, nhiễm Aeromonas, tuổi >60 tuổi, bạch cầu trung tính non >10%, PTT (thời gian thromboplastin từng phần) hoạt hóa >60 giây và vãng khuẩn huyết. Thời gian từ khi nhập viện đến khi phẫu thuật đã có nhiều kết quả khác nhau trong ảnh hưởng đến tỷ lệ tử vong.[61] [62]
Ở những bệnh nhân có thiếu máu cục bộ nghiêm trọng ở chân, 50% đến 60% sẽ trải qua thủ thuật phẫu thuật hoặc nội mạch nào đó (mặc dù trong một số đơn vị chuyên khoa, con số này có thể gần 90%). Tỷ lệ cắt cụt chi nằm trong phạm vi từ 10% đến 40%. Tỷ lệ tử vong ở những bệnh nhân dùng liệu pháp tiêu chuẩn này là khoảng 20% sau 1 năm, và trong khoảng từ 40% đến 70% sau 5 năm. Tuy nhiên, 95% bệnh nhân có biểu hiện hoại thư do thiếu máu cục bộ, và 80% bệnh nhân bị đau khi nghỉ ngơi, và tử vong trong vòng 10 năm.[63]
Hướng dẫn
Hướng dẫn chẩn đoán
Châu Âu
Diabetic foot problems: prevention and management Nhà xuất bản: National Institute for Health and Care Excellence
Xuất bản lần cuối: 2016
Quốc tế
World Society of Emergency Surgery (WSES) guidelines for management of skin and soft tissue infections
Nhà xuất bản: World Society of Emergency Surgery
Xuất bản lần cuối: 2014
Practice guidelines for the diagnosis and management of skin and soft-tissue infections
Hướng dẫn điều trị
Châu Âu
Diabetic foot problems: prevention and management Nhà xuất bản: National Institute for Health and Care Excellence
Xuất bản lần cuối: 2016
Quốc tế
World Society of Emergency Surgery (WSES) guidelines for management of skin and soft tissue infections
Nhà xuất bản: World Society of Emergency Surgery
Xuất bản lần cuối: 2014
Bắc Mỹ
Practice guidelines for the diagnosis and management of skin and soft tissue infections
Nhà xuất bản: Infectious Diseases Society of America
Xuất bản lần cuối: 2014
Management of patients with peripheral artery disease (compilation of 2005 and 2011 ACCF/
AHA guideline recommendations)
Nhà xuất bản: American College of Cardiology; American Heart Association
Xuất bản lần cuối: 2013
Quality improvement guidelines for percutaneous management of acute lower-extremity ischemia
Nhà xuất bản: Society of Interventional Radiology
Xuất bản lần cuối: 2013
Diabetic foot disorders (2006 revision)
Nhà xuất bản: American College of Foot and Ankle Surgeons
Xuất bản lần cuối: 2006
Các bài báo chủ yếu
- Kihiczak GG, Schwartz RA, Kapila R. Necrotizing fasciitis: a deadly infection. J Eur Acad Dermatol Venereol. 2006 Apr;20(4):365-9. Toàn văn Tóm lược
- Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America. Clin Infect Dis. 2014 Jul 15;59(2):e10-52. Toàn văn Tóm lược
- Nicolasora N, Kaul DR. Infectious disease emergencies. Med Clin North Am. 2008 Mar;92(2):427-41, Tóm lược
- Bradbury AW, Adam DJ, Bell J, et al; BASIL trial Participants. Bypass versus Angioplasty in Severe Ischaemia of the Leg (BASIL) trial: An intention-to-treat analysis of amputation-free and overall survival in patients randomized to a bypass surgery-first or a balloon angioplasty-first revascularization strategy. J Vasc Surg. 2010 May;51(5 Suppl):5S-17S. Tóm lược
- Norgren L, Hiatt WR, Dormandy JA, et al.; TASC II Working Group. Inter-society consensus for the management of peripheral arterial disease (TASC II). J Vasc Surg. 2007 Jan;45 Suppl S:S5-67. Toàn văn Tóm lược
Câu hỏi lâm sàng
Bệnh nhân nam 43 tuổi đến viện sau 24 giờ đau tăng dần hạ vị, bìu và tầng sinh môn. Bệnh nhân cũng có khó chịu và buồn nôn. Bệnh nhân không có phẫu thuật bụng trước đây hoặc đau quanh hậu môn hoặc chấn thương bìu. Bệnh nhân có tiền sử béo phì độ IV, tăng huyết áp, tăng cholesterol máu và suy tim có bảo tồn chức năng tâm thu. Nhiệt độ 39.7, huyết áp 80/60, mạch 112 l/p, và nhịp thở 18 l/p. Đo oxy mao mạch theo mạch đập 96% ở khí phòng. BMI 47. Bệnh nhân có biểu hiện mệt mỏi và không thoải mái. Không tĩnh mạch cổ nổi. Phổi trong khi nghe. Tiếng tim bình thường. Da ở vùng bụng dưới, bìu và sinh môn có nhạy cảm, ban đỏ và sưng kèm dấu hiệu lạo xạo. Phù nhẹ chi dưới 2 bên có xuất hiện. Kết quả xét nghiệm như sau:
Complete blood count
Serum chemistry
Coagulation studies
|
Cấy máu được thực hiện, đồng thời với dịch tĩnh mạch và kháng sinh. Bước xử trí nào tiếp theo là tốt nhất ở bệnh nhân này?
- CT bụng và tầng sinh môn
- Phẫu thuật cấp cứu
- Oxy áp lực cao
- Truyền nhanh corticosteroid tĩnh mạch
- Chăm sóc hỗ trợ ở đơn vị chăm sóc tích cực
Bệnh nhân này với nhiễm khuẩn da khởi phát nhanh chóng ở hạ vị, bìu, tầng sinh môn kèm theo dấu lạo xạo và biểu hiện toàn thân (hạ áp, sốt cao, tăng bạch cầu) nhiều khả năng mắc hoại thư Fournier, viêm cân mạc hoại tử đe dọa tính mạng mà nhanh chóng tiến triển thành nhiễm khuẩn huyết và tử vong nếu không can thiệp. Hầu hết trường hợp khởi phát ở tình trạng thoái hóa da ở vùng quanh hậu môn và vùng sinh dục, mà cho phép một đường vào cho đa khuẩn đại tràng hoặc vi khuẩn đường niệu dục. Nhiễm khuẩn sau đó lan ra theo lớp mỡ dưới da qua các lớp cân mạc và gây ra vi huyết khối của các mạch máu da, dẫn đến hoại thư da sau đó. Nguy cơ cao nhất ở những bệnh nhân kém kiểm soát đái tháo đường và béo phì.
Biểu hiện thường khởi phát nhanh và bao gồm:
- Sưng, đau, và lạo xạo ở tầng sinh môn, bìu, và/ hoặc hạ vị
- Triệu chứng toàn thân nghiêm trọng như sốt cao, hạ áp
- Điển hình nhưng không đặc hiệu các bất thường xét nghiệm như tăng bạch cầu, toan hóa máu, suy thận, và bệnh đông máu.
Kháng sinh phổ rộng và dịch tĩnh mạch nên được thực hiện khẩn cấp, nhưng chẩn đoán xác định và điều trị cần phẫu thuật thăm dò và lau rửa. Mặc dù phẫu thuật can thiệp sớm cải thiện đầu ra và tỷ lệ tử vong, >20% bệnh nhân hoại thư Fournier tử vong trong lúc nhập viện
Ý A: Chụp chiếu làm trì hoãn can thiệp phẫu thuật và thường không được khuyến cáo khi biểu hiện bệnh có độ nghi ngờ cao cho hoại thư Fournier (lạo xạo da, khởi phát triệu chứng nhanh chóng, hạ áp)
Ý C: Liệu pháp oxy cao áp tăng vận chuyển oxy mô và giúp giảm thiếu máu ở hoại thư Fournier. Tuy nhiên, phẫu thuật là cần thiết đầu tiên để loại bỏ mô không nhìn thấy và ngăn sự lan truyền của nhiễm khuẩn
Ý D: Glucocorticoid đôi khi được chỉ định cho bệnh nhân với shock nhiễm khuẩn kháng trị (huyết áp tâm thu < 90 trong > 1h mặc dù có bù dịch tĩnh mạch và thuốc vận mạch) vì thuốc làm tăng nhanh sự hồi phục shock (mặc dù tác dụng trên giảm tỷ lệ tử vẫn giới hạn). Bệnh nhân này có nhiễm khuẩn da hoại tử cần phẫu thuật và không gặp các tiêu chuẩn của shock nhiễm khuẩn kháng trị (không thuốc vận mạch); glucocorticoid không được chỉ định tại thời điểm này.
Ý E: Bệnh nhân này có nhiều khả năng nhận chăm sóc hỗ trợ ở đơn vị chăm sóc tích cực sau phẫu thuật; phẫu thuật can thiệp loại bỏ mô hoại tử là cần thiết đầu tiên
Mục tiêu học tập: Hoại thư Fournier là viêm cân mạc hoại tử đe dọa tính mạng tác động tới da tầng sinh môn, bìu, hạ vị. Bệnh nhân thường có khởi phát nhanh chóng các triệu chứng sưng, đau, và lạo xạo ở vùng ảnh hưởng và triệu chứng toàn thân điển hình (hạ áp, sốt cao) Can thiệp phẫu thuật nhanh chóng là cần thiết để ngăn tử vong và không nên trì hoãn cho các phép chụp chiếu.
Tài liệu tham khảo
- Mandell GL, Bennett JE, Dolin R. Principles and practice of infectious diseases. 6th ed. Philadelphia, PA: Churchill Livingstone Elsevier; 2005.
- Green RJ, Dafoe DC, Raffin TA. Necrotizing fasciitis. Chest. 1996 Jul;110(1):219-29. Tóm lược
- Endorf FW, Cancio LC, Klein MB. Necrotizing soft-tissue infections: clinical guidelines. J Burn Care Res. 2009 Sep-Oct;30(5):769-75. Tóm lược
- Morpurgo E, Galandiuk S. Fournier’s gangrene. Surg Clin North Am. 2002 Dec;82(6):1213-24. Tóm lược
- Cohen J, Powderly WG, Berkley SF, et al. Cohen and Powderly: infectious diseases. 2nd ed. Philadelphia, PA:Mosby Elsevier; 2004.
- Lu J, Wu XT, Kong XF, et al. Gas gangrene without wound: both lower extremities affected simultaneously. Am JEmerg Med. 2008 Oct;26(8):970.e3-4. Tóm lược
- Schropfer E, Rauthe S, Meyer T. Diagnosis and misdiagnosis of necrotizing soft tissue infections: three case reports. Cases J. 2008 Oct 20;1(1):252. Toàn văn Tóm lược
- De A, Varaiya A, Mathur M, et al. Bacteriological studies of gas gangrene and related infections. Indian J MedMicrobiol. 2003 Jul-Sep;21(3):202-4. Toàn văn Tóm lược
- Santilli JD, Santilli SM. Chronic critical limb ischemia: diagnosis, treatment and prognosis. Am Fam Physician.1999 Apr 1;59(7):1899-908. Toàn văn Tóm lược
- Dormandy J, Verstraete M, Andreani D, et al. Second European consensus document on chronic critical leg ischemia. Circulation. 1991 Nov;84(4 Suppl):IV1-26. Tóm lược
- Dhawan SS, Wang BW. Four-extremity gangrene associated with crack cocaine abuse. Ann Emerg Med. 2007 Feb;49(2):186-9. Tóm lược
- Hafner J, Keusch G, Wahl C, et al. Calciphylaxis: a syndrome of skin necrosis and acral gangrene in chronic renal failure. Vasa. 1998 Aug;27(3):137-43. Tóm lược
- Kihiczak GG, Schwartz RA, Kapila R. Necrotizing fasciitis: a deadly infection. J Eur Acad Dermatol Venereol. 2006 Apr;20(4):365-9. Toàn văn Tóm lược
- Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America. Clin Infect Dis. 2014 Jul 15;59(2):e10-52. Toàn văn Tóm lược
- Delbridge MS, Turton EP, Kester RC. Spontaneous fulminant gas gangrene. Emerg Med J. 2005 Jul;22(7):520-1. Toàn văn Tóm lược
- Canale ST, Beatty JH, eds. Campbell’s operative orthopaedics. 11th ed. Philadelphia, PA: Mosby Elsevier; 2007.
- Hirschmann JV, Raugi GJ. Blue (or purple) toe syndrome. J Am Acad Dermatol. 2009 Jan;60(1):1-20. Tóm lược
- Baker WF Jr., Bick RL. The clinical spectrum of antiphospholipid syndrome. Hematol Oncol Clin N Am. 2008 Feb;22(1):33-52, v-vi. Tóm lược
- Catenacci MH, King K. Severe sepsis and septic shock: improving outcomes in the emergency department. Emerg Med Clin North Am. 2008 Aug;26(3):603-23, vii. Tóm lược
- Headley AJ. Necrotizing soft tissue infections: a primary care review. Am Fam Physician. 2003 Jul 15;68(2):323-8. Toàn văn Tóm lược
- Frykberg RG, Zgonis T, Armstrong DG, et al. Diabetic foot disorders: a clinical practice guideline (2006 revision). J Foot Ankle Surg. 2006 Sep-Oct;45(5 Suppl):S1-66. Toàn văn Tóm lược
- Edwards J, Stapley S. Debridement of diabetic foot ulcers. Cochrane Database Syst Rev. 2010;(1):CD003556. Tóm lược
- Abbott RD, Brand FN, Kannel WB. Epidemiology of some peripheral arterial findings in diabetic men and women: experiences from the Framingham Study. Am J Med. 1990 Apr;88(4):376-81. Tóm lược
- Siafaka A, Angelopoulos E, Kritikos K, et al. Acute effects of smoking on skeletal muscle microcirculation monitored by near-infrared spectroscopy. Chest. 2007 May;131(5):1479-85. Tóm lược
- Singh N, Armstrong DG, Lipsky BA. Preventing foot ulcers in patients with diabetes. JAMA. 2005 Jan 12;293(2):217-28. Toàn văn Tóm lược
- Centers for Disease Control and Prevention (CDC). Soft tissue infections among injection drug users – San Francisco, California, 1996-2000. MMWR Morb Mortal Wkly Rep. 2001 May 18;50(19):381-4. Toàn văn Tóm lược
- Centers for Disease Control and Prevention (CDC). Update: Clostridium novyi and unexplained illness among injecting-drug users – Scotland, Ireland, and England, April-June 2000. MMWR Morb Mortal Wkly Rep. 2000 Jun 23;49(24):543-5. Toàn văn Tóm lược
- Cohen S, Callahan J. The diagnosis and treatment of drug and alcohol abuse. New York, NY: Haworth Press; 1986.
- Zenda T, Kobayashi T, Miyamoto S, et al. Severe alcoholic hepatitis accompanied by Fournier’s gangrene. Eur J Gastroenterol Hepatol. 2003 Apr;15(4):419-22. Tóm lược
- Leal J, Gregson DB, Ross T, et al. Epidemiology of Clostridium species bacteremia in Calgary, Canada, 2000-2006. J Infect. 2008 Sep;57(3):198-203. Tóm lược
- Tahmaz L, Erdemir F, Kibar Y, et al. Fournier’s gangrene: report of thirty-three cases and a review of the literature. Int J Urol. 2006 Jul;13(7):960-7. Tóm lược
- Nicolasora N, Kaul DR. Infectious disease emergencies. Med Clin North Am. 2008 Mar;92(2):427-41, Tóm lược
- Adams EM, Gudmundsson S, Yocum DE, et al. Streptococcal myositis. Arch Intern Med. 1985 Jun;145(6):1020-3. Tóm lược
- Svane S. Peracute spontaneous streptococcal myositis: a report on 2 fatal cases with review of literature. Acta Chir Scand. 1971;137(2):155-63. Tóm lược
- Wong CH, Khin LW, Heng KS, et al. The LRINEC (Laboratory Risk Indicator for Necrotizing Fasciitis) score: a tool for distinguishing necrotizing fasciitis from other soft tissue infections. Crit Care Med. 2004 Jul;32(7):1535-41. Tóm lược
- Chan T, Yaghoubian A, Rosing D, et al. Low sensitivity of physical examination findings in necrotizing soft tissue infection is improved with laboratory values: a prospective study. Am J Surg. 2008 Dec;196(6):926-30. Tóm lược
- Wong CH, Yam AK, Tan AB. Approach to debridement in necrotizing fasciitis. Am J Surg. 2008 Sep;196(3):e19-24. Tóm lược
- Tisi PV, Than MM. Type of incision for below knee amputation. Cochrane Database Syst Rev. 2014; (4):CD003749. Toàn văn Tóm lược
- Anderson JL, Halperin JL, Albert NM, et al. Management of patients with peripheral artery disease (compilation of 2005 and 2011 ACCF/AHA guideline recommendations): a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2013 Apr 2;127(13):1425-43. Toàn văn Tóm lược
- Carapetis JR, Jacoby P, Carville K, et al. Effectiveness of clindamycin and intravenous immunoglobulin, and risk of disease in contacts, in invasive group a streptococcal infections. Clin Infect Dis. 2014 Aug 1;59(3):358-65. Toàn văn Tóm lược
- Linnér A, Darenberg J, Sjolin J, et al. Clinical efficacy of polyspecific intravenous immunoglobulin therapy in patients with streptococcal toxic shock syndrome: a comparative observational study. Clin Infect Dis. 2014 Sep 15;59(6):851-7. Toàn văn Tóm lược
- Kaul R, McGeer A, Norrby-Teglund A, et al. Intravenous immunoglobulin therapy for streptococcal toxic shock syndrome–a comparative observational study. The Canadian Streptococcal Study Group. Clin Infect Dis. 1999 Apr;28(4):800-7. Tóm lược
- Darenberg J, Ihendyane N, Sjolin J, et al. Intravenous immunoglobulin G therapy in streptococcal toxic shock syndrome: a European randomized, double-blind, placebo-controlled trial. Clin Infect Dis. 2003 Aug 1;37(3):333-40. Toàn văn Tóm lược
- Kadri SS, Swihart BJ, Bonne SL, et al. Impact of intravenous immunoglobulin on survival in necrotizing fasciitis with vasopressor-dependent shock: a propensity score-matched analysis from 130 US hospitals. Clin Infect Dis. 2017 Apr 1;64(7):877-85. Toàn văn Tóm lược
- Sartelli M, Malangoni MA, May AK, et al. World Society of Emergency Surgery (WSES) guidelines for management of skin and soft tissue infections.World J Emerg Surg. 2014 Nov 18;9(1):57. Toàn văn Tóm lược
- Stevens DL, Maier KA, Laine BM, et al. Comparison of clindamycin, rifampin, tetracycline, metronidazole, and penicillin for efficacy in prevention of experimental gas gangrene due to Clostridium perfringens. J Infect Dis. 1987 Feb;155(2):220-8. Tóm lược
- Norgren L, Hiatt WR, Dormandy JA, et al. Inter-society consensus for the management of peripheral arterial disease. Int Angiol. 2007 Jun;26(2):81-157. Tóm lược
- Sobel M, Verhaeghe R. Antithrombotic therapy for peripheral artery occlusive disease: American College of Chest Physicians evidence-based clinical practice guidelines (8th edn.). Chest. 2008 Jun;133(6 Suppl):815S-843S. Tóm lược
- Bradbury AW, Adam DJ, Bell J, et al; BASIL trial Participants. Bypass versus Angioplasty in Severe Ischaemia of the Leg (BASIL) trial: An intention-to-treat analysis of amputation-free and overall survival in patients randomized to a bypass surgery-first or a balloon angioplasty-first revascularization strategy. J Vasc Surg. 2010 May;51(5 Suppl):5S-17S. Tóm lược
- Adam DJ, Beard JD, Cleveland T, et al; Bypass versus angioplasty in severe ischaemia of the leg (BASIL): multicentre, randomised controlled trial. Lancet. 2005 Dec 3;366(9501):1925-34. Tóm lược
- Tardy B, Moulin N, Mismetti P, et al. Intravenous thrombolytic therapy in patients with phlegmasia caerulea dolens. Haematologica. 2006 Feb;91(2):281-2. Toàn văn Tóm lược
- Hart GB, Lamb RC, Strauss MB. Gas gangrene. J Trauma. 1983 Nov;23(11):991-1000. Tóm lược
- Heimbach RD, Boerema I, Brummelkamp WH, et al. Current therapy of gas gangrene. In: Davis JC, Hunt TK, eds. Hyperbaric oxygen therapy. Bethesda, MD: Undersea Medical Society; 1977:153-176.
- Bakker DJ. Clostridial myonecrosis. In: Davis JC, Hunt TK, eds. Problem wounds: the role of oxygen. New York, NY: Elsevier; 1988:153-172.
- Brown DR, Davis NL, Lepawsky M, et al. A multicenter review of the treatment of major truncal necrotizing infections with and without hyperbaric oxygen therapy. Am J Surg. 1994 May;167(5):485-9. Tóm lược
- Norgren L, Hiatt WR, Dormandy JA, et al.; TASC II Working Group. Inter-society consensus for the management of peripheral arterial disease (TASC II). J Vasc Surg. 2007 Jan;45 Suppl S:S5-67. Toàn văn Tóm lược
- Kingsley J, Mehra P, Lawrence LE, et al. A randomized, double-blind, Phase 2 study to evaluate subjective and objective outcomes in patients with acute bacterial skin and skin structure infections treated with delafloxacin, linezolid or vancomycin. J Antimicrob Chemother. 2016 Mar;71(3):821-9. Toàn văn Tóm lược
- Ruffolo AJ, Romano M, Ciapponi A. Prostanoids for critical limb ischaemia. Cochrane Database Syst Rev. 2010; (1):CD006544. Tóm lược
- Huang P, Li S, Han M, et al. Autologous transplantation of granulocyte colony-stimulating factor-mobilized peripheral blood mononuclear cells improves critical limb ischemia in diabetes. Diabetes Care. 2005 Sep;28(9):2155-60. Toàn văn Tóm lược
- Swartz MN, Pasternack MS. Cellulitis and subcutaneous tissue infections. In: Mandell GL, Bennett JE, Dolin R, eds. Principles and practice of infectious diseases. 6th ed. Philadelphia, PA: Churchill Livingstone Elsevier; 2005:1172-1194.
- Anaya DA, McMahon K, Nathens AB, et al. Predictors of mortality and limb loss in necrotizing soft tissue infections. Arch Surg. 2005 Feb;140(2):151-7. Toàn văn Tóm lược
- Huang KF, Hung MH, Lin YS, et al. Independent predictors of mortality for necrotizing fasciitis: a retrospective analysis in a single institution. J Trauma. 2011 Aug;71(2):467-73. Tóm lược
- Dormandy J, Heeck L, Vig S. The fate of patients with critical leg ischemia. Semin Vasc Surg. 1999 Jun;12(2):142-7. Tóm lược
- Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA. 2016 Feb 23;315(8):801-10. Toàn văn Tóm lược
- Davis MD, Dy KM, Nelson S. Presentation and outcome of purpura fulminans associated with peripheral gangrene in 12 patients at Mayo Clinic. J Am Acad Dermatol. 2007 Dec;57(6):944-56. Tóm lược
Hình ảnh
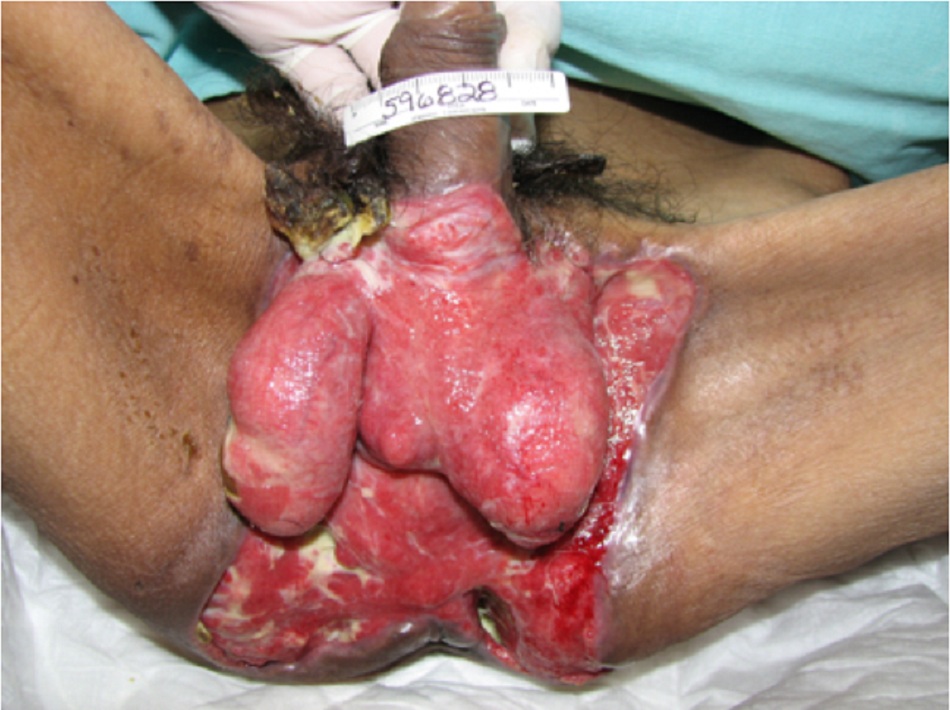
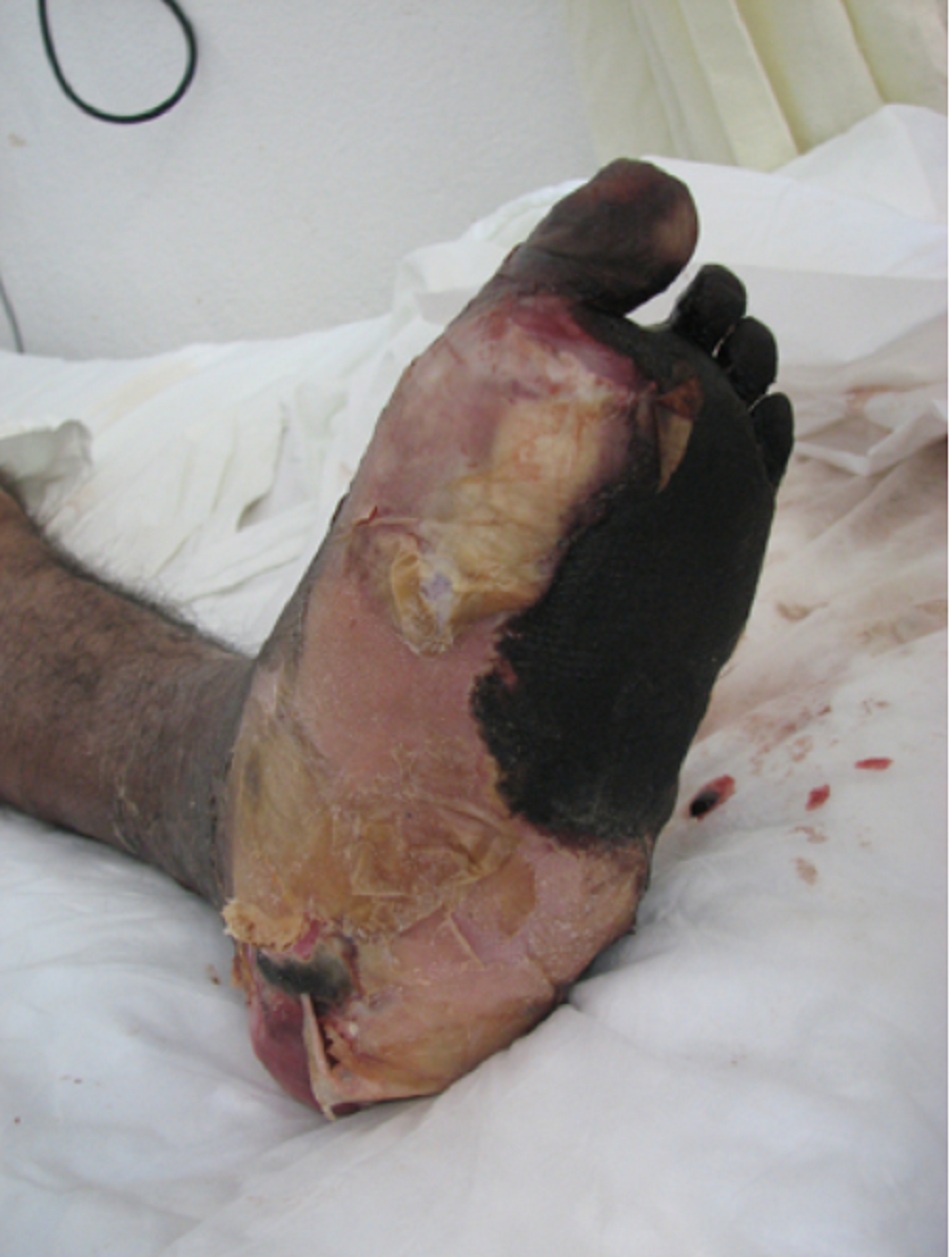
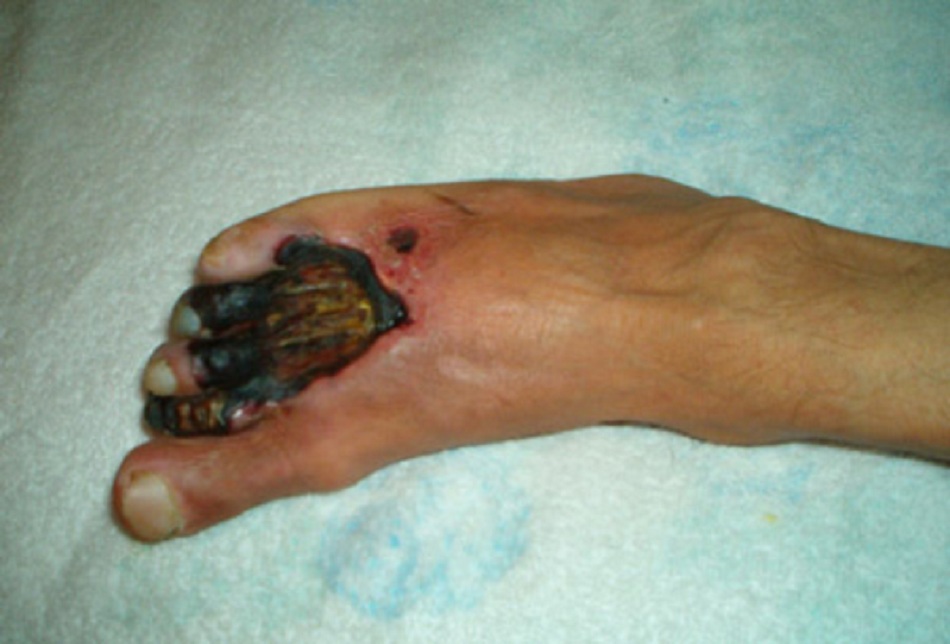
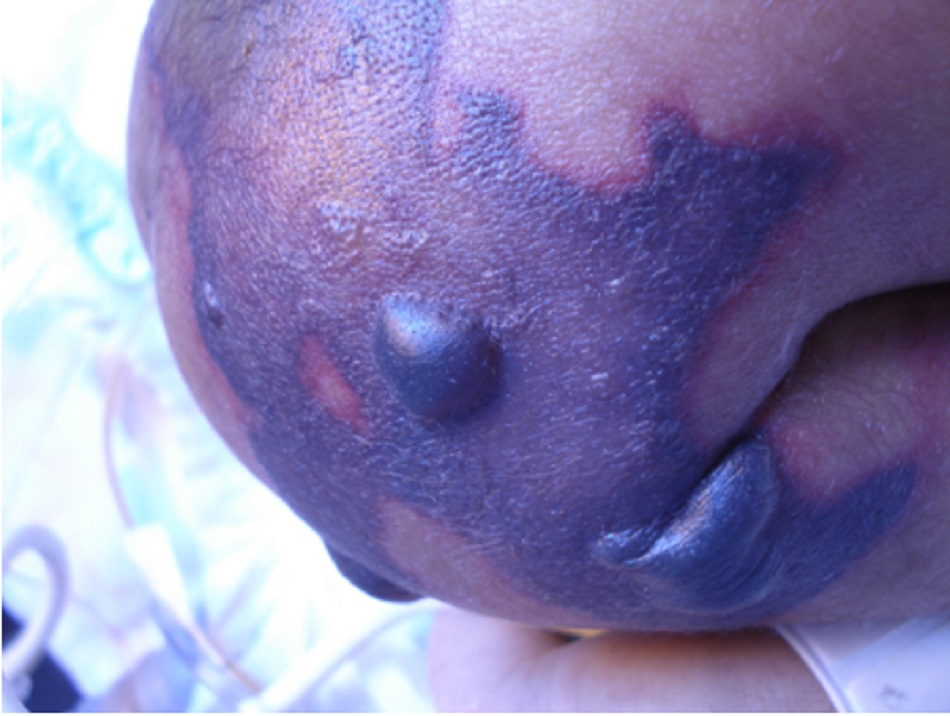
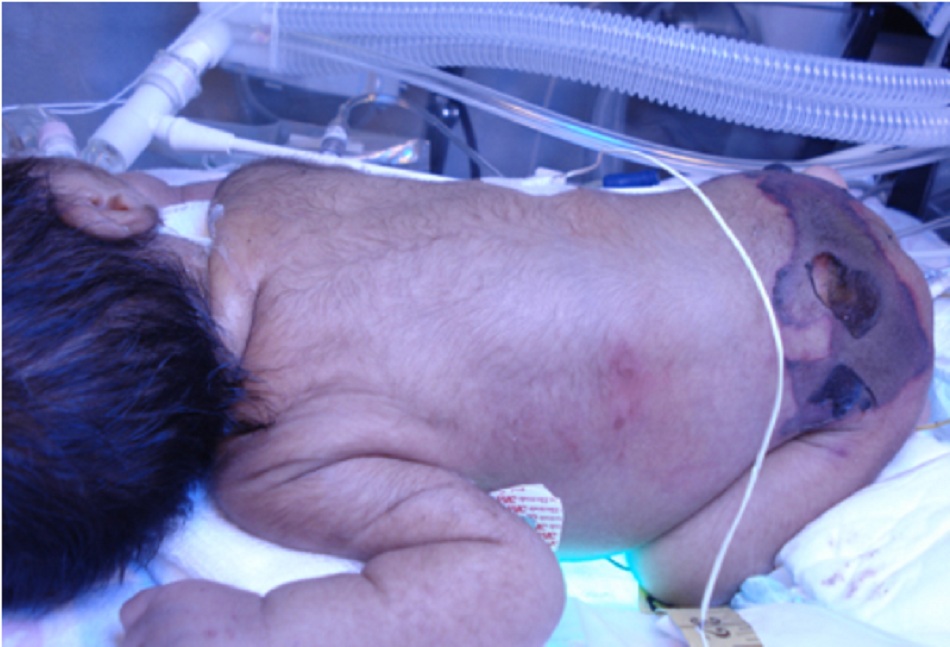
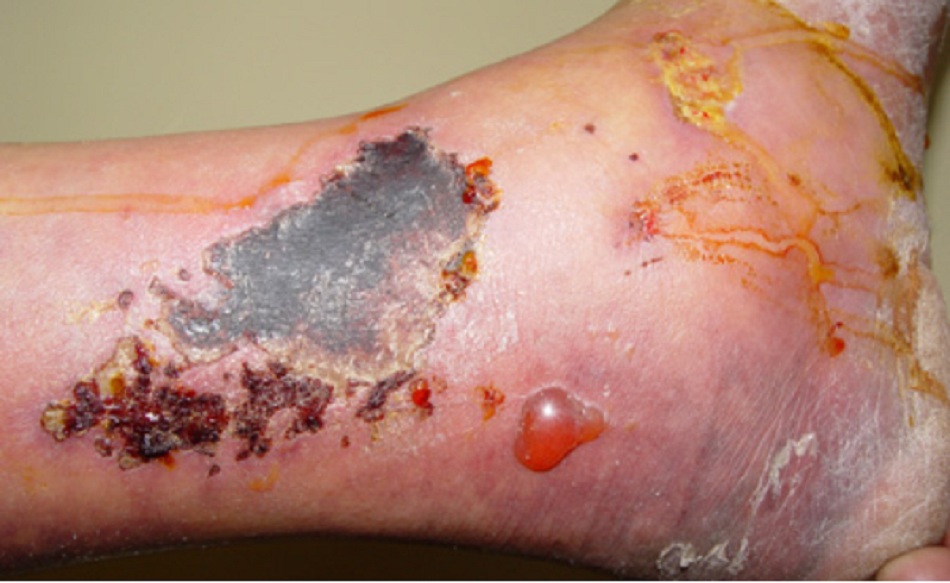
Những người có đóng góp
// Các tác giả:
Jason Jacob, MD
Attending Physician
Assistant Director, Department of Medicine, Hartford Hospital, Hartford, CT
CÔNG KHAI THÔNG TIN: JJ declares that he has no competing interests.
Robert J. Gionfriddo, DO
Assistant Director
Department of Medicine, Hartford Hospital, Hartford, CT
CÔNG KHAI THÔNG TIN: RJG declares that he has no competing interests.
// Lời cảm ơn:
Dr Jason Jacob and Dr Robert J. Gionfriddo would like to gratefully acknowledge Dr William Tennant, Dr Badr Aljabri, Dr Mohammed Al-Omran, Dr Jose Contreras-Ruiz, and Dr Iris Galvan-Martinez, the previous contributors to this monograph. WT, BA, MA, JC, and IG declare that they have no competing interests.
// Những Người Bình duyệt:
Meryl Davis, MD
Consultant Vascular Surgeon
Royal Free Hampstead, London, UK
CÔNG KHAI THÔNG TIN: MD declares that she has no competing interests.
Charles Fox, MD
Vascular Surgeon
Department of Surgery, Walter Reed Army Medical Center, Washington, DC CÔNG KHAI THÔNG TIN: CF declares that he has no competing interests.
Xem thêm:
Ho gà: Nguyên nhân, triệu chứng, chẩn đoán và điều trị theo BMJ