Bệnh Nội tiết - chuyển hóa
Đương đầu với 4 nhận định sai lệch trong điều trị tăng Kali máu nặng
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Điều trị tăng Kali máu nặng: Đương đầu với 4 nhận định sai lệch file PDF xin vui lòng click vào link ở đây.
Tác giả: J. Gary Abuelo1
Địa chỉ: Division of Hypertension and Kidney Diseases, Department of Medicine, Rhode Island Hospital and Alpert Medical School of Brown University, Providence, Rhode Island, USA
Biên dịch: Bác sĩ Võ Hà
Tóm tắt
Tăng kali máu nặng là một tình trạng cấp cứu có thể dẫn đến rối loạn nhịp chết người. Để điều trị thành công cần theo dõi điện tâm đồ (ECG) và nồng độ kali máu, phối hợp kịp thời các biện pháp có tác dụng hiệp đồng và liên tục, lặp lại liều đúng lúc khi cần. Điều đáng quan tâm là nhiều bác sĩ lâm sàng không còn dùng 3 vũ khí chủ chốt sau để điều trị tăng kali máu nặng do còn hoài nghi về tính hiệu quả và an toàn của chúng: natri bicarbonate, sodium polystyrene sulfonate (Kayexalate [Concordia Pharmaceuticals Inc., Oakville, ON, Canada], SPS [CMP Pharma, Farmville, NC]), và lọc máu bằng dịch thẩm tách nồng độ kali thấp. Sau khi xem lại các báo cáo cũ và các cập nhật mới, tôi tin rằng nỗi hoài nghi trên là quá mức. Trong bài báo này, tôi chỉ bàn luận vắn tắt về điều trị tăng kali máu và nói rõ tại sao các phương pháp trên là an toàn và hiệu quả, cần có trong điều trị.
Kidney Int Rep (2018) 3, 47-55; https://doi.Org/10.1016/j.ekir.2017.10.001
KEYWORDS: colonic necrosis; Kayexalate; low potassium dialysate; severe hyperkalemia; sodium bicarbonate; sodium polystyrene sulfonate
© 2017 International Society of Nephrology. Published by Elsevier Inc. This is an open access article under the CC BY- NC-ND license (http://creativecommons.org/licenses/by-nc-nd/4.0/). Translated by D.Ha
Bệnh căn học
Tăng kali máu là một tình trạng cấp cứu có thể dẫn đến rối loạn nhịp chết người. Để điều trị thành công cần theo dõi ECG và nồng độ kali máu, phối hợp kịp thời các biện pháp có tác dụng hiệp đồng và liên tục (Hình 1), và lặp lại liều đúng lúc khi cần. Theo dõi không sát và không phối hợp đủ phương pháp có thể dẫn đến tử vong. Trong 1 nghiên cứu về những bệnh nhân tăng kali máu nặng, số lượng các biện pháp được dùng trong điều trị tương quan với tỷ lệ đạt được nồng độ kali máu <5.5 mmol/l và sống còn.1
Điều đáng quan tâm là, theo các báo cáo và ý kiến gần đây, nhiều bác sĩ không còn dùng 3 vũ khí chủ chốt sau trong điều trị tăng kali máu nặng: natri bicarbonate, sodium polystyrene sulfonate (Kayexalate [Concordia Pharmaceuticals Inc., Oakville, ON], SPS [CMP Pharma, Farmville, NC]), và lọc máu bằng dịch thẩm tách nồng độ kali thấp. Niềm tin đó mặc dù có ý tốt, nhưng đó chỉ là ngụy biện do chưa xem xét đầy đủ các thông tin sẵn có. Y văn được liệt kê dưới đây nhằm ủng hộ quan điểm ngược lại.
Tăng kali máu nặng là nồng độ kali máu >6.0 hoặc >5.5 mmol/l kèm rối loạn nhịp hoặc ECG có hình ảnh tăng kali máu. Nguyên nhân thường do nhiều yếu tố kết hợp như suy thận (thường thiểu niệu), chế phẩm bổ sung kali, các thuốc làm giảm bài tiết kali, và do kali dịch chuyển ra ngoài tế bào trong tăng đường huyết và toan chuyển hóa vô cơ (Bảng 1).1-4 Trong 1 nghiên cứu, tăng kali máu nặng chiếm gần 0.6% nguyên nhân nhập viện và có mối liên quan đến các bệnh đồng mắc (bệnh thận mạn [70%], tăng huyết áp [46%], đái tháo đường [41%], bệnh ác tính [32%], và suy đa cơ quan [25%]), và tỷ lệ tử vong cao gần 31%; các nguyên nhân chính gây tử vong là sốc nhiễm trùng (28%), hô hấp(16%), và tim mạch (15%).1 Khi kali máu $6.5 mmol/l, 50% bệnh nhân có hình ảnh tăng kali máu trên ECG và 47% có triệu chứng như yếu cơ, rối loạn nhịp hoặc ngưng tim.
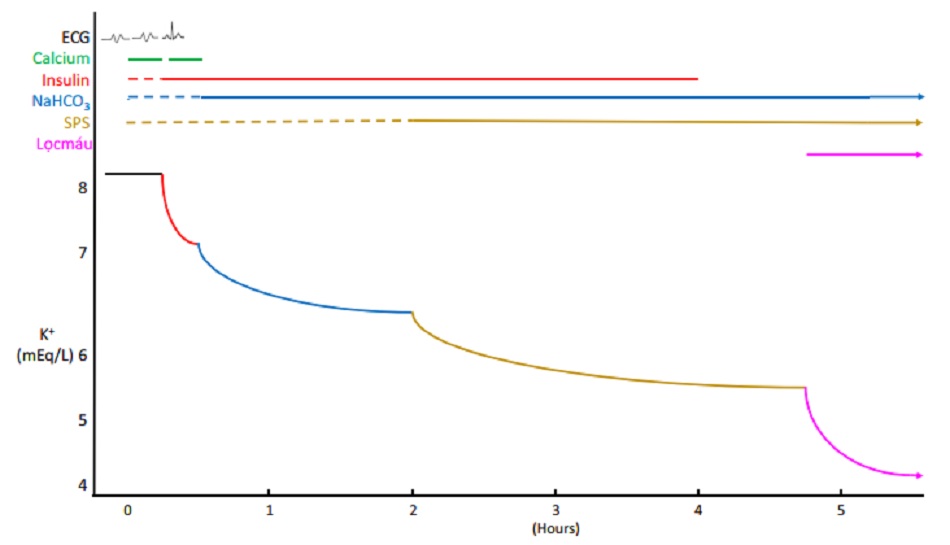
Điều trị tăng kali máu nặng gồm 3 bước, cần thực hiện tuần tự (Bảng 2):
- Đối kháng những thay đổi trên ECG do tăng kali máu bằng i.v. calcium chloride hoặc calci gluconate tiêm TM. Lặp lại liều nếu hình ảnh ECG bất thường đó không cải thiện hoặc tái phát.
- Tái phân bố kali vào nội bào bằng insulin, albuterol, và/hoặc natri bicarbonate, nếu có toan chuyển hóa. Lặp lại khi cần. Theo dõi nồng độ glucose máu mỗi giờ khi truyền insulin. Nếu glucose máu <200 mg/dl, dùng glucose truyền TM để phòng ngừa hạ đường huyết do insulin.
- Loại bỏ kali khỏi cơ thể bằng sodium polystyrene sulfonate đường uống (hoặc thụt tháo). Thuốc thường pha với sorbitol 33% để đưa sodium polystyrene sulfonate vào ống tiêu hóa. Một cách khác loại bỏ kali là chạy thận nhân tạo nếu bệnh nhân có đường mạch máu, và việc chạy thận có thể tiến hành trong vòng 4 giờ (thời gian tác dụng của insulin). Ngoài ra, nếu không dùng được sodium polystyrene sulfonate hoặc dùng không thấy hiệu quả thì chạy thận. Thỉnh thoảng, tổn thương thận cấp hồi phục nhanh có thể bài tiết được kali, hơn hẳn lượng kali được loại bỏ bởi sodium polystyrene sulfonate. Điều này có thể thấy được sau khi bù dịch đủ trong tăng azote máu trước thận hoặc giải quyết bế tắc sau thận. Không may là, thời gian và lượng kali bài tiết không thể tiên đoán được.
Trong 1 nghiên cứu mới đây chất resin gắn kali mới – patiromer – chỉ giảm nồng độ kali máu khoảng 0.21 mmol/l trong 7 giờ; vì vậy, nó chỉ được dùng trong tăng kali máu mạn.6
Bảng 1. Các nguyên nhân chính của tăng kali máu
| Tổn thương thận cấp hoặc mạn (thường thiểu niệu): giảm bài tiết kali | |
| Tăng nhập kali | |
| Ống thận giảm tiết kali: giảm bài tiết kali qua nước tiểu | |
| Giảm nồng độ aldosterone | Giảm tác dụng của aldosterone |
| Suy thượng thận nguyên phát | Chất đối kháng thụ thể mineralocorticoid: spironolactone, eplerenone |
| Heparin: giảm tổng hợp aldosterone | Chất ức chế kênh natri ở biểu mô: amiloride, triamterene, trimethaprim |
| Giảm renin: bệnh thận đái tháo đường, chẹn beta, NSAIDs | Chất ức chế alcineurin: cyclosporine, tacrolimus |
| Chất ức chế men chuyển angiotensin | Tổn thương ống thận: viêm thận lupus, tắc nghẽn đường tiểu, bệnh hồng cầu liềm |
| Chất chẹn thụ thể angiotensin | |
| Kali ra ngoại bào (tăng kali máu cấp) | |
| Tăng kali máu thật sự | Tăng kali máu giả (dương tính giả) |
| Toan chuyển hóa vô cơa | Tán huyết ìn vitro |
| Chẹn beta | Tiểu cầu >500,000/mm3 |
| Thiếu insulin | Bạch cầu >120,000/mm3 |
| Tăng đường huyết tăng áp lực thẩm thấu máu | |
| U vỡ, hồng cầu vỡ, tiêu cơ | |
Các thuốc giảm bài tiết kali được in đậm .
Tăng kali máu thường gặp trong toan hóa ống thận type 4 và toan máu do ure máu cao (toan chuyển hóa trong suy thận); ít gặp trong toan máu do tiêu chảy hoặc toan hóa ống thận type 1 (ống thận xa) hoặc type 2 (ống thận gần).
Bảng 2. Điều trị tăng Kali máu nặng
| Cơ chế Điều trị (khởi đầu) | Thời gian khởi phát | Liều lặp lại | Nhận xét |
| Antagonize ECG changes CaCl hoặc Ca gluconate (1 g TM trong 2-3 ph) | 1 ph (30-60 ph) | Nếu ECG không đổi hoặc tái phát | Không ảnh hưởng nồng độ K |
| Tái phân bố K vào tế bào NaHCO3 (150 mEq TM trong 3-4 h) | 2-3 h (permanent) | Không cần nếu HCO3 bình thường Hiệu quả trong toan chuyển hóa (HCO3 #17) | |
| Insulin (10 U i.v.) | 10-20 ph (4-6 h) | Nếu K >6 mEq/l | Glucose TM khi glucose máu <200 mg/dl |
| Albuterol (10-20 mg trong 4 ml saline PKD 10 ph) | 30 ph (2-6 h) | Nếu K >6 mEq/l | Khoảng 40% bệnh nhân bệnh thận mạn giai đoạn cuối kháng trị |
| Loại bỏ K khỏi cơ thể Na polystyrene sulfonate (30-60 g trong 33% sorbitol) | 1 -2 h (permanent) | Mỗi 2 h để đạt K<6 | Không dùng khi tắc ruột |
| Chạy thận nhân tạo | Hàng phút (permanent) | Nếu K >6 mEq/l | Dùng Na polystyrene sulfate trước, nếu trì hoãn lọc máu >4 h |
Ca, calcium; CaCl, calcium chloride; ECG, electrocardiographic; ESRD, end-stage renal disease; K, potassium; NaHCO3, sodium bicarbonate.
4 nhận định sai lệch
Nhận định sai lệch 1
Natri bicarbonate không làm giảm kali máu nhanh và không có vai trò trong điều trị tăng kali máu cấp cứu.
Quan điểm trên dựa vào các báo cáo trên những bệnh nhân tăng kali máu mà nồng độ kali máu không giảm hoặc giảm rất ít (<1 mmol/l) sau khi truyền natri bicarbonate TM.11-16 Tuy nhiên, một báo cáo loạt ca khác lại thấy nồng độ kali máu giảm đáng kể (1.5-3.0 mmol/l) do đáp ứng với natri bicarbonate. 17-20 Những bệnh nhân này có toan chuyển hóa với pH < 7.35, giảm bicarbonate máu nhiều (nồng độ bicarbonate < 17 mmol/l), liều natri bicarbonate > 120 mEq, và đa số nồng độ kali máu > 6 mmol/l. Ngược lại, những bệnh nhân không đáp ứng điều trị có rất ít các điều kiện trên. Hơn nữa, nhóm không đáp ứng điều trị đều đã CTNT định kỳ, mặc dù không rõ yếu tố đó có thể làm giảm đáp ứng với natri bicarbonate không.
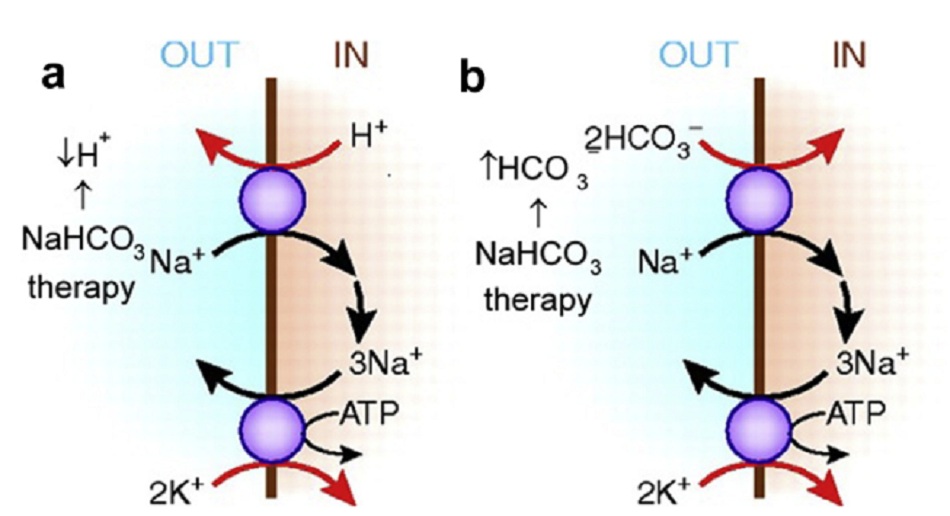
Tác dụng của natri bicarbonate trong việc giảm nồng độ kali máu ở những bệnh nhân toan chuyển hóa là đưa natri vào các tế bào cơ đang bị toan hóa. (Tăng bicarbonate ngoại bào kích thích đồng vận natri bicarbonate vào tế bào, và giảm hydrogen ngoại bào làm tăng đưa natri vào tế bào qua sự trao đổi natri- hydrogen.) Lượng natri nội bào càng cao làm tăng hoạt động của bơm Na+-K+-ATPase nên đưa kali vào tế bào (Hình 2).21 Đáp ứng giảm kali máu do natri bicarbonate vẫn có kể cả khi pCO2 tăng để cân bằng pH máu động mạch; vì vậy, tăng bicarbonate trong máu dường như đưa kali vào nội bào một cách độc lập.19,22
Một vấn đề lo ngại về hiệu quả của natri bicarbonate là nó chỉ hiệu quả trong vài giờ, nên không hữu dụng trong điều trị tăng kali máu nặng.7 Điều này phản ánh việc truyền natri bicarbonate trong $4 giờ trong thực hành thường quy. Tuy nhiên, truyền nhanh cũng có thể có hiệu quả. Trên 1 bệnh nhân, một liều 144 mEq truyền trong 135 phút làm giảm kali máu từ 8.6 còn 6.5 mmol/l và làm mất hình ảnh tăng kali máu trên ECG.18 Trong 10 trường hợp khác, truyền 50 mEq trong 15 phút làm giảm kali máu 0.5 mmol/l sau 30 phút.23
Vì vậy, khi bệnh nhân tăng kali máu nặng kèm toan chuyển hóa nặng, nên dùng natri bicarbonate để điều trị. Nó cũng có tác dụng trên bệnh nhân CTNT định kỳ. Nó làm tăng tác dụng giảm kali máu khi khi có thêm insulin hoặc insulin và albuterol.23 Tuy nhiên, không nên dùng natri bicarbonate nếu bệnh nhân đang dư dịch do nguy cơ phù phổi cấp hoặc bệnh nhân toan máu hữu cơ, như nhiễm toan lactic hoặc toan cetone, do các tình trạng toan máu trên không gây tăng kali máu.
Lượng natri bicarbonate cần dùng rất khó dự đoán. 22,24 Liều khởi đầu có thể là 150 mEq pha trong 1 lít dextrose 5% truyền trong 3-4 giờ, sau đó theo dõi nồng độ kali máu giảm và điều chỉnh toan máu. Nếu cần, tăng liều natri bicarbonate để bù lượng bicarbonate thiếu hụt (để bicarbonate máu đạt 24 mmol/l). Bicarbonate phân phối trong khoang ảo bằng 50% khối lượng cơ thể, vì vậy liều bù bằng khối lượng cơ thể (kg) x 0.5 x lượng bicarbonate thiếu trên lít. Nếu nồng độ bicarbonate máu <10 mmol/l, khoang ảo có thể chiếm đến 70% hoặc đến 100% khối lượng cơ thể, vì vậy nên tăng liều hơn.25,26
Natri bicarbonate tiêm mạch là dịch ưu trương chứa 44.6 hoặc 50 mEq trong ống 50ml. Thường truyền TM ở dạng đẳng trương bằng cách pha 3 ống vào 1 lít dextrose 5%. Không tiêm trực tiếp dạng đậm đặc không pha loãng vì mỗi ống làm tăng nồng độ natri máu lên gần 1.3 mmol/l ở một bệnh nhân 70kg, và mức tăng áp lực thẩm thấu này sẽ đối kháng một phần với tác dụng giảm kali máu.22,24 Tuy nhiên, ở bệnh nhân toan máu nặng (pH 7.10 – 7.18), dùng natri bicarbonate ưu trương làm giảm kali máu từ 2.1 – 3.0 mmol/l .18
Nhân định sai lệch 2
Hiệu quả của sodium polystyrene sulfonate chưa rõ ràng,9’10’27-30 và nếu có tác dụng thì chỉ sau nhiều giờ, vì vậy nó không hữu dụng trong điều trị tăng kali máu nặng.5,8,9,28,30,31 Không khuyến cáo dùng sodium polystyrene sulfonate để điều trị tăng kali máu đe dọa tính mạng,8,9,27,29 nhưng một số bác sĩ dùng nó như là biện pháp cứu cánh.28
Nỗi hoài nghi về hiệu quả của sodium polystyrene sulfonate dựa vào 3 nghiên cứu. Thứ nhất, nồng độ kali máu giảm 1.4 mmol/l trong 5 ngày ở 5 bệnh nhân tăng kali máu dùng 60g sodium polystyrene sulfonate kết hợp sorbitol mỗi ngày.32 Ở nhóm chứng chỉ dùng sorbitol thì kali máu giảm <1.7 mmol/l. Tuy nhiên, không thể so sánh như vậy vì bản thân sorbitol gây tiêu chảy mất nước, vì vậy làm mất kali, và nhóm dùng sodium polystyrene sulfonate có nồng độ natri máu tăng thêm 9 mmol/l, điều này làm tăng kali máu do ảnh hưởng của natri lên trương lực huyết thanh.22
Một nghiên cứu khác, nồng độ kali máu không đổi trong 12 giờ ở 6 bệnh nhân CTNT dùng 30g sodium polystyrene sulfonate và sorbitol.33 Tuy nhiên, kali máu tăng 0.4 mmol/l ở nhóm placebo, có lẽ do hấp thu kali từ chế độ ăn và kali giải phóng khỏi tế bào do dị hóa. Vì vậy, dường như sodium polystyrene sulfonate giúp phòng ngừa tăng kali máu hơn là không có tác dụng nào. Hơn nữa, những bệnh nhân có kali máu bình thường; nồng độ kali máu trong phân cao hơn nếu họ có tăng kali máu,34 do sodium polysterene sulfonate gắn kết kali nhiều hơn.
Nghiên cứu thứ ba, 9 trên 32 bệnh nhân tăng kali máu dùng sodium polystyrene sulfonate có nồng độ kali máu không giảm hoặc giảm <0.5 mmol/l; tuy nhiên, 23 bệnh nhân còn lại giảm kali máu rõ rệt từ 0.5 – 2.8 mmol/l.35 Các tác giả tin rằng thuốc không có tác dụng kiểm soát kali máu ở 9 bệnh nhân này do tình trạng phá hủy mô làm giải phóng kali và liều sodium polystyrene sulfonate cao hơn có thể có hiệu quả hơn.
Để xua tan mối nghi ngờ về hiệu quả của sodium polystyrene sulfonate trong 3 nghiên cứu trên, 7 loạt báo cáo ca mới nhất xác nhận việc dùng sodium polystyrene sulfonate có hiệu quả ở hầu hết 800 bệnh nhân; một liều 60-80g làm giảm kali máu trung bình từ 0.9 – 1.7 mmol/l.36-42 Nồng độ kali máu giảm rõ rệt trung bình từ 0.6 – 0.9 đến 1.2 mmol/l khi tăng liều sodium polystyrene sulfonate từ 15 – 30 đến 60g. Về thời gian khởi phát tác dụng, nồng độ kali máu giảm đến 0.6 mmol/l từ 0 đến 4 giờ sau khi dùng sodium polystyrene sulfonate.39
Nhân định sai lệch 3
Hoại tử ruột, thường là ở đại tràng là một biến chứng ít gặp nhưng gây tử vong của sodium polysterene sulfonate.
Vai trò của sodium polystyrene sulfonate trong việc gây hoại tử ruột dựa vào 3 bằng chứng sau. Bằng chứng đầu tiên là nghiên cứu trên chuột. Trong nghiên cứu này, chuột được thụt tháo bằng 10ml sorbitol 70%, gấp 47 lần liều dùng trên người, có hoại tử ruột tiến triển, trong khi thụt tháo bằng sodium polystyrene sulfonate liều gấp 23 lần liều dùng trên người thì không có độc tính.45 Ngược lại, một nghiên cứu gần đây hơn, chỉ 1 trong 5 con chuột được thụt tháo bằng sorbitol 33% bị hoại tử ruột, nhưng trong 8 con chuột thụt tháo bằng sodium polystyrene sulfonate, có 6 con bị chết, và 3 con bị loét niêm mạc, mặc dù chỉ dùng liều bằng 1/4 so với nghiên cứu trước đó.46 Cả 2 nghiên cứu cho rằng chuột được thụt tháo bằng sodium polystyrene sulfonate kèm sorbitol bị hoại tử đại tràng, nhưng nghiên cứu cũ lại cho rằng nguyên nhân là do sorbitol, trong khi nghiên cứu sau thì cho là do sodium polysterene sulfonate. Mặc dù các kết quả này trên chuột làm dấy lên lo ngại tác dụng độc tính lên ruột do sodium polystyrene sulfonate và sorbitol, liều dùng của 2 thuốc trên lại gấp nhiều lần so với trên người và kết quả mâu thuẫn với nhau nên tính ứng dụng lâm sàng của các nghiên cứu này còn gây nghi ngại.
Một nghiên cứu khác cho rằng sodium polystyrene sulfonate gây hoại tử ruột là do tìm thấy tinh thể chất đó trong mẫu mô bệnh học ruột bị hoại tử.47,48 Tuy nhiên, nó chỉ cho biết bệnh nhân có dùng chất này, vì các tinh thể này có thể bắt gặp ở mô ruột bình thường với hình ảnh bệnh lý không liên quan.47 Không phải tất cả các trường hợp hoại tử niêm mạc nào ở bệnh nhân bị hoại tử ruột do sodium polystyrene sulfonate có thể thấy được tinh thể này.43
Bằng chứng thứ 3 là nhiều bệnh nhân bị hoại tử ruột sau khi dùng chất này. Mặc dù đó là điều đáng lưu tâm, những báo cáo này không chứng minh được quan hệ nhân quả. Chúng ủng hộ vai trò của sodium polystyrene sulfonate gây hoại tử ruột nếu bệnh nhân không có các yếu tố nguy cơ khác, như lớn tuổi, bệnh thận mạn giai đoạn IV hoặc V, suy tim sung huyết, bệnh mạch vành, đái tháo đường, bệnh mạch máu ngoại biên, và bệnh phổi mạn tính.50-52 Tuy nhiên, những yếu tố nguy cơ này lại hiện hữu ở những trường hợp hoại tử ruột nhưng đổ cho việc dùng thuốc.43,50,53 Hơn nữa, sodium polystyrene sulfonate có thể nguyên nhân gây hoại tử ruột nếu biến chứng này xảy ra thường xuyên hơn ở người có dùng thuốc hơn là người không dùng. Tuy nhiên, trong một nghiên cứu đoàn hệ hồi cứu về việc dùng sodium polystyrene sulfonate và hoại tử ruột ở một trung tâm y tế chuyên khoa sâu, chỉ 3 trong 2194 người (0.14%) dùng sodium polystyrene sulfonate bị hoại tử đại tràng; điều này khác biệt không có ý nghĩa thống kê so với 79 trên >121,000 người (0.07%) không dùng thuốc đó nhưng bị hoại tử đại tràng. Tương tự, một nghiên cứu hồi cứu trên 11,409 bệnh nhân CTNT, 20% có dùng sodium polystyrene sulfonate. Số ca phẫu thuật đại tràng – một chỉ định cho biết có hoại tử ruột – ở nhóm có dùng thuốc (0.6%) không nhiều hơn ở nhóm không dùng thuốc (1.0%). Không rõ sodium
polystyrene sulfonate có gây hoại tử ruột không; thay vì vậy, nó là một chỉ dấu của các yếu tố nguy cơ gây hoại tử ruột, ví dụ như bệnh thận mạn giai đoạn cuối. Kể cả việc dùng sodium polystyrene sulfonate kèm hoặc không kèm sorbitol cũng hiếm khi hoại tử ruột, nó rất ít gặp (<1%) đến nỗi các bác sĩ không nên ngần ngại dùng chúng khi có tăng kali máu nặng nếu nó có thể bảo vệ tính mạng bệnh nhân.
Vì vậy, do hiệu quả và tính tương đối an toàn của thuốc, những bệnh nhân nào tăng kali máu nặng sau khi đã dùng insulin, calcium, albuterol và natri bicarbonate nên dùng thêm sodium polystyrene sulfonate nếu chưa thể sắp xếp CTNT trong vòng 4 giờ. Chống chỉ định của dùng thuốc là liệt ruột và tắc ruột.
Tác dụng hạ kali máu của sodium polystyrene sulfonate không thể dự đoán được, mặc dù liều cao có thể giảm kali nhiều hơn so với liều thấp, một liều 60g làm giảm xấp xỉ 1.2 mmol/l (dao động: 0.9-1.7 mmol/l ở các nghiên cứu khác).36-38,40,42 Đáp ứng thuốc có thể kém hơn khi có sự giải phóng kali do ly giải tế bào trong trường hợp tiêu cơ vân, và trên những bệnh nhân trọng lượng cơ thể lớn có khối lượng cơ nhiều hơn nên lượng kali toàn cơ thể dồi dào hơn.24 Mục tiêu là giảm kali máu xuống còn #5.5 mmol/l, vì vậy dùng 60g sodium polystyrene sulfonate kết hợp sorbitol 33% sorbitol khi kali máu >6.5 mmol/l. Tuy nhiên, liều thấp hoặc cao hơn (e.g., 90g) có thể dùng khởi đầu tùy theo kích thước cơ thể bệnh nhân và mức độ tăng kali máu. Nên đo nồng độ kali máu mỗi 2 giờ, lặp lại liều sodium polystyrene sulfonate cho đến khi kali máu đạt mục tiêu điều trị.
Nhận định sai lệch 4
Mặc dù lọc máu bằng dịch thẩm tách nồng độ kali thấp (0 – 1 mmol/l) làm giảm kali máu nhiều hơn và có vẻ cần thiết để đạt được nồng độ kali máu bình thường sau khi có hiện tượng rebound kali sau lọc máu, 57 dịch thẩm tách nồng độ kali thấp có thể làm tăng nguy cơ rối loạn nhịp và đột tử và không nên dùng.5,58- 60
Quan điểm trên dựa vào 2 bằng chứng. Bằng chứng đầu tiên, người ta thấy tần suất của ngoại tâm thu thất thường gặp hơn và phức tạp xảy ra ở một số bệnh nhân trong và sau chạy thận,61-65 cùng với việc tránh làm giảm kali máu nhanh trong giờ đầu chạy thận hoặc tăng nồng độ kali trong dịch thẩm tách (đến 3.0 hoặc 3.5 mmol/l)61,66 giúp làm giảm tần suất ngoại tâm thu thất. Tránh làm giảm kali máu quá nhanh bằng cách dùng dịch thẩm tách có nồng độ kali máu cao hơn trong giờ đầu và giảm từ từ trong quá trình chạy thận, để duy trì nồng độ kali ổn định giữa dịch thẩm tách và huyết tương (gradient hằng định trong lúc chạy thận). Không may, ý nghĩa lâm sàng của việc giảm ngoại tâm thu thất trong những nghiên cứu này còn mù mờ giữa các báo cáo trái ngược khác. Gradient kali hằng định lúc chạy thận giảm ngoại tâm thu chỉ trong giai đoạn sớm khi chạy thận trong 1 nghiên cứu,64 và chỉ 14 giờ sau khi chạy thận trong nghiên cứu khác. 65
Các nghiên cứu về việc dùng dịch thẩm tách nồng độ kali thấp cũng khó để diễn giải. Một nghiên cứu khác cho thấy không có sự gia tăng tần suất loạn nhịp khi dùng dịch thẩm tách không chứa kali so với dịch thẩm tách kali tiêu chuẩn (2 mmol/l).62 Một nghiên cứu khác thấy rằng dùng dịch thẩm tách không chứa kali làm tăng loạn nhịp tim, kết quả này có vấn đề, vì nhóm bệnh nhân bị loạn nhịp thì có bệnh lý tim mạch biểu hiện qua phì đại thất trái trung bình-nặng nhiều hơn so với nhóm không bị loạn nhịp.67
Một thách thức khác về mối liên hệ giữa ngoại tâm thu thất-kali thấp là các nghiên cứu cho thấy ở nhóm bị rối loạn nhịp, mức kali máu giảm trong chạy thận không nhiều hơn,62,67 và kali máu trước và sau chạy thận không thấp hơn so với nhóm không bị rối loạn nhịp. Một nhược điểm cuối cùng của nhận định này là dịch thẩm tách nồng độ kali thấp có thể gây đột tử do ngoại tâm thu thất, kết luận từ 1 nghiên cứu trên 127 bệnh nhân CTNT được theo dõi trong 4 năm, có 97 người loạn nhịp thất, trong đó ngoại tâm thu thất không dự đoán được tử vong toàn bộ.69 Lưu ý rằng chẳng có báo cáo mô tả nào trước đây về ngoại tâm thu thất trong lúc CTNT có liên quan đến bệnh nhân tăng kali máu nặng.
Một bằng chứng khác về nguy cơ của dung dịch thẩm tách nồng độ kali thấp (0 đến 1 mmol/l) là mối liên quan giữa nó và đột tử,70-72 điều này được ghi nhận trong 3 nghiên cứu quan sát lớn trên dân số CTNT. Tuy nhiên, mối liên quan này cần được xem lại trong một nghiên cứu vì nó không có điều chỉnh thống kê đối với người lớn tuổi và người đột tử có nhiều bệnh đồng mắc. 2 nghiên cứu khác cho rằng khi kali máu định kỳ mỗi tháng trước CTNT ở ngưỡng cao nguy hiểm, dùng dịch thẩm tách nồng độ kali thấp không liên quan đến tăng nguy cơ đột tử.71,72 Khi nồng độ kali máu hàng tháng >5.5 mmol/l, dùng dịch thẩm tách nồng độ kali thấp có tỉ lệ đột tử thấp hơn và làm giảm tử suất toàn bộ.74
Khi chọn phương pháp CTNT nhằm loại bỏ kali trong điều trị tăng kali máu nặng, mục tiêu là loại bỏ kali một cách an toàn để đưa mức kali máu không chỉ ở ngưỡng bình thường mà còn thấp hơn đủ để lượng kali bệnh nhân nhập vào không gây tăng kali máu ở lần chạy thận tiếp theo; tuy nhiên, chỉ có 1 nghiên cứu nói rõ vấn đề trên.57 Trên 14 bệnh nhân tăng kali máu được lọc máu bằng dịch thẩm tách chứa 1 mmol/l kali, kali máu trung bình giảm từ 5.7 xuống còn 3.6 mmol/l khi kết thúc chạy thận, nhưng tăng đến 5.0 trong 6 giờ sau do kali tái cân bằng từ nội bào ra ngoại bào; 1 bệnh nhân có kali máu trước chạy thận là 6.9 mmol/l có mức kali cân bằng là 6.1 mmol/l (Hình 3). Vì vậy, không thể loại bỏ được đủ lượng kali để nồng độ kali máu sau hiện tượng rebound đạt mức bình thường. Dùng dịch thẩm tách chứa 0 mmol/l kali có thể tốt hơn, kết quả từ một bệnh nhân có kali máu trước chạy thận là 6.9 mmol/l dùng dịch thẩm tách không chứa kali; nồng độ kali sau chạy là 3.3 mmol/l và sau 5 giờ là 4.4 mmol/l.75
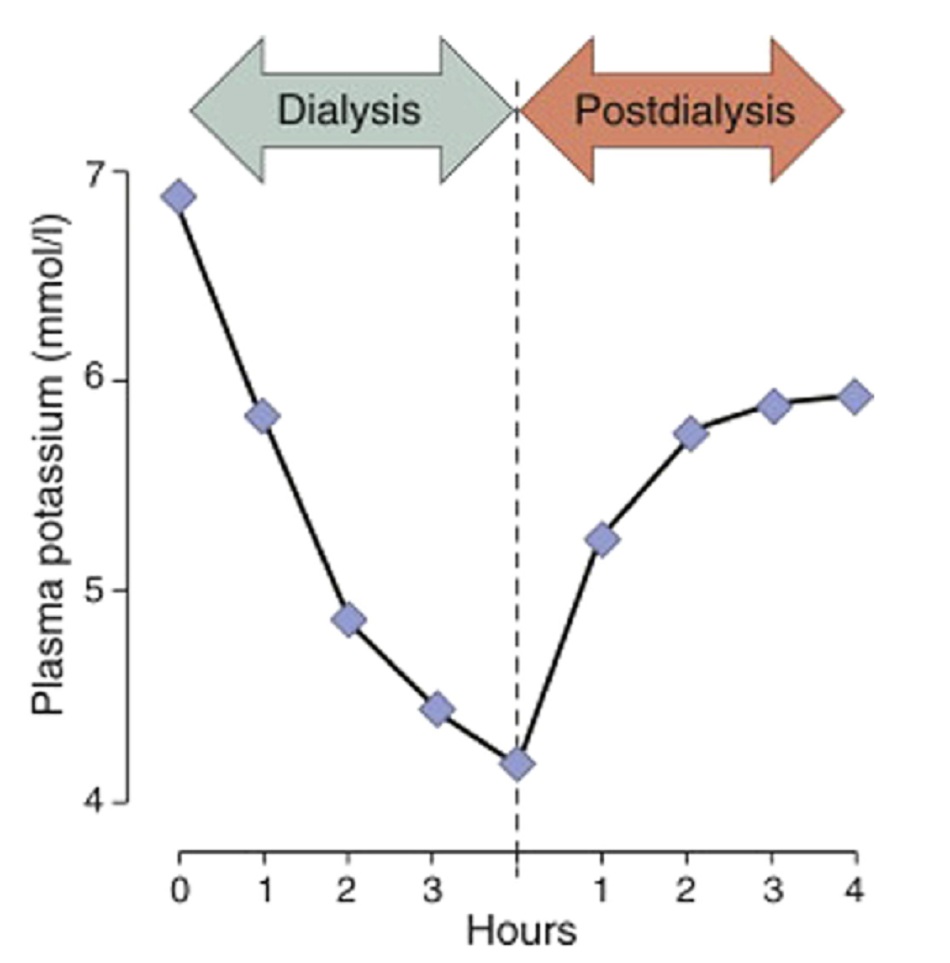
Tóm lại, hiện tượng ngoại tâm thu thất trong lúc chạy thận liên quan đến tốc độ loại bỏ kali hoặc dịch thẩm tách nồng độ kali thấp chưa được xác nhận bởi nhiều nghiên cứu sau này, và mối lo ngại về việc ngoại tâm thu thất dẫn đến đột tử hoặc giảm sống còn bị bác bỏ bởi một nghiên cứu về tử vong trong vòng 4 năm ở những bệnh nhân trên. Hơn nữa, lọc máu bằng dịch thẩm tách kali thấp làm giảm đột tử và tử vong hơn ở bệnh nhân tăng kali máu hơn là tăng những nguy cơ trên. Thay vì tránh dùng dịch thẩm tách kali thấp, các bác sĩ nội thận nên chấp nhận dùng nó.
Vì không có thông tin phủ định đáng thuyết phục, các tác giả khuyến cáo dùng “quy tắc số 7” truyền thống để điều chỉnh kali trong dịch thẩm tách trong một cuộc chạy thận nhân tạo 3 giờ (hoặc dài hơn ở bệnh nhân béo phì). Quy tắc trên nghĩa là tổng nồng độ kali dịch thẩm tách và trong máu bệnh nhân bằng 7, vì vậy, nồng độ kali trung bình là 3.5 mmol/l. Khi đó, lượng kali được loại bỏ cũng bằng với lượng kali tăng thêm, nồng độ kali khi kết thúc chạy thận gần với 3.5 mmol/l. Vì vậy, những bệnh nhân có nồng độ kali máu $7 mmol/l nên dùng dịch thẩm tách không chứa kali. Đa số các nghiên cứu nói về nồng độ kali trước và sau chạy thận, thấy răng kali máu sau chạy thận chênh lệch khoảng 0.5 mmol/l 0.5 mmol/l so với trung bình cộng nồng độ kali trong máu bệnh nhân trước chạy và dịch thẩm tách.55- 57,64,66,75 Tính an toàn của quy tắc số 7 được xác nhận bởi một phân tích trên dữ liệu quan sát được ở 1267 bệnh nhân CTNT trong 5 năm. Nhóm bệnh nhân lọc máu theo quy tắc số 7 có nguy cơ tử vong tương tự với nhóm bệnh nhân còn lại.76
Bài tổng quan này bàn luận về điều trị tăng kali máu nặng bằng natri bicarbonate, sodium polystyrene sulfate và lọc máu bằng dịch thẩm tách kali thấp, các phương pháp này đã được dùng từ những năm 1940.77 Những mối lo ngại về tính hiệu quả của natri bicarbonate và sodium polystyrene sulfonate, tính an toàn của sodium polystyrene sulfonate và dịch thẩm tách kali thấp đã làm cho chúng ít được dùng hơn, dẫn đến việc hiệu quả điều trị tăng kali máu và tăng tỉ lệ sống còn bị ảnh hưởng.1 Tuy nhiên, sau khi đã xem xét các báo cáo cũ và cập nhật các thông tin mới, kết luận rằng các phương pháp trên là an toàn, hiệu quả, bảo vệ tính mạng và cần có trong điều trị tăng kali máu nặng.
DISCLOSURE
The author declared no competing interests.
Tài liệu tham khảo
- An JN, Lee JP, Jeon HJ, et al. Severe hyperkalemia requiring hospitalization: predictors of mortality. Crit Care. 2012;16: R225-R237.
- Acker CG, Johnson JP, Palevsky PM, et al. Hyperkalemia in hospitalized patients. Arch Intern Med. 1998;158:917-924.
- Muschart X, Boulouffe C, Jamart J, et al. A determination of the current causes of hyperkalaemia and whether they have changedoverthepast25years.ActaClinicaBelgica.2014;69: 280-284.
- Hagan AE,Farrington CA,Wall GC,etal. Sodium polystyrene sulfonate for the treatment of acute hyperkalemia: a retro¬spective study. Clin Nephrol. 2015;85:38-43.
- Mount DB. Disorders of potassium balance. In: Skorecki K, Chertow GM, Marsden PA, Taal MW, Wasser WG, eds. Brenner and Rector’s The Kidney. 10th ed. Philadelphia: Elsevier; 2016:559-600 pp.
- Bushinsky DA, Williams GH, Pitt B, et al. Patiromer induces rapid and sustained potassium lowering in patients with chronic kidney disease and hyperkalemia. Kidney Int. 2015;88:1427-1433.
- AllonM.Hyperkalemiainend-stagerenaldisease:mechanisms andmanagement.JAmSocNephrol. 1995;6:1134-1142.
- Maxwell AP, Linden K, O’Donnell S, et al. Management of hyperkalaemia. J R Coll Physicians Edinb. 2013;43:246-251.
- Medford-Davis L, Rafique Z. Derangements of potassium. Emerg Med Clin N Am. 2014;32:329-347.
- Alfonzo A,SoarJ,MacTier R, et al. Clinical practice guidelines: treatment ofacute hyperkalaemia in adults. UK Renal Associ¬ation. March 2014. Available at: https://renal.org/wp-content/ uploads/2017/06/hyperkalaemia-guideline-1.pdf. Accessed May16,2017.
- Blumberg A, Weidmann P, Shaw S, et al. Effect of various therapeutic approaches on plasma potassium and major regulating factors in terminal renal failure. Am J Med. 1988;85:507-512.
- Gutierrez R, Schlessinger F, Oster JR, et al. Effect of hyper¬tonic versus isotonic sodium bicarbonate on plasma potas¬sium concentration in patients with end-stage renal disease. Miner Electrolyte Metab. 1991;17:297-302.
- Blumberg A, Weidmann P, Ferrari P. Effect of prolonged bicarbonate administration on plasma potassium in terminal renal failure. Kidney Int. 1992;41:369-374.
- Allon M, Shanklin N. Effect of bicarbonate administration on plasma potassium in dialysis patients: interactions with insulin and albuterol. Am J Kid Dis. 1996;28:508-514.
- Kim H-J. Combined effect of bicarbonate and insulin with glucose in acute therapy of hyperkalemia in end-stage renal disease patients. Nephron. 1996;72:476-482.
- Kim H-J. Acute therapy for hyperkalemia with the combined regimen of bicarbonate and beta2-adrenergic agonist (salbu¬tamol) in chronic renal failure patients. J Korean Med Sci. 1997;12:111-116.
- Burnell JM,Villamil MF,Uyeno BT, et al. The effect in humans of extracellular pH change on the relationship between serum potassium concentration and intracellular potassium. J Clin Invest. 1956;35:935-939.
- SchwarzKC,CohenBD,LubashGD,etal. Severe acidosis and hyperpotassemia treated with sodium bicarbonate infusion. Circulation. 1959;19:215-220.
- Fraley DS, Adler S. Correction of hyperkalemia by bicar¬bonate despite constant blood pH. Kidney Int. 1977;12: 354-360.
- Carvalhana V, Burry L, Lapinsky SE. Management of severe hyperkalemia without hemodialysis: case report and litera¬ture review. J Crit Care. 2006;21:316-321.
- Aronson PS, Giebisch G. Effects of pH on potassium: new explanations for old observations. J Am Soc Nephrol. 2011;22:1981-1989.
- Adrogue HJ, Madias NE. Changes in plasma potassium concentration during acute acid-base disturbances. Am J Med. 1981;71:456-467.
- Ngugi NN, McLigeyo SO, Kayima JK. Treatment of hyper- kalaemia byalteringthetranscellulargradientin patientswith renal failure: effect of various therapeutic approaches. East African Med J. 1997;73:503-509.
- Sterns RH, Cox M, Feig PU, et al. Internal potassium balance and the control of the plasma potassium concentration. Medicine. 1981;60:339-354.
- Garella S, Dana CL, Chazan JA. Severity of metabolicacidosis as a determinant ofbicarbonate requirements. NEnglJ Med. 1973;289:121-126.
- Fernandez PC, Cohen RM, Feldman GM. The concept of bicarbonate distribution space: the crucial role of body buffers. Kidney Int. 1989;36:747-752.
- Ahmed J, Weisberg LS. Hyperkalemia in dialysis patients. Semin Dial. 2001;14:348-356.
- Sterns RH, Rojas M, Bernstein P, et al. Ion-exchange resins for the treatment of hyperkalemia: are they safe and effective? J Am Soc Nephrol. 2010;21:733-735.
- Kamel KS, Schreiber M. Asking the question again: are cation exchange resins effective for the treatment of hyperkalemia? Nephrol Dial Transplant. 2012;27:4294-4297.
- Kovesdy CP. Management of hyperkalemia: an update for the internist. Am J Med. 2015;128:1281-1287.
- Ashurst J, Sergent SR, Sergent BR. Evidence-based man¬agement of potassium disorders in the emergency depart¬ment. Emerg Med Pract. 2016;18:1 -24.
- Flinn RB, Merrill JP, Welzant WR. Treatment of the oliguric patient with a new sodium-exchange resin and sorbitol. N Engl J Med. 1961;264:111-115.
- Gruy-Kapral C, Emmett M, Santa Ana CA, et al. Effect of single dose resin-cathartic therapy on serum potassium concentration in patients with end-stage renal disease. JAm Soc Nephrol. 1998;9:1924-1930.
- Bastl C, Hayslett JP, Binder HJ. Increased large intestinal secretion of potassium in renal insufficiency. Kidney Int. 1977;12:9-16.
- Cherr L, Ogden DA, Mead AW, et al. Management of hyperkalemia with a cation-exchange resin. N Engl J Med. 1961;264:115-119.
- Mikrut M, Brockmiller-Sell H. Sodium polystyrene sulfonate dosing guidelines for the treatment of adult hyperkalemia. Hosp Pharm. 2004;39:765-771.
- Joshi P, Beaulieu J, Shemin D. The effect of a single dose of sodium polystyrene sulfonate (SPS) and sorbitol in hyper¬kalemic patients with kidney disease. J Am Soc Nephrol. 2008;19:355A.
- Kessler C, Ng J, Valdez K, et al. The use of sodium poly¬styrene sulfonate in the inpatient management of hyper¬kalemia. J Hosp Med. 2011;6:136-140.
- Sandal S, Karachiwala H, Noviasky J, et al. To bind or to let loose: effectiveness of sodium polystyrene sulfonate in decreasingserumpotassium. IntJNephrol. 2012;2012:940320.
- Fordjour KN, Walton T, Doran JJ. Management of hyper¬kalemia in hospitalized patients. Am J Med Sci. 2014;347: 93-100.
- Batterink J. Effectiveness of sodium polystyrene sulfonate for short-term treatment of hyperkalemia. Can J Hosp Pharm. 2015;68:296-303.
- Mistry M, Shea A, Giguere P, et al. Evaluation of sodium polystyrene sulfonate dosing strategies in the inpatient management of hyperkalemia. Ann Pharmacother. 2016;50: 455-462.
- Harel Z, Harel S, Shah PS, et al. Gastrointestinal adverse events with sodium polystyrene sulfonate (Kayexalate) use: a systematic review. Am J Med. 2013;126:264e9-264e24.
- Mount DB. Potassium disorders. In: Kasper D, Fauci A, Hauser S, et al., eds. Harrison’s Principles of Internal Medi¬cine. New York, NY: McGraw Hill Education; 2015:295-312.
- 45. Lillemoe KD, Romolo JL, Hamilton SR, et al. Intestinal ne¬crosis due to sodium polystyrene (Kayexalate) in sorbitol enemas: clinical and experimental support for the hypothesis. Surgery. 1987;101:267-272.
- 46. Ayou b I, Oh MS, Gupta R, et al. Colon necrosis due to sodium polystyrene sulfonate with and without sorbitol: an experi-mentalstudy in rats. PLoS One. 2015;10, e0137636.
- 47. Rashid A, Hamilton S. Necrosis of the gastrointestinal tract in uremic patients as a result of sodium polystyrene sulfonate (Kayexalate) in sorbitol: an underrecognized condition. Am J Surg Pathol. 1997;21:60-69.
- 48. Abraham SC, Bhagavan BS, Lee LA, et al. Upper gastroin¬testinal tract injury in patients receiving kayexalate (sodium polystyrene sulfonate) in sorbitol. Am J Surg Pathol. 2001;25: 637-644.
- 49. Watson MA, Baker TP, Nguyen A, et al. Association of prescription of oral sodium polystyrene sulfonate with sorbitol in an inpatient setting with colonic necrosis: a retro¬spective cohort study. Am J Kidney Dis. 2012;60:409-416.
- Li S-Y, Chen Y-T, Chen T-J, et al. Mesenteric ischemia in patients with end-stage renal disease: a nationwide longitu¬dinal study. Am J Nephrol. 2012;35:491 -497.
- Diamond SM, Emmett M, Henrich WL. Bowel infarction as a cause of death in dialysis patients. JAMA. 1986;256: 2545-2547.
- Bassilios N, Menoyo V, Berger A, et al. Mesenteric ischaemia in haemodialysis patients: a case/control study. Nephrol Dial Transplant. 2003;18:911-917.
- McGowan CE, Saha S, Chu G, et al. Intestinal necrosis due to sodium polystyrene sulfonate (kayexalate) in sorbitol. South Med J. 2009;102:493-497.
- Jadoul M, Karaboyas A, Goodkin DA, et al. Potassium-bind¬ing resins: associations with serum chemistries and inter- dialytic weight gain in hemodialysis patients. Am J Nephrol. 2014;39:252-259.
- Dolson GM, Ellis KJ, Bernardo MV, et al. Acute decreases in serum potassium augment blood pressure. Am J Kid Dis. 1995;26:321-326.
- Zehnder C, Gutzwiller J-P, Huber A, et al. Low-potassium and glucose-free dialysis maintains urea but enhances potassium removal. Nephrol Dial Transplant. 2001;16:78-84.
- Blumberg A, Roser HW, Zehnder C, et al. Plasma potassium in patients with terminal renal failure during and after haemodialysis; relationship with dialytic potassium removal and total body potassium. Nephrol Dial Transplant. 1997;12: 1629-1634.
- Weisberg LS, Rachoin J-S. The safety of low-potassium dialysis. Semin Dial. 2010;23:556-560.
- Labriola L, Jadoul M. Sailing between Scylla and Charybdis: the high serum K-low dialysate K quandary. Semin Dial. 2014;27:463-471.
- Golper TA. Acute hemodialysis prescription. September 2016. Available at: https://www.uptodate.com/contents/acute- emodialysis-prescription?source=search_result&search= acute%20prescription&selectedTitle=1 w 150. Accessed May 16, 2017.
- Morrison G, Michelson EL, Brown S, et al. Mechanism and prevention of cardiac arrhythmias in chronic hemodialysis patients. Kidney Int. 1980;17:811-819.
- Ramirez G, Brueggemeyer CD, Newton JL. Cardiac arrhyth¬mias on hemodialysis in chronic renal failure patients. Nephron. 1984;36:212-218.
- Ebel H, Saure B, Laage Ch, et al. Influence of computer- modulated profile haemodialysis on cardiac arrhythmias. Nephrol Dial Transplant. 1990;S1:165-166.
- Santoro A, Mancini E, London G, et al. Patients with complex arrhythmias during and after haemodialysis suffer from different regimens of potassium removal. Nephrol Dial Transplant. 2008;23:1415-1421.
- Redaelli B, Locatelli F, Limido D, et al. Effect of a new model of hemodialysis potassium removal on the control of ven¬tricular arrhythmias. Kidney Int. 1996;50:609-617.
- Hou S, McElroy PA, Nootens J, et al. Safety and efficacy of low-potassium dialysate. Am J Kid Dis. 1989;13:137-143.
- Saragoca MA, Canziani E, Cassiolato JL, et al. Left ven¬tricular hypertrophy as a risk factor for arrhythmias in hemodialysis patients. J Cardiovasc Pharmacol. 1991;17(S2):S136-S138.
- Gruppo emodialisi e patologie cardiovascolari. Multicentre, cross-sectional study of ventricular arrhythmias in chronically haemodialysed patients. Lancet. 1988;332:305-309.
- Sforzini S, Latini R, Mingardi G, et al. Ventricular arrhythmias and four-year mortality in haemodialysis patients. Gruppo emodialisi e patologie cardiovascolari. Lancet. 1992;339: 212-213.
- Karnik JA, Young BS, Lew NL, et al. Cardiac arrest and sud¬den death in dialysis units. Kidney Int. 2001;60:350-357.
- Pun PH, Lehrich RW, Honeycutt EF, et al. Modifiable risk factors associated with sudden cardiac arrest within hemo¬dialysis clinics. Kidney Int. 2011;79:218-227.
- Jadoul M, Thumma J, Fuller DS, et al. Modifiable practices associated with sudden death among hemodialysis patients in the dialysis outcomes and practice patterns study. Clin J Am Soc Nephrol. 2012;7:765-774.
- Huang C-W, Lee M-J, Lee P-T, et al. Low potassium dialy¬sate as a protective factor of sudden cardiac death in hemodialysis patients with hyperkalemia. PLoS One. 2015;10:1-13.
- Kovesdy CP, Regidor DL, Mehrotra R, et al. Serum and dial¬ysate potassium concentrations and survival in hemodialysis patients. Clin J Am Soc Nephrol. 2007;2:999-1007.
- Feig PU, Shook A, Sterns RH. Effect of removal during hemodialysis on the plasma potassium concentration. Nephron. 1981;27:25-30.
- Al-Ghamdi G, Hemmelgarn B, Klarenbach S, et al, for the Alberta Kidney Disease Network. Dialysate potassium and risk of death in chronic hemodialysis patients. J Nephrol. 2010;23:33-40.
- Merrill JP, Levine HD, Somerville W, et al. Clinical recognition and treatment of acute potassium intoxication. Ann Intern Med. 1950;33:797-830.
Xem thêm:
Rối loạn tăng Kali máu: Nguyên nhân, triệu chứng, chẩn đoán điều trị theo BMJ

