Bệnh tim mạch
Tìm hiểu chung: Điện tâm đồ trong một số bệnh lý kênh ion là gì?
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Bài giảng điện tâm đồ
Tác giả: Chủ biên: PGS.TS.BS. Phạm Mạnh Hùng Đồng chủ biên: TS.BSNT. Phan Đình Phong
Năm xuất bản: 2021
Chủ đề: ĐIỆN T M ĐỒ TRONG MỘT SỐ BỆNH LÝ KÊNH ION
Nhà thuốc Ngọc Anh xin gửi đến bạn đọc cùng tìm hiểu về chủ đề: Điện tâm đồ trong một số bệnh lý kênh ion qua bài viết sau đây.
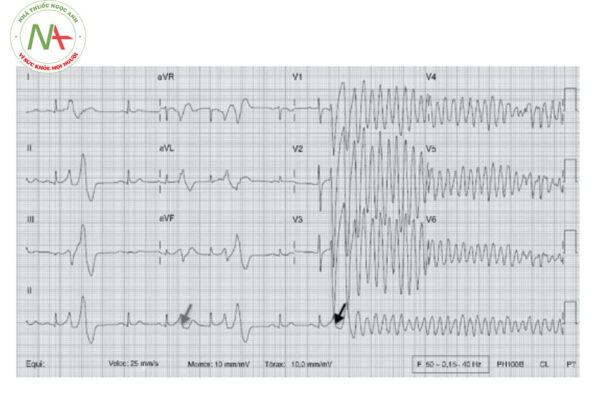
HỘI CHỨNG BRUGADA
Đại cương
Đột tử do tim liên quan đến các rối loạn nhịp thường xảy ra ở trên nền các bệnh nhân có bệnh tim cấu trúc. Chỉ có khoảng 5 – 10% các bệnh nhân đột tử do tim mà không có bệnh tim cấu trúc trước đó. Một số nguyên nhân liên quan đến rối loạn kênh ion dẫn đến đột tử do tim ở nhóm không có bệnh tim cấu trúc là: Hội chứng Brugada, Hội chứng QT dài, Hội chứng Tái cực sớm, Hội chứng QT ngắn.
Hội chứng Brugada là một hội chứng rối loạn nhịp bẩm sinh do bất thường kênh Natri tại tế bào cơ tim, xảy ra chủ yếu ở vùng ngoại mạc đường ra tâm thất phải. Những bất thường kênh Natri này xảy ra do các đột biến gen nhiễm sắc thể thường và có tính di truyền. Các gen liên quan hiện nay vẫn chưa được xác định rõ hoàn toàn, một số gen gây bất thường kênh Natri đã được tìm ra như SCN5A và SCN10A.
Đặc trưng của hội chứng Brugada là thay đổi hình thái đoạn ST – T với nhiều mức độ khác nhau. Hình thái ST – T có thể thay đổi theo thời gian hoặc dưới tác dụng của các thuốc chống rối loạn nhịp nhóm IA. Biểu hiện lâm sàng nặng nề nhất của hội chứng Brugada là rung thất gây đột tử. Một số điều kiện lâm sàng có thể khởi phát những rối loạn nhịp này như tình trạng sốt, sử dụng rượu bia, ma túy, …
Biểu hiện điện tâm đồ
Hội chứng Brugada gồm 3 type với các mức độ thay đổi đoạn ST – T khác nhau, biểu hiện ở các chuyển đạo từ V1 – V3.
Bảng 1. Đặc điểm điện tâm đồ hội chứng Brugada
| Type 1 | Type 2 | Type 3 | |
| Điểm J | ≥ 2 mm | ≥ 2 mm | ≥ 2 mm |
| Sóng T | m | m hoặc 2 pha | m |
| Hình dạng đoạn ST – T | Cong vòm | Yên ngựa | Yên ngựa |
| Đoạn ST (phần kết thúc của đoạn ST) | Đi dốc xuống | Chênh lên ≥ 1 mm |
Chênh lên < 1mm |
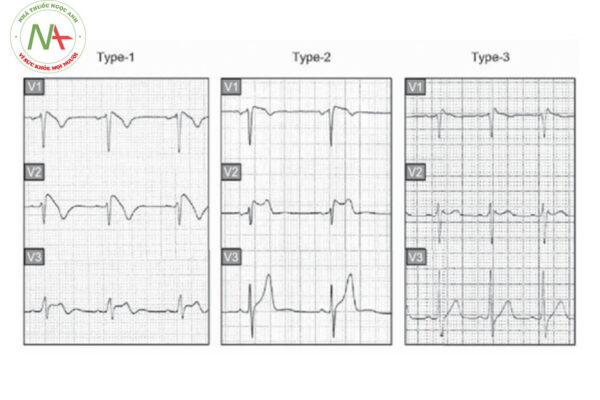
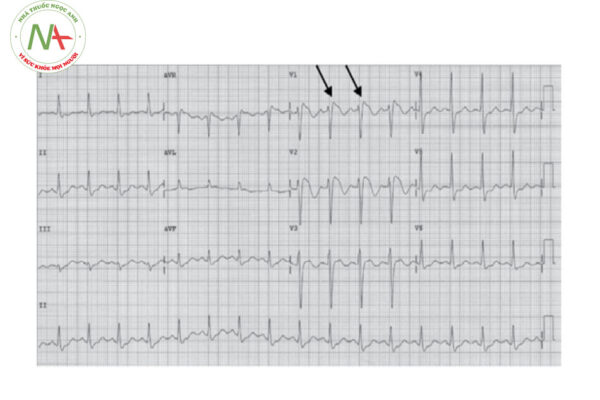
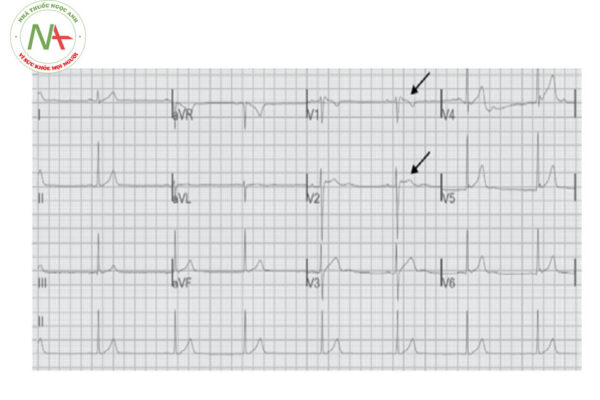
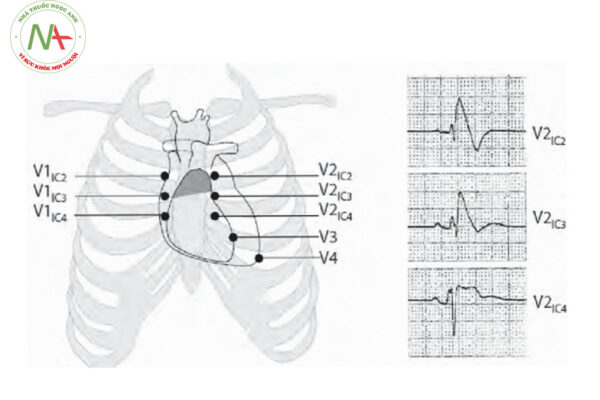
Trong một số trường hợp, đặc biệt là đối với type 2 và type 3, có thể làm điện tâm đồ với các chuyển đạo V1 và V2 cao lên trên 1 hoặc 2 khoang liên sườn so với chuyển đạo tiêu chuẩn, giúp bộc lộ rõ hơn đặc điểm điện tâm đồ của hội chứng Brugada.
Các thuốc chống rối loạn nhịp nhóm IA (ví dụ: Flecainide, Procainamid, Ajmaline) giúp chuyển dạng Brugada type 2 và 3 về điện tâm đồ dạng type 1.
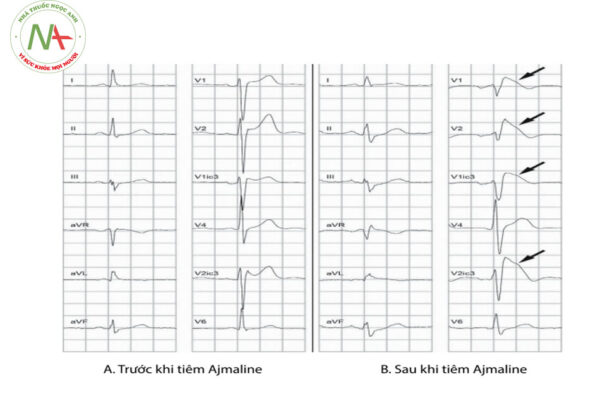
B. Sau tiêm Ajmaline, điện tâm đồ dạng Brugada type 1.
Theo hướng dẫn chẩn đoán và xử trí hội chứng Brugada của Hội Tim mạch Châu u – ESC năm 2016, hội chứng Brugada được chẩn đoán khi điện tâm đồ có đoạn ST chênh lên ≥ 2mm dạng type 1 ở các chuyển đạo trước tim phải V1 và/hoặc V2 khi đặt các điện cực ở khoang liên sườn hai, ba hoặc bốn trong điều kiện cơ bản hoặc sau khi dùng thuốc chống loạn nhịp ức chế kênh Natri như ajmaline, flecainide, procainamide, pilsicainide.
Bệnh nhân hội chứng Brugada có thể xuất hiện nhiều rối loạn nhịp khác nhau, phần lớn liên quan tới các rối loạn nhịp thất như cơn tim nhanh thất, cơn xoắn đỉnh hay thậm chí là rung thất. Đây cũng chính là nguyên nhân chủ yếu gây đột tử ở bệnh nhân Brugada. Ở những bệnh nhân có điện tâm đồ Brugada nhưng không có triệu chứng, bệnh nhân được thăm dò điện sinh lý tim để phân tầng nguy cơ đột tử bằng cách kích thích tâm thất tại nhiều điểm trong thất phải với nhiều tần số xung kích thích khác nhau để “thử thách” cơ tim. Những bệnh nhân gây được các rối loạn nhịp thất nguy hiểm và bền bỉ khi kích thích tim như cơn rung thất, cần được xử trí như bệnh nhân Brugada có triệu chứng và có thể phải cân nhắc cấy máy phá rung tự động để dự phòng đột tử. Một số tác giả cho rằng cần phải phân biệt rõ ràng 2 bệnh cảnh khác biệt đó là hội chứng Brugada thực sự và điện tâm đồ dạng Brugada. Phân biệt dựa trên triệu chứng của bệnh nhân (cơn ngất, ngừng tuần hoàn, rung thất, nhanh thất) xuất hiện một cách tự nhiên hay sau dùng thuốc kích thích hay sau khi thăm dò điện sinh lý tim. Những bệnh nhân mang điện tâm đồ hội chứng Brugada nhưng không có triệu chứng ngay cả khi đã test bằng thuốc và thăm dò điện sinh lý tim có thể được coi như là người lành mang điện tâm đồ dạng Brugada và chỉ cần theo dõi ngoại trú.
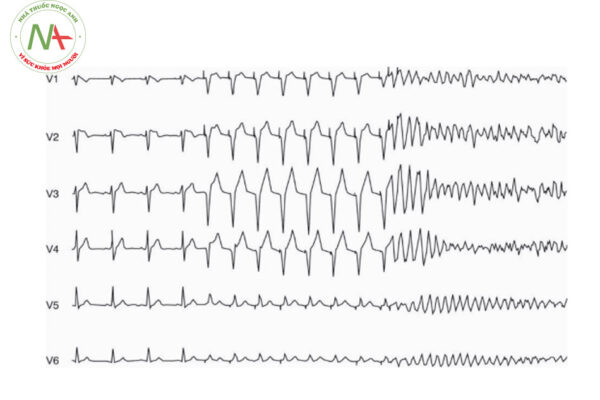
Bệnh nhân Brugada còn có nguy cơ cao mắc rung nhĩ hơn so với người bình thường. Đồng thời cũng có thể gặp một số rối loạn nhịp liên quan đến bất thường gen khác như hội chứng QT dài kèm theo.
HỘI CHỨNG QT DÀI
Đại cương
Hội chứng QT dài là một bệnh lý rối loạn thời kỳ tái cực của tâm thất đặc trưng bằng khoảng QT kéo dài trên điện tâm đồ, và hậu quả là có thể khởi phát những cơn rối loạn nhịp thất và gây ra bệnh cảnh đột tử do tim ở người trẻ. Các triệu chứng chính của bệnh chủ yếu biểu hiện qua các cơn ngất, chóng mặt, thậm chí ngừng tim. Triệu chứng thường liên quan đến các rối loạn nhịp thất nguy hiểm, đặc biệt hay gặp dạng rối loạn nhịp thất kiểu xoắn đỉnh.
Hội chứng QT dài có thể do bẩm sinh hoặc cũng có thể do mắc phải.
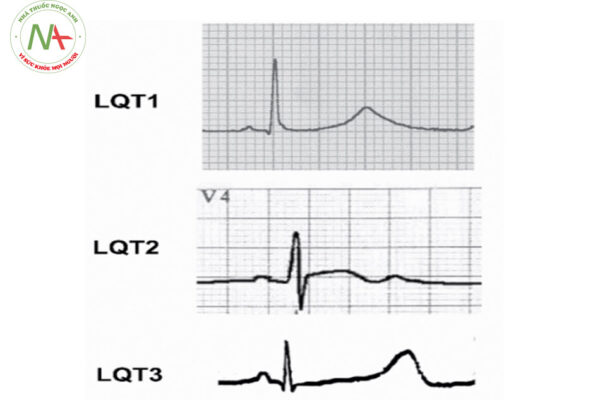
Hội chứng QT dài bẩm sinh do bất thường gen. Hiện nay đã phát hiện ra 17 gen liên quan đến hội chứng QT dài bẩm sinh. Bất thường các gen này dẫn đến bất thường các kênh ion khác nhau trên bề mặt tế bào cơ tim, khiến cho quá trình tái cực bị rối loạn và kéo dài. Bất thường 17 gen khác nhau dẫn đến 17 type hội chứng QT dài khác nhau. Trong đó có 3 type QT dài thường gặp nhất do bất thường các gen KCNQ1 (gây hội chứng QT dài type 1), KCNH2 (gây hội chứng QT dài type 2) và SCN5A (gây hội chứng QT dài type 3).
Hội chứng QT dài mắc phải thường gặp sau khi sử dụng một số thuốc gây kéo dài khoảng QT, hoặc do một số bệnh cảnh đặc biệt như rối loạn điện giải …
Bảng 2. Một số nguyên nhân thường gặp gây QT kéo dài
| Rối loạn điện giải |
| Hạ Kali máuHạ Magie máu
Hạ Canxi máu |
| Nhịp chậm |
| Suy nút xoangBlock nhĩ thất cấp II hoặc cấp III |
| Thuốc |
| Thuốc chống loạn nhịp: Amiodaron, Flecainide, Quinidine, Ibutilide …Thuốc kháng sinh: Nhóm Fluoroquinolon: Ciprofloxacin, Levofloxacin, moxifloxacin; một số kháng sinh khác: Metronidazol, Azithromycin, Clarithromycin, Fluconazole, Ketoconazol …
Thuốc giãn phế quản (kích thích Beta 2): albuterol, formoterol, salmeterol, terbutaline … Thuốc hướng thần: Chlorpromazine, Haloperidol, Levosulpiride … |
| Bệnh khác |
| Suy giápGiảm thân nhiệt
Xuất huyết não. Tăng áp lực nội sọ Nhồi máu cơ tim |
Biểu hiện điện tâm đồ
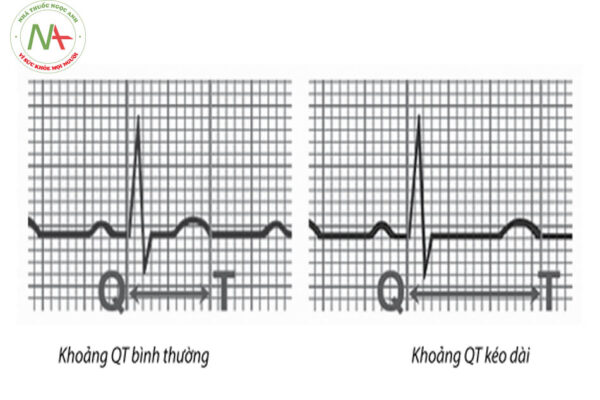
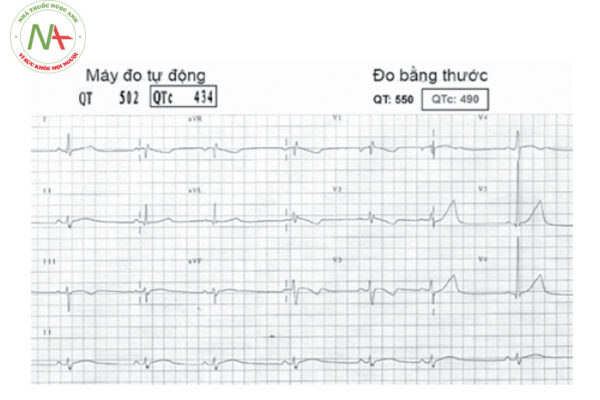
– Khoảng QT được đo từ khởi đầu phức bộ QRS đến kết thúc sóng T. Tất cả các bệnh nhân nghi ngờ hội chứng QT dài cần được đo khoảng QT một cách kĩ lưỡng bằng tay sử dụng thước đo (không đọc kết quả đo QT tự động của máy ghi điện tâm đồ) trên nhiều chuyển đạo khác nhau (thường sử dụng chuyển đạo DII và V5). Có thể cần phải ghi nhiều bản điện tim và đo trên các bản ghi khác nhau để khẳng định chẩn đoán.
– Sau khi đo khoảng QT, luôn cần hiệu chỉnh lại theo tần số tim theo công thức tính khoảng QT hiệu chỉnh (QTc):
(đơn vị: tính bằng giây)
– Khoảng QTc ở người khỏe mạnh thường là 420 ± 20 ms, ở trẻ em là 400 ± 20 ms. Khoảng QT kéo dài khi QTc > 470 ms ở nam và QTc > 480 ms ở nữ.
– Dựa theo hướng dẫn chẩn đoán của hiệp hội tim mạch châu u năm 2015, chẩn đoán hội chứng QT dài khi:
- QTc ≥ 480 ms lặp lại trên điện tâm đồ 12 chuyển đạo
- Điểm nguy cơ Hội chứng QT dài > 3
- Có đột biến gen gây ra hội chứng QT dài, bất kể khoảng QT đo được bao nhiêu trên điện tâm đồ.
- Cân nhắc chẩn đoán hội chứng QT dài ở những trường hợp QTc ≥ 460 ms lặp lại trên điện tâm đồ 12 chuyển đạo trong khi đang không sử dụng các thuốc gây kéo dài khoảng QT kèm theo ngất tái phát không rõ nguyên nhân.
– Một số trường hợp đặc biệt:
+ Rung nhĩ: Trong bệnh cảnh rung nhĩ, khoảng R – R thay đổi, khoảng QT do đó cũng thay đổi qua mỗi nhịp. Do đó, việc tính khoảng QTc hiệu chỉnh có thể không còn chính xác. Một số tác giả khuyến cáo đo và tính khoảng QTc trung bình trong 10 nhịp tim liên tiếp, một số tác giả khác nhấn mạnh vào việc quan sát và đánh giá kĩ đặc điểm sóng T bên cạnh việc đo đạc khoảng QT.
+ QRS giãn rộng: khoảng QT kéo dài do phức bộ QRS giãn rộng. Trong trường hợp này, một số tác giả khuyến cáo sử dụng khoảng JT thay vì khoảng QT, với mức JT > 360 ms được cho là kéo dài. Tuy nhiên, khoảng JT đôi khi khó xác định do khó xác định chính xác điểm J, hơn nữa mức chẩn đoán 360 ms vẫn còn bàn cãi. Một số tác giả khác lựa chọn mức chẩn đoán QTc > 500 ms là kéo dài trong bệnh cảnh phức bộ QRS giãn rộng. Hoặc sử dụng công thức:
QTc hiệu chỉnh = QTc – (QRS – 100)
+ Có sóng U kèm theo: sự hiện diện của sóng U có thể làm sai lệch chẩn đoán. Nếu tính toán cả thời gian của sóng U vào khoảng QT sẽ khiến chẩn đoán quá mức hội chứng QT dài. Do đó cần phải xem xét và đo đạc kĩ trên nhiều chuyển đạo khác nhau để xác định được khoảng QT chính xác nhất.
– Sóng T trong hội chứng QT dài có thể biểu hiện dạng 2 pha, hoặc dạng sóng T có móc. Một số tác giả cho rằng hình dạng và đặc điểm của sóng T giúp phân biệt type QT kéo dài. Tuy nhiên đặc điểm này độ nhạy không cao và sự thiếu vắng các đặc điểm này của sóng T trên điện tâm đồ cũng không làm thay đổi chẩn đoán trước đó.
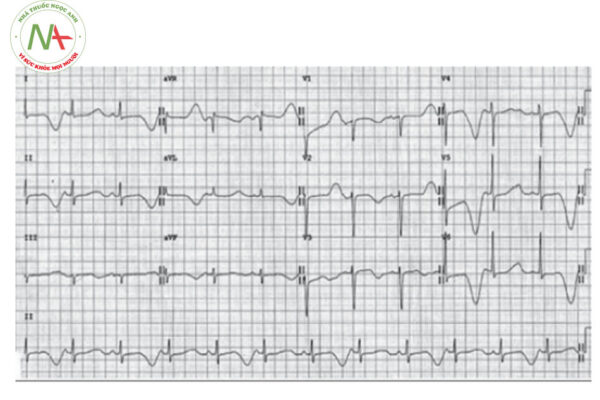
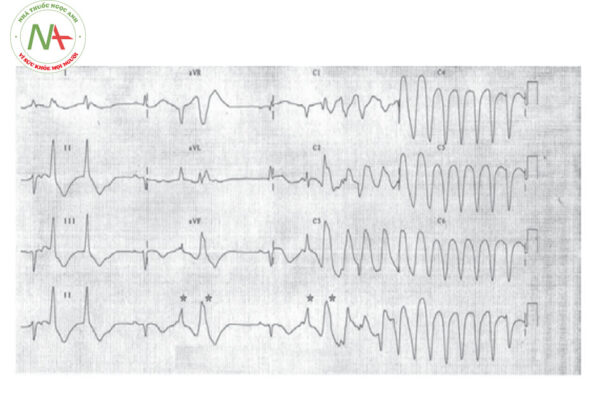
HỘI CHỨNG QT NGẮN
Đại cương
Hội chứng QT ngắn là một hội chứng di truyền hiếm gặp, do bất thường các gen dẫn đến thiếu hụt chức năng các kênh ion trên bề mặt tế bào cơ tim, dẫn tới quá trình tái cực bị thu hẹp lại. Biểu hiện trên điện tâm đồ là khoảng QT ngắn, kèm theo nguy cơ gây rối loạn nhịp nhĩ và thất gây đột tử.
Hiện nay, đã có 7 gen đột biến được tìm ra gây hội chứng QT ngắn. Các gen này mã hóa tổng hợp các kênh kali và kênh canxi của tế bào cơ tim, dẫn tới rối loạn quá trình khử cực và tái cực. Hậu quả là thời gian điện thế hoạt động của tế bào cơ tim bị ngắn lại với biểu hiện đặc trưng trên điện tâm đồ là khoảng QT ngắn. Quá trình rối loạn khử cực và tái cực này cũng chính là tiền đề dẫn đến các rối loạn nhịp nhĩ và thất, trong đó có cả các rối loạn nhịp thất nguy hiểm có thể gây đột tử.
Nhiều bệnh nhân hội chứng QT ngắn không có biểu hiện lâm sàng. Một số khác có thể xuất hiện các biểu hiện rối loạn nhịp trên lâm sàng như:
– Đột tử
– Đánh trống ngực
– Ngất
– Rung nhĩ
Biểu hiện lâm sàng có thể xuất hiện rất sớm, ngay từ khi 1 tháng tuổi, hoặc cũng có thể xuất hiện muộn ở tuổi trung niên hoặc thậm chí ngay cả ở người già. Bệnh nhân có biểu hiện triệu chứng lâm sàng của rối loạn nhịp là nhóm nguy cơ cao có thể tái phát triệu chứng hoặc thậm chí đột tử trong tương lai.
Biểu hiện điện tâm đồ
– Khoảng QT ngắn < 360 ms, có thể thay đổi trong khoảng từ 220 – 360 ms.
– Mất đoạn ST trên điện tâm đồ.
– Sóng T cao và nhọn ở các chuyển đạo trước tim, sóng T có thể âm hoặc dương.
– Khoảng QT mất đáp ứng với nhịp tim (không dài ra khi nhịp chậm và không ngắn lại khi nhịp nhanh.) Đặc điểm này khiến chẩn đoán hội chứng QT ngắn khó khăn trong trường hợp bệnh nhân đang có cơn nhịp nhanh.
– Dựa theo hướng dẫn chẩn đoán mới nhất của hiệp hội tim mạch châu u 2015, chẩn đoán hội chứng QT ngắn khi QTc ≤ 340 ms. Cân nhắc chẩn đoán hội chứng QT ngắn khi QTc < 360 ms kèm theo một hoặc nhiều hơn các đặc điểm sau: (1) đột biến gen liên quan đến hội chứng QT ngắn, (2) tiền sử gia đình mắc hội chứng QT ngắn, (3) tiền sử gia đình có người đột tử ở tuổi < 40 tuổi, (4) có cơn nhanh thất/rung thất được cứu sống mà không có bệnh tim thực tổn đi kèm.
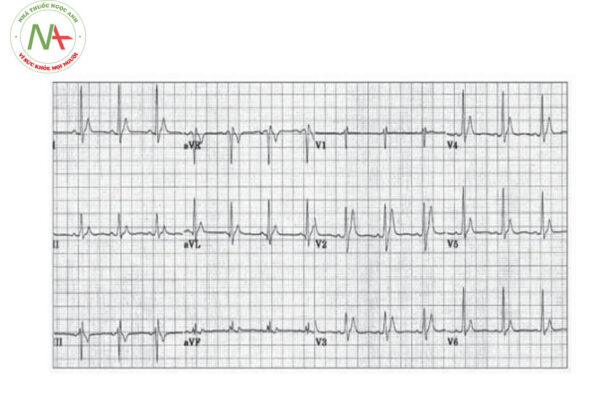
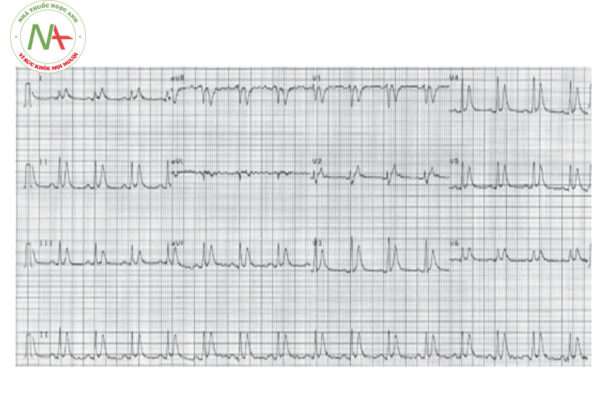
HỘI CHỨNG TÁI CỰC SỚM
Đại cương
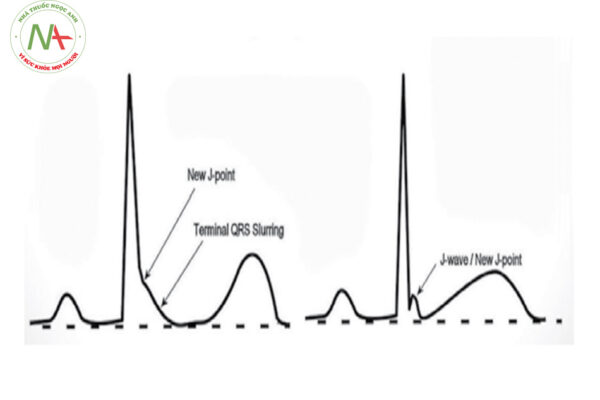
Thuật ngữ “Tái cực sớm” nhằm mô tả sự chênh lên của điểm J trên điện tâm đồ. Hiện tượng tái cực sớm có thể xuất hiện ở người bình thường, đặc biệt trong những trường hợp nhịp chậm, người trẻ tuổi hay ở nhóm vận động viên. Tùy theo từng nghiên cứu, tái cực sớm có thể gặp ở 5 – 13% người bình thường và hoàn toàn không gây ra triệu chứng lâm sàng nào. Tuy nhiên, hiện tượng tái cực sớm làm tăng nguy cơ xuất hiện các rối loạn nhịp thất, đặc biệt là rung thất, có thể gây ngất và đột tử.
“Điện tâm đồ dạng tái cực sớm” là có biểu hiện tái cực sớm trên điện tâm đồ nhưng không ghi nhận được bất kì rối loạn nhịp nào.
“Hội chứng tái cực sớm” là có biểu hiện tái cực sớm trên điện tâm đồ kèm theo ghi nhận được cơn rung thất – cơn nhanh thất đa hình thái trên lâm sàng.
Biểu hiện điện tâm đồ
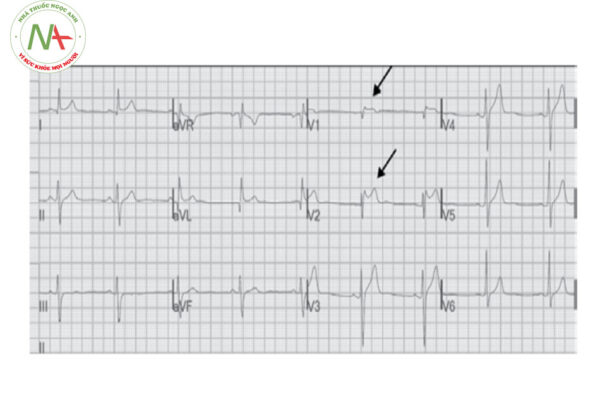
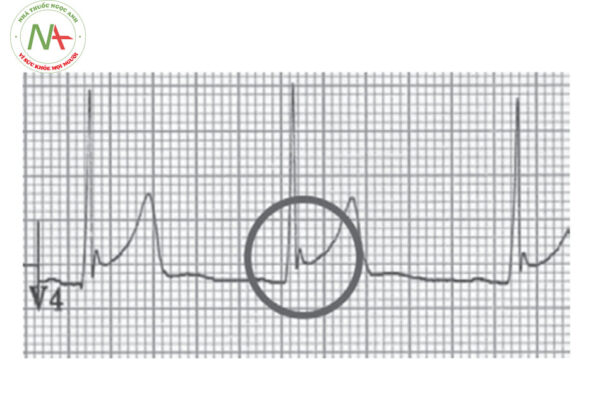
Điểm J chênh lên ≥ 1 mm ở ≥ 2 chuyển đạo liên tiếp vùng thành dưới hoặc vùng thành bên trên điện tâm đồ 12 chuyển đạo tiêu chuẩn. Thường biểu hiện bằng một sóng dương rõ ràng, sắc nét hoặc có móc ở ngay sau phức bộ QRS dương, tại thời điểm khởi đầu của đoạn ST.
Trong một số trường hợp, điểm J lẫn vào phần cuối phức bộ QRS và khó xác định mức độ chênh lên, dẫn đến dạng “nhòe” phần cuối phức bộ QRS (đoạn ST và phần cuối phức bộ QRS trộn lẫn vào nhau).
Sóng J có thể có móc: hình ảnh đoạn ST hình móc câu (Fish – hook).
Đoạn ST thường chênh lên cao hơn ở các chuyển đạo thành bên (có thể lên tới 5 mm ở các chuyển đạo trước tim), và thường chênh ít hơn ở các chuyển đạo ngoại vi (thường < 1 mm).
Sóng T thường lớn, rõ ràng, không đối xứng. Sóng T thường đồng hướng với phức bộ QRS.
Phân độ dựa trên điện tâm đồ:
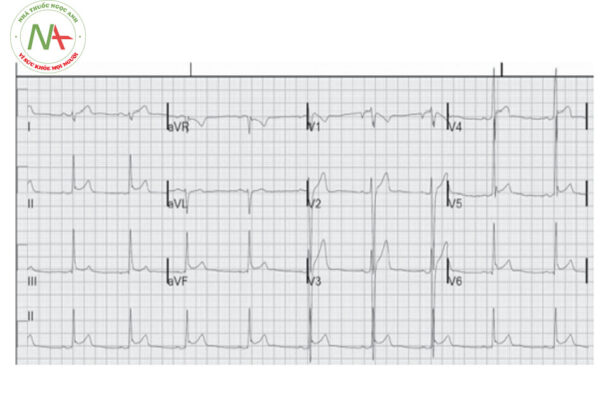
– Type 1: Tái cực sớm ở các chuyển đạo thành bên trước tim. Thường lành tính và hay gặp ở người trẻ khỏe mạnh, vận động viên.
– Type 2: Tái cực sớm ở các chuyển đạo vùng thành dưới hoặc thành dưới bên.
– Type 3: Tái cực sớm trên nhiều chuyển đạo cả vùng thành dưới, thành bên và các chuyển đạo trước tim phải. Nguy cơ rối loạn nhịp cao nhất ở type 3.
– Type 4: Hội chứng Brugada.
Lưu ý: Những bất thường trên điện tâm đồ thường không thay đổi theo thời gian, tuy nhiên một số trường hợp không phải luôn luôn xuất hiện trên điện tâm đồ bề mặt mà có thể xuất hiện cách hồi (từng lúc).
Cần chẩn đoán phân biệt: Nhồi máu cơ tim cấp, viêm màng ngoài tim cấp.
– Nhồi máu cơ tim cấp: ST chênh lên và thay đổi theo thời gian, có sóng Q hoại tử, có hình ảnh soi gương ở các chuyển đạo đối diện.
– Viêm màng ngoài tim cấp: Đoạn PR chênh, ST chênh lan tỏa trên nhiều chuyển đạo, sóng T thường không lớn và thay đổi chậm theo thời gian.
Xem thêm:
Tổng quát: Điện tâm đồ trong rối loạn nhịp thất
Điện tâm đồ trong rối loạn nhịp chậm và block dẫn truyền trong thất
TÀI LIỆU THAM KHẢO
- Conover MB. Congenital long QT syndrome. In: Understanding Electrocardiography. 8th ed. St. Louis: CV Mosby Co.; 2003:369–380.
- Goldenberg I, Mathew J, Moss AJ, et al. Corrected QT variability in serial electrocardiograms in long QT syndrome. The importance of the maximum corrected QT for risk stratification. J Am Coll Cardiol. 2006;48:1047–1052.
- Gussak I, Antzelevitch C, Bjerregaard P, et al. The Brugada syndrome: clinical, electrophysiologic and genetic aspects. J Am Coll Cardiol. 1999;33:5–15.
- Fei L, Camm AJ. Shortening of the QT interval immediately preceding the onset of idiopathic spontaneous ventricular tachycardia. Am Heart J 1995; 130:915.
- Gussak I, Brugada P, Brugada J, et al. Idiopathic short QT interval: a new clinical syndrome? Cardiology 2000; 94:99.
- Bjerregaard P. Diagnosis and management of short QT syndrome. Heart Rhythm 2018; 15:1261.
- Gaita F, Giustetto C, Bianchi F, et al. Short QT Syndrome: a familial cause of sudden death. Circulation 2003; 108:965.