Bệnh da liễu
Dấu hiệu, chẩn đoán và điều trị Bệnh lý tóc (Hair disorders)
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết Dấu hiệu, chẩn đoán và điều trị Bệnh lý tóc (Hair disorders) tải về tại đây.
Bản dịch của BS. Trương Tấn Minh Vũ.
Nội dung chương
- Rụng tóc từng mảng (Alopecia areata)
- Lupus ban đỏ (Lupus erythematosus)
- Rụng tóc androgen (Androgenetic alopecia)
- Rụng tóc telogen (Telogen effluvium)
- Nấm da đầu (Tinea capitis)
- Tật nhổ tóc (Trichotillomania)
- Bệnh lý tóc không phổ biến
- Mụn keloidalis nuchae
- Viêm nang tóc decalvan
- Lichen planopilaris
- Hội chứng tóc anagen lỏng lẻo
Những điểm chính
- Chẩn đoán cần bệnh sử chi tiết
- Chẩn đoán kiểu hình từng mảng hay lan tỏa
- Xác định rụng tóc có sẹo hay không sẹo
TÓM TẮT
Đánh giá một bệnh nhân bị rụng tóc đòi hỏi phải có tiền sử chi tiết, khám thực thể và trong một số trường hợp cần các xét nghiệm và sinh thiết (Bảng 20.1). Các yếu tố quan trọng của bệnh sử gồm thời gian khởi phát, thuốc đã dùng, stress về cảm xúc hoặc thể chất gần đây, chế độ ăn uống, kỹ thuật chải tóc và tiền sử gia đình bị hói hoặc bệnh lý tóc. Khám thực thể có lợi trong việc đưa ra chẩn đoán chính xác bằng cách quan sát kiểu hình rụng tóc (từng mảng hoặc lan tỏa) và có sẹo hay không với bằng chứng là mất các lỗ mở nang lông. Rụng tóc từng mảng là dễ thấy. Tuy nhiên, rụng tóc lan tỏa có thể không được chú ý cho đến khi bệnh nhân bị rụng tóc hơn 50%. Sự có mặt hay vắng mặt của sẹo là quan trọng trong chẩn đoán và tiên lượng. Trong rụng tóc không sẹo, chẩn đoán thường được thực hiện mà không cần sinh thiết. Trong rụng tóc có sẹo, sinh thiết hữu ích trong việc tiên lượng và chẩn đoán và nên được thực hiện. Rụng tóc không sẹo có thể là một hiện tượng tạm thời, trong khi có sẹo cho thấy rụng tóc vĩnh viễn. Ngoại trừ lupus dạng đĩa, các bệnh lý chính được thảo luận trong chương này là rụng tóc không sẹo.
Quan sát kiểu hình rụng tóc và có sẹo hay không.
BẢNG 20.1 Rụng tóc (Alopecia)
| Tần suất | Tiền sử | Dấu hiệu lâm sàng | Sẹo | Kiểu hình | Chẩn đoán phân biệt | Xét nghiệm (Sinh thiết) | |
| Rụng tóc từng mảng | 0,9 | Khởi phát cấp tính | Tóc dấu chấm than | Không có | Từng mảng tròn | Tật nhổ tóc
Giang mai thứ phát Nhiễm nấm |
Không |
| Lupus ban đỏ dạng đĩa | <0,1 | Nhạy cảm ánh sáng Các triệu chứng khác của bệnh lupus | Ban đỏ
Nút nang tóc |
Có | Từng mảng | Nhiễm trùng nấm
Lichen planopilaris Khối u |
Sinh thiết |
| Rụng tóc androgen | 0,6 | Tiền sử gia đình tóc mảnh | Da đầu bình thường | Không có | Kiểu hình | Thừa androgen ở phụ nữ | Không |
| Rụng tóc telogen | 1.0 | Căng thẳng về thể chất hoặc tinh thần 2-3 tháng trước đó | Kéo tóc có >25% tóc telogen | Không có | Lan tỏa | Rụng tóc kiểu nữ Yếu tố kích hoạt hoặc nguyên nhân xác định | Không |
| Tật nhổ tóc | 0,1 | Vấn đề cảm xúc | Tóc gãy | Không có | Từng mảng | Rụng tóc từng mảng
Nấm da đầu |
Không |
| Nấm da đầu | 0,1 | Bạn học bị rụng tóc | Có vảy, ban đỏ, mụn mủ | Không có | Từng mảng | Viêm da tiết bã Rụng tóc từng mảng
Nhiễm khuẩn Tật nhổ tóc |
Soi tươi
KOH, nuôi cấy |
Tỷ lệ bệnh nhân da liễu mới được chẩn đoán tại Phòng khám Da liễu Trung tâm Y tế Hershey, Hershey, PA.
RỤNG TÓC TỪNG MẢNG (ALOPECIA AREATA)
Những điểm chính
- Rối loạn tự miễn
- Khởi phát cấp tính các mảng rụng tóc hình bầu dục, có giới hạn rõ, không để lại sẹo
- Không điều trị khỏi
ĐỊNH NGHĨA
Rụng tóc từng mảng là một rối loạn vô căn được đặc trưng bởi các mảng rụng tóc hình tròn hoặc bầu dục, có giới hạn rõ, không để lại sẹo. (Hình 20.1).
TỶ LỆ MẮC
Rụng tóc từng mảng ảnh hưởng đến cả hai giới như nhau, khởi phát thường xảy ra nhất ở tuổi trưởng thành sớm. Gần 1% bệnh nhân mới của các tác giả có chẩn đoán này. Tỷ lệ mắc bệnh ở Quận Olmsted, Minnesota, là 20,2 trên 100.000 người- năm. Rụng tóc từng mảng xảy ra ở 1,7% người Mỹ ở độ tuổi 50.
=> Tham khảo thêm: Chẩn đoán, điều trị mụn nước và bóng nước (Vesicles and bullae).
TIỀN SỬ
Rụng tóc từng mảng khởi phát cấp tính. Đôi khi nó liên quan đến căng thẳng cảm xúc, nhưng ở hầu hết bệnh nhân, căng thẳng cảm xúc dường như là do rụng tóc. Khoảng 25% bệnh nhân mắc các rối loạn tự miễn khác, như đái tháo đường týp 1, bệnh tuyến giáp và bệnh bạch biến. Viêm da cơ địa dị ứng đặc biệt phổ biến ở bệnh rụng tóc từng mảng. Bệnh nhân nhìn chung là khỏe mạnh. Khoảng 20% đến 25% bệnh nhân có tiền sử gia đình có rụng tóc từng mảng.
DẤU HIỆU LÂM SÀNG
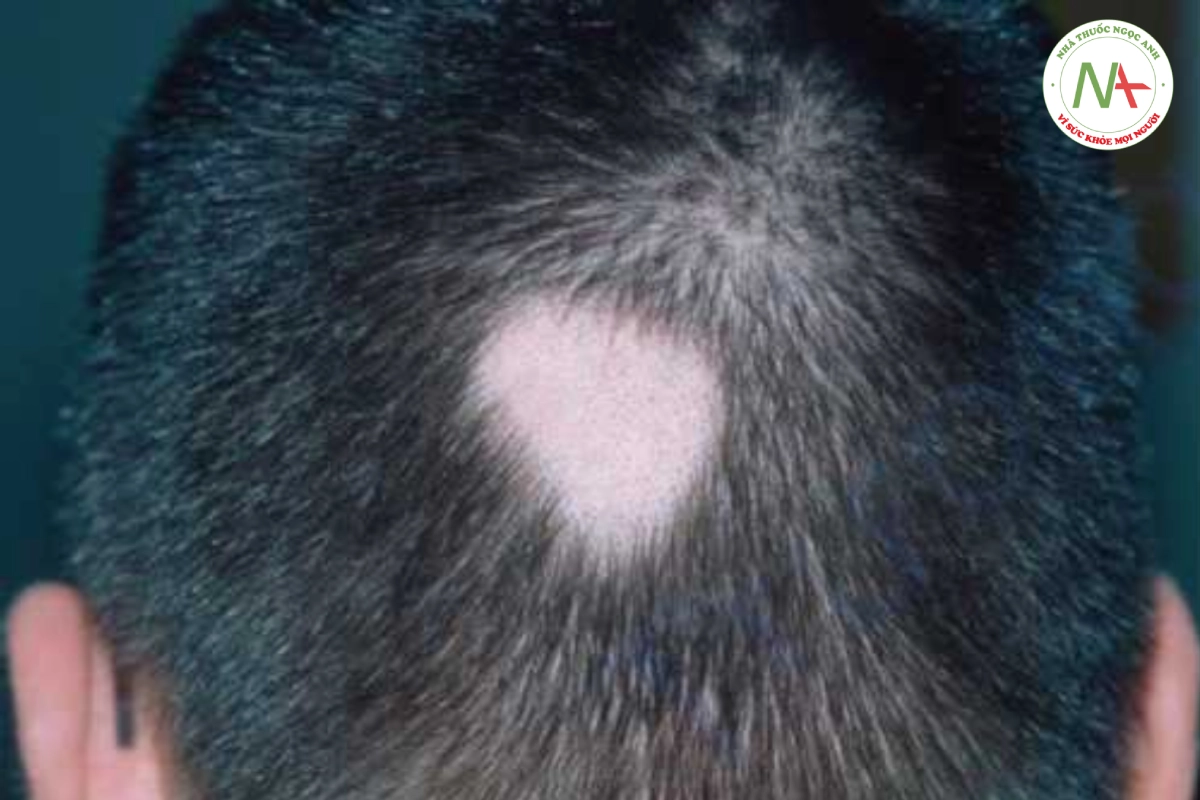
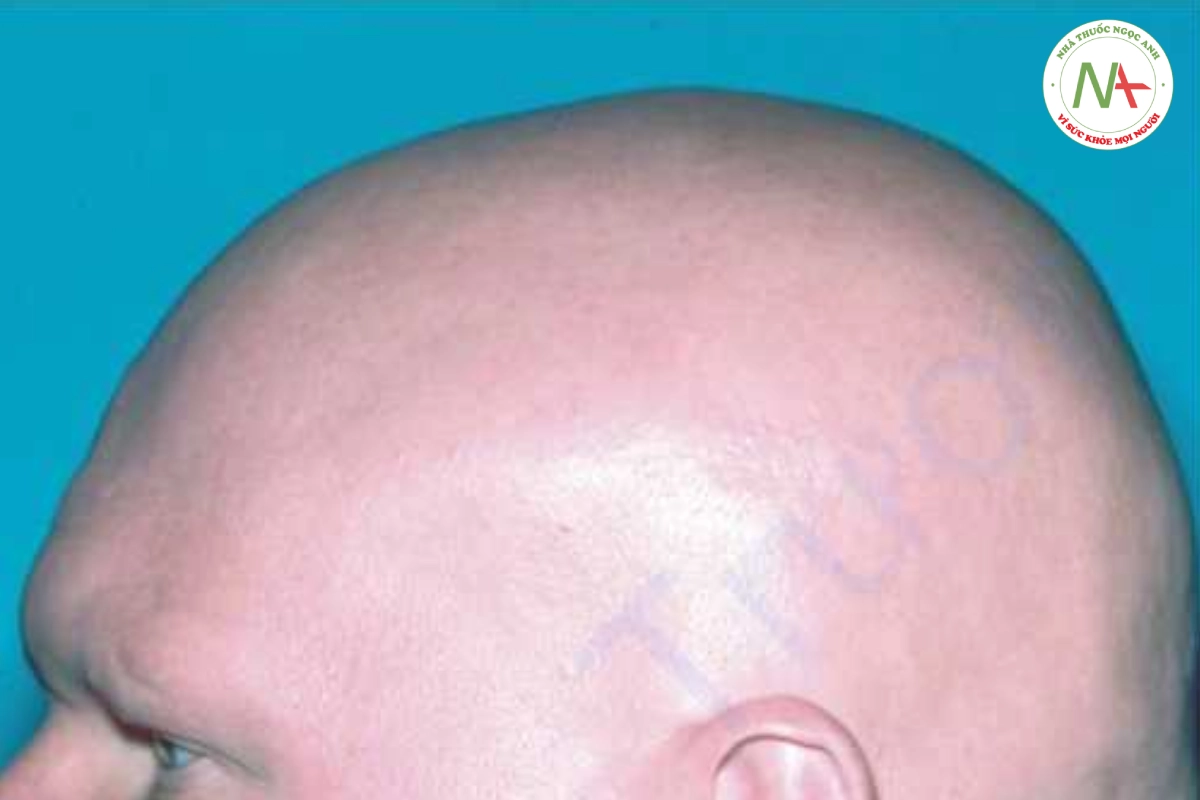
Rối loạn này được đặc trưng bởi các mảng rụng tóc hình tròn hoặc hình bầu dục có viền rõ, da đầu nhẵn và biểu hiện bình thường. Ban đỏ và đau nhẹ có thể xuất hiện sớm trong diễn tiến. Đặc biệt, vùng rìa của các mảng rụng tóc có những sợi tóc hình dạng dấu chấm than (Hình 20.2). Những sợi tóc gãy này dài từ 2 đến 3 mm và thuôn nhọn ở gốc.
Rụng tóc mảng vùng thường ảnh hưởng nhất đến da đầu, thường có vài mảng rụng tóc từ 2 đến 3 cm. Lông mày, lông mi và râu cũng có thể bị ảnh hưởng, cũng như lông ở những nơi khác trên cơ thể (Hình 20.3). Khoảng 1% đến 2% bệnh nhân bị rụng toàn bộ tóc trên da đầu (rụng tóc toàn phần- alopecia totalis) hoặc rụng toàn bộ lông trên cơ thể (rụng tóc toàn thể- alopecia universalis) (Hình 20.4). Vết chấm và rỗ của móng tay là những dấu hiệu liên quan không thường gặp.
Rụng tóc từng mảng được đặc trưng bởi các mảng rụng tóc hình tròn không để lại sẹo với những sợi tóc có hình dấu chấm than.
CHẨN ĐOÁN PHÂN BIỆT
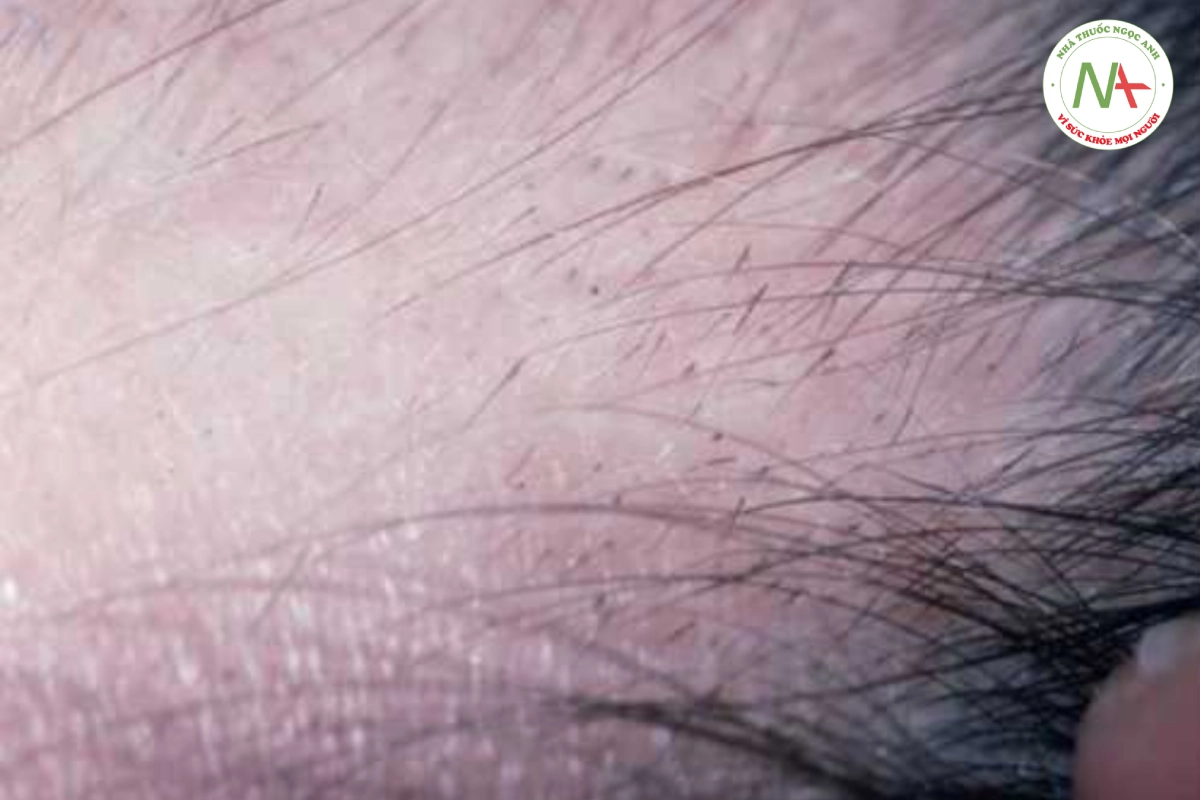
Các dạng rụng tóc không sẹo khác cần được xem xét trong chẩn đoán phân biệt. Bệnh giang mai thứ phát có thể được loại trừ bằng xét nghiệm huyết thanh thích hợp. Tật nhổ tóc và nấm da đầu cũng nên được xem xét. Các mảng rụng tóc không đều, có rìa không đều có các sợi tóc bị gãy là điển hình của tật nhổ tóc (Hình 20.5). Nếu có nghi ngờ, sinh thiết giúp phân biệt bệnh tật nhổ tóc với bệnh rụng tóc từng mảng. Soi tươi với KOH và nuôi cấy, và bằng chứng lâm sàng về hồng ban và vảy, cho phép chẩn đoán nhiễm nấm (Hình 20.6).
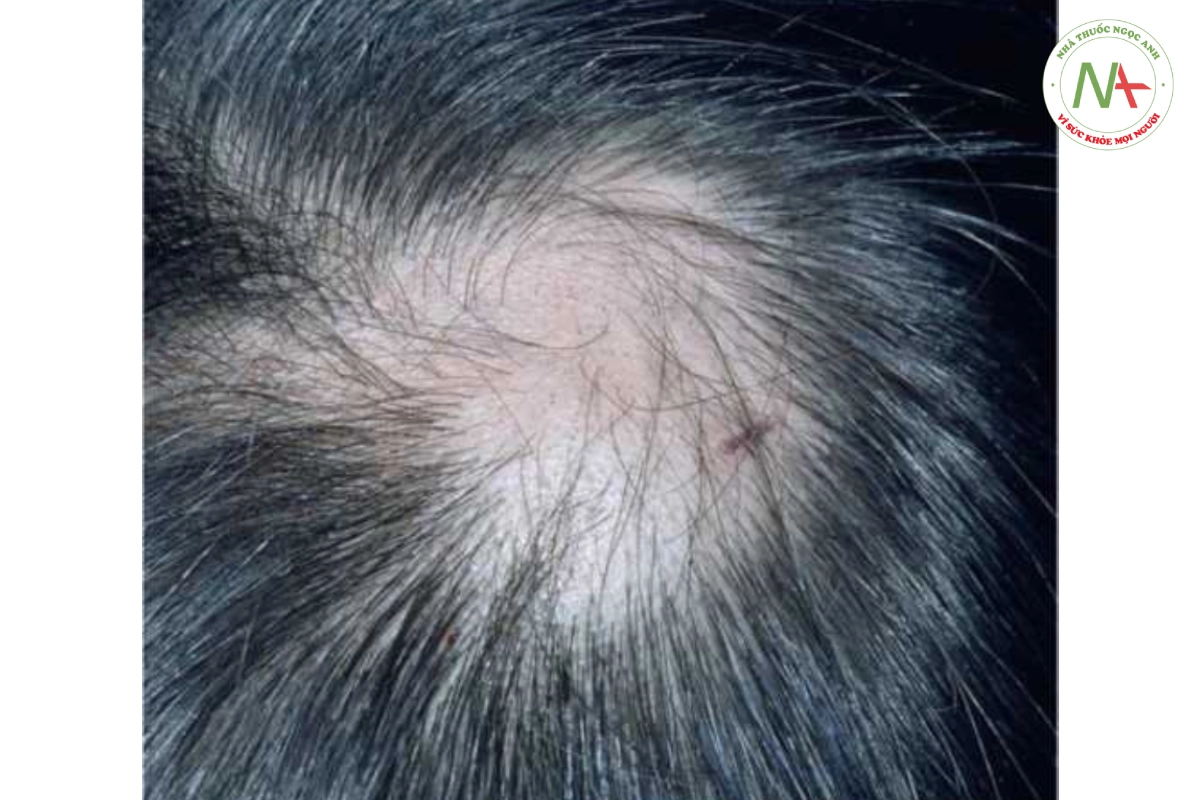
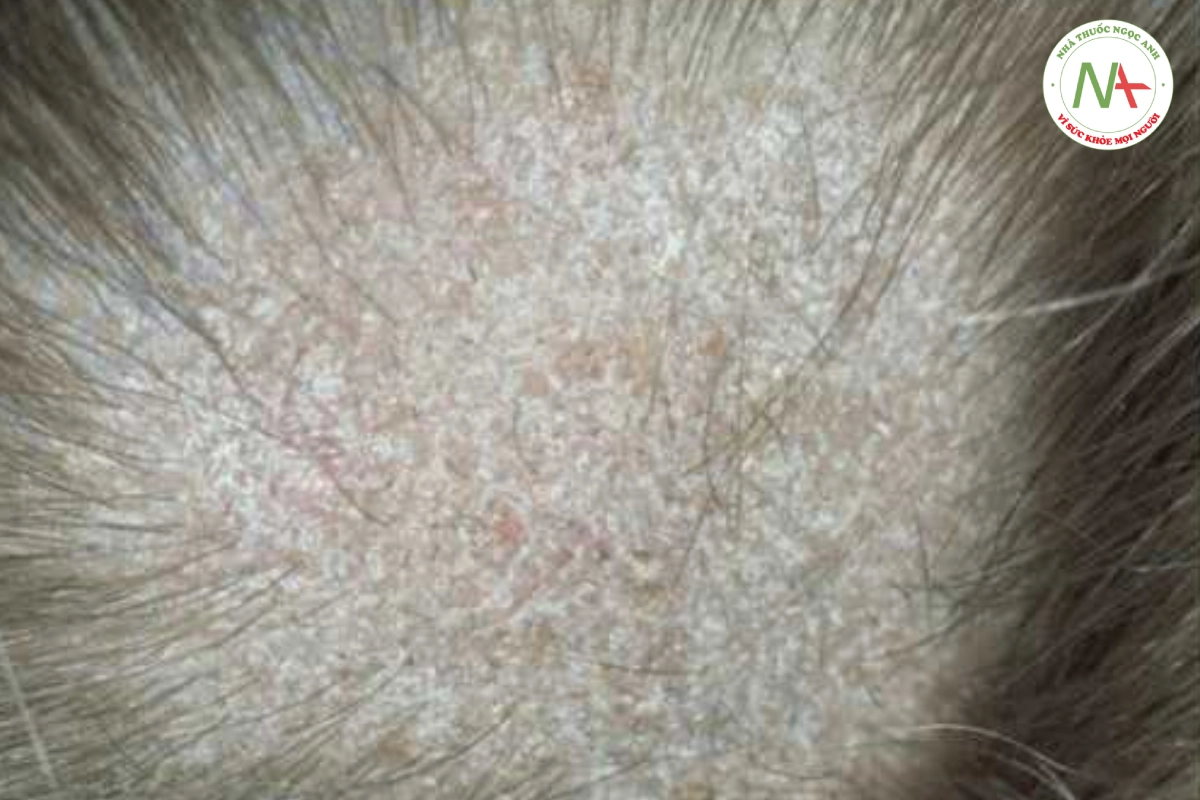
Chẩn đoán phân biệt rụng tóc từng mảng
- Giang mai thứ phát
- Tật nhổ tóc
- Nấm da đầu
XÉT NGHIỆM VÀ SINH THIẾT
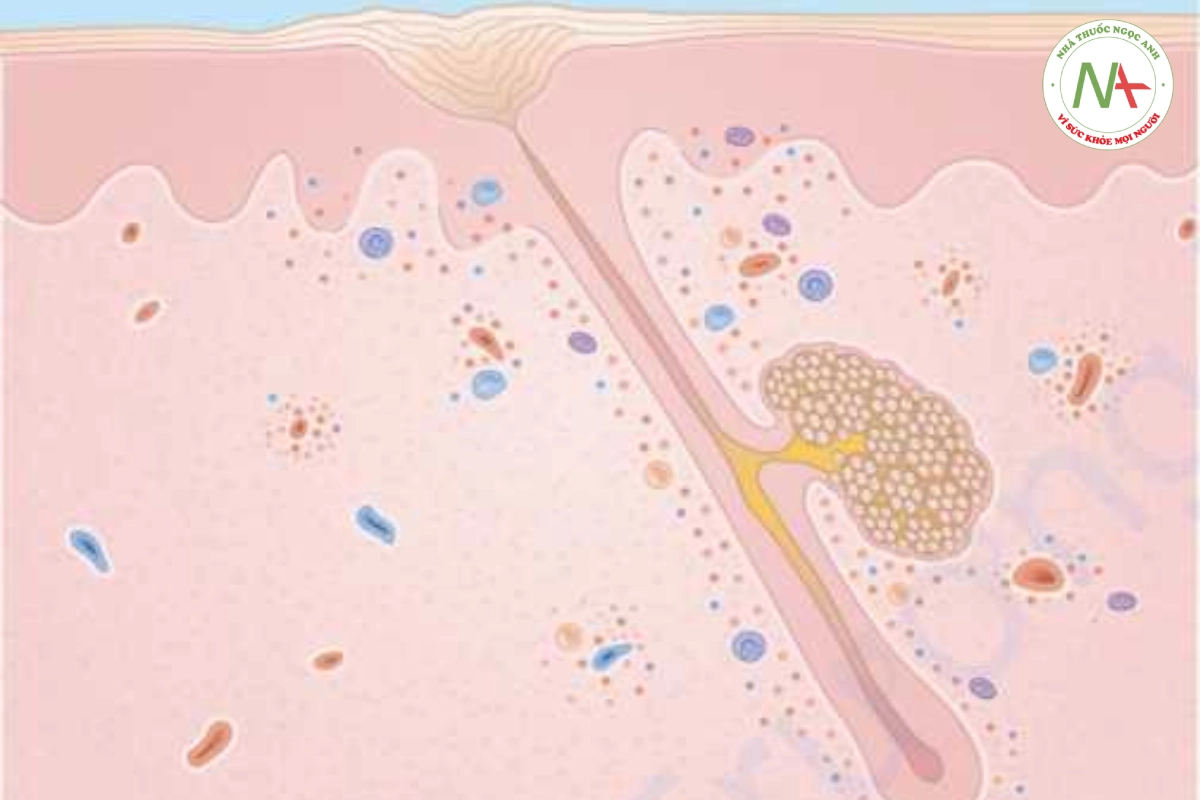
Kiểm tra mô bệnh học của rụng tóc từng mảng cho thấy sự hiện diện của các cấu trúc tóc nhỏ, loạn dưỡng. Thâm nhiễm tế bào lympho bao quanh các củ lông anagen sớm giống như một “đàn ong” (Hình 20.7).
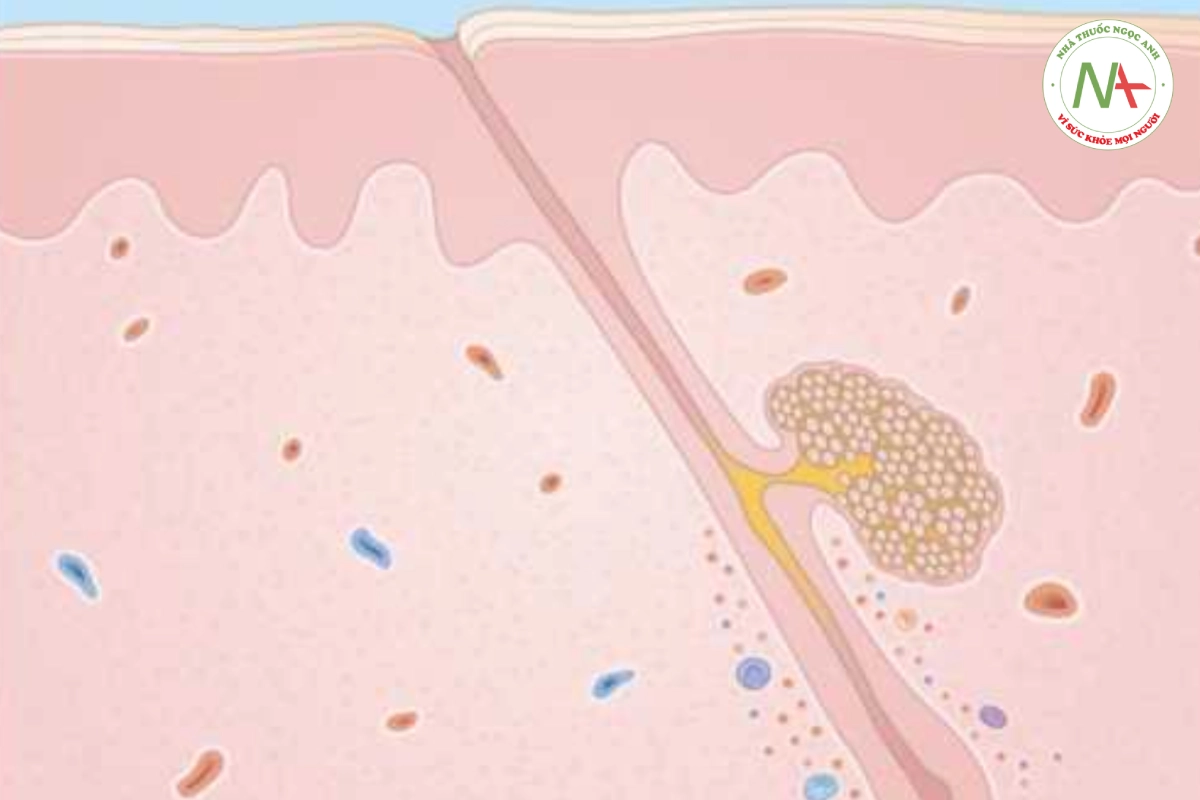
ĐIỀU TRỊ
Điều trị rụng tóc từng mảng phụ thuộc vào phạm vi ảnh hưởng và nhu cầu cảm xúc của bệnh nhân đối với tóc mọc lại. Không có cách điều trị khỏi rụng tóc từng mảng. Trong bệnh khu trú, steroid mạnh bôi tại chỗ như gel clobetasol (Temovate) hoặc tiêm triamcinolone (Kenalog-10) vào tổn thương đôi khi có hiệu quả. Trong bệnh lan rộng, steroid toàn thân đôi khi được sử dụng, nhưng các nguy cơ của chúng phải được cân nhắc trước khi bắt đầu điều trị. Rụng tóc nhanh chóng sau khi ngưng steroid đường uống gây nản lòng. Các phương thức trị liệu khác bao gồm liệu pháp miễn dịch bằng cách gây ra viêm da tiếp xúc dị ứng (hay còn gọi là mẫn cảm khi tiếp xúc), liệu pháp quang trị liệu, minoxidil tại chỗ và cyclosporine đường uống. Thuốc ức chế janus kinase (JAK), cả dùng đường uống và bôi, đang được nghiên cứu. Bệnh nhân bị rụng tóc từng mảng cần được hỗ trợ tâm lý. Nên đội tóc giả khi tóc rụng nhiều.
Điều trị rụng tóc từng mảng
Ban đầu
- Steroid
- Thuốc bôi – clobetasol 2 lần/ ngày
- Tiêm trong tổn thương – triamcinolone 5 mg/ mL mỗi 4-6 tuần
- Thuốc bôi minoxidil
Thay thế
- Viêm da tiếp xúc dị ứng
- Toàn thân – prednisone (chỉ ngắn hạn)
DIỄN TIẾN VÀ BIẾN CHỨNG
Rụng tóc từng mảng có một diễn tiến thay đổi, không thể đoán trước. Hầu hết bệnh nhân mắc bệnh khu trú đều tự phục hồi. Tuy nhiên, tái phát Dịch: Bs. Trương Tấn Minh Vũ không phải là hiếm. Diễn tiến kéo dài hơn 1 năm và rụng tóc diện rộng là những dấu hiệu tiên lượng xấu. Tóc tự mọc lại ở bệnh rụng tóc toàn phần (da đầu) và rụng tóc toàn thể (toàn thân) có thể xảy ra nhưng không phổ biến; dưới 5% bệnh nhân có xu hướng mọc lại tóc.
Tiên lượng xấu:
- Diễn tiến kéo dài
- Rụng tóc diện rộng
CƠ CHẾ BỆNH SINH
Cơ chế bệnh sinh của rụng tóc từng mảng vẫn chưa được hiểu rõ, mặc dù quá trình miễn dịch được ưu tiên. Nghiên cứu gần đây cho thấy sự khởi đầu phổ biến của phản ứng tự miễn ở bệnh rụng tóc từng mảng, bệnh celiac, viêm khớp dạng thấp và bệnh tiểu đường. Thâm nhiễm viêm tế bào lympho bao quanh các củ tóc bị ảnh hưởng và có lẽ có vai trò trong bệnh. Để đáp ứng với quá trình tự miễn này, các chất nền tóc bị ngưng lại, nhưng vẫn còn được khả năng mọc lại tóc bình thường sau nhiều tháng hoặc nhiều năm.
LUPUS BAN ĐỎ (LUPUS ERYTHEMATOSUS)
Những điểm chính
- Rụng tóc có để lại sẹo hoặc không để lại sẹo
- Sinh thiết khẳng định chẩn đoán
- Điều trị tích cực để ngăn rụng tóc vĩnh viễn
ĐỊNH NGHĨA
Lupus ban đỏ là một rối loạn tự miễn thường ảnh hưởng đến da đầu và gây rụng tóc. Rụng tóc có thể lan tỏa và không để lại sẹo (lupus ban đỏ hệ thống; SLE) hoặc từng mảng và để lại sẹo (lupus ban đỏ dạng đĩa; DLE). Thảo luận về bệnh lupus ban đỏ có trong Chương 9 và 14.
DẤU HIỆU LÂM SÀNG
Rụng tóc lan tỏa không để lại sẹo ở da đầu dưới dạng rụng tóc telogen đi kèm với các giai đoạn cấp tính của SLE ở hơn 20% bệnh nhân. Ngoài ra, có thể có những sợi tóc ngắn, gãy (“tóc lupus”), đặc biệt là ở rìa trán.
SLE – không để lại sẹo
DLE – sẹo
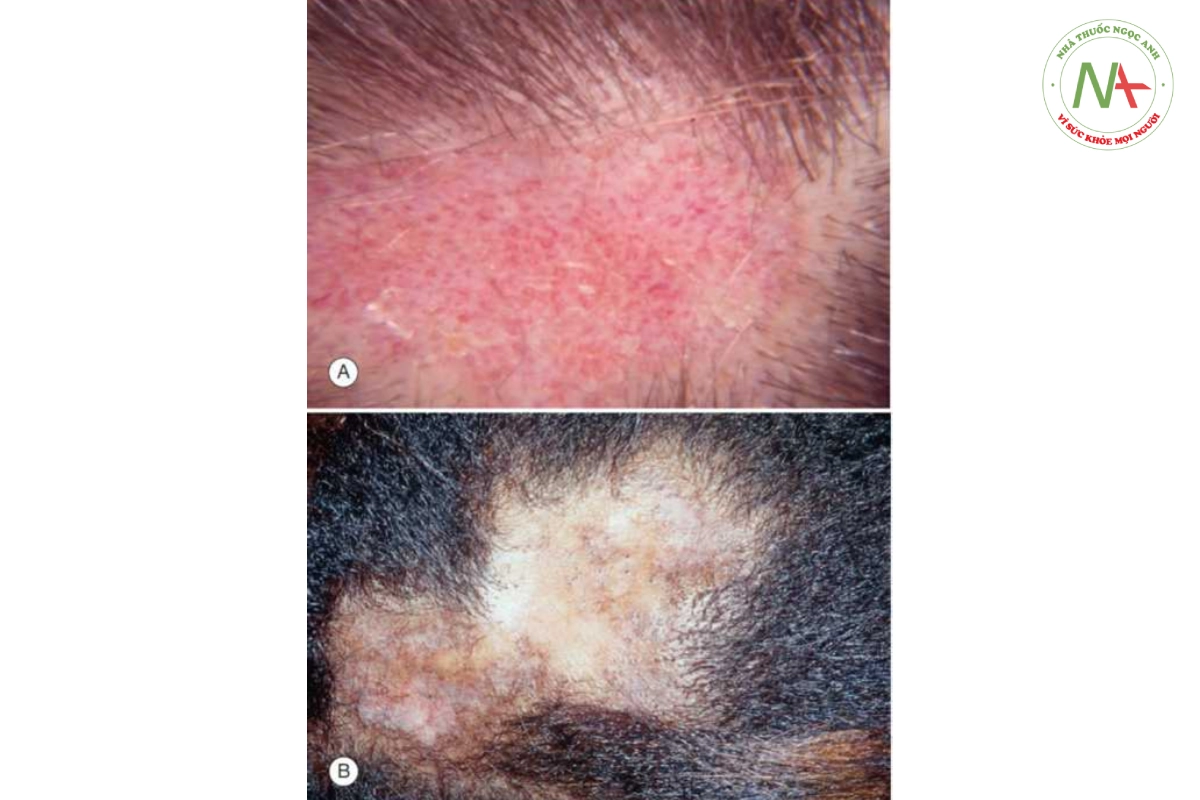
Lupus ban đỏ dạng đĩa được đặc trưng bởi các vùng rụng tóc hình bầu dục, có sẹo. Một mảng điển hình có viền đỏ và trung tâm màu trắng, teo, không hoạt động (Hình 20.8). Giữa các mảng, xuất hiện giãn mao mạch và các nang tóc giãn chứa đầy chất sừng. Các tổn thương hình đĩa tương tự có thể được tìm thấy trên tai, mặt, thân mình và tứ chi.
CHẨN ĐOÁN PHÂN BIỆT
Đối với rụng tóc không để lại sẹo do SLE, các nguyên nhân khác gây rụng tóc telogen, như suy giáp, có thể được xem xét. Tuy nhiên, ở hầu hết bệnh nhân SLE, các biểu hiện khác của bệnh hầu như luôn rõ ràng.
Rụng tóc có sẹo do DLE phải được phân biệt với rụng tóc do lichen planopilaris, một dạng lichen phẳng, nhiễm nấm hoặc khối u (Hình 20.9). Sinh thiết giúp phân biệt DLE với lichen phẳng và khối u. Việc soi tươi KOH và nuôi cấy cho phép chẩn đoán nhiễm nấm.
Chẩn đoán phân biệt SLE và DLE ảnh hưởng ở da đầu
- Telogen effluvium
- Lichen planopilaris
- Nhiễm nấm
- Khối u
XÉT NGHIỆM VÀ SINH THIẾT
Sinh thiết da đầu để kiểm tra mô học thường dùng trong chẩn đoán DLE. Biểu bì teo, nút sừng nang tóc, thoái hóa lỏng của các tế bào đáy, và thâm nhiễm tế bào lympho loang lỗ quanh mạch máu và quanh nang tóc là đặc trưng (Hình 20.10). Xét nghiệm dải lupus (miễn dịch huỳnh quang trực tiếp) cho kết quả dương tính, nhưng thường không cần thiết để chẩn đoán. Các xét nghiệm thích hợp, bắt đầu bằng công thức máu toàn phần, số lượng tiểu cầu, xét nghiệm kháng thể kháng nhân, xét nghiệm thận và phân tích nước tiểu, nên được chỉ định để loại trừ bệnh SLE.
ĐIỀU TRỊ
Mục tiêu của điều trị trong DLE là ngăn chặn sự phá hủy nang tóc dẫn đến rụng tóc vĩnh viễn. Trong nhiều trường hợp, quá trình này có thể được ngăn chặn bằng cách sử dụng thuốc bôi tại chỗ mạnh (clobetasol, Temovate gel) hoặc tiêm corticosteroid vào tổn thương (triamcinolone, Kenalog-10). Macrolide bôi tại chỗ cũng có thể được dùng thử. Khi liệu pháp này thất bại, việc bổ sung thuốc chống sốt rét (hydroxychloroquine, Plaquenil) hoặc thuốc ức chế miễn dịch (ví dụ: mycophenolate mofetil) được chỉ định.
Điều trị lupus ban đỏ dạng đĩa
Ban đầu
- Chống nắng
- Steroid
- Thuốc bôi – clobetasol 2 lần/ ngày
- Tiêm trong tổn thương – triamcinolone 10 mg/mL mỗi 4-6 tuần
- Macrolide bôi tại chỗ (tacrolimus 0,1% 2 lần/ngày)
Thay thế
- Hydroxychloroquine 200 mg 2 lần/ngày.
- Thuốc ức chế miễn dịch
DIỄN TIẾN VÀ BIẾN CHỨNG
Sẹo do DLE gây rụng tóc vĩnh viễn, trong khi rụng tóc lan tỏa liên quan đến SLE là tạm thời và cải thiện khi tình trạng được cải thiện.
CƠ CHẾ BỆNH SINH
Cơ chế bệnh sinh của bệnh lupus ban đỏ được thảo luận trong Chương 9 và 14.
RỤNG TÓC ANDROGEN (ALOPECIA ANDROGENETIC)
Những điểm chính
- Rụng tóc không để lại sẹo xảy ra theo kiểu phân bố đặc trưng
- Xảy ra thường xuyên nhất ở nam và nữ có khuynh hướng di truyền
- Ở nam giới, dihydrotestosterone gây ra tình trạng làm mỏng tóc
ĐỊNH NGHĨA
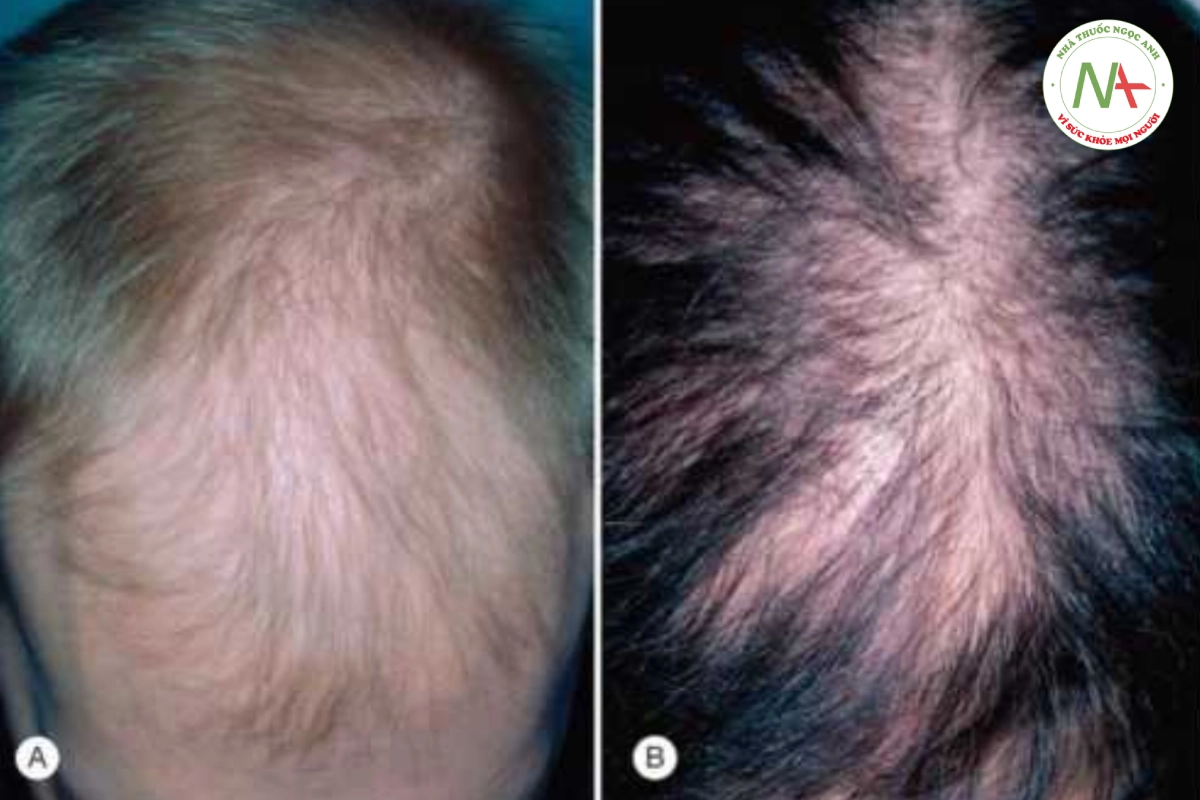
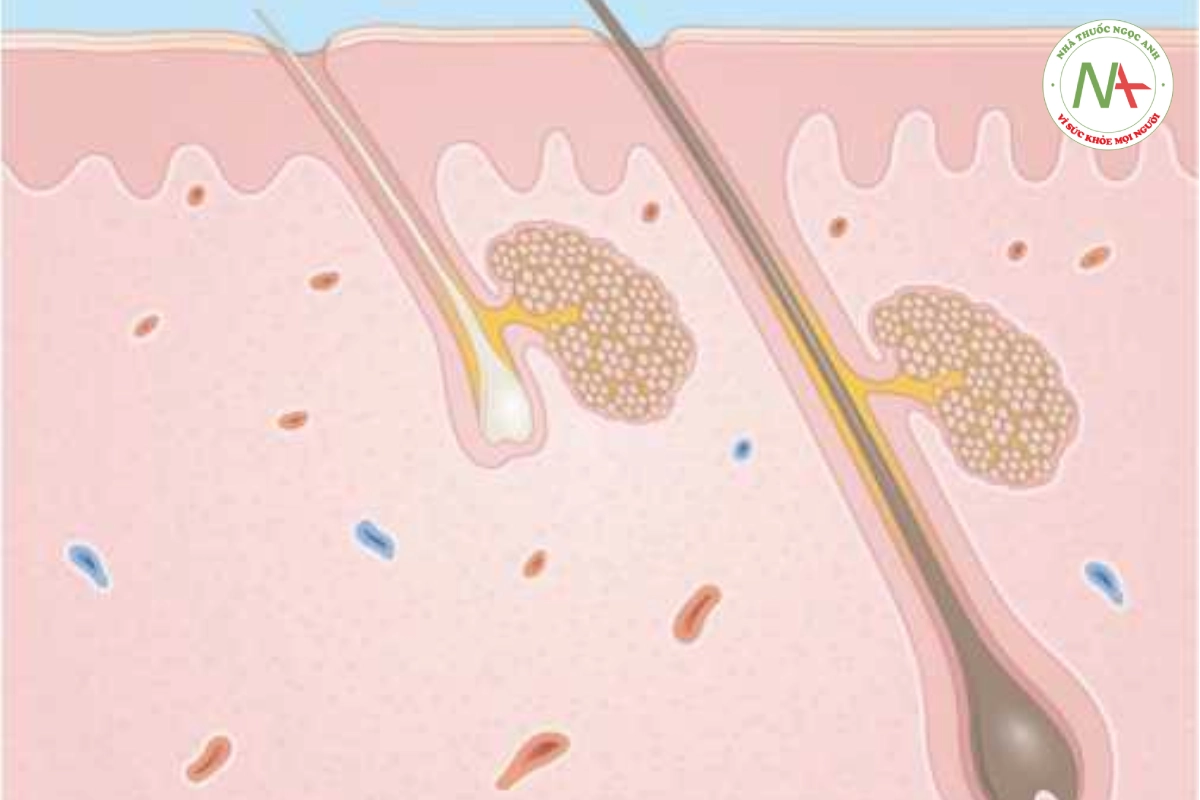
Rụng tóc kiểu nam và nữ (male pattern hair loss- MPHL và female pattern hair loss-FPHL) biểu hiện sự thay thế các sợi tóc trưởng thành bằng các sợi tóc mảnh hơn và cuối cùng là các nang tóc bị teo hoàn toàn ở giai đoạn sau tuổi dậy thì (Hình 20.11). Nó xảy ra ở các cá thể, cả nam và nữ, có khuynh hướng di truyền. Về mặt lâm sàng, rối loạn này không để lại sẹo và ảnh hưởng đến vùng đỉnh và vùng trán và thái dương của da đầu.
TỶ LỆ MẮC
Kiểu hình tóc mảnh ở nam và nữ là nguyên nhân phổ biến nhất gây rụng tóc. Ước tính 50% đàn ông và phụ nữ bị ảnh hưởng bởi tình trạng này ở tuổi 50.
TIỀN SỬ
Quá trình này bắt đầu ở bất kỳ độ tuổi nào sau tuổi dậy thì, nhưng sự thoái lui đường chân tóc ở thái dương thường được chú ý ở độ tuổi từ 20 đến 30 tuổi. Phụ nữ có thể chú ý sự khởi phát của tóc mỏng ở độ tuổi 20 và 30 hoặc xung quanh thời kỳ mãn kinh. Sự khởi phát và tiến triển là dần dần. Phụ nữ thường cho biết da đầu được chú ý khi được thấy xuyên qua tóc. Bệnh nhân thường có tiền sử gia đình bị hói đầu.
DẤU HIỆU LÂM SÀNG
Ở những vùng bị hói, những sợi tóc thô, sẫm màu trưởng thành được thay thế bằng những sợi tóc mềm hơn, nhỏ hơn (ví dụ, giống như tóc tơ), sau đó trở nên teo đi, để lại một vùng da đầu sáng bóng, mịn với hầu như không nhìn thấy các lỗ nang lông (Hình 20.12). Số lượng nang lông không thay đổi. Hói đầu đặc trưng xảy ra theo một kiểu hình đặc biệt là bỏ qua phía sau và 2 bên của da đầu. Ở nam giới, quá trình này bắt đầu với sự thoái lui rìa chân tóc hai bên thái dương, sau đó là hói đỉnh đầu và/hoặc định hình lại đường chân tóc phía trước trán. Ở phụ nữ, FPHL thường được biểu hiện bằng hiện tượng tóc mỏng lan tỏa trên đỉnh da đầu (đỉnh đầu) và ở rìa chân tóc phía trước còn nguyên vẹn. Dấu hiệu sớm nhất ở phụ nữ là phần trên đỉnh da đầu rộng dần ra so với mặt sau của da đầu. Phụ nữ bị tóc mỏng chứ không phải hói đầu. Ở những vùng bị hói, da đầu biểu hiện hoàn toàn bình thường, không có dấu hiệu của sẹo hay viêm.
Những sợi tóc mảnh thay thế những sợi tóc trưởng thành dày hơn trong chứng rụng tóc nội tiết tố nam.
CHẨN ĐOÁN PHÂN BIỆT
Ở nam giới, chẩn đoán thường đơn giản. Ở phụ nữ, việc chẩn đoán FPHL có thể khó khăn hơn. Rụng tóc telogen effluvium ảnh hưởng đến toàn bộ vùng đầu như nhau và không gây ra rụng tóc theo kiểu hình. Rụng tóc vĩnh viễn, như lichen planopilaris, có thể xảy ra theo kiểu phân bố và sinh thiết cũng như kiểm tra lâm sàng kỹ tình trạng mất nang lông là những yếu tố phân biệt. Bất thường nội tiết tố nên được xem xét ở những phụ nữ có kinh nguyệt không đều, rậm lông, kiểu tóc trở nên mỏng nhanh và vô sinh.
Chẩn đoán phân biệt rụng tóc androgen
- Telogen effluvium
- Rụng tóc vĩnh viễn (ví dụ: có sẹo)
XÉT NGHIỆM VÀ SINH THIẾT
Thông thường, không cần thực hiện xét nghiệm hoặc sinh thiết. Sinh thiết cho thấy số lượng tóc bị thu nhỏ tăng lên. Sự dư thừa androgen ở phụ nữ có thể được sàng lọc bằng cách đo nồng độ testosterone tự do và toàn phần trong huyết thanh và dehydroepiandrosterone sulfate.
=> Đọc thêm: Nám: Nguyên nhân gây nám, chẩn đoán và điều trị.
ĐIỀU TRỊ
Minoxidil, bọt 5% / dung dịch 2% (Rogaine dành cho nữ) và dung dịch/bọt 5% (Rogaine dành cho nam) được bôi hai lần mỗi ngày (trừ bọt Rogaine 5% dành cho nữ được bôi một lần mỗi ngày) là phương pháp điều trị có hiệu quả vừa phải cho nam và nữ với rụng tóc androgen. Nó ngăn chặn hoặc giảm tốc độ rụng tóc và đảo ngược quá trình thu nhỏ tóc bằng cách kéo dài quá trình anagen hoặc giai đoạn tăng trưởng của nang tóc. Sau 1 năm điều trị, 20% đến 40% nam giới đạt được mức độ mọc lại từ trung bình đến dày đặc của các sợi tóc ở đầu với dung dịch 2% và một số tăng hiệu quả với dung dịch 5%. Có tới 60% phụ nữ trải qua quá trình mọc lại tóc với dung dịch 2% hoặc bọt 5% sau 6 tháng điều trị. Sự phát triển tóc mới này không phải là lâu dài. Ngừng điều trị dẫn đến rụng tóc trong vòng vài tháng. Ngay cả khi tiếp tục điều trị, tóc vẫn mọc lại sau 1 năm và giảm dần trong những năm tiếp theo. Mặc dù đã được FDA Hoa Kỳ chấp thuận để điều trị tình trạng tóc mỏng ở đỉnh đầu, nhưng dung dịch và bọt minoxidil cũng có tác dụng trên da đầu phía trước ở cả nam và nữ, nhưng không có tác dụng với tình trạng thoái lui chân tóc hai bên thái dương ở nam giới.
Finasteride, 1 mg (Propecia), một chất ức chế 5a- reductase loại II, được dùng một lần mỗi ngày. Dữ liệu 5 năm cho thấy 90% nam giới duy trì được mái tóc hiện tại và 2/3 nam giới trải qua một số mức độ mọc lại tóc. Finasteride chống chỉ định ở phụ nữ có khả năng sinh con vì tác dụng gây quái thai đối với con trai.
Những vùng hói rộng có thể được che bằng các sợi tóc hoặc tóc giả. Đối với những bệnh nhân được lựa chọn, điều trị phẫu thuật bằng cấy ghép tóc thành công.
Điều trị rụng tóc androgen
Ban đầu
- Minoxidil 2% hoặc 5% dung dịch/bọt 2 lần/ngày ~
- Finasteride 1 mg mỗi ngày (chỉ dành cho nam giới)
Thay thế
- Phẫu thuật – cấy tóc
- Tóc giả
DIỄN TIẾN VÀ BIẾN CHỨNG
Quá trình hói thường diễn ra từ từ và rõ nhất ở độ tuổi từ 30 đến 50 tuổi. Sau đó, nó chậm hơn nhiều, mặc dù tình trạng mỏng tóc vẫn tiếp tục trong cuộc sống sau này.
CƠ CHẾ BỆNH SINH
Sự phát triển của chứng hói đầu thông thường được xác định trước về mặt di truyền và phụ thuộc vào androgen. Nam giới bị thiến trước tuổi dậy thì ngăn chặn sự phát triển của chứng hói đầu. Tuy nhiên, khi sử dụng testosterone, một thái giám dễ mắc bệnh sẽ bị hói. Có vẻ mâu thuẫn khi cho rằng nội tiết tố androgen gây hói đầu nhưng lại kích thích mọc lông ở ngực, mặt và vùng sinh dục. Hiện tượng này có thể được giải thích bởi sự khác biệt trong quá trình chuyển hóa androgen ở từng vùng. Các nang tóc ở những vùng da đầu bị hói có nồng độ và hoạt động của 5areductase tăng lên, làm tăng nồng độ dihydrotestosterone làm rút ngắn chu kỳ tóc và thu nhỏ các nang tóc trên da đầu.
Chứng hói đầu thông thường phụ thuộc vào nội tiết tố nam ở nam giới.
RỤNG TÓC TELOGEN (DO STRESS) (TELOGEN EFFLUVIUM)
Những điểm chính
- Xác định nguyên nhân làm tăng rụng tóc telogen
- Sự kiện kích hoạt xảy ra 3-6 tháng trước khi bắt đầu rụng tóc
- Kéo tóc nhẹ dương tính với tóc telogen
ĐỊNH NGHĨA
Các sự kiện căng thẳng về cảm xúc hoặc sinh lý rõ rệt có thể gây ra thay đổi chu kỳ tóc bình thường và rụng tóc lan tỏa. Da đầu được tạo thành từ một tập hợp của tóc anagen (đang phát triển) và telogen (nghỉ ngơi). Rụng tóc telogen được đặc trưng bởi các sợi tóc bước vào giai đoạn telogen sớm và quá mức. Nguyên nhân của rụng tóc telogen bao gồm sốt cao, sinh con, bệnh mãn tính, phẫu thuật lớn, thiếu máu, rối loạn cảm xúc nghiêm trọng, chế độ ăn kiêng, suy giáp và thuốc, như thuốc tránh thai (bắt đầu, dừng hoặc thay đổi).
Rụng tóc telogen thường xảy ra sau sinh.
TỶ LỆ MẮC
Tỷ lệ mắc rụng tóc telogen có lẽ lớn hơn so với tỷ lệ mà bác sĩ da liễu nhận thấy vì hầu hết các giai đoạn đều thoáng qua và nhẹ.
TIỀN SỬ
Rụng tóc xảy ra từ 2 đến 4 tháng sau căng thẳng về thể chất hoặc tinh thần. Hầu hết bệnh nhân là phụ nữ bị thưa tóc sau sinh. Họ lo lắng về việc bị hói và mô tả đặc điểm rụng tóc của họ là rụng đầy tay sau khi chải và gội đầu. Nếu bệnh nhân không sinh con gần đây, nên tìm kiếm tiền sử căng thẳng về thể chất hoặc tinh thần khác, thói quen ăn kiêng và thuốc điều trị.
DẤU HIỆU LÂM SÀNG
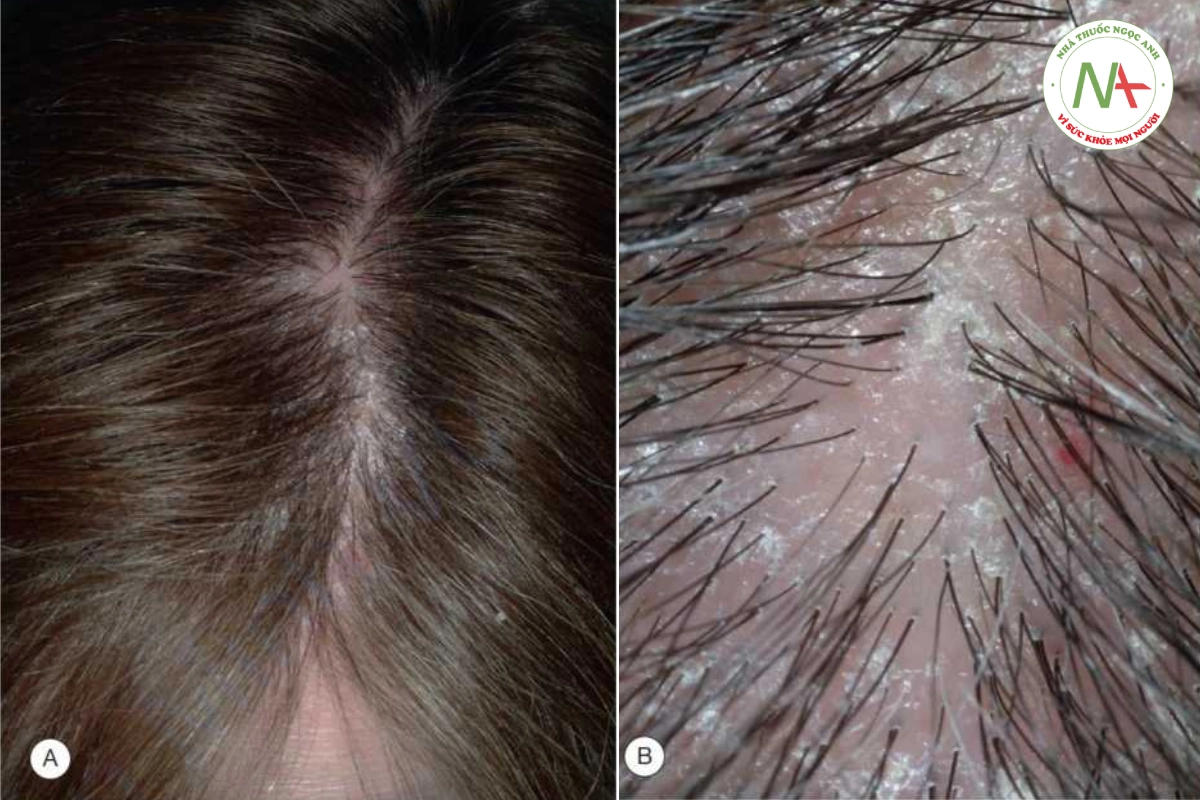
Bệnh nhân có tóc mỏng lan tỏa mà lúc đầu người khám không dễ nhận thấy (Hình 20.13). Da đầu bình thường, không có sẹo hay ban đỏ. Chiều rộng phần trên đỉnh đầu có độ che phủ bằng so với mặt sau của da đầu. Phần còn lại của đợt khám da, bao gồm lông ở những nơi khác trên cơ thể, móng tay và răng đều bình thường. Kéo tóc nhẹ (thử nghiệm kéo tóc) xác minh tình trạng rụng tóc quá mức. Việc kéo tóc được thực hiện bằng cách nắm một lọn tóc nhỏ và kéo nhẹ từ gốc đến ngọn lọn tóc. Thông thường, ít hơn ba sợi tóc bị nhổ với thao tác này. Nhổ nhiều hơn ba sợi tóc từ các vùng da đầu khác nhau xác nhận rằng có hiện tượng rụng quá mức (Hình 20.14).
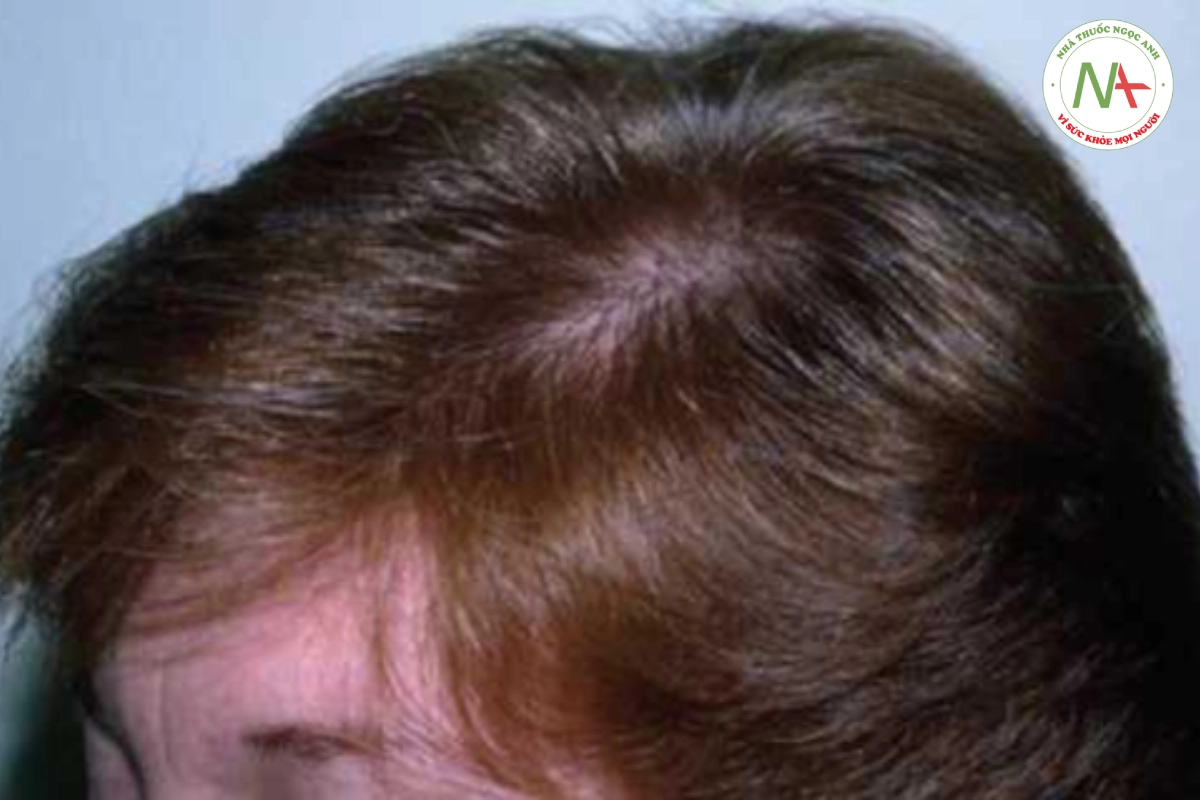
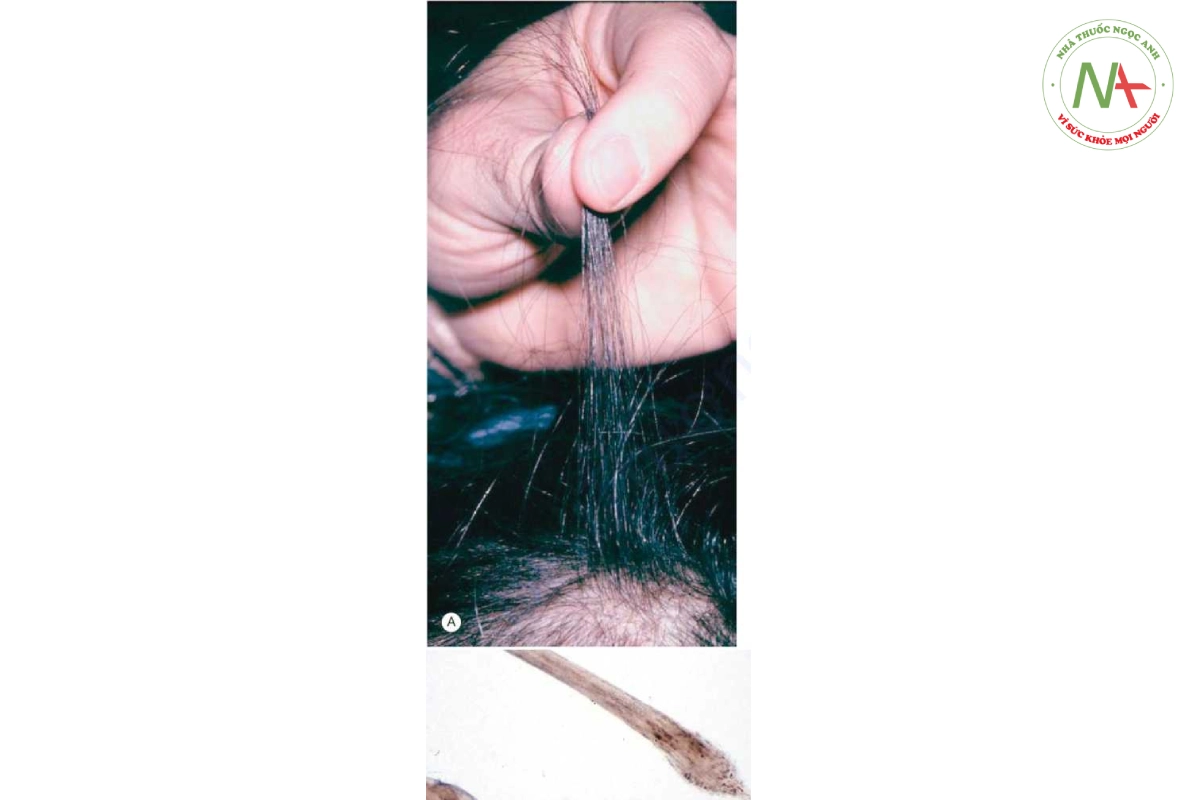
Trong chứng rụng tóc do căng thẳng, số lượng sợi tóc telogen tăng từ tỷ lệ bình thường là 10% đến 20% lên hơn 25%. Điều này dẫn đến có tới 400 đến 500 sợi tóc bị rụng hàng ngày. Thông thường, có ít hơn 100 sợi tóc bị rụng hàng ngày.
Việc rụng quá mức tóc telogen là đặc trưng và biểu hiện bằng thử nghiệm kéo tóc dương tính.
CHẨN ĐOÁN PHÂN BIỆT
Thách thức là tìm kiếm nguyên nhân gây ra rụng tóc telogen. Ở phụ nữ, rụng tóc kiểu nữ thường bị nhầm lẫn với rụng tóc telogen. Rụng tóc telogen được phân biệt bằng cách có các phần bề rộng bằng nhau trên đỉnh đầu và phần chẩm và bằng thử nghiệm kéo tóc dương tính.
Bề rộng phần trên đỉnh đầu rộng hơn so với phần da đầu ở vùng chẩm ở rụng tóc kiểu nữ. Chức năng tuyến giáp bất thường, đặc biệt là suy giáp, gây ra tóc khô và thưa thớt, thường rụng một phần ba bên của mỗi lông mày. Sự thiếu hụt dinh dưỡng (ví dụ: thiếu axit béo thiết yếu, biotin hoặc kẽm), hiếm gặp trong thực tế, cũng gây ra tình trạng rụng tóc telogen. Các loại thuốc gây độc, đặc biệt là các chất alkyl hóa, gây rụng tóc trong giai đoạn anagen và điều này được gọi là rụng tóc anagen.
Chẩn đoán phân biệt rụng tóc telogen
- Rụng tóc kiểu nữ
- Xác định nguyên nhân gây rụng tóc telogen
XÉT NGHIỆM VÀ SINH THIẾT
Bệnh sử và khám lâm sàng thường là chẩn đoán. Các xét nghiệm tối thiểu gồm công thức máu toàn phần, hormone kích thích tuyến giáp và xét nghiệm về sắt, bao gồm cả ferritin để đánh giá tổng lượng sắt dự trữ trong cơ thể. Sinh thiết hiếm khi được thực hiện nhưng sẽ cho thấy tỷ lệ phần trăm tóc telogen tăng lên (>25%) trong mẫu sinh thiết punch 4 mm.
ĐIỀU TRỊ
Ở hầu hết các bệnh nhân, sự kiện căng thẳng đã qua và việc đảm bảo rằng bệnh nhân sẽ không bị hói là tất cả những gì cần thiết.
Điều trị rụng tóc telogen
Ban đầu
- Trấn an
DIỄN TIẾN VÀ BIẾN CHỨNG
Tình trạng này thường tự giới hạn, có thể phục hồi trong vòng 2 đến 6 tháng. Nó có thể kéo dài trong nhiều năm nếu stress tiềm ẩn còn tiếp tục. Rụng tóc telogen mãn tính kéo dài đến 5 năm được ghi nhận xảy ra, đặc biệt là ở phụ nữ trung niên, không có yếu tố bắt đầu dễ nhận biết.
CƠ CHẾ BỆNH SINH
Chu kỳ tóc bình thường bị xáo trộn trong rụng tóc telogen. Những sợi tóc anagen đang phát triển bị chuyển đổi thành những sợi tóc telogen ở giai đoạn nghỉ ngơi, sau đó rụng đi. Cơ chế sự thay đổi của chu kỳ tóc bình thường này vẫn chưa được biết.
NẤM DA ĐẦU (TINEA CAPITIS)
Những điểm chính
- Nhiễm nấm nông da đầu (Trichophyton Tonsurans), thường gặp nhất ở trẻ em
- Chẩn đoán được khẳng định bằng soi tươi KOH và cấy nấm
- Điều trị bằng thuốc kháng nấm toàn thân
ĐỊNH NGHĨA
Nấm da đầu là một nhiễm nấm nông của da đầu (Hình 20.15). Ba loại nấm dermatophyte phổ biến nhất gây nấm da đầu là Trichophyton Tonsurans, Microsporum canis vàM. audouinii. Bệnh thay đổi từ các mảng vảy không viêm đến viêm, có mụn mủ (kerion) có thể để lại sẹo.
TỶ LỆ MẮC
Dịch nấm da đầu xảy ra trên toàn thế giới, chủ yếu ở trẻ em trong độ tuổi đi học. Nam và nữ bị ảnh Dịch: Bs. Trương Tấn Minh Vũ hưởng như nhau. T. Tonsurans là nguyên nhân chủ yếu của bệnh nấm da đầu. M. canis, thường lây truyền qua vật nuôi, ít được nhìn thấy hơn.
TIỀN SỬ
Thông thường, bệnh nhân có tiền sử người thân trong gia đình, bạn bè hoặc thú cưng bị rụng lông.
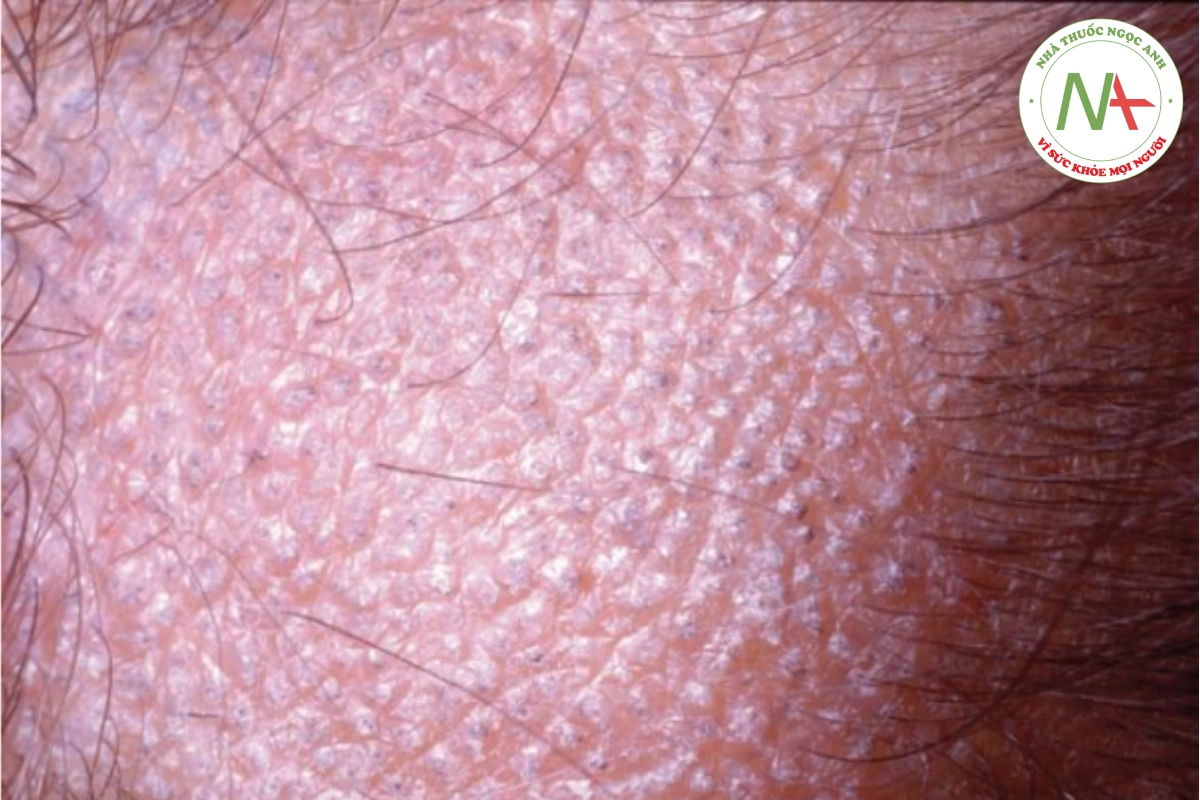
DẤU HIỆU LÂM SÀNG
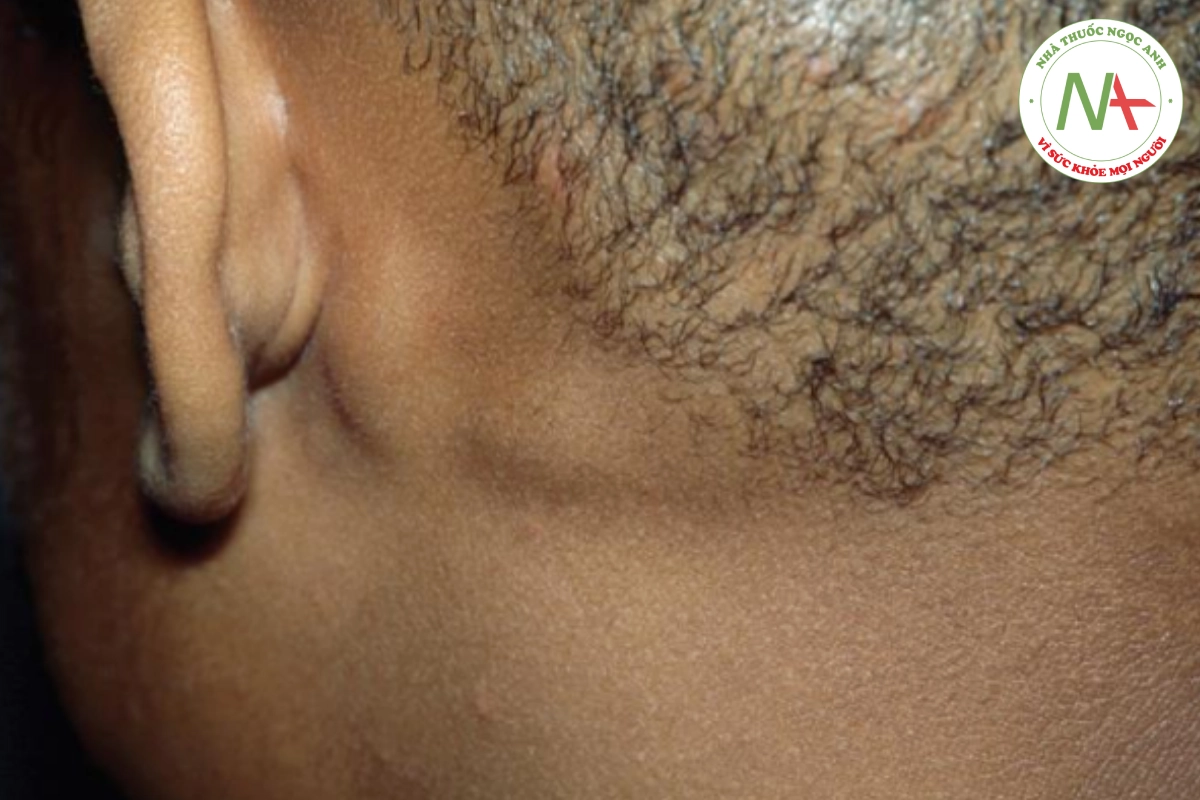
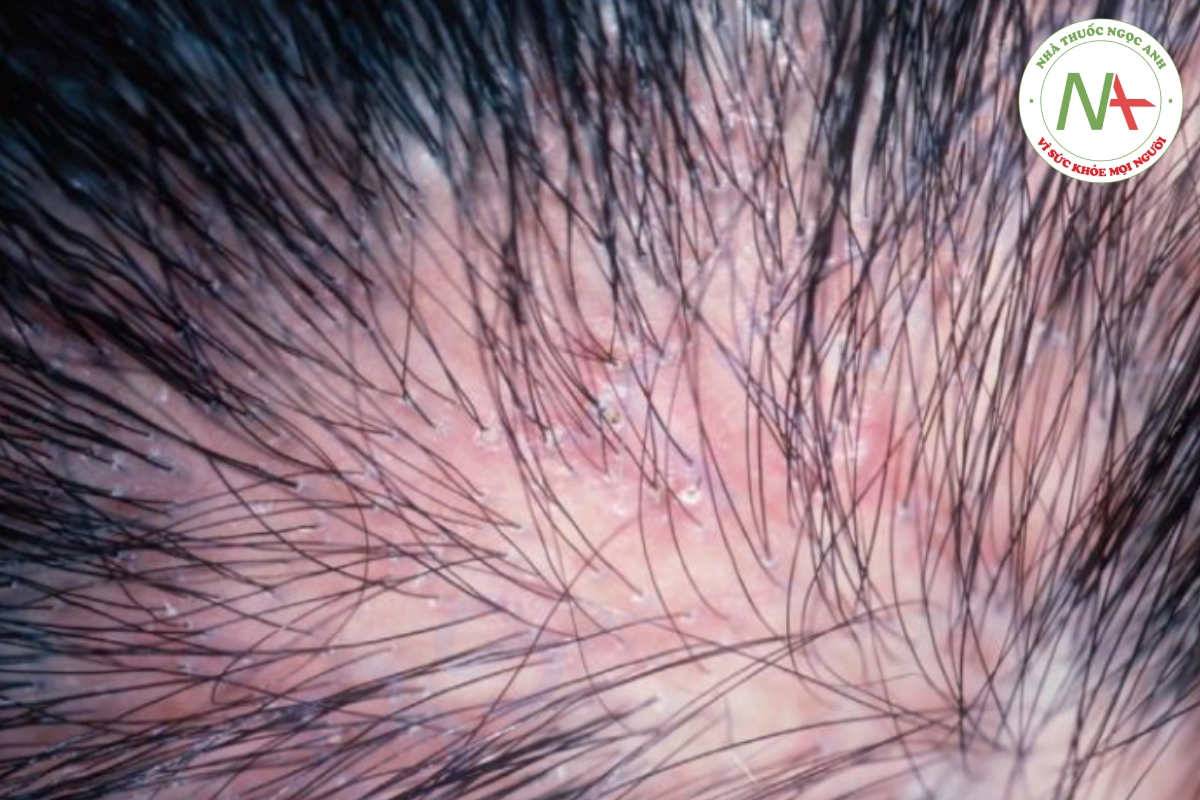
Bệnh nấm da đầu có thể biểu hiện giống viêm da tiết bã với tình trạng viêm nhẹ, rụng tóc loang lổ với các sợi tóc bị gãy để lại gốc đen còn lại. Hạch chẩm thường hiện diện (Hình 20.16). Nhiễm nấm nặng hơn có các mảng sần sùi, chai cứng (kerion) được bao phủ bởi mụn mủ và đóng mài, kèm theo hạch to, có thể dẫn đến sẹo.
Nấm da đầu gây ra:
- Viêm da giống viêm da tiết bã
- Hắc lào “chấm đen”
- Kerion
CHẨN ĐOÁN PHÂN BIỆT
Rụng tóc từng mảng, viêm da tiết bã, nhiễm trùng da đầu do vi khuẩn và tật nhổ tóc nên được xem xét trong chẩn đoán phân biệt bệnh nấm da đầu. Soi tươi với KOH hoặc nuôi cấy nấm xác nhận chẩn đoán bệnh nấm da đầu.
Chẩn đoán phân biệt nấm da đầu
- Rụng tóc từng mảng
- Viêm da tiết bã
- Nhiễm khuẩn da đầu (vd: viêm nang lông)
- Tật nhổ tóc
XÉT NGHIỆM VÀ SINH THIẾT
Cho đến gần đây, kiểm tra với đèn Wood là một phương pháp đơn giản để sàng lọc bệnh nấm da đầu. Tóc bị nhiễm M. audouinii và M. canis phát sáng huỳnh quang màu xanh lục với tia UV sóng dài. Tuy nhiên, đèn Wood trở nên kém hữu dụng hơn nhiều vì hầu hết các trường hợp nấm da đầu hiện nay đều do T. Tonsurans không phát sáng huỳnh quang gây ra.
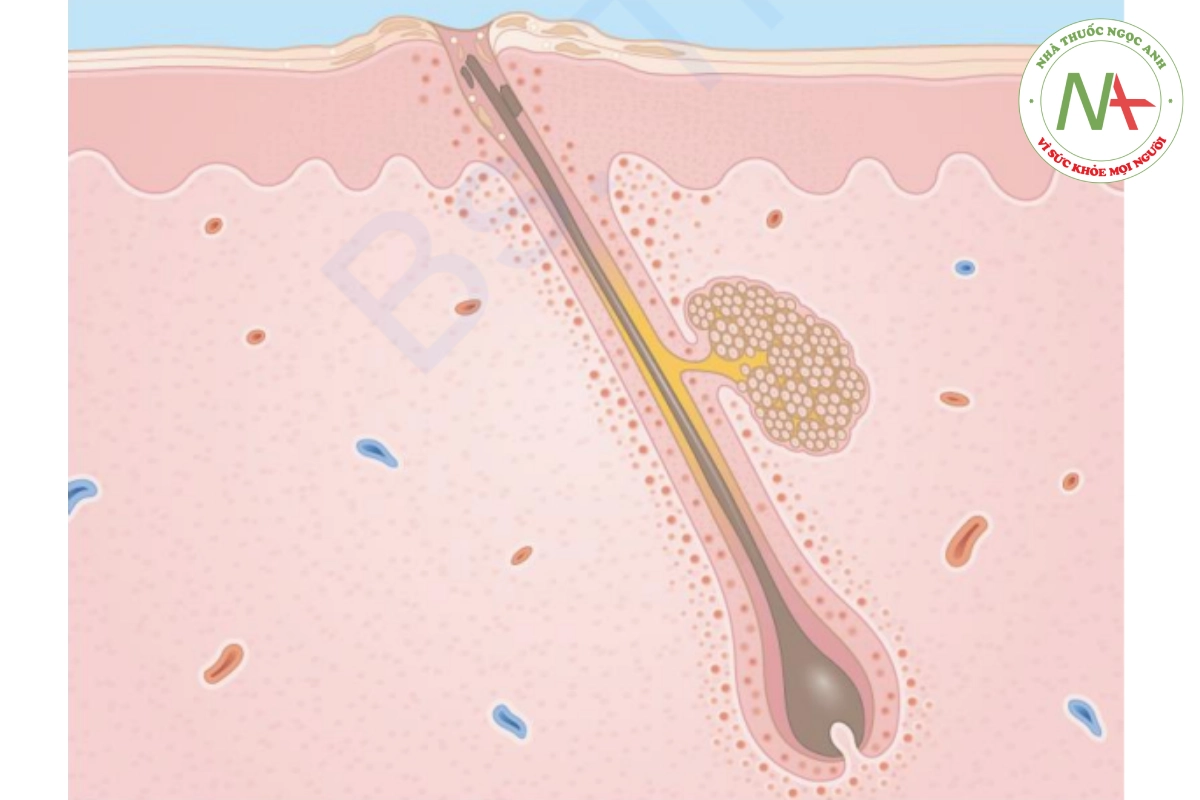
Việc chẩn đoán được thực hiện bằng cách soi tươi với KOH bằng kính hiển vi và nuôi cấy các sợi tóc bị gãy. Soi tươi KOH cho thấy các bào tử quanh thân tóc (ectothrix), đặc trưng của Microsporum spp., hoặc bên trong thân tóc (endothrix), đặc trưng của T. Tonsurans. Mặc dù sinh thiết thường không được thực hiện, các phần mô bệnh học được nhuộm bằng axit-Schiff hoặc bạc cho thấy các bào tử và sợi nấm trong lớp sừng và thân tóc (Hình 20.17).
ĐIỀU TRỊ
Thuốc bôi không hiệu quả trong điều trị nấm da đầu. Đối với trẻ em, griseofulvin microsize (viên Grifulvin V hoặc hỗn dịch), 20 mg/kg mỗi ngày trong 6 đến 8 tuần, là lựa chọn điều trị. Ngoài ra, gội đầu với 2,5% selen sulfua (Selsun) 2 lần một tuần giúp giảm các bào tử nấm còn sống và có lẽ nên được các thành viên gia đình không có triệu chứng sử dụng để giảm tình trạng mang mầm bệnh. Terbinafine uống (Lamisil) hoặc itraconazole (Sporanox) là những loại thuốc thay thế nếu điều trị bằng griseofulvin không thành công.
Điều trị nấm da đầu
Ban đầu
- Griseofulvin – 20-25 mg/kg mỗi ngày
Thay thế
- Terbinafine
- <20 kg: 62,5 mg mỗi ngày
- 20-40 kg: 125 mg mỗi ngày
- >40 kg: 250 mg mỗi ngày
- Itraconazole
- <20 kg: 5 mg/kg mỗi ngày
- 20-40 kg: 100 mg mỗi ngày
- >40 kg: 200 mg mỗi ngày
DIỄN TIẾN VÀ BIẾN CHỨNG
Với điều trị, nấm da đầu được chữa khỏi trong 1 đến 3 tháng trong hầu hết các trường hợp. Nếu không điều trị, diễn tiến có thể thay đổi. Ở một số trẻ em, đặc biệt là những trẻ bị nấm da đầu có viêm, diễn biến tự giới hạn và tự khỏi trong vòng vài tháng. Ở những người khác, bệnh kéo dài trong nhiều năm, tự khỏi ở tuổi dậy thì. Sẹo và rụng tóc vĩnh viễn có thể là di chứng của kerion, nhưng thường tổn thương vĩnh viễn do tình trạng viêm nhiễm dữ dội.
CƠ CHẾ BỆNH SINH
Dịch nấm da đầu lây truyền từ người sang người do phát tán nấm dermatophyte M. audouinii và T. Tonsurans. Nấm được nuôi cấy từ tóc rụng, vảy và lược, mũ và bàn chải dùng chung. M. canis lây lan từ động vật (mèo và chó) sang người.
Sau thời gian ủ bệnh vài ngày, sợi nấm phát triển vào trong thân tóc và nang tóc. Sự tăng trưởng này khiến tóc bị gãy, đóng vảy và một loạt các phản ứng viêm. Nhiễm nấm phát tán ly tâm trong 8 đến 10 tuần, ảnh hưởng đến một vùng da đầu có đường kính lên tới 7 cm. Lành bệnh tự xảy ra sau đó, hoặc
trạng thái cân bằng giữa vật chủ – ký sinh trùng được duy trì dẫn đến nhiễm nấm âm ỉ.
TẬT NHỔ TÓC (TRICHOTILLOMANIA)
Những điểm chính
- Rụng tóc tự gây ra do tự nhổ tóc
- Những kiểu hình rụng tóc không sẹo kỳ lạ
- Tiên lượng xấu người lớn, tốt ở trẻ em
ĐỊNH NGHĨA
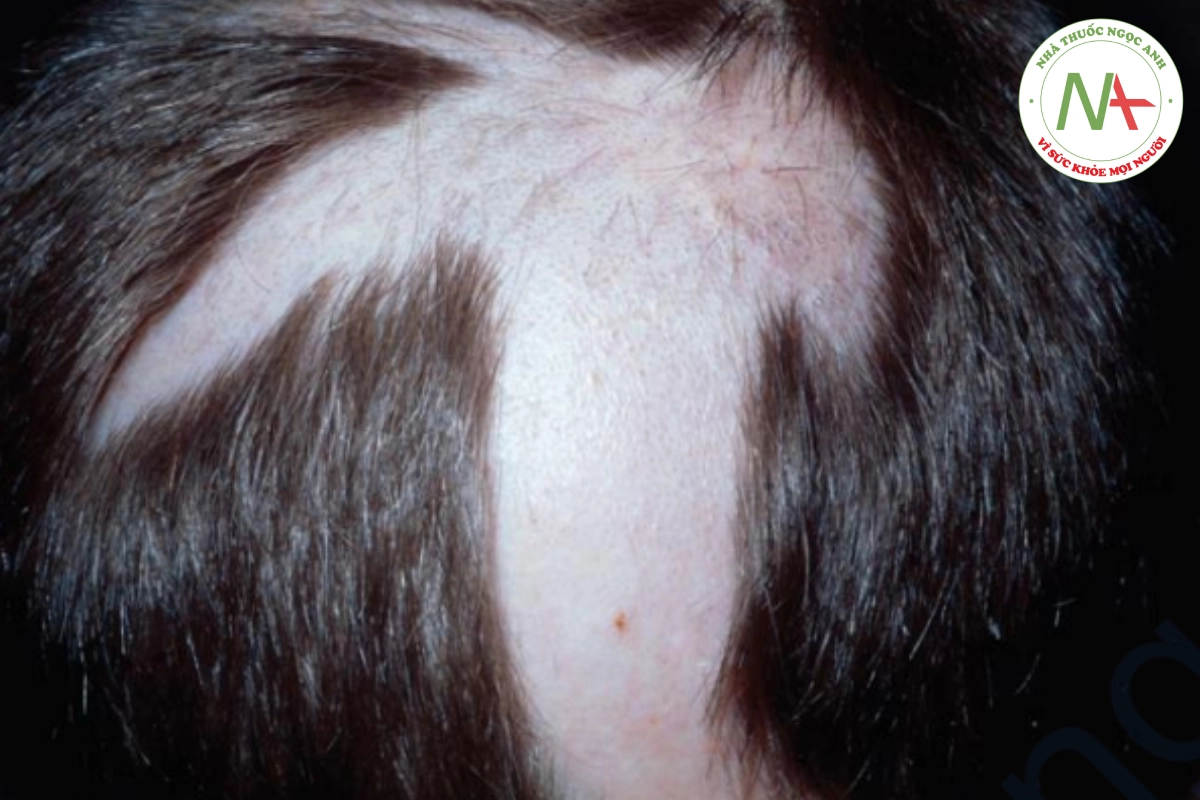
Trichotillomania là chứng rụng tóc do tự gây ra. Nó là kết quả của việc nhổ, xoắn và chà xát liên tục, khiến các sợi tóc bị gãy hoặc rụng (Hình 20.18).
TỶ LỆ MẮC
Trichotillomania xảy ra ở cả trẻ em và người lớn. Ở trẻ em, nó ảnh hưởng đến cả hai giới như nhau và bệnh nhân thường không có vấn đề cảm xúc tiềm ẩn nào đáng kể. Ở người lớn, nó xảy ra chủ yếu ở phụ nữ và thường là dấu hiệu của chứng rối loạn nhân cách.
TIỀN SỬ
Một lịch sử của các vấn đề cảm xúc có thể được khơi gợi ra, thường là khó khăn.
DẤU HIỆU LÂM SÀNG
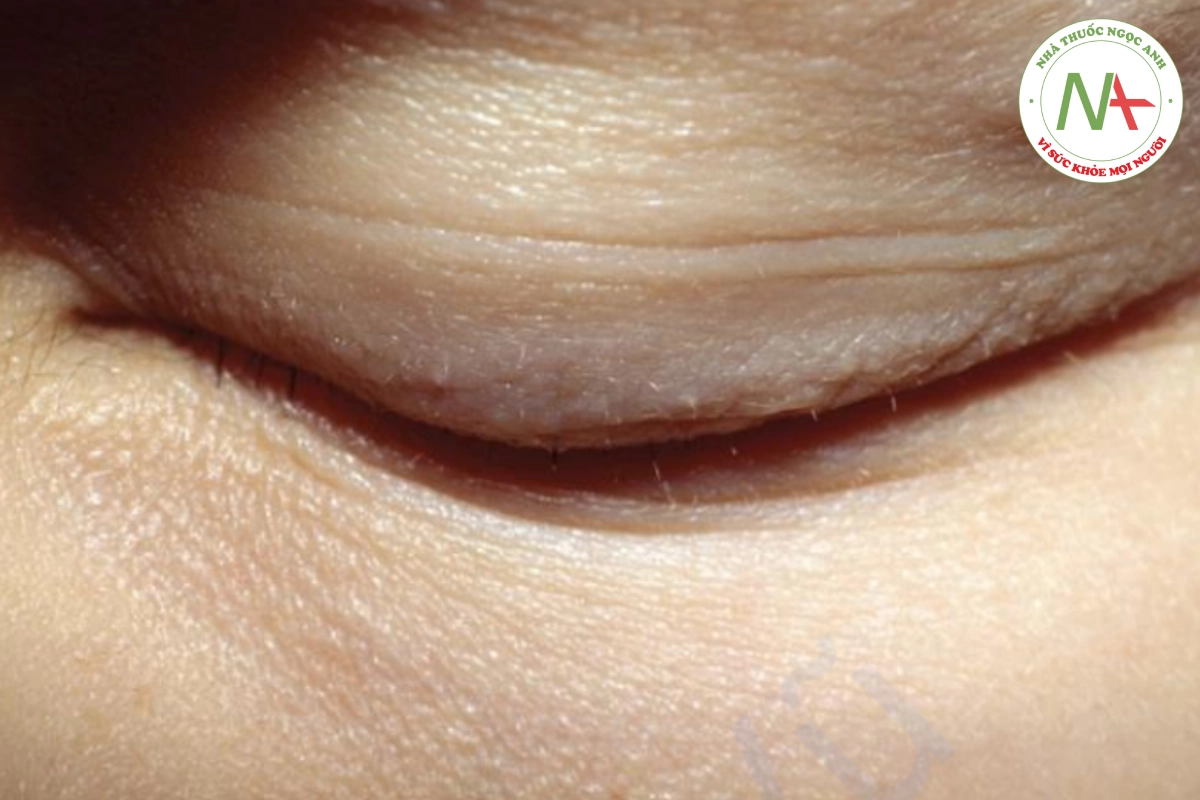
Da đầu bị ảnh hưởng thường xuyên nhất; lông mày và lông mi ít bị nhổ hơn (Hình 20.19). Các vùng rụng tóc không đều, loang lổ là đặc điểm của trichotillomania. Da đầu bình thường, không viêm hay có sẹo. Bệnh nhân có nhiều sợi tóc bị xoắn và gãy, có cảm giác đặc trưng của tóc thô.
Cảm giác thô ráp, tóc gãy là đặc điểm của trichotillomania.
CHẨN ĐOÁN PHÂN BIỆT
Rụng tóc từng mảng và nấm da đầu nên được xem xét trong chẩn đoán phân biệt với tật nhổ tóc. Tóc hình dấu chấm than, nếu có, là chẩn đoán rụng tóc từng mảng. Kết quả sinh thiết cũng được phân biệt. Soi tươi với KOH và nuôi cấy nấm cho phép chẩn đoán nhiễm nấm.
Chẩn đoán phân biệt trichotillomania
- Rụng tóc từng mảng
- Nấm da đầu
XÉT NGHIỆM VÀ SINH THIẾT
Sinh thiết (thường không cần) cho thấy số lượng nang tóc catagen (ví dụ: thoái hóa), nang tóc trống trong lớp bì không viêm và nang bị tổn thương có chất nền tóc bị vỡ và xuất huyết quanh nang tóc (Hình 20.20).
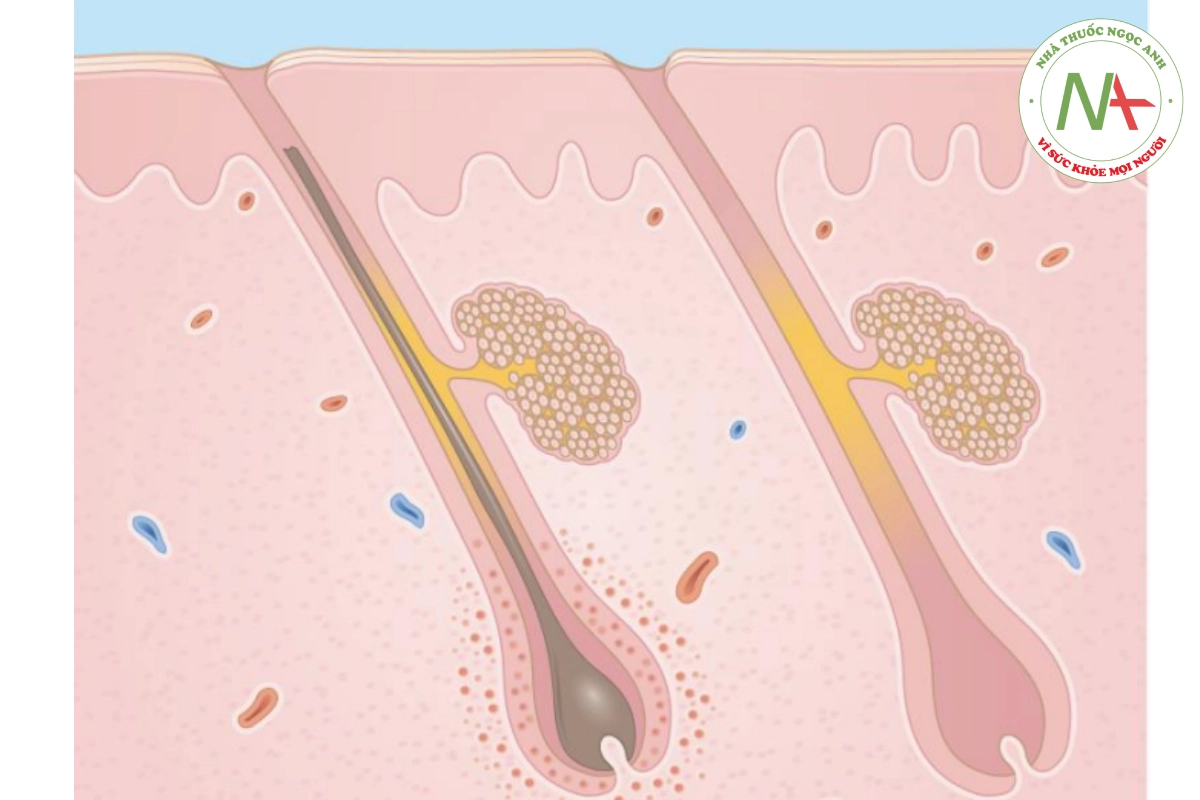
ĐIỀU TRỊ
Điều trị dựa trên mức độ rối loạn cảm xúc tiềm ẩn. Ở trẻ em, tình trạng này thường tự giới hạn và thuật ngữ tốt nhất là “giật tóc”, vì thói quen giật tóc thường không liên quan đến bệnh tâm thần. Khi đứa trẻ và cha mẹ hiểu rõ và trấn an, quá trình này thường được giải quyết. Ở người lớn, thói quen có thể khó dừng lại hơn nhiều. Có thể tìm hiểu nhẹ nhàng những căng thẳng và lo lắng dẫn đến việc nhổ tóc. Việc giới thiệu đánh giá tâm thần nên được xem xét ở những bệnh nhân bị rối loạn nghiêm trọng. Clomipramine (Anafranil), thuốc chống trầm cảm ba vòng có tác dụng chống ám ảnh, dường như là một phương pháp điều trị ngắn hạn hiệu quả. Các chất ức chế tái hấp thu serotonin có chọn lọc cũng thường được sử dụng như một liệu pháp bổ sung, dựa trên căn bản là tật nhổ tóc cũng tương tự như chứng rối loạn ám ảnh cưỡng chế.
Điều trị trichotillomania
Ban đầu
- Hỗ trợ tinh thần
- Tư vấn hành vi
Thay thế
- Giới thiệu đến khoa tâm thần
- Clomipramine 25-250 mg mỗi ngày
- Thuốc ức chế tái hấp thu serotonin có chọn lọc (ví dụ: fluoxetine)
DIỄN TIẾN VÀ BIẾN CHỨNG
Trichotillomania nói chung là tình trạng mãn tính và có thể kháng lại việc điều trị, đặc biệt là ở người lớn, những người mà bệnh này có thể là một vấn đề nghiêm trọng. Các triệu chứng có thể đủ nghiêm trọng để cản trở cuộc sống hàng ngày; bề ngoài của bệnh nhân có thể đủ xấu hổ để dẫn đến sự cô lập xã hội. Ở hầu hết trẻ em, nhổ tóc là một “giai đoạn”, giai đoạn này sẽ cải thiện và biến mất theo thời gian. Cần theo dõi để thiết lập mối quan hệ và xác định xem tật nhổ tóc có phải là triệu chứng của một rối loạn tâm thần nghiêm trọng tiềm ẩn hay không.
CƠ CHẾ BỆNH SINH
Sự thôi thúc ám ảnh tự nhổ tóc của chính mình được cho là do các xung đột tâm lý động học khác nhau. Ở trẻ em, các vấn đề ở nhà hoặc ở trường, anh chị em ganh đua, chậm phát triển trí tuệ và nhập viện có thể là tác nhân tâm lý xã hội gây ra tật nhổ tóc.
BỆNH LÝ TÓC KHÔNG PHỔ BIẾN (UNCOMMON HAIR DISORDERS)
MỤN KELOIDALIS NUCHAE (ACNE KELOIDALIS NUCHAE)
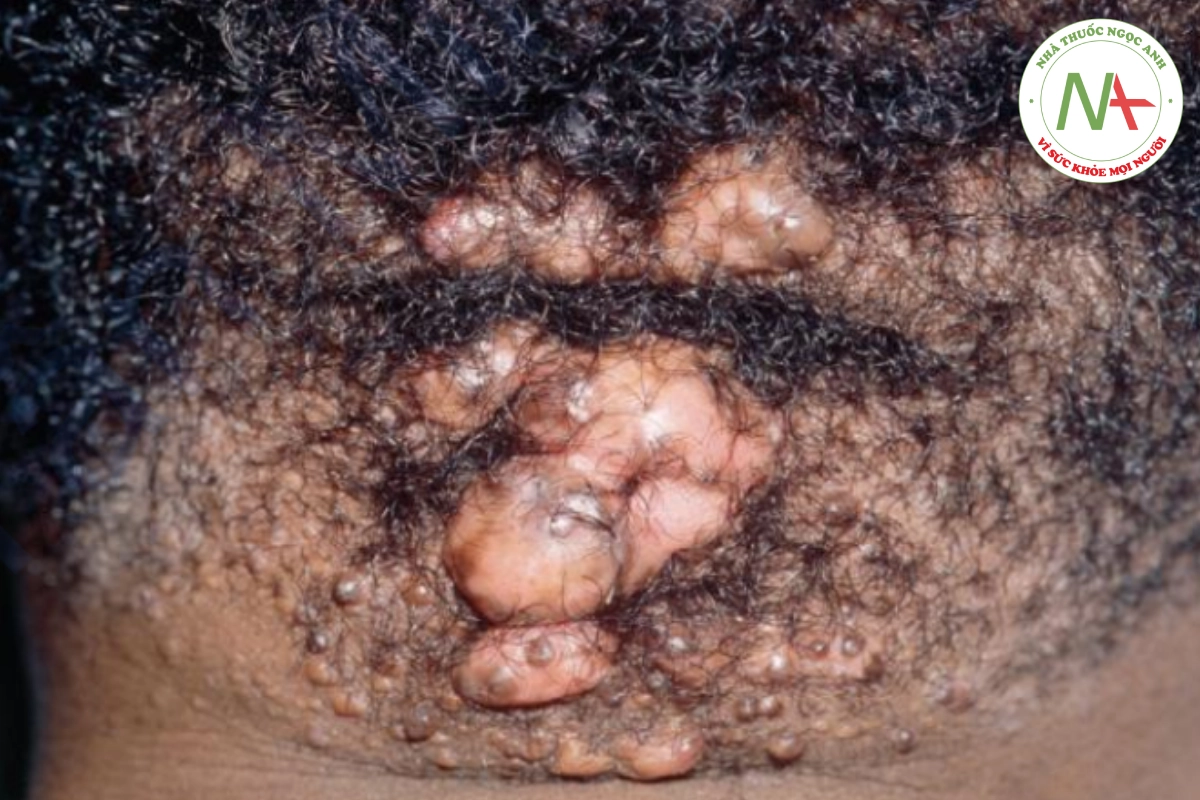
Tình trạng ngứa này thường xảy ra ở gáy, phổ biến nhất ở nam giới có sắc tố da sẫm màu. Các tổn thương sớm xuất hiện dưới dạng sẩn hình vòm có tóc ở giữa. Sau đó, các sẩn có thể liên kết với nhau thành sẹo phì đại lớn (Hình 20.21). Có thể thấy nhiều sợi tóc bị mắc kẹt bởi mô sẹo thoát ra khỏi một lỗ nang duy nhất (chùm lông). Bất chấp niềm tin phổ biến, mụn keloidalis nuchae không phải do tóc mọc ngược gây ra và rất có thể là do phản ứng viêm bất thường đối với tóc. Các phương pháp điều trị chống viêm bao gồm corticosteroid tiêm và tại chỗ, kháng sinh tại chỗ và đường uống.
VIÊM NANG TÓC DECALVANS FOLLICULITIS DECAL VANS
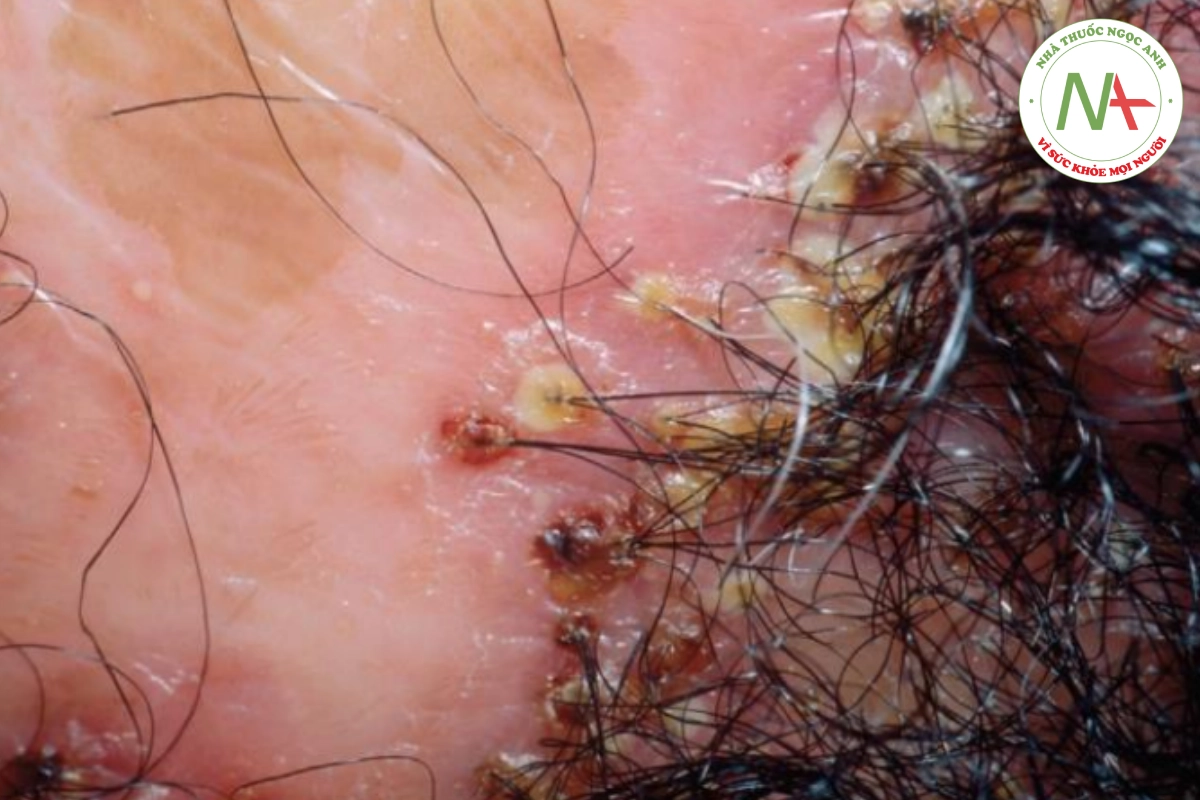
Viêm nang tóc decalvans được đặc trưng bởi một mảng rụng tóc có sẹo lan rộng với mụn mủ ở ngoại vi (Hình 20.22). Nó xảy ra chủ yếu trên đỉnh của da đầu. Staphylococcus aureus thường được nuôi cấy từ các mụn mủ và có thể đóng vai trò gây bệnh. Điều trị khó khăn và bao gồm kháng sinh toàn thân thích hợp.
LICHEN PLANOPILARIS
Chứng rụng tóc để lại sẹo này xảy ra phổ biến ở phụ nữ hơn nam giới. Khám thực thể cho thấy mất vĩnh viễn các lỗ nang tóc và ban đỏ quanh nang tóc và vảy (Hình 20.23). Tình trạng này có thể khu trú hoặc lan rộng. Những thay đổi của lichen phẳng có thể được nhìn thấy trên da và niêm mạc nhẵn trong 50% trường hợp. Sinh thiết xác nhận chẩn đoán. Lichen planopilaris tương đối kháng với điều trị (ví dụ: thuốc chống sốt rét, corticosteroid đường uống và bôi ngoài da). Tự khỏi xảy ra trung bình trong 18 tháng.
HỘI CHỨNG TÓC ANAGEN LỎNG LẺO LOOSE ANAGEN SYNDROME
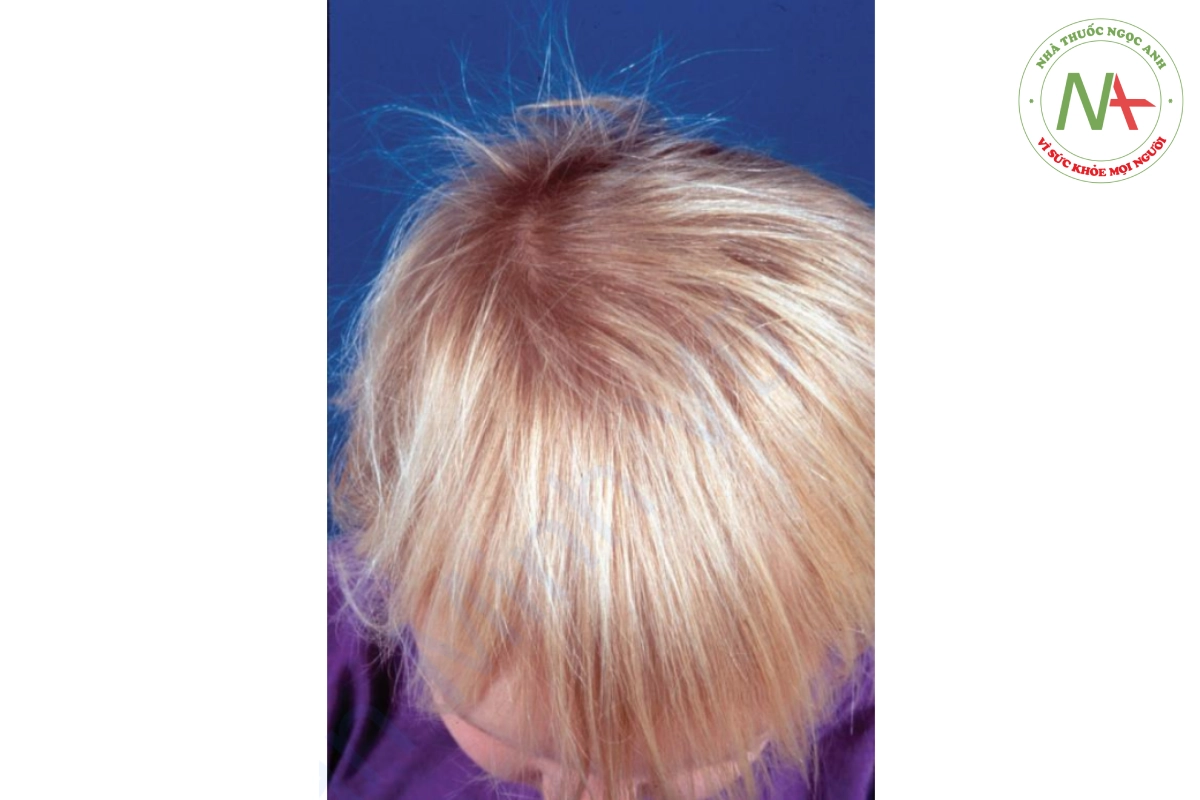
Hội chứng anagen lỏng lẻo thường xuất hiện ở một cô gái trẻ có mái tóc vàng ngắn (Hình 20.24). Đứa trẻ hiếm khi cần cắt tóc vì “tóc sẽ không mọc.” Tóc mỏng có thể lan tỏa hoặc từng mảng. Chẩn đoán được xác nhận bằng cách nhổ không đau những sợi tóc anagen được xác nhận bằng kính hiển vi thông qua việc kéo tóc nhẹ nhàng. Nguyên nhân vẫn chưa
được biết. Cải thiện xảy ra cùng với tuổi tác. Chẩn đoán phân biệt bao gồm telogen effluvium và trichotillomania.